La silicosis es una enfermedad fibrótica de los pulmones causada por la inhalación, retención y reacción pulmonar a la sílice cristalina. A pesar del conocimiento de la causa de este trastorno (exposiciones respiratorias a polvos que contienen sílice), esta enfermedad pulmonar ocupacional grave y potencialmente mortal sigue siendo frecuente en todo el mundo. La sílice, o dióxido de silicio, es el componente predominante de la corteza terrestre. La exposición ocupacional a partículas de sílice de tamaño respirable (diámetro aerodinámico de 0.5 a 5 μm) está asociada con la minería, la explotación de canteras, la perforación, la construcción de túneles y la limpieza con chorro abrasivo con materiales que contienen cuarzo (chorro con arena). La exposición a la sílice también representa un peligro para los canteros y los trabajadores de cerámica, fundición, sílice molida y refractarios. Debido a que la exposición a la sílice cristalina está tan extendida y la arena de sílice es un componente económico y versátil de muchos procesos de fabricación, millones de trabajadores en todo el mundo corren el riesgo de contraer la enfermedad. Se desconoce la verdadera prevalencia de la enfermedad.
Definición
La silicosis es una enfermedad pulmonar ocupacional atribuible a la inhalación de dióxido de silicio, comúnmente conocido como sílice, en formas cristalinas, generalmente como cuarzo, pero también como otras formas cristalinas importantes de sílice, por ejemplo, cristobalita y tridimita. Estas formas también se denominan "sílice libre" para distinguirlas de los silicatos. El contenido de sílice en diferentes formaciones rocosas, como areniscas, granitos y pizarras, varía de 20 a casi 100%.
Trabajadores en Ocupaciones e Industrias de Alto Riesgo
Aunque la silicosis es una enfermedad antigua, todavía se notifican nuevos casos tanto en el mundo desarrollado como en desarrollo. A principios de este siglo, la silicosis era una de las principales causas de morbilidad y mortalidad. Los trabajadores contemporáneos todavía están expuestos al polvo de sílice en una variedad de ocupaciones, y cuando la nueva tecnología carece de un control adecuado del polvo, la exposición puede ser a niveles de polvo y partículas más peligrosos que en entornos de trabajo no mecanizados. Cada vez que se altera la corteza terrestre y se usa o procesa roca o arena que contiene sílice, existen riesgos respiratorios potenciales para los trabajadores. Continúan los informes de silicosis en industrias y lugares de trabajo que anteriormente no se reconocían como de riesgo, lo que refleja la presencia casi omnipresente de la sílice. De hecho, debido a la latencia y la cronicidad de este trastorno, incluido el desarrollo y la progresión de la silicosis después de que ha cesado la exposición, es posible que algunos trabajadores con exposiciones actuales no manifiesten la enfermedad hasta el próximo siglo. En muchos países del mundo, la minería, las canteras, los túneles, la limpieza con chorro abrasivo y los trabajos de fundición siguen presentando riesgos importantes de exposición a la sílice, y siguen ocurriendo epidemias de silicosis, incluso en países desarrollados.
Formas de silicosis: historial de exposición y descripciones clinicopatológicas
Las formas crónicas, aceleradas y agudas de silicosis se describen comúnmente. Estas expresiones clínicas y patológicas de la enfermedad reflejan diferentes intensidades de exposición, períodos de latencia e historias naturales. La forma crónica o clásica generalmente sigue a una o más décadas de exposición a polvo respirable que contiene cuarzo, y esto puede progresar a fibrosis masiva progresiva (PMF). La forma acelerada sigue a exposiciones más cortas y más intensas y progresa más rápidamente. La forma aguda puede ocurrir después de exposiciones intensas a corto plazo a altos niveles de polvo respirable con alto contenido de sílice durante períodos que pueden medirse en meses en lugar de años.
Silicosis crónica (o clásica) puede ser asintomático o resultar en disnea de esfuerzo o tos insidiosamente progresiva (a menudo atribuida erróneamente al proceso de envejecimiento). Se presenta como una anomalía radiográfica con pequeñas opacidades redondeadas (<10 mm) predominantemente en los lóbulos superiores. Es común una historia de 15 años o más desde el inicio de la exposición. El sello patológico de la forma crónica es el nódulo silicótico. La lesión se caracteriza por un área central libre de células de fibras de colágeno hialinizadas dispuestas concéntricamente, rodeadas por tejido conectivo celular con fibras de reticulina. La silicosis crónica puede progresar a PMF (a veces denominada silicosis complicada), incluso después de que haya cesado la exposición al polvo que contiene sílice.
Fibrosis masiva progresiva es más probable que se presente con disnea de esfuerzo. Esta forma de enfermedad se caracteriza por opacidades nodulares de más de 1 cm en la radiografía de tórax y suele implicar una reducción de la capacidad de difusión del monóxido de carbono, reducción de la tensión arterial de oxígeno en reposo o con el ejercicio y marcada restricción en la espirometría o la medición del volumen pulmonar. La distorsión del árbol bronquial también puede provocar obstrucción de las vías respiratorias y tos productiva. Puede ocurrir una infección bacteriana recurrente similar a la que se observa en las bronquiectasias. La pérdida de peso y la cavitación de las grandes opacidades deben generar sospecha de tuberculosis u otra infección micobacteriana. El neumotórax puede ser una complicación potencialmente mortal, ya que el pulmón fibrótico puede ser difícil de volver a expandir. La insuficiencia respiratoria hipoxémica con cor pulmonale es un evento terminal común.
Silicosis acelerada puede aparecer después de exposiciones más intensas de menor duración (5 a 10 años). Los síntomas, los hallazgos radiográficos y las medidas fisiológicas son similares a los observados en la forma crónica. El deterioro de la función pulmonar es más rápido y muchos trabajadores con enfermedad acelerada pueden desarrollar una infección micobacteriana. La enfermedad autoinmune, incluida la esclerodermia o la esclerosis sistémica, se observa con la silicosis, a menudo del tipo acelerado. La progresión de las anomalías radiográficas y el deterioro funcional puede ser muy rápida cuando la enfermedad autoinmune se asocia con silicosis.
Silicosis aguda puede desarrollarse dentro de unos pocos meses a 2 años de exposición masiva a la sílice. La disnea dramática, la debilidad y la pérdida de peso son a menudo síntomas de presentación. Los hallazgos radiográficos del llenado alveolar difuso difieren de los de las formas más crónicas de silicosis. Se han descrito hallazgos histológicos similares a la proteinosis alveolar pulmonar y ocasionalmente se informan anomalías extrapulmonares (renales y hepáticas). El curso habitual es una progresión rápida a insuficiencia ventilatoria hipoxémica grave.
La tuberculosis puede complicar todas las formas de silicosis, pero las personas con enfermedad aguda y acelerada pueden estar en mayor riesgo. La exposición a la sílice sola, incluso sin silicosis, también puede predisponer a esta infección. M. tuberculosis es el organismo habitual, pero también se observan micobacterias atípicas.
Incluso en ausencia de silicosis radiográfica, los trabajadores expuestos a la sílice también pueden tener otras enfermedades asociadas con la exposición ocupacional al polvo, como la bronquitis crónica y el enfisema asociado. Estas anomalías están asociadas con muchas exposiciones ocupacionales a polvos minerales, incluidos los polvos que contienen sílice.
Patogenia y asociación con la tuberculosis
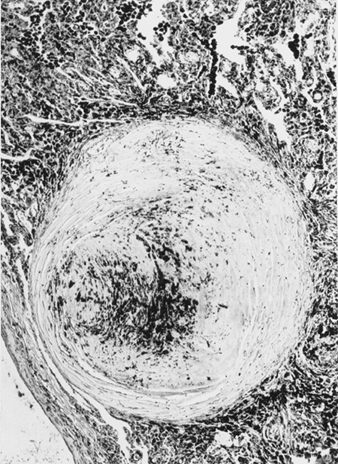
La patogénesis precisa de la silicosis es incierta, pero una gran cantidad de evidencia implica la interacción entre el macrófago alveolar pulmonar y las partículas de sílice depositadas en el pulmón. Las propiedades superficiales de la partícula de sílice parecen promover la activación de los macrófagos. Estas células luego liberan factores quimiotácticos y mediadores inflamatorios que dan como resultado una respuesta celular adicional por parte de leucocitos polimorfonucleares, linfocitos y macrófagos adicionales. Se liberan factores estimulantes de fibroblastos que promueven la hialinización y la deposición de colágeno. La lesión silicótica patológica resultante es el nódulo hialino, que contiene una zona acelular central con sílice libre rodeada de verticilos de colágeno y fibroblastos, y una zona periférica activa compuesta por macrófagos, fibroblastos, células plasmáticas y sílice libre adicional, como se muestra en la figura 1.
Figura 1. Nódulo silicótico típico, sección microscópica. Cortesía del Dr. V. Vallyathan.
No se conocen las propiedades precisas de las partículas de sílice que provocan la respuesta pulmonar descrita anteriormente, pero las características de la superficie pueden ser importantes. La naturaleza y el alcance de la respuesta biológica están en general relacionados con la intensidad de la exposición; sin embargo, existe una creciente evidencia de que la sílice recién fracturada puede ser más tóxica que el polvo envejecido que contiene sílice, un efecto quizás relacionado con los grupos de radicales reactivos en los planos de división de la sílice recién fracturada. Esto puede ofrecer una explicación patogénica para la observación de casos de enfermedad avanzada tanto en chorreadores de arena como en perforadores de roca donde las exposiciones a sílice recientemente fracturada son particularmente intensas.
El insulto tóxico inicial puede ocurrir con una reacción inmunológica mínima; sin embargo, una respuesta inmunológica sostenida al insulto puede ser importante en algunas de las manifestaciones crónicas de la silicosis. Por ejemplo, los anticuerpos antinucleares pueden ocurrir en la silicosis acelerada y la esclerodermia, así como en otras enfermedades del colágeno en trabajadores que han estado expuestos a la sílice. La susceptibilidad de los trabajadores silicóticos a infecciones, como tuberculosis y Asteroides nocardia, probablemente esté relacionado con el efecto tóxico de la sílice sobre los macrófagos pulmonares.
El vínculo entre la silicosis y la tuberculosis se reconoce desde hace casi un siglo. La tuberculosis activa en trabajadores silicóticos puede exceder el 20% cuando la prevalencia de tuberculosis en la comunidad es alta. Nuevamente, las personas con silicosis aguda parecen tener un riesgo considerablemente mayor.
Cuadro Clínico de Silicosis
El síntoma principal suele ser la disnea, que se observa primero con la actividad o el ejercicio y luego en reposo a medida que se pierde la reserva pulmonar del pulmón. Sin embargo, en ausencia de otra enfermedad respiratoria, la dificultad para respirar puede estar ausente y la presentación puede ser un trabajador asintomático con una radiografía de tórax anormal. En ocasiones, la radiografía puede mostrar una enfermedad bastante avanzada con solo síntomas mínimos. La aparición o progresión de la disnea puede anunciar el desarrollo de complicaciones como tuberculosis, obstrucción de las vías respiratorias o PMF. A menudo se presenta tos secundaria a bronquitis crónica por exposición ocupacional al polvo, tabaquismo o ambos. En ocasiones, la tos también puede atribuirse a la presión de grandes masas de ganglios linfáticos silicóticos sobre la tráquea o los bronquios principales.
Otros síntomas torácicos son menos frecuentes que la disnea y la tos. La hemoptisis es rara y debe generar preocupación por los trastornos que complican. Las sibilancias y la opresión en el pecho pueden ocurrir generalmente como parte de una enfermedad obstructiva de las vías respiratorias o bronquitis asociada. El dolor torácico y los dedos en palillo de tambor no son características de la silicosis. Los síntomas sistémicos, como fiebre y pérdida de peso, sugieren una infección complicada o una enfermedad neoplásica. Las formas avanzadas de silicosis se asocian con insuficiencia respiratoria progresiva con o sin cor pulmonale. Es posible que se noten pocos signos físicos a menos que haya complicaciones.
Patrones radiográficos y anomalías pulmonares funcionales
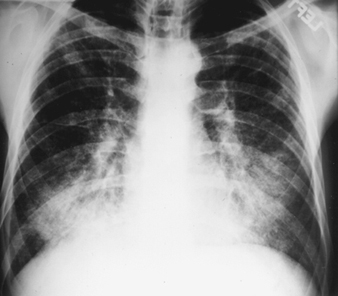
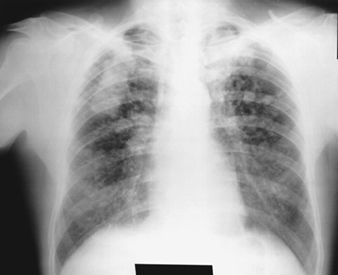
Los signos radiográficos más tempranos de silicosis no complicada son generalmente pequeñas opacidades redondeadas. Estos pueden ser descritos por la Clasificación Internacional de Radiografías de Neumoconiosis de la OIT por tamaño, forma y categoría de profusión. En la silicosis predominan las opacidades tipo “q” y “r”. También se han descrito otros patrones que incluyen sombras lineales o irregulares. Las opacidades que se ven en la radiografía representan la suma de nódulos silicóticos patológicos. Por lo general, se encuentran predominantemente en las zonas superiores y luego pueden progresar para involucrar otras zonas. A veces también se observa linfadenopatía hiliar antes de las sombras parenquimatosas nodulares. La calcificación de la cáscara del huevo es muy sugestiva de silicosis, aunque esta característica se observa con poca frecuencia. PMF se caracteriza por la formación de grandes opacidades. Estas lesiones grandes se pueden describir por tamaño utilizando la clasificación de la OIT como categorías A, B o C. Las opacidades grandes o lesiones de PMF tienden a contraerse, generalmente en los lóbulos superiores, dejando áreas de enfisema compensatorio en sus márgenes y, a menudo, en las bases pulmonares. Como resultado, las pequeñas opacidades redondeadas que antes eran evidentes pueden desaparecer a veces o ser menos prominentes. Pueden ocurrir anomalías pleurales, pero no son una característica radiográfica frecuente en la silicosis. Las opacidades grandes también pueden generar preocupación con respecto a la neoplasia y la distinción radiográfica en ausencia de películas antiguas puede ser difícil. Todas las lesiones que cavitan o cambian rápidamente deben evaluarse para tuberculosis activa. La silicosis aguda puede presentarse con un patrón de llenado alveolar radiológico con desarrollo rápido de PMF o lesiones masivas complicadas. Ver figuras 2 y 3.
Figura 2. Radiografía de tórax, silicoproteinosis aguda en un perforador de mina de carbón a cielo abierto. Cortesía del Dr. NL Lapp y el Dr. DE Banks.
Figura 3. Radiografía de tórax, silicosis complicada que demuestra fibrosis masiva progresiva.
Las pruebas de función pulmonar, como la espirometría y la capacidad de difusión, son útiles para la evaluación clínica de personas con sospecha de silicosis. La espirometría también puede ser valiosa en el reconocimiento temprano de los efectos en la salud de la exposición ocupacional al polvo, ya que puede detectar anomalías fisiológicas que pueden preceder a los cambios radiológicos. En la silicosis no existe un patrón característico único de deterioro ventilatorio. La espirometría puede ser normal o, cuando es anormal, los trazados pueden mostrar obstrucción, restricción o un patrón mixto. De hecho, la obstrucción puede ser el hallazgo más común. Estos cambios tienden a ser más marcados con categorías radiológicas avanzadas. Sin embargo, existe una pobre correlación entre las anomalías radiográficas y el deterioro de la ventilación. En la silicosis aguda y acelerada, los cambios funcionales son más marcados y la progresión es más rápida. En la silicosis aguda, la progresión radiológica se acompaña de un aumento de la insuficiencia ventilatoria y anomalías en el intercambio de gases, lo que conduce a insuficiencia respiratoria y, finalmente, a la muerte por hipoxemia intratable.
Complicaciones y problemas especiales de diagnóstico
Con antecedentes de exposición y una radiografía característica, el diagnóstico de silicosis generalmente no es difícil de establecer. Los desafíos surgen solo cuando las características radiológicas son inusuales o no se reconoce el historial de exposición. Rara vez se requiere una biopsia de pulmón para establecer el diagnóstico. Sin embargo, las muestras de tejido son útiles en algunos entornos clínicos cuando hay complicaciones o el diagnóstico diferencial incluye tuberculosis, neoplasia o PMF. El material de biopsia debe enviarse para cultivo y, en entornos de investigación, el análisis de polvo puede ser una medida adicional útil. Cuando se requiere tejido, generalmente es necesaria una biopsia pulmonar abierta para obtener material adecuado para el examen.
No se puede exagerar la vigilancia de las complicaciones infecciosas, especialmente la tuberculosis, y los síntomas de cambio en la tos o la hemoptisis y la fiebre o la pérdida de peso deben desencadenar un estudio para excluir este problema tratable.
La preocupación y el interés sustanciales sobre la relación entre la exposición a la sílice, la silicosis y el cáncer de pulmón continúan estimulando el debate y la investigación adicional. En octubre de 1996, un comité de la Agencia Internacional para la Investigación del Cáncer (IARC) clasificó a la sílice cristalina como carcinógeno del Grupo I, llegando a esta conclusión basándose en “suficiente evidencia de carcinogenicidad en humanos”. Existe incertidumbre sobre los mecanismos patogénicos para el desarrollo de cáncer de pulmón en poblaciones expuestas a sílice, y se sigue estudiando la posible relación entre silicosis (o fibrosis pulmonar) y cáncer en trabajadores expuestos. Independientemente del mecanismo que pueda ser responsable de los eventos neoplásicos, la asociación conocida entre la exposición a la sílice y la silicosis dicta controlar y reducir la exposición de los trabajadores en riesgo de contraer esta enfermedad.
Prevención de la silicosis
La prevención sigue siendo la piedra angular para eliminar esta enfermedad pulmonar ocupacional. El uso de ventilación mejorada y extracción local, recintos de proceso, técnicas húmedas, protección personal, incluida la selección adecuada de respiradores y, cuando sea posible, la sustitución industrial de agentes menos peligrosos que la sílice, reducen la exposición. También es importante la educación de los trabajadores y empleadores sobre los peligros de la exposición al polvo de sílice y las medidas para controlar la exposición.
Si se reconoce silicosis en un trabajador, se recomienda retirarlo de la exposición continua. Desafortunadamente, la enfermedad puede progresar incluso sin más exposición a la sílice. Además, encontrar un caso de silicosis, especialmente la forma aguda o acelerada, debe impulsar una evaluación del lugar de trabajo para proteger a otros trabajadores que también están en riesgo.
Detección y vigilancia
Los trabajadores expuestos a la sílice y otros polvos minerales deben someterse a exámenes periódicos para detectar efectos adversos para la salud como complemento, pero no como sustituto, del control de la exposición al polvo. Dicha detección comúnmente incluye evaluaciones de síntomas respiratorios, anomalías de la función pulmonar y enfermedades neoplásicas. También se deben realizar evaluaciones de infección tuberculosa. Además de la selección de trabajadores individuales, se deben recopilar datos de grupos de trabajadores para actividades de vigilancia y prevención. La guía para este tipo de estudios se incluye en la lista de lecturas sugeridas.
Terapia, Manejo de Complicaciones y Control de Silicosis
Cuando la prevención no ha tenido éxito y se ha desarrollado silicosis, la terapia se dirige principalmente a las complicaciones de la enfermedad. Las medidas terapéuticas son similares a las utilizadas habitualmente en el tratamiento de la obstrucción de las vías respiratorias, la infección, el neumotórax, la hipoxemia y la insuficiencia respiratoria que complica otras enfermedades pulmonares. Históricamente, la inhalación de aluminio en aerosol no ha tenido éxito como terapia específica para la silicosis. El N-óxido de polivinilpiridina, un polímero que ha protegido a los animales de experimentación, no está disponible para su uso en humanos. Recientes trabajos de laboratorio con tetrandrina han demostrado in vivo reducción de la fibrosis y la síntesis de colágeno en animales expuestos a sílice tratados con este fármaco. Sin embargo, actualmente se carece de pruebas sólidas de la eficacia en humanos y existen preocupaciones sobre la posible toxicidad, incluida la mutagenicidad, de este fármaco. Debido a la alta prevalencia de la enfermedad en algunos países, continúan las investigaciones de combinaciones de medicamentos y otras intervenciones. Actualmente, no ha surgido ningún enfoque exitoso, y la búsqueda de una terapia específica para la silicosis hasta la fecha ha sido infructuosa.
No es deseable una mayor exposición, y se deben dar consejos sobre cómo dejar o cambiar el trabajo actual con información sobre las condiciones de exposición pasadas y presentes.
En el manejo médico de la silicosis, la vigilancia de infecciones complicadas, especialmente tuberculosis, es fundamental. No se recomienda el uso de BCG en el paciente silicótico tuberculina negativo, pero se recomienda el uso de terapia preventiva con isoniazida (INH) en el sujeto silicótico tuberculina positivo en países donde la prevalencia de tuberculosis es baja. El diagnóstico de infección tuberculosa activa en pacientes con silicosis puede ser difícil. Los síntomas clínicos de pérdida de peso, fiebre, sudoración y malestar deben instar a una evaluación radiográfica y a la obtención de cepas y cultivos de bacilos acidorresistentes en el esputo. Los cambios radiográficos, que incluyen agrandamiento o cavitación en lesiones conglomeradas u opacidades nodulares, son motivo de especial preocupación. Los estudios bacteriológicos del esputo expectorado pueden no ser siempre fiables en la silicotuberculosis. La broncoscopia con fibra óptica para muestras adicionales para cultivo y estudio a menudo puede ser útil para establecer un diagnóstico de enfermedad activa. El uso de la terapia multimedicamentosa para la sospecha de enfermedad activa en silicóticos se justifica con un nivel de sospecha más bajo que en el sujeto no silicótico, debido a la dificultad para establecer firmemente la evidencia de infección activa. El tratamiento con rifampicina parece haber mejorado la tasa de éxito del tratamiento de la silicosis complicada con tuberculosis y, en algunos estudios recientes, la respuesta al tratamiento a corto plazo fue comparable en los casos de silicotuberculosis a la de los casos emparejados de tuberculosis primaria.
El soporte ventilatorio para la insuficiencia respiratoria está indicado cuando se precipita por una complicación tratable. El neumotórax, espontáneo y relacionado con el ventilador, generalmente se trata con la inserción de un tubo torácico. Se puede desarrollar una fístula broncopleural y se debe considerar la interconsulta y el manejo quirúrgico.
La silicosis aguda puede progresar rápidamente a insuficiencia respiratoria. Cuando esta enfermedad se parece a la proteinosis alveolar pulmonar y hay hipoxemia severa, la terapia agresiva ha incluido un lavado pulmonar masivo con el paciente bajo anestesia general en un intento de mejorar el intercambio de gases y eliminar los desechos alveolares. Aunque tiene un concepto atractivo, no se ha establecido la eficacia del lavado pulmonar total. La terapia con glucocorticoides también se ha utilizado para la silicosis aguda; sin embargo, todavía es de beneficio no probado.
Algunos pacientes jóvenes con silicosis en etapa terminal pueden ser considerados candidatos para un trasplante de pulmón o corazón-pulmón en centros con experiencia en este procedimiento costoso y de alto riesgo. Se puede ofrecer una remisión y evaluación tempranas para esta intervención a pacientes seleccionados.
La discusión de una intervención terapéutica agresiva y de alta tecnología como el trasplante sirve dramáticamente para subrayar la naturaleza grave y potencialmente mortal de la silicosis, así como para enfatizar el papel crucial de la prevención primaria. El control de la silicosis depende en última instancia de la reducción y el control de la exposición al polvo en el lugar de trabajo. Esto se logra mediante la aplicación rigurosa y concienzuda de los principios fundamentales de ingeniería e higiene ocupacional, con el compromiso de preservar la salud de los trabajadores.