危険因子とは、個人の遺伝的、生理学的、行動的、および社会経済的特性であり、残りの集団よりも特定の健康問題または疾患を発症する可能性が高い集団のコホートにそれらを配置します。 通常、単一の正確な原因がない多因子疾患に適用されます。 一次予防措置の候補を特定し、対象となる危険因子を制御する予防プログラムの有効性を評価するのに特に役立ちます。 それらの開発は、米国マサチューセッツ州フラミンガムで行われた冠動脈疾患と脳卒中のフラミンガム研究、その他の疫学研究、介入研究、実験研究など、大規模な前向き集団研究によるものです。
危険因子は確率の表現にすぎないことを強調しておく必要があります。つまり、絶対的なものでも、診断的なものでもありません。 特定の病気の危険因子が XNUMX つ以上あるからといって、必ずしもその人がその病気を発症するわけではなく、危険因子をまったく持たない人がその病気を免れるわけでもありません。 危険因子は、定義された将来の期間内に特定の病気または病気のグループを発症する可能性に影響を与える個人の特性です。 リスク要因のカテゴリには次のものがあります。
- 高血圧、脂質代謝障害、太りすぎ、糖尿病などの身体的要因
- 喫煙、栄養不足、運動不足、タイプAの性格、アルコールの多量摂取、薬物乱用などの行動要因
- 職業的、社会的、および私的領域での暴露を含む緊張。
当然のことながら、遺伝的および素因要因も、高血圧、真性糖尿病、および脂質代謝障害に関与しています。 危険因子の多くは、冠状動脈性心疾患の発症の重要な前提条件である動脈硬化の発症を促進します。
いくつかの危険因子は、個人を複数の病気の発症の危険にさらす可能性があります。 たとえば、喫煙は冠動脈疾患、脳卒中、肺がんに関連しています。 同時に、個人は特定の疾患の複数の危険因子を持っている可能性があります。 これらは相加的かもしれませんが、多くの場合、危険因子の組み合わせは乗法的かもしれません。 冠状動脈性心疾患および脳卒中の主な危険因子として、身体的要因およびライフスタイル要因が特定されています。
高血圧
高血圧 (血圧の上昇) は、それ自体が疾患であり、冠状動脈性心疾患 (CHD) および脳卒中の主要な危険因子の 90 つです。 WHO の定義によると、拡張期血圧が 140 mm Hg 未満、収縮期血圧が 90 mm Hg 未満の場合、血圧は正常です。 閾値または境界高血圧では、拡張期は 94 ~ 140 mm Hg の範囲であり、収縮期は 159 ~ 95 mm Hg の範囲です。 拡張期血圧が 160 mm Hg 以上で、収縮期血圧が XNUMX mm Hg 以上の人は、高血圧であると指定されています。 しかし、研究によると、そのような厳しい基準は完全に正しいわけではありません。 血圧が「不安定」な人もいます。血圧は、その時の状況に応じて、正常レベルと高血圧レベルの間で変動します。 さらに、特定のカテゴリに関係なく、圧力が通常のレベルを超えて上昇するにつれて、相対リスクが直線的に進行します。
たとえば、米国では、55 歳から 61 歳の男性の CHD と脳卒中の発生率は、血圧が正常な人の年間 1.61% であるのに対し、高血圧の人では年間 4.6% でした (National Heart, Lung and Blood (National Heart, Lung and Blood))。研究所 1981)。
WHO-MONICA の研究によると、94 mm Hg を超える拡張期血圧は、2 ~ 36 歳の人口の 35 ~ 64% に見られました。 中央ヨーロッパ、北ヨーロッパ、東ヨーロッパの多くの国(ロシア、チェコ共和国、フィンランド、スコットランド、ルーマニア、フランス、ドイツの一部、マルタなど)では、30 歳から35、スペイン、デンマーク、ベルギー、ルクセンブルグ、カナダ、米国を含む国では、対応する数字は54%未満でした(WHO-MONICA 20). 年齢が上がるにつれて割合が高くなる傾向があり、人種差があります。 (少なくとも米国では、高血圧は白人集団よりもアフリカ系アメリカ人に多くみられます。)
高血圧を発症するリスク
高血圧を発症する重要な危険因子は、過剰な体重、高塩分摂取量、一連の他の栄養要因、高アルコール消費、運動不足、およびストレスを含む心理社会的要因です (Levi 1983)。 さらに、相対的な重要性がまだ完全には理解されていない特定の遺伝的要素があります (WHO 1985)。 頻繁な家族性高血圧は危険であると考えるべきであり、ライフスタイル要因の管理に特別な注意を払う必要があります。
心理社会的および精神物理学的要因は、仕事と関連して、特に短期的な血圧上昇の場合、高血圧の発症に影響を与える可能性があるという証拠があります. 特定のホルモン (アドレナリンとノルアドレナリン) およびコルチゾール (Levi 1972) の濃度の増加が見られ、単独で、または高塩分摂取と組み合わせて、血圧の上昇につながる可能性があります。 仕事のストレスも高血圧に関係しているようです。 航空交通の強度と用量効果関係が示されました (Levi 1972; WHO 1985) さまざまな高度な精神的緊張を持つ航空交通管制官のグループを比較しました。
高血圧の治療
高血圧症は、症状がなくても治療できますし、治療する必要があります。 体重管理、ナトリウム摂取量の削減、定期的な運動などのライフスタイルの変化と、必要に応じて降圧薬を組み合わせることで、定期的に血圧が低下し、多くの場合正常なレベルになります。 残念なことに、高血圧であることが判明した多くの人は、適切な治療を受けていません。 WHO-MONICA の研究 (1988 年) によると、ロシア、マルタ、ドイツ東部、スコットランド、フィンランド、イタリアでは 20 年代半ばに適切な治療を受けていた高血圧女性は 1980% 未満でしたが、アイルランドの男性は同等の数値でした。ドイツ、中国、ロシア、マルタ、フィンランド、ポーランド、フランス、イタリアは 15% 未満でした。
高血圧の予防。
高血圧予防の本質は、定期的なスクリーニングまたは健康診断プログラムを通じて血圧上昇のある個人を特定し、上昇の程度と期間を確認するために繰り返しチェックし、無期限に維持される適切な治療計画を開始することです. 高血圧の家族歴がある人は、より頻繁に血圧をチェックし、それらが提示する可能性のある危険因子を排除または制御するように指導する必要があります. アルコール乱用の管理、体力トレーニングと体力、通常の体重維持、心理的ストレスを軽減する努力はすべて、予防プログラムの重要な要素です。 騒音や過剰な熱を減らすなどの職場環境の改善は、その他の予防策です。
職場は、従業員の高血圧の検出、監視、および管理を目的としたプログラムにとって、他に類を見ない有利な場です。 利便性と低コストまたは無料は、参加者にとって魅力的であり、同僚からの同調圧力のプラスの効果は、彼らのコンプライアンスとプログラムの成功を強化する傾向があります.
高脂血症
多くの長期にわたる国際研究により、脂質代謝の異常と CHD および脳卒中のリスク増加との間の説得力のある関係が実証されています。 これは、総コレステロールと LDL (低密度リポタンパク質) および/または低レベルの HDL (高密度リポタンパク質) の上昇に特に当てはまります。 最近の研究は、過剰なリスクを異なるリポタンパク質画分と関連付けるさらなる証拠を提供しています (WHO 1994a)。
6.5 年代半ばの世界的な WHO-MONICA 研究によって、総コレステロール値が上昇する頻度 >>1980 mmol/l) は、人口グループによってかなり異なることが示されました (WHO-MONICA 1988)。 労働年齢人口(35~64 歳)の高コレステロール血症の割合は、男性で 1.3~46.5%、女性で 1.7~48.7% の範囲でした。 範囲はほぼ同じでしたが、異なる国の研究グループの平均コレステロール値は大きく異なりました。中国 (6 mmol/l) や日本 (4.1 mmol/l) などの東アジア諸国では平均値が低かった。 両方の領域で、平均値は 5.0 mmol/l (6.5 mg/dl) 未満でした。これは、正常のしきい値として指定されたレベルです。 ただし、血圧に関して上記で述べたように、正常と異常の間の明確な境界ではなく、レベルが上昇するにつれてリスクが徐々に増加します. 実際、250 mg/dl の総コレステロール値を超えてはならない最適値として定めている専門家もいます。
性別が要因であり、女性は平均して HDL レベルが低いことに注意する必要があります。 これは、労働年齢の女性が CHD による死亡率が低い理由の XNUMX つかもしれません。
遺伝性高コレステロール血症の比較的少数の個人を除いて、コレステロールレベルは一般に、コレステロールと飽和脂肪が豊富な食品の食事摂取を反映しています. 総脂肪摂取量を減らし、多価不飽和脂肪を代用した、果物、植物製品、魚に基づく食事は、一般的に低コレステロール値と関連しています. その役割はまだ完全には解明されていませんが、抗酸化物質 (ビタミン E、カロテン、セレンなど) の摂取もコレステロール値に影響を与えると考えられています。
リポタンパク質の「保護」形態である HDL コレステロールの高レベルに関連する要因には、人種 (黒人)、性別 (女性)、標準体重、運動、適度なアルコール摂取が含まれます。
社会経済レベルも重要な役割を果たしているようであり、少なくとも先進国では西ドイツのように、教育レベルが低い (12 年未満の就学) 人々の集団グループでコレステロール値が高いことが発見されました。 1993 年間の教育を修了する (Heinemann XNUMX)。
タバコの喫煙
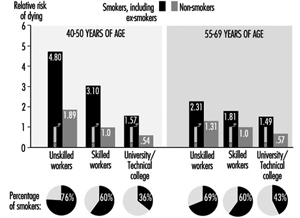
喫煙は、CVD の最も重要な危険因子の 1 つです。 タバコの喫煙によるリスクは、喫煙するタバコの本数、喫煙している期間、喫煙を開始した年齢、吸い込む量、および吸気中のタール、ニコチン、一酸化炭素の含有量に直接関係しています。煙。 図 XNUMX は、非喫煙者と比較して喫煙者の CHD 死亡率が著しく増加していることを示しています。 このリスクの増加は、男性と女性の両方で、すべての社会経済階級で実証されています。
たばこの使用を中止すると、たばこの喫煙の相対リスクは低下します。 これは漸進的です。 約 XNUMX 年間の禁煙の後、リスクは喫煙したことのない人のレベルまでほぼ下がります。
最近の証拠によると、「受動喫煙」(つまり、他人が吸った紙巻たばこの煙を受動的に吸入すること) を吸う人も重大な危険にさらされていることが示されています (Wells 1994; Glantz and Parmley 1995)。
国際的な WHO-MONICA 研究 (1988 年) で示されているように、喫煙率は国によって異なります。 35 歳から 64 歳の男性の割合が最も高かったのは、ロシア、ポーランド、スコットランド、ハンガリー、イタリア、マルタ、日本、中国でした。 女性の喫煙者は、スコットランド、デンマーク、アイルランド、米国、ハンガリー、ポーランドでより多く見られました (最近のポーランドのデータは大都市に限られています)。
社会的地位と職業レベルは、労働者の喫煙レベルの要因です。 たとえば、図 1 は、東ドイツの男性の喫煙者の割合が社会階級が低いほど増加していることを示しています。 逆は、喫煙者の数が比較的少ない国で見られ、社会的レベルの高い人々の間でより多くの喫煙が見られます. 東ドイツでは、「通常の」勤務スケジュールと比較して、交替勤務者の間で喫煙がより頻繁に行われています。
図 1. 喫煙者 (元喫煙者を含む) および非喫煙者、標準体重、熟練労働者 (男性) と比較した、東ドイツの職業医療検査に基づく、喫煙者 (元喫煙者を含む) および社会階級の心血管疾患による相対死亡リスク、死亡率 1985-89、N = 2.7 万人年。
偏った栄養、塩分摂取
ほとんどの先進国では、伝統的な低脂肪の栄養は、高カロリー、高脂肪、低炭水化物、甘すぎる、または塩辛い食生活に取って代わられています. これは、心血管リスクの高い要素として、太りすぎ、高血圧、および高コレステロール値の発生に寄与します. 飽和脂肪酸の割合が高い動物性脂肪の大量消費は、LDLコレステロールの増加とリスクの増加につながります. 野菜由来の脂肪は、これらの物質がはるかに少ない(WHO 1994a)。 食習慣は、社会経済的レベルと職業の両方とも強く関連しています。
太り過ぎ
過体重 (筋肉量の増加ではなく、過剰な脂肪または肥満) は、直接的な重要性が低い心血管リスク要因です。 過剰な脂肪分布(腹部肥満)の男性パターンは、女性(骨盤)タイプの脂肪分布よりも心血管および代謝の問題のリスクが高いという証拠があります.
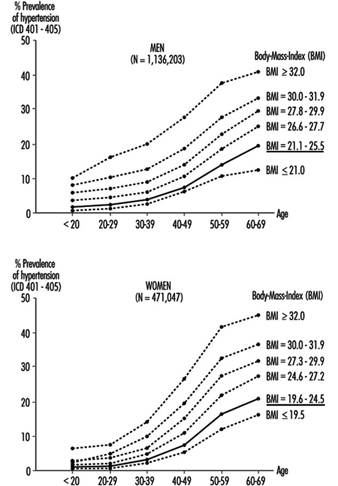
過体重は、高血圧、高コレステロール血症、糖尿病と関連しており、男性よりも女性の方がはるかに大きく、年齢とともに増加する傾向があります (Heuchert and Enderlein 1994) (図 2)。 また、筋骨格系の問題や変形性関節症の危険因子でもあり、運動をより困難にします. 大幅な太りすぎの頻度は、国によって大きく異なります。 WHO-MONICA プロジェクトが実施した無作為人口調査では、チェコ共和国、東ドイツ、フィンランド、フランス、ハンガリー、ポーランド、ロシア、スペイン、ユーゴスラビアの 20 歳から 35 歳までの女性の 64% 以上、およびリトアニア、マルタ、ルーマニア。 中国、日本、ニュージーランド、スウェーデンでは、この年齢層の男女で有意に太りすぎている人は 10% 未満でした。
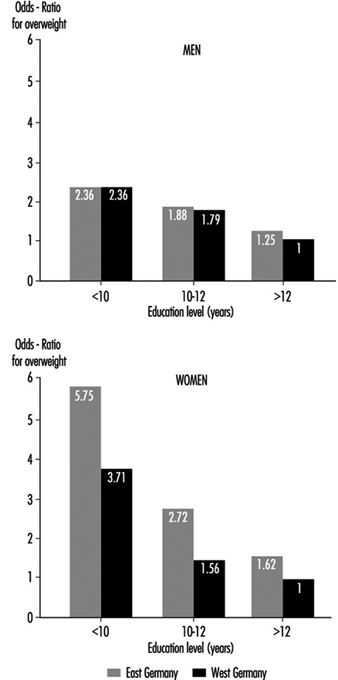
太りすぎの一般的な原因には、家族的要因 (一部は遺伝的なものもありますが、一般的な食習慣を反映していることが多い)、過食、高脂肪および高炭水化物の食事、運動不足などがあります。 太りすぎは、社会経済的下位層、特に女性の間でより一般的である傾向があり、他の要因の中でもとりわけ、経済的制約により、よりバランスの取れた食事の利用が制限されています. ドイツの人口調査では、教育レベルの低い人々の大幅な太りすぎの割合は、教育レベルの高い人々の 3 倍から 5 倍高く、一部の職業、特に食品の準備、農業、およびある程度の交代勤務では、太りすぎの人の割合が高い (図 3) (Heinemann 1993)。
図 2. 東ドイツの産業医療検査における、年齢、性別、および肥満度指数 (BMI) による XNUMX 段階の相対体重別の高血圧症の有病率 (通常の BMI 値には下線が引かれています)。
図 3. ドイツ (人口 25 ~ 64 歳) における教育期間 (就学年数) ごとの太りすぎの相対リスク。
運動不足
高血圧、太りすぎ、糖尿病と仕事中および/または仕事外での運動不足との密接な関連により、運動不足がCHDおよび脳卒中の重大な危険因子になっています(Briazgounov 1988; WHO 1994a)。 他のすべての危険因子を一定に保つと、高強度の運動を定期的に行っている人は、座りっぱなしの生活を送っている人よりも死亡率が低いことが多くの研究で示されています。
運動量は、その持続時間と達成された身体的作業の量、または運動によって誘発された心拍数の増加の程度と、その心拍数が安静レベルに戻るのに必要な時間のいずれかを記録することによって容易に測定されます. 後者は、心臓血管のフィットネスレベルの指標としても役立ちます。定期的な身体トレーニングでは、心拍数の増加が少なくなり、特定の運動強度の安静時の心拍数にすばやく戻ります.
職場の体力プログラムは、心臓血管の健康を高めるのに効果的であることが示されています. これらの参加者は、タバコの喫煙をやめ、適切な食事にもっと注意を払う傾向があり、CHD と脳卒中のリスクを大幅に減らします。
アルコール
多量のアルコール摂取、特にアルコール度数の高い蒸留酒の飲酒は、高血圧、脳卒中、および心筋症のリスクを高めることに関連しており、適度なアルコール摂取、特にワインの摂取は、CHD のリスクを低下させることがわかっています (WHO 1994a)。 これは、一般的に「ハード」リカーよりもワインを好む先進国の上位社会層の間でCHD死亡率が低いことに関連しています。 彼らのアルコール摂取量はワインを飲む人と似ているかもしれませんが、ビールを飲む人は余分な体重を蓄積する傾向があり、上記のようにリスクを高める可能性があることにも注意してください.
社会経済的要因
英国、スカンジナビア、西ヨーロッパ、米国、および日本における死亡登録死亡率研究の分析によって、社会経済的地位と CVD のリスクとの間の強い相関関係が実証されています。 たとえば、ドイツ東部では、心血管疾患による死亡率は、下層階級よりも上層社会階級の方がかなり低くなっています (図 1 を参照) (Marmot and Theorell 1991)。 一般的な死亡率が低下しているイングランドとウェールズでは、上層階級と下層階級の間の相対的な格差が拡大しています。
社会経済的地位は通常、職業、職業上の資格と地位、教育水準、場合によっては所得水準などの指標によって定義されます。 これらは、生活水準、栄養パターン、自由時間の活動、家族の規模、医療へのアクセスに容易に変換されます。 前述のように、行動上の危険因子 (喫煙や食事など) と身体的な危険因子 (過体重、高血圧、高脂血症など) は、社会階級や職業グループによってかなり異なります (Mielck 1994; Helmert、Shea、および Maschewsky Schneider 1995)。
職業心理社会的要因とストレス
職業ストレス
職場における心理社会的要因は、主に、労働環境、仕事の内容、仕事の要求、技術的・組織的条件の複合効果を指し、能力、心理的感受性などの個人的要因、そして最後に健康指標も指します (Karasek and Theorell 1990; Siegrist 1995)。
すでに心血管疾患に苦しんでいる人々に対する急性ストレスの役割は争われていません. ストレスは、狭心症、リズム障害、心不全のエピソードにつながります。 また、脳卒中や心臓発作を引き起こす可能性もあります。 この文脈では、ストレスは一般に、急性の身体的ストレスを意味すると理解されています。 しかし、急性の心理社会的ストレスもこれらの影響を与える可能性があるという証拠が増えています. 1950年代の研究によると、一度に1994つの仕事をしている、または長時間残業している人は、若くても心臓発作のリスクが比較的高い. 他の研究では、同じ仕事でも、仕事と時間のプレッシャーが大きく、仕事で頻繁に問題を抱えている人は、リスクが大幅に高いことが示されました (Mielck XNUMX)。
過去 15 年間の仕事のストレスに関する研究では、仕事のストレスと心血管疾患の発生率との因果関係が示唆されています。 これは、心血管死亡率だけでなく、冠動脈疾患や高血圧の頻度にも当てはまります (Schnall、Landsbergis、および Baker 1994)。 Karasek の仕事の緊張モデルは、心血管疾患の発生率の増加につながる可能性のある XNUMX つの要因を定義しました。
- 仕事の需要の程度
- 意思決定の自由度の広さ。
後にジョンソンは、社会的支援の程度を第 1995 の要因として追加した (Kristensen XNUMX)。 百科事典. 章 心理社会的および組織的要因 タイプ A のパーソナリティなどの個人的要因や、ストレスの影響を克服するための社会的支援やその他のメカニズムについての議論が含まれます。
心血管疾患のリスク増加につながる要因の影響は、個人的なものであれ状況によるものであれ、「対処メカニズム」、つまり問題を認識し、状況を最大限に活用しようとすることによってそれを克服することによって減らすことができます.
これまで、個人を対象とした対策は、仕事のストレスによる健康への悪影響の防止において優勢でした。 仕事の組織化の改善と従業員の意思決定の自由度の拡大がますます利用されており (例えば、行動調査と団体交渉。ドイツでは、職業の質と健康のサークル)、生産性の改善を達成するだけでなく、労働を人間化することによって仕事を人間化しています。応力負荷 (Landsbergis et al. 1993)。
夜勤・交替勤務
国際文献の多数の出版物が、夜勤や交替勤務によってもたらされる健康リスクを取り上げています。 交替勤務は、その他の関連する (間接的なものを含む) 仕事関連の要求や期待要因とともに、悪影響をもたらすリスク要因の XNUMX つであることが一般に認められています。
過去 1982 年間、交替勤務に関する研究では、夜勤や交替勤務が心血管疾患、特に虚血性心疾患や心筋梗塞の頻度、および心血管の危険因子に及ぼす長期的な影響に対処することが増えてきました。 特にスカンジナビアからの疫学的研究の結果は、虚血性心疾患と心筋梗塞のリスクが交替制労働者に推定されることを認めている (Alfredsson, Karasek and Theorell 1985; Alfredsson, Spetz and Theorell 1986; Knutsson et al. 1993; Tüchsen 7 )。 デンマークでは、女性だけでなく男性の心血管疾患の 1991% が交替勤務に起因するとさえ推定されています (Olsen and Kristensen XNUMX)。
夜勤労働者と交代勤務労働者は心血管疾患のリスクが高い (推定相対リスクは約 1.4) という仮説は、日勤労働者と比較して交替労働者の高血圧や脂肪酸レベルなどの心血管リスク要因を考慮した他の研究によって裏付けられています。 夜勤や交替勤務は、血圧や高血圧の上昇、トリグリセリドおよび/または血清コレステロールの上昇を引き起こす可能性があることがさまざまな研究で示されています (総コレステロールの HDL コレステロールの正常範囲の変動も同様です)。 これらの変化は、その他の危険因子 (長時間の喫煙やシフト労働者の過体重など) とともに、アテローム硬化性疾患による罹患率と死亡率の増加を引き起こす可能性があります (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt and Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992)。
全体として、交替勤務とアテローム性動脈硬化の間の因果関係の可能性の問題は、病態機序が十分に解明されていないため、現時点では明確に答えることはできません。 文献で議論されている可能性のあるメカニズムには、栄養と喫煙習慣の変化、睡眠の質の低下、脂質レベルの上昇、社会的および心理的要求による慢性的なストレス、および概日リズムの乱れが含まれます. Knutsson (1989) は、交替勤務が慢性疾患に及ぼす長期的な影響について、興味深い病因を提唱しました。
職業分野では、他のストレスを誘発する労働条件(騒音、化学危険物、心理社会的ストレス、単調など)が交替勤務に関連しているため、リスク推定に対するさまざまな関連属性の影響はほとんど研究されていません。 不健康な栄養習慣や喫煙習慣が交替勤務に関連していることが多いという観察から、交替勤務労働者の心血管疾患のリスク増加は、直接的な原因よりも、不健康な行動 (喫煙、栄養不足など) の間接的な結果であると結論付けられることがよくあります。夜間または交替勤務の結果 (Rutenfranz、Knauth、Angersbach 1981)。 さらに、交替制勤務がこの行為を促進するのか、それとも違いが主に職場と職業の選択に起因するのかについての明白な仮説を検証する必要があります。 しかし、未回答の質問に関係なく、心血管予防プログラムでは、リスクグループとして夜間およびシフト労働者に特別な注意を払う必要があります.
まとめ
要約すると、危険因子は、個人および個人のグループについて個別に評価できる、さまざまな遺伝的、身体的、生理学的、行動的、および心理社会的特性を表しています。 全体として、それらは CVD、またはより正確にはこの記事の文脈では、CHD または脳卒中が発症する可能性を反映しています。 多因子性疾患の原因と病因を解明することに加えて、それらの主な重要性は、危険因子の除去または制御の対象となる個人を描写することです。これは、職場に見事に適した演習であり、時間をかけて繰り返されるリスク評価により、その成功が実証されます。予防努力。