腰痛は、労働年齢人口に共通する病気です。 約 80% の人が一生の間に腰痛を経験し、それはすべての職業グループにおいて、短期的および長期的な障害の最も重要な原因の XNUMX つです。 病因に基づいて、腰痛は次の XNUMX つのグループに分類できます。内臓の病気によって引き起こされる)。
ほとんどの人の腰痛には機械的な原因があり、これには腰仙骨の捻挫/ひずみ、椎間板変性疾患、脊椎すべり症、脊柱管狭窄症、および骨折が含まれます。 ここでは、機械的な腰痛のみが考慮されます。 機械的な腰痛は、局所的な腰痛とも呼ばれ、局所的な痛みまたは片脚または両脚に放散する痛み (坐骨神経痛) の場合があります。 機械的腰痛は一時的に発生するのが特徴で、ほとんどの場合、自然経過は良好です。 急性の場合の約半数は 90 週間で、約 XNUMX% は XNUMX か月以内に腰痛が治まります。 約 XNUMX 人に XNUMX 人が慢性化すると推定されており、この腰痛患者のグループが、腰痛障害による費用の大部分を占めています。
構造と機能
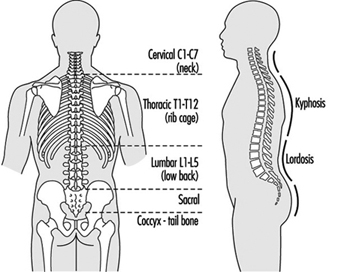
直立姿勢のため、人間の脊椎の下部 (腰仙椎) の構造は、ほとんどの脊椎動物の構造とは解剖学的に異なります。 直立姿勢は、腰仙椎の構造に対する機械的な力も増加させます。 通常、腰椎には 1 つの椎骨があります。 図 XNUMX に示すように、仙骨は硬く、尾 (尾骨) は人間では機能しません。
図 1. 背骨、その椎骨、および湾曲。
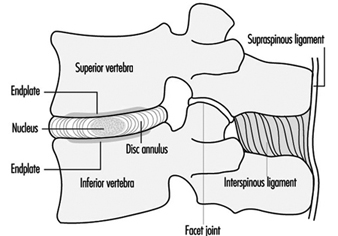
椎骨は、椎体間の椎間板、および靭帯と筋肉によって互いに結合されています。 これらの軟部組織の結合により、背骨が柔軟になります。 図 2 に示すように、隣接する XNUMX つの椎骨が機能単位を形成します。椎体と椎間板は、脊椎の重量を支える要素です。 椎骨の後部は、脊柱管内の神経を保護する神経弓を形成します。 椎弓は、動きの方向を決定する椎間関節 (椎間関節) を介して互いに取り付けられています。 椎弓はまた、背骨の可動域を決定する多数の靭帯によって結合されています。 体幹を後方に伸ばす筋肉(伸筋)は、椎弓に付着しています。 重要な付着部位は、椎弓の XNUMX つの骨突起 (XNUMX つの外側突起と脊椎突起) です。
図 2. 脊椎の基本的な機能単位。
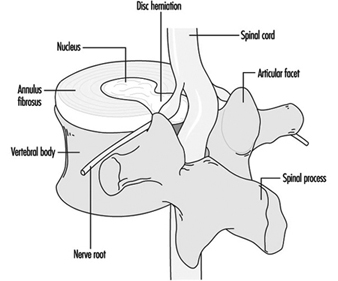
脊髄は、最も高い腰椎 (L1-L2) のレベルで終了します。 腰部脊柱管は、脊髄神経根で構成される脊髄、馬尾の延長によって満たされます。 神経根は、椎間孔 (椎間孔) を通って一対で脊柱管から出ます。 背中の組織を神経支配する枝は、それぞれの脊髄神経根から離れています。 筋肉、靭帯、関節には痛覚を伝える神経終末(侵害受容終末)があります。 健康な椎間板では、輪の最も外側の部分を除いて、そのような神経終末はありません。 しかし、椎間板は腰痛の最も重要な原因と考えられています。 輪状断裂は痛みを伴うことが知られています。 椎間板変性の続発として、椎間板の半ゼラチン状の内側部分である核のヘルニアが脊柱管に発生し、坐骨神経痛の症状と徴候とともに脊髄神経の圧迫および/または炎症を引き起こす可能性があります.図3。
図 3.椎間板ヘルニア。
筋肉は、背中の安定性と動きに関与しています。 背筋は体幹を後方に曲げ(伸展)、腹筋は前方に曲げます(屈曲)。 持続的または反復的な負荷による疲労、または筋肉や靭帯の突然の過労による疲労は、腰痛の原因となる可能性がありますが、そのような痛みの正確な原因を特定することは困難です. 腰部障害における軟部組織損傷の役割については論争があります。
腰痛
発生
腰痛の有病率の推定値は、さまざまな調査で使用されている定義によって異なります。 30 歳以上のフィンランドの一般集団における腰痛症候群の有病率を表 1 に示します。4 人に 5 人が一生の間に腰痛 (および 20 人に 65 人) が腰痛を経験しています。 毎月 XNUMX 人に XNUMX 人が腰痛または坐骨神経痛に苦しんでおり、いつでも XNUMX 人に XNUMX 人が臨床的に検証可能な腰痛症候群を患っています。 坐骨神経痛または椎間板ヘルニアはあまり一般的ではなく、人口の XNUMX% が罹患しています。 腰痛症候群患者の約半数に機能障害があり、障害は XNUMX% で重度です。 坐骨神経痛は女性よりも男性に多くみられますが、他の腰の病気も同様に一般的です。 腰痛は XNUMX 歳未満では比較的まれですが、その後 XNUMX 歳まで有病率が着実に増加し、その後は減少します。
表 1. 30 歳以上のフィンランド人における背中の障害の有病率、パーセンテージ。
|
メンズ+ |
レディース+ |
|
|
背中の痛みの生涯有病率 |
76.3 |
73.3 |
|
坐骨神経痛の生涯有病率 |
34.6 |
38.8 |
|
坐骨神経痛の有病率が XNUMX 年間で、少なくとも XNUMX 週間寝たきりになっている |
17.3 |
19.4 |
|
腰痛または坐骨神経痛の XNUMX か月間の有病率 |
19.4 |
23.3 |
|
臨床的に検証されたポイントの有病率: |
||
|
腰痛症候群 |
17.5 |
16.3 |
|
坐骨神経痛または椎間板脱出* |
5.1 |
3.7 |
+ 年齢調整
* p 0.005
出典: Heliövaara et al. から改作。 1993年。
腰椎の変性変化の有病率は、加齢とともに増加します。 35 歳から 44 歳の男性の約半数、および 65 歳以上の男性の 5 人中 38 人に、腰椎の椎間板変性の X 線像の徴候があります。 重度の椎間板変性の兆候は、それぞれ 6% と 20% に見られます。 退行性変化は、女性よりも男性にわずかに多く見られます。 腰椎に変性変化がある人は、そうでない人よりも頻繁に腰痛を発症しますが、変性変化は無症候性の人々にもよく見られます。 磁気共鳴画像法 (MRI) では、79 歳以下の無症候性の女性の 60%、XNUMX 歳以上の女性の XNUMX% で椎間板変性が発見されています。
一般的に、腰痛はホワイトカラー職よりもブルーカラー職の方が一般的です。 米国では、物資運搬人、看護助手、およびトラック運転手が、補償された背中の怪我の割合が最も高い.
職場での危険因子
疫学的研究は、腰痛、坐骨神経痛または椎間板ヘルニア、および腰椎の変性変化が重労働に関連していることを一貫して発見しています。 しかし、背中の物理的負荷の許容限界についてはほとんど知られていません。
腰痛は、頻繁または重いものを持ち上げたり、運んだり、引っ張ったり、押したりすることに関連しています。 高い張力が筋肉と靭帯に向けられ、高い圧縮力が骨と関節面に向けられます。 これらの力は、椎体、椎間板、靭帯、および椎骨の後部に機械的損傷を引き起こす可能性があります。 突然の過負荷や繰り返しの負荷による疲労により、けがをすることがあります。 気付かないうちに発生する可能性のある繰り返しの微小外傷は、腰椎の変性の原因として提案されています.
腰痛は、頻繁または長時間のひねり、曲げ、またはその他の体幹の非中立姿勢にも関連しています。 椎間板の栄養には運動が必要であり、静的な姿勢は栄養を損なう可能性があります。 他の軟部組織では、疲労が発生する可能性があります。 また、同じ姿勢で長時間座っていると(たとえば、機械の裁縫師や自動車の運転手など)、腰痛のリスクが高まります。
自動車の長時間の運転は、腰痛や坐骨神経痛、椎間板ヘルニアのリスクを高めることがわかっています。 ドライバーは全身の振動にさらされ、椎間板の栄養に悪影響を及ぼします。 また、悪路からの突然の衝動、姿勢のストレス、プロのドライバーによる物資の取り扱いもリスクの一因となる可能性があります。
背中のけがの明らかな原因は、転倒や滑りなどの事故による直接的な外傷です。 急性損傷に加えて、外傷性背部損傷が慢性腰痛症候群の発症に大きく寄与するという証拠があります。
腰痛は、単調な仕事や時間的プレッシャーの下での仕事、同僚や上司からの社会的サポートの不足など、職場でのさまざまな心理社会的要因に関連しています。 心理社会的要因は、腰痛の報告と回復に影響を与えますが、それらの病因学的役割については議論があります。
個々の危険因子
身長と太りすぎ: 腰の痛みと身長および体重過多との関係の証拠は矛盾しています。 しかし、坐骨神経痛または椎間板ヘルニアと身長との関係については、非常に説得力のある証拠があります。 背の高い人は、椎間板の体積が大きいために栄養面で不利になる可能性があり、作業現場での人間工学的な問題もある可能性があります。
体力: 体力と腰痛の関連性に関する研究結果には一貫性がありません。 腰痛は、仕事に必要な力よりも力が弱い人によく見られます。 いくつかの研究では、有酸素運動能力の低下は、将来の腰痛や怪我の請求を予測するものではないことがわかっています. 体格が最も悪い人は、背中の怪我の全体的なリスクが高くなる可能性がありますが、最も体格が良い人は、最も高額な怪我を負う可能性があります。 ある研究では、背中の筋肉の持久力が良好であると、初めて腰痛が発生するのを防ぐことができました。
腰椎の可動域は人によってかなり差があります。 急性および慢性の腰痛を持つ人々は可動性が低下していますが、前向き研究では、可動性は腰痛の発生率を予測していません.
喫煙: いくつかの研究は、喫煙が腰痛や椎間板ヘルニアのリスクの増加と関連していることを示しています. 喫煙も椎間板の変性を促進するようです。 実験的研究では、喫煙は椎間板の栄養を損なうことがわかっています。
構造的要因: 脊椎の先天性欠損症や脚の長さの不一致により、脊椎に異常な負荷がかかることがあります。 しかし、そのような要因は腰痛の原因としてはあまり重要ではないと考えられています。 狭い脊柱管は、神経根の圧迫と坐骨神経痛の素因となります。
心理的要因: 慢性腰痛は心理的要因 (うつ病など) と関連していますが、慢性腰痛に苦しむすべての人が心理的な問題を抱えているわけではありません。 心理的要因による腰痛と身体的要因による腰痛を鑑別するために、さまざまな方法が用いられてきましたが、結果は相反するものでした。 精神的ストレスの症状は、症状のない人よりも腰痛のある人に多く見られ、精神的ストレスは将来の腰痛の発生率を予測するようです.
防止
リスク要因に関する疫学的研究に基づいて蓄積された知識は、大部分が定性的なものであり、したがって、予防プログラムを計画するための広範なガイドラインしか提供できません。 仕事関連の腰痛の予防には、人間工学に基づいた仕事の設計、教育と訓練、および労働者の選択という XNUMX つの主要なアプローチがあります。
ジョブデザイン
仕事関連の腰痛を予防する最も効果的な手段は、仕事のデザインであると広く信じられています。 人間工学的介入では、次のパラメーターに対処する必要があります (表 2 を参照)。
表 2. 職場での腰痛のリスクを軽減するために取り組むべきパラメーター。
|
|
例 |
|
1.ロード |
扱う物の重さ、扱う物のサイズ |
|
2. オブジェクトの設計 |
ハンドルの形状、位置、サイズ |
|
3. リフティングテクニック |
物体と作業者の重心からの距離、ひねり動作 |
|
4. 職場のレイアウト |
運搬距離、可動範囲、階段などの障害物など、タスクの空間的特徴 |
|
5. タスク設計 |
タスクの頻度と期間 |
|
6.心理学 |
仕事の満足度、自律性と管理、期待 |
|
7. 環境 |
温度、湿度、騒音、フットトラクション、全身振動 |
|
8. 作業組織 |
チームワーク、インセンティブ、シフト、ジョブ ローテーション、マシン ペーシング、ジョブ セキュリティ。 |
出典:Halpern 1992 より転載。
ほとんどの人間工学的介入は、荷重、取り扱う物体の設計、持ち上げ技術、作業場のレイアウト、およびタスクの設計を変更します。 腰痛の発生や医療費の抑制におけるこれらの対策の有効性は、明確に実証されていません。 ピーク負荷を減らすことが最も効率的かもしれません。 提案されているアプローチの 1993 つは、労働人口の大部分の物理的能力の範囲内になるように仕事を設計することです (Waters et al. XNUMX)。 静的ジョブでは、ジョブを再構築するか、ジョブ ローテーションまたはジョブ エンリッチメントによってモーションの復元を実現できます。
教育訓練
労働者は、適切かつ安全に作業を行うための訓練を受ける必要があります。 安全な持ち上げに関する労働者の教育と訓練は広く実施されてきましたが、その結果は納得のいくものではありませんでした。 負荷を体に近づけてけいれんやねじれを避けることが有益であるという一般的な合意がありますが、レッグリフトとバックリフトの利点については、専門家の意見が対立しています.
仕事の要求と労働者の強さとの不一致が検出され、仕事の再設計が不可能な場合は、労働者にフィットネストレーニングプログラムを提供する必要があります.
腰痛や慢性疾患による障害の予防において、バックスクールは亜急性の場合には有効であり、一般的なフィットネストレーニングは亜慢性の場合に有効であることが証明されています。
トレーニングは管理者にも拡大する必要があります。 管理トレーニングの側面には、早期介入、初期の保存的治療、患者のフォローアップ、就職、安全規則の施行が含まれます。 積極的な管理プログラムは、長期の障害請求と事故率を大幅に減らすことができます。
医療従事者は、早期介入、保存的治療、患者のフォローアップ、および就職のテクニックの利点について訓練を受ける必要があります。 活動関連の脊椎障害の管理に関するケベック タスク フォースの報告書およびその他の臨床診療ガイドラインは、適切な治療のための適切なガイダンスを提供します。 (Spitzer et al. 1987; AHCPR 1994.)
労働者の選択
一般に、労働者の雇用前の選択は、労働関連の腰痛を予防するための適切な手段とは考えられていません。 以前の腰痛の病歴、腰椎の X 線写真、一般的な筋力およびフィットネス テストのいずれも、将来の腰痛のリスクが高い人を特定するのに十分な感度と特異度を示していません。 雇用前のスクリーニングでこれらの手段を使用すると、特定のグループの労働者に対する過度の差別につながる可能性があります。 ただし、雇用前のスクリーニングが適切であると考えられる特殊な職業グループ (消防士や警察官など) もあります。
臨床的特徴
多くの場合、腰痛の正確な原因を特定することはできません。これは、腰痛障害の分類の難しさとして反映されています。 分類は、臨床検査または画像検査結果によって裏付けられる症状の特徴に大きく依存しています。 基本的に、臨床身体検査では、脊髄神経根の圧迫および/または炎症によって引き起こされた坐骨神経痛の患者を診断できます。 ファセット症候群、線維炎、筋肉痙攣、腰椎コンパートメント症候群、または仙腸骨症候群などの他の多くの臨床的実体に関しては、臨床的検証は信頼できないことが証明されています.
この混乱を解決する試みとして、脊椎障害に関するケベック タスク フォースは、包括的かつ批判的な文献レビューを実施し、最終的に、表 3 に示す腰痛患者の分類の使用を推奨するに至りました。
表 3. 脊椎障害に関するケベック タスク フォースによる腰部障害の分類
1.痛み
2.下肢近位への放射線による痛み
3.下肢遠位への放射線による痛み
4.下肢への放射線による痛みと神経学的徴候
5. 単純な X 線写真で推定される脊髄神経根の圧迫 (すなわち、脊椎の不安定性または骨折)
6. 以下によって確認される脊髄神経根の圧迫: 特定の画像技術 (コンピュータ断層撮影、
ミエログラフィー、または磁気共鳴画像法)、その他の診断技術 (例、筋電図検査、
静脈造影)
7.脊柱管狭窄症
8. 術後の状態、介入後 1 ~ 6 週間
9.手術後の状態、介入後6週間以上
9.1. 無症候性
9.2. 症候性
10.慢性疼痛症候群
11. その他の診断
カテゴリ 1 ~ 4 の場合、追加の分類は以下に基づいています。
(a) 症状の持続期間 (7 週間)、
(b) 就労状況 (就労中、休職中、つまり仕事を休んでいる、失業中、または活動していない)。
出典: スピッツァーら。 1987年。
カテゴリごとに、文献の批判的なレビューに基づいて、レポートに適切な治療手段が示されています。
脊椎分離症および脊椎すべり症
脊椎分離症は、椎弓(関節間部または峡部)の欠損を意味し、脊椎すべり症は、下方の椎骨に対する椎体の前方変位を意味する。 変形は第XNUMX腰椎で最も頻繁に発生します。
脊椎すべり症は、先天性異常、疲労骨折または急性骨折、変性による隣接する XNUMX つの椎骨間の不安定性、および感染症または腫瘍性疾患によって引き起こされる可能性があります。
脊椎分離症および脊椎すべり症の有病率は 3 ~ 7% の範囲ですが、特定の民族グループでは有病率がかなり高く (ラップス 13%、アラスカのエスキモー 25 ~ 45%、日本のアイヌ 41%)、これは遺伝的疾患を示しています。素因。 脊椎分離症は、腰痛のある人にもない人にも同様に一般的ですが、脊椎すべり症の人は再発性の腰痛になりやすいです。
急性外傷性脊椎すべり症は、職場での事故が原因で発生する可能性があります。 アメリカン フットボール、体操、やり投げ、柔道、ウェイトリフティングなどの特定の運動をしているアスリートの間で有病率が増加していますが、職場での運動が脊椎分離症または脊椎すべり症を引き起こすという証拠はありません。
ピリフォルミス症候群
梨状筋症候群は、梨状筋が大坐骨切痕を通過する領域での坐骨神経圧迫の症状および徴候を特徴とする坐骨神経痛のまれで物議を醸す原因です。 この症候群の有病率に関する疫学的データは入手できません。 現在の知識は、症例報告と症例シリーズに基づいています。 股関節の長時間の屈曲、内転、内旋によって症状が悪化します。 最近、梨状筋の肥大が、コンピュータ断層撮影および磁気共鳴画像法によって、梨状筋症候群の一部の症例で検証されました。 この症候群は、梨状筋への損傷から生じる可能性があります。