Categorias crianças

1. Sangue (3)

1. Sangue
Editor de Capítulo: Bernard D. Goldstein
Conteúdo
Tabelas
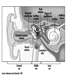
Sistema hematopoiético e linfático
Bernard D. Goldstein
Leucemia, Linfomas Malignos e Mieloma Múltiplo
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agentes ou Condições de Trabalho que Afetam o Sangue
Bernard D. Goldstein
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.

2. Câncer (4)

2. Câncer
Editor de Capítulo: Paulo Boffetta
mesa de conteúdo
Tabelas
Introdução
Neil Pearce, Paolo Boffetta e Manolis Kogevinas
Carcinógenos ocupacionais
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn e Harri Vainio
Câncer Ambiental
Bruce K. Armstrong e Paolo Boffetta
Prevenção
Por Gustavsson
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Câncer ocupacional: principais fatos
- Proporções estimadas de câncer (PAR) atribuíveis a ocupações
- Avaliação de evidências de carcinogenicidade nas monografias da IARC
- Grupos de classificação do programa de monografias da IARC
- Grupo 1-Produtos químicos cancerígenos para humanos
- Grupo 2A - Produtos químicos provavelmente cancerígenos para humanos
- Grupo 2B—Produtos químicos possivelmente cancerígenos para humanos
- Pesticidas avaliados em Monografias da IARC, Volumes 1-63 (1972-1995)
- Drogas avaliadas nas Monografias da IARC, Volumes 1-63 (1972-1995)
- Agentes ambientais/exposições conhecidas ou suspeitas de câncer humano
- Indústrias, ocupações, exposições que apresentam um risco cancerígeno
- Indústrias, occs., exps. com excesso de câncer não carcinógenos definitivos
- Variações populacionais registradas de incidência de alguns cânceres comuns

3. Sistema cardiovascular (7)

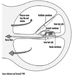
3. Sistema Cardiovascular
Editores de Capítulo: Lothar Heinemann e Gerd Heuchert
Conteúdo
Tabelas e Figuras
Introdução
Lothar Heinemann e Gerd Heuchert
Morbidade e Mortalidade Cardiovascular na Força de Trabalho
Gottfried Enderlein e Lothar Heinemann
O conceito de fator de risco em doenças cardiovasculares
Lothar Heinemann, Gottfried Enderlein e Heide Stark
Programas de reabilitação e prevenção
Lothar Heinemann e Gottfried Enderlein
Perigos Físicos, Químicos e Biológicos
Fatores físicos
Heide Stark e Gerd Heuchert
Materiais Químicos Perigosos
Ulrike Tittelbach e Wolfram Dietmar Schneider
Riscos Biológicos
Regina Jäckel, Ulrike Tittelbach e Wolfram Dietmar Schneider
Tabelas
Clique em um link abaixo para ver a tabela no contexto do artigo
- Mortalidade por doenças cardiovasculares
- Taxas de mortalidade, grupos especiais de diagnóstico cardiovascular
- Taxa de doenças e capacidade de trabalho reduzida
- Trabalho associado a riscos cardiovasculares
- Infecções e doenças ocupacionais
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

4. Sistema Digestivo (6)

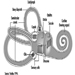
4. Sistema Digestivo
Editor de Capítulo: Heikki Savolainen
Conteúdo
figuras
Sistema digestivo
G.Frada
Boca e dentes
F. Gobbato
Fígado
George Kazantzis
Úlcera péptica
KS Cho
Câncer de fígado
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Câncer de pâncreas
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

5. Saúde Mental (8)

5. Saúde mental
Editores de capítulos: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter e Lennart Levi
Conteúdo
Tabelas e Figuras
Trabalho e Saúde Mental
Irene LD Houtman e Michiel AJ Kompier
Psicose relacionada ao trabalho
Craig Stenberg, Judith Holder e Krishna Tallur
Humor e Afeto
Depressão
Jay Lasser e Jeffrey P. Kahn
Ansiedade relacionada ao trabalho
Randal D. Beaton
Transtorno de estresse pós-traumático e sua relação com a saúde ocupacional e prevenção de lesões
Mark Braverman
Estresse e Burnout e suas Implicações no Ambiente de Trabalho
Herbert J. Freudenberger
Distúrbios Cognitivos
Catherine A. Heaney
Karoshi: Morte por excesso de trabalho
Takashi Haratani
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Visão geral esquemática de estratégias e exemplos de gerenciamento
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

6. Sistema musculoesquelético (14)

6. Sistema musculoesquelético
Editores de Capítulo: Hilkka Riihimäki e Eira Viikari-Juntura
Conteúdo
Tabelas e Figuras
Visão geral
Hilkka Riihimäki
Músculos
Gisela Sjøgaard
Tendões
Thomas J Armstrong
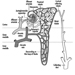
Ossos e articulações
David Hamerman
Discos intervertebrais
Sally Roberts e Jill PG Urban
Região lombar
Hilkka Riihimäki
Região da Coluna Torácica
Jarl-Erik Michelsson
Pescoço
Åsa Kilbom
Ombro
Mats Hagberg
Cotovelo
Eira Viikari-Juntura
Antebraço, Punho e Mão
Eira Viikari-Juntura
Quadril e Joelho
Eva Vingård
Perna, Tornozelo e Pé
Jarl-Erik Michelsson
Outras doenças
Marjatta Leirisalo-Repo
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Estrutura-função dos componentes da junta
- Prevalência de problemas nas costas, em finlandeses com mais de 30 anos
- Reduzindo os riscos de lombalgia no trabalho
- Classificação de distúrbios lombares (Força-Tarefa de Quebec)
- Movimentos permitidos para a cabeça em condução prolongada
- Incidência de epicondilite em várias populações
- Incidência de tenossinovite/peritendinite
- Osteoartrose primária do quadril em Malmö, Suécia
- Diretrizes para o tratamento da artrite reumatoide
- Infecções conhecidas por desencadear artrite reativa
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

7. Sistema Nervoso (9)

7. Sistema Nervoso
Editor de Capítulo: Donna Mergler
Conteúdo
Tabelas e Figuras
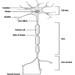
Sistema Nervoso: Visão Geral
Donna Mergler e José A. Valciukas
Anatomia e Fisiologia
José A. Valciukas
Agentes Químicos Neurotóxicos
Peter Arlien-Søborg e Leif Simonsen
Manifestações de Intoxicação Aguda e Crônica Precoce
Donna Mergler
Prevenção da Neurotoxicidade no Trabalho
Barry johnson
Síndromes clínicas associadas à neurotoxicidade
Roberto G. Feldman
Medindo Déficits Neurotóxicos
Donna Mergler
Diagnóstico
Anna Maria Seppäläinen
Neuroepidemiologia Ocupacional
Olav Axelson
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Nomes e principais funções de cada par de nervos cranianos
- Agrupando efeitos neurotóxicos quanto à neurotoxicidade
- Gases associados a efeitos neurotóxicos
- Metais neurotóxicos e seus compostos inorgânicos
- monômeros neurotóxicos
- Solventes orgânicos associados à neurotoxicidade
- Classes de pesticidas neurotóxicos comuns
- Outros produtos químicos associados à neurotoxicidade
- Lista de verificação de sintomas crônicos
- Efeitos neurofuncionais da exposição a algumas neurotoxinas
- Exposições químicas e síndromes neurotóxicas associadas
- Algumas baterias “centrais” para avaliar os efeitos neurotóxicos precoces
- Árvore de decisão para doenças neurotóxicas
- Efeitos neurofuncionais consistentes de exposições no local de trabalho a algumas das principais substâncias neurotóxicas
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

8. Sistema renal-urinário (2)

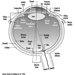
8. Sistema Renal-Urinário
Editor de Capítulo: George P. Hemstreet
Conteúdo
Tabelas e Figuras
Sistemas Renais-Urinários
George P. Hemstreet
Cânceres Renais-Urinários
Timo Partanen, Harri Vainio, Paolo Boffetta e Elisabete Weiderpass
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Enzimas do metabolismo de drogas nos rins
- As causas mais comuns de hematúria, por idade e sexo
- Critérios para seleção de biomarcadores
- Biomarcadores potenciais ligados à lesão celular
- Insuficiência renal aguda e ocupação
- Segmentos do néfron afetados por substâncias tóxicas selecionadas
- Aplicações da citologia urinária
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

9. Sistema Reprodutivo (9)

9. Sistema reprodutivo
Editor de Capítulo: Graça Kawas Lemasters
Conteúdo
Tabelas e Figuras
Sistema Reprodutivo: Introdução
Lowell E. Sever
Introdução à função reprodutiva masculina e feminina
Donald R Mattison
Sistema Reprodutor Masculino e Toxicologia
Steven Schrader e Grace Kawas Lemasters
Estrutura do Sistema Reprodutivo Feminino e Vulnerabilidade do Órgão Alvo
Donald R Mattison
Exposições ocupacionais maternas e resultados adversos da gravidez
Graça Kawas Lemasters
Parto prematuro e trabalho
Nicole Mamelle
Exposições ocupacionais e ambientais ao recém-nascido
Mary S. Wolff e Patrisha M. Woolard
Proteção à Maternidade na Legislação
Marie-Claire Séguret
Gravidez e recomendações de trabalho nos EUA
Leon J. Warshaw
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Exposições com múltiplos endpoints adversos
2. Estudos epidemiológicos dos efeitos paternos no resultado da gravidez
3. Potenciais tóxicos reprodutivos femininos
4. Definição de perda fetal e morte infantil
5. Fatores para pequeno para idade gestacional e perda fetal
6. Fontes identificadas de fadiga ocupacional
7. Riscos relativos e índices de fadiga para parto prematuro
8. Risco de prematuridade por número de índices de fadiga ocupacional
9. Riscos relativos e mudanças nas condições de trabalho
10. Fontes e níveis de exposição de recém-nascidos
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

10. Sistema Respiratório (18)

10. Sistema respiratório
Editores de capítulos: Alois David e Gregory R. Wagner
Conteúdo
Tabelas e Figuras
Estrutura e função
Morton Lippmann
Exame de Função Pulmonar
Ulf Ulfvarson e Monica Dahlqvist
Doenças Causadas por Irritantes Respiratórios e Produtos Químicos Tóxicos
David LS Ryon e William N. Rom
Asma Ocupacional
George Friedman-Jimenez e Edward L. Petsonk
Doenças Causadas por Poeiras Orgânicas
Ragnar Rylander e Richard SF Schilling
Doença do berílio
Homayoun Kazemi
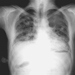
Pneumoconioses: Definição
Alois David
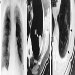
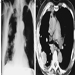
Classificação Internacional de Radiografias de Pneumoconioses da OIT
Michel Lesage
Etiopatogenia das Pneumoconioses
Patrick Sébastien e Raymond Bégin
Silicose
John E. Parker e Gregory R. Wagner
Doenças Pulmonares dos Carvoeiros
Michael D. Attfield, Edward L. Petsonk e Gregory R. Wagner
Doenças Relacionadas ao Amianto
Margaret R. Becklake
Doença do Metal Duro
Gerolamo Chiappino
Sistema respiratório: a variedade de pneumoconioses
Steven R. Short e Edward L. Petsonk
Doença de obstrução pulmonar crônica
Kazimierz Marek e Jan E. Zejda
Efeitos para a saúde de fibras sintéticas
James E. Lockey e Clara S. Ross
Câncer Respiratório
Paolo Boffetta e Elisabete Weiderpass
Infecções pulmonares adquiridas ocupacionalmente
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave e John E. Parker
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Regiões do trato respiratório e modelos de deposição de partículas
2. Critérios de poeira inalável, torácica e respirável
3. Resumo de irritantes respiratórios
4. Mecanismos de lesão pulmonar por substâncias inaladas
5. Compostos capazes de toxicidade pulmonar
6. Definição de caso médico de asma ocupacional
7. Passos na avaliação diagnóstica da asma no local de trabalho
8. Agentes sensibilizantes que podem causar asma ocupacional
9. Exemplos de fontes de perigos de exposição a poeira orgânica
10. Agentes em poeiras orgânicas com potencial atividade biológica
11. Doenças induzidas por poeiras orgânicas e seus códigos CID
12. Critérios diagnósticos para bissinose
13. Propriedades do berílio e seus compostos
14. Descrição das radiografias padrão
15. Classificação OIT 1980: Radiografias de Pneumoconioses
16. Doenças e condições relacionadas ao amianto
17. Principais fontes comerciais, produtos e usos do amianto
18. Prevalência de DPOC
19. Fatores de risco implicados na DPOC
20. Perda da função ventilatória
21. Classificação diagnóstica, bronquite crônica e enfisema
22. Teste de função pulmonar na DPOC
23. Fibras sintéticas
24. Carcinógenos respiratórios humanos estabelecidos (IARC)
25. Prováveis carcinógenos respiratórios humanos (IARC)
26. Doenças Infecciosas Respiratórias Adquiridas Ocupacionalmente
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

11. Sistemas sensoriais (8)

11. Sistemas Sensoriais
Editor de Capítulo: Heikki Savolainen
Conteúdo
Tabelas e Figuras
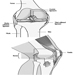
A orelha
Marcel-André Boillat
Distúrbios auditivos induzidos quimicamente
Peter Jacobsen
Distúrbios auditivos induzidos fisicamente
Pedro L. Pelmear
Equilíbrio
Lucy Yardley
Visão e Trabalho
Paule Rey e Jean-Jacques Meyer
Gosto
April E. Mott e Norman Mann
Cheiro
Abril E. Mott
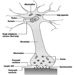
Receptores cutâneos
Robert Dykes e Daniel McBain
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Cálculo típico de perda funcional de um audiograma
2. Requisitos visuais para diferentes atividades
3. Valores de iluminância recomendados para o projeto de iluminação
4. Requisitos visuais para uma carteira de motorista na França
5. Agentes/processos relatados para alterar o sistema de sabor
6. Agentes/processos associados a anormalidades olfativas
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

12. Doenças de pele (7)

12. Doenças da Pele
Editor de Capítulo: Louis-Philippe Durocher
Conteúdo
Tabelas e Figuras
Visão geral: doenças ocupacionais da pele
Donald J.Birmingham
Câncer de pele não melanocítico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatite de contato ocupacional
Denis Sasseville
Prevenção de Dermatoses Ocupacionais
Louis Philippe Durocher
Distrofia Ocupacional das Unhas
CD Calnan
Stigmata
H. Mierzecki
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Ocupações de risco
2. Tipos de dermatite de contato
3. irritantes comuns
4. Alérgenos comuns da pele
5. Fatores predisponentes para dermatite ocupacional
6. Exemplos de irritantes e sensibilizadores da pele com ocupações
7. Dermatoses ocupacionais em Quebec em 1989
8. Fatores de risco e seus efeitos na pele
9. Medidas coletivas (abordagem de grupo) para prevenção
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

13. Condições Sistêmicas (3)

13. Condições Sistêmicas
Editor de Capítulo: Howard M. Kipen
Conteúdo
figuras
Condições Sistêmicas: Uma Introdução
Howard M. Kipen
Síndrome do Edifício Doente
Michael J. Hodgson
Múltiplas sensibilidades químicas
Mark R. Cullen
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.
Fatores físicos
Ruído
A perda auditiva devido ao ruído no local de trabalho foi reconhecida como uma doença ocupacional por muitos anos. As doenças cardiovasculares estão no centro da discussão sobre possíveis efeitos crônicos extra-aurais do ruído. Estudos epidemiológicos foram realizados no campo de ruído no local de trabalho (com indicadores de ruído de alto nível), bem como no campo de ruído circundante (com indicadores de ruído de baixo nível). Os melhores estudos até o momento foram feitos sobre a relação entre exposição ao ruído e pressão alta. Em numerosos novos estudos de pesquisa, pesquisadores de ruído avaliaram os resultados de pesquisa disponíveis e resumiram o estado atual do conhecimento (Kristensen 1994; Schwarze e Thompson 1993; van Dijk 1990).
Estudos mostram que o fator de risco de ruído para doenças do sistema cardiovascular é menos significativo do que fatores de risco comportamentais como tabagismo, má nutrição ou inatividade física (Aro e Hasan 1987; Jegaden et al. 1986; Kornhuber e Lisson 1981).
Os resultados dos estudos epidemiológicos não permitem uma resposta definitiva sobre os efeitos adversos à saúde cardiovascular da exposição crônica ao ruído ambiente ou no local de trabalho. O conhecimento experimental sobre os efeitos do estresse hormonal e alterações na vasoconstrição periférica, por um lado, e a observação, por outro, de que um alto nível de ruído no local de trabalho >85 dBA) promove o desenvolvimento de hipertensão, permitem incluir o ruído como um fator não -estímulo de estresse específico em um modelo de risco multifatorial para doenças cardiovasculares, garantindo alta plausibilidade biológica.
A opinião é avançada em pesquisas modernas sobre estresse que, embora o aumento da pressão arterial durante o trabalho esteja relacionado à exposição ao ruído, o nível de pressão arterial per se depende de um conjunto complexo de personalidade e fatores ambientais (Theorell et al. 1987). A personalidade e os fatores ambientais desempenham um papel importante na determinação da carga total de estresse no local de trabalho.
Por esta razão, parece ainda mais urgente estudar o efeito de cargas múltiplas no local de trabalho e esclarecer os efeitos cruzados, até agora desconhecidos, entre fatores exógenos de influência combinados e diversas características de risco endógeno.
Estudos experimentais
Hoje é geralmente aceito que a exposição ao ruído é um estressor psicofísico. Numerosos estudos experimentais em animais e seres humanos permitem estender a hipótese sobre o patomecanismo do ruído para o desenvolvimento de doenças cardiovasculares. Há um quadro relativamente uniforme com relação às reações periféricas agudas aos estímulos de ruído. Estímulos de ruído claramente causam vasoconstrição periférica, mensurável como uma diminuição na amplitude do pulso do dedo e na temperatura da pele e um aumento na pressão arterial sistólica e diastólica. Quase todos os estudos confirmam um aumento na frequência cardíaca (Carter 1988; Fisher e Tucker 1991; Michalak, Ising e Rebentisch 1990; Millar e Steels 1990; Schwarze e Thompson 1993; Thompson 1993). O grau dessas reações é modificado por fatores como o tipo de ocorrência de ruído, idade, sexo, estado de saúde, estado nervoso e características pessoais (Harrison e Kelly 1989; Parrot et al. 1992; Petiot et al. 1988).
Muitas pesquisas tratam dos efeitos do ruído no metabolismo e nos níveis hormonais. A exposição a ruídos altos quase sempre resulta rapidamente em alterações como cortisona sanguínea, adenosinmonofosfato cíclico (CAMP), colesterol e certas frações de lipoproteínas, glicose, frações de proteínas, hormônios (por exemplo, ACTH, prolactina), adrenalina e noradrenalina. Níveis aumentados de catecolaminas podem ser encontrados na urina. Tudo isso mostra claramente que estímulos de ruído abaixo do nível de surdez por ruído podem levar à hiperatividade do sistema hipofisário do córtex adrenal (Ising e Kruppa 1993; Rebentisch, Lange-Asschenfeld e Ising 1994).
A exposição crônica a ruído alto demonstrou resultar em uma redução do conteúdo de magnésio no soro, eritrócitos e em outros tecidos, como o miocárdio (Altura et al. 1992), mas os resultados do estudo são contraditórios (Altura 1993; Schwarze e Thompson 1993 ).
O efeito do ruído no local de trabalho sobre a pressão arterial é ambíguo. Uma série de estudos epidemiológicos, em sua maioria concebidos como estudos transversais, indica que funcionários com exposição prolongada a ruído intenso apresentam valores de pressão arterial sistólica e/ou diastólica mais elevados do que aqueles que trabalham em condições menos ruidosas. Contrapostos, no entanto, são os estudos que encontraram muito pouca ou nenhuma associação estatística entre a exposição prolongada ao ruído e o aumento da pressão arterial ou hipertensão (Schwarze e Thompson 1993; Thompson 1993; van Dijk 1990). Estudos que alistam a perda auditiva como um substituto para o ruído mostram resultados variados. Em qualquer caso, a perda auditiva não é um indicador biológico adequado para exposição ao ruído (Kristensen 1989; van Dijk 1990). Crescem as indicações de que o ruído e os fatores de risco – aumento da pressão arterial, aumento do nível sérico de colesterol (Pillsburg 1986) e tabagismo (Baron et al. 1987) – têm um efeito sinérgico no desenvolvimento da audição induzida por ruído perda. Diferenciar entre perda auditiva por ruído e perda auditiva por outros fatores é difícil. Nos estudos (Talbott et al. 1990; van Dijk, Veerbeck e de Vries 1987), nenhuma conexão foi encontrada entre a exposição ao ruído e a pressão alta, enquanto a perda auditiva e a pressão alta têm uma correlação positiva após a correção dos fatores de risco usuais , especialmente idade e peso corporal. Os riscos relativos para hipertensão variam entre 1 e 3.1 em comparações de exposição a ruídos altos e menos altos. Estudos com metodologia qualitativamente superior relatam uma relação inferior. As diferenças entre as médias dos grupos de pressão arterial são relativamente estreitas, com valores entre 0 e 10 mmHg.
Um grande estudo epidemiológico de trabalhadoras têxteis na China (Zhao, Liu e Zhang 1991) desempenha um papel fundamental na pesquisa do efeito do ruído. Zhao verificou uma relação dose-efeito entre os níveis de ruído e a pressão arterial entre as trabalhadoras industriais que foram submetidas a várias exposições ao ruído ao longo de muitos anos. Usando um modelo logístico aditivo, os fatores “uso indicado de sal de cozinha”, “história familiar de hipertensão” e “nível de ruído” (0.05) correlacionaram-se significativamente com a probabilidade de hipertensão arterial. Os autores julgaram que não havia confusão devido ao excesso de peso. O fator nível de ruído, no entanto, constituiu metade do risco de hipertensão dos dois primeiros fatores mencionados. Um aumento no nível de ruído de 70 para 100 dBA elevou o risco de hipertensão em um fator de 2.5. A quantificação do risco de hipertensão pelo uso de maiores níveis de exposição ao ruído só foi possível neste estudo porque o protetor auricular oferecido não foi utilizado. Este estudo analisou mulheres não fumantes com idade de 35 ± 8 anos, portanto, de acordo com os resultados de v. Eiff (1993), o risco de hipertensão relacionada ao ruído entre os homens pode ser significativamente maior.
A proteção auditiva é prescrita nos países ocidentais industrializados para níveis de ruído acima de 85-90 dBA. Muitos estudos realizados nesses países não demonstraram nenhum risco claro em tais níveis de ruído, portanto, pode-se concluir de Gierke e Harris (1990) que limitar o nível de ruído aos limites estabelecidos evita a maioria dos efeitos extra-aurais.
Trabalho Físico Pesado
Os efeitos da “falta de movimento” como fator de risco para doenças cardiovasculares e da atividade física como promotora da saúde foram elucidados em publicações clássicas como as de Morris, Paffenbarger e seus colaboradores nas décadas de 1950 e 1960, e em numerosos estudos epidemiológicos (Berlim e Colditz 1990; Powell et al. 1987). Em estudos anteriores, nenhuma relação direta de causa e efeito pôde ser demonstrada entre a falta de movimento e a taxa de doença cardiovascular ou mortalidade. Estudos epidemiológicos, no entanto, apontam para os efeitos positivos e protetores da atividade física na redução de várias doenças crônicas, incluindo doença coronariana, hipertensão arterial, diabetes mellitus não insulinodependente, osteoporose e câncer de cólon, bem como ansiedade e depressão. A conexão entre a inatividade física e o risco de doença coronariana tem sido observada em vários países e grupos populacionais. O risco relativo de doença coronariana entre pessoas inativas em comparação com pessoas ativas varia entre 1.5 e 3.0; com os estudos usando metodologia qualitativamente superior mostrando maior relação. Esse risco aumentado é comparável ao encontrado para hipercolesterolemia, hipertensão e tabagismo (Berlin e Colditz 1990; Centros de Controle e Prevenção de Doenças 1993; Kristensen 1994; Powell et al. 1987).
A atividade física regular e de lazer parece reduzir o risco de doença coronariana por meio de vários mecanismos fisiológicos e metabólicos. Estudos experimentais mostraram que, com o treinamento de movimento regular, os fatores de risco conhecidos e outros fatores relacionados à saúde são influenciados positivamente. Isso resulta, por exemplo, em um aumento no nível de colesterol HDL e uma diminuição no nível sérico de triglicerídeos e na pressão sanguínea (Bouchard, Shepard e Stephens 1994; Pate et al. 1995).
Uma série de estudos epidemiológicos, impulsionados pelos estudos de Morris et al. sobre risco coronariano entre motoristas e condutores de ônibus de Londres (Morris, Heady e Raffle 1956; Morris et al. 1966), e o estudo de Paffenbarger et al. (1970) entre trabalhadores portuários americanos, analisou a relação entre o nível de dificuldade do trabalho físico e a incidência de doenças cardiovasculares. Com base em estudos anteriores das décadas de 1950 e 1960, prevaleceu a ideia de que a atividade física no trabalho poderia ter um certo efeito protetor sobre o coração. O maior risco relativo de doenças cardiovasculares foi encontrado em pessoas com empregos fisicamente inativos (por exemplo, sentados) em comparação com pessoas que fazem trabalho físico pesado. Mas estudos mais recentes não encontraram nenhuma diferença na frequência de doença coronariana entre grupos ocupacionais ativos e inativos ou mesmo encontraram uma maior prevalência e incidência de fatores de risco cardiovascular e doenças cardiovasculares entre trabalhadores pesados (Ilmarinen 1989; Kannel et al. 1986; Kristensen 1994 ; Suurnäkki et al. 1987). Várias razões podem ser dadas para a contradição entre o efeito de promoção da saúde das atividades físicas de tempo livre na morbidade cardiovascular e a falta desse efeito com trabalho físico pesado:
- Os processos de seleção primária e secundária (efeito do trabalhador saudável) podem levar a sérias distorções nos estudos epidemiológicos médicos ocupacionais.
- A relação encontrada entre o trabalho físico e o aparecimento de doenças cardiovasculares pode ser influenciada por uma série de variáveis de confusão (como status social, educação, fatores de risco comportamentais).
- A avaliação da carga física, muitas vezes apenas com base nas descrições de cargos, deve ser vista como um método inadequado.
O desenvolvimento social e tecnológico desde a década de 1970 fez com que apenas alguns empregos com “atividade física dinâmica” permanecessem. A atividade física no local de trabalho moderno geralmente significa levantar ou carregar peso e uma alta proporção de trabalho muscular estático. Portanto, não é surpreendente que a atividade física em ocupações desse tipo careça de um critério essencial para efeito protetor coronariano: intensidade, duração e frequência suficientes para otimizar a carga física em grandes grupos musculares. O trabalho físico é, em geral, intenso, mas tem menos efeito de treino no sistema cardiovascular. A combinação de trabalho pesado e fisicamente exigente e alta atividade física no tempo livre pode estabelecer a situação mais favorável com relação ao perfil de fator de risco cardiovascular e ao aparecimento de DCC (Saltin 1992).
Os resultados dos estudos até o momento também não são consistentes sobre a questão de saber se o trabalho físico pesado está relacionado ao aparecimento de hipertensão arterial.
O trabalho fisicamente exigente está relacionado a mudanças na pressão arterial. No trabalho dinâmico que utiliza grandes massas musculares, o suprimento e a demanda de sangue estão em equilíbrio. No trabalho dinâmico que requer as massas musculares menores e médias, o coração pode liberar mais sangue do que o necessário para o trabalho físico total e o resultado pode ser um aumento considerável da pressão arterial sistólica e diastólica (Frauendorf et al. 1986).
Mesmo com esforço físico-mental combinado ou esforço físico sob os efeitos do ruído, um aumento substancial da pressão arterial e da frequência cardíaca é observado em uma certa porcentagem (aproximadamente 30%) das pessoas (Frauendorf, Kobryn e Gelbrich 1992; Frauendorf et al. 1995).
Não há estudos atualmente disponíveis sobre os efeitos crônicos dessa atividade circulatória aumentada no trabalho muscular local, com ou sem ruído ou tensão mental.
Em dois estudos independentes publicados recentemente, por pesquisadores americanos e alemães (Mittleman et al. 1993; Willich et al. 1993), questionou-se se o trabalho físico pesado pode ser um gatilho para um infarto agudo do miocárdio. Nos estudos, de 1,228 e 1,194 pessoas com infarto agudo do miocárdio, respectivamente, o esforço físico uma hora antes do infarto foi comparado com a situação 25 horas antes. Os seguintes riscos relativos foram calculados para o aparecimento de um infarto do miocárdio dentro de uma hora de esforço físico pesado em comparação com atividade leve ou repouso: 5.9 (IC 95%: 4.6-7.7) no americano e 2.1 (IC 95%: 1.6- 3.1) no estudo alemão. O risco era maior para pessoas fora de forma. Uma importante observação limitante é, no entanto, que o grande esforço físico ocorreu uma hora antes do infarto em apenas 4.4 e 7.1% dos pacientes com infarto, respectivamente.
Esses estudos envolvem questões sobre a importância do esforço físico ou do aumento da produção de catecolaminas induzida pelo estresse no suprimento de sangue coronariano, no desencadeamento de espasmos coronários ou um efeito prejudicial imediato das catecolaminas nos receptores beta-adrenérgicos da membrana do músculo cardíaco como causa da manifestação de infarto ou morte cardíaca aguda. Pode-se supor que tais resultados não ocorrerão com um sistema de vasos coronários saudável e miocárdio intacto (Fritze e Müller 1995).
As observações deixam claro que as afirmações sobre possíveis relações causais entre o trabalho físico pesado e os efeitos sobre a morbidade cardiovascular não são fáceis de comprovar. O problema desse tipo de investigação está claramente na dificuldade de mensurar e avaliar o “trabalho duro” e de excluir pré-seleções (efeito do trabalhador saudável). São necessários estudos de coorte prospectivos sobre os efeitos crônicos de formas selecionadas de trabalho físico e também sobre os efeitos combinados do estresse físico-mental ou ruído em áreas funcionais selecionadas do sistema cardiovascular.
É paradoxal que o resultado da redução do trabalho muscular dinâmico pesado - até agora saudado como uma melhoria significativa no nível de tensão no local de trabalho moderno - possivelmente resulte em um novo e significativo problema de saúde na sociedade industrial moderna. Do ponto de vista da medicina ocupacional, pode-se concluir que a tensão física estática no sistema músculo-esquelético com falta de movimento apresenta um risco à saúde muito maior do que se supunha anteriormente, de acordo com os resultados dos estudos até o momento.
Onde esforços impróprios monótonos não podem ser evitados, o contrapeso com atividades esportivas de tempo livre de duração comparável deve ser encorajado (por exemplo, natação, ciclismo, caminhada e tênis).
Calor e Frio
Acredita-se que a exposição ao calor ou frio extremo influencie a morbidade cardiovascular (Kristensen 1989; Kristensen 1994). Os efeitos agudos de altas temperaturas externas ou frio no sistema circulatório estão bem documentados. Um aumento na mortalidade como resultado de doenças cardiovasculares, principalmente ataques cardíacos e derrames, foi observado em baixas temperaturas (abaixo de +10°C) no inverno em países de latitudes setentrionais (Curwen 1991; Douglas, Allan e Rawles 1991; Kristensen 1994 ; Kunst, Looman e Mackenbach 1993). Pan, Li e Tsai (1995) encontraram uma impressionante relação em forma de U entre a temperatura externa e as taxas de mortalidade por doença cardíaca coronária e acidentes vasculares cerebrais em Taiwan, um país subtropical, com um gradiente de queda similar entre +10°C e +29°C e um aumento acentuado a partir de +32°C. A temperatura em que se observou a menor mortalidade cardiovascular é maior em Taiwan do que em países de clima mais frio. Kunst, Looman e Mackenbach encontraram na Holanda uma relação em forma de V entre a mortalidade total e a temperatura externa, com a menor mortalidade a 17°C. A maioria das mortes relacionadas ao frio ocorreu em pessoas com doenças cardiovasculares, e a maioria das mortes relacionadas ao calor foram associadas a doenças do trato respiratório. Estudos dos Estados Unidos (Rogot e Padgett 1976) e outros países (Wyndham e Fellingham 1978) mostram uma relação semelhante em forma de U, com a menor mortalidade por ataque cardíaco e acidente vascular cerebral em temperaturas externas em torno de 25 a 27°C.
Ainda não está claro como esses resultados devem ser interpretados. Alguns autores concluíram que possivelmente existe uma relação causal entre o estresse térmico e a patogênese das doenças cardiovasculares (Curwen e Devis 1988; Curwen 1991; Douglas, Allan e Rawles 1991; Khaw 1995; Kunst, Looman e Mackenbach 1993; Rogot e Padgett 1976; Wyndham e Fellingham 1978). Esta hipótese foi apoiada por Khaw nas seguintes observações:
- A temperatura provou ser o preditor agudo (dia a dia) mais forte para mortalidade cardiovascular sob os parâmetros que foram tratados de maneira diferente, como mudanças ambientais sazonais e fatores como poluição do ar, exposição à luz solar, incidência de gripe e nutrição. Isso fala contra a suposição de que a temperatura atua apenas como uma variável substituta para outras condições ambientais prejudiciais.
- A consistência da conexão em vários países e grupos populacionais, ao longo do tempo e em diferentes faixas etárias, é ainda mais convincente.
- Dados de pesquisas clínicas e laboratoriais sugerem vários mecanismos patogênicos biologicamente plausíveis, incluindo efeitos da mudança de temperatura na hemostasia, viscosidade sanguínea, níveis lipídicos, sistema nervoso simpático e vasoconstrição (Clark e Edholm 1985; Gordon, Hyde e Trost 1988; Keatinge et al. 1986 ; Lloyd 1991; Neild e outros 1994; Stout e Grawford 1991; Woodhouse, Khaw e Plummer 1993b; Woodhouse e outros 1994).
A exposição ao frio aumenta a pressão sanguínea, a viscosidade sanguínea e a frequência cardíaca (Kunst, Looman e Mackenbach 1993; Tanaka, Konno e Hashimoto 1989; Kawahara et al. 1989). Estudos de Stout e Grawford (1991) e Woodhouse e colaboradores (1993; 1994) mostram que os fibrinogênios, o fator de coagulação sanguínea VIIc e os lipídios eram mais elevados entre os idosos no inverno.
Um aumento na viscosidade sanguínea e no colesterol sérico foi encontrado com a exposição a altas temperaturas (Clark e Edholm 1985; Gordon, Hyde e Trost 1988; Keatinge et al. 1986). Segundo Woodhouse, Khaw e Plummer (1993a), existe uma forte correlação inversa entre a pressão arterial e a temperatura.
Ainda não está clara a questão decisiva de saber se a exposição prolongada ao frio ou ao calor resulta em aumento duradouro do risco de doença cardiovascular, ou se a exposição ao calor ou ao frio aumenta o risco de uma manifestação aguda de doenças cardiovasculares (p. acidente vascular cerebral) em conexão com a exposição real (o “efeito desencadeante”). Kristensen (1989) conclui que a hipótese de um aumento agudo do risco de complicações de doenças cardiovasculares em pessoas com doença orgânica subjacente é confirmada, enquanto a hipótese de um efeito crônico de calor ou frio não pode ser confirmada nem rejeitada.
Há pouca ou nenhuma evidência epidemiológica para apoiar a hipótese de que o risco de doença cardiovascular é maior em populações com exposição ocupacional de longo prazo a altas temperaturas (Dukes-Dobos 1981). Dois estudos transversais recentes enfocaram metalúrgicos no Brasil (Kloetzel et al. 1973) e uma fábrica de vidro no Canadá (Wojtczak-Jaroszowa e Jarosz 1986). Ambos os estudos encontraram uma prevalência significativamente aumentada de hipertensão entre os sujeitos a altas temperaturas, que aumentou com a duração do trabalho a quente. Influências presumidas da idade ou nutrição podem ser excluídas. Lebedeva, Alimova e Efendiev (1991) estudaram a mortalidade entre trabalhadores de uma empresa metalúrgica e encontraram alto risco de mortalidade entre pessoas expostas ao calor acima dos limites legais. Os números foram estatisticamente significativos para doenças do sangue, hipertensão arterial, doença isquêmica do coração e doenças do trato respiratório. Karnaukh et ai. (1990) relatam um aumento na incidência de doença isquêmica do coração, pressão alta e hemorróidas entre trabalhadores em trabalhos de fundição a quente. O desenho deste estudo não é conhecido. Selvagem e outros. (1995) avaliaram as taxas de mortalidade entre 1977 e 1987 em um estudo de coorte de mineradores de potássio franceses. A mortalidade por doença cardíaca isquêmica foi maior para os mineiros subterrâneos do que para os trabalhadores acima do solo (risco relativo = 1.6). Entre os afastados da empresa por motivos de saúde, a mortalidade por doenças isquêmicas do coração foi cinco vezes maior no grupo exposto em relação aos trabalhadores da superfície. Um estudo de coorte de mortalidade nos Estados Unidos mostrou uma mortalidade cardiovascular 10% menor para trabalhadores expostos ao calor em comparação com o grupo de controle não exposto. De qualquer forma, entre os trabalhadores que estiveram em empregos expostos ao calor por menos de seis meses, a mortalidade cardiovascular foi relativamente alta (Redmond, Gustin e Kamon 1975; Redmond et al. 1979). Resultados comparáveis foram citados por Moulin et al. (1993) em um estudo de coorte de trabalhadores siderúrgicos franceses. Esses resultados foram atribuídos a um possível efeito do trabalhador saudável entre os trabalhadores expostos ao calor.
Não existem estudos epidemiológicos conhecidos de trabalhadores expostos ao frio (por exemplo, frigoríficos, matadouros ou trabalhadores da pesca). Deve-se mencionar que o estresse pelo frio não é apenas uma função da temperatura. Os efeitos descritos na literatura parecem ser influenciados por uma combinação de fatores como atividade muscular, vestimenta, umidade, correntes de ar e possivelmente más condições de vida. Locais de trabalho com exposição ao frio devem prestar atenção especial ao vestuário adequado e evitar correntes de ar (Kristensen 1994).
vibração
Estresse de vibração mão-braço
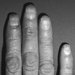
É há muito conhecido e bem documentado que as vibrações transmitidas às mãos por ferramentas vibratórias podem causar distúrbios vasculares periféricos, além de danos ao sistema muscular e esquelético e distúrbios da função nervosa periférica na área mão-braço (Dupuis et al. 1993 ; Pelmear, Taylor e Wasserman 1992). A “doença do dedo branco”, descrita pela primeira vez por Raynaud, aparece com maior prevalência entre as populações expostas, sendo reconhecida como doença ocupacional em muitos países.
O fenômeno de Raynaud é marcado por um ataque com fusão vasoespástica reduzida de todos ou alguns dedos, com exceção dos polegares, acompanhado de distúrbios de sensibilidade nos dedos afetados, sensação de frio, palidez e parestesia. Após o término da exposição, a circulação é retomada, acompanhada por uma hiperemia dolorosa.
Supõe-se que fatores endógenos (por exemplo, no sentido de um fenômeno de Raynaud primário), bem como exposições exógenas, possam ser responsabilizados pela ocorrência de uma síndrome vasoespástica relacionada à vibração (SVV). O risco é claramente maior com vibrações de máquinas com frequências mais altas (20 a mais de 800 Hz) do que com máquinas que produzem vibrações de baixa frequência. A quantidade de tensão estática (força de preensão e pressão) parece ser um fator contribuinte. O significado relativo do frio, ruído e outros estressores físicos e psicológicos e consumo pesado de nicotina ainda não está claro no desenvolvimento do fenômeno de Raynaud.
O fenômeno de Raynaud é patogenicamente baseado em um distúrbio vasomotor. Apesar de um grande número de estudos sobre exames funcionais, não invasivos (termografia, pletismografia, capilaroscopia, teste de frio) e invasivos (biópsia, arteriografia), a fisiopatologia do fenômeno de Raynaud relacionado à vibração ainda não está clara. Se a vibração causa dano direto à musculatura vascular (uma “falha local”), ou se é uma vasoconstrição como resultado da hiperatividade simpática, ou se ambos os fatores são necessários, ainda não está claro (Gemne 1994; Gemne 1992 ).
A síndrome do martelo hipotenar relacionada ao trabalho (HHS) deve ser distinguida no diagnóstico diferencial do fenômeno de Raynaud causado por vibração. Patogeneticamente, trata-se de um dano crônico-traumático da artéria ulnar (lesão da íntima com subsequente trombosização) na área do curso superficial acima do osso unciforme (os hamatum). A HHS é causada por efeitos mecânicos de longo prazo na forma de pressão externa ou golpes, ou por tensão súbita na forma de vibrações mecânicas parciais do corpo (muitas vezes combinadas com pressão persistente e efeitos de impactos). Por esta razão, HHS pode ocorrer como uma complicação ou em conexão com um VVS (Kaji et al. 1993; Marshall e Bilderling 1984).
Além dos efeitos vasculares periféricos precoces e, para exposição contra vibração mão-braço, específicos, de interesse científico particular são as chamadas alterações crônicas inespecíficas das regulações autônomas dos sistemas de órgãos - por exemplo, do sistema cardiovascular, talvez provocado por vibração (Gemne e Taylor 1983). Os poucos estudos experimentais e epidemiológicos de possíveis efeitos crônicos da vibração mão-braço não fornecem resultados claros que confirmem a hipótese de possíveis distúrbios endócrinos e cardiovasculares relacionados à vibração dos processos metabólicos, funções cardíacas ou pressão sanguínea (Färkkilä, Pyykkö e Heinonen 1990; Virokannas 1990), exceto que a atividade do sistema adrenérgico é aumentada pela exposição à vibração (Bovenzi 1990; Olsen 1990). Isso se aplica apenas à vibração ou em combinação com outros fatores de tensão, como ruído ou frio.
Estresse de vibração de corpo inteiro
Se as vibrações mecânicas de corpo inteiro têm efeito sobre o sistema cardiovascular, então uma série de parâmetros como frequência cardíaca, pressão sanguínea, débito cardíaco, eletrocardiograma, pletismograma e certos parâmetros metabólicos devem mostrar reações correspondentes. As conclusões sobre isso são dificultadas pela razão metodológica de que essas quantificações de circulação não reagem especificamente a vibrações, mas também podem ser influenciadas por outros fatores simultâneos. Aumentos na frequência cardíaca são aparentes apenas sob cargas de vibração muito pesadas; a influência nos valores da pressão arterial não apresenta resultados sistemáticos e as alterações eletrocardiográficas (ECG) não são significativamente diferenciáveis.
Os distúrbios circulatórios periféricos resultantes da vasoconstrição foram menos pesquisados e parecem mais fracos e de duração mais curta do que os das vibrações mão-braço, que são marcados por um efeito na força de preensão dos dedos (Dupuis e Zerlett 1986).
Na maioria dos estudos, os efeitos agudos das vibrações de corpo inteiro no sistema cardiovascular de motoristas de veículos foram considerados relativamente fracos e temporários (Dupius e Christ 1966; Griffin 1990).
Wikström, Kjellberg e Landström (1994), em uma visão abrangente, citaram oito estudos epidemiológicos de 1976 a 1984 que examinaram a conexão entre vibrações de corpo inteiro e doenças e distúrbios cardiovasculares. Apenas dois desses estudos encontraram maior prevalência de tais doenças no grupo exposto a vibrações, mas nenhum onde isso foi interpretado como efeito de vibrações de corpo inteiro.
A opinião é amplamente aceita de que as mudanças nas funções fisiológicas por meio de vibrações de corpo inteiro têm apenas um efeito muito limitado no sistema cardiovascular. As causas, bem como os mecanismos da reação do sistema cardiovascular às vibrações do corpo inteiro, ainda não são suficientemente conhecidos. No momento, não há base para supor que as vibrações de corpo inteiro per se contribuem para o risco de doenças do sistema cardiovascular. Mas deve-se atentar para o fato de que esse fator muitas vezes está associado à exposição ao ruído, à inatividade (trabalho sentado) e ao trabalho em turnos.
Radiação Ionizante, Campos Eletromagnéticos, Rádio e Microondas, Ultra e Infrassom
Muitos estudos de caso e alguns estudos epidemiológicos chamaram a atenção para a possibilidade de que a radiação ionizante, introduzida para tratar câncer ou outras doenças, pode promover o desenvolvimento de arteriosclerose e, assim, aumentar o risco de doença cardíaca coronária e também outras doenças cardiovasculares (Kristensen 1989; Kristensen 1994). Estudos sobre a incidência de doenças cardiovasculares em grupos ocupacionais expostos à radiação ionizante não estão disponíveis.
Kristensen (1989) relata três estudos epidemiológicos do início dos anos 1980 sobre a conexão entre doenças cardiovasculares e exposição a campos eletromagnéticos. Os resultados são contraditórios. Nas décadas de 1980 e 1990, os possíveis efeitos de campos elétricos e magnéticos na saúde humana atraíram cada vez mais a atenção de pessoas em medicina ocupacional e ambiental. Estudos epidemiológicos parcialmente contraditórios que buscavam correlações entre a exposição ocupacional e/ou ambiental a campos elétricos e magnéticos fracos de baixa frequência, por um lado, e o aparecimento de problemas de saúde, por outro, despertaram considerável atenção. No primeiro plano dos numerosos estudos experimentais e poucos estudos epidemiológicos estão possíveis efeitos a longo prazo, como carcinogenicidade, teratogenicidade, efeitos nos sistemas imunológico ou hormonal, na reprodução (com atenção especial para abortos e defeitos), como bem como a “hipersensibilidade à eletricidade” e reações comportamentais neuropsicológicas. O possível risco cardiovascular não está sendo discutido no momento (Gamberale 1990; Knave 1994).
Certos efeitos imediatos de campos magnéticos de baixa frequência no organismo que foram cientificamente documentados através de in vitro e in vivo exames de intensidades de campo baixas a altas devem ser mencionados a esse respeito (UNEP/OMS/IRPA 1984; UNEP/OMS/IRPA 1987). No campo magnético, como na corrente sanguínea ou durante a contração do coração, portadores carregados levam à indução de campos e correntes elétricas. Assim, a tensão elétrica que é criada em um forte campo magnético estático sobre a aorta perto do coração durante a atividade coronariana pode chegar a 30 mV em uma espessura de fluxo de 2 Tesla (T), e valores de indução acima de 0.1 T foram detectados no ECG. Mas efeitos sobre a pressão arterial, por exemplo, não foram encontrados. Campos magnéticos que mudam com o tempo (campos magnéticos intermitentes) induzem campos elétricos parasitas em objetos biológicos que podem, por exemplo, despertar células nervosas e musculares no corpo. Nenhum efeito específico aparece com campos elétricos ou correntes induzidas abaixo de 1 mA/m2. Efeitos visuais (induzidos com magnetofosfeno) e nervosos são relatados em 10 a 100 mA/m2. As fibrilações extra-sistólicas e da câmara cardíaca aparecem acima de 1 A/m2. De acordo com os dados atualmente disponíveis, nenhuma ameaça direta à saúde é esperada para a exposição de corpo inteiro a curto prazo de até 2 T (UNEP/OMS/IRPA 1987). No entanto, o limite de perigo para efeitos indiretos (por exemplo, da ação da força do campo magnético em materiais ferromagnéticos) é menor do que para efeitos diretos. Portanto, medidas de precaução são necessárias para pessoas com implantes ferromagnéticos (marcapassos unipolares, clipes de aneurisma magnetizáveis, clipes hemoclipes, peças de válvulas cardíacas artificiais, outros implantes elétricos e também fragmentos de metal). O limiar de perigo para implantes ferromagnéticos começa em 50 a 100 mT. O risco é que lesões ou sangramentos possam resultar de movimentos de migração ou pivô, e que as capacidades funcionais (por exemplo, de válvulas cardíacas, marca-passos e assim por diante) possam ser afetadas. Em instalações de pesquisa e indústria com fortes campos magnéticos, alguns autores aconselham exames de vigilância médica para pessoas com doenças cardiovasculares, incluindo pressão alta, em trabalhos onde o campo magnético excede 2 T (Bernhardt 1986; Bernhardt 1988). A exposição de corpo inteiro a 5 T pode levar a efeitos magnetoeletrodinâmicos e hidrodinâmicos no sistema circulatório, e deve-se presumir que a exposição de corpo inteiro a curto prazo a 5 T causa riscos à saúde, especialmente para pessoas com doenças cardiovasculares, incluindo hipertensão arterial (Bernhardt 1988; PNUMA/OMS/IRPA 1987).
Estudos que examinam os vários efeitos do rádio e das microondas não encontraram efeitos prejudiciais à saúde. A possibilidade de efeitos cardiovasculares do ultrassom (faixa de frequência entre 16 kHz e 1 GHz) e infrassom (faixa de frequência >20 kHz) é discutida na literatura, mas a evidência empírica é muito pequena (Kristensen 1994).
Depressão
A depressão é um tema de enorme importância na área da saúde mental no trabalho, não só em termos do impacto que a depressão pode ter no local de trabalho, mas também do papel que o local de trabalho pode desempenhar como agente etiológico da doença.
Em um estudo de 1990, Greenberg et al. (1993a) estimaram que o ônus econômico da depressão nos Estados Unidos naquele ano foi de aproximadamente US$ 43.7 bilhões. Desse total, 28% foram atribuídos a custos diretos de assistência médica, mas 55% foram derivados de uma combinação de absenteísmo e diminuição da produtividade durante o trabalho. Em outro artigo, os mesmos autores (1993b) observam:
“duas características distintivas da depressão são que ela é altamente tratável e não é amplamente reconhecida. O NIMH observou que entre 80% e 90% dos indivíduos que sofrem de um transtorno depressivo maior podem ser tratados com sucesso, mas apenas um em cada três com a doença procura tratamento. ... Ao contrário de algumas outras doenças, uma parcela muito grande do total os custos da depressão recai sobre os empregadores. Isso sugere que os empregadores, como um grupo, podem ter um incentivo específico para investir em programas que possam reduzir os custos associados a essa doença”.
Eventos
Todo mundo se sente triste ou “deprimido” de vez em quando, mas um episódio depressivo maior, de acordo com o Manual Diagnóstico e Estatístico de Transtornos Mentais, 4ª edição (DSM IV) (American Psychiatric Association 1994), exige que vários critérios sejam atendidos. Uma descrição completa desses critérios está além do escopo deste artigo, mas partes do critério A, que descreve os sintomas, podem dar uma ideia de como é uma verdadeira depressão maior:
A. Cinco (ou mais) dos seguintes sintomas estiveram presentes durante o mesmo período de 2 semanas e representam uma mudança em relação ao funcionamento anterior; pelo menos um dos sintomas é o número 1 ou 2.
- humor deprimido na maior parte do dia, quase todos os dias
- interesse ou prazer acentuadamente diminuído em todas ou quase todas as atividades na maior parte do dia, quase todos os dias
- perda significativa de peso quando não está fazendo dieta ou ganho de peso, ou diminuição ou aumento do apetite quase todos os dias
- insônia ou hipersonia quase todos os dias
- agitação ou retardo psicomotor quase todos os dias
- fadiga ou perda de energia quase todos os dias
- sentimentos de inutilidade ou culpa excessiva ou inadequada quase todos os dias
- capacidade diminuída de pensar ou se concentrar, ou indecisão quase todos os dias
- pensamentos recorrentes de morte, ideação suicida recorrente, com ou sem plano, ou tentativa de suicídio.
Além de dar uma ideia do desconforto sofrido por uma pessoa com depressão, uma revisão desses critérios também mostra as várias maneiras pelas quais a depressão pode impactar negativamente no ambiente de trabalho. Também é importante observar a grande variação dos sintomas. Uma pessoa deprimida pode apresentar-se mal capaz de se mover para sair da cama, enquanto outros podem estar tão ansiosos que mal conseguem ficar parados e se descrevem como rastejando para fora de sua pele ou perdendo a cabeça. Às vezes, várias dores físicas e dores sem explicação médica podem ser um indício de depressão.
predomínio
A seguinte passagem de Saúde Mental no Trabalho (Kahn 1993) descreve a difusão (e aumento) da depressão no local de trabalho:
“A depressão… é um dos problemas de saúde mental mais comuns no local de trabalho. Pesquisas recentes sugerem que nos países industrializados a incidência de depressão aumentou a cada década desde 1910, e a idade em que alguém provavelmente fica deprimido caiu a cada geração nascida após 1940. As doenças depressivas são comuns e graves, levando um tremendo pedágio tanto para os trabalhadores quanto para o local de trabalho. Dois em cada dez trabalhadores podem esperar uma depressão durante a vida, e as mulheres têm uma vez e meia mais probabilidade do que os homens de ficarem deprimidas. Um em cada dez trabalhadores desenvolverá uma depressão clínica grave o suficiente para exigir uma licença do trabalho.”
Assim, além dos aspectos qualitativos da depressão, os aspectos quantitativos/epidemiológicos da doença a tornam uma grande preocupação no ambiente de trabalho.
Doenças Relacionadas
O transtorno depressivo maior é apenas uma das várias doenças intimamente relacionadas, todas sob a categoria de “transtornos do humor”. A mais conhecida delas é a doença bipolar (ou “maníaco-depressiva”), na qual o paciente tem períodos alternados de depressão e mania, que incluem sensação de euforia, diminuição da necessidade de sono, energia excessiva e fala rápida, e pode progredir para irritabilidade e paranóia.
Existem várias versões diferentes do transtorno bipolar, dependendo da frequência e gravidade dos episódios depressivos e maníacos, da presença ou ausência de características psicóticas (delírios, alucinações) e assim por diante. Da mesma forma, existem diversas variações sobre o tema da depressão, dependendo da gravidade, presença ou ausência de psicose e tipos de sintomas mais proeminentes. Novamente, está além do escopo deste artigo delinear tudo isso, mas o leitor é novamente encaminhado ao DSM IV para uma lista completa de todas as diferentes formas de transtorno do humor.
Diagnóstico diferencial
O diagnóstico diferencial da depressão maior envolve três áreas principais: outros transtornos médicos, outros transtornos psiquiátricos e sintomas induzidos por medicamentos.
Tão importante quanto o fato de que muitos pacientes com depressão se apresentam primeiro a seus clínicos gerais com queixas físicas é o fato de que muitos pacientes que inicialmente se apresentam a um clínico de saúde mental com queixas depressivas podem ter uma doença médica não diagnosticada causando os sintomas. Algumas das doenças mais comuns que causam sintomas depressivos são endócrinas (hormonais), como hipotireoidismo, problemas adrenais ou alterações relacionadas à gravidez ou ao ciclo menstrual. Particularmente em pacientes mais velhos, doenças neurológicas, como demência, acidentes vasculares cerebrais ou doença de Parkinson, tornam-se mais proeminentes no diagnóstico diferencial. Outras doenças que podem apresentar sintomas depressivos são mononucleose, AIDS, síndrome da fadiga crônica e alguns tipos de câncer e doenças articulares.
Psiquiatricamente, os transtornos que compartilham muitas características comuns com a depressão são os transtornos de ansiedade (incluindo ansiedade generalizada, transtorno do pânico e transtorno de estresse pós-traumático), esquizofrenia e abuso de drogas e álcool. A lista de medicamentos que podem causar sintomas depressivos é bastante longa e inclui analgésicos, alguns antibióticos, muitos anti-hipertensivos e medicamentos cardíacos, esteróides e agentes hormonais.
Para maiores detalhes sobre todas as três áreas do diagnóstico diferencial da depressão, o leitor deve consultar Kaplan e Sadock. Sinopse de Psiquiatria (1994), ou o mais detalhado Livro de texto abrangente de psiquiatria (Kaplan e Sadock 1995).
Etiologias no local de trabalho
Muito pode ser encontrado em outras partes deste enciclopédia em relação ao estresse no local de trabalho, mas o importante neste artigo é a maneira pela qual certos aspectos do estresse podem levar à depressão. Existem muitas escolas de pensamento sobre a etiologia da depressão, incluindo biológica, genética e psicossocial. É no âmbito psicossocial que se encontram muitos fatores relacionados ao ambiente de trabalho.
Questões de perda ou ameaça de perda podem levar à depressão e, no clima atual de downsizing, fusões e mudanças nas descrições de cargos, são problemas comuns no ambiente de trabalho. Outro resultado da mudança frequente de funções e da constante introdução de novas tecnologias é deixar os trabalhadores se sentindo incompetentes ou inadequados. De acordo com a teoria psicodinâmica, à medida que aumenta o fosso entre a auto-imagem atual e o “eu ideal”, surge a depressão.
Um modelo experimental animal conhecido como “desamparo aprendido” também pode ser usado para explicar a ligação ideológica entre ambientes de trabalho estressantes e depressão. Nesses experimentos, os animais eram expostos a choques elétricos dos quais não podiam escapar. Como eles aprenderam que nenhuma das ações que tomaram teve qualquer efeito em seu destino final, eles exibiram comportamentos cada vez mais passivos e depressivos. Não é difícil extrapolar esse modelo para o local de trabalho de hoje, onde muitos sentem uma quantidade acentuadamente decrescente de controle sobre suas atividades diárias e planos de longo prazo.
foliar
À luz da ligação etiológica do local de trabalho com a depressão descrita acima, uma forma útil de olhar para o tratamento da depressão no local de trabalho é o modelo primário, secundário e terciário de prevenção. A prevenção primária, ou tentar eliminar a causa raiz do problema, implica fazer mudanças organizacionais fundamentais para melhorar alguns dos estressores descritos acima. A prevenção secundária, ou tentar “imunizar” o indivíduo de contrair a doença, incluiria intervenções como treinamento para controle do estresse e mudanças no estilo de vida. A prevenção terciária, ou seja, ajudar a devolver a saúde ao indivíduo, envolve tanto o tratamento psicoterapêutico quanto o psicofarmacológico.
Há uma variedade crescente de abordagens psicoterapêuticas disponíveis para o clínico hoje. As terapias psicodinâmicas olham para as lutas e conflitos do paciente em um formato vagamente estruturado que permite explorações de qualquer material que possa surgir em uma sessão, por mais tangencial que possa parecer inicialmente. Algumas modificações desse modelo, com limites estabelecidos em termos de número de sessões ou amplitude de foco, foram feitas para criar muitas das formas mais recentes de terapia breve. A terapia interpessoal concentra-se mais exclusivamente nos padrões de relacionamento do paciente com os outros. Uma forma cada vez mais popular de terapia é a terapia cognitiva, que é conduzida pelo preceito: “O que você pensa é como você se sente”. Aqui, em um formato muito estruturado, os “pensamentos automáticos” do paciente em resposta a determinadas situações são examinados, questionados e depois modificados para produzir uma resposta emocional menos desadaptativa.
Tão rapidamente quanto as psicoterapias se desenvolveram, o arsenal psicofarmacológico provavelmente cresceu ainda mais rápido. Nas poucas décadas anteriores à década de 1990, os medicamentos mais usados para tratar a depressão eram os tricíclicos (imipramina, amitriptilina e nortriptilina são exemplos) e os inibidores da monoaminoxidase (Nardil, Marplan e Parnate). Esses medicamentos agem em sistemas de neurotransmissores que se acredita estarem envolvidos com a depressão, mas também afetam muitos outros receptores, resultando em vários efeitos colaterais. No início da década de 1990, vários novos medicamentos (fluoxetina, sertralina, Paxil, Effexor, fluvoxamina e nefazodona) foram introduzidos. Esses medicamentos tiveram um crescimento rápido porque são “mais limpos” (ligam-se mais especificamente a locais de neurotransmissores relacionados à depressão) e podem, portanto, tratar a depressão com eficácia, causando muito menos efeitos colaterais.
Sumário
A depressão é extremamente importante no mundo da saúde mental no local de trabalho, tanto pelo impacto da depressão no local de trabalho quanto pelo impacto do local de trabalho na depressão. É uma doença altamente prevalente e muito tratável; mas, infelizmente, muitas vezes não é detectado e tratado, com sérias consequências tanto para o indivíduo quanto para o empregador. Assim, o aumento da detecção e tratamento da depressão pode ajudar a diminuir o sofrimento individual e as perdas organizacionais.
Material Químico Perigoso
Apesar de numerosos estudos, o papel dos fatores químicos em causar doenças cardiovasculares ainda é contestado, mas provavelmente é pequeno. O cálculo do papel etiológico dos fatores ocupacionais químicos para doenças cardiovasculares para a população dinamarquesa resultou em um valor inferior a 1% (Kristensen 1994). Para alguns materiais, como dissulfeto de carbono e compostos orgânicos de nitrogênio, o efeito sobre o sistema cardiovascular é geralmente reconhecido (Kristensen 1994). O chumbo parece afetar a pressão arterial e a morbidade cerebrovascular. O monóxido de carbono (Weir e Fabiano 1982) sem dúvida tem efeitos agudos, especialmente ao provocar angina pectoris em isquemia pré-existente, mas provavelmente não aumenta o risco de arteriosclerose subjacente, como há muito se suspeitava. Outros materiais como cádmio, cobalto, arsênico, antimônio, berílio, fosfatos orgânicos e solventes estão em discussão, mas ainda não suficientemente documentados. Kristensen (1989, 1994) dá uma visão crítica. Uma seleção de atividades relevantes e ramos industriais pode ser encontrada na Tabela 1.
Tabela 1. Seleção de atividades e ramos industriais que podem estar associados a riscos cardiovasculares
|
Material perigoso |
Ramo ocupacional afetado/uso |
|
Dissulfeto de carbono (CS2 ) |
Fabricação de raiom e fibras sintéticas, borracha, |
|
Nitrocompostos orgânicos |
Fabricação de explosivos e munições, |
|
Monóxido de carbono (CO) |
Empregados em combustão industrial de grande porte |
|
Conduzir |
Fundição de minério de chumbo e matérias-primas secundárias |
|
Hidrocarbonetos, hidrocarbonetos halogenados |
Solventes (tintas, lacas) |
Os dados de exposição e efeito de estudos importantes para dissulfeto de carbono (CS2), monóxido de carbono (CO) e nitroglicerina são dados na seção química do enciclopédia. Esta listagem deixa claro que os problemas de inclusão, exposições combinadas, consideração variada de fatores compostos, mudança de tamanhos de alvo e estratégias de avaliação desempenham um papel considerável nas descobertas, de modo que permanecem incertezas nas conclusões desses estudos epidemiológicos.
Em tais situações, concepções e conhecimentos patogenéticos claros podem apoiar as conexões suspeitas e, assim, contribuir para derivar e fundamentar as consequências, incluindo medidas preventivas. Os efeitos do dissulfeto de carbono são conhecidos no metabolismo de lipídios e carboidratos, no funcionamento da tireoide (desencadeando o hipotireoidismo) e no metabolismo da coagulação (promovendo a agregação de trombócitos, inibindo a atividade do plasminogênio e da plasmina). Alterações na pressão arterial, como hipertensão, são principalmente rastreáveis a alterações de base vascular no rim, uma relação causal direta com pressão arterial elevada devido ao dissulfeto de carbono ainda não foi excluída com certeza e um efeito tóxico direto (reversível) é suspeito em o miocárdio ou uma interferência no metabolismo das catecolaminas. Um estudo de intervenção bem-sucedido de 15 anos (Nurminen e Hernberg 1985) documenta a reversibilidade do efeito sobre o coração: uma redução na exposição foi seguida quase imediatamente por uma diminuição na mortalidade cardiovascular. Além dos efeitos cardiotóxicos claramente diretos, foram comprovadas alterações arterioscleróticas no cérebro, olho, rim e vasculatura coronária que podem ser consideradas a base de encefalopatias, aneurismas na área da retina, nefropatias e cardiopatia isquêmica crônica entre aqueles que são expostos para CS2. Componentes étnicos e nutricionais interferem no patomecanismo; isso ficou claro nos estudos comparativos de trabalhadores finlandeses e japoneses de rayon viscoso. No Japão, foram encontradas alterações vasculares na área da retina, enquanto na Finlândia predominaram os efeitos cardiovasculares. Alterações aneurismáticas na vasculatura retiniana foram observadas em concentrações de dissulfeto de carbono abaixo de 3 ppm (Fajen, Albright e Leffingwell 1981). Reduzir a exposição a 10 ppm claramente reduziu a mortalidade cardiovascular. Isso não esclarece definitivamente se os efeitos cardiotóxicos são definitivamente excluídos em doses abaixo de 10 ppm.
Os efeitos tóxicos agudos dos nitratos orgânicos envolvem o alargamento dos vasa, acompanhado de queda da pressão sanguínea, aumento da frequência cardíaca, eritema irregular (rubor), tontura ortostática e dores de cabeça. Como a meia-vida do nitrato orgânico é curta, as doenças logo diminuem. Normalmente, não são esperadas sérias considerações de saúde com intoxicação aguda. A chamada síndrome de abstinência surge quando a exposição é interrompida para funcionários com exposição prolongada ao nitrato orgânico, com período de latência de 36 a 72 horas. Isso inclui doenças que vão desde angina pectoris até infarto agudo do miocárdio e casos de morte súbita. Nos óbitos investigados, muitas vezes não foram documentadas alterações escleróticas coronarianas. Suspeita-se, portanto, que a causa seja “vasoespasmo rebote”. Quando o efeito de alargamento dos vasa do nitrato é removido, ocorre um aumento autorregulador na resistência nos vasa, incluindo as artérias coronárias, que produz os resultados acima mencionados. Em certos estudos epidemiológicos, as associações suspeitas entre a duração da exposição e a intensidade do nitrato orgânico e a doença isquêmica do coração são consideradas incertas, e falta plausibilidade patogenética para elas.
No que diz respeito ao chumbo, o chumbo metálico em forma de pó, os sais de chumbo divalente e os compostos de chumbo orgânico são toxicologicamente importantes. O chumbo ataca o mecanismo contrátil das células do músculo vasa e causa espasmos vasculares, considerados causadores de uma série de sintomas de intoxicação por chumbo. Entre elas está a hipertensão temporária que aparece com cólica de chumbo. A hipertensão arterial prolongada decorrente da intoxicação crônica por chumbo pode ser explicada por vasoespasmos e alterações renais. Em estudos epidemiológicos, foi observada uma associação com tempos de exposição mais longos entre a exposição ao chumbo e o aumento da pressão arterial, bem como um aumento da incidência de doenças cerebrovasculares, enquanto havia pouca evidência de aumento de doenças cardiovasculares.
Dados epidemiológicos e investigações patogenéticas até o momento não produziram resultados claros sobre a toxicidade cardiovascular de outros metais como cádmio, cobalto e arsênico. Entretanto, a hipótese de que o hidrocarboneto halogenado atue como irritante miocárdico é considerada certa. O mecanismo de desencadeamento de arritmias ocasionais com risco de vida a partir desses materiais presumivelmente vem da sensibilidade do miocárdio à epinefrina, que funciona como um transportador natural para o sistema nervoso autônomo. Ainda está sendo discutido se existe um efeito cardíaco direto, como redução da contratilidade, supressão dos centros de formação de impulsos, transmissão de impulsos ou deficiência reflexa resultante da irrigação na região das vias aéreas superiores. O potencial de sensibilização dos hidrocarbonetos aparentemente depende do grau de halogenação e do tipo de halogênio contido, enquanto os hidrocarbonetos substituídos por cloro supostamente têm um efeito de sensibilização mais forte do que os compostos de flúor. O efeito miocárdico máximo para hidrocarbonetos contendo cloro ocorre em torno de quatro átomos de cloro por molécula. Os hidrocarbonetos não substituídos de cadeia curta têm uma toxicidade maior do que aqueles com cadeias mais longas. Pouco se sabe sobre a dosagem desencadeadora de arritmia das substâncias individuais, pois os relatos em humanos são predominantemente descrições de casos com exposição a altas concentrações (exposição acidental e “sniffing”). Segundo Reinhardt et al. (1971), benzeno, heptano, clorofórmio e tricloroetileno são especialmente sensibilizantes, enquanto o tetracloreto de carbono e o halotano têm menos efeito arritmogênico.
Os efeitos tóxicos do monóxido de carbono resultam da hipoxemia tecidual, que resulta do aumento da formação de CO-Hb (o CO tem afinidade 200 vezes maior com a hemoglobina do que o oxigênio) e a conseqüente liberação reduzida de oxigênio para os tecidos. Além dos nervos, o coração é um dos órgãos que reagem de forma especialmente crítica a essa hipoxemia. As doenças cardíacas agudas resultantes foram repetidamente examinadas e descritas de acordo com o tempo de exposição, frequência respiratória, idade e doenças anteriores. Enquanto entre indivíduos saudáveis, os efeitos cardiovasculares aparecem primeiro em concentrações de CO-Hb de 35 a 40%, doenças de angina pectoris podem ser produzidas experimentalmente em pacientes com doença cardíaca isquêmica já em concentrações de CO-Hb entre 2 e 5% durante a exposição física (Kleinman et al. 1989; Hinderliter et al. 1989). Infartos mortais foram observados entre aqueles com aflições anteriores a 20% CO-Hb (Atkins e Baker 1985).
Os efeitos da exposição a longo prazo com baixas concentrações de CO ainda estão sujeitos a controvérsias. Considerando que estudos experimentais em animais possivelmente mostraram um efeito aterogênico por meio de hipóxia das paredes dos vasos ou por efeito direto do CO na parede dos vasos (aumento da permeabilidade vascular), as características de fluxo do sangue (agregação de trombócitos fortalecida) ou metabolismo lipídico, o falta a prova correspondente para os humanos. O aumento da mortalidade cardiovascular entre trabalhadores de túneis (SMR 1.35, 95% CI 1.09-1.68) pode ser mais provavelmente explicado pela exposição aguda do que pelos efeitos crônicos do CO (Stern et al. 1988). O papel do CO nos efeitos cardiovasculares do tabagismo também não está claro.
Ansiedade Relacionada ao Trabalho
Os transtornos de ansiedade, bem como o medo subclínico, a preocupação e a apreensão, e os transtornos associados ao estresse, como a insônia, parecem ser difundidos e cada vez mais prevalentes nos locais de trabalho na década de 1990 - tanto, de fato, que o Wall Street Journal referiu-se à década de 1990 como a “Era da Angst” relacionada ao trabalho (Zachary e Ortega 1993). Redimensionamento corporativo, ameaças a benefícios existentes, demissões, rumores de demissões iminentes, competição global, obsolescência de habilidades e “desqualificação”, reestruturação, reengenharia, aquisições, fusões e fontes semelhantes de turbulência organizacional têm todos Houve tendências recentes que corroeram a sensação de segurança no trabalho dos trabalhadores e contribuíram para uma palpável, mas difícil de medir com precisão, a “ansiedade relacionada ao trabalho” (Buono e Bowditch 1989). Embora pareça haver algumas diferenças individuais e variáveis moderadoras situacionais, Kuhnert e Vance (1992) relataram que tanto os funcionários de manufatura de colarinho azul quanto os de colarinho branco que relataram mais “insegurança no trabalho” indicaram significativamente mais ansiedade e sintomas obsessivo-compulsivos em um estudo psiquiátrico. lista de controle. Durante grande parte da década de 1980 e acelerando na década de 1990, o cenário organizacional de transição do mercado dos EUA (ou “água brava permanente”, como foi descrito) sem dúvida contribuiu para essa epidemia de distúrbios de estresse relacionados ao trabalho, incluindo, por exemplo, transtornos de ansiedade (Jeffreys 1995; Northwestern National Life 1991).
Os problemas de estresse ocupacional e distúrbios psicológicos relacionados ao trabalho parecem ser de natureza global, mas há uma escassez de estatísticas fora dos Estados Unidos documentando sua natureza e extensão (Cooper e Payne 1992). Os dados internacionais disponíveis, principalmente de países europeus, parecem confirmar os efeitos adversos à saúde mental da insegurança no trabalho e do emprego de alta pressão sobre os trabalhadores, como aqueles observados nos trabalhadores dos Estados Unidos (Karasek e Theorell 1990). No entanto, devido ao estigma muito real associado aos transtornos mentais na maioria dos outros países e culturas, muitos, se não a maioria, sintomas psicológicos, como ansiedade, relacionados ao trabalho (fora dos Estados Unidos) não são relatados, não são detectados e não são tratados (Cooper e Payne 1992). Em algumas culturas, esses distúrbios psicológicos são somatizados e manifestados como sintomas físicos “mais aceitáveis” (Katon, Kleinman e Rosen 1982). Um estudo de funcionários do governo japonês identificou estressores ocupacionais, como carga de trabalho e conflito de papéis, como correlatos significativos da saúde mental desses trabalhadores japoneses (Mishima et al. 1995). Mais estudos desse tipo são necessários para documentar o impacto dos estressores psicossociais do trabalho na saúde mental dos trabalhadores na Ásia, bem como nos países em desenvolvimento e pós-comunistas.
Definição e diagnóstico de transtornos de ansiedade
Os transtornos de ansiedade estão evidentemente entre os problemas de saúde mental mais prevalentes, afetando, em qualquer época, talvez 7 a 15% da população adulta dos Estados Unidos (Robins et al. 1981). Os transtornos de ansiedade são uma família de condições de saúde mental que incluem agorafobia (ou, vagamente, “limitação de casa”), fobias (medos irracionais), transtorno obsessivo-compulsivo, ataques de pânico e ansiedade generalizada. De acordo com a Associação Americana de Psiquiatria Manual Diagnóstico e Estatístico de Transtornos Mentais, 4ª edição (DSM IV), os sintomas de um transtorno de ansiedade generalizada incluem sentimentos de “inquietação ou sensação de tensão ou no limite”, fadiga, dificuldades de concentração, excesso de tensão muscular e sono perturbado (American Psychiatric Association 1994). Um transtorno obsessivo-compulsivo é definido como pensamentos persistentes ou comportamentos repetitivos que são excessivos/irracionais, causam sofrimento acentuado, consomem tempo e podem interferir no funcionamento de uma pessoa. Além disso, de acordo com o DSM IV, os ataques de pânico, definidos como breves períodos de intenso medo ou desconforto, não são transtornos per se, mas podem ocorrer em conjunto com outros transtornos de ansiedade. Tecnicamente, o diagnóstico de um transtorno de ansiedade pode ser feito apenas por um profissional de saúde mental treinado usando critérios diagnósticos aceitos.
Fatores de risco ocupacionais para transtornos de ansiedade
Há uma escassez de dados relativos à incidência e prevalência de transtornos de ansiedade no local de trabalho. Além disso, uma vez que a etiologia da maioria dos transtornos de ansiedade é multifatorial, não podemos descartar a contribuição de fatores individuais genéticos, de desenvolvimento e não relacionados ao trabalho na gênese dos quadros de ansiedade. Parece provável que fatores de risco organizacionais e individuais relacionados ao trabalho interajam e que essa interação determine o início, a progressão e o curso dos transtornos de ansiedade.
O termo ansiedade relacionada ao trabalho implica que existem condições de trabalho, tarefas e demandas e/ou estressores ocupacionais relacionados que estão associados ao surgimento de estados agudos e/ou crônicos de ansiedade ou manifestações de ansiedade. Esses fatores podem incluir uma carga de trabalho excessiva, ritmo de trabalho, prazos e uma percepção de falta de controle pessoal. O modelo de controle de demanda prevê que os trabalhadores em ocupações que oferecem pouco controle pessoal e expõem os funcionários a altos níveis de demanda psicológica estariam em risco de resultados adversos à saúde, incluindo transtornos de ansiedade (Karasek e Theorell, 1990). Um estudo sobre o consumo de pílulas (principalmente tranquilizantes) relatado por funcionários suecos do sexo masculino em ocupações de alta tensão apoiou essa previsão (Karasek 1979). Certamente, a evidência de uma maior prevalência de depressão em certas ocupações de alta tensão nos Estados Unidos é agora convincente (Eaton et al. 1990). Estudos epidemiológicos mais recentes, além de modelos teóricos e bioquímicos de ansiedade e depressão, ligaram esses transtornos não apenas identificando sua co-morbidade (40 a 60%), mas também em termos de semelhanças mais fundamentais (Ballenger 1993). Portanto, o enciclopédia capítulo sobre fatores de trabalho associados à depressão pode fornecer pistas pertinentes para fatores de risco ocupacionais e individuais também associados a transtornos de ansiedade. Além dos fatores de risco associados ao trabalho de alta exigência, várias outras variáveis do local de trabalho que contribuem para o sofrimento psicológico do funcionário, incluindo uma maior prevalência de transtornos de ansiedade, foram identificadas e resumidas abaixo.
Indivíduos empregados em ramos de trabalho perigosos, como aplicação da lei e combate a incêndios, caracterizados pela probabilidade de um trabalhador ser exposto a um agente perigoso ou atividade prejudicial, também parecem estar em risco de estados elevados e mais prevalentes de sofrimento psicológico, incluindo ansiedade. No entanto, há alguma evidência de que trabalhadores individuais em tais ocupações perigosas que veem seu trabalho como “estimulante” (em oposição a perigoso) podem lidar melhor em termos de suas respostas emocionais ao trabalho (McIntosh 1995). No entanto, uma análise da sintomatologia do estresse em um grande grupo de bombeiros e paramédicos profissionais identificou uma característica central de apreensão ou medo percebido. Esse “caminho do estresse da ansiedade” incluía relatos subjetivos de “estar tenso e nervoso” e “estar inquieto e apreensivo”. Essas e outras queixas relacionadas à ansiedade foram significativamente mais prevalentes e frequentes no grupo de bombeiros/paramédicos em relação a uma amostra de comparação da comunidade masculina (Beaton et al. 1995).
Outra população de trabalhadores que evidentemente corre o risco de experimentar níveis altos e, às vezes, debilitantes de ansiedade são os músicos profissionais. Músicos profissionais e seu trabalho são expostos a intenso escrutínio por seus supervisores; eles devem se apresentar diante do público e devem lidar com a ansiedade de performance e pré-performance ou “medo do palco”; e espera-se que eles (tanto por outros quanto por eles mesmos) produzam “performances perfeitas” (Sternbach 1995). Outros grupos ocupacionais, como artistas teatrais e até mesmo professores que fazem apresentações públicas, podem ter sintomas agudos e crônicos de ansiedade relacionados ao seu trabalho, mas poucos dados sobre a prevalência real ou significado de tais transtornos de ansiedade ocupacional foram coletados.
Outra classe de ansiedade relacionada ao trabalho para a qual temos poucos dados são os “fóbicos de computador”, pessoas que responderam ansiosamente ao advento da tecnologia de computação (Stiles 1994). Mesmo que cada geração de software de computador seja indiscutivelmente mais “fácil de usar”, muitos trabalhadores estão inquietos, enquanto outros trabalhadores estão literalmente em pânico com os desafios do “tecno-estresse”. Alguns temem o fracasso pessoal e profissional associado à sua incapacidade de adquirir as habilidades necessárias para lidar com cada geração sucessiva de tecnologia. Finalmente, há evidências de que os funcionários submetidos ao monitoramento eletrônico de desempenho percebem seus trabalhos como mais estressantes e relatam mais sintomas psicológicos, incluindo ansiedade, do que os trabalhadores não monitorados (Smith et al. 1992).
Interação de Fatores de Risco Individual e Ocupacional para Ansiedade
É provável que os fatores de risco individuais interajam e possam potencializar os fatores de risco organizacionais acima citados no início, progressão e curso dos transtornos de ansiedade. Por exemplo, um funcionário individual com uma “personalidade tipo A” pode ser mais propenso a ansiedade e outros problemas de saúde mental em ambientes ocupacionais de alta tensão (Shima et al. 1995). Para oferecer um exemplo mais específico, um paramédico excessivamente responsável com uma “personalidade de resgate” pode estar mais nervoso e hipervigilante durante o serviço do que outro paramédico com uma atitude de trabalho mais filosófica: “Você não pode salvar todos eles” (Mitchell e Bray 1990). As variáveis individuais de personalidade do trabalhador também podem servir para atenuar potencialmente os fatores de risco ocupacionais concomitantes. Por exemplo, Kobasa, Maddi e Kahn (1982) relataram que gerentes corporativos com “personalidades resistentes” parecem mais capazes de lidar com estressores relacionados ao trabalho em termos de resultados de saúde. Assim, as variáveis individuais do trabalhador precisam ser consideradas e avaliadas dentro do contexto das demandas ocupacionais específicas para prever seu provável impacto interativo na saúde mental de um determinado funcionário.
Prevenção e Remediação da Ansiedade Relacionada ao Trabalho
Muitas das tendências de locais de trabalho nos Estados Unidos e no mundo citadas no início deste artigo provavelmente persistirão no futuro próximo. Essas tendências no local de trabalho terão um impacto adverso na saúde psicológica e física dos trabalhadores. O aprimoramento psicológico do trabalho, em termos de intervenções e redesenho do local de trabalho, pode impedir e prevenir alguns desses efeitos adversos. Consistente com o modelo de controle de demanda, o bem-estar dos trabalhadores pode ser melhorado aumentando sua latitude de decisão, por exemplo, projetando e implementando uma estrutura organizacional mais horizontal (Karasek e Theorell 1990). Muitas das recomendações feitas pelos pesquisadores do NIOSH, como melhorar a sensação de segurança no trabalho dos trabalhadores e diminuir a ambigüidade da função de trabalho, se implementadas, provavelmente também reduziriam consideravelmente a tensão no trabalho e os distúrbios psicológicos relacionados ao trabalho, incluindo distúrbios de ansiedade (Sauter, Murphy e Hurrell 1992).
Além das mudanças na política organizacional, o funcionário individual no local de trabalho moderno também tem a responsabilidade pessoal de administrar seu próprio estresse e ansiedade. Algumas estratégias de enfrentamento comuns e eficazes empregadas por trabalhadores americanos incluem separar atividades profissionais e não relacionadas ao trabalho, descansar e se exercitar o suficiente e controlar seu ritmo no trabalho (a menos, é claro, que o trabalho seja feito em ritmo de máquina). Outras alternativas cognitivo-comportamentais úteis no autogerenciamento e na prevenção de transtornos de ansiedade incluem técnicas de respiração profunda, treinamento de relaxamento auxiliado por biofeedback e meditação (Rosch e Pelletier, 1987). Em certos casos, medicamentos podem ser necessários para tratar um transtorno de ansiedade grave. Esses medicamentos, incluindo antidepressivos e outros agentes ansiolíticos, geralmente estão disponíveis apenas mediante receita médica.
Sistema hematopoiético e linfático
O sistema linfo-hemopoiético consiste no sangue, na medula óssea, no baço, no timo, nos canais linfáticos e nos gânglios linfáticos. O sangue e a medula óssea juntos são referidos como o sistema hematopoiético. A medula óssea é o local de produção celular, substituindo continuamente os elementos celulares do sangue (eritrócitos, neutrófilos e plaquetas). A produção está sob rígido controle de um grupo de fatores de crescimento. Neutrófilos e plaquetas são usados enquanto desempenham suas funções fisiológicas, e os eritrócitos eventualmente se tornam senescentes e sobrevivem à sua utilidade. Para uma função bem-sucedida, os elementos celulares do sangue devem circular em números adequados e manter sua integridade estrutural e fisiológica. Os eritrócitos contêm hemoglobina, que permite a captação e entrega de oxigênio aos tecidos para sustentar o metabolismo celular. Os eritrócitos normalmente sobrevivem na circulação por 120 dias enquanto mantêm essa função. Os neutrófilos são encontrados no sangue a caminho dos tecidos para participar da resposta inflamatória a micróbios ou outros agentes. As plaquetas circulantes desempenham um papel fundamental na hemostasia.
A exigência de produção da medula óssea é prodigiosa. Diariamente, a medula repõe 3 bilhões de hemácias por quilo de peso corporal. Os neutrófilos têm uma meia-vida circulante de apenas 6 horas, e 1.6 bilhão de neutrófilos por quilograma de peso corporal devem ser produzidos a cada dia. Toda a população de plaquetas deve ser substituída a cada 9.9 dias. Devido à necessidade de produzir um grande número de células funcionais, a medula é notavelmente sensível a qualquer insulto infeccioso, químico, metabólico ou ambiental que prejudique a síntese de DNA ou interrompa a formação da maquinaria subcelular vital dos glóbulos vermelhos, glóbulos brancos ou plaquetas. Além disso, como as células sanguíneas são descendentes da medula, o sangue periférico serve como um espelho sensível e preciso da atividade da medula óssea. O sangue está prontamente disponível para análise por punção venosa, e o exame do sangue pode fornecer uma pista precoce de doença induzida pelo ambiente.
O sistema hematológico pode ser visto como um canal para substâncias que entram no corpo e como um sistema orgânico que pode ser afetado adversamente por exposições ocupacionais a agentes potencialmente nocivos. Amostras de sangue podem servir como um monitor biológico de exposição e fornecer uma maneira de avaliar os efeitos da exposição ocupacional no sistema linfo-hematopoiético e em outros órgãos do corpo.
Agentes ambientais podem interferir no sistema hematopoiético de várias maneiras, incluindo inibição da síntese de hemoglobina, inibição da produção ou função celular, leucemogênese e aumento da destruição de glóbulos vermelhos.
A anormalidade do número ou da função das células sanguíneas causada diretamente por riscos ocupacionais pode ser dividida naquelas para as quais o problema hematológico é o efeito mais importante para a saúde, como a anemia aplástica induzida por benzeno, e aquelas para as quais os efeitos no sangue são diretos, mas de menos significativo do que os efeitos em outros sistemas de órgãos, como anemia induzida por chumbo. Às vezes, os distúrbios hematológicos são um efeito secundário de um risco no local de trabalho. Por exemplo, a policitemia secundária pode ser o resultado de uma doença pulmonar ocupacional. A Tabela 1 lista os perigos que são razoavelmente bem aceitos como tendo um diretamente efeito sobre o sistema hematológico.
Tabela 1. Agentes selecionados implicados na metahemoglobinemia adquirida ambiental e ocupacionalmente
- Água de poço contaminada com nitrato
- Gases Nitrosos (em soldagem e silos)
- Tinturas de anilina
- Alimentos ricos em nitratos ou nitritos
- Naftalina (contendo naftaleno)
- Cloreto de potássio
- Nitrobenzenos
- Fenilenodiamina
- toluenodiamina
Exemplos de riscos no local de trabalho que afetam principalmente o sistema hematológico
Benzeno
O benzeno foi identificado como um veneno no local de trabalho produzindo anemia aplástica no final do século XIX (Goldstein 19). Há boas evidências de que não é o benzeno em si, mas sim um ou mais metabólitos do benzeno que é responsável por sua toxicidade hematológica, embora os metabólitos exatos e seus alvos subcelulares ainda não tenham sido claramente identificados (Snyder, Witz e Goldstein 1988).
Implícito no reconhecimento de que o metabolismo do benzeno desempenha um papel em sua toxicidade, bem como em pesquisas recentes sobre os processos metabólicos envolvidos no metabolismo de compostos como o benzeno, está a probabilidade de que haverá diferenças na sensibilidade humana ao benzeno, com base nas diferenças nas taxas metabólicas condicionadas por fatores ambientais ou genéticos. Há alguma evidência de uma tendência familiar para anemia aplástica induzida por benzeno, mas isso não foi claramente demonstrado. O citocromo P-450 (2E1) parece desempenhar um papel importante na formação de metabólitos hematotóxicos do benzeno, e há algumas sugestões de estudos recentes na China de que trabalhadores com atividades mais altas desse citocromo correm maior risco. Da mesma forma, foi sugerido que a talassemia menor e, presumivelmente, outros distúrbios nos quais há aumento da renovação da medula óssea, podem predispor uma pessoa à anemia aplástica induzida por benzeno (Yin et al. 1996). Embora existam indícios de algumas diferenças na suscetibilidade ao benzeno, a impressão geral da literatura é que, em contraste com uma variedade de outros agentes, como o cloranfenicol, para o qual existe uma ampla gama de sensibilidade, incluindo até mesmo reações idiossincráticas que produzem anemia aplástica em níveis relativamente triviais de exposição, há uma resposta praticamente universal à exposição ao benzeno, levando à toxicidade da medula óssea e, eventualmente, à anemia aplástica de maneira dose-dependente.
O efeito do benzeno na medula óssea é, portanto, análogo ao efeito produzido por agentes alquilantes quimioterápicos usados no tratamento da doença de Hodgkin e outros cânceres (Tucker et al. 1988). Com o aumento da dosagem, há um declínio progressivo na todos os dos elementos figurados do sangue, que às vezes se manifesta inicialmente como anemia, leucopenia ou trombocitopenia. Deve-se notar que seria muito inesperado observar uma pessoa com trombocitopenia que não fosse pelo menos acompanhada por um baixo nível normal de outros elementos sanguíneos formados. Além disso, não se espera que tal citopenia isolada seja grave. Em outras palavras, uma contagem isolada de glóbulos brancos de 2,000 por ml, onde a faixa normal é de 5,000 a 10,000, sugeriria fortemente que a causa da leucopenia não era o benzeno (Goldstein 1988).
A medula óssea tem capacidade de reserva substancial. Mesmo após um grau significativo de hipoplasia da medula óssea como parte de um regime quimioterapêutico, o hemograma geralmente volta ao normal. No entanto, os indivíduos que foram submetidos a esses tratamentos não podem responder produzindo uma contagem de glóbulos brancos tão alta quando expostos a um desafio à medula óssea, como a endotoxina, como podem os indivíduos que nunca foram tratados anteriormente com esses agentes quimioterapêuticos. É razoável inferir que existem níveis de dose de um agente como o benzeno que pode destruir as células precursoras da medula óssea e, assim, afetar a capacidade de reserva da medula óssea sem incorrer em danos suficientes para levar a um hemograma inferior ao intervalo laboratorial do normal. Como a vigilância médica de rotina pode não revelar anormalidades em um trabalhador que possa ter sofrido de fato a exposição, o foco na proteção do trabalhador deve ser preventivo e empregar princípios básicos de higiene ocupacional. Embora a extensão do desenvolvimento da toxicidade da medula óssea em relação à exposição ao benzeno no local de trabalho permaneça incerta, não parece que uma única exposição aguda ao benzeno seja susceptível de causar anemia aplástica. Essa observação pode refletir o fato de que as células precursoras da medula óssea correm risco apenas em certas fases do ciclo celular, talvez quando estão se dividindo, e nem todas as células estarão nessa fase durante uma única exposição aguda. A rapidez com que a citopenia se desenvolve depende em parte do tempo de vida circulante do tipo de célula. A cessação completa da produção de medula óssea levaria primeiro a uma leucopenia porque os glóbulos brancos, particularmente os granulocíticos, persistem em circulação por menos de um dia. Em seguida haveria uma diminuição das plaquetas, cujo tempo de sobrevida é de cerca de dez dias. Por fim, haveria uma diminuição dos glóbulos vermelhos, que sobrevivem por um total de 120 dias.
O benzeno não apenas destrói a célula-tronco pluripotencial, que é responsável pela produção de glóbulos vermelhos, plaquetas e glóbulos brancos granulocíticos, mas também causa uma rápida perda de linfócitos circulantes em animais de laboratório e em humanos. Isso sugere o potencial de o benzeno ter um efeito adverso no sistema imunológico em trabalhadores expostos, um efeito que ainda não foi claramente demonstrado (Rothman et al. 1996).
A exposição ao benzeno tem sido associada à anemia aplástica, que é frequentemente uma doença fatal. A morte geralmente é causada por infecção porque a redução dos glóbulos brancos, leucopenia, compromete o sistema de defesa do corpo, ou por hemorragia devido à redução das plaquetas necessárias para a coagulação normal. Um indivíduo exposto ao benzeno no ambiente de trabalho que desenvolve anemia aplástica grave deve ser considerado sentinela para efeitos semelhantes em colegas de trabalho. Estudos baseados na descoberta de um indivíduo sentinela frequentemente revelaram grupos de trabalhadores que exibem evidências óbvias de hematotoxicidade do benzeno. Na maioria das vezes, aqueles indivíduos que não sucumbem rapidamente à anemia aplástica geralmente se recuperam após a remoção da exposição ao benzeno. Em um estudo de acompanhamento de um grupo de trabalhadores que anteriormente apresentava pancitopenia significativa induzida por benzeno (diminuição de todos os tipos de células sanguíneas), houve apenas pequenas anormalidades hematológicas residuais dez anos depois (Hernberg et al. 1966). No entanto, alguns trabalhadores desses grupos, inicialmente com pancitopenia relativamente grave, progrediram em suas doenças desenvolvendo primeiro anemia aplástica, depois uma fase pré-leucêmica mielodisplásica e, finalmente, o desenvolvimento eventual de leucemia mielóide aguda (Laskin e Goldstein 1977). Tal progressão da doença não é inesperada, uma vez que indivíduos com anemia aplástica de qualquer causa parecem ter uma probabilidade maior do que a esperada de desenvolver leucemia mielóide aguda (De Planque et al. 1988).
Outras causas de anemia aplástica
Outros agentes no local de trabalho têm sido associados à anemia aplástica, sendo o mais notável a radiação. Os efeitos da radiação nas células-tronco da medula óssea têm sido empregados na terapia da leucemia. Da mesma forma, uma variedade de agentes alquilantes quimioterápicos produzem aplasia e representam um risco para os trabalhadores responsáveis pela produção ou administração desses compostos. Radiação, benzeno e agentes alquilantes parecem ter um nível limiar abaixo do qual a anemia aplástica não ocorrerá.
A proteção do trabalhador da produção torna-se mais problemática quando o agente tem um modo de ação idiossincrático no qual quantidades minúsculas podem produzir aplasia, como o cloranfenicol. O trinitrotolueno, que é facilmente absorvido pela pele, tem sido associado à anemia aplástica em plantas de munição. Uma variedade de outros produtos químicos foi relatada como associada à anemia aplástica, mas muitas vezes é difícil determinar a causalidade. Um exemplo é o pesticida lindano (hexacloreto de gama-benzeno). Surgiram relatos de casos, geralmente após níveis relativamente altos de exposição, nos quais o lindano está associado à aplasia. Esse achado está longe de ser universal em humanos, e não há relatos de toxicidade medular induzida por lindano em animais de laboratório tratados com grandes doses desse agente. A hipoplasia da medula óssea também tem sido associada à exposição a éteres de etileno glicol, vários pesticidas e arsênico (Flemming e Timmeny 1993).
Riscos Biológicos
“Um material biológico perigoso pode ser definido como um material biológico capaz de auto-replicação que pode causar efeitos nocivos em outros organismos, especialmente humanos” (American Industrial Hygiene Association 1986).
Bactérias, vírus, fungos e protozoários estão entre os materiais biológicos perigosos que podem prejudicar o sistema cardiovascular por contato intencional (introdução de materiais biológicos relacionados à tecnologia) ou não intencional (contaminação não relacionada à tecnologia de materiais de trabalho). Endotoxinas e micotoxinas podem desempenhar um papel além do potencial infeccioso do microrganismo. Eles próprios podem ser uma causa ou um fator contribuinte para o desenvolvimento de uma doença.
O sistema cardiovascular pode reagir como complicação de uma infecção com participação de um órgão localizado - vasculite (inflamação dos vasos sanguíneos), endocardite (inflamação do endocárdio, principalmente por bactérias, mas também por fungos e protozoários; a forma aguda pode seguir-se à infecção séptica ocorrência; forma subaguda com generalização de uma infecção), miocardite (inflamação do músculo cardíaco, causada por bactérias, vírus e protozoários), pericardite (inflamação do pericárdio, geralmente acompanha miocardite) ou pancardite (aparecimento simultâneo de endocardite, miocardite e pericardite)—ou ser arrastado como um todo para uma doença geral sistêmica (sepse, choque séptico ou tóxico).
A participação do coração pode aparecer durante ou após a infecção propriamente dita. Como patomecanismos, a colonização direta por germes ou processos tóxicos ou alérgicos devem ser considerados. Além do tipo e virulência do patógeno, a eficiência do sistema imunológico desempenha um papel na forma como o coração reage a uma infecção. Feridas infectadas por germes podem induzir uma miocardite ou endocardite com, por exemplo, estreptococos e estafilococos. Isso pode afetar praticamente todos os grupos ocupacionais após um acidente de trabalho.
Noventa por cento de todos os casos de endocardite rastreados podem ser atribuídos a estreptococos ou estafilococos, mas apenas uma pequena parcela destes a infecções relacionadas a acidentes.
A Tabela 1 apresenta uma visão geral de possíveis doenças infecciosas relacionadas à ocupação que afetam o sistema cardiovascular.
Tabela 1. Visão geral de possíveis doenças infecciosas relacionadas à ocupação que afetam o sistema cardiovascular
|
Doença |
Efeito no coração |
Ocorrência/frequência de efeitos no coração em caso de doença |
Grupos de risco ocupacional |
|
AIDS / HIV |
Miocardite, Endocardite, Pericardite |
42% (Blanc et al. 1990); infecções oportunistas, mas também pelo próprio vírus HIV como miocardite linfocítica (Beschorner et al. 1990) |
Pessoal em serviços de saúde e bem-estar |
|
Aspergilose |
Endocardite |
Cru; entre aqueles com sistema imunológico suprimido |
Agricultores |
|
Brucelose |
Endocardite, Miocardite |
Raro (Groß, Jahn e Schölmerich 1970; Schulz e Stobbe 1981) |
Trabalhadores em frigoríficos e pecuária, agricultores, veterinários |
|
Doença de Chagas |
Miocardite |
Dados variáveis: 20% na Argentina (Acha e Szyfres 1980); 69% no Chile (Arribada et al. 1990); 67% (Higuchi et al. 1990); doença de Chagas crônica sempre com miocardite (Gross, Jahn e Schölmerich 1970) |
Viajantes de negócios para a América Central e do Sul |
|
vírus Coxsackies |
Miocardite, Pericardite |
5% a 15% com vírus Coxsackie-B (Reindell e Roskamm 1977) |
Pessoal em serviços de saúde e bem-estar, trabalhadores de esgoto |
|
Citomegalia |
Miocardite, Pericardite |
Extremamente raro, especialmente entre aqueles com sistema imunológico suprimido |
Pessoal que trabalha com crianças (especialmente crianças pequenas), nos departamentos de diálise e transplante |
|
Difteria |
Miocardite, Endocardite |
Com difteria localizada 10 a 20%, mais comum com D. progressiva (Gross, Jahn e Schölmerich 1970), especialmente com desenvolvimento tóxico |
Pessoal que trabalha com crianças e em serviços de saúde |
|
Equinococose |
Miocardite |
Raro (Riecker 1988) |
trabalhadores florestais |
|
Infecções por vírus Epstein-Barr |
Miocardite, Pericardite |
Cru; especialmente entre aqueles com sistema imunológico defeituoso |
Pessoal de saúde e bem-estar |
|
Erisipelóide |
Endocardite |
Dados variados de raros (Gross, Jahn e Schölmerich 1970; Riecker 1988) a 30% (Azofra et al. 1991) |
Trabalhadores em frigoríficos, processamento de peixe, pescadores, veterinários |
|
filariasia |
Miocardite |
Raro (Riecker 1988) |
Viajantes de negócios em áreas endêmicas |
|
Tifo entre outras rickettsioses (excluindo febre Q) |
Miocardite, Vasculite de pequenos vasos |
Os dados variam, por patógeno direto, tóxico ou redução da resistência durante a resolução da febre |
Viajantes de negócios em áreas endêmicas |
|
Meningoencefalite do início do verão |
Miocardite |
Raro (Sundermann 1987) |
Trabalhadores florestais, jardineiros |
|
Febre amarela |
Dano tóxico ao vasa (Gross, Jahn e Schölmerich 1970), miocardite |
Cru; com casos graves |
Viajantes de negócios em áreas endêmicas |
|
Febre hemorrágica (Ebola, Marburg, Lassa, Dengue, etc.) |
Miocardite e sangramentos endocárdicos por hemorragia geral, insuficiência cardiovascular |
Sem informação disponível |
Funcionários dos serviços de saúde nas áreas afetadas e em laboratórios especiais e trabalhadores da pecuária |
|
Gripe |
Miocardite, Hemorragias |
Dados variando de raros a frequentes (Schulz e Stobbe 1981) |
Funcionários de serviços de saúde |
|
Hepatite |
Miocardite (Gross, Willensand Zeldis 1981; Schulzand Stobbe 1981) |
Raro (Schulz e Stobbe 1981) |
Funcionários de saúde e bem-estar, esgoto e águas residuais |
|
Legionelose |
Pericardite, Miocardite, Endocardite |
Se ocorrer, provavelmente raro (Gross, Willens e Zeldis 1981) |
Pessoal de manutenção em ar condicionado, umidificadores, banheiras de hidromassagem, equipe de enfermagem |
|
Leishmaniose |
Miocardite (Reindell e Roskamm 1977) |
Com leishmaniose visceral |
Viajantes de negócios para áreas endêmicas |
|
Leptospirose (forma ictérica) |
Miocardite |
Infecção por patógeno tóxico ou direto (Schulz e Stobbe 1981) |
Trabalhadores de esgotos e águas residuais, trabalhadores de matadouros |
|
Listerelose |
Endocardite |
Muito raros (listeriose cutânea predominante como doença ocupacional) |
Agricultores, veterinários, trabalhadores de processamento de carne |
|
doença de Lyme |
No estágio 2: Miocardite Pancardite No estágio 3: Cardite crônica |
8% (Mrowietz 1991) ou 13% (Shadick et al. 1994) |
trabalhadores florestais |
|
Malária |
Miocardite |
Relativamente frequente com malária tropical (Sundermann 1987); infecção direta dos capilares |
Viajantes de negócios em áreas endêmicas |
|
Sarampo |
Miocardite, Pericardite |
Raros |
Pessoal do serviço de saúde e que trabalha com crianças |
|
Doença de pé e boca |
Miocardite |
Muito raro |
Agricultores, trabalhadores da pecuária, (especialmente com animais biungulados) |
|
Caxumba |
Miocardite |
Raro - abaixo de 0.2-0.4% (Hofmann 1993) |
Pessoal do serviço de saúde e que trabalha com crianças |
|
Infecções por Mycoplasma - pneumonia |
Miocardite, Pericardite |
Raros |
Funcionários de serviços de saúde e bem-estar |
|
Ornitose/Psitacose |
Miocardite, Endocardite |
Raro (Kaufmann e Potter 1986; Schulz e Stobbe 1981) |
Criadores de aves e aves ornamentais, trabalhadores de pet shop, veterinários |
|
Paratifo |
Miocardite intersticial |
Especialmente entre os mais velhos e muito doentes como dano tóxico |
Trabalhadores de ajuda ao desenvolvimento nos trópicos e subtrópicos |
|
Poliomielite |
Miocardite |
Comum em casos graves na primeira e segunda semanas |
Funcionários de serviços de saúde |
|
Febre Q |
Miocardite, Endocardite, Pericardite |
Possível até os 20 anos após doença aguda (Behymer e Riemann 1989); dados de raros (Schulz e Stobbe 1981; Sundermann 1987) a 7.2% (Conolly et al. 1990); mais frequente (68%) entre febre Q crônica com sistema imunológico fraco ou doença cardíaca pré-existente (Brouqui et al. 1993) |
Trabalhadores da pecuária, veterinários, fazendeiros, possivelmente também trabalhadores de matadouros e laticínios |
|
rubéola |
Miocardite, Pericardite |
Raros |
Funcionários de serviços de saúde e creches |
|
Febre Relapsa |
Miocardite |
Sem informação disponível |
Viajantes de negócios e trabalhadores de serviços de saúde nos trópicos e subtrópicos |
|
Escarlatina e outras infecções estreptocócicas |
Miocardite, Endocardite |
Em 1 a 2.5% de febre reumática como complicação (Dökert 1981), então 30 a 80% de cardite (Sundermann 1987); 43 a 91% (al-Eissa 1991) |
Pessoal do serviço de saúde e que trabalha com crianças |
|
Doença do sono |
Miocardite |
Raros |
Viajantes de negócios para a África entre os paralelos 20° Sul e Norte |
|
Toxoplasmose |
Miocardite |
Raro, especialmente entre aqueles com sistema imunológico fraco |
Pessoas com contato ocupacional com animais |
|
Tuberculose |
Miocardite, Pericardite |
Miocardite especialmente em conjunto com tuberculose miliar, pericardite com alta prevalência de tuberculose para 25%, caso contrário, 7% (Sundermann 1987) |
Funcionários de serviços de saúde |
|
Tifo abdominal |
Miocardite |
Tóxico; 8% (Bavdekar et al. 1991) |
Trabalhadores de ajuda ao desenvolvimento, pessoal em laboratórios microbiológicos (especialmente laboratórios de fezes) |
|
Varicela, Herpes zoster |
Miocardite |
Raros |
Funcionários do serviço de saúde e que trabalham com crianças |
Transtorno de estresse pós-traumático e sua relação com a saúde ocupacional e prevenção de lesões
Além do amplo conceito de estresse e sua relação com questões gerais de saúde, pouca atenção tem sido dada ao papel do diagnóstico psiquiátrico na prevenção e tratamento das consequências para a saúde mental dos acidentes de trabalho. A maior parte do trabalho sobre estresse no trabalho tem se preocupado com os efeitos da exposição a condições estressantes ao longo do tempo, em vez de problemas associados a um evento específico, como uma lesão traumática ou com risco de vida ou o testemunho de um acidente industrial ou ato de violência. . Ao mesmo tempo, o Transtorno de Estresse Pós-Traumático (TEPT), uma condição que tem recebido considerável credibilidade e interesse desde meados da década de 1980, está sendo mais amplamente aplicado em contextos fora dos casos envolvendo traumas de guerra e vítimas de crimes. No que diz respeito ao local de trabalho, o TEPT passou a aparecer como diagnóstico médico em casos de lesões ocupacionais e como resultado emocional da exposição a situações traumáticas ocorridas no ambiente de trabalho. Muitas vezes, é objeto de controvérsia e alguma confusão no que diz respeito à sua relação com as condições de trabalho e a responsabilidade do empregador quando são feitas alegações de danos psicológicos. O profissional de saúde ocupacional é cada vez mais solicitado a aconselhar sobre a política da empresa no tratamento dessas exposições e reivindicações de lesões, e a fornecer opiniões médicas com relação ao diagnóstico, tratamento e situação profissional final desses funcionários. A familiaridade com o TEPT e suas condições relacionadas é, portanto, cada vez mais importante para o profissional de saúde ocupacional.
Os seguintes tópicos serão revistos neste artigo:
- diagnóstico diferencial de TEPT com outras condições, como depressão primária e transtornos de ansiedade
- relação do TEPT com queixas somáticas relacionadas ao estresse
- prevenção de reações de estresse pós-traumático em sobreviventes e testemunhas de eventos psicologicamente traumáticos ocorridos no local de trabalho
- prevenção e tratamento de complicações de acidentes de trabalho relacionados ao estresse pós-traumático.
O Transtorno de Estresse Pós-Traumático afeta pessoas que foram expostas a eventos ou condições traumatizantes. É caracterizada por sintomas de entorpecimento, retraimento psicológico e social, dificuldade em controlar emoções, especialmente raiva, e lembrança intrusiva e reviver experiências do evento traumático. Por definição, um evento traumatizante é aquele que está fora da faixa normal dos eventos da vida cotidiana e é vivenciado como avassalador pelo indivíduo. Um evento traumático geralmente envolve uma ameaça à própria vida ou a de alguém próximo, ou o testemunho de uma morte real ou lesão grave, especialmente quando isso ocorre de forma repentina ou violenta.
Os antecedentes psiquiátricos de nosso conceito atual de TEPT remontam às descrições de “fadiga de batalha” e “choque de guerra” durante e após as Guerras Mundiais. No entanto, as causas, os sintomas, o curso e o tratamento eficaz dessa condição muitas vezes debilitante ainda eram mal compreendidos quando dezenas de milhares de veteranos de combate da era do Vietnã começaram a aparecer nos hospitais da Administração de Veteranos dos EUA, consultórios de médicos de família, prisões e abrigos para sem-teto em década de 1970. Devido em grande parte ao esforço organizado de grupos de veteranos, em colaboração com a American Psychiatric Association, o TEPT foi identificado e descrito pela primeira vez em 1980 na 3ª edição do Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM III) (American Psychiatric Association 1980). A condição agora é conhecida por afetar uma ampla gama de vítimas de trauma, incluindo sobreviventes de desastres civis, vítimas de crime, tortura e terrorismo, e sobreviventes de infância e violência doméstica. Embora as mudanças na classificação do transtorno sejam refletidas no manual de diagnóstico atual (DSM IV), os critérios diagnósticos e os sintomas permanecem essencialmente inalterados (American Psychiatric Association 1994).
Critérios diagnósticos para transtorno de estresse pós-traumático
A. A pessoa foi exposta a um evento traumático no qual ambos os seguintes estavam presentes:
- A pessoa experimentou, testemunhou ou foi confrontada com um evento ou eventos que envolveram morte real ou ameaçada ou ferimentos graves, ou uma ameaça à integridade física de si ou de outros.
- A resposta da pessoa envolvia intenso medo, desamparo ou horror.
B. O evento traumático é persistentemente revivido de uma (ou mais) das seguintes maneiras:
- Lembranças angustiantes recorrentes e intrusivas do evento, incluindo imagens, pensamentos ou percepções.
- Sonhos angustiantes recorrentes do evento.
- Agir ou sentir como se o evento traumático fosse recorrente.
- Sofrimento psicológico intenso diante da exposição a sinais internos ou externos que simbolizam ou se assemelham a um aspecto do evento traumático.
- Reatividade fisiológica na exposição a sinais internos ou externos que simbolizam ou lembram um aspecto do evento traumático.
C. Evitação persistente de estímulos associados ao trauma e entorpecimento da capacidade de resposta geral (não presente antes do trauma), conforme indicado por três (ou mais) dos seguintes:
- Esforços para evitar pensamentos, sentimentos ou conversas associadas ao trauma.
- Esforços para evitar atividades, lugares ou pessoas que despertem lembranças do trauma.
- Incapacidade de recordar um aspecto importante do trauma.
- Interesse ou participação acentuadamente diminuído em atividades significativas.
- Sentimento de desapego ou distanciamento dos outros.
- Faixa restrita de afeto (por exemplo, incapaz de ter sentimentos amorosos).
- Sensação de um futuro encurtado (por exemplo, não espera ter uma carreira, casamento, filhos ou uma vida normal).
D. Sintomas persistentes de excitação aumentada (não presentes antes do trauma), conforme indicado por dois (ou mais) dos seguintes:
- Dificuldade em adormecer ou manter o sono.
- Irritabilidade ou explosões de raiva.
- Dificuldade de concentração.
- Hipervigilância.
- Resposta de sobressalto exagerada.
E. A duração da perturbação (sintomas nos critérios B, C e D) é superior a 1 mês.
F. A perturbação causa sofrimento clinicamente significativo ou prejuízo no funcionamento social, ocupacional ou em outras áreas importantes do funcionamento.
Especifique se:
Agudo: se a duração dos sintomas for inferior a 3 meses
Crônica: se a duração dos sintomas for de 3 meses ou mais.
Especifique se:
Com início tardio: se o início dos sintomas ocorrer pelo menos 6 meses após o estressor.
O estresse psicológico tem alcançado crescente reconhecimento como resultado de riscos relacionados ao trabalho. A ligação entre os riscos do trabalho e o estresse pós-traumático foi estabelecida pela primeira vez na década de 1970 com a descoberta de altas taxas de incidentes de PTSD em trabalhadores da aplicação da lei, emergência médica, resgate e combate a incêndios. Intervenções específicas foram desenvolvidas para prevenir TEPT em trabalhadores expostos a estressores traumáticos relacionados ao trabalho, como ferimentos mutilantes, morte e uso de força letal. Essas intervenções enfatizam o fornecimento de educação aos trabalhadores expostos sobre reações normais de estresse traumático e a oportunidade de expor ativamente seus sentimentos e reações com seus colegas. Essas técnicas tornaram-se bem estabelecidas nessas ocupações nos Estados Unidos, na Austrália e em muitos países europeus. O estresse traumático relacionado ao trabalho, no entanto, não se limita aos trabalhadores dessas indústrias de alto risco. Muitos dos princípios de intervenção preventiva desenvolvidos para essas ocupações podem ser aplicados a programas para reduzir ou prevenir reações de estresse traumático na força de trabalho em geral.
Questões no diagnóstico e tratamento
Diagnóstico
A chave para o diagnóstico diferencial de TEPT e condições relacionadas ao estresse traumático é a presença de um estressor traumático. Embora o evento estressor deva estar de acordo com o critério A – ou seja, ser um evento ou situação fora da faixa normal de experiência – os indivíduos respondem de várias maneiras a eventos semelhantes. Um evento que precipita uma reação de estresse clínico em uma pessoa pode não afetar outra significativamente. Portanto, a ausência de sintomas em outros trabalhadores expostos de forma semelhante não deve levar o profissional a descartar a possibilidade de uma verdadeira reação pós-trauma em um determinado trabalhador. A vulnerabilidade individual ao TEPT tem tanto a ver com o impacto emocional e cognitivo de uma experiência na vítima quanto com a intensidade do próprio estressor. Um fator primordial de vulnerabilidade é uma história de trauma psicológico devido a uma exposição traumática anterior ou perda pessoal significativa de algum tipo. Quando se apresenta um quadro sintomático sugestivo de TEPT, é importante estabelecer se ocorreu algum evento que possa preencher o critério de trauma. Isso é particularmente importante porque a própria vítima pode não fazer a conexão entre seus sintomas e o evento traumático. Essa falha em conectar o sintoma com a causa segue a reação comum de “entorpecimento”, que pode causar esquecimento ou dissociação do evento, e porque não é incomum que o aparecimento do sintoma seja retardado por semanas ou meses. Depressão, ansiedade e condições somáticas crônicas e muitas vezes graves são frequentemente o resultado de uma falha no diagnóstico e tratamento. Assim, o diagnóstico precoce é particularmente importante por causa da natureza muitas vezes oculta da condição, mesmo para o próprio paciente, e por causa das implicações para o tratamento.
foliar
Embora os sintomas de depressão e ansiedade do TEPT possam responder às terapias usuais, como a farmacológica, o tratamento eficaz é diferente daqueles geralmente recomendados para essas condições. O TEPT pode ser a mais evitável de todas as condições psiquiátricas e, na esfera da saúde ocupacional, talvez a mais evitável de todas as lesões relacionadas ao trabalho. Como sua ocorrência está diretamente ligada a um evento estressor específico, o tratamento pode se concentrar na prevenção. Se a educação e o aconselhamento preventivos adequados forem fornecidos logo após a exposição traumática, as reações de estresse subsequentes podem ser minimizadas ou totalmente evitadas. Se a intervenção é preventiva ou terapêutica depende muito do tempo, mas a metodologia é essencialmente semelhante. O primeiro passo para o sucesso do tratamento ou intervenção preventiva é permitir que a vítima estabeleça a conexão entre o estressor e seus sintomas. Essa identificação e “normalização” do que são reações tipicamente assustadoras e confusas é muito importante para a redução ou prevenção dos sintomas. Uma vez alcançada a normalização da resposta ao estresse, o tratamento aborda o processamento controlado do impacto emocional e cognitivo da experiência.
TEPT ou condições relacionadas ao estresse traumático resultam do isolamento de reações emocionais e cognitivas inaceitavelmente intensas a estressores traumáticos. Geralmente, considera-se que a síndrome do estresse pode ser evitada ao proporcionar a oportunidade para o processamento controlado das reações ao trauma antes que ocorra o fechamento do trauma. Assim, a prevenção por meio de intervenção oportuna e qualificada é a pedra angular do tratamento do TEPT. Esses princípios de tratamento podem se afastar da abordagem psiquiátrica tradicional para muitas condições. Portanto, é importante que os funcionários com risco de reações de estresse pós-traumático sejam tratados por profissionais de saúde mental com treinamento especializado e experiência no tratamento de condições relacionadas ao trauma. A duração do tratamento é variável. Dependerá do momento da intervenção, da gravidade do estressor, da gravidade dos sintomas e da possibilidade de uma exposição traumática precipitar uma crise emocional ligada a experiências anteriores ou relacionadas. Uma outra questão no tratamento diz respeito à importância das modalidades de tratamento em grupo. As vítimas de trauma podem obter enormes benefícios com o apoio de outras pessoas que compartilharam a mesma experiência de estresse traumático ou semelhante. Isso é de particular importância no contexto do local de trabalho, quando grupos de colegas de trabalho ou organizações inteiras de trabalho são afetados por um trágico acidente, ato de violência ou perda traumática.
Prevenção de reações de estresse pós-traumático após incidentes de trauma no local de trabalho
Uma série de eventos ou situações que ocorrem no local de trabalho podem colocar os trabalhadores em risco de reações de estresse pós-traumático. Isso inclui violência ou ameaça de violência, incluindo suicídio, violência entre funcionários e crime, como assalto à mão armada; ferimentos fatais ou graves; e morte súbita ou crise médica, como ataque cardíaco. A menos que sejam adequadamente gerenciadas, essas situações podem causar uma série de resultados negativos, incluindo reações de estresse pós-traumático que podem atingir níveis clínicos e outros efeitos relacionados ao estresse que afetarão a saúde e o desempenho no trabalho, incluindo evitar o local de trabalho, dificuldades de concentração, humor distúrbios, retraimento social, abuso de substâncias e problemas familiares. Esses problemas podem afetar não apenas os funcionários de linha, mas também a equipe de gerenciamento. Os gerentes correm um risco particular devido aos conflitos entre suas responsabilidades operacionais, seus sentimentos de responsabilidade pessoal pelos funcionários sob sua responsabilidade e seu próprio sentimento de choque e tristeza. Na ausência de políticas claras da empresa e assistência imediata do pessoal de saúde para lidar com as consequências do trauma, os gerentes de todos os níveis podem sofrer sentimentos de desamparo que agravam suas próprias reações de estresse traumático.
Eventos traumáticos no local de trabalho exigem uma resposta definitiva da alta administração em estreita colaboração com saúde, segurança, proteção, comunicações e outras funções. Um plano de resposta à crise cumpre três objetivos principais:
- prevenção de reações de estresse pós-traumático alcançando indivíduos e grupos afetados antes que eles tenham a chance de selar
- comunicação de informações relacionadas à crise, a fim de conter medos e controlar boatos
- fomento da confiança de que a gestão está no controle da crise e demonstração de preocupação com o bem-estar dos funcionários.
A metodologia para a implementação de tal plano foi completamente descrita em outro lugar (Braverman 1992a,b; 1993b). Enfatiza a comunicação adequada entre a administração e os funcionários, a formação de grupos de funcionários afetados e o pronto aconselhamento preventivo daqueles com maior risco de estresse pós-traumático devido aos seus níveis de exposição ou fatores de vulnerabilidade individual.
Os gerentes e o pessoal de saúde da empresa devem funcionar como uma equipe para serem sensíveis a sinais de estresse relacionado ao trauma contínuo ou tardio nas semanas e meses após o evento traumático. Estes podem ser difíceis de identificar tanto para o gerente quanto para o profissional de saúde, porque as reações de estresse pós-traumático geralmente são retardadas e podem se mascarar como outros problemas. Para um supervisor ou para o enfermeiro ou conselheiro envolvido, qualquer sinal de estresse emocional, como irritabilidade, retraimento ou queda na produtividade, pode sinalizar uma reação a um estressor traumático. Qualquer mudança de comportamento, incluindo o aumento do absentismo, ou mesmo um aumento acentuado das horas de trabalho (“workaholism”) pode ser um sinal. Indicações de abuso de drogas ou álcool ou mudança de humor devem ser exploradas como possivelmente ligadas ao estresse pós-traumático. Um plano de resposta à crise deve incluir treinamento para que gestores e profissionais de saúde estejam atentos a esses sinais para que a intervenção seja realizada o mais precocemente possível.
Complicações de lesões ocupacionais relacionadas ao estresse
Em nossa experiência, analisando os pedidos de indenização de trabalhadores até cinco anos após a lesão, as síndromes de estresse pós-traumático são um resultado comum de lesões ocupacionais envolvendo lesões com risco de vida ou desfigurantes, ou agressão e outras exposições ao crime. A condição normalmente permanece sem diagnóstico por anos, suas origens insuspeitas por profissionais médicos, administradores de sinistros e gerentes de recursos humanos, e até mesmo pelo próprio funcionário. Quando não reconhecido, pode retardar ou mesmo impedir a recuperação de lesões físicas.
Incapacidades e lesões ligadas ao estresse psicológico estão entre as mais caras e difíceis de gerenciar de todas as lesões relacionadas ao trabalho. Na “reivindicação de estresse”, um funcionário afirma que foi emocionalmente prejudicado por um evento ou condições no trabalho. Caros e difíceis de combater, os sinistros de estresse geralmente resultam em litígios e na separação do funcionário. Existe, no entanto, uma fonte muito mais frequente, mas raramente reconhecida, de reivindicações relacionadas ao estresse. Nesses casos, lesões graves ou exposição a situações de risco de vida resultam em condições de estresse psicológico não diagnosticadas e não tratadas que afetam significativamente o resultado de lesões relacionadas ao trabalho.
Com base em nosso trabalho com lesões traumáticas no local de trabalho e episódios violentos em uma ampla variedade de locais de trabalho, estimamos que pelo menos metade das reivindicações de compensação dos trabalhadores em disputa envolvem condições de estresse pós-traumático não reconhecidas e não tratadas ou outros componentes psicossociais. No esforço para resolver problemas médicos e determinar o status de emprego do funcionário, e devido ao medo e desconfiança de muitos sistemas em relação à intervenção de saúde mental, o estresse emocional e os problemas psicossociais ficam em segundo plano. Quando ninguém lida com isso, o estresse pode assumir a forma de uma série de condições médicas, não reconhecidas pelo empregador, pelo gerente de risco, pelo profissional de saúde e pelo próprio funcionário. O estresse relacionado ao trauma também costuma levar à evitação do local de trabalho, o que aumenta o risco de conflitos e disputas sobre o retorno ao trabalho e reivindicações de incapacidade.
Muitos empregadores e seguradoras acreditam que o contato com um profissional de saúde mental leva diretamente a uma reclamação cara e incontrolável. Infelizmente, este é frequentemente o caso. As estatísticas confirmam que as reivindicações por estresse mental são mais caras do que as reivindicações por outros tipos de lesões. Além disso, eles estão aumentando mais rapidamente do que qualquer outro tipo de reivindicação por lesão. No típico cenário de reivindicação “físico-mental”, o psiquiatra ou psicólogo aparece apenas no ponto – geralmente meses ou mesmo anos após o evento – quando há necessidade de avaliação especializada em uma disputa. A essa altura, o dano psicológico já foi feito. A reação de estresse relacionada ao trauma pode ter impedido o funcionário de retornar ao local de trabalho, mesmo que ele parecesse visivelmente curado. Com o tempo, a reação de estresse não tratada à lesão original resultou em uma ansiedade ou depressão crônica, uma doença somática ou um distúrbio de abuso de substâncias. De fato, é raro que a intervenção de saúde mental seja realizada no ponto em que possa prevenir a reação de estresse relacionada ao trauma e, assim, ajudar o funcionário a se recuperar totalmente do trauma de uma lesão ou agressão grave.
Com uma pequena medida de planejamento e tempo adequado, os custos e o sofrimento associados ao estresse relacionado a lesões estão entre as lesões mais evitáveis. A seguir estão os componentes de um plano pós-lesão eficaz (Braverman 1993a):
Intervenção precoce
As empresas devem exigir uma breve intervenção de saúde mental sempre que um acidente grave, agressão ou outro evento traumático impactar um funcionário. Essa avaliação deve ser vista como preventiva, e não vinculada ao procedimento padrão de sinistros. Deve ser fornecido mesmo que não haja perda de tempo, lesão ou necessidade de tratamento médico. A intervenção deve enfatizar a educação e a prevenção, ao invés de uma abordagem estritamente clínica que pode fazer com que o funcionário se sinta estigmatizado. O empregador, talvez em conjunto com o provedor de seguros, deve assumir a responsabilidade pelo custo relativamente pequeno de fornecer este serviço. Deve-se tomar cuidado para que apenas profissionais com experiência especializada ou treinamento em condições de estresse pós-traumático sejam envolvidos.
Retorno ao trabalho
Qualquer atividade de aconselhamento ou avaliação deve ser coordenada com um plano de retorno ao trabalho. Os funcionários que sofreram um trauma geralmente sentem medo ou hesitam em retornar ao local de trabalho. A combinação de educação breve e aconselhamento com visitas ao local de trabalho durante o período de recuperação tem sido usada com grande vantagem para realizar essa transição e acelerar o retorno ao trabalho. Os profissionais de saúde podem trabalhar com o supervisor ou gerente no desenvolvimento de uma reinserção gradual no funcionamento do trabalho. Mesmo quando não há limitação física remanescente, fatores emocionais podem exigir adaptações, como permitir que uma caixa de banco que foi assaltada trabalhe em outra área do banco durante parte do dia, à medida que ela se sente confortável em retornar ao trabalho na janela do cliente.
Follow-up
As reações pós-traumáticas costumam ser retardadas. O acompanhamento em intervalos de 1 e 6 meses com funcionários que retornaram ao trabalho é importante. Os supervisores também recebem fichas informativas sobre como identificar possíveis problemas atrasados ou de longo prazo associados ao estresse pós-traumático.
Resumo: A ligação entre estudos de estresse pós-traumático e saúde ocupacional
Talvez mais do que qualquer outra ciência da saúde, a medicina ocupacional se preocupa com a relação entre o estresse humano e a doença. De fato, grande parte da pesquisa sobre estresse humano neste século ocorreu no campo da saúde ocupacional. À medida que as ciências da saúde em geral se envolveram mais na prevenção, o local de trabalho tornou-se cada vez mais importante como uma arena de pesquisa sobre a contribuição do ambiente físico e psicossocial para doenças e outros resultados de saúde e métodos para a prevenção de condições relacionadas ao estresse . Ao mesmo tempo, desde 1980, uma revolução no estudo do estresse pós-traumático trouxe importantes avanços para a compreensão da resposta humana ao estresse. O profissional de saúde ocupacional está na interseção desses campos de estudo cada vez mais importantes.
À medida que o cenário do trabalho passa por uma transformação revolucionária e aprendemos mais sobre produtividade, enfrentamento e o impacto estressante da mudança contínua, a linha entre o estresse crônico e o estresse agudo ou traumático começou a se confundir. A teoria clínica do estresse traumático tem muito a nos dizer sobre como prevenir e tratar o estresse psicológico relacionado ao trabalho. Como em todas as ciências da saúde, o conhecimento das causas de uma síndrome pode ajudar na prevenção. No âmbito do estresse traumático, o ambiente de trabalho tem se mostrado um excelente local para promover a saúde e a cura. Ao conhecer bem os sintomas e as causas das reações de estresse pós-traumático, os profissionais de saúde ocupacional podem aumentar sua eficácia como agentes de prevenção.
Leucemia, Linfomas Malignos e Mieloma Múltiplo
Leucemias
As leucemias constituem 3% de todos os cânceres em todo o mundo (Linet 1985). São um grupo de malignidades das células precursoras do sangue, classificadas de acordo com o tipo celular de origem, grau de diferenciação celular e comportamento clínico e epidemiológico. Os quatro tipos comuns são leucemia linfocítica aguda (ALL), leucemia linfocítica crônica (CLL), leucemia mielocítica aguda (AML) e leucemia mielocítica crônica (CML). A LLA se desenvolve rapidamente, é a forma mais comum de leucemia na infância e se origina nos glóbulos brancos dos gânglios linfáticos. A LLC surge nos linfócitos da medula óssea, desenvolve-se muito lentamente e é mais comum em pessoas idosas. A LMA é a forma comum de leucemia aguda em adultos. Tipos raros de leucemia aguda incluem leucemias monocíticas, basofílicas, eosinofílicas, plasmáticas, eritro- e de células pilosas. Essas formas mais raras de leucemia aguda às vezes são agrupadas sob o título leucemia não linfocítica aguda (ANLL), devido em parte à crença de que eles surgem de uma célula-tronco comum. A maioria dos casos de LMC é caracterizada por uma anormalidade cromossômica específica, o cromossomo Filadélfia. O resultado final da CML geralmente é a transformação leucêmica em AML. A transformação para AML também pode ocorrer na policitemia vera e trombocitemia essencial, distúrbios neoplásicos com níveis elevados de glóbulos vermelhos ou plaquetas, bem como mielofibrose e displasia mieloide. Isso levou a caracterizar esses distúrbios como doenças mieloproliferativas relacionadas.
O quadro clínico varia de acordo com o tipo de leucemia. A maioria dos pacientes sofre de fadiga e mal-estar. Anomalias na contagem hematológica e células atípicas são sugestivas de leucemia e indicam um exame de medula óssea. Anemia, trombocitopenia, neutropenia, contagem elevada de leucócitos e número elevado de células blásticas são sinais típicos de leucemia aguda.
Incidência: A incidência global anual de leucemias ajustada à idade varia entre 2 e 12 por 100,000 em homens e entre 1 e 11 por 100,000 em mulheres em diferentes populações. Números altos são encontrados nas populações da América do Norte, Europa Ocidental e Israel, enquanto os baixos são relatados para populações asiáticas e africanas. A incidência varia de acordo com a idade e o tipo de leucemia. Há um aumento acentuado na incidência de leucemia com a idade, havendo também um pico na infância que ocorre por volta dos dois a quatro anos de idade. Diferentes subgrupos de leucemia exibem diferentes padrões de idade. A LLC é cerca de duas vezes mais frequente em homens do que em mulheres. Os números de incidência e mortalidade de leucemias em adultos tendem a permanecer relativamente estáveis nas últimas décadas.
Os fatores de risco: fatores familiares no desenvolvimento de leucemia foram sugeridos, mas a evidência disso é inconclusiva. Certas condições imunológicas, algumas das quais hereditárias, parecem predispor à leucemia. A síndrome de Down é preditiva de leucemia aguda. Dois retrovírus oncogênicos (vírus da leucemia de células T humanas I e vírus linfotrópico T humano II) foram identificados como estando relacionados ao desenvolvimento de leucemias. Esses vírus são considerados carcinógenos em estágio inicial e, como tal, são causas insuficientes de leucemia (Keating, Estey e Kantarjian 1993).
A radiação ionizante e a exposição ao benzeno são causas ambientais e ocupacionais estabelecidas de leucemias. A incidência de LLC, no entanto, não foi associada à exposição à radiação. As leucemias induzidas por radiação e benzeno são reconhecidas como doenças ocupacionais em vários países.
Muito menos consistentemente, os excessos de leucemia foram relatados para os seguintes grupos de trabalhadores: motoristas; eletricistas; operadores de linhas telefônicas e engenheiros eletrônicos; agricultores; moinhos de farinha; jardineiros; mecânicos, soldadores e serralheiros; trabalhadores têxteis; trabalhadores da fábrica de papel; e trabalhadores da indústria petrolífera e distribuição de produtos petrolíferos. Alguns agentes particulares no ambiente ocupacional têm sido consistentemente associados ao aumento do risco de leucemia. Esses agentes incluem butadieno, campos eletromagnéticos, escapamento de motores, óxido de etileno, inseticidas e herbicidas, fluidos de usinagem, solventes orgânicos, derivados de petróleo (incluindo gasolina), estireno e vírus não identificados. Exposições paternas e maternas a esses agentes antes da concepção foram sugeridas como aumentando o risco de leucemia na prole, mas as evidências até o momento são insuficientes para estabelecer tal exposição como causadora.
Tratamento e prevenção: Até 75% dos casos masculinos de leucemia podem ser evitáveis (International Agency for Research on Cancer 1990). Evitar a exposição à radiação e ao benzeno reduzirá o risco de leucemias, mas a redução potencial em todo o mundo não foi estimada. Os tratamentos das leucemias incluem quimioterapia (agentes únicos ou combinações), transplante de medula óssea e interferons. O transplante de medula óssea em LLA e LMA está associado a uma sobrevida livre de doença entre 25 e 60%. O prognóstico é ruim para pacientes que não atingem a remissão ou que recaem. Daqueles que recaem, cerca de 30% atingem uma segunda remissão. A principal causa de falha na remissão é a morte por infecção e hemorragia. A sobrevida da leucemia aguda não tratada é de 10% em 1 ano após o diagnóstico. A sobrevida média de pacientes com LLC antes do início do tratamento é de 6 anos. A duração da sobrevida depende do estágio da doença quando o diagnóstico é feito inicialmente.
Leucemias podem ocorrer após tratamento médico com radiação e certos agentes quimioterápicos de outra malignidade, como doença de Hodgkin, linfomas, mielomas e carcinomas de ovário e mama. A maioria desses casos secundários de leucemia são leucemias não linfocíticas agudas ou síndrome mielodisplásica, que é uma condição pré-leucêmica. Anormalidades cromossômicas parecem ser mais facilmente observadas em leucemias relacionadas ao tratamento e em leucemias associadas à exposição à radiação e ao benzeno. Essas leucemias agudas também compartilham uma tendência a resistir à terapia. Foi relatado que a ativação do oncogene ras ocorre com mais frequência em pacientes com LMA que trabalhavam em profissões consideradas de alto risco de exposição a leucemogênicos (Taylor et al. 1992).
Linfomas Malignos e Mieloma Múltiplo
Os linfomas malignos constituem um grupo heterogêneo de neoplasias que afetam principalmente tecidos e órgãos linfoides. Os linfomas malignos são divididos em dois tipos celulares principais: doença de Hodgkin (HD) (Classificação Internacional de Doenças, CID-9 201) e linfomas não-Hodgkin (NHL) (CID-9 200, 202). O mieloma múltiplo (MM) (CID-9 203) representa uma malignidade das células plasmáticas dentro da medula óssea e é geralmente responsável por menos de 1% de todas as malignidades (International Agency for Research on Cancer 1993). Em 1985, os linfomas malignos e mielomas múltiplos ocupavam o sétimo lugar entre todos os cânceres em todo o mundo. Eles representaram 4.2% de todos os novos casos de câncer estimados e totalizaram 316,000 novos casos (Parkin, Pisani e Ferlay 1993).
A mortalidade e a incidência de linfomas malignos não revelam um padrão consistente entre as categorias socioeconômicas em todo o mundo. A DH infantil tende a ser mais comum em países menos desenvolvidos, enquanto taxas relativamente altas têm sido observadas em adultos jovens em países de regiões mais desenvolvidas. Em alguns países, o LNH parece estar em excesso entre pessoas de grupos socioeconômicos mais elevados, enquanto em outros países esse gradiente claro não foi observado.
Exposições ocupacionais podem aumentar o risco de linfomas malignos, mas as evidências epidemiológicas ainda são inconclusivas. Amianto, benzeno, radiação ionizante, solventes de hidrocarbonetos clorados, pó de madeira e produtos químicos na fabricação de couro e pneus de borracha são exemplos de agentes que têm sido associados ao risco de linfomas malignos não especificados. NHL é mais comum entre os agricultores. Outros agentes ocupacionais suspeitos para DH, NHL e MM são mencionados abaixo.
doença de Hodgkin
A doença de Hodgkin é um linfoma maligno caracterizado pela presença de células gigantes multinucleadas (Reed-Sternberg). Linfonodos no mediastino e no pescoço estão envolvidos em cerca de 90% dos casos, mas a doença também pode ocorrer em outros locais. Os subtipos histológicos de DH diferem em seu comportamento clínico e epidemiológico. O sistema de classificação de Rye inclui quatro subtipos de DH: predominância linfocítica, esclerose nodular, celularidade mista e depleção linfocítica. O diagnóstico da DH é feito por biópsia e o tratamento é a radioterapia isolada ou em combinação com a quimioterapia.
O prognóstico dos pacientes em HD depende do estágio da doença no momento do diagnóstico. Cerca de 85 a 100% dos pacientes sem envolvimento maciço do mediastino sobrevivem por cerca de 8 anos desde o início do tratamento sem novas recidivas. Quando há envolvimento maciço do mediastino, cerca de 50% dos casos sofrem recidiva. A radioterapia e a quimioterapia podem envolver vários efeitos colaterais, como a leucemia mielocítica aguda secundária discutida anteriormente.
A incidência da DH não sofreu grandes mudanças ao longo do tempo, salvo algumas exceções, como nas populações dos países nórdicos, onde as taxas diminuíram (International Agency for Research on Cancer 1993).
Os dados disponíveis mostram que, na década de 1980, as populações da Costa Rica, Dinamarca e Finlândia tinham taxas médias de incidência anual de DH de 2.5 por 100,000 em homens e 1.5 por 100,000 em mulheres (padronizado para a população mundial); esses números renderam uma razão sexual de 1.7. As maiores taxas em homens foram registradas para as populações da Itália, Estados Unidos, Suíça e Irlanda, enquanto as maiores taxas femininas foram registradas nos Estados Unidos e Cuba. Baixas taxas de incidência foram relatadas no Japão e na China (International Agency for Research on Cancer 1992).
Suspeita-se que a infecção viral esteja envolvida na etiologia da DH. A mononucleose infecciosa, induzida pelo vírus Epstein-Barr, um vírus do herpes, demonstrou estar associada a um risco aumentado de DH. A doença de Hodgkin também pode se agrupar em famílias, e outras constelações espaço-temporais de casos foram observadas, mas a evidência de que existem fatores etiológicos comuns por trás de tais grupos é fraca.
A extensão em que os fatores ocupacionais podem levar ao aumento do risco de DH não foi estabelecida. Existem três agentes suspeitos predominantes – solventes orgânicos, herbicidas fenoxi e pó de madeira – mas as evidências epidemiológicas são limitadas e controversas.
Linfoma não-Hodgkin
Cerca de 98% dos NHLs são linfomas linfocíticos. Pelo menos quatro classificações diferentes de linfomas linfocíticos têm sido comumente usadas (Longo et al. 1993). Além disso, uma neoplasia maligna endêmica, o linfoma de Burkitt, é endêmica em certas áreas da África tropical e da Nova Guiné.
Trinta a cinquenta por cento dos NHLs são curáveis com quimioterapia e/ou radioterapia. Transplantes de medula óssea podem ser necessários.
Incidência: Altas incidências anuais de NHL (mais de 12 por 100,000, padronizado para população padrão mundial) foram relatadas durante a década de 1980 para a população branca nos Estados Unidos, particularmente São Francisco e Nova York, bem como em alguns cantões suíços, em Canadá, em Trieste (Itália) e Porto Alegre (Brasil, masculino). A incidência de LNH é geralmente maior em homens do que em mulheres, sendo o excesso típico em homens 50 a 100% maior que em mulheres. Em Cuba e na população branca das Bermudas, no entanto, a incidência é ligeiramente maior em mulheres (International Agency for Research on Cancer 1992).
A incidência de NHL e as taxas de mortalidade têm aumentado em vários países do mundo (International Agency for Research on Cancer 1993). Em 1988, a incidência média anual em homens brancos nos Estados Unidos aumentou 152%. Parte do aumento se deve a mudanças nas práticas de diagnóstico dos médicos e parte devido ao aumento de condições imunossupressoras induzidas pelo vírus da imunodeficiência humana (HIV, associado à AIDS), outros vírus e quimioterapia imunossupressora. Esses fatores não explicam todo o aumento, e uma proporção considerável do aumento residual pode ser explicada por hábitos alimentares, exposições ambientais como tinturas de cabelo e possivelmente tendências familiares, bem como alguns fatores raros (Hartge e Devesa 1992).
Suspeita-se que determinantes ocupacionais desempenhem um papel no desenvolvimento do LNH. Atualmente, estima-se que 10% dos NHLs estejam relacionados a exposições ocupacionais nos Estados Unidos (Hartge e Devesa 1992), mas esse percentual varia de acordo com o período de tempo e a localização. As causas ocupacionais não estão bem estabelecidas. O risco excessivo de NHL tem sido associado a empregos em usinas de energia elétrica, agricultura, manuseio de grãos, metalurgia, refino de petróleo e marcenaria, e foi encontrado entre químicos. As exposições ocupacionais que foram associadas a um risco aumentado de LNH incluem óxido de etileno, clorofenóis, fertilizantes, herbicidas, inseticidas, tinturas de cabelo, solventes orgânicos e radiação ionizante. Vários achados positivos para exposição a herbicidas de ácido fenoxiacético foram relatados (Morrison et al. 1992). Alguns dos herbicidas envolvidos estavam contaminados com 2,3,7,8-tetraclorodibenzo-para-dioxina (TCDD). No entanto, as evidências epidemiológicas para etiologias ocupacionais do NHL ainda são limitadas.
Mieloma múltiplo
O mieloma múltiplo (MM) envolve predominantemente osso (especialmente o crânio), medula óssea e rim. Representa a proliferação maligna de células derivadas de linfócitos B que sintetizam e secretam imunoglobulinas. O diagnóstico é feito por meio de radiologia, teste para proteinúria de Bence-Jones específica para MM, determinação de células plasmáticas anormais na medula óssea e imunoeletroforese. O MM é tratado com transplante de medula óssea, radioterapia, quimioterapia convencional ou poliquimioterapia e terapia imunológica. Os pacientes tratados com MM sobrevivem em média de 28 a 43 meses (Ludwig e Kuhrer 1994).
A incidência de MM aumenta acentuadamente com o aumento da idade. Altas taxas de incidência anual padronizadas por idade (5 a 10 por 100,000 em homens e 4 a 6 por 100,000 em mulheres) foram encontradas nas populações negras dos Estados Unidos, na Martinica e entre os maoris na Nova Zelândia. Muitas populações chinesas, indianas, japonesas e filipinas têm taxas baixas (menos de 10 por 100,000 pessoas-ano em homens e menos de 0.3 por 100,000 pessoas-ano em mulheres) (International Agency for Research on Cancer 1992). A taxa de mieloma múltiplo tem aumentado na Europa, Ásia, Oceania e nas populações negra e branca dos Estados Unidos desde a década de 1960, mas o aumento tendeu a se estabilizar em várias populações europeias (International Agency for Research on Câncer 1993).
Em todo o mundo há um excesso quase consistente entre os homens na incidência de MM. Este excesso é tipicamente da ordem de 30 a 80%.
Agrupamentos familiares e de outros casos de MM foram relatados, mas as evidências são inconclusivas quanto às causas de tais agrupamentos. O excesso de incidência entre a população negra dos Estados Unidos em contraste com a população branca aponta para a possibilidade de suscetibilidade diferencial do hospedeiro entre os grupos populacionais, que pode ser genético. Distúrbios imunológicos crônicos foram ocasionalmente associados ao risco de MM. Os dados sobre distribuição de classe social de MM são limitados e não confiáveis para conclusões sobre quaisquer gradientes.
Fatores ocupacionais: Evidências epidemiológicas de um risco elevado de MM em trabalhadores expostos à gasolina e em refinarias sugerem uma etiologia benzênica (Infante 1993). Um excesso de mieloma múltiplo tem sido repetidamente observado em agricultores e trabalhadores agrícolas. Os agrotóxicos representam um grupo suspeito de agentes. A evidência de carcinogenicidade é, no entanto, insuficiente para herbicidas de ácido fenoxiacético (Morrison et al. 1992). Às vezes, as dioxinas são impurezas em alguns herbicidas de ácido fenoxiacético. Há um excesso significativo relatado de MM em mulheres que residem em uma zona contaminada com 2,3,7,8-tetraclorodibenzo-para-dioxina após um acidente em uma fábrica perto de Seveso, Itália (Bertazzi et al. 1993). Os resultados de Seveso foram baseados em dois casos que ocorreram durante dez anos de acompanhamento, e mais observações são necessárias para confirmar a associação. Outra explicação possível para o aumento do risco em agricultores e trabalhadores agrícolas é a exposição a alguns vírus (Priester e Mason 1974).
Outras ocupações suspeitas e agentes ocupacionais que foram associados ao aumento do risco de MM incluem pintores, motoristas de caminhão, amianto, escapamento de motores, produtos para coloração de cabelo, radiação, estireno, cloreto de vinila e pó de madeira. A evidência para essas ocupações e agentes permanece inconclusiva.
Estresse e Burnout e suas Implicações no Ambiente de Trabalho
“Uma economia global emergente exige atenção científica séria para descobertas que fomentem o aumento da produtividade humana em um mundo de trabalho em constante mudança e tecnologicamente sofisticado” (Human Capital Initiative 1992). As mudanças econômicas, sociais, psicológicas, demográficas, políticas e ecológicas em todo o mundo estão nos obrigando a reavaliar o conceito de trabalho, estresse e esgotamento na força de trabalho.
O trabalho produtivo “exige um foco primário na realidade externa a um eu. O trabalho, portanto, enfatiza os aspectos racionais das pessoas e a resolução de problemas” (Lowman, 1993). O lado afetivo e do humor do trabalho está se tornando uma preocupação cada vez maior à medida que o ambiente de trabalho se torna mais complexo.
Um conflito que pode surgir entre o indivíduo e o mundo do trabalho é que se impõe uma transição, para o trabalhador iniciante, do egocentrismo da adolescência para a subordinação disciplinada das necessidades pessoais às exigências do trabalho. Muitos trabalhadores precisam aprender e se adaptar à realidade de que sentimentos e valores pessoais geralmente são de pouca importância ou relevância para o local de trabalho.
Para continuar a discussão sobre estresse relacionado ao trabalho, é preciso definir o termo, que tem sido amplamente utilizado e com significados variados na literatura das ciências comportamentais. Estresse envolve uma interação entre uma pessoa e o ambiente de trabalho. Algo acontece na arena de trabalho que apresenta ao indivíduo uma demanda, restrição, solicitação ou oportunidade de comportamento e consequente resposta. “Existe um potencial de estresse quando uma situação ambiental é percebida como apresentando uma demanda que ameaça exceder as capacidades e recursos da pessoa para atendê-la, sob condições em que ela espera um diferencial substancial nas recompensas e custos de atender a demanda versus não cumpri-la” (McGrath 1976).
É apropriado afirmar que o grau em que a demanda excede a expectativa percebida e o grau de recompensas diferenciais esperadas ao atender ou não a essa demanda refletem a quantidade de estresse que a pessoa experimenta. McGrath sugere ainda que o estresse pode se apresentar das seguintes maneiras: “Avaliação cognitiva em que o estresse experimentado subjetivamente depende da percepção da situação pela pessoa. Nesta categoria, as respostas emocionais, fisiológicas e comportamentais são significativamente influenciadas pela interpretação da pessoa do 'objetivo' ou situação de estresse externo.”
Outro componente do estresse é a experiência passada do indivíduo com uma situação semelhante e sua resposta empírica. Junto com isso está o fator de reforço, seja positivo ou negativo, sucessos ou fracassos que podem operar para reduzir ou aumentar, respectivamente, os níveis de estresse vivenciado subjetivamente.
Burnout é uma forma de estresse. É um processo definido como uma sensação de deterioração e esgotamento progressivo e eventual esgotamento de energia. Muitas vezes também é acompanhada por uma perda de motivação, um sentimento que sugere “chega, não mais”. É uma sobrecarga que tende, com o passar do tempo, a afetar as atitudes, o humor e o comportamento geral (Freudenberger 1975; Freudenberger e Richelson 1981). O processo é sutil; desenvolve-se lentamente e às vezes ocorre em etapas. Muitas vezes não é percebido pela pessoa mais afetada, pois ela é a última pessoa a acreditar que o processo está ocorrendo.
Os sintomas de burnout manifestam-se a nível físico como queixas psicossomáticas mal definidas, distúrbios do sono, fadiga excessiva, sintomas gastrointestinais, dores nas costas, dores de cabeça, várias doenças de pele ou dores cardíacas vagas de origem inexplicável (Freudenberger e North 1986).
As mudanças mentais e comportamentais são mais sutis. “O esgotamento muitas vezes se manifesta por uma rapidez de irritação, problemas sexuais (por exemplo, impotência ou frigidez), busca de falhas, raiva e baixo limiar de frustração” (Freudenberger 1984a).
Outros sinais afetivos e de humor podem ser distanciamento progressivo, perda de autoconfiança e baixa autoestima, depressão, alterações de humor, incapacidade de se concentrar ou prestar atenção, aumento do cinismo e pessimismo, bem como uma sensação geral de futilidade. Durante um período de tempo, a pessoa satisfeita fica com raiva, a pessoa responsiva torna-se silenciosa e retraída e a otimista torna-se pessimista.
Os sentimentos afetivos que parecem ser mais comuns são ansiedade e depressão. A ansiedade mais tipicamente associada ao trabalho é a ansiedade de desempenho. As formas de condições de trabalho relevantes na promoção dessa forma de ansiedade são a ambigüidade e a sobrecarga de papéis (Srivastava, 1989).
Wilke (1977) indicou que “uma área que apresenta uma oportunidade particular de conflito para o indivíduo com transtorno de personalidade diz respeito à natureza hierárquica das organizações de trabalho. A fonte de tais dificuldades pode estar no indivíduo, na organização ou em alguma combinação interativa”.
Características depressivas são freqüentemente encontradas como parte dos sintomas de apresentação de dificuldades relacionadas ao trabalho. Estimativas de dados epidemiológicos sugerem que a depressão afeta 8 a 12% dos homens e 20 a 25% das mulheres. A experiência de expectativa de vida de reações depressivas graves praticamente garante que as questões de trabalho para muitas pessoas serão afetadas em algum momento pela depressão (Charney e Weissman 1988).
A seriedade dessas observações foi validada por um estudo conduzido pela Northwestern National Life Insurance Company — “Esgotamento dos funcionários: a mais nova epidemia da América” (1991). Foi realizado entre 600 trabalhadores em todo o país e identificou a extensão, causas, custos e soluções relacionadas ao estresse no local de trabalho. As descobertas mais impressionantes da pesquisa foram que um em cada três americanos pensou seriamente em deixar o trabalho em 1990 por causa do estresse no trabalho, e uma parcela semelhante esperava experimentar o esgotamento do trabalho no futuro. Quase metade dos 600 entrevistados experimentou níveis de estresse como “extremamente ou muito altos”. Mudanças no local de trabalho, como redução de benefícios dos funcionários, mudança de propriedade, necessidade de horas extras frequentes ou redução da força de trabalho, tendem a acelerar o estresse no trabalho.
MacLean (1986) elabora ainda mais sobre estressores de trabalho como condições de trabalho desconfortáveis ou inseguras, sobrecarga quantitativa e qualitativa, falta de controle sobre o processo de trabalho e taxa de trabalho, bem como monotonia e tédio.
Além disso, os empregadores estão relatando um número cada vez maior de funcionários com problemas de abuso de álcool e drogas (Freudenberger 1984b). Divórcio ou outros problemas conjugais são freqüentemente relatados como estressores de funcionários, assim como estressores agudos ou de longo prazo, como cuidar de um parente idoso ou deficiente.
A avaliação e a classificação para diminuir a possibilidade de esgotamento podem ser abordadas do ponto de vista relacionado a interesses vocacionais, escolhas vocacionais ou preferências e características de pessoas com preferências diferentes (Holland 1973). Pode-se utilizar sistemas de orientação vocacional baseados em computador ou kits de simulação ocupacional (Krumboltz 1971).
Fatores bioquímicos influenciam a personalidade, e os efeitos de seu equilíbrio ou desequilíbrio sobre o humor e o comportamento são encontrados nas mudanças de personalidade decorrentes da menstruação. Nos últimos 25 anos, muito trabalho foi feito sobre as catecolaminas adrenais, epinefrina e norepinefrina e outras aminas biogênicas. Esses compostos têm sido relacionados à experiência de medo, raiva e depressão (Barchas et al. 1971).
Os dispositivos de avaliação psicológica mais comumente usados são:
- Inventário de personalidade de Eysenck e inventário de personalidade de Mardsley
- Perfil Pessoal de Gordon
- Questionário da Escala de Ansiedade IPAT
- Estudo de Valores
- Inventário de Preferências Vocacionais da Holanda
- Teste de interesse vocacional de Minnesota
- Teste de mancha de tinta de Rorschach
- Teste de Apercepção Temática
Uma discussão sobre esgotamento não estaria completa sem uma breve visão geral da mudança do sistema família-trabalho. Shellenberger, Hoffman e Gerson (1994) indicaram que “as famílias estão lutando para sobreviver em um mundo cada vez mais complexo e desconcertante. Com mais opções do que podem considerar, as pessoas estão lutando para encontrar o equilíbrio certo entre trabalho, diversão, amor e responsabilidade familiar.”
Concomitantemente, os papéis de trabalho das mulheres estão se expandindo e mais de 90% das mulheres nos EUA citam o trabalho como uma fonte de identidade e valor próprio. Além da mudança de papéis de homens e mulheres, a preservação de duas rendas às vezes requer mudanças nos arranjos de vida, incluindo mudança para um emprego, viagens de longa distância ou estabelecimento de residências separadas. Todos esses fatores podem colocar uma grande pressão em um relacionamento e no trabalho.
As soluções a oferecer para diminuir o esgotamento e o estresse em nível individual são:
- Aprenda a equilibrar sua vida.
- Compartilhe seus pensamentos e comunique suas preocupações.
- Limite a ingestão de álcool.
- Reavalie as atitudes pessoais.
- Aprenda a estabelecer prioridades.
- Desenvolva interesses fora do trabalho.
- Faça trabalho voluntário.
- Reavalie sua necessidade de perfeccionismo.
- Aprenda a delegar e pedir ajuda.
- Tirar uma folga.
- Exercite-se e coma refeições nutritivas.
- Aprenda a se levar menos a sério.
Em uma escala maior, é imperativo que o governo e as empresas se adaptem às necessidades da família. Reduzir ou diminuir o estresse no sistema família-trabalho exigirá uma reconfiguração significativa de toda a estrutura do trabalho e da vida familiar. “Um arranjo mais equitativo nas relações de gênero e a possível sequência de trabalho e não trabalho ao longo da vida com licenças parentais e licenças sabáticas do trabalho tornando-se ocorrências comuns” (Shellenberger, Hoffman e Gerson 1994).
Conforme indicado por Entin (1994), o aumento da diferenciação do eu, seja em uma família ou corporação, tem ramificações importantes na redução do estresse, ansiedade e esgotamento.
Os indivíduos precisam ter mais controle sobre suas próprias vidas e assumir a responsabilidade por suas ações; e tanto os indivíduos quanto as empresas precisam reexaminar seus sistemas de valores. Mudanças dramáticas precisam ocorrer. Se não dermos atenção às estatísticas, certamente o esgotamento e o estresse continuarão a ser o problema significativo que se tornou para toda a sociedade.
Agentes ou Condições de Trabalho que Afetam o Sangue
Glóbulos Vermelhos Circulantes
Interferência no fornecimento de oxigênio da hemoglobina através da alteração do heme
A principal função do glóbulo vermelho é fornecer oxigênio ao tecido e remover o dióxido de carbono. A ligação do oxigênio no pulmão e sua liberação conforme necessário no nível do tecido depende de uma série cuidadosamente balanceada de reações físico-químicas. O resultado é uma curva de dissociação complexa que serve em um indivíduo saudável para saturar ao máximo os glóbulos vermelhos com oxigênio sob condições atmosféricas padrão e liberar esse oxigênio para os tecidos com base no nível de oxigênio, pH e outros indicadores de atividade metabólica. O fornecimento de oxigênio também depende da taxa de fluxo das hemácias oxigenadas, uma função da viscosidade e da integridade vascular. Dentro da faixa do hematócrito normal (o volume de glóbulos vermelhos concentrados), o equilíbrio é tal que qualquer diminuição no hemograma é compensada pela diminuição na viscosidade, permitindo um fluxo melhorado. Uma diminuição no fornecimento de oxigênio na medida em que alguém é sintomático geralmente não é observada até que o hematócrito caia para 30% ou menos; por outro lado, um aumento no hematócrito acima da faixa normal, como observado na policitemia, pode diminuir a oferta de oxigênio devido aos efeitos do aumento da viscosidade no fluxo sanguíneo. Uma exceção é a deficiência de ferro, na qual aparecem sintomas de fraqueza e lassidão, principalmente devido à falta de ferro e não a qualquer anemia associada (Beutler, Larsh e Gurney 1960).
O monóxido de carbono é um gás onipresente que pode ter efeitos graves, possivelmente fatais, na capacidade da hemoglobina de transportar oxigênio. O monóxido de carbono é discutido em detalhes na seção de produtos químicos deste enciclopédia.
Compostos produtores de metahemoglobina. A metahemoglobina é outra forma de hemoglobina incapaz de fornecer oxigênio aos tecidos. Na hemoglobina, o átomo de ferro no centro da porção heme da molécula deve estar em seu estado ferroso quimicamente reduzido para participar do transporte de oxigênio. Uma certa quantidade de ferro na hemoglobina é continuamente oxidada ao seu estado férrico. Assim, aproximadamente 0.5% da hemoglobina total no sangue é metahemoglobina, que é a forma quimicamente oxidada da hemoglobina que não pode transportar oxigênio. Uma enzima dependente de NADH, metahemoglobina redutase, reduz o ferro férrico de volta à hemoglobina ferrosa.
Vários produtos químicos no local de trabalho podem induzir níveis de metahemoglobina clinicamente significativos, como, por exemplo, em indústrias que usam corantes de anilina. Outros produtos químicos que frequentemente causam metahemoglobinemia no local de trabalho são os nitrobenzenos, outros nitratos e nitritos orgânicos e inorgânicos, hidrazinas e uma variedade de quinonas (Kiese 1974). Alguns desses produtos químicos estão listados na Tabela 1 e são discutidos com mais detalhes na seção de produtos químicos deste enciclopédia. Cianose, confusão e outros sinais de hipóxia são os sintomas habituais da metahemoglobinemia. Indivíduos cronicamente expostos a tais produtos químicos podem apresentar lábios azulados quando os níveis de metahemoglobina são de aproximadamente 10% ou mais. Eles podem não ter outros efeitos evidentes. O sangue tem uma cor marrom chocolate característica com metahemoglobinemia. O tratamento consiste em evitar maior exposição. Sintomas significativos podem estar presentes, geralmente em níveis de metahemoglobina superiores a 40%. A terapia com azul de metileno ou ácido ascórbico pode acelerar a redução do nível de metahemoglobina. Indivíduos com deficiência de glicose-6-fosfato desidrogenase podem ter hemólise acelerada quando tratados com azul de metileno (veja abaixo a discussão sobre deficiência de glicose-6-fosfato desidrogenase).
Existem distúrbios hereditários que levam à metahemoglobinemia persistente, devido à heterozigose para uma hemoglobina anormal ou à homozigose para deficiência de metahemoglobina redutase dependente de NADH das hemácias. Indivíduos que são heterozigotos para essa deficiência enzimática não serão capazes de diminuir os níveis elevados de metahemoglobina causados por exposições químicas tão rapidamente quanto os indivíduos com níveis enzimáticos normais.
Além de oxidar o componente de ferro da hemoglobina, muitos dos produtos químicos que causam metahemoglobinemia, ou seus metabólitos, também são agentes oxidantes relativamente inespecíficos, que em níveis elevados podem causar anemia hemolítica de corpos de Heinz. Esse processo é caracterizado pela desnaturação oxidativa da hemoglobina, levando à formação de inclusões eritrocitárias pontuadas ligadas à membrana, conhecidas como corpúsculos de Heinz, que podem ser identificadas com colorações especiais. Danos oxidativos à membrana dos glóbulos vermelhos também ocorrem. Embora isso possa levar a hemólise significativa, os compostos listados na Tabela 1 produzem principalmente seus efeitos adversos por meio da formação de metahemoglobina, que pode ser fatal, em vez de por hemólise, que geralmente é um processo limitado.
Em essência, duas diferentes vias de defesa das hemácias estão envolvidas: (1) a meta-hemoglobina redutase dependente de NADH necessária para reduzir a meta-hemoglobina à hemoglobina normal; e (2) o processo dependente de NADPH através do shunt de hexose monofosfato (HMP), levando à manutenção da glutationa reduzida como meio de defesa contra espécies oxidantes capazes de produzir anemia hemolítica de corpos de Heinz (figura 1). A hemólise de corpos de Heinz pode ser exacerbada pelo tratamento de pacientes metahemoglobinêmicos com azul de metileno, porque requer NADPH para seus efeitos redutores de metahemoglobina. A hemólise também será uma parte mais proeminente do quadro clínico em indivíduos com (1) deficiências em uma das enzimas da via de defesa oxidante NADPH ou (2) uma hemoglobina instável hereditária. Com exceção da deficiência de glicose-6-fosfato desidrogenase (G6PD), descrita posteriormente neste capítulo, esses distúrbios são relativamente raros.
Figura 1. Enzimas dos glóbulos vermelhos de defesa oxidante e reações relacionadas
GSH + GSH + (O) ←-Glutationa peroxidase-→ GSSG + H2O
GSSG + 2NADPH ←-Glutationa peroxidase-→ 2GSH + 2NADP
Glicose-6-Fosfato + NADP ←-G6PD-→ 6-Fosfogluconato + NADPH
Fe+++·Hemoglobina (Metaemoglobina) + NADH ←-Metemoglobina redutase-→ Fe++·Hemoglobina
Outra forma de alteração da hemoglobina produzida por agentes oxidantes é uma espécie desnaturada conhecida como sulfemoglobina. Este produto irreversível pode ser detectado no sangue de indivíduos com metahemoglobinemia significativa produzida por produtos químicos oxidantes. Sulfemoglobina é o nome também dado, e mais apropriadamente, a um produto específico formado durante o envenenamento por sulfeto de hidrogênio.
Agentes hemolíticos: Há uma variedade de agentes hemolíticos no local de trabalho. Para muitos, a toxicidade preocupante é a metahemoglobinemia. Outros agentes hemolíticos incluem naftaleno e seus derivados. Além disso, certos metais, como o cobre, e organometais, como o tributil estanho, reduzem a sobrevida das hemácias, pelo menos em modelos animais. Hemólise leve também pode ocorrer durante esforço físico traumático (hemoglobinúria de março); uma observação mais moderna é a contagem elevada de glóbulos brancos com esforço prolongado (leucocitose do corredor). O mais importante dos metais que afeta a formação dos glóbulos vermelhos e a sobrevivência dos trabalhadores é o chumbo, descrito em detalhes na seção de produtos químicos deste livro. Enciclopédia.
Arsina: O glóbulo vermelho normal sobrevive na circulação por 120 dias. O encurtamento dessa sobrevida pode levar à anemia se não for compensado por um aumento na produção de hemácias pela medula óssea. Existem essencialmente dois tipos de hemólise: (1) hemólise intravascular, na qual há liberação imediata de hemoglobina na circulação; e (2) hemólise extravascular, na qual os eritrócitos são destruídos no baço ou no fígado.
Uma das hemolisinas intravasculares mais potentes é o gás arsina (AsH3). A inalação de uma quantidade relativamente pequena desse agente leva ao inchaço e à eventual explosão dos glóbulos vermelhos na circulação. Pode ser difícil detectar a relação causal da exposição à arsina no local de trabalho com um episódio hemolítico agudo (Fowler e Wiessberg 1974). Isso ocorre em parte porque há frequentemente um atraso entre a exposição e o início dos sintomas, mas principalmente porque a fonte de exposição geralmente não é evidente. O gás arsina é feito e usado comercialmente, muitas vezes agora na indústria eletrônica. No entanto, a maioria dos relatos publicados de episódios hemolíticos agudos ocorreu por meio da liberação inesperada de gás arsina como um subproduto indesejado de um processo industrial - por exemplo, se ácido for adicionado a um recipiente feito de metal contaminado com arsênico. Qualquer processo que reduza quimicamente o arsênico, como a acidificação, pode levar à liberação do gás arsênio. Como o arsênico pode ser um contaminante de muitos metais e materiais orgânicos, como o carvão, a exposição ao arsênio pode ser inesperada. A estibina, o hidreto do antimônio, parece produzir um efeito hemolítico semelhante ao da arsina.
A morte pode ocorrer diretamente devido à perda completa de glóbulos vermelhos. (Foi relatado um hematócrito de zero.) No entanto, uma grande preocupação em níveis de arsina inferiores aos que produzem hemólise completa é a insuficiência renal aguda devido à liberação maciça de hemoglobina na circulação. Em níveis muito mais elevados, a arsina pode produzir edema pulmonar agudo e possivelmente efeitos renais diretos. A hipotensão pode acompanhar o episódio agudo. Geralmente, há um atraso de pelo menos algumas horas entre a inalação de arsina e o início dos sintomas. Além da urina vermelha devido à hemoglobinúria, o paciente frequentemente se queixa de dor abdominal e náusea, sintomas que ocorrem concomitantemente com a hemólise intravascular aguda de várias causas (Neilsen 1969).
O tratamento visa a manutenção da perfusão renal e transfusão de sangue normal. Como os glóbulos vermelhos circulantes afetados pela arsina parecem, até certo ponto, estar fadados à hemólise intravascular, uma transfusão de troca na qual os glóbulos vermelhos expostos à arsina são substituídos por células não expostas parece ser a terapia ideal. Como na hemorragia grave com risco de vida, é importante que os glóbulos vermelhos de reposição tenham níveis adequados de ácido 2,3-difosfoglicérico (DPG) para poder fornecer oxigênio ao tecido.
Outros distúrbios hematológicos
Os glóbulos brancos
Há uma variedade de drogas, como a propiltioureia (PTU), que são conhecidas por afetar a produção ou sobrevivência de leucócitos polimorfonucleares circulantes de forma relativamente seletiva. Em contraste, as toxinas inespecíficas da medula óssea também afetam os precursores dos glóbulos vermelhos e das plaquetas. Os trabalhadores envolvidos na preparação ou administração de tais drogas devem ser considerados em risco. Há um relato de granulocitopenia completa em um trabalhador envenenado com dinitrofenol. A alteração no número e função dos linfócitos, e particularmente na distribuição dos subtipos, está recebendo mais atenção como um possível mecanismo sutil de efeitos devido a uma variedade de produtos químicos no local de trabalho ou ambiente geral, particularmente hidrocarbonetos clorados, dioxinas e compostos relacionados. A validação das implicações para a saúde de tais mudanças é necessária.
Coagulação
Semelhante à leucopenia, existem muitos medicamentos que diminuem seletivamente a produção ou a sobrevivência das plaquetas circulantes, o que pode ser um problema para os trabalhadores envolvidos na preparação ou administração de tais agentes. Caso contrário, existem apenas relatos dispersos de trombocitopenia em trabalhadores. Um estudo implica o diisocianato de tolueno (TDI) como causa da púrpura trombocitopênica. Anormalidades nos vários fatores sanguíneos envolvidos na coagulação geralmente não são observadas como consequência do trabalho. Indivíduos com anormalidades de coagulação pré-existentes, como hemofilia, muitas vezes têm dificuldade em entrar no mercado de trabalho. No entanto, embora uma exclusão cuidadosamente considerada de alguns empregos selecionados seja razoável, esses indivíduos geralmente são capazes de funcionar normalmente no trabalho.
Triagem e Vigilância Hematológica no Local de Trabalho
Marcadores de suscetibilidade
Devido, em parte, à facilidade de obtenção de amostras, sabe-se mais sobre as variações hereditárias nos componentes do sangue humano do que em qualquer outro órgão. Extensos estudos desencadeados pelo reconhecimento de anemias familiares levaram ao conhecimento fundamental sobre as implicações estruturais e funcionais das alterações genéticas. De pertinência para a saúde ocupacional são as variações herdadas que podem levar a um aumento da suscetibilidade aos riscos no local de trabalho. Existem várias dessas variações testáveis que foram consideradas ou realmente usadas para a triagem de trabalhadores. O rápido aumento do conhecimento sobre a genética humana torna certo que teremos uma melhor compreensão da base hereditária da variação na resposta humana e seremos mais capazes de prever a extensão da suscetibilidade individual por meio de testes laboratoriais.
Antes de discutir o valor potencial dos marcadores de suscetibilidade atualmente disponíveis, as principais considerações éticas no uso de tais testes em trabalhadores devem ser enfatizadas. Tem sido questionado se tais testes favorecem a exclusão de trabalhadores de um local, em vez de um foco na melhoria do local de trabalho para o benefício dos trabalhadores. No mínimo, antes de iniciar o uso de um marcador de suscetibilidade no local de trabalho, os objetivos do teste e as consequências dos resultados devem ser claros para todas as partes.
Os dois marcadores de suscetibilidade hematológica para os quais a triagem ocorreu com mais frequência são o traço falciforme e a deficiência de G6PD. A primeira tem no máximo valor marginal em raras situações, e a segunda não tem valor algum na maioria das situações para as quais foi defendida (Goldstein, Amoruso e Witz 1985).
A doença falciforme, em que há homozigose para a hemoglobina S (HbS), é um distúrbio bastante comum entre os afrodescendentes. É uma doença relativamente grave que muitas vezes, mas nem sempre, impede a entrada no mercado de trabalho. O gene HbS pode ser herdado com outros genes, como HbC, o que pode reduzir a gravidade de seus efeitos. O defeito básico em indivíduos com doença falciforme é a polimerização da HbS, levando ao microinfarto. O microinfarto pode ocorrer em episódios, conhecidos como crises falciformes, e pode ser precipitado por fatores externos, principalmente aqueles que levam à hipóxia e, em menor grau, à desidratação. Com uma variação razoavelmente ampla no curso clínico e no bem-estar das pessoas com doença falciforme, a avaliação do emprego deve se concentrar no histórico do caso individual. Trabalhos que têm a possibilidade de exposições hipóxicas, como aqueles que exigem viagens aéreas frequentes ou aqueles com probabilidade de desidratação significativa, não são apropriados.
Muito mais comum do que a doença falciforme é o traço falciforme, a condição heterozigótica na qual há herança de um gene para HbS e outro para HbA. Relatou-se que indivíduos com esse padrão genético sofrem crises falciformes em condições extremas de hipóxia. Algumas considerações têm sido feitas para excluir indivíduos com traço falciforme de locais de trabalho onde a hipóxia é um risco comum, provavelmente limitado aos trabalhos em aeronaves militares ou submarinos, e talvez em aeronaves comerciais. No entanto, deve-se enfatizar que indivíduos com traço falciforme se saem muito bem em quase todas as outras situações. Por exemplo, atletas com traço falciforme não tiveram efeitos adversos ao competir na altitude da Cidade do México (2,200m, ou 7,200 pés) durante os Jogos Olímpicos de Verão de 1968. Assim, com as poucas exceções descritas acima, não há razão para considerar a exclusão ou modificação dos horários de trabalho para aqueles com traço falciforme.
Outra variante genética comum de um componente dos glóbulos vermelhos é o A- forma de deficiência de G6PD. É herdado no cromossomo X como um gene recessivo ligado ao sexo e está presente em aproximadamente um em cada sete homens negros e uma em cada 50 mulheres negras nos Estados Unidos. Na África, o gene é particularmente prevalente em áreas de alto risco de malária. Tal como acontece com o traço falciforme, a deficiência de G6PD oferece uma vantagem protetora contra a malária. Em circunstâncias normais, os indivíduos com esta forma de deficiência de G6PD têm contagens de glóbulos vermelhos e índices dentro da faixa normal. No entanto, devido à incapacidade de regenerar glutationa reduzida, seus glóbulos vermelhos são suscetíveis à hemólise após a ingestão de drogas oxidantes e em certos estados de doença. Essa suscetibilidade a agentes oxidantes levou à triagem no local de trabalho com base na suposição errônea de que indivíduos com o vírus comum A- variante da deficiência de G6PD estará em risco pela inalação de gases oxidantes. Na verdade, seria necessária a exposição a níveis muitas vezes superiores aos níveis em que tais gases causariam edema pulmonar fatal antes que os glóbulos vermelhos de indivíduos com deficiência de G6PD recebessem estresse oxidativo suficiente para ser motivo de preocupação (Goldstein, Amoruso e Witz 1985). . A deficiência de G6PD aumentará a probabilidade de hemólise evidente de corpos de Heinz em indivíduos expostos a corantes de anilina e outros agentes provocadores de metahemoglobina (Tabela 1), mas nesses casos o problema clínico primário continua sendo a metahemoglobinemia com risco de vida. Embora o conhecimento do status de G6PD possa ser útil nesses casos, principalmente para orientar a terapia, esse conhecimento não deve ser usado para excluir trabalhadores do local de trabalho.
Existem muitas outras formas de deficiência familiar de G6PD, todas muito menos comuns do que a A- variante (Beutler 1990). Algumas dessas variantes, particularmente em indivíduos da bacia do Mediterrâneo e da Ásia Central, têm níveis muito mais baixos de atividade de G6PD em seus glóbulos vermelhos. Consequentemente, o indivíduo afetado pode ser gravemente comprometido por anemia hemolítica em curso. Deficiências em outras enzimas ativas na defesa contra oxidantes também foram relatadas, assim como hemoglobinas instáveis que tornam as hemácias mais suscetíveis ao estresse oxidativo da mesma maneira que na deficiência de G6PD.
Vigilância
A vigilância difere substancialmente dos testes clínicos tanto na avaliação de pacientes doentes quanto na triagem regular de indivíduos presumivelmente saudáveis. Em um programa de vigilância adequadamente projetado, o objetivo é prevenir a doença manifesta, detectando mudanças precoces sutis por meio do uso de testes laboratoriais. Portanto, um achado ligeiramente anormal deve desencadear automaticamente uma resposta – ou pelo menos uma revisão completa – pelos médicos.
Na revisão inicial dos dados de vigilância hematológica em uma força de trabalho potencialmente exposta a uma hematotoxina como o benzeno, existem duas abordagens principais que são particularmente úteis para distinguir falsos positivos. O primeiro é o grau de diferença do normal. À medida que a contagem se afasta do intervalo normal, há uma rápida queda na probabilidade de representar apenas uma anomalia estatística. Em segundo lugar, deve-se aproveitar a totalidade dos dados desse indivíduo, incluindo os valores normais, tendo em vista a ampla gama de efeitos produzidos pelo benzeno. Por exemplo, há uma probabilidade muito maior de um efeito de benzeno se uma contagem de plaquetas ligeiramente baixa for acompanhada por uma contagem de glóbulos brancos normal baixa, uma contagem de glóbulos vermelhos normal baixa e um volume corpuscular médio de glóbulos vermelhos normal alto ( VCM). Por outro lado, a relevância dessa mesma contagem de plaquetas para a hematotoxicidade do benzeno pode ser descartada se as outras contagens sanguíneas estiverem no extremo oposto do espectro normal. Essas mesmas duas considerações podem ser usadas para julgar se o indivíduo deve ser removido da força de trabalho enquanto aguarda mais testes e se o teste adicional deve consistir apenas na repetição do hemograma completo (CBC).
Se houver qualquer dúvida quanto à causa da contagem baixa, todo o hemograma deve ser repetido. Se a baixa contagem for devida à variabilidade laboratorial ou alguma variabilidade biológica de curto prazo dentro do indivíduo, é menos provável que a contagem sanguínea volte a ser baixa. A comparação com hemogramas pré-colocação ou outros hemogramas disponíveis deve ajudar a distinguir aqueles indivíduos que têm uma tendência inerente de estar na extremidade inferior da distribuição. A detecção de um trabalhador individual com um efeito devido a uma toxina hematológica deve ser considerada um evento de saúde sentinela, levando a uma investigação cuidadosa das condições de trabalho e dos colegas de trabalho (Goldstein 1988).
A ampla gama de valores laboratoriais normais para hemogramas pode representar um desafio ainda maior, pois pode haver um efeito substancial enquanto as contagens ainda estão dentro do intervalo normal. Por exemplo, é possível que um trabalhador exposto ao benzeno ou à radiação ionizante tenha uma queda do hematócrito de 50 a 40%, uma queda na contagem de glóbulos brancos de 10,000 a 5,000 por milímetro cúbico e uma queda na contagem de plaquetas de 350,000 a 150,000 por milímetro cúbico - ou seja, uma redução de mais de 50% nas plaquetas; ainda assim, todos esses valores estão dentro da faixa “normal” de hemogramas. Conseqüentemente, um programa de vigilância que analisa apenas contagens sanguíneas “anormais” pode perder efeitos significativos. Portanto, as contagens sanguíneas que diminuem com o tempo enquanto permanecem na faixa normal precisam de atenção especial.
Outro problema desafiador na vigilância do local de trabalho é a detecção de uma ligeira diminuição na contagem sanguínea média de toda uma população exposta - por exemplo, uma diminuição na contagem média de glóbulos brancos de 7,500 para 7,000 por milímetro cúbico devido a uma exposição generalizada a benzeno ou radiação ionizante. A detecção e avaliação apropriada de qualquer observação requer atenção meticulosa à padronização dos procedimentos de teste de laboratório, a disponibilidade de um grupo de controle apropriado e análise estatística cuidadosa.
Mais...
Distúrbios Cognitivos
Um distúrbio cognitivo é definido como um declínio significativo na capacidade de processar e recordar informações. O DSM IV (American Psychiatric Association 1994) descreve três tipos principais de transtorno cognitivo: delirium, demência e transtorno amnéstico. Um delírio se desenvolve em um curto período de tempo e é caracterizado por um comprometimento da memória de curto prazo, desorientação e problemas de percepção e linguagem. Os distúrbios amnésticos são caracterizados por comprometimento da memória, de modo que os pacientes são incapazes de aprender e recordar novas informações. No entanto, nenhum outro declínio no funcionamento cognitivo está associado a esse tipo de distúrbio. Tanto o delirium quanto os transtornos amnésticos geralmente se devem aos efeitos fisiológicos de uma condição médica geral (p. ex., traumatismos cranianos, febre alta) ou ao uso de substâncias. Há poucos motivos para suspeitar que fatores ocupacionais desempenhem um papel direto no desenvolvimento desses distúrbios.
No entanto, a pesquisa sugeriu que os fatores ocupacionais podem influenciar a probabilidade de desenvolver os múltiplos déficits cognitivos envolvidos na demência. A demência é caracterizada por comprometimento da memória e pelo menos um dos seguintes problemas: (a) função de linguagem reduzida; (b) um declínio na capacidade de pensar abstratamente; ou (c) uma incapacidade de reconhecer objetos familiares mesmo que os sentidos (por exemplo, visão, audição, tato) não estejam prejudicados. A doença de Alzheimer é o tipo mais comum de demência.
A prevalência de demência aumenta com a idade. Aproximadamente 3% das pessoas com mais de 65 anos sofrerão de um comprometimento cognitivo grave durante um determinado ano. Estudos recentes de populações idosas encontraram uma ligação entre a história ocupacional de uma pessoa e sua probabilidade de sofrer de demência. Por exemplo, um estudo com idosos rurais na França (Dartigues et al. 1991) constatou que as pessoas cuja ocupação principal era trabalhador agrícola, gerente agrícola, prestador de serviço doméstico ou trabalhador braçal tinham um risco significativamente elevado de ter uma doença grave comprometimento cognitivo quando comparados àqueles cuja ocupação principal foi professor, gerente, executivo ou profissional. Além disso, esse risco elevado foi não devido a diferenças entre os grupos de trabalhadores em termos de idade, sexo, escolaridade, consumo de bebidas alcoólicas, deficiências sensoriais ou uso de drogas psicotrópicas.
Como a demência é tão rara entre pessoas com menos de 65 anos, nenhum estudo examinou a ocupação como fator de risco nessa população. No entanto, um grande estudo nos Estados Unidos (Farmer et al. 1995) mostrou que pessoas com menos de 65 anos com altos níveis de educação têm menos probabilidade de sofrer declínios no funcionamento cognitivo do que pessoas com idade semelhante e menos escolarizadas. Os autores deste estudo comentaram que o nível de escolaridade pode ser uma “variável marcadora” que na verdade está refletindo os efeitos das exposições ocupacionais. Neste ponto, tal conclusão é altamente especulativa.
Embora vários estudos tenham encontrado uma associação entre a ocupação principal e a demência entre os idosos, a explicação ou o mecanismo subjacente à associação não é conhecido. Uma possível explicação é que algumas ocupações envolvem maior exposição a materiais tóxicos e solventes do que outras ocupações. Por exemplo, há evidências crescentes de que exposições tóxicas a pesticidas e herbicidas podem ter efeitos neurológicos adversos. De fato, foi sugerido que tais exposições podem explicar o risco elevado de demência encontrado entre trabalhadores agrícolas e gerentes agrícolas no estudo francês descrito acima. Além disso, algumas evidências sugerem que a ingestão de certos minerais (por exemplo, alumínio e cálcio como componentes da água potável) pode afetar o risco de comprometimento cognitivo. As ocupações podem envolver exposição diferenciada a esses minerais. Mais pesquisas são necessárias para explorar possíveis mecanismos fisiopatológicos.
Os níveis de estresse psicossocial de funcionários em várias ocupações também podem contribuir para a ligação entre ocupação e demência. Os distúrbios cognitivos não estão entre os problemas de saúde mental comumente considerados relacionados ao estresse. Uma revisão do papel do estresse nos transtornos psiquiátricos concentrou-se nos transtornos de ansiedade, esquizofrenia e depressão, mas não fez menção aos transtornos cognitivos (Rabkin 1993). Um tipo de distúrbio, chamado amnésia dissociativa, é caracterizado pela incapacidade de recordar um evento traumático ou estressante anterior, mas não traz consigo nenhum outro tipo de comprometimento da memória. Esse distúrbio está obviamente relacionado ao estresse, mas não é classificado como um distúrbio cognitivo de acordo com o DSM IV.
Embora o estresse psicossocial não tenha sido explicitamente relacionado ao aparecimento de distúrbios cognitivos, foi demonstrado que a experiência do estresse psicossocial afeta a forma como as pessoas processam informações e sua capacidade de recordar informações. A excitação do sistema nervoso autônomo que frequentemente acompanha a exposição a estressores alerta a pessoa para o fato de que “nem tudo é como esperado ou como deveria ser” (Mandler 1993). A princípio, essa excitação pode aumentar a capacidade de uma pessoa de focar a atenção nas questões centrais e de resolver problemas. No entanto, do lado negativo, a excitação consome parte da “capacidade consciente disponível” ou dos recursos disponíveis para processar as informações recebidas. Assim, altos níveis de estresse psicossocial, em última análise, (1) limitam a capacidade de escanear todas as informações relevantes disponíveis de maneira ordenada, (2) interferem na capacidade de detectar rapidamente pistas periféricas, (3) diminuem a capacidade de manter a atenção focada e (4) prejudicar alguns aspectos do desempenho da memória. Até o momento, embora esses decréscimos nas habilidades de processamento de informações possam resultar em alguma sintomatologia associada a distúrbios cognitivos, nenhuma relação foi demonstrada entre essas deficiências menores e a probabilidade de exibir um distúrbio cognitivo clinicamente diagnosticado.
Um terceiro possível contribuinte para a relação entre ocupação e comprometimento cognitivo pode ser o nível de estimulação mental exigido pelo trabalho. No estudo de idosos residentes em áreas rurais na França descrito acima, as ocupações associadas ao menor risco de demência foram aquelas que envolviam atividade intelectual substancial (por exemplo, médico, professor, advogado). Uma hipótese é que a atividade intelectual ou estimulação mental inerente a esses trabalhos produz certas mudanças biológicas no cérebro. Essas mudanças, por sua vez, protegem o trabalhador do declínio da função cognitiva. O efeito protetor bem documentado da educação sobre o funcionamento cognitivo é consistente com tal hipótese.
É prematuro extrair quaisquer implicações para a prevenção ou tratamento dos resultados da pesquisa aqui resumidos. De fato, a associação entre a ocupação principal ao longo da vida e o aparecimento de demência entre os idosos pode não ser devido a exposições ocupacionais ou à natureza do trabalho. Em vez disso, a relação entre ocupação e demência pode ser devida a diferenças nas características dos trabalhadores em várias ocupações. Por exemplo, diferenças nos comportamentos pessoais de saúde ou no acesso a cuidados médicos de qualidade podem ser responsáveis por pelo menos parte do efeito da ocupação. Nenhum dos estudos descritivos publicados pode descartar essa possibilidade. Mais pesquisas são necessárias para explorar se exposições ocupacionais psicossociais, químicas e físicas específicas estão contribuindo para a etiologia desse distúrbio cognitivo.
Karoshi: Morte por excesso de trabalho
O que é Karoshi?
Karoshi é uma palavra japonesa que significa morte por excesso de trabalho. O fenômeno foi identificado pela primeira vez no Japão, e a palavra está sendo adotada internacionalmente (Drinkwater 1992). Uehata (1978) relatou 17 casos de karoshi na 51ª reunião anual da Associação Japonesa de Saúde Industrial. Entre eles, sete casos foram compensados como doenças ocupacionais, mas dez casos não foram. Em 1988, um grupo de advogados estabeleceu o Conselho de Defesa Nacional para Vítimas de Karoshi (1990) e iniciou consultas por telefone para lidar com questões sobre seguros de acidentes de trabalho relacionados a karoshi. Uehata (1989) descreveu karoshi como um termo sociomédico que se refere a fatalidades ou incapacidade de trabalho associada devido a ataques cardiovasculares (como acidentes vasculares cerebrais, infarto do miocárdio ou insuficiência cardíaca aguda) que podem ocorrer quando doenças arterioscleróticas hipertensivas são agravadas por uma carga de trabalho pesada. Karoshi não é um termo médico puro. A mídia tem usado frequentemente a palavra porque enfatiza que as mortes súbitas (ou incapacidades) foram causadas por excesso de trabalho e devem ser compensadas. Karoshi se tornou um importante problema social no Japão.
Pesquisa sobre Karoshi
Uehata (1991a) realizou um estudo com 203 trabalhadores japoneses (196 homens e sete mulheres) que tiveram ataques cardiovasculares. Eles ou seus parentes mais próximos o consultaram sobre os pedidos de indenização trabalhista entre 1974 e 1990. Um total de 174 trabalhadores morreram; 55 casos já foram indenizados a título de doença ocupacional. Um total de 123 trabalhadores sofreram AVC (57 hemorragias aracnóides, 46 hemorragias cerebrais, 13 enfartes cerebrais, sete tipos desconhecidos); 50, insuficiência cardíaca aguda; 27, infartos do miocárdio; e quatro, rupturas aórticas. As autópsias foram realizadas em apenas 16 casos. Mais da metade dos trabalhadores tinha histórico de hipertensão, diabetes ou outros problemas ateroscleróticos. Um total de 131 casos trabalharam por longas horas – mais de 60 horas por semana, mais de 50 horas extras por mês ou mais da metade de seus feriados fixos. Oitenta e oito trabalhadores tiveram eventos desencadeantes identificáveis dentro de 24 horas antes do ataque. Uehata concluiu que estes eram principalmente trabalhadores do sexo masculino, trabalhando por longas horas, com outras sobrecargas estressantes, e que esses estilos de trabalho exacerbaram seus outros hábitos de vida e resultaram em ataques, que finalmente foram desencadeados por pequenos problemas ou eventos relacionados ao trabalho.
Modelo Karasek e Karoshi
De acordo com o modelo de demanda-controle de Karasek (1979), um trabalho de alta exigência – com uma combinação de alta demanda e baixo controle (latitude de decisão) – aumenta o risco de tensão psicológica e doença física; um trabalho ativo – com uma combinação de alta demanda e alto controle – requer motivação para aprender a desenvolver novos padrões de comportamento. Uehata (1991b) relatou que os empregos em casos de karoshi eram caracterizados por um maior grau de demandas de trabalho e menor apoio social, enquanto o grau de controle do trabalho variava muito. Ele descreveu os casos de karoshi como muito satisfeitos e entusiasmados com seu trabalho e, consequentemente, propensos a ignorar suas necessidades de descanso regular e assim por diante - até mesmo a necessidade de cuidados de saúde. Sugere-se que os trabalhadores não apenas em empregos de alta exigência, mas também em empregos ativos possam estar em alto risco. Gerentes e engenheiros têm grande liberdade de decisão. Se tiverem demandas extremamente altas e forem entusiastas em seu trabalho, podem não controlar suas horas de trabalho. Esses trabalhadores podem ser um grupo de risco para karoshi.
Padrão de comportamento tipo A no Japão
Friedman e Rosenman (1959) propuseram o conceito de padrão de comportamento tipo A (TABP). Muitos estudos mostraram que o TABP está relacionado à prevalência ou incidência de doença cardíaca coronária (DAC).
Hayano et ai. (1989) investigaram as características do TABP em empregados japoneses usando o Jenkins Activity Survey (JAS). Foram analisadas as respostas de 1,682 funcionários do sexo masculino de uma companhia telefônica. A estrutura fatorial do JAS entre os japoneses foi, em muitos aspectos, igual à encontrada no Western Collaborative Group Study (WCGS). No entanto, a pontuação média do fator H (condução forte e competitividade) entre os japoneses foi consideravelmente menor do que no WCGS.
Monou (1992) revisou a pesquisa sobre TABP no Japão e resumiu da seguinte forma: TABP é menos prevalente no Japão do que nos Estados Unidos; a relação entre TABP e doença coronariana no Japão parece ser significativa, mas mais fraca do que nos EUA; O TABP entre os japoneses dá mais ênfase ao “workaholism” e à “directividade no grupo” do que nos EUA; a porcentagem de indivíduos altamente hostis no Japão é menor do que nos EUA; não há relação entre hostilidade e CHD.
A cultura japonesa é bem diferente daquela dos países ocidentais. É fortemente influenciado pelo budismo e pelo confucionismo. De um modo geral, os trabalhadores japoneses são centrados na organização. A cooperação com os colegas é enfatizada em vez da competição. No Japão, a competitividade é um fator menos importante para o comportamento de tendência coronariana do que o envolvimento no trabalho ou a tendência ao excesso de trabalho. A expressão direta de hostilidade é suprimida na sociedade japonesa. A hostilidade pode ser expressa de forma diferente do que nos países ocidentais.
Jornada de Trabalho dos Trabalhadores Japoneses
É bem sabido que os trabalhadores japoneses trabalham longas horas em comparação com os trabalhadores de outros países industriais desenvolvidos. A jornada anual normal de trabalho dos trabalhadores da manufatura em 1993 era de 2,017 horas no Japão; 1,904 nos Estados Unidos; 1,763 na França; e 1,769 no Reino Unido (ILO 1995). No entanto, as horas de trabalho japonesas estão diminuindo gradualmente. A jornada média anual de trabalho dos empregados industriais em empresas com 30 empregados ou mais era de 2,484 horas em 1960, mas 1,957 horas em 1994. O artigo 32 da Lei de Normas Trabalhistas, revisado em 1987, prevê uma semana de 40 horas. Espera-se que a introdução geral da semana de 40 horas ocorra gradualmente na década de 1990. Em 1985, a semana de trabalho de 5 dias era concedida a 27% do total de empregados nas empresas com 30 ou mais empregados; em 1993, foi concedido a 53% desses empregados. O trabalhador médio teve direito a 16 feriados remunerados em 1993; no entanto, os trabalhadores realmente usaram uma média de 9 dias. No Japão, as férias remuneradas são poucas e os trabalhadores tendem a economizá-las para cobrir ausências por motivo de doença.
Por que os trabalhadores japoneses trabalham tantas horas? Deutschmann (1991) apontou três condições estruturais subjacentes ao atual padrão de longas jornadas de trabalho no Japão: primeiro, a necessidade contínua dos empregados japoneses de aumentar sua renda; em segundo lugar, a estrutura das relações industriais centrada na empresa; e terceiro, o estilo holístico de gerenciamento de pessoal japonês. Essas condições foram baseadas em fatores históricos e culturais. O Japão foi derrotado na guerra em 1945 pela primeira vez na história. Depois da guerra, o Japão era um país com salários baratos. Os japoneses estavam acostumados a trabalhar muito para ganhar a subsistência. Como os sindicatos cooperavam com os empregadores, houve relativamente poucas disputas trabalhistas no Japão. As empresas japonesas adotaram o sistema salarial orientado para a antiguidade e o emprego vitalício. O número de horas é uma medida da lealdade e da cooperação de um funcionário e torna-se um critério de promoção. Os trabalhadores não são forçados a trabalhar longas horas; estão dispostos a trabalhar para suas empresas, como se a empresa fosse sua família. A vida profissional tem prioridade sobre a vida familiar. Essas longas horas de trabalho contribuíram para as notáveis conquistas econômicas do Japão.
Pesquisa Nacional de Saúde do Trabalhador
O Ministério do Trabalho japonês realizou pesquisas sobre o estado de saúde dos funcionários em 1982, 1987 e 1992. Na pesquisa de 1992, foram identificados 12,000 locais de trabalho privados que empregavam 10 ou mais trabalhadores e 16,000 trabalhadores individuais deles foram selecionados aleatoriamente em todo o país com base em indústria e classificação de trabalho para preencher questionários. Os questionários foram enviados a um representante no local de trabalho, que então selecionou os trabalhadores para responder à pesquisa.
Sessenta e cinco por cento desses trabalhadores queixaram-se de cansaço físico devido ao seu trabalho habitual e 48% queixaram-se de cansaço mental. Cinquenta e sete por cento dos trabalhadores afirmaram ter fortes ansiedades, preocupações ou estresse em relação ao seu trabalho ou vida profissional. A prevalência de trabalhadores estressados foi aumentando, já que a prevalência havia sido de 55% em 1987 e 51% em 1982. As principais causas de estresse foram: relações insatisfatórias no trabalho, 48%; qualidade do trabalho, 41%; quantidade de trabalho, 34%.
Oitenta e seis por cento desses locais de trabalho realizaram exames periódicos de saúde. As atividades de promoção da saúde no canteiro de obras foram realizadas em 44% dos canteiros de obras. Destes locais de trabalho, 48% tiveram eventos esportivos, 46% tiveram programas de exercícios e 35% tiveram aconselhamento de saúde.
Política Nacional de Proteção e Promoção da Saúde do Trabalhador
O objetivo da Lei de Segurança e Saúde Industrial no Japão é garantir a segurança e a saúde dos trabalhadores nos locais de trabalho, bem como facilitar o estabelecimento de um ambiente de trabalho confortável. A lei estabelece que o empregador deve não apenas cumprir os padrões mínimos de prevenção de acidentes e doenças ocupacionais, mas também se esforçar para garantir a segurança e a saúde dos trabalhadores nos locais de trabalho por meio da criação de um ambiente de trabalho confortável e da melhoria das condições de trabalho.
O artigo 69 da lei, alterado em 1988, estabelece que o empregador deve envidar esforços contínuos e sistemáticos para a manutenção e promoção da saúde dos trabalhadores, adotando medidas apropriadas, tais como educação em saúde e serviços de aconselhamento de saúde aos trabalhadores. O Ministério do Trabalho do Japão anunciou publicamente diretrizes para medidas a serem tomadas pelos empregadores para a manutenção e promoção da saúde dos trabalhadores em 1988. Ele recomenda programas de promoção da saúde no local de trabalho denominados Plano Total de Promoção da Saúde (THP): exercícios (treinamento e aconselhamento), educação para a saúde, aconselhamento psicológico e aconselhamento nutricional, com base no estado de saúde dos colaboradores.
Em 1992, as diretrizes para a realização de um ambiente de trabalho confortável foram anunciadas pelo Ministério do Trabalho do Japão. As diretrizes recomendam o seguinte: o ambiente de trabalho deve ser mantido adequadamente em condições confortáveis; as condições de trabalho devem ser melhoradas para reduzir a carga de trabalho; e devem ser fornecidas instalações para o bem-estar dos funcionários que precisam se recuperar da fadiga. Empréstimos e subsídios a juros baixos para pequenas e médias empresas para medidas de melhoria do local de trabalho foram introduzidos para facilitar a criação de um ambiente de trabalho confortável.
Conclusão
A evidência de que o excesso de trabalho causa morte súbita ainda é incompleta. Mais estudos são necessários para esclarecer a relação causal. Para prevenir o karoshi, o horário de trabalho deve ser reduzido. A política nacional de saúde ocupacional do Japão concentrou-se nos riscos do trabalho e nos cuidados de saúde dos trabalhadores com problemas. O ambiente de trabalho psicológico deve ser melhorado como um passo em direção ao objetivo de um ambiente de trabalho confortável. Exames de saúde e programas de promoção da saúde para todos os trabalhadores devem ser incentivados. Essas atividades evitarão o karoshi e reduzirão o estresse.
Introdução
Magnitude do problema
A primeira evidência clara da causa do câncer envolveu um carcinógeno ocupacional (Checkoway, Pearce e Crawford-Brown 1989). Pott (1775) identificou a fuligem como a causa do câncer escrotal nos limpadores de chaminés de Londres e descreveu graficamente as péssimas condições de trabalho, que envolviam crianças escalando chaminés estreitas que ainda estavam quentes. Apesar dessas evidências, relatos sobre a necessidade de prevenir incêndios em chaminés foram usados para adiar a legislação sobre o trabalho infantil nessa indústria até 1840 (Waldron 1983). Um modelo experimental de carcinogênese de fuligem foi demonstrado pela primeira vez na década de 1920 (Decoufle 1982), 150 anos após a observação epidemiológica original.
Nos anos subseqüentes, várias outras causas ocupacionais de câncer foram demonstradas por meio de estudos epidemiológicos (embora a associação com o câncer geralmente tenha sido notada pela primeira vez por médicos do trabalho ou por trabalhadores). Estes incluem arsênico, amianto, benzeno, cádmio, cromo, níquel e cloreto de vinila. Esses carcinógenos ocupacionais são muito importantes em termos de saúde pública devido ao potencial de prevenção por meio de regulamentação e melhorias nas práticas de higiene industrial (Pearce e Matos, 1994). Na maioria dos casos, estes são perigos que aumentam acentuadamente o risco relativo de um determinado tipo ou tipos de câncer. É possível que outros carcinógenos ocupacionais permaneçam não detectados porque envolvem apenas um pequeno aumento no risco ou porque simplesmente não foram estudados (Doll e Peto 1981). Alguns fatos importantes sobre o câncer ocupacional são apresentados na tabela 1.
Tabela 1. Câncer ocupacional: Principais fatos.
- Cerca de 20 agentes e misturas são carcinógenos ocupacionais estabelecidos; um número semelhante de produtos químicos são altamente suspeitos de serem cancerígenos ocupacionais.
- Nos países industrializados, a ocupação é causalmente ligada a 2 a 8% de todos os cânceres; entre os expostos, porém, essa proporção é maior.
- Não há estimativas confiáveis disponíveis sobre a carga de câncer ocupacional ou a extensão da exposição a agentes cancerígenos no local de trabalho nos países em desenvolvimento.
- A carga global relativamente baixa de câncer ocupacional em países industrializados é o resultado de regulamentações rígidas sobre vários carcinógenos conhecidos; a exposição a outros agentes conhecidos ou altamente suspeitos, no entanto, ainda é permitida.
- Embora vários cânceres ocupacionais sejam listados como doenças ocupacionais em muitos países, uma fração muito pequena dos casos é realmente reconhecida e compensada.
- O câncer ocupacional é, em grande parte, uma doença evitável.
As causas ocupacionais de câncer receberam considerável ênfase em estudos epidemiológicos no passado. No entanto, tem havido muita controvérsia em relação à proporção de cânceres atribuíveis a exposições ocupacionais, com estimativas variando de 4 a 40% (Higginson 1969; Higginson e Muir 1976; Wynder e Gori 1977; Higginson e Muir 1979; Doll e Peto 1981 ; Hogan e Hoel 1981; Vineis e Simonato 1991; Aitio e Kauppinen 1991). O risco de câncer atribuível é a experiência total de câncer em uma população que não teria ocorrido se os efeitos associados às exposições ocupacionais preocupantes estivessem ausentes. Pode ser estimado para a população exposta, bem como para uma população mais ampla. Um resumo das estimativas existentes é apresentado na tabela 2. A aplicação universal da Classificação Internacional de Doenças é o que possibilita tais tabulações (ver quadro).
Tabela 2. Proporções estimadas de câncer (PAR) atribuíveis a ocupações em estudos selecionados.
| Estudo | População | PAR e local do câncer | Comentários |
| Higginson 1969 | Não declarado | 1% câncer bucal 1-2% câncer de pulmão 10% Câncer de bexiga 2% câncer de pele |
Nenhuma apresentação detalhada dos níveis de exposição e outras premissas |
| Higginson e Muir 1976 | Não declarado | 1-3% de câncer total | Nenhuma apresentação detalhada das premissas |
| Wynder e Gori 1977 | Não declarado | 4% de câncer total em homens, 2% para mulheres |
Baseado em um PAR para câncer de bexiga e duas comunicações pessoais |
| Higginson e Muir 1979 | West Midland, Reino Unido | 6% de câncer total em homens, 2% de câncer total |
Com base em 10% de câncer de pulmão não relacionado ao tabaco, mesotelioma, câncer de bexiga (30%) e leucemia em mulheres (30%) |
| Boneca e Peto 1981 | Estados Unidos início de 1980 | 4% (faixa 2-8%) câncer total |
Com base em todos os locais de câncer estudados; relatado como estimativa 'tentativa' |
| Hogan e Hoel 1981 | Estados Unidos | 3% (faixa 1.4-4%) câncer total |
Risco associado à exposição ocupacional ao amianto |
| Vineis e Simonato 1991 | Vários | 1-5% câncer de pulmão, 16-24% câncer de bexiga |
Cálculos com base em dados de estudos de caso-controle. A porcentagem para câncer de pulmão considera apenas a exposição ao amianto. Em um estudo com alta proporção de indivíduos expostos à radiação ionizante, estimou-se uma RAP de 40%. As estimativas de PAR em alguns estudos sobre câncer de bexiga variaram entre 0 e 3%. |
A Classificação Internacional de Doenças
As doenças humanas são classificadas de acordo com a Classificação Internacional de Doenças (CID), sistema iniciado em 1893 e regularmente atualizado sob a coordenação da Organização Mundial da Saúde. O CID é usado em quase todos os países para tarefas como certificação de óbito, registro de câncer e diagnóstico de alta hospitalar. A Décima Revisão (CID-10), aprovada em 1989 (World Health Organization 1992), difere consideravelmente das três revisões anteriores, que são semelhantes entre si e estão em uso desde a década de 1950. Portanto, é provável que a Nona Revisão (CID-9, Organização Mundial da Saúde 1978), ou mesmo revisões anteriores, ainda sejam usadas em muitos países durante os próximos anos.
A grande variabilidade nas estimativas decorre das diferenças nos conjuntos de dados usados e nas suposições aplicadas. A maioria das estimativas publicadas sobre a fração de cânceres atribuídos a fatores de risco ocupacionais é baseada em suposições bastante simplificadas. Além disso, embora o câncer seja relativamente menos comum nos países em desenvolvimento devido à estrutura etária mais jovem (Pisani e Parkin 1994), a proporção de cânceres devido à ocupação pode ser maior nos países em desenvolvimento devido às exposições relativamente altas encontradas (Kogevinas, Boffetta e Pearce 1994).
As estimativas mais aceitas de cânceres atribuíveis a ocupações são aquelas apresentadas em uma revisão detalhada sobre as causas de câncer na população dos Estados Unidos em 1980 (Doll e Peto 1981). Doll e Peto concluíram que cerca de 4% de todas as mortes por câncer podem ser causadas por carcinógenos ocupacionais dentro de “limites aceitáveis” (ou seja, ainda plausíveis em vista de todas as evidências disponíveis) de 2 e 8%. Essas estimativas, sendo proporções, dependem de como outras causas, além das exposições ocupacionais, contribuem para produzir cânceres. Por exemplo, a proporção seria maior em uma população de não fumantes (como os adventistas do sétimo dia) e menor em uma população na qual, digamos, 90% são fumantes. Também as estimativas não se aplicam uniformemente a ambos os sexos ou a diferentes classes sociais. Além disso, se considerarmos não toda a população (a que se referem as estimativas), mas os segmentos da população adulta em que ocorre quase que exclusivamente a exposição ocupacional a carcinógenos (trabalhadores braçais da mineração, agricultura e indústria, em geral, que nos Estados Unidos Estados somavam 31 milhões de uma população de 20 anos ou mais de 158 milhões no final da década de 1980), a proporção de 4% na população total aumentaria para cerca de 20% entre os expostos.
Vineis e Simonato (1991) forneceram estimativas sobre o número de casos de câncer de pulmão e bexiga atribuíveis à ocupação. Suas estimativas foram derivadas de uma revisão detalhada de estudos de caso-controle e demonstram que em populações específicas localizadas em áreas industriais, a proporção de câncer de pulmão ou câncer de bexiga devido a exposições ocupacionais pode chegar a 40% (estas estimativas são dependentes não apenas nas exposições prevalecentes locais, mas também, em certa medida, no método de definição e avaliação da exposição).
Mecanismos e Teorias da Carcinogênese
Estudos de câncer ocupacional são complicados porque não há carcinógenos “completos”; ou seja, as exposições ocupacionais aumentam o risco de desenvolver câncer, mas esse desenvolvimento futuro de câncer não é de forma alguma certo. Além disso, pode levar de 20 a 30 anos (e pelo menos cinco anos) entre uma exposição ocupacional e a subsequente indução de câncer; também pode levar vários anos para que o câncer se torne clinicamente detectável e ocorra a morte (Moolgavkar et al. 1993). Esta situação, que também se aplica a carcinógenos não ocupacionais, é consistente com as teorias atuais da causa do câncer.
Vários modelos matemáticos de causa do câncer foram propostos (por exemplo, Armitage e Doll 1961), mas o modelo que é mais simples e consistente com o conhecimento biológico atual é o de Moolgavkar (1978). Isso pressupõe que uma célula-tronco saudável ocasionalmente sofre mutações (iniciação); se uma exposição particular encoraja a proliferação de células intermediárias (promoção), então torna-se mais provável que pelo menos uma célula sofra uma ou mais mutações adicionais produzindo um câncer maligno (progressão) (Ennever 1993).
Assim, as exposições ocupacionais podem aumentar o risco de desenvolver câncer, seja por causar mutações no DNA ou por vários mecanismos “epigenéticos” de promoção (aqueles que não envolvem danos ao DNA), incluindo o aumento da proliferação celular. A maioria dos carcinógenos ocupacionais descobertos até o momento são mutagênicos e, portanto, parecem ser iniciadores de câncer. Isso explica o longo período de “latência” necessário para que novas mutações ocorram; em muitos casos, as mutações adicionais necessárias podem nunca ocorrer e o câncer pode nunca se desenvolver.
Nos últimos anos, tem havido um interesse crescente em exposições ocupacionais (por exemplo, benzeno, arsênico, herbicidas fenoxi) que não parecem ser mutagênicos, mas que podem atuar como promotores. A promoção pode ocorrer relativamente tarde no processo carcinogênico, e o período de latência para os promotores pode, portanto, ser mais curto do que para os iniciadores. No entanto, a evidência epidemiológica para a promoção do câncer permanece muito limitada neste momento (Frumkin e Levy 1988).
Transferência de Perigos
Uma grande preocupação nas últimas décadas tem sido o problema da transferência de indústrias perigosas para o mundo em desenvolvimento (Jeyaratnam 1994). Essas transferências ocorreram em parte devido à rigorosa regulamentação de carcinógenos e ao aumento dos custos trabalhistas no mundo industrializado e, em parte, devido aos baixos salários, ao desemprego e à pressão pela industrialização no mundo em desenvolvimento. Por exemplo, o Canadá agora exporta cerca de metade de seu amianto para o mundo em desenvolvimento, e várias indústrias baseadas em amianto foram transferidas para países em desenvolvimento, como Brasil, Índia, Paquistão, Indonésia e Coréia do Sul (Jeyaratnam 1994). Esses problemas são ainda agravados pela magnitude do setor informal, o grande número de trabalhadores que têm pouco apoio dos sindicatos e outras organizações de trabalhadores, a situação insegura dos trabalhadores, a falta de proteção legislativa e/ou a fraca aplicação de tal proteção, o controle nacional decrescente sobre os recursos e o impacto da dívida do terceiro mundo e programas de ajuste estrutural associados (Pearce et al. 1994).
Como resultado, não se pode dizer que o problema do câncer ocupacional tenha diminuído nos últimos anos, uma vez que, em muitos casos, a exposição foi simplesmente transferida do mundo industrializado para o mundo em desenvolvimento. Em alguns casos, a exposição ocupacional total aumentou. No entanto, a história recente da prevenção do câncer ocupacional em países industrializados mostrou que é possível usar substitutos para compostos cancerígenos em processos industriais sem levar a indústria à ruína, e sucessos semelhantes seriam possíveis em países em desenvolvimento se a regulamentação e o controle adequados de carcinógenos ocupacionais estavam no lugar.
Prevenção do Câncer Ocupacional
Swerdlow (1990) delineou uma série de opções para a prevenção da exposição a causas ocupacionais de câncer. A forma mais bem-sucedida de prevenção é evitar o uso de carcinógenos humanos reconhecidos no local de trabalho. Isso raramente tem sido uma opção em países industrializados, uma vez que a maioria dos carcinógenos ocupacionais foi identificada por estudos epidemiológicos de populações que já foram expostas ocupacionalmente. No entanto, pelo menos em teoria, os países em desenvolvimento poderiam aprender com a experiência dos países industrializados e evitar a introdução de produtos químicos e processos de produção considerados perigosos para a saúde dos trabalhadores.
A próxima melhor opção para evitar a exposição a carcinógenos estabelecidos é sua remoção, uma vez que sua carcinogenicidade tenha sido estabelecida ou suspeitada. Exemplos incluem o fechamento de fábricas que produzem os carcinógenos da bexiga 2-naftilamina e benzidina no Reino Unido (Anon 1965), encerramento da fabricação britânica de gás envolvendo carbonização de carvão, fechamento de fábricas japonesas e britânicas de gás mostarda após o fim da Segunda Guerra Mundial ( Swerdlow 1990) e eliminação gradual do uso de benzeno na indústria de calçados em Istambul (Aksoy 1985).
Em muitos casos, no entanto, a remoção completa de um carcinógeno (sem fechar a indústria) não é possível (porque agentes alternativos não estão disponíveis) ou é considerada politicamente ou economicamente inaceitável. Os níveis de exposição devem, portanto, ser reduzidos por meio de mudanças nos processos de produção e práticas de higiene industrial. Por exemplo, as exposições a agentes cancerígenos reconhecidos como amianto, níquel, arsênico, benzeno, pesticidas e radiação ionizante foram progressivamente reduzidas nos países industrializados nos últimos anos (Pearce e Matos 1994).
Uma abordagem relacionada é reduzir ou eliminar as atividades que envolvem as exposições mais pesadas. Por exemplo, depois que uma lei de 1840 foi aprovada na Inglaterra e no País de Gales proibindo que limpadores de chaminés fossem enviados pelas chaminés, o número de casos de câncer escrotal diminuiu (Waldron 1983). A exposição também pode ser minimizada por meio do uso de equipamentos de proteção, como máscaras e roupas de proteção, ou pela imposição de medidas de higiene industrial mais rigorosas.
Uma estratégia geral eficaz no controle e prevenção da exposição a carcinógenos ocupacionais geralmente envolve uma combinação de abordagens. Um exemplo de sucesso é um registro finlandês que tem como objetivos aumentar a conscientização sobre carcinógenos, avaliar a exposição em locais de trabalho individuais e estimular medidas preventivas (Kerva e Partanen 1981). Ele contém informações sobre locais de trabalho e trabalhadores expostos, e todos os empregadores são obrigados a manter e atualizar seus arquivos e fornecer informações ao registro. O sistema parece ter sido pelo menos parcialmente bem-sucedido em diminuir as exposições cancerígenas no local de trabalho (Ahlo, Kauppinen e Sundquist 1988).
Carcinógenos ocupacionais
O controle de carcinógenos ocupacionais é baseado na revisão crítica de investigações científicas tanto em humanos quanto em sistemas experimentais. Existem vários programas de revisão sendo realizados em diferentes países com o objetivo de controlar as exposições ocupacionais que podem ser cancerígenas para os seres humanos. Os critérios utilizados em diferentes programas não são totalmente consistentes, levando ocasionalmente a diferenças no controle dos agentes em diferentes países. Por exemplo, 4,4-metileno-bis-2-cloroanilina (MOCA) foi classificado como carcinógeno ocupacional na Dinamarca em 1976 e na Holanda em 1988, mas somente em 1992 uma notação “suspeito de carcinógeno humano” foi introduzida pelo Conferência Americana de Higienistas Industriais Governamentais nos Estados Unidos.
A Agência Internacional de Pesquisa sobre o Câncer (IARC) estabeleceu, no âmbito de seu programa de Monografias, um conjunto de critérios para avaliar a evidência da carcinogenicidade de agentes específicos. O programa de monografias da IARC representa um dos esforços mais abrangentes para revisar dados de câncer de forma sistemática e consistente, é altamente considerado na comunidade científica e serve como base para as informações neste artigo. Também tem um impacto importante nas atividades nacionais e internacionais de controle do câncer ocupacional. O esquema de avaliação é dado na tabela 1.
Tabela 1. Avaliação de evidências de carcinogenicidade no programa de Monografias da IARC.
1. A evidência para a indução de câncer em humanos, que obviamente desempenha um papel importante na identificação de carcinógenos humanos, é considerada. Três tipos de estudos epidemiológicos contribuem para uma avaliação da carcinogenicidade em humanos: estudos de coorte, estudos de caso-controle e estudos de correlação (ou ecológicos). Relatos de casos de câncer em humanos também podem ser revistos. A evidência relevante para a carcinogenicidade de estudos em humanos é classificada em uma das seguintes categorias:
- Evidência suficiente de carcinogenicidade: Foi estabelecida uma relação causal entre a exposição ao agente, mistura ou circunstância de exposição e o câncer humano. Ou seja, foi observada uma relação positiva entre a exposição e o câncer em estudos nos quais o acaso, o viés e a confusão podem ser descartados com razoável confiança.
- Evidência limitada de carcinogenicidade: Foi observada uma associação positiva entre exposição ao agente, mistura ou circunstância de exposição e câncer para o qual uma interpretação causal é considerada confiável, mas acaso, viés ou confusão não podem ser descartados com razoável confiança.
- Ievidência inadequada de carcinogenicidade: Os estudos disponíveis são de qualidade, consistência ou poder estatístico insuficientes para permitir uma conclusão sobre a presença ou ausência de uma associação causal, ou não há dados disponíveis sobre câncer em humanos.
- Evidências sugerindo ausência de carcinogenicidade: Existem vários estudos adequados que cobrem toda a gama de níveis de exposição que os seres humanos podem encontrar, que são mutuamente consistentes em não mostrar uma associação positiva entre a exposição ao agente e o câncer estudado em qualquer nível de exposição observado.
2. Estudos em que animais experimentais (principalmente roedores) são expostos cronicamente a carcinógenos potenciais e examinados em busca de evidências de câncer são revisados e o grau de evidência de carcinogenicidade é então classificado em categorias semelhantes àquelas usadas para dados humanos.
3. Os dados sobre efeitos biológicos em humanos e animais experimentais que são de particular relevância são revisados. Estes podem incluir considerações toxicológicas, cinéticas e metabólicas e evidências de ligação ao DNA, persistência de lesões no DNA ou danos genéticos em humanos expostos. Informações toxicológicas, como citotoxicidade e regeneração, ligação a receptores e efeitos hormonais e imunológicos, e dados de relação estrutura-atividade são utilizados quando considerados relevantes para o possível mecanismo de ação carcinogênica do agente.
4. O corpo de evidências é considerado como um todo, a fim de alcançar uma avaliação global da carcinogenicidade para humanos de um agente, mistura ou circunstância de exposição (ver tabela 2).
Agentes, misturas e circunstâncias de exposição são avaliados nas monografias da IARC se houver evidência de exposição humana e dados sobre carcinogenicidade (em humanos ou em animais experimentais) (para grupos de classificação da IARC, consulte a tabela 2).
Tabela 2. Grupos de classificação do programa de monografias da IARC.
O agente, mistura ou circunstância de exposição é descrito de acordo com a redação de um dos seguintes categorias:
| Grupo 1- | O agente (mistura) é cancerígeno para humanos. A circunstância de exposição envolve exposições que são cancerígenas para os seres humanos. |
| Grupo 2A— | O agente (mistura) é provavelmente cancerígeno para humanos. A circunstância de exposição envolve exposições que são provavelmente cancerígenas para os seres humanos. |
| Grupo 2B— | O agente (mistura) é possivelmente cancerígeno para humanos. A circunstância de exposição envolve exposições que são possivelmente cancerígenas para os seres humanos. |
| Grupo 3- | O agente (mistura, circunstância de exposição) não é classificável quanto à sua carcinogenicidade para humanos. |
| Grupo 4- | O agente (mistura, circunstância de exposição) provavelmente não é cancerígeno para humanos. |
Carcinógenos Ocupacionais Conhecidos e Suspeitos
Atualmente, existem 22 produtos químicos, grupos de produtos químicos ou misturas para os quais as exposições são principalmente ocupacionais, sem considerar pesticidas e drogas, que são carcinógenos humanos estabelecidos (tabela 3). Enquanto alguns agentes, como amianto, benzeno e metais pesados, são atualmente amplamente utilizados em muitos países, outros agentes têm principalmente um interesse histórico (por exemplo, gás mostarda e 2-naftilamina).
Tabela 3. Produtos químicos, grupos de produtos químicos ou misturas para os quais as exposições são principalmente ocupacionais (excluindo pesticidas e drogas).
Grupo 1-Produtos químicos cancerígenos para humanos1
| Exposição2 | Órgão(s) alvo humano(s) | Principal indústria/uso |
| 4-Aminobifenil (92-67-1) | Bexiga | fabricação de borracha |
| Arsênico (7440-38-2) e compostos de arsênico3 | pulmão, pele | Vidro, metais, pesticidas |
| Amianto (1332-21-4) | Pulmão, pleura, peritônio | Isolamento, material filtrante, têxteis |
| Benzeno (71-43-2) | Leucemia | Solvente, combustível |
| Benzidina (92-87-5) | Bexiga | Manufatura de corante/pigmento, agente de laboratório |
| Berílio (7440-41-7) e compostos de berílio | Pulmão | Indústria aeroespacial/metais |
| Bis(clorometil)éter (542-88-11) | Pulmão | Subproduto/intermediário químico |
| Clorometil metil éter (107-30-2) (grau técnico) | Pulmão | Subproduto/intermediário químico |
| Cádmio (7440-43-9) e compostos de cádmio | Pulmão | Fabricação de corantes/pigmentos |
| Compostos de cromo (VI) | Cavidade nasal, pulmão | Chapeamento de metal, fabricação de corantes/pigmentos |
| Alcatrão de hulha (65996-93-2) | Pele, pulmão, bexiga | Material de construção, eletrodos |
| Alcatrões de hulha (8007-45-2) | pele, pulmão | Combustível |
| Óxido de etileno (75-21-8) | Leucemia | Intermediário químico, esterilizante |
| Óleos minerais, não tratados e levemente tratados | Pele | Lubrificantes |
| Gás mostarda (mostarda sulfurosa) (505-60-2) |
Faringe, pulmão | gás de guerra |
| 2-Naftilamina (91-59-8) | Bexiga | Fabricação de corantes/pigmentos |
| compostos de níquel | Cavidade nasal, pulmão | Metalurgia, ligas, catalisadores |
| Óleos de xisto (68308-34-9) | Pele | Lubrificantes, combustíveis |
| fuligem | pele, pulmão | Pigments |
| Talco contendo fibras asbestiformes | Pulmão | papel, tintas |
| Cloreto de vinil (75-01-4) | Fígado, pulmão, vasos sanguíneos | Plásticos, monômeros |
| Poeira de madeira | Cavidade nasal | Indústria madeireira |
1 Avaliado nas Monografias da IARC, Volumes 1-63 (1972-1995) (excluindo pesticidas e drogas).
2 Os números de registro CAS aparecem entre parênteses.
3 Esta avaliação aplica-se ao grupo de produtos químicos como um todo e não necessariamente a todos os produtos químicos do grupo.
Outros 20 agentes são classificados como provavelmente carcinogênicos para humanos (Grupo 2A); eles estão listados na tabela 4 e incluem exposições que prevalecem atualmente em muitos países, como sílica cristalina, formaldeído e 1,3-butadieno. Um grande número de agentes é classificado como possível carcinógeno humano (Grupo 2B, tabela 5) - por exemplo, acetaldeído, diclorometano e compostos inorgânicos de chumbo. Para a maioria desses produtos químicos, a evidência de carcinogenicidade vem de estudos em animais experimentais.
Tabela 4. Produtos químicos, grupos de produtos químicos ou misturas para os quais as exposições são principalmente ocupacionais (excluindo pesticidas e drogas).
Grupo 2A—Provavelmente cancerígeno para humanos1
| Exposição2 | Órgão(s)-alvo humano suspeito(s) | Principal indústria/uso |
| Acrilonitrila (107-13-1) | Pulmão, próstata, linfoma | Plásticos, borracha, têxteis, monômeros |
| Corantes à base de benzidina | - | Papel, couro, corantes têxteis |
| 1,3-butadieno (106-99-0) | Leucemia, linfoma | Plásticos, borracha, monômero |
| p-Cloro-o-toluidina (95-69-2) e seus sais ácidos fortes | Bexiga | Manufatura de corantes/pigmentos, têxteis |
| Creosotos (8001-58-9) | Pele | preservação de madeira |
| Sulfato de dietila (64-67-5) | - | Intermediário químico |
| Cloreto de dimetilcarbamoil (79-44-7) | - | Intermediário químico |
| Sulfato de dimetil (77-78-1) | - | Intermediário químico |
| Epicloridrina (106-89-8) | - | Monômero de plásticos/resinas |
| Dibrometo de etileno (106-93-4) | - | Intermediário químico, fumigante, combustíveis |
| Formaldeído (50-0-0) | Nasofaringe | Plásticos, têxteis, agente de laboratório |
| 4,4´-metileno-bis-2-cloroanilina (MOCA) (101-14-4) |
Bexiga | fabricação de borracha |
| Bifenis policlorados (1336-36-3) | Fígado, ductos biliares, leucemia, linfoma | Componentes elétricos |
| Sílica (14808-60-7), cristalina | Pulmão | Corte de pedra, mineração, vidro, papel |
| Óxido de estireno (96-09-3) | - | Plásticos, intermediários químicos |
| tetracloroetileno (127-18-4) |
Esôfago, linfoma | Solvente, limpeza a seco |
| Tricloroetileno (79-01-6) | fígado, linfoma | Solvente, limpeza a seco, metal |
| Tris(2,3-dibromopropilfosfato (126-72-7) |
- | Plásticos, têxteis, retardadores de chama |
| Brometo de vinil (593-60-2) | - | Plásticos, têxteis, monômeros |
| Fluoreto de vinil (75-02-5) | - | Intermediário químico |
1 Avaliado nas Monografias da IARC, Volumes 1-63 (1972-1995) (excluindo pesticidas e drogas).
2 Os números de registro CAS aparecem entre parênteses.
Tabela 5. Produtos químicos, grupos de produtos químicos ou misturas para os quais as exposições são principalmente ocupacionais (excluindo pesticidas e drogas).
Grupo 2B—Possivelmente cancerígeno para humanos1
| Exposição2 | Principal indústria/uso |
| Acetaldeído (75-07-0) | Fabricação de plásticos, sabores |
| Acetamida (60-35-5) | Solvente, intermediário químico |
| Acrilamida (79-06-1) | Plásticos, agente de rejuntamento |
| p-Aminoazotolueno (60-09-3) | Fabricação de corantes/pigmentos |
| o-Aminoazotolueno (97-56-3) | Corantes/pigmentos, têxteis |
| o-Anisidina (90-04-0) | Fabricação de corantes/pigmentos |
| Trióxido de antimônio (1309-64-4) | Retardador de chama, vidro, pigmentos |
| Auramina (492-80-8) (grau técnico) | Corantes/pigmentos |
| Violeta de benzila 4B (1694-09-3) | Corantes/pigmentos |
| Betumes (8052-42-4), extratos de refinado a vapor e refinado a ar |
Material de construção |
| Bromodiclorometano (75-27-4) | Intermediário químico |
| b-Butirolactona (3068-88-0) | Intermediário químico |
| Extratos de negro de fumo | Tintas de impressão |
| Tetracloreto de carbono (56-23-5) | Solvente |
| Fibras cerâmicas | Plásticos, têxteis, aeroespacial |
| Ácido clorêndico (115-28-6) | retardador de chama |
| Parafinas cloradas de comprimento médio de cadeia de carbono C12 e grau médio de cloração de aproximadamente 60% | retardador de chama |
| a-Toluenos clorados | Manufatura de corantes/pigmentos, intermediário químico |
| p-Cloroanilina (106-47-8) | Fabricação de corantes/pigmentos |
| Clorofórmio (67-66-3) | Solvente |
| 4-cloro-o-fenilenodiamina (95-83-9) | Corantes/pigmentos, tinturas de cabelo |
| CI Vermelho Ácido 114 (6459-94-5) | Corantes/pigmentos, têxteis, couro |
| CI Vermelho Básico 9 (569-61-9) | Corantes/pigmentos, tintas |
| CI Direto Azul 15 (2429-74-5) | Corantes/pigmentos, têxteis, papel |
| Cobalto (7440-48-4) e compostos de cobalto | Vidro, tintas, ligas |
| p-Cresidina (120-71-8) | Fabricação de corantes/pigmentos |
| N, N´-Diacetilbenzidina (613-35-4) | Fabricação de corantes/pigmentos |
| 2,4-Diaminoanisol (615-05-4) | Fabricação de corantes/pigmentos, tinturas de cabelo |
| 4,4´-Diaminodifenil éter (101-80-4) | Fabricação de plásticos |
| 2,4-Diaminotolueno (95-80-7) | Fabricação de corantes/pigmentos, tinturas de cabelo |
| p-Diclorobenzeno (106-46-7) | Intermediário químico |
| 3,3'-diclorobenzidina (91-94-1) | Fabricação de corantes/pigmentos |
| 3,3´-Dichloro-4,4´-diaminodiphenyl ether (28434-86-8) | Não usado |
| 1,2-dicloroetano (107-06-2) | Solvente, combustíveis |
| Diclorometano (75-09-2) | Solvente |
| Diepoxibutano (1464-53-5) | Plásticos/resinas |
| Combustível diesel, marítimo | Combustível |
| Di(2-etilhexil)ftalato (117-81-7) | Plásticos, têxteis |
| 1,2-Dietilhidrazina (1615-80-1) | reagente de laboratório |
| Diglicidil resorcinol éter (101-90-6) | Plásticos/resinas |
| Diisopropil sulfato (29973-10-6) | Contaminante |
| 3,3´-Dimetoxibenzidina (o-Dianisidina) (119-90-4) |
Fabricação de corantes/pigmentos |
| p-Dimetilaminoazobenzeno (60-11-7) | Corantes/pigmentos |
| 2,6-Dimethylaniline (2,6-Xylidine)(87-62-7) | Intermediário químico |
| 3,3'-Dimetilbenzidina (o-Tolidina)(119-93-7) | Fabricação de corantes/pigmentos |
| Dimetilformamida (68-12-2) | Solvente |
| 1,1-Dimetilhidrazina (57-14-7) | Combustível de foguete |
| 1,2-Dimetilhidrazina (540-73-8) | Química de pesquisa |
| 1,4-dioxano (123-91-1) | Solvente |
| Disperso Azul 1 (2475-45-8) | Corantes/pigmentos, tinturas de cabelo |
| Etil acrilato (140-88-5) | Plásticos, adesivos, monômeros |
| Etileno tioureia (96-45-7) | produto químico de borracha |
| Óleos combustíveis, residuais (pesados) | Combustível |
| Furano (110-00-9) | Intermediário químico |
| Gasolina | Combustível |
| Lã de vidro | Isolamento |
| Glicidaldeído (765-34-4) | Têxtil, fabricação de couro |
| HC Azul No. 1 (2784-94-3) | Tinturas de cabelo |
| Hexametilfosforamida (680-31-9) | Solvente, plásticos |
| Hidrazina (302-01-2) | Combustível de foguete, intermediário químico |
| Chumbo (7439-92-1) e compostos de chumbo, inorgânicos | tintas, combustíveis |
| 2-Metilaziridina(75-55-8) | Fabricação de corantes, papel e plásticos |
| 4,4’-Methylene-bis-2-methylaniline (838-88-0) | Fabricação de corantes/pigmentos |
| 4,4'-Metilenodianilina(101-77-9) | Plásticos/resinas, fabricação de corantes/pigmentos |
| Compostos de metilmercúrio | Fabricação de pesticidas |
| 2-Metil-1-nitroantraquinona (129-15-7) (pureza incerta) | Fabricação de corantes/pigmentos |
| Níquel, metálico (7440-02-0) | Catalisador |
| Ácido nitrilotriacético (139-13-9) e seus sais | Agente quelante, detergente |
| 5-Nitroacenafteno (602-87-9) | Fabricação de corantes/pigmentos |
| 2-Nitropropano (79-46-9) | Solvente |
| N-Nitrosodietanolamina (1116-54-7) | Fluidos de corte, impurezas |
| Laranja Oleosa SS (2646-17-5) | Corantes/pigmentos |
| Fenil glicidil éter (122-60-1) | Plásticos/adesivos/resinas |
| Bifenis polibromados (Firemaster BP-6) (59536-65-1) | retardador de chama |
| Ponceau MX (3761-53-3) | Corantes/pigmentos, têxteis |
| Ponceau 3R (3564-09-8) | Corantes/pigmentos, têxteis |
| 1,3-Propano sulfona (1120-71-4) | Fabricação de corantes/pigmentos |
| b-Propiolactona (57-57-8) | Intermediário químico; fabricação de plásticos |
| Óxido de propileno (75-56-9) | Intermediário químico |
| lã de rocha | Isolamento |
| lã de escória | Isolamento |
| Estireno (100-42-5) | Plásticos |
| 2,3,7,8-Tetraclorodibenzo-p-dioxina (TCDD) (1746-01-6) | Contaminante |
| Tioacetamida (62-55-5) | Fabricação de têxteis, papel, couro, borracha |
| 4,4'-Tiodianilina (139-65-1) | Fabricação de corantes/pigmentos |
| Tiouréia (62-56-6) | Têxtil, ingrediente de borracha |
| Diisocianatos de tolueno (26471-62-5) | Plásticos |
| o-Toluidina (95-53-4) | Fabricação de corantes/pigmentos |
| Tripan azul (72-57-1) | Corantes/pigmentos |
| Acetato de vinil (108-05-4) | Intermediário químico |
| Vapores de soldagem | Metalurgia |
1 Avaliado nas Monografias da IARC, Volumes 1-63 (1972-1995) (excluindo pesticidas e drogas).
2 Os números de registro CAS aparecem entre parênteses.
Exposições ocupacionais também podem ocorrer durante a produção e uso de alguns pesticidas e drogas. A Tabela 6 apresenta uma avaliação da carcinogenicidade dos pesticidas; dois deles, captafol e dibrometo de etileno, são classificados como prováveis carcinógenos humanos, enquanto um total de 20 outros, incluindo DDT, atrazina e clorofenóis, são classificados como possíveis carcinógenos humanos.
Tabela 6. Pesticidas avaliados nas Monografias da IARC, Volumes 1-63 (1972-1995)
| Grupo IARC | Pesticida1 |
| 2A—Provavelmente cancerígeno para humanos | Captafol (2425-06-1) Dibrometo de etileno (106-93-4) |
| 2B—Possivelmente cancerígeno para humanos | Amitrol (61-82-5) Atrazina (1912-24-9) Clordano (57-74-9) Clordecona (Kepone) (143-50-0) Clorofenóis Herbicidas clorofenoxi DDT (50-29-3) 1,2-Dibromo-3-chloropropane (96-12-8) 1,3-Dicloropropeno (542-75-6) (grau técnico) Diclorvos (62-73-7) Heptacloro (76-44-8) Hexaclorobenzeno (118-74-1) Hexaclorociclohexanos (HCH) Mirex (2385-85-5) Nitrofen (1836-75-5), grau técnico Pentaclorofenol (87-86-5) Sódio o-fenilfenato (132-27-4) Sulfalato (95-06-7) Toxafeno (canfenos policlorados) (8001-35-2) |
1 Os números de registro CAS aparecem entre parênteses.
Várias drogas são cancerígenas humanas (tabela 9): são principalmente agentes alquilantes e hormônios; Mais 12 drogas, incluindo cloranfenicol, cisplatina e fenacetina, são classificadas como prováveis carcinógenos humanos (Grupo 2A). A exposição ocupacional a esses carcinógenos conhecidos ou suspeitos, utilizados principalmente na quimioterapia, pode ocorrer em farmácias e durante sua administração pela equipe de enfermagem.
Tabela 7. Drogas avaliadas em IARC Monographs, Volumes 1-63 (1972-1995).
| Droga1 | Orgão alvo2 |
| IARC GRUPO 1—Cancerígeno para humanos | |
| Misturas analgésicas contendo fenacetina | rim, bexiga |
| Azatioprina (446-86-6) | Linfoma, sistema hepatobiliar, pele |
| N,N-Bis(2-cloroetil)-b-naftilamina (clornafazina) (494-03-1) | Bexiga |
| 1,4-Butanodiol dimetanossulfonato (Myleran) (55-98-1) |
Leucemia |
| Clorambucil (305-03-3) | Leucemia |
| 1-(2-Chloroethyl)-3-(4-methylcyclohexyl)-1-nitrosourea (Methyl-CCNU) (13909-09-6) | Leucemia |
| Ciclosporina (79217-60-0) | Linfoma, pele |
| Cyclophosphamide (50-18-0) (6055-19-2) | Leucemia, bexiga |
| Dietilestilboestrol (56-53-1) | Colo do útero, vagina, mama |
| Melfalano (148-82-3) | Leucemia |
| 8-Methoxypsoralen (Methoxsalen) (298-81-7) mais radiação ultravioleta A | Pele |
| MOPP e outras quimioterapias combinadas, incluindo agentes alquilantes | Leucemia |
| Terapia de reposição de estrogênio | Útero |
| Estrogênios não esteróides | Colo do útero, vagina, mama |
| Estrogênios, esteróides | Útero |
| Anticoncepcionais orais combinados | Fígado |
| Anticoncepcionais orais sequenciais | Útero |
| Tiotepa (52-24-4) | Leucemia |
| Treossulfan (299-75-2) | Leucemia |
| IARC GROUP 2A—Provavelmente cancerígeno para humanos | |
| Adriamicina (23214-92-8) | - |
| Esteróides androgênicos (anabolizantes) | (Fígado) |
| Azacitidina (320-67-2) | - |
| Biscloroetil nitrosouréia (BCNU) (154-93-8) | (Leucemia) |
| Cloranfenicol (56-75-7) | (Leucemia) |
| 1-(2-Chloroethyl)-3-cyclohexyl-1-nitrosourea (CCNU) (13010-47-4) | - |
| Clorozotocina (54749-90-5) | - |
| Cisplatina (15663-27-1) | - |
| 5-Metoxipsoraleno (484-20-8) | - |
| Mostarda nitrogenada (51-75-2) | (Pele) |
| Fenacetina (62-44-2) | (Rim, bexiga) |
| Cloridrato de procarbazina (366-70-1) | - |
1 Os números de registro CAS aparecem entre parênteses.
2 Órgãos-alvo suspeitos são dados entre parênteses.
Vários agentes ambientais são causas conhecidas ou suspeitas de câncer em humanos e estão listados na tabela 8; embora a exposição a tais agentes não seja principalmente ocupacional, existem grupos de indivíduos expostos a eles por causa de seu trabalho: exemplos são mineiros de urânio expostos a produtos de decomposição de radônio, trabalhadores de hospitais expostos ao vírus da hepatite B, processadores de alimentos expostos a aflatoxinas de alimentos contaminados, trabalhadores ao ar livre expostos à radiação ultravioleta ou exaustão de motores a diesel e funcionários de bares ou garçons expostos à fumaça ambiental do tabaco.
O programa IARC Monograph cobriu a maioria das causas conhecidas ou suspeitas de câncer; existem, no entanto, alguns grupos importantes de agentes que não foram avaliados pela IARC – a saber, radiação ionizante e campos elétricos e magnéticos.
Tabela 8. Agentes/exposições ambientais conhecidos ou suspeitos de causar câncer em humanos.1
| Agente/exposição | Orgão alvo2 | Força da evidência3 |
| Poluentes do ar | ||
| Erionita | pulmão, pleura | 1 |
| Amianto | pulmão, pleura | 1 |
| aromático policíclico hidrocarbonetos4 | (pulmão, bexiga) | S |
| Poluentes da água | ||
| Arsênico | Pele | 1 |
| Subprodutos da cloração | (Bexiga) | S |
| Nitrato e nitrito | (esôfago, estômago) | S |
| Radiação | ||
| Radônio e seus produtos de decomposição | Pulmão | 1 |
| rádio, tório | Osso | E |
| Outra radiação X | Leucemia, mama, tireóide, outros | E |
| Radiação solar | Pele | 1 |
| Radiação ultravioleta A | (Pele) | 2A |
| Radiação ultravioleta B | (Pele) | 2A |
| Radiação ultravioleta C | (Pele) | 2A |
| Uso de lâmpadas solares e espreguiçadeiras | (Pele) | 2A |
| Campos elétricos e magnéticos | (Leucemia) | S |
| Os agentes biológicos | ||
| Infecção crônica pelo vírus da hepatite B | Fígado | 1 |
| Infecção crônica pelo vírus da hepatite C | Fígado | 1 |
| Infecção com Helicobacter pylori | Estômago | 1 |
| Infecção com Opistorchis viverrini | Dutos biliares | 1 |
| Infecção com Clonorchis sinensis | (Fígado) | 2A |
| Vírus do papiloma humano tipos 16 e 18 | cerviz | 1 |
| Vírus do papiloma humano tipos 31 e 33 | (Colo do útero) | 2A |
| Papilomavírus humano tipos diferentes de 16, 18, 31 e 33 | (Colo do útero) | 2B |
| Infecção com Schistosoma haematobium | Bexiga | 1 |
| Infecção com Schistosoma japonicum | (fígado, cólon) | 2B |
| Tabaco, álcool e substâncias relacionadas | ||
| Bebidas alcoólicas | Boca, faringe, esôfago, fígado, laringe | 1 |
| Fumo do tabaco | Lábio, boca, faringe, esôfago, pâncreas, laringe, pulmão, rim, bexiga, (outros) | 1 |
| Produtos de tabaco sem fumaça | Boca | 1 |
| Betel quid com tabaco | Boca | 1 |
| Fatores dietéticos | ||
| Aflatoxinas | Fígado | 1 |
| Aflatoxina M1 | (Fígado) | 2B |
| Ocratoxina A | (Rim) | 2B |
| Toxinas derivadas de Fusarium moniliforme | (Esôfago) | 2B |
| Peixe salgado à moda chinesa | Nasofaringe | 1 |
| Legumes em conserva (tradicional na Ásia) | (esôfago, estômago) | 2B |
| Samambaia | (Esôfago) | 2B |
| Safrol | - | 2B |
| Café | (Bexiga) | 2B |
| Ácido cafeico | - | 2B |
| companheiro gostoso | (Esôfago) | 2A |
| Frutas e vegetais frescos (protetores) | Boca, esôfago, estômago, cólon, reto, laringe, pulmão (outros) | E |
| gordura | (cólon, mama, endométrio) | S |
| Fibra (protetora) | (cólon, reto) | S |
| Nitrato e nitrito | (esôfago, estômago) | S |
| Sal | (Estômago) | S |
| Vitamina A, b-caroteno (protetor) | (Boca, esôfago, pulmão, outros) | S |
| Vitamina C (protetora) | (esôfago, estômago) | S |
| IQ | (estômago, cólon, reto) | 2A |
| MeIQ | - | 2B |
| MeIQx | - | 2B |
| PhIP | - | 2B |
| Comportamento reprodutivo e sexual | ||
| Idade tardia na primeira gravidez | Peito | E |
| Baixa paridade | Mama, ovário, corpo uterino | E |
| Idade precoce na primeira relação sexual | cerviz | E |
| Número de parceiros sexuais | cerviz | E |
1 Agentes e exposições, bem como medicamentos, que ocorrem principalmente no ambiente ocupacional são excluídos.
2 Órgãos-alvo suspeitos são dados entre parênteses.
3 Avaliação da monografia da IARC relatada sempre que disponível (1: carcinógeno humano; 2A: provável carcinógeno humano; 2B: possível carcinógeno humano); caso contrário, E: carcinógeno estabelecido; S: carcinógeno suspeito.
4 A exposição humana a hidrocarbonetos aromáticos policíclicos ocorre em misturas, como emissões, fumos de combustão e fuligem. Várias misturas e hidrocarbonetos individuais têm foi avaliado pela IARC.
Indústrias e Ocupações
A compreensão atual da relação entre exposições ocupacionais e câncer está longe de ser completa; na verdade, apenas 22 agentes individuais são carcinógenos ocupacionais estabelecidos (tabela 9) e, para muitos outros carcinógenos experimentais, nenhuma evidência definitiva está disponível com base em trabalhadores expostos. Em muitos casos, há evidências consideráveis de riscos aumentados associados a determinadas indústrias e ocupações, embora nenhum agente específico possa ser identificado como fator etiológico. A Tabela 10 apresenta listas de indústrias e ocupações associadas a riscos cancerígenos excessivos, juntamente com os locais de câncer relevantes e o(s) agente(s) causador(es) conhecido(s) ou suspeito(s).
Tabela 9. Indústrias, ocupações e exposições reconhecidas como de risco cancerígeno.
| Indústria (código ISIC) | Ocupação/processo | Local/tipo de câncer | Agente causador conhecido ou suspeito |
| Agricultura, silvicultura e pesca (1) | Trabalhadores de vinhedos usando inseticidas arsênicos Pescadores | pulmão, pele pele, lábio | Compostos de arsênico Radiação ultravioleta |
| Mineração e extração (2) | mineração de arsênico Mineração de minério de ferro (hematita) mineração de amianto mineração de urânio Mineração e moagem de talco | pulmão, pele Pulmão Pulmão, pleural e peritoneal mesotelioma Pulmão Pulmão | Compostos de arsênico Produtos de decaimento do radônio Amianto Produtos de decaimento do radônio Talco contendo fibras asbestiformes |
| Químico (35) | Trabalhadores e usuários da produção de bis(clorometil) éter (BCME) e clorometil-metil éter (CMME) Produção de cloreto de vinila Fabricação de álcool isopropílico (processo de ácido forte) Produção de cromato de pigmento Fabricantes e usuários de corantes fabricação de auramina p-cloro-oprodução de -toluidina | Pulmão (carcinoma de células de aveia) Angiossarcoma hepático Nasossinusal Pulmão, sinonasal Bexiga Bexiga Bexiga | BCME, CMME Monômero de cloreto de vinila Não identificado Compostos de cromo (VI) Benzidina, 2-naftilamina, 4-aminobifenil Auramina e outras aminas aromáticas utilizadas no processo p-cloro-o-toluidina e seus sais ácidos fortes |
| Couro (324) | Fabricação de botas e sapatos | Sinonasal, leucemia | Pó de couro, benzeno |
| Madeira e produtos de madeira (33) | Fabricantes de móveis e armários | Nasossinusal | Poeira de madeira |
| Produção de pesticidas e herbicidas (3512) | Produção e embalagem de inseticidas arsênicos | Pulmão | Compostos de arsênico |
| Indústria da borracha (355) | fabricação de borracha Calandragem, cura de pneus, construção de pneus Moinhos, misturadores Produção de látex sintético, cura de pneus, operadores de calandras, recuperação, fabricantes de cabos Produção de filme de borracha | Leucemia Bexiga Leucemia Bexiga Bexiga Leucemia | Benzeno Aminas aromáticas Benzeno Aminas aromáticas Aminas aromáticas Benzeno |
| Produção de amianto (3699) | Produção de materiais isolantes (tubos, chapas, têxteis, roupas, máscaras, produtos de fibrocimento) | Mesotelioma pulmonar, pleural e peritoneal | Amianto |
| Metais (37) | Produção de alumínio fundição de cobre Produção de cromato, cromagem Fundição de ferro e aço refino de níquel Operações de decapagem Produção e refino de cádmio; fabricação de baterias de níquel-cádmio; fabricação de pigmentos de cádmio; produção de liga de cádmio; galvanoplastia; fundições de zinco; brasagem e compostos de cloreto de polivinila Refino e usinagem de berílio; produção de produtos contendo berílio | pulmão, bexiga Pulmão Pulmão, sinonasal Pulmão Sinonasal, pulmão laringe, pulmão Pulmão Pulmão | Hidrocarbonetos aromáticos policíclicos, alcatrão Compostos de arsênico Compostos de cromo (VI) Não identificado compostos de níquel Névoas de ácido inorgânico contendo ácido sulfúrico Cádmio e compostos de cádmio Compostos de berílio e berílio |
| Construção naval, fabricação de veículos automotores e equipamentos ferroviários (385) | Estaleiros e estaleiros, trabalhadores da fabricação de veículos automotores e ferrovias | Mesotelioma pulmonar, pleural e peritoneal | Amianto |
| Gás (4) | trabalhadores da coqueria Trabalhadores de gás Trabalhadores domésticos de retorta de gás | Pulmão Pulmão, bexiga, escroto Bexiga | Benzo(a)pireno Produtos de carbonização de carvão, 2-naftilamina Aminas aromáticas |
| Construção (5) | Isoladores e tampas de tubos Telhados, trabalhadores de asfalto | Mesotelioma pulmonar, pleural e peritoneal Pulmão | Amianto Hidrocarbonetos aromáticos policíclicos |
| Outros | Pessoal médico (9331) Pintores (construção, indústria automóvel e outros utilizadores) | pele, leucemia Pulmão | Radiação ionizante Não identificado |
Tabela 10. Indústrias, ocupações e exposições relatadas como apresentando excesso de câncer, mas para as quais a avaliação do risco carcinogênico não é definitiva.
| Indústria (código ISIC) | Ocupação/processo | Local/tipo de câncer | Agente causador conhecido (ou suspeito) |
| Agricultura, silvicultura e pesca (1) | Agricultores, trabalhadores rurais Aplicação de herbicida Aplicação de inseticida | Sistema linfático e hematopoiético (leucemia, linfoma) Linfomas malignos, sarcomas de partes moles pulmão, linfoma | Não identificado Herbicidas clorofenoxi, clorofenóis (presumivelmente contaminados com dibenzodioxinas policloradas) Inseticidas não arsênicos |
| Mineração e extração (2) | mineração de zinco-chumbo Carvão Mineração de metais mineração de amianto | Pulmão Estômago Pulmão Trato gastrointestinal | Produtos de decaimento do radônio Pó de carvão sílica cristalina Amianto |
| Indústria alimentar (3111) | Açougueiros e trabalhadores da carne | Pulmão | Vírus, HAP1 |
| Indústria de bebidas (3131) | Fabricantes de cerveja | Trato aerodigestivo superior | Consumo de álcool |
| Manufatura têxtil (321) | Tintureiros Tecelões | Bexiga Bexiga, sinonasal, boca | Corantes Poeiras de fibras e fios |
| Couro (323) | Curtumes e processadores Fabrico e reparação de botas e calçado | Bexiga, pâncreas, pulmão Sinonasal, estômago, bexiga | Pó de couro, outros produtos químicos, cromo Não identificado |
| Madeira e produtos de madeira (33), indústria de celulose e papel (341) | Madeireiros e trabalhadores de serrarias Trabalhadores de papel e celulose Carpinteiros, marceneiros Marceneiros, não especificados Produção de contraplacado, produção de painéis de partículas | Cavidade nasal, linfoma de Hodgkin, pele Tecido linfopoiético, pulmão Cavidade nasal, linfoma de Hodgkin Os linfomas Nasofaringe, nasossinusal | Pó de madeira, clorofenóis, creosotos Não identificado Pó de madeira, solventes Não identificado Formaldeído |
| Imprimindo (342) | Trabalhadores de rotogravura, encadernadores, impressores, trabalhadores de máquinas e outros empregos | Sistema linfocítico e hematopoiético, oral, pulmonar, renal | Névoa de óleo, solventes |
| Químico (35) | Produção de 1,3-butadieno Produção de acrilonitrila Produção de cloreto de vinilideno Fabricação de álcool isopropílico (processo de ácido forte) Produção de policloropreno Produção de dimetilsulfato Produção de epicloridrina Produção de óxido de etileno Produção de dibrometo de etileno Produção de formaldeído Uso de retardador de chama e plastificante Produção de cloreto de benzoíla | Sistema linfocítico e hematopoiético pulmão, cólon Pulmão Laringe Pulmão Pulmão Sistema pulmonar, linfático e hematopoiético (leucemia) Sistema linfático e hematopoiético (leucemia), estômago Sistema digestivo Nasofaringe, nasossinusal Pele (melanoma) Pulmão | 1,3-Butadieno Acrilonitrilo Cloreto de vinilideno (exposição mista com acrilonitrila) Não identificado Cloropreno Dimetilsulfato Epicloridrina Óxido de etileno Dibrometo de etileno Formaldeído Bifenilos policlorados Cloreto de benzoílo |
| Produção de herbicidas (3512) | Produção de herbicida clorofenoxi | Sarcoma de tecidos moles | Herbicidas clorofenoxi, clorofenóis (contaminados com dibenzodioxinas policloradas) |
| Petróleo (353) | refinamento de petróleo | Pele, leucemia, cérebro | Benzeno, PAH, óleos minerais não tratados e levemente tratados |
| Borracha (355) | Várias ocupações na fabricação de borracha Produção de borracha de estireno-butadieno | Linfoma, mieloma múltiplo, estômago, cérebro, pulmão Sistema linfático e hematopoiético | Benzeno, MOCA,2 outro não identificado 1,3-Butadieno |
| Tijolos cerâmicos, de vidro e refractários (36) | Trabalhadores de cerâmica e olaria Trabalhadores de vidro (vidro de arte, recipiente e louça prensada) | Pulmão Pulmão | sílica cristalina Arsênico e outros óxidos metálicos, sílica, PAH |
| Produção de amianto (3699) | Produção de materiais isolantes (tubos, chapas, têxteis, roupas, máscaras, produtos de fibrocimento) | Laringe, trato gastrointestinal | Amianto |
| Metais (37, 38) | fundição de chumbo Produção e refino de cádmio; fabricação de baterias de níquel-cádmio; fabricação de pigmentos de cádmio; produção de liga de cádmio; galvanoplastia; fundição de zinco; brasagem e compostos de policloreto de vinila Fundição de ferro e aço | Sistemas respiratório e digestivo Próstata Pulmão | compostos de chumbo Cádmio e compostos de cádmio sílica cristalina |
| Construção naval (384) | Trabalhadores de estaleiros e estaleiros | Laringe, sistema digestivo | Amianto |
| Fabricação de veículos motorizados (3843, 9513) | Mecânicos, soldadores, etc. | Pulmão | PAH, fumos de soldadura, escape do motor |
| Eletricidade (4101, 9512) | Geração, produção, distribuição, reparo | Leucemia, tumores cerebrais Fígado, ductos biliares | Campos magnéticos de frequência extremamente baixa PCBs3 |
| Construção (5) | Isoladores e tampas de tubos Telhados, trabalhadores de asfalto | Laringe, trato gastrointestinal Boca, faringe, laringe, esôfago, estômago | Amianto PAH, alcatrão de hulha, breu |
| Transporte (7) | Trabalhadores ferroviários, atendentes de postos de gasolina, motoristas de ônibus e caminhões, operadores de máquinas de escavação | pulmão, bexiga Leucemia | escapamento do motor a diesel Campos magnéticos de frequência extremamente baixa |
| Outros | Atendentes de posto de gasolina (6200) Químicos e outros trabalhadores de laboratório (9331) Embalsamadores, pessoal médico (9331) Profissionais de saúde (9331) Lavanderia e tinturaria (9520) Cabeleireiros (9591) Trabalhadores de discagem de rádio | Leucemia e linfoma Leucemia e linfoma, pâncreas Sinonasal, nasofaringe Fígado Pulmão, esôfago, bexiga Bexiga, leucemia e linfoma Peito | Benzeno Não identificado (vírus, produtos químicos) Formaldeído Vírus da hepatite B Tri e tetracloroetileno e tetracloreto de carbono Tintas para o cabelo, aminas aromáticas Radão |
1 PAH, hidrocarboneto aromático policíclico.
2 MOCA, 4,4'-metileno-bis-2-cloroanilina.
3 PCBs, bifenilos policlorados.
A Tabela 9 apresenta indústrias, ocupações e exposições nas quais a presença de risco cancerígeno é considerada estabelecida, enquanto a Tabela 10 mostra processos industriais, ocupações e exposições para as quais um risco excessivo de câncer foi relatado, mas as evidências não são consideradas definitivas. Também estão incluídas na tabela 10 algumas ocupações e indústrias já listadas na tabela 9, para as quais há evidências inconclusivas de associação com outros cânceres além dos mencionados na tabela 9. Por exemplo, a indústria de produção de amianto está incluída na tabela 9 em relação ao pulmão câncer e mesotelioma pleural e peritoneal, sendo que o mesmo setor consta da tabela 10 em relação às neoplasias gastrointestinais. Uma série de indústrias e ocupações listadas nas tabelas 9 e 10 também foram avaliadas no programa IARC Monographs. Por exemplo, “exposição ocupacional a névoa de ácido inorgânico forte contendo ácido sulfúrico” foi classificada no Grupo 1 (cancerígena para humanos).
Construir e interpretar tais listas de agentes cancerígenos químicos ou físicos e associá-los a ocupações e indústrias específicas é complicado por uma série de fatores: (1) as informações sobre processos industriais e exposições são frequentemente pobres, não permitindo uma avaliação completa da importância de determinados exposições cancerígenas em diferentes ocupações ou indústrias; (2) exposições a substâncias cancerígenas bem conhecidas, como cloreto de vinila e benzeno, ocorrem em diferentes intensidades em diferentes situações ocupacionais; (3) mudanças na exposição ocorrem ao longo do tempo em uma dada situação ocupacional, seja porque agentes cancerígenos identificados são substituídos por outros agentes ou (mais freqüentemente) porque novos processos industriais ou materiais são introduzidos; (4) qualquer lista de exposições ocupacionais pode referir-se apenas ao número relativamente pequeno de exposições químicas que foram investigadas no que diz respeito à presença de um risco cancerígeno.
Todas as questões anteriores sublinham a limitação mais crítica de uma classificação deste tipo e, em particular, a sua generalização a todas as zonas do mundo: a presença de um agente cancerígeno numa situação profissional não significa necessariamente que os trabalhadores estejam expostos ao mesmo e, em contraste, a ausência de carcinógenos identificados não exclui a presença de causas de câncer ainda não identificadas.
Um problema particular nos países em desenvolvimento é que grande parte da atividade industrial é fragmentada e ocorre em ambientes locais. Essas pequenas indústrias são frequentemente caracterizadas por máquinas antigas, prédios inseguros, funcionários com treinamento e educação limitados e empregadores com recursos financeiros limitados. Roupas de proteção, respiradores, luvas e outros equipamentos de segurança raramente estão disponíveis ou são usados. As pequenas empresas tendem a estar geograficamente dispersas e inacessíveis à fiscalização dos órgãos de segurança e saúde.
" ISENÇÃO DE RESPONSABILIDADE: A OIT não se responsabiliza pelo conteúdo apresentado neste portal da Web em qualquer idioma que não seja o inglês, que é o idioma usado para a produção inicial e revisão por pares do conteúdo original. Algumas estatísticas não foram atualizadas desde a produção da 4ª edição da Enciclopédia (1998)."