16. Serviços de Saúde Ocupacional
Editores de Capítulo: Igor A. Fedotov, Marianne Saux e Jorma Rantanen
Conteúdo
Figuras e Tabelas
Padrões, Princípios e Abordagens em Serviços de Saúde Ocupacional
Jorma Rantanen e Igor A. Fedotov
Serviços e práticas de saúde ocupacional
Georges H. Coppée
Inspeção médica de locais de trabalho e trabalhadores na França
Marianne Saux
Serviços de saúde ocupacional em empresas de pequeno porte
Jorma Rantanen e Leon J. Warshaw
Seguro de Acidentes e Serviços de Saúde Ocupacional na Alemanha
Wilfried Coenen e Edith Perlebach
Serviços de Saúde Ocupacional nos Estados Unidos: Introdução
Sharon L. Morris e Peter Orris
Agências Governamentais de Saúde Ocupacional nos Estados Unidos
Sharon L. Morris e Linda Rosenstock
Serviços Corporativos de Saúde Ocupacional nos Estados Unidos: Serviços Prestados Internamente
William B. Bunn e Robert J. McCunney
Contrato de serviços de saúde ocupacional nos Estados Unidos
Penny Higgins
Atividades baseadas em sindicatos nos Estados Unidos
Lamont Byrd
Serviços de saúde ocupacional de base acadêmica nos Estados Unidos
Reitor B. Baker
Serviços de saúde ocupacional no Japão
Ken Takahashi
Proteção do Trabalho na Federação Russa: Lei e Prática
Nikolai F. Izmerov e Igor A. Fedotov
A prática do serviço de saúde ocupacional na República Popular da China
Zhi Su
Segurança e saúde ocupacional na República Tcheca
Vladimír Bencko e Daniela Pelclová
Praticando Saúde Ocupacional na Índia
TK Joshi
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Princípios para a prática de saúde ocupacional
2. Médicos com conhecimento especializado em occ. medicamento
3. Atendimento por serviços médicos ocupacionais externos
4. Força de trabalho sindicalizada dos EUA
5. Requisitos mínimos, fitossanidade
6. Exames periódicos de exposições a poeira
7. Exames físicos de riscos ocupacionais
8. Resultados do monitoramento ambiental
9. Silicose e exposição, Yiao Gang Xian Tungsten Mine
10. Silicose na empresa Ansham Steel
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.
Segurança e saúde ocupacional na República Tcheca
Antecedentes geopolíticos
O desenvolvimento predominante da indústria pesada (indústria siderúrgica, fundição e refinaria), indústrias metalúrgicas e de máquinas e a ênfase na produção de energia na Europa Central e Oriental predeterminaram significativamente a estrutura das economias da região para nas últimas quatro décadas. Este estado de coisas resultou em exposições relativamente altas a certos tipos de riscos ocupacionais no local de trabalho. Os esforços atuais para transformar as economias existentes de acordo com o modelo de economia de mercado e para melhorar a segurança e a saúde no trabalho têm sido consideravelmente bem-sucedidos, dado o curto período de tempo para tal esforço.
Até recentemente, garantir a prevenção dos efeitos nocivos à saúde dos produtos químicos presentes nos ambientes ocupacionais e no meio ambiente, a água potável e a cesta básica da população eram asseguradas pela observância obrigatória de normas higiênico-sanitárias e limites de exposição ocupacional, como Máximo Concentrações Admissíveis (MACs), Valores-Limite (TLVs) e Ingestão Diária Aceitável (ADI). Os princípios de testes de toxicidade e avaliação de exposição recomendados por várias organizações internacionais, incluindo padrões aplicados nos países da União Europeia, tornar-se-ão cada vez mais compatíveis com os usados nos países da Europa Central e Oriental, à medida que estes últimos se integram gradualmente com outras economias europeias .
Durante a década de 1980, foi cada vez mais reconhecida a necessidade de harmonizar as metodologias e abordagens científicas no campo da toxicologia e padronização higiênica aplicadas nos países da OCDE com aquelas usadas nos países membros do Conselho de Assistência Econômica Mútua (CMEA). Isto deveu-se principalmente aos níveis crescentes de produção e comércio, incluindo produtos químicos industriais e agrícolas. Um fator que contribuiu para a urgência com que essas considerações foram vistas foi um problema crescente de poluição do ar e dos rios além das fronteiras nacionais na Europa (Bencko e Ungváry 1994).
O modelo econômico da Europa Central e Oriental baseava-se em uma política econômica planejada centralmente, orientada para o desenvolvimento das indústrias de metais básicos e do setor de energia. A partir de 1994, exceto por pequenas mudanças, as economias da Federação Russa, Ucrânia, Bielo-Rússia, Polônia e das Repúblicas Tcheca e Eslovaca haviam preservado suas antigas estruturas (Pokrovsky 1993).
A mineração de carvão é uma indústria amplamente desenvolvida na República Tcheca. Ao mesmo tempo, a mineração de carvão negro (por exemplo, na região norte da Morávia da República Tcheca) é a causa de 67% de todos os novos casos de pneumoconioses no país. O carvão marrom é extraído em minas a céu aberto no norte da Boêmia, sul da Silésia e partes vizinhas da Alemanha. As centrais térmicas, as fábricas de produtos químicos e as minas de lenhite contribuíram fortemente para a poluição ambiental desta região, formando o chamado “triângulo negro” ou “triângulo sujo” da Europa. O uso descontrolado de pesticidas e fertilizantes na agricultura não era excepcional (República Federal Tcheca e Eslovaca 1991b).
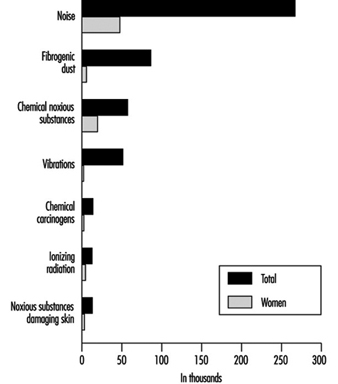
A força de trabalho da República Tcheca é de cerca de 5 milhões de funcionários. Cerca de 405,500 trabalhadores (ou seja, 8.1% da população ativa) estão envolvidos em operações perigosas (Ministério da Saúde da República Tcheca, 1992). A Figura 1 apresenta dados sobre o número de trabalhadores expostos a diferentes riscos ocupacionais e a proporção de mulheres entre eles.
Figura 1. Painel do Número de trabalhadores na República Tcheca expostos aos riscos ocupacionais mais graves
Mudança de Necessidades
O sistema de saúde ocupacional da República Tcheca passou por três estágios consecutivos em seu desenvolvimento e foi influenciado pelas mudanças políticas e econômicas do país (Pelclová, Weinstein e Vejlupková 1994).
Fase 1: 1932-48. Esse período foi marcado pela fundação do primeiro Departamento de Medicina Ocupacional pelo professor J. Teisinger na mais antiga universidade da Europa Central – Charles University (fundada em 1348). Mais tarde, em 1953, esse departamento passou a ser a Clínica de Medicina do Trabalho, com 27 leitos. O professor Teisinger também fundou o Instituto de Pesquisa em Saúde Ocupacional e, em 1962, o Centro de Informações sobre Venenos na Clínica. Ele recebeu vários prêmios internacionais, incluindo um prêmio da Associação Americana de Higienistas Industriais em 1972 por sua contribuição pessoal para o desenvolvimento da saúde ocupacional.
Fase 2: 1949-88. Este período exibiu inúmeras inconsistências, em alguns aspectos sendo marcado por deficiências notáveis e em outros mostrando vantagens distintas. Reconheceu-se que o sistema existente de saúde ocupacional, em muitos aspectos confiável e bem desenvolvido, precisava, no entanto, ser reorganizado. A saúde foi considerada um direito civil básico garantido pela Constituição. Os seis princípios básicos do sistema de saúde (República Federal Tcheca e Eslovaca 1991a) eram:
- integração planejada dos cuidados de saúde na sociedade
- promoção de um estilo de vida saudável
- desenvolvimento científico e técnico
- prevenção de doenças físicas e mentais
- acesso gratuito e universal aos serviços de saúde
- preocupação do Estado com um meio ambiente saudável.
Apesar de alguns progressos, nenhum desses objetivos foi totalmente alcançado. A expectativa de vida (67 anos para homens e 76 anos para mulheres) é a mais curta entre os países industrializados. Há uma alta taxa de mortalidade por doenças cardiovasculares e câncer. Cerca de 26% dos tchecos adultos são obesos e 44% deles apresentam níveis de colesterol acima de 250 mg/dl. A dieta contém muita gordura animal e é pobre em frutas e vegetais frescos. O consumo de álcool é relativamente alto, e cerca de 45% dos adultos fumam; fumar mata cerca de 23,000 pessoas por ano.
Assistência médica, odontológica e medicamentos foram fornecidos gratuitamente. Os números de médicos (36.6 por 10,000 habitantes) e enfermeiros (68.2 por 10,000) estavam entre os mais altos do mundo. Mas com o passar do tempo o governo tornou-se incapaz de cobrir as despesas continuamente crescentes e abundantes necessárias para a saúde pública. Houve escassez temporária de alguns medicamentos e equipamentos, bem como dificuldades na prestação de serviços de saúde e reabilitação. A estrutura existente, que não permitia ao paciente escolher seu médico de atenção primária, criava muitos problemas. A equipe médica que trabalhava nos hospitais estatais recebia baixos salários fixos e não tinha incentivos para fornecer mais serviços de saúde. Não existia um sistema de saúde privado. Nos hospitais, o principal critério de funcionamento aceitável foi o “percentual de leitos ocupados” e não a qualidade da assistência prestada.
No entanto, havia características positivas do sistema centralizado de saúde ocupacional administrado pelo estado. Um deles era um registro quase completo de locais de trabalho perigosos e um sistema bem organizado de controle higiênico fornecido pelo Serviço de Higiene. Os serviços internos de saúde ocupacional estabelecidos em grandes empresas industriais facilitaram a prestação de serviços de saúde abrangentes, incluindo exames médicos periódicos e tratamento dos trabalhadores. Não existiam pequenas empresas privadas, que normalmente colocam muitos problemas aos programas de saúde ocupacional.
A situação era semelhante na agricultura, onde não havia pequenas propriedades particulares, mas grandes cooperativas: um médico do trabalho trabalhando em um posto de saúde de uma fábrica ou de uma fazenda cooperativa prestava serviços de saúde ocupacional para os trabalhadores.
A aplicação da legislação de segurança e saúde no trabalho foi por vezes contraditória. Depois que uma inspeção de um local de trabalho perigoso foi realizada por um higienista industrial ou inspetor de fábrica, que exigiu a redução do nível de exposição ocupacional e a aplicação dos padrões prescritos de saúde e segurança, em vez de corrigir os riscos, os trabalhadores receberiam compensação monetária em vez de. Além do fato de muitas vezes as empresas não tomarem nenhuma medida para melhorar as condições de trabalho, os próprios trabalhadores não se interessaram em melhorar suas condições de trabalho, mas optaram por continuar recebendo bônus em vez de mudanças no ambiente de trabalho. Além disso, um trabalhador que contraísse uma doença ocupacional recebia uma compensação monetária substancial de acordo com a gravidade da doença e com o nível de seu salário anterior. Tal situação gerou conflitos de interesses entre higienistas industriais, médicos do trabalho, sindicatos e empresas. Como muitos dos benefícios eram pagos pelo Estado e não pela empresa, muitas vezes esta última achava mais barato não melhorar a segurança e a saúde no trabalho.
Por mais estranho que pareça, alguns padrões higiênicos, incluindo níveis permitidos e limites de exposição ocupacional, eram mais rigorosos do que os dos Estados Unidos e dos países da Europa Ocidental. Assim, às vezes era impossível não ultrapassá-los com máquinas e equipamentos obsoletos. Os locais de trabalho que excediam os limites foram classificados na “categoria 4”, ou mais perigosos, mas por razões econômicas a fabricação não foi interrompida e os trabalhadores receberam benefícios compensatórios.
Estágio 3: 1989 – o presente. A “revolução de veludo” de 1989 possibilitou uma mudança inevitável no sistema público de saúde. A reorganização tem sido bastante complexa e às vezes difícil de realizar: considere, por exemplo, que o sistema de saúde tem mais leitos em hospitais e médicos por 10,000 habitantes do que qualquer país industrializado, enquanto usa desproporcionalmente menos recursos financeiros.
A Situação Atual da Segurança e Saúde Ocupacional
O risco ocupacional mais frequente no local de trabalho na República Tcheca é o ruído – cerca de 65.8% de todos os trabalhadores em risco estão expostos a esse risco ocupacional (Figura 8). O segundo maior risco relacionado ao trabalho é a poeira fibrogênica, que representa um risco ocupacional para cerca de 21.3% de todos os trabalhadores em risco. Aproximadamente 14.3% dos trabalhadores estão expostos a produtos químicos tóxicos. Mais de mil deles estão expostos a tolueno, monóxido de carbono, chumbo, gasolina, benzeno, xileno, compostos organofosforados, cádmio, mercúrio, manganês, tricloroetileno, estireno, tetracloroetileno, anilina e nitrobenzeno. Outro perigo físico – vibração local mão-braço – é um perigo para 10.5% de todos os trabalhadores em risco. Outros trabalhadores estão expostos a substâncias químicas cancerígenas, radiação ionizante e substâncias perigosas que causam lesões na pele.
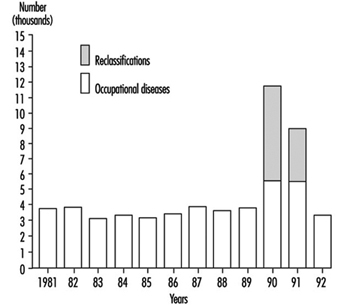
O número de casos reconhecidos de doença ocupacional na República Tcheca em 1981-92 é apresentado na figura 2.
Figura 2. Doenças profissionais na República Checa no período 1981-1992
O aumento da morbidade por doenças ocupacionais em 1990-91 deveu-se ao processo de reclassificação de doenças ocupacionais solicitado por mineiros e trabalhadores de outras ocupações e por seus sindicatos. Pediram a alteração do estatuto de “em perigo de doença profissional”, utilizado para formas menos evidentes de incapacidade profissional com baixa compensação, para doença totalmente compensada. O status de “perigo” foi reconsiderado pelo Ministério da Saúde em 1990 para os seguintes tipos de patologia ocupacional:
- formas leves de pneumoconioses
- formas leves de distúrbios musculoesqueléticos crônicos devido a sobrecarga e vibração
- formas leves de perda auditiva ocupacional.
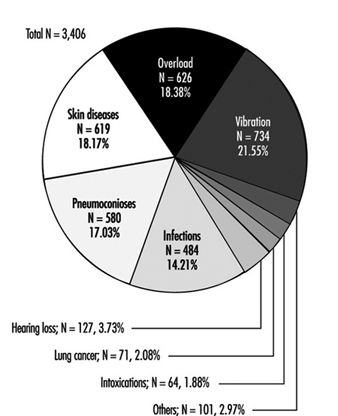
A reclassificação foi feita para todos os casos anteriores a 1990 e envolveu 6,272 casos em 1990 e 3,222 casos em 1991 (figura 2). Depois disso, o status de “perigo” foi abolido. A Figura 3 apresenta dados de 3,406 novos casos de doenças ocupacionais por categoria diagnosticados na República Tcheca em 1992; 1,022 casos dessas doenças ocupacionais foram diagnosticados em mulheres (Urban, Hamsova e Neecek 1993).
Figura 3. Doenças ocupacionais na República Tcheca em 1992
Algumas deficiências no fornecimento de equipamentos de medição para amostragem e análise de substâncias tóxicas dificultam a realização de avaliações de higiene ocupacional no local de trabalho. Por outro lado, o uso de biomarcadores em testes de exposição para monitoramento de trabalhadores em ocupações perigosas é praticado para uma variedade de substâncias perigosas de acordo com os regulamentos da República Tcheca. Testes semelhantes já foram legalmente codificados na Hungria, Eslováquia, Eslovênia, Croácia, Polônia e em alguns outros países da Europa Central e Oriental. O uso de testes de exposição para exames médicos periódicos provou ser uma ferramenta muito eficiente para monitorar a exposição do pessoal. Esta prática tem permitido detectar precocemente algumas doenças profissionais e permitir a sua prevenção, diminuindo assim os custos indenizatórios.
A transição para a economia de mercado e o aumento dos custos dos serviços de saúde na República Tcheca influenciaram os serviços de saúde ocupacional. No passado, o serviço ou centro de saúde ocupacional baseado na fábrica oferecia vigilância e tratamento de saúde para os trabalhadores. Atualmente, essas atividades estão sujeitas a algumas restrições. Isso resultou na redução das atividades de vigilância em saúde e controle de riscos e no aumento do número de acidentes e doenças ocupacionais. Os trabalhadores de pequenas empresas emergentes, que muitas vezes operam com máquinas e equipamentos não confiáveis, estão praticamente fora do alcance dos profissionais de saúde ocupacional.
Projetos para o Futuro
Espera-se que um novo sistema de saúde pública na República Tcheca incorpore os seguintes princípios:
- prevenção e promoção da saúde
- acesso geral a cuidados de saúde “padrão”
- política descentralizada que determina a entrega de serviços
- integração dos serviços de saúde em uma rede territorial
- maior autonomia dos profissionais de saúde
- ênfase em atendimento ambulatorial
- seguro de saúde obrigatório
- participação da comunidade
- mais opções para os pacientes
- nova parceria do setor público/privado para fornecer cuidados de saúde “acima do padrão” que não são mais oferecidos pelo setor público.
A introdução do sistema de seguro de saúde obrigatório e a criação do Gabinete Geral de Seguros de Saúde, que começou a funcionar em Janeiro de 1993, bem como de pequenas empresas de seguros de saúde na República Checa marcaram o início da reforma no sector da saúde pública. Essas mudanças trouxeram alguns problemas aos serviços de saúde ocupacional, dado o seu caráter preventivo e o alto custo do tratamento em hospitais. Assim, o papel dos ambientes médicos ambulatoriais no tratamento de pacientes com doenças convencionais e relacionadas ao trabalho está aumentando constantemente.
O impacto potencial das mudanças contínuas na segurança e saúde ocupacional
O crescimento da reforma no setor de saúde pública criou uma necessidade de mudança para médicos do trabalho, higienistas industriais e ambientes médicos hospitalares, e também levou a um foco na prevenção. A capacidade de se concentrar na prevenção e nas formas mais brandas de doenças é parcialmente explicada por resultados positivos anteriores e pelo funcionamento relativamente bom do sistema de saúde ocupacional anterior, que funcionou efetivamente para eliminar as principais doenças ocupacionais graves. As mudanças envolveram uma mudança de atenção de formas graves de patologia ocupacional que precisavam de tratamento urgente (como intoxicação industrial e pneumoconioses com insuficiência respiratória e cardíaca direita) para formas leves de doença. A mudança nas atividades dos serviços de saúde ocupacional de uma orientação curativa para o diagnóstico precoce agora diz respeito a quadros como formas leves de pneumoconioses, pulmão do fazendeiro, doenças crônicas do fígado e distúrbios musculoesqueléticos crônicos por sobrecarga ou vibração. Medidas preventivas nos estágios iniciais de doenças ocupacionais também devem ser tomadas.
As atividades de higiene industrial não são cobertas pelo sistema de seguro de saúde, e os higienistas industriais nas estações de higiene ainda são pagos pelo governo. Prevê-se também a redução do seu número e a reorganização dos postos higiénicos.
Outra mudança no sistema de saúde é a privatização de alguns serviços de saúde. A privatização de pequenos centros médicos ambulatoriais já começou. Hospitais - incluindo hospitais universitários - não estão envolvidos neste processo no momento e os detalhes de sua privatização ainda precisam ser esclarecidos. Nova legislação relativa aos deveres das empresas, trabalhadores e serviços de saúde ocupacional está sendo gradualmente criada.
Saúde Ocupacional na Encruzilhada
Graças ao sistema avançado de saúde ocupacional fundado pelo professor Teisinger em 1932, a República Tcheca não enfrenta um problema sério de educação em saúde ocupacional para estudantes universitários, embora em alguns países da Europa Central e Oriental a taxa de doenças ocupacionais reconhecidas seja cerca de cinco vezes menos que a da República Tcheca. A Lista Tcheca de Doenças Profissionais não difere notavelmente daquela anexada à Convenção da OIT sobre Benefícios por Ferimentos no Trabalho, (No. 121), (ILO 1964). A proporção de doenças ocupacionais principais não reconhecidas é baixa.
O sistema de saúde ocupacional na República Tcheca está agora em uma encruzilhada e há uma necessidade óbvia de sua reorganização. Mas é necessário, ao mesmo tempo, preservar quaisquer características positivas adquiridas com a experiência com o sistema de saúde ocupacional anterior, a saber:
- registo das condições de trabalho nos locais de trabalho
- manter em funcionamento um amplo sistema de exames médicos periódicos dos empregados
- prestação de serviços de cuidados de saúde curativos em empresas de grande porte
- oferecendo um sistema de vacinação e controle de doenças transmissíveis
- preservando o sistema de internação dos serviços de saúde ocupacional de pacientes com diversas doenças ocupacionais, sistema esse que envolveria os hospitais universitários no tratamento de pacientes, bem como na educação e treinamento de estudantes e graduados em medicina.
Praticando Saúde Ocupacional na Índia
A saúde do trabalhador tem sido de interesse dos médicos na Índia por quase meio século. A Associação Indiana de Saúde Ocupacional foi fundada na década de 1940 na cidade de Jamshedpur, que possui a siderúrgica mais conhecida e antiga do país. No entanto, a prática multidisciplinar de saúde ocupacional evoluiu nas décadas de 1970 e 1980, quando a OIT enviou uma equipe que ajudou a criar um modelo de centro de saúde ocupacional na Índia. A indústria e os locais de trabalho tradicionalmente forneciam cuidados de saúde sob a bandeira dos Postos de Primeiros Socorros/Serviços Médicos de Plantas. Essas equipes administravam pequenos problemas de saúde e ferimentos no local de trabalho. Algumas empresas criaram recentemente serviços de saúde ocupacional e, esperamos, mais devem seguir o exemplo. No entanto, os hospitais universitários até agora ignoraram a especialidade.
A prática de segurança e saúde ocupacional começou com lesões e relatórios e prevenção de acidentes. Existe a crença, não sem razão, de que lesões e acidentes continuam subnotificados. As taxas de incidência de acidentes de 1990-91 são mais altas em eletricidade (0.47 por 1,000 trabalhadores empregados), metal básico (0.45), química (0.32) e indústrias não metálicas (0.27) e um pouco mais baixas nas indústrias de madeira e celulose (0.08 ) e máquinas e equipamentos (0.09). A indústria têxtil, que empregava mais trabalhadores (1.2 milhões em 1991), apresentava uma taxa de incidência de 0.11 por 1,000 trabalhadores. Com relação às lesões fatais, as taxas de incidência em 1989 foram de 0.32 por 1,000 trabalhadores em minas de carvão e 0.23 em minas não carboníferas. Em 1992, um total de 20 acidentes fatais e 753 não fatais ocorreram nos portos.
Os números não estão disponíveis para riscos ocupacionais, bem como para o número de trabalhadores expostos a riscos específicos. As estatísticas publicadas pela Secretaria do Trabalho não mostram isso. O sistema de vigilância da saúde ocupacional ainda está por desenvolver. O número de doenças ocupacionais relatadas é abismal. O número de doenças notificadas em 1978 era de apenas 19, subindo para 84 em 1982. Não há padrão ou tendência visível nas doenças notificadas. Envenenamento por benzeno, envenenamento por halogênio, silicose e pneumoconiose, bissinose, ulceração por cromo, envenenamento por chumbo, perda auditiva e icterícia tóxica são as condições relatadas com mais frequência.
Não existe legislação abrangente sobre saúde e segurança ocupacional. As três leis principais são: a Lei das Fábricas, 1948; a Lei de Minas, 1952; e a Lei de Segurança, Saúde e Bem-Estar dos Trabalhadores portuários, de 1986. Está sendo planejado um projeto de lei para a segurança dos trabalhadores da construção. A Lei das Fábricas, adotada pela primeira vez em 1881, ainda hoje abrange os trabalhadores apenas nas fábricas registradas. Assim, um grande número de trabalhadores de colarinho azul e branco não se qualifica para benefícios de saúde e segurança ocupacional sob nenhuma lei. A inadequação da legislação e a má fiscalização são responsáveis por um estado pouco satisfatório da saúde ocupacional no país.
A maioria dos serviços de saúde ocupacional na indústria é gerenciada por médicos ou enfermeiros, sendo poucos os que possuem disposição multidisciplinar. Estes últimos estão confinados à grande indústria. A indústria privada e as grandes fábricas do setor público localizadas em áreas remotas têm seus próprios municípios e hospitais. A medicina ocupacional e, ocasionalmente, a higiene industrial são as duas disciplinas comuns na maioria dos serviços de saúde ocupacional. Alguns serviços também começaram a contratar um ergonomista. O monitoramento da exposição e o monitoramento biológico não receberam a atenção desejada. A base acadêmica de medicina ocupacional e higiene industrial ainda não está bem desenvolvida. Cursos avançados em higiene industrial e cursos de pós-graduação em prática de saúde ocupacional no país não estão amplamente disponíveis.
Quando Delhi se tornou um estado em 1993, o Ministério da Saúde passou a ser chefiado por um profissional de saúde que reafirmou seu compromisso com a melhoria da saúde pública e preventiva. Uma comissão criada para estudar a questão da saúde ocupacional e ambiental recomendou a instalação de uma clínica de medicina ocupacional e ambiental em um hospital-escola de prestígio na cidade.
Lidar com os complexos problemas de saúde decorrentes da poluição ambiental e dos riscos ocupacionais requer um envolvimento mais agressivo da comunidade médica. O hospital universitário universitário recebe centenas de pacientes por dia, muitos dos quais expostos a materiais perigosos no trabalho e ao ambiente urbano insalubre. A detecção de distúrbios de saúde induzidos ocupacionalmente e ambientalmente requer insumos de muitos especialistas clínicos, serviços de imagem, laboratórios e assim por diante. Devido à natureza avançada da doença, alguns tratamentos de suporte e cuidados médicos tornam-se essenciais. Tal clínica desfruta da sofisticação de um hospital de ensino e, após a detecção do distúrbio de saúde, o tratamento ou reabilitação da vítima, bem como a intervenção sugerida para proteger os outros, pode ser mais eficaz, pois os hospitais de ensino desfrutam de mais autoridade e impõem mais respeito.
A clínica possui expertise na área de medicina do trabalho. Pretende colaborar com o departamento de trabalho, que possui um laboratório de higiene industrial desenvolvido com assistência liberal sob um esquema da OIT para fortalecer a segurança e saúde ocupacional na Índia. Isso facilitará a tarefa de identificação e avaliação de perigos. Os médicos serão informados sobre a avaliação da saúde dos grupos expostos no ponto de entrada e periodicamente, e sobre a manutenção de registros. A clínica ajudará a resolver os casos complicados e a verificar a relação com o trabalho. A clínica oferecerá expertise à indústria e aos trabalhadores sobre educação em saúde e práticas seguras no que diz respeito ao uso e manuseio de materiais perigosos no local de trabalho. Isso deve tornar a prevenção primária mais facilmente alcançável e fortalecerá a vigilância da saúde ocupacional conforme previsto na Convenção da OIT sobre Serviços de Saúde Ocupacional (No. 161) (ILO 1985a).
A clínica está sendo desenvolvida em duas fases. A primeira fase concentra-se na identificação de perigos e na criação de um banco de dados. Esta fase também enfatizará a conscientização e o desenvolvimento de estratégias de divulgação em relação a ambientes de trabalho perigosos. A segunda fase se concentrará no fortalecimento do monitoramento da exposição, avaliação toxicológica médica e insumos ergonômicos. A clínica planeja popularizar o ensino de saúde ocupacional para alunos de graduação em medicina. Os alunos de pós-graduação que trabalham em dissertações estão sendo incentivados a escolher temas da área de medicina ocupacional e ambiental. Um estudante de pós-graduação concluiu recentemente um projeto bem-sucedido sobre infecções transmitidas pelo sangue adquiridas entre profissionais de saúde em hospitais.
A clínica pretende também abordar as preocupações ambientais, nomeadamente os efeitos adversos do ruído e do aumento da poluição, bem como os efeitos adversos da exposição ambiental ao chumbo nas crianças. A longo prazo, a educação dos prestadores de cuidados de saúde primários e dos grupos comunitários também é planeada através da clínica. O outro objetivo é criar registros de doenças ocupacionais prevalentes. O envolvimento de vários especialistas clínicos em medicina do trabalho e ambiente vai também criar um núcleo académico para o futuro, quando se poderá realizar uma pós-graduação superior até então inexistente no país.
A clínica conseguiu chamar a atenção das agências reguladoras e de fiscalização para os sérios riscos à saúde dos bombeiros quando eles lutaram contra um grande incêndio de cloreto de polivinila na cidade. A mídia e os ambientalistas só falavam em riscos para a comunidade. Espera-se que, no futuro, tais clínicas sejam instaladas em todos os principais hospitais da cidade; eles são a única maneira de envolver especialistas médicos seniores na prática da medicina ocupacional e ambiental.
Conclusão
Há uma necessidade urgente na Índia de introduzir uma Lei Abrangente de Saúde e Segurança Ocupacional de acordo com muitos países industrializados. Isso deve estar associado à criação de uma autoridade apropriada para supervisionar sua implementação e cumprimento. Isso ajudará enormemente a garantir um padrão uniforme de cuidados de saúde ocupacional em todos os estados. Actualmente não existe qualquer ligação entre os vários centros de saúde ocupacional. Oferecer treinamento de qualidade em higiene industrial, toxicologia médica e epidemiologia ocupacional são outras prioridades. São necessários bons laboratórios analíticos, que devem ser certificados para garantir a qualidade. A Índia é um país que se industrializa muito rapidamente, e esse ritmo continuará no próximo século. Deixar de abordar essas questões levará a incalculáveis morbidades e absenteísmo como consequência de problemas de saúde relacionados ao trabalho. Isso prejudicará a produtividade e a competitividade da indústria e afetará gravemente a determinação do país de eliminar a pobreza.
" ISENÇÃO DE RESPONSABILIDADE: A OIT não se responsabiliza pelo conteúdo apresentado neste portal da Web em qualquer idioma que não seja o inglês, que é o idioma usado para a produção inicial e revisão por pares do conteúdo original. Algumas estatísticas não foram atualizadas desde a produção da 4ª edição da Enciclopédia (1998)."