السحار السيليسي هو مرض تليف الرئوي ناتج عن الاستنشاق والاحتباس والتفاعل الرئوي مع السيليكا البلورية. على الرغم من معرفة سبب هذا الاضطراب - التعرض التنفسي للسيليكا المحتوية على الغبار - لا يزال هذا المرض الرئوي المهني الخطير والقاتل سائدًا في جميع أنحاء العالم. السيليكا ، أو ثاني أكسيد السيليكون ، هو المكون السائد في قشرة الأرض. يرتبط التعرض المهني لجزيئات السيليكا ذات الحجم القابل للتنفس (القطر الديناميكي الهوائي من 0.5 إلى 5 ميكرومتر) بالتعدين ، واستخراج الحجارة ، والحفر ، والأنفاق ، ونسف المواد الكاشطة بمواد تحتوي على الكوارتز (السفع الرملي). يشكل التعرض للسيليكا أيضًا خطرًا على عمال الحجارة والفخار والمسبك والسليكا المطحونة وعمال الحراريات. نظرًا لانتشار التعرض للسيليكا البلورية على نطاق واسع ورمل السيليكا عنصر غير مكلف ومتعدد الاستخدامات في العديد من عمليات التصنيع ، فإن ملايين العمال في جميع أنحاء العالم معرضون لخطر المرض. الانتشار الحقيقي للمرض غير معروف.
تعريف
السُحار السيليسي هو مرض رئوي مهني يُعزى إلى استنشاق ثاني أكسيد السيليكون ، المعروف باسم السيليكا ، في أشكال بلورية ، عادةً مثل الكوارتز ، ولكن أيضًا كأشكال بلورية أخرى من السيليكا ، على سبيل المثال ، الكريستوباليت والتريديميت. وتسمى هذه الأشكال أيضًا "السيليكا الحرة" لتمييزها عن السيليكات. يختلف محتوى السيليكا في التكوينات الصخرية المختلفة ، مثل الحجر الرملي والجرانيت والأردواز ، من 20 إلى 100٪ تقريبًا.
العاملون في المهن والصناعات عالية الخطورة
على الرغم من أن السحار السيليسي مرض قديم ، لا يزال يتم الإبلاغ عن حالات جديدة في كل من العالم المتقدم والنامي. في أوائل هذا القرن ، كان السحار السيليسي سببًا رئيسيًا للمراضة والوفيات. لا يزال العمال المعاصرون يتعرضون لغبار السيليكا في مجموعة متنوعة من المهن - وعندما تفتقر التكنولوجيا الجديدة إلى التحكم الكافي في الغبار ، فقد يكون التعرض لمستويات الغبار والجزيئات الخطرة أكثر من ظروف العمل غير الآلية. عندما تتعرض قشرة الأرض للاضطراب ويتم استخدام أو معالجة الصخور المحتوية على السيليكا أو الرمال ، فهناك مخاطر تنفسية محتملة للعمال. تستمر التقارير عن السحار السيليسي من الصناعات وأماكن العمل التي لم يتم التعرف عليها سابقًا على أنها معرضة للخطر ، مما يعكس وجود السيليكا في كل مكان تقريبًا. في الواقع ، نظرًا للكمون والإزمان لهذا الاضطراب ، بما في ذلك تطور السحار السيليسي وتطوره بعد توقف التعرض ، قد لا يظهر بعض العمال الذين يعانون من حالات التعرض الحالية المرض حتى القرن المقبل. في العديد من البلدان في جميع أنحاء العالم ، لا تزال أعمال التعدين واستخراج الحجارة والأنفاق والتفجير الكاشطة والمسبك تشكل مخاطر كبيرة للتعرض للسيليكا ، ولا تزال أوبئة السحار السيليسي تحدث ، حتى في الدول المتقدمة.
أشكال السحار السيليسي - تاريخ التعرض وأوصاف العيادة المرضية
يتم وصف الأشكال المزمنة والمتسارعة والحادة من السحار السيليسي بشكل شائع. تعكس هذه التعبيرات السريرية والمرضية للمرض شدة التعرض المختلفة وفترات الكمون والتاريخ الطبيعي. عادة ما يتبع الشكل المزمن أو الكلاسيكي عقدًا واحدًا أو أكثر من التعرض للغبار القابل للتنفس المحتوي على الكوارتز ، وقد يتطور هذا إلى تليف ضخم تدريجي (PMF). يتبع الشكل المتسارع تعريضات أقصر وأثقل ويتقدم بسرعة أكبر. قد يحدث الشكل الحاد بعد التعرض قصير الأمد والمكثف لمستويات عالية من الغبار القابل للتنفس مع محتوى عالي من السيليكا لفترات يمكن قياسها بالأشهر بدلاً من السنوات.
السحار السيليسي المزمن (أو الكلاسيكي) قد يكون بدون أعراض أو يؤدي إلى ضيق التنفس أو السعال التدريجي بشكل خبيث (غالبًا ما يُعزى خطأً إلى عملية الشيخوخة). يظهر على شكل شذوذ في التصوير الشعاعي مع عتامات صغيرة مستديرة (أقل من 10 مم) في الغالب في الفصوص العلوية. من الشائع وجود تاريخ لمدة 15 عامًا أو أكثر منذ بداية التعرض. السمة المميزة المرضية للشكل المزمن هي العقدة السيليكية. تتميز الآفة بمنطقة مركزية خالية من الخلايا تتكون من ألياف كولاجين مهجنة ومرتبة بشكل مركز ومحاطة بنسيج ضام خلوي بألياف شبكية. قد يتطور السحار السيليسي المزمن إلى PMF (يشار إليه أحيانًا باسم السحار السيليسي المعقد) ، حتى بعد توقف التعرض للغبار المحتوي على السيليكا.
التليف الهائل التدريجي أكثر عرضة للإصابة بضيق التنفس الجهد. يتميز هذا النوع من المرض بعتامة عقيدية أكبر من 1 سم في صورة الصدر الشعاعية ، وعادةً ما ينطوي على انخفاض قدرة انتشار أول أكسيد الكربون ، وانخفاض توتر الأكسجين الشرياني أثناء الراحة أو مع ممارسة الرياضة ، وتقييد ملحوظ على قياس التنفس أو قياس حجم الرئة. قد يؤدي تشويه الشُعب الهوائية أيضًا إلى انسداد مجرى الهواء والسعال المنتج. قد تحدث عدوى بكتيرية متكررة لا تختلف عن تلك التي تظهر في توسع القصبات. يجب أن يثير فقدان الوزن وتجويف العتامات الكبيرة القلق من مرض السل أو عدوى المتفطرات الأخرى. قد يكون استرواح الصدر من المضاعفات التي تهدد الحياة ، حيث قد يكون من الصعب إعادة تمدد الرئة المتليفة. يعد فشل الجهاز التنفسي الناجم عن نقص تأكسد الدم مع القلب الرئوي حدثًا نهائيًا شائعًا.
السحار السيليسي المعجل قد تظهر بعد تعرضات أكثر كثافة لمدة أقصر (من 5 إلى 10 سنوات). تتشابه الأعراض والنتائج الشعاعية والقياسات الفسيولوجية مع تلك التي تظهر في الشكل المزمن. يكون التدهور في وظائف الرئة أسرع ، وقد يصاب العديد من العاملين المصابين بالمرض المتسارع بالعدوى الفطرية. يُلاحظ مرض المناعة الذاتية ، بما في ذلك تصلب الجلد أو التصلب الجهازي ، مع السحار السيليسي ، غالبًا من النوع المتسارع. يمكن أن يكون تطور التشوهات الشعاعية والضعف الوظيفي سريعًا جدًا عندما يرتبط مرض المناعة الذاتية بالسحار السيليسي.
السحار السيليسي الحاد قد تتطور في غضون بضعة أشهر إلى سنتين من التعرض الضخم للسيليكا. غالبًا ما تظهر الأعراض على ضيق التنفس الشديد والضعف وفقدان الوزن. تختلف النتائج الشعاعية للحشو السنخي المنتشر عن تلك الموجودة في الأشكال المزمنة للسحار السيليسي. تم وصف النتائج النسيجية المشابهة للبروتينات السنخية الرئوية ، وأحيانًا يتم الإبلاغ عن تشوهات خارج الرئة (كلوية وكبدية). المسار المعتاد هو التقدم السريع لفشل التنفس الصناعي الناجم عن نقص تأكسج الدم.
قد يعقد السل جميع أشكال السحار السيليسي ، ولكن الأشخاص المصابين بمرض حاد ومتسارع قد يكونون أكثر عرضة للإصابة. قد يؤدي التعرض للسيليكا وحده ، حتى بدون وجود السحار السيليسي ، إلى تأهب هذه العدوى. م. مرض السل هو الكائن الحي المعتاد ، ولكن تظهر أيضًا البكتيريا الفطرية غير النمطية.
حتى في حالة عدم وجود السحار السيليسي الشعاعي ، فقد يعاني العمال المعرضون للسيليكا أيضًا من أمراض أخرى مرتبطة بالتعرض للغبار المهني ، مثل التهاب الشعب الهوائية المزمن وانتفاخ الرئة المصاحب. ترتبط هذه التشوهات بالعديد من حالات التعرض للغبار المعدني المهني ، بما في ذلك الغبار المحتوي على السيليكا.
التسبب في المرض والارتباط بالسل
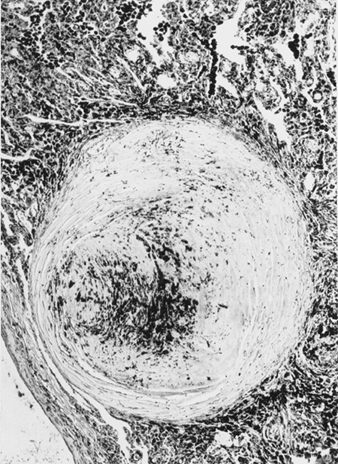
التسبب الدقيق للسحار السيليسي غير مؤكد ، لكن وفرة من الأدلة تشير إلى وجود تفاعل بين الضامة السنخية الرئوية وجزيئات السيليكا المترسبة في الرئة. يبدو أن الخصائص السطحية لجسيمات السيليكا تعزز تنشيط البلاعم. تقوم هذه الخلايا بعد ذلك بإطلاق عوامل كيميائية ووسيطات التهابية تؤدي إلى استجابة خلوية إضافية بواسطة كريات الدم البيضاء متعددة الأشكال والخلايا الليمفاوية والضامة الإضافية. يتم إطلاق عوامل تحفيز الخلايا الليفية التي تعزز عملية التحلل وترسب الكولاجين. الآفة السليكونية المرضية الناتجة هي العقدة الهيالينية ، التي تحتوي على منطقة خلوية مركزية مع السيليكا الحرة محاطة بفتحات من الكولاجين والأرومات الليفية ، ومنطقة محيطية نشطة تتكون من الضامة والخلايا الليفية وخلايا البلازما والسيليكا الحرة الإضافية كما هو موضح في الشكل 1.
الشكل 1. العقيدات السليكونية النموذجية ، القسم المجهري. بإذن من د. ف. فالياثان.
الخصائص الدقيقة لجزيئات السيليكا التي تثير الاستجابة الرئوية الموصوفة أعلاه غير معروفة ، ولكن خصائص السطح قد تكون مهمة. ترتبط طبيعة ومدى الاستجابة البيولوجية بشكل عام بكثافة التعرض ؛ ومع ذلك ، هناك أدلة متزايدة على أن السيليكا المكسورة حديثًا قد تكون أكثر سمية من الغبار القديم المحتوي على السيليكا ، وهو تأثير ربما يتعلق بمجموعات جذرية تفاعلية على مستويات انقسام السيليكا المكسورة حديثًا. قد يقدم هذا تفسيرًا ممرضًا لملاحظة حالات المرض المتقدم في كل من أجهزة الرمل وحفارات الصخور حيث يكون التعرض للسيليكا المكسور حديثًا شديدًا بشكل خاص.
قد تحدث الإهانة السامة مع الحد الأدنى من التفاعل المناعي ؛ ومع ذلك ، قد تكون الاستجابة المناعية المستمرة للإهانة مهمة في بعض المظاهر المزمنة للسحار السيليسي. على سبيل المثال ، قد تحدث الأجسام المضادة للنواة في السُحار السيليسي المتسارع وتصلب الجلد ، بالإضافة إلى أمراض الكولاجين الأخرى لدى العمال الذين تعرضوا للسيليكا. قابلية العاملين السيليكاتي للإصابة بالعدوى مثل السل و الكويكبات نوكارديا، على الأرجح مرتبط بالتأثير السام للسيليكا على الضامة الرئوية.
تم التعرف على الصلة بين السحار السيليسي والسل منذ ما يقرب من قرن. قد يتجاوز السل النشط في العمال السيليكات 20٪ عندما يكون انتشار السل في المجتمع مرتفعاً. مرة أخرى ، يبدو أن الأشخاص المصابين بالسحار السيليسي الحاد معرضون بشكل كبير لخطر الإصابة.
الصورة السريرية للسحار السيليسي
عادةً ما يكون العَرَض الأساسي هو ضيق التنفس ، ويلاحظ أولاً مع النشاط أو التمرين ثم الراحة لاحقًا حيث يتم فقد الاحتياطي الرئوي من الرئة. ومع ذلك ، في حالة عدم وجود أمراض الجهاز التنفسي الأخرى ، قد يكون ضيق التنفس غائبًا وقد يكون العرض التقديمي عاملًا بدون أعراض مع صورة شعاعية غير طبيعية للصدر. قد يُظهر التصوير الشعاعي في بعض الأحيان مرضًا متقدمًا جدًا مع أعراض بسيطة فقط. قد ينذر ظهور ضيق التنفس أو تطوره بتطور المضاعفات بما في ذلك السل أو انسداد المجاري التنفسية أو PMF. غالبًا ما يكون السعال ثانويًا لالتهاب الشعب الهوائية المزمن من التعرض للغبار المهني أو استخدام التبغ أو كليهما. قد يُعزى السعال في بعض الأحيان أيضًا إلى الضغط الناتج عن كتل كبيرة من العقد الليمفاوية السيليكية الموجودة على القصبة الهوائية أو القصبات الهوائية الأساسية.
أعراض الصدر الأخرى أقل شيوعًا من ضيق التنفس والسعال. نفث الدم نادر ويجب أن يثير القلق بشأن الاضطرابات المعقدة. قد يحدث الأزيز وضيق الصدر عادةً كجزء من مرض انسداد المسالك الهوائية أو التهاب الشعب الهوائية. ألم الصدر وتعجر الأصابع ليسا من سمات السحار السيليسي. تشير الأعراض الجهازية ، مثل الحمى وفقدان الوزن ، إلى حدوث عدوى معقدة أو مرض ورمي. ترتبط الأشكال المتقدمة من السحار السيليسي بفشل تنفسي مترقي مع أو بدون القلب الرئوي. يمكن ملاحظة عدد قليل من العلامات الجسدية ما لم تكن هناك مضاعفات.
الأنماط الشعاعية والتشوهات الرئوية الوظيفية
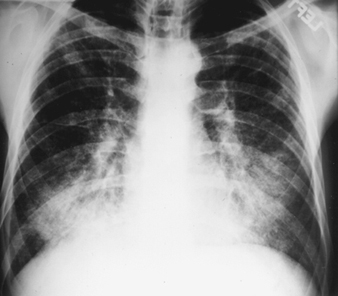
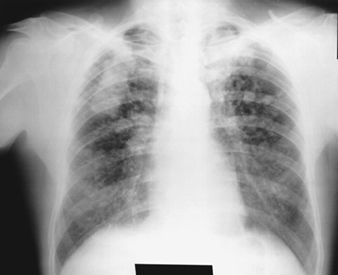
عادةً ما تكون العلامات الشعاعية المبكرة للسحار السيليسي غير المعقد هي عتامات دائرية صغيرة. يمكن وصف هذه من خلال التصنيف الدولي لمنظمة العمل الدولية للتصوير الشعاعي لتضخم الرئة حسب الحجم والشكل وفئة الإسراف. في السحار السيليسي ، تسود عتامة النوع "q" و "r". تم وصف أنماط أخرى بما في ذلك الظلال الخطية أو غير المنتظمة. تمثل العتامة التي تظهر على الصورة الشعاعية مجموع العقيدات السليكية المرضية. توجد عادة في الغالب في المناطق العليا وقد تتطور لاحقًا لتشمل مناطق أخرى. يُلاحظ أيضًا اعتلال العقد اللمفية النقري أحيانًا قبل الظلال المتني العقيدية. يشير تكلس قشرة البيض بقوة إلى الإصابة بالسحار السيليسي ، على الرغم من أن هذه الميزة لا تظهر بشكل متكرر. يتميز PMF بتكوين عتامات كبيرة. يمكن وصف هذه الآفات الكبيرة بالحجم باستخدام تصنيف منظمة العمل الدولية على أنها فئات A أو B أو C. تميل العتامات الكبيرة أو آفات PMF إلى الانقباض ، عادةً إلى الفصوص العلوية ، تاركة مناطق انتفاخ الرئة التعويضية في هوامشها وغالبًا في قواعد الرئة. نتيجة لذلك ، قد تختفي بعض العتامات الدائرية الصغيرة الواضحة سابقًا في بعض الأحيان أو تكون أقل بروزًا. قد تحدث تشوهات الجنب ولكنها ليست سمة شعاعية متكررة في السحار السيليسي. قد تشكل التعتيم الكبير أيضًا قلقًا بشأن الأورام وقد يكون التمييز الشعاعي في حالة عدم وجود أفلام قديمة أمرًا صعبًا. يجب تقييم جميع الآفات التي تتجوف أو تتغير بسرعة لمرض السل النشط. قد يظهر السحار السيليسي الحاد بنمط ملء سنخ إشعاعي مع تطور سريع لـ PMF أو آفات جماعية معقدة. انظر الشكلين 2 و 3.
الشكل 2. صورة شعاعية للصدر ، بروتين سيليكو حاد في حفار منجم للفحم السطحي. بإذن من الدكتور NL Lapp والدكتور DE Banks.
الشكل 3. صورة شعاعية للصدر ، السُحار السيليسي المعقد الذي يُظهِر التليف الهائل التدريجي.
تُعد اختبارات وظائف الرئة ، مثل قياس التنفس والقدرة على الانتشار ، مفيدة في التقييم السريري للأشخاص الذين يشتبه في إصابتهم بالسحار السيليسي. قد يكون قياس التنفس مفيدًا أيضًا في التعرف المبكر على الآثار الصحية الناتجة عن التعرض للغبار المهني ، حيث قد يكتشف التشوهات الفسيولوجية التي قد تسبق التغيرات الإشعاعية. لا يوجد نمط مميز وحيد لضعف التنفس موجود في السحار السيليسي. قد يكون قياس التنفس طبيعيًا ، أو عندما يكون غير طبيعي ، فقد تظهر التعقبات انسدادًا أو تقييدًا أو نمطًا مختلطًا. قد يكون الانسداد هو النتيجة الأكثر شيوعًا. تميل هذه التغييرات إلى أن تكون أكثر وضوحًا مع الفئات الإشعاعية المتقدمة. ومع ذلك ، يوجد ارتباط ضعيف بين تشوهات التصوير الشعاعي وضعف التنفس الصناعي. في حالة السحار السيليسي الحاد والمتسارع ، تكون التغيرات الوظيفية أكثر وضوحًا ويكون التقدم أسرع. في السحار السيليسي الحاد ، يترافق التقدم الإشعاعي مع زيادة ضعف التنفس وتشوهات تبادل الغازات ، مما يؤدي إلى فشل الجهاز التنفسي وفي النهاية إلى الوفاة بسبب نقص تأكسج الدم المستعصي.
المضاعفات والقضايا التشخيصية الخاصة
مع وجود تاريخ من التعرض وصورة شعاعية مميزة ، فإن تشخيص السحار السيليسي ليس من الصعب عمومًا تحديده. تنشأ التحديات فقط عندما تكون السمات الإشعاعية غير عادية أو عندما لا يتم التعرف على تاريخ التعرض. نادرًا ما تكون هناك حاجة لأخذ خزعة من الرئة لتحديد التشخيص. ومع ذلك ، فإن عينات الأنسجة مفيدة في بعض البيئات السريرية عند وجود مضاعفات أو يتضمن التشخيص التفريقي السل أو الأورام أو PMF. يجب إرسال مادة الخزعة للثقافة ، وفي إعدادات البحث ، قد يكون تحليل الغبار إجراءً إضافيًا مفيدًا. عندما تكون الأنسجة مطلوبة ، فإن خزعة الرئة المفتوحة ضرورية بشكل عام للحصول على مادة كافية للفحص.
لا يمكن المبالغة في اليقظة من المضاعفات المعدية ، وخاصة السل ، وأعراض التغيير في السعال أو نفث الدم ، والحمى أو فقدان الوزن يجب أن يؤدي إلى إجراء متابعة لاستبعاد هذه المشكلة القابلة للعلاج.
لا يزال القلق والاهتمام الكبير بالعلاقة بين التعرض للسيليكا والسحار السيليسي وسرطان الرئة يحفز النقاش والمزيد من البحث. في أكتوبر من عام 1996 ، صنفت لجنة من الوكالة الدولية لأبحاث السرطان (IARC) السيليكا البلورية على أنها مادة مسرطنة من المجموعة الأولى ، ووصلت إلى هذا الاستنتاج بناءً على "دليل كاف على التسبب في الإصابة بالسرطان لدى البشر". عدم اليقين بشأن الآليات المسببة للأمراض لتطور سرطان الرئة في السكان المعرضين للسيليكا موجود ، والعلاقة المحتملة بين السحار السيليسي (أو تليف الرئة) والسرطان في العمال المعرضين لا تزال قيد الدراسة. بغض النظر عن الآلية التي قد تكون مسؤولة عن الأحداث الورمية ، فإن الارتباط المعروف بين التعرض للسيليكا والسحار السيليسي يفرض التحكم وتقليل التعرض للعمال المعرضين لخطر الإصابة بهذا المرض.
الوقاية من السحار السيليسي
تظل الوقاية حجر الزاوية في القضاء على مرض الرئة المهني هذا. استخدام التهوية المحسّنة والعادم المحلي ، وإحاطة العمليات ، والتقنيات الرطبة ، والحماية الشخصية بما في ذلك الاختيار المناسب لأجهزة التنفس ، وحيثما أمكن ، الاستبدال الصناعي للعوامل الأقل خطورة من السيليكا ، كلها تقلل من التعرض. من المهم أيضًا تثقيف العمال وأرباب العمل بشأن مخاطر التعرض لغبار السيليكا وتدابير التحكم في التعرض.
إذا تم التعرف على السحار السيليسي في العامل ، فمن المستحسن إزالته من التعرض المستمر. لسوء الحظ ، قد يتطور المرض حتى بدون مزيد من التعرض للسيليكا. بالإضافة إلى ذلك ، يجب أن يؤدي العثور على حالة من السحار السيليسي ، وخاصة الشكل الحاد أو المعجل ، إلى إجراء تقييم في مكان العمل لحماية العمال الآخرين المعرضين للخطر أيضًا.
الفرز والمراقبة
يجب أن يخضع عمال السيليكا المعرضين للغبار المعدني والفحص الدوري للتأثيرات الصحية الضارة كمكمل للتحكم في التعرض للغبار وليس بديلاً عنه. يشتمل هذا الفحص عادةً على تقييمات لأعراض الجهاز التنفسي ، وتشوهات وظائف الرئة ، وأمراض الأورام. يجب أيضًا إجراء تقييمات لعدوى السل. بالإضافة إلى فحص العمال الفرديين ، يجب جمع البيانات من مجموعات العمال لأنشطة المراقبة والوقاية. يتم تضمين إرشادات لهذه الأنواع من الدراسات في قائمة القراءات المقترحة.
العلاج وإدارة المضاعفات والسيطرة على السحار السيليسي
عندما تكون الوقاية غير ناجحة وتطور السحار السيليسي ، يتم توجيه العلاج إلى حد كبير إلى مضاعفات المرض. التدابير العلاجية مماثلة لتلك المستخدمة بشكل شائع في إدارة انسداد مجرى الهواء ، والعدوى ، واسترواح الصدر ، ونقص تأكسج الدم ، والفشل التنفسي الذي يعقد أمراض رئوية أخرى. تاريخياً ، لم ينجح استنشاق الألمنيوم المُرشح كعلاج محدد للسحار السيليسي. البولي فينيل بيريدين- N- أكسيد ، وهو بوليمر يحمي حيوانات التجربة ، غير متاح للاستخدام في البشر. أظهر العمل المخبري الأخير مع التيتراندرين في الجسم الحي انخفاض في التليف وتخليق الكولاجين في الحيوانات المعرضة للسيليكا المعالجة بهذا الدواء. ومع ذلك ، لا يوجد دليل قوي على فعالية الإنسان حاليًا ، وهناك مخاوف بشأن السمية المحتملة ، بما في ذلك الطفرات الجينية ، لهذا الدواء. بسبب ارتفاع معدل انتشار المرض في بعض البلدان ، تستمر التحقيقات في توليفات الأدوية والتدخلات الأخرى. في الوقت الحالي ، لم يظهر أي نهج ناجح ، ولم يكن البحث عن علاج محدد للسحار السيليسي حتى الآن مجديًا.
مزيد من التعرض غير مرغوب فيه ، ويجب تقديم المشورة بشأن ترك الوظيفة الحالية أو تغييرها بمعلومات حول ظروف التعرض السابقة والحالية.
في الإدارة الطبية للسحار السيليسي ، من الضروري توخي اليقظة لتعقيد العدوى ، وخاصة السل. لا يُنصح باستخدام BCG في مريض السل سلبي للسيليكون السلبي ، ولكن يُنصح باستخدام علاج إيزونيازيد الوقائي (INH) في موضوع السيليكولين الإيجابي في البلدان التي يكون فيها انتشار السل منخفضًا. قد يكون من الصعب تشخيص عدوى السل النشط لدى مرضى السحار السيليسي. يجب أن تؤدي الأعراض السريرية لفقدان الوزن والحمى والعرق والشعور بالضيق إلى التقييم الشعاعي وسلالات العصيات سريعة حمض البلغم والثقافات. تعتبر التغييرات الشعاعية ، بما في ذلك التوسيع أو التجويف في الآفات المتكتلة أو العتامة العقدية ، مصدر قلق خاص. قد لا تكون الدراسات البكتريولوجية على البلغم البلغم موثوقة دائمًا في مرض السل السيليكوي. قد يكون تنظير القصبات الليفي للحصول على عينات إضافية للثقافة والدراسة مفيدًا في كثير من الأحيان في تحديد تشخيص المرض النشط. إن استخدام العلاج متعدد الأدوية للمرض النشط المشتبه به في السيليكات له ما يبرره عند مستوى أدنى من الشك مقارنة بالموضوع غير السيليكي ، وذلك بسبب صعوبة إثبات الدليل على وجود عدوى نشطة. يبدو أن العلاج بالريفامبين قد عزز معدل نجاح علاج السحار السيليسي المعقد بسبب مرض السل ، وفي بعض الدراسات الحديثة كانت الاستجابة للعلاج قصير الأمد قابلة للمقارنة في حالات السل السيليكى بتلك الموجودة في حالات السل الأولية المماثلة.
يشار إلى دعم التنفس الصناعي لفشل الجهاز التنفسي عندما تعجل بسبب مضاعفات قابلة للعلاج. عادة ما يتم علاج استرواح الصدر ، العفوي والمتعلق بجهاز التنفس الصناعي ، عن طريق إدخال أنبوب الصدر. قد يتطور الناسور القصبي ، وينبغي النظر في الاستشارة الجراحية والعلاج.
قد يتطور السحار السيليسي الحاد بسرعة إلى فشل تنفسي. عندما يكون هذا المرض شبيهاً بالبروتينات السنخية الرئوية مع وجود نقص أكسجين حاد في الدم ، فقد اشتمل العلاج المكثف على غسل كامل للرئة مع المريض تحت التخدير العام في محاولة لتحسين تبادل الغازات وإزالة الحطام السنخي. على الرغم من جاذبيته من حيث المفهوم ، لم يتم إثبات فعالية غسيل الرئة بالكامل. كما تم استخدام العلاج بالجلوكوكورتيكويد في حالات السحار السيليسي الحاد. ومع ذلك ، فإنه لا يزال غير مثبتة.
قد يُعتبر بعض المرضى الشباب المصابين بالسحار السيليسي في نهاية المرحلة مرشحين لزرع الرئة أو القلب والرئة من قبل المراكز ذات الخبرة في هذا الإجراء المكلف وعالي الخطورة. يمكن تقديم الإحالة المبكرة والتقييم لهذا التدخل لمرضى مختارين.
إن مناقشة التدخل العلاجي القوي والعالي التقنية مثل الزرع يخدم بشكل كبير للتأكيد على الطبيعة الخطيرة والمميتة للسحار السيليسي ، وكذلك للتأكيد على الدور الحاسم للوقاية الأولية. تعتمد السيطرة على السحار السيليسي في نهاية المطاف على الحد من التعرض للغبار في مكان العمل والتحكم فيه. يتم تحقيق ذلك من خلال التطبيق الصارم والضمير لمبادئ الصحة المهنية والهندسة الأساسية ، مع الالتزام بالحفاظ على صحة العمال.