女性の健康
生殖の違いを除けば、女性と男性の労働者は職場の健康被害とそれらを制御しようとする試みによって同様に影響を受けるという一般的な誤解があります. 女性と男性は同じ障害の多くに苦しんでいますが、身体的、代謝的、ホルモン的、生理学的、心理的に異なります. たとえば、女性は平均的な体格と筋肉量が小さいため、防護服や防具の着用、および適切に設計された手工具の入手に特に注意する必要があります。平均、アルコール乱用の肝臓と中枢神経系への影響。
また、職業の種類、ライフスタイルに影響を与える社会的および経済的状況、健康増進活動への参加と対応も異なります。 最近はいくつかの変化がありましたが、女性は依然として、日常的な仕事や反復的な怪我にさらされている仕事に就く可能性が高くなります. 彼らは賃金の不公平に悩まされており、男性よりも家事や子供や年配の扶養家族の世話を負担する可能性がはるかに高い.
先進国では、女性の平均寿命は男性よりも長くなっています。 これはすべての年齢層に当てはまります。 45 歳の日本人女性の平均寿命は 37.5 年、スコットランドの 45 歳女性の平均寿命は 32.8 年であり、他の先進国のほとんどの国の女性はこれらの限界に収まっています。 これらの事実は、女性が健康であるという仮定につながります。 これらの「余分な」年は、多くが予防可能な慢性疾患や障害によって損なわれることが多いという認識が不足しています. 多くの女性は、自分が直面している健康上のリスクについてほとんど知りません。したがって、これらのリスクを制御し、深刻な病気や怪我から身を守るために講じることができる対策についても、ほとんど知りません。 たとえば、多くの女性が乳がんを心配するのは当然ですが、心臓病が女性の主な死因であり、喫煙の増加が主な原因であるという事実を無視しています。動脈疾患 - 女性の肺がんの発生率は増加しています。
米国では、1993 人以上の成人女性と 1993 人以上の成人男性へのインタビューを含む 2,500 年の全国調査 (Harris et al. 1,000) で、女性が深刻な健康問題に苦しんでおり、その多くが必要なケアを受けていないことが確認されました。 調査によると、女性の 17 人中 10 人から XNUMX 人が、適切な臨床予防サービスを受けていないため、治療可能な疾患が検出されないリスクにさらされています。求められる。 さらに、調査対象となったかなりの数のアメリカ人女性がかかりつけの医師に満足していませんでした。彼らの症状は「すべて頭の中にある」と言われました。
精神疾患の全体的な割合は男性と女性でほぼ同じですが、パターンは異なります。女性はうつ病や不安障害に苦しむことが多く、薬物やアルコールの乱用、反社会性パーソナリティ障害は男性に多く見られます (Glied and Kofman 1995)。 男性はメンタルヘルスの専門家に治療を求めて受ける可能性が高く、女性はプライマリケア医によって治療されることが多く、その多くはメンタルヘルスの問題を治療する専門知識がない場合でも関心がありません. 女性、特に年配の女性は、向精神薬の処方の割合が不釣り合いであるため、これらの薬が過剰に使用されているのではないかという懸念が生じています。 過度のストレスや、予防可能で治療可能な問題に起因する問題は、医療専門家、家族、監督者、同僚、さらには女性自身によってさえも、「時代を反映したもの」として説明されないことがあまりにも多い。月」または「人生の変化」、したがって、未治療のままになります。
これらの状況は、老いも若きも同じように、女性が自分の体とその機能について知っておくべきことをすべて知っているという仮定によって悪化します。 これは真実とはかけ離れています。 広範な無知と無批判に受け入れられた誤った情報が存在します。 多くの女性は、知識の欠如を明らかにすることを恥ずかしく思い、実際には「正常」または単に説明されている症状に不必要に心配しています.
女性は雇用分野の大部分で労働力の約 50% を占めており、一部のサービス産業ではそれよりもかなり多いため、女性の予防可能で是正可能な健康問題の結果は、女性の福利と生産性に重大かつ回避可能な犠牲をもたらします。組織も。 この負担は、女性向けに設計された職場の健康増進プログラムによって大幅に削減される可能性があります。
女性の職場健康づくり
新聞や雑誌、テレビで多くの健康情報が提供されていますが、その多くは不完全であり、センセーショナルであったり、特定の製品やサービスの宣伝を目的としています。 メディアは、現在の医学的および科学的進歩を報道する際に、答えるよりも多くの疑問を提起し、不必要な不安を引き起こすことがあまりにも多い. 病院、診療所、および個人事務所の医療専門家は、症状とは関係のない重要な健康問題について時間をかけて知らせることは言うまでもなく、患者が提示する問題について適切に教育されていることを確認することを怠ることがよくあります.
適切に設計および管理された職場の健康増進プログラムは、正確かつ完全な情報、グループまたは個別のセッションでの質問の機会、臨床予防サービス、さまざまな健康増進活動へのアクセス、および苦痛を防止または最小限に抑える調整についてのカウンセリングを提供する必要があります。障害。 職場は、健康に関する経験や情報を共有するための理想的な場であり、特にそれらが仕事で遭遇する状況に関連している場合はそうです。 また、職場に存在する仲間からのプレッシャーを利用して、労働者が健康増進活動に参加し、継続して健康的なライフスタイルを維持するための追加の動機を提供することもできます。
女性向けのプログラミングにはさまざまなアプローチがあります。 大規模な会計事務所である Ernst and Young は、外部のコンサルタントが実施する一連の女性向け健康セミナーをロンドンの従業員に提供しました。 各学年の職員が参加し、好評でした。 出席した女性は、プレゼンテーションの形式で安全でした。 部外者として、コンサルタントは彼らの雇用状況に何の脅威も与えず、一緒に女性の健康に関する混乱の多くの分野を解決しました.
英国の大手小売業者である Marks and Spencer は、社内の医療部門を通じて、外部のリソースを使用して多くの地域の職場の従業員にサービスを提供するプログラムを実施しています。 彼らは、スクリーニング検査と個別のアドバイスをすべてのスタッフに提供し、幅広い範囲の健康に関する文献とビデオテープを提供しています。これらの多くは社内で作成されています.
多くの企業は、社外の独立した健康アドバイザーを使用しています。 英国の例として、BUPA (British United Provident Association) 医療センターが提供するサービスがあります。この医療センターは、35 の統合された地理的に分散したユニットのネットワークを介して何千人もの女性を診察し、モバイル ユニットによって補完されています。 これらの女性のほとんどは、雇用主の健康増進プログラムを通じて紹介されています。 残りは独立しています。
BUPA はおそらく、少なくとも英国では、女性専用の予防サービス専用の女性保健センターを設立した最初の組織でした。 病院ベースの独立した女性の健康センターは、より一般的になりつつあり、一般的な健康管理システムでは十分なサービスを受けていない女性にとって魅力的であることが証明されています. 出生前および産科のケアを提供することに加えて、彼らは幅広いプライマリケアを提供する傾向があり、ほとんどが予防サービスに特に重点を置いています.
コモンウェルス財団の支援を受けてジョンズ・ホプキンス大学衛生公衆衛生大学院の研究者が 1994 年に実施した女性医療センターの全国調査 (Weisman 1995) では、米国には 3,600 の女性医療センターがあり、そのうち 71 が女性医療センターであると推定されています。 % は、主にルーチンの外来婦人科検査、子宮頸がん検診、家族計画サービスを提供するリプロダクティブ ヘルス センターです。 また、妊娠検査、中絶カウンセリング (82%) と中絶 (50%)、性感染症のスクリーニングと治療、乳房検査、血圧チェックも提供しています。
XNUMX% がプライマリーケアセンター (女子大学の医療サービスを含む) であり、定期的な身体検査、定期的な婦人科検査と子宮頸がん検診、月経の問題の診断と治療、更年期カウンセリング、ホルモン補充療法など、基本的な健康管理と予防ケアを提供しています。薬物およびアルコール乱用のカウンセリングと治療を含むメンタルヘルスサービス。
ブレスト センターは全体の 6% を占め (以下を参照)、残りはさまざまなサービスの組み合わせを提供するセンターです。 これらのセンターの多くは、職場の健康増進プログラムの一環として、近くの組織の女性従業員にサービスを提供する契約に関心を示しています。
場所に関係なく、女性のための職場での健康増進プログラムの成功は、提供される情報とサービスの信頼性だけでなく、より重要なことに、それらが提供される方法にかかっています。 プログラムは、女性の態度や願望、懸念に敏感でなければならず、支援的であると同時に、これらの問題にしばしば対処する際の軽蔑から解放されるべきです。
この記事の残りの部分では、女性にとって特に重要な健康上の懸念と見なされている XNUMX つのカテゴリの問題、つまり月経障害、子宮頸がん、乳がん、骨粗鬆症に焦点を当てます。 しかし、他の健康カテゴリーに取り組む際、職場の健康増進プログラムは、特に女性に関連する他の問題が見過ごされないようにする必要があります。
月経異常
大多数の女性にとって、月経は「自然な」過程であり、困難はほとんどありません。 月経周期は、従業員に不快感や懸念を引き起こす可能性のあるさまざまな状態によって乱される可能性があります。 これらは、特に欠勤証明書が男性マネージャーに提出される場合、月経の問題ではなく、しばしば「風邪」または「喉の痛み」を報告して、彼女が定期的に病気で欠勤することにつながる可能性があります。 ただし、欠席パターンは明らかであり、資格のある医療専門家に紹介すると、問題が迅速に解決される場合があります。 職場に影響を与える可能性のある月経の問題には、無月経、月経過多、月経困難症、月経前症候群 (PMS)、閉経などがあります。
無月経
無月経は懸念を引き起こすかもしれませんが、通常、仕事のパフォーマンスには影響しません。 若い女性の無月経の最も一般的な原因は妊娠であり、年配の女性では閉経または子宮摘出術です。 ただし、次のような状況に起因する場合もあります。
- 栄養不足または低体重。 栄養不良の理由は、入手できる食料がほとんどないか手頃な価格であるという点で社会経済的である可能性がありますが、神経性食欲不振や過食症などの摂食障害に関連する自己飢餓の結果である可能性もあります.
- 過度の運動。 多くの先進国で。 女性は、体力やスポーツ プログラムで過度にトレーニングします。 食物摂取量が十分であっても、無月経がある場合があります。
- 医学的状態。 甲状腺機能低下症やその他の内分泌障害、結核、あらゆる原因による貧血、生命を脅かす特定の重篤な疾患から生じる問題はすべて、無月経の原因となる可能性があります。
- 避妊対策。 プロゲステロンのみを含む薬は、一般的に無月経につながります. 卵巣摘出術を伴わない不妊手術は、女性の月経を停止させないことに注意する必要があります。
Menorrhagia
月経の流れを客観的に測定する方法がない場合、女性の通常の日常活動を妨げるほど重い月経の流れ、または貧血を引き起こす月経の流れは過剰であると一般に認められています。 流れが通常の循環抗凝固因子を圧倒するほど重い場合、「重い月経」の女性は通過する血栓を訴える場合があります. 通常の衛生保護によって血流を制御できないと、職場でかなりの恥ずかしさを感じる可能性があり、定期的に、毎月 XNUMX 日または XNUMX 日欠席するパターンにつながる可能性があります。
月経過多は、子宮筋腫またはポリープによって引き起こされる場合があります。 また、子宮内避妊器具 (IUD) によって引き起こされることもあり、まれに、重度の貧血や白血病などの他の深刻な血液疾患の最初の徴候である可能性があります。
月経困難症
月経中の女性の大多数は月経時に何らかの不快感を経験しますが、通常の活動を妨げるほどの痛みを感じ、医師の診察を受ける必要があるのはごくわずかです. 繰り返しになりますが、この問題は、定期的な月次欠勤のパターンによって示唆される場合があります。 月経に関連するそのような困難は、特定の実際的な目的のために、次のように分類できます。
- 原発性月経困難症。 病気の兆候のない若い女性は、生理の前日または初日に、仕事を休むほどの深刻な痛みに苦しむことがあります。 原因は見つかっていませんが、排卵に関連していることが知られており、経口避妊薬や排卵を防ぐ他の薬によって予防することができます.
- 二次性月経困難症。 XNUMX 代半ば以降の女性の生理痛の発症は、骨盤の病状を示唆しており、婦人科医が十分に調査する必要があります。
月経困難症のために服用された市販または処方された鎮痛薬の中には、眠気を引き起こす可能性があり、職業上の危険への注意を必要とする仕事で働く女性に問題を引き起こす可能性があることに注意する必要があります.
月経前症候群
月経前の XNUMX 日間または XNUMX 日間に比較的少数の女性が経験する身体的および心理的症状の組み合わせである月経前症候群 (PMS) は、独自の神話を発展させてきました。 それは、女性のいわゆる感情主義と「機敏さ」の原因であると誤って信じられてきました. 一部の男性によると、すべての女性がそれに苦しんでいますが、熱心なフェミニストは、女性はそれを持っていないと主張しています. 職場では、女性が意思決定や判断を必要とする地位に就けない理由として不当に引き合いに出され、管理職や幹部レベルへの女性の昇進を否定する便利な口実として役立ってきました。 それは対人関係における女性の問題で非難されており、実際、イギリスでは、XNUMX人の別々の女性被告が殺人罪から逃れることを可能にした一時的な狂気の嘆願の根拠を提供しています.
PMS の身体的症状には、腹部膨満、乳房の圧痛、便秘、不眠、食欲増進またはナトリウムおよび体液貯留による体重増加、細かい動きの不器用さ、および判断の不正確さなどがあります。 感情的な症状には、過度の泣き声、癇癪、抑うつ、意思決定の困難、全般的な対処不能、自信の欠如などがあります。 それらは常に月経前日に発生し、月経の開始によって常に軽減されます。 経口避妊薬を組み合わせて服用している女性や卵巣摘出術を受けた女性は、PMS になることはめったにありません。
PMS の診断は、月経周期との時間的関係の履歴に基づいています。 決定的な原因がない場合、診断テストはありません。 その治療は、症状の強さと通常の活動への影響によってその強さが決定されますが、経験に基づいています。 ほとんどの場合、食事からのカフェインの廃止 (お茶、コーヒー、チョコレート、およびほとんどのコーラ ソフト ドリンクにはすべてかなりの量のカフェインが含まれています)、低血糖の傾向を最小限に抑えるための頻繁な少量の食事、最小限に抑えるためのナトリウム摂取量の制限などの簡単な自助措置に反応します。体液貯留と体重増加、定期的な適度な運動。 これらの方法で症状をコントロールできない場合、医師は、ナトリウムと体液の貯留を制御する軽度の利尿薬 (XNUMX ~ XNUMX 日間のみ) および/または排卵と月経周期を修正する経口ホルモンを処方することがあります。 一般に、PMS は治療可能であり、職場の女性にとって重大な問題となるべきではありません。
更年期障害
卵巣不全を反映する閉経は、50 代の女性に発生するか、48 歳をはるかに超えて延期される可能性があります。 XNUMX 歳までに、全女性の約半数がそれを経験することになります。 閉経の実際の時期は、一般的な健康状態、栄養、および家族の要因に影響されます。
更年期障害の症状は、月経量の減少、寝汗を伴うまたは伴わないのぼせ、および性交中に痛みを引き起こす可能性のある膣分泌物の減少を通常伴う月経頻度の減少です。 更年期に起因することが多い他の症状には、うつ病、不安、涙、自信の欠如、頭痛、肌の質感の変化、性的関心の喪失、排尿困難、不眠などがあります. 興味深いことに、男性と女性の両方に実施された症状アンケートを含む対照研究では、これらの苦情のかなりの部分が同じ年齢の男性によって共有されていることが示されました (Bungay、Vessey、および McPherson 1980)。
50 歳前後で起こる閉経は、「ミッドライフ トランジション」または「ミッドライフ クライシス」と呼ばれるものと一致する可能性があります。中年の男性と女性の両方(どちらかといえば、男性の間でより一般的であるように見えます). これらには、目的の喪失、仕事や生活全般への不満、うつ病、性行為への関心の低下、社会的接触が減少する傾向が含まれます. 別居または死亡による配偶者またはパートナーの喪失によって、または仕事に関しては、期待される昇進を獲得できなかったことによって、または解雇または自発的退職による別離によって、それが促進される可能性があります。 更年期障害とは対照的に、中年期への移行のホルモン基盤は知られていません。
特に女性の場合、この期間は「空の巣症候群」と関連している可能性があります。これは、子供が家を出て、自分のすべてを知覚したときに感じられる無目的感です。 存在意義 失われたようです。 このような場合、仕事や職場での社会的接触が、安定した治療効果をもたらすことがよくあります。
他の多くの「女性の問題」と同様に、閉経は独自の神話を発展させてきました. これらの神話を暴くための準備教育は、繊細な支援カウンセリングによって補完され、重大な脱臼を防ぐのに大いに役立ちます. 仕事を続け、仕事で満足のいくパフォーマンスを維持することは、現時点で女性の幸福を維持する上で非常に重要です.
この時点で、ホルモン補充療法 (HRT) の妥当性を考慮する必要があります。 現在、いくつかの論争の対象となっている HRT は、元々、閉経期の症状が過度に重度になった場合にそれらを制御するために処方されました。 通常は効果的ですが、一般的に使用されるホルモンは膣出血を誘発することが多く、さらに重要なことに、それらは発がん性が疑われていました. その結果、厄介な更年期症状をコントロールするのに十分なだけの、限られた期間だけ処方されました.
HRT は中年の移行の症状には影響しません。 しかし、女性の顔面紅潮がコントロールされ、寝汗が抑えられてぐっすり眠れるようになったり、痛みがなくなったためにセックスにもっと熱心に対応できるようになったりすれば、他の問題のいくつかは解決されるかもしれません。
今日、骨粗鬆症の女性の骨の完全性を維持し(下記参照)、冠状動脈性心疾患のリスクを軽減する上で、長期の HRT の価値がますます認識されています。 . 新しいホルモン、組み合わせ、および投与順序により、計画的な膣出血の発生をなくすことができ、がんの既往歴のある女性であっても、発がんのリスクはほとんどまたはまったくないように思われます. しかし、多くの医師は HRT に賛成または反対する強い偏見を持っているため、女性は HRT を使用するかどうかの決定に自信を持って参加できるように、その利点と欠点について教育を受ける必要があります。
最近、今後 1995 年以内に更年期を迎えようとしている何百万人もの女性「団塊の世代」(第二次世界大戦後に生まれた子供)を思い起こして、米国産科婦人科学会(ACOG)は、女性の数が驚くほど増加していると警告しました。女性が更年期について、また病気や障害を予防し、更年期後の寿命を延ばし、向上させるために設計された介入について、よりよく教育されなければ、骨粗鬆症と心臓病が生じる可能性があります (Voelker 45)。 ACOG のウィリアム C. アンドリュース医学博士は、更年期について医師を教育する大規模なキャンペーン、XNUMX 歳以上のすべての女性による医師への「更年期前後の訪問」を含む XNUMX つの側面からなるプログラムを提案しました。更年期の症状や閉経前のHRTなどの治療の利点とリスクについて、女性とその家族を教育するための綿密なカウンセリングとニュースメディアの関与。 職場の健康増進プログラムは、このような教育の取り組みに大きく貢献できます。
子宮頸部および乳房疾患のスクリーニング
女性のニーズに関して、健康増進プログラムは、子宮頸がんと乳がんの定期的なスクリーニングを提供するか、少なくとも推奨する必要があります。
子宮頸部疾患
パパニコロウ試験による子宮頸部の前がん病変の定期的なスクリーニングは、十分に確立された方法です。 多くの組織では、職場や職場に持ち込まれたモバイルユニットで利用できるようになっているため、女性従業員が地域の施設に移動したり、かかりつけの医師に診てもらったりするのに時間を費やす必要がなくなります。 この手順の管理には医師のサービスは必要ありません。満足のいく塗抹標本は、十分に訓練された看護師または技術者によって採取される場合があります。 より重要なのは、塗抹標本の読み取りの質と、結果の記録と報告のための手順の完全性です。
乳癌
マンモグラフィによる乳房スクリーニングは、ほぼすべての先進国で広く実施されていますが、全国的に確立されているのは英国内のみです。 現在、英国では 50 万人を超える女性がスクリーニングを受けており、64 歳から 70 歳までの各女性が 1993 年ごとにマンモグラムを受けています。 最初のフィルムの異常を明らかにするために必要なさらなる診断研究を含むすべての検査は、参加者に無料で提供されます。 この 1994 年サイクルのマンモグラフィの提供に対する反応は 1995% を超えています。 5.5 年から 5.5 年の期間の報告 (Patnick 1,000) では、70% の率でさらなる評価への照会が示されています。 スクリーニングを受けた女性 10 人あたり XNUMX 人の女性が乳がんであることが判明しました。 外科的生検の陽性的中率は、このプログラムでは XNUMX% でしたが、世界の他の場所で報告されたプログラムでは約 XNUMX% でした。
マンモグラフィーの重要な問題は、放射線被ばくを最小限に抑えることに特に重点を置いた手順の品質と、フィルムの解釈の正確さです。 米国では、食品医薬品局 (FDA) は、1 年 1994 月 10,000 日から、マンモグラムを撮影または解釈する 1994 を超える医療部門が遵守しなければならない、米国放射線学会によって提案された一連の品質規制を公布しました。国(Charafin 1992)。 全米マンモグラフィ基準法 (1 年制定) に従って、米国内のすべてのマンモグラフィ施設 (独自の基準を開発している退役軍人局が運営する施設を除く) は、この日付で FDA の認証を受ける必要がありました。 . これらの規制は、図 XNUMX にまとめられています。
図1。 米国におけるマンモグラフィの品質基準。
米国における最近の現象は、乳房または乳房の健康センターの数の増加であり、その 76% は 1985 年以来 (Weisman 1995) に出現しています。 彼らは主に病院に関連しています (82%)。 その他は主に医師グループが所有する営利企業です。 約 XNUMX 分の XNUMX がモバイル ユニットを維持しています。 彼らは、物理的な乳房検査、スクリーニングおよび診断マンモグラフィー、乳房超音波検査、針生検、および乳房の自己検査の指導を含む、外来スクリーニングおよび診断サービスを提供します。 XNUMX 分の XNUMX 強が乳がんの治療も提供しています。 これらのセンターの多くは、主に自己紹介や地域の医師による紹介を引き付けることに重点を置いていますが、女性の参加者に乳房スクリーニング サービスを提供するために、雇用主または労働組合が後援する健康増進プログラムと契約する努力をしています。
このようなスクリーニングプログラムを職場に導入すると、一部の女性、特にがんの個人歴または家族歴がある女性、および「異常な」(または決定的でない)結果が判明した女性にかなりの不安が生じる可能性があります. このような非陰性結果の可能性については、プログラムを提示する際に注意深く説明する必要があります。また、それらを説明し、それに基づいて行動するために必要な追加検査の準備が整っていることを保証する必要があります。 監督者は、必要なフォローアップ手続きが勤務時間外に迅速に手配できない場合、これらの女性の欠勤を認めるように教育されるべきです。
骨粗鬆症
骨粗鬆症は骨代謝障害であり、男性よりも女性に多く、骨量が徐々に減少し、一見無害な動きや事故に起因する骨折を起こしやすくなります。 これは、ほとんどの先進国で重要な公衆衛生上の問題となっています。
骨折の最も一般的な部位は、椎骨、橈骨の遠位部分、および大腿骨の上部です。 高齢者のこれらの部位の骨折はすべて、骨粗鬆症が原因であると疑われるはずです。
このような骨折は通常、人生の後半に発生しますが、個人が労働力を離れた後、骨粗鬆症は、いくつかの理由から、職場の健康増進プログラムの望ましいターゲットです。雇用主が責任を負う可能性があるもの。 (1) 骨折は、現在の従業員の年配の両親または義理の家族に関係している可能性があり、出席や仕事のパフォーマンスを損なう可能性のある扶養家族の負担を生み出しています。 (2) 職場は、骨粗鬆症の最終的な危険性について若い人々を教育し、その進行を遅らせる可能性のあるライフスタイルの変化を開始するよう促す機会を提供します。
原発性骨粗鬆症には次の XNUMX 種類があります。
- 閉経後、 これはエストロゲンの喪失に関連しているため、男性よりも女性に多く見られます (比率 = 6:1)。 50 歳から 70 歳のグループで一般的に見られ、脊椎骨折および (手首の) コレス骨折に関連しています。
- インボリューショナル、 これは主に 70 歳以上の人に発生し、男性よりも女性に XNUMX 倍多くみられます。 これは、加齢に伴うビタミン D 合成の変化によるものと考えられており、主に脊椎および大腿骨の骨折に関連しています。
女性では、両方のタイプが同時に存在する場合があります。 さらに、ごく一部のケースでは、骨粗鬆症は次のようなさまざまな二次的原因に起因しています。 コルチコステロイド、L-チロキシン、アルミニウム含有制酸剤およびその他の薬物の使用; 長時間の安静; 真性糖尿病; アルコールとタバコの使用; そして関節リウマチ。
骨粗鬆症は、骨折が生じる前に何年も何十年も存在する可能性があります。 それは、骨密度の十分に標準化されたX線測定によって検出され、年齢と性別に合わせて調整され、カルシウムとリン代謝の実験室評価によって補完されます. 従来の X 線での骨の異常な放射線透過性は示唆に富むかもしれませんが、このような骨減少症は通常、骨の 30% 以上が失われるまで確実に検出できません。
特に職場の健康増進プログラムでは、骨粗鬆症の無症候性個人のスクリーニングを日常的な手順として採用すべきではないということは、一般的に合意されています。 費用がかかり、最も人員の多い施設を除いて信頼性が低く、放射線への曝露が伴い、最も重要なのは、骨折する可能性が最も高い骨粗鬆症の女性を特定できない.
したがって、誰もがある程度の骨量減少の影響を受けますが、骨粗しょう症の予防プログラムは、急速に進行するリスクが高く、したがって骨折しやすい人に焦点を当てています。 特別な問題は、予防措置が人生の早い段階で開始されればされるほど、より効果的になりますが、それにもかかわらず、若者の多くが発症する可能性のある健康問題を回避することを期待して、ライフスタイルの変更を採用するよう動機付けすることは困難です。人生の非常に遠い年齢であると考えてください。 救いの恵みは、推奨される変更の多くが、他の問題の予防や一般的な健康と幸福の促進にも役立つことです.
骨粗鬆症の危険因子の中には、変えることができないものがあります。 それらには以下が含まれます:
- 人種。 平均して、白人と東洋人は年齢相応の黒人よりも骨密度が低いため、リスクが高くなります。
- セックス。 女性は、年齢と人種を一致させた場合、男性よりも骨密度が低いため、リスクが高くなります。
- 年齢。 すべての人は、加齢とともに骨量が減少します。 若いうちに骨が強ければ強いほど、高齢になって骨が危険なレベルに達する可能性は低くなります。
- 家族の歴史。 骨量の最大値の達成とその後の骨量減少率には、遺伝的要素が関係しているという証拠がいくつかあります。 したがって、家族構成員における疑わしい骨折の家族歴は、重要な危険因子を表している可能性があります。
これらの危険因子は変更できないため、変更できるものに注意を払うことが重要です。 骨粗鬆症の発症を遅らせるため、またはその重症度を軽減するために講じることができる対策には、次のようなものがあります。
- ダイエット。 十分な量のカルシウムとビタミン D が食事に含まれていない場合は、サプリメントを摂取することをお勧めします。 これは、食事中のカルシウムの主な供給源である牛乳や乳製品を避ける傾向がある乳糖不耐症の人にとって特に重要であり、骨密度がピークに達している子供時代からXNUMX代まで維持する場合に最も効果的です. 最も一般的に使用されているカルシウム補給の形態である炭酸カルシウムは、便秘、リバウンド過酸、腹部膨満、その他の胃腸症状などの副作用を頻繁に引き起こします. したがって、多くの人々は、元素カルシウムの含有量が著しく低いにもかかわらず、よりよく吸収され、副作用が少ないクエン酸カルシウムの調合物を代用しています. 通常の総合ビタミン製剤に含まれるビタミン D の量は、骨粗鬆症による骨量の減少を遅らせるのに十分です。 女性は、急性腎不全や骨吸収の増加を含む症候群であるビタミン過剰症Dにつながる可能性がある過剰摂取に注意する必要があります.
- 運動。 定期的な中程度の体重負荷運動 (たとえば、週に少なくとも 45 回、60 ~ XNUMX 分間のウォーキング) をお勧めします。
- 喫煙。 喫煙する女性は、非喫煙者より平均XNUMX年早く閉経します。 ホルモン補充がなければ、閉経が早まると、閉経後の骨量減少が加速します。 これは、女性の喫煙が増加している現在の傾向に対抗するもう XNUMX つの重要な理由です。
- ホルモン補充療法。 エストロゲンの補充を行う場合は、閉経後の最初の数年間に骨量の減少率が最も高くなるため、閉経の変化の進行の早い段階で開始する必要があります。 エストロゲン療法の中止後は骨量減少が再開するため、それを無期限に維持する必要があります。
骨粗鬆症と診断されたら、上記のすべての推奨事項に従うことで、さらなる骨量の減少を回避することを目的とした治療が行われます。 全身のカルシウムを増加させることが示されているカルシトニンの使用を推奨する人もいます. ただし、非経口的に投与する必要があります。 高価です。 そして、それが骨のカルシウムの損失を遅らせたり逆転させたり、骨折の発生を減らしたりするという証拠はまだありません. ビホスホネートは、再吸収阻害剤としての地位を獲得しています。
骨粗鬆症は骨折の段階を設定しますが、骨折を引き起こすわけではないことを覚えておく必要があります. 骨折は、転倒や突然の無分別な動きによって引き起こされます。 転倒の防止は、すべての作業現場の安全プログラムの不可欠な部分であるべきですが、骨粗鬆症の可能性がある個人にとっては特に重要です。 したがって、健康増進プログラムには、職場と家庭の両方で環境を保護するための教育を含める必要があります (例: 電線の引き回しをなくすかテープで留める、階段の端や床の凸凹にペンキを塗る、滑りやすい敷物を仮留めする、すぐに乾かす)。また、安全でない靴やシートが低すぎたり柔らかすぎたりするために立ち上がるのが難しいなどの危険に個人を敏感にさせます。
女性の健康と仕事
女性は有給の労働力にとどまります。 実際、それらは多くの産業の主力です。 彼らはあらゆる点で男性と同等に扱われるべきです。 彼らの健康経験のいくつかの側面だけが異なります。 健康増進プログラムは、これらの違いについて女性に知らせ、女性が必要とし、受けるに値する種類と質のヘルスケアを求める力を与えるべきです。 組織とそれらを管理する人々は、ほとんどの女性がこの記事で説明されている問題に苦しんでいないこと、および女性のごく一部については、予防または制御が可能であることを理解するように教育する必要があります. まれな例を除いて、同様の健康上の問題を持つ男性の間でより頻繁ではありませんが、これらの問題は、良い出席と効果的な仕事のパフォーマンスの障壁にはなりません.
多くの女性管理職が高い地位に就くのは、仕事が優れているからだけでなく、上記で概説した女性の健康の問題をまったく経験していないからです。 これにより、そのような困難を抱えている他の女性に対して不寛容になり、協力的でなくなる人もいます. 職場における女性の地位に対する抵抗の主な分野の XNUMX つは、女性自身である可能性があるようです。
女性の健康問題に重点を置き、適切な配慮と誠実さをもって対処する職場の健康増進プログラムは、職場の女性だけでなく、女性の家族、地域社会、および社会にとっても、良い影響を与えることができます。 、最も重要なのは組織です。
がんの予防と管理
今後 XNUMX 年以内に、がんは多くの先進国で主要な死因になると予測されています。 これは、癌の発生率の増加ではなく、現在死亡率表を上回っている心血管疾患による死亡率の減少を反映しています。 高い死亡率と同様に、私たちは「恐ろしい」病気としての癌の亡霊に悩まされています。癌は多かれ少なかれ急速な障害の経過と高度の苦痛に関連しています。 この幾分恐ろしい状況は、早期発見を可能にする技術と治療の分野における新しく強力な成果によって、リスクを軽減する方法についての知識の増加によって、熟考しやすくなっています. しかし、後者は、患者と患者を心配する人々の両方にとって、身体的、感情的、経済的コストと関連している可能性があります。 米国国立がん研究所 (NCI) によると、タバコの使用、食事の変更、環境管理、スクリーニング、および最先端の治療に関する現在の推奨事項が効果的に適用されれば、がんの罹患率と死亡率を大幅に削減できる可能性があります。 .
雇用者にとって、がんは、職業がんの可能性に対する責任とは別に、重大な問題をもたらします。 がんを患っている労働者は、がん自体とその治療の副作用の両方が原因で、生産性が低下し、欠勤を繰り返す可能性があります。 貴重な従業員は、長期にわたる障害や早期死亡によって失われ、後任の採用と訓練に多額の費用がかかります。
健康な従業員ががんを発症したのではなく、配偶者やその他の扶養家族ががんを発症した場合でも、雇用主には費用がかかります。 介護の負担は、従業員の生産性に負担をかける気晴らし、疲労、および欠勤につながる可能性があり、しばしばかなりの医療費が雇用者が後援する健康保険の費用を増加させます。 したがって、がん予防が職場の健康プログラムの主要な焦点であることはまったく適切なことです。
一次予防
一次予防には、喫煙の回避と、がんの発生に影響を与える可能性のある他の宿主因子の修正、および作業環境における潜在的な発がん物質の特定と、労働者のそれらへの曝露の排除または少なくとも制限が含まれます。
露出の制御
潜在的な発がん性物質と証明された発がん性物質は、基礎科学研究と暴露集団の疫学研究によって特定されます。 後者には、暴露の頻度、大きさ、期間の産業衛生測定と、暴露した労働者の障害や死亡の原因の分析を含む包括的な医学的監視が含まれます。 暴露を制御するには、これらの潜在的な発がん物質を職場から排除するか、それが不可能な場合はそれらへの暴露を最小限に抑える必要があります。 また、そのような有害物質の適切なラベル表示と、その取り扱い、封じ込め、および廃棄に関する労働者の継続的な教育も含まれます。
喫煙とがんのリスク
米国では、すべてのがんによる死亡の約 87 分の 25、およびすべての肺がんの 20% が喫煙に起因しています。 タバコの使用は、喉頭、口腔、および食道のがんの主な原因でもあり、膀胱、膵臓、腎臓、および子宮頸部のがんの発生に寄与しています。 肺がんのリスクと毎日のたばこの消費量との間には明確な用量反応関係があります。XNUMX 日に XNUMX 本以上のたばこを吸う人は、非喫煙者の約 XNUMX 倍のリスクがあります。
専門家は、喫煙者が排出するタバコの煙 (「環境タバコの煙」) を不随意に摂取することが、非喫煙者の肺がんの重大な危険因子であると考えています。 1993 年 3,000 月、米国環境保護庁 (EPA) は、環境中のたばこの煙を既知のヒト発がん物質として分類しました。これは、米国の非喫煙者の間で年間約 XNUMX 人の肺がんによる死亡の原因であると推定されています。
禁煙の健康効果に関する 1990 年の米国公衆衛生局長官の報告書は、年齢を問わず禁煙することが健康に有益であることを明確に示しています。 たとえば、禁煙してから 25 年後、元喫煙者は肺がんのリスクが減少します。 しかし、彼らのリスクは XNUMX 年間、非喫煙者のリスクよりも高いままです。
雇用主や労働組合が後援する禁煙プログラム、および禁煙の職場環境を強制する職場方針によるたばこ曝露の排除は、ほとんどの職場のウェルネス プログラムの主要な要素です。
宿主因子の変更
がんは、正常な細胞分裂と成長の異常であり、特定の細胞が異常な速度で分裂して異常に増殖し、時には体の他の部分に移動し、関与する臓器の形態と機能に影響を与え、最終的に生物の死を引き起こします. 最近の継続的な生物医学の進歩により、発がんプロセスに関する知識が増えており、それを加速または阻害する可能性のある遺伝的、体液性、ホルモン、食事、その他の要因が特定され始めています。 、前癌プロセスなど、正常な細胞増殖パターンの回復を助けます。
遺伝的要因
疫学者は、特定の種類のがんの発生頻度に家族性差があるという証拠を蓄積し続けています。 これらのデータは、細胞の分裂と成長の段階を制御していると思われる遺伝子をすでに特定している分子生物学者によって裏付けられています。 これらの「腫瘍抑制」遺伝子が自然に発生する突然変異または環境発がん物質の影響によって損傷を受けると、プロセスが制御不能になり、がんが発生する可能性があります。
遺伝性遺伝子は、がん患者とその肉親のメンバーで発見されています。 ある遺伝子は、女性の結腸がんおよび子宮内膜がんまたは卵巣がんのリスクが高いことに関連しています。 乳がんと卵巣がんのリスクが高い別の患者。 そして1994分のXNUMXは悪性黒色腫の形をしています。 これらの発見は、これらの遺伝子を持つ個人を特定するための DNA 検査を取り巻く倫理的および社会学的問題についての議論につながりました。 この問題を研究した後、全米ヒトゲノム研究諮問委員会 (XNUMX) は、検査の信頼性、潜在的な治療介入の現在の有効性、およびリスクが高いことが判明した人々に対する遺伝的差別の可能性に関係する問題を提起しました。 、「慎重に監視された研究環境の外で、DNA検査または癌素因のスクリーニングを提供するのは時期尚早です」と結論付けました.
体液的要因
高齢男性の前立腺がんの定期的なスクリーニング検査としての前立腺特異抗原 (PSA) 検査の価値は、臨床試験で科学的に証明されていません。 しかし、場合によっては男性労働者に提供されることもあれば、女性労働者へのマンモグラフィと子宮頸部パパニコロウ塗抹検査の提供のバランスを取るための男女平等の証として提供されることもあります. 定期的な定期検査を提供するクリニックは、PSA 検査を補助として提供しており、場合によっては、従来の直腸指診や最近導入された直腸超音波検査の代替として提供しています。 その使用は前立腺の異常または症状のある男性に有効であるように見えますが、最近の多国籍レビューは、PSA の測定は健康な男性集団をスクリーニングする際の日常的な手順であってはならないと結論付けています (Adami、Baron および Rothman 1994)。
ホルモン因子
研究は、いくつかの癌の発生にホルモンが関係していることを示しており、それらは他の癌の治療に使用されてきました. しかし、ホルモンは、職場の健康増進プログラムで強調するのに適切な項目ではないようです. 可能性のある例外は、更年期症状の治療と骨粗鬆症の予防のためにホルモンを推奨する際に、特定の場合に潜在的な発がん性の危険性を警告することです.
食事の要因
研究者は、米国におけるすべてのがん死亡率の約 35% が食事に関連している可能性があると推定しています。 1988 年、米国公衆衛生局長官の栄養と健康に関する報告書は、肺、結腸直腸、乳房、前立腺、胃、卵巣、および膀胱の癌が食事に関連している可能性があることを示しました。 研究によると、特定の食事要因 (脂肪、繊維、およびベータカロチン、ビタミン A、ビタミン C、ビタミン E、セレンなどの微量栄養素) ががんのリスクに影響を与える可能性があることが示されています。 疫学的および実験的証拠は、食事中のこれらの因子の調整により、ある種の癌の発生を減らすことができることを示しています。
食事脂肪
食物脂肪の過剰摂取とさまざまな癌、特に乳癌、結腸癌、前立腺癌のリスクとの関連は、疫学研究と実験室研究の両方で実証されています. 国際的な相関研究では、総カロリー摂取量を調整した後でも、これらの部位でのがんの発生率と食事による総脂肪摂取量との間に強い関連性があることが示されています。
脂肪の量に加えて、消費される脂肪の種類は、がんの発生における重要な危険因子である可能性があります。 異なる脂肪酸は、さまざまな部位特異的な腫瘍促進または腫瘍抑制特性を持っている可能性があります。 総脂肪と飽和脂肪の摂取は、結腸癌、前立腺癌、および閉経後の乳癌と強く正の関連があります。 多価不飽和植物油の摂取は、閉経後の乳がんおよび前立腺がんと正の関連がありますが、結腸がんとは関連していません. 逆に、特定の魚油に含まれる高度に多価不飽和のオメガ 3 脂肪酸の摂取は、乳がんや結腸がんのリスクに影響を与えないか、リスクを低下させる可能性さえあります.
食物繊維
疫学的証拠は、特定の癌、特に結腸癌と乳癌のリスクが、野菜、果物、および全粒穀物の高摂取に関連する食物繊維およびその他の食事成分の摂取量の増加によって低下する可能性があることを示唆しています.
微量栄養素
疫学的研究は、一般に、癌の発生率と、ベータカロテン、ビタミン C (アスコルビン酸)、ビタミン E (アルファトコフェロール) などの抗酸化特性を持ついくつかの栄養素を多く含む食品の摂取との間に反比例の関係があることを示しています。 果物や野菜の摂取量が少ないと、肺がんのリスクが高まることが多くの研究で示されています。 セレンと亜鉛の欠乏も、がんリスクの増加に関係しています。
抗酸化サプリメントの使用が深刻な心臓発作や脳卒中の予想される数を減らすことが示されている多くの研究では、癌に関するデータはあまり明確ではありませんでした. しかし、NCIがフィンランド国立公衆衛生研究所と協力して実施したアルファ-トコフェロール、ベータ-カロチン(ATBC)肺がん予防臨床試験の結果は、ビタミンEとベータ-カロテンのサプリメントが肺がんを予防しなかったことを示しています。 . ビタミンEの補給により、前立腺がんが34%減少し、結腸直腸がんが16%減少しましたが、ベータカロチンを摂取した被験者は、ビタミンEを摂取した被験者よりも肺がんが16%多く、統計的に有意であり、他のがんの症例がわずかに多かったです。またはプラセボ。 ビタミンEとベータカロテンの組み合わせが、いずれかのサプリメント単独よりも良いか悪いかという証拠はありませんでした. 研究者らは、この研究でベータカロチンを摂取した人がより多くの肺がんを発症することが観察された理由をまだ特定していません. これらの結果は、高レベルのベータカロテンまたはビタミン E を含む食品中の異なる化合物または複数の化合物が、疫学研究で観察された保護効果の原因である可能性を示唆しています。 研究者らはまた、長期喫煙者のがんの発生を抑制するには、補給期間が短すぎた可能性があると推測しています. ATBC研究のさらなる分析、および進行中の他の試験の結果は、この試験で生じたいくつかの問題、特にベータカロチンの大量摂取が喫煙者に有害であるかどうかの問題を解決するのに役立ちます.
アルコール
アルコール飲料の過度の使用は、直腸、膵臓、乳房、および肝臓のがんと関連しています。 また、アルコール消費とタバコの使用が口、咽頭、食道、喉頭のがんのリスク増加と相乗的に関連していることを裏付ける強力な証拠もあります。
食事の推奨事項
食事ががんリスクに関連しているという説得力のある証拠に基づいて、NCI は以下の推奨事項を含む食事ガイドラインを作成しました。
- 脂肪の摂取量をカロリーの 30% 以下に減らします。
- 食物繊維の摂取量を 20 日あたり 30 ~ 35 グラムに増やし、上限を XNUMX グラムにします。
- 毎日の食事にさまざまな野菜や果物を取り入れてください。
- 肥満を避けてください。
- アルコール飲料は適度に摂取してください。
- 塩漬け(塩漬け)、塩漬け(塩水に漬けたもの)、または燻製(胃がんや食道がんの発生率の増加に関連する)の消費を最小限に抑えます。
これらのガイドラインは、全人口に推奨できる一般的な食事療法に組み込むことを目的としています。
感染症
特定の感染因子といくつかの種類のがんとの関連についての知識が増えています。たとえば、B 型肝炎ウイルスと肝臓がん、ヒトパピローマウイルスと子宮頸がん、エプスタイン-バーウイルスとバーキットリンパ腫などです。 (エイズ患者のがんの頻度は、患者の免疫不全に起因するものであり、HIV 病原体の直接的な発がん作用ではありません。)現在、B 型肝炎ワクチンが利用可能であり、これを子供に投与すると、最終的に肝臓のリスクが低下します。癌。
職場のがん予防
がんの予防と管理に関する幅広い行動を促進する場としての職場の可能性を探るため、NCI はワーキング ウェル プロジェクトを後援しています。 このプロジェクトは、たばこの使用を減らし、がん予防のための食事の変更を達成し、スクリーニングの普及率を高め、職業上の曝露を減らすための職場ベースの介入を開発し、費用対効果の高い方法で実施できるかどうかを判断することを目的としています。 1989 年 XNUMX 月に米国の次の XNUMX つの研究センターで開始されました。
- MD アンダーソンがんセンター、テキサス州ヒューストン
- フロリダ大学、ゲインズビル、フロリダ
- ダナ・ファーバーがん研究所、マサチューセッツ州ボストン
- ミリアム病院/ブラウン大学、プロビデンス、ロードアイランド
このプロジェクトには、全米の 21,000 の異なる職場で約 114 人の従業員が関与しています。 選択された職場のほとんどは、主に製造に関与しています。 プロジェクトの他のタイプの作業現場には、消防署や新聞印刷機が含まれていました。 タバコの削減と食事の改善は、すべての職場に含まれる介入分野でした。 ただし、各サイトは、特定の介入プログラムを最大化または最小化するか、地理的領域の気候および社会経済的条件を満たすために追加のオプションを含めました。 たとえば、フロリダとテキサスのセンターでは、これらの地域では日光への露出が増加しているため、皮膚がんのスクリーニングと日焼け止めの使用を含め、強調しました。 ボストンとテキサスのセンターでは、がんと喫煙の関係を強調するプログラムを提供しました。 フロリダセンターは、州の農業および果物産業から容易に入手できる新鮮な柑橘類の供給により、食事の修正介入を強化しました. 管理職と従業員による消費者委員会もフロリダセンターの職場に設置され、フードサービスと協力して、カフェテリアが新鮮な野菜と果物のセレクションを確実に提供できるようにしました。 プロジェクトに参加しているいくつかの職場では、プロジェクトへの継続的な参加や、禁煙などの望ましい目標の達成に対して、商品券やカフェテリアのランチなどのささやかな賞品が提供されました。 職業上の危険への曝露の低減は、ディーゼル排気、溶剤の使用、または放射線装置が普及している作業現場では特に重要でした。 職場ベースのプログラムには以下が含まれます。
- さまざまな食品の試食など、興味を引くためのグループ活動
- 禁煙コンテストなどのグループ活動の指導
- などの医療/科学に基づくデモンストレーション
 呼吸器系に対する喫煙の影響を検証するための試験
呼吸器系に対する喫煙の影響を検証するための試験 - 潜在的または実際に危険または有毒な物質への職業的曝露を大幅に削減または排除することを目的としたビジネス慣行およびポリシー開発に関するセミナー
- がんのリスクと予防に関するコンピューターベースのセルフヘルプおよび自己評価プログラム
- たばこの使用を減らしたりなくしたり、食生活を改善したり、がん検診を増やしたりするためのマニュアルと自助クラス。
がん教育
職場の健康教育プログラムには、初期のがんを示唆する徴候や症状に関する情報を含める必要があります。たとえば、しこり、直腸やその他の開口部からの出血、治癒していないように見える皮膚病変などです。 . これらのプログラムでは、乳房の自己検査について、できれば監督下での指導も提供する場合があります。
がんスクリーニング
前癌病変または早期癌のスクリーニングは、可能な限り早期に発見および除去する目的で実施されます。 がんの初期の徴候や症状について個人を教育し、医師の診察を受けることができるようにすることは、スクリーニングの重要な部分です。
あらゆる定期的または定期的な健康診断に、早期がんの検索を含める必要があります。 さらに、特定の種類のがんの集団検診が、職場または職場近くの地域施設で実施される場合があります。 無症候性集団の癌の許容可能かつ正当なスクリーニングは、次の基準を満たす必要があります。
- 問題の疾患は、公衆衛生レベルでかなりの負担を表す必要があり、蔓延し、無症候性で、転移のない段階を持つ必要があります。
- 無症候性で非転移性の段階が認識できるはずです。
- スクリーニング手順には、合理的な特異性、感度、および予測値が必要です。 リスクとコストが低く、検査者と検査を受ける人の両方に受け入れられるものでなければなりません。
- 早期発見とそれに続く適切な治療により、発見が遅れた場合よりも治癒の可能性が大幅に高まるはずです。
- スクリーニングによって検出された病変の治療は、原因別の罹患率と死亡率で測定される結果を改善するはずです。
次の追加基準は、特に職場に関連しています。
- 従業員 (およびプログラムに関与している場合はその扶養家族) には、スクリーニングの目的、性質、および潜在的な結果について通知し、正式な「インフォームド コンセント」を取得する必要があります。
- スクリーニング プログラムは、スクリーニングに同意する個人の快適さ、尊厳、およびプライバシーを十分に考慮して実施する必要があり、作業の取り決めや生産スケジュールへの干渉を最小限に抑える必要があります。
- スクリーニング結果は、労働者が指定したかかりつけの医師にコピーを転送して、迅速かつ非公開で伝達する必要があります。 スクリーニング報告書の説明を求める人は、訓練を受けた医療専門家によるカウンセリングを受けられるべきです。
- スクリーニングを受けた個人は、偽陰性の可能性を知らされ、スクリーニングの直後に発生する徴候や症状の医学的評価を求めるよう警告されるべきです.
- 事前に準備された紹介ネットワークを用意して、肯定的な結果が得られた人で、かかりつけの医師に相談できない、または相談したくない人を紹介できるようにする必要があります。
- 必要な確認検査の費用と治療の費用は、健康保険でカバーされるか、手頃な価格である必要があります。
- 肯定的な報告が迅速に確認され、適切な介入が手配されていることを確認するために、事前に準備されたフォローアップシステムを導入する必要があります。
さらに最後の基準は基本的に重要です。スクリーニングは、最新の機器を使用して適切なスキルを持ち、認定された医療専門家によって実施され、結果の解釈と分析は可能な限り最高の品質と精度を備えている必要があります。
1989年、米国、カナダ、英国から数百人の「アドバイザー」やその他の人々を利用した、医学およびその他の関連分野の20人の専門家のパネルである米国予防サービスタスクフォースは、約169の予防介入の有効性を評価しました. がんのスクリーニングに関するその推奨事項を表 1 にまとめます。タスク フォースのやや保守的な態度と厳密に適用される基準を反映して、これらの推奨事項は他のグループによって進められたものとは異なる場合があります。
表 1. 腫瘍性疾患のスクリーニング。
|
がんの種類 |
米国予防サービス タスク フォースの推奨事項* |
|
胸 |
40 歳以上のすべての女性は、年 50 回の乳房臨床検査を受ける必要があります。 病理が検出されない限り、75 歳から XNUMX 歳まで継続するすべての女性に、XNUMX ~ XNUMX 年ごとのマンモグラフィが推奨されます。 乳がんのリスクが高い女性の場合は、若い年齢でマンモグラフィーを開始するのが賢明かもしれません。 現時点では、乳房の自己検査を教えることは特に推奨されていませんが、現在の乳房の自己検査の実施方法を変更することを推奨するには十分な証拠がありません (つまり、現在それを教えている人は、その方法を継続する必要があります)。 |
|
結腸直腸の |
便潜血検査または S 状結腸内視鏡検査を、無症候性個人の結腸直腸がんの効果的なスクリーニング検査として推奨または反対するには、十分な証拠がありません。 また、現在実施されているこの形式のスクリーニングを中止したり、それを要求した人に差し控えたりする十分な根拠もありません。 結腸直腸癌の既知の危険因子を持つ 50 歳以上の人にスクリーニングを提供することは、臨床的に賢明かもしれません。 |
|
子宮頸部 |
定期的なパパニコロー(Pap)検査は、性的に活発な女性、または性的に活発だったすべての女性に推奨されます。 パパニコロウ塗抹検査は、性行為の開始とともに開始し、医師の裁量で 65 ~ XNUMX 年ごとに繰り返す必要があります。 以前の塗抹標本が一貫して正常であった場合、XNUMX 歳で中止することができます。 |
|
前立腺 |
無症候性男性における前立腺がんの有効なスクリーニング検査として、定期的な直腸指診を推奨する、または反対する十分なエビデンスはありません。 経直腸超音波および血清腫瘍マーカーは、無症候性の男性の定期的なスクリーニングには推奨されません。 |
|
肺 |
定期的な胸部 X 線検査または喀痰細胞診を実施して無症候性の人の肺がんをスクリーニングすることは推奨されません。 |
|
肌 |
リスクの高い人には、皮膚がんの定期的なスクリーニングが推奨されます。 臨床医は、屋外での露出が増加しているすべての患者に、日焼け止め剤や紫外線から保護するためのその他の手段を使用するようアドバイスする必要があります。 現在、皮膚の自己検査を行うように患者に助言することを支持する証拠も、反対する証拠もありません。 |
|
精巣 |
停留精巣、精巣固定術、または精巣萎縮の既往歴のある男性には、精巣検査による精巣がんの定期的なスクリーニングが推奨されます。 他の男性の精巣がんの定期的なスクリーニングを推奨する、または反対する臨床的利益または害の証拠はありません。 現在、睾丸の定期的な自己検査を行うよう患者にカウンセリングを行うことについて、十分なエビデンスはありません。 |
|
卵巣 |
卵巣がんの無症候性女性のスクリーニングは推奨されません。 他の理由で婦人科検査を行う場合は、付属器を検査するのが賢明です。 |
|
膵臓 |
無症候性の人の膵臓がんの定期的なスクリーニングは推奨されません。 |
|
オーラル |
プライマリケアの臨床医による口腔がんの無症候性の人の定期的なスクリーニングは推奨されません。 すべての患者は、定期的な歯科検診を受け、あらゆる形態のタバコの使用を中止し、アルコールの消費を制限するように助言されるべきです. |
出典: 1989 年予防サービス タスク フォース。
乳がんのスクリーニング
専門家の間では、マンモグラフィーによるスクリーニングと臨床乳房検査を 50 ~ 69 年ごとに組み合わせることで、30 ~ 40 歳の女性の命が救われ、この年齢層の乳がんによる死亡が最大 49% 減少するという一般的なコンセンサスがあります。 しかし、40 歳から XNUMX 歳までの無症候性女性に対するマンモグラフィによる乳がん検診の価値については、専門家の間で意見が一致していません。がんは、XNUMX 歳になる前にスクリーニングを開始するかどうかについて、医師のアドバイスを求める必要があります。
ほとんどの組織の女性人口は少なすぎて、現場にマンモグラフィー機器を設置することはできません。 したがって、雇用主または労働組合 (またはその両方) が後援するほとんどのプログラムは、モバイル ユニットを職場に持ち込むプロバイダとの契約、または参加する女性従業員が勤務時間中または自分の時間に紹介されるコミュニティ内のプロバイダとの契約に依存しています。 このような手配を行う際には、機器が米国放射線学会によって公布された基準などの X 線照射と安全性の基準を満たしていること、およびフィルムの品質とその解釈が満足できるものであることを確認することが不可欠です。 さらに、細い針による吸引またはその他の確認診断手順が必要な女性のために、紹介リソースを事前に用意しておくことが不可欠です。
子宮頸がんのスクリーニング
科学的証拠は、パップテストによる定期的なスクリーニングが、性的に活発な女性または 18 歳に達した女性の子宮頸がんによる死亡率を大幅に低下させることを強く示唆しています。生存率は、診断時の疾患の段階に直接関係しているようです。 子宮頸部細胞診を使用した早期発見は、現在のところ、限局性または前がん段階の子宮頸がんを検出する唯一の実用的な手段です。 浸潤性子宮頸がんを発症するリスクは、スクリーニングを受けたことがない女性では、XNUMX ~ XNUMX 年ごとにパップテストを受けた女性よりも XNUMX ~ XNUMX 倍高くなります。
職場スクリーニングプログラムの費用に特に関連するのは、適切に訓練された看護師が子宮頸部細胞診塗抹標本を非常に効率的に取得でき、医師の関与を必要としないという事実です. おそらくそれ以上に重要なのは、通訳のために送られる検査室の質です。
結腸直腸がんのスクリーニング
糞便血の定期検査、直腸指診および S 状結腸鏡検査による前がん状態の結腸直腸ポリープおよびガンの早期発見、およびそれらのタイムリーな除去により、50 歳以上の個人の結腸直腸ガンによる死亡率が低下することが一般的に認められています。 硬性S状結腸内視鏡をより長く柔軟な光ファイバー器具に置き換えることで、検査の不快感が軽減され、信頼性が向上しました。 ただし、どのテストを信頼すべきか、どのくらいの頻度で適用すべきかについては、意見の相違が残っています。
スクリーニングの長所と短所
家族歴、がんの既往、または潜在的な発がん物質への既知の曝露のためにリスクのある個人におけるがんスクリーニングの価値については、一般的な合意があります。 しかし、健康な集団の集団検診については当然の懸念があるようです。
がんの検出のためのマス スクリーニングの提唱者は、早期発見の後に罹患率と死亡率が改善されるという前提に導かれています。 これはいくつかの例で示されていますが、常にそうであるとは限りません。 例えば、胸部レントゲンや喀痰細胞診で肺がんを早期に発見することは可能ですが、治療成績の向上にはつながっていません。 同様に、早期前立腺がんの治療にかかるリードタイムを延ばすことは、利益がないだけでなく、治療が遅れた患者が享受する健康状態がより長くなることを考えると、実際には逆効果になる可能性があるという懸念が表明されています。
マススクリーニングプログラムを計画する際には、偽陽性の患者の健康と財布への影響についても考慮する必要があります。 たとえば、いくつかの一連の症例では、乳房スクリーニングで陽性となった女性の 3 ~ 8% が良性腫瘍の不必要な生検を受けていました。 結腸直腸癌の糞便血液検査のある経験では、スクリーニングされた人のほぼ XNUMX 分の XNUMX が診断用の大腸内視鏡検査に紹介され、そのほとんどが陰性の結果を示しました。
追加の研究が必要であることは明らかです。 スクリーニングの有効性を評価するために、NCI は主要な研究である前立腺、肺、結腸直腸および卵巣のがんスクリーニング試験 (PLCO) を開始し、これら 1993 つのがん部位の早期発見技術を評価しています。 PLCO への登録は 148,000 年 60 月に開始され、74 ~ 125 歳の男女 16 人が参加し、介入群または対照群に無作為に割り付けられました。 介入グループでは、男性は肺がん、結腸直腸がん、前立腺がんのスクリーニングを受け、女性は肺がん、結腸直腸がん、卵巣がんのスクリーニングを受けます。 対照群に割り当てられた人は、通常の医療を受けます。 肺がんについては、年 87.8 回の胸部 X 線の価値が調査されます。 結腸直腸癌の場合、年 XNUMX 回の光ファイバー S 状結腸内視鏡検査が実施されます。 前立腺がんの場合は、直腸指診と PSA の血液検査が行われます。 卵巣がんについては、年に XNUMX 回の身体検査および経膣超音波検査に加えて、CA-XNUMX として知られる腫瘍マーカーの年 XNUMX 回の血液検査が行われます。 XNUMX 年の歳月と XNUMX 万米ドルの支出の末に、寿命を延ばし、死亡率を下げる可能性のある早期診断を得るためにスクリーニングをどのように使用できるかについて、確固たるデータが得られることが期待されています。
治療と継続的なケア
治療と継続的なケアには、がんにかかった人やがんにかかわっている人の生活の質を高めるための取り組みが含まれます。 雇用主や組合が後援する産業保健サービスや従業員支援プログラムは、がんの治療を受けている労働者や治療を受けている扶養家族がいる労働者に有益な助言や支援を提供することができます。 このサポートには、何が起こっているのか、何が期待できるのか、腫瘍医や外科医によって提供されない情報が含まれる場合があります。 セカンドオピニオンの紹介におけるガイダンス; 高度に専門化されたケアセンターへのアクセスに関する相談と支援。 休職と勤務形態の変更により、労働者は治療中に生産性を維持し、寛解が達成されたときに早期に仕事に戻ることができる場合があります。 一部の職場では、同様の問題に直面している労働者の経験の交換と相互支援を提供するために、ピア サポート グループが形成されています。
まとめ
がんの予防と発見のためのプログラムは、関与する労働者とその扶養家族の幸福に有意義な貢献をすることができ、彼らを後援する雇用主と労働組合に大きな利益をもたらすことができます。 他の予防的介入と同様に、これらのプログラムは適切に設計され、慎重に実施される必要があり、その利益は長年にわたって蓄積されるため、着実に継続する必要があります。
Merrill Lynch and Company, Inc. における喫煙管理プログラム: ケーススタディ
1990 年、米国政府は、職場の健康増進プログラムに対する強力な支持を表明し、 健康な人2000、 2000年国民健康増進・疾病予防目標 (米国公衆衛生局 1991)。 これらの目標の 2000 つは、8.6 年までに、「できれば包括的な従業員の健康増進プログラムの一環として」、従業員の健康増進活動を提供する職場の割合を増やすことを求めています (目標 3.11)。 3.12 つの目標には、具体的には、正式な喫煙ポリシーを持つ職場の割合を増やすこと (目標 XNUMX) と、きれいな室内空気に関する包括的な州法を制定すること (目標 XNUMX) によって、職場での喫煙を禁止または厳しく制限する取り組みが含まれます。
これらの目的と従業員の関心に応えて、メリルリンチ アンド カンパニー (以下、メリル リンチ) は、ニューヨーク市とニュージャージー州の本社で、従業員向けの Wellness and You プログラムを開始しました。 Merrill Lynch は、米国に本拠を置くグローバルな財務管理およびアドバイザリー企業であり、個人および企業および機関のクライアントにサービスを提供するビジネスにおいて主導的な地位を占めています。 メリルリンチの 42,000 か国以上の 30 人の従業員は、証券引受、取引、仲介などのサービスを提供しています。 投資銀行; 外国為替、商品、デリバティブの取引。 銀行と融資; 保険の販売および引受サービス。 従業員の人種、国籍、学歴、給与レベルは多様です。 従業員人口のほぼ半数が、ニューヨーク市大都市圏 (ニュージャージー州の一部を含む) と、フロリダとコロラドの XNUMX つのサービス センターに本社を置いています。
メリルリンチのウェルネスとあなたのプログラム
Wellness and You プログラムは、ヘルスケア サービス部門に基づいており、医療ディレクターに報告する博士レベルの健康教育者によって管理されています。 中核となるウェルネス スタッフは、マネージャーと常勤のアシスタントで構成され、必要に応じて、スタッフの医師、看護師、従業員支援カウンセラー、および外部コンサルタントによって補完されます。
最初の年である 1993 年には、従業員の約 9,000% に相当する 25 人を超える従業員が、次のようなさまざまな Wellness and You 活動に参加しました。
- 従業員が健康を維持するために必要な検査、予防接種、およびガイダンスを受けることを奨励するために設計された、さまざまな健康トピックに関するパンフレットの配布や、メリルリンチの個人的な健康ガイドを含む、セルフヘルプおよび書面による情報プログラム
- 禁煙、ストレス管理、エイズ、ライム病など、幅広い関心のあるトピックに関する教育セミナーとワークショップ
- 心血管疾患、皮膚がん、乳がんのリスクがある従業員を特定する包括的なスクリーニング プログラム。 これらのプログラムは、会社の敷地内の医療サービス クリニックまたは移動式バン ユニットのいずれかで、外部の請負業者によって提供されました。
- 社内カフェテリアでの有酸素運動や会社の会議室での個人の体重管理クラスなど、進行中のプログラム
- インフルエンザの予防接種、皮膚科サービス、定期的な健康診断、従業員の健康サービス クリニックでの栄養カウンセリングなどの臨床ケア。
1994 年には、プログラムが拡大され、オンサイトの婦人科スクリーニング プログラムが含まれるようになりました。 アメリカの従業員が英語を話す医師を世界のどこにいても見つけられるようにする世界規模の緊急医療支援プログラム。 1995 年には、ウェルネス プログラムがフロリダとコロラドのサービス オフィスにまで拡大され、全従業員の約半分に到達する予定です。 ほとんどのサービスは無料またはわずかな費用で従業員に提供されます。
メリルリンチにおける禁煙プログラム
禁煙プログラムは、近年、職場のウェルネス分野で重要な位置を占めています。 1964 年、米国公衆衛生局長官は、喫煙が予防可能な病気と早期死亡の大部分の原因であると特定しました (米国保健教育福祉省 1964)。 それ以来、たばこの煙を吸い込むことによる健康リスクは、喫煙者に限定されず、間接喫煙を吸い込む人も含まれることが研究によって証明されました (米国保健社会福祉省 1991)。 その結果、多くの雇用主は、従業員の健康と自身の「収益」を考慮して、従業員による喫煙を制限または削減するための措置を講じています。 メリルリンチでは、Wellness and You に、(1) 資料の配布、(2) 禁煙プログラム、および (3) 禁煙ポリシーの XNUMX 種類の禁煙の取り組みが含まれています。
資料
ウェルネス プログラムでは、従業員が健康を増進するための情報、支援、励ましを提供するために、質の高い教材を幅広く取り揃えています。 喫煙の有害な影響と禁煙の利点について従業員を教育するために設計されたパンフレットやオーディオテープなどの自己啓発資料は、ヘルスケアクリニックの待合室や、要求に応じてオフィス内メールで入手できます。
また、健康フェアでも資料を配布しています。 多くの場合、これらの健康博覧会は、既存のメディアの注目を利用するために、国の健康イニシアチブと連携して後援されます。 たとえば、毎年 24 月の第 1993 木曜日に、American Cancer Society は Great American Smokeout を後援しています。 この全国的なキャンペーンは、喫煙者に 20.5 時間たばこをやめるよう促すことを目的としており、テレビ、ラジオ、新聞によって全米で広く宣伝されています。 その考えは、喫煙者がその日のうちに禁煙できることを自分自身に証明できれば、完全に禁煙できるかもしれないということです. 9.4 年の Smokeout では、米国の喫煙者の 8% (XNUMX 万人) が喫煙をやめるか、XNUMX 日の喫煙本数を減らしました。 そのうちの XNUMX 万人が、XNUMX 日から XNUMX 日後に禁煙を継続するか、喫煙を減らすことを報告しました。
毎年、メリルリンチの医療部門のメンバーは、グレート アメリカン スモークアウトの日にホーム オフィスに禁煙ブースを設置しました。 ブースは人通りの多い場所 (ロビーやカフェテリア) に配置され、書籍、「サバイバル キット」 (チューインガム、シナモン スティック、自助具を含む)、禁煙誓約カードを提供して、喫煙者に少なくとも禁煙するよう促します。その日のために。
禁煙プログラム
すべての人に有効な禁煙プログラムは XNUMX つもないため、メリルリンチの従業員にはさまざまな選択肢が提供されています。 これらには、自己啓発資料 (「禁煙キット」)、グループ プログラム、オーディオテープ、個別カウンセリング、および医師の介入が含まれます。 介入は、教育や古典的な行動修正から、催眠術、ニコチン補充療法 (「パッチ」とニコチンチューインガムなど)、またはその組み合わせにまで及びます。 これらのサービスのほとんどは従業員が無料で利用でき、グループ介入などの一部のプログラムは、会社の福利厚生部門によって補助されています。
禁煙ポリシー
個人を対象とした禁煙の取り組みに加えて、職場での喫煙制限がますます一般的になっています。 ニューヨーク州やニュージャージー州を含む米国の多くの管轄区域では、厳格な職場喫煙法が制定されており、ほとんどの場合、プライベート オフィスでの喫煙が制限されています。 共用の作業エリアと会議室での喫煙は許可されていますが、出席者全員が許可する場合に限ります。 法律は通常、喫煙を完全に禁止するまで、非喫煙者の好みを優先することを義務付けています。 図 1 は、ニューヨーク市に適用される市と州の規制をまとめたものです。
図1。 ニューヨーク州の喫煙に関する市と州の規制の概要。
多くのオフィスで、メリルリンチは法的要件を超えた喫煙ポリシーを実施しています。 ニューヨーク市とニュージャージー州のほとんどの本社のカフェテリアは禁煙になりました。 さらに、ニュージャージー州とフロリダ州の一部のオフィス ビル、およびニューヨーク市の特定の職場エリアで全面禁煙が実施されました。
たばこの暴露による健康への悪影響については、ほとんど議論がないようです。 ただし、企業の喫煙ポリシーを策定する際には、他の問題を考慮する必要があります。 図 2 は、企業が法的要件を超えて喫煙を制限することを選択する場合と選択しない場合がある理由の多くを概説しています。
図2。 職場での喫煙を制限する理由と反対する理由。
禁煙プログラムと禁煙方針の評価
Wellness and You プログラムは比較的歴史が浅いため、これらの取り組みが従業員の士気や喫煙習慣に与える影響を判断するための正式な評価はまだ実施されていません。 しかし、いくつかの研究では、職場での喫煙制限は大多数の従業員に支持されており (Stave and Jackson 1991)、タバコの消費量が減少し (Brigham et al. 1994; Baile et al. 1991; Woodruff et al. 1993)、効果的に禁煙率を高める (Sorensen et al. 1991)。
職場での喫煙管理
概要
このトピックに関する最初の米国公衆衛生局長官の報告書が発表された 1960 年代以降、喫煙に伴う悪影響の認識が高まっています。 その時以来、紙巻たばこの喫煙に対する態度は否定的な方向へ着実に成長しており、紙巻たばこのパッケージや広告への警告ラベルの表示が義務付けられ、国によってはテレビでの紙巻たばこの宣伝が禁止され、一部の公共の場所に禁煙エリアが設置され、完全な禁煙が行われています。他人の喫煙禁止。 たばこ産業が問題の存在を否定しようとしているにもかかわらず、たばこ製品の危険性を説明する十分に根拠のある公衆衛生メッセージがますます広まっています。 毎年何百万ドルものお金が、「習慣をやめよう」としている人々によって費やされています。 本、テープ、グループセラピー、ニコチンガム、スキンパッチ、さらにはポケットコンピューターでさえ、ニコチン中毒者を支援するためにさまざまな程度で使用されてきました. 受動的な「受動喫煙」の発がん作用の検証は、たばこの使用を規制する努力の高まりに弾みをつけました。
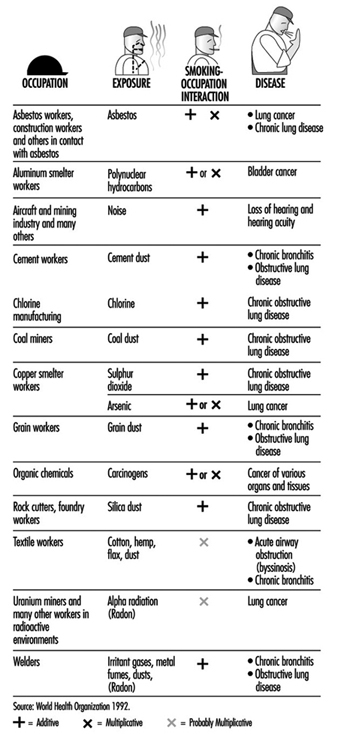
このような背景から、職場での喫煙が雇用主と従業員の関心を高めるのは当然のことです。 最も基本的なレベルでは、喫煙は火災の危険を表しています。 生産性の観点からは、従業員が喫煙者か非喫煙者かに応じて、喫煙は気晴らしまたは迷惑になります。 喫煙は、労働者の罹患率の重大な原因です。 これは、病気による労働日数の損失という形での生産性の低下と、健康関連のコストという点での組織のリソースの財政的消耗を表しています。 さらに、喫煙は、特定の職場で見られる環境ハザードと相加的または相乗的に相互作用し、多くの職業病のリスクを大幅に高めます (図 1)。
図1。 病気の原因となる職業と喫煙の相互作用の例。
この記事では、職場での喫煙管理の理論的根拠に関心を持ち、それを管理するための実際的な態度とアプローチを提案します。単なる推奨では不十分であることを認識しています。 同時に、ニコチンの恐ろしい常習性と禁煙に伴う人間の困難を過小評価することはできません. この複雑な問題に対して、これまでに取られたアプローチよりも現実的なアプローチになることを願っています。
職場での喫煙
組織は、喫煙などの不健康な習慣をより高い運用コストと関連付けることが増えており、雇用主は喫煙する従業員に関連する余分なコストを削減するための対策を講じています。 ミネソタ州ミネアポリスに本拠を置くテクノロジー サービス企業であるセリディアン コーポレーションがまとめたさまざまなライフスタイル リスクの影響に関する研究によると、18 日に 25 箱以上のタバコを吸う人は、非喫煙者よりも 29% 高い医療費請求の費用を占めています。 . 重度の喫煙者は、入院患者として病院で過ごす日数が 5,000% 長く、非喫煙者よりも 1993% 高く、年間の医療費請求額が XNUMX 米ドルを超える可能性が高いことが研究で示されています (Lesmes XNUMX)。
人口の健康と医療制度に対する喫煙の影響は比類のないものです (米国保健社会福祉省 1989)。 世界保健協会 (1992 年) によると、たばこは世界中で毎年少なくとも 3 万人を殺している。 すべての癌の 90%; 慢性気管支炎および肺気腫の症例の30%以上。 冠状動脈性心疾患と脳卒中による死亡の約 80 ~ 20% です。 呼吸器疾患、消化性潰瘍、妊娠合併症など、他の多くの有害な健康状態も喫煙に起因しています. 喫煙は、多くの国で回避可能な死の主要な原因であり続けており、例えば米国では、あらゆる原因による死亡の約 25 分の 1987 を占めるほど蔓延しています (Davis XNUMX)。
喫煙と職業上の危険の複合効果は、多くの職業における喫煙者と非喫煙者の罹患率の有意差によって実証されています。 1 種類のハザードの相互作用により、多くの疾患、特に慢性閉塞性肺疾患、肺がん、心血管疾患、および障害のリスクが高まります (図 XNUMX)。
たばこ関連の危険にさらされることによって生じるよく知られている合併症は、技術文献全体で非常に詳細に概説されています。 最近注目されているのは、以下の点です。
- Fe男性のリスク。 エストロゲン代謝の変化、月経障害、早期閉経、受胎遅延または不妊症、子宮頸がん。
- Ma妊娠中のリスク。 自然流産、異所性妊娠、胎盤異常、前置胎盤、胎盤早期剥離、膣出血、胎児死亡、早産、胎児発育遅延、低出生体重、先天異常、慢性低酸素症。
- Ch幼年期の合併症。 新生児死亡率の増加、乳幼児突然死症候群(SIDS)、身体的および知的発達障害。
環境たばこ煙(ETS)
たばこの喫煙は、喫煙者だけでなく、非喫煙者にとっても危険です。 ETS (「受動喫煙」および「受動喫煙」) は、オフィス ワーカーなど、閉鎖的な環境で働く人々に固有のリスクです。 世界保健機関 (1992) は、先進国ではタバコの煙が室内空気の最も一般的な汚染物質であり、通常、他の大気汚染物質よりも高い濃度で存在すると指摘しています。 ETS は、目やのどの刺激による急性の影響に加えて、肺がんや心血管疾患のリスクを高める可能性があります。 喘息、気管支炎、心血管疾患、アレルギー、上気道感染症などの持病のある人にとっては特に厄介であり、最近喫煙をやめて禁煙を維持するのに苦労している人にとっては厄介な問題でもあります.
米国国立労働安全衛生研究所 (NIOSH) は、次のように結論付けています (1991)。
- ETS は潜在的な発がん物質です。
- ETS への曝露は、可能な限り低い濃度まで減らす必要があります。
- 雇用主は、利用可能なすべての管理手段を使用して、ETS への職業的曝露を最小限に抑える必要があります。
- ETS への労働者の曝露は、職場からたばこの煙をなくすだけで最も効率的かつ完全に制御されます。
- 雇用主は、職場での喫煙を禁止し、従わない者に十分な意欲を失わせるものを提供する必要があります。
法律で職場の禁煙が義務付けられている場合を除き、非喫煙の従業員を ETS への暴露に関連する健康リスクから保護することは、多くの公共部門および民間部門の従業員にとって依然として手ごわい課題です。 職場からたばこの煙をなくすには換気技術の革新と雇用主の費用が必要であるという事実にもかかわらず、たばこ業界からの奨励を受けて、喫煙者は喫煙の継続は本質的に個人の権利であると主張してきました。 先例は、ETS などの危険のない職場を提供する雇用主の明確な義務を確立しており、一部の国の法廷では、職場での ETS 曝露の健康への悪影響について雇用主が責任を負うと認定しています。
ETS のリスクと職場での喫煙制限の望ましさについての一般の知識と態度に関する調査では、この種の暴露に対する広範な懸念と、非喫煙者と喫煙者の両方の間での重大な制限に対するますます強力な支持が示されています (American Lung Association 1992)。 政府は、公共および私的な職場での喫煙を制限する条例や規制をますます多く採用してきました (Corporate Health Policies Group 1993)。
雇用主のコストに対する喫煙の影響
歴史的に、職場での喫煙を減らすための雇用主の取り組みは、喫煙行動に関連するコストと生産性の損失の問題によって推進されてきました。 多くの研究で、喫煙従業員と非喫煙従業員に関連する雇用主のコストが比較されています。 たとえば、大規模な団体健康保険プランの従業員を対象としたある研究では、喫煙者は平均外来医療費が高く ($122 対 $75)、平均保険医療費が高く ($1,145 対 $762)、従業員 1,000 人あたりの入院回数が多かった。 (174 対 76)、従業員 1,000 人あたりの入院日数が多く (800 対 381)、平均入院期間が長い (6.47 対 5.03 日) (Penner and Penner 1990)。
ダウ・ケミカル・カンパニーが 1,400 年半にわたって 1979 人の従業員を対象に実施した別の調査 (Fishbeck 5.5) では、喫煙者は非喫煙者よりも年間 650,000 日多く欠勤しており、ダウは年間 17.4 万ドル以上の費用を余分に費やしていることが示されました。給料だけ。 この数字には、追加の医療費は含まれていません。 さらに、喫煙者は、非喫煙者の 9.7 日と比較して、年間 41 日の障害日数を持っていました。 また、喫煙者は循環器疾患の頻度が 76 倍、肺炎が XNUMX 倍、気管支炎と肺気腫が XNUMX%、すべての種類の呼吸器疾患が XNUMX% 多かった。 研究期間中に死亡した XNUMX 人の非喫煙者に対して、XNUMX 人の喫煙者が死亡した。
United States Steel Corporation の調査によると、喫煙する従業員は、まったく喫煙しない従業員よりも休業日数が多いことがわかりました。 また、喫煙確定者の32日あたりの喫煙本数が増加するにつれて、病気による欠席者数も増加することが、すべての年齢層で示されました。 さらに、960 日 1991 パック以上の男性喫煙者は、非喫煙者の約 XNUMX 倍の欠席率を示しました。 個々の行動リスク要因が、大規模な多拠点産業企業の障害および医療費の合計にどの程度寄与しているかに関する研究では、喫煙者は欠勤が XNUMX% 増加し、従業員 XNUMX 人あたりの平均年間疾病費用は XNUMX ドル増加しました (Bertera XNUMX)。
カンザス州従業員健康管理委員会の年次報告書によると、喫煙者は非喫煙者よりも 33% 多く入院していることがわかりました (106.5 人あたり 71.06 対 1,000 の入院)。 従業員 282.62 人あたりの平均請求額は、非喫煙者よりも喫煙者の方が XNUMX ドル多かった。
このような結果により、一部の米国の雇用主は、この集団に関連するより高い保険金支払いをカバーするために、喫煙している従業員の団体健康保険料の負担分に「追加料金」を追加するようになりました。 レジノイド エンジニアリング コーポレーションは、オハイオ州の工場で喫煙者の雇用を停止しました。これは、喫煙者のヘルスケア請求が非喫煙者よりも従業員 6,000 人あたり年間 XNUMX ドル高かったためです。 イリノイ州シカゴの会社による同様の動きは、州法がライフスタイルに基づく差別的な雇用を禁止しているため、禁止されました.
「ムチ」アプローチではなく「ニンジン」アプローチを使用する他の雇用主は、禁煙に成功した従業員に金銭またはその他の種類の賞などの誘因を提供しています. 一般的なアプローチは、禁煙プログラムに参加するために必要な授業料を、コースを修了した人、またはより厳密には、コース修了後に一定期間禁煙した人に返金することです.
医療費の増加と、喫煙者の病気による生産性の損失に関連するコストに加えて、喫煙に関連するその他のコストの増加があります。具体的には、喫煙休憩中の生産性の損失、火災および生命保険の費用の増加、一般的な清掃費用の増加などです。喫煙に関係します。 例えば、エア・カナダは、灰皿を掃除する必要がなく、たばこのない政策を実施してから飛行機の徹底的な掃除の頻度を 700,000 か月から 1992 か月に延長できることによって、年間約 1983 米ドルの節約を確認しました (WHO 1,300)。 Kristein (1993) による調査では、喫煙によるすべての増加コストを考慮に入れ、喫煙者 XNUMX 人あたり年間 XNUMX ドル (XNUMX ドルに調整) と推定しました。 彼はまた、特にコンピューターやその他の機密機器の高レベルのメンテナンスのコスト、および換気システムの設置と維持のコストを含む、余分なコストの他の領域についても説明しました. さらに、彼は、「喫煙者における一酸化炭素レベルの上昇、目の刺激、測定された注意力の低下、認知機能および運動能力機能の影響に関する確立された文献に基づく非効率性とエラー」に起因すると付け加えた.
喫煙ポリシーと規制
1980 年代には、職場での喫煙を制限する法律と自主的な政策が数と力を増してきました。 いくつかは政府の職場のみに関係し、子どもがいる職場とともに、しばしば主導権を握ってきました。 その他は、政府と民間の両方の職場に影響を与えます。 それらは完全に喫煙を禁止することを特徴としています(「煙のない」職場)。 カフェテリアや会議室などの共用エリアでの喫煙を制限する。 特別な喫煙エリアでのみ喫煙を許可する。 喫煙者と非喫煙者の利益を調整し、後者の希望を最優先することを要求する。
一部のプログラムは、特定の有害物質が存在する職場での喫煙を規制しています。 たとえば、1976 年にノルウェーは、アスベストにさらされる可能性のある地域に喫煙者を配置することを禁止する規則を発行しました。 1988 年、スペインは、喫煙と職業上の危険が組み合わさって労働者の健康に大きなリスクをもたらす場所での喫煙を禁止しました。 スペインでは、妊婦が働く職場での喫煙も禁止されています。 職場での喫煙を制限するための法的措置を講じた他の国には、コスタリカ、キューバ、デンマーク、アイスランド、イスラエルが含まれます (WHO 1992)。
職場での喫煙を制限する法律は、ますます公共の場所を対象とするより広範な規制の一部となっています。 ニュージーランド、ノルウェー、スウェーデンはそのような法律を制定し、ベルギー、オランダ、アイルランドはほとんどの公共の場所での喫煙を禁止する法律を可決しました. 1991 年のフランスの法律は、特に学校や公共交通機関など、集団で使用するために設計されたすべての場所での喫煙を禁止しています (WHO 1992)。
米国とカナダでは、連邦政府機関が喫煙規制政策を採用していますが、法律は州と州、および地方自治体に限定されています。 1989 年までに、米国の 45 の州が公共の場所での喫煙を制限する法律を制定し、19 の州とコロンビア特別区が私的な職場での喫煙を制限する条例を採択した (Bureau of National Affairs 1989)。 カリフォルニア州では、屋内のすべての雇用場所での喫煙を完全に禁止し、訪問者の喫煙を防ぐために合理的な措置を講じることを雇用主に義務付ける法案が保留中です (Maskin、Connelly、および Noonan 1993)。 しばらくの間、米国労働省の労働安全衛生局 (OSHA) は、職場での ETS を独立した毒物として、また室内空気の成分として規制することを検討してきました (Corporate Health Policies Group 1993)。
雇用主が職場での喫煙を減らすもう 1982 つのインセンティブは、労災補償賞を受賞した ETS への暴露に起因する障害の事例から来ています。 1982 年、連邦控訴裁判所は、従業員が煙の充満した環境で働くことを余儀なくされたため、障害退職の資格があると判断しました (パロディ対退役軍人管理 1993)。 同様に、従業員は、仕事中のタバコの煙に対する有害反応のために、労災補償金を授与されています。 実際、米国環境保護庁 (EPA) の元管理者である William Reilly は、最近 EPA が EST を重大な健康被害に指定したことを発表したことで生じた雇用主の責任の脅威が、追加の連邦政府の承認の必要性を取り除くだろうという希望を表明しました。政府の規制 (Noah XNUMX)。
職場での喫煙を抑制する政策の確立を支持するもう 1 つの要因は、(2) 喫煙者と非喫煙者の両方に対する紙巻きタバコの煙のリスクに関する科学的証拠の増加の認識、(3) 喫煙率の低下を反映した公衆の態度の変化です。 、(4)喫煙の社会的受容性の低下、(1992)非喫煙者の権利に対する意識の高まり。 アメリカ肺協会 (81) は、職場での喫煙制限を支持する成人の全体的な割合が、1983 年の 94% から 1992 年には 17% に一貫して増加したことを報告しました。 % と制限なしを好む人は 30% から 15% に減少しました。
労働組合も禁煙政策をますます支持するようになっている (Corporate Health Policies Group 1993)。
最近の米国の調査では、喫煙制限の採用の増加だけでなく、その厳しさも増しているという顕著な傾向が示されている (Bureau of National Affairs 1986, 1991)。 このような方針を持つ企業の割合は、36 年の 1986% から 85 年には 1991% に上昇しましたが、同じ期間に、全面禁止または「禁煙」方針を持つ企業の割合は 1991 倍に増加しました (国務省1992; 喫煙と健康に関する連合 XNUMX)。
禁煙プログラム
職場は、健康教育と推進活動の場としてますます一般的になりつつあります。 いくつかの引用された研究 (Coalition on Smoking and Health 1992) のうち、ある調査では、企業の 35.6% が何らかの禁煙支援を提供していることを示しています。 別の研究では、禁煙政策が、禁煙を試みる個人に環境面でのサポートを提供する可能性があることも示されています。 したがって、禁煙ポリシーも禁煙プログラムの重要な要素と見なすことができます。
禁煙方法は、次の XNUMX つのカテゴリに分類されます。
- 「冷たい七面鳥」になることを含む、補助のない方法(つまり、特別なテクニックに頼らずにただ停止する); XNUMX日に吸うタバコの本数を徐々に減らします。 低タールまたは低ニコチンのタバコを使用する。 友人、親戚、知人と一緒にやめること。 特別なたばこフィルターまたはホルダーを使用する。 他の処方箋なしの製品を使用する; または紙巻たばこの代わりに別のたばこ製品を使用する (嗅ぎタバコ、噛みタバコ、パイプまたは葉巻)。
- 有料または無料のプログラムまたはコースへの参加を含む支援方法。 メンタルヘルスの専門家に相談する。 催眠; 鍼; ニコチンガムまたはニコチンスキンパッチを使用する.
これらのさまざまな方法の有効性は、主に長期的なフォローアップに伴う困難とコスト、およびプログラムと製品のベンダーの明らかな自己利益のために、多くの論争の対象となっています. 別の深刻な制限は、プログラム参加者の喫煙状況を検証する能力に関連しています (Elixhauser 1990)。 ニコチンの代謝産物であるコチニンを測定する唾液検査は、個人が最近喫煙しているかどうかの効果的な客観的指標ですが、適度に複雑で費用がかかります。 広く使用されていません。 したがって、禁煙または喫煙量の削減に成功したという個人の自己報告の信頼性は疑わしいものに頼らざるを得ません。 これらの問題により、さまざまな方法を相互に比較したり、対照群を適切に使用することさえ非常に困難になります。
これらの障害にもかかわらず、1991 つの一般的な結論を導き出すことができます。 第一に、恒久的な禁煙に最も成功した人々は、多くの場合何度も禁煙を試みた後、多くの場合、自分自身で禁煙を行っています。 第二に、個々の「冷たい七面鳥」アプローチを除いて、複数の介入を組み合わせることで、特に禁酒を維持するためのサポートと禁煙メッセージの強化を伴う場合に、禁煙への取り組みの有効性が高まるように思われる (Bureau of National Affairs 1993)。 後者の重要性は研究 (Sorenson, Lando and Pechacek 12) によって確認されており、全体的な禁煙率が最も高いのは、高い割合の非喫煙者の中で働き、頻繁に喫煙しないように求められた喫煙者であることがわかりました。 それでも、対照群の 9% の率と比較して、XNUMX か月の禁煙率はわずか XNUMX% でした。 明らかに、一般的に禁煙プログラムは劇的な肯定的な結果をもたらすと期待されるべきではありませんが、代わりに、禁煙の目標に向かって持続的で忍耐強い努力を必要とするものと見なされなければなりません.
職場の禁煙プログラムの中には、そのアプローチが過度に単純または素朴なものもあれば、長期的な決意とコミットメントに欠けているものもあります. 企業は、単純に喫煙を職場の特定の場所に制限することから、すべての喫煙を禁止する突然の独裁的な発表を行うこと、外部のコンサルタントが提供する高価で集中的な (ただし、多くの場合短期間の) プログラムを提供することまで、あらゆることを試みてきました。 問題と課題は、従業員の士気や生産性を犠牲にすることなく、禁煙職場への移行を成功させることです。
次のセクションでは、個人が禁煙する際に直面する困難と、職場での禁煙という目標を最善の形で達成するために必要な雇用主の態度に関する現在の知識を取り入れたアプローチを提示します。
禁煙の職場を実現するための代替アプローチ
過去の経験から、ボランティアに禁煙プログラムを提供するだけでは、喫煙者の大多数が参加しないため、職場の禁煙という目標は達成されないことが示されています。 いつでも、喫煙者の約 20% だけが禁煙の準備ができており、このグループの少数のみが禁煙プログラムにサインアップします。 禁煙したくない、または企業が禁煙になったときに禁煙できると信じていない喫煙者の残りの 80% にとって、職場での喫煙を禁止することは、彼らが禁煙中に喫煙を変える傾向があるだけです。指定された喫煙エリアまたは建物の外のどこかへの「ドアの外」での労働時間。 この「80% の問題」 (禁煙プログラムだけを提供した場合、喫煙者の 80% は助けられないか、プログラムへの参加を検討することさえできないという問題) は、従業員の関係、生産性、運用コスト、および健康関連の費用。
カナダのトロントに本拠を置く組織である Addiction Management Systems によって、別の成功したアプローチが開発されました。 このアプローチは、行動の変化と修正は、組織的および行動的手法を使用して計画および管理できるプロセスであるという知識に基づいています。 これには、代表的な従業員グループからの意見をもとに経営陣が十分な情報に基づいて決定を下し、会社の他の主要な方針や手順の変更と同じ方法で、職場での喫煙の管理に対処することが含まれます。 管理された変化は、変化を監督する責任のある管理者をサポートし、すべての喫煙者に禁煙を要求することなく新しい禁煙環境に適応するための「ツール」を提供することで、変化に積極的に参加することによって行われます。 ポリシーの変更によって影響を受けるすべての人々を巻き込み、教育することにより、コミュニケーションとチーム構築に重点が置かれています。
禁煙職場への移行の実際のプロセスは、ポリシー変更の発表と、ポリシーが発効するまでの数か月の移行期間の開始から始まります。 行動面では、禁煙への今後の政策変更は「変化への刺激」として機能し、すべての喫煙者が新しい環境にうまく適応する手段を模索することが利益になる新しい環境を作り出します。
このポリシー変更の発表に続いて、すべての従業員を対象としたコミュニケーション プログラムが行われますが、XNUMX つの重要なグループに焦点を当てています: 新しい禁煙ポリシーを実施および監督する必要がある監督者と、新しい禁煙ポリシーに適応することを学ぶ必要がある喫煙者です。環境。 コミュニケーション プログラムの重要な部分は、喫煙者が希望しない限り禁煙する必要はないが、就業時間中の職場での喫煙を禁止する新しいポリシーを遵守しなければならないことを喫煙者に認識させることです。 すべての従業員は、ポリシーと今後の変更に関する通知を受け取ります。
移行期間中、監督者には、ポリシーの変更を理解し、変更中または変更後に発生する可能性のある質問、問題、またはその他の懸念を予測できるようにするためのコミュニケーション資料とトレーニングプログラムが提供されます。 この政策が施行されたときに最も直接的な影響を受けるグループとして、喫煙者は特定のニーズについて相談を受け、独自のトレーニング プログラムも受けます。 後者の特別な焦点は、喫煙者がプログラムを理解し、喫煙を控えるために喫煙行動を修正することを学ぶことを可能にする多くのオプションと選択肢を含む自発的な自助「喫煙コントロール」プログラムを彼らに知らせることです。新しいポリシーが施行されたら、必要に応じて平日の喫煙。 これにより、各喫煙者は自分のプログラムをパーソナライズすることができ、「成功」は個人によって定義され、完全に禁煙するか、就業時間中に喫煙しない方法を学ぶだけであるかにかかわらず. したがって、恨みは中和され、禁煙の職場への変更は喫煙者にとって前向きな動機となります。
このアプローチの最終的な結果は、ポリシーの発効日が来ると、禁煙の職場への移行が「イベントなし」になるということです。それは単に起こり、成功しています。 これが発生する理由は、基礎が築かれ、コミュニケーションが実行され、関係者全員が何が必要かを理解し、移行を成功させるための手段を持っているためです。
組織の観点から重要なことは、経営陣からの最小限の継続的な入力のみで、変更が自己維持される傾向があるものであるということです。 また重要なことは、一度喫煙問題を「管理」することを学ぶことに成功すると、「80% グループ」の喫煙者はその成功に基づいて、完全に禁煙する方向に進む傾向があるということです。 最後に、禁煙環境への移行に積極的に関与している従業員の幸福と士気に対する有益な効果に加えて、組織は、生産性の向上とヘルスケアに関連するコストの削減という点で、時間の経過とともに利益を蓄積します。
効果の評価
プログラムの有効性を評価する際には、考慮しなければならない XNUMX つの個別の基準があります。 XNUMXつ目は、職場が本当に禁煙環境になるかどうかです。 この目標に関する成功は、比較的簡単に測定できます。それは、監督者の業務領域内でのポリシー違反に関する定期的な報告に基づいています。 他の従業員からの苦情を監視する。 たばこの吸い殻、灰、煙を含んだ空気の有無を明らかにするための抜き打ち検査の結果。
成功の第 XNUMX の指標は、より判断が難しく、実際に禁煙して禁煙状態を維持している従業員の数です。 おそらく最も現実的な立場は、職場での喫煙だけに関心を持つことですが、そのような限られた成功では、特に病気や医療費の削減に関して、長期的な利益は少なくなります。 喫煙を続けている人を特定するためのコチニンの定期的な必須唾液検査は、長期的なプログラムの成功を評価するための最良かつ最も客観的な方法ですが、これは複雑で費用がかかるだけでなく、従業員のプライバシーに関する多くの法的および倫理的問題をはらんでいます. 折衷案は、個人の喫煙習慣がどのように変化したか、どのくらいの期間禁煙が維持されているかを尋ねる年 XNUMX 回または半年に XNUMX 回の匿名のアンケートを使用することです。プログラム。 このようなアンケートには、禁煙のメッセージを強化する手段であり、まだ喫煙している人々が習慣をやめることを再考するための扉を開いたままにしておくという追加の利点があります.
長期的な結果の最終評価には、従業員の欠勤、病気、医療費の監視が含まれます。 どんな変化も、最初はわずかなものですが、何年も経つと累積的に重要なものになるはずです。 通常の退職年齢の前に死亡保険金が支払われることは、プログラムの成功を長期的に反映している可能性があります。 もちろん、労働力の変化、年齢や性別などの従業員の特性、および組織に影響を与えるその他の要因などの要因に対して、これらのデータを調整することは重要です。 これらのデータの分析は、明らかに統計の規則に従うものであり、おそらく大規模で安定した労働力と適切なデータ収集、保管、および分析機能を備えた組織でのみ有効です。
世界中の喫煙管理
人間の福利と生産性、健康と医療費、労働組織や国家の経済的健全性への影響という点で、たばこの喫煙とニコチン依存症の重荷を負い続けたくないという気持ちが世界的に高まっています。 これは、1987 年以来、毎年 1992 月に世界保健機関が主導してきた世界禁煙デーへの参加の拡大によって実証されています (WHO XNUMX)。
このイベントの目的は、人々に 1 日だけ禁煙するように求めるだけでなく、公共および民間の組織の間で喫煙を制御することへの関心を引き起こし、たばこの大義を促進する法律、条例、または規制の成立を求める圧力を促進することです。 -自由な社会。 また、関連機関が特定のテーマに関する研究を開始したり、情報を公開したり、行動を開始したりするよう刺激されることも期待されます。 この目的のために、各世界禁煙デーには特定のテーマが割り当てられています (表 1992)。 この記事の読者にとって特に興味深いのは、「タバコのない職場: より安全で健康的」に取り組んだ XNUMX 年のデーです。
表1 「世界禁煙デー」のテーマ
1992 年 タバコのない職場: より安全で健康的
1993 保健サービス: タバコのない世界への窓口
1994年 The Media and Tobacco: 健康に関するメッセージを伝える
1995 たばこの経済学: たばこのコストは想像以上に高い
1996 スポーツと芸術
1997 たばこに反対する国連と専門機関
認識され始めている問題は、開発途上国での喫煙の増加であり、たばこ産業の宣伝文句に促されて、人々は喫煙を社会的進歩と洗練の特徴と見なすよう奨励されています.
まとめ
たばこの喫煙が個人や社会に及ぼす悪影響は、ますます認識され、理解されるようになってきています (たばこ産業を除く)。 それにもかかわらず、喫煙は社会的に受け入れられ、広く使用され続けています。 特別な問題は、多くの若者が、働ける年齢になる何年も前にニコチン中毒になることです。
職場は、この健康被害と戦うための非常に有用な場です。 職場のポリシーとプログラムは、喫煙していない同僚からの同調圧力に煽られて、喫煙する従業員の行動に強いプラスの影響を与える可能性があります。 賢明な組織は、職場での喫煙の管理が、法的責任、欠勤、生産および健康関連のコストの点で、それ自体の利益に役立つものであることを理解するだけでなく、それが生と死の問題になる可能性があることも認識します。その従業員のために。
職場の栄養プログラム
慢性疾患の予防には、食事、身体活動、および禁煙やストレスの軽減などのその他の生活習慣が重要です。 適切な栄養とその他の健康的なライフスタイルの実践も、個人の健康と生産性の維持に役立ちます。 職場は、適切な栄養、体重管理、運動習慣などの健康習慣を人々に教えるのに理想的な場所です。 これは、効率的に情報を広め、行われた変更を監視および強化するための優れたフォーラムです (Kaplan and Brinkman-Kaplan 1994)。 栄養プログラムは、雇用主、労働組合、および場合によっては共同で後援するウェルネス プログラムに最も一般的に含まれる活動の XNUMX つです。 正式なクラスやプログラムに加えて、ニュースレター、メモ、給与明細、ポスター、掲示板、電子メール (電子メール) など、その他の支援的な教育活動を提供することができます。 栄養教育資料は、家庭への郵送や、家族の食事の習慣や習慣の門番である主婦向けのクラスやセミナーを開催することで、従業員の扶養家族にも届きます。 これらのアプローチは、職場と他の場所の両方で簡単に適用できる有用な情報を提供し、正式な指導を強化し、労働者がプログラムに登録したり、情報に基づいて職場の施設 (カフェテリアなど) を有益に利用したりするのに役立ちます。 さらに、慎重に対象を絞った資料やクラスは、労働者の家族、特にその子供たちを含む多くの人々に非常に大きな影響を与える可能性があります。彼らは、一生続き、将来の世代に引き継がれる優れた栄養実践を学び、採用することができます.
職場介入プログラムを成功させるには、労働者が栄養に関するメッセージに基づいて行動できる支援環境が必要です。 これに関連して、従業員がカフェテリアや自動販売機で推奨される食事の順守を容易にする適切な食品にアクセスできることが不可欠です。 昼食を「茶色のバッグ」またはランチボックスに依存している人々にとって、ランチバッグまたはボックスを保管するための職場の配置は、支援環境の一部です。 さらに、雇用主が提供する、または起業家のランチ ワゴンは、給餌施設から離れた現場作業現場で、その場で栄養のある食事を提供できます。 食事の前に簡単に洗える設備も重要です。 雇用主が後援するこれらの活動は、従業員の健康と福祉に対する強いコミットメントを表しています。
工場内ケータリング プログラム、自動販売機、コーヒーとティーブレイク
多くの雇用主は、工場内の給食サービスを部分的または完全に補助し、魅力的で便利なものにしています. シフトが XNUMX つしかない場合でも、多くのカフェテリアでは朝食と夕食、休憩時間の昼食と軽食を提供しています。 これは、一人暮らしの人や、家庭での食事の準備が不十分な人にとって特に価値があります。 一部の職場のカフェテリアは、従業員の友人や家族に開かれており、コミュニティ内のより高価で栄養的に望ましくないことが多い施設を使用するのではなく、「ランチイン」を奨励しています。
職場で提供される食品を変更することは、健康的な食事パターンのサポートと奨励を提供します (Glanz and Mullis 1988)。 実際、カフェテリアでの介入は、選択のポイントとなる栄養情報を容易に利用できるようにするため、職場で最も人気のある栄養プログラムの 1994 つです (Glanz and Rogers 1986)。 他の介入には、低脂肪、低カロリー、高繊維食品を提供するため、または「心臓の健康」食品を強調するためにメニューの選択を変更することが含まれます (Richmond 1994)。 職場はまた、健康的なケータリング ポリシーを実施し、脂肪、コレステロール、ナトリウムが少ない栄養豊富な食品を提供することができます (American Dietetic Association 1983)。 自動販売機で果物などの低脂肪食品を提供するために、外食業者と交渉することもできます。 そのようなプログラムの 1994 つは、低カロリー食品の従業員によるより多くの選択をもたらしました (Wilber XNUMX)。 食品サービス管理者、ケータリング業者、およびベンダーは、特に美味しくて魅力的で健康的な食品が提供された場合に、より多くの売り上げと職場での食品サービス活動への参加の増加を実現する可能性があります (American Dietetic Association XNUMX)。
栄養豊富なスナック食品を利用できるコーヒーやお茶の休憩は、従業員が栄養ニーズを満たすのに役立ちます。 多くの「昼食時間」はわずか 30 分または 40 分で、一部の従業員はその時間をショッピング、社交、または個人的なビジネスに使用するため、食事をスキップします。 支援的な環境では、昼食時間を長くする必要がある場合があります。 さらに、工場内のケータリング施設で適切な衛生状態を維持し、すべての食品サービス担当者の健康と適切なトレーニングを確保することは (施設が外部ベンダーとの契約の下で運営されている場合でも)、従業員の健康に対する職場のコミットメントを示し、それによって労働者のオンサイトのフードサービス施設やその他のプログラムをサポートすることに関心があります。
一般的な栄養指導
さまざまな国の政府機関によって発行された基本的な食事の推奨事項は、健康増進と食事に関連する非感染性疾患の予防を奨励しています (FAO および WHO 1992)。 採用された食事ガイドラインには、次の原則が含まれています。
- 望ましい体重を達成および維持するために、エネルギー消費量を満たすようにエネルギー摂取量を調整します。
- 過度の脂肪の摂取、特に飽和脂肪とコレステロールの摂取を避けてください。
- 複雑な炭水化物と食物繊維の摂取量を増やし、砂糖の摂取量を適度なレベルに制限します.
- 塩分の摂取を適度なレベルに制限します。
- アルコール摂取を制限します。
- すべての食品グループからさまざまな食品を提供します。
これらの食事に関する推奨事項を裏付ける説得力のある科学的証拠があります。 異常な体重は多くの慢性疾患の危険因子であるだけでなく、脂肪の分布も健康にとって重要です (Bray 1989)。 Android 肥満、または腹部の過剰な脂肪は、女性型肥満、つまり腰より下 (つまり、腰と太もも) に過剰な体重が存在する場合よりも、健康上のリスクが高くなります。 ウエストとヒップの比率が 1992 に近いかそれを超えると、高血圧、高脂血症、糖尿病、およびインスリン抵抗性のリスクが高くなります (Seidell 1)。 したがって、体格指数 (BMI)、つまり、体重 (キログラム) を身長 (メートル) の XNUMX 乗で割った値と、ウエストとヒップの比率の両方が、体重の状態と減量の必要性を評価するのに役立ちます。 図 XNUMX は、低体重、望ましい体重、太りすぎ、および肥満の BMI 分類を示しています。
図1。 体格指数 (BMI) 分類。
基本的に、理想的な体重の人であっても、加齢に伴う体重増加を防ぐための栄養指導は、誰にとっても有益です。 効果的な体重管理プログラムには、栄養、運動、行動修正の原則とテクニックが統合されています。
望ましい血中コレステロール値(すなわち、<30 mg/dl ) (国立衛生研究所 10b)。 飽和脂肪とコレステロールは血中コレステロール値を上昇させます。 総脂肪が比較的少ない食事は、飽和脂肪の推奨事項を達成するのを容易にします. 300カロリーの食事には、200日あたり1993グラムの総脂肪と2,000グラム未満の飽和脂肪が含まれる場合があります. 総脂肪が少ない食事は、体重管理のためにカロリーを減らすのにも役立ち、カロリーの必要量を超えずに栄養素の必要量が満たされるように、食事にさまざまな食品を含めることで実施できます.
複合炭水化物(穀物、マメ科植物、野菜、そしてある程度果物に含まれる一種の炭水化物)が多い食事は、他の多くの栄養素(ビタミンB群、ビタミンAとC、亜鉛と鉄を含む)も多く、肥満。 砂糖はエネルギー源であるにもかかわらず、栄養価が限られているため、適度に砂糖を使用することが推奨されています. したがって、カロリーの必要量が少ない人は、砂糖を控えめに使用する必要があります。 対照的に、砂糖はカロリー源として、適度に、高カロリーの(栄養的に十分な)食事で使用できます. 砂糖は虫歯を促進しますが、頻繁に間食として摂取するよりも、食事と一緒に摂取する方が虫歯の原因となる可能性は低くなります。
ナトリウム摂取量と収縮期高血圧との関連性のため、食事中の塩分とナトリウムは適度に摂取することをお勧めします. 高血圧の予防には、毎日 2,400 ミリグラム以下のナトリウムを提供する食事が推奨されます (国立衛生研究所 1993a)。 高ナトリウム食はカルシウム排泄を促進することも示されているため、女性に多いリスクである骨粗鬆症の発症に寄与する可能性があります (Anderson 1992)。 食事中のナトリウムの主な供給源には、調理中またはテーブルで食品に加えられる加工食品と塩(または醤油などの高ナトリウム調味料)が含まれます.
アルコールを摂取する場合は、適度に使用する必要があります。 これは、過度のアルコール摂取が肝臓や膵臓の病気、高血圧、脳や心臓の損傷を引き起こす可能性があるためです. 大量のアルコール消費に関連するさらなる悪影響には、中毒、事故のリスクの増加、仕事のパフォーマンスの低下などがあります。
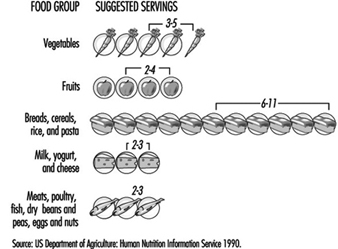
もう 40 つの一般的な推奨事項は、すべての食品群からさまざまな食品を摂取することです。 健康のためには2種類以上の栄養素が必要です。 単一の食品ですべての栄養素が提供されるわけではないため、さまざまな食品を含むことで、栄養的に十分な食事を達成することが容易になります。 典型的な食品ガイドは、さまざまな食品グループからの食品の「サービング」数に関する推奨事項を提供します (図 XNUMX)。 記載されているサービングの範囲は、毎日消費する必要がある最小値を表しています. エネルギーの必要性が高まるにつれて、航続距離もそれに応じて増加するはずです。
図2。 優れた毎日の栄養ガイドの例。
他の特定の食事の推奨事項は、さまざまな国によって行われています. 一部の国では、水のフッ素添加、母乳育児、およびヨウ素補給を推奨しています。 多くの人はまた、タンパク質の摂取は適切であるが、過剰なタンパク質は避けることを推奨しています. 食事中の動物性タンパク質と植物性タンパク質の相対的比率に関するガイドラインを持っている人もいます. ビタミンCとカルシウムの摂取を強調する人もいます。 これらの国固有の推奨事項には、特定の地域で特定された特別なニーズを対象としていることが暗示されています。 世界中の個人にとって重要で関連性のあるその他の栄養問題には、カルシウム、水分補給、抗酸化ビタミンおよびミネラルに関連する問題が含まれます.
十分なカルシウム摂取は、強い骨格を構築し、最大の骨量 (骨量のピークは 18 歳から 30 歳の間) を達成し、骨粗鬆症につながることが多い加齢に伴う骨量の減少を遅らせるために、生涯を通じて重要です。 800 歳から老年期まで、毎日少なくとも 1,200 ミリグラムのカルシウムを摂取することをお勧めします。 骨が急速に成長する青年期には、65 日あたり 1,500 ミリグラムのカルシウムが推奨されます。 一部の専門家は、若年成人、閉経後の女性、および 1,000 歳以上の男性は 1,200 日あたり XNUMX ミリグラムのカルシウムを必要とし、他のすべての成人の食事は XNUMX ミリグラムを提供する必要があると考えています. 妊娠中および授乳中の女性は、XNUMX 日あたり XNUMX ミリグラムのカルシウムが必要です。 乳製品はカルシウムの豊富な供給源です。 血中コレステロール値をコントロールするには、低脂肪の乳製品が推奨されます。
十分な水分補給を維持することは、最大の作業パフォーマンスを達成するために不可欠です。 脱水症の深刻な結果の 0.5 つは、熱を効果的に放散できなくなり、結果として体温が上昇することです。 のどの渇きは通常、激しい運動をしている場合を除いて、水分補給状態の良い指標です。 労働者は常に喉の渇きに対応し、水分を多めに飲む必要があります。 冷却された希薄な液体は、失われた水分を最も速く補います。 労働者はまた、自由に水分を摂取する必要があります。 XNUMX 日あたり、運動によって体重が XNUMX キログラム減少するごとに、汗によって失われた水分を補うために XNUMX リットルの水が推奨されます。
抗酸化物質は、がん、心臓病、白内障の発症を防ぎ、老化プロセスを遅らせる可能性があることを示唆する証拠が増えているため、最近大きな注目を集めています. 抗酸化ビタミンは、ベータカロチンとビタミンA、E、およびCです。ミネラルセレンも抗酸化物質です. 抗酸化物質は、さまざまな病気の発症につながるプロセスで、細胞構造を時間の経過とともに破壊する有害なフリーラジカルの形成を防ぐと考えられています. これまでのエビデンスは、因果関係は確立されていませんが、抗酸化物質が癌、心臓病、白内障の発症を防ぐ可能性があることを示唆しています. ベータカロチンとビタミン A の食物源には、緑の葉野菜、赤、オレンジ、黄色の果物と野菜が含まれます。 穀物と魚はセレンの重要な供給源です。 柑橘類はビタミン C の重要な供給源であり、ビタミン E はナッツ、種子、植物油、小麦胚芽などの多価不飽和脂肪の供給源に含まれています。
さまざまな国で作成された食事の推奨事項の顕著な類似性は、健康と幸福を促進するための理想的な食事についての栄養士間のコンセンサスを強調しています. 現在、栄養コミュニティが直面している課題は、これらの人口ベースの食事の推奨事項を実施し、適切な栄養を世界的に保証することです. これには、世界中のすべての人に安全で適切な食料を提供するだけでなく、事実上すべての人に健康的な食事の原則を教える栄養教育プログラムを世界中で開発および実施する必要があります。
食品と食事への文化的および民族的アプローチ
効果的な栄養教育アプローチは、文化的問題と民族の食習慣に対処しなければなりません。 文化的感受性は、栄養介入プログラムを計画する際や、個別のカウンセリングにおける効果的なコミュニケーションの障壁を取り除く際にも重要です。 現在、文化の多様性が重視され、職場でさまざまな文化に触れ、他の文化について学ぶことに個人の間で強い関心が寄せられていることを考えると、文化の違いを取り入れた最先端の栄養プログラムは十分に受け入れられるはずです。
社会は、病気の予防、原因、および治療について非常に異なる信念を持っています. 健康と栄養に置かれる価値は非常に変わりやすい. 人々が健康的な栄養とライフスタイルを実践するのを助けるには、彼らの信念、文化、価値観を理解する必要があります (米国保健社会福祉省 1990)。 栄養に関するメッセージは、民族集団またはグループの特定の実践を対象とする必要があります。 さらに、介入アプローチは、健康と栄養の実践について広く信じられている信念に対処するように計画する必要があります。 たとえば、アルコールを否定する文化もあれば、職場での食事と一緒に摂取する場合でも、食事に欠かせないものと考える文化もあります。 したがって、栄養介入は、ターゲットグループの特定のニーズを満たすだけでなく、彼らの文化に固有の価値観と信念を受け入れるために専門化する必要があります.
太り過ぎ
過体重および肥満の発生に寄与する主な環境要因は、主にカロリー過剰と身体活動の欠如です。
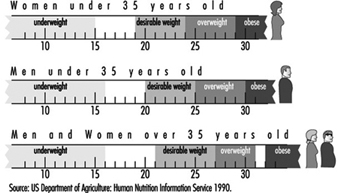
過体重と肥満は、ほとんどの場合、体組成と相関する BMI に基づいて分類されます (r = 0.7 ~ 0.8)。 35 歳未満および 35 歳以上の男女の BMI による体重状態の分類を図 10 に示します。過体重および肥満に関連する健康上のリスクは明らかです。 多くの研究から得られたデータは、体重と全死因死亡率の間に J 字型の関係があることを示しています。 BMI が 25 を超えると死亡率が上昇しますが、BMI が 30 を超えると死亡率が顕著に上昇します。 太りすぎや肥満の人は心血管疾患、胆嚢疾患、真性糖尿病による死亡のリスクが高くなりますが、体重不足の人は消化器疾患や肺疾患の発症リスクが高くなります (Lew and Garfinkel 1979)。 一部の先進国における太りすぎおよび肥満の発生率は、人口の 25 ~ 30% に達する可能性があります。 特定の民族グループや社会経済的地位の低いグループでは、さらに高くなります。
減量には、週に 0.2 ~ 0.9 キログラム (0.5 ~ 2 ポンド) の減量につながる低カロリーの食事が推奨されます。 カロリーを減らし、満腹感を得るためには、食物繊維が豊富な (30 カロリーあたり 15 グラム) 低脂肪食 (脂肪由来のカロリーの約 1000% 以下) が推奨されます。 減量プログラムには、運動と行動修正の両方を含める必要があります。 減量を維持するために食行動をうまく修正するには、ゆっくりと着実に減量することをお勧めします。 健全な減量プログラムのガイドラインを図 3 に示します。
図3。 健全な減量プログラムのガイドライン。
全米の成人 60,589 人を対象とした無作為の電話調査では、約 38% の女性と 24% の男性が積極的に減量を試みていることが明らかになりました。 真の減量産業となったもののマーケティング努力を反映して、採用された方法は、定期的な断食、組織化された減量プログラムへの参加、多くの場合市販の調理済み食品や特別なサプリメントによる減量、ダイエットピルの服用など、さまざまでした. 体重を減らそうとしている人の半分だけが、職場での栄養教育プログラムの重要性を示す運動と組み合わせたカロリー制限の推奨方法を使用していると報告しました (Serdula, Williamson et al. 1994)。
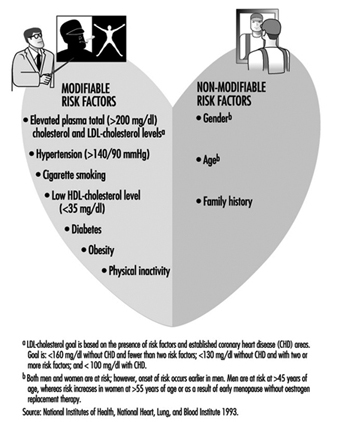
過体重または肥満の人の減量は、さまざまな慢性疾患の危険因子に有益に影響します (NIH 1993a)。 体重減少は、血圧、血漿脂質およびリポタンパク質 (すなわち、総コレステロール、低密度リポタンパク質 (LDL) コレステロール、およびトリグリセリド) の減少につながり、高密度リポタンパク質 (HDL) コレステロールを増加させます。これらはすべて、冠状動脈の主要な危険因子です。心臓病(図4)。 さらに、血糖値、インスリン、およびグリコシル化ヘモグロビンのレベルが好ましい影響を受けます。 体重の減少は約 XNUMX キロと控えめで、余分な体重が戻ったとしても、これらのパラメーターの改善が観察されています。
図4。 主な冠動脈疾患の危険因子。
体重管理は、慢性疾患の罹患率と死亡率を減らすために不可欠です。 これは、健康的な体重を達成し維持するために、世界中の多くのグループの食事推奨の基礎を形成しています. これらの推奨事項は、主に、太りすぎや肥満が公衆衛生上の主要な懸念事項である先進国向けに作成されています。 減量のために食事、運動、行動の修正が推奨されていますが、太りすぎや肥満の発生率を減らすための鍵は、効果的な予防プログラムを実施することです.
重量不足
低体重(許容される体重基準よりも 15 ~ 20% 以上低い体重と定義)は、エネルギーが失われ、怪我や感染症にかかりやすくなる深刻な状態です。 それは、不十分な食物摂取、過剰な活動、食物の吸収不良および不十分な利用、消耗性疾患または心理的ストレスによって引き起こされます. 徐々に、着実に体重を増やすには、高エネルギー食が推奨されます。 カロリーの 30 ~ 35% を脂肪から摂取し、500 日あたり 1,000 ~ XNUMX カロリーを追加する食事が推奨されます。 低体重の人は、多種多様な口当たりの良い人気のある食品へのアクセスを提供することで、職場で高カロリーの食事やスナックを食べるように奨励することができます.
特別食
特定の病気や状態の治療のために、特別な食事が処方されます。 さらに、食事の変更は、予防的なライフスタイルと栄養プログラムに付随する必要があり、妊娠中や授乳中など、ライフサイクルのさまざまな段階で実施する必要があります. 特別食の実施を成功させるための重要な側面は、特別食の栄養仕様を達成するために多くの異なる戦略を利用できることを認識することです. したがって、食事療法を長期的に遵守し、それによって食事療法の健康上の利点を実現するためには、個人の固有のニーズを満たすために食事計画を個別化することが不可欠です。
低脂肪・低飽和脂肪・低コレステロール食
血中コレステロール値の上昇を治療するために推奨される食事は、ステップ 30 ダイエット (脂肪からのカロリーの 8% 未満、飽和脂肪からのカロリーの 10 ~ 300%、コレステロールの 30 ミリグラム未満) およびステップ 7 ダイエット (脂肪からのカロリーの <200%、飽和脂肪からのカロリーの <1993%、および <20 ミリグラムのコレステロール) (NIH 25b)。 これらの食事は、飽和脂肪とコレステロールの摂取量を徐々に減らし、総脂肪摂取量を減らすように設計されています. 食事中の主な脂肪源は肉、家禽です。 全脂肪乳製品および油脂。 一般に、先進国のほとんどの人にとって、ステップ 50 ダイエットを順守するには、総脂肪と飽和脂肪を約 1992 ~ XNUMX% 減らす必要があります。一方、ステップ XNUMX ダイエットに従うと、総脂肪を同様に減らす必要がありますが、飽和脂肪を約 XNUMX 減らす必要があります。 %。 ステップ XNUMX ダイエットは、XNUMX つまたは複数の脂肪減少戦略を食事に適用することでかなり簡単に達成できます。たとえば、赤身の肉、鶏肉、魚を脂肪の多い品種に置き換えたり、全脂肪の乳製品を低脂肪および脱脂乳製品に置き換えたりします。食品の準備に使用する脂肪の量を減らし、消費前に食品に追加する脂肪の量を減らします (例: バター、マーガリン、またはサラダ ドレッシング) (Smith-Schneider、Sigman-Grant、および Kris-Etherton XNUMX)。 ステップ XNUMX ダイエットには、より慎重な食事計画と、資格のある栄養士による集中的な栄養教育の取り組みが必要です。
非常に低脂肪の食事
脂肪からカロリーの 20% 以下を提供する食事は、高脂肪の食事に関連する特定の癌の予防のために、一部の栄養士によって推奨されています (Henderson、Ross、および Pike 1991)。 この食事は、果物や野菜、穀物、シリアル、マメ科植物、スキムミルクの乳製品が豊富です。 脂肪や油と同様に、赤身の肉は控えめに使用できます。 食品は脂肪をほとんどまたはまったく加えずに調理され、焼く、蒸す、煮る、またはポーチすることによって調理されます.
最小限の量の飽和脂肪 (カロリーの 3%) と総脂肪 (カロリーの 10%) を提供する食事と、大幅なライフスタイルの変更 (禁煙、運動、瞑想) は、アテローム性動脈硬化症の退縮をもたらすことが示されています (Ornishら 1990)。 この特定の食事は、主に菜食主義の食事を採用し、肉、魚、家禽を調味料として使用すること、穀物、豆類、果物、野菜、およびスキムを強調することを含む、ライフスタイルの大幅な変更(つまり、習慣的な料理の変更)を必要とします。牛乳・乳製品。 この食事を順守するには、ほとんどの市販の調理済み食品を避けながら、特別な食品 (無脂肪製品) を購入する必要があります。 このレジメンは、心血管疾患のリスクが高い一部の人にとって、特に薬物療法の代替としての選択肢ですが、非常に高いレベルの動機とコミットメントが必要です.
糖尿病の労働者のための食事
代謝、栄養、およびライフスタイルの要件に基づいて個別に開発された食事処方が推奨されます (American Dietetic Association 1994)。 一般に、食事性タンパク質はカロリーの 10 ~ 20% を提供します。 飽和脂肪は、総カロリー摂取量の 10% 未満を占める必要があります。 炭水化物と脂肪からの残りのエネルギーの分布は、患者の状態によって異なり、患者のために選択された特定のグルコース、脂質、および体重の結果を反映しています。 理想的な体重またはそれに近い体重の人には、カロリーの 30% を脂肪から摂取することをお勧めします。 太りすぎの人にとって、総脂肪の減少はカロリーの減少を促進し、対応する体重減少をもたらします. トリグリセリドレベルが高い人には、総脂肪、特に一価不飽和脂肪の多い食事が推奨され、綿密な監視が必要です。 高脂肪食は肥満を永続させたり、悪化させたりする可能性があります。 糖尿病の医学的栄養療法の新しいモデルには、個人の代謝およびライフスタイル パラメータの評価、介入計画、および治療結果のモニタリングが含まれます。
妊娠・授乳期の食事
妊娠中と授乳中は、エネルギーと栄養の両方が必要とされる時期です。 妊娠の場合、食事は適切な体重増加に十分なカロリーを提供する必要があります (National Research Council 1989)。 多胎妊娠や授乳期間が長い場合でも、妊娠と授乳を最大限サポートするために必要なカロリーと栄養素は、基本的な食品群を含む食事から得ることができます。 妊娠中および授乳中の女性の両方に対するその他の推奨事項には、各食品グループからさまざまな食品を選択すること、定期的な食事とスナックを消費すること、および十分な食物繊維と水分を含めることが含まれます. 妊娠中および授乳中の女性は、アルコール飲料を避けるか、少なくとも著しく制限する必要があります。 塩味は妊婦さんにもおすすめです。 妊娠中および授乳中の適切な食事は、正常な胎児および乳児の成長と発達、および母親の健康と幸福を確保するために不可欠であり、職場の栄養教育プログラムとケータリング施設で強調されるべきです.
乳糖不耐症とグルテン過敏症
多くの成人、特に特定の民族グループの成人は、ラクターゼ欠乏のために食事中のラクトースを制限しなければなりません. 食事中のラクトースの主な供給源は、乳製品とそれを使った食品です。 多くの医薬品の賦形剤は乳糖であり、多くの医薬品を服用している人に問題を引き起こす可能性があることに注意することが重要です. グルテン過敏症 (セリアック病) を持つ少数の人々については、グルテンを含む食品を食事から排除する必要があります。 食事中のグルテン源には、小麦、ライ麦、大麦、オート麦が含まれます。 乳糖不耐症の多くの人は少量の乳糖に耐えることができますが、特に乳糖を含まない食品と一緒に食べた場合は、グルテン過敏症の人はグルテンを含む食品を避ける必要があります. これらの特別な条件を持つ従業員がいる場合、職場のケータリング施設には適切な食品が用意されている必要があります。
まとめ
職場は、良好な栄養の原則とその応用を教えることを目的とした栄養プログラムを実施するための理想的な環境です。 現場向けに開発できるさまざまなプログラムがあります。 すべての従業員にクラスと栄養教育資料を提供することに加えて、特別なプログラムは、さまざまな慢性疾患のリスクが高い労働者、または民族的または人口統計学的特性に基づいて選択されたグループを対象とすることができます。 慢性疾患のリスクを軽減するには、労働者とその雇用主の両方による長期的な取り組みが必要です。 職場での効果的な栄養プログラムは、世界中の国々で慢性疾患のリスクを軽減するのに役立ちます。
フィジカル トレーニングとフィットネス プログラム: 組織の資産
体力トレーニングとフィットネス プログラムは、一般に、職場の健康増進および保護プログラムで最も頻繁に遭遇する要素です。 組織の目標に貢献し、従業員の健康を促進し、参加者に喜ばれ、有用であり続けるとき、彼らは成功しています (Dishman 1988)。 世界中の組織は多種多様な目標、労働力、リソースを持っているため、フィジカル トレーニングとフィットネス プログラムは、その編成方法や提供するサービスによって大きく異なります。
この記事では、組織が体力トレーニングとフィットネス プログラムを提供する理由、そのようなプログラムが管理構造にどのように適合するか、参加者に提供される典型的なサービス、これらのサービスを提供する専門担当者、および職場のフィットネスに最もよく関係する問題に関心があります。労働力内の特別な人口のニーズを含むプログラミング。 主に職場でオンサイトで実施されるプログラムに焦点を当てます。
品質とフィットネスのプログラミング
今日のグローバル経済は、何万もの雇用主の目標とビジネス戦略を形成し、世界中の何百万人もの労働者に影響を与えています。 国際競争が激化する中、組織はより低コストでより価値の高い製品やサービスを提供する、いわゆる「品質」を追求することが求められています。 品質を重視する組織は、従業員が「顧客志向」であり、一日中精力的に、熱意を持って正確に働き、専門的かつ個人的に継続的に訓練し、改善し、職場での行動と個人の幸福の両方に責任を持つことを期待しています。 .
体力トレーニングとフィットネス プログラムは、従業員が高レベルの「健康」を達成するのを支援することにより、品質重視の組織で役割を果たすことができます。 これは、従業員が座っていることが多い「ホワイトカラー」業界では特に重要です。 製造業や重工業では、筋力と柔軟性のトレーニングにより、作業能力と持久力が向上し、労働者を労働災害から守ることができます。 身体的改善に加えて、フィットネス活動はストレスからの解放を提供し、栄養と体重管理、アルコールと薬物乱用の回避、禁煙などのライフスタイルの他の側面に健康に対する個人的な責任感をもたらします.
エアロビクス コンディショニング、リラクゼーションとストレッチのエクササイズ、筋力トレーニング、冒険と挑戦の機会、スポーツ大会は、通常、品質重視の組織で提供されます。 これらのサービスは、多くの場合、組織のウェルネス イニシアチブの中で構成されています。「ウェルネス」とは、健康を促進するライフスタイルを導きながら、人々が潜在能力を最大限に発揮できるよう支援することを意味します。定期的な運動は重要な習慣です。
基本的なフィットネス サービス
フィットネス プログラムの参加者は、フィットネス トレーニングの基礎について指導を受ける必要があります。 この命令には、次のコンポーネントが含まれています。
- フィットネスと健康を達成するための週あたりの運動セッションの最小回数 (30 セッションあたり 60 ~ XNUMX 分間、週に XNUMX ~ XNUMX 回)
- ウォーミングアップ、エクササイズ、クールダウンの方法を学ぶ
- 心拍数を監視する方法と、年齢とフィットネスレベルに適したトレーニングレベルまで心拍数を安全に上げる方法を学ぶ
- 軽いトレーニングから重いトレーニングへと段階的に移行し、最終的に高いレベルのフィットネスを達成する
- クロストレーニングのテクニック
- レジスタンスとオーバーロードを含む筋力トレーニングの原則、および強化目標を達成するための繰り返しとセットの組み合わせ
- 戦略的な休息と安全なリフト技術
- トータルフィットネスプログラムの不可欠な部分としてのリラクゼーションとストレッチ
- 個人の興味やライフスタイルに合わせてワークアウトをカスタマイズする方法を学ぶ
- 栄養がフィットネスと全体的な健康に果たす役割の認識を達成します。
指導に加えて、フィットネス サービスには、フィットネス アセスメントとエクササイズの処方、施設へのオリエンテーションと機器の使用に関するトレーニング、構造化されたエアロビクス クラスとアクティビティ、リラクゼーションとストレッチのクラス、背中の痛みの予防クラスが含まれます。 マンツーマンのトレーニングを提供する組織もありますが、スタッフが集中するため、非常に費用がかかる可能性があります。
一部のプログラムでは、特別な「作業強化」または「コンディショニング」、つまり反復的または厳しい作業を実行する労働者の能力を高め、怪我や病気から回復している労働者をリハビリするためのトレーニングを提供しています。 彼らはしばしば、過度に使用された筋肉をリラックスさせてストレッチし、筋肉の拮抗的なセットを強化して、過度の使用や反復損傷症候群を防ぐための特別なエクササイズのための休憩を特徴としています. 必要に応じて、ジョブの内容や使用する機器を変更するための提案が含まれます。
フィジカルトレーニングおよびフィットネス担当者
運動生理学者、体育教師、およびレクリエーションの専門家が、職場の体力プログラムで働く専門家の大部分を占めています。 これらのプログラムには、健康教育者やリハビリ専門家も参加しています。
運動生理学者は、健康状態の評価、健康リスクのスクリーニング、フィットネス レベルと運動能力の評価 (障害のある人や怪我からの回復に不可欠)、フィットネスの確認に基づいて、個人に合わせた運動療法を設計します。目標。 フィットネス評価には、安静時の心拍数と血圧、体組成の測定が含まれます。 筋力と柔軟性、心臓血管の効率、そしてしばしば血中脂質プロファイル。 通常、調査結果は同性同年齢の人々の基準と比較されます。
生理学者が提供するサービスはどれも、病気を診断するためのものではありません。 異常が発見された場合、従業員は従業員健康サービスまたはかかりつけの医師に紹介されます。 実際、多くの組織では、プログラムに参加する前に、志願者が医師から許可を得ることを要求しています。 怪我や病気から回復している従業員の場合、生理学者は主治医やリハビリカウンセラーと緊密に連携します。
体育教師は、運動セッションを主導し、健康的で安全な運動の原則を教え、さまざまな運動技能を示して指導し、多面的なフィットネスプログラムを組織して管理するように訓練されています. 多くの人がフィットネス評価を行うように訓練されていますが、この専門化の時代では、そのタスクは運動生理学者によってより頻繁に行われます.
レクリエーションの専門家は、参加者のニーズと興味の調査を行い、ライフスタイルとレクリエーションの要件と好みを判断します。 彼らは運動クラスを実施することもありますが、一般的には、参加者に健康的な身体活動に従事するように指示し、身体的に挑戦し、動機づける旅行、コンテスト、および活動の手配に焦点を当てています.
フィジカル トレーニングおよびフィットネス担当者のトレーニングと能力を検証することは、多くの場合、プログラムにスタッフを配置しようとしている組織に問題をもたらします。 米国、日本、およびその他の多くの国では、政府機関は学歴と、学校制度で教える体育教師の監督経験を必要としています。 ほとんどの政府は、運動専門家の認定を要求していません。 たとえば、米国ではウィスコンシン州がフィットネス インストラクターに関する法律を制定した唯一の州です。 YMCA のように自発的なものであろうと商業的なものであろうと、コミュニティのヘルス クラブとの関わりを検討する際には、提供するトレーナーの能力を確認するために特別な注意を払う必要があります。
多くの専門団体が、成人向けフィットネス分野で働く人々に認定を提供しています。 たとえば、American College of Sports Medicine はエクササイズ インストラクターの証明書を提供し、International Dance Education Association はエアロビクス インストラクターの証明書を提供しています。 ただし、これらの証明書は、実践するためのライセンスではなく、経験と高度なトレーニングの指標を表しています。
フィットネス プログラムと組織の構造
原則として、中規模から大規模の組織(一般的に500人から700人の従業員が最小と見なされます)のみが、職場で従業員に体力トレーニング施設を提供するタスクを引き受けることができます。 サイズ以外の主要な考慮事項には、必要な予算配分を行う能力と意欲、および施設を収容するためのスペースの利用可能性と、更衣室やシャワールームを含む必要な設備が含まれます.
組織内でのプログラムの管理上の配置は、通常、プログラムに設定された目標を反映しています。 たとえば、目標が主に健康に関連するものである場合 (例: 心血管リスクの軽減、病気の欠勤の減少、怪我の予防とリハビリテーション、またはストレス管理への貢献)、そのプログラムは通常、医療部門で、またはその補足として見られます。従業員の健康サービス。 主な目標が従業員の士気とレクリエーションに関連する場合、通常は人事部または従業員関係部門で見つけられます。 人事部門は通常、品質改善プログラムの実施を担当しているため、ウェルネスと品質に焦点を当てたフィットネスプログラムが配置されることがよくあります.
トレーニング部門は、通常、特定のスキルの開発と職業訓練に限定されているため、体力トレーニングとフィットネス プログラムの責任を割り当てられることはめったにありません。 ただし、一部のトレーニング部門では、チームワークの感覚を生み出し、自信を構築し、逆境を克服する方法を模索する方法として、従業員にアウトドア アドベンチャーやチャレンジの機会を提供しています。 仕事が身体活動を伴う場合、トレーニングプログラムは適切な作業技術を教える責任があるかもしれません. このような訓練部隊は、警察、消防および救助組織、トラック輸送および配送会社、採掘事業、石油探査および掘削会社、ダイビングおよびサルベージ組織、建設会社などでよく見られます。
オンサイトまたはコミュニティ ベースのフィットネス プログラム
スペースや経済的な理由で総合的な運動施設を設置できない場合でも、限られたプログラムを職場で実施することができます。 設計された目的で使用されていないときは、昼食室、会議室、ロビー、駐車場をエクササイズ クラスに使用できます。 ニューヨーク市に本拠を置くある保険会社は、重要だがめったに参照されない文書を含むファイル キャビネットの列の間にパスを配置することにより、広い保管エリアに屋内ジョギング トラックを作成しました。 世界中の多くの組織では、従業員がワークステーションに立って、柔軟体操やその他の簡単なエクササイズを行う休憩が定期的に予定されています。
オンサイトのフィットネス施設が実現できない場合 (または施設が小さすぎて利用するすべての従業員を収容できない場合)、組織は商業ヘルスクラブ、学校、大学、教会、コミュニティセンター、クラブ、YMCA などのコミュニティベースの施設に目を向けます。 、町または組合が後援するレクリエーションセンターなど。 一部の工業団地には、テナント企業が共有する運動施設があります。
別のレベルでは、フィットネス プログラムは、家庭内または家庭で実践される単純な身体活動で構成されている場合があります。 最近の研究では、日常の活動レベルが低から中程度であっても、健康を保護する効果がある可能性があることが立証されています。 週に 30 回、大きな筋肉群を XNUMX 分間動的に運動させる必要があるレクリエーション ウォーキング、サイクリング、階段登りなどの活動は、毎日のストレスからの心地よい休息を提供しながら、心血管疾患の進行を予防または遅らせる可能性があります。 徒歩や自転車の利用を促進するプログラムは、非常に小規模な企業でも開発でき、導入費用もほとんどかかりません。
一部の国では、休息、リラクゼーション、運動、健康的な食事、マッサージ、その他の回復療法の包括的なプログラムを提供するスパや健康リゾートで休暇を過ごすことができます。 もちろん、家庭や職場に戻った後も健康的な生活を維持してもらうことが目的です。
特別な集団のための演習
年配の労働者、肥満の人、特に長時間座りがちな人には、整形外科の怪我や心血管の緊急事態を回避するために、影響が少なく強度の低い運動プログラムを提供することができます。 オンサイト施設では、これらの人々のプライバシーと尊厳を保護するために、特別な時間や個別のワークアウト スペースが用意される場合があります。
身体的に活発な妊婦は、妊娠中の運動に関する医療ガイドラインを念頭に置いて、主治医の助言と同意を得て、仕事や運動を続けることができます (American College of Obstetricians and Gynecologists 1994)。 一部の組織では、出産後に職場に復帰する女性のために、特別なリハビリ運動プログラムを提供しています。
身体障害者または障害のある労働者は、公平性の問題として、また運動からさらに大きな利益を得る可能性があるという理由から、フィットネス プログラムに参加するよう招待されるべきです。 ただし、プログラム スタッフは、マルファン症候群 (先天性疾患) や特定の形態の心臓病など、怪我や死亡のリスクが高まる可能性がある状態に注意する必要があります。 このような個人の場合、運動中の注意深いモニタリングと同様に、事前の医学的評価とフィットネス評価が特に重要です。
運動プログラムの目標設定
運動プログラムのために選択された目標は、組織の目標を補完し、サポートするものでなければなりません。 図 1 は、特定の組織にとって重要な順にランク付けして集計すると、プログラムの形成に役立つ可能性のあるプログラム目標のチェックリストを示しています。
図1。 フィットネスおよびエクササイズ プログラムの推奨組織目標.
運動プログラムへの参加資格
需要がプログラムの予算割り当てと利用可能なスペースと時間の両方を超える可能性があるため、組織は誰が参加資格を持つべきかを慎重に検討する必要があります。 この福利厚生が提供される理由と、それを利用する可能性のある従業員の数を事前に把握しておくことをお勧めします。 この点で準備が不足していると、運動をしたい人が受け入れられない場合に、当惑したり、気分が悪くなったりする可能性があります。
特に、オンサイト施設を提供する場合、組織図の一定のレベル以上のマネージャーに資格を制限する組織があります。 彼らは、そのような個人はより多く支払われるので、彼らの時間はより価値があり、彼らにアクセスの優先権を与えることが適切であると主張することによって、これを合理化します. プログラムは、エグゼクティブダイニングルームや便利な場所にある駐車スペースなどの特別な特典になります。 他の組織はより平等で、先着順ですべての人にプログラムを提供しています。 需要が施設のキャパシティを超える場合、サービスの長さを優先基準として使用する人もいます。 毎月の最低使用量を設定するルールは、カジュアルまたは一時的な参加者がメンバーとして継続することを思いとどまらせることにより、スペースの問題を管理するのに役立つ場合があります.
プログラム参加者の募集と維持
問題の XNUMX つは、施設の利便性と低コストが、すでに運動に取り組んでいる人にとって特に魅力的である可能性があることです。 前者のほとんどはおそらくとにかく運動を続けるだろうが、後者の多くはプログラムへの参加の困難または遅れによって落胆するだろう. したがって、参加者を募集する際の重要な補助は、登録プロセスを簡素化および促進することです。
通常、少なくともプログラムの開始時には、参加者を引き付けるための積極的な努力が必要です。 それらには、ポスター、チラシ、利用可能な学内通信メディアでの告知による社内広報、運動施設への公開訪問、実験的または試用メンバーシップの提供が含まれます。
ドロップアウトの問題は、プログラム管理者にとって重要な課題です。 従業員は、脱落の主な理由として、運動による退屈、運動によって誘発される筋肉痛および時間的プレッシャーを挙げています。 これに対抗するために、施設は音楽、ビデオテープ、テレビ番組、やる気を起こさせるゲーム、特別なイベント、T シャツやその他のギフトなどの賞、出席や個々のフィットネス目標の達成に対する証明書などでメンバーを楽しませています。 適切に設計され、監督された運動計画は、怪我や痛みを最小限に抑えると同時に、セッションを効率的で時間のかからないものにします. 一部の施設では、施設で過ごす時間を正当化するために、運動中にアクセスできるように、テレビやビデオテープで新聞やビジネス出版物、ビジネス プログラムやトレーニング プログラムを提供しています。
安全と監督
職場フィットネス プログラムを提供する組織は、安全な方法でそれを行う必要があります。 潜在的なメンバーは、運動によって悪影響を受ける可能性のある病状についてスクリーニングを受ける必要があります。 適切に設計され、よく維持された機器のみが利用可能であり、参加者はその使用について適切に指導されなければなりません。 施設の適切な使用に関する安全標識と規則を掲示して実施する必要があり、すべてのスタッフは心肺蘇生法を含む緊急時の手順について訓練を受ける必要があります。 訓練を受けた運動の専門家が施設の運営を監督する必要があります。
記録の保持と機密保持
健康と身体の状態、フィットネスの評価と運動の処方、フィットネスの目標とその達成に向けた進捗状況、および関連するメモに関する情報を含む個々の記録を維持する必要があります。 多くのプログラムでは、参加者は各訪問で何が行われたかを自分でグラフ化することが許可されています. 少なくとも、記録の内容は、個々の参加者とプログラム スタッフのメンバーを除くすべての人から保護する必要があります。 同じ機密保持規則に拘束される従業員医療サービスのスタッフと、緊急時には参加者の主治医を除いて、個人の参加と進捗状況の詳細は、個人の明示的な同意なしに誰にも開示されるべきではありません。
プログラムのスタッフは、プログラムへの参加と結果に関する集計データを提示する経営陣への定期的な報告を行う必要がある場合があります。
誰の時間、誰が支払う?
ほとんどの職場での運動プログラムは自発的であり、労働者に利益をもたらすように確立されているため、追加の利益または特権と見なされます。 したがって、組織は従来、労働者の都合の良い時間 (昼休みまたは勤務時間外) にプログラムを提供し、費用の全部または一部を支払うことが期待されています。 これは一般に、コミュニティ施設のオフサイトで提供されるプログラムにも当てはまります。 一部の組織では、従業員の拠出額が給与レベルに連動しており、低賃金の人や経済的問題を抱えている人に「奨学金」を提供しているものもあります。
多くの雇用主は、通常、より高いレベルの従業員に対して、勤務時間中の参加を許可し、すべてではないにしてもほとんどの費用を負担します. 特定の出席またはフィットネスの目標が達成された場合、従業員の貢献を返金する会社もあります。
プログラムへの参加が義務付けられている場合 (潜在的な労働災害を防止するためのトレーニングや、労働者が特定のタスクを実行できるようにするためのトレーニングなど)、政府の規制および/または労働組合協定により、勤務時間中に提供され、すべての費用は雇用主が負担することが義務付けられています。
参加者の痛みの管理
多くの人は、運動が有益であるためには痛みを伴わなければならないと信じています. これは、「ノー ペイン ノー ゲイン」というモットーでよく表現されます。 プログラムのスタッフは、意識向上キャンペーンや教育セッションを通じて運動に対する認識を変え、参加者のレベルを向上させながら、痛みがなく楽しい状態を維持できるように運動の強度を段階的に調整することによって、この誤った信念に対抗する義務があります。フィットネスの。
参加者が痛みを訴える場合は、強度を下げて運動を続けるか、単に治癒するまで休むように勧める必要があります。 スポーツ外傷治療の原則の頭字語である「RICE」を教えるべきです。 怪我を氷で冷やします。 腫れを圧縮します。 負傷した体の部分を持ち上げます。
スポーツプログラム
多くの組織では、従業員が会社主催のスポーツ イベントに参加することを奨励しています。 これらは、毎年の会社のピクニックでのソフトボールやフットボールの試合から、さまざまなスポーツでの社内リーグのプレー、ケミカルバンクのコーポレートチャレンジなどの企業間競技会にまで及びます。ニューヨーク市で開催され、現在では他の地域にも広がり、より多くの企業がスポンサーとして参加しています。
スポーツ プログラムの重要な概念は、リスク管理です。 競争力のあるスポーツから得られるものは、士気の向上や「チーム」の感情の強化など、かなりのものになる可能性がありますが、必然的にいくつかのリスクが伴います。 競技に従事する労働者は、特に体調が優れていない場合、問題を引き起こす可能性のある作業関連の心理的な「荷物」をゲームに持ち込む可能性があります。 例としては、年下の部下に好印象を与えようとして、自分の身体能力を超えて怪我をする可能性がある中年の体調不良の管理職や、組織内での地位を争う中で他の人に挑戦されていると感じている労働者が含まれます。親しみやすいゲームを、危険なあざだらけの乱闘に変えてしまいます。
競技スポーツへの参加を希望する組織は、次のアドバイスを真剣に検討する必要があります。
- 参加者がイベントの目的を理解していることを確認し、彼らが組織の従業員であり、プロのアスリートではないことを思い出してください。
- 安全で公正なプレーを管理する確固たる規則とガイドラインを確立します。
- 署名されたインフォームド コンセントと権利放棄書は、怪我が発生した場合に組織を常に責任から保護するわけではありませんが、参加者がスポーツに関連するリスクの範囲を理解するのに役立ちます.
- 競技開始前にコンディショニング クリニックと練習セッションを提供し、参加者がプレーを開始するときに良好な体調を維持できるようにします。
- 従業員の健康サービスで利用できない場合は、従業員の主治医による完全な身体検査を要求するか、少なくとも奨励します。 (注: 組織は、これに対する財政的責任を受け入れる必要がある場合があります。)
- 運動場とすべてのスポーツ用品の安全検査を行います。 ヘルメット、衣類、安全パッド、ゴーグルなどの個人用保護具を提供または要求します。
- 必要に応じてレフリーとセキュリティ担当者がイベントに参加していることを確認してください。
- 応急処置用品を手元に用意し、必要に応じて緊急医療と避難のための計画を事前に立てておきましょう。
- 組織の責任および身体障害保険がそのような出来事をカバーしていること、およびそれが適切で有効であることを確認してください。 (注:チームのメンバーだけでなく、観客として参加する従業員やその他の人も対象とします。)
一部の企業では、スポーツ競技が従業員の障害の主な原因となっています。 上記の推奨事項は、リスクが「管理されている」可能性があることを示していますが、スポーツ活動が体力とトレーニングプログラムに提供することが合理的に期待できる正味の貢献について真剣に検討する必要があります.
まとめ
適切に設計され、専門的に管理された職場での運動プログラムは、従業員の健康、福利、士気、および仕事のパフォーマンスを向上させることで、従業員に利益をもたらします。 これらは、質的および量的に生産性を向上させ、業務関連の傷害を防止し、従業員の病気や傷害からの回復を加速し、欠勤を減らすことで、組織に利益をもたらします。 各プログラムの設計と実施は、組織とその労働力の特性、組織が運営されている地域社会、組織が利用できる資源に応じて個別化する必要があります。 プログラムは、プログラムが参加者や組織にどのような貢献をするかを一貫して認識し、新しいニーズや課題が発生したときにプログラムを変更する準備ができている資格のあるフィットネスの専門家によって管理または少なくとも監督される必要があります。
健康リスク評価
概要
過去数十年にわたって、健康危険評価または健康リスク評価としても知られる健康リスク評価 (HRA) は、主に米国で、健康意識を促進し、行動の変化を促すための手段としてますます人気が高まっています。 また、定期的な健康診断の導入またはその代わりとしても使用されます。また、個人のグループに対して集計された場合は、健康教育または健康増進プログラムの目標を特定するための基礎としても使用されます。 以下のコンセプトに基づいています。
- 表向きは健康で無症候性の個人は、将来、罹患率を引き起こし、早期死亡につながる可能性のある疾患プロセスを発症するリスクがある可能性があります.
- そのようなリスクにつながる要因を特定できます。
- これらの危険因子のいくつかは排除または制御することができ、それによって疾患プロセスを防止または軽減し、罹患率および死亡率を防止または遅らせることができます。
1940 年代と 1950 年代の HRA の開発は、ルイス・ロビンス博士の功績によるものであり、心臓病のフラミンガム前向き研究で働き、後に国立癌研究所で働きました (Beery et al. 1986)。 1960 年代には追加のモデルが開発され、1970 年には Robbins と Hall が技術を定義し、調査機器とリスク計算を記述し、患者フィードバック戦略を概説する独創的な研究を生み出しました (Robbins and Hall 1970)。
一般的に、HRA と健康増進への関心は、健康増進の基本要素としての危険因子管理の重要性に対する認識の高まり、データの編集と分析のためのコンピューターの使用の進化、特に米国での懸念の高まりによって刺激されました。医療費の高騰と、病気を予防することで成長の上昇スパイラルを遅らせることができるかもしれないという希望。 1982 年までに、ノースカロライナ大学の Edward Wagner と彼の同僚は、米国内の 217 の公的および私的な HRA ベンダーを特定することができました (Wagner et al. 1982)。 これらの多くはその後シーンから姿を消しましたが、少なくとも限られた範囲で、市場への新規参入者に取って代わられました. 1989 年の米国の職場のランダム サンプルの調査報告によると、29.5% が HRA 活動を行っています。 従業員が 750 人を超える職場では、この数値は 66% に上昇しました (Fielding 1989)。 他の国での HRA の使用はかなり遅れています。
HRAとは何ですか?
この記事の目的上、HRA は、次の XNUMX つの重要な要素を持つ健康リスクを評価するためのツールとして定義されています。
- 個人の人口統計学的プロファイル、病歴、家族歴、個人の習慣およびライフスタイルについて尋ねる自記式アンケート。 この情報は、身長、体重、血圧、皮膚のひだの厚さなどの生物医学的測定値、尿検査、血中コレステロール値、その他の検査結果に関するデータによって補完されることがよくあります。プロセス。
- 疫学的データ、国の死亡率統計、および保険数理計算に対する個人の反応の比較に基づく、特定の原因による個人の将来の死亡またはその他の有害な結果のリスクの定量的推定。 一部のアンケートは自己採点式です。ポイントは各質問への回答に割り当てられ、リスク スコアを導出するために加算されます。 適切なコンピュータ ソフトウェアを使用して、スコアを計算するマイクロコンピュータに応答を入力することができます。 ほとんどの場合、記入済みのアンケートはバッチ処理のために中央ポイントに転送され、個々の結果は参加者に郵送または配信されます。
- 幸福を改善し、病気や早期死亡のリスクを軽減するライフスタイルやその他の行動の変更に関する提案を含む、個人へのフィードバック。
当初、総リスク推定値は、提案された行動の変化を実装することにより、「正常な」値または通常よりも低い値 (一般集団と比較して) まで削減することを目標とすることができる単一の数値として提示されました。 結果をより生々しく説得力のあるものにするために、リスクは「健康年齢」または「リスク年齢」として表現され、個人の実年齢と比較され、介入の目標として「達成可能年齢」として表現されることがあります。 たとえば、レポートに「あなたの現在の年齢は 35 歳ですが、平均余命は 42 歳です。これらの推奨事項に従うことで、リスク年齢を 32 歳に引き下げることができ、それによって予測される寿命が XNUMX 年延びる可能性があります。 」
個人の健康状態を一般集団の「標準」と比較する代わりに、一部の HRA は「最適な健康」スコアを提供します。これは、すべての推奨事項に従うことで達成できる最高のスコアです。 このアプローチは、重大な健康リスクをまだ蓄積していない可能性のある若者を最適な望ましいライフスタイルに導くのに特に役立つようです。
個人の複合的なリスク状態を表すために「リスク年齢」または単一の数字を使用することは誤解を招く可能性があります。重大なリスク要因は、他のほとんどの領域で「良好な」スコアによって統計的に相殺され、誤った安心感につながる可能性があります。 たとえば、血圧が正常で、血中コレステロール値が低く、家族歴が良好で、運動をして自動車のシートベルトを着用している人は、タバコを吸っているにもかかわらず、リスク スコアが高い可能性があります。 これは、複合スコアのみに依存するのではなく、「平均よりも大きい」リスク項目に焦点を当てることが望ましいことを示唆しています。
HRA は、特定の治療に対する患者の適格性を分類したり、その結果を評価したりするために使用される健康状態アンケートや、障害、精神的健康、健康上の苦痛、または社会的機能の程度を評価するために使用されるさまざまな手段と混同しないでください。 、ただし、そのようなスケールは、一部の HRA に組み込まれている場合があります。
HRAアンケート
HRA は、定期的な雇用前または配置前の健康診断の前奏曲またはその一部として使用されることもありますが、通常は自発的な運動として独立して提供されます。 多くの種類の HRA アンケートが使用されています。 いくつかは、リスク年齢の計算に直接入力される主要な質問に限定されています。 他の場合、これらの中心的な質問には、追加の医学的および行動的トピックが散在しています。より広範な病歴。 ストレス認識; 不安、うつ病、その他の精神障害を測定する尺度。 栄養; 予防サービスの利用; 個人の習慣や人間関係さえも。 一部のベンダーは、購入者がアンケートに質問を追加できるようにしていますが、これらへの回答は通常、健康リスクの計算には組み込まれません。
現在、ほぼすべての HRA がボックス付きのフォームを使用しており、手書きまたは光学式スキャナー デバイスでコンピューターに入力するために、鉛筆でチェックまたは記入する必要があります。 原則として、記入済みのアンケートは、社内または HRA ベンダーによって収集され、バッチ処理されます。 プログラムの機密性に対する信頼を促進するために、記入済みのアンケートは処理のためにベンダーに直接郵送されることがあり、レポートは参加者の自宅に郵送されます。 一部のプログラムでは、「正常な」結果のみが参加者に郵送されますが、結果が介入を必要とする従業員は、訓練を受けたスタッフとのプライベート インタビューに招待され、結果を解釈し、示された是正措置の概要を説明します。 パーソナル コンピューターへのアクセスが拡大し、その使用法が広く知られるようになったことで、応答をマイクロコンピューターに直接入力し、リスク軽減の推奨事項と共に結果を即座に計算してフィードバックできる対話型ソフトウェア プログラムが開発されました。 このアプローチでは、結果とその意味を明確にする必要がある場合に、率先してスタッフに助けを求めるかどうかは個人に委ねられています。 ソフトウェア プログラムがデータの保存または中央データ バンクへの転送を許可する場合を除き、このアプローチでは体系的なフォローアップのための情報が提供されず、集計レポートの作成が妨げられます。
プログラムの管理
HRA プログラムを管理する責任は、通常、従業員健康サービス、ウェルネス プログラム、またはあまり頻繁ではありませんが従業員支援プログラムのそれぞれのディレクターに割り当てられます。 ただし、多くの場合、人事/人事担当者によって手配および監督されます。 場合によっては、諮問委員会が設置され、多くの場合、従業員または労働組合が参加します。 組織の運用ルーチンに組み込まれたプログラムは、やや孤立したプロジェクトとして存在するプログラムよりもスムーズに実行されるようです (Beery et al. 1986)。 特に個人の健康情報の機密性が問題となる場合、プログラムの実施場所が従業員に受け入れられる要因となる可能性があります。 このような懸念を排除するために、記入済みのアンケートは通常、ベンダーに封印された封筒で郵送されます。ベンダーはデータを処理し、個々のレポートを (同じく封印された封筒で) 参加者の自宅に直接郵送します。
プログラムへの参加を促進するために、ほとんどの組織は事前配布物、ポスター、社内ニュースレターの記事を通じてプログラムを宣伝しています。 場合によっては、演習の完了に対してインセンティブ (T シャツ、本、その他の賞品など) が提供され、過剰リスクの削減に成功したことに対して金銭的な報奨 (従業員の健康保険料への負担の軽減など) が提供されることもあります。 一部の組織では、従業員にプログラムの目的と手順について説明し、アンケートへの回答を指示する会議を予定しています。 ただし、各従業員 (およびプログラムに含まれている場合は各扶養家族) に、書面による指示が記載されたアンケートを配布するだけの会社もあります。 場合によっては、参加を増やすために、アンケートに記入して郵送するように XNUMX つまたは複数のリマインダーが配布されます。 いずれにせよ、組織内または HRA プログラム プロバイダーのいずれかに、直接または電話で質問できる担当者を指定することが重要です。 アンケートに記入して返送しない場合でも、アンケートを読むだけで他の情報源からの情報が強化され、将来の行動に好影響を与える可能性のある健康意識を育むことができることに注意することが重要かもしれません.
フォームの多くは、回答者が持っているかもしれないし持っていないかもしれない臨床情報を要求します。 一部の組織では、プログラムのスタッフが実際に身長、体重、血圧、皮膚のひだの厚さを測定し、検査室での分析のために血液と尿のサンプルを収集しています。 結果は、アンケートの回答と統合されます。 そのようなデータが入力されていない場合、コンピューター処理プログラムは、同性および同年齢の人の「規範」を表す数字を自動的に挿入することができます。
ターンアラウンド タイム (アンケートに回答してから結果を受け取るまでの時間) は、プログラムの価値を左右する重要な要素となる場合があります。 ほとんどのベンダーは、XNUMX 日から XNUMX 週間で結果を提供することを約束していますが、バッチ処理と郵便局の遅延により、この期間が延長される場合があります。 レポートを受け取るまでに、一部の参加者は自分がどのように対応したかを忘れており、プロセスから切り離されている可能性があります。 この可能性を回避するために、一部のベンダーは、記入済みのアンケートを返すか、レポートに個人の主要な回答を含めます。
個人への報告
レポートは、結果と推奨事項を 20 ページにまとめたものから、多色のグラフやイラスト、結果の関連性と推奨事項の重要性を詳しく説明した XNUMX ページ以上のパンフレットまで、さまざまです。 事前に印刷された一般情報にほぼ完全に依存しているものもあれば、コンピュータが完全に個別化されたレポートを生成するものもあります。 演習が繰り返され、以前のデータが保持されている一部のプログラムでは、現在の結果と以前に記録された結果との比較が提供されます。 これは、行動を修正するためのさらなる動機として役立つ満足感を提供する可能性があります。
プログラムの成功の鍵は、調査結果の重要性を説明し、個別の介入プログラムを提供できる医療専門家または訓練を受けたカウンセラーを利用できるかどうかです。 このようなパーソナライズされたカウンセリングは、結果の誤解によって生成された可能性のある不必要な不安を和らげたり、個人が行動変容の優先順位を確立するのを助けたり、実施のためのリソースを紹介したりするのに非常に役立ちます.
組織への報告
ほとんどのプログラムでは、個々の結果は、雇用主またはスポンサー組織に送信される集計レポートに要約されます。 このようなレポートは、参加者の人口統計を地理的な場所や職業分類別に集計し、発見された健康リスクの範囲とレベルを分析します。 多くの HRA ベンダーは、リスクの高い従業員が被る可能性が高い医療費の増加の予測を含めています。 これらのデータは、組織の健康と健康増進プログラムの要素を設計し、従業員の健康と福利を促進する仕事構造、職場環境、職場文化の変化の検討を促す上で、非常に貴重です。
集計レポートの有効性は、従業員数と HRA プログラムへの参加レベルによって異なります。 プログラムの参加者は健康志向が高い傾向にあり、人数が比較的少ない場合、そのスコアは従業員全体の特性を正確に反映していない可能性があります。
フォローアップと評価
HRA プログラムの有効性は、参加者に推奨事項を思い出させ、それらの遵守を促すためのフォローアップ システムによって強化される可能性があります。 これには、個別に宛てられた覚書、医師、看護師、または健康教育者による XNUMX 対 XNUMX のカウンセリング、またはグループ会議が含まれます。 このようなフォローアップは、リスクの高い個人にとって特に重要です。
HRA プログラムの評価は、参加レベルの集計から開始する必要があります。できれば、年齢、性別、地理的位置または作業単位、仕事および教育レベルなどの特性によって分析します。 このようなデータは、プログラムの受け入れの違いを特定し、プログラムの提示および公開方法の変更を示唆する可能性があります。
ウェルネス プログラムのリスク軽減要素 (フィットネス プログラム、禁煙コース、ストレス管理セミナーなど) への参加の増加は、HRA の推奨事項に留意していることを示している可能性があります。 ただし、最終的には、評価にはリスク状態の変化の決定が含まれます。 これには、リスクの高い個人のフォローアップの結果を分析すること、または適切な間隔を置いてプログラムを繰り返すことが含まれる場合があります。 このようなデータは、健康上の利点の利用、欠勤、生産性指標などのデータとの相関によって強化される場合があります。 ただし、関与している可能性のある他の要因については適切に認識する必要があります (例: 再検査のために戻ってきた人の種類を反映したバイアス、平均値への回帰、および経年的傾向)。 プログラムの影響を真に科学的に評価するには、ランダム化された前向き臨床試験が必要です (Schoenbach 1987; DeFriese and Fielding 1990)。
HRA の有効性と有用性
HRA の精度と有効性に影響を与える可能性のある要因は、他の場所で議論されており (Beery et al. 1986; Schoenbach 1987; DeFriese and Fielding 1990)、ここにのみリストされます。 これらは、職場の意思決定者がさまざまな手段を評価するためのチェックリストであり、次のものが含まれます。
- 自己申告情報の正確性と一貫性
- リスク推定の基礎となる疫学および数理データの完全性と質
- リスクを計算するための統計的手法の限界。さまざまな問題のリスク要因を単一の複合スコアに組み合わせたり、質問票の回答の欠落や測定値を「平均」値に置き換えることによって生じる歪みを含む。
- リスク削減の便益を計算する方法の信頼性
- 死亡率が低い若者や、年齢のみが死亡率の最も重要な要因である高齢者に同じ死亡率計算を適用できる可能性があります。 さらに、ほとんどの研究が行われた集団とは異なる集団 (すなわち、女性、マイノリティ、異なる教育的および文化的背景を持つ人々) に適用された場合の HRA の有効性は、批判的な観点から検討する必要があります。
次のような考慮事項に基づいて、HRA の有用性についても疑問が提起されています。
- HRA の主な焦点は平均余命です。 最近まで、通常は致命的ではないが、幸福、生産性、および健康関連のコストにさらに大きな影響を与える可能性のある状態による罹患率に主に影響を与える要因 (例えば、関節炎、精神障害、および特定のリスクを軽減することを目的とした治療の長期的な影響)。 問題は、年齢、性別、人種、または民族性によって定義されるサブグループは言うまでもなく、一般集団の適切な罹患率データベースがないことです。
- 個人が修正できない要因 (例: 年齢、遺伝、過去の病歴) を反映したハイリスク状態の報告によって生じる不安の悪影響、および「正常な」状態を報告する可能性について懸念が表明されています。または低リスク状態は、報告されていない、またはHRAが完了した後に発生した潜在的に重大な徴候や症状を無視するように個人を導く可能性があります.
- 通常、HRA プログラムへの参加は任意ですが、強制的に参加させたり、推奨事項に従うように強制したりする申し立てが行われています。
- 健康増進プログラムの一環として HRA を提供しているにもかかわらず、職場環境における健康リスクをほとんど、またはまったく管理していない雇用主に対して、「被害者を責める」という罪状が正当に課せられています。
- 特にHRAが社内プログラムとして実施され、異常な発見が差別的行為の引き金となるように見える場合、個人情報の機密性は常に存在する懸念事項です.PP9
健康リスクの軽減の価値を示す証拠が蓄積されています。 たとえば、ジョンソン アンド ジョンソン ヘルス マネジメント社のフィールディングとその仲間は、雇用主を通じて提供された HRA を完了した 18,000 人の従業員が、国民健康インタビュー調査に回答した同等の人口よりもかなり高い割合で予防サービスを利用していることを発見しました。 (フィールディングら 1991)。 ほぼ 46,000 人のデュポン従業員を対象とした 1991 年間の研究では、HRA によって特定された 12 つの行動的心血管危険因子 (喫煙、高血圧、高コレステロール値、運動不足など) のいずれかを持つ人は欠勤率が有意に高いことが示されました。そのような危険因子のない人々と比較して、ヘルスケア給付の利用 (Bertera 1991)。 さらに、主に HRA から取得した XNUMX の健康関連の測定値に多変量回帰モデルを適用することで、ミシガン大学フィットネス リサーチ センターのイェンと彼の同僚は、どの従業員が医療費請求と欠勤のために雇用主に高いコストを発生させるかを予測することができました (Yen, Edingtonウィッティング XNUMX)。
HRAプログラムの実施
HRA プログラムの実施は簡単な作業ではなく、慎重な検討と計画なしに実施すべきではありません。 個々のアンケートとその処理のコストは大きくはないかもしれませんが、計画、実施、およびフォローアップのためのスタッフの時間、アンケートへの記入のための従業員の時間、および補助的な健康増進などの項目が含まれる場合、組織への総コストはかなりのものになる可能性があります。プログラムが含まれています。 実装時に考慮すべきいくつかの要因を図 1 に示します。
図1。 健康リスク評価 (HRA) 実装のチェックリスト。
HRAプログラムは必要ですか?
ますます多くの企業が、少なくとも米国では、この質問に肯定的に答えています。これは、HRA プログラムを精力的に売り込むベンダーの数が増えていることに拍車をかけています。 人気のあるメディアや「業界」の出版物には、「成功した」プログラムを説明する逸話がたくさんありますが、それに比べて、結果の正確さ、実用的な信頼性、および科学的妥当性に関する科学的証拠を提供する専門誌の記事は不足しています。
自分の健康リスクの状態を定義することが、リスクを軽減するために必要な基礎であることは明らかです。 しかし、これを行うにはHRAのような正式な演習が必要ですか?と尋ねる人もいます。 現在までに、たばこの喫煙を続けている事実上すべての人が、健康への悪影響の可能性についての証拠にさらされており、適切な栄養と体力の利点は十分に公表されています. HRA の支持者は、HRA レポートを受け取ることで、リスク情報がパーソナライズされ、脚色され、個人が適切な行動を取るように動機付けることができる「教えられる瞬間」を生み出すと指摘して反論します。 さらに、参加者が気付いていなかった可能性のあるリスク要因を浮き彫りにし、リスク削減の機会が何であるかを確認し、それらに対処するための優先順位を立てることができると付け加えています。
HRA は、スタンドアロンのエクササイズとして使用する場合 (つまり、他のモダリティがない場合) には価値が限られており、その有用性は、統合された健康増進プログラムの一部である場合にのみ完全に実現されるという一般的な合意があります。 そのプログラムは、個別の説明とカウンセリングだけでなく、特定された危険因子に対処する介入プログラムへのアクセスも提供する必要があります (これらの介入は、社内またはコミュニティで提供される場合があります)。 したがって、禁煙コース、フィットネス活動、栄養カウンセリングなどの活動を提供または利用できるようにすることで、HRA を提供する取り組みを拡大する必要があります (そして、おそらくより費用がかかる可能性があります)。 このような広範なコミットメントは、プログラムの目的とそれを支援するために要求される予算配分の声明で明示的に行う必要があります。
HRA プログラムを計画する際には、それを全従業員に提供するか、特定のセグメントのみに提供するか (たとえば、サラリーマンまたは時給労働者、両方、または特定の年齢、勤続年数、または特定の場所または仕事の労働者) を決定する必要があります。カテゴリ); 配偶者やその他の扶養家族 (原則として、健康保険の利用の半分以上を占める) を含むようにプログラムを拡張するかどうか。 重要な要素は、プログラムの設計と実装、および関係するベンダーと社内スタッフの両方のパフォーマンスを監督するのに十分な知識があり、適切な立場にある人物を組織内に少なくとも XNUMX 人確保する必要があることです。
本格的な年次健康診断が廃止されたり、実施される頻度が減ったりしている一部の組織では、HRA が代替として単独で、または一部の健康診断検査と組み合わせて提供されています。 この戦略には、健康増進プログラムの費用対効果の比率を高めるという点でメリットがありますが、HRA の本質的な価値ではなく、何によって生じる可能性のある悪意を回避したいという欲求に基づいている場合もあります。確立された従業員給付の廃止と見なされる可能性があります。
まとめ
その限界と、その有効性と有用性に関する主張を確認する科学的研究の不足にもかかわらず、HRA の使用は米国で増加し続けており、それ以外の場所ではそれほど急速ではありません. その研究により HRA の権威となった DeFriese と Fielding は、リスク関連情報の新しい情報源の予測と、コンピューターのハードウェアやソフトウェアの直接的なコンピューター入力を可能にする新しい技術開発などの予測に基づいて、HRA の明るい未来を見ています。アンケートの回答、健康行動の変化の影響のモデル化を可能にし、より効果的なフルカラーのレポートとグラフィックスを生成します (DeFriese and Fielding 1990)。
HRA は、よく練られた継続的なウェルネスまたは健康増進プログラムの要素として使用する必要があります。 それは、それが特定するリスク要因を制御するのに役立つ機会を提供する活動と職場文化の変化を提供するという暗黙のコミットメントを伝えます. 経営陣は、そのようなコミットメントを認識し、必要な予算配分を進んで行う必要があります。
まだまだ多くの研究が必要ですが、多くの組織では、HRA が従業員の健康を改善する取り組みの補助として役立つことがわかります。 それが提供する情報の暗黙の科学的権威、コンピューター技術の使用、および年代順対リスク年齢の観点からの結果のパーソナライズされた影響は、参加者が健康でリスクを軽減する行動を採用するよう動機づける力を強化するようです. 健全なリスク プロファイルを維持している従業員とその扶養家族は、欠勤が少なく、生産性が高く、医療の利用が少ないことを示す証拠が蓄積されており、これらすべてが組織の「収益」にプラスの影響を与えています。
日本の職場の健康づくり
日本の職場での健康増進は、1988 年に労働安全衛生法が改正され、雇用主が職場での健康増進プログラム (HPP) の導入を義務付けられたときに大幅に改善されました。 改正された法律は罰則規定を設けていませんが、労働省は現時点で雇用主に健康増進プログラムの確立を積極的に奨励し始めました。 たとえば、同省は、そのようなプログラムで働く資格のある専門家の数を増やすためのトレーニングと教育を支援してきました。 専門家の中には、産業健康増進医 (OHPP)、ヘルスケア トレーナー (HCT)、ヘルスケア リーダー (HCL)、メンタルヘルス カウンセラー (MHC)、栄養カウンセラー (NC)、および産業保健カウンセラー (OHC) がいます。 雇用主は自社内に健康増進組織を設立することが奨励されていますが、特に企業が小規模で社内でプログラムを提供する余裕がない場合は、外部からサービスを調達することも選択できます。 労働省は、そのようなサービス機関の運営に関するガイドラインを提供しています。 日本政府によって新たに考案され義務付けられた職業上の健康増進プログラムは、「トータルヘルスプロモーション」(THP)計画と呼ばれています。
推奨標準健康増進プログラム
企業が上記のすべての専門家を提供するのに十分な大きさである場合、企業はそれらの専門家で構成される委員会を組織し、健康増進プログラムの計画と実行に責任を持つようにすることが強く推奨されます。 このような委員会は、まず労働者の健康状態を分析し、適切な健康増進プログラムの実際の計画を導くための最優先事項を決定しなければなりません。 プログラムは、グループと個人の両方のアプローチに基づいた包括的なものでなければなりません。
グループごとに、栄養、ライフスタイル、ストレス管理、レクリエーションなど、さまざまな健康教育クラスが提供されます。 講義だけでなく、実際の作業に携わることを奨励し、授業で提供される情報が行動変容につながるよう、協力的なグループ活動を推奨しています。
個別アプローチの第一歩として、OHPPによる健康調査を実施する必要があります。 OHPPは、OHCまたはMHC(またはその両方)によるカウンセリングを通じて得られた情報を考慮した上で、調査結果に基づいて個人に計画を発行します。 この計画に従って、関連する専門家が必要な指示またはカウンセリングを提供します。 HCT は、計画に基づいてパーソナル フィジカル トレーニング プログラムを設計します。 HCL は、ジムで個人に実践的な指導を提供します。 必要に応じて、NC が個人の栄養について教え、MHC または OHC が特定のカウンセリングのために個人に会います。 このような個々のプログラムの結果は、OHPP によって定期的に評価され、プログラムを徐々に改善することができます。
スペシャリストの育成
厚生労働省は、民間部門における自主的な安全衛生活動を推進するための準公式組織である中央労働災害防止協会 (JISHA) を、健康増進専門家向けのトレーニング コースを実施するための公式機関として指定しました。 上記の22つのスペシャリストの139人になるには、特定のバックグラウンドが必要であり、各スペシャリティのコースを修了する必要があります。 たとえば、OHPP は、医師の国家免許を持っている必要があり、HPP の計画を指示する健康調査の実施に関する 18 時間のコースを修了している必要があります。 HCT のコースは 28.5 時間で、16.5 つのコースの中で最長です。 コースを受講するための前提条件は、健康科学または陸上競技の学士号です。 HCLとして16.0年以上の実務経験をお持ちの方も受講可能です。 HCL は、HCT によって作成された処方箋に従って実際に労働者を教育する責任を負うリーダーです。 HCL になるための要件は、20.5 歳以上であり、1996 時間をカバーするコースを修了していることです。 MHC のコースを受講するには、次のいずれかの学位または経験が必要です。心理学の学士号。 社会福祉または健康科学; 公衆衛生または登録看護師としての認定。 HCT; JISHAの健康リスナーコースの修了。 衛生管理者の資格。 またはカウンセラーとして2,895年以上の経験。 MHC コースの長さは 2,800 時間です。 11,364 時間の NC コースを受講できるのは、有資格の栄養士だけです。 8,307時間のOHCコースを受講できるのは、保健師やカウンセリング実務経験3,888年以上の看護師です。 OHC は、職場における健康増進プログラムの包括的な推進者になることが期待されています。 5,233 年 XNUMX 月末の時点で、次の数の専門家が、指定されたコースを修了したとして JISHA に登録されています。OHPP—XNUMX。 HCT—XNUMX; HCL— XNUMX; MHC—XNUMX; NC—XNUMX; OHC—XNUMX。
サービス機関
JISHA により認定された健康増進サービス機関は 1997 種類あり、登録機関の一覧が公開されています。 72 つは、OHPP が個人に計画を発行できるように、健康調査を実施する権限を与えられています。 このタイプの機関は、包括的な健康増進サービスを提供できます。 他の種類のサービス機関は、HCT によって開発されたプログラムに従って身体トレーニング サービスを提供することのみが許可されます。 295年XNUMX月末現在、前者XNUMX台、後者XNUMX台。
省からの財政支援
労働省は、JIHA が提供する訓練コース、企業による新しいプログラムの確立、サービス機関による運動器具の取得を支援するための予算を持っています。 企業が新たなプログラムを確立すると、その支出は、最大 300 年間、JISHA を通じて省によって支援されます。 金額はサイズによって異なります。 企業の従業員数が 300 人未満の場合、総支出の XNUMX 分の XNUMX は省が負担します。 従業員が XNUMX 人を超える企業の場合、財政支援は全体の XNUMX 分の XNUMX をカバーします。
まとめ
THP プロジェクトの歴史の中で、その有効性について信頼できる評価を行うのは時期尚早ですが、THP はあらゆる包括的な産業保健プログラムの一部であるべきであるというコンセンサスが広まっています。 日本の産業保健サービスの一般的な状況は、まだ改善の途上にあります。 大企業を中心とした高度な職場では、THPはすでに労働者の健康増進度や生産性の向上度を評価できるレベルにまで発展しています。 しかし、小規模な企業では、THP に必要な支出の大部分を政府が賄うことができたとしても、すでに非常に頻繁に実施されている医療制度では、追加の健康維持活動を導入することはできません。
予防プログラムにおける従業員健康サービスの役割: ケーススタディ
First Chicago Corporation は、米国で 18,000 番目に大きな銀行である First National Bank of Chicago の持ち株会社です。 この企業には 62 人の従業員がおり、その 36.6% が女性です。 平均年齢は100歳。 従業員のほとんどは、イリノイ州、ニューヨーク州、ニュージャージー州、デラウェア州に拠点を置いています。 従業員数が 10 人から 4,000 人を超える規模まで、約 500 の個々の職場があります。 それぞれ 80 人以上の従業員 (全体で従業員の XNUMX% を占める) を擁する最大の XNUMX つは、本社の医療部門が現地の人事担当マネージャーと協力して従業員の健康部門を管理しています。 小規模な職場では、訪問産業保健師がサービスを提供し、印刷物、ビデオテープ、電話通信を介してプログラムに参加し、特別なプログラムについては、地域コミュニティに拠点を置くプロバイダーとの契約によって提供されます。
1982 年、同社の医療および福利厚生管理部門は、医療部門によって管理される包括的なウェルネス プログラムを確立しました。 その目標には、従業員とその家族の全体的な健康を改善し、不必要な健康と障害のコストを可能な限り削減することが含まれていました。
医療データの必要性
First Chicago が医療費の増大をある程度制御するには、同社の医療および福利厚生部門は、費用の出所を詳細に理解する必要があることに同意しました。 1987 年までに、利用可能なヘルスケア データの質と量が不十分であるという不満から、ヘルス プロモーション プログラムを戦略的に設計、実施、評価するようになりました。 1991 人の情報システム コンサルタントが雇用され、最終的に産業医学および看護情報 (OMNI) システムとして知られるようになった社内データベースの構築を支援しました (Burton and Hoy XNUMX)。 機密性を維持するために、システムは医療部門に常駐しています。
OMNI データベースには、入院患者および外来患者の健康サービス、障害および労働者の補償給付、当行の従業員支援プログラム (EAP) によって提供されるサービス、欠勤記録、ウェルネス プログラムへの参加、健康リスク評価 (HRA)、処方薬、および検査結果が含まれます。臨床検査と身体検査。 データは定期的に分析され、ウェルネス プログラムの影響が評価され、推奨される可能性のある変更が示されます。
最初のシカゴのウェルネス プログラム
ウェルネス プログラムは、次のような幅広いアクティビティで構成されています。
- 健康教育。 幅広いテーマのパンフレットやパンフレットを従業員が利用できるようにしています。 すべての従業員に送信されるウェルネス ニュースレターは、銀行の出版物やカフェテリアのテーブル カードに掲載される記事で補足されます。 健康に関する話題のビデオテープは職場で見ることができ、多くは家庭で見ることができます。 メンタルヘルス、栄養、暴力、女性の健康、心血管疾患などのトピックに関するランチタイムのワークショップ、セミナー、講義が、すべての主要な職場で毎週提供されています。
- 個別カウンセリング。 登録された看護師は、質問に答えたり、従業員の健康ユニットで個別のカウンセリングを提供したり、小規模な職場の従業員に電話で対応したりできます。
- 健康リスク評価。 血圧やコレステロールの検査を含むコンピューター化された健康リスク評価 (HRA) は、ほとんどの新入社員に提供され、従業員の健康部門がある場合は定期的に現在の従業員に提供されます。 また、一部のサテライト バンク施設の従業員にも定期的に提供されます。
- 定期的な身体検査。 これらは、管理職の従業員に任意で提供されます。 イリノイ州の女性従業員は、パパニコロウ塗抹標本や乳房検査などの年次健康診断を受けることができます。 高血圧、糖尿病、乳がん、コレステロール値の集団検診は、従業員の健康ユニットがある職場で実施されます。
- 退職前。 全従業員を対象に、55歳から定年までXNUMX年ごとに定年退職前健康診断を実施しています。 健康的な老化に関するセッションを含む包括的な退職前ワークショップが提供されます。
- 健康増進プログラム。 割引料金は、体力プログラムに参加している従業員のためにコミュニティ プロバイダーと交渉されます。 出生前教育、禁煙、ストレス管理、減量、小児期の健康、心血管危険因子の低減、皮膚がんと乳房の自己検査のトレーニングに関する職場プログラムが無料で提供されます。
- 心肺蘇生法 (CPR) と応急処置のトレーニング。 CPR トレーニングは、すべてのセキュリティ担当者と指定された従業員に提供されます。 幼児の心肺蘇生法や応急処置のクラスも提供されています。
- 予防接種プログラム。 B 型肝炎ワクチンは、血液や体液にさらされる可能性のあるすべての医療サービス従事者に提供されます。 外国人旅行者には、訪問する地域での感染リスクに応じて、通常の破傷風ジフテリアブースターを含む予防接種が提供されます。 インフルエンザ予防接種の価値について、従業員に教育が提供されます。 従業員は、この予防接種についてかかりつけ医または地域の保健部門に紹介されます。
女性の健康プログラム
1982 年、ファースト ナショナル バンク オブ シカゴは、従業員とその家族の医療費の 25% 以上が女性の健康に関連していることを発見しました。 さらに、すべての従業員の短期障害休暇 (つまり、最長 40 か月間) の 1991% 以上が妊娠によるものでした。 低コストで質の高いヘルスケアを確保することでこれらのコストを抑えるために、女性の健康問題の予防と早期発見と管理に焦点を当てた包括的なプログラムが開発されました (Burton、Erikson、および Briones XNUMX)。 このプログラムには、次のサービスが含まれるようになりました。
- 職場の産科および婦人科プログラム。 1985 年以来、当行はシカゴの本店で主要な大学教育病院からパートタイムのコンサルティング婦人科医を雇用しています。 定期的に、このサービスは他の XNUMX つの場所で提供されており、別の医療サービスの場所でプログラムを確立する計画が進行中です。 当行の自家保険給付制度に加入しているすべての女性従業員を対象に、本社の医療部門で任意の年次健康診断が提供されています (健康維持組織 (HMO) への加入を選択した従業員は、HMO 医師によってこれらの検査が実施される場合があります)。 検査には、病歴、婦人科および一般身体検査、子宮頸がんのパップスメアなどの臨床検査、および必要に応じてその他の検査が含まれます。 婦人科では、検査や相談のほか、女性の健康に関するセミナーも開催しています。 職場の婦人科プログラムは、女性の予防医療を促進する便利で費用対効果の高い方法であることが証明されています。
- 妊娠前教育と出生前教育。 米国は、乳児死亡率が先進国の中で 19 位にランクされています。 First Chicago では、1992 年に従業員と扶養家族の医療計画によって支払われたすべての医療費の約 1987% を妊娠関連の請求が占めていました。 400 年、この課題に対処するため、銀行はマーチ オブ ダイムズと協力して、特別な訓練を受けた産業保健師が指導する一連の職場クラスの提供を開始しました。 これらは勤務時間中に開催され、出生前のケア、健康的なライフスタイル、適切な栄養、および帝王切開の適応を強調しています。 プログラムに参加すると、従業員はコンピューターで分析される妊娠関連の健康リスク評価アンケートに記入します。 女性とその産科医の両方が、不利なライフスタイル、遺伝病、医学的問題など、妊娠の合併症の潜在的なリスク要因を強調したレポートを受け取ります。 参加を奨励するために、妊娠 XNUMX 週までにクラスを修了した女性従業員または配偶者は、新生児の医療費に対する XNUMX 米ドルの免責額が免除される資格があります。 イリノイ州シカゴ地域の従業員に対する出生前教育プログラムの暫定的な結果は次のとおりです。
- 職場での産前教育プログラムに参加した従業員の帝王切開率は 19% であるのに対し、参加していない従業員の帝王切開率は 28% です。 地域の平均帝王切開率は約 24% です。
- イリノイ州シカゴ地域で出生前教育クラスに参加した従業員の平均出産費用は、参加しなかった従業員の 7,793 ドルに対して 9,986 ドルでした。
- 妊娠(短期障害)による休業は、出生前教育の授業に参加した従業員の方が若干減少する傾向にあります。
- 母乳育児 (授乳) プログラム。 メディカル部門では、母乳育児を希望する従業員に母乳を保存するための個室と冷蔵庫を提供しています。 ほとんどの従業員の健康部門には電動さく乳器があり、銀行の医療計画の従業員に無料で (HMO に登録している従業員には有料で) 授乳用品を提供しています。
- マンモグラフィ。 1991 年以来、乳がんのマンモグラフィ スクリーニングは、米国の従業員の健康部門で無料で提供されています。 完全に認定された地元のプロバイダーからの移動式マンモグラフィ ユニットが、必要に応じて年に 90 回から数回、従業員の健康ユニットと共に 30 つのサイトすべてに運ばれます。 対象となる従業員の約 XNUMX% が、スクリーニング マンモグラフィの場所から車で XNUMX 分以内の場所にいます。 女性従業員、従業員および退職者の妻がプログラムに参加する資格があります。
従業員支援プログラムとメンタルヘルスケア
1979 年、当行は従業員支援プログラム (EAP) を実施し、情緒障害、対人葛藤、アルコールやその他の薬物依存症、依存症全般など、幅広い個人的な問題について相談、カウンセリング、紹介、フォローアップを提供しました。 . 従業員は、これらのサービスについて自分自身を紹介するか、職場でのパフォーマンスや対人関係で経験している可能性のある問題を認識した上司から紹介される場合があります。 EAP は、ストレス管理、暴力、効果的な子育てなど、さまざまなトピックに関するワークショップも提供しています。 医療部門のユニットである EAP には、現在 XNUMX 人の常勤および非常勤の臨床心理士が配置されています。 心理学者は XNUMX つの医療部門のそれぞれに配置されており、必要に応じてサテライト バンク施設に移動します。
さらに、EAP は、精神科の短期障害のケース (最大 XNUMX か月の連続欠勤) を管理します。 EAP 管理の目標は、精神医学的理由で障害給付を受けている従業員が適切なケアを受けられるようにすることです。
1984 年に、従業員と扶養家族に質の高い費用対効果の高い精神保健サービスを提供するための包括的なプログラムが開始されました (Burton et al. 1989; Burton and Conti 1991)。 このプログラムには、次の XNUMX つのコンポーネントが含まれています。
- 予防と早期介入のための EAP
- 入院患者の精神科入院に対する患者の潜在的な必要性のレビュー
- EAP スタッフによるメンタルヘルス関連の短期障害のケース管理
- 外来(外来)サービスを提供する厳選された精神保健専門家のネットワーク。
メンタルヘルス保険の給付が強化され、入院患者の入院に代わる代替手段 (部分入院プログラムや集中外来プログラムなど) の償還が 85% (50% ではなく) に含まれるようになったにもかかわらず、First Chicago のメンタルヘルスケア費用は総医療費の 15% 近くから減少しました。 1983 年のコストは 9 年には 1992% 未満です。
まとめ
1993 年以上前、ファースト シカゴは、「ファースト シカゴはあなたの健康を支えています」というモットーで包括的なウェルネス プログラムを開始しました。 ウェルネス プログラムは、銀行の医療部門と福利厚生部門の共同作業です。 これにより、従業員の健康と生産性が向上し、従業員と当行の両方にとって回避可能な医療費が削減されたと考えられます。 XNUMX 年、First Chicago's Wellness Program は、元米国公衆衛生局長官にちなんで名付けられた C. Everett Koop 国民健康賞を受賞しました。
Maclaren Industries, Inc. の健康改善プログラム: ケーススタディ
概要
組織
このケース スタディで使用されている産業環境である James Maclaren Industries Inc. は、カナダのケベック州西部にある紙パルプ会社です。 Noranda Forest, Inc. の子会社であり、広葉樹パルプ工場、砕木新聞用紙工場、水力発電施設の 100 つの主要部門があります。 紙パルプ産業は主要な地元産業であり、調査対象の会社は 1,000 年以上の歴史があります。 従業員数は約 40 人で、地元を拠点としており、多くの場合、同じ家族の数世代がこの雇用主のために働いています。 公用語はフランス語ですが、ほとんどの従業員は機能的にはフランス語と英語を話すバイリンガルです。 企業ベースの産業保健サービスには長い歴史 (XNUMX 年以上) があります。 サービスは当初、より古い「伝統的な」性質のものでしたが、近年、予防的アプローチへの傾向が強まっています. これは、マクラーレン組織全体で採用されている「継続的な改善」の哲学と一致しています。
産業保健サービスの提供
産業医は、企業および施設の責任を負い、健康、安全、および継続的改善の責任者に直接報告します。 最後の役職は社長直属です。 専任の産業保健師が 390 つの主要なサイト (パルプ工場には 520 人の従業員、新聞用紙工場には 60 人の従業員がいます) で雇用されており、すべての健康関連の問題について医師に直接報告しています。 新聞用紙部門の看護師は、エネルギー・森林部門(50 名)と本社(XNUMX 名)の責任者でもあります。 XNUMX つの施設すべての常勤の企業衛生士と安全担当者が、健康と健康関連の専門チームを完成させます。
予防的アプローチ
病気やけがの予防は、すべての利害関係者からの意見をもとに、労働衛生および産業衛生および安全チームによって推進されます。 頻繁に使用される方法は、業務に関連する予防と業務に関連しない予防を区別していません。 予防は、従業員の態度や質を反映していると考えられます。つまり、工場のフェンス ラインで停止または開始しない態度です。 この哲学のもう XNUMX つの特質は、予防は継続的な改善に適しているという信念であり、さまざまなプログラムを監査する会社のアプローチによって促進された信念です。
予防プログラムの継続的改善
健康、産業衛生、環境、緊急事態への備え、および安全監査プログラムは、継続的な改善アプローチの不可欠な部分です。 監査結果は、法律およびポリシーの遵守に関する懸念に対処していますが、改善の余地があると思われる分野での「最良の管理慣行」も強調しています。 このようにして、予防プログラムは繰り返し評価され、労働衛生および関連プログラムの予防目的を促進するために使用されるアイデアが提示されます。
健康評価
新入社員全員を対象に、配属前の健康診断を実施しています。 これらは、職場に存在する暴露の危険 (化学的、物理的、または生物学的) を反映するように設計されています。 配置前の健康診断の結果に基づいて、仕事への適合性を示す推奨事項と具体的な仕事の制限が行われます。 これらの推奨事項は、従業員の怪我や病気のリスクを軽減することを目的としています。 健康教育は健康評価の一部であり、職場の危険が人間に及ぼす潜在的な影響について従業員をよりよく知ることを目的としています。 リスクを軽減するための対策、特に個人の健康に関連する対策も強調されています。
進行中の健康評価プログラムは、危険への暴露と職場のリスクに基づいています。 聴覚保護プログラムは、健康への影響を防ぐために設計されたプログラムの代表的な例です。 発生源での騒音低減に重点が置かれ、従業員は騒音低減の優先順位の評価に参加します。 聴力検査はXNUMX年ごとに行われます。 この評価は、制御プログラムの有効性の評価を支援しながら、騒音による難聴の兆候と症状、および予防措置について従業員に助言する絶好の機会を提供します。 従業員は仕事以外でも同じアドバイスに従うように勧められています。つまり、聴覚保護具を使用し、露出を減らすことです。
消火活動、救助活動、浄水場の運転、過度の熱にさらされる作業、クレーンの操作、運転などの特別な仕事に携わる労働者についても、リスク別の健康診断が実施されます。 同様に、人工呼吸器を使用する従業員は、人工呼吸器を使用するための健康状態を判断するための評価を受ける必要があります。 請負業者の従業員が被る暴露リスクも評価されます。
健康被害に関するコミュニケーション
すべての従業員に健康被害および健康リスク情報を伝達する法的要件があります。 これは大規模な作業であり、従業員がさらされる可能性のある指定物質の健康への影響について従業員に教えることが含まれます。 そのような物質の例には、他の物質の反応の副産物である可能性があるか、直接暴露の危険性を表す可能性があるさまざまな呼吸器への危険が含まれます。 硫化水素; 塩素; 二酸化塩素; 一酸化炭素; 窒素酸化物および溶接煙。 製品安全データ シート (MSDS) は、この件に関する主要な情報源です。 残念ながら、サプライヤーの MSDS には、必要な品質の健康および毒性情報が欠けていることが多く、両方の公用語で入手できない場合があります。 この欠陥は、(市販の MSDS 生成ソフトウェア システムを使用して) 広く信頼されているデータベースに基づく XNUMX ページの健康情報シートの開発を通じて、同社のサイトの XNUMX つで対処されています (そして、他のサイトにも拡張される予定です)。 . このプロジェクトは、労使合同安全衛生委員会のメンバーによる会社の支援を受けて実施されました。このプロセスは、コミュニケーションの問題を解決しただけでなく、職場の関係者全員の参加を促進しました。
コレステロールスクリーニングプログラム
同社は、すべての拠点の従業員が利用できる任意のコレステロール スクリーニング プログラムを作成しました。 高コレステロール値の健康への影響、指示された場合の医学的フォローアップ (かかりつけの医師による)、および栄養に関するアドバイスを提供します。 社内カフェテリア サービスが存在する場合、栄養価の高い代替食品が従業員に提供されます。 保健スタッフはまた、栄養に関するパンフレットを従業員とその家族が利用できるようにし、従業員が個人の健康リスク要因を理解し、軽減できるように支援しています。
血圧スクリーニングプログラム
心臓の健康に関する年次コミュニティ プログラム (「ハート マンス」) と併せて、また定期的に、会社は従業員に血圧をチェックし、必要に応じてモニタリングすることを奨励しています。 カウンセリングは従業員に提供され、間接的には従業員の家族を支援して、高血圧に関連する健康上の懸念を理解し、さらにフォローアップや治療が必要な場合は地域の医療リソースを通じて助けを求めることができます.
従業員および家族支援プログラム
従業員のパフォーマンスに影響を与える問題は、多くの場合、職場外の問題の結果です。 多くの場合、これらは従業員の社会的領域 (家庭またはコミュニティ) に関連する問題を反映しています。 内部および外部の紹介システムが存在します。 同社は、5 年以上にわたり、機密保持の従業員 (および最近では家族) 支援プログラムを実施しています。 このプログラムは、毎年従業員人口の約 90% を支援しています。 これは十分に宣伝されており、プログラムの早期使用が奨励されています。 従業員から受け取ったフィードバックは、このプログラムが仕事のパフォーマンスの低下を最小限に抑えたり、防止したりする上で重要な要因であったことを示しています。 支援プログラムを使用する主な理由は、家族や社会の問題を反映しています (10%)。 アルコールと薬物の問題は、支援されたケース全体のわずかな割合 (XNUMX%) しか占めていません。
従業員支援プログラムの一環として、施設は重大インシデントの報告プロセスを開始しました。 死亡事故や重大な事故などの重大な事件は、従業員に非常に不安な影響を与える可能性があります。 また、会社の効率的な機能だけでなく、特にインシデントに関与した個人に、重大な長期的影響を与える可能性もあります。
ウェルネスプログラム
最近の進展は、総合的なアプローチで病気の予防を目標とする「ウェルネス」プログラムの開発に向けた第一歩を踏み出すという決定でした。 このプログラムにはいくつかのコンポーネントがあります。 フィジカルコンディショニング; 栄養; 禁煙; ストレス管理; バックケア; がん予防と薬物乱用。 これらのトピックのいくつかは、このケース スタディで以前に言及されています。 ただし、その他 (この記事では説明しません) は段階的に実装されます。
特別通信プログラム
- HIV /エイズ。 一般集団における HIV/AIDS の出現は、次の XNUMX つの理由から、職場コミュニティに情報を伝達する必要があることを示しています。従業員集団の間で症例が知られるようになった場合の伝染の恐れを和らげるためと、従業員が予防措置を確実に認識できるようにするためです。コミュニケーション能力に関する「本当の」事実。 これら XNUMX つの目的を達成するために、コミュニケーション プログラムが組織され、従業員が自発的に利用できるようになりました。 パンフレットや文献も保健センターから入手できます。
- 調査研究結果の伝達。 以下は、従業員にとって特別な関心事であると考えられた分野での健康調査研究に関する最近の XNUMX つのコミュニケーションの例です。
- 電磁界研究。 Electricité (EDF)、Hydro Quebec、および Ontario Hydro (Theriault 1994) によって実施された電磁界研究の結果は、すべての被ばくした従業員および潜在的に被ばくした従業員に伝達されました。 コミュニケーションの背後にある目的は、不当な恐怖を防ぎ、従業員が職場や潜在的に健康に影響を与える問題について直接知っていることを確認することでした.
- 健康転帰研究。 パルプおよび製紙業界でのいくつかの研究は、この業界で働くことによる健康上の結果に関連しています。 調査中のアウトカムには、がんの発生率とがんによる死亡率が含まれます。 従業員への連絡は、研究の存在を従業員に確実に認識させ、可能であれば結果を共有するために計画されています。 その目的は、従業員が恐怖を和らげ、自分の職業に関連する研究の結果を知る機会を確保することです。
- コミュニティの関心トピック。 予防的アプローチの一環として、同社は地域の医師に連絡を取り、職場を見学し、労働衛生および衛生スタッフと会うよう招待しました。 健康と紙パルプ産業に関連する問題に関するプレゼンテーションが同時に行われました。 これは、地元の医師が潜在的な危険な暴露を含む労働条件や従業員の仕事の要件を理解するのに役立ちました. その結果、会社と医師は協力して、怪我や病気の潜在的な悪影響を軽減するために取り組んできました. また、会社の運営に関連する環境問題に関する情報をコミュニティに提供し、地域住民が懸念事項 (健康問題を含む) について質問する機会を提供するために、コミュニティ ミーティングも開催されています。 したがって、予防はコミュニティレベルにまで及びます。
- 予防の今後の動向。 労働者の全体的な健康レベルをさらに改善し、怪我や病気を減らすために、行動修正技術が検討されています。 これらの変更は、職場の労働者の健康に良い影響を与えるだけでなく、家庭環境にも影響を及ぼします。
安全衛生に関する意思決定への従業員の関与は、合同安全衛生委員会を通じてすでに行われています。 他の分野の従業員にパートナーシップを拡大する機会が積極的に追求されています。
結論
マクラーレンでのプログラムの重要な要素は次のとおりです。
- 健康増進と健康保護に対する経営陣の確固たるコミットメント
- 非職業上の健康問題を対象としたものと職業上の健康プログラムの統合
- プログラムの計画、実施、および評価におけるすべての職場関係者の関与
- 地域に根ざした医療施設、医療提供者および機関との調整
- プログラム拡張への漸進的アプローチ
- 適切なフォローアップ活動を確保するための行動計画と組み合わせて、対処が必要な問題とプログラムを強化できる分野を特定するためのプログラムの有効性の監査
- すべての環境、健康、衛生、および安全活動の効果的な統合。
このケーススタディは、従業員の健康を改善し、不必要または望ましくない健康への影響を防ぐために設計された既存のプログラムに焦点を当てています。 このアプローチをさらに強化する機会は無限であり、特に会社の継続的な改善哲学に適しています。
免責事項: ILO は、この Web ポータルに掲載されているコンテンツが英語以外の言語で提示されていることについて責任を負いません。英語は、オリジナル コンテンツの最初の制作およびピア レビューに使用される言語です。その後、特定の統計が更新されていません。百科事典の第 4 版 (1998 年) の作成。