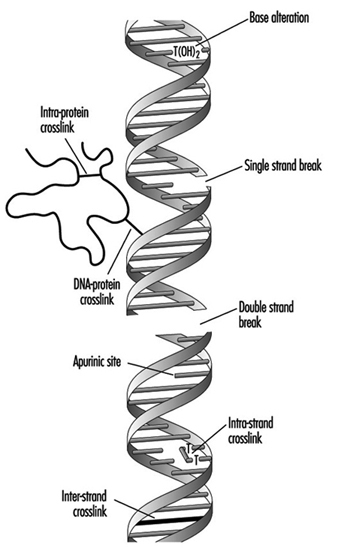
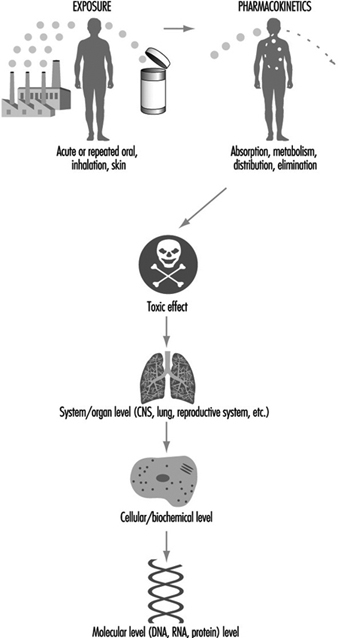
Toxikologie in der Gesundheits- und Sicherheitsverordnung
Die Toxikologie spielt eine wichtige Rolle bei der Entwicklung von Vorschriften und anderen Arbeitsschutzmaßnahmen. Um Arbeitsunfälle und Berufskrankheiten zu vermeiden, basieren Entscheidungen zunehmend auf Informationen, die vor oder ohne die Art der menschlichen Exposition erhältlich sind, die definitive Informationen über das Risiko liefern würden, wie z. B. epidemiologische Studien. Darüber hinaus können toxikologische Studien, wie sie in diesem Kapitel beschrieben werden, genaue Informationen über Dosis und Wirkung unter den kontrollierten Bedingungen der Laborforschung liefern; Diese Informationen sind in der unkontrollierten Umgebung beruflicher Expositionen oft schwer zu erhalten. Diese Informationen müssen jedoch sorgfältig ausgewertet werden, um die Wahrscheinlichkeit schädlicher Wirkungen beim Menschen, die Art dieser schädlichen Wirkungen und die quantitative Beziehung zwischen Expositionen und Wirkungen abzuschätzen.
Seit den 1980er Jahren wurde in vielen Ländern der Entwicklung objektiver Methoden zur Nutzung toxikologischer Informationen bei der Entscheidungsfindung in Regulierungsfragen große Aufmerksamkeit geschenkt. Formale Methoden, häufig bezeichnet als Risikobewertung, wurden in diesen Ländern sowohl von Regierungs- als auch von Nichtregierungsorganisationen vorgeschlagen und verwendet. Die Risikobewertung wurde unterschiedlich definiert; Grundsätzlich handelt es sich um einen Bewertungsprozess, der Toxikologie, Epidemiologie und Expositionsinformationen umfasst, um die Wahrscheinlichkeit unerwünschter Wirkungen im Zusammenhang mit der Exposition gegenüber gefährlichen Stoffen oder Bedingungen zu identifizieren und abzuschätzen. Die Risikobewertung kann qualitativer Natur sein und die Art einer nachteiligen Wirkung und eine allgemeine Schätzung der Wahrscheinlichkeit angeben, oder sie kann quantitativ sein und Schätzungen der Anzahl betroffener Personen bei bestimmten Expositionsniveaus enthalten. In vielen Regulierungssystemen erfolgt die Risikobewertung in vier Stufen: Gefahrenerkennung, die Beschreibung der Art der toxischen Wirkung; Dosis-Wirkungs-Bewertung, eine halbquantitative oder quantitative Analyse der Beziehung zwischen Exposition (oder Dosis) und Schweregrad oder Wahrscheinlichkeit einer toxischen Wirkung; Expositionsbewertung, die Bewertung von Informationen über die Bandbreite der Expositionen, die für Bevölkerungsgruppen im Allgemeinen oder für Untergruppen innerhalb von Bevölkerungsgruppen wahrscheinlich auftreten; Risikocharakterisierung, die Zusammenstellung aller oben genannten Informationen zu einem Ausdruck der Größenordnung des Risikos, das unter bestimmten Expositionsbedingungen zu erwarten ist (siehe NRC 1983 für eine Erklärung dieser Grundsätze).
In diesem Abschnitt werden zur Veranschaulichung drei Ansätze zur Risikobewertung vorgestellt. Es ist unmöglich, ein umfassendes Kompendium von Risikobewertungsmethoden bereitzustellen, die weltweit verwendet werden, und diese Auswahl sollte nicht als verbindlich angesehen werden. Es sollte beachtet werden, dass es Tendenzen zur Harmonisierung von Risikobewertungsmethoden gibt, teilweise als Reaktion auf Bestimmungen in den jüngsten GATT-Abkommen. Derzeit laufen zwei Prozesse zur internationalen Harmonisierung von Risikobewertungsmethoden durch das Internationale Programm für Chemikaliensicherheit (IPCS) und die Organisation für wirtschaftliche Zusammenarbeit und Entwicklung (OECD). Diese Organisationen halten auch aktuelle Informationen über nationale Ansätze zur Risikobewertung bereit.
Aktivitätsbeziehungen strukturieren
Bei der Analyse von Struktur-Aktivitäts-Beziehungen (SAR) werden Informationen über die Molekularstruktur von Chemikalien genutzt, um wichtige Eigenschaften in Bezug auf Persistenz, Verteilung, Aufnahme und Absorption sowie Toxizität vorherzusagen. SAR ist eine alternative Methode zur Identifizierung potenziell gefährlicher Chemikalien, die verspricht, Industrien und Regierungen bei der Priorisierung von Stoffen für die weitere Bewertung oder für die frühzeitige Entscheidungsfindung für neue Chemikalien zu unterstützen. Die Toxikologie ist ein zunehmend teures und ressourcenintensives Unterfangen. Zunehmende Bedenken hinsichtlich des Potenzials von Chemikalien, nachteilige Auswirkungen auf exponierte menschliche Populationen zu verursachen, haben Regulierungs- und Gesundheitsbehörden dazu veranlasst, den Umfang und die Empfindlichkeit von Tests zum Nachweis toxikologischer Gefahren zu erweitern. Gleichzeitig haben die tatsächlichen und vermeintlichen Regulierungslasten für die Industrie Bedenken hinsichtlich der Praktikabilität von Toxizitätstestmethoden und Datenanalysen geweckt. Gegenwärtig hängt die Bestimmung der chemischen Karzinogenität von Lebenszeittests an mindestens zwei Arten beiderlei Geschlechts bei mehreren Dosen mit sorgfältiger histopathologischer Analyse mehrerer Organe sowie dem Nachweis präneoplastischer Veränderungen in Zellen und Zielorganen ab. In den Vereinigten Staaten wird der Krebs-Bioassay auf über 3 Millionen Dollar (1995 Dollar) geschätzt.
Selbst mit unbegrenzten finanziellen Mitteln würde der Testaufwand für die etwa 70,000 existierenden Chemikalien, die heute weltweit hergestellt werden, die verfügbaren Ressourcen ausgebildeter Toxikologen übersteigen. Es würden Jahrhunderte erforderlich sein, um selbst eine Erstbewertung dieser Chemikalien abzuschließen (NRC 1984). In vielen Ländern haben ethische Bedenken hinsichtlich der Verwendung von Tieren in Toxizitätstests zugenommen, was zusätzlichen Druck auf die Verwendung von Standardmethoden für Toxizitätstests ausübt. SAR wurde in der pharmazeutischen Industrie weit verbreitet verwendet, um Moleküle mit einem Potenzial für eine vorteilhafte Verwendung in der Behandlung zu identifizieren (Hansch und Zhang 1993). In der Umwelt- und Arbeitsschutzpolitik wird SAR verwendet, um die Ausbreitung von Verbindungen in der physikalisch-chemischen Umgebung vorherzusagen und neue Chemikalien für eine weitere Bewertung der potenziellen Toxizität zu screenen. Gemäß dem US-amerikanischen Toxic Substances Control Act (TSCA) verwendet die EPA seit 1979 einen SAR-Ansatz als „erstes Screening“ neuer Chemikalien im Premanufacture Notification (PMN)-Prozess; Australien verwendet einen ähnlichen Ansatz im Rahmen seines Verfahrens zur Meldung neuer Chemikalien (NICNAS). In den USA ist die SAR-Analyse eine wichtige Grundlage für die Feststellung, dass eine vernünftige Grundlage für die Schlussfolgerung besteht, dass die Herstellung, Verarbeitung, Verteilung, Verwendung oder Entsorgung des Stoffes ein unzumutbares Verletzungsrisiko für die menschliche Gesundheit oder die Umwelt darstellt, wie in Abschnitt gefordert 5(f) TSCA. Auf der Grundlage dieser Feststellung kann die EPA dann tatsächliche Tests des Stoffes gemäß Abschnitt 6 des TSCA verlangen.
Begründung für SAR
Die wissenschaftliche Begründung für SAR basiert auf der Annahme, dass die Molekularstruktur einer Chemikalie wichtige Aspekte ihres Verhaltens in physikalisch-chemischen und biologischen Systemen vorhersagt (Hansch und Leo 1979).
SAR-Prozess
Der SAR-Überprüfungsprozess umfasst die Identifizierung der chemischen Struktur, einschließlich empirischer Formulierungen, sowie der reinen Verbindung; Identifizierung strukturanaloger Substanzen; Durchsuchen von Datenbanken und Literatur nach Informationen über strukturelle Analoga; und Analyse von Toxizität und anderen Daten zu Strukturanaloga. In einigen seltenen Fällen können Informationen über die Struktur der Verbindung allein ausreichen, um eine SAR-Analyse zu unterstützen, die auf gut verstandenen Toxizitätsmechanismen basiert. Mehrere Datenbanken zu SAR wurden zusammengestellt, ebenso wie computergestützte Methoden zur Vorhersage der Molekülstruktur.
Mit diesen Informationen können die folgenden Endpunkte mit SAR geschätzt werden:
- Physikalisch-chemische Parameter: Siedepunkt, Dampfdruck, Wasserlöslichkeit, Oktanol/Wasser-Verteilungskoeffizient
- biologische/ökologische Verbleibsparameter: biologischer Abbau, Bodensorption, Photoabbau, Pharmakokinetik
- Toxizitätsparameter: Toxizität für Wasserorganismen, Resorption, akute Toxizität für Säugetiere (Limit-Test oder LD50), Haut-, Lungen- und Augenreizung, Sensibilisierung, subchronische Toxizität, Mutagenität.
Es ist zu beachten, dass für so wichtige Gesundheitsendpunkte wie Karzinogenität, Entwicklungstoxizität, Reproduktionstoxizität, Neurotoxizität, Immuntoxizität oder andere Zielorganwirkungen keine SAR-Methoden existieren. Dies ist auf drei Faktoren zurückzuführen: das Fehlen einer großen Datenbank zum Testen von SAR-Hypothesen, das Fehlen von Kenntnissen über strukturelle Determinanten der toxischen Wirkung und die Vielzahl von Zielzellen und Mechanismen, die an diesen Endpunkten beteiligt sind (siehe „Die Vereinigten Staaten Ansatz zur Risikobewertung von reproduktionstoxischen und neurotoxischen Stoffen“). Einige begrenzte Versuche, SAR zur Vorhersage der Pharmakokinetik unter Verwendung von Informationen über Verteilungskoeffizienten und Löslichkeit zu verwenden (Johanson und Naslund 1988). Umfangreichere quantitative SAR wurden durchgeführt, um den P450-abhängigen Metabolismus einer Reihe von Verbindungen und die Bindung von Dioxin- und PCB-ähnlichen Molekülen an den zytosolischen „Dioxin“-Rezeptor vorherzusagen (Hansch und Zhang 1993).
Es hat sich gezeigt, dass SAR für einige der oben aufgeführten Endpunkte eine unterschiedliche Vorhersagbarkeit aufweist, wie in Tabelle 1 gezeigt. Diese Tabelle enthält Daten aus zwei Vergleichen der vorhergesagten Aktivität mit tatsächlichen Ergebnissen, die durch empirische Messungen oder Toxizitätstests erhalten wurden. SAR, durchgeführt von Experten der US EPA, schnitt bei der Vorhersage physikalisch-chemischer Eigenschaften schlechter ab als bei der Vorhersage der biologischen Aktivität, einschließlich des biologischen Abbaus. Bei Toxizitätsendpunkten schnitt SAR am besten ab, um Mutagenität vorherzusagen. Ashby und Tennant (1991) stellten in einer umfassenderen Studie bei ihrer Analyse von NTP-Chemikalien ebenfalls eine gute Vorhersagbarkeit der kurzfristigen Genotoxizität fest. Diese Ergebnisse sind angesichts des derzeitigen Verständnisses der molekularen Mechanismen der Genotoxizität (siehe „Gentoxikologie“) und der Rolle der Elektrophilie bei der DNA-Bindung nicht überraschend. Im Gegensatz dazu neigte SAR dazu, die systemische und subchronische Toxizität bei Säugetieren zu unterschätzen und die akute Toxizität für Wasserorganismen zu überschätzen.
Tabelle 1. Vergleich von SAR- und Testdaten: OECD/NTP-Analysen
| Endpunkt | Zustimmung (%) | Ablehnung (%) | Nummer |
| Siedepunkt | 50 | 50 | 30 |
| Dampfdruck | 63 | 37 | 113 |
| Wasserlöslichkeit | 68 | 32 | 133 |
| Verteilungskoeffizient | 61 | 39 | 82 |
| Bioabbau | 93 | 7 | 107 |
| Fischtoxizität | 77 | 22 | 130 |
| Daphnientoxizität | 67 | 33 | 127 |
| Akute Säugetiertoxizität (LD50 ) | 80 | 201 | 142 |
| Hautreizung | 82 | 18 | 144 |
| Augen Irritation | 78 | 22 | 144 |
| Hautsensibilisierung | 84 | 16 | 144 |
| Subchronische Toxizität | 57 | 32 | 143 |
| Mutagenität2 | 88 | 12 | 139 |
| Mutagenität3 | 82-944 | 1-10 | 301 |
| Kanzerogenität3 : Zweijähriger Bioassay | 72-954 | - | 301 |
Quelle: Daten der OECD, persönliche Mitteilung C. Auer, US EPA. In dieser Analyse wurden nur diejenigen Endpunkte verwendet, für die vergleichbare SAR-Vorhersagen und tatsächliche Testdaten verfügbar waren. NTP-Daten stammen von Ashby und Tennant 1991.
1 Besorgniserregend war das Versäumnis von SAR, die akute Toxizität bei 12 % der getesteten Chemikalien vorherzusagen.
2 OECD-Daten, basierend auf Ames-Test-Konkordanz mit SAR
3 NTP-Daten, basierend auf Gentox-Assays im Vergleich zu SAR-Vorhersagen für mehrere Klassen von „strukturell alarmierenden Chemikalien“.
4 Die Übereinstimmung variiert mit der Klasse; höchste Übereinstimmung war mit aromatischen Amino/Nitro-Verbindungen; am niedrigsten bei „verschiedenen“ Strukturen.
Für andere toxische Endpunkte hat SAR, wie oben erwähnt, einen weniger nachweisbaren Nutzen. Vorhersagen zur Säugetiertoxizität werden durch das Fehlen von SAR für die Toxikokinetik komplexer Moleküle erschwert. Dennoch wurden einige Versuche unternommen, SAR-Prinzipien für komplexe Endpunkte der Toxizität bei Säugetieren vorzuschlagen (siehe beispielsweise Bernstein (1984) für eine SAR-Analyse potenzieller reproduktionstoxischer Stoffe für Männer). In den meisten Fällen ist die Datenbank zu klein, um strukturbasierte Vorhersagen gründlich zu testen.
An dieser Stelle kann der Schluss gezogen werden, dass SAR hauptsächlich nützlich sein kann, um die Investition in Toxizitätstestressourcen zu priorisieren oder um frühzeitig Bedenken hinsichtlich potenzieller Gefahren zu äußern. Nur im Fall von Mutagenität ist es wahrscheinlich, dass die SAR-Analyse selbst zuverlässig verwendet werden kann, um andere Entscheidungen zu informieren. Für keinen Endpunkt ist es wahrscheinlich, dass SAR die Art von quantitativen Informationen liefern kann, die für Risikobewertungszwecke erforderlich sind, wie an anderer Stelle in diesem Kapitel und erörtert Enzyklopädie.
In-vitro-Toxizitätstest
Das Aufkommen anspruchsvoller Technologien in der Molekular- und Zellbiologie hat eine relativ schnelle Entwicklung in den Biowissenschaften, einschließlich der Toxikologie, vorangetrieben. Tatsächlich verlagert sich der Fokus der Toxikologie von ganzen Tieren und Populationen ganzer Tiere auf die Zellen und Moleküle einzelner Tiere und Menschen. Seit Mitte der 1980er Jahre haben Toxikologen damit begonnen, diese neuen Methoden zur Bewertung der Auswirkungen von Chemikalien auf lebende Systeme einzusetzen. Als logische Weiterentwicklung werden solche Methoden für Zwecke der Toxizitätsprüfung angepasst. Diese wissenschaftlichen Fortschritte haben mit sozialen und wirtschaftlichen Faktoren zusammengearbeitet, um eine Änderung bei der Bewertung der Produktsicherheit und des potenziellen Risikos zu bewirken.
Wirtschaftliche Faktoren beziehen sich insbesondere auf die Menge der zu testenden Materialien. Jedes Jahr werden unzählige neue Kosmetika, Arzneimittel, Pestizide, Chemikalien und Haushaltsprodukte auf den Markt gebracht. Alle diese Produkte müssen auf ihre potenzielle Toxizität bewertet werden. Darüber hinaus gibt es einen Rückstand an Chemikalien, die bereits verwendet werden und nicht ausreichend getestet wurden. Die enorme Aufgabe, detaillierte Sicherheitsinformationen zu all diesen Chemikalien mit herkömmlichen Ganztierversuchsmethoden zu erhalten, wäre sowohl zeit- als auch kostenintensiv, wenn sie überhaupt bewältigt werden könnte.
Es gibt auch gesellschaftliche Probleme im Zusammenhang mit der öffentlichen Gesundheit und Sicherheit sowie die zunehmende Besorgnis der Öffentlichkeit über die Verwendung von Tieren für Produktsicherheitstests. Im Hinblick auf die menschliche Sicherheit haben Interessengruppen des öffentlichen Interesses und des Umweltschutzes erheblichen Druck auf Regierungsbehörden ausgeübt, strengere Vorschriften für Chemikalien anzuwenden. Ein aktuelles Beispiel dafür war eine Bewegung einiger Umweltgruppen, Chlor und chlorhaltige Verbindungen in den Vereinigten Staaten zu verbieten. Einer der Beweggründe für solch ein extremes Vorgehen liegt in der Tatsache, dass die meisten dieser Verbindungen nie ausreichend getestet wurden. Aus toxikologischer Sicht ist das Konzept, eine ganze Klasse verschiedener Chemikalien nur aufgrund des Vorhandenseins von Chlor zu verbieten, sowohl wissenschaftlich als auch unverantwortlich. Es ist jedoch verständlich, dass aus Sicht der Öffentlichkeit eine gewisse Sicherheit bestehen muss, dass in die Umwelt freigesetzte Chemikalien kein erhebliches Gesundheitsrisiko darstellen. Eine solche Situation unterstreicht die Notwendigkeit effizienterer und schnellerer Methoden zur Bewertung der Toxizität.
Das andere gesellschaftliche Anliegen, das sich auf den Bereich der Toxizitätstests ausgewirkt hat, ist der Tierschutz. Die wachsende Zahl von Tierschutzgruppen auf der ganzen Welt hat erheblichen Widerstand gegen die Verwendung ganzer Tiere für Produktsicherheitstests geäußert. Es wurden aktive Kampagnen gegen Hersteller von Kosmetika, Haushalts- und Körperpflegeprodukten und Arzneimitteln geführt, um Tierversuche zu stoppen. Diese Bemühungen in Europa haben zur Verabschiedung der Sechsten Änderung der Richtlinie 76/768/EWG (Kosmetikrichtlinie) geführt. Die Folge dieser Richtlinie ist, dass kosmetische Mittel oder kosmetische Inhaltsstoffe, die nach dem 1. Januar 1998 an Tieren getestet wurden, nicht in der Europäischen Union vermarktet werden dürfen, es sei denn, alternative Methoden sind unzureichend validiert. Obwohl diese Richtlinie keine Zuständigkeit für den Verkauf solcher Produkte in den Vereinigten Staaten oder anderen Ländern hat, wird sie Unternehmen mit internationalen Märkten, einschließlich Europa, erheblich beeinträchtigen.
Das Konzept der Alternativen, das die Grundlage für die Entwicklung von anderen Tests als denen an ganzen Tieren bildet, wird von den dreien definiert Rs: Reduktion in der Anzahl der verwendeten Tiere; Raffinesse von Protokollen, damit die Tiere weniger Stress oder Unbehagen erfahren; und Ersatz von aktuellen Tierversuchen mit In-vitro-Tests (dh Tests, die außerhalb des lebenden Tieres durchgeführt werden), Computermodellen oder Tests an niederen Wirbeltieren oder wirbellosen Arten. Die Drei Rs wurden in einem Buch vorgestellt, das 1959 von zwei britischen Wissenschaftlern, WMS Russell und Rex Burch, veröffentlicht wurde. Die Prinzipien der humanen experimentellen Technik. Russell und Burch behaupteten, dass der einzige Weg, auf dem gültige wissenschaftliche Ergebnisse erzielt werden könnten, die humane Behandlung von Tieren sei, und waren der Ansicht, dass Methoden entwickelt werden sollten, um die Verwendung von Tieren zu reduzieren und sie letztendlich zu ersetzen. Interessanterweise fanden die von Russell und Burch umrissenen Prinzipien bis zum Wiederaufleben der Tierschutzbewegung Mitte der 1970er Jahre wenig Beachtung. Heute das Konzept der Drei Rs ist in Bezug auf Forschung, Erprobung und Ausbildung ganz vorne mit dabei.
Zusammenfassend lässt sich sagen, dass die Entwicklung von In-vitro-Testmethoden von einer Vielzahl von Faktoren beeinflusst wurde, die in den letzten zehn bis 20 Jahren zusammengekommen sind. Es ist schwer festzustellen, ob einer dieser Faktoren allein eine so tiefgreifende Wirkung auf die Toxizitätsteststrategien gehabt hätte.
Konzept der In-vitro-Toxizitätstests
Dieser Abschnitt konzentriert sich ausschließlich auf In-vitro-Methoden zur Bewertung der Toxizität als eine der Alternativen zu Ganztierversuchen. Weitere nicht-tierische Alternativen wie Computermodellierung und quantitative Struktur-Wirkungs-Beziehungen werden in anderen Artikeln dieses Kapitels diskutiert.
In-vitro-Studien werden im Allgemeinen in tierischen oder menschlichen Zellen oder Geweben außerhalb des Körpers durchgeführt. In vitro bedeutet wörtlich „in Glas“ und bezieht sich auf Verfahren, die an lebendem Material oder Bestandteilen von lebendem Material durchgeführt werden, das in Petrischalen oder in Reagenzgläsern unter definierten Bedingungen kultiviert wird. Diese können In-vivo-Studien oder Studien, die „am lebenden Tier“ durchgeführt werden, gegenübergestellt werden. Während es schwierig, wenn nicht sogar unmöglich ist, die Auswirkungen einer Chemikalie auf einen komplexen Organismus zu prognostizieren, wenn die Beobachtungen auf einen einzigen Zelltyp in einer Schale beschränkt sind, liefern In-vitro-Studien auch eine beträchtliche Menge an Informationen über die intrinsische Toxizität als zelluläre und molekulare Toxizitätsmechanismen. Darüber hinaus bieten sie viele Vorteile gegenüber In-vivo-Studien, da sie im Allgemeinen kostengünstiger sind und unter besser kontrollierten Bedingungen durchgeführt werden können. Darüber hinaus können diese Methoden trotz der Tatsache, dass immer noch eine kleine Anzahl von Tieren benötigt wird, um Zellen für In-vitro-Kulturen zu erhalten, als Reduktionsalternativen (da im Vergleich zu In-vivo-Studien viel weniger Tiere verwendet werden) und Verfeinerungsalternativen (weil sie die Notwendigkeit beseitigen) betrachtet werden Tiere den nachteiligen toxischen Folgen von In-vivo-Experimenten auszusetzen).
Um die Ergebnisse von In-vitro-Toxizitätstests zu interpretieren, ihre potenzielle Nützlichkeit bei der Bewertung der Toxizität zu bestimmen und sie mit dem gesamten toxikologischen Prozess in vivo in Beziehung zu setzen, ist es notwendig zu verstehen, welcher Teil des toxikologischen Prozesses untersucht wird. Der gesamte toxikologische Prozess besteht aus Ereignissen, die damit beginnen, dass der Organismus einem physikalischen oder chemischen Mittel ausgesetzt wird, sich durch zelluläre und molekulare Wechselwirkungen weiterentwickeln und sich schließlich in der Reaktion des gesamten Organismus manifestieren. In-vitro-Tests beschränken sich im Allgemeinen auf den Teil des toxikologischen Prozesses, der auf zellulärer und molekularer Ebene stattfindet. Zu den Arten von Informationen, die aus In-vitro-Studien gewonnen werden können, gehören Stoffwechselwege, Wechselwirkung aktiver Metaboliten mit zellulären und molekularen Zielen und potenziell messbare toxische Endpunkte, die als molekulare Biomarker für die Exposition dienen können. Im Idealfall wäre der Toxizitätsmechanismus jeder Chemikalie aufgrund der Exposition gegenüber Organismen bekannt, sodass die aus In-vitro-Tests erhaltenen Informationen vollständig interpretiert und mit der Reaktion des gesamten Organismus in Beziehung gesetzt werden könnten. Dies ist jedoch praktisch unmöglich, da relativ wenige vollständige toxikologische Mechanismen aufgeklärt wurden. Daher sind Toxikologen mit einer Situation konfrontiert, in der die Ergebnisse eines In-vitro-Tests nicht als völlig genaue Vorhersage der In-vivo-Toxizität verwendet werden können, da der Mechanismus unbekannt ist. Jedoch werden während des Entwicklungsprozesses eines In-vitro-Tests häufig Komponenten der zellulären und molekularen Toxizitätsmechanismen aufgeklärt.
Eine der zentralen ungelösten Fragen bei der Entwicklung und Durchführung von In-vitro-Tests hängt mit der folgenden Überlegung zusammen: Sollen sie mechanistisch fundiert sein oder reicht es, wenn sie deskriptiv sind? Aus wissenschaftlicher Sicht ist es unbestreitbar besser, nur mechanistisch basierte Tests als Ersatz für In-vivo-Tests einzusetzen. In Ermangelung vollständiger mechanistischer Kenntnisse ist die Aussicht, In-vitro-Tests zu entwickeln, die Ganztierversuche in naher Zukunft vollständig ersetzen, jedoch nahezu gleich Null. Dies schließt jedoch die Verwendung von aussagekräftigeren Arten von Assays als frühe Screening-Instrumente nicht aus, was derzeit der Fall ist. Diese Screens haben zu einer deutlichen Reduzierung des Einsatzes von Tieren geführt. Bis zu dem Zeitpunkt, an dem mehr mechanistische Informationen generiert werden, kann es daher erforderlich sein, in begrenztem Umfang Tests anzuwenden, deren Ergebnisse einfach gut mit den in vivo erhaltenen korrelieren.
In-vitro-Tests auf Zytotoxizität
In diesem Abschnitt werden mehrere In-vitro-Tests beschrieben, die zur Bewertung des zytotoxischen Potenzials einer Chemikalie entwickelt wurden. Diese Tests sind größtenteils einfach durchzuführen und die Analyse kann automatisiert werden. Ein häufig verwendeter In-vitro-Test für Zytotoxizität ist der Neutralrot-Assay. Dieser Assay wird an Zellen in Kultur durchgeführt, und für die meisten Anwendungen können die Zellen in Kulturschalen gehalten werden, die 96 kleine Vertiefungen mit jeweils 6.4 mm Durchmesser enthalten. Da jede Vertiefung für eine einzelne Bestimmung verwendet werden kann, kann diese Anordnung mehrere Konzentrationen der Prüfchemikalie sowie Positiv- und Negativkontrollen mit jeweils einer ausreichenden Anzahl von Wiederholungen aufnehmen. Nach der Behandlung der Zellen mit verschiedenen Konzentrationen der Prüfchemikalie im Bereich von mindestens zwei Größenordnungen (z. B. von 0.01 mM bis 1 mM) sowie Positiv- und Negativkontrollchemikalien werden die Zellen gespült und mit Neutralrot behandelt, a Farbstoff, der nur von lebenden Zellen aufgenommen und zurückgehalten werden kann. Der Farbstoff kann nach dem Entfernen der Prüfchemikalie hinzugefügt werden, um unmittelbare Wirkungen zu bestimmen, oder er kann zu verschiedenen Zeitpunkten nach dem Entfernen der Prüfchemikalie hinzugefügt werden, um kumulative oder verzögerte Wirkungen zu bestimmen. Die Intensität der Farbe in jeder Vertiefung entspricht der Anzahl lebender Zellen in dieser Vertiefung. Die Farbintensität wird mit einem Spektrophotometer gemessen, das mit einem Plattenlesegerät ausgestattet sein kann. Der Plattenleser ist so programmiert, dass er einzelne Messungen für jede der 96 Vertiefungen der Kulturschale liefert. Diese automatisierte Methodik ermöglicht es dem Forscher, schnell ein Konzentrations-Wirkungs-Experiment durchzuführen und statistisch nützliche Daten zu erhalten.
Ein weiterer relativ einfacher Assay für Zytotoxizität ist der MTT-Test. MTT (3[4,5-Dimethylthiazol-2-yl]-2,5-Diphenyltetrazoliumbromid) ist ein Tetrazolium-Farbstoff, der durch mitochondriale Enzyme zu einer blauen Farbe reduziert wird. Nur Zellen mit lebensfähigen Mitochondrien behalten die Fähigkeit, diese Reaktion durchzuführen; daher steht die Farbintensität in direktem Zusammenhang mit dem Grad der mitochondrialen Integrität. Dies ist ein nützlicher Test zum Nachweis allgemeiner zytotoxischer Verbindungen sowie von Mitteln, die spezifisch auf Mitochondrien abzielen.
Die Messung der Laktatdehydrogenase (LDH)-Aktivität wird auch als breit angelegter Assay für Zytotoxizität verwendet. Dieses Enzym ist normalerweise im Zytoplasma lebender Zellen vorhanden und wird durch undichte Zellmembranen von toten oder sterbenden Zellen, die durch ein toxisches Mittel beeinträchtigt wurden, in das Zellkulturmedium freigesetzt. Kleine Mengen des Kulturmediums können zu verschiedenen Zeitpunkten nach der chemischen Behandlung der Zellen entfernt werden, um die Menge an freigesetztem LDH zu messen und den Zeitverlauf der Toxizität zu bestimmen. Während der LDH-Freisetzungstest eine sehr allgemeine Bewertung der Zytotoxizität ist, ist er nützlich, da er einfach durchzuführen ist und in Echtzeit durchgeführt werden kann.
Es werden viele neue Methoden entwickelt, um Zellschäden zu erkennen. Anspruchsvollere Methoden verwenden fluoreszierende Sonden, um eine Vielzahl von intrazellulären Parametern zu messen, wie z. B. die Calciumfreisetzung und Änderungen des pH-Werts und des Membranpotentials. Im Allgemeinen sind diese Sonden sehr empfindlich und können subtilere zelluläre Veränderungen erkennen, wodurch die Notwendigkeit, den Zelltod als Endpunkt zu verwenden, reduziert wird. Zusätzlich können viele dieser Fluoreszenz-Assays durch die Verwendung von 96-Well-Platten und Fluoreszenzplatten-Lesegeräten automatisiert werden.
Sobald Daten zu einer Reihe von Chemikalien mit einem dieser Tests gesammelt wurden, können die relativen Toxizitäten bestimmt werden. Die relative Toxizität einer Chemikalie, bestimmt in einem In-vitro-Test, kann als die Konzentration ausgedrückt werden, die eine 50 %-ige Wirkung auf die Endpunktreaktion unbehandelter Zellen ausübt. Diese Bestimmung wird als EC bezeichnet50 (Effektiv CKonzentration für 50% der Zellen) und kann verwendet werden, um die Toxizität verschiedener Chemikalien in vitro zu vergleichen. (Ein ähnlicher Begriff, der zur Bewertung der relativen Toxizität verwendet wird, ist IC50, die die Konzentration einer Chemikalie angibt, die eine 50%ige Hemmung eines zellulären Prozesses bewirkt, z. B. die Fähigkeit zur Aufnahme von Neutralrot.) Es ist nicht einfach zu beurteilen, ob die relative In-vitro-Toxizität der Chemikalien mit ihrer relativen Toxizität vergleichbar ist vivo-Toxizitäten, da es im in vivo-System so viele Störfaktoren wie Toxikokinetik, Metabolismus, Reparatur- und Abwehrmechanismen gibt. Da die meisten dieser Assays außerdem allgemeine Zytotoxizitätsendpunkte messen, sind sie nicht mechanistisch begründet. Daher ist die Übereinstimmung zwischen relativen In-vitro- und In-vivo-Toxizitäten einfach korrelativ. Trotz der zahlreichen Komplexitäten und Schwierigkeiten bei der Extrapolation von In-vitro- auf In-vivo-Tests erweisen sich diese In-vitro-Tests als sehr wertvoll, da sie einfach und kostengünstig durchzuführen sind und als Screens verwendet werden können, um hochgiftige Medikamente oder Chemikalien in frühen Stadien der Krankheit zu identifizieren Entwicklung.
Zielorgantoxizität
In-vitro-Tests können auch zur Beurteilung der spezifischen Zielorgantoxizität verwendet werden. Es gibt eine Reihe von Schwierigkeiten, die mit der Gestaltung solcher Tests verbunden sind, wobei die bemerkenswerteste die Unfähigkeit von In-vitro-Systemen ist, viele der Merkmale des Organs in vivo aufrechtzuerhalten. Wenn Zellen Tieren entnommen und in Kultur gebracht werden, neigen sie häufig entweder dazu, schnell zu degenerieren und/oder zu dedifferenzieren, dh sie verlieren ihre organähnlichen Funktionen und werden generischer. Dies stellt insofern ein Problem dar, als die Kulturen innerhalb eines kurzen Zeitraums, in der Regel wenige Tage, nicht mehr zur Beurteilung organspezifischer Wirkungen eines Toxins geeignet sind.
Viele dieser Probleme werden aufgrund der jüngsten Fortschritte in der Molekular- und Zellbiologie überwunden. Informationen, die über die zelluläre Umgebung in vivo erhalten werden, können zum Modulieren von Kulturbedingungen in vitro verwendet werden. Seit Mitte der 1980er Jahre wurden neue Wachstumsfaktoren und Zytokine entdeckt, und viele davon sind jetzt im Handel erhältlich. Die Zugabe dieser Faktoren zu Zellen in Kultur hilft, ihre Integrität zu bewahren und kann auch dazu beitragen, differenziertere Funktionen für längere Zeiträume beizubehalten. Andere Grundlagenstudien haben das Wissen über die Ernährungs- und Hormonanforderungen von Zellen in Kultur erweitert, so dass neue Medien formuliert werden können. Kürzlich wurden auch Fortschritte bei der Identifizierung sowohl natürlich vorkommender als auch künstlicher extrazellulärer Matrizen gemacht, auf denen Zellen kultiviert werden können. Die Kultivierung von Zellen auf diesen verschiedenen Matrizen kann tiefgreifende Auswirkungen sowohl auf ihre Struktur als auch auf ihre Funktion haben. Ein großer Vorteil, der sich aus diesem Wissen ergibt, ist die Fähigkeit, die Umgebung von Zellen in Kultur genau zu kontrollieren und die Auswirkungen dieser Faktoren auf grundlegende Zellprozesse und ihre Reaktionen auf verschiedene chemische Mittel einzeln zu untersuchen. Kurz gesagt, diese Systeme können einen großartigen Einblick in organspezifische Toxizitätsmechanismen liefern.
Viele Zielorgan-Toxizitätsstudien werden in Primärzellen durchgeführt, die definitionsgemäß frisch aus einem Organ isoliert werden und in der Regel eine begrenzte Lebensdauer in Kultur aufweisen. Es gibt viele Vorteile, Primärkulturen eines einzelnen Zelltyps aus einem Organ für die Toxizitätsbewertung zu haben. Aus mechanistischer Sicht sind solche Kulturen nützlich, um spezifische zelluläre Ziele einer Chemikalie zu untersuchen. In einigen Fällen können zwei oder mehr Zelltypen aus einem Organ zusammen kultiviert werden, und dies stellt einen zusätzlichen Vorteil bereit, indem man Zell-Zell-Wechselwirkungen als Reaktion auf ein Toxin betrachten kann. Einige Kokultursysteme für die Haut wurden so konstruiert, dass sie in vivo eine dreidimensionale Struktur bilden, die der Haut ähnelt. Es ist auch möglich, Zellen aus verschiedenen Organen – zum Beispiel Leber und Niere – zu kultivieren. Diese Art von Kultur wäre nützlich, um die für Nierenzellen spezifischen Wirkungen einer Chemikalie zu beurteilen, die in der Leber bioaktiviert werden muss.
Molekularbiologische Werkzeuge haben auch eine wichtige Rolle bei der Entwicklung kontinuierlicher Zelllinien gespielt, die für Zielorgan-Toxizitätstests nützlich sein können. Diese Zelllinien werden durch Transfektion von DNA in Primärzellen erzeugt. Beim Transfektionsverfahren werden die Zellen und die DNA so behandelt, dass die DNA von den Zellen aufgenommen werden kann. Die DNA stammt normalerweise von einem Virus und enthält ein Gen oder Gene, die es den Zellen ermöglichen, wenn sie exprimiert werden, unsterblich zu werden (dh in der Lage zu sein, über längere Zeiträume in Kultur zu leben und zu wachsen). Die DNA kann auch so verändert werden, dass das immortalisierende Gen von einem induzierbaren Promotor kontrolliert wird. Der Vorteil dieser Art von Konstrukt besteht darin, dass sich die Zellen nur dann teilen, wenn sie den geeigneten chemischen Stimulus erhalten, um die Expression des immortalisierenden Gens zu ermöglichen. Ein Beispiel für ein solches Konstrukt ist das große T-Antigen-Gen aus Simian Virus 40 (SV40) (das immortalisierende Gen), dem die Promotorregion des Metallothionein-Gens vorangeht, das durch die Anwesenheit eines Metalls im Kulturmedium induziert wird. Daher können die Zellen, nachdem das Gen in die Zellen transfiziert wurde, mit niedrigen Zinkkonzentrationen behandelt werden, um den MT-Promotor zu stimulieren und die Expression des T-Antigen-Gens einzuschalten. Unter diesen Bedingungen proliferieren die Zellen. Wenn Zink aus dem Medium entfernt wird, hören die Zellen auf, sich zu teilen und kehren unter idealen Bedingungen in einen Zustand zurück, in dem sie ihre gewebespezifischen Funktionen ausüben.
Die Fähigkeit, unsterblich gemachte Zellen zu erzeugen, hat zusammen mit den Fortschritten in der Zellkulturtechnologie wesentlich zur Schaffung von Zelllinien aus vielen verschiedenen Organen, einschließlich Gehirn, Niere und Leber, beigetragen. Bevor diese Zelllinien jedoch als Ersatz für die echten Zelltypen verwendet werden können, müssen sie sorgfältig charakterisiert werden, um festzustellen, wie „normal“ sie wirklich sind.
Andere In-vitro-Systeme zur Untersuchung der Zielorgantoxizität sind mit zunehmender Komplexität verbunden. Mit fortschreitender Komplexität von In-vitro-Systemen von der Einzelzell- zur Ganzorgankultur werden sie vergleichbarer mit dem In-vivo-Milieu, aber gleichzeitig werden sie angesichts der erhöhten Anzahl von Variablen viel schwieriger zu kontrollieren. Was durch den Übergang zu einer höheren Organisationsebene gewonnen werden kann, kann daher durch die Unfähigkeit des Forschers verloren gehen, die experimentelle Umgebung zu kontrollieren. Tabelle 1 vergleicht einige der Eigenschaften verschiedener In-vitro-Systeme, die zur Untersuchung der Hepatotoxizität verwendet wurden.
Tabelle 1. Vergleich von In-vitro-Systemen für Hepatotoxizitätsstudien
| System | Komplexität (Ebene der Interaktion) |
Fähigkeit, leberspezifische Funktionen beizubehalten | Mögliche Dauer der Kultur | Fähigkeit, die Umgebung zu kontrollieren |
| Immortalisierte Zelllinien | einige Zelle zu Zelle (variiert je nach Zelllinie) | schlecht bis gut (variiert je nach Zelllinie) | unbestimmt | Ausgezeichnet |
| Primäre Hepatozytenkulturen | Zelle zu Zelle | mäßig bis ausgezeichnet (variiert je nach Kulturbedingungen) | Tage bis Wochen | Ausgezeichnet |
| Co-Kulturen von Leberzellen | Zelle zu Zelle (zwischen gleichen und unterschiedlichen Zelltypen) | gut bis großartig | Wochen | Ausgezeichnet |
| Leberscheiben | Zelle zu Zelle (unter allen Zelltypen) | gut bis großartig | Stunden bis Tage | gut |
| Isolierte, perfundierte Leber | Zelle zu Zelle (unter allen Zelltypen) und innerhalb eines Organs | Ausgezeichnet | Stunden | Messe |
Präzise geschnittene Gewebeschnitte werden zunehmend für toxikologische Studien verwendet. Es gibt neue Instrumente, die es dem Forscher ermöglichen, gleichmäßige Gewebescheiben in einer sterilen Umgebung zu schneiden. Gewebeschnitte bieten gegenüber Zellkultursystemen einen gewissen Vorteil, da alle Zelltypen des Organs vorhanden sind und sie ihre in vivo-Architektur und interzelluläre Kommunikation beibehalten. Somit können In-vitro-Studien durchgeführt werden, um den Zielzelltyp innerhalb eines Organs zu bestimmen sowie um die spezifische Zielorgantoxizität zu untersuchen. Ein Nachteil der Schnitte besteht darin, dass sie nach den ersten 24 Stunden der Kultivierung schnell degenerieren, hauptsächlich aufgrund der schlechten Diffusion von Sauerstoff zu den Zellen im Inneren der Schnitte. Jüngste Studien haben jedoch gezeigt, dass eine effizientere Belüftung durch sanfte Rotation erreicht werden kann. Dies ermöglicht zusammen mit der Verwendung eines komplexeren Mediums, dass die Scheiben bis zu 96 Stunden überleben.
Gewebeexplantate haben ein ähnliches Konzept wie Gewebeschnitte und können auch verwendet werden, um die Toxizität von Chemikalien in bestimmten Zielorganen zu bestimmen. Gewebeexplantate werden hergestellt, indem ein kleines Gewebestück (für Teratogenitätsstudien ein intakter Embryo) entnommen und für weitere Untersuchungen in Kultur gebracht wird. Explantatkulturen waren für kurzfristige Toxizitätsstudien nützlich, einschließlich Reizung und Ätzwirkung in der Haut, Asbeststudien in der Luftröhre und Neurotoxizitätsstudien in Hirngewebe.
Zur Beurteilung der Zielorgantoxizität können auch isoliert perfundierte Organe herangezogen werden. Diese Systeme bieten einen ähnlichen Vorteil wie Gewebeschnitte und Explantate, da alle Zelltypen vorhanden sind, jedoch ohne die Belastung des Gewebes durch die Manipulationen, die mit der Herstellung von Schnitten verbunden sind. Darüber hinaus ermöglichen sie die Aufrechterhaltung von Wechselwirkungen zwischen Organen. Ein Hauptnachteil ist ihre kurzfristige Lebensfähigkeit, die ihre Verwendung für In-vitro-Toxizitätstests einschränkt. Als Alternative können diese Kulturen als Verfeinerung angesehen werden, da die Tiere nicht die nachteiligen Folgen einer In-vivo-Behandlung mit Giftstoffen erfahren. Ihre Verwendung verringert jedoch die Anzahl der erforderlichen Tiere nicht wesentlich.
Zusammenfassend stehen mehrere Arten von In-vitro-Systemen zur Bewertung der Zielorgantoxizität zur Verfügung. Mit einer oder mehreren dieser Techniken können viele Informationen über Toxizitätsmechanismen gewonnen werden. Die Schwierigkeit besteht darin, zu wissen, wie man von einem In-vitro-System, das einen relativ kleinen Teil des toxikologischen Prozesses darstellt, auf den gesamten in vivo ablaufenden Prozess extrapoliert.
In-vitro-Tests auf Augenreizung
Der vielleicht umstrittenste Ganztier-Toxizitätstest aus Sicht des Tierschutzes ist der Draize-Test auf Augenreizung, der an Kaninchen durchgeführt wird. Bei diesem Test wird eine kleine feste Dosis einer Chemikalie in eines der Augen des Kaninchens gegeben, während das andere Auge als Kontrolle dient. Der Grad der Reizung und Entzündung wird zu verschiedenen Zeitpunkten nach der Exposition bewertet. Es werden große Anstrengungen unternommen, um Methoden zu entwickeln, um diesen Test zu ersetzen, der nicht nur aus humanen Gründen, sondern auch wegen der Subjektivität der Beobachtungen und der Variabilität der Ergebnisse kritisiert wurde. Es ist interessant festzustellen, dass sich der Draize-Test trotz der heftigen Kritik als bemerkenswert erfolgreich bei der Vorhersage von Reizstoffen für das menschliche Auge erwiesen hat, insbesondere von leicht bis mäßig reizenden Substanzen, die mit anderen Methoden schwer zu identifizieren sind. Die Anforderungen an In-vitro-Alternativen sind daher groß.
Die Suche nach Alternativen zum Draize-Test ist kompliziert, auch wenn ihr Erfolg prognostiziert wird. Zahlreiche In-vitro- und andere Alternativen wurden entwickelt und teilweise umgesetzt. Verfeinerungsalternativen zum Draize-Test, die per Definition weniger schmerzhaft oder quälend für die Tiere sind, umfassen den Low-Volume-Augentest, bei dem kleinere Mengen an Testmaterial in die Augen der Kaninchen eingebracht werden, nicht nur aus humanen Gründen, sondern um besser die Mengen nachahmen, denen Menschen tatsächlich versehentlich ausgesetzt sind. Eine weitere Verbesserung besteht darin, dass Substanzen mit einem pH-Wert von weniger als 2 oder mehr als 11.5 nicht mehr an Tieren getestet werden, da sie als stark augenreizend bekannt sind.
Zwischen 1980 und 1989 ist die Zahl der Kaninchen, die für Augenreizungstests von Kosmetika verwendet werden, um schätzungsweise 87 % zurückgegangen. In-vitro-Tests wurden als Teil eines Tier-Testing-Ansatzes integriert, um diese enorme Reduzierung von Ganztiertests zu erreichen. Dieser Ansatz ist ein mehrstufiger Prozess, der mit einer gründlichen Untersuchung der historischen Augenreizungsdaten und einer physikalischen und chemischen Analyse der zu bewertenden Chemikalie beginnt. Wenn diese beiden Prozesse nicht genügend Informationen liefern, wird eine Reihe von In-vitro-Tests durchgeführt. Die zusätzlichen Daten aus den In-vitro-Tests könnten dann ausreichen, um die Sicherheit des Stoffes zu beurteilen. Wenn nicht, wäre der letzte Schritt, begrenzte In-vivo-Tests durchzuführen. Es ist leicht einzusehen, wie dieser Ansatz die Zahl der Tiere, die zur Vorhersage der Sicherheit einer Testsubstanz erforderlich sind, eliminieren oder zumindest drastisch reduzieren kann.
Die Reihe von In-vitro-Tests, die im Rahmen dieser Tier-Testing-Strategie verwendet werden, hängt von den Anforderungen der jeweiligen Branche ab. Augenreizungstests werden von einer Vielzahl von Branchen durchgeführt, von der Kosmetik über die Pharmazie bis hin zu Industriechemikalien. Die Art der von den einzelnen Branchen geforderten Informationen ist unterschiedlich, und daher ist es nicht möglich, eine einzelne Reihe von In-vitro-Tests zu definieren. Eine Testbatterie ist im Allgemeinen so konzipiert, dass sie fünf Parameter bewertet: Zytotoxizität, Veränderungen in der Gewebephysiologie und -biochemie, quantitative Struktur-Wirkungs-Beziehungen, Entzündungsmediatoren sowie Erholung und Reparatur. Ein Beispiel für einen Test auf Zytotoxizität, die eine mögliche Ursache für Irritationen ist, ist der Neutralrottest unter Verwendung von kultivierten Zellen (siehe oben). Veränderungen in der Zellphysiologie und Biochemie, die sich aus der Exposition gegenüber einer Chemikalie ergeben, können in Kulturen menschlicher Hornhautepithelzellen untersucht werden. Alternativ haben Forscher auch intakte oder sezierte Rinder- oder Hühneraugäpfel aus Schlachthöfen verwendet. Viele der in diesen Ganzorgankulturen gemessenen Endpunkte sind die gleichen wie die in vivo gemessenen, wie z. B. Hornhauttrübung und Hornhautschwellung.
Entzündungen sind häufig eine Komponente von chemikalieninduzierten Augenverletzungen, und es gibt eine Reihe von Assays, um diesen Parameter zu untersuchen. Verschiedene biochemische Assays weisen das Vorhandensein von Mediatoren nach, die während des Entzündungsprozesses freigesetzt werden, wie Arachidonsäure und Zytokine. Auch die Chorioallantoismembran (CAM) des Hühnereis kann als Indikator für eine Entzündung herangezogen werden. Beim CAM-Assay wird ein kleines Stück der Schale eines 14- bis XNUMX-tägigen Hühnerembryos entfernt, um die CAM freizulegen. Die Chemikalie wird dann auf die CAM aufgetragen und Entzündungszeichen, wie etwa Gefäßblutungen, werden danach zu verschiedenen Zeitpunkten bewertet.
Einer der am schwierigsten in vitro zu beurteilenden in vivo-Prozesse ist die Genesung und Reparatur einer Augenverletzung. Ein neu entwickeltes Instrument, das Silizium-Mikrophysiometer, misst kleine Änderungen des extrazellulären pH-Werts und kann zur Überwachung von kultivierten Zellen in Echtzeit verwendet werden. Es hat sich gezeigt, dass diese Analyse ziemlich gut mit der In-vivo-Erholung korreliert und als In-vitro-Test für dieses Verfahren verwendet wurde. Dies war ein kurzer Überblick über die Arten von Tests, die als Alternativen zum Draize-Test für Augenreizungen eingesetzt werden. Es ist wahrscheinlich, dass innerhalb der nächsten Jahre eine vollständige Reihe von In-vitro-Testbatterien definiert und jede für ihren spezifischen Zweck validiert wird.
Validierung
Der Schlüssel zur behördlichen Akzeptanz und Implementierung von In-vitro-Testmethoden ist die Validierung, der Prozess, durch den die Glaubwürdigkeit eines Kandidatentests für einen bestimmten Zweck festgestellt wird. Sowohl in den Vereinigten Staaten als auch in Europa wurden Anstrengungen unternommen, um den Validierungsprozess zu definieren und zu koordinieren. Die Europäische Union gründete 1993 das Europäische Zentrum für die Validierung alternativer Methoden (ECVAM), um die dortigen Bemühungen zu koordinieren und mit amerikanischen Organisationen wie dem Johns Hopkins Center for Alternatives to Animal Testing (CAAT), einem akademischen Zentrum in den Vereinigten Staaten, zusammenzuarbeiten , und das Interagency Coordinating Committee for the Validation of Alternative Methods (ICCVAM), das sich aus Vertretern der National Institutes of Health, der US Environmental Protection Agency, der US Food and Drug Administration und der Consumer Products Safety Commission zusammensetzt.
Die Validierung von In-vitro-Tests erfordert eine umfangreiche Organisation und Planung. Es muss ein Konsens zwischen staatlichen Regulierungsbehörden und industriellen und akademischen Wissenschaftlern über akzeptable Verfahren und eine ausreichende Aufsicht durch einen wissenschaftlichen Beirat bestehen, um sicherzustellen, dass die Protokolle festgelegten Standards entsprechen. Die Validierungsstudien sollten in einer Reihe von Referenzlabors unter Verwendung kalibrierter Chemikaliensätze aus einer Chemikalienbank und Zellen oder Geweben aus einer einzigen Quelle durchgeführt werden. Sowohl die laborinterne Wiederholbarkeit als auch die interlaboratorische Reproduzierbarkeit eines Kandidatentests müssen nachgewiesen und die Ergebnisse einer angemessenen statistischen Analyse unterzogen werden. Nachdem die Ergebnisse aus den verschiedenen Komponenten der Validierungsstudien zusammengestellt wurden, kann der wissenschaftliche Beirat Empfehlungen zur Validität des/der Kandidatentests für einen bestimmten Zweck abgeben. Darüber hinaus sollen die Ergebnisse der Studien in peer-reviewed Journals veröffentlicht und in eine Datenbank gestellt werden.
Die Definition des Validierungsprozesses ist derzeit noch in Arbeit. Jede neue Validierungsstudie liefert Informationen, die für das Design der nächsten Studie nützlich sind. Internationale Kommunikation und Zusammenarbeit sind für die zügige Entwicklung einer allgemein akzeptablen Reihe von Protokollen unerlässlich, insbesondere angesichts der erhöhten Dringlichkeit, die durch die Verabschiedung der EG-Kosmetikrichtlinie auferlegt wird. Diese Rechtsvorschriften können in der Tat den nötigen Anstoß für ernsthafte Validierungsbemühungen geben. Erst durch den Abschluss dieses Prozesses kann die Akzeptanz von In-vitro-Methoden durch die verschiedenen Regulierungsbehörden beginnen.
Fazit
Dieser Artikel hat einen breiten Überblick über den aktuellen Stand der In-vitro-Toxizitätsprüfung gegeben. Die Wissenschaft der In-vitro-Toxikologie ist relativ jung, wächst aber exponentiell. Die Herausforderung für die kommenden Jahre besteht darin, das durch zelluläre und molekulare Studien generierte mechanistische Wissen in den riesigen Bestand an In-vivo-Daten einzubeziehen, um eine vollständigere Beschreibung toxikologischer Mechanismen zu liefern und ein Paradigma zu etablieren, mit dem In-vitro-Daten verwendet werden können Toxizität in vivo vorherzusagen. Nur durch die konzertierten Bemühungen von Toxikologen und Regierungsvertretern kann der inhärente Wert dieser In-vitro-Methoden realisiert werden.
Bewertung der genetischen Toxizität
Die Bewertung der genetischen Toxizität ist die Bewertung von Wirkstoffen auf ihre Fähigkeit, eine der drei allgemeinen Arten von Veränderungen (Mutationen) im genetischen Material (DNA) hervorzurufen: Gen, Chromosomen und Genom. In Organismen wie dem Menschen bestehen die Gene aus DNA, die aus einzelnen Einheiten besteht, die Nukleotidbasen genannt werden. Die Gene sind in diskreten physikalischen Strukturen angeordnet, die als Chromosomen bezeichnet werden. Genotoxizität kann erhebliche und irreversible Auswirkungen auf die menschliche Gesundheit haben. Genotoxische Schäden sind ein entscheidender Schritt bei der Entstehung von Krebs und können auch an der Entstehung von Geburtsfehlern und fötalem Tod beteiligt sein. Die drei oben erwähnten Klassen von Mutationen können in jeder der beiden Arten von Geweben auftreten, die Organismen wie Menschen besitzen: Spermien oder Eier (Keimzellen) und das übrige Gewebe (somatische Zellen).
Assays, die Genmutationen messen, sind solche, die die Substitution, Addition oder Deletion von Nukleotiden innerhalb eines Gens nachweisen. Assays, die chromosomale Mutationen messen, sind solche, die Brüche oder chromosomale Umlagerungen nachweisen, an denen ein oder mehrere Chromosomen beteiligt sind. Assays, die genomische Mutationen messen, sind solche, die Veränderungen in der Anzahl der Chromosomen erkennen, ein Zustand, der als Aneuploidie bezeichnet wird. Die Bewertung der genetischen Toxizität hat sich seit der Entwicklung des ersten Assays zum Nachweis genotoxischer (mutagener) Wirkstoffe durch Herman Muller im Jahr 1927 erheblich verändert. Seitdem wurden mehr als 200 Assays entwickelt, die Mutationen in der DNA messen; jedoch werden heute üblicherweise weniger als zehn Assays zur Bewertung der genetischen Toxizität verwendet. Dieser Artikel gibt einen Überblick über diese Assays, beschreibt, was sie messen, und untersucht die Rolle dieser Assays bei der Toxizitätsbewertung.
Identifizierung von KrebsgefahrenVor der Entwicklung des Bereich der genetischen Toxikologie
Die genetische Toxikologie ist zu einem integralen Bestandteil des gesamten Risikobewertungsprozesses geworden und hat in letzter Zeit als zuverlässiger Prädiktor für krebserzeugende Aktivität an Bedeutung gewonnen. Vor der Entwicklung der genetischen Toxikologie (vor 1970) wurden und werden jedoch andere Methoden verwendet, um potenzielle Krebsgefahren für den Menschen zu identifizieren. Es gibt sechs Hauptkategorien von Methoden, die derzeit zur Identifizierung von Krebsrisiken beim Menschen verwendet werden: epidemiologische Studien, langfristige In-vivo-Bioassays, mittelfristige In-vivo-Bioassays, kurzfristige In-vivo- und In-vitro-Bioassays, künstliche Intelligenz (Struktur-Aktivität), und mechanismusbasierte Inferenz.
Tabelle 1 gibt Vor- und Nachteile dieser Methoden an.
Tabelle 1. Vor- und Nachteile aktueller Methoden zur Identifizierung menschlicher Krebsrisiken
| Vorteile | Nachteile | |
| Epidemiologische Studien | (1) Menschen sind die ultimativen Krankheitsindikatoren; (2) empfindliche oder anfällige Populationen zu bewerten; (3) berufliche Expositionskohorten; (4) Umweltwächterwarnungen |
(1) im Allgemeinen retrospektiv (Sterbeurkunden, Erinnerungsverzerrungen usw.); (2) unsensibel, kostspielig, langwierig; (3) zuverlässige Expositionsdaten, die manchmal nicht verfügbar oder schwer zu beschaffen sind; (4) kombinierte, mehrfache und komplexe Expositionen; Fehlen geeigneter Kontrollkohorten; (5) Experimente an Menschen nicht durchgeführt; (6) Krebserkennung, nicht Prävention |
| Langzeit-in-vivo-Bioassays | (1) prospektive und retrospektive (Validierungs-)Bewertungen; (2) ausgezeichnete Korrelation mit identifizierten menschlichen Karzinogenen; (3) bekannte Expositionsniveaus und -bedingungen; (4) identifiziert chemische Toxizitäts- und Karzinogenitätswirkungen; (5) relativ schnell erhaltene Ergebnisse; (6) qualitative Vergleiche zwischen chemischen Klassen; (7) integrative und interaktive biologische Systeme, die eng mit dem Menschen verwandt sind | (1) selten repliziert, ressourcenintensiv; (3) begrenzte Einrichtungen, die für solche Experimente geeignet sind; (4) Debatte über Artenextrapolation; (5) die verwendeten Expositionen liegen oft weit über denen, denen Menschen ausgesetzt sind; (6) Die Exposition gegenüber einer einzelnen Chemikalie entspricht nicht der Exposition des Menschen, die im Allgemeinen mehreren Chemikalien gleichzeitig ausgesetzt ist |
| Mittel- und kurzfristige In-vivo- und In-vitro-Bioassays | (1) schneller und kostengünstiger als andere Assays; (2) große Proben, die leicht repliziert werden können; (3) biologisch bedeutsame Endpunkte werden gemessen (Mutation usw.); (4) können als Screening-Assays verwendet werden, um Chemikalien für Langzeit-Bioassays auszuwählen |
(1) in vitro nicht vollständig prädiktiv für in vivo; (2) normalerweise organismus- oder organspezifisch; (3) Potenzen, die nicht mit ganzen Tieren oder Menschen vergleichbar sind |
| Verbindungen zwischen chemischer Struktur und biologischer Aktivität | (1) relativ einfach, schnell und kostengünstig; (2) zuverlässig für bestimmte chemische Klassen (z. B. Nitrosamine und Benzidin-Farbstoffe); (3) aus biologischen Daten entwickelt, aber nicht von zusätzlichen biologischen Experimenten abhängig | (1) nicht „biologisch“; (2) viele Ausnahmen von formulierten Regeln; (3) retrospektiv und selten (aber zunehmend) prospektiv |
| Mechanismusbasierte Schlussfolgerungen | (1) ziemlich genau für bestimmte Klassen von Chemikalien; (2) erlaubt Verfeinerungen von Hypothesen; (3) können Risikobewertungen auf empfindliche Bevölkerungsgruppen ausrichten | (1) Mechanismen der chemischen Karzinogenese undefiniert, mehrfach und wahrscheinlich chemikalien- oder klassenspezifisch; (2) kann es versäumen, Ausnahmen von allgemeinen Mechanismen hervorzuheben |
Begründung und konzeptionelle Grundlage für genetische Toxikologie-Assays
Obwohl sich die genaue Art und Anzahl der für die Bewertung der genetischen Toxizität verwendeten Assays ständig weiterentwickeln und von Land zu Land unterschiedlich sind, umfassen die gebräuchlichsten Assays für (1) Genmutationen in Bakterien und/oder kultivierten Säugetierzellen und (2) Chromosomenmutationen in kultivierte Säugetierzellen und/oder Knochenmark in lebenden Mäusen. Einige der Assays innerhalb dieser zweiten Kategorie können auch Aneuploidie nachweisen. Obwohl diese Assays keine Mutationen in Keimzellen nachweisen, werden sie hauptsächlich wegen der zusätzlichen Kosten und der Komplexität der Durchführung von Keimzellassays verwendet. Dennoch werden Keimzellassays an Mäusen verwendet, wenn Informationen über Keimzellwirkungen erwünscht sind.
Systematische Studien über einen Zeitraum von 25 Jahren (1970-1995), insbesondere beim US National Toxicology Program in North Carolina, haben zur Verwendung einer diskreten Anzahl von Assays zum Nachweis der mutagenen Aktivität von Mitteln geführt. Die Begründung für die Bewertung der Nützlichkeit der Assays basierte auf ihrer Fähigkeit, Mittel nachzuweisen, die bei Nagetieren Krebs verursachen und die im Verdacht stehen, beim Menschen Krebs zu verursachen (dh Karzinogene). Denn Studien der letzten Jahrzehnte haben gezeigt, dass Krebszellen Mutationen in bestimmten Genen enthalten und dass viele Karzinogene auch Mutagene sind. Daher wird angenommen, dass Krebszellen somatische Zellmutationen enthalten, und Karzinogenese wird als eine Art von somatischer Zellmutagenese angesehen.
Die heute am häufigsten verwendeten genetischen Toxizitätsassays wurden nicht nur wegen ihrer großen Datenbank, relativ niedrigen Kosten und einfachen Durchführung ausgewählt, sondern weil sie gezeigt haben, dass sie viele Nagetier- und vermutlich auch menschliche Karzinogene nachweisen. Folglich werden genetische Toxizitätstests verwendet, um die potenzielle Karzinogenität von Wirkstoffen vorherzusagen.
Eine wichtige konzeptionelle und praktische Entwicklung auf dem Gebiet der genetischen Toxikologie war die Erkenntnis, dass viele Karzinogene durch Enzyme im Körper modifiziert werden, wodurch veränderte Formen (Metaboliten) entstehen, die häufig die ultimative karzinogene und mutagene Form der Ausgangschemikalie darstellen. Um diesen Metabolismus in einer Petrischale zu duplizieren, zeigte Heinrich Malling, dass die Zugabe eines Präparats aus Nagetierleber viele der Enzyme enthielt, die notwendig sind, um diese metabolische Umwandlung oder Aktivierung durchzuführen. Daher verwenden viele genetische Toxizitätsassays, die in Schalen oder Röhrchen (in vitro) durchgeführt werden, die Zugabe ähnlicher Enzympräparate. Einfache Präparate werden als S9-Mix und gereinigte Präparate als Mikrosomen bezeichnet. Einige Bakterien- und Säugetierzellen wurden nun gentechnisch verändert, um einige der Gene von Nagetieren oder Menschen zu enthalten, die diese Enzyme produzieren, wodurch die Notwendigkeit reduziert wird, S9-Mix oder Mikrosomen hinzuzufügen.
Genetische Toxikologie-Assays und -Techniken
Die primären bakteriellen Systeme, die für das genetische Toxizitäts-Screening verwendet werden, sind der Salmonella (Ames)-Mutagenitätstest und, in viel geringerem Ausmaß, der Stamm WP2 von Escherichia coli. Studien Mitte der 1980er Jahre zeigten, dass die Verwendung von nur zwei Stämmen des Salmonella-Systems (TA98 und TA100) ausreichte, um etwa 90 % der bekannten Salmonella-Mutagene nachzuweisen. Somit werden diese zwei Stämme für die meisten Screening-Zwecke verwendet; Es stehen jedoch verschiedene andere Stämme für umfangreichere Tests zur Verfügung.
Diese Assays werden auf verschiedene Weise durchgeführt, aber zwei allgemeine Verfahren sind die Platten-Inkorporations- und Flüssigsuspensions-Assays. Beim Platten-Inkorporations-Assay werden die Zellen, die Testchemikalie und (falls gewünscht) das S9 zusammen in einen verflüssigten Agar gegeben und auf die Oberfläche einer Agar-Petriplatte gegossen. Der Top-Agar härtet innerhalb weniger Minuten aus, und die Platten werden zwei bis drei Tage lang inkubiert. Nach dieser Zeit sind mutierte Zellen gewachsen, um visuell erkennbare Zellcluster, sogenannte Kolonien, zu bilden, die dann gezählt werden. Das Agar-Medium enthält selektive Mittel oder ist aus Bestandteilen zusammengesetzt, so dass nur die neu mutierten Zellen wachsen werden. Der Flüssigkeitsinkubationsassay ist ähnlich, außer dass die Zellen, das Testmittel und S9 zusammen in einer Flüssigkeit inkubiert werden, die keinen verflüssigten Agar enthält, und dann die Zellen von dem Testmittel und S9 freigewaschen und auf dem Agar ausgesät werden.
Mutationen in kultivierten Säugetierzellen werden hauptsächlich in einem von zwei Genen nachgewiesen: hpt und tk. Ähnlich wie bei den bakteriellen Assays werden Säugetierzelllinien (aus Nagetier- oder menschlichen Zellen entwickelt) dem Testmittel in Plastikkulturschalen oder -röhrchen ausgesetzt und dann in Kulturschalen ausgesät, die Medium mit einem selektiven Mittel enthalten, das nur das Wachstum mutierter Zellen zulässt . Die für diesen Zweck verwendeten Assays schließen den CHO/HPRT, den TK6 und das Maus-Lymphom L5178Y/TK ein+/- Tests. Andere Zelllinien, die verschiedene DNA-Reparaturmutationen sowie einige am Stoffwechsel beteiligte menschliche Gene enthalten, werden ebenfalls verwendet. Diese Systeme ermöglichen die Wiederherstellung von Mutationen innerhalb des Gens (Genmutation) sowie von Mutationen, die Bereiche des Chromosoms betreffen, die das Gen flankieren (chromosomale Mutation). Diese letztere Art von Mutation wird jedoch in viel größerem Ausmaß durch die wiederhergestellt tk Gensysteme als durch die hpt Gensysteme aufgrund der Lage der tk Gen.
Ähnlich wie der Flüssiginkubationsassay auf bakterielle Mutagenität umfassen Mutagenitätsassays von Säugetierzellen im Allgemeinen das mehrstündige Aussetzen der Zellen in Kulturschalen oder -röhrchen in Gegenwart des Testmittels und S9. Die Zellen werden dann gewaschen, für einige weitere Tage kultiviert, damit die normalen (Wildtyp-)Genprodukte abgebaut und die neu mutierten Genprodukte exprimiert und angereichert werden können, und dann werden sie in Medium ausgesät, das ein selektives Mittel enthält, das dies zulässt nur die mutierten Zellen wachsen. Wie bei den bakteriellen Assays wachsen die mutierten Zellen zu visuell nachweisbaren Kolonien heran, die dann gezählt werden.
Chromosomenmutationen werden hauptsächlich durch zytogenetische Assays identifiziert, bei denen Nagetiere und/oder Nagetier- oder menschliche Zellen in Kulturschalen einer Testchemikalie ausgesetzt werden, eine oder mehrere Zellteilungen stattfinden können, die Chromosomen gefärbt werden und die Chromosomen dann visuell durch ein Mikroskop untersucht werden um Veränderungen in der Struktur oder Anzahl der Chromosomen zu erkennen. Obwohl eine Vielzahl von Endpunkten untersucht werden können, sind die beiden, die derzeit von den Aufsichtsbehörden als die aussagekräftigsten akzeptiert werden, Chromosomenaberrationen und eine Unterkategorie namens Mikronuklei.
Um Zellen auf das Vorhandensein von Chromosomenaberrationen zu untersuchen, sind erhebliche Schulungen und Fachkenntnisse erforderlich, was dies zu einem zeit- und kostenintensiven Verfahren macht. Im Gegensatz dazu erfordern Mikronuklei wenig Training und ihre Erkennung kann automatisiert werden. Mikrokerne erscheinen als kleine Punkte innerhalb der Zelle, die sich vom Kern unterscheiden, der die Chromosomen enthält. Mikrokerne entstehen entweder durch Chromosomenbruch oder durch Aneuploidie. Aufgrund der Leichtigkeit, Mikrokerne im Vergleich zu Chromosomenaberrationen zu bestimmen, und weil neuere Studien darauf hindeuten, dass Mittel, die Chromosomenaberrationen im Knochenmark von lebenden Mäusen induzieren, im Allgemeinen Mikrokerne in diesem Gewebe induzieren, werden Mikrokerne heute allgemein als Hinweis auf die Fähigkeit einer gemessen Mittel zur Induktion chromosomaler Mutationen.
Keimzellassays werden zwar weitaus seltener eingesetzt als die anderen oben beschriebenen Assays, sind aber unverzichtbar, um festzustellen, ob ein Agens ein Risiko für die Keimzellen darstellt, deren Mutationen zu gesundheitlichen Auswirkungen auf nachfolgende Generationen führen können. Die am häufigsten verwendeten Keimzellen-Assays finden bei Mäusen statt und umfassen Systeme, die (1) erbliche Translokationen (Austausche) zwischen Chromosomen (erblicher Translokations-Assay), (2) Gen- oder Chromosomenmutationen nachweisen, an denen spezifische Gene (sichtbarer oder biochemischer spezifischer Locus) beteiligt sind Assays) und (3) Mutationen, die die Lebensfähigkeit beeinträchtigen (Dominant-Letal-Assay). Wie bei den somatischen Zellassays besteht die Arbeitsannahme bei den Keimzellassays darin, dass in diesen Assays positive Mittel als potenzielle humane Keimzellmutagene angesehen werden.
Aktueller Stand und Zukunftsaussichten
Jüngste Studien haben gezeigt, dass nur drei Informationen erforderlich waren, um etwa 90 % einer Reihe von 41 Nagetier-Karzinogenen (dh mutmaßliche menschliche Karzinogene und somatische Zellmutagene) nachzuweisen. Dazu gehörten (1) Kenntnisse der chemischen Struktur des Mittels, insbesondere wenn es elektrophile Einheiten enthält (siehe Abschnitt über Struktur-Wirkungs-Beziehungen); (2) Salmonella-Mutagenitätsdaten; und (3) Daten aus einem 90-Tage-Test auf chronische Toxizität bei Nagetieren (Mäuse und Ratten). Tatsächlich sind im Wesentlichen alle von der IARC deklarierten menschlichen Karzinogene allein mit dem Salmonella-Assay und dem Maus-Knochenmark-Mikronukleus-Assay als Mutagen nachweisbar. Die Verwendung dieser Mutagenitätstests zum Nachweis potenzieller menschlicher Karzinogene wird weiter gestützt durch die Erkenntnis, dass die meisten menschlichen Karzinogene sowohl bei Ratten als auch bei Mäusen karzinogen sind (trans-species Karzinogene) und dass die meisten trans-species Karzinogene bei Salmonellen mutagen sind und/oder Mikronuklei induzieren im Knochenmark der Maus.
Mit Fortschritten in der DNA-Technologie, dem Humangenomprojekt und einem besseren Verständnis der Rolle von Mutationen bei Krebs werden neue Genotoxizitätsassays entwickelt, die wahrscheinlich in Standard-Screening-Verfahren integriert werden. Dazu gehören die Verwendung von transgenen Zellen und Nagetieren. Transgene Systeme sind solche, bei denen ein Gen einer anderen Spezies in eine Zelle oder einen Organismus eingeführt wurde. Zum Beispiel werden jetzt transgene Mäuse experimentell verwendet, die den Nachweis von Mutationen in jedem Organ oder Gewebe des Tieres ermöglichen, basierend auf der Einführung eines bakteriellen Gens in die Maus. Bakterienzellen wie Salmonella und Säugetierzellen (einschließlich menschlicher Zelllinien) sind jetzt verfügbar, die Gene enthalten, die am Metabolismus von karzinogenen/mutagenen Stoffen beteiligt sind, wie die P450-Gene. Molekulare Analyse der tatsächlichen Mutationen, die im Transgen innerhalb transgener Nagetiere oder innerhalb nativer Gene wie z hpt, oder der Zielgene in Salmonella können jetzt durchgeführt werden, so dass die genaue Art der durch die Chemikalien induzierten Mutationen bestimmt werden kann, Einblicke in den Wirkungsmechanismus der Chemikalie erhalten und Vergleiche mit Mutationen bei Menschen ermöglichen, die mutmaßlich dem Agens ausgesetzt waren .
Molekulare Fortschritte in der Zytogenetik erlauben jetzt eine detailliertere Bewertung chromosomaler Mutationen. Dazu gehört die Verwendung von Sonden (kleine DNA-Stücke), die an bestimmte Gene binden (hybridisieren). Neuanordnungen von Genen auf dem Chromosom können dann durch die veränderte Position der Sonden aufgedeckt werden, die fluoreszieren und leicht als farbige Sektoren auf den Chromosomen sichtbar gemacht werden. Der Einzelzell-Gelelektrophorese-Assay für DNA-Brüche (allgemein als „Comet“-Assay bezeichnet) ermöglicht den Nachweis von DNA-Brüchen innerhalb einzelner Zellen und kann in Kombination mit zytogenetischen Techniken zu einem äußerst nützlichen Werkzeug zum Nachweis von Chromosomenschäden werden.
Nach vielen Jahren der Nutzung und dem Aufbau einer großen und systematisch aufgebauten Datenbank kann die genetische Toxizitätsbewertung nun mit nur wenigen Assays zu relativ geringen Kosten in kurzer Zeit (wenige Wochen) durchgeführt werden. Die erzeugten Daten können verwendet werden, um die Fähigkeit eines Mittels vorherzusagen, ein Nagetier und vermutlich menschliches Karzinogen/Mutagen somatischer Zellen zu sein. Eine solche Fähigkeit ermöglicht es, das Einbringen von mutagenen und karzinogenen Stoffen in die Umwelt zu begrenzen und alternative, nicht mutagene Stoffe zu entwickeln. Zukünftige Studien sollten zu noch besseren Methoden mit größerer Vorhersagekraft als die derzeitigen Assays führen.
Biomarker
Das Wort Biomarker ist die Abkürzung für biologischer Marker, ein Begriff, der sich auf ein messbares Ereignis bezieht, das in einem biologischen System wie dem menschlichen Körper auftritt. Dieses Ereignis wird dann als Widerspiegelung oder Marker eines allgemeineren Zustands des Organismus oder der Lebenserwartung interpretiert. In der Arbeitsmedizin wird ein Biomarker im Allgemeinen als Indikator für den Gesundheitszustand oder das Krankheitsrisiko verwendet.
Biomarker werden sowohl für In-vitro- als auch für In-vivo-Studien verwendet, die Menschen einschließen können. Üblicherweise werden drei spezifische Arten von biologischen Markern identifiziert. Obwohl einige Biomarker möglicherweise schwer zu klassifizieren sind, werden sie normalerweise in Biomarker der Exposition, Biomarker der Wirkung oder Biomarker der Empfindlichkeit unterteilt (siehe Tabelle 1).
Tabelle 1. Beispiele für Biomarker der Exposition oder Wirkungsbiomarker, die in toxikologischen Studien im Arbeitsschutz verwendet werden
| Stichprobe | Messung | Zweck |
| Expositions-Biomarker | ||
| Fettgewebe | Dioxin | Dioxinbelastung |
| Blut | Führen (Lead) | Belastung durch Blei |
| Knochen | Aluminium | Aluminium-Exposition |
| Ausgeatmeter Atem | Toluol | Toluol-Exposition |
| Haarfarbe | Merkur | Exposition gegenüber Methylquecksilber |
| Serum | Benzol | Benzol-Exposition |
| Urin | Phenol | Benzol-Exposition |
| Effekt-Biomarker | ||
| Blut | Carboxyhämoglobin | Kohlenmonoxidbelastung |
| rote Blutkörperchen | Zink-Protoporphyrin | Belastung durch Blei |
| Serum | Cholinesterase | Organophosphat-Exposition |
| Urin | Mikroglobuline | Nephrotoxische Exposition |
| Weiße Blutkörperchen | DNA-Addukte | Mutagen-Exposition |
Bei einem akzeptablen Maß an Validität können Biomarker für mehrere Zwecke eingesetzt werden. Auf individueller Basis kann ein Biomarker verwendet werden, um eine Diagnose einer bestimmten Art von Vergiftung oder einer anderen chemisch induzierten nachteiligen Wirkung zu unterstützen oder zu widerlegen. Bei einem gesunden Probanden kann ein Biomarker auch die individuelle Überempfindlichkeit gegenüber bestimmten chemischen Expositionen widerspiegeln und kann daher als Grundlage für die Risikovorhersage und Beratung dienen. In Gruppen exponierter Arbeitnehmer können einige Expositions-Biomarker angewendet werden, um das Ausmaß der Einhaltung von Umweltschutzvorschriften oder die Wirksamkeit von Präventionsbemühungen im Allgemeinen zu bewerten.
Biomarker der Exposition
Ein Expositions-Biomarker kann eine exogene Verbindung (oder ein Metabolit) im Körper, ein interaktives Produkt zwischen der Verbindung (oder dem Metaboliten) und einer endogenen Komponente oder ein anderes Ereignis im Zusammenhang mit der Exposition sein. Am häufigsten umfassen Biomarker für Expositionen gegenüber stabilen Verbindungen wie Metallen Messungen der Metallkonzentrationen in geeigneten Proben wie Blut, Serum oder Urin. Bei flüchtigen Chemikalien kann deren Konzentration in der ausgeatmeten Luft (nach Inhalation von kontaminationsfreier Luft) beurteilt werden. Wenn die Verbindung im Körper metabolisiert wird, können ein oder mehrere Metaboliten als Biomarker der Exposition ausgewählt werden; Metaboliten werden häufig in Urinproben bestimmt.
Moderne Analysemethoden können die Trennung von Isomeren oder Kongeneren organischer Verbindungen und die Bestimmung der Speziation von Metallverbindungen oder Isotopenverhältnissen bestimmter Elemente ermöglichen. Anspruchsvolle Analysen ermöglichen die Bestimmung von Veränderungen in der Struktur von DNA oder anderen Makromolekülen, die durch die Bindung mit reaktiven Chemikalien verursacht werden. Solche fortschrittlichen Techniken werden zweifellos erheblich an Bedeutung für Anwendungen in Biomarkerstudien gewinnen, und niedrigere Nachweisgrenzen und eine bessere analytische Validität werden diese Biomarker wahrscheinlich noch nützlicher machen.
Besonders vielversprechende Entwicklungen sind bei Biomarkern für die Exposition gegenüber mutagenen Chemikalien aufgetreten. Diese Verbindungen sind reaktiv und können Addukte mit Makromolekülen wie Proteinen oder DNA bilden. DNA-Addukte können in weißen Blutkörperchen oder Gewebebiopsien nachgewiesen werden, und spezifische DNA-Fragmente können mit dem Urin ausgeschieden werden. Beispielsweise führt die Exposition gegenüber Ethylenoxid zu Reaktionen mit DNA-Basen, und nach Entfernung der beschädigten Base wird N-7-(2-Hydroxyethyl)guanin im Urin ausgeschieden. Einige Addukte beziehen sich möglicherweise nicht direkt auf eine bestimmte Exposition. Beispielsweise spiegelt 8-Hydroxy-2´-desoxyguanosin eine oxidative Schädigung der DNA wider, und diese Reaktion kann durch mehrere chemische Verbindungen ausgelöst werden, von denen die meisten auch eine Lipidperoxidation induzieren.
Auch andere Makromoleküle können durch Adduktbildung oder Oxidation verändert werden. Von besonderem Interesse ist, dass solche reaktiven Verbindungen Hämoglobin-Addukte erzeugen können, die als Biomarker der Exposition gegenüber den Verbindungen bestimmt werden können. Der Vorteil besteht darin, dass aus einer Blutprobe reichlich Hämoglobin gewonnen werden kann und angesichts der viermonatigen Lebensdauer der roten Blutkörperchen die mit den Aminosäuren des Proteins gebildeten Addukte die Gesamtbelastung während dieses Zeitraums anzeigen.
Addukte können durch empfindliche Techniken wie Hochleistungs-Lipidchromatographie bestimmt werden, und einige immunologische Methoden sind ebenfalls verfügbar. Im Allgemeinen sind die Analysemethoden neu, teuer und müssen weiterentwickelt und validiert werden. Eine bessere Empfindlichkeit kann durch die Verwendung von erreicht werden 32P Post-Labeling-Assay, was ein unspezifischer Hinweis darauf ist, dass eine DNA-Schädigung stattgefunden hat. Alle diese Techniken sind potenziell nützlich für die biologische Überwachung und wurden in einer wachsenden Zahl von Studien angewendet. Es werden jedoch einfachere und empfindlichere analytische Methoden benötigt. Angesichts der begrenzten Spezifität einiger Methoden bei geringer Exposition können Tabakrauchen oder andere Faktoren die Messergebnisse erheblich beeinflussen und somit zu Interpretationsschwierigkeiten führen.
Die Exposition gegenüber mutagenen Verbindungen oder gegenüber Verbindungen, die zu Mutagenen metabolisiert werden, kann auch durch Beurteilung der Mutagenität des Urins einer exponierten Person bestimmt werden. Die Urinprobe wird mit einem Bakterienstamm inkubiert, in dem eine bestimmte Punktmutation leicht messbar exprimiert ist. Wenn in der Urinprobe mutagene Chemikalien vorhanden sind, kommt es zu einer erhöhten Mutationsrate in den Bakterien.
Expositionsbiomarker müssen im Hinblick auf die zeitliche Variation der Exposition und den Bezug zu verschiedenen Kompartimenten bewertet werden. Daher müssen der/die durch den Biomarker repräsentierte(n) Zeitrahmen, d. h. das Ausmaß, in dem die Biomarkermessung frühere Exposition(en) und/oder akkumulierte Körperbelastung widerspiegelt, aus toxikokinetischen Daten bestimmt werden, um das Ergebnis zu interpretieren. Insbesondere sollte berücksichtigt werden, inwieweit der Biomarker auf eine Retention in bestimmten Zielorganen hinweist. Obwohl Blutproben häufig für Biomarkerstudien verwendet werden, wird peripheres Blut im Allgemeinen nicht als Kompartiment angesehen, obwohl es als Transportmedium zwischen Kompartimenten fungiert. Das Ausmaß, in dem die Konzentration im Blut die Spiegel in verschiedenen Organen widerspiegelt, variiert stark zwischen verschiedenen Chemikalien und hängt normalerweise auch von der Dauer der Exposition sowie der Zeit seit der Exposition ab.
Manchmal wird diese Art von Nachweis verwendet, um einen Biomarker als Indikator für die (gesamte) absorbierte Dosis oder als Indikator für die effektive Dosis (dh die Menge, die das Zielgewebe erreicht hat) zu klassifizieren. Beispielsweise kann die Exposition gegenüber einem bestimmten Lösungsmittel anhand von Daten über die tatsächliche Konzentration des Lösungsmittels im Blut zu einem bestimmten Zeitpunkt nach der Exposition bewertet werden. Diese Messung spiegelt die Menge des Lösungsmittels wider, die in den Körper aufgenommen wurde. Ein Teil der absorbierten Menge wird aufgrund des Dampfdrucks des Lösungsmittels ausgeatmet. Während das Lösungsmittel im Blut zirkuliert, interagiert es mit verschiedenen Komponenten des Körpers und wird schließlich durch Enzyme abgebaut. Das Ergebnis der Stoffwechselvorgänge kann durch die Bestimmung spezifischer Mercaptursäuren, die durch Konjugation mit Glutathion entstehen, beurteilt werden. Die kumulative Ausscheidung von Mercaptursäuren kann die effektive Dosis besser widerspiegeln als die Blutkonzentration.
Lebensereignisse wie Reproduktion und Alterung können die Verteilung einer Chemikalie beeinflussen. Die Verteilung von Chemikalien im Körper wird durch eine Schwangerschaft erheblich beeinflusst, und viele Chemikalien können die Plazentaschranke passieren und so zu einer Exposition des Fötus führen. Laktation kann zur Ausscheidung von fettlöslichen Chemikalien führen, was zu einer verringerten Retention bei der Mutter zusammen mit einer erhöhten Aufnahme durch den Säugling führt. Bei Gewichtsabnahme oder Entwicklung einer Osteoporose können gespeicherte Chemikalien freigesetzt werden, was dann zu einer erneuten und langwierigen „körpereigenen“ Belastung von Zielorganen führen kann. Andere Faktoren können die individuelle Absorption, den Metabolismus, die Retention und Verteilung chemischer Verbindungen beeinflussen, und einige Biomarker für die Empfindlichkeit sind verfügbar (siehe unten).
Biomarker der Wirkung
Ein Wirkungsmarker kann eine endogene Komponente oder ein Maß für die Funktionsfähigkeit oder ein anderer Indikator für den Zustand oder das Gleichgewicht des Körpers oder Organsystems sein, das durch die Exposition beeinflusst wird. Solche Effektmarker sind im Allgemeinen präklinische Indikatoren für Anomalien.
Diese Biomarker können spezifisch oder unspezifisch sein. Die spezifischen Biomarker sind nützlich, da sie auf eine biologische Wirkung einer bestimmten Exposition hinweisen und somit Hinweise liefern, die potenziell für präventive Zwecke verwendet werden können. Die unspezifischen Biomarker weisen nicht auf eine einzelne Wirkungsursache hin, sondern können aufgrund einer Mischexposition die gesamte, integrierte Wirkung widerspiegeln. Beide Arten von Biomarkern können daher im Arbeitsschutz von erheblichem Nutzen sein.
Es gibt keine klare Unterscheidung zwischen Expositions-Biomarkern und Wirkungs-Biomarkern. Beispielsweise könnte man sagen, dass die Adduktbildung eher eine Wirkung als die Exposition widerspiegelt. Wirkungsbiomarker weisen jedoch meist auf Veränderungen der Funktionen von Zellen, Geweben oder des gesamten Körpers hin. Einige Forscher zählen grobe Veränderungen wie eine Zunahme des Lebergewichts von exponierten Labortieren oder ein vermindertes Wachstum bei Kindern als Biomarker für die Wirkung. Wirkungsbiomarker sollten im Sinne des Arbeitsschutzes auf solche beschränkt werden, die auf subklinische oder reversible biochemische Veränderungen, wie z. B. Hemmung von Enzymen, hinweisen. Der wohl am häufigsten verwendete Wirkungsbiomarker ist die Hemmung der Cholinesterase durch bestimmte Insektizide, also Organophosphate und Carbamate. In den meisten Fällen ist dieser Effekt vollständig reversibel, und die Enzymhemmung spiegelt die Gesamtexposition gegenüber dieser speziellen Gruppe von Insektiziden wider.
Einige Expositionen führen nicht zu einer Enzymhemmung, sondern zu einer erhöhten Aktivität eines Enzyms. Dies ist bei mehreren Enzymen der P450-Familie der Fall (siehe „Genetische Determinanten der toxischen Reaktion“). Sie können durch den Kontakt mit bestimmten Lösungsmitteln und polyaromatischen Kohlenwasserstoffen (PAKs) induziert werden. Da diese Enzyme hauptsächlich in Geweben exprimiert werden, aus denen eine Biopsie möglicherweise schwierig zu gewinnen ist, wird die Enzymaktivität indirekt in vivo bestimmt, indem eine Verbindung verabreicht wird, die von diesem bestimmten Enzym metabolisiert wird, und dann das Abbauprodukt im Urin oder Plasma gemessen wird.
Andere Expositionen können die Synthese eines schützenden Proteins im Körper induzieren. Bestes Beispiel ist wohl Metallothionein, das Cadmium bindet und die Ausscheidung dieses Metalls fördert; Cadmiumexposition ist einer der Faktoren, die zu einer erhöhten Expression des Metallothionein-Gens führen. Ähnliche Schutzproteine könnten existieren, wurden aber noch nicht ausreichend erforscht, um als Biomarker akzeptiert zu werden. Zu den Kandidaten für einen möglichen Einsatz als Biomarker gehören die sogenannten Stressproteine, ursprünglich als Hitzeschockproteine bezeichnet. Diese Proteine werden von einer Reihe verschiedener Organismen als Reaktion auf eine Vielzahl von nachteiligen Expositionen erzeugt.
Oxidative Schäden können durch Bestimmung der Konzentration von Malondialdehyd im Serum oder der Exhalation von Ethan bewertet werden. Ebenso kann die Urinausscheidung von Proteinen mit geringem Molekulargewicht, wie Albumin, als Biomarker für frühe Nierenschäden verwendet werden. Mehrere in der klinischen Praxis routinemäßig verwendete Parameter (z. B. Serumhormon- oder Enzymspiegel) können ebenfalls als Biomarker nützlich sein. Viele dieser Parameter sind jedoch möglicherweise nicht ausreichend empfindlich, um eine frühzeitige Beeinträchtigung zu erkennen.
Eine weitere Gruppe von Wirkungsparametern betrifft genotoxische Wirkungen (Veränderungen in der Chromosomenstruktur). Solche Wirkungen können durch Mikroskopie von weißen Blutkörperchen nachgewiesen werden, die eine Zellteilung durchlaufen. Schwerwiegende Schäden an den Chromosomen – Chromosomenaberrationen oder die Bildung von Mikrokernen – können im Mikroskop gesehen werden. Schäden können auch durch Hinzufügen eines Farbstoffs zu den Zellen während der Zellteilung aufgedeckt werden. Die Exposition gegenüber einem genotoxischen Agens kann dann als verstärkter Austausch des Farbstoffs zwischen den beiden Chromatiden jedes Chromosoms (Schwesterchromatidenaustausch) sichtbar gemacht werden. Chromosomenaberrationen sind mit einem erhöhten Krebsrisiko verbunden, aber die Bedeutung einer erhöhten Schwesterchromatidaustauschrate ist weniger klar.
Eine differenziertere Bewertung der Genotoxizität basiert auf bestimmten Punktmutationen in somatischen Zellen, dh weißen Blutkörperchen oder Epithelzellen, die aus der Mundschleimhaut gewonnen werden. Eine Mutation an einem bestimmten Ort kann die Zellen in die Lage versetzen, in einer Kultur zu wachsen, die eine ansonsten toxische Chemikalie enthält (z. B. 6-Thioguanin). Alternativ kann ein spezifisches Genprodukt bewertet werden (z. B. Serum- oder Gewebekonzentrationen von Onkoproteinen, die von bestimmten Onkogenen kodiert werden). Offensichtlich spiegeln diese Mutationen den gesamten entstandenen genotoxischen Schaden wider und sagen nicht unbedingt etwas über die ursächliche Exposition aus. Diese Methoden sind noch nicht praxisreif für den Arbeitsschutz, aber schnelle Fortschritte in dieser Forschungsrichtung lassen darauf schließen, dass solche Methoden in wenigen Jahren verfügbar sein werden.
Biomarker der Anfälligkeit
Ein Marker für Anfälligkeit, ob ererbt oder induziert, ist ein Indikator dafür, dass das Individuum besonders empfindlich auf die Wirkung eines Xenobiotikums oder auf die Wirkung einer Gruppe solcher Verbindungen reagiert. Die meiste Aufmerksamkeit wurde auf die genetische Anfälligkeit gerichtet, obwohl andere Faktoren mindestens ebenso wichtig sein können. Überempfindlichkeit kann auf eine erbliche Eigenschaft, die Konstitution des Individuums oder Umweltfaktoren zurückzuführen sein.
Die Fähigkeit, bestimmte Chemikalien zu metabolisieren, ist variabel und genetisch bedingt (siehe „Genetische Determinanten der toxischen Reaktion“). Mehrere relevante Enzyme scheinen von einem einzigen Gen kontrolliert zu werden. Beispielsweise wird die Oxidation von Fremdchemikalien hauptsächlich durch eine Familie von Enzymen durchgeführt, die zur P450-Familie gehören. Andere Enzyme machen die Metaboliten durch Konjugation wasserlöslicher (z. B. N-Acetyltransferase und μ-Glutathion-S-Transferase). Die Aktivität dieser Enzyme ist genetisch gesteuert und variiert erheblich. Wie oben erwähnt, kann die Aktivität bestimmt werden, indem eine kleine Dosis eines Arzneimittels verabreicht wird und dann die Menge des Metaboliten im Urin bestimmt wird. Einige der Gene wurden inzwischen charakterisiert, und es stehen Techniken zur Bestimmung des Genotyps zur Verfügung. Wichtige Studien deuten darauf hin, dass das Risiko, bestimmte Krebsformen zu entwickeln, mit der Fähigkeit zusammenhängt, Fremdstoffe zu metabolisieren. Viele Fragen bleiben noch unbeantwortet, was derzeit die Verwendung dieser potenziellen Anfälligkeits-Biomarker in der Arbeitsmedizin einschränkt.
Andere vererbte Merkmale wie Alpha1-Antitrypsin-Mangel oder Glucose-6-Phosphat-Dehydrogenase-Mangel, führen ebenfalls zu mangelhaften Abwehrmechanismen im Körper, wodurch eine Überempfindlichkeit gegenüber bestimmten Expositionen entsteht.
Die meisten Forschungen zur Anfälligkeit haben sich mit der genetischen Veranlagung befasst. Andere Faktoren spielen ebenfalls eine Rolle und wurden teilweise vernachlässigt. Zum Beispiel können Personen mit einer chronischen Krankheit empfindlicher auf eine berufliche Exposition reagieren. Auch wenn ein Krankheitsprozess oder eine frühere Exposition gegenüber toxischen Chemikalien subklinische Organschäden verursacht hat, ist die Fähigkeit, einer neuen toxischen Exposition standzuhalten, wahrscheinlich geringer. Als Suszeptibilitäts-Biomarker können dabei biochemische Indikatoren der Organfunktion verwendet werden. Das vielleicht beste Beispiel für Überempfindlichkeit bezieht sich auf allergische Reaktionen. Wenn eine Person für eine bestimmte Exposition sensibilisiert wurde, können spezifische Antikörper im Serum nachgewiesen werden. Selbst wenn die Person nicht sensibilisiert wurde, können andere aktuelle oder frühere Expositionen das Risiko einer unerwünschten Wirkung im Zusammenhang mit einer beruflichen Exposition erhöhen.
Ein großes Problem besteht darin, die gemeinsame Wirkung von Mischbelastungen bei der Arbeit zu bestimmen. Darüber hinaus können persönliche Gewohnheiten und Drogenkonsum zu einer erhöhten Anfälligkeit führen. Beispielsweise enthält Tabakrauch normalerweise eine beträchtliche Menge Cadmium. Ein starker Raucher, der erhebliche Mengen dieses Metalls im Körper angesammelt hat, ist daher bei beruflicher Exposition gegenüber Cadmium einem erhöhten Risiko ausgesetzt, eine cadmiumbedingte Nierenerkrankung zu entwickeln.
Anwendung in der Arbeitsmedizin
Biomarker sind in der toxikologischen Forschung äußerst nützlich, und viele können in der biologischen Überwachung eingesetzt werden. Allerdings müssen auch die Grenzen anerkannt werden. Viele Biomarker wurden bisher nur an Versuchstieren untersucht. Toxikokinetische Muster bei anderen Arten spiegeln möglicherweise nicht unbedingt die Situation beim Menschen wider, und die Extrapolation kann bestätigende Studien an freiwilligen Versuchspersonen erfordern. Auch individuelle Variationen aufgrund genetischer oder konstitutioneller Faktoren müssen berücksichtigt werden.
In manchen Fällen sind Expositions-Biomarker überhaupt nicht durchführbar (z. B. bei Chemikalien, die in vivo nur von kurzer Dauer sind). Andere Chemikalien können in Organen gespeichert sein oder diese beeinträchtigen, die für Routineverfahren nicht zugänglich sind, wie z. B. das Nervensystem. Auch der Expositionsweg kann das Verteilungsmuster und damit auch die Biomarkermessung und deren Interpretation beeinflussen. Beispielsweise entgeht die direkte Exposition des Gehirns über den Geruchsnerv wahrscheinlich der Erkennung durch Messung von Expositions-Biomarkern. Viele der Wirkungsbiomarker sind überhaupt nicht spezifisch, und die Veränderung kann auf eine Vielzahl von Ursachen zurückzuführen sein, einschließlich Lebensstilfaktoren. Vielleicht muss gerade bei den Suszeptibilitäts-Biomarkern die Interpretation derzeit sehr vorsichtig sein, da viele Unsicherheiten über die gesundheitliche Gesamtbedeutung einzelner Genotypen bestehen.
Im Arbeitsschutz sollte der ideale Biomarker mehrere Anforderungen erfüllen. Zunächst einmal müssen die Probennahme und -analyse einfach und zuverlässig sein. Für eine optimale analytische Qualität ist eine Standardisierung erforderlich, aber die spezifischen Anforderungen sind sehr unterschiedlich. Zu den wichtigsten Problembereichen gehören: Vorbereitung des Individuums, Probenahmeverfahren und Probenhandhabung sowie Messverfahren; Letzteres umfasst technische Faktoren, wie Kalibrierungs- und Qualitätssicherungsverfahren, und personenbezogene Faktoren, wie Ausbildung und Training der Bediener.
Zur Dokumentation der analytischen Gültigkeit und Rückverfolgbarkeit sollten Referenzmaterialien auf relevanten Matrizes und mit angemessenen Konzentrationen toxischer Substanzen oder relevanter Metaboliten in angemessenen Mengen basieren. Damit Biomarker für die biologische Überwachung oder für diagnostische Zwecke verwendet werden können, müssen die verantwortlichen Labors über gut dokumentierte Analyseverfahren mit definierten Leistungsmerkmalen und zugänglichen Aufzeichnungen verfügen, um eine Überprüfung der Ergebnisse zu ermöglichen. Gleichzeitig muss jedoch die Ökonomie der Charakterisierung und Verwendung von Referenzmaterialien zur Ergänzung von Qualitätssicherungsverfahren im Allgemeinen berücksichtigt werden. Daher müssen die erreichbare Qualität der Ergebnisse und die Verwendungen, für die sie eingesetzt werden, gegen die zusätzlichen Kosten der Qualitätssicherung, einschließlich Referenzmaterialien, Personal und Instrumentierung, abgewogen werden.
Eine weitere Anforderung besteht darin, dass der Biomarker zumindest unter den Umständen der Studie für eine bestimmte Art der Exposition spezifisch sein sollte und eine eindeutige Beziehung zum Grad der Exposition aufweisen sollte. Andernfalls kann das Ergebnis der Biomarkermessung zu schwer zu interpretieren sein. Für die richtige Interpretation des Messergebnisses eines Expositionsbiomarkers muss die diagnostische Validität bekannt sein (dh die Übersetzung des Biomarkerwerts in die Größenordnung möglicher Gesundheitsrisiken). In diesem Bereich dienen Metalle als Paradigma für die Biomarkerforschung. Jüngste Forschungen haben die Komplexität und Subtilität von Dosis-Wirkungs-Beziehungen gezeigt, mit erheblichen Schwierigkeiten bei der Identifizierung von Nicht-Effekt-Konzentrationen und daher auch bei der Definition tolerierbarer Expositionen. Diese Art der Forschung hat jedoch auch die Arten der Untersuchung und die Verfeinerung veranschaulicht, die erforderlich sind, um die relevanten Informationen aufzudecken. Für die meisten organischen Verbindungen liegen noch keine quantitativen Zusammenhänge zwischen Expositionen und den entsprechenden gesundheitsschädlichen Wirkungen vor; in vielen Fällen sind sogar die primären Zielorgane nicht sicher bekannt. Darüber hinaus wird die Bewertung von Toxizitätsdaten und Biomarkerkonzentrationen häufig durch die Exposition gegenüber Stoffgemischen und nicht durch die Exposition gegenüber einer einzelnen Verbindung zu diesem Zeitpunkt erschwert.
Bevor der Biomarker für arbeitsmedizinische Zwecke eingesetzt wird, sind einige zusätzliche Überlegungen notwendig. Erstens darf der Biomarker nur eine subklinische und reversible Veränderung widerspiegeln. Zweitens, da die Biomarker-Ergebnisse im Hinblick auf Gesundheitsrisiken interpretiert werden können, sollten vorbeugende Maßnahmen verfügbar sein und als realistisch angesehen werden, falls die Biomarker-Daten darauf hindeuten, dass die Exposition reduziert werden muss. Drittens muss die praktische Nutzung des Biomarkers allgemein als ethisch vertretbar angesehen werden.
Arbeitshygienemessungen können mit geltenden Expositionsgrenzwerten verglichen werden. Ebenso können Ergebnisse zu Expositions-Biomarkern oder Wirkungs-Biomarkern mit biologischen Aktionsgrenzen verglichen werden, die manchmal als biologische Expositionsindizes bezeichnet werden. Solche Grenzwerte sollten auf den besten Ratschlägen von Klinikern und Wissenschaftlern aus geeigneten Disziplinen beruhen, und verantwortliche Administratoren als „Risikomanager“ sollten dann relevante ethische, soziale, kulturelle und wirtschaftliche Faktoren berücksichtigen. Die wissenschaftliche Grundlage sollte nach Möglichkeit Dosis-Wirkungs-Beziehungen umfassen, ergänzt durch Informationen über unterschiedliche Empfindlichkeiten innerhalb der Risikopopulation. In einigen Ländern sind Arbeitnehmer und Mitglieder der breiten Öffentlichkeit am Standardsetzungsprozess beteiligt und leisten wichtige Beiträge, insbesondere wenn die wissenschaftliche Unsicherheit beträchtlich ist. Eine der größten Unsicherheiten besteht darin, wie eine gesundheitsschädigende Wirkung definiert werden soll, die verhindert werden sollte – zum Beispiel, ob die Adduktbildung als Expositions-Biomarker an sich eine schädigende Wirkung (dh Wirkungs-Biomarker) darstellt, die verhindert werden sollte. Schwierige Fragen stellen sich wahrscheinlich bei der Entscheidung, ob es ethisch vertretbar ist, für dieselbe Verbindung unterschiedliche Grenzwerte für zufällige Exposition einerseits und berufliche Exposition andererseits zu haben.
Die durch den Einsatz von Biomarkern generierten Informationen sollten den untersuchten Personen grundsätzlich im Rahmen der Arzt-Patienten-Beziehung übermittelt werden. Ethische Bedenken sind insbesondere im Zusammenhang mit sehr experimentellen Biomarkeranalysen zu berücksichtigen, die derzeit nicht im Detail im Hinblick auf tatsächliche Gesundheitsrisiken interpretiert werden können. Für die Allgemeinbevölkerung gibt es beispielsweise derzeit nur begrenzte Leitlinien zur Interpretation von anderen Expositions-Biomarkern als der Blutbleikonzentration. Ebenfalls von Bedeutung ist das Vertrauen in die generierten Daten (dh ob eine angemessene Probenahme durchgeführt wurde und ob in dem beteiligten Labor solide Qualitätssicherungsverfahren angewendet wurden). Ein weiterer Bereich besonderer Sorge betrifft die individuelle Überempfindlichkeit. Diese Aspekte müssen bei der Bereitstellung des Feedbacks aus der Studie berücksichtigt werden.
Alle Bereiche der Gesellschaft, die von einer Biomarker-Studie betroffen sind oder an deren Durchführung beteiligt sind, müssen in den Entscheidungsprozess über den Umgang mit den durch die Studie generierten Informationen einbezogen werden. Spezifische Verfahren zur Vermeidung oder Überwindung unvermeidlicher ethischer Konflikte sollten innerhalb der rechtlichen und sozialen Rahmenbedingungen der Region oder des Landes entwickelt werden. Jede Situation stellt jedoch eine andere Reihe von Fragen und Fallstricken dar, und es kann kein einziges Verfahren zur Beteiligung der Öffentlichkeit entwickelt werden, das alle Anwendungen von Expositions-Biomarkern abdeckt.
Zielorgan-Toxikologie
Die Untersuchung und Charakterisierung von Chemikalien und anderen Agenzien auf toxische Eigenschaften erfolgt häufig auf der Grundlage spezifischer Organe und Organsysteme. In diesem Kapitel wurden zwei Ziele für eine eingehende Diskussion ausgewählt: das Immunsystem und das Gen. Diese Beispiele wurden ausgewählt, um ein komplexes Zielorgansystem und ein molekulares Ziel innerhalb von Zellen darzustellen. Für eine umfassendere Diskussion der Toxikologie von Zielorganen wird der Leser auf toxikologische Standardtexte wie Casarett und Doull und Hayes verwiesen. Das International Programme on Chemical Safety (IPCS) hat ebenfalls mehrere Kriteriendokumente zur Zielorgantoxikologie nach Organsystemen veröffentlicht.
Zielorgantoxikologische Studien werden gewöhnlich auf der Grundlage von Informationen durchgeführt, die das Potenzial für spezifische toxische Wirkungen einer Substanz anzeigen, entweder aus epidemiologischen Daten oder aus allgemeinen akuten oder chronischen Toxizitätsstudien, oder auf der Grundlage besonderer Bedenken zum Schutz bestimmter Organfunktionen, wie z B. Fortpflanzung oder fötale Entwicklung. In einigen Fällen werden bestimmte Toxizitätstests für Zielorgane ausdrücklich von gesetzlichen Behörden vorgeschrieben, wie z Stoffkontrollgesetz (siehe „Prinzipien der Gefahrenerkennung: Der japanische Ansatz“).
Wie in „Zielorgan und kritische Wirkungen“ erörtert, basiert die Identifizierung eines kritischen Organs auf der Erkennung des Organs oder Organsystems, das zuerst negativ oder auf die niedrigsten Dosen oder Expositionen reagiert. Diese Informationen werden dann verwendet, um spezifische toxikologische Untersuchungen oder genauer definierte Toxizitätstests zu konzipieren, die darauf ausgelegt sind, empfindlichere Hinweise auf eine Vergiftung im Zielorgan hervorzurufen. Toxikologische Studien zu Zielorganen können auch verwendet werden, um Wirkungsmechanismen zu bestimmen und bei der Risikobewertung verwendet zu werden (siehe „The United States approach to risk assessment of reproduction toxicants and neurotoxic agents“).
Methoden der Zielorgantoxizitätsstudien
Zielorgane können durch Exposition intakter Organismen und detaillierte Analyse der Funktion und Histopathologie im Zielorgan oder durch In-vitro-Exposition von Zellen, Gewebeschnitten oder ganzen Organen untersucht werden, die für kurze oder lange Zeiträume in Kultur gehalten werden (siehe „Mechanismen der Toxikologie: Einführung und Konzepte“). In einigen Fällen stehen möglicherweise auch Gewebe menschlicher Probanden für Zielorgan-Toxizitätsstudien zur Verfügung, und diese können Gelegenheiten bieten, Annahmen über die artenübergreifende Extrapolation zu validieren. Allerdings muss bedacht werden, dass solche Studien keine Angaben zur relativen Toxikokinetik liefern.
Im Allgemeinen weisen Toxizitätsstudien auf Zielorgane die folgenden gemeinsamen Merkmale auf: detaillierte histopathologische Untersuchung des Zielorgans, einschließlich Post-Mortem-Untersuchung, Gewebegewicht und Untersuchung fixierter Gewebe; biochemische Studien kritischer Wege im Zielorgan, wie z. B. wichtige Enzymsysteme; Funktionsstudien zur Fähigkeit des Organs und der Zellbestandteile, erwartete Stoffwechsel- und andere Funktionen auszuführen; und Analyse von Biomarkern der Exposition und frühen Wirkungen in Zielorganzellen.
Detaillierte Kenntnisse der Zielorganphysiologie, Biochemie und Molekularbiologie können in Zielorganstudien eingebracht werden. Da zum Beispiel die Synthese und Sekretion von Proteinen mit kleinem Molekulargewicht ein wichtiger Aspekt der Nierenfunktion ist, beziehen Nephrotoxizitätsstudien häufig besondere Aufmerksamkeit auf diese Parameter (IPCS 1991). Da die Kommunikation von Zelle zu Zelle ein grundlegender Prozess der Funktion des Nervensystems ist, können Zielorganstudien zur Neurotoxizität detaillierte neurochemische und biophysikalische Messungen der Neurotransmittersynthese, -aufnahme, -speicherung, -freisetzung und -bindung sowie elektrophysiologische Messungen von Membranveränderungen umfassen Potenzial, das mit diesen Ereignissen verbunden ist.
Ein großer Schwerpunkt wird auf die Entwicklung von In-vitro-Methoden für die Zielorgantoxizität gelegt, um die Verwendung ganzer Tiere zu ersetzen oder zu reduzieren. Wesentliche Fortschritte bei diesen Methoden wurden für reproduktionstoxische Stoffe erzielt (Heindel und Chapin 1993).
Zusammenfassend werden Zielorgan-Toxizitätsstudien im Allgemeinen als höherwertiger Test zur Bestimmung der Toxizität durchgeführt. Die Auswahl spezifischer Zielorgane für die weitere Bewertung hängt von den Ergebnissen von Screening-Level-Tests ab, wie z. B. den akuten oder subchronischen Tests, die von der OECD und der Europäischen Union verwendet werden; Einige Zielorgane und Organsysteme können a priori Kandidaten für eine spezielle Untersuchung sein, da Bedenken bestehen, bestimmte Arten von nachteiligen Auswirkungen auf die Gesundheit zu verhindern.
Immuntoxikologie
Die Funktionen des Immunsystems bestehen darin, den Körper vor eindringenden Infektionserregern zu schützen und eine Immunüberwachung gegen entstehende Tumorzellen bereitzustellen. Es hat eine erste Verteidigungslinie, die unspezifisch ist und selbst Effektorreaktionen initiieren kann, und einen erworbenen spezifischen Zweig, in dem Lymphozyten und Antikörper die Spezifität der Erkennung und anschließenden Reaktivität gegenüber dem Antigen tragen.
Immuntoxikologie wurde definiert als „die Disziplin, die sich mit der Untersuchung der Ereignisse befasst, die als Folge der Wechselwirkung von Fremdstoffen mit dem Immunsystem zu unerwünschten Wirkungen führen können. Diese unerwünschten Ereignisse können als Folge von (1) einer direkten und/oder indirekten Wirkung des Xenobiotikums (und/oder seines Biotransformationsprodukts) auf das Immunsystem oder (2) einer immunologisch basierten Wirtsantwort auf die Verbindung und/oder resultieren seine Metaboliten oder durch die Verbindung oder seine Metaboliten modifizierte Wirtsantigene“ (Berlin et al. 1987).
Wenn das Immunsystem als passives Ziel chemischer Angriffe fungiert, kann das Ergebnis eine verringerte Resistenz gegen Infektionen und bestimmte Formen von Neoplasien oder eine Fehlregulation/Stimulation des Immunsystems sein, die eine Allergie oder Autoimmunität verschlimmern kann. In dem Fall, dass das Immunsystem auf die antigene Spezifität des Xenobiotikums oder des durch die Verbindung modifizierten Wirtsantigens reagiert, kann sich die Toxizität in Form von Allergien oder Autoimmunerkrankungen manifestieren.
Tiermodelle zur Untersuchung der chemisch induzierten Immunsuppression wurden entwickelt, und eine Reihe dieser Methoden sind validiert (Burleson, Munson und Dean 1995; IPCS 1996). Für Testzwecke wird ein abgestufter Ansatz verfolgt, um eine angemessene Auswahl aus der überwältigenden Anzahl verfügbarer Assays zu treffen. Im Allgemeinen besteht das Ziel der ersten Stufe darin, potenzielle Immunotoxine zu identifizieren. Wenn eine potenzielle Immuntoxizität festgestellt wird, wird eine zweite Teststufe durchgeführt, um die beobachteten Veränderungen zu bestätigen und weiter zu charakterisieren. Untersuchungen der dritten Ebene umfassen spezielle Studien zum Wirkmechanismus der Verbindung. Mehrere Xenobiotika wurden in solchen Studien mit Labortieren als Immunotoxine identifiziert, die eine Immunsuppression verursachen.
Die Datenlage zu Störungen der Immunfunktion beim Menschen durch Umweltchemikalien ist begrenzt (Descotes 1986; NRC Subcommittee on Immunotoxicology 1992). Der Verwendung von Immuntoxizitätsmarkern wurde in klinischen und epidemiologischen Studien zur Untersuchung der Wirkung dieser Chemikalien auf die menschliche Gesundheit wenig Beachtung geschenkt. Solche Studien wurden nicht häufig durchgeführt, und ihre Interpretation lässt häufig keine eindeutigen Schlussfolgerungen zu, beispielsweise aufgrund der unkontrollierten Natur der Exposition. Daher bildet derzeit die Immuntoxizitätsbewertung bei Nagern mit anschließender Extrapolation auf den Menschen die Grundlage für Entscheidungen über Gefährdung und Risiko.
Überempfindlichkeitsreaktionen, insbesondere allergisches Asthma und Kontaktdermatitis, sind wichtige arbeitsbedingte Gesundheitsprobleme in Industrieländern (Vos, Younes und Smith 1995). Das Phänomen der Kontaktsensibilisierung wurde zuerst am Meerschweinchen untersucht (Andersen und Maibach 1985). Bis vor kurzem war dies die Art der Wahl für prädiktive Tests. Es stehen viele Meerschweinchen-Testverfahren zur Verfügung, wobei die am häufigsten angewandten der Meerschweinchen-Maximierungstest und der okkludierte Patch-Test von Buehler sind. Meerschweinchentests und neuere Ansätze, die an Mäusen entwickelt wurden, wie z. B. Ohrschwellungstests und der lokale Lymphknotentest, bieten dem Toxikologen die Werkzeuge, um die Gefahr einer Hautsensibilisierung einzuschätzen. Ganz anders verhält es sich bei der Sensibilisierung der Atemwege. Es gibt noch keine gut validierten oder allgemein anerkannten Methoden zur Identifizierung chemischer Atemwegsallergene, obwohl Fortschritte bei der Entwicklung von Tiermodellen zur Untersuchung chemischer Atemwegsallergien bei Meerschweinchen und Maus erzielt wurden.
Humandaten zeigen, dass chemische Wirkstoffe, insbesondere Medikamente, Autoimmunerkrankungen hervorrufen können (Kammüller, Bloksma und Seinen 1989). Es gibt eine Reihe experimenteller Tiermodelle menschlicher Autoimmunerkrankungen. Solche umfassen sowohl spontane Pathologie (zum Beispiel systemischer Lupus erythematodes bei New Zealand Black-Mäusen) als auch Autoimmunphänomene, die durch experimentelle Immunisierung mit einem kreuzreaktiven Autoantigen induziert werden (zum Beispiel durch das H37Ra-Adjuvans induzierte Arthritis in Ratten vom Lewis-Stamm). Diese Modelle werden in der präklinischen Bewertung von Immunsuppressiva angewendet. Nur sehr wenige Studien haben sich mit dem Potenzial dieser Modelle für die Bewertung befasst, ob ein Fremdstoff die induzierte oder angeborene Autoimmunität verschlimmert. Tiermodelle, die geeignet sind, die Fähigkeit von Chemikalien zur Auslösung von Autoimmunerkrankungen zu untersuchen, fehlen praktisch. Ein Modell, das in begrenztem Umfang verwendet wird, ist der Popliteal-Lymphknoten-Assay bei Mäusen. Wie beim Menschen spielen genetische Faktoren bei der Entwicklung von Autoimmunerkrankungen (AD) bei Labortieren eine entscheidende Rolle, was den Vorhersagewert solcher Tests einschränken wird.
Das Immunsystem
Die Hauptfunktion des Immunsystems ist die Abwehr von Bakterien, Viren, Parasiten, Pilzen und neoplastischen Zellen. Erreicht wird dies durch das fein abgestimmte Zusammenspiel verschiedener Zelltypen und ihrer löslichen Mediatoren. Die Wirtsabwehr kann grob unterteilt werden in unspezifische oder angeborene Resistenz und spezifische oder erworbene, durch Lymphozyten vermittelte Immunität (Roitt, Brostoff und Male 1989).
Komponenten des Immunsystems sind im ganzen Körper vorhanden (Jones et al. 1990). Das Lymphozytenkompartiment befindet sich innerhalb lymphoider Organe (Abbildung 1). Das Knochenmark und der Thymus werden als primäre oder zentrale lymphatische Organe klassifiziert; Zu den sekundären oder peripheren lymphatischen Organen gehören Lymphknoten, Milz und lymphatisches Gewebe entlang sekretorischer Oberflächen wie dem Magen-Darm-Trakt und den Atemwegen, das sogenannte Mukosa-assoziierte lymphatische Gewebe (MALT). Etwa die Hälfte der körpereigenen Lymphozyten befinden sich zu jedem Zeitpunkt in MALT. Außerdem ist die Haut ein wichtiges Organ für die Induktion von Immunantworten auf auf der Haut vorhandene Antigene. Wichtig in diesem Prozess sind epidermale Langerhans-Zellen, die eine Antigen-präsentierende Funktion haben.
Abbildung 1. Primäre und sekundäre lymphatische Organe und Gewebe
Phagozytische Zellen der Monozyten/Makrophagen-Linie, die als mononukleäres Phagozytensystem (MPS) bezeichnet werden, kommen in lymphatischen Organen und auch an extranodalen Stellen vor; Zu den extranodalen Phagozyten gehören Kupffer-Zellen in der Leber, Alveolarmakrophagen in der Lunge, Mesangialmakrophagen in der Niere und Gliazellen im Gehirn. Polymorphkernige Leukozyten (PMNs) sind hauptsächlich im Blut und Knochenmark vorhanden, reichern sich aber an Entzündungsstellen an.
Unspezifische Abwehr
Eine erste Verteidigungslinie gegen Mikroorganismen wird durch eine physikalische und chemische Barriere ausgeführt, beispielsweise an der Haut, den Atemwegen und dem Verdauungstrakt. Diese Barriere wird durch unspezifische Schutzmechanismen unterstützt, darunter Fresszellen wie Makrophagen und polymorphkernige Leukozyten, die Krankheitserreger abtöten können, und natürliche Killerzellen, die Tumorzellen und virusinfizierte Zellen lysieren können. Das Komplementsystem und bestimmte mikrobielle Inhibitoren (z. B. Lysozym) sind ebenfalls an der unspezifischen Reaktion beteiligt.
Spezifische Immunität
Nach dem ersten Kontakt des Wirts mit dem Erreger werden spezifische Immunantworten induziert. Kennzeichen dieser zweiten Verteidigungslinie ist die spezifische Erkennung von Determinanten, sogenannten Antigenen oder Epitopen, der Erreger durch Rezeptoren auf der Zelloberfläche von B- und T-Lymphozyten. Nach der Interaktion mit dem spezifischen Antigen wird die rezeptortragende Zelle stimuliert, sich einer Proliferation und Differenzierung zu unterziehen, wodurch ein Klon von Nachkommenzellen produziert wird, die für das auslösende Antigen spezifisch sind. Die spezifischen Immunantworten helfen der unspezifischen Abwehr, die den Pathogenen präsentiert wird, indem sie die Wirksamkeit der unspezifischen Reaktionen stimulieren. Ein grundlegendes Merkmal der spezifischen Immunität ist, dass sich das Gedächtnis entwickelt. Sekundärer Kontakt mit demselben Antigen provoziert eine schnellere und kräftigere, aber gut regulierte Reaktion.
Das Genom ist nicht in der Lage, die Codes einer Reihe von Antigenrezeptoren zu tragen, die ausreichen, um die Anzahl der Antigene zu erkennen, auf die man stoßen kann. Das Repertoire an Spezifität entwickelt sich durch einen Prozess von Genumordnungen. Dies ist ein zufälliger Prozess, bei dem verschiedene Besonderheiten zustande kommen. Dies schließt Besonderheiten für Eigenkomponenten ein, die unerwünscht sind. Ein Selektionsprozess, der in der Thymusdrüse (T-Zellen) oder im Knochenmark (B-Zellen) stattfindet, dient dazu, diese unerwünschten Spezifitäten zu beseitigen.
Die normale Immuneffektorfunktion und die homöostatische Regulation der Immunantwort hängen von einer Vielzahl löslicher Produkte ab, die zusammenfassend als Cytokine bekannt sind und von Lymphozyten und anderen Zelltypen synthetisiert und ausgeschieden werden. Zytokine haben pleiotrope Wirkungen auf Immun- und Entzündungsreaktionen. Die Zusammenarbeit zwischen verschiedenen Zellpopulationen ist für die Immunantwort erforderlich – die Regulierung von Antikörperantworten, die Akkumulation von Immunzellen und -molekülen an Entzündungsstellen, die Initiierung von Akute-Phase-Antworten, die Kontrolle der zytotoxischen Funktion von Makrophagen und viele andere Prozesse, die für die Wirtsresistenz zentral sind . Diese werden durch einzeln oder gemeinsam wirkende Zytokine beeinflusst und sind in vielen Fällen davon abhängig.
Zwei Arme der spezifischen Immunität werden anerkannt – humorale Immunität und zellvermittelte oder zelluläre Immunität:
Humorale Immunität. Im humoralen Arm werden B-Lymphozyten nach Erkennung des Antigens durch Zelloberflächenrezeptoren stimuliert. Antigenrezeptoren auf B-Lymphozyten sind Immunglobuline (Ig). Reife B-Zellen (Plasmazellen) beginnen mit der Produktion antigenspezifischer Immunglobuline, die als Antikörper im Serum oder an Schleimhautoberflächen wirken. Es gibt fünf Hauptklassen von Immunglobulinen: (1) IgM, pentameres Ig mit optimaler Agglutinationskapazität, das zuerst nach Antigenstimulation produziert wird; (2) IgG, das hauptsächlich im Umlauf befindliche Ig, das die Plazenta passieren kann; (3) IgA, sekretorisches Ig zum Schutz von Schleimhautoberflächen; (4) IgE, Ig-Fixierung an Mastzellen oder basophilen Granulozyten, die an unmittelbaren Überempfindlichkeitsreaktionen beteiligt sind, und (5) IgD, dessen Hauptfunktion als Rezeptor auf B-Lymphozyten besteht.
Zellvermittelte Immunität. Der zelluläre Arm des spezifischen Immunsystems wird durch T-Lymphozyten vermittelt. Diese Zellen haben auch Antigenrezeptoren auf ihren Membranen. Sie erkennen ein Antigen, wenn es von antigenpräsentierenden Zellen im Zusammenhang mit Histokompatibilitätsantigenen präsentiert wird. Daher haben diese Zellen zusätzlich zur Antigenspezifität eine Restriktion. T-Zellen fungieren als Helferzellen für verschiedene (einschließlich humorale) Immunantworten, vermitteln die Rekrutierung von Entzündungszellen und können als zytotoxische T-Zellen Zielzellen nach Antigen-spezifischer Erkennung töten.
Mechanismen der Immuntoxizität
Immunsuppression
Eine wirksame Wirtsresistenz hängt von der funktionellen Integrität des Immunsystems ab, was wiederum erfordert, dass die Komponentenzellen und Moleküle, die die Immunantwort orchestrieren, in ausreichender Zahl und in funktionsfähiger Form verfügbar sind. Angeborene Immundefekte beim Menschen sind häufig durch Defekte in bestimmten Stammzelllinien gekennzeichnet, die zu einer beeinträchtigten oder fehlenden Produktion von Immunzellen führen. In Analogie zu angeborenen und erworbenen Immunschwächekrankheiten des Menschen kann eine chemikalieninduzierte Immunsuppression einfach aus einer reduzierten Anzahl funktionsfähiger Zellen resultieren (IPCS 1996). Das Fehlen oder die verringerte Anzahl von Lymphozyten kann mehr oder weniger tiefgreifende Auswirkungen auf den Immunstatus haben. Einige Immunschwächezustände und schwere Immunsuppression, wie sie bei einer Transplantation oder zytostatischen Therapie auftreten können, wurden insbesondere mit einem erhöhten Auftreten opportunistischer Infektionen und bestimmter neoplastischer Erkrankungen in Verbindung gebracht. Die Infektionen können bakteriell, viral, durch Pilze oder Protozoen sein, und die vorherrschende Art der Infektion hängt von der damit verbundenen Immunschwäche ab. Es ist zu erwarten, dass die Exposition gegenüber immunsuppressiven Umweltchemikalien zu subtileren Formen der Immunsuppression führt, die möglicherweise schwer zu erkennen sind. Diese können beispielsweise zu einem erhöhten Auftreten von Infektionen wie Influenza oder Erkältung führen.
Angesichts der Komplexität des Immunsystems mit der großen Vielfalt an Zellen, Mediatoren und Funktionen, die ein kompliziertes und interaktives Netzwerk bilden, haben immuntoxische Verbindungen zahlreiche Möglichkeiten, ihre Wirkung zu entfalten. Obwohl die Natur der durch viele immuntoxische Chemikalien induzierten anfänglichen Läsionen noch nicht aufgeklärt wurde, gibt es zunehmend Informationen, hauptsächlich aus Studien an Labortieren, bezüglich der immunbiologischen Veränderungen, die zu einer Unterdrückung der Immunfunktion führen (Dean et al. 1994). . Toxische Wirkungen können bei den folgenden kritischen Funktionen auftreten (und einige Beispiele für immunotoxische Verbindungen, die diese Funktionen beeinträchtigen):
- Entwicklung und Ausbreitung verschiedener Stammzellpopulationen (Benzol übt immuntoxische Wirkungen auf Stammzellebene aus und verursacht Lymphozytopenie)
- Proliferation verschiedener lymphatischer und myeloischer Zellen sowie Stützgewebe, in denen diese Zellen reifen und funktionieren (immuntoxische Organozinnverbindungen unterdrücken die proliferative Aktivität von Lymphozyten in der Thymusrinde durch direkte Zytotoxizität; die thymotoxische Wirkung von 2,3,7,8-Tetrachlor -Dibenzo-p-dioxin (TCDD) und verwandte Verbindungen ist wahrscheinlich eher auf eine beeinträchtigte Funktion der Thymusepithelzellen als auf eine direkte Toxizität für Thymozyten zurückzuführen)
- Antigenaufnahme, Verarbeitung und Präsentation durch Makrophagen und andere antigenpräsentierende Zellen (eines der Ziele von 7,12-Dimethylbenz(a)anthracen (DMBA) und von Blei ist die Antigenpräsentation durch Makrophagen; ein Ziel der ultravioletten Strahlung ist das Antigen- präsentiert Langerhans-Zelle)
- regulatorische Funktion von T-Helfer- und T-Suppressorzellen (die Funktion der T-Helferzellen wird durch Organozine, Aldicarb, polychlorierte Biphenyle (PCBs), TCDD und DMBA beeinträchtigt; die Funktion der T-Suppressorzellen wird durch eine niedrig dosierte Behandlung mit Cyclophosphamid reduziert)
- Produktion verschiedener Zytokine oder Interleukine (Benzo(a)pyren (BP) unterdrückt die Interleukin-1-Produktion; ultraviolette Strahlung verändert die Produktion von Zytokinen durch Keratinozyten)
- Die Synthese verschiedener Klassen von Immunglobulinen IgM und IgG wird nach einer Behandlung mit PCB und Tributylzinnoxid (TBT) unterdrückt und nach einer Exposition gegenüber Hexachlorbenzol (HCB) erhöht).
- Komplementregulation und -aktivierung (beeinflusst von TCDD)
- zytotoxische T-Zell-Funktion (3-Methylcholanthren (3-MC), DMBA und TCDD unterdrücken die zytotoxische T-Zell-Aktivität)
- Funktion natürlicher Killerzellen (NK) (die NK-Aktivität der Lunge wird durch Ozon unterdrückt; die NK-Aktivität der Milz wird durch Nickel beeinträchtigt)
- Chemotaxis und zytotoxische Funktionen von Makrophagen und polymorphkernigen Leukozyten (Ozon und Stickstoffdioxid beeinträchtigen die phagozytische Aktivität von Alveolarmakrophagen).
Allergie
Allergie können als nachteilige Auswirkungen auf die Gesundheit definiert werden, die aus der Induktion und Auslösung spezifischer Immunantworten resultieren. Bei Überempfindlichkeitsreaktionen ohne Beteiligung des Immunsystems kommt der Begriff vor Pseudoallergie wird genutzt. Im Kontext der Immuntoxikologie resultieren Allergien aus einer spezifischen Immunantwort auf interessierende Chemikalien und Medikamente. Die Fähigkeit einer Chemikalie, Personen zu sensibilisieren, hängt im Allgemeinen mit ihrer Fähigkeit zusammen, sich kovalent an Körperproteine zu binden. Allergische Reaktionen können verschiedene Formen annehmen und diese unterscheiden sich sowohl hinsichtlich der zugrunde liegenden immunologischen Mechanismen als auch der Geschwindigkeit der Reaktion. Vier Haupttypen von allergischen Reaktionen wurden erkannt: Überempfindlichkeitsreaktionen vom Typ I, die durch IgE-Antikörper bewirkt werden und bei denen sich die Symptome innerhalb von Minuten nach der Exposition der sensibilisierten Person manifestieren. Überempfindlichkeitsreaktionen vom Typ II resultieren aus der Schädigung oder Zerstörung von Wirtszellen durch Antikörper. In diesem Fall treten die Symptome innerhalb von Stunden auf. Typ-III-Überempfindlichkeits- oder Arthus-Reaktionen sind ebenfalls Antikörper-vermittelt, jedoch gegen lösliches Antigen, und resultieren aus der lokalen oder systemischen Wirkung von Immunkomplexen. Typ-IV- oder Überempfindlichkeitsreaktionen vom verzögerten Typ werden durch T-Lymphozyten bewirkt und normalerweise entwickeln sich die Symptome 24 bis 48 Stunden nach der Exposition der sensibilisierten Person.
Die beiden arbeitsmedizinisch relevantesten Arten von Chemikalienallergien sind die Kontakt- oder Hautallergie und die Atemwegsallergie.
Kontaktüberempfindlichkeit. Eine Vielzahl von Chemikalien kann Hautsensibilisierungen hervorrufen. Nach topischer Exposition eines empfindlichen Individuums gegenüber einem chemischen Allergen wird eine T-Lymphozyten-Reaktion in den drainierenden Lymphknoten induziert. In der Haut interagiert das Allergen direkt oder indirekt mit epidermalen Langerhans-Zellen, die die Chemikalie zu den Lymphknoten transportieren und sie in einer immunogenen Form an reagierende T-Lymphozyten präsentieren. Allergen-aktivierte T-Lymphozyten proliferieren, was zu einer klonalen Expansion führt. Die Person ist nun sensibilisiert und reagiert auf eine zweite dermale Exposition gegenüber derselben Chemikalie mit einer aggressiveren Immunantwort, was zu einer allergischen Kontaktdermatitis führt. Die kutane Entzündungsreaktion, die allergische Kontaktdermatitis charakterisiert, ist sekundär zur Erkennung des Allergens in der Haut durch spezifische T-Lymphozyten. Diese Lymphozyten werden aktiviert, setzen Zytokine frei und verursachen die lokale Akkumulation anderer mononukleärer Leukozyten. Die Symptome entwickeln sich etwa 24 bis 48 Stunden nach der Exposition der sensibilisierten Person, und die allergische Kontaktdermatitis stellt daher eine Form der Überempfindlichkeit vom verzögerten Typ dar. Häufige Ursachen für allergische Kontaktdermatitis sind organische Chemikalien (wie 2,4-Dinitrochlorbenzol), Metalle (wie Nickel und Chrom) und Pflanzenprodukte (wie Urushiol aus Poison Ivy).
Überempfindlichkeit der Atemwege. Eine Überempfindlichkeit der Atemwege wird normalerweise als Überempfindlichkeitsreaktion vom Typ I angesehen. Spätphasenreaktionen und die chronischeren Symptome, die mit Asthma verbunden sind, können jedoch zellvermittelte (Typ IV) Immunprozesse umfassen. Die mit einer Atemwegsallergie verbundenen akuten Symptome werden durch IgE-Antikörper bewirkt, deren Produktion ausgelöst wird, nachdem das empfindliche Individuum dem induzierenden chemischen Allergen ausgesetzt wurde. Der IgE-Antikörper verteilt sich systemisch und bindet über Membranrezeptoren an Mastzellen, die in vaskularisierten Geweben einschließlich der Atemwege gefunden werden. Nach Einatmen derselben Chemikalie wird eine Überempfindlichkeitsreaktion der Atemwege ausgelöst. Allergen verbindet sich mit Protein und bindet an und vernetzt IgE-Antikörper, die an Mastzellen gebunden sind. Dies wiederum bewirkt die Degranulation von Mastzellen und die Freisetzung von Entzündungsmediatoren wie Histamin und Leukotrienen. Solche Mediatoren verursachen eine Bronchokonstriktion und Vasodilatation, was zu den Symptomen einer Atemwegsallergie führt; Asthma und/oder Rhinitis. Zu den Chemikalien, von denen bekannt ist, dass sie beim Menschen eine Überempfindlichkeit der Atemwege verursachen, gehören Säureanhydride (wie Trimellitsäureanhydrid), einige Diisocyanate (wie Toluoldiisocyanat), Platinsalze und einige Reaktivfarbstoffe. Es ist auch bekannt, dass eine chronische Exposition gegenüber Beryllium eine Überempfindlichkeits-Lungenerkrankung verursacht.
Autoimmunität
Autoimmunität kann definiert werden als die Stimulierung spezifischer Immunantworten, die gegen endogene „Selbst“-Antigene gerichtet sind. Eine induzierte Autoimmunität kann entweder aus Veränderungen im Gleichgewicht regulatorischer T-Lymphozyten oder aus der Assoziation eines Xenobiotikums mit normalen Gewebekomponenten resultieren, um diese immunogen zu machen („verändertes Selbst“). Medikamente und Chemikalien, von denen bekannt ist, dass sie bei anfälligen Personen zufällig Wirkungen wie die einer Autoimmunerkrankung (AD) hervorrufen oder verschlimmern, sind Verbindungen mit niedrigem Molekulargewicht (Molekulargewicht 100 bis 500), die im Allgemeinen selbst als nicht immunogen angesehen werden. Der Mechanismus der AD durch chemische Exposition ist weitgehend unbekannt. Eine Krankheit kann direkt durch zirkulierende Antikörper, indirekt durch die Bildung von Immunkomplexen oder als Folge einer zellvermittelten Immunität erzeugt werden, tritt aber wahrscheinlich durch eine Kombination von Mechanismen auf. Die Pathogenese ist am besten bei medikamenteninduzierten immunhämolytischen Erkrankungen bekannt:
- Das Medikament kann sich an die Membran der roten Blutkörperchen anheften und mit einem medikamentenspezifischen Antikörper interagieren.
- Das Medikament kann die Membran der roten Blutkörperchen verändern, sodass das Immunsystem die Zelle als fremd betrachtet.
- Das Medikament und sein spezifischer Antikörper bilden Immunkomplexe, die an der Membran der roten Blutkörperchen haften und Verletzungen hervorrufen.
- Eine Erythrozytensensibilisierung tritt aufgrund der Produktion von Erythrozyten-Autoantikörpern auf.
Es wurde festgestellt, dass eine Vielzahl von Chemikalien und Arzneimitteln, insbesondere letztere, autoimmunähnliche Reaktionen hervorrufen (Kamüller, Bloksma und Seinen 1989). Berufliche Exposition gegenüber Chemikalien kann nebenbei zu AD-ähnlichen Syndromen führen. Die Exposition gegenüber monomerem Vinylchlorid, Trichlorethylen, Perchlorethylen, Epoxidharzen und Quarzstaub kann Sklerodermie-ähnliche Syndrome hervorrufen. Nach Exposition gegenüber Hydrazin wurde ein dem systemischen Lupus erythematodes (SLE) ähnliches Syndrom beschrieben. Die Exposition gegenüber Toluoldiisocyanat wurde mit der Induktion von thrombozytopenischer Purpura in Verbindung gebracht. Schwermetalle wie Quecksilber wurden mit einigen Fällen von Immunkomplex-Glomerulonephritis in Verbindung gebracht.
Bewertung des menschlichen Risikos
Die Beurteilung des menschlichen Immunstatus wird hauptsächlich unter Verwendung von peripherem Blut zur Analyse humoraler Substanzen wie Immunglobuline und Komplement und von Blutleukozyten zur Untergruppenzusammensetzung und Funktionalität von Subpopulationen durchgeführt. Diese Methoden sind in der Regel dieselben, die zur Untersuchung der humoralen und zellvermittelten Immunität sowie der unspezifischen Resistenz von Patienten mit Verdacht auf angeborene Immunschwächekrankheit verwendet werden. Für epidemiologische Studien (z. B. von beruflich exponierten Bevölkerungsgruppen) sollten Parameter auf der Grundlage ihres Vorhersagewerts in menschlichen Populationen, validierten Tiermodellen und der zugrunde liegenden Biologie der Marker ausgewählt werden (siehe Tabelle 1). Die Strategie beim Screening auf immuntoxische Wirkungen nach (unbeabsichtigter) Exposition gegenüber Umweltschadstoffen oder anderen Giftstoffen hängt stark von den Umständen ab, wie z. B. Art der zu erwartenden Immunschwäche, Zeit zwischen Exposition und Beurteilung des Immunstatus, Ausmaß der Exposition und Anzahl der exponierten Personen. Der Prozess der Bewertung des immuntoxischen Risikos eines bestimmten Xenobiotikums beim Menschen ist äußerst schwierig und oft unmöglich, hauptsächlich aufgrund des Vorhandenseins verschiedener Störfaktoren endogenen oder exogenen Ursprungs, die die Reaktion von Individuen auf toxische Schäden beeinflussen. Dies gilt insbesondere für Studien, die die Rolle der Chemikalienbelastung bei Autoimmunerkrankungen untersuchen, bei denen genetische Faktoren eine entscheidende Rolle spielen.
Tabelle 1. Klassifizierung von Tests für Immunmarker
| Testkategorie | Eigenschaften | Spezifische Tests |
| Basic-allgemein Sollte in allgemeinen Panels enthalten sein |
Indikatoren für den allgemeinen Gesundheitszustand und den Status des Organsystems | Blutharnstoffstickstoff, Blutzucker usw. |
| Basic-immun Sollte in allgemeinen Panels enthalten sein |
Allgemeine Indikatoren des Immunstatus Relativ niedrige Kosten Assay-Methoden sind unter den Labors standardisiert Ergebnisse außerhalb der Referenzbereiche sind klinisch interpretierbar |
Vollständiges Blutbild Serum-IgG-, IgA-, IgM-Spiegel Oberflächenmarker-Phänotypen für große Lymphozyten-Untergruppen |
| Fokussiert/Reflex Sollte eingeschlossen werden, wenn dies durch klinische Befunde, vermutete Expositionen oder frühere Testergebnisse angezeigt wird |
Indikatoren spezifischer Immunfunktionen/-ereignisse Die Kosten variieren Assay-Methoden sind unter den Labors standardisiert Ergebnisse außerhalb der Referenzbereiche sind klinisch interpretierbar |
Histokompatibilitäts-Genotyp Antikörper gegen Infektionserreger Gesamtserum-IgE Allergenspezifisches IgE Autoantikörper Hauttests auf Überempfindlichkeit Oxidativer Ausbruch von Granulozyten Histopathologie (Gewebebiopsie) |
| Forschung Sollte nur bei Kontrollpopulationen und sorgfältigem Studiendesign eingeschlossen werden |
Indikatoren allgemeiner oder spezifischer Immunfunktionen/-ereignisse Die Kosten variieren; oft teuer Assay-Methoden sind in der Regel nicht unter den Labors standardisiert Ergebnisse außerhalb der Referenzbereiche sind oft klinisch nicht interpretierbar |
In-vitro-Stimulationsassays Oberflächenmarker für die Zellaktivierung Zytokin-Serumkonzentrationen Klonalitätsassays (Antikörper, zellulär, genetisch) Zytotoxizitätstests |
Da nur selten adäquate Humandaten verfügbar sind, basiert die Bewertung des Risikos einer chemisch induzierten Immunsuppression beim Menschen in den meisten Fällen auf Tierversuchen. Die Identifizierung potenziell immuntoxischer Xenobiotika erfolgt hauptsächlich in kontrollierten Studien an Nagern. In-vivo-Expositionsstudien stellen in dieser Hinsicht den optimalen Ansatz dar, um das immuntoxische Potenzial einer Verbindung abzuschätzen. Dies liegt an der multifaktoriellen und komplexen Natur des Immunsystems und der Immunantworten. In-vitro-Studien sind von zunehmendem Wert bei der Aufklärung von Mechanismen der Immuntoxizität. Darüber hinaus können durch die Untersuchung der Wirkung des Wirkstoffs anhand von Zellen tierischen und menschlichen Ursprungs Daten für den Artenvergleich generiert werden, die im „Parallelogramm“-Ansatz zur Verbesserung des Risikobewertungsprozesses verwendet werden können. Wenn Daten für drei Eckpfeiler des Parallelogramms (In-vivo-Tier und In-vitro-Tier und -Mensch) verfügbar sind, kann es einfacher sein, das Ergebnis für den verbleibenden Eckpfeiler, d. h. das Risiko beim Menschen, vorherzusagen.
Wenn sich die Risikobewertung einer chemikalieninduzierten Immunsuppression ausschließlich auf Daten aus Tierversuchen stützen muss, kann bei der Extrapolation auf den Menschen ein Ansatz verfolgt werden, indem Unsicherheitsfaktoren auf das No-Observed-Adverse-Effect-Level (NOAEL) angewendet werden. Dieses Niveau kann auf Parametern basieren, die in relevanten Modellen bestimmt wurden, wie z. B. Wirtsresistenzassays und In-vivo-Beurteilung von Überempfindlichkeitsreaktionen und Antikörperproduktion. Idealerweise muss die Relevanz dieses Ansatzes für die Risikobewertung durch Studien am Menschen bestätigt werden. Solche Studien sollten die Identifizierung und Messung des Giftstoffs, epidemiologische Daten und Bewertungen des Immunstatus kombinieren.
Zur Vorhersage von Kontaktallergien stehen Meerschweinchenmodelle zur Verfügung, die seit den 1970er Jahren in der Risikobewertung eingesetzt werden. Obwohl diese Tests empfindlich und reproduzierbar sind, haben sie Einschränkungen, da sie von einer subjektiven Bewertung abhängen; Dies kann durch neuere und quantitativere Methoden überwunden werden, die in der Maus entwickelt wurden. In Bezug auf die durch Inhalation oder Einnahme von Allergenen induzierte chemikalieninduzierte Überempfindlichkeit sollten Tests entwickelt und im Hinblick auf ihren Vorhersagewert beim Menschen bewertet werden. Wenn es darum geht, sichere Arbeitsplatzkonzentrationen potenzieller Allergene festzulegen, muss die zweiphasige Natur der Allergie berücksichtigt werden: die Sensibilisierungsphase und die Auslösephase. Die Konzentration, die erforderlich ist, um eine allergische Reaktion bei einer zuvor sensibilisierten Person hervorzurufen, ist erheblich niedriger als die Konzentration, die erforderlich ist, um eine Sensibilisierung bei einer immunologisch naiven, aber anfälligen Person auszulösen.
Da es praktisch an Tiermodellen zur Vorhersage einer durch Chemikalien induzierten Autoimmunität mangelt, sollte der Entwicklung solcher Modelle besondere Aufmerksamkeit geschenkt werden. Für die Entwicklung solcher Modelle sollte unser Wissen über chemisch induzierte Autoimmunität beim Menschen erweitert werden, einschließlich der Untersuchung von genetischen Markern und Markern des Immunsystems, um anfällige Personen zu identifizieren. Menschen, die Medikamenten ausgesetzt sind, die Autoimmunität induzieren, bieten eine solche Gelegenheit.
Genetische Toxikologie
Die genetische Toxikologie ist per Definition die Untersuchung, wie chemische oder physikalische Wirkstoffe den komplizierten Prozess der Vererbung beeinflussen. Genotoxische Chemikalien werden als Verbindungen definiert, die in der Lage sind, das Erbmaterial lebender Zellen zu verändern. Die Wahrscheinlichkeit, dass eine bestimmte Chemikalie genetische Schäden verursacht, hängt zwangsläufig von mehreren Variablen ab, einschließlich der Exposition des Organismus gegenüber der Chemikalie, der Verteilung und Retention der Chemikalie, sobald sie in den Körper gelangt, der Effizienz der Stoffwechselaktivierung und/oder der Entgiftungssysteme Zielgewebe und die Reaktivität der Chemikalie oder ihrer Metaboliten mit kritischen Makromolekülen in Zellen. Die Wahrscheinlichkeit, dass ein genetischer Schaden eine Krankheit verursacht, hängt letztendlich von der Art des Schadens, der Fähigkeit der Zelle, den genetischen Schaden zu reparieren oder zu verstärken, der Möglichkeit, die hervorgerufene Veränderung auszudrücken, und der Fähigkeit des Körpers ab, die Vermehrung zu erkennen und zu unterdrücken abweichende Zellen.
In höheren Organismen ist die Erbinformation in Chromosomen organisiert. Chromosomen bestehen aus eng kondensierten Strängen proteinassoziierter DNA. Innerhalb eines einzelnen Chromosoms existiert jedes DNA-Molekül als Paar langer, unverzweigter Ketten von Nukleotid-Untereinheiten, die durch Phosphodiester-Bindungen miteinander verbunden sind, die das 5-Kohlenstoffatom einer Desoxyribose-Einheit mit dem 3-Kohlenstoffatom des nächsten verbinden (Abbildung 1). Außerdem hängt an jeder Desoxyribose-Untereinheit eine von vier verschiedenen Nukleotidbasen (Adenin, Cytosin, Guanin oder Thymin) wie Perlen an einer Schnur. Dreidimensional bildet jedes Paar DNA-Stränge eine Doppelhelix, wobei alle Basen zum Inneren der Spirale ausgerichtet sind. Innerhalb der Helix ist jede Base mit ihrer komplementären Base auf dem gegenüberliegenden DNA-Strang verbunden; Wasserstoffbrückenbindungen diktieren eine starke, nichtkovalente Paarung von Adenin mit Thymin und Guanin mit Cytosin (Abbildung 1). Da die Sequenz der Nukleotidbasen über die gesamte Länge des Duplex-DNA-Moleküls komplementär ist, tragen beide Stränge im Wesentlichen die gleiche genetische Information. Tatsächlich dient während der DNA-Replikation jeder Strang als Matrize für die Produktion eines neuen Partnerstrangs.
Abbildung 1. Die (a) primäre, (b) sekundäre und (c) tertiäre Organisation menschlicher Erbinformationen
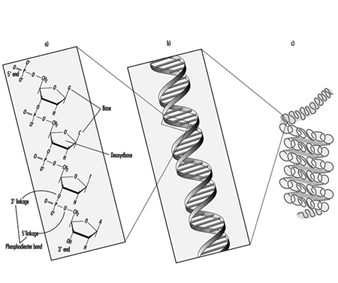 Unter Verwendung von RNA und einer Reihe verschiedener Proteine entschlüsselt die Zelle letztendlich die Informationen, die durch die lineare Abfolge von Basen innerhalb spezifischer DNA-Regionen (Gene) codiert sind, und produziert Proteine, die für das grundlegende Überleben der Zelle sowie für normales Wachstum und Differenzierung unerlässlich sind. Im Wesentlichen funktionieren die Nukleotide wie ein biologisches Alphabet, das zur Codierung von Aminosäuren, den Bausteinen von Proteinen, verwendet wird.
Unter Verwendung von RNA und einer Reihe verschiedener Proteine entschlüsselt die Zelle letztendlich die Informationen, die durch die lineare Abfolge von Basen innerhalb spezifischer DNA-Regionen (Gene) codiert sind, und produziert Proteine, die für das grundlegende Überleben der Zelle sowie für normales Wachstum und Differenzierung unerlässlich sind. Im Wesentlichen funktionieren die Nukleotide wie ein biologisches Alphabet, das zur Codierung von Aminosäuren, den Bausteinen von Proteinen, verwendet wird.
Wenn falsche Nukleotide eingefügt werden oder Nukleotide verloren gehen oder wenn während der DNA-Synthese unnötige Nukleotide hinzugefügt werden, wird der Fehler als Mutation bezeichnet. Es wurde geschätzt, dass weniger als eine Mutation auf 10 auftritt9 Nukleotide, die während der normalen Replikation von Zellen eingebaut werden. Obwohl Mutationen nicht unbedingt schädlich sind, können Veränderungen, die eine Inaktivierung oder Überexpression wichtiger Gene verursachen, zu einer Vielzahl von Erkrankungen führen, darunter Krebs, Erbkrankheiten, Entwicklungsstörungen, Unfruchtbarkeit und embryonaler oder perinataler Tod. Sehr selten kann eine Mutation zu einem verbesserten Überleben führen; Solche Vorkommnisse sind die Grundlage der natürlichen Auslese.
Obwohl einige Chemikalien direkt mit DNA reagieren, erfordern die meisten eine metabolische Aktivierung. Im letzteren Fall sind letztlich elektrophile Zwischenprodukte wie Epoxide oder Carboniumionen für die Induktion von Läsionen an verschiedenen nukleophilen Stellen innerhalb des genetischen Materials verantwortlich (Abbildung 2). In anderen Fällen wird die Genotoxizität durch Nebenprodukte der Wechselwirkung von Verbindungen mit intrazellulären Lipiden, Proteinen oder Sauerstoff vermittelt.
Abbildung 2. Bioaktivierung von: a) Benzo(a)pyren; und b) N-Nitrosodimethylamin
Aufgrund ihrer relativen Häufigkeit in Zellen sind Proteine das häufigste Ziel von toxischen Wechselwirkungen. Die Modifikation der DNA ist jedoch aufgrund der zentralen Rolle dieses Moleküls bei der Regulierung des Wachstums und der Differenzierung über mehrere Generationen von Zellen von größerer Bedeutung.
Auf molekularer Ebene neigen elektrophile Verbindungen dazu, Sauerstoff und Stickstoff in der DNA anzugreifen. Die Stellen, die am anfälligsten für Modifikationen sind, sind in Abbildung 3 dargestellt. Obwohl Sauerstoffatome innerhalb von Phosphatgruppen im DNA-Rückgrat ebenfalls Ziele für chemische Modifikationen sind, wird angenommen, dass eine Schädigung von Basen biologisch relevanter ist, da diese Gruppen als die primäre Informationsquelle angesehen werden Elemente im DNA-Molekül.
Abbildung 3. Primärstellen chemisch induzierter DNA-Schäden
Verbindungen, die eine elektrophile Einheit enthalten, üben typischerweise Genotoxizität aus, indem sie Monoaddukte in DNA erzeugen. In ähnlicher Weise können Verbindungen, die zwei oder mehr reaktive Einheiten enthalten, mit zwei verschiedenen nukleophilen Zentren reagieren und dadurch intra- oder intermolekulare Vernetzungen im genetischen Material erzeugen (Abbildung 4). DNA-DNA- und DNA-Protein-Crosslinks zwischen den Strängen können besonders zytotoxisch sein, da sie vollständige Blöcke für die DNA-Replikation bilden können. Aus offensichtlichen Gründen eliminiert der Tod einer Zelle die Möglichkeit, dass sie mutiert oder neoplastisch transformiert wird. Genotoxische Mittel können auch wirken, indem sie Brüche im Phosphodiester-Rückgrat oder zwischen Basen und Zuckern (die abasische Stellen erzeugen) in der DNA induzieren. Solche Brüche können ein direktes Ergebnis chemischer Reaktivität an der Schadensstelle sein oder können während der Reparatur einer der oben erwähnten Arten von DNA-Läsion auftreten.
Abbildung 4. Verschiedene Arten von Schäden am Protein-DNA-Komplex
In den letzten dreißig bis vierzig Jahren wurde eine Vielzahl von Techniken entwickelt, um die Art der genetischen Schädigung zu überwachen, die durch verschiedene Chemikalien hervorgerufen wird. Solche Assays werden an anderer Stelle in diesem Kapitel und ausführlich beschrieben Enzyklopädie.
Die Fehlreplikation von „Mikroläsionen“ wie Monoaddukten, abasischen Stellen oder Einzelstrangbrüchen kann letztendlich zu Nukleotidbasenpaarsubstitutionen oder der Insertion oder Deletion kurzer Polynukleotidfragmente in chromosomaler DNA führen. Im Gegensatz dazu können „Makroläsionen“ wie sperrige Addukte, Quervernetzungen oder Doppelstrangbrüche den Gewinn, Verlust oder die Neuanordnung relativ großer Chromosomenstücke auslösen. In jedem Fall können die Folgen für den Organismus verheerend sein, da jedes dieser Ereignisse zu Zelltod, Funktionsverlust oder bösartiger Transformation von Zellen führen kann. Wie genau DNA-Schäden Krebs verursachen, ist weitgehend unbekannt. Es wird derzeit angenommen, dass der Prozess eine unangemessene Aktivierung von Proto-Onkogenen beinhalten kann, wie z myc und rasund/oder Inaktivierung kürzlich identifizierter Tumorsuppressorgene wie p53. Eine anormale Expression beider Gentypen setzt normale zelluläre Mechanismen zur Kontrolle der Zellproliferation und/oder -differenzierung außer Kraft.
Die überwiegende Anzahl experimenteller Beweise weist darauf hin, dass die Entwicklung von Krebs nach Exposition gegenüber elektrophilen Verbindungen ein relativ seltenes Ereignis ist. Dies kann teilweise durch die intrinsische Fähigkeit der Zelle erklärt werden, beschädigte DNA zu erkennen und zu reparieren, oder durch das Versagen von Zellen mit beschädigter DNA zu überleben. Während der Reparatur wird die beschädigte Base, das Nukleotid oder der kurze Nukleotidabschnitt, der die beschädigte Stelle umgibt, entfernt und (unter Verwendung des gegenüberliegenden Strangs als Vorlage) wird ein neues DNA-Stück synthetisiert und an Ort und Stelle gespleißt. Um effektiv zu sein, muss die DNA-Reparatur mit großer Genauigkeit vor der Zellteilung erfolgen, bevor Gelegenheiten für die Ausbreitung von Mutationen bestehen.
Klinische Studien haben gezeigt, dass Menschen mit angeborenen Defekten in der Fähigkeit, beschädigte DNA zu reparieren, häufig in einem frühen Alter an Krebs und/oder Entwicklungsanomalien erkranken (Tabelle 1). Solche Beispiele liefern starke Beweise dafür, dass die Akkumulation von DNA-Schäden mit menschlichen Krankheiten in Verbindung gebracht wird. In ähnlicher Weise fördern Wirkstoffe, die die Zellproliferation fördern (wie Tetradecanoylphorbolacetat), häufig die Karzinogenese. Bei diesen Verbindungen kann die erhöhte Wahrscheinlichkeit einer neoplastischen Transformation eine direkte Folge einer Verringerung der Zeit sein, die der Zelle zur Durchführung einer angemessenen DNA-Reparatur zur Verfügung steht.
Tabelle 1. Erbliche, krebsanfällige Erkrankungen, die Defekte in der DNA-Reparatur zu beinhalten scheinen
| Syndrom | Symptome | Zellulärer Phänotyp |
| Ataxie teleangiektasie | Neurologische Verschlechterung Immunschwäche Hohe Inzidenz von Lymphomen |
Überempfindlichkeit gegen ionisierende Strahlung und bestimmte Alkylierungsmittel. Dysregulierte Replikation beschädigter DNA (kann auf eine verkürzte Zeit für die DNA-Reparatur hinweisen) |
| Bloom-Syndrom | Entwicklungsstörungen Läsionen auf exponierter Haut Hohe Inzidenz von Tumoren des Immunsystems und des Magen-Darm-Trakts |
Hohe Häufigkeit von Chromosomenaberrationen Defekte Ligation von Brüchen im Zusammenhang mit der DNA-Reparatur |
| Fanconis Anämie | Wachstumsverzögerung Hohe Inzidenz von Leukämie |
Überempfindlichkeit gegen Vernetzungsmittel Hohe Häufigkeit von Chromosomenaberrationen Defekte Reparatur von Quervernetzungen in DNA |
| Erblicher Dickdarmkrebs ohne Polyposis | Hohe Inzidenz von Dickdarmkrebs | Defekt in der DNA-Mismatch-Reparatur (wenn während der Replikation ein falsches Nukleotid eingefügt wird) |
| Mondscheinkrankheit | Hohe Inzidenz von Epitheliomen auf exponierten Hautbereichen Neurologische Beeinträchtigung (in vielen Fällen) |
Überempfindlichkeit gegen UV-Licht und viele chemische Karzinogene Defekte bei der Exzisionsreparatur und/oder Replikation beschädigter DNA |
Die frühesten Theorien darüber, wie Chemikalien mit DNA interagieren, lassen sich auf Studien zurückführen, die während der Entwicklung von Senfgas für den Einsatz in der Kriegsführung durchgeführt wurden. Weiteres Verständnis erwuchs aus den Bemühungen, Antikrebsmittel zu identifizieren, die selektiv die Replikation von sich schnell teilenden Tumorzellen stoppen würden. Die zunehmende Besorgnis der Öffentlichkeit über Gefahren in unserer Umwelt hat zu zusätzlicher Forschung über die Mechanismen und Folgen der chemischen Wechselwirkung mit dem genetischen Material geführt. Beispiele für verschiedene Arten von Chemikalien, die genotoxisch wirken, sind in Tabelle 2 aufgeführt.
Tabelle 2. Beispiele für Chemikalien, die in menschlichen Zellen Genotoxizität zeigen
| Klasse der Chemikalie | Beispiel | Quelle der Exposition | Wahrscheinlich genotoxische Läsion |
| Aflatoxine | Aflatoxin B1 | Kontaminiertes Essen | Sperrige DNA-Addukte |
| Aromatische Amine | 2-Acetylaminofluoren | Umwelt | Sperrige DNA-Addukte |
| Aziridinchinone | Mitomycin C | Chemotherapie bei Krebs | Monoaddukte, Quervernetzungen zwischen den Strängen und Einzelstrangbrüche in der DNA. |
| Chlorierte Kohlenwasserstoffe | Vinylchlorid | Umwelt | Monoaddukte in DNA |
| Metalle und Metallverbindungen | Cisplatin | Chemotherapie bei Krebs | Sowohl Intra- als auch Interstrang-Crosslinks in DNA |
| Nickelverbindungen | Umwelt | Monoaddukte und Einzelstrangbrüche in der DNA | |
| Stickstoffsenf | Cyclophosphamid | Chemotherapie bei Krebs | Monoaddukte und Quervernetzungen zwischen den Strängen in der DNA |
| Nitrosamine | N-Nitrosodimethylamin | Kontaminiertes Essen | Monoaddukte in DNA |
| Polyzyklische aromatische Kohlenwasserstoffe | Benzo (a) pyren | Umwelt | Sperrige DNA-Addukte |
Zellschädigung und Zelltod
Nahezu die gesamte Medizin widmet sich entweder der Verhinderung des Zelltods bei Krankheiten wie Myokardinfarkt, Schlaganfall, Trauma und Schock oder seiner Verursachung, wie im Fall von Infektionskrankheiten und Krebs. Daher ist es wichtig, die Natur und die beteiligten Mechanismen zu verstehen. Der Zelltod wurde als „zufällig“, d. h. verursacht durch toxische Mittel, Ischämie usw., oder „programmiert“, wie er während der Embryonalentwicklung auftritt, einschließlich der Fingerbildung und der Resorption des Kaulquappenschwanzes, klassifiziert.
Zellverletzung und Zelltod sind daher sowohl in der Physiologie als auch in der Pathophysiologie wichtig. Der physiologische Zelltod ist während der Embryogenese und embryonalen Entwicklung äußerst wichtig. Die Untersuchung des Zelltods während der Entwicklung hat zu wichtigen und neuen Informationen über die beteiligte Molekulargenetik geführt, insbesondere durch die Untersuchung der Entwicklung bei wirbellosen Tieren. Bei diesen Tieren wurden der genaue Ort und die Bedeutung von Zellen, die zum Zelltod bestimmt sind, sorgfältig untersucht, und mithilfe klassischer Mutagenesetechniken wurden nun mehrere beteiligte Gene identifiziert. In erwachsenen Organen steuert das Gleichgewicht zwischen Zelltod und Zellproliferation die Organgröße. In manchen Organen, wie der Haut und dem Darm, findet ein ständiger Zellumsatz statt. In der Haut beispielsweise differenzieren sich Zellen, wenn sie die Oberfläche erreichen, und unterliegen schließlich einer endgültigen Differenzierung und einem Zelltod, wenn die Keratinisierung mit der Bildung von vernetzten Hüllen fortschreitet.
Viele Klassen toxischer Chemikalien sind in der Lage, eine akute Zellschädigung mit nachfolgendem Zelltod hervorzurufen. Dazu gehören Anoxie und Ischämie und ihre chemischen Analoga wie Kaliumcyanid; chemische Karzinogene, die Elektrophile bilden, die sich kovalent an Proteine in Nukleinsäuren binden; oxidierende Chemikalien, die zur Bildung freier Radikale und oxidativer Schädigung führen; Aktivierung des Komplements; und eine Vielzahl von Calciumionophoren. Der Zelltod ist auch ein wichtiger Bestandteil der chemischen Karzinogenese; Viele vollständige chemische Karzinogene erzeugen in karzinogenen Dosen akute Nekrose und Entzündung, gefolgt von Regeneration und Präneoplasie.
Definitionen
Zellverletzung
Eine Zellschädigung ist definiert als ein Ereignis oder Stimulus, wie z. B. eine toxische Chemikalie, der die normale Homöostase der Zelle stört und somit das Auftreten einer Reihe von Ereignissen verursacht (Abbildung 1). Die dargestellten Hauptziele der tödlichen Verletzung sind die Hemmung der ATP-Synthese, die Störung der Integrität der Plasmamembran oder der Entzug essentieller Wachstumsfaktoren.
Tödliche Verletzungen führen je nach Temperatur, Zelltyp und Stimulus nach unterschiedlicher Zeit zum Absterben einer Zelle; oder sie können subletal oder chronisch sein – das heißt, die Verletzung führt zu einem veränderten homöostatischen Zustand, der, obwohl anormal, nicht zum Zelltod führt (Trump und Arstila 1971; Trump und Berezesky 1992; Trump und Berezesky 1995; Trump, Berezesky und Osornio-Vargas 1981). Bei einer tödlichen Verletzung gibt es eine Phase vor dem Zeitpunkt des Zelltods
während dieser Zeit erholt sich die Zelle; Ab einem bestimmten Zeitpunkt (dem „Point of no return“ oder dem Zelltod) führt die Entfernung der Verletzung jedoch nicht zur Genesung, sondern die Zelle wird degradiert und hydrolysiert, wodurch schließlich ein physikalisch-chemisches Gleichgewicht mit der Zelle erreicht wird Umgebung. Dies ist die Phase, die als Nekrose bekannt ist. Während der präletalen Phase treten abhängig von der Zelle und der Art der Verletzung mehrere Haupttypen von Veränderungen auf. Diese sind als Apoptose und Onkose bekannt.
Apoptosis
Apoptose leitet sich von den griechischen Wörtern ab apo, was weg von und bedeutet Ptosis, bedeutet fallen. Der Begriff abfallen leitet sich aus der Tatsache ab, dass die Zellen während dieser Art von präletaler Veränderung schrumpfen und an der Peripherie eine deutliche Blasenbildung erfahren. Die Bläschen lösen sich dann und schweben weg. Apoptose tritt in einer Vielzahl von Zelltypen nach verschiedenen Arten von toxischer Verletzung auf (Wyllie, Kerr und Currie 1980). Es ist besonders ausgeprägt in Lymphozyten, wo es der vorherrschende Mechanismus für den Turnover von Lymphozytenklonen ist. Die resultierenden Fragmente führen zu den basophilen Körperchen, die innerhalb von Makrophagen in Lymphknoten zu sehen sind. In anderen Organen tritt Apoptose typischerweise in einzelnen Zellen auf, die vor und nach dem Tod schnell durch Phagozytose der Fragmente durch benachbarte Parenchymzellen oder durch Makrophagen beseitigt werden. Die in einzelnen Zellen auftretende Apoptose mit anschließender Phagozytose führt typischerweise nicht zu einer Entzündung. Vor dem Tod zeigen apoptotische Zellen ein sehr dichtes Zytosol mit normalen oder verdichteten Mitochondrien. Das endoplasmatische Retikulum (ER) ist normal oder nur leicht dilatiert. Das Kernchromatin ist entlang der Kernhülle und um den Nukleolus deutlich verklumpt. Auch die Kernkontur ist unregelmäßig und es kommt zur Kernfragmentierung. Die Chromatinkondensation ist mit einer DNA-Fragmentierung verbunden, die in vielen Fällen zwischen Nukleosomen auftritt und bei der Elektrophorese ein charakteristisches Leiterbild ergibt.
Bei Apoptose erhöhte [Ca2+]i kann K stimulieren+ Ausfluss, der zu einer Zellschrumpfung führt, die wahrscheinlich ATP erfordert. Verletzungen, die die ATP-Synthese vollständig hemmen, führen daher eher zu Apoptose. Ein anhaltender Anstieg von [Ca2+]i hat eine Reihe schädlicher Wirkungen, einschließlich der Aktivierung von Proteasen, Endonukleasen und Phospholipasen. Endonuklease-Aktivierung führt zu Einzel- und Doppel-DNA-Strangbrüchen, die wiederum erhöhte Spiegel von p53 und Poly-ADP-Ribosylierung sowie von Kernproteinen stimulieren, die für die DNA-Reparatur wesentlich sind. Die Aktivierung von Proteasen modifiziert eine Reihe von Substraten, einschließlich Aktin und verwandter Proteine, was zur Blasenbildung führt. Ein weiteres wichtiges Substrat ist die Poly(ADP-Ribose)-Polymerase (PARP), die die DNA-Reparatur hemmt. Erhöhte [ca2+]i ist auch mit der Aktivierung einer Reihe von Proteinkinasen wie MAP-Kinase, Calmodulin-Kinase und anderen verbunden. Solche Kinasen sind an der Aktivierung von Transkriptionsfaktoren beteiligt, die die Transkription von Immediate-Early-Genen initiieren, beispielsweise c-fos, c-jun und c-myc, und an der Aktivierung von Phospholipase A2 was zu einer Permeabilisierung der Plasmamembran und von intrazellulären Membranen wie der inneren Membran von Mitochondrien führt.
Onkose
Onkose, abgeleitet vom griechischen Wort Ist s, anschwellen, wird so genannt, weil bei dieser Art von präletaler Veränderung die Zelle fast unmittelbar nach der Verletzung zu schwellen beginnt (Majno und Joris 1995). Der Grund für die Schwellung ist eine Zunahme von Kationen im Wasser innerhalb der Zelle. Das hauptsächlich verantwortliche Kation ist Natrium, das normalerweise reguliert wird, um das Zellvolumen aufrechtzuerhalten. In Abwesenheit von ATP oder wenn die Na-ATPase des Plasmalemmas gehemmt ist, geht jedoch die Volumenkontrolle aufgrund von intrazellulärem Protein verloren, und Natrium im Wasser nimmt weiter zu. Zu den frühen Ereignissen bei Onkosen gehören daher vermehrt [Na+]i was zu Zellschwellung und erhöhtem [Ca2+]i entweder durch Einströmen aus dem extrazellulären Raum oder Freisetzung aus intrazellulären Speichern. Dies führt zu einer Schwellung des Zytosols, einer Schwellung des endoplasmatischen Retikulums und des Golgi-Apparats und zur Bildung wässriger Bläschen um die Zelloberfläche herum. Die Mitochondrien unterliegen zunächst einer Kondensation, zeigen aber später auch eine starke Schwellung aufgrund einer Schädigung der inneren Mitochondrienmembran. Bei dieser Art von präletaler Veränderung wird das Chromatin kondensiert und schließlich abgebaut; das charakteristische Leitermuster der Apoptose ist jedoch nicht zu sehen.
Nekrose
Nekrose bezieht sich auf die Reihe von Veränderungen, die nach dem Zelltod auftreten, wenn die Zelle in Trümmer umgewandelt wird, die typischerweise durch die Entzündungsreaktion entfernt werden. Zwei Typen können unterschieden werden: onkotische Nekrose und apoptotische Nekrose. Onkotische Nekrosen treten typischerweise in großen Zonen auf, zum Beispiel bei einem Myokardinfarkt oder regional in einem Organ nach chemischer Toxizität, wie dem proximalen Nierentubulus nach Verabreichung von HgCl2. Breite Zonen eines Organs sind betroffen und die nekrotischen Zellen lösen schnell eine Entzündungsreaktion aus, zuerst akut und dann chronisch. Falls der Organismus überlebt, folgt in vielen Organen der Nekrose die Abtragung der abgestorbenen Zellen und die Regeneration, beispielsweise in Leber oder Niere nach chemischer Toxizität. Im Gegensatz dazu tritt apoptotische Nekrose typischerweise auf einer Einzelzellbasis auf und die nekrotischen Trümmer werden innerhalb der Fresszellen von Makrophagen oder benachbarten parenchymalen Zellen gebildet. Zu den frühesten Merkmalen nekrotischer Zellen gehören Unterbrechungen in der Kontinuität der Plasmamembran und das Auftreten flockiger Dichten, die denaturierte Proteine innerhalb der mitochondrialen Matrix darstellen. Bei einigen Verletzungsformen, die anfänglich die mitochondriale Kalziumakkumulation nicht stören, können Kalziumphosphatablagerungen innerhalb der Mitochondrien gesehen werden. Andere Membransysteme sind ähnlich fragmentierend, wie das ER, die Lysosomen und der Golgi-Apparat. Letztendlich wird das nukleäre Chromatin einer Lyse unterzogen, die aus dem Angriff durch lysosomale Hydrolasen resultiert. Nach dem Zelltod spielen lysosomale Hydrolasen eine wichtige Rolle bei der Entfernung von Trümmern mit Cathepsinen, Nucleolasen und Lipasen, da diese ein saures pH-Optimum haben und den niedrigen pH-Wert nekrotischer Zellen überleben können, während andere zelluläre Enzyme denaturiert und inaktiviert werden.
Mechanismen
Anfänglicher Reiz
Bei tödlichen Verletzungen sind die häufigsten anfänglichen Wechselwirkungen, die zu einer Verletzung führen, die zum Zelltod führt, Störungen des Energiestoffwechsels, wie Anoxie, Ischämie oder Atemhemmer, und Glykolyse, wie Kaliumcyanid, Kohlenmonoxid, Jodacetat und bald. Wie oben erwähnt, führen hohe Dosen von Verbindungen, die den Energiestoffwechsel hemmen, typischerweise zu einer Onkose. Die andere häufige Art von anfänglicher Verletzung, die zu akutem Zelltod führt, ist die Veränderung der Funktion der Plasmamembran (Trump und Arstila 1971; Trump, Berezesky und Osornio-Vargas 1981). Dies kann entweder eine direkte Schädigung und Permeabilisierung sein, wie im Falle eines Traumas oder einer Aktivierung des C5b-C9-Komplementkomplexes, eine mechanische Schädigung der Zellmembran oder eine Hemmung des Natrium-Kalium (Na+-K+) Pumpe mit Glykosiden wie Ouabain. Calciumionophore wie Ionomycin oder A23187, die schnell [Ca2+] den Gradienten hinunter in die Zelle führen ebenfalls zu akuten tödlichen Verletzungen. In einigen Fällen ist das Muster der präletalen Veränderung Apoptose; in anderen ist es Onkose.
Signalwege
Bei vielen Arten von Verletzungen werden die mitochondriale Atmung und die oxidative Phosphorylierung schnell beeinträchtigt. Dies stimuliert in einigen Zellen die anaerobe Glykolyse, die in der Lage ist, ATP aufrechtzuerhalten, aber bei vielen Verletzungen wird dies gehemmt. Der Mangel an ATP führt dazu, dass eine Reihe wichtiger homöostatischer Prozesse nicht aktiviert werden, insbesondere die Kontrolle der intrazellulären Ionenhomöostase (Trump und Berezesky 1992; Trump, Berezesky und Osornio-Vargas 1981). Dies führt zu schnellen Anstiegen von [Ca2+]i, und erhöhte [Na+] und [Cl-] führt zu einer Zellschwellung. Erhöhungen von [Ca2+]i führen zur Aktivierung einer Reihe anderer unten diskutierter Signalmechanismen, einschließlich einer Reihe von Kinasen, die zu einer erhöhten unmittelbaren frühen Gentranskription führen können. Erhöhte [ca2+]i modifiziert auch die Zytoskelettfunktion, was teilweise zur Bildung von Bläschen und zur Aktivierung von Endonukleasen, Proteasen und Phospholipasen führt. Diese scheinen viele der oben diskutierten wichtigen Wirkungen auszulösen, wie z. B. Membranschäden durch Protease- und Lipaseaktivierung, direkten Abbau von DNA durch Endonukleaseaktivierung und Aktivierung von Kinasen wie MAP-Kinase und Calmodulin-Kinase, die als Transkriptionsfaktoren wirken.
Durch umfangreiche Entwicklungsarbeit bei Wirbellosen C. elegans und Drosophilasowie in menschlichen und tierischen Zellen wurde eine Reihe von Protodesgenen identifiziert. Es wurde festgestellt, dass einige dieser Wirbellosen-Gene Säugetier-Gegenstücke haben. Zum Beispiel das ced-3-Gen, das für den programmierten Zelltod essentiell ist C. elegans, besitzt Protease-Aktivität und eine starke Homologie mit dem Säuger-Interleukin-Converting-Enzym (ICE). Ein nahe verwandtes Gen namens Apopain oder prICE wurde kürzlich mit noch engerer Homologie identifiziert (Nicholson et al. 1995). In Drosophilascheint das Reaper-Gen an einem Signal beteiligt zu sein, das zum programmierten Zelltod führt. Zu den weiteren Protodesgenen gehören das Fas-Membranprotein und das wichtige Tumorsuppressor-Gen p53, das weitgehend konserviert ist. p53 wird nach einer DNA-Schädigung auf Proteinebene induziert und fungiert, wenn es phosphoryliert wird, als Transkriptionsfaktor für andere Gene wie gadd45 und waf-1, die an der Zelltodsignalisierung beteiligt sind. Andere unmittelbar frühe Gene wie c-fos, c-jun und c-myc scheinen ebenfalls an einigen Systemen beteiligt zu sein.
Gleichzeitig gibt es Anti-Todes-Gene, die den Pro-Todes-Genen entgegenzuwirken scheinen. Das erste davon, das identifiziert werden konnte, war ced-9 from C. elegans, das beim Menschen zu bcl-2 homolog ist. Diese Gene wirken auf eine noch unbekannte Weise, um das Abtöten von Zellen durch genetische oder chemische Toxine zu verhindern. Einige neuere Beweise deuten darauf hin, dass bcl-2 als Antioxidans wirken kann. Derzeit wird intensiv daran gearbeitet, ein Verständnis für die beteiligten Gene zu entwickeln und Möglichkeiten zu entwickeln, diese Gene je nach Situation zu aktivieren oder zu hemmen.
Einführung und Konzepte
Mechanistische Toxikologie ist die Lehre davon, wie chemische oder physikalische Stoffe mit lebenden Organismen interagieren, um Toxizität zu verursachen. Die Kenntnis des Toxizitätsmechanismus einer Substanz verbessert die Fähigkeit, Toxizität zu verhindern und wünschenswertere Chemikalien zu entwickeln; sie bildet die Grundlage für die Therapie bei Überexposition und ermöglicht häufig ein tieferes Verständnis grundlegender biologischer Prozesse. Zu diesem Zweck Enzyklopädie Der Schwerpunkt liegt auf Tieren, um die Humantoxizität vorherzusagen. Verschiedene Bereiche der Toxikologie umfassen mechanistische, deskriptive, regulatorische, forensische und Umwelttoxikologie (Klaassen, Amdur und Doull 1991). All dies profitiert vom Verständnis der grundlegenden Toxizitätsmechanismen.
Warum Toxizitätsmechanismen verstehen?
Das Verständnis des Mechanismus, durch den eine Substanz Toxizität verursacht, verbessert verschiedene Bereiche der Toxikologie auf unterschiedliche Weise. Das mechanistische Verständnis hilft der staatlichen Regulierungsbehörde, rechtsverbindliche Sicherheitsgrenzwerte für die Exposition des Menschen festzulegen. Es hilft Toxikologen bei der Empfehlung von Maßnahmen zur Sanierung oder Sanierung kontaminierter Standorte und kann zusammen mit den physikalischen und chemischen Eigenschaften des Stoffes oder Gemisches zur Auswahl des erforderlichen Schutzausrüstungsgrades herangezogen werden. Mechanistisches Wissen ist auch nützlich, um die Grundlage für die Therapie und das Design neuer Arzneimittel zur Behandlung menschlicher Krankheiten zu bilden. Für den forensischen Toxikologen liefert der Toxizitätsmechanismus oft einen Einblick, wie ein chemischer oder physikalischer Stoff zum Tod oder zur Handlungsunfähigkeit führen kann.
Wenn der Toxizitätsmechanismus verstanden ist, wird die deskriptive Toxikologie nützlich, um die toxischen Wirkungen verwandter Chemikalien vorherzusagen. Es ist jedoch wichtig zu verstehen, dass ein Mangel an mechanistischen Informationen Gesundheitsfachkräfte nicht davon abhält, die menschliche Gesundheit zu schützen. Es werden umsichtige Entscheidungen auf der Grundlage von Tierversuchen und menschlicher Erfahrung getroffen, um sichere Expositionsniveaus festzulegen. Herkömmlicherweise wurde eine Sicherheitsspanne festgelegt, indem die „Stufe ohne nachteilige Wirkung“ oder eine „Stufe mit der niedrigsten nachteiligen Wirkung“ aus Tierversuchen (unter Verwendung von Designs mit wiederholter Exposition) verwendet und diese Stufe durch einen Faktor von 100 für berufliche Exposition oder 1,000 für berufliche Exposition dividiert wurde andere menschliche Umweltexposition. Der Erfolg dieses Prozesses zeigt sich an den wenigen Vorfällen von gesundheitsschädlichen Wirkungen, die der Exposition gegenüber Chemikalien bei Arbeitern zugeschrieben werden, bei denen in der Vergangenheit angemessene Expositionsgrenzwerte festgelegt und eingehalten wurden. Zudem nimmt die Lebenserwartung der Menschen weiter zu, ebenso wie die Lebensqualität. Insgesamt hat die Verwendung von Toxizitätsdaten zu einer wirksamen behördlichen und freiwilligen Kontrolle geführt. Detailliertes Wissen über toxische Mechanismen wird die Vorhersagbarkeit neuerer Risikomodelle, die derzeit entwickelt werden, verbessern und zu kontinuierlichen Verbesserungen führen.
Das Verständnis von Umweltmechanismen ist komplex und setzt ein Wissen über Ökosystemstörungen und Homöostase (Gleichgewicht) voraus. Obwohl in diesem Artikel nicht diskutiert, würde ein verbessertes Verständnis der toxischen Mechanismen und ihrer endgültigen Folgen in einem Ökosystem den Wissenschaftlern helfen, umsichtige Entscheidungen in Bezug auf den Umgang mit kommunalen und industriellen Abfallmaterialien zu treffen. Die Abfallwirtschaft ist ein wachsendes Forschungsgebiet und wird auch in Zukunft sehr wichtig sein.
Techniken zur Untersuchung von Toxizitätsmechanismen
Die meisten mechanistischen Studien beginnen mit einer deskriptiven toxikologischen Studie an Tieren oder klinischen Beobachtungen am Menschen. Idealerweise umfassen Tierversuche sorgfältige Verhaltens- und klinische Beobachtungen, eine sorgfältige biochemische Untersuchung von Elementen des Blutes und Urins auf Anzeichen einer nachteiligen Funktion wichtiger biologischer Systeme im Körper und eine Post-Mortem-Bewertung aller Organsysteme durch mikroskopische Untersuchung zur Überprüfung Verletzungen (siehe OECD-Testrichtlinien; EG-Richtlinien zur Chemikalienbewertung; US EPA-Testregeln; japanische Chemikalienvorschriften). Dies entspricht einer gründlichen körperlichen Untersuchung beim Menschen, die in einem Krankenhaus über einen Zeitraum von zwei bis drei Tagen mit Ausnahme der Obduktion stattfinden würde.
Toxizitätsmechanismen zu verstehen, ist die Kunst und Wissenschaft der Beobachtung, der Kreativität bei der Auswahl von Techniken zum Testen verschiedener Hypothesen und der innovativen Integration von Anzeichen und Symptomen in eine kausale Beziehung. Mechanistische Studien beginnen mit der Exposition, verfolgen die zeitbezogene Verteilung und den Verbleib im Körper (Pharmakokinetik) und messen die resultierende toxische Wirkung auf einer bestimmten Ebene des Systems und auf einer bestimmten Dosisebene. Verschiedene Substanzen können auf verschiedenen Ebenen des biologischen Systems wirken, indem sie Toxizität verursachen.
Belichtung
Der Expositionsweg in mechanistischen Studien ist normalerweise derselbe wie bei der Exposition beim Menschen. Der Weg ist wichtig, da neben den systemischen Wirkungen, nachdem die Chemikalie ins Blut aufgenommen und im ganzen Körper verteilt wurde, auch lokale Wirkungen am Expositionsort auftreten können. Ein einfaches, aber überzeugendes Beispiel für eine lokale Wirkung wäre eine Reizung und eventuelle Verätzung der Haut nach dem Auftragen starker Säure- oder Alkalilösungen, die zum Reinigen harter Oberflächen bestimmt sind. In ähnlicher Weise können Reizungen und Zelltod in Zellen auftreten, die die Nase und/oder Lungen auskleiden, nachdem sie reizenden Dämpfen oder Gasen, wie Stickoxiden oder Ozon, ausgesetzt wurden. (Beide sind Bestandteile der Luftverschmutzung oder des Smogs). Nach Aufnahme einer Chemikalie ins Blut durch Haut, Lunge oder Magen-Darm-Trakt wird die Konzentration in jedem Organ oder Gewebe durch viele Faktoren gesteuert, die die Pharmakokinetik der Chemikalie im Körper bestimmen. Der Körper hat die Fähigkeit, verschiedene Chemikalien zu aktivieren und zu entgiften, wie unten angegeben.
Rolle der Pharmakokinetik bei der Toxizität
Die Pharmakokinetik beschreibt die zeitlichen Zusammenhänge von chemischer Aufnahme, Verteilung, Stoffwechsel (biochemische Veränderungen im Körper) und Ausscheidung bzw. Ausscheidung aus dem Körper. In Bezug auf Toxizitätsmechanismen können diese pharmakokinetischen Variablen sehr wichtig sein und in einigen Fällen bestimmen, ob eine Toxizität auftritt oder nicht. Wenn beispielsweise ein Material nicht in ausreichender Menge absorbiert wird, tritt keine systemische Toxizität (innerhalb des Körpers) auf. Umgekehrt hat eine hochreaktive Chemikalie, die schnell (Sekunden oder Minuten) durch Verdauungs- oder Leberenzyme entgiftet wird, möglicherweise nicht die Zeit, Toxizität zu verursachen. Einige polyzyklische halogenierte Substanzen und Gemische sowie bestimmte Metalle wie Blei würden bei schneller Ausscheidung keine signifikante Toxizität verursachen; aber die Akkumulation auf ausreichend hohe Niveaus bestimmt ihre Toxizität, da die Ausscheidung nicht schnell erfolgt (manchmal in Jahren gemessen). Glücklicherweise bleiben die meisten Chemikalien nicht so lange im Körper. Die Ansammlung eines unschädlichen Materials würde immer noch keine Toxizität hervorrufen. Die Ausscheidungsrate aus dem Körper und die Entgiftung wird häufig als Halbwertszeit der Chemikalie bezeichnet, das ist die Zeit, in der 50 % der Chemikalie ausgeschieden oder in eine nicht toxische Form umgewandelt werden.
Wenn sich jedoch eine Chemikalie in einer bestimmten Zelle oder einem bestimmten Organ anreichert, kann dies ein Grund dafür sein, ihre potenzielle Toxizität in diesem Organ weiter zu untersuchen. In jüngerer Zeit wurden mathematische Modelle entwickelt, um pharmakokinetische Variablen von Tieren auf Menschen zu extrapolieren. Diese pharmakokinetischen Modelle sind äußerst nützlich, um Hypothesen zu generieren und zu testen, ob das Versuchstier eine gute Repräsentation für den Menschen sein kann. Zahlreiche Kapitel und Texte wurden zu diesem Thema verfasst (Gehring et al. 1976; Reitz et al. 1987; Nolan et al. 1995). Ein vereinfachtes Beispiel eines physiologischen Modells ist in Abbildung 1 dargestellt.
Abbildung 1. Ein vereinfachtes pharmakokinetisches Modell
Verschiedene Ebenen und Systeme können beeinträchtigt werden
Die Toxizität kann auf verschiedenen biologischen Ebenen beschrieben werden. Die Verletzung kann am ganzen Menschen (oder Tier), am Organsystem, an der Zelle oder am Molekül beurteilt werden. Organsysteme umfassen das Immun-, Atmungs-, Herz-Kreislauf-, Nieren-, Hormon-, Verdauungs-, Muskel-Skelett-, Blut-, Fortpflanzungs- und Zentralnervensystem. Einige Schlüsselorgane sind Leber, Niere, Lunge, Gehirn, Haut, Augen, Herz, Hoden oder Eierstöcke und andere wichtige Organe. Auf zellulärer/biochemischer Ebene umfassen Nebenwirkungen die Beeinträchtigung der normalen Proteinfunktion, der endokrinen Rezeptorfunktion, die Hemmung der Stoffwechselenergie oder die Hemmung oder Induktion xenobiotischer (Fremdsubstanzen) Enzyme. Unerwünschte Wirkungen auf molekularer Ebene umfassen eine Veränderung der normalen Funktion der DNA-RNA-Transkription, der spezifischen zytoplasmatischen und nukleären Rezeptorbindung und von Genen oder Genprodukten. Letztendlich wird eine Funktionsstörung in einem wichtigen Organsystem wahrscheinlich durch eine molekulare Veränderung in einer bestimmten Zielzelle innerhalb dieses Organs verursacht. Die Rückverfolgung eines Mechanismus auf einen molekularen Verursachungsursprung ist jedoch nicht immer möglich und auch nicht erforderlich. Intervention und Therapie können ohne vollständiges Verständnis des molekularen Ziels entworfen werden. Das Wissen um den spezifischen Mechanismus der Toxizität erhöht jedoch den Vorhersagewert und die Genauigkeit der Extrapolation auf andere Chemikalien. Fig. 2 ist eine schematische Darstellung der verschiedenen Ebenen, auf denen eine Störung normaler physiologischer Prozesse festgestellt werden kann. Die Pfeile zeigen an, dass die Folgen für eine Person von oben nach unten (Exposition, Pharmakokinetik bis hin zu System-/Organtoxizität) oder von unten nach oben (molekulare Veränderung, zelluläre/biochemische Wirkung bis hin zu System-/Organtoxizität) bestimmt werden können.
Abbildung 2. Repräsentation von Toxizitätsmechanismen
Beispiele für Toxizitätsmechanismen
Toxizitätsmechanismen können einfach oder sehr komplex sein. Häufig besteht ein Unterschied zwischen der Art der Toxizität, dem Toxizitätsmechanismus und dem Ausmaß der Wirkung, je nachdem, ob die Nebenwirkungen auf eine einzelne, akute hohe Dosis (wie eine versehentliche Vergiftung) oder eine niedrigere Dosis zurückzuführen sind wiederholte Exposition (durch berufliche oder umweltbedingte Exposition). Klassischerweise wird zu Testzwecken eine akute, einzelne hohe Dosis durch direkte Intubation in den Magen eines Nagetiers oder durch zwei- bis vierstündiges Aussetzen gegenüber einer Gas- oder Dampfatmosphäre verabreicht, je nachdem, was der Exposition beim Menschen am ähnlichsten ist. Die Tiere werden nach der Exposition über einen Zeitraum von zwei Wochen beobachtet, und dann werden die wichtigsten äußeren und inneren Organe auf Verletzungen untersucht. Tests mit wiederholter Gabe reichen von Monaten bis zu Jahren. Bei Nagetierspezies gelten zwei Jahre als chronische (lebenslange) Studie, die ausreicht, um Toxizität und Karzinogenität zu bewerten, während bei nichtmenschlichen Primaten zwei Jahre als subchronische (weniger als lebenslange) Studie zur Bewertung der Toxizität bei wiederholter Verabreichung angesehen würden. Nach der Exposition wird eine vollständige Untersuchung aller Gewebe, Organe und Flüssigkeiten durchgeführt, um etwaige nachteilige Wirkungen festzustellen.
Akute Toxizitätsmechanismen
Die folgenden Beispiele sind spezifisch für hochdosierte, akute Wirkungen, die zum Tod oder zu schwerer Handlungsunfähigkeit führen können. In einigen Fällen führt die Intervention jedoch zu vorübergehenden und vollständig reversiblen Wirkungen. Die Dosis oder Schwere der Exposition bestimmt das Ergebnis.
Einfache Erstickungsmittel. Der Toxizitätsmechanismus für Inertgase und einige andere nicht reaktive Substanzen ist Sauerstoffmangel (Anoxie). Diese Chemikalien, die Sauerstoffentzug im Zentralnervensystem (ZNS) verursachen, werden als Sauerstoffmangel bezeichnet einfache Erstickungsmittel. Wenn eine Person einen geschlossenen Raum betritt, der Stickstoff ohne ausreichend Sauerstoff enthält, kommt es im Gehirn zu einem sofortigen Sauerstoffmangel und führt zu Bewusstlosigkeit und schließlich zum Tod, wenn die Person nicht schnell entfernt wird. In extremen Fällen (fast null Sauerstoff) kann innerhalb weniger Sekunden Bewusstlosigkeit eintreten. Die Rettung hängt von der schnellen Entfernung in eine sauerstoffreiche Umgebung ab. Ein Überleben mit irreversiblen Hirnschäden kann durch verzögerte Rettung aufgrund des Todes von Neuronen erfolgen, die sich nicht regenerieren können.
Chemische Erstickungsmittel. Kohlenmonoxid (CO) konkurriert mit Sauerstoff um die Bindung an Hämoglobin (in roten Blutkörperchen) und entzieht dem Gewebe daher Sauerstoff für den Energiestoffwechsel; Zelltod kann die Folge sein. Die Intervention umfasst die Entfernung von der CO-Quelle und die Behandlung mit Sauerstoff. Die direkte Verwendung von Sauerstoff basiert auf der toxischen Wirkung von CO. Ein weiteres starkes chemisches Erstickungsmittel ist Cyanid. Das Cyanidion stört den Zellstoffwechsel und die Nutzung von Sauerstoff zur Energiegewinnung. Die Behandlung mit Natriumnitrit bewirkt eine Veränderung des Hämoglobins in den roten Blutkörperchen zu Methämoglobin. Methämoglobin hat eine größere Bindungsaffinität zum Cyanidion als das zelluläre Ziel von Cyanid. Folglich bindet das Methämoglobin das Cyanid und hält das Cyanid von den Zielzellen fern. Dies bildet die Grundlage für eine Antidottherapie.
Beruhigungsmittel des zentralen Nervensystems (ZNS).. Akute Toxizität ist bei einer Reihe von Stoffen wie Lösungsmitteln, die nicht reaktiv sind oder in reaktive Zwischenprodukte umgewandelt werden, durch Sedierung oder Bewusstlosigkeit gekennzeichnet. Es wird die Hypothese aufgestellt, dass die Sedierung/Anästhesie auf eine Wechselwirkung des Lösungsmittels mit den Membranen von Zellen im ZNS zurückzuführen ist, was deren Fähigkeit zur Übertragung elektrischer und chemischer Signale beeinträchtigt. Während die Sedierung als milde Form der Toxizität erscheinen mag und die Grundlage für die Entwicklung der frühen Anästhetika war, „macht die Dosis immer noch das Gift“. Wenn eine ausreichende Dosis durch Verschlucken oder Einatmen verabreicht wird, kann das Tier an Atemstillstand sterben. Wenn der Narkosetod nicht eintritt, ist diese Art von Toxizität normalerweise leicht reversibel, wenn das Subjekt aus der Umgebung entfernt wird oder die Chemikalie neu verteilt oder aus dem Körper eliminiert wird.
Skin-Effekte. Schädliche Wirkungen auf die Haut können je nach angetroffener Substanz von Reizungen bis zu Ätzwirkungen reichen. Starke Säuren und alkalische Lösungen sind mit lebendem Gewebe nicht kompatibel und ätzend, was zu chemischen Verbrennungen und möglichen Narbenbildungen führen kann. Die Narbenbildung ist auf den Tod der dermalen, tiefen Hautzellen zurückzuführen, die für die Regeneration verantwortlich sind. Niedrigere Konzentrationen können lediglich zu Reizungen der ersten Hautschicht führen.
Ein weiterer spezifischer toxischer Mechanismus der Haut ist die chemische Sensibilisierung. Beispielsweise tritt eine Sensibilisierung auf, wenn 2,4-Dinitrochlorbenzol an natürliche Proteine in der Haut bindet und das Immunsystem den veränderten proteingebundenen Komplex als Fremdmaterial erkennt. Als Reaktion auf diesen Fremdstoff aktiviert das Immunsystem spezielle Zellen, um den Fremdstoff durch Freisetzung von Mediatoren (Zytokinen) zu eliminieren, die einen Hautausschlag oder eine Dermatitis verursachen (siehe „Immuntoxikologie“). Dies ist die gleiche Reaktion des Immunsystems, wenn es Giftefeu ausgesetzt wird. Die Immunsensibilisierung ist sehr spezifisch für die jeweilige Chemikalie und erfordert mindestens zwei Expositionen, bevor eine Reaktion hervorgerufen wird. Die erste Exposition sensibilisiert (setzt die Zellen in die Lage, die Chemikalie zu erkennen), und nachfolgende Expositionen lösen die Reaktion des Immunsystems aus. Kontaktentfernung und symptomatische Therapie mit steroidhaltigen entzündungshemmenden Cremes sind in der Regel wirksam bei der Behandlung sensibilisierter Personen. In schweren oder refraktären Fällen wird ein systemisch wirkendes Immunsuppressivum wie Prednison in Verbindung mit einer topischen Behandlung verwendet.
Lungensensibilisierung. Eine Immunsensibilisierungsreaktion wird durch Toluoldiisocyanat (TDI) ausgelöst, aber der Zielort ist die Lunge. TDI-Überexposition bei anfälligen Personen verursacht Lungenödeme (Flüssigkeitsansammlung), Bronchialverengung und Atembeschwerden. Dies ist ein schwerwiegender Zustand und erfordert, dass die Person von möglichen nachfolgenden Expositionen ausgeschlossen wird. Die Behandlung ist in erster Linie symptomatisch. Haut- und Lungensensibilisierung folgen einer Dosisreaktion. Die Überschreitung des für die berufliche Exposition festgelegten Grenzwerts kann schädliche Wirkungen haben.
Augeneffekte. Die Schädigung des Auges reicht von der Rötung der äußeren Schicht (Schwimmbadrötung) über die Kataraktbildung der Hornhaut bis hin zur Schädigung der Iris (farbiger Teil des Auges). Augenreizungstests werden durchgeführt, wenn davon ausgegangen wird, dass keine ernsthaften Verletzungen auftreten werden. Viele der Mechanismen, die Hautverätzungen verursachen, können auch Augenverletzungen verursachen. Für die Haut ätzende Materialien wie starke Säuren (pH-Wert unter 2) und Laugen (pH-Wert über 11.5) werden nicht in den Augen von Tieren getestet, da die meisten aufgrund eines ähnlichen Mechanismus wie der Hautverätzung zu Verätzungen und Erblindung führen . Darüber hinaus können oberflächenaktive Mittel wie Reinigungsmittel und Tenside Augenverletzungen verursachen, die von Reizungen bis hin zu Korrosion reichen. Eine Gruppe von Stoffen, bei denen Vorsicht geboten ist, sind die positiv geladenen (kationischen) Tenside, die Verbrennungen, dauerhafte Trübung der Hornhaut und Vaskularisierung (Bildung von Blutgefäßen) verursachen können. Eine andere Chemikalie, Dinitrophenol, hat eine spezifische Wirkung auf die Kataraktbildung. Dies scheint mit der Konzentration dieser Chemikalie im Auge zusammenzuhängen, was ein Beispiel für pharmakokinetische Verteilungsspezifität ist.
Obwohl die obige Auflistung bei weitem nicht erschöpfend ist, soll sie dem Leser eine Wertschätzung für verschiedene akute Toxizitätsmechanismen vermitteln.
Subchronische und chronische Toxizitätsmechanismen
Wenn sie als einzelne hohe Dosis verabreicht werden, haben einige Chemikalien nicht den gleichen Toxizitätsmechanismus wie wenn sie wiederholt als niedrigere, aber immer noch toxische Dosis verabreicht werden. Wenn eine einzelne hohe Dosis verabreicht wird, besteht immer die Möglichkeit, dass die Fähigkeit der Person, die Chemikalie zu entgiften oder auszuscheiden, überschritten wird, und dies kann zu einer anderen toxischen Reaktion führen als wenn niedrigere wiederholte Dosen verabreicht werden. Alkohol ist ein gutes Beispiel. Hohe Alkoholdosen führen zu primären Wirkungen auf das Zentralnervensystem, während niedrigere wiederholte Dosen zu Leberschäden führen.
Anticholinesterase-Hemmung. Die meisten Organophosphat-Pestizide haben zum Beispiel eine geringe Toxizität für Säugetiere, bis sie metabolisch aktiviert werden, hauptsächlich in der Leber. Der primäre Wirkungsmechanismus von Organophosphaten ist die Hemmung der Acetylcholinesterase (AChE) im Gehirn und im peripheren Nervensystem. AChE ist das normale Enzym, das die Stimulation des Neurotransmitters Acetylcholin beendet. Eine leichte Hemmung der AChE über einen längeren Zeitraum wurde nicht mit Nebenwirkungen in Verbindung gebracht. Bei hohen Expositionsniveaus führt die Unfähigkeit, diese neuronale Stimulation zu beenden, zu einer Überstimulation des cholinergen Nervensystems. Eine cholinerge Überstimulation führt letztendlich zu einer Vielzahl von Symptomen, einschließlich Atemstillstand, gefolgt vom Tod, wenn sie nicht behandelt wird. Die primäre Behandlung ist die Verabreichung von Atropin, das die Wirkung von Acetylcholin blockiert, und die Verabreichung von Pralidoximchlorid, das die gehemmte AChE reaktiviert. Daher werden sowohl die Ursache als auch die Behandlung der Organophosphattoxizität angesprochen, indem die biochemischen Grundlagen der Toxizität verstanden werden.
Stoffwechselaktivierung. Viele Chemikalien, einschließlich Tetrachlorkohlenstoff, Chloroform, Acetylaminofluoren, Nitrosamine und Paraquat, werden metabolisch zu freien Radikalen oder anderen reaktiven Zwischenprodukten aktiviert, die die normale Zellfunktion hemmen und stören. Bei hoher Exposition führt dies zum Zelltod (siehe „Zellschädigung und Zelltod“). Während die spezifischen Wechselwirkungen und zellulären Ziele unbekannt bleiben, sind die Organsysteme, die die Fähigkeit haben, diese Chemikalien zu aktivieren, wie Leber, Niere und Lunge, alle potenzielle Ziele für Verletzungen. Insbesondere haben bestimmte Zellen innerhalb eines Organs eine größere oder geringere Fähigkeit, diese Zwischenprodukte zu aktivieren oder zu entgiften, und diese Fähigkeit bestimmt die intrazelluläre Anfälligkeit innerhalb eines Organs. Der Stoffwechsel ist ein Grund, warum ein Verständnis der Pharmakokinetik, die diese Arten von Umwandlungen und die Verteilung und Eliminierung dieser Zwischenprodukte beschreibt, wichtig ist, um den Wirkungsmechanismus dieser Chemikalien zu erkennen.
Krebsmechanismen. Krebs ist eine Vielzahl von Krankheiten, und obwohl das Verständnis bestimmter Krebsarten aufgrund der vielen molekularbiologischen Techniken, die seit 1980 entwickelt wurden, schnell zunimmt, gibt es noch viel zu lernen. Es ist jedoch klar, dass die Krebsentstehung ein mehrstufiger Prozess ist und kritische Gene der Schlüssel zu verschiedenen Krebsarten sind. Veränderungen in der DNA (somatische Mutationen) in einer Reihe dieser kritischen Gene können eine erhöhte Anfälligkeit oder kanzeröse Läsionen verursachen (siehe „Gentoxikologie“). Die Exposition gegenüber natürlichen Chemikalien (in gekochten Lebensmitteln wie Rindfleisch und Fisch) oder synthetischen Chemikalien (wie Benzidin, das als Farbstoff verwendet wird) oder physikalischen Einwirkungen (ultraviolettes Licht von der Sonne, Radon aus dem Boden, Gammastrahlung aus medizinischen Verfahren oder industriellen Aktivitäten) sind alle Mitwirkende an somatischen Genmutationen. Es gibt jedoch natürliche und synthetische Substanzen (z. B. Antioxidantien) und DNA-Reparaturprozesse, die schützen und die Homöostase aufrechterhalten. Es ist klar, dass die Genetik ein wichtiger Faktor bei Krebs ist, da genetische Krankheitssyndrome wie Xeroderma pigmentosum, bei denen eine normale DNA-Reparatur fehlt, die Anfälligkeit für Hautkrebs durch UV-Licht der Sonne dramatisch erhöhen.
Fortpflanzungsmechanismen. Ähnlich wie bei Krebs sind viele Mechanismen der Reproduktions- und/oder Entwicklungstoxizität bekannt, aber es gibt noch viel zu lernen. Es ist bekannt, dass bestimmte Viren (wie Röteln), bakterielle Infektionen und Medikamente (wie Thalidomid und Vitamin A) die Entwicklung beeinträchtigen. Kürzlich zeigten Arbeiten von Khera (1991), die von Carney (1994) überprüft wurden, gute Beweise dafür, dass die abnormen Entwicklungseffekte in Tierversuchen mit Ethylenglykol auf saure Stoffwechselprodukte der Mutter zurückzuführen sind. Dies tritt auf, wenn Ethylenglykol zu Säuremetaboliten, einschließlich Glykol- und Oxalsäure, metabolisiert wird. Die Folgewirkungen auf Plazenta und Fötus scheinen auf diesen metabolischen Vergiftungsprozess zurückzuführen zu sein.
Fazit
Die Absicht dieses Artikels ist es, einen Überblick über mehrere bekannte Toxizitätsmechanismen und die Notwendigkeit zukünftiger Studien zu geben. Es ist wichtig zu verstehen, dass mechanistisches Wissen nicht unbedingt notwendig ist, um die Gesundheit von Mensch und Umwelt zu schützen. Dieses Wissen wird die Fähigkeit des Fachmanns verbessern, die Toxizität besser vorherzusagen und zu handhaben. Die tatsächlichen Techniken, die zur Aufklärung eines bestimmten Mechanismus verwendet werden, hängen vom kollektiven Wissen der Wissenschaftler und dem Denken derjenigen ab, die Entscheidungen über die menschliche Gesundheit treffen.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."