Tallio
Gunnar Nordberg
Evento e usi
Il tallio (Tl) è abbastanza diffuso nella crosta terrestre in concentrazioni molto basse; si trova anche come sostanza di accompagnamento di altri metalli pesanti nelle piriti e nelle blende e nei noduli di manganese sul fondo dell'oceano.
Il tallio è utilizzato nella produzione di sali di tallio, leghe di mercurio, vetri a basso punto di fusione, cellule fotoelettriche, lampade ed elettronica. Viene utilizzato in una lega con mercurio nei termometri di vetro a bassa scala e in alcuni interruttori. È stato utilizzato anche nella ricerca sui semiconduttori e nell'imaging miocardico. Il tallio è un catalizzatore nella sintesi organica.
I composti di tallio sono utilizzati negli spettrometri a infrarossi, nei cristalli e in altri sistemi ottici. Sono utili per colorare il vetro. Sebbene siano stati preparati molti sali di tallio, pochi hanno un significato commerciale.
Idrossido di tallio (TlOH), o idrossido di tallio, viene prodotto sciogliendo l'ossido di tallio in acqua o trattando il solfato di tallio con una soluzione di idrossido di bario. Può essere utilizzato nella preparazione di ossido di tallio, solfato di tallio o carbonato di tallio.
Solfato di tallio (Tl2SO4), o solfato di tallio, viene prodotto sciogliendo il tallio in acido solforico concentrato caldo o neutralizzando l'idrossido di tallio con acido solforico diluito, seguito dalla cristallizzazione. A causa della sua eccezionale efficacia nella distruzione dei parassiti, in particolare ratti e topi, il solfato di tallio è uno dei più importanti sali di tallio. Tuttavia, alcuni paesi dell'Europa occidentale e gli Stati Uniti hanno vietato l'uso del tallio in quanto non è consigliabile che una tale sostanza tossica sia facilmente ottenibile. In altri paesi, in seguito allo sviluppo della resistenza al warfarin nei ratti, è aumentato l'uso del solfato di tallio. Il solfato di tallio è utilizzato anche nella ricerca sui semiconduttori, nei sistemi ottici e nelle celle fotoelettriche.
Pericoli
Il tallio è un sensibilizzante della pelle e un veleno cumulativo che è tossico per ingestione, inalazione o assorbimento cutaneo. L'esposizione professionale può verificarsi durante l'estrazione del metallo dai minerali contenenti tallio. L'inalazione di tallio è il risultato della manipolazione delle polveri dei fumi e delle polveri della tostatura delle piriti. L'esposizione può verificarsi anche durante la produzione e l'uso di disinfestatori di parassiti di sale di tallio, la produzione di lenti contenenti tallio e la separazione di diamanti industriali. L'azione tossica del tallio e dei suoi sali è ben documentata da segnalazioni di casi di avvelenamento acuto extraprofessionale (non di rado fatale) e da casi di uso suicida e omicida.
L'avvelenamento professionale da tallio è normalmente il risultato di un'esposizione moderata ea lungo termine ei sintomi sono solitamente molto meno marcati di quelli osservati nell'intossicazione acuta accidentale, suicida o omicida. Il decorso è solitamente insignificante e caratterizzato da sintomi soggettivi come astenia, irritabilità, dolori alle gambe, alcuni disturbi del sistema nervoso. I sintomi oggettivi della polineurite potrebbero non essere dimostrabili per un bel po' di tempo. I segni neurologici precoci includono cambiamenti nei riflessi tendinei provocati superficialmente e una pronunciata debolezza e diminuzione della velocità dei riflessi pupillari.
L'anamnesi professionale della vittima di solito fornisce il primo indizio per la diagnosi di avvelenamento da tallio poiché può trascorrere un tempo considerevole prima che i sintomi iniziali piuttosto vaghi vengano sostituiti dalla polineurite seguita dalla perdita dei capelli. Dove si verifica una massiccia perdita di capelli, si sospetta facilmente la probabilità di avvelenamento da tallio. Tuttavia, nell'avvelenamento professionale, dove l'esposizione è solitamente moderata ma prolungata, la caduta dei capelli può essere un sintomo tardivo e spesso evidente solo dopo la comparsa della polineurite; in caso di lieve avvelenamento, potrebbe non verificarsi affatto.
I due criteri principali per la diagnosi di avvelenamento professionale da tallio sono:
- anamnesi professionale che dimostri che il paziente è stato esposto o può essere stato esposto al tallio in lavori come la manipolazione di rodenticidi, la produzione di tallio, piombo, zinco o cadmio o la produzione o l'uso di vari sali di tallio
- sintomi neurologici, dominati inizialmente da alterazioni soggettive sotto forma di parestesia (sia iperestesia che ipoestesia) e, successivamente, da alterazioni riflesse.
Concentrazioni di Tl nelle urine superiori a 500 µg/l sono state associate ad avvelenamento clinico. A concentrazioni da 5 a 500 µg/l l'entità del rischio e la gravità degli effetti avversi sull'uomo sono incerte.
Esperimenti a lungo termine con tallio radioattivo hanno mostrato una marcata escrezione di tallio sia nelle urine che nelle feci. All'autopsia, le più alte concentrazioni di tallio si trovano nei reni, ma concentrazioni moderate possono essere presenti anche nel fegato, in altri organi interni, nei muscoli e nelle ossa. È sorprendente che, sebbene i principali segni e sintomi dell'avvelenamento da tallio provengano dal sistema nervoso centrale, vi siano trattenute solo concentrazioni molto basse di tallio. Ciò può essere dovuto all'estrema sensibilità a quantità anche molto piccole di tallio che agiscono sugli enzimi, sulle sostanze di trasmissione o direttamente sulle cellule cerebrali.
Misure di sicurezza e salute
La misura più efficace contro i pericoli associati alla fabbricazione e all'uso di questo gruppo di sostanze estremamente tossiche è la sostituzione con un materiale meno nocivo. Questa misura dovrebbe essere adottata ove possibile. Quando è necessario utilizzare il tallio oi suoi composti, devono essere prese le più rigorose precauzioni di sicurezza per garantire che la concentrazione nell'aria del luogo di lavoro sia mantenuta al di sotto dei limiti consentiti e che sia impedito il contatto con la pelle. L'inalazione continua di tali concentrazioni di tallio durante le normali giornate lavorative di 8 ore può far sì che il livello delle urine superi i livelli consentiti di cui sopra.
Le persone coinvolte nel lavoro con il tallio e i suoi composti devono indossare dispositivi di protezione individuale e dispositivi di protezione respiratoria sono essenziali laddove vi sia la possibilità di una pericolosa inalazione di polvere aerodispersa. Un set completo di abiti da lavoro è essenziale; questi indumenti devono essere lavati regolarmente e conservati in locali separati da quelli utilizzati per gli indumenti ordinari. Dovrebbero essere forniti servizi di lavaggio e doccia e incoraggiata una scrupolosa igiene personale. I locali di lavoro devono essere mantenuti scrupolosamente puliti ed è vietato mangiare, bere o fumare sul luogo di lavoro.
Tellurio
Gunnar Nordberg
Il tellurio (Te) è un elemento pesante con le proprietà fisiche e la lucentezza argentea di un metallo, ma con le proprietà chimiche di un non metallo come lo zolfo o l'arsenico. È noto che il tellurio esiste in due forme allotropiche: la forma cristallina esagonale (isomorfa con selenio grigio) e una polvere amorfa. Chimicamente, assomiglia al selenio e allo zolfo. Si appanna leggermente all'aria, ma allo stato fuso brucia per dare i fumi bianchi di biossido di tellurio, che è solo scarsamente solubile in acqua.
Evento e usi
La geochimica del tellurio è imperfettamente conosciuta; è probabilmente da 50 a 80 volte più raro del selenio nella litosfera. È, come il selenio, un sottoprodotto dell'industria della raffinazione del rame. Le melme anodiche contengono fino al 4% di tellurio.
Il tellurio viene utilizzato per migliorare la lavorabilità del rame "automatico" e di alcuni acciai. L'elemento è un potente stabilizzatore del carburo nelle ghise e viene utilizzato per aumentare la profondità di raffreddamento nei getti. Le aggiunte di tellurio migliorano la resistenza allo scorrimento dello stagno. L'uso principale del tellurio è, tuttavia, nella vulcanizzazione della gomma, poiché riduce il tempo di indurimento e conferisce alla gomma una maggiore resistenza al calore e all'abrasione. In quantità molto minori, il tellurio viene utilizzato negli smalti per ceramica e come additivo al selenio nei raddrizzatori metallici. Il tellurio funge da catalizzatore in alcuni processi chimici. Si trova negli esplosivi, negli antiossidanti e negli occhiali che trasmettono infrarossi. Il vapore di tellurio viene utilizzato nelle "lampade a luce diurna" e acido grasso tellurio-radioiodurato (TPDA) è stato utilizzato per la scansione del miocardio.
Pericoli
Si sono verificati casi di avvelenamento industriale acuto a seguito dell'assorbimento nei polmoni di fumi metallici di tellurio.
Uno studio sui lavoratori della fonderia che lanciavano a mano palline di tellurio nel ferro fuso con l'emanazione di densi fumi bianchi ha mostrato che le persone esposte a concentrazioni di tellurio da 0.01 a 0.74 mg/m3 avevano livelli di tellurio urinario più elevati (da 0.01 a 0.06 mg/l) rispetto ai lavoratori esposti a concentrazioni da 0.00 a 0.05 mg/m3 (concentrazioni urinarie da 0.00 a 0.03 mg/l). Il segno più comune di esposizione era un odore di aglio nell'alito (84% dei casi) e un sapore metallico in bocca (30% dei casi). I lavoratori lamentavano sonnolenza pomeridiana e perdita di appetito, ma non si verificava soppressione del sudore; i risultati degli esami del sangue e del sistema nervoso centrale erano normali. Un lavoratore aveva ancora un odore di aglio nell'alito e tellurio nelle urine dopo essere stato assente dal lavoro per 51 giorni.
Negli operatori di laboratorio che sono stati esposti ai fumi della lega tellurio-rame (cinquanta/cinquanta) in fusione per 10 minuti, non si sono verificati sintomi immediati, ma sono stati pronunciati gli effetti dell'alito maleodorante. Poiché il tellurio forma un ossido scarsamente solubile senza reazioni acide, non vi è alcun pericolo per la pelle o per i polmoni a causa della polvere o dei fumi di tellurio. L'elemento viene assorbito attraverso il tratto gastrointestinale e i polmoni ed escreto con l'alito, le feci e l'urina.
Biossido di tellurio (TeO2), tellururo di idrogeno (H2Te) e tellurito di potassio (K2TeO3) sono importanti per la salute industriale. Poiché il tellurio forma il suo ossido a una temperatura superiore a 450 ºC e il biossido formato è quasi insolubile in acqua e fluidi corporei, il tellurio sembra essere meno pericoloso per l'industria rispetto al selenio.
Il tellururo di idrogeno è un gas che si decompone lentamente nei suoi elementi. Ha un odore e una tossicità simili al seleniuro di idrogeno ed è 4.5 volte più pesante dell'aria. Ci sono state segnalazioni che il tellururo di idrogeno provoca irritazione alle vie respiratorie.
Un caso unico è riportato in un chimico che è stato ricoverato in ospedale dopo aver accidentalmente inalato il gas esafluoruro di tellurio mentre era impegnato nella produzione degli esteri di tellurio. Strisce di pigmentazione blu-nera sotto la superficie della pelle sono state viste sulle ragnatele delle sue dita e, in misura minore, sul viso e sul collo. Le fotografie mostrano molto chiaramente questo raro esempio di vero assorbimento cutaneo da parte di un estere di tellurio, che è stato ridotto a tellurio elementare nero durante il suo passaggio attraverso la pelle.
Gli animali esposti al tellurio hanno sviluppato effetti sul sistema nervoso centrale e sui globuli rossi.
Misure di sicurezza e salute
Quando il tellurio viene aggiunto a ferro fuso, piombo o rame o viene vaporizzato su una superficie sotto vuoto, è necessario installare un sistema di scarico con una velocità dell'aria minima di 30 m/min per controllare l'emissione di vapore. Il tellurio dovrebbe essere preferibilmente utilizzato in forma di pellet per scopi di lega. Dovrebbero essere effettuate determinazioni atmosferiche di routine per garantire che la concentrazione sia mantenuta al di sotto dei livelli raccomandati. Se non è indicata alcuna concentrazione ammissibile specifica per il tellururo di idrogeno; tuttavia si ritiene opportuno adottare lo stesso livello del seleniuro di idrogeno.
L'igiene scrupolosa dovrebbe essere osservata nei processi di tellurio. I lavoratori devono indossare camici bianchi, protezione per le mani e semplice maschera di garza per la protezione respiratoria se maneggiano la polvere. Devono essere forniti servizi igienici adeguati. I processi non dovrebbero richiedere la molatura manuale e dovrebbero essere utilizzate stazioni di molatura meccanica ben ventilate.
Tantalio
Gunnar Nordberg
Evento e usi
Il tantalio (Ta) si ottiene dai minerali tantalite e columbite, che sono ossidi misti di ferro, manganese, niobio e tantalio. Sebbene siano considerati elementi rari, la crosta terrestre contiene circa lo 0.003% di niobio e tantalio insieme, che sono simili chimicamente e di solito si trovano in combinazione.
L'uso principale del tantalio è nella produzione di condensatori elettrici. La polvere di tantalio viene compattata, sinterizzata e sottoposta ad ossidazione anodica. Il film di ossido sulla superficie funge da isolante e, introducendo una soluzione elettrolitica, si ottiene un condensatore ad alte prestazioni. Strutturalmente, il tantalio viene utilizzato dove il suo alto punto di fusione, l'elevata densità e la resistenza agli acidi sono vantaggiosi. Il metallo è ampiamente impiegato nell'industria chimica. Il tantalio è stato utilizzato anche nei raddrizzatori per segnali ferroviari, in chirurgia per fili di sutura e per la riparazione ossea, in tubi a vuoto, forni, utensili da taglio, apparecchi protesici, filiere per fibre e articoli da laboratorio.
Carburo di tantalio viene utilizzato come abrasivo. Ossido di tantalio trova impiego nella fabbricazione di vetri speciali ad alto indice di rifrazione per obiettivi fotografici.
Pericoli
La polvere metallica di tantalio presenta un rischio di incendio ed esplosione, sebbene non così grave come quello di altri metalli (zirconio, titanio e così via). La lavorazione del tantalio metallico presenta i rischi di ustioni, scosse elettriche e lesioni oculari e traumatiche. I processi di raffinazione coinvolgono sostanze chimiche tossiche e pericolose come acido fluoridrico, sodio e solventi organici.
Tossicità. La tossicità sistemica dell'ossido di tantalio, così come quella del tantalio metallico, è bassa, probabilmente a causa della sua scarsa solubilità. Tuttavia, rappresenta un pericolo per la pelle, gli occhi e le vie respiratorie. In leghe con altri metalli come cobalto, tungsteno e niobio, al tantalio è stato attribuito un ruolo eziologico nelle pneumoconiosi da metalli duri e nelle affezioni cutanee causate da polveri di metalli duri. L'idrossido di tantalio è risultato non altamente tossico per gli embrioni di pulcino e l'ossido non era tossico per i ratti mediante iniezione intraperitoneale. Il cloruro di tantalio, tuttavia, aveva un LD50 di 38 mg/kg (come Ta) mentre il sale complesso K2TaF7 era circa un quarto tossico.
Misure di sicurezza e salute
Nella maggior parte delle operazioni, la ventilazione generale può mantenere la concentrazione della polvere di tantalio e dei suoi composti al di sotto del valore limite di soglia. Fiamme libere, archi e scintille devono essere evitati nelle aree in cui si maneggia la polvere di tantalio. Se i lavoratori sono regolarmente esposti a concentrazioni di polvere che si avvicinano al livello limite di soglia, sono consigliabili visite mediche periodiche, con particolare attenzione alla funzionalità polmonare. Per le operazioni che coinvolgono fluoruri di tantalio, così come acido fluoridrico, devono essere osservate le precauzioni applicabili a questi composti.
Bromuro di tantalio (TaBr5), cloruro di tantalio (TaCl5) e fluoruro di tantalio (TaF5) devono essere conservati in flaconi ben chiusi, chiaramente etichettati e conservati in un luogo fresco e ventilato, lontano da composti che sono influenzati da acidi o fumi acidi. Il personale coinvolto deve essere avvertito dei propri rischi.
Argento
Gunnar Nordberg
Evento e usi
L'argento (Ag) si trova in tutto il mondo, ma la maggior parte viene prodotta in Messico, Stati Uniti occidentali, Bolivia, Perù, Canada e Australia. Gran parte di esso è ottenuto come sottoprodotto da minerali di piombo argentifero, zinco e rame in cui si presenta come solfuro d'argento, argentite (Ag2S). Viene anche recuperato durante il trattamento dei minerali d'oro ed è un costituente essenziale del tellururo d'oro, calaverite ((AuAg)Te2).
Poiché l'argento puro è troppo tenero per monete, ornamenti, posate, piatti e gioielli, l'argento viene indurito legandosi con il rame per tutte queste applicazioni. L'argento è estremamente resistente all'acido acetico e, pertanto, i tini d'argento sono utilizzati nelle industrie dell'acido acetico, dell'aceto, del sidro e della birra. L'argento è utilizzato anche nelle sbarre e negli avvolgimenti degli impianti elettrici, nelle saldature all'argento, nelle amalgame dentali, nelle batterie ad alta capacità, nei cuscinetti dei motori, negli articoli in argento e nelle vernici ceramiche. Viene impiegato nella brasatura delle leghe e nell'argentatura delle perle di vetro.
L'argento trova impiego nella produzione di formaldeide, acetaldeide e aldeidi superiori mediante deidrogenazione catalitica dei corrispondenti alcoli primari. In molte installazioni, il catalizzatore è costituito da un letto poco profondo di argento cristallino di purezza estremamente elevata. Un uso importante dell'argento è nell'industria della fotografia. È la reazione unica e istantanea degli alogenuri d'argento all'esposizione alla luce che rende il metallo praticamente indispensabile per pellicole, lastre e carta da stampa fotografica.
Nitrato d'argento (AgNO3) è utilizzato nella fotografia, nella fabbricazione di specchi, nell'argentatura, nella tintura, nella colorazione della porcellana e nell'incisione dell'avorio. È un importante reagente in chimica analitica e un intermedio chimico. Il nitrato d'argento si trova negli inchiostri simpatici e indelebili. Serve anche come inibitore statico per tappeti e tessuti e come disinfettante per l'acqua. Per scopi medici il nitrato d'argento è stato utilizzato per la profilassi di oftalmia neonatorum. È stato utilizzato come antisettico, astringente e in uso veterinario per il trattamento di ferite e infiammazioni locali.
Il nitrato d'argento è un potente agente ossidante e un pericolo di incendio, oltre ad essere fortemente caustico, corrosivo e velenoso. Sotto forma di polvere o solido è pericoloso per gli occhi, provoca ustioni alla congiuntiva, argiria e cecità.
Ossido d'argento (Ag2O) è utilizzato nella purificazione dell'acqua potabile, per la lucidatura e la colorazione gialla del vetro nell'industria del vetro e come catalizzatore. In medicina veterinaria viene utilizzato come unguento o soluzione a scopo germicida e antiparassitario generico. L'ossido d'argento è un potente materiale ossidante e un pericolo di incendio.
Picrato d'argento ((o2N)3C6H2OAg·H2O) è usato come antimicrobico vaginale. In medicina veterinaria viene utilizzato contro la vaginite granulare dei bovini. È altamente esplosivo e velenoso.
Pericoli
L'esposizione all'argento può portare a una condizione benigna chiamata "argiria". Se la polvere del metallo o dei suoi sali viene assorbita, l'argento precipita nei tessuti allo stato metallico e non può essere eliminato dal corpo in questo stato. La riduzione allo stato metallico avviene o per azione della luce sulle parti esposte della pelle e delle mucose visibili, o per mezzo dell'idrogeno solforato in altri tessuti. Le polveri d'argento sono irritanti e possono causare ulcerazioni della pelle e del setto nasale.
Le professioni che comportano il rischio di argiria possono essere suddivise in due gruppi:
- lavoratori che maneggiano un composto di argento, sia il nitrato, il fulminato o il cianuro, che, in senso lato, danno origine ad argiria generalizzata per inalazione e ingestione del sale d'argento in questione
- lavoratori che maneggiano argento metallico, le cui piccole particelle penetrano accidentalmente nella pelle esposta, dando origine ad argiria locale con un processo equivalente al tatuaggio.
È improbabile che si verifichi argiria generalizzata a concentrazioni respirabili di argento nell'aria di 0.01 mg/mXNUMX3 oa dosi cumulative orali inferiori a 3.8 g. Le persone affette da argiria generalizzata sono spesso chiamate “uomini blu” dai loro compagni di lavoro. Il viso, la fronte, il collo, le mani e gli avambracci sviluppano un colore grigio ardesia scuro, uniforme nella distribuzione e variabile in profondità a seconda del grado di esposizione. Cicatrici pallide fino a circa 6 mm di diametro possono essere trovate sul viso, sulle mani e sugli avambracci a causa degli effetti caustici del nitrato d'argento. Le unghie sono di un profondo color cioccolato. La mucosa buccale è di colore grigio ardesia o bluastra. È possibile rilevare una pigmentazione molto leggera nelle parti coperte della pelle. Le unghie dei piedi possono presentare una leggera colorazione bluastra. In una condizione chiamata argyrosis conjunctivae, il colore delle congiuntive varia da un grigio chiaro a un marrone intenso, essendo particolarmente colpita la porzione palpebrale inferiore. Il margine posteriore della palpebra inferiore, la caruncola e la plica semilunare sono profondamente pigmentati e possono essere quasi neri. L'esame con la lampada a fessura rivela un delicato reticolo di debole pigmentazione grigia nella lamina elastica posteriore (membrana di Descemet) della cornea, nota come argyrosis corneae. Nei casi di lunga durata si riscontra anche argyrolentis.
Quando le persone lavorano con l'argento metallico, piccole particelle possono accidentalmente penetrare nella superficie cutanea esposta, dando origine a piccole lesioni pigmentate con un processo equivalente al tatuaggio. Ciò può verificarsi nelle occupazioni che comportano la limatura, la perforazione, la martellatura, la tornitura, l'incisione, la lucidatura, la forgiatura, la saldatura e la fusione dell'argento. La mano sinistra dell'argentiere è più colpita della destra e la pigmentazione si verifica nel sito di lesioni da strumenti. Molti strumenti, come strumenti per incidere, lime, scalpelli e trapani, sono affilati e appuntiti e possono provocare ferite cutanee. La sega perforante, uno strumento simile a una sega da traforo, può rompersi e finire nella mano dell'operaio. Se la lima scivola, la mano dell'operaio può essere ferita sull'articolo d'argento; questo è particolarmente vero con i rebbi delle forchette. Un operaio che tira il filo d'argento attraverso un foro in una trafila d'argento può avere schegge d'argento tra le dita. I punti pigmentati variano da minuscoli granelli ad aree di 2 mm o più di diametro. Possono essere lineari o arrotondati e in diverse tonalità di grigio o blu. I segni del tatuaggio rimangono per tutta la vita e non possono essere rimossi. L'uso dei guanti è solitamente poco pratico.
Misure di sicurezza e salute
Oltre alle misure ingegneristiche necessarie per mantenere le concentrazioni aeree di fumi e polveri d'argento quanto più basse possibile e comunque al di sotto dei limiti di esposizione, sono state raccomandate precauzioni mediche per prevenire l'argiria. Questi includono, in particolare, la visita medica periodica dell'occhio, perché lo scolorimento della membrana di Descemet è un segno precoce della malattia. Il monitoraggio biologico sembra essere possibile attraverso l'escrezione fecale dell'argento. Non esiste un trattamento efficace riconosciuto dell'argiria. La condizione sembra stabilizzarsi quando l'esposizione all'argento viene interrotta. Alcuni miglioramenti clinici sono stati ottenuti mediante l'uso di agenti chelanti e l'iniezione intradermica di tiosolfato di sodio o ferrocianuro di potassio. L'esposizione al sole dovrebbe essere evitata per evitare un ulteriore scolorimento della pelle.
Le principali incompatibilità dell'argento con acetilene, ammoniaca, acqua ossigenata, etilenimmina e una serie di acidi organici devono essere tenute presenti per prevenire i rischi di incendio ed esplosione.
I composti d'argento più instabili, come l'acetiluro d'argento, i composti d'ammonio d'argento, l'azide d'argento, il clorato d'argento, il fulminato d'argento e il picrato d'argento, devono essere conservati in luoghi freschi e ben ventilati, protetti da urti, vibrazioni e contaminazione da agenti organici o altri facilmente materiali ossidabili e al riparo dalla luce.
Quando si lavora il nitrato d'argento, la protezione personale dovrebbe includere l'uso di indumenti protettivi per evitare il contatto con la pelle, nonché occhiali di sicurezza chimica per la protezione degli occhi dove possono verificarsi fuoriuscite. I respiratori dovrebbero essere disponibili nei luoghi di lavoro in cui il controllo tecnico non è in grado di mantenere un ambiente accettabile.
Selenio
Gunnar Nordberg
Evento e usi
Il selenio (Se) si trova nelle rocce e nei terreni di tutto il mondo. Non ci sono veri depositi di selenio da nessuna parte e non può essere economicamente recuperato direttamente. Varie stime per il selenio nella crosta terrestre vanno da 0.03 a 0.8 ppm; le più alte concentrazioni conosciute sono nello zolfo nativo dei vulcani, che contiene fino a 8,350 ppm. Il selenio, tuttavia, si trova insieme al tellurio nei sedimenti e nei fanghi lasciati dalla raffinazione elettrolitica del rame. Le principali forniture mondiali provengono dalle industrie di raffinazione del rame del Canada, degli Stati Uniti e dello Zimbabwe, dove le melme contengono fino al 15% di selenio.
La produzione di raddrizzatori al selenio, che convertono la corrente alternata in corrente continua, rappresenta oltre la metà della produzione mondiale di selenio. Il selenio è anche usato per decolorare il vetro verde e per fare il vetro rubino. È un additivo nell'industria della gomma naturale e sintetica e un insetticida. Il selenio viene utilizzato per legare con acciaio inossidabile e rame.
75Se viene utilizzato per la scansione radioattiva del pancreas e per la xerografia fotostatica e a raggi X. Ossido di selenio or biossido di selenio (SeO2) viene prodotto bruciando il selenio in ossigeno ed è il composto di selenio più utilizzato nell'industria. L'ossido di selenio è impiegato nella produzione di altri composti di selenio e come reagente per gli alcaloidi.
Cloruro di selenio (Sez2Cl2) è un liquido stabile rosso brunastro scuro che idrolizza in aria umida per dare selenio, acido selenio e acido cloridrico. Esafluoruro di selenio (SeF6) è usato come isolante elettrico gassoso.
Pericoli
Le forme elementari del selenio sono probabilmente completamente innocue per l'uomo; i suoi composti però sono pericolosi e la loro azione ricorda quella dei composti solforati. I composti del selenio possono essere assorbiti in quantità tossiche attraverso i polmoni, il tratto intestinale o la pelle danneggiata. Molti composti del selenio provocano ustioni intense della pelle e delle mucose e l'esposizione cronica della pelle a leggere concentrazioni di polvere di alcuni composti può produrre dermatiti e paronichia.
L'inalazione improvvisa di grandi quantità di fumi di selenio, ossido di selenio o seleniuro di idrogeno può produrre edema polmonare dovuto ad effetti irritativi locali sugli alveoli; questo edema potrebbe non insorgere da 1 a 4 ore dopo l'esposizione. Esposizione agli agenti atmosferici seleniuro di idrogeno concentrazioni di 5 mg/m3 è intollerabile. Tuttavia, questa sostanza si trova solo in piccole quantità nell'industria (ad esempio, a causa della contaminazione batterica di guanti contaminati da selenio), sebbene siano stati segnalati casi di esposizione ad alte concentrazioni a seguito di incidenti di laboratorio.
Contatto della pelle con ossido di selenio o ossicloruro di selenio può causare ustioni o sensibilizzazione al selenio e ai suoi composti, in particolare all'ossido di selenio. L'ossicloruro di selenio distrugge prontamente la pelle al contatto, provocando ustioni di terzo grado a meno che non venga rimosso immediatamente con acqua. Tuttavia, le ustioni da ossido di selenio sono raramente gravi e, se adeguatamente trattate, guariscono senza cicatrici.
La dermatite dovuta all'esposizione alla polvere di ossido di selenio nell'aria di solito inizia nei punti di contatto della polvere con il polso o il collo e può estendersi ad aree contigue delle braccia, del viso e della parte superiore del tronco. Di solito consiste in papule discrete, rosse, pruriginose che possono confluire sul polso, dove il biossido di selenio può penetrare tra il guanto e la manica della tuta. Può anche essere prodotta una paronichia dolorosa. Tuttavia, si riscontrano più frequentemente casi di letti ungueali palpitanti atrocemente dolorosi, dovuti al biossido di selenio che penetra sotto il bordo libero delle unghie, in lavoratori che maneggiano polvere di biossido di selenio o polvere di fumi di selenio rosso di scarto senza indossare guanti impermeabili.
Schizzi di ossido di selenio entrare nell'occhio può causare congiuntivite se non trattata immediatamente. Le persone che lavorano in atmosfere contenenti polvere di biossido di selenio possono sviluppare una condizione nota tra i lavoratori come “occhio rosa”, un'allergia rosa delle palpebre, che spesso si gonfiano. Di solito c'è anche una congiuntivite della congiuntiva palpebrale ma raramente della congiuntiva bulbare.
Il primo e più caratteristico segno di assorbimento del selenio è l'odore di aglio dell'alito. L'odore è probabilmente causato dal dimetil selenio, quasi certamente prodotto nel fegato dalla disintossicazione del selenio per metilazione. Questo odore svanirà rapidamente se il lavoratore viene rimosso dall'esposizione, ma non esiste un trattamento noto per questo. Un'indicazione più sottile e precoce rispetto all'odore di aglio è un sapore metallico in bocca. È meno drammatico ed è spesso trascurato dai lavoratori. Gli altri effetti sistemici sono impossibili da valutare con precisione e non sono specifici del selenio. Includono pallore, stanchezza, irritabilità, vaghi sintomi gastrointestinali e vertigini.
La possibilità di danni al fegato e alla milza nelle persone esposte ad alti livelli di composti del selenio merita ulteriore attenzione. Inoltre, sono necessari ulteriori studi sui lavoratori per esaminare i possibili effetti protettivi del selenio contro il cancro ai polmoni.
Misure di sicurezza e salute
L'ossido di selenio è il principale problema del selenio nell'industria poiché si forma ogni volta che il selenio viene bollito in presenza di aria. Tutte le fonti di ossido di selenio o fumi devono essere dotate di sistemi di ventilazione di scarico con una velocità dell'aria di almeno 30 m/min. I lavoratori dovrebbero essere dotati di protezione per le mani, tute, protezione per occhi e viso e maschere di garza. I dispositivi di protezione delle vie respiratorie ad adduzione d'aria sono necessari nei casi in cui non è possibile una buona estrazione, come nella pulizia dei condotti di ventilazione. Dovrebbe essere vietato fumare, mangiare e bere sul posto di lavoro e le strutture sanitarie e di ristorazione, comprese docce e spogliatoi, dovrebbero essere fornite in un punto distante dalle aree di esposizione. Ove possibile, le operazioni dovrebbero essere meccanizzate, automatizzate o dotate di controllo remoto.
Rutenio
Gunnar Nordberg
Evento e usi
Il rutenio si trova nei minerali osmiridio e laurite e nei minerali di platino. È un elemento raro che comprende circa 0.001 ppm della crosta terrestre.
Il rutenio è usato come sostituto del platino in gioielleria. Viene utilizzato come indurente per pennini, contatti elettrici e filamenti elettrici. Il rutenio è utilizzato anche nei colori ceramici e nella galvanica. Agisce come catalizzatore nella sintesi di idrocarburi a catena lunga. Inoltre, il rutenio è stato recentemente utilizzato nel trattamento dei melanomi maligni uveali dell'occhio.
Il rutenio forma leghe utili con platino, palladio, cobalto, nichel e tungsteno per una migliore resistenza all'usura. Rosso rutenio (Ru3Cl6H42N4O2) o puoi rutenio ossicloruro ammoniacato è usato come reagente per microscopia per pectina, gomma, tessuti animali e batteri. Il rosso rutenio è un agente infiammatorio oculare.
Pericoli
Il tetraossido di rutenio è volatile e irritante per le vie respiratorie.
Alcuni complessi galvanici di rutenio possono essere irritanti per la pelle e gli occhi, ma manca la documentazione di ciò. Radioisotopi di rutenio, principalmente 103Ru e 106Ru, si verificano come prodotti di fissione nel ciclo del combustibile nucleare. Poiché il rutenio può trasformarsi in composti volatili (forma numerosi complessi di azoto come notato sopra), c'è stata preoccupazione per il suo assorbimento nell'ambiente. Il significato del radio-rutenio come potenziale pericolo di radiazioni è ancora in gran parte sconosciuto.
Rodio
Gunnar Nordberg
Evento e usi
Il rodio è uno degli elementi più rari della crosta terrestre (concentrazione media 0.001 ppm). Si trova in piccole quantità associato al platino nativo e ad alcuni minerali di rame-nichel. Si trova nei minerali rodite, sperrylite e iridosmina (o osmiridio).
Il rodio viene utilizzato nelle placche resistenti alla corrosione per proteggere l'argenteria dall'ossidazione e negli specchi ad alta riflettività per proiettori e proiettori. È utile anche per la placcatura di strumenti ottici e per l'avvolgimento di forni. Il rodio funge da catalizzatore per varie reazioni di idrogenazione e ossidazione. Viene utilizzato per filiere nella produzione di rayon e come ingrediente nelle decorazioni in oro su vetro e porcellana.
Il rodio è legato con platino e palladio per produrre leghe molto dure da utilizzare negli ugelli di filatura.
Pericoli
Non ci sono dati sperimentali significativi che indichino problemi di salute con il rodio, le sue leghe oi suoi composti nell'uomo. Sebbene la tossicità non sia stabilita, è necessario maneggiare questi metalli con cura. È stata segnalata dermatite da contatto in un lavoratore che preparava pezzi di metallo per la placcatura con rodio. Gli autori sostengono che l'esiguo numero di casi segnalati di sensibilizzazione al rodio potrebbe riflettere la rarità dell'uso piuttosto che la sicurezza di questo metallo. La Conferenza americana degli igienisti industriali governativi (ACGIH) ha raccomandato un valore limite di soglia basso per il rodio e i suoi sali solubili, basato sull'analogia con il platino. La capacità dei sali solubili di rodio di dare origine a manifestazioni allergiche nell'uomo non è stata completamente dimostrata.
Rhenium
Gunnar Nordberg
Evento e usi
Il renio (Re) si trova allo stato combinato nei minerali di platino, gadolinite, molibdenite (MoS2) e Colombite. Si trova in alcuni minerali di solfuro. È un elemento raro che costituisce circa 0.001 ppm della crosta terrestre.
Il renio è utilizzato nei tubi elettronici e nelle applicazioni dei semiconduttori. Viene anche utilizzato come catalizzatore altamente selettivo per l'idrogenazione e la deidrogenazione. Gli anticorpi marcati con renio sono stati usati sperimentalmente per trattare gli adenocarcinomi del colon, del polmone e dell'ovaio. Il renio è utilizzato negli strumenti medici, nelle apparecchiature ad alto vuoto e nelle leghe per contatti elettrici e termocoppie. Viene anche utilizzato per la placcatura di gioielli.
Il renio è legato con tungsteno e molibdeno per migliorarne la lavorabilità.
Pericoli
Non sono note manifestazioni tossiche croniche. Alcuni composti, come l'esafluoruro di renio, sono irritanti per la pelle e gli occhi. Negli animali da esperimento, l'inalazione di polvere di renio provoca fibrosi polmonare. Il solfuro di renio VII si accende spontaneamente all'aria ed emette fumi tossici di ossidi di zolfo quando riscaldato. L'esametil renio presenta un grave rischio di esplosione e deve essere maneggiato con estrema cautela.
Diritti e doveri: la prospettiva dei lavoratori
Storicamente, le persone con disabilità hanno avuto enormi ostacoli all'ingresso nel mondo del lavoro e coloro che sono rimasti feriti e disabili sul lavoro hanno spesso dovuto affrontare la perdita del lavoro e le sue conseguenze psicologiche, sociali e finanziarie negative. Oggi, le persone con disabilità sono ancora sottorappresentate nella forza lavoro, anche nei paesi con la legislazione più progressista sui diritti civili e sulla promozione dell'occupazione, e nonostante gli sforzi internazionali per affrontare la loro situazione.
È aumentata la consapevolezza dei diritti e dei bisogni dei lavoratori con disabilità e del concetto di gestione della disabilità sul posto di lavoro. I programmi di compensazione dei lavoratori e di assicurazione sociale che proteggono il reddito sono comuni nei paesi industrializzati. I maggiori costi legati alla gestione di tali programmi hanno fornito una base economica per promuovere l'occupazione delle persone con disabilità e la riabilitazione dei lavoratori infortunati. Allo stesso tempo, le persone con disabilità si sono organizzate per rivendicare i propri diritti e l'integrazione in tutti gli aspetti della vita comunitaria, compresa la forza lavoro.
I sindacati di molti paesi sono stati tra coloro che hanno sostenuto tali sforzi. Le aziende illuminate stanno riconoscendo la necessità di trattare i lavoratori con disabilità in modo equo e stanno imparando l'importanza di mantenere un ambiente di lavoro sano. È emerso il concetto di gestire la disabilità o affrontare i problemi della disabilità sul posto di lavoro. Il lavoro organizzato è stato in parte responsabile di questa emergenza e continua a svolgere un ruolo attivo.
Secondo la Raccomandazione ILO n. 168 relativa alla riabilitazione professionale e all'occupazione delle persone disabili, “le organizzazioni dei lavoratori dovrebbero adottare una politica per la promozione della formazione e dell'occupazione adeguata delle persone disabili su un piano di parità con gli altri lavoratori”. La raccomandazione suggerisce inoltre che le organizzazioni dei lavoratori vengano coinvolte nella formulazione delle politiche nazionali, collaborino con gli specialisti e le organizzazioni della riabilitazione e promuovano l'integrazione e la riabilitazione professionale dei lavoratori disabili.
Lo scopo di questo articolo è quello di esplorare la questione della disabilità sul posto di lavoro dal punto di vista dei diritti e dei doveri dei lavoratori e di descrivere il ruolo specifico che i sindacati svolgono nel facilitare l'inserimento lavorativo delle persone con disabilità.
In un ambiente di lavoro sano, sia il datore di lavoro che il lavoratore hanno a cuore la qualità del lavoro, la salute e la sicurezza e l'equo trattamento di tutti i lavoratori. I lavoratori sono assunti in base alle loro capacità. Sia i lavoratori che i datori di lavoro contribuiscono al mantenimento della salute e della sicurezza e, quando si verifica un infortunio o una disabilità, hanno il diritto e il dovere di ridurre al minimo l'impatto della disabilità sull'individuo e sul posto di lavoro. Sebbene i lavoratori e i datori di lavoro possano avere prospettive diverse, lavorando in collaborazione possono raggiungere efficacemente gli obiettivi relativi al mantenimento di un luogo di lavoro sano, sicuro ed equo.
Il termine diritti è spesso associato a diritti legali determinati dalla legislazione. Molti paesi europei, il Giappone e altri hanno emanato sistemi di quote che richiedono che una certa percentuale di dipendenti sia costituita da persone con disabilità. Possono essere inflitte multe ai datori di lavoro che non rispettano la quota prescritta. Negli Stati Uniti, l'Americans with Disabilities Act (ADA) vieta la discriminazione nei confronti delle persone con disabilità nel lavoro e nella vita comunitaria. Nella maggior parte dei paesi esistono leggi in materia di salute e sicurezza per proteggere i lavoratori da condizioni e pratiche di lavoro non sicure. I programmi di compensazione dei lavoratori e di assicurazione sociale sono stati legiferati per fornire una varietà di servizi medici, sociali e, in alcuni casi, di riabilitazione professionale. I diritti specifici dei lavoratori possono anche entrare a far parte di contratti di lavoro negoziati e quindi legalmente obbligatori.
I diritti (ei doveri) legali di un lavoratore relativi alla disabilità e al lavoro dipenderanno dalla complessità di questo mix legislativo, che varia da paese a paese. Ai fini del presente articolo, i diritti dei lavoratori sono semplicemente quei diritti legali o morali considerati nell'interesse dei lavoratori in quanto relativi ad attività produttive in un ambiente di lavoro sicuro e non discriminatorio. I doveri si riferiscono a quegli obblighi che i lavoratori hanno nei confronti di se stessi, degli altri lavoratori e dei loro datori di lavoro per contribuire efficacemente alla produttività e alla sicurezza del posto di lavoro.
Questo articolo organizza i diritti ei doveri dei lavoratori nel contesto di quattro questioni fondamentali relative alla disabilità: (1) reclutamento e assunzione; (2) salute, sicurezza e prevenzione della disabilità; (3) cosa succede quando un lavoratore diventa disabile, compresa la riabilitazione e il ritorno al lavoro dopo l'infortunio; e (4) la totale integrazione del lavoratore nel posto di lavoro e nella comunità. Le attività sindacali relative a questi problemi includono: organizzazione e difesa dei diritti dei lavoratori con disabilità attraverso la legislazione nazionale e altri mezzi; garantire e tutelare i diritti includendoli nei contratti di lavoro negoziati; educare i membri del sindacato ei datori di lavoro sulle questioni relative alla disabilità e sui diritti e responsabilità relativi alla gestione della disabilità; collaborare con la direzione per promuovere i diritti e i doveri relativi alla gestione della disabilità; fornire servizi ai lavoratori con disabilità per aiutarli a integrarsi o integrarsi maggiormente nella forza lavoro; e, quando tutto il resto fallisce, impegnarsi nella risoluzione o nel contenzioso o lottare per modifiche legislative per proteggere i diritti.
Problema 1: assunzioni, assunzioni e pratiche di impiego
Mentre gli obblighi legali dei sindacati possono riguardare specificamente i loro membri, i sindacati tradizionalmente hanno contribuito a migliorare la vita lavorativa di tutti i lavoratori, compresi quelli con disabilità. Questa è una tradizione antica quanto lo stesso movimento operaio. Tuttavia, le pratiche giuste ed eque relative al reclutamento, all'assunzione e alle pratiche di occupazione assumono un significato speciale quando il lavoratore ha una disabilità. A causa di stereotipi negativi, nonché di barriere architettoniche, di comunicazione e di altro tipo legate alla disabilità, a persone in cerca di lavoro e lavoratori disabili vengono spesso negati i propri diritti o devono affrontare pratiche discriminatorie.
I seguenti elenchi di diritti di base (figure da 1 a 4), sebbene formulati in modo semplice, hanno profonde implicazioni per la parità di accesso alle opportunità di lavoro da parte dei lavoratori disabili. Anche i lavoratori disabili hanno determinati doveri, come tutti i lavoratori, di presentarsi, inclusi i propri interessi, capacità, competenze ed esigenze lavorative, in modo aperto e schietto.
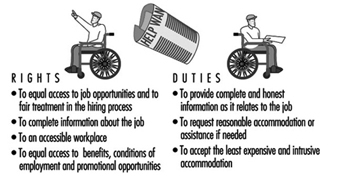
Figura 1. Diritti e doveri: assunzioni, assunzioni e pratiche di impiego
Nel processo di assunzione, i candidati dovrebbero essere giudicati in base alle loro capacità e qualifiche (figura 1). Devono avere una piena comprensione del lavoro per valutare il loro interesse e la capacità di svolgere il lavoro. Inoltre, una volta assunti, tutti i lavoratori dovrebbero essere giudicati e valutati in base alle loro prestazioni lavorative, senza pregiudizi basati su fattori non correlati al lavoro. Dovrebbero avere pari accesso ai benefici occupazionali e alle opportunità di avanzamento. Quando necessario, dovrebbero essere prese misure ragionevoli in modo che una persona con disabilità possa svolgere le mansioni lavorative richieste. Le sistemazioni di lavoro possono essere semplici come sollevare una postazione di lavoro, rendere disponibile una sedia o aggiungere un pedale.
Negli Stati Uniti, l'Americans with Disabilities Act non solo proibisce la discriminazione nei confronti dei lavoratori qualificati (un lavoratore qualificato è colui che ha le qualifiche e le capacità per svolgere le funzioni essenziali del lavoro) basata sulla disabilità, ma richiede anche che i datori di lavoro adottino soluzioni ragionevoli —ovvero, il datore di lavoro fornisce un'attrezzatura, modifica funzioni lavorative non essenziali o apporta qualche altro aggiustamento che non causi al datore di lavoro indebite difficoltà, in modo che la persona con disabilità possa svolgere le funzioni essenziali del lavoro. Questo approccio è progettato per proteggere i diritti dei lavoratori e rendere “sicura” la richiesta di sistemazioni. Secondo l'esperienza degli Stati Uniti, la maggior parte degli alloggi ha un costo relativamente basso (meno di 50 USD).
Diritti e doveri vanno di pari passo. I lavoratori hanno la responsabilità di informare il proprio datore di lavoro di una condizione che potrebbe influire sulla loro capacità di svolgere il lavoro o che potrebbe influire sulla loro sicurezza o su quella di altri. I lavoratori hanno il dovere di rappresentare se stessi e le proprie capacità in modo onesto. Dovrebbero richiedere una sistemazione ragionevole, se necessario, e accettare quella più appropriata per la situazione, conveniente e meno invadente per il posto di lavoro pur soddisfacendo le loro esigenze.
La Convenzione ILO n. 159 riguardante la riabilitazione professionale e l'occupazione delle persone disabili, e la Raccomandazione n. 168 affrontano proprio questi diritti e doveri e le loro implicazioni per le organizzazioni dei lavoratori. La Convenzione n. 159 suggerisce che a volte possono essere necessarie speciali misure positive per garantire "l'effettiva parità di opportunità e di trattamento tra i lavoratori disabili e gli altri lavoratori". Aggiunge che tali misure “non devono essere considerate discriminatorie nei confronti di altri lavoratori”. La Raccomandazione n. 168 incoraggia l'attuazione di misure specifiche per creare opportunità di lavoro, come fornire sostegno finanziario ai datori di lavoro per fare accomodamenti ragionevoli, e incoraggia le organizzazioni sindacali a promuovere tali misure e fornire consulenza su come fare tali accomodamenti.
Cosa possono fare i sindacati
I leader sindacali in genere hanno radici profonde all'interno delle comunità in cui operano e possono essere validi alleati nel promuovere il reclutamento, l'assunzione e l'occupazione continua delle persone con disabilità. Una delle prime cose che possono fare è sviluppare una dichiarazione politica sui diritti al lavoro delle persone con disabilità. Dovrebbe seguire l'educazione dei membri e un piano d'azione per sostenere la politica. I sindacati possono difendere i diritti dei lavoratori con disabilità su vasta scala promuovendo, monitorando e sostenendo iniziative legislative pertinenti. Sul posto di lavoro dovrebbero incoraggiare la direzione a sviluppare politiche e azioni che rimuovano gli ostacoli all'occupazione per i lavoratori disabili. Possono aiutare a sviluppare adeguate sistemazioni di lavoro e, attraverso accordi di lavoro negoziati, proteggere e promuovere i diritti dei lavoratori disabili in tutte le pratiche di lavoro.
Il lavoro organizzato può avviare programmi o sforzi di cooperazione con datori di lavoro, ministeri governativi, organizzazioni non governative e aziende per sviluppare programmi che si tradurranno in un aumento del reclutamento e delle assunzioni e di pratiche eque nei confronti delle persone con disabilità. I rappresentanti possono sedere nei consigli e prestare la loro esperienza alle organizzazioni basate sulla comunità che lavorano con le persone con disabilità. Possono promuovere la consapevolezza tra i membri del sindacato e, nel loro ruolo di datori di lavoro, i sindacati possono costituire un esempio di pratiche di assunzione giuste ed eque.
Esempi di cosa stanno facendo i sindacati
In Inghilterra, il Trades Union Congress (TUC) ha assunto un ruolo attivo nella promozione della parità di diritti sul lavoro per le persone con disabilità, attraverso dichiarazioni politiche pubblicate e attività di advocacy. Considera l'occupazione delle persone disabili una questione di pari opportunità e le esperienze delle persone disabili non sono dissimili da quelle di altri gruppi che sono stati discriminati o esclusi. Il TUC sostiene l'attuale legislazione sulle quote e sostiene l'applicazione di prelievi (multe) ai datori di lavoro che non rispettano la legge.
Ha pubblicato diverse guide correlate per supportare le sue attività ed educare i suoi membri, tra cui Guida TUC: sindacati e membri disabili, Occupazione delle persone disabili, Congedo di invalidità ed Le persone sorde e i loro diritti. Sindacati e soci disabili include una guida sui punti fondamentali che i sindacati dovrebbero considerare quando negoziano per i membri disabili. Il Congresso irlandese dei sindacati ha prodotto una guida con intenti simili, Disabilità e discriminazione sul posto di lavoro: linee guida per i negoziatori. Fornisce misure pratiche per affrontare la discriminazione sul posto di lavoro e per promuovere l'uguaglianza e l'accesso attraverso accordi di lavoro negoziati.
Anche la Federazione dei sindacati tedeschi ha sviluppato un documento di posizione completo che dichiara la sua politica per l'occupazione integrativa, la sua posizione contro la discriminazione e il suo impegno a usare la sua influenza per promuovere le sue posizioni. Supporta un'ampia formazione professionale e l'accesso agli apprendistati per le persone disabili, affronta la doppia discriminazione subita dalle donne disabili e sostiene le attività sindacali che supportano l'accesso ai trasporti pubblici e l'integrazione in tutti gli aspetti della società.
La Screen Actors Guild negli Stati Uniti ha circa 500 membri con disabilità. Una dichiarazione sulla non discriminazione e l'azione affermativa appare nei suoi accordi di contrattazione collettiva. In un'impresa cooperativa con la Federazione americana degli artisti televisivi e radiofonici, la Gilda ha incontrato gruppi di difesa nazionali per sviluppare strategie per aumentare la rappresentanza delle persone con disabilità nei rispettivi settori. L'International Union of United Automobile, Aerospace and Agricultural Implement Workers of America è un altro sindacato che include il linguaggio nei suoi accordi di contrattazione collettiva che proibiscono la discriminazione basata sulla disabilità. Si batte anche per sistemazioni ragionevoli per i suoi membri e fornisce una formazione regolare sulla disabilità e sui problemi del lavoro. La United Steel Workers of America ha incluso per anni clausole di non discriminazione nei suoi accordi di contrattazione collettiva e risolve i reclami di discriminazione sulla disabilità attraverso un processo di reclamo e altre procedure.
Negli Stati Uniti, l'approvazione e l'attuazione dell'Americans with Disabilities Act (ADA) è stata, e continua ad essere, promossa dai sindacati statunitensi. Anche prima dell'approvazione dell'ADA, molti sindacati membri dell'AFL-CIO erano attivamente coinvolti nella formazione dei propri membri sui diritti e la consapevolezza dei disabili (AFL-CIO 1994). L'AFL-CIO e altri rappresentanti sindacali stanno monitorando attentamente l'attuazione della legge, compresi i processi di contenzioso e risoluzione alternativa delle controversie, per sostenere i diritti dei lavoratori con disabilità ai sensi dell'ADA e per garantire che i loro interessi e i diritti di tutti i lavoratori siano rispettati abbastanza considerato.
Con l'approvazione dell'ADA, i sindacati hanno prodotto decine di pubblicazioni e video e organizzato programmi di formazione e seminari per educare ulteriormente i loro membri. Il Dipartimento per i diritti civili dell'AFL-CIO ha prodotto opuscoli e tenuto seminari per i sindacati affiliati. L'International Association of Machinists and Aerospace Workers Center for Administering Rehabilitation and Education Services (IAM CARES), con il sostegno del governo federale, ha prodotto due video e dieci opuscoli per datori di lavoro, persone con disabilità e personale sindacale per informarli dei loro diritti e responsabilità sotto l'ADA. L'American Federation of State, County and Municipal Employees (AFSCME) ha una lunga storia di protezione dei diritti dei lavoratori con disabilità. Con l'approvazione dell'ADA, l'AFSCME ha aggiornato le sue pubblicazioni e altri sforzi e ha formato migliaia di membri e del personale dell'AFSCME sull'ADA e sui lavoratori con disabilità.
Sebbene il Giappone abbia un sistema di quote e prelievi, un sindacato giapponese ha riconosciuto che le persone con disabilità mentali hanno maggiori probabilità di essere sottorappresentate nella forza lavoro, specialmente tra i datori di lavoro più grandi. Sta prendendo provvedimenti. Il Consiglio regionale di Kanagawa dell'Unione elettrica, elettronica e dell'informazione giapponese sta collaborando con la città di Yokohama per sviluppare un centro di sostegno all'occupazione. Il suo scopo includerà la formazione di persone con disabilità mentali e la fornitura di servizi per facilitare la loro collocazione e quella di altre persone disabili. Inoltre, il sindacato intende istituire un centro di formazione che fornisca sensibilizzazione sulla disabilità e formazione sulla lingua dei segni a membri del sindacato, dirigenti del personale, supervisori di produzione e altri. Sfrutterà i buoni rapporti tra lavoratori e datori di lavoro e coinvolgerà gli uomini d'affari nella gestione e nelle attività del centro. Avviato dal sindacato, il progetto promette di essere un modello di collaborazione tra imprese, lavoratori e governo.
Negli Stati Uniti e in Canada, i sindacati hanno lavorato in modo cooperativo e creativo con il governo e i datori di lavoro per facilitare l'occupazione delle persone con disabilità attraverso un programma chiamato Projects with Industry (PWI). Abbinando le risorse sindacali ai finanziamenti governativi, IAM CARES e l'Istituto per lo sviluppo delle risorse umane (HRDI) dell'AFL-CIO hanno gestito programmi di formazione e inserimento lavorativo per persone con disabilità indipendentemente dalla loro affiliazione sindacale. Nel 1968, HRDI ha iniziato a funzionare come braccio per l'occupazione e la formazione dell'AFL-CIO fornendo assistenza a diversi gruppi etnici, donne e persone con disabilità. Nel 1972 ha avviato un programma con un focus specifico sulle persone con disabilità, per collocarle presso i datori di lavoro che avevano accordi di lavoro con i sindacati nazionali e internazionali. Nel 1995, più di 5,000 persone con disabilità sono state impiegate grazie a questa attività. Dal 1981, il programma IAM CARES, che opera nel mercato del lavoro canadese e statunitense, ha consentito a più di 14,000 persone, la maggior parte delle quali gravemente disabili, di trovare lavoro. Entrambi i programmi forniscono valutazione professionale, consulenza e assistenza per l'inserimento lavorativo attraverso collegamenti con le imprese e con il sostegno del governo e dei sindacati.
Oltre a fornire servizi diretti ai lavoratori con disabilità, questi programmi PWI si impegnano in attività che aumentano la consapevolezza pubblica delle persone con disabilità, promuovono azioni cooperative di gestione del lavoro per favorire l'occupazione e il mantenimento del lavoro e forniscono servizi di formazione e consulenza ai sindacati e ai datori di lavoro locali .
Questi sono solo alcuni esempi in tutto il mondo delle attività che i sindacati hanno intrapreso per favorire l'equità nell'occupazione dei lavoratori con disabilità. È pienamente in linea con il loro obiettivo generale di facilitare la solidarietà dei lavoratori e porre fine a tutte le forme di discriminazione.
Problema 2: prevenzione della disabilità, salute e sicurezza
Mentre garantire condizioni di lavoro sicure è un segno distintivo dell'attività sindacale in molti paesi, mantenere la salute e la sicurezza sul posto di lavoro è stata tradizionalmente una funzione del datore di lavoro. In genere, la direzione ha il controllo sulla progettazione del lavoro, sulla selezione degli strumenti e sulle decisioni sui processi e sull'ambiente di lavoro che incidono sulla sicurezza e sulla prevenzione. Tuttavia, solo chi esegue i compiti e le procedure su base regolare, in condizioni e richieste di lavoro specifiche, può apprezzare appieno le implicazioni di procedure, condizioni e rischi sulla sicurezza e sulla produttività.
Fortunatamente, i datori di lavoro illuminati riconoscono l'importanza del feedback dei lavoratori e poiché la struttura organizzativa del posto di lavoro sta cambiando per aumentare l'autonomia dei lavoratori, tale feedback è più prontamente invitato. La ricerca sulla sicurezza e la prevenzione supporta anche la necessità di coinvolgere il lavoratore nella progettazione del lavoro, nella formulazione delle politiche e nell'attuazione di programmi in materia di salute, sicurezza e prevenzione della disabilità.
Un'altra tendenza, il forte aumento della retribuzione dei lavoratori e di altri costi per infortuni e disabilità legati al lavoro, ha portato i datori di lavoro a considerare la prevenzione come una componente chiave dello sforzo di gestione della disabilità. I programmi di prevenzione dovrebbero concentrarsi sull'intera gamma di fattori di stress, compresi quelli di natura psicologica, sensoriale, chimica o fisica, nonché su traumi, incidenti ed esposizione a rischi evidenti. La disabilità può derivare dall'esposizione ripetuta a fattori di stress o agenti lievi, piuttosto che da un singolo incidente. Ad esempio, alcuni agenti possono causare o attivare l'asma; rumori ripetuti o forti possono portare alla perdita dell'udito; la pressione della produzione, come le richieste a cottimo, può causare sintomi di stress psicologico; e movimenti ripetitivi possono portare a disturbi da stress cumulativi (p. es., sindrome del tunnel carpale). L'esposizione a tali fattori di stress può esacerbare le disabilità già esistenti e renderle più debilitanti.
Dal punto di vista del lavoratore, i benefici della prevenzione non possono mai essere messi in ombra dalla compensazione. La figura 2 elencats alcuni dei diritti e delle responsabilità che i lavoratori hanno in relazione alla prevenzione della disabilità sul posto di lavoro.
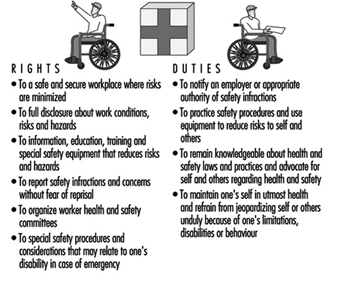
Figura 2. Diritti e doveri - salute e sicurezza
I lavoratori hanno diritto all'ambiente di lavoro più sicuro possibile e alla completa divulgazione dei rischi e delle condizioni di lavoro. Tale conoscenza è particolarmente importante per i lavoratori con disabilità che potrebbero aver bisogno della conoscenza di determinate condizioni per determinare se possono svolgere le funzioni lavorative senza mettere a rischio la loro salute e sicurezza o quella degli altri.
Molti lavori comportano rischi o pericoli che non possono essere completamente rimossi. Ad esempio, i lavori di costruzione o quelli che si occupano dell'esposizione a sostanze tossiche presentano rischi intrinseci evidenti. Altri lavori, come l'inserimento di dati o il funzionamento di macchine da cucire, sembrano relativamente sicuri; tuttavia, movimenti ripetitivi o una meccanica del corpo impropria possono portare a disabilità. Anche questi rischi possono essere ridotti.
A tutti i lavoratori dovrebbero essere fornite le necessarie attrezzature di sicurezza e informazioni su pratiche e procedure che riducono il rischio di lesioni o malattie dovute all'esposizione a condizioni pericolose, movimenti ripetitivi o altri fattori di stress. I lavoratori devono sentirsi liberi di segnalare/lamentarsi sulle pratiche di sicurezza o di dare suggerimenti per migliorare le condizioni di lavoro, senza timore di perdere il posto di lavoro. I lavoratori dovrebbero essere incoraggiati a segnalare una malattia o una disabilità, in particolare quelle causate o che potrebbero essere esacerbate dall'attività lavorativa o dall'ambiente.
Per quanto riguarda le mansioni, i lavoratori hanno la responsabilità di mettere in pratica procedure di sicurezza che riducano i rischi per se stessi e per gli altri. Devono segnalare condizioni non sicure, difendere i problemi di salute e sicurezza ed essere responsabili della propria salute. Ad esempio, se una disabilità o una malattia mette a rischio un lavoratore o altri, il lavoratore dovrebbe allontanarsi dalla situazione.
Il campo dell'ergonomia sta emergendo, con approcci efficaci per ridurre le disabilità sostenute a causa del modo in cui il lavoro è organizzato o svolto. L'ergonomia è fondamentalmente lo studio del lavoro. Implica l'adattamento del lavoro o dell'attività al lavoratore piuttosto che viceversa (AFL-CIO 1992). Le applicazioni ergonomiche sono state utilizzate con successo per prevenire la disabilità in campi diversi come l'agricoltura e l'informatica. Alcune applicazioni ergonomiche includono postazioni di lavoro flessibili che possono essere adattate all'altezza di un individuo o ad altre caratteristiche fisiche (ad es. sedie da ufficio regolabili), strumenti con manici per adattarsi alle differenze delle mani e semplici cambiamenti nelle routine lavorative per ridurre i movimenti ripetitivi o lo stress di alcune parti del corpo.
Sempre più sindacati e datori di lavoro riconoscono la necessità di estendere i programmi di salute e sicurezza al di fuori del posto di lavoro. Anche quando la disabilità o la malattia non sono legate al lavoro, i datori di lavoro sostengono i costi dell'assenteismo, dell'assicurazione sanitaria e forse della riassunzione e della riqualificazione. Inoltre, alcune malattie, come l'alcolismo, la tossicodipendenza ei problemi psicologici, possono comportare una diminuzione della produttività dei lavoratori o una maggiore vulnerabilità agli incidenti sul lavoro e allo stress. Per questi e altri motivi, molti datori di lavoro illuminati si stanno impegnando nell'educazione alla salute, alla sicurezza e alla prevenzione della disabilità dentro e fuori dal lavoro. I programmi di benessere che affrontano questioni come la riduzione dello stress, una buona alimentazione, la cessazione del fumo e la prevenzione dell'AIDS vengono forniti sul posto di lavoro da sindacati, dirigenti e attraverso sforzi di collaborazione congiunti che possono includere anche il governo.
Alcuni datori di lavoro forniscono programmi di benessere e assistenza ai dipendenti (consulenza e rinvio) per affrontare queste preoccupazioni. Tutti questi programmi di prevenzione e salute sono nell'interesse del lavoratore e del datore di lavoro. Ad esempio, le cifre in genere mostrano rapporti risparmio/investimento compresi tra 3:1 e 15:1 per alcuni programmi di promozione della salute e di assistenza ai dipendenti.
Cosa possono fare i sindacati?
I sindacati si trovano in una posizione unica per utilizzare la loro influenza in qualità di rappresentanti dei lavoratori per facilitare programmi di salute, sicurezza, prevenzione delle disabilità o ergonomia sul posto di lavoro. La maggior parte degli esperti di prevenzione ed ergonomia concorda sul fatto che la partecipazione e il coinvolgimento dei lavoratori nelle politiche e prescrizioni di prevenzione aumenta la probabilità della loro attuazione ed efficacia (LaBar 1995; Westlander et al. 1995; AFL-CIO 1992). I sindacati possono svolgere un ruolo chiave nella creazione di consigli per la salute e la sicurezza della direzione del lavoro e comitati per l'ergonomia. Possono fare pressioni per promuovere la legislazione sulla sicurezza sul posto di lavoro e lavorare con la direzione per istituire comitati congiunti per la sicurezza, che possono portare a una sostanziale riduzione degli infortuni sul lavoro (Fletcher et al. 1992).
I sindacati devono educare i loro membri sui loro diritti, regolamenti e pratiche sicure relative alla sicurezza sul posto di lavoro e alla prevenzione della disabilità dentro e fuori dal lavoro. Tali programmi possono entrare a far parte del contratto di lavoro negoziato o dei comitati per la salute e la sicurezza a base sindacale.
Inoltre, nelle dichiarazioni politiche e negli accordi di lavoro e attraverso altri meccanismi, i sindacati possono negoziare misure di prevenzione della disabilità e condizioni speciali per le persone con disabilità. Quando un lavoratore diventa disabile, soprattutto se la disabilità è correlata al lavoro, il sindacato dovrebbe sostenere il diritto di quel lavoratore ad alloggi, strumenti o riassegnazione per prevenire l'esposizione a stress o condizioni pericolose che possono aumentare la limitazione. Ad esempio, a coloro che soffrono di ipoacusia professionale deve essere impedita l'esposizione continua a determinati tipi di rumore.
Esempi di cosa stanno facendo i sindacati
La dichiarazione politica della Federazione dei sindacati tedeschi relativa ai dipendenti con disabilità identifica specificamente la necessità di evitare rischi per la salute dei lavoratori con disabilità e di adottare misure per evitare che subiscano ulteriori infortuni.
In base a un accordo di lavoro negoziato tra la Boeing Aircraft Corporation e l'International Association of Machinists and Aerospace Workers (IAMAW), l'IAM/Boeing Health and Safety Institute autorizza finanziamenti, sviluppa programmi pilota e formula raccomandazioni per miglioramenti relativi a problemi di salute e sicurezza dei lavoratori, e gestisce il rientro al lavoro dei lavoratori con disabilità industriali. L'Istituto è stato fondato nel 1989 e finanziato da un fondo fiduciario per la salute e la sicurezza di quattro centesimi l'ora. È gestito da un consiglio di amministrazione composto per il 50% da dirigenti e per il 50% da rappresentanza sindacale.
La Disabled Forestry Workers Foundation of Canada è un altro esempio di progetto congiunto di gestione del lavoro. Si è evoluto da un gruppo di 26 datori di lavoro, sindacati e altre organizzazioni che hanno collaborato per produrre un video (Ogni dodici secondi) per richiamare l'attenzione sull'elevato tasso di incidenti tra i lavoratori forestali in Canada. Ora la Fondazione si concentra su salute, sicurezza, prevenzione degli infortuni e modelli di lavoro per il reinserimento dei lavoratori infortunati.
IAM CARES è impegnata in un programma attivo di educazione dei suoi membri sui problemi di sicurezza, in particolare nei lavori ad alto rischio e pericolosi nelle industrie chimiche, nel settore edile e nell'industria siderurgica. Conduce corsi di formazione per delegati di negozio e lavoratori di linea e incoraggia la formazione di comitati per la sicurezza e la salute gestiti dai sindacati e indipendenti dalla direzione.
Il George Meany Center dell'AFL-CIO, con una sovvenzione del Dipartimento del lavoro degli Stati Uniti, sta sviluppando materiale educativo sull'abuso di sostanze per aiutare i membri del sindacato e le loro famiglie ad affrontare la dipendenza da alcol e droghe.
L'Associazione degli assistenti di volo (AFA) ha svolto un lavoro straordinario nell'area dell'AIDS e della prevenzione dell'AIDS. I membri volontari hanno sviluppato l'AIDS, Critical and Terminal Illness Awareness Project, che sta istruendo i membri sull'AIDS e altre malattie potenzialmente letali. Trentatré dei suoi abitanti hanno educato un totale di 10,000 membri sull'AIDS. Ha istituito una fondazione per amministrare fondi ai membri che stanno anche affrontando una malattia potenzialmente letale.
Problema 3: quando un lavoratore diventa disabile: supporto, riabilitazione, compensazione
In molti paesi, i sindacati si sono battuti per l'indennizzo dei lavoratori, l'invalidità e altri benefici legati agli infortuni sul lavoro. Poiché uno degli scopi dei programmi di gestione della disabilità è ridurre i costi relativi a questi benefici, si può presumere che i sindacati non siano a favore di tali programmi. Infatti, questo non è il caso. I sindacati sostengono i diritti relativi alla protezione del lavoro, all'intervento precoce nella fornitura di servizi di riabilitazione e agli aspetti di una sana pratica di gestione della disabilità. I programmi di gestione della disabilità che si concentrano sulla riduzione della sofferenza del lavoratore, affrontano le preoccupazioni sulla perdita del lavoro, comprese le sue implicazioni finanziarie, e cercano di prevenire la disabilità a breve e lungo termine sono ben accetti. Tali programmi dovrebbero riportare il lavoratore al suo posto di lavoro, se fattibile, e fornire alloggi quando necessario. Quando non è fattibile, dovrebbero essere fornite alternative come la riassegnazione e la riqualificazione. Come ultima risorsa, dovrebbe essere garantita la retribuzione a lungo termine e la sostituzione salariale.
Fortunatamente, i dati suggeriscono che i programmi di gestione della disabilità possono essere strutturati per soddisfare le esigenze ei diritti dei lavoratori ed essere comunque convenienti per i datori di lavoro. Poiché i costi di compensazione dei lavoratori sono saliti alle stelle nei paesi industrializzati, sono stati sviluppati modelli efficaci che incorporano servizi di riabilitazione e sono in fase di valutazione. I sindacati hanno un ruolo decisivo da svolgere nello sviluppo di tali programmi. Devono promuovere e proteggere i diritti elencati nella Figura 3 ed educare i lavoratori sui loro doveri.
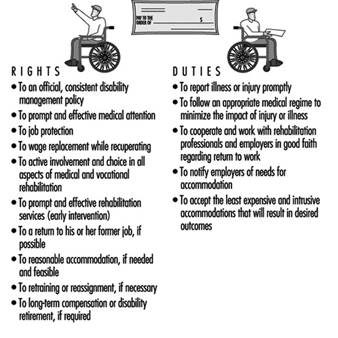
Figura 3. Diritti e doveri: sostegno, riabilitazione e compenso.
La maggior parte dei diritti dei lavoratori elencati fanno parte dei servizi standard di ritorno al lavoro per i lavoratori infortunati secondo le più moderne tecniche di riabilitazione (Perlman e Hanson 1993). I lavoratori hanno il diritto di sollecitare cure mediche e la certezza che i loro salari e posti di lavoro saranno protetti. Si riscontra che un'attenzione rapida e un intervento precoce riducono il tempo lontano dal lavoro. Trattenere i benefici può portare a concentrare gli sforzi lontano dalla riabilitazione e tornare al lavoro, e in contenzioso e animosità nei confronti del datore di lavoro e del sistema. I lavoratori devono capire cosa accadrà in caso di infortunio o disabilità e dovrebbero avere una chiara comprensione della politica aziendale e delle tutele legali. Sfortunatamente, alcuni sistemi relativi alla prevenzione, al risarcimento dei lavoratori e alla riabilitazione sono stati frammentati, aperti ad abusi e fonte di confusione per coloro che dipendono da questi sistemi in un momento vulnerabile.
La maggior parte dei sindacalisti concorderebbe sul fatto che i lavoratori che diventano disabili guadagnano poco se perdono il lavoro e la capacità di lavorare. La riabilitazione è una risposta desiderata a lesioni o disabilità e dovrebbe includere un intervento precoce, una valutazione completa e una pianificazione individualizzata con il coinvolgimento e la scelta dei lavoratori. I piani di ritorno al lavoro possono includere il ritorno al lavoro gradualmente, con sistemazione, a orari ridotti o in posizioni riassegnate fino a quando il lavoratore non è pronto per tornare a un funzionamento ottimale.
Tali sistemazioni, tuttavia, possono interferire con i diritti tutelati dei lavoratori in generale, compresi quelli relativi all'anzianità. Mentre i sindacalisti sostengono e tutelano i diritti dei lavoratori disabili a tornare al lavoro, cercano soluzioni che non interferiscano con le clausole di anzianità negoziate o richiedano la ristrutturazione dei posti di lavoro in modo tale che altri lavoratori debbano assumere nuovi compiti o responsabilità per i quali loro non sono responsabili o risarciti. La collaborazione e il coinvolgimento dei sindacati sono necessari per risolvere questi problemi quando si presentano, e tali circostanze illustrano ulteriormente la necessità del coinvolgimento dei sindacati nella progettazione e nell'attuazione della legislazione, della gestione della disabilità e delle politiche e dei programmi di riabilitazione.
Cosa possono fare i sindacati
I sindacati devono essere coinvolti nei comitati nazionali di pianificazione legislativa relativi alla disabilità e nelle task force che si occupano di tali questioni. All'interno delle strutture aziendali e del luogo di lavoro, i sindacati dovrebbero aiutare a organizzare comitati congiunti di gestione del lavoro impegnati nello sviluppo di programmi di gestione della disabilità a livello aziendale e dovrebbero monitorare i risultati individuali. I sindacati possono aiutare con il ritorno al lavoro suggerendo sistemazioni, coinvolgendo l'assistenza dei colleghi e fornendo garanzie al lavoratore infortunato.
I sindacati possono collaborare con i datori di lavoro per sviluppare programmi modello di gestione della disabilità che assistano i lavoratori e raggiungano gli obiettivi di contenimento dei costi. Possono impegnarsi nella ricerca delle esigenze dei lavoratori, delle migliori pratiche e di altre attività per determinare e proteggere gli interessi dei lavoratori. Anche i diritti e le responsabilità in materia di istruzione dei lavoratori e le azioni necessarie sono fondamentali per garantire le migliori risposte a infortuni e disabilità.
Esempi di ciò che hanno fatto i sindacati
Alcuni sindacati sono stati attivi nell'aiutare i governi ad affrontare le inadeguatezze dei loro sistemi relativi agli infortuni sul lavoro e alla compensazione dei lavoratori. Nel 1988, in risposta alle preoccupazioni relative ai costi relativi al risarcimento degli infortuni e alle preoccupazioni dei sindacati per la mancanza di efficaci programmi di riabilitazione, l'Australia ha approvato il Commonwealth Employees Rehabilitation and Compensation Act, che ha fornito un nuovo sistema di coordinamento per la gestione e la prevenzione delle malattie sul lavoro e degli infortuni dei federali lavoratori. Il sistema rivisto si basa sul presupposto che l'effettiva riabilitazione e ritorno al lavoro, se possibile, è il risultato più vantaggioso per il lavoratore e il datore di lavoro. Incorpora la prevenzione, la riabilitazione e la compensazione nel sistema. Benefici e posti di lavoro sono protetti mentre l'individuo è sottoposto a riabilitazione. Il compenso include la sostituzione dello stipendio, le spese mediche e correlate e, in alcuni casi, pagamenti forfettari limitati. Quando le persone non sono in grado di tornare al lavoro, sono adeguatamente remunerate. I primi risultati stanno dimostrando un tasso di ritorno al lavoro dell'87%. Il successo è attribuito a molti fattori, incluso il coinvolgimento collaborativo di tutte le parti interessate, compresi i sindacati, nel processo.
L'IAM/Boeing Health and Safety Institute, già citato, fornisce un esempio di un programma di gestione del lavoro che è stato sviluppato in un contesto aziendale. Il programma modello di ritorno al lavoro è stata una delle prime iniziative intraprese dall'Istituto perché i bisogni dei lavoratori infortunati sul lavoro venivano trascurati dai frammentati sistemi di erogazione dei servizi amministrati da agenzie e programmi di riabilitazione federali, statali, locali e privati. Dopo aver analizzato i dati e condotto interviste, il sindacato e la società hanno istituito un programma modello che si ritiene sia nel migliore interesse di entrambi. Il programma prevede molti dei diritti già elencati: intervento precoce; risposta rapida con servizi e requisiti di compensazione; gestione intensiva del caso incentrata sul ritorno al lavoro con alloggio, se necessario; e valutazione periodica dei risultati del programma e della soddisfazione dei lavoratori.
Gli attuali sondaggi sulla soddisfazione indicano che la direzione ei lavoratori infortunati ritengono che il programma di ritorno al lavoro congiunto tra la direzione del lavoro e la direzione lavori sia un miglioramento rispetto ai servizi esistenti. Il programma precedente è stato replicato in altri quattro stabilimenti Boeing e si prevede che il programma congiunto diventi una pratica standard in tutta l'azienda. Ad oggi, più di 100,000 lavoratori infortunati hanno ricevuto servizi di riabilitazione attraverso il programma.
Il programma HRDI dell'AFL-CIO offre anche servizi di riabilitazione per il ritorno al lavoro per i lavoratori infortunati sul lavoro presso aziende con rappresentanza sindacale affiliata. In collaborazione con il Workplace Center della Columbia University, ha amministrato un programma dimostrativo chiamato Early Intervention Program, che ha cercato di determinare se l'intervento precoce può accelerare il processo di recupero dei lavoratori, che sono senza lavoro a causa di disabilità a breve termine. . Il programma ha riportato al lavoro il 65% dei partecipanti e ha isolato diversi fattori critici per il successo. Due risultati sono di particolare importanza per questa discussione: (1) i lavoratori sperimentano quasi universalmente disagio legato a preoccupazioni finanziarie; e (2) l'affiliazione sindacale del programma ha ridotto il sospetto e l'ostilità.
La Disabled Forestry Workers Foundation of Canada ha sviluppato un programma chiamato Case Management Model for Workplace Integration. Utilizzando anche l'iniziativa congiunta sindacato-gestione, il programma riabilita e reintegra i lavoratori disabili. Ha pubblicato Gestione della disabilità industriale: un'efficace strategia economica e delle risorse umane assistere nell'attuazione del modello, costruito sulla partnership tra datori di lavoro, sindacati, governo e consumatori. Inoltre, ha sviluppato l'Istituto nazionale per la disabilità e la ricerca sul lavoro, coinvolgendo lavoratori, dirigenti, educatori e professionisti della riabilitazione. L'Istituto sta sviluppando programmi di formazione per le risorse umane ei rappresentanti sindacali che porteranno a un'ulteriore implementazione del suo modello.
Tema 4: Inclusione e integrazione nella comunità e nel posto di lavoro
Affinché le persone con disabilità possano integrarsi pienamente nel mondo del lavoro, devono innanzitutto avere pari accesso a tutte le risorse comunitarie che predispongono e assistono le persone al lavoro (opportunità di istruzione e formazione, servizi sociali, ecc.) e che danno loro accesso alle ambiente di lavoro (alloggi accessibili, trasporti, informazioni, ecc.). Molti sindacati hanno riconosciuto che le persone con disabilità non sono in grado di partecipare al posto di lavoro se sono escluse dalla piena partecipazione alla vita della comunità. Inoltre, una volta occupate, le persone con disabilità possono aver bisogno di servizi e sistemazioni speciali per essere pienamente integrate o per mantenere le prestazioni lavorative. L'uguaglianza nella vita comunitaria è un precursore dell'equità occupazionale, e per affrontare pienamente la questione della disabilità e del lavoro, deve essere considerata la questione più ampia dei diritti umani o civili.
I sindacati hanno anche riconosciuto che per garantire l'equità occupazionale, a volte possono essere richiesti servizi o alloggi speciali per il mantenimento del posto di lavoro e, in uno spirito di solidarietà, possono fornire tali servizi ai propri membri o promuovere la fornitura di tali alloggi e servizi. La figura 4 elenca i diritti ei doveri che riconoscono la necessità di un pieno accesso alla vita comunitaria.
Figura 4. Diritti e doveri: inclusione e integrazione nella comunità e nel mondo del lavoro.
Cosa possono fare i sindacati
I sindacati possono essere agenti diretti del cambiamento nelle loro comunità incoraggiando la totale integrazione delle persone con disabilità nel posto di lavoro e nella comunità. I sindacati possono raggiungere i lavoratori con disabilità e le organizzazioni che li rappresentano e collaborare per intraprendere azioni positive. Le opportunità di esercitare influenza politica e influenzare il cambiamento legislativo sono state evidenziate in questo articolo e sono pienamente in linea con la Raccomandazione ILO n. 168 e la Convenzione ILO n. 159. Entrambe sottolineano il ruolo delle organizzazioni dei datori di lavoro e dei lavoratori nella formulazione delle politiche relative alla riabilitazione professionale e il loro coinvolgimento nell'attuazione delle politiche e dei servizi.
I sindacati hanno la responsabilità di rappresentare i bisogni di tutti i loro lavoratori. Dovrebbero fornire servizi, programmi e rappresentanza modello all'interno della struttura sindacale per includere, accogliere e coinvolgere i membri con disabilità in tutti gli aspetti dell'organizzazione. Come dimostreranno alcuni dei seguenti esempi, i sindacati hanno utilizzato i propri membri come risorsa per raccogliere fondi, per prestare servizio come volontari o per impegnarsi in servizi diretti sul posto di lavoro e nella comunità per garantire che le persone con disabilità siano pienamente incluse nella comunità la vita e il posto di lavoro.
Cosa hanno fatto i sindacati
In Germania, un tipo di advocacy è legalmente obbligatorio. Secondo il Severely Disabled Persons Act, qualsiasi impresa, compresi i sindacati, che ha cinque o più dipendenti a tempo indeterminato, deve avere una persona eletta nel consiglio del personale come rappresentante dei dipendenti disabili. Questo rappresentante garantisce che i diritti e le preoccupazioni dei dipendenti disabili siano affrontati. La direzione è tenuta a consultare questo rappresentante in questioni relative al reclutamento generale e alla politica. Come risultato di questa legge, i sindacati sono diventati attivamente coinvolti nelle questioni relative alla disabilità.
Il Congresso irlandese dei sindacati (ICTU) ha pubblicato e diffuso a Carta dei diritti delle persone con disabilità (1990), che è un elenco di 18 diritti fondamentali considerati essenziali per la piena uguaglianza delle persone con disabilità sul posto di lavoro e nella comunità in generale. Comprende i diritti a un ambiente privo di barriere, a un alloggio, a un'assistenza sanitaria di qualità, all'istruzione, alla formazione, all'occupazione ea trasporti accessibili.
Nel 1946, la IAMAW iniziò ad aiutare le persone con disabilità istituendo l'International Guiding Eyes. Questo programma fornisce cani guida e formazione su come usarli a persone non vedenti e ipovedenti in modo che possano condurre una vita più indipendente e soddisfacente. Sono state aiutate circa 3,000 persone provenienti da molti paesi. Parte dei costi per il funzionamento del programma sono a carico dei contributi degli iscritti al sindacato.
Il lavoro di un sindacato giapponese è stato precedentemente descritto. Il suo lavoro è stata una naturale evoluzione del lavoro dell'Assemblea dei sindacati iniziato negli anni '1970, quando un membro del sindacato che aveva un figlio autistico chiese il sostegno del sindacato per concentrarsi sui bisogni dei bambini con disabilità. L'Assemblea ha istituito una fondazione che è stata sostenuta dalla vendita di fiammiferi e, successivamente, scatole di fazzoletti, da membri del sindacato. La fondazione ha avviato un servizio di consulenza e una hotline telefonica per aiutare i genitori ad affrontare le sfide di allevare un figlio disabile in una società segregata. Di conseguenza, i genitori si sono organizzati e hanno fatto pressioni sul governo per affrontare l'accessibilità (le ferrovie sono state sottoposte a pressioni per migliorare l'accessibilità, un processo che continua ancora oggi) e per fornire formazione educativa e aggiornare altri servizi. Sono state sponsorizzate attività e festival estivi, nonché tournée nazionali e internazionali, per promuovere la comprensione dei problemi della disabilità.
Dopo vent'anni, quando i bambini sono cresciuti, i loro bisogni di ricreazione e istruzione sono diventati bisogni di competenze professionali e di occupazione. È stato sviluppato ed è attivo da diversi anni un programma di esperienza professionale per giovani con disabilità. I sindacati hanno chiesto alle aziende di fornire esperienze di lavoro per gli studenti del secondo anno delle scuole superiori con disabilità. Fu al di fuori di questo programma che divenne evidente la necessità del Centro di sostegno all'occupazione, indicato al punto 1.
Molti sindacati forniscono servizi di supporto extra alle persone con disabilità sul posto di lavoro per aiutarle a mantenere l'occupazione. I sindacati giapponesi utilizzano volontari sul posto di lavoro per sostenere i giovani nei programmi di esperienza lavorativa con aziende che hanno una rappresentanza sindacale. IAM CARES negli Stati Uniti e in Canada utilizza un sistema di amici per abbinare i nuovi dipendenti con disabilità a un membro del sindacato che funge da mentore. IAM CARES ha anche sponsorizzato programmi di occupazione assistita con Boeing e altre società. I programmi di occupazione assistita forniscono coach del lavoro per assistere le persone con le disabilità più gravi nell'apprendimento del proprio lavoro e nel mantenere le proprie prestazioni a livelli produttivi.
Alcuni sindacati hanno istituito sottocomitati o task force composti da lavoratori disabili, per garantire che i diritti e le esigenze dei membri disabili siano pienamente rappresentati all'interno della struttura sindacale. L'American Postal Workers Union è un eccellente esempio di tale task force e delle ampie implicazioni che può avere. Negli anni '1970 fu nominato il primo maggiordomo sordo. Dal 1985, si sono tenuti diversi convegni solo per i membri con problemi di udito. Questi membri fanno anche parte dei team di negoziazione per risolvere i problemi di sistemazione del lavoro e di gestione della disabilità. Nel 1990, la task force ha collaborato con il servizio postale per sviluppare un francobollo ufficiale raffigurante le parole "ti amo" in un gesto della mano.
Conclusioni
I sindacati, al loro livello più elementare, riguardano le persone e i loro bisogni. Sin dai primi giorni di attività sindacale, i sindacati hanno fatto di più che lottare per salari equi e condizioni di lavoro ottimali. Hanno cercato di migliorare la qualità della vita e massimizzare le opportunità per tutti i lavoratori, compresi quelli con disabilità. Sebbene la prospettiva sindacale provenga dal luogo di lavoro, l'influenza sindacale non è limitata alle imprese in cui esistono contratti di lavoro negoziati. Come dimostrano molti esempi in questo articolo, i sindacati possono anche influenzare l'ambiente sociale più ampio attraverso una varietà di attività e iniziative volte a eliminare la discriminazione e le disuguaglianze nei confronti delle persone con disabilità.
Sebbene sindacati, datori di lavoro, enti governativi, rappresentanti della riabilitazione professionale e uomini e donne con disabilità possano avere prospettive diverse, dovrebbero condividere il desiderio di un posto di lavoro sano e produttivo. I sindacati sono in una posizione unica per riunire questi gruppi su un terreno comune, e quindi svolgono un ruolo chiave nel migliorare la vita delle persone con disabilità.
Platinum
Gunnar Nordberg
Evento e usi
Platino (Pt) si presenta in forma nativa e in un certo numero di forme minerali, tra cui la sperrylite (PtAs2), cooperite (Pt,Pd)S e braggite (Pt,Pd,Ni)S. Il platino si trova talvolta con il palladio come arseniuro e seleniuro. La concentrazione di platino nella crosta terrestre è di 0.005 ppm.
Il platino e le sue leghe sono usati come catalizzatori nella riformazione del petrolio, ossidazione dell'ammoniaca, ossidazione dell'anidride solforosa, idrogenazione e deidrogenazione. Il platino è utilizzato nel controllo delle emissioni automobilistiche, nei contatti elettrici, negli elettrodi e nelle termocoppie. Viene anche utilizzato nelle filiere per la produzione di vetro fibroso e rayon, nelle superfici riflettenti o ornamentali e nei gioielli. A causa della permanenza del platino, viene utilizzato per gli standard nazionali e internazionali per la misurazione del peso, della lunghezza e della temperatura. Il platino è prodotto in fogli, fili e lamine, ed è ampiamente utilizzato negli apparecchi di laboratorio.
Nichel, osmio, rutenio, rame, oro, argento e iridio sono legati al platino per aumentarne la durezza. Leghe di platino commercialmente importanti sono preparate con rame, oro, iridio, rodio e rutenio. Le leghe con cobalto sono diventate importanti per le loro forti proprietà ferromagnetiche.
Acido cloroplatinico, formata dalla dissoluzione del platino acqua regia, è utile nella fabbricazione di catalizzatori. Potassio esacloroplatinato è utilizzato nell'industria fotografica, e tetracloruro di platino è usato come catalizzatore nell'industria chimica. Esafluoruro di platino è un agente ossidante estremamente potente, la prima sostanza ad ossidare un gas inerte (xeno). cis-Diclorodiamminaplatino II, un complesso di platino e congeneri correlati, è risultato attivo contro un ampio spettro di tumori animali. È stato trovato utile nel produrre remissioni con un numero di tumori umani.
Pericoli
Si ritiene che gli effetti tossici e potenzialmente tossici del platino nei lavoratori siano correlati a certi sali di platino solubili in acqua (p. es., esacloroplatinato di potassio, tetracloroplatinato di potassio, cloroplatinato di sodio e cloroplatinato di ammonio). È noto che l'esposizione per inalazione a questi sali di platino dà origine a manifestazioni di allergia respiratoria. Il primo rapporto di tali reazioni ai composti di platino apparve nel 1911 tra i fotografi che soffrivano di disturbi respiratori e della pelle. Manifestazioni cliniche simili - rinite, congiuntivite, asma, orticaria e dermatite da contatto - sono state da allora segnalate principalmente nei lavoratori delle raffinerie di platino e nei chimici. Malattie respiratorie allergiche sono state segnalate in un'elevata percentuale di lavoratori di raffineria esposti a sali solubili di esacloroplatinato. Sono state descritte rinite e bronchite allergica in 52 dei 91 lavoratori di quattro raffinerie di platino in Gran Bretagna, con sintomi più gravi tra i lavoratori che frantumavano i sali di cloroplatinato. Il termine platinosi è stato definito come gli effetti dei sali di platino solubili sulle persone esposte a questi per motivi professionali ed è caratterizzato da una pronunciata irritazione del naso e delle vie respiratorie superiori, con starnuti, lacrimazione degli occhi e tosse. Successivamente compaiono sintomi asmatici di tosse, senso di oppressione al petto, respiro sibilante e mancanza di respiro. Questi sintomi peggiorano progressivamente con la durata del rapporto di lavoro. Alcuni lavoratori possono mostrare tutte e tre le manifestazioni allergiche con coinvolgimento della mucosa nasale, dei bronchi e della pelle. Segnalazioni di allergia tra i lavoratori esposti ai sali di cloroplatinato sono emerse da Stati Uniti, Regno Unito, Svizzera, Germania e Sudafrica.
È interessante notare che sono state osservate reazioni anafilattiche in alcuni pazienti trattati con agenti antitumorali al platino.
In generale, gli effetti allergici dell'esposizione al platino sono stati confinati a specifici complessi di platino. I lavoratori sensibilizzati quando testati con la puntura di spillo non rispondono alla maggior parte dei composti di platino utilizzati nella raffineria. Una volta sensibilizzato, la condizione persiste e i lavoratori generalmente devono evitare l'esposizione al platino. Il fumo sembra aumentare il rischio di sensibilizzazione da sali di platino.
Le emissioni delle marmitte catalitiche contenenti platino non sembrano presentare un pericolo per la salute dal punto di vista delle emissioni di platino.
Misure di sicurezza e salute
Il controllo dei rischi del platino può essere ottenuto solo prevenendo il rilascio dei sali complessi solubili del platino nell'atmosfera dell'officina. Poiché la polvere di platino è potenzialmente più dannosa dello spray, i sali complessi solubili non devono essere essiccati a meno che non sia necessario. Una buona ventilazione di scarico è necessaria nelle raffinerie di platino. Le procedure chimiche che possono generare questi sali devono essere eseguite in cappe aspiranti ventilate. Le centrifughe aperte non devono essere utilizzate. Una buona igiene personale, indumenti protettivi adeguati e sorveglianza medica sono misure preventive importanti. I lavoratori con una storia di malattie allergiche o respiratorie dovrebbero essere avvisati di non lavorare con composti di platino solubili.
Sono stati ideati test puntura di spillo, nasali e bronchiali. I prick test cutanei con concentrazioni diluite dei complessi di platino solubili sembrano fornire monitor biologici riproducibili, affidabili e altamente sensibili della risposta allergica.
" DISCLAIMER: L'ILO non si assume alcuna responsabilità per i contenuti presentati su questo portale Web presentati in una lingua diversa dall'inglese, che è la lingua utilizzata per la produzione iniziale e la revisione tra pari del contenuto originale. Alcune statistiche non sono state aggiornate da allora la produzione della 4a edizione dell'Enciclopedia (1998)."