Fibromialgia Primaria
Se desconoce la causa de la fibromialgia. Algunos pacientes asocian el trauma y las infecciones con el desarrollo de síntomas, pero no hay pruebas sólidas a favor de tales eventos desencadenantes. Sin embargo, se sabe que muchos factores agravan los síntomas existentes. El clima frío y húmedo, los trastornos mentales, el estrés físico o mental y también la inactividad física se han asociado con la fibromialgia (Wolfe 1986).
Una característica importante es que los pacientes se despiertan por la mañana sintiéndose cansados. El metabolismo anormal de la serotonina se asocia tanto con la alteración del sueño como con la disminución del umbral del dolor típico en estos pacientes (Goldberg 1987).
Los síntomas de la fibromialgia comienzan de manera insidiosa con dolores musculoesqueléticos persistentes y generalizados, múltiples síntomas generales como fatiga, rigidez, hinchazón subjetiva de los dedos no observada por el médico examinador, sueño no reparador y dolor muscular después del esfuerzo. Alrededor de un tercio de los pacientes tienen síntomas adicionales, como síndrome del intestino irritable, dolores de cabeza por tensión, síndrome premenstrual, entumecimiento y hormigueo en las extremidades, sequedad de boca y ojos y constricción de los vasos sanguíneos en los dedos cuando se exponen al frío (síndrome de Raynaud). fenómeno).
Por lo general, un paciente con fibromialgia tiene una gran variedad de síntomas que, con la excepción de los puntos sensibles, no tienen contrapartes objetivas. La fibromialgia sigue un curso crónico. La mayoría de los pacientes continúan teniendo síntomas con intensidad variable. La remisión completa es una excepción. En la fibromialgia primaria no hay signos de laboratorio que hagan referencia a artritis inflamatoria. Los pacientes con artritis inflamatoria (por ejemplo, artritis reumatoide) también pueden tener síntomas fibromiálgicos, en cuyo caso el término fibromialgia secundaria Está aplicado.
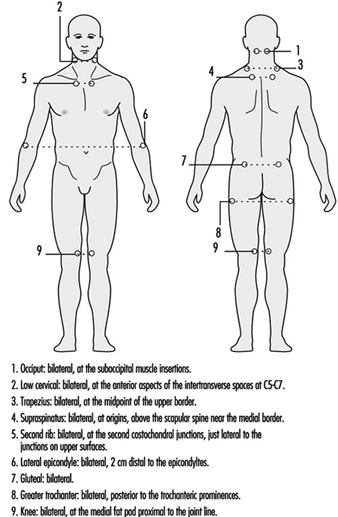
No existe una prueba para la fibromialgia. El diagnóstico de fibromialgia se basa en la historia del paciente y en la observación clínica de los puntos sensibles (figura 1). La prevalencia de la fibromialgia en la población general es del 0.5 al 1%. La mayoría (75 a 90%) de los pacientes son mujeres, generalmente entre 25 y 45 años de edad; los niños rara vez se ven afectados.
Figura 1. Sitios de puntos sensibles en la fibromialgia.
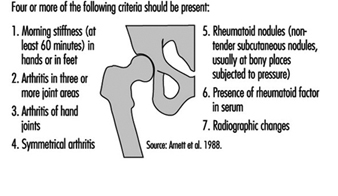
El Colegio Americano de Reumatología ha establecido criterios para la clasificación de la fibromialgia (figura 2).
Figura 2. Criterios del Colegio Americano de Reumatología de 1990 para el diagnóstico de fibromialgia.
Diagnóstico
Deben excluirse otras dolencias con síntomas similares. El dolor generalizado debe estar presente durante al menos tres meses. Además, debe haber dolor en 11 de los 18 puntos sensibles que se muestran en la figura 1 cuando los presiona el dedo del examinador.
Artritis Reumatoide
Alrededor del 1% de la población adulta tiene artritis reumatoide. El inicio de la enfermedad suele ser entre los 30 y los 50 años de edad, y las mujeres tienen un riesgo tres veces mayor que los hombres. La prevalencia de la enfermedad aumenta en las poblaciones de mayor edad.
Se desconoce la causa de la artritis reumatoide. No se hereda, pero los factores genéticos aumentan el riesgo de desarrollar la enfermedad. Además de uno o múltiples factores genéticos, se cree que algunos factores desencadenantes ambientales juegan un papel en su patogénesis, y se sospecha fuertemente de infecciones virales o bacterianas.
La artritis reumatoide generalmente comienza gradualmente. Por lo general, el paciente tiene una inflamación leve de las articulaciones pequeñas de los dedos y sensibilidad en los pies que se manifiesta de manera simétrica. Si las articulaciones de una mano, por ejemplo, están involucradas, es probable que las mismas articulaciones de la otra mano se vean afectadas. La rigidez de manos y pies por la mañana es un síntoma importante. El paciente a menudo tiene fatiga y puede tener fiebre leve. Las características de laboratorio incluyen evidencia de inflamación (velocidad de sedimentación globular elevada y nivel de proteína C reactiva) y, a menudo, anemia leve. Alrededor del 70% de los pacientes tienen factor reumatoide circulante (autoanticuerpo contra inmunoglobulina de clase IgG). En los primeros casos, el examen radiológico de manos y pies suele ser normal, pero más tarde, la mayoría de los pacientes desarrollan evidencia radiológica de destrucción articular (erosiones). El diagnóstico de la artritis reumatoide se basa en una combinación de hallazgos clínicos, de laboratorio y radiológicos (ver figura 3).
Figura 3. Criterios para el diagnóstico de artritis reumatoide.
Las enfermedades que con mayor frecuencia causan problemas de diagnóstico diferencial son las enfermedades articulares degenerativas de las manos, la artritis después de infecciones, las espondiloartropatías y algunas enfermedades raras del tejido conjuntivo (Guidelines 1992).
La educación del paciente para disminuir la carga de trabajo de las articulaciones, el uso de aparatos ergonómicos, un buen calzado y el tratamiento adecuado de las infecciones son la base de las medidas preventivas. Las pautas de tratamiento se dan en la tabla 1.
Tabla 1. Pautas para el tratamiento de la artritis reumatoide
|
1. |
Tratamiento del dolor articular |
Fármacos anti-inflamatorios no esteroideos Acetaminofén (dextropropoxifeno) |
|
2. |
Tratamiento de la inflamación articular (medicamentos antirreumáticos modificadores de la enfermedad) |
oro intramuscular La sulfasalazina Auranofin Antipalúdicos D-penicilamina El metotrexato La azatioprina Ciclosporina (ciclofosfamida) Terapia con glucocorticosteroides |
|
3. |
Inyecciones locales |
Glucocorticosteroide Tetróxido de osmio sinovectomía química Inyección de isótopos radiactivos |
|
4. |
La cirugía |
Cirugía reparadora temprana (sinovectomía, tenosinovectomía) Cirugía reconstructiva |
|
5. |
Rehabilitación |
Terapia ocupacional Fisioterapia Educación Evaluación de necesidades de ayudas y aparatos |
espondiloartropatías
Epidemiología y etiología
Las espondiloartropatías incluyen entidades clínicas típicas como la espondilitis anquilosante y algunas formas de artritis asociadas con psoriasis, con enfermedades inflamatorias crónicas del intestino o con infecciones bacterianas en el tracto urogenital o en el intestino (la llamada artritis reactiva). Las enfermedades son comunes. La prevalencia de la forma más crónica, la espondilitis anquilosante, en las poblaciones occidentales varía entre el 0.1 y el 1.8% (Gran y Husby 1993). Se calcula que cada año se producen tres nuevos casos de artritis transitoria, como la artritis reactiva, en comparación con un paciente con espondilitis anquilosante en una población de 10,000. La mayoría de los pacientes que desarrollan espondiloartropatía son adultos jóvenes, entre 20 y 40 años de edad. Hay pruebas de que la aparición media de síntomas en pacientes con espondilitis anquilosante está aumentando (Calin et al. 1988).
Las espondiloartropatías tienen un fuerte componente genético ya que la mayoría de los pacientes tienen un marcador genético heredado, HLA-B27. La frecuencia de este marcador es de alrededor del 7 al 15% en las poblaciones occidentales; Del 90 al 100 % de los pacientes con espondilitis anquilosante y del 70 al 90 % de los pacientes con artritis reactiva son HLA-B27 positivos. Sin embargo, a niveles de población, la mayoría de los sujetos con este marcador están sanos. Por lo tanto, se piensa que se necesitan factores exógenos, además de la susceptibilidad genética, para el desarrollo de la enfermedad. Dichos factores desencadenantes incluyen infecciones bacterianas en el tracto urogenital o en el intestino (tabla 2), lesiones cutáneas y enfermedades inflamatorias crónicas del intestino. La evidencia a favor de las infecciones es más directa en el caso de la artritis reactiva. Las infecciones por Salmonella están aumentando ampliamente, como secuela se puede esperar un aumento de los casos con complicaciones articulares. La agricultura y las aves de corral pueden ser las fuentes de estas infecciones. En cuanto a las infecciones por yersinia, los cerdos albergan la bacteria yersinia en sus amígdalas. Se ha sugerido que el sacrificio seguido del almacenamiento de los productos cárnicos en frío contribuye a la dispersión de infecciones en humanos. Sin embargo, en pacientes con espondilitis anquilosante, por lo general, no se pueden rastrear infecciones previas como evento iniciador. Sin embargo, los resultados recientes se han centrado en el hallazgo de que los pacientes con espondilitis anquilosante a menudo tienen inflamación intestinal crónica asintomática, lo que podría servir como un factor desencadenante o como un foco inflamatorio que contribuye a la cronicidad de la enfermedad.
Tabla 2. Infecciones conocidas por desencadenar artritis reactiva
|
Focus |
Las bacterias |
|
Tracto respiratorio superior |
Chlamydia pneumoniae Beta-hemolítico estreptococo (generalmente causa fiebre reumática) |
|
Notable |
Salmonella, Shigella Yersinia enterocolitica Yersinia pseudotuberculosis Campylobacter jejuni |
|
Tracto urogenital |
Chlamydia trachomatis Neisseria gonorrhoeae |
Signos y síntomas
La artritis periférica es asimétrica, afecta las articulaciones grandes y tiene predilección por las extremidades inferiores. Los pacientes a menudo también tienen dolor lumbar inflamatorio, peor por la noche y que se alivia con el movimiento, no con el reposo. Una característica típica es una tendencia a la inflamación de la unión entre los tendones y los huesos (entesopatía), que puede manifestarse como dolor debajo del talón o en el calcáneo en la inserción del tendón de Aquiles. Además de la inflamación en las articulaciones y en las inserciones de los ligamentos, los pacientes también pueden tener síntomas inflamatorios en los ojos (iritis o conjuntivitis), la piel (psoriasis, lesiones cutáneas en palmas, plantas o induración de las piernas) y, a veces, en el corazón.
Los siguientes son los criterios diagnósticos para la espondiloartropatía (Dougados et al. 1991).
Dolor lumbar inflamatorio
or
Inflamación de las articulaciones (sinovitis):
- asimétrico
- predilección por las extremidades inferiores
y
al menos uno de los siguientes:
- antecedentes familiares positivos para espondiloartropatía
- psoriasis
- enfermedad inflamatoria del intestino
- dolor de glúteos que cambia de un lado a otro
- dolor en la unión entre el tendón y el hueso (entesopatía).
Los pacientes con espondilitis anquilosante tienen dolor lumbar, que empeora por la noche, y sensibilidad entre la columna y la pelvis en las articulaciones sacroilíacas. Pueden tener movilidad limitada de la columna vertebral con sensibilidad en el pecho. Un tercio de los pacientes tienen artritis periférica y entesopatía. La piedra angular del diagnóstico de la espondilitis anquilosante es la presencia de cambios radiológicos en las articulaciones sacroilíacas; hay una pérdida de espacio entre las articulaciones y crecimientos óseos. Dichos cambios se suman a la precisión diagnóstica de los pacientes con espondilartropatía, pero sólo son necesarios en el caso de la espondilitis anquilosante.
Gota
Epidemiología y etiología
La gota es un trastorno metabólico que es la causa más común de artritis inflamatoria en los hombres. Su prevalencia entre adultos varía de 0.2 a 0.3 por 1000, y es de 1.5% en varones adultos. La prevalencia de la gota aumenta con la edad y con el aumento de los niveles séricos de urato.
La hiperuricemia (nivel elevado de ácido úrico en suero) es un factor de riesgo. Los factores que contribuyen son las enfermedades renales crónicas que conducen a insuficiencia renal, hipertensión, uso de medicamentos diuréticos, consumo elevado de alcohol, exposición al plomo y obesidad. Los ataques de gota se precipitan por hipersaturación del líquido articular con ácido úrico; los cristales precipitados irritan la articulación, con el desarrollo de artritis aguda.
Signos y síntomas
El curso natural de la gota pasa por varias etapas, desde la hiperuricemia asintomática hasta la artritis gotosa aguda, los períodos asintomáticos y la gota tofácea crónica (gota con nódulos).
La artritis gotosa aguda a menudo se manifiesta como una inflamación aguda en una articulación, generalmente en la base del dedo gordo del pie. La articulación está muy sensible, hinchada y muy dolorosa; a menudo es rojo. El ataque agudo puede remitir espontáneamente en cuestión de días. Si no se trata, pueden ocurrir ataques repetidos, y en algunos pacientes estos continúan (durante los años subsiguientes) de modo que el paciente desarrolla artritis crónica. En estos pacientes, los depósitos de urato se pueden observar en las hélices de las orejas, en los codos o en los tendones de Aquiles, donde forman masas palpables subcutáneas no dolorosas (tofos).
Artritis infecciosa
Epidemiología y etiología
En los niños, la artritis infecciosa suele desarrollarse en un niño previamente sano, pero los adultos suelen tener algún factor predisponente, como diabetes, artritis crónica, uso de glucocorticoides o terapia inmunosupresora, inyecciones previas o traumatismos en la articulación. Los pacientes con endoprótesis también son susceptibles a infecciones en la articulación operada.
Las bacterias suelen ser la causa de la artritis infecciosa. En pacientes inmunodeprimidos se pueden encontrar hongos. Aunque la infección bacteriana en la articulación es rara, es muy importante reconocerla porque, si no se trata, la infección destruye rápidamente la articulación. Los microbios pueden llegar a la articulación por circulación (infección séptica), por herida penetrante directa o durante una inyección articular, o desde un foco infeccioso adyacente.
Signos y síntomas
En un caso típico, un paciente tiene inflamación articular aguda, generalmente en una sola articulación, que es dolorosa, caliente, roja y sensible al movimiento. Hay síntomas generales de infección (fiebre, escalofríos) y evidencia de laboratorio de inflamación aguda. La aspiración articular es turbia, y al examen microscópico se observa un elevado número de leucocitos, con tinción y cultivos positivos para bacterias. El paciente puede tener signos de un foco de infección en otro lugar, como neumonía.
Osteoporosis
Epidemiología y etiología
La masa ósea aumenta desde la niñez hasta la adolescencia. Las mujeres ganan un 15% menos de densidad ósea que los hombres. Está en su punto más alto entre 20 y 40 años, después de lo cual hay una disminución constante. La osteoporosis es una afección en la que la masa ósea disminuye y los huesos se vuelven susceptibles a las fracturas. La osteoporosis es una de las principales causas de morbilidad en los ancianos. La manifestación más importante son las fracturas lumbares y de cadera. Alrededor del 40% de las mujeres que han llegado a los 70 años han sufrido fracturas.
La masa ósea máxima está influenciada por factores genéticos. En las mujeres, la masa ósea disminuye después de la menopausia. La disminución de la masa ósea en los hombres es menos marcada que en las mujeres. Además de la falta de estrógenos, otros factores influyen en la tasa de pérdida ósea y el desarrollo de la osteoporosis. Estos incluyen inactividad física, baja cantidad de calcio en la dieta, tabaquismo, consumo de café y bajo peso corporal. El uso de la terapia con corticosteroides sistémicos también se asocia con un mayor riesgo de osteoporosis.
Signos y síntomas
La osteoporosis puede ser asintomática. Por otro lado, la manifestación más distintiva de la osteoporosis es la fractura ósea, típicamente la de la cadera, las vértebras (columna vertebral) y la muñeca. Las fracturas de cadera y muñeca suelen ser el resultado de una caída, pero las fracturas vertebrales pueden desarrollarse de forma insidiosa después de un traumatismo trivial. El paciente presenta dolor de espalda, cifosis y pérdida de altura.
Cáncer de hueso
Epidemiología y etiología
Los tumores óseos malignos primarios son poco frecuentes. Ocurren con mayor frecuencia en niños y adultos jóvenes. El osteosarcoma es el más frecuente de los tumores óseos malignos. Se observa con mayor frecuencia en la segunda década de la vida, y en adultos mayores puede ser secundaria a una enfermedad ósea (enfermedad de Paget). El sarcoma de Ewing también se observa principalmente en niños, que presentan cambios destructivos en la pelvis o en los huesos largos. Los tumores malignos que se originan en el cartílago (condrosarcoma) pueden ocurrir en muchas áreas del cartílago. En los adultos, las lesiones óseas malignas suelen ser metastásicas (es decir, la enfermedad maligna primaria está en otra parte del cuerpo).
La mayoría de los tumores primarios malignos no tienen una etiología conocida. Sin embargo, la enfermedad ósea de Paget, la osteomielitis, la osteonecrosis y la lesión por radiación se han asociado con transformación maligna. Las metástasis óseas son frecuentes en los cánceres primarios de mama, pulmón, próstata, riñón o tiroides.
Signos y síntomas
El dolor, la limitación del movimiento y la hinchazón están presentes en pacientes con osteosarcoma. Además del dolor óseo, los pacientes con sarcoma de Ewing suelen tener síntomas sistémicos como fiebre, malestar general y escalofríos. Los condrosarcomas pueden causar síntomas variables según el sitio del tumor y sus detalles histológicos.
Osteomielitis
Epidemiología y etiología
La osteomielitis es una infección ósea que suele ser bacteriana, pero puede ser fúngica o viral. En una persona por lo demás sana, la osteomielitis es un evento raro, pero en pacientes con enfermedades crónicas como diabetes o artritis reumatoide, la infección en el cuerpo puede propagarse por el torrente sanguíneo o por invasión directa a los huesos. En los niños, el sitio más favorecido para la propagación es la diáfisis de los huesos largos, pero en los adultos la infección suele estar en la columna vertebral. Un punto focal desde el cual una infección puede propagarse por el torrente sanguíneo o por invasión directa, traumatismo penetrante o cerrado, cirugía ortopédica previa (inserción de prótesis) puede complicarse con osteomielitis.
Signos y síntomas
La infección ósea aguda de los huesos largos se asocia con fiebre, escalofríos y dolor óseo. La osteomielitis espinal puede causar síntomas más vagos con dolor progresivo y febrícula. Las infecciones alrededor de una prótesis provocan dolor y sensibilidad al mover la articulación operada.