Приказујем ставке по ознаци: маделеине р естринбехар
Болничка ергономија: преглед
Аутор: Маделеине Р. Естрин-Бехар
Ергономија је примењена наука која се бави прилагођавањем рада и радног места карактеристикама и могућностима радника како би посао обављао ефикасно и безбедно. Он се бави физичким капацитетима радника у односу на физичке захтеве посла (нпр. снага, издржљивост, спретност, флексибилност, способност толерисања положаја и држања, оштрина вида и слуха), као и његов или њен ментални и емоционални статус у вези са на начин на који је рад организован (нпр. распоред рада, оптерећење и стрес на послу). У идеалном случају, прилагођавање намештаја, опреме и алата које користи радник и радног окружења како би се омогућило раднику да ради адекватно без ризика за себе, сараднике и јавност. Повремено је потребно побољшати адаптацију радника на посао кроз, на пример, посебну обуку и коришћење личне заштитне опреме.
Од средине 1970-их, примена ергономије на болничке раднике се проширила. Сада је намењен онима који су укључени у директну негу пацијената (нпр. лекари и медицинске сестре), онима који су укључени у помоћне услуге (нпр. техничари, лабораторијско особље, фармацеути и социјални радници) и онима који пружају услуге подршке (нпр. административно и службено особље, особље за исхрану, особље за домаћинство, радници на одржавању и обезбеђење).
Спроведено је опсежно истраживање о ергономији хоспитализације, при чему већина студија покушава да идентификује степен до којег болнички администратори треба да дозволе болничком особљу слободу у развоју стратегија за помирење прихватљивог радног оптерећења са добрим квалитетом неге. Партиципаторна ергономија је постала све раширенија у болницама последњих година. Тачније, одељења су реорганизована на основу ергономских анализа активности предузетих у сарадњи са медицинским и парамедицинским особљем, а партиципативна ергономија је коришћена као основа за прилагођавање опреме за употребу у здравству.
У студијама болничке ергономије, анализа радне станице мора се проширити барем на ниво одељења—раздаљина између просторија и количина и локација опреме су кључни фактори.
Физички напор је једна од примарних одредница здравља ЗР и квалитета неге коју они пружају. С обзиром на то, чести прекиди који ометају негу и утицај психолошких фактора повезаних са суочавањем са озбиљном болешћу, старењем и смрћу такође се морају позабавити. Обрачунавање свих ових фактора је тежак задатак, али приступи који се фокусирају само на појединачне факторе неће успети да побољшају ни услове рада ни квалитет неге. Слично томе, перцепција пацијената о квалитету њиховог боравка у болници одређена је ефективношћу неге коју добијају, њиховим односом са лекарима и другим особљем, храном и архитектонским окружењем.
Основа болничке ергономије је проучавање збира и интеракције личних фактора (нпр. умор, кондиција, године и обука) и фактора околности (нпр. организација рада, распоред, распоред пода, намештај, опрема, комуникација и психолошка подршка у раду тим), који комбиновањем утичу на извођење посла. Прецизна идентификација стварног посла који обављају здравствени радници зависи од ергономског посматрања читавих радних дана и прикупљања валидних и објективних информација о покретима, ставовима, когнитивним перформансама и емоционалној контроли која је неопходна да би се задовољили радни захтеви. Ово помаже да се открију фактори који могу да ометају ефикасан, безбедан, удобан и здрав рад. Овај приступ такође баца светло на потенцијал за патњу радника или уживање у раду. Коначне препоруке морају узети у обзир међузависност различитог стручног и помоћног особља које посећује истог пацијента.
Ова разматрања постављају основу за даља, специфична истраживања. Анализа напрезања у вези са употребом основне опреме (нпр. кревети, колица за оброк и покретна рендгенска опрема) може помоћи да се разјасне услови прихватљиве употребе. Мерења нивоа осветљења могу бити допуњена информацијама о величини и контрасту налепница лекова, на пример. Тамо где се аларми које емитује различита опрема за интензивну негу могу збунити, анализа њиховог акустичког спектра може бити корисна. Компјутеризацију карата пацијената не би требало предузимати осим ако се не анализирају формалне и неформалне структуре подршке информацијама. Због тога треба увек имати на уму међузависност различитих елемената радног окружења сваког датог неговатеља када се анализирају изоловани фактори.
Анализа интеракције различитих фактора који утичу на негу – физичког напрезања, когнитивног напрезања, афективног напрезања, распореда, амбијента, архитектуре и хигијенских протокола – је од суштинског значаја. Важно је прилагодити распореде и заједничке радне области потребама радног тима када покушавате да побољшате опште управљање пацијентима. Партиципаторна ергономија је начин коришћења специфичних информација да би се дошло до широких и релевантних побољшања квалитета неге и радног живота. Укључивање свих категорија особља у кључне фазе тражења решења помаже да се осигура да модификације које су коначно усвојене имају пуну подршку.
Радни положаји
Епидемиолошке студије зглобних и мускулоскелетних поремећаја. Неколико епидемиолошких студија је показало да су неприкладни положаји и технике руковања повезани са удвостручавањем броја проблема са леђима, зглобовима и мишићима који захтевају лечење и одсуство са посла. Овај феномен, о којем се детаљније говори на другом месту у овом поглављу и Енциклопедија, повезан је са физичким и когнитивним напрезањем.
Услови рада се разликују од земље до земље. Сиегел ет ал. (1993) упоредио је стање у Немачкој и Норвешкој и открио да је 51% немачких медицинских сестара, али само 24% норвешких медицинских сестара, патило од болова у доњем делу леђа сваког дана. Услови рада у две земље су се разликовали; међутим, у немачким болницама, однос пацијент-медицинска сестра је био двоструко већи, а број кревета подесиве висине упола мањи од норвешких болница, а мање медицинских сестара је имало опрему за руковање пацијентима (78% наспрам 87% у норвешким болницама).
Епидемиолошке студије трудноће и њеног исхода. Пошто болничка радна снага углавном чине жене, утицај рада на трудноћу често постаје важно питање (погледајте чланке о трудноћи и раду на другим местима у овој Енциклопедија). Саурел-Цубизоллес ет ал. (1985) у Француској, на пример, проучавао је 621 жену које су се вратиле на рад у болницу након порођаја и открио да је већа стопа превремених порођаја повезана са тешким кућним пословима (нпр. чишћење прозора и подова), ношењем тешких терета и дугим периодима од стајања. Када су ови задаци комбиновани, стопа превремених порођаја је повећана: 6% када је био укључен само један од ових фактора и до 21% када су била укључена два или три. Ове разлике су остале значајне након прилагођавања стажа, социјалних и демографских карактеристика и професионалног нивоа. Ови фактори су такође повезани са већом учесталошћу контракција, већим бројем пријема у болницу током трудноће и, у просеку, дужим боловањем.
У Шри Ланки, Сеневиране и Фернандо (1994) упоредили су 130 трудноћа које је издржало 100 медицинских сестара и 126 службеника чији су послови вероватно били више седентарни; социо-економска позадина и употреба пренаталне неге били су слични за обе групе. Односи шансе за компликације трудноће (2.18) и превремени порођај (5.64) били су високи међу медицинским сестрама.
Ергономско посматрање радних дана
Утицај физичког напора на здравствене раднике је показано кроз континуирано посматрање радних дана. Истраживања у Белгији (Малцхаире 1992), Француској (Естрин-Бехар и Фоуиллот 1990а) и Чехословачкој (Хубацова, Борски и Стрелка 1992) показала су да здравствени радници 60 до 80% свог радног дана проводе стојећи (види табелу 1). Примећено је да белгијске медицинске сестре проводе око 10% свог радног дана погнуте; Чехословачке медицинске сестре провеле су 11% свог радног дана позиционирајући пацијенте; а француске медицинске сестре проводиле су 16 до 24% свог радног дана у непријатним положајима, као што су погнути или чучећи, или са подигнутим или оптерећеним рукама.
Табела 1. Расподела времена медицинских сестара у три студије
|
Чехословачка |
Belgiji |
Француска |
|
|
Аутори |
Хубакова, Борски и Стрелка 1992* |
Малцхаире 1992** |
Естрин-Бехар и |
|
Одељења |
5 медицинских и хируршких одељења |
Кардиоваскуларна хирургија |
10 медицинских и |
|
Просечно време за главне положаје и укупна удаљеност коју су медицинске сестре прешле: |
|||
|
Проценат радног |
100% |
јутро 61% |
јутро 74% |
|
Укључујући сагињање, |
100% |
јутро 16% |
|
|
Стојећи савијен |
јутро 11% |
||
|
Пређена удаљеност |
Јутро 4 км |
Јутро 7 км |
|
|
Проценат радног |
Три смене: 47% |
јутро 38% |
јутро 24% |
Број посматрања по смени:* 74 посматрања у 3 смене. ** Јутро: 10 посматрања (8 х); поподне: 10 посматрања (8 х); ноћ: 10 посматрања (11 х). *** Јутро: 8 посматрања (8 х); поподне: 10 посматрања (8 х); ноћ: 9 посматрања (10-12 х).
У Француској, медицинске сестре у ноћној смени проводе нешто више времена седећи, али своју смену завршавају намештањем кревета и пружањем неге, што подразумева рад у неудобним положајима. У томе им помаже помоћник медицинске сестре, али то треба да буде у супротности са ситуацијом у преподневној смени, где ове послове најчешће обављају две медицинске сестре. Генерално, медицинске сестре које раде у дневним сменама проводе мање времена у непријатним положајима. Помоћници медицинских сестара су били стално на ногама, а неудобни положаји, углавном због неадекватне опреме, чинили су 31% (поподневна смена) до 46% (јутарња смена) њиховог времена. Објекти за пацијенте у овим француским и белгијским наставним болницама били су распоређени на великим површинама и састојали су се од соба са једним до три кревета. Медицинске сестре на овим одељењима пешачиле су у просеку 4 до 7 км дневно.
Детаљно ергономско посматрање читавих радних дана (Естрин-Бехар и Хаким-Серфати 1990) корисно је у откривању интеракције фактора који одређују квалитет неге и начин на који се рад обавља. Размотрите веома различите ситуације у педијатријској јединици интензивне неге и реуматолошком одељењу. У одељењима за педијатријску реанимацију, медицинска сестра проводи 71% свог времена у собама за пацијенте, а опрема сваког пацијента се држи на индивидуалним колицима која имају помоћници медицинских сестара. Медицинске сестре на овом одељењу мењају локацију само 32 пута у смени, прешавши укупно 2.5 км. Они су у могућности да комуницирају са лекарима и другим медицинским сестрама у суседном салону или станици медицинских сестара преко интерфона који су инсталирани у свим собама за пацијенте.
Насупрот томе, сестринска станица на реуматолошком одељењу је веома удаљена од соба за пацијенте, а припрема за негу је дуготрајна (38% смене). Као резултат тога, медицинске сестре проводе само 21% свог времена у собама за пацијенте и мењају локацију 128 пута у смени, прешавши укупно 17 км. Ово јасно илуструје међуоднос између физичког напора, проблема са леђима и организационих и психолошких фактора. Пошто морају брзо да се крећу и добију опрему и информације, медицинске сестре имају времена само за консултације у ходнику—нема времена да седе док пружају негу, слушају пацијенте и дају пацијентима персонализоване и интегрисане одговоре.
Континуирано посматрање 18 холандских медицинских сестара на одељењима за дуготрајни боравак открило је да су оне 60% свог времена проводиле обављајући физички захтевне послове без директног контакта са својим пацијентима (Енгелс, Сенден и Хертог 1993). Одржавање и припреме чине већину од 20% времена описаног као потрошено у „мало опасним“ активностима. Све у свему, 0.2% времена смене је потрошено у положајима који захтевају тренутну модификацију и 1.5% времена смене у положајима који захтевају брзу промену. Контакт са пацијентима је била врста активности која се најчешће повезивала са овим опасним положајима. Аутори препоручују модификацију праксе поступања са пацијентима и других мање опасних, али чешћих задатака.
С обзиром на физиолошко напрезање рада помоћника медицинских сестара, континуирано мерење срчане фреквенције је корисна допуна посматрању. Раффраи (1994) је користио ову технику да идентификује тешке послове у домаћинству и препоручио је да се особље не ограничава на ову врсту задатака током целог дана.
Електромиографска (ЕМГ) анализа умора је такође занимљива када положај тела мора да остане мање или више статичан—на пример, током операција коришћењем ендоскопа (Луттман ет ал. 1996).
Утицај архитектуре, опреме и организације
Схиндо (40) показао је неадекватну опрему за медицинске сестре, посебно кревете у 1992 јапанских болница. Поред тога, собе за пацијенте, како оне у којима је било шест до осам пацијената, тако и једнокреветне собе резервисане за веома болесне, биле су лоше распоређене и изузетно мале. Матсуда (1992) је известио да би ова запажања требало да доведу до побољшања удобности, безбедности и ефикасности рада сестара.
У једној француској студији (Саурел 1993), величина соба за пацијенте била је проблематична у 45 од 75 одељења за средњи и дуготрајни боравак. Најчешћи проблеми су били:
- недостатак простора (30 одељења)
- потешкоће у маневрисању колица за преношење пацијената (17)
- неадекватан простор за намештај (13)
- потреба за изношењем кревета из собе ради преношења пацијената (12)
- отежан приступ и лош распоред намештаја (10)
- врата која су била премала (8)
- отежано кретање између кревета (8).
Средња расположива површина по кревету за пацијенте и медицинске сестре је у основи ових проблема и смањује се како се број кревета по соби повећава: 12.98 м2, КСНУМКС м2, КСНУМКС м2, КСНУМКС м2 и 7.25 м2 за собе са једним, два, три, четири и више од четири лежаја. Тачнији индекс корисне површине на располагању особљу се добија одузимањем површине коју заузимају сами кревети (1.8 до 2.0 м2) и другом опремом. Француско Министарство здравља прописује корисну површину од 16 м2 за једнокреветне собе и 22 м2 за двокреветне собе. Министарство здравља Квебека препоручује 17.8 м2 и 36 м2, редом.
Што се тиче фактора који погодују развоју проблема са леђима, механизми променљиве висине били су присутни на 55.1% од 7,237 прегледаних кревета; од њих, само 10.3% је имало електричне команде. Системи за трансфер пацијената, који смањују подизање, били су ретки. Ове системе је систематски користило 18.2% од 55 одговорних штићеника, при чему је више од половине штићеника изјавило да их користи „ретко” или „никад”. „Лошу“ или „прилично лошу“ управљивост колица за оброк је пријавило 58.5% од 65 одговорних штићеника. Није било периодичног одржавања мобилне опреме у 73.3% од 72 испитана одељења.
У скоро половини испитаних одељења није било соба са седиштима које би медицинске сестре могле да користе. У многим случајевима, чини се да је то било због мале величине соба за пацијенте. Седење је обично било могуће само у салонима — у 10 јединица, сама болничка станица није имала седишта. Међутим, 13 јединица је пријавило да немају салон, а 4 јединице су користиле оставу за ову сврху. У 30 одељења у овој просторији није било места.
Према статистици за 1992. коју је пружила Конфедерација запослених у здравственим службама Уједињеног Краљевства (ЦОХСЕ), 68.2% медицинских сестара сматрало је да нема довољно механичких подизача пацијената и помагала за руковање, а 74.5% сматра да се од њих очекује да прихвате проблеми са леђима као нормалан део њиховог посла.
У Квебеку, Заједничко секторско удружење, сектор за социјална питања (Ассоциатион поур ла санте ет ла сецурите ду траваил, сецтеур аффаирес социалес, АССТАС) је 1993. године покренуло свој пројекат „Превенција-Планирање-Реновирање-Изградња” (Вилленеуве 1994). Током 18 месеци, затражено је финансирање за скоро 100 бипартитних пројеката, од којих неки коштају неколико милиона долара. Циљ овог програма је да максимизира улагања у превенцију тако што ће се бавити здравственим и безбедносним проблемима у раној фази пројектовања пројеката планирања, реновирања и пројектовања.
Удружење је 1995. године завршило модификацију пројектних спецификација за болесничке собе у јединицама за дуготрајну његу. Након констатације да се три четвртине несрећа на раду са медицинским сестрама дешавају у болесничким собама, удружење је предложило нове димензије соба за пацијенте и нове собе сада морају да обезбеде минималну количину слободног простора око кревета и да могу да приме лифтове за пацијенте. Просторије су димензија 4.05 к 4.95 м квадратније од старијих, правоугаоних просторија. Да би се побољшале перформансе, уграђени су плафонски лифтови за пацијенте, у сарадњи са произвођачем.
Удружење ради и на измени стандарда изградње тоалета, где се такође дешавају многе незгоде на раду, мада у мањој мери него у самим просторијама. Коначно, проучава се изводљивост наношења премаза против клизања (са коефицијентом трења изнад минималног стандарда од 0.50) на подове, јер се аутономија пацијената најбоље промовише обезбеђивањем неклизајуће површине на којој ни они ни медицинске сестре не могу да клизе. .
Процена опреме која смањује физичко оптерећење
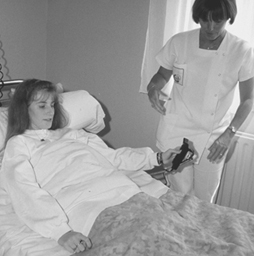
Формулисани су предлози за побољшање кревета (Теиссиер-Цотте, Роцхер и Мереау 1987) и колица за оброк (Боухник ет ал. 1989), али је њихов утицај сувише ограничен. Тинтори и др. (1994) проучавали су кревете подесиве висине са електричним подизачима пртљажника и механичким подизачима душека. Особље и пацијенти су оценили подизање пртљажника као задовољавајуће, али су подизање душека било веома незадовољавајуће, пошто је подешавање кревета захтевало више од осам покрета педалом, од којих је сваки премашио стандарде за снагу стопала. Притискање дугмета које се налази близу главе пацијента док разговарате са њом или њим је очигледно боље од притискања педале осам пута из подножја кревета (погледајте слику 1). Због временских ограничења, подизање душека се често једноставно није користило.
Слика 1. Електронски управљани лифтови за пртљажник на креветима ефикасно смањују незгоде приликом подизања
Б. Флорет
Ван дер Стар и Воогд (1992) су проучавали здравствене раднике који се брину о 30 пацијената у новом прототипу кревета у периоду од шест недеља. Посматрања положаја радника, висине радних површина, физичке интеракције између медицинских сестара и пацијената и величине радног простора упоређена су са подацима прикупљеним на истом одељењу током периода од седам недеља пре увођења прототипа. Коришћење прототипова смањило је укупно време проведено у неудобним положајима током прања пацијената са 40% на 20%; за постављање кревета бројке су биле 35% и 5%. Пацијенти су такође уживали већу аутономију и често су сами мењали положаје, подижући труп или ноге помоћу електричних контролних дугмади.
У шведским болницама свака двокреветна соба је опремљена лифтовима за пацијенте на плафону (Љунгберг, Килбом и Горан 1989). Ригорозни програми као што је Априлски пројекат процењују међусобну повезаност услова рада, организације рада, успостављања основне школе и побољшања физичке кондиције (Охлинг и Естлунд 1995).
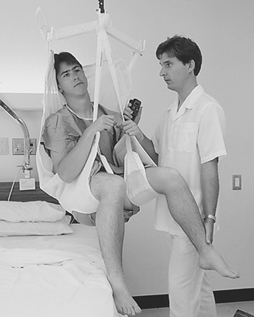
У Квебеку, АССТАС је развио глобални приступ анализи радних услова који изазивају проблеме са леђима у болницама (Вилленеуве 1992). У периоду од 1988. до 1991. године, овај приступ је довео до модификација радног окружења и опреме која се користила на 120 одељења и смањења учесталости и тежине повреда на раду за 30%. Године 1994, анализа трошкова и користи коју је извршило удружење показала је да би систематска примена лифтова за пацијенте на плафону смањила несреће на раду и повећала продуктивност, у поређењу са континуираном употребом мобилних лифтова на земљи (види слику 2).
Слика 2. Коришћење лифтова за пацијенте монтираних на плафону за смањење незгода приликом подизања
Обрачунавање индивидуалних варијација и олакшавање активности
Женска популација у Француској генерално није много физички активна. Од 1,505 медицинских сестара које су проучавали Естрин-Бехар ет ал. (1992), 68% није учествовало у спортској активности, а неактивност је била израженија код мајки и неквалификованог особља. У Шведској је пријављено да су фитнес програми за болничко особље корисни (Вигаеус Хјелм, Хагберг и Хеллстром 1993), али су изводљиви само ако потенцијални учесници не заврше свој радни дан превише уморни да би учествовали.
Усвајање бољих радних положаја условљено је и могућношћу ношења одговарајуће одеће (Лемпереур 1992). Квалитет ципела је посебно важан. Тврде потплате треба избегавати. Потплати против клизања спречавају несреће на раду узроковане оклизнућем и падом, који су у многим земљама други водећи узрок незгода које доводе до одсуства са посла. Лоше пристајале патике или чизме које носи особље у операционој сали како би се смањило накупљање статичког електрицитета могу представљати опасност од пада.
Клизање на равним подовима може се спречити коришћењем нискоклизних подних површина које не захтевају депилацију воском. Ризик од клизања, посебно на вратима, такође се може смањити коришћењем техника које не остављају под дуго влажним. Употреба једне крпе по просторији, коју препоручују одељења за хигијену, је једна таква техника и има додатну предност у смањењу руковања кантама воде.
У округу Вастерас (Шведска), примена неколико практичних мера смањила је болне синдроме и изостанак са посла за најмање 25% (Модиг 1992). У архивама (нпр. просторије за евиденцију или досијее), елиминисане су полице на нивоу земље и плафона, а постављена је подесива клизна даска на којој особље може да прави белешке док консултује архиву. Изграђена је и пријемна канцеларија опремљена покретним картотекама, компјутером и телефоном. Висина јединица за архивирање је подесива, што омогућава запосленима да их прилагоде сопственим потребама и олакшавају прелазак са седења на стајање током рада.
Важност "анти-лифтинга"
Технике ручне обраде пацијената дизајниране да спрече повреде леђа предложене су у многим земљама. С обзиром на лоше резултате ових техника које су до сада пријављене (Дехлин ет ал. 1981; Стуббс, Буцкле и Худсон 1983), потребно је више рада у овој области.
Одељење за кинезиологију Универзитета у Гронингену (Холандија) развило је интегрисани програм за лечење пацијената (Ландеве и Сцхроер 1993) који се састоји од:
- препознавање односа између опхођења са пацијентом и напрезања леђа
- демонстрација вредности „анти-лифтинг” приступа
- сензибилизација студената медицинских сестара током студија на важност избегавања напрезања леђа
- коришћење техника решавања проблема
- пажњу на имплементацију и евалуацију.
У „анти-лифтинг“ приступу, решавање проблема повезаних са трансфером пацијената заснива се на систематској анализи свих аспеката трансфера, посебно оних који се односе на пацијенте, медицинске сестре, опрему за трансфер, тимски рад, опште услове рада и еколошке и психолошке баријере. на коришћење лифтова за пацијенте (Фриеле и Книббе 1993).
Примена европског стандарда ЕН 90/269 од 29. маја 1990. на проблеме са леђима је пример одличне полазне тачке за овај приступ. Осим што захтева од послодаваца да имплементирају одговарајуће структуре организације рада или друга одговарајућа средства, посебно механичку опрему, како би избегли ручно руковање теретом од стране радника, он такође наглашава важност политике руковања без ризика која укључује обуку. У пракси, усвајање одговарајућих држања и руковања зависи од количине функционалног простора, присуства одговарајућег намештаја и опреме, добре сарадње у организацији рада и квалитета неге, добре физичке спремности и удобне радне одеће. Нето ефекат ових фактора је побољшана превенција проблема са леђима.
Додатни подаци
" ОДРИЦАЊЕ ОД ОДГОВОРНОСТИ: МОР не преузима одговорност за садржај представљен на овом веб порталу који је представљен на било ком другом језику осим енглеског, који је језик који се користи за почетну производњу и рецензију оригиналног садржаја. Одређене статистике нису ажуриране од продукција 4. издања Енциклопедије (1998).“