Ce chapitre donne un aperçu des principaux types de troubles de santé mentale qui peuvent être associés au travail : troubles de l'humeur et affectifs (p. ex., insatisfaction), épuisement professionnel, trouble de stress post-traumatique (TSPT), psychoses, troubles cognitifs et toxicomanie. Le tableau clinique, les techniques d'évaluation disponibles, les agents et facteurs étiologiques et les mesures spécifiques de prévention et de prise en charge seront fournis. La relation avec le travail, la profession ou la branche d'activité sera illustrée et discutée dans la mesure du possible.
Cet article introductif offrira d'abord une perspective générale sur la santé mentale au travail elle-même. Le concept de santé mentale sera développé et un modèle sera présenté. Ensuite, nous discuterons des raisons pour lesquelles il faut prêter attention à la (mauvaise) santé mentale et quels groupes professionnels sont les plus à risque. Enfin, nous présenterons un cadre général d'intervention pour réussir la prise en charge des problèmes de santé mentale liés au travail.
Qu'est-ce que la santé mentale : un modèle conceptuel
Il existe de nombreux points de vue différents sur les composantes et les processus de la santé mentale. Le concept est fortement chargé de valeurs et il est peu probable qu'une définition fasse l'objet d'un accord. Comme le concept fortement associé de « stress », la santé mentale est conceptualisée comme suit :
- a Etat—par exemple, un état de bien-être psychologique et social total d'un individu dans un environnement socioculturel donné, révélateur d'humeurs et d'affects positifs (p. ex. plaisir, satisfaction et confort) ou négatifs (p. ex. anxiété, humeur dépressive et insatisfaction) ).
- a processus indicatif d'un comportement d'adaptation - par exemple, lutter pour l'indépendance, être autonome (qui sont des aspects clés de la santé mentale).
- le résultat d'un processus - un état chronique résultant soit d'une confrontation aiguë et intense avec un facteur de stress, comme c'est le cas dans un trouble de stress post-traumatique, soit de la présence continue d'un facteur de stress qui n'est pas nécessairement intense. C'est le cas du burn-out, mais aussi des psychoses, des troubles dépressifs majeurs, des troubles cognitifs et de la toxicomanie. Les troubles cognitifs et la toxicomanie sont cependant souvent considérés comme des problèmes neurologiques, puisque des processus physiopathologiques (p. ex., dégénérescence de la gaine de myéline) résultant d'une adaptation inefficace ou du facteur de stress lui-même (consommation d'alcool ou exposition professionnelle à des solvants, respectivement) peuvent sous-tendre ces troubles. conditions chroniques.
La santé mentale peut également être associée à :
- Caractéristiques de la personne comme les « styles d'adaptation » - la compétence (y compris l'adaptation efficace, la maîtrise de l'environnement et l'auto-efficacité) et l'aspiration sont caractéristiques d'une personne en bonne santé mentale, qui montre de l'intérêt pour l'environnement, s'engage dans une activité de motivation et cherche à se développer de différentes manières. qui sont personnellement significatifs.
Ainsi, la santé mentale est conceptualisée non seulement comme une variable de processus ou de résultat, mais aussi comme une variable indépendante, c'est-à-dire comme une caractéristique personnelle qui influence notre comportement.
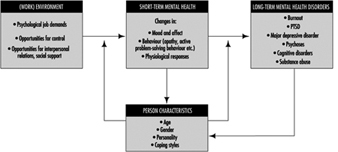
Dans la figure 1, un modèle de santé mentale est présenté. La santé mentale est déterminée par des caractéristiques environnementales, à l'intérieur et à l'extérieur de la situation de travail, et par des caractéristiques de l'individu. Les principales caractéristiques environnementales du travail sont développées dans le chapitre « Facteurs psychosociaux et organisationnels », mais certains points sur ces précurseurs environnementaux de la (mauvaise) santé mentale doivent également être faits ici.
Figure 1. Un modèle pour la santé mentale.
Il existe de nombreux modèles, la plupart issus du domaine de la psychologie du travail et des organisations, qui identifient les précurseurs de la mauvaise santé mentale. Ces précurseurs sont souvent qualifiés de « facteurs de stress ». Ces modèles diffèrent par leur portée et, par conséquent, par le nombre de dimensions de facteurs de stress identifiées. Un exemple de modèle relativement simple est celui de Karasek (Karasek et Theorell 1990), qui ne décrit que trois dimensions : les exigences psychologiques, la latitude décisionnelle (intégrant la discrétion des compétences et l'autorité décisionnelle) et le soutien social. Un modèle plus élaboré est celui de Warr (1994), avec neuf dimensions : opportunité de contrôle (autorité de décision), opportunité d'utilisation des compétences (discrétion des compétences), objectifs générés de l'extérieur (exigences quantitatives et qualitatives), variété, clarté environnementale (informations sur conséquences du comportement, disponibilité de rétroaction, information sur l'avenir, information sur le comportement requis), disponibilité d'argent, sécurité physique (faible risque physique, absence de danger), possibilité de contact interpersonnel (condition préalable au soutien social) et position sociale valorisée (évaluations culturelles et d'entreprise du statut, évaluations personnelles de l'importance). Il ressort clairement de ce qui précède que les précurseurs de la (mauvaise) santé mentale sont généralement de nature psychosociale et sont liés au contenu du travail, ainsi qu'aux conditions de travail, aux conditions d'emploi et aux relations (formelles et informelles) au travail.
Les facteurs de risque environnementaux pour la (mauvaise) santé mentale entraînent généralement des effets à court terme tels que des changements d'humeur et d'affect, comme des sentiments de plaisir, d'enthousiasme ou une humeur dépressive. Ces changements s'accompagnent souvent de changements de comportement. Nous pouvons penser à un comportement agité, à une adaptation palliative (p. ex. boire) ou à un comportement d'évitement, ainsi qu'à un comportement actif de résolution de problèmes. Ces affects et comportements s'accompagnent généralement également de changements physiologiques, révélateurs d'une excitation et parfois aussi d'une homéostasie perturbée. Lorsqu'un ou plusieurs de ces facteurs de stress restent actifs, les réponses réversibles à court terme peuvent entraîner des résultats de santé mentale plus stables et moins réversibles, tels que l'épuisement professionnel, les psychoses ou les troubles dépressifs majeurs. Des situations extrêmement menaçantes peuvent même entraîner immédiatement des troubles de santé mentale chroniques (p. ex., TSPT) difficiles à inverser.
Les caractéristiques de la personne peuvent interagir avec les facteurs de risque psychosociaux au travail et exacerber ou amortir leurs effets. La capacité d'adaptation (perçue) peut non seulement modérer ou atténuer les effets des facteurs de risque environnementaux, mais peut également déterminer l'évaluation des facteurs de risque dans l'environnement. Une partie de l'effet des facteurs de risque environnementaux sur la santé mentale résulte de ce processus d'évaluation.
Les caractéristiques de la personne (p. ex., la condition physique) peuvent non seulement jouer le rôle de précurseurs dans le développement de la santé mentale, mais peuvent également changer en raison des effets. La capacité d'adaptation peut, par exemple, augmenter à mesure que le processus d'adaptation progresse avec succès ("apprentissage"). D'un autre côté, les problèmes de santé mentale à long terme réduiront souvent la capacité et la capacité d'adaptation à long terme.
Dans la recherche sur la santé mentale au travail, l'attention a été particulièrement portée sur le bien-être affectif, des facteurs tels que la satisfaction au travail, les humeurs dépressives et l'anxiété. Les troubles de santé mentale plus chroniques, résultant d'une exposition à long terme à des facteurs de stress et plus ou moins liés également à des troubles de la personnalité, ont une prévalence beaucoup plus faible dans la population active. Ces problèmes de santé mentale chroniques ont une multitude de facteurs causaux. Les facteurs de stress professionnels ne seront donc qu'en partie responsables de la maladie chronique. Aussi, les personnes souffrant de ce genre de problèmes chroniques auront beaucoup de mal à maintenir leur poste de travail, et beaucoup sont en arrêt maladie ou en arrêt de travail assez long (1 an), voire définitivement. Ces problèmes chroniques sont donc souvent étudiés d'un point de vue clinique.
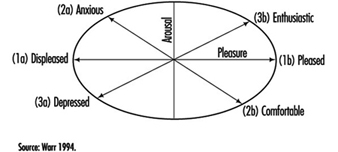
Puisque, en particulier, les humeurs affectives et les affects sont si fréquemment étudiés dans le champ professionnel, nous les développerons un peu plus. Le bien-être affectif a été traité à la fois de manière assez indifférenciée (allant du bien-être au mal-être), ainsi qu'en considérant deux dimensions : « plaisir » et « excitation » (figure 2). Lorsque les variations d'excitation ne sont pas corrélées au plaisir, ces variations seules ne sont généralement pas considérées comme un indicateur de bien-être.
Figure 2. Trois axes principaux pour la mesure du bien-être affectif.
Cependant, lorsque l'excitation et le plaisir sont corrélés, quatre quadrants peuvent être distingués :
- Très excité et heureux indique l'enthousiasme.
- Faible excité et heureux indique le confort.
- Très excité et mécontent indique de l'anxiété.
- Un niveau faible d'excitation et de mécontentement indique une humeur dépressive (Warr 1994).
Le bien-être peut être étudié à deux niveaux : un niveau général hors contexte et un niveau spécifique au contexte. L'environnement de travail est un tel contexte spécifique. Les analyses de données appuient la notion générale selon laquelle la relation entre les caractéristiques de l'emploi et la santé mentale hors contexte et hors travail est médiatisée par un effet sur la santé mentale liée au travail. Le bien-être affectif lié au travail a été couramment étudié le long de l'axe horizontal (figure 2) en termes de satisfaction au travail. Les affects liés au confort en particulier ont cependant été largement ignorés. Ceci est regrettable, car cet affect pourrait indiquer une satisfaction professionnelle résignée : les gens peuvent ne pas se plaindre de leur travail, mais peuvent toujours être apathiques et non impliqués (Warr 1994).
Pourquoi prêter attention aux problèmes de santé mentale?
Plusieurs raisons illustrent la nécessité de prêter attention aux problèmes de santé mentale. Tout d'abord, les statistiques nationales de plusieurs pays indiquent que beaucoup de gens abandonnent leur travail à cause de problèmes de santé mentale. Aux Pays-Bas, par exemple, pour un tiers des salariés diagnostiqués chaque année comme handicapés au travail, le problème est lié à la santé mentale. La majorité de cette catégorie, 58 %, serait liée au travail (Gründemann, Nijboer et Schellart 1991). Avec les problèmes musculo-squelettiques, les problèmes de santé mentale représentent environ les deux tiers des décrocheurs pour des raisons médicales chaque année.
La mauvaise santé mentale est également un problème important dans d'autres pays. Selon le Brochure exécutive sur la santé et la sécurité, on a estimé que 30 à 40 % de toutes les absences pour maladie du travail au Royaume-Uni sont attribuables à une forme de maladie mentale (Ross 1989 ; O'Leary 1993). Au Royaume-Uni, on estime qu'une personne sur cinq de la population active souffre chaque année d'une forme de maladie mentale. Il est difficile d'être précis sur le nombre de jours de travail perdus chaque année en raison de problèmes de santé mentale. Pour le Royaume-Uni, le chiffre de 90 millions de journées certifiées – soit 30 fois ce qui a été perdu à la suite de conflits du travail – est largement cité (O'Leary 1993). Cela se compare aux 8 millions de jours perdus à cause de l'alcoolisme et des maladies liées à l'alcool et à 35 millions de jours à cause des maladies coronariennes et des accidents vasculaires cérébraux.
Outre le fait que la maladie mentale est coûteuse, tant sur le plan humain que financier, il existe un cadre juridique fourni par l'Union européenne (UE) dans sa directive-cadre sur la santé et la sécurité au travail (89/391/CEE), promulguée en 1993. Bien que la santé mentale ne soit pas en tant que telle un élément central de cette directive, une certaine attention est accordée à cet aspect de la santé dans l'article 6. La directive-cadre stipule, entre autres, que l'employeur doit :
« un devoir d'assurer la sécurité et la santé des travailleurs dans tous les aspects liés au travail, selon des principes généraux de prévention : éviter les risques, évaluer les risques qui ne peuvent être évités, combattre les risques à la source, adapter le travail à l'individu, d'autant plus que concerne la conception des postes de travail, le choix des équipements de travail et le choix des méthodes de travail et de production, en vue, notamment, d'atténuer le travail monotone et le travail à cadence prédéterminée et de réduire leurs effets sur la santé.
Malgré cette directive, tous les pays européens n'ont pas adopté de législation-cadre sur la santé et la sécurité. Dans une étude comparant les réglementations, les politiques et les pratiques concernant la santé mentale et le stress au travail dans cinq pays européens, les pays dotés d'une telle législation-cadre (Suède, Pays-Bas et Royaume-Uni) reconnaissent les problèmes de santé mentale au travail comme des sujets importants pour la santé et la sécurité, tandis que les pays qui ne disposent pas d'un tel cadre (France, Allemagne) ne reconnaissent pas l'importance des problèmes de santé mentale (Kompier et al. 1994).
Enfin et surtout, la prévention de la mauvaise santé mentale (à sa source) est payante. Il y a de fortes indications que des avantages importants résultent des programmes de prévention. Par exemple, parmi les employeurs d'un échantillon national représentatif d'entreprises de trois grands secteurs d'activité, 69 % déclarent que la motivation a augmenté ; 60%, que les absences pour maladie ont diminué ; 49%, que l'ambiance s'est améliorée ; et 40 %, que la productivité a augmenté grâce à un programme de prévention (Houtman et al. 1995).
Groupes à risque professionnel en santé mentale
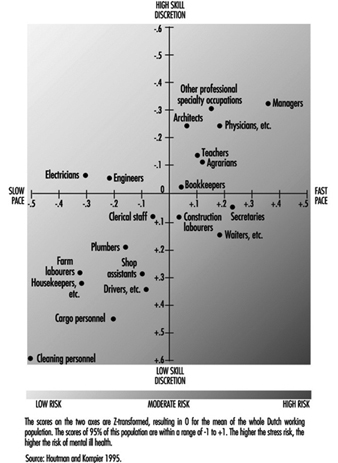
Des groupes spécifiques de la population active sont-ils à risque de problèmes de santé mentale ? Il est impossible de répondre à cette question de manière simple, car il n'existe pratiquement aucun système de surveillance national ou international identifiant les facteurs de risque, les conséquences pour la santé mentale ou les groupes à risque. Seul un « diagramme de dispersion » peut être donné. Dans certains pays, il existe des données nationales sur la répartition des groupes professionnels en fonction des principaux facteurs de risque (par exemple, pour les Pays-Bas, Houtman et Kompier 1995 ; pour les États-Unis, Karasek et Theorell 1990). La distribution des groupes professionnels aux Pays-Bas sur les dimensions des demandes d'emploi et de la discrétion des compétences (figure 3) concorde assez bien avec la distribution américaine montrée par Karasek et Theorell, pour les groupes qui se trouvent dans les deux échantillons. Dans les professions caractérisées par un rythme de travail élevé et/ou une faible discrétion en matière de compétences, le risque de troubles mentaux est le plus élevé.
Figure 3. Risque de stress et de mauvaise santé mentale pour différents groupes professionnels, tel que déterminé par les effets combinés du rythme de travail et de la discrétion des compétences.
En outre, dans certains pays, il existe des données sur les résultats en matière de santé mentale liés aux groupes professionnels. Aux Pays-Bas, les groupes professionnels particulièrement susceptibles d'abandonner leurs études pour des raisons de santé mentale sont ceux du secteur des services, tels que le personnel de santé et les enseignants, ainsi que le personnel de nettoyage, les femmes de ménage et les professions du secteur des transports (Gründemann, Nijboer et Schellart 1991).
Aux États-Unis, les professions qui étaient très sujettes au trouble dépressif majeur, tel que diagnostiqué avec des systèmes de codage normalisés (c'est-à-dire la troisième édition du Manuel diagnostique et statistique des troubles mentaux (DSM III)) (American Psychiatric Association 1980), sont des employés juridiques, des secrétaires et des enseignants (Eaton et al. 1990).
Gestion des problèmes de santé mentale
Le modèle conceptuel (figure 1) propose au moins deux cibles d'intervention en santé mentale :
- L'environnement (de travail).
- La personne — soit ses caractéristiques, soit les conséquences sur sa santé mentale.
La prévention primaire, le type de prévention qui devrait empêcher la mauvaise santé mentale de se produire, devrait viser les précurseurs en atténuant ou en gérant les risques dans l'environnement et en augmentant la capacité d'adaptation et la capacité de l'individu. La prévention secondaire vise à maintenir au travail les personnes qui ont déjà une certaine forme de problème de santé (mentale). Ce type de prévention devrait englober la stratégie de prévention primaire, accompagnée de stratégies visant à sensibiliser les employés et leurs superviseurs aux signaux de maladie mentale précoce afin d'en réduire les conséquences ou d'éviter qu'elles ne s'aggravent. La prévention tertiaire vise la réadaptation des personnes qui ont abandonné leur travail en raison de problèmes de santé mentale. Ce type de prévention devrait viser à adapter le lieu de travail aux possibilités de l'individu (ce qui s'avère souvent assez efficace), ainsi que des conseils et un traitement individuels. Le tableau 1 présente un cadre schématique pour la prise en charge des troubles de santé mentale en milieu de travail. Les plans de politique préventive efficaces des organisations devraient, en principe, prendre en compte les trois types de stratégie (prévention primaire, secondaire et tertiaire), ainsi qu'être axés sur les risques, les conséquences et les caractéristiques des personnes.
Tableau 1. Un aperçu schématique des stratégies de prise en charge des problèmes de santé mentale, et quelques exemples.
|
Type de |
Niveau d'intervention |
|
|
Environnement de travail |
Caractéristiques de la personne et/ou résultats de santé |
|
|
Primaire |
Refonte du contenu des tâches Refonte de la structure de communication |
Formation de groupes d'employés sur la signalisation et la gestion de problèmes spécifiques liés au travail (par exemple, comment gérer la pression du temps, les vols, etc.) |
|
Secondaire |
Mise en place d'une politique sur la façon d'agir en cas d'absentéisme (ex. : formation des superviseurs pour discuter des absences et des retours avec les employés concernés) Fournir des installations au sein de l'organisation, en particulier pour les groupes à risque (par exemple, un conseiller en matière de harcèlement sexuel) |
Formation aux techniques de relaxation |
|
Tertiaire |
Adaptation d'un lieu de travail individuel |
Consultation individuelle Traitement ou thérapie individuelle (peut également être avec des médicaments) |
Le calendrier tel que présenté fournit une méthode d'analyse systématique de tous les types de mesures possibles. On peut discuter si une certaine mesure appartient à un autre endroit de la liste; une telle discussion n'est toutefois pas très fructueuse, car il arrive souvent que les mesures de prévention primaire puissent également avoir des effets positifs sur la prévention secondaire. L'analyse systématique proposée peut aboutir à un grand nombre de mesures potentielles, dont plusieurs peuvent être adoptées, soit comme un aspect général de la politique (de santé et de sécurité), soit dans un cas spécifique.
En conclusion : Bien que la santé mentale ne soit pas un état, un processus ou un résultat clairement défini, elle couvre un domaine généralement convenu de la (mauvaise) santé. Une partie de ce domaine peut être couverte par des critères diagnostiques généralement acceptés (p. ex., psychose, trouble dépressif majeur); la nature diagnostique des autres parties n'est ni aussi claire ni aussi généralement acceptée. Des exemples de ces derniers sont les humeurs et les affects, ainsi que l'épuisement professionnel. Malgré cela, il existe de nombreuses indications que la (mauvaise) santé mentale, y compris les critères de diagnostic plus vagues, est un problème majeur. Ses coûts sont élevés, tant en termes humains que financiers. Dans les articles suivants de ce chapitre, plusieurs troubles de santé mentale – humeurs et affects (p. ex., insatisfaction), épuisement professionnel, trouble de stress post-traumatique, psychoses, troubles cognitifs et toxicomanie – seront abordés de façon beaucoup plus approfondie en ce qui a trait à la clinique. tableau, les techniques d'évaluation disponibles, les agents et facteurs étiologiques, et les mesures spécifiques de prévention et de prise en charge.