Lorsqu'une personne est exposée à des conditions environnementales chaudes, les mécanismes physiologiques de perte de chaleur sont activés afin de maintenir une température corporelle normale. Les flux de chaleur entre le corps et l'environnement dépendent de la différence de température entre :
- l'air ambiant et des objets comme les murs, les fenêtres, le ciel, etc.
- la température de surface de la personne
La température de surface de la personne est régulée par des mécanismes physiologiques, tels que les variations du flux sanguin vers la peau, et par l'évaporation de la sueur sécrétée par les glandes sudoripares. Aussi, la personne peut changer de vêtements pour varier l'échange de chaleur avec l'environnement. Plus les conditions environnementales sont chaudes, plus la différence entre les températures ambiantes et la température de la peau ou de la surface des vêtements est faible. Cela signifie que « l'échange de chaleur sèche » par convection et rayonnement est réduit dans des conditions chaudes par rapport à des conditions froides. À des températures ambiantes supérieures à la température de surface, la chaleur provient de l'environnement. Dans ce cas, cette chaleur supplémentaire ainsi que celle libérée par les processus métaboliques doivent être perdues par évaporation de la sueur pour le maintien de la température corporelle. Ainsi, l'évaporation de la sueur devient de plus en plus critique avec l'augmentation de la température ambiante. Compte tenu de l'importance de l'évaporation de la sueur, il n'est pas surprenant que la vitesse du vent et l'humidité de l'air (pression de vapeur d'eau) soient des facteurs environnementaux critiques dans des conditions chaudes. Si l'humidité est élevée, la sueur est toujours produite mais l'évaporation est réduite. La sueur qui ne peut pas s'évaporer n'a aucun effet rafraîchissant ; il s'égoutte et est gaspillé d'un point de vue thermorégulateur.
Le corps humain contient environ 60% d'eau, soit environ 35 à 40 l chez une personne adulte. Environ un tiers de l'eau du corps, le liquide extracellulaire, est distribué entre les cellules et dans le système vasculaire (le plasma sanguin). Les deux tiers restants de l'eau corporelle, le liquide intracellulaire, se trouvent à l'intérieur des cellules. La composition et le volume des compartiments hydriques corporels sont très précisément contrôlés par des mécanismes hormonaux et neuronaux. La sueur est sécrétée par les millions de glandes sudoripares à la surface de la peau lorsque le centre de thermorégulation est activé par une augmentation de la température corporelle. La sueur contient du sel (NaCl, chlorure de sodium) mais dans une moindre mesure que le liquide extracellulaire. Ainsi, l'eau et le sel sont perdus et doivent être remplacés après la transpiration.
Effets de la perte de sueur
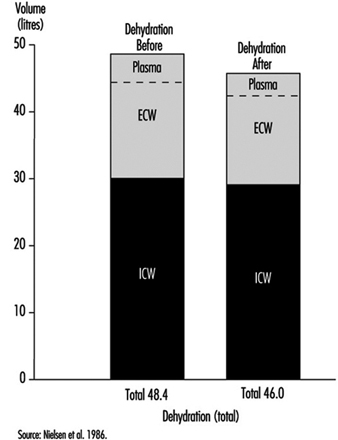
Dans des conditions environnementales neutres et confortables, de petites quantités d'eau sont perdues par diffusion à travers la peau. Cependant, lors d'un travail intense et par temps chaud, de grandes quantités de sueur peuvent être produites par les glandes sudoripares actives, jusqu'à plus de 2 l/h pendant plusieurs heures. Même une perte de sueur de seulement 1 % du poids corporel (» 600 à 700 ml) a un effet mesurable sur la capacité à effectuer un travail. Cela se traduit par une augmentation de la fréquence cardiaque (FC) (la FC augmente d'environ cinq battements par minute pour chaque pourcentage de perte d'eau corporelle) et une augmentation de la température centrale du corps. Si le travail se poursuit, il y a une augmentation progressive de la température corporelle, qui peut atteindre une valeur d'environ 40°C ; à cette température, une maladie due à la chaleur peut en résulter. Cela est dû en partie à la perte de liquide du système vasculaire (figure 1). Une perte d'eau du plasma sanguin réduit la quantité de sang qui remplit les veines centrales et le cœur. Chaque battement cardiaque pompera donc un volume d'éjection systolique plus petit. En conséquence, le débit cardiaque (la quantité de sang qui est expulsée par le cœur par minute) a tendance à baisser et la fréquence cardiaque doit augmenter afin de maintenir la circulation et la pression artérielle.
Figure 1. Répartition calculée de l'eau dans le compartiment extracellulaire (ECW) et le compartiment intracellulaire (ICW) avant et après 2 h de déshydratation à l'effort à une température ambiante de 30 °C.
Un système de contrôle physiologique appelé système réflexe des barorécepteurs maintient le débit cardiaque et la pression artérielle proches de la normale dans toutes les conditions. Les réflexes font intervenir des récepteurs, capteurs du cœur et du système artériel (aorte et artères carotides), qui surveillent le degré d'étirement du cœur et des vaisseaux par le sang qui les remplit. Les impulsions de ceux-ci voyagent à travers les nerfs jusqu'au système nerveux central, d'où les ajustements, en cas de déshydratation, provoquent une constriction des vaisseaux sanguins et une réduction du flux sanguin vers les organes splanchniques (foie, intestin, reins) et vers la peau. De cette manière, le flux sanguin disponible est redistribué pour favoriser la circulation vers les muscles qui travaillent et vers le cerveau (Rowell 1986).
Une déshydratation sévère peut entraîner un épuisement dû à la chaleur et un collapsus circulatoire ; dans ce cas, la personne ne peut pas maintenir la tension artérielle et s'évanouit en conséquence. Dans l'épuisement dû à la chaleur, les symptômes sont l'épuisement physique, souvent accompagné de maux de tête, d'étourdissements et de nausées. La principale cause d'épuisement par la chaleur est la contrainte circulatoire induite par la perte d'eau du système vasculaire. La diminution du volume sanguin entraîne des réflexes qui réduisent la circulation vers les intestins et la peau. La réduction du flux sanguin cutané aggrave la situation, car la perte de chaleur de la surface diminue, de sorte que la température centrale augmente encore. Le sujet peut s'évanouir en raison d'une chute de la pression artérielle et du faible débit sanguin qui en résulte vers le cerveau. La position allongée améliore l'apport sanguin au cœur et au cerveau, et après refroidissement et avoir bu de l'eau, la personne retrouve son bien-être presque immédiatement.
Si les processus à l'origine de l'épuisement dû à la chaleur « se déchaînent », cela se transforme en coup de chaleur. La réduction progressive de la circulation cutanée fait monter de plus en plus la température, ce qui entraîne une réduction, voire un arrêt de la transpiration et une élévation encore plus rapide de la température centrale, ce qui provoque un collapsus circulatoire pouvant entraîner la mort ou des dommages irréversibles à la peau. cerveau. Des changements dans le sang (tels qu'une osmolalité élevée, un pH bas, une hypoxie, une adhérence cellulaire des globules rouges, une coagulation intravasculaire) et des dommages au système nerveux sont observés chez les patients victimes d'un coup de chaleur. L'apport sanguin réduit à l'intestin pendant le stress thermique peut provoquer des lésions tissulaires et des substances (endotoxines) peuvent être libérées qui induisent de la fièvre en rapport avec un coup de chaleur (Hales et Richards 1987). Le coup de chaleur est une urgence aiguë qui met la vie en danger et dont il est question plus en détail dans la section sur les « troubles liés à la chaleur ».
Avec la perte d'eau, la transpiration produit une perte d'électrolytes, principalement de sodium (Na+) et chlorure (Cl-), mais aussi dans une moindre mesure du magnésium (Mg++), potasse (K+) et ainsi de suite (voir tableau 1). La sueur contient moins de sel que les compartiments des fluides corporels. Cela signifie qu'ils deviennent plus salés après la perte de sueur. L'augmentation de la salinité semble avoir un effet spécifique sur la circulation via des effets sur le muscle lisse vasculaire, qui contrôle le degré d'ouverture des vaisseaux. Cependant, plusieurs chercheurs ont montré qu'il interfère avec la capacité de transpirer, de telle sorte qu'il faut une température corporelle plus élevée pour stimuler les glandes sudoripares - la sensibilité des glandes sudoripares est réduite (Nielsen 1984). Si la perte sudorale n'est remplacée que par de l'eau, cela peut conduire à une situation où le corps contient moins de chlorure de sodium qu'à l'état normal (hypo-osmotique). Cela provoquera des crampes dues au dysfonctionnement des nerfs et des muscles, une condition connue autrefois sous le nom de « crampes du mineur » ou « crampes du chauffeur ». Elle peut être prévenue par l'ajout de sel à l'alimentation (boire de la bière était une mesure préventive suggérée au Royaume-Uni dans les années 1920 !).
Tableau 1. Concentration d'électrolytes dans le plasma sanguin et dans la sueur
|
Électrolytes et autres |
Concentration de plasma sanguin |
Concentration de sueur |
|
Sodium (Na+) |
3.5 |
0.2-1.5 |
|
Potassium (K+) |
0.15 |
0.15 |
|
Calcium (Ca++) |
0.1 |
de petites quantités |
|
Magnésium (Mg++) |
0.02 |
de petites quantités |
|
Chlorure (Cl-) |
3.5 |
0.2-1.5 |
|
Bicarbonate (HCO3-) |
1.5 |
de petites quantités |
|
Protéines |
70 |
0 |
|
Graisses, glucose, petits ions |
15-20 |
de petites quantités |
Adapté de Vellar 1969.
La diminution de la circulation cutanée et de l'activité des glandes sudoripares affecte à la fois la thermorégulation et la perte de chaleur de telle sorte que la température centrale augmente plus que dans un état complètement hydraté.
Dans de nombreux métiers différents, les travailleurs sont exposés à un stress thermique externe - par exemple, les travailleurs des aciéries, des industries du verre, des papeteries, des boulangeries, des industries minières. Les ramoneurs et les pompiers sont également exposés à la chaleur extérieure. Les personnes qui travaillent dans des espaces confinés dans des véhicules, des navires et des avions peuvent également souffrir de la chaleur. Cependant, il faut noter que les personnes travaillant dans des combinaisons de protection ou effectuant des travaux pénibles dans des vêtements imperméables peuvent être victimes d'épuisement par la chaleur même dans des conditions de température ambiante modérées et fraîches. Les effets néfastes du stress thermique se produisent dans des conditions où la température centrale est élevée et la perte de sueur est élevée.
Réhydratation
Les effets de la déshydratation due à la perte de sueur peuvent être inversés en buvant suffisamment pour remplacer la sueur. Cela aura généralement lieu pendant la récupération après le travail et l'exercice. Cependant, lors de travaux prolongés dans des environnements chauds, les performances sont améliorées en buvant pendant l'activité. Le conseil commun est donc de boire quand on a soif.
Mais, il y a des problèmes très importants à cela. La première est que l'envie de boire n'est pas assez forte pour remplacer la perte d'eau qui se produit simultanément ; et d'autre part, le temps nécessaire pour combler un déficit hydrique important est très long, plus de 12 heures. Enfin, il existe une limite à la vitesse à laquelle l'eau peut passer de l'estomac (où elle est stockée) à l'intestin (intestin), où l'absorption a lieu. Ce taux est inférieur aux taux de sudation observés pendant l'exercice dans des conditions chaudes.
Il y a eu un grand nombre d'études sur diverses boissons pour restaurer l'eau corporelle, les électrolytes et les réserves de glucides des athlètes lors d'exercices prolongés. Les principales constatations sont les suivantes :
- La quantité de liquide qui peut être utilisée, c'est-à-dire transportée de l'estomac vers l'intestin, est limitée par le "taux de vidange gastrique", qui a un maximum d'environ 1,000 XNUMX ml/h.
- Si le liquide est « hyperosmotique » (contient des ions/molécules à des concentrations plus élevées que le sang), la vitesse est ralentie. D'autre part, les « fluides iso-osmotiques » (contenant de l'eau et des ions/molécules à la même concentration, osmolalité, que le sang) passent au même rythme que l'eau pure.
- L'ajout de petites quantités de sel et de sucre augmente le taux d'absorption d'eau de l'intestin (Maughan 1991).
Dans cet esprit, vous pouvez fabriquer votre propre « liquide de réhydratation » ou choisir parmi un grand nombre de produits commerciaux. Normalement, l'équilibre hydrique et électrolytique est rétabli en buvant pendant les repas. Les travailleurs ou les athlètes ayant de grandes pertes de sueur devraient être encouragés à boire plus que leur envie. La sueur contient environ 1 à 3 g de NaCl par litre. Cela signifie que des pertes sudorales supérieures à 5 litres par jour peuvent entraîner une carence en chlorure de sodium, à moins que l'alimentation ne soit complétée.
Il est également conseillé aux travailleurs et aux athlètes de contrôler leur équilibre hydrique en se pesant régulièrement, par exemple le matin (à la même heure et dans les mêmes conditions) et d'essayer de maintenir un poids constant. Cependant, un changement de poids corporel ne reflète pas nécessairement le degré d'hypohydratation. L'eau est chimiquement liée au glycogène, le stock de glucides dans les muscles, et libérée lorsque le glycogène est utilisé pendant l'exercice. Des changements de poids allant jusqu'à environ 1 kg peuvent survenir, en fonction de la teneur en glycogène du corps. Le poids corporel "du matin au matin" montre également des changements dus aux "variations biologiques" de la teneur en eau - par exemple, chez les femmes en relation avec le cycle menstruel jusqu'à 1 à 2 kg d'eau peuvent être retenus pendant la phase prémenstruelle ("prémenstruel tension").
Le contrôle de l'eau et des électrolytes
Le volume des compartiments hydriques corporels, c'est-à-dire les volumes de liquide extracellulaire et intracellulaire, et leurs concentrations d'électrolytes sont maintenus très constants grâce à un équilibre régulé entre l'apport et la perte de liquide et de substances.
L'eau provient de la consommation d'aliments et de liquides, et une partie est libérée par des processus métaboliques, notamment la combustion de graisses et de glucides provenant des aliments. La perte d'eau a lieu dans les poumons pendant la respiration, où l'air inspiré absorbe l'eau dans les poumons des surfaces humides des voies respiratoires avant d'être expiré. L'eau diffuse également à travers la peau en petite quantité dans des conditions confortables pendant le repos. Cependant, lors de la transpiration, l'eau peut être perdue à un rythme supérieur à 1 à 2 l/h pendant plusieurs heures. La teneur en eau du corps est contrôlée. L'augmentation de la perte d'eau par la transpiration est compensée par la consommation d'alcool et par une réduction de la formation d'urine, tandis que l'excès d'eau est excrété par une augmentation de la production d'urine.
Ce contrôle à la fois de l'apport et de la production d'eau est exercé par le système nerveux autonome et par les hormones. La soif va augmenter la consommation d'eau, et la perte d'eau par les reins est régulée ; le volume et la composition électrolytique de l'urine sont sous contrôle. Les capteurs du mécanisme de contrôle se trouvent dans le cœur, répondant à la « plénitude » du système vasculaire. Si le remplissage du cœur est réduit, par exemple après une perte de sueur, les récepteurs vont signaler ce message aux centres cérébraux responsables de la sensation de soif, et aux zones qui induisent une libération d'hormone anti-diurétique (ADH) à partir de l'hypophyse postérieure. Cette hormone agit pour réduire le volume d'urine.
De même, des mécanismes physiologiques contrôlent la composition électrolytique des fluides corporels via des processus dans les reins. La nourriture contient des nutriments, des minéraux, des vitamines et des électrolytes. Dans le contexte actuel, l'apport de chlorure de sodium est la question importante. L'apport alimentaire en sodium varie selon les habitudes alimentaires, entre 10 et 20 à 30 g par jour. C'est normalement beaucoup plus que nécessaire, donc l'excès est excrété par les reins, contrôlés par l'action de multiples mécanismes hormonaux (angiotensine, aldostérone, ANF, etc.) qui sont contrôlés par des stimuli provenant d'osmorécepteurs dans le cerveau et dans les reins. , répondant à l'osmolalité de principalement Na+ et Cl- dans le sang et dans le liquide des reins, respectivement.
Différences interindividuelles et ethniques
On peut s'attendre à des différences entre les hommes et les femmes ainsi qu'entre les personnes plus jeunes et plus âgées en réaction à la chaleur. Ils diffèrent par certaines caractéristiques susceptibles d'influencer le transfert de chaleur, telles que la surface, le rapport taille/poids, l'épaisseur des couches de graisse cutanée isolante, et par la capacité physique à produire du travail et de la chaleur (capacité aérobie » taux de consommation maximale d'oxygène). Les données disponibles suggèrent que la tolérance à la chaleur est réduite chez les personnes âgées. Ils commencent à transpirer plus tard que les jeunes, et les personnes âgées réagissent avec un flux sanguin plus élevé dans leur peau lors d'une exposition à la chaleur.
En comparant les sexes, on a observé que les femmes tolèrent mieux la chaleur humide que les hommes. Dans cet environnement, l'évaporation de la sueur est réduite, de sorte que la surface/masse légèrement plus grande chez les femmes pourrait être à leur avantage. Cependant, la capacité aérobie est un facteur important à considérer lors de la comparaison d'individus exposés à la chaleur. Dans des conditions de laboratoire, les réponses physiologiques à la chaleur sont similaires, si des groupes de sujets ayant la même capacité de travail physique ("absorption maximale d'oxygène" - VO2 max) sont testés - par exemple, les hommes plus jeunes et plus âgés, ou les hommes contre les femmes (Pandolf et al. 1988). Dans ce cas, une certaine tâche de travail (exercice sur un vélo ergomètre) entraînera la même charge sur le système circulatoire, c'est-à-dire la même fréquence cardiaque et la même élévation de la température centrale, indépendamment de l'âge et du sexe.
Les mêmes considérations sont valables pour la comparaison entre groupes ethniques. Lorsque les différences de taille et de capacité aérobie sont prises en compte, aucune différence significative due à la race ne peut être mise en évidence. Mais dans la vie quotidienne en général, les personnes âgées ont en moyenne un VO plus faible2 max que les personnes plus jeunes, et les femmes un VO plus faible2 max que les hommes du même groupe d'âge.
Par conséquent, lors de l'exécution d'une tâche spécifique qui consiste en un certain rythme de travail absolu (mesuré, par exemple, en watts), la personne ayant une capacité aérobie inférieure aura une fréquence cardiaque et une température corporelle plus élevées et sera moins en mesure de faire face à l'effort supplémentaire. de la chaleur externe, qu'un avec un VO plus élevé2 max.
Aux fins de la santé et de la sécurité au travail, un certain nombre d'indices de stress thermique ont été élaborés. Dans ceux-ci, la grande variation interindividuelle en réponse à la chaleur et au travail est prise en compte, ainsi que les environnements chauds spécifiques pour lesquels l'indice est construit. Ceux-ci sont traités ailleurs dans ce chapitre.
Les personnes exposées à plusieurs reprises à la chaleur toléreront mieux la chaleur même après quelques jours. Ils s'acclimatent. Le taux de transpiration est augmenté et le refroidissement accru de la peau qui en résulte entraîne une baisse de la température centrale et de la fréquence cardiaque pendant le travail dans les mêmes conditions.
Par conséquent, l'acclimatation artificielle du personnel susceptible d'être exposé à une chaleur extrême (pompiers, secouristes, militaires) sera probablement bénéfique pour réduire la fatigue.
En résumé, plus une personne produit de chaleur, plus elle doit en dissiper. Dans un environnement chaud, l'évaporation de la sueur est le facteur limitant de la perte de chaleur. Les différences interindividuelles dans la capacité de sudation sont considérables. Alors que certaines personnes n'ont pas du tout de glandes sudoripares, dans la plupart des cas, avec un entraînement physique et une exposition répétée à la chaleur, la quantité de sueur produite lors d'un test de stress thermique standard est augmentée. Le stress thermique entraîne une augmentation de la fréquence cardiaque et de la température centrale. Une fréquence cardiaque maximale et/ou une température centrale d'environ 40 ºC fixent la limite physiologique absolue de la performance au travail dans un environnement chaud (Nielsen 1994).