Деца категорије

14. Прва помоћ и хитна медицинска помоћ (2)

14. Прве помоћи и хитне медицинске помоћи
Уредник поглавља: Антонио Ј. Дајер
Преглед садржаја
Столови
прва помоћ
Антонио Ј. Дајер
Трауматске повреде главе
Фенгсхенг Хе
Столови
Кликните на везу испод да видите табелу у контексту чланка.

15. Заштита и промоција здравља (25)

15. Заштита и унапређење здравља
Уредници поглавља: Јацкуелине Мессите и Леон Ј. Варсхав
Преглед садржаја
Слике и табеле
Заштита и унапређење здравља на радном месту: преглед
Леон Ј. Варсхав и Јацкуелине Мессите
Промоција здравља на радном месту
Џонатан Е. Филдинг
Промоција здравља на радном месту: Енглеска
Леон Креитзман
Промоција здравља у малим организацијама: искуство САД
Сониа Муцхницк-Баку и Леон Ј. Варсхав
Улога здравствене службе запослених у превентивним програмима
Јохн ВФ Цовелл
Програми за унапређење здравља у компанији Мацларен Индустриес, Инц.: Студија случаја
Иан МФ Арнолд и Лоуис Дампхоуссе
Улога здравствене службе запослених у програмима превенције: студија случаја
Ваине Н. Буртон
Промоција здравља на радном месту у Јапану
Тосхитеру Окубо
Процена здравственог ризика
Леон Ј. Варсхав
Програми физичке обуке и фитнеса: организациона предност
Јамес Цорри
Програми исхране на радном месту
Пенни М. Крис-Етхертон и Јохн В. Фаркухар
Контрола пушења на радном месту
Јон Рудницк
Програми контроле пушења у компанији Меррилл Линцх анд Цомпани, Инц.: Студија случаја
Кристан Д. Голдфеин
Превенција и контрола рака
Петер Греенвалд и Леон Ј. Варсхав
Здравље жена
Патрициа А. Ласт
Програм мамографије у Маркс анд Спенцер: студија случаја
Јиллиан Хаслехурст
Стратегије на радном месту за побољшање здравља мајки и беба: искуства послодаваца у САД
Мауреен П. Цорри и Еллен Цутлер
Едукација о ХИВ/АИДС -у
БЈ Стилес
Здравствена заштита и промоција: заразне болести
Виллиам Ј. Сцхнеидер
Заштита здравља путника
Цраиг Карпилов
Програми управљања стресом
Леон Ј. Варсхав
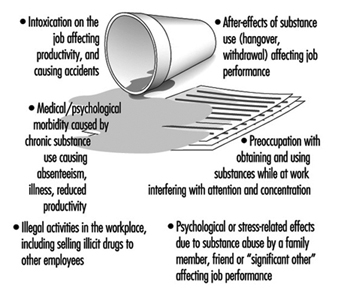
Злоупотреба алкохола и дрога
Шила Б. Блум
Програми помоћи запосленима
Схеила Х. Акабас
Здравље у трећем добу: Програми за предпензионисање
Х. Бериц Вригхт
Оутплацемент
Саул Г. Грунер и Леон Ј. Варсхав
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Здравствене активности према величини радне снаге
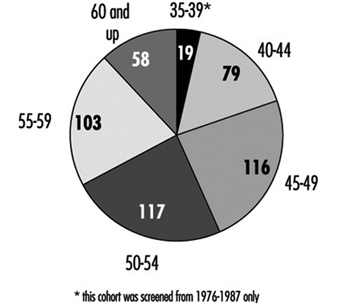
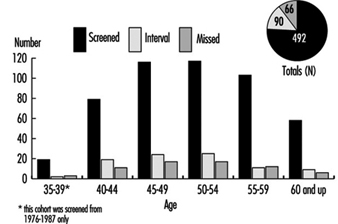
2. Стопе скрининга рака дојке и рака грлића материце
3. Теме „Светских дана без дувана“
4. Скрининг за неопластичне болести
5. Погодности здравственог осигурања
6. Услуге које пружа послодавац
7. Супстанце способне да изазову зависност
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

16. Службе медицине рада (16)

16. Службе медицине рада
Уредници поглавља: Игор А. Федотов, Марианне Саук и Јорма Рантанен
Преглед садржаја
Слике и табеле
Стандарди, принципи и приступи у службама медицине рада
Јорма Рантанен и Игор А. Федотов
Службе и пракса медицине рада
Георгес Х. Цоппее
Медицинска инспекција радних места и радника у Француској
Марианне Саук
Услуге медицине рада у малим предузећима
Јорма Рантанен и Леон Ј. Варсхав
Осигурање од несрећног случаја и услуге медицине рада у Немачкој
Вилфрид Коенен и Едит Перлебах
Службе за медицину рада у Сједињеним Државама: Увод
Шерон Л. Морис и Питер Орис
Владине агенције за здравље на раду у Сједињеним Државама
Схарон Л. Моррис и Линда Росенстоцк
Службе корпоративне медицине рада у Сједињеним Државама: услуге које се пружају интерно
Виллиам Б. Бунн и Роберт Ј. МцЦуннеи
Уговорне службе за медицину рада у Сједињеним Државама
Пенни Хиггинс
Активности засноване на синдикатима у Сједињеним Државама
Ламонт Бирд
Службе за медицину рада засноване на академском образовању у Сједињеним Државама
Деан Б. Бакер
Службе за медицину рада у Јапану
Кен Такахасхи
Заштита рада у Руској Федерацији: право и пракса
Николај Ф. Измеров и Игор А. Федотов
Пракса службе медицине рада у Народној Републици Кини
Зхи Су
Безбедност и здравље на раду у Чешкој
Владимир Бенцко и Даниела Пелцлова
Практиковање здравља на раду у Индији
ТК Јосхи
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Принципи за праксу медицине рада
2. Лекари са специјалистичким знањима из оцц. лек
3. Нега екстерних служби медицине рада
4. Радна снага Сједињених Америчких Држава
5. Минимални захтеви, здравље у постројењу
6. Периодични прегледи изложености прашини
7. Физички прегледи професионалних опасности
8. Резултати мониторинга животне средине
9. Силикоза и изложеност, рудник волфрама Ииао Ганг Ксиан
КСНУМКС. Силикоза у компанији Ансхам Стеел
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.
Програми контроле пушења у компанији Меррилл Линцх анд Цомпани, Инц.: Студија случаја
1990. године, америчка влада је показала снажну подршку програмима промоције здравља на радном месту објављивањем Здрави људи 2000, излажући Национални циљеви промоције здравља и превенције болести за 2000. годину (УС Публиц Хеалтх Сервице 1991). Један од ових циљева захтева повећање процента радилишта која нуде активности промоције здравља за своје запослене до 2000. године, „по могућности као део свеобухватног програма промоције здравља запослених” (Циљ 8.6). Два циља посебно укључују напоре да се забрани или строго ограничи пушење на послу повећањем процента радних места уз формалну политику пушења (Циљ 3.11) и доношењем свеобухватних државних закона о чистом ваздуху у затвореном простору (Циљ 3.12).
Као одговор на ове циљеве и интересовање запослених, Меррилл Линцх анд Цомпани, Инц. (у даљем тексту Меррилл Линцх) покренула је Веллнесс анд Иоу програм за запослене на локацијама централе у Њујорку и држави Њу Џерси. Меррилл Линцх је глобална компанија за финансијско управљање и саветовање са седиштем у САД, са лидерском позицијом у предузећима која опслужују појединце, као и корпоративне и институционалне клијенте. Меррилл Линцх са 42,000 запослених у више од 30 земаља пружа услуге укључујући књижење хартија од вредности, трговање и посредовање; инвестиционо банкарство; трговина девизама, робом и дериватима; банкарство и кредитирање; и услуге продаје и преузимања осигурања. Популација запослених је разнолика у погледу етничке припадности, националности, образовног постигнућа и нивоа плата. Скоро половина популације запослених је са седиштем у градској области Њујорка (укључујући део Њу Џерсија) и у два сервисна центра на Флориди и Колораду.
Меррилл Линцх'с Веллнесс анд Иоу Програм
Програм Веллнесс анд Иоу је базиран у Одељењу за здравствене услуге и њиме управља здравствени едукатор на нивоу доктората који одговара медицинском директору. Основно велнес особље се састоји од менаџера и асистента са пуним радним временом, а допуњују га лекари особља, медицинске сестре и саветници за помоћ запосленима, као и спољни консултанти по потреби.
У 1993. години, почетној години, преко 9,000 запослених, који представљају отприлике 25% радне снаге, учествовало је у разним активностима Веллнесс анд Иоу, укључујући следеће:
- програми самопомоћи и писаних информација, укључујући дистрибуцију памфлета о различитим здравственим темама и лични здравствени водич Меррилл Линцх осмишљен да подстакне запослене да добију тестове, имунизацију и упутства која су им потребна да остану здрави
- едукативни семинари и радионице о темама од широког интереса као што су престанак пушења, управљање стресом, АИДС и лајмска болест
- свеобухватни програми скрининга за идентификацију запослених у ризику од кардиоваскуларних болести, рака коже и рака дојке. Ове програме су реализовали спољни извођачи у просторијама компаније, било у здравственим установама или у мобилним комби јединицама
- сталне програме, укључујући аеробне вежбе у кафетерији компаније и часове управљања личном тежином у конференцијским салама компаније
- клиничку негу, укључујући имунизацију против грипа, дерматолошке услуге, периодичне здравствене прегледе и саветовање о исхрани у клиникама здравствених служби запослених.
1994. године програм је проширен и укључује програм гинеколошког скрининга на лицу места који се састоји од Папа тестова и прегледа карлице и дојки; и светски програм хитне медицинске помоћи који ће помоћи америчким запосленима да пронађу доктора који говори енглески било где у свету. 1995. веллнесс програми ће бити проширени на услужне канцеларије на Флориди и Колораду и достићи ће отприлике половину целокупне радне снаге. Већина услуга се запосленима нуди бесплатно или по номиналној цени.
Програми контроле пушења у Меррилл Линцх
Програми против пушења су последњих година заузели истакнуто место у веллнесс арени на радном месту. Године 1964., амерички генерални хирург је идентификовао пушење као једини узрок већег дела болести које се може спречити и преране смрти (УС Департмент оф Хеалтх, Едуцатион, анд Велфаре 1964). Од тада, истраживања су показала да здравствени ризик од удисања дуванског дима није ограничен само на пушаче, већ укључује и оне који удишу пасивно пушење (УС Департмент оф Хеалтх анд Хуман Сервицес 1991). Сходно томе, многи послодавци предузимају кораке да ограниче или смање пушење запослених из бриге за здравље запослених, као и за сопствене „доње линије“. У компанији Меррилл Линцх, Веллнесс анд Иоу укључује три врсте напора за престанак пушења: (1) дистрибуцију писаног материјала, (2) програме за одвикавање од пушења и (3) рестриктивне политике пушења.
Писани материјали
Веллнесс програм одржава широк избор квалитетних едукативних материјала за пружање информација, помоћи и подстицаја запосленима да унапреде своје здравље. Материјали за самопомоћ као што су памфлети и аудио касете осмишљени да едукују запослене о штетним последицама пушења и о предностима престанка пушења доступни су у чекаоницама клинике за здравствену негу и путем интер-канцеларијске поште на захтев.
Писани материјали се такође деле на сајмовима здравља. Често се ови сајмови здравља спонзоришу заједно са националним здравственим иницијативама како би се искористила постојећа медијска пажња. На пример, трећег четвртка сваког новембра, Америчко друштво за борбу против рака спонзорише Греат Америцан Смокеоут. Ова национална кампања, осмишљена да подстакне пушаче да одустану од цигарета на 24 сата, добро је рекламирана широм Сједињених Држава путем телевизије, радија и новина. Идеја је да ако пушачи могу себи да докажу да могу да престану за један дан, могли би да престану заувек. У Смокеоуту из 1993. године, 20.5% пушача у Сједињеним Државама (9.4 милиона) престало је пушити или је смањило број цигарета које су пушили током дана; 8 милиона њих изјавило је да наставља да не пуши или да је смањило пушење један до десет дана касније.
Сваке године, чланови медицинског одељења Меррилл Линцх постављају кабине за престанак пушења на дан Великог америчког смокеоута на локацијама кућне канцеларије. Кабине су смештене на локацијама са великим прометом (предворја и кафетерије) и обезбеђују литературу, „комплете за преживљавање“ (који садрже жваке, штапиће цимета и материјале за самопомоћ) и картице за обећање о престанку пушења како би подстакли пушаче да барем престану пушити. за дан.
Програми за одвикавање од пушења
Пошто ниједан програм за одвикавање од пушења не функционише за све, запосленима у Меррилл Линцх-у се нуди низ опција. То укључује писане материјале за самопомоћ („комплет за престанак”), групне програме, аудио касете, индивидуално саветовање и интервенцију лекара. Интервенције се крећу од едукације и класичне модификације понашања до хипнозе, терапије замене никотина (нпр. „фластер” и никотинска жвакаћа гума) или комбинације. Већина ових услуга је доступна запосленима бесплатно, а неке програме, као што су групне интервенције, субвенционише одељење за бенефиције компаније.
Правила за непушаче
Поред напора за престанак пушења усмерених на појединце, ограничења пушења постају све чешћа на радном месту. Многе јурисдикције у Сједињеним Државама, укључујући државе Њујорк и Њу Џерси, донеле су строге законе о пушењу на радном месту који, углавном, ограничавају пушење на приватне канцеларије. Пушење у заједничким радним просторијама и салама за састанке је дозвољено, али само ако се свако од присутних сложи да то дозволи. Статути обично налажу да преференције непушача добију приоритет чак до тачке да се пушење у потпуности забрани. Слика 1 сумира градске и државне прописе који се примењују у Њујорку.
Слика КСНУМКС. Резиме градских и државних ограничења пушења у Њујорку.
У многим канцеларијама, Меррилл Линцх је применио политику пушења која превазилази законске захтеве. Већина централних кафетерија у Њујорку и Њу Џерсију престала је да пуши. Поред тога, потпуне забране пушења су спроведене у неким пословним зградама у Њу Џерсију и Флориди, као иу одређеним радним просторима у Њујорку.
Чини се да се мало расправља о штетним ефектима изложености дувану на здравље. Међутим, треба размотрити друга питања у развоју корпоративне политике пушења. Слика 2 приказује многе разлоге због којих компанија може или не мора одлучити да ограничи пушење мимо законских захтева.
Слика КСНУМКС. Разлози за и против ограничавања пушења на радном месту.
Евалуација програма и политика одвикавања од пушења
С обзиром на релативну младост програма Веллнесс анд Иоу, још увек није спроведена званична евалуација како би се утврдио ефекат ових напора на морал запослених или навике пушења. Међутим, неке студије сугеришу да ограничења пушења на радном месту фаворизују већина запослених (Ставе и Јацксон 1991), резултирају смањеном потрошњом цигарета (Бригхам ет ал. 1994; Баиле ет ал. 1991; Воодруфф ет ал. 1993) и ефективно повећати стопе одвикавања од пушења (Соренсен ет ал. 1991).
Превенција и контрола рака
У наредној деценији, предвиђа се, рак ће постати водећи узрок смрти у многим развијеним земљама. Ово не одражава толико повећање инциденције рака, већ пре смањење смртности од кардиоваскуларних болести, које је тренутно на врху табеле морталитета. Подједнако са својом високом стопом смртности, узнемирени смо баук рака као „ужасне“ болести: болест повезана са мање или више брзим током инвалидитета и високим степеном патње. Ову помало застрашујућу слику чини лакше разматрати наше растуће знање о томе како да смањимо ризик, технике које омогућавају рано откривање и нова и моћна достигнућа у области терапије. Међутим, ово друго може бити повезано са физичким, емоционалним и економским трошковима и за пацијенте и за оне који су забринути за њих. Према америчком Националном институту за рак (НЦИ), значајно смањење стопе обољевања од рака и морталитета је могуће ако се ефективно примењују актуелне препоруке које се односе на употребу дувана, промене у исхрани, контролу животне средине, скрининг и најсавременије лечење. .
За послодавца рак представља значајне проблеме у потпуности осим одговорности за могући професионални канцери. Радници са раком могу имати смањену продуктивност и поновљени изостанак са посла због самог рака и нежељених ефеката његовог лечења. Вриједни запослени ће бити изгубљени кроз продужене периоде инвалидитета и прерану смрт, што ће довести до значајних трошкова запошљавања и замјене за обуку.
Постоји трошак за послодавца чак и када се ради о супружнику или другом издржаваном лицу, а не код здравог радника који развије рак. Оптерећење неге може довести до ометања, умора и изостајања са посла који опорезују продуктивност тог запосленог, а често знатни медицински трошкови повећавају трошкове здравственог осигурања које спонзорише послодавац. Стога је сасвим прикладно да превенција рака буде главни фокус програма доброг здравља на радном месту.
Примарна превенција
Примарна превенција подразумева избегавање пушења и модификацију других фактора домаћина који могу утицати на развој рака, и идентификацију потенцијалних канцерогена у радном окружењу и елиминисање или бар ограничавање изложености радника њима.
Контролисање експозиције
Потенцијални, као и доказани карциногени су идентификовани кроз основна научна истраживања и епидемиолошке студије изложених популација. Ово последње укључује мерење индустријске хигијене учесталости, магнитуде и трајања изложености, заједно са свеобухватним медицинским надзором изложених радника, укључујући анализу узрока инвалидитета и смрти. Контрола изложености укључује елиминацију ових потенцијалних канцерогена са радног места или, када то није могуће, минимизирање изложености њима. То такође укључује правилно обележавање таквих опасних материјала и континуирану едукацију радника у погледу њиховог руковања, задржавања и одлагања.
Ризик од пушења и рака
Отприлике једна трећина свих смртних случајева од рака и 87% свих карцинома плућа у САД могу се приписати пушењу. Употреба дувана је такође главни узрок карцинома ларинкса, усне дупље и једњака и доприноси развоју карцинома бешике, панкреаса, бубрега и грлића материце. Постоји јасан однос доза-одговор између ризика од рака плућа и дневне потрошње цигарета: они који пуше више од 25 цигарета дневно имају ризик који је око 20 пута већи него код непушача.
Стручњаци верују да је нехотично уношење дуванског дима који емитују пушачи („дувански дим из животне средине”) значајан фактор ризика за рак плућа код непушача. У јануару 1993. године, Америчка агенција за заштиту животне средине (ЕПА) класификовала је дувански дим из животне средине као познати канцероген за људе који је, према процени, одговоран за отприлике 3,000 смртних случајева од рака плућа годишње међу америчким непушачима.
Извештај америчког генералног хирурга из 1990. о здравственим предностима престанка пушења пружа јасне доказе да је престанак пушења у било ком узрасту користан за здравље. На пример, пет година након престанка пушења, бивши пушачи доживљавају смањен ризик од рака плућа; њихов ризик, међутим, остаје већи него код непушача чак 25 година.
Елиминација изложености дувану програмима за одвикавање од пушења које спонзорише послодавац/синдикати и политике на радном месту које примењују радно окружење без дима представљају главни елемент у већини веллнесс програма на радном месту.
Модификовање фактора домаћина
Рак је аберација нормалне ћелијске деобе и раста у којој се одређене ћелије деле абнормалном брзином и ненормално расту, понекад мигрирајући у друге делове тела, утичући на облик и функцију укључених органа и на крају изазивајући смрт организма. Недавни, континуирани биомедицински напредак пружа све веће знање о процесу канцерогенезе и почиње да идентификује генетске, хуморалне, хормоналне, дијететске и друге факторе који га могу убрзати или инхибирати – што доводи до истраживања о интервенцијама које имају потенцијал да идентификују ране , преканцерозни процес и тако да помогне у обнављању нормалних образаца ћелијског раста.
Генетски фактори
Епидемиолози настављају да акумулирају доказе о породичним варијацијама у учесталости одређених врста рака. Ове податке су поткрепили молекуларни биолози који су већ идентификовали гене за које се чини да контролишу кораке у ћелијској подели и расту. Када се ови „туморски супресорски” гени оштете природним мутацијама или ефектима канцерогена из околине, процес може измакнути контроли и започети рак.
Код пацијената оболелих од рака и чланова њихових ужих породица пронађени су наследни гени. Један ген је повезан са високим ризиком од рака дебелог црева и рака ендометријума или јајника код жена; други са високим ризиком од рака дојке и јајника; а трећи са обликом малигног меланома. Ова открића су довела до дебате о етичким и социолошким питањима око ДНК тестирања како би се идентификовали појединци који носе ове гене са импликацијом да би тада могли бити искључени из послова који укључују могућу изложеност потенцијалним или стварним канцерогенима. Након проучавања овог питања, Национални саветодавни савет за истраживање људског генома (1994), поставља питања у вези са поузданошћу тестирања, садашњом ефикасношћу потенцијалних терапијских интервенција и вероватноћом генетске дискриминације према онима за које се утврди да су под високим ризиком. , закључио је да је „преурањено нудити ДНК тестирање или скрининг за предиспозицију за рак изван пажљиво надгледаног истраживачког окружења“.
Хуморални фактори
Вредност теста простате специфичног антигена (ПСА) као рутинског скрининг теста за рак простате код старијих мушкараца није научно доказана у клиничком испитивању. Међутим, у неким случајевима, нуди се мушким радницима, понекад као знак родне равноправности како би се уравнотежила понуда мамографије и Папа теста грлића материце радницима. Клинике које пружају рутинске периодичне прегледе нуде ПСА тест као допуну, а понекад чак и као замену за традиционални дигитални ректални преглед, као и недавно уведен ректални ултразвучни преглед. Иако се чини да је његова употреба валидна код мушкараца са абнормалностима простате или симптомима, недавни мултинационални преглед закључује да мерење ПСА не би требало да буде рутинска процедура у скринингу здраве мушке популације (Адами, Барон и Ротхман 1994).
Хормонски фактори
Истраживања су укључила хормоне у настанак неких карцинома и они су коришћени у лечењу других. Међутим, чини се да хормони нису одговарајућа ставка за наглашавање у програмима промоције здравља на радном месту. Могући изузетак би била упозорења о њиховој потенцијалној канцерогеној опасности у одређеним случајевима када се препоручују хормони за лечење симптома менопаузе и превенцију остеопорозе.
Фактори исхране
Истраживачи су проценили да око 35% свих смртности од рака у САД може бити повезано са исхраном. Извештај генералног хирурга САД о исхрани и здрављу је 1988. године указао да карциноми плућа, дебелог црева-ректума, дојке, простате, желуца, јајника и бешике могу бити повезани са исхраном. Истраживања показују да одређени фактори у исхрани – масти, влакна и микронутријенти као што су бета-каротен, витамин А, витамин Ц, витамин Е и селен – могу утицати на ризик од рака. Епидемиолошки и експериментални докази указују да модулација ових фактора у исхрани може смањити појаву неких врста рака.
Дијетална маст
Повезаност између прекомерног уноса масти у исхрани и ризика од различитих карцинома, посебно рака дојке, дебелог црева и простате, доказана је иу епидемиолошким и лабораторијским студијама. Међународне корелационе студије показале су снажну повезаност између инциденције карцинома на овим местима и укупног уноса масти у исхрани, чак и након прилагођавања укупног калоријског уноса.
Поред количине масти, врста масти која се конзумира може бити важан фактор ризика у развоју рака. Различите масне киселине могу имати различита својства која промовишу тумор или инхибирају туморе специфична за место. Унос укупне масти и засићених масти је снажно и позитивно повезан са раком дебелог црева, простате и дојке у постменопаузи; унос полинезасићеног биљног уља је позитивно повезан са раком дојке и простате у постменопаузи, али не и са раком дебелог црева. Супротно томе, потрошња високо полинезасићених омега-3 масних киселина које се налазе у одређеним рибљим уљима можда неће утицати или чак може смањити ризик од рака дојке и дебелог црева.
Дијетска влакна
Епидемиолошки докази сугеришу да се ризик од одређених карцинома, посебно рака дебелог црева и дојке, може смањити повећаним уносом дијеталних влакана и других састојака у исхрани повезаних са високим уносом поврћа, воћа и целих житарица.
микроелемената
Епидемиолошке студије генерално показују инверзну везу између инциденције рака и уноса хране са високим садржајем неколико хранљивих материја које имају антиоксидативна својства, као што су бета-каротен, витамин Ц (аскорбинска киселина) и витамин Е (алфа-токоферол). Бројне студије су показале да је мали унос воћа и поврћа повезан са повећаним ризиком од рака плућа. Недостаци селена и цинка такође су умешани у повећан ризик од рака.
У бројним студијама у којима се показало да употреба антиоксидативних суплемената смањује очекивани број озбиљних срчаних и можданих удара, подаци о раку су били мање јасни. Међутим, резултати клиничког испитивања алфа-токоферола, бета-каротена (АТБЦ) за превенцију рака плућа, које је спровео НЦИ у сарадњи са Националним институтом за јавно здравље Финске, показали су да витамин Е и суплементи бета-каротена нису спречили рак плућа. . Додатак витамина Е је такође резултирао 34% мање рака простате и 16% мање колоректалног карцинома, али они субјекти који су узимали бета-каротен имали су 16% више карцинома плућа, што је било статистички значајно, и имали су нешто више случајева других карцинома од оних који су узимали витамин Е. или плацебо. Није било доказа да је комбинација витамина Е и бета-каротена била боља или гора од било ког додатка појединачно. Истраживачи још нису утврдили зашто је примећено да они који су узимали бета-каротен у студији имају више карцинома плућа. Ови резултати указују на могућност да различито једињење или једињења у храни која има висок ниво бета-каротена или витамина Е може бити одговорна за заштитни ефекат примећен у епидемиолошким студијама. Истраживачи су такође спекулисали да је време суплементације можда било прекратко да инхибира развој рака код дуготрајних пушача. Даље анализе АТБЦ студије, као и резултати других испитивања која су у току, помоћи ће да се реше нека од питања која су се појавила у овом испитивању, посебно питање да ли велике дозе бета-каротена могу бити штетне за пушаче.
Алкохол
Прекомерна употреба алкохолних пића повезана је са раком ректума, панкреаса, дојке и јетре. Такође постоје јаки докази који подржавају синергистичко повезивање конзумирања алкохола и употребе дувана са повећаним ризиком од рака уста, ждрела, једњака и ларинкса.
Препоруке за исхрану
На основу убедљивих доказа да је исхрана повезана са ризиком од рака, НЦИ је развио смернице за исхрану које укључују следеће препоруке:
- Смањите унос масти на 30% или мање калорија.
- Повећајте унос влакана на 20 до 30 грама дневно, са горњом границом од 35 грама.
- Укључите разноврсно поврће и воће у свакодневну исхрану.
- Избегавајте гојазност.
- Конзумирајте алкохолна пића у умереним количинама, ако уопште.
- Смањите конзумацију сољу сушене (упаковане у со), киселе соли (натопљене у саламури) или димљене хране (повезане са повећаном инциденцом рака желуца и једњака).
Ове смернице су намењене да се уграде у општи режим исхране који се може препоручити целој популацији.
Заразне болести
Све је више сазнања о повезаности одређених инфективних агенаса са неколико врста рака: на пример, вирус хепатитиса Б са раком јетре, хумани папилома вирус са раком грлића материце и Епстеин-Барр вирус са Буркитовим лимфомом. (Учесталост рака код пацијената са АИДС-ом се може приписати имунодефицијенције пацијента и није директан канцероген ефекат ХИВ агенса.) Сада је доступна вакцина против хепатитиса Б која ће, када се даје деци, на крају смањити ризик за јетру. рак.
Превенција рака на радном месту
Да би се истражио потенцијал радног места као арене за промовисање широког скупа понашања за превенцију и контролу рака, НЦИ спонзорише Воркинг Велл Пројецт. Овај пројекат је осмишљен да утврди да ли се интервенције на радном месту за смањење употребе дувана, постизање модификација у исхрани за превенцију рака, повећање преваленције скрининга и смањење професионалне изложености могу развити и применити на исплатив начин. Покренут је септембра 1989. у следећа четири истраживачка центра у Сједињеним Државама.
- МД Андерсон Цанцер Центер, Хјустон, Тексас
- Универзитет Флорида, Гаинесвилле, Флорида
- Дана Фарбер Институт за рак, Бостон, Масачусетс
- Болница Мириам / Универзитет Браун, Провиденс, Роуд Ајленд
Пројекат укључује приближно 21,000 запослених на 114 различитих локација широм Сједињених Држава. Већина одабраних радилишта је претежно укључена у производњу; друге врсте радилишта у пројекту укључивале су ватрогасне станице и штампарије за новине. Смањење пушења и модификација исхране биле су области интервенције укључене у сва радна места; међутим, свака локација је максимизирала или минимизирала одређене интервентне програме или укључивала додатне опције за испуњавање климатских и социоекономских услова географског подручја. Центри на Флориди и Тексасу, на пример, укључивали су и наглашавали скрининг рака коже и употребу заштитних средстава за заштиту од сунца због повећане изложености сунцу у тим географским регионима. Центри у Бостону и Тексасу нудили су програме који су наглашавали везу између рака и употребе дувана. Центар на Флориди је побољшао интервенцију за модификацију исхране са залихама свежег агрума, који је лако доступан у државној пољопривреди и индустрији воћа. На радним местима центра на Флориди основани су и потрошачки одбори менаџмента и запослених како би сарађивали са храном како би се осигурало да кафетерије нуде свеже поврће и воће. Неколико радних места која су учествовала у пројекту понудила су мале награде—поклон сертификате или ручкове у кафетерији—за наставак учешћа у пројекту или за постизање жељеног циља, као што је престанак пушења. Смањење изложености професионалним опасностима било је од посебног интереса на оним радним местима где су преовладавали издувни гасови дизела, употреба растварача или опрема за зрачење. Програми засновани на радном месту укључивали су:
- групне активности за изазивање интересовања, као што је тестирање укуса различите хране
- усмерене групне активности, као што су такмичења у престанку пушења
- медицинске/научне демонстрације, као нпр
 тестирање, како би се проверио ефекат пушења на респираторни систем
тестирање, како би се проверио ефекат пушења на респираторни систем - семинари о пословној пракси и развоју политике чији је циљ значајно смањење или елиминисање професионалне изложености потенцијално или стварно опасним или токсичним материјалима
- компјутерски засновани програми за самопомоћ и самопроцену ризика и превенције рака
- приручнике и часове самопомоћи како би се смањила или елиминисала употреба дувана, постигле модификације у исхрани и повећао скрининг на рак.
Образовање за рак
Програми здравственог образовања на радном месту треба да садрже информације о знацима и симптомима који упућују на рани рак – на пример, квржице, крварење из ректума и других отвора, лезије на кожи које изгледа да не зарастају – заједно са саветима да се хитно затражи процена од стране лекара . Ови програми такође могу понудити инструкције, по могућности уз надгледану праксу, о самопрегледу дојке.
Скрининг за рак
Скрининг за преканцерозне лезије или рани карцином се спроводи у циљу њиховог што ранијег откривања и уклањања. Образовање појединаца о раним знацима и симптомима рака како би могли да потраже пажњу лекара је важан део скрининга.
Потрага за раним раком треба да буде укључена у сваки рутински или периодични лекарски преглед. Поред тога, масовни скрининги за одређене врсте карцинома могу се спроводити на радном месту или у заједници у близини радилишта. Сваки прихватљив и оправдан скрининг асимптоматске популације за рак треба да испуњава следеће критеријуме:
- Предметна болест треба да представља значајан терет на нивоу јавног здравља и да има преовлађујућу, асимптоматску, неметастатску фазу.
- Асимптоматска, неметастатска фаза треба да буде препознатљива.
- Процедура скрининга треба да има разумну специфичност, осетљивост и предиктивне вредности; требало би да буде ниског ризика и ниске цене, и да буде прихватљиво и за прегледача и за особу која се прегледа.
- Рано откривање праћено одговарајућим лечењем требало би да понуди знатно већи потенцијал за излечење него што постоји у случајевима у којима је откривање одложено.
- Лечење лезија откривених скринингом треба да понуди побољшане исходе мерено морбидитетом и морталитетом специфичним за узрок.
Следећи додатни критеријуми су посебно релевантни на радном месту:
- Запослени (и њихови зависници, када су укључени у програм) треба да буду информисани о сврси, природи и потенцијалним резултатима скрининга, и треба да се добије формални „информисани пристанак“.
- Програм скрининга треба да се спроводи узимајући у обзир удобност, достојанство и приватност појединаца који пристају да буду прегледани и треба да укључује минимално мешање у радне аранжмане и распоред производње.
- Резултате скрининга треба доставити брзо и приватно, а копије треба прослиједити личним љекарима које су одредили радници. Саветовање од стране обучених здравствених радника требало би да буде доступно онима који траже појашњење извештаја о скринингу.
- Особе које су подвргнуте скринингу треба да буду обавештене о могућности лажних негативних резултата и упозорене да потраже медицинску процену било каквих знакова или симптома који се развију убрзо након скрининга.
- Требало би да постоји унапред договорена мрежа упућивања на коју се могу упутити они са позитивним резултатима који нису у могућности или не желе да се консултују са својим личним лекарима.
- Трошкови неопходних потврдних прегледа и трошкови лечења треба да буду покривени здравственим осигурањем или на други начин доступни.
- Требало би да постоји унапред договорен систем праћења како би били сигурни да су позитивни извештаји одмах потврђени и да су организоване одговарајуће интервенције.
Следећи последњи критеријум је од фундаменталне важности: вежбу скрининга треба да спроводе одговарајуће обучени и акредитовани здравствени радници користећи најсавременију опрему, а интерпретација и анализа резултата треба да буду највишег могућег квалитета и тачности.
Године 1989. Радна група за превентивне услуге САД, панел од 20 стручњака из медицине и других сродних области, ослањајући се на стотине „саветника“ и других из Сједињених Држава, Канаде и Уједињеног Краљевства, проценила је ефикасност неких 169 превентивних интервенција. Његове препоруке у вези са скринингом за рак су резимиране у табели 1. Одражавајући донекле конзервативан став Радне групе и ригорозно примењене критеријуме, ове препоруке се могу разликовати од оних које су дале друге групе.
Табела 1. Скрининг за неопластичне болести.
|
Врсте рака |
Препоруке Радне групе за превентивне услуге САД* |
|
Груди |
Све жене старије од 40 година треба да пролазе годишњи клинички преглед дојки. Мамографија сваке једне до две године препоручује се свим женама почевши од 50 година и наставља се до 75. осим ако се не открије патологија. Можда би било мудро започети мамографију у ранијој доби за жене са високим ризиком од рака дојке. Иако се учење о самопрегледу дојки у овом тренутку не препоручује изричито, нема довољно доказа који би препоручили било какву промену у тренутним праксама самопрегледа дојки (тј. они који то сада предају требало би да наставе са праксом). |
|
Цолорецтал |
Нема довољно доказа да се препоручи или против тестирања фекалне окултне крви или сигмоидоскопије као ефикасних скрининг тестова за колоректални карцином код асимптоматских особа. Такође, не постоје довољни разлози за обустављање овог вида скрининга тамо где се он тренутно практикује или за ускраћивање лица које га затраже. Може бити клинички разумно понудити скрининг особама старијим од 50 година са познатим факторима ризика за колоректални карцином. |
|
цервикални |
Редовно Папаниколау (Папа) тестирање се препоручује свим женама које су или су биле сексуално активне. Папа тест треба да почне са почетком сексуалне активности и треба да се понавља сваке једне до три године по нахођењу лекара. Могу се прекинути са 65 година ако су претходни брисеви били доследно нормални. |
|
Простата |
Нема довољно доказа да се препоручи или против рутинског дигиталног ректалног прегледа као ефикасног скрининг теста за рак простате код асимптоматских мушкараца. Трансректални ултразвук и серумски тумор маркери се не препоручују за рутински скрининг код асимптоматских мушкараца. |
|
Лунг |
Не препоручује се скрининг асимптоматских особа на рак плућа обављањем рутинске радиографије грудног коша или цитологије спутума. |
|
Кожа |
Рутински скрининг за рак коже препоручује се особама са високим ризиком. Клиничари треба да саветују све пацијенте са повећаним излагањем на отвореном да користе препарате за заштиту од сунца и друге мере заштите од ултраљубичастих зрака. Тренутно нема доказа за или против саветовања пацијената да изврше самопреглед коже. |
|
Тестиси |
Периодични скрининг за рак тестиса прегледом тестиса препоручује се мушкарцима са историјом крипторхизма, орхиопексије или атрофије тестиса. Не постоје докази о клиничкој користи или штети који би се препоручили за или против рутинског скрининга других мушкараца за рак тестиса. Тренутно нема довољно доказа за или против саветовања пацијената за периодично самопреглед тестиса. |
|
Овцар |
Не препоручује се скрининг асимптоматских жена на рак јајника. Разборито је прегледати аднексе приликом обављања гинеколошких прегледа из других разлога. |
|
Панкреас |
Рутински скрининг за рак панкреаса код асимптоматских особа се не препоручује. |
|
Орално |
Не препоручује се рутински скрининг асимптоматских особа на орални карцином од стране клиничара примарне здравствене заштите. Све пацијенте треба саветовати да редовно иду на стоматолошке прегледе, да престану са употребом свих облика дувана и да ограниче конзумацију алкохола. |
Извор: Радна група за превентивне услуге 1989.
Скрининг за рак дојке
Међу стручњацима постоји општи консензус да ће скрининг са мамографијом у комбинацији са клиничким прегледом дојки сваке једне до две године спасити животе међу женама старости од 50 до 69 година, смањујући смртност од рака дојке у овој старосној групи до 30%. Стручњаци, међутим, нису постигли сагласност о вредности скрининга рака дојке са мамографијом за асимптоматске жене старости од 40 до 49 година. НЦИ препоручује да жене у овој старосној групи треба да се прегледају сваке једне до две године и да жене са повећаним ризиком од рака дојке рак треба да потражи савет лекара о томе да ли да започне скрининг пре 40. године.
Женска популација у већини организација може бити премала да би оправдала уградњу опреме за мамографију на лицу места. Сходно томе, већина програма које спонзоришу послодавци или синдикати (или обоје) ослањају се на уговоре са провајдерима који доносе мобилне јединице на радно место или на провајдере у заједници на које се жене које учествују у раду упућују или током радног времена или у слободно време. Приликом израде таквих аранжмана, од суштинске је важности да будете сигурни да опрема испуњава стандарде за излагање рендгенским зрацима и безбедност, као што су они које је објавио Амерички колеџ за радиологију, и да су квалитет филмова и њихова интерпретација задовољавајући. Даље, императив је да се унапред одреди ресурс за упућивање за оне жене којима ће бити потребна аспирација малом иглом или друге потврдне дијагностичке процедуре.
Скрининг за рак грлића материце
Научни докази снажно сугеришу да ће редовни скрининг са Папа тестовима значајно смањити смртност од рака грлића материце међу женама које су сексуално активне или које су навршиле 18 година. Чини се да је преживљавање директно повезано са стадијумом болести у тренутку постављања дијагнозе. Рано откривање, коришћењем цитологије грлића материце, тренутно је једино практично средство за откривање рака грлића материце у локализованим или премалигним стадијумима. Ризик од развоја инвазивног рака грлића материце је три до десет пута већи код жена које никада нису биле на скринингу него код оних које су радиле Папа тестове сваке две или три године.
Од посебног значаја за цену програма скрининга на радном месту је чињеница да цитолошке брисеве грлића материце могу прилично ефикасно добити одговарајуће обучене медицинске сестре и да не захтевају учешће лекара. Можда је још већи значај квалитет лабораторије у коју се шаљу на тумачење.
Скрининг за рак дебелог црева
Опште је сагласно да ће рано откривање преканцерозних колоректалних полипа и карцинома периодичним тестовима фекалне крви, као и дигиталним ректалним и сигмоидоскопским прегледима, и њихово благовремено уклањање, смањити смртност од колоректалног карцинома код особа старијих од 50 година. Преглед је учињен мање непријатним и поузданијим заменом крутог сигмоидоскопа дужим, флексибилним фибреоптичким инструментом. Остају, међутим, одређена неслагања око тога на које тестове се треба ослонити и колико често их треба примењивати.
За и против скрининга
Постоји општа сагласност о вредности скрининга рака код особа које су у опасности због породичне историје, раније појаве рака или познате изложености потенцијалним канцерогенима. Али чини се да постоји оправдана забринутост због масовног скрининга здраве популације.
Заговорници масовног скрининга за откривање рака се руководе претпоставком да ће рано откривање бити праћено побољшањем морбидитета и морталитета. Ово се показало у неким случајевима, али није увек случај. На пример, иако је могуће раније открити рак плућа коришћењем рендгенских зрака грудног коша и цитологије спутума, то није довело до побољшања исхода лечења. Слично томе, изражена је забринутост да повећање временског рока за лечење раних карцинома простате не само да може бити без користи, већ може, у ствари, бити контрапродуктивно с обзиром на дужи период добробити који уживају пацијенти чије лечење касни.
У планирању програма масовног скрининга, такође се мора узети у обзир утицај на добробит и џепове пацијената са лажно позитивним резултатима. На пример, у неколико серија случајева, 3 до 8% жена са позитивним скринингом дојке имало је непотребне биопсије за бенигне туморе; и у једном искуству са тестом фекалне крви за колоректални рак, скоро једна трећина прегледаних је упућена на дијагностичку колоноскопију, а већина њих је показала негативне резултате.
Јасно је да су потребна додатна истраживања. Да би проценио ефикасност скрининга, НЦИ је покренуо велику студију, Простату, плућа, колоректални и јајнички рак (ПЛЦО) за процену техника раног откривања за ова четири места рака. Упис за ПЛЦО је почео у новембру 1993. и укључиваће 148,000 мушкараца и жена, старости од 60 до 74 године, рандомизираних у интервенцијску или контролну групу. У интервентној групи, мушкарци ће бити подвргнути скринингу на рак плућа, колоректума и простате, док ће жене бити подвргнуте скринингу на рак плућа, колоректума и јајника; они који су распоређени у контролну групу добиће уобичајену медицинску негу. За рак плућа, биће проучавана вредност годишњег рендгенског снимка грудног коша са једним прегледом; код колоректалног карцинома радиће се годишња фибреоптичка сигмоидоскопија; за рак простате урадиће се дигитални ректални преглед и анализа крви на ПСА; а за рак јајника, годишњи физички и трансвагинални ултразвучни прегледи биће допуњени годишњим тестом крви на туморски маркер познат као ЦА-125. На крају 16 година и издатака од 87.8 милиона УС$, надамо се да ће се добити чврсти подаци о томе како се скрининг може користити за добијање раних дијагноза које могу продужити животе и смањити смртност.
Лечење и стална нега
Лечење и континуирана нега обухватају напоре да се побољша квалитет живота за оне код којих је рак завладао и за оне који су с њима повезани. Службе здравља на раду и програми помоћи запосленима које спонзоришу послодавци и синдикати могу пружити корисне савете и подршку радницима који се лече од рака или који имају зависност на лечењу. Ова подршка може укључивати објашњења шта се дешава и шта очекивати, информације које понекад не дају онколози и хирурзи; упутства за упућивање на друго мишљење; и консултације и помоћ у вези са приступом центрима за високо специјализовану негу. Одсуство са одсуства и измењени радни аранжмани могу омогућити радницима да остану продуктивни док су на лечењу и да се врате на посао раније када се постигне ремисија. На неким радним местима формиране су групе за вршњачку подршку ради размене искустава и међусобне подршке радницима који се суочавају са сличним проблемима.
Zakljucak
Програми за превенцију и откривање рака могу значајно допринети добробити укључених радника и њихових издржаваних лица и донети значајан повратак послодавцима и синдикатима који их спонзоришу. Као и код других превентивних интервенција, неопходно је да ови програми буду правилно осмишљени и пажљиво спроведени, а пошто ће се њихове користи стицати током много година, треба их континуирано наставити.
Здравље жена
Постоји уобичајена погрешна перцепција да ће, ван репродуктивних разлика, жене и мушки радници бити на сличан начин погођени опасностима по здравље на радном месту и покушајима да се они контролишу. Док жене и мушкарци пате од многих истих поремећаја, они се разликују физички, метаболички, хормонски, физиолошки и психолошки. На пример, мања просечна величина и мишићна маса жена диктирају посебну пажњу на постављање заштитне одеће и уређаја и доступност правилно дизајнираних ручних алата, док их чињеница да је њихова телесна маса обично мања од масе мушкараца чини подложнијима, на просечно, на ефекте злоупотребе алкохола на јетру и централни нервни систем.
Такође се разликују по врстама послова које обављају, у друштвеним и економским околностима које утичу на њихов животни стил, као и по учешћу и одговору на активности промоције здравља. Иако је било неких недавних промена, и даље је већа вероватноћа да ће се жене наћи на пословима који су запрепашћујуће рутински и у којима су изложене повредама које се понављају. Они пате од неједнакости у платама и много је вероватније од мушкараца да буду оптерећени обавезама чувања куће и бригом о деци и старијим издржаваним лицима.
У индустријализованим земљама жене имају дужи животни век од мушкараца; ово важи за сваку старосну групу. Са 45 година Јапанка може очекивати да ће у просеку живети још 37.5 година, а 45-годишња Шкотланђана још 32.8 година, при чему се жене из већине других земаља развијеног света налазе између ових граница. Ове чињенице наводе на претпоставку да су жене, дакле, здраве. Недостаје свест о томе да су ове „додатне“ године често покварене хроничним болестима и инвалидитетом од којих се већина може спречити. Многе жене премало знају о здравственим ризицима са којима се суочавају и, према томе, о мерама које могу предузети да контролишу те ризике и заштите се од озбиљних болести и повреда. На пример, многе жене су с правом забринуте због рака дојке, али занемарују чињеницу да је болест срца далеко главни узрок смрти код жена и да је, првенствено због повећања пушења цигарета, што је такође главни фактор ризика за коронарне болести. болести артерија - учесталост рака плућа код жена расте.
У Сједињеним Државама, национална анкета из 1993. (Харрис ет ал. 1993), која је укључивала интервјуе са више од 2,500 одраслих жена и 1,000 одраслих мушкараца, потврдила је да жене пате од озбиљних здравствених проблема и да многе не добијају негу која им је потребна. Између три и четири од десет жена, показало је истраживање, изложено је ризику од неоткривене болести која се може лечити јер не добијају одговарајуће клиничке превентивне услуге, углавном зато што немају здравствено осигурање или зато што њихови лекари никада нису сугерисали да су одговарајући тестови доступни и да би требало бити тражени. Штавише, значајан број испитаних Американки није био задовољан својим личним лекарима: четири од десет (двоструко већи удео мушкараца) рекло је да су им лекари „говорили доле“ и 17% (у поређењу са 10% мушкараца) речено им је да су њихови симптоми „сви у глави“.
Док су укупне стопе менталних болести приближно исте за мушкарце и жене, обрасци су различити: жене више пате од депресије и анксиозних поремећаја, док су злоупотреба дрога и алкохола и антисоцијални поремећаји личности чешћи међу мушкарцима (Глиед и Кофман 1995). Мушкарци чешће траже и добијају негу од специјалиста за ментално здравље, док жене чешће лече лекари примарне здравствене заштите, од којих многима недостаје интересовање ако не и стручност за лечење проблема менталног здравља. Жене, посебно старије жене, добијају несразмерно велики део рецепата за психотропне лекове, тако да се појавила забринутост да се ови лекови можда превише користе. Пречесто, здравствени радници, чланови породице, надзорници и сарадници, па чак и саме жене, потешкоће које произилазе из превисоког нивоа стреса или проблема који се могу спречити и лечити објашњавају као одраз „времена месец” или „промена живота”, и, стога, не лече се.
Ове околности су отежане претпоставком да жене – и младе и старе – знају све што треба да знају о својим телима и како она функционишу. Ово је далеко од истине. Постоји широко распрострањено незнање и некритички прихваћене дезинформације. Многе жене се стиде да открију свој недостатак знања и непотребно су забринуте због симптома који су у ствари или „нормални“ или једноставно објашњени.
Како жене чине око 50% радне снаге у великом делу арене запошљавања, и знатно више у неким услужним делатностима, последице њихових здравствених проблема који се могу спречити и исправити наносе значајан данак који се може избећи на њихову добробит и продуктивност и на организација такође. Тај путарина може бити знатно смањена програмом промоције здравља на радном месту дизајнираном за жене.
Промоција здравља жена на радном месту
Добар део здравствених информација дају новине и часописи и на телевизији, али велики део тога је непотпун, сензационализован или усмерен на промоцију одређених производа или услуга. Пречесто, у извештавању о тренутним медицинским и научним достигнућима, медији постављају више питања него што одговарају, па чак и изазивају беспотребну анксиозност. Здравствени радници у болницама, клиникама и приватним ординацијама често не успевају да се постарају да њихови пацијенти буду адекватно едуковани о проблемима које представљају, а да не говоримо о одвајању времена да их информишу о важним здравственим проблемима који нису повезани са њиховим симптомима.
Правилно дизајниран и вођен програм промоције здравља на радном месту треба да пружи тачне и потпуне информације, могућности за постављање питања било на групним или појединачним сесијама, клиничке превентивне услуге, приступ разним активностима промоције здравља и саветовање о прилагођавањима која могу спречити или умањити невоље и инвалидност. Радно место нуди идеално место за размену здравствених искустава и информација, посебно када су они релевантни за околности на којима се сусрећу на послу. Такође се може искористити притисак вршњака који је присутан на радном месту како би се радницима пружила додатна мотивација за учешће и истрајање у активностима промоције здравља и одржавање здравог начина живота.
Постоји низ приступа програмирању за жене. Ернст анд Иоунг, велика рачуноводствена фирма, понудила је својим запосленима у Лондону серију здравствених семинара за жене које је водио спољни консултант. Похађали су их сви разреди особља и били су добро примљени. Жене које су присуствовале биле су сигурне у формату презентација. Као аутсајдер, консултант није представљао опасност за њихов статус запослења, а заједно су разјаснили многе недоумице у вези са здрављем жена.
Маркс анд Спенцер, велики трговац на мало у Уједињеном Краљевству, спроводи програм преко свог интерног медицинског одељења користећи спољне ресурсе за пружање услуга запосленима на својим бројним регионалним радним местима. Они нуде скрининг прегледе и индивидуалне савете свом особљу, заједно са широким спектром здравствене литературе и видео касета, од којих се многе производе у компанији.
Многе компаније користе независне здравствене саветнике ван компаније. Пример у Уједињеном Краљевству је услуга коју пружају медицински центри БУПА (Бритисх Унитед Провидент Ассоциатион), који виде хиљаде жена кроз своју мрежу од 35 интегрисаних, али географски раштрканих јединица, допуњених њиховим мобилним јединицама. Већина ових жена је упућена кроз програме промоције здравља својих послодаваца; остатак долази самостално.
БУПА је вероватно била прва, барем у Уједињеном Краљевству, која је основала женски здравствени центар посвећен превентивним услугама искључиво за жене. Болнички и самостални женски здравствени центри постају све чешћи и показују се привлачним за жене које преовлађујући систем здравствене заштите није добро опслуживао. Поред пружања пренаталне и акушерске неге, они имају тенденцију да нуде широк спектар примарне заштите, при чему већина ставља посебан нагласак на превентивне услуге.
Национално истраживање женских здравствених центара, које су 1994. године спровеле истраживачице са Школе за хигијену и јавно здравље Џон Хопкинс уз подршку Фондације Цоммонвеалтх (Веисман 1995), процењује да у Сједињеним Државама постоји 3,600 женских здравствених центара, од којих 71 % су центри за репродуктивно здравље који првенствено пружају рутинске амбулантне гинеколошке прегледе, Папа тестове и услуге планирања породице. Они такође пружају тестове трудноће, саветовање о абортусу (82%) и абортусима (50%), скрининг и лечење полно преносивих болести, прегледе дојки и провере крвног притиска.
Дванаест посто су центри за примарну здравствену заштиту (ово укључује здравствене службе за жене) који пружају основну здравствену и превентивну негу, укључујући периодичне физичке прегледе, рутинске гинеколошке прегледе и Папа тестове, дијагнозу и лечење менструалних проблема, саветовање у менопаузи и терапију замене хормона, и услуге менталног здравља, укључујући саветовање и лечење у вези са злоупотребом дрога и алкохола.
Центри за дојке чине 6% од укупног броја (види доле), док су остатак центри који пружају различите комбинације услуга. Многи од ових центара показали су интересовање за склапање уговора за пружање услуга женама запосленима у оближњим организацијама као део њихових програма промоције здравља на радном месту.
Без обзира на место одржавања, успех програма промоције здравља жена на радном месту зависи не само од поузданости понуђених информација и услуга, већ, што је још важније, од начина на који су оне представљене. Програми морају бити осетљиви на ставове и тежње жена, као и на њихове бриге и, иако пружају подршку, треба да буду ослобођени снисходљивости са којом се ови проблеми тако често решавају.
Остатак овог чланка ће се фокусирати на три категорије проблема који се сматрају посебно важним здравственим проблемима за жене – менструални поремећаји, рак грлића материце и дојке и остеопороза. Међутим, у решавању других здравствених категорија, програм промоције здравља на радном месту треба да обезбеди да било који други проблем од посебног значаја за жене неће бити занемарен.
Менструални поремећаји
За велику већину жена, менструација је „природан“ процес који представља мало потешкоћа. Менструални циклус може бити поремећен различитим условима који могу изазвати нелагодност или забринутост за запосленог. Ово је може довести до тога да редовно одсуствује са боловања, често пријављујући „прехладу“ или „упаљено грло“, а не менструални проблем, посебно ако се потврда о одсуству предаје мушком менаџеру. Међутим, образац одсуства је очигледан и упућивање на квалификованог здравственог радника може брзо да реши проблем. Менструални проблеми који могу утицати на радно место укључују аменореју, менорагију, дисменореју, предменструални синдром (ПМС) и менопаузу.
аменореја
Иако аменореја може изазвати забринутост, она обично не утиче на радни учинак. Најчешћи узрок аменореје код млађих жена је трудноћа, а код старијих је менопауза или хистеректомија. Међутим, то се такође може приписати следећим околностима:
- Лоша исхрана или недовољна тежина. Разлог за лошу исхрану може бити социоекономски у томе што је мало хране доступно или приступачно, али може бити и резултат самогладовања повезаног са поремећајима у исхрани као што су анорексија нервоза или булимија.
- Претерано вежбање. У многим развијеним земљама. жене претерано тренирају у физичкој кондицији или спортским програмима. Иако њихов унос хране може бити адекватан, могу имати аменореју.
- Медицинска стања. Проблеми који произилазе из хипотиреозе или других ендокриних поремећаја, туберкулозе, анемије било ког узрока и одређених озбиљних болести опасних по живот могу изазвати аменореју.
- Мере контрацепције. Лекови који садрже само прогестерон обично доводе до аменореје. Треба напоменути да стерилизација без цфоректомије не узрокује прекид менструације код жене.
Меноррхагиа
У недостатку било какве објективне мере менструалног тока, опште је прихваћено да је сваки ток менструације који је довољно тежак да омета нормалне свакодневне активности жене, или који доводи до анемије, прекомеран. Када је проток довољно јак да надвлада нормални циркулишући фактор против згрушавања, жена са „обилним менструацијама“ може се жалити на стварање угрушака. Немогућност контроле крвотока било каквом нормалном санитарном заштитом може довести до значајне срамоте на радном месту и може довести до обрасца редовних, месечних једнодневних или дводневних одсустава.
Менорагију могу изазвати фиброиди или полипи материце. Такође може бити узрокована интраутериним контрацептивним уређајем (ИУД) и, ретко, може бити прва индикација тешке анемије или другог озбиљног поремећаја крви као што је леукемија.
дисменореја
Иако огромна већина жена са менструацијом доживљава извесну нелагодност у време менструације, само неколико њих има бол који је довољан да омета нормалну активност и стога им је потребан упућивање на медицинску помоћ. Опет, овај проблем може бити сугерисан шаблоном редовних месечних одсустава. Такве потешкоће повезане са менструацијом могу се у одређене практичне сврхе класификовати на следећи начин:
- Примарна дисменореја. Младе жене без доказа о болести могу претрпјети бол дан прије или првог дана менструације који је довољно озбиљан да их наведе да узму одмор с посла. Иако узрок није пронађен, познато је да је повезан са овулацијом и, стога, може се спречити оралним контрацептивним пилулама или другим лековима који спречавају овулацију.
- Секундарна дисменореја. Појава болних менструација код жена у средњим тридесетим или касније указује на карличну патологију и треба је у потпуности испитати од стране гинеколога.
Треба напоменути да неки аналгетици без рецепта или прописани аналгетици који се узимају за дисменореју могу изазвати поспаност и могу представљати проблем за жене које раде на пословима који захтевају будност у погледу професионалних опасности.
Предменструални синдром
Предменструални синдром (ПМС), комбинација физичких и психичких симптома које доживљава релативно мали проценат жена током седам или десет дана пре менструације, развио је своју митологију. Лажно је приписан као узрок такозваног женског емоционализма и „летљивости“. Према неким мушкарцима, све жене пате од тога, док ватрене феминисткиње тврде да га нема ниједна жена. На радном месту, то је неисправно цитирано као разлог за држање жена на позицијама које захтевају доношење одлука и вршење расуђивања, и послужило је као згодан изговор за ускраћивање жена унапређењу на руководеће и извршне нивое. Оптужен је за проблеме жена у међуљудским односима и, заиста, у Енглеској је дао основу за изјашњавање о привременом лудилу што је омогућило две одвојене оптужене да избегну оптужбе за убиство.
Физички симптоми ПМС-а могу укључивати надутост стомака, осетљивост дојки, затвор, несаницу, повећање телесне тежине због повећаног апетита или задржавања натријума и течности, неспретност у финим покретима и непрецизност у процени. Емоционални симптоми укључују претерано плакање, нападе бијеса, депресију, потешкоће у доношењу одлука, неспособност да се уопште носе и недостатак самопоуздања. Увек се јављају у предменструалним данима и увек се ублажавају почетком менструације. Жене које узимају комбиноване оралне контрацептивне пилуле и оне које су имале оофоректомију ретко добијају ПМС.
Дијагноза ПМС-а се заснива на историји његовог временског односа са менструалним периодима; у недостатку дефинитивних узрока, нема дијагностичких тестова. Његово лечење, чији је интензитет одређен интензитетом симптома и њиховим утицајем на нормалне активности, емпиријски. Већина случајева реагује на једноставне мере самопомоћи које укључују укидање кофеина из исхране (чај, кафа, чоколада и већина безалкохолних пића од кола садрже значајне количине кофеина), честа мала храњења како би се смањила склоност ка хипогликемији, ограничавање уноса натријума да би се свео на минимум задржавање течности и повећање телесне тежине и редовно умерено вежбање. Када ови не успеју да контролишу симптоме, лекари могу да препишу благе диуретике (само два до три дана) који контролишу задржавање натријума и течности и/или оралне хормоне који мењају овулацију и менструални циклус. Генерално, ПМС се може лечити и не би требало да представља значајан проблем за жене на радном месту.
Менопауза
Менопауза која одражава инсуфицијенцију јајника може се јавити код жена у тридесетим годинама или може бити одложена на више од 50 година; до 48. године, отприлике половина свих жена ће то искусити. На стварно време менопаузе утичу опште здравље, исхрана и породични фактори.
Симптоми менопаузе су смањена учесталост менструација обично у комбинацији са оскудним менструалним протоком, таласи врућине са или без ноћног знојења и смањење вагиналног секрета, што може изазвати бол током сексуалног односа. Други симптоми који се често приписују менопаузи укључују депресију, анксиозност, плачљивост, недостатак самопоуздања, главобоље, промене у текстури коже, губитак сексуалног интересовања, потешкоће са мокрењем и несаницу. Занимљиво је да је контролисана студија која је укључивала упитник о симптомима који је даван и мушкарцима и женама показала да значајан део ових притужби имају мушкарци истог узраста (Бунгаи, Вессеи и МцПхерсон 1980).
Менопауза, која наступа отприлике у доби од 50 година, може се поклопити са оним што се назива „транзиција средњег живота“ или „криза средњег живота“, термини који су сковани да заједнички означе искуства која изгледа да деле и мушкарци и жене у средњим годинама (ако ништа друго, чини се да су чешћи међу мушкарцима). То укључује губитак сврхе, незадовољство послом и животом уопште, депресију, слабљење интересовања за сексуалну активност и склоност ка смањењу друштвених контаката. То може бити убрзано губитком супружника или партнера због раздвајања или смрти или, што се тиче посла, немогућношћу добијања очекиваног унапређења или раздвајањем, било раскидом или добровољним пензионисањем. За разлику од менопаузе, не постоји позната хормонска основа за транзицију средњег живота.
Нарочито код жена, овај период може бити повезан са „синдромом празног гнезда“, осећајем бесмислености који се може осетити када њихова деца напуштају дом, њихова цела перцепција разлог постојању изгледа да је изгубљено. У таквим случајевима посао и друштвени контакти на радном месту често пружају стабилизујући, терапеутски утицај.
Као и многи други „женски проблеми“, менопауза је развила сопствену митологију. Припремно образовање које разоткрива ове митове допуњено осетљивим саветовањем подршке ће ићи далеко у спречавању значајних дислокација. Наставак рада и одржавање задовољавајућег учинка на послу може бити од кључне вредности за одржавање добробити жене у овом тренутку.
У овом тренутку треба размотрити препоручљивост терапије замене хормона (ХРТ). Тренутно предмет неких контроверзи, ХНЛ је првобитно био прописан за контролу симптома менопаузе ако постану претерано јаки. Иако су обично ефикасни, хормони који се обично користе често су изазивали вагинално крварење и, што је још важније, сумњало се да су канцерогени. Као резултат тога, били су прописани само на ограничено време, довољно дуго да се контролишу узнемирујући симптоми менопаузе.
ХНЛ нема ефекта на симптоме транзиције средњег живота. Међутим, ако се црвенило код жене контролише и она може добро да се наспа јер је спречено њено ноћно знојење, или ако може да реагује на вођење љубави са више ентузијазма јер више није болно, онда би неки од њених других проблема могли бити решени.
Данас се све више препознаје вредност дуготрајне ХНЛ у одржавању интегритета костију код жена са остеопорозом (видети доле) и у смањењу ризика од коронарне болести срца, сада највише рангираног узрока смрти међу женама у индустријализованим земљама. . Новији хормони, комбинације и редослед примене могу елиминисати појаву планираног вагиналног крварења и изгледа да постоји мали или никакав ризик од карциногенезе, чак и код жена са историјом рака. Међутим, пошто су многи лекари изразито пристрасни за или против ХНЛ-а, жене треба да буду образоване о његовим предностима и недостацима како би могле са сигурношћу да учествују у одлуци да ли да га користе или не.
Недавно, подсећајући на милионе жена „бејби бумер” (деце рођене после Другог светског рата) које ће достићи доба менопаузе у наредној деценији, Амерички колеџ акушера и гинеколога (АЦОГ) упозорио је да запањујући пораст остеопороза и срчана обољења могу настати осим ако жене нису боље образоване о менопаузи и интервенцијама осмишљеним да спрече болести и инвалидитет и да продуже и побољшају своје животе након менопаузе (Воелкер 1995). Председник АЦОГ-а Виллиам Ц. Андревс, МД, предложио је троструки програм који укључује масивну кампању за едукацију лекара о менопаузи, „перименопаузну посету“ лекару свих жена старијих од 45 година ради личне процене ризика и дубинско саветовање и укључивање медија у едукацију жена и њихових породица о симптомима менопаузе и предностима и ризицима третмана као што је ХСТ пре него што жене дођу у менопаузу. Програм промоције здравља на радном месту може дати велики допринос таквом образовном напору.
Скрининг за болести грлића материце и дојке
Што се тиче потреба жена, програм промоције здравља треба или да обезбеди или, барем, препоручи периодичне скрининге за рак грлића материце и дојке.
Болести грлића материце
Редовни скрининг на преканцерозне промене грлића материце помоћу Папа теста је добро успостављена пракса. У многим организацијама, она је доступна на радном месту или у мобилној јединици која је доведена до њега, елиминишући потребу да жене проводе време путујући до установе у заједници или посећујући своје личне лекаре. Услуге лекара нису потребне за спровођење ове процедуре: задовољавајуће брисеве може узети добро обучена медицинска сестра или техничар. Важнији је квалитет очитавања брисева и интегритет процедура за евидентирање и извештавање о резултатима.
Карцином дојке
Иако се мамографски скрининг дојке широко практикује у скоро свим развијеним земљама, на националној основи је успостављен само у Уједињеном Краљевству. Тренутно се у Уједињеном Краљевству прегледа преко милион жена, а свака жена од 50 до 64 године ради мамограф сваке три године. Сви прегледи, укључујући све даље дијагностичке студије потребне за разјашњење абнормалности у почетним филмовима, су бесплатни за учеснике. Одзив на понуду овог трогодишњег циклуса мамографије био је преко 70%. Извештаји за период 1993-1994 (Патницк 1995) показују стопу од 5.5% за упућивање на даљу процену; Откривено је да 5.5 жена на 1,000 прегледаних жена има рак дојке. Позитивна предиктивна вредност за хируршку биопсију била је 70% у овом програму, у поређењу са неких 10% у програмима пријављеним другде у свету.
Критична питања у мамографији су квалитет процедуре, са посебним нагласком на минимизирању изложености зрачењу, и тачност интерпретације филмова. У Сједињеним Државама, Управа за храну и лекове (ФДА) објавила је сет прописа о квалитету које је предложио Амерички колеџ радиологије, а које, почевши од 1. октобра 1994., мора да поштује више од 10,000 медицинских јединица које узимају или тумаче мамографе широм света. земљи (Чарафин 1994). У складу са националним Законом о стандардима за мамографију (донет 1992. године), сви мамографски објекти у Сједињеним Државама (осим оних којима управља Одељење за питања ветерана, које развија сопствене стандарде) морали су да буду сертификовани од стране ФДА од овог датума . Ови прописи су сажети на слици 1.
Слика КСНУМКС. Стандарди квалитета мамографије у Сједињеним Државама.
Недавни феномен у Сједињеним Државама је повећање броја здравствених центара за дојке или дојке, од којих се 76% појавило од 1985. године (Веисман 1995). Они су претежно болнички (82%); остали су првенствено профитна предузећа у власништву група лекара. Отприлике петина одржава мобилне јединице. Они пружају услуге амбулантног скрининга и дијагностике укључујући физичке прегледе дојки, скрининг и дијагностичку мамографију, ултразвук дојке, биопсију танком иглом и упутства за самопреглед дојки. Нешто више од једне трећине такође нуди лечење рака дојке. Иако су првенствено фокусирани на привлачење самоупућивања и упута од стране лекара у заједници, многи од ових центара улажу напоре да склопе уговоре са програмима промоције здравља које спонзорише послодавац или синдикат како би пружили услуге скрининга дојке својим учесницама.
Увођење оваквих програма скрининга на радно место може изазвати значајну анксиозност код неких жена, посебно код оних са личним или породичним историјама рака и код оних за које се утврди да имају „ненормалне“ (или неуверљиве) резултате. Могућност оваквих ненегативних резултата треба пажљиво објаснити у представљању програма, заједно са уверавањем да постоје аранжмани за додатна испитивања која су потребна за њихово објашњење и поступање по њима. Надзорнике треба едуковати да санкционишу изостанке ових жена када се неопходне процедуре праћења не могу експедитивно договорити ван радног времена.
Osteoporoza
Остеопороза је метаболички поремећај костију, много чешћи код жена него код мушкараца, који се карактерише постепеним опадањем коштане масе што доводи до подложности преломима који могу бити резултат наизглед безазлених покрета и незгода. Представља важан јавноздравствени проблем у већини развијених земаља.
Најчешћа места за преломе су пршљенови, дистални део радијуса и горњи део бутне кости. Сви преломи на овим местима код старијих особа треба да изазову сумњу на остеопорозу као узрок.
Док се такви преломи обично дешавају касније у животу, након што појединац напусти радну снагу, остеопороза је пожељна мета за програме промоције здравља на градилишту из више разлога: (1) фрактуре могу укључивати пензионере и значајно повећати њихове трошкове медицинске неге, за које може бити одговоран послодавац; (2) фрактуре могу укључити старије родитеље или свекрве садашњих запослених, стварајући терет неге издржаваних лица који може угрозити њихово присуство и радни учинак; и (3) радно место представља прилику да се млађи људи едукују о евентуалној опасности од остеопорозе и да их се подстакне да покрену промене у начину живота које могу успорити њен напредак.
Постоје две врсте примарне остеопорозе:
- после менопаузе, који је повезан са губитком естрогена и стога је чешћи код жена него код мушкараца (однос = 6:1). Обично се налази у старосној групи од 50 до 70 година и повезан је са преломима пршљенова и преломима Цоллеса (ручног зглоба).
- инволуциони, који се јавља углавном код старијих од 70 година и само је два пута чешћи код жена него код мушкараца. Сматра се да је то последица промена у синтези витамина Д у вези са узрастом и углавном је повезано са преломима пршљенова и бутне кости.
Оба типа могу бити истовремено присутна код жена. Поред тога, у малом проценту случајева, остеопороза се приписује разним секундарним узроцима укључујући: хиперпаратироидизам; употреба кортикостероида, Л-тироксина, антацида који садрже алуминијум и других лекова; продужени одмор у кревету; шећерна болест; употреба алкохола и дувана; и реуматоидни артритис.
Остеопороза може бити присутна годинама, па чак и деценијама пре него што дође до прелома. Може се открити добро стандардизованим рендгенским мерењима густине костију, калибрисаним за узраст и пол, и допуњеним лабораторијском проценом метаболизма калцијума и фосфора. Неуобичајена радиолуценција кости на конвенционалним рендгенским зрацима може бити сугестивна, али таква остеопенија се обично не може поуздано открити док се не изгуби више од 30% кости.
Опћенито се слаже да скрининг асимптоматских особа на остеопорозу не треба користити као рутинску процедуру, посебно у програмима промоције здравља на радном мјесту. То је скупо, није баш поуздано, осим у установама са највише особља, укључује излагање зрачењу и, што је најважније, не идентификује оне жене са остеопорозом за које постоји највећа вероватноћа да ће имати преломе.
Сходно томе, иако је свако подложан одређеном степену губитка коштане масе, програм превенције остеопорозе је фокусиран на оне појединце који су под већим ризиком за њено брже напредовање и који су стога подложнији преломима. Посебан проблем је то што, иако су превентивне мере раније у животу започете, то су ефикасније, ипак је тешко мотивисати млађе људе да усвоје промене у начину живота у нади да ће избећи здравствени проблем који се може развити код многих од њих. сматрају да је то веома удаљено доба живота. Штедљиво је то што су многе од препоручених промена корисне и за превенцију других проблема, као и за унапређење општег здравља и благостања.
Неки фактори ризика за остеопорозу се не могу променити. То укључује:
- Трка. У просеку, белци и источњаци имају нижу густину костију од црнаца који одговарају годинама старости и стога су у већем ризику.
- Сек. Жене имају мање густе кости од мушкараца када се упореде по годинама и раси и стога су у већем ризику.
- Старост. Сви људи губе коштану масу са годинама. Што су кости јаче у младости, мања је вероватноћа да ће губитак достићи потенцијално опасне нивое у старости.
- Породична историја. Постоје неки докази о генетској компоненти у постизању врхунске коштане масе и стопи накнадног губитка костију; стога, породична историја сугестивних прелома код чланова породице може представљати важан фактор ризика.
Чињеница да се ови фактори ризика не могу променити чини да је важно обратити пажњу на оне који се могу модификовати. Међу мерама које се могу предузети да би се одложио почетак остеопорозе или смањила њена тежина, могу се поменути следеће:
- Исхрана. Ако у исхрани нису присутне адекватне количине калцијума и витамина Д, препоручује се суплементација. Ово је посебно важно за људе са нетолеранцијом на лактозу који избегавају млеко и млечне производе, главне изворе калцијума у дијети, и најефикасније је ако се одржава од детињства до тридесетих година када се постиже врхунска густина костију. Калцијум карбонат, најчешће коришћени облик суплементације калцијумом, често изазива нежељене ефекте као што су затвор, повратна хиперацидност, надимање у стомаку и други гастроинтестинални симптоми. Сходно томе, многи људи замењују препарате калцијум цитрата који се, упркос знатно нижем садржају елементарног калцијума, боље апсорбује и има мање нежељених ефеката. Количине витамина Д присутне у уобичајеном мултивитаминском препарату довољне су за успоравање губитка костију због остеопорозе. Жене треба упозорити на превелике дозе, које могу довести до хипервитаминозе Д, синдрома који укључује акутну бубрежну инсуфицијенцију и повећану ресорпцију костију.
- Вежба. Препоручљиво је редовно вежбање умереног оптерећења – на пример, 45 до 60 минута ходања најмање три пута недељно.
- Пушење. Жене које пуше имају менопаузу у просеку две године раније од непушача. Без замене хормона, ранија менопауза ће убрзати губитак костију након менопаузе. Ово је још један важан разлог да се супротстави садашњем тренду повећања пушења цигарета међу женама.
- Хормонска терапија. Ако се предузме замена естрогеном, треба је започети рано у напретку промена у менопаузи, јер је стопа губитка коштане масе највећа током првих неколико година након менопаузе. Пошто се губитак коштане масе наставља након прекида терапије естрогеном, треба га одржавати неограничено.
Када се дијагностикује остеопороза, лечење је усмерено на заобилажење даљег губитка костију пратећи све горе наведене препоруке. Неки препоручују употребу калцитонина, за који се показало да повећава укупни калцијум у телу. Међутим, мора се давати парентерално; скуп је; и још увек нема доказа да успорава или поништава губитак калцијума у кости или смањује појаву прелома. Бифосфонати се све више користе као антиресорптивни агенси.
Мора се имати на уму да остеопороза поставља сцену за преломе, али их не узрокује. Преломи су узроковани падом или изненадним несмотреним покретима. Иако би превенција падова требало да буде саставни део сваког програма безбедности на радном месту, она је посебно важна за особе које могу имати остеопорозу. Према томе, програм промоције здравља треба да укључи едукацију о заштити животне средине и на радном месту и у кући (нпр. елиминисање или залепљивање заосталих електричних жица, фарбање ивица степеница или неправилности на поду, скидање клизавих тепиха и правовремено сушење мокрим местима) као и сензибилисање појединаца на опасности као што су несигурна обућа и седишта из којих је тешко изаћи јер су прениска или превише мека.
Здравље жена и њихов рад
Жене су у плаћеној радној снази да остану. У ствари, они су главни ослонац многих индустрија. Њих треба третирати као једнаке људима у сваком погледу; само су неки аспекти њиховог здравственог искуства различити. Програм промоције здравља треба да информише жене о овим разликама и да их оснажи да траже врсту и квалитет здравствене заштите која им је потребна и заслужују. Организације и оне који њима управљају треба едуковати да схвате да већина жена не пати од проблема описаних у овом чланку и да је за мали део жена које то раде могућа превенција или контрола. Осим у ретким случајевима, не чешће него код мушкараца са сличним здравственим проблемима, ови проблеми не представљају препреку добром похађању и ефикасном раду.
Многе жене менаџери долазе на своје високе позиције не само зато што је њихов посао одличан, већ и зато што не доживљавају ниједан од проблема женског здравља који су горе наведени. То неке од њих може учинити нетолерантним и неподржаним према другим женама које имају такве потешкоће. Једна од главних области отпора статусу жена на радном месту, чини се, могу бити саме жене.
Програм промоције здравља на радном месту који оличава фокус на здравствене проблеме и проблеме жена и решава их са одговарајућом осетљивошћу и интегритетом може имати важан позитиван утицај на добро, не само за жене у радној снази, већ и за њихове породице, заједницу и , најважније, организација.
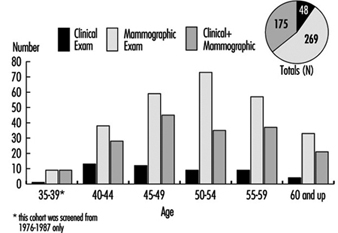
Програм мамографије у Маркс анд Спенцер: студија случаја
Ова студија случаја описује програм мамографије у компанији Маркс анд Спенцер, први који је понудио послодавац у целој земљи. Маркс анд Спенцер је међународна малопродајна операција са 612 продавница широм света, од којих је већина у Уједињеном Краљевству, Европи и Канади. Поред бројних међународних франшизних операција, компанија поседује Броокс Бротхерс и Кингс Супер Маркетс у Сједињеним Државама и Д'Аллаирд'с у Канади и бави се великим финансијским активностима.
Компанија запошљава 62,000 људи, од којих већина ради у 285 продавница у Уједињеном Краљевству и Републици Ирској. Репутација компаније као доброг послодавца је легендарна, а њена политика добрих људских односа са особљем укључује пружање свеобухватних, висококвалитетних здравствених и социјалних програма.
Иако се услуга лечења пружа на неким радним локацијама, ову потребу углавном задовољавају лекари примарне здравствене заштите у заједници. Здравствена политика компаније ставља нагласак на рано откривање и превенцију болести. Сходно томе, у протеклих 20 година развијен је низ иновативних програма скрининга, од којих су многи претходили сличним пројектима у Националној здравственој служби (НХС). Преко 80% радне снаге су жене, што је чињеница која је утицала на избор програма скрининга, који укључују цитологију грлића материце, скрининг рака јајника и мамографију.
Скрининг за рак дојке
Средином 1970-их, њујоршка ХИП студија (Схапиро 1977) доказала је да је мамографија способна да открије неопипљиве карциноме дојке уз очекивање да ће раније откривање смањити смртност. За послодавца великог броја жена средњих година, привлачност мамографије била је очигледна и програм скрининга је уведен 1976. (Хутцхинсон и Туцкер 1984; Хаслехурст 1986). У то време практично није било приступа поузданој висококвалитетној мамографији у јавном сектору, а она доступна у приватним здравственим организацијама била је променљивог квалитета и скупа. Стога је први задатак био да се обезбеди приступ уједначено високог квалитета, а овај изазов је решен коришћењем мобилних јединица за скрининг, од којих је свака опремљена простором за чекање, кабинетом за преглед и опремом за мамографију.
Централизована администрација и обрада филма омогућили су сталне провере свих аспеката квалитета и омогућили интерпретацију филма од стране искусне групе мамографа. Међутим, постојао је недостатак у томе што радиограф није био у могућности да одмах прегледа развијени филм како би потврдио да нема техничких грешака, тако да, ако их је било, запослени може бити опозван или други аранжмани за неопходан поновни преглед .
Усклађеност је увек била изузетно висока и остала је преко 80% за све старосне групе. Несумњиво је то због притиска групе вршњака, лаке доступности услуге на или у близини радилишта и, донедавно, недостатка мамографских објеката у НХС-у.
Жене су позване да се придруже програму скрининга и присуство је потпуно добровољно. Пре скрининга, лекар или медицинска сестра у компанији спроводе кратке едукативне сесије, које су на располагању да одговоре на питања и дају објашњења. Уобичајене анксиозности укључују забринутост због дозе зрачења и забринутост да компресија дојке може изазвати бол. Жене које буду позване на даље прегледе се виде током радног времена и у потпуности надокнађују путне трошкове за себе и пратиоца.
У првих пет година програма коришћена су три модалитета: клинички преглед од стране високо обучене медицинске сестре, термографија и мамографија. Термографија је била дуготрајан преглед са високом стопом лажних позитивних резултата и није допринела стопи откривања рака; сходно томе је прекинут 1981. Иако је од ограничене вредности у откривању рака, клинички преглед, који укључује детаљан преглед личне и породичне историје, пружа непроцењиве информације радиологу и даје клијенту времена да разговара о својим страховима и другим здравственим проблемима са лекаром. симпатичан здравствени радник. Мамографија је најосетљивија од три теста. Кранио-каудални и бочни коси погледи се узимају на иницијалном прегледу, а појединачни погледи само на интервалној контроли. Једноструко читање филмова је норма, иако се двоструко читање користи у тешким случајевима и као насумична провера квалитета. Слика 1 показује допринос клиничког прегледа и мамографије укупној стопи откривања рака. Од 492 пронађена случаја рака, 10% је откривено само клиничким прегледом, 54% само мамографијом, а 36% је забележено клиничким прегледом и мамографијом.
Слика КСНУМКС. Скрининг за рак дојке. Допринос клиничког прегледа и мамографије откривању рака, према старосној групи.
Женама старости од 35 до 70 година понуђен је скрининг када је програм први пут уведен, али ниска стопа откривања рака и висока учесталост бенигних болести дојке међу онима у старосној групи од 35 до 39 година довели су до повлачења ове услуге 1987. од ових жена. Слика 19 показује број случајева рака откривених на екрану по старосној групи.
Слика КСНУМКС. Старосна дистрибуција карцинома откривених на екрану.
Слично томе, интервал скрининга се променио са годишњег интервала (који одражава почетни ентузијазам) у двогодишњи интервал. Слика 3 приказује број откривених карцинома по старосној групи са одговарајућим бројем интервалних тумора и пропуштених тумора. Интервални случајеви се дефинишу као случајеви који се јављају након заиста негативног прегледа током времена између рутинских тестова. Пропуштени случајеви се дефинишу као они канцери који се могу видети ретроспективно на филмовима, али нису идентификовани у време скрининг теста.
Слика КСНУМКС. Број откривених карцинома, интервалних карцинома и пропуштених карцинома, према старосној групи.
Међу прегледаном популацијом, 76% карцинома дојке је откривено током скрининга, док се још 14% случајева јавља током интервала између прегледа. Интервална стопа рака ће се пажљиво пратити како би се осигурало да не порасте на неприхватљиво висок ниво.
Корист за преживљавање од скрининга жена млађих од 50 година остаје недоказана иако се слаже да се откривају мањи карциноми и то омогућава неким женама да бирају између мастектомије или терапије за очување дојке – избор који многи високо цене. Слика 4 приказује величине карцинома откривених на екрану, од којих је већина мања од два центиметра и негативни чворови.
Слика КСНУМКС. Величине рака откривених на екрану.
Утицај Форрестовог извештаја
Крајем 1980-их, професор Сир Патрицк Форрест је препоручио да се редовним скринингом дојки омогући женама старијим од 50 година преко НХС-а (тј. без накнаде на месту пружања услуге) (Форрест 1987). Његова најважнија препорука је била да се услуга не започне све док специјалистички кадар не буде у потпуности обучен за мултидисциплинарни приступ дијагностици неге дојки. Такво особље је требало да укључује радиологе, саветнике за медицинске сестре и лекаре за дојке. Од 1990. Уједињено Краљевство има изванредну услугу скрининга и процене дојки за жене старије од 50 година.
Случајно са овим националним развојем, Маркс и Спенсер су прегледали његове податке и велики недостатак у програму је постао очигледан. Стопа опозива након рутинског скрининга била је већа од 8% за жене старије од педесет година и 12% за млађе жене. Анализа података је показала да су уобичајени разлози за опозив били технички проблеми, као што су погрешно позиционирање, грешке у обради, потешкоће са линијама мреже или потреба за даљим прегледима. Поред тога, било је јасно да употреба ултразвука, специјализоване мамографије и цитологије аспирације фином иглом може још више смањити стопу опозива и упућивања. Иницијална студија је потврдила ове утиске и одлучено је да се редефинише протокол скрининга тако да клијенти којима су били потребни даљи тестови не буду враћени својим породичним лекарима, већ су задржани у оквиру програма скрининга док се не постави коначна дијагноза. Већина ових жена је враћена на распоред рутинског опозива након даљих истрага и то је свело формалну стопу упућивања на хирургију на минимум.
Уместо дуплирања услуга које пружа Национална здравствена служба, развијена је политика партнерства која је Марксу и Спенсеру омогућила да се ослањају на стручност јавног сектора, док се финансирање компаније користи за побољшање услуга за све. Програм скрининга дојке сада испоручује велики број провајдера: отприлике половину услова испуњава оригинална мобилна услуга, али запослени у већим градским продавницама сада редовно пролазе кроз специјалистичке центре, који могу бити у приватном или јавном сектору. Ова сарадња са Националном здравственом службом била је узбудљив и изазован развој и помогла је да се унапреде општи стандарди дијагнозе и неге дојки за целу популацију. Спајањем програма приватног радилишта и програма јавног сектора могуће је пружити услугу изузетно високог квалитета широко распрострањеној популацији.
Стратегије на радном месту за побољшање здравља мајки и беба: искуства послодаваца у САД
Међу послодавцима у јавном и приватном сектору у Сједињеним Државама расте свест да су здрави исходи порођаја, продуктивност и економски статус организације повезани. Истовремено, постоји повећана забринутост због опасности по репродуктивно здравље на раду. Никада раније послодавци нису имали боље разлоге за побољшање здравља мајки и одојчади међу запосленима и њиховим породицама. Растући трошкови здравствене заштите, промена демографије радне снаге и све већи број доказа да здрави запослени доводе до повећања продуктивности, убедљиви су разлози да здравље мајки и одојчади буде додатак њиховим програмима здравственог образовања и промоције.
Стратегија здравља мајки и одојчади је термин који се широко користи да дефинише сваку промишљено планирану иницијативу коју спонзорише послодавац или синдикат и која промовише здравље и добробит жена, пре, током и после трудноће, и подржава здравље беба током и прве године живота. Не постоји јединствено решење или приступ за побољшање здравља мајки и одојчади. Уместо тога, за већину послодаваца напор је комбинација следећих активности, прилагођених окружењу које њихово радно место чини јединственим.
Бенефиције здравствене заштите
Корисно је посматрати бенефиције за здравствену заштиту мајки и одојчади као континуитет неге која обезбеђује свест о репродуктивном здрављу и саветовање и услуге планирања породице током репродуктивног животног века. Бенефиције наведене у табели 1 представљају оне које план здравственог осигурања треба да покрије због њиховог значаја у побољшању здравља мајки и одојчади.
Табела КСНУМКС. Бенефиције здравственог осигурања.
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
Годишња посета пре зачећа или интерцепције (укључује услуге планирања породице) Генетско саветовање и тестирање План лекова на рецепт Лечење злоупотребе супстанци |
Генетско саветовање и тестирање Пренатална нега – треба да се нуди без одбитка или партиципације Пород и порођај у болници или центру за порођаје треба да се нуде без одбитка или партиципације
|
Нега после порођаја План лекова на рецепт Usluge kućne zdravstvene nege Лечење злоупотребе супстанци |
Нормална нега новорођенчади Интензивна нега новорођенчади – нема искључења већ постојећих стања за новорођенчад План лекова на рецепт Usluge kućne zdravstvene nege |
Извор: Марцх оф Димес Фондација за прирођене дефекте 1994.
Предности дизајна
Док многи амерички планови здравствене заштите обезбеђују покриће за пре зачећа и пренаталну негу, постоји низ разлога зашто неким женама може бити тешко да добију висококвалитетну, приступачну негу. На пример, неки пружаоци услуга захтевају плаћање унапред за услуге пренаталне неге и порођаја, али већина осигуравача неће извршити плаћање све до порођаја. Остале препреке за приступ одговарајућој нези укључују високе таксе или партиципације које се могу одбити, незгодно радно време, недостатак покрића за издржавана лица и географску неприступачност. Послодавци не могу да елиминишу све ове препреке, али би то представљало одличан почетак да се помогне у отклањању терета плаћања унапред и високих одбитних накнада и да се понуди помоћ запосленом у проналажењу прихватања од стране одговарајућег пружаоца пренаталне неге.
У Текас Инструментс-у (ТИ), циљ је да пренатална нега буде приступачна без обзира на ниво прихода запосленог или пружаоца здравствених услуга. Мајке које траже пренаталну негу унутар мреже ТИ плаћају само 10% унапред договорене накнаде, једнократну накнаду која покрива услуге пренаталне неге и некомпликоване порођаје и царски рез.
Компанија Хаггар Аппарел плаћа унапред 100% трошкова пренаталне неге ако запослени или зависна особа приступи пренаталној нези у првом тромесечју трудноће. Хоме Депот (продавац грађевинских производа и пратеће робе) одриче се одбитне накнаде за болницу будуће мајке ако посете пренаталне неге почну у првом тромесечју.
Док многи планови предвиђају адекватну негу новорођенчета за првих неколико дана живота, покривеност текуће превентивне неге новорођенчета након изласка из болнице, која се често назива добром бригом о беби, често је неадекватна или непостојећа.
У Првој националној банци Чикага, будућим мајкама које су укључене у план обештећења и које заврше програм пренаталног образовања до краја свог четвртог месеца трудноће, ослобађају се одбитне накнаде од 400 долара из покрића здравственог осигурања прве године свог новорођенчета. Компанија Монфорт, фабрика за паковање говедине у Грилију у Колораду, у потпуности покрива здраву негу беба до треће године.
Услуге у вези са бенефицијама и програми за запослене
Табела 2 наводи услуге и програме у вези са бенефицијама који се сматрају важним карактеристикама подршке за стратегију здравља мајки и одојчади. Ове услуге и програме може обезбедити директно послодавац, било на радном месту или оближњој локацији, или на основу уговора са спољном агенцијом или продавцем, у зависности од структуре, локације и величине организације и могу се управљати бенефицијама , одељење за здравље запослених, унапређење здравља или одељење за помоћ запосленима, на пример.
Мало компанија може понудити све ове компоненте; међутим, што је стратегија потпунија и свеобухватнија, веће су шансе за побољшање здравља мајки и беба.
Табела КСНУМКС. Остале услуге везане за бенефиције које пружа послодавац.
|
УСЛУГЕ |
|||
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
|
||
|
ПРОГРАМИ |
|||
|
Пре трудноће |
Трудноћа |
Пост-трудноћа |
Новорођенчад |
|
|
|
|
Извор: Марцх оф Димес Фондација за прирођене дефекте 1994.
Пре трудноће и период трудноће
Програми за управљање породиљством постају све популарнији јер нуде атрактивне карактеристике и будућим родитељима и послодавцима. Иако није дизајниран да замени пренаталну негу коју пружа здравствени радник, управљање породиљством је услуга у вези са бенефицијама која пружа персонализоване савете и подршку прилагођену потребама мајке и нивоима ризика.
Леви Страусс & Цомпани, један од највећих произвођача одеће и одеће у земљи, нуди програм управљања породиљством којим управља осигуравајућа компанија. Запослени се охрабрују да приступе програму чим буду трудни и добиће 100 долара у готовини за позив на бесплатни број за управљање породиљством. Године 1992. трошкови за новорођенчад чије су мајке учествовале у програму били су скоро 50% нижи него за оне чије мајке нису.
Прва национална банка Чикага нуди марш динара Бебе и ти програм промоције пренаталног здравља као део стратегије здравља мајки и одојчади. Овај програм је описан у наставку и у студији случаја на стр. 15.23 горе.
Бебе и ви: програм промоције здравља пренаталног
марш новчића Бебе и ти Програм промоције пренаталног здравља развијен је 1982. године у партнерству са специјалистима за здравствену заштиту мајки и одојчади широм земље. Опсежно тестиран на терену у поглављима и радним местима Марцх оф Димес, програм се континуирано ажурира и унапређује.
Бебе и ти едукује одрасле о томе како да практикују здрав начин живота пре и током трудноће, мотивише жене да добију рану и редовну пренаталну негу и утиче на послодавце да спроводе стратегије које подржавају здраве исходе трудноће.
Пренаталне активности промоције здравља треба да допру до запослених и жена, партнера, других чланова породице и пријатеља. Бебе и ти прилагодљив је јединственим потребама било које радне снаге. Води се рачуна о нивоу образовања, култури и језику будућих учесника, као ио свим ограничењима радилишта и доступним ресурсима заједнице.
Пошто су послодавци у различитим фазама својих активности промоције здравља, Бебе и ти нуди три нивоа имплементације: информативну кампању, едукативне семинаре и обуку здравствених радника (види оквир). Најпопуларније теме за информативне материјале и едукативне семинаре су пре зачећа и пренатална нега, фетални развој, генетика, мушка улога у трудноћи, исхрана током трудноће и родитељство. Теме покривене у пренаталним програмима 31 компаније које је анкетирала Нев Иорк Бусинесс Гроуп он Хеалтх откриле су да су доминантне теме разумевање шта се дешава током трудноће и порођаја; благовремено збрињавање квалификованих здравствених радника; практиковање здравог понашања у вези са трудноћом и избегавање опасности које могу утицати на мајку и/или фетус; брига о новорођенчету; и одржавање задовољавајућих породичних и радних односа (Дунцан, Барр и Варсхав 1992).
БЕБЕ И ВИ: Нивои имплементације
Информативна кампања нивоа И је дизајниран да створи свест на радном месту о важности ране и редовне пренаталне неге. Да би се одржао овај ниво имплементације, различити штампани и аудиовизуелни материјали су доступни од Марша Димеса.
Образовни семинари ИИ нивоа испоручују на радилишту здравствени радници волонтери Марцх оф Димес. На располагању вам је четрнаест различитих тема семинара, укључујући: негу пре зачећа, пренатално негу, исхрану, вежбање и трудноћу, трудноћу после 35 година, стрес и трудноћу, компликације у трудноћи, бригу о беби, мушку улогу у трудноћи и дојење.
Ниво ИИИ Обука здравствених радника омогућава радном месту да успостави Бебе и вас као сталну компоненту својих веллнесс активности. Марцх оф Димес пружа једнодневну обуку о пружању и имплементацији програма здравственим радницима на лицу места, као што су медицинске сестре на раду, менаџери бенефиција, медицински директори и специјалисти за промоцију здравља.
Али без обзира на то који ниво бебе и вас радна локација одлучи да имплементира, постоји осам циљева успешног напора за промоцију пренаталног здравља које овај програм настоји да постигне:
- Управљање обавеза
- Међуресорно програмско планирање
- Унос запослених
- Понуда подстицаја
- Помоћне бенефиције и политике
- Успостављање комуникационих канала
- Приступ ресурсима заједнице
- Процена
Период после трудноће и детињства
Поред спровођења програма промоције здравља и других услуга које се фокусирају на здравље мајке пре и током трудноће, многи послодавци нуде и програме који подржавају родитеље и бебе након трудноће, током критичних првих дванаест месеци и касније. Инвалиднине за труднице, програми за дојење, рачуни за надокнаду средстава зависне неге (нпр. издвајања зарада пре опорезивања које запослени могу искористити за плаћање трошкова зависне неге), часови родитељства и нега детета на лицу места су само неке од бенефиција и програма сада понуђено.
На пример, да би одржала добру вољу са својим запосленима, Ланцастер Лабораториес, са седиштем у Ланкастеру, Пенсилванија, и пружајући уговорна лабораторијска истраживања и консалтинг за индустрију животне средине, прехрамбену и фармацеутску индустрију, наставља да пружа бенефиције здравственог осигурања током породиљског инвалидског одсуства и неплаћеног родитељског одсуства. одсуство без обзира да ли запослена планира да се врати на посао након порођаја. Овај приступ менаџменту који подржава породицу је дао резултате: у индустрији у којој је стопа флуктуације од 27% норма, стопа у Ланкастеру је само 8% (Март оф Димес 1994).
Програми лактације су такође лаки и корисни за послодавце. Здравствене користи од дојења шире се од самог детета. Недавна студија показује да побољшање здравља бебе кроз дојење има директан утицај на продуктивност запослених. Здравија одојчад значе да мајке и очеви пропуштају знатно мање радних дана да би се бринули о болесном детету (Риан и Мартинез 1989). Понуда програма лактације једноставно захтева обезбеђивање простора и опреме на лицу места за пумпање и складиштење мајчиног млека.
Одељење за воду и електричну енергију Лос Анђелеса је успело да квантификује неке предности свог програма лактације: на пример, 86% учесника је изјавило да је програм олакшао њихов повратак на посао; 71% наводи да узима мање слободног времена од учешћа; а учесници програма имају стопу флуктуације од 2% (Март оф Димес 1994).
Политике послодавца
Постоји много политика на радном месту које послодавци могу покренути како би створили културу подршке мајци и здрављу бебе. Увођење нових политика и промена старих може послати важну поруку запосленима о корпоративној култури компаније.
Неке политике утичу на здравље свих радника, попут стварања окружења без дима. Други се фокусирају на одабране групе, као што су оне које се баве професионалним опасностима по репродуктивно здравље и које су усмерене да задовоље потребе мушкараца и жена који планирају да имају дете. Штавише, укључујући флексибилне политике рада, подржати труднице у заказивању пренаталних посета и олакшати терет родитеља са бебама и малом децом. Коначно, политике које се односе на модификацију радних задатака када је то потребно током трудноће и решавање питања инвалидитета и његовог трајања помажу у заштити здравља трудне раднице уз минимализовање ометања њених радних задатака.
Када је компанија Варнер-Ламберт, лидер у индустрији фармацеутских производа, здравствене заштите потрошача и кондиторских производа, покренула своје програме управљања породиљством и пренаталног образовања, компанија је такође увела свеобухватне смернице за управљање репродуктивним здрављем. Смернице подстичу запослене да попуне упитнике процењујући потенцијалне опасности по репродуктивно здравље на свом радном месту или радним местима. Ако је потребно, инжењер за безбедност Варнер-Ламберт ће извршити процену како би утврдио шта, ако постоји, контрола опасности на радном месту или ограничења посла могу бити неопходна.
Поред политике опасности по репродуктивно здравље, један број послодаваца нуди флексибилне политике породичног одсуства. На пример, у АТ&Т-у, комуникацијском гиганту, запослени могу узети до 12 месеци неплаћеног одсуства да би се бринули о новорођеном или усвојеном детету. Више од 50% запослених који су користили ову политику одсуства од 1990. године вратило се на посао у року од три месеца. У року од шест месеци, 82% запослених се вратило на посао (Март оф Димес 1994).
А у ПепсиЦо Инц., великом конгломерату пића и хране са седиштем у Пурцхасе, Њујорк, очеви новорођенчади могу да узму до осам недеља плаћеног одсуства и додатних осам недеља неплаћеног одсуства уз гаранцију истог или сличног посла када враћају се (Март Димес 1994).
Дизајнирање стратегије за здравље мајки и одојчади како би се задовољиле пословне потребе
Свака одржива стратегија здравља мајки и одојчади заснована на послодавцима, поред тога што је прихватљива за запослене, мора испунити здраве пословне циљеве. У зависности од циљева компаније, различите бенефиције, програми запослених или политике могу имати приоритет. Следећи кораци су корисни у развоју прелиминарне стратегије:
- Документујте постојеће бенефиције, програме и политике које подржавају здравље мајки и одојчади како бисте створили основу за формалну стратегију.
- Сазнајте о ресурсима заједнице који су доступни за помоћ у напорима компаније.
- Припремите приоритетну листу прелиминарних иницијатива за здравље мајки и одојчади која укључује промене или увођење бенефиција, програма или политика.
- Добијте прелиминарну подршку од највишег менаџмента пре него што предузмете следећи корак.
- Процијените уочене потребе и тестирајте предложене стратегије са запосленима како бисте потврдили прелиминарне препоруке.
- Развити формалну стратегију за здравље мајки и одојчади тако што ћете артикулисати мисију, назначити циљеве, доделити потребне ресурсе, идентификовати потенцијалне препреке и кључне актере, припремити распоред имплементације и добити неопходну подршку на свим нивоима компаније.
Спровођење иницијатива за здравље мајки и одојчади
Следећи корак је спровођење користи, програма и политика које су део стратегије. Процес имплементације обично укључује следеће кораке:
- Додијелите одговорност за имплементацију.
- Изаберите мерења квалитета помоћу којих ћете управљати програмом.
- Процените и изаберите добављаче.
- Прегледајте подстицаје и друге методе за повећање учешћа запослених.
- Пренесите иницијативе запосленима и члановима породице.
Управљање успехом стратегије здравља мајки и одојчади
Након имплементације, послодавцеву стратегију здравља мајки и одојчади треба преиспитати у погледу ефикасности у испуњавању првобитних циљева и пословних потреба. Евалуација и повратне информације су од суштинског значаја и помажу да се осигура да иницијативе за здравље мајки и одојчади задовољавају потребе и послодавца и запослених.
Здравље мајке и детета у Француској
Убрзо након Другог светског рата, Француска је успоставила Протецтион матернелле ет инфантиле (ПМИ), национални систем кроз који јавни и приватни здравствени радници, у сарадњи са социјалним службама, пружају основне превентивне здравствене, медицинске, социјалне и образовне услуге трудницама, новорођенчади и деца до шесте године.
Углавном се породице и приватни лекари индивидуално договарају за саветовање пре зачећа, планирање породице, рану и редовну пренаталну негу и превентивне здравствене прегледе и вакцинације за децу до шест година. Учешће у програму се подстиче кроз 100% надокнаду трошкова од стране националног здравственог осигурања (да би се квалификовале за ово покриће, жене морају да пријаве трудноћу до 15. недеље гестације), месечне (породичне) накнаде од четвртог месеца гестације жене до до трећег месеца живота детета као подстицај за поштовање националних смерница за превентивну негу и континуирани програм информисања и едукације.
Жене које нису у могућности да учествују у нези преко приватног сектора покривене су у 96 локално контролисаних ПМИ центара, по један у сваком француском департаменту. Поред обезбеђивања бесплатних здравствених клиника у суседству, ови центри идентификују и циљају на интервенције труднице и децу у ризику, спроводе кућне посете и прате напредак свих жена и новорођенчади како би осигурали да су превентивне услуге предвиђене националним смерницама примљене.
Улога послодаваца у овом систему је регулисана законом. Они трудницама пружају:
- Промене посла; флексибилно радно време за олакшавање оптерећења путовања и одмора како би се смањио стрес и умор који могу довести до прераног порођаја
- Породиљско одсуство са сигурним послом за мајке које рађају или усвајају децу ради промовисања везивања и здравог развоја детета (надокнада за породиљско одсуство у износу од 84% плате, исплаћује социјално осигурање до горње границе)
- Аранжмани са скраћеним радним временом и неплаћено родитељско одсуство уз сигурност посла како би се родитељима омогућило да уравнотеже бригу о деци и радне обавезе (национални родитељски додатак помаже да се надокнади трошак неплаћеног одсуства) (Рицхардсон 1994)
Zakljucak
Потреба за рјешавањем питања здравља мајки и одојчади на америчком радном мјесту ће се повећавати како све више жена улази у радну снагу и како питања породице и радног мјеста постају неодвојива. Предузећа која размишљају унапред су то већ препознала и развијају иновативне приступе. Послодавци су у јединственој и моћној позицији да утичу на промене и постану лидери у промовисању здравих мајки и беба.
Едукација о ХИВ/АИДС -у
Како се епидемија ХИВ инфекције погоршава и шири, све већи број радних места, синдиката, послодаваца и запослених су погођени претњом од ХИВ инфекције и АИДС-а (који се заједнички називају ХИВ/АИДС). Ефекти су често специфични и веома видљиви; могу бити и подмукле и донекле скривене. Током релативно кратког века трајања епидемије ХИВ-а, директне и индиректне последице АИДС-а на пословни сектор и на радно место уопште (за разлику од његовог аспекта здравствене заштите) остају углавном периферно призната компонента озбиљности и величина АИДС-а.
Ставови и мишљења запослених о АИДС-у су од кључне важности и морају се проценити да би се програм на радном месту планирао и ефикасно управљао. Незнање и дезинформације запослених могу представљати велике препреке образовном програму, а ако се погрешно процене или поступају лоше, могу довести до неповерења и поремећаја, и могу да погоршају већ преовлађујуће пристрасности и страхове у вези са АИДС-ом.
У Сједињеним Државама, „СИДА је изазвала више појединачних тужби за широк спектар здравствених проблема него било која друга болест у историји“, примећује Лоренс Гостин из пројекта за борбу против ХИВ-а. Национална анкета о ставовима запослених о АИДС-у из 1993. коју је спровела Национална лидерска коалиција о СИДИ извештава да многи Американци који раде и даље имају негативне и потенцијално дискриминаторске ставове према сарадницима зараженим ХИВ-ом, а истраживање открива да већина запослених или не зна како њихови послодавци би реаговали на ситуације везане за ХИВ или АИДС на њиховим радним местима, или мисле да би њихов послодавац отпустио запосленог са ХИВ инфекцијом на први знак болести. Дискриминација запослених само на основу инвалидитета изричито је забрањена у Сједињеним Државама Законом о Американцима са инвалидитетом (АДА), који под својом заштитом укључује особе са ХИВ инфекцијом и АИДС-ом. Закон о Американцима са инвалидитетом захтева од послодаваца са више од 15 људи да учине „разумне прилагодбе“ или прилагођавања посла за своје запослене са инвалидитетом, укључујући ХИВ инфекцију и СИДУ.
На пример, 32% запослених Американаца у анкети мислило је да ће запослени са ХИВ инфекцијом бити отпуштен или стављен на инвалидско одсуство на први знак болести. Јасно је да ако би послодавац отпустио запосленог са ХИВ инфекцијом само на основу дијагнозе, тај послодавац би прекршио закон. Овакво широко распрострањено незнање запослених о законским обавезама послодавца јасно чини послодавце – а тиме и њихове менаџере и запослене – рањивим на потенцијално скупе тужбе за дискриминацију, поремећаје у раду и проблеме са моралом и продуктивношћу запослених.
Погрешне перцепције о епидемији такође могу подстаћи дискриминаторне ставове и понашање међу менаџерима и запосленима и могу довести послодавца у опасност. На пример, 67% испитаних радника мислило је да би њиховим колегама било непријатно да раде са неким ко има ХИВ инфекцију. Ако се не контролишу, такви ставови и врсте понашања у складу са њима могу довести послодавца у велики ризик. Менаџери могу погрешно претпоставити да је дискриминаторни третман према особама са ХИВ инфекцијом или АИДС-ом, или онима за које се сматра да су заражени, прихватљив.
Изазови управљања ХИВ/АИДС-ом
Медицински, правни, финансијски и развој на радном месту који проистиче из епидемије представља низ изазова за особе са ХИВ инфекцијом и АИДС-ом, њихове породице, њихове синдикате и њихове послодавце. Руководиоци рада, пословни руководиоци, стручњаци за људске ресурсе и менаџери на првој линији суочавају се са све компликованијим дужностима, укључујући контролу трошкова, заштиту поверљивости медицинских информација запослених и обезбеђивање „разумних прилагођавања“ својим запосленима са ХИВ инфекцијом и АИДС-ом, поред заштите особе са ХИВ инфекцијом и АИДС-ом и оне за које се сматра да су оболеле од дискриминације при запошљавању и напредовању. Људи заражени ХИВ-ом остају на послу дуже, тако да послодавци треба да планирају како да на правичан и ефикасан начин управљају запосленима зараженим ХИВ-ом током дужег временског периода, и често са мало или без обуке или упутства. Ефикасно управљање запосленима са АИДС-ом захтева да будете у току са новонасталим опцијама здравствене заштите, здравственом осигурању и трошковима здравствене заштите, као и законским и регулаторним захтевима, обликовање ефективних „разумних прилагођавања“ и управљање забринутошћу у вези са поверљивошћу и приватношћу, питањима дискриминације, страховима запослених, узнемиравањем заражени радници, забринутост купаца, прекиди у раду, тужбе, пад продуктивности и морала радника—све то време одржавања продуктивног и профитабилног радног места и испуњавања пословних циљева.
То је велики и донекле сложен скуп очекивања, чињеница која наглашава једну од суштинских потреба у успостављању образовања на радном месту, наиме, да се почне од менаџера и да их обучи и мотивише да СИДУ на радном месту посматрају као део дугог -рочне стратегије и циљеви.
Усред мноштва питања и забринутости у вези са епидемијом и како да управљају њеним утицајем на радно место, послодавци могу предузети исплативе кораке да минимизирају ризик, смање трошкове здравствене заштите, заштите будућност своје компаније и, што је најважније, спасу животе.
Први корак: Успоставите политику ХИВ/АИДС-а на радном месту
Први корак ка ефикасном управљању проблемима на радном месту који проистичу из епидемије ХИВ-а је успостављање здраве политике радног места. Таква политика мора јасно да дефинише начине на које ће се предузеће носити са мноштвом сложених, али савладавих изазова изазваних ХИВ/АИДС-ом. („Јасна политика на радном месту која узима у обзир одговорности послодавца према зараженим и погођеним радницима помоћи ће да предузеће не постане пробни случај“, каже Петер Петесцх, адвокат за рад са седиштем у Вашингтону, заинтересован за питање АИДС-а и његовог радног места гранања.)
Наравно, сама политика радног места неће отклонити потешкоће које су инхерентне у управљању запосленима са фаталном и често стигматизованом болешћу. Без обзира на то, писана политика о радном месту увелико иде ка припреми компаније за њене напоре да управља АИДС-ом минимизирањем ризика и заштитом своје радне снаге. Ефикасна писана политика ће укључити међу своје циљеве потребу да
- Поставите доследан интерни стандард за цео програм компаније за ХИВ/АИДС.
- Стандардизовати позицију компаније и комуникацију о ХИВ/АИДС-у.
- Успоставите преседан и стандарде за понашање запослених.
- Обавестите све запослене где могу да се обрате за информације и помоћ.
- Упутите надзорнике како да управљају АИДС-ом у својим радним групама.
Ефикасне политике у вези са ХИВ/АИДС-ом треба да покривају и дају смернице о поштовању закона, недискриминацији, поверљивости и приватности, безбедности, стандардима учинка, разумном прилагођавању, забринутости сарадника и образовању запослених. Да би била ефикасна, политика мора бити саопштена запосленима на свим нивоима компаније. Штавише, кључно је имати отворену, веома видљиву подршку руководства и руководилаца вишег нивоа, укључујући главног извршног директора, у јачању хитности и важности порука које су горе наведене. Без овог нивоа посвећености, политика која постоји само „на папиру“ ризикује да буде само лав без зуба.
Постоје два општа приступа развоју политика за ХИВ/АИДС:
- Приступ болести опасним по живот. Неки послодавци одлучују да развију своју политику ХИВ/АИДС-а као део континуума свих болести или инвалидитета опасних по живот. Ове политике обично наводе да ће се ХИВ/СИДА третирати као и све друге дуготрајне болести – саосећајно, разумно и без дискриминације.
- Приступ специфичан за ХИВ/АИДС. Овај приступ развоју политике посебно признаје и бави се ХИВ/АИДС-ом као главним здравственим проблемом са потенцијалним утицајем на радно место. Поред саме изјаве о политици, овај приступ често укључује образовну компоненту у којој се тврди да се ХИВ/АИДС не преноси повременим контактом на радном месту и да запослени са ХИВ инфекцијом или АИДС-ом не представљају здравствени ризик за сараднике или клијенте.
Други корак: Обучите менаџере и супервизоре
Менаџери и супервизори треба да буду детаљно упознати са смерницама политике о ХИВ/АИДС-у на радном месту послодавца. Треба обезбедити да сваки ниво менаџмента добије јасне и доследне смернице о медицинским чињеницама и минималном ризику од преношења на општем радном месту. У земљама са законима против дискриминације, менаџери такође морају бити у потпуности упознати са својим захтевима (нпр. Закон о Американцима са инвалидитетом и његови захтеви за разумну смештај, недискриминацију, поверљивост и приватност, безбедност на радном месту и стандарде учинка запослених у Сједињеним Државама).
Такође, сви менаџери морају бити спремни да одговоре на питања и забринутости запослених у вези са ХИВ/АИДС-ом и радним местом. Често су руководиоци на првој линији први позвани да дају информације и упућују на друге изворе информација и да дају детаљне одговоре на питања запослених о томе зашто би требало да буду забринути због ХИВ инфекције и АИДС-а и о томе како се од њих очекује да понашати се. Менаџери треба да буду образовани и припремљени пре него што се уведу програми едукације запослених.
Трећи корак: Образујте запослене
Образовни програми засновани на радном месту су јефтини и исплативи начини за минимизирање ризика, заштиту живота радника, уштеду новца на трошковима здравствене заштите и спасавање живота. Мекалистер Бут, извршни директор Полароид корпорације, недавно је рекао да едукација и обука о СИДИ за све запослене у Полароиду коштају мање од трошкова лечења једног случаја сиде.
Веллнесс програми на радном месту и промоција здравља су већ успостављени део света рада за све више радника, посебно међу радничким организацијама и већим предузећима. Кампање за смањење медицинских трошкова и пропуштених дана због болести које се могу спречити фокусирале су се на важност престанка пушења и вежбања и здравије исхране. Надовезујући се на напоре да се повећа безбедност на радним местима и здравље радне снаге, програми доброг здравља на радном месту су већ успостављени као исплатива и одговарајућа места за здравствене информације за запослене. Образовни програми о ХИВ/АИДС-у могу се интегрисати у ове текуће напоре промоције здравља.
Надаље, студије су показале да многи запослени вјерују својим послодавцима у пружању тачних информација о широком спектру тема, укључујући здравствено образовање. Радни људи су забринути због сиде, многи не разумеју медицинске и правне чињенице о епидемији и желе да сазнају више о њој.
Према студији њујоршке пословне групе за здравље (Барр, Варинг и Варсхав 1991), запослени генерално имају позитивно мишљење о послодавцима који дају информације о АИДС-у и – у зависности од врсте програма који се нуди – сматрају да је послодавац вјеродостојнији извор информација од било медија или владе. Надаље, према истраживању Националне лидерске коалиције за АИДС о ставовима запослених Американаца о АИДС-у, 96% запослених који су на послу добили едукацију о СИДИ подржало је образовање о ХИВ/АИДС-у на радном мјесту.
У идеалном случају, присуство едукацијама запослених треба да буде обавезно, а програм би требало да траје најмање сат и по. Сесију треба да води обучени едукатор и треба да презентује материјале на објективан и неосуђујући начин. Програм такође треба да омогући период питања и одговора и да пружи препоруке за поверљиву помоћ. Иницијативе које се предузимају у вези са АИДС-ом на радном месту треба да буду сталне, а не једнократни догађаји, и ефикасније су када се повежу са таквим јавним признањима важности проблема као што је обележавање Светског дана борбе против сиде. Коначно, једна од најефикаснијих метода за разговор о СИДИ са запосленима је да позовете особу која живи са ХИВ инфекцијом или АИДС-ом да се обрати сесији. Слушање из прве руке како неко живи и ради са ХИВ инфекцијом или АИДС-ом показало се да има позитиван утицај на ефикасност сесије.
Детаљан програм едукације о АИДС-у на радном месту треба да садржи презентацију ових питања:
- медицинске чињенице – како се ХИВ преноси и не преноси, наглашавајући да се не може ширити повременим контактом и да је практично немогуће заразити се на радном месту
- правне чињенице, укључујући одговорности послодавца, посебно важност поверљивости и приватности и пружања разумних прилагођавања
- психосоцијална питања, укључујући како одговорити на сарадника са ХИВ/АИДС-ом и како је живјети и радити са ХИВ/АИДС-ом
- смернице о политици компаније, погодностима и информацијама
- информације које запослени могу да однесу кући својим породицама како би их научили како да се заштите
- информације о ресурсима заједнице и местима за анонимно тестирање.
Студије упозоравају да ставови о АИДС-у могу бити негативно ојачани ако је едукација или обука сувише кратка и није довољно темељна и интерактивна. Слично, показало се да једноставно дељење брошуре повећава анксиозност у вези са АИДС-ом. У краткој, површној сесији, откривено је да учесници упијају неке од чињеница, али да одлазе са неразјашњеним страховима око преношења ХИВ-а, узнемирености које је, у ствари, изазвало увођење теме. Стога је важно оставити довољно времена на сесији обуке за дубинску дискусију, питања и одговоре и упућивање на друге изворе поверљивих информација. Оптимално је да обука буде обавезна јер ће стигма која је још увек повезана са ХИВ инфекцијом и АИДС-ом спречити многе да присуствују добровољној сесији.
Неки одговори синдиката на ХИВ/АИДС
Неки од водећих примера синдикалног образовања о ХИВ/АИДС-у и иницијатива политике укључују следеће:
- Међународна унија помораца успоставила је образовни програм о ХИВ/АИДС-у као обавезну компоненту наставног плана и програма за студенте трговачке морнарице на својој Лундеберг школи за поморство у Пинеи Поинту, Мериленд. Појединци који желе да уђу у индустрију могу похађати 14-недељни курс обуке у школи, а они који већ раде у овој индустрији похађају бесплатне часове како би унапредили своје вештине и стекли дипломе еквивалентне средњој школи или дипломе сарадника. Едукативни семинари за поморце о ХИВ/АИДС-у трају два сата, а овај свеобухватан приступ је заснован на препознавању да је неопходна темељна обука да би се задовољиле потребе радне снаге која путује у иностранство и ради у затвореном окружењу. Курс за превенцију ХИВ-а је део програма који покрива праксу запошљавања, здравље и безбедност на радном месту и обуздавање трошкова здравствене заштите. Едукација је допуњена приказивањем разних видео трака о АИДС-у у затвореном телевизијском систему у школи у Лундебергу, објављивањем чланака у школским новинама и дистрибуцијом брошура у Унион халама у свакој луци. Такође су доступни бесплатни кондоми.
- Међународна унија службеника (СЕИУ) се укључила у активности везане за АИДС 1984. године када се страх од преношења АИДС-а први пут појавио међу њеним члановима који раде у Општој болници у Сан Франциску. Да би се осигурало да ће здравствени радници бити у могућности да наставе да пружају саосећајну негу својим пацијентима, било је од кључне важности да се ирационални страх суочи са чињеничним информацијама и да се истовремено примене одговарајуће мере предострожности. Ова криза је довела до успостављања СЕИУ-овог АИДС програма, модела за вршњачке напоре, у којем чланови раде једни са другима на решавању потреба за образовном и емоционалном подршком. Програм укључује праћење процедура контроле инфекција у болницама, одговарање на појединачне захтеве чланова синдиката да се осмисле и спроводе програми обуке о АИДС-у и подстицање координације управљања болницом са СЕИУ-ом о проблемима везаним за АИДС.
- Значајна предност СЕИУ приступа ХИВ/АИДС-у је развој научно заснованих политика и програма образовања чланова који показују истинску бригу за све укључене у епидемију, укључујући здравствене раднике, пацијенте и јавност. Синдикат активно промовише свест о АИДС-у на националном и међународном нивоу на конференцијама и састанцима, што је фокус који је СЕИУ поставио на чело у едукацији новопридошлих радника имиграната о превенцији ХИВ-а и безбедности на радном месту у односу на све патогене који се преносе крвљу. Овај образовни напор узима у обзир примарне или префериране језике и културне разлике међу циљном публиком.
Zakljucak
Иако су синдикати и компаније које конструктивно реагују на свакодневне изазове ХИВ/АИДС-а на радном месту у мањини, многи су обезбедили моделе и растуће знање које је лако доступно како би помогли другима да се ефикасно баве ХИВ-ом као проблемом на радном месту. . Увид и искуство стечено у протеклих десет година показују да су добро планиране политике за борбу против АИДС-а, стандарди и праксе на радном месту, лидерство и континуирани рад, менаџмент и едукација запослених ефикасне методе за решавање ових изазова.
Како синдикалци, индустријске групе и пословна удружења препознају растуће последице АИДС-а за своје секторе, нове групе се формирају како би се позабавиле посебном релевантношћу АИДС-а за њихове интересе. Тајландска пословна коалиција за АИДС је покренута 1993. године и изгледа да ће стимулисати сличан развој у другим земљама пацифичког руба. Неколико пословних и трговинских група у централној и јужној Африци преузима иницијативу у обезбеђивању образовања на радном месту, а слични подухвати су постали видљиви у Бразилу и на Карибима.
Извештај о светском развоју (1993) био је посвећен „Улагању у здравље” и испитивао је међусобну интеракцију између здравља људи, здравствене политике и економског развоја. Извештај је дао низ примера претње коју СИДА представља за развојне стратегије и достигнућа. Овај извештај указује да постоји растућа прилика да се искористе вештине и ресурси глобалних финансија и развоја, радећи у ближој хармонији са лидерима јавног здравља широм света, како би се формирали ефикаснији акциони планови за суочавање са економским и пословним изазовима који проистичу из АИДС-а ( Хаммер 1994).
Синдикати и послодавци сматрају да примена политика о АИДС-у и програма едукације запослених пре суочавања са случајем ХИВ-а помаже у смањењу поремећаја на радном месту, штеди новац штитећи здравље радне снаге, спречава скупе правне битке и припрема менаџере и запослене да конструктивно одговоре на изазове СИДА на радном месту. Алати потребни за решавање вишеструких и сложених свакодневних проблема повезаних са болешћу су лако доступни и јефтини. Коначно, они могу спасити животе и новац.
Здравствена заштита и промоција: заразне болести
Превенција и контрола заразних болести је централна одговорност здравствене службе запослених у областима где су оне ендемске, где рад подразумева изложеност одређеним инфективним агенсима којима становништво може бити посебно осетљиво и где су здравствене услуге у заједници мањкаве. У таквим околностима, медицински директор мора да делује као службеник за јавно здравље за радну снагу, дужност која захтева пажњу на санитарне услове, храну за пиће и воду, потенцијалне векторе инфекције, одговарајућу имунизацију када је доступна, као и рано откривање и благовремено лечење инфекције када се појаве.
У добро развијеним урбаним срединама где су запослени релативно здрави, забринутост за заразне болести обично је помрачена другим проблемима, али превенција и контрола заразних болести и даље остају важне одговорности здравствене службе запослених. На основу њихове распрострањености међу свим старосним групама (очигледно укључујући оне који ће највероватније бити запослени) и због њихове основне способности да се шире кроз блиске контакте карактеристичне за типично радно окружење, заразне болести су одговарајућа мета за промоцију здравља свих запослених. програм. Међутим, не говори се често о напорима здравствених јединица запослених да одговоре на проблем који представљају. Делимично, овај недостатак пажње може се приписати гледишту да су такви напори ствар рутине, у облику, рецимо, програма имунизације против сезонског грипа. Поред тога, могу се занемарити јер су активности које нису нужно повезане са широким иницијативама промоције здравља, већ су уткане у ткиво свеобухватног здравственог програма запослених. На пример, индивидуално саветовање и лечење запослених који су подвргнути периодичној здравственој евалуацији често укључују ад хоц интервенције промоције здравља усмерене на заразне болести. Ипак, све ово представља значајне активности које се, са или без формалног означавања као „програм“, могу комбиновати у кохезивну стратегију за превенцију и контролу заразних болести.
Ове активности се могу поделити на више компоненти: ширење информација и едукација запослених; имунизације; одговор на избијање инфекције; заштита здравља путника; допирање до чланова породице; и ажурирање. Да би се илустровало како се они могу интегрисати у свеобухватни здравствени програм запослених који опслужује велику урбану, углавном раднику, радну снагу, овај чланак ће описати програм у ЈП Морган анд Цомпани, Инц., са седиштем у Њујорку. Иако има јединствене карактеристике, не разликује се од оних које одржавају многе велике организације.
ЈП Морган & Цомпани, Инц.
ЈП Морган & Цомпани, Инц., је корпорација која пружа различите финансијске услуге широм света. Са седиштем у Њујорку, где је смештено око 7,500 од 16,500 запослених, има канцеларије различитих величина на другим местима у Сједињеним Државама и Канади иу већим градовима Европе, Азије, Латинске Америке и Аустралије.
Интерна медицинска одељења била су присутна у свакој од њених непосредних матичних организација од почетка овог века и, након спајања ЈП Морган са Гуаранти Труст Цомпани, здравствена јединица запослених је еволуирала да пружа не само стандардне медицинске активности на раду, већ и широк спектар бесплатних услуга запосленима, укључујући периодичне здравствене процене, имунизације, ванболничку примарну заштиту, здравствено образовање и унапређење и програм помоћи запосленима. Ефикасност медицинског одељења, чије је седиште у Њујорку, побољшана је концентрацијом највећег дела Морганове радне снаге у ограниченом броју централно лоцираних објеката.
Ширење информација
Ширење релевантних информација је обично камен темељац програма промоције здравља и вероватно је најједноставнији приступ без обзира да ли су ресурси ограничени или у изобиљу. Пружање тачних, смислених и разумљивих информација – модификованих по потреби према старости, језику, етничкој припадности и образовном нивоу запослених – служи не само за образовање, већ и за исправљање погрешних схватања, увођење ефикасних стратегија превенције и усмеравање запослених на одговарајуће ресурсе унутар или изван предузећа. радилиште.
Ове информације могу имати много облика. Писана комуникација може бити упућена запосленима на њиховим радним станицама или њиховим домовима, или се може дистрибуирати на централним локацијама радилишта. Они се могу састојати од билтена или публикација добијених од владиних или добровољних здравствених агенција, фармацеутских компанија или комерцијалних извора, између осталог или, ако ресурси дозвољавају, могу се развијати у компанији.
Предавања и семинари могу бити још ефикаснији, посебно када омогућавају запосленима да поставе питања о својим личним забринутостима. С друге стране, они представљају недостатак што захтевају приступачност и већу посвећеност времена и послодавца и особља; они такође крше анонимност, што понекад може бити проблем.
ХИВ / АИДС-а
Наше искуство са ширењем здравствених информација о ХИВ инфекцији може се посматрати као пример ове активности. Први случајеви болести пријављени су 1981. године, а први пут смо сазнали за случајеве међу нашим запосленима 1985. године. 1986. године, у великој мери због пажње локалних медија на проблем, запослени у једној од наших европских канцеларија (где није било случајева болести се још појавила) затражио програм о СИДИ. Говорници су били корпоративни медицински директор и стручњак за заразне болести из локалне универзитетске болнице. Публику је чинило скоро 10% целокупне радне снаге те јединице, од чега су 80% биле жене. Акценат ових и каснијих презентација био је на преношењу вируса и на стратегијама превенције. Као што се могло претпоставити из састава публике, постојала је велика забринутост због хетеросексуалног ширења.
Успех те презентације омогућио је развој далеко амбициознијег програма у њујоршком седишту следеће године. Билтен и брошура су предвиђали догађаје са кратком дискусијом о болести, плакати и други огласи су коришћени да подсете запослене на време и место одржавања презентација, а менаџери су снажно подстицали присуство. Због посвећености менаџмента и опште забринутости у вези са болешћу у заједници, успели смо да допремо до између 25 и 30% локалне радне снаге у вишеструким презентацијама.
Ове сесије укључивале су дискусију корпоративног медицинског директора, који је признао присуство болести међу запосленима и приметио да је корпорација посвећена њиховом континуираном запослењу све док су они довољно добро да раде ефикасно. Он је прегледао политику корпорације о болестима опасним по живот и приметио доступност поверљивог тестирања на ХИВ преко медицинског одељења. Приказан је едукативни видео снимак о болести, а затим и стручни говорник из локалног општинског одељења за здравство. Уследио је период питања и одговора, а на крају сесије свима је подељен пакет информативних материјала о ХИВ инфекцији и стратегијама превенције.
Одзив на ове сесије је био веома позитиван. У време када су друге корпорације доживљавале поремећаје на радном месту због запослених са ХИВ инфекцијама, Морган их није имао. Независна анкета запослених (и оних неколико других корпорација са сличним програмима) показала је да су учесници програма веома ценили прилику да присуствују таквим сесијама и открили да су информације које су им биле од помоћи од оних које су им доступне из других извора (Барр, Варинг и Варсхав 1991).
Одржали смо сличне сесије о ХИВ инфекцији 1989. и 1991. године, али смо открили да се посећеност временом смањује. То смо делимично приписали уоченој засићености темом, а делимично и болешћу која је свој утицај пренела на хронично незапослене (на нашем подручју); заиста, број запослених новоинфицираних ХИВ-ом који су нам скренули пажњу драматично је опао након 1991. године.
Лајмска болест
У међувремену, лајмска болест, бактеријска болест која се преноси уједом јеленског крпеља у приградским и локалним срединама за одмор, постаје све распрострањенија међу нашим запосленима. Предавање на ову тему, допуњено штампаним информацијама, привукло је велику пажњу када је одржано 1993. године. У овој презентацији наглашене тачке су препознавање болести, тестирање, лечење и, што је најважније, превенција.
Уопштено говорећи, програми дизајнирани да шире информације, било да су писани или у форми предавања, треба да буду веродостојни, лако разумљиви, практични и релевантни. Они треба да служе за подизање свести, посебно у погледу личне превенције и када и како добити стручну пажњу. У исто време, они треба да служе за распршивање свих неприкладних стрепњи.
Програми имунизације
Имунизација на радном месту решава важну потребу јавног здравља и вероватно ће пружити опипљиве користи, не само појединачним примаоцима већ и организацији. Многи послодавци у развијеном свету који немају здравствену службу за запослене организују да спољни извођачи дођу на градилиште како би обезбедили програм масовне имунизације.
Грипа.
Док већина имунизација пружа заштиту током много година, вакцина против грипа се мора примењивати сваке године због сталних промена у вирусу и, у мањој мери, опадања имунитета пацијената. Пошто је грип сезонска болест чија је заразност типично распрострањена у зимским месецима, вакцину треба применити у јесен. Они којима је најпотребнија имунизација су старији запослени и они са основним болестима или имунолошким недостацима, укључујући дијабетес и хроничне проблеме са плућима, срцем и бубрезима. Запослене у здравственим установама треба подстицати да се вакцинишу не само зато што је већа вероватноћа да ће бити изложени особама са инфекцијом, већ и зато што је њихова стална радна способност критична у случају озбиљног избијања болести. Недавна студија је показала да вакцинација против грипа нуди значајне здравствене и економске користи и за здраве одрасле особе које раде. Пошто морбидитет повезан са болешћу обично може довести до инвалидитета од недељу дана или више, често укључујући више запослених у истој јединици у исто време, постоји довољан подстицај за послодавце да спрече резултујући утицај на продуктивност нудећи ово релативно безазлено и јефтин облик имунизације. Ово постаје посебно важно када органи јавног здравља предвиђају велике промене у вирусу и предвиђају велику епидемију за дату сезону.
Вероватно је главна препрека успеху програма имунизације против грипа (или било којих других) невољност појединаца да учествују. Да би се њихово оклевање свело на минимум, важно је едуковати запослене о потреби и доступности вакцине и учинити имунизацију лако доступном. Обавештења треба да буду објављена свим расположивим средствима, генерално идентификујући све оне којима је посебно потребна имунизација, наглашавајући релативну безбедност вакцине, и објашњавајући процедуру кроз коју се она може добити.
Време и непријатност путовања у посету личном лекару су снажна дестимулација за многе појединце; најефикаснији програми ће бити они који обезбеђују имунизацију на радилишту током радног времена са минималним кашњењима. Коначно, трошак, главну баријеру, треба или свести на минимум или га у потпуности апсорбовати послодавац или програм групног здравственог осигурања.
Додатни фактори као што су публицитет у заједници и програми подстицаја доприносе прихватању имунизације запослених. Открили смо да ће медијски извештаји о претећој епидемији грипа редовно повећавати прихватање вакцине од стране запослених. Године 1993., како би подстакли све запослене да процене свој вакцинални статус и да добију потребне имунизације, медицинско одељење у Моргану понудило је онима који су прихватили ове услуге учешће на лутрији у којој су акције компаније биле награда. Број запослених који су тражили вакцинацију у овој години поново је упола мањи од броја запослених у истом периоду претходне године.
Дифтерија-тетанус.
Остале вакцинације које се саветују здравим одраслим особама типичног узраста за запошљавање су дифтерија-тетанус и, могуће, богиње, заушке и рубеола. Имунизација против дифтерије и тетануса се препоручује сваких десет година током живота, под претпоставком да је неко имао примарну серију имунизација. Са овим интервалом налазимо да се имунолошки статус најлакше потврђује и да се вакцина најлакше примењује током периодичних здравствених процена наших запослених (видети доле), иако се то такође може постићи у кампањи имунизације у целој компанији, као што је она која се користи у подстицају. горе поменути програм.
Морбили.
Органи за јавно здравство препоручују вакцину против малих богиња за све рођене након 1956. године који немају документацију о две дозе вакцине против морбила на дан или после првог рођендана, историју богиња коју је потврдио лекар или лабораторијски доказ о имунитету на морбиле. Ова имунизација се може лако применити током здравствене евалуације пре запошљавања или пре запошљавања или у кампањи имунизације у целој компанији.
Рубелла.
Органи за јавно здравство препоручују да сви имају медицинску документацију да су примили вакцину против рубеоле или лабораторијски доказ имунитета на ову болест. Адекватна имунизација против рубеоле посебно је важна за здравствене раднике, за које је вероватно да ће бити обавезна.
Опет, адекватан имунитет против рубеоле треба утврдити у време запослења или, у недостатку ове могућности, кроз периодичне кампање имунизације или током периодичних здравствених процена. Ефикасан имунитет се може дати особама којима је потребна вакцина против рубеоле или рубеоле применом ММР вакцине (морбили-заушке-рубеола). Серолошко тестирање на имунитет се може предузети да би се идентификовао имунолошки статус појединца пре имунизације, али то вероватно неће бити исплативо.
Хепатитис Б.
У мери у којој се хепатитис Б преноси сексуалном интимношћу и директним контактом са крвљу и другим телесним течностима, почетни напори на имунизацији били су усмерени на популације са повећаним ризиком, као што су здравствени радници и они са више сексуалних партнера. Поред тога, повећана преваленција болести и стања носиоца у одређеним географским областима као што су Далеки исток и подсахарска Африка дала је приоритет имунизацији свих новорођенчади тамо и оних који често путују или остају на дужи период у тим региони. Недавно је универзална имунизација свих новорођенчади у Сједињеним Државама и другде предложена као ефикаснија стратегија за досезање угрожених појединаца.
У радном окружењу, фокус имунизације против хепатитиса Б био је на здравственим радницима због ризика од њиховог излагања крви. Заиста, у Сједињеним Државама, владина регулатива захтева да се такво особље и други људи који ће вероватно реаговати на хитне случајеве здравствене заштите обавестити о препоручљивости вакцинације против хепатитиса Б, у контексту опште дискусије о универзалним мерама предострожности; тада се мора обезбедити имунизација.
Дакле, у нашем окружењу у Моргану, информације о имунизацији против хепатитиса Б се преносе у три контекста: у дискусијама о полно преносивим болестима као што је АИДС, у презентацијама здравственој заштити и особљу хитне помоћи о ризицима и мерама предострожности релевантним за њихов здравствени рад, и у интервенцијама са појединим запосленима и њиховим породицама који очекују задатке у деловима света где је хепатитис Б најраширенији. Имунизација се врши заједно са овим програмима.
Хепатитис А.
Ова болест, која се обично преноси контаминираном храном или водом, много је чешћа у земљама у развоју него у индустријализованим земљама. Стога су напори заштите усмерени на путнике у ризична подручја или на оне који имају контакт са домаћинством или други веома близак контакт са онима који су тек дијагностификовани.
Сада када је вакцина за заштиту од хепатитиса А постала доступна, она се даје путницима у земље у развоју и блиским контактима са новодијагностикованим, документованим случајевима хепатитиса А. Ако нема довољно времена да се нивои антитела развију пре одласка путницима, серумски имуни глобулин се може применити истовремено.
Пошто је доступна ефикасна, безбедна вакцина против хепатитиса А, напори на имунизацији могу бити усмерени на знатно већу циљну групу. У најмању руку, ову имунизацију треба да добију људи који често путују у ендемска подручја и становници у њима, а особе које рукују храном такође треба да се размотре о вакцинацији због ризика од преношења болести на велики број људи.
Пре било какве имунизације, треба обратити посебну пажњу на могуће контраиндикације, као што су преосетљивост на било коју компоненту вакцине или, у случају живих вакцина као што су богиње, заушке и рубеола, имунодефицијенција или трудноћа, било да је присутна или се ускоро очекује. Запосленом треба доставити одговарајуће информације о могућим ризицима од вакцине и прибавити потписане формуларе за сагласност. У сваком програму треба предвидети ограничену могућност реакција повезаних са имунизацијом.
Оне организације са постојећим медицинским особљем могу очигледно да користе своје особље за спровођење програма имунизације. Они који немају такво особље могу организовати да имунизацију обезбеде лекари или медицинске сестре у заједници, болнице или здравствене агенције или владине здравствене агенције.
Одговор на епидемије
Мало који догађај изазива толико интересовања и забринутости запослених у одређеној радној јединици или целој организацији као свест да је сарадник заразан. Суштински одговор здравствене службе запослених на такве вести је да идентификује и на одговарајући начин изолује оне који су болесни, како изворни случај, тако и све секундарне случајеве, истовремено ширећи информације о болести које ће ублажити анксиозност оних који верују да можда имају био изложен. Неке организације, у нади да ће минимизирати потенцијалну анксиозност, могу ограничити ово ширење на могуће контакте. Други, увиђајући да ће „грапевине“ (неформална комуникација међу запосленима) не само ширити вести, већ ће вероватно преносити и дезинформације које би могле да ослободе латентну анксиозност, искористиће догађај као јединствену прилику да едукују целокупну радну снагу о потенцијалу ширења болести и како је спречити. У Моргану је било неколико епизода овог типа које укључују три различите болести: туберкулозу, рубеолу и гастроентеритис који се преноси храном.
Туберкулоза.
Оправдано се страхује од туберкулозе због потенцијално значајног морбидитета болести, посебно са све већом преваленцијом бактерија отпорних на више лекова. Према нашем искуству, болест је скренута на нашу пажњу вестима о хоспитализацији и коначној дијагнози индексних случајева; на срећу у Моргану, секундарни случајеви су били ретки и ограничени су само на конверзије кожних тестова.
Обично се у таквим случајевима обавештавају органи јавног здравља, након чега се контакти подстичу да се подвргну основном тестирању коже на туберкулин или рендгенском снимку грудног коша; кожни тестови се понављају десет до дванаест недеља касније. За оне чији се кожни тестови претварају из негативних у позитивне у накнадном тестирању, добијају се рендгенски снимци грудног коша. Ако је рендгенски снимак позитиван, запослени се упућују на коначан третман; ако је негативан, прописана је профилакса изониазидом.
Током сваке фазе процеса, информативне сесије се одржавају на групној и индивидуалној основи. Анксиозност је обично несразмерна ризику, а уверавање, као и потреба за опрезним праћењем, примарни су циљеви саветовања.
Рубелла.
Морганови случајеви рубеоле су идентификовани током посета здравственој јединици запослених. Да би се избегао даљи контакт, запослени се шаљу кући чак и ако постоји само клиничка сумња на болест. Након серолошке потврде, обично у року од 48 сати, спроводе се епидемиолошка истраживања како би се идентификовали други случајеви док се информације о појави шире. Иако су главне мете ових програма запослене жене које су можда трудне и које су можда биле изложене, епидемије су послужиле као прилика да се провери имунолошки статус свих запослених и понуди вакцина свима којима би могла бити потребна. Поново, локалне јавне здравствене власти су обавештене о овим појавама и њихова стручност и помоћ се користе у решавању организационих потреба.
Инфекција која се преноси храном.
Пре неколико година у Моргану се догодило једно једино искуство са избијањем болести повезаних са храном. То је било због стафилококног тровања храном које је праћено до руковаоца храном са лезијом коже на једној од руку. Преко педесет запослених који су користили ресторане у кући развило је самоограничену болест коју су карактерисали мучнина, повраћање и дијареја, која се појавила отприлике шест сати након узимања штетне хладне салате од патке, и престала у року од 24 сата.
У овом случају, тежиште наших напора здравственог васпитања било је да сензибилизирају саме особе које рукују храном на знаке и симптоме болести које би требало да утичу на њих да напусте посао и потраже медицинску помоћ. Спроведене су и одређене управљачке и процедуралне промене:
- обавештавање надзорника о њиховој одговорности да осигурају да радници са знацима болести добију медицински преглед
- одржавање периодичних едукативних сесија за све запослене у ресторанима како би их подсетили на одговарајуће мере предострожности
- уверавање да се користе рукавице за једнократну употребу.
Недавно су две суседне организације такође искусиле епидемије болести повезаних са храном. У једној, хепатитис А је пренео један број запослених од стране руковаоца храном у трпезарији компаније; у другој, један број запослених је добио тровање храном салмонелом након што су конзумирали десерт припремљен са сировим јајима у ресторану ван локала. У првом случају, образовни напори организације били су усмерени на саме руковаоце храном; у другом, информације о разним намирницама припремљеним од сирових јаја – и потенцијалној опасности коју то подразумева – делиле су се са целокупном радном снагом.
Индивидуалне интервенције
Док три горе описана искуства прате типичан формат промоције здравља у коме се допиру до целокупне популације запослених или, барем, до значајног подскупа, велики део активности промоције здравља организација попут Моргана у вези са заразним болестима одвија се на једном -на-један основи. Ово укључује интервенције које су омогућене пре запошљавања, периодичне здравствене процене или процене здравља након пензионисања, упити о међународним путовањима и случајне посете здравственој служби запослених.
Испити пре уписа.
Појединци који су прегледани у време запослења су обично млади и здрави и мало је вероватно да су недавно имали медицинску помоћ. Често им је потребна вакцинација против малих богиња, рубеоле или дифтерије-тетануса. Поред тога, они који су планирани да буду смештени у областима потенцијалног преноса болести, као што су здравствене или прехрамбене услуге, добијају одговарајуће савете о мерама предострожности које треба да поштују.
Периодични лекарски прегледи.
Слично томе, периодична здравствена процена пружа прилику да се прегледа статус имунизације и да се разговара о ризицима који могу бити повезани са одређеним хроничним болестима и мерама опреза које треба предузети. Примери последњег укључују потребу за годишњом имунизацијом против грипа за особе са дијабетесом или астмом и упутства за дијабетичаре о одговарајућој нези стопала како би се избегла локална инфекција.
Требало би разговарати о недавно објављеним вестима о заразним болестима, посебно са онима са познатим здравственим проблемима. На пример, вести о избијању ан Е. цоли инфекција која се приписује једењу неадекватно куваног млевеног меса била би од значаја за све, док би опасност од заразе криптоспоридиозом од купања у јавним базенима била посебно релевантна за оне са ХИВ болешћу или другим имунолошким недостацима.
Испити пред пензију.
Запослене који се прегледају у вези са одласком у пензију треба подстицати на вакцинацију против пнеумокока и саветовати их о годишњој имунизацији против грипа.
Заштита пре путовања.
Све већа глобализација радних задатака, заједно са повећаним интересовањем за међународна путовања из задовољства, допринели су континуираној експанзији популације којој је потребна заштита од заразних болести које се не могу срести код куће. Сусрет пре путовања треба да укључи медицинску историју како би се откриле све појединачне здравствене рањивости које могу повећати ризике повезане са предвиђеним путовањем или задатком. Добар – и не неуобичајен – пример за ово је трудница која размишља о путовању у окружење са маларијом отпорном на хлорокин, пошто алтернативни облици профилаксе маларије могу бити контраиндиковани током трудноће.
Треба обезбедити свеобухватне информације о заразним болестима које преовлађују у областима које треба посетити. Ово би требало да укључује методе преношења релевантних болести, технике избегавања и профилактичке, као и типичне симптоме и стратегије за добијање медицинске помоћи ако се развију. И, наравно, треба обезбедити индиковану имунизацију.
Посете здравственој служби запослених.
У већини установа за здравље на раду, запослени могу добити прву помоћ и лечење симптома болести; у некима, као у Моргану, доступан је широк спектар услуга примарне заштите. Сваки сусрет пружа прилику за превентивне здравствене интервенције и саветовање. Ово укључује пружање имунизације у одговарајућим интервалима и упозоравање запослених-пацијената о здравственим мерама предострожности у вези са било којом основном болешћу или потенцијалном изложеношћу. Посебна предност ове ситуације је у томе што сама чињеница да је запослени тражио ову пажњу сугерише да он или она може бити пријемчивији за дате савете него што би то био случај када се исте информације добију у оквиру широке едукативне кампање. Здравствени радник треба да искористи ову прилику тако што ће обезбедити одговарајуће информације и неопходне имунизације или профилактичке лекове.
Допирање до чланова породице.
Иако је главни циљ заштите здравља на раду да осигура здравље и добробит запосленог, постоји много разлога да се види да се ефикасни напори за промоцију здравља преносе и на породицу запосленог. Очигледно, већина претходно наведених циљева подједнако је применљива и на остале одрасле чланове домаћинства и, док директне службе јединице медицине рада генерално нису доступне члановима породице, информације се могу пренети кући путем билтена и брошура и путем речи. од уста.
Додатно се води рачуна о здрављу деце, посебно имајући у виду значај ране имунизације у детињству. Препознато је да ове имунизације често занемарују, барем делимично, не само економски угрожени, већ чак и деца имућнијих запослених у америчким компанијама. Семинари о доброј нези бебе и штампане информације о овој теми, које обезбеђује послодавац или носилац здравственог осигурања послодавца, могу послужити да се овај недостатак умањи. Поред тога, модификовање покрића здравственог осигурања да би се укључиле такве „превентивне“ мере као што су имунизација такође треба да послужи да се подстакне одговарајућа пажња овом питању.
Кеепинг Абреаст
Иако је увођење антибиотика средином двадесетог века навело неке да верују да ће заразне болести ускоро бити елиминисане, стварно искуство је било веома другачије. Не само да су се појавиле нове заразне болести (нпр. ХИВ и лајмска болест), већ и више инфективних агенаса развија отпорност на раније ефикасне лекове (нпр. маларија и туберкулоза). Стога је императив да стручњаци медицине рада одржавају актуелно знање о развоју у области заразних болести и њиховој превенцији. Иако постоји много начина да се то уради, периодични извештаји и билтени који потичу од Светске здравствене организације и националних здравствених агенција као што су амерички центри за контролу и превенцију болести су посебно корисни.
Zakljucak
Висока међу одговорностима послодаваца за здравље радне снаге је превенција и контрола заразних болести међу запосленима. Ово укључује идентификацију, изолацију и одговарајући третман особа са инфекцијама, заједно са спречавањем њиховог ширења на сараднике и зависне особе и ублажавање анксиозности оних који су забринути због потенцијалног контакта. Такође укључује едукацију и одговарајућу заштиту запослених који се могу сусрести са заразним болестима на послу или у заједници. Здравствена служба запослених, као што је илустровано горњим описом активности медицинског одељења у ЈП Морган анд Цомпани, Инц., у Њујорку, може да игра централну улогу у испуњавању ове одговорности, што резултира добробити појединачним запосленима, организацији у целини и заједници.
Заштита здравља путника
У овој ери мултинационалних организација и међународне трговине која се стално шири, запослени се све више позивају да путују из пословних разлога. Истовремено, све више запослених и њихових породица проводе одмор на путовањима у далека места широм света. Иако је за већину људи такво путовање обично узбудљиво и пријатно, често је оптерећујуће и исцрпљујуће, а посебно за оне који нису правилно припремљени, може бити опасно. Иако се могу замислити ситуације опасне по живот, већина проблема повезаних са путовањем није озбиљна. За путнике на одмору, они доносе анксиозност, нелагодност и непријатности заједно са разочарењем и додатним трошковима који су укључени у скраћивање путовања и креирање нових путних аранжмана. За пословну особу, потешкоће на путу могу на крају негативно утицати на организацију због нарушавања његовог или њеног радног учинка у преговорима и другим пословима, а да не говоримо о трошковима прекида мисије и слања неког другог да је заврши.
Овај чланак ће приказати свеобухватан програм заштите путовања за појединце који путују на краткорочна пословна путовања и укратко ће описати кораке који се могу предузети да би се заобишле чешће опасности од путовања. (Читалац може да консултује друге изворе—нпр. Карпилов 1991—за информације о програмима за појединце на дугорочним пословима у иностранству и о програмима за целе јединице или групе запослених који се шаљу на радне станице у удаљеним местима).
Свеобухватан програм заштите путовања
Повремени семинари о управљању опасностима путовања одлика су многих програма промоције здравља на радном месту, посебно у организацијама у којима знатан део запослених интензивно путује. У таквим организацијама често постоји интерно одељење за путовања коме се може дати одговорност да организује сесије и набавку памфлета и друге литературе која се може дистрибуирати. Углавном, међутим, едукација потенцијалног путника и пружање било каквих услуга које могу бити потребне спроводе се на индивидуалној, а не групној основи
У идеалном случају, овај задатак је додељен медицинском одељењу или здравственој јединици запослених, где ће, за надати се, бити доступан медицински директор или други здравствени радник. Предности одржавања интерног особља медицинске јединице, осим погодности, су и њихово познавање организације, њене политике и њених људи; могућност за блиску сарадњу са другим одељењима која могу бити укључена (особље и путовања, на пример); приступ медицинским картонима који садрже здравствене историје оних који су распоређени на путне задатке, укључујући детаље о свим претходним незгодама на путовању; и, барем, опште познавање врсте и интензитета посла који треба обавити током путовања.
Тамо где таква интерна јединица недостаје, особа која путује може бити упућена у једну од „путничких клиника“ које одржавају многе болнице и приватне медицинске групе у заједници. Предности оваквих клиника укључују медицинско особље специјализовано за превенцију и лечење болести путника, актуелне информације о условима у областима које треба посетити и свеже залихе вакцина које могу бити индиковане.
Да би програм заштите путовања био заиста свеобухватан, требало би укључити неколико елемената. Они се разматрају под следећим насловима.
Успостављена политика
Пречесто, чак и када је путовање заказано на неко време, жељени кораци за заштиту путника се предузимају ад хоц, у последњем тренутку или, понекад, потпуно занемарени. Сходно томе, утврђена писана политика је кључни елемент у сваком програму заштите путовања. Будући да су многи пословни путници високи руководиоци, ову политику треба да објави и подржи извршни директор организације тако да њене одредбе могу да спроводе сва одељења укључена у путне задатке и аранжмане, а на чијем челу могу бити менаџери нижег ранга. У неким организацијама, политика изричито забрањује било какво пословно путовање ако путник није добио медицинску „потврду“. Неке политике су толико детаљне да одређују минималне критеријуме висине и тежине за одобравање резервације скупљих седишта у пословној класи уместо много гужвијих седишта у економским или туристичким деловима комерцијалних авиона, и прецизирају околности под којима супружник или чланови породице могу пратити путника.
Планирање путовања
Медицински директор или одговорни здравствени радник треба да буде укључен у планирање пута у сарадњи са путничком агенцијом и особом којој путник извештава. Разматрања која треба размотрити укључују (1) значај мисије и њене последице (укључујући обавезне друштвене активности), (2) потребу путовања и услове у деловима света који се посећују, и (3) физичке и ментално стање путника заједно са његовом или њеном способношћу да издржи строгост искуства и настави да се понаша адекватно. У идеалном случају, путник ће такође бити укључен у одлуке о томе да ли путовање треба одложити или отказати, да ли итинерар треба скратити или на неки други начин измијенити, да ли ће мисија (тј. у погледу броја људи који су посјећени или броја или трајања састанци, итд.) треба изменити, да ли путник треба да буде у пратњи помоћника или асистента и да ли периоде одмора и опуштања треба уградити у план пута.
Медицинске консултације пре путовања
Ако у скорије време није обављен рутински периодични лекарски преглед, потребно је извршити општи физички преглед и рутинске лабораторијске тестове, укључујући електрокардиограм. Сврха је да се осигура да здравље запосленог неће бити штетно ни због строгости транзита, ни због других околности на које се наиђе током путовања. Потребно је утврдити статус било које хроничне болести и саветовати модификације за оне са таквим стањима као што су дијабетес, аутоимуне болести или трудноћа. Треба припремити писани извештај о налазима и препорукама који ће бити стављен на располагање свим лекарима који се консултују за проблеме који се јављају на путу. Овај преглед такође пружа основу за процену потенцијалне болести када се путник врати.
Консултације треба да обухвате дискусију о пожељности имунизације, укључујући преглед њихових потенцијалних нуспојава и разлика између оних које су потребне и оних које се само препоручују. Требало би израдити распоред вакцинације индивидуализован за потребе путника и датум поласка и применити неопходне вакцине.
Све лекове које путник узима треба прегледати и дати рецепте за адекватне залихе, укључујући накнаде за кварење или губитак. Измене времена и дозе морају бити припремљене за путнике који прелазе неколико временских зона (нпр. за оне са дијабетесом зависним од инсулина). На основу радног задатка и начина превоза, треба прописати лекове за превенцију одређених специфичних болести, укључујући (али не ограничавајући се на) маларију, путничку дијареју, млазни застој и висинску болест. Поред тога, лекове треба прописати или набавити за лечење лакших болести на путу као што су инфекције горњих дисајних путева (нарочито зачепљеност носа и синуситис), бронхитис, мучнина кретања, дерматитис и друга стања која се разумно могу очекивати.
Медицински комплети
За путника који не жели да троши драгоцено време тражећи апотеку у случају потребе, комплет лекова и потрепштина може бити од непроцењиве вредности. Чак и ако путник може да пронађе апотеку, знање фармацеута о посебном стању путника може бити ограничено, а свака језичка баријера може довести до озбиљних пропуста у комуникацији. Даље, понуђени лекови можда нису сигурни и ефикасни. Многе земље немају строге законе о обележавању лекова, а прописи о обезбеђењу квалитета понекад не постоје. Мале апотеке често игноришу рок трајања лекова, а високе температуре у тропској клими могу да инактивирају одређене лекове који се чувају на полицама у врућим продавницама.
Док су комерцијални комплети опремљени рутинским лековима доступни, садржај сваког таквог комплета треба да буде прилагођен специфичним потребама путника. Међу онима који ће највероватније бити потребни, поред лекова који се преписују за одређене здравствене проблеме, су лекови за мучнину кретања, зачепљеност носа, алергије, несаницу и анксиозност; аналгетици, антациди и лаксативи, као и лекови за хемороиде, менструалне тегобе и ноћне грчеве мишића. Комплет може да садржи и антисептике, завоје и друге хируршке потрепштине.
Путници треба да понесу или писма потписана од стране лекара на папиру са меморандумом или празнине на рецептима са списком лекова који се носе и назнаком услова за које су прописани. Ово може спасити путника од неугодних и потенцијално дугих кашњења у међународним улазним лукама где су царински агенти посебно марљиви у потрази за недозвољеним дрогама.
Путник такође треба да понесе или додатни пар наочара или контактна сочива са адекватним залихама раствора за чишћење и других неопходних додатака. (Оне који иду у претерано прљава или прашњава места треба подстицати да носе наочаре уместо контактних сочива). Копија корисничког рецепта за сочива ће олакшати набавку резервних наочара ако се путнички пар изгуби или оштети.
Они који често путују треба да провере своје комплете пре сваког путовања како би били сигурни да је садржај прилагођен одређеном итинерару и да није застарео.
Медицинска документација
Поред напомена које потврђују да су лекови који се носе са собом, путник треба да носи картицу или писмо са резимеом било које значајне медицинске историје, налазима његове или њене здравствене процене пре путовања и копија недавног електрокардиограма и свих релевантних лабораторијских података. Евиденција о последњим имунизацијама путника може избећи потребу да се подвргне обавезној инокулацији у луци уласка. Записник такође треба да садржи име, адресу, бројеве телефона и факса лекара који може да пружи додатне информације о путнику ако то буде потребно (значка или наруквица типа Медиц-Алерт може бити корисна у том погледу).
Одређени број продаваца може да испоручи медицинске картоне са микрофилмским чиповима који садрже комплетну медицинску документацију путника. Иако је често згодно, страни лекар можда нема приступ прегледнику микрофилма или ручном сочиву довољно снажном да их прочита. Такође постоји проблем да се осигура да су информације ажурне.
имунизација
Неке земље захтевају да сви путници који стижу буду вакцинисани за одређене болести, као што су колера, жута грозница или куга. Док је Светска здравствена организација препоручила да је обавезна само вакцинација против жуте грознице, бројне земље и даље захтевају имунизацију против колере. Поред заштите путника, обавезна имунизација има за циљ и заштиту својих грађана од болести које могу бити носиоци путника.
Препоручене имунизације имају за циљ да спрече путнике од заразе ендемским болестима. Ова листа је много дужа од „обавезне“ листе и сваке се године проширује како се развијају нове вакцине за борбу против нових болести које брзо напредују. Пожељност специфичне вакцине се такође често мења у складу са количином и вируленцијом болести у одређеном подручју. Из тог разлога, актуелне информације су неопходне. Ово се може добити од Светске здравствене организације; од владиних агенција као што су амерички центри за контролу и превенцију болести; Министарство здравља и социјалне заштите Канаде; или из Министарства здравља Комонвелта у Сиднеју, Аустралија. Сличне информације, које се обично потичу из таквих извора, могу се добити од локалних добровољних и комерцијалних организација; такође је доступан у периодично ажурираном рачунарском софтверу.
Имунизације које се препоручују за све путнике укључују дифтерију-тетанус, дечију парализу, мале богиње (за оне рођене после 1956. и без лекарски документоване епизоде морбила), грип и хепатитис Б (посебно ако радни задатак може укључивати излагање овој опасности).
Количина времена на располагању за одлазак може утицати на распоред имунизације и дозу. На пример, за особу која никада није била имунизована против тифуса, две ињекције, у размаку од четири недеље, требало би да произведу највећи титар антитела. Ако нема довољно времена, онима који нису претходно вакцинисани могу се дати четири пилуле новоразвијене оралне вакцине наизменично; ово ће бити знатно ефикасније од једне дозе убризгане вакцине. Режим оралне вакцине се такође може користити као допуна за појединце који су претходно примили ињекције.
Здравствено осигурање и покриће за репатријацију
Многи национални и приватни програми здравственог осигурања не покривају појединце који примају здравствене услуге изван наведеног подручја. Ово може да изазове срамоту, кашњење у добијању потребне неге и високе трошкове из џепа за појединце који задобију повреде или акутне болести док су на путовању. Стога је мудро проверити да ли ће путниково тренутно здравствено осигурање покривати њега или њу током целог путовања. У супротном, препоручује се набавка привременог здравственог осигурања за цео период путовања.
Под одређеним околностима, посебно у неразвијеним подручјима, недостатак адекватних савремених објеката и забринутост за квалитет доступне неге могу диктирати медицинску евакуацију. Путник може бити враћен у свој родни град или, када је удаљеност превелика, у прихватљив градски медицински центар на путу. Бројне компаније пружају услуге хитне евакуације широм света; неки су, међутим, доступни само у ограниченим областима. Пошто су такве ситуације обично прилично хитне и стресне за све укључене, паметно је направити прелиминарне станд-би аранжмане са компанијом која опслужује области које треба посетити и, пошто такве услуге могу бити прилично скупе, потврдити да су покривене по програму здравственог осигурања путника.
Дебриефинг након путовања
Медицинска консултација убрзо након повратка је пожељан наставак путовања. Он предвиђа преглед свих здравствених проблема који су се можда појавили и одговарајући третман оних који можда нису у потпуности рашчишћени. Такође предвиђа саопштавање о околностима на које се наиђе на путу, што може довести до прикладнијих препорука и аранжмана ако путовање треба поновити или предузети други.
Суочавање са опасностима путовања
Путовања скоро увек подразумевају излагање здравственим опасностима које у најмању руку представљају непријатности и сметње и могу довести до озбиљних и онеспособљавајућих болести или горе. Углавном се могу заобићи или контролисати, али то обично захтева посебан напор од стране путника. Сензибилизација путника да их препозна и пружање информација и обуке потребних за суочавање с њима је главни циљ програма заштите путовања. Следеће представљају неке од опасности које се најчешће срећу током путовања.
Јет лаг.
Брз пролаз кроз временске зоне може пореметити физиолошке и психолошке ритмове - циркадијалне ритмове - који регулишу функције организма. Познато као "јет лаг" јер се јавља скоро искључиво током путовања авионом, може изазвати поремећај сна, малаксалост, раздражљивост, смањену менталну и физичку перформансу, апатију, депресију, умор, губитак апетита, желучане тегобе и измењене навике црева. По правилу, потребно је неколико дана пре него што се ритмови путника прилагоде новој локацији. Сходно томе, паметно је да путници резервишу летове на даљину неколико дана пре почетка важних пословних или друштвених ангажмана како би себи омогућили период током којег могу да поврате енергију, будност и радне капацитете (ово се такође односи на повратни лет). Ово је посебно важно за старије путнике, јер се чини да се ефекти млазног кашњења повећавају са годинама.
Коришћени су бројни приступи за минимизирање јет лаг-а. Неки заговарају „јет лаг дијету“, наизменичну гозбу и пошћење угљених хидрата или хране са високим садржајем протеина три дана пре поласка. Други предлажу вечеру са високим садржајем угљених хидрата пре поласка, ограничавање уноса хране током лета на салате, воћне тањире и друга лагана јела, пијење доста течности пре и током путовања (довољно у авиону да захтева коришћење уређаја по сату). тоалет) и избегавање свих алкохолних пића. Други препоручују употребу светла на глави које потискује лучење мелатонина од стране епифизе, чији се вишак доводи у везу са неким од симптома џет лага. У скорије време, мале дозе мелатонина у облику таблета (1 мг или мање — веће дозе, популарне за друге сврхе, изазивају поспаност) које се узимају по прописаном распореду неколико дана пре и после путовања, показале су се корисним за минимизирање млазног застоја. Иако ово може бити од помоћи, најпоузданији су адекватан одмор и опуштен распоред док се прилагођавање не заврши.
Путовање авионом.
Поред млазног застоја, путовање авионом може бити тешко из других разлога. Долазак до и пролазак аеродрома може бити извор анксиозности и иритације, посебно када се мора носити са загушеношћу у саобраћају, тешким или гломазним пртљагом, одложеним или отказаним летовима и јурњавом кроз терминале ради повезивања летова. Дуги периоди заточеништва у уским седиштима са недовољним простором за ноге не само да су непријатни, већ могу изазвати нападе флебитиса у ногама. Већина путника у добро одржаваним модерним авионима неће имати потешкоћа са дисањем јер су кабине под притиском да би се одржала симулирана висина испод 8,000 стопа изнад нивоа мора. Дим цигарета може бити неугодан за оне који седе у или близу пушачких делова авиона који нису означени као непушачи.
Ови проблеми се могу минимизирати таквим корацима као што су унапред организовање трансфера до и са аеродрома и помоћ око пртљага, обезбеђивање електричних колица или инвалидских колица за оне којима дуга шетња између улаза терминала и капије може бити проблематична, лагано јести и избегавати алкохол пића током лета, пијење пуно течности за борбу против склоности ка дехидрацији и устајање са седишта и често ходање по кабини. Када последња алтернатива није изводљива, извођење вежби истезања и опуштања попут оних приказаних на слици 1 је од суштинског значаја. Сенке за очи могу бити од помоћи у покушају да заспите током лета, док се показало да ношење чепова за уши током лета смањује стрес и умор.
Слика 1. Вежбе које се изводе током дугих путовања авионом.
У неких 25 земаља, укључујући Аргентину, Аустралију, Индију, Кенију, Мексико, Мозамбик и Нови Зеланд, кабине авиона у пристизању морају бити попрскане инсектицидима пре него што се путницима дозволи да напусте авион. Сврха је да се спречи да инсекти који носе болести унео у земљу. Понекад је прскање површно, али често је прилично темељно, обухвата целу кабину, укључујући седеће путнике и посаду. Путници који сматрају да су угљоводоници у спреју досадни или иритантни, требало би да покрију лице влажном крпом и вежбају опуштајуће вежбе дисања.
Сједињене Државе се противе овој пракси. Секретар за саобраћај Федерико Ф. Пења је предложио да све авио-компаније и туристичке агенције обавесте путнике када ће бити прскани, а Одељење за транспорт планира да ово контроверзно питање изнесе пред Међународну асоцијацију цивилног ваздухопловства и да буде коспонзор симпозијума Светске здравствене организације о ово питање (Фиорино 1994).
Комарци и друге уједајуће штеточине.
Маларија и друге болести које се преносе зглавкарима (нпр. жута грозница, вирусни енцефалитис, денга грозница, филаријаза, лајшманијаза, онхоцеркоза, трипаносомијаза и лајмска болест) су ендемичне у многим деловима света. Чување од уједа је прва линија одбране од ових болести.
Репеленти за инсекте који садрже „ДЕЕТ“ (Н,Н-диетил-мета-толуамид) могу се користити на кожи и/или одећи. Пошто ДЕЕТ може да се апсорбује кроз кожу и може изазвати неуролошке симптоме, препарати са концентрацијом ДЕЕТ-а преко 35% се не препоручују, посебно за одојчад. Хександиол је корисна алтернатива за оне који су осетљиви на ДЕЕТ. Скин-Со-Софт®, комерцијално доступан хидратант, треба поново наносити сваких двадесетак минута да би био ефикасан репелент.
Све особе које путују у областима где су болести које преносе инсекти ендемске треба да носе кошуље дугих рукава и дугачке панталоне, посебно након сумрака. У врућим климатским условима, ношење широке танке памучне или ланене одеће је заправо хладније него остављати кожу изложеном. Треба избегавати парфеме и мирисну козметику, сапуне и лосионе који могу привући инсекте. Лагане мрежасте јакне, капуљаче и штитници за лице посебно су корисни у областима са високом инфестацијом. Мреже против комараца и прозорски паравани су важни додаци. (Пре одласка у пензију, важно је попрскати унутрашњост мреже за кревет у случају да су непожељни инсекти остали заробљени у њој.)
Заштитна одећа и мреже могу се третирати репелентом који садржи ДЕЕТ или перметрином, инсектицидом који је доступан у спреју и течним формулацијама.
маларија.
Упркос деценијама напора на искорењивању комараца, маларија је и даље ендемска у већини тропских и суптропских региона света. Пошто је толико опасно и исцрпљујуће, горе описани напори за контролу комараца треба да буду допуњени профилактичком употребом једног или више антималаријских лекова. Иако је развијен велики број прилично ефикасних антималарика, неки сојеви паразита маларије постали су веома отпорни на неке, ако не и на све лекове који се тренутно користе. На пример, хлорокин, традиционално најпопуларнији, и даље је ефикасан против сојева маларије у одређеним деловима света, али је бескористан у многим другим областима. Прогуанил, мефлокин и доксициклин се тренутно најчешће користе за сојеве маларије отпорне на хлорокин. Малоприм, фансидар и сулфизоксазол се такође користе у одређеним областима. Профилактички режим се започиње пре уласка у маларичну област и наставља се још неко време након изласка из њега.
Избор лека заснива се на препорукама „до минута“ за одређена подручја која ће путник посетити. Такође треба узети у обзир потенцијалне нуспојаве: на пример, фансидар је контраиндикован током трудноће и дојења, док мефлокин не би требало да користе пилоти авио-компанија или други код којих би нежељени ефекти централног нервног система могли да наруше перформансе и утичу на безбедност других, нити од оних који узимају бета-блокаторе или блокаторе калцијумских канала или друге лекове који мењају срчану проводљивост.
Контаминиране воде.
Контаминирана вода из славине може бити проблем широм света. Чак иу модерним урбаним центрима, неисправне цеви и неисправни прикључци у старијим или лоше одржаваним зградама могу дозволити ширење заразе. Чак ни флаширана вода можда није безбедна, посебно ако пластични печат на поклопцу није нетакнут. Газирана пића су генерално безбедна за пиће под условом да им није дозвољено да испаре.
Вода се може дезинфиковати загревањем на 62ºЦ током 10 минута или додавањем јода или хлора након филтрирања да би се уклонили паразити и ларве црва, а затим се остави да одстоји 30 минута.
Јединице за филтрирање воде које се продају за камповање обично нису прикладне за подручја у којима се сумња на воду јер не инактивирају бактерије и вирусе. Такозвани “Катадин” филтери доступни су у појединачним јединицама и филтрирају организме веће од 0.2 микрона, али морају бити праћени третманом јодом или хлором да би се уклонили вируси. Недавно развијени „ПУР“ филтери комбинују филтере од 1.0 микрона са излагањем матрици од тријодне смоле која елиминише бактерије, паразите и вирусе у једном процесу.
У подручјима где се може сумњати на воду, путнику треба саветовати да не користи лед или ледена пића и да избегава прање зуба водом која није пречишћена.
Још једна важна мера предострожности је избегавање пливања или висећих удова у слатководним језерима или потоцима у којима се налазе пужеви који носе паразите који изазивају шистосомијазу (билхарзију).
Контаминирана храна.
Храна може бити контаминирана на извору употребом „ноћне земље“ (отпад из људског тела) као ђубриво, у пролазу услед недостатка хлађења и излагања мувама и другим инсектима, а у припреми због лоше хигијене од стране кувара и руковаоци храном. У том смислу, храна коју припрема улични продавац у којој се може видети шта се кува и како се спрема може бити безбеднија од ресторана са четири звездице где отмен амбијент и чисте униформе које носи особље могу сакрити недостатке у складиштење, припрему и сервирање хране. Стара пословица, „Ако не можете да је скувате или огулите сами, немојте је јести“ вероватно је најбољи савет који можете дати путнику.
Путничка дијареја.
Путничка дијареја се среће широм света у савременим урбаним центрима као иу неразвијеним подручјима. Док се већина случајева приписује организмима у храни и пићу, многи су једноставно резултат чудне хране и припреме хране, недискреције у исхрани и умора. Неки случајеви могу такође уследити након купања или туширања у небезбедној води или пливања у контаминираним језерима, потоцима и базенима.
Већина случајева је самоограничена и брзо реагује на тако једноставне мере као што су одржавање адекватног уноса течности, лагана исхрана и одмор. Једноставни лекови као што су атапулгит (производ од глине који делује као апсорбент), бизмут субсалицилат и агенси против покретљивости као што су лоперамид или реглан могу помоћи у контроли дијареје. Међутим, када је дијареја неуобичајено јака, траје више од три дана или је праћена поновљеним повраћањем или температуром, саветује се медицинска помоћ и употреба одговарајућих антибиотика. Избор антибиотика по избору се руководи лабораторијском идентификацијом узрочника или, ако то није изводљиво, анализом симптома и епидемиолошким подацима о преваленци одређених инфекција у посећеним подручјима. Путнику треба дати брошуру као што је она коју је развила Светска здравствена организација (слика 2) која објашњава шта треба да ради на једноставним, неалармирајућим језиком.
Предлаже се профилактичка употреба антибиотика пре него што се уђе у област у којој се сумња на воду и храну, али се на то углавном не гледа пошто антибиотици сами по себи могу изазвати симптоме и њихово узимање унапред може довести до тога да путник игнорише или омаловажава мере предострожности које су саветовани.
Слика 2. Узорак образовног памфлета Светске здравствене организације о путничкој дијареји.
НЕДОСТАЈЕ
У неким случајевима, до почетка дијареје може доћи тек након повратка кући. Ово посебно указује на паразитску болест и указује на то да се ураде одговарајући лабораторијски тестови како би се утврдило да ли таква инфекција постоји.
Висинска болест.
Путници у планинске регионе као што су Аспен, Колорадо, Мексико Сити или Ла Паз, Боливија, могу имати потешкоћа са надморском висином, посебно они са коронарном артеријском болешћу, конгестивном срчаном инсуфицијенцијом или плућним болестима као што су емфизем, хронични бронхитис или астма. Када је блага, висинска болест може изазвати умор, главобољу, диспнеју при напору, несаницу или мучнину. Ови симптоми углавном нестају након неколико дана смањене физичке активности и одмора.
Када су тежи, ови симптоми могу напредовати у респираторни дистрес, повраћање и замагљен вид. Када се то догоди, путник треба да потражи медицинску помоћ и стигне на нижу надморску висину што је брже могуће, можда чак и удишући додатни кисеоник.
Злочин и грађански немири.
Већина путника ће имати смисла да избегне ратне зоне и подручја грађанских немира. Међутим, док су у чудним градовима, они могу несвесно залутати у квартове у којима преовладава насилни криминал и где су туристи популарне мете. Упутства о чувању накита и других драгоцености, као и мапе које показују сигурне руте од аеродрома до центра града и које области треба избегавати, могу бити од помоћи у избегавању жртве.
Умор.
Једноставан замор је чест узрок нелагодности и смањених перформанси. Добар део потешкоћа које се приписују млазном заостатку често је резултат ригорозности путовања авионима, аутобусима и аутомобилима, лошег сна у чудним креветима и чудном окружењу, преједања и конзумирања алкохола, као и распореда пословних и друштвених обавеза који су превише пуна и захтевна.
Пословни путници су често збуњени обимом посла да рашчисти пре поласка, као и у припремама за пут, да не говоримо о надокнађивању заосталог након повратка кући. Подучавање путника да спречи нагомилавање непотребног замора док едукује руководиоце коме он или она извештава да узму у обзир ову свеприсутну опасност при постављању задатка често је кључни елемент у програму заштите путовања.
Zakljucak
Са повећањем путовања на чудна и удаљена места ради посла и задовољства, заштита здравља путника постала је важан елемент у програму промоције здравља на радилишту. То укључује сензибилизирање путника на опасности које ће наићи и пружање информација и алата потребних да их се заобиђе. То укључује медицинске услуге као што су консултације пре путовања, имунизације и набавке лекова који ће вероватно бити потребни на путу. Учешће руководства организације је такође важно у развијању разумних очекивања за мисију, као и у креирању одговарајућих аранжмана за путовање и живот за путовање. Циљ је успешан завршетак мисије и сигуран повратак здравог, путујућег радника.
Програми управљања стресом
Суштинска мисија здравља и безбедности на раду је заштита и унапређење здравља, благостања и продуктивности радника, појединачно и колективно. Та мисија се не може остварити без разумевања стреса и механизама преко којих он утиче на појединце и организације, и без добро планираног програма који ће ублажити његове штетне ефекте и, што је још важније, спречити их.
Стрес је неизбежан састојак живота свих људи свуда. Она произилази из – и истовремено утиче – на унутрашњи осећај благостања појединца; њихови односи са породицом, пријатељима, сарадницима и странцима; и њихов капацитет да функционишу у кући, на радном месту и у заједници. Када је прекомерно, доводи до физичких или психичких симптома, а када је продужено, може довести до инвалидитета и болести. Она модификује перцепције, осећања, ставове и понашање појединаца и утиче на организације чије активности усмеравају или спроводе. Тема стреса је опширно покривена на другим местима у овоме Енциклопедија.
Дизајнирање програма управљања стресом
Ефикасан програм управљања стресом на радном месту ће садржати низ елемената који се преклапају који раде истовремено. Неки су формализовани под ознаком програма управљања стресом, док су други једноставно део општег организационог менаџмента чак и када су експлицитно усмерени на контролу стреса. Неки од њих су намењени запосленима појединачно иу групама; други су усмерени на стресоре који настају на радном месту; а трећи се баве стресорима који утичу на организацију као ентитет сам по себи, а који се неизбежно филтрира и утиче на неке или све запослене. Елементи програма управљања стресом на радном месту биће испитани под следећим насловима.
1. Управљање симптомима повезаним са стресом. Овај елемент се бави особама које већ пате од последица стреса. Означен као „медицински модел“, покушава да идентификује појединце са знацима и симптомима и да их убеди да се јаве добровољно или прихвате упућивање професионалцима који могу да процене њихове проблеме, дијагностикују узроке и понуде одговарајући третман. Може се заснивати на здравственој служби запослених или у програму помоћи запосленима, или може бити повезан са било којим другим услугама саветовања које пружа организација. Услуге могу да покривају широк спектар, од интервјуа један на један и прегледа до телефонских „врућих линија“ за хитне ситуације до свеобухватних центара са мултидисциплинарним особљем квалификованих стручњака. Могу га пружати професионалци са пуним или скраћеним радним временом или уговором или повременим упућивањем са професионалцима који долазе на градилиште или се налазе у оближњим објектима у заједници. Неке јединице се баве било којим и свим проблемима, док се друге могу мање-више фокусирати на такве специфичне синдроме повезане са стресом као што су хипертензија, бол у леђима, алкохолизам, злоупотреба дрога или породични проблеми. Допринос ових услужних елемената програму управљања стресом заснива се на следећим могућностима:
- Свест да се многе понављајуће или упорне соматске тегобе, као што су болови у мишићима, болови у леђима, главобоља, гастроинтестиналне сметње, и тако даље, могу приписати стресу. Уместо једноставног пружања палијативних лекова и савета, опрезни здравствени радник или саветник ће препознати образац и усмерити пажњу на стресоре који су заправо одговорни.
- Признање да када одређени број запослених у одређеној јединици или области радног места има такве функционалне притужбе, треба покренути потрагу за узрочним фактором у радном окружењу који се може показати као стресор који се може контролисати.
- Допирање до особа које су укључене у катаклизмичну појаву као што је фатална несрећа или епизода насиља или су сведоци њих.
- Искористити прилику да остане дисциплински поступак са којим се запослени суочава због неадекватног учинка или аберантног понашања док не добије прилику да смањи ниво стреса и поврати своју нормалну смиреност и радну способност.
2. Смањење индивидуалне рањивости. Најчешћи елементи у програмима управљања стресом су они који помажу појединцима да се носе са стресом смањујући своју рањивост. Ово укључује низ семинара и радионица, допуњених аудио касетама или видео касетама и памфлетима или другим публикацијама које образују запослене да се ефикасније носе са стресом. Њихови заједнички имениоци су:
- Обука самосвести и анализе проблема како би се открили знаци повећања стреса и идентификовали стресори који су одговорни
- Обука асертивности која омогућава радницима да постану динамичнији у раду са њима
- Технике које ће смањити стрес на подношљивије нивое
Неки од алата које користе наведени су на слици 1. За оне који нису упознати са термином, „реп сесије“ су састанци група запослених, са или без присуства супервизора, на којима се расправља о искуствима и проблемима и на којима се притужбе слободно излажу. Они су аналогни састанцима радњи који се одржавају под синдикалним покровитељством.
Слика 1. Неки приступи смањењу рањивости.
3. Међуљудски односи на радном месту. Организације су све више свјесне стресора који потичу од разноликости радне снаге и међуљудских проблема које они често представљају. Предрасуде и нетрпељивост се не заустављају на вратима радилишта и често су праћени неосетљивим или дискриминаторним понашањем менаџера и супервизора. Сексуална и расна пристрасност може имати облик узнемиравања и чак може бити изражена или изазвати чинове насиља. Када су распрострањени, такви ставови захтевају брзу корекцију кроз изрицање експлицитне политике која укључује дисциплинске мере против оних који су криви, заједно са заштитом жртава које су охрабрене да се жале на одмазде.
4. Управљање стресорима везаним за посао. Одговорност организације је да минимизира стресоре везане за посао који могу имати негативан утицај на способност запослених да ефикасно функционишу. Најважније је осигурати да супервизори и менаџери на свим нивоима прођу одговарајућу обуку како би препознали и брзо и ефикасно рјешавали „проблеме људи“ који ће се неизбјежно појавити на радном мјесту.
5. Управљање стресом организације. Организација је као ентитет изложена стресорима који, ако се њима не управља на прави начин, филтрирају се кроз радну снагу, неизбежно утичући на запослене на свим нивоима. Овакво стање захтева успостављање изазовних али достижних циљева и задатака, рану идентификацију и процену потенцијалних стресора који могу да осујети те планове, координацију капацитета организације да се са њима носи и саопштавање резултата тих напора радној снази. Последње поменута потреба је посебно критична у временима економске кризе, када су сарадња запослених и оптимална продуктивност посебно важни у суочавању са кризама као што су промене у највишем менаџменту, претња спајања и преузимања, затварање фабрика или пресељење. и смањење броја запослених.
6. Помагање у управљању личним стресорима. Док је управљање стресорима који настају у кући иу заједници суштински проблем за појединца, послодавци откривају да се стрес који они стварају неизбежно уноси на радно место где, било самостално или у комбинацији са стресорима везаним за посао, често утичу на добробит запослених и угрожавају њихов радни учинак. Сходно томе, послодавци сматрају да је сврсисходно (ау неким случајевима и неопходно) да успоставе програме који су осмишљени да помогну запосленима да се носе са стресорима ове врсте. Списак најчешћих личних стресора и програма на радном месту који су усмерени на њих приказан је на слици 2.
Слика 2. Стресори на радном месту и програми на радном месту који ће им помоћи.
Основни принципи програма
У успостављању програма управљања стресом на радном месту, морају се нагласити неки основни принципи.
Прво, мора се имати на уму да не постоје границе између стреса који се јавља на радном месту, код куће и у заједници. Сваки појединац представља јединствену комбинацију свих фактора који се носе где год да оде. То значи да иако се програм мора фокусирати на оне проблеме који се јављају на радном месту, он мора препознати да они настављају да утичу на спољашњи живот радника, нити може занемарити оне који потичу ван посла. Заиста, показало се да сам рад и подршка коју добијају од сарадника и организације могу имати терапеутску вредност у суочавању са личним и породичним проблемима. У ствари, губитак ове подршке вероватно представља велики део инвалидитета који је повезан са пензионисањем, чак и када је то добровољно.
Друго, стрес је веома „заразан“. То не утиче само на одређене појединце, већ и на оне око њих са којима морају да се односе и сарађују. Дакле, суочавање са стресом је истовремено и терапеутско и превентивно.
Треће, суочавање са стресом је инхерентно индивидуална одговорност. Запослени у проблемима могу се идентификовати и понудити саветовање и смернице. Може им се дати подршка и охрабрење и научити да побољшају своје вештине суочавања. Када је потребно, могу се упутити квалификованим здравственим радницима у заједници на интензивнију или продужену терапију. Али, у крајњој линији, за све ово је потребан пристанак и учешће појединца, што заузврат зависи од структуре програма, његовог статуса у организацији, компетентности особља и репутације коју стичу, као и од његове доступности. . Можда је најважнија одредница успеха програма успостављање и стриктно поштовање политике поштовања поверљивости личних података.
Четврто, контрола стреса на радном месту је у основи одговорност менаџера. Програм мора бити заснован на експлицитној организационој политици која високо вреднује здравље и добробит запослених. А та политика мора да се огледа у свакодневном пословању кроз ставове и понашање менаџера на свим нивоима,
Пето, учешће запослених у дизајну и раду програма, а посебно у идентификацији стресора и осмишљавању начина за њихову контролу је важан састојак успеха програма. Ово је олакшано на многим радним местима где функционишу заједнички одбори за безбедност и здравље на раду или где се подстиче учешће радника у доношењу управљачких одлука.
Коначно, успешан програм управљања стресом захтева интимно разумевање запослених и окружења у коме раде. Најуспешнији је када се проблеми повезани са стресом идентификују и реше пре него што се направи штета.
Zakljucak
Суштинска мисија здравља и безбедности на раду је заштита и унапређење здравља, благостања и продуктивности радника, појединачно и колективно. Та мисија се не може остварити без разумевања стреса и механизама преко којих он утиче на појединце и организације, и добро планираног програма који ће ублажити његове штетне ефекте и, што је још важније, спречити их.
Злоупотреба алкохола и дрога
увод
Током историје људска бића су настојала да промене своје мисли, осећања и перцепцију стварности. Технике које мењају ум, укључујући смањење сензорног уноса, понављање плеса, депривацију сна, пост и продужену медитацију, коришћене су у многим културама. Међутим, најпопуларнији метод за стварање промена расположења и перцепције била је употреба лекова који мењају ум. Од 800,000 врста биљака на земљи, познато је да око 4,000 производи психоактивне супстанце. Отприлике 60 од њих се доследно користило као стимуланси или опојна средства (Малцолм 1971). Примери су кафа, чај, опијумски мак, лист коке, дуван и индијска конопља, као и оне биљке од којих се ферментише алкохол. Поред природних супстанци, савремена фармацеутска истраживања су произвела низ синтетичких седатива, опијата и средстава за смирење. И биљни и синтетички психоактивни лекови се обично користе у медицинске сврхе. Неколико традиционалних супстанци се такође користе у верским обредима и као део социјализације и рекреације. Поред тога, неке културе су укључиле употребу дрога у уобичајене праксе на радном месту. Примери укључују жвакање листова коке од стране перуанских Индијанаца у Андима и пушење конопља од стране радника шећерне трске са Јамајке. Употреба умерених количина алкохола током рада на фарми била је прихваћена пракса у прошлости у неким западним друштвима, на пример у Сједињеним Државама у осамнаестом веку и раном деветнаестом веку. У скорије време, било је уобичајено (а чак и захтевано од стране неких синдиката) да послодавци горионика батерија (радници који спаљују одбачене батерије за складиштење да би сачували њихов садржај олова) и молери који користе боје на бази олова како би сваком раднику обезбедили боцу вискија дневно да се пијуцка током радног дана у уверењу — погрешном — да ће спречити тровање оловом. Осим тога, пиће је било традиционални део одређених занимања, као, на пример, међу продавцима у пиварама и дестилеријама. Од ових продајних представника се очекује да прихвате гостопримство власника кафане по завршетку преузимања поруџбине.
Обичаји који налажу конзумирање алкохола остају иу другим пословима, као што је пословни ручак са „три мартинија“ и очекивање да ће групе радника на крају радног дана свратити у кварт или кафану на неколико забавних тура пића. . Ова последња пракса представља посебну опасност за оне који се потом возе кући.
Благи стимуланси такође остају у употреби у савременим индустријским окружењима, институционализовани као паузе за кафу и чај. Међутим, неколико историјских фактора се удружило да би употреба психоактивних супстанци на радном месту постала велики друштвени и економски проблем у савременом животу. Први од њих је тренд употребе све софистицираније технологије на данашњем радном месту. Модерна индустрија захтева будност, неометане рефлексе и тачну перцепцију од стране радника. Оштећења у овим областима могу изазвати озбиљне несреће с једне стране и ометати тачност и ефикасност рада с друге стране. Други важан тренд је развој снажнијих психоактивних дрога и бржих начина давања дрога. Примери су интраназална или интравенозна примена кокаина и пушење пречишћеног кокаина („фреебасе“ или „црацк“ кокаин). Ове методе, које дају много снажније ефекте кокаина од традиционалног жвакања листова коке, увелико су повећале опасности употребе кокаина на послу.
Ефекти употребе алкохола и других дрога на радном месту
Слика 1 сумира различите начине на које употреба психоактивних супстанци може утицати на функционисање запослених на радном месту. Опијеност (акутни ефекти гутања дроге) је најочигледнија опасност, која представља велики број индустријских несрећа, на пример судара возила услед вожње под утицајем алкохола. Поред тога, оштећење расуђивања, непажња и пригушени рефлекси изазвани алкохолом и другим дрогама такође ометају продуктивност на свим нивоима, од собе за одборе до производне линије. Штавише, оштећење на радном месту услед употребе дрога и алкохола често траје дуже од периода интоксикације. Мамурлук узрокован алкохолом може изазвати главобољу, мучнину и фотофобију (осетљивост на светлост) 24 до 48 сати након последњег пића. Радници који пате од зависности од алкохола могу такође имати симптоме одвикавања од алкохола на послу, уз дрхтање, знојење и гастроинтестиналне сметње. Тешка употреба кокаина је карактеристично праћена периодом повлачења депресивног расположења, ниске енергије и апатије, што све омета рад. И интоксикација и последице употребе дрога и алкохола такође карактеристично доводе до кашњења и изостајања са посла. Поред тога, хронична употреба психоактивних супстанци је уплетена у широк спектар здравствених проблема који повећавају здравствене трошкове друштва и време изгубљено на послу. Цироза јетре, хепатитис, СИДА и клиничка депресија су примери таквих проблема.
Слика 1. Начини на које употреба алкохола/дрога може изазвати проблеме на радном месту.
Радници који постају тешки, чести корисници алкохола или других дрога (или обоје) могу развити синдром зависности, који карактеристично укључује преокупацију набавком дроге или новца потребног за куповину. Чак и пре него што други симптоми изазвани дрогом или алкохолом почну да ометају рад, ова преокупација је можда већ почела да нарушава продуктивност. Штавише, као резултат потребе за новцем, запослени може да прибегне крађи ствари са радног места или продаји дроге на послу, стварајући још један низ озбиљних проблема. Коначно, блиски пријатељи и чланови породице зависника од дрога и алкохола (који се често називају „значајни други“) такође су погођени анксиозношћу, депресијом и разним симптомима повезаним са стресом. Ови ефекти се чак могу пренети на касније генерације у облику резидуалних проблема са радом код одраслих чији су родитељи патили од алкохолизма (Воодсиде 1992). Здравствени трошкови за запослене са озбиљним проблемима са алкохолом су око два пута већи од здравствених трошкова за друге запослене (Институт за здравствену политику 1993). Повећани су и здравствени трошкови за чланове њихових породица (Фондација за децу алкохоличара 1990).
Трошкови за друштво
Из горе наведених и других разлога, употреба и злоупотреба дрога и алкохола је створила велики економски терет за многа друштва. За Сједињене Државе, друштвени трошак процењен за 1985. годину био је 70.3 милијарде долара (хиљаде милиона) за алкохол и 44 милијарде долара за друге дроге. Од укупних трошкова повезаних са алкохолом, 27.4 милијарде долара (око 39% од укупног броја) приписано је изгубљеној продуктивности. Одговарајућа цифра за друге лекове износила је 6 милијарди долара (око 14% укупног износа) (Министарство здравља и социјалне службе САД 1990). Остатак трошкова друштва као резултат злоупотребе дрога и алкохола укључује трошкове за лечење здравствених проблема (укључујући АИДС и урођене мане повезане са алкохолом), саобраћајне несреће и друге несреће, криминал, уништавање имовине, затварање и трошкови социјалне помоћи породичне подршке. Иако се неки од ових трошкова могу приписати друштвено прихватљивој употреби психоактивних супстанци, велика већина је повезана са злоупотребом дрога и алкохола и зависношћу.
Употреба дрога и алкохола, злоупотреба и зависност
Једноставан начин да се категоризују обрасци употребе психоактивних супстанци је да се направи разлика између неопасне употребе (употреба у друштвено прихваћеним обрасцима који нити стварају штету нити укључују висок ризик од штете), злоупотребе дрога и алкохола (употребу у високом ризику или штетној употреби). -производни начини) и зависност од дрога и алкохола (употреба у обрасцу који карактеришу знаци и симптоми синдрома зависности).
Оба Међународна класификација болести, 10. издање (ИЦД-10) и Дијагностички и статистички приручник Америчког психијатријског удружења, 4. издање (ДСМ-ИВ) специфицира дијагностичке критеријуме за поремећаје повезане са дрогом и алкохолом. ДСМ-ИВ користи термин злоупотреба да опише обрасце употребе дрога и алкохола који изазивају оштећење или узнемиреност, укључујући ометање посла, школе, куће или рекреативних активности. Ова дефиниција термина такође подразумева поновну употребу у физички опасним ситуацијама, као што је узастопна вожња под утицајем дрога или алкохола, чак и ако се несрећа још није догодила. МКБ-10 користи термин штетна употреба уместо злоупотребе и дефинише га као сваки образац употребе дроге или алкохола који је проузроковао стварну физичку или психичку штету код појединца који не испуњава дијагностичке критеријуме за зависност од дроге или алкохола. У неким случајевима злоупотреба дрога и алкохола је рана или продромална фаза зависности. У другим случајевима, представља независан образац патолошког понашања.
И ИЦД-10 и ДСМ-ИВ користе термин зависност од психоактивних супстанци да опишу групу поремећаја у којима постоји и сметња у функционисању (на послу, породици и друштвеним сферама) и оштећење способности појединца да контролише употребу дроге. Код неких супстанци се развија физиолошка зависност, са повећаном толеранцијом на лек (потребне су веће и веће дозе за постизање истих ефеката) и карактеристичан синдром устезања када се употреба лека нагло прекине.
Дефиниција коју су недавно припремили Америчко друштво за медицину зависности и Национални савет за алкохолизам и зависност од дрога Сједињених Држава описује карактеристике алкохолизма (термин који се обично користи као синоним за зависност од алкохола) на следећи начин:
Алкохолизам је примарна, хронична болест са генетским, психосоцијалним и еколошким факторима који утичу на њен развој и манифестације. Болест је често прогресивна и фатална. Карактерише га поремећена контрола пијења, преокупација дрогом алкохолом, употреба алкохола упркос негативним последицама и изобличења у размишљању, пре свега порицање. Сваки од ових симптома може бити континуиран или периодичан. (Морс и Флавин 1992)
Дефиниција затим објашњава коришћене термине, на пример, да квалификација „примарни“ имплицира да је алкохолизам дискретна болест, а не симптом неког другог поремећаја, и да „поремећена контрола“ значи да оболела особа не може доследно да ограничава трајање епизоде пијења, количина конзумирана или резултирајуће понашање. „Порицање“ се описује као упућивање на комплекс физиолошких, психолошких и културолошких маневара који смањују препознавање проблема повезаних са алкохолом од стране погођене особе. Стога је уобичајено да особе које пате од алкохолизма сматрају алкохол решењем својих проблема, а не узроком.
Лекови који могу да изазову зависност се обично деле у неколико категорија, као што је наведено у табели 1. Свака категорија има и специфичан синдром акутне интоксикације и карактеристичну комбинацију деструктивних ефеката везаних за дуготрајну тешку употребу. Иако појединци често пате од синдрома зависности који се односи на једну супстанцу (нпр. хероин), обрасци вишеструке злоупотребе дрога и зависности су такође уобичајени.
Табела 1. Супстанце способне да изазову зависност.
|
Категорија лека |
Примери општих ефеката |
Коментари |
|
Алкохол (нпр. пиво, вино, жестока пића) |
Поремећај расуђивања, успорени рефлекси, оштећена моторичка функција, сомноленција, кома-предозирање могу бити фатални |
Повлачење може бити озбиљно; опасност за фетус ако се прекомерно користи у трудноћи |
|
Депресиви (нпр. лекови за спавање, седативи, нека средства за смирење) |
Непажња, успорени рефлекси, депресија, поремећена равнотежа, поспаност, кома-предозирање могу бити фатални |
Повлачење може бити озбиљно |
|
Опијати (нпр. морфијум, хероин, кодеин, неки лекови против болова на рецепт) |
Губитак интересовања, "климање" - предозирање може бити фатално. Субкутана или интравенска злоупотреба може ширити хепатитис Б, Ц и ХИВ/АИДС путем дељења игала |
|
|
Стимуланси (нпр. кокаин, амфетамини) |
Повишено расположење, прекомерна активност, напетост/анксиозност, убрзан рад срца, сужење крвних судова |
Хронична тешка употреба може довести до параноидне психозе. Употреба ињекцијом може ширити хепатитис Б, Ц и ХИВ/АИДС путем дељења игле |
|
Канабис (нпр. марихуана, хашиш) |
Искривљени осећај за време, оштећено памћење, поремећена координација |
|
|
Халуциногени (нпр. ЛСД (диетиламид лизергинске киселине), ПЦП (фенциклидин), мескалин) |
Непажња, чулне илузије, халуцинације, дезоријентација, психозе |
Не изазива симптоме одвикавања, али корисници могу искусити „флешбекове“ |
|
Инхаланти (нпр. угљоводоници, растварачи, бензин) |
Интоксикација слична алкохолу, вртоглавица, главобоља |
Може изазвати дуготрајно оштећење органа (мозак, јетра, бубрези) |
|
Никотин (нпр. цигарете, дуван за жвакање, бурмут) |
Почетни стимулативни, касније депресивни ефекти |
Може изазвати симптоме повлачења. Умешан у изазивање разних карцинома, срчаних и плућних болести |
Поремећаји у вези са дрогама и алкохолом често утичу на породичне односе запосленог, међуљудско функционисање и здравље пре него што се уоче очигледна оштећења у раду. Стога, ефикасни програми на радном месту не могу бити ограничени на напоре у постизању превенције злоупотребе дрога и алкохола на послу. Ови програми морају комбиновати здравствено образовање и превенцију запослених са адекватним одредбама за интервенцију, дијагнозу и рехабилитацију, као и дуготрајно праћење погођених запослених након њихове реинтеграције у радну снагу.
Приступи проблемима везаним за дрогу и алкохол на радном месту
Забринутост због озбиљних губитака продуктивности узрокованих злоупотребом дрога и алкохола и зависношћу довела је до неколико повезаних приступа од стране влада, радника и индустрије. Ови приступи укључују такозване „политике на радном месту без дрога“ (укључујући хемијско тестирање на дроге) и програме помоћи запосленима.
Један пример је приступ војних служби Сједињених Држава. Почетком 1980-их у свакој грани америчке војске успостављене су успешне политике борбе против дрога и програми тестирања на дроге. Као резултат свог програма, америчка морнарица је пријавила драматичан пад у пропорцији насумичних тестова урина свог особља који су били позитивни на недозвољене дроге. Стопе позитивних тестова за особе млађе од 25 година пале су са 47% 1982. године, на 22% 1984. године, на 4% 1986. године (ДеЦресце ет ал. 1989). Године 1986. председник Сједињених Држава издао је извршну наредбу којом се захтева да се сви запослени у савезној влади уздрже од илегалне употребе дрога, било на послу или ван њега. Као највећи појединачни послодавац у Сједињеним Државама, са преко два милиона запослених цивила, савезна влада је тиме преузела водећу улогу у развоју националног покрета на радном месту без дроге.
Године 1987, након фаталне железничке несреће повезане са злоупотребом марихуане, Министарство саобраћаја САД наредило је програм тестирања на дрогу и алкохол за све раднике у транспорту, укључујући и оне у приватној индустрији. Менаџменти у другим радним окружењима су следили њихов пример, успостављајући комбинацију надзора, тестирања, рехабилитације и праћења на радном месту која је показала доследно успешне резултате.
Компонента проналажења случајева, упућивања и праћења ове комбинације, програма помоћи запосленима (ЕАП), постаје све чешћа карактеристика здравствених програма запослених. Историјски гледано, ЕАП-и су еволуирали из уско фокусираних програма алкохолизма запослених који су били пионирски у Сједињеним Државама током 1920-их и брже се проширили 1940-их током и након Другог светског рата. Тренутни ЕАП се обично успостављају на основу јасно изражене политике компаније, која се често развија заједничким договором између менаџмента и радника. Ова политика укључује правила прихватљивог понашања на радном месту (нпр. без алкохола или забрањених дрога) и изјаву да се алкохолизам и друге зависности од дрога и алкохола сматрају болестима које се могу лечити. Такође укључује изјаву о поверљивости, која гарантује приватност осетљивих личних података запослених. Сам програм спроводи превентивну едукацију за све запослене и посебну обуку за надзорно особље у идентификовању проблема у обављању послова. Од надзорника се не очекује да науче да дијагностикују проблеме везане за дрогу и алкохол. Уместо тога, они су обучени да упућују запослене који показују проблематичан радни учинак на ЕАП, где се врши процена и формулише се план лечења и праћења, према потреби. Лечење се обично обезбеђује средствима заједнице ван радног места. ЕАП евиденција се чува поверљиво као ствар политике компаније, са извештајима који се односе само на степен сарадње субјекта и општи напредак који се достављају менаџменту, осим у случајевима непосредне опасности.
Дисциплинске мере се обично суспендују све док запослени сарађује на лечењу. Самоупућивање на ЕАП се такође подстиче. ЕАП-ови који помажу запосленима са широким спектром социјалних, менталних здравствених и проблема повезаних са дрогом и алкохолом познати су као програми „широке четке“ како би се разликовали од програма који се фокусирају само на злоупотребу дрога и алкохола.
Не доводи се у питање оправданост забране употребе алкохола и других дрога од стране послодаваца током радног времена или на радном месту. Међутим, оспорава се право послодавца да забрани употребу оваквих супстанци ван радног времена у ван радног времена. Неки послодавци су рекли: „Није ме брига шта запослени раде ван посла све док се јаве на време и ако су у стању да раде на адекватан начин“, а неки представници рада противили су се таквој забрани као задирању у приватност радника. Ипак, као што је горе наведено, прекомерна употреба дрога или алкохола током ван радног времена може утицати на радни учинак. Авио-компаније то препознају када забрањују свако коришћење алкохола ваздухопловним посадама током одређеног броја сати пре лета. Иако су забране употребе алкохола од стране запосленог пре летења или управљања возилом опште прихваћене, опште забране употребе дувана, алкохола или других дрога ван радног места су биле контроверзније.
Програми тестирања дрога на радном месту
Заједно са ЕАП-овима, све већи број послодаваца је такође покренуо програме тестирања на дроге на радном месту. Неки од ових програма тестирају само недозвољене дроге, док други укључују тестирање даха или урина на алкохол. Програми тестирања могу укључивати било коју од следећих компоненти:
- тестирање пре запошљавања
- насумично тестирање запослених на осетљивим позицијама (нпр. оператери нуклеарних реактора, пилоти, возачи, оператери тешке машинерије)
- тестирање „из разлога“ (нпр. након несреће или ако надређени има добар разлог да сумња да је запослени у алкохолисаном стању)
- тестирање као део плана праћења за запосленог који се враћа на посао након лечења од злоупотребе дрога или алкохола или зависности.
Програми тестирања на лекове стварају посебне одговорности за оне послодавце који их предузимају (Нев Иорк Ацадеми оф Медицине 1989). О томе се детаљније говори под „Етичка питања“ у Енциклопедија. Ако се послодавци ослањају на тестове урина приликом доношења одлука о запошљавању и дисциплинских одлука у случајевима у вези са дрогом, законска права и послодаваца и запослених морају бити заштићена пажљивом пажњом на процедуре прикупљања и анализе и тумачење лабораторијских резултата. Узорци се морају пажљиво прикупити и одмах обележити. Пошто корисници дрога могу покушати да избегну откривање замењујући узорак урина без дроге својим или разблажујући свој урин водом, послодавац може захтевати да се узорак узме под директним посматрањем. Пошто ова процедура додаје време и трошкове процедури, може бити потребна само у посебним околностима, а не за све тестове. Када се узорак узме, следи поступак ланца чувања, који документује свако кретање узорка како би се заштитио од губитка или погрешне идентификације. Лабораторијски стандарди морају да обезбеде интегритет узорка, са ефикасним програмом контроле квалитета, а квалификације и обука особља морају бити адекватне. Тест који се користи мора да користи гранични ниво за одређивање позитивног резултата који минимизира могућност лажно позитивног резултата. Коначно, позитивни резултати добијени методама скрининга (нпр. танкослојном хроматографијом или имунолошким техникама) треба да буду потврђени да би се елиминисали лажни резултати, пожељно техникама гасне хроматографије или масене спектрометрије, или обоје (ДеЦресце ет ал. 1989). Када се пријави позитиван тест, обучени лекар рада (познат у Сједињеним Државама као службеник за медицински преглед) одговоран је за његово тумачење, на пример, искључујући прописане лекове као могући разлог за резултате теста. Ако се правилно изведе и тумачи, тестирање урина је тачно и може бити корисно. Међутим, индустрије морају израчунати корист од таквог тестирања у односу на његову цену. Разматрања укључују преваленцију злоупотребе дрога и алкохола и зависност у потенцијалној радној снази, што ће утицати на вредност тестирања пре запошљавања, као и на пропорцију несрећа у индустрији, губитака у продуктивности и трошкова медицинске помоћи у вези са злоупотребом психоактивних супстанци.
Друге методе откривања проблема повезаних са дрогом и алкохолом
Иако је тестирање урина утврђена метода скрининга за откривање злоупотребе дрога, постоје и друге методе доступне ЕАП-овима, лекарима рада и другим здравственим радницима. Ниво алкохола у крви може се проценити тестом даха. Међутим, негативан хемијски тест било које врсте не искључује проблем са дрогом или алкохолом. Алкохол и неки други лекови се брзо метаболишу и њихови последице могу наставити да нарушавају радни учинак чак и када се лекови више не могу открити на тесту. С друге стране, метаболити које људско тело производи након узимања одређених лекова могу остати у крви и урину много сати након што се ефекти и последице лека повуку. Позитиван тест урина на метаболите лека стога не доказује нужно да је рад запосленог поремећен.
За процену проблема запослених у вези са дрогама и алкохолом користе се различити инструменти клиничког скрининга (Трамм и Варсхав 1989). Ово укључује тестове оловком и папиром, као што је Мичигенски тест скрининга алкохола (МАСТ) (Селзер 1971), тест идентификације поремећаја употребе алкохола (АУДИТ) који је за међународну употребу развила Светска здравствена организација (Саундерс ет ал. 1993), и Тест скрининга злоупотребе дрога (ДАСТ) (Скиннер 1982). Поред тога, постоје једноставни сетови питања који се могу укључити у узимање историје, на пример четири ЦАГЕ питања (Евинг 1984) илустрована на слици 2. Све ове методе користе ЕАП-ови за процену запослених који су им упућени. Запослени који се упућују због проблема са учинком на послу као што су одсуства, кашњења и смањена продуктивност на послу треба додатно да буду процењени због других проблема менталног здравља као што су депресија или компулзивно коцкање, који такође могу довести до поремећаја у раду и често су повезани са дрогом и алкохолом. сродни поремећаји (Лесиеур, Блуме и Зоппа 1986). Што се тиче патолошког коцкања, доступан је тест скрининга папиром и оловком, Соутх Оакс Гамблинг Сцреен (СОГС) (Лесиеур и Блуме 1987).
Слика 2. Питања ЦАГЕ.
Лечење поремећаја повезаних са употребом дрога и алкохола
Иако сваки запослени представља јединствену комбинацију проблема професионалцу за лечење зависности, лечење поремећаја повезаних са употребом дрога и алкохола обично се састоји од четири фазе које се преклапају: (1) идентификација проблема и (по потреби) интервенција, (2) детоксикација и општа здравствена процена, (3) рехабилитација и (4) дуготрајно праћење.
Идентификација и интервенција
Прва фаза лечења подразумева потврђивање присуства проблема изазваног употребом дрога или алкохола (или обоје) и мотивисање оболеле особе да уђе у лечење. Програм здравља запослених или ЕАП компаније има предност у томе што користи бригу запосленог и за здравље и сигурност посла као мотивациони фактор. Програми на радном месту такође ће вероватно разумети окружење запосленог и његове/њене предности и слабости, и на тај начин могу изабрати најприкладнију установу за лечење за упућивање. Важно разматрање приликом упућивања на лечење је природа и обим здравственог осигурања на радном месту за лечење поремећаја изазваних дрогом и алкохолом. Политике које покривају читав низ болничких и амбулантних третмана нуде најфлексибилније и најефикасније опције. Поред тога, учешће породице запосленог у фази интервенције је често од помоћи.
Детоксикација и општа процена здравља
Друга фаза комбинује одговарајући третман који је потребан да би се запосленом помогло да дође до стања без дроге и алкохола са темељном проценом пацијентових физичких, психичких, породичних, међуљудских и проблема везаних за посао. Детоксикација укључује кратак период—неколико дана до неколико недеља—посматрање и третман за елиминацију злоупотребе дроге, опоравак од његових акутних ефеката и контролу свих симптома повлачења. Док активности детоксикације и процене напредују, пацијент и „значајни други“ се едукују о природи зависности од дрога и алкохола и опоравка. Они и пацијент се упознају и са принципима група за самопомоћ, где је овај модалитет доступан, а пацијент се мотивише да настави са лечењем. Детоксикација се може спроводити у стационарном или амбулантном окружењу, у зависности од потреба појединца. Технике лечења за које се сматра да су корисне укључују разне лекове, допуњене саветовањем, тренингом опуштања и другим техникама понашања. Фармаколошки агенси који се користе у детоксикацији укључују лекове који могу заменити лек за злоупотребу да би ублажили симптоме устезања, а затим се постепено смањивали у дози све док пацијент не изгуби лек. Фенобарбитал и бензодиазепини дужег дејства се често користе на овај начин за постизање детоксикације у случају алкохола и седативних лекова. Други лекови се користе за ублажавање симптома устезања без замене леком сличног дејства који изазива злоупотребу. На пример, клонидин се понекад користи у лечењу симптома повлачења опијата. Акупунктура је такође коришћена као помоћ у детоксикацији, са неким позитивним резултатима (Марголин ет ал. 1993).
Рехабилитација
Трећа фаза лечења комбинује помагање пацијенту да успостави стабилно стање континуиране апстиненције од свих супстанци које злоупотребљавају (укључујући оне лекове који се издају на рецепт који могу изазвати зависност) и лечење било којих повезаних физичких и психичких стања које прате поремећај повезан са дрогом. Лечење може почети на стационарној или интензивној амбулантној основи, али се карактеристично наставља у амбулантним условима неколико месеци. Групно, индивидуално и породично саветовање и технике понашања могу се комбиновати са психијатријским управљањем, што може укључивати лекове. Циљеви укључују помоћ пацијентима да схвате своје обрасце употребе дрога или алкохола, идентификацију покретача за рецидив након прошлих напора на опоравку, помоћ им да развију обрасце суочавања без дрога у суочавању са животним проблемима и помоћ им да се интегришу у чисту и трезвену друштвену подршку. мреже у заједници. У неким случајевима зависности од опијата, третман избора је дуготрајно лечење синтетичким опијатима дугог дејства (метадон) или леком који блокира опијатске рецепторе (налтрексон). Неки практичари препоручују одржавање дневне дозе метадона, опијата са дуготрајним дејством, за особе са дуготрајном зависношћу од опијата које не желе или не могу да постигну статус без дроге. Пацијенти који се стабилно одржавају на метадону током дужег периода могу успешно да функционишу у радној снази. У многим случајевима, такви пацијенти су на крају способни да се детоксикују и постану слободни од лекова. У овим случајевима, одржавање се комбинује са саветовањем, социјалним услугама и другим рехабилитационим третманом. Опоравак се дефинише у смислу стабилне апстиненције од свих лекова осим лека за одржавање.
Дугорочно праћење
Завршна фаза лечења се наставља на амбулантној основи годину дана или више након постизања стабилне ремисије. Циљ дуготрајног праћења је спречавање рецидива и помоћ пацијенту да интернализује нове обрасце суочавања са животним проблемима. ЕАП или здравствена служба запослених може бити од велике помоћи током фаза рехабилитације и праћења тако што ће пратити сарадњу у лечењу, охрабрујући запосленог који се опоравља да задржи апстиненцију и помаже му/јој да се прилагоди радном месту. Тамо где су доступне групе за самопомоћ или вршњачку помоћ (на пример, Анонимни алкохоличари или Анонимни наркомани), ове групе пружају доживотни програм подршке за одрживи опоравак. Пошто је зависност од дрога или алкохола хронични поремећај код којег може доћи до рецидива, политике компаније често захтевају праћење и праћење од стране ЕАП-а годину дана или више након успостављања апстиненције. Ако запослени има рецидив, ЕАП обично поново процењује ситуацију и може се покренути промена плана лечења. Такви рецидиви, ако су кратки и праћени повратком на апстиненцију, обично не сигнализирају општи неуспех лечења. Запослени који не сарађују са лечењем, негирају своје рецидиве суочени са јасним доказима или не могу да одрже стабилну апстиненцију, наставиће да показују лош радни учинак и по том основу могу добити отказ.
Жене и злоупотреба супстанци
Док су друштвене промене у неким областима сузиле разлике између мушкараца и жена, злоупотреба супстанци се традиционално сматра мушким проблемом. Сматрало се да је злоупотреба супстанци неспојива са улогом жене у друштву. Сходно томе, док се злоупотреба супстанци код мушкараца може оправдати, или чак опростити, као прихватљив део мушкости, злоупотреба супстанци код жена изазвала је негативну стигму. Иако се за ову последњу чињеницу може тврдити да је спречила многе жене да злоупотребљавају дроге, она је такође отежала женама зависним од супстанци да потраже помоћ за своју зависност у многим друштвима.
Негативни ставови према злоупотреби супстанци код жена, заједно са невољношћу жена да признају своју злоупотребу и зависност, резултирали су оскудним подацима који су доступни посебно о женама. Чак иу земљама са значајним информацијама о злоупотреби дрога и зависности, често је тешко пронаћи податке који се директно односе на жене. У случајевима у којима су студије испитивале улогу жена у злоупотреби супстанци, приступ никако није био родно специфичан, тако да су закључци можда били замагљени посматрањем учешћа жена из мушке перспективе.
Други фактор везан за концепт злоупотребе супстанци као мушког проблема је недостатак услуга за жене које зависе од супстанци. ... Тамо где услуге, као што су услуге лечења и рехабилитације, постоје, оне често имају приступ заснован на мушким узорима зависности од дрога. Када се услуге пружају женама, јасно је да оне морају бити доступне. Ово није увек лако када је зависност жена од дрога стигматизована и када су трошкови лечења већи од могућности за већину жена.
Цитирано према: Светска здравствена организација 1993.
Ефикасност програма заснованих на радном месту
Улагање у програме на радном месту за решавање проблема са дрогом и алкохолом било је исплативо у многим индустријама. Пример је студија о 227 запослених у великој америчкој производној компанији које је ЕАП ове компаније упутио на лечење алкохолизма. Запослени су насумично распоређени на три приступа третману: (1) обавезна болничка нега, (2) обавезно присуство у Анонимним алкохоличарима (АА) или, (3) избор стационарне неге, амбулантне неге или АА. У наставку, две године касније, отпуштено је само 13% запослених. Од остатка, мање од 15% је имало проблема са послом, а 76% је оцењено као „добро” или „одлично” од стране својих супервизора. Време одсуства са посла смањено је за више од трећине. Иако су пронађене неке разлике између почетних приступа третману, двогодишњи исходи посла су били слични за сва три (Валсх ет ал. 1991).
Америчка морнарица је израчунала да су њени болнички програми рехабилитације од дрога и алкохола произвели укупан однос финансијске користи и трошкова од 12.9 према 1. Ова цифра је израчуната упоређивањем трошкова програма са трошковима који би настали приликом замене успешно рехабилитовао учеснике програма новим кадровима (Цалибре Ассоциатес 1989). Морнарица је открила да је однос користи и трошкова највећи за особе старије од 26 година (17.8 према 1) у поређењу са млађим особљем (8.2 према 1) и пронашла је највећу корист за лечење алкохолизма (13.8 према 1), у односу на друге лекове. (10.3 до 1) или третман зависности од више лекова (6.8 до 1). Ипак, програм је донео финансијске уштеде у свим категоријама.
Уопштено говорећи, утврђено је да програми засновани на радном месту за идентификацију и рехабилитацију запослених који пате од алкохола и других проблема са дрогом имају користи и за послодавце и за раднике. Модификоване верзије ЕАП програма усвојиле су и струковне организације, као што су медицинска друштва, удружења медицинских сестара и адвокатске коморе (удружења адвоката). Ови програми добијају поверљиве извештаје о могућим знацима оштећења код професионалаца од колега, породица, клијената или послодаваца. Интервенцију лицем у лице врше вршњаци, а уколико је потребно лечење програм даје одговарајућу упутницу. Затим прати опоравак појединца и помаже професионалцима који се опорављају да се изборе са праксом и проблемима лиценцирања (Меек 1992).
Zakljucak
Алкохол и друге психоактивне дроге су значајни узроци проблема на радном месту у многим деловима света. Иако врста лека који се користи и начин примене могу да варирају од места до места и од врсте индустрије, злоупотреба дрога и алкохола ствара опасност по здравље и безбедност за кориснике, њихове породице, друге раднике и, у многим случајевима , за јавност. Разумевање типова проблема са дрогом и алкохолом који постоје у датој индустрији и ресурси за интервенције и третман који су доступни у заједници омогућиће развој програма рехабилитације. Овакви програми доносе корист послодавцима, запосленима, њиховим породицама и ширем друштву у коме се ови проблеми јављају.
Више...
Програми помоћи запосленима
увод
Послодавци могу да регрутују раднике, а синдикати могу да ангажују чланове, али обоје добијају људска бића која на радно место доносе све бриге, проблеме и снове карактеристичне за људско стање. Како свет рада постаје све свјеснији да конкурентска предност у глобалној економији зависи од продуктивности њене радне снаге, кључни актери на радном мјесту — менаџмент и синдикати — посветили су значајну пажњу задовољавању потреба тих људских бића. . Програми помоћи запосленима (ЕАП) и њихова паралела у синдикатима, Програми помоћи чланству (МАП) (у даљем тексту заједнички ЕАП), развили су се на радним местима широм света. Они представљају стратешки одговор на задовољавање разноврсних потреба радно активног становништва и, у скорије време, на испуњавање хуманистичке агенде организација чији су део. Овај чланак ће описати порекло, функције и организацију ЕАП-ова. Написана је са становишта професије социјалног радника, која је главна професија која покреће овај развој у Сједињеним Државама и која, због својих међусобних веза широм света, изгледа да игра главну улогу у успостављању ЕАП-а широм света.
Обим развоја програма помоћи запосленима варира од земље до земље, што одражава, како је истакао Давид Баргал (Баргал 1993), разлике у степену индустријализације, стању професионалне обуке која је доступна одговарајућем особљу, степену синдикализације у запошљавању. сектор и друштвена посвећеност социјалним питањима, између осталих варијабли. Његово поређење развоја ЕАП-а у Аустралији, Холандији, Немачкој и Израелу наводи га да сугерише да иако индустријализација може бити неопходан услов за постизање високе стопе ЕАП-а и МАП-а на радним местима у земљи, она можда неће бити довољна. Постојање ових програма такође је карактеристично за друштво са значајном синдикализацијом, сарадњом између радника и управе и добро развијеним сектором социјалних услуга у којем влада игра главну улогу. Даље, постоји потреба за професионалном културом, подржаном академском специјализацијом која промовише и шири социјалне услуге на радном месту. Баргал закључује да што је већи агрегат ових карактеристика у датој нацији, већа је вероватноћа да ће ЕАП услуге бити доступне на њеним радним местима.
Различитост је такође очигледна међу програмима унутар појединих земаља у погледу структуре, особља, фокуса и обима програма. Међутим, сви напори ЕАП-а одражавају заједничку тему. Стране на радном месту настоје да пруже услуге за отклањање проблема са којима се запослени суочавају, често без узрочне везе са њиховим послом, који ометају продуктивност запослених на послу, а понекад и њихово опште благостање. Посматрачи су приметили еволуцију у активностима ЕАП-а. Иако почетни подстицај може бити контрола алкохолизма или злоупотребе дрога међу радницима, ипак, временом, интересовање за поједине раднике постаје све шире засновано, а сами радници постају само један елемент у двоструком фокусу који обухвата и организацију.
Овај организациони фокус одражава схватање да су многи радници „у ризику“ да не буду у стању да задрже своје радне улоге и да је „ризик“ у истој мери функција начина на који је радни свет организован колико и одраз индивидуалних карактеристика. било ког конкретног радника. На пример, старији радници су „угрожени“ ако се промени технологија на радном месту и ако им се ускраћује преквалификација због старости. Самохрани родитељи и старатељи старијих особа су „у опасности“ ако је њихово радно окружење толико круто да не пружа временску флексибилност суочени са болешћу издржаваног лица. Особа са инвалидитетом је „у опасности“ када се промени посао и не понуди се смештај који би омогућио појединцу да ради у складу са новим захтевима. Многи други примери ће пасти на памет читаоцу. Оно што је значајно јесте да, у матрици могућности промене појединца, окружења или неке њихове комбинације, постаје све јасније да се продуктивна, економски успешна радна организација не може постићи без разматрања интеракције између организације и појединца. на нивоу политике.
Социјални рад почива на моделу појединца у окружењу. Развојна дефиниција „у опасности“ је повећала потенцијални допринос њених практичара. Као што су Гугинс и Дејвидсон приметили, ЕАП је изложен низу проблема и проблема који утичу не само на појединце, већ и на породице, корпорације и заједнице у којима се налазе (Гугинс и Давидсон 1993). Када социјални радник са организационим и еколошким изгледом функционише у ЕАП-у, тај стручњак је у јединственој позицији да концептуализује интервенције које промовишу не само улогу ЕАП-а у пружању индивидуалних услуга, већ и у саветовању о организационој политици на радном месту.
Историја развоја ЕАП-а
Порекло пружања социјалних услуга на радном месту датира из времена индустријализације. У занатским радионицама које су обележиле ранији период радне групе су биле мале. Између мајстора занатлије и његових калфа и шегрта постојали су интимни односи. Прве фабрике су увеле веће радне групе и безличне односе између послодавца и запосленог. Како су проблеми који су ометали рад радника постали очигледни, послодавци су почели да пружају помоћ појединцима, који се често називају социјалним секретарима или секретарима за социјалну заштиту, како би помогли радницима регрутованим из руралних средина, а понекад и новим имигрантима, у процесу прилагођавања на формализована радна места.
Овај фокус на коришћењу социјалних радника и других пружалаца људских услуга за постизање акултурације нових популација према захтевима фабричке радне снаге наставља се на међународном нивоу до данас. Неколико нација, на пример Перу и Индија, законски захтевају да радна окружења која превазилазе одређени ниво запослења обезбеде радника за људске услуге који ће бити доступан да замени традиционалну структуру подршке која је заостала у кућном или руралном окружењу. Од ових стручњака се очекује да одговоре на потребе новозапослених, углавном расељених сеоских становника у вези са свакодневним животним проблемима, као што су становање и исхрана, као и они који укључују болест, индустријске несреће, смрт и сахрану.
Како су еволуирали изазови који су укључивали одржавање продуктивне радне снаге, појавио се другачији скуп питања, што је оправдало нешто другачији приступ. ЕАП-ови вероватно представљају дисконтинуитет у односу на ранији модел секретара за социјалну скрб утолико што су јасније програмски одговор на проблеме алкохолизма. Притиснути потребом да се максимизира продуктивност током Другог светског рата, послодавци су „напали“ губитке који су последица злоупотребе алкохола међу радницима успостављањем програма професионалног алкохолизма у главним производним центрима западних савезника. Лекције научене из ефективних напора на сузбијању алкохолизма, и пратећег побољшања продуктивности укључених радника, добиле су признање након рата. Од тог времена, дошло је до спорог, али сталног пораста програма пружања услуга широм света који користе локацију за запошљавање као одговарајућу локацију и центар подршке за отклањање проблема који су идентификовани као узроци великог смањења продуктивности.
Овај тренд је потпомогнут развојем мултинационалних корпорација које теже да реплицирају делотворан напор, или законски захтеван систем, у свим својим корпоративним јединицама. Они су то учинили готово без обзира на релевантност програма или културну прикладност за одређену земљу у којој се јединица налази. На пример, јужноафрички ЕАП-ови личе на оне у Сједињеним Државама, стање ствари које је делимично одговорно чињеницом да су најранији ЕАП-ови успостављени у локалним испоставама мултинационалних корпорација са седиштем у Сједињеним Државама. Овај културни прелаз је био позитиван по томе што је подстакао репликацију најбољег из сваке земље у светским размерама. Пример је врста превентивне акције, у вези са сексуалним узнемиравањем или питањима разноликости радне снаге која је постала истакнута у Сједињеним Државама, која је постала стандард којег се очекује да се придржавају америчке корпоративне јединице широм света. Они пружају моделе за неке локалне фирме за успостављање упоредивих иницијатива.
Образложење за ЕАП
ЕАП-ови се могу разликовати по степену развоја, филозофији програма или дефиницији проблема који су прикладни за рјешавање и које услуге су прихватљиви одговори. Већина посматрача би се, међутим, сложила да ове професионалне интервенције шире обим у земљама које су већ успоставиле такве службе, и да су у почецима у оним нацијама које тек треба да успоставе такве иницијативе. Као што је већ наведено, један од разлога за ширење може се пратити у раширеном схватању да је злоупотреба дрога и алкохола на радном месту значајан проблем, који кошта изгубљено време и високе трошкове медицинске неге и озбиљно омета продуктивност.
Али ЕАП-ови су нарасли као одговор на широк спектар променљивих услова који прелазе националне границе. Синдикати, приморани да понуде бенефиције за одржавање лојалности својих чланова, посматрају ЕАП као услугу добродошлице. Законодавство о афирмативним акцијама, породичном одсуству, надокнади за раднике и реформи социјалне заштите, све то укључује радно место у погледу људских услуга. Оснаживање радне популације и потрага за родном једнакошћу који су потребни запосленима да ефикасно функционишу у тимском окружењу савремене производне машине, циљеви су којима добро служи доступност дестигматизованих, универзалних система пружања социјалних услуга који се могу успоставити. у свету рада. Такви системи такође помажу у запошљавању и задржавању квалитетне радне снаге. ЕАП-и су такође попунили празнину у услугама заједнице која постоји, и чини се да се повећава, у многим земљама света. Ширење и жеља за сузбијањем ХИВ/АИДС-а, као и растуће интересовање за превенцију, добробит и безбедност уопште, допринели су подршци образовној улози ЕАП-а на радним местима у свету.
ЕАП су се показали као вредан ресурс у помагању радним местима да одговоре на притисак демографских трендова. Промене као што су повећање самохраног родитељства, запошљавање мајки (било одојчади или мале деце), као и повећање броја породица са два радника захтевале су пажњу. Старење становништва и интересовање за смањење зависности од социјалне помоћи кроз запошљавање мајки – чињенице које су очигледне у већини индустријализованих земаља – укључиле су радно место у улоге које захтевају помоћ пружалаца људских услуга. И, наравно, текући проблем злоупотребе дрога и алкохола који је достигао размере епидемије у многим земљама, био је главна брига радних организација. Истраживање које је испитивало перцепцију јавности о кризи дроге 1994. у поређењу са пет година раније показало је да 50% испитаника сматра да је много већа, додатних 20% сматра да је нешто већа, само 24% сматра да је иста, а преосталих 6 % сматра да је опао. Иако се сваки од ових трендова разликује од земље до земље, сви постоје у различитим земљама. Већина је карактеристична за индустријализовани свет где су ЕАП-ови већ развијени. Многи се могу приметити у земљама у развоју које доживљавају значајан степен индустријализације.
Функције ЕАП-ова
Успостављање ЕАП-а је организациона одлука која представља изазов постојећем систему. То сугерише да радно место није адекватно одговарало потребама појединаца. Потврђује мандат послодавцима и синдикатима да, у сопственом организационом интересу, одговоре на широке друштвене снаге које делују у друштву. То је прилика за организационе промене. Иако може доћи до отпора, као што се дешава у свим ситуацијама у којима се покушава системска промена, раније описани трендови пружају много разлога зашто ЕАП-ови могу бити успешни у својој потрази за пружањем услуга саветовања и заступања појединцима и савета о политици организацији.
Врсте функција које ЕАП служе одражавају питања која се представљају на која желе да одговоре. Вероватно се сваки постојећи програм бави злоупотребом дрога и алкохола. Интервенције у вези са тим обично укључују процену, упућивање, обуку за супервизоре и рад група за подршку ради одржавања запослења и подстицања апстиненције. Програм услуга већине ЕАП-ова је, међутим, шири. Програми нуде саветовање онима који имају брачне проблеме или потешкоће са децом, онима којима је потребна помоћ у проналажењу дневног боравка или онима који доносе одлуке у вези са бригом о старијима за члана породице. Од неких ЕАП-ова је затражено да се баве питањима радног окружења. Њихов одговор је да пруже помоћ породицама које се прилагођавају на пресељење, запосленима у банкама који су доживели пљачке и којима је потребно испитивање трауме, екипама у случају катастрофе или здравственим радницима који су случајно били изложени ХИВ инфекцији. Помоћ у суочавању са „смањивањем“ такође се пружа и онима који су отпуштени и онима који су преживели таква отпуштања. ЕАП-ови могу бити позвани да помогну у организационим променама како би се испунили циљеви афирмативне акције или да служе као руководиоци случаја у постизању смештаја и повратку на посао за запослене који постану инвалиди. ЕАП су такође укључени у превентивне активности, укључујући програме добре исхране и одвикавања од пушења, подстицање учешћа у режимима вежбања или другим деловима напора за унапређење здравља, и нудећи образовне иницијативе које могу да варирају од програма родитељства до припрема за пензију.
Иако су ови ЕАП одговори вишеструки, они типизирају ЕАП-ове који су распрострањени попут Хонг Конга и Ирске. Проучавајући ненасумични узорак америчких послодаваца, синдиката и извођача који пружају услуге ЕАП за злоупотребу дрога и алкохола, на пример, Акабас и Хансон (1991) су открили да планови у различитим индустријама, са различитим историјама и под различитим покровитељством, сви усклађени једни са другима на важне начине. Истраживачи, очекујући да ће постојати широк спектар креативних одговора на суочавање са потребама радног места, идентификовали су, напротив, запањујућу униформност програма и праксе. На међународној конференцији Међународне организације рада (ИЛО) која је сазвана у Вашингтону ради упоређивања националних иницијатива, сличан степен униформности је потврђен широм западне Европе (Акабас и Хансон 1991).
Испитаници у анкетираним радним организацијама у Сједињеним Државама сложили су се да је законодавство имало значајан утицај на одређивање компоненти њихових програма и права и очекивања популације клијената. Генерално, у програмима раде професионалци, чешће социјални радници него професионалци било које друге дисциплине. Они одговарају широком кругу радника, а често и члановима њихових породица, са услугама које пружају разноврсну бригу о низу присутних проблема поред њиховог фокуса на рехабилитацију зависника од алкохола и дрога. Већина програма превазилази општу непажњу највишег руководства и неадекватну обуку и подршку супервизора, како би се постигле стопе пенетрације између 3 и 5% укупног броја радника на циљној локацији. Чини се да се професионалци који запошљавају ЕАП и МАП покрете слажу да су поверљивост и поверење кључ ефикасне услуге. Они тврде да су успешни у суочавању са проблемима злоупотребе дрога и алкохола, иако могу указати на неколико евалуативних студија које би потврдиле ефикасност њихове интервенције у односу на било који аспект пружања услуга.
Процене сугеришу да само у Сједињеним Државама постоји чак 10,000 ЕАП-ова који раде. Развила су се два главна типа система пружања услуга, један који води интерно особље и други који пружа спољни извођач који истовремено нуди услуге бројним радним организацијама (послодавци и синдикати). Постоји жестока дебата о релативним предностима интерних наспрам екстерних програма. Тврдње о повећаној заштити поверљивости, већој разноликости особља и јасноћи улоге неразводњене другим активностима, износе се за екстерне програме. Заговорници интерних програма указују на предност коју им даје њихов положај у организацији у погледу ефективне интервенције на нивоу система и утицаја на креирање политике који су стекли као резултат свог организационог знања и ангажовања. Пошто се иницијативе широм организације све више цене, интерни програми су вероватно бољи за она радна места која имају довољну потражњу (најмање 1,000 запослених) да гарантују стално запослено особље. Овај аранжман омогућава, како Гоогинс и Давидсон (1993) истичу, побољшан приступ запосленима због различитих услуга које се могу понудити и могућности које пружа за вршење утицаја на креаторе политике, и олакшава сарадњу и интеграцију функције ЕАП-а са другима. у организацији—све ове способности јачају ауторитет и улогу ЕАП-а.
Пословна и породична питања: пример
Интеракција ЕАП-ова, током времена, са пословима и породичним питањима пружа информативни пример еволуције ЕАП-ова и њиховог потенцијала за индивидуални и организациони утицај. ЕАП-и су се развијали, историјски гледано, паралелно са периодом у коме су жене улазиле на тржиште рада у све већем броју, посебно самохране мајке и мајке новорођенчади и мале деце. Ове жене су често искусиле тензију између захтева њихове породице за зависном бригом – било да се ради о деци или старијим особама – и њиховим захтевима за посао у радном окружењу у којем се сматрало да су улоге посла и породице одвојене, а менаџмент није био гостољубив према потреби за флексибилношћу. у погледу посла и породичних питања. Тамо где је постојао ЕАП, жене су у то донеле своје проблеме. Особље ЕАП-а идентификовало је да су жене под стресом постале депресивне и да су се понекад носиле са овом депресијом злоупотребом дрога и алкохола. Рани ЕАП одговори укључивали су саветовање о злоупотреби дрога и алкохола, едукацију о управљању временом и упућивање на ресурсе за бригу о деци и старијима.
Како се повећавао број клијената са сличним презентујућим проблемима, ЕАП-ови су вршили процене потреба које су указивале на важност преласка из предмета у разред, односно почели су да траже групна, а не индивидуална решења, нудећи, на пример, групне сесије на суочавање са стресом. Али чак се и ово показало као неадекватан приступ решавању проблема. Схватајући да се потребе разликују током животног циклуса, ЕАП-ови су почели да размишљају о својој популацији клијената у старосним групама које су имале различите захтеве. Младим родитељима је било потребно флексибилно одсуство за бригу о болесној деци и лак приступ информацијама о бризи о деци. Они у средњим тридесетим до касних четрдесетих идентификовани су као „генерација сендвича“; у време њиховог живота, двоструки захтеви деце адолесцената и старијих рођака повећали су потребу за низом услуга подршке које су између осталог укључивале образовање, упућивање, одсуство, породично саветовање и апстиненцију. Све већи притисци са којима се суочавају старији радници који се суочавају са почетком инвалидитета, потреба да се прилагоде свету рада у којем су скоро сви нечији сарадници, укључујући и претпостављене, млађи од себе, док планирају пензију и баве се својим слабим старијим рођацима ( а понекад и са родитељским захтевима деце њихове деце), стварају још један скуп терета. Праћењем ових индивидуалних потреба и одговора службе на њих закључено је да је потребна промена културе радног места која интегрише радни и породични живот запослених.
Ова еволуција је директно довела до појаве тренутне улоге ЕАП-а у погледу организационих промена. Током процеса задовољавања индивидуалних потреба, вероватно је да је било који ЕАП изградио кредибилитет у систему и да га кључни људи сматрају извором знања о послу и породичним питањима. Вероватно је имао образовну и информативну улогу као одговор на питања која су поставили менаџери у бројним одељењима погођеним проблемима који се јављају када се ова два аспекта људског живота доживе у сукобу један са другим. ЕАП је вероватно сарађивао са многим организационим актерима, укључујући службенике за афирмативне акције, стручњаке за индустријске односе, представнике синдиката, стручњаке за обуку, особље за безбедност и здравље, особље медицинског одељења, менаџере ризика и друго особље за људске ресурсе, фискалне раднике и линијске менаџере и надзорници.
Анализа поља силе, техника коју је 1950-их предложио Курт Левин (1951), пружа оквир за дефинисање активности које је потребно предузети да би се произвела организациона промена. Професионалац медицине рада треба да разуме где ће унутар организације постојати подршка за решавање радних и породичних питања на системској основи, а где би могло бити противљења таквом приступу политике. Анализа поља силе треба да идентификује кључне актере у корпорацији, синдикату или владиној агенцији који ће утицати на промене, а анализа ће сумирати промотивне и ограничавајуће снаге које ће утицати на ове актере у вези са пословном и породичном политиком.
Софистицирани резултат организационог приступа пословима и породичним питањима ће имати ЕАП да учествује у комитету за политику који успоставља изјаву о сврси организације. Политика треба да препозна двоструке интересе својих запослених да буду и продуктивни радници и ефективни учесници у породици. Изражена политика треба да укаже на посвећеност организације успостављању флексибилне климе и радне културе у којој такве двоструке улоге могу постојати у хармонији. Затим се може одредити низ бенефиција и програма како би се испунила та обавеза, укључујући, али не ограничавајући се на, флексибилне распореде рада, подјелу посла и опције запошљавања са скраћеним радним временом, субвенционисану бригу о дјеци или негу дјеце на лицу мјеста, савјете и услуге упућивања за помоћ с другом дјецом и потребе за бригом о старима, породично одсуство са и без плаће за покривање захтева који произилазе из болести рођака, стипендије за образовање деце и за сопствени развој запослених, као и систем индивидуалног саветовања и групне подршке за различите проблеме са којима се суочавају чланови породице. Ове бројне иницијативе које се односе на питања посла и породице би се комбиновале како би омогућиле потпуни индивидуални и еколошки одговор на потребе радника и њихових радних организација.
Закључци
Постоје бројни искуствени докази који указују на то да пружање ових бенефиција помаже радницима да постигну њихов циљ продуктивног запошљавања. Ипак, ове бенефиције имају потенцијал да постану скупи програми и не нуде гаранцију да ће се посао обављати на ефикасан и ефикасан начин као резултат њихове имплементације. Као и ЕАП-ови који их негују, радне и породичне бенефиције морају бити процењене на основу њиховог доприноса ефикасности организације, као и добробити њених бројних бирача. Уједначеност развоја, описана раније, може се тумачити као подршка фундаменталној вредности ЕАП услуга на радним местима, послодавцима и нацијама. Како свет рада постаје све захтевнији у ери конкурентне глобалне економије и како знање и вештина које радници доносе на посао постају важнији од њиховог пуког присуства или физичке снаге, чини се сигурним предвидети да ће се ЕАП-ови називати на све више да дају смернице организацијама у испуњавању њихових хуманистичких одговорности према својим запосленима или члановима. У таквом индивидуалном и еколошком приступу решавању проблема, чини се подједнако сигурним предвидети да ће социјални радници играти кључну улогу у пружању услуга.
Здравље у трећем добу: Програми за предпензионисање
Све се више признаје да последња трећина живота — „треће доба“ — захтева исто толико размишљања и планирања као и образовање и обука („прво доба“) и развој каријере и преквалификација („друго доба“). Пре око 30 година, када је започео покрет за решавање потреба пензионера, просечан мушкарац у Великој Британији, али и у многим другим развијеним земљама, отишао је у пензију са 65 година као прилично истрошен радник са ограничен очекивани животни век и, посебно ако је био радник или радник, са неадекватном пензијом или је уопште није имао.
Ова сцена се драматично мења. Многи људи одлазе у пензију млађи, добровољно или у годинама које нису прописане прописима о обавезном пензионисању; за неке, превремену пензију приморавају болест и инвалидитет и вишак запослених. У исто време, многи други бирају да наставе да раде после „нормалне“ старосне границе за пензионисање, на истом послу или у другој каријери.
Углавном, данашњи пензионери углавном имају боље здравље и дужи животни век. Заиста, у Уједињеном Краљевству, старији од 80 година су најбрже растућа група становништва, док све више људи живи у 90-им годинама. А са порастом броја жена у радној снази, све већи број пензионера чине жене, од којих ће многе, због дужег животног века него њихови мушки колеге, бити самци или удовице.
Већ неко време – за неке две деценије или дуже – већина пензионера задржава мобилност, снагу и функционалне капацитете усавршене искуством. Захваљујући вишем животном стандарду и напретку медицинске неге, овај период се наставља. Нажалост, многи живе дуже него што су њихове биолошке структуре биле дизајниране (тј., неки од њихових телесних система одустају од ефикасне службе док се остали боре), узрокујући све већу медицинску и социјалну зависност са све мање компензационих уживања. Циљ планирања пензионисања је да се побољша и продужи уживање у периоду благостања и да се у највећој могућој мери обезбеде ресурси и системи подршке који су потребни током коначног пада. То иде даље од планирања имовине и располагања имовином и имовином, иако су то често важни елементи.
Дакле, пензија данас може понудити немерљиве накнаде и бенефиције. Они који оду у пензију доброг здравља могу очекивати да ће живети још 20 до 30 година, уживајући у потенцијално сврсисходним активностима најмање две трећине овог периода. Ово је предуго да се не може ништа посебно радити или трунути на некој сунчаној „Коста Гериатрици“. А њихове редове повећавају они који се превремено пензионишу по сопственом нахођењу или, нажалост, због вишка запослених, као и жене, од којих све више одлази у пензију као радници са адекватном пензијом очекујући да остану наменски активни, а не да живе као издржавани.
Пре педесет година пензије су биле неадекватне, а економски опстанак је био борба за већину старих. Сада, пензије које обезбеђују послодавци и општа социјална давања које дају владине агенције, иако су за многе још увек неадекватне, дозвољавају не превише неразумно постојање. И пошто се квалификована радна снага смањује у многим индустријама, док послодавци препознају да су старији радници продуктивни и често поузданији запослени, могућности за треће особе да добију запослење са скраћеним радним временом се побољшавају.
Даље, „пензионери“ сада чине око трећине становништва. Пошто су здраве памети и удова, они су важан и потенцијално доприносни сегмент друштва који, пошто препознају свој значај и потенцијал, може да се организује да повуче много већу тежину. Пример у Сједињеним Државама је Америчко удружење пензионера (ААРП), које својим 33 милиона чланова (који нису сви у пензији, пошто је чланство у ААРП-у отворено за све који имају 50 или више година) нуди широк спектар користи и има значајан политички утицај. На првој годишњој генералној скупштини Удружења за пензионисање Уједињеног Краљевства (ПРА) 1964. године, лорд Хотон, њен председник, члан кабинета, рекао је: „Кад би само пензионери могли да се окупе, могли би да промене изборе. ” То се још није догодило, а вероватно и никада неће у овим терминима, али је сада у већини развијених земаља прихваћено да постоји „треће доба“, које чини трећину становништва које има и очекивања и потребе уз огроман потенцијал за доприносећи добробити својих чланова и заједнице у целини.
И са овим прихватањем, дошло је до растуће спознаје да су адекватне услуге и могућности за ову групу од виталног значаја за друштвену стабилност. Током последњих неколико деценија, политичари и владе су почеле да реагују кроз проширење и побољшање различитих програма „социјалне сигурности“ и других програма социјалне заштите. Ови одговори су били хендикепирани и због фискалних потреба и због бирократске ригидности.
Други, велики, хендикеп је став самих пензионера. Превише њих је прихватило стереотипну личну и друштвену слику пензионисања као крај признавања корисног или чак заслужног члана друштва и очекивање да ће бити одбачени у залеђе где се може лако заборавити. Превазилажење ове негативне слике је био, и донекле је још увек, главни циљ обуке за одлазак у пензију.
Како је све више и више пензионера остваривало ову трансформацију и настојало да задовоље потребе које су се појавиле, постали су свесни недостатака владиних програма и почели су да траже од послодаваца да попуне празнину. Захваљујући акумулираној уштеђевини и пензионим програмима које је обезбеђивао послодавац (од којих су многи били обликовани кроз колективно преговарање са синдикатима), открили су финансијска средства која су често била значајна. Да би повећали вредност својих приватних пензионих шема, послодавци и синдикати су почели да организују (па чак и нуде) програме који пружају савете и подршку у управљању њима.
У Уједињеном Краљевству, заслуге за ово у великој мери припадају Удружењу за пре-пензионисање (ПРА) које је, уз подршку владе преко Одељења за образовање (у почетку, овај програм био укључен међу министарства здравља, запошљавања и образовања), прихвата се као главни ток припреме за пензију.
И како је жеђ за таквим смерницама и помоћи расла, настала је права индустрија добровољних и профитних организација да би се задовољила потражња. Неки функционишу прилично алтруистички; други су самопослужни, и укључују осигуравајућа друштва која желе да продају ануитете и друга осигурања, инвестиционе фирме које управљају акумулираном штедњом и приходима од пензија, посреднике у промету некретнинама који продају домове за старе, оператере пензионерских заједница које желе да продају чланство, добротворне организације које нуде савете о пореске олакшице при давању доприноса и завештања и тако даље. Они су допуњени армијом издавача који нуде књиге, часописе, аудио и видео траке „како да“, као и колеџи и организације за образовање одраслих које нуде семинаре и курсеве о релевантним темама.
Док се многи од ових провајдера првенствено фокусирају на суочавање са финансијским, друштвеним или породичним проблемима, признање да добробит и продуктиван живот зависе од здравља довело је до све већег значаја здравственог образовања и програма промоције здравља који имају за циљ да спрече, одложе или умање болести и инвалидитета. Ово је посебно случај у Сједињеним Државама, где је финансијска обавеза послодаваца за ескалацију трошкова здравствене заштите за пензионере и њихове издржаване чланове не само постала веома тежак терет, већ сада мора да се пројектује као обавеза у билансима стања укљученим у корпорацију. годишњи извјештаји.
Заиста, неке од категоричких добровољних здравствених организација (нпр. срце, рак, дијабетес, артритис) производе едукативне материјале посебно дизајниране за запослене који се приближавају старосној доби за пензију.
Укратко, дошло је треће доба. Програми пре пензионисања и пензионисања нуде могућности како за максимизирање личног и друштвеног благостања и функције тако и за пружање неопходног разумевања, обуке и подршке.
Улога послодавца
Иако далеко од универзалног, главна подршка и финансирање програма пре пензионисања долази од послодаваца (укључујући локалне и централне владе и оружане снаге). У Уједињеном Краљевству, то је у великој мери било захваљујући напорима ПРА, који је рано покренуо чланство у компанији кроз које запослени добијају охрабрење, савете и интерне курсеве. У ствари, није било тешко убедити трговину и индустрију да имају одговорност која превазилази пуко обезбеђивање пензија. Чак и тамо, како су пензијске шеме и њихове пореске импликације постале компликованије, детаљна објашњења и персонализовани савети су постали важнији.
Радно место пружа згодну заробљену публику, чинећи презентацију програма ефикаснијом и јефтинијом, док притисак вршњака повећава учешће запослених. Предности за запослене и њихове зависне особе су очигледне. Предности за послодавце су значајне, али суптилније: побољшање морала, подизање имиџа компаније као пожељног послодавца, подстицај за задржавање старијих запослених са вредним искуством и задржавање добре воље пензионера, од којих многи захваљујући профиту -схаринг и инвестициони планови које спонзорише компанија, такође су акционари. Када се жели смањење радне снаге, често се представљају програми пре пензионисања које спонзорише послодавац како би се побољшала привлачност „златног руковања“, пакета подстицаја за оне који прихватају превремену пензију.
Сличне бенефиције имају синдикати који нуде такве програме као додатак пензијским програмима које спонзорише синдикат: чинећи чланство у синдикату привлачнијим и повећавајући добру вољу и борбени дух заједништва међу члановима синдиката. Треба напоменути да интересовање међу синдикатима у Уједињеном Краљевству тек почиње да се развија, пре свега међу мањим и професионалним синдикатима, попут пилота авио-компанија.
Послодавац може да уговори комплетан, „унапред упаковани“ програм или да га састави са листе појединачних елемената које нуде организације као што су ПРА, разне образовне институције за одрасле и многе инвестиционе, пензионе и осигуравајуће компаније које нуде курсеве обуке за одлазак у пензију као комерцијални подухват. Иако су генерално високог стандарда, ове последње се морају пратити како би се осигурало да пружају директне, објективне информације, а не да промовишу сопствене производе и услуге провајдера. У састављање и презентовање програма треба да се укључе кадровска, пензиона и, тамо где постоје, службе послодавца.
Програми се могу давати у потпуности у кући или у згодно лоцираном објекту у заједници. Неки послодавци их нуде током радног времена, али су чешће доступни за време ручка или после радног времена. Потоњи су популарнији јер минимизирају сметње у распореду рада и олакшавају присуство супружницима.
Неки послодавци покривају све трошкове учешћа; други га деле са запосленима, док неки дају рабат у целости или делу удела запослених након успешног завршетка програма. Иако би факултет требало да буде доступан за одговоре на питања, учесници се обично упућују одговарајућим стручњацима када су потребне индивидуалне личне консултације. По правилу, ови учесници прихватају одговорност за све трошкове који могу бити потребни; понекад, када је стручњак укључен у програм, послодавац може бити у могућности да преговара о смањеним накнадама.
Предпензиони курс
Философија
За многе људе, посебно оне који су били радохоличари, одвајање од посла је мучно искуство. Рад обезбеђује статус, идентитет и дружење са другим људима. У многим друштвима имамо тенденцију да будемо идентификовани и да се друштвено идентификујемо на основу послова које обављамо. Контекст рада у којем се налазимо, посебно како старимо, доминира нашим животима у смислу онога што радимо, где идемо и, посебно за професионалне људе, наших свакодневних приоритета. Одвајање од сарадника, и понекад нездрав ниво преокупације мањим породичним и кућним пословима, указују на потребу за развојем новог оквира друштвених односа.
Добробит и опстанак у пензији зависе од разумевања ових промена и настојања да се на најбољи начин искористе могућности које пружају. Централно за такво разумевање је концепт одржавања здравља у најширем смислу дефиниције Светске здравствене организације и модерније прихватање холистичког приступа медицинским проблемима. Успостављање и придржавање здравог начина живота мора бити допуњено правилним управљањем финансијама, становањем, активностима и друштвеним односима. Очување финансијских средстава за време када повећање инвалидитета захтева посебну пажњу и помоћ која може повећати трошкове живота често је важније од планирања имања.
Организовани курсеви који пружају информације и смернице могу се сматрати кључним каменом обуке пре пензионисања. Разумно је да организатори курса схвате да циљ није да се дају сви одговори, већ да се оцртају могућа проблематична подручја и укажу пут до најбољих решења за сваког појединца.
Тематске области
Програми пре пензионисања могу укључивати различите елементе; следеће укратко описане теме су најосновније и требало би им обезбедити место међу дискусијама у било ком програму:
Витална статистика и демографија.
Очекивани животни век у релевантним годинама – жене живе дуже од мушкараца – и трендови у саставу породице и њихове импликације.
Разумевање пензионисања.
Промене у начину живота, мотивацији и могућностима које ће бити потребне у наредних 20 до 30 година.
Одржавање здравља.
Разумевање физичких и менталних аспеката старења и елемената животног стила који ће промовисати оптимално благостање и функционалне капацитете (нпр. физичка активност, исхрана и контрола тежине, суочавање са слабим видом и слухом, повећана осетљивост на хладно и топло време и употреба алкохола, дувана и других дрога). Расправе о овој теми треба да обухвате бављење лекарима и здравственим системом, периодичне здравствене прегледе и превентивне интервенције и ставове према болести и инвалидитету.
Финансијско планирање.
Разумевање пензионог плана компаније као и потенцијалних социјалних и социјалних давања; управљање инвестицијама за очување ресурса и максимизирање прихода, укључујући улагање паушалних плаћања; управљање власништвом над кућом и другом имовином, хипотекама и тако даље; наставак здравственог осигурања које спонзорише послодавац/синдикално и друго здравствено осигурање, укључујући разматрање осигурања за дуготрајну негу, ако је доступно; како одабрати финансијског саветника.
Домаће планирање.
Планирање имања и састављање тестамента; извршење тестамента за живот (тј. утврђивање „медицинских директива” или именовање пуномоћника здравствене заштите) који садржи жеље о томе које третмане треба или не треба применити у случају потенцијално смртоносне болести и немогућности да се учествује у доношењу одлука; односи са супружником, децом, унуцима; суочавање са сужавањем друштвених контаката; замена улога у којој жена наставља каријеру или вањске активности док муж преузима више одговорности за кување и вођење куће.
Становање
Дом и башта могу постати превелики, скупи и оптерећујући како се финансијски и физички ресурси смањују, или могу бити премали док пензионер поново ствара канцеларију или радионицу у кући; са оба супружника код куће, корисно је, ако је могуће, организовати да свако има своју и њену територију како би се обезбедио мало приватности за активности и размишљање; разматрање преласка у другу област или земљу или у пензионерску заједницу; доступност јавног превоза ако вожња аутомобила постане неразумна или немогућа; припрема за евентуалну слабост; помоћ у одржавању куће и социјалним контактима за самцу.
Могуће активности.
Како пронаћи могућности и обуку за нове послове, хобије и волонтерске активности; образовне активности (нпр. завршетак прекинутих курсева диплома и степена); путовања (у Сједињеним Државама, Елдерхостел, добровољна организација, нуди велики каталог једнонедељних или двонедељних курсева за образовање одраслих током целе године који се одржавају у кампусима колеџа и одмаралиштима широм Сједињених Држава и широм света).
Управљање временом.
Израда распореда значајних и забавних активности које балансирају индивидуално и заједничко учешће; док су нове прилике за „заједништво“ предност одласка у пензију, важно је схватити вредност самосталних активности и избећи „да једни другима сметају“; групне активности укључујући клубове, цркве и друштвене организације; препознавање мотивационе вредности текућих плаћених или добровољних обавеза на раду.
Организовање курса
Тип, садржај и дужину курса обично одређује спонзор на основу расположивих ресурса и очекиваних трошкова, као и нивоа посвећености и интересовања запослених учесника. Неколико курсева ће моћи да покрије све горе наведене тематске области до исцрпних детаља, али курс би требало да укључи дискусију о већини (и по могућству свих) њих.
Идеалан курс, кажу нам едукатори, је дневног типа (запослени похађају курс у време компаније) са десетак сесија на којима се учесници могу упознати, а инструктори могу истражити индивидуалне потребе и бриге. Мало компанија може себи да приушти овај луксуз, али удружења пре пензије (од којих Уједињено Краљевство има мрежу) и центри за образовање одраслих их успешно воде. Курс се може представити као краткорочни ентитет—као дводневни курс који учесницима омогућава више дискусије и више времена за усмеравање у активностима је вероватно најбољи компромис, а не као једнодневни курс у коме кондензација захтева више дидактичности. него партиципативне презентације — или може укључивати низ мање или више кратких сесија.
Ко присуствује?
Разборито је да курс буде отворен за супружнике и партнере; ово може утицати на његову локацију и време.
Јасно је да би сваком запосленом који се суочава са одласком у пензију требало дати прилику да присуствује, али проблем је мешавина. Виши руководиоци имају веома различите ставове, тежње, искуства и ресурсе од релативно нижих руководилаца и линијског особља. Широко различите образовне и друштвене позадине могу инхибирати слободне размјене које курсеве чине толико вредним за учеснике, посебно у погледу финансија и активности након пензионисања. Веома велики разреди диктирају дидактичнији приступ; групе од 10 до 20 омогућавају драгоцену размену забринутости и искустава.
Запослени у великим компанијама које наглашавају корпоративни идентитет, као што су ИБМ у Сједињеним Државама и Маркс & Спенцер у Уједињеном Краљевству, често им је тешко да се уклопе у широки свет без ауре „великог брата“ која их подржава. Ово се посебно односи на одвојене службе у оружаним снагама, барем у Уједињеном Краљевству и Сједињеним Државама. Истовремено, у тако чврсто повезаним групама, запосленима је понекад тешко да изразе забринутост која би се могла протумачити као нелојалност компаније. Ово се не појављује као проблем када се курсеви одржавају ван локације или укључују запослене у бројним компанијама, што је неопходно када су укључене мање организације. Ове „мешовите“ групе су често мање формалне и продуктивније.
Ко предаје?
Неопходно је да инструктори имају знање и, посебно, комуникацијске вештине потребне да курс буде корисно и пријатно искуство. Иако особље, медицинска и образовна одељења компаније могу бити укључена, квалификовани консултанти или академици се често сматрају објективнијим. У неким случајевима, квалификовани инструктори ангажовани из редова пензионера компаније могу комбиновати већу објективност са познавањем окружења и културе компаније. Пошто је ретко да је било који појединац стручњак за сва питања која су укључена, обично је пожељан директор курса са неколико стручњака.
Додатни материјали
Сесије курса обично су допуњене радним свескама, видео касетама и другим публикацијама. Многи програми укључују претплату на релевантне књиге, периодичне публикације и билтене, који су најефикаснији када су упућени кући, где их могу делити супружници и чланови породице. Чланство у националним организацијама, као што су ПРА и ААРП или њихове локалне колеге, омогућава приступ корисним састанцима и публикацијама.
Када се одржава курс?
Програми пре пензионисања углавном почињу око пет година пре планираног датума пензионисања (подсетимо се да чланство у ААРП-у постаје доступно са 50 година, без обзира на планирану старосну границу за одлазак у пензију). У неким компанијама курс се понавља сваке године или две, а запослени се позивају да га похађају онолико често колико желе; у другим, наставни план и програм је подељен на сегменте који се дају узастопним годинама истој групи учесника са садржајем који варира како се приближава датум пензионисања.
Вредновање курса
Број запослених који испуњавају услове који су изабрали да учествују и стопа одустајања су можда најбољи показатељи корисности курса. Међутим, требало би увести механизам како би учесници могли да поврате своје утиске о садржају курса и квалитету инструктора као основу за промене.
Ограничења
Курсеви са неинспирисаним презентацијама углавном ирелевантног материјала вероватно неће бити успешни. Неки послодавци користе анкетне упитнике или спроводе фокус групе да испитају интересе потенцијалних учесника.
Важна тачка у процесу доношења одлука је стање односа послодавац/запослени. Када је непријатељство отворено или само испод површине, запослени вероватно неће придавати велику вредност било чему што послодавац нуди, посебно ако је означено као „за ваше добро“. Прихватање запослених може се побољшати тако што ће један или више одбора особља или представника синдиката бити укључени у дизајн и планирање.
Коначно, како се пензија приближава и постаје начин живота, околности се мењају и настају нови проблеми. Сходно томе, треба планирати периодично понављање курса, како за оне којима би реприза могла бити од користи, тако и за оне који се тек приближавају „трећем добу“.
Активности након пензионисања
Многе компаније настављају контакт са пензионерима током целог живота, често заједно са њиховим преживелим супружницима, посебно када се наставља здравствено осигурање које спонзорише послодавац. Обезбеђени су периодични здравствени прегледи и програми здравственог образовања и промоције намењени „сениорима“ и, када је потребно, омогућен је приступ индивидуалним консултацијама о здравственим, финансијским, кућним и социјалним проблемима. Све већи број већих компанија субвенционише клубове пензионера који могу имати већу или мању аутономију у програмирању.
Неки послодавци мисле да поново ангажују пензионере на привременом или скраћеном радном времену када је потребна додатна помоћ. Други примери из Њујорка укључују: Екуитабле Лифе Ассуранце Социети Сједињених Држава, које охрабрује пензионере да добровољно дају своје услуге непрофитним друштвеним агенцијама и образовним институцијама, плаћајући им скромну стипендију за надокнаду путовања на посао и случајних изласка из града. - џепни трошкови; Национални корпус извршне службе, који организује пружање стручности пензионисаних руководилаца компанијама и владиним агенцијама широм света; Међународни синдикат радника у одећи дама (ИЛГВУ), који је успоставио „Програм пријатељских посета“, који обучава пензионере да пружају дружење и корисне услуге члановима који су оптерећени проблемима старења. Сличне активности спонзоришу клубови пензионера у Уједињеном Краљевству.
Осим клубова пензионера које спонзоришу послодавци/синдикати, већину програма након одласка у пензију спроводе организације за образовање одраслих кроз своје понуде формалних курсева. У Уједињеном Краљевству постоји неколико група пензионера широм земље као што је ПРОБУС који одржава редовне локалне састанке како би пружио информације и друштвене контакте својим члановима, и ПРА која нуди индивидуално и корпоративно чланство за информације, курсеве, менторе и опште савете.
Интересантан развој у Уједињеном Краљевству, заснован на сличној организацији у Француској, је Универзитет трећег доба, који је централно координисан са локалним групама у већим градовима. Њени чланови, углавном професионалци и академици, раде на ширењу својих интересовања и ширењу знања.
Кроз своје редовне интернационалне публикације, као и у материјалима посебно припремљеним за пензионере, многе компаније и синдикати пружају информације и савете, често зачињене анегдотама о активностима и искуствима пензионера. Већина развијених земаља има најмање један или два општетиражна часописа намењена пензионерима: француски Нотре Темпс има велики тираж међу трећим особама и, у Сједињеним Државама, ААРП-има Модерна зрелост иде на више од 33 милиона чланова. У Великој Британији постоје две месечне публикације за пензионере: Избор Магазин САГА. Европска комисија тренутно спонзорише вишејезичну радну свеску за пензионисање, Максимално искористите своју пензију.
Старији нега
У многим развијеним земљама, послодавци постају све свјеснији утицаја проблема са којима се суочавају запослени са старијим или немоћним родитељима, тазбинима и бакама и декама. Иако неки од њих могу бити пензионери других компанија, њихове потребе за подршком, пажњом и директним услугама могу бити значајно оптерећење за запослене који морају да се изборе са сопственим пословима и личним пословима. Да би олакшали тај терет и смањили последично ометање, умор, изостанак са посла и изгубљену продуктивност, послодавци нуде „програме неге старијих“ овим неговатељима (Барр, Јохнсон и Варсхав 1992; УС Генерал Аццоунтинг Оффице 1994). Они пружају различите комбинације образовања, информација и програма упућивања, модификованих радних распореда и одмора, социјалне подршке и финансијске помоћи.
Zakljucak
Потпуно је јасно да демографски и социјални трендови радне снаге у развијеним земљама стварају све већу свијест о потреби за информацијама, обуком и савјетима у цијелом спектру проблема „трећег доба“. Ову свест цене послодавци и синдикати – као и политичари – и она се преводи у програме пре пензионисања и активности после пензионисања које нуде потенцијално велике користи за старе, њихове послодавце и синдикате и друштво у целини .
Оутплацемент
Оутплацемент је професионална консултантска услуга која помаже организацијама да планирају и спроведу појединачне отпуштања или смањења своје радне снаге како би минимизирали поремећаје и избегли правну одговорност, и саветује отпуштене запослене како би минимизирали трауму раздвајања, истовремено их усмеравајући ка тражењу алтернативног или новог запослења. каријере.
Економски пад 1980-их, који се наставља и 1990-их, окарактерисан је виртуелном пандемијом укидања радних места која одражава затварање застарелих или непрофитабилних јединица, погона и предузећа, елиминисање вишкова насталих спајањем, преузимањем, консолидацијом и реорганизацијом и смањење броја запослених како би се смањили оперативни трошкови и произвела „мршава и зла“ радна снага. Иако мање упадљив него у приватној индустрији захваљујући заштити прописа о државној служби и политичким притисцима, исти феномен је такође виђен у владиним организацијама које се боре да се изборе са буџетским дефицитом и филозофијом да је мање владе пожељно.
За запослене који су отпуштени губитак посла је снажан стрес и извор трауме, посебно када је начин отпуштања изненадан и бруталан. Генерише бес, анксиозност и депресију и може изазвати декомпензацију код особа са маргиналним прилагођавањем хроничне менталне болести. Ретко се љутња може изразити у саботажи или насиљу усмереном на супервизоре и менаџере одговорне за раскид. Понекад је насиље усмерено на супружнике и чланове породице.
Траума губитка посла је такође повезана са физичким тегобама у распону од главобоље, гастроинтестиналних поремећаја и других функционалних тегоба до поремећаја повезаних са стресом, као што су срчани удари, крварећи пептични улкуси и колитис.
Поред финансијског утицаја губитка зараде и, у Сједињеним Државама, губитка здравственог осигурања које спонзорише послодавац, губитак посла такође утиче на здравље и благостање породица отпуштених радника.
Запослени који нису отпуштени су такође погођени. Упркос уверавањима послодаваца, често постоји забринутост због могућности додатних отпуштања (установљено је да је претњи губитак посла још јачи стрес од стварног губитка посла). Поред тога, постоји стрес прилагођавања променама у оптерећењу посла и садржају посла јер се односи са сарадницима реконструишу. „Смањење броја запослених“ или смањење величине радне снаге такође може бити трауматично за послодавца. Може бити потребно доста времена и труда да се изгладе настали организациони поремећаји и постигне жељена продуктивна ефикасност. Вредни запослени који нису заказани за отпуштање могу отићи на друге, наводно сигурније послове и боље организоване фирме. Такође постоји могућност правне одговорности која произилази из навода отпуштених радника о кршењу уговора или незаконитој дискриминацији.
Оутплацемент—превентивни приступ
Оутплацемент је професионална услуга која се нуди како би се спречила, или барем свела на минимум, траума смањења броја запослених за отпуштене запослене, оне који остају и послодавца.
Није свим отпуштеним запосленима потребна помоћ. За неке, раскид убрзава прилику да потраже нови посао који би могао да пружи добродошло олакшање од посла који је постао заглушујући и пружао мало наде за напредак. За већину, међутим, стручно саветовање у решавању готово неизбежног разочарања и беса отпуштених запослених и помоћ у проналажењу нових послова може олакшати враћање осећаја сопствене вредности и благостања. Чак и они који прихвате привлачност „златног руковања“ (пакет побољшаних отпремнина и пензија) и добровољно оду могу имати користи од помоћи у вршењу неопходних прилагођавања.
Опћенито се слаже да су услуге премјештања најјефтиније од стране интерног особља. Међутим, чак и велика организација са компетентним и добро функционишућим особљем можда није имала много искуства са осетљивим послом смањења броја запослених и можда је превише заузета планирањем реструктурирања организације након егзодуса да би се посветила ситницама које би могле бити укључене. Чак и прекаљеним руководиоцима често је тешко да се носе са својим некадашњим сарадницима. Штавише, већа је вероватноћа да ће запослени који одлазе дати кредибилитет савету из „неутралног” извора.
Сходно томе, велика већина организација сматра да је сврсисходно склопити уговор са оутплацемент консултантом или консултантском фирмом. Ова неутралност је појачана тиме што су сви могући контакти за ванпласирање лоцирани ван локације у одвојеним просторијама које чак и привремено заузима консултант(и).
Оутплацемент Процес
Процес премјештања запослених који су отпуштени мора бити индивидуализован у зависности од њихових ставова, способности и околности, као и природе тржишта рада на локалном или у другим регионима. За раднике у производњи који нису изузети и супервизоре прве линије, то укључује инвентар вештина радника и, тамо где постоји тржиште за њих, помоћ при запошљавању. Тамо где не постоје одговарајући послови, то укључује процену потенцијала за преквалификацију, упућивање на преквалификацију и помоћ у маркетингу нових вештина. Несрећна компликација коју је тешко превазићи настаје када се платни разреди за расположива нова радна места не поклапају са зарадом ранијег запослења.
За запослене на руководећим и „креативним“ позицијама, процес генерално укључује низ фаза које се често преклапају. Ове фазе се разматрају под следећим насловима.
Напуштање бившег послодавца.
Циљ је да се помогне кандидату кроз фазе реакције, разумевања и прихватања његове или њене невоље. Повремено, ово може захтевати интервенцију стручњака за ментално здравље.
Ово обично укључује поновну процену догађаја раскида. Да би стекао поверење кандидата и помогао у успостављању пожељног односа, консултант генерално разматра околности раскида и уверава се да их кандидат разуме и, штавише, да ли је добио све новчане и друге бенефиције до којих може бити имају право.
Ова фаза се завршава када је кандидат у стању да се конструктивно носи са тренутним проблемима и одговорностима и спреман је да са позитивним ставом почне да се припрема за будућност. У идеалном случају, нека мера помирења је успостављена са претходним послодавцем и кандидат је спреман да прихвати сваку подршку која му се може понудити. Таква подршка може укључивати привремено коришћење канцеларије са пословном адресом и телефоном, допуњену услугама секретарице која може да пружи услуге куцања и фотокопирања, прима поруке, потврђује састанке, итд. Већина кандидата ефикасније функционише из пословне канцеларије средине него из сопствених домова. Такође, консултант помаже да се формулише обострано задовољавајући разлог за раскид и договори обострано прихватљив одговор на захтеве потенцијалних послодаваца за препоруке.
Припрема за ново запошљавање.
Ова фаза има за циљ да обезбеди фокус и структуру за позитивно размишљање и акцију. Подразумева почетак опоравка самопоуздања (који се наставља током процеса) изградњом базе личних података о вештинама, способностима, знању и искуству кандидата и учењем да се то саопшти јасним, функционалним терминима. Истовремено, кандидат почиње да идентификује и потврђује одговарајуће циљеве посла и да разматра природу послова за које би његова или њена позадина могла бити посебно погодна. Кроз све то, кандидат стиче вештину прикупљања и организовања информација које ће истаћи опсег и дубину његовог или њеног искуства и ниво компетенције.
Писање резимеа.
Овде кандидат учи да развије флексибилан алат који ће представити његове или њене циљеве, квалификације и искуство, изазвати интересовање потенцијалних послодаваца, помоћи у добијању интервјуа и послужити као помоћ током интервјуа за посао. Уместо да буде ограничен на фиксни формат, резиме се мења тако да „пакује“ вештине и искуства како би их учинио најатрактивнијим за одређене прилике за посао.
Процена могућности запошљавања.
Консултант води кандидата до процене доступности потенцијалних послова који би могли бити одговарајући. Ово укључује истраживање различитих индустрија, тржишта рада на различитим локацијама, могућности за раст и напредовање и вероватно потенцијал за зараду. Искуство показује да је око 80% прилика за посао „скривено“, то јест, нису одмах очигледне на основу назива индустрије или назива посла. Тамо где је прикладно, процена такође укључује процену потенцијала за самозапошљавање.
Кампања за тражење посла.
Ово укључује идентификовање и истраживање постојећих и потенцијалних могућности кроз директне приступе потенцијалним послодавцима и развијање и коришћење контаката и посредника. Кампања подразумева добијање интервјуа са „правим“ људима на правој основи и коришћење писама и за добијање интервјуа и као наставак интервјуа.
Консултант ће, као део унапређивања вештина кандидата за тражење посла, побољшати његове или њене технике писања и интервјуа. Вежбање писања писама има за циљ углачавање комуникацијске вештине која је од јединствене помоћи у дефинисању могућности за посао, у идентификацији „правих“ људи и развијању контаката са њима, добијању интервјуа са њима и праћењу интервјуа. Кандидат се даље обучава уз помоћ коучинга интервјуа, који укључује играње улога и критиковање видео трака интервјуа за праксу како би се максимизирала ефикасност са којом су представљени његова личност, искуство и жеље. На овај начин се повећавају шансе кандидата да оде са интервјуа, уз барем заказивање за следећи интервју, ако не и стварну понуду за посао.
Преговарање о надокнади.
Консултант ће помоћи кандидатима да превазиђу своју несклоност или чак страх од разговора о надокнади у преговорима о потенцијалној позицији како би могли да добију најбољи могући компензациони пакет у постојећим околностима, избегавајући могућност да сами себе препродају или продају премало или да се антагонизују са анкетаром. .
Контрола.
У оквиру уговора о консалтингу одржава се редован контакт са кандидатом до одржавања нове позиције. Ово укључује прикупљање и организовање информација како би се пратило како кампања напредује и како би се осигурало оптимално коришћење времена и труда. То ће помоћи кандидату да избегне грешке у пропуштању и дати сигнал да исправи грешке у провизији.
Пратећи кроз.
Када добије ново радно место, кандидат обавештава консултанта и старог послодавца, као и друге потенцијалне послодавце са којима је можда преговарао.
Пратити.
Поново, у границама уговора, консултант одржава контакт како би помогао кандидату да се прилагоди новој позицији како би помогао у превазилажењу свих неповољних фактора и подстакао континуирани раст и развој каријере. Коначно, на крају програма, консултант даје послодавцу збирни извештај о резултатима (лични и/или осетљиви подаци се обично држе поверљивим).
Организација
Ретко се дешава да консултант за запошљавање учествује у одређивању конкретних запослених који ће бити раздвојени, а који ће остати — то је одлука коју обично доноси највише руководство организације, често у консултацији са шефовима одељења и ресорним супервизорима и у светлу структуру предвиђену за ревидирану организацију. Консултант, међутим, пружа смернице о планирању, времену и фази процеса смањења броја запослених, као ио комуникацији са онима који ће отићи и онима који ће остати. Пошто је „лоза“ (тј. гласине које круже радном снагом) обично активна, императив је да ова комуникација буде благовремена, потпуна и тачна. Одговарајућа комуникација ће такође помоћи у решавању потенцијалних навода о дискриминацији. Консултант такође често помаже у комуникацији са јавношћу у индустрији, купцима и заједници.
Ограничења
Обим смањења броја запослених током последње деценије, барем у Сједињеним Државама, дао је подстицај развоју праве индустрије консултаната и фирми за оутплацемент. Одређени број фирми за претрагу које су посвећене идентификацији кандидата за слободна радна места преузеле су оутплацемент као споредну линију. Различити полупрофесионалци, укључујући бивше кадровске директоре, постали су саветници за запошљавање.
До недавно није било формално усвојеног кодекса праксе и етичких стандарда. Међутим, 1992. године, Међународна асоцијација професионалаца за оутплацемент (ИАОП) спонзорисала је стварање Оутплацемент института, за чланство у којем је потребно испуњавање низа критеријума заснованих на образовању и личном искуству, доказ о континуираном учешћу у програмима личног и професионалног развоја. , и посвећеност да се придржавају и поштују објављене ИАОП Стандарде за етичку праксу.
Zakljucak
Смањење величине радне снаге је, у најбољем случају, тешко искуство за запослене који су отпуштени или приморани да оду у пензију, и за оне који су остали и за организацију у целини. То је увек трауматично. Оутплацемент је професионална консултантска услуга дизајнирана да спречи или умањи потенцијалне штетне ефекте и унапреди здравље и добробит оних који су укључени.
Стандарди, принципи и приступи у службама медицине рада
Овај чланак је заснован на стандардима, принципима и приступима садржаним у Конвенцији МОР-а о службама здравља на раду, 1985. (бр. 161) и њеној пратећој препоруци (бр. 171); Конвенција МОР-а о безбедности и здрављу на раду, 1981. (бр. 155) и њена пратећа препорука (бр. 164); и Радни документ дванаесте седнице Заједничког комитета МОР/СЗО за здравље на раду, 5-7. април 1995. године.
Конвенција МОР-а о службама здравља на раду (бр. 161) дефинише „службе медицине рада” као службе којима су поверене у суштини превентивне функције и које су одговорне за саветовање послодавца, радника и њихових представника у предузећу о захтевима за успостављање и одржавање безбедног и здравог радну средину која ће омогућити оптимално физичко и психичко здравље у односу на рад и прилагођавање рада могућностима радника у светлу њиховог физичког и психичког здравља.
Пружање услуга медицине рада подразумева обављање активности на радном месту у циљу заштите и унапређења безбедности, здравља и благостања радника, као и побољшања услова рада и радне средине. Ове услуге пружају стручњаци медицине рада који функционишу појединачно или као део посебних услужних јединица предузећа или екстерних служби.
Пракса медицине рада је шира и састоји се не само од послова које обавља служба медицине рада. То је мултидисциплинарна и мултисекторска активност која поред стручњака за заштиту здравља и безбедност на раду укључује и друге стручњаке како у предузећу тако и ван њега, као и надлежне органе, послодавце, раднике и њихове представнике. Такво учешће захтева добро развијен и добро координисан систем на радном месту. Неопходна инфраструктура треба да обухвата све административне, организационе и оперативне системе који су потребни за успешно вођење праксе медицине рада и обезбеђивање њеног систематског развоја и сталног унапређења.
Најразвијенија инфраструктура за праксу медицине рада описана је у Конвенцији МОР-а о безбедности и здрављу на раду, 1981 (бр. 155) и Конвенцији о службама здравља на раду, 1985 (бр. 161). Једна од опција је успостављање служби медицине рада по моделима које заговара Конвенција бр. 161 и њена пратећа препорука бр. 171. Међутим, евидентно је да су најнапредније службе медицине рада у складу са инструментима МОР-а. Могу се користити и друге врсте инфраструктуре. Медицина рада, хигијена рада и заштита на раду могу се обављати одвојено или заједно у оквиру исте службе здравља на раду. Служба здравља на раду може бити јединствени интегрисани ентитет или комбинација различитих јединица за заштиту здравља и безбедност на раду уједињених заједничком бригом за здравље и добробит радника.
Доступност услуга медицине рада
Службе медицине рада су неравномерно распоређене у свету (ВХО 1995б). У Европском региону, око половине радно способног становништва остаје непокривено надлежним службама медицине рада; варијације међу земљама су веома велике, са цифрама обухвата између 5% и 90% радне снаге. Земље Централне и Источне Европе које су сада у транзицији имају проблема у пружању услуга због реорганизације својих привредних активности и разбијања великих централизованих индустрија на мање целине.
Ниже цифре покривености налазе се на другим континентима. Само неколико земаља (Сједињене Америчке Државе, Канада, Јапан, Аустралија, Израел) показују бројке покривености упоредиве са онима у западној Европи. У типичним регионима у развоју, покривеност здравственим услугама запослених креће се од 5% до 10% у најбољем случају, при чему се услуге налазе углавном у производним предузећима, док неки сектори индустрије, пољопривреде, самозапослених, малих предузећа и неформалних предузећа сектора обично уопште нису обухваћени. Чак иу земљама у којима су стопе покривености високе, постоје празнине, при чему мала предузећа, одређени мобилни радници, грађевинарство, пољопривреда и самозапослени немају довољно услуга.
Дакле, постоји универзална потреба да се повећа обухват радника службама медицине рада широм света. У великом броју земаља, програми интервенције за повећање обухвата су показали да је могуће значајно побољшати доступност услуга медицине рада у релативно кратком времену и по разумној цени. Утврђено је да такве интервенције побољшавају и приступ радника услугама и исплативост пружених услуга.
Утицај међународних инструмената на политику
Такозвана реформа радног окружења која се догодила у већини индустријализованих земаља 1970-их и 1980-их довела је до производње важних међународних инструмената и смерница. Они су одражавали одговоре политике здравља на раду на нове потребе радног живота и постизање међународног консензуса о развоју безбедности и здравља на раду.
Међународни програм за побољшање услова рада и животне средине (ПИАЦТ) покренула је МОР 1976. године (Побољшање радних услова и животне средине: Међународни програм (ПИАЦТ) 1984; 71. сесија Међународне конференције рада 1985). Конвенција МОР-а о безбедности и здрављу на раду, 1981. (бр. 155), са пратећом препоруком (бр. 164), и Конвенција МОР-а о службама здравља на раду, 1985. (бр. 161) и њена пратећа препорука (бр. 171), ампл. утицај МОР-а на развој безбедности и здравља на раду. До 31. маја 1995. регистровано је 40 ратификација ових конвенција, али је њихов практични утицај био много шири од броја ратификација, пошто су многе земље имплементирале принципе садржане у овим инструментима, иако нису успеле да их ратификују.
Истовремено, СЗО Глобална стратегија Здравље за све до 2000. године (ХФА) (1981), први пут покренута 1979. године, праћена је 1980-их увођењем и применом регионалних и националних ХФА стратегија у којима је здравље радника чинило суштински део. СЗО је 1987. године покренула Програм акције за здравље радника, а 1994. Центри СЗО за сарадњу у области медицине рада развили су Глобалну стратегију за здравље на раду за све (1995), коју је одобрио Извршни одбор СЗО (ЕБ97.Р6). и једногласно усвојен од стране Светске здравствене скупштине у мају 1996. (ВХА 49.12).
Најважније карактеристике међународног консензуса о безбедности и здрављу на раду су:
- фокус на здравље и безбедност на раду за све раднике без обзира на сектор привреде, врсту запослења (плаћени радник или самозапослен), величину предузећа или компаније (индустрија, јавни сектор, услуге, пољопривреда итд. )
- одговорност влада за успостављање одговарајуће инфраструктуре за праксу медицине рада кроз законе, колективне уговоре или било који други механизам прихватљив за владу након консултација са представницима послодаваца и радника
- одговорност влада за развој и спровођење политике безбедности и здравља на раду у трипартитној сарадњи са организацијама послодаваца и радника
- примарна одговорност послодавца за пружање услуга медицине рада на нивоу предузећа, који мора укључити компетентне стручњаке из области медицине рада да би имплементирали одредбе предвиђене националним законодавством или колективним уговорима
- превенција несрећа на раду и професионалних болести и контрола опасности на радном месту, као и развој радног окружења и рада погодног за здравље радника су основна сврха служби медицине рада.
Самит Уједињених нација о животној средини и развоју у Рио де Жанеиру 1993. дотакао се неколико аспеката човековог окружења који су од значаја за здравље на раду (СЗО 1993). Његова Агенда 21 садржи елементе о пружању услуга радницима који немају довољно услуга и обезбеђивању хемијске безбедности на радном месту. Декларација из Рија наглашава право људи да воде „здрав и продуктиван живот у складу са природом“, што би захтевало да радна и радна средина испуњавају одређене минималне здравствене и безбедносне стандарде.
Овакви инструменти и међународни програми су директно или индиректно стимулисали укључивање пружања услуга медицине рада у националне програме Здравље за све до 2000. године и друге националне развојне програме. Стога су међународни инструменти послужили као смјернице за развој националног законодавства и програма.
Значајну улогу у глобалном развоју здравља на раду одиграо је Заједнички комитет МОР/СЗО за здравље на раду, који је на својих дванаест састанака одржаних од 1950. године дао значајан допринос дефинисању појмова и њиховом преношењу на националне и локалне пракси.
Законодавне структуре за праксу медицине рада
Већина земаља има законе који регулишу пружање услуга медицине рада, али структура законодавства, његов садржај и радници који су обухваћени њима увелико варирају (Рантанен 1990; ВХО 1989ц). Традиционалнији закони сматрају услуге медицине рада групом специјализованих и одвојених активности као што су заштита здравља на раду, услуге безбедности и хигијене на раду, програми промоције здравља на радном месту и тако даље. У многим земљама, уместо да прописује шта би се могло сматрати програмима, законодавство прописује одговорност послодаваца да обезбеде процене здравственог ризика, здравствене прегледе радника или друге појединачне активности које се односе на здравље и безбедност радника.
Новији закони који одражавају међународне смернице попут оних садржаних у Конвенцији МОР-а о службама здравља на раду (бр. 161) сматрају да је служба медицине рада интегрисан, свеобухватан, мултидисциплинарни тим који садржи све елементе потребне за унапређење здравља на раду, унапређење здравља на раду. радног окружења, унапређење здравља радника и свеукупни развој структурних и управљачких аспеката радног места потребних за здравље и безбедност.
Законодавство обично делегира овлашћење за успостављање, спровођење и инспекцију служби медицине рада на министарства или агенције као што су рад, здравство или социјално осигурање (ВХО 1990).
Постоје две главне врсте закона који регулишу услуге медицине рада:
Један посматра службу медицине рада као интегрисану мултидисциплинарну инфраструктуру услуга и прописује циљеве, активности, обавезе и права различитих партнера, услове рада, као и квалификације њеног особља. Примери укључују Оквирну директиву Европске уније бр. 89/391/ЕЕЦ о безбедности и здрављу на раду (ЦЕЦ 1989; Неал и Вригхт 1992), холандски АРБО закон (Кроон и Овереиндер 1991) и фински Закон о услугама здравља на раду (превод Закон о заштити на раду и Уредба Државног савета бр. 1009 1979). Постоји само неколико примера организације система служби медицине рада у индустријализованом свету који су у складу са овом врстом законодавства, али се очекује да ће њихов број расти са прогресивном применом Оквирне директиве Европске уније (89/391/). ЕЕЦ).
Друга врста законодавства се налази у већини индустријализованих земаља и више је фрагментована. Уместо јединственог акта који прописује службу медицине рада као целине, он подразумева низ закона који послодавце једноставно обавезују да обављају одређене делатности. Они се могу прописати сасвим конкретно или само уопштено, остављајући отворена питања њихове организације и услова рада (ВХО 1989ц). У многим земљама у развоју, ово законодавство је примењиво само на главне индустријске секторе, док је велики број других сектора, као и пољопривреда, мала предузећа и неформални сектор и даље непокривени.
Током 1980-их, посебно у индустријализованим земљама, друштвени и демографски развоји као што су старење радно активног становништва, повећање инвалидских пензија и одсуствовања са посла, као и потешкоће у контроли буџета социјалног осигурања довели су до неких интересантних реформи националних система медицине рада. Оне су се фокусирале на превенцију и краткорочне и дуготрајне инвалидности, очување радне способности, посебно старијих радника, и смањење превременог пензионисања.
На пример, измена холандског АРБО закона (Кроон и Овереиндер 1991) заједно са три друга социјална закона усмерена на превенцију краткотрајног и дуготрајног инвалидитета одредила је важне нове захтеве за услуге здравља и безбедности на раду на нивоу постројења. Они су укључивали:
- минимални захтеви за процедуре, смернице и објекте
- минимални захтеви за број, састав и компетентност тимова служби медицине рада, укључујући такве специјалисте као што су лекари са компетенцијама у области здравља на раду, виши стручњаци за безбедност, хигијеничари на раду и консултанти за менаџмент
- захтеви који прецизирају организацију служби и њихове активности
- захтев система обезбеђења квалитета, укључујући одговарајуће ревизије
- захтев да стручњаци који раде у служби буду сертификовани од одговарајућих органа и да сама служба буде сертификована на основу екстерне ревизије.
Овај нови систем ће се примењивати постепено и требало би да буде зрео пре краја 1990-их.
Изменама финског Закона о службама медицине рада из 1991. и 1994. године уведено је одржавање радне способности, посебно старијих радника, као нови елемент у законски заснованим превентивним активностима служби медицине рада. Реализује се кроз блиску сарадњу свих актера на радном месту (пословодство, радници, службе безбедности и здравља), подразумева унапређење и прилагођавање радног окружења и опреме раднику, унапређење и одржавање физичке и психичке радне способности радника. радника, а организација рада погоднија за одржавање радне способности радника. Тренутно се напори усмеравају на развој и евалуацију практичних метода за постизање ових циљева.
Усвајање 1987. године Јединственог европског акта дало је нови подстицај мерама заштите здравља и безбедности на раду које су предузеле Европске заједнице. Ово је био први пут да су здравље и безбедност на раду директно укључени у Уговор о ЕЕЗ из 1957. године и урађено је кроз нови члан 118а. Од значајног значаја за ниво заштите је да директиве које су усвојиле државе чланице према члану 118а постављају минималне захтеве у погледу здравља и безбедности на раду. Према овом принципу, државе чланице морају подићи свој ниво заштите ако је нижи од минималних захтева постављених директивама. Осим тога, они имају право и подстичу се да одржавају и уводе строже заштитне мере од оних које захтевају директиве.
У јуну 1989. године усвојена је прва и вероватно најважнија Директива која предвиђа минималне захтеве у погледу здравља и безбедности на раду према члану 118а: Оквирна директива 89/391/ЕЕЦ о увођењу мера за подстицање побољшања безбедности и здравља радника на послу. То је основна стратегија о здрављу и безбедности на којој ће се градити све наредне директиве. Оквирна директива ће бити допуњена појединачним директивама које покривају специфичне области и такође поставља општи оквир за будуће директиве које се односе на њу.
Оквирна директива 89/391/ЕЕЦ садржи многе карактеристике конвенција МОР-а бр. 155 и 161 које ће 15 земаља Европске уније имплементирати у своје националне законе и праксу. Главне одредбе које су релевантне за праксу медицине рада укључују:
- развој кохерентне укупне политике превенције на нивоу предузећа која покрива радно окружење, технологију, организацију рада, услове рада и друштвене односе
- одговорност послодавца да обезбеди безбедност и здравље радника у сваком аспекту који се односи на рад, укључујући превенцију професионалних опасности, обезбеђивање информација и обуке, као и обезбеђивање неопходне организације рада, мера контроле и средстава за заштиту здравља на раду. активности треба да се спроводе у сарадњи између послодаваца и радника
- да радници треба да буду под здравственим надзором који је адекватан здравственим ризицима који имају на послу
- да радници имају право да добију све потребне информације у вези са безбедносним и здравственим ризицима, као и превентивне и заштитне мере како у погледу предузећа уопште, тако и сваке врсте радне станице и радне праксе
- да планирање и увођење нових технологија треба да буде предмет консултација са радницима и/или њиховим представницима, у погледу избора опреме, услова рада и радног окружења за безбедност и здравље радника
- да општи принципи превенције треба да обухватају отклањање професионалних опасности; процена опасности које се не могу избећи; сузбијање ризика на извору; прилагођавање рада појединцу, посебно у погледу дизајна радних места, избора опреме и метода рада и производње; прилагођавање техничком напретку; замена опасних материја неопасним или мање опасним; давање предности колективним заштитним мерама у односу на индивидуалне мере заштите; давање одговарајућих упутстава радницима.
Током протеклих година уведена је велика количина законодавства Европске уније, укључујући низ појединачних директива заснованих на принципима формулисаним у Оквирној директиви, од којих неке допуњују оне које су биле предмет техничких мера хармонизације у припреми, а друге покривају специфичне ризика и сектора високог ризика. Примери прве групе су директиве које се односе на минималне безбедносне и здравствене захтеве за радно место, за употребу радне опреме од стране радника на раду, за употребу личне заштитне опреме, за ручно руковање теретом, за рад са екранском опремом. , за обезбеђивање знакова безбедности и здравља на раду и спровођење минималних безбедносних и здравствених захтева на привременим или покретним градилиштима. У другу групу спадају директиве као што су заштита радника од ризика у вези са излагањем винилхлорид мономеру, металном олу и његовим јонским једињењима, азбесту на раду, канцерогенима на раду, биолошким агенсима на раду, заштити радника забраном одређени одређени агенти и/или одређене радне активности, и неки други (Неал и Вригхт 1992; ЕЦ 1994).
Недавно су дати предлози за усвајање других директива (односно директива о физичким агенсима, хемијским агенсима, транспортним делатностима и радним местима и радној опреми) како би се консолидовале неке постојеће директиве и рационализовао свеукупни приступ безбедности и здрављу људи. радника у овим областима (ЕЦ 1994).
Многи нови елементи у националном законодавству и пракси одговарају на данашње проблеме радног живота и садрже одредбе за даљи развој инфраструктуре здравља на раду. Ово се посебно односи на програмирање, на националном и нивоу предузећа, свеобухватнијих активности у погледу психосоцијалних, организационих аспеката и аспеката радног капацитета са посебним нагласком на принципу партиципације. Они такође предвиђају примену система управљања квалитетом, проверу и сертификацију компетентности стручњака и служби за испуњавање захтева законодавства о безбедности и здрављу на раду. Дакле, такви национални закони, апсорбујући суштински садржај инструмената МОР-а, без обзира да ли су инструменти ратификовани или не, доводе до постепеног спровођења циљева и принципа садржаних у Конвенцијама МОР-а бр. 155 и 161 иу СЗО. ХФА стратегија.
Циљеви праксе медицине рада
Циљеви праксе здравља на раду који су првобитно дефинисани 1950. године од стране Заједничког комитета МОР/СЗО за здравље на раду навели су да:
Здравље на раду треба да има за циљ унапређење и одржавање највишег степена физичког, менталног и социјалног благостања радника у свим занимањима; спречавање здравствених одступања радника због услова рада; заштита радника у њиховом радном односу од ризика који проистичу из фактора штетних по здравље; смештање и одржавање радника у радној средини прилагођеној његовим физиолошким и психолошким могућностима; и, да резимирамо: прилагођавање рада човеку и сваког човека свом послу.
Године 1959., на основу расправа посебног трипартитног комитета МОР (који представља владе, послодавце и раднике), Четрдесет трећа седница Међународне конференције рада усвојила је Препоруку бр. 112 (ИЛО 1959) која дефинише службу медицине рада као службе основа у или у близини радног места у сврхе:
- заштите радника од сваке опасности по здравље која може проистећи из њиховог рада или услова у којима се он обавља
- допринос физичком и психичком прилагођавању радника, посебно прилагођавањем посла радницима и њиховим распоређивањем на послове за које су погодни
- допринос успостављању и одржавању што већег степена физичког и психичког благостања радника.
1985. године, МОР је усвојио нове међународне инструменте — Конвенцију о службама здравља на раду (бр. 161) и њену пратећу препоруку (бр. 171) (ИЛО 1985а, 1985б) — који дефинишу службе медицине рада као службе којима су поверене суштински превентивне функције и одговорне за саветовање послодавца, радника и њихових представника у предузећу о: захтевима за успостављање и одржавање безбедне и здраве радне средине која ће омогућити оптимално физичко и психичко здравље у вези са радом; и прилагођавање рада могућностима радника у светлу њиховог физичког и психичког здравља.
Године 1980. Радна група СЗО/Еуро за процену здравствених и индустријских хигијенских служби (СЗО 1982) дефинисала је крајњи циљ таквих услуга као „промовисање услова на раду који гарантују највиши степен квалитета радног живота кроз заштиту здравља радника , побољшање њиховог физичког, менталног и социјалног благостања и спречавање болести и несрећа”.
Опсежна анкета служби медицине рада у 32 земље у европском региону коју је 1985. године спровела Регионална канцеларија СЗО за Европу (Рантанен 1990) идентификовала је следеће принципе као циљеве праксе медицине рада:
- заштита здравља радника од опасности на раду (принцип заштите и превенције)
- прилагођавање рада и радне средине могућностима радника (принцип адаптације)
- побољшање физичког, менталног и социјалног благостања радника (принцип промоције здравља)
- минимизирање последица професионалних опасности, незгода и повреда, професионалних болести и болести у вези са радом (принцип лечења и рехабилитације)
- пружање општих здравствених услуга за раднике и њихове породице, куративне и превентивне, на радном месту или из оближњих објеката (општи принцип примарне здравствене заштите).
Такви принципи се и даље могу сматрати релевантним с обзиром на нова дешавања у политикама и законодавству земаља. С друге стране, чини се да формулисање циљева праксе здравља на раду у складу са новијим националним законима и развој нових потреба за радним животом наглашава следеће трендове (ВХО 1995а, 1995б; Рантанен, Лехтинен и Микхеев 1994):
- Обим здравља на раду се шири и обухвата не само здравље и безбедност, већ и психичко и социјално благостање и способност вођења друштвено и економски продуктивног живота.
- Читав низ циљева превазилази оквире традиционалних питања здравља и безбедности на раду.
- Нови принципи превазилазе пуку превенцију и контролу ефеката штетних по здравље и безбедност радника до позитивне промоције здравља, унапређења радног окружења и организације рада.
Дакле, свакако постоји тенденција проширења обима циљева праксе медицине рада ка новим врстама питања која за собом повлаче социјалне и економске последице по раднике.
Функције и делатности служби медицине рада
Да би заштитила и унапредила здравље радника, служба медицине рада мора да задовољи посебне потребе предузећа у коме ради и радника запослених у њему. Са огромним опсегом и обимом индустријских, производних, комерцијалних, пољопривредних и других привредних делатности, није могуће утврдити детаљан програм делатности или образац организације и услова рада службе медицине рада који би требало да буде погодан за све. предузећа иу свим околностима. Према Конвенцији МОР-а о безбедности и здрављу на раду (бр. 155) и Конвенцији МОР-а о службама здравља на раду (бр. 161), главна одговорност за здравље и безбедност радника лежи на послодавцима. Функције службе медицине рада су заштита и унапређење здравља радника, побољшање услова рада и радне средине и одржавање здравља предузећа у целини пружањем услуга медицине рада радницима и стручним саветима послодавца о томе како да постиже највише могуће стандарде здравља и безбедности у интересу одређене радне заједнице чији је део.
Конвенција МОР бр. 161 и њена пратећа препорука бр. 171 предвиђају службе медицине рада као мултидисциплинарне, свеобухватне и, иако у суштини превентивне, омогућавају и обављање куративних активности. Документи СЗО који позивају на услуге за мала предузећа, самозапослене и пољопривредне раднике подстичу пружање услуга од стране јединица примарне здравствене заштите (Рантанен, Лехтинен и Микхеев 1994). Горе описани документи и национални закони и програми препоручују постепену примену како би се активности здравља на раду могле прилагодити националним и локалним потребама и преовлађујућим околностима.
У идеалном случају, служба медицине рада би требало да успостави и делује у складу са програмом активности прилагођеним потребама предузећа у коме послује. Његове функције треба да буду адекватне и прикладне опасностима на раду и здравственим ризицима предузећа којем служи, са посебним освртом на проблеме специфичне за дотичну грану привредне делатности. У наставку су представљене основне функције и најтипичније делатности службе медицине рада.
Прелиминарна оријентација на предузеће
Ако услуге медицине рада нису биле раније пружене или када се ангажују нови чланови службе медицине рада, потребна је прелиминарна оријентација на стање безбедности и здравља на раду предузећа. Ово укључује следеће кораке:
- Анализа врсте производње ће указати на врсте опасности типичне за економску активност, посао или занимање за које се стога може очекивати да ће се срести у предузећу и може помоћи да се идентификују оне које могу захтевати посебну пажњу.
- Преглед проблема који су идентификовани од стране стручњака медицине рада, менаџмента, радника или других специјалиста и мера медицине рада које су претходно предузете на радном месту ће указати на перцепцију проблема од стране предузећа. Ово треба да обухвати испитивање извештаја о активностима заштите здравља и безбедности на раду, мерења индустријске хигијене, података биолошког мониторинга и тако даље.
- Преглед карактеристика радне снаге (тј. број према старости, полу, етничкој припадности, породичним односима, класификацији занимања, радној историји и, ако је доступно, повезаним здравственим проблемима) ће помоћи да се идентификују рањиве групе и они са посебним потребама.
- Потребно је испитати расположиве податке о професионалним обољењима и незгодама и боловању груписаним, по могућности, по одељењу, занимању и врсти посла, узрочним факторима и врсти повреде или болести.
- За идентификацију приоритетних проблема потребни су подаци о методама рада, хемијским супстанцама којима се рукује на раду, недавним мерењима изложености и броју радника изложених посебним опасностима.
- Требало би истражити знање запослених о здравственим проблемима на раду, степен њихове обуке о хитним мерама и пружању прве помоћи, као и изгледе за делотворну комисију за безбедност и здравље на раду.
- Коначно, нерешене планове за промене у производним системима, уградњу нових објеката, машина и опреме, увођење нових материјала и промене у организацији рада треба сагледати као основу за промену праксе медицине рада у будућности.
Надзор радног окружења
Квалитет радног окружења кроз поштовање стандарда безбедности и здравља мора бити обезбеђен надзором на радном месту. Према Конвенцији МОР бр. 161, надзор радне средине је један од главних задатака служби медицине рада.
На основу информација добијених кроз прелиминарну оријентацију на предузеће, спроводи се преглед радног места, по могућности од стране мултидисциплинарног тима медицине рада допуњеног представницима послодаваца и радника. Ово би требало да укључује разговоре са руководиоцима, предрадницима и радницима. Када је потребно, могу се извршити посебне безбедносне, хигијенске, ергономске или психолошке провере.
Доступне су посебне контролне листе и смернице које се препоручују за таква истраживања. Запажања могу указивати на потребу за специфичним мерењима или проверама које би требало да обављају стручњаци за хигијену рада, ергономију, токсикологију, безбедносни инжењеринг или психологију који могу бити чланови тима за заштиту здравља на раду предузећа или се морају набавити извана. Таква посебна мерења или провере могу бити ван ресурса малих предузећа, која би морала да се ослоне на запажања добијена током истраживања допуњена квалитативним или, у најбољем случају, полуквантитативним подацима.
Као основна контролна листа за идентификацију потенцијалних опасности по здравље, може се препоручити Листа професионалних болести (измењена 1980.) приложена Конвенцији МОР-а о бенефицијама у случају повреде на раду, 1964. (бр. 121). У њему су наведени главни познати узроци професионалних болести, а иако је његова основна сврха да пружи смернице за компензацију професионалних болести, може послужити и за њихову превенцију. Опасности које нису наведене на листи могу се додати у складу са националним или локалним условима.
Обим надзора радног окружења како је дефинисано Препоруком МОР за медицину рада (бр. 171) је следећи:
- идентификацију и процену фактора животне средине који могу утицати на здравље радника
- процена услова хигијене рада и фактора у организацији рада који могу довести до ризика по здравље радника
- процена колективне и личне заштитне опреме
- процена где је то прикладно, важећим и општеприхваћеним методама праћења, изложености радника опасним агенсима
- процена контролних система дизајнираних да елиминишу или смање изложеност.
Као резултат детаљног истраживања треба припремити инвентар опасности, идентификујући сваку опасност својствену предузећу. Овај инвентар је неопходан за процену потенцијала за излагање и предлагање мера контроле. За потребе овог инвентара и да би се олакшало дизајнирање, имплементација и евалуација контрола, опасности би требало да буду унакрсно класификоване према ризицима које представљају за здравље радника са акутним или хроничним исходима и према врсти опасности (тј. хемијска, физичка, биолошка, психолошки или ергономски).
Следећи корак је квантитативна процена изложености, која је неопходна за прецизнију процену опасности по здравље. Састоји се од мерења интензитета или концентрације, варијације у времену, укупног трајања излагања, као и броја изложених радника. Мерење и процену изложености обично спроводе хигијеничари рада, ергономисти и специјалисти за контролу повреда. Они су засновани на принципима праћења животне средине и требало би да обухватају, где је потребно, праћење амбијента ради прикупљања података о изложености у датом радном окружењу, и праћење личне изложености појединачног радника или групе радника (нпр. изложених специфичним опасностима) . Мерење изложености је неопходно кад год се сумња на опасност или је разумно предвидљиво, и требало би да се заснива на завршеном инвентару опасности у комбинацији са проценом радних пракси. Познавање потенцијалних ефеката које изазива свака опасност треба користити за утврђивање приоритета за интервенцију.
Процена опасности по здравље на радном месту треба да се изврши разматрањем комплетне слике изложености у поређењу са утврђеним стандардима професионалне изложености. Такви стандарди су изражени у смислу дозвољених нивоа и граница изложености и постављени су кроз бројне научне студије које повезују изложеност са произведеним здравственим ефектима. Неки од њих су постали државни стандарди и правно су примењиви према националном закону и пракси. Примери су максимално дозвољене концентрације (МАК-ови у Немачкој, МАК-ови у источноевропским земљама) и дозвољене границе излагања (ПЕЛ, Сједињене Државе). Постоје ПЕЛ за око 600 хемијских супстанци које се обично налазе на радном месту. Такође постоје ограничења за временско пондерисану просечну изложеност, границе краткорочне изложености (СТЕЛ), плафоне и за неке тешке услове који могу довести до апсорпције коже.
Надзор у радном окружењу укључује праћење и опасних изложености и здравствених исхода. Ако је изложеност опасностима прекомерна, треба је контролисати без обзира на исход и проценити здравље изложених радника. Изложеност се сматра претераном ако се приближава или премашује утврђене границе као што су горе наведене.
Надзор радног окружења даје информације о потребама предузећа у области здравља на раду и указује на приоритете превентивних и контролних акција. Већина инструмената којима се усмеравају службе медицине рада наглашавају потребу да се надзор спроведе пре покретања услуга, периодично у току активности и увек када дође до значајних промена у радном или радном окружењу.
Добијени резултати дају неопходне податке за процену да ли су превентивне мере предузете против опасности по здравље ефикасне, као и да ли су радници распоређени на послове који одговарају њиховим могућностима. Ове податке користи и служба медицине рада како би осигурала поуздану заштиту од изложености и формулисала савете о томе како да спроведе контролу у циљу побољшања радног окружења. Поред тога, прикупљене информације се користе за епидемиолошка истраживања, за ревизију дозвољених нивоа изложености, као и за процену ефикасности мера инжењерске контроле и других метода различитих превентивних програма.
Информисање послодавца, менаџмента предузећа и радника о опасностима по здравље на раду
Како се добијају информације о потенцијалним опасностима по здравље на радном месту, треба их саопштити одговорним за спровођење превентивних и контролних мера, као и радницима који су изложени овим опасностима. Информације треба да буду што прецизније и квантитативне, да описују превентивне мере које се предузимају и да објашњавају шта радници треба да ураде да би обезбедили њихову ефикасност.
Препорука МОР-а о служби медицине рада, 1985. (бр. 171) предвиђа да у складу са националним законом и праксом, подаци који произилазе из надзора радног окружења треба да буду евидентирани на одговарајући начин и да буду доступни послодавцу, радницима и њиховим представницима или комитету за безбедност и здравље, ако постоји. Ове податке треба користити на поверљивој основи искључиво за пружање смерница и савета о мерама за побољшање радног окружења и безбедности и здравља радника. Надлежни орган такође треба да има приступ овим подацима. Служба медицине рада их може саопштавати другима само уз сагласност послодавца и радника. Заинтересовани радници треба да буду обавештени на адекватан и одговарајући начин о резултатима надзора и треба да имају право да захтевају праћење радног окружења.
Процена здравствених ризика
Да би се проценили ризици по здравље на раду, информације из надзора радног окружења се комбинују са информацијама из других извора, као што су епидемиолошка истраживања о одређеним занимањима и изложености, референтне вредности као што су границе професионалне изложености и доступне статистике. Квалитативни (нпр. да ли је супстанца канцерогена) и, где је могуће, квантитативни (нпр. који је степен изложености) подаци могу показати да се радници суочавају са здравственим опасностима и указати на потребу за превентивним и контролним мерама.
Кораци у процени ризика по здравље на раду укључују:
- идентификација опасности по здравље на раду (извршена као резултат надзора радног окружења)
- анализа како опасност може да утиче на радника (начини уласка и врста изложености, граничне вредности, однос доза-одговор, штетни здравствени ефекти које може изазвати и тако даље)
- идентификација радника или групе радника изложених специфичним опасностима
- идентификација појединаца и група са посебним рањивостима
- евалуација доступних мера за превенцију и контролу опасности
- доношење закључака и документовање налаза процене
- периодични преглед и, ако је потребно, поновна процена.
Надзор здравља радника
Због ограничења технолошке и економске природе, често није могуће отклонити све опасности по здравље на радном месту. Управо у овим околностима надзор здравља радника игра главну улогу. Обухвата многе облике медицинске евалуације здравствених ефеката насталих као резултат изложености радника опасностима по здравље на раду.
Основни циљеви здравствених прегледа су процена способности радника за обављање одређених послова, процена било каквог здравственог оштећења које може бити повезано са изложеношћу штетним агенсима својственим радном процесу и идентификовање случајева професионалних болести у складу са национално законодавство.
Здравствени прегледи не могу заштитити раднике од опасности по здравље и не могу заменити одговарајуће мере контроле, које имају први приоритет у хијерархији деловања. Здравствени прегледи помажу да се идентификују стања која радника могу учинити подложнијим дејству опасних агенаса или открити ране знаке оштећења здравља узрокованих овим агенсима. Они треба да се спроводе паралелно са надзором радног окружења, који даје информације о потенцијалној изложености на радном месту и користи га стручњаци медицине рада за процену резултата добијених здравственим надзором изложених радника.
Здравствени надзор радника може бити пасиван и активан
У случају пасивног здравственог надзора, болесни или погођени радници су обавезни да се консултују са професионалцима медицине рада. Пасивни надзор обично открива само симптоматску болест и захтева да професионалци у области медицине рада буду у стању да разликују ефекте изложености на радном месту од сличних ефеката непрофесионалне изложености.
У случају активног здравственог надзора, стручњаци медицине рада бирају и прегледају раднике који су под високим ризиком од болести или повреда на раду. Може се спроводити у више облика, укључујући периодичне лекарске прегледе за све раднике, лекарске прегледе за раднике изложене специфичним здравственим опасностима, скрининг и биолошко праћење одабраних група радника. Специфични облици здравственог надзора у великој мери зависе од могућих здравствених ефеката који су резултат одређене професионалне изложености. Активни надзор је прикладнији за раднике са историјом вишеструке изложености и оне са већим ризиком од болести или повреда.
Детаљи о здравственом надзору дати су у Конвенцији МОР бр. 161 и Препоруци бр. 171. Ови инструменти прецизирају да надзор здравља радника треба да обухвати, у случајевима и под условима које одреди надлежни орган, све процене неопходне за заштиту здравља радника. здравље радника, што може укључивати:
- процена здравља радника пре њиховог распореда на одређене послове који могу укључити опасност по њихово здравље или здравље других
- процена здравља у периодичним интервалима током запослења која укључује изложеност одређеној опасности по здравље
- здравствену процену о наставку рада након дужег одсуства из здравствених разлога, ради утврђивања могућих професионалних узрока, препоруку одговарајућих радњи за заштиту радника и утврђивање подобности радника за посао и потребе за распоређивање и рехабилитацију
- процена здравља на и након завршетка задатка која укључује опасности које могу изазвати или допринети будућем нарушавању здравља.
Евалуација здравственог статуса радника је од највеће важности када се започне здравствена пракса, када се запошљавају нови радници, када се усвајају нове радне праксе, када се уводе нове технологије, када се идентификују посебне изложености и када индивидуални радници показују здравствене карактеристике којима је потребно праћење. Одређене земље имају посебне прописе или смернице које прецизирају када и како треба обавити здравствене прегледе. Здравствене прегледе треба пратити и континуирано развијати како би се идентификовали здравствени ефекти у вези са радом у њиховој најранијој фази развоја.
Здравствени прегледи пре распоређивања (пре запошљавања).
Ова врста здравствене процене се спроводи пре запошљавања радника или њиховог распоређивања на одређене послове који могу бити опасни по њихово здравље или здравље других. Сврха ове здравствене процене је да се утврди да ли је особа физички и психички способна за обављање одређеног посла и да се обезбеди да његово или њено запошљавање на овом послу неће представљати опасност по његово или њено здравље или здравље других радника. . У већини случајева, преглед историје болести, општи физички преглед и рутински лабораторијски тестови (нпр. једноставна крвна слика и анализа урина) ће бити довољни, али у неким случајевима присуство здравственог проблема или неуобичајени захтеви одређеног посла ће захтевају опсежне функционалне прегледе или дијагностичко тестирање.
Постоји низ здравствених проблема који одређени посао могу учинити опасним за радника или довести до ризика за јавност или друге раднике. Из ових разлога може бити неопходно, на пример, искључити раднике са неконтролисаном хипертензијом или нестабилним дијабетесом из одређених опасних послова (нпр. пилоти у ваздуху и на мору, возачи јавних служби и тешких теретних возила, возачи дизалица). Далтонизам може оправдати искључење из послова који захтевају дискриминацију боја из безбедносних разлога (нпр. читање саобраћајне сигнализације). На пословима који захтевају висок стандард опште кондиције као што су роњење у дубокој води, гашење пожара, полицијске службе и пилотирање авиона, само радници који могу да испуне захтеве перформанси били би прихватљиви. Такође треба размотрити могућност да се хроничне болести могу погоршати изложеношћу укљученом у одређени посао. Стога је од суштинске важности да испитивач има детаљно познавање посла и радног окружења и да буде свестан да стандардизовани описи послова могу бити превише површни или чак обмањујући.
Након завршене прописане здравствене процене, лекар рада треба да саопшти резултате у писаној форми и раднику и послодавцу. Ови закључци саопштени послодавцу не би требало да садрже информације медицинске природе. Они треба да садрже закључак о способности испитиваног лица за предложени или одржани задатак и наведу врсте послова и услове рада који су привремено или трајно медицински контраиндиковани.
Лекарски преглед пре запошљавања је важан за каснију радну историју радника јер даје неопходне клиничке информације и лабораторијске податке о здравственом стању радника у тренутку ступања на посао. Такође представља неопходну основу за накнадну процену било каквих промена у здравственом статусу до којих може доћи касније.
Периодични здравствени прегледи
Оне се изводе у периодичним интервалима током запослења што укључује излагање потенцијалним опасностима које се не могу у потпуности елиминисати превентивним и контролним мерама. Сврха периодичних здравствених прегледа је праћење здравственог стања радника у току радног односа. Циљ му је да се провери способност радника у односу на њихов посао и да се што пре открије сваки знак лошег здравља који може бити последица посла. Често се допуњују другим прегледима у складу са природом уочених опасности.
Њихови циљеви укључују:
- идентификујући што је пре могуће све штетне последице по здравље изазване радном праксом или излагањем потенцијалним опасностима
- откривање могућег настанка професионалне болести
- провера да ли рад или радно окружење негативно утичу на здравље посебно угроженог или хронично болесног радника
- праћење личне изложености уз помоћ биолошког мониторинга
- провера ефикасности превентивних и контролних мера
- идентификовање могућих ефеката на здравље промена у радној пракси, технологији или супстанцама које се користе у предузећу.
Ови циљеви ће одредити учесталост, садржај и методе периодичних здравствених прегледа, који се могу обављати сваких један до три месеца или сваких неколико година, у зависности од природе изложености, очекиваног биолошког одговора, могућности за превентивно мере и изводљивост методе испитивања. Они могу бити свеобухватни или ограничени на само неколико тестова или одлука. Посебна упутства о сврси, учесталости, садржају и методологији ових прегледа доступна су у великом броју земаља.
Здравствени прегледи за повратак на посао
Ова врста здравствене процене је неопходна да би се одобрио наставак рада након дужег одсуства из здравствених разлога. Овај здравствени преглед утврђује подобност радника за посао, препоручује одговарајуће радње за њихову заштиту од будућег излагања и утврђује да ли постоји потреба за прерасподелом или посебном рехабилитацијом.
Слично томе, када радник промени посао, лекар рада је дужан да потврди да је радник способан да обавља нове дужности. Циљ испитивања, потреба и употреба резултата одређују његов садржај и методе и контекст у коме се оно изводи.
Општи здравствени прегледи
У многим предузећима опште здравствене прегледе може обавити служба медицине рада. Они су обично добровољни и могу бити доступни целој радној снази или само одређеним групама које су одређене према старости, дужини запослења, статусу у организацији и тако даље. Они могу бити свеобухватни или ограничени на скрининг за одређене болести или здравствене ризике. Њихови циљеви одређују њихову учесталост, садржај и методе које се користе.
Здравствени прегледи по завршетку службе
Ова врста процене здравља се врши након престанка радног односа који укључује опасности које би могле проузроковати или допринети будућем нарушавању здравља. Сврха ове здравствене процене је да се направи коначна оцена здравља радника, упореди је са претходним лекарским прегледима и да се процени како су претходни послови могли утицати на њихово здравље.
Општа запажања
Општа запажања која су сажета у наставку важе за све врсте здравствених прегледа.
Здравствене прегледе радника треба да спроводи стручно оспособљено особље оспособљено за здравство на раду. Ови здравствени радници треба да буду упознати са изложеностима на раду, физичким захтевима и другим условима рада у предузећу и да имају искуства у коришћењу одговарајућих техника и инструмената медицинског прегледа, као и у вођењу исправних образаца евиденције.
Здравствени преглед није замена за радњу за спречавање или контролу опасних изложености у радном окружењу. Ако је превенција била успешна, потребно је мање прегледа.
Сви подаци прикупљени у вези са здравственим прегледима су поверљиви и треба их евидентирати од стране службе медицине рада у личном поверљивом здравственом досијеу. Лични подаци који се односе на здравствене процене могу се саопштавати другима само уз информисани пристанак дотичног радника. Када радник жели да се подаци проследе личном лекару, он или она даје формалну дозволу за то.
Закључке о подобности радника за одређени посао или о здравственим ефектима посла треба саопштити послодавцу у облику који не крши принцип поверљивости личних здравствених података.
Коришћење здравствених прегледа и њихових резултата за било коју врсту дискриминације радника не може се толерисати и мора бити строго забрањено.
Иницијативе за мере превенције и контроле
Службе медицине рада су одговорне не само за идентификацију и процену потенцијалних ризика по здравље радника, већ и за давање савета о превентивним и контролним мерама које ће помоћи да се ризици избегну.
Након анализе резултата надзора радног окружења, укључујући, где је потребно, праћење личне изложености радника, и резултате надзора здравља радника, укључујући где је потребно резултате биолошког праћења, службе медицине рада треба да буду у позицији да процене могуће везе. између изложености професионалним опасностима и насталих здравствених оштећења и да предложи одговарајуће мере контроле за заштиту здравља радника. Ове мере се препоручују заједно са другим техничким службама у предузећу након консултација са менаџментом предузећа, послодавцима, радницима или њиховим представницима.
Мере контроле треба да буду адекватне да спрече непотребно излагање током нормалних радних услова, као и током незгода и хитних случајева. Треба узети у обзир и планиране модификације у радним процесима, а препоруке треба да буду прилагодљиве будућим потребама.
Мере контроле штетности по здравље користе се да се професионална изложеност елиминише, минимизира или у сваком случају сведе на дозвољене границе. Оне обухватају првенствено инжењеринг, инжењерске контроле у радном окружењу, промене у технологији, супстанци и материјалима и као секундарне превентивне мере контроле понашања људи, личне заштитне опреме, интегрисане контроле и друге.
Формулисање препорука за мере контроле је компликован процес који обухвата анализу информација о постојећим здравственим ризицима у предузећу и разматрање захтева и потреба безбедности и здравља на раду. За анализу изводљивости и трошкова наспрам користи треба узети у обзир чињеницу да се улагања у здравље и безбедност могу вратити током дугих периода у будућности, али не нужно одмах.
Инструменти МОР-а укључују захтев да послодавци, радници и њихови представници треба да сарађују и учествују у спровођењу таквих препорука. О њима обично расправља комисија за безбедност и здравље у великим предузећима, или у мањим предузећима од стране представника послодаваца и радника. Важно је документовати предложене препоруке како би се могло пратити њихово спровођење. Таква документација треба да нагласи одговорност менаџмента за превентивне и контролне акције у предузећу.
Саветодавна улога
Службе здравља на раду имају важан задатак да обављају пружањем савета руководству предузећа, послодавцима, радницима и одборима за здравље и безбедност у њиховим колективним и појединачним капацитетима. Ово треба препознати и користити у процесима доношења одлука јер се често дешава да стручњаци медицине рада нису директно укључени у доношење одлука.
Конвенција МОР-а о службама медицине рада (бр. 161) и препорука (бр. 171) промовишу саветодавну улогу стручњака медицине рада у предузећу. У циљу унапређења прилагођавања рада радницима и побољшања услова рада и животне средине, службе медицине рада треба да делују као саветници о здрављу на раду, хигијени, ергономији, колективној и индивидуалној заштитној опреми послодавцима, радницима и њиховим представницима у предузећу и комитету за безбедност и здравље, и требало би да сарађује са другим службама које већ раде као саветници у овим областима. Они треба да дају савете о планирању и организацији рада, дизајну радних места, о избору, одржавању и стању машина и друге опреме, као ио супстанцама и материјалима који се користе у предузећу. Такође треба да учествују у изради програма за унапређење радне праксе, као и у тестирању и евалуацији здравствених аспеката нове опреме.
Службе медицине рада треба да пруже радницима личне савете у вези са њиховим здрављем у вези са радом.
Други важан задатак је давање савета и информација у вези са интеграцијом радника који су били жртве несрећа на раду или болести како би им се помогло у њиховој брзој рехабилитацији, заштитили њихову радну способност, смањили изостанке и повратили добру психосоцијалну климу у предузећу. .
Активности образовања и обуке уско су повезане са саветодавним задатком који стручњаци медицине рада обављају према послодавцима и радницима. Оне су од посебног значаја када се предвиђа модификација постојећих инсталација или увођење нове опреме, или када може доћи до промена у распореду радних места, радних места и у организацији рада. Овакве активности имају предност када се започну у правом тренутку јер омогућавају боље сагледавање људских фактора и ергономских принципа у побољшању услова рада и животне средине.
Техничке саветодавне службе на радном месту представљају важну превентивну функцију служби медицине рада. Они треба да дају приоритет свести о професионалним опасностима и укључивању послодаваца и радника у контролу опасности и побољшање радног окружења.
Службе прве помоћи и приправност за хитне случајеве
Организација прве помоћи и хитног лечења је традиционална одговорност служби медицине рада. Конвенцијом МОР бр. 161 и Препоруком бр. 171 прописано је да служба медицине рада треба да пружи прву помоћ и хитно лечење у случајевима незгоде или сметње радника на радном месту и да сарађује у организацији прве помоћи.
Ово обухвата спремност за несреће и акутна здравствена стања појединих радника, као и спремност за реаговање у сарадњи са другим хитним службама у случајевима озбиљних несрећа које утичу на цело предузеће. Обука из прве помоћи је примарна дужност служби медицине рада, а особље ових служби међу првима се одазива.
Служба медицине рада треба да направи одговарајуће прелиминарне аранжмане за хитну помоћ и са ватрогасним јединицама у заједници, полицијом и спасилачким јединицама и локалним болницама како би се избегла кашњења и забуне које могу угрозити опстанак критично повређених или погођених радника. Ови аранжмани, допуњени вежбама када је то изводљиво, посебно су важни у припреми за велике ванредне ситуације као што су пожар, експлозије, токсичне емисије и друге катастрофе које могу укључити многе појединце у предузећу, као и у окружењу и могу довести до бројних жртава .
Здравствена заштита на раду, опште превентивне и куративне здравствене услуге
Службе медицине рада могу бити укључене у дијагностику, лечење и рехабилитацију повреда и професионалних обољења. Познавање професионалних обољења и повреда у комбинацији са познавањем посла, радног окружења и професионалне изложености присутним на радном месту омогућавају стручњацима из области медицине рада да играју кључну улогу у управљању здравственим проблемима у вези са радом.
Према обиму активности и према националним законима или на основу националне праксе, службе медицине рада се сврставају у три главне категорије:
- службе медицине рада са у суштини превентивним функцијама, укључујући углавном посете радном месту, здравствене прегледе и пружање прве помоћи
- службе медицине рада са превентивним функцијама допуњене селективним куративним и службама опште здравствене заштите
- службе медицине рада са широким спектром активности укључујући превентивне и свеобухватне куративне и рехабилитационе активности.
Препорука МОР-а о службама медицине рада (бр. 171) промовише пружање куративних и општих здравствених услуга као функције служби медицине рада тамо где се сматра да су одговарајуће. На основу националног законодавства и праксе, служба медицине рада може предузети или учествовати у једној или више од следећих куративних активности у вези са професионалним болестима:
- поступање према радницима који нису прекинули рад или који су након одсуства наставили са радом
- третман радника са професионалним обољењима или здравственим сметњама отежаним радом
- третман жртава удеса и повреда на раду
- медицински аспекти стручног преобразовања и рехабилитације.
Пружање општих превентивних и куративних здравствених услуга обухвата превенцију и лечење непрофесионалних болести и друге релевантне услуге примарне здравствене заштите. Обично, опште превентивне здравствене услуге обухватају имунизацију, негу материнства и деце, општу хигијену и санитарне услуге, док опште куративне здравствене услуге обухватају конвенционалну праксу на нивоу лекара опште праксе. Овде је Препоруком МОР-а бр. 171 прописано да служба медицине рада може, узимајући у обзир организацију превентивне медицине на националном нивоу, обављати следеће функције:
- спроводе имунизације у погледу биолошких штетности у радној средини
- учествују у кампањама које имају за циљ заштиту здравља радника
- сарађују са здравственим властима у оквиру програма јавног здравља.
Службе медицине рада основане од стране великих предузећа, као и оних које раде у удаљеним областима или подручјима са недовољно медицинских услуга, могу бити позване да обезбеде општу здравствену заштиту не само за раднике већ и за њихове породице. Проширење таквих услуга зависи од инфраструктуре здравствених услуга у заједници и од капацитета предузећа. Када се индустријска предузећа оснивају у слабо развијеним областима, можда је чак и сврсисходно да се такве услуге пружају заједно са здравственом заштитом на раду.
У неким земљама, службе медицине рада пружају амбулантно лечење током радног времена које обично пружа лекар опште праксе. Обично се ради о једноставним облицима лечења, или може бити свеобухватнија медицинска нега ако предузеће има споразум са институцијама социјалног осигурања или другим осигуравајућим институцијама који надокнађују трошкове лечења радника.
Рехабилитација
Учешће служби медицине рада посебно је кључно у вођењу рехабилитације радника и њиховог повратка на посао. Ово постаје све важније због великог броја несрећа на раду у земљама у развоју и старења радне популације у индустријализованим друштвима. Услуге рехабилитације обично пружају спољне јединице које могу бити самосталне или са седиштем у болници и са особљем од специјалиста за рехабилитацију, радних терапеута, стручних саветника и тако даље.
Постоје неки важни аспекти који се тичу учешћа служби медицине рада у рехабилитацији повређених радника.
Прво, служба медицине рада може играти важну улогу у томе да се радници који се опорављају од повреде или болести одмах упуте њима. Веома је пожељно, када је то изводљиво, да се радник врати на своје првобитно место запослења, а важна је функција службе медицине рада да одржава контакт током периода неспособности са онима који су одговорни за лечење током акутних фаза. како би се идентификовало време када се може предвидети повратак на посао.
Друго, служба медицине рада може олакшати рани повратак на посао сарађујући са јединицом за рехабилитацију у планирању. Његово познавање посла и радног окружења биће од помоћи у истраживању могућности измене првобитног посла (нпр. промене радног задатка, ограничено радно време, периоди одмора, посебна опрема и тако даље) или уговарање алтернативне привремене замене.
Коначно, праћењем напредовања радника, служба медицине рада може да обавештава менаџмент о вероватном трајању одсуства или ограниченим капацитетима, или о степену било каквог преосталог инвалидитета, тако да се могу направити аранжмани за алтернативно запошљавање са минималним утицајем на распоред производње. С друге стране, служба медицине рада одржава везу са радницима, а често и са њиховим породицама, олакшавајући и боље припремајући њихов повратак на посао.
Прилагођавање рада радницима
Да би се олакшало прилагођавање рада радницима и побољшали услови рада и окружење, службе медицине рада треба да саветују послодавца, раднике и комисију за безбедност и здравље у предузећу о питањима здравља на раду, хигијене рада и ергономије. Препоруке могу укључивати модификације посла, опреме и радног окружења које ће омогућити раднику да ради ефикасно и безбедно. Ово може укључивати смањење физичког оптерећења за старијег радника, обезбеђивање посебне опреме за раднике са сензорним или локомоторним оштећењима или прилагођавање опреме или радних пракси антропометријским димензијама радника. Адаптације могу бити потребне привремено у случају радника који се опорављају од повреде или болести. Бројне земље имају законске одредбе које захтевају прилагођавање радног места.
Заштита угрожених група
Служба медицине рада је одговорна за препоруке које ће заштитити угрожене групе радника, као што су преосетљиви или хронични болесници и они са одређеним инвалидитетом. То може укључивати избор посла који минимизира штетне ефекте, обезбјеђивање посебне опреме или заштитних уређаја, прописивање боловања и тако даље. Препоруке морају бити изводљиве у светлу околности на одређеном радном месту, а од радника се може захтевати да прођу посебну обуку о одговарајућим радним праксама и коришћењу личне заштитне опреме.
Информисање, образовање и обука
Службе медицине рада треба да имају активну улогу у пружању релевантних информација и организовању образовања и обуке у вези са радом.
Конвенција МОР-а о службама медицине рада (бр. 161) и Препорука (бр. 171) предвиђају учешће служби медицине рада у осмишљавању и спровођењу програма информисања, образовања и обуке у области безбедности и здравља на раду за особље завода. предузеће. Они треба да учествују у прогресивној и континуираној обуци свих радника у предузећу који доприносе безбедности и здрављу на раду.
Стручњаци за здравље на раду могу помоћи да се повећа свест радника о опасностима на раду којима су изложени, да разговарају са њима о постојећим здравственим ризицима и да саветују раднике о заштити њиховог здравља, укључујући мере заштите и правилну употребу личне заштитне опреме. Сваки контакт са радницима пружа прилику за пружање корисних информација и подстицање здравог понашања на радном месту.
Службе здравља на раду треба да обезбеде све информације о опасностима на раду присутним у предузећу, као ио безбедносним и здравственим стандардима релевантним за локалну ситуацију. Ове информације треба да буду написане на језику разумљивом радницима. Требало би да се обезбеди на периодичној основи, а посебно када се уводе нове супстанце или опрема или се врше промене у радном окружењу.
Образовање и обука могу играти кључну улогу у побољшању услова рада и животне средине. Напори за побољшање безбедности, здравља и добробити на раду често су значајно ограничени због недостатка свести, техничке стручности и знања. Образовање и обука у специфичним областима безбедности и здравља на раду и услова рада могу олакшати и дијагнозу проблема и имплементацију решења, те стога могу помоћи у превазилажењу ових ограничења.
Конвенције МОР бр. 155 и 161 и њихове пратеће препоруке наглашавају кључну улогу образовања и обуке у предузећу. Обука је неопходна за испуњавање обавеза и послодаваца и радника. Послодавци су одговорни за организацију обуке о безбедности и здрављу на раду у погону, а радници и њихови представници у предузећу треба да у потпуности сарађују са њима у том погледу.
Обуку из области безбедности и здравља на раду треба организовати као саставни део свеукупних напора за побољшање услова рада и животне средине, а у том погледу главну улогу треба да одиграју службе здравља на раду. Требало би да има за циљ решавање различитих проблема који утичу на физичко и психичко благостање радника и да се бави прилагођавањем технологији и опреми, побољшањем радног окружења, ергономијом, распоредом радног времена, организацијом рада, садржајем посла и добробити радника.
Активности промоције здравља
Постоји одређена тенденција, посебно у Северној Америци, да се инкорпорирају активности промоције здравља у облику програма здравља на раду. Ови програми су, међутим, у суштини општи програми промоције здравља који могу укључивати елементе као што су здравствено образовање, управљање стресом и процена здравствених ризика. Обично имају за циљ промену личне здравствене праксе као што су злоупотреба алкохола и дрога, пушење, исхрана и физичка вежба, у циљу побољшања укупног здравственог стања и смањења изостанака са посла. Иако би овакви програми требало да побољшају продуктивност и смање трошкове здравствене заштите, они до сада нису адекватно евалуирани. Ови програми, осмишљени као програми промоције здравља, иако су драгоцени као такви, обично се не сматрају програмима здравља на раду, већ као јавним здравственим услугама које се пружају на радном месту, јер усмеравају пажњу и ресурсе на личне здравствене навике, а не на заштиту радника од професионалних опасности.
Треба признати да је спровођење програма промоције здравља важан фактор који доприноси побољшању здравља радника у предузећу. У неким земљама, „промоција здравља на радном месту“ се сматра засебном дисциплином и спроводе је потпуно независне групе здравствених радника, осим стручњака медицине рада. У том случају њихове активности треба да буду усклађене са активностима службе медицине рада, чије особље може да обезбеди њихову релевантност, изводљивост и одрживи ефекат. Учешће служби медицине рада у реализацији програма промоције здравља не би требало да ограничава обављање њихових основних функција као специјализованих здравствених служби створених да заштите раднике од штетног излагања и нездравих услова рада на радном месту.
Веома скорашњи развој у неким земљама (нпр. Холандија, Финска) је успостављање активности промоције здравља на раду у оквиру служби медицине рада. Овакве активности имају за циљ промоцију и одржавање радне способности радника усмјеравајући акције ране превенције и промоције на раднике и њихово здравље, на радно окружење и на организацију рада. Резултати таквих активности су веома позитивни.
Прикупљање података и вођење евиденције
Важно је да сви медицински контакти, процене, процене и анкете буду прописно документовани и да се записи безбедно чувају како би, ако је потребно за накнадне здравствене прегледе, правне или истраживачке сврхе, могли да се пронађу годинама, па чак и деценијама касније.
Препорука МОР-а за службе медицине рада (бр. 171) предвиђа да службе медицине рада треба да евидентирају податке о здрављу радника у личним поверљивим досијеима. Ови досијеи такође треба да садрже информације о пословима на којима радници раде, о изложености професионалним опасностима укљученим у њихов рад, као ио резултатима сваке процене изложености радника овим опасностима. Лични подаци који се односе на здравствене процене могу се саопштавати другима само уз информисани пристанак дотичног радника.
Услови под којима и време током којих се евиденција која садржи здравствене податке радника треба чувати, саопштавати или преносити, као и мере неопходне да се она очува поверљивом, посебно када су ти подаци компјутеризовани, обично прописују национални закони или прописи или надлежни ауторитет и вођен признатим етичким смерницама.
истраживање
Према Препоруци МОР-а о служби медицине рада (бр. 171), службе медицине рада, уз консултације са представницима послодаваца и радника, треба да допринесу истраживању у границама својих ресурса учешћем у студијама у предузећу или у релевантним грана привредне делатности (нпр. за прикупљање података у епидемиолошке сврхе или учешће у националним истраживачким програмима). Лекари медицине рада укључени у спровођење истраживачких пројеката биће стога везани етичким разматрањима која на такве пројекте примењују Светско медицинско удружење (ВМА) и Савет међународних организација медицинских наука (ЦИОМС). Истраживања у радном окружењу могу укључити здраве „добровољце“, а служба медицине рада треба да их у потпуности информише о сврси и природи истраживања. Сваки учесник треба да да индивидуалну сагласност за учешће у пројекту. Колективна сагласност синдиката радника у предузећу није довољна. Радници морају бити слободни да се повуку из истраге у било ком тренутку, а служба медицине рада треба да буде одговорна да неће бити изложени неоправданом притиску да остану у пројекту против своје воље.
Веза и комуникације
Успешна служба медицине рада је нужно укључена у комуникације многих врста.
Интерна сарадња
Служба медицине рада је саставни део производног апарата предузећа. Своје активности мора блиско координирати са хигијеном рада, заштитом на раду, здравственим образовањем и промоцијом здравља и другим службама које се директно односе на здравље радника, када оне раде одвојено. Поред тога, мора да сарађује са свим службама у раду предузећа: кадровском администрацијом, финансијама, односима са запосленима, планирањем и пројектовањем, производним инжењерингом, одржавањем постројења и тако даље. Не би требало да постоји препрека у контактирању било ког одељења у предузећу када су у питању питања здравља и безбедности радника. Истовремено, служба медицине рада треба да одговори на потребе и да буде осетљива на ограничења свих других одељења. И, ако не подноси извештаје највишем руководиоцу, мора имати привилегију директног приступа највишем руководству у случајевима када се важне препоруке које се односе на здравље радника ускраћују на одговарајуће разматрање.
За ефикасно функционисање служби медицине рада потребна је подршка менаџмента предузећа, послодавца, радника и њихових представника. Инструменти МОР-а (ИЛО 1981а, 1981б, 1985а, 1985б) захтевају од послодавца и радника да сарађују и учествују у спровођењу организационих и других мера у вези са службама медицине рада на правичној основи.
Послодавац треба да сарађује са службом медицине рада у постизању њених циљева посебно:
- пружање општих информација о безбедности и здрављу на раду у предузећу
- пружање информација о свим познатим или сумњивим факторима који могу утицати на здравље радника
- обезбеђивање служби медицине рада адекватних ресурса у смислу објеката, опреме и залиха и квалификованог особља
- давање одговарајућих овлашћења да се служби медицине рада омогући обављање њених функција
- омогућавање слободног приступа свим деловима и објектима предузећа (укључујући посебне погоне и теренске јединице) и пружање информација о плановима промена у производној опреми и залихама, као и процесима рада и организацији рада, како би се могле предузети превентивне мере пре него што радници буду изложени било којој потенцијалној опасности
- благовремено разматрање свих препорука службе медицине рада за контролу штетности на раду и заштиту здравља радника и старање о њиховом спровођењу
- чување професионалне независности стручњака медицине рада, подстицање и, где је могуће, субвенционисање њиховог континуираног образовања и обуке.
Тамо где је потребан посебан програм на нивоу постројења за делатности здравља на раду, сарадња између послодавца и службе медицине рада је кључна у припреми таквог програма и извештаја о активностима.
Службе медицине рада се оснивају ради заштите и унапређења здравља радника спречавањем повреда на раду и професионалних болести. Многе функције служби медицине рада не могу се обављати без сарадње са радницима. Према инструментима МОР-а, радници и њихове организације треба да сарађују са службама медицине рада и пружају подршку овим службама у извршавању њихових дужности (ИЛО, 1981а, 1981б, 1985а, 1985б). Радници треба да сарађују са службама медицине рада, посебно:
- обавештавање службе медицине рада о свим познатим или сумњивим факторима на раду и радној околини који могу штетно утицати на њихово здравље
- помоћ особљу медицине рада у обављању послова на радном месту
- учествовање у здравственим прегледима, анкетама и другим активностима које спроводи служба медицине рада
- поштујући правила и прописе о здрављу и безбедности
- одржавање заштитне опреме и личних заштитних средстава, као и залиха прве помоћи и опреме за хитне случајеве, и учење да их правилно користите
- учествовање у вежбама здравственог васпитања и безбедности на радном месту
- извештавање о делотворности мера безбедности и здравља на раду
- учешће у организацији, планирању, спровођењу и евалуацији делатности служби медицине рада.
Инструменти МОР-а препоручују сарадњу између послодаваца и радника по питањима безбедности и здравља на раду (ИЛО 1981а,1981б,1985а,1985б). Ова сарадња се одвија у одбору за безбедност и здравље на раду предузећа, који се састоји од представника радника и послодавца и представља форум за дискусију о питањима која се односе на безбедност и здравље на раду. Оснивање такве комисије може се прописати законом или колективним уговором у предузећима са 50 и више радника. У мањим предузећима, његове функције треба да буду испуњене мање формалним разговорима између делегата за безбедност радника и послодавца.
Комитет има широк спектар функција (ИЛО 1981б) које могу укључивати:
- учествовање у одлучивању о оснивању, организацији, кадровском попуњавању и раду службе медицине рада
- допринос програму безбедности и здравља на раду предузећа
- пружање подршке служби медицине рада у обављању њених послова
- учествује у евалуацији активности службе медицине рада и доприноси њеним извештајима који се достављају субвенционисаним органима, руководству предузећа и спољним органима
- олакшавање комуникације информација о питањима здравља и безбедности на раду између различитих служби у предузећу
- пружање форума за дискусије и одлуке о заједничким акцијама у предузећу у вези са питањима безбедности и здравља на раду
- оцењивање укупног стања безбедности и здравља на раду у предузећу.
Принцип учешћа радника у доношењу одлука које се тичу њиховог здравља и безбедности, промене на пословима и радном окружењу, као ио активностима безбедности и здравља наглашен је у најновијим смерницама о пракси здравља на раду. Такође захтева да радници имају приступ информацијама о активностима предузећа које се тичу безбедности и здравља на раду ио свакој потенцијалној опасности по здравље са којом се могу сусрести на радном месту. Сходно томе, принцип „права да се зна“ и принципи транспарентности су успостављени или ојачани законодавством у многим земљама.
Екстерна сарадња
Службе медицине рада треба да успоставе блиске односе са спољним службама и институцијама. Најважнији међу њима су односи са јавним здравственим системом земље у целини и институцијама и установама у локалним заједницама. Ово почиње на нивоу јединица примарне здравствене заштите и протеже се на ниво болничких специјализованих служби, од којих неке могу пружати и услуге медицине рада. Овакви односи су важни када је потребно упућивање радника у специјализоване здравствене службе ради одговарајуће процене и лечења повреда и професионалних обољења, као и да би се обезбедиле могућности за ублажавање могућих штетних ефеката непрофесионалних здравствених проблема на присуство и радни учинак. Сарадња са јавним здравственим службама, као и службама за заштиту животне средине је важна. Позивање лекара опште праксе и других здравствених радника да посете Службу медицине рада и упознају се са захтевима које занимања или опасностима којима су изложени постављају пред пацијенте, не само да ће помоћи у успостављању пријатељских односа, већ ће пружити прилику и за њихово сензибилисање. на појединости питања здравља на раду која би се обично занемарила у њиховом третману радника за које пружају опште здравствене услуге.
Институти за рехабилитацију су чест партнер у сарадњи, посебно у случају радника са хендикепом или хроничним инвалидитетом који могу захтевати посебне напоре да унапреде и одрже своје радне капацитете. Таква сарадња је посебно важна у препоруци привремених модификација посла које ће убрзати и олакшати повратак на посао особа које се опорављају од озбиљних повреда или болести, са професионалном или непрофесионалном етиологијом.
Организације за реаговање у хитним случајевима и пружаоци прве помоћи, као што су службе хитне помоћи, болничке амбуланте и клинике за хитне случајеве, центри за контролу тровања, полиција и ватрогасне бригаде, и грађанске спасилачке организације могу да обезбеде експедитивно лечење акутних повреда и болести и помогну у планирању и реаговању на тешке хитним случајевима.
Одговарајуће везе са институцијама социјалног и здравственог осигурања могу олакшати администрацију бенефиција и функционисање система накнада за раднике.
Надлежни органи за безбедност и здравље и инспекције рада кључни су партнери за сарадњу служби медицине рада. Поред убрзавања формалних инспекција, одговарајући односи могу пружити подршку интерним активностима заштите здравља и безбедности на раду и понудити могућности за допринос формулисању прописа и метода спровођења.
Учешће у стручним друштвима и активностима образовних института и универзитета је драгоцено за организовање континуиране едукације за стручно особље. У идеалном случају, време и трошкове треба да субвенционише предузеће. Поред тога, колегијални контакти са стручњацима из области медицине рада који служе другим предузећима могу пружити стратешке информације и увиде и могу довести до партнерстава за смислено прикупљање података и истраживање.
Горе описане врсте сарадње треба започети од самог почетка рада службе медицине рада и по потреби наставити и проширити. Они не само да могу олакшати постизање циљева службе здравља на раду, већ могу такође допринети напорима у заједници и односима са јавношћу предузећа.
Инфраструктура за услуге медицине рада
Инфраструктуре за пружање услуга медицине рада недовољно су развијене у већини делова света, укључујући развијене земље и земље у развоју. Потреба за службама медицине рада посебно је акутна у земљама у развоју и новоиндустријализованим земљама, које имају осам од десет радника у свету. Ако се организују на одговарајући и ефикасан начин, такве услуге би значајно допринеле не само здрављу радника, већ и укупном друштвено-економском развоју, продуктивности, здрављу животне средине и добробити земаља, заједница и породица (ВХО 1995б; Јеиаратнам и Цхиа 1994). Ефикасне службе медицине рада не само да могу да смање изостанке због болести које се могу избећи и онеспособљеност за рад, већ и да помогну у контроли трошкова здравствене заштите и социјалне сигурности. Дакле, развој служби медицине рада који обухватају све раднике у потпуности је оправдан и са аспекта здравља радника и привреде.
Инфраструктуре за пружање услуга медицине рада треба да омогуће ефикасну имплементацију активности потребних за постизање циљева здравља на раду (ИЛО 1985а, 1985б; Рантанен, Лехтинен и Микхеев 1994; ВХО 1989б). Да би се омогућила неопходна флексибилност, члан 7. Конвенције МОР-а бр. 161 предвиђа да службе медицине рада могу бити организоване као служба за једно предузеће или као служба заједничка за више предузећа. Или, у складу са националним условима и праксом, службе медицине рада могу да организују предузећа или групе предузећа, јавне власти или службене службе, институције социјалног осигурања, било која друга тела овлашћена од стране надлежног органа, или било која комбинација горенаведеног .
Неке земље имају прописе који се односе на организацију служби медицине рада са величином предузећа. На пример, већа предузећа морају да оснују сопствену службу медицине рада у постројењима, док се од средњих и малих предузећа захтева да се придруже групним службама. Законодавство по правилу дозвољава флексибилност у избору структурних модела служби медицине рада како би се задовољили локални услови и пракса.
Модели служби медицине рада
Да би се задовољиле потребе предузећа за здравље на раду које се веома разликују у зависности од врсте индустрије, величине, врсте делатности, структуре и тако даље, развијен је низ различитих модела услуга медицине рада (Рантанен, Лехтинен и Микхеев 1994; СЗО 1989). У земљама у развоју и новим индустријализованим земљама, на пример, где здравствена заштита за општу популацију може бити мањкава, служба медицине рада може да пружи примарну непрофесионалну здравствену заштиту запосленима и њиховим породицама. Ово је такође успешно спроведено у Финској, Шведској и Италији (Рантанен 1990; СЗО 1990). С друге стране, висок ниво покривености радника у Финској је омогућен организовањем општинских здравствених центара (јединица ПЗЗ) који пружају услуге медицине рада за раднике у малим предузећима, самозапосленим, па чак и малим радилиштима којима управљају велика предузећа. који су расути по целој земљи.
Модел у фабрици (у компанији).
Многа велика индустријска и неиндустријска предузећа у приватном и јавном сектору имају интегрисану, свеобухватну службу медицине рада у својим просторијама која не само да пружа читав низ услуга медицине рада, већ може да пружа и услуге нерадне медицине радницима и њихове породице и могу да спроведу истраживања. Ове јединице обично имају мултидисциплинарно особље које може укључивати не само лекаре медицине рада и медицинске сестре, већ и хигијеничаре рада, ергономисте, токсикологе, физиологе рада, лабораторијске и рендгенске техничаре, а могуће и физиотерапеуте, социјалне раднике, здравствене педагоге и индустријске психологе. Услуге хигијене и безбедности на раду може да пружа особље службе здравља на раду или посебне јединице предузећа. Такве мултидисциплинарне јединице обично имају само велика (често мултинационална) предузећа и њихов квалитет услуга и утицај на здравље и безбедност је најубедљивији.
Мања предузећа могу имати јединицу у постројењу у којој ради једна или више медицинских сестара медицине рада и лекар рада са скраћеним радним временом који посећује јединицу неколико сати дневно или неколико пута недељно. Варијанта је јединица у којој ради једна или више медицинских сестара на раду са лекаром „на позив“ који посећује јединицу само када је позван и обично даје „сталне налоге“ који овлашћују медицинску сестру да обавља процедуре и издаје лекове који су обично прерогатив само лиценцираних лекара. У неким случајевима у Сједињеним Државама и Енглеској, овим јединицама управља и надгледа их спољни извођач, као што је локална болница или приватна предузетничка организација.
Из различитих разлога, особље медицине рада понекад може постати све више одвојено од централне оперативне структуре предузећа, а као резултат тога, опсег услуга које пружа има тенденцију да се смањи на прву помоћ и лечење акутних повреда и професионалних обољења. и обављање рутинских лекарских прегледа. Лекари са скраћеним радним временом, а посебно дежурни, често не стекну неопходну познавање детаља о врстама послова који се обављају или радном окружењу, и можда немају довољно контакта са менаџерима и комитетом за безбедност или немају довољно овлашћења да ефикасно препоручити одговарајуће превентивне мере.
Као део смањења радне снаге уоченог у време рецесије, нека велика предузећа смањују своје службе медицине рада и, у неким случајевима, у потпуности их елиминишу. Ово последње може настати када предузеће са успостављеном службом медицине рада прибави предузеће које је није одржавало. У таквим случајевима, предузеће може склопити уговор са спољним ресурсима за управљање постројењем у фабрици и ангажовати консултанте на ад хоц основи за пружање таквих специјализованих услуга као што су хигијена на раду, токсикологија и безбедносни инжењеринг. Нека предузећа одлучују да задрже стручњака за здравље на раду и животну средину који ће служити као интерни медицински директор или менаџер који би координирао услуге спољних добављача, надгледао њихов учинак и давао савете највишем руководству о питањима која се односе на здравље и безбедност запослених и бриге о животној средини.
Групни или међу-предузетнички модел
Дељење услуга медицине рада од стране група малих или средњих предузећа широко се користи у индустријализованим земљама као што су Шведска, Норвешка, Финска, Данска, Холандија, Француска и Белгија. Ово омогућава предузећима која су појединачно премала да би имала сопствене услуге, да уживају у предностима свеобухватне услуге са добром кадром и добром опремом. Слоугх план, организован пре неколико деценија у индустријској заједници у Енглеској, био је пионир ове врсте аранжмана. Током 1980-их, показало се да су занимљиви експерименти са регионалним центрима здравља рада организованим у Шведској били изводљиви и посебно корисни за средња предузећа, а неке земље, попут Данске, уложиле су напоре да повећају величину заједничких јединица како би им омогућиле да пружи шири спектар услуга уместо да их дели на мање монодисциплинарне целине.
Често наилазимо на недостатак групног модела у поређењу са моделом у погону већих предузећа је удаљеност између радилишта и службе медицине рада. Ово је важно не само у случајевима који захтевају прву помоћ за теже повреде (некад је паметније послати такве случајеве директно у локалну болницу, заобилазећи јединицу медицине рада), већ зато што се обично губи више времена када су радници приморани да оду. просторије приликом тражења здравствених услуга током радног времена. Још један проблем настаје када предузећа која учествују нису у могућности да допринесу довољно средстава за одржавање јединице која је принуђена да се затвори када грантови владе или приватних фондација који су можда субвенционисали његово покретање више нису доступни.
Модел оријентисан на индустрију (специфичан за грану).
Варијанта групног модела је заједничко коришћење службе медицине рада од стране већег броја предузећа исте индустрије, трговине или привредне делатности. Грађевинарство, храна, пољопривреда, банкарство и осигурање су примери сектора који су направили такве аранжмане у Европи; такви модели се налазе у Шведској, Холандији и Француској. Предност овог модела је могућност да се служба медицине рада концентрише на одређену индустрију и акумулира посебне компетенције у решавању својих проблема. Такав модел за грађевинску индустрију у Шведској пружа софистициране, висококвалитетне, мултидисциплинарне услуге за целу земљу и био је у могућности да спроводи истраживања и развија програме који се баве проблемима специфичним за ту индустрију.
Болничке амбуланте
Болничке амбуланте и ургентне амбуланте традиционално пружају услуге повређеним или болесним радницима који траже негу. Значајан недостатак је непознавање професионалних болести од стране редовног особља и лекара који присуствује. У неким случајевима, као што је горе наведено, службе медицине рада су склопиле аранжмане са локалним болницама за пружање одређених специјализованих услуга и попуњавање празнине било сарадњом у нези или едукацијом болничког особља о врстама случајева који им се могу упутити.
У скорије време, болнице су почеле да раде са специјалним клиникама или службама за медицину рада које су повољније у поређењу са великим интерним или групним службама описаним горе. У њима раде лекари специјализовани за здравље на раду који такође могу да спроводе истраживања која укључују врсте проблема које виде. У Шведској, на пример, постоји осам регионалних клиника медицине рада, од којих је неколико повезано са универзитетом или медицинским колеџом, од којих свака пружа услуге предузећима у неколико заједница. Неколико има специјалне јединице које служе малим предузећима.
Значајна разлика између групних услуга и делатности у болници је у томе што у случају прве, предузећа која учествују обично деле власништво над службом медицине рада и имају ауторитет одлучивања о томе како она функционише, док друга предузећа раде као приватна или јавна поликлиника која има однос добављач-корисник са клијентским предузећима. Ово ограничава, на пример, степен до којег учешће и сарадња између послодаваца и радника могу утицати на рад јединице.
Приватни домови здравља
Модел приватног здравственог центра је јединица коју обично организује група лекара (може га организовати приватна предузетничка организација која запошљава лекаре) за пружање неколико врста амбулантних, а понекад и болничких здравствених услуга. Већи центри често имају мултидисциплинарно особље и могу понудити услуге хигијене рада и физиотерапије, док мање јединице обично пружају само медицинске услуге. Као иу моделу болничке клинике, однос пружалац-клијент са предузећима која учествују може ометати имплементацију принципа укључености послодавца и радника у формулисање политика и процедура.
У неким земљама, приватни здравствени центри су критиковани да су превише оријентисани на куративне клиничке услуге које пружају лекари. Овакве критике су оправдане у случају мањих центара где услуге пружају лекари опште праксе уместо здравствених радника са искуством у пракси медицине рада.
Јединице примарне здравствене заштите
Јединице примарне здравствене заштите обично организују општинске или друге локалне власти или национална здравствена служба, и обично пружају и превентивне услуге и примарну здравствену заштиту. Ово је модел који снажно препоручује СЗО као средство за пружање услуга малим предузећима и, посебно, пољопривредним предузећима, неформалном сектору и самозапосленим. Пошто лекарима опште медицине и медицинским сестрама обично недостаје специјализација и искуство у области здравља на раду, успех овог модела у великој мери зависи од тога колико се обука из области медицине рада и медицине рада може организовати за здравствене раднике.
Предност овог модела је његова добра покривеност земље и његова локација у срединама у којима људи којима служи раде и живе. Ово је посебна предност у опслуживању пољопривредних радника и самозапослених.
Слабост је његова концентрација на опште куративне здравствене услуге и лечење хитних случајева са само ограниченом способношћу да се изврши надзор над радном околином и да се уведу превентивне мере потребне на радном месту. Искуство у Финској, где велике јединице примарне здравствене заштите запошљавају тимове обучених специјалиста за пружање услуга медицине рада је, међутим, веома позитивно. Занимљиви нови модели пружања услуга медицине рада од стране јединица примарне здравствене заштите испробани су у области Шангаја у Кини.
Модел социјалног осигурања
У Израелу, Мексику, Шпанији и неким афричким земљама, на пример, услуге медицине рада пружају специјалне јединице организоване и којима управља систем социјалног осигурања. У Израелу је овај модел у суштини сличан по структури и раду групном моделу, док је другде обично више оријентисан на куративно здравство. Посебност овог модела је да њиме управља организација одговорна за надокнаду радника за повреде и професионалне болести. Док се пружају куративне и рехабилитационе услуге, нагласак на контроли трошкова социјалног осигурања довео је до тога да се приоритет даје превентивним услугама.
Избор модела за услуге медицине рада
Примарна одлука о томе да ли ће имати или не имати службу медицине рада може бити одређена законом, уговором о раду или забринутошћу менаџмента за здравље и безбедност запослених. Док су многа предузећа мотивисана ка позитивној одлуци свешћу о вредности службе медицине рада у одржавању свог производног апарата, друга су подстакнута таквим економским разматрањима као што су контрола трошкова накнаде за рад радника, одсуствовање због болести и инвалидитет који се може избећи, рано пензионисање због здравствених разлога, регулаторних казни, судских спорова и тако даље.
Модел пружања услуга медицине рада може бити диктиран законима или прописима који могу бити општи или примјењиви само на одређене индустрије. Ово је генерално случај са моделом социјалног осигурања, у којем предузећа клијенти немају другу опцију.
У већини случајева, изабрани модел је одређен факторима као што су величина радне снаге и њене демографске карактеристике, врсте посла који обављају и опасности на радном месту са којима се сусрећу, локација радилишта(а), врста и квалитет здравствене услуге доступне у заједници и, што је можда најважније, богатство предузећа и његова способност да пружи потребну финансијску подршку. Понекад ће предузеће покренути минималну јединицу и проширити и проширити своје активности док докаже своју вредност и заради прихватање радника. До сада је урађено само неколико упоредних студија о деловању различитих модела служби медицине рада у различитим ситуацијама.
Службе хигијене рада
Међународни инструменти и смернице снажно препоручују укључивање служби хигијене рада у мултидисциплинарну службу здравља на раду. У неким земљама, међутим, хигијена рада се традиционално спроводи као засебна и самостална делатност. У таквим околностима неопходна је сарадња са другим службама које се баве пословима безбедности и здравља на раду.
Безбедносне услуге
Услуге безбедности традиционално спроводе као засебну делатност или службеници за безбедност или инжењери безбедности који су запослени у предузећу (ИЛО 1981а; Бирд и Гермаин 1990) или путем неког облика консултантског аранжмана. У служби безбедности у погону, службеник за безбедност је често и главни одговоран за безбедност у предузећу и представља послодавца у таквим стварима. Опет, савремени тренд је да се безбедност интегрише заједно са хигијеном на раду и здрављем на раду и другим службама укљученим у делатности здравља на раду како би се формирала мултидисциплинарна целина.
Тамо где се безбедносне активности спроводе паралелно са активностима здравља на раду и хигијене рада, неопходна је сарадња посебно у погледу идентификације опасности од незгода, процене ризика, планирања и спровођења превентивних и контролних мера, едукације и обуке руководилаца, надзорника и радника, и прикупљање, вођење и регистровање евиденције о незгодама и рад свих контролних мера које су уведене.
Кадровска попуна Службе медицине рада
Традиционално, у служби медицине рада ради само лекар медицине рада, или лекар и медицинска сестра који се, можда уз додатак индустријског хигијеничара, могу одредити као „основно“ особље. Најновије одредбе, међутим, захтевају да кад год је то могуће особље медицине рада треба да буде мултидисциплинарно по саставу.
Особље се може увећати до пуног мултидисциплинарног тима у зависности од модела услуге, природе индустрије и врсте посла који је укључен, доступности различитих стручњака или програма за њихову обуку и обима расположивих финансијских средстава. ресурси. Када нису у особљу, допунска радна мјеста могу бити попуњена од стране екстерних служби подршке (СЗО 1989а, 1989б). Они могу укључивати инжењере безбедности, специјалисте за ментално здравље (нпр. психологе, саветнике), физиологе на послу, ергономисте, физиотерапеуте, токсикологе, епидемиологе и здравствене едукаторе. Већина њих је ретко укључена у особље са пуним радним временом у служби медицине рада и укључени су на пола радног времена или „по потреби“ (Рантанен 1990).
Пошто квантитативне потребе за особљем медицине рада веома варирају у зависности од предузећа у питању, модела организације и услуга које пружа служба медицине рада, као и од доступности подршке и паралелних услуга, није могуће бити категоричан у погледу бројчана величина особља (Рантанен 1990; Рантанен, Лехтинен и Микхеев 1994). На пример, 3,000 радника у једном великом предузећу захтева мање особља него што би било потребно за пружање сличног спектра услуга за 300 радних места са по 10 запослених. Примећено је, међутим, да је тренутно у Европи уобичајено да један лекар и две медицинске сестре опслужују од 2,000 до 3,000 радника. Варијација је широка, у распону од 1 на 500 до 1 на 5,000. У неким земљама одлуке о кадровском попуњавању службе медицине рада доноси послодавац на основу врсте и обима услуга које се пружају, док је у једном броју земаља број и састав особља медицине рада прописан законом. На пример, недавни закони у Холандији захтевају да тим медицине рада мора да се састоји најмање од лекара, хигијеничара, инжењера безбедности и стручњака за односе између рада и организације (Министарска наредба о сертификацији услуга СХВ и захтеви за стручност за СХВ Службе 1993).
Многе земље су формулисале званичне или полузваничне критеријуме компетенције за лекаре рада и медицинске сестре, али они за друге дисциплине нису успостављени. Нови принципи Европске уније захтевају потврду компетентности свих специјалиста медицине рада, а неке земље су успоставиле системе сертификације за њих (ЦЕЦ 1989; Министарска наредба о сертификацији услуга СХВ и захтеви за стручност за услуге СХВ 1993).
Наставни планови и програми за специјалисте медицине рада нису добро развијени, осим оних за лекаре рада, медицинске сестре и, у неким земљама, хигијеничаре рада (Рантанен 1990). Подстицано је успостављање наставних планова и програма на свим нивоима за све специјалистичке категорије, укључујући програме основног, постдипломског и континуираног образовања. Такође се сматра пожељним укључити елементе обуке о здрављу на раду на нивоу основног образовања, не само у медицинским школама већ иу другим институцијама као што су технички универзитети, факултети науке и тако даље. Поред знања из науке и практичних вештина потребних за праксу медицине рада, обука треба да укључи развијање одговарајућих ставова према заштити здравља радника. Обука у сарадњи са специјалистима из других дисциплина омогућила би мултидисциплинарни приступ. Такође се сматра неопходном обука у сарадњи са надлежним органима и послодавцима.
Професионални идентитет специјалиста медицине рада треба да буде подржан на правичној основи међу различитим дисциплинама. Јачање њихове професионалне независности је кључно за ефикасно обављање њихових дужности и може повећати интересовање других здравствених радника за развој доживотних каријера у области здравља на раду. Важно је да се наставни планови и програми обуке реорганизују док земље развијају нове критеријуме компетенције и сертификације за специјалисте медицине рада.
Инфраструктуре за услуге подршке
Већина предузећа не може себи приуштити свеобухватну мултидисциплинарну службу здравља на раду која је потребна за њихове програме здравља и безбедности на раду. Поред основних услуга које се пружају за предузеће, самој служби медицине рада може бити потребна техничка експертиза у областима као што су (Кроон и Овереиндер 1991; ЦЕЦ 1989; Рантанен, Лехтинен и Микхеев 1994):
- хигијена рада (мерење и анализа)
- ергономија
- информације и савети о новим проблемима и приступима њиховом решавању
- организациони развој
- психологије и управљања стресом
- новија достигнућа у контролним мерама и опреми
- подршка истраживању.
Земље су користиле различите приступе организацији таквих услуга. На пример, Финска има Институт за медицину рада са шест регионалних института који пружају стручну подршку службама медицине рада на првој линији. Већина индустријализованих земаља има такав национални институт или упоредиву структуру са истраживањима, обуком, информационим и консултантским услугама као својим главним функцијама; ретке су у земљама у развоју. Тамо где такав институт не постоји, ове услуге могу пружати универзитетске истраживачке групе, институције социјалног осигурања, национални здравствени системи, владини органи за заштиту здравља и безбедност на раду и приватни консултанти.
Искуства из индустријализованих земаља су показала препоручљивост стварања посебног центра за истраживање и развој медицине рада у свакој индустријализованој и новој земљи у развоју који може:
- пружити подршку за развој политике, евалуацију и праћење
- пружају континуирану научну подршку за постављање стандарда и граница професионалне изложености
- развити и применити критеријуме за оцењивање компетентности у различитим дисциплинама медицине рада
- обезбедити и промовисати креирање програма образовања и обуке за повећање броја и компетенција специјалиста медицине рада
- пружају информације и савете о питањима здравља на раду не само онима на терену, већ и менаџерима, синдикатима, владиним агенцијама и широј јавности
- спроведе или наручи потребна истраживања у области здравља и безбедности на раду.
Када појединачни институт није у могућности да пружи све потребне услуге, можда ће бити потребно умрежавање између неколико услужних јединица као што су универзитети, истраживачке институције и друге такве организације.
Финансирање служби медицине рада
Према инструментима МОР-а, примарна одговорност за финансирање служби безбедности и здравља на раду лежи на послодавцу, без накнаде радницима. У неким земљама, међутим, постоје модификације ових принципа. На пример, институције социјалног осигурања могу значајно субвенционисати трошкове за пружање услуга медицине рада. Пример је Финска, где је примарна финансијска одговорност на послодавцу, али ће 50% трошкова надокнадити институција социјалног осигурања под условом да постоји доказ о усклађености са прописима о здрављу и безбедности на раду и комитетом за безбедност и здравље на раду. предузећа потврђује да су услуге медицине рада уредно пружене.
У већини земаља, такви национални системи надокнаде су доступни. У моделу дома здравља у заједници за пружање услуга медицине рада, почетне трошкове за објекте, опрему и особље сноси заједница, али оперативни трошкови се подмирују наплатом накнада од послодаваца и од самозапослених.
Системи надокнаде или субвенција имају за циљ да подстакну доступност услуга предузећима са економским ограничењима, а посебно малим предузећима која ретко могу да располажу адекватним ресурсима. Ефикасност оваквог система показује искуство у Шведској 1980-их, у којој је издвајање значајних износа државног финансирања за субвенционисање служби медицине рада за предузећа уопште, а посебно за мала предузећа повећало удео обухваћених радника из 60% до преко 80%.
Системи квалитета и евалуација услуга здравља на раду
Служба медицине рада треба да сама континуирано вреднује своје циљеве, активности и постигнуте резултате у погледу заштите здравља радника и унапређења радне средине. Многа предузећа имају аранжмане за периодичне независне ревизије од стране стручњака у организацији или екстерних консултаната. У неким земљама постоје владини или приватни механизми за периодичну рецертификацију на основу формалних протокола ревизије. У неким предузећима, периодичне анкете запослених дају корисне индикације о поштовању радника према служби медицине рада и њиховом задовољству услугама које она пружа. Да би били истински вредни, мора постојати повратна информација о резултатима таквих анкета запосленима који учествују, као и докази да се предузимају одговарајуће мере за решавање проблема које открију.
Многе индустријализоване земље (нпр. Холандија и Финска) покренуле су употребу стандарда серије ИСО 9000 у развоју система квалитета за здравствене услуге уопште, као и за услуге медицине рада. Ово је посебно прикладно јер многа клијентска предузећа примењују такве стандарде на своје производне процесе. Нека предузећа која су своје услуге медицине рада укључила у примену тоталног управљања квалитетом (такође познатог као континуирано унапређење квалитета) у својим организацијама су пријавила позитивно искуство у смислу побољшања квалитета и несметаног рада услуга.
У пракси, примена програма сталног унапређења квалитета значи да свако одељење или јединица предузећа анализира своје функције и перформансе и уводи све потребне промене да би се њихов квалитет довео на оптималан ниво. Служба здравља на раду не само да треба да буде вољан учесник у овим напорима, већ би требало да се стави на располагање како би осигурала да се у овом процесу не превиде питања здравља и безбедности радника.
Вредновање квалитета услуга медицине рада не служи само интересима послодаваца, радника и надлежних органа, већ и интересима пружалаца услуга. Неколико шема за такву евалуацију развијено је у бројним земљама. У практичне сврхе, самоевалуација од стране особља службе медицине рада може бити најпрактичнија, посебно када постоји комисија за здравље и безбедност која процењује резултате такве евалуације.
Постоји све већи интерес за испитивање економских аспеката служби безбедности и здравља на раду и потврђивање њихове исплативости, али је још мало таквих студија објављено.
Постепени развој служби медицине рада
Конвенција МОР-а о услугама медицине рада, 1985. (бр. 161) и њена пратећа препорука (бр. 171) охрабрују земље да прогресивно развијају услуге медицине рада за све раднике, у свим гранама привредне активности иу свим предузећима, укључујући и она у јавности. сектора и чланова производних задруга. Неке земље су већ развиле добро организоване услуге засноване на одредбама прописаним њиховим законодавством.
Почевши од успостављених услуга, постоје три стратегије за даљи развој: проширење пуног спектра активности како би се покрило више предузећа и више радника; проширење садржаја услуга медицине рада које нуде само основне услуге; и постепено ширење и садржаја и обухвата.
Разговарало се о минималним активностима које треба да обезбеди служба медицине рада. У неким земљама су ограничени на здравствене прегледе које спроводе посебно овлашћени лекари. Године 1989., СЗО/Европске консултације о службама здравља на раду (ВХО 1989б) предложиле су да минимум треба да садржи следеће основне активности:
- процена потреба здравља на раду
- превентивне и контролне радње усмерене на радну околину
- превентивне активности усмерене на радника
- куративне активности ограничене на прву помоћ, дијагностику професионалних болести, рехабилитацију по повратку на посао
- праћење и евалуација статистике повреда на раду и професионалних обољења.
У пракси постоји велики број радних места широм света која још увек нису у могућности да пруже било какву услугу својим радницима. Сходно томе, први корак за национални програм може бити ограничен само на успостављање служби медицине рада које пружају ове основне активности онима којима је најпотребнија.
Будуће перспективе развоја служби медицине рада
Будући развој служби медицине рада зависи од низа фактора у свету рада, као и од националних економија и политика. Најважнији трендови у индустријализованим земљама укључују старење радне снаге, повећање нерегуларних образаца запошљавања и радних распореда, рад на даљину (рад на даљину), мобилна радна места и сталан пораст малих предузећа и самозапослених. Уводе се нове технологије, користе се нове супстанце и материјали, појављују се нови облици организације рада. Постоји притисак за истовремено повећање продуктивности и квалитета, што резултира потребом да се одржи снажна мотивација за рад у условима све већег темпа промена, а потреба за учењем нових радних пракси и метода убрзано расте.
Док су мере за борбу против традиционалних професионалних опасности биле успешне, посебно у индустријализованим земљама, ове опасности вероватно неће потпуно нестати у блиској будућности и оне ће и даље представљати опасност иако за мање популације радника. Психолошки и психосоцијални проблеми постају доминантни професионални ризици. Глобализација светске економије, регионализација и раст мултинационалних економија и предузећа стварају међународно мобилну радну снагу и резултирају извозом професионалних опасности у области у којима су заштитни прописи и ограничења слаби или непостојећи.
Као одговор на ове трендове, Други састанак центара за сарадњу СЗО у области здравља на раду (Мрежа 52 национална института за здравље на раду) одржан у октобру 1994. развио је Глобалну стратегију о здрављу на раду за све са посебним значајем за будући развој здравља на раду. пракса. Што се тиче даљег развоја служби медицине рада, у будућности ће се морати решавати следећа питања која се појављују:
- универзални развој здравља на раду за све у циљу изједначавања услова рада и здравља у свим деловима света
- развој бољих предиктивних метода за унапред процењивање здравствених ризика изложености и обезбеђивање здравствених и безбедносних критеријума за индустријске планере, дизајнере и инжењере
- побољшање интеграције служби медицине рада са другим службама предузећа
- развој побољшаних система за пружање услуга медицине рада малим предузећима, пољопривредним радницима и самозапосленима
- убрзање и унапређење процене потенцијалних опасности које доносе нове технологије, материјали и супстанце
- јачање стратегија и методологија применљивих у раду са психосоцијалним аспектима рада, са посебном пажњом на контролу опасности и спречавање њихових штетних ефеката
- побољшање способности за превенцију и контролу мишићно-скелетних поремећаја, кумулативних повреда од напрезања и професионалног стреса
- повећање пажње према потребама старијих радника и унапређење метода за њихову адаптацију на рад и одржавање радних капацитета
- развијање и унапређење програма за одржавање радних капацитета незапослених и омогућавање њиховог поновног запошљавања
- повећање броја и компетентности професионалаца у многим дисциплинама које се баве заштитом здравља и безбедности на раду и препознавање потребе за укључивањем нових дисциплина као што су наука о организацији рада, управљање квалитетом и здравствена економија.
Да резимирамо, службе медицине рада ће се суочити са огромним изазовима током наредне деценије и даље, поред економских, политичких и друштвених притисака својствених променама националних и индустријских конфигурација. Они укључују проблеме здравља на раду повезани са новим информационим технологијама и аутоматизацијом, новим хемијским супстанцама и новим облицима физичке енергије, опасностима нових биотехнологија, пресељењем и међународним трансфером опасних технологија, старењем радне снаге, посебним проблемима тако рањивих група. како хроничних болесника и хендикепираних, тако и незапослености и пресељења изазваних тражењем посла и појавом нових и до сада непрепознатих болести које могу утицати на радну снагу.
Закључци
Инфраструктура медицине рада је недовољно развијена да задовољи потребе радника у свим деловима света. Потреба за ефикасним службама медицине рада расте, а не опада. Инструменти МОР-а о службама здравља на раду и паралелне стратегије СЗО обезбеђују ваљану основу за значајан развој служби здравља на раду и свака земља их треба да користи док поставља циљеве политике за осигурање здравља и безбедности радника у земљи.
Земље у развоју и новоиндустријализоване земље имају отприлике 8 од 10 светских радника, а не више од 5 до 10% ове радно активног становништва има приступ адекватним службама медицине рада. У многим индустријализованим земљама овај удео не расте на највише 20 до 50%. Када би се такве услуге могле организовати и пружити за све раднике, то би не само повољно утицало на здравље радника, већ би имало и позитиван утицај на благостање и економски статус земаља, њихових заједница и читавог становништва. Ово би такође помогло да се контролишу трошкови боловања и инвалидитета који се могу избећи и да се обузда ескалација трошкова здравствене заштите и социјалног осигурања.
Међународне смернице за ефикасне политике и програме здравља на раду су доступне, али се недовољно примењују на националном и локалном нивоу. Треба подстицати сарадњу између земаља и међународних организација и између самих земаља како би се обезбедила неопходна финансијска, техничка и стручна подршка за повећање приступа услугама медицине рада.
Опсег и количина услуга медицине рада које су потребне предузећу увелико варирају у зависности од услова у земљи и заједници, природе индустрије и процеса и материјала који се користе, као и од карактеристика радне снаге. Превентивним услугама треба дати највиши приоритет и осигурати прихватљив ниво квалитета.
Доступни су различити модели за организовање служби медицине рада и стварање пратеће инфраструктуре. Избор треба да буде одређен карактеристикама предузећа, расположивим ресурсима у смислу финансија, објеката, квалификованог особља, врстама проблема који се предвиђају и оним што је доступно у заједници. Потребна су даља истраживања о прикладности различитих модела у различитим ситуацијама.
Пружање висококвалитетних услуга здравља на раду често захтева укључивање широког спектра здравствених и безбедносних дисциплина, општег здравља и психосоцијалних дисциплина. Идеалну услугу чини мултидисциплинарни тим у којем су заступљене бројне ове специјалности. Међутим, чак и такве службе морају да се обрате спољним изворима када су потребни специјалисти који се ретко користе. Да би се задовољила растућа потреба за таквим специјалистима, адекватан број мора бити регрутован, обучен и обезбеђена специјализација из области здравља на раду потребна за оптималну ефикасност у свету рада. Треба подстицати међународну сарадњу у прикупљању доступних информација и осмишљавању њихове примене у различитим околностима, а њихово ширење кроз већ успостављене мреже нашироко промовисати.
Истраживачке активности у области здравља на раду традиционално су биле усмерене на области као што су токсикологија, епидемиологија и дијагностика и лечење здравствених проблема. Потребно је више истраживања о ефикасности различитих модела и механизама за пружање услуга медицине рада, о њиховој исплативости и њиховој прилагодљивости различитим околностима.
Постоји низ циљева и задатака служби медицине рада, од којих ће неке можда морати да се преиспитају због стално променљивог света рада. Њих би требало да преиспитају и ревидирају најауторитативнија међународна тела у светлу нових и новонасталих проблема здравља и безбедности на раду и нових начина унапређења и заштите здравља радника.
Конвенције и препоруке МОР-а о здрављу и безбедности на раду, приступи и стандарди садржани у њима, стратегије и резолуције СЗО, као и међународни програми обе организације представљају солидну основу за национални рад и широку међународну сарадњу у даљем развоју и унапређењу професије. здравствене услуге и праксе. Такви инструменти и њихова дужна примена су посебно потребни широм света у временима брзог мењања радног века; у имплементацији нових технологија; и под растућим ризиком постављања краткорочних економских и материјалних циљева испред вредности здравља и безбедности.
" ОДРИЦАЊЕ ОД ОДГОВОРНОСТИ: МОР не преузима одговорност за садржај представљен на овом веб порталу који је представљен на било ком другом језику осим енглеског, који је језик који се користи за почетну производњу и рецензију оригиналног садржаја. Одређене статистике нису ажуриране од продукција 4. издања Енциклопедије (1998).“