Catégories Enfants

14. Premiers soins et services médicaux d'urgence (2)

14. Premiers soins et services médicaux d'urgence
Éditeur de chapitre : Antonio J. Dajer
Table des matières
Tables
Premiers soins
Antonio J.Dajer
Blessures traumatiques à la tête
Fengsheng Il
Tables
Cliquez sur un lien ci-dessous pour afficher le tableau dans le contexte de l'article.

15. Protection et promotion de la santé (25)

15. Protection et promotion de la santé
Éditeurs de chapitre : Jacqueline Messite et Leon J. Warshaw
Table des matières
Figures et tableaux
Protection et promotion de la santé en milieu de travail : un aperçu
Leon J. Warshaw et Jacqueline Messite
Promotion de la santé au travail
Jonathan E. Fielding
Promotion de la santé sur le lieu de travail : Angleterre
Léon Kreitzmann
Promotion de la santé dans les petites organisations : l'expérience américaine
Sonia Muchnick-Baku et Leon J. Warshaw
Rôle du Service de santé des employés dans les programmes de prévention
John WF Cowell
Programmes d'amélioration de la santé chez Maclaren Industries, Inc. : une étude de cas
Ian MF Arnold et Louis Damphousse
Rôle du service de santé des employés dans les programmes de prévention : une étude de cas
Wayne N.Burton
Promotion de la santé sur les lieux de travail au Japon
Toshiteru Okubo
Évaluation des risques pour la santé
Léon J. Warshaw
Programmes d'entraînement physique et de conditionnement physique : un atout organisationnel
James Corry
Programmes de nutrition en milieu de travail
Penny M. Kris-Etherton et John W. Farquhar
Lutte contre le tabagisme en milieu de travail
Jon Rudnick
Programmes de contrôle du tabagisme chez Merrill Lynch and Company, Inc. : une étude de cas
Kristan D. Goldfein
Prévention et contrôle du cancer
Peter Greenwald et Leon J. Warshaw
Santé des femmes
Patricia A. Dernier
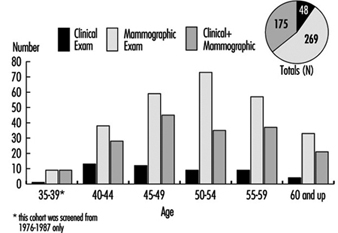
Programme de mammographie chez Marks and Spencer : une étude de cas
Jillian Haslehurst
Stratégies de chantier pour améliorer la santé maternelle et infantile : expériences d'employeurs américains
Maureen P. Corry et Ellen Cutler
Éducation sur le VIH/SIDA
BJ Styles
Protection et promotion de la santé : maladies infectieuses
William J.Schneider
Protéger la santé du voyageur
Craig Karpilow
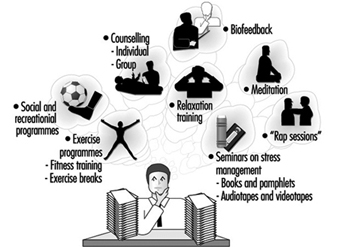
Programmes de gestion du stress
Léon J. Warshaw
Abus d'alcool et de drogues
Sheila B. Blume
Programmes d'aide aux employés
Sheila H.Akabas
La santé au troisième âge : programmes de préretraite
H. Béric Wright
Outplacement
Saul G. Gruner et Leon J. Warshaw
Tables
Cliquez sur un lien ci-dessous pour afficher le tableau dans le contexte de l'article.
1. Activités liées à la santé selon la taille de l'effectif
2. Taux de dépistage du cancer du sein et du col de l'utérus
3. Thèmes des "Journées mondiales sans tabac"
4. Dépistage des maladies néoplasiques
5. Assurance maladie
6. Services fournis par l'employeur
7. Substances capables de produire une dépendance
Figures
Pointez sur une vignette pour voir la légende de la figure, cliquez pour voir la figure dans le contexte de l'article.

16. Services de santé au travail (16)

16. Services de santé au travail
Éditeurs de chapitre : Igor A. Fedotov, Marianne Saux et Jorma Rantanen
Table des matières
Figures et tableaux
Normes, principes et approches des services de santé au travail
Jorma Rantanen et Igor A. Fedotov
Services et pratique de la santé au travail
Georges H. Coppée
Inspection médicale des lieux de travail et des travailleurs en France
Marianne Saux
Services de santé au travail dans les petites entreprises
Jorma Rantanen et Leon J. Warshaw
Assurance-accidents et services de santé au travail en Allemagne
Wilfried Coenen et Edith Perlebach
Services de santé au travail aux États-Unis : introduction
Sharon L. Morris et Peter Orris
Agences gouvernementales de santé au travail aux États-Unis
Sharon L. Morris et Linda Rosenstock
Services de santé au travail en entreprise aux États-Unis : services fournis en interne
William B. Bunn et Robert J. McCunney
Contrats de services de santé au travail aux États-Unis
Penny Higgin
Activités syndicales aux États-Unis
Lamont Byrd
Services de santé au travail universitaires aux États-Unis
Dean B.Baker
Services de santé au travail au Japon
Ken Takahashi
La protection du travail dans la Fédération de Russie : loi et pratique
Nikolai F. Izmerov et Igor A. Fedotov
La pratique du service de santé au travail en République populaire de Chine
Zhi Su
Sécurité et santé au travail en République tchèque
Vladimír Bencko et Daniela Pelclová
Pratiquer la santé au travail en Inde
TK Joshi
Tables
Cliquez sur un lien ci-dessous pour afficher le tableau dans le contexte de l'article.
1. Principes de pratique de la santé au travail
2. Médecins ayant des connaissances spécialisées en occ. Médicament
3. Prise en charge par des services externes de médecine du travail
4. Main-d'œuvre syndiquée aux États-Unis
5. Exigences minimales, santé en usine
6. Examens périodiques des expositions à la poussière
7. Examens physiques des risques professionnels
8. Résultats du suivi environnemental
9. Silicose et exposition, mine de tungstène Yiao Gang Xian
10. La silicose dans la société Ansham Steel
Figures
Pointez sur une vignette pour voir la légende de la figure, cliquez pour voir la figure dans le contexte de l'article.
Programmes de contrôle du tabagisme chez Merrill Lynch and Company, Inc. : une étude de cas
En 1990, le gouvernement des États-Unis a manifesté son ferme soutien aux programmes de promotion de la santé sur le lieu de travail en publiant Healthy People 2000, énonçant le Objectifs nationaux de promotion de la santé et de prévention des maladies pour l'an 2000 (Service de santé publique des États-Unis 1991). L'un de ces objectifs prévoit une augmentation du pourcentage de chantiers offrant des activités de promotion de la santé à leurs employés d'ici l'an 2000, « de préférence dans le cadre d'un programme global de promotion de la santé des employés » (objectif 8.6). Deux objectifs incluent spécifiquement des efforts pour interdire ou restreindre sévèrement le tabagisme au travail en augmentant le pourcentage de lieux de travail dotés d'une politique formelle en matière de tabagisme (Objectif 3.11) et en promulguant des lois nationales complètes sur la qualité de l'air intérieur (Objectif 3.12).
En réponse à ces objectifs et à l'intérêt des employés, Merrill Lynch and Company, Inc. (ci-après dénommée Merrill Lynch) a lancé le programme Wellness and You pour les employés des sièges sociaux à New York et dans l'État du New Jersey. Merrill Lynch est une société américaine de gestion financière et de conseil mondiale, qui occupe une position de leader dans les entreprises au service des particuliers ainsi que des entreprises et des clients institutionnels. Les 42,000 30 employés de Merrill Lynch dans plus de XNUMX pays fournissent des services comprenant la souscription, la négociation et le courtage de titres ; Banque d'investissement; opérations sur devises, matières premières et produits dérivés; services bancaires et prêts ; et services de vente et de souscription d'assurances. La population d'employés est diversifiée en termes d'origine ethnique, de nationalité, de niveau d'études et de niveau de salaire. Près de la moitié de la population d'employés a son siège social dans la région métropolitaine de New York (comprend une partie du New Jersey) et dans deux centres de services en Floride et au Colorado.
Programme Bien-être et vous de Merrill Lynch
Le programme Bien-être et vous est basé au sein du Département des services de soins de santé et est géré par un éducateur en santé de niveau doctorat qui relève du directeur médical. Le personnel de base du bien-être se compose du gestionnaire et d'un assistant à temps plein, et est complété par des médecins, des infirmières et des conseillers d'aide aux employés ainsi que des consultants externes au besoin.
En 1993, sa première année, plus de 9,000 25 employés représentant environ XNUMX % de la main-d'œuvre ont participé à une variété d'activités Wellness and You, notamment :
- programmes d'auto-assistance et d'information écrite, y compris la distribution de brochures sur une diversité de sujets de santé et un guide de santé personnel Merrill Lynch conçu pour encourager les employés à passer les tests, les vaccinations et les conseils dont ils ont besoin pour rester en bonne santé
- séminaires et ateliers éducatifs sur des sujets d'intérêt général tels que l'abandon du tabac, la gestion du stress, le sida et la maladie de Lyme
- des programmes de dépistage complets pour identifier les employés à risque de maladies cardiovasculaires, de cancer de la peau et de cancer du sein. Ces programmes ont été dispensés par des sous-traitants externes dans les locaux de l'entreprise, soit dans des cliniques de services de santé, soit dans des unités de camionnettes mobiles.
- programmes en cours, y compris des exercices d'aérobie dans la cafétéria de l'entreprise et des cours de gestion du poids personnels dans les salles de conférence de l'entreprise
- les soins cliniques, y compris les vaccinations antigrippales, les services de dermatologie, les examens de santé périodiques et les conseils nutritionnels dans les cliniques des services de santé des employés.
En 1994, le programme s'est élargi pour inclure un programme de dépistage gynécologique sur place comprenant des frottis Pap et des examens pelviens et mammaires; et un programme mondial d'assistance médicale d'urgence pour aider les employés américains à trouver un médecin anglophone partout dans le monde. En 1995, les programmes de bien-être seront étendus aux bureaux de service en Floride et au Colorado et atteindront environ la moitié de l'ensemble de la main-d'œuvre. La plupart des services sont offerts aux employés gratuitement ou à un coût nominal.
Programmes de contrôle du tabagisme chez Merrill Lynch
Les programmes anti-tabac ont acquis une place de choix dans le domaine du bien-être au travail ces dernières années. En 1964, le Surgeon General des États-Unis a identifié le tabagisme comme la seule cause de la plupart des maladies évitables et des décès prématurés (US Department of Health, Education, and Welfare 1964). Depuis lors, la recherche a démontré que le risque pour la santé lié à l'inhalation de fumée de tabac ne se limite pas au fumeur, mais inclut ceux qui inhalent de la fumée secondaire (US Department of Health and Human Services 1991). Par conséquent, de nombreux employeurs prennent des mesures pour limiter ou réduire le tabagisme chez les employés par souci de leur santé ainsi que de leurs propres «résultats». Chez Merrill Lynch, Wellness and You comprend trois types d'efforts de sevrage tabagique : (1) la distribution de documents écrits, (2) des programmes de sevrage tabagique et (3) des politiques antitabac restrictives.
Documents écrits
Le programme de mieux-être propose une large sélection de matériel pédagogique de qualité pour fournir des informations, de l'aide et des encouragements aux employés afin d'améliorer leur santé. Des documents d'auto-assistance tels que des dépliants et des cassettes audio conçus pour éduquer les employés sur les effets nocifs du tabagisme et sur les avantages de cesser de fumer sont disponibles dans les salles d'attente des cliniques de soins de santé et par courrier interne sur demande.
Des documents écrits sont également distribués lors des salons de la santé. Souvent, ces salons de la santé sont parrainés conjointement avec des initiatives nationales de santé afin de capitaliser sur l'attention des médias existants. Par exemple, le troisième jeudi de chaque mois de novembre, l'American Cancer Society parraine le Great American Smokeout. Cette campagne nationale, conçue pour encourager les fumeurs à arrêter de fumer pendant 24 heures, est bien médiatisée à travers les États-Unis par la télévision, la radio et les journaux. L'idée est que si les fumeurs peuvent se prouver qu'ils peuvent arrêter pour la journée, ils pourraient arrêter pour de bon. Dans Smokeout de 1993, 20.5 % des fumeurs aux États-Unis (9.4 millions) ont arrêté de fumer ou ont réduit le nombre de cigarettes qu'ils fumaient dans la journée ; 8 millions d'entre eux ont déclaré continuer à ne pas fumer ou à réduire leur tabagisme un à dix jours plus tard.
Chaque année, les membres du service médical de Merrill Lynch installent des kiosques pour arrêter de fumer le jour du Great American Smokeout dans les bureaux à domicile. Des cabines sont installées dans des endroits très fréquentés (halls et cafétérias) et fournissent de la documentation, des « trousses de survie » (contenant du chewing-gum, des bâtons de cannelle et du matériel d'auto-assistance) et des cartes d'engagement à cesser de fumer pour encourager les fumeurs à arrêter de fumer au moins pour la journée.
Programmes de sevrage tabagique
Étant donné qu'aucun programme unique de sevrage tabagique ne fonctionne pour tout le monde, les employés de Merrill Lynch se voient proposer une variété d'options. Il s'agit notamment de documents écrits d'auto-assistance (« trousses d'abandon »), de programmes de groupe, de bandes sonores, de conseils individuels et d'interventions médicales. Les interventions vont de l'éducation et de la modification classique du comportement à l'hypnose, à la thérapie de remplacement de la nicotine (par exemple, « le timbre » et la gomme à mâcher à la nicotine), ou à une combinaison. La plupart de ces services sont offerts gratuitement aux employés et certains programmes, comme les interventions de groupe, ont été subventionnés par le service des avantages sociaux de l'entreprise.
Politiques non-fumeurs
En plus des efforts de sevrage tabagique destinés aux individus, les restrictions au tabagisme deviennent de plus en plus courantes sur le lieu de travail. De nombreuses juridictions aux États-Unis, y compris les États de New York et du New Jersey, ont adopté des lois strictes sur le tabagisme au travail qui, pour la plupart, limitent le tabagisme aux bureaux privés. Il est permis de fumer dans les espaces de travail communs et les salles de conférence, mais seulement si chaque personne présente accepte de le permettre. Les statuts stipulent généralement que les préférences des non-fumeurs reçoivent la priorité, même au point d'interdire complètement de fumer. La figure 1 résume les réglementations municipales et étatiques applicables à New York.
Figure 1. Résumé des restrictions municipales et étatiques sur le tabagisme à New York.
Dans de nombreux bureaux, Merrill Lynch a mis en place des politiques antitabac qui vont au-delà des exigences légales. La plupart des cafétérias du siège à New York et dans le New Jersey sont devenues sans fumée. En outre, des interdictions totales de fumer ont été mises en place dans certains immeubles de bureaux du New Jersey et de Floride, et dans certaines zones de travail à New York.
Il semble y avoir peu de débats sur les effets néfastes sur la santé de l'exposition au tabac. Cependant, d'autres questions doivent être prises en compte lors de l'élaboration d'une politique d'entreprise en matière d'usage du tabac. La figure 2 décrit bon nombre des raisons pour lesquelles une entreprise peut choisir ou non de restreindre l'usage du tabac au-delà des exigences légales.
Figure 2. Raisons pour et contre la restriction du tabagisme sur le lieu de travail.
Évaluation des programmes et des politiques d'abandon du tabac
Compte tenu de la jeunesse relative du programme Le mieux-être et vous, aucune évaluation formelle n'a encore été menée pour déterminer l'effet de ces efforts sur le moral des employés ou sur les habitudes tabagiques. Cependant, certaines études suggèrent que les restrictions de fumer sur le lieu de travail sont favorisées par une majorité d'employés (Stave et Jackson 1991), entraînent une diminution de la consommation de cigarettes (Brigham et al. 1994 ; Baile et al. 1991 ; Woodruff et al. 1993) et augmenter les taux d'abandon du tabac (Sorensen et al. 1991).
Prévention et contrôle du cancer
Au cours de la prochaine décennie, on prévoit que le cancer deviendra la principale cause de décès dans de nombreux pays développés. Cela reflète moins une augmentation de l'incidence du cancer qu'une diminution de la mortalité due aux maladies cardiovasculaires, actuellement en tête des tables de mortalité. Au même titre que sa forte mortalité, nous sommes troublés par le spectre du cancer comme maladie « redoutée » : celle associée à une évolution plus ou moins rapide du handicap et à un haut degré de souffrance. Ce tableau quelque peu effrayant est rendu plus facile à contempler par nos connaissances croissantes sur la façon de réduire les risques, par des techniques permettant une détection précoce et par de nouvelles et puissantes réalisations dans le domaine de la thérapie. Cependant, ce dernier peut être associé à des coûts physiques, émotionnels et économiques tant pour les patients que pour ceux qui s'en préoccupent. Selon le National Cancer Institute (NCI) des États-Unis, une réduction significative des taux de morbidité et de mortalité par cancer est possible si les recommandations actuelles relatives à l'usage du tabac, aux changements alimentaires, aux contrôles environnementaux, au dépistage et aux traitements de pointe sont effectivement appliquées. .
Pour l'employeur, le cancer présente des problèmes significatifs entièrement indépendants de la responsabilité d'un éventuel cancer professionnel. Les travailleurs atteints de cancer peuvent avoir une productivité réduite et un absentéisme récurrent dû à la fois au cancer lui-même et aux effets secondaires de son traitement. Des employés précieux seront perdus en raison de longues périodes d'invalidité et de décès prématurés, ce qui entraînera des coûts considérables pour recruter et former des remplaçants.
Il y a un coût pour l'employeur même lorsque c'est un conjoint ou une autre personne à charge plutôt que l'employé en bonne santé qui développe le cancer. Le fardeau de la prestation de soins peut entraîner des distractions, de la fatigue et de l'absentéisme qui mettent à l'épreuve la productivité de cet employé, et les frais médicaux souvent considérables augmentent le coût de l'assurance maladie parrainée par l'employeur. Il est donc tout à fait approprié que la prévention du cancer soit un axe majeur des programmes de mieux-être en milieu de travail.
Prévention primaire
La prévention primaire implique d'éviter de fumer et de modifier d'autres facteurs de l'hôte susceptibles d'influencer le développement du cancer, d'identifier les agents cancérigènes potentiels dans l'environnement de travail et d'éliminer ou du moins de limiter l'exposition des travailleurs à ceux-ci.
Contrôler les expositions
Les cancérogènes potentiels et avérés sont identifiés par la recherche scientifique fondamentale et par des études épidémiologiques des populations exposées. Ce dernier implique des mesures d'hygiène industrielle de la fréquence, de l'ampleur et de la durée des expositions, associées à une surveillance médicale complète des travailleurs exposés, y compris l'analyse des causes d'invalidité et de décès. Le contrôle des expositions implique l'élimination de ces agents cancérigènes potentiels du lieu de travail ou, lorsque cela n'est pas possible, la minimisation de l'exposition à ceux-ci. Cela implique également l'étiquetage approprié de ces matières dangereuses et la formation continue des travailleurs en ce qui concerne leur manipulation, leur confinement et leur élimination.
Tabagisme et risque de cancer
Environ un tiers de tous les décès par cancer et 87 % de tous les cancers du poumon aux États-Unis sont attribuables au tabagisme. L'usage du tabac est également la principale cause des cancers du larynx, de la cavité buccale et de l'œsophage et il contribue au développement des cancers de la vessie, du pancréas, des reins et du col de l'utérus. Il existe une relation dose-réponse claire entre le risque de cancer du poumon et la consommation quotidienne de cigarettes : ceux qui fument plus de 25 cigarettes par jour ont un risque environ 20 fois supérieur à celui des non-fumeurs.
Les experts estiment que la consommation involontaire de fumée de tabac émise par les fumeurs (« fumée de tabac ambiante ») est un facteur de risque important de cancer du poumon chez les non-fumeurs. En janvier 1993, l'Environmental Protection Agency (EPA) des États-Unis a classé la fumée de tabac ambiante comme cancérogène humain connu qui, selon ses estimations, est responsable d'environ 3,000 XNUMX décès par cancer du poumon par an chez les non-fumeurs américains.
Le rapport de 1990 du Surgeon General des États-Unis sur les avantages pour la santé de l'arrêt du tabac fournit des preuves claires que cesser de fumer à tout âge est bénéfique pour la santé. Par exemple, cinq ans après avoir cessé de fumer, les anciens fumeurs présentent un risque réduit de cancer du poumon ; leur risque reste cependant plus élevé que celui des non-fumeurs jusqu'à 25 ans.
L'élimination de l'exposition au tabac par des programmes de sevrage tabagique parrainés par les employeurs/syndicats et les politiques sur les lieux de travail imposant un environnement de travail sans fumée représentent un élément majeur de la plupart des programmes de bien-être sur les lieux de travail.
Modification des facteurs hôtes
Le cancer est une aberration de la division et de la croissance cellulaires normales dans laquelle certaines cellules se divisent à des taux anormaux et se développent anormalement, migrant parfois vers d'autres parties du corps, affectant la forme et la fonction des organes impliqués et provoquant finalement la mort de l'organisme. Les progrès biomédicaux récents et continus fournissent une connaissance croissante du processus de cancérogenèse et commencent à identifier les facteurs génétiques, humoraux, hormonaux, alimentaires et autres qui peuvent l'accélérer ou l'inhiber, ce qui conduit à la recherche d'interventions susceptibles d'identifier les premiers , processus précancéreux et ainsi aider à restaurer les schémas de croissance cellulaire normaux.
Facteurs génétiques
Les épidémiologistes continuent d'accumuler des preuves de variations familiales dans la fréquence de certains types de cancer. Ces données ont été étayées par des biologistes moléculaires qui ont déjà identifié des gènes qui semblent contrôler les étapes de la division et de la croissance cellulaires. Lorsque ces gènes « suppresseurs de tumeurs » sont endommagés par des mutations naturelles ou les effets d'un cancérogène environnemental, le processus peut devenir incontrôlable et un cancer est déclenché.
Des gènes héréditaires ont été trouvés chez des patients atteints de cancer et des membres de leur famille immédiate. Un gène a été associé à un risque élevé de cancer du côlon et de cancer de l'endomètre ou de l'ovaire chez les femmes; un autre avec un risque élevé de cancer du sein et des ovaires; et un troisième avec une forme de mélanome malin. Ces découvertes ont conduit à un débat sur les questions éthiques et sociologiques entourant les tests ADN pour identifier les individus porteurs de ces gènes avec l'implication qu'ils pourraient ensuite être exclus des emplois impliquant une exposition possible à des cancérogènes potentiels ou réels. Après avoir étudié cette question, le Conseil consultatif national pour la recherche sur le génome humain (1994), soulevant des questions liées à la fiabilité des tests, à l'efficacité actuelle des interventions thérapeutiques potentielles et à la probabilité de discrimination génétique contre les personnes à haut risque , a conclu qu'« il est prématuré de proposer des tests ADN ou un dépistage de la prédisposition au cancer en dehors d'un environnement de recherche soigneusement contrôlé ».
Facteurs humoraux
La valeur du test de l'antigène spécifique de la prostate (APS) comme test de dépistage de routine du cancer de la prostate chez les hommes âgés n'a pas été scientifiquement démontrée dans un essai clinique. Cependant, dans certains cas, il est offert aux travailleurs masculins, parfois en signe d'équité entre les sexes pour équilibrer l'offre de mammographie et de frottis cervicaux aux travailleuses. Les cliniques proposant des examens périodiques de routine proposent le test PSA en complément et parfois même en remplacement du toucher rectal traditionnel ainsi que de l'échographie rectale récemment introduite. Bien que son utilisation semble valable chez les hommes présentant des anomalies ou des symptômes prostatiques, une étude multinationale récente conclut que la mesure du PSA ne devrait pas être une procédure de routine dans le dépistage des populations masculines en bonne santé (Adami, Baron et Rothman 1994).
Facteurs hormonaux
La recherche a impliqué des hormones dans la genèse de certains cancers et elles ont été utilisées dans le traitement d'autres. Les hormones, cependant, ne semblent pas être un élément approprié sur lequel mettre l'accent dans les programmes de promotion de la santé en milieu de travail. Une exception possible serait les avertissements de leur risque cancérigène potentiel dans certains cas lors de la recommandation d'hormones pour le traitement des symptômes de la ménopause et la prévention de l'ostéoporose.
Facteurs alimentaires
Les chercheurs ont estimé qu'environ 35 % de tous les décès par cancer aux États-Unis pourraient être liés à l'alimentation. En 1988, le rapport du Surgeon General des États-Unis sur la nutrition et la santé indiquait que les cancers du poumon, du côlon-rectum, du sein, de la prostate, de l'estomac, des ovaires et de la vessie pouvaient être associés à l'alimentation. La recherche indique que certains facteurs alimentaires (lipides, fibres et micronutriments tels que le bêta-carotène, la vitamine A, la vitamine C, la vitamine E et le sélénium) peuvent influer sur le risque de cancer. Des preuves épidémiologiques et expérimentales indiquent que la modulation de ces facteurs dans l'alimentation peut réduire l'apparition de certains types de cancer.
Graisses alimentaires
Des associations entre un apport excessif de graisses alimentaires et le risque de divers cancers, en particulier les cancers du sein, du côlon et de la prostate, ont été démontrées dans des études épidémiologiques et en laboratoire. Des études corrélationnelles internationales ont montré une forte association entre l'incidence des cancers à ces sites et l'apport total en graisses alimentaires, même après ajustement pour l'apport calorique total.
En plus de la quantité de matières grasses, le type de matières grasses consommées peut être un facteur de risque important dans le développement du cancer. Différents acides gras peuvent avoir diverses propriétés de promotion ou d'inhibition des tumeurs spécifiques au site. La consommation de graisses totales et de graisses saturées a été fortement et positivement associée aux cancers du côlon, de la prostate et du sein post-ménopausique ; la consommation d'huile végétale polyinsaturée a été positivement associée aux cancers du sein et de la prostate après la ménopause, mais pas au cancer du côlon. À l'inverse, la consommation d'acides gras oméga-3 hautement polyinsaturés présents dans certaines huiles de poisson peut ne pas affecter ou même diminuer le risque de cancer du sein et du côlon.
Les fibres alimentaires
Des preuves épidémiologiques suggèrent que le risque de certains cancers, en particulier les cancers du côlon et du sein, peut être réduit par un apport accru de fibres alimentaires et d'autres constituants alimentaires associés à des apports élevés de légumes, de fruits et de grains entiers.
Micronutriments
Les études épidémiologiques montrent généralement une relation inverse entre l'incidence du cancer et la consommation d'aliments riches en plusieurs nutriments ayant des propriétés antioxydantes, comme le bêta-carotène, la vitamine C (acide ascorbique) et la vitamine E (alpha-tocophérol). Un certain nombre d'études ont montré que de faibles apports en fruits et légumes sont associés à un risque accru de cancer du poumon. Les carences en sélénium et en zinc ont également été impliquées dans un risque accru de cancer.
Dans un certain nombre d'études dans lesquelles il a été démontré que l'utilisation de suppléments d'antioxydants réduisait le nombre attendu de crises cardiaques et d'accidents vasculaires cérébraux graves, les données sur le cancer étaient moins claires. Cependant, les résultats de l'essai clinique Alpha-Tocopherol, Beta-Carotene (ATBC) Lung Cancer Prevention, mené par le NCI en collaboration avec l'Institut national de santé publique de Finlande, ont indiqué que les suppléments de vitamine E et de bêta-carotène ne prévenaient pas le cancer du poumon. . La supplémentation en vitamine E a également entraîné 34 % moins de cancers de la prostate et 16 % moins de cancers colorectaux, mais les sujets prenant du bêta-carotène avaient 16 % plus de cancers du poumon, ce qui était statistiquement significatif, et avaient légèrement plus de cas d'autres cancers que ceux prenant de la vitamine E. ou le placebo. Il n'y avait aucune preuve que la combinaison de vitamine E et de bêta-carotène était meilleure ou pire que l'un ou l'autre des suppléments seuls. Les chercheurs n'ont pas encore déterminé pourquoi ceux qui prenaient du bêta-carotène dans l'étude avaient plus de cancers du poumon. Ces résultats suggèrent la possibilité qu'un ou plusieurs composés différents dans les aliments qui ont des niveaux élevés de bêta-carotène ou de vitamine E puissent être responsables de l'effet protecteur observé dans les études épidémiologiques. Les chercheurs ont également émis l'hypothèse que la durée de la supplémentation était peut-être trop courte pour inhiber le développement de cancers chez les fumeurs de longue date. Des analyses plus poussées de l'étude ATBC, ainsi que les résultats d'autres essais en cours, aideront à résoudre certaines des questions soulevées dans cet essai, en particulier la question de savoir si de fortes doses de bêta-carotène peuvent être nocives pour les fumeurs.
Alcool
La consommation excessive de boissons alcoolisées a été associée au cancer du rectum, du pancréas, du sein et du foie. Il existe également des preuves solides soutenant une association synergique de la consommation d'alcool et de tabac avec un risque accru de cancer de la bouche, du pharynx, de l'œsophage et du larynx.
Recommandations diététiques
Sur la base des preuves irréfutables que l'alimentation est liée au risque de cancer, le NCI a élaboré des directives diététiques qui incluent les recommandations suivantes :
- Réduire l'apport en matières grasses à 30 % ou moins des calories.
- Augmentez l'apport en fibres à 20 à 30 grammes par jour, avec une limite supérieure de 35 grammes.
- Inclure une variété de légumes et de fruits dans l'alimentation quotidienne.
- Éviter l'obésité.
- Consommez des boissons alcoolisées avec modération, voire pas du tout.
- Minimiser la consommation d'aliments salés (emballés dans du sel), saumurés (trempés dans de la saumure) ou fumés (associés à une incidence accrue de cancer de l'estomac et de l'œsophage).
Ces lignes directrices sont destinées à être intégrées dans un régime alimentaire général pouvant être recommandé pour l'ensemble de la population.
Maladies infectieuses
On connaît de mieux en mieux l'association de certains agents infectieux avec plusieurs types de cancer : par exemple, le virus de l'hépatite B avec le cancer du foie, le virus du papillome humain avec le cancer du col de l'utérus et le virus d'Epstein-Barr avec le lymphome de Burkitt. (La fréquence du cancer chez les patients atteints du SIDA est attribuable à l'immunodéficience du patient et n'est pas un effet cancérogène direct de l'agent du VIH.) Il existe maintenant un vaccin contre l'hépatite B qui, lorsqu'il est administré aux enfants, réduira finalement leur risque de un cancer.
Prévention du cancer en milieu de travail
Pour explorer le potentiel du lieu de travail en tant qu'arène pour la promotion d'un large éventail de comportements de prévention et de contrôle du cancer, le NCI parraine le Working Well Project. Ce projet est conçu pour déterminer si des interventions en milieu de travail visant à réduire l'usage du tabac, à apporter des modifications alimentaires préventives contre le cancer, à augmenter la prévalence du dépistage et à réduire l'exposition professionnelle peuvent être développées et mises en œuvre de manière rentable. Il a été lancé en septembre 1989 dans les quatre centres de recherche suivants aux États-Unis.
- MD Anderson Cancer Center, Houston, Texas
- Université de Floride, Gainesville, Floride
- Institut du cancer Dana Farber, Boston, Massachusetts
- Hôpital Miriam / Université Brown, Providence, Rhode Island
Le projet implique environ 21,000 114 employés sur XNUMX chantiers différents à travers les États-Unis. La plupart des chantiers sélectionnés sont impliqués principalement dans la fabrication ; d'autres types de chantiers du projet comprenaient des casernes de pompiers et des imprimeurs de journaux. La réduction du tabagisme et la modification du régime alimentaire étaient des domaines d'intervention inclus dans tous les chantiers ; cependant, chaque site a maximisé ou minimisé des programmes d'intervention particuliers ou inclus des options supplémentaires pour répondre aux conditions climatiques et socio-économiques de la zone géographique. Les centres de Floride et du Texas, par exemple, ont inclus et mis l'accent sur le dépistage du cancer de la peau et l'utilisation d'écrans solaires en raison de l'exposition accrue au soleil dans ces régions géographiques. Les centres de Boston et du Texas offraient des programmes qui mettaient l'accent sur la relation entre le cancer et la consommation de tabac. Le centre de Floride a renforcé l'intervention de modification du régime alimentaire avec des approvisionnements en agrumes frais, facilement disponibles auprès de l'industrie agricole et fruitière de l'État. Des conseils de consommateurs patron-employés ont également été créés sur les chantiers du centre de Floride pour travailler avec le service alimentaire afin de garantir que les cafétérias proposent des sélections de légumes et de fruits frais. Plusieurs des chantiers participant au projet ont offert de petits prix — chèques-cadeaux ou dîners cafétéria — pour la poursuite de la participation au projet ou pour l'atteinte d'un objectif visé, comme l'abandon du tabac. La réduction de l'exposition aux risques professionnels revêtait un intérêt particulier sur les chantiers où les gaz d'échappement diesel, l'utilisation de solvants ou les équipements à rayonnement étaient répandus. Les programmes en milieu de travail comprenaient :
- activités de groupe pour susciter l'intérêt, comme tester le goût de divers aliments
- activités de groupe dirigées, comme des concours pour cesser de fumer
- démonstrations médicales/scientifiques, telles que
 tests, pour vérifier l'effet du tabagisme sur le système respiratoire
tests, pour vérifier l'effet du tabagisme sur le système respiratoire - séminaires sur les pratiques commerciales et l'élaboration de politiques visant à réduire considérablement ou à éliminer l'exposition professionnelle à des matières potentiellement ou réellement dangereuses ou toxiques
- programmes informatisés d'auto-assistance et d'auto-évaluation sur le risque et la prévention du cancer
- des manuels et des cours d'auto-assistance pour aider à réduire ou à éliminer l'usage du tabac, à modifier le régime alimentaire et à augmenter le dépistage du cancer.
Éducation au cancer
Les programmes d'éducation à la santé sur le lieu de travail doivent inclure des informations sur les signes et symptômes évocateurs d'un cancer précoce - par exemple, des bosses, des saignements du rectum et d'autres orifices, des lésions cutanées qui ne semblent pas guérir - ainsi que des conseils pour consulter rapidement un médecin. . Ces programmes pourraient également offrir des instructions, de préférence avec une pratique supervisée, sur l'auto-examen des seins.
Le dépistage du cancer
Le dépistage des lésions précancéreuses ou des cancers précoces est réalisé en vue de leur détection et de leur élimination la plus précoce possible. Éduquer les individus sur les premiers signes et symptômes du cancer afin qu'ils puissent consulter un médecin est une partie importante du dépistage.
La recherche d'un cancer précoce doit être incluse dans chaque examen médical de routine ou périodique. De plus, des dépistages de masse pour certains types de cancer peuvent être effectués sur le lieu de travail ou dans un établissement communautaire à proximité du lieu de travail. Tout dépistage acceptable et justifiable d'une population asymptomatique pour le cancer doit répondre aux critères suivants :
- La maladie en question devrait représenter un fardeau substantiel au niveau de la santé publique et devrait avoir une phase prévalente, asymptomatique et non métastatique.
- La phase asymptomatique et non métastatique doit être reconnaissable.
- La procédure de dépistage doit avoir une spécificité, une sensibilité et des valeurs prédictives raisonnables ; elle doit présenter un faible risque et un faible coût, et être acceptable à la fois pour l'examinateur et la personne faisant l'objet de l'examen.
- Une détection précoce suivie d'un traitement approprié devrait offrir un potentiel de guérison nettement supérieur à celui qui existe dans les cas où la découverte a été retardée.
- Le traitement des lésions détectées par le dépistage devrait offrir de meilleurs résultats, mesurés par la morbidité et la mortalité par cause.
Les critères supplémentaires suivants sont particulièrement pertinents en milieu de travail :
- Les employés (et les personnes à leur charge, lorsqu'ils sont impliqués dans le programme) doivent être informés de l'objectif, de la nature et des résultats potentiels du dépistage, et un « consentement éclairé » formel doit être obtenu.
- Le programme de dépistage doit être mené en tenant dûment compte du confort, de la dignité et de la vie privée des personnes qui consentent à être contrôlés et doit impliquer une interférence minimale avec les modalités de travail et les horaires de production.
- Les résultats du dépistage doivent être communiqués rapidement et en privé, avec des copies transmises aux médecins personnels désignés par les travailleurs. Des conseils dispensés par des professionnels de la santé formés devraient être disponibles pour ceux qui souhaitent obtenir des éclaircissements sur le rapport de dépistage.
- Les personnes dépistées doivent être informées de la possibilité de faux négatifs et averties de demander une évaluation médicale de tout signe ou symptôme se développant peu après l'exercice de dépistage.
- Un réseau de référence préétabli doit être mis en place vers lequel les personnes ayant des résultats positifs qui ne peuvent ou ne souhaitent pas consulter leur médecin personnel peuvent être référées.
- Les frais des examens de confirmation nécessaires et les frais de traitement doivent être couverts par l'assurance maladie ou autrement être abordables.
- Un système de suivi préétabli doit être en place pour s'assurer que les rapports positifs ont été rapidement confirmés et que des interventions appropriées ont été organisées.
Un autre critère final est d'une importance fondamentale : l'exercice de dépistage doit être effectué par des professionnels de la santé dûment qualifiés et accrédités utilisant un équipement de pointe et l'interprétation et l'analyse des résultats doivent être de la plus haute qualité et précision possible.
En 1989, le Preventive Services Task Force des États-Unis, un groupe de 20 experts de la médecine et d'autres domaines connexes s'appuyant sur des centaines de "conseillers" et d'autres des États-Unis, du Canada et du Royaume-Uni, a évalué l'efficacité de quelque 169 interventions préventives. Ses recommandations en matière de dépistage du cancer sont résumées dans le tableau 1. Reflétant l'attitude quelque peu conservatrice du groupe de travail et ses critères rigoureusement appliqués, ces recommandations peuvent différer de celles avancées par d'autres groupes.
Tableau 1. Dépistage des maladies néoplasiques.
|
Types de cancer |
Recommandations du groupe de travail américain sur les services préventifs* |
|
Poitrine |
Toutes les femmes de plus de 40 ans devraient subir un examen clinique annuel des seins. Une mammographie tous les un à deux ans est recommandée pour toutes les femmes à partir de 50 ans et jusqu'à 75 ans, sauf si une pathologie a été détectée. Il peut être prudent de commencer la mammographie à un âge plus précoce pour les femmes à haut risque de cancer du sein. Bien que l'enseignement de l'auto-examen des seins ne soit pas spécifiquement recommandé pour le moment, il n'y a pas suffisamment de preuves pour recommander un changement dans les pratiques actuelles d'auto-examen des seins (c'est-à-dire que ceux qui l'enseignent actuellement devraient continuer la pratique). |
|
colorectal |
Il n'y a pas suffisamment de preuves pour recommander ou déconseiller la recherche de sang occulte dans les selles ou la sigmoïdoscopie comme tests de dépistage efficaces du cancer colorectal chez les personnes asymptomatiques. Il n'y a pas non plus de motifs suffisants pour interrompre cette forme de dépistage là où elle est actuellement pratiquée ou pour la refuser aux personnes qui en font la demande. Il peut être cliniquement prudent d'offrir un dépistage aux personnes âgées de 50 ans ou plus présentant des facteurs de risque connus de cancer colorectal. |
|
Cervical |
Un test de Papanicolaou (Pap) régulier est recommandé pour toutes les femmes qui sont ou ont été sexuellement actives. Les frottis vaginaux doivent commencer dès le début de l'activité sexuelle et doivent être répétés tous les un à trois ans, à la discrétion du médecin. Ils peuvent être arrêtés à 65 ans si les frottis antérieurs ont toujours été normaux. |
|
Prostate |
Il n'y a pas suffisamment de preuves pour recommander pour ou contre le toucher rectal de routine comme test de dépistage efficace du cancer de la prostate chez les hommes asymptomatiques. L'échographie transrectale et les marqueurs tumoraux sériques ne sont pas recommandés pour le dépistage de routine chez les hommes asymptomatiques. |
|
Poumon |
Le dépistage des personnes asymptomatiques pour le cancer du poumon en effectuant une radiographie pulmonaire de routine ou une cytologie des expectorations n'est pas recommandé. |
|
Peau |
Le dépistage systématique du cancer de la peau est recommandé pour les personnes à haut risque. Les cliniciens doivent conseiller à tous les patients exposés à l'extérieur d'utiliser des écrans solaires et d'autres mesures pour se protéger des rayons ultraviolets. Actuellement, il n'y a aucune preuve pour ou contre le fait de conseiller aux patients d'effectuer un auto-examen de la peau. |
|
Testiculaire |
Le dépistage périodique du cancer des testicules par examen testiculaire est recommandé chez les hommes ayant des antécédents de cryptorchidie, d'orchiopexie ou d'atrophie testiculaire. Il n'y a aucune preuve de bénéfice ou de préjudice clinique à recommander pour ou contre le dépistage systématique du cancer des testicules chez d'autres hommes. Actuellement, il n'y a pas suffisamment de preuves pour ou contre le fait de conseiller aux patients d'effectuer un auto-examen périodique des testicules. |
|
De l'ovaire |
Le dépistage du cancer de l'ovaire chez les femmes asymptomatiques n'est pas recommandé. Il est prudent d'examiner l'annexe lors de la réalisation d'examens gynécologiques pour d'autres raisons. |
|
Pancréatique |
Le dépistage systématique du cancer du pancréas chez les personnes asymptomatiques n'est pas recommandé. |
|
Oraux |
Le dépistage systématique des personnes asymptomatiques pour le cancer de la bouche par des cliniciens de soins primaires n'est pas recommandé. Tous les patients doivent être conseillés de subir des examens dentaires réguliers, de cesser de fumer sous toutes leurs formes et de limiter leur consommation d'alcool. |
Source : Groupe de travail sur les services préventifs 1989.
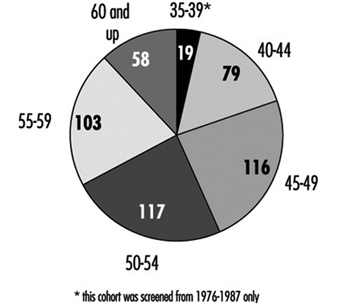
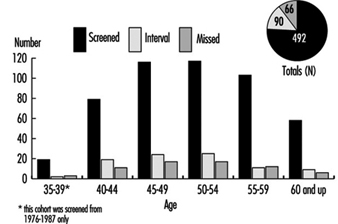
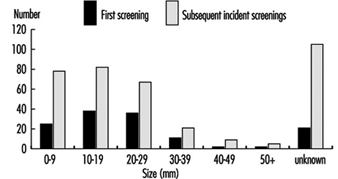
Dépistage du cancer du sein
Il existe un consensus général parmi les experts selon lequel le dépistage par mammographie combiné à un examen clinique des seins tous les un à deux ans sauvera des vies chez les femmes âgées de 50 à 69 ans, réduisant jusqu'à 30 % le nombre de décès par cancer du sein dans ce groupe d'âge. Les experts ne sont cependant pas parvenus à un accord sur la valeur du dépistage du cancer du sein par mammographie pour les femmes asymptomatiques âgées de 40 à 49 ans. Le NCI recommande que les femmes de ce groupe d'âge soient dépistées tous les un à deux ans et que les femmes à risque accru de cancer du sein cancer doit consulter un médecin pour savoir s'il faut commencer le dépistage avant l'âge de 40 ans.
La population féminine dans la plupart des organisations peut être trop petite pour justifier l'installation d'équipement de mammographie sur place. En conséquence, la plupart des programmes parrainés par les employeurs ou les syndicats (ou les deux) reposent sur des contrats avec des prestataires qui apportent des unités mobiles sur le lieu de travail ou sur des prestataires de la communauté vers lesquels les employées participantes sont orientées pendant les heures de travail ou pendant leur temps libre. En prenant de telles dispositions, il est essentiel de s'assurer que l'équipement répond aux normes d'exposition et de sécurité aux rayons X telles que celles promulguées par l'American College of Radiology, et que la qualité des films et leur interprétation sont satisfaisantes. De plus, il est impératif qu'une ressource de référence soit préarrangée pour les femmes qui auront besoin d'une petite aspiration à l'aiguille ou d'autres procédures de diagnostic de confirmation.
Dépistage du cancer du col de l'utérus
Les preuves scientifiques suggèrent fortement qu'un dépistage régulier avec des tests Pap réduira considérablement la mortalité par cancer du col de l'utérus chez les femmes sexuellement actives ou qui ont atteint l'âge de 18 ans. La survie semble être directement liée au stade de la maladie au moment du diagnostic. La détection précoce, utilisant la cytologie cervicale, est actuellement le seul moyen pratique de détecter le cancer du col de l'utérus aux stades localisés ou précancéreux. Le risque de développer un cancer invasif du col de l'utérus est de trois à dix fois plus élevé chez les femmes qui n'ont jamais subi de dépistage que chez celles qui ont subi un test Pap tous les deux ou trois ans.
Le fait que les frottis de cytologie cervicale peuvent être obtenus assez efficacement par des infirmières correctement formées et ne nécessitent pas l'intervention d'un médecin revêt une importance particulière pour le coût des programmes de dépistage en milieu de travail. La qualité du laboratoire auquel ils sont envoyés pour interprétation est peut-être encore plus importante.
Dépistage du cancer colorectal
Il est généralement admis que la détection précoce des polypes colorectaux précancéreux et des cancers par des tests périodiques de sang dans les selles, ainsi que des examens rectaux et sigmoïdoscopiques, et leur retrait rapide, réduira la mortalité par cancer colorectal chez les personnes âgées de 50 ans et plus. L'examen a été rendu moins inconfortable et plus fiable avec le remplacement du sigmoïdoscope rigide par l'instrument à fibre optique plus long et flexible. Il reste cependant un certain désaccord quant aux tests sur lesquels se fier et à quelle fréquence ils doivent être appliqués.
Avantages et inconvénients du dépistage
Il existe un consensus général sur la valeur du dépistage du cancer chez les personnes à risque en raison d'antécédents familiaux, de la survenue antérieure d'un cancer ou d'une exposition connue à des cancérogènes potentiels. Mais il semble y avoir des inquiétudes légitimes concernant le dépistage de masse des populations en bonne santé.
Les partisans du dépistage de masse pour la détection du cancer partent du principe qu'une détection précoce sera suivie d'améliorations de la morbidité et de la mortalité. Cela a été démontré dans certains cas, mais ce n'est pas toujours le cas. Par exemple, bien qu'il soit possible de détecter plus tôt le cancer du poumon grâce à la radiographie pulmonaire et à la cytologie des expectorations, cela n'a entraîné aucune amélioration des résultats du traitement. De même, des inquiétudes ont été exprimées quant au fait que l'augmentation du délai de traitement des cancers précoces de la prostate pourrait non seulement être sans avantage, mais pourrait en fait être contre-productive compte tenu de la plus longue période de bien-être dont bénéficient les patients dont le traitement est retardé.
Lors de la planification des programmes de dépistage de masse, il faut également tenir compte de l'impact sur le bien-être et le portefeuille des patients présentant des faux positifs. Par exemple, dans plusieurs séries de cas, 3 à 8 % des femmes au dépistage mammaire positif ont eu des biopsies inutiles pour des tumeurs bénignes ; et dans une expérience avec le test sanguin fécal pour le cancer colorectal, près d'un tiers des personnes dépistées ont été référées pour une coloscopie diagnostique, et la plupart d'entre elles ont montré des résultats négatifs.
Il est clair que des recherches supplémentaires sont nécessaires. Pour évaluer l'efficacité du dépistage, le NCI a lancé une grande étude, les Prostate, Lung, Colorectal and Ovarian Cancer Screening Trials (PLCO) afin d'évaluer les techniques de détection précoce de ces quatre localisations cancéreuses. L'inscription au PLCO a commencé en novembre 1993 et impliquera 148,000 60 hommes et femmes, âgés de 74 à 125 ans, randomisés soit dans le groupe d'intervention, soit dans le groupe témoin. Dans le groupe d'intervention, les hommes seront dépistés pour le cancer du poumon, colorectal et prostatique tandis que les femmes seront dépistées pour le cancer du poumon, colorectal et de l'ovaire; ceux affectés au groupe témoin recevront leurs soins médicaux habituels. Pour le cancer du poumon, l'intérêt d'une radiographie pulmonaire unique annuelle sera étudié ; pour le cancer colorectal, une sigmoïdoscopie annuelle par fibre optique sera effectuée ; pour le cancer de la prostate, un toucher rectal et un test sanguin pour l'APS seront effectués ; et pour le cancer de l'ovaire, les examens échographiques physiques et transvaginaux annuels seront complétés par un test sanguin annuel pour le marqueur tumoral connu sous le nom de CA-16. Au bout de 87.8 ans et d'une dépense de XNUMX millions de dollars, on espère que des données solides seront obtenues sur la manière dont le dépistage peut être utilisé pour obtenir des diagnostics précoces susceptibles de prolonger la vie et de réduire la mortalité.
Traitement et soins continus
Le traitement et les soins continus comprennent les efforts visant à améliorer la qualité de vie des personnes atteintes d'un cancer et des personnes concernées. Les services de santé au travail et les programmes d'aide aux employés parrainés par les employeurs et les syndicats peuvent fournir des conseils et un soutien utiles aux travailleurs traités pour un cancer ou qui ont une personne à charge sous traitement. Ce soutien peut inclure des explications sur ce qui se passe et à quoi s'attendre, des informations qui ne sont parfois pas fournies par les oncologues et les chirurgiens ; orientation dans les renvois pour deuxième avis; et des consultations et de l'aide en matière d'accès à des centres de soins hautement spécialisés. Les congés autorisés et les modalités de travail modifiées peuvent permettre aux travailleurs de rester productifs pendant le traitement et de reprendre le travail plus tôt lorsqu'une rémission est obtenue. Dans certains lieux de travail, des groupes de soutien par les pairs ont été formés pour permettre un échange d'expériences et un soutien mutuel aux travailleurs confrontés à des problèmes similaires.
Conclusion
Les programmes de prévention et de détection du cancer peuvent apporter une contribution significative au bien-être des travailleurs concernés et des personnes à leur charge et procurer un rendement important aux employeurs et aux syndicats qui les parrainent. Comme pour les autres interventions préventives, il est nécessaire que ces programmes soient correctement conçus et mis en œuvre avec soin et, puisque leurs avantages s'accumuleront sur de nombreuses années, ils doivent être poursuivis sur une base régulière.
Santé Des Femmes
Il existe une perception erronée commune selon laquelle, en dehors des différences reproductives, les travailleurs féminins et masculins seront affectés de la même manière par les risques pour la santé au travail et les tentatives de les contrôler. Bien que les femmes et les hommes souffrent de bon nombre des mêmes troubles, ils diffèrent physiquement, métaboliquement, hormonalement, physiologiquement et psychologiquement. Par exemple, la taille moyenne et la masse musculaire plus petites des femmes imposent une attention particulière à l'ajustement des vêtements et dispositifs de protection et à la disponibilité d'outils à main bien conçus, tandis que le fait que leur masse corporelle est généralement inférieure à celle des hommes les rend plus susceptibles, sur moyenne, aux effets de l'abus d'alcool sur le foie et le système nerveux central.
Ils diffèrent également dans les types d'emplois qu'ils occupent, dans les circonstances sociales et économiques qui influencent leur mode de vie, ainsi que dans leur participation et leur réponse aux activités de promotion de la santé. Bien qu'il y ait eu quelques changements récents, les femmes sont toujours plus susceptibles d'occuper des emplois routiniers et dans lesquels elles sont exposées à des blessures répétitives. Elles souffrent d'inégalité salariale et sont beaucoup plus susceptibles que les hommes d'être chargées des tâches ménagères et de s'occuper des enfants et des personnes âgées à charge.
Dans les pays industrialisés, les femmes ont une espérance de vie plus longue que les hommes ; cela s'applique à tous les groupes d'âge. À 45 ans, une Japonaise peut s'attendre à vivre en moyenne encore 37.5 ans et une Écossaise de 45 ans encore 32.8 ans, les femmes de la plupart des autres pays du monde développé se situant entre ces limites. Ces faits conduisent à supposer que les femmes sont, par conséquent, en bonne santé. Il y a un manque de conscience que ces années "supplémentaires" sont souvent gâchées par des maladies chroniques et des incapacités dont la plupart sont évitables. De nombreuses femmes en savent trop peu sur les risques pour la santé auxquels elles sont confrontées et, par conséquent, sur les mesures qu'elles peuvent prendre pour contrôler ces risques et se protéger contre les maladies et les blessures graves. Par exemple, de nombreuses femmes s'inquiètent à juste titre du cancer du sein, mais ignorent le fait que les maladies cardiaques sont de loin la principale cause de décès chez les femmes et que, principalement en raison de l'augmentation de leur tabagisme, qui est également un facteur de risque majeur de maladie coronarienne. maladie artérielle — l'incidence du cancer du poumon chez les femmes est en augmentation.
Aux États-Unis, une enquête nationale de 1993 (Harris et al. 1993), impliquant des entretiens avec plus de 2,500 1,000 femmes adultes et 17 10 hommes adultes, a confirmé que les femmes souffrent de problèmes de santé graves et que beaucoup ne reçoivent pas les soins dont elles ont besoin. Selon l'enquête, entre trois et quatre femmes sur dix risquent de contracter une maladie traitable non détectée parce qu'elles ne reçoivent pas de services cliniques préventifs appropriés, en grande partie parce qu'elles n'ont pas d'assurance maladie ou parce que leurs médecins n'ont jamais suggéré que des tests appropriés étaient disponibles et devraient être recherché. De plus, un nombre important d'Américaines interrogées n'étaient pas satisfaites de leur médecin personnel : quatre sur dix (deux fois plus d'hommes) ont déclaré que leur médecin leur avait « parlé » et XNUMX % (contre XNUMX % des hommes) avaient ont été informés que leurs symptômes étaient « tous dans la tête ».
Bien que les taux globaux de maladie mentale soient à peu près les mêmes pour les hommes et les femmes, les schémas sont différents : les femmes souffrent davantage de dépression et de troubles anxieux, tandis que l'abus de drogues et d'alcool et les troubles de la personnalité antisociale sont plus fréquents chez les hommes (Glied et Kofman, 1995). Les hommes sont plus susceptibles de rechercher et de recevoir des soins de spécialistes de la santé mentale, tandis que les femmes sont plus souvent traitées par des médecins de soins primaires, dont beaucoup n'ont pas l'intérêt, voire l'expertise, pour traiter les problèmes de santé mentale. Les femmes, en particulier les femmes âgées, reçoivent une part disproportionnée des prescriptions de médicaments psychotropes, de sorte que l'on craint que ces médicaments soient peut-être surutilisés. Trop souvent, les difficultés découlant de niveaux excessifs de stress ou de problèmes évitables et traitables sont expliquées par les professionnels de la santé, les membres de la famille, les superviseurs et les collègues, et même par les femmes elles-mêmes, comme reflétant le « temps de la mois » ou « changement de vie » et, par conséquent, ne sont pas traités.
Ces circonstances sont aggravées par l'hypothèse que les femmes, jeunes et moins jeunes, savent tout ce qu'il y a à savoir sur leur corps et leur fonctionnement. C'est loin d'être la vérité. Il existe une ignorance généralisée et une désinformation acceptée sans critique. Beaucoup de femmes ont honte de révéler leur ignorance et s'inquiètent inutilement de symptômes en fait « normaux » ou simplement expliqués.
Étant donné que les femmes représentent environ 50 % de la main-d'œuvre dans une grande partie du marché de l'emploi, et considérablement plus dans certaines industries de services, les conséquences de leurs problèmes de santé évitables et corrigibles pèsent lourdement et évitablement sur leur bien-être et leur productivité, ainsi que sur l'organisation aussi. Ce bilan peut être considérablement réduit par un programme de promotion de la santé au travail destiné aux femmes.
Promotion de la santé au travail pour les femmes
Une grande partie de l'information sur la santé est fournie par les journaux, les magazines et la télévision, mais la plupart d'entre elles sont incomplètes, sensationnalistes ou axées sur la promotion de produits ou de services particuliers. Trop souvent, en rendant compte des avancées médicales et scientifiques actuelles, les médias soulèvent plus de questions qu'ils n'en résolvent et provoquent même une anxiété inutile. Les professionnels de la santé dans les hôpitaux, les cliniques et les cabinets privés omettent souvent de s'assurer que leurs patients sont correctement éduqués sur les problèmes qu'ils présentent, sans parler de prendre le temps de les informer sur des problèmes de santé importants sans rapport avec leurs symptômes.
Un programme de promotion de la santé sur le lieu de travail correctement conçu et administré doit fournir des informations exactes et complètes, des possibilités de poser des questions lors de séances de groupe ou individuelles, des services cliniques de prévention, l'accès à une variété d'activités de promotion de la santé et des conseils sur les ajustements qui peuvent prévenir ou minimiser la détresse et invalidité. Le chantier offre un lieu idéal pour le partage d'expériences et d'informations sur la santé, en particulier lorsqu'elles sont pertinentes aux circonstances rencontrées au travail. On peut également profiter de la pression des pairs qui est présente sur le lieu de travail pour fournir aux travailleurs une motivation supplémentaire pour participer et persévérer dans des activités de promotion de la santé et pour maintenir un mode de vie sain.
Il existe une variété d'approches à la programmation pour les femmes. Ernst and Young, le grand cabinet comptable, a proposé à ses employés de Londres une série de séminaires sur la santé pour les femmes animés par un consultant extérieur. Ils ont été suivis par tous les grades du personnel et ont été bien accueillis. Les femmes qui ont assisté étaient sûres du format des présentations. En tant qu'étranger, le consultant ne représentait aucune menace pour leur statut d'emploi et, ensemble, ils ont dissipé de nombreux domaines de confusion au sujet de la santé des femmes.
Marks and Spencer, un important détaillant au Royaume-Uni, mène un programme par l'intermédiaire de son service médical interne en utilisant des ressources externes pour fournir des services aux employés dans leurs nombreux sites de travail régionaux. Ils proposent des examens de dépistage et des conseils individuels à tout leur personnel, ainsi qu'une vaste gamme de documentation et de vidéos sur la santé, dont beaucoup sont produites en interne.
De nombreuses entreprises font appel à des conseillers en santé indépendants extérieurs à l'entreprise. Un exemple au Royaume-Uni est le service fourni par les Medical Centers de la BUPA (British United Provident Association) qui voient plusieurs milliers de femmes à travers leur réseau de 35 unités intégrées mais dispersées géographiquement, complétées par leurs unités mobiles. La plupart de ces femmes sont dirigées vers les programmes de promotion de la santé de leurs employeurs; le reste vient indépendamment.
BUPA a probablement été le premier, du moins au Royaume-Uni, à créer un centre de santé pour femmes dédié aux services préventifs exclusivement pour les femmes. Les centres de santé pour femmes en milieu hospitalier et autonomes sont de plus en plus courants et s'avèrent attrayants pour les femmes qui n'ont pas été bien servies par le système de soins de santé en vigueur. En plus de fournir des soins prénatals et obstétricaux, ils ont tendance à offrir des soins primaires de grande envergure, la plupart mettant un accent particulier sur les services préventifs.
La National Survey of Women's Health Centers, menée en 1994 par des chercheurs de la Johns Hopkins School of Hygiene and Public Health avec le soutien de la Commonwealth Foundation (Weisman 1995), a estimé qu'il existe 3,600 71 centres de santé pour femmes aux États-Unis, dont 82 % sont des centres de santé reproductive offrant principalement des examens gynécologiques ambulatoires de routine, des tests Pap et des services de planification familiale. Ils proposent également des tests de grossesse, des conseils sur l'avortement (50%) et des avortements (XNUMX%), le dépistage et le traitement des maladies sexuellement transmissibles, des examens des seins et des contrôles de la tension artérielle.
Douze pour cent sont des centres de soins primaires (ceux-ci comprennent les services de santé des collèges pour femmes) qui fournissent des soins de base aux femmes en bonne santé et des soins préventifs, notamment des examens physiques périodiques, des examens gynécologiques de routine et des tests Pap, le diagnostic et le traitement des problèmes menstruels, des conseils sur la ménopause et un traitement hormonal substitutif, et les services de santé mentale, y compris les conseils et le traitement de la toxicomanie et de l'alcoolisme.
Les centres du sein représentent 6 % du total (voir ci-dessous), tandis que les autres sont des centres offrant diverses combinaisons de services. Bon nombre de ces centres ont manifesté leur intérêt à passer des contrats pour fournir des services aux employées des organisations voisines dans le cadre de leurs programmes de promotion de la santé en milieu de travail.
Quel que soit le lieu, le succès des programmes de promotion de la santé des femmes en milieu de travail repose non seulement sur la fiabilité de l'information et des services offerts mais, plus important encore, sur la manière dont ils sont présentés. Les programmes doivent être sensibilisés aux attitudes et aux aspirations des femmes ainsi qu'à leurs préoccupations et, tout en les soutenant, ils doivent être exempts de la condescendance avec laquelle ces problèmes sont si souvent abordés.
Le reste de cet article se concentrera sur trois catégories de problèmes considérés comme des problèmes de santé particulièrement importants pour les femmes : les troubles menstruels, le cancer du col de l'utérus et du sein et l'ostéoporose. Cependant, en traitant d'autres catégories de santé, le programme de promotion de la santé sur le lieu de travail devrait garantir que tout autre problème particulièrement important pour les femmes ne sera pas négligé.
Troubles menstruels
Pour la grande majorité des femmes, la menstruation est un processus « naturel » qui présente peu de difficultés. Le cycle menstruel peut être perturbé par une variété de conditions qui peuvent causer de l'inconfort ou de l'inquiétude pour l'employé. Ceux-ci peuvent l'amener à s'absenter régulièrement pour maladie, signalant souvent un «rhume» ou un «mal de gorge» plutôt qu'un problème menstruel, surtout si le certificat d'absence doit être remis à un responsable masculin. Cependant, le modèle d'absence est évident et le renvoi à un professionnel de la santé qualifié peut résoudre le problème rapidement. Les problèmes menstruels qui peuvent affecter le lieu de travail comprennent l'aménorrhée, la ménorragie, la dysménorrhée, le syndrome prémenstruel (SPM) et la ménopause.
Aménorrhée
Bien que l'aménorrhée puisse susciter des inquiétudes, elle n'affecte généralement pas la performance au travail. La cause la plus fréquente d'aménorrhée chez les jeunes femmes est la grossesse et chez les femmes plus âgées, la ménopause ou une hystérectomie. Cependant, cela peut également être attribuable aux circonstances suivantes :
- Mauvaise alimentation ou insuffisance pondérale. La raison d'une mauvaise nutrition peut être socio-économique dans la mesure où peu de nourriture est disponible ou abordable, mais elle peut également être le résultat d'une famine liée à des troubles alimentaires tels que l'anorexie mentale ou la boulimie.
- Exercice excessif. Dans de nombreux pays développés. les femmes s'entraînent excessivement dans le cadre de programmes de conditionnement physique ou de sport. Même si leur apport alimentaire peut être suffisant, elles peuvent présenter une aménorrhée.
- Les conditions médicales. Les problèmes liés à l'hypothyroïdie ou à d'autres troubles endocriniens, la tuberculose, l'anémie quelle qu'en soit la cause et certaines maladies graves, potentiellement mortelles, peuvent tous provoquer une aménorrhée.
- Mesures contraceptives. Les médicaments contenant uniquement de la progestérone entraînent généralement une aménorrhée. Il convient de noter que la stérilisation sans цphorectomie n'entraîne pas l'arrêt des règles chez la femme.
Ménorragie
En l'absence de toute mesure objective du flux menstruel, il est communément admis que tout flux menstruel suffisamment abondant pour interférer avec les activités quotidiennes normales d'une femme ou entraînant une anémie est excessif. Lorsque le flux est suffisamment abondant pour submerger le facteur anticoagulant circulant normal, la femme ayant des «règles abondantes» peut se plaindre de caillots qui passent. L'incapacité de contrôler le flux sanguin par une protection hygiénique normale peut entraîner une gêne considérable sur le lieu de travail et peut conduire à un schéma d'absences mensuelles régulières d'un ou deux jours.
La ménorragie peut être causée par des fibromes utérins ou des polypes. Elle peut également être causée par un dispositif contraceptif intra-utérin (DIU) et, rarement, elle peut être la première indication d'une anémie sévère ou d'un autre trouble sanguin grave comme la leucémie.
Dysménorrhée
Bien que la grande majorité des femmes menstruées ressentent un certain inconfort au moment de la menstruation, seules quelques-unes ressentent une douleur suffisante pour interférer avec une activité normale et nécessitent donc une référence médicale. Encore une fois, ce problème peut être suggéré par un schéma d'absences mensuelles régulières. Ces difficultés associées à la menstruation peuvent, à certaines fins pratiques, être classées ainsi :
- Dysménorrhée primaire. Les jeunes femmes qui ne présentent aucun signe de maladie peuvent souffrir la veille ou le premier jour de leurs règles d'une douleur suffisamment grave pour les inciter à s'absenter du travail. Bien qu'aucune cause n'ait été trouvée, on sait qu'elle est associée à l'ovulation et, par conséquent, peut être prévenue par la pilule contraceptive orale ou par d'autres médicaments qui empêchent l'ovulation.
- Dysménorrhée secondaire. L'apparition de règles douloureuses chez une femme d'une trentaine d'années ou plus suggère une pathologie pelvienne et doit faire l'objet d'un examen approfondi par un gynécologue.
Il convient de noter que certains analgésiques en vente libre ou prescrits pris pour la dysménorrhée peuvent provoquer de la somnolence et peuvent présenter un problème pour les femmes travaillant dans des emplois qui nécessitent une vigilance aux risques professionnels.
Syndrome prémenstruel
Le syndrome prémenstruel (SPM), une combinaison de symptômes physiques et psychologiques ressentis par un pourcentage relativement faible de femmes au cours des sept ou dix jours précédant les menstruations, a développé sa propre mythologie. Il a été faussement crédité comme étant la cause du soi-disant émotivité et de la « fuite en avant » des femmes. Selon certains hommes, toutes les femmes en souffrent, alors que d'ardentes féministes affirment qu'aucune femme ne l'a. Sur le lieu de travail, elle a été citée à tort comme une justification pour maintenir les femmes à l'écart des postes nécessitant une prise de décision et l'exercice du jugement, et elle a servi d'excuse commode pour refuser aux femmes la promotion aux niveaux de direction et de direction. Il a été blâmé pour les problèmes des femmes avec les relations interpersonnelles et, en effet, en Angleterre, il a fourni les motifs de plaidoyers d'aliénation mentale temporaire qui ont permis à deux accusées distinctes d'échapper à des accusations de meurtre.
Les symptômes physiques du syndrome prémenstruel peuvent inclure une distension abdominale, une sensibilité des seins, de la constipation, de l'insomnie, une prise de poids due à une augmentation de l'appétit ou à une rétention de sodium et d'eau, une maladresse dans les mouvements fins et une inexactitude dans le jugement. Les symptômes émotionnels comprennent des pleurs excessifs, des crises de colère, la dépression, des difficultés à prendre des décisions, une incapacité à faire face en général et un manque de confiance. Ils surviennent toujours dans les jours prémenstruels et sont toujours soulagés par le début des règles. Les femmes qui prennent la pilule contraceptive orale combinée et celles qui ont subi une ovariectomie ont rarement le syndrome prémenstruel.
Le diagnostic de SPM est basé sur l'historique de sa relation temporelle avec les menstruations ; en l'absence de causes définitives, il n'y a pas de tests diagnostiques. Son traitement, dont l'intensité est déterminée par l'intensité des symptômes et leur effet sur les activités normales, est empirique. La plupart des cas répondent à de simples mesures d'auto-assistance qui comprennent l'élimination de la caféine de l'alimentation (le thé, le café, le chocolat et la plupart des boissons gazeuses à base de cola contiennent toutes des quantités importantes de caféine), de petites tétées fréquentes pour minimiser toute tendance à l'hypoglycémie, la restriction de l'apport en sodium pour minimiser rétention d'eau et gain de poids, et exercice modéré régulier. Lorsque ceux-ci ne parviennent pas à contrôler les symptômes, les médecins peuvent prescrire des diurétiques légers (pendant deux à trois jours seulement) qui contrôlent la rétention de sodium et d'eau et/ou des hormones orales qui modifient l'ovulation et le cycle menstruel. En général, le syndrome prémenstruel est traitable et ne devrait pas représenter un problème important pour les femmes au travail.
Ménopause
La ménopause reflétant une insuffisance ovarienne peut survenir chez les femmes dans la trentaine ou peut être reportée bien au-delà de l'âge de 50 ans; à l'âge de 48 ans, environ la moitié des femmes en auront fait l'expérience. Le moment réel de la ménopause est influencé par l'état de santé général, la nutrition et des facteurs familiaux.
Les symptômes de la ménopause sont une diminution de la fréquence des règles, généralement associée à un flux menstruel peu abondant, à des bouffées de chaleur avec ou sans sueurs nocturnes et à une diminution des sécrétions vaginales, qui peuvent provoquer des douleurs lors des rapports sexuels. D'autres symptômes fréquemment attribués à la ménopause comprennent la dépression, l'anxiété, les larmes, le manque de confiance, les maux de tête, les modifications de la texture de la peau, la perte d'intérêt sexuel, les difficultés urinaires et l'insomnie. Fait intéressant, une étude contrôlée impliquant un questionnaire sur les symptômes administré à la fois aux hommes et aux femmes a montré qu'une partie importante de ces plaintes était partagée par des hommes du même âge (Bungay, Vessey et McPherson 1980).
La ménopause, qui survient vers l'âge de 50 ans, peut coïncider avec ce qu'on a appelé la « transition de la quarantaine » ou la « crise de la quarantaine », termes inventés pour désigner collectivement les expériences qui semblent être partagées par les hommes et les femmes d'âge moyen (en fait, ils semblent être plus fréquents chez les hommes). Ceux-ci comprennent la perte de but, l'insatisfaction à l'égard de son travail et de la vie en général, la dépression, le déclin de l'intérêt pour l'activité sexuelle et une tendance à la diminution des contacts sociaux. Elle peut être précipitée par la perte du conjoint ou du partenaire par séparation ou décès ou, s'agissant de l'emploi, par l'échec d'une promotion escomptée ou par une séparation, que ce soit par licenciement ou retraite volontaire. Contrairement à la ménopause, il n'y a pas de base hormonale connue pour la transition vers la quarantaine.
Particulièrement chez les femmes, cette période peut être associée au « syndrome du nid vide », le sentiment d'inutilité qui peut être ressenti lorsque, leurs enfants ayant quitté la maison, toute leur raison d'être semble avoir été perdu. Dans de tels cas, le travail et les contacts sociaux sur le lieu de travail ont souvent une influence stabilisatrice et thérapeutique.
Comme beaucoup d'autres « problèmes féminins », la ménopause a développé sa propre mythologie. Une éducation préparatoire démystifiant ces mythes complétée par des conseils de soutien sensibles contribuera grandement à prévenir des dislocations importantes. Continuer à travailler et maintenir sa performance satisfaisante au travail peut être d'une valeur cruciale pour maintenir le bien-être d'une femme à ce moment.
C'est à ce stade que l'opportunité d'un traitement hormonal substitutif (THS) doit être considérée. Actuellement sujet à controverse, le THS était à l'origine prescrit pour contrôler les symptômes de la ménopause s'ils devenaient excessivement graves. Bien qu'habituellement efficaces, les hormones couramment utilisées précipitaient souvent les saignements vaginaux et, plus important encore, elles étaient soupçonnées d'être cancérigènes. En conséquence, ils n'étaient prescrits que pour des périodes de temps limitées, juste assez longtemps pour contrôler les symptômes gênants de la ménopause.
Le THS n'a aucun effet sur les symptômes de la transition vers la quarantaine. Cependant, si les bouffées vasomotrices d'une femme sont contrôlées et qu'elle peut passer une bonne nuit de sommeil parce que ses sueurs nocturnes sont évitées, ou si elle peut réagir avec plus d'enthousiasme aux rapports sexuels parce que ce n'est plus douloureux, alors certains de ses autres problèmes peuvent être résolus.
Aujourd'hui, la valeur du THS à long terme est de plus en plus reconnue dans le maintien de l'intégrité osseuse chez les femmes atteintes d'ostéoporose (voir ci-dessous) et dans la réduction du risque de maladie coronarienne, désormais la principale cause de décès chez les femmes dans les pays industrialisés. . Les nouvelles hormones, combinaisons et séquences d'administration peuvent éliminer la survenue de saignements vaginaux planifiés et il semble y avoir peu ou pas de risque de cancérogenèse, même chez les femmes ayant des antécédents de cancer. Cependant, comme de nombreux médecins sont fortement partisans ou contre le THS, les femmes doivent être informées de ses avantages et de ses inconvénients afin qu'elles puissent participer en toute confiance à la décision de l'utiliser ou non.
Récemment, rappelant les millions de femmes « baby-boomers » (enfants nés après la Seconde Guerre mondiale) qui atteindront l'âge de la ménopause au cours de la prochaine décennie, l'American College of Obstetricians and Gynecologists (ACOG) a averti que des augmentations vertigineuses de l'ostéoporose et les maladies cardiaques pourraient en résulter si les femmes ne sont pas mieux informées sur la ménopause et les interventions conçues pour prévenir les maladies et les incapacités et pour prolonger et améliorer leur vie après la ménopause (Voelker 1995). Le président de l'ACOG, William C. Andrews, MD, a proposé un programme à trois volets qui comprend une campagne massive pour éduquer les médecins sur la ménopause, une «visite périménopausique» chez un médecin par toutes les femmes de plus de 45 ans pour une évaluation personnelle des risques et des conseils approfondis et l'implication des médias dans l'éducation des femmes et de leurs familles sur les symptômes de la ménopause et les avantages et les risques de traitements comme le THS avant que les femmes n'atteignent la ménopause. Le programme de promotion de la santé au travail peut apporter une contribution majeure à un tel effort d'éducation.
Dépistage des maladies du col de l'utérus et du sein
En ce qui concerne les besoins des femmes, un programme de promotion de la santé devrait prévoir ou, au moins, recommander un dépistage périodique du cancer du col de l'utérus et du sein.
Maladie du col utérin
Le dépistage régulier des changements cervicaux précancéreux au moyen du test Pap est une pratique bien établie. Dans de nombreuses organisations, il est mis à disposition sur le lieu de travail ou dans une unité mobile qui y est apportée, éliminant ainsi la nécessité pour les employées de passer du temps à se rendre dans un établissement de la communauté ou à consulter leur médecin personnel. Les services d'un médecin ne sont pas requis pour l'administration de cette procédure : des frottis satisfaisants peuvent être effectués par une infirmière ou un technicien bien formé. La qualité de la lecture des frottis et l'intégrité des procédures d'enregistrement et de communication des résultats sont plus importantes.
Cancer du sein
Bien que le dépistage mammaire par mammographie soit largement pratiqué dans presque tous les pays développés, il n'a été établi à l'échelle nationale qu'au Royaume-Uni. Actuellement, plus d'un million de femmes au Royaume-Uni sont dépistées, chaque femme âgée de 50 à 64 ans ayant une mammographie tous les trois ans. Tous les examens, y compris toute autre étude diagnostique nécessaire pour clarifier les anomalies dans les films initiaux, sont gratuits pour les participants. La réponse à l'offre de ce cycle de mammographie de trois ans a été de plus de 70 %. Les rapports pour la période 1993-1994 (Patnick 1995) montrent un taux de 5.5 % de référence pour une évaluation plus approfondie ; On a découvert que 5.5 femmes sur 1,000 70 femmes dépistées avaient un cancer du sein. La valeur prédictive positive de la biopsie chirurgicale était de 10 % dans ce programme, contre environ XNUMX % dans les programmes rapportés ailleurs dans le monde.
Les problèmes critiques en mammographie sont la qualité de la procédure, avec un accent particulier sur la minimisation de l'exposition aux rayonnements, et la précision de l'interprétation des films. Aux États-Unis, la Food and Drug Administration (FDA) a promulgué un ensemble de réglementations de qualité proposées par l'American College of Radiology qui, à compter du 1er octobre 1994, doivent être respectées par les plus de 10,000 1994 unités médicales prenant ou interprétant des mammographies dans le monde. le pays (Charafin 1992). Conformément à la loi nationale sur les normes de mammographie (édictée en 1), toutes les installations de mammographie aux États-Unis (à l'exception de celles exploitées par le Department of Veterans Affairs, qui élabore ses propres normes) devaient être certifiées par la FDA à compter de cette date. . Ces réglementations sont résumées dans la figure XNUMX.
Figure 1. Normes de qualité de la mammographie aux États-Unis.
Un phénomène récent aux États-Unis est l'augmentation du nombre de centres de santé du sein ou du sein, dont 76 % sont apparus depuis 1985 (Weisman 1995). Ils sont majoritairement hospitaliers (82 %) ; les autres sont principalement des entreprises à but lucratif détenues par des groupes de médecins. Environ un cinquième entretient des unités mobiles. Ils offrent des services de dépistage et de diagnostic ambulatoires, notamment des examens physiques des seins, des mammographies de dépistage et de diagnostic, des échographies mammaires, des biopsies à l'aiguille fine et des instructions sur l'auto-examen des seins. Un peu plus d'un tiers offrent également un traitement pour le cancer du sein. Bien qu'ils se concentrent principalement sur l'obtention d'auto-aiguillages et d'aiguillages par des médecins communautaires, bon nombre de ces centres s'efforcent de conclure des contrats avec des programmes de promotion de la santé parrainés par l'employeur ou les syndicats pour fournir des services de dépistage du cancer du sein à leurs participantes.
L'introduction de tels programmes de dépistage en milieu de travail peut générer une anxiété considérable chez certaines femmes, en particulier celles qui ont des antécédents personnels ou familiaux de cancer et celles dont les résultats sont « anormaux » (ou non concluants). La possibilité de tels résultats non négatifs doit être soigneusement expliquée lors de la présentation du programme, ainsi que l'assurance que des dispositions sont en place pour les examens supplémentaires nécessaires pour les expliquer et agir en conséquence. Les superviseurs doivent être formés pour sanctionner les absences de ces femmes lorsque les procédures de suivi nécessaires ne peuvent être organisées rapidement en dehors des heures de travail.
Ostéoporose
L'ostéoporose est un trouble métabolique osseux, beaucoup plus répandu chez les femmes que chez les hommes, qui se caractérise par une diminution progressive de la masse osseuse entraînant une susceptibilité aux fractures qui peuvent résulter de mouvements et d'accidents apparemment anodins. Elle représente un problème de santé publique important dans la plupart des pays développés.
Les sites de fractures les plus courants sont les vertèbres, la partie distale du radius et la partie supérieure du fémur. Toutes les fractures à ces sites chez les personnes âgées devraient faire suspecter l'ostéoporose comme cause contributive.
Bien que ces fractures surviennent généralement plus tard dans la vie, après que l'individu a quitté le marché du travail, l'ostéoporose est une cible souhaitable pour les programmes de promotion de la santé sur le lieu de travail pour un certain nombre de raisons : (1) les fractures peuvent impliquer des retraités et augmenter considérablement leurs coûts de soins médicaux, dont l'employeur peut être responsable; (2) les fractures peuvent impliquer les parents âgés ou les beaux-parents des employés actuels, créant un fardeau de soins dépendants qui peut compromettre leur assiduité et leur performance au travail ; et (3) le lieu de travail offre l'occasion d'éduquer les jeunes sur le danger éventuel de l'ostéoporose et de les inciter à adopter les changements de style de vie qui peuvent ralentir sa progression.
Il existe deux types d'ostéoporose primaire :
- Post-ménopause, qui est liée à la perte d'œstrogènes et, par conséquent, est plus fréquente chez les femmes que chez les hommes (ratio = 6:1). On le trouve couramment dans le groupe d'âge de 50 à 70 ans et il est associé à des fractures vertébrales et à des fractures de Colles (du poignet).
- Involutif, qui survient principalement chez les personnes de plus de 70 ans et n'est que deux fois plus fréquente chez les femmes que chez les hommes. On pense qu'elle est due à des modifications de la synthèse de la vitamine D liées à l'âge et qu'elle est principalement associée à des fractures vertébrales et fémorales.
Les deux types peuvent être présents simultanément chez les femmes. De plus, dans un petit pourcentage de cas, l'ostéoporose a été attribuée à une variété de causes secondaires comprenant : l'hyperparathyroïdie ; l'utilisation de corticostéroïdes, de L-thyroxine, d'antiacides contenant de l'aluminium et d'autres médicaments; alitement prolongé; diabète sucré; la consommation d'alcool et de tabac; et la polyarthrite rhumatoïde.
L'ostéoporose peut être présente pendant des années, voire des décennies, avant que des fractures ne se produisent. Il peut être détecté par des mesures radiographiques bien normalisées de la densité osseuse, calibrées pour l'âge et le sexe, et complétées par une évaluation en laboratoire du métabolisme du calcium et du phosphore. Une radiotransparence osseuse inhabituelle dans les rayons X conventionnels peut être évocatrice, mais une telle ostéopénie ne peut généralement pas être détectée de manière fiable tant que plus de 30% de l'os n'est pas perdu.
Il est généralement admis que le dépistage de l'ostéoporose chez les personnes asymptomatiques ne devrait pas être utilisé comme une procédure de routine, en particulier dans les programmes de promotion de la santé en milieu de travail. Elle est coûteuse, peu fiable sauf dans les établissements les mieux dotés en personnel, implique une exposition aux rayonnements et, surtout, n'identifie pas les femmes atteintes d'ostéoporose les plus susceptibles d'avoir des fractures.
Par conséquent, bien que tout le monde soit sujet à un certain degré de perte osseuse, le programme de prévention de l'ostéoporose est axé sur les personnes les plus à risque de sa progression plus rapide et donc plus susceptibles aux fractures. Un problème particulier est que, bien que plus les mesures préventives sont prises tôt dans la vie, plus elles sont efficaces, il est néanmoins difficile de motiver les jeunes à adopter des changements de mode de vie dans l'espoir d'éviter un problème de santé qui peut se développer à ce que bon nombre d'entre eux considérer comme un âge de la vie très éloigné. Une grâce salvatrice est que bon nombre des changements recommandés sont également utiles dans la prévention d'autres problèmes ainsi que dans la promotion de la santé et du bien-être en général.
Certains facteurs de risque d'ostéoporose ne peuvent pas être modifiés. Ils comprennent:
- Course. En moyenne, les Blancs et les Orientaux ont une densité osseuse inférieure à celle des Noirs à âge égal et sont donc plus à risque.
- Sex. Les femmes ont des os moins denses que les hommes lorsqu'elles sont appariées pour l'âge et la race et sont donc plus à risque.
- Âge. Tout le monde perd de la masse osseuse avec l'âge. Plus les os sont solides chez les jeunes, moins il est probable que la perte atteigne des niveaux potentiellement dangereux à un âge avancé.
- Histoire de famille. Il existe certaines preuves d'une composante génétique dans l'atteinte du pic de masse osseuse et le taux de perte osseuse subséquente; ainsi, des antécédents familiaux de fractures évocatrices chez les membres de la famille peuvent représenter un facteur de risque important.
Le fait que ces facteurs de risque ne peuvent pas être modifiés rend important de prêter attention à ceux qui peuvent être modifiés. Parmi les mesures qui peuvent être prises pour retarder l'apparition de l'ostéoporose ou pour en diminuer la gravité, on peut citer :
- Régime. Si des quantités adéquates de calcium et de vitamine D ne sont pas présentes dans l'alimentation, une supplémentation est recommandée. Ceci est particulièrement important pour les personnes intolérantes au lactose qui ont tendance à éviter le lait et les produits laitiers, les principales sources de calcium alimentaire, et est plus efficace si elle est maintenue de l'enfance jusqu'à la trentaine, lorsque la densité osseuse maximale est atteinte. Le carbonate de calcium, la forme de supplémentation en calcium la plus couramment utilisée, provoque fréquemment des effets secondaires tels que constipation, hyperacidité rebond, ballonnements abdominaux et autres symptômes gastro-intestinaux. En conséquence, de nombreuses personnes substituent des préparations de citrate de calcium qui, malgré une teneur nettement inférieure en calcium élémentaire, sont mieux absorbées et ont moins d'effets secondaires. Les quantités de vitamine D présentes dans la préparation multivitaminée habituelle suffisent à ralentir la perte osseuse de l'ostéoporose. Les femmes doivent être mises en garde contre les doses excessives, qui peuvent entraîner une hypervitaminose D, un syndrome qui comprend une insuffisance rénale aiguë et une résorption osseuse accrue.
- Exercice. Des exercices réguliers modérés avec mise en charge, par exemple 45 à 60 minutes de marche au moins trois fois par semaine, sont recommandés.
- Fumeur. Les femmes qui fument ont leur ménopause en moyenne deux ans plus tôt que les non-fumeuses. Sans remplacement hormonal, la ménopause précoce accélérera la perte osseuse post-ménopausique. C'est une autre raison importante pour contrer la tendance actuelle à l'augmentation du tabagisme chez les femmes.
- La thérapie de remplacement d'hormone. Si le remplacement des œstrogènes est entrepris, il doit être commencé tôt dans la progression des changements ménopausiques puisque le taux de perte osseuse est le plus élevé au cours des premières années après la ménopause. Étant donné que la perte osseuse reprend après l'arrêt de l'œstrogénothérapie, elle doit être maintenue indéfiniment.
Une fois l'ostéoporose diagnostiquée, le traitement vise à éviter une perte osseuse supplémentaire en suivant toutes les recommandations ci-dessus. Certains recommandent d'utiliser la calcitonine, dont il a été démontré qu'elle augmente le calcium corporel total. Cependant, il doit être administré par voie parentérale; il est coûteux; et il n'y a encore aucune preuve qu'il retarde ou inverse la perte de calcium dans l'os ou réduit la survenue de fractures. Les biphosphonates gagnent du terrain en tant qu'agents anti-résorptifs.
Il faut se rappeler que l'ostéoporose ouvre la voie aux fractures mais qu'elle n'en est pas la cause. Les fractures sont causées par des chutes ou des mouvements brusques et inconsidérés. Bien que la prévention des chutes doive faire partie intégrante de tout programme de sécurité en milieu de travail, elle est particulièrement importante pour les personnes susceptibles d'être atteintes d'ostéoporose. Ainsi, le programme de promotion de la santé devrait inclure une éducation sur la protection de l'environnement à la fois sur le lieu de travail et à la maison (par exemple, éliminer ou scotcher les fils électriques qui traînent, peindre les bords des marches ou les irrégularités du sol, fixer les tapis glissants et sécher rapidement les endroits humides) ainsi que la sensibilisation des personnes à des risques tels que des chaussures peu sûres et des sièges dont il est difficile de sortir parce qu'ils sont trop bas ou trop mous.
La santé des femmes et leur travail
Les femmes sont dans la population active rémunérée pour rester. En fait, ils sont le pilier de nombreuses industries. Elles doivent être traitées comme égales aux hommes à tous égards ; seuls certains aspects de leur expérience de la santé sont différents. Le programme de promotion de la santé devrait informer les femmes de ces différences et leur donner les moyens de rechercher le type et la qualité des soins de santé dont elles ont besoin et qu'elles méritent. Les organisations et ceux qui les gèrent doivent être éduqués pour comprendre que la plupart des femmes ne souffrent pas des problèmes décrits dans cet article et que, pour la petite proportion de femmes qui en souffrent, la prévention ou le contrôle est possible. Sauf dans de rares cas, pas plus fréquents que chez les hommes ayant des problèmes de santé similaires, ces problèmes ne constituent pas des obstacles à une bonne assiduité et à un rendement efficace au travail.
De nombreuses femmes cadres accèdent à ces postes élevés non seulement parce que leur travail est excellent, mais aussi parce qu'elles ne connaissent aucun des problèmes de santé féminins décrits ci-dessus. Cela peut rendre certaines d'entre elles intolérantes et peu favorables aux autres femmes qui ont de telles difficultés. Un domaine majeur de résistance au statut des femmes sur le lieu de travail, semble-t-il, peut être les femmes elles-mêmes.
Un programme de promotion de la santé sur le lieu de travail qui met l'accent sur les questions et les problèmes de santé des femmes et les aborde avec la sensibilité et l'intégrité appropriées peut avoir un impact positif important pour le bien, non seulement pour les femmes sur le marché du travail, mais aussi pour leurs familles, la communauté et , le plus important, l'organisation.
Programme de mammographie chez Marks and Spencer : une étude de cas
Cette étude de cas décrit le programme de mammographie chez Marks and Spencer, le premier à être offert par un employeur à l'échelle nationale. Marks and Spencer est une opération de vente au détail internationale avec 612 magasins dans le monde, la majorité étant au Royaume-Uni, en Europe et au Canada. En plus d'un certain nombre d'opérations de franchise internationales, la société possède Brooks Brothers et Kings Super Markets aux États-Unis et D'Allaird's au Canada et poursuit de nombreuses activités financières.
L'entreprise emploie 62,000 285 personnes, dont la majorité travaille dans XNUMX magasins au Royaume-Uni et en République d'Irlande. La réputation de l'entreprise en tant que bon employeur est légendaire et sa politique de bonnes relations humaines avec le personnel s'est traduite par la mise en place de programmes de santé et de bien-être complets et de qualité.
Bien qu'un service de traitement soit offert dans certains lieux de travail, ce besoin est en grande partie comblé par des médecins de soins primaires communautaires. La politique de santé de l'entreprise met l'accent sur la détection précoce et la prévention des maladies. Un certain nombre de programmes de dépistage innovants ont donc été développés au cours des 20 dernières années, dont beaucoup ont précédé des projets similaires dans le National Health Service (NHS). Plus de 80 % de la main-d'œuvre est féminine, un fait qui a influencé le choix des programmes de dépistage, qui comprennent la cytologie cervicale, le dépistage du cancer de l'ovaire et la mammographie.
Dépistage du cancer du sein
Au milieu des années 1970, l'étude HIP de New York (Shapiro 1977) a prouvé que la mammographie était capable de détecter les cancers du sein impalpables dans l'espoir qu'une détection plus précoce réduirait la mortalité. Pour un employeur comptant un grand nombre de femmes d'âge moyen, l'attrait de la mammographie était évident et un programme de dépistage a été lancé en 1976 (Hutchinson et Tucker 1984; Haslehurst 1986). À cette époque, il n'y avait pratiquement pas d'accès à une mammographie fiable de haute qualité dans le secteur public et celle disponible dans les organisations de soins de santé privées était de qualité variable et coûteuse. La première tâche était donc d'assurer l'accès à une qualité uniformément élevée et ce défi a été relevé en utilisant des unités mobiles de dépistage, chacune équipée d'une salle d'attente, d'une cabine d'examen et d'un équipement de mammographie.
L'administration centralisée et le traitement des films ont permis des contrôles continus sur tous les aspects de la qualité et ont permis à un groupe expérimenté de mammographes d'effectuer l'interprétation des films. Il y avait cependant un inconvénient en ce que le radiographe n'était pas en mesure d'examiner immédiatement le film développé pour vérifier qu'il n'y avait pas d'erreurs techniques, de sorte que s'il y en avait eu, l'employé pourrait être rappelé ou d'autres dispositions pourraient être prises pour le nouvel examen nécessaire. .
La conformité a toujours été exceptionnellement élevée et est restée supérieure à 80 % pour tous les groupes d'âge. Cela est sans aucun doute dû à la pression des pairs, à la disponibilité facile du service sur le lieu de travail ou à proximité et, jusqu'à récemment, au manque d'installations de mammographie dans le NHS.
Les femmes sont invitées à se joindre au programme de dépistage et la participation est entièrement volontaire. Avant le dépistage, de courtes séances d'éducation sont réalisées par le médecin ou l'infirmier de l'entreprise, tous deux disponibles pour répondre aux questions et donner des explications. Les angoisses courantes comprennent les inquiétudes concernant la dose de rayonnement et la crainte que la compression du sein puisse causer de la douleur. Les femmes qui sont rappelées pour d'autres tests sont vues pendant les heures de travail et entièrement dédommagées pour les frais de voyage pour elles-mêmes et un compagnon.
Trois modalités ont été utilisées pendant les cinq premières années du programme : examen clinique par une infirmière praticienne hautement qualifiée, thermographie et mammographie. La thermographie était un examen chronophage avec un taux élevé de faux positifs et n'apportait aucune contribution au taux de détection du cancer ; par conséquent, il a été interrompu en 1981. Bien qu'il ait une valeur limitée dans la détection du cancer, l'examen clinique, qui comprend un examen détaillé des antécédents personnels et familiaux, fournit des informations inestimables au radiologue et donne à la cliente le temps de discuter de ses craintes et d'autres problèmes de santé avec un médecin. professionnel de la santé sympathique. La mammographie est le plus sensible des trois tests. Des vues cranio-caudale et oblique latérale sont prises lors de l'examen initial avec des vues uniques uniquement lors du contrôle d'intervalle. La lecture unique des films est la norme, bien que la double lecture soit utilisée pour les cas difficiles et comme contrôle de qualité aléatoire. La figure 1 montre la contribution de l'examen clinique et de la mammographie au taux total de détection du cancer. Sur les 492 cas de cancer retrouvés, 10 % ont été détectés par l'examen clinique seul, 54 % par la mammographie seule et 36 % ont été notés par l'examen clinique et la mammographie.
Figure 1. Dépistage du cancer du sein. Contribution de l'examen clinique et de la mammographie au dépistage du cancer, selon le groupe d'âge.
Les femmes âgées de 35 à 70 ans se sont vu offrir le dépistage lorsque le programme a été introduit pour la première fois, mais le faible taux de détection du cancer et l'incidence élevée de maladies bénignes du sein chez les 35 à 39 ans ont entraîné le retrait du service en 1987 pour ces femmes. La figure 19 montre le nombre de cancers détectés par dépistage par groupe d'âge.
Figure 2. Répartition par âge des cancers détectés au dépistage.
De même, l'intervalle de dépistage est passé d'un intervalle annuel (reflétant l'enthousiasme initial) à un intervalle de deux ans. La figure 3 montre le nombre de cancers détectés par dépistage par groupe d'âge avec les nombres correspondants de tumeurs d'intervalle et de tumeurs manquées. Les cas d'intervalle sont définis comme ceux qui surviennent après un dépistage vraiment négatif pendant la période entre les tests de routine. Les cas manqués sont définis comme les cancers qui peuvent être vus rétrospectivement sur les films mais qui n'ont pas été identifiés au moment du test de dépistage.
Figure 3. Nombre de cancers détectés au dépistage, de cancers d'intervalle et de cancers manqués, par groupe d'âge.
Parmi la population dépistée, 76 % des cancers du sein ont été détectés lors du dépistage et 14 % de cas supplémentaires sont survenus dans l'intervalle entre les examens. Le taux de cancer d'intervalle sera soigneusement surveillé pour s'assurer qu'il n'atteint pas un niveau trop élevé.
Le bénéfice de survie du dépistage des femmes de moins de 50 ans reste à prouver, bien qu'il soit admis que des cancers plus petits sont détectés, ce qui permet à certaines femmes de choisir entre la mastectomie ou la thérapie de conservation du sein - un choix très apprécié par beaucoup. La figure 4 montre les tailles des cancers détectés par dépistage, la majorité ayant une taille inférieure à deux centimètres et un nœud négatif.
Figure 4. Tailles des cancers détectés au dépistage.
Impact du rapport Forrest
À la fin des années 1980, le professeur Sir Patrick Forrest a recommandé que le dépistage régulier des seins soit mis à la disposition des femmes de plus de 50 ans via le NHS (c'est-à-dire sans frais au point de prestation du service) (Forrest 1987). Sa recommandation la plus importante était que le service ne devrait pas commencer tant que le personnel spécialisé n'aurait pas été entièrement formé à l'approche multidisciplinaire du diagnostic des soins du sein. Ce personnel devait comprendre des radiologues, des infirmières conseillères et des spécialistes du sein. Depuis 1990, le Royaume-Uni dispose d'un service exceptionnel de dépistage et d'évaluation des seins pour les femmes de plus de 50 ans.
Coïncidant avec ce développement national, Marks and Spencer a revu ses données et une faille majeure dans le programme est devenue apparente. Le taux de rappel suite au dépistage de routine dépassait 8 % pour les femmes de plus de 12 ans et XNUMX % pour les femmes plus jeunes. L'analyse des données a montré que les raisons courantes du rappel étaient des problèmes techniques, tels qu'un mauvais positionnement, des erreurs de traitement, des difficultés avec les lignes de la grille ou un besoin de vues supplémentaires. De plus, il était clair que l'utilisation de l'échographie, de la mammographie spécialisée et de la cytologie par aspiration à l'aiguille fine pourrait réduire encore plus le taux de rappel et de référence. Une première étude a confirmé ces impressions et il a été décidé de redéfinir le protocole de dépistage afin que les clients qui avaient besoin d'autres tests ne soient pas référés à leur médecin de famille, mais soient retenus dans le programme de dépistage jusqu'à ce qu'un diagnostic définitif soit posé. La plupart de ces femmes ont été renvoyées à un calendrier de rappel de routine après les investigations complémentaires, ce qui a réduit au minimum le taux d'orientation chirurgicale formelle.
Au lieu de dupliquer le service fourni par le National Health Service, une politique de partenariat a été développée qui a permis à Marks and Spencer de s'appuyer sur l'expertise du secteur public tandis que le financement de l'entreprise est utilisé pour améliorer le service pour tous. Le programme de dépistage du cancer du sein est désormais dispensé par un certain nombre de prestataires : environ la moitié des besoins sont satisfaits par le service mobile d'origine, mais les employés des grands magasins de la ville bénéficient désormais d'un dépistage de routine dans des centres spécialisés, qui peuvent appartenir au secteur privé ou public. Cette coopération avec le National Health Service a été un développement passionnant et stimulant et a contribué à améliorer les normes générales de diagnostic et de soins du sein pour l'ensemble de la population. En associant à la fois des programmes de chantier privés et des programmes du secteur public, il est possible de fournir un service de qualité exceptionnelle à une population largement dispersée.
Stratégies de chantier pour améliorer la santé maternelle et infantile : expériences d'employeurs américains
Il y a une prise de conscience croissante parmi les employeurs des secteurs public et privé aux États-Unis que les résultats sains à la naissance, la productivité et le statut économique de l'organisation sont liés. Parallèlement, les risques professionnels pour la santé génésique sont de plus en plus préoccupants. Jamais auparavant les employeurs n'avaient eu de meilleures raisons d'améliorer la santé maternelle et infantile des employés et de leurs familles. L'augmentation des coûts des soins de santé, l'évolution démographique de la main-d'œuvre et les preuves croissantes que des employés en bonne santé entraînent des gains de productivité sont des raisons impérieuses d'intégrer la santé maternelle et infantile à leurs programmes d'éducation et de promotion de la santé.
Une stratégie de santé maternelle et infantile est un terme largement utilisé pour définir toute initiative soigneusement planifiée parrainée par l'employeur ou par les syndicats qui favorise la santé et le bien-être des femmes, avant, pendant et après la grossesse, et soutient la santé des nourrissons pendant aussi la première année de vie. Il n'existe pas de solution ou d'approche unique pour améliorer la santé maternelle et infantile. Pour la plupart des employeurs, l'effort consiste plutôt en une combinaison des activités suivantes, adaptées à l'environnement qui rend leur lieu de travail unique.
Prestations de soins de santé
Il est utile de considérer les avantages des soins de santé maternelle et infantile comme un continuum de soins qui fournit une sensibilisation à la santé reproductive et des conseils et des services de planification familiale tout au long de la vie reproductive. Les prestations énumérées dans le tableau 1 représentent celles qu'un régime d'assurance maladie devrait couvrir en raison de leur importance dans l'amélioration de la santé maternelle et infantile.
Tableau 1. Prestations d'assurance maladie.
|
Avant la grossesse |
Grossesse |
Post-grossesse |
Enfance |
|
Visite annuelle de soins préconceptionnels ou interconceptionnels (comprend les services de planification familiale) Conseils et tests génétiques Régime d'assurance-médicaments Traitement de la toxicomanie |
Conseils et tests génétiques Les soins prénataux - devraient être offerts sans franchise ni co-paiement Le travail et l'accouchement dans un hôpital ou une maison de naissance doivent être offerts sans franchise ni co-paiement
|
Soins post-partum Régime d'assurance-médicaments Services de soins à domicile Traitement de la toxicomanie |
Soins normaux à la pouponnière du nouveau-né Soins intensifs néonataux – aucune exclusion de conditions préexistantes pour les nouveau-nés Régime d'assurance-médicaments Services de soins à domicile |
Source : March of Dimes Birth Defects Foundation 1994.
Conception des avantages
Alors que de nombreux plans de soins de santé américains offrent une couverture pour les soins préconceptionnels et prénatals, il existe un certain nombre de raisons pour lesquelles il peut être difficile pour certaines femmes d'obtenir des soins abordables et de haute qualité. Par exemple, certains prestataires exigent un paiement à l'avance pour les soins prénatals et les services d'accouchement, mais la plupart des assureurs n'effectueront le paiement qu'après l'accouchement. D'autres obstacles à l'accès à des soins appropriés comprennent les frais déductibles élevés ou les quotes-parts, les heures de bureau peu pratiques, le manque de couverture pour les personnes à charge et l'inaccessibilité géographique. Les employeurs ne peuvent pas éliminer tous ces obstacles, mais cela représenterait un excellent début pour aider à éliminer le fardeau des paiements initiaux et des frais déductibles élevés et pour aider l'employé à se faire accepter par un fournisseur de soins prénatals approprié.
Chez Texas Instruments (TI), l'objectif est de rendre les soins prénataux abordables, quel que soit le niveau de revenu de l'employé ou le fournisseur de soins de santé. Les mères recherchant des soins prénatals au sein du réseau TI ne paient que 10 % d'un tarif négocié à l'avance, une charge unique qui couvre les services de soins prénataux et les accouchements sans complications et les césariennes.
La Haggar Apparel Company paie 100 % du coût des soins prénatals à l'avance si un employé ou une personne à charge accède aux soins prénataux au cours du premier trimestre de la grossesse. Home Depot (un détaillant d'articles de construction et de marchandises connexes) renonce à la franchise hospitalière de la future mère si les visites de soins prénataux commencent au cours du premier trimestre.
Alors que de nombreux plans prévoient des soins adéquats pour les premiers jours de la vie d'un nouveau-né, la couverture des soins préventifs continus du nourrisson après sa sortie de l'hôpital, souvent appelés soins du bébé en bonne santé, est souvent inadéquate ou inexistante.
À la First National Bank of Chicago, les femmes enceintes qui sont inscrites au régime d'indemnisation et qui terminent un programme d'éducation prénatale à la fin de leur quatrième mois de grossesse bénéficient d'une exemption de la franchise de 400 $ sur la couverture d'assurance maladie de la première année de leur nouveau-né. La société Monfort, une usine de conditionnement de bœuf à Greeley, Colorado, couvre totalement les soins du bébé jusqu'à l'âge de trois ans.
Services liés aux avantages sociaux et programmes pour les employés
Le tableau 2 énumère les services et programmes liés aux prestations qui sont considérés comme des éléments de soutien importants pour une stratégie de santé maternelle et infantile. Ces services et programmes peuvent être fournis directement par l'employeur, soit sur le lieu de travail ou à proximité, soit dans le cadre d'un contrat avec une agence ou un fournisseur extérieur, selon la structure, l'emplacement et la taille de l'organisation et peuvent être administrés par les avantages sociaux. , santé des employés, promotion de la santé ou service d'aide aux employés, par exemple.
Peu d'entreprises peuvent offrir tous ces composants ; cependant, plus la stratégie est complète et globale, meilleures sont les chances d'améliorer la santé des mères et des bébés.
Tableau 2. Autres services liés aux avantages sociaux fournis par l'employeur.
|
SERVICES |
|||
|
Avant la grossesse |
Grossesse |
Post-grossesse |
Enfance |
|
|
||
|
PROGRAMMES |
|||
|
Avant la grossesse |
Grossesse |
Post-grossesse |
Enfance |
|
|
|
|
Source : March of Dimes Birth Defects Foundation 1994.
Période de pré-grossesse et de grossesse
Les programmes de gestion de la maternité gagnent en popularité car ils offrent des fonctionnalités intéressantes à la fois pour les futurs parents et pour l'employeur. Bien qu'elle ne soit pas conçue pour remplacer les soins prénatals dispensés par un professionnel de la santé, la gestion de la maternité est un service lié aux prestations qui fournit des conseils personnalisés et un soutien adapté aux besoins et aux niveaux de risque de la mère.
Levi Strauss & Company, l'un des plus grands fabricants de vêtements et de vêtements du pays, propose un programme de gestion de la maternité administré par une compagnie d'assurance. Les employées sont encouragées à accéder au programme dès qu'elles sont enceintes et elles recevront 100 $ en espèces pour avoir appelé le numéro sans frais de gestion de la maternité. En 1992, les coûts pour les nouveau-nés dont les mères participaient au programme étaient de près de 50 % inférieurs à ceux dont les mères n'y participaient pas.
La First National Bank of Chicago propose la Marche des dix sous Les bébés et vous programme de promotion de la santé prénatale dans le cadre de sa stratégie de santé maternelle et infantile. Ce programme est décrit ci-dessous et dans l'étude de cas p. 15.23 ci-dessus.
Les bébés et vous : un programme de promotion de la santé prénatale
La marche des dix sous Les bébés et vous Le programme de promotion de la santé prénatale a été élaboré en 1982 en partenariat avec des spécialistes de la santé maternelle et infantile de tout le pays. Largement testé sur le terrain par les chapitres et les chantiers de March of Dimes, le programme est continuellement mis à jour et amélioré.
Les bébés et vous éduque les adultes sur la façon de pratiquer des comportements sains avant et pendant la grossesse, motive les femmes à obtenir des soins prénatals précoces et réguliers et incite les employeurs à mettre en œuvre des stratégies qui favorisent des résultats de grossesse sains.
Les activités de promotion de la santé prénatale devraient toucher aussi bien les employés masculins que féminins, les partenaires, les autres membres de la famille et les amis. Les bébés et vous est adaptable aux besoins uniques d'une main-d'œuvre donnée. Il est tenu compte du niveau d'instruction, de la culture et de la langue des participants potentiels, ainsi que des restrictions du lieu de travail et des ressources communautaires disponibles.
Étant donné que les employeurs en sont à différentes étapes de leurs activités de promotion de la santé, Les bébés et vous propose trois niveaux de mise en œuvre : une campagne d'information, des séminaires pédagogiques et une formation des professionnels de santé (voir encadré). Les sujets les plus populaires pour les documents d'information et les séminaires éducatifs sont la préconception et les soins prénatals, le développement fœtal, la génétique, le rôle masculin dans la grossesse, la nutrition pendant la grossesse et la parentalité. Les sujets abordés dans les programmes prénatals de 31 entreprises interrogées par le New York Business Group on Health ont révélé que les thèmes dominants étaient de comprendre ce qui se passe pendant la grossesse et l'accouchement ; soins en temps opportun par des professionnels de la santé qualifiés; adopter des comportements sains liés à la grossesse et éviter les dangers qui pourraient affecter la mère et/ou le fœtus ; soins du nouveau-né; et maintenir des relations familiales et professionnelles satisfaisantes (Duncan, Barr et Warshaw 1992).
LES BÉBÉS ET VOUS : Niveaux de mise en œuvre
Campagne d'information de niveau I est conçu pour sensibiliser sur le lieu de travail à l'importance des soins prénatals précoces et réguliers. Pour maintenir ce niveau de mise en œuvre, une variété de documents imprimés et audiovisuels est disponible auprès de March of Dimes.
Séminaires éducatifs de niveau II sont livrés sur le lieu de travail par des professionnels de la santé bénévoles de la Marche des dix sous. Quatorze sujets de séminaires différents sont disponibles au choix, notamment : les soins avant la conception, les soins prénataux, la nutrition, l'exercice et la grossesse, la grossesse après 35 ans, le stress et la grossesse, les complications de la grossesse, les soins du bébé en bonne santé, le rôle de l'homme pendant la grossesse et l'allaitement.
Formation Niveau III des Professionnels de la Santé permet à un chantier d'établir Babies and You comme un élément permanent de ses activités de bien-être. La Marche des dix sous offre une formation d'une journée sur la prestation et la mise en œuvre du programme aux professionnels de la santé sur place tels que les infirmières en santé au travail, les gestionnaires des avantages sociaux, les directeurs médicaux et les spécialistes de la promotion de la santé.
Mais quel que soit le niveau de Bébés et vous qu'un lieu de travail choisit de mettre en œuvre, il y a huit objectifs d'un effort de promotion de la santé prénatale réussi que ce programme s'efforce d'atteindre :
- Engagement de la direction
- Planification des programmes interministériels
- Contribution des employés
- L'offre d'incitations
- Avantages et politiques de soutien
- Mise en place de canaux de communication
- Accès aux ressources communautaires
- Evaluation
Période post-grossesse et petite enfance
En plus de mettre en œuvre des programmes de promotion de la santé et d'autres services axés sur la santé de la mère avant et pendant la grossesse, de nombreux employeurs proposent également des programmes qui soutiennent les parents et les nourrissons après la grossesse, pendant les douze premiers mois critiques et au-delà. Les prestations d'invalidité de maternité, les programmes d'allaitement, les comptes de remboursement pour les personnes à charge (par exemple, les mises de côté des revenus avant impôt sur lesquelles les employés peuvent puiser pour payer les frais de garde des personnes à charge), les cours d'éducation parentale et la garde d'enfants sur place ne sont que quelques-uns des avantages et des programmes. maintenant offert.
Par exemple, pour maintenir la bonne volonté avec ses employés, Lancaster Laboratories, basée à Lancaster, en Pennsylvanie, et fournissant des services de recherche et de conseil en laboratoire sous contrat aux industries environnementale, alimentaire et pharmaceutique, continue de fournir des prestations d'assurance-maladie pendant le congé d'invalidité de maternité et les congés parentaux non rémunérés. congé, que l'employée envisage ou non de retourner au travail après avoir accouché. Cette approche de gestion familiale a donné des résultats : dans une industrie où un taux de roulement de 27 % est la norme, le taux à Lancaster n'est que de 8 % (March of Dimes 1994).
Les programmes de lactation sont également faciles et avantageux à mettre en œuvre pour les employeurs. Les avantages de l'allaitement pour la santé vont au-delà de ceux de l'enfant. Une étude récente montre que l'amélioration de la santé d'un nourrisson grâce à l'allaitement a un effet direct sur la productivité des employés. Des nourrissons en meilleure santé signifient que les mères et les pères manquent beaucoup moins de jours de travail pour s'occuper d'un enfant malade (Ryan et Martinez 1989). Offrir un programme de lactation nécessite simplement de fournir un espace et un équipement sur place pour tirer et conserver le lait maternel.
Le département de l'eau et de l'électricité de Los Angeles a pu quantifier certains avantages de son programme de lactation : par exemple, 86 % des participantes déclarent que le programme a facilité leur retour au travail ; 71 % déclarent prendre moins de congés depuis leur participation ; et les participants au programme ont un taux de roulement de 2 % (March of Dimes 1994).
Politiques de l'employeur
Il existe de nombreuses politiques en milieu de travail que les employeurs peuvent initier pour créer une culture de soutien à la santé maternelle et infantile. La mise en place de nouvelles politiques et la modification des anciennes peuvent envoyer un message important aux employés sur la culture d'entreprise de l'entreprise.
Certaines politiques affectent la santé de tous les travailleurs, comme la création d'un environnement sans fumée. D'autres se concentrent sur des groupes sélectionnés, tels que ceux qui traitent des risques professionnels pour la santé génésique et qui sont ciblés pour répondre aux besoins des hommes et des femmes qui envisagent d'avoir un enfant. D'autres encore, y compris des politiques de travail flexibles, aident les femmes enceintes à programmer des visites prénatales et allègent le fardeau des parents avec des nourrissons et des enfants en bas âge. Enfin, les politiques relatives à la modification des affectations de travail au besoin pendant la grossesse et à la résolution des questions d'invalidité et de sa durée aident à protéger la santé de la travailleuse enceinte tout en minimisant l'interférence avec ses affectations de travail.
Lorsque la société Warner-Lambert, un chef de file des industries pharmaceutique, des soins de santé grand public et des produits de confiserie, a lancé ses programmes de gestion de la maternité et d'éducation prénatale, la société a également introduit des directives complètes pour la gestion de la santé reproductive. Les directives encouragent les employés à remplir des questionnaires évaluant le potentiel de risques pour la santé reproductive dans leur travail ou leur lieu de travail. Si nécessaire, un ingénieur en sécurité de Warner-Lambert procédera à une évaluation pour déterminer, le cas échéant, le contrôle des risques sur le lieu de travail ou les restrictions d'emploi qui pourraient être nécessaires.
En plus des politiques sur les risques pour la santé génésique, un certain nombre d'employeurs proposent des politiques de congé familial flexibles. Par exemple, chez AT&T, le géant des communications, les employés peuvent prendre jusqu'à 12 mois de congé sans solde pour s'occuper d'un nouveau-né ou d'un enfant adopté. Plus de 50 % des salariés ayant bénéficié de cette politique de congés depuis 1990 ont repris le travail dans les trois mois. En six mois, 82 % des employés étaient de retour au travail (March of Dimes 1994).
Et chez PepsiCo Inc., le grand conglomérat de boissons et d'aliments basé à Purchase, New York, les pères de nouveau-nés peuvent prendre jusqu'à huit semaines de congé payé et huit semaines supplémentaires de congé sans solde avec la garantie d'un emploi identique ou comparable lorsqu'ils ils reviennent (March of Dimes 1994).
Concevoir une stratégie de santé maternelle et infantile pour répondre aux besoins des entreprises
Toute stratégie durable de santé maternelle et infantile basée sur l'employeur, en plus d'être acceptable pour les employés, doit répondre à des objectifs commerciaux solides. Selon les objectifs d'une entreprise, différents avantages, programmes d'employés ou politiques peuvent être prioritaires. Les étapes suivantes sont utiles pour élaborer une stratégie préliminaire :
- Documenter les avantages, programmes et politiques existants qui soutiennent la santé maternelle et infantile afin de jeter les bases d'une stratégie formelle.
- Renseignez-vous sur les ressources communautaires disponibles pour soutenir les efforts de l'entreprise.
- Préparez une liste prioritaire d'initiatives préliminaires de santé maternelle et infantile qui comprend des changements ou des introductions dans les avantages, les programmes ou les politiques.
- Obtenez le soutien préliminaire de la haute direction avant de passer à l'étape suivante.
- Évaluer les besoins perçus et tester les stratégies proposées avec les employés pour valider les recommandations préliminaires.
- Développer une stratégie formelle de santé maternelle et infantile en articulant une mission, en définissant des objectifs, en allouant les ressources nécessaires, en identifiant les obstacles potentiels et les acteurs clés, en préparant un calendrier de mise en œuvre et en obtenant le soutien nécessaire à tous les niveaux de l'entreprise.
Mettre en œuvre des initiatives de santé maternelle et infantile
L'étape suivante consiste à mettre en œuvre les avantages, les programmes et les politiques qui font partie de la stratégie. Le processus de mise en œuvre comprend généralement les étapes suivantes :
- Attribuer la responsabilité de la mise en œuvre.
- Sélectionnez des mesures de qualité par lesquelles gérer le programme.
- Évaluer et sélectionner les fournisseurs.
- Revoir les incitatifs et autres méthodes pour accroître la participation des employés.
- Communiquer les initiatives aux employés et aux membres de la famille.
Gérer le succès d'une stratégie de santé maternelle et infantile
Après la mise en œuvre, la stratégie de santé maternelle et infantile d'un employeur doit être revue pour vérifier son efficacité à atteindre les objectifs initiaux et les besoins de l'entreprise. L'évaluation et la rétroaction sont essentielles et aident à s'assurer que les initiatives de santé maternelle et infantile répondent aux besoins de l'employeur et des employés.
Santé Maternelle et Infantile en France
Peu après la Seconde Guerre mondiale, la France a institué la Protection maternelle et infantile (PMI), un système national par lequel les professionnels de la santé publics et privés, en collaboration avec les services sociaux, fournissent des services de base de santé préventive, médicale, sociale et éducative aux femmes enceintes, aux nourrissons et aux enfants jusqu'à l'âge de six ans.
Pour la plupart, les familles et les médecins privés organisent individuellement les conseils préconceptionnels, la planification familiale, les soins prénatals précoces et réguliers, les examens de santé préventifs et les vaccinations pour les enfants jusqu'à l'âge de six ans. La participation au programme est encouragée par le remboursement à 100 % par l'assurance maladie nationale (pour bénéficier de cette couverture, les femmes doivent déclarer leur grossesse avant la 15e semaine de gestation), le versement d'allocations (familiales) mensuelles à partir du quatrième mois de gestation d'une femme jusqu'à au troisième mois de la vie de l'enfant comme incitation à se conformer aux directives nationales de soins préventifs, et un programme continu d'information et d'éducation.
Les femmes qui ne peuvent participer aux soins via le secteur privé sont prises en charge par 96 PMI gérées localement, une dans chaque département français. En plus de fournir des cliniques de santé de quartier gratuites, ces centres identifient et ciblent les femmes enceintes et les enfants à risque, effectuent des visites à domicile et surveillent les progrès de toutes les femmes et de tous les nourrissons pour s'assurer que les services préventifs demandés dans les directives nationales sont reçus.
Le rôle des employeurs dans ce système est réglementé par la loi. Ils offrent aux femmes enceintes :
- Changements d'emploi ; horaires flexibles pour alléger les charges de transport et les périodes de repos afin de réduire le stress et la fatigue qui peuvent conduire à un accouchement prématuré
- Congé de maternité avec sécurité d'emploi pour les mères qui portent ou adoptent des enfants afin de favoriser le lien et le développement sain de l'enfant (une allocation de maternité s'élevant à 84% du salaire, est versée par la sécurité sociale jusqu'à un plafond)
- Régimes de travail à temps partiel et congé parental non rémunéré avec sécurité d'emploi pour permettre aux parents de concilier garde d'enfants et responsabilités professionnelles (une allocation parentale nationale permet de compenser le coût du congé non rémunéré) (Richardson 1994)
Conclusion
La nécessité d'aborder la santé maternelle et infantile sur le lieu de travail américain augmentera à mesure que de plus en plus de femmes entreront sur le marché du travail et que les problèmes familiaux et professionnels deviendront indissociables. Les entreprises avant-gardistes l'ont déjà reconnu et développent des approches innovantes. Les employeurs sont dans une position unique et puissante pour influencer le changement et devenir des leaders dans la promotion de mères et de bébés en bonne santé.
Éducation sur le VIH/SIDA
Alors que l'épidémie d'infection à VIH s'aggrave et se propage, un nombre croissant de lieux de travail, de syndicats, d'employeurs et d'employés sont touchés par la menace de l'infection à VIH et du SIDA (collectivement appelés VIH/SIDA). Les effets sont souvent particuliers et très visibles ; ils peuvent aussi être insidieux et quelque peu cachés. Au cours de la durée de vie relativement brève de l'épidémie de VIH, les conséquences directes et indirectes du SIDA pour le secteur des entreprises et pour le lieu de travail en général (par opposition à son aspect relatif aux soins de santé), restent pour la plupart une composante marginalement reconnue de la gravité et de la l'ampleur du SIDA.
Les attitudes et les opinions des employés sur le SIDA sont d'une importance cruciale et doivent être évaluées si un programme sur le lieu de travail doit être planifié et géré efficacement. L'ignorance et la désinformation des employés peuvent représenter des obstacles majeurs à un programme éducatif et, si elles sont mal jugées ou mal gérées, peuvent conduire à la méfiance et à la perturbation, et peuvent aggraver les préjugés et les craintes déjà répandus concernant le SIDA.
Aux États-Unis, « le sida a généré plus de poursuites individuelles pour un large éventail de problèmes de santé que toute autre maladie de l'histoire », note Lawrence Gostin du HIV Litigation Project. Une enquête nationale de 1993 sur les attitudes des employés à l'égard du SIDA par la National Leadership Coalition on AIDS rapporte que de nombreux travailleurs américains continuent d'avoir des attitudes négatives et potentiellement discriminatoires envers leurs collègues infectés par le VIH, et l'enquête révèle que la plupart des employés ne savent pas comment leurs employeurs réagiraient à des situations liées au VIH ou au SIDA sur leur lieu de travail, ou ils pensent que leur employeur licencierait un employé infecté par le VIH au premier signe de maladie. La discrimination à l'égard des employés fondée uniquement sur le handicap est expressément interdite aux États-Unis par l'Americans with Disabilities Act (ADA), qui inclut sous sa protection les personnes infectées par le VIH et atteintes du SIDA. L'Americans with Disabilities Act exige des employeurs de plus de 15 personnes qu'ils fassent des « aménagements raisonnables », ou des ajustements au travail pour leurs employés handicapés, y compris l'infection par le VIH et le sida.
Par exemple, 32 % des travailleurs américains interrogés dans le cadre de l'enquête pensaient qu'un employé infecté par le VIH serait licencié ou mis en congé d'invalidité au premier signe de maladie. De toute évidence, si un employeur décidait de licencier un employé infecté par le VIH uniquement sur la base du seul diagnostic, cet employeur enfreindrait la loi. Une telle ignorance généralisée des responsabilités légales de l'employeur rend clairement les employeurs - et par extension, leurs gestionnaires et employés - vulnérables à des poursuites pour discrimination potentiellement coûteuses, à des interruptions de travail et à des problèmes de moral et de productivité des employés.
Les perceptions erronées sur l'épidémie peuvent également alimenter des attitudes et des comportements discriminatoires parmi les managers et les employés et peuvent mettre un employeur en danger. Par exemple, 67 % des travailleurs interrogés pensaient que leurs collègues seraient mal à l'aise de travailler avec une personne infectée par le VIH. Si rien n'est fait, de telles attitudes et les types de comportement qui s'y rattachent peuvent exposer un employeur à des risques considérables. Les responsables peuvent supposer à tort qu'un traitement discriminatoire contre les personnes infectées par le VIH ou le SIDA, ou celles perçues comme étant infectées, est acceptable.
Défis de la gestion du VIH/SIDA
Les évolutions médicales, juridiques, financières et professionnelles résultant de l'épidémie posent une multitude de défis aux personnes infectées par le VIH et le SIDA, à leurs familles, à leurs syndicats et à leurs employeurs. Les dirigeants syndicaux, les dirigeants d'entreprise, les professionnels des ressources humaines et les gestionnaires de première ligne sont confrontés à des tâches de plus en plus compliquées, notamment le contrôle des coûts, la protection de la confidentialité des informations médicales des employés et la fourniture d'"aménagements raisonnables" à leurs employés infectés par le VIH et le SIDA, en plus de protéger les personnes infectées par le VIH et le SIDA et celles perçues comme atteintes de la maladie à cause de la discrimination à l'embauche et à la promotion. Les personnes infectées par le VIH restent au travail plus longtemps, de sorte que les employeurs doivent planifier la meilleure façon de gérer les employés infectés par le VIH de manière équitable et efficace sur une plus longue période de temps, et souvent avec peu ou pas de formation ou de conseils. Pour gérer efficacement les employés atteints du SIDA, il faut se tenir au courant des options de soins de santé émergentes, des coûts de l'assurance maladie et des soins de santé, ainsi que des exigences légales et réglementaires, élaborer des «aménagements raisonnables» efficaces et gérer les préoccupations concernant la confidentialité et la vie privée, les problèmes de discrimination, les craintes des employés, le harcèlement des travailleurs infectés, préoccupations des clients, interruptions de travail, poursuites judiciaires, baisse de la productivité et du moral des travailleurs, tout en maintenant un lieu de travail productif et rentable et en atteignant les objectifs commerciaux.
Il s'agit d'un ensemble d'attentes vaste et quelque peu complexe, un fait qui souligne l'un des besoins essentiels dans la mise en place d'une éducation sur le lieu de travail, à savoir commencer par les cadres, les former et les motiver à considérer le SIDA sur le lieu de travail comme faisant partie d'une longue stratégies et objectifs à long terme.
Au milieu du déluge de questions et d'inquiétudes concernant l'épidémie et la manière de gérer son impact sur le lieu de travail, les employeurs peuvent prendre des mesures rentables pour minimiser les risques, réduire les coûts des soins de santé, protéger l'avenir de leur entreprise et, surtout, sauver des vies.
Première étape : Établir une politique de lutte contre le VIH/SIDA sur le lieu de travail
La première étape vers une gestion efficace des problèmes sur le lieu de travail découlant de l'épidémie de VIH consiste à mettre en place une politique solide sur le lieu de travail. Une telle politique doit énoncer clairement la manière dont une entreprise traitera la multitude de défis complexes mais gérables générés par le VIH/SIDA. (« Une bonne politique sur le lieu de travail qui tient compte des responsabilités de l'employeur envers les travailleurs infectés et affectés aidera à empêcher une entreprise de devenir un cas type », déclare Peter Petesch, un avocat spécialisé dans le droit du travail basé à Washington DC qui s'intéresse à la question du sida et de son milieu de travail. ramifications.)
Bien sûr, une politique du lieu de travail ne supprimera pas à elle seule les difficultés inhérentes à la gestion d'un employé atteint d'une maladie mortelle et souvent stigmatisée. Néanmoins, une politique écrite sur le lieu de travail contribue grandement à préparer une entreprise à ses efforts pour gérer le SIDA en minimisant les risques et en protégeant son personnel. Une politique écrite efficace comprendra parmi ses objectifs la nécessité de
- Établir une norme interne cohérente pour l'ensemble du programme VIH/SIDA d'une entreprise.
- Normaliser la position et les communications d'une entreprise sur le VIH/SIDA.
- Établir un précédent et des normes pour le comportement des employés.
- Informez tous les employés où ils peuvent obtenir des informations et de l'aide.
- Expliquez aux superviseurs comment gérer le SIDA dans leurs groupes de travail.
Des politiques efficaces en matière de VIH/SIDA doivent couvrir et fournir des conseils sur le respect de la loi, la non-discrimination, la confidentialité et la vie privée, la sécurité, les normes de performance, les aménagements raisonnables, les préoccupations des collègues et la formation des employés. Pour être efficace, une politique doit être communiquée aux employés à tous les niveaux de l'entreprise. De plus, il est crucial d'avoir le soutien franc et très visible de la direction et des cadres supérieurs, y compris le directeur général, pour renforcer l'urgence et l'importance des messages décrits ci-dessus. Sans ce niveau d'engagement, une politique qui n'existe que « sur le papier » risque de n'être qu'un lion sans dents.
Il existe deux approches générales pour élaborer des politiques de lutte contre le VIH/SIDA :
- L'approche des maladies potentiellement mortelles. Certains employeurs choisissent d'élaborer leur politique sur le VIH/sida dans le cadre du continuum de toutes les maladies ou incapacités potentiellement mortelles. Ces politiques stipulent généralement que le VIH/SIDA sera traité comme toutes les autres maladies de longue durée, avec compassion, bon sens et sans discrimination.
- L'approche spécifique au VIH/SIDA. Cette approche de l'élaboration des politiques reconnaît et aborde spécifiquement le VIH/sida comme un problème de santé majeur ayant un impact potentiel sur le lieu de travail. En plus de l'énoncé de politique lui-même, cette approche comprend souvent une composante éducative affirmant que le VIH/sida ne se transmet pas par contact occasionnel sur le lieu de travail et que les employés infectés par le VIH ou atteints du sida ne présentent pas de risque pour la santé de leurs collègues ou clients.
Deuxième étape : former les gestionnaires et les superviseurs
Les responsables et les superviseurs doivent être parfaitement familiarisés avec les directives de l'employeur en matière de politique de lutte contre le VIH/SIDA sur le lieu de travail. Il convient de veiller à ce que chaque niveau de gestion reçoive des conseils clairs et cohérents sur les faits médicaux et le risque minimal de transmission sur le lieu de travail général. Dans les pays dotés de lois anti-discrimination, les responsables doivent également bien connaître leurs exigences (par exemple, l'Americans with Disabilities Act et ses exigences d'aménagement raisonnable, la non-discrimination, la confidentialité et la vie privée, la sécurité au travail et les normes de performance des employés aux États-Unis).
En outre, tous les responsables doivent être prêts à répondre aux questions et préoccupations des employés concernant le VIH/SIDA et le lieu de travail. Souvent, les responsables de première ligne sont les premiers appelés à fournir des informations et des renvois à d'autres sources d'information et à fournir des réponses approfondies aux questions des employés sur les raisons pour lesquelles ils devraient se préoccuper de l'infection à VIH et du SIDA et sur la manière dont ils sont censés se comporter. Les gestionnaires doivent être éduqués et préparés avant que des programmes de formation des employés ne soient institués.
Troisième étape : éduquer les employés
Les programmes d'éducation en milieu de travail sont des moyens peu coûteux et rentables de minimiser les risques, de protéger la vie des travailleurs, d'économiser sur les coûts des soins de santé et de sauver des vies. MacAllister Booth, PDG de Polaroid Corporation, a récemment déclaré que l'éducation et la formation sur le SIDA pour tous les employés de Polaroid coûtaient moins cher que les coûts de traitement d'un cas de SIDA.
Les programmes de bien-être au travail et la promotion de la santé font déjà partie intégrante du monde du travail pour de plus en plus de travailleurs, en particulier parmi les organisations syndicales et les grandes entreprises. Les campagnes visant à réduire les frais médicaux et les jours manqués en raison de maladies évitables ont mis l'accent sur l'importance d'arrêter de fumer, de faire de l'exercice et de suivre une alimentation plus saine. S'appuyant sur les efforts visant à accroître la sécurité des lieux de travail et la santé de la main-d'œuvre, les programmes de bien-être au travail sont déjà établis comme des lieux rentables et appropriés pour l'information sur la santé des employés. Les programmes d'éducation sur le VIH/SIDA peuvent être intégrés à ces efforts continus de promotion de la santé.
De plus, des études ont montré que de nombreux employés font confiance à leurs employeurs pour fournir des informations précises sur un large éventail de sujets, y compris l'éducation à la santé. Les travailleurs sont préoccupés par le sida, beaucoup ne comprennent pas les faits médicaux et juridiques concernant l'épidémie et ils veulent en savoir plus à ce sujet.
Selon une étude du New York Business Group on Health (Barr, Waring et Warshaw 1991), les employés ont généralement une opinion positive des employeurs qui fournissent des informations sur le SIDA et, selon le type de programme proposé, trouvent que l'employeur est un source d'information plus crédible que les médias ou le gouvernement. En outre, selon l'enquête de la National Leadership Coalition on AIDS sur les attitudes des travailleurs américains à l'égard du sida, 96 % des employés qui ont reçu une éducation sur le sida au travail ont soutenu l'éducation sur le VIH/sida sur le lieu de travail.
Idéalement, la participation aux séances de formation des employés devrait être obligatoire et le programme devrait durer au moins une heure et demie. La session doit être dirigée par un éducateur qualifié et doit présenter les documents de manière objective et sans jugement. Le programme devrait également prévoir une période de questions et réponses et fournir des références pour une assistance confidentielle. Les initiatives prises concernant le SIDA sur le lieu de travail doivent être permanentes et non ponctuelles, et sont plus efficaces lorsqu'elles sont associées à une reconnaissance publique de l'importance du problème telle que la célébration de la Journée mondiale du SIDA. Enfin, l'une des méthodes les plus efficaces pour discuter du SIDA avec les employés est d'inviter une personne vivant avec le VIH ou le SIDA à prendre la parole. Entendre de première main comment quelqu'un vit et travaille avec l'infection à VIH ou le SIDA s'est avéré avoir un impact positif sur l'efficacité de la session.
Un programme approfondi d'éducation sur le SIDA sur le lieu de travail devrait inclure une présentation de ces questions :
- les faits médicaux - comment le VIH se transmet et ne se transmet pas, en soulignant qu'il ne peut pas se transmettre par contact occasionnel et qu'il est pratiquement impossible de le contracter sur le lieu de travail
- les faits juridiques, y compris les responsabilités de l'employeur, en particulier l'importance de la confidentialité et de la vie privée et de fournir des aménagements raisonnables
- les problèmes psychosociaux, y compris comment réagir face à un collègue atteint du VIH/SIDA, et ce que c'est que de vivre et de travailler avec le VIH/SIDA
- lignes directrices sur les politiques, les avantages et les informations de l'entreprise
- des informations que les employés peuvent rapporter à leur famille pour leur apprendre à se protéger
- des informations sur les ressources communautaires et les endroits où aller pour un test anonyme.
Des études avertissent que les attitudes à l'égard du SIDA peuvent être négativement renforcées si une session d'éducation ou de formation est trop brève et pas suffisamment approfondie et interactive. De même, il a été démontré que le simple fait de distribuer une brochure augmente l'anxiété face au SIDA. Au cours d'une brève séance superficielle, les participants se sont avérés absorber certains des faits, mais repartir avec des angoisses non résolues au sujet de la transmission du VIH, des angoisses qui ont, en fait, été suscitées par l'introduction du sujet. Il est donc important de prévoir suffisamment de temps lors d'une session de formation pour une discussion approfondie, des questions et réponses et des références à d'autres sources d'informations confidentielles. Idéalement, une session de formation devrait être obligatoire car la stigmatisation toujours associée à l'infection à VIH et au SIDA empêchera beaucoup de personnes d'assister à une session volontaire.
Quelques réponses syndicales au VIH/SIDA
Parmi les principaux exemples d'initiatives syndicales en matière d'éducation et de politiques sur le VIH/SIDA, citons les suivants :
- L'Union internationale des gens de mer a mis en place un programme d'éducation sur le VIH/SIDA en tant que composante obligatoire du programme d'études pour les étudiants de la marine marchande à sa Lundeberg School of Seamanship à Piney Point, Maryland. Les personnes souhaitant entrer dans l'industrie peuvent suivre un cours de formation de 14 semaines à l'école, et ceux qui travaillent déjà dans l'industrie suivent des cours gratuits pour améliorer leurs compétences et obtenir des diplômes d'équivalence d'études secondaires ou des diplômes d'associé. Les séminaires éducatifs des gens de mer sur le VIH/SIDA durent deux heures, et cette approche globale est basée sur la reconnaissance qu'une formation approfondie est nécessaire pour répondre aux besoins d'une main-d'œuvre qui voyage à l'étranger et opère dans un environnement autonome. Le cours de prévention du VIH fait partie d'un programme qui couvre les pratiques d'emploi, la santé et la sécurité au travail et la maîtrise des coûts des soins de santé. L'éducation est complétée par la projection d'une variété de bandes vidéo sur le SIDA dans le système de télévision en circuit fermé de l'école de Lundeberg, la publication d'articles dans le journal de l'école et la distribution de brochures dans les Union Halls de chaque port. Des préservatifs gratuits sont également mis à disposition.
- Le Service Employees International Union (SEIU) s'est impliqué dans des activités liées au SIDA en 1984 lorsque la peur de la transmission du SIDA est apparue pour la première fois parmi ses membres travaillant à l'hôpital général de San Francisco. Pour s'assurer que les travailleurs de la santé seraient en mesure de continuer à fournir des soins compatissants à leurs patients, il était extrêmement important que la peur irrationnelle soit confrontée à des informations factuelles et que des précautions de sécurité adéquates soient mises en œuvre en même temps. Cette crise a conduit à la création du programme de lutte contre le sida du SEIU, un modèle d'efforts axés sur les pairs, dans lequel les membres travaillent les uns avec les autres pour résoudre les besoins de soutien éducatif et émotionnel. Le programme comprend la surveillance des procédures de contrôle des infections dans les hôpitaux, la réponse aux demandes individuelles des membres du syndicat pour concevoir et mener des programmes de formation sur le sida et encourager la coordination de la gestion hospitalière avec le SEIU sur les préoccupations liées au sida.
- Un avantage important de l'approche du SEIU en matière de VIH/sida a été l'élaboration de politiques fondées sur la science et de programmes d'éducation des membres qui démontrent une véritable préoccupation pour tous ceux qui sont impliqués dans l'épidémie, y compris le travailleur de la santé, le patient et le public. Le syndicat promeut activement la sensibilisation au sida aux niveaux national et international lors de conférences et de réunions, un objectif qui a placé le SEIU à l'avant-garde de l'éducation des travailleurs immigrants nouvellement arrivés sur la prévention du VIH et sur la sécurité au travail en ce qui concerne tous les agents pathogènes à diffusion hématogène. Cet effort pédagogique tient compte des langues primaires ou préférées et des différences culturelles de son public cible.
Conclusion
Bien que les syndicats et les entreprises qui répondent de manière constructive aux défis quotidiens du VIH/SIDA sur le lieu de travail soient minoritaires, nombre d'entre eux ont fourni les modèles et un ensemble croissant de connaissances qui sont facilement disponibles pour aider les autres à aborder efficacement le VIH en tant que problème sur le lieu de travail. . La perspicacité et l'expérience acquises au cours des dix dernières années démontrent que des politiques de lutte contre le sida bien planifiées, des normes et pratiques sur le lieu de travail, le leadership et la formation continue des travailleurs, de la direction et des employés sont des méthodes efficaces pour relever ces défis.
Alors que les syndicalistes, les groupes industriels et les associations professionnelles reconnaissent les conséquences croissantes du SIDA pour leurs secteurs, de nouveaux groupes se forment pour aborder la pertinence particulière du SIDA pour leurs intérêts. La Thai Business Coalition on AIDS a été lancée en 1993 et semble susceptible de stimuler des développements similaires dans d'autres pays du Pacifique. Plusieurs groupes d'entreprises et de commerce en Afrique centrale et australe prennent l'initiative de dispenser une éducation sur le lieu de travail, et des initiatives similaires sont devenues visibles au Brésil et dans les Caraïbes.
La Rapport sur le développement mondial (1993) a été consacré à « Investir dans la santé » et a examiné l'interaction entre la santé humaine, la politique de santé et le développement économique. Le rapport donne un certain nombre d'exemples de la menace que le sida fait peser sur les stratégies et les réalisations en matière de développement. Ce rapport indique qu'il existe une opportunité croissante d'utiliser les compétences et les ressources de la finance et du développement mondiaux, en travaillant en étroite harmonie avec les responsables de la santé publique du monde entier, pour élaborer des plans d'action plus efficaces pour faire face aux défis économiques et commerciaux découlant du sida ( Marteau 1994).
Les syndicats et les employeurs constatent que la mise en œuvre de politiques sur le sida et de programmes d'éducation des employés avant d'être confrontés à un cas de VIH contribue à réduire les perturbations sur le lieu de travail, à économiser de l'argent en protégeant la santé de la main-d'œuvre, à éviter des batailles juridiques coûteuses et à préparer les gestionnaires et les employés à répondre de manière constructive aux défis de la Le SIDA sur le lieu de travail. Les outils nécessaires pour gérer les problèmes quotidiens multiples et complexes associés à la maladie sont facilement accessibles et peu coûteux. Enfin, ils peuvent sauver des vies et de l'argent.
Protection et promotion de la santé : maladies infectieuses
La prévention et le contrôle des maladies infectieuses sont une responsabilité centrale du service de santé des employés dans les zones où elles sont endémiques, où le travail implique une exposition à des agents infectieux particuliers auxquels la population peut être singulièrement sensible et où les services de santé communautaires sont déficients. Dans de telles circonstances, le directeur médical doit agir en tant qu'agent de santé publique pour la main-d'œuvre, une fonction qui exige une attention à l'assainissement, à la nourriture et à l'eau potable, aux vecteurs potentiels d'infection, à l'immunisation appropriée lorsqu'elle est disponible, ainsi qu'à la détection précoce et au traitement rapide des infections lorsqu'elles surviennent.
Dans les zones urbaines bien développées où les employés sont relativement en bonne santé, les préoccupations concernant les maladies infectieuses sont généralement éclipsées par d'autres problèmes, mais la prévention et le contrôle des maladies infectieuses restent néanmoins des responsabilités importantes du service de santé des employés. En raison de leur prévalence parmi tous les groupes d'âge (y compris évidemment les plus susceptibles d'être employés) et en raison de leur capacité fondamentale à se propager par les contacts étroits caractéristiques de l'environnement de travail typique, les maladies infectieuses sont une cible appropriée pour toute promotion de la santé des employés. programme. Cependant, les efforts des bureaux de santé des employés pour répondre au problème qu'ils posent ne sont pas souvent discutés. En partie, ce manque d'attention peut être attribué à l'idée que ces efforts sont une question de routine, prenant la forme, par exemple, de programmes de vaccination contre la grippe saisonnière. De plus, ils peuvent être négligés parce qu'il s'agit d'activités qui ne sont pas nécessairement associées à de vastes initiatives de promotion de la santé mais qui sont plutôt intégrées dans le tissu du programme complet de santé des employés. Par exemple, le conseil et le traitement individuels des employés soumis à une évaluation de santé périodique comprennent souvent des interventions ad hoc de promotion de la santé visant les maladies infectieuses. Néanmoins, toutes ces activités représentent des activités significatives qui, avec ou sans désignation officielle en tant que « programme », peuvent être combinées dans une stratégie cohérente pour la prévention et le contrôle des maladies infectieuses.
Ces activités peuvent être divisées en plusieurs volets : diffusion d'information et formation des employés; vaccinations; réponse aux flambées d'infection; protéger la santé des voyageurs; joindre les membres de la famille; et se tenir à jour. Pour illustrer comment ceux-ci peuvent être intégrés dans un programme complet de santé des employés desservant une grande main-d'œuvre urbaine, en grande partie de cols blancs, cet article décrira le programme de JP Morgan and Company, Inc., basé à New York. Bien qu'il possède des caractéristiques uniques, il n'est pas différent de ceux maintenus par de nombreuses grandes organisations.
JP Morgan & Company, Inc.
JP Morgan & Company, Inc., est une société fournissant divers services financiers à travers le monde. Basée à New York, où environ 7,500 16,500 de ses XNUMX XNUMX employés sont basés, elle possède des bureaux de différentes tailles ailleurs aux États-Unis et au Canada et dans les principales villes d'Europe, d'Asie, d'Amérique latine et d'Australie.
Des services médicaux internes étaient présents dans chacune de ses organisations mères immédiates depuis le début de ce siècle et, à la suite de la fusion de JP Morgan avec Guaranty Trust Company, l'unité de santé des employés a évolué pour fournir non seulement des activités médicales professionnelles standard, mais un large éventail de services gratuits pour les employés, y compris des évaluations de santé périodiques, des vaccinations, des soins primaires ambulatoires, une éducation et une promotion de la santé et un programme d'aide aux employés. L'efficacité du service médical, basé à New York, est renforcée par la concentration de la majeure partie de la main-d'œuvre de Morgan dans un nombre limité d'établissements situés au centre.
Dissémination d'information
La diffusion d'informations pertinentes est généralement la pierre angulaire d'un programme de promotion de la santé et c'est sans doute l'approche la plus simple, que les ressources soient limitées ou abondantes. Fournir des informations exactes, significatives et compréhensibles - modifiées au besoin en fonction de l'âge, de la langue, de l'origine ethnique et du niveau d'éducation des employés - sert non seulement à éduquer mais aussi à corriger les idées fausses, à inculquer des stratégies de prévention efficaces et à diriger les employés vers les ressources appropriées à l'intérieur ou à l'extérieur de l'entreprise. chantier.
Ces informations peuvent prendre plusieurs formes. Les communications écrites peuvent être adressées aux employés à leur poste de travail ou à leur domicile, ou peuvent être distribuées dans les lieux de travail centraux. Il peut s'agir de bulletins ou de publications obtenus auprès d'agences de santé gouvernementales ou bénévoles, de sociétés pharmaceutiques ou de sources commerciales, entre autres ou, si les ressources le permettent, ils peuvent être élaborés en interne.
Les conférences et les séminaires peuvent être encore plus efficaces, en particulier lorsqu'ils permettent aux employés de poser des questions sur leurs préoccupations individuelles. En revanche, ils présentent l'inconvénient de nécessiter une accessibilité et un engagement en temps plus important tant de la part de l'employeur que du personnel ; ils brisent également l'anonymat, ce qui peut parfois être un problème.
VIH / SIDA
Notre propre expérience de diffusion d'informations sanitaires sur l'infection à VIH peut être considérée comme un exemple de cette activité. Les premiers cas de la maladie ont été signalés en 1981 et nous avons pris connaissance pour la première fois de cas parmi nos employés en 1985. En 1986, en grande partie à cause de l'attention des médias locaux sur le problème, les employés de l'un de nos bureaux européens (où aucun cas de la maladie n'avait pas encore fait surface) a demandé un programme sur le SIDA. Parmi les conférenciers figuraient le directeur médical de l'entreprise et un expert en maladies infectieuses d'un hôpital universitaire local. Le public était composé de près de 10 % de l'effectif total de cette unité, dont 80 % de femmes. Ces présentations et les suivantes mettaient l'accent sur la transmission du virus et sur les stratégies de prévention. Comme on pouvait le supposer d'après la composition de l'auditoire, la propagation hétérosexuelle suscitait une inquiétude considérable.
Le succès de cette présentation a facilité le développement d'un programme beaucoup plus ambitieux au siège de New York l'année suivante. Un bulletin et une brochure ont anticipé les événements avec une brève discussion sur la maladie, des affiches et d'autres publicités ont été utilisées pour rappeler aux employés les heures et les lieux des présentations, et les gestionnaires ont fortement encouragé la participation. En raison de l'engagement de la direction et des préoccupations générales concernant la maladie dans la communauté, nous avons pu rejoindre entre 25 et 30 % de la main-d'œuvre locale dans les multiples présentations.
Ces séances comprenaient une discussion du directeur médical de l'entreprise, qui a reconnu la présence de la maladie parmi les employés et a noté que l'entreprise s'engageait à maintenir leur emploi tant qu'ils restaient suffisamment bien pour travailler efficacement. Il a passé en revue la politique de la société sur les maladies potentiellement mortelles et a noté la disponibilité de tests de dépistage confidentiels du VIH par l'intermédiaire du service médical. Une cassette vidéo éducative sur la maladie a été projetée, suivie d'un conférencier expert du service de santé municipal local. Une période de questions et réponses a suivi et, à la fin de la session, chacun a reçu un paquet de documents d'information sur l'infection à VIH et les stratégies de prévention.
La réponse à ces séances a été très positive. À une époque où d'autres entreprises connaissaient des perturbations sur le lieu de travail à cause d'employés infectés par le VIH, Morgan n'en avait aucune. Une enquête indépendante auprès des employés (et de ceux de plusieurs autres entreprises ayant des programmes similaires) a révélé que les participants au programme appréciaient pleinement la possibilité d'assister à de telles sessions et ont trouvé que les informations fournies étaient plus utiles que celles qui leur étaient disponibles à partir d'autres sources (Barr, Waring et Warshaw 1991).
Nous avons organisé des sessions similaires sur l'infection à VIH en 1989 et 1991, mais nous avons constaté que la fréquentation diminuait avec le temps. Nous avons attribué cela, en partie, à la saturation perçue avec le sujet et, en partie, à la maladie déplaçant son impact sur les chômeurs chroniques (dans notre région) ; en effet, le nombre d'employés nouvellement infectés par le VIH qui ont attiré notre attention a considérablement diminué après 1991.
La maladie de Lyme
Pendant ce temps, la maladie de Lyme, une maladie bactérienne transmise par la piqûre de la tique du chevreuil dans les environnements de vacances suburbains et locaux, est devenue de plus en plus répandue parmi nos employés. Une conférence sur ce sujet complétée par des informations imprimées a suscité une attention considérable lorsqu'elle a été donnée en 1993. Les points soulignés dans cette présentation comprenaient la reconnaissance de la maladie, le dépistage, le traitement et, surtout, la prévention.
En général, les programmes conçus pour diffuser des informations, qu'elles soient écrites ou sous forme de conférences, doivent être crédibles, facilement compréhensibles, pratiques et pertinents. Ils devraient servir à accroître la sensibilisation, notamment en ce qui concerne la prévention personnelle et quand et comment obtenir une attention professionnelle. En même temps, ils devraient servir à dissiper toute anxiété inappropriée.
Programmes de vaccination
Les vaccinations sur le lieu de travail répondent à un important besoin de santé publique et sont susceptibles d'apporter des avantages tangibles, non seulement aux bénéficiaires individuels mais aussi à l'organisation. De nombreux employeurs du monde développé qui n'ont pas de service de santé pour les employés font venir des sous-traitants extérieurs sur le lieu de travail pour fournir un programme de vaccination de masse.
Grippe.
Alors que la plupart des immunisations offrent une protection pendant de nombreuses années, le vaccin antigrippal doit être administré chaque année en raison des changements continus dans le virus et, dans une moindre mesure, de la diminution de l'immunité des patients. Étant donné que la grippe est une maladie saisonnière dont l'infectiosité est généralement répandue pendant les mois d'hiver, le vaccin doit être administré à l'automne. Les personnes qui ont le plus besoin d'être vaccinées sont les employés âgés et ceux qui souffrent de maladies sous-jacentes ou de déficiences immunitaires, notamment le diabète et des problèmes pulmonaires, cardiaques et rénaux chroniques. Les employés des établissements de santé devraient être encouragés à se faire vacciner non seulement parce qu'ils sont plus susceptibles d'être exposés à des personnes infectées, mais aussi parce que leur capacité continue de travailler est essentielle en cas d'éclosion grave de la maladie. Une étude récente a montré que la vaccination contre la grippe offre également des avantages économiques et sanitaires substantiels pour les adultes actifs en bonne santé. Étant donné que la morbidité associée à la maladie peut généralement entraîner une semaine ou plus d'invalidité, impliquant souvent plusieurs employés dans la même unité en même temps, les employeurs sont suffisamment incités à prévenir l'impact qui en résulte sur la productivité en offrant ce service relativement inoffensif et forme de vaccination peu coûteuse. Cela devient particulièrement important lorsque les autorités de santé publique anticipent des changements majeurs dans le virus et prédisent une épidémie majeure pour une saison donnée.
Probablement, le principal obstacle au succès des programmes de vaccination contre la grippe (ou tout autre) est la réticence des individus à participer. Pour minimiser leur hésitation, il est important d'éduquer les employés sur la nécessité et la disponibilité du vaccin et de rendre la vaccination facilement accessible. Les avis doivent être diffusés par tous les moyens disponibles, identifiant de manière générique toutes les personnes ayant des besoins particuliers de vaccination, soulignant l'innocuité relative du vaccin et expliquant la procédure par laquelle il peut être obtenu.
Le temps et les inconvénients du voyage pour consulter un médecin personnel sont de puissants facteurs de dissuasion pour de nombreuses personnes; les programmes les plus efficaces seront ceux qui assurent les vaccinations sur le lieu de travail pendant les heures de travail avec un minimum de délais. Enfin, le coût, un obstacle majeur, devrait soit être réduit au minimum, soit entièrement absorbé par l'employeur ou le programme d'assurance maladie de groupe.
Contribuer à l'acceptation des vaccinations par les employés sont des facteurs supplémentaires tels que la publicité communautaire et les programmes d'incitation. Nous avons constaté que les reportages des médias sur une épidémie de grippe menaçante augmenteront régulièrement l'acceptation du vaccin par les employés. En 1993, pour encourager tous les employés à faire évaluer leur statut vaccinal et à recevoir les vaccinations nécessaires, le service médical de Morgan a proposé à ceux qui acceptaient ces services de participer à une loterie dont les actions de l'entreprise étaient le prix. Le nombre d'employés cherchant à se faire vacciner cette année était deux fois moins élevé que le nombre observé au cours de la même période l'année précédente.
Diphtérie-tétanos.
Les autres vaccins conseillés pour les adultes en bonne santé en âge de travailler sont la diphtérie-tétanos et, éventuellement, la rougeole, les oreillons et la rubéole. La vaccination contre la diphtérie et le tétanos est recommandée tous les dix ans tout au long de la vie, en supposant que l'on a eu une première série de vaccinations. Avec cet intervalle, nous trouvons le statut immunitaire le plus facilement confirmé et le vaccin le plus facilement administré lors des évaluations de santé périodiques de nos employés (voir ci-dessous), bien que cela puisse également être accompli dans le cadre d'une campagne de vaccination à l'échelle de l'entreprise telle que celle utilisée dans l'incentive programme mentionné ci-dessus.
La rougeole.
Les autorités de santé publique recommandent le vaccin contre la rougeole à toute personne née après 1956 qui n'a pas de documentation de deux doses de vaccin contre la rougeole le jour ou après le premier anniversaire, des antécédents de rougeole confirmés par un médecin ou des preuves de laboratoire de l'immunité contre la rougeole. Cette vaccination peut facilement être administrée lors d'une évaluation de santé préalable à l'emploi ou au placement ou dans le cadre d'une campagne de vaccination à l'échelle de l'entreprise.
Rubéole
Les autorités de santé publique recommandent que chacun ait une documentation médicale attestant qu'il a reçu le vaccin contre la rubéole ou une preuve de laboratoire de l'immunité à cette maladie. Une vaccination adéquate contre la rubéole est particulièrement importante pour les travailleurs de la santé, pour qui elle est susceptible d'être obligatoire.
Encore une fois, une immunité adéquate contre la rubéole doit être vérifiée au moment de l'emploi ou, en l'absence de cette possibilité, par des campagnes de vaccination périodiques ou lors d'évaluations périodiques de la santé. Une immunité efficace peut être conférée aux personnes nécessitant un vaccin contre la rubéole ou la rubéole par l'administration du vaccin ROR (rougeole-oreillons-rubéole). Des tests sérologiques d'immunité peuvent être entrepris pour identifier l'état immunitaire d'un individu avant la vaccination, mais cela n'est probablement pas rentable.
Hépatite B.
Dans la mesure où l'hépatite B se transmet par l'intimité sexuelle et par contact direct avec du sang et d'autres fluides corporels, les premiers efforts de vaccination visaient les populations à risque élevé, comme les professionnels de la santé et les personnes ayant de multiples partenaires sexuels. En outre, la prévalence accrue de la maladie et de l'état de porteur dans certaines zones géographiques telles que l'Extrême-Orient et l'Afrique subsaharienne a donné la priorité à la vaccination de tous les nouveau-nés et de ceux qui voyagent fréquemment ou séjournent pendant de longues périodes dans ces régions. Régions. Plus récemment, la vaccination universelle de tous les nouveau-nés aux États-Unis et ailleurs a été proposée comme une stratégie plus efficace pour atteindre les personnes vulnérables.
Dans le milieu de travail, la vaccination contre l'hépatite B a été axée sur les travailleurs de la santé en raison du risque d'exposition au sang. En effet, aux États-Unis, la réglementation gouvernementale exige d'informer ce personnel et les autres intervenants susceptibles d'intervenir en cas d'urgence sanitaire de l'opportunité de se faire vacciner contre l'hépatite B, dans le cadre d'une discussion générale sur les précautions universelles ; la vaccination doit alors être fournie.
Ainsi, dans notre environnement à Morgan, les informations sur la vaccination contre l'hépatite B sont véhiculées dans trois contextes : dans les discussions sur les maladies sexuellement transmissibles telles que le sida, dans les présentations au personnel de santé et des services d'urgence sur les risques et les précautions liés à leur travail de soins de santé, et lors d'interventions auprès d'employés individuels et de leurs familles en prévision d'affectations dans des régions du monde où l'hépatite B est la plus répandue. La vaccination est fournie en conjonction avec ces programmes.
Hépatite A.
Cette maladie, généralement transmise par des aliments ou de l'eau contaminés, est beaucoup plus répandue dans les pays en développement que dans les pays industrialisés. Ainsi, les efforts de protection ont été dirigés vers les voyageurs vers les zones à risque ou ceux qui ont des contacts familiaux ou d'autres contacts très étroits avec les personnes nouvellement diagnostiquées avec la maladie.
Maintenant qu'un vaccin pour protéger contre l'hépatite A est devenu disponible, il est administré aux voyageurs dans les pays en développement et aux contacts étroits des cas d'hépatite A nouvellement diagnostiqués et documentés. S'il n'y a pas suffisamment de temps pour que les niveaux d'anticorps se développent avant le départ du voyageurs, des immunoglobulines sériques peuvent être administrées simultanément.
Comme un vaccin efficace et sûr contre l'hépatite A est disponible, les efforts de vaccination peuvent être dirigés vers un groupe cible beaucoup plus large. Au minimum, les voyageurs fréquents et les résidents des zones endémiques devraient recevoir cette vaccination, et les manipulateurs d'aliments devraient également être considérés pour la vaccination en raison du risque de transmission de la maladie à un grand nombre de personnes.
Avant toute vaccination, une attention particulière doit être accordée aux contre-indications possibles, telles que l'hypersensibilité à l'un des composants du vaccin ou, dans le cas de vaccins vivants tels que la rougeole, les oreillons et la rubéole, un déficit immunitaire ou une grossesse, qu'ils soient présents ou à venir. Des informations appropriées sur les risques potentiels des vaccins doivent être transmises à l'employé et des formulaires de consentement signés doivent être obtenus. La possibilité limitée de réactions liées à la vaccination doit être anticipée dans tout programme.
Les organisations disposant d'un personnel médical existant peuvent évidemment utiliser leur propre personnel pour mettre en œuvre un programme de vaccination. Ceux qui n'ont pas ce personnel peuvent prendre des dispositions pour que les vaccinations soient fournies par des médecins ou des infirmières communautaires, des hôpitaux ou des agences de santé ou par des agences de santé gouvernementales.
Réponse aux épidémies
Peu d'événements suscitent autant d'intérêt et d'inquiétude chez les employés d'une unité de travail particulière ou de toute une organisation que la prise de conscience qu'un collègue est atteint d'une maladie contagieuse. La réponse essentielle du service de santé des salariés à de telles nouvelles est d'identifier et d'isoler de manière appropriée les personnes malades, tant le cas source que les cas secondaires, tout en diffusant des informations sur la maladie qui apaiseront l'anxiété de ceux qui pensent avoir été exposée. Certaines organisations, espérant minimiser l'anxiété potentielle, peuvent limiter cette diffusion à d'éventuels contacts. D'autres, reconnaissant que la « vignette » (communication informelle entre les employés) ne fera pas que répandre la nouvelle mais véhiculera probablement aussi de la désinformation qui pourrait déclencher une anxiété latente, saisiront l'événement comme une occasion unique d'éduquer l'ensemble de la main-d'œuvre sur le potentiel de propagation. de la maladie et comment la prévenir. Chez Morgan, il y a eu plusieurs épisodes de ce type impliquant trois maladies différentes : la tuberculose, la rubéole et la gastro-entérite d'origine alimentaire.
La tuberculose
La tuberculose est à juste titre redoutée en raison de la morbidité potentiellement importante de la maladie, en particulier avec la prévalence croissante de bactéries multirésistantes. D'après notre expérience, la maladie a été portée à notre attention par la nouvelle de l'hospitalisation et du diagnostic définitif des cas index ; heureusement chez Morgan, les cas secondaires ont été rares et se sont limités aux seules conversions de tests cutanés.
Généralement, dans de tels cas, les autorités de santé publique sont informées, après quoi les contacts sont encouragés à subir un test cutané à la tuberculine ou des radiographies pulmonaires de base ; les tests cutanés sont répétés dix à douze semaines plus tard. Pour ceux dont les tests cutanés passent de négatifs à positifs lors des tests de suivi, des radiographies pulmonaires sont obtenues. Si la radiographie est positive, les salariés sont orientés vers un traitement définitif ; si négatif, une prophylaxie à l'isoniazide est prescrite.
À chaque étape du processus, des séances d'information sont organisées sur une base collective et individuelle. L'anxiété est généralement disproportionnée par rapport au risque, et la réassurance, ainsi que la nécessité d'un suivi prudent, sont les principales cibles du counseling.
Rubéole
Les cas de rubéole de Morgan ont été identifiés lors de visites à l'unité de santé des employés. Pour éviter d'autres contacts, les employés sont renvoyés chez eux même s'il n'y a qu'une suspicion clinique de la maladie. Après confirmation sérologique, généralement dans les 48 heures, des enquêtes épidémiologiques sont menées pour identifier d'autres cas tandis que des informations sur l'occurrence sont diffusées. Bien que les principales cibles de ces programmes soient les employées susceptibles d'être enceintes et susceptibles d'avoir été exposées, les épidémies ont été l'occasion de vérifier l'état immunitaire de tous les employés et d'offrir le vaccin à tous ceux qui pourraient en avoir besoin. Encore une fois, les autorités locales de santé publique sont informées de ces événements et leur expertise et leur aide sont utilisées pour répondre aux besoins organisationnels.
Infection d'origine alimentaire.
Une seule expérience avec une éclosion de maladie d'origine alimentaire s'est produite à Morgan il y a plusieurs années. Cela était dû à une intoxication alimentaire staphylococcique qui a été attribuée à un manipulateur d'aliments avec une lésion cutanée sur l'une de ses mains. Plus de cinquante employés qui ont utilisé les installations de restauration sur place ont développé une maladie spontanément résolutive caractérisée par des nausées, des vomissements et de la diarrhée, apparaissant environ six heures après avoir ingéré la salade de canard froide incriminée et se résolvant dans les 24 heures.
Dans ce cas, l'idée maîtresse de nos efforts d'éducation sanitaire était de sensibiliser les manipulateurs d'aliments eux-mêmes aux signes et symptômes de maladie qui devraient les inciter à quitter leur travail et à consulter un médecin. Certaines évolutions managériales et procédurales ont également été mises en place :
- sensibiliser les superviseurs à leur responsabilité de veiller à ce que les travailleurs présentant des signes de maladie fassent l'objet d'un examen médical
- organiser des séances de formation périodiques pour tous les employés des services alimentaires afin de leur rappeler les précautions appropriées
- s'assurer que des gants jetables sont utilisés.
Récemment, deux organisations voisines ont également connu des éclosions de maladies liées à l'alimentation. Dans un cas, l'hépatite A a été transmise à un certain nombre d'employés par un manipulateur d'aliments dans la salle à manger de l'entreprise; dans l'autre, un certain nombre d'employés ont développé une intoxication alimentaire à la salmonelle après avoir consommé un dessert préparé avec des œufs crus dans un restaurant à l'extérieur. Dans le premier cas, les efforts éducatifs de l'organisation étaient dirigés vers les manipulateurs d'aliments eux-mêmes ; dans le second, des informations sur divers aliments préparés à partir d'œufs crus - et le danger potentiel que cela impliquait - ont été partagées avec l'ensemble de la main-d'œuvre.
Interventions individuelles
Alors que les trois expériences décrites ci-dessus suivent le format typique de promotion de la santé consistant à atteindre l'ensemble de la population d'employés ou, au moins, à un sous-ensemble substantiel, une grande partie des activités de promotion de la santé d'organisations comme Morgan en ce qui concerne les maladies infectieuses se déroulent sur une seule -sur une base individuelle. Il s'agit notamment d'interventions rendues possibles par des évaluations de santé avant le placement, périodiques ou à la retraite, des demandes de renseignements sur les voyages internationaux et des visites fortuites au service de santé des employés.
Examens de pré-placement.
Les personnes examinées au moment de l'embauche sont généralement jeunes et en bonne santé et il est peu probable qu'elles aient reçu des soins médicaux récemment. Ils ont souvent besoin de vaccins contre la rougeole, la rubéole ou la diphtérie-tétanos. De plus, les personnes devant être placées dans des zones de transmission potentielle de maladies, telles que les services de santé ou de restauration, reçoivent des conseils appropriés sur les précautions à prendre.
Examens médicaux périodiques.
De même, l'évaluation périodique de l'état de santé permet de faire le point sur le statut vaccinal et de discuter des risques pouvant être associés à certaines maladies chroniques et des précautions à prendre. Des exemples de ces dernières comprennent la nécessité d'une vaccination annuelle contre la grippe pour les personnes atteintes de diabète ou d'asthme et des instructions pour les diabétiques sur les soins appropriés des pieds pour éviter une infection locale.
Les nouvelles récemment rapportées sur les maladies infectieuses doivent être discutées, en particulier avec ceux qui ont des problèmes de santé connus. Par exemple, des nouvelles d'épidémies d'un E. coli l'infection attribuée à la consommation de viande hachée insuffisamment cuite serait importante pour tous, tandis que le danger de contracter la cryptosporidiose en nageant dans les piscines publiques serait particulièrement pertinent pour les personnes atteintes de la maladie du VIH ou d'autres déficiences immunitaires.
Examens de préretraite.
Les employés qui font l'objet d'un examen en vue de leur départ à la retraite devraient être incités à se faire vacciner contre le pneumocoque et informés de la vaccination antigrippale annuelle.
Protection avant le voyage.
La mondialisation croissante des affectations de travail couplée à l'intérêt accru pour les voyages d'agrément internationaux ont contribué à une expansion continue de la population ayant besoin d'une protection contre les maladies infectieuses peu susceptibles d'être rencontrées à la maison. Une rencontre avant le voyage doit inclure un historique médical pour révéler toute vulnérabilité individuelle en matière de santé susceptible d'augmenter les risques associés au voyage ou à l'affectation prévus. Un bon exemple – et pas rare – de cela est la femme enceinte qui envisage de voyager dans un environnement où le paludisme est résistant à la chloroquine, car les formes alternatives de prophylaxie du paludisme peuvent être contre-indiquées pendant la grossesse.
Des informations complètes sur les maladies infectieuses répandues dans les zones à visiter doivent être fournies. Cela devrait inclure les méthodes de transmission des maladies concernées, les techniques d'évitement et prophylactiques, ainsi que les symptômes typiques et les stratégies pour obtenir des soins médicaux s'ils se développent. Et, bien sûr, les vaccinations indiquées doivent être fournies.
Visites au service de santé des employés.
Dans la plupart des établissements de santé au travail, les employés peuvent recevoir les premiers soins et un traitement pour les symptômes de la maladie ; dans certains, comme chez Morgan, une large gamme de services de soins primaires est disponible. Chaque rencontre est l'occasion d'interventions préventives en matière de santé et de conseils. Cela comprend la vaccination à des intervalles appropriés et l'alerte des employés-patients sur les précautions sanitaires relatives à toute maladie sous-jacente ou exposition potentielle. Un avantage particulier de cette situation est que le fait même que l'employé ait recherché cette attention suggère qu'il peut être plus réceptif aux conseils donnés que cela ne peut être le cas lorsque les mêmes informations sont reçues dans le cadre d'une vaste campagne d'éducation. Le professionnel de la santé doit tirer parti de cette opportunité en s'assurant que les informations appropriées et les immunisations nécessaires ou les médicaments prophylactiques sont fournis.
Atteindre les membres de la famille.
Bien que l'objectif principal de la santé au travail soit d'assurer la santé et le bien-être de l'employé, il existe de nombreuses raisons de voir que les efforts efficaces de promotion de la santé sont également transmis à la famille de l'employé. De toute évidence, la plupart des objectifs notés précédemment s'appliquent également aux autres membres adultes du ménage et, bien que les services directs de l'unité de santé au travail ne soient généralement pas accessibles aux membres de la famille, l'information peut être transmise à la maison par le biais de bulletins et de brochures et par la parole de bouche.
Une considération supplémentaire est la santé des enfants, en particulier compte tenu de l'importance des vaccinations de la petite enfance. Il a été reconnu que ces immunisations sont souvent négligées, au moins en partie, non seulement par les personnes économiquement défavorisées, mais même par les enfants d'employés d'entreprises américaines plus aisés. Des séminaires sur les soins aux bébés en bonne santé et des informations imprimées à ce sujet, fournies soit par l'employeur, soit par la caisse d'assurance maladie de l'employeur, peuvent contribuer à minimiser cette lacune. En outre, la modification de la couverture de l'assurance maladie pour inclure des mesures « préventives » telles que les vaccinations devrait également servir à encourager une attention appropriée à cette question.
Se tenir au courant
Bien que l'introduction des antibiotiques au milieu du XXe siècle ait laissé certains croire que les maladies infectieuses seraient bientôt éliminées, la réalité a été très différente. Non seulement de nouvelles maladies infectieuses sont apparues (par exemple, le VIH et la maladie de Lyme), mais de plus en plus d'agents infectieux développent une résistance à des médicaments autrefois efficaces (par exemple, le paludisme et la tuberculose). Il est donc impératif que les professionnels de la santé au travail maintiennent à jour leurs connaissances sur les évolutions dans le domaine des maladies infectieuses et de leur prévention. Bien qu'il existe de nombreuses façons de le faire, les rapports périodiques et les bulletins émanant de l'Organisation mondiale de la santé et des agences nationales de santé telles que les Centers for Disease Control and Prevention des États-Unis sont particulièrement utiles.
Conclusion
La prévention et le contrôle des maladies infectieuses parmi les employés figurent au premier rang des responsabilités des employeurs en matière de santé de la main-d'œuvre. Cela comprend l'identification, l'isolement et le traitement approprié des personnes infectées ainsi que la prévention de leur propagation aux collègues et aux personnes à charge et l'apaisement des angoisses des personnes préoccupées par un contact potentiel. Cela implique également l'éducation et la protection appropriée des employés qui peuvent être confrontés à des maladies infectieuses au travail ou dans la communauté. Le service de santé des employés, comme l'illustre la description ci-dessus des activités du service médical de JP Morgan and Company, Inc., à New York, peut jouer un rôle central dans l'accomplissement de cette responsabilité, ce qui profite aux employés individuels, à l'organisation dans son ensemble et la communauté.
Protéger la santé du voyageur
En cette ère d'organisations multinationales et de commerce international en constante expansion, les employés sont de plus en plus appelés à voyager pour des raisons professionnelles. Dans le même temps, de plus en plus d'employés et de leurs familles passent leurs vacances à voyager dans des endroits éloignés du monde. Alors que pour la plupart des gens, un tel voyage est généralement excitant et agréable, il est souvent pénible et débilitant et, surtout pour ceux qui ne sont pas correctement préparés, il peut être dangereux. Bien que des situations potentiellement mortelles puissent être rencontrées, la plupart des problèmes associés aux voyages ne sont pas graves. Pour le vacancier, ils apportent anxiété, inconfort et désagréments ainsi que la déception et les dépenses supplémentaires liées à l'écourtement d'un voyage et à la prise de nouvelles dispositions de voyage. Pour l'homme d'affaires, les difficultés de déplacement peuvent finalement affecter négativement l'organisation en raison de la dégradation de son rendement au travail dans les négociations et autres transactions, sans parler du coût d'avoir à interrompre la mission et d'envoyer quelqu'un d'autre pour l'accomplir.
Cet article décrit un programme complet de protection des voyages pour les personnes effectuant des voyages d'affaires à court terme et décrit brièvement les mesures qui peuvent être prises pour contourner les risques de voyage les plus fréquemment rencontrés. (Le lecteur peut consulter d'autres sources - par exemple, Karpilow 1991 - pour des informations sur les programmes destinés aux personnes en affectation d'expatriés à long terme et sur les programmes destinés à des unités entières ou à des groupes d'employés répartis sur des postes de travail éloignés).
Un programme complet de protection de voyage
Des séminaires ponctuels sur la gestion des risques liés aux déplacements font partie de nombreux programmes de promotion de la santé sur les lieux de travail, en particulier dans les organisations où une proportion importante d'employés se déplace beaucoup. Dans ces organisations, il existe souvent un service interne de voyage qui peut être chargé d'organiser les sessions et de se procurer les brochures et autres documents qui peuvent être distribués. Dans la plupart des cas, cependant, l'éducation du voyageur potentiel et la fourniture de tous les services qui pourraient être nécessaires sont menées sur une base individuelle plutôt qu'en groupe.
Idéalement, cette tâche est confiée au service médical ou à l'unité de santé des employés, où, il faut l'espérer, un directeur médical compétent ou un autre professionnel de la santé sera disponible. Les avantages du maintien du personnel de l'unité médicale interne, outre la commodité, sont leur connaissance de l'organisation, de ses politiques et de son personnel ; l'opportunité d'une collaboration étroite avec les autres services éventuellement concernés (personnel et déplacements par exemple) ; l'accès aux dossiers médicaux contenant les antécédents médicaux des personnes affectées à des missions de voyage, y compris les détails de toute mésaventure de voyage antérieure ; et, au moins, une connaissance générale de la nature et de l'intensité du travail à accomplir pendant le voyage.
Lorsqu'une telle unité interne fait défaut, le voyageur peut être référé à l'une des «cliniques de voyage» gérées par de nombreux hôpitaux et groupes médicaux privés de la communauté. Les avantages de ces cliniques comprennent un personnel médical spécialisé dans la prévention et le traitement des maladies des voyageurs, des informations à jour sur les conditions dans les zones à visiter et des fournitures fraîches de vaccins éventuellement indiqués.
Un certain nombre d'éléments doivent être inclus si le programme de protection des voyages doit être vraiment complet. Ceux-ci sont examinés sous les rubriques suivantes.
Une politique établie
Trop souvent, même lorsqu'un voyage est prévu depuis un certain temps, les mesures souhaitées pour protéger le voyageur sont prises au coup par coup, à la dernière minute ou, parfois, totalement négligées. Par conséquent, une politique écrite établie est un élément clé de tout programme de protection des voyages. Étant donné que de nombreux voyageurs d'affaires sont des cadres supérieurs, cette politique devrait être promulguée et soutenue par le directeur général de l'organisation afin que ses dispositions puissent être appliquées par tous les départements impliqués dans les affectations et les arrangements de voyage, qui peuvent être dirigés par des responsables de rang inférieur. Dans certaines organisations, la politique interdit expressément tout voyage d'affaires si le voyageur n'a pas reçu une « autorisation » médicale. Certaines politiques sont si détaillées qu'elles désignent des critères minimaux de taille et de poids pour autoriser la réservation de sièges en classe affaires plus chers au lieu des sièges beaucoup plus encombrés dans les sections économiques ou touristiques des avions commerciaux, et précisent les circonstances dans lesquelles un conjoint ou les membres de la famille peuvent accompagner le voyageur.
Planifier le voyage
Le directeur médical ou le professionnel de la santé responsable devrait être impliqué dans la planification de l'itinéraire en collaboration avec l'agent de voyages et la personne dont dépend le voyageur. Les considérations à prendre en compte comprennent (1) l'importance de la mission et de ses ramifications (y compris les activités sociales obligatoires), (2) les exigences du voyage et les conditions dans les parties du monde à visiter, et (3) les conditions physiques et l'état mental du voyageur ainsi que sa capacité à résister aux rigueurs de l'expérience et à continuer à fonctionner de manière adéquate. Idéalement, le voyageur sera également impliqué dans les décisions concernant le report ou l'annulation du voyage, l'abrègement ou la modification de l'itinéraire, la mission (c'est-à-dire en ce qui concerne le nombre de personnes visitées ou le nombre ou la durée des réunions, etc.) doivent être modifiés, si le voyageur doit être accompagné d'un aide ou d'un assistant, et si des périodes de repos et de détente doivent être intégrées à l'itinéraire.
Consultation médicale avant le voyage
Si un examen médical périodique de routine n'a pas été effectué récemment, un examen physique général et des tests de laboratoire de routine, y compris un électrocardiogramme, doivent être effectués. Le but est de s'assurer que la santé de l'employé ne sera pas affectée négativement par les rigueurs du transit en soi ou par d'autres circonstances rencontrées pendant le voyage. Le statut de toute maladie chronique doit être déterminé et des modifications conseillées pour les personnes atteintes de maladies telles que le diabète, les maladies auto-immunes ou la grossesse. Un rapport écrit des conclusions et des recommandations doit être préparé pour être mis à la disposition de tout médecin consulté pour des problèmes survenant en cours de route. Cet examen fournit également une base pour évaluer la maladie potentielle au retour du voyageur.
La consultation devrait inclure une discussion sur l'opportunité des immunisations, y compris un examen de leurs effets secondaires potentiels et des différences entre ceux qui sont nécessaires et ceux qui sont seulement recommandés. Un calendrier d'inoculation individualisé en fonction des besoins du voyageur et de la date de départ doit être élaboré et les vaccins nécessaires administrés.
Tous les médicaments pris par le voyageur doivent être examinés et des ordonnances doivent être fournies pour les fournitures adéquates, y compris les indemnités de détérioration ou de perte. Des modifications d'horaire et de posologie doivent être préparées pour les voyageurs traversant plusieurs fuseaux horaires (par exemple, pour les personnes atteintes de diabète insulino-dépendant). En fonction de l'affectation du travail et du mode de transport, des médicaments doivent être prescrits pour la prévention de certaines maladies spécifiques, y compris (mais sans s'y limiter) le paludisme, la diarrhée du voyageur, le décalage horaire et le mal de l'altitude. De plus, des médicaments doivent être prescrits ou fournis pour le traitement pendant le voyage de maladies mineures telles que les infections des voies respiratoires supérieures (en particulier la congestion nasale et la sinusite), la bronchite, le mal des transports, la dermatite et d'autres affections pouvant être raisonnablement anticipées.
Trousses médicales
Pour le voyageur qui ne souhaite pas passer un temps précieux à chercher une pharmacie en cas de besoin, une trousse de médicaments et de fournitures peut être inestimable. Même si le voyageur peut être en mesure de trouver une pharmacie, la connaissance qu'a le pharmacien de la condition particulière du voyageur peut être limitée et toute barrière linguistique peut entraîner de graves lacunes dans la communication. De plus, les médicaments offerts peuvent ne pas être sûrs et efficaces. De nombreux pays n'ont pas de lois strictes sur l'étiquetage des médicaments et les réglementations sur l'assurance qualité sont parfois inexistantes. Les dates d'expiration des médicaments sont souvent ignorées par les petites pharmacies et les températures élevées dans les climats tropicaux peuvent inactiver certains médicaments qui sont stockés sur les étagères des magasins chauds.
Bien que des trousses commerciales remplies de médicaments de routine soient disponibles, le contenu de ces trousses doit être personnalisé pour répondre aux besoins particuliers du voyageur. Parmi ceux qui sont le plus susceptibles d'être nécessaires, en plus des médicaments prescrits pour des problèmes de santé spécifiques, figurent les médicaments contre le mal des transports, la congestion nasale, les allergies, l'insomnie et l'anxiété; analgésiques, antiacides et laxatifs, ainsi que des médicaments contre les hémorroïdes, l'inconfort menstruel et les crampes musculaires nocturnes. Le kit peut en outre contenir des antiseptiques, des bandages et d'autres fournitures chirurgicales.
Les voyageurs doivent porter soit des lettres signées par un médecin sur du papier à en-tête, soit des ordonnances vierges énumérant les médicaments transportés et indiquant les conditions pour lesquelles ils ont été prescrits. Cela peut éviter au voyageur des retards embarrassants et potentiellement longs aux points d'entrée internationaux où les agents des douanes sont particulièrement diligents dans la recherche de drogues illicites.
Le voyageur doit également emporter soit une paire supplémentaire de lunettes ou de lentilles de contact avec des réserves adéquates de solutions de nettoyage et d'autres accessoires nécessaires. (Ceux qui se rendent dans des zones excessivement sales ou poussiéreuses doivent être encouragés à porter des lunettes plutôt que des lentilles de contact). Une copie de la prescription de verres de l'utilisateur facilitera l'achat de verres de remplacement en cas de perte ou de détérioration de la paire du voyageur.
Ceux qui voyagent fréquemment devraient faire vérifier leur trousse avant chaque voyage pour s'assurer que le contenu a été adapté à l'itinéraire particulier et qu'il n'est pas périmé.
Dossiers médicaux
En plus des notes confirmant la pertinence des médicaments transportés, le voyageur doit être muni d'une carte ou d'une lettre résumant tout antécédent médical important, les résultats de son évaluation de santé avant le voyage et des copies d'un électrocardiogramme récent et de toute donnée de laboratoire pertinente. Un dossier des vaccinations les plus récentes du voyageur peut éviter la nécessité de se soumettre à l'inoculation obligatoire au point d'entrée. Le dossier doit également contenir le nom, l'adresse, les numéros de téléphone et de télécopieur d'un médecin qui peut fournir des informations supplémentaires sur le voyageur en cas de besoin (un badge ou un bracelet de type Medic-Alert peut être utile à cet égard).
Un certain nombre de fournisseurs peuvent fournir des cartes de dossier médical avec des microfilms contenant les dossiers médicaux complets des voyageurs. Bien que souvent pratique, le médecin étranger peut ne pas avoir accès à la visionneuse de microfilms ou à une loupe suffisamment puissante pour les lire. Il y a aussi le problème de s'assurer que l'information est à jour.
Vaccinations
Certains pays exigent que tous les voyageurs qui arrivent soient vaccinés contre certaines maladies, telles que le choléra, la fièvre jaune ou la peste. Bien que l'Organisation mondiale de la santé ait recommandé que seule la vaccination contre la fièvre jaune soit requise, un certain nombre de pays exigent toujours la vaccination contre le choléra. En plus de protéger les voyageurs, les vaccinations requises visent également à protéger leurs citoyens contre les maladies pouvant être véhiculées par les voyageurs.
Les vaccinations recommandées visent à empêcher les voyageurs de contracter des maladies endémiques. Cette liste est beaucoup plus longue que la liste « requise » et s'agrandit chaque année à mesure que de nouveaux vaccins sont développés pour lutter contre les maladies nouvelles et à progression rapide. L'opportunité d'un vaccin spécifique change également fréquemment en accord avec la quantité et la virulence de la maladie dans la zone particulière. Pour cette raison, des informations à jour sont essentielles. Celui-ci peut être obtenu auprès de l'Organisation mondiale de la santé; d'agences gouvernementales telles que les Centers for Disease Control and Prevention des États-Unis; le ministère de la Santé et du Bien-être social du Canada; ou du Commonwealth Department of Health à Sydney, Australie. Des informations similaires, généralement tirées de telles sources, peuvent être obtenues auprès d'organisations bénévoles et commerciales locales; il est également disponible dans un logiciel informatique périodiquement mis à jour.
Les vaccinations recommandées pour tous les voyageurs comprennent la diphtérie-tétanos, la poliomyélite, la rougeole (pour les personnes nées après 1956 et sans épisode de rougeole documenté par un médecin), la grippe et l'hépatite B (en particulier si le travail peut impliquer une exposition à ce danger).
Le temps disponible pour le départ peut influer sur le calendrier de vaccination et la posologie. Par exemple, pour l'individu qui n'a jamais été vacciné contre la typhoïde, deux injections, à quatre semaines d'intervalle, devraient produire le titre d'anticorps le plus élevé. S'il n'y a pas assez de temps, ceux qui n'ont pas été inoculés auparavant peuvent recevoir quatre comprimés du nouveau vaccin oral un jour sur deux ; ce sera considérablement plus efficace qu'une dose unique du vaccin injecté. Le régime de vaccin oral peut également être utilisé comme rappel pour les personnes qui ont déjà reçu les injections.
Assurance maladie et couverture rapatriement
De nombreux programmes d'assurance maladie nationaux et privés ne couvrent pas les personnes qui reçoivent des services de santé en dehors de la zone spécifiée. Cela peut causer de l'embarras, des retards dans la réception des soins nécessaires et des dépenses personnelles élevées pour les personnes qui subissent des blessures ou des maladies aiguës lors d'un voyage. Il est donc prudent de vérifier que l'assurance maladie actuelle du voyageur le couvrira tout au long du voyage. Si ce n'est pas le cas, la souscription d'une assurance maladie temporaire couvrant toute la durée du voyage doit être conseillée.
Dans certaines circonstances, en particulier dans les zones non développées, le manque d'installations modernes adéquates et les préoccupations concernant la qualité des soins disponibles peuvent dicter une évacuation médicale. Le voyageur peut être renvoyé dans sa ville d'origine ou, lorsque la distance est trop grande, dans un centre médical urbain acceptable en cours de route. Un certain nombre d'entreprises fournissent des services d'évacuation d'urgence dans le monde entier ; certains, cependant, ne sont disponibles que dans des zones plus limitées. Étant donné que de telles situations sont généralement assez urgentes et stressantes pour toutes les personnes concernées, il est sage de prendre des arrangements préalables avec une entreprise qui dessert les zones à visiter et, puisque ces services peuvent être assez coûteux, de confirmer qu'ils sont couverts par le programme d'assurance maladie du voyageur.
Débriefing post-voyage
Une consultation médicale peu de temps après le retour est un suivi souhaitable du voyage. Il prévoit un examen de tous les problèmes de santé qui ont pu survenir et le traitement approprié de ceux qui n'ont peut-être pas entièrement disparu. Il prévoit également un débriefing sur les circonstances rencontrées en cours de route qui peut conduire à des recommandations et des dispositions plus appropriées si le voyage doit être répété ou entrepris par d'autres.
Faire face aux aléas du voyage
Les voyages impliquent presque toujours une exposition à des risques pour la santé qui, pour le moins, présentent des inconvénients et des désagréments et peuvent entraîner des maladies graves et invalidantes ou pire. Pour la plupart, ils peuvent être contournés ou contrôlés, mais cela nécessite généralement un effort particulier de la part du voyageur. Sensibiliser le voyageur à les reconnaître et lui fournir les informations et la formation nécessaires pour y faire face est l'axe majeur du programme de protection des voyageurs. Voici quelques-uns des dangers les plus couramment rencontrés lors d'un voyage.
Décalage horaire.
Le passage rapide à travers les fuseaux horaires peut perturber les rythmes physiologiques et psychologiques - les rythmes circadiens - qui régulent les fonctions de l'organisme. Connu sous le nom de «décalage horaire» car il survient presque exclusivement pendant les voyages en avion, il peut entraîner des troubles du sommeil, des malaises, de l'irritabilité, une diminution des performances mentales et physiques, de l'apathie, de la dépression, de la fatigue, une perte d'appétit, des troubles gastriques et une altération des habitudes intestinales. En règle générale, il faut plusieurs jours avant que les rythmes d'un voyageur s'adaptent au nouvel emplacement. Par conséquent, il est prudent pour les voyageurs de réserver des vols longue distance plusieurs jours avant le début d'engagements commerciaux ou sociaux importants afin de s'accorder une période pendant laquelle ils peuvent récupérer leur énergie, leur vigilance et leurs capacités de travail (cela vaut également pour les vol de retour). Ceci est particulièrement important pour les voyageurs âgés, car les effets du décalage horaire semblent augmenter avec l'âge.
Un certain nombre d'approches pour minimiser le décalage horaire ont été employées. Certains préconisent le «régime du décalage horaire», alternant festin et jeûne de glucides ou d'aliments riches en protéines pendant trois jours avant le départ. D'autres suggèrent de manger un dîner riche en glucides avant le départ, de limiter l'apport alimentaire pendant le vol aux salades, assiettes de fruits et autres plats légers, de boire beaucoup de liquides avant et pendant le voyage (suffisamment dans l'avion pour nécessiter l'utilisation horaire du salle de repos) et l'évitement de toutes les boissons alcoolisées. D'autres recommandent l'utilisation d'une lampe frontale qui supprime la sécrétion de mélatonine par la glande pinéale, dont l'excès a été lié à certains des symptômes du décalage horaire. Plus récemment, de petites doses de mélatonine sous forme de comprimés (1 mg ou moins - des doses plus importantes, populaires à d'autres fins, produisent de la somnolence) prises selon un horaire prescrit plusieurs jours avant et après le voyage, se sont avérées utiles pour minimiser le décalage horaire. Bien que ceux-ci puissent être utiles, un repos adéquat et un horaire détendu jusqu'à ce que le réajustement soit terminé sont les plus fiables.
Voyage en avion.
En plus du décalage horaire, voyager en avion peut être difficile pour d'autres raisons. Se rendre à l'aéroport et le traverser peut être une source d'anxiété et d'irritation, en particulier lorsqu'il faut faire face à des embouteillages, à des bagages lourds ou volumineux, à des vols retardés ou annulés et à se précipiter dans les terminaux pour effectuer des vols de correspondance. De longues périodes de confinement dans des sièges étroits avec un espace pour les jambes insuffisant sont non seulement inconfortables mais peuvent précipiter des crises de phlébite dans les jambes. La plupart des passagers d'avions modernes bien entretenus n'auront aucune difficulté à respirer car les cabines sont pressurisées pour maintenir une altitude simulée inférieure à 8,000 XNUMX pieds au-dessus du niveau de la mer. La fumée de cigarette peut être gênante pour les personnes assises dans ou à proximité des sections fumeurs des avions qui n'ont pas été désignés comme non-fumeurs.
Ces problèmes peuvent être minimisés par des mesures telles que l'organisation préalable des transferts vers et depuis les aéroports et l'assistance pour les bagages, la fourniture de voiturettes électriques ou de fauteuils roulants pour ceux pour qui la longue marche entre l'entrée du terminal et la porte peut être gênante, manger légèrement et éviter l'alcool boissons pendant le vol, boire beaucoup de liquides pour lutter contre la tendance à la déshydratation, se lever de son siège et marcher fréquemment dans la cabine. Lorsque la dernière alternative n'est pas réalisable, il est essentiel d'effectuer des exercices d'étirement et de relaxation comme ceux illustrés à la figure 1. Les masques pour les yeux peuvent être utiles pour essayer de dormir pendant le vol, tandis que le port de bouchons d'oreille tout au long du vol s'est avéré efficace pour réduire le stress et la fatigue.
Figure 1. Exercices à effectuer lors de longs trajets en avion.
Dans quelque 25 pays, dont l'Argentine, l'Australie, l'Inde, le Kenya, le Mexique, le Mozambique et la Nouvelle-Zélande, les cabines des avions à l'arrivée doivent être aspergées d'insecticides avant que les passagers ne soient autorisés à quitter l'avion. Le but est d'empêcher les insectes porteurs de maladies d'être introduit dans le pays. Parfois, la pulvérisation est superficielle mais souvent assez approfondie, englobant toute la cabine, y compris les passagers assis et l'équipage. Les voyageurs qui trouvent les hydrocarbures dans le spray gênants ou irritants doivent se couvrir le visage avec un chiffon humide et pratiquer des exercices de relaxation respiratoire.
Les États-Unis s'opposent à cette pratique. Le secrétaire aux Transports, Federico F. Peña, a proposé que toutes les compagnies aériennes et agences de voyages soient tenues d'informer les passagers lorsqu'ils seront pulvérisés, et le Département des transports prévoit de porter cette question controversée devant l'Association de l'aviation civile internationale et de coparrainer un symposium de l'Organisation mondiale de la santé sur cette question (Fiorino 1994).
Moustiques et autres insectes piqueurs.
Le paludisme et d'autres maladies transmises par les arthropodes (par exemple, la fièvre jaune, l'encéphalite virale, la dengue, la filariose, la leishmaniose, l'onchocercose, la trypanosomiase et la maladie de Lyme) sont endémiques dans de nombreuses régions du monde. Éviter de se faire piquer est la première ligne de défense contre ces maladies.
Des insectifuges contenant du « DEET » (N,N-diéthyl-méta-toluamide) peuvent être utilisés sur la peau et/ou les vêtements. Étant donné que le DEET peut être absorbé par la peau et peut provoquer des symptômes neurologiques, les préparations contenant une concentration de DEET supérieure à 35 % ne sont pas recommandées, en particulier pour les nourrissons. L'hexanediol est une alternative utile pour ceux qui peuvent être sensibles au DEET. Skin-So-Soft®, l'hydratant disponible dans le commerce, doit être réappliqué toutes les vingt minutes environ pour être un répulsif efficace.
Toutes les personnes voyageant dans des régions où les maladies transmises par les insectes sont endémiques doivent porter des chemises à manches longues et des pantalons longs, surtout après le crépuscule. Dans les climats chauds, porter des vêtements amples en coton ou en lin est en fait plus frais que de laisser la peau exposée. Les parfums et les cosmétiques parfumés, les savons et les lotions qui peuvent attirer les insectes doivent être évités. Les vestes en maille légère, les cagoules et les protections faciales sont particulièrement utiles dans les zones fortement infestées. Les moustiquaires et les moustiquaires sont des compléments importants. (Avant de se coucher, il est important de vaporiser l'intérieur de la moustiquaire au cas où des insectes indésirables s'y seraient piégés.)
Les vêtements de protection et les moustiquaires peuvent être traités avec un répulsif contenant du DEET ou avec de la perméthrine, un insecticide disponible en spray et en liquide.
Paludisme.
Malgré des décennies d'efforts d'éradication des moustiques, le paludisme reste endémique dans la plupart des régions tropicales et subtropicales du monde. Parce qu'il est si dangereux et débilitant, les efforts de lutte contre les moustiques décrits ci-dessus doivent être complétés par l'utilisation prophylactique d'un ou plusieurs médicaments antipaludiques. Bien qu'un certain nombre d'antipaludéens assez efficaces aient été développés, certaines souches du parasite du paludisme sont devenues très résistantes à certains sinon à tous les médicaments actuellement utilisés. Par exemple, la chloroquine, traditionnellement la plus populaire, est toujours efficace contre les souches de paludisme dans certaines parties du monde mais est inutile dans de nombreuses autres régions. Le proguanil, la méfloquine et la doxycycline sont actuellement les plus couramment utilisés pour les souches de paludisme résistantes à la chloroquine. Le maloprim, le fansidar et le sulfisoxazole sont également utilisés dans certaines régions. Un régime prophylactique est commencé avant d'entrer dans la zone impaludée et poursuivi pendant un certain temps après en être sorti.
Le choix du médicament est basé sur des recommandations « à la minute près » pour les zones particulières à visiter par le voyageur. Les effets secondaires potentiels doivent également être pris en compte : par exemple, le fansidar est contre-indiqué pendant la grossesse et l'allaitement, tandis que la méfloquine ne doit pas être utilisée par les pilotes de ligne ou d'autres personnes chez qui des effets secondaires sur le système nerveux central pourraient altérer les performances et affecter la sécurité d'autrui, ni par ceux qui prennent des bêta-bloquants ou des inhibiteurs calciques ou d'autres médicaments qui altèrent la conduction cardiaque.
Eau contaminée.
L'eau du robinet contaminée peut être un problème partout dans le monde. Même dans les centres urbains modernes, des canalisations défectueuses et des connexions défectueuses dans des bâtiments anciens ou mal entretenus peuvent favoriser la propagation de l'infection. Même l'eau en bouteille peut ne pas être sûre, en particulier si le sceau en plastique du bouchon n'est pas intact. Les boissons gazeuses sont généralement sans danger à condition qu'elles n'aient pas été laissées à plat.
L'eau peut être désinfectée en la chauffant à 62 °C pendant 10 minutes ou en ajoutant de l'iode ou du chlore après filtration pour éliminer les parasites et les larves de vers, puis en la laissant reposer pendant 30 minutes.
Les unités de filtration d'eau vendues pour les voyages de camping ne sont généralement pas appropriées pour les zones où l'eau est suspecte car elles n'inactivent pas les bactéries et les virus. Les filtres dits "Katadyn" sont disponibles en unités individuelles et filtrent les organismes de plus de 0.2 micron mais doivent être suivis d'un traitement à l'iode ou au chlore pour éliminer les virus. Les filtres "PUR" plus récemment développés combinent des filtres de 1.0 micron avec une exposition à une matrice de résine triiodée qui élimine les bactéries, les parasites et les virus en un seul processus.
Dans les zones où l'eau peut être suspecte, le voyageur doit être averti de ne pas utiliser de glace ou de boissons glacées et d'éviter de se brosser les dents avec de l'eau non purifiée.
Une autre précaution importante est d'éviter de nager ou de se balancer les membres dans les lacs ou les ruisseaux d'eau douce abritant les escargots porteurs des parasites qui causent la schistosomiase (bilharziose).
Aliments contaminés.
Les aliments peuvent être contaminés à la source par l'utilisation de « terre de nuit » (déchets du corps humain) comme engrais, au passage par un manque de réfrigération et une exposition aux mouches et autres insectes, et en préparation par une mauvaise hygiène de la part des cuisiniers et les manipulateurs d'aliments. À cet égard, la nourriture préparée par un vendeur de rue où l'on peut voir ce qui est cuit et comment il est préparé peut être plus sûre que le restaurant "quatre étoiles" où l'ambiance chic et les uniformes propres portés par le personnel peuvent cacher des lacunes dans le stockage, la préparation et le service des aliments. Le vieil adage « Si vous ne pouvez pas le faire bouillir ou le peler vous-même, ne le mangez pas » est probablement le meilleur conseil que l'on puisse donner au voyageur.
Diarrhée du voyageur.
La diarrhée du voyageur est rencontrée dans le monde entier dans les centres urbains modernes ainsi que dans les zones non développées. Alors que la plupart des cas sont attribués à des organismes présents dans les aliments et les boissons, beaucoup sont simplement le résultat d'aliments et de préparations alimentaires étranges, d'indiscrétions alimentaires et de fatigue. Certains cas peuvent également suivre un bain ou une douche dans de l'eau insalubre ou nager dans des lacs, des ruisseaux et des piscines contaminés.
La plupart des cas sont spontanément résolutifs et répondent rapidement à des mesures aussi simples que le maintien d'un apport hydrique adéquat, un régime léger et fade et le repos. Des médicaments simples tels que l'attapulgite (un produit à base d'argile qui agit comme un absorbant), le sous-salicylate de bismuth et des agents anti-motilité tels que le lopéramide ou le reglan peuvent aider à contrôler la diarrhée. Cependant, lorsque la diarrhée est exceptionnellement sévère, dure plus de trois jours ou s'accompagne de vomissements répétés ou de fièvre, des soins médicaux et l'utilisation d'antibiotiques appropriés sont conseillés. La sélection de l'antibiotique de choix est guidée par l'identification en laboratoire de l'organisme incriminé ou, si cela n'est pas possible, par une analyse des symptômes et des informations épidémiologiques sur la prévalence d'infections particulières dans les zones visitées. Le voyageur devrait être muni d'une brochure telle que celle élaborée par l'Organisation mondiale de la santé (figure 2) qui explique ce qu'il faut faire dans un langage simple et non alarmant.
L'utilisation prophylactique d'antibiotiques a été suggérée avant d'entrer dans une zone où l'eau et la nourriture sont suspectes, mais cela est généralement mal vu car les antibiotiques eux-mêmes peuvent provoquer des symptômes et les prendre à l'avance peut amener le voyageur à ignorer ou à devenir laxiste envers les précautions qui ont été avisés.
Figure 2. Exemple d'une brochure éducative de l'Organisation mondiale de la santé sur la diarrhée du voyageur.
DISPARU
Dans certains cas, l'apparition de la diarrhée peut ne se produire qu'après le retour à la maison. Ceci est particulièrement évocateur d'une maladie parasitaire et indique que les tests de laboratoire appropriés doivent être effectués pour déterminer si une telle infection existe.
Maladie de l'altitude.
Les voyageurs dans les régions montagneuses comme Aspen, Colorado, Mexico ou La Paz, Bolivie, peuvent avoir des difficultés avec l'altitude, en particulier ceux qui souffrent de maladie coronarienne, d'insuffisance cardiaque congestive ou de maladies pulmonaires telles que l'emphysème, la bronchite chronique ou l'asthme. Lorsqu'il est léger, le mal de l'altitude peut provoquer de la fatigue, des maux de tête, une dyspnée d'effort, de l'insomnie ou des nausées. Ces symptômes disparaissent généralement après quelques jours d'activité physique réduite et de repos.
Lorsqu'ils sont plus graves, ces symptômes peuvent évoluer vers une détresse respiratoire, des vomissements et une vision floue. Lorsque cela se produit, le voyageur doit consulter un médecin et se rendre à une altitude plus basse le plus rapidement possible, peut-être même entre-temps en inhalant de l'oxygène supplémentaire.
Criminalité et troubles civils.
La plupart des voyageurs auront le sens d'éviter les zones de guerre et les zones de troubles civils. Cependant, alors qu'ils se trouvent dans des villes étranges, ils peuvent involontairement s'égarer dans des quartiers où les crimes violents sont répandus et où les touristes sont des cibles populaires. Des instructions sur la protection des bijoux et autres objets de valeur, ainsi que des cartes indiquant les itinéraires sûrs entre l'aéroport et le centre-ville et les zones à éviter, peuvent être utiles pour éviter d'être victime.
Fatigue.
La fatigue simple est une cause fréquente d'inconfort et de diminution des performances. Une grande partie de la difficulté attribuée au décalage horaire est souvent le résultat des rigueurs des voyages en avion, en bus et en automobile, d'un mauvais sommeil dans des lits étranges et d'un environnement étrange, de la suralimentation et de la consommation d'alcool, et d'horaires d'engagements commerciaux et sociaux trop longs. complète et exigeante.
Le voyageur d'affaires est souvent tourmenté par le volume de travail à régler avant le départ ainsi que dans la préparation du voyage, sans parler du rattrapage après le retour à la maison. Apprendre au voyageur à éviter l'accumulation de fatigue excessive tout en éduquant le cadre supérieur auquel il ou elle relève à tenir compte de ce danger omniprésent lors de l'élaboration de la mission est souvent un élément clé du programme de protection des voyages.
Conclusion
Avec l'augmentation des déplacements vers des lieux insolites et lointains pour affaires et pour le plaisir, la protection de la santé du voyageur est devenue un élément important du programme de promotion de la santé au travail. Il s'agit de sensibiliser le voyageur aux dangers qui seront rencontrés et de lui fournir les informations et les outils nécessaires pour les contourner. Il comprend des services médicaux tels que les consultations préalables au voyage, les vaccinations et la fourniture de médicaments susceptibles d'être nécessaires en cours de route. La participation de la direction de l'organisation est également importante pour développer des attentes raisonnables pour la mission et prendre des dispositions de voyage et de logement appropriées pour le voyage. L'objectif est la réussite de la mission et le retour en toute sécurité d'un employé itinérant en bonne santé.
Programmes de gestion du stress
La mission essentielle de la santé et de la sécurité au travail est de protéger et d'améliorer la santé, le bien-être et la productivité des travailleurs, individuellement et collectivement. Cette mission ne peut être accomplie sans une compréhension du stress et des mécanismes par lesquels il affecte les individus et les organisations, et sans un programme bien planifié qui permettra à la fois d'atténuer ses effets délétères et, plus important encore, de les prévenir.
Le stress est un ingrédient incontournable de la vie de toutes les personnes partout dans le monde. Elle découle de – et affecte simultanément – le sentiment intérieur de bien-être des individus ; leurs relations avec la famille, les amis, les collègues et les étrangers ; et leur capacité à fonctionner à la maison, au travail et dans la communauté. Lorsqu'il est excessif, il entraîne des symptômes physiques ou psychologiques et, lorsqu'il est prolongé, il peut entraîner une invalidité et une maladie. Elle modifie les perceptions, les sentiments, les attitudes et les comportements des individus et affecte les organisations dont ils dirigent ou réalisent les activités. Le sujet du stress est largement traité ailleurs dans ce Encyclopédie.
Concevoir un programme de gestion du stress
Le programme efficace de gestion du stress au travail contiendra un certain nombre d'éléments qui se chevauchent et qui fonctionnent simultanément. Certains sont formalisés sous la désignation d'un programme de gestion du stress alors que d'autres font simplement partie de la gestion générale de l'organisation même lorsqu'ils visent explicitement le contrôle du stress. Certaines d'entre elles s'adressent aux salariés individuellement et en groupe ; d'autres visent les facteurs de stress survenant sur le lieu de travail; et d'autres encore s'attaquent aux facteurs de stress affectant l'organisation en tant qu'entité en soi qui filtrent inévitablement pour affecter certains ou tous les employés. Les éléments d'un programme de gestion du stress au travail seront examinés sous les rubriques suivantes.
1. Gérer les symptômes liés au stress. Cet élément traite des individus souffrant déjà des effets du stress. Appelé « modèle médical », il tente d'identifier les personnes présentant des signes et des symptômes et de les persuader de se manifester volontairement ou d'accepter d'être aiguillés vers des professionnels capables d'évaluer leurs problèmes, d'en diagnostiquer les causes et de proposer un traitement approprié. Il peut être basé dans le service de santé des employés ou dans le programme d'aide aux employés, ou il peut être associé à tout autre service de conseil fourni par l'organisation. Les services peuvent couvrir un large éventail allant d'entretiens et d'examens individuels à des « lignes directes » téléphoniques pour les situations d'urgence, en passant par des centres complets dotés d'équipes multidisciplinaires de professionnels qualifiés. Il peut être servi par des professionnels à temps plein ou à temps partiel ou par des accords de référence contractuels ou occasionnels avec des professionnels qui viennent sur le lieu de travail ou sont basés dans des installations à proximité de la communauté. Certaines unités traitent de tous les problèmes, tandis que d'autres peuvent plus ou moins se concentrer sur des syndromes spécifiques liés au stress tels que l'hypertension, les maux de dos, l'alcoolisme, la toxicomanie ou les problèmes familiaux. Les contributions de ces éléments de service au programme de gestion du stress reposent sur les capacités suivantes :
- Une prise de conscience que de nombreuses affections somatiques récurrentes ou persistantes telles que douleurs musculaires, maux de dos, maux de tête, troubles gastro-intestinaux, etc., sont attribuables au stress. Au lieu de simplement fournir des médicaments palliatifs et des conseils, le professionnel de la santé ou le conseiller alerte reconnaîtra le schéma et dirigera l'attention vers les facteurs de stress qui sont réellement responsables.
- Reconnaître que lorsqu'un certain nombre d'employés dans une unité ou une zone particulière du lieu de travail présentent de telles plaintes fonctionnelles, une recherche doit être lancée pour un facteur causal dans l'environnement de travail qui peut s'avérer être un facteur de stress contrôlable.
- Tendre la main aux personnes impliquées ou témoins d'un événement cataclysmique tel qu'un accident mortel ou un épisode de violence.
- Saisir l'opportunité de suspendre une mesure disciplinaire à laquelle est confronté un employé en raison d'un rendement inadéquat ou d'un comportement aberrant en attendant une occasion de réduire le niveau de stress et de rétablir sa sérénité et sa capacité de travail normales.
2. Réduire la vulnérabilité individuelle. Les éléments les plus courants des programmes de gestion du stress sont ceux qui aident les individus à faire face au stress en réduisant leur vulnérabilité. Ceux-ci comprennent des séries de séminaires et d'ateliers, complétés par des bandes audio ou vidéo et des brochures ou d'autres publications qui éduquent les employés à faire face au stress plus efficacement. Leurs dénominateurs communs sont les suivants :
- Formation à la conscience de soi et à l'analyse des problèmes pour détecter les signes d'augmentation du stress et identifier les facteurs de stress qui en sont responsables
- Formation à l'affirmation de soi permettant aux travailleurs de devenir plus dynamiques face à eux
- Techniques qui réduiront le stress à des niveaux plus tolérables
Certains des outils qu'ils emploient sont répertoriés dans la figure 1. Pour ceux qui ne sont pas familiers avec le terme, les «séances de rap» sont des réunions de groupes d'employés, avec ou sans la présence de superviseurs, au cours desquelles les expériences et les problèmes sont discutés et les plaintes librement ventilées. Elles sont analogues aux réunions d'atelier tenues sous les auspices des syndicats.
Figure 1. Quelques approches pour réduire la vulnérabilité.
3. Relations interpersonnelles en milieu de travail. Les organisations sont de plus en plus sensibilisées aux facteurs de stress émanant de la diversité de la main-d'œuvre et des problèmes interpersonnels qu'ils présentent souvent. Les préjugés et le sectarisme ne s'arrêtent pas aux portes du chantier et sont souvent aggravés par des comportements insensibles ou discriminatoires de la part des gestionnaires et des superviseurs. Les préjugés sexuels et raciaux peuvent prendre la forme de harcèlement et peuvent même s'exprimer ou évoquer des actes de violence. Lorsqu'elles sont endémiques, ces attitudes exigent une correction rapide par l'énoncé d'une politique explicite qui comprend des mesures disciplinaires contre les coupables, associées à la protection des victimes enhardies à se plaindre contre les représailles.
4. Gérer les facteurs de stress liés au travail. Il est de la responsabilité de l'organisation de minimiser les facteurs de stress liés au travail qui peuvent avoir un effet négatif sur la capacité des employés à fonctionner efficacement. Il est très important de veiller à ce que les superviseurs et les gestionnaires à tous les niveaux reçoivent une formation appropriée pour reconnaître et traiter rapidement et efficacement les « problèmes de personnes » qui surgiront inévitablement sur le lieu de travail.
5. Gérer le stress de l'organisation. L'organisation en tant qu'entité est exposée à des facteurs de stress qui, s'ils ne sont pas correctement gérés, se répercutent sur la main-d'œuvre, affectant inévitablement les employés à tous les niveaux. Cet état de choses nécessite l'établissement de buts et d'objectifs ambitieux mais atteignables, l'identification et l'évaluation précoces des facteurs de stress potentiels susceptibles de contrecarrer ces plans, la coordination des capacités de l'organisation à y faire face et la communication des résultats de ces efforts à la main-d'œuvre. Ce dernier besoin est particulièrement critique en période de rigueur économique, lorsque la collaboration des employés et une productivité optimale sont particulièrement importantes pour faire face à des crises telles que les changements de direction, les menaces de fusions et acquisitions, les fermetures d'usines ou les délocalisations. et la réduction des effectifs.
6. Aider à gérer les facteurs de stress personnels. Alors que la gestion des facteurs de stress survenant à la maison et dans la communauté est fondamentalement un problème pour l'individu, les employeurs découvrent que le stress qu'ils génèrent est inévitablement amené sur le lieu de travail où, seul ou en conjonction avec des facteurs de stress liés au travail, elles affectent souvent le bien-être des employés et compromettent leur performance au travail. En conséquence, les employeurs trouvent qu'il est opportun (et dans certains cas, nécessaire) d'établir des programmes conçus pour aider les employés à faire face aux facteurs de stress de ce type. Une liste des facteurs de stress personnels les plus courants et des programmes en milieu de travail qui leur sont destinés est présentée à la figure 2.
Figure 2. Facteurs de stress en milieu de travail et programmes en milieu de travail pour les gérer.
Principes de base du programme
Lors de l'établissement d'un programme de gestion du stress au travail, certains principes de base doivent être soulignés.
Premièrement, il faut se rappeler qu'il n'y a pas de frontières entre le stress survenant au travail, à la maison et dans la communauté. Chaque individu présente un composé unique de tous les facteurs qui sont transportés partout où il ou elle peut aller. Cela signifie que même si le programme doit se concentrer sur les problèmes qui surviennent sur le lieu de travail, il doit reconnaître que ceux-ci continuent d'affecter la vie extérieure du travailleur, pas plus qu'il ne peut ignorer ceux qui surviennent en dehors du travail. En effet, il a été démontré que le travail lui-même et le soutien apporté par les collègues et l'organisation peuvent avoir une valeur thérapeutique face aux problèmes personnels et familiaux. En fait, la perte de ce soutien explique probablement une grande partie de l'invalidité associée à la retraite, même lorsqu'elle est volontaire.
Deuxièmement, le stress est hautement « contagieux ». Elle affecte non seulement des individus particuliers mais aussi ceux qui les entourent avec qui ils doivent être en relation et collaborer. Ainsi, la gestion du stress est à la fois thérapeutique et préventive.
Troisièmement, faire face au stress est intrinsèquement une responsabilité individuelle. Les employés en difficulté peuvent être identifiés et bénéficier de conseils et d'orientation. Ils peuvent être soutenus et encouragés et leur apprendre à améliorer leurs capacités d'adaptation. Au besoin, ils peuvent être référés à des professionnels de la santé qualifiés dans la communauté pour une thérapie plus intensive ou prolongée. Mais, en dernière analyse, tout cela nécessite le consentement et la participation de l'individu qui, à son tour, dépend de la structure du programme, de son statut dans l'organisation, de la compétence de son personnel et de la réputation qu'il acquiert, et de son accessibilité. . Le déterminant le plus important du succès du programme est peut-être l'établissement et le strict respect d'une politique de respect de la confidentialité des renseignements personnels.
Quatrièmement, le contrôle du stress au travail est fondamentalement une responsabilité managériale. Le programme doit être basé sur une politique organisationnelle explicite qui accorde une grande valeur à la santé et au bien-être des employés. Et cette politique doit se refléter dans les opérations quotidiennes par les attitudes et le comportement des managers à tous les niveaux,
Cinquièmement, la participation des employés à la conception et au fonctionnement du programme et, en particulier, à l'identification des facteurs de stress et à la conception de moyens de les contrôler est un ingrédient important du succès du programme. Cela est facilité dans de nombreux lieux de travail où fonctionnent des comités mixtes patronaux-syndicaux sur la sécurité et la santé ou où la participation des travailleurs à la prise de décision de la direction est encouragée.
Enfin, un programme de gestion du stress réussi nécessite une compréhension intime des employés et de l'environnement dans lequel ils travaillent. Il est plus efficace lorsque les problèmes liés au stress sont identifiés et résolus avant que tout dommage ne soit causé.
Conclusion
La mission essentielle de la santé et de la sécurité au travail est de protéger et d'améliorer la santé, le bien-être et la productivité des travailleurs, individuellement et collectivement. Cette mission ne peut être accomplie sans une compréhension du stress et des mécanismes par lesquels il affecte les individus et les organisations, et un programme bien planifié qui permettra à la fois d'atténuer ses effets délétères et, plus important encore, de les prévenir.
Abus d'alcool et de drogues
Introduction
Tout au long de l'histoire, les êtres humains ont cherché à modifier leurs pensées, leurs sentiments et leurs perceptions de la réalité. Des techniques psychotropes, notamment la réduction des apports sensoriels, la danse répétitive, la privation de sommeil, le jeûne et la méditation prolongée, ont été employées dans de nombreuses cultures. Cependant, la méthode la plus populaire pour produire des changements d'humeur et de perception a été l'utilisation de médicaments psychotropes. Sur les 800,000 4,000 espèces de plantes sur terre, environ 60 1971 sont connues pour produire des substances psychoactives. Environ XNUMX d'entre eux ont été utilisés régulièrement comme stimulants ou intoxicants (Malcolm XNUMX). Les exemples sont le café, le thé, le pavot à opium, la feuille de coca, le tabac et le chanvre indien, ainsi que les plantes à partir desquelles l'alcool est fermenté. En plus des substances naturelles, la recherche pharmaceutique moderne a produit une gamme de sédatifs synthétiques, d'opiacés et de tranquillisants. Les drogues psychoactives d'origine végétale et synthétique sont couramment utilisées à des fins médicales. Plusieurs substances traditionnelles sont également employées dans les rites religieux et dans le cadre de la socialisation et des loisirs. De plus, certaines cultures ont intégré la consommation de drogues dans les pratiques habituelles en milieu de travail. Les exemples incluent la mastication des feuilles de coca par les Indiens péruviens dans les Andes et le tabagisme de la plante par les travailleurs jamaïcains de la canne à sucre. L'utilisation de quantités modérées d'alcool pendant le travail agricole était une pratique acceptée dans le passé dans certaines sociétés occidentales, par exemple aux États-Unis au XVIIIe siècle et au début du XIXe siècle. Plus récemment, il était d'usage (et même exigé par certains syndicats) que les employeurs de brûleurs à batterie (travailleurs qui incinèrent les batteries de stockage mises au rebut pour récupérer leur contenu en plomb) et les peintres en bâtiment utilisant des peintures à base de plomb fournissent à chaque travailleur une bouteille de whisky par jour. à siroter pendant la journée de travail dans la croyance - erronée - qu'elle préviendrait l'empoisonnement au plomb. De plus, la consommation d'alcool fait traditionnellement partie de certaines professions, comme par exemple chez les vendeurs de brasseries et de distilleries. Ces représentants commerciaux sont censés accepter l'hospitalité du propriétaire de la taverne à la fin de leur prise de commande.
Les coutumes qui dictent la consommation d'alcool persistent également dans d'autres travaux, comme le déjeuner d'affaires « trois martini », et l'attente que des groupes de travailleurs s'arrêtent au pub ou à la taverne du quartier pour quelques verres conviviaux à la fin de la journée de travail . Cette dernière pratique présente un danger particulier pour ceux qui rentrent ensuite chez eux en voiture.
Les stimulants légers restent également utilisés dans les environnements industriels contemporains, institutionnalisés sous forme de pauses café et thé. Cependant, plusieurs facteurs historiques se sont combinés pour faire de l'usage de substances psychoactives sur le lieu de travail un problème social et économique majeur dans la vie contemporaine. Le premier d'entre eux est la tendance à utiliser une technologie de plus en plus sophistiquée sur le lieu de travail d'aujourd'hui. L'industrie moderne exige de la vigilance, des réflexes intacts et une perception précise de la part des travailleurs. Les déficiences dans ces domaines peuvent provoquer des accidents graves d'une part et peuvent interférer avec la précision et l'efficacité du travail d'autre part. Une deuxième tendance importante est le développement de médicaments psychoactifs plus puissants et de moyens d'administration plus rapides. Des exemples sont l'administration intranasale ou intraveineuse de cocaïne et le fait de fumer de la cocaïne purifiée (cocaïne « freebase » ou « crack »). Ces méthodes, offrant des effets de cocaïne beaucoup plus puissants que la mastication traditionnelle des feuilles de coca, ont considérablement augmenté les dangers de la consommation de cocaïne au travail.
Effets de la consommation d'alcool et d'autres drogues sur le lieu de travail
La figure 1 résume les différentes façons dont l'usage de substances psychoactives peut influencer le fonctionnement des employés sur le lieu de travail. L'intoxication (les effets aigus de l'ingestion de drogues) est le danger le plus évident, responsable d'une grande variété d'accidents du travail, par exemple les accidents de véhicules dus à la conduite avec facultés affaiblies par l'alcool. En outre, le jugement affaibli, l'inattention et les réflexes émoussés produits par l'alcool et d'autres drogues interfèrent également avec la productivité à tous les niveaux, de la salle du conseil à la chaîne de production. De plus, l'incapacité au travail due à la consommation de drogues et d'alcool dure souvent au-delà de la période d'intoxication. La gueule de bois liée à l'alcool peut produire des maux de tête, des nausées et une photophobie (sensibilité à la lumière) pendant 24 à 48 heures après le dernier verre. Les travailleurs souffrant de dépendance à l'alcool peuvent également présenter des symptômes de sevrage alcoolique au travail, avec des tremblements, de la transpiration et des troubles gastro-intestinaux. Une forte consommation de cocaïne est généralement suivie d'une période de sevrage d'humeur dépressive, de manque d'énergie et d'apathie, qui interfèrent tous avec le travail. L'intoxication et les séquelles de la consommation de drogue et d'alcool entraînent également de manière caractéristique des retards et de l'absentéisme. En outre, l'usage chronique de substances psychoactives est impliqué dans un large éventail de problèmes de santé qui augmentent les coûts médicaux de la société et le temps perdu au travail. La cirrhose du foie, l'hépatite, le SIDA et la dépression clinique sont des exemples de ces problèmes.
Figure 1. Façons dont la consommation d'alcool/drogue peut causer des problèmes au travail.
Les travailleurs qui deviennent de gros et fréquents consommateurs d'alcool ou d'autres drogues (ou les deux) peuvent développer un syndrome de dépendance, caractérisé par le souci d'obtenir la drogue ou l'argent nécessaire pour l'acheter. Avant même que d'autres symptômes induits par la drogue ou l'alcool ne commencent à interférer avec le travail, cette préoccupation peut déjà avoir commencé à nuire à la productivité. De plus, en raison du besoin d'argent, l'employé peut avoir recours au vol d'objets sur le lieu de travail ou à la vente de drogue au travail, créant une autre série de problèmes graves. Enfin, les amis proches et les membres de la famille des toxicomanes et des alcooliques (souvent appelés « personnes significatives ») sont également affectés dans leur capacité à travailler par l'anxiété, la dépression et une variété de symptômes liés au stress. Ces effets peuvent même se répercuter sur les générations suivantes sous la forme de problèmes de travail résiduels chez les adultes dont les parents souffraient d'alcoolisme (Woodside 1992). Les dépenses de santé pour les employés ayant de graves problèmes d'alcool sont environ deux fois plus élevées que les dépenses de santé pour les autres employés (Institute for Health Policy 1993). Les frais de santé pour les membres de leur famille augmentent également (Children of Alcoholics Foundation 1990).
Coûts pour la société
Pour les raisons ci-dessus et d'autres, la consommation et l'abus de drogues et d'alcool ont créé un fardeau économique majeur pour de nombreuses sociétés. Pour les États-Unis, le coût sociétal estimé pour l'année 1985 était de 70.3 milliards de dollars (milliers de millions) pour l'alcool et de 44 milliards de dollars pour les autres drogues. Sur le total des coûts liés à l'alcool, 27.4 milliards de dollars (environ 39 % du total) ont été attribués à la perte de productivité. Le chiffre correspondant pour les autres drogues était de 6 milliards de dollars (environ 14 % du total) (US Department of Health and Human Services 1990). Le reste des coûts supportés par la société du fait de l'abus de drogues et d'alcool comprend les coûts du traitement des problèmes médicaux (y compris le sida et les malformations congénitales liées à l'alcool), des accidents de la route et autres accidents, de la criminalité, de la destruction de biens, de l'incarcération et de la coûts sociaux du soutien familial. Bien que certains de ces coûts puissent être attribués à l'usage socialement acceptable de substances psychoactives, la grande majorité est associée à l'abus et à la dépendance aux drogues et à l'alcool.
Consommation, abus et dépendance de drogues et d'alcool
Une façon simple de catégoriser les modes de consommation de substances psychoactives consiste à distinguer entre la consommation non dangereuse (consommation selon des schémas socialement acceptés qui ne créent pas de préjudice ni n'impliquent un risque élevé de préjudice), l'abus de drogues et d'alcool (consommation à risque ou préjudice élevé). -façons de production) et la dépendance aux drogues et à l'alcool (consommation selon un schéma caractérisé par des signes et des symptômes du syndrome de dépendance).
Tant le Classification internationale des maladies, 10e édition (CIM-10) et la Manuel diagnostique et statistique de l'American Psychiatric Association, 4e édition (DSM-IV) précisent les critères de diagnostic des troubles liés à la drogue et à l'alcool. Le DSM-IV utilise le terme abus pour décrire les modes de consommation de drogues et d'alcool qui causent des facultés affaiblies ou de la détresse, y compris l'interférence avec le travail, l'école, la maison ou les activités récréatives. Cette définition du terme implique également une utilisation récurrente dans des situations physiquement dangereuses, telles que la conduite répétée avec facultés affaiblies par la drogue ou l'alcool, même si aucun accident ne s'est encore produit. La CIM-10 utilise le terme usage nocif au lieu d'abus et le définit comme tout mode de consommation de drogue ou d'alcool qui a causé un préjudice physique ou psychologique réel chez une personne qui ne répond pas aux critères de diagnostic de la dépendance à la drogue ou à l'alcool. Dans certains cas, l'abus de drogues et d'alcool est un stade précoce ou prodromique de la dépendance. Dans d'autres, il constitue un modèle indépendant de comportement pathologique.
La CIM-10 et le DSM-IV utilisent tous deux le terme de dépendance aux substances psychoactives pour décrire un groupe de troubles dans lesquels il y a à la fois une interférence avec le fonctionnement (dans le travail, la famille et les sphères sociales) et une altération de la capacité de l'individu à contrôler l'utilisation. de la drogue. Avec certaines substances, une dépendance physiologique se développe, avec une tolérance accrue au médicament (doses de plus en plus élevées nécessaires pour obtenir les mêmes effets) et un syndrome de sevrage caractéristique lors de l'arrêt brutal de l'usage du médicament.
Une définition récemment préparée par l'American Society of Addiction Medicine et le National Council on Alcoholism and Drug Dependence des États-Unis décrit les caractéristiques de l'alcoolisme (un terme généralement employé comme synonyme de dépendance à l'alcool) comme suit :
L'alcoolisme est une maladie chronique primaire dont les facteurs génétiques, psychosociaux et environnementaux influencent son développement et ses manifestations. La maladie est souvent progressive et mortelle. Elle se caractérise par une altération du contrôle de la consommation d'alcool, une préoccupation à l'égard de la drogue, la consommation d'alcool malgré les conséquences néfastes et des distorsions de la pensée, notamment le déni. Chacun de ces symptômes peut être continu ou périodique. (Morse et Flavin 1992)
La définition poursuit ensuite en expliquant les termes utilisés, par exemple, que la qualification « primaire » implique que l'alcoolisme est une maladie discrète plutôt qu'un symptôme d'un autre trouble, et que « contrôle altéré » signifie que la personne affectée ne peut pas systématiquement limiter la durée d'un épisode de consommation, la quantité consommée ou le comportement qui en résulte. Le « déni » est décrit comme faisant référence à un ensemble de manœuvres physiologiques, psychologiques et culturellement influencées qui diminuent la reconnaissance des problèmes liés à l'alcool par l'individu concerné. Ainsi, il est courant que les personnes souffrant d'alcoolisme considèrent l'alcool comme une solution à leurs problèmes plutôt que comme une cause.
Les drogues capables de produire une dépendance sont généralement divisées en plusieurs catégories, comme indiqué dans le tableau 1. Chaque catégorie présente à la fois un syndrome spécifique d'intoxication aiguë et une combinaison caractéristique d'effets destructeurs liés à une utilisation intensive à long terme. Bien que les individus souffrent souvent de syndromes de dépendance liés à une seule substance (par exemple, l'héroïne), les schémas d'abus et de dépendance à plusieurs drogues sont également courants.
Tableau 1. Substances capables de produire une dépendance.
|
Catégorie de drogue |
Exemples d'effets généraux |
Commentaires |
|
Alcool (p. ex., bière, vin, spiritueux) |
Jugement altéré, réflexes ralentis, fonction motrice altérée, somnolence, coma - un surdosage peut être fatal |
Le sevrage peut être sévère; danger pour le fœtus en cas d'utilisation excessive pendant la grossesse |
|
Dépresseurs (p. ex., somnifères, sédatifs, certains tranquillisants) |
Inattention, ralentissement des réflexes, dépression, troubles de l'équilibre, somnolence, coma - un surdosage peut être fatal |
Le sevrage peut être sévère |
|
Opiacés (p. ex., morphine, héroïne, codéine, certains analgésiques sur ordonnance) |
Perte d'intérêt, "acquiescement" - une surdose peut être fatale. L'abus sous-cutané ou intraveineux peut propager l'hépatite B, C et le VIH/SIDA via le partage de seringues |
|
|
Stimulants (p. ex., cocaïne, amphétamines) |
Humeur élevée, hyperactivité, tension/anxiété, rythme cardiaque rapide, constriction des vaisseaux sanguins |
Une forte consommation chronique peut entraîner une psychose paranoïaque. L'utilisation par injection peut propager l'hépatite B, C et le VIH/SIDA via le partage de seringues |
|
Cannabis (p. ex., marijuana, haschisch) |
Sens du temps déformé, mémoire altérée, coordination altérée |
|
|
Hallucinogènes (p. ex., LSD (diéthylamide de l'acide lysergique), PCP (phéncyclidine), mescaline) |
Inattention, illusions sensorielles, hallucinations, désorientation, psychose |
Ne produit pas de symptômes de sevrage, mais les utilisateurs peuvent ressentir des "flashbacks" |
|
Substances inhalées (p. ex., hydrocarbures, solvants, essence) |
Intoxication semblable à l'alcool, étourdissements, maux de tête |
Peut causer des lésions organiques à long terme (cerveau, foie, reins) |
|
Nicotine (p. ex. cigarettes, tabac à chiquer, tabac à priser) |
Stimulant initial, effets dépresseurs ultérieurs |
Peut produire des symptômes de sevrage. Impliqué dans la cause de divers cancers, maladies cardiaques et pulmonaires |
Les troubles liés à la drogue et à l'alcool affectent souvent les relations familiales, le fonctionnement interpersonnel et la santé de l'employé avant que des déficiences professionnelles évidentes ne soient remarquées. Par conséquent, des programmes efficaces sur le lieu de travail ne peuvent se limiter aux efforts visant à prévenir l'abus de drogues et d'alcool au travail. Ces programmes doivent combiner l'éducation à la santé et la prévention des employés avec des dispositions adéquates d'intervention, de diagnostic et de réadaptation ainsi qu'un suivi à long terme des employés touchés après leur réintégration dans la vie active.
Approches aux problèmes liés à la drogue et à l'alcool en milieu de travail
Les préoccupations suscitées par les graves pertes de productivité causées par l'abus de drogues et d'alcool et la dépendance ont conduit à plusieurs approches connexes de la part des gouvernements, des syndicats et des industries. Ces approches comprennent ce que l'on appelle les « politiques sans drogue sur le lieu de travail » (y compris les tests chimiques de dépistage des drogues) et les programmes d'aide aux employés.
Un exemple est l'approche adoptée par les services militaires des États-Unis. Au début des années 1980, des politiques anti-drogues et des programmes de dépistage des drogues ont été mis en place avec succès dans chaque branche de l'armée américaine. À la suite de son programme, la marine américaine a signalé une chute spectaculaire de la proportion de tests d'urine aléatoires de son personnel qui étaient positifs pour les drogues illicites. Les taux de tests positifs pour les moins de 25 ans sont passés de 47 % en 1982 à 22 % en 1984 et à 4 % en 1986 (DeCresce et al. 1989). En 1986, le président des États-Unis a publié un décret exigeant que tous les employés du gouvernement fédéral s'abstiennent de consommer des drogues illégales, que ce soit au travail ou en dehors. En tant que plus grand employeur des États-Unis, avec plus de deux millions d'employés civils, le gouvernement fédéral a ainsi pris l'initiative de développer un mouvement national sans drogue sur le lieu de travail.
En 1987, à la suite d'un accident ferroviaire mortel lié à l'abus de marijuana, le département américain des Transports a ordonné un programme de dépistage de drogues et d'alcool pour tous les travailleurs des transports, y compris ceux du secteur privé. Les gestionnaires d'autres milieux de travail ont emboîté le pas, établissant une combinaison de supervision, de tests, de réadaptation et de suivi sur le lieu de travail qui a toujours donné des résultats fructueux.
La composante de recherche de cas, d'orientation et de suivi de cette combinaison, le programme d'aide aux employés (PAE), est devenue une caractéristique de plus en plus courante des programmes de santé des employés. Historiquement, les PAE ont évolué à partir de programmes de lutte contre l'alcoolisme des employés plus étroitement ciblés qui avaient été lancés aux États-Unis dans les années 1920 et se sont développés plus rapidement dans les années 1940 pendant et après la Seconde Guerre mondiale. Les PAE actuels sont habituellement établis sur la base d'une politique d'entreprise clairement énoncée, souvent élaborée d'un commun accord entre la direction et les travailleurs. Cette politique comprend des règles de comportement acceptable sur le lieu de travail (par exemple, pas d'alcool ou de drogues illicites) et une déclaration selon laquelle l'alcoolisme et les autres dépendances aux drogues et à l'alcool sont considérés comme des maladies traitables. Il comprend également une déclaration de confidentialité, garantissant la confidentialité des informations personnelles sensibles des employés. Le programme lui-même organise une éducation préventive pour tous les employés et une formation spéciale pour le personnel de supervision afin d'identifier les problèmes de performance au travail. On ne s'attend pas à ce que les superviseurs apprennent à diagnostiquer les problèmes liés à la drogue et à l'alcool. Ils sont plutôt formés pour orienter les employés qui affichent un rendement au travail problématique vers le PAE, où une évaluation est effectuée et un plan de traitement et de suivi est formulé, le cas échéant. Le traitement est habituellement offert par des ressources communautaires à l'extérieur du milieu de travail. Les dossiers du PAE sont conservés de manière confidentielle conformément à la politique de l'entreprise, les rapports concernant uniquement le degré de coopération du sujet et les progrès généraux étant communiqués à la direction, sauf en cas de danger imminent.
Les mesures disciplinaires sont généralement suspendues tant que l'employé coopère au traitement. L'auto-référence au PAE est également encouragée. Les PAE qui aident les employés aux prises avec un large éventail de problèmes sociaux, de santé mentale et liés à la drogue et à l'alcool sont appelés programmes « généraux » pour les distinguer des programmes qui se concentrent uniquement sur l'abus de drogues et d'alcool.
L'opportunité pour les employeurs d'interdire la consommation d'alcool et d'autres drogues pendant les heures de travail ou sur le lieu de travail ne fait aucun doute. Cependant, le droit de l'employeur d'interdire l'utilisation de ces substances hors du lieu de travail pendant les heures creuses a été contesté. Certains employeurs ont déclaré : « Je me fiche de ce que font les employés en dehors du travail tant qu'ils se présentent à temps et qu'ils sont en mesure de travailler de manière adéquate », et certains représentants syndicaux se sont opposés à une telle interdiction comme une intrusion dans la vie privée des travailleurs. Pourtant, comme indiqué ci-dessus, la consommation excessive de drogues ou d'alcool en dehors des heures de travail peut affecter les performances au travail. Ceci est reconnu par les compagnies aériennes lorsqu'elles interdisent toute consommation d'alcool par les équipages pendant un certain nombre d'heures avant l'heure du vol. Bien que les interdictions de consommation d'alcool par un employé avant de voler ou de conduire un véhicule soient généralement acceptées, les interdictions générales de consommation de tabac, d'alcool ou d'autres drogues en dehors du lieu de travail ont été plus controversées.
Programmes de dépistage des drogues en milieu de travail
En plus des PAE, un nombre croissant d'employeurs ont également institué des programmes de dépistage des drogues sur le lieu de travail. Certains de ces programmes ne testent que les drogues illicites, tandis que d'autres incluent des tests d'haleine ou d'urine pour l'alcool. Les programmes de test peuvent impliquer l'un des composants suivants :
- tests de pré-embauche
- tests aléatoires d'employés occupant des postes sensibles (p. ex., opérateurs de réacteurs nucléaires, pilotes, chauffeurs, opérateurs de machinerie lourde)
- test « pour cause » (par exemple, après un accident ou si un superviseur a de bonnes raisons de soupçonner que l'employé est en état d'ébriété)
- dépistage dans le cadre du plan de suivi d'un salarié qui retourne au travail après un traitement pour toxicomanie ou alcoolisme ou dépendance.
Les programmes de dépistage de drogues créent des responsabilités particulières pour les employeurs qui les entreprennent (New York Academy of Medicine 1989). Ceci est discuté plus en détail sous « Questions éthiques » dans le Encyclopédie. Si les employeurs s'appuient sur des tests d'urine pour prendre des décisions d'emploi et disciplinaires dans des affaires liées à la drogue, les droits légaux des employeurs et des employés doivent être protégés par une attention méticuleuse aux procédures de collecte et d'analyse et à l'interprétation des résultats de laboratoire. Les échantillons doivent être prélevés avec soin et étiquetés immédiatement. Étant donné que les toxicomanes peuvent tenter d'échapper à la détection en substituant un échantillon d'urine sans drogue à la leur ou en diluant leur urine avec de l'eau, l'employeur peut exiger que l'échantillon soit prélevé sous observation directe. Étant donné que cette procédure ajoute du temps et des dépenses à la procédure, elle peut être requise uniquement dans des circonstances particulières plutôt que pour tous les tests. Une fois le spécimen prélevé, une procédure de chaîne de possession est suivie, documentant chaque mouvement du spécimen pour le protéger contre la perte ou l'identification erronée. Les normes de laboratoire doivent garantir l'intégrité des échantillons, avec un programme efficace de contrôle de la qualité en place, et les qualifications et la formation du personnel doivent être adéquates. Le test utilisé doit employer un seuil pour la détermination d'un résultat positif qui minimise la possibilité d'un faux positif. Enfin, les résultats positifs trouvés par des méthodes de dépistage (par exemple, chromatographie sur couche mince ou techniques immunologiques) doivent être confirmés pour éliminer les faux résultats, de préférence par les techniques de chromatographie en phase gazeuse ou de spectrométrie de masse, ou les deux (DeCresce et al. 1989). Une fois qu'un test positif est signalé, un médecin du travail qualifié (connu aux États-Unis sous le nom de médecin réviseur) est responsable de son interprétation, par exemple en excluant les médicaments prescrits comme raison possible des résultats du test. Effectués et interprétés correctement, les tests d'urine sont précis et peuvent être utiles. Cependant, les industries doivent calculer l'avantage de tels tests par rapport à leur coût. Les considérations incluent la prévalence de l'abus de drogues et d'alcool et de la dépendance dans la main-d'œuvre potentielle, qui influencera la valeur des tests préalables à l'emploi, et la proportion des accidents, des pertes de productivité et des coûts des prestations médicales de l'industrie liés à l'abus de substances psychoactives.
Autres méthodes de détection des problèmes liés à la drogue et à l'alcool
Bien que les tests d'urine soient une méthode de dépistage établie pour détecter les drogues d'abus, il existe d'autres méthodes disponibles pour les PAE, les médecins du travail et d'autres professionnels de la santé. Le taux d'alcoolémie peut être estimé au moyen d'un test respiratoire. Cependant, un test chimique négatif, quel qu'il soit, n'exclut pas un problème de drogue ou d'alcool. L'alcool et certaines autres drogues sont métabolisés rapidement et leurs séquelles peuvent continuer à nuire à la performance au travail même lorsque les drogues ne sont plus détectables lors d'un test. D'autre part, les métabolites produits par le corps humain après l'ingestion de certains médicaments peuvent rester dans le sang et l'urine pendant de nombreuses heures après que les effets et les séquelles du médicament se sont atténués. Un test d'urine positif pour les métabolites de drogue ne prouve donc pas nécessairement que le travail de l'employé est affaibli par la drogue.
Pour évaluer les problèmes liés à la drogue et à l'alcool chez les employés, divers instruments de dépistage clinique sont utilisés (Tramm et Warshaw, 1989). Ceux-ci comprennent des tests papier-crayon, tels que le Michigan Alcohol Screening Test (MAST) (Selzer 1971), le Alcohol Use Disorders Identification Test (AUDIT) développé pour une utilisation internationale par l'Organisation mondiale de la santé (Saunders et al. 1993), et le test de dépistage de l'abus de drogues (DAST) (Skinner 1982). De plus, il existe des ensembles simples de questions qui peuvent être incorporées dans l'anamnèse, par exemple les quatre questions CAGE (Ewing 1984) illustrées à la figure 2. Toutes ces méthodes sont utilisées par les PAE pour évaluer les employés qui leur sont référés. Les employés référés pour des problèmes de performance au travail tels que les absences, les retards et la baisse de productivité au travail doivent en outre être évalués pour d'autres problèmes de santé mentale tels que la dépression ou le jeu compulsif, qui peuvent également entraîner des altérations de la performance au travail et sont souvent associés à la consommation de drogues et d'alcool. troubles apparentés (Lesieur, Blume et Zoppa 1986). En ce qui concerne le jeu pathologique, un test de dépistage papier-crayon, le South Oaks Gambling Screen (SOGS) est disponible (Lesieur et Blume 1987).
Figure 2. Les questions CAGE.
Traitement des troubles liés à la consommation de drogues et d'alcool
Bien que chaque employé présente une combinaison unique de problèmes au professionnel du traitement de la toxicomanie, le traitement des troubles liés à la consommation de drogues et d'alcool se compose généralement de quatre phases qui se chevauchent : (1) identification du problème et (si nécessaire) intervention, (2) désintoxication et l'évaluation générale de la santé, (3) la réadaptation et (4) le suivi à long terme.
Identification et intervention
La première phase du traitement consiste à confirmer la présence d'un problème causé par la consommation de drogues ou d'alcool (ou les deux) et à motiver la personne concernée à suivre un traitement. Le programme de santé des employés ou le PAE de l'entreprise a l'avantage d'utiliser le souci de l'employé à la fois pour la santé et la sécurité d'emploi comme facteurs de motivation. Les programmes en milieu de travail sont également susceptibles de comprendre l'environnement de l'employé et ses forces et faiblesses, et peuvent ainsi choisir l'établissement de traitement le plus approprié pour le référencer. La nature et l'étendue de la couverture d'assurance maladie en milieu de travail pour le traitement des troubles induits par la drogue et l'alcool sont un élément important à prendre en compte lors de l'orientation vers un traitement. Les polices couvrant la gamme complète des traitements hospitaliers et ambulatoires offrent les options les plus flexibles et les plus efficaces. De plus, l'implication de la famille de l'employé à l'étape de l'intervention est souvent utile.
Désintoxication et bilan de santé général
La deuxième étape combine le traitement approprié nécessaire pour aider l'employé à atteindre un état sans drogue et sans alcool avec une évaluation approfondie des problèmes physiques, psychologiques, familiaux, interpersonnels et professionnels du patient. La désintoxication implique une courte période - plusieurs jours à plusieurs semaines - d'observation et de traitement pour l'élimination de la drogue d'abus, la récupération de ses effets aigus et le contrôle de tout symptôme de sevrage. Tandis que la désintoxication et les activités d'évaluation progressent, le patient et les « personnes importantes » sont informés de la nature de la dépendance à la drogue et à l'alcool et de son rétablissement. Eux et le patient sont également initiés aux principes des groupes d'entraide, lorsque cette modalité est disponible, et le patient est motivé à poursuivre le traitement. La désintoxication peut être effectuée en milieu hospitalier ou ambulatoire, selon les besoins de l'individu. Les techniques de traitement jugées utiles comprennent une variété de médicaments, complétés par des conseils, une formation à la relaxation et d'autres techniques comportementales. Les agents pharmacologiques utilisés dans la désintoxication comprennent des médicaments qui peuvent se substituer à la drogue d'abus pour soulager les symptômes de sevrage, puis être progressivement réduits en dosage jusqu'à ce que le patient ne se drogue plus. Le phénobarbital et les benzodiazépines à action prolongée sont souvent utilisés de cette façon pour obtenir une désintoxication dans le cas de l'alcool et des sédatifs. D'autres médicaments sont utilisés pour soulager les symptômes de sevrage sans se substituer à une drogue d'abus d'action similaire. Par exemple, la clonidine est parfois utilisée dans le traitement des symptômes de sevrage aux opiacés. L'acupuncture a également été utilisée comme aide à la désintoxication, avec quelques résultats positifs (Margolin et al. 1993).
Rééducation
La troisième phase du traitement consiste à aider le patient à établir un état stable d'abstinence continue de toutes les substances d'abus (y compris les médicaments sur ordonnance pouvant entraîner une dépendance) et à traiter toutes les conditions physiques et psychologiques associées accompagnant le trouble lié à la drogue. Le traitement peut commencer en hospitalisation ou en ambulatoire intensif, mais se poursuit généralement en ambulatoire pendant plusieurs mois. Les conseils de groupe, individuels et familiaux et les techniques comportementales peuvent être associés à une prise en charge psychiatrique, qui peut inclure des médicaments. Les objectifs consistent à aider les patients à comprendre leurs habitudes de consommation de drogue ou d'alcool, à identifier les déclencheurs de rechute après des efforts antérieurs de rétablissement, à les aider à développer des modèles d'adaptation sans drogue pour faire face aux problèmes de la vie et à les aider à s'intégrer dans un réseau social propre et sobre réseau dans la communauté. Dans certains cas de dépendance aux opiacés, le maintien à long terme d'un opiacé synthétique à action prolongée (méthadone) ou d'un inhibiteur des récepteurs opiacés (naltrexone) est le traitement de choix. Le maintien d'une dose quotidienne de méthadone, un opiacé à action prolongée, est recommandé par certains praticiens pour les personnes ayant une dépendance aux opiacés à long terme qui ne veulent pas ou ne peuvent pas atteindre le statut de sevrage. Les patients maintenus de manière stable sous méthadone pendant de longues périodes sont en mesure de fonctionner avec succès sur le marché du travail. Dans de nombreux cas, ces patients sont finalement capables de se désintoxiquer et de devenir sans drogue. Dans ces cas, l'entretien est combiné avec des conseils, des services sociaux et d'autres traitements de réadaptation. La récupération est définie en termes d'abstinence stable de tous les médicaments autres que le médicament d'entretien.
Suivi à long terme
La phase finale du traitement se poursuit en ambulatoire pendant un an ou plus après l'obtention d'une rémission stable. L'objectif du suivi à long terme est de prévenir les rechutes et d'aider le patient à intérioriser de nouveaux schémas d'adaptation aux problèmes de la vie. L'EAP ou le service de santé des employés peut être d'une grande aide pendant les phases de réadaptation et de suivi en surveillant la coopération dans le traitement, en encourageant l'employé en convalescence à maintenir l'abstinence et en l'aidant à se réadapter au travail. Lorsque des groupes d'entraide ou d'entraide sont disponibles (par exemple, Alcooliques Anonymes ou Narcotiques Anonymes), ces groupes offrent un programme de soutien à vie pour un rétablissement durable. Étant donné que la dépendance à la drogue ou à l'alcool est un trouble chronique dans lequel il peut y avoir des rechutes, les politiques de l'entreprise exigent souvent un suivi et une surveillance par le PAE pendant un an ou plus après l'établissement de l'abstinence. Si un employé rechute, le PAE réévalue généralement la situation et une modification du plan de traitement peut être instituée. De telles rechutes, si elles sont brèves et suivies d'un retour à l'abstinence, ne signalent généralement pas un échec global du traitement. Les employés qui ne coopèrent pas avec le traitement, nient leurs rechutes face à des preuves évidentes ou ne peuvent pas maintenir une abstinence stable continueront d'afficher de mauvaises performances au travail et pourront être licenciés sur cette base.
Les femmes et la toxicomanie
Alors que les changements sociaux dans certaines régions ont réduit les différences entre les hommes et les femmes, la toxicomanie a traditionnellement été considérée comme un problème d'hommes. La toxicomanie était considérée comme incompatible avec le rôle des femmes dans la société. Par conséquent, alors que l'abus de substances chez les hommes pouvait être excusé, voire toléré, en tant que partie acceptable de la virilité, l'abus de substances chez les femmes attirait une stigmatisation négative. Si l'on peut prétendre que ce dernier fait a empêché de nombreuses femmes de consommer des drogues, il a également rendu extrêmement difficile pour les femmes toxicomanes de demander de l'aide pour leur dépendance dans de nombreuses sociétés.
Les attitudes négatives à l'égard de l'abus de substances chez les femmes, associées à la réticence des femmes à admettre leur abus et leur dépendance, ont fait que peu de données sont disponibles spécifiquement sur les femmes. Même dans les pays disposant d'informations considérables sur l'abus de drogues et la dépendance, il est souvent difficile de trouver des données concernant directement les femmes. Dans les cas où des études ont examiné le rôle des femmes dans la toxicomanie, l'approche n'a en aucun cas été spécifique au sexe, de sorte que les conclusions peuvent avoir été obscurcies par une vision de l'implication des femmes d'un point de vue masculin.
Un autre facteur lié au concept de la toxicomanie en tant que problème masculin est le manque de services pour les femmes toxicomanes. ... Lorsque des services, tels que des services de traitement et de réadaptation, existent, ils ont souvent une approche basée sur des modèles masculins de dépendance à la drogue. Lorsque des services sont fournis aux femmes, il est clair qu'ils doivent être accessibles. Ce n'est pas toujours facile lorsque la toxicomanie des femmes est stigmatisée et que le coût du traitement dépasse les moyens de la majorité des femmes.
Citation de : Organisation mondiale de la santé 1993.
Efficacité des programmes en milieu de travail
Un investissement dans des programmes en milieu de travail pour faire face aux problèmes de drogue et d'alcool a été rentable dans de nombreuses industries. Un exemple est une étude de 227 employés d'une grande entreprise manufacturière américaine qui ont été référés pour le traitement de l'alcoolisme par le PAE de l'entreprise. Les employés ont été assignés au hasard à trois approches de traitement : (1) soins hospitaliers obligatoires, (2) fréquentation obligatoire des Alcooliques anonymes (AA) ou (3) un choix de soins hospitaliers, de soins ambulatoires ou des AA. Lors du suivi, deux ans plus tard, seulement 13 % des employés avaient été licenciés. Parmi les autres, moins de 15 % avaient des problèmes au travail et 76 % étaient jugés « bons » ou « excellents » par leurs superviseurs. Le temps d'absence au travail a diminué de plus d'un tiers. Bien que certaines différences aient été trouvées entre les approches de traitement initiales, les résultats d'emploi après deux ans étaient similaires pour les trois (Walsh et al. 1991).
La marine américaine a calculé que ses programmes de réadaptation pour toxicomanes et alcooliques en milieu hospitalier ont produit un rapport global entre les avantages financiers et les coûts de 12.9 pour 1. Ce chiffre a été calculé en comparant le coût du programme avec les coûts qui auraient été encourus pour remplacer le réussi à réhabiliter les participants au programme avec du nouveau personnel (Caliber Associates 1989). La Marine a constaté que le rapport avantages / coûts était le plus élevé pour les personnes de plus de 26 ans (17.8 à 1) par rapport au personnel plus jeune (8.2 à 1) et a trouvé le plus grand avantage pour le traitement de l'alcoolisme (13.8 à 1), par rapport aux autres drogues. (10.3 à 1) ou traitement de la polytoxicomanie (6.8 à 1). Néanmoins, le programme a produit des économies financières dans toutes les catégories.
En général, les programmes sur le lieu de travail pour l'identification et la réadaptation des employés qui souffrent de problèmes d'alcool et d'autres drogues se sont avérés bénéfiques tant pour les employeurs que pour les travailleurs. Des versions modifiées des programmes du PAE ont également été adoptées par des organisations professionnelles, telles que les sociétés médicales, les associations d'infirmières et les barreaux (associations d'avocats). Ces programmes reçoivent des rapports confidentiels sur les signes possibles de déficience chez un professionnel de la part de collègues, de familles, de clients ou d'employeurs. L'intervention en face à face est effectuée par des pairs et, si un traitement est nécessaire, le programme effectue l'aiguillage approprié. Il surveille ensuite le rétablissement de l'individu et aide le professionnel en rétablissement à faire face aux problèmes de pratique et de permis (Meek 1992).
Conclusion
L'alcool et les autres drogues psychoactives sont des causes importantes de problèmes sur le lieu de travail dans de nombreuses régions du monde. Bien que le type de drogue utilisé et la voie d'administration puissent varier d'un endroit à l'autre et selon le type d'industrie, l'abus de drogues et d'alcool crée des risques pour la santé et la sécurité des utilisateurs, de leur famille, des autres travailleurs et, dans de nombreux cas, , pour le public. Une compréhension des types de problèmes de drogue et d'alcool qui existent dans une industrie donnée et des ressources d'intervention et de traitement disponibles dans la communauté permettra d'élaborer des programmes de réadaptation. De tels programmes profitent aux employeurs, aux employés, à leurs familles et à la société au sens large dans laquelle ces problèmes surviennent.
En savoir plus
Programmes d'aide aux employés
Introduction
Les employeurs peuvent recruter des travailleurs et les syndicats peuvent recruter des membres, mais les deux recrutent des êtres humains qui apportent sur le lieu de travail tous les soucis, problèmes et rêves caractéristiques de la condition humaine. Alors que le monde du travail est devenu de plus en plus conscient que l'avantage concurrentiel dans une économie mondiale dépend de la productivité de sa main-d'œuvre, les agents clés du lieu de travail - la direction et les syndicats - ont consacré une attention considérable à la satisfaction des besoins de ces êtres humains. . Les programmes d'aide aux employés (PAE) et leur parallèle dans les syndicats, les programmes d'aide aux membres (MAP) (ci-après dénommés conjointement PAE), se sont développés dans les lieux de travail du monde entier. Ils constituent une réponse stratégique pour répondre aux divers besoins d'une population active et, plus récemment, à l'agenda humaniste des organisations dont ils font partie. Cet article décrira les origines, les fonctions et l'organisation des PAE. Il est écrit du point de vue de la profession de travailleur social, qui est la principale profession motrice de ce développement aux États-Unis et qui, en raison de ses interconnexions mondiales, semble jouer un rôle majeur dans la mise en place des PAE dans le monde.
L'ampleur du développement des programmes d'aide aux employés varie d'un pays à l'autre, reflétant, comme l'a souligné David Bargal (Bargal 1993), les différences de degré d'industrialisation, l'état de la formation professionnelle disponible pour le personnel approprié, le degré de syndicalisation dans l'emploi l'engagement du secteur et de la société envers les questions sociales, entre autres variables. Sa comparaison du développement des PAE en Australie, aux Pays-Bas, en Allemagne et en Israël l'amène à suggérer que même si l'industrialisation peut être une condition nécessaire pour atteindre un taux élevé de PAE et de PAA dans les lieux de travail d'un pays, elle peut ne pas être suffisante. L'existence de ces programmes est également caractéristique d'une société caractérisée par une forte syndicalisation, une coopération patronale-syndicale et un secteur des services sociaux bien développé dans lequel le gouvernement joue un rôle majeur. De plus, il faut une culture professionnelle, soutenue par une spécialisation académique qui promeuve et diffuse les services sociaux sur le lieu de travail. Bargal conclut que plus l'ensemble de ces caractéristiques est élevé dans un pays donné, plus il est probable qu'il y aura une large disponibilité des services du PAE dans ses lieux de travail.
La diversité est également apparente parmi les programmes au sein de chaque pays en ce qui concerne la structure, le personnel, l'orientation et la portée du programme. Cependant, tous les efforts du PAE reflètent un thème commun. Les parties en milieu de travail cherchent à fournir des services pour remédier aux problèmes rencontrés par les employés, souvent sans lien de causalité avec leur travail, qui interfèrent avec la productivité des employés au travail et parfois avec leur bien-être général également. Les observateurs ont noté une évolution dans les activités du PAE. Bien que l'impulsion initiale puisse être le contrôle de l'alcoolisme ou de la toxicomanie chez les travailleurs, néanmoins, avec le temps, l'intérêt pour les travailleurs individuels devient plus large et les travailleurs eux-mêmes ne deviennent qu'un élément d'un double objectif qui englobe également l'organisation.
Cette orientation organisationnelle reflète une compréhension du fait que de nombreux travailleurs sont « à risque » de ne pas être en mesure de conserver leur poste de travail et que le « risque » est autant fonction de la façon dont le monde du travail est organisé que des caractéristiques individuelles. d'un travailleur en particulier. Par exemple, les travailleurs vieillissants sont « à risque » si la technologie du lieu de travail change et qu'on leur refuse une reconversion en raison de leur âge. Les parents isolés et les aidants de personnes âgées sont « à risque » si leur environnement de travail est si rigide qu'il ne leur offre pas de flexibilité horaire face à la maladie d'une personne à charge. Une personne handicapée est « à risque » lorsqu'un emploi change et qu'aucun aménagement n'est offert pour lui permettre de fonctionner conformément aux nouvelles exigences. De nombreux autres exemples viendront à l'esprit du lecteur. Ce qui est significatif, c'est que, dans la matrice de la capacité à changer l'individu, l'environnement ou une combinaison de ceux-ci, il est devenu de plus en plus clair qu'une organisation du travail productive et économiquement réussie ne peut être réalisée sans tenir compte de l'interaction entre l'organisation et l'individu. au niveau politique.
Le travail social repose sur un modèle d'individu en milieu. L'évolution de la définition de « à risque » a renforcé la contribution potentielle de ses praticiens. Comme Googins et Davidson l'ont noté, le PAE est exposé à une gamme de problèmes et de questions touchant non seulement les individus, mais aussi les familles, la société et les communautés dans lesquelles ils se trouvent (Googins et Davidson 1993). Lorsqu'un travailleur social avec une perspective organisationnelle et environnementale travaille au sein du PAE, ce professionnel est dans une position unique pour conceptualiser des interventions qui promeuvent non seulement le rôle du PAE dans la prestation de services individuels, mais aussi dans le conseil sur la politique organisationnelle en milieu de travail.
Historique du développement du PAE
L'origine de la prestation de services sociaux sur le lieu de travail remonte à l'époque de l'industrialisation. Dans les ateliers artisanaux qui ont marqué une période antérieure, les groupes de travail étaient réduits. Des relations intimes existaient entre le maître artisan et ses compagnons et apprentis. Les premières usines ont introduit des groupes de travail plus importants et des relations impersonnelles entre employeur et employé. Au fur et à mesure que les problèmes qui interféraient avec les performances des travailleurs devenaient apparents, les employeurs ont commencé à fournir des personnes aidantes, souvent appelées secrétaires sociaux ou de l'aide sociale, pour aider les travailleurs recrutés en milieu rural, et parfois les nouveaux immigrants, dans le processus d'adaptation aux lieux de travail formels.
Cette concentration sur l'utilisation de travailleurs sociaux et d'autres prestataires de services sociaux pour parvenir à l'acculturation de nouvelles populations aux exigences du travail en usine se poursuit à l'échelle internationale à ce jour. Plusieurs pays, par exemple le Pérou et l'Inde, exigent légalement que les environnements de travail qui dépassent un niveau d'emploi particulier fournissent un travailleur des services sociaux disponible pour remplacer la structure de soutien traditionnelle qui a été laissée à la maison ou en milieu rural. Ces professionnels sont censés répondre aux besoins présentés par les résidents ruraux nouvellement recrutés et largement déplacés en ce qui concerne les préoccupations de la vie quotidienne telles que le logement et la nutrition ainsi que celles concernant la maladie, les accidents du travail, la mort et l'enterrement.
Au fur et à mesure que les défis liés au maintien d'une main-d'œuvre productive évoluaient, un ensemble différent de problèmes s'est imposé, justifiant une approche quelque peu différente. Les PAE représentent probablement une discontinuité par rapport au modèle antérieur du secrétaire à l'aide sociale en ce sens qu'ils constituent plus clairement une réponse programmatique aux problèmes d'alcoolisme. Pressés par la nécessité de maximiser la productivité pendant la Seconde Guerre mondiale, les employeurs ont « attaqué » les pertes résultant de l'abus d'alcool chez les travailleurs en établissant des programmes d'alcoolisme professionnel dans les principaux centres de production des Alliés occidentaux. Les leçons tirées des efforts efficaces pour contenir l'alcoolisme et l'amélioration concomitante de la productivité des travailleurs concernés ont été reconnues après la guerre. Depuis lors, il y a eu une augmentation lente mais régulière des programmes de prestation de services dans le monde entier qui utilisent le site de l'emploi comme un emplacement approprié et un centre de soutien pour résoudre les problèmes identifiés comme causes de pertes majeures de productivité.
Cette tendance a été favorisée par le développement de sociétés multinationales qui ont tendance à reproduire un effort efficace, ou un système légalement requis, dans toutes leurs unités corporatives. Ils l'ont fait presque sans tenir compte de la pertinence du programme ou de son adéquation culturelle avec le pays particulier dans lequel l'unité est située. Par exemple, les EAP sud-africains ressemblent à ceux des États-Unis, une situation qui s'explique en partie par le fait que les premiers EAP ont été établis dans les avant-postes locaux de sociétés multinationales dont le siège est aux États-Unis. Ce croisement culturel a été positif dans la mesure où il a favorisé la réplication du meilleur de chaque pays à l'échelle mondiale. Un exemple est le type d'action préventive, en ce qui concerne le harcèlement sexuel ou les questions de diversité de la main-d'œuvre qui ont pris de l'importance aux États-Unis, qui est devenue la norme à laquelle les unités d'entreprise américaines du monde entier sont censées adhérer. Ceux-ci fournissent des modèles à certaines entreprises locales pour établir des initiatives comparables.
Justification des PAE
Les PAE peuvent être différenciés par leur stade de développement, la philosophie du programme ou la définition des problèmes qu'il convient d'aborder et des services qui constituent des réponses acceptables. La plupart des observateurs conviendraient toutefois que ces interventions professionnelles prennent de l'ampleur dans les pays qui ont déjà mis en place de tels services et qu'elles en sont à leurs balbutiements dans les pays qui n'ont pas encore mis en place de telles initiatives. Comme indiqué précédemment, l'une des raisons de l'expansion peut être attribuée à la compréhension largement répandue que l'abus de drogues et d'alcool sur le lieu de travail est un problème important, qui coûte du temps perdu et des frais médicaux élevés et qui nuit gravement à la productivité.
Mais les PAE se sont développés en réponse à un large éventail de conditions changeantes qui traversent les frontières nationales. Les syndicats, pressés d'offrir des avantages pour maintenir la loyauté de leurs membres, ont considéré les PAE comme un service bienvenu. La législation sur l'action positive, le congé familial, l'indemnisation des accidents du travail et la réforme de l'aide sociale impliquent toutes le lieu de travail dans une perspective de service à la personne. L'autonomisation des populations actives et la recherche de l'équité entre les sexes qui sont nécessaires pour que les employés fonctionnent efficacement dans l'environnement d'équipe de la machine de production moderne, sont des objectifs qui sont bien servis par la disponibilité de systèmes de prestation de services sociaux universels et déstigmatisés qui peuvent être établis dans le monde du travail. Ces systèmes contribuent également au recrutement et à la rétention d'une main-d'œuvre de qualité. Les PAE ont également comblé le vide dans les services communautaires qui existe et semble augmenter dans de nombreux pays du monde. La propagation et le désir de contenir le VIH/SIDA, ainsi que l'intérêt croissant pour la prévention, le bien-être et la sécurité en général, ont chacun contribué à soutenir le rôle éducatif des PAE dans les lieux de travail du monde.
Les PAE se sont avérés une ressource précieuse pour aider les lieux de travail à répondre à la pression des tendances démographiques. Des changements tels que l'augmentation du nombre de familles monoparentales, de l'emploi des mères (qu'il s'agisse de nourrissons ou de jeunes enfants) et du nombre de familles à deux travailleurs ont nécessité l'attention. Le vieillissement de la population et l'intérêt de réduire la dépendance à l'aide sociale par le biais de l'emploi maternel - des faits apparents dans la plupart des pays industrialisés - ont impliqué le lieu de travail dans des rôles qui nécessitent l'assistance de prestataires de services sociaux. Et, bien sûr, le problème persistant de l'abus de drogues et d'alcool, qui a atteint des proportions épidémiques dans de nombreux pays, a été une préoccupation majeure des organisations du travail. Une enquête examinant la perception du public de la crise de la drogue en 1994 par rapport à cinq ans plus tôt a révélé que 50 % des répondants estimaient qu'elle était beaucoup plus importante, 20 % supplémentaires estimaient qu'elle était un peu plus grande, seulement 24 % la considéraient comme la même et les 6 autres % ont estimé qu'il avait diminué. Bien que chacune de ces tendances varie d'un pays à l'autre, elles existent toutes dans tous les pays. La plupart sont caractéristiques du monde industrialisé où les PAE se sont déjà développés. Beaucoup peuvent être observés dans les pays en développement qui connaissent un degré significatif d'industrialisation.
Fonctions des PAE
La mise en place d'un PAE est une décision organisationnelle qui représente un défi pour le système existant. Cela suggère que le lieu de travail n'a pas répondu adéquatement aux besoins des individus. Elle confirme le mandat des employeurs et des syndicats, dans leur propre intérêt organisationnel, de répondre aux vastes forces sociales à l'œuvre dans la société. C'est une opportunité de changement organisationnel. Bien qu'une résistance puisse survenir, comme c'est le cas dans toutes les situations où un changement systémique est tenté, les tendances décrites précédemment fournissent de nombreuses raisons pour lesquelles les PAE peuvent réussir dans leur quête pour offrir à la fois des services de conseil et de défense des droits aux individus et des conseils politiques à l'organisation.
Les types de fonctions que remplissent les PAE reflètent les problèmes actuels auxquels ils cherchent à répondre. Probablement tous les programmes existants traitent de l'abus de drogues et d'alcool. Les interventions à cet égard comprennent généralement l'évaluation, l'orientation, la formation des superviseurs et le fonctionnement de groupes de soutien pour maintenir l'emploi et encourager l'abstinence. Cependant, le programme de service de la plupart des PAE est plus vaste. Les programmes offrent des conseils à ceux qui ont des problèmes conjugaux ou des difficultés avec les enfants, ceux qui ont besoin d'aide pour trouver une garderie ou ceux qui prennent des décisions concernant les soins aux personnes âgées pour un membre de la famille. Certains PAE ont été sollicités pour s'occuper de problèmes liés à l'environnement de travail. Leur réponse consiste à aider les familles à s'adapter à la réinstallation, aux employés de banque victimes de vols et ayant besoin d'un débriefing traumatique, aux équipes de secours ou aux travailleurs de la santé accidentellement exposés à l'infection par le VIH. Une aide pour faire face à la « réduction des effectifs » est également fournie aux personnes licenciées et aux survivants de ces licenciements. Les PAE peuvent être appelés à aider au changement organisationnel pour atteindre les objectifs d'action positive ou à servir de gestionnaires de cas pour obtenir des mesures d'adaptation et de retour au travail pour les employés qui deviennent handicapés. Les PAE ont également été enrôlés dans des activités de prévention, y compris des programmes de bonne nutrition et de sevrage tabagique, encourageant la participation à des régimes d'exercice ou à d'autres éléments d'efforts de promotion de la santé, et offrant des initiatives éducatives pouvant aller de programmes parentaux à la préparation à la retraite.
Bien que ces réponses du PAE soient multiformes, elles caractérisent des PAE aussi répandus que Hong Kong et l'Irlande. En étudiant un échantillon non aléatoire d'employeurs, de syndicats et d'entrepreneurs américains qui fournissent des services de PAE en matière de toxicomanie et d'alcoolisme, par exemple, Akabas et Hanson (1991) ont constaté que les plans dans une variété d'industries, avec des histoires différentes et sous divers auspices, tous se conformer les uns aux autres de manière importante. Les chercheurs, s'attendant à ce qu'il y ait une grande variété de réponses créatives pour répondre aux besoins du milieu de travail, ont identifié, au contraire, une étonnante uniformité de programme et de pratique. Lors d'une conférence internationale de l'Organisation internationale du travail (OIT) convoquée à Washington, DC pour comparer les initiatives nationales, un degré similaire d'uniformité a été confirmé dans toute l'Europe occidentale (Akabas et Hanson 1991).
Les répondants des organisations de travail sondées aux États-Unis ont convenu que la législation a eu un impact significatif sur la détermination des composantes de leurs programmes et sur les droits et les attentes des populations clientes. En général, les programmes sont dotés de professionnels, plus souvent des travailleurs sociaux que des professionnels de toute autre discipline. Ils répondent à un large groupe de travailleurs, et souvent aux membres de leur famille, avec des services qui fournissent des soins diversifiés pour une gamme de problèmes présentés en plus de leur accent sur la réadaptation des alcooliques et des toxicomanes. La plupart des programmes surmontent l'inattention générale de la haute direction et une formation et un soutien inadéquats des superviseurs, pour atteindre des taux de pénétration compris entre 3 et 5 % du nombre total de travailleurs sur le site cible. Les professionnels qui encadrent les mouvements EAP et MAP semblent convenir que la confidentialité et la confiance sont les clés d'un service efficace. Ils affirment avoir réussi à traiter les problèmes d'abus de drogues et d'alcool bien qu'ils puissent citer peu d'études évaluatives pour confirmer l'efficacité de leur intervention par rapport à n'importe quel aspect de la prestation de services.
Les estimations suggèrent qu'il y a jusqu'à 10,000 1,000 PAE actuellement en service dans des contextes à travers les États-Unis seulement. Deux principaux types de systèmes de prestation de services ont évolué, l'un dirigé par un personnel interne et l'autre fourni par un sous-traitant externe qui offre des services à de nombreuses organisations de travail (employeurs et syndicats) en même temps. Le débat fait rage sur les mérites relatifs des programmes internes par rapport aux programmes externes. Des demandes de protection accrue de la confidentialité, une plus grande diversité du personnel et une clarté du rôle non dilué par d'autres activités sont faites pour les programmes externes. Les partisans des programmes internes soulignent l'avantage conféré par leur position au sein de l'organisation en ce qui concerne l'intervention efficace au niveau des systèmes et l'influence sur l'élaboration des politiques qu'ils ont acquise en raison de leurs connaissances organisationnelles et de leur implication. Étant donné que les initiatives à l'échelle de l'organisation sont de plus en plus appréciées, les programmes internes sont probablement meilleurs pour les lieux de travail qui ont une demande suffisante (au moins 1993 XNUMX employés) pour justifier un employé à temps plein. Cet arrangement permet, comme le soulignent Googins et Davidson (XNUMX), un meilleur accès aux employés en raison des services variés qui peuvent être offerts et de la possibilité qu'il offre d'exercer une influence sur les décideurs, et il facilite la collaboration et l'intégration de la fonction EAP avec les autres. dans l'organisation — toutes ces capacités renforcent l'autorité et le rôle du PAE.
Problèmes liés au travail et à la famille : un exemple concret
L'interaction des PAE, au fil du temps, avec les problèmes de travail et de famille fournit un exemple instructif de l'évolution des PAE et de leur potentiel d'impact individuel et organisationnel. Les PAE se sont développés, historiquement, parallèlement à la période au cours de laquelle les femmes sont entrées en nombre croissant sur le marché du travail, en particulier les mères célibataires et les mères de nourrissons et de jeunes enfants. Ces femmes ont souvent vécu des tensions entre leurs demandes familiales de garde de personnes à charge - qu'il s'agisse d'enfants ou de personnes âgées - et leurs exigences professionnelles dans un environnement de travail où les rôles du travail et de la famille étaient considérés comme séparés et où la direction était inhospitalière au besoin de flexibilité. sur les questions professionnelles et familiales. Là où il y avait un PAE, les femmes y apportaient leurs problèmes. Les membres du personnel du PAE ont identifié que les femmes stressées devenaient déprimées et faisaient parfois face à cette dépression par l'abus de drogues et d'alcool. Les premières réponses du PAE comprenaient des conseils sur l'abus de drogues et d'alcool, une éducation sur la gestion du temps et l'orientation vers des ressources de soins aux enfants et aux personnes âgées.
Au fur et à mesure que le nombre de clients présentant des problèmes similaires augmentait, les PAE procédaient à des évaluations des besoins qui soulignaient l'importance de passer d'un cas à l'autre, c'est-à-dire qu'ils commençaient à chercher des solutions de groupe plutôt qu'individuelles, offrant, par exemple, des séances de groupe sur gérer le stress. Mais même cela s'est avéré être une approche inadéquate pour résoudre les problèmes. Sachant que les besoins diffèrent tout au long du cycle de vie, les PAE ont commencé à penser à leur population de clients dans des cohortes liées à l'âge qui avaient des exigences différentes. Les jeunes parents ont besoin d'un congé flexible pour s'occuper d'enfants malades et d'un accès facile aux informations sur la garde d'enfants. Les personnes entre la trentaine et la fin de la quarantaine ont été identifiées comme la « génération sandwich » ; à leur époque de la vie, les doubles exigences des adolescents et des parents vieillissants ont accru le besoin d'une gamme de services de soutien comprenant, entre autres, l'éducation, l'orientation, les congés, les conseils familiaux et l'aide à l'abstinence. Les pressions croissantes subies par les travailleurs vieillissants confrontés à l'apparition d'une invalidité, la nécessité de s'adapter à un monde du travail dans lequel presque tous ses associés, y compris ses superviseurs, sont plus jeunes que soi, tout en planifiant sa retraite et en s'occupant de ses parents âgés fragiles ( et parfois avec les exigences parentales des enfants de leurs enfants), créent encore un autre ensemble de fardeaux. La conclusion tirée de la surveillance de ces besoins individuels et de la réponse des services à ceux-ci était que ce qui était nécessaire était un changement de culture en milieu de travail qui intégrait la vie professionnelle et familiale des employés.
Cette évolution a mené directement à l'émergence du rôle actuel du PAE en matière de changement organisationnel. Au cours du processus de satisfaction des besoins individuels, il est probable qu'un PAE donné a acquis une crédibilité au sein du système et est considéré par les personnes clés comme la source de connaissances sur les questions de travail et de famille. Il a vraisemblablement joué un rôle éducatif et informatif en réponse aux questions soulevées par les gestionnaires de nombreux ministères touchés par les problèmes qui surviennent lorsque ces deux aspects de la vie humaine sont vécus en conflit l'un avec l'autre. L'EAP a probablement collaboré avec de nombreux acteurs organisationnels, notamment des agents d'action positive, des experts en relations industrielles, des représentants syndicaux, des spécialistes de la formation, du personnel de sécurité et de santé, le personnel du service médical, des gestionnaires de risques et d'autres membres du personnel des ressources humaines, ainsi que des agents fiscaux et des cadres hiérarchiques. et superviseurs.
Une analyse des champs de force, une technique proposée dans les années 1950 par Kurt Lewin (1951), fournit un cadre pour définir les activités nécessaires à entreprendre pour produire un changement organisationnel. Le professionnel de la santé au travail doit comprendre où il y aura un soutien au sein de l'organisation pour résoudre les problèmes de travail et de famille sur une base systémique, et où il pourrait y avoir une opposition à une telle approche politique. Une analyse du champ de force doit identifier les acteurs clés de l'entreprise, du syndicat ou de l'agence gouvernementale qui influenceront le changement, et l'analyse résumera les forces de promotion et de restriction qui influenceront ces acteurs en matière de politique du travail et de la famille.
Un résultat sophistiqué d'une approche organisationnelle des questions de travail et de famille fera participer le PAE à un comité d'orientation qui établit une déclaration d'intention pour l'organisation. La politique devrait reconnaître le double intérêt de ses employés à être à la fois des travailleurs productifs et des participants efficaces à la famille. La politique exprimée doit indiquer l'engagement de l'organisation à établir un climat et une culture de travail flexibles dans lesquels ces doubles rôles peuvent exister en harmonie. Ensuite, une gamme d'avantages et de programmes peuvent être spécifiés pour remplir cet engagement, y compris, mais sans s'y limiter, des horaires de travail flexibles, des options de partage d'emploi et d'emploi à temps partiel, des services de garde d'enfants subventionnés ou sur place, un service de conseil et d'orientation pour aider avec d'autres enfants. et les soins aux personnes âgées, congé familial payé et non payé pour couvrir les demandes découlant de la maladie d'un parent, bourses d'études pour l'éducation des enfants et pour le développement personnel des employés, et systèmes de conseil individuel et de soutien de groupe pour la variété des problèmes rencontrés par les membres de la famille. Ces multiples initiatives liées aux questions de travail et de famille se combineraient pour permettre une réponse individuelle et environnementale totale aux besoins des travailleurs et de leurs organisations de travail.
Conclusions
Il existe de nombreuses preuves empiriques suggérant que la fourniture de ces prestations aide les travailleurs à atteindre leur objectif d'emploi productif. Pourtant, ces avantages ont le potentiel de devenir des programmes coûteux et ils n'offrent aucune garantie que le travail sera effectué de manière efficace et efficiente à la suite de leur mise en œuvre. À l'instar des PAE qui les favorisent, les prestations professionnelles et familiales doivent être évaluées en fonction de leur contribution à l'efficacité de l'organisation ainsi qu'au bien-être de ses nombreuses composantes. L'uniformité du développement, décrite précédemment, peut être interprétée comme un soutien à la valeur fondamentale des services du PAE sur les lieux de travail, les employeurs et les nations. Alors que le monde du travail devient de plus en plus exigeant à l'ère d'une économie mondiale compétitive, et que les connaissances et les compétences que les travailleurs apportent au travail deviennent plus importantes que leur simple présence ou leur force physique, il semble raisonnable de prédire que les PAE seront appelés de plus en plus à guider les organisations dans l'exercice de leurs responsabilités humanistes envers leurs employés ou leurs membres. Dans une telle approche individuelle et environnementale de la résolution de problèmes, il semble tout aussi sûr de prédire que les travailleurs sociaux joueront un rôle clé dans la prestation de services.
La santé au troisième âge : programmes de préretraite
On reconnaît de plus en plus que le dernier tiers de la vie — le « troisième âge » — exige autant de réflexion et de planification que l'éducation et la formation (le « premier âge ») et le développement de carrière et la reconversion (le « deuxième âge »). Il y a environ 30 ans, lorsque le mouvement visant à répondre aux besoins des retraités a commencé, l'employé masculin moyen au Royaume-Uni, et dans de nombreux autres pays développés également, a pris sa retraite à l'âge de 65 ans en tant que travailleur plutôt épuisé avec un une espérance de vie limitée et, surtout s'il était col bleu ou ouvrier, avec une pension insuffisante ou pas du tout.
Cette scène a radicalement changé. De nombreuses personnes prennent leur retraite plus jeunes, volontairement ou à des âges autres que ceux dictés par les réglementations relatives à la retraite obligatoire ; pour certains, la retraite anticipée leur est imposée par la maladie, l'invalidité et le licenciement. Dans le même temps, beaucoup d'autres choisissent de continuer à travailler bien au-delà de l'âge « normal » de la retraite, dans le même emploi ou dans une autre carrière.
Dans l'ensemble, les retraités d'aujourd'hui ont généralement une meilleure santé et une espérance de vie plus longue. En effet, au Royaume-Uni, les plus de 80 ans sont le groupe de population qui connaît la croissance la plus rapide, tandis que de plus en plus de personnes vivent jusqu'à 90 ans. Et avec l'arrivée massive de femmes sur le marché du travail, un nombre croissant de retraités sont des femmes, dont beaucoup, en raison d'une espérance de vie plus longue que leurs homologues masculins, seront célibataires ou veuves.
Pendant un certain temps – deux décennies ou plus pour certains – la plupart des retraités conservent une mobilité, une vigueur et des capacités fonctionnelles aiguisées par l'expérience. Grâce à l'élévation du niveau de vie et aux progrès des soins médicaux, cette période continue de s'allonger. Malheureusement, cependant, beaucoup vivent plus longtemps que leurs structures biologiques n'ont été conçues (c'est-à-dire que certains de leurs systèmes corporels abandonnent un service efficace tandis que les autres luttent), entraînant une dépendance médicale et sociale croissante avec de moins en moins de plaisirs compensatoires. L'objectif de la planification de la retraite est d'améliorer et de prolonger la jouissance de la période de bien-être et d'assurer dans la mesure du possible les ressources et les systèmes de soutien nécessaires pendant le déclin final. Cela va au-delà de la planification successorale et de la disposition de biens et d'actifs, bien qu'il s'agisse souvent d'éléments importants.
Ainsi, la retraite aujourd'hui peut offrir des compensations et des avantages incommensurables. Ceux qui prennent leur retraite en bonne santé peuvent s'attendre à vivre encore 20 à 30 ans, en profitant d'une activité potentiellement utile pendant au moins les deux tiers de cette période. C'est beaucoup trop long pour ne rien faire de particulier ou pourrir sur une « Costa Geriatrica » ensoleillée. Et leurs rangs sont gonflés par ceux qui prennent une retraite anticipée par choix ou, malheureusement, en raison d'un licenciement, et par les femmes aussi, dont un plus grand nombre prennent leur retraite en tant que travailleuses correctement retraitées qui s'attendent à rester délibérément actives plutôt que de vivre comme des personnes à charge.
Il y a cinquante ans, les pensions étaient insuffisantes et la survie économique était un combat pour la plupart des personnes âgées. Aujourd'hui, les retraites fournies par les employeurs et les prestations sociales générales fournies par les agences gouvernementales, bien qu'encore insuffisantes pour beaucoup, permettent une existence pas trop déraisonnable. Et, comme la main-d'œuvre qualifiée diminue dans de nombreuses industries alors que les employeurs reconnaissent que les travailleurs âgés sont des employés productifs et souvent plus fiables, les opportunités pour les personnes du troisième âge d'obtenir un emploi à temps partiel s'améliorent.
De plus, les « retraités » forment désormais environ un tiers de la population. Sains d'esprit et sains d'esprit, ils constituent un segment important et potentiellement contributif de la société qui, reconnaissant leur importance et leur potentiel, peut s'organiser pour peser beaucoup plus lourd. Un exemple aux États-Unis est l'American Association of Retired Persons (AARP), qui offre à ses 33 millions de membres (qui ne sont pas tous retraités puisque l'adhésion à l'AARP est ouverte à toute personne âgée de 50 ans ou plus) un large éventail de profite et exerce une influence politique considérable. Lors de la première assemblée générale annuelle de la Pre-Retirement Association (PRA) du Royaume-Uni en 1964, Lord Houghton, son président, membre du Cabinet, a déclaré : « Si seulement les retraités pouvaient se ressaisir, ils pourraient faire basculer une élection. ” Cela ne s'est pas encore produit et ne se produira probablement jamais en ces termes, mais il est désormais admis dans la plupart des pays développés qu'il existe un « troisième âge », composé d'un tiers de la population, qui a à la fois des attentes et des besoins ainsi qu'un énorme potentiel de contribuer au bénéfice de ses membres et de la communauté dans son ensemble.
Et avec cette acceptation, il y a eu une prise de conscience croissante qu'une offre et des opportunités adéquates pour ce groupe sont vitales pour la stabilité sociale. Au cours des dernières décennies, les politiciens et les gouvernements ont commencé à réagir par l'extension et l'amélioration de la variété des programmes de « sécurité sociale » et d'autres programmes de protection sociale. Ces réponses ont été handicapées à la fois par les exigences budgétaires et par les rigidités bureaucratiques.
Un autre handicap majeur a été l'attitude des retraités eux-mêmes. Trop de gens ont accepté l'image personnelle et sociale stéréotypée de la retraite comme étant à la fois la fin de la reconnaissance en tant que membre utile ou même méritant de la société et l'attente d'être poussé vers un trou perdu où l'on peut être facilement oublié. Surmonter cette image négative a été, et est encore dans une certaine mesure, l'objectif principal de la formation à la retraite.
Au fur et à mesure que de plus en plus de retraités accomplissaient cette transformation et cherchaient à combler les besoins qui se faisaient jour, ils ont pris conscience des lacunes des programmes gouvernementaux et ont commencé à se tourner vers les employeurs pour combler le vide. Grâce à l'épargne accumulée et aux programmes de retraite fournis par l'employeur (dont beaucoup ont été façonnés par la négociation collective avec les syndicats), ils ont découvert des ressources financières souvent considérables. Pour accroître la valeur de leurs régimes de retraite privés, les employeurs et les syndicats ont commencé à mettre en place (et même à proposer) des programmes de conseil et d'aide à leur gestion.
Au Royaume-Uni, le mérite en revient en grande partie à la Pre-Retirement Association (PRA) qui, avec le soutien du gouvernement par l'intermédiaire du ministère de l'Éducation (initialement, ce programme était réparti entre les ministères de la Santé, de l'Emploi et de l'Éducation), est être accepté comme le courant dominant de la préparation à la retraite.
Et, à mesure que la soif de tels conseils et assistance s'est accrue, une véritable industrie d'organisations bénévoles et à but lucratif a vu le jour pour répondre à la demande. Certains fonctionnent de manière assez altruiste ; d'autres sont intéressés et comprennent des compagnies d'assurance qui souhaitent vendre des rentes et d'autres assurances, des sociétés d'investissement qui gèrent l'épargne accumulée et les revenus de retraite, des courtiers immobiliers qui vendent des maisons de retraite, des exploitants de communautés de retraités qui cherchent à vendre des adhésions, des organismes de bienfaisance qui offrent des conseils sur les avantages fiscaux des apports et des legs, etc. Ceux-ci sont complétés par une armée d'éditeurs offrant des livres, des magazines, des bandes audio et des bandes vidéo pratiques, et par des collèges et des organisations d'éducation des adultes qui proposent des séminaires et des cours sur des sujets pertinents.
Bien que bon nombre de ces prestataires se concentrent principalement sur la gestion des problèmes financiers, sociaux ou familiaux, la reconnaissance du fait que le bien-être et une vie productive dépendent de la santé a conduit à l'importance croissante des programmes d'éducation sanitaire et de promotion de la santé destinés à éviter, différer ou minimiser maladie et invalidité. C'est particulièrement le cas aux États-Unis, où l'engagement financier des employeurs pour l'augmentation des coûts des soins de santé pour les retraités et leurs personnes à charge est non seulement devenu un fardeau très lourd, mais doit maintenant être projeté comme un passif sur les bilans inclus dans les sociétés. rapport annuel.
En effet, certains des organismes de santé bénévoles catégoriels (p. ex., cœur, cancer, diabète, arthrite) produisent du matériel éducatif spécialement conçu pour les employés approchant l'âge de la retraite.
Bref, le troisième âge est arrivé. Les programmes de préretraite et de retraite offrent des possibilités à la fois de maximiser le bien-être et le fonctionnement personnels et sociaux et de fournir la compréhension, la formation et le soutien nécessaires.
Rôle de l'employeur
Bien qu'ils soient loin d'être universels, le principal soutien et financement des programmes de préretraite est venu des employeurs (y compris les gouvernements locaux et centraux et les forces armées). Au Royaume-Uni, cela est dû en grande partie aux efforts de la PRA, qui, très tôt, a initié l'adhésion d'entreprise par laquelle les employés reçoivent des encouragements, des conseils et des cours internes. En fait, il n'a pas été difficile de convaincre le commerce et l'industrie qu'ils ont une responsabilité bien au-delà de la simple fourniture de pensions. Même là, alors que les régimes de retraite et leurs implications fiscales sont devenus plus compliqués, des explications détaillées et des conseils personnalisés sont devenus plus importants.
Le lieu de travail offre un public captif pratique, ce qui rend la présentation des programmes plus efficace et moins coûteuse, tandis que la pression des pairs améliore la participation des employés. Les avantages pour les employés et les personnes à leur charge sont évidents. Les bénéfices pour les employeurs sont substantiels, quoique plus subtils : amélioration du moral, amélioration de l'image de l'entreprise en tant qu'employeur désirable, incitation à retenir les salariés âgés ayant une expérience valorisante, et maintien de la bonne volonté des retraités, dont beaucoup, grâce au profit -partage et plans d'investissement parrainés par l'entreprise, sont également actionnaires. Lorsque des réductions d'effectifs sont souhaitées, des programmes de préretraite parrainés par l'employeur sont souvent présentés pour renforcer l'attrait de la « poignée de main en or », un ensemble d'incitations pour ceux qui acceptent une retraite anticipée.
Des avantages similaires reviennent aux syndicats qui offrent de tels programmes en complément des programmes de retraite parrainés par les syndicats : rendre l'affiliation syndicale plus attrayante et renforcer la bonne volonté et esprit de corps parmi les membres du syndicat. Il convient de noter que l'intérêt parmi les syndicats au Royaume-Uni commence seulement à se développer, principalement parmi les syndicats plus petits et professionnels, comme celui des pilotes de ligne.
L'employeur peut sous-traiter un programme complet « pré-emballé » ou en assembler un à partir de la liste d'éléments individuels proposés par des organisations telles que la PRA, divers établissements d'enseignement pour adultes et les nombreuses sociétés d'investissement, de retraite et d'assurance qui proposent des cours de formation à la retraite. entreprise commerciale. Bien que généralement d'un niveau élevé, ces derniers doivent être surveillés pour s'assurer qu'ils fournissent des informations simples et objectives plutôt que la promotion des propres produits et services du fournisseur. Les services du personnel, des pensions et, s'il y en a un, de l'éducation de l'employeur devraient être associés à l'élaboration et à la présentation du programme.
Les programmes peuvent être donnés entièrement à l'interne ou dans un établissement bien situé dans la communauté. Certains employeurs les proposent pendant les heures de travail mais, le plus souvent, ils sont mis à disposition pendant les périodes de déjeuner ou après les heures de travail. Ces derniers sont plus populaires car ils minimisent les interférences avec les horaires de travail et ils facilitent la présence des conjoints.
Certains employeurs couvrent l'intégralité des frais de participation ; d'autres la partagent avec les salariés tandis que d'autres remboursent tout ou partie de la part du salarié en cas de réussite du programme. Alors que les professeurs doivent être disponibles pour répondre aux questions, les participants sont généralement référés aux experts appropriés lorsque des consultations personnelles individualisées sont nécessaires. En règle générale, ces participants acceptent la responsabilité de tous les frais éventuellement nécessaires ; parfois, lorsque l'expert est affilié au programme, l'employeur peut être en mesure de négocier des honoraires réduits.
Cours de préretraite
Philosophie
Pour de nombreuses personnes, en particulier celles qui ont été des bourreaux de travail, la séparation du travail est une expérience déchirante. Le travail fournit un statut, une identité et une association avec d'autres personnes. Dans de nombreuses sociétés, nous avons tendance à être identifiés et à nous identifier socialement par les métiers que nous exerçons. Le contexte de travail dans lequel nous nous trouvons, surtout en vieillissant, domine nos vies en termes de ce que nous faisons, où nous allons et, en particulier pour les professionnels, nos priorités quotidiennes. La séparation des collègues de travail et un niveau parfois malsain de préoccupation pour les petites affaires familiales et domestiques indiquent la nécessité de développer un nouveau cadre de référence sociale.
Le bien-être et la survie à la retraite dépendent de la compréhension de ces changements et de la volonté de tirer le meilleur parti des opportunités qu'ils présentent. Au cœur de cette compréhension se trouve le concept de maintien de la santé au sens le plus large de la définition de l'Organisation mondiale de la santé et une acceptation plus moderne d'une approche holistique des problèmes médicaux. L'établissement et le respect d'un style de vie sain doivent être complétés par une bonne gestion des finances, du logement, des activités et des relations sociales. Préserver les ressources financières pour le moment où l'aggravation de l'invalidité nécessite des soins et une assistance particuliers susceptibles d'augmenter le coût de la vie est souvent plus important que la planification successorale.
Les cours organisés qui informent et orientent peuvent être considérés comme la clé de voûte de la formation à la préretraite. Il est judicieux que les organisateurs du cours réalisent que l'objectif n'est pas de fournir toutes les réponses, mais de délimiter les problèmes éventuels et d'indiquer la voie vers les meilleures solutions pour chaque individu.
Domaines thématiques
Les programmes de préretraite peuvent comprendre une variété d'éléments; les sujets suivants, brièvement décrits, sont les plus fondamentaux et doivent être assurés d'avoir une place parmi les discussions de tout programme :
Statistiques de l'état civil et démographie.
Espérances de vie aux âges pertinents — les femmes vivent plus longtemps que les hommes — et tendances de la composition de la famille et leurs implications.
Comprendre la retraite.
Les changements de mode de vie, de motivation et d'opportunités qui seront nécessaires au cours des 20 à 30 prochaines années.
Entretien de la santé.
Comprendre les aspects physiques et mentaux du vieillissement et les éléments du mode de vie qui favoriseront un bien-être et une capacité fonctionnelle optimaux (p. ex., activité physique, alimentation et contrôle du poids, faire face à une vision et une audition défaillantes, une sensibilité accrue au froid et à la chaleur, et consommation d'alcool, de tabac et d'autres drogues). Les discussions sur ce sujet devraient inclure les relations avec les médecins et le système de soins de santé, les examens de santé périodiques et les interventions préventives, ainsi que les attitudes à l'égard de la maladie et du handicap.
Planification financière.
Comprendre le régime de retraite de l'entreprise ainsi que les avantages potentiels en matière de sécurité sociale et de prévoyance ; gérer les investissements pour préserver les ressources et maximiser les revenus, y compris l'investissement de paiements forfaitaires ; gérer l'accession à la propriété et d'autres propriétés, les hypothèques, etc. ; maintien de l'assurance-maladie parrainée par l'employeur/le syndicat et autre, y compris l'examen de l'assurance soins de longue durée, le cas échéant ; comment sélectionner un conseiller financier.
Planification domestique.
Planification successorale et rédaction d'un testament; l'exécution d'un testament de vie (c'est-à-dire l'énoncé de « directives médicales » ou la désignation d'un mandataire de soins de santé) contenant des souhaits sur les traitements qui devraient ou ne devraient pas être administrés en cas de maladie potentiellement terminale et d'incapacité à participer à la prise de décision ; relations avec le conjoint, les enfants, les petits-enfants; faire face à la restriction des contacts sociaux; inversion des rôles dans laquelle la femme poursuit une carrière ou des activités extérieures tandis que le mari assume davantage la responsabilité de la cuisine et des tâches ménagères.
Logement.
La maison et le jardin peuvent devenir trop grands, coûteux et encombrants à mesure que les ressources financières et physiques diminuent, ou ils peuvent être trop petits car le retraité recrée un bureau ou un atelier à la maison ; avec les deux conjoints à la maison, il est utile, si possible, de s'arranger pour que chacun ait son propre territoire afin de fournir un minimum d'intimité pour les activités et la réflexion ; envisager de déménager dans une autre région ou un autre pays ou dans une communauté de retraités ; disponibilité des transports en commun si la conduite automobile devient imprudente ou impossible ; se préparer à une éventuelle fragilité ; aide aux tâches ménagères et aux contacts sociaux pour la personne seule.
Activités possibles.
Comment trouver des opportunités et des formations pour de nouveaux emplois, passe-temps et activités bénévoles ; activités éducatives (par exemple, achèvement de cours interrompus menant à un diplôme ou à un grade); voyages (aux États-Unis, Elderhostel, une organisation bénévole, propose un large catalogue de cours d'éducation pour adultes d'une ou deux semaines tout au long de l'année, dispensés sur des campus universitaires et des centres de villégiature aux États-Unis et dans le monde).
Gestion du temps.
Élaborer un calendrier d'activités significatives et agréables qui équilibrent l'implication individuelle et conjointe ; alors que de nouvelles opportunités de « vivre ensemble » sont un avantage de la retraite, il est important de prendre conscience de la valeur des activités indépendantes et d'éviter de « se gêner mutuellement » ; les activités de groupe, y compris les clubs, les églises et les organisations communautaires ; reconnaître la valeur motivante des engagements continus de travail rémunéré ou bénévole.
Organisation du cours
Le type, le contenu et la durée du cours sont généralement déterminés par le promoteur en fonction des ressources disponibles et des coûts prévus, ainsi que du niveau d'engagement et des intérêts des employés participants. Peu de cours seront en mesure de couvrir tous les sujets ci-dessus de manière exhaustive, mais le cours devrait inclure une discussion sur la plupart (et de préférence tous) d'entre eux.
Le cours idéal, nous disent les éducateurs, est de type journée (les employés suivent le cours sur le temps de l'entreprise) avec une dizaine de séances au cours desquelles les participants peuvent apprendre à se connaître et les instructeurs peuvent explorer les besoins et les préoccupations de chacun. Peu d'entreprises peuvent se permettre ce luxe, mais les associations de préretraite (dont le Royaume-Uni dispose d'un réseau) et les centres d'éducation des adultes les gèrent avec succès. Le cours peut être présenté comme une entité à court terme - comme un cours de deux jours qui laisse aux participants plus de discussion et plus de temps pour se guider dans les activités est probablement le meilleur compromis, plutôt que comme un cours d'une journée dans lequel la condensation nécessite plus de didactique. plutôt que des présentations participatives - ou il peut s'agir d'une série de séances plus ou moins brèves.
Qui assiste?
Il est prudent que le cours soit ouvert aux conjoints et partenaires; cela peut influencer son emplacement et son calendrier.
De toute évidence, chaque employé risquant de prendre sa retraite devrait avoir la possibilité d'y assister, mais le problème, c'est la mixité. Les cadres supérieurs ont des attitudes, des aspirations, des expériences et des ressources très différentes de celles des cadres relativement subalternes et du personnel hiérarchique. Des contextes éducatifs et sociaux très différents peuvent entraver les échanges libres qui rendent les cours si précieux pour les participants, en particulier en ce qui concerne les finances et les activités après la retraite. Les classes très nombreuses dictent une approche plus didactique ; des groupes de 10 à 20 personnes facilitent de précieux échanges de préoccupations et d'expériences.
Les employés de grandes entreprises qui mettent l'accent sur l'identité d'entreprise, comme IBM aux États-Unis et Marks & Spencer au Royaume-Uni, ont souvent du mal à s'intégrer dans le vaste monde sans l'aura du «grand frère» pour les soutenir. Cela est particulièrement vrai des services distincts des forces armées, du moins au Royaume-Uni et aux États-Unis. Dans le même temps, dans des groupes aussi soudés, les employés ont parfois du mal à exprimer des préoccupations qui pourraient être interprétées comme de la déloyauté vis-à-vis de l'entreprise. Cela ne semble pas poser autant de problèmes lorsque les cours sont dispensés hors site ou s'adressent aux employés d'un certain nombre d'entreprises, une nécessité lorsque des organisations plus petites sont impliquées. Ces groupes « mixtes » sont souvent moins formels et plus productifs.
Qui enseigne ?
Il est essentiel que les instructeurs aient les connaissances et, surtout, les compétences en communication nécessaires pour faire du cours une expérience utile et agréable. Alors que le personnel de l'entreprise, les services médicaux et éducatifs peuvent être impliqués, des consultants qualifiés ou des universitaires sont souvent considérés comme plus objectifs. Dans certains cas, des instructeurs qualifiés recrutés parmi les retraités de l'entreprise peuvent combiner une plus grande objectivité avec une connaissance de l'environnement et de la culture de l'entreprise. Puisqu'il est rare qu'un seul individu soit expert dans toutes les questions en jeu, un directeur de cours complété par plusieurs spécialistes est généralement souhaitable.
Matériel supplémentaire
Les séances de cours sont généralement complétées par des manuels, des bandes vidéo et d'autres publications. De nombreux programmes incluent des abonnements à des livres, périodiques et bulletins pertinents, qui sont plus efficaces lorsqu'ils sont adressés à la maison, où ils peuvent être partagés par les conjoints et les membres de la famille. L'adhésion à des organisations nationales, telles que PRA et AARP ou leurs homologues locaux, donne accès à des réunions et à des publications utiles.
Quand est-ce que le cours est donné?
Les programmes de préretraite commencent généralement environ cinq ans avant la date prévue de la retraite (rappelons que l'adhésion à l'AARP devient disponible à 50 ans, quel que soit l'âge prévu de la retraite). Dans certaines entreprises, le cours est répété tous les un ou deux ans, les salariés étant invités à le suivre aussi souvent qu'ils le souhaitent ; dans d'autres, le programme est divisé en segments donnés au cours des années successives au même groupe de participants avec un contenu variant à mesure que la date de la retraite approche.
Évaluation du cours
Le nombre d'employés éligibles qui choisissent de participer et le taux d'abandon sont peut-être les meilleurs indicateurs de l'utilité du cours. Cependant, un mécanisme devrait être introduit afin que les participants puissent faire part de leurs impressions sur le contenu du cours et la qualité des instructeurs comme base pour apporter des changements.
Avertissements
Les cours avec des présentations sans inspiration de matériel largement non pertinent ne seront probablement pas très réussis. Certains employeurs utilisent des sondages par questionnaire ou organisent des groupes de discussion pour sonder les intérêts des participants potentiels.
Un point important dans le processus décisionnel est l'état des relations employeur/employé. Lorsque l'hostilité est ouverte ou juste sous la surface, les employés ne sont pas susceptibles d'accorder une grande valeur à tout ce que l'employeur offre, surtout s'il est étiqueté « pour votre propre bien ». L'acceptation des employés peut être améliorée en ayant un ou plusieurs comités du personnel ou des représentants syndicaux impliqués dans la conception et la planification.
Enfin, à mesure que la retraite approche et devient un mode de vie, les circonstances changent et de nouveaux problèmes surgissent. En conséquence, une répétition périodique du cours doit être prévue, tant pour ceux qui pourraient bénéficier d'une reprise que pour ceux qui approchent à peine du « troisième âge ».
Activités post-retraite
De nombreuses entreprises maintiennent le contact avec les retraités tout au long de leur vie, souvent avec leurs conjoints survivants, en particulier lorsque l'assurance maladie parrainée par l'employeur est maintenue. Des examens de santé périodiques et des programmes d'éducation et de promotion de la santé destinés aux « personnes âgées » sont offerts et, au besoin, l'accès à des consultations individuelles sur les problèmes de santé, financiers, domestiques et sociaux est offert. Un nombre croissant de grandes entreprises subventionnent des clubs de retraités qui peuvent avoir plus ou moins d'autonomie dans la programmation.
Certains employeurs se font un devoir de réembaucher des retraités sur une base temporaire ou à temps partiel lorsqu'une aide supplémentaire est nécessaire. D'autres exemples de la ville de New York incluent : l'Equitable Life Assurance Society des États-Unis, qui encourage les retraités à offrir leurs services à des organismes communautaires et des établissements d'enseignement à but non lucratif, en leur versant une modeste allocation pour compenser les déplacements -dépenses de poche ; le National Executive Service Corps, qui s'occupe de fournir l'expertise des cadres retraités aux entreprises et aux agences gouvernementales du monde entier ; l'International Ladies Garment Workers Union (ILGWU), qui a institué le «Friendly Visiting Program», qui forme les retraités à offrir de la compagnie et des services utiles aux membres en proie aux problèmes du vieillissement. Des activités similaires sont parrainées par des clubs de retraités au Royaume-Uni.
À l'exception des clubs de retraités parrainés par les employeurs/syndicats, la plupart des programmes d'après-retraite sont dispensés par des organisations d'éducation des adultes par le biais de leurs offres de cours formels. Au Royaume-Uni, il existe plusieurs groupes de retraités à l'échelle nationale comme PROBUS qui organise des réunions locales régulières pour fournir des informations et des contacts sociaux à leurs membres, et la PRA qui propose des adhésions individuelles et d'entreprise pour des informations, des cours, des tuteurs et des conseils généraux.
Un développement intéressant au Royaume-Uni, basé sur une organisation similaire en France, est l'Université du troisième âge, qui est coordonnée de manière centralisée avec des groupes locaux dans les grandes villes. Ses membres, pour la plupart des professionnels et des universitaires, travaillent à élargir leurs intérêts et à étendre leurs connaissances.
Par leurs publications intra-muros régulières ainsi que dans des documents spécifiquement préparés pour les retraités, de nombreuses entreprises et syndicats fournissent des informations et des conseils, souvent agrémentés d'anecdotes sur les activités et les expériences des retraités. La plupart des pays développés ont au moins un ou deux magazines grand public destinés aux retraités : la France Notre Temps a une large diffusion auprès des personnes du troisième âge et, aux États-Unis, l'AARP's Maturité moderne va à ses plus de 33 millions de membres. Au Royaume-Uni, il existe deux publications mensuelles pour les retraités : Choix ainsi que Magazine SAGA. La Commission européenne parraine actuellement un manuel multilingue sur la retraite, Tirer le meilleur parti de votre retraite.
Soins aux personnes âgées
Dans de nombreux pays développés, les employeurs sont de plus en plus conscients de l'impact des problèmes rencontrés par les salariés dont les parents, beaux-parents et grands-parents sont âgés ou handicapés. Bien que certains d'entre eux puissent être des retraités d'autres entreprises, leurs besoins de soutien, d'attention et de services directs peuvent constituer un fardeau important pour les employés qui doivent faire face à leur propre travail et à leurs affaires personnelles. Pour alléger ces fardeaux et réduire les distractions, la fatigue, l'absentéisme et la perte de productivité qui en résultent, les employeurs offrent des « programmes de soins aux personnes âgées » à ces soignants (Barr, Johnson et Warshaw 1992 ; US General Accounting Office 1994). Ceux-ci offrent diverses combinaisons de programmes d'éducation, d'information et d'orientation, des horaires de travail modifiés et des congés de relève, un soutien social et une aide financière.
Conclusion
Il est tout à fait clair que les tendances démographiques et sociales de la main-d'œuvre dans les pays développés entraînent une prise de conscience croissante du besoin d'information, de formation et de conseil sur tout l'éventail des problèmes du « troisième âge ». Cette prise de conscience est appréciée par les employeurs et les syndicats - ainsi que par les politiciens - et se traduit par des programmes de préretraite et des activités post-retraite qui offrent potentiellement de grands avantages aux personnes âgées, à leurs employeurs et syndicats, et à la société dans son ensemble .
Outplacement
L'outplacement est un service de conseil professionnel qui aide les organisations à planifier et à mettre en œuvre des licenciements individuels ou des réductions de leurs effectifs afin de minimiser les perturbations et d'éviter toute responsabilité légale, et conseille les employés licenciés afin de minimiser le traumatisme de la séparation tout en les orientant vers la recherche d'un autre emploi ou d'un nouveau carrières.
Le ralentissement économique des années 1980, qui se poursuit dans les années 1990, a été caractérisé par une quasi-pandémie de licenciements reflétant la fermeture d'unités, d'usines et d'entreprises obsolètes ou non rentables, l'élimination des licenciements créés par les fusions, les rachats, les consolidations et les réorganisations , et la réduction du personnel pour réduire les coûts d'exploitation et produire une main-d'œuvre « maigre et moyenne ». Bien que moins frappant que dans l'industrie privée grâce à la protection des réglementations de la fonction publique et aux pressions politiques, le même phénomène a également été observé dans les organisations gouvernementales qui luttent pour faire face aux déficits budgétaires et à une philosophie selon laquelle moins de gouvernement est souhaitable.
Pour les employés licenciés, la perte d'emploi est un puissant facteur de stress et une source de traumatisme, surtout lorsque le mode de licenciement est soudain et brutal. Il génère de la colère, de l'anxiété et de la dépression et peut entraîner une décompensation chez les personnes qui s'adaptent de manière marginale à la maladie mentale chronique. Rarement, la colère peut s'exprimer par des sabotages ou des violences à l'encontre des superviseurs et managers responsables du licenciement. Parfois, la violence est dirigée contre les conjoints et les membres de la famille.
Le traumatisme de la perte d'emploi a également été associé à des affections physiques allant des maux de tête, des troubles gastro-intestinaux et d'autres troubles fonctionnels aux troubles liés au stress tels que les crises cardiaques, les ulcères peptiques hémorragiques et la colite.
En plus de l'impact financier de la perte de revenus et, aux États-Unis, de la perte de l'assurance maladie parrainée par l'employeur, la perte d'emploi affecte également la santé et le bien-être des familles des employés licenciés.
Les employés qui ne sont pas licenciés sont également touchés. Malgré les assurances des employeurs, on s'inquiète souvent de la possibilité de licenciements supplémentaires (la menace de perte d'emploi s'est avérée être un facteur de stress encore plus puissant que la perte réelle de l'emploi). De plus, il y a le stress de s'adapter aux changements de la charge de travail et du contenu du travail à mesure que les relations avec les collègues sont remaniées. La « réduction des effectifs », ou la réduction de la taille d'une main-d'œuvre, peut également être traumatisante pour l'employeur. Cela peut prendre beaucoup de temps et d'efforts pour atténuer les perturbations organisationnelles qui en résultent et atteindre l'efficacité productive souhaitée. Des employés précieux dont le licenciement n'est pas prévu peuvent partir pour d'autres emplois apparemment plus sûrs et des entreprises mieux organisées. Il existe également un risque de responsabilité légale découlant d'allégations d'employés licenciés de rupture de contrat ou de discrimination illégale.
Outplacement—Une approche préventive
L'outplacement est un service professionnel proposé pour prévenir, ou du moins minimiser, le traumatisme de la réduction du personnel pour les employés licenciés, ceux qui restent et l'employeur.
Tous les employés licenciés n'ont pas besoin d'aide. Pour certains, le licenciement précipite l'opportunité de chercher un nouveau travail qui pourrait apporter un soulagement bienvenu à un travail devenu abrutissant et offrant peu d'espoir d'avancement. Pour la plupart, cependant, des conseils professionnels pour surmonter la déception et la colère presque inévitables des employés licenciés et une aide pour trouver un nouvel emploi peuvent faciliter la restauration de leur estime de soi et de leur bien-être. Même ceux qui acceptent l'attrait de la « poignée de main en or » (un ensemble d'indemnités de départ et de retraite améliorées) et partent volontairement peuvent bénéficier d'une aide pour effectuer les réajustements nécessaires.
Il est généralement admis que les services d'outplacement sont assurés le moins cher par du personnel interne. Cependant, même une grande organisation avec un personnel compétent et qui fonctionne bien peut ne pas avoir beaucoup d'expérience avec le travail délicat de la réduction des effectifs et peut être trop occupée à planifier la restructuration de l'organisation à la suite de l'exode pour s'occuper des subtilités qui peuvent être impliquées. Même les cadres les plus endurcis ont souvent du mal à traiter avec leurs anciens collègues. De plus, les employés qui partent sont plus susceptibles de crédibiliser les conseils d'une ressource « neutre ».
En conséquence, la grande majorité des organisations trouvent opportun de contracter avec un consultant en outplacement ou une société de conseil. Cette neutralité est renforcée par le fait que tous les contacts d'outplacement possibles sont localisés hors site dans des locaux séparés occupés même temporairement par le(s) consultant(s).
Processus d'outplacement
Le processus d'outplacement des employés licenciés doit être individualisé en fonction de leurs attitudes, capacités et circonstances, ainsi que de la nature du marché du travail local ou dans d'autres régions. Pour les ouvriers de production non exemptés et les agents de maîtrise de première ligne, il s'agit d'un inventaire des compétences de l'ouvrier et, là où il existe un marché pour eux, d'une aide au placement. Lorsqu'il n'existe pas d'emplois convenables, il s'agit d'évaluer le potentiel de reconversion, d'orientation vers la reconversion et d'aide à la commercialisation des nouvelles compétences. Une complication malheureuse difficile à surmonter survient lorsque les échelles salariales des nouveaux emplois disponibles ne sont pas à la hauteur des revenus de l'ancien emploi.
Pour les employés occupant des postes de direction et de « création », le processus comporte généralement un certain nombre de phases qui se chevauchent fréquemment. Ces phases sont examinées sous les rubriques suivantes.
Quitter l'ancien employeur.
L'objectif est d'aider le candidat à traverser les étapes de réaction, de compréhension et d'acceptation de sa situation. Parfois, cela peut nécessiter l'intervention d'un professionnel de la santé mentale.
Cela implique généralement une réévaluation de l'événement de cessation d'emploi. Pour gagner la confiance du candidat et aider à établir une relation souhaitable, le consultant examine généralement les circonstances de la résiliation et s'assure que le candidat les comprend et, en outre, a reçu tous les avantages monétaires et autres auxquels il peut être intitulé.
Cette phase se termine lorsque le candidat est capable de gérer de manière constructive les problèmes et responsabilités immédiats et est prêt à commencer à préparer l'avenir avec une attitude positive. Idéalement, une certaine mesure de réconciliation a été établie avec l'ancien employeur et le candidat est prêt à accepter tout soutien qui peut être offert. Un tel soutien peut inclure l'utilisation temporaire d'un bureau avec une adresse professionnelle et un téléphone, complété par les services d'une secrétaire qui peut fournir des services de dactylographie et de photocopie, prendre des messages, confirmer des rendez-vous, etc. La plupart des candidats fonctionnent plus efficacement à partir d'un bureau de type professionnel. environnement que de leur propre domicile. En outre, le consultant aide à formuler une raison mutuellement satisfaisante pour le licenciement et à organiser une réponse mutuellement acceptable aux demandes de références d'employeurs potentiels.
Préparation à un nouvel emploi.
Cette phase vise à fournir l'orientation et la structure nécessaires à la pensée et à l'action positives. Il s'agit d'un début de reprise de confiance en soi (qui se poursuit tout au long du processus) en constituant une base de données personnelle des compétences, capacités, connaissances et expériences du candidat, et en apprenant à la communiquer en termes clairs et fonctionnels. Simultanément, le candidat commence à identifier et à confirmer des objectifs d'emploi appropriés et à considérer la nature des emplois pour lesquels son parcours pourrait être particulièrement approprié. À travers tout cela, le candidat acquiert le talent d'accumuler et d'organiser des informations qui mettront en évidence l'étendue et la profondeur de son expérience et de son niveau de compétence.
Rédaction de CV.
Ici, le candidat apprend à développer un outil flexible qui présentera ses objectifs, ses qualifications et son parcours, suscitera l'intérêt des employeurs potentiels, l'aidera à obtenir des entretiens et lui servira d'aide lors des entretiens d'embauche. Plutôt que d'être limité à un format fixe, le curriculum vitae est varié pour « regrouper » les compétences et les expériences afin de les rendre plus attrayantes pour des opportunités d'emploi particulières.
Évaluer les opportunités d'emploi.
Le consultant guide le candidat vers une évaluation de la disponibilité d'emplois potentiels qui pourraient lui convenir. Cela comprend une enquête sur différentes industries, le marché du travail dans différentes localités, les opportunités de croissance et d'avancement, et le potentiel de gain probable. L'expérience indique qu'environ 80 % des possibilités d'emploi sont « cachées », c'est-à-dire qu'elles ne sont pas facilement apparentes sur la base de la désignation de l'industrie ou du titre du poste. Le cas échéant, l'évaluation comprend également une appréciation du potentiel de travail indépendant.
Campagne de recherche d'emploi.
Cela implique d'identifier et d'explorer les opportunités existantes et potentielles par des approches directes auprès d'employeurs potentiels et de développer et d'utiliser des contacts et des intermédiaires. La campagne consiste à obtenir des entretiens avec les « bonnes » personnes sur une base appropriée, et à utiliser des lettres à la fois pour obtenir des entretiens et comme suivi des entretiens.
Le consultant devra, dans le cadre de l'amélioration des compétences de recherche d'emploi du candidat, améliorer ses techniques d'écriture et d'entretien. La pratique de la rédaction de lettres vise à perfectionner une compétence de communication qui est particulièrement utile pour définir les opportunités d'emploi, identifier les «bonnes» personnes et développer des contacts avec elles, obtenir des entretiens avec elles et assurer le suivi des entretiens. Le candidat est en outre formé par le coaching d'entretien, qui implique des jeux de rôle et la critique de bandes vidéo d'entretiens pratiques afin de maximiser l'efficacité avec laquelle sa personnalité, son expérience et ses désirs sont présentés. Les chances du candidat de sortir d'un entretien, avec au moins un rendez-vous pour le prochain entretien, sinon une véritable offre d'emploi, sont ainsi renforcées.
Négociation de rémunération.
Le consultant aidera les candidats à surmonter leur aversion ou même leur peur de discuter de la rémunération lors de la négociation d'un poste potentiel afin qu'ils puissent obtenir le meilleur package de rémunération possible dans les circonstances existantes, en évitant la possibilité de se survendre ou de se sous-vendre ou de contrarier l'intervieweur. .
Contrôle.
Dans les limites du contrat de conseil, un contact régulier avec le candidat est maintenu jusqu'au maintien d'un nouveau poste. Cela implique de collecter et d'organiser des informations pour suivre l'évolution de la campagne et garantir une utilisation optimale du temps et des efforts. Cela aidera le candidat à éviter les erreurs d'omission et fournira un signal pour corriger les erreurs de commission.
Suite à travers.
Lorsqu'un nouveau poste est obtenu, le candidat avise le consultant et l'ancien employeur ainsi que les autres employeurs potentiels avec lesquels il aurait pu négocier.
Suivre.
Encore une fois, dans les limites du contrat, le consultant maintient le contact pour aider le candidat à s'adapter au nouveau poste afin d'aider à surmonter tout facteur défavorable et d'encourager la croissance et le développement continus de sa carrière. Enfin, à la fin du programme, le consultant fournit à l'employeur un rapport agrégé des résultats (les informations personnelles et/ou sensibles sont généralement tenues confidentielles).
L'organisation
Il est rare que le consultant en outplacement soit impliqué dans la désignation précise des salariés à séparer et de ceux qui resteront — c'est une décision généralement prise par le top management de l'organisation, souvent en concertation avec les chefs de service et les supérieurs hiérarchiques et à la lumière de la structure envisagée pour l'organisation révisée. Le consultant, cependant, fournit des conseils sur la planification, le calendrier et l'étape du processus de réduction des effectifs et sur les communications avec ceux qui partiront et ceux qui resteront. Étant donné que la « vigne » (c'est-à-dire les rumeurs qui circulent au sein de la main-d'œuvre) est généralement active, il est impératif que ces communications soient opportunes, complètes et exactes. Une bonne communication aidera également à traiter les allégations potentielles de discrimination. Le consultant participe également souvent aux communications de relations publiques avec l'industrie, les clients et la communauté.
Avertissements
L'ampleur des réductions d'effectifs au cours de la dernière décennie, du moins aux États-Unis, a donné une impulsion au développement d'une véritable industrie de consultants et d'entreprises d'outplacement. Un certain nombre d'entreprises de recherche consacrées à l'identification de candidats pour les postes vacants ont pris l'outplacement comme activité secondaire. Une variété de semi-professionnels, y compris d'anciens directeurs du personnel, sont devenus des conseillers en reclassement.
Jusqu'à récemment, il n'y avait pas de code de pratique ni de normes éthiques officiellement adoptés. Cependant, en 1992, l'Association internationale des professionnels de l'outplacement (IAOP) a parrainé la création de l'Outplacement Institute, dont l'adhésion nécessite de répondre à un ensemble de critères basés sur la formation et l'expérience personnelle, la preuve d'une participation continue à des programmes de développement personnel et professionnel. , et un engagement à respecter et à observer les normes IAOP publiées pour la pratique éthique.
Conclusion
La réduction de la taille d'un effectif est, au mieux, une expérience éprouvante pour les employés licenciés ou contraints à la retraite, pour ceux qui restent et pour l'organisation dans son ensemble. C'est toujours traumatisant. L'outplacement est un service de conseil professionnel conçu pour prévenir ou minimiser les effets indésirables potentiels et promouvoir la santé et le bien-être des personnes concernées.
Normes, principes et approches des services de santé au travail
Cet article est basé sur les normes, principes et approches incorporés dans la convention (n° 1985) de l'OIT sur les services de santé au travail, 161 et sa recommandation (n° 171) ; Convention de l'OIT sur la sécurité et la santé au travail, 1981 (n° 155) et la recommandation qui l'accompagne (n° 164) ; et le document de travail de la douzième session du Comité mixte OIT/OMS de la santé au travail, 5-7 avril 1995.
La convention (n° 161) de l'OIT sur les services de santé au travail définit les «services de santé au travail» comme des services chargés de fonctions essentiellement préventives et chargés de conseiller l'employeur, les travailleurs et leurs représentants dans l'entreprise sur les exigences d'établissement et de maintien d'un environnement sûr et sain. environnement de travail qui favorisera une santé physique et mentale optimale en relation avec le travail et l'adaptation du travail aux capacités des travailleurs compte tenu de leur état de santé physique et mentale.
La prestation de services de santé au travail consiste à mener des activités sur le lieu de travail dans le but de protéger et de promouvoir la sécurité, la santé et le bien-être des travailleurs, ainsi que d'améliorer les conditions de travail et l'environnement de travail. Ces services sont assurés par des professionnels de la santé au travail travaillant individuellement ou dans le cadre d'unités de services spécifiques de l'entreprise ou de services extérieurs.
La pratique de la santé au travail est plus large et ne comprend pas seulement les activités exercées par le service de santé au travail. Il s'agit d'une activité multidisciplinaire et multisectorielle impliquant, outre les professionnels de la santé et de la sécurité au travail, d'autres spécialistes tant dans l'entreprise qu'à l'extérieur, ainsi que les autorités compétentes, les employeurs, les travailleurs et leurs représentants. Une telle implication nécessite un système bien développé et bien coordonné sur le lieu de travail. L'infrastructure nécessaire devrait comprendre tous les systèmes administratifs, organisationnels et opérationnels nécessaires pour mener à bien la pratique de la santé au travail et assurer son développement systématique et son amélioration continue.
L'infrastructure la plus élaborée pour la pratique de la santé au travail est décrite dans la convention de l'OIT sur la sécurité et la santé au travail, 1981 (n° 155) et la convention sur les services de santé au travail, 1985 (n° 161). La mise en place de services de santé au travail selon les modèles préconisés par la convention n° 161 et la recommandation n° 171 qui l'accompagne est l'une des options. Il est cependant évident que les services de santé au travail les plus avancés sont conformes aux instruments de l'OIT. D'autres types d'infrastructures peuvent être utilisées. La médecine du travail, l'hygiène du travail et la sécurité du travail peuvent être exercées séparément ou ensemble au sein d'un même service de santé au travail. Le service de santé au travail peut être une seule entité intégrée ou un ensemble de différentes unités de santé et de sécurité au travail unifiées par une préoccupation commune pour la santé et le bien-être des travailleurs.
Disponibilité des services de santé au travail
Les services de santé au travail sont inégalement répartis dans le monde (OMS 1995b). Dans la Région européenne, environ la moitié de la population active n'est toujours pas couverte par des services de santé au travail compétents; la variation entre les pays est très importante, avec des taux de couverture compris entre 5 % et 90 % de la main-d'œuvre. Les pays d'Europe centrale et orientale actuellement en transition éprouvent des difficultés à fournir des services en raison de la réorganisation de leurs activités économiques et de l'éclatement des grandes industries centralisées en unités plus petites.
Des taux de couverture inférieurs sont observés sur d'autres continents. Seuls quelques pays (États-Unis, Canada, Japon, Australie, Israël) affichent des taux de couverture comparables à ceux de l'Europe de l'Ouest. Dans les régions en développement typiques, la couverture par les services de santé des employés varie de 5 % à 10 % au mieux, les services se trouvant principalement dans les entreprises manufacturières, tandis que certains secteurs de l'industrie, de l'agriculture, des travailleurs indépendants, des petites entreprises et du secteur informel secteur ne sont généralement pas couverts du tout. Même dans les pays où les taux de couverture sont élevés, il existe des lacunes, les petites entreprises, certains travailleurs mobiles, la construction, l'agriculture et les travailleurs indépendants étant mal desservis.
Il existe donc un besoin universel d'accroître la couverture des travailleurs par les services de santé au travail dans le monde entier. Dans un certain nombre de pays, des programmes d'intervention visant à accroître la couverture ont démontré qu'il est possible d'améliorer considérablement la disponibilité des services de santé au travail dans un délai relativement court et à un coût raisonnable. De telles interventions se sont avérées améliorer à la fois l'accès des travailleurs aux services et la rentabilité des services fournis.
Impact politique des instruments internationaux
La réforme dite de l'environnement de travail qui a eu lieu dans la plupart des pays industrialisés dans les années 1970 et 1980 a vu la production d'importants instruments et directives internationaux. Ils reflétaient les réponses des politiques de santé au travail aux nouveaux besoins de la vie professionnelle et la réalisation d'un consensus international sur le développement de la sécurité et de la santé au travail.
Le Programme international pour l'amélioration des conditions et de l'environnement de travail (PIACT) a été lancé par l'OIT en 1976 (Amélioration des conditions et de l'environnement de travail : un programme international (PIACT) 1984 ; 71e session de la Conférence internationale du Travail 1985). La convention (n° 1981) de l'OIT sur la sécurité et la santé au travail, 155, avec la recommandation (n° 164) qui l'accompagne, et la convention (n° 1985) sur les services de santé au travail, 161, et la recommandation (n° 171) qui l'accompagne, l'impact de l'OIT sur le développement de la sécurité et de la santé au travail. Au 31 mai 1995, 40 ratifications de ces conventions avaient été enregistrées, mais leur impact pratique était bien plus important que le nombre de ratifications, car de nombreux pays avaient mis en œuvre les principes énoncés dans ces instruments, bien qu'ils n'aient pas pu les ratifier.
Simultanément, la Stratégie mondiale de l'OMS Santé pour tous d'ici l'an 2000 (SAM) (1981), lancée pour la première fois en 1979, a été suivie dans les années 1980 par l'introduction et la mise en œuvre de stratégies régionales et nationales de SPT dans lesquelles la santé des travailleurs constituait un élément essentiel. En 1987, l'OMS a lancé un programme d'action pour la santé des travailleurs et, en 1994, les centres collaborateurs de l'OMS en santé au travail ont élaboré la Stratégie mondiale de la santé au travail pour tous (1995), qui a été approuvée par le Conseil exécutif de l'OMS (EB97.R6). et adopté à l'unanimité par l'Assemblée mondiale de la santé en mai 1996 (WHA 49.12).
Les caractéristiques les plus importantes du consensus international sur la sécurité et la santé au travail sont les suivantes :
- un accent sur la santé et la sécurité au travail pour tous les travailleurs, quel que soit le secteur de l'économie, le type d'emploi (salarié ou indépendant), la taille de l'entreprise ou de l'entreprise (industrie, secteur public, services, agriculture, etc.) )
- la responsabilité des gouvernements pour la mise en place d'infrastructures appropriées pour la pratique de la santé au travail par le biais de la législation, de conventions collectives ou de tout autre mécanisme acceptable pour le gouvernement après consultation des organisations représentatives des employeurs et des travailleurs
- la responsabilité des gouvernements pour l'élaboration et la mise en œuvre d'une politique de sécurité et de santé au travail en collaboration tripartite avec les organisations d'employeurs et de travailleurs
- la responsabilité première de l'employeur pour la fourniture de services de santé au travail au niveau de l'entreprise, qui doit impliquer des professionnels de la santé au travail compétents pour mettre en œuvre les dispositions prévues par la législation nationale ou les conventions collectives
- la prévention des accidents du travail et des maladies professionnelles et la maîtrise des risques professionnels ainsi que le développement d'un environnement de travail et d'un travail favorables à la santé des travailleurs constituent l'objectif principal des services de santé au travail.
Le Sommet des Nations Unies sur l'environnement et le développement à Rio de Janeiro en 1993 a abordé plusieurs aspects de l'environnement humain qui ont un rapport avec la santé au travail (OMS 1993). Son Agenda 21 contient des éléments sur la fourniture de services aux travailleurs mal desservis et la garantie de la sécurité chimique sur le lieu de travail. La Déclaration de Rio a souligné le droit des peuples à mener « une vie saine et productive en harmonie avec la nature », ce qui exigerait que le travail et l'environnement de travail satisfassent à certaines normes minimales de santé et de sécurité.
Ces instruments et programmes internationaux stimulent directement ou indirectement l'inclusion de la fourniture de services de santé au travail dans les programmes nationaux de la Santé pour tous d'ici l'an 2000 et d'autres programmes nationaux de développement. Ainsi, les instruments internationaux ont servi de lignes directrices pour l'élaboration de législations et de programmes nationaux.
Un rôle important dans le développement mondial de la santé au travail a été joué par le Comité mixte OIT/OMS sur la santé au travail qui, au cours de ses douze réunions tenues depuis 1950, a apporté d'importantes contributions à la définition des concepts et à leur transposition dans les législations nationales et locales. les pratiques.
Structures législatives pour la pratique de la santé au travail
La plupart des pays ont des lois régissant la prestation de services de santé au travail, mais la structure de la législation, son contenu et les travailleurs couverts par celle-ci varient considérablement (Rantanen 1990; OMS 1989c). Les lois plus traditionnelles considèrent les services de santé au travail comme un groupe d'activités spécialisées et distinctes telles que les soins de santé au travail, les services de sécurité et d'hygiène au travail, les programmes de promotion de la santé sur le lieu de travail, etc. Dans de nombreux pays, au lieu de stipuler ce qui pourrait être considéré comme des programmes, la législation stipule la responsabilité des employeurs de fournir des évaluations des risques pour la santé, des examens de santé des travailleurs ou d'autres activités individuelles liées à la santé et à la sécurité des travailleurs.
Des lois plus récentes reflétant des directives internationales telles que celles contenues dans la Convention de l'OIT sur les services de santé au travail (n° 161) considèrent le service de santé au travail comme une équipe intégrée, globale et multidisciplinaire contenant tous les éléments nécessaires à l'amélioration de la santé au travail, à l'amélioration de l'environnement de travail, la promotion de la santé des travailleurs et le développement global des aspects structurels et managériaux du lieu de travail nécessaires à la santé et à la sécurité.
La législation délègue généralement le pouvoir d'établir, de mettre en œuvre et d'inspecter les services de santé au travail à des ministères ou organismes tels que le travail, la santé ou la sécurité sociale (OMS 1990).
Il existe deux principaux types de législation réglementant les services de santé au travail :
L'une considère le service de santé au travail comme une infrastructure de service multidisciplinaire intégrée et précise les objectifs, les activités, les obligations et les droits des différents partenaires, les conditions de fonctionnement ainsi que les qualifications de son personnel. Les exemples incluent la directive-cadre de l'Union européenne n° 89/391/CEE sur la sécurité et la santé au travail (CEC 1989 ; Neal et Wright 1992), la loi néerlandaise ARBO (Kroon et Overeynder 1991) et la loi finlandaise sur les services de santé au travail (traduction de la loi sur les soins de santé au travail et le décret du Conseil d'État n° 1009 1979). Il n'existe que quelques exemples d'organisations de systèmes de services de santé au travail dans le monde industrialisé conformes à ce type de législation, mais leur nombre devrait augmenter avec la mise en œuvre progressive de la directive-cadre de l'Union européenne (89/391/ CEE).
L'autre type de législation se retrouve dans la plupart des pays industrialisés et est plus fragmenté. Au lieu d'une loi unique stipulant le service de santé au travail comme une entité, il s'agit d'un certain nombre de lois qui obligent simplement les employeurs à exercer certaines activités. Celles-ci peuvent être stipulées tout à fait spécifiquement ou simplement en général, laissant ouvertes les questions de leur organisation et de leurs conditions de fonctionnement (OMS 1989c). Dans de nombreux pays en développement, cette législation ne s'applique qu'aux principaux secteurs industriels, alors qu'un grand nombre d'autres secteurs ainsi que l'agriculture, les petites entreprises et le secteur informel restent non couverts.
Au cours des années 1980, en particulier dans les pays industrialisés, les évolutions sociales et démographiques telles que le vieillissement de la population active, l'augmentation des pensions d'invalidité et de l'absentéisme maladie, et la difficulté de contrôler les budgets de la sécurité sociale ont conduit à des réformes intéressantes des systèmes nationaux de santé au travail. Celles-ci étaient axées sur la prévention des incapacités de courte et de longue durée, la préservation de la capacité de travail, en particulier des travailleurs âgés, et la réduction des retraites anticipées.
Par exemple, l'amendement de la loi néerlandaise ARBO (Kroon et Overeynder 1991) ainsi que trois autres lois sociales visant à prévenir l'invalidité à court et à long terme ont stipulé de nouvelles exigences importantes pour les services de santé et de sécurité au travail au niveau de l'usine. Ils comprenaient :
- exigences minimales pour les procédures, les lignes directrices et les installations
- exigences minimales relatives au nombre, à la composition et à la compétence des équipes des services de santé au travail, y compris des spécialistes tels que des médecins compétents en matière de santé au travail, des experts en sécurité de haut niveau, des hygiénistes du travail et des consultants en gestion
- des exigences précisant l'organisation des services et leurs activités
- exigence de systèmes d'assurance qualité, y compris des audits appropriés
- l'exigence que les spécialistes travaillant dans le service soient certifiés par les autorités compétentes et que le service lui-même soit certifié sur la base d'un audit externe.
Ce nouveau système sera mis en place par étapes et devrait être mature avant la fin des années 1990.
Les modifications apportées à la loi finlandaise sur les services de santé au travail en 1991 et 1994 ont introduit le maintien de la capacité de travail, en particulier des travailleurs vieillissants, en tant que nouvel élément des activités législatives préventives des services de santé au travail. Mis en œuvre grâce à la collaboration étroite de tous les acteurs du lieu de travail (direction, travailleurs, services de santé et de sécurité), il implique l'amélioration et l'adaptation du travail, de l'environnement de travail et des équipements au travailleur, l'amélioration et le maintien de la capacité de travail physique et mentale du travailleur et rendre l'organisation du travail plus propice au maintien de la capacité de travail du travailleur. Actuellement, des efforts sont consacrés à l'élaboration et à l'évaluation de méthodes pratiques pour atteindre ces objectifs.
L'adoption en 1987 de l'Acte unique européen a donné un nouvel élan aux mesures de santé et de sécurité au travail prises par les Communautés européennes. C'était la première fois que la santé et la sécurité au travail étaient directement incluses dans le traité CEE de 1957 et ce, grâce au nouvel article 118 A. Le fait que les directives adoptées par les États membres en vertu de l'article 118 A établissent des prescriptions minimales en matière de santé et de sécurité au travail revêt une importance considérable pour le niveau de protection. Selon ce principe, les États membres doivent relever leur niveau de protection s'il est inférieur aux exigences minimales fixées par les directives. Au-delà, ils sont autorisés et encouragés à maintenir et à introduire des mesures de protection plus strictes que celles requises par les directives.
Juin 1989 a vu l'adoption de la première et probablement la plus importante directive prévoyant des prescriptions minimales en matière de santé et de sécurité au travail en vertu de l'article 118 A : directive-cadre 89/391/CEE concernant la mise en place de mesures visant à favoriser l'amélioration de la sécurité et de la santé des travailleurs au travail. Il s'agit de la stratégie centrale en matière de santé et de sécurité sur laquelle s'appuieront toutes les directives ultérieures. La directive-cadre doit être complétée par des directives individuelles couvrant des domaines spécifiques et fixe également le cadre général des futures directives qui s'y rapportent.
La directive-cadre 89/391/CEE contient de nombreuses caractéristiques des conventions n° 155 et 161 de l'OIT que les 15 pays de l'Union européenne mettront en œuvre dans leurs législations et pratiques nationales. Les principales dispositions pertinentes pour la pratique de la santé au travail comprennent :
- le développement d'une politique globale de prévention cohérente au niveau de l'entreprise couvrant l'environnement de travail, la technologie, l'organisation du travail, les conditions de travail et les relations sociales
- la responsabilité de l'employeur d'assurer la sécurité et la santé des travailleurs dans tous les aspects liés au travail, y compris la prévention des risques professionnels, la fourniture d'informations et de formations, ainsi que la fourniture de l'organisation du travail nécessaire, des mesures de contrôle et des moyens que la santé au travail les activités doivent être menées en collaboration entre les employeurs et les travailleurs
- que les travailleurs doivent bénéficier d'une surveillance médicale adéquate pour les risques pour la santé qu'ils encourent au travail
- que les travailleurs ont le droit de recevoir toutes les informations nécessaires concernant les risques pour la sécurité et la santé ainsi que les mesures de prévention et de protection concernant tant l'entreprise en général que chaque type de poste de travail et de pratique de travail
- que la planification et l'introduction de nouvelles technologies devraient faire l'objet d'une consultation avec les travailleurs et/ou leurs représentants, en ce qui concerne le choix des équipements, les conditions de travail et l'environnement de travail pour la sécurité et la santé des travailleurs
- que les principes généraux de prévention devraient inclure l'élimination des risques professionnels; évaluation des dangers qui ne peuvent être évités; combattre les risques à la source ; l'adaptation du travail à l'individu, notamment en ce qui concerne la conception des postes de travail, le choix des équipements et des méthodes de travail et de production ; s'adapter au progrès technique; remplacer les substances dangereuses par des substances non dangereuses ou moins dangereuses ; donner la priorité aux mesures de protection collectives sur les mesures de protection individuelles ; donner des instructions appropriées aux travailleurs.
Au cours des dernières années, une grande partie de la législation de l'Union européenne a été introduite, y compris une série de directives individuelles fondées sur les principes formulés dans la directive-cadre, certaines complétant celles qui avaient fait l'objet de mesures techniques d'harmonisation en préparation, et d'autres couvrant des risques et secteurs à risques. Des exemples du premier groupe sont des directives concernant les exigences minimales de sécurité et de santé pour le lieu de travail, pour l'utilisation d'équipements de travail par les travailleurs au travail, pour l'utilisation d'équipements de protection individuelle, pour la manutention manuelle de charges, pour le travail avec des équipements à écran de visualisation , pour la fourniture de panneaux de sécurité et de santé au travail et la mise en œuvre des exigences minimales de sécurité et de santé sur les chantiers de construction temporaires ou mobiles. Le deuxième groupe comprend des directives telles que la protection des travailleurs contre les risques liés à l'exposition au chlorure de vinyle monomère, au plomb métallique et à ses composés ioniques, à l'amiante au travail, aux agents cancérigènes au travail, aux agents biologiques au travail, à la protection des travailleurs par l'interdiction des certains agents spécifiés et/ou certaines activités de travail, et quelques autres (Neal et Wright 1992; EC 1994).
Des propositions ont été faites récemment pour l'adoption d'autres directives (à savoir, les directives sur les agents physiques, les agents chimiques, les activités de transport et les lieux de travail, et les équipements de travail) afin de consolider certaines directives existantes et de rationaliser l'approche globale de la sécurité et de la santé des travailleurs dans ces domaines (CE 1994).
De nombreux éléments nouveaux de la législation et des pratiques nationales répondent aux nouveaux problèmes actuels de la vie professionnelle et contiennent des dispositions pour le développement ultérieur des infrastructures de santé au travail. Cela concerne en particulier la programmation, au niveau national et au niveau de l'entreprise, d'activités plus complètes en ce qui concerne les aspects psychosociaux, organisationnels et de capacité de travail et un accent particulier sur le principe de participation. Ils prévoient également l'application de systèmes de gestion de la qualité, l'audit et la certification de la compétence des experts et des services pour répondre aux exigences de la législation en matière de sécurité et de santé au travail. Ainsi, ces lois nationales, en absorbant le contenu substantiel des instruments de l'OIT, que ces instruments soient ratifiés ou non, conduisent à la mise en œuvre progressive des objectifs et principes énoncés dans les conventions nos 155 et 161 de l'OIT et dans la Convention de l'OMS. Stratégie HFA.
Objectifs de la pratique de la santé au travail
Les objectifs de la pratique de la santé au travail initialement définis en 1950 par le Comité mixte OIT/OMS sur la santé au travail stipulaient que :
La santé au travail devrait viser à promouvoir et à maintenir le plus haut degré de bien-être physique, mental et social des travailleurs dans toutes les professions; la prévention chez les travailleurs des écarts de santé causés par leurs conditions de travail ; la protection des travailleurs dans leur emploi contre les risques résultant de facteurs préjudiciables à la santé; le placement et le maintien du travailleur dans un milieu de travail adapté à ses capacités physiologiques et psychologiques ; et, pour résumer : l'adaptation du travail à l'homme et de chaque homme à son métier.
En 1959, sur la base des discussions de la commission tripartite spéciale de l'OIT (représentant les gouvernements, les employeurs et les travailleurs), la quarante-troisième session de la Conférence internationale du Travail a adopté la recommandation n° 112 (OIT 1959) qui définit un service de santé au travail comme un service établi dans ou à proximité d'un lieu de travail aux fins de :
- protéger les travailleurs contre tout danger pour la santé pouvant résulter de leur travail ou des conditions dans lesquelles il est exercé
- contribuer à l'adaptation physique et mentale des travailleurs, notamment par l'adaptation du travail aux travailleurs et leur affectation à des emplois pour lesquels ils sont aptes
- contribuer à l'établissement et au maintien du plus haut degré possible de bien-être physique et mental des travailleurs.
En 1985, l'OIT a adopté de nouveaux instruments internationaux — la convention (n° 161) sur les services de santé au travail et la recommandation (n° 171) qui l'accompagne (OIT 1985a, 1985b) — qui définissent les services de santé au travail comme des services chargés de fonctions essentiellement préventives et responsables pour conseiller l'employeur, les travailleurs et leurs représentants dans l'entreprise sur: les exigences pour établir et maintenir un environnement de travail sûr et sain qui favorisera une santé physique et mentale optimale en relation avec le travail; et l'adaptation du travail aux capacités des travailleurs compte tenu de leur état de santé physique et mentale.
En 1980, le groupe de travail OMS/Euro sur l'évaluation des services de santé au travail et d'hygiène industrielle (OMS 1982) a défini l'objectif ultime de ces services comme « la promotion de conditions de travail qui garantissent le plus haut degré de qualité de vie au travail en protégeant la santé des travailleurs ». , améliorant leur bien-être physique, mental et social et prévenant les maladies et les accidents ».
L'étude approfondie des services de santé au travail dans les 32 pays de la Région européenne réalisée en 1985 par le Bureau régional de l'OMS pour l'Europe (Rantanen 1990) a identifié les principes suivants comme objectifs de la pratique de la santé au travail :
- protéger la santé des travailleurs contre les risques au travail (principe de protection et de prévention)
- adapter le travail et l'environnement de travail aux capacités des travailleurs (principe d'adaptation)
- améliorer le bien-être physique, mental et social des travailleurs (principe de promotion de la santé)
- minimiser les conséquences des risques professionnels, des accidents et des blessures, et des maladies professionnelles et liées au travail (principe de guérison et de réadaptation)
- fournir des services de soins de santé généraux aux travailleurs et à leurs familles, à la fois curatifs et préventifs, sur le lieu de travail ou à partir d'établissements à proximité (principe général des soins de santé primaires).
Ces principes peuvent toujours être considérés comme pertinents eu égard aux nouveaux développements dans les politiques et la législation des pays. D'autre part, la formulation des objectifs de la pratique de la santé au travail telle qu'elle ressort des législations nationales récentes et le développement de nouveaux besoins de la vie professionnelle semblent souligner les tendances suivantes (OMS 1995a, 1995b ; Rantanen, Lehtinen et Mikheev 1994) :
- Le champ d'application de la santé au travail s'élargit pour couvrir non seulement la santé et la sécurité, mais aussi le bien-être psychologique et social et la capacité à mener une vie socialement et économiquement productive.
- L'éventail complet des objectifs dépasse le cadre des questions traditionnelles de santé et de sécurité au travail.
- Les nouveaux principes vont au-delà de la simple prévention et du contrôle des effets préjudiciables à la santé et à la sécurité des travailleurs pour la promotion positive de la santé, l'amélioration de l'environnement de travail et de l'organisation du travail.
Ainsi, il existe certainement une tendance à l'élargissement de la portée des objectifs de la pratique de la santé au travail vers de nouveaux types de problèmes entraînant des conséquences sociales et économiques pour les travailleurs.
Fonctions et activités des services de santé au travail
Pour protéger et promouvoir la santé des travailleurs, un service de santé au travail doit répondre aux besoins particuliers de l'entreprise qu'il dessert et des travailleurs qui y sont employés. Compte tenu de l'énorme éventail et de l'étendue des activités économiques industrielles, manufacturières, commerciales, agricoles et autres, il n'est pas possible d'établir un programme d'activité détaillé ou un modèle d'organisation et des conditions de fonctionnement d'un service de santé au travail qui devrait convenir à tous entreprises et en toutes circonstances. Selon la Convention de l'OIT sur la sécurité et la santé au travail (n° 155) et la Convention de l'OIT sur les services de santé au travail (n° 161), la responsabilité première de la santé et de la sécurité des travailleurs incombe aux employeurs. Les fonctions d'un service de santé au travail sont de protéger et de promouvoir la santé des travailleurs, d'améliorer les conditions de travail et le milieu de travail et de maintenir la santé de l'entreprise dans son ensemble en fournissant des services de santé au travail aux travailleurs et des conseils d'experts à l'employeur sur la manière de atteindre les normes de santé et de sécurité les plus élevées possibles dans l'intérêt de la communauté de travail particulière dont il fait partie.
La convention n° 161 de l'OIT et la recommandation n° 171 qui l'accompagne envisagent les services de santé au travail comme multidisciplinaires, complets et, bien qu'essentiellement préventifs, ils permettent également de mener des activités curatives. Les documents de l'OMS appelant à des services pour les petites entreprises, les travailleurs indépendants et les travailleurs agricoles encouragent la fourniture de services par les unités de soins de santé primaires (Rantanen, Lehtinen et Mikheev 1994). Les documents décrits ci-dessus et les lois et programmes nationaux recommandent une mise en œuvre progressive afin que les activités de santé au travail puissent être adaptées aux besoins nationaux et locaux et aux circonstances qui prévalent.
Idéalement, un service de santé au travail devrait établir et agir conformément à un programme d'activités adapté aux besoins de l'entreprise où il opère. Ses fonctions devraient être adéquates et adaptées aux risques professionnels et aux risques pour la santé de l'entreprise qu'elle dessert, une attention particulière étant accordée aux problèmes spécifiques à la branche d'activité économique concernée. Les éléments suivants représentent les fonctions de base et les activités les plus typiques d'un service de santé au travail.
Orientation préliminaire à l'entreprise
Si des services de santé au travail n'ont pas été fournis auparavant ou lorsque de nouveaux membres du personnel des services de santé au travail sont recrutés, une orientation préliminaire sur la situation de la sécurité et de la santé au travail de l'entreprise est nécessaire. Cela implique les étapes suivantes :
- L'analyse du type de production indiquera les types de risques typiques de l'activité économique, du travail ou de la profession qui peuvent donc être attendus dans l'entreprise et peut aider à identifier ceux qui peuvent nécessiter une attention particulière.
- L'examen des problèmes qui ont été identifiés par les professionnels de la santé au travail, la direction, les travailleurs ou d'autres spécialistes, et les mesures de santé au travail qui ont déjà été prises sur le lieu de travail indiqueront la perception des problèmes par l'entreprise. Cela devrait inclure l'examen des rapports sur les activités de santé et de sécurité au travail, les mesures d'hygiène industrielle, les données de surveillance biologique, etc.
- L'examen des caractéristiques de la main-d'œuvre (c.-à-d. les effectifs selon l'âge, le sexe, l'origine ethnique, les relations familiales, les classifications professionnelles, les antécédents professionnels et, le cas échéant, les problèmes de santé connexes) aidera à identifier les groupes vulnérables et ceux ayant des besoins spéciaux.
- Il convient d'examiner les données disponibles sur les maladies et accidents professionnels et l'absentéisme maladie regroupés, si possible, par département, profession et type de travail, les facteurs causals et le type de blessure ou de maladie.
- Des données sur les méthodes de travail, les substances chimiques manipulées au travail, les mesures d'exposition récentes et le nombre de travailleurs exposés à des risques particuliers sont nécessaires pour identifier les problèmes prioritaires.
- La connaissance par les employés des problèmes de santé au travail, l'étendue de leur formation aux mesures d'urgence et aux premiers secours et les perspectives d'un comité de sécurité et de santé au travail efficace devraient être explorées.
- Enfin, les plans en suspens concernant les changements dans les systèmes de production, l'installation de nouvelles installations, machines et équipements, l'introduction de nouveaux matériaux et les changements dans l'organisation du travail devraient être examinés comme base pour changer la pratique de la santé au travail à l'avenir.
Surveillance de l'environnement de travail
La qualité de l'environnement de travail par le respect des normes de sécurité et de santé doit être assurée par une surveillance sur le lieu de travail. Selon la convention n° 161 de l'OIT, la surveillance de l'environnement de travail est l'une des tâches principales des services de santé au travail.
Sur la base des informations obtenues lors de l'orientation préliminaire vers l'entreprise, une enquête sur le lieu de travail est menée, de préférence par une équipe multidisciplinaire de santé au travail complétée par des représentants des employeurs et des travailleurs. Cela devrait inclure des entretiens avec les gestionnaires, les contremaîtres et les travailleurs. Si nécessaire, des contrôles spéciaux de sécurité, d'hygiène, ergonomiques ou psychologiques peuvent être effectués.
Des listes de contrôle et des lignes directrices spéciales sont disponibles et recommandées pour de telles enquêtes. Les observations peuvent indiquer un besoin de mesures ou de contrôles spécifiques qui doivent être effectués par des spécialistes en hygiène du travail, en ergonomie, en toxicologie, en ingénierie de la sécurité ou en psychologie qui peuvent être membres de l'équipe de santé au travail de l'entreprise ou doivent être recrutés à l'extérieur. De telles mesures ou vérifications particulières peuvent dépasser les moyens des petites entreprises, qui devraient s'appuyer sur des observations faites lors de l'enquête complétées par des données qualitatives ou, dans le meilleur des cas, par des données semi-quantitatives également.
Comme liste de contrôle de base pour l'identification des risques potentiels pour la santé, la liste des maladies professionnelles (modifiée en 1980) annexée à la convention (n° 1964) de l'OIT sur les prestations en cas d'accident du travail, 121, peut être recommandée. Il répertorie les principales causes connues de maladies professionnelles, et bien que son objectif principal soit de fournir des orientations pour l'indemnisation des maladies professionnelles, il peut également servir à leur prévention. Les dangers non mentionnés dans la liste peuvent être ajoutés en fonction des conditions nationales ou locales.
Le champ d'application de la surveillance de l'environnement de travail tel que défini par la recommandation de l'OIT sur les services de santé au travail (n° 171) est le suivant :
- identification et évaluation des facteurs environnementaux susceptibles d'affecter la santé des travailleurs
- évaluation des conditions d'hygiène du travail et des facteurs d'organisation du travail pouvant entraîner des risques pour la santé des travailleurs
- évaluation des équipements de protection collective et individuelle
- évaluation, le cas échéant, par des méthodes de surveillance valables et généralement acceptées, de l'exposition des travailleurs à des agents dangereux
- évaluation des systèmes de contrôle conçus pour éliminer ou réduire l'exposition.
À la suite de l'enquête, un inventaire des dangers doit être préparé, identifiant chaque danger inhérent à l'entreprise. Cet inventaire est nécessaire pour estimer un potentiel d'exposition et proposer des mesures de contrôle. Aux fins de cet inventaire et pour faciliter la conception, la mise en œuvre et l'évaluation des contrôles, les dangers doivent être recoupés selon les risques qu'ils présentent pour la santé des travailleurs avec des conséquences aiguës ou chroniques et par type de danger (c'est-à-dire chimique, physique, biologique, psychologique ou ergonomique).
L'étape suivante est une évaluation quantitative de l'exposition, qui est nécessaire pour une évaluation plus précise des risques pour la santé. Elle consiste à mesurer l'intensité ou la concentration, la variation dans le temps, la durée totale d'exposition, ainsi que le nombre de travailleurs exposés. La mesure et l'évaluation de l'exposition sont généralement effectuées par des hygiénistes du travail, des ergonomes et des spécialistes du contrôle des blessures. Ils sont basés sur les principes de la surveillance environnementale et devraient inclure, si nécessaire, une surveillance ambiante pour collecter des données sur l'exposition dans un environnement de travail donné, et la surveillance de l'exposition personnelle d'un travailleur individuel ou d'un groupe de travailleurs (par exemple, exposé à des dangers spécifiques) . La mesure de l'exposition est nécessaire chaque fois que des dangers sont suspectés ou raisonnablement prévisibles, et doit être basée sur l'inventaire des dangers complété combiné à une évaluation des pratiques de travail. La connaissance des effets potentiels causés par chaque danger doit être utilisée pour établir des priorités d'intervention.
L'évaluation des risques pour la santé sur le lieu de travail doit être réalisée en examinant le tableau complet des expositions par rapport aux normes d'exposition professionnelle établies. Ces normes sont exprimées en termes de niveaux admissibles et de limites d'exposition et sont établies par de nombreuses études scientifiques corrélant l'exposition aux effets produits sur la santé. Certaines d'entre elles sont devenues des normes d'État et sont juridiquement exécutoires conformément à la législation et à la pratique nationales. Les exemples sont les concentrations maximales admissibles (MAK en Allemagne, MAC dans les pays d'Europe de l'Est) et les limites d'exposition admissibles (PEL, États-Unis). Il existe des PEL pour environ 600 substances chimiques couramment présentes sur le lieu de travail. Il existe également des limites d'exposition moyenne pondérée dans le temps, des limites d'exposition à court terme (STEL), des plafonds et pour certaines conditions difficiles qui pourraient entraîner une absorption cutanée.
La surveillance dans l'environnement de travail comprend la surveillance à la fois des expositions dangereuses et des résultats pour la santé. Si l'exposition aux dangers est excessive, elle doit être contrôlée quel qu'en soit le résultat, et la santé des travailleurs exposés doit être évaluée. L'exposition est considérée comme excessive si elle approche ou dépasse les limites établies telles que celles mentionnées ci-dessus.
La surveillance de l'environnement de travail renseigne sur les besoins de santé au travail de l'entreprise et indique les priorités des actions de prévention et de contrôle. La plupart des instruments guidant les services de santé au travail soulignent la nécessité d'effectuer la surveillance avant de commencer les services, périodiquement au cours des activités et toujours lorsque des changements substantiels dans le travail ou l'environnement de travail ont eu lieu.
Les résultats obtenus fournissent les données nécessaires pour estimer si les actions préventives contre les risques pour la santé sont efficaces, ainsi que si les travailleurs sont placés dans des emplois adaptés à leurs capacités. Ces données sont également utilisées par le service de santé au travail pour s'assurer du maintien d'une protection fiable contre les expositions et pour formuler des conseils sur la manière de mettre en place des contrôles afin d'améliorer l'environnement de travail. En outre, les informations accumulées sont utilisées pour des enquêtes épidémiologiques, pour la révision des niveaux d'exposition admissibles, ainsi que pour l'évaluation de l'efficacité des mesures techniques de contrôle et d'autres méthodes de divers programmes de prévention.
Informer l'employeur, la direction de l'entreprise et les travailleurs sur les risques pour la santé au travail
Au fur et à mesure que des informations sur les risques potentiels pour la santé au travail sont obtenues, elles doivent être communiquées aux personnes responsables de la mise en œuvre des mesures de prévention et de contrôle ainsi qu'aux travailleurs exposés à ces risques. Les informations doivent être aussi précises et quantitatives que possible, décrivant les mesures préventives prises et expliquant ce que les travailleurs doivent faire pour assurer leur efficacité.
La recommandation (no 1985) de l'OIT sur les services de santé au travail, 171, prévoit que, conformément à la législation et à la pratique nationales, les données résultant de la surveillance du milieu de travail devraient être enregistrées de manière appropriée et mises à la disposition de l'employeur, des travailleurs et des leurs représentants, ou au comité de sécurité et d'hygiène, s'il en existe un. Ces données devraient être utilisées sur une base confidentielle uniquement pour fournir des orientations et des conseils sur les mesures visant à améliorer l'environnement de travail et la sécurité et la santé des travailleurs. L'autorité compétente devrait également avoir accès à ces données. Elles ne peuvent être communiquées à des tiers par le service de médecine du travail qu'avec l'accord de l'employeur et des travailleurs. Les travailleurs concernés devraient être informés de manière adéquate et appropriée des résultats de la surveillance et devraient avoir le droit de demander la surveillance de l'environnement de travail.
Évaluation des risques pour la santé
Pour évaluer les risques pour la santé au travail, les informations issues de la surveillance de l'environnement de travail sont combinées avec des informations provenant d'autres sources, telles que la recherche épidémiologique sur des professions et des expositions particulières, des valeurs de référence telles que les limites d'exposition professionnelle et les statistiques disponibles. Des données qualitatives (par exemple, si la substance est cancérigène) et, si possible, quantitatives (par exemple, quel est le degré d'exposition) peuvent démontrer que les travailleurs sont exposés à des risques pour la santé et indiquer la nécessité de mesures de prévention et de contrôle.
Les étapes d'une évaluation des risques pour la santé au travail comprennent :
- identification des risques professionnels pour la santé (réalisée à la suite de la surveillance de l'environnement de travail)
- analyse de la façon dont le danger peut affecter le travailleur (voies d'entrée et type d'exposition, valeurs limites, relations dose-réponse, effets néfastes sur la santé qu'il peut entraîner, etc.)
- identification des travailleurs ou du groupe de travailleurs exposés à des dangers spécifiques
- identification des individus et des groupes présentant des vulnérabilités particulières
- évaluation des mesures de prévention et de contrôle des risques disponibles
- tirer des conclusions et documenter les résultats de l'évaluation
- examen périodique et, si nécessaire, réévaluation.
Surveillance de la santé des travailleurs
En raison de limitations de nature technologique et économique, il n'est souvent pas possible d'éliminer tous les risques pour la santé sur le lieu de travail. C'est dans ces circonstances que la surveillance de la santé des travailleurs joue un rôle majeur. Il comprend de nombreuses formes d'évaluation médicale des effets sur la santé développés à la suite de l'exposition des travailleurs à des risques professionnels pour la santé.
Les examens de santé ont pour principaux objectifs d'évaluer l'aptitude d'un travailleur à effectuer certains travaux, d'évaluer toute altération de la santé pouvant être liée à l'exposition à des agents nocifs inhérents au processus de travail et d'identifier les cas de maladies professionnelles conformément à la la législation nationale.
Les examens médicaux ne peuvent pas protéger les travailleurs contre les risques pour la santé et ils ne peuvent se substituer aux mesures de contrôle appropriées, qui ont la première priorité dans la hiérarchie des actions. Les examens de santé aident à identifier les conditions qui peuvent rendre un travailleur plus sensible aux effets d'agents dangereux ou à détecter les premiers signes d'atteinte à la santé causés par ces agents. Elles doivent être menées en parallèle avec la surveillance de l'environnement de travail, qui renseigne sur les expositions potentielles sur le lieu de travail et permet aux professionnels de la santé au travail d'évaluer les résultats obtenus grâce à la surveillance de la santé des travailleurs exposés.
La surveillance de la santé des travailleurs peut être passive et active
En cas de surveillance passive de la santé, les travailleurs malades ou affectés sont tenus de consulter des professionnels de la santé au travail. La surveillance passive ne détecte généralement que les maladies symptomatiques et exige que les professionnels de la santé au travail soient capables de différencier les effets des expositions professionnelles des effets similaires des expositions non professionnelles.
En cas de surveillance active de la santé, les professionnels de la santé au travail sélectionnent et examinent les travailleurs qui présentent un risque élevé de maladie ou de blessure liée au travail. Il peut être effectué sous plusieurs formes, y compris des examens médicaux périodiques pour tous les travailleurs, des examens médicaux pour les travailleurs exposés à des risques spécifiques pour la santé, le dépistage et la surveillance biologique de groupes sélectionnés de travailleurs. Les formes spécifiques de surveillance de la santé dépendent largement des effets possibles sur la santé résultant d'une exposition professionnelle particulière. La surveillance active est plus appropriée pour les travailleurs ayant des antécédents d'expositions multiples et ceux qui présentent un risque plus élevé de maladie ou de blessure.
Des détails sur la surveillance de la santé sont donnés dans la convention n° 161 et la recommandation n° 171 de l'OIT. Ces instruments précisent que la surveillance de la santé des travailleurs devrait inclure, dans les cas et dans les conditions spécifiés par l'autorité compétente, toutes les évaluations nécessaires pour protéger la santé des travailleurs, ce qui peut inclure :
- évaluation de la santé des travailleurs avant leur affectation à des tâches spécifiques pouvant impliquer un danger pour leur santé ou celle d'autrui
- évaluation de l'état de santé à intervalles périodiques au cours d'un emploi impliquant une exposition à un danger particulier pour la santé
- évaluation de l'état de santé lors de la reprise du travail après une absence prolongée pour des raisons de santé, aux fins de déterminer les causes professionnelles possibles, de recommander des mesures appropriées pour protéger les travailleurs et de déterminer l'aptitude des travailleurs à l'emploi et les besoins d'affectation et de réadaptation
- évaluation de l'état de santé à la fin de l'affectation et après celle-ci impliquant des risques susceptibles de causer ou de contribuer à une altération future de la santé.
L'évaluation de l'état de santé des travailleurs est de la plus haute importance lorsque la pratique de la santé au travail est initiée, lorsque de nouveaux travailleurs sont recrutés, lorsque de nouvelles pratiques de travail sont adoptées, lorsque de nouvelles technologies sont introduites, lorsque des expositions particulières sont identifiées et lorsque des travailleurs individuels présentent des caractéristiques de santé qui nécessitent un suivi. Un certain nombre de pays ont des réglementations ou des directives spéciales précisant quand et comment les examens de santé doivent être effectués. Les examens de santé devraient être surveillés et développés en permanence pour identifier les effets sur la santé liés au travail à leur stade le plus précoce de développement.
Examens de santé préalables à l'affectation (pré-emploi)
Ce type d'évaluation de la santé est effectué avant le placement des travailleurs ou leur affectation à des tâches spécifiques pouvant présenter un danger pour leur santé ou celle d'autrui. Le but de cette évaluation de santé est de déterminer si une personne est physiquement et psychologiquement apte à accomplir un travail particulier et de s'assurer que son placement dans ce travail ne représentera pas un danger pour sa santé ou celle des autres travailleurs. . Dans la plupart des cas, un examen des antécédents médicaux, un examen physique général et des tests de laboratoire de routine (par exemple, une simple numération globulaire et une analyse d'urine) suffiront, mais dans certains cas, la présence d'un problème de santé ou les exigences inhabituelles d'un travail particulier suffiront. nécessitent des examens fonctionnels approfondis ou des tests diagnostiques.
Il existe un certain nombre de problèmes de santé qui peuvent rendre un certain travail dangereux pour le travailleur ou entraîner un risque pour le public ou d'autres travailleurs. Pour ces raisons, il peut être nécessaire, par exemple, d'exclure les travailleurs souffrant d'hypertension non contrôlée ou de diabète instable de certains emplois dangereux (p. ex. pilotes aériens et maritimes, conducteurs de véhicules de service public et de poids lourds, grutiers). Le daltonisme peut justifier une exclusion des emplois nécessitant une discrimination des couleurs à des fins de sécurité (par exemple, lire les feux de circulation). Dans les emplois exigeant un niveau élevé d'aptitude générale comme la plongée en eau profonde, la lutte contre les incendies, les services de police et le pilotage d'aéronefs, seuls les travailleurs capables de répondre aux exigences de performance seraient acceptables. La possibilité que les maladies chroniques puissent être aggravées par les expositions liées à un travail particulier doit également être envisagée. Il est donc essentiel que l'examinateur ait une connaissance détaillée du poste et de l'environnement de travail et soit conscient que les descriptions de poste standardisées peuvent être trop superficielles, voire trompeuses.
Après avoir terminé une évaluation de santé prescrite, le médecin du travail doit communiquer les résultats par écrit au travailleur et à l'employeur. Ces conclusions communiquées à l'employeur ne doivent contenir aucune information d'ordre médical. Ils doivent contenir une conclusion sur l'aptitude de la personne examinée à l'affectation proposée ou détenue et préciser les types d'emplois et les conditions de travail qui sont médicalement contre-indiqués de manière temporaire ou permanente.
L'examen médical préalable à l'embauche est important pour les antécédents professionnels ultérieurs du travailleur puisqu'il fournit les informations cliniques et les données de laboratoire nécessaires sur l'état de santé du travailleur au moment de son entrée en fonction. Il représente également une base de référence indispensable pour l'évaluation ultérieure d'éventuelles modifications de l'état de santé pouvant survenir ultérieurement.
Examens de santé périodiques
Celles-ci sont effectuées à intervalles périodiques au cours de l'emploi, ce qui implique une exposition à des risques potentiels qui ne pourraient pas être entièrement éliminés par des mesures de prévention et de contrôle. Les examens médicaux périodiques ont pour but de surveiller la santé des travailleurs au cours de leur emploi. Il vise à vérifier l'aptitude des travailleurs par rapport à leur emploi et à détecter le plus tôt possible tout signe de mauvaise santé pouvant être dû au travail. Ils sont souvent complétés par d'autres examens en fonction de la nature des dangers constatés.
Leurs objectifs sont les suivants:
- identifier le plus tôt possible tout effet néfaste sur la santé causé par les pratiques de travail ou l'exposition à des dangers potentiels
- détecter la survenue éventuelle d'une maladie professionnelle
- vérifier si la santé d'un travailleur particulièrement vulnérable ou souffrant d'une maladie chronique est affectée négativement par le travail ou l'environnement de travail
- surveiller l'exposition personnelle à l'aide de la surveillance biologique
- vérifier l'efficacité des mesures de prévention et de contrôle
- identifier les effets possibles sur la santé des changements dans les pratiques de travail, la technologie ou les substances utilisées dans l'entreprise.
Ces objectifs détermineront la fréquence, le contenu et les modalités des examens de santé périodiques, qui pourront être effectués tous les un à trois mois ou tous les quelques années, selon la nature de l'exposition, la réponse biologique attendue, les opportunités de prévention mesures et la faisabilité de la méthode d'examen. Ils peuvent être complets ou limités à quelques tests ou déterminations. Des directives spéciales sur le but, la fréquence, le contenu et la méthodologie de ces examens sont disponibles dans un certain nombre de pays.
Examens de santé de retour au travail
Ce type de bilan de santé est nécessaire pour autoriser la reprise du travail après une longue absence pour raison de santé. Cet examen de santé détermine l'aptitude des travailleurs au travail, recommande des mesures appropriées pour les protéger contre de futures expositions et identifie s'il y a un besoin d'une réaffectation ou d'une réadaptation spéciale.
De même, lorsqu'un travailleur change d'emploi, le médecin du travail est tenu d'attester que le travailleur est apte à exercer les nouvelles fonctions. L'objectif de l'examen, la nécessité et l'utilisation des résultats déterminent son contenu, ses modalités et le contexte dans lequel il est réalisé.
Examens de santé généraux
Dans de nombreuses entreprises, les examens médicaux généraux peuvent être effectués par le service de médecine du travail. Ils sont généralement volontaires et peuvent être disponibles pour l'ensemble de la main-d'œuvre ou seulement pour certains groupes déterminés par l'âge, la durée de l'emploi, le statut dans l'organisation, etc. Ils peuvent être complets ou limités au dépistage de maladies ou de risques particuliers pour la santé. Leurs objectifs déterminent leur fréquence, leur contenu et les méthodes utilisées.
Examens de santé après la fin du service
Ce type d'évaluation de la santé est effectué après la fin d'une affectation impliquant des risques qui pourraient causer ou contribuer à une altération future de la santé. Le but de cette évaluation de santé est de faire une évaluation finale de la santé des travailleurs, de la comparer aux examens médicaux antérieurs et d'évaluer comment les affectations antérieures ont pu affecter leur santé.
Observations générales
Les observations générales résumées ci-dessous s'appliquent à tous les types d'examens de santé.
Les examens médicaux des travailleurs devraient être effectués par du personnel professionnellement qualifié et formé à la médecine du travail. Ces professionnels de la santé devraient être familiarisés avec les expositions au travail, les exigences physiques et les autres conditions de travail dans l'entreprise et expérimentés dans l'utilisation des techniques et des instruments d'examen médical appropriés, ainsi que dans la tenue de formulaires d'enregistrement corrects.
L'examen de santé ne remplace pas les mesures de prévention ou de contrôle des expositions dangereuses dans l'environnement de travail. Si la prévention a réussi, moins d'examens sont nécessaires.
Toutes les données recueillies dans le cadre des examens de santé sont confidentielles et doivent être enregistrées par le service de santé au travail dans un dossier de santé personnel confidentiel. Les données personnelles relatives aux bilans de santé ne peuvent être communiquées à des tiers qu'avec le consentement éclairé du travailleur concerné. Lorsque le travailleur souhaite que les données soient transmises à un médecin personnel, il en donne l'autorisation formelle.
Les conclusions sur l'aptitude d'un travailleur à un emploi particulier ou sur les effets de l'emploi sur la santé devraient être communiquées à l'employeur sous une forme qui ne viole pas le principe de confidentialité des données personnelles sur la santé.
L'utilisation des examens de santé et de leurs résultats pour toute forme de discrimination à l'encontre des travailleurs ne peut être tolérée et doit être strictement interdite.
Initiatives de mesures de prévention et de contrôle
Les services de santé au travail sont chargés non seulement d'identifier et d'évaluer les risques potentiels pour la santé des travailleurs, mais aussi de fournir des conseils sur les mesures de prévention et de contrôle qui contribueront à éviter les risques.
Après avoir analysé les résultats de la surveillance de l'environnement de travail, y compris, si nécessaire, la surveillance de l'exposition personnelle des travailleurs, et les résultats de la surveillance de la santé des travailleurs, y compris, si nécessaire, les résultats de la surveillance biologique, les services de santé au travail devraient être en mesure d'évaluer les liens éventuels entre l'exposition aux risques professionnels et les atteintes à la santé qui en résultent et de proposer des mesures de contrôle appropriées pour protéger la santé des travailleurs. Ces mesures sont recommandées avec les autres services techniques de l'entreprise après consultation de la direction de l'entreprise, des employeurs, des travailleurs ou de leurs représentants.
Les mesures de contrôle doivent être adéquates pour éviter une exposition inutile dans des conditions de fonctionnement normales ainsi qu'en cas d'accident et d'urgence. Les modifications prévues des processus de travail doivent également être prises en compte et les recommandations doivent être adaptables aux besoins futurs.
Des mesures de contrôle des risques pour la santé sont utilisées pour éliminer l'exposition professionnelle, la minimiser ou en tout cas la réduire à des limites admissibles. Ils comprennent principalement l'ingénierie, les contrôles techniques dans l'environnement de travail, les changements dans la technologie, les substances et les matériaux et, en tant que mesures préventives secondaires, les contrôles du comportement humain, l'équipement de protection individuelle, le contrôle intégré et autres.
La formulation de recommandations de mesures de contrôle est un processus compliqué qui comprend l'analyse des informations sur les risques sanitaires existants dans l'entreprise et la prise en compte des exigences et des besoins en matière de sécurité et de santé au travail. Pour l'analyse de la faisabilité et des coûts par rapport aux avantages, il convient de considérer le fait que les investissements réalisés pour la santé et la sécurité peuvent être amortis pendant de longues périodes à l'avenir, mais pas nécessairement immédiatement.
Les instruments de l'OIT incluent une exigence selon laquelle les employeurs, les travailleurs et leurs représentants doivent coopérer et participer à la mise en œuvre de ces recommandations. Elles sont généralement discutées par le comité de sécurité et d'hygiène dans les grandes entreprises ou, dans les petites entreprises, par les représentants des employeurs et des travailleurs. Il est important de documenter les recommandations proposées afin qu'il puisse y avoir un suivi de leur mise en œuvre. Cette documentation devrait souligner la responsabilité de la direction pour les actions de prévention et de contrôle dans l'entreprise.
Rôle consultatif
Les services de santé au travail ont une tâche importante à accomplir en fournissant des conseils à la direction de l'entreprise, aux employeurs, aux travailleurs et aux comités d'hygiène et de sécurité dans leurs capacités collectives et individuelles. Cela doit être reconnu et utilisé dans les processus décisionnels car il arrive souvent que les professionnels de la santé au travail ne soient pas directement impliqués dans la prise de décision.
La convention (n° 161) et la recommandation (n° 171) de l'OIT sur les services de santé au travail promeuvent le rôle consultatif des professionnels de la santé au travail dans l'entreprise. Afin de promouvoir l'adaptation du travail aux travailleurs et d'améliorer les conditions et le milieu de travail, les services de santé au travail devraient jouer le rôle de conseillers en matière de santé au travail, d'hygiène, d'ergonomie, d'équipements de protection collective et individuelle auprès des employeurs, des travailleurs et de leurs représentants dans l'entreprise, et au comité de sécurité et d'hygiène, et devrait collaborer avec d'autres services opérant déjà en tant que conseillers dans ces domaines. Ils devraient donner des avis sur la planification et l'organisation du travail, la conception des lieux de travail, le choix, l'entretien et l'état des machines et autres équipements, ainsi que sur les substances et matériaux utilisés dans l'entreprise. Ils devraient également participer à l'élaboration de programmes d'amélioration des pratiques de travail, ainsi qu'à l'essai et à l'évaluation des aspects sanitaires des nouveaux équipements.
Les services de santé au travail devraient fournir aux travailleurs des conseils personnalisés concernant leur santé en relation avec le travail.
Une autre tâche importante est de fournir des conseils et des informations relatives à l'intégration des travailleurs victimes d'accidents du travail ou de maladies professionnelles afin de les aider dans leur réadaptation rapide, de protéger leur capacité de travail, de réduire l'absentéisme et de rétablir un bon climat psychosocial dans l'entreprise. .
Les activités d'éducation et de formation sont étroitement liées à la tâche de conseil que les professionnels de la santé au travail accomplissent vis-à-vis des employeurs et des travailleurs. Ils revêtent une importance particulière lorsque la modification d'installations existantes ou l'introduction de nouveaux équipements sont envisagées, ou lorsqu'il peut y avoir des changements dans l'aménagement des lieux de travail, des postes de travail et dans l'organisation du travail. De telles activités ont l'avantage d'être lancées au bon moment car elles permettent une meilleure prise en compte des facteurs humains et des principes ergonomiques dans l'amélioration des conditions et de l'environnement de travail.
Les services consultatifs techniques sur le lieu de travail constituent une fonction préventive importante des services de santé au travail. Ils devraient donner la priorité à la sensibilisation aux risques professionnels et à la participation des employeurs et des travailleurs à la maîtrise des risques et à l'amélioration du milieu de travail.
Services de premiers soins et préparation aux situations d'urgence
L'organisation des premiers secours et des soins d'urgence est une responsabilité traditionnelle des services de santé au travail. La convention n° 161 et la recommandation n° 171 de l'OIT stipulent que le service de santé au travail doit fournir les premiers secours et les soins d'urgence en cas d'accident ou d'indisposition des travailleurs sur le lieu de travail et doit collaborer à l'organisation des premiers secours.
Cela couvre la préparation aux accidents et aux problèmes de santé aigus chez les travailleurs individuels, ainsi que la préparation à l'intervention en collaboration avec d'autres services d'urgence en cas d'accidents graves affectant l'ensemble de l'entreprise. La formation aux premiers secours est une mission première des services de santé au travail, et le personnel de ces services est parmi les premiers à y répondre.
Le service de santé au travail devrait prendre les dispositions préliminaires appropriées pour les services d'ambulance et avec les unités communautaires d'incendie, de police et de secours et les hôpitaux locaux afin d'éviter les retards et la confusion qui pourraient menacer la survie des travailleurs gravement blessés ou affectés. Ces dispositions, complétées par des exercices lorsque cela est possible, sont particulièrement importantes pour se préparer aux urgences majeures telles que les incendies, les explosions, les émissions toxiques et autres catastrophes qui peuvent impliquer de nombreuses personnes dans l'entreprise ainsi que dans le voisinage et peuvent entraîner un certain nombre de victimes. .
Médecine du travail, services généraux de santé préventive et curative
Les services de santé au travail peuvent être impliqués dans le diagnostic, le traitement et la réadaptation des lésions et maladies professionnelles. La connaissance des maladies et lésions professionnelles couplée à la connaissance du métier, de l'environnement de travail et des expositions professionnelles présentes sur le lieu de travail permettent aux professionnels de santé au travail de jouer un rôle clé dans la prise en charge des problèmes de santé liés au travail.
Selon l'étendue des activités et tel que requis par la législation nationale ou sur la base de la pratique nationale, les services de santé au travail se répartissent en trois catégories principales :
- services de santé au travail ayant des fonctions essentiellement préventives, comprenant principalement des visites sur le lieu de travail, des examens de santé et la fourniture de premiers secours
- des services de santé au travail avec des fonctions préventives complétées par des services de soins de santé curatifs et généraux sélectifs
- des services de santé au travail avec un large éventail d'activités comprenant à la fois des activités préventives et des activités curatives et de réadaptation complètes.
La recommandation de l'OIT sur les services de santé au travail (n° 171) promeut la fourniture de services de soins de santé curatifs et généraux en tant que fonctions des services de santé au travail lorsqu'ils sont jugés appropriés. Sur la base de la législation et de la pratique nationales, le service de santé au travail peut entreprendre ou participer à une ou plusieurs des activités curatives suivantes concernant les maladies professionnelles :
- traitement des travailleurs qui n'ont pas arrêté de travailler ou qui ont repris le travail après une absence
- traitement des travailleurs atteints de maladies professionnelles ou de problèmes de santé aggravés par le travail
- prise en charge des victimes d'accidents du travail et de blessures
- aspects médicaux de la rééducation et de la réadaptation professionnelles.
La prestation de services généraux de soins de santé préventifs et curatifs comprend la prévention et le traitement des maladies non professionnelles et d'autres services de soins de santé primaires pertinents. Habituellement, les services généraux de soins de santé préventifs comprennent les vaccinations, la maternité et les soins aux enfants, l'hygiène générale et les services sanitaires, tandis que les services généraux de soins de santé curatifs comprennent la pratique conventionnelle au niveau du médecin généraliste. Ici, la recommandation n° 171 de l'OIT prescrit que le service de santé au travail peut, compte tenu de l'organisation de la médecine préventive au niveau national, remplir les fonctions suivantes :
- procéder à des vaccinations contre les risques biologiques en milieu de travail
- participer à des campagnes visant à protéger la santé des travailleurs
- collaborer avec les autorités sanitaires dans le cadre des programmes de santé publique.
Les services de santé au travail mis en place par les grandes entreprises, ainsi que ceux opérant dans des zones éloignées ou médicalement mal desservies, peuvent être appelés à fournir des soins de santé généraux non professionnels non seulement aux travailleurs mais aussi à leurs familles. L'extension de ces services dépend de l'infrastructure des services de santé dans la communauté et de la capacité des entreprises. Lorsque des entreprises industrielles sont implantées dans des régions peu développées, il peut même être opportun de fournir ces services en même temps que les soins de santé au travail.
Dans certains pays, les services de santé au travail assurent un traitement ambulatoire pendant les heures de travail, qui est normalement assuré par un médecin généraliste. Il s'agit généralement de formes simples de traitement, ou il peut s'agir de soins médicaux plus complets si l'entreprise a conclu avec la sécurité sociale ou d'autres institutions d'assurance un accord prévoyant le remboursement des frais de traitement des travailleurs.
Rééducation
La participation des services de santé au travail est particulièrement cruciale pour guider la réadaptation des travailleurs et leur retour au travail. Cela devient de plus en plus important en raison d'un grand nombre d'accidents du travail dans les pays en développement et du vieillissement des populations actives dans les sociétés industrialisées. Les services de réadaptation sont généralement fournis par des unités externes qui peuvent être autonomes ou basées dans des hôpitaux et composées de spécialistes de la réadaptation, d'ergothérapeutes, de conseillers professionnels, etc.
Certains aspects importants concernent la participation des services de santé au travail à la réadaptation des travailleurs accidentés.
Premièrement, le service de santé au travail peut jouer un rôle important en veillant à ce que les travailleurs qui se rétablissent d'une blessure ou d'une maladie leur soient rapidement orientés. Il est nettement préférable, lorsque cela est possible, qu'un travailleur retourne à son lieu de travail d'origine, et c'est une fonction importante du service de santé au travail de maintenir le contact pendant la période d'incapacité avec les personnes chargées du traitement pendant les phases aiguës afin d'identifier le moment où un retour au travail peut être envisagé.
Deuxièmement, le service de santé au travail peut faciliter un retour rapide au travail en collaborant avec l'unité de réadaptation à la planification. Sa connaissance de l'emploi et de l'environnement de travail sera utile pour explorer les possibilités de modifier l'emploi initial (par exemple, changements d'affectation de travail, heures limitées, périodes de repos, équipement spécial, etc.) ou pour trouver un autre remplaçant temporaire.
Enfin, en suivant l'évolution du travailleur, le service de santé au travail peut tenir la direction informée de la durée probable de l'absence ou de la capacité limitée, ou de l'étendue d'une éventuelle incapacité résiduelle, afin que des dispositions pour une dotation alternative puissent être prises avec un impact minimal sur les horaires de production. D'autre part, le service de santé au travail maintient un lien avec les travailleurs et souvent avec leurs familles, facilitant et préparant mieux leur retour au travail.
Adaptation du travail aux travailleurs
Pour faciliter l'adaptation du travail aux travailleurs et améliorer les conditions et le milieu de travail, les services de santé au travail devraient conseiller l'employeur, les travailleurs et le comité de sécurité et de santé de l'entreprise sur les questions de santé au travail, d'hygiène du travail et d'ergonomie. Les recommandations peuvent inclure des modifications du travail, de l'équipement et de l'environnement de travail qui permettront au travailleur d'effectuer son travail efficacement et en toute sécurité. Il peut s'agir de réduire la charge de travail physique d'un travailleur vieillissant, de prévoir des équipements spécifiques pour les travailleurs présentant des déficiences sensorielles ou locomotrices ou d'adapter les équipements ou les pratiques de travail aux dimensions anthropométriques du travailleur. Les adaptations peuvent être nécessaires temporairement dans le cas de travailleurs qui se remettent d'une blessure ou d'une maladie. Un certain nombre de pays ont des dispositions légales exigeant des adaptations du lieu de travail.
Protection des groupes vulnérables
Le service de santé au travail est responsable des recommandations qui protégeront les groupes vulnérables de travailleurs, tels que ceux souffrant d'hypersensibilité ou de maladies chroniques et ceux souffrant de certains handicaps. Cela peut inclure la sélection d'un travail qui minimise les effets indésirables, la fourniture d'équipements spéciaux ou de dispositifs de protection, la prescription de congés de maladie, etc. Les recommandations doivent être réalisables à la lumière des circonstances d'un lieu de travail particulier, et les travailleurs peuvent être tenus de suivre une formation spéciale sur les pratiques de travail appropriées et l'utilisation d'équipements de protection individuelle.
Information, éducation et formation
Les services de santé au travail devraient jouer un rôle actif en fournissant des informations pertinentes et en organisant l'éducation et la formation en rapport avec le travail.
La convention (n° 161) et la recommandation (n° 171) de l'OIT sur les services de santé au travail prévoient la participation des services de santé au travail à la conception et à la mise en œuvre de programmes d'information, d'éducation et de formation dans le domaine de la sécurité et de la santé au travail à l'intention du personnel des entreprise. Ils devraient participer à la formation progressive et continue de tous les travailleurs de l'entreprise qui contribuent à la sécurité et à la santé au travail.
Les professionnels de la santé au travail peuvent aider à sensibiliser les travailleurs aux risques professionnels auxquels ils sont exposés, discuter avec eux des risques sanitaires existants et conseiller les travailleurs sur la protection de leur santé, y compris les mesures de protection et l'utilisation appropriée des équipements de protection individuelle. Chaque contact avec les travailleurs est l'occasion de fournir des informations utiles et d'encourager des comportements sains sur le lieu de travail.
Les services de santé au travail devraient fournir toutes les informations sur les risques professionnels présents dans l'entreprise ainsi que sur les normes de sécurité et de santé applicables à la situation locale. Ces informations doivent être rédigées dans un langage compréhensible par les travailleurs. Il doit être fourni périodiquement et en particulier lorsque de nouvelles substances ou de nouveaux équipements sont introduits ou que des modifications sont apportées à l'environnement de travail.
L'éducation et la formation peuvent jouer un rôle clé dans l'amélioration des conditions et de l'environnement de travail. Les efforts visant à améliorer la sécurité, la santé et le bien-être au travail sont souvent considérablement limités en raison d'un manque de sensibilisation, d'expertise technique et de savoir-faire. L'éducation et la formation dans des domaines spécifiques de la sécurité et de la santé au travail et des conditions de travail peuvent faciliter à la fois le diagnostic des problèmes et la mise en œuvre de solutions, et peuvent donc aider à surmonter ces limitations.
Les conventions nos 155 et 161 de l'OIT et les recommandations qui les accompagnent soulignent le rôle clé de l'éducation et de la formation dans l'entreprise. La formation est essentielle pour remplir les obligations des employeurs et des travailleurs. Les employeurs sont responsables de l'organisation de la formation à la sécurité et à la santé au travail dans l'entreprise, et les travailleurs et leurs représentants dans l'entreprise devraient pleinement coopérer avec eux à cet égard.
La formation en matière de sécurité et d'hygiène du travail devrait être organisée comme partie intégrante des efforts globaux visant à améliorer les conditions et le milieu de travail, et les services de santé au travail devraient jouer un rôle majeur à cet égard. Elle devrait viser à résoudre divers problèmes affectant le bien-être physique et mental des travailleurs et porter sur l'adaptation à la technologie et aux équipements, l'amélioration de l'environnement de travail, l'ergonomie, l'aménagement du temps de travail, l'organisation du travail, le contenu du travail et le bien-être des travailleurs.
Activités de promotion de la santé
Il existe une certaine tendance, en particulier en Amérique du Nord, à intégrer des activités de promotion du bien-être sous la forme de programmes de santé au travail. Ces programmes sont toutefois essentiellement des programmes généraux de promotion de la santé qui peuvent inclure des éléments tels que l'éducation sanitaire, la gestion du stress et l'évaluation des risques pour la santé. Ils visent généralement à modifier les habitudes de santé personnelles telles que l'abus d'alcool et de drogues, le tabagisme, l'alimentation et l'exercice physique, en vue d'améliorer l'état de santé général et de réduire l'absentéisme. Bien que ces programmes soient censés améliorer la productivité et réduire les coûts des soins de santé, ils n'ont pas été correctement évalués jusqu'à présent. Ces programmes, conçus comme des programmes de promotion de la santé, bien que précieux en tant que tels, ne sont généralement pas considérés comme des programmes de santé au travail, mais comme des services de santé publique dispensés sur le lieu de travail, car ils concentrent l'attention et les ressources sur les habitudes de santé personnelles plutôt que sur la protection des travailleurs contre les risques professionnels. dangers.
Il convient de reconnaître que la mise en œuvre de programmes de promotion de la santé est un facteur important contribuant à l'amélioration de la santé des travailleurs dans l'entreprise. Dans certains pays, la « promotion de la santé sur le lieu de travail » est considérée comme une discipline à part entière et est menée par des groupes totalement indépendants de travailleurs de la santé autres que les professionnels de la santé au travail. Dans ce cas, leurs activités doivent être coordonnées avec les activités du service de santé au travail, dont le personnel peut s'assurer de leur pertinence, de leur faisabilité et de leur effet durable. La participation des services de santé au travail à la réalisation des programmes de promotion de la santé ne devrait pas limiter l'exercice de leurs fonctions principales en tant que services de santé spécialisés créés pour protéger les travailleurs contre les expositions nocives et les conditions de travail malsaines sur le lieu de travail.
Une évolution très récente dans certains pays (par exemple, les Pays-Bas, la Finlande) est la mise en place d'une activité de promotion de la santé au travail au sein des services de santé au travail. Ces activités visent à promouvoir et à maintenir la capacité de travail des travailleurs en ciblant des actions de prévention et de promotion précoces sur les travailleurs et leur santé, sur l'environnement de travail et sur l'organisation du travail. Les résultats de ces activités s'avèrent très positifs.
Collecte de données et tenue de registres
Il est important que tous les contacts médicaux, les évaluations, les évaluations et les enquêtes soient correctement documentés et que les dossiers soient stockés en toute sécurité afin que, si nécessaire pour des examens de santé de suivi, à des fins juridiques ou de recherche, ils puissent être récupérés des années voire des décennies plus tard.
La recommandation de l'OIT sur les services de santé au travail (n° 171) prévoit que les services de santé au travail devraient enregistrer les données sur la santé des travailleurs dans des dossiers personnels confidentiels. Ces dossiers devraient également contenir des informations sur les emplois occupés par les travailleurs, sur l'exposition aux risques professionnels liés à leur travail et sur les résultats de toute évaluation de l'exposition des travailleurs à ces risques. Les données personnelles relatives aux bilans de santé ne peuvent être communiquées à des tiers qu'avec le consentement éclairé du travailleur concerné.
Les conditions et la durée de conservation, de communication ou de transfert des dossiers contenant les données de santé des travailleurs, ainsi que les mesures nécessaires pour assurer leur confidentialité, notamment lorsque ces données sont informatisées, sont généralement prescrites par la législation nationale ou par l'autorité compétente autorité et régi par des lignes directrices éthiques reconnues.
Recherche
Selon la recommandation (n° 171) de l'OIT sur les services de santé au travail, les services de santé au travail, en consultation avec les représentants des employeurs et des travailleurs, devraient contribuer à la recherche dans la limite de leurs ressources en participant à des études dans l'entreprise ou dans les branche d'activité économique (par exemple, pour collecter des données à des fins épidémiologiques ou participer à des programmes de recherche nationaux). Les médecins du travail impliqués dans la mise en œuvre des projets de recherche seront donc liés par les considérations éthiques appliquées à ces projets par l'Association médicale mondiale (AMM) et le Conseil des organisations internationales des sciences médicales (CIOMS). La recherche en milieu de travail peut impliquer des « volontaires » en bonne santé, et le service de santé au travail devrait les informer pleinement de l'objet et de la nature de la recherche. Chaque participant doit donner son consentement individuel à la participation au projet. Le consentement collectif fourni par le syndicat des travailleurs de l'entreprise ne suffit pas. Les travailleurs doivent se sentir libres de se retirer de l'enquête à tout moment et le service de santé au travail doit s'assurer qu'ils ne seront pas soumis à des pressions indues pour qu'ils restent dans le projet contre leur gré.
Liaison et communication
Un service de santé au travail efficace est nécessairement impliqué dans des communications de toutes sortes.
Collaboration interne
Le service de médecine du travail fait partie intégrante de l'appareil productif de l'entreprise. Il doit coordonner étroitement ses activités avec l'hygiène du travail, la sécurité au travail, l'éducation et la promotion de la santé et les autres services directement liés à la santé des travailleurs, lorsqu'ils fonctionnent séparément. De plus, il doit collaborer avec tous les services du fonctionnement de l'entreprise : administration du personnel, finances, relations avec les employés, planification et conception, ingénierie de production, entretien des installations, etc. Il ne devrait pas y avoir d'obstacles pour contacter un service de l'entreprise lorsque des questions de santé et de sécurité des travailleurs sont en jeu. En même temps, le service de santé au travail doit être réactif aux besoins et sensible aux contraintes de tous les autres services. Et, s'il ne relève pas d'un cadre supérieur, il doit avoir le privilège d'accéder directement à la haute direction dans les cas où des recommandations importantes relatives à la santé des travailleurs ne sont pas dûment prises en considération.
Pour fonctionner efficacement, le service de santé au travail a besoin du soutien de la direction de l'entreprise, de l'employeur, des travailleurs et de leurs représentants. Les instruments de l'OIT (OIT 1981a, 1981b, 1985a, 1985b) exigent de l'employeur et des travailleurs qu'ils coopèrent et participent à la mise en œuvre des mesures organisationnelles et autres relatives aux services de santé au travail sur une base équitable.
L'employeur doit collaborer avec le service de santé au travail dans la réalisation de ses objectifs notamment en :
- fournir des informations générales sur la santé et la sécurité au travail dans l'entreprise
- fournir des informations sur tout facteur connu ou suspecté susceptible d'affecter la santé des travailleurs
- doter le service de santé au travail de ressources adéquates en termes d'installations, d'équipements et de fournitures, et de personnel qualifié
- fournir l'autorité appropriée pour permettre au service de santé au travail d'exercer ses fonctions
- permettant le libre accès à toutes les parties et installations de l'entreprise (y compris les usines et unités de terrain distinctes) et fournissant des informations sur les plans de modification des équipements et fournitures de production, ainsi que sur les processus de travail et l'organisation du travail, afin que des mesures préventives puissent être prises avant que les travailleurs ne soient exposés à des dangers potentiels
- prendre en considération dans les meilleurs délais toutes les recommandations formulées par le service de santé au travail pour la maîtrise des risques professionnels et la protection de la santé des travailleurs, et veiller à leur mise en œuvre
- préserver l'indépendance professionnelle des professionnels de la santé au travail, encourager et, si possible, subventionner leur formation continue.
Lorsqu'un programme spécial au niveau de l'entreprise pour les activités de santé au travail est requis, la collaboration entre l'employeur et le service de santé au travail est cruciale dans la préparation d'un tel programme et du rapport d'activité.
Les services de santé au travail sont créés pour protéger et promouvoir la santé des travailleurs en prévenant les accidents du travail et les maladies professionnelles. De nombreuses fonctions des services de santé au travail ne peuvent être exercées sans la coopération des travailleurs. Selon les instruments de l'OIT, les travailleurs et leurs organisations doivent coopérer avec les services de santé au travail et apporter un soutien à ces services dans l'exécution de leurs tâches (OIT, 1981a, 1981b, 1985a, 1985b). Les travailleurs devraient coopérer avec les services de santé au travail notamment en:
- informer le service de santé au travail de tout facteur connu ou suspecté dans le travail et l'environnement de travail pouvant avoir des effets néfastes sur leur santé
- assister le personnel de santé au travail dans l'exercice de ses fonctions sur le lieu de travail
- participer à des examens de santé, des enquêtes et d'autres activités menées par le service de santé au travail
- respecter les règles et règlements de santé et de sécurité
- entretenir l'équipement de sécurité et les dispositifs de protection individuelle ainsi que les fournitures de premiers soins et l'équipement d'urgence, et apprendre à les utiliser correctement
- participer à des exercices d'éducation à la santé et de formation à la sécurité sur le lieu de travail
- rendre compte de l'efficacité des mesures de sécurité et de santé au travail
- participer à l'organisation, à la planification, à la mise en œuvre et à l'évaluation des activités des services de santé au travail.
Les instruments de l'OIT recommandent la collaboration entre les employeurs et les travailleurs en matière de sécurité et de santé au travail (OIT 1981a, 1981b, 1985a, 1985b). Cette collaboration s'effectue au sein du comité de sécurité et de santé au travail des entreprises, qui comprend les représentants des travailleurs et de l'employeur et constitue un forum de discussion des questions relatives à la santé et à la sécurité au travail. La création d'un tel comité peut être prescrite par la législation ou des conventions collectives dans les entreprises de 50 travailleurs ou plus. Dans les petites entreprises, ses fonctions sont censées être remplies par des discussions moins formelles entre les délégués des travailleurs à la sécurité et l'employeur.
Le comité a un large éventail de fonctions (OIT 1981b) qui peuvent inclure :
- participer aux décisions concernant la création, l'organisation, les effectifs et le fonctionnement du service de santé au travail
- contribuer au programme de santé et de sécurité au travail de l'entreprise
- apporter un soutien au service de santé au travail dans l'exercice de ses missions
- participer à l'évaluation des activités du service de santé au travail et contribuer à ses rapports soumis aux organismes subventionnaires, à la direction de l'entreprise et aux autorités externes
- faciliter la communication d'informations sur les questions de santé et de sécurité au travail entre les différents services de l'entreprise
- fournir un forum de discussion et de décision sur les actions de collaboration dans l'entreprise concernant les questions de sécurité et de santé au travail
- évaluer l'état général de la santé et de la sécurité au travail dans l'entreprise.
Le principe de la participation des travailleurs aux décisions concernant leur propre santé et sécurité, les modifications des emplois et des environnements de travail et les activités de sécurité et de santé est souligné dans les récentes directives sur la pratique de la santé au travail. Elle exige également que les travailleurs aient accès aux informations sur les activités de l'entreprise concernant la sécurité et la santé au travail et sur tout risque potentiel pour la santé qu'ils peuvent rencontrer sur le lieu de travail. En conséquence, le principe du « droit de savoir » et les principes de transparence ont été établis ou renforcés par la législation dans de nombreux pays.
Collaboration externe
Les services de santé au travail devraient établir des relations étroites avec les services et institutions externes. Au premier rang de ceux-ci figurent les relations avec le système de santé publique du pays dans son ensemble et les institutions et installations des communautés locales. Cela commence au niveau des unités de soins de santé primaires et s'étend au niveau des services spécialisés hospitaliers, dont certains peuvent également fournir des services de santé au travail. Ces relations sont importantes lorsqu'il est nécessaire d'orienter les travailleurs vers des services de santé spécialisés pour une évaluation et un traitement appropriés des accidents du travail et des maladies professionnelles, et aussi pour offrir des possibilités d'atténuer les effets néfastes éventuels des problèmes de santé non professionnels sur l'assiduité et la performance au travail. La collaboration avec les services de santé publique et de santé environnementale est importante. Inviter les médecins généralistes et autres professionnels de santé à visiter le service de santé au travail et à se familiariser avec les exigences imposées à leurs patients par les professions ou les risques auxquels ils sont exposés contribuera non seulement à établir des relations amicales, mais sera également l'occasion de les sensibiliser aux détails des problèmes de santé au travail qui seraient normalement ignorés dans leur traitement des travailleurs pour lesquels ils fournissent des services de soins de santé généraux.
Les instituts de réadaptation sont un partenaire de collaboration fréquent, en particulier dans le cas des travailleurs handicapés ou souffrant d'incapacités chroniques qui peuvent nécessiter des efforts particuliers pour améliorer et maintenir leurs capacités de travail. Une telle collaboration est particulièrement importante pour recommander des modifications temporaires de l'emploi qui accéléreront et faciliteront le retour au travail des personnes qui se remettent d'une blessure ou d'une maladie grave, d'étiologie professionnelle ou non professionnelle.
Les organisations d'intervention d'urgence et les prestataires de premiers soins tels que les services d'ambulance, les cliniques externes et d'urgence des hôpitaux, les centres antipoison, la police et les pompiers et les organisations de secours civiques peuvent assurer le traitement rapide des blessures et des maladies aiguës et aider à planifier et à répondre aux urgences.
Des liens appropriés avec les institutions de sécurité sociale et d'assurance maladie peuvent faciliter l'administration des prestations et le fonctionnement du système d'indemnisation des accidents du travail.
Les autorités compétentes en matière de sécurité et de santé et les inspections du travail sont des partenaires de collaboration essentiels pour les services de santé au travail. En plus d'accélérer les inspections formelles, des relations appropriées peuvent apporter un soutien aux activités internes de santé et de sécurité au travail et offrir des opportunités de contribuer à la formulation des réglementations et des méthodes d'application.
La participation aux sociétés professionnelles et aux activités des instituts d'enseignement/de formation et des universités est précieuse pour organiser la formation continue des membres du personnel professionnel. Idéalement, le temps et les dépenses devraient être subventionnés par l'entreprise. En outre, les contacts collégiaux avec des professionnels de la santé au travail au service d'autres entreprises peuvent fournir des informations et des idées stratégiques et peuvent conduire à des partenariats pour la collecte de données et la recherche significatives.
Les types de collaboration décrits ci-dessus devraient être initiés dès le début du fonctionnement du service de santé au travail et être poursuivis et élargis selon les besoins. Ils peuvent non seulement faciliter la réalisation des objectifs du service de santé au travail, mais aussi contribuer aux efforts de relations communautaires et publiques de l'entreprise.
Infrastructures pour les services de santé au travail
Les infrastructures de prestation de services de santé au travail sont insuffisamment développées dans la plupart des régions du monde, y compris dans les pays développés et en développement. Le besoin de services de santé au travail est particulièrement aigu dans les pays en développement et les pays nouvellement industrialisés, qui comptent huit travailleurs sur dix dans le monde. S'ils étaient organisés de manière appropriée et efficace, ces services contribueraient de manière significative non seulement à la santé des travailleurs, mais aussi au développement socio-économique global, à la productivité, à la santé environnementale et au bien-être des pays, des communautés et des familles (OMS 1995b; Jeyaratnam et Chia 1994). Des services de santé au travail efficaces peuvent non seulement réduire l'absentéisme pour cause de maladie évitable et l'incapacité de travail, mais aussi contribuer à maîtriser les coûts des soins de santé et de la sécurité sociale. Ainsi, le développement des services de santé au travail couvrant tous les travailleurs est pleinement justifié tant du point de vue de la santé des travailleurs que de l'économie.
Les infrastructures de prestation de services de santé au travail devraient permettre une mise en œuvre efficace des activités nécessaires pour atteindre les objectifs de la santé au travail (OIT 1985a, 1985b; Rantanen, Lehtinen et Mikheev 1994; OMS 1989b). Afin de permettre la flexibilité nécessaire, l'article 7 de la convention n° 161 de l'OIT prévoit que les services de santé au travail peuvent être organisés comme un service pour une seule entreprise ou comme un service commun à plusieurs entreprises. Ou, conformément aux conditions et pratiques nationales, les services de santé au travail peuvent être organisés par les entreprises ou groupes d'entreprises concernés, les autorités publiques ou les services officiels, les institutions de sécurité sociale, tout autre organisme autorisé par l'autorité compétente ou toute combinaison des éléments ci-dessus .
Certains pays ont des réglementations liant l'organisation des services de santé au travail à la taille de l'entreprise. Par exemple, les grandes entreprises doivent mettre en place leur propre service de santé au travail dans l'entreprise, tandis que les petites et moyennes entreprises sont tenues d'adhérer à des services collectifs. En règle générale, la législation permet une certaine flexibilité dans le choix des modèles structurels de services de santé au travail afin de répondre aux conditions et pratiques locales.
Modèles de services de santé au travail
Pour répondre aux besoins de santé au travail des entreprises qui varient considérablement en fonction du type d'industrie, de la taille, du type d'activité, de la structure, etc., un certain nombre de modèles différents de services de santé au travail ont été développés (Rantanen, Lehtinen et Mikheev 1994; OMS 1989). Dans les pays en développement et nouvellement industrialisés, par exemple, où les soins de santé pour la population générale peuvent être déficients, le service de santé au travail peut également fournir des soins de santé primaires non professionnels aux employés et à leurs familles. Cela a également été mis en œuvre avec succès en Finlande, en Suède et en Italie (Rantanen 1990 ; OMS 1990). D'autre part, le niveau élevé de couverture des travailleurs en Finlande a été rendu possible par l'organisation de centres de santé municipaux (unités PHC) fournissant des services de santé au travail aux travailleurs des petites entreprises, aux travailleurs indépendants et même aux petits chantiers exploités par de grandes entreprises. qui sont disséminés dans tout le pays.
Modèle en usine (en entreprise)
De nombreuses grandes entreprises industrielles et non industrielles des secteurs privé et public disposent dans leurs locaux d'un service de santé au travail intégré et complet qui fournit non seulement une gamme complète de services de santé au travail, mais peut également fournir des services de santé non professionnels aux travailleurs et aux leurs familles et peuvent effectuer des recherches. Ces unités disposent généralement d'un personnel multidisciplinaire qui peut comprendre non seulement des médecins du travail et des infirmières, mais aussi des hygiénistes du travail, des ergonomes, des toxicologues, des physiologistes du travail, des techniciens de laboratoire et de radiologie, et éventuellement des physiothérapeutes, des travailleurs sociaux, des éducateurs sanitaires, des conseillers et des psychologues industriels. Les services d'hygiène et de sécurité au travail peuvent être fournis par le personnel du service de santé au travail ou par des unités distinctes de l'entreprise. De telles unités multidisciplinaires ne sont généralement offertes que par les grandes entreprises (souvent multinationales) et leur qualité de services et leur impact sur la santé et la sécurité sont des plus convaincants.
Les petites entreprises peuvent avoir une unité interne composée d'une ou plusieurs infirmières en santé du travail et d'un médecin du travail à temps partiel qui visite l'unité plusieurs heures par jour ou plusieurs fois par semaine. Une variante est l'unité dotée d'une ou plusieurs infirmières en santé au travail avec un médecin "de garde" qui visite l'unité uniquement sur convocation et fournit généralement des "ordres permanents" qui autorisent l'infirmière à effectuer des procédures et à délivrer des médicaments qui sont normalement la prérogative de médecins agréés uniquement. Dans certains cas aux États-Unis et en Angleterre, ces unités sont exploitées et supervisées par un entrepreneur externe tel qu'un hôpital local ou une entreprise privée.
Pour diverses raisons, le personnel de santé au travail peut parfois être de plus en plus séparé de la structure opérationnelle centrale de l'entreprise et, par conséquent, l'éventail des services qu'il fournit tend à se réduire aux premiers secours et au traitement des lésions et maladies professionnelles aiguës. et la réalisation d'examens médicaux de routine. Souvent, les médecins à temps partiel et en particulier de garde n'acquièrent pas la connaissance nécessaire des détails des types d'emplois exécutés ou de l'environnement de travail, et peuvent ne pas avoir suffisamment de contacts avec les gestionnaires et le comité de sécurité ou n'ont pas assez d'autorité pour recommander des mesures préventives appropriées.
Dans le cadre des réductions d'effectifs observées en période de récession, certaines grandes entreprises réduisent leurs services de santé au travail et, dans certains cas, les éliminent complètement. Cette dernière peut survenir lorsqu'une entreprise dotée d'un service de santé au travail est rachetée par une entreprise qui n'en avait pas. Dans de tels cas, l'entreprise peut passer des contrats avec des ressources externes pour exploiter les installations de l'usine et employer des consultants sur une base ad hoc pour fournir des services spécialisés tels que l'hygiène du travail, la toxicologie et l'ingénierie de la sécurité. Certaines entreprises choisissent de retenir les services d'un expert en santé au travail et environnementale pour servir de directeur ou de responsable médical interne afin de coordonner les services des prestataires externes, de surveiller leurs performances et de fournir des conseils à la direction générale sur les questions relatives à la santé et à la sécurité des employés. et les préoccupations environnementales.
Modèle groupe ou inter-entreprises
Le partage des services de santé au travail par des groupes de petites ou moyennes entreprises a été largement utilisé dans des pays industrialisés tels que la Suède, la Norvège, la Finlande, le Danemark, les Pays-Bas, la France et la Belgique. Cela permet aux entreprises qui sont individuellement trop petites pour avoir leurs propres services, de profiter des avantages d'un service complet bien équipé et bien équipé. Le Slough Plan, organisé il y a quelques décennies dans une communauté industrielle en Angleterre, a été le pionnier de ce type d'arrangement. Dans les années 1980, des expériences intéressantes avec des centres régionaux de santé au travail organisés en Suède se sont révélées réalisables et particulièrement utiles pour les entreprises de taille moyenne, et certains pays, comme le Danemark, ont fait des efforts pour augmenter la taille des unités partagées afin de leur permettre fournir une gamme plus large de services au lieu de les diviser en unités monodisciplinaires plus petites.
Un inconvénient fréquemment rencontré du modèle de groupe par rapport au modèle en usine des grandes entreprises est la distance entre le lieu de travail et le service de santé au travail. Ceci est important non seulement dans les cas nécessitant les premiers soins pour des blessures plus graves (il est parfois plus prudent d'envoyer ces cas directement à un hôpital local, en contournant l'unité de santé au travail), mais parce que plus de temps est généralement perdu lorsque les travailleurs sont obligés de partir. les locaux lorsqu'ils recherchent des services de santé pendant les heures de travail. Un autre problème se pose lorsque les entreprises participantes ne sont pas en mesure de fournir des fonds suffisants pour soutenir l'unité qui est forcée de fermer lorsque les subventions gouvernementales ou de fondations privées qui ont pu subventionner son démarrage ne sont plus disponibles.
Modèle orienté industrie (spécifique à la branche)
Une variante du modèle de groupe est l'utilisation conjointe d'un service de santé au travail par plusieurs entreprises d'une même industrie, d'un même métier ou d'une même activité économique. La construction, l'alimentation, l'agriculture, la banque et l'assurance sont des exemples de secteurs qui ont conclu de tels accords en Europe ; de tels modèles existent en Suède, aux Pays-Bas et en France. L'avantage de ce modèle est la possibilité pour le service de santé au travail de se concentrer sur l'industrie particulière et d'accumuler des compétences particulières pour résoudre ses problèmes. Un tel modèle pour l'industrie de la construction en Suède fournit des services multidisciplinaires sophistiqués et de haute qualité pour l'ensemble du pays et a été en mesure de mener des recherches et de développer des programmes traitant des problèmes spécifiques à cette industrie.
Cliniques externes des hôpitaux
Les cliniques externes et les salles d'urgence des hôpitaux fournissent traditionnellement des services aux travailleurs blessés ou malades qui demandent des soins. Un inconvénient notable est le manque de familiarité avec les maladies professionnelles de la part du personnel habituel et des médecins traitants. Dans certains cas, comme indiqué ci-dessus, les services de santé au travail ont pris des dispositions avec les hôpitaux locaux pour fournir certains services spécialisés et combler le vide soit en collaborant aux soins, soit en éduquant le personnel hospitalier sur les types de cas qui peuvent leur être référés.
Plus récemment, les hôpitaux ont commencé à exploiter des cliniques ou des services spéciaux de médecine du travail qui se comparent favorablement aux grands services internes ou collectifs décrits ci-dessus. Ils sont composés de médecins spécialisés en santé au travail qui peuvent également effectuer des recherches sur les types de problèmes qu'ils voient. En Suède, par exemple, il existe huit cliniques régionales de médecine du travail, dont plusieurs sont affiliées à une université ou à une faculté de médecine, chacune fournissant des services aux entreprises de plusieurs communautés. Plusieurs ont une unité spéciale pour servir les petites entreprises.
Une différence significative entre les services de groupe et l'activité hospitalière est que, dans le cas des premiers, les entreprises participantes partagent généralement la propriété du service de santé au travail et ont le pouvoir de décision sur son fonctionnement, tandis que la seconde fonctionne comme une polyclinique privée ou publique qui entretient une relation fournisseur-client avec les entreprises clientes. Cela limite, par exemple, la mesure dans laquelle la participation et la collaboration entre employeurs et travailleurs peuvent influencer le fonctionnement de l'unité.
Centres de santé privés
Le modèle de centre de santé privé est une unité généralement organisée par un groupe de médecins (il peut être organisé par une organisation entrepreneuriale privée qui emploie les médecins) pour fournir plusieurs types de services de santé ambulatoires et parfois aussi hospitaliers. Les plus grands centres ont souvent un personnel multidisciplinaire et peuvent offrir des services d'hygiène du travail et de physiothérapie, tandis que les plus petites unités ne fournissent généralement que des services médicaux. Comme dans le modèle de la clinique hospitalière, la relation fournisseur-client avec les entreprises participantes peut entraver la mise en œuvre du principe de l'implication de l'employeur et du travailleur dans la formulation des politiques et des procédures.
Dans certains pays, les centres de santé privés ont été critiqués pour être trop orientés vers les services cliniques curatifs fournis par les médecins. Une telle critique est justifiée dans le cas des plus petits centres où les services sont dispensés par des omnipraticiens plutôt que par des professionnels de la santé expérimentés en médecine du travail.
Unités de soins de santé primaires
Les unités de soins de santé primaires sont généralement organisées par les autorités municipales ou locales ou par le service national de santé, et fournissent généralement à la fois des services préventifs et des soins de santé primaires. C'est le modèle fortement recommandé par l'OMS comme moyen de fournir des services aux petites entreprises et, en particulier, aux entreprises agricoles, au secteur informel et aux travailleurs indépendants. Étant donné que les médecins généralistes et les infirmières manquent généralement de spécialisation et d'expérience en santé au travail, le succès de ce modèle dépend essentiellement de la quantité de formation en santé au travail et en médecine du travail qui peut être organisée pour les professionnels de la santé.
Un avantage de ce modèle est sa bonne couverture du pays et son emplacement dans les communautés où les personnes qu'il dessert travaillent et vivent. C'est un avantage particulier au service des travailleurs agricoles et des indépendants.
Une faiblesse est sa concentration sur les services de santé curatifs généraux et le traitement des urgences avec seulement une capacité limitée à effectuer la surveillance de l'environnement de travail et à instituer les mesures préventives nécessaires sur le lieu de travail. L'expérience de la Finlande, où de grandes unités de soins de santé primaires emploient des équipes de spécialistes formés pour fournir des services de santé au travail, est cependant très positive. De nouveaux modèles intéressants de prestation de services de santé au travail par les unités de soins de santé primaires ont été testés dans la région de Shanghai en Chine.
Modèle de sécurité sociale
En Israël, au Mexique, en Espagne et dans certains pays africains, par exemple, les services de médecine du travail sont assurés par des unités spéciales organisées et gérées par le système de sécurité sociale. En Israël, ce modèle est essentiellement similaire dans sa structure et son fonctionnement au modèle de groupe, tandis qu'ailleurs, il est généralement davantage orienté vers les soins de santé curatifs. La particularité de ce modèle est qu'il est opéré par l'organisme responsable de l'indemnisation des accidents du travail et des maladies professionnelles. Alors que des services curatifs et de réadaptation sont fournis, l'accent mis sur la maîtrise des coûts de la sécurité sociale a conduit à donner la priorité aux services préventifs.
Sélection d'un modèle pour les services de santé au travail
La décision principale d'avoir ou non un service de santé au travail peut être déterminée par la loi, par un contrat de travail ou par les préoccupations de la direction concernant la santé et la sécurité des employés. Alors que de nombreuses entreprises sont motivées vers une décision positive par la prise de conscience de la valeur d'un service de santé au travail pour le maintien de leur appareil productif, d'autres sont poussées par des considérations économiques telles que le contrôle des coûts des indemnités d'accident du travail, l'absentéisme pour maladie évitable et l'invalidité, la retraite anticipée pour des raisons de santé, des sanctions réglementaires, des litiges, etc.
Le modèle de prestation des services de santé au travail peut être dicté par des lois ou des règlements qui peuvent être généraux ou ne s'appliquer qu'à certaines industries. C'est généralement le cas du modèle de la sécurité sociale, dans lequel les entreprises clientes n'ont pas d'autre choix.
Dans la plupart des cas, le modèle choisi est déterminé par des facteurs tels que la taille de la main-d'œuvre et ses caractéristiques démographiques, les types de travail qu'ils effectuent et les dangers qu'ils rencontrent sur le lieu de travail, l'emplacement du ou des lieux de travail, le type et la qualité des services de santé disponibles dans la communauté et, ce qui est peut-être le plus important, la richesse de l'entreprise et sa capacité à fournir le soutien financier nécessaire. Parfois, une entreprise lancera une unité minimale et agrandira et élargira ses activités au fur et à mesure qu'elle prouvera sa valeur et gagnera l'acceptation des travailleurs. Seules quelques études comparatives ont été menées à ce jour sur le fonctionnement de divers modèles de services de santé au travail dans différentes situations.
Services d'hygiène du travail
Les instruments et directives internationaux recommandent fortement l'inclusion des services d'hygiène du travail dans le service de santé au travail multidisciplinaire. Dans certains pays, cependant, l'hygiène du travail est traditionnellement pratiquée comme une activité séparée et indépendante. Dans de telles circonstances, une collaboration avec d'autres services impliqués dans les activités de sécurité et de santé au travail est nécessaire.
Services de sécurité
Les services de sécurité sont traditionnellement assurés comme une activité distincte soit par des agents de sécurité ou des ingénieurs de sécurité qui sont des employés de l'entreprise (OIT 1981a; Bird et Germain 1990) soit par une forme quelconque d'arrangement de conseil. Dans le service de sécurité de l'entreprise, le responsable de la sécurité est souvent aussi le responsable principal de la sécurité dans l'entreprise et représente l'employeur en la matière. Encore une fois, la tendance moderne est d'intégrer la sécurité avec l'hygiène et la santé au travail et d'autres services impliqués dans les activités de santé au travail afin de former une entité multidisciplinaire.
Lorsque des activités de sécurité sont menées parallèlement à celles de santé et d'hygiène du travail, la collaboration est nécessaire notamment en ce qui concerne l'identification des risques d'accident, l'évaluation des risques, la planification et la mise en œuvre des mesures de prévention et de contrôle, l'éducation et la formation des cadres, superviseurs et les travailleurs, et la collecte, la tenue et l'enregistrement des registres des accidents, et le fonctionnement de toutes les mesures de contrôle qui sont instituées.
Effectifs du service de santé au travail
Traditionnellement, le service de santé au travail est composé uniquement d'un médecin du travail ou d'un médecin et d'une infirmière qui, peut-être avec l'ajout d'un hygiéniste industriel, peuvent être désignés comme le personnel « de base ». Les dispositions les plus récentes exigent cependant que, dans la mesure du possible, le personnel de santé au travail soit de composition multidisciplinaire.
Le personnel peut être élargi à une équipe multidisciplinaire complète selon le modèle du service, la nature de l'industrie et les types de travail concernés, la disponibilité des différents spécialistes ou des programmes pour les former, et l'étendue des moyens financiers disponibles Ressources. Lorsqu'ils ne font pas partie du personnel, les postes supplémentaires peuvent être pourvus par des services de soutien externes (OMS 1989a, 1989b). Il peut s'agir d'ingénieurs en sécurité, de spécialistes de la santé mentale (p. ex., psychologues, conseillers), de physiologistes du travail, d'ergonomes, de physiothérapeutes, de toxicologues, d'épidémiologistes et d'éducateurs sanitaires. La plupart d'entre eux sont rarement inclus dans le personnel à plein temps du service de santé au travail et interviennent à temps partiel ou « selon les besoins » (Rantanen 1990).
Les besoins quantitatifs en personnel de santé au travail étant très variables selon l'entreprise considérée, le modèle d'organisation et les services fournis par le service de santé au travail, ainsi que selon la disponibilité des services d'accompagnement et parallèles, il n'est pas possible d'être catégorique sur la taille numérique du personnel (Rantanen 1990 ; Rantanen, Lehtinen et Mikheev 1994). Par exemple, 3,000 300 travailleurs dans une grande entreprise ont besoin d'un personnel inférieur à celui qui serait nécessaire pour fournir une gamme similaire de services à 10 lieux de travail de 2,000 employés chacun. On a cependant noté qu'actuellement en Europe, la proportion habituelle est d'un médecin et de deux infirmières pour 3,000 à 1 travailleurs. La variation est large, allant de 500 pour 1 à 5,000 pour 1993 XNUMX. Dans certains pays, les décisions concernant la dotation en personnel du service de santé au travail sont prises par l'employeur sur la base des types et du volume des services fournis, tandis que dans un certain nombre de pays, le nombre et la composition du personnel de santé au travail sont stipulés par la législation. Par exemple, une législation récente aux Pays-Bas exige que l'équipe de santé au travail soit composée au moins d'un médecin, d'un hygiéniste, d'un ingénieur de sécurité et d'un expert en relations professionnelles/organisationnelles (arrêté ministériel sur la certification des services SHW et les exigences d'expertise pour SHW services XNUMX).
De nombreux pays ont formulé des critères de compétence officiels ou semi-officiels pour les médecins et les infirmiers du travail, mais ceux pour les autres disciplines n'ont pas été établis. Les nouveaux principes de l'Union européenne appellent à la confirmation de la compétence de tous les spécialistes de la santé au travail, et certains pays ont établi des systèmes de certification pour eux (CEC 1989 ; arrêté ministériel sur la certification des services SHW et les exigences d'expertise pour les services SHW 1993).
Les programmes de formation des spécialistes de la santé au travail ne sont pas bien développés, à l'exception de ceux des médecins du travail, des infirmières et, dans certains pays, des hygiénistes du travail (Rantanen 1990). La mise en place de programmes d'études à tous les niveaux pour toutes les catégories spécialisées, y compris les programmes de formation de base, de troisième cycle et de formation continue, a été encouragée. Il est également jugé souhaitable d'inclure des éléments de formation en santé au travail au niveau de l'enseignement de base, non seulement dans les écoles de médecine mais aussi dans d'autres institutions telles que les universités techniques, les facultés des sciences, etc. Outre la formation scientifique et les compétences pratiques nécessaires à la pratique de la médecine du travail, la formation devrait inclure le développement d'attitudes appropriées à l'égard de la protection de la santé des travailleurs. Une formation en collaboration avec des spécialistes d'autres disciplines permettrait une approche multidisciplinaire. Une formation en collaboration avec les autorités compétentes et les employeurs est également jugée nécessaire.
L'identité professionnelle des spécialistes de la santé au travail doit être soutenue de manière équitable entre les différentes disciplines. Le renforcement de leur indépendance professionnelle est crucial pour l'exécution efficace de leurs fonctions et peut accroître l'intérêt des autres professionnels de la santé à développer des carrières tout au long de la vie en santé au travail. Il est important que les programmes de formation soient réorganisés pendant que les pays élaborent de nouveaux critères de compétence et de certification pour les spécialistes de la santé au travail.
Infrastructures pour les services de soutien
La majorité des entreprises n'ont pas les moyens d'offrir le service de santé au travail multidisciplinaire complet nécessaire à leurs programmes de santé et de sécurité au travail. En plus des services de base fournis à l'entreprise, le service de santé au travail lui-même peut avoir besoin d'expertise technique dans des domaines tels que (Kroon et Overeynder 1991; CEC 1989; Rantanen, Lehtinen et Mikheev 1994):
- hygiène du travail (mesure et analyse)
- ergonomie
- informations et conseils sur les nouveaux problèmes et les approches de leur solution
- développement organisationnel
- psychologie et gestion du stress
- nouveaux développements dans les mesures de contrôle et l'équipement
- soutien à la recherche.
Les pays ont utilisé différentes approches pour l'organisation de ces services. Par exemple, la Finlande a un institut de santé au travail avec six instituts régionaux pour fournir un soutien expert aux services de santé au travail de première ligne. La plupart des pays industrialisés disposent d'un tel institut national ou d'une structure comparable dont les fonctions principales sont la recherche, la formation, l'information et la consultation ; ils sont rares dans les pays en voie de développement. Lorsqu'un tel institut n'existe pas, ces services peuvent être fournis par des groupes de recherche universitaires, des institutions de sécurité sociale, des systèmes nationaux de services de santé, des autorités gouvernementales chargées de la santé et de la sécurité au travail et des consultants privés.
Les expériences des pays industrialisés ont démontré l'opportunité de créer dans chaque pays en voie d'industrialisation et en développement un centre spécial de recherche et de développement en santé au travail qui puisse :
- fournir un soutien pour l'élaboration, l'évaluation et le suivi des politiques
- fournir un soutien scientifique continu pour l'établissement de normes et de limites d'exposition professionnelle
- élaborer et mettre en œuvre des critères d'évaluation des compétences dans les différentes disciplines de la santé au travail
- fournir et promouvoir la création de programmes d'éducation et de formation pour accroître le nombre et la compétence des spécialistes de la santé au travail
- fournir des informations et des conseils sur les questions de santé au travail non seulement aux personnes sur le terrain, mais aussi aux gestionnaires, aux syndicats, aux organismes gouvernementaux et au grand public
- effectuer ou commander les recherches nécessaires en matière de santé et de sécurité au travail.
Lorsqu'un institut individuel n'est pas en mesure de fournir tous les services nécessaires, la mise en réseau de plusieurs unités de service telles que les universités, les instituts de recherche et d'autres organisations similaires peut être nécessaire.
Financement des services de santé au travail
Selon les instruments de l'OIT, la responsabilité première du financement des services de santé et de sécurité au travail incombe à l'employeur, sans frais pour les travailleurs. Dans certains pays, cependant, il y a des modifications de ces principes. Par exemple, les coûts de la prestation des services de santé au travail peuvent être substantiellement subventionnés par l'institution de sécurité sociale. Un exemple typique est la Finlande, où la responsabilité financière principale incombe à l'employeur, mais 50 % des coûts seront remboursés par l'institution d'assurance sociale à condition qu'il y ait une preuve de conformité avec les réglementations en matière de santé et de sécurité au travail et le comité de sécurité et de santé au travail de l'entreprise confirme que les services de santé au travail ont été correctement fournis.
Dans la plupart des pays, de tels systèmes nationaux de remboursement sont disponibles. Dans le modèle de centre de santé communautaire pour la prestation de services de santé au travail, les coûts de démarrage des installations, de l'équipement et du personnel sont assumés par la communauté, mais les coûts de fonctionnement sont couverts par la collecte de frais auprès des employeurs et des travailleurs indépendants.
Les systèmes de remboursement ou de subvention visent à encourager la disponibilité des services aux entreprises ayant des contraintes économiques, et en particulier aux petites entreprises qui disposent rarement de ressources suffisantes. L'efficacité d'un tel système est démontrée par l'expérience de la Suède dans les années 1980, où l'allocation de montants substantiels de financement public pour subventionner les services de santé au travail pour les entreprises en général et en particulier pour les petites entreprises a augmenté la proportion de travailleurs couverts de 60% à plus de 80%.
Systèmes de qualité et évaluation des services de santé au travail
Le service de santé au travail devrait évaluer en permanence par lui-même ses objectifs, ses activités et les résultats obtenus en matière de protection de la santé des travailleurs et d'amélioration du milieu de travail. De nombreuses entreprises ont des arrangements pour des audits indépendants périodiques par des spécialistes de l'organisation ou par des consultants externes. Dans certains pays, il existe des mécanismes gouvernementaux ou privés de recertification périodique basés sur des protocoles d'audit formels. Dans certaines entreprises, des enquêtes périodiques auprès des salariés fournissent des indications utiles sur l'estime que les travailleurs portent au service de santé au travail et sur leur satisfaction à l'égard des services qu'il fournit. Pour être vraiment utile, il doit y avoir un retour des résultats de ces sondages aux employés participants, et des preuves que des mesures appropriées sont prises pour résoudre les problèmes qu'ils révèlent.
De nombreux pays industrialisés (par exemple, les Pays-Bas et la Finlande) ont commencé à utiliser les normes de la série ISO 9000 pour développer des systèmes de qualité pour les services de santé en général ainsi que pour les services de santé au travail. Ceci est particulièrement approprié car de nombreuses entreprises clientes appliquent ces normes à leurs processus de production. Certaines entreprises qui ont inclus leurs services de santé au travail dans l'application de la gestion de la qualité totale (également connue sous le nom d'amélioration continue de la qualité) dans l'ensemble de leurs organisations ont fait état d'une expérience positive en termes d'amélioration de la qualité et de fonctionnement plus fluide des services.
En pratique, l'application d'un programme d'amélioration continue de la qualité signifie que chaque département ou unité de l'entreprise analyse ses fonctions et ses performances, et institue les changements nécessaires pour amener leur qualité à un niveau optimal. Le service de santé au travail devrait non seulement être un participant volontaire à cet effort, mais devrait se rendre disponible pour veiller à ce que les considérations de santé et de sécurité des travailleurs ne soient pas négligées dans ce processus.
L'évaluation de la qualité des services de santé au travail sert non seulement les intérêts des employeurs, des travailleurs et des autorités compétentes, mais également les intérêts des prestataires de services. Plusieurs systèmes d'évaluation de ce type ont été mis au point dans un certain nombre de pays. Pour des raisons pratiques, l'auto-évaluation par le personnel du service de santé au travail lui-même peut être la plus pratique, en particulier lorsqu'il existe un comité de santé et de sécurité pour évaluer les résultats d'une telle évaluation.
On s'intéresse de plus en plus à l'examen des aspects économiques des services de santé et de sécurité au travail et à la validation de leur rapport coût-efficacité, mais peu d'études de ce type ont encore été signalées.
Développement progressif des services de santé au travail
La convention (n° 1985) de l'OIT sur les services de santé au travail, 161, et la recommandation (n° 171) qui l'accompagne encouragent les pays à développer progressivement des services de santé au travail pour tous les travailleurs, dans toutes les branches d'activité économique et dans toutes les entreprises, y compris celles du secteur public. secteur et les membres des coopératives de production. Certains pays ont déjà développé des services bien organisés sur la base des dispositions prévues par leur législation.
En commençant par les services établis, il existe trois stratégies de développement ultérieur : étendre l'éventail complet des activités pour couvrir davantage d'entreprises et davantage de travailleurs ; élargir le contenu des services de santé au travail offrant uniquement les services de base ; et l'expansion progressive du contenu et de la couverture.
Des discussions ont eu lieu sur les activités minimales qui devraient être fournies par un service de santé au travail. Dans certains pays, elles se limitent à des examens de santé effectués par des médecins spécialement habilités. En 1989, la consultation OMS/européenne sur les services de santé au travail (OMS 1989b) a proposé que le minimum comprenne les activités de base suivantes :
- évaluation des besoins en santé au travail
- actions de prévention et de contrôle dirigées vers l'environnement de travail
- activités de prévention dirigées vers le travailleur
- activités curatives limitées aux premiers secours, au diagnostic des maladies professionnelles, à la rééducation lors du retour au travail
- suivi et évaluation des statistiques des accidents du travail et des maladies professionnelles.
Dans la pratique, il existe un grand nombre de lieux de travail dans le monde qui n'ont pas encore été en mesure de fournir des services à leurs travailleurs. Par conséquent, la première étape d'un programme national peut se limiter à la simple mise en place de services de santé au travail fournissant ces activités essentielles à ceux qui en ont le plus besoin.
Perspectives d'avenir pour le développement des services de santé au travail
Le développement futur des services de santé au travail dépend d'un certain nombre de facteurs dans le monde du travail ainsi que des économies et des politiques nationales. Les tendances les plus importantes dans les pays industrialisés comprennent le vieillissement de la main-d'œuvre, l'augmentation des schémas d'emploi et des horaires de travail irréguliers, le travail à distance (télétravail), les lieux de travail mobiles et l'augmentation constante des petites entreprises et des travailleurs indépendants. De nouvelles technologies sont introduites, de nouvelles substances et de nouveaux matériaux sont utilisés et de nouvelles formes d'organisation du travail apparaissent. Il y a une pression pour augmenter simultanément la productivité et la qualité, ce qui entraîne la nécessité de maintenir une forte motivation pour le travail face à l'accélération du rythme des changements, et le besoin d'apprendre de nouvelles pratiques et méthodes de travail se développe rapidement.
Si les mesures de lutte contre les risques professionnels traditionnels ont été couronnées de succès, en particulier dans les pays industrialisés, ces risques ne sont pas susceptibles de disparaître totalement dans un avenir proche et ils représenteront toujours un danger, même pour des populations de travailleurs moins nombreuses. Les problèmes psychologiques et psychosociaux deviennent des risques professionnels dominants. La mondialisation de l'économie mondiale, la régionalisation et la croissance des économies et des entreprises multinationales créent une main-d'œuvre mobile à l'échelle internationale et se traduisent par l'exportation des risques professionnels vers des zones où les réglementations et les contraintes de protection sont faibles ou inexistantes.
En réponse à ces tendances, la deuxième réunion des centres collaborateurs de l'OMS en santé au travail (le réseau des 52 instituts nationaux de santé au travail) qui s'est tenue en octobre 1994 a élaboré la Stratégie mondiale sur la santé au travail pour tous, particulièrement pertinente pour le développement futur de la santé au travail. entraine toi. En ce qui concerne le développement ultérieur des services de santé au travail, les nouveaux problèmes suivants devront être résolus à l'avenir :
- développement universel de la santé au travail pour tous afin d'égaliser les conditions de travail et de santé dans toutes les parties du monde
- développer de meilleures méthodes prédictives pour évaluer à l'avance les risques d'exposition pour la santé et fournir des critères de santé et de sécurité aux planificateurs, concepteurs et ingénieurs industriels
- améliorer l'intégration des services de santé au travail avec les autres services de l'entreprise
- développer des systèmes améliorés pour fournir des services de santé au travail aux petites entreprises, aux travailleurs agricoles et aux travailleurs indépendants
- accélérer et améliorer l'évaluation des dangers potentiels introduits par les nouvelles technologies, matériaux et substances
- renforcer les stratégies et les méthodologies applicables pour traiter les aspects psychosociaux du travail, en accordant une attention particulière à la maîtrise des risques et à la prévention de leurs effets néfastes
- améliorer la capacité de prévenir et de contrôler les troubles musculo-squelettiques, les microtraumatismes cumulatifs et le stress professionnel
- accroître l'attention portée aux besoins des travailleurs vieillissants et améliorer les modalités de leur adaptation au travail et du maintien des capacités de travail
- élaborer et renforcer des programmes visant à maintenir les capacités de travail des chômeurs et à faciliter leur réemploi
- augmenter le nombre et la compétence des professionnels dans de nombreuses disciplines impliquées dans la santé et la sécurité au travail et reconnaître la nécessité d'impliquer de nouvelles disciplines telles que la science de l'organisation du travail, la gestion de la qualité et l'économie de la santé.
En résumé, les services de santé au travail seront confrontés à de formidables défis au cours de la prochaine décennie et au-delà, en plus des pressions économiques, politiques et sociales inhérentes à l'évolution des configurations nationales et industrielles. Ils comprennent les problèmes de santé au travail liés aux nouvelles technologies de l'information et à l'automatisation, les nouvelles substances chimiques et les nouvelles formes d'énergie physique, les risques des nouvelles biotechnologies, la délocalisation et le transfert international de technologies dangereuses, le vieillissement de la main-d'œuvre, les problèmes particuliers de ces groupes vulnérables comme les malades chroniques et les handicapés, ainsi que le chômage et les délocalisations forcées par la recherche d'emploi, et l'apparition de maladies nouvelles et jusqu'ici non reconnues qui peuvent affecter la main-d'œuvre.
Conclusions
Les infrastructures de santé au travail sont insuffisamment développées pour répondre aux besoins des travailleurs dans toutes les régions du monde. Le besoin de services de santé au travail efficaces augmente au lieu de diminuer. Les instruments de l'OIT sur les services de santé au travail et les stratégies parallèles de l'OMS fournissent une base valable pour le développement significatif des services de santé au travail et devraient être utilisés par chaque pays lorsqu'il fixe des objectifs politiques pour assurer la santé et la sécurité des travailleurs dans le pays.
Les pays en développement et nouvellement industrialisés abritent environ 8 travailleurs sur 10 dans le monde, et pas plus de 5 à 10 % de cette population active a accès à des services de santé au travail adéquats. Dans de nombreux pays industrialisés, cette proportion ne dépasse pas 20 à 50 %. Si de tels services pouvaient être organisés et fournis à tous les travailleurs, cela aurait non seulement une influence favorable sur la santé des travailleurs, mais aussi une influence positive sur le bien-être et la situation économique des pays, de leurs communautés et de l'ensemble de leur population. Cela aiderait également à contrôler les coûts de l'absentéisme et de l'invalidité évitables pour cause de maladie et à limiter l'escalade des coûts des soins de santé et de la sécurité sociale.
Des directives internationales pour des politiques et des programmes efficaces de santé au travail sont disponibles mais insuffisamment appliquées aux niveaux national et local. La collaboration entre les pays et les organisations internationales et entre les pays eux-mêmes devrait être encouragée afin de fournir le soutien financier, technique et professionnel nécessaire pour accroître l'accès aux services de santé au travail.
L'éventail et la quantité des services de santé au travail requis par une entreprise varient considérablement en fonction des conditions du pays et de la communauté, de la nature de l'industrie et des procédés et matériaux utilisés, ainsi que des caractéristiques de la main-d'œuvre. Les services préventifs devraient recevoir la plus haute priorité et un niveau de qualité acceptable devrait être assuré.
Divers modèles existent pour organiser les services de santé au travail et créer les infrastructures associées. Le choix doit être déterminé par les caractéristiques de l'entreprise, les ressources disponibles en termes de finances, d'installations, de personnel qualifié, les types de problèmes prévus et ce qui est disponible dans la communauté. Des recherches supplémentaires sur la pertinence de divers modèles dans différentes situations sont nécessaires.
La prestation de services de santé au travail de haute qualité nécessite souvent la participation d'un large éventail de disciplines de la santé et de la sécurité au travail, de la santé générale et psychosociales. Le service idéal est doté d'une équipe multidisciplinaire dans laquelle un certain nombre de ces spécialités sont représentées. Cependant, même ces services doivent se tourner vers des sources externes lorsqu'ils ont besoin de spécialistes rarement sollicités. Pour répondre au besoin croissant de tels spécialistes, il faut en recruter, former et doter en nombre suffisant la spécialisation en médecine du travail nécessaire à une efficacité optimale dans le monde du travail. La collaboration internationale devrait être encouragée dans la collecte des informations disponibles et la conception de son application dans diverses circonstances, et sa diffusion par le biais de réseaux déjà établis largement encouragée.
Les activités de recherche en santé au travail se sont traditionnellement concentrées sur des domaines tels que la toxicologie, l'épidémiologie et le diagnostic et le traitement des problèmes de santé. Des recherches supplémentaires sont nécessaires sur l'efficacité de divers modèles et mécanismes de prestation de services de santé au travail, sur leur rapport coût-efficacité et leur adaptabilité à différentes circonstances.
Les services de santé au travail ont un certain nombre de buts et d'objectifs, dont certains devront peut-être être réexaminés en raison de l'évolution constante du monde du travail. Celles-ci devraient être examinées et révisées par les organismes internationaux les plus compétents à la lumière des problèmes nouveaux et émergents de santé et de sécurité au travail et des nouveaux modes de promotion et de protection de la santé des travailleurs.
Les conventions et recommandations de l'OIT sur la santé et la sécurité au travail, les approches et les normes qu'elles contiennent, les stratégies et résolutions de l'OMS, ainsi que les programmes internationaux des deux organisations constituent une base solide pour le travail national et une large coopération internationale dans le développement et l'amélioration de la sécurité au travail. services et pratiques de santé. De tels instruments et leur mise en œuvre appropriée sont particulièrement nécessaires dans le monde à une époque où la vie professionnelle évolue rapidement; dans la mise en œuvre de nouvelles technologies ; et sous le risque croissant de faire passer les objectifs économiques et matériels à court terme avant les valeurs de santé et de sécurité.
" AVIS DE NON-RESPONSABILITÉ : L'OIT n'assume aucune responsabilité pour le contenu présenté sur ce portail Web qui est présenté dans une langue autre que l'anglais, qui est la langue utilisée pour la production initiale et l'examen par les pairs du contenu original. Certaines statistiques n'ont pas été mises à jour depuis la production de la 4ème édition de l'Encyclopédie (1998)."