Kinder Kategorien

1. Blut (3)

1. Blut
Kapitel-Editor: Bernhard D. Goldstein
Inhaltsverzeichnis
Tische
Hämatopoetisches und lymphatisches System
Bernhard D. Goldstein
Leukämie, maligne Lymphome und multiples Myelom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenten oder Arbeitsbedingungen, die das Blut beeinflussen
Bernhard D. Goldstein
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.

2. Krebs (4)

2. Krebs
Kapitel-Editor: Paolo Bofetta
Tisch des Inhalts
Tische
Einleitung
Neil Pearce, Paolo Boffetta und Manolis Kogevinas
Berufliche Karzinogene
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn und Harri Vainio
Umweltkrebs
Bruce K. Armstrong und Paolo Boffetta
abwehr
Per Gustavsson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Berufsbedingter Krebs: Wichtige Fakten
- Geschätzte Anteile von Krebserkrankungen (PAR), die auf Berufe zurückzuführen sind
- Bewertung von Hinweisen auf Karzinogenität in den IARC-Monographien
- Klassifikationsgruppen des IARC-Monographieprogramms
- Gruppe 1-Chemikalien krebserzeugend für den Menschen
- Gruppe 2A – Chemikalien, die wahrscheinlich krebserzeugend für den Menschen sind
- Gruppe 2B – Chemikalien, die für Menschen möglicherweise krebserregend sind
- In IARC-Monographien, Bände 1-63 (1972-1995) bewertete Pestizide
- Arzneimittel, die in den IARC-Monographien, Bände 1-63 (1972-1995) bewertet wurden
- Umwelteinflüsse/Expositionen, von denen bekannt ist oder vermutet wird, dass sie Krebs beim Menschen verursachen
- Branchen, Berufe, Expositionen, die ein krebserzeugendes Risiko darstellen
- Branchen, Berufe, exp. mit Krebsüberschuss nicht definitive Karzinogene
- Registrierte Bevölkerungsvariationen der Inzidenz einiger häufiger Krebsarten

3. Herz-Kreislauf-System (7)

3. Herz-Kreislauf-System
Kapitel-Editoren: Lothar Heinemann und Gerd Heuchert
Inhaltsverzeichnis
Tabellen und Abbildungen
Einleitung
Lothar Heinemann und Gerd Heuchert
Kardiovaskuläre Morbidität und Mortalität in der Belegschaft
Gottfried Enderlein und Lothar Heinemann
Das Risikofaktorkonzept bei Herz-Kreislauf-Erkrankungen
Lothar Heinemann, Gottfried Enderlein und Heide Stark
Rehabilitations- und Präventionsprogramme
Lothar Heinemann und Gottfried Enderlein
Physikalische, chemische und biologische Gefahren
Physische Faktoren
Heide Stark und Gerd Heuchert
Chemische Gefahrstoffe
Ulrike Tittelbach und Wolfram Dietmar Schneider
Biologische Gefahren
Regina Jäckel, Ulrike Tittelbach und Wolfram Dietmar Schneider
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen
- Sterblichkeit durch Herz-Kreislauf-Erkrankungen
- Sterblichkeitsraten, spezielle kardiovaskuläre Diagnosegruppen
- Krankheitsrate und verminderte Arbeitsfähigkeit
- Arbeiten im Zusammenhang mit Herz-Kreislauf-Gefahren
- Berufsbedingte Infektionen und Krankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

4. Verdauungssystem (6)

4. Verdauungssystem
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Zahlen
Verdauungssystem
G. Frada
Mund und Zähne
F. Gobbato
Leber
Georg Kazantzis
Magengeschwür
KS Cho
Leberkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Bauchspeicheldrüsenkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

5. Psychische Gesundheit (8)

5. Psychische Gesundheit
Herausgeber des Kapitels: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter und Lennart Levi
Inhaltsverzeichnis
Tabellen und Abbildungen
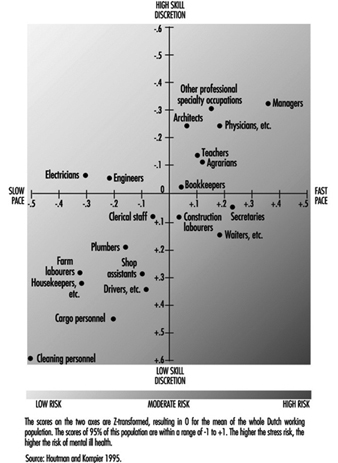
Arbeit und psychische Gesundheit
Irene LD Houtman und Michiel AJ Kompier
Arbeitsbedingte Psychose
Craig Stenberg, Judith Holder und Krishna Tallur
Stimmung und Affekt
Reduzierung des Depressionsrisikos
Jay Lasser und Jeffrey P. Kahn
Arbeitsbedingte Angst
Randal D. Beaton
Posttraumatische Belastungsstörung und ihre Beziehung zur Arbeitsmedizin und Verletzungsprävention
Markus Braverman
Stress und Burnout und ihre Auswirkungen auf die Arbeitsumgebung
Herbert J. Freudenberger
Kognitive Störungen
Catherine A. Heaney
Karoshi: Tod durch Überarbeitung
Takashi Haratani
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Schematischer Überblick über Managementstrategien & Beispiele
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

6. Bewegungsapparat (14)

6. Bewegungsapparat
Herausgeber des Kapitels: Hilkka Riihimäki und Eira Viikari-Juntura
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick
Hilkka Riihimäki
Muskeln
Gisela Sjögaard
Sehnen
Thomas J. Armstrong
Knochen und Gelenke
David Hammermann
Bandscheiben
Sally Roberts und Jill PG Urban
Region des unteren Rückens
Hilkka Riihimäki
Region der Brustwirbelsäule
Jarl-Erik Michelsson
Hals
Asa Kilbom
Ansatzscheiben
Mats Hagberg
Elbow
Eira Viikari-Juntura
Unterarm, Handgelenk und Hand
Eira Viikari-Juntura
Hüfte und Knie
Eva Vingård
Bein, Knöchel und Fuß
Jarl-Erik Michelsson
Andere Krankheiten
Marjatta Leirisalo-Repo
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Struktur-Funktion von Gelenkkomponenten
- Prävalenz von Rückenerkrankungen bei Finnen über 30 Jahren
- Verringerung des Risikos für Rückenschmerzen bei der Arbeit
- Klassifikation von Erkrankungen des unteren Rückens (Quebec Task Force)
- Zulässige Kopfbewegungen bei längerem Fahren
- Inzidenz von Epicondylitis in verschiedenen Populationen
- Auftreten von Tenosynovitis/Peritendinitis
- Primäre Osteoarthrose der Hüfte in Malmö, Schweden
- Richtlinien für die Behandlung von rheumatoider Arthritis
- Infektionen, von denen bekannt ist, dass sie reaktive Arthritis auslösen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

7. Nervensystem (9)

7. Nervensystem
Kapitel-Editor: Donna Mergler
Inhaltsverzeichnis
Tabellen und Abbildungen
Nervensystem: Überblick
Donna Mergler und José A. Valciukas
Anatomie und Physiologie
José A. Valciukas
Chemische neurotoxische Mittel
Peter Arlien-Søborg und Leif Simonsen
Manifestationen akuter und früher chronischer Vergiftungen
Donna Mergler
Neurotoxizität am Arbeitsplatz verhindern
Barry Johnson
Klinische Syndrome im Zusammenhang mit Neurotoxizität
Robert G. Feldmann
Messung neurotoxischer Defizite
Donna Mergler
Diagnose
Anna Maria Seppäläinen
Berufliche Neuroepidemiologie
Olaf Axelson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Namen und Hauptfunktionen der einzelnen Hirnnervenpaare
- Gruppierung neurotoxischer Wirkungen nach Neurotoxizität
- Gase, die mit neurotoxischen Wirkungen in Verbindung gebracht werden
- Neurotoxische Metalle und ihre anorganischen Verbindungen
- Neurotoxische Monomere
- Organische Lösungsmittel im Zusammenhang mit Neurotoxizität
- Klassen gängiger neurotoxischer Pestizide
- Andere Chemikalien, die mit Neurotoxizität in Verbindung gebracht werden
- Checkliste für chronische Symptome
- Neurofunktionelle Wirkungen der Exposition gegenüber einigen Neurotoxinen
- Chemische Belastungen und damit verbundene neurotoxische Syndrome
- Einige „Core“-Batterien zur Bewertung früher neurotoxischer Wirkungen
- Entscheidungsbaum für neurotoxische Erkrankungen
- Konsistente neurofunktionelle Wirkungen von Expositionen am Arbeitsplatz gegenüber einigen führenden neurotoxischen Substanzen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

8. Nieren-Harn-System (2)

8. Nieren-Harn-System
Kapitel-Editor: George P. Hemstreet
Inhaltsverzeichnis
Tabellen und Abbildungen
Nieren-Harn-Systeme
George P. Hemstreet
Nieren-Harnkrebs
Timo Partanen, Harri Vainio, Paolo Boffetta und Elisabete Weiderpass
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Enzyme des Arzneimittelstoffwechsels in der Niere
- Die häufigsten Ursachen für Hämaturie, nach Alter und Geschlecht
- Kriterien für die Auswahl von Biomarkern
- Potenzielle Biomarker im Zusammenhang mit Zellverletzungen
- Akute Niereninsuffizienz & Beruf
- Segmente des Nephrons, die von ausgewählten Giftstoffen betroffen sind
- Anwendungen der Harnzytologie
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

9. Fortpflanzungssystem (9)

9. Fortpflanzungssystem
Kapitel-Editor: Grace Kawas Lemasters
Inhaltsverzeichnis
Tabellen und Abbildungen
Fortpflanzungssystem: Einführung
Lowell E. Sever
Einführung in die männliche und weibliche Fortpflanzungsfunktion
Donald R. Mattison
Männliches Fortpflanzungssystem und Toxikologie
Steven Schrader und Grace Kawas Lemasters
Struktur des weiblichen Fortpflanzungssystems und Anfälligkeit für Zielorgane
Donald R. Mattison
Berufsbedingte Expositionen von Müttern und unerwünschte Schwangerschaftsergebnisse
Grace Kawas Lemasters
Frühgeburt und Arbeit
Nicole Mamelle
Berufliche und umweltbedingte Belastungen des Neugeborenen
Mary S. Wolff und Patrisha M. Woolard
Mutterschutz in der Gesetzgebung
Marie-Claire Séguret
Schwangerschaft und US-Arbeitsempfehlungen
Leon J. Warschau
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Expositionen mit mehreren unerwünschten Endpunkten
2. Epidemiologische Studien zu väterlichen Auswirkungen auf den Schwangerschaftsausgang
3. Potenzielle Giftstoffe für die weibliche Fortpflanzung
4. Definition von fetalem Verlust und Kindstod
5. Faktoren für klein für Gestationsalter und fetalen Verlust
6. Identifizierte Ursachen für Ermüdung am Arbeitsplatz
7. Relative Risiken und Ermüdungsindizes für Frühgeburten
8. Frühgeburtlichkeitsrisiko nach Anzahl der Berufsmüdigkeitsindizes
9. Relative Risiken und Änderungen der Arbeitsbedingungen
10 Expositionsquellen und -niveaus für Neugeborene
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

10. Atmungssystem (18)

10. Atmungssystem
Kapitel-Editoren: Alois David und Gregory R. Wagner
Inhaltsverzeichnis
Tabellen und Abbildungen
Struktur und Funktion
Morton Lippmann
Lungenfunktionsuntersuchung
Ulf Ulfvarson und Monica Dahlqvist
Krankheiten, die durch Reizstoffe der Atemwege und giftige Chemikalien verursacht werden
David LS Ryon und William N. Rom
Berufsbedingtes Asthma
George Friedman-Jimenez und Edward L. Petsonk
Krankheiten durch organische Stäube
Ragnar Rylander und Richard SF Schilling
Beryllium-Krankheit
Homayoun Kazemi
Pneumokoniose: Definition
Alois David
Internationale ILO-Klassifikation von Röntgenbildern von Pneumokoniosen
Michel Leage
Ätiopathogenese von Pneumokoniosen
Patrick Sébastien und Raymond Bégin
Silikose
John E. Parker und Gregory R. Wagner
Lungenerkrankungen der Kohlenarbeiter
Michael D. Attfield, Edward L. Petsonk und Gregory R. Wagner
Asbestbedingte Krankheiten
Margaret R. Becklake
Hartmetallkrankheit
Gerolamo Chiappino
Atmungssystem: Die Vielfalt der Pneumokoniosen
Steven R. Short und Edward L. Petsonk
Chronisch obstruktive Lungenerkrankung
Kazimierz Marek und Jan E. Zejda
Gesundheitliche Auswirkungen von Chemiefasern
James E. Lockey und Clara S. Ross
Atemwegskrebs
Paolo Boffetta und Elisabete Weiderpass
Berufsbedingt erworbene Lungeninfektionen
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave und John E. Parker
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Atemwegsregionen und Partikelablagerungsmodelle
2. Kriterien für einatembaren, thorakalen und lungengängigen Staub
3. Zusammenfassung der Atemwegsreizstoffe
4. Mechanismen der Lungenschädigung durch eingeatmete Substanzen
5. Lungentoxische Verbindungen
6. Medizinische Falldefinition von Berufsasthma
7. Schritte zur Diagnostik von Asthma am Arbeitsplatz
8. Allergene, die Berufsasthma verursachen können
9. Beispiele für Gefahrenquellen bei der Exposition gegenüber organischem Staub
10 Wirkstoffe in organischen Stäuben mit potenzieller biologischer Aktivität
11 Durch organische Stäube verursachte Krankheiten und ihre ICD-Codes
12 Diagnostische Kriterien für Byssinose
13 Eigenschaften von Beryllium und seinen Verbindungen
14 Beschreibung von Standard-Röntgenbildern
15 ILO 1980-Klassifikation: Röntgenaufnahmen von Pneumokoniosen
16 Asbestbedingte Krankheiten und Zustände
17 Wichtigste kommerzielle Quellen, Produkte und Verwendungen von Asbest
18 Prävalenz von COPD
19 Risikofaktoren bei COPD
20 Verlust der Atemfunktion
21 Diagnostische Klassifikation, chronische Bronchitis & Emphysem
22 Lungenfunktionstest bei COPD
23 Synthetische Fasern
24 Etablierte humane respiratorische Karzinogene (IARC)
25 Wahrscheinliche Karzinogene der menschlichen Atemwege (IARC)
26 Beruflich erworbene respiratorische Infektionskrankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

11. Sensorische Systeme (8)

11. Sensorische Systeme
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Tabellen und Abbildungen
Das Ohr
Marcel-André Boillat
Chemisch induzierte Hörstörungen
Peter Jakobsen
Körperlich bedingte Hörstörungen
Peter L. Pelmear
Gleichgewicht
Lucy Yardley
Vision und Arbeit
Paule Rey und Jean-Jacques Meyer
Genieße
April E. Mott und Norman Mann
Geruch
April E. Mott
Kutane Rezeptoren
Robert Dykes und Daniel McBain
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Typische Berechnung des Funktionsverlustes aus einem Audiogramm
2. Visuelle Anforderungen für verschiedene Aktivitäten
3. Empfohlene Beleuchtungsstärkewerte für die Lichtplanung
4. Sehanforderungen für einen Führerschein in Frankreich
5. Wirkstoffe/Prozesse, von denen berichtet wird, dass sie das Geschmackssystem verändern
6. Agenten/Prozesse im Zusammenhang mit olfaktorischen Anomalien
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

12. Hautkrankheiten (7)

12. Hautkrankheiten
Kapitel-Editor: Louis-Philippe Durocher
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick: Berufsbedingte Hautkrankheiten
Donald J. Birmingham
Nicht-melanozytärer Hautkrebs
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Malignes Melanom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Kontaktdermatitis am Arbeitsplatz
Denis Sasseville
Prävention von Berufsdermatosen
Louis-Phillipe Durocher
Berufsbedingte Nageldystrophie
CD Calnan
Stigmata
H. Mierzecki
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Gefährdete Berufe
2. Arten von Kontaktdermatitis
3. Häufige Reizstoffe
4. Häufige Hautallergene
5. Prädisponierende Faktoren für Berufsdermatitis
6. Beispiele für Hautreizstoffe und -sensibilisatoren mit Berufen
7. Berufliche Dermatosen in Quebec im Jahr 1989
8. Risikofaktoren & ihre Auswirkungen auf die Haut
9. Kollektive Maßnahmen (Gruppenansatz) zur Prävention
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

13. Systemische Bedingungen (3)

13. Systemische Bedingungen
Kapitel-Editor: Howard M. Kipen
Inhaltsverzeichnis
Zahlen
Systemische Bedingungen: Eine Einführung
Howard M. Kipen
Krankheitsbildendes Syndrom
Michael J. Hodgson
Mehrere chemische Empfindlichkeiten
Mark R. Cullen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.
Umweltkrebs
Krebs ist eine weit verbreitete Krankheit in allen Ländern der Welt. Die Wahrscheinlichkeit, dass eine Person im Alter von 70 Jahren an Krebs erkrankt, liegt bei einer Überlebensrate bis zu diesem Alter bei beiden Geschlechtern zwischen etwa 10 und 40 %. In Industrieländern stirbt im Durchschnitt etwa jeder Fünfte an Krebs. Dieser Anteil liegt bei etwa einem von 15 in den Entwicklungsländern. In diesem Artikel wird umweltbedingter Krebs als Krebs definiert, der durch nicht-genetische Faktoren verursacht (oder verhindert) wird, einschließlich menschlichem Verhalten, Gewohnheiten, Lebensstil und externen Faktoren, über die das Individuum keine Kontrolle hat. Manchmal wird eine strengere Definition von Umweltkrebs verwendet, die nur die Auswirkungen von Faktoren wie Luft- und Wasserverschmutzung und Industrieabfällen umfasst.
Geografische Variation
Die Unterschiede zwischen den geografischen Gebieten bei den Raten bestimmter Krebsarten können viel größer sein als bei Krebs insgesamt. Bekannte Schwankungen in der Inzidenz der häufigeren Krebsarten sind in Tabelle 1 zusammengefasst. Die Inzidenz des Nasopharynxkarzinoms variiert beispielsweise zwischen Südostasien und Europa um das etwa 500-fache. Diese große Schwankung in der Häufigkeit der verschiedenen Krebsarten hat zu der Ansicht geführt, dass ein Großteil des menschlichen Krebses durch Faktoren in der Umwelt verursacht wird. Insbesondere wurde argumentiert, dass die niedrigste Krebsrate, die in einer Population beobachtet wird, die minimale, möglicherweise spontane Rate anzeigt, die ohne ursächliche Faktoren auftritt. Somit ist die Differenz zwischen der Krebsrate in einer gegebenen Population und der in irgendeiner Population beobachteten minimalen Rate eine Schätzung der Krebsrate in der ersten Population, die Umweltfaktoren zuzuschreiben ist. Auf dieser Grundlage wurde sehr ungefähr geschätzt, dass etwa 80 bis 90 % aller menschlichen Krebserkrankungen umweltbedingt sind (International Agency for Research on Cancer 1990).
Tabelle 1. Unterschiede zwischen Bevölkerungsgruppen, die von der Krebsregistrierung erfasst sind, bei der Inzidenz häufiger Krebsarten.1
|
Krebs (ICD9-Code) |
Bereich mit hoher Inzidenz |
CR2 |
Bereich mit geringer Inzidenz |
CR2 |
Variationsbreite |
|
Mund (143-5) |
Frankreich, Bas-Rhin |
2 |
Singapur (Malaiisch) |
0.02 |
80 |
|
Nasopharynx (147) |
Hongkong |
3 |
Polen, Warschau (ländlich) |
0.01 |
300 |
|
Speiseröhre (150) |
Frankreich, Calvados |
3 |
Israel (in Israel geborene Juden) |
0.02 |
160 |
|
Magen (151) |
Japan, Yamagata |
11 |
USA, Los Angeles (Philippinen) |
0.3 |
30 |
|
Doppelpunkt (153) |
USA, Hawaii (Japanisch) |
5 |
Indien, Madras |
0.2 |
30 |
|
Rektum (154) |
USA, Los Angeles (Japanisch) |
3 |
Kuwait (nicht Kuwait) |
0.1 |
20 |
|
Leber (155) |
Thailand, Khon Khaen |
11 |
Paraguay, Asunción |
0.1 |
110 |
|
Bauchspeicheldrüse (157) |
USA, Alameda County (Kalifornien) (Schwarze) |
2 |
Indien, Ahmedabad |
0.1 |
20 |
|
Lunge (162) |
Neuseeland (Maori) |
16 |
Mali, Bamako |
0.5 |
30 |
|
Melanom der Haut (172) |
Australien, Capital Terr. |
3 |
USA, Bay Area (Kalifornien) (Schwarze) |
0.01 |
300 |
|
Andere Hautkrebsarten (173) |
Australien, Tasmanien |
25 |
Spanien, Baskenland |
0.05 |
500 |
|
Brust (174) |
USA, Hawaii (hawaiisch) |
12 |
China, Qidong |
1.0 |
10 |
|
Gebärmutterhals (180) |
Peru, Trujillo |
6 |
USA, Hawaii (Chinesisch) |
0.3 |
20 |
|
Corpus uteri (182) |
USA, Alameda County (Kalifornien) (Weiße) |
3 |
China, Qidong |
0.05 |
60 |
|
Eierstock (183) |
Island |
2 |
Mali, Bamako |
0.09 |
20 |
|
Prostata (185) |
USA, Atlanta (Schwarze) |
12 |
China, Qidong |
0.09 |
140 |
|
Blase (188) |
Italien, Florenz |
4 |
Indien, Madras |
0.2 |
20 |
|
Niere (189) |
Frankreich, Bas-Rhin |
2 |
China, Qidong |
0.08 |
20 |
1 Daten aus Krebsregistern, die in IARC 1992 enthalten sind. Nur Krebslokalisationen mit einer kumulativen Rate größer oder gleich 2 % im Hochinzidenzbereich sind eingeschlossen. Die Raten beziehen sich auf Männer mit Ausnahme von Brust-, Gebärmutterhals-, Corpus-uteri- und Eierstockkrebs.
2 Kumulierte Rate % zwischen 0 und 74 Jahren.
Quelle: Internationale Agentur für Krebsforschung 1992.
Es gibt natürlich auch andere Erklärungen für die geografische Variation der Krebsraten. Eine Unterregistrierung von Krebs in einigen Bevölkerungsgruppen kann die Schwankungsbreite übertreiben, kann aber sicherlich keine Unterschiede der in Tabelle 1 gezeigten Größe erklären. Genetische Faktoren können ebenfalls wichtig sein. Es wurde jedoch beobachtet, dass Bevölkerungen, die entlang eines Gradienten der Krebsinzidenz migrieren, häufig eine Krebsrate erreichen, die zwischen der ihres Heimatlandes und der des Aufnahmelandes liegt. Dies deutet darauf hin, dass eine Veränderung der Umgebung ohne genetische Veränderung die Krebsinzidenz verändert hat. Wenn zum Beispiel Japaner in die Vereinigten Staaten auswandern, steigen ihre Dickdarm- und Brustkrebsraten, die in Japan niedrig sind, und ihre Magenkrebsrate, die in Japan hoch ist, sinkt, wobei sich beide näher an die Raten der Vereinigten Staaten annähern . Diese Veränderungen können sich bis zur ersten Generation nach der Migration verzögern, treten aber immer noch ohne genetische Veränderung auf. Bei einigen Krebsarten tritt keine Veränderung durch Migration auf. Zum Beispiel behalten die Südchinesen ihre hohe Rate an Nasopharynxkrebs, wo immer sie leben, was darauf hindeutet, dass genetische Faktoren oder eine kulturelle Gewohnheit, die sich durch Migration kaum ändert, für diese Krankheit verantwortlich sind.
Zeittrends
Weitere Beweise für die Rolle von Umweltfaktoren bei der Krebsinzidenz stammen aus der Beobachtung von Zeittrends. Die dramatischste und bekannteste Veränderung war der Anstieg der Lungenkrebsraten bei Männern und Frauen parallel zu, aber etwa 20 bis 30 Jahre nach der Einführung des Zigarettenkonsums, der in vielen Regionen der Welt zu beobachten war; In jüngerer Zeit gab es in einigen Ländern, wie den Vereinigten Staaten, den Hinweis auf einen Rückgang der Raten bei Männern nach einer Verringerung des Tabakrauchens. Weniger bekannt ist der erhebliche Rückgang der Inzidenz von Krebserkrankungen einschließlich Magen-, Speiseröhren- und Gebärmutterhalskrebs, der in vielen Ländern parallel zur wirtschaftlichen Entwicklung verläuft. Es wäre jedoch schwierig, diese Rückgänge zu erklären, außer in Bezug auf eine Verringerung der Exposition gegenüber kausalen Faktoren in der Umwelt oder vielleicht eine zunehmende Exposition gegenüber schützenden Faktoren – wiederum umweltbedingt.
Wichtigste krebserzeugende Stoffe in der Umwelt
Die Bedeutung von Umweltfaktoren als Ursachen von menschlichem Krebs wurde ferner durch epidemiologische Studien gezeigt, die bestimmte Mittel mit bestimmten Krebsarten in Beziehung setzen. Die wichtigsten identifizierten Wirkstoffe sind in Tabelle 10 zusammengefasst. Diese Tabelle enthält nicht die Wirkstoffe, für die ein ursächlicher Zusammenhang mit Krebserkrankungen beim Menschen festgestellt (wie Diethylstilboestrol und einige alkylierende Wirkstoffe) oder vermutet wurde (wie Cyclophosphamid) (siehe auch Tabelle 9). Bei diesen Wirkstoffen muss das Krebsrisiko gegen den Nutzen der Behandlung abgewogen werden. Ebenso fehlen in Tabelle 10 hauptsächlich im beruflichen Umfeld vorkommende Arbeitsstoffe wie Chrom, Nickel und aromatische Amine. Für eine detaillierte Diskussion dieser Mittel siehe den vorherigen Artikel „Karzinogene am Arbeitsplatz“. Die relative Bedeutung der in Tabelle 8 aufgeführten Wirkstoffe variiert stark, abhängig von der Wirksamkeit des Wirkstoffs und der Anzahl der beteiligten Personen. Der Nachweis der Karzinogenität mehrerer Umweltstoffe wurde im Rahmen des IARC-Monographienprogramms (International Agency for Research on Cancer 1995) ausgewertet (siehe auch „Occupational Carcinogenes“ für eine Diskussion des Monographienprogramms); Tabelle 10 basiert hauptsächlich auf den Auswertungen der IARC-Monographie. Die wichtigsten der in Tabelle 10 aufgeführten Stoffe sind diejenigen, denen ein beträchtlicher Teil der Bevölkerung in relativ großen Mengen ausgesetzt ist. Dazu gehören insbesondere: ultraviolette (Sonnen-)Strahlung; Tabakrauchen; Alkoholkonsum; Betelkauen; Hepatitis B; Hepatitis C und humane Papillomviren; Aflatoxine; möglicherweise Nahrungsfett und Ballaststoff- und Vitamin-A- und Vitamin-C-Mangel; Fortpflanzungsverzögerung; und Asbest.
Es wurden Versuche unternommen, die relativen Beiträge dieser Faktoren zu den 80 oder 90 % der Krebserkrankungen, die Umweltfaktoren zugeschrieben werden könnten, numerisch abzuschätzen. Das Muster variiert natürlich von Population zu Population entsprechend den Unterschieden in der Exposition und möglicherweise in der genetischen Anfälligkeit für verschiedene Krebsarten. In vielen Industrieländern dürften jedoch Tabakrauchen und Ernährungsfaktoren jeweils für etwa ein Drittel der umweltbedingten Krebserkrankungen verantwortlich sein (Doll und Peto 1981); während in den Entwicklungsländern die Rolle der biologischen Arbeitsstoffe wahrscheinlich groß und die des Tabaks relativ gering sein wird (aber aufgrund des jüngsten Anstiegs des Tabakkonsums in diesen Bevölkerungsgruppen zunehmen wird).
Wechselwirkungen zwischen Karzinogenen
Ein weiterer zu berücksichtigender Aspekt ist das Vorhandensein von Wechselwirkungen zwischen Karzinogenen. So wurde beispielsweise im Falle von Alkohol und Tabak sowie von Speiseröhrenkrebs gezeigt, dass ein zunehmender Alkoholkonsum die durch einen bestimmten Tabakkonsum verursachte Krebsrate um ein Vielfaches vervielfacht. Alkohol allein kann den Transport von Tabakkarzinogenen oder anderen in die Zellen anfälliger Gewebe erleichtern. Multiplikative Wechselwirkungen können auch zwischen auslösenden Karzinogenen beobachtet werden, wie zwischen Radon und seinen Zerfallsprodukten und Tabakrauchen bei Uranarbeitern. Einige Umweltfaktoren wirken möglicherweise, indem sie Krebserkrankungen fördern, die durch einen anderen Faktor ausgelöst wurden – dies ist der wahrscheinlichste Mechanismus für eine Wirkung von Nahrungsfett auf die Entwicklung von Brustkrebs (wahrscheinlich durch eine erhöhte Produktion der Hormone, die die Brust stimulieren). Auch der umgekehrte Fall kann eintreten, wie zum Beispiel im Fall von Vitamin A, das wahrscheinlich eine antifördernde Wirkung auf Lungen- und möglicherweise andere durch Tabak verursachte Krebsarten hat. Ähnliche Wechselwirkungen können auch zwischen Umwelt- und konstitutionellen Faktoren auftreten. Insbesondere der genetische Polymorphismus von Enzymen, die am Metabolismus karzinogener Stoffe oder der DNA-Reparatur beteiligt sind, ist wahrscheinlich eine wichtige Voraussetzung für die individuelle Anfälligkeit für die Wirkung von Karzinogenen aus der Umwelt.
Die Bedeutung von Wechselwirkungen zwischen Karzinogenen aus Sicht der Krebsbekämpfung besteht darin, dass das Absetzen der Exposition gegenüber einem von zwei (oder mehr) interagierenden Faktoren zu einer stärkeren Verringerung der Krebsinzidenz führen kann, als aufgrund der Berücksichtigung der Wirkung vorhergesagt werden würde des Vertreters, wenn er allein handelt. So kann zum Beispiel der Zigarettenentzug die überhöhte Lungenkrebsrate bei Asbestarbeitern fast vollständig eliminieren (obwohl die Mesotheliomraten unbeeinflusst bleiben würden).
Auswirkungen auf die Prävention
Die Erkenntnis, dass Umweltfaktoren für einen großen Teil der Krebserkrankungen beim Menschen verantwortlich sind, hat die Grundlage für die Primärprävention von Krebs gelegt, indem die Exposition gegenüber den identifizierten Faktoren modifiziert wird. Eine solche Modifikation kann umfassen: Entfernung eines einzigen Hauptkarzinogens; Reduktion, wie oben diskutiert, in der Exposition gegenüber einem von mehreren interagierenden Karzinogenen; zunehmende Exposition gegenüber Schutzmitteln; oder Kombinationen dieser Ansätze. Während einiges davon durch gemeinschaftsweite Regulierung der Umwelt, beispielsweise durch Umweltgesetzgebung, erreicht werden kann, legt die offensichtliche Bedeutung von Lebensstilfaktoren nahe, dass ein Großteil der Primärprävention in der Verantwortung des Einzelnen verbleiben wird. Regierungen können jedoch immer noch ein Klima schaffen, in dem es dem Einzelnen leichter fällt, die richtige Entscheidung zu treffen.
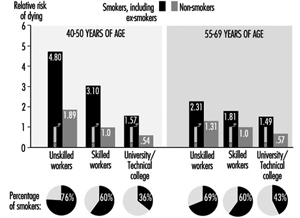
abwehr
Berufliche Expositionen machen nur einen geringen Anteil an der Gesamtzahl der Krebserkrankungen in der Gesamtbevölkerung aus. Basierend auf Daten aus den Vereinigten Staaten wurde geschätzt, dass 4 % aller Krebserkrankungen berufsbedingten Expositionen zugeschrieben werden können, mit einer Unsicherheitsspanne von 2 bis 8 %. Dies impliziert, dass selbst eine vollständige Prävention von berufsbedingten Krebserkrankungen nur zu einer geringfügigen Verringerung der nationalen Krebsraten führen würde.
Dies sollte jedoch aus mehreren Gründen nicht von Bemühungen abhalten, berufsbedingten Krebserkrankungen vorzubeugen. Erstens ist die Schätzung von 4 % ein Durchschnittswert für die gesamte Bevölkerung, einschließlich nicht exponierter Personen. Bei Personen, die tatsächlich beruflich krebserregenden Stoffen ausgesetzt sind, ist der Anteil der beruflich bedingten Tumore viel größer. Zweitens sind berufliche Expositionen vermeidbare Gefahren, denen Personen unfreiwillig ausgesetzt sind. In keinem Beruf sollte der Einzelne ein erhöhtes Krebsrisiko in Kauf nehmen müssen, insbesondere wenn die Ursache bekannt ist. Drittens können berufsbedingte Krebserkrankungen im Gegensatz zu Krebserkrankungen, die mit Lebensstilfaktoren einhergehen, durch Regulierung verhindert werden.
Die Prävention von berufsbedingtem Krebs umfasst mindestens zwei Stufen: erstens die Identifizierung einer bestimmten Verbindung oder eines bestimmten Arbeitsumfelds als krebserregend; und zweitens die Einführung einer angemessenen Regulierungskontrolle. Die Grundsätze und Praktiken der behördlichen Kontrolle bekannter oder vermuteter Krebsgefahren im Arbeitsumfeld sind sehr unterschiedlich, nicht nur zwischen verschiedenen Teilen der Industrie- und Entwicklungsländer, sondern auch zwischen Ländern mit ähnlicher sozioökonomischer Entwicklung.
Die Internationale Agentur für Krebsforschung (IARC) in Lyon, Frankreich, sammelt und wertet systematisch epidemiologische und experimentelle Daten zu vermuteten oder bekannten Karzinogenen aus. Die Bewertungen werden in einer Reihe von Monographien präsentiert, die als Grundlage für Entscheidungen über nationale Regelungen zur Herstellung und Verwendung krebserzeugender Stoffe dienen (siehe oben „Karzinogene am Arbeitsplatz“).
Historischer Hintergrund
Die Geschichte des Berufskrebses reicht mindestens bis ins Jahr 1775 zurück, als Sir Percivall Pott seinen klassischen Bericht über Hodenkrebs bei Schornsteinfegern veröffentlichte, in dem er die Exposition gegenüber Ruß mit dem Auftreten von Krebs in Verbindung brachte. Die Feststellung hatte einige unmittelbare Auswirkungen, da den Kehrmaschinen in einigen Ländern das Recht eingeräumt wurde, am Ende des Arbeitstages zu baden. Aktuelle Studien zu Sweeps zeigen, dass Hoden- und Hautkrebs inzwischen unter Kontrolle sind, obwohl Sweeps immer noch einem erhöhten Risiko für mehrere andere Krebsarten ausgesetzt sind.
In den 1890er Jahren wurde in einer deutschen Färberei von einem Chirurgen eines nahe gelegenen Krankenhauses ein Cluster von Blasenkrebs gemeldet. Die verursachenden Verbindungen wurden später als aromatische Amine identifiziert, die heute in den meisten Ländern in den Listen krebserregender Stoffe aufgeführt sind. Spätere Beispiele sind Hautkrebs bei Radium-Zifferblattmalern, Nasen- und Nebenhöhlenkrebs bei Holzarbeitern, verursacht durch das Einatmen von Holzstaub, und die „Maultier-Spinner-Krankheit“, dh Hodenkrebs bei Arbeitern in der Baumwollindustrie, verursacht durch Mineralölnebel. Die durch Benzol-Exposition in der Schuhreparatur- und Fertigungsindustrie induzierte Leukämie stellt ebenfalls eine Gefahr dar, die nach der Identifizierung von Karzinogenen am Arbeitsplatz reduziert wurde.
Im Fall der Verknüpfung von Asbestexposition mit Krebs veranschaulicht diese Vorgeschichte eine Situation mit einer beträchtlichen zeitlichen Verzögerung zwischen Risikoidentifizierung und behördlichen Maßnahmen. Bereits in den 1930er Jahren häuften sich epidemiologische Ergebnisse, die darauf hindeuteten, dass Asbestexposition mit einem erhöhten Lungenkrebsrisiko verbunden war. Um 1955 tauchten überzeugendere Beweise auf, aber erst Mitte der 1970er Jahre wurden wirksame Schritte für regulatorische Maßnahmen eingeleitet.
Die Identifizierung der mit Vinylchlorid verbundenen Gefahren stellt eine andere Geschichte dar, bei der unverzügliche behördliche Maßnahmen auf die Identifizierung des Karzinogens folgten. In den 1960er Jahren hatten die meisten Länder einen Expositionsgrenzwert für Vinylchlorid von 500 Teilen pro Million (ppm) eingeführt. 1974 wurde den ersten Berichten über eine vermehrte Häufigkeit des seltenen Tumors Leberangiosarkom bei Vinylchloridarbeitern bald positive tierexperimentelle Studien gefolgt. Nachdem Vinylchlorid als krebserregend identifiziert wurde, wurden behördliche Maßnahmen ergriffen, um die Exposition unverzüglich auf den aktuellen Grenzwert von 1 bis 5 ppm zu reduzieren.
Methoden zur Identifizierung von Karzinogenen am Arbeitsplatz
Die Methoden in den oben zitierten historischen Beispielen reichen von Beobachtungen von Krankheitsclustern durch scharfsinnige Kliniker bis hin zu formelleren epidemiologischen Studien – das heißt, Untersuchungen der Krankheitsrate (Krebsrate) unter Menschen. Ergebnisse aus epidemiologischen Studien sind für die Bewertung des Risikos für den Menschen von hoher Relevanz. Ein Hauptnachteil krebsepidemiologischer Studien besteht darin, dass ein langer Zeitraum, normalerweise mindestens 15 Jahre, erforderlich ist, um die Auswirkungen einer Exposition gegenüber einem potenziellen Karzinogen nachzuweisen und zu bewerten. Dies ist für Überwachungszwecke unbefriedigend, und für eine schnellere Bewertung neu eingeführter Substanzen müssen andere Methoden angewendet werden. Seit Beginn dieses Jahrhunderts werden zu diesem Zweck Kanzerogenitätsstudien an Tieren verwendet. Die Extrapolation von Tieren auf Menschen führt jedoch zu erheblichen Unsicherheiten. Die Verfahren weisen auch Einschränkungen dahingehend auf, dass eine große Anzahl von Tieren mehrere Jahre lang beobachtet werden muss.
Der Bedarf an Methoden mit schnellerer Reaktion wurde 1971 teilweise gedeckt, als der Kurzzeit-Mutagenitätstest (Ames-Test) eingeführt wurde. Dieser Test verwendet Bakterien, um die mutagene Aktivität einer Substanz zu messen (ihre Fähigkeit, irreparable Veränderungen im zellulären Erbgut, der DNA, hervorzurufen). Ein Problem bei der Interpretation der Ergebnisse von Bakterientests besteht darin, dass nicht alle Substanzen, die beim Menschen Krebs verursachen, mutagen sind und nicht alle bakteriellen Mutagene als krebsgefährdend für Menschen angesehen werden. Die Feststellung, dass ein Stoff mutagen ist, wird jedoch in der Regel als Hinweis darauf gewertet, dass der Stoff für den Menschen krebsgefährdend sein könnte.
In den letzten 15 Jahren wurden neue genetische und molekularbiologische Methoden mit dem Ziel entwickelt, menschliche Krebsgefahren zu erkennen. Diese Disziplin wird als „Molekulare Epidemiologie“ bezeichnet. Genetische und molekulare Ereignisse werden untersucht, um den Prozess der Krebsentstehung aufzuklären und so Methoden zur Früherkennung von Krebs oder Hinweisen auf ein erhöhtes Risiko der Krebsentstehung zu entwickeln. Zu diesen Methoden gehören die Analyse von Schäden am Erbgut und die Bildung chemischer Bindungen (Addukte) zwischen Schadstoffen und dem Erbgut. Das Vorhandensein von Chromosomenaberrationen weist eindeutig auf Auswirkungen auf das genetische Material hin, die mit der Krebsentstehung in Verbindung gebracht werden können. Die Rolle molekularer epidemiologischer Befunde bei der Bewertung des Krebsrisikos beim Menschen muss jedoch noch geklärt werden, und die Forschung ist im Gange, um genauer anzugeben, wie die Ergebnisse dieser Analysen genau interpretiert werden sollten.
Überwachung und Screening
Die Strategien zur Prävention von berufsbedingten Krebserkrankungen unterscheiden sich von denen, die zur Bekämpfung von Krebserkrankungen im Zusammenhang mit Lebensstil oder anderen Umwelteinflüssen angewendet werden. Im beruflichen Bereich war die Hauptstrategie zur Krebsbekämpfung die Verringerung oder vollständige Eliminierung der Exposition gegenüber krebserregenden Stoffen. Methoden der Früherkennung durch Früherkennungsprogramme, wie sie beispielsweise bei Gebärmutterhalskrebs oder Brustkrebs angewendet werden, haben im Arbeitsschutz nur eine sehr begrenzte Bedeutung.
Überwachung
Informationen aus Bevölkerungsaufzeichnungen über Krebsraten und Beruf können zur Überwachung der Krebshäufigkeit in verschiedenen Berufen verwendet werden. Je nach den verfügbaren Registern wurden mehrere Methoden zum Abrufen dieser Informationen angewendet. Die Grenzen und Möglichkeiten hängen weitgehend von der Qualität der Informationen in den Registern ab. Informationen zur Erkrankungsrate (Krebshäufigkeit) werden typischerweise aus lokalen oder nationalen Krebsregistern (siehe unten) oder aus Sterbeurkundendaten gewonnen, während Informationen zur Alterszusammensetzung und Größe von Berufsgruppen aus Bevölkerungsregistern gewonnen werden.
Das klassische Beispiel für diese Art von Informationen sind die seit Ende des XNUMX. Jahrhunderts in Großbritannien veröffentlichten „Decennial Supplements on Occupational Mortality“. Diese Publikationen verwenden Sterbeurkundenangaben zur Todesursache und zum Beruf sowie Volkszählungsdaten zur Häufigkeit von Berufen in der Gesamtbevölkerung, um ursachenspezifische Sterbeziffern in verschiedenen Berufen zu berechnen. Diese Art von Statistik ist ein nützliches Instrument zur Überwachung der Krebshäufigkeit in Berufen mit bekannten Risiken, aber ihre Fähigkeit, bisher unbekannte Risiken zu erkennen, ist begrenzt. Diese Art des Ansatzes kann auch unter Problemen leiden, die mit systematischen Unterschieden in der Kodierung von Berufen auf den Sterbeurkunden und in den Volkszählungsdaten verbunden sind.
Die Verwendung von Personenidentifikationsnummern in den nordischen Ländern hat eine besondere Gelegenheit geboten, individuelle Volkszählungsdaten zu Berufen mit Krebsregistrierungsdaten zu verknüpfen und Krebsraten in verschiedenen Berufen direkt zu berechnen. In Schweden wurde eine permanente Verknüpfung der Volkszählungen von 1960 und 1970 und der Krebsinzidenz in den Folgejahren für Forscher verfügbar gemacht und für eine große Anzahl von Studien verwendet. Dieses schwedische Krebs-Umwelt-Register wurde für eine allgemeine Übersicht über bestimmte Krebsarten, tabellarisch nach Berufen, verwendet. Die Umfrage wurde von einem Regierungsausschuss initiiert, der Gefahren in der Arbeitsumgebung untersucht. Ähnliche Verbindungen wurden in den anderen nordischen Ländern hergestellt.
Im Allgemeinen haben Statistiken, die auf routinemäßig gesammelten Krebsinzidenz- und Volkszählungsdaten basieren, den Vorteil, dass sie große Mengen an Informationen einfach bereitstellen können. Die Methode gibt nur Auskunft über die Krebshäufigkeiten bezogen auf den Beruf, nicht bezogen auf bestimmte Expositionen. Dies führt zu einer erheblichen Verwässerung der Assoziationen, da die Exposition zwischen Personen im gleichen Beruf erheblich variieren kann. Epidemiologische Studien des Kohortentyps (wobei die Krebserfahrung bei einer Gruppe exponierter Arbeitnehmer mit der von nicht exponierten Arbeitnehmern verglichen wird, die nach Alter, Geschlecht und anderen Faktoren übereinstimmen) oder Fall-Kontroll-Studien (wobei die Expositionserfahrung einer Gruppe von Personen mit Krebs wird mit dem in einer Stichprobe der allgemeinen Bevölkerung verglichen) bieten bessere Möglichkeiten für eine detaillierte Expositionsbeschreibung und damit bessere Möglichkeiten für die Untersuchung der Konsistenz eines beobachteten Risikoanstiegs, beispielsweise durch Untersuchung der Daten auf Expositions-Wirkungs-Trends.
Die Möglichkeit, verfeinerte Expositionsdaten zusammen mit routinemäßig erhobenen Krebsmeldungen zu erhalten, wurde in einer prospektiven kanadischen Fall-Kontroll-Studie untersucht. Die Studie wurde 1979 in der Metropolregion Montreal durchgeführt. Die Berufsanamnese wurde von Männern erhoben, als sie in das örtliche Krebsregister aufgenommen wurden, und die Krankengeschichten wurden anschließend von Arbeitshygienikern für die Exposition gegenüber einer Reihe von Chemikalien kodiert. Später wurden die Krebsrisiken in Bezug auf eine Reihe von Substanzen berechnet und veröffentlicht (Siemiatycki 1991).
Zusammenfassend lässt sich sagen, dass die kontinuierliche Erstellung von Überwachungsdaten auf der Grundlage aufgezeichneter Informationen eine effektive und vergleichsweise einfache Möglichkeit bietet, die Krebshäufigkeit nach Beruf zu überwachen. Während der Hauptzweck darin besteht, bekannte Risikofaktoren zu überwachen, sind die Möglichkeiten zur Identifizierung neuer Risiken begrenzt. Registerbasierte Studien sollten nicht für Aussagen über die Risikofreiheit eines Berufes herangezogen werden, es sei denn, der Anteil der signifikant exponierten Personen ist genauer bekannt. Es ist durchaus üblich, dass nur ein relativ kleiner Prozentsatz der Berufsangehörigen tatsächlich exponiert ist; Für diese Personen kann der Stoff eine erhebliche Gefahr darstellen, die jedoch nicht beobachtbar ist (dh statistisch verwässert wird), wenn die gesamte Berufsgruppe als einzelne Gruppe analysiert wird.
Untersuchungen
Das Screening auf berufsbedingten Krebs in exponierten Bevölkerungsgruppen zum Zwecke der Früherkennung wird selten durchgeführt, wurde jedoch in einigen Umgebungen getestet, in denen eine Exposition schwer zu eliminieren war. Beispielsweise konzentrierte sich großes Interesse auf Methoden zur Früherkennung von Lungenkrebs bei Personen, die Asbest ausgesetzt waren. Bei Asbestexpositionen bleibt ein erhöhtes Risiko lange bestehen, auch nach Beendigung der Exposition. Daher ist eine kontinuierliche Bewertung des Gesundheitszustands exponierter Personen gerechtfertigt. Es wurden Röntgenaufnahmen des Brustkorbs und eine zytologische Untersuchung des Sputums verwendet. Leider reduziert keine dieser Methoden, wenn sie unter vergleichbaren Bedingungen getestet wird, die Sterblichkeit signifikant, auch wenn einige Fälle früher erkannt werden können. Einer der Gründe für dieses negative Ergebnis ist, dass die Prognose von Lungenkrebs durch eine frühe Diagnose wenig beeinflusst wird. Ein weiteres Problem besteht darin, dass die Röntgenstrahlen selbst eine Krebsgefahr darstellen, die, obwohl sie für das Individuum gering ist, erheblich sein kann, wenn sie auf eine große Anzahl von Individuen (dh alle untersuchten Personen) angewendet wird.
In bestimmten Berufen, wie beispielsweise in der Gummiindustrie, wurde auch ein Screening auf Blasenkrebs vorgeschlagen. Es wurde über Untersuchungen zu zellulären Veränderungen oder Mutagenität im Urin von Arbeitern berichtet. Der Wert der folgenden zytologischen Veränderungen für das Bevölkerungsscreening wurde jedoch in Frage gestellt, und der Wert der Mutagenitätstests bedarf weiterer wissenschaftlicher Bewertung, da der prognostische Wert einer erhöhten mutagenen Aktivität im Urin nicht bekannt ist.
Die Beurteilung des Nutzens von Screening hängt auch von der Intensität der Exposition und damit der Höhe des zu erwartenden Krebsrisikos ab. Ein Screening könnte bei kleinen Gruppen, die hohen Konzentrationen von Karzinogenen ausgesetzt sind, gerechtfertigter sein als bei großen Gruppen, die niedrigen Konzentrationen ausgesetzt sind.
Zusammenfassend lässt sich sagen, dass nach heutigem Kenntnisstand keine routinemäßigen Screeningverfahren für berufsbedingte Krebserkrankungen empfohlen werden können. Die Entwicklung neuer molekularer epidemiologischer Techniken kann die Aussichten für die Krebsfrüherkennung verbessern, aber bevor Schlussfolgerungen gezogen werden können, sind weitere Informationen erforderlich.
Krebsregistrierung
In diesem Jahrhundert wurden Krebsregister an mehreren Orten auf der ganzen Welt eingerichtet. Die Internationale Agentur für Krebsforschung (IARC) (1992) hat Daten zur Krebsinzidenz in verschiedenen Teilen der Welt in einer Reihe von Veröffentlichungen zusammengestellt, „Cancer Incidence in Five Continents“. Band 6 dieser Publikation listet 131 Krebsregister in 48 Ländern auf.
Zwei Hauptmerkmale bestimmen den potenziellen Nutzen eines Krebsregisters: ein klar definiertes Einzugsgebiet (das das betroffene geografische Gebiet definiert) und die Qualität und Vollständigkeit der erfassten Informationen. Viele dieser früh eingerichteten Register decken keinen geografisch genau definierten Bereich ab, sondern sind auf das Einzugsgebiet eines Krankenhauses beschränkt.
Es gibt mehrere potenzielle Anwendungen von Krebsregistern in der Prävention von Berufskrebs. Ein vollständiges Register mit bundesweiter Abdeckung und eine hohe Qualität der erfassten Informationen können hervorragende Möglichkeiten zur Überwachung der Krebsinzidenz in der Bevölkerung bieten. Dies erfordert den Zugriff auf Bevölkerungsdaten, um altersstandardisierte Krebsraten zu berechnen. Einige Register enthalten auch Daten zum Beruf, was die Überwachung des Krebsrisikos in verschiedenen Berufen erleichtert.
Register können auch als Quelle für die Identifizierung von Fällen für epidemiologische Studien sowohl des Kohorten- als auch des Fallkontrolltyps dienen. Bei der Kohortenstudie werden Personenidentifikationsdaten der Kohorte mit dem Register abgeglichen, um Informationen über die Krebsart zu erhalten (dh wie bei Record-Linkage-Studien). Dies setzt voraus, dass ein zuverlässiges Identifizierungssystem existiert (z. B. persönliche Identifikationsnummern in den nordischen Ländern) und dass die Vertraulichkeitsgesetze die Verwendung des Registers auf diese Weise nicht verbieten. Für Fall-Kontroll-Studien kann das Register als Quelle für Fälle verwendet werden, obwohl einige praktische Probleme auftreten. Erstens können die Krebsregister aus methodischen Gründen bei neu diagnostizierten Fällen nicht ganz aktuell sein. Das Berichtssystem und die erforderlichen Überprüfungen und Korrekturen der erhaltenen Informationen führen zu einer gewissen Verzögerungszeit. Für gleichzeitige oder prospektive Fall-Kontroll-Studien, bei denen es wünschenswert ist, die Personen selbst bald nach einer Krebsdiagnose zu kontaktieren, ist es normalerweise notwendig, eine alternative Methode zur Identifizierung von Fällen einzurichten, beispielsweise über Krankenhausakten. Zweitens verbieten Vertraulichkeitsgesetze in einigen Ländern die Identifizierung potenzieller Studienteilnehmer, die persönlich kontaktiert werden sollen.
Register bieten auch eine hervorragende Quelle für die Berechnung von Hintergrund-Krebsraten zum Vergleich der Krebshäufigkeit in Kohortenstudien bestimmter Berufe oder Branchen.
Bei der Untersuchung von Krebs haben Krebsregister mehrere Vorteile gegenüber Sterberegistern, die in vielen Ländern üblich sind. Die Genauigkeit der Krebsdiagnosen ist in Krebsregistern oft besser als in Sterberegistern, die in der Regel auf Sterbeurkundendaten basieren. Ein weiterer Vorteil besteht darin, dass das Krebsregister oft Informationen über die histologische Tumorart enthält und auch die Untersuchung von lebenden Personen mit Krebs erlaubt und nicht auf verstorbene Personen beschränkt ist. Register enthalten vor allem Krebsmorbiditätsdaten, die die Untersuchung von Krebsarten ermöglichen, die nicht schnell tödlich und/oder überhaupt nicht tödlich sind.
KONTROLLE DER UMGEBUNG
Es gibt drei Hauptstrategien zur Reduzierung der Exposition gegenüber bekannten oder vermuteten Karzinogenen am Arbeitsplatz: Eliminierung des Stoffes, reduzierte Exposition durch reduzierte Emissionen oder verbesserte Belüftung und persönlicher Schutz der Arbeitnehmer.
Es wird seit langem diskutiert, ob es einen echten Schwellenwert für die Exposition gegenüber Karzinogenen gibt, unterhalb dessen kein Risiko besteht. Häufig wird davon ausgegangen, dass das Risiko linear bis auf Nullrisiko bei Nullexposition extrapoliert werden sollte. Wenn dies der Fall ist, dann würde keine Expositionsgrenze, egal wie niedrig, als völlig risikofrei angesehen werden. Trotzdem haben viele Länder Expositionsgrenzwerte für einige krebserzeugende Stoffe definiert, während für andere kein Expositionsgrenzwert festgelegt wurde.
Die Eliminierung einer Verbindung kann zu Problemen führen, wenn Ersatzstoffe eingeführt werden und die Toxizität des Ersatzstoffes geringer sein muss als die des ersetzten Stoffes.
Die Reduzierung der Exposition an der Quelle kann für Prozesschemikalien relativ einfach durch Kapselung des Prozesses und Belüftung erreicht werden. Als beispielsweise die krebserzeugenden Eigenschaften von Vinylchlorid entdeckt wurden, wurde der Expositionsgrenzwert für Vinylchlorid in mehreren Ländern um den Faktor Hundert oder mehr gesenkt. Obwohl dieser Standard zunächst von der Industrie als unmöglich angesehen wurde, ermöglichten spätere Techniken die Einhaltung des neuen Grenzwerts. Bei Stoffen, die unter weniger kontrollierten Bedingungen verwendet werden oder während des Arbeitsvorgangs entstehen (z. B. Motorabgase), kann es schwierig sein, die Exposition an der Quelle zu reduzieren. Die Einhaltung der Expositionsgrenzwerte erfordert eine regelmäßige Überwachung der Luftwerte im Arbeitsraum.
Wenn die Exposition weder durch Eliminierung noch durch reduzierte Emissionen kontrolliert werden kann, ist die Verwendung persönlicher Schutzausrüstung die einzige verbleibende Möglichkeit, die Exposition zu minimieren. Diese Geräte reichen von Filtermasken über luftversorgte Helme bis hin zu Schutzkleidung. Bei der Entscheidung über einen angemessenen Schutz muss der Hauptexpositionsweg berücksichtigt werden. Viele persönliche Schutzvorrichtungen bereiten dem Benutzer jedoch Unbehagen, und Filtermasken führen zu einem erhöhten Atemwiderstand, der bei körperlich anstrengenden Tätigkeiten sehr bedeutsam sein kann. Die Schutzwirkung von Atemschutzmasken ist im Allgemeinen nicht vorhersehbar und hängt von mehreren Faktoren ab, darunter wie gut die Maske am Gesicht anliegt und wie oft Filter gewechselt werden. Persönlicher Schutz muss als letzter Ausweg betrachtet werden, der nur versucht werden sollte, wenn wirksamere Möglichkeiten zur Verringerung der Exposition fehlschlagen.
Forschungsansätze
Es ist auffallend, wie wenig Forschung betrieben wurde, um die Auswirkungen von Programmen oder Strategien zur Verringerung des Risikos bekannter berufsbedingter Krebsgefahren für Arbeitnehmer zu bewerten. Mit der möglichen Ausnahme von Asbest wurden nur wenige derartige Bewertungen durchgeführt. Die Entwicklung besserer Methoden zur Bekämpfung von berufsbedingtem Krebs sollte eine Bewertung beinhalten, wie vorhandenes Wissen tatsächlich genutzt wird.
Eine verbesserte Kontrolle arbeitsbedingter Karzinogene am Arbeitsplatz erfordert die Entwicklung einer Reihe unterschiedlicher Bereiche des Arbeitsschutzes. Der Prozess der Risikoidentifikation ist eine Grundvoraussetzung für die Verringerung der Exposition gegenüber Karzinogenen am Arbeitsplatz. Die Risikoidentifikation der Zukunft muss bestimmte methodische Probleme lösen. Verfeinerte epidemiologische Methoden sind erforderlich, wenn kleinere Risiken erkannt werden sollen. Genauere Daten zur Exposition sowohl für den untersuchten Stoff als auch für mögliche Störexpositionen sind erforderlich. Verfeinerte Methoden zur Beschreibung der genauen Dosis des Karzinogens, das an das spezifische Zielorgan abgegeben wird, werden auch die Aussagekraft der Expositions-Wirkungs-Berechnungen erhöhen. Heutzutage ist es nicht ungewöhnlich, dass sehr grobe Ersatzstoffe für die eigentliche Messung der Zielorgandosis verwendet werden, wie beispielsweise die Anzahl der Jahre, die in der Industrie beschäftigt sind. Es ist ziemlich klar, dass solche Dosisschätzungen erheblich falsch klassifiziert werden, wenn sie als Surrogat für die Dosis verwendet werden. Das Vorhandensein einer Expositions-Wirkungs-Beziehung wird normalerweise als starker Beweis für eine ätiologische Beziehung gewertet. Das Gegenteil, der fehlende Nachweis einer Expositions-Wirkungs-Beziehung, ist jedoch nicht unbedingt ein Beweis dafür, dass kein Risiko besteht, insbesondere wenn grobe Messungen der Zielorgandosis verwendet werden. Wenn die Zielorgandosis bestimmt werden könnte, würden die tatsächlichen Dosis-Wirkungs-Trends noch mehr Gewicht als Beweis für die Kausalität haben.
Molekulare Epidemiologie ist ein schnell wachsendes Forschungsgebiet. Weitere Einblicke in die Mechanismen der Krebsentstehung sind zu erwarten, und die Möglichkeit der Früherkennung krebserregender Wirkungen wird zu einer früheren Behandlung führen. Darüber hinaus werden Indikatoren für eine krebserzeugende Exposition zu einer verbesserten Erkennung neuer Risiken führen.
Die Entwicklung von Methoden zur Überwachung und behördlichen Kontrolle des Arbeitsumfelds ist ebenso notwendig wie Methoden zur Identifizierung von Risiken. Die Methoden zur regulatorischen Kontrolle unterscheiden sich sogar in den westlichen Ländern erheblich. Die in den einzelnen Ländern angewandten Regulierungssysteme hängen weitgehend von gesellschaftspolitischen Faktoren und dem Status der Arbeitnehmerrechte ab. Die Regulierung toxischer Belastungen ist offensichtlich eine politische Entscheidung. Allerdings könnte eine objektive Erforschung der Auswirkungen unterschiedlicher Arten von Regulierungssystemen als Leitfaden für Politiker und Entscheidungsträger dienen.
Darüber hinaus sind einige spezifische Forschungsfragen zu klären. Methoden zur Beschreibung der erwarteten Wirkung des Entzugs eines krebserzeugenden Stoffes oder der Verringerung der Exposition gegenüber dem Stoff müssen entwickelt werden (dh die Auswirkungen von Interventionen müssen bewertet werden). Die Berechnung der präventiven Wirkung der Risikominderung wirft gewisse Probleme auf, wenn Wechselwirkungen untersucht werden (z. B. Asbest und Tabakrauch). Der vorbeugende Effekt des Entfernens eines von zwei interagierenden Stoffen ist vergleichsweise größer, als wenn die beiden nur eine einfache additive Wirkung haben.
Die Implikationen der mehrstufigen Theorie der Karzinogenese für die erwartete Wirkung des Absetzens eines Karzinogens fügt auch eine weitere Komplikation hinzu. Diese Theorie besagt, dass die Entstehung von Krebs ein Prozess ist, der mehrere zelluläre Ereignisse (Stadien) umfasst. Karzinogene Substanzen können entweder in frühen oder späten Stadien oder in beidem wirken. Beispielsweise wird angenommen, dass ionisierende Strahlung hauptsächlich frühe Stadien bei der Auslösung bestimmter Krebsarten beeinflusst, während Arsen hauptsächlich in späten Stadien der Entwicklung von Lungenkrebs wirkt. Tabakrauch beeinflusst sowohl frühe als auch späte Stadien des krebserzeugenden Prozesses. Der Effekt des Absetzens einer in einem frühen Stadium beteiligten Substanz würde sich lange Zeit nicht in einer verringerten Krebsrate in der Bevölkerung widerspiegeln, während sich die Entfernung eines „spät wirkenden“ Karzinogens innerhalb weniger in einer verringerten Krebsrate niederschlagen würde Jahre. Dies ist eine wichtige Überlegung bei der Bewertung der Auswirkungen von Interventionsprogrammen zur Risikominderung.
Schließlich haben die Wirkungen neuer präventiver Faktoren in letzter Zeit erhebliches Interesse auf sich gezogen. In den letzten fünf Jahren wurde eine große Anzahl von Berichten über die vorbeugende Wirkung des Verzehrs von Obst und Gemüse auf Lungenkrebs veröffentlicht. Die Wirkung scheint sehr konstant und stark zu sein. Beispielsweise wurde berichtet, dass das Lungenkrebsrisiko bei Personen mit geringem Obst- und Gemüsekonsum doppelt so hoch ist wie bei Personen mit hohem Verzehr. Zukünftige Studien zum berufsbedingten Lungenkrebs hätten daher eine höhere Genauigkeit und Aussagekraft, wenn individuelle Daten zum Obst- und Gemüsekonsum in die Analyse einbezogen werden könnten.
Zusammenfassend lässt sich sagen, dass eine verbesserte Prävention von Berufskrebs sowohl verbesserte Methoden zur Risikoidentifizierung als auch mehr Forschung zu den Auswirkungen der Regulierungskontrolle beinhaltet. Für die Risikoidentifikation sollten Entwicklungen in der Epidemiologie hauptsächlich auf bessere Expositionsinformationen gerichtet sein, während im experimentellen Bereich die Validierung der Ergebnisse molekularer epidemiologischer Methoden zum Krebsrisiko erforderlich ist.
Einleitung
Herz-Kreislauf-Erkrankungen (CVDs) gehören zu den häufigsten Krankheits- und Todesursachen der arbeitenden Bevölkerung, insbesondere in den Industrieländern. Sie nehmen auch in Entwicklungsländern zu (Wielgosz 1993). In den Industrieländern erkranken 15 bis 20 % aller Berufstätigen irgendwann im Laufe ihres Berufslebens an einer Herz-Kreislauf-Erkrankung, wobei die Häufigkeit mit zunehmendem Alter stark ansteigt. Bei den 45- bis 64-Jährigen sind mehr als ein Drittel der Todesfälle bei Männern und mehr als ein Viertel der Todesfälle bei Frauen auf diese Krankheitsgruppe zurückzuführen (siehe Tabelle 1). CVDs sind in den letzten Jahren zur häufigsten Todesursache bei postmenopausalen Frauen geworden.
Tabelle 1. Sterblichkeit aufgrund von Herz-Kreislauf-Erkrankungen in den Jahren 1991 und 1990 in den Altersgruppen 45-54 und 55-64 für ausgewählte Länder.
|
Land |
Herren |
Damen |
||||||
|
45-54 Jahre |
55-64 Jahre |
45-54 Jahre |
55-64 Jahre |
|||||
|
Bewerten |
% |
Bewerten |
% |
Bewerten |
% |
Bewerten |
% |
|
|
Russland** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polen** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentinien* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Großbritannien** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
USA* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Deutschland** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italien* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Mexiko** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Frankreich** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Japan** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Rate = Todesfälle pro 100,000 Einwohner. % stammen aus allen Todesursachen in der Altersgruppe.
Aufgrund ihrer komplexen Ätiologie wird nur ein sehr geringer Teil der Fälle von Herz-Kreislauf-Erkrankungen als beruflich anerkannt. Viele Länder erkennen jedoch an, dass berufliche Expositionen zu CVDs beitragen (manchmal auch als arbeitsbedingte Krankheiten bezeichnet). Arbeitsbedingungen und Arbeitsanforderungen spielen eine wichtige Rolle in dem multifaktoriellen Prozess, der zu diesen Krankheiten führt, aber es ist sehr schwierig, die Rolle der einzelnen kausalen Komponenten zu bestimmen. Die Komponenten interagieren in engen, wechselnden Beziehungen, und oft wird die Krankheit durch eine Kombination oder Anhäufung verschiedener kausaler Faktoren, einschließlich arbeitsbedingter Faktoren, ausgelöst.
Für Details zur Epidemiologie, Pathophysiologie, Diagnose und Behandlung von Herz-Kreislauf-Erkrankungen wird der Leser auf die Standardwerke der Kardiologie verwiesen. Dieses Kapitel konzentriert sich auf jene Aspekte von Herz-Kreislauf-Erkrankungen, die am Arbeitsplatz besonders relevant sind und wahrscheinlich von Faktoren im Job und Arbeitsumfeld beeinflusst werden.
Kardiovaskuläre Morbidität und Mortalität in der Belegschaft
Im folgenden Artikel wird der Begriff Herz-Kreislauf- Erkrankungen (CVDs) bezeichnet organische und funktionelle Störungen des Herz- und Kreislaufsystems einschließlich der daraus resultierenden Schädigungen anderer Organsysteme, die in der 390. Revision der Internationalen Klassifikation der Krankheiten (ICD) (World Gesundheitsorganisation (WHO) 459). Der Artikel basiert im Wesentlichen auf internationalen Statistiken der WHO und in Deutschland erhobenen Daten und diskutiert die Prävalenz von kardiovaskulären Erkrankungen, Neuerkrankungen, Todesfälle, Morbidität und Invalidität.
Definition und Prävalenz in der Bevölkerung im erwerbsfähigen Alter
Erkrankung der Herzkranzgefäße (ICD 410-414), die zu einer Ischämie des Myokards führt, ist wahrscheinlich die bedeutendste kardiovaskuläre Erkrankung in der arbeitenden Bevölkerung, insbesondere in den Industrieländern. Dieser Zustand resultiert aus einer Verengung des Gefäßsystems, das den Herzmuskel versorgt, ein Problem, das hauptsächlich durch Arteriosklerose verursacht wird. Sie betrifft 0.9 bis 1.5 % der Männer im erwerbsfähigen Alter und 0.5 bis 1.0 % der Frauen.
Entzündliche Erkrankungen (ICD 420-423) kann das Endokard, die Herzklappen, das Perikard und/oder den Herzmuskel (Myokard) selbst betreffen. Sie sind in den Industrieländern weniger verbreitet, wo ihre Häufigkeit weit unter 0.01 % der erwachsenen Bevölkerung liegt, werden jedoch häufiger in Entwicklungsländern beobachtet, was möglicherweise die größere Prävalenz von Ernährungsstörungen und Infektionskrankheiten widerspiegelt.
Herzrhythmusstörungen (ICD 427) sind relativ selten, obwohl den jüngsten Fällen von Behinderung und plötzlichem Tod bei prominenten Profisportlern viel Aufmerksamkeit in den Medien geschenkt wurde. Obwohl sie einen erheblichen Einfluss auf die Arbeitsfähigkeit haben können, sind sie oft asymptomatisch und vorübergehend.
Das Myokardiopathien (ICD 424) sind Zustände, die eine Vergrößerung oder Verdickung der Herzmuskulatur beinhalten, wodurch die Gefäße effektiv verengt und das Herz geschwächt werden. Sie haben in den letzten Jahren vor allem wegen verbesserter Diagnosemethoden mehr Aufmerksamkeit auf sich gezogen, obwohl ihre Pathogenese oft unklar ist. Sie wurden Infektionen, Stoffwechselerkrankungen, immunologischen Störungen, entzündlichen Erkrankungen der Kapillaren und, was in diesem Band von besonderer Bedeutung ist, toxischen Belastungen am Arbeitsplatz zugeschrieben. Sie werden in drei Typen unterteilt:
- dilatativ—die häufigste Form (5 bis 15 Fälle pro 100,000 Einwohner), die mit einer funktionellen Schwächung des Herzens einhergeht
- hypertroph—Verdickung und Vergrößerung des Myokards, was zu einer relativen Insuffizienz der Koronararterien führt
- restriktiv—ein seltener Typ, bei dem Myokardkontraktionen begrenzt sind.
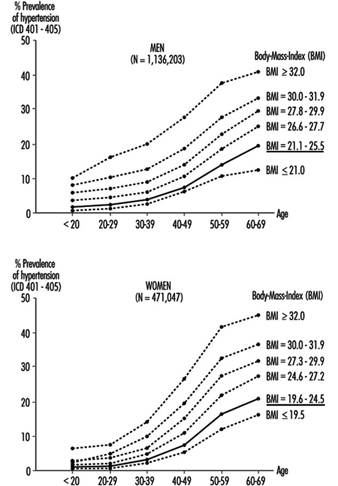
Hypertonie (ICD 401-405) (erhöhter systolischer und/oder diastolischer Blutdruck) ist die häufigste Kreislauferkrankung und tritt bei 15 bis 20 % der Erwerbstätigen in den Industrieländern auf. Es wird weiter unten ausführlicher diskutiert.
Atherosklerotische Veränderungen in den großen Blutgefäßen (ICD 440), oft verbunden mit Bluthochdruck, verursachen Krankheiten in den Organen, denen sie dienen. An erster Stelle steht dabei zerebrovaskuläre Krankheit (ICD 430-438), die aufgrund eines Infarkts und/oder einer Blutung zu einem Schlaganfall führen kann. Dies tritt bei 0.3 bis 1.0 % der Erwerbstätigen auf, am häufigsten bei den über 40-Jährigen.
Arteriosklerotische Erkrankungen, darunter koronare Herzkrankheit, Schlaganfall und Bluthochdruck, die bei weitem häufigsten Herz-Kreislauf-Erkrankungen in der arbeitenden Bevölkerung, sind multifaktoriell bedingt und beginnen früh im Leben. Sie sind am Arbeitsplatz von Bedeutung, weil:
- ein so großer Teil der Belegschaft leidet an einer asymptomatischen oder unerkannten Form einer Herz-Kreislauf-Erkrankung
- Die Entwicklung dieser Krankheit kann durch Arbeitsbedingungen und Arbeitsanforderungen verschlimmert oder durch akute symptomatische Ereignisse ausgelöst werden
- das akute Einsetzen einer symptomatischen Phase der Herz-Kreislauf-Erkrankung wird häufig auf den Beruf und/oder das Arbeitsumfeld zurückgeführt
- Die meisten Menschen mit einer etablierten Herz-Kreislauf-Erkrankung sind in der Lage, produktiv zu arbeiten, wenn auch manchmal erst nach einer effektiven Rehabilitation und beruflichen Umschulung
- Der Arbeitsplatz ist ein einzigartig günstiger Schauplatz für primäre und sekundäre Präventionsprogramme.
Funktionelle Durchblutungsstörungen in den Extremitäten (ICD 443) umfassen Morbus Raynaud, kurzzeitige Blässe der Finger und sind relativ selten. Einige berufliche Bedingungen wie Erfrierungen, Langzeitexposition gegenüber Vinylchlorid und Hand-Arm-Vibrationsbelastung können diese Störungen hervorrufen.
Krampfadern in den Beinvenen (ICD 454), oft zu Unrecht als kosmetisches Problem abgetan, sind bei Frauen, insbesondere in der Schwangerschaft, häufig. Während eine erbliche Neigung zur Schwäche der Venenwände eine Rolle spielen kann, sind sie normalerweise mit langem Stehen in einer Position ohne Bewegung verbunden, während der der statische Druck in den Venen erhöht wird. Die daraus resultierenden Beschwerden und Beinödeme diktieren oft einen Wechsel oder eine Modifizierung des Arbeitsplatzes.
Jährliche Inzidenzraten
Unter den kardiovaskulären Erkrankungen weist Bluthochdruck die höchste jährliche Neuerkrankungsrate bei erwerbstätigen Menschen im Alter von 35 bis 64 Jahren auf. Bei ungefähr 1 % dieser Bevölkerung treten jedes Jahr neue Fälle auf. Danach folgen koronare Herzkrankheit (8 bis 92 neue Fälle von akutem Herzinfarkt pro 10,000 Männer pro Jahr und 3 bis 16 neue Fälle pro 10,000 Frauen pro Jahr) und Schlaganfälle (12 bis 30 Fälle pro 10,000 Männer pro Jahr und 6 bis 30 Fälle pro 10,000 Frauen pro Jahr). Wie die vom WHO-Monica-Projekt gesammelten globalen Daten (WHO-MONICA 1994; WHO-MONICA 1988) zeigen, wurden die niedrigsten neuen Inzidenzraten für Herzinfarkte bei Männern in China und Frauen in Spanien gefunden, während die höchsten Raten bei ihnen gefunden wurden sowohl Männer als auch Frauen in Schottland. Die Bedeutung dieser Daten besteht darin, dass in der Bevölkerung im erwerbsfähigen Alter 40 bis 60 % der Opfer von Herzinfarkten und 30 bis 40 % der Opfer von Schlaganfällen ihre ersten Episoden nicht überleben.
Sterblichkeit
Im primären Erwerbsalter von 15 bis 64 Jahren treten nur 8 bis 18 % der Todesfälle durch kardiovaskuläre Erkrankungen vor dem 45. Lebensjahr auf. Die meisten treten nach dem 45. Lebensjahr auf, wobei die jährliche Rate mit dem Alter zunimmt. Die sich ändernden Raten sind von Land zu Land sehr unterschiedlich (WHO 1994b).
Tabelle 1 zeigt die Sterbeziffern für Männer und Frauen im Alter von 45 bis 54 und 55 bis 64 für einige Länder. Beachten Sie, dass die Sterblichkeitsraten für Männer durchweg höher sind als die für Frauen im entsprechenden Alter. Tabelle 2 vergleicht die Sterblichkeitsraten für verschiedene kardiovaskuläre Erkrankungen bei Personen im Alter von 55 bis 64 Jahren in fünf Ländern.
Tabelle 1. Sterblichkeit aufgrund von Herz-Kreislauf-Erkrankungen in den Jahren 1991 und 1990 in den Altersgruppen 45-54 und 55-64 für ausgewählte Länder.
|
Land |
Herren |
Damen |
||||||
|
45-54 Jahre |
55-64 Jahre |
45-54 Jahre |
55-64 Jahre |
|||||
|
Bewerten |
% |
Bewerten |
% |
Bewerten |
% |
Bewerten |
% |
|
|
Russland** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Polen** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentinien* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Großbritannien** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
USA* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Deutschland** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italien* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Mexiko** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
Frankreich** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Japan** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
*1990. **1991. Rate = Todesfälle pro 100,000 Einwohner. % stammen aus allen Todesursachen in der Altersgruppe.
Tabelle 2. Sterblichkeitsraten aus speziellen kardiovaskulären Diagnosegruppen in den Jahren 1991 und 1990 in der Altersgruppe 55-64 für ausgewählte Länder
|
Diagnosegruppe |
Russland (1991) |
USA (1990) |
Deutschland (1991) |
Frankreich (1991) |
Japan (1991) |
|||||
|
|
M |
F |
M |
F |
M |
F |
M |
F |
M |
F |
|
393-398 |
16.8 |
21.9 |
3.3 |
4.6 |
3.6 |
4.4 |
2.2 |
2.3 |
1.2 |
1.9 |
|
401-405 |
22.2 |
18.5 |
23.0 |
14.6 |
16.9 |
9.7 |
9.4 |
4.4 |
4.0 |
1.6 |
|
410 |
160.2 |
48.9 |
216.4 |
79.9 |
245.2 |
61.3 |
100.7 |
20.5 |
45.9 |
13.7 |
|
411-414 |
586.3 |
189.9 |
159.0 |
59.5 |
99.2 |
31.8 |
35.8 |
6.8 |
15.2 |
4.2 |
|
415-429 |
60.9 |
24.0 |
140.4 |
64.7 |
112.8 |
49.2 |
73.2 |
27.0 |
98.7 |
40.9 |
|
430-438 |
385.0 |
228.5 |
54.4 |
42.2 |
84.1 |
43.8 |
59.1 |
26.7 |
107.3 |
53.6 |
|
440 |
|
|
4.4 |
2.1 |
11.8 |
3.8 |
1.5 |
0.3 |
0.3 |
0.1 |
|
Insgesamt 390–459 |
1,290 |
559 |
623 |
273 |
597 |
213 |
311 |
94 |
281 |
119 |
Todesfälle pro 100,000 Einwohner; M=männlich; F=weiblich.
Arbeitsunfähigkeit und Vorruhestand
Diagnosebezogene Statistiken zum Arbeitsausfall stellen eine wichtige Perspektive auf die Auswirkungen von Morbidität auf die Erwerbsbevölkerung dar, auch wenn die diagnostischen Bezeichnungen meist weniger präzise sind als bei Frühverrentung wegen Erwerbsunfähigkeit. Die Fallzahlen, üblicherweise ausgedrückt in Fällen pro 10,000 Beschäftigte, geben einen Index für die Häufigkeit der Krankheitskategorien, während die durchschnittliche Anzahl der Ausfalltage pro Fall die relative Schwere bestimmter Krankheiten anzeigt. So machten kardiovaskuläre Erkrankungen laut der von der Allgemeinen Ortskrankenkasse erstellten Statistik über 10 Millionen Arbeitnehmer in Westdeutschland 7.7-1991 92 % der Gesamtinvalidität aus, obwohl die Zahl der Fälle in diesem Zeitraum nur 4.6 % der Gesamtzahl betrug (Tabelle 3 ). In einigen Ländern, in denen eine Frühverrentung vorgesehen ist, wenn die Arbeitsfähigkeit aufgrund von Krankheit eingeschränkt ist, spiegelt das Muster der Behinderung die Raten für verschiedene Kategorien von kardiovaskulären Erkrankungen wider.
Tabelle 3. Rate an Herz-Kreislauf-Erkrankungen bei Frührentnern* aufgrund verminderter Erwerbsfähigkeit (N = 576,079) und diagnosebedingter Arbeitsunfähigkeit in Westdeutschland, 1990-92
|
Diagnosegruppe |
Hauptursache der Krankheit |
Zugang zum Vorruhestand; Zahl pro 100,000 Frührentner |
Durchschnittliche jährliche Arbeitsunfähigkeit 1990–92 |
||||
|
Fälle pro 100,000 Beschäftigte |
Dauer (Tage) pro Fall |
||||||
|
Herren |
Damen |
Herren |
Damen |
Herren |
Damen |
||
|
390-392 |
Akutes rheumatisches Fieber |
16 |
24 |
49 |
60 |
28.1 |
32.8 |
|
393-398 |
Chronische rheumatische Herzkrankheit |
604 |
605 |
24 |
20 |
67.5 |
64.5 |
|
401-405 |
Bluthochdruck, Bluthochdruckerkrankungen |
4,158 |
4,709 |
982 |
1,166 |
24.5 |
21.6 |
|
410-414 |
Ischämische Herzkrankheiten |
9,635 |
2,981 |
1,176 |
529 |
51.2 |
35.4 |
|
410, 412 |
Akuter und bestehender Myokardinfarkt |
2,293 |
621 |
276 |
73 |
85.8 |
68.4 |
|
414 |
Koronare Herzerkrankung |
6,932 |
2,183 |
337 |
135 |
50.8 |
37.4 |
|
415-417 |
Lungenkreislauferkrankungen |
248 |
124 |
23 |
26 |
58.5 |
44.8 |
|
420-429 |
Andere nichtrheumatische Herzerkrankungen |
3,434 |
1,947 |
645 |
544 |
36.3 |
25.7 |
|
420-423 |
Entzündliche Herzerkrankungen |
141 |
118 |
20 |
12 |
49.4 |
48.5 |
|
424 |
Herzklappenerkrankungen |
108 |
119 |
22 |
18 |
45.6 |
38.5 |
|
425 |
Myokardiopathie |
1,257 |
402 |
38 |
14 |
66.8 |
49.2 |
|
426 |
Reizleistungsstörung |
86 |
55 |
12 |
7 |
39.6 |
45.0 |
|
427 |
Herzrhythmusstörung |
734 |
470 |
291 |
274 |
29.3 |
21.8 |
|
428 |
Herzinsuffizienz |
981 |
722 |
82 |
61 |
62.4 |
42.5 |
|
430-438 |
Zerebrovaskuläre Erkrankungen |
4,415 |
2,592 |
172 |
120 |
75.6 |
58.9 |
|
440-448 |
Erkrankungen der Arterien, Arteriolen und Kapillaren |
3,785 |
1,540 |
238 |
90 |
59.9 |
44.5 |
|
440 |
Arteriosklerose |
2,453 |
1,090 |
27 |
10 |
71.7 |
47.6 |
|
443 |
Raynaud-Krankheit und andere Gefäßerkrankungen |
107 |
53 |
63 |
25 |
50.6 |
33.5 |
|
444 |
Arterielle Embolie und Thrombose |
219 |
72 |
113 |
34 |
63.3 |
49.5 |
|
451-456 |
Erkrankungen der Venen |
464 |
679 |
1,020 |
1,427 |
22.9 |
20.3 |
|
457 |
Nichtinfektiöse Erkrankungen der Lymphknoten |
16 |
122 |
142 |
132 |
10.4 |
14.2 |
|
458 |
Unterdruck |
29 |
62 |
616 |
1,501 |
9.4 |
9.5 |
|
459 |
Andere Kreislauferkrankungen |
37 |
41 |
1,056 |
2,094 |
11.5 |
10.2 |
|
390-459 |
Totale Herz-Kreislauf-Erkrankungen |
26,843 |
15,426 |
6,143 |
7,761 |
29.6 |
18.9 |
*Vorruhestand: Gesetzliche Rentenversicherung frühere Bundesrepublik Deutschland, Erwerbsunfähigkeit AOK-West.
Das Risikofaktorkonzept bei Herz-Kreislauf-Erkrankungen
Risikofaktoren sind genetische, physiologische, verhaltensbezogene und sozioökonomische Merkmale von Personen, die sie in eine Bevölkerungskohorte einordnen, die mit größerer Wahrscheinlichkeit ein bestimmtes Gesundheitsproblem oder eine bestimmte Krankheit entwickelt als der Rest der Bevölkerung. Sie wurden in der Regel bei multifaktoriellen Erkrankungen angewendet, für die es keine einzige genaue Ursache gibt besonders nützlich bei der Identifizierung von Kandidaten für primärpräventive Maßnahmen und bei der Bewertung der Wirksamkeit des Präventionsprogramms bei der Kontrolle der angestrebten Risikofaktoren. Ihre Entwicklung verdanken sie groß angelegten prospektiven Bevölkerungsstudien, wie der Framingham-Studie zu koronarer Herzkrankheit und Schlaganfall, die in Framingham, Massachusetts, in den Vereinigten Staaten durchgeführt wurde, anderen epidemiologischen Studien, Interventionsstudien und experimenteller Forschung.
Es sollte betont werden, dass Risikofaktoren lediglich Ausdruck der Wahrscheinlichkeit sind – das heißt, sie sind weder absolut noch diagnostisch. Das Vorhandensein eines oder mehrerer Risikofaktoren für eine bestimmte Krankheit bedeutet nicht unbedingt, dass eine Person die Krankheit entwickeln wird, noch bedeutet es, dass eine Person ohne Risikofaktoren der Krankheit entkommen wird. Risikofaktoren sind individuelle Merkmale, die die Chancen einer Person beeinflussen, innerhalb eines definierten zukünftigen Zeitraums an einer bestimmten Krankheit oder Gruppe von Krankheiten zu erkranken. Zu den Kategorien von Risikofaktoren gehören:
- somatische Faktoren wie Bluthochdruck, Fettstoffwechselstörungen, Übergewicht und Diabetes mellitus
- Verhaltensfaktoren wie Rauchen, schlechte Ernährung, Bewegungsmangel, Typ-A-Persönlichkeit, hoher Alkoholkonsum und Drogenmissbrauch
- Belastungen, einschließlich Belastungen im beruflichen, sozialen und privaten Bereich.
Natürlich spielen auch genetische und dispositionelle Faktoren bei Bluthochdruck, Diabetes mellitus und Fettstoffwechselstörungen eine Rolle. Viele der Risikofaktoren begünstigen die Entstehung von Arteriosklerose, die eine wesentliche Voraussetzung für die Entstehung der koronaren Herzkrankheit ist.
Einige Risikofaktoren können das Individuum einem Risiko für die Entwicklung von mehr als einer Krankheit aussetzen; Beispielsweise wird das Rauchen von Zigaretten mit koronarer Herzkrankheit, Schlaganfall und Lungenkrebs in Verbindung gebracht. Gleichzeitig kann eine Person mehrere Risikofaktoren für eine bestimmte Krankheit haben; diese können additiv sein, aber häufiger können die Kombinationen von Risikofaktoren multiplikativ sein. Als Hauptrisikofaktoren für koronare Herzkrankheit und Schlaganfall wurden somatische und Lebensstilfaktoren identifiziert.
Hypertonie
Hypertonie (erhöhter Blutdruck), eine eigenständige Krankheit, ist einer der Hauptrisikofaktoren für koronare Herzkrankheit (KHK) und Schlaganfall. Laut Definition der WHO ist der Blutdruck normal, wenn der diastolische Wert unter 90 mm Hg und der systolische Wert unter 140 mm Hg liegt. Bei Schwellen- oder Borderline-Hypertonie reicht der diastolische Wert von 90 bis 94 mm Hg und der systolische von 140 bis 159 mm Hg. Personen mit einem diastolischen Druck von mindestens 95 mm Hg und einem systolischen Druck von mindestens 160 mm Hg werden als hypertensiv bezeichnet. Studien haben jedoch gezeigt, dass solch scharfe Kriterien nicht ganz richtig sind. Manche Menschen haben einen „labilen“ Blutdruck – der Druck schwankt je nach den Umständen des Augenblicks zwischen normalen und hypertensiven Werten. Darüber hinaus gibt es unabhängig von den spezifischen Kategorien eine lineare Progression des relativen Risikos, wenn der Druck über das normale Niveau steigt.
In den Vereinigten Staaten zum Beispiel betrug die Inzidenzrate von KHK und Schlaganfall bei Männern im Alter von 55 bis 61 Jahren 1.61 % pro Jahr für diejenigen, die einen normalen Blutdruck hatten, verglichen mit 4.6 % pro Jahr für diejenigen mit Bluthochdruck (National Heart, Lung and Blood Institut 1981).
Diastolische Drücke über 94 mm Hg wurden laut der WHO-MONICA-Studie bei 2 bis 36 % der Bevölkerung im Alter von 35 bis 64 Jahren gefunden. In vielen Ländern Mittel-, Nord- und Osteuropas (z. B. Russland, Tschechien, Finnland, Schottland, Rumänien, Frankreich und Teile Deutschlands sowie Malta) wurde Bluthochdruck bei über 30 % der Bevölkerung im Alter von 35 bis 54 Jahren festgestellt 20, während in Ländern wie Spanien, Dänemark, Belgien, Luxemburg, Kanada und den Vereinigten Staaten die entsprechende Zahl weniger als 1988 % betrug (WHO-MONICA XNUMX). Die Raten neigen dazu, mit dem Alter zu steigen, und es gibt Rassenunterschiede. (Zumindest in den Vereinigten Staaten ist Bluthochdruck bei Afroamerikanern häufiger als bei der weißen Bevölkerung.)
Risiken für die Entwicklung von Bluthochdruck
Die wichtigsten Risikofaktoren für die Entwicklung von Bluthochdruck sind Übergewicht, hoher Salzkonsum, eine Reihe anderer Ernährungsfaktoren, hoher Alkoholkonsum, Bewegungsmangel und psychosoziale Faktoren, einschließlich Stress (Levi 1983). Darüber hinaus gibt es eine bestimmte genetische Komponente, deren relative Bedeutung noch nicht vollständig geklärt ist (WHO 1985). Häufiger familiärer Bluthochdruck sollte als Gefahr betrachtet und besonderes Augenmerk auf die Kontrolle von Lebensstilfaktoren gelegt werden.
Es gibt Hinweise darauf, dass psychosoziale und psychophysische Faktoren in Verbindung mit dem Beruf einen Einfluss auf die Entstehung von Bluthochdruck haben können, insbesondere bei kurzfristigen Blutdruckerhöhungen. Es wurden Konzentrationserhöhungen bestimmter Hormone (Adrenalin und Noradrenalin) sowie Cortisol festgestellt (Levi 1972), die allein und in Kombination mit hohem Salzkonsum zu erhöhtem Blutdruck führen können. Arbeitsstress scheint auch mit Bluthochdruck in Zusammenhang zu stehen. Ein Dosis-Wirkungs-Zusammenhang mit der Intensität des Flugverkehrs zeigte sich (Levi 1972; WHO 1985) beim Vergleich von Gruppen von Fluglotsen mit unterschiedlich hoher psychischer Belastung.
Behandlung von Bluthochdruck
Bluthochdruck kann und sollte behandelt werden, auch wenn keine Symptome auftreten. Änderungen des Lebensstils wie Gewichtskontrolle, Verringerung der Natriumaufnahme und regelmäßige körperliche Bewegung, gegebenenfalls in Verbindung mit blutdrucksenkenden Medikamenten, führen regelmäßig zu einer Senkung des Blutdrucks, oft auf normale Werte. Leider erhalten viele Personen, bei denen Bluthochdruck festgestellt wurde, keine angemessene Behandlung. Laut der WHO-MONICA-Studie (1988) erhielten Mitte der 20er Jahre weniger als 1980 % der Frauen mit Bluthochdruck in Russland, Malta, Ostdeutschland, Schottland, Finnland und Italien eine angemessene Behandlung, während die vergleichbare Zahl der Männer in Irland, Deutschland, China, Russland, Malta, Finnland, Polen, Frankreich und Italien lag unter 15 %.
Vorbeugung von Bluthochdruck
Das Wesentliche bei der Vorbeugung von Bluthochdruck ist die Identifizierung von Personen mit Blutdruckerhöhung durch regelmäßige Screening- oder medizinische Untersuchungsprogramme, wiederholte Kontrollen zur Überprüfung des Ausmaßes und der Dauer der Erhöhung und die Einrichtung eines geeigneten Behandlungsschemas, das auf unbestimmte Zeit aufrechterhalten wird. Patienten mit einer familiären Vorgeschichte von Bluthochdruck sollten ihren Druck häufiger überprüfen lassen und sollten angeleitet werden, alle Risikofaktoren zu beseitigen oder zu kontrollieren, die sie möglicherweise aufweisen. Die Kontrolle des Alkoholmissbrauchs, körperliches Training und körperliche Fitness, die Aufrechterhaltung eines normalen Gewichts und Bemühungen zur Reduzierung psychischer Belastungen sind wichtige Elemente von Präventionsprogrammen. Weitere vorbeugende Maßnahmen sind die Verbesserung der Arbeitsplatzbedingungen, wie z. B. die Reduzierung von Lärm und übermäßiger Hitze.
Der Arbeitsplatz ist ein einzigartig vorteilhafter Schauplatz für Programme, die auf die Erkennung, Überwachung und Kontrolle von Bluthochdruck in der Belegschaft abzielen. Bequemlichkeit und niedrige oder keine Kosten machen sie für die Teilnehmer attraktiv, und die positiven Auswirkungen des Gruppenzwangs durch die Kollegen erhöhen tendenziell ihre Einhaltung und den Erfolg des Programms.
Hyperlipidämie
Viele internationale Langzeitstudien haben einen überzeugenden Zusammenhang zwischen Anomalien im Fettstoffwechsel und einem erhöhten KHK- und Schlaganfallrisiko gezeigt. Dies gilt insbesondere für erhöhtes Gesamtcholesterin und LDL (Low Density Lipoproteins) und/oder niedrige HDL-Spiegel (High Density Lipoproteins). Neuere Forschungen liefern weitere Hinweise, die das erhöhte Risiko mit verschiedenen Lipoproteinfraktionen in Verbindung bringen (WHO 1994a).
Die Häufigkeit erhöhter Gesamtcholesterinwerte >>6.5 mmol/l) wurde durch die weltweiten WHO-MONICA-Studien Mitte der 1980er Jahre (WHO-MONICA 1988) in Bevölkerungsgruppen stark unterschiedlich nachgewiesen. Die Rate der Hypercholesterinämie für die Bevölkerung im erwerbsfähigen Alter (35 bis 64 Jahre) reichte von 1.3 bis 46.5 % für Männer und 1.7 bis 48.7 % für Frauen. Obwohl die Bandbreiten im Allgemeinen ähnlich waren, variierten die mittleren Cholesterinwerte für die Studiengruppen in verschiedenen Ländern erheblich: In Finnland, Schottland, Ostdeutschland, den Benelux-Staaten und Malta wurde ein Mittelwert von über 6 mmol/l gefunden, während die In ostasiatischen Ländern wie China (4.1 mmol/l) und Japan (5.0 mmol/l) waren die Mittelwerte niedriger. In beiden Regionen lagen die Mittelwerte unter 6.5 mmol/l (250 mg/dl), dem als Normalschwelle bezeichneten Wert; jedoch gibt es, wie oben für den Blutdruck erwähnt, eine fortschreitende Erhöhung des Risikos, wenn der Wert ansteigt, und keine scharfe Abgrenzung zwischen normal und anormal. Tatsächlich haben einige Behörden einen Gesamtcholesterinspiegel von 180 mg/dl als optimalen Wert festgelegt, der nicht überschritten werden sollte.
Es sollte beachtet werden, dass das Geschlecht ein Faktor ist, wobei Frauen im Durchschnitt niedrigere HDL-Spiegel aufweisen. Dies könnte ein Grund dafür sein, dass Frauen im erwerbsfähigen Alter eine niedrigere Sterblichkeitsrate durch KHK aufweisen.
Mit Ausnahme der relativ wenigen Personen mit hereditärer Hypercholesterinämie spiegeln die Cholesterinspiegel im Allgemeinen die Nahrungsaufnahme von Nahrungsmitteln wider, die reich an Cholesterin und gesättigten Fetten sind. Ernährungsweisen auf der Basis von Obst, pflanzlichen Produkten und Fisch mit reduzierter Gesamtfettaufnahme und Substitution mehrfach ungesättigter Fette werden im Allgemeinen mit einem niedrigen Cholesterinspiegel in Verbindung gebracht. Obwohl ihre Rolle noch nicht ganz klar ist, wird angenommen, dass die Einnahme von Antioxidantien (Vitamin E, Carotin, Selen usw.) auch den Cholesterinspiegel beeinflusst.
Zu den Faktoren, die mit einem höheren HDL-Cholesterinspiegel, der „schützenden“ Form des Lipoproteins, in Verbindung gebracht werden, gehören Rasse (schwarz), Geschlecht (weiblich), Normalgewicht, körperliche Betätigung und mäßiger Alkoholkonsum.
Auch das sozioökonomische Niveau scheint eine Rolle zu spielen, zumindest in den Industrieländern, wie in Westdeutschland, wo im Vergleich zu diesen Bevölkerungsgruppen sowohl von Männern als auch von Frauen mit niedrigerem Bildungsniveau (unter zehn Jahren Schulbildung) höhere Cholesterinwerte gefunden wurden Abschluss einer 12-jährigen Ausbildung (Heinemann 1993).
Zigaretten rauchen
Zigarettenrauchen gehört zu den wichtigsten Risikofaktoren für CVD. Das Risiko des Zigarettenrauchens steht in direktem Zusammenhang mit der Anzahl der gerauchten Zigaretten, der Dauer des Rauchens, dem Alter, in dem man mit dem Rauchen begonnen hat, der Menge, die man inhaliert, und dem Teer-, Nikotin- und Kohlenmonoxidgehalt der eingeatmeten Luft Rauch. Abbildung 1 zeigt den markanten Anstieg der KHK-Sterblichkeit bei Zigarettenrauchern im Vergleich zu Nichtrauchern. Dieses erhöhte Risiko zeigt sich sowohl bei Männern als auch bei Frauen und in allen sozioökonomischen Schichten.
Das relative Risiko des Zigarettenrauchens sinkt nach Beendigung des Tabakkonsums. Das ist fortschrittlich; nach etwa zehn Jahren Nichtrauchen liegt das Risiko fast auf dem Niveau von Nie-Rauchern.
Jüngste Beweise haben gezeigt, dass diejenigen, die „Passivrauch“ (dh passives Einatmen von Rauch von Zigaretten, die von anderen geraucht werden) ebenfalls einem erheblichen Risiko ausgesetzt sind (Wells 1994; Glantz und Parmley 1995).
Wie die internationale WHO-MONICA-Studie (1988) zeigt, sind die Zigarettenrauchquoten von Land zu Land unterschiedlich. Die höchsten Raten für Männer im Alter von 35 bis 64 Jahren wurden in Russland, Polen, Schottland, Ungarn, Italien, Malta, Japan und China gefunden. Mehr Raucherinnen wurden in Schottland, Dänemark, Irland, den Vereinigten Staaten, Ungarn und Polen gefunden (die jüngsten polnischen Daten beschränken sich auf Großstädte).
Der soziale Status und die berufliche Ebene sind Faktoren für das Rauchen unter den Arbeitnehmern. Abbildung 1 zeigt beispielsweise, dass die Raucheranteile unter den Männern in Ostdeutschland in den unteren sozialen Schichten gestiegen sind. Das Umgekehrte ist in Ländern mit relativ geringen Raucherzahlen zu finden, wo die Zahl der Raucher in höheren sozialen Schichten höher ist. Auch in Ostdeutschland wird bei Schichtarbeitern häufiger geraucht als bei „normalen“ Arbeitszeiten.
Abbildung 1. Relatives Sterblichkeitsrisiko durch Herz-Kreislauf-Erkrankungen für Raucher (einschließlich Ex-Raucher) und Bevölkerungsschichten im Vergleich zu nicht rauchenden, normalgewichtigen Facharbeitern (männlich) auf Basis arbeitsmedizinischer Vorsorgeuntersuchungen in Ostdeutschland, Sterblichkeit 1985-89, N = 2.7 Millionen Personenjahre.
Einseitige Ernährung, Salzkonsum
In den meisten Industrieländern wurde die traditionelle fettarme Ernährung durch kalorienreiche, fettreiche, kohlenhydratarme, zu süße oder zu salzige Essgewohnheiten ersetzt. Dies trägt zur Entwicklung von Übergewicht, Bluthochdruck und hohem Cholesterinspiegel als Elemente eines hohen kardiovaskulären Risikos bei. Der starke Verzehr von tierischen Fetten mit ihrem hohen Anteil an gesättigten Fettsäuren führt zu einem Anstieg des LDL-Cholesterins und einem erhöhten Risiko. Aus Gemüse gewonnene Fette sind in diesen Stoffen viel niedriger (WHO 1994a). Die Essgewohnheiten sind auch stark mit dem sozioökonomischen Niveau und dem Beruf verbunden.
Übergewicht
Übergewicht (überschüssiges Fett oder Adipositas statt erhöhter Muskelmasse) ist ein kardiovaskulärer Risikofaktor von geringerer direkter Bedeutung. Es gibt Hinweise darauf, dass das männliche Muster der übermäßigen Fettverteilung (abdominale Adipositas) mit einem größeren Risiko für Herz-Kreislauf- und Stoffwechselprobleme verbunden ist als die weibliche (Becken-) Art der Fettverteilung.
Übergewicht ist mit Bluthochdruck, Hypercholesterinämie und Diabetes mellitus assoziiert und nimmt bei Frauen in viel stärkerem Maße als bei Männern tendenziell mit dem Alter zu (Heuchert und Enderlein 1994) (Abbildung 2). Es ist auch ein Risikofaktor für Muskel-Skelett-Erkrankungen und Arthrose und erschwert die körperliche Betätigung. Die Häufigkeit von signifikantem Übergewicht ist von Land zu Land sehr unterschiedlich. Stichprobenartige Bevölkerungsumfragen, die vom WHO-MONICA-Projekt durchgeführt wurden, fanden es bei mehr als 20 % der Frauen im Alter von 35 bis 64 Jahren in der Tschechischen Republik, Ostdeutschland, Finnland, Frankreich, Ungarn, Polen, Russland, Spanien und Jugoslawien und bei beiden Geschlechtern Litauen, Malta und Rumänien. In China, Japan, Neuseeland und Schweden waren weniger als 10 % der Männer und Frauen dieser Altersgruppe deutlich übergewichtig.
Häufige Ursachen für Übergewicht sind familiäre Faktoren (diese können teilweise genetisch bedingt sein, spiegeln aber häufiger gemeinsame Ernährungsgewohnheiten wider), übermäßiges Essen, fett- und kohlenhydratreiche Ernährung sowie Bewegungsmangel. Übergewicht ist tendenziell häufiger in den unteren sozioökonomischen Schichten anzutreffen, insbesondere bei Frauen, wo neben anderen Faktoren finanzielle Zwänge die Verfügbarkeit einer ausgewogeneren Ernährung einschränken. Bevölkerungsstudien in Deutschland haben gezeigt, dass der Anteil deutlich Übergewichtiger bei Personen mit niedrigerem Bildungsniveau 3- bis 5-mal höher ist als bei Personen mit höherem Bildungsniveau, und dass einige Berufe, insbesondere Lebensmittelzubereitung, Landwirtschaft und teilweise Schichtarbeit, eine hoher Anteil an Übergewichtigen (Abbildung 3) (Heinemann 1993).
Abbildung 2. Prävalenz der Hypertonie nach Alter, Geschlecht und sechs Stufen des relativen Körpergewichts nach dem Body-Mass-Index (BMI) bei arbeitsmedizinischen Vorsorgeuntersuchungen in Ostdeutschland (normale BMI-Werte sind unterstrichen).
Abbildung 3. Relatives Risiko durch Übergewicht nach Bildungsdauer (Schuljahre) in Deutschland (Bevölkerung 25-64 Jahre).
Körperliche Inaktivität
Die enge Assoziation von Bluthochdruck, Übergewicht und Diabetes mellitus mit Bewegungsmangel am Arbeitsplatz und/oder außerhalb der Arbeit hat körperliche Inaktivität zu einem signifikanten Risikofaktor für KHK und Schlaganfall gemacht (Briazgounov 1988; WHO 1994a). Eine Reihe von Studien hat gezeigt, dass unter Konstanthaltung aller anderen Risikofaktoren die Sterblichkeitsrate bei Personen, die regelmäßig hochintensiven Übungen nachgehen, niedriger war als bei Personen mit sitzender Lebensweise.
Der Trainingsumfang lässt sich leicht messen, indem seine Dauer und entweder der Umfang der geleisteten körperlichen Arbeit oder das Ausmaß der durch das Training verursachten Erhöhung der Herzfrequenz und die Zeit, die diese Frequenz benötigt, um auf ihr Ruheniveau zurückzukehren, notiert werden. Letzteres ist auch als Indikator für die kardiovaskuläre Fitness nützlich: Bei regelmäßigem körperlichen Training steigt die Herzfrequenz weniger stark an und kehrt bei einer bestimmten Trainingsintensität schneller zum Ruherhythmus zurück.
Programme zur körperlichen Fitness am Arbeitsplatz haben sich als wirksam zur Verbesserung der kardiovaskulären Fitness erwiesen. Die Teilnehmer neigen auch dazu, das Rauchen aufzugeben und stärker auf die richtige Ernährung zu achten, wodurch ihr KHK- und Schlaganfallrisiko deutlich gesenkt wird.
Alkohol
Hoher Alkoholkonsum, insbesondere das Trinken von hochprozentigen Spirituosen, wurde mit einem erhöhten Risiko für Bluthochdruck, Schlaganfall und Myokardiopathie in Verbindung gebracht, während moderater Alkoholkonsum, insbesondere von Wein, das KHK-Risiko senkt (WHO 1994a). Dies wurde mit der geringeren KHK-Sterblichkeit in den oberen sozialen Schichten der Industrieländer in Verbindung gebracht, die im Allgemeinen Wein gegenüber „harten“ Spirituosen bevorzugen. Es sollte auch beachtet werden, dass, während ihr Alkoholkonsum dem von Weintrinkern ähnlich sein kann, Biertrinker dazu neigen, Übergewicht anzusammeln, was, wie oben erwähnt, ihr Risiko erhöhen kann.
Sozioökonomische Faktoren
Eine starke Korrelation zwischen dem sozioökonomischen Status und dem CVD-Risiko wurde durch Analysen der Mortalitätsstudien der Sterberegister in Großbritannien, Skandinavien, Westeuropa, den Vereinigten Staaten und Japan nachgewiesen. Beispielsweise ist in Ostdeutschland die kardiovaskuläre Sterblichkeitsrate für die oberen sozialen Schichten erheblich niedriger als für die unteren Schichten (siehe Abbildung 1) (Marmot und Theorell 1991). In England und Wales, wo die allgemeinen Sterblichkeitsraten sinken, wird die relative Kluft zwischen der Ober- und der Unterschicht immer größer.
Der sozioökonomische Status wird typischerweise durch Indikatoren wie Beruf, berufliche Qualifikation und Position, Bildungsniveau und in einigen Fällen Einkommensniveau definiert. Diese lassen sich leicht in Lebensstandard, Ernährungsgewohnheiten, Freizeitaktivitäten, Familiengröße und Zugang zu medizinischer Versorgung übersetzen. Wie bereits erwähnt, variieren die verhaltensbezogenen Risikofaktoren (wie Rauchen und Ernährung) und die somatischen Risikofaktoren (wie Übergewicht, Bluthochdruck und Hyperlipidämie) erheblich zwischen den sozialen Schichten und Berufsgruppen (Mielck 1994; Helmert, Shea und Maschewsky Schneider 1995).
Berufliche psychosoziale Faktoren und Stress
Beruflicher Stress
Psychosoziale Faktoren am Arbeitsplatz beziehen sich in erster Linie auf die kombinierte Wirkung von Arbeitsumfeld, Arbeitsinhalten, Arbeitsanforderungen und technologisch-organisatorischen Bedingungen, aber auch auf persönliche Faktoren wie Leistungsfähigkeit, psychische Sensibilität und schließlich auch auf Gesundheitsindikatoren (Karasek und Theorell 1990; Siegrist 1995).
Die Rolle von akutem Stress bei Menschen, die bereits an Herz-Kreislauf-Erkrankungen leiden, ist unbestritten. Stress führt zu Episoden von Angina pectoris, Rhythmusstörungen und Herzinsuffizienz; es kann auch einen Schlaganfall und/oder einen Herzinfarkt auslösen. Unter Stress wird in diesem Zusammenhang allgemein eine akute körperliche Belastung verstanden. Es mehren sich jedoch Hinweise darauf, dass auch akuter psychosozialer Stress diese Auswirkungen haben kann. Studien aus den 1950er Jahren zeigten, dass Menschen, die zwei Jobs gleichzeitig ausüben oder lange Überstunden machen, schon in jungen Jahren ein relativ höheres Herzinfarktrisiko haben. Andere Studien zeigten, dass bei gleicher Tätigkeit die Person mit größerem Arbeits- und Zeitdruck und häufigen Problemen am Arbeitsplatz einem signifikant höheren Risiko ausgesetzt ist (Mielck 1994).
In den letzten 15 Jahren deutet die Stressforschung am Arbeitsplatz auf einen kausalen Zusammenhang zwischen Arbeitsstress und dem Auftreten von Herz-Kreislauf-Erkrankungen hin. Dies gilt sowohl für die kardiovaskuläre Mortalität als auch für die Häufigkeit von Koronarerkrankungen und Bluthochdruck (Schnall, Landsbergis und Baker 1994). Das Job-Stress-Modell von Karasek definierte zwei Faktoren, die zu einer erhöhten Inzidenz von Herz-Kreislauf-Erkrankungen führen könnten:
- Umfang der beruflichen Anforderungen
- Umfang des Entscheidungsspielraums.
Später fügte Johnson als dritten Faktor das Ausmaß der sozialen Unterstützung hinzu (Kristensen 1995), das an anderer Stelle ausführlicher diskutiert wird Enzyklopädie. Das Kapitel Psychosoziale und organisatorische Faktoren beinhaltet Diskussionen über individuelle Faktoren, wie z. B. Persönlichkeitstyp A, sowie soziale Unterstützung und andere Mechanismen zur Überwindung der Auswirkungen von Stress.
Die Auswirkungen individueller oder situativer Faktoren, die zu einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen führen, können durch „Bewältigungsmechanismen“ reduziert werden, dh durch Erkennen des Problems und Bewältigen, indem versucht wird, das Beste aus der Situation zu machen.
Bisher überwiegen bei der Prävention der negativen gesundheitlichen Auswirkungen von Arbeitsstress auf das Individuum ausgerichtete Maßnahmen. Zunehmend wurden Verbesserungen in der Arbeitsorganisation und Erweiterung des Entscheidungsspielraums der Arbeitnehmer genutzt (z. B. Aktionsforschung und Tarifverhandlungen; in Deutschland Arbeitsqualitäts- und Gesundheitszirkel), um eine Verbesserung der Produktivität sowie eine Humanisierung der Arbeit durch Senkung zu erreichen die Stressbelastung (Landsbergis et al. 1993).
Nacht- und Schichtarbeit
Zahlreiche Veröffentlichungen in der internationalen Literatur behandeln die gesundheitlichen Risiken durch Nacht- und Schichtarbeit. Es ist allgemein anerkannt, dass Schichtarbeit ein Risikofaktor ist, der zusammen mit anderen relevanten (einschließlich indirekten) arbeitsbezogenen Anforderungen und Erwartungsfaktoren zu negativen Auswirkungen führt.
Die Schichtarbeitsforschung hat sich im letzten Jahrzehnt zunehmend mit den langfristigen Auswirkungen von Nacht- und Schichtarbeit auf die Häufigkeit kardiovaskulärer Erkrankungen, insbesondere der ischämischen Herzkrankheit und des Myokardinfarkts, sowie kardiovaskulärer Risikofaktoren beschäftigt. Die Ergebnisse epidemiologischer Studien, insbesondere aus Skandinavien, lassen bei Schichtarbeitern ein erhöhtes Risiko für ischämische Herzerkrankungen und Myokardinfarkt vermuten (Alfredsson, Karasek und Theorell 1982; Alfredsson, Spetz und Theorell 1985; Knutsson et al. 1986; Tüchsen 1993). ). In Dänemark wurde sogar geschätzt, dass 7 % der Herz-Kreislauf-Erkrankungen sowohl bei Männern als auch bei Frauen auf Schichtarbeit zurückzuführen sind (Olsen und Kristensen 1991).
Die Hypothese, dass Nacht- und Schichtarbeiter ein höheres Risiko (geschätztes relatives Risiko etwa 1.4) für Herz-Kreislauf-Erkrankungen haben, wird durch andere Studien gestützt, die kardiovaskuläre Risikofaktoren wie Bluthochdruck oder Fettsäurespiegel für Schichtarbeiter im Vergleich zu Tagarbeitern berücksichtigen. Verschiedene Studien haben gezeigt, dass Nacht- und Schichtarbeit erhöhten Blutdruck und Bluthochdruck sowie erhöhte Triglyceride und/oder Serumcholesterin (sowie Schwankungen des normalen Bereichs für HDL-Cholesterin bei erhöhtem Gesamtcholesterin) hervorrufen können. Diese Veränderungen können zusammen mit anderen Risikofaktoren (wie starkes Zigarettenrauchen und Übergewicht bei Schichtarbeitern) zu einer erhöhten Morbidität und Mortalität aufgrund atherosklerotischer Erkrankungen führen (DeBacker et al. 1984; DeBacker et al. 1987; Härenstam et al. 1987; Knutsson 1989; Lavie et al. 1989; Lennernäs, Åkerstedt und Hambraeus 1994; Orth-Gomer 1983; Romon et al. 1992).
Insgesamt kann die Frage nach möglichen kausalen Zusammenhängen zwischen Schichtarbeit und Arteriosklerose derzeit nicht abschließend beantwortet werden, da der Pathomechanismus nicht hinreichend geklärt ist. Mögliche Mechanismen, die in der Literatur diskutiert werden, sind Änderungen der Ernährungs- und Rauchgewohnheiten, schlechte Schlafqualität, Erhöhung des Lipidspiegels, chronischer Stress durch soziale und psychische Anforderungen und gestörte zirkadiane Rhythmen. Knutsson (1989) hat eine interessante Pathogenese für die langfristigen Auswirkungen der Schichtarbeit auf die chronische Morbidität vorgeschlagen.
Die Auswirkungen verschiedener assoziierter Attribute auf die Risikoeinschätzung sind kaum untersucht, da im Berufsfeld andere belastende Arbeitsbedingungen (Lärm, chemische Gefahrstoffe, psychosoziale Belastungen, Monotonie etc.) mit Schichtarbeit verbunden sind. Aus der Beobachtung, dass ungesunde Ernährungs- und Rauchgewohnheiten häufig mit Schichtarbeit zusammenhängen, wird häufig geschlussfolgert, dass ein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen bei Schichtarbeitern eher die indirekte Folge von ungesundem Verhalten (Rauchen, falsche Ernährung etc.) als direkt die Folge ist Folge von Nacht- oder Schichtarbeit (Rutenfranz, Knauth und Angersbach 1981). Weiterhin ist die naheliegende Hypothese zu prüfen, ob Schichtarbeit dieses Verhalten fördert oder ob der Unterschied primär aus der Arbeitsplatz- und Berufswahl resultiert. Doch unabhängig von den offenen Fragen muss Nacht- und Schichtarbeitern als Risikogruppe in Herz-Kreislauf-Präventionsprogrammen besondere Beachtung geschenkt werden.
Zusammenfassung
Zusammenfassend stellen Risikofaktoren eine Vielzahl von genetischen, somatischen, physiologischen, verhaltensbezogenen und psychosozialen Merkmalen dar, die individuell für Einzelpersonen und für Gruppen von Einzelpersonen bewertet werden können. In ihrer Gesamtheit spiegeln sie die Wahrscheinlichkeit wider, dass sich CVD, oder genauer im Zusammenhang mit diesem Artikel, CHD oder Schlaganfall entwickelt. Neben der Aufklärung der Ursachen und der Pathogenese multifaktorieller Erkrankungen liegt ihre Hauptbedeutung darin, dass sie Personen beschreiben, die Ziele für die Eliminierung oder Kontrolle von Risikofaktoren sein sollten, eine Übung, die sich hervorragend für den Arbeitsplatz eignet, während wiederholte Risikobewertungen im Laufe der Zeit den Erfolg davon belegen präventive Bemühungen.
Rehabilitations- und Präventionsprogramme
Die meisten Personen mit anerkanntem CVD sind in der Lage, effektiv und produktiv in den meisten Jobs zu arbeiten, die am modernen Arbeitsplatz zu finden sind. Noch vor wenigen Jahrzehnten wurden Personen, die einen akuten Herzinfarkt überlebten, wochen- und monatelang mit strenger Überwachung und erzwungener Inaktivität verwöhnt und verwöhnt. Die Laborbestätigung der Diagnose reichte aus, um die Bezeichnung der Person als „dauerhaft und vollständig behindert“ zu rechtfertigen. Neue diagnostische Technologien, die eine genauere Bewertung des Herzstatus und der positiven Erfahrungen derjenigen ermöglichen, die eine solche Bezeichnung nicht akzeptieren konnten oder wollten, zeigten bald, dass eine frühe Rückkehr zur Arbeit und ein optimales Aktivitätsniveau nicht nur möglich, sondern wünschenswert waren (Edwards , McCallum und Taylor 1988; Theorell et al. 1991; Theorell 1993). Heute beginnen die Patienten mit überwachter körperlicher Aktivität, sobald die akuten Auswirkungen des Infarkts abgeklungen sind, sind oft in wenigen Tagen statt der obligatorischen 6 bis 8 Wochen von früher aus dem Krankenhaus und sind oft innerhalb weniger Wochen wieder im Beruf . Wenn es wünschenswert und machbar ist, können chirurgische Verfahren wie Angioplastie, Bypass-Operationen und sogar Herztransplantationen den koronaren Blutfluss verbessern, während ein Regime, das Diät, Bewegung und Kontrolle der Risikofaktoren für KHK umfasst, das Fortschreiten minimieren (oder sogar umkehren) kann der koronaren Atherosklerose.
Nach Überwindung der akuten, oft lebensbedrohlichen Phasen der kardiovaskulären Erkrankung sollte frühzeitig während des Krankenhaus- oder Klinikaufenthaltes mit passiver Bewegung gefolgt von aktiver Bewegung begonnen werden. Beim Herzinfarkt ist diese Phase abgeschlossen, wenn der Betroffene ohne große Schwierigkeiten Treppen steigen kann. Gleichzeitig wird die Person in einem Risikopräventionsprogramm geschult, das die richtige Ernährung, kardiovaskuläre Konditionsübungen, angemessene Ruhe und Entspannung sowie Stressbewältigung umfasst. In diesen Phasen der Rehabilitation kann die Unterstützung durch Angehörige, Freunde und Arbeitskollegen besonders hilfreich sein (Brusis und Weber-Falkensammer 1986). Das Programm kann in Rehabilitationseinrichtungen oder in ambulanten „Herzgruppen“ unter Aufsicht eines ausgebildeten Arztes durchgeführt werden (Halhubar und Traencker 1986). Es hat sich gezeigt, dass der Fokus auf die Kontrolle von Lebensstil- und Verhaltensrisikofaktoren sowie die Kontrolle von Stress zu einer messbaren Verringerung des Risikos eines erneuten Infarkts und anderer kardiovaskulärer Probleme führt.
Während der gesamten Programmdauer sollte der behandelnde Arzt Kontakt mit dem Arbeitgeber (und insbesondere mit dem Betriebsarzt, falls vorhanden) halten, um die Genesungsaussichten und die voraussichtliche Dauer der Arbeitsunfähigkeit zu besprechen und die Machbarkeit von Sonderregelungen zu prüfen die erforderlich sein können, um eine vorzeitige Rückkehr an den Arbeitsplatz zu ermöglichen. Das Wissen des Arbeitnehmers, dass der Job wartet und dass er oder sie voraussichtlich wieder dorthin zurückkehren kann, ist ein starker Motivationsfaktor für die Verbesserung der Genesung. Die Erfahrung hat zur Genüge gezeigt, dass der Erfolg der Rehabilitationsbemühungen mit zunehmender Abwesenheit vom Arbeitsplatz abnimmt.
In Fällen, in denen wünschenswerte Anpassungen am Arbeitsplatz und/oder am Arbeitsplatz nicht möglich oder durchführbar sind, kann eine Umschulung und eine angemessene Stellenvermittlung unnötige Invalidität verhindern. Besonders geschützte Werkstätten sind oft hilfreich bei der Wiedereingliederung in den Arbeitsplatz von Menschen, die während der Behandlung der schweren Folgen eines Schlaganfalls, einer Herzinsuffizienz oder einer arbeitsunfähigen Angina pectoris längere Zeit vom Arbeitsplatz abwesend waren.
Nach der Rückkehr an den Arbeitsplatz ist eine kontinuierliche Überwachung sowohl durch den behandelnden Arzt als auch durch den Betriebsarzt unbedingt wünschenswert. Periodische medizinische Untersuchungen, die anfangs häufig sind, sich jedoch verlängern, wenn die Genesung gewährleistet ist, sind hilfreich bei der Beurteilung des Herz-Kreislauf-Status des Arbeiters, der Anpassung von Medikamenten und anderen Elementen des Erhaltungsplans und der Überwachung der Einhaltung des Lebensstils und der Verhaltensempfehlungen. Zufriedenstellende Ergebnisse bei diesen Untersuchungen können die schrittweise Lockerung jeglicher Arbeitsbeschränkungen oder -beschränkungen ermöglichen, bis der Arbeitnehmer vollständig in den Arbeitsplatz integriert ist.
Betriebliche Gesundheitsförderungs- und Präventionsprogramme
Die Verhütung von Berufskrankheiten und -verletzungen ist eine Hauptaufgabe des Arbeitsschutzprogramms der Organisation. Dazu gehört die Primärprävention (dh das Erkennen und Beseitigen bzw. Beherrschen möglicher Gefährdungen und Belastungen durch Veränderung des Arbeitsumfeldes oder der Tätigkeit). Ergänzt wird sie durch Maßnahmen der Sekundärprävention, die die Beschäftigten vor den Auswirkungen bestehender, nicht zu beseitigender Gefährdungen und Belastungen schützen (dh persönliche Schutzausrüstung und regelmäßige ärztliche Kontrolluntersuchungen). Betriebliche Gesundheitsförderung und Prävention (HPP) gehen über diese Ziele hinaus. Sie legen ihren Schwerpunkt auf gesundheitsbewusstes Verhalten in Bezug auf Lebensstil, verhaltensbedingte Risikofaktoren, Stressbewältigung oder Stressbewältigung etc. Sie sind insbesondere bei der CVD-Prävention von großer Bedeutung. Die vom WHO Committee on Environmental and Health Monitoring in Occupational Health formulierten Ziele von HPP gehen über die bloße Abwesenheit von Krankheit und Verletzung hinaus und umfassen Wohlbefinden und Funktionsfähigkeit (WHO 1973).
Das Design und der Betrieb von HPP-Programmen werden an anderer Stelle in diesem Kapitel ausführlicher besprochen. In den meisten Ländern haben sie einen besonderen Schwerpunkt auf der Prävention von kardiovaskulären Erkrankungen. Beispielsweise ergänzt in Deutschland das „Have a heart for your heart“-Programm die von den Krankenkassen organisierten Herzgesundheitszirkel (Murza und Laaser 1990, 1992), während die „Take Heart“-Bewegung in Großbritannien und Australien ähnliche Ziele verfolgt (Glasgow et al. 1995).
Dass solche Programme wirksam sind, wurde in den 1980er Jahren durch den WHO Collaborative Trial in Prevention of Heart Disease bestätigt, der in 40 Fabrikpaaren in vier europäischen Ländern durchgeführt wurde und an dem etwa 61,000 Männer im Alter von 40 bis 59 Jahren teilnahmen. Die Präventionsmaßnahmen umfassten größtenteils die Gesundheit Bildungsaktivitäten, die hauptsächlich vom Mitarbeitergesundheitsdienst der Organisation durchgeführt wurden, konzentrierten sich auf cholesterinsenkende Diäten, das Aufgeben des Zigarettenrauchens, Gewichtskontrolle, erhöhte körperliche Aktivität und die Kontrolle von Bluthochdruck. Ein randomisiertes Screening von 10 % der geeigneten Arbeiter in den als Kontrollen bezeichneten Fabriken zeigte, dass das Gesamtrisiko für kardiovaskuläre Erkrankungen während der 4 bis 7 Jahre der Studie um 11.1 % gesenkt werden konnte (19.4 % bei denjenigen mit anfänglich hohem Risiko). In den Studienfabriken sank die Sterblichkeit durch KHK um 7.4 %, während die Gesamtsterblichkeit um 2.7 % zurückging. Die besten Ergebnisse wurden in Belgien erzielt, wo die Intervention während des gesamten Studienzeitraums kontinuierlich durchgeführt wurde, während die schlechtesten Ergebnisse in Großbritannien zu verzeichnen waren, wo die Präventionsaktivitäten vor der letzten Nachuntersuchung stark eingeschränkt wurden. Diese Diskrepanz betont die Beziehung zwischen Erfolg und Dauer der Gesundheitserziehung; Es braucht Zeit, um die gewünschten Änderungen des Lebensstils einzuprägen. Die Intensität der Aufklärungsbemühungen war ebenfalls ein Faktor: In Italien, wo sechs Vollzeit-Gesundheitserzieher beteiligt waren, wurde eine 28-prozentige Reduzierung des Gesamtrisikofaktorprofils erreicht, während in Großbritannien, wo nur zwei Vollzeit-Erzieher drei im Einsatz waren multipliziert mit der Anzahl der Arbeiter wurde eine Risikofaktorreduktion von nur 4 % erreicht.
Während die Zeit, die benötigt wird, um die Abnahme der KHK-Mortalität und -Morbidität nachzuweisen, ein gewaltiger limitierender Faktor in epidemiologischen Studien ist, die darauf abzielen, die Ergebnisse von betrieblichen Gesundheitsprogrammen zu bewerten (Mannebach 1989), wurden Reduktionen von Risikofaktoren nachgewiesen (Janssen 1991; Gomel et al. 1993 ; Glasgow et al. 1995). Es wurde über einen vorübergehenden Rückgang der Zahl der ausgefallenen Arbeitstage und einen Rückgang der Hospitalisierungsraten berichtet (Harris 1994). Es scheint allgemeine Übereinstimmung darüber zu herrschen, dass HPP-Aktivitäten in der Gemeinde und insbesondere am Arbeitsplatz erheblich zur Verringerung der kardiovaskulären Sterblichkeit in den Vereinigten Staaten und anderen westlichen Industrieländern beigetragen haben.
Fazit
Herz-Kreislauf-Erkrankungen spielen am Arbeitsplatz eine große Rolle, nicht so sehr, weil das Herz-Kreislauf-System besonders anfällig für Umwelt- und Arbeitsplatzgefahren ist, sondern weil sie in der Bevölkerung im erwerbsfähigen Alter so häufig vorkommen. Der Arbeitsplatz bietet einen besonders vorteilhaften Rahmen für die Erkennung unerkannter, asymptomatischer kardiovaskulärer Erkrankungen, für die Umgehung von Faktoren am Arbeitsplatz, die sie beschleunigen oder verschlimmern könnten, und für die Identifizierung von Faktoren, die das Risiko von kardiovaskulären Erkrankungen erhöhen, und für die Einrichtung von Programmen zu deren Beseitigung oder kontrollieren sie. Wenn Herz-Kreislauf-Erkrankungen auftreten, kann die sofortige Aufmerksamkeit für die Kontrolle arbeitsbezogener Umstände, die ihre Schwere verlängern oder verstärken können, das Ausmaß und die Dauer der Behinderung minimieren, während frühzeitige, professionell überwachte Rehabilitationsbemühungen die Wiederherstellung der Arbeitsfähigkeit erleichtern und das Risiko eines erneuten Auftretens verringern .
Physikalische, chemische und biologische Gefahren
Das intakte Herz-Kreislauf-System ist bemerkenswert widerstandsfähig gegenüber den schädlichen Auswirkungen physikalischer, chemischer und biologischer Gefahren, denen man bei der Arbeit oder am Arbeitsplatz begegnet. Mit sehr wenigen Ausnahmen sind solche Gefahren selten eine direkte Ursache für CVDs. Wenn andererseits die Integrität des Herz-Kreislauf-Systems beeinträchtigt ist – und dies kann völlig still und unerkannt sein – kann die Exposition gegenüber diesen Gefahren zur fortschreitenden Entwicklung eines Krankheitsprozesses beitragen oder Symptome hervorrufen, die eine funktionelle Beeinträchtigung widerspiegeln. Dies erfordert eine frühzeitige Erkennung von Arbeitnehmern mit beginnender kardiovaskulärer Erkrankung und eine Änderung ihrer Arbeitsplätze und/oder des Arbeitsumfelds, um das Risiko schädlicher Auswirkungen zu verringern. Die folgenden Segmente enthalten kurze Diskussionen über einige der häufiger anzutreffenden Berufsgefahren, die das Herz-Kreislauf-System beeinträchtigen können. Jede der unten aufgeführten Gefahren wird an anderer Stelle ausführlicher besprochen Enzyklopädie.
Verdauungssystem
Das Verdauungssystem übt einen erheblichen Einfluss auf die Leistungs- und Arbeitsfähigkeit des Körpers aus und akute und chronische Erkrankungen des Verdauungssystems gehören zu den häufigsten Ursachen für Fehlzeiten und Arbeitsunfähigkeit. In diesem Zusammenhang kann der Betriebsarzt auf eine der folgenden Arten aufgefordert werden, Vorschläge zu Hygiene- und Ernährungsanforderungen in Bezug auf die besonderen Bedürfnisse eines bestimmten Berufes zu machen: um den Einfluss zu beurteilen, den berufsbedingte Faktoren auf beide haben können krankhafte Zustände des Verdauungssystems zu erzeugen oder andere zu verschlimmern, die möglicherweise bereits bestehen oder anderweitig unabhängig von der Beschäftigung sind; oder eine Meinung über die allgemeine oder besondere Eignung für den Beruf zu äußern.
Viele der für das Verdauungssystem schädlichen Faktoren können berufsbedingt sein; häufig wirken mehrere Faktoren zusammen, und ihre Wirkung kann durch individuelle Veranlagung erleichtert werden. Zu den wichtigsten Berufsfaktoren gehören: Industriegifte; physikalische Wirkstoffe; und berufliche Belastungen wie Verspannungen, Müdigkeit, Fehlhaltungen, häufige Änderungen des Arbeitstempos, Schichtarbeit, Nachtarbeit und unangemessene Ernährungsgewohnheiten (Mengenmenge, -qualität und -zeitpunkt).
Chemische Gefahren
Das Verdauungssystem kann als Portal für den Eintritt toxischer Substanzen in den Körper dienen, obwohl seine Rolle hier normalerweise viel weniger wichtig ist als die des Atmungssystems, das eine Absorptionsfläche von 80–100 m hat2 während die entsprechende Zahl für das Verdauungssystem 20 m nicht überschreitet2. Darüber hinaus gelangen Dämpfe und Gase, die durch Einatmen in den Körper gelangen, ohne Zwischenabwehr in den Blutkreislauf und damit ins Gehirn; Ein aufgenommenes Gift wird jedoch gefiltert und bis zu einem gewissen Grad von der Leber metabolisiert, bevor es das Gefäßbett erreicht. Dennoch können die organischen und funktionellen Schäden sowohl beim Eintritt in den Körper als auch bei der Ausscheidung aus dem Körper oder durch Anreicherung in bestimmten Organen auftreten. Diese vom Körper erlittenen Schäden können das Ergebnis der Wirkung der toxischen Substanz selbst, ihrer Metaboliten oder der Tatsache sein, dass der Körper an bestimmten essentiellen Substanzen erschöpft ist. Idiosynkrasie und allergische Mechanismen können ebenfalls eine Rolle spielen. Die Einnahme von ätzenden Substanzen ist immer noch ein ziemlich häufiges versehentliches Ereignis. In einer retrospektiven Studie in Dänemark betrug die jährliche Inzidenz 1/100,000 mit einer Inzidenz von Krankenhauseinweisungen von 0.8/100,000 erwachsenen Personenjahren für Ösophagusverbrennungen. Viele Haushaltschemikalien sind ätzend.
Toxische Mechanismen sind sehr komplex und können von Substanz zu Substanz sehr unterschiedlich sein. Einige in der Industrie verwendete Elemente und Verbindungen verursachen lokale Schäden im Verdauungssystem, die beispielsweise den Mund und die angrenzenden Bereiche, Magen, Darm, Leber oder Bauchspeicheldrüse betreffen.
Lösungsmittel haben eine besondere Affinität zu lipidreichen Geweben. Die toxische Wirkung ist im Allgemeinen komplex und es sind verschiedene Mechanismen beteiligt. Im Fall von Tetrachlorkohlenstoff wird angenommen, dass Leberschäden hauptsächlich auf toxische Metaboliten zurückzuführen sind. Im Fall von Schwefelkohlenstoff wird die gastrointestinale Beteiligung auf die spezifische neurotrope Wirkung dieser Substanz auf den intramuralen Plexus zurückgeführt, während die Leberschädigung eher auf die zytotoxische Wirkung des Lösungsmittels zurückzuführen zu sein scheint, die zu Veränderungen im Lipoproteinstoffwechsel führt.
Leberschäden stellen einen wichtigen Teil der Pathologie von exogenen Giften dar, da die Leber das primäre Organ bei der Metabolisierung von toxischen Stoffen ist und mit den Nieren bei Entgiftungsprozessen zusammenwirkt. Die Galle erhält aus der Leber direkt oder nach Konjugation verschiedene Substanzen, die im enterohepatischen Kreislauf resorbiert werden können (zB Cadmium, Kobalt, Mangan). Leberzellen sind an Oxidation (z. B. Alkohole, Phenole, Toluol), Reduktion (z. B. Nitroverbindungen), Methylierung (z. B. Selensäure), Konjugation mit Schwefel- oder Glucuronsäure (z. B. Benzol), Acetylierung (z. B. aromatische Amine) beteiligt . Kupffer-Zellen können auch eingreifen, indem sie zum Beispiel die Schwermetalle phagozytieren.
Schwere Magen-Darm-Syndrome, z. B. durch Phosphor, Quecksilber oder Arsen, äußern sich durch Erbrechen, Koliken und blutigen Schleim und Stuhl und können mit Leberschäden (Hepatomegalie, Gelbsucht) einhergehen. Solche Zustände sind heutzutage relativ selten und wurden durch Berufsvergiftungen verdrängt, die sich langsam und sogar schleichend entwickeln; Folglich können insbesondere Leberschäden oft auch heimtückisch sein.
Besonders hervorzuheben ist die infektiöse Hepatitis; sie kann mit einer Reihe beruflicher Faktoren zusammenhängen (hepatotoxische Wirkstoffe, Hitze- oder Hitzearbeit, Kälte- oder Kältearbeit, intensive körperliche Aktivität usw.), einen ungünstigen Verlauf haben (protrahierte oder anhaltende chronische Hepatitis) und leicht zu einer Zirrhose führen . Sie tritt häufig bei Gelbsucht auf und schafft somit diagnostische Schwierigkeiten; außerdem bereitet es Schwierigkeiten bei der Prognose und Abschätzung des Grades der Genesung und damit der Arbeitsfähigkeit.
Obwohl der Magen-Darm-Trakt von einer reichen Mikroflora besiedelt ist, die wichtige physiologische Funktionen für die menschliche Gesundheit hat, kann eine berufliche Exposition zu Berufsinfektionen führen. Beispielsweise können Schlachthofarbeiter gefährdet sein, sich mit a zu infizieren Helicobacter Infektion. Diese Infektion kann oft symptomlos sein. Andere wichtige Infektionen umfassen die Salmonellen und Shigella Arten, die ebenfalls kontrolliert werden müssen, um die Produktsicherheit aufrechtzuerhalten, beispielsweise in der Lebensmittelindustrie und in der Gastronomie.
Rauchen und Alkoholkonsum sind die Hauptrisiken für Speiseröhrenkrebs in den Industrieländern, die berufliche Ätiologie ist von geringerer Bedeutung. Metzger und ihre Ehepartner scheinen jedoch ein erhöhtes Darmkrebsrisiko zu haben.
Physische Faktoren
Verschiedene physikalische Einwirkungen können Verdauungssystemsyndrome verursachen; Dazu gehören direkte oder indirekte behindernde Traumata, ionisierende Strahlungen, Vibrationen, schnelle Beschleunigung, Lärm, sehr hohe und niedrige Temperaturen oder heftige und wiederholte klimatische Veränderungen. Verbrennungen, insbesondere wenn sie ausgedehnt sind, können Magengeschwüre und Leberschäden verursachen, möglicherweise mit Gelbsucht. Abnormale Körperhaltungen oder Bewegungen können Verdauungsstörungen verursachen, insbesondere wenn prädisponierende Erkrankungen wie paraösophageale Hernie, Viszeroptose oder Relaxatio Diaphragma; Darüber hinaus können außerverdauliche Reflexe wie Sodbrennen auftreten, wenn Verdauungsstörungen von vegetativen Nervensystem- oder neuropsychologischen Problemen begleitet werden. Probleme dieser Art sind in modernen Arbeitssituationen üblich und können selbst die Ursache für Magen-Darm-Störungen sein.
Stress am Arbeitsplatz
Auch körperliche Erschöpfung kann die Verdauungsfunktionen stören, und schwere Arbeit kann sekretomotorische Störungen und dystrophische Veränderungen, insbesondere im Magen, verursachen. Personen mit Magenerkrankungen, insbesondere solche, die sich einer Operation unterzogen haben, sind in der Menge an schwerer Arbeit, die sie verrichten können, eingeschränkt, und sei es nur, weil schwere Arbeit ein höheres Maß an Ernährung erfordert.
Schichtarbeit kann zu wichtigen Veränderungen der Essgewohnheiten mit daraus resultierenden funktionellen Magen-Darm-Problemen führen. Schichtarbeit kann mit erhöhten Blutcholesterin- und Triglyzeridspiegeln sowie einer erhöhten Gamma-Glutamyltransferase-Aktivität im Serum verbunden sein.
Die nervöse Magendyspepsie (oder Magenneurose) scheint überhaupt keine gastrische oder extragastrische Ursache zu haben, noch resultiert sie aus einer humoralen oder metabolischen Störung; Folglich wird angenommen, dass es auf eine primitive Störung des autonomen Nervensystems zurückzuführen ist, die manchmal mit übermäßiger geistiger Anstrengung oder emotionalem oder psychischem Stress verbunden ist. Die Magenstörung manifestiert sich oft durch neurotische Hypersekretion oder durch hyperkinetische oder atonische Neurose (letztere häufig verbunden mit Gastroptose). Oberbauchschmerzen, Regurgitation und Aerophagie können auch unter die Überschrift neurogastrische Dyspepsie fallen. Die Beseitigung der schädlichen psychologischen Faktoren in der Arbeitsumgebung kann zu einer Remission der Symptome führen.
Mehrere Beobachtungen weisen auf eine erhöhte Häufigkeit von Magengeschwüren bei Personen hin, die Verantwortung tragen, wie z. B. Vorgesetzte und Führungskräfte, Schwerstarbeiter, Berufsanfänger, Wanderarbeiter, Seeleute und Arbeitnehmer, die ernsthaften sozioökonomischen Belastungen ausgesetzt sind. Viele Menschen mit den gleichen Erkrankungen führen jedoch ein normales Berufsleben, und statistische Belege fehlen. Neben den Arbeitsbedingungen spielen Trink-, Rauch- und Essgewohnheiten sowie das häusliche und soziale Leben alle eine Rolle bei der Entwicklung und Verlängerung der Dyspepsie, und es ist schwierig zu bestimmen, welche Rolle jedes einzelne in der Ätiologie des Zustands spielt.
Verdauungsstörungen wurden auch der Schichtarbeit als Folge von häufigen Änderungen der Essenszeiten und schlechter Ernährung am Arbeitsplatz zugeschrieben. Diese Faktoren können bereits bestehende Verdauungsbeschwerden verschlimmern und eine neurotische Dyspepsie auslösen. Daher sollten Arbeitnehmer erst nach ärztlicher Untersuchung in Schichtarbeit versetzt werden.
Ärztliche Aufsicht
Es zeigt sich, dass der Arbeitsmediziner bei der Diagnose und Einschätzung von Beschwerden des Verdauungssystems (bedingt durch unter anderem auf die Rolle schädlicher außerberuflicher Faktoren) und dass seine Verantwortung für die Prävention von berufsbedingten Störungen beträchtlich ist.
Eine frühzeitige Diagnose ist äußerst wichtig und erfordert regelmäßige medizinische Untersuchungen und Überwachung des Arbeitsumfelds, insbesondere wenn das Risikoniveau hoch ist.
Die Gesundheitserziehung der Allgemeinheit und insbesondere der Arbeitnehmer ist eine wertvolle Präventivmaßnahme und kann zu erheblichen Ergebnissen führen. Es sollte auf Ernährungsbedürfnisse, Auswahl und Zubereitung von Lebensmitteln, Zeitpunkt und Größe der Mahlzeiten, richtiges Kauen und Mäßigung beim Verzehr von reichhaltigen Speisen, Alkohol und kalten Getränken oder die vollständige Eliminierung dieser Substanzen aus der Ernährung geachtet werden.
Mund und Zähne
Der Mund ist die Eintrittspforte zum Verdauungssystem und seine Funktionen sind hauptsächlich das Kauen und Schlucken von Nahrung und die partielle Verdauung von Stärke durch Speichelenzyme. Der Mund ist auch an der Stimmgebung beteiligt und kann die Nase bei der Atmung ersetzen oder ergänzen. Aufgrund seiner exponierten Lage und der von ihm erfüllten Funktionen ist der Mund nicht nur Eintrittspforte, sondern auch Aufnahme-, Speicher- und Ausscheidungsbereich für toxische Substanzen, denen der Körper ausgesetzt ist. Faktoren, die zu Mundatmung (Nasenstenosen, emotionale Situationen) und erhöhter Lungenventilation bei Anstrengung führen, fördern entweder das Eindringen von Fremdstoffen auf diesem Weg oder deren direkte Einwirkung auf das Gewebe in der Mundhöhle.
Die Atmung durch den Mund fördert:
- stärkeres Eindringen von Staub in die Atemwege, da die Mundhöhle einen wesentlich geringeren Retentionsquotienten (Impingement) von Feststoffpartikeln aufweist als die Nasenhöhlen
- Zahnabrieb bei Arbeitern, die großen Staubpartikeln ausgesetzt sind, Zahnerosion bei Arbeitern, die starken Säuren ausgesetzt sind, Karies bei Arbeitern, die Mehl- oder Zuckerstaub ausgesetzt sind usw.
Der Mund kann der Eintrittsweg toxischer Substanzen in den Körper sein, entweder durch versehentliches Verschlucken oder durch langsame Absorption. Die Oberfläche der Wangenschleimhaut ist relativ klein (im Vergleich zu der des Atmungssystems und des Magen-Darm-Trakts) und Fremdstoffe bleiben nur für kurze Zeit mit diesen Membranen in Kontakt. Diese Faktoren schränken den Resorptionsgrad auch von gut löslichen Stoffen erheblich ein; dennoch besteht die Möglichkeit der Aufnahme und wird sogar zu therapeutischen Zwecken ausgenutzt (perlinguale Aufnahme von Arzneimitteln).
Die Gewebe der Mundhöhle können oft der Ort der Akkumulation toxischer Substanzen sein, nicht nur durch direkte und lokale Absorption, sondern auch durch Transport über den Blutkreislauf. Forschungen mit radioaktiven Isotopen haben gezeigt, dass sogar die Gewebe, die metabolisch am inaktivsten erscheinen (wie Zahnschmelz und Dentin), eine gewisse Akkumulationskapazität und einen relativ aktiven Umsatz für bestimmte Substanzen haben. Klassische Beispiele für die Einlagerung sind verschiedene Verfärbungen der Schleimhäute (Zahnfleischfalten), die oft wertvolle diagnostische Informationen liefern (z. B. Blei).
Die Speichelausscheidung ist für die Ausscheidung von toxischen Substanzen aus dem Körper wertlos, da der Speichel verschluckt wird und die darin enthaltenen Substanzen erneut in das System aufgenommen werden, wodurch ein Teufelskreis entsteht. Die Speichelausscheidung hat dagegen einen gewissen diagnostischen Wert (Bestimmung toxischer Substanzen im Speichel); es kann auch bei der Pathogenese bestimmter Läsionen von Bedeutung sein, da der Speichel die Wirkung toxischer Substanzen auf die Wangenschleimhaut erneuert und verlängert. Im Speichel werden folgende Substanzen ausgeschieden: verschiedene Schwermetalle, die Halogene (die Jodkonzentration im Speichel kann 7-700 mal höher sein als im Plasma), die Thiocyanate (Raucher, Arbeiter, die gegenüber Blausäure und Cyanverbindungen belastet sind) , und eine Vielzahl organischer Verbindungen (Alkohole, Alkaloide usw.).
Ätiopathogenese und klinische Klassifikation
Beruflich bedingte Läsionen des Mundes und der Zähne (auch stomatologische Läsionen genannt) können verursacht werden durch:
- physikalische Einwirkungen (akute Traumata und chronische Mikrotraumen, Hitze, Elektrizität, Strahlung etc.)
- chemische Wirkstoffe, die das Gewebe der Mundhöhle direkt oder durch systemische Veränderungen beeinflussen
- biologische Agenzien (Viren, Bakterien, Myceten).
Bei beruflich bedingten Mund- und Zahnläsionen ist jedoch eine Klassifikation nach topographischer oder anatomischer Lokalisation einer Klassifikation nach ätiopathogenetischen Prinzipien vorzuziehen.
Lippen und Wangen. Die Untersuchung der Lippen und Wangen kann zeigen: Blässe aufgrund von Anämie (Benzol-, Bleivergiftung usw.), Zyanose aufgrund von akuter Ateminsuffizienz (Asphyxie) oder chronischer Ateminsuffizienz (berufliche Lungenerkrankungen), Zyanose aufgrund von Methämoglobinämie (Nitrit und organische Nitroverbindungen, aromatische Amine), kirschrote Verfärbung bei akuter Kohlenmonoxidvergiftung, gelbe Verfärbung bei akuter Vergiftung mit Pikrinsäure, Dinitrokresol oder bei hepatotoxischer Gelbsucht (Phosphor-, Chlorkohlenwasserstoff-Pestizide etc. ). Bei Argyrose kommt es vor allem an lichtexponierten Stellen zu einer braunen oder grau-bläulichen Verfärbung durch Ausfällung von Silber oder seinen unlöslichen Verbindungen.
Zu den berufsbedingten Erkrankungen der Lippen gehören: Dyskeratosen, Risse und Geschwüre durch direkte Einwirkung ätzender und ätzender Substanzen; allergische Kontaktdermatitis (Nickel, Chrom), die auch die bei Arbeitern der Tabakindustrie gefundene Dermatitis einschließen kann; mikrobielle Ekzeme infolge der Verwendung von Atemschutzgeräten bei Nichtbeachtung der elementaren Hygieneregeln; durch Milzbrand und Rotz (bösartige Pusteln und Krebsgeschwüre) verursachte Läsionen von Arbeitern, die mit Tieren in Kontakt kommen; Entzündungen durch Sonneneinstrahlung, die bei Landarbeitern und Fischern zu finden sind; neoplastische Läsionen bei Personen, die mit krebserregenden Stoffen umgehen; traumatische Läsionen; und Schanker der Lippe bei Glasbläsern.
Zähne. Von diagnostischem Interesse sind fast ausschließlich Verfärbungen, die durch Ablagerung inerter Substanzen oder durch Imprägnierung des Zahnschmelzes durch lösliche Verbindungen verursacht werden. Die wichtigsten Färbungen sind: Braun, durch Ablagerung von Eisen-, Nickel- und Manganverbindungen; grünlich-braun durch Vanadium; gelblich-braun durch Jod und Brom; goldgelb, oft auf Zahnfleischfalten beschränkt, bedingt durch Cadmium.
Von größerer Bedeutung ist die Zahnerosion mechanischen oder chemischen Ursprungs. Auch heute noch kann man bei manchen Handwerkern Zahnerosionen mechanischer Genese (durch Einklemmen von Nägeln oder Schnüren etc. in den Zähnen) finden, die so charakteristisch sind, dass sie als Berufsstigma gelten können. Bei Schleifern, Sandstrahlern, Arbeitern in der Steinindustrie und bei Edelsteinarbeitern wurden durch Schleifstäube verursachte Verletzungen beschrieben. Längerer Kontakt mit organischen und anorganischen Säuren führt häufig zu Zahnläsionen, die hauptsächlich an der labialen Oberfläche der Schneidezähne (selten an den Eckzähnen) auftreten; Diese Läsionen sind anfänglich oberflächlich und auf den Zahnschmelz beschränkt, werden aber später tiefer und ausgedehnter, erreichen das Dentin und führen zur Solubilisierung und Mobilisierung von Calciumsalzen. Die Lokalisation dieser Erosionen an der Vorderfläche der Zähne beruht auf der Tatsache, dass bei geöffneten Lippen diese Fläche am stärksten exponiert ist und der natürlichen Schutzwirkung durch die Pufferwirkung des Speichels beraubt ist.
Zahnkaries ist eine so häufige und weit verbreitete Krankheit, dass eine detaillierte epidemiologische Untersuchung erforderlich ist, um festzustellen, ob die Erkrankung wirklich beruflich bedingt ist. Das typischste Beispiel ist die Karies bei Arbeitern, die Mehl- und Zuckerstaub ausgesetzt sind (Mühlen, Bäcker, Konditoren, Arbeiter in der Zuckerindustrie). Dies ist eine weiche Karies, die sich schnell entwickelt; sie beginnt an der Basis des Zahns (wuchernde Karies) und setzt sich unmittelbar bis zur Krone fort; die betroffenen Seiten schwärzen, das Gewebe wird aufgeweicht und es kommt zu erheblichem Substanzverlust und schließlich wird die Pulpa in Mitleidenschaft gezogen. Diese Läsionen beginnen nach einigen Jahren der Exposition und ihre Schwere und ihr Ausmaß nehmen mit der Dauer dieser Exposition zu. Röntgenstrahlen können auch eine sich schnell entwickelnde Zahnkaries verursachen, die normalerweise an der Basis des Zahns beginnt.
Neben Kanzeln aufgrund von Zahnkaries und Erosion ist ein interessanter Aspekt der Pulpapathologie die barotraumatische Odontalgie, dh druckinduzierter Zahnschmerz. Dies wird durch die schnelle Entwicklung von im Pulpagewebe gelöstem Gas nach plötzlicher atmosphärischer Dekompression verursacht: Dies ist ein häufiges Symptom bei den klinischen Manifestationen, die beim schnellen Steigen in Flugzeugen beobachtet werden. Bei Personen, die an septisch-gangränösen Kanzeln leiden, wo bereits gasförmiges Material vorhanden ist, können diese Zahnschmerzen in einer Höhe von 2,000–3,000 m beginnen.
Die berufsbedingte Fluorose führt nicht wie die endemische Fluorose zu Zahnpathologien: Fluor verursacht nur dann dystrophische Veränderungen (fleckiger Zahnschmelz), wenn die Expositionsdauer dem Durchbruch der bleibenden Zähne vorausgeht.
Schleimhautveränderungen und Stomatitis. Von eindeutigem diagnostischem Wert sind die verschiedenen Verfärbungen der Schleimhäute durch Imprägnierung oder Ausfällung von Metallen und deren unlöslichen Verbindungen (Blei, Antimon, Wismut, Kupfer, Silber, Arsen). Ein typisches Beispiel ist Burtons Linie der Bleivergiftung, die durch die Ausfällung von Bleisulfid nach der Entwicklung von Schwefelwasserstoff in der Mundhöhle verursacht wird, der durch die Fäulnis von Lebensmittelresten entsteht. Es war nicht möglich, die Burton-Linie experimentell bei pflanzenfressenden Tieren zu reproduzieren.
Es gibt eine sehr seltsame Verfärbung in der Zungenschleimhaut von Arbeitern, die Vanadium ausgesetzt waren. Dies liegt an der Imprägnierung mit Vanadiumpentoxid, das anschließend zu Trioxid reduziert wird; die Verfärbung kann nicht entfernt werden, sondern verschwindet einige Tage nach Beendigung der Exposition spontan.
Die Mundschleimhaut kann durch Säuren, Laugen und andere ätzende Stoffe stark verätzt werden. Alkalien verursachen Mazeration, Eiterung und Gewebenekrose mit der Bildung von Läsionen, die sich leicht ablösen. Die Einnahme ätzender oder ätzender Substanzen führt zu schweren ulzerativen und sehr schmerzhaften Läsionen im Mund, in der Speiseröhre und im Magen, die sich zu Perforationen entwickeln und häufig Narben hinterlassen können. Chronische Exposition begünstigt die Bildung von Entzündungen, Fissuren, Geschwüren und epithelialer Abschuppung der Zunge, des Gaumens und anderer Teile der Mundschleimhaut. Anorganische und organische Säuren wirken koagulierend auf Proteine und verursachen ulzeröse, nekrotische Läsionen, die unter kontraktiver Narbenbildung abheilen. Quecksilberchlorid und Zinkchlorid, bestimmte Kupfersalze, alkalische Chromate, Phenol und andere ätzende Substanzen erzeugen ähnliche Läsionen.
Ein Paradebeispiel für eine chronische Stomatitis ist die durch Quecksilber verursachte. Es beginnt allmählich mit diskreten Symptomen und einem längeren Verlauf; Zu den Symptomen zählen übermäßiger Speichelfluss, metallischer Geschmack im Mund, Mundgeruch, leichte Zahnfleischrötung und -schwellung, die die erste Phase der Parodontitis darstellen, die zum Zahnverlust führt. Ein ähnliches Krankheitsbild findet sich bei Stomatitis durch Wismut, Gold, Arsen etc.
Speicheldrüsen. Erhöhte Speichelsekretion wurde in folgenden Fällen beobachtet:
- bei einer Vielzahl von akuten und chronischen Stomatitis, die hauptsächlich auf die reizende Wirkung der toxischen Substanzen zurückzuführen ist und in bestimmten Fällen äußerst intensiv sein kann. Bei chronischen Quecksilbervergiftungen beispielsweise ist dieses Symptom so stark ausgeprägt und tritt in einem so frühen Stadium auf, dass englische Arbeiter dies als „Speichelkrankheit“ bezeichnet haben.
- bei Vergiftungsfällen mit Beteiligung des Zentralnervensystems – wie im Fall einer Manganvergiftung. Aber selbst im Fall einer chronischen Quecksilbervergiftung wird angenommen, dass die Hyperaktivität der Speicheldrüsen zumindest teilweise nervösen Ursprungs ist.
- bei akuten Vergiftungen mit phosphororganischen Pestiziden, die Cholinesterasen hemmen.
Bei schweren Thermoregulationsstörungen (Hitzschlag, akute Dinitrokresolvergiftung) und bei schweren Störungen des Wasser- und Elektrolythaushalts bei toxischer hepatorenaler Insuffizienz kommt es zu einer Verringerung der Speichelsekretion.
Bei akuter oder chronischer Stomatitis kann der Entzündungsprozess manchmal die Speicheldrüsen betreffen. In der Vergangenheit wurde über „Bleiparotitis“ berichtet, doch ist diese Erkrankung heute so selten geworden, dass Zweifel an ihrer tatsächlichen Existenz berechtigt erscheinen.
Oberkieferknochen. Degenerative, entzündliche und produktive Veränderungen des Mundskeletts können durch chemische, physikalische und biologische Einwirkungen verursacht werden. Das wahrscheinlich wichtigste der chemischen Mittel ist weißer oder gelber Phosphor, der eine Phosphornekrose des Kiefers oder „Phossy-Kiefer“ verursacht, einst eine quälende Krankheit von Arbeitern in der Streichholzindustrie. Die Absorption von Phosphor wird durch das Vorhandensein von gingivalen und dentalen Läsionen erleichtert und erzeugt zunächst eine produktive Periostreaktion, gefolgt von destruktiven und nekrotischen Phänomenen, die durch eine bakterielle Infektion aktiviert werden. Arsen verursacht auch eine ulzeronekrotische Stomatitis, die weitere Knochenkomplikationen nach sich ziehen kann. Die Läsionen sind auf die Kieferwurzeln beschränkt und führen zur Entwicklung kleiner Schichten toter Knochen. Sind die Zähne ausgefallen und der abgestorbene Knochen beseitigt, verlaufen die Läsionen günstig und heilen fast immer aus.
Radium war die Ursache für osteonekrotische Prozesse im Oberkiefer, die während des Ersten Weltkriegs bei Arbeitern beobachtet wurden, die mit leuchtenden Verbindungen umgingen. Darüber hinaus kann auch eine Infektion den Knochen schädigen.
Vorsichtsmaßnahmen
Ein Programm zur Vorbeugung von Mund- und Zahnkrankheiten sollte auf den folgenden vier Hauptprinzipien basieren:
- Anwendung arbeitshygienischer und vorbeugender medizinischer Maßnahmen, einschließlich Überwachung der Arbeitsplatzumgebung, Analyse von Produktionsprozessen, Beseitigung von Gefahren in der Umgebung und, falls erforderlich, Verwendung von persönlicher Schutzausrüstung
- Aufklärung der Arbeitnehmer über die Notwendigkeit einer gewissenhaften Mundhygiene – in vielen Fällen wurde festgestellt, dass mangelnde Mundhygiene die Widerstandskraft gegen allgemeine und örtlich begrenzte Berufskrankheiten verringern kann
- eine sorgfältige Kontrolle von Mund und Zähnen, wenn Arbeitnehmer sich einer Einstellungsuntersuchung oder regelmäßigen ärztlichen Untersuchungen unterziehen
- Früherkennung und Behandlung von Mund- oder Zahnerkrankungen, unabhängig davon, ob sie berufsbedingt sind oder nicht.
Leber
Die Leber fungiert als riesige chemische Fabrik mit vielfältigen lebenswichtigen Funktionen. Es spielt eine wesentliche Rolle im Stoffwechsel von Proteinen, Kohlenhydraten und Fetten und befasst sich mit der Aufnahme und Speicherung von Vitaminen und mit der Synthese von Prothrombin und anderen Faktoren, die mit der Blutgerinnung zu tun haben. Die Leber ist verantwortlich für die Inaktivierung von Hormonen und die Entgiftung vieler Medikamente und exogener toxischer chemischer Substanzen. Es scheidet auch die Abbauprodukte von Hämoglobin aus, die die Hauptbestandteile der Galle sind. Diese sehr unterschiedlichen Funktionen werden von einheitlich aufgebauten Parenchymzellen erfüllt, die viele komplexe Enzymsysteme enthalten.
Pathophysiologie
Ein wichtiges Merkmal von Lebererkrankungen ist ein Anstieg des Bilirubinspiegels im Blut; Wenn dies von ausreichender Größe ist, färbt dies das Gewebe, um Gelbsucht hervorzurufen. Der Mechanismus dieses Prozesses ist in Abbildung 1 dargestellt. Aus verbrauchten roten Blutkörperchen freigesetztes Hämoglobin wird zu Häm und dann durch Entfernung von Eisen zu Bilirubin abgebaut, bevor es die Leber erreicht (prähepatisches Bilirubin). Bei seiner Passage durch die Leberzelle wird Bilirubin durch enzymatische Aktivität zu wasserlöslichen Glucuroniden (postthepatisches Bilirubin) konjugiert und dann als Galle in den Darm ausgeschieden. Der Großteil dieses Pigments wird schließlich mit dem Stuhl ausgeschieden, ein Teil wird jedoch über die Darmschleimhaut resorbiert und ein zweites Mal von der Leberzelle in die Galle abgegeben (enterohepatischer Kreislauf). Ein kleiner Teil dieses resorbierten Pigments wird jedoch schließlich als Urobilinogen im Urin ausgeschieden. Bei normaler Leberfunktion ist kein Bilirubin im Urin, da prähepatisches Bilirubin proteingebunden ist, aber eine geringe Menge Urobilinogen vorhanden ist.
Abbildung 1. Die Ausscheidung von Bilirubin durch die Leber, die den enterohepatischen Kreislauf zeigt.
Eine Obstruktion des Gallensystems kann in den Gallengängen oder auf zellulärer Ebene durch Schwellung der Leberzellen aufgrund einer Verletzung mit daraus resultierender Obstruktion der feinen Gallenkanälchen auftreten. Posthepatisches Bilirubin sammelt sich dann im Blutkreislauf an, um Gelbsucht zu erzeugen, und fließt in den Urin über. Die Sekretion von Gallenfarbstoff in den Darm wird behindert und Urobilinogen wird nicht mehr mit dem Urin ausgeschieden. Der Stuhl ist daher aufgrund von Pigmentmangel blass, der Urin dunkel von Galle und das Serum-konjugierte Bilirubin über seinen normalen Wert erhöht, was zu einer Verschlussikterus führt.
Eine Schädigung der Leberzelle, die nach der Injektion von oder Exposition gegenüber toxischen Mitteln auftreten kann, führt ebenfalls zu einer Akkumulation von posthepatischem, konjugiertem Bilirubin (hepatozellulärer Ikterus). Diese kann so schwerwiegend und anhaltend sein, dass sie zu einem vorübergehenden obstruktiven Bild mit Bilirubin, aber keinem Urobilinogen im Urin führt. In den frühen Stadien der hepatozellulären Schädigung ist die Leber jedoch ohne vorhandene Obstruktion nicht in der Lage, reabsorbiertes Bilirubin wieder auszuscheiden, und eine übermäßige Menge Urobilinogen wird mit dem Urin ausgeschieden.
Wenn Blutzellen übermäßig schnell abgebaut werden, wie bei hämolytischen Anämien, wird die Leber überlastet und das unkonjugierte prähepatische Bilirubin erhöht. Dies führt wiederum zu Gelbsucht. Prähepatisches Bilirubin kann jedoch nicht mit dem Urin ausgeschieden werden. Übermäßige Mengen an Bilirubin werden in den Darm ausgeschieden, wodurch der Kot dunkel wird. Über den enterohepatischen Kreislauf wird mehr resorbiert und vermehrt Urobilinogen mit dem Urin ausgeschieden (hämolytischer Ikterus).
Diagnose
Leberfunktionstests werden verwendet, um den Verdacht auf eine Lebererkrankung zu bestätigen, den Verlauf abzuschätzen und die Differentialdiagnose einer Gelbsucht zu unterstützen. Normalerweise wird eine Reihe von Tests durchgeführt, um die verschiedenen Funktionen der Leber zu untersuchen.
- Untersuchung des Urins auf Bilirubin und Urobilinogen: Ersteres weist auf eine hepatozelluläre Schädigung oder eine Gallengangsobstruktion hin. Das Vorhandensein von übermäßigem Urobilinogen kann dem Einsetzen von Gelbsucht vorausgehen und bildet einen einfachen und empfindlichen Test für eine minimale hepatozelluläre Schädigung oder das Vorhandensein einer Hämolyse.
- Schätzung des Gesamtserumbilirubins: Normalwert 5-17 mmol/l.
- Schätzung der Enzymkonzentration im Serum: Eine hepatozelluläre Schädigung wird von einem Anstieg einer Reihe von Enzymen begleitet, insbesondere von g-Glutamyl-Transpeptidase, Alanin-Aminotransferase (Glutaminsäure-Pyruvat-Transaminase) und Aspartat-Aminotransferase (Glutaminsäure-Oxalessigsäure-Transaminase), und von einem mäßigen Anstieg Niveau der alkalischen Phosphatase. Ein Anstieg der alkalischen Phosphatase weist auf eine obstruktive Läsion hin.
- Bestimmung der Plasmaproteinkonzentration und des elektrophoretischen Musters: Die hepatozelluläre Schädigung geht mit einem Abfall des Plasmaalbumins und einem differentiellen Anstieg der Globulinfraktionen, insbesondere des g-Globulins, einher. Diese Veränderungen bilden die Grundlage für die Flockungstests der Leberfunktion.
- Bromsulphthalein-Ausscheidungstest: Dies ist ein empfindlicher Test für frühe Zellschädigung und ist wertvoll, um seine Anwesenheit in Abwesenheit von Gelbsucht nachzuweisen.
- Immunologische Tests: Die Bestimmung des Immunglobulinspiegels und der Nachweis von Autoantikörpern ist bei der Diagnose bestimmter Formen chronischer Lebererkrankungen von Nutzen. Das Vorhandensein von Hepatitis-B-Oberflächenantigen weist auf eine Serumhepatitis hin, und das Vorhandensein von Alpha-Fetoprotein deutet auf ein Hepatom hin.
- Hämoglobinschätzung, Erythrozytenindizes und Bericht zum Blutausstrich.
Andere Tests, die bei der Diagnose von Lebererkrankungen verwendet werden, umfassen das Scannen mittels Ultraschall oder Radioisotopenaufnahme, Nadelbiopsie zur histologischen Untersuchung und Peritoneoskopie. Die Ultraschalluntersuchung stellt eine einfache, sichere, nicht-invasive Diagnosetechnik dar, die jedoch Geschick in der Anwendung erfordert.
Berufliche Störungen
Infektionen. Schistosomiasis ist eine weit verbreitete und schwerwiegende parasitäre Infektion, die zu einer chronischen Lebererkrankung führen kann. Die Eizellen erzeugen eine Entzündung in den Portalzonen der Leber, gefolgt von einer Fibrose. Die Infektion erfolgt beruflich, wo Arbeiter mit Wasser in Kontakt kommen müssen, das mit den frei schwimmenden Zerkarien verseucht ist.
Hydatid-Krankheit der Leber ist in Schafzüchtergemeinschaften mit schlechten Hygienestandards weit verbreitet, wo Menschen in engem Kontakt mit dem Hund, dem endgültigen Wirt, und Schafen, dem Zwischenwirt für den Parasiten, stehen. Echinococcus granulosus. Wenn eine Person zum Zwischenwirt wird, kann sich in der Leber eine Blasenzyste bilden, die zu Schmerzen und Schwellungen führt, denen eine Infektion oder ein Platzen der Zyste folgen kann.
Die Weil-Krankheit kann nach Kontakt mit Wasser oder feuchter Erde auftreten, die von Ratten kontaminiert wurden, die den Erreger beherbergen. Leptospira icterohaemorrhagiae. Es ist eine Berufskrankheit von Kanalarbeitern, Bergleuten, Arbeitern auf Reisfeldern, Fischhändlern und Metzgern. Die Entwicklung einer Gelbsucht einige Tage nach Fieberbeginn bildet nur ein Stadium einer Erkrankung, die auch die Niere betrifft.
Eine Reihe von Viren führt zu Hepatitis, am häufigsten ist der Virus Typ A (HAV), der eine akute infektiöse Hepatitis verursacht, und der Virus Typ B (HBV) oder Serumhepatitis. Erstere, die für weltweite Epidemien verantwortlich ist, wird auf fäkal-oralem Weg verbreitet, ist durch Fiebergelbsucht mit Leberzellschädigung gekennzeichnet und wird in der Regel von einer Genesung gefolgt. Hepatitis Typ B ist eine Krankheit mit einer ernsteren Prognose. Das Virus wird leicht nach Haut- oder Venenpunktion oder Transfusion mit infizierten Blutprodukten übertragen und wurde von Drogenabhängigen auf parenteralem Weg, durch sexuellen, insbesondere homosexuellen Kontakt oder durch engen persönlichen Kontakt sowie durch blutsaugende Arthropoden übertragen. Epidemien sind in Dialyse- und Organtransplantationseinheiten, Labors und Krankenstationen aufgetreten. Hämodialysepatienten und solche in onkologischen Abteilungen sind besonders anfällig dafür, chronische Träger zu werden und somit ein Infektionsreservoir zu bilden. Die Diagnose kann durch die Identifizierung eines Antigens im Serum bestätigt werden, das ursprünglich als Australien-Antigen bezeichnet wurde, jetzt aber als Hepatitis-B-Oberflächenantigen HBsAg bezeichnet wird. Serum, das das Antigen enthält, ist hochinfektiös. Typ-B-Hepatitis ist ein wichtiges Berufsrisiko für medizinisches Personal, insbesondere für diejenigen, die in klinischen Labors und auf Dialyseeinheiten arbeiten. Bei Pathologen und Chirurgen wurde eine hohe Serumpositivität festgestellt, bei Ärzten ohne Patientenkontakt jedoch eine niedrige. Es gibt auch ein Hepatitisvirus Non-A, Non-B, das als Hepatitisvirus C (HCV) identifiziert wird. Andere Typen von Hepatitis-Viren sind wahrscheinlich noch nicht identifiziert. Das Delta-Virus kann keine eigenständige Hepatitis verursachen, aber es wirkt in Verbindung mit dem Hepatitis-B-Virus. Chronische Virushepatitis ist eine wichtige Ätiologie von Leberzirrhose und Krebs (malignes Hepatom).
Gelbfieber ist eine akute fieberhafte Erkrankung, die durch eine Infektion mit einem Arbovirus der Gruppe B verursacht wird, das insbesondere durch Culicine-Mücken übertragen wird Aedes aegypti. Es ist in vielen Teilen West- und Zentralafrikas, im tropischen Südamerika und in einigen Teilen Westindiens endemisch. Bei ausgeprägter Gelbsucht ähnelt das klinische Bild einer infektiösen Hepatitis. Falciparum-Malaria und Rückfallfieber können ebenfalls zu hohem Fieber und Gelbsucht führen und erfordern eine sorgfältige Differenzierung.
Giftige Bedingungen. Eine übermäßige Zerstörung roter Blutkörperchen, die zu einer hämolytischen Gelbsucht führen kann, kann durch die Exposition gegenüber Arsingas oder die Einnahme von hämolytischen Mitteln wie Phenylhydrazin verursacht werden. In der Industrie kann Arsenwasserstoff immer dann entstehen, wenn in Gegenwart von Arsen, das in vielen metallurgischen Prozessen eine unerwartete Verunreinigung sein kann, naszierender Wasserstoff gebildet wird.
Viele exogene Gifte stören den Stoffwechsel der Leberzellen, indem sie Enzymsysteme hemmen, oder können die Parenchymzellen schädigen oder sogar zerstören, die Ausscheidung von konjugiertem Bilirubin stören und Gelbsucht hervorrufen. Die Schädigung durch Tetrachlorkohlenstoff kann als Modell für direkte Hepatotoxizität herangezogen werden. In leichten Vergiftungsfällen können dyspeptische Symptome ohne Gelbsucht vorhanden sein, aber eine Leberschädigung wird durch das Vorhandensein von überschüssigem Urobilinogen im Urin, erhöhten Aminotransferase- (Transaminase-)Serumspiegeln und beeinträchtigter Bromsulphthalein-Ausscheidung angezeigt. In schwereren Fällen ähneln die klinischen Merkmale denen einer akuten infektiösen Hepatitis. Auf Appetitlosigkeit, Übelkeit, Erbrechen und Bauchschmerzen folgen eine empfindliche, vergrößerte Leber und Gelbsucht mit hellem Stuhl und dunklem Urin. Ein wichtiges biochemisches Merkmal ist der in diesen Fällen gefundene hohe Gehalt an Aminotransferase (Transaminase) im Serum. Tetrachlorkohlenstoff wird in großem Umfang in der chemischen Reinigung, als Bestandteil von Feuerlöschern und als industrielles Lösungsmittel verwendet.
Viele andere halogenierte Kohlenwasserstoffe haben ähnliche hepatotoxische Eigenschaften. Die leberschädigenden Vertreter der aliphatischen Reihe sind Methylchlorid, Tetrachlorethan und Chloroform. In der aromatischen Reihe können die Nitrobenzole, Dinitrophenol, Trinitrotoluol und selten Toluol, die chlorierten Naphthaline und chloriertes Diphenyl hepatotoxisch sein. Diese Verbindungen werden vielfältig als Lösungsmittel, Entfetter und Kühlmittel sowie in Polituren, Farbstoffen und Sprengstoffen verwendet. Während die Exposition parenchymale Zellschäden mit einer Krankheit hervorrufen kann, die der infektiösen Hepatitis nicht unähnlich ist, können die Symptome in einigen Fällen (z. B. nach Exposition gegenüber Trinitrotoluol oder Tetrachlorethan) mit hohem Fieber, schnell zunehmender Gelbsucht, geistiger Verwirrtheit und Koma mit tödlichem Ausgang schwerwiegend werden durch massive Lebernekrose.
Gelber Phosphor ist ein hochgiftiges Halbmetall, dessen Einnahme zu Gelbsucht führt, die tödlich enden kann. Arsen-, Antimon- und Eisenverbindungen können ebenfalls zu Leberschäden führen.
Die Exposition gegenüber Vinylchlorid im Polymerisationsverfahren zur Herstellung von Polyvinylchlorid wurde mit der Entwicklung einer nicht zirrhotischen Leberfibrose zusammen mit Splenomegalie und portaler Hypertonie in Verbindung gebracht. Das Angiosarkom der Leber, ein seltener und hochgradig bösartiger Tumor, entwickelte sich bei einer kleinen Anzahl von exponierten Arbeitern. Die Exposition gegenüber Vinylchloridmonomer war in den rund 40 Jahren vor der Entdeckung des Angiosarkoms im Jahr 1974 hoch gewesen, insbesondere bei Männern, die mit der Reinigung der Reaktionsgefäße beschäftigt waren, bei denen die meisten Fälle auftraten. Während dieser Zeit betrug der TLV für Vinylchlorid 500 ppm und wurde anschließend auf 5 ppm (10 mg/m3). Während erstmals 1949 über Leberschäden bei russischen Arbeitern berichtet wurde, wurde den schädlichen Auswirkungen einer Vinylchlorid-Exposition bis zur Entdeckung des Raynaud-Syndroms mit sklerodermatösen Veränderungen und Akroosteolyse in den 1960er Jahren keine Aufmerksamkeit geschenkt.
Leberfibrose bei Vinylchloridarbeitern kann okkult sein, da die parenchymale Leberfunktion erhalten werden kann und herkömmliche Leberfunktionstests möglicherweise keine Anomalien zeigen. Es wurden Fälle nach Hämatemesis aufgrund der damit verbundenen portalen Hypertonie, der Entdeckung einer Thrombozytopenie in Verbindung mit Splenomegalie oder der Entwicklung eines Angiosarkoms bekannt. Bei Befragungen von Vinylchloridarbeitern sollte eine vollständige Berufsanamnese einschließlich Informationen zum Alkohol- und Drogenkonsum erhoben und das Vorhandensein von Hepatitis-B-Oberflächenantigen und -Antikörpern bestimmt werden. Eine Hepatosplenomegalie kann klinisch, radiologisch oder genauer gesagt durch Graustufen-Ultraschall nachgewiesen werden. Die Fibrose ist in diesen Fällen vom periportalen Typ, mit einer hauptsächlich präsinusoidalen Obstruktion des Portalflusses, die einer Anomalie der Pfortaderwurzeln oder der Lebersinusoide zugeschrieben wird und Anlass zu portaler Hypertonie gibt. Der günstige Verlauf von Arbeitern, die sich nach Hämatemesis einer portokavalen Shunt-Operation unterzogen haben, ist wahrscheinlich auf die Schonung der Leberparenchymzellen in diesem Zustand zurückzuführen.
Es wurden weniger als 200 Fälle von Angiosarkom der Leber gemeldet, die die aktuellen diagnostischen Kriterien erfüllen. Weniger als die Hälfte davon trat bei Vinylchlorid-Arbeitern auf, mit einer durchschnittlichen Expositionsdauer von 18 Jahren, Bereich 4-32 Jahre. In Großbritannien hat ein 1974 eingerichtetes Register 34 Fälle mit akzeptablen diagnostischen Kriterien gesammelt. Zwei davon traten bei Vinylchlorid-Arbeitern auf, bei vier anderen war eine Exposition möglich, acht waren auf eine frühere Exposition gegenüber Thorotrast und eine auf Arsen-Medikamente zurückzuführen. Thoriumdioxid, früher als diagnostisches Hilfsmittel eingesetzt, ist nun für neue Fälle von Angiosarkomen und Hepatomen verantwortlich. Chronische Arsenvergiftungen, nach Medikamenteneinnahme oder als Berufskrankheit bei Winzern an der Mosel sind ebenfalls von Angiosarkomen gefolgt. Nicht zirrhotische perisinusoidale Fibrose wurde bei chronischer Arsenvergiftung beobachtet, wie bei Vinylchloridarbeitern.
Aflatoxin, insbesondere aus einer Gruppe von Schimmelpilzen gewonnen Aspergillus Flavus, führt bei Versuchstieren zu Leberzellschäden, Zirrhose und Leberkrebs. Die häufige Kontamination von Getreidekulturen, insbesondere bei feuchtwarmer Lagerung, mit A. Flavus, kann die hohe Inzidenz von Hepatom in bestimmten Teilen der Welt, insbesondere im tropischen Afrika, erklären. In den Industrieländern ist das Hepatom selten und entwickelt sich häufiger bei Leberzirrhose. In einem Teil der Fälle war das HBsAg-Antigen im Serum vorhanden und in einigen Fällen folgte eine Behandlung mit Androgenen. Leberadenom wurde bei Frauen beobachtet, die bestimmte orale Kontrazeptiva-Formulierungen einnahmen.
Alkohol und Zirrhose. Eine chronische parenchymale Lebererkrankung kann die Form einer chronischen Hepatitis oder einer Zirrhose annehmen. Der letztere Zustand ist durch Zellschädigung, Fibrose und Knötchenregeneration gekennzeichnet. Während in vielen Fällen die Ätiologie unbekannt ist, kann eine Zirrhose auf eine virale Hepatitis oder eine akute massive Nekrose der Leber folgen, die ihrerseits aus der Einnahme von Medikamenten oder der Exposition gegenüber industriellen Chemikalien resultieren kann. Portalzirrhose wird häufig mit übermäßigem Alkoholkonsum in Industrieländern wie Frankreich, Großbritannien und den Vereinigten Staaten in Verbindung gebracht, obwohl mehrere Risikofaktoren beteiligt sein können, um die unterschiedliche Anfälligkeit zu erklären. Während die Wirkungsweise unbekannt ist, hängen Leberschäden in erster Linie von der Menge und Dauer des Trinkens ab. Arbeitnehmer, die leichten Zugang zu Alkohol haben, haben das größte Risiko, eine Zirrhose zu entwickeln. Zu den Berufen mit der höchsten Zirrhosesterblichkeit gehören Barkeeper und Gastwirte, Gastronomen, Seeleute, Firmendirektoren und Ärzte.
Pilze. Pilze der Amanita-Spezies (z. B. Amanita phalloides) sind hochgiftig. Nach Ingestion kommt es zu Magen-Darm-Symptomen mit wässrigem Durchfall und nach einiger Zeit zu akutem Leberversagen durch zentrizonale Nekrose des Parenchyms.
Drogen. Eine sorgfältige Arzneimittelanamnese sollte immer durchgeführt werden, bevor ein Leberschaden einer industriellen Exposition zugeschrieben wird, denn eine Vielzahl von Arzneimitteln sind nicht nur hepatotoxisch, sondern können auch Enzyme induzieren, die die Reaktion der Leber auf andere exogene Wirkstoffe verändern können. Barbiturate sind starke Induktoren von mikrosomalen Leberenzymen, ebenso wie einige Lebensmittelzusatzstoffe und DDT.
Das beliebte Analgetikum Paracetamol (Paracetamol) führt bei Überdosierung zu Lebernekrose. Andere Arzneimittel mit vorhersagbarer dosisabhängiger direkter toxischer Wirkung auf die Leberzellen sind Hycanthon, zytotoxische Mittel und Tetracycline (obwohl viel weniger wirksam). Mehrere Antituberkulose-Medikamente, insbesondere Isoniazid und Para-Aminosalicylsäure, bestimmte Monoaminooxidase-Hemmer und das Anästhesiegas Halothan, können bei einigen überempfindlichen Personen ebenfalls hepatotoxisch sein.
Phenacetin, Sulfonamide und Chinin sind Beispiele für Arzneimittel, die zu einer leichten hämolytischen Gelbsucht führen können, jedoch wiederum bei überempfindlichen Personen. Einige Arzneimittel können Gelbsucht hervorrufen, nicht durch Schädigung der Leberzelle, sondern durch Schädigung der feinen Gallengänge zwischen den Zellen, was zu einer Gallenobstruktion führt (cholestatischer Ikterus). Die Steroidhormone Methyltestosteron und andere C-17-Alkyl-substituierte Verbindungen des Testosterons sind auf diese Weise hepatotoxisch. Daher ist es wichtig festzustellen, ob eine Arbeitnehmerin ein orales Kontrazeptivum einnimmt, um einen Fall von Gelbsucht zu beurteilen. Der Epoxidharzhärter 4,4´-Diaminodiphenylmethan führte in England nach dem Verzehr von kontaminiertem Brot zu einer Epidemie der cholestatischen Gelbsucht.
Mehrere Medikamente haben zu einer scheinbar überempfindlichen Form der intrahepatischen Cholestase geführt, da sie nicht dosisabhängig ist. Die Phenothiazingruppe und insbesondere Chlorpromazin sind mit dieser Reaktion verbunden.
Vorsichtsmaßnahmen
Arbeitnehmer, die an einer Erkrankung der Leber oder der Gallenblase leiden oder an Gelbsucht in der Vergangenheit gelitten haben, sollten nicht mit potenziell hepatotoxischen Stoffen umgehen oder diesen ausgesetzt sein. Ebenso sollten diejenigen, die Medikamente erhalten, die möglicherweise die Leber schädigen, keinen anderen Lebergiften ausgesetzt werden, und diejenigen, die Chloroform oder Trichlorethylen als Anästhetikum erhalten haben, sollten eine Exposition für einen späteren Zeitraum vermeiden. Die Leber ist während der Schwangerschaft besonders empfindlich gegenüber Verletzungen, und die Exposition gegenüber potenziell hepatotoxischen Mitteln sollte zu diesem Zeitpunkt vermieden werden. Arbeitnehmer, die potenziell hepatotoxischen Chemikalien ausgesetzt sind, sollten Alkohol vermeiden. Als allgemeiner Grundsatz ist die Vermeidung eines zweiten potentiell hepatotoxischen Agens zu beachten, wo eine Exposition gegenüber einem solchen bestehen muss. Eine ausgewogene Ernährung mit einer ausreichenden Zufuhr von erstklassigem Protein und essentiellen Nahrungsfaktoren schützt vor der in einigen tropischen Ländern häufig vorkommenden Zirrhose. Die Gesundheitserziehung sollte die Bedeutung eines maßvollen Alkoholkonsums zum Schutz der Leber vor Verfettung und Zirrhose betonen. Die Aufrechterhaltung einer guten allgemeinen Hygiene ist für den Schutz vor Leberinfektionen wie Hepatitis, Blasenentzündung und Bilharziose von unschätzbarem Wert.
Zu den Kontrollmaßnahmen für Hepatitis Typ B in Krankenhäusern gehören Vorsichtsmaßnahmen beim Umgang mit Blutproben auf der Station; angemessene Kennzeichnung und sichere Übermittlung an das Labor; Vorsichtsmaßnahmen im Labor mit dem Verbot des Mundpipettierens; das Tragen von Schutzkleidung und Einweghandschuhen; Verbot des Essens, Trinkens oder Rauchens in Bereichen, in denen mit infektiösen Patienten oder Blutproben umgegangen werden könnte; äußerste Sorgfalt bei der Wartung von Mehrweg-Dialysegeräten; Überwachung von Patienten und Personal auf Hepatitis und obligatorisches regelmäßiges Screening auf das Vorhandensein von HBsAg-Antigen. Die Impfung gegen Hepatitis-A- und -B-Viren ist eine wirksame Methode, um eine Infektion in Risikoberufen zu verhindern.
Magengeschwür
Magen- und Zwölffingerdarmgeschwüre – zusammenfassend als „peptische Geschwüre“ bezeichnet – sind ein scharf begrenzter Gewebeverlust, der die Schleimhaut, Submukosa und Muskelschicht betrifft und in Bereichen des Magens oder Zwölffingerdarms auftritt, die Säure-Pepsin-Magensaft ausgesetzt sind. Magengeschwür ist eine häufige Ursache für wiederkehrende oder anhaltende Beschwerden im Oberbauch, insbesondere bei jungen Männern. Das Zwölffingerdarmgeschwür macht etwa 80 % aller Magengeschwüre aus und ist bei Männern häufiger als bei Frauen; beim Magengeschwür beträgt das Geschlechterverhältnis etwa eins. Es ist wichtig, zwischen Magengeschwüren und Zwölffingerdarmgeschwüren zu unterscheiden, da sich Diagnose, Behandlung und Prognose unterscheiden. Die Ursachen von Magengeschwüren sind noch nicht vollständig geklärt; Es wird angenommen, dass viele Faktoren beteiligt sind, und insbesondere nervöse Anspannung, die Einnahme bestimmter Medikamente (wie Salicylate und Kortikoide) und hormonelle Faktoren können eine Rolle spielen.
Gefährdete Personen
Obwohl die Magengeschwüre nicht als spezifische Berufskrankheit angesehen werden können, treten sie bei Berufstätigen und unter Stress Arbeitenden überdurchschnittlich häufig auf. Es wird angenommen, dass Stress, entweder physisch oder emotional, ein wichtiger Faktor in der Ätiologie von Magengeschwüren ist; anhaltender emotionaler Stress in verschiedenen Berufen kann die Salzsäuresekretion und die Verletzungsanfälligkeit der gastroduodenalen Schleimhaut erhöhen.
Die Ergebnisse vieler Untersuchungen zum Zusammenhang zwischen Magengeschwüren und Beruf zeigen deutliche erhebliche Unterschiede in der Inzidenz von Geschwüren in verschiedenen Berufen. Zahlreiche Studien weisen auf die Wahrscheinlichkeit hin, dass Transportarbeiter wie Fahrer, Kfz-Mechaniker, Straßenbahnschaffner und Eisenbahnangestellte an Geschwüren erkranken. So wurde in einer Umfrage unter mehr als 3,000 Eisenbahnbeschäftigten festgestellt, dass Magengeschwüre häufiger bei Zugpersonal, Signalbetreibern und Inspektoren auftreten als bei Wartungs- und Verwaltungspersonal; Schichtarbeit, Gefahren und Verantwortung werden als beitragende Faktoren genannt. In einer anderen großangelegten Umfrage zeigten Transportarbeiter jedoch „normale“ Geschwürraten, wobei die Inzidenz bei Ärzten und einer Gruppe ungelernter Arbeiter am höchsten war. Fischer und Seelotsen neigen auch dazu, unter Magengeschwüren zu leiden, vorwiegend vom Magentyp. In einer Studie an Kohlebergarbeitern wurde festgestellt, dass das Auftreten von Magengeschwüren proportional zur Beschwerlichkeit der Arbeit ist, wobei es am höchsten bei Bergleuten war, die im Kohleabbau beschäftigt waren. Berichte über Fälle von Magengeschwüren bei Schweißern und Arbeitern in einer Magnesiumraffinerie legen nahe, dass Metalldämpfe diesen Zustand hervorrufen können (obwohl hier die Ursache nicht Stress, sondern ein toxischer Mechanismus zu sein scheint). Erhöhte Inzidenzen wurden auch bei Aufsehern und Geschäftsleuten festgestellt, also allgemein bei Personen in verantwortungsvollen Positionen in Industrie oder Handel; Es ist bemerkenswert, dass Zwölffingerdarmgeschwüre fast ausschließlich für die hohe Inzidenz in diesen Gruppen verantwortlich sind, während die Inzidenz von Magengeschwüren durchschnittlich ist.
Andererseits wurden bei Landarbeitern geringe Fälle von Magengeschwüren festgestellt, die offenbar bei sitzenden Arbeitern, Studenten und Zeichnern vorherrschen.
Während also die Evidenz bezüglich der beruflichen Inzidenz von Magengeschwüren teilweise widersprüchlich erscheint, besteht zumindest in einem Punkt Einigkeit, nämlich dass die Ulkusrate umso höher ist, je höher die Belastungen des Berufs sind. Dieser allgemeine Zusammenhang ist auch in den Entwicklungsländern zu beobachten, wo viele Arbeitnehmer im Zuge der Industrialisierung und Modernisierung zunehmend unter Stress und Belastungen geraten, verursacht durch Faktoren wie Verkehrsstaus und erschwerte Pendlerbedingungen, Einführung komplexer Maschinen, Systeme und Technologien, höhere Arbeitsbelastung und längere Arbeitszeiten, die sich alle als förderlich für die Entwicklung von Magengeschwüren erwiesen haben.
Diagnose
Die Diagnose eines Magengeschwürs hängt von der Anamnese des charakteristischen Ulkusleidens ab, mit Linderung des Leidens durch Nahrungsaufnahme oder Alkali oder andere Manifestationen wie Magen-Darm-Blutungen; Die nützlichste diagnostische Technik ist eine gründliche Röntgenuntersuchung des oberen Magen-Darm-Trakts.
Versuche, Daten über die Prävalenz dieser Erkrankung zu sammeln, wurden ernsthaft behindert durch die Tatsache, dass Magengeschwüre keine meldepflichtige Krankheit sind, dass Arbeiter mit Magengeschwüren es häufig aufschieben, einen Arzt wegen ihrer Symptome aufzusuchen, und dass, wenn sie dies tun, die Kriterien erfüllt sind für die Diagnose sind nicht einheitlich. Der Nachweis von Magengeschwüren bei Arbeitern ist daher nicht einfach. Einige hervorragende Forscher mussten sich in der Tat auf Versuche verlassen, Daten aus Nekropsieaufzeichnungen, Fragebögen an Ärzte und Statistiken von Versicherungsgesellschaften zu sammeln.
Vorsichtsmaßnahmen
Aus arbeitsmedizinischer Sicht muss die Prävention des Magengeschwürs als berufsbedingtes psychosomatisches Krankheitsbild in erster Linie auf der möglichst weitgehenden Linderung von arbeitsbedingten Überlastungen und nervösen Anspannungen beruhen. Innerhalb des weiten Rahmens dieses allgemeinen Grundsatzes gibt es Raum für eine Vielzahl von Maßnahmen, darunter beispielsweise Maßnahmen auf kollektiver Ebene zur Reduzierung der Arbeitszeit, die Einführung oder Verbesserung von Erholungs- und Entspannungsmöglichkeiten, finanzielle Verbesserungen Bedingungen und soziale Sicherheit sowie (Hand in Hand mit den lokalen Behörden) Maßnahmen zur Verbesserung der Pendlerbedingungen und zur Bereitstellung geeigneter Unterkünfte in angemessener Entfernung von den Arbeitsplätzen – ganz zu schweigen von direkten Maßnahmen zur Ermittlung und Beseitigung besonderer stresserzeugender Situationen im Arbeitsumfeld.
Auf persönlicher Ebene hängt eine erfolgreiche Prävention gleichermaßen von einer angemessenen medizinischen Beratung und einer intelligenten Zusammenarbeit des Arbeitnehmers ab, der die Möglichkeit haben sollte, sich bei arbeitsbedingten und anderen persönlichen Problemen Rat zu holen.
Die Anfälligkeit von Personen, an Magengeschwüren zu erkranken, wird durch verschiedene Berufsfaktoren und persönliche Eigenschaften erhöht. Wenn diese Faktoren erkannt und verstanden werden können und vor allem wenn die Gründe für den offensichtlichen Zusammenhang zwischen bestimmten Berufen und hohen Ulkusraten eindeutig nachgewiesen werden können, werden die Chancen einer erfolgreichen Prävention und Behandlung von Rückfällen erheblich verbessert. Ein mögliches Helicobacter Auch Infektionen sollten ausgerottet werden. In der Zwischenzeit sollten Personen, die Voreinstellungs- oder regelmäßige Untersuchungen durchführen, als allgemeine Vorsichtsmaßnahme die Auswirkungen einer Vorgeschichte von Magengeschwüren berücksichtigen und sich bemühen, die betroffenen Arbeitnehmer nicht einzusetzen oder zu belassen Berufe oder Situationen, in denen sie starken Belastungen ausgesetzt sind, insbesondere nervöser oder psychischer Natur.
Mehr...
Leberkrebs
Die vorherrschende Art bösartiger Lebertumoren (ICD-9 155) ist das hepatozelluläre Karzinom (Hepatom; HCC), dh ein bösartiger Tumor der Leberzellen. Cholangiokarzinome sind Tumore der intrahepatischen Gallengänge. Sie machen etwa 10 % der Leberkrebserkrankungen in den USA aus, können aber anderswo bis zu 60 % ausmachen, beispielsweise in der Bevölkerung im Nordosten Thailands (IARC 1990). Angiosarkome der Leber sind sehr seltene und sehr aggressive Tumore, die meist bei Männern auftreten. Hepatoblastome, ein seltener embryonaler Krebs, treten in jungen Jahren auf und weisen nur geringe geografische oder ethnische Unterschiede auf.
Die Prognose für HCC hängt von der Größe des Tumors und vom Ausmaß der Zirrhose, Metastasen, Lymphknotenbefall, Gefäßinvasion und Vorhandensein/Fehlen einer Kapsel ab. Sie neigen dazu, nach der Resektion zu rezidivieren. Kleine HCCs sind resezierbar, mit einer Fünf-Jahres-Überlebensrate von 40-70 %. Eine Lebertransplantation führt bei Patienten mit fortgeschrittenem HCC zu einer Überlebensrate von etwa 20 % nach zwei Jahren. Bei Patienten mit weniger fortgeschrittenem HCC ist die Prognose nach Transplantation besser. Bei Hepatoblastomen ist bei 50-70% der Kinder eine komplette Resektion möglich. Die Heilungsraten nach Resektion liegen zwischen 30 und 70 %. Die Chemotherapie kann sowohl prä- als auch postoperativ eingesetzt werden. Bei inoperablen Hepatoblastomen kann eine Lebertransplantation indiziert sein.
Cholangiokarzinome sind bei mehr als 40 % der Patienten zum Zeitpunkt der Diagnose multifokal. Lymphknotenmetastasen treten in 30-50% dieser Fälle auf. Die Ansprechraten auf eine Chemotherapie sind sehr unterschiedlich, liegen aber in der Regel bei weniger als 20 % Erfolg. Eine chirurgische Resektion ist nur bei wenigen Patienten möglich. Die Strahlentherapie wurde als primäre Behandlung oder adjuvante Therapie eingesetzt und kann das Überleben bei Patienten verbessern, die sich keiner vollständigen Resektion unterzogen haben. Die Fünf-Jahres-Überlebensraten liegen unter 20 %. Angiosarkom-Patienten weisen in der Regel Fernmetastasen auf. Resektion, Strahlentherapie, Chemotherapie und Lebertransplantation sind in den meisten Fällen erfolglos. Die meisten Patienten sterben innerhalb von sechs Monaten nach der Diagnose (Lotze, Flickinger und Carr 1993).
Schätzungsweise 315,000 neue Fälle von Leberkrebs traten 1985 weltweit auf, mit einem klaren absoluten und relativen Übergewicht in der Bevölkerung von Entwicklungsländern, außer in Lateinamerika (IARC 1994a; Parkin, Pisani und Ferlay 1993). Die durchschnittliche jährliche Inzidenz von Leberkrebs zeigt erhebliche Unterschiede zwischen den Krebsregistern weltweit. In den 1980er Jahren reichte die durchschnittliche jährliche Inzidenz von 0.8 bei Männern und 0.2 bei Frauen in Maastricht, Niederlande, bis zu 90.0 bei Männern und 38.3 bei Frauen in Khon Kaen, Thailand, pro 100,000 Einwohner, standardisiert auf die Standardweltbevölkerung. China, Japan, Ostasien und Afrika stellten hohe Raten dar, während die latein- und nordamerikanischen, europäischen und ozeanischen Raten niedriger waren, mit Ausnahme der neuseeländischen Maoris (IARC 1992). Die geografische Verteilung von Leberkrebs korreliert mit der Verteilung der Prävalenz chronischer Träger des Hepatitis-B-Oberflächenantigens und auch mit der Verteilung der lokalen Aflatoxinbelastung von Lebensmitteln (IARC 1990). Das Verhältnis von Männern zu Frauen in der Inzidenz liegt normalerweise zwischen 1 und 3, kann jedoch in Hochrisikopopulationen höher sein.
Statistiken über die Mortalität und Inzidenz von Leberkrebs nach sozialer Klasse weisen auf eine Tendenz hin, dass sich das übermäßige Risiko auf die unteren sozioökonomischen Schichten konzentriert, aber dieser Gradient ist nicht in allen Bevölkerungsgruppen zu beobachten.
Zu den etablierten Risikofaktoren für primären Leberkrebs beim Menschen gehören Aflatoxin-kontaminierte Nahrung, chronische Infektion mit dem Hepatitis-B-Virus (IARC 1994b), chronische Infektion mit dem Hepatitis-C-Virus (IARC 1994b) und starker Konsum alkoholischer Getränke (IARC 1988). HBV ist für schätzungsweise 50-90 % der hepatozellulären Karzinominzidenz in Populationen mit hohem Risiko und für 1-10 % in Populationen mit geringem Risiko verantwortlich. Ein weiterer Verdachtsfaktor sind orale Kontrazeptiva. Die Beweise, die Tabakrauchen mit der Ätiologie von Leberkrebs in Verbindung bringen, sind unzureichend (Higginson, Muir und Munoz 1992).
Die beträchtlichen geografischen Unterschiede in der Inzidenz von Leberkrebs legen nahe, dass ein hoher Anteil an Leberkrebs vermeidbar sein könnte. Zu den vorbeugenden Maßnahmen gehören die HBV-Impfung (geschätzte potenzielle theoretische Verringerung der Inzidenz beträgt etwa 70 % in endemischen Gebieten), die Verringerung der Kontamination von Lebensmitteln durch Mykotoxine (40 % Verringerung in endemischen Gebieten), verbesserte Erntemethoden, trockene Lagerung von Feldfrüchten und Reduzierung des Konsums alkoholischer Getränke (15 % Reduktion in den westlichen Ländern; IARC 1990).
Leberkrebsexzesse wurden in einer Reihe von Berufs- und Industriegruppen in verschiedenen Ländern gemeldet. Einige der positiven Assoziationen lassen sich leicht durch Expositionen am Arbeitsplatz erklären, wie z. B. das erhöhte Risiko für Leberangiosarkome bei Vinylchloridarbeitern (siehe unten). Für andere Hochrisikoberufe wie Metallarbeiten, Baumalerei und Futtermittelverarbeitung ist der Zusammenhang mit Arbeitsplatzexpositionen nicht eindeutig belegt und wird nicht in allen Studien gefunden, könnte aber durchaus bestehen. Bei anderen, wie z. B. Servicemitarbeitern, Polizisten, Wachen und Regierungsangestellten, können direkte Karzinogene am Arbeitsplatz den Überschuss möglicherweise nicht erklären. Krebsdaten für Landwirte geben nicht viele Hinweise auf berufsbedingte Ätiologien bei Leberkrebs. In einer Übersicht von 13 Studien mit 510 Fällen oder Todesfällen von Leberkrebs bei Landwirten (Blair et al. 1992) wurde ein leichtes Defizit (aggregiertes Risikoverhältnis 0.89; 95%-Konfidenzintervall 0.81-0.97) beobachtet.
Einige der Anhaltspunkte aus branchen- oder berufsspezifischen epidemiologischen Studien deuten darauf hin, dass berufliche Expositionen eine Rolle bei der Entstehung von Leberkrebs spielen könnten. Die Minimierung bestimmter berufsbedingter Expositionen wäre daher von entscheidender Bedeutung für die Prävention von Leberkrebs in beruflich exponierten Bevölkerungsgruppen. Als klassisches Beispiel wurde gezeigt, dass eine berufliche Exposition gegenüber Vinylchlorid ein Angiosarkom der Leber verursacht, eine seltene Form von Leberkrebs (IARC 1987). Infolgedessen wurde die Exposition gegenüber Vinylchlorid in einer großen Anzahl von Ländern reguliert. Es gibt zunehmend Hinweise darauf, dass chlorierte Kohlenwasserstofflösungsmittel Leberkrebs verursachen können. Aflatoxine, Chlorphenole, Ethylenglykol, Zinnverbindungen, Insektizide und einige andere Wirkstoffe wurden in epidemiologischen Studien mit dem Leberkrebsrisiko in Verbindung gebracht. Zahlreiche im beruflichen Umfeld vorkommende chemische Arbeitsstoffe haben bei Tieren Leberkrebs verursacht und stehen daher im Verdacht, beim Menschen leberkrebserzeugend zu sein. Solche Mittel umfassen Aflatoxine, aromatische Amine, Azofarbstoffe, Farbstoffe auf Benzidinbasis, 1,2-Dibromethan, Butadien, Tetrachlorkohlenstoff, Chlorbenzole, Chloroform, Chlorphenole, Diethylhexylphthalat, 1,2-Dichlorethan, Hydrazin, Methylenchlorid, N-Nitrosoamine , eine Reihe von chlororganischen Pestiziden, Perchlorethylen, polychlorierte Biphenyle und Toxaphen.
Bauchspeicheldrüsenkrebs
Bauchspeicheldrüsenkrebs (ICD-9 157; ICD-10 C25), eine hochgradig tödliche bösartige Erkrankung, zählt zu den 15 häufigsten Krebsarten weltweit, gehört aber zu den zehn häufigsten Krebsarten in der Bevölkerung der entwickelten Länder und macht 2 bis 3 % aller Krebsarten aus neue Krebsfälle (IARC 1993). Schätzungsweise 185,000 neue Fälle von Bauchspeicheldrüsenkrebs traten 1985 weltweit auf (Parkin, Pisani und Ferlay 1993). Die Inzidenzraten von Bauchspeicheldrüsenkrebs haben in den entwickelten Ländern zugenommen. In Europa hat sich der Anstieg abgeflacht, außer im Vereinigten Königreich und einigen nordischen Ländern (Fernandez et al. 1994). Die Erkrankungs- und Sterblichkeitsraten steigen mit zunehmendem Alter zwischen 30 und 70 Jahren stark an. Das altersangepasste Männer/Frauen-Verhältnis neuer Fälle von Bauchspeicheldrüsenkrebs beträgt 1.6/1 in Industrieländern, aber nur 1.1/1 in Entwicklungsländern.
Hohe jährliche Inzidenzraten von Bauchspeicheldrüsenkrebs (bis zu 30/100,000 bei Männern; 20/100,000 bei Frauen) wurden im Zeitraum 1960-85 bei neuseeländischen Maoris, Hawaiianern und bei der schwarzen Bevölkerung in den USA verzeichnet. Regional wurden die höchsten altersbereinigten Raten im Jahr 1985 (über 7/100,000 bei Männern und 4/100,000 bei Frauen) für beide Geschlechter in Japan, Nordamerika, Australien, Neuseeland und Nord-, West- und Osteuropa gemeldet. Die niedrigsten Raten (bis zu 2/100,000 für Männer und Frauen) wurden in den Regionen West- und Mittelafrika, Südostasien, Melanesien und im gemäßigten Südamerika gemeldet (IARC 1992; Parkin, Pisani und Ferlay 1993).
Vergleiche zwischen Populationen in Zeit und Raum unterliegen mehreren Vorsichtsmaßnahmen und Interpretationsschwierigkeiten aufgrund von Unterschieden in diagnostischen Konventionen und Technologien (Mack 1982).
Die überwiegende Mehrheit der Bauchspeicheldrüsenkrebserkrankungen tritt in der exokrinen Bauchspeicheldrüse auf. Die Hauptsymptome sind Bauch- und Rückenschmerzen sowie Gewichtsverlust. Weitere Symptome sind Anorexie, Diabetes und Verschlussikterus. Symptomatische Patienten werden Verfahren wie einer Reihe von Blut- und Urintests, Ultraschall, Computertomographie, zytologischer Untersuchung und Bauchspeicheldrüsenspiegelung unterzogen. Die meisten Patienten haben zum Zeitpunkt der Diagnose Metastasen, was ihre Prognose düster macht.
Nur 15 % der Patienten mit Bauchspeicheldrüsenkrebs sind operabel. Lokalrezidive und Fernmetastasen treten nach der Operation häufig auf. Bestrahlungstherapie oder Chemotherapie bringen keine signifikanten Überlebensverbesserungen, außer wenn sie mit einer Operation an lokalisierten Karzinomen kombiniert werden. Palliative Verfahren bieten wenig Nutzen. Trotz einiger diagnostischer Verbesserungen bleibt das Überleben schlecht. Im Zeitraum 1983-85 betrug die durchschnittliche Fünfjahresüberlebensrate in 11 europäischen Populationen 3 % für Männer und 4 % für Frauen (IARC 1995). Eine sehr frühe Erkennung und Diagnose oder Identifizierung von Personen mit hohem Risiko kann den Erfolg einer Operation verbessern. Die Wirksamkeit des Screenings auf Bauchspeicheldrüsenkrebs wurde nicht bestimmt.
Mortalität und Inzidenz von Bauchspeicheldrüsenkrebs zeigen kein konsistentes globales Muster über sozioökonomische Kategorien hinweg.
Das düstere Bild, das diagnostische Probleme und Behandlungsunwirksamkeit bieten, wird durch die Tatsache vervollständigt, dass die Ursachen von Bauchspeicheldrüsenkrebs weitgehend unbekannt sind, was die Prävention dieser tödlichen Krankheit effektiv erschwert. Die einzige nachgewiesene Ursache von Bauchspeicheldrüsenkrebs ist das Tabakrauchen, das je nach Rauchverhalten der Bevölkerung etwa 20-50 % der Fälle erklärt. Es wurde geschätzt, dass die Abschaffung des Tabakrauchens die Inzidenz von Bauchspeicheldrüsenkrebs weltweit um etwa 30 % verringern würde (IARC 1990). Alkoholkonsum und Kaffeekonsum stehen im Verdacht, das Risiko für Bauchspeicheldrüsenkrebs zu erhöhen. Bei genauerer Betrachtung der epidemiologischen Daten erscheint ein ursächlicher Zusammenhang zwischen Kaffeekonsum und Bauchspeicheldrüsenkrebs jedoch unwahrscheinlich. Bei alkoholischen Getränken ist der einzige kausale Zusammenhang mit Bauchspeicheldrüsenkrebs wahrscheinlich eine Pankreatitis, eine Erkrankung, die mit starkem Alkoholkonsum verbunden ist. Pankreatitis ist ein seltener, aber potenter Risikofaktor für Bauchspeicheldrüsenkrebs. Es ist möglich, dass einige noch nicht identifizierte Ernährungsfaktoren einen Teil der Ätiologie von Bauchspeicheldrüsenkrebs ausmachen.
Expositionen am Arbeitsplatz können in ursächlichem Zusammenhang mit Bauchspeicheldrüsenkrebs stehen. Die Ergebnisse mehrerer epidemiologischer Studien, die Branchen und Berufe mit einem Übermaß an Bauchspeicheldrüsenkrebs in Verbindung gebracht haben, sind heterogen und widersprüchlich, und Expositionen, die von angeblich risikoreichen Berufen geteilt werden, sind schwer zu identifizieren. Die populationsbedingte ätiologische Fraktion für Bauchspeicheldrüsenkrebs durch berufliche Expositionen in Montreal, Kanada, wurde auf zwischen 0 % (basierend auf anerkannten Karzinogenen) und 26 % (basierend auf einer Fall-Kontroll-Studie an mehreren Standorten im Raum Montreal, Kanada) geschätzt. (Siemiatycki et al. 1991).
Es wurde nicht bestätigt, dass eine einzelne berufliche Exposition das Risiko für Bauchspeicheldrüsenkrebs erhöht. Die meisten berufsbedingten chemischen Arbeitsstoffe, die in epidemiologischen Studien mit einem erhöhten Risiko in Verbindung gebracht wurden, tauchten nur in einer Studie auf, was darauf hindeutet, dass viele der Assoziationen Artefakte durch Verwechslung oder Zufall sein können. Liegen keine zusätzlichen Informationen zB aus Tierversuchen vor, bereitet die Unterscheidung zwischen Schein- und Kausalzusammenhängen angesichts der allgemeinen Unsicherheit über die an der Entstehung von Bauchspeicheldrüsenkrebs beteiligten Erreger erhebliche Schwierigkeiten. Zu den mit erhöhtem Risiko verbundenen Stoffen gehören Aluminium, aromatische Amine, Asbest, Asche und Ruß, Messingstaub, Chromate, Verbrennungsprodukte von Kohle, Erdgas und Holz, Kupferrauch, Baumwollstaub, Reinigungsmittel, Getreidestaub, Fluorwasserstoff, anorganischer Isolationsstaub , ionisierende Strahlung, Bleidämpfe, Nickelverbindungen, Stickoxide, organische Lösungsmittel und Farbverdünner, Farben, Pestizide, Phenol-Formaldehyd, Kunststoffstaub, polyzyklische aromatische Kohlenwasserstoffe, Kunstseidefasern, Edelstahlstaub, Schwefelsäure, synthetische Klebstoffe, Zinnverbindungen u Dämpfe, Wachse und Polituren sowie Zinkdämpfe (Kauppinen et al. 1995). Von diesen Stoffen wurden in mehr als einer Studie nur Aluminium, ionisierende Strahlung und nicht näher bezeichnete Pestizide mit einem übermäßigen Risiko in Verbindung gebracht.
Arbeit und psychische Gesundheit
Dieses Kapitel bietet einen Überblick über die wichtigsten Arten von psychischen Gesundheitsstörungen, die mit der Arbeit in Verbindung gebracht werden können – Stimmungs- und affektive Störungen (z. B. Unzufriedenheit), Burnout, posttraumatische Belastungsstörung (PTSD), Psychosen, kognitive Störungen und Drogenmissbrauch. Das klinische Bild, verfügbare Bewertungstechniken, ätiologische Erreger und Faktoren sowie spezifische Präventions- und Managementmaßnahmen werden bereitgestellt. Der Bezug zu Arbeit, Beruf oder Branche wird nach Möglichkeit aufgezeigt und besprochen.
Dieser einführende Artikel wird zunächst einen allgemeinen Überblick über die psychische Gesundheit am Arbeitsplatz geben. Das Konzept der psychischen Gesundheit wird ausgearbeitet und ein Modell vorgestellt. Als nächstes werden wir erörtern, warum der psychischen (Krankheits-)Gesundheit Aufmerksamkeit geschenkt werden sollte und welche Berufsgruppen am stärksten gefährdet sind. Abschließend stellen wir einen allgemeinen Interventionsrahmen für den erfolgreichen Umgang mit arbeitsbedingten psychischen Gesundheitsproblemen vor.
Was ist psychische Gesundheit: Ein konzeptionelles Modell
Es gibt viele verschiedene Ansichten über die Komponenten und Prozesse der psychischen Gesundheit. Das Konzept ist stark wertgeladen, und es ist unwahrscheinlich, dass man sich auf eine Definition einigt. Wie das stark damit verbundene Konzept „Stress“ wird psychische Gesundheit wie folgt konzeptualisiert:
- a Zustand– zum Beispiel ein Zustand des totalen psychologischen und sozialen Wohlbefindens einer Person in einem bestimmten soziokulturellen Umfeld, der auf positive Stimmungen und Affekte (z. B. Freude, Zufriedenheit und Wohlbefinden) oder negative (z. B. Angst, depressive Stimmung und Unzufriedenheit) hinweist ).
- a Prozessdefinierung Hinweis auf Bewältigungsverhalten – zum Beispiel das Streben nach Unabhängigkeit, Autonomie (die Schlüsselaspekte der psychischen Gesundheit sind).
- Ergebnis eines Prozesses – ein chronischer Zustand, der entweder aus einer akuten, intensiven Konfrontation mit einem Stressor resultiert, wie dies bei einer posttraumatischen Belastungsstörung der Fall ist, oder aus dem anhaltenden Vorhandensein eines Stressors, der nicht unbedingt intensiv sein muss. Dies ist bei Burnout ebenso der Fall wie bei Psychosen, schweren depressiven Störungen, kognitiven Störungen und Drogenmissbrauch. Kognitive Störungen und Substanzmissbrauch werden jedoch häufig als neurologische Probleme angesehen, da ihnen pathophysiologische Prozesse (z. B. Degeneration der Myelinscheide) als Folge einer ineffektiven Bewältigung oder des Stressors selbst (Alkoholkonsum bzw. berufliche Lösungsmittelexposition) zugrunde liegen können chronische Erkrankungen.
Psychische Gesundheit kann auch verbunden sein mit:
- Personenmerkmale wie „Bewältigungsstile“ – Kompetenz (einschließlich effektiver Bewältigung, Umweltbeherrschung und Selbstwirksamkeit) und Streben sind charakteristisch für eine psychisch gesunde Person, die Interesse an der Umwelt zeigt, sich an Motivationsaktivitäten beteiligt und versucht, sich selbst zu erweitern die persönlich bedeutsam sind.
Psychische Gesundheit wird also nicht nur als Prozess- oder Ergebnisvariable konzeptualisiert, sondern auch als unabhängige Variable – also als ein persönliches Merkmal, das unser Verhalten beeinflusst.
In Abbildung 1 ist ein Modell der psychischen Gesundheit dargestellt. Die psychische Gesundheit wird durch Umweltmerkmale innerhalb und außerhalb der Arbeitssituation sowie durch Merkmale des Individuums bestimmt. Wichtige umweltbezogene Arbeitsmerkmale werden im Kapitel „Psychosoziale und organisatorische Faktoren“ näher ausgeführt, aber einige Punkte zu diesen umweltbedingten Vorläufern psychischer (kranker) Gesundheit müssen hier ebenfalls erwähnt werden.
Abbildung 1. Ein Modell für psychische Gesundheit.
Es gibt viele Modelle, die meisten davon aus dem Bereich der Arbeits- und Organisationspsychologie, die Vorläufer psychischer Erkrankungen identifizieren. Diese Vorläufer werden oft als „Stressoren“ bezeichnet. Diese Modelle unterscheiden sich in ihrem Umfang und damit verbunden in der Anzahl der identifizierten Stressordimensionen. Ein Beispiel für ein relativ einfaches Modell ist das von Karasek (Karasek und Theorell 1990), das nur drei Dimensionen beschreibt: psychologische Anforderungen, Entscheidungsspielraum (einschließlich Fähigkeitsermessen und Entscheidungsautorität) und soziale Unterstützung. Ein ausgefeilteres Modell ist das von Warr (1994) mit neun Dimensionen: Möglichkeit zur Kontrolle (Entscheidungsautorität), Möglichkeit zur Nutzung von Fähigkeiten (Ermessensspielraum), extern generierte Ziele (quantitative und qualitative Anforderungen), Vielfalt, Klarheit der Umgebung (Informationen über Verhaltensfolgen, Verfügbarkeit von Rückmeldungen, Informationen über die Zukunft, Informationen über erforderliches Verhalten), Verfügbarkeit von Geld, körperliche Sicherheit (geringes körperliches Risiko, keine Gefahr), Möglichkeit zum zwischenmenschlichen Kontakt (Voraussetzung für soziale Unterstützung) und geschätzte soziale Stellung (kulturelle und betriebliche Statuseinschätzungen, persönliche Bedeutungseinschätzungen). Aus dem oben Gesagten wird deutlich, dass die Vorläufer psychischer (kranker) Gesundheit im Allgemeinen psychosozialer Natur sind und mit Arbeitsinhalten sowie Arbeitsbedingungen, Beschäftigungsbedingungen und (formellen und informellen) Arbeitsbeziehungen zusammenhängen.
Umweltbedingte Risikofaktoren für die psychische (kranke) Gesundheit führen in der Regel zu kurzfristigen Effekten wie Stimmungsschwankungen und Affekten wie Freude, Begeisterung oder depressiver Stimmung. Diese Veränderungen gehen oft mit Verhaltensänderungen einher. Wir können an unruhiges Verhalten, palliative Bewältigung (z. B. Trinken) oder Vermeidung sowie an aktives Problemlösungsverhalten denken. Diese Affekte und Verhaltensweisen werden in der Regel auch von physiologischen Veränderungen begleitet, die auf Erregung und manchmal auch auf eine gestörte Homöostase hinweisen. Wenn einer oder mehrere dieser Stressoren aktiv bleiben, können die kurzfristigen, reversiblen Reaktionen zu stabileren, weniger reversiblen Folgen für die psychische Gesundheit wie Burnout, Psychosen oder schweren depressiven Störungen führen. Situationen, die extrem bedrohlich sind, können sogar sofort zu chronischen psychischen Störungen (z. B. PTBS) führen, die schwer rückgängig zu machen sind.
Personenmerkmale können mit psychosozialen Risikofaktoren am Arbeitsplatz interagieren und deren Auswirkungen verstärken oder abpuffern. Die (wahrgenommene) Bewältigungsfähigkeit kann die Auswirkungen von Umweltrisikofaktoren nicht nur moderieren oder vermitteln, sondern auch die Bewertung der Risikofaktoren in der Umwelt bestimmen. Ein Teil der Wirkung der Umweltrisikofaktoren auf die psychische Gesundheit resultiert aus diesem Bewertungsprozess.
Personeneigenschaften (z. B. körperliche Fitness) können nicht nur Vorstufen für die Entwicklung der psychischen Gesundheit sein, sondern sich durch die Wirkungen auch verändern. Beispielsweise kann die Bewältigungsfähigkeit mit erfolgreichem Fortschreiten des Bewältigungsprozesses zunehmen („Lernen“). Langfristige psychische Gesundheitsprobleme werden andererseits oft die Bewältigungsfähigkeit und -kapazität auf lange Sicht reduzieren.
In der betrieblichen psychischen Gesundheitsforschung wurde die Aufmerksamkeit besonders auf das affektive Wohlbefinden gerichtet – Faktoren wie Arbeitszufriedenheit, depressive Verstimmungen und Angstzustände. Die chronischeren psychischen Gesundheitsstörungen, die aus einer langfristigen Exposition gegenüber Stressoren resultieren und mehr oder weniger auch mit Persönlichkeitsstörungen zusammenhängen, haben eine viel geringere Prävalenz in der Erwerbsbevölkerung. Diese chronischen psychischen Gesundheitsprobleme haben eine Vielzahl von kausalen Faktoren. Berufliche Stressoren werden folglich nur teilweise für die chronische Erkrankung verantwortlich sein. Außerdem haben Menschen, die unter solchen chronischen Problemen leiden, große Schwierigkeiten, ihre Position bei der Arbeit zu halten, und viele sind krankgeschrieben oder haben ihre Arbeit für einen längeren Zeitraum (1 Jahr) oder sogar dauerhaft eingestellt. Diese chronischen Probleme werden daher oft aus klinischer Sicht untersucht.
Da insbesondere affektive Stimmungen und Affekte im Berufsfeld so häufig untersucht werden, gehen wir darauf etwas näher ein. Affektives Wohlbefinden wurde sowohl auf eher undifferenzierte Weise (von einem guten Gefühl bis zu einem schlechten Gefühl) als auch durch die Berücksichtigung von zwei Dimensionen behandelt: „Freude“ und „Erregung“ (Abbildung 2). Wenn Schwankungen in der Erregung nicht mit Vergnügen korrelieren, werden diese Schwankungen allein im Allgemeinen nicht als Indikator für Wohlbefinden angesehen.
Abbildung 2. Drei Hauptachsen zur Messung des affektiven Wohlbefindens.
Wenn jedoch Erregung und Lust korreliert werden, können vier Quadranten unterschieden werden:
- Hochgradig erregt und erfreut deutet auf Enthusiasmus hin.
- Niedrige Erregung und Freude zeigen Komfort an.
- Stark erregt und unzufrieden zeigt Angst an.
- Niedrige Erregung und Unzufriedenheit weisen auf eine depressive Stimmung hin (Warr 1994).
Wohlbefinden kann auf zwei Ebenen untersucht werden: einer allgemeinen, kontextfreien Ebene und einer kontextspezifischen Ebene. Das Arbeitsumfeld ist ein solcher spezifischer Kontext. Datenanalysen unterstützen die allgemeine Vorstellung, dass die Beziehung zwischen Berufsmerkmalen und kontextfreier psychischer Gesundheit außerhalb der Arbeit durch einen Effekt auf die arbeitsbezogene psychische Gesundheit vermittelt wird. Das arbeitsbezogene affektive Wohlbefinden wurde üblicherweise entlang der horizontalen Achse (Abbildung 2) im Hinblick auf die Arbeitszufriedenheit untersucht. Insbesondere Komfortbeeinträchtigungen wurden jedoch weitgehend vernachlässigt. Dies ist bedauerlich, da dieser Affekt auf eine resignierte Arbeitszufriedenheit hindeuten könnte: Die Menschen beklagen sich möglicherweise nicht über ihre Arbeit, sind aber möglicherweise immer noch apathisch und unbeteiligt (Warr 1994).
Warum auf psychische Gesundheitsprobleme achten?
Es gibt mehrere Gründe, die die Notwendigkeit verdeutlichen, sich mit Fragen der psychischen Gesundheit zu befassen. Erstens weisen die nationalen Statistiken mehrerer Länder darauf hin, dass viele Menschen wegen psychischer Gesundheitsprobleme ihre Arbeit aufgeben. In den Niederlanden beispielsweise hängt das Problem bei einem Drittel der Arbeitnehmer, die jedes Jahr als arbeitsunfähig diagnostiziert werden, mit der psychischen Gesundheit zusammen. Die Mehrheit dieser Kategorie, 58 %, wird als arbeitsbedingt bezeichnet (Gründemann, Nijboer und Schellart 1991). Zusammen mit Muskel-Skelett-Problemen machen psychische Gesundheitsprobleme jedes Jahr etwa zwei Drittel der Schulabbrecher aus medizinischen Gründen aus.
Psychische Erkrankungen sind auch in anderen Ländern ein weit verbreitetes Problem. Entsprechend der Gesundheits- und Sicherheitsbroschüre, Schätzungen zufolge sind 30 bis 40 % aller krankheitsbedingten Fehlzeiten im Vereinigten Königreich auf irgendeine Form von Geisteskrankheit zurückzuführen (Ross 1989; O'Leary 1993). Im Vereinigten Königreich wird geschätzt, dass jedes Jahr einer von fünf Erwerbstätigen an irgendeiner Form von Geisteskrankheit leidet. Es ist schwierig, genau zu sagen, wie viele Arbeitstage jedes Jahr aufgrund psychischer Erkrankungen verloren gehen. Für das Vereinigte Königreich wird häufig eine Zahl von 90 Millionen zertifizierten Tagen – oder das 30-fache der Verluste durch Arbeitskämpfe – genannt (O'Leary 1993). Dem stehen 8 Millionen verlorene Tage infolge von Alkoholismus und alkoholbedingten Krankheiten und 35 Millionen Tage infolge von koronarer Herzkrankheit und Schlaganfällen gegenüber.
Abgesehen davon, dass psychische Erkrankungen sowohl in menschlicher als auch in finanzieller Hinsicht kostspielig sind, gibt es einen rechtlichen Rahmen, der von der Europäischen Union (EU) in ihrer Rahmenrichtlinie über Gesundheit und Sicherheit am Arbeitsplatz (89/391/EWG) geschaffen wurde im Jahr 1993. Obwohl die psychische Gesundheit kein zentrales Element dieser Richtlinie ist, wird diesem Gesundheitsaspekt in Artikel 6 eine gewisse Aufmerksamkeit geschenkt. Die Rahmenrichtlinie legt unter anderem fest, dass der Arbeitgeber:
„eine Pflicht, die Sicherheit und Gesundheit der Arbeitnehmer in allen Aspekten der Arbeit zu gewährleisten, gemäß den allgemeinen Grundsätzen der Prävention: Risiken vermeiden, Risiken bewerten, die nicht vermieden werden können, Risiken an der Quelle bekämpfen, die Arbeit an den Einzelnen anpassen, insbesondere als betrifft die Gestaltung von Arbeitsplätzen, die Wahl von Arbeitsmitteln und die Wahl von Arbeits- und Produktionsmethoden insbesondere im Hinblick darauf, eintönige Arbeit und Arbeit mit vorgegebenem Arbeitspensum zu erleichtern und deren Auswirkungen auf die Gesundheit zu verringern.“
Trotz dieser Richtlinie haben nicht alle europäischen Länder Rahmengesetze zu Gesundheit und Sicherheit verabschiedet. In einer Studie zum Vergleich von Vorschriften, Richtlinien und Praktiken in Bezug auf psychische Gesundheit und Stress am Arbeitsplatz in fünf europäischen Ländern erkennen die Länder mit einer solchen Rahmengesetzgebung (Schweden, die Niederlande und das Vereinigte Königreich) psychische Gesundheitsprobleme am Arbeitsplatz als wichtige Gesundheits- und Sicherheitsthemen an jene Länder, die keinen solchen Rahmen haben (Frankreich, Deutschland), erkennen Fragen der psychischen Gesundheit nicht als wichtig an (Kompier et al. 1994).
Nicht zuletzt zahlt sich die Prävention psychischer Erkrankungen (an der Quelle) aus. Es gibt deutliche Hinweise darauf, dass sich aus Präventionsprogrammen wichtige Vorteile ergeben. So geben beispielsweise von den Arbeitgebern einer bundesweit repräsentativen Stichprobe von Unternehmen aus drei großen Wirtschaftszweigen 69 % an, dass die Motivation gestiegen ist; 60 %, dass die krankheitsbedingten Fehlzeiten zurückgegangen sind; 49 %, dass sich die Atmosphäre verbessert hat; und 40 %, dass die Produktivität infolge eines Präventionsprogramms gestiegen ist (Houtman et al. 1995).
Berufliche Risikogruppen für psychische Gesundheit
Sind bestimmte Gruppen der Erwerbsbevölkerung von psychischen Gesundheitsproblemen bedroht? Diese Frage lässt sich nicht pauschal beantworten, da kaum nationale oder internationale Monitoringsysteme existieren, die Risikofaktoren, psychische Folgen oder Risikogruppen identifizieren. Es kann nur ein „Scattergram“ angegeben werden. In einigen Ländern liegen nationale Daten zur Verteilung der Berufsgruppen in Bezug auf Hauptrisikofaktoren vor (z. B. für die Niederlande Houtman und Kompier 1995; für die Vereinigten Staaten Karasek und Theorell 1990). Die Verteilung der Berufsgruppen in den Niederlanden auf die Dimensionen Arbeitsanforderungen und Kompetenzermessen (Abbildung 3) stimmt ziemlich gut mit der von Karasek und Theorell gezeigten US-Verteilung für die Gruppen überein, die in beiden Stichproben enthalten sind. In Berufen mit hohem Arbeitstempo und/oder geringem Ermessensspielraum ist das Risiko für psychische Gesundheitsstörungen am höchsten.
Abbildung 3. Risiko für Stress und psychische Erkrankungen für verschiedene Berufsgruppen, bestimmt durch die kombinierten Auswirkungen von Arbeitstempo und Ermessensspielraum.
Außerdem gibt es in einigen Ländern Daten zu psychischen Gesundheitsergebnissen in Bezug auf Berufsgruppen. Berufsgruppen, die in den Niederlanden besonders häufig wegen psychischer Erkrankungen abbrechen, sind solche im Dienstleistungssektor, wie z und Schellart1991).
In den Vereinigten Staaten wurden Berufe, die sehr anfällig für schwere depressive Störungen waren, wie mit standardisierten Codierungssystemen diagnostiziert (d. h. die dritte Ausgabe des Diagnostic and Statistical Manual of Mental Disorders (DSM III)) (American Psychiatric Association 1980), sind Justizangestellte, Sekretärinnen und Lehrer (Eaton et al. 1990).
Management von psychischen Gesundheitsproblemen
Das konzeptionelle Modell (Abbildung 1) schlägt mindestens zwei Interventionsziele bei psychischen Gesundheitsproblemen vor:
- Das (Arbeits-)Umfeld.
- Die Person – entweder ihre Eigenschaften oder die Folgen für die psychische Gesundheit.
Primärprävention, die Art der Prävention, die das Auftreten psychischer Erkrankungen verhindern soll, sollte sich an den Vorläufern richten, indem sie die Risiken in der Umwelt mindert oder bewältigt und die Bewältigungsfähigkeit und -kapazität des Einzelnen erhöht. Die Sekundärprävention richtet sich auf die Erhaltung von Menschen am Arbeitsplatz, die bereits eine Form von (psychischen) Gesundheitsproblemen haben. Diese Art der Prävention sollte die primäre Präventionsstrategie umfassen, begleitet von Strategien, sowohl Mitarbeiter als auch ihre Vorgesetzten für Anzeichen früher psychischer Erkrankungen zu sensibilisieren, um die Folgen zu verringern oder einer Verschlechterung vorzubeugen. Tertiäre Prävention zielt auf die Rehabilitation von Menschen ab, die aufgrund psychischer Erkrankungen aus dem Erwerbsleben ausgestiegen sind. Diese Art der Prävention sollte auf die Anpassung des Arbeitsplatzes an die Möglichkeiten des Einzelnen abzielen (was sich oft als sehr effektiv erweist) sowie auf individuelle Beratung und Behandlung. Tabelle 1 bietet einen schematischen Rahmen für den Umgang mit psychischen Gesundheitsstörungen am Arbeitsplatz. Effektive Präventionskonzepte von Organisationen sollten grundsätzlich alle drei Strategietypen (Primär-, Sekundär- und Tertiärprävention) berücksichtigen sowie auf Risiken, Folgen und Personenmerkmale ausgerichtet sein.
Tabelle 1. Ein schematischer Überblick über Behandlungsstrategien bei psychischen Gesundheitsproblemen und einige Beispiele.
|
Art der |
Interventionsebene |
|
|
Arbeitsumgebung |
Personenmerkmale und/oder gesundheitliche Folgen |
|
|
primär |
Neugestaltung der Aufgabeninhalte Neugestaltung der Kommunikationsstruktur |
Schulungsgruppen von Mitarbeitern zur Signalisierung und Handhabung spezifischer arbeitsbezogener Probleme (z. B. Umgang mit Zeitdruck, Raubüberfällen usw.) |
|
Sekundär |
Einführung einer Richtlinie zum Verhalten bei Fehlzeiten (z. B. Schulung der Vorgesetzten, um Abwesenheit und Rückkehr mit betroffenen Mitarbeitern zu besprechen) Bereitstellung von Einrichtungen innerhalb der Organisation, insbesondere für Risikogruppen (z. B. Berater für sexuelle Belästigung) |
Training in Entspannungstechniken |
|
Tertiär |
Anpassung eines individuellen Arbeitsplatzes |
Individuelle Beratung Individuelle Behandlung oder Therapie (ggf. auch medikamentös) |
Der vorgestellte Zeitplan bietet eine Methode zur systematischen Analyse aller möglichen Maßnahmentypen. Man kann darüber diskutieren, ob eine bestimmte Maßnahme woanders in den Zeitplan gehört; eine solche diskussion ist jedoch nicht sehr fruchtbar, da sich primärpräventive maßnahmen häufig auch positiv auf die sekundärprävention auswirken können. Die vorgeschlagene systematische Analyse kann sehr wohl zu einer großen Zahl potenzieller Maßnahmen führen, von denen mehrere angenommen werden können, entweder als allgemeiner Aspekt der (Gesundheits- und Sicherheits-)Politik oder in einem bestimmten Fall.
Fazit: Obwohl psychische Gesundheit kein klar definierter Zustand, Prozess oder Ergebnis ist, deckt sie einen allgemein anerkannten Bereich der (krank) Gesundheit ab. Ein Teil dieses Bereichs kann durch allgemein anerkannte diagnostische Kriterien abgedeckt werden (z. B. Psychose, Major Depression); die diagnostische Natur anderer Teile ist weder so klar noch allgemein akzeptiert. Beispiele für letztere sind Stimmungen und Affekte, aber auch Burnout. Trotzdem gibt es viele Hinweise darauf, dass die psychische (kranke) Gesundheit, einschließlich der eher vagen diagnostischen Kriterien, ein großes Problem darstellt. Seine Kosten sind hoch, sowohl in menschlicher als auch in finanzieller Hinsicht. In den folgenden Artikeln dieses Kapitels werden einige psychische Gesundheitsstörungen – Stimmungen und Affekte (z. B. Unzufriedenheit), Burnout, posttraumatische Belastungsstörung, Psychosen, kognitive Störungen und Drogenmissbrauch – mit Bezug auf die Klinik viel eingehender diskutiert Bild, verfügbare Bewertungstechniken, ätiologische Erreger und Faktoren sowie spezifische Präventions- und Managementmaßnahmen.
Arbeitsbedingte Psychose
Psychose ist ein allgemeiner Begriff, der häufig verwendet wird, um eine schwere Beeinträchtigung der geistigen Funktionsfähigkeit zu beschreiben. Normalerweise ist diese Beeinträchtigung so erheblich, dass die Person nicht in der Lage ist, normale Aktivitäten des täglichen Lebens, einschließlich der meisten Arbeitsaktivitäten, auszuführen. Formaler definieren Yodofsky, Hales und Fergusen (1991) Psychose als:
„Eine schwere psychische Störung organischen oder emotionalen Ursprungs, bei der die Fähigkeit einer Person zu denken, emotional zu reagieren, sich zu erinnern, zu kommunizieren, die Realität zu interpretieren und sich angemessen zu verhalten, so stark beeinträchtigt ist, dass sie die Fähigkeit, die gewöhnlichen Anforderungen des Lebens zu erfüllen, stark beeinträchtigt. [Symptome] sind oft gekennzeichnet durch regressives Verhalten, unangemessene Stimmung, verminderte Impulskontrolle und solche abnormalen mentalen Kontexte wie Wahnvorstellungen und Halluzinationen [S. 618].“
Psychotische Störungen sind in der Allgemeinbevölkerung vergleichsweise selten. Ihre Inzidenz am Arbeitsplatz ist sogar noch geringer, wahrscheinlich aufgrund der Tatsache, dass viele Personen, die häufig psychotisch werden, oft Probleme haben, eine stabile Beschäftigung aufrechtzuerhalten (Jorgensen 1987). Wie selten es genau ist, lässt sich schwer abschätzen. Es gibt jedoch Hinweise darauf, dass die Prävalenz von Psychosen (z. B. Schizophrenie) in der Allgemeinbevölkerung weniger als 1 % beträgt (Bentall 1990; Eysenck 1982). Während Psychosen selten sind, zeigen Personen, die einen psychotischen Zustand aktiv erleben, normalerweise tiefgreifende Schwierigkeiten, bei der Arbeit und in anderen Aspekten ihres Lebens zu funktionieren. Manchmal zeigen akut psychotische Personen Verhaltensweisen, die einnehmend, inspirierend oder sogar humorvoll sind. Zum Beispiel zeigen einige Personen, die an einer bipolaren Krankheit leiden und in eine manische Phase eintreten, eine hohe Energie und großartige Ideen oder Pläne. Psychosen sind jedoch meist mit Verhaltensweisen verbunden, die bei Kollegen, Vorgesetzten und anderen Reaktionen wie Unbehagen, Angst, Wut oder Furcht hervorrufen.
Dieser Artikel gibt zunächst einen Überblick über die verschiedenen neurologischen Erkrankungen und psychischen Zustände, bei denen Psychosen auftreten können. Anschließend werden Arbeitsplatzfaktoren untersucht, die möglicherweise mit dem Auftreten von Psychosen in Verbindung gebracht werden. Abschließend werden Behandlungsansätze für den Umgang sowohl mit dem psychotischen Arbeitnehmer als auch mit dem Arbeitsumfeld zusammengefasst (dh medizinische Versorgung, Freigabeverfahren für die Rückkehr an den Arbeitsplatz, Arbeitsplatzanpassungen und Arbeitsplatzkonsultationen mit Vorgesetzten und Kollegen).
Neurologische Zustände und mentale Zustände, in denen Psychosen auftreten
Psychosen können innerhalb einer Reihe von diagnostischen Kategorien auftreten, die in der vierten Ausgabe des Diagnostic and Statistical Manual of Mental Disorders (DSM IV) (Amerikanische Psychiatrische Vereinigung 1994). An diesem Punkt gibt es kein allgemein anerkanntes endgültiges diagnostisches Set. Die folgenden sind weithin als medizinische Bedingungen anerkannt, bei denen Psychosen auftreten.
Neurologische und allgemeinmedizinische Erkrankungen
Wahnsymptome können durch eine Reihe von neurologischen Störungen verursacht werden, die das limbische System oder die Basalganglien betreffen, wo die Funktion der Hirnrinde intakt bleibt. Teilkomplexen Anfallsepisoden gehen oft olfaktorische Halluzinationen von eigentümlichen Gerüchen voraus. Für einen externen Beobachter kann diese Anfallsaktivität als einfaches Starren oder Tagträumen erscheinen. Zerebrale Neoplasien, insbesondere im temporalen und okzipitalen Bereich, können Halluzinationen hervorrufen. Auch Krankheiten, die Delirien verursachen, wie Parkinson, Huntington, Alzheimer und Pick, können zu veränderten Bewusstseinszuständen führen. Mehrere sexuell übertragbare Krankheiten wie tertiäre Syphilis und AIDS können ebenfalls Psychosen hervorrufen. Schließlich kann ein Mangel an bestimmten Nährstoffen wie B-12, Niacin, Folsäure und Thiamin potenziell neurologische Probleme verursachen, die zu Psychosen führen können.
Auch psychotische Symptome wie Halluzinationen und Wahnvorstellungen treten bei Patienten mit verschiedenen Allgemeinerkrankungen auf. Dazu gehören mehrere systemische Erkrankungen, wie z. B. hepatische Enzephalopathie, Hyperkalzämie, diabetische Ketoazidose und Funktionsstörungen der endokrinen Drüsen (dh Nebennieren, Schilddrüse, Nebenschilddrüse und Hypophyse). Es wurde auch gezeigt, dass sensorischer und Schlafentzug Psychosen verursachen.
Mentale Zustände
Schizophrenie ist wahrscheinlich die bekannteste der psychotischen Störungen. Es ist ein sich fortschreitend verschlechternder Zustand, der normalerweise schleichend beginnt. Es wurde eine Reihe spezifischer Unterkategorien identifiziert, darunter paranoide, desorganisierte, katatonische, undifferenzierte und restliche Typen. Menschen, die an dieser Störung leiden, haben oft eine begrenzte Arbeitsgeschichte und bleiben oft nicht im Erwerbsleben. Berufliche Beeinträchtigungen bei Schizophrenen sind weit verbreitet, und viele Schizophrene verlieren mit fortschreitender Krankheit das Interesse oder den Willen zu arbeiten. Sofern ein Job nicht von sehr geringer Komplexität ist, ist es für sie normalerweise sehr schwierig, in Beschäftigung zu bleiben.
Die schizophreniforme Störung ist der Schizophrenie ähnlich, aber eine Episode dieser Störung ist von kurzer Dauer und dauert normalerweise weniger als sechs Monate. Im Allgemeinen haben Personen mit dieser Störung eine gute prämorbide soziale und berufliche Leistungsfähigkeit. Wenn die Symptome verschwinden, kehrt die Person zur Grundfunktion zurück. Folglich können die beruflichen Auswirkungen dieser Störung deutlich geringer sein als bei Schizophrenie.
Schizoaffektive Störungen haben auch eine bessere Prognose als Schizophrenie, aber eine schlechtere Prognose als affektive Störungen. Berufliche Beeinträchtigungen sind in dieser Gruppe recht häufig. Psychosen werden manchmal auch bei schweren affektiven Störungen beobachtet. Bei angemessener Behandlung ist die berufliche Leistungsfähigkeit von Arbeitnehmern mit schweren affektiven Störungen im Allgemeinen wesentlich besser als bei Arbeitnehmern mit Schizophrenie oder schizoaffektiven Störungen.
Schwere Stressoren wie der Verlust eines geliebten Menschen oder der Verlust des Arbeitsplatzes können zu einer kurzen reaktiven Psychose führen. Diese psychotische Störung wird wahrscheinlich häufiger am Arbeitsplatz beobachtet als andere Arten von psychotischen Störungen, insbesondere mit schizoiden, schizotypischen und Borderline-Merkmalen.
Wahnstörungen sind am Arbeitsplatz wahrscheinlich relativ häufig. Es gibt mehrere Arten. Der erotomanische Typ glaubt normalerweise, dass eine andere Person, normalerweise mit einem höheren sozialen Status, in ihn verliebt ist. Manchmal belästigen sie die Person, von der sie glauben, dass sie in sie verliebt ist, indem sie versuchen, Kontakt über Telefonanrufe, Briefe oder sogar Stalking aufzunehmen. Häufig sind Personen mit diesen Störungen in bescheidenen Berufen beschäftigt und leben ein isoliertes und zurückgezogenes Leben mit begrenzten sozialen und sexuellen Kontakten. Der grandiose Typ zeigt normalerweise Wahnvorstellungen von aufgeblasenem Wert, Macht, Wissen oder einer besonderen Beziehung zu einer Gottheit oder einer berühmten Person. Der eifersüchtige Typ glaubt fälschlicherweise, dass sein Sexualpartner untreu war. Der Verfolger glaubt fälschlicherweise, dass er (oder jemand, der ihm nahe steht) betrogen, verleumdet, belästigt oder auf andere Weise böswillig behandelt wird. Diese Personen sind oft nachtragend und wütend und wenden möglicherweise Gewalt gegen diejenigen an, von denen sie glauben, dass sie sie verletzen. Sie wollen selten Hilfe suchen, da sie nicht glauben, dass mit ihnen etwas nicht in Ordnung ist. Somatische Typen entwickeln entgegen allen Beweisen Wahnvorstellungen, dass sie von Infektionen befallen sind. Sie können auch glauben, dass ein Teil ihres Körpers entstellt ist, oder sich Sorgen über einen schlechten Körpergeruch machen. Diese Arbeitnehmer mit wahnhaften Überzeugungen können oft arbeitsbedingte Schwierigkeiten verursachen.
Arbeitsbedingte chemische Faktoren
Es ist bekannt, dass chemische Faktoren wie Quecksilber, Schwefelkohlenstoff, Toluol, Arsen und Blei bei Arbeitern Psychosen verursachen. Beispielsweise wurde festgestellt, dass Quecksilber für die Entstehung von Psychosen bei Arbeitern in der Hutindustrie verantwortlich ist, die treffend als „Psychose des verrückten Hutmachers“ bezeichnet werden (Kaplan und Sadock 1995). Stopford (persönliche Mitteilung, 6. November 1995) weist darauf hin, dass 1856 festgestellt wurde, dass Schwefelkohlenstoff unter Arbeitern in Frankreich Psychosen verursachte. Ihr physischer Kontakt mit dieser Chemikalie führte zu einer schweren Psychose – ein Bruder erschoss eine Person und der andere erschoss sich aufgrund schwerer Verwirrung und psychotischer Depression. Die Inzidenz von Suizid und Tötungsdelikten steigt mit der Exposition gegenüber Schwefelkohlenstoff um das Dreizehnfache. Darüber hinaus berichtet Stopford, dass die Exposition gegenüber Toluol (das zur Herstellung von Sprengstoffen und Farbstoffen verwendet wird) bekanntermaßen akute Enzephalopathie und Psychosen verursacht. Die Symptome können sich auch als Gedächtnisverlust, Stimmungsschwankungen (z. B. Dysphorie), Verschlechterung der Auge-Hand-Koordination und Sprachstörungen äußern. Daher haben einige organische Lösungsmittel, insbesondere solche, die in der chemischen Industrie vorkommen, einen direkten Einfluss auf das menschliche Zentralnervensystem (ZNS), was zu biochemischen Veränderungen und unvorhersehbarem Verhalten führt (Levi, Frandenhaeuser und Gardell 1989). Spezielle Vorsichtsmaßnahmen, Verfahren und Protokolle wurden von der US-Arbeitsschutzbehörde (OSHA), dem National Institute for Occupational Safety and Health (NIOSH) und der chemischen Industrie festgelegt, um ein minimales Risiko für Mitarbeiter zu gewährleisten, die in ihrem Arbeitsumfeld mit giftigen Chemikalien arbeiten.
Andere Faktoren
Eine Reihe von Medikamenten kann ein Delirium verursachen, das wiederum zu einer Psychose führen kann. Dazu gehören Antihypertonika, Anticholinergika (einschließlich einer Reihe von Arzneimitteln zur Behandlung von Erkältungen), Antidepressiva, Arzneimittel gegen Tuberkulose, Arzneimittel gegen die Parkinson-Krankheit und Arzneimittel gegen Geschwüre (wie Cimetidin). Darüber hinaus kann eine substanzinduzierte Psychose durch eine Reihe von legalen und illegalen Drogen verursacht werden, die manchmal missbraucht werden, wie Alkohol, Amphetamine, Kokain, PCP, anabole Steroide und Marihuana. Die daraus resultierenden Wahnvorstellungen und Halluzinationen sind in der Regel vorübergehend. Obwohl der Inhalt variieren kann, sind Verfolgungswahn recht häufig. Bei alkoholbedingten Halluzinationen kann eine Person glauben, bedrohliche, beleidigende, kritische oder verurteilende Stimmen zu hören. Manchmal sprechen diese beleidigenden Stimmen in der dritten Person. Wie bei Personen, die paranoide Wahnvorstellungen oder Verfolgungswahn aufweisen, sollten diese Personen sorgfältig auf Gefährlichkeit für sich selbst oder andere untersucht werden.
Postpartale Psychosen sind am Arbeitsplatz vergleichsweise selten, sollten jedoch erwähnt werden, da einige Frauen schneller wieder an den Arbeitsplatz zurückkehren. Es tritt in der Regel bei jungen Müttern (oder seltener Vätern) auf, normalerweise innerhalb von zwei bis vier Wochen nach der Entbindung.
In einer Reihe von Kulturen kann eine Psychose aus verschiedenen allgemein verbreiteten Überzeugungen resultieren. Eine Reihe kulturell bedingter psychotischer Reaktionen wurde beschrieben, darunter Episoden wie „koro“ in Süd- und Ostasien, „qi-gong-psychotische Reaktion“ in der chinesischen Bevölkerung, „piblokto“ in Eskimogemeinschaften und „whitigo“ in mehreren indianischen Gruppen (Kaplan und Sadock 1995). Die Beziehung dieser psychotischen Phänomene zu verschiedenen Berufsvariablen scheint nicht untersucht worden zu sein.
Arbeitsplatzfaktoren im Zusammenhang mit dem Auftreten von Psychosen
Obwohl Informationen und empirische Forschung über arbeitsbedingte Psychosen äußerst spärlich sind, teilweise aufgrund der geringen Prävalenz im Arbeitsumfeld, haben Forscher einen Zusammenhang zwischen psychosozialen Faktoren im Arbeitsumfeld und psychischer Belastung festgestellt (Neff 1968; Lazarus 1991; Sauter, Murphy und Hurrell 1992; Quick et al. 1992). Es wurde festgestellt, dass signifikante psychosoziale Stressoren am Arbeitsplatz, wie z. B. Rollenambiguität, Rollenkonflikte, Diskriminierung, Konflikte zwischen Vorgesetzten und Vorgesetzten, Arbeitsüberlastung und Arbeitsumgebung, mit einer größeren Anfälligkeit für stressbedingte Krankheiten, Verspätung, Fehlzeiten, schlechte Leistung und Depressionen verbunden sind , Angst und andere psychische Belastungen (Levi, Frandenhaeuser und Gardell 1986; Sutherland und Cooper 1988).
Stress scheint eine herausragende Rolle bei den komplexen Manifestationen verschiedener Arten von physiologischen und psychologischen Störungen zu spielen. Am Arbeitsplatz glauben Margolis und Kroes (1974), dass beruflicher Stress auftritt, wenn ein Faktor oder eine Kombination von Faktoren bei der Arbeit mit dem Arbeitnehmer interagiert, um seine oder ihre psychologische oder physiologische Homöostase zu stören. Diese Faktoren können extern oder intern sein. Externe Faktoren sind die verschiedenen Belastungen oder Anforderungen aus der äußeren Umgebung, die sich aus dem Beruf einer Person sowie aus Ehe, Familie oder Freunden ergeben, während interne Faktoren die Belastungen und Anforderungen sind, die ein Arbeitnehmer an sich selbst stellt – zum Beispiel durch „ehrgeizig, materialistisch, wettbewerbsfähig und aggressiv“ (Yates 1989). Es sind diese internen und externen Faktoren, einzeln oder in Kombination, die zu beruflichem Stress führen können, wodurch der Arbeitnehmer unter erheblichen psychischen und physischen Gesundheitsproblemen leidet.
Forscher haben darüber spekuliert, ob schwerer oder kumulativer Stress, bekannt als „stressinduzierte Erregung“, der aus dem Arbeitsumfeld stammt, arbeitsbedingte psychotische Störungen auslösen könnte (Bentall, Dohrenwend und Skodol 1990; Link, Dohrenwend und Skodol 1986). Beispielsweise gibt es Hinweise darauf, dass halluzinatorische und wahnhafte Erfahrungen mit bestimmten Stressereignissen in Verbindung gebracht werden. Halluzinationen wurden mit stressinduzierter Erregung in Verbindung gebracht, die als Folge von Bergbauunfällen, Geiselnahmen, Explosionen in Chemiefabriken, Kriegsexpositionen, anhaltenden Militäroperationen und dem Verlust eines Ehepartners auftraten (Comer, Madow und Dixon 1967; Hobfoll 1988; Wells 1983). .
DeWolf (1986) glaubt, dass entweder die Exposition gegenüber oder das Zusammenspiel mehrerer Stressbedingungen über einen längeren Zeitraum ein komplexer Prozess ist, bei dem einige Arbeitnehmer psychische Gesundheitsprobleme erfahren. Brodsky (1984) stellte bei ihrer Untersuchung von 2,000 Arbeitnehmern, die über 18 Jahre lang ihre Patienten waren, fest, dass: (1) der Zeitpunkt, die Häufigkeit, Intensität und Dauer unangenehmer Arbeitsbedingungen potenziell schädlich waren, und sie glaubte, dass 8 bis 10 % der Belegschaft davon betroffen waren erfahrene behindernde psychologische, emotionale und physische Gesundheitsprobleme; und (2) Arbeitnehmer reagieren auf arbeitsbedingten Stress teilweise als „eine Funktion von Wahrnehmungen, Persönlichkeit, Alter, Status, Lebensphase, nicht realisierten Erwartungen, früheren Erfahrungen, sozialen Unterstützungssystemen und ihrer Fähigkeit, angemessen zu reagieren oder sich anzupassen“. Darüber hinaus kann psychischer Stress möglicherweise dadurch verschlimmert werden, dass der Arbeitnehmer ein Gefühl der Unkontrollierbarkeit (z. B. Unfähigkeit, Entscheidungen zu treffen) und Unvorhersehbarkeit im Arbeitsumfeld (z. B. Unternehmensverkleinerung und -umstrukturierung) verspürt (Labig 1995; Link und Stüve 1994).
Eine spezifische Untersuchung der arbeitsbezogenen „Vorgeschichte“ von Arbeitnehmern, die unter Psychosen leiden, hat nur begrenzte Aufmerksamkeit erfahren. Die wenigen Forscher, die den Zusammenhang zwischen psychosozialen Faktoren im Arbeitsumfeld und schwerer Psychopathologie empirisch untersucht haben, haben einen Zusammenhang zwischen „schädlichen“ Arbeitsbedingungen (dh Lärm, gefährliche Bedingungen, Hitze, Feuchtigkeit, Dämpfe und Kälte) und Psychosen gefunden (Link, Dohrenwend und Skodol 1986; Muntaner et al. 1991). Link, Dohrenwend und Skodol (1986) waren daran interessiert, die Arten von Jobs zu verstehen, die Schizophrene hatten, als sie ihre erste schizophrene Episode erlebten. Erste Vollzeitbeschäftigungen wurden für Arbeitnehmer untersucht, die Folgendes erlebt haben: (a) schizophrene oder schizophrenähnliche Episoden; (b) Depressionen; und (c) keine Psychopathologie. Diese Forscher fanden heraus, dass in Arbeiter- als in Angestelltenberufen schädliche Arbeitsbedingungen existierten. Diese Forscher kamen zu dem Schluss, dass schädliche Arbeitsbedingungen potenziell signifikante Risikofaktoren für die Manifestation psychotischer Episoden (dh Schizophrenie) sind.
Muntaneret al. (1991) wiederholten die Ergebnisse von Link, Dohrenwend und Skodol (1986) und untersuchten detaillierter, ob verschiedene berufliche Stressoren zu einem erhöhten Risiko beitragen, Psychosen zu entwickeln oder zu erleben. Drei Arten von psychotischen Zuständen wurden unter Verwendung der Kriterien von DSM III untersucht – Schizophrenie; Schizophrenie-Kriterium A (Halluzinationen und Wahnvorstellungen); und Schizophrenie-Kriterium A mit affektiver Episode (psychotisch-affektive Störung). Die Teilnehmer ihrer retrospektiven Studie stammten aus einer größeren epidemiologischen Einzugsgebietsstudie (ECA), in der die Inzidenz psychiatrischer Störungen an fünf Standorten (Connecticut, Maryland, North Carolina, Missouri und Kalifornien) untersucht wurde. Diese Forscher fanden heraus, dass psychosoziale Arbeitsmerkmale (dh hohe körperliche Anforderungen, mangelnde Kontrolle über die Arbeit und die Arbeitsbedingungen – unangenehme Faktoren) die Teilnehmer einem erhöhten Risiko für psychotische Vorfälle aussetzten.
Zur Veranschaulichung sind im Patent von Muntaner et al. (1991) Studie, Menschen in Berufen des Baugewerbes (z. B. Zimmerleute, Maler, Dachdecker, Elektriker, Installateure) hatten 2.58-mal häufiger Wahnvorstellungen oder Halluzinationen als Menschen in leitenden Berufen. Beschäftigte in Haushalts-, Wäsche-, Reinigungs- und Dienstbotenberufen erkrankten 4.13-mal häufiger an Schizophrenie als Beschäftigte in leitenden Berufen. Arbeitnehmer, die sich als Schriftsteller, Künstler, Entertainer und Sportler identifizierten, hatten im Vergleich zu Arbeitnehmern in leitenden, administrativen und leitenden Berufen eine 3.32-mal höhere Wahrscheinlichkeit, Wahnvorstellungen oder Halluzinationen zu erleben. Schließlich waren Arbeitnehmer in Berufen wie Verkauf, Post- und Nachrichtenzustellung, Unterricht, Bibliothekswissenschaft und Beratung einem höheren Risiko für psychotische, affektive Störungen ausgesetzt. Es ist wichtig anzumerken, dass die Assoziationen zwischen psychotischen Zuständen und beruflichen Variablen untersucht wurden, nachdem der Alkohol- und Drogenkonsum in ihrer Studie kontrolliert wurde.
Ein wesentlicher Unterschied zwischen Arbeiter- und Angestelltenberufen liegt in der Art der psychischen Beanspruchung und der psychosozialen Belastung der Beschäftigten. Dies wird in den Ergebnissen von Muntaner et al. (1993). Sie fanden einen Zusammenhang zwischen der kognitiven Komplexität einer Arbeitsumgebung und psychotischen Formen psychischer Erkrankungen. Die häufigsten Tätigkeiten schizophrener Patienten während ihrer letzten Vollzeitbeschäftigung zeichneten sich durch eine geringe Komplexität im Umgang mit Menschen, Informationen und Gegenständen aus (z. B. Hausmeister, Reinigungskraft, Gärtner, Wachmann). Einige Forscher haben einige der Folgen einer ersten episodischen Psychose in Bezug auf Beschäftigung, Arbeitsleistung und Arbeitsfähigkeit untersucht (Jorgensen 1987; Massel et al. 1990; Beiser et al. 1994). Zum Beispiel untersuchten Beiser und Mitarbeiter die berufliche Funktionsfähigkeit nach der ersten Episode einer Psychose. Diese Forscher fanden 18 Monate nach der ersten Episode heraus, dass die „Psychose die berufliche Funktion beeinträchtigt“. Mit anderen Worten, es gab einen höheren postmorbiden Rückgang bei schizophrenen Arbeitern als bei denen, die an affektiven Störungen litten. In ähnlicher Weise haben Massel et al. (1990) fanden heraus, dass die Arbeitsfähigkeit von Psychotikern (z. B. Menschen mit Schizophrenie, affektiven Störungen mit psychotischen Merkmalen oder atypischen psychotischen Störungen) im Vergleich zu Nichtpsychotikern (z. B. Menschen mit affektiven Störungen ohne psychotische Merkmale, Angststörungen, Persönlichkeit) beeinträchtigt war Störungen und Suchterkrankungen). Psychotiker zeigten in ihrer Studie ausgeprägte Denkstörungen, Feindseligkeit und Misstrauen, die mit schlechter Arbeitsleistung korrelierten.
Zusammenfassend befindet sich unser Wissen über die Beziehung zwischen arbeitsbedingten Faktoren und Psychosen noch im Embryonalstadium. Wie Brodsky (1984) feststellt, „haben die physikalischen und chemischen Gefahren am Arbeitsplatz beträchtliche Aufmerksamkeit erhalten, aber die mit der Arbeit verbundenen psychischen Belastungen wurden nicht so ausführlich diskutiert, außer in Bezug auf die Verantwortung des Managers oder das Verhaltensmuster, das zu koronarer Herzkrankheit neigt “. Dies bedeutet, dass Forschung zum Thema arbeitsbedingte Psychosen dringend erforderlich ist, zumal Arbeitnehmer durchschnittlich 42 bis 44 % ihres Lebens arbeiten (Hines, Durham und Geoghegan 1991; Lemen 1995) und Arbeit mit psychischem Wohlbefinden in Verbindung gebracht wird -Sein (Warr 1978). Wir müssen besser verstehen, welche Arten von beruflichen Stressoren unter welchen Bedingungen welche Arten von psychischen Störungen beeinflussen. Beispielsweise muss untersucht werden, ob es Phasen gibt, die Arbeitnehmer aufgrund der Intensität, Dauer und Häufigkeit psychosozialer Belastungen im Arbeitsumfeld in Verbindung mit persönlichen, sozialen, kulturellen und politischen Faktoren durchlaufen, die in ihrem täglichen Leben auftreten. Wir haben es mit komplexen Fragestellungen zu tun, die eingehende Untersuchungen und ausgeklügelte Lösungen erfordern.
Akutes Management des psychotischen Arbeiters
Typischerweise besteht die Hauptaufgabe von Personen am Arbeitsplatz darin, auf einen akut psychotischen Arbeitnehmer in einer Weise zu reagieren, die den sicheren Transport der Person in eine Notaufnahme oder psychiatrische Behandlungseinrichtung erleichtert. Der Prozess kann erheblich erleichtert werden, wenn die Organisation über ein aktives Mitarbeiterunterstützungsprogramm und einen Reaktionsplan für kritische Vorfälle verfügt. Im Idealfall schult die Organisation wichtige Mitarbeiter im Voraus für Krisenreaktionen im Notfall und verfügt über einen Plan für die Koordinierung nach Bedarf mit lokalen Notfallressourcen.
Die Behandlungsansätze für den psychotischen Arbeiter variieren je nach der spezifischen Art des zugrunde liegenden Problems. Im Allgemeinen sollten alle psychotischen Störungen von einem Fachmann beurteilt werden. Häufig ist eine sofortige Krankenhauseinweisung für die Sicherheit des Arbeiters und des Arbeitsplatzes gerechtfertigt. Danach kann eine gründliche Untersuchung durchgeführt werden, um eine Diagnose zu stellen und einen Behandlungsplan zu entwickeln. Das primäre Ziel ist die Behandlung der zugrunde liegenden Ursache(n). Allerdings muss sich der Arzt, der auf den Notfall reagiert, möglicherweise sogar vor der Durchführung einer umfassenden Bewertung oder der Einleitung eines umfassenden Behandlungsplans zunächst auf die Bereitstellung einer symptomatischen Linderung konzentrieren. Es ist wünschenswert, eine strukturierte, stressarme Umgebung bereitzustellen. Neuroloptics können verwendet werden, um dem Patienten zu helfen, sich zu beruhigen. Benzodiazepine können helfen, akute Angstzustände zu reduzieren.
Nach der Bewältigung der akuten Krise kann eine umfassende Bewertung das Sammeln einer detaillierten Anamnese, psychologische Tests, eine Risikobewertung zur Feststellung der Gefährlichkeit für sich selbst oder andere und eine sorgfältige Überwachung des Ansprechens auf die Behandlung (einschließlich nicht nur des Ansprechens auf Medikamente, sondern auch auf psychotherapeutische Interventionen) umfassen. . Eines der schwierigeren Probleme bei vielen Patienten, die psychotische Symptome aufweisen, ist die Therapietreue. Häufig neigen diese Personen dazu, nicht zu glauben, dass sie ernsthafte Probleme haben, oder, selbst wenn sie das Problem erkennen, neigen sie manchmal dazu, einseitig zu entscheiden, die Behandlung vorzeitig abzubrechen. In diesen Fällen werden Familienmitglieder, Kollegen, behandelnde Ärzte, Arbeitsmediziner und Arbeitgeber manchmal in unangenehme oder schwierige Situationen gebracht. Manchmal ist es zur Sicherheit des Arbeitnehmers und des Arbeitsplatzes erforderlich, die Einhaltung der Behandlung als Bedingung für die Rückkehr an den Arbeitsplatz vorzuschreiben.
Management des psychotischen Arbeiters und der Arbeitsumgebung
Fallbeispiel
Ein Facharbeiter in der dritten Schicht einer Chemiefabrik zeigte ungewöhnliches Verhalten, als das Unternehmen begann, seinen Produktionsplan zu ändern. Anstatt die Arbeit nach Schichtende zu verlassen, begann er mehrere Wochen lang mehrere Stunden zu bleiben, um mit seinen Kollegen in der Frühschicht über seine Bedenken hinsichtlich erhöhter Arbeitsanforderungen, Qualitätskontrolle und Änderungen der Produktionsverfahren zu sprechen. Er wirkte ziemlich verstört und benahm sich in einer für ihn untypischen Weise. Früher war er etwas schüchtern und distanziert gewesen, mit einer ausgezeichneten Arbeitsleistungshistorie. Während dieser Zeit wurde er sprachlicher. Er näherte sich auch Einzelpersonen und stand in einer Weise nahe bei ihnen, von der mehrere Mitarbeiter berichteten, dass sie sich unwohl fühlten. Während diese Kollegen später berichteten, dass sie sein Verhalten als ungewöhnlich empfanden, informierte niemand das Employee Assistance Program (EAP) oder das Management über ihre Bedenken. Dann, eines Abends, wurde dieser Angestellte plötzlich von seinen Kollegen beobachtet, als er anfing, zusammenhangslos zu schreien, zu einem Lagerbereich für flüchtige Chemikalien ging, sich auf den Boden legte und anfing, ein Zigarettenanzünder ein- und auszuschalten. Seine Mitarbeiter und sein Vorgesetzter mischten sich ein und er wurde nach Rücksprache mit dem EAP mit dem Krankenwagen in ein nahe gelegenes Krankenhaus gebracht. Der behandelnde Arzt stellte fest, dass er akut psychotisch war. Nach kurzer Behandlungsdauer konnte er erfolgreich medikamentös stabilisiert werden.Nach einigen Wochen fühlte sich sein behandelnder Arzt in der Lage, an seinen Arbeitsplatz zurückzukehren. Er wurde von einem unabhängigen Kliniker einer formalen Bewertung der Rückkehr an den Arbeitsplatz unterzogen und als bereit für die Rückkehr an den Arbeitsplatz beurteilt. Während sein Betriebsarzt und der behandelnde Arzt feststellten, dass die Rückkehr für ihn sicher sei, äußerten seine Kollegen und Vorgesetzten erhebliche Bedenken. Einige Mitarbeiter merkten an, dass sie verletzt werden könnten, wenn sich dieser Vorfall wiederholen und die Lagerbereiche für Chemikalien entzündet würden. Das Unternehmen hat Schritte unternommen, um die Sicherheit in sicherheitssensiblen Bereichen zu erhöhen. Eine weitere Sorge tauchte ebenfalls auf. Eine Reihe von Arbeitern gab an, dass sie glaubten, dass diese Person eine Waffe zur Arbeit bringen und mit dem Schießen beginnen könnte. Keiner der Fachleute, die an der Behandlung dieses Arbeitnehmers oder an der Beurteilung seiner Rückkehr an den Arbeitsplatz beteiligt waren, glaubte, dass ein Risiko für gewalttätiges Verhalten bestand. Das Unternehmen beschloss dann, Fachleute für psychische Gesundheit (mit Zustimmung des Arbeitnehmers) hinzuzuziehen, um den Mitarbeitern zu versichern, dass das Risiko von gewalttätigem Verhalten äußerst gering war, um Aufklärung über psychische Erkrankungen anzubieten und um proaktive Schritte zu identifizieren, die Mitarbeiter ergreifen könnten die Rückkehr an den Arbeitsplatz eines behandelten Kollegen zu erleichtern. In dieser Situation waren die Kollegen jedoch selbst nach dieser pädagogischen Intervention nicht bereit, mit diesem Arbeitnehmer zu interagieren, was den Prozess der Rückkehr an den Arbeitsplatz weiter erschwerte. Während die gesetzlichen Rechte von Personen, die an psychischen Störungen leiden, einschließlich solcher, die mit psychotischen Zuständen einhergehen, vom Americans with Disabilities Act angesprochen wurden, sind die organisatorischen Herausforderungen für die effektive Bewältigung von Psychosen am Arbeitsplatz oft genauso groß oder größer als die medizinischen Behandlung psychotischer Arbeiter.
Zur Arbeit zurückkehren
Die primäre Frage, die nach einer psychotischen Episode gestellt werden muss, ist, ob der Mitarbeiter sicher an seinen aktuellen Arbeitsplatz zurückkehren kann. Manchmal erlauben Organisationen, dass diese Entscheidung von den behandelnden Ärzten getroffen wird. Idealerweise sollte die Organisation jedoch von ihrem arbeitsmedizinischen System verlangen, eine unabhängige Beurteilung der Diensttauglichkeit durchzuführen (Himmerstein und Pransky 1988). Bei der Beurteilung der Dienstfähigkeit sollten eine Reihe wichtiger Informationen überprüft werden, darunter die Beurteilung, Behandlung und Empfehlungen des behandelnden Arztes sowie die frühere Arbeitsleistung des Arbeitnehmers und die spezifischen Merkmale der Stelle, einschließlich der erforderlichen Arbeit Aufgaben und das organisatorische Umfeld.
Wenn der Arbeitsmediziner nicht in der psychiatrischen oder psychologischen Beurteilung der Dienstfähigkeit ausgebildet ist, sollte die Beurteilung von einem unabhängigen Psychiater durchgeführt werden, der nicht der behandelnde Arzt ist. Wenn einige Aspekte der Arbeit Sicherheitsrisiken darstellen, sollten spezifische Arbeitsbeschränkungen entwickelt werden. Diese Einschränkungen können von geringfügigen Änderungen der Arbeitsaktivitäten oder des Arbeitsplans bis hin zu größeren Änderungen wie einer alternativen Stellenvermittlung (z. B. eine leichte Aufgabe oder eine Stellenversetzung an eine andere Stelle) reichen. Grundsätzlich unterscheiden sich diese Arbeitsbeschränkungen nicht von anderen Beschränkungen, die üblicherweise von Arbeitsmedizinern vorgesehen werden, wie z. B. die Angabe der Gewichtsmenge, die ein Arbeitnehmer nach einer Verletzung des Bewegungsapparates heben darf.
Wie das obige Fallbeispiel zeigt, stellt die Rückkehr an den Arbeitsplatz oft nicht nur den betroffenen Arbeitnehmer vor Herausforderungen, sondern auch Kollegen, Vorgesetzte und die gesamte Organisation. Während Fachleute verpflichtet sind, die Vertraulichkeit des betroffenen Arbeitnehmers im größtmöglichen gesetzlich zulässigen Umfang zu wahren, kann das arbeitsmedizinische System, wenn der Arbeitnehmer bereit und kompetent ist, eine entsprechende Freigabeerklärung zu unterzeichnen, Beratungs- und Aufklärungsmaßnahmen anbieten oder koordinieren, um dies zu erleichtern den Wiedereingliederungsprozess. Oft ist die Koordination zwischen dem arbeitsmedizinischen System, dem Mitarbeiterunterstützungsprogramm, Vorgesetzten, Gewerkschaftsvertretern und Mitarbeitern entscheidend für ein erfolgreiches Ergebnis.
Das Arbeitsgesundheitssystem sollte auch in Zusammenarbeit mit dem Vorgesetzten regelmäßig die Anpassung des Arbeitnehmers an den Arbeitsplatz überwachen. In einigen Fällen kann es erforderlich sein, die Einhaltung eines vom behandelnden Arzt empfohlenen Medikationsplans durch den Arbeitnehmer zu überwachen – beispielsweise als Voraussetzung dafür, dass er bestimmten sicherheitssensiblen Arbeitsaufgaben nachgehen darf. Noch wichtiger ist, dass das arbeitsmedizinische System nicht nur berücksichtigen muss, was für den Arbeitnehmer am besten ist, sondern auch, was für den Arbeitsplatz sicher ist. Das arbeitsmedizinische System kann auch eine entscheidende Rolle bei der Unterstützung der Organisation bei der Einhaltung gesetzlicher Anforderungen wie dem Americans with Disabilities Act sowie bei der Verknüpfung mit Behandlungen spielen, die im Rahmen des Gesundheitsplans der Organisation und/oder des Arbeitnehmerentschädigungssystems angeboten werden.
Präventionsprogrammierung
Derzeit gibt es keine Literatur zu spezifischen Präventions- oder Frühinterventionsprogrammen zur Reduzierung der Psychoseninzidenz in der Belegschaft. Hilfsprogramme für Mitarbeiter können eine entscheidende Rolle bei der Früherkennung und Behandlung von psychotischen Arbeitnehmern spielen. Da Stress zum Auftreten psychotischer Episoden innerhalb der arbeitenden Bevölkerung beitragen kann, können auch verschiedene organisatorische Interventionen hilfreich sein, die organisationsbedingten Stress identifizieren und modifizieren. Diese allgemeinen programmatischen Bemühungen können die Neugestaltung von Arbeitsplätzen, flexible Zeitplanung, Arbeit im eigenen Tempo, selbstgesteuerte Arbeitsteams und Mikropausen sowie spezifische Programmierung umfassen, um die stressigen Auswirkungen einer Reorganisation oder Verkleinerung zu reduzieren.
Fazit
Während Psychosen ein vergleichsweise seltenes und vielfach bedingtes Phänomen sind, wirft ihr Auftreten in der Erwerbsbevölkerung erhebliche praktische Herausforderungen für Mitarbeiter, Gewerkschaftsvertreter, Vorgesetzte und Arbeitsmediziner auf. Eine Psychose kann als direkte Folge einer arbeitsbedingten toxischen Exposition auftreten. Arbeitsbedingter Stress kann auch das Auftreten von Psychosen bei Arbeitnehmern erhöhen, die an psychischen Störungen leiden (oder Gefahr laufen, diese zu entwickeln), die sie einem Psychoserisiko aussetzen. Zusätzliche Forschung ist erforderlich, um: (1) die Beziehung zwischen Arbeitsplatzfaktoren und Psychosen besser zu verstehen; und (2) effektivere Ansätze für den Umgang mit Psychosen am Arbeitsplatz zu entwickeln und ihre Häufigkeit zu reduzieren.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."