Kinder Kategorien

1. Blut (3)

1. Blut
Kapitel-Editor: Bernhard D. Goldstein
Inhaltsverzeichnis
Tische
Hämatopoetisches und lymphatisches System
Bernhard D. Goldstein
Leukämie, maligne Lymphome und multiples Myelom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenten oder Arbeitsbedingungen, die das Blut beeinflussen
Bernhard D. Goldstein
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.

2. Krebs (4)

2. Krebs
Kapitel-Editor: Paolo Bofetta
Tisch des Inhalts
Tische
Einleitung
Neil Pearce, Paolo Boffetta und Manolis Kogevinas
Berufliche Karzinogene
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn und Harri Vainio
Umweltkrebs
Bruce K. Armstrong und Paolo Boffetta
abwehr
Per Gustavsson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Berufsbedingter Krebs: Wichtige Fakten
- Geschätzte Anteile von Krebserkrankungen (PAR), die auf Berufe zurückzuführen sind
- Bewertung von Hinweisen auf Karzinogenität in den IARC-Monographien
- Klassifikationsgruppen des IARC-Monographieprogramms
- Gruppe 1-Chemikalien krebserzeugend für den Menschen
- Gruppe 2A – Chemikalien, die wahrscheinlich krebserzeugend für den Menschen sind
- Gruppe 2B – Chemikalien, die für Menschen möglicherweise krebserregend sind
- In IARC-Monographien, Bände 1-63 (1972-1995) bewertete Pestizide
- Arzneimittel, die in den IARC-Monographien, Bände 1-63 (1972-1995) bewertet wurden
- Umwelteinflüsse/Expositionen, von denen bekannt ist oder vermutet wird, dass sie Krebs beim Menschen verursachen
- Branchen, Berufe, Expositionen, die ein krebserzeugendes Risiko darstellen
- Branchen, Berufe, exp. mit Krebsüberschuss nicht definitive Karzinogene
- Registrierte Bevölkerungsvariationen der Inzidenz einiger häufiger Krebsarten

3. Herz-Kreislauf-System (7)

3. Herz-Kreislauf-System
Kapitel-Editoren: Lothar Heinemann und Gerd Heuchert
Inhaltsverzeichnis
Tabellen und Abbildungen
Einleitung
Lothar Heinemann und Gerd Heuchert
Kardiovaskuläre Morbidität und Mortalität in der Belegschaft
Gottfried Enderlein und Lothar Heinemann
Das Risikofaktorkonzept bei Herz-Kreislauf-Erkrankungen
Lothar Heinemann, Gottfried Enderlein und Heide Stark
Rehabilitations- und Präventionsprogramme
Lothar Heinemann und Gottfried Enderlein
Physikalische, chemische und biologische Gefahren
Physische Faktoren
Heide Stark und Gerd Heuchert
Chemische Gefahrstoffe
Ulrike Tittelbach und Wolfram Dietmar Schneider
Biologische Gefahren
Regina Jäckel, Ulrike Tittelbach und Wolfram Dietmar Schneider
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen
- Sterblichkeit durch Herz-Kreislauf-Erkrankungen
- Sterblichkeitsraten, spezielle kardiovaskuläre Diagnosegruppen
- Krankheitsrate und verminderte Arbeitsfähigkeit
- Arbeiten im Zusammenhang mit Herz-Kreislauf-Gefahren
- Berufsbedingte Infektionen und Krankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

4. Verdauungssystem (6)

4. Verdauungssystem
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Zahlen
Verdauungssystem
G. Frada
Mund und Zähne
F. Gobbato
Leber
Georg Kazantzis
Magengeschwür
KS Cho
Leberkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Bauchspeicheldrüsenkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

5. Psychische Gesundheit (8)

5. Psychische Gesundheit
Herausgeber des Kapitels: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter und Lennart Levi
Inhaltsverzeichnis
Tabellen und Abbildungen
Arbeit und psychische Gesundheit
Irene LD Houtman und Michiel AJ Kompier
Arbeitsbedingte Psychose
Craig Stenberg, Judith Holder und Krishna Tallur
Stimmung und Affekt
Reduzierung des Depressionsrisikos
Jay Lasser und Jeffrey P. Kahn
Arbeitsbedingte Angst
Randal D. Beaton
Posttraumatische Belastungsstörung und ihre Beziehung zur Arbeitsmedizin und Verletzungsprävention
Markus Braverman
Stress und Burnout und ihre Auswirkungen auf die Arbeitsumgebung
Herbert J. Freudenberger
Kognitive Störungen
Catherine A. Heaney
Karoshi: Tod durch Überarbeitung
Takashi Haratani
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Schematischer Überblick über Managementstrategien & Beispiele
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

6. Bewegungsapparat (14)

6. Bewegungsapparat
Herausgeber des Kapitels: Hilkka Riihimäki und Eira Viikari-Juntura
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick
Hilkka Riihimäki
Muskeln
Gisela Sjögaard
Sehnen
Thomas J. Armstrong
Knochen und Gelenke
David Hammermann
Bandscheiben
Sally Roberts und Jill PG Urban
Region des unteren Rückens
Hilkka Riihimäki
Region der Brustwirbelsäule
Jarl-Erik Michelsson
Hals
Asa Kilbom
Ansatzscheiben
Mats Hagberg
Elbow
Eira Viikari-Juntura
Unterarm, Handgelenk und Hand
Eira Viikari-Juntura
Hüfte und Knie
Eva Vingård
Bein, Knöchel und Fuß
Jarl-Erik Michelsson
Andere Krankheiten
Marjatta Leirisalo-Repo
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Struktur-Funktion von Gelenkkomponenten
- Prävalenz von Rückenerkrankungen bei Finnen über 30 Jahren
- Verringerung des Risikos für Rückenschmerzen bei der Arbeit
- Klassifikation von Erkrankungen des unteren Rückens (Quebec Task Force)
- Zulässige Kopfbewegungen bei längerem Fahren
- Inzidenz von Epicondylitis in verschiedenen Populationen
- Auftreten von Tenosynovitis/Peritendinitis
- Primäre Osteoarthrose der Hüfte in Malmö, Schweden
- Richtlinien für die Behandlung von rheumatoider Arthritis
- Infektionen, von denen bekannt ist, dass sie reaktive Arthritis auslösen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

7. Nervensystem (9)

7. Nervensystem
Kapitel-Editor: Donna Mergler
Inhaltsverzeichnis
Tabellen und Abbildungen
Nervensystem: Überblick
Donna Mergler und José A. Valciukas
Anatomie und Physiologie
José A. Valciukas
Chemische neurotoxische Mittel
Peter Arlien-Søborg und Leif Simonsen
Manifestationen akuter und früher chronischer Vergiftungen
Donna Mergler
Neurotoxizität am Arbeitsplatz verhindern
Barry Johnson
Klinische Syndrome im Zusammenhang mit Neurotoxizität
Robert G. Feldmann
Messung neurotoxischer Defizite
Donna Mergler
Diagnose
Anna Maria Seppäläinen
Berufliche Neuroepidemiologie
Olaf Axelson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Namen und Hauptfunktionen der einzelnen Hirnnervenpaare
- Gruppierung neurotoxischer Wirkungen nach Neurotoxizität
- Gase, die mit neurotoxischen Wirkungen in Verbindung gebracht werden
- Neurotoxische Metalle und ihre anorganischen Verbindungen
- Neurotoxische Monomere
- Organische Lösungsmittel im Zusammenhang mit Neurotoxizität
- Klassen gängiger neurotoxischer Pestizide
- Andere Chemikalien, die mit Neurotoxizität in Verbindung gebracht werden
- Checkliste für chronische Symptome
- Neurofunktionelle Wirkungen der Exposition gegenüber einigen Neurotoxinen
- Chemische Belastungen und damit verbundene neurotoxische Syndrome
- Einige „Core“-Batterien zur Bewertung früher neurotoxischer Wirkungen
- Entscheidungsbaum für neurotoxische Erkrankungen
- Konsistente neurofunktionelle Wirkungen von Expositionen am Arbeitsplatz gegenüber einigen führenden neurotoxischen Substanzen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

8. Nieren-Harn-System (2)

8. Nieren-Harn-System
Kapitel-Editor: George P. Hemstreet
Inhaltsverzeichnis
Tabellen und Abbildungen
Nieren-Harn-Systeme
George P. Hemstreet
Nieren-Harnkrebs
Timo Partanen, Harri Vainio, Paolo Boffetta und Elisabete Weiderpass
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Enzyme des Arzneimittelstoffwechsels in der Niere
- Die häufigsten Ursachen für Hämaturie, nach Alter und Geschlecht
- Kriterien für die Auswahl von Biomarkern
- Potenzielle Biomarker im Zusammenhang mit Zellverletzungen
- Akute Niereninsuffizienz & Beruf
- Segmente des Nephrons, die von ausgewählten Giftstoffen betroffen sind
- Anwendungen der Harnzytologie
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

9. Fortpflanzungssystem (9)

9. Fortpflanzungssystem
Kapitel-Editor: Grace Kawas Lemasters
Inhaltsverzeichnis
Tabellen und Abbildungen
Fortpflanzungssystem: Einführung
Lowell E. Sever
Einführung in die männliche und weibliche Fortpflanzungsfunktion
Donald R. Mattison
Männliches Fortpflanzungssystem und Toxikologie
Steven Schrader und Grace Kawas Lemasters
Struktur des weiblichen Fortpflanzungssystems und Anfälligkeit für Zielorgane
Donald R. Mattison
Berufsbedingte Expositionen von Müttern und unerwünschte Schwangerschaftsergebnisse
Grace Kawas Lemasters
Frühgeburt und Arbeit
Nicole Mamelle
Berufliche und umweltbedingte Belastungen des Neugeborenen
Mary S. Wolff und Patrisha M. Woolard
Mutterschutz in der Gesetzgebung
Marie-Claire Séguret
Schwangerschaft und US-Arbeitsempfehlungen
Leon J. Warschau
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Expositionen mit mehreren unerwünschten Endpunkten
2. Epidemiologische Studien zu väterlichen Auswirkungen auf den Schwangerschaftsausgang
3. Potenzielle Giftstoffe für die weibliche Fortpflanzung
4. Definition von fetalem Verlust und Kindstod
5. Faktoren für klein für Gestationsalter und fetalen Verlust
6. Identifizierte Ursachen für Ermüdung am Arbeitsplatz
7. Relative Risiken und Ermüdungsindizes für Frühgeburten
8. Frühgeburtlichkeitsrisiko nach Anzahl der Berufsmüdigkeitsindizes
9. Relative Risiken und Änderungen der Arbeitsbedingungen
10 Expositionsquellen und -niveaus für Neugeborene
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

10. Atmungssystem (18)

10. Atmungssystem
Kapitel-Editoren: Alois David und Gregory R. Wagner
Inhaltsverzeichnis
Tabellen und Abbildungen
Struktur und Funktion
Morton Lippmann
Lungenfunktionsuntersuchung
Ulf Ulfvarson und Monica Dahlqvist
Krankheiten, die durch Reizstoffe der Atemwege und giftige Chemikalien verursacht werden
David LS Ryon und William N. Rom
Berufsbedingtes Asthma
George Friedman-Jimenez und Edward L. Petsonk
Krankheiten durch organische Stäube
Ragnar Rylander und Richard SF Schilling
Beryllium-Krankheit
Homayoun Kazemi
Pneumokoniose: Definition
Alois David
Internationale ILO-Klassifikation von Röntgenbildern von Pneumokoniosen
Michel Leage
Ätiopathogenese von Pneumokoniosen
Patrick Sébastien und Raymond Bégin
Silikose
John E. Parker und Gregory R. Wagner
Lungenerkrankungen der Kohlenarbeiter
Michael D. Attfield, Edward L. Petsonk und Gregory R. Wagner
Asbestbedingte Krankheiten
Margaret R. Becklake
Hartmetallkrankheit
Gerolamo Chiappino
Atmungssystem: Die Vielfalt der Pneumokoniosen
Steven R. Short und Edward L. Petsonk
Chronisch obstruktive Lungenerkrankung
Kazimierz Marek und Jan E. Zejda
Gesundheitliche Auswirkungen von Chemiefasern
James E. Lockey und Clara S. Ross
Atemwegskrebs
Paolo Boffetta und Elisabete Weiderpass
Berufsbedingt erworbene Lungeninfektionen
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave und John E. Parker
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Atemwegsregionen und Partikelablagerungsmodelle
2. Kriterien für einatembaren, thorakalen und lungengängigen Staub
3. Zusammenfassung der Atemwegsreizstoffe
4. Mechanismen der Lungenschädigung durch eingeatmete Substanzen
5. Lungentoxische Verbindungen
6. Medizinische Falldefinition von Berufsasthma
7. Schritte zur Diagnostik von Asthma am Arbeitsplatz
8. Allergene, die Berufsasthma verursachen können
9. Beispiele für Gefahrenquellen bei der Exposition gegenüber organischem Staub
10 Wirkstoffe in organischen Stäuben mit potenzieller biologischer Aktivität
11 Durch organische Stäube verursachte Krankheiten und ihre ICD-Codes
12 Diagnostische Kriterien für Byssinose
13 Eigenschaften von Beryllium und seinen Verbindungen
14 Beschreibung von Standard-Röntgenbildern
15 ILO 1980-Klassifikation: Röntgenaufnahmen von Pneumokoniosen
16 Asbestbedingte Krankheiten und Zustände
17 Wichtigste kommerzielle Quellen, Produkte und Verwendungen von Asbest
18 Prävalenz von COPD
19 Risikofaktoren bei COPD
20 Verlust der Atemfunktion
21 Diagnostische Klassifikation, chronische Bronchitis & Emphysem
22 Lungenfunktionstest bei COPD
23 Synthetische Fasern
24 Etablierte humane respiratorische Karzinogene (IARC)
25 Wahrscheinliche Karzinogene der menschlichen Atemwege (IARC)
26 Beruflich erworbene respiratorische Infektionskrankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

11. Sensorische Systeme (8)

11. Sensorische Systeme
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Tabellen und Abbildungen
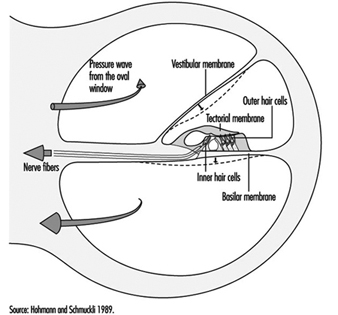
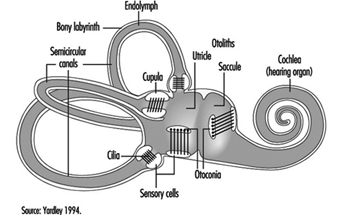
Das Ohr
Marcel-André Boillat
Chemisch induzierte Hörstörungen
Peter Jakobsen
Körperlich bedingte Hörstörungen
Peter L. Pelmear
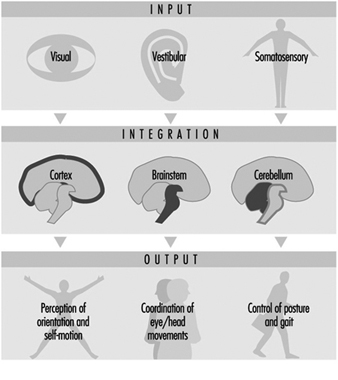
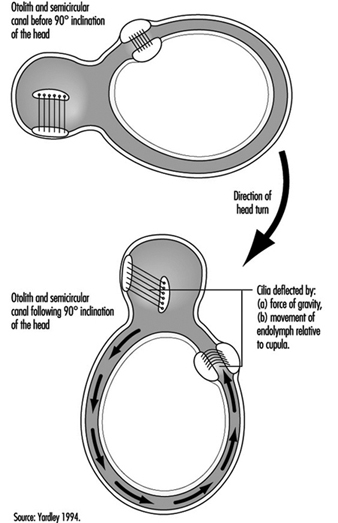
Gleichgewicht
Lucy Yardley
Vision und Arbeit
Paule Rey und Jean-Jacques Meyer
Genieße
April E. Mott und Norman Mann
Geruch
April E. Mott
Kutane Rezeptoren
Robert Dykes und Daniel McBain
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
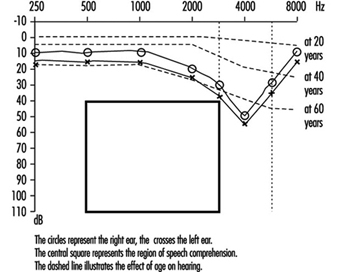
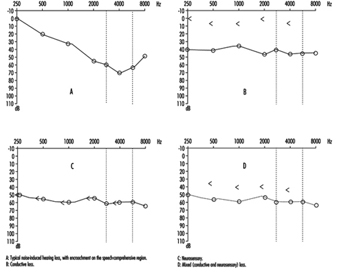
1. Typische Berechnung des Funktionsverlustes aus einem Audiogramm
2. Visuelle Anforderungen für verschiedene Aktivitäten
3. Empfohlene Beleuchtungsstärkewerte für die Lichtplanung
4. Sehanforderungen für einen Führerschein in Frankreich
5. Wirkstoffe/Prozesse, von denen berichtet wird, dass sie das Geschmackssystem verändern
6. Agenten/Prozesse im Zusammenhang mit olfaktorischen Anomalien
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

12. Hautkrankheiten (7)

12. Hautkrankheiten
Kapitel-Editor: Louis-Philippe Durocher
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick: Berufsbedingte Hautkrankheiten
Donald J. Birmingham
Nicht-melanozytärer Hautkrebs
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Malignes Melanom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Kontaktdermatitis am Arbeitsplatz
Denis Sasseville
Prävention von Berufsdermatosen
Louis-Phillipe Durocher
Berufsbedingte Nageldystrophie
CD Calnan
Stigmata
H. Mierzecki
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Gefährdete Berufe
2. Arten von Kontaktdermatitis
3. Häufige Reizstoffe
4. Häufige Hautallergene
5. Prädisponierende Faktoren für Berufsdermatitis
6. Beispiele für Hautreizstoffe und -sensibilisatoren mit Berufen
7. Berufliche Dermatosen in Quebec im Jahr 1989
8. Risikofaktoren & ihre Auswirkungen auf die Haut
9. Kollektive Maßnahmen (Gruppenansatz) zur Prävention
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

13. Systemische Bedingungen (3)

13. Systemische Bedingungen
Kapitel-Editor: Howard M. Kipen
Inhaltsverzeichnis
Zahlen
Systemische Bedingungen: Eine Einführung
Howard M. Kipen
Krankheitsbildendes Syndrom
Michael J. Hodgson
Mehrere chemische Empfindlichkeiten
Mark R. Cullen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.
Ätiopathogenese von Pneumokoniosen
Pneumokoniose ist seit langem als Berufskrankheit anerkannt. Erhebliche Anstrengungen wurden auf Forschung, Primärprävention und medizinisches Management gerichtet. Ärzte und Hygieniker berichten jedoch, dass das Problem sowohl in Industrie- als auch in Schwellenländern immer noch besteht (Valiante, Richards und Kinsley 1992; Markowitz 1992). Da es starke Beweise dafür gibt, dass die drei wichtigsten Industriemineralien, die für die Pneumokoniosen verantwortlich sind (Asbest, Kohle und Kieselerde), weiterhin eine gewisse wirtschaftliche Bedeutung haben werden, was zu einer weiteren möglichen Exposition führen wird, wird erwartet, dass das Problem weiterhin von gewissem Ausmaß sein wird der Welt, insbesondere unter unterversorgten Bevölkerungsgruppen in kleinen Industrien und kleinen Bergbaubetrieben. Praktische Schwierigkeiten bei der Primärprävention oder ein unzureichendes Verständnis der Mechanismen, die für die Induktion und das Fortschreiten der Krankheit verantwortlich sind, sind alles Faktoren, die möglicherweise das anhaltende Vorhandensein des Problems erklären könnten.
Die Ätiopathogenese von Pneumokoniosen kann definiert werden als die Einschätzung und das Verständnis aller Phänomene, die nach der Inhalation von fibrogenen Staubpartikeln in der Lunge auftreten. Der Ausdruck Kaskade von Ereignissen findet sich häufig in der Literatur zu diesem Thema. Die Kaskade ist eine Reihe von Ereignissen, die bei der ersten Exposition und in ihrem weitesten Ausmaß zu der Krankheit in ihren schwereren Formen fortschreiten. Abgesehen von den seltenen Formen der akzelerierten Silikose, die sich bereits nach wenigen Monaten Exposition entwickeln können, entwickeln sich die meisten Pneumokoniosen eher nach Jahrzehnten als nach Jahren. Dies trifft heutzutage besonders auf Arbeitsplätze zu, die moderne Präventionsstandards anwenden. Ätiopathogenesephänomene sollten daher hinsichtlich ihrer Langzeitdynamik analysiert werden.
In den letzten 20 Jahren ist eine große Menge an Informationen über die zahlreichen und komplexen pulmonalen Reaktionen verfügbar geworden, die bei interstitieller Lungenfibrose auftreten, die durch verschiedene Wirkstoffe, einschließlich Mineralstäube, induziert werden. Diese Reaktionen wurden auf biochemischer und zellulärer Ebene beschrieben (Richards, Masek und Brown 1991). Beiträge wurden nicht nur von Physikern und experimentellen Pathologen geleistet, sondern auch von Klinikern, die die bronchoalveoläre Lavage ausgiebig als neue pulmonale Untersuchungstechnik einsetzten. Diese Studien stellten die Ätiopathogenese als ein sehr komplexes Gebilde dar, das dennoch in mehrere Facetten zerlegt werden kann: (1) die Inhalation von Staubpartikeln selbst und die daraus resultierende Konstitution und Bedeutung der Lungenbelastung (Expositions-Dosis-Wirkungs-Beziehungen), ( 2) die physikalisch-chemischen Eigenschaften der fibrogenen Partikel, (3) biochemische und zelluläre Reaktionen, die die grundlegenden Läsionen der Pneumokoniosen induzieren, und (4) die Determinanten des Fortschreitens und der Komplikation. Der letztere Aspekt darf nicht außer Acht gelassen werden, da die schwereren Formen der Pneumokoniose diejenigen sind, die mit einer Beeinträchtigung und Behinderung einhergehen.
Eine detaillierte Analyse der Ätiopathogenese der Pneumokoniose würde den Rahmen dieses Artikels sprengen. Man müsste die verschiedenen Staubarten unterscheiden und auf zahlreiche Spezialgebiete eingehen, von denen einige noch Gegenstand aktiver Forschung sind. Aber aus dem derzeit verfügbaren Wissensstand zum Thema ergeben sich interessante allgemeine Erkenntnisse. Sie werden hier anhand der vier zuvor erwähnten „Facetten“ präsentiert und die Bibliographie wird den interessierten Leser auf spezialisiertere Texte verweisen. Im Wesentlichen werden Beispiele für die drei wichtigsten und am häufigsten dokumentierten Pneumokoniosen gegeben: Asbestose, Kohlenarbeiter-Pneumokoniosen (CWP) und Silikose. Mögliche Auswirkungen auf die Prävention werden diskutiert.
Expositions-Dosis-Wirkungs-Beziehungen
Pneumokoniosen entstehen durch das Einatmen bestimmter fibrogener Staubpartikel. In der Physik der Aerosole ist der Begriff Staub hat eine sehr genaue Bedeutung (Hinds 1982). Es bezieht sich auf luftgetragene Partikel, die durch mechanische Zerkleinerung eines Ausgangsmaterials in einem festen Zustand erhalten werden. Partikel, die durch andere Prozesse erzeugt werden, sollten nicht als Staub bezeichnet werden. Staubwolken in verschiedenen industriellen Umgebungen (z. B. Bergbau, Tunnelbau, Sandstrahlen und Fertigung) enthalten im Allgemeinen eine Mischung aus mehreren Staubarten. Die in der Luft schwebenden Staubpartikel haben keine einheitliche Größe. Sie weisen eine Größenverteilung auf. Größe und andere physikalische Parameter (Dichte, Form und Oberflächenladung) bestimmen das aerodynamische Verhalten der Partikel und die Wahrscheinlichkeit ihres Eindringens und ihrer Ablagerung in den verschiedenen Kompartimenten des Atmungssystems.
Auf dem Gebiet der Pneumokoniose ist das interessierende Lokalisationskompartiment das Alveolarkompartiment. Luftgetragene Partikel, die klein genug sind, um diese Kompartimente zu erreichen, werden als bezeichnet lungengängige Partikel. Alle Partikel, die die Alveolarkompartimente erreichen, werden nicht systematisch abgelagert, einige sind noch in der ausgeatmeten Luft vorhanden. Die für die Ablagerung verantwortlichen physikalischen Mechanismen sind heute sowohl für isometrische Partikel (Raabe 1984) als auch für faserige Partikel (Sébastien 1991) gut verstanden. Die Funktionen, die die Ablagerungswahrscheinlichkeit mit den physikalischen Parametern in Beziehung setzen, wurden festgelegt. Einatembare Partikel und im Alveolarraum abgelagerte Partikel haben leicht unterschiedliche Größeneigenschaften. Für nicht faserige Partikel werden größenselektive Luftprobenahmegeräte und direkt ablesbare Instrumente verwendet, um die Massenkonzentrationen lungengängiger Partikel zu messen. Bei faserigen Partikeln ist der Ansatz anders. Die Messtechnik basiert auf der Filtersammlung des „Gesamtstaubs“ und der Zählung der Fasern unter dem Lichtmikroskop. In diesem Fall erfolgt die Größenauswahl durch Ausschluss der "nicht lungengängigen" Fasern mit Abmessungen, die vorgegebene Kriterien überschreiten.
Nach der Ablagerung von Partikeln auf den Alveolaroberflächen beginnt der sogenannte Alveolar-Clearance-Prozess. Chemotaktische Rekrutierung von Makrophagen und Phagozytose bilden die ersten Phasen. Mehrere Clearance-Wege wurden beschrieben: Entfernung von staubbeladenen Makrophagen zu den bewimperten Atemwegen, Interaktion mit den Epithelzellen und Übertragung freier Partikel durch die Alveolarmembran, Phagozytose durch interstitielle Makrophagen, Sequestrierung in den interstitiellen Bereich und Transport zu den Lymphknoten ( Lauweryns und Baert 1977). Clearance-Wege haben eine spezifische Kinetik. Nicht nur das Expositionsschema, sondern auch die physikalisch-chemischen Eigenschaften der abgelagerten Partikel lösen die Aktivierung der verschiedenen Wege aus, die für die Retention solcher Schadstoffe in der Lunge verantwortlich sind.
Die Vorstellung eines für jede Staubart spezifischen Retentionsmusters ist ziemlich neu, aber inzwischen ausreichend etabliert, um in Schemata der Ätiopathogenese integriert zu werden. Dieser Autor hat zum Beispiel herausgefunden, dass sich nach längerer Asbestexposition Fasern in der Lunge ansammeln, wenn sie vom Amphibol-Typ sind, aber nicht, wenn sie vom Chrysotil-Typ sind (Sébastien 1991). Es hat sich gezeigt, dass kurze Fasern schneller abgebaut werden als längere. Es ist bekannt, dass Quarz einen gewissen Lymphtropismus aufweist und leicht in das lymphatische System eindringt. Es hat sich gezeigt, dass die Veränderung der Oberflächenchemie von Quarzpartikeln die alveoläre Clearance beeinflusst (Hemenway et al. 1994; Dubois et al. 1988). Auch die gleichzeitige Exposition gegenüber mehreren Staubarten kann die alveoläre Clearance beeinflussen (Davis, Jones und Miller 1991).
Während der alveolären Clearance können Staubpartikel einigen chemischen und physikalischen Veränderungen unterliegen. Beispiele für diese Veränderungen umfassen das Beschichten mit eisenhaltigem Material, das Auslaugen einiger elementarer Bestandteile und die Adsorption einiger biologischer Moleküle.
Ein weiterer neuerdings aus Tierversuchen abgeleiteter Begriff ist der der „Lungenüberlastung“ (Mermelstein et al. 1994). Ratten, die einer Vielzahl von unlöslichen Stäuben durch Inhalation stark ausgesetzt waren, entwickelten ähnliche Reaktionen: chronische Entzündung, erhöhte Anzahl von partikelbeladenen Makrophagen, erhöhte Anzahl von Partikeln im Interstitium, Septumverdickung, Lipoproteinose und Fibrose. Diese Befunde wurden nicht auf die Reaktivität der getesteten Stäube (Titandioxid, Vulkanasche, Flugasche, Petrolkoks, Polyvinylchlorid, Toner, Ruß und Dieselabgaspartikel) zurückgeführt, sondern auf eine übermäßige Belastung der Lunge. Es ist nicht bekannt, ob bei Exposition des Menschen gegenüber fibrogenen Stäuben eine Lungenüberlastung in Betracht gezogen werden muss.
Unter den Clearance-Wegen wäre für Pneumokoniosen der Transfer ins Interstitium von besonderer Bedeutung. Die Beseitigung von Partikeln, die im Interstitium sequestriert wurden, ist viel weniger effektiv als die Beseitigung von Partikeln, die von Makrophagen im Alveolarraum eingeschlossen und durch bewimperte Atemwege entfernt werden (Vincent und Donaldson 1990). Beim Menschen wurde festgestellt, dass nach längerer Exposition gegenüber einer Vielzahl von anorganischen Luftschadstoffen die Speicherung in interstitiellen Makrophagen viel größer war als in alveolären Makrophagen (Sébastien et al. 1994). Es wurde auch die Ansicht geäußert, dass Silica-induzierte Lungenfibrose eher die Reaktion von Partikeln mit interstitiellen als mit alveolären Makrophagen umfasst (Bowden, Hedgecock und Adamson 1989). Die Retention ist verantwortlich für die „Dosis“, ein Maß für den Kontakt zwischen den Staubpartikeln und ihrer biologischen Umgebung. Eine genaue Beschreibung der Dosis würde erfordern, dass man zu jedem Zeitpunkt die in den verschiedenen Lungenstrukturen und -zellen gespeicherte Staubmenge, die physikalisch-chemischen Zustände der Partikel (einschließlich der Oberflächenzustände) und die Wechselwirkungen zwischen den Partikeln und den Partikeln kennt Lungenzellen und -flüssigkeiten. Eine direkte Bestimmung der Dosis beim Menschen ist offensichtlich eine unmögliche Aufgabe, selbst wenn Methoden zur Messung von Staubpartikeln in mehreren biologischen Proben pulmonalen Ursprungs wie Sputum, bronchoalveoläre Lavageflüssigkeit oder bei Biopsie oder Autopsie entnommenem Gewebe verfügbar wären (Bignon, Sébastien und Bientz 1979). . Diese Methoden wurden für eine Vielzahl von Zwecken verwendet: um Informationen über Rückhaltemechanismen bereitzustellen, um bestimmte Expositionsinformationen zu validieren, um die Rolle verschiedener Staubarten bei pathogenen Entwicklungen zu untersuchen (z. B. Amphibol- versus Chrysotil-Exposition bei Asbestose oder Quarz versus Kohle bei CWP). und um bei der Diagnose zu helfen.
Diese direkten Messungen liefern jedoch nur eine Momentaufnahme der Retention zum Zeitpunkt der Probenahme und erlauben dem Prüfarzt nicht, Dosisdaten zu rekonstruieren. Neue dosimetrische Modelle bieten diesbezüglich interessante Perspektiven (Katsnelson et al. 1994; Smith 1991; Vincent und Donaldson 1990). Diese Modelle zielen darauf ab, die Dosis aus Expositionsinformationen abzuschätzen, indem die Wahrscheinlichkeit der Ablagerung und die Kinetik der verschiedenen Clearance-Wege berücksichtigt werden. Kürzlich wurde in diese Modelle der interessante Begriff der „Schädlichkeitsabgabe“ eingeführt (Vincent und Donaldson 1990). Dieser Begriff berücksichtigt die spezifische Reaktivität der gespeicherten Partikel, wobei jedes Partikel als eine Quelle angesehen wird, die einige toxische Einheiten in das Lungenmilieu freisetzt. Im Fall von Quarzpartikeln könnte beispielsweise die Hypothese aufgestellt werden, dass einige Oberflächenstellen die Quelle aktiver Sauerstoffspezies sein könnten. Modelle, die entlang solcher Linien entwickelt wurden, könnten auch verfeinert werden, um die große interindividuelle Variation zu berücksichtigen, die im Allgemeinen bei der alveolären Clearance beobachtet wird. Experimentell wurde dies bei Asbest dokumentiert, da „High Retainer Animals“ ein höheres Risiko haben, Asbestose zu entwickeln (Bégin und Sébastien 1989).
Bisher wurden diese Modelle ausschließlich von experimentellen Pathologen verwendet. Aber sie könnten auch für Epidemiologen nützlich sein (Smith 1991). Die meisten epidemiologischen Studien, die sich mit Expositions-Reaktions-Beziehungen befassten, stützten sich auf die „kumulative Exposition“, einen Expositionsindex, der durch Integration der geschätzten Staubkonzentrationen in der Luft, denen Arbeitnehmer ausgesetzt waren, über die Zeit erhalten wird (Produkt aus Intensität und Dauer). Die Verwendung der kumulativen Exposition unterliegt einigen Einschränkungen. Analysen, die auf diesem Index basieren, gehen implizit davon aus, dass Dauer und Intensität gleichwertige Auswirkungen auf das Risiko haben (Vacek und McDonald 1991).
Vielleicht könnte die Verwendung dieser ausgeklügelten dosimetrischen Modelle eine Erklärung für eine gemeinsame Beobachtung in der Epidemiologie von Pneumokoniosen liefern: „die beträchtlichen Unterschiede zwischen den Arbeitskräften“, und dieses Phänomen wurde eindeutig für Asbestose (Becklake 1991) und für CWP (Attfield und Morring 1992). Bezieht man die Prävalenz der Krankheit auf die kumulative Exposition, so wurden zwischen einigen Berufsgruppen große Unterschiede – bis zum 50-fachen – des Risikos beobachtet. Der geologische Ursprung der Kohle (Coal Rank) lieferte eine teilweise Erklärung für CWP, wobei der Abbau von Lagerstätten von High-Rank-Kohle (Kohle mit hohem Kohlenstoffgehalt wie Anthrazit) ein größeres Risiko mit sich brachte. Im Falle der Asbestose bleibt das Phänomen noch zu erklären. Unsicherheiten in Bezug auf die richtige Expositions-Reaktionskurve wirken sich – zumindest theoretisch – auf das Ergebnis aus, selbst bei aktuellen Expositionsstandards.
Ganz allgemein sind Expositionsmetriken für den Prozess der Risikobewertung und die Festlegung von Kontrollgrenzen unerlässlich. Die Verwendung der neuen dosimetrischen Modelle kann den Prozess der Risikobewertung für Pneumokoniosen mit dem Endziel verbessern, den Schutzgrad zu erhöhen, der durch Kontrollgrenzen geboten wird (Kriebel 1994).
Physikalisch-chemische Eigenschaften von fibrogenen Staubpartikeln
Eine Toxizität, die für jede Art von Staub spezifisch ist und sich auf die physikalisch-chemischen Eigenschaften der Partikel bezieht (einschließlich der subtileren wie der Oberflächeneigenschaften), stellt wahrscheinlich die wichtigste Vorstellung dar, die sich in den letzten 20 Jahren nach und nach herausgebildet hat. In den allerersten Forschungsstadien wurde nicht zwischen „Mineralischen Stäuben“ unterschieden. Dann wurden generische Kategorien eingeführt: Asbest, Kohle, künstliche anorganische Fasern, Schichtsilikate und Kieselerde. Diese Klassifizierung erwies sich jedoch als nicht präzise genug, um die Vielfalt der beobachteten biologischen Wirkungen zu berücksichtigen. Heutzutage wird eine mineralogische Einteilung verwendet. Beispielsweise werden die verschiedenen mineralogischen Arten von Asbest unterschieden: Serpentin-Chrysotil, Amphibol-Amosit, Amphibol-Krokydolith und Amphibol-Tremolit. Bei Kieselsäure wird im Allgemeinen zwischen Quarz (bei weitem am weitesten verbreitet), anderen kristallinen Polymorphen und amorphen Sorten unterschieden. Auf dem Gebiet der Kohle sollten hoch- und niedrigwertige Kohlen getrennt behandelt werden, da es starke Hinweise darauf gibt, dass das Risiko von CWP und insbesondere das Risiko einer fortschreitenden massiven Fibrose nach Exposition gegenüber Staub, der in hochrangigen Kohlebergwerken produziert wird, viel größer ist.
Aber auch die mineralogische Einteilung hat einige Grenzen. Es gibt sowohl experimentelle als auch epidemiologische Hinweise (unter Berücksichtigung der „Unterschiede zwischen den Arbeitskräften“), dass die intrinsische Toxizität einer einzelnen mineralogischen Staubart durch Einwirkung auf die physikalisch-chemischen Eigenschaften der Partikel moduliert werden kann. Damit stellte sich die schwierige Frage nach der toxikologischen Bedeutung jedes einzelnen der zahlreichen Parameter, mit denen sich ein Staubpartikel und eine Staubwolke beschreiben lassen. Auf Einzelpartikelebene können mehrere Parameter berücksichtigt werden: Massenchemie, Kristallstruktur, Form, Dichte, Größe, Oberfläche, Oberflächenchemie und Oberflächenladung. Der Umgang mit Staubwolken fügt aufgrund der Verteilung dieser Parameter (z. B. Größenverteilung und Zusammensetzung des gemischten Staubs) eine weitere Ebene der Komplexität hinzu.
Die Größe der Partikel und ihre Oberflächenchemie waren die zwei Parameter, die am meisten untersucht wurden, um den Modulationseffekt zu erklären. Wie zuvor gesehen, sind Retentionsmechanismen größenabhängig. Aber auch die Größe kann die Toxizität modulieren in situ, wie zahlreiche Tier- und gezeigt in vitro Studien.
Auf dem Gebiet der Mineralfasern wurde der Größe eine so große Bedeutung beigemessen, dass sie die Grundlage einer Pathogenesetheorie bildete. Diese Theorie führte die Toxizität von faserigen Partikeln (natürlich und künstlich) auf die Form und Größe der Partikel zurück und ließ der chemischen Zusammensetzung keine Rolle. Beim Umgang mit Fasern muss die Größe in Länge und Durchmesser unterteilt werden. Zur Darstellung der Größenverteilung sollte eine zweidimensionale Matrix verwendet werden, wobei die nützlichen Bereiche 0.03 bis 3.0 mm für den Durchmesser und 0.3 bis 300 mm für die Länge betragen (Sébastien 1991). Lippman (1988) ordnete unter Berücksichtigung der Ergebnisse der zahlreichen Studien mehreren Zellen der Matrix einen Toxizitätsindex zu. Es besteht die allgemeine Tendenz zu glauben, dass lange und dünne Fasern die gefährlichsten sind. Da die derzeit verwendeten Standards in der Arbeitshygiene auf der Verwendung des optischen Mikroskops basieren, ignorieren sie die dünnsten Fasern. Wenn die Bewertung der spezifischen Toxizität jeder Zelle innerhalb der Matrix von gewissem akademischen Interesse ist, wird ihr praktisches Interesse durch die Tatsache begrenzt, dass jeder Fasertyp mit einer spezifischen Größenverteilung verbunden ist, die relativ gleichförmig ist. Bei kompakten Partikeln wie Kohle und Kieselsäure gibt es unklare Hinweise auf eine mögliche spezifische Rolle der unterschiedlich großen Unterfraktionen der Partikel, die sich im Alveolarbereich der Lunge ablagern.
Neuere Pathogenesetheorien auf dem Gebiet von Mineralstaub implizieren aktive chemische Stellen (oder Funktionalitäten), die an der Oberfläche der Partikel vorhanden sind. Wenn das Partikel durch Trennung von seinem Ausgangsmaterial „geboren“ wird, werden einige chemische Bindungen entweder auf heterolytische oder homolytische Weise aufgebrochen. Was während des Brechens und anschließender Rekombinationen oder Reaktionen mit Umgebungsluftmolekülen oder biologischen Molekülen auftritt, macht die Oberflächenchemie der Partikel aus. In Bezug auf Quarzpartikel wurden beispielsweise mehrere chemische Funktionalitäten von besonderem Interesse beschrieben: Siloxanbrücken, Silanolgruppen, teilweise ionisierte Gruppen und Radikale auf Siliziumbasis.
Diese Funktionalitäten können sowohl Säure-Base- als auch Redoxreaktionen initiieren. Auf Letzteres wurde erst kürzlich aufmerksam gemacht (Dalal, Shi und Vallyathan 1990; Fubini et al. 1990; Pézerat et al. 1989; Kamp et al. 1992; Kennedy et al. 1989; Bronwyn, Razzaboni und Bolsaitis 1990). Es gibt jetzt gute Beweise dafür, dass Partikel mit oberflächenbasierten Radikalen selbst in einem zellulären Milieu reaktive Sauerstoffspezies produzieren können. Es ist nicht sicher, ob die gesamte Produktion von Sauerstoffspezies den oberflächenbasierten Radikalen zugeschrieben werden sollte. Es wird spekuliert, dass diese Stellen die Aktivierung von Lungenzellen auslösen könnten (Hemenway et al. 1994). Andere Stellen können an der membranolytischen Aktivität der zytotoxischen Partikel mit Reaktionen wie ionischer Anziehung, Wasserstoffbindung und hydrophober Bindung beteiligt sein (Nolan et al. 1981; Heppleston 1991).
Nach der Anerkennung der Oberflächenchemie als wichtige Determinante der Staubtoxizität wurden mehrere Versuche unternommen, die natürlichen Oberflächen von Mineralstaubpartikeln zu modifizieren, um ihre Toxizität zu verringern, wie in experimentellen Modellen bewertet.
Es wurde festgestellt, dass die Adsorption von Aluminium auf Quarzpartikeln deren Fibrogenität verringert und die alveoläre Clearance begünstigt (Dubois et al. 1988). Die Behandlung mit Polyvinylpyridin-N-oxid (PVPNO) hatte auch eine gewisse prophylaktische Wirkung (Goldstein und Rendall 1987; Heppleston 1991). Mehrere andere Modifizierungsverfahren wurden verwendet: Mahlen, thermische Behandlung, Säureätzen und Adsorption organischer Moleküle (Wiessner et al. 1990). Frisch gebrochene Quarzpartikel zeigten die höchste Oberflächenaktivität (Kuhn und Demers 1992; Vallyathan et al. 1988). Interessanterweise führte jede Abweichung von dieser „fundamentalen Oberfläche“ zu einer Abnahme der Quarztoxizität (Sébastien 1990). Die Oberflächenreinheit mehrerer natürlich vorkommender Quarzarten könnte für einige beobachtete Unterschiede in der Toxizität verantwortlich sein (Wallace et al. 1994). Einige Daten stützen die Vorstellung, dass die Menge an unkontaminierter Quarzoberfläche ein wichtiger Parameter ist (Kriegseis, Scharman und Serafin 1987).
Aus der Vielzahl der Parameter und ihrer Verteilung in der Staubwolke ergibt sich eine Vielzahl von Möglichkeiten, Luftkonzentrationen anzugeben: Massenkonzentration, Anzahlkonzentration, Flächenkonzentration und Konzentration in verschiedenen Größenklassen. Somit können zahlreiche Expositionsindizes erstellt werden und die toxikologische Bedeutung jedes einzelnen muss bewertet werden. Die aktuellen Standards in der Arbeitshygiene spiegeln diese Vielfalt wider. Bei Asbest basieren die Normen auf der numerischen Konzentration von Faserpartikeln in einer bestimmten geometrischen Größenklasse. Für Kieselsäure und Kohle basieren die Standards auf der Massenkonzentration lungengängiger Partikel. Einige Standards wurden auch für die Exposition gegenüber Gemischen von quarzhaltigen Partikeln entwickelt. Keine Norm basiert auf Oberflächeneigenschaften.
Biologische Mechanismen, die die grundlegenden Läsionen hervorrufen
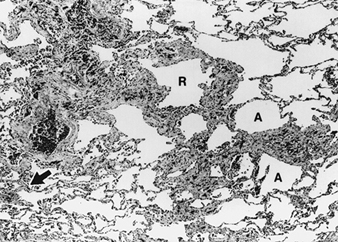
Pneumokoniosen sind interstitielle fibröse Lungenerkrankungen, wobei die Fibrose diffus oder knotig ist. Die fibrotische Reaktion beinhaltet die Aktivierung des Lungenfibroblasten (Goldstein und Fine 1986) und die Produktion und den Metabolismus der Bindegewebskomponenten (Kollagen, Elastin und Glykosaminoglykane). Sie wird als spätes Heilungsstadium nach Lungenschädigung angesehen (Niewoehner und Hoidal 1982). Auch wenn mehrere Faktoren, die im Wesentlichen mit den Expositionseigenschaften zusammenhängen, die pathologische Reaktion modulieren können, ist es interessant festzustellen, dass jede Art von Pneumokoniose durch eine sogenannte grundlegende Läsion gekennzeichnet ist. Die fibrosierende Alveolitis um die peripheren Atemwege stellt die grundlegende Läsion der Asbestexposition dar (Bégin et al. 1992). Der silikotische Knoten ist die grundlegende Läsion der Silikose (Ziskind, Jones und Weil 1976). Einfaches CWP besteht aus Staubflecken und Knötchen (Seaton 1983).
Die Pathogenese der Pneumokoniose wird allgemein als eine Kaskade von Ereignissen dargestellt, deren Abfolge wie folgt abläuft: Alveoläre Makrophagen-Alveolitis, Signalgebung durch Zytokine der Entzündungszelle, oxidative Schädigung, Proliferation und Aktivierung von Fibroblasten und der Metabolismus von Kollagen und Elastin. Alveolar-Makrophagen-Alveolitis ist eine charakteristische Reaktion auf die Retention von fibrosierendem Mineralstaub (Rom 1991). Die Alveolitis ist durch eine erhöhte Anzahl von aktivierten Alveolarmakrophagen definiert, die übermäßige Mengen an Mediatoren freisetzen, einschließlich Oxidantien, Chemotaxine, Fibroblasten-Wachstumsfaktoren und Protease. Chemotaxine ziehen Neutrophile an und können zusammen mit Makrophagen Oxidantien freisetzen, die Alveolarepithelzellen schädigen können. Fibroblasten-Wachstumsfaktoren erhalten Zugang zum Interstitium, wo sie den Fibroblasten signalisieren, sich zu replizieren und die Produktion von Kollagen zu erhöhen.
Die Kaskade beginnt beim ersten Auftreffen von in den Alveolen abgelagerten Partikeln. Bei Asbest beispielsweise tritt die anfängliche Lungenschädigung fast unmittelbar nach der Exposition an den Bifurkationen der Alveolargänge auf. Bereits nach 1 Stunde Exposition kommt es im Tierexperiment zu einer aktiven Faseraufnahme durch Typ-I-Epithelzellen (Brody et al. 1981). Innerhalb von 48 Stunden sammeln sich vermehrt Alveolarmakrophagen an den Ablagerungsstellen an. Bei chronischer Exposition kann dieser Prozess zu einer peribronchiolären fibrosierenden Alveolitis führen.
Der genaue Mechanismus, durch den abgelagerte Partikel eine primäre biochemische Verletzung der Alveolarschleimhaut, einer bestimmten Zelle oder einer ihrer Organellen hervorrufen, ist unbekannt. Es kann sein, dass extrem schnelle und komplexe biochemische Reaktionen zur Bildung freier Radikale, Lipidperoxidation oder einer Erschöpfung einiger Arten lebenswichtiger Zellschutzmoleküle führen. Es wurde gezeigt, dass Mineralpartikel als katalytische Substrate für die Erzeugung von Hydroxyl- und Superoxidradikalen wirken können (Guilianelli et al. 1993).
Auf zellulärer Ebene gibt es etwas mehr Informationen. Nach Ablagerung auf alveolärer Ebene wird die sehr dünne epitheliale Typ-I-Zelle leicht geschädigt (Adamson, Young und Bowden 1988). Makrophagen und andere Entzündungszellen werden von der Schadensstelle angezogen und die Entzündungsreaktion wird durch die Freisetzung von Arachidonsäure-Metaboliten wie Prostaglandinen und Leukotrienen zusammen mit der Exposition der Basalmembran verstärkt (Holtzman 1991; Kuhn et al. 1990; Engelen et al. 1989). In diesem Stadium der Primärschädigung wird die Lungenarchitektur desorganisiert und zeigt ein interstitielles Ödem.
Während des chronischen Entzündungsprozesses setzen sowohl die Oberfläche der Staubpartikel als auch die aktivierten Entzündungszellen vermehrt reaktive Sauerstoffspezies in den unteren Atemwegen frei. Der oxidative Stress in der Lunge hat einige nachweisbare Auswirkungen auf das antioxidative Abwehrsystem (Heffner und Repine 1989), mit der Expression von antioxidativen Enzymen wie Superoxiddismutase, Glutathionperoxidasen und Katalase (Engelen et al. 1990). Diese Faktoren befinden sich im Lungengewebe, der interstitiellen Flüssigkeit und den zirkulierenden Erythrozyten. Die Profile antioxidativer Enzyme können von der Art des fibrogenen Staubs abhängen (Janssen et al. 1992). Freie Radikale sind bekannte Vermittler von Gewebeverletzungen und Erkrankungen (Kehrer 1993).
Interstitielle Fibrose resultiert aus einem Reparaturprozess. Es gibt zahlreiche Theorien, die erklären, wie der Reparaturprozess abläuft. Die Makrophagen/Fibroblasten-Wechselwirkung hat die größte Aufmerksamkeit erhalten. Aktivierte Makrophagen sezernieren ein Netzwerk proinflammatorischer fibrogener Zytokine: TNF, IL-1, transformierender Wachstumsfaktor und Thrombozyten-Wachstumsfaktor. Sie produzieren auch Fibronectin, ein Glykoprotein der Zelloberfläche, das als chemischer Lockstoff und unter bestimmten Bedingungen als Wachstumsstimulans für mesenchymale Zellen wirkt. Einige Autoren sind der Ansicht, dass einige Faktoren wichtiger sind als andere. Beispielsweise wurde TNF eine besondere Bedeutung in der Pathogenese der Silikose zugeschrieben. An Versuchstieren wurde gezeigt, dass die Kollagenablagerung nach Silica-Instillation bei Mäusen durch Anti-TNF-Antikörper fast vollständig verhindert wurde (Piguet et al. 1990). Es wurde dargestellt, dass die Freisetzung von aus Blutplättchen stammendem Wachstumsfaktor und transformierendem Wachstumsfaktor eine wichtige Rolle bei der Pathogenese von Asbestose spielt (Brody 1993).
Leider neigen viele Makrophagen/Fibroblasten-Theorien dazu, das potenzielle Gleichgewicht zwischen den fibrogenen Zytokinen und ihren Inhibitoren zu ignorieren (Kelley 1990). Tatsächlich würde das resultierende Ungleichgewicht zwischen oxidierenden und antioxidativen Mitteln, Proteasen und Antiproteasen, den Arachidonsäure-Metaboliten, Elastasen und Collagenasen sowie die Ungleichgewichte zwischen den verschiedenen Zytokinen und Wachstumsfaktoren die abnormale Umgestaltung der Interstitium-Komponente zu den mehreren bestimmen Formen der Pneumokoniose (Porcher et al. 1993). Bei Pneumokoniosen richtet sich die Bilanz eindeutig auf eine überwältigende Wirkung der schädigenden Zytokinaktivitäten.
Da Typ-I-Zellen nicht teilungsfähig sind, wird nach dem primären Insult die Epithelbarriere durch Typ-II-Zellen ersetzt (Lesur et al. 1992). Es gibt Hinweise darauf, dass, wenn dieser epitheliale Reparaturprozess erfolgreich ist und die regenerierenden Typ-II-Zellen nicht weiter geschädigt werden, die Fibrogenese wahrscheinlich nicht fortschreiten wird. Unter manchen Bedingungen wird die Reparatur durch die Typ-II-Zelle übertrieben, was zu einer alveolären Proteinose führt. Dieser Prozess wurde nach Silica-Exposition eindeutig nachgewiesen (Heppleston 1991). Inwieweit die Veränderungen in Epithelzellen die Fibroblasten beeinflussen, ist ungewiss. Somit scheint es, dass die Fibrogenese in Bereichen mit ausgedehntem Epithelschaden initiiert wird, wenn sich Fibroblasten replizieren, dann differenzieren und mehr Kollagen, Fibronectin und andere Komponenten der extrazellulären Matrix produzieren.
Es gibt reichlich Literatur über die Biochemie der verschiedenen Arten von Kollagen, die in Pneumokoniosen gebildet werden (Richards, Masek und Brown 1991). Der Metabolismus eines solchen Kollagens und seine Stabilität in der Lunge sind wichtige Elemente des Fibrogeneseprozesses. Dasselbe gilt wahrscheinlich für die anderen Bestandteile des geschädigten Bindegewebes. Der Stoffwechsel von Kollagen und Elastin ist in der Heilungsphase von besonderem Interesse, da diese Proteine für die Lungenstruktur und -funktion so wichtig sind. Es wurde sehr schön gezeigt, dass Veränderungen in der Synthese dieser Proteine bestimmen können, ob sich nach einer Lungenverletzung ein Emphysem oder eine Fibrose entwickelt (Niewoehner und Hoidal 1982). Im Krankheitszustand könnten Mechanismen wie eine Erhöhung der Transglutaminase-Aktivität die Bildung stabiler Proteinmassen begünstigen. Bei einigen fibrotischen CWP-Läsionen machen die Proteinkomponenten ein Drittel der Läsion aus, der Rest sind Staub und Calciumphosphat.
Betrachtet man nur den Kollagenstoffwechsel, sind mehrere Stadien der Fibrose möglich, von denen einige potenziell reversibel sind, während andere fortschreitend sind. Es gibt experimentelle Beweise dafür, dass sich die frühen Läsionen zurückbilden können, wenn eine kritische Exposition nicht überschritten wird, und eine irreversible Fibrose ein unwahrscheinliches Ergebnis ist. Bei Asbestose wurden beispielsweise mehrere Arten von Lungenreaktionen beschrieben (Bégin, Cantin und Massé 1989): eine vorübergehende Entzündungsreaktion ohne Läsion, eine geringe Retentionsreaktion mit fibrotischer Narbe, die auf die distalen Atemwege begrenzt ist, eine starke Entzündungsreaktion, die durch die kontinuierliche Exposition aufrechterhalten wird und die schwache Clearance der längsten Fasern.
Aus diesen Studien kann geschlossen werden, dass die Exposition gegenüber fibrotischen Staubpartikeln in der Lage ist, mehrere komplexe biochemische und zelluläre Wege auszulösen, die an Lungenverletzungen und -reparaturen beteiligt sind. Expositionsregime, physikalisch-chemische Eigenschaften der Staubpartikel und möglicherweise individuelle Empfindlichkeitsfaktoren scheinen die Determinanten für das feine Gleichgewicht zwischen den verschiedenen Pfaden zu sein. Physikalisch-chemische Eigenschaften bestimmen den Typ der letzten fundamentalen Läsion. Das Expositionsregime scheint den zeitlichen Verlauf der Ereignisse zu bestimmen. Es gibt einige Hinweise darauf, dass ausreichend niedrige Expositionsschemata in den meisten Fällen die Lungenreaktion auf nicht fortschreitende Läsionen ohne Behinderung oder Beeinträchtigung begrenzen können.
Medizinische Überwachung und Screening gehören seit jeher zu den Strategien zur Prävention von Pneumokoniose. Vorteilhaft ist dabei die Möglichkeit, einige frühe Läsionen zu erkennen. Verbesserte Kenntnisse der Pathogenese ebneten den Weg zur Entwicklung mehrerer Biomarker (Borm 1994) und zur Verfeinerung und Anwendung „nicht-klassischer“ pulmonaler Untersuchungstechniken wie der Messung der Clearance-Rate von abgelagertem 99 Technetium Diethylentriamin-Penta-Acetat ( 99 Tc-DTPA) zur Beurteilung der pulmonalen Epithelintegrität (O'Brodovich und Coates 1987) und ein quantitativer Gallium-67-Lungenscan zur Beurteilung der entzündlichen Aktivität (Bisson, Lamoureux und Bégin 1987).
Auf dem Gebiet der Pneumokoniose wurden mehrere Biomarker berücksichtigt: Sputum-Makrophagen, Serum-Wachstumsfaktoren, Serum-Typ-III-Prokollagenpeptid, Erythrozyten-Antioxidantien, Fibronektin, Leukozyten-Elastase, neutrale Metalloendopeptidase und Elastin-Peptide im Plasma, flüchtige Kohlenwasserstoffe in der Ausatemluft und TNF-Freisetzung durch Monozyten des peripheren Blutes. Biomarker sind konzeptionell sehr interessant, aber es sind noch viele weitere Studien notwendig, um ihre Bedeutung genau einzuschätzen. Diese Validierungsbemühungen werden ziemlich anspruchsvoll sein, da die Forscher prospektive epidemiologische Studien durchführen müssen. Eine solche Anstrengung wurde kürzlich für die TNF-Freisetzung durch periphere Blutmonozyten bei CWP durchgeführt. TNF erwies sich als interessanter Marker der CWP-Progression (Borm 1994). Neben den wissenschaftlichen Aspekten der Bedeutung von Biomarkern in der Pathogenese von Pneumokoniosen sind weitere Fragen im Zusammenhang mit dem Einsatz von Biomarkern sorgfältig zu prüfen (Schulte 1993), nämlich Präventionsmöglichkeiten, arbeitsmedizinische Auswirkungen sowie ethische und rechtliche Probleme.
Progression und Komplikation von Pneumokoniosen
In den frühen Jahrzehnten dieses Jahrhunderts galt Pneumokoniose als eine Krankheit, die die Jugend behindert und vorzeitig tötet. In den Industrieländern wird sie heute im Allgemeinen nur als eine radiologische Anomalie ohne Beeinträchtigung oder Behinderung angesehen (Sadoul 1983). Dieser optimistischen Aussage sind jedoch zwei Beobachtungen entgegenzusetzen. Erstens, selbst wenn die Pneumokoniose bei begrenzter Exposition eine relativ stille und asymptomatische Krankheit bleibt, sollte man wissen, dass die Krankheit zu schwereren und behindernden Formen fortschreiten kann. Faktoren, die dieses Fortschreiten beeinflussen, sind definitiv wichtig, um sie als Teil der Ätiopathogenese der Erkrankung zu berücksichtigen. Zweitens gibt es jetzt Hinweise darauf, dass einige Pneumokoniosen den allgemeinen Gesundheitszustand beeinflussen und ein Faktor für Lungenkrebs sein können.
Die chronische und fortschreitende Natur der Asbestose wurde von der anfänglichen subklinischen Läsion bis zur klinischen Asbestose dokumentiert (Bégin, Cantin und Massé 1989). Moderne Lungenuntersuchungstechniken (BAL, CT-Scan, Gallium-67-Lungenaufnahme) zeigten, dass Entzündungen und Verletzungen vom Zeitpunkt der Exposition über die latente oder subklinische Phase bis zur Entwicklung der klinischen Erkrankung kontinuierlich waren. Es wurde berichtet (Bégin et al. 1985), dass 75 % der Probanden, die anfänglich einen positiven Gallium-67-Scan hatten, aber zu diesem Zeitpunkt keine klinische Asbestose hatten, über einen Zeitraum von vier Jahren zu einer „ausgewachsenen“ klinischen Asbestose übergingen Zeitraum. Sowohl bei Menschen als auch bei Versuchstieren kann die Asbestose fortschreiten, nachdem die Krankheit erkannt und die Exposition beendet wurde. Es ist sehr wahrscheinlich, dass die Expositionsgeschichte vor der Erkennung eine wichtige Determinante des Fortschreitens ist. Einige experimentelle Daten stützen die Vorstellung einer nicht fortschreitenden Asbestose im Zusammenhang mit Lichtinduktionsexposition und Expositionsende bei Erkennung (Sébastien, Dufresne und Bégin 1994). Unter der Annahme, dass derselbe Begriff auf den Menschen zutrifft, wäre es von größter Bedeutung, die Metriken der „Lichtinduktionsexposition“ genau festzulegen. Trotz aller Bemühungen um ein Screening der asbestexponierten Erwerbsbevölkerung fehlen diese Informationen nach wie vor.
Es ist allgemein bekannt, dass eine Asbestexposition zu einem übermäßigen Lungenkrebsrisiko führen kann. Auch wenn zugegeben wird, dass Asbest krebserregend ist an sichwurde lange diskutiert, ob das Lungenkrebsrisiko bei Asbestarbeitern mit der Asbestexposition oder mit der Lungenfibrose zusammenhängt (Hughes und Weil 1991). Dieses Problem ist noch nicht behoben.
Aufgrund der kontinuierlichen Verbesserung der Arbeitsbedingungen in modernen Bergbauanlagen ist CWP heutzutage eine Krankheit, die hauptsächlich Bergleute im Ruhestand betrifft. Wenn die einfache CWP ein Zustand ohne Symptome und ohne nachweisbare Auswirkungen auf die Lungenfunktion ist, ist die progressive massive Fibrose (PMF) ein viel schwererer Zustand mit großen strukturellen Veränderungen der Lunge, Defiziten der Lungenfunktion und reduzierter Lebenserwartung. Viele Studien zielten darauf ab, die Determinanten des Fortschreitens zu PMF zu identifizieren (starke Staubretention in der Lunge, Kohlensäure, mykobakterielle Infektion oder immunologische Stimulation). Es wurde eine vereinheitlichende Theorie vorgeschlagen (Vanhee et al. 1994), die auf einer kontinuierlichen und schweren alveolären Entzündung mit Aktivierung der alveolären Makrophagen und einer beträchtlichen Produktion von reaktiven Sauerstoffspezies, chemotaktischen Faktoren und Fibronektin basiert. Andere Komplikationen von CWP umfassen mykobakterielle Infektionen, Caplan-Syndrom und Sklerodermie. Es gibt keine Hinweise auf ein erhöhtes Lungenkrebsrisiko bei Bergleuten.
Die chronische Form der Silikose folgt einer jahrzehnte- und nicht jahrelangen Exposition gegenüber lungengängigem Staub, der im Allgemeinen weniger als 30 % Quarz enthält. Aber bei unkontrollierter Exposition gegenüber quarzreichem Staub (z. B. historische Expositionen mit Sandstrahlen) können akute und beschleunigte Formen bereits nach einigen Monaten gefunden werden. Fälle von akuter und beschleunigter Erkrankung sind besonders anfällig für Komplikationen durch Tuberkulose (Ziskind, Jones und Weil 1976). Es kann auch zu einer Progression kommen, mit der Entwicklung großer Läsionen, die die Lungenstruktur auslöschen, die beide genannt werden komplizierte Silikose or PMF.
Einige wenige Studien untersuchten den Verlauf der Silikose in Abhängigkeit von der Exposition und kamen zu unterschiedlichen Ergebnissen über die Zusammenhänge zwischen Verlauf und Exposition vor und nach Beginn (Hessel et al. 1988). Kürzlich haben Infante-Rivard et al. (1991) untersuchten die prognostischen Faktoren, die das Überleben kompensierter silikotischer Patienten beeinflussen. Patienten mit nur kleinen Trübungen auf ihrem Röntgenbild des Brustkorbs und ohne Dyspnoe, Auswurf oder abnorme Atemgeräusche hatten ein ähnliches Überleben wie die Referenzen. Andere Patienten hatten ein schlechteres Überleben. Schließlich sollte man die neuerliche Besorgnis über Silica, Silikose und Lungenkrebs erwähnen. Es gibt einige Beweise für und gegen die Behauptung, dass Kieselsäure an sich ist krebserregend (Agius 1992). Silica kann potente umweltbedingte Karzinogene, wie jene im Tabakrauch, durch eine relativ schwache fördernde Wirkung auf die Karzinogenese oder durch Beeinträchtigung ihrer Clearance synergisieren. Darüber hinaus könnte der mit Silikose verbundene oder zu Silikose führende Krankheitsprozess ein erhöhtes Lungenkrebsrisiko mit sich bringen.
Heutzutage könnten das Fortschreiten und die Komplikation von Pneumokoniosen als Schlüsselthema für das medizinische Management angesehen werden. Der Einsatz klassischer pulmonaler Untersuchungstechniken wurde für die Früherkennung der Krankheit (Bégin et al. 1992) in einem Stadium verfeinert, in dem die Pneumokoniose auf ihre radiologische Manifestation ohne Beeinträchtigung oder Behinderung beschränkt ist. In naher Zukunft wird wahrscheinlich eine Batterie von Biomarkern zur Verfügung stehen, um noch frühere Krankheitsstadien zu dokumentieren. Die Frage, ob ein Arbeitnehmer, bei dem eine Pneumokoniose diagnostiziert wurde – oder der sich nachweislich in einem früheren Stadium befindet – seine Arbeit fortsetzen darf, hat die Entscheidungsträger im Bereich der Arbeitsmedizin seit einiger Zeit verwirrt. Es ist eine ziemlich schwierige Frage, die ethische, soziale und wissenschaftliche Erwägungen mit sich bringt. Obwohl eine überwältigende wissenschaftliche Literatur zur Induktion von Pneumokoniose verfügbar ist, sind die für Entscheidungsträger verwendbaren Informationen zum Verlauf eher spärlich und etwas verwirrend. Es wurden einige Versuche unternommen, die Rolle von Variablen wie Expositionshistorie, Staubretention und Gesundheitszustand zu Beginn zu untersuchen. Die Beziehungen zwischen all diesen Variablen verkomplizieren das Problem. Es werden Empfehlungen zur Gesundheitsvorsorge und Überwachung von Arbeitern ausgesprochen, die gegenüber Mineralstaub exponiert sind (Wagner 1996). Entsprechende Programme sind bereits aufgelegt oder werden in Vorbereitung sein. Solche Programme würden definitiv von besseren wissenschaftlichen Erkenntnissen über die Progression und insbesondere über die Beziehung zwischen Expositions- und Retentionsmerkmalen profitieren.
Diskussion
Die Informationen, die von vielen wissenschaftlichen Disziplinen zur Ätiopathogenese der Pneumokoniose geliefert werden, sind überwältigend. Die größte Schwierigkeit besteht nun darin, die verstreuten Elemente des Puzzles wieder zu vereinheitlichenden mechanistischen Pfaden zusammenzusetzen, die zu den grundlegenden Läsionen der Pneumokoniose führen. Ohne diese notwendige Integration bliebe uns der Kontrast zwischen einigen wenigen grundlegenden Läsionen und sehr zahlreichen biochemischen und zellulären Reaktionen.
Unser Wissen über die Ätiopathogenese hat die Praktiken der Arbeitshygiene bisher nur begrenzt beeinflusst, trotz der starken Absicht der Hygieniker, nach Standards zu arbeiten, die eine gewisse biologische Bedeutung haben. Zwei Hauptkonzepte wurden in ihre Praktiken aufgenommen: die Größenauswahl lungengängiger Staubpartikel und die Staubtypabhängigkeit der Toxizität. Letztere ergaben einige Grenzwerte, die für jede Art von Staub spezifisch sind. Die quantitative Risikobewertung, ein notwendiger Schritt bei der Festlegung von Expositionsgrenzwerten, stellt aus mehreren Gründen ein kompliziertes Unterfangen dar, wie z und die Schwierigkeit, die Dosis anhand von Expositionsinformationen abzuschätzen. Die derzeitigen Expositionsgrenzwerte, die manchmal erhebliche Unsicherheiten beinhalten, sind wahrscheinlich niedrig genug, um einen guten Schutz zu bieten. Die bei den Expositions-Wirkungs-Beziehungen beobachteten Unterschiede zwischen den Arbeitskräften spiegeln jedoch unsere unvollständige Kontrolle über das Phänomen wider.
Die Auswirkungen des neueren Verständnisses der Kaskade von Ereignissen in der Pathogenese der Pneumokoniose haben den traditionellen Ansatz zur Überwachung der Arbeitnehmer nicht verändert, aber den Ärzten erheblich dabei geholfen, die Krankheit (Pneumokoniose) frühzeitig zu erkennen, wenn die Krankheit auftritt hatte nur einen begrenzten Einfluss auf die Lungenfunktion. Es sind in der Tat Personen im frühen Krankheitsstadium, die erkannt und von einer weiteren signifikanten Exposition abgehalten werden sollten, wenn durch medizinische Überwachung eine Verhinderung von Behinderungen erreicht werden soll.
Silikose
Silikose ist eine fibrotische Erkrankung der Lunge, die durch Inhalation, Retention und Lungenreaktion auf kristalline Kieselsäure verursacht wird. Trotz des Wissens um die Ursache dieser Erkrankung – Exposition der Atemwege gegenüber kieselsäurehaltigen Stäuben – ist diese schwere und potenziell tödliche berufsbedingte Lungenkrankheit nach wie vor weltweit verbreitet. Kieselsäure oder Siliziumdioxid ist der vorherrschende Bestandteil der Erdkruste. Die berufsbedingte Exposition gegenüber Kieselsäurepartikeln lungengängiger Größe (aerodynamischer Durchmesser von 0.5 bis 5 μm) ist mit Bergbau, Steinbruch, Bohren, Tunnelbau und Strahlen mit quarzhaltigen Materialien (Sandstrahlen) verbunden. Die Exposition gegenüber Kieselsäure stellt auch eine Gefahr für Steinmetze, Töpfer, Gießer, gemahlene Kieselsäure und feuerfeste Arbeiter dar. Da die Exposition gegenüber kristallinem Siliziumdioxid so weit verbreitet ist und Quarzsand ein kostengünstiger und vielseitiger Bestandteil vieler Herstellungsprozesse ist, sind Millionen von Arbeitnehmern auf der ganzen Welt von der Krankheit bedroht. Die wahre Prävalenz der Krankheit ist unbekannt.
Definition
Silikose ist eine berufsbedingte Lungenerkrankung, die auf das Einatmen von Siliziumdioxid, allgemein bekannt als Siliziumdioxid, in kristalliner Form, üblicherweise als Quarz, aber auch in anderen wichtigen kristallinen Formen von Siliziumdioxid, beispielsweise Cristobalit und Tridymit, zurückzuführen ist. Diese Formen werden zur Unterscheidung von den Silikaten auch als „freie Kieselsäure“ bezeichnet. Der Kieselsäuregehalt in verschiedenen Gesteinsformationen wie Sandstein, Granit und Schiefer variiert von 20 bis fast 100 %.
Arbeitnehmer in Berufen und Branchen mit hohem Risiko
Obwohl Silikose eine alte Krankheit ist, werden immer noch neue Fälle sowohl in Industrie- als auch in Entwicklungsländern gemeldet. Zu Beginn dieses Jahrhunderts war Silikose eine der Hauptursachen für Morbidität und Mortalität. Heutige Arbeiter sind immer noch in einer Vielzahl von Berufen Quarzstaub ausgesetzt – und wenn neue Technologien keine angemessene Staubkontrolle haben, können sie gefährlicheren Staubkonzentrationen und Partikeln ausgesetzt sein als in nicht-mechanisierten Arbeitsumgebungen. Wann immer die Erdkruste gestört wird und kieselsäurehaltiges Gestein oder Sand verwendet oder verarbeitet wird, bestehen potenzielle Atemwegsrisiken für Arbeiter. Es gibt weiterhin Berichte über Silikose aus Industrien und Arbeitsumgebungen, die zuvor nicht als gefährdet eingestuft wurden, was das nahezu allgegenwärtige Vorhandensein von Kieselsäure widerspiegelt. Aufgrund der Latenz und Chronizität dieser Störung, einschließlich der Entwicklung und des Fortschreitens der Silikose nach Beendigung der Exposition, können einige Arbeitnehmer mit aktuellen Expositionen die Krankheit möglicherweise erst im nächsten Jahrhundert zeigen. In vielen Ländern auf der ganzen Welt stellen Bergbau, Steinbrüche, Tunnelbau, Strahlarbeiten und Gießereiarbeiten weiterhin große Risiken für die Exposition gegenüber Kieselsäure dar, und Silikose-Epidemien treten weiterhin auf, sogar in Industrienationen.
Formen der Silikose – Expositionsgeschichte und klinisch-pathologische Beschreibungen
Chronische, akzelerierte und akute Formen der Silikose werden häufig beschrieben. Diese klinischen und pathologischen Erscheinungsformen der Krankheit spiegeln unterschiedliche Expositionsintensitäten, Latenzzeiten und natürliche Verläufe wider. Die chronische oder klassische Form folgt in der Regel auf eine oder mehrere Jahrzehnte Exposition gegenüber lungengängigem quarzhaltigem Staub, die sich zu einer fortschreitenden massiven Fibrose (PMF) entwickeln kann. Die beschleunigte Form folgt kürzeren und schwereren Expositionen und schreitet schneller voran. Die akute Form kann nach kurzfristiger, intensiver Exposition gegenüber hohen Konzentrationen lungengängigen Staubs mit hohem Kieselsäuregehalt über Zeiträume auftreten, die eher in Monaten als in Jahren gemessen werden können.
Chronische (oder klassische) Silikose kann asymptomatisch sein oder zu schleichend fortschreitender Belastungsdyspnoe oder Husten führen (oft fälschlicherweise dem Alterungsprozess zugeschrieben). Es zeigt sich als röntgenologische Anomalie mit kleinen (< 10 mm), abgerundeten Trübungen vorwiegend in den Oberlappen. Eine Vorgeschichte von 15 Jahren oder mehr seit Beginn der Exposition ist üblich. Das pathologische Kennzeichen der chronischen Form ist der silikotische Knoten. Charakteristisch für die Läsion ist ein zellfreier Zentralbereich aus konzentrisch angeordneten, quirligen, hyalinisierten Kollagenfasern, umgeben von zellulärem Bindegewebe mit Retikulinfasern. Chronische Silikose kann zu PMF (manchmal als komplizierte Silikose bezeichnet) fortschreiten, selbst nachdem die Exposition gegenüber kieselsäurehaltigem Staub aufgehört hat.
Progressive massive Fibrose eher mit Belastungsdyspnoe einhergeht. Diese Form der Erkrankung ist durch noduläre Trübungen von mehr als 1 cm auf dem Röntgenbild des Brustkorbs gekennzeichnet und geht häufig mit einer verringerten Kohlenmonoxid-Diffusionskapazität, einer verringerten arteriellen Sauerstoffspannung in Ruhe oder bei Belastung und einer deutlichen Einschränkung der Spirometrie oder Lungenvolumenmessung einher. Eine Verzerrung des Bronchialbaums kann auch zu einer Obstruktion der Atemwege und produktivem Husten führen. Es kann zu wiederkehrenden bakteriellen Infektionen kommen, die denen bei Bronchiektasen nicht unähnlich sind. Gewichtsverlust und Kavitation der großen Trübungen sollten zu Bedenken hinsichtlich einer Tuberkulose oder einer anderen mykobakteriellen Infektion führen. Pneumothorax kann eine lebensbedrohliche Komplikation sein, da es schwierig sein kann, die fibrotische Lunge wieder auszudehnen. Hypoxämisches Atemversagen mit Cor pulmonale ist ein häufiges Endereignis.
Beschleunigte Silikose kann nach intensiveren Expositionen von kürzerer Dauer (5 bis 10 Jahre) auftreten. Symptome, röntgenologische Befunde und physiologische Messungen ähneln denen der chronischen Form. Die Verschlechterung der Lungenfunktion erfolgt schneller, und viele Arbeiter mit beschleunigter Erkrankung können eine mykobakterielle Infektion entwickeln. Autoimmunerkrankungen, einschließlich Sklerodermie oder systemische Sklerose, treten bei Silikose auf, oft vom beschleunigten Typ. Das Fortschreiten röntgenologischer Anomalien und funktioneller Beeinträchtigungen kann sehr schnell erfolgen, wenn eine Autoimmunerkrankung mit Silikose einhergeht.
Akute Silikose kann sich innerhalb weniger Monate bis 2 Jahre nach massiver Kieselsäurebelastung entwickeln. Dramatische Dyspnoe, Schwäche und Gewichtsverlust sind oft Symptome. Die Röntgenbefunde der diffusen Alveolarfüllung unterscheiden sich von denen der chronischeren Formen der Silikose. Es wurden histologische Befunde ähnlich einer pulmonalen alveolären Proteinose beschrieben, und gelegentlich wird über extrapulmonale (renale und hepatische) Anomalien berichtet. Der übliche Verlauf ist eine rasche Progression zu einer schweren hypoxämischen Ateminsuffizienz.
Tuberkulose kann alle Formen von Silikose komplizieren, aber Menschen mit akuter und beschleunigter Erkrankung können am stärksten gefährdet sein. Eine alleinige Kieselsäureexposition, auch ohne Silikose, kann ebenfalls für diese Infektion prädisponieren. M. tuberculosis ist der übliche Organismus, aber auch atypische Mykobakterien werden gesehen.
Selbst wenn keine röntgenologische Silikose vorliegt, können siliziumexponierte Arbeiter auch an anderen Krankheiten leiden, die mit der beruflichen Staubexposition einhergehen, wie z. B. chronische Bronchitis und das damit verbundene Emphysem. Diese Anomalien sind mit vielen berufsbedingten Expositionen gegenüber Mineralstaub verbunden, einschließlich kieselsäurehaltiger Stäube.
Pathogenese und die Assoziation mit Tuberkulose
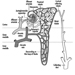
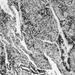
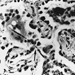
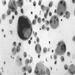
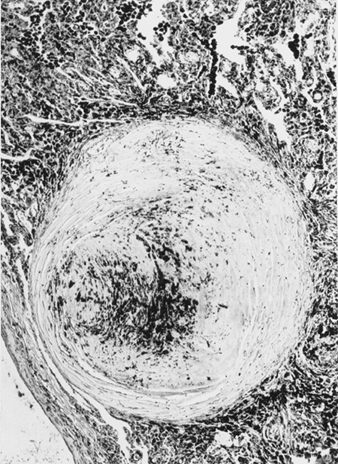
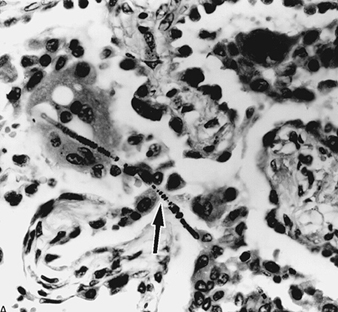
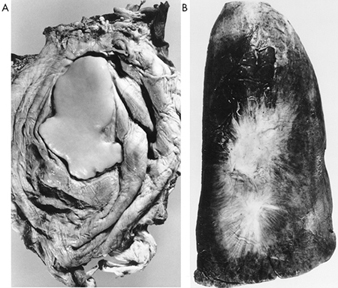
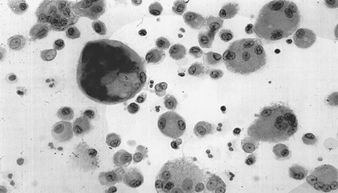
Die genaue Pathogenese der Silikose ist ungewiss, aber eine Fülle von Beweisen impliziert die Wechselwirkung zwischen den pulmonalen Alveolarmakrophagen und in der Lunge abgelagerten Silikapartikeln. Die Oberflächeneigenschaften des Silicapartikels scheinen die Makrophagenaktivierung zu fördern. Diese Zellen setzen dann chemotaktische Faktoren und Entzündungsmediatoren frei, die zu einer weiteren zellulären Antwort durch polymorphkernige Leukozyten, Lymphozyten und zusätzliche Makrophagen führen. Es werden Fibroblasten-stimulierende Faktoren freigesetzt, die die Hyalinisierung und Kollagenablagerung fördern. Die resultierende pathologische silikotische Läsion ist der hyaline Knoten, der eine zentrale azelluläre Zone mit freier Kieselsäure, umgeben von Kollagen- und Fibroblastenwirbeln, und eine aktive periphere Zone enthält, die aus Makrophagen, Fibroblasten, Plasmazellen und zusätzlicher freier Kieselsäure besteht, wie in Abbildung 1 gezeigt.
Abbildung 1. Typischer silikotischer Knoten, mikroskopischer Schnitt. Mit freundlicher Genehmigung von Dr. V. Vallyathan.
Die genauen Eigenschaften von Silikapartikeln, die die oben beschriebene Lungenreaktion hervorrufen, sind nicht bekannt, aber Oberflächeneigenschaften können wichtig sein. Die Art und das Ausmaß der biologischen Reaktion hängen im Allgemeinen von der Intensität der Exposition ab; Es gibt jedoch zunehmend Hinweise darauf, dass frisch gebrochenes Silica toxischer sein kann als gealterter Staub, der Silica enthält, ein Effekt, der möglicherweise mit reaktiven Radikalgruppen auf den Spaltungsebenen von frisch gebrochenem Silica zusammenhängt. Dies könnte eine pathogene Erklärung für die Beobachtung von fortgeschrittenen Krankheitsfällen sowohl bei Sandstrahlern als auch bei Gesteinsbohrern bieten, bei denen die Exposition gegenüber kürzlich gebrochenem Silica besonders intensiv ist.
Der auslösende toxische Angriff kann mit einer minimalen immunologischen Reaktion auftreten; jedoch kann eine anhaltende immunologische Reaktion auf die Schädigung bei einigen der chronischen Manifestationen der Silikose wichtig sein. Beispielsweise können antinukleäre Antikörper bei beschleunigter Silikose und Sklerodermie sowie anderen Kollagenerkrankungen bei Arbeitern auftreten, die Kieselsäure ausgesetzt waren. Die Anfälligkeit silikotischer Arbeiter für Infektionen, wie Tuberkulose u Nocardia Asteroiden, hängt wahrscheinlich mit der toxischen Wirkung von Kieselsäure auf Lungenmakrophagen zusammen.
Der Zusammenhang zwischen Silikose und Tuberkulose ist seit fast einem Jahrhundert bekannt. Aktive Tuberkulose kann bei silikotischen Arbeitern 20 % übersteigen, wenn die Tuberkuloseprävalenz in der Gemeinde hoch ist. Auch hier scheinen Menschen mit akuter Silikose ein deutlich höheres Risiko zu haben.
Klinisches Bild der Silikose
Das primäre Symptom ist normalerweise Dyspnoe, die zuerst bei Aktivität oder körperlicher Betätigung und später in Ruhe festgestellt wird, da die pulmonale Reserve der Lunge verloren geht. Wenn jedoch keine andere Atemwegserkrankung vorliegt, kann die Kurzatmigkeit fehlen und die Präsentation kann ein asymptomatischer Arbeiter mit einer abnormalen Röntgenaufnahme des Brustkorbs sein. Das Röntgenbild kann manchmal eine weit fortgeschrittene Erkrankung mit nur minimalen Symptomen zeigen. Das Auftreten oder Fortschreiten von Dyspnoe kann die Entwicklung von Komplikationen einschließlich Tuberkulose, Obstruktion der Atemwege oder PMF ankündigen. Husten tritt häufig als Folge einer chronischen Bronchitis auf, die durch berufliche Staubexposition, Tabakkonsum oder beides verursacht wird. Husten kann manchmal auch dem Druck großer Massen silikotischer Lymphknoten auf die Luftröhre oder die Hauptbronchien zugeschrieben werden.
Andere Brustsymptome sind seltener als Dyspnoe und Husten. Hämoptyse ist selten und sollte Anlass zur Sorge wegen komplizierender Erkrankungen geben. Keuchen und Engegefühl in der Brust können normalerweise als Teil einer assoziierten obstruktiven Atemwegserkrankung oder Bronchitis auftreten. Brustschmerzen und Fingerschlägereien sind keine Merkmale von Silikose. Systemische Symptome wie Fieber und Gewichtsverlust deuten auf eine komplizierte Infektion oder neoplastische Erkrankung hin. Fortgeschrittene Formen der Silikose sind mit fortschreitender respiratorischer Insuffizienz mit oder ohne Cor pulmonale assoziiert. Es können nur wenige körperliche Anzeichen festgestellt werden, es sei denn, es liegen Komplikationen vor.
Röntgenmuster und funktionelle Lungenanomalien
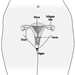
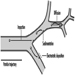
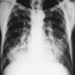
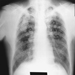
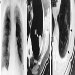
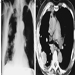
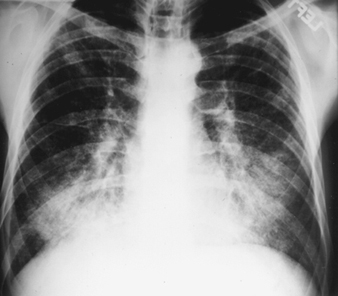
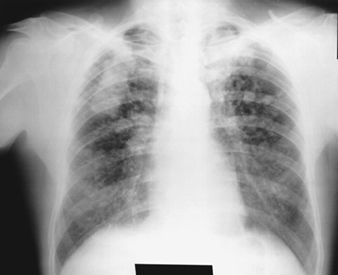
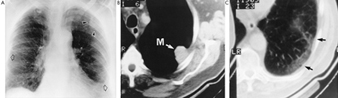
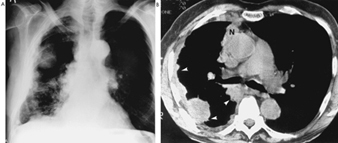
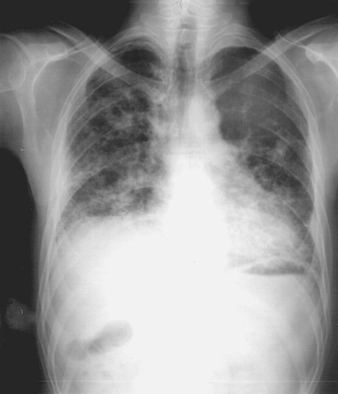
Die frühesten röntgenologischen Anzeichen einer unkomplizierten Silikose sind im Allgemeinen kleine abgerundete Trübungen. Diese können durch die Internationale Klassifikation der Röntgenbilder von Pneumokoniosen der ILO nach Größe, Form und Profusionskategorie beschrieben werden. Bei der Silikose dominieren Trübungen vom Typ „q“ und „r“. Andere Muster einschließlich linearer oder unregelmäßiger Schatten wurden ebenfalls beschrieben. Die auf dem Röntgenbild sichtbaren Trübungen stellen die Summe pathologischer silikotischer Knötchen dar. Sie werden normalerweise überwiegend in den oberen Zonen gefunden und können später fortschreiten, um andere Zonen einzubeziehen. Hiläre Lymphadenopathie wird manchmal auch vor nodulären Parenchymschatten festgestellt. Die Verkalkung der Eierschale weist stark auf eine Silikose hin, obwohl dieses Merkmal selten zu sehen ist. PMF ist durch die Bildung großer Trübungen gekennzeichnet. Diese großen Läsionen können nach Größe unter Verwendung der ILO-Klassifikation als Kategorien A, B oder C beschrieben werden. Große Trübungen oder PMF-Läsionen neigen dazu, sich zusammenzuziehen, normalerweise in den oberen Lappen, und hinterlassen Bereiche mit kompensatorischem Emphysem an ihren Rändern und oft in den Lungenbasen. Infolgedessen können zuvor offensichtliche kleine abgerundete Opazitäten zeitweise verschwinden oder weniger ausgeprägt sein. Pleuraanomalien können auftreten, sind aber kein häufiges röntgenologisches Merkmal bei Silikose. Große Trübungen können auch Anlass zur Sorge hinsichtlich Neoplasmen geben, und die röntgenologische Unterscheidung in Abwesenheit alter Filme kann schwierig sein. Alle Läsionen, die kavitieren oder sich schnell verändern, sollten auf aktive Tuberkulose untersucht werden. Akute Silikose kann sich mit einem radiologischen Alveolarfüllungsmuster mit rascher Entwicklung von PMF oder komplizierten Massenläsionen zeigen. Siehe Abbildungen 2 und 3.
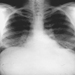
Abbildung 2. Röntgenaufnahme des Brustkorbs, akute Silikoproteinose bei einem Tagebau-Bohrer in einer Kohlenmine. Mit freundlicher Genehmigung von Dr. NL Lapp und Dr. DE Banks.
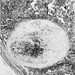
Abbildung 3. Röntgenaufnahme des Brustkorbs, komplizierte Silikose, die eine fortschreitende massive Fibrose zeigt.
Lungenfunktionstests wie Spirometrie und Diffusionskapazität sind hilfreich für die klinische Beurteilung von Personen mit Verdacht auf Silikose. Die Spirometrie kann auch bei der Früherkennung der gesundheitlichen Auswirkungen einer Staubexposition am Arbeitsplatz von Nutzen sein, da sie physiologische Anomalien erkennen kann, die radiologischen Veränderungen vorausgehen können. Bei der Silikose liegt kein allein charakteristisches Muster der Atemstörung vor. Die Spirometrie kann normal sein, oder wenn sie abnormal ist, können die Kurven Obstruktion, Restriktion oder ein gemischtes Muster zeigen. Obstruktion kann in der Tat der häufigere Befund sein. Diese Veränderungen sind bei fortgeschrittenen radiologischen Kategorien tendenziell ausgeprägter. Es besteht jedoch eine schlechte Korrelation zwischen radiologischen Anomalien und Beeinträchtigung der Atmung. Bei der akuten und akzelerierten Silikose sind die funktionellen Veränderungen ausgeprägter und das Fortschreiten schneller. Bei der akuten Silikose wird die radiologische Progression von einer zunehmenden Beeinträchtigung der Atmung und Störungen des Gasaustauschs begleitet, was zu Atemversagen und schließlich zum Tod durch hartnäckige Hypoxämie führt.
Komplikationen und spezielle diagnostische Probleme
Bei anamnestischer Exposition und einem charakteristischen Röntgenbild ist die Silikose-Diagnose im Allgemeinen nicht schwer zu stellen. Herausforderungen ergeben sich nur, wenn die radiologischen Merkmale ungewöhnlich sind oder die Expositionsgeschichte nicht erkannt wird. Eine Lungenbiopsie ist selten erforderlich, um die Diagnose zu stellen. Gewebeproben sind jedoch in einigen klinischen Umgebungen hilfreich, wenn Komplikationen vorliegen oder die Differentialdiagnose Tuberkulose, Neoplasma oder PMF umfasst. Biopsiematerial sollte zur Kultur geschickt werden, und in Forschungsumgebungen kann eine Staubanalyse eine nützliche zusätzliche Maßnahme sein. Wenn Gewebe benötigt wird, ist im Allgemeinen eine offene Lungenbiopsie für ausreichendes Untersuchungsmaterial erforderlich.
Die Wachsamkeit für infektiöse Komplikationen, insbesondere Tuberkulose, kann nicht genug betont werden, und Symptome einer Veränderung des Hustens oder der Hämoptyse sowie Fieber oder Gewichtsverlust sollten eine Aufarbeitung auslösen, um dieses behandelbare Problem auszuschließen.
Erhebliche Besorgnis und Interesse an der Beziehung zwischen Silikatbelastung, Silikose und Lungenkrebs regen weiterhin Debatten und weitere Forschungen an. Im Oktober 1996 stufte ein Komitee der International Agency for Research on Cancer (IARC) kristallines Siliziumdioxid als Karzinogen der Gruppe I ein und gelangte zu dieser Schlussfolgerung auf der Grundlage „ausreichender Beweise für Karzinogenität beim Menschen“. Es besteht Unsicherheit über die pathogenen Mechanismen für die Entwicklung von Lungenkrebs in silikaexponierten Populationen, und die mögliche Beziehung zwischen Silikose (oder Lungenfibrose) und Krebs bei exponierten Arbeitern wird weiter untersucht. Ungeachtet des Mechanismus, der für neoplastische Ereignisse verantwortlich sein kann, diktiert der bekannte Zusammenhang zwischen Kieselerde-Exposition und Silikose die Kontrolle und Reduzierung der Exposition von Arbeitnehmern mit einem Risiko für diese Krankheit.
Vorbeugung von Silikose
Die Prävention bleibt der Eckpfeiler zur Beseitigung dieser berufsbedingten Lungenkrankheit. Die Verwendung verbesserter Belüftung und lokaler Absaugung, Prozessgehäuse, Nasstechniken, persönlicher Schutz, einschließlich der richtigen Auswahl von Atemschutzgeräten, und wo möglich, industrieller Ersatz durch weniger gefährliche Mittel als Kieselsäure reduzieren die Exposition. Die Aufklärung von Arbeitnehmern und Arbeitgebern über die Gefahren der Exposition gegenüber Quarzstaub und Maßnahmen zur Kontrolle der Exposition ist ebenfalls wichtig.
Wenn bei einem Arbeitnehmer eine Silikose festgestellt wird, ist es ratsam, von der fortgesetzten Exposition Abstand zu nehmen. Leider kann die Krankheit auch ohne weitere Exposition gegenüber Kieselsäure fortschreiten. Darüber hinaus sollte die Feststellung eines Falles von Silikose, insbesondere der akuten oder beschleunigten Form, eine Arbeitsplatzbewertung veranlassen, um andere ebenfalls gefährdete Arbeitnehmer zu schützen.
Screening und Überwachung
Arbeiter, die Kieselsäure und anderen mineralischen Stäuben ausgesetzt sind, sollten regelmäßig auf gesundheitsschädliche Auswirkungen untersucht werden, als Ergänzung, aber nicht als Ersatz für die Kontrolle der Staubexposition. Ein solches Screening umfasst üblicherweise Bewertungen auf Atemwegssymptome, Lungenfunktionsanomalien und neoplastische Erkrankungen. Untersuchungen auf Tuberkulose-Infektion sollten ebenfalls durchgeführt werden. Zusätzlich zum Screening einzelner Arbeitnehmer sollten Daten von Gruppen von Arbeitnehmern für Überwachungs- und Präventionsmaßnahmen erhoben werden. Anleitungen für diese Art von Studien sind in der Liste der empfohlenen Literatur enthalten.
Therapie, Komplikationsmanagement und Kontrolle der Silikose
Wenn die Prävention erfolglos war und sich eine Silikose entwickelt hat, richtet sich die Therapie weitgehend auf Komplikationen der Krankheit. Die therapeutischen Maßnahmen ähneln denen, die üblicherweise bei der Behandlung von Atemwegsobstruktion, Infektion, Pneumothorax, Hypoxämie und respiratorischer Insuffizienz als Komplikation anderer Lungenerkrankungen eingesetzt werden. In der Vergangenheit war die Inhalation von aerosolisiertem Aluminium als spezifische Therapie für Silikose erfolglos. Polyvinylpyridin-N-oxid, ein Polymer, das Versuchstiere geschützt hat, ist nicht für die Anwendung beim Menschen verfügbar. Jüngste Laborarbeiten mit Tetrandrin haben gezeigt in vivo Verringerung der Fibrose und der Kollagensynthese bei Silica-exponierten Tieren, die mit diesem Medikament behandelt wurden. Derzeit fehlen jedoch starke Beweise für die Wirksamkeit beim Menschen, und es bestehen Bedenken hinsichtlich der potenziellen Toxizität, einschließlich der Mutagenität, dieses Arzneimittels. Aufgrund der hohen Krankheitsprävalenz in einigen Ländern werden weiterhin Kombinationen von Arzneimitteln und anderen Interventionen untersucht. Derzeit gibt es keinen erfolgreichen Ansatz, und die Suche nach einer spezifischen Therapie für Silikose war bisher nicht lohnend.
Eine weitere Exposition ist unerwünscht, und Ratschläge zum Verlassen oder Wechseln des aktuellen Arbeitsplatzes sollten zusammen mit Informationen über vergangene und gegenwärtige Expositionsbedingungen gegeben werden.
Bei der medizinischen Behandlung von Silikose ist die Wachsamkeit hinsichtlich komplizierter Infektionen, insbesondere Tuberkulose, von entscheidender Bedeutung. Die Anwendung von BCG bei Tuberkulin-negativen Patienten mit Silikotikum wird nicht empfohlen, aber die Anwendung einer präventiven Isoniazid (INH)-Therapie bei Patienten mit Tuberkulin-positiven Silikotikern wird in Ländern empfohlen, in denen die Prävalenz von Tuberkulose gering ist. Die Diagnose einer aktiven Tuberkulose-Infektion bei Patienten mit Silikose kann schwierig sein. Klinische Symptome wie Gewichtsverlust, Fieber, Schweißausbrüche und Unwohlsein sollten eine radiologische Untersuchung und säurefeste Bazillenstämme und -kulturen im Sputum veranlassen. Besonders besorgniserregend sind röntgenologische Veränderungen, einschließlich Vergrößerung oder Kavitation in Konglomeratläsionen oder knotigen Trübungen. Bakteriologische Studien zu expektoriertem Sputum sind bei Silikotuberkulose möglicherweise nicht immer zuverlässig. Eine faseroptische Bronchoskopie für zusätzliche Proben für Kultur und Untersuchung kann oft hilfreich sein, um eine Diagnose einer aktiven Erkrankung zu stellen. Der Einsatz einer Multidrug-Therapie bei Verdacht auf eine aktive Erkrankung bei Silikotikern ist auf einer geringeren Verdachtsebene gerechtfertigt als bei nicht silikotischen Patienten, da es schwierig ist, eindeutige Beweise für eine aktive Infektion zu erbringen. Die Rifampin-Therapie scheint die Erfolgsrate der Behandlung von durch Tuberkulose komplizierter Silikose erhöht zu haben, und in einigen neueren Studien war das Ansprechen auf eine Kurzzeittherapie in Fällen von Silikotuberkulose vergleichbar mit dem in übereinstimmenden Fällen von primärer Tuberkulose.
Beatmungsunterstützung bei respiratorischer Insuffizienz ist indiziert, wenn sie durch eine behandelbare Komplikation ausgelöst wird. Pneumothorax, spontan und beatmungsbedingt, wird in der Regel durch Thoraxdrainage behandelt. Es kann sich eine bronchopleurale Fistel entwickeln, und eine chirurgische Beratung und Behandlung sollte in Betracht gezogen werden.
Akute Silikose kann schnell zu respiratorischer Insuffizienz fortschreiten. Wenn diese Krankheit einer pulmonalen alveolären Proteinose ähnelt und eine schwere Hypoxämie vorliegt, umfasste eine aggressive Therapie eine massive Ganzlungenspülung mit dem Patienten unter Vollnarkose, um den Gasaustausch zu verbessern und alveoläre Trümmer zu entfernen. Obwohl das Konzept ansprechend ist, wurde die Wirksamkeit der Ganzlungenspülung nicht nachgewiesen. Eine Glukokortikoidtherapie wurde auch bei akuter Silikose eingesetzt; es ist jedoch immer noch von unbewiesenem Nutzen.
Einige junge Patienten mit Silikose im Endstadium können von Zentren, die mit diesem teuren und risikoreichen Verfahren erfahren sind, als Kandidaten für eine Lungen- oder Herz-Lungen-Transplantation angesehen werden. Ausgewählten Patienten kann eine frühzeitige Überweisung und Bewertung für diese Intervention angeboten werden.
Die Diskussion eines aggressiven und hochtechnologischen therapeutischen Eingriffs wie der Transplantation trägt dramatisch dazu bei, die ernste und potenziell tödliche Natur der Silikose zu unterstreichen und die entscheidende Rolle der Primärprävention zu betonen. Die Kontrolle der Silikose hängt letztendlich von der Reduzierung und Kontrolle der Staubexposition am Arbeitsplatz ab. Dies wird durch die strenge und gewissenhafte Anwendung grundlegender arbeitshygienischer und technischer Prinzipien erreicht, mit einer Verpflichtung zur Erhaltung der Gesundheit der Arbeitnehmer.
Lungenerkrankungen der Kohlenarbeiter
Kohlebergleute sind einer Reihe von Lungenerkrankungen und -beschwerden ausgesetzt, die sich aus ihrer Exposition gegenüber Kohlenminenstaub ergeben. Dazu gehören Pneumokoniose, chronische Bronchitis und obstruktive Lungenerkrankung. Auftreten und Schweregrad der Erkrankung hängen von der Intensität und Dauer der Staubexposition ab. Auch die spezifische Zusammensetzung des Grubenstaubs hat Einfluss auf einige gesundheitliche Folgen.
In den entwickelten Ländern, in denen Lungenerkrankungen in der Vergangenheit sehr häufig vorkamen, hat die durch Vorschriften herbeigeführte Verringerung der Staubbelastung seit den 1970er Jahren zu einem erheblichen Rückgang der Krankheitsprävalenz geführt. Darüber hinaus wird in den meisten dieser Länder in den letzten Jahrzehnten eine erhebliche Reduzierung der Arbeitskräfte im Bergbau, die teilweise durch technologische Veränderungen und daraus resultierende Produktivitätssteigerungen verursacht wurde, zu einer weiteren Verringerung der Gesamterkrankungsraten führen. Bergleute in anderen Ländern, wo der Kohlebergbau ein neueres Phänomen ist und Staubkontrollen weniger aggressiv sind, hatten nicht so viel Glück. Dieses Problem wird durch die hohen Kosten der modernen Bergbautechnologie verschärft, die die Beschäftigung einer großen Anzahl von Arbeitern erzwingen, von denen viele einem hohen Krankheitsrisiko ausgesetzt sind.
Im Folgenden wird jede Krankheit oder Störung der Reihe nach betrachtet. Diejenigen, die für den Kohlebergbau spezifisch sind, wie z. B. die Pneumokoniose der Kohlearbeiter, werden im Detail beschrieben; die Beschreibung anderer, wie der obstruktiven Lungenerkrankung, beschränkt sich auf die Aspekte, die sich auf Bergarbeiter und Staubbelastung beziehen.
Pneumokoniose der Kohlenarbeiter
Die Kohlenarbeiter-Pneumokoniose (CWP) ist die am häufigsten mit dem Kohlebergbau verbundene Krankheit. Es ist keine sich schnell entwickelnde Krankheit, die normalerweise mindestens zehn Jahre dauert, bis sie sich manifestiert, und oft viel länger, wenn die Exposition gering ist. In seinen Anfangsstadien ist es ein Indikator für eine übermäßige Lungenstaubretention und kann an sich mit wenigen Symptomen oder Anzeichen verbunden sein. Mit fortschreitendem Vordringen setzt es den Bergmann jedoch einem zunehmenden Risiko der Entwicklung der viel schwerwiegenderen progressiven massiven Fibrose (PMF) aus.
Pathologie
Die klassische Läsion von CWP ist die Kohlenflecke, eine Ansammlung von Staub und staubbeladenen Makrophagen um die Peripherie der respiratorischen Bronchiolen. Die Flecken enthalten minimal Kollagen und sind daher normalerweise nicht tastbar. Sie sind etwa 1 bis 5 mm groß und gehen häufig mit einer Erweiterung der angrenzenden Lufträume einher, die sog fokales Emphysem. Obwohl sie oft sehr zahlreich sind, sind sie normalerweise auf einer Röntgenaufnahme des Brustkorbs nicht erkennbar.
Eine weitere Läsion im Zusammenhang mit CWP ist der Kohleknollen. Diese größeren Läsionen sind tastbar und enthalten eine Mischung aus staubbeladenen Makrophagen, Kollagen und Retikulin. Das Vorhandensein von Kohleknötchen mit oder ohne silikotische Knötchen (siehe unten) weist auf eine Lungenfibrose hin und ist größtenteils für die auf Röntgenaufnahmen des Brustkorbs sichtbaren Trübungen verantwortlich. Makroknötchen (7 bis 20 mm) können sich zu einer fortschreitenden massiven Fibrose zusammenschließen (siehe unten), oder PMF kann sich aus einem einzelnen Makroknötchen entwickeln.
Silikotische Knötchen (beschrieben unter Silikose) wurden bei einer bedeutenden Minderheit von Untertage-Kohlenarbeitern gefunden. Für die meisten liegt die Ursache einfach in der im Kohlenstaub enthaltenen Kieselsäure, obwohl die Exposition gegenüber reiner Kieselsäure bei einigen Jobs sicherlich ein wichtiger Faktor ist (z. B. bei Übertagebohrern, Untertagefahrern und Dachankern).
Radiographie
Der nützlichste Indikator für CWP bei Bergleuten während des Lebens wird mit der routinemäßigen Röntgenaufnahme des Brustkorbs erhalten. Staubablagerungen und die knötchenförmigen Gewebereaktionen schwächen den Röntgenstrahl und führen zu Trübungen auf dem Film. Die Fülle dieser Trübungen kann systematisch beurteilt werden, indem eine standardisierte Methode zur Beschreibung von Röntgenbildern verwendet wird, wie sie von der ILO verbreitet und an anderer Stelle in diesem Kapitel beschrieben wird. Bei dieser Methode werden einzelne Posterior-Anterior-Filme mit Standard-Röntgenaufnahmen verglichen, die eine zunehmende Fülle kleiner Trübungen zeigen, und der Film wird basierend auf seiner Ähnlichkeit mit dem Standard in eine von vier Hauptkategorien (0, 1, 2, 3) eingeteilt. Abhängig von der Einschätzung des Lesers zur Ähnlichkeit des Films mit benachbarten ILO-Kategorien wird auch eine sekundäre Klassifizierung vorgenommen. Andere Aspekte der Trübungen, wie Größe, Form und Region des Auftretens in der Lunge, werden ebenfalls notiert. Einige Länder wie China und Japan haben ähnliche Systeme zur systematischen Beschreibung oder Interpretation von Röntgenbildern entwickelt, die für ihre eigenen Bedürfnisse besonders geeignet sind.
Traditionell klein abgerundet Arten von Opazität wurden mit dem Kohlebergbau in Verbindung gebracht. Neuere Daten deuten darauf hin unregelmäßig Arten können auch durch die Exposition gegenüber Kohlenminenstaub entstehen. Die Trübungen von CWP und Silikose sind auf dem Röntgenbild oft nicht zu unterscheiden. Es gibt jedoch Hinweise darauf, dass größere Trübungen (Typ r) häufiger auf eine Silikose hindeuten.
Es ist wichtig zu beachten, dass eine erhebliche Menge pathologischer Anomalien im Zusammenhang mit einer Pneumokoniose in der Lunge vorhanden sein kann, bevor sie auf der routinemäßigen Röntgenaufnahme des Brustkorbs erkannt werden kann. Dies gilt insbesondere für Makulaablagerungen, wird jedoch mit zunehmender Fülle und Größe der Knötchen zunehmend weniger wahr. Ein begleitendes Emphysem kann auch die Sichtbarkeit von Läsionen auf dem Röntgenbild des Brustkorbs verringern. Die Computertomographie (CT) – insbesondere die hochauflösende Computertomographie (HRCT) – kann die Visualisierung von Anomalien ermöglichen, die auf routinemäßigen Röntgenaufnahmen des Brustkorbs nicht eindeutig erkennbar sind, obwohl die CT für die routinemäßige klinische Diagnose von Lungenerkrankungen der Bergarbeiter nicht erforderlich und nicht für medizinische Zwecke indiziert ist Überwachung von Bergleuten.
Klinische Aspekte
Die Entwicklung von CWP, obwohl ein Marker für eine übermäßige Staubretention in der Lunge, ist an sich oft nicht von offensichtlichen klinischen Anzeichen begleitet. Dies soll jedoch nicht heißen, dass das Einatmen von Kohlengrubenstaub ungefährlich ist, da inzwischen bekannt ist, dass andere Lungenerkrankungen durch Staubexposition entstehen können. Pulmonale Hypertonie wird häufiger bei Bergleuten festgestellt, die in Verbindung mit CWP eine Atemwegsobstruktion entwickeln. Sobald sich CWP entwickelt hat, schreitet es außerdem normalerweise fort, es sei denn, die Staubexposition hört auf, und kann danach fortschreiten. Es setzt den Bergmann auch einem stark erhöhten Risiko der Entwicklung des klinisch bedrohlichen PMF aus, mit der Wahrscheinlichkeit einer anschließenden Beeinträchtigung, Behinderung und vorzeitigen Sterblichkeit.
Krankheitsmechanismen
Die Entwicklung der frühesten Veränderung des CWP, der Staubflecken, repräsentiert die Auswirkungen der Staubablagerung und -akkumulation. Das Folgestadium, also die Knötchenbildung, resultiert aus der entzündlichen und fibrotischen Reaktion der Lunge auf den Staub. Dabei wird seit langem über die Rolle von Silica- und Nicht-Silica-Staub diskutiert. Einerseits ist bekannt, dass Quarzstaub wesentlich giftiger ist als Kohlenstaub. Auf der anderen Seite haben epidemiologische Studien jedoch keine eindeutigen Beweise dafür erbracht, dass die Kieselsäureexposition mit der CWP-Prävalenz oder -Inzidenz im Zusammenhang steht. Tatsächlich scheint es, dass fast eine umgekehrte Beziehung besteht, da die Krankheitsraten dort tendenziell erhöht sind, wo die Kieselsäurewerte niedriger sind (z. B. in Gebieten, in denen Anthrazit abgebaut wird). Kürzlich wurde durch Untersuchungen der Partikeleigenschaften ein gewisses Verständnis dieses Paradoxons gewonnen. Diese Studien weisen darauf hin, dass nicht nur die im Staub vorhandene Menge an Kieselsäure (konventionell mittels Infrarotspektrometrie oder Röntgenbeugung gemessen), sondern auch die Bioverfügbarkeit der Oberfläche der Kieselsäurepartikel mit der Toxizität zusammenhängen kann. Beispielsweise kann die Tonbeschichtung (Okklusion) eine wichtige modifizierende Rolle spielen. Ein weiterer wichtiger Faktor, der derzeit untersucht wird, betrifft die Oberflächenladung in Form von freien Radikalen und die Auswirkungen von „frisch gebrochenem“ gegenüber „gealtertem“ siliziumhaltigem Staub.
Überwachung und Epidemiologie
Die Prävalenz von CWP unter Untertagebergleuten variiert mit der Art der Arbeit, der Amtszeit und dem Alter. Eine kürzlich durchgeführte Studie über US-Kohlenbergleute ergab, dass zwischen 1970 und 1972 etwa 25 bis 40 % der arbeitenden Kohlebergleute nach 1 oder mehr Jahren im Bergbau kleine abgerundete Trübungen der Kategorie 30 oder höher aufwiesen. Diese Prävalenz spiegelt eine Exposition gegenüber 6 mg/m wider3 oder mehr von lungengängigem Staub unter Strebarbeitern vor diesem Zeitpunkt. Einführung eines Staubgrenzwertes von 3 mg/m3 1969 mit einer Reduzierung auf 2 mg/m3 im Jahr 1972 hat zu einem Rückgang der Krankheitsprävalenz auf etwa die Hälfte des früheren Niveaus geführt. Rückgänge im Zusammenhang mit der Staubkontrolle wurden an anderer Stelle festgestellt, beispielsweise im Vereinigten Königreich und in Australien. Leider wurden diese Gewinne durch zeitliche Zunahmen der Prävalenz anderswo ausgeglichen.
Eine Expositions-Wirkungs-Beziehung für die Prävalenz oder Inzidenz von CWP und Staubexposition wurde in einer Reihe von Studien nachgewiesen. Diese haben gezeigt, dass die primäre signifikante Staubexpositionsvariable die Exposition gegenüber gemischtem Grubenstaub ist. Intensive Studien britischer Forscher konnten keinen großen Einfluss der Kieselsäurebelastung feststellen, solange der Kieselsäureanteil weniger als etwa 5 % betrug. Der Kohlerang (prozentualer Kohlenstoffgehalt) ist ein weiterer wichtiger Prädiktor für die CWP-Entwicklung. Studien in den Vereinigten Staaten, dem Vereinigten Königreich, Deutschland und anderswo haben klare Hinweise darauf gegeben, dass die Prävalenz und Inzidenz von CWP deutlich mit dem Kohlegrad zunimmt, wobei diese deutlich größer sind, wenn Anthrazitkohle (hochgradige Kohle) abgebaut wird. Es wurde festgestellt, dass keine anderen Umweltvariablen größere Auswirkungen auf die CWP-Entwicklung haben. Das Alter der Bergleute scheint einen gewissen Einfluss auf die Krankheitsentwicklung zu haben, da ältere Bergleute offenbar einem erhöhten Risiko ausgesetzt sind. Es ist jedoch nicht ganz klar, ob dies bedeutet, dass ältere Bergleute anfälliger sind, ob es sich um einen Verweilzeiteffekt oder einfach um ein Artefakt handelt (der Alterseffekt könnte beispielsweise eine Unterschätzung der Expositionsschätzungen für ältere Bergleute widerspiegeln). Zigarettenrauchen scheint das Risiko einer CWP-Entwicklung nicht zu erhöhen.
Untersuchungen, bei denen Bergleute alle fünf Jahre mit Röntgenaufnahmen des Brustkorbs nachuntersucht wurden, zeigen, dass das Risiko, im Laufe der fünf Jahre PMF zu entwickeln, eindeutig mit der Kategorie der CWP zusammenhängt, wie sie auf der ersten Röntgenaufnahme des Brustkorbs festgestellt wurde. Da das Risiko bei Kategorie 2 viel größer ist als bei Kategorie 1, war früher die gängige Meinung, dass Miner möglichst nicht in Kategorie 2 gelangen sollten. In den meisten Minen gibt es jedoch in der Regel viel mehr Bergleute mit CWP der Kategorie 1 im Vergleich zu Kategorie 2. Das geringere Risiko für Kategorie 1 im Vergleich zu Kategorie 2 wird also etwas durch die größere Anzahl von Bergleuten mit Kategorie 1 ausgeglichen ist klar geworden, dass jeder Pneumokoniose vorgebeugt werden sollte.
Sterblichkeit
Es wurde beobachtet, dass Bergleute als Gruppe ein erhöhtes Sterberisiko durch nicht maligne Atemwegserkrankungen haben, und es gibt Hinweise darauf, dass die Sterblichkeit bei Bergleuten mit CWP etwas höher ist als bei denen im gleichen Alter ohne die Krankheit. Der Effekt ist jedoch geringer als der bei Minern mit PMF beobachtete Exzess (siehe unten).
abwehr
Der einzige Schutz gegen CWP ist die Minimierung der Staubexposition. Wenn möglich, sollte dies durch Staubunterdrückungsmethoden wie Belüftung und Sprühwasser erreicht werden, anstatt durch die Verwendung von Atemschutzgeräten oder administrativen Kontrollen, wie z. B. Mitarbeiterrotation. In dieser Hinsicht gibt es jetzt gute Beweise dafür, dass in einigen Ländern um die 1970er Jahre ergriffene behördliche Maßnahmen zur Verringerung der Staubbelastung zu einer erheblichen Verringerung der Krankheitsraten geführt haben. Die Versetzung von Arbeitnehmern mit frühen Anzeichen von CWP an weniger staubige Arbeitsplätze ist eine umsichtige Maßnahme, obwohl es kaum praktische Beweise dafür gibt, dass solche Programme das Fortschreiten der Krankheit erfolgreich verhindert haben. Aus diesem Grund muss die Staubunterdrückung die primäre Methode zur Krankheitsprävention bleiben.
Die laufende, aggressive Überwachung der Staubexposition und die bewusste Ausübung von Kontrollbemühungen können durch Gesundheitsscreening-Überwachungen von Bergleuten ergänzt werden. Wenn festgestellt wird, dass Bergleute staubbedingte Krankheiten entwickeln, sollten die Bemühungen zur Expositionskontrolle am gesamten Arbeitsplatz intensiviert werden, und Bergleuten mit Staubbelastungen sollte Arbeit in staubarmen Bereichen der Grubenumgebung angeboten werden.
Behandlung
Obwohl mehrere Behandlungsformen versucht wurden, einschließlich der Inhalation von Aluminiumpulver und der Verabreichung von Tetrandin, ist keine Behandlung bekannt, die den fibrotischen Prozess in der Lunge wirksam umkehrt oder verlangsamt. Derzeit wird vor allem in China, aber auch anderswo, eine Ganzlungenlavage mit dem Ziel erprobt, die Gesamtstaubbelastung der Lunge zu reduzieren. Obwohl das Verfahren zur Entfernung einer beträchtlichen Menge Staub führen kann, sind seine Risiken, Vorteile und seine Rolle beim Management der Gesundheit der Bergleute unklar.
Ansonsten sollte die Behandlung darauf abzielen, Komplikationen vorzubeugen, den Funktionsstatus der Bergleute zu maximieren und ihre Symptome zu lindern, sei es aufgrund von CWP oder anderen begleitenden Atemwegserkrankungen. Im Allgemeinen sollten Bergleute, die staubinduzierte Lungenerkrankungen entwickeln, ihre aktuelle Staubbelastung bewerten und die Ressourcen von Regierungen und Arbeitsorganisationen nutzen, um die verfügbaren Wege zu finden, um alle schädlichen Atemwegsbelastungen zu reduzieren. Für Bergleute, die rauchen, ist die Raucherentwöhnung ein erster Schritt im Umgang mit der persönlichen Belastung. Es wird empfohlen, infektiöse Komplikationen chronischer Lungenerkrankungen mit verfügbaren Pneumokokken- und jährlichen Influenza-Impfstoffen zu verhindern. Eine frühzeitige Untersuchung der Symptome einer Lungeninfektion, mit besonderem Augenmerk auf mykobakterielle Erkrankungen, wird ebenfalls empfohlen. Die Behandlung von akuter Bronchitis, Bronchospasmus und dekompensierter Herzinsuffizienz bei Bergarbeitern ist ähnlich wie bei Patienten ohne staubbedingte Erkrankungen.
Progressive massive Fibrose
PMF, manchmal auch als komplizierte Pneumokoniose bezeichnet, wird diagnostiziert, wenn eine oder mehrere große fibrotische Läsionen (deren Definition von der Art der Erkennung abhängt) in einer oder beiden Lungen vorhanden sind. Wie der Name schon sagt, wird PMF im Laufe der Zeit oft schwerer, auch ohne zusätzliche Staubbelastung. Es kann sich auch entwickeln, nachdem die Staubexposition aufgehört hat, und kann oft zu Behinderungen und vorzeitigem Tod führen.
Pathologie
PMF-Läsionen können einseitig oder beidseitig sein und werden am häufigsten in den oberen oder mittleren Lungenlappen gefunden. Die Läsionen bestehen aus Kollagen, Retikulin, Kohlenminenstaub und staubbeladenen Makrophagen, während das Zentrum eine schwarze Flüssigkeit enthalten kann, die gelegentlich kavitiert. US-amerikanische Pathologiestandards verlangen, dass Läsionen eine Größe von 2 cm oder mehr haben, um in chirurgischen oder Autopsieproben als PMF-Entitäten identifiziert zu werden.
Radiologie
Große Trübungen (> 1 cm) auf dem Röntgenbild, verbunden mit einer Vorgeschichte von ausgedehnter Kohlenminenstaub-Exposition, werden als Hinweis auf das Vorhandensein von PMF angesehen. Es ist jedoch wichtig, dass andere Krankheiten wie Lungenkrebs, Tuberkulose und Granulome berücksichtigt werden. Große Trübungen sind normalerweise vor einem Hintergrund kleiner Trübungen zu sehen, aber die Entwicklung von PMF aus einer Fülle der Kategorie 0 wurde über einen Zeitraum von fünf Jahren beobachtet.
Klinische Aspekte
Diagnostische Möglichkeiten für jeden einzelnen Bergmann mit großen Brusttrübungen müssen entsprechend evaluiert werden. Klinisch stabile Bergleute mit bilateralen Läsionen in der typischen oberen Lungenverteilung und mit vorbestehender einfacher CWP können eine geringe diagnostische Herausforderung darstellen. Bergarbeiter mit fortschreitenden Symptomen, Risikofaktoren für andere Erkrankungen (z. B. Tuberkulose) oder atypischen klinischen Merkmalen sollten jedoch einer gründlichen und angemessenen Untersuchung unterzogen werden, bevor der Diagnostiker die Läsionen PMF zuschreibt.
Dyspnoe und andere respiratorische Symptome begleiten PMF häufig, müssen aber nicht unbedingt auf die Krankheit selbst zurückzuführen sein. Herzinsuffizienz (durch pulmonale Hypertonie und Cor pulmonale) ist eine nicht seltene Komplikation.
Krankheitsmechanismen
Trotz umfangreicher Forschung bleibt die eigentliche Ursache der PMF-Entwicklung unklar. Im Laufe der Jahre wurden verschiedene Hypothesen vorgeschlagen, aber keine ist vollständig zufriedenstellend. Eine prominente Theorie war, dass Tuberkulose eine Rolle spielte. Tatsächlich ist Tuberkulose häufig bei Bergleuten mit PMF vorhanden, insbesondere in den Entwicklungsländern. Es wurde jedoch festgestellt, dass sich PMF bei Bergleuten entwickelt, bei denen es keine Anzeichen von Tuberkulose gab, und es wurde keine erhöhte Tuberkulinreaktivität bei Bergleuten mit Pneumokoniose festgestellt. Trotz Untersuchungen fehlt es an konsistenten Beweisen für die Rolle des Immunsystems bei der PMF-Entwicklung.
Überwachung und Epidemiologie
Wie bei CWP sind die PMF-Werte in Ländern mit strengen Vorschriften und Programmen zur Staubkontrolle zurückgegangen. Eine kürzlich durchgeführte Studie über US-Bergleute ergab, dass etwa 2 % der unter Tage arbeitenden Kohlebergleute PMF nach 30 oder mehr Jahren im Bergbau hatten (obwohl diese Zahl möglicherweise durch das Ausscheiden betroffener Bergleute verfälscht wurde).
Expositions-Wirkungs-Untersuchungen von PMF haben gezeigt, dass die Exposition gegenüber Kohlenminenstaub, die CWP-Kategorie, der Kohlerang und das Alter die primären Determinanten der Krankheitsentwicklung sind. Wie bei CWP haben epidemiologische Studien keine größeren Auswirkungen von Quarzstaub festgestellt. Obwohl früher angenommen wurde, dass sich PMF nur vor dem Hintergrund der geringen Trübungen von CWP entwickelt, wurde kürzlich festgestellt, dass dies nicht der Fall ist. Es wurde gezeigt, dass Bergleute mit einer anfänglichen Röntgenaufnahme des Brustkorbs, die CWP der Kategorie 0 zeigt, über einen Zeitraum von fünf Jahren PMF entwickeln, wobei das Risiko mit ihrer kumulativen Staubexposition zunimmt. Auch Bergleute können nach Beendigung der Staubexposition PMF entwickeln.
Sterblichkeit
PMF führt zu vorzeitiger Sterblichkeit, wobei sich die Prognose mit zunehmendem Krankheitsstadium verschlechtert. Eine kürzlich durchgeführte Studie zeigte, dass Bergleute mit PMF der Kategorie C nur ein Viertel der Überlebensrate über 22 Jahre im Vergleich zu Bergleuten ohne Pneumokoniose hatten. Dieser Effekt zeigte sich über alle Altersgruppen hinweg.
abwehr
Die Vermeidung von Staubexposition ist die einzige Möglichkeit, PMF zu verhindern. Da das Risiko seiner Entwicklung mit zunehmender Kategorie einfacher CWP stark zunimmt, besteht eine Strategie zur Sekundärprävention von PMF darin, dass Bergleute sich regelmäßigen Röntgenaufnahmen des Brustkorbs unterziehen und ihre Exposition beenden oder reduzieren, wenn einfache CWP entdeckt werden. Obwohl dieser Ansatz gültig erscheint und in bestimmten Gerichtsbarkeiten übernommen wurde, wurde seine Wirksamkeit nicht systematisch bewertet.
Behandlung
Es gibt keine bekannte Behandlung für PMF. Die medizinische Versorgung sollte darauf ausgerichtet sein, den Zustand und die damit verbundenen Lungenerkrankungen zu verbessern und gleichzeitig vor infektiösen Komplikationen zu schützen. Obwohl die Aufrechterhaltung der funktionellen Stabilität bei Patienten mit PMF schwieriger sein kann, ähnelt das Management in anderer Hinsicht dem einfachen CWP.
Obstruktive Lungenerkrankung
Es gibt jetzt konsistente und überzeugende Beweise für einen Zusammenhang zwischen Lungenfunktionsverlust und Staubexposition. Verschiedene Studien in verschiedenen Ländern haben den Einfluss der Staubexposition auf die Absolutwerte und zeitlichen Änderungen von Messwerten der Atmungsfunktion untersucht, wie z. B. das forcierte Exspirationsvolumen in einer Sekunde (FEV1), forcierte Vitalkapazität (FVC) und Flussraten. Alle haben Beweise dafür gefunden, dass Staubexposition zu einer Verringerung der Lungenfunktion führt, und die Ergebnisse mehrerer neuerer britischer und US-amerikanischer Untersuchungen waren auffallend ähnlich. Diese weisen darauf hin, dass die Staubexposition am Streb im Laufe eines Jahres im Durchschnitt zu einer Verringerung der Lungenfunktion führt, die dem Rauchen einer halben Packung Zigaretten pro Tag entspricht. Die Studien zeigen auch, dass die Wirkungen variieren, und ein bestimmter Bergarbeiter kann Wirkungen entwickeln, die den vom Zigarettenrauchen zu erwartenden oder schlechteren entsprechen, insbesondere wenn die Person einer höheren Staubbelastung ausgesetzt war.
Die Auswirkungen der Staubexposition wurden sowohl bei Nierauchern als auch bei aktuellen Rauchern festgestellt. Darüber hinaus gibt es keine Hinweise darauf, dass Rauchen die Wirkung der Staubexposition verstärkt. Vielmehr haben Studien im Allgemeinen einen etwas geringeren Effekt bei aktuellen Rauchern gezeigt, ein Ergebnis, das auf eine gesunde Auswahl der Arbeiter zurückzuführen sein könnte. Es ist wichtig zu beachten, dass die Beziehung zwischen Staubexposition und Atmungsabfall unabhängig von einer Pneumokoniose zu bestehen scheint. Das heißt, es ist nicht erforderlich, dass eine Pneumokoniose vorhanden ist, damit die Lungenfunktion reduziert ist. Im Gegenteil, es scheint eher so, dass der eingeatmete Staub auf mehreren Wegen wirken kann, was bei einigen Bergleuten zu Pneumokoniose, bei anderen zu Verstopfungen und bei wieder anderen zu mehreren Folgen führen kann. Im Gegensatz zu Bergleuten mit CWP allein haben Bergleute mit respiratorischen Symptomen eine signifikant niedrigere Lungenfunktion, nach Standardisierung für Alter, Rauchen, Staubbelastung und andere Faktoren.
Jüngste Arbeiten zu Änderungen der Atmungsfunktion beinhalteten die Erforschung von Längsänderungen. Die Ergebnisse deuten darauf hin, dass es bei neuen Bergleuten im Laufe der Zeit einen nichtlinearen Rückgangstrend geben kann, wobei einer hohen anfänglichen Verlustrate ein moderaterer Rückgang bei fortgesetzter Exposition folgt. Darüber hinaus gibt es Hinweise darauf, dass Bergleute, die auf den Staub reagieren, sich nach Möglichkeit dafür entscheiden, sich von den stärkeren Expositionen zu entfernen.
Chronische Bronchitis
Atemwegssymptome wie chronischer Husten und Schleimproduktion sind eine häufige Folge der Arbeit im Kohlebergbau, wobei die meisten Studien eine übermäßige Prävalenz im Vergleich zu nicht exponierten Kontrollgruppen zeigen. Darüber hinaus wurde gezeigt, dass Prävalenz und Inzidenz von Atemwegssymptomen mit kumulativer Staubexposition zunehmen, nachdem Alter und Rauchen berücksichtigt wurden. Das Vorhandensein von Symptomen scheint mit einer Verringerung der Lungenfunktion verbunden zu sein, die über die Staubexposition und andere mutmaßliche Ursachen hinausgeht. Dies deutet darauf hin, dass die Staubexposition bei der Auslösung bestimmter Krankheitsprozesse eine entscheidende Rolle spielen kann, die dann unabhängig von einer weiteren Exposition fortschreiten. Ein Zusammenhang zwischen der Größe der Bronchialdrüsen und der Staubexposition wurde pathologisch nachgewiesen, und es wurde festgestellt, dass die Mortalität durch Bronchitis und Emphysem mit zunehmender kumulativer Staubexposition zunimmt.
Lungenaufblähung
Pathologische Studien haben wiederholt ein Übermaß an Emphysemen bei Bergleuten im Vergleich zu Kontrollgruppen festgestellt. Darüber hinaus wurde festgestellt, dass der Grad des Emphysems sowohl mit der Staubmenge in der Lunge als auch mit pathologischen Bewertungen der Pneumokoniose zusammenhängt. Darüber hinaus ist es wichtig zu erkennen, dass es Hinweise darauf gibt, dass das Vorhandensein eines Emphysems mit der Staubexposition und dem Prozentsatz des vorhergesagten FEV zusammenhängt1. Daher stimmen diese Ergebnisse mit der Ansicht überein, dass eine Staubexposition zu Behinderungen führen kann, indem sie ein Emphysem verursacht.
Die Form des Emphysems, die am deutlichsten mit dem Kohlebergbau in Verbindung gebracht wird, ist das fokale Emphysem. Diese besteht aus Zonen vergrößerter Lufträume mit einer Größe von 1 bis 2 mm, die an Staubflecken angrenzen, die die respiratorischen Bronchiolen umgeben. Die gegenwärtige Meinung ist, dass das Emphysem eher durch Gewebezerstörung als durch Dehnung oder Dilatation gebildet wird. Abgesehen vom fokalen Emphysem gibt es Hinweise darauf, dass das zentriazinäre Emphysem einen beruflichen Ursprung hat und dass das totale Emphysem (dh das Ausmaß aller Arten) mit der Beschäftigung im Bergbau korreliert, sowohl bei denjenigen, die noch nie geraucht haben, als auch bei den Rauchern. Es gibt keine Hinweise darauf, dass Rauchen die Beziehung zwischen Staubexposition und Emphysem potenziert. Es gibt jedoch Hinweise auf eine umgekehrte Beziehung zwischen dem Kieselsäuregehalt der Lunge und dem Vorhandensein eines Emphysems.
Das Problem des Emphysems ist seit langem umstritten, wobei einige angaben, dass Selektionsverzerrungen und Rauchen die Interpretation pathologischer Studien erschweren. Darüber hinaus sind einige der Ansicht, dass ein fokales Emphysem nur geringfügige Auswirkungen auf die Lungenfunktion hat. Pathologische Studien, die seit den 1980er Jahren durchgeführt wurden, reagieren jedoch auf frühere Kritik und weisen darauf hin, dass die Auswirkungen der Staubexposition für die Gesundheit von Bergleuten möglicherweise bedeutender sind als bisher angenommen. Dieser Standpunkt wird durch neuere Erkenntnisse gestützt, dass die Sterblichkeit durch Bronchitis und Emphyseme mit der kumulativen Staubexposition zusammenhängt.
Silikose
Silikose, obwohl sie eher mit anderen Industrien als dem Kohlebergbau in Verbindung gebracht wird, kann bei Kohlebergleuten auftreten. In Untertagebergwerken wird es am häufigsten bei Arbeitern in bestimmten Berufen gefunden, bei denen es typischerweise zu einer Exposition gegenüber reinem Siliziumdioxid kommt. Zu diesen Arbeitern gehören Dachbohrer, die in den Deckenfelsen bohren, der oft aus Sandstein oder einem anderen Gestein mit hohem Kieselsäuregehalt besteht; Kraftfahrer, Fahrer von Schienenfahrzeugen, die dem Staub ausgesetzt sind, der durch Sand entsteht, der auf die Gleise gelegt wird, um Traktion zu verleihen; und Gesteinsbohrer, die an der Minenerschließung beteiligt sind. Es hat sich gezeigt, dass Gesteinsbohrer in Kohleminen an der Oberfläche in den Vereinigten Staaten besonders gefährdet sind, wobei einige nach nur wenigen Jahren der Exposition eine akute Silikose entwickeln. Basierend auf pathologischen Beweisen, wie unten angegeben, kann ein gewisses Maß an Silikose viel mehr Bergleute befallen als nur diejenigen, die die oben genannten Jobs ausüben.
Silikotische Knötchen in Kohlebergarbeitern ähneln in ihrer Natur denen, die anderswo beobachtet werden, und bestehen aus einem wirbelnden Muster aus Kollagen und Retikulin. Eine große Autopsiestudie hat ergeben, dass etwa 13 % der Bergarbeiter silikotische Knötchen in ihren Lungen hatten. Obwohl ein Beruf (der des Kraftfahrers) eine viel höhere Prävalenz von silikotischen Knötchen aufwies (25 %), gab es bei Bergleuten in anderen Berufen nur geringe Unterschiede in der Prävalenz, was darauf hindeutet, dass die Kieselsäure im gemischten Grubenstaub dafür verantwortlich war.
Im Röntgenbild kann die Silikose nicht zuverlässig von der Kohlenarbeiter-Pneumokoniose unterschieden werden. Es gibt jedoch einige Hinweise darauf, dass der größere Typ kleiner Trübungen (Typ r) auf eine Silikose hinweist.
Rheumatoide Pneumokoniose
Rheumatoide Pneumokoniose, von denen eine Variante aufgerufen wird Caplan-Syndrom, ist der Begriff, der für einen Zustand verwendet wird, der staubexponierte Arbeiter betrifft, die mehrere große Röntgenschatten entwickeln. Pathologisch ähneln diese Läsionen eher Rheumaknoten als PMF-Läsionen und treten oft in einem kurzen Zeitintervall auf. Eine aktive Arthritis oder das Vorhandensein von zirkulierendem Rheumafaktor werden im Allgemeinen gefunden, sind aber gelegentlich nicht vorhanden.
Lungenkrebs
Zu den berufsbedingten Expositionen, denen Bergleute ausgesetzt sind, gehören eine Reihe von Stoffen, die potenziell karzinogen sind. Einige davon sind Kieselerde und Benzo(a)pyrene. Es gibt jedoch keine eindeutigen Beweise für ein Übermaß an Todesfällen durch Lungenkrebs bei Bergleuten. Eine naheliegende Erklärung dafür ist, dass Kohlebergleute wegen der Brand- und Explosionsgefahr das Rauchen unter Tage verboten ist. Die Tatsache, dass keine Expositions-Wirkungs-Beziehung zwischen Lungenkrebs und Staubexposition festgestellt wurde, legt jedoch nahe, dass Kohlenminenstaub keine Hauptursache für Lungenkrebs in der Industrie ist.
Gesetzliche Grenzwerte für die Staubexposition
Die Weltgesundheitsorganisation (WHO) hat einen „vorläufigen gesundheitsbasierten Expositionsgrenzwert“ für lungengängigen Kohlenminenstaub (mit weniger als 6 % lungengängigem Quarz) im Bereich von 0.5 bis 4 mg/m empfohlen3. Die WHO schlägt als Kriterium ein PMF-Risiko von 2 zu 1,000 im Laufe eines Arbeitslebens vor und empfiehlt, bei der Festlegung von Grenzwerten umweltbedingte Umweltfaktoren, einschließlich Kohlegehalt, Quarzanteil und Partikelgröße, zu berücksichtigen.
Derzeit basieren die Grenzwerte in den großen Kohle produzierenden Ländern allein auf der Regulierung von Kohlenstaub (z. B. 3.8 mg/m3 im Vereinigten Königreich 5 mg/m3 in Australien und Kanada) oder zur Regulierung einer Mischung aus Kohle und Kieselsäure wie in den Vereinigten Staaten (2 mg/m3 wenn der Quarzprozentsatz 5 oder weniger beträgt, oder (10 mg/m3)/Prozent SiO2) oder in Deutschland (4 mg/m3 wenn der Prozent Quarz 5 oder weniger beträgt, oder 0.15 mg/m3 ansonsten) oder zur Regulierung von reinem Quarz (z. B. Polen mit 0.05 mg/m3 Grenze).
Asbestbedingte Krankheiten
Historische Perspektive
Asbest ist ein Begriff, der verwendet wird, um eine Gruppe von natürlich vorkommenden Fasermineralien zu beschreiben, die in Felsaufschlüssen und Ablagerungen auf der ganzen Welt sehr weit verbreitet sind. Die Ausnutzung der zug- und hitzebeständigen Eigenschaften von Asbest für den menschlichen Gebrauch stammt aus der Antike. So wurde beispielsweise im dritten Jahrhundert v. Chr. Asbest zur Verstärkung von Tongefäßen in Finnland verwendet. In klassischen Zeiten wurden aus Asbest gewebte Leichentücher verwendet, um die Asche der berühmten Toten aufzubewahren. Marco Polo kehrte von seinen Reisen in China mit Beschreibungen eines magischen Materials zurück, das zu einem flammfesten Stoff verarbeitet werden konnte. In den frühen Jahren des 1860. Jahrhunderts waren Lagerstätten in mehreren Teilen der Welt bekannt, darunter im Uralgebirge, in Norditalien und anderen Mittelmeergebieten, in Südafrika und in Kanada, aber die kommerzielle Ausbeutung begann erst in der zweiten Hälfte des Jahres das neunzehnte Jahrhundert. Zu diesem Zeitpunkt schuf die industrielle Revolution nicht nur die Nachfrage (z. B. die Isolierung der Dampfmaschine), sondern erleichterte auch die Produktion, wobei die Mechanisierung das manuelle Ausstanzen von Fasern aus dem Muttergestein ersetzte. Die moderne Industrie begann nach 1880 in Italien und im Vereinigten Königreich und wurde durch die Erschließung und Ausbeutung der umfangreichen Lagerstätten von Chrysotil (weißem) Asbest in Quebec (Kanada) in den 1920er Jahren angekurbelt. Die Ausbeutung der ebenfalls umfangreichen Chrysotilvorkommen im Uralgebirge war bis in die 1918er Jahre bescheiden. Die langen, dünnen Chrysotilfasern eigneten sich besonders zum Spinnen zu Stoffen und Filzen, einer der frühen kommerziellen Anwendungen für das Mineral. Die Ausbeutung der Krokydolith- (blauen) Asbestvorkommen am Nordwestkap, Südafrika, einer Faser, die wasserbeständiger als Chrysotil und besser für den Einsatz im Meer geeignet ist, und der Amosit- (braunen) Asbestvorkommen, die ebenfalls in Südafrika zu finden sind, begann in den frühen Jahren dieses Jahrhunderts. Die Ausbeutung der finnischen Vorkommen von Anthophyllit-Asbest, der einzigen wichtigen kommerziellen Quelle dieser Faser, fand zwischen 1966 und 1937 statt, während die Vorkommen von Krokydolith in Wittenoom, Westaustralien, von 1966 bis XNUMX abgebaut wurden.
Fasertypen
Die Asbestminerale fallen in zwei Gruppen, die Serpentinengruppe, zu der Chrysotil gehört, und die Amphibole, zu denen Krokydolith, Tremolit, Amosit und Anthophyllit gehören (Abbildung 1). Die meisten Erzvorkommen sind mineralogisch heterogen, ebenso wie die meisten kommerziellen Formen des Minerals (Skinner, Roos und Frondel 1988). Chrysotil und die verschiedenen Amphibol-Asbestminerale unterscheiden sich in der kristallinen Struktur, in den chemischen und Oberflächeneigenschaften und in den physikalischen Eigenschaften ihrer Fasern, die normalerweise als Verhältnis von Länge zu Durchmesser (oder Aspekt) beschrieben werden. Sie unterscheiden sich auch in Merkmalen, die die kommerzielle Verwendung und Qualität unterscheiden. Relevant für die aktuelle Diskussion ist der Beweis, dass sich die verschiedenen Fasern in ihrer biologischen Potenz unterscheiden (wie unten in den Abschnitten über verschiedene Krankheiten betrachtet).
Abbildung 1. Asbestfasertypen.
Auf Elektronenmikroskopie zusammen mit energiedispersiven Röntgenspektren zu sehen, was die Identifizierung einzelner Fasern ermöglicht. Mit freundlicher Genehmigung von A. Dufresne und M. Harrigan, McGill University.
Kommerzielle Produktion
Das Wachstum der kommerziellen Produktion, dargestellt in Abbildung 2, war in den frühen Jahren dieses Jahrhunderts langsam. Beispielsweise überstieg die kanadische Produktion 100,000 zum ersten Mal 1911 Short Tons pro Jahr und 200,000 1923 Tonnen. Das Wachstum zwischen den beiden Weltkriegen war stetig, nahm erheblich zu, um den Anforderungen des Zweiten Weltkriegs gerecht zu werden, und spektakulär, um den Bedarf in Friedenszeiten zu decken ( einschließlich derjenigen des Kalten Krieges), um 1976 einen Höchststand von 5,708,000 Short Tons zu erreichen (Selikoff und Lee 1978). Danach geriet die Produktion ins Stocken, da die gesundheitsschädlichen Auswirkungen der Exposition in Nordamerika und Europa zu einem zunehmend öffentlichen Problem wurden und bis 4,000,000 bei etwa 1986 Short Tons pro Jahr blieben, in den 1990er Jahren jedoch weiter zurückgingen. In den 1980er Jahren gab es auch eine Verschiebung bei der Verwendung und den Quellen von Fasern; in Europa und Nordamerika ging die Nachfrage zurück, da Ersatzstoffe für viele Anwendungen eingeführt wurden, während auf den afrikanischen, asiatischen und südamerikanischen Kontinenten die Nachfrage nach Asbest stieg, um den Bedarf an einem billigen, langlebigen Material für den Einsatz im Bauwesen und in der Wasserversorgung zu decken. Bis 1981 war Russland mit zunehmender kommerzieller Ausbeutung großer Lagerstätten in China und Brasilien zum größten Produzenten der Welt geworden. Im Jahr 1980 wurde geschätzt, dass weltweit insgesamt über 100 Millionen Tonnen Asbest abgebaut wurden, davon 90 % Chrysotil, davon etwa 75 % aus 4 Chrysotil-Abbaugebieten in Quebec (Kanada), Südafrika und Südafrika das zentrale und südliche Uralgebirge. Zwei bis drei Prozent der weltweiten Gesamtproduktion waren Krokydolith aus dem Nordkap, Südafrika, und aus Westaustralien, und weitere 2 bis 3 % waren Amosit aus dem östlichen Transvaal, Südafrika (Skinner, Ross und Frondel 1988). .
Abbildung 2. Weltproduktion von Asbest in Tausend Tonnen 1900-92
Asbestbedingte Krankheiten und Zustände
Wie Siliziumdioxid hat Asbest die Fähigkeit, Narbenreaktionen in allen biologischen Geweben, Menschen und Tieren, hervorzurufen. Darüber hinaus ruft Asbest bösartige Reaktionen hervor, was der Sorge um die menschliche Gesundheit ein weiteres Element hinzufügt und die Wissenschaft herausfordert, wie Asbest seine negativen Auswirkungen ausübt. Die erste anerkannte asbestbedingte Krankheit, diffuse interstitielle Lungenfibrose oder Vernarbung, später als Asbestose bezeichnet, war Anfang des 1900. Jahrhunderts Gegenstand von Fallberichten im Vereinigten Königreich. Später, in den 1930er Jahren, erschienen Fallberichte über Lungenkrebs in Verbindung mit Asbestose in der medizinischen Literatur, obwohl erst in den nächsten Jahrzehnten wissenschaftliche Beweise dafür gesammelt wurden, dass Asbest der krebserregende Faktor war. Im Jahr 1960 wurde der Zusammenhang zwischen Asbestexposition und einem anderen viel selteneren Krebs, bösartigem Mesotheliom, das die Pleura (eine Membran, die die Lunge bedeckt und die Brustwand auskleidet) betroffen ist, durch den Bericht über eine Anhäufung dieser Tumore in dramatischer Weise auf sich aufmerksam gemacht 33 Personen, die alle im Asbestabbaugebiet des Nordwestkaps arbeiteten oder lebten (Wagner 1996). Asbestose war das Ziel der in den 1960er und 1970er Jahren mit zunehmender Strenge eingeführten und umgesetzten Staubschutzmaßnahmen, und in vielen Industrieländern trat mit abnehmender Häufigkeit dieser Krankheit eine asbestbedingte Pleuraerkrankung als häufigste Manifestation der Exposition auf Zustand, der exponierte Personen am häufigsten zu ärztlicher Behandlung führte. Tabelle 1 listet Krankheiten und Zustände auf, die derzeit als asbestbedingt anerkannt sind. Die fettgedruckten Krankheiten sind diejenigen, die am häufigsten vorkommen und für die ein direkter kausaler Zusammenhang gut belegt ist, während der Vollständigkeit halber auch bestimmte andere Erkrankungen aufgeführt sind, für die der Zusammenhang weniger gut belegt ist (siehe Fußnote zu Tabelle 16 ) und die im Text folgenden Abschnitte, die sich mit den verschiedenen Krankheitsüberschriften befassen).
Tabelle 1. Asbestbedingte Krankheiten und Zustände
| Pathologie | Organ(e) betroffen | Krankheit/Zustand1 |
| Nicht bösartig | Lunge Pleura Haut | Asbestose (diffuse interstitielle Fibrose) Erkrankung der kleinen Atemwege2 (Fibrose beschränkt auf die peribronchioläre Region) Chronische Atemwegserkrankung3 Pleuraplaques Viszeroparietale Reaktionen, einschließlich gutartiger Pleura Erguss, diffuse Pleurafibrose und gerundet Atelektase Asbest Hühneraugen4 |
| Maligne | Lunge Brustfell Andere mit Mesothel ausgekleidete Hohlräume Gastrointestinaltrakt5 Andere5 | Lungenkrebs (alle Zelltypen) Kehlkopfkrebs Mesotheliom der Pleura Mesotheliom des Peritoneums, Herzbeutel und Hodensack (in abnehmender Häufigkeit) Krebs des Magens, der Speiseröhre, des Dickdarms, des Mastdarms, der Eierstöcke, der Gallenblase, der Gallenwege, der Bauchspeicheldrüse, der Niere |
1 Die fett gedruckten Krankheiten oder Zustände sind die am häufigsten auftretenden und diejenigen, für die ein kausaler Zusammenhang gut etabliert und/oder allgemein anerkannt ist.
2 Es wird angenommen, dass Fibrose in den Wänden der kleinen Atemwege der Lunge (einschließlich der membranösen und respiratorischen Bronchiolen) die frühe Reaktion des Lungenparenchyms auf zurückgehaltenes Asbest darstellt (Wright et al. 1992), die sich zu Asbestose entwickelt, wenn die Exposition andauert und/oder besteht schwer, aber wenn die Exposition begrenzt oder leicht ist, kann die Lungenreaktion auf diese Bereiche beschränkt sein (Becklake in Liddell & Miller 1991).
3 Eingeschlossen sind Bronchitis, chronisch obstruktive Lungenerkrankung (COPD) und Emphysem. Es wurde gezeigt, dass alle mit Arbeiten in staubigen Umgebungen in Verbindung gebracht werden. Die Beweise für die Kausalität werden in diesem Abschnitt überprüft Chronische Atemwegserkrankungen und Becklake (1992).
4 Bezieht sich auf den direkten Umgang mit Asbest und ist eher von historischem als aktuellem Interesse.
5 Daten nicht konsistent aus allen Studien (Doll und Peto 1987); Einige der höchsten Risiken wurden in einer Kohorte von über 17,000 amerikanischen und kanadischen Asbestisolierarbeitern (Selikoff 1990) berichtet, die vom 1. Januar 1967 bis zum 31. Dezember 1986 beobachtet wurden und bei denen die Exposition besonders stark war.
Quellen: Becklake 1994; Liddell und Miller 1992; Selikoff 1990; Doll und Peto in Antman und Aisner 1987; Wrightet al. 1992.
Verwendung
Tabelle 2 listet die wichtigsten Quellen, Produkte und Verwendungen der Asbestmineralien auf.
Tabelle 2. Haupthandelsquellen, Produkte und Verwendungen von Asbest
| Fasertyp | Lage der wichtigsten Lagerstätten | Kommerzielle Produkte und/oder Verwendungen |
| Chrysotil (Weiß) |
Russland, Kanada (Québec, auch British Columbia, Neufundland), China (Provinz Sezuan); Mittelmeerländer (Italien, Griechenland, Korsika, Zypern); Südliches Afrika (Südafrika, Simbabwe, Swasiland); Brasilien; kleinere Vorkommen in den Vereinigten Staaten (Vermont, Arizona, Kalifornien) und in Japan | Baumaterialien (Fliesen, Schindeln, Dachrinnen und Zisternen; Dächer, Bleche und Verkleidungen) Druck- und andere Leitungen Brandschutz (Marine und andere) Isolierung und Schallschutz Verstärkte Kunststoffprodukte (Lüfterblätter, Schaltgeräte) Reibmaterialien in der Regel in Kombination mit Harzen in Bremsen, Kupplungen usw Textilien (verwendet in Gürteln, Kleidung, Hüllen, Feuerschutzwänden, Autoklaven, Garnen und Verpackungen) Papierprodukte (verwendet in Vollpappe, Isolatoren, Dichtungen, Dachpappe, Wandverkleidungen usw.) Schwimmt in Farben, Lacken und Schweißstäben |
| Crocidolite (Blau) |
Südafrika (Nordwestkap, Ost-Transvaal), Westaustralien1 | Wird hauptsächlich in Kombination in Zementprodukten (insbesondere Druckrohren), aber auch in vielen anderen oben aufgeführten Produkten verwendet |
| Amosite (braun) |
Südafrika (Nord-Transvaal)1 | Wird hauptsächlich in Zement, Wärmedämmung und Dachprodukten verwendet, insbesondere in den Vereinigten Staaten2 , aber auch in Kombination in vielen der unter Chrysotil aufgeführten Produkte |
| Anthophyllit | Finnland1 | Füllstoff in der Gummi-, Kunststoff- und chemischen Industrie |
| Tremolit | Italien, Korea und einige pazifische Inseln; in kleinem Maßstab in der Türkei, China und anderswo abgebaut; kontaminiert das erzhaltige Gestein in einigen Asbest-, Eisen-, Talk- und Vermiculitminen; auch in landwirtschaftlichen Böden auf der Balkanhalbinsel und in der Türkei gefunden | Wird als Füllstoff in Talk verwendet; kann bei der Verarbeitung des Erzes entfernt werden oder nicht, so dass es in Endprodukten erscheinen kann |
| Actinolite | Kontaminiert Amosit und seltener Chrysotil-, Talk- und Vermiculitablagerungen | Wird normalerweise nicht kommerziell genutzt |
1 Eine solche Liste ist natürlich nicht vollständig, und die Leser sollten die zitierten Quellen und andere Kapitel darin konsultieren Enzyklopädie für ausführlichere Informationen.
2 Nicht mehr in Betrieb.
Quellen: Asbestos Institute (1995); Browne (1994); Liddell und Miller (1991); Selikoff und Lee (1978); Skinneret al. (1988).
Obwohl notwendigerweise unvollständig, betont diese Tabelle Folgendes:
- Lagerstätten befinden sich in vielen Teilen der Welt, von denen die meisten in der Vergangenheit nichtkommerziell oder kommerziell ausgebeutet wurden und von denen einige derzeit kommerziell ausgebeutet werden.
- Es gibt viele hergestellte Produkte, die gegenwärtig oder in der Vergangenheit verwendet werden und Asbest enthalten, insbesondere in der Bau- und Transportindustrie.
- Der Zerfall dieser Produkte oder ihre Entfernung birgt das Risiko der Resuspension von Fasern und einer erneuten Exposition des Menschen.
Eine Zahl von über 3,000 wird allgemein für die Anzahl der Verwendungen von Asbest genannt und führte zweifellos dazu, dass Asbest in den 1960er Jahren als das „magische Mineral“ bezeichnet wurde. Eine Industrieliste von 1953 enthält nicht weniger als 50 Verwendungen für Rohasbest, zusätzlich zu seiner Verwendung bei der Herstellung der in Tabelle 17 aufgeführten Produkte, von denen jede viele andere industrielle Anwendungen hat. 1972 wurde der Asbestverbrauch in einem Industrieland wie den Vereinigten Staaten den folgenden Produktkategorien zugeordnet: Baugewerbe (42 %); Reibungsmaterialien, Filze, Packungen und Dichtungen (20 %); Bodenfliesen (11%); Papier (9%); Isolierung und Textilien (3 %) und andere Verwendungen (15 %) (Selikoff und Lee 1978). Im Gegensatz dazu zeigt eine Industrieliste der Hauptproduktkategorien von 1995 eine große Umverteilung auf weltweiter Basis wie folgt: Asbestzement (84 %); Reibungsmaterialien (10 %); Textilien (3%); Dichtungen und Dichtungen (2%); und andere Verwendungen (1%) (Asbestos Institute 1995).
Berufliche Expositionen, Vergangenheit und Gegenwart
Berufsbedingte Exposition, sicherlich in Industrieländern, war und ist immer noch die wahrscheinlichste Quelle menschlicher Exposition (siehe Tabelle 17 und die in der Fußnote zitierten Referenzen; andere Abschnitte davon Enzyklopädie weitere Informationen enthalten). Es gab jedoch große Veränderungen in industriellen Prozessen und Verfahren, die darauf abzielten, die Freisetzung von Staub in die Arbeitsumgebung zu verringern (Browne 1994; Selikoff und Lee 1978). In Ländern mit Bergbaubetrieben findet das Fräsen normalerweise am Kopf statt. Die meisten Chrysotilminen werden im Tagebau abgebaut, während Amphibolminen normalerweise unterirdische Methoden beinhalten, die mehr Staub erzeugen. Beim Mahlen werden Fasern durch mechanisiertes Brechen und Sieben von Gestein getrennt, was bis zur Einführung von Nassverfahren und / oder Einhausungen in den meisten Mühlen in den 1950er und 1960er Jahren staubige Prozesse waren. Der Umgang mit Abfällen war auch eine Quelle menschlicher Exposition, ebenso wie der Transport von Asbest in Säcken, sei es beim Be- und Entladen von Lastwagen und Eisenbahnwaggons oder bei Arbeiten am Hafen. Diese Belastungen sind seit der Einführung auslaufsicherer Beutel und der Verwendung versiegelter Behälter zurückgegangen.
Arbeiter mussten Rohasbest direkt zum Verpacken und Verkleiden verwenden, insbesondere in Lokomotiven, und zum Spritzen von Wänden, Decken und Luftkanälen und in der Schiffsindustrie, Decksköpfen und Schotten. Einige dieser Verwendungen wurden freiwillig eingestellt oder verboten. Bei der Herstellung von Asbestzementprodukten erfolgt die Exposition beim Empfangen und Öffnen von Säcken mit Rohasbest, beim Vorbereiten der Faser zum Mischen in die Aufschlämmung, bei der Verarbeitung von Endprodukten und beim Umgang mit Abfällen. Bei der Herstellung von Vinylfliesen und -böden wurde Asbest als Verstärkungs- und Füllmittel zum Mischen mit organischen Harzen verwendet, wurde jedoch in Europa und Nordamerika inzwischen weitgehend durch organische Fasern ersetzt. Bei der Herstellung von Garnen und Textilien werden Fasern beim Empfangen, Vorbereiten, Mischen, Kardieren, Spinnen, Weben und Kalandrieren der Fasern ausgesetzt – Prozesse, die bis vor kurzem trocken und potenziell sehr staubig waren. Die Staubexposition wurde in modernen Anlagen durch die Verwendung einer kolloidalen Fasersuspension, die durch ein Koagulans extrudiert wurde, um nasse Stränge für die letztgenannten drei Verfahren zu bilden, beträchtlich verringert. Bei der Herstellung von Asbestpapierprodukten ist es auch am wahrscheinlichsten, dass Menschen Asbeststaub bei der Annahme und Zubereitung der Stoffmischung und beim Schneiden der Endprodukte ausgesetzt werden, die in den 1970er Jahren 30 bis 90 % Asbest enthielten. Bei der Herstellung von Asbest-Reibungsprodukten (trockengemischt, rollgeformt, gewebt oder endlos gewickelt) ist es auch am wahrscheinlichsten, dass Menschen Asbeststaub während der anfänglichen Handhabungs- und Mischprozesse sowie bei der Endbearbeitung des Endprodukts ausgesetzt werden in den 1970er Jahren enthielten 30 bis 80 % Asbest. In der Bauindustrie führte vor der regelmäßigen Verwendung einer geeigneten Absaugung (die in den 1960er Jahren aufkam) das Hochgeschwindigkeitssägen, Bohren und Schleifen von asbesthaltigen Platten oder Fliesen zur Freisetzung von faserhaltigem Staub in der Nähe der Atembereich des Bedieners, insbesondere wenn solche Arbeiten in geschlossenen Räumen durchgeführt wurden (z. B. in im Bau befindlichen Hochhäusern). In der Zeit nach dem Zweiten Weltkrieg war die Verwendung, Entfernung oder der Ersatz asbesthaltiger Materialien beim Abriss oder der Renovierung von Gebäuden oder Schiffen eine Hauptquelle der Exposition des Menschen. Einer der Hauptgründe für diesen Zustand war das mangelnde Bewusstsein sowohl für die Zusammensetzung dieser Materialien (dh dass sie Asbest enthielten) als auch dafür, dass Asbest gesundheitsschädlich sein könnte. Verbesserte Arbeitnehmerausbildung, bessere Arbeitspraktiken und persönlicher Schutz haben das Risiko in den 1990er Jahren in einigen Ländern verringert. In der Transportindustrie waren die Expositionsquellen das Entfernen und Ersetzen von Belägen in Lokomotivmotoren und von Bremsmaterial in Lastkraftwagen und Autos in der Autoreparaturindustrie.
Andere Expositionsquellen
Als Exposition von Personen bezeichnet, die in Gewerben tätig sind, die nicht direkt die Verwendung oder den Umgang mit Asbest beinhalten, aber im selben Bereich wie diejenigen arbeiten, die direkt damit zu tun haben paraberuflich (Zuschauer) Exposition. Dies war nicht nur in der Vergangenheit eine wichtige Expositionsquelle, sondern auch für Fälle, die in den 1990er Jahren zur Diagnose vorstellig wurden. Zu den beteiligten Arbeitern gehören Elektriker, Schweißer und Zimmerleute in der Bau- und Schiffbau- oder Reparaturindustrie; Wartungspersonal in Asbestfabriken; Monteure, Heizer und andere in Kraftwerken und Schiffen und Kesselhäusern, in denen Asbestisolierungen oder andere Isolierungen vorhanden sind, und Wartungspersonal in Hochhäusern der Nachkriegszeit, die verschiedene asbesthaltige Materialien enthalten. In der Vergangenheit, inländische Exposition traten hauptsächlich auf, wenn staubbeladene Arbeitskleidung zu Hause geschüttelt oder gewaschen wurde, wobei der so freigesetzte Staub in Teppichen oder Einrichtungsgegenständen eingeschlossen und bei den Aktivitäten des täglichen Lebens wieder in die Luft geschleudert wurde. Die Faserkonzentrationen in der Luft konnten nicht nur Werte von bis zu 10 Fasern pro Milliliter (f/ml) erreichen, d. h. das Zehnfache des Arbeitsplatzgrenzwerts, der von einer WHO-Konsultation (1989) von 1.0 f/ml vorgeschlagen wurde, sondern die Fasern blieben tendenziell bestehen mehrere Tage in der Luft. Seit den 1970er Jahren ist die Praxis, die gesamte Arbeitskleidung zum Waschen auf der Baustelle aufzubewahren, weit verbreitet, aber nicht überall verbreitet. In der Vergangenheit kam es auch zu Expositionen in Wohngebieten durch Kontamination der Luft aus industriellen Quellen. Beispielsweise wurden in der Umgebung von Bergwerken und Asbestanlagen erhöhte Konzentrationen von Asbest in der Luft dokumentiert, die durch Produktionsmengen, Emissionskontrollen und Wetter bestimmt werden. Angesichts der langen Verzögerungszeit insbesondere bei asbestbedingten Pleuraerkrankungen sind solche Expositionen wahrscheinlich immer noch für einige Fälle verantwortlich, die in den 1990er Jahren zur Diagnose gestellt wurden. In den 1970er und 1980er Jahren, mit dem zunehmenden öffentlichen Bewusstsein sowohl für die gesundheitlichen Folgen der Asbestexposition als auch für die Tatsache, dass asbesthaltige Materialien in großem Umfang im modernen Bauwesen verwendet werden (insbesondere in brüchiger Form, die zum Aufsprühen von Wänden verwendet wird). , Decken und Lüftungskanäle), gab Anlass zu großer Besorgnis darüber, ob Asbestfasern mit zunehmendem Alter und täglicher Abnutzung in der Luft in ausreichender Menge freigesetzt werden, um die Gesundheit der Beschäftigten zu gefährden B. in modernen Hochhäusern (Risikoabschätzungen siehe unten). Andere Quellen der Luftverschmutzung in städtischen Gebieten umfassen die Freisetzung von Fasern aus Bremsen von Fahrzeugen und die erneute Streuung von Fasern, die von vorbeifahrenden Fahrzeugen freigesetzt werden (Bignon, Peto und Saracci 1989).
Zu den nichtindustriellen Quellen der Umweltexposition gehören natürlich vorkommende Fasern in Böden, beispielsweise in Osteuropa, und in Felsvorsprüngen im Mittelmeerraum, einschließlich Korsika, Zypern, Griechenland und der Türkei (Bignon, Peto und Saracci 1989). Eine zusätzliche Expositionsquelle für den Menschen ergibt sich aus der Verwendung von Tremolit für Tünche und Stuckarbeiten in Griechenland und der Türkei und nach neueren Berichten in Neukaledonien im Südpazifik (Luce et al. 1994). Darüber hinaus wurde in mehreren ländlichen Dörfern in der Türkei festgestellt, dass eine Zeolithfaser, Erionit, sowohl im Stuck als auch im Hausbau verwendet wird und mit der Mesotheliomproduktion in Verbindung gebracht wird (Bignon, Peto und Saracci 1991). Schließlich kann eine Exposition des Menschen durch Trinkwasser erfolgen, hauptsächlich durch natürliche Kontamination, und angesichts der weit verbreiteten natürlichen Verteilung der Faser in Aufschlüssen enthalten die meisten Wasserquellen einige Fasern, wobei die Konzentrationen in Bergbaugebieten am höchsten sind (Skinner, Roos und Frondel 1988).
Ätiopathologie von asbestbedingten Erkrankungen
Schicksal eingeatmeter Fasern
Eingeatmete Fasern richten sich mit dem Luftstrom aus und ihre Fähigkeit, in die tieferen Lungenräume einzudringen, hängt von ihrer Abmessung ab, wobei Fasern mit einem aerodynamischen Durchmesser von 5 mm oder weniger eine über 80 %ige Penetration, aber auch eine Retention von weniger als 10 bis 20 % aufweisen. Größere Partikel können in der Nase und in den Hauptluftwegen an Verzweigungen auftreffen, wo sie sich leicht ansammeln. In den Hauptluftwegen abgelagerte Partikel werden durch die Wirkung von Flimmerzellen entfernt und die Schleimrolltreppe nach oben transportiert. Individuelle Unterschiede im Zusammenhang mit scheinbar gleicher Exposition sind zumindest teilweise auf Unterschiede zwischen Individuen in der Penetration und Retention eingeatmeter Fasern zurückzuführen (Bégin, Cantin und Massé 1989). Kleine Partikel, die sich außerhalb der großen Atemwege ablagern, werden von Alveolarmakrophagen, Fresszellen, die Fremdmaterial aufnehmen, phagozytiert. Längere Fasern, d. h. solche über 10 mm, werden oft von mehr als einem Makrophagen angegriffen, werden mit größerer Wahrscheinlichkeit beschichtet und bilden den Kern eines Asbestkörpers, eine charakteristische Struktur, die seit Anfang des 1900. Jahrhunderts als Expositionsmarker anerkannt ist ( siehe Bild 3). Das Beschichten einer Faser wird als Teil der Lungenabwehr betrachtet, um sie inert und nicht-immunogen zu machen. Asbestkörper bilden sich eher auf Amphibol als auf Chrysotilfasern, und ihre Dichte in biologischem Material (Sputum, bronchoalveoläre Lavage, Lungengewebe) ist ein indirekter Marker für die Lungenbelastung. Beschichtete Fasern können lange Zeit in der Lunge verbleiben und bis zu 30 Jahre nach der letzten Exposition aus dem Sputum oder der bronchoalveolären Lavageflüssigkeit gewonnen werden. Die Entfernung von nicht beschichteten Fasern, die im Lungenparenchym abgelagert sind, erfolgt in Richtung der Lungenperipherie und der subpleuralen Regionen und dann zu den Lymphknoten an der Lungenwurzel.
Abbildung 3. Asbestkörper
400-fache Vergrößerung, im mikroskopischen Schnitt der Lunge als leicht gebogenes, längliches Gebilde mit einer feinperligen Eisenproteinhülle zu sehen. Die Asbestfaser selbst kann als dünne Linie nahe einem Ende des Asbestkörpers identifiziert werden (Pfeil). Quelle: Fraser et al. 1990
Theorien zur Erklärung, wie Fasern die verschiedenen Pleurareaktionen hervorrufen, die mit einer Asbestexposition verbunden sind, umfassen:
- direktes Eindringen in den Pleuraraum und Drainage mit der Pleuraflüssigkeit zu Poren in der Pleura, die die Brustwand auskleidet
- Freisetzung von Mediatoren in den Pleuraraum aus subpleuralen Lymphansammlungen
- Rückfluss von Lymphknoten an der Lungenwurzel zur parietalen Pleura (Browne 1994)
Es kann auch einen retrograden Fluss über den Ductus thoracicus zu den abdominalen Lymphknoten geben, um das Auftreten eines Peritonealmesothelioms zu erklären.
Zellwirkungen eingeatmeter Ballaststoffe
Tierversuche weisen darauf hin, dass die ersten Ereignisse, die auf die Asbestretention in der Lunge folgen, Folgendes umfassen:
- eine entzündliche Reaktion mit Anhäufung weißer Blutkörperchen, gefolgt von einer makrophagischen Alveolitis mit Freisetzung von Fibronektin, Wachstumsfaktor und verschiedenen neutrophilen chemotaktischen Faktoren und im Laufe der Zeit der Freisetzung von Superoxidionen und
- Proliferation von Alveolar-, Epithel-, Interstitial- und Endothelzellen (Bignon, Peto und Saracci 1989).
Diese Ereignisse spiegeln sich in dem Material wider, das durch bronchoalveoläre Lavage bei Tieren und Menschen gewonnen wurde (Bégin, Cantin und Massé 1989). Sowohl die Faserabmessungen als auch ihre chemischen Eigenschaften scheinen die biologische Potenz für die Fibrogenese zu bestimmen, und diese Eigenschaften werden zusätzlich zu den Oberflächeneigenschaften auch für wichtig für die Karzinogenese gehalten. Lange, dünne Fasern sind aktiver als kurze, obwohl die Aktivität der letzteren nicht außer Acht gelassen werden kann, und Amphibole sind aktiver als Chrysotil, eine Eigenschaft, die ihrer größeren Biopersistenz zugeschrieben wird (Bégin, Cantin und Massé 1989). Asbestfasern können auch das menschliche Immunsystem beeinträchtigen und die zirkulierende Population von Blutlymphozyten verändern. Beispielsweise kann die durch menschliche Zellen vermittelte Immunität gegen Zellantigene (wie sie in einem Tuberkulin-Hauttest gezeigt wird) beeinträchtigt sein (Browne 1994). Da Asbestfasern außerdem in der Lage zu sein scheinen, Chromosomenanomalien zu induzieren, wurde die Ansicht geäußert, dass sie auch als in der Lage angesehen werden können, Krebs zu induzieren und zu fördern (Jaurand in Bignon, Peto und Saracci 1989).
Beziehung zwischen Dosis und Expositionsreaktion
In biologischen Wissenschaften wie der Pharmakologie oder Toxikologie, in denen Dosis-Wirkungs-Beziehungen verwendet werden, um die Wahrscheinlichkeit erwünschter Wirkungen oder das Risiko unerwünschter Wirkungen abzuschätzen, wird eine Dosis als die Menge eines Wirkstoffs verstanden, die an das Zielorgan abgegeben wird und mit diesem in Kontakt bleibt genügend Zeit, um eine Reaktion hervorzurufen. In der Arbeitsmedizin sind Surrogate für die Dosis, wie verschiedene Expositionsmaße, normalerweise die Grundlage für Risikoabschätzungen. Expositions-Wirkungs-Beziehungen können jedoch in der Regel in arbeitsbezogenen Studien nachgewiesen werden; Die am besten geeignete Expositionsmessung kann jedoch je nach Krankheit unterschiedlich sein. Etwas beunruhigend ist die Tatsache, dass sich die Expositions-Wirkungs-Beziehungen zwar zwischen den Arbeitskräften unterscheiden, diese Unterschiede jedoch nur teilweise durch die Faser, die Partikelgröße und den industriellen Prozess erklärt werden können. Dennoch bildeten solche Expositions-Wirkungs-Beziehungen die wissenschaftliche Grundlage für die Risikobewertung und für die Festlegung zulässiger Expositionshöhen, die ursprünglich auf die Kontrolle der Asbestose ausgerichtet waren (Selikoff und Lee 1978). Da die Prävalenz und/oder Inzidenz dieser Erkrankung zurückgegangen ist, hat sich die Sorge verlagert, den Schutz der menschlichen Gesundheit vor asbestbedingten Krebserkrankungen zu gewährleisten. In den letzten zehn Jahren wurden Techniken zur quantitativen Messung der Lungenstaubbelastung oder der biologischen Dosis direkt in Form von Fasern pro Gramm trockenem Lungengewebe entwickelt. Zusätzlich erlaubt die energiedispensive Röntgenanalyse (EDXA) eine genaue Charakterisierung jeder Faser nach Fasertyp (Churg 1991). Obwohl noch keine Standardisierung der Ergebnisse zwischen Laboratorien erreicht wurde, sind Vergleiche von Ergebnissen, die innerhalb eines bestimmten Labors erzielt wurden, nützlich, und Messungen der Lungenbelastung haben ein neues Werkzeug für die Fallbewertung hinzugefügt. Darüber hinaus hat sich die Anwendung dieser Techniken in epidemiologischen Studien bewährt
- bestätigten die Biopersistenz von Amphibolfasern in der Lunge im Vergleich zu Chrysotilfasern
- identifizierte Faserbelastung in der Lunge einiger Personen, bei denen die Exposition vergessen, weit entfernt oder für unwichtig gehalten wurde
- zeigten einen Gradienten der Lungenbelastung im Zusammenhang mit ländlichem und städtischem Aufenthalt sowie mit beruflicher Exposition und
- bestätigten einen Fasergradienten in der Lungenstaubbelastung im Zusammenhang mit den wichtigsten asbestbedingten Krankheiten (Becklake und Case 1994).
Asbestose
Definition und Geschichte
Asbestose ist die Bezeichnung für die Pneumokoniose infolge einer Exposition gegenüber Asbeststaub. Der Begriff Pneumokoniose wird hier wie im Artikel „Pneumokoniosen: Definitionen“ definiert verwendet Enzyklopädie als ein Zustand, in dem es zu einer „Ansammlung von Staub in der Lunge und Gewebereaktionen auf den Staub“ kommt. Bei Asbestose ist die Gewebereaktion kollagenartig und führt zu einer dauerhaften Veränderung der Alveolararchitektur mit Narbenbildung. Bereits 1898 wurde die Jahresbericht des Chief Inspector of Factories Ihrer Majestät enthielt einen Verweis auf den Bericht einer Fabrikinspektorin über die gesundheitsschädlichen Folgen der Asbestexposition und den Bericht von 1899 Profil melden enthielt Details eines solchen Falls bei einem Mann, der 12 Jahre lang in einer der kürzlich gegründeten Textilfabriken in London, England, gearbeitet hatte. Die Autopsie ergab eine diffuse schwere Fibrose der Lunge, und was später als Asbestkörper bekannt wurde, wurde bei der anschließenden histologischen erneuten Untersuchung der Objektträger gesehen. Da Lungenfibrose ein seltener Zustand ist, wurde angenommen, dass der Zusammenhang kausal ist, und der Fall wurde 1907 einem Komitee zur Entschädigung für Berufskrankheiten vorgelegt (Browne 1994). Trotz des Erscheinens von Berichten ähnlicher Art, die von Inspektoren aus dem Vereinigten Königreich, Europa und Kanada im Laufe des nächsten Jahrzehnts eingereicht wurden, wurde die Rolle der Asbestexposition bei der Entstehung der Erkrankung nicht allgemein anerkannt, bis ein Fallbericht im veröffentlicht wurde British Medical Journal im Jahr 1927. In diesem Bericht wird der Begriff Lungenasbestose wurde zuerst verwendet, um diese spezielle Pneumokoniose zu beschreiben, und es wurde die Bedeutung der damit verbundenen pleuralen Reaktionen kommentiert, im Gegensatz beispielsweise zu Silikose, der damals anerkannten Hauptpneumokoniose (Selikoff und Lee 1978). In den 1930er Jahren lieferten zwei große arbeitsbezogene Studien, die unter Textilarbeitern durchgeführt wurden, eine im Vereinigten Königreich und eine in den Vereinigten Staaten, Beweise für eine Expositions-Wirkungs-Beziehung (und daher wahrscheinlich eine kausale) Beziehung zwischen Höhe und Dauer der Exposition und Röntgenaufnahmen Veränderungen, die auf Asbestose hindeuten. Diese Berichte bildeten die Grundlage der ersten Kontrollvorschriften im Vereinigten Königreich, die 1930 verkündet wurden, und der ersten Grenzwerte für Asbest, die 1938 von der American Conference of Government and Industrial Hygienists veröffentlicht wurden (Selikoff und Lee 1978).
Pathologie
Die fibrotischen Veränderungen, die Asbestose charakterisieren, sind die Folge eines entzündlichen Prozesses, der durch in der Lunge zurückgehaltene Fasern ausgelöst wird. Die Fibrose der Asbestose ist interstitiell, diffus, neigt dazu, bevorzugt die unteren Lappen und die peripheren Zonen zu betreffen, und ist im fortgeschrittenen Fall mit einer Obliteration der normalen Lungenarchitektur verbunden. Eine Fibrose der angrenzenden Pleura ist häufig. Nichts in den histologischen Merkmalen der Asbestose unterscheidet sie von interstitieller Fibrose aufgrund anderer Ursachen, außer dem Vorhandensein von Asbest in der Lunge, entweder in Form von Asbestkörpern, die für das Lichtmikroskop sichtbar sind, oder als unbeschichtete Fasern, von denen die meisten zu fein sind außer mittels Elektronenmikroskopie gesehen werden. Somit schließt das Fehlen von Asbestkörpern in lichtmikroskopischen Bildern weder eine Exposition noch die Diagnose einer Asbestose aus. Am anderen Ende des Spektrums der Schwere der Erkrankung kann die Fibrose auf relativ wenige Zonen begrenzt sein und hauptsächlich die peribronchiolären Regionen betreffen (siehe Abbildung 4), was zu einer sogenannten asbestbedingten Erkrankung der kleinen Atemwege führt. Wiederum, außer vielleicht einer stärkeren Beteiligung der häutigen kleinen Atemwege, unterscheidet nichts in den histologischen Veränderungen dieses Zustands ihn von einer Erkrankung der kleinen Atemwege aufgrund anderer Ursachen (wie Zigarettenrauchen oder Kontakt mit anderen Mineralstäuben) außer dem Vorhandensein von Asbest in die Lunge. Die Erkrankung der kleinen Atemwege kann die einzige Manifestation einer asbestbedingten Lungenfibrose sein oder sie kann mit interstitieller Fibrose unterschiedlichen Grades, d. h. Asbestose, koexistieren (Wright et al. 1992). Zur pathologischen Einstufung der Asbestose wurden sorgfältig erwogene Kriterien veröffentlicht (Craighead et al. 1982). Allgemein hängt das Ausmaß und die Intensität der Lungenfibrose von der gemessenen Lungenstaubbelastung ab (Liddell und Miller 1991).
Abbildung 4. Asbestbedingte Erkrankung der kleinen Atemwege
Peribronchioläre Fibrose und Infiltration durch Entzündungszellen sind auf einem histologischen Schnitt einer respiratorischen Bronchiole (R) und ihrer distalen Abteilungen oder Alveolargänge (A) zu sehen. Die umgebende Lunge ist größtenteils normal, aber mit fokaler Verdickung des interstitiellen Gewebes (Pfeil), was eine frühe Asbestose darstellt. Quelle: Fraser et al. 1990
Klinische Merkmale
Kurzatmigkeit, die früheste, am häufigsten berichtete und quälendste Beschwerde, hat dazu geführt, dass Asbestose als monosymptomatische Krankheit bezeichnet wird (Selikoff und Lee 1978). Kurzatmigkeit geht anderen Symptomen voraus, zu denen ein trockener, oft quälender Husten und ein Engegefühl in der Brust gehören, von denen angenommen wird, dass sie mit pleuralen Reaktionen einhergehen. Späte Atemgeräusche oder Knistergeräusche, die nach dem Husten bestehen bleiben, sind zunächst in der Achselhöhle und über den Lungenbasen zu hören, bevor sie mit fortschreitendem Zustand allgemeiner werden, und es wird angenommen, dass sie auf die explosionsartige Öffnung der Atemwege zurückzuführen sind, die sich beim Ausatmen schließen. Es wird angenommen, dass grobes Rasseln und Rhonchi, falls vorhanden, eine Bronchitis entweder als Reaktion auf die Arbeit in einer staubigen Umgebung oder aufgrund des Rauchens widerspiegeln.
Thorax-Bildgebung
Traditionell war die Röntgenaufnahme des Brustkorbs das wichtigste diagnostische Einzelinstrument zum Nachweis einer Asbestose. Dies wurde durch die Verwendung der radiologischen Klassifikation der ILO (1980) erleichtert, die die kleinen unregelmäßigen Trübungen, die für Asbestose charakteristisch sind, auf einem Kontinuum von keiner Erkrankung bis zur am weitesten fortgeschrittenen Erkrankung einstuft, sowohl nach Schweregrad (beschrieben als Überschuss auf einer 12- bis Punkteskala von –/0 bis 3/+) und Ausdehnung (beschrieben als Anzahl der betroffenen Zonen). Trotz Unterschieden zwischen den Lesern, selbst unter denjenigen, die eine Leseschulung absolviert haben, hat sich diese Einteilung in epidemiologischen Studien als besonders nützlich erwiesen und wurde auch klinisch verwendet. Pathologische Veränderungen der Asbestose können jedoch bei bis zu 20 % der Patienten mit einer normalen Röntgenaufnahme des Brustkorbs bei einer Lungenbiopsie vorhanden sein. Darüber hinaus sind kleine unregelmäßige Trübungen mit geringer Streuung (z. B. 1/0 auf der ILO-Skala) nicht spezifisch für Asbestose, sondern können im Zusammenhang mit anderen Expositionen, z. B. Zigarettenrauchen, gesehen werden (Browne 1994). Die Computertomographie (CT) hat die Bildgebung von interstitiellen Lungenerkrankungen, einschließlich Asbestose, revolutioniert, wobei die hochauflösende Computertomographie (HRCT) eine erhöhte Empfindlichkeit für die Erkennung von interstitiellen und pleuralen Erkrankungen bietet (Fraser et al. 1990). Merkmale von Asbestose, die durch HRCT identifiziert werden können, umfassen verdickte interlobuläre (septale) und intralobuläre Kernlinien, Parenchymbänder, krummlinige subpleurale Linien und subpleurale abhängige Dichten, wobei die ersten beiden die charakteristischsten für Asbestose sind (Fraser et al. 1990). HRCT kann diese Veränderungen auch in Fällen mit Lungenfunktionsstörung identifizieren, bei denen die Röntgenaufnahme des Brustkorbs nicht aussagekräftig ist. Basierend auf postmortem HRCT wurde gezeigt, dass verdickte intralobuläre Linien mit peribronchiolärer Fibrose und verdickte interlobuläre Linien mit interstitieller Fibrose korrelieren (Fraser et al. 1990). Bisher wurde noch keine standardisierte Lesemethode für die Verwendung von HRCT bei asbestbedingten Erkrankungen entwickelt. Zusätzlich zu den Kosten macht die Tatsache, dass ein CT-Gerät eine Krankenhausinstallation ist, es unwahrscheinlich, dass es die Thorax-Röntgenaufnahme für Überwachung und epidemiologische Studien ersetzen wird; seine Rolle wird wahrscheinlich auf die Untersuchung von Einzelfällen oder auf geplante Studien zur Behandlung spezifischer Probleme beschränkt bleiben. Fig. 21 veranschaulicht die Verwendung einer Brustbildgebung bei der Diagnose einer asbestbedingten Lungenerkrankung; der gezeigte Fall weist Asbestose, eine asbestbedingte Pleuraerkrankung und Lungenkrebs auf. Große Trübungen, eine Komplikation anderer Pneumokoniosen, insbesondere Silikose, sind bei Asbestose ungewöhnlich und sind normalerweise auf andere Erkrankungen wie Lungenkrebs (siehe den in Abbildung 5 beschriebenen Fall) oder abgerundete Atelektase zurückzuführen.
Abbildung 5. Brustbildgebung bei asbestbedingter Lungenerkrankung.
Eine posteroanteriore Röntgenaufnahme des Brustkorbs (A) zeigt eine Asbestose, die beide Lungen betrifft und als ILO-Kategorie 1/1 bewertet wurde, verbunden mit einer bilateralen Pleuraverdickung (offene Pfeile) und einer vage definierten Trübung (Pfeilspitzen) im linken Oberlappen. Beim HRCT-Scan (B) zeigte sich, dass dies eine dichte Masse (M) war, die an die Pleura angrenzte, und die transthorakale Nadelbiopsie ergab ein Adenokarzinom der Lunge. Auch auf dem CT-Scan (C) sind bei hoher Schwächung Pleuraplaques (Pfeilspitzen) sowie eine dünne krummlinige Opazität im Parenchym unter den Plaques mit interstitieller Anomalie in der Lunge zwischen der Opazität und der Pleura zu sehen. Quelle: Fraser et al. 1990
Lungenfunktionstests
Eine etablierte interstitielle Lungenfibrose aufgrund einer Asbestexposition ist, ebenso wie eine etablierte Lungenfibrose aufgrund anderer Ursachen, normalerweise, aber nicht immer, mit einem restriktiven Lungenfunktionsprofil verbunden (Becklake 1994). Zu seinen Merkmalen gehören reduzierte Lungenvolumina, insbesondere Vitalkapazität (VC) unter Beibehaltung des Verhältnisses von forciertem Exspirationsvolumen in 1 Sekunde zu forcierter Vitalkapazität (FEV1/FVC%), reduzierte Lungencompliance und gestörter Gasaustausch. Luftstrombegrenzung bei reduziertem FEV1/FVC kann jedoch auch als Reaktion auf eine staubige Arbeitsumgebung oder Zigarettenrauch vorhanden sein. In den frühen Stadien der Asbestose, wenn die pathologischen Veränderungen auf die peribronchioläre Fibrose beschränkt sind und noch bevor kleine unregelmäßige Trübungen auf dem Röntgenbild des Brustkorbs erkennbar sind, kann eine Beeinträchtigung der Tests, die eine Dysfunktion der kleinen Atemwege widerspiegeln, wie z. B. die maximale mittelexspiratorische Flussrate, das einzige Anzeichen sein von respiratorischer Dysfunktion. Auch die Reaktionen auf Belastungsstress können früh im Krankheitsverlauf beeinträchtigt sein, mit erhöhter Ventilation im Verhältnis zum Sauerstoffbedarf der Belastung (aufgrund erhöhter Atemfrequenz und flacher Atmung) und beeinträchtigter O2 Austausch. Mit fortschreitender Krankheit ist immer weniger Bewegung erforderlich, um O zu beeinträchtigen2 Austausch. Angesichts der Tatsache, dass der asbestexponierte Arbeiter Merkmale sowohl eines restriktiven als auch eines obstruktiven Lungenfunktionsprofils aufweisen kann, interpretiert der weise Arzt das Lungenfunktionsprofil des Asbestarbeiters als das, was es ist, als Maß für die Beeinträchtigung und nicht als Hilfsmittel dafür Diagnose. Die Lungenfunktionen, insbesondere die Vitalkapazität, stellen ein nützliches Instrument für die individuelle Nachsorge von Probanden oder in epidemiologischen Studien dar, beispielsweise nach Beendigung der Exposition, um den natürlichen Verlauf von Asbestose oder asbestbedingter Pleuraerkrankung zu überwachen.
Andere Labortests
Bronchoalveoläre Lavage wird zunehmend als klinisches Instrument bei der Untersuchung asbestbedingter Lungenerkrankungen eingesetzt:
- andere Diagnosen auszuschließen
- um die Aktivität der untersuchten Lungenreaktionen wie Fibrose oder zu beurteilen
- den Wirkstoff in Form von Asbestkörpern oder -fasern zu identifizieren.
Es wird auch verwendet, um Krankheitsmechanismen bei Menschen und Tieren zu untersuchen (Bégin, Cantin und Massé 1989). Als Maß für die Aktivität des Lungenfortsatzes wird die Aufnahme von Gallium-67 verwendet, als Faktoren wurden auch antinukleäre Antikörper (ANA) im Serum und Rheumafaktoren (RF) untersucht, die beide den immunologischen Status des Individuums widerspiegeln Beeinflussung des Krankheitsverlaufs und/oder die Berücksichtigung individueller Unterschiede in Reaktion auf scheinbar gleiche Expositionshöhe und -dosis.
Epidemiologie einschließlich Naturgeschichte
Die in arbeitsplatzbezogenen Erhebungen dokumentierte Prävalenz von Radioasbestose variiert erheblich, und wie zu erwarten war, beziehen sich diese Unterschiede eher auf Unterschiede in der Expositionsdauer und -intensität als auf Unterschiede zwischen den Arbeitsplätzen. Aber selbst wenn diese berücksichtigt werden, indem der Vergleich der Expositions-Wirkungs-Beziehungen mit jenen Studien eingeschränkt wird, in denen die Expositionsabschätzungen für jedes Kohortenmitglied individualisiert wurden und auf dem beruflichen Werdegang und industriellen Hygienemessungen basieren, sind deutliche faser- und prozessbezogene Gradienten offensichtlich (Liddell und Müller 1991). Beispielsweise resultierte eine Prävalenz von 5 % kleiner unregelmäßiger Trübungen (1/0 oder mehr nach der ILO-Klassifikation) aus einer kumulativen Exposition gegenüber etwa 1,000 Faserjahren bei Chrysotilbergarbeitern in Quebec, etwa 400 Faserjahren bei korsischen Chrysotilbergarbeitern und darunter 10 Faserjahre bei südafrikanischen und australischen Krokydolith-Bergleuten. Im Gegensatz dazu resultierte bei Textilarbeitern, die Quebec-Chrysotil ausgesetzt waren, eine Prävalenz von 5 % unregelmäßiger kleiner Trübungen aus einer kumulativen Exposition gegenüber weniger als 20 Faserjahren. Lungenstaubbelastungsstudien stimmen auch mit einem Fasergradienten zum Hervorrufen von Asbestose überein: Bei 29 Männern in pazifischen Werften mit Asbestose, die hauptsächlich mit Amosit-Exposition verbunden war, betrug die im Autopsiematerial gefundene durchschnittliche Lungenbelastung 10 Millionen Amosit-Fasern pro Gramm trockenem Lungengewebe im Vergleich zu einer durchschnittlichen Chrysotil-Belastung von 30 Millionen Fasern pro Gramm trockenem Lungengewebe bei 23 Chrysotil-Bergleuten und Müllern in Quebec (Becklake und Case 1994). Die Fasergrößenverteilung trägt zu diesen Unterschieden bei, erklärt sie jedoch nicht vollständig, was darauf hindeutet, dass andere anlagenspezifische Faktoren, einschließlich anderer Schadstoffe am Arbeitsplatz, eine Rolle spielen können.
Asbestose kann stabil bleiben oder fortschreiten, bildet sich aber wahrscheinlich nicht zurück. Die Progressionsraten nehmen mit dem Alter, mit der kumulativen Exposition und mit dem Ausmaß der bestehenden Erkrankung zu und treten mit größerer Wahrscheinlichkeit auf, wenn eine Exposition gegenüber Krokydolith bestand. Radiologische Asbestose kann sowohl fortschreiten als auch lange nach Beendigung der Exposition auftreten. Auch nach Beendigung der Exposition kann es zu einer Verschlechterung der Lungenfunktion kommen (Liddell und Miller 1991). Eine wichtige Frage (und eine, bei der die epidemiologischen Beweise nicht konsistent sind) ist, ob eine fortgesetzte Exposition die Wahrscheinlichkeit einer Progression erhöht, nachdem sich radiologische Veränderungen entwickelt haben (Browne 1994; Liddell und Miller 1991). In einigen Gerichtsbarkeiten, beispielsweise im Vereinigten Königreich, ist die Zahl der Fälle von Asbestose, die für eine Arbeitsunfallversicherung gemeldet werden, in den letzten Jahrzehnten zurückgegangen, was die Arbeitsplatzkontrollen widerspiegelt, die in den 1970er Jahren eingeführt wurden (Meredith und McDonald 1994). In anderen Ländern, zB in Deutschland (Gibbs, Valic und Browne 1994), steigen die Asbestoseraten weiter an. In den Vereinigten Staaten stiegen die altersbereinigten asbestbedingten Sterblichkeitsraten (basierend auf der Angabe von Asbestose in der Sterbeurkunde entweder als Todesursache oder als eine mitwirkende Rolle) für das Alter von 1+ Jahren von unter 1 pro Million im Jahr 1960 auf über 2.5 im Jahr 1986 und auf 3 im Jahr 1990 (US Dept. of Health and Human Services, 1994).
Diagnose und Fallmanagement
Die klinische Diagnose hängt ab von:
- das Vorliegen einer Krankheit festzustellen
- Feststellung, ob eine Exposition stattgefunden hat und
- zu beurteilen, ob die Exposition wahrscheinlich die Krankheit verursacht hat.
Das Thorax-Röntgenbild bleibt das wichtigste Instrument, um das Vorliegen einer Krankheit festzustellen, ergänzt durch HRCT, falls verfügbar, in Fällen, in denen Zweifel bestehen. Andere objektive Merkmale sind das Vorhandensein von basalem Knistern, während das Lungenfunktionsniveau, einschließlich körperlicher Herausforderung, nützlich ist, um eine Beeinträchtigung festzustellen, ein Schritt, der für die Kompensationsbewertung erforderlich ist. Da sich weder die Pathologie, radiologischen Veränderungen noch die Symptome und Lungenfunktionsveränderungen im Zusammenhang mit Asbestose aufgrund anderer Ursachen von denen im Zusammenhang mit interstitieller Lungenfibrose unterscheiden, ist die Feststellung einer Exposition der Schlüssel zur Diagnose. Darüber hinaus machen die vielen Verwendungen von Asbestprodukten, deren Inhalt dem Benutzer oft nicht bekannt ist, eine Expositionsgeschichte zu einer viel entmutigenderen Befragungsübung als bisher angenommen. Wenn die Expositionsanamnese unzureichend erscheint, kann die Identifizierung des Agens in biologischen Proben (Sputum, bronchoalveoläre Lavage und gegebenenfalls Biopsie) die Exposition bestätigen; Dosis in Form der Lungenbelastung kann quantitativ durch Autopsie oder in chirurgisch entfernten Lungen bestimmt werden. Der Nachweis einer Krankheitsaktivität (aus einem Gallium-67-Scan oder einer bronchoalveolären Lavage) kann bei der Einschätzung der Prognose hilfreich sein, einem Schlüsselproblem bei diesem irreversiblen Zustand. Selbst in Ermangelung konsistenter epidemiologischer Beweise dafür, dass die Progression verlangsamt wird, sobald die Exposition aufhört, kann eine solche Vorgehensweise umsichtig und sicherlich wünschenswert sein. Es ist jedoch keine leicht zu treffende oder zu empfehlende Entscheidung, insbesondere für ältere Arbeitnehmer mit geringen Möglichkeiten zur beruflichen Umschulung. Sicherlich sollte die Exposition an keinem Arbeitsplatz fortgesetzt werden, der nicht den derzeit zulässigen Expositionswerten entspricht. Die Kriterien für die Diagnose von Asbestose für epidemiologische Zwecke sind weniger anspruchsvoll, insbesondere für arbeitsplatzbezogene Querschnittsstudien, die diejenigen einschließen, die gesund genug sind, um am Arbeitsplatz zu sein. Diese behandeln normalerweise Fragen der Kausalität und verwenden häufig Marker, die auf eine minimale Erkrankung hinweisen, entweder basierend auf dem Lungenfunktionsniveau oder auf Veränderungen im Röntgenbild des Brustkorbs. Im Gegensatz dazu sind die Diagnosekriterien für medizinrechtliche Zwecke erheblich strenger und variieren je nach den rechtlichen Verwaltungssystemen, unter denen sie arbeiten, und variieren sowohl zwischen den Staaten innerhalb der Länder als auch zwischen den Ländern.
Asbestbedingte Pleuraerkrankung
Historische Perspektive
Frühe Beschreibungen der Asbestose erwähnen Fibrose der viszeralen Pleura als Teil des Krankheitsprozesses (siehe „Pathologie“, Seite 10.55). In den 1930er Jahren gab es auch Berichte über umschriebene Pleuraplaques, oft verkalkt, in der parietalen Pleura (die die Brustwand auskleidet und die Oberfläche des Zwerchfells bedeckt) und die bei Personen auftraten, die nicht beruflich, sondern umweltbedingt exponiert waren. Eine arbeitsplatzbezogene Studie einer deutschen Fabrik aus dem Jahr 1955 berichtete über eine 5%ige Prävalenz von Pleuraveränderungen auf dem Röntgenbild des Brustkorbs, wodurch die Aufmerksamkeit auf die Tatsache gelenkt wurde, dass eine Pleuraerkrankung die primäre, wenn nicht die einzige Manifestation einer Exposition sein könnte. Viszeroparietale Pleurareaktionen, einschließlich diffuser Pleurafibrose, gutartiger Pleuraerguss (erstmals in den 1960er Jahren berichtet) und abgerundete Atelektase (erstmals in den 1980er Jahren berichtet), werden heute alle als zusammenhängende Reaktionen betrachtet, die auf der Grundlage der Pathologie und wahrscheinlich der Pathogenese nützlich von Pleuraplaques unterschieden werden können , sowie klinische Merkmale und Präsentation. In Gerichtsbarkeiten, in denen die Prävalenz- und/oder Inzidenzraten von Asbestose zurückgehen, sind pleurale Manifestationen, die in Umfragen immer häufiger vorkommen, zunehmend die Grundlage für die Erkennung einer früheren Exposition und zunehmend der Grund dafür, dass eine Person einen Arzt aufsucht.
Pleuraplaques
Pleuraplaques sind glatte, erhabene, weiße, unregelmäßige Läsionen, die mit Mesothel bedeckt sind und sich auf der parietalen Pleura oder dem Zwerchfell befinden (Abbildung 6). Sie sind unterschiedlich groß, oft multipel und neigen mit zunehmendem Alter zur Verkalkung (Browne 1994). Nur ein kleiner Teil der bei der Autopsie entdeckten ist auf dem Thorax-Röntgenbild zu sehen, obwohl die meisten durch HRCT entdeckt werden können. In Abwesenheit einer Lungenfibrose können Pleuraplaques keine Symptome verursachen und können nur in Screening-Untersuchungen mit Röntgenaufnahmen des Brustkorbs nachgewiesen werden. Dennoch werden sie in Mitarbeiterbefragungen durchweg mit einer leichten, aber messbaren Beeinträchtigung der Lungenfunktion in Verbindung gebracht, hauptsächlich bei VC und FVC (Ernst und Zejda 1991). In radiologischen Erhebungen in den Vereinigten Staaten werden Raten von 1 % bei Männern ohne bekannte Exposition und 2.3 % bei Männern, einschließlich der städtischen Bevölkerung, mit beruflicher Exposition gemeldet. Die Raten sind auch in Gemeinden mit Asbestindustrien oder hohen Verbrauchsraten höher, während die Raten in einigen Arbeitskräften, wie Blecharbeitern, Isolatoren, Klempnern und Eisenbahnarbeitern, 50 % übersteigen können. In einer finnischen Autopsieuntersuchung von 1994 an 288 plötzlich verstorbenen Männern im Alter von 35 bis 69 Jahren wurden Pleuraplaques bei 58 % entdeckt und zeigten die Tendenz, mit dem Alter zuzunehmen, mit der Wahrscheinlichkeit einer Exposition (basierend auf der Anamnese) mit einer Konzentration von Asbestfasern im Lungengewebe und beim Rauchen (Karjalainen et al. 1994). Der ätiologische Anteil von Plaques, der einer Lungenstaubbelastung von 0.1 Millionen Fasern pro Gramm Lungengewebe zuzuschreiben ist, wurde auf 24 % geschätzt (dieser Wert wird als zu niedrig angesehen). Lungenstaubbelastungsstudien stimmen auch mit Fasergradienten in der Potenz zum Hervorrufen von Pleurareaktionen überein; Bei 103 Männern mit Amosit-Exposition in pazifischen Werften, alle mit Pleuraplaques, betrug die durchschnittliche Lungenlast bei der Autopsie 1.4 Millionen Fasern pro Gramm Lungengewebe, verglichen mit 15.5 und 75 Millionen Fasern pro Gramm Lungengewebe für Chrysotil bzw. Tremolit bei 63 Quebecer Chrysotil-Bergleute und Müller untersuchten auf die gleiche Weise (Becklake und Case 1994).
Abbildung 6. Asbestbedingte Pleuraerkrankung
Eine Zwerchfell-Pleura-Plaque (A) ist in einer Autopsieprobe als glatter, gut definierter Fibroseherd auf dem Zwerchfell eines Bauarbeiters mit zufälliger Exposition gegenüber Asbest und Asbestkörpern in der Lunge zu sehen. Viszerale Pleurafibrose (B) ist auf einem aufgeblasenen Autopsie-Lungenexemplar zu sehen und strahlt von zwei zentralen Herden auf der viszeralen Pleura der Lunge eines Bauarbeiters mit Asbestexposition aus, der auch mehrere parietale Pleuraplaques aufwies. Quelle: Fraser et al. 1990.
Viszeroparietale Pleurareaktionen
Obwohl die Pathologie und Pathogenese der verschiedenen Formen der viszeroparietalen Reaktion auf Asbestexposition mit ziemlicher Sicherheit miteinander zusammenhängen, unterscheiden sich ihre klinischen Manifestationen und wie sie zur Aufmerksamkeit gelangen. Akute exsudative Pleurareaktionen können in Form von Ergüssen bei Patienten auftreten, deren Lungen keine anderen asbestbedingten Erkrankungen aufweisen, oder als Exazerbation der Schwere und des Ausmaßes bestehender Pleurareaktionen. Solche Pleuraergüsse werden als gutartig bezeichnet, um sie von Ergüssen im Zusammenhang mit bösartigem Mesotheliom zu unterscheiden. Gutartige Pleuraergüsse treten typischerweise 10 bis 15 Jahre nach der ersten Exposition (oder nach begrenzter früherer Exposition) bei Personen zwischen 20 und 30 Jahren auf. Sie sind normalerweise vorübergehend, können aber wieder auftreten, können eine oder beide Seiten des Brustkorbs gleichzeitig oder nacheinander betreffen und können entweder still oder mit Symptomen wie Engegefühl in der Brust und/oder Pleuraschmerzen und Dyspnoe verbunden sein. Die Pleuraflüssigkeit enthält Leukozyten, oft Blut, und ist albuminreich; Es enthält nur selten Asbestkörper oder -fasern, die jedoch in Biopsiematerial des Rippenfells oder der darunter liegenden Lunge gefunden werden können. Die meisten gutartigen Pleuraergüsse verschwinden spontan, obwohl sich diese Ergüsse bei einem kleinen Teil der Patienten (in der Größenordnung von 10 % in einer Serie) zu einer diffusen Pleurafibrose entwickeln können (siehe Abbildung 6), mit oder ohne Entwicklung einer Lungenfibrose. Lokale Pleurareaktionen können sich auch in sich selbst zusammenfalten, Lungengewebe einfangen und gut definierte Läsionen verursachen, die als Pleura bezeichnet werden abgerundete Atelektase or Pseudotumor weil sie das radiologische Erscheinungsbild von Lungenkrebs haben können. Im Gegensatz zu pleuralen Plaques, die selten Symptome verursachen, sind viszeroparietale Pleurareaktionen in der Regel mit einer gewissen Atemnot sowie einer Beeinträchtigung der Lungenfunktion verbunden, insbesondere wenn eine Obliteration des costophrenischen Winkels vorliegt. Beispielsweise betrug in einer Studie das durchschnittliche FVC-Defizit 0.07 l bei Beteiligung der Thoraxwand und 0.50 l bei Beteiligung des costophrenischen Winkels (Ernst und Zejda in Liddell und Miller 1991). Wie bereits angedeutet, variieren die Verteilung und Determinanten von Pleurareaktionen erheblich zwischen den Belegschaften, wobei die Prävalenzraten steigen mit:
- geschätzte Verweildauer der Faser in der Lunge (gemessen als Zeit seit der ersten Exposition)
- Expositionen hauptsächlich gegenüber oder einschließlich Amphibol und
- möglicherweise zeitweilige Exposition angesichts der hohen Kontaminationsraten in Berufen, in denen Asbestmaterialien zeitweise verwendet werden, aber die Exposition wahrscheinlich stark ist.
Lungenkrebs
Historische Perspektive
In den 1930er Jahren wurde eine Reihe klinischer Fallberichte aus den Vereinigten Staaten, dem Vereinigten Königreich und Deutschland über Lungenkrebs (eine Krankheit, die damals viel seltener war als heute) bei Asbestarbeitern veröffentlicht, von denen die meisten auch an Asbestose unterschiedlichen Grades litten der Schwere. Weitere Beweise für den Zusammenhang zwischen den beiden Zuständen wurden im Jahresbericht des Chief Inspector of Factories Seiner Majestät von 1947 geliefert, in dem festgestellt wurde, dass Lungenkrebs bei 13.2% der männlichen Todesfälle aufgrund von Asbestose im Zeitraum von 1924 bis 1946 und in nur gemeldet wurde 1.3 % der männlichen Todesfälle werden auf Silikose zurückgeführt. Die erste Studie, die sich mit der Kausalhypothese befasste, war eine Kohortenmortalitätsstudie einer großen Asbest-Textilfabrik im Vereinigten Königreich (Doll 1955), eine der ersten derartigen arbeitsbezogenen Studien, und bis 1980 nach mindestens acht solcher Studien in ebenso vielen Belegschaften eine Expositions-Wirkungs-Beziehung bestätigt hatten, wurde die Assoziation allgemein als kausal akzeptiert (McDonald und McDonald in Antman und Aisner 1987).
Klinische Merkmale und Pathologie
In Ermangelung einer anderen assoziierten Asbesterkrankung unterscheiden sich die klinischen Merkmale und Kriterien für die Diagnose von asbestassoziiertem Lungenkrebs nicht von denen für Lungenkrebs, der nicht mit einer Asbestexposition verbunden ist. Ursprünglich galt asbestassoziierter Lungenkrebs als Narbenkrebs, ähnlich dem Lungenkrebs, der bei anderen Formen diffuser Lungenfibrose wie Sklerodermie auftritt. Merkmale, die diese Ansicht begünstigten, waren ihre Lage in den unteren Lungenlappen (wo die Asbestose normalerweise stärker ausgeprägt ist), ihre manchmal multizentrische Herkunft und ein Übergewicht von Adenokarzinomen in einigen Serien. In den meisten gemeldeten arbeitsplatzbezogenen Studien unterschied sich die Verteilung der Zelltypen jedoch nicht von der in Studien an nicht asbestexponierten Bevölkerungsgruppen, was die Ansicht stützt, dass Asbest selbst ein menschliches Karzinogen sein kann, eine Schlussfolgerung der Internationalen Agentur für Krebsforschung (Weltgesundheitsorganisation: Internationale Agentur für Krebsforschung 1982). Die meisten, aber nicht alle asbestbedingten Lungenkrebsarten treten in Verbindung mit radiologischer Asbestose auf (siehe unten).
Epidemiologie
Kohortenstudien bestätigen, dass das Lungenkrebsrisiko mit der Exposition zunimmt, obwohl die fraktionelle Anstiegsrate für jede Faser pro Milliliter pro Jahr variiert und sowohl mit dem Fasertyp als auch mit dem industriellen Prozess zusammenhängt (Health Effects Institute – Asbestos Research 1991). Beispielsweise lag der Anstieg hauptsächlich bei Chrysotil-Engagements im Bergbau, in der Mühle und bei der Herstellung von Reibungsprodukten zwischen etwa 0.01 und 0.17 % und bei der Textilherstellung zwischen 1.1 und 2.8 %, während es bei Engagements in Amosit-Dämmprodukten und einigen Zementprodukten zu gemischten Engagements kam Faser, wurden sogar Raten von 4.3 und 6.7 % verzeichnet (Nicholson 1991). Kohortenstudien an Asbestarbeitern bestätigen auch, dass das Krebsrisiko für Nichtraucher nachweisbar ist und dass das Risiko durch Zigarettenrauchen erhöht wird (eher multiplikativ als additiv) (McDonald und McDonald in Antman und Aisner 1987). Das relative Risiko für Lungenkrebs sinkt nach Beendigung der Exposition, obwohl der Rückgang langsamer zu sein scheint als nach Beendigung des Rauchens. Studien zur Lungenstaubbelastung stimmen auch mit einem Fasergradienten bei der Entstehung von Lungenkrebs überein; 32 Männer in pazifischen Werften mit hauptsächlich Amosit-Exposition hatten eine Lungenstaubbelastung von 1.1 Millionen Amositfasern pro Gramm trockenem Lungengewebe im Vergleich zu 36 Chrysotil-Bergleuten aus Quebec mit einer durchschnittlichen Lungenstaubbelastung von 13 Millionen Chrysotilfasern pro Gramm Lungengewebe (Becklake und Fall 1994).
Beziehung zur Asbestose
In der Autopsiestudie von 1955 über Todesursachen bei 102 Arbeitern, die in der oben erwähnten Asbest-Textilfabrik im Vereinigten Königreich beschäftigt waren (Doll 1955), wurde bei 18 Personen Lungenkrebs festgestellt, von denen 15 auch Asbestose hatten. Alle Probanden, bei denen beide Zustände festgestellt wurden, hatten vor 9, als nationale Vorschriften zur Asbeststaubbekämpfung eingeführt wurden, mindestens 1931 Jahre gearbeitet. Diese Beobachtungen deuteten darauf hin, dass mit abnehmender Exposition auch das konkurrierende Todesrisiko durch Asbestose abnahm und die Arbeiter lange genug lebten, um die Entwicklung von Krebs zu zeigen. In den meisten auf Arbeitskräften basierenden Studien weisen ältere Arbeitnehmer mit langjähriger Betriebszugehörigkeit einige pathologische Anzeichen von Asbestose (oder asbestbedingter Erkrankung der kleinen Atemwege) bei der Autopsie auf, obwohl dies möglicherweise minimal und auf der Röntgenaufnahme des Brustkorbs im Leben nicht nachweisbar ist (McDonald und McDonald in Antman und Aiser 1987). Mehrere, aber nicht alle Kohortenstudien stimmen mit der Ansicht überein, dass nicht alle exzessiven Lungenkrebsfälle in Bevölkerungsgruppen, die Asbest ausgesetzt sind, mit Asbestose zusammenhängen. Je nach Ort und Ablagerung der Fasern kann tatsächlich mehr als ein pathogenetischer Mechanismus für Lungenkrebs bei Personen verantwortlich sein, die Asbest ausgesetzt sind. Zum Beispiel wird angenommen, dass lange dünne Fasern, die bevorzugt an Atemwegsverzweigungen abgelagert werden, konzentriert werden und als Induktoren des Prozesses der Krebsentstehung durch Chromosomenschädigung wirken. Promotoren dieses Prozesses können eine fortgesetzte Exposition gegenüber Asbestfasern oder Tabakrauch sein (Lippman 1995). Solche Krebsarten sind eher Plattenepithelkarzinome. Im Gegensatz dazu kann in Lungen, die der Ort der Fibrose sind, die Krebsentstehung aus dem fibrotischen Prozess resultieren: solche Krebsarten sind eher Adenokarzinome.
Implikationen und Zurechenbarkeit
Während für exponierte Bevölkerungsgruppen Determinanten für ein erhöhtes Krebsrisiko abgeleitet werden können, ist dies nicht für die Zuordnung im Einzelfall möglich. Offensichtlich ist die Zuordnung zu einer Asbestexposition bei einer exponierten Person mit Asbestose, die nie geraucht hat, wahrscheinlicher und glaubwürdiger als bei einer exponierten Person ohne Asbestose, die raucht. Auch diese Wahrscheinlichkeit lässt sich nicht sinnvoll modellieren. Lungenstaubbelastungsmessungen können eine sorgfältige klinische Bewertung ergänzen, aber jeder Fall muss nach seinen Vorzügen bewertet werden (Becklake 1994).
Bösartiges Mesotheliom
Pathologie, Diagnose, Feststellung und klinische Merkmale
Bösartige Mesotheliome entstehen aus den serösen Körperhöhlen. Etwa zwei Drittel entstehen in der Pleura, etwa ein Fünftel im Peritoneum, während das Perikard und die Tunica vaginalis wesentlich seltener betroffen sind (McDonald und McDonald in Lidell und Miller 1991). Da Mesothelzellen pluripotent sind, können die histologischen Merkmale von Mesotheltumoren variieren; in den meisten Serien machen epitheliale, sarkomatöse und gemischte Formen etwa 50, 30 bzw. 10 % der Fälle aus. Die Diagnose dieses seltenen Tumors ist selbst in den Händen erfahrener Pathologen nicht einfach, und Pathologen des Mesotheliom-Panels bestätigen oft nur einen kleinen Prozentsatz, in einigen Studien weniger als 50 % der zur Überprüfung eingereichten Fälle. Eine Vielzahl von zytologischen und immunhistochemischen Techniken wurde entwickelt, um bei der Differenzierung des malignen Mesothelioms von den wichtigsten alternativen klinischen Diagnosen, nämlich sekundärem Krebs oder reaktiver Mesothelhyperplasie, zu helfen; dies bleibt ein aktives Forschungsfeld, in dem hohe Erwartungen, aber keine schlüssigen Ergebnisse erzielt werden (Jaurand, Bignon und Brochard 1993). Aus all diesen Gründen ist eine Fallerfassung für epidemiologische Erhebungen nicht ohne weiteres möglich und kann selbst auf der Grundlage von Krebsregistern unvollständig sein. Darüber hinaus ist eine Bestätigung durch Expertengremien anhand festgelegter pathologischer Kriterien erforderlich, um die Vergleichbarkeit der Registrierungskriterien zu gewährleisten.
Klinische Merkmale
Schmerz ist normalerweise das charakteristische Merkmal. Bei Pleuratumoren beginnt dies in der Brust und/oder den Schultern und kann schwerwiegend sein. Es folgt Atemnot, verbunden mit einem Pleuraerguss und/oder einer fortschreitenden Einkapselung der Lunge durch einen Tumor und Gewichtsverlust. Bei Peritonealtumoren gehen Bauchschmerzen meist mit Schwellungen einher. Bildgebungsmerkmale sind in Abbildung 7 dargestellt. Der klinische Verlauf ist normalerweise schnell und die mittleren Überlebenszeiten, sechs Monate in einem Bericht von 1973 und acht Monate in einem Bericht von 1993, haben sich in den letzten zwei Jahrzehnten trotz des größeren öffentlichen und medizinischen Bewusstseins kaum verändert führt oft zu einer früheren Diagnose und trotz Fortschritten bei Diagnosetechniken und einer Zunahme der Zahl von Behandlungsoptionen für Krebs.
Abbildung 7. Malignes Mesotheliom
Auf einem überpenetrierten Bruströntgen (A) als große Raumforderung in der Achselregion zu sehen. Beachte die damit einhergehende Volumenreduktion des rechten Hämothorax mit deutlich unregelmäßig knotiger Verdickung der Pleura der gesamten rechten Lunge. Der CT-Scan (B) bestätigt die ausgedehnte Pleuraverdickung, die die parietale und mediastinale Pleura (geschlossene Pfeile) in und um die Rippen umfasst. Quelle: Fraser et al. 1990
Epidemiologie
In den 15 Jahren, die auf den Bericht von 1960 über die Mesotheliom-Fallserie vom Nordwestkap, Südafrika (Wagner 1996) folgten, kam die internationale Bestätigung der Assoziation durch Berichte von anderen Fallserien aus Europa (Vereinigtes Königreich, Frankreich, Deutschland, Holland). , den Vereinigten Staaten (Illinois, Pennsylvania und New Jersey) und Australien sowie Fall-Kontroll-Studien aus dem Vereinigten Königreich (4 Städte), Europa (Italien, Schweden, Holland) und aus den Vereinigten Staaten und Kanada. Odds Ratios in diesen Studien reichten von 2 bis 9. Besonders in Europa war die Assoziation mit Werftberufen stark. Darüber hinaus deuten Studien zur proportionalen Mortalität in Asbest-exponierten Kohorten darauf hin, dass das Risiko sowohl mit dem Fasertyp als auch mit dem industriellen Prozess verbunden ist, wobei die auf Mesotheliom zurückzuführenden Raten von 0.3 % im Chrysotilbergbau bis 1 % in der Chrysotilherstellung reichen, verglichen mit 3.4 % bei Amphibolen Bergbau und Fertigung und bis zu 8.6 % für die Exposition gegenüber gemischten Fasern in der Isolierung (McDonald und McDonald in Liddell und Miller 1991). Ähnliche Fasergradienten zeigen sich in Kohortenmortalitätsstudien, die angesichts der kurzen Überlebenszeiten dieser Tumoren die Inzidenz angemessen widerspiegeln. Diese Studien zeigen auch längere Latenzzeiten, wenn die Exposition gegenüber Chrysotil im Vergleich zu Amphibolen erfolgte. Die geografische Variation der Inzidenz wurde anhand kanadischer alters- und geschlechtsspezifischer Raten für 1966 bis 1972 dokumentiert, um die erwarteten Raten zu berechnen (McDonald und McDonald in Liddell und Miller 1991); Ratenverhältnisse (tatsächlich beobachtete Werte über erwartet) waren 0.8 für die Vereinigten Staaten (1972), 1.1 für Schweden (1958 bis 1967), 1.3 für Finnland (1965 bis 1969), 1.7 für das Vereinigte Königreich (1967 bis 1968) und 2.1 für Niederlande (1969 bis 1971). Während technische Faktoren, einschließlich Ermittlungen, offensichtlich zu den aufgezeichneten Schwankungen beitragen können, deuten die Ergebnisse auf höhere Raten in Europa als in Nordamerika hin.
Zeittrends und geschlechtsspezifische Unterschiede bei der Inzidenz von Mesotheliom wurden als Maß für die gesundheitlichen Auswirkungen der Asbestexposition auf die Bevölkerung verwendet. Die besten Schätzungen für die Gesamtraten in den Industrieländern vor 1950 liegen unter 1.0 pro Million für Männer und Frauen (McDonald und McDonald in Jaurand und Bignon 1993). In der Folge stiegen die Raten bei Männern stetig und bei Frauen entweder gar nicht oder weniger stark an. Zum Beispiel wurden Gesamtquoten bei Männern und Frauen pro Million in den Vereinigten Staaten von 11.0 und unter 2.0 für 1982, 14.7 und 7.0 in Dänemark für 1975-80, 15.3 und 3.2 im Vereinigten Königreich für 1980-83 und 20.9 und 3.6 angegeben 1978 in den Niederlanden für 87-28.9. Höhere Raten bei Männern und Frauen, jedoch ohne jüngere Probanden, wurden für Krokydolithabbauländer gemeldet: 4.7 bzw. 2 in Australien (im Alter von 1986+) für 32.9 und 8.9 bzw. 1 für südafrikanische Weiße (im Alter von 1988+) für 1991 ( Health Effects Institute – Asbestos Research 20). Die steigenden Raten bei Männern spiegeln wahrscheinlich die berufliche Exposition wider, und wenn dies der Fall ist, sollten sie sich innerhalb der 30- bis 1970-jährigen „Inkubationszeit“ nach der Einführung von Arbeitsplatzkontrollen und der Verringerung der Expositionswerte an den meisten Arbeitsplätzen einpendeln oder verringern Industrieländer in den 1985er Jahren. In Ländern, in denen die Raten bei Frauen steigen, kann dieser Anstieg ihre zunehmende Beschäftigung mit Berufen mit Risikoexposition oder die zunehmende Umwelt- oder Innenraumverschmutzung der Stadtluft widerspiegeln (McDonald XNUMX).
Ätiologie
Umweltfaktoren sind eindeutig die Hauptdeterminanten des Mesotheliomrisikos, wobei Asbestexposition am wichtigsten ist, obwohl das Auftreten familiärer Cluster das Interesse an der potenziellen Rolle genetischer Faktoren aufrechterhält. Alle Arten von Asbestfasern wurden mit der Entstehung von Mesotheliom in Verbindung gebracht, einschließlich Anthophyllit zum ersten Mal in einem kürzlich erschienenen Bericht aus Finnland (Meurman, Pukkala und Hakama 1994). Es gibt jedoch zahlreiche Beweise aus Studien zur proportionalen und Kohortenmortalität und Lungenbelastungsstudien, die auf die Rolle eines Fasergradienten bei der Mesotheliomproduktion hindeuten, wobei das Risiko bei Expositionen hauptsächlich gegenüber Amphibolen oder Amphibol-Chrysotil-Mischungen höher ist als bei hauptsächlich Chrysotil Expositionen. Darüber hinaus gibt es Ratenunterschiede zwischen Arbeitskräften für die gleiche Faser bei anscheinend gleicher Expositionshöhe; diese müssen noch erklärt werden, obwohl die Fasergrößenverteilung ein wahrscheinlich beitragender Faktor ist.
Die Rolle von Tremolit wurde weithin diskutiert, eine Debatte, die durch den Nachweis seiner Biopersistenz in tierischem und menschlichem Lungengewebe im Vergleich zu Chrysotil ausgelöst wurde. Eine plausible Hypothese ist, dass die vielen kurzen Fasern, die die Atemwege und Alveolen der peripheren Lunge erreichen und dort abgelagert werden, zu den subpleuralen Lymphgefäßen transportiert werden, wo sie sich ansammeln; ihre Potenz bei der Mesotheliomproduktion hängt von ihrer Biopersistenz in Kontakt mit pleuralen Oberflächen ab (Lippmann 1995). In Studien am Menschen sind die Mesotheliomraten bei Bevölkerungsgruppen niedriger, die bei der Arbeit Chrysotil ausgesetzt waren, das relativ nicht mit Tremolit kontaminiert war (z. B. in simbabwischen Minen), im Vergleich zu denen, die Chrysotil ausgesetzt waren, das so kontaminiert war (z. B. in Minen in Quebec), und diese Ergebnisse haben wurden im Tierversuch repliziert (Lippmann 1995). Auch in einer multivariaten Analyse der Lungenfaserbelastung in Material aus einer kanadaweiten Mesotheliom-Fallkontrollstudie (McDonald et al. 1989) deuteten die Ergebnisse darauf hin, dass die meisten, wenn nicht alle Mesotheliome durch Tremolit-Lungenfaserbelastung erklärt werden könnten. Schließlich unterstützt eine neuere Analyse der Sterblichkeit in der Kohorte von über 10,000 Quebecer Chrysotil-Bergleuten und Müllern, die zwischen 1890 und 1920 geboren wurden und bis 1988 folgten (McDonald und McDonald 1995), diese Ansicht: In fast 7,300 Todesfällen waren die 37 Mesotheliom-Todesfälle in bestimmten Minen aus der Gegend von Thetford konzentriert, jedoch unterschied sich die Lungenbelastung von 88 Kohortenmitgliedern aus den beteiligten Minen nicht von der von Bergleuten aus anderen Minen in Bezug auf die Chrysotilfaserbelastung, sondern nur in Bezug auf die Tremolitbelastung (McDonald et al. 1993 ).
Die sogenannte Tremolit-Frage ist vielleicht die wichtigste der derzeit diskutierten wissenschaftlichen Fragen und hat auch Auswirkungen auf die öffentliche Gesundheit. Es muss auch auf die wichtige Tatsache hingewiesen werden, dass in allen Serien und Gerichtsbarkeiten ein bestimmter Anteil der Fälle ohne gemeldete Asbestexposition auftritt und dass Studien zur Lungenstaubbelastung nur in einigen dieser Fälle auf eine frühere umweltbedingte oder berufliche Exposition hinweisen. Andere berufliche Expositionen wurden mit der Mesotheliomproduktion in Verbindung gebracht, beispielsweise beim Abbau von Talk, Vermiculit und möglicherweise Glimmer, aber bei diesen enthielt das Erz entweder Tremolit oder andere Fasern (Bignon, Peto und Saracci 1989). Eine offene Suche nach anderen Expositionen, beruflich oder nicht beruflich, gegenüber anorganischen und organischen Fasern und anderen Mitteln, die mit der Entstehung von Mesotheliom in Verbindung gebracht werden können, sollte fortgesetzt werden.
Andere asbestbedingte Krankheiten
Chronische Atemwegserkrankung
Üblicherweise gehören zu dieser Rubrik chronische Bronchitis und chronisch obstruktive Lungenerkrankung (COPD), die beide klinisch diagnostiziert werden können, und Emphyseme, die bis vor kurzem nur durch pathologische Untersuchung der bei der Autopsie oder anderweitig entfernten Lungen diagnostiziert wurden (Becklake 1992). Eine Hauptursache ist das Rauchen, und in den letzten Jahrzehnten hat die Mortalität und Morbidität aufgrund chronischer Atemwegserkrankungen in den meisten Industrieländern zugenommen. Mit dem Rückgang der Pneumokoniose in vielen Arbeitnehmern sind jedoch Hinweise aufgetaucht, die eine berufsbedingte Exposition mit der Entstehung chronischer Atemwegserkrankungen in Verbindung bringen, nachdem die dominierende Rolle des Rauchens berücksichtigt wurde. Es wurde gezeigt, dass alle Formen chronischer Atemwegserkrankungen mit der Arbeit in einer Vielzahl von staubigen Berufen verbunden sind, einschließlich jener Berufe, in denen ein wichtiger Bestandteil des Staubs, der den Arbeitsplatz kontaminiert, Asbest war (Ernst und Zejda in Liddell und Miller 1991). Es wird angenommen, dass die Gesamtschadstoffbelastung und nicht die Exposition gegenüber einem seiner besonderen Bestandteile, in diesem Fall Asbeststaub, impliziert ist, ähnlich wie die Wirkung des Rauchens auf chronische Atemwegserkrankungen betrachtet wird, d.h. in Bezug auf Gesamtexpositionsbelastung (z. B. als Packungsjahre), keine Exposition gegenüber einem der über 4,000 Bestandteile des Tabakrauchs. (Siehe an anderer Stelle in diesem Band eine weitere Erörterung der Beziehung zwischen beruflicher Exposition und chronischen Atemwegserkrankungen).
Andere Krebsarten
In mehreren der früheren Kohortenstudien mit Asbest-exponierten Arbeitern lag die auf alle Krebsarten zurückzuführende Sterblichkeit höher als erwartet, basierend auf nationalen oder regionalen Vitalstatistiken. Während Lungenkrebs den größten Teil des Überschusses ausmachte, waren andere beteiligte Krebsarten Magen-Darm-Krebs, Kehlkopfkrebs und Eierstockkrebs, in dieser Reihenfolge der Häufigkeit. Bei Magen-Darm-Krebs (einschließlich solcher, die die Speiseröhre, den Magen, den Dickdarm und das Rektum betreffen) wird angenommen, dass die relevante Exposition in Berufskohorten durch das Verschlucken von asbestbeladenem Sputum erfolgt, das aus den großen Atemwegen in die Lunge und in die Lunge gelangt früher (bevor Schutzmaßnahmen gegen die Exposition an Kantinen getroffen wurden) direkte Kontamination von Lebensmitteln an Arbeitsplätzen, die keine von den Arbeitsbereichen von Werken und Fabriken getrennten Kantinenbereiche hatten. Es kann auch zu einem retrograden Fluss über den Ductus thoracicus aus Lymphknoten kommen, die die Lunge entleeren (siehe „Verbleib inhalierter Fasern“, Seite 10.54). Da der Zusammenhang in den verschiedenen untersuchten Kohorten widersprüchlich war und weil Expositions-Wirkungs-Beziehungen nicht immer gesehen wurden, gab es eine Zurückhaltung, den Beweis für den Zusammenhang zwischen beruflicher Exposition und Asbestexposition als kausal zu akzeptieren (Doll und Peto 1987; Liddell und Miller 1991).
Kehlkopfkrebs ist viel seltener als Magen-Darm- oder Lungenkrebs. Bereits in den 1970er Jahren gab es Berichte über einen Zusammenhang zwischen Kehlkopfkrebs und Asbestexposition. Wie Lungenkrebs ist das Rauchen ein Hauptrisikofaktor und eine Ursache für Kehlkopfkrebs. Kehlkopfkrebs ist auch stark mit Alkoholkonsum verbunden. Angesichts der Lage des Kehlkopfes (ein Organ, das allen eingeatmeten Schadstoffen ausgesetzt ist, denen die Lunge ausgesetzt ist) und der Tatsache, dass er von demselben Epithel ausgekleidet ist, das die großen Bronchien auskleidet, ist es sicherlich biologisch plausibel, dass Kehlkopfkrebs vorliegt tritt als Folge einer Asbestexposition auf. Die bisher verfügbaren Gesamtbeweise sind jedoch widersprüchlich, selbst aus großen Kohortenstudien wie den Chrysotil-Bergleuten in Quebec und Balangero (Italien), möglicherweise weil es sich um einen seltenen Krebs handelt und es immer noch Widerwillen gibt, den Zusammenhang als kausal anzusehen (Liddell und Miller 1991) trotz seiner biologischen Plausibilität. Krebs der Eierstöcke wurde in drei Kohortenstudien überproportional gemeldet (WHO 1989). Fehldiagnosen, insbesondere als Peritonealmesotheliom, können die meisten Fälle erklären (Doll und Peto 1987).
Prävention, Überwachung und Bewertung
Historische und aktuelle Ansätze
Die Prävention von Pneumokoniose, einschließlich Asbestose, erfolgt traditionell durch:
- Technik und Arbeitspraktiken, um die Faserkonzentrationen in der Luft so niedrig wie möglich zu halten oder zumindest den zulässigen Expositionswerten zu entsprechen, die normalerweise durch Gesetze oder Vorschriften festgelegt werden
- Überwachung, die durchgeführt wird, um Trends von Krankheitsmarkern in exponierten Populationen aufzuzeichnen und die Ergebnisse von Kontrollmaßnahmen zu überwachen
- Aufklärung und Produktkennzeichnung mit dem Ziel, Arbeitnehmern und der breiten Öffentlichkeit dabei zu helfen, eine nichtberufliche Exposition zu vermeiden.
Die zulässigen Belastungswerte waren ursprünglich auf die Bekämpfung von Asbestose ausgerichtet und basierten auf industriellen Hygienemessungen in Millionen Partikeln pro Kubikfuß, die mit den gleichen Methoden erhoben wurden, die auch für die Bekämpfung von Silikose verwendet wurden. Mit der Verlagerung des biologischen Fokus auf Fasern, insbesondere lange, dünne, als Ursache der Asbestose, wurden Methoden entwickelt, die für ihre Identifizierung und Messung in Luft besser geeignet sind, und angesichts dieser Methoden der Fokus auf den häufiger vorkommenden kurzen Fasern, die am meisten kontaminieren Arbeitsplätze wurden minimiert. Die Aspektverhältnisse (Länge zu Durchmesser) für die meisten Partikel von gemahlenem Chrysotilasbest fallen in den Bereich von 5:1 bis 20:1 und gehen bis zu 50:1, im Gegensatz zu den meisten Partikeln von gemahlenem Amphibolasbest (einschließlich Spaltfragmenten), deren Werte fallen unter 3:1. Die Einführung des Membranfilters zur Faserzählung von Luftproben führte zu einer willkürlichen arbeitshygienischen und medizinischen Definition einer Faser als Partikel mit einer Länge von mindestens 5 μm, einer Dicke von 3 μm oder weniger und einem Verhältnis von Länge zu Breite von mindestens 3:1 . Diese Definition, die für viele Studien zu Expositions-Wirkungs-Beziehungen verwendet wird, bildet die wissenschaftliche Grundlage für die Festlegung von Umweltnormen.
Beispielsweise wurde es auf einer von der Weltgesundheitsorganisation (1989) gesponserten Tagung verwendet, um Grenzwerte für die Exposition am Arbeitsplatz vorzuschlagen, und wurde von Behörden wie der US-Behörde für Sicherheit und Gesundheit am Arbeitsplatz übernommen; sie wird hauptsächlich aus Gründen der Vergleichbarkeit beibehalten. Das WHO-Treffen unter dem Vorsitz von Sir Richard Doll erkannte zwar an, dass die Grenzwerte für die berufliche Exposition in jedem Land nur von der zuständigen nationalen Stelle festgelegt werden können, empfahl jedoch, dass Länder mit hohen Grenzwerten dringend Maßnahmen ergreifen sollten, um die berufliche Exposition für einen einzelnen Arbeitnehmer zu senken 2 f/ml (achtstündiger zeitgewichteter Durchschnitt) und dass alle Länder so schnell wie möglich auf 1 f/ml (achtstündiger zeitgewichteter Durchschnitt) umsteigen sollten, falls sie dies noch nicht getan haben. Mit dem Rückgang der Asbestoseraten in einigen Industrieländern und der Besorgnis über asbestbedingte Krebserkrankungen in allen hat sich die Aufmerksamkeit nun darauf verlagert, festzustellen, ob die gleichen Faserparameter – d. h. mindestens 5 mm lang, 3 mm oder weniger dick und mit einer Länge – vorhanden sind Breitenverhältnis von mindestens 3:1 – sind ebenfalls zur Kontrolle der Karzinogenese geeignet (Browne 1994). Eine aktuelle Theorie zur Karzinogenese von Asbest geht sowohl von kurzen als auch von langen Fasern aus (Lippmann 1995). Darüber hinaus könnte angesichts der Beweise für einen Fasergradienten bei der Mesotheliom- und Lungenkrebsproduktion und in geringerem Maße für die Asbestoseproduktion ein Argument für zulässige Expositionsniveaus unter Berücksichtigung des Fasertyps vorgebracht werden. Einige Länder haben das Problem angegangen, indem sie die Verwendung (und damit den Import) von Krokydolith verboten und strengere Expositionsgrenzen für Amosit festgelegt haben, nämlich 0.1 f/l (McDonald und McDonald 1987).
Expositionsniveaus am Arbeitsplatz
Zulässige Expositionsniveaus verkörpern die Hypothese, basierend auf allen verfügbaren Beweisen, dass die menschliche Gesundheit erhalten bleibt, wenn die Exposition innerhalb dieser Grenzen gehalten wird. Eine Überarbeitung der zulässigen Expositionsniveaus geht, wenn sie auftritt, ausnahmslos in Richtung einer strengeren Prüfung (wie im vorstehenden Absatz beschrieben). Dennoch kommt es trotz guter Einhaltung von Arbeitsplatzkontrollen immer wieder zu Krankheitsfällen aufgrund persönlicher Anfälligkeit (z. B. überdurchschnittliche Faserrückhalteraten) oder wegen Versagens von Arbeitsplatzkontrollen für bestimmte Tätigkeiten oder Prozesse. Technische Kontrollen, verbesserte Arbeitsplatzpraktiken und die Verwendung von Ersatzstoffen, die an anderer Stelle in diesem Kapitel beschrieben werden, wurden international (Gibbs, Valic und Browne 1994) in größeren Betrieben durch Industrie-, Gewerkschafts- und andere Initiativen eingeführt. Beispielsweise wurde laut einer weltweiten Branchenübersicht von 1986 die Einhaltung des derzeit empfohlenen Standards von 1 f/ml an 83 % der Produktionsstandorte (Minen und Mühlen) mit 13,499 Arbeitern in 6 Ländern erreicht; in 96 % von 167 Zementfabriken, die in 23 Ländern tätig sind; in 71 % von 40 Textilfabriken mit über 2,000 Beschäftigten in 7 Ländern; und in 97 % von 64 Fabriken, die Reibungsmaterialien herstellen, mit 10,190 Arbeitern in 10 Ländern (Bouige 1990). Ein nicht unerheblicher Teil dieser Arbeitsplätze entspricht jedoch noch immer nicht den Vorschriften, nicht alle Herstellerländer haben an dieser Umfrage teilgenommen, und der erwartete gesundheitliche Nutzen ist nur in einigen nationalen Statistiken ersichtlich, in anderen nicht („Diagnose und Fallmanagement“, Seite 10.57). Die Kontrolle von Abbruchprozessen und kleinen Unternehmen, die Asbest verwenden, ist selbst in vielen Industrieländern nach wie vor wenig erfolgreich.
Überwachung
Die Röntgenaufnahme des Brustkorbs ist das wichtigste Instrument für die Asbestoseüberwachung, Krebsregister und nationale Statistiken für asbestbedingte Krebserkrankungen. Eine lobenswerte Initiative zur internationalen Überwachung des Bergbaus, Tunnelbaus und Steinbruchs, die von der ILO durch freiwillige Berichterstattung von Regierungsquellen durchgeführt wird, konzentriert sich auf den Kohle- und Hartgesteinbergbau, könnte aber auch Asbest umfassen. Leider war die Umsetzung dürftig, da der letzte Bericht, der auf Daten für 1973-77 basierte, 1985 veröffentlicht wurde (ILO 1985). Mehrere Länder geben nationale Mortalitäts- und Morbiditätsdaten heraus, ein ausgezeichnetes Beispiel ist der Work-related Lung Disease Surveillance Report für die Vereinigten Staaten, ein Bericht, auf den oben Bezug genommen wurde (USDHSS 1994). Solche Berichte liefern Informationen, um Trends zu interpretieren und die Auswirkungen von Kontrollniveaus auf nationaler Ebene zu bewerten. Größere Branchen sollten (und viele tun dies) ihre eigenen Überwachungsstatistiken führen, ebenso wie einige Gewerkschaften. Die Überwachung kleinerer Industriezweige kann spezifische Studien in angemessenen Abständen erfordern. Andere Informationsquellen umfassen Programme wie das Surveillance of Work-related Respiratory Diseases (SWORD) im Vereinigten Königreich, das regelmäßige Berichte von einer Stichprobe von Brust- und Arbeitsmedizinern des Landes (Meredith und McDonald 1994) und Berichte von Vergütungsgremien sammelt (die jedoch häufig keine Informationen über gefährdete Arbeitnehmer enthalten).
Produktkennzeichnung, Aufklärung und die Datenautobahn
Die obligatorische Produktkennzeichnung zusammen mit der Aufklärung der Arbeitnehmer und der breiten Öffentlichkeit sind wirksame Instrumente der Prävention. Während dies in der Vergangenheit im Rahmen von Arbeitnehmerorganisationen, Betriebsräten und gewerkschaftlichen Bildungsprogrammen geschah, könnten künftige Ansätze elektronische Autobahnen nutzen, um Datenbanken zu Gesundheit und Sicherheit in Toxikologie und Medizin verfügbar zu machen.
Exposition in Gebäuden und aus der Wasserversorgung
1988 wurde vom US-Kongress (Health Effects Institute – Asbestos Research 1991) eine Überprüfung möglicher Gesundheitsrisiken im Zusammenhang mit der Arbeit in Gebäuden angeordnet, die unter Verwendung asbesthaltiger Materialien errichtet wurden. Die Ergebnisse einer großen Anzahl von Studien zur Probenahme in Innenräumen aus Europa, den Vereinigten Staaten und Kanada wurden in Risikoabschätzungen verwendet. Das lebenslange Risiko für einen vorzeitigen Krebstod wurde auf 1 pro Million für diejenigen geschätzt, die 15 Jahre lang in Schulen exponiert waren (für geschätzte Expositionsniveaus im Bereich von 0005 bis 005 f/ml) und 4 pro Million für diejenigen, die 20 Jahre lang in Schulen exponiert waren Bürogebäude (für geschätzte Expositionswerte im Bereich von 0002 bis 002 f/ml). Zum Vergleich: Das Risiko einer berufsbedingten Exposition gegenüber 0.1 f/ml (dh in Übereinstimmung mit dem zulässigen Expositionsgrenzwert, der von der US-amerikanischen Arbeitsschutzbehörde vorgeschlagen wurde) für 20 Jahre wurde auf 2,000 pro Million Exponierter geschätzt. Trinkwassermessungen in städtischen Gemeinden zeigen beträchtliche Schwankungen, von nicht nachweisbaren Werten bis hin zu hohen Werten von 0.7 Millionen f/l in Connecticut, USA, bis zu Werten von 1.1 Millionen bis 1.3 Milliarden f/l in den Bergbaugebieten von Quebec (Bignon, Peto und Saracci 1989). Eine gewisse Verunreinigung kann auch von den Asbestzementrohren ausgehen, die die meisten städtischen Wassernetze der Welt bedienen müssen. Eine Arbeitsgruppe, die die Beweise 1987 überprüfte, schloss jedoch die potenzielle damit verbundene Gefahr nicht aus, betrachtete die mit der Einnahme von Asbest verbundenen Gesundheitsrisiken jedoch nicht als „eine der dringendsten Gefahren für die öffentliche Gesundheit“ (USDHHS 1987), eine Ansicht, die mit übereinstimmt die abschließenden Bemerkungen in einer Monographie der IARC (WHO) über die nichtberufliche Exposition gegenüber Mineralfasern (Bignon, Peto und Saracci 1989).
Asbest und andere Fasern im 21. Jahrhundert
Die erste Hälfte des 1964. Jahrhunderts war gekennzeichnet durch das, was man als grobe Vernachlässigung asbestbedingter Krankheiten bezeichnen könnte. Vor dem Zweiten Weltkrieg sind die Gründe dafür nicht klar; die wissenschaftliche Grundlage für die Kontrolle war da, aber vielleicht nicht der Wille und nicht die Militanz der Arbeiter. Während des Krieges gab es andere nationale und internationale Prioritäten, und nach dem Krieg überwog der Urbanisierungsdruck einer schnell wachsenden Weltbevölkerung, und vielleicht lenkte die Faszination im Industriezeitalter von der Vielseitigkeit des „magischen“ Minerals die Aufmerksamkeit von seinen Gefahren ab . Nach der ersten Internationalen Konferenz über die biologischen Auswirkungen von Asbest im Jahr 1965 (Selikoff und Churg XNUMX) wurden asbestbedingte Krankheiten zu einer Ursache célèbre, nicht nur aus eigenen Gründen, sondern auch, weil es eine Zeit der Auseinandersetzung zwischen Arbeitgebern und Arbeitnehmern um die Rechte der Arbeitnehmer auf Wissen über Gefahren am Arbeitsplatz, Gesundheitsschutz und faire Entschädigung bei Verletzung oder Krankheit markierte. In Ländern mit verschuldensunabhängiger Arbeitsunfallversicherung wurden asbestbedingte Erkrankungen insgesamt fair anerkannt und behandelt. In Ländern, in denen Produkthaftungs- und Sammelklagen üblicher waren, wurden einigen betroffenen Arbeitnehmern (und ihren Anwälten) große Entschädigungen zugesprochen, während andere mittellos und ohne Unterstützung zurückblieben. Während der Bedarf an Fasern in modernen Gesellschaften wahrscheinlich nicht abnehmen wird, kann sich die Rolle der Mineralfasern gegenüber anderen Fasern ändern. Sowohl innerhalb als auch zwischen den Ländern hat es bereits eine Nutzungsverschiebung gegeben (siehe „Andere Expositionsquellen“, Seite 10.53). Obwohl die Technologie vorhanden ist, um die Exposition am Arbeitsplatz zu verringern, gibt es noch Arbeitsplätze, an denen sie nicht angewendet wurde. Angesichts des derzeitigen Wissensstands, der internationalen Kommunikation und Produktkennzeichnung sowie der Arbeitnehmerausbildung und des Engagements der Industrie sollte es möglich sein, dieses Mineral zur Bereitstellung billiger und langlebiger Produkte für den Einsatz im Bauwesen und in der Wasservernetzung auf internationaler Basis ohne Risiko für den Benutzer zu verwenden. Arbeiter, Hersteller oder Bergmann oder für die breite Öffentlichkeit.
Hartmetallkrankheit
Kurz nach dem Ende des Ersten Weltkriegs, während er nach einem Material suchte, das Diamant in Metallziehdüsen ersetzen könnte, patentierte Karl Schoeter in Berlin ein Sinterverfahren (Druckbeaufschlagung plus Erhitzen auf 1,500 °C) einer Mischung aus feinem Wolfram Hartmetallpulver (WC) mit 10 % Kobalt zur Herstellung von „Hartmetall“. Die Hauptmerkmale dieses Sinters sind die extreme Härte, die der von Diamant nur geringfügig unterlegen ist, und die Beibehaltung seiner mechanischen Eigenschaften bei hohen Temperaturen; Diese Eigenschaften machen es geeignet zum Ziehen von Metall, für geschweißte Einsätze und für Hochgeschwindigkeitswerkzeuge zur Bearbeitung von Metallen, Stein, Holz und Materialien mit hoher Verschleiß- oder Hitzebeständigkeit in den Bereichen Mechanik, Luftfahrt und Ballistik. Die Verwendung von Hartmetall nimmt weltweit kontinuierlich zu. 1927 dehnte Krupp die Verwendung von Hartmetall auf den Bereich der Schneidwerkzeuge aus und nannte es „Widia“ (wie Diamant—wie Diamant), ein Name, der heute noch verwendet wird.
Das Sintern bleibt die Grundlage aller Hartmetallherstellung: Die Techniken werden durch die Einführung anderer Metallkarbide – Titankarbid (TiC) und Tantalkarbid (TaC) – und durch die Behandlung von Hartmetallteilen für mobile Schneideinsätze mit einer oder mehreren Schichten von verbessert Titannitrid oder Aluminiumoxid und andere sehr harte Verbindungen, die durch chemische Gasphasenabscheidung (CVD) oder physikalische Gasphasenabscheidung (PVD) aufgebracht werden. Die mit den Werkzeugen verschweißten festen Einsätze können nicht galvanisiert werden, sondern werden durch eine Diamantschleifscheibe immer wieder geschärft (Bilder 1 und 2).
Abbildung 1. (A) Beispiele einiger beweglicher Einsätze aus Hartmetall, die mit goldgelbem Wolframnitrid plattiert sind; (B) Einsatz an das Werkzeug geschweißt und in Stahlzeichnung bearbeitet.
Abbildung 2. Feste Einsätze, die an (A) Steinbohrer und (B) Sägeblatt geschweißt sind.
Der Hartmetallsinter wird durch Teilchen aus metallischen Carbiden gebildet, die in eine aus Kobalt gebildete Matrix eingebaut sind, die während des Sinterns schmilzt, wechselwirkt und die Zwischenräume einnimmt. Kobalt ist somit der Strukturklebstoff, der metallkeramische Eigenschaften annimmt (Bilder 3, 4 und 5).
Abbildung 3. Mikrostruktur einer WC/Co-Sinterung; WC-Partikel werden in die Co-Lichtmatrix eingebaut (1,500x).
Abbildung 4. Mikrostruktur einer WC + TiC + TaC + Co-Sinterung. Zusammen mit prismatischen WC-Partikeln werden kugelförmige Partikel beobachtet, die durch eine feste Lösung von TiC + TaC gebildet werden. Die Lichtmatrix wird durch Co (1,500x) gebildet.
Abbildung 5. Sintermikrostruktur, plattiert mit mehreren sehr harten Schichten (2,000x).
Der Sinterprozess verwendet sehr feine Metallkarbidpulver (durchschnittlicher Durchmesser von 1 bis 9 μm) und Kobaltpulver (durchschnittlicher Durchmesser von 1 bis 4 μm), die gemischt, mit Paraffinlösung behandelt, formgepresst, bei niedriger Temperatur entwachst, vorbehandelt gesintert bei 700 bis 750°C und gesintert bei 1,500°C (Brookes 1992).
Wenn das Sintern mit unangemessenen Methoden, unsachgemäßen Techniken und schlechter Industriehygiene durchgeführt wird, können die Pulver die Atmosphäre der Arbeitsumgebung verschmutzen: Arbeiter sind daher dem Risiko ausgesetzt, Metallkarbidpulver und Kobaltpulver einzuatmen. Neben dem primären Prozess gibt es andere Tätigkeiten, die die Arbeiter dem Risiko einer Aerosol-Inhalation von Hartmetall aussetzen können. Das Schärfen von festen Einsätzen, die mit Werkzeugen verschweißt sind, wird normalerweise durch Diamanttrockenschleifen oder häufiger durch Kühlen mit Flüssigkeiten unterschiedlicher Art durchgeführt, wodurch Pulver oder Nebel entstehen, die aus sehr kleinen Tropfen bestehen, die Metallpartikel enthalten. Hartmetallpartikel werden auch zur Herstellung einer hochbeständigen Schicht auf verschleißbeanspruchten Stahloberflächen verwendet, die durch Verfahren (Plasmabeschichtungsverfahren und andere) aufgebracht werden, die auf der Kombination eines Pulversprühens mit einem elektrischen Lichtbogen oder einer kontrollierten Explosion von basieren ein Gasgemisch bei hoher Temperatur. Der Lichtbogen oder die explosionsartige Strömung des Gases bestimmen das Aufschmelzen der metallischen Partikel und deren Aufprall auf die zu beschichtende Oberfläche.
Erste Beobachtungen zu „Hartmetallkrankheiten“ wurden in Deutschland in den 1940er Jahren beschrieben. Sie berichteten von einer diffusen, fortschreitenden Lungenfibrose, genannt Hartmetallungenfibrose. In den nächsten 20 Jahren wurden in allen Industrieländern parallele Fälle beobachtet und beschrieben. Die betroffenen Arbeiter waren in den meisten Fällen mit dem Sintern beauftragt. Von 1970 bis heute deuten mehrere Studien darauf hin, dass die Pathologie des Atemgeräts durch das Einatmen von Hartmetallpartikeln verursacht wird. Es betrifft nur anfällige Personen und besteht aus den folgenden Symptomen:
- akuten: Schnupfen, Asthma
- subakut: fibrosierende Alveolitis
- chronisch: diffuse und fortschreitende interstitielle Fibrose.
Betroffen sind nicht nur Sinterarbeiter, sondern jeder, der Aerosole mit Hartmetall und insbesondere Kobalt einatmet. Es wird hauptsächlich und vielleicht ausschließlich durch Kobalt verursacht.
Die Definition der Hartmetallerkrankung umfasst nun eine Gruppe von Pathologien des Atemapparats, die sich in klinischer Schwere und Prognose voneinander unterscheiden, aber eine variable individuelle Reaktivität auf den ätiologischen Faktor Kobalt gemeinsam haben.
Neuere epidemiologische und experimentelle Erkenntnisse stimmen in der ursächlichen Rolle von Cobalt für akute Beschwerden in den oberen Atemwegen (Rhinitis, Asthma) sowie für subakute und chronische Beschwerden im Bronchialparenchym (fibrosierende Alveolitis und chronische interstitielle Fibrose) überein.
Der pathogene Mechanismus beruht auf der Induktion einer überempfindlichen Immunreaktion durch Co: Tatsächlich zeigen nur einige der Probanden Pathologien nach kurzer Exposition gegenüber relativ niedriger Konzentration oder sogar nach längerer und intensiverer Exposition. Co-Konzentrationen in biologischen Proben (Blut, Urin, Haut) unterscheiden sich nicht signifikant zwischen denen, die die Pathologie haben, und denen, die dies nicht tun; es gibt keine Korrelation von Dosis und Reaktion auf Gewebeebene; bei Asthmatikern wurden spezifische Antikörper (Immunglobuline IgE und IgG) gegen eine Co-Albumin-Verbindung identifiziert, und der Co-Patch-Test ist bei Personen mit Alveolitis oder Fibrose positiv; die zytologischen Aspekte der riesenzelligen Alveolitis sind mit einer Immunreaktion vereinbar, und akute oder subakute Symptome neigen dazu, zurückzugehen, wenn die Patienten von der Exposition gegenüber Co entfernt werden (Parkes 1994).
Die immunologischen Grundlagen der Co-Überempfindlichkeit sind noch nicht zufriedenstellend geklärt; Es ist daher nicht möglich, einen zuverlässigen Marker für die individuelle Anfälligkeit zu identifizieren.
Identische Pathologien wie bei den Hartmetall-exponierten Probanden wurden auch bei Diamantschleifern beobachtet, die Scheiben aus mit Co zementierten Mikrodiamanten verwenden und daher nur Co und Diamantpartikel einatmen.
Es ist noch nicht vollständig nachgewiesen, dass reines Co (alle anderen inhalierten Partikel ausgenommen) allein in der Lage ist, die Pathologien und vor allem die diffuse interstitielle Fibrose hervorzurufen: Die mit Co inhalierten Partikel könnten eine synergistische sowie modulierende Wirkung haben. Experimentelle Studien scheinen zu zeigen, dass die biologische Reaktivität gegenüber einer Mischung aus Co-Partikeln und Wolfram stärker ist als die, die durch Co allein verursacht wird, und signifikante Pathologien sind bei den Arbeitern, die für die Herstellung von reinem Co-Pulver verantwortlich sind, nicht zu beobachten (Science of Gesamtumwelt 1994).
Klinische Symptome der Hartmetallerkrankung, die nach heutigem ätiopathogenetischen Wissen genauer als „Cobalt-Krankheit“ bezeichnet werden müsste, sind, wie bereits erwähnt, akut, subakut und chronisch.
Zu den akuten Symptomen gehören eine spezifische Reizung der Atemwege (Rhinitis, Laryngotracheitis, Lungenödem), die durch die Exposition gegenüber hohen Konzentrationen von Co-Pulver oder Co-Rauch verursacht wird; sie sind nur in Ausnahmefällen beobachtbar. Asthma wird häufiger beobachtet. Es tritt bei 5 bis 10 % der Arbeiter auf, die gegenüber 0.05 mg Cobalt/m exponiert waren3, dem aktuellen US-Schwellenwert (TLV). Symptome einer Thoraxverengung mit Atemnot und Husten treten eher am Ende der Arbeitsschicht oder in der Nacht auf. Die Diagnose eines berufsbedingten allergischen Asthma bronchiale aufgrund von Kobalt kann aufgrund anamnestischer Kriterien vermutet werden, wird jedoch durch einen spezifischen Bronchialstimulationstest bestätigt, der das Auftreten einer sofortigen, verzögerten oder dualen bronchospastischen Reaktion feststellt. Auch Atemkapazitätstests zu Beginn und am Ende der Arbeitsschicht können bei der Diagnose helfen. Asthmatische Symptome aufgrund von Kobalt verschwinden in der Regel, wenn die Person von der Exposition befreit wird, aber ähnlich wie bei allen anderen Formen von berufsbedingtem allergischem Asthma können die Symptome chronisch und irreversibel werden, wenn die Exposition trotz des Vorhandenseins von Kobalt über einen langen Zeitraum (Jahre) andauert Atemstörungen. Hochgradig bronchoreaktive Personen können nicht-allergische ätiologische asthmatische Symptome zeigen, mit einer unspezifischen Reaktion auf die Inhalation von Kobalt und anderen irritierenden Pulvern. In einem hohen Prozentsatz der Fälle mit allergischem Asthma bronchiale wurde im IgE-Serum eine spezifische Reaktion auf eine humane Co-Seroalbumin-Verbindung gefunden. Der radiologische Befund variiert nicht: Nur in seltenen Fällen finden sich Mischformen von Asthma plus Alveolitis mit radiologischen Veränderungen, die spezifisch durch eine Alveolitis verursacht werden. Die bronchodilatatorische Therapie führt zusammen mit einer sofortigen Beendigung der Arbeitsbelastung zu einer vollständigen Genesung bei Fällen, die erst vor kurzem aufgetreten und noch nicht chronisch sind.
Zu den subakuten und chronischen Symptomen gehören die fibrosierende Alveolitis und die chronisch diffuse und progressive interstitielle Fibrose (DIPF). Die klinische Erfahrung scheint darauf hinzudeuten, dass der Übergang von Alveolitis zu interstitieller Fibrose ein Prozess ist, der sich allmählich und langsam entwickelt: Man kann Fälle von reiner anfänglicher Alveolitis finden, die nach Absetzen der Exposition plus Kortikosteroidtherapie reversibel sind; oder Fälle mit einer bereits vorhandenen Fibrosekomponente, die sich verbessern, aber keine vollständige Genesung erreichen kann, indem das Subjekt aus der Exposition genommen wird, selbst mit zusätzlicher Therapie; und schließlich Fälle, in denen die vorherrschende Situation die eines irreversiblen DIPF ist. Das Auftreten solcher Fälle ist bei den exponierten Arbeitern gering, sehr viel geringer als der Prozentsatz der Fälle von allergischem Asthma.
Alveolitis ist heute in ihren zytologischen Komponenten durch bronchoalveoläre Lavage (BAL) leicht zu untersuchen; sie ist gekennzeichnet durch eine starke Zunahme der Gesamtzellzahl, hauptsächlich gebildet durch Makrophagen, mit zahlreichen mehrkernigen Riesenzellen und dem typischen Erscheinungsbild von Fremdkörper-Riesenzellen, die zeitweise zytoplasmatische Zellen enthalten (Abbildung 6); sogar eine absolute oder relative Zunahme von Lymphozyten ist häufig, mit einem verringerten CD4/CD8-Verhältnis, verbunden mit einer starken Zunahme von Eosinophilen und Mastzellen. Selten ist die Alveolitis hauptsächlich lymphozytär, mit umgekehrtem CD4/CD8-Verhältnis, wie es bei Pneumopathien aufgrund von Überempfindlichkeit auftritt.
Abbildung 6. Zytologische BAL bei einem durch Hartmetall verursachten Fall einer makrophagischen mononukleären Riesenzellalveolitis. Zwischen den mononukleären Makrophagen und dem Lymphozyten wird ein riesiger Fremdkörperzellentyp (400x) beobachtet.
Patienten mit Alveolitis berichten von Dyspnoe in Verbindung mit Müdigkeit, Gewichtsverlust und trockenem Husten. In der unteren Lunge besteht eine Krepitation mit funktioneller Veränderung restriktiver Art und diffuser runder oder unregelmäßiger radiologischer Trübung. Der Epikutantest auf Kobalt ist in den meisten Fällen positiv. Bei anfälligen Personen zeigt sich eine Alveolitis nach einer relativ kurzen Expositionszeit am Arbeitsplatz von einem oder wenigen Jahren. In der Anfangsphase ist diese Form durch einfaches Entfernen aus der Exposition bis zur vollständigen Genesung reversibel, mit besseren Ergebnissen, wenn dies mit einer Kortisontherapie kombiniert wird.
Die Entwicklung einer diffusen interstitiellen Fibrose verschlimmert die klinischen Symptome mit einer Verschlechterung der Dyspnoe, die bereits bei geringer Belastung und dann auch in Ruhe auftritt, mit einer Verschlechterung der restriktiven Atemstörung, die mit einer Verringerung der kapillar-alveolären Diffusion verbunden ist, und mit dem Auftreten von röntgenologischen Trübungen linearen Typs und Wabenbildung (Abbildung 7). Die histologische Situation ist die einer fibrosierenden Alveolitis vom „wandartigen Typ“.
Abbildung 7. Thorax-Röntgenaufnahme eines Patienten, der an durch Hartmetall verursachter interstitieller Fibrose leidet. Lineare und diffuse Opazität und wabenartige Aspekte werden beobachtet.
Die Entwicklung ist schnell fortschreitend; Therapien sind unwirksam und die Prognose zweifelhaft. Einer der vom Autor diagnostizierten Fälle erforderte schließlich eine Lungentransplantation.
Die Berufsdiagnostik basiert auf der Anamnese, dem zytologischen BAL-Muster und dem Cobalt-Patch-Test.
Die Prävention der Hartmetallkrankheit, genauer gesagt der Kobaltkrankheit, ist heute hauptsächlich technischer Art: Schutz der Arbeiter durch die Beseitigung von Pulver, Rauch oder Nebel mit ausreichender Belüftung der Arbeitsbereiche. Tatsächlich macht der Mangel an Wissen über die Faktoren, die die individuelle Überempfindlichkeit gegenüber Kobalt bestimmen, die Identifizierung empfindlicher Personen unmöglich, und es müssen die größtmöglichen Anstrengungen unternommen werden, um die atmosphärischen Konzentrationen zu reduzieren.
Die Zahl der gefährdeten Personen wird unterschätzt, da viele Schleiftätigkeiten in kleinen Industrien oder von Handwerkern durchgeführt werden. An solchen Arbeitsplätzen beträgt der US-TLV 0.05 mg/m3 wird häufig überschritten. Es gibt auch einige Zweifel hinsichtlich der Angemessenheit des TLV zum Schutz von Arbeitnehmern vor einer Kobaltkrankheit, da die Dosis-Wirkungs-Beziehungen für Krankheitsmechanismen, die eine Überempfindlichkeit beinhalten, nicht vollständig verstanden sind.
Die routinemäßige Überwachung muss genau genug sein, um Kobaltpathologien in ihren frühesten Stadien zu erkennen. Eine jährliche Befragung, die hauptsächlich auf vorübergehende Symptome abzielt, muss durchgeführt werden, zusammen mit einer medizinischen Untersuchung, die eine Lungenfunktionsprüfung und andere geeignete medizinische Untersuchungen umfasst. Da nachgewiesen wurde, dass eine gute Korrelation zwischen Kobaltkonzentrationen im Arbeitsumfeld und der Ausscheidung des Metalls über den Urin besteht, ist es angebracht, halbjährliche Messungen von Kobalt im Urin (CoU) an Proben durchzuführen, die am Ende des Jahres entnommen wurden die Arbeitswoche. Wenn die Exposition auf dem TLV-Niveau liegt, wird der biologische Expositionsindex (BEI) auf 30 μg Co/Liter Urin geschätzt.
Ärztliche Untersuchungen vor der Exposition auf das Vorhandensein von vorbestehenden Atemwegserkrankungen und Überempfindlichkeit der Bronchien können bei der Beratung und Vermittlung von Arbeitnehmern hilfreich sein. Metacholin-Tests sind ein nützlicher Indikator für eine unspezifische bronchiale Hyperreaktivität und können in einigen Situationen nützlich sein.
Eine internationale Standardisierung von umweltbezogenen und medizinischen Überwachungsmethoden für Arbeitnehmer, die Kobalt ausgesetzt sind, wird dringend empfohlen.
Atmungssystem: Die Vielfalt der Pneumokoniosen
Dieser Artikel widmet sich einer Erörterung von Pneumokoniosen im Zusammenhang mit einer Vielzahl spezifischer nicht-faseriger Substanzen; Expositionen gegenüber diesen Stäuben werden an anderer Stelle in diesem Band nicht behandelt. Für jedes Material, das bei Exposition eine Pneumokoniose hervorrufen kann, folgt eine kurze Erörterung der Mineralogie und kommerziellen Bedeutung, gefolgt von Informationen zur Lungengesundheit von exponierten Arbeitern.
Aluminium
Aluminium ist ein Leichtmetall mit vielen kommerziellen Anwendungen sowohl im metallischen als auch im kombinierten Zustand. (Abramson et al. 1989; Kilburn und Warshaw 1992; Kongerud et al. 1994.) Aluminiumhaltige Erze, hauptsächlich Bauxit und Kryolith, bestehen aus Verbindungen des Metalls mit Sauerstoff, Fluor und Eisen. Eine Verunreinigung der Erze mit Kieselsäure ist üblich. Aluminiumoxid (Al2O3) wird aus Bauxit gewonnen und kann zur Verwendung als Schleifmittel oder als Katalysator verarbeitet werden. Metallisches Aluminium wird aus Tonerde durch elektrolytische Reduktion in Gegenwart von Fluorid gewonnen. Die Elektrolyse der Mischung wird unter Verwendung von Kohleelektroden bei einer Temperatur von etwa 1,000 °C in als Töpfe bekannten Zellen durchgeführt. Das metallische Aluminium wird dann zum Gießen abgezogen. Die Staub-, Rauch- und Gasexposition in Topfräumen, einschließlich Kohlenstoff, Aluminiumoxid, Fluoride, Schwefeldioxid, Kohlenmonoxid und aromatische Kohlenwasserstoffe, wird während des Krustenbrechens und anderer Wartungsarbeiten verstärkt. Zahlreiche Produkte werden aus Aluminiumplatten, -flocken, -granulaten und -gussstücken hergestellt, was zu einem umfangreichen Potenzial für berufliche Expositionen führt. Metallisches Aluminium und seine Legierungen finden Verwendung in der Flugzeug-, Boots- und Automobilindustrie, bei der Herstellung von Behältern und von elektrischen und mechanischen Geräten sowie in einer Vielzahl von Konstruktions- und Konstruktionsanwendungen. Kleine Aluminiumpartikel werden in Farben, Sprengstoffen und Brandsätzen verwendet. Zur Aufrechterhaltung der Partikeltrennung werden Mineralöle oder Stearin zugesetzt; Eine erhöhte Lungentoxizität von Aluminiumflocken wurde mit der Verwendung von Mineralöl in Verbindung gebracht.
Lungengesundheit
Das Einatmen von aluminiumhaltigen Stäuben und Dämpfen kann bei Arbeitern auftreten, die an der Gewinnung, Gewinnung, Verarbeitung, Herstellung und Endverwendung von aluminiumhaltigen Materialien beteiligt sind. Lungenfibrose, die zu Symptomen und Röntgenbefunden führte, wurde bei Arbeitern mit mehreren unterschiedlichen Expositionen gegenüber aluminiumhaltigen Stoffen beschrieben. Die Shaver-Krankheit ist eine schwere Pneumokoniose, die bei Arbeitern beschrieben wird, die an der Herstellung von Schleifmitteln aus Aluminiumoxid beteiligt sind. Eine Reihe von Todesfällen aufgrund der Erkrankung wurde gemeldet. Am häufigsten sind die oberen Lungenlappen betroffen und das Auftreten eines Pneumothorax ist eine häufige Komplikation. Bei der Autopsie wurden hohe Konzentrationen von Siliziumdioxid in der Topfraumumgebung sowie in den Lungen von Arbeitern gefunden, was darauf hindeutet, dass Siliziumdioxid möglicherweise zum klinischen Bild der Shaver-Krankheit beiträgt. Es wurden auch hohe Konzentrationen von Aluminiumoxidpartikeln beobachtet. Die Lungenpathologie kann Blasen und Bullae zeigen, und gelegentlich wird eine Pleuraverdickung gesehen. Die Fibrose ist diffus, mit Entzündungsbereichen in der Lunge und den zugehörigen Lymphknoten.
Aluminiumpulver werden zur Herstellung von Sprengstoffen verwendet, und es gibt eine Reihe von Berichten über eine schwere und fortschreitende Fibrose bei Arbeitern, die an diesem Verfahren beteiligt sind. Eine Lungenbeteiligung wurde gelegentlich auch bei Arbeitern beschrieben, die beim Schweißen oder Polieren von Aluminium und beim Einsacken von Katzenstreu mit Aluminiumsilikat (Alunit) beschäftigt waren. Es gab jedoch erhebliche Unterschiede bei der Meldung von Lungenerkrankungen in Bezug auf Expositionen gegenüber Aluminium. Epidemiologische Studien an Arbeitern, die einer Aluminiumreduktion ausgesetzt waren, haben im Allgemeinen eine geringe Prävalenz von pneumokoniotischen Veränderungen und eine leichte mittlere Verringerung der Lungenfunktion gezeigt. In verschiedenen Arbeitsumgebungen können Aluminiumoxidverbindungen in mehreren Formen vorkommen, und in Tierversuchen scheinen diese Formen unterschiedliche Lungentoxizitäten aufzuweisen. Kieselsäure und andere gemischte Stäube können ebenfalls zu dieser unterschiedlichen Toxizität beitragen, ebenso wie die Materialien, die zum Beschichten der Aluminiumpartikel verwendet werden. Ein Arbeiter, der nach Exposition gegenüber Oxiden und metallischem Aluminium eine granulomatöse Lungenerkrankung entwickelte, zeigte eine Transformation seiner Blutlymphozyten nach Exposition gegenüber Aluminiumsalzen, was darauf hindeutet, dass immunologische Faktoren eine Rolle spielen könnten.
Ein asthmatisches Syndrom wurde häufig bei Arbeitern festgestellt, die Dämpfen in Räumen zur Aluminiumreduktion ausgesetzt waren. Fluoride, die in der Potroom-Umgebung gefunden wurden, wurden damit in Verbindung gebracht, obwohl das spezifische Mittel oder die spezifischen Mittel, die mit dem asthmatischen Syndrom assoziiert sind, nicht bestimmt wurden. Wie bei anderen berufsbedingten Asthmaerkrankungen treten die Symptome oft 4 bis 12 Stunden nach der Exposition auf und umfassen Husten, Dyspnoe, Engegefühl in der Brust und Keuchen. Es kann auch eine sofortige Reaktion festgestellt werden. Atopie und Asthma in der Familie scheinen keine Risikofaktoren für die Entwicklung von Potroom-Asthma zu sein. Nach Beendigung der Exposition kann davon ausgegangen werden, dass die Symptome in den meisten Fällen verschwinden, obwohl zwei Drittel der betroffenen Arbeiter eine anhaltende unspezifische bronchiale Reaktion zeigen und bei einigen Arbeitern die Symptome und die Hyperreaktivität der Atemwege noch Jahre nach Beendigung der Exposition anhalten. Die Prognose für Pot-Room-Asthma scheint bei denjenigen am besten zu sein, die sofort von der Exposition entfernt werden, wenn sich die asthmatischen Symptome manifestieren. Behobene Luftstrombehinderungen wurden auch mit Topfraumarbeiten in Verbindung gebracht.
Kohlenstoffelektroden werden im Aluminiumreduktionsprozess verwendet, und in der Potroom-Umgebung wurden bekannte menschliche Karzinogene identifiziert. Mehrere Sterblichkeitsstudien haben Lungenkrebsexzesse unter exponierten Arbeitern in dieser Branche aufgedeckt.
Kieselgur
Ablagerungen von Diatomeenerde resultieren aus der Akkretion von Skeletten mikroskopisch kleiner Organismen. (Cooper und Jacobson 1977; Checkoway et al. 1993.) Diatomeenerde kann in Gießereien und bei der Wartung von Filtern, Schleifmitteln, Schmiermitteln und Sprengstoffen verwendet werden. Bestimmte Ablagerungen enthalten bis zu 90 % freies Siliziumdioxid. Exponierte Arbeiter können Lungenveränderungen mit einfacher oder komplizierter Pneumokoniose entwickeln. Das Todesrisiko sowohl durch gutartige Atemwegserkrankungen als auch durch Lungenkrebs wurde mit der Beschäftigung der Arbeiter in staubiger Arbeit sowie mit der kumulativen Exposition gegenüber kristallinem Siliziumdioxid während des Abbaus und der Verarbeitung von Diatomeenerde in Verbindung gebracht.
Elementarer Kohlenstoff
Abgesehen von Kohle sind die beiden üblichen Formen von elementarem Kohlenstoff Graphit (kristalliner Kohlenstoff) und Ruß. (Hanoa 1983; Petsonk et al. 1988.) Graphit wird zur Herstellung von Bleistiften, Gießereiauskleidungen, Farben, Elektroden, Trockenbatterien und Tiegeln für metallurgische Zwecke verwendet. Fein gemahlener Graphit hat Schmiereigenschaften. Ruß ist eine teilweise zersetzte Form, die in Autoreifen, Pigmenten, Kunststoffen, Tinten und anderen Produkten verwendet wird. Ruß wird aus fossilen Brennstoffen durch eine Vielzahl von Prozessen hergestellt, die teilweise Verbrennung und thermische Zersetzung umfassen.
Beim Abbau und Mahlen von natürlichem Graphit sowie bei der Herstellung von künstlichem Graphit kann es zum Einatmen von Kohlenstoff und damit verbundenen Stäuben kommen. Künstlicher Graphit wird durch das Erhitzen von Kohle oder Petrolkoks hergestellt und enthält im Allgemeinen keine freie Kieselsäure.
Lungengesundheit
Pneumokoniose resultiert aus der Exposition von Arbeitern sowohl gegenüber natürlichem als auch künstlichem Graphit. Klinisch zeigen Arbeiter mit Kohlenstoff- oder Graphitpneumokoniose ähnliche radiologische Befunde wie Kohlearbeiter. In der Vergangenheit wurden schwere symptomatische Fälle mit massiver Lungenfibrose gemeldet, insbesondere im Zusammenhang mit der Herstellung von Kohlenstoffelektroden für die Metallurgie, obwohl neuere Berichte betonen, dass die Materialien, die an Expositionen beteiligt sind, die zu dieser Art von Krankheit führen, wahrscheinlich gemischte Stäube sind.
Gilsonit
Gilsonit, auch Uintait genannt, ist ein verfestigter Kohlenwasserstoff. (Keimig et al. 1987.) Es kommt in Venen im Westen der Vereinigten Staaten vor. Gegenwärtige Verwendungen umfassen die Herstellung von Nahtabdichtungen, Tinten, Farben und Lacken für Automobilkarosserien. Es ist ein Bestandteil von Ölbohrflüssigkeiten und Zementen; es ist ein Additiv in Sandformen in der Gießereiindustrie; es ist als Bestandteil von Asphalt, Bauplatten und Sprengstoffen zu finden; und es wird bei der Herstellung von Graphit in Nuklearqualität eingesetzt. Arbeiter, die Gilsonit-Staub ausgesetzt waren, haben Symptome von Husten und Schleimproduktion gemeldet. Fünf von neunundneunzig befragten Arbeitern zeigten röntgenologische Anzeichen einer Pneumokoniose. Es wurden keine Anomalien der Lungenfunktion in Bezug auf Exposition gegenüber Gilsonit-Staub festgestellt.
Gips
Gips ist hydratisiertes Calciumsulfat (CaSO4· 2H2O) (Oakes et al. 1982). Es wird als Bestandteil von Gipskartonplatten, Gips und Portlandzement verwendet. Ablagerungen werden in verschiedenen Formen gefunden und sind oft mit anderen Mineralien wie Quarz verbunden. Pneumokoniose wurde bei Gipsminenarbeitern beobachtet und auf eine Verunreinigung mit Kieselsäure zurückgeführt. Atmungsstörungen wurden nicht mit Gipsstaubexpositionen in Verbindung gebracht.
Öle und Schmierstoffe
Kohlenwasserstoffhaltige Flüssigkeiten werden als Kühl-, Schneid- und Schmiermittel verwendet (Cullen et al. 1981). Pflanzenöle sind in einigen kommerziellen Produkten und in einer Vielzahl von Lebensmitteln enthalten. Diese Öle können zerstäubt und eingeatmet werden, wenn mit Ölen beschichtete Metalle gefräst oder bearbeitet werden oder wenn ölhaltige Sprays zum Zweck der Reinigung oder Schmierung verwendet werden. Umgebungsmessungen in Maschinenhallen und Fabriken haben Ölwerte in der Luft von bis zu 9 mg/m dokumentiert3. Ein Bericht implizierte die Exposition gegenüber Öl in der Luft durch das Verbrennen von tierischen und pflanzlichen Fetten in einem geschlossenen Gebäude.
Lungengesundheit
Bei Arbeitern, die diesen Aerosolen ausgesetzt waren, wurde gelegentlich berichtet, dass sie Anzeichen von a Lipoid-Pneumonie, ähnlich wie bei Patienten, die Mineralöl-Nasentropfen oder andere ölige Materialien aspiriert haben. Der Zustand ist mit Symptomen von Husten und Dyspnoe, inspiratorischem Lungenknacken und Beeinträchtigungen der Lungenfunktion verbunden, die im Allgemeinen leicht ausgeprägt sind. Es wurden einige Fälle mit ausgedehnteren röntgenologischen Veränderungen und schweren Lungenfunktionsstörungen berichtet. Die Exposition gegenüber Mineralölen wurde in mehreren Studien auch mit einem erhöhten Risiko für Atemwegskrebs in Verbindung gebracht.
Portland-Zement
Portlandzement wird aus hydratisierten Calciumsilikaten, Aluminiumoxid, Magnesiumoxid, Eisenoxid, Calciumsulfat, Ton, Schiefer und Sand hergestellt (Abrons et al. 1988; Yan et al. 1993). Die Mischung wird zerkleinert und bei hohen Temperaturen unter Zugabe von Gips kalziniert. Zement findet zahlreiche Anwendungen im Straßen- und Hochbau.
Lungengesundheit
Silikose scheint das größte Risiko bei Zementarbeitern zu sein, gefolgt von einer Mischstaubpneumokoniose. (In der Vergangenheit wurde Zement Asbest zugesetzt, um seine Eigenschaften zu verbessern.) Abnormale Röntgenbefunde des Brustkorbs, einschließlich kleiner runder und unregelmäßiger Trübungen und Pleuraveränderungen, wurden festgestellt. Bei Arbeitern wurde gelegentlich berichtet, dass sie nach Einatmen von Zementstaub eine pulmonale alveoläre Proteinose entwickelt haben. Luftstrombehindernde Veränderungen wurden in einigen, aber nicht allen Umfragen unter Zementarbeitern festgestellt.
Seltenerdmetalle
Seltenerdmetalle oder „Lanthanide“ haben Ordnungszahlen zwischen 57 und 71. Lanthan (Ordnungszahl 57), Cer (58) und Neodym (60) sind die häufigsten der Gruppe. Die anderen Elemente in dieser Gruppe umfassen Praseodym (59), Promethium (61), Samarium (62), Europium (63), Gadolinium (64), Terbium (65), Dysprosium (66), Holmium (67), Erbium (68). ), Thulium (69), Ytterbium (70) und Lutetium (71). (Hussain, Dick und Kaplan 1980; Sabbioni, Pietra und Gaglione 1982; Vocaturo, Colombo und Zanoni 1983; Sulotto, Romano und Berra 1986; Waring und Watling 1990; Deng et al. 1991.) Die Elemente der Seltenen Erden kommen natürlicherweise in Monazit vor Sand, aus dem sie gewonnen werden. Sie werden in einer Vielzahl von legierten Metallen, als Schleifmittel zum Polieren von Spiegeln und Linsen, für Hochtemperaturkeramik, in Feuerwerkskörpern und in Feuersteinen für Zigarettenanzünder verwendet. In der Elektronikindustrie werden sie beim Elektroschweißen verwendet und sind in verschiedenen elektronischen Komponenten zu finden, darunter Fernsehleuchtstoffe, Röntgenschirme, Laser, Mikrowellengeräte, Isolatoren, Kondensatoren und Halbleiter.
Kohlebogenlampen werden häufig in der Druck-, Fotogravur- und Lithografieindustrie verwendet und wurden vor der breiten Einführung von Argon- und Xenonlampen für Flutlicht, Scheinwerfer und Filmprojektion verwendet. Die Seltenerdmetalloxide wurden in den zentralen Kern von Kohlelichtbogenstäben eingebaut, wo sie den Lichtbogenstrom stabilisieren. Dämpfe, die von den Lampen emittiert werden, sind eine Mischung aus gasförmigem und partikelförmigem Material, das zu etwa 65 % aus Seltenerdoxiden, zu 10 % aus Fluoriden und unverbranntem Kohlenstoff und Verunreinigungen besteht.
Lungengesundheit
Pneumokoniose bei Arbeitern, die seltenen Erden ausgesetzt waren, wurde hauptsächlich als bilaterale knötchenförmige röntgenologische Infiltrate des Brustkorbs nachgewiesen. Die Lungenpathologie bei Seltenerd-Pneumokoniosen wurde als interstitielle Fibrose beschrieben, die von einer Ansammlung feinkörniger Staubpartikel oder granulomatösen Veränderungen begleitet wird.
Es wurden unterschiedliche Lungenfunktionsstörungen beschrieben, von restriktiv bis gemischt restriktiv-obstruktiv. Das Spektrum der Lungenerkrankungen im Zusammenhang mit der Inhalation von Seltenerdelementen ist jedoch noch nicht definiert, und Daten über Krankheitsbild und -verlauf sowie histologische Veränderungen liegen primär nur aus wenigen Fallberichten vor.
Ein neoplastisches Potenzial der Seltenerd-Isotope wurde durch einen Fallbericht über Lungenkrebs nahegelegt, der möglicherweise mit ionisierender Strahlung von den natürlich vorkommenden Seltenerd-Radioisotopen zusammenhängt.
Sedimentäre Verbindungen
Sedimentgesteinsablagerungen entstehen durch physikalische und chemische Verwitterung, Erosion, Transport, Ablagerung und Diagenese. Diese können in zwei große Klassen eingeteilt werden: Klastik, die mechanisch abgelagerten Erosionsschutt umfassen, und chemische Niederschläge, zu denen Karbonate, Schalen organischer Skelette und Salzablagerungen gehören. Sedimentäre Karbonate, Sulfate und Halogenide liefern relativ reine Mineralien, die aus konzentrierten Lösungen kristallisiert sind. Aufgrund der hohen Löslichkeit vieler Sedimentverbindungen werden sie schnell aus der Lunge entfernt und sind im Allgemeinen mit geringer Lungenpathologie verbunden. Im Gegensatz dazu zeigten Arbeiter, die bestimmten Sedimentverbindungen, hauptsächlich Klastika, ausgesetzt waren, pneumokoniotische Veränderungen.
Phosphate
Phosphaterz, Ca5(F,Cl)(PO4)3, wird bei der Herstellung von Düngemitteln, Nahrungsergänzungsmitteln, Zahnpasta, Konservierungsmitteln, Waschmitteln, Pestiziden, Nagetiergiften und Munition verwendet (Dutton et al. 1993). Die Gewinnung und Verarbeitung des Erzes kann zu einer Vielzahl von Reizbelastungen führen. Umfragen unter Arbeitern im Phosphatbergbau und -abbau haben vermehrte Symptome von Husten und Schleimproduktion sowie röntgenologische Hinweise auf eine Pneumokoniose, aber wenig Hinweise auf eine abnormale Lungenfunktion dokumentiert.
Schiefer
Schiefer ist eine Mischung aus organischem Material, das hauptsächlich aus Kohlenstoff, Wasserstoff, Sauerstoff, Schwefel und Stickstoff besteht (Rom, Lee und Craft 1981; Seaton et al. 1981). Die mineralische Komponente (Kerogen) befindet sich im Sedimentgestein namens Mergelstein, das eine graubraune Farbe und eine geschichtete Konsistenz hat. Ölschiefer wird seit den 1850er Jahren in Schottland als Energiequelle genutzt. Größere Vorkommen gibt es in den Vereinigten Staaten, Schottland und Estland. Staub in der Atmosphäre von unterirdischen Ölschieferminen ist relativ fein verteilt, wobei bis zu 80 % der Staubpartikel kleiner als 2 mm sind.
Lungengesundheit
Pneumokoniose im Zusammenhang mit der Ablagerung von Schieferstaub in der Lunge wird als Pneumokoniose bezeichnet Schalose. Der Staub erzeugt eine granulomatöse und fibrotische Reaktion in der Lunge. Diese Pneumokoniose ähnelt klinisch der Pneumokoniose und Silikose von Kohlenarbeitern und kann sich zu einer massiven Fibrose entwickeln, selbst nachdem der Arbeiter die Industrie verlassen hat.
Pathologische Veränderungen, die in Lungen mit Shalose identifiziert wurden, sind durch vaskuläre und bronchiale Deformation mit unregelmäßiger Verdickung der interalveolären und interlobulären Septen gekennzeichnet. Zusätzlich zur interstitiellen Fibrose haben Lungenproben mit Schieferpneumokoniose vergrößerte Hilusschatten gezeigt, die mit dem Transport von Schieferstaub und der anschließenden Entwicklung gut definierter sklerotischer Veränderungen in den Hiluslymphknoten zusammenhängen.
Es wurde festgestellt, dass Schieferarbeiter eine Prävalenz von chronischer Bronchitis haben, die zweieinhalb Mal höher ist als bei gleichaltrigen Kontrollpersonen. Die Wirkung von Schieferstaubbelastungen auf die Lungenfunktion wurde nicht systematisch untersucht.
Schiefer
Schiefer ist ein metamorphes Gestein, das aus verschiedenen Mineralien, Tonen und kohlenstoffhaltigen Stoffen besteht (McDermott et al. 1978). Zu den Hauptbestandteilen von Schiefer gehören Muskovit, Chlorit, Calcit und Quarz sowie Graphit, Magnetit und Rutil. Diese haben eine Metamorphose durchlaufen, um ein dichtes kristallines Gestein zu bilden, das Festigkeit besitzt, aber leicht zu spalten ist, Eigenschaften, die seine wirtschaftliche Bedeutung erklären. Schiefer wird in Bedachungen, Natursteinen, Bodenfliesen, Fliesen, Baukörpern wie Paneelen und Fensterbänken, Tafeln, Bleistiften, Billardtischen und Labortischplatten verwendet. Brechschiefer wird im Straßenbau, Tennisplatzbelägen und leichten Dachgranulaten eingesetzt.
Lungengesundheit
Pneumokoniose wurde bei einem Drittel der untersuchten Arbeiter in der Schieferindustrie in Nordwales und bei 54 % der Hersteller von Schieferstiften in Indien festgestellt. Bei Schieferarbeitern wurden verschiedene röntgenologische Veränderungen der Lunge festgestellt. Aufgrund des hohen Quarzgehaltes einiger Tonschiefer und der angrenzenden Gesteinsschichten kann die Schiefer-Pneumokoniose Merkmale einer Silikose aufweisen. Die Prävalenz von Atemwegssymptomen bei Schieferarbeitern ist hoch, und der Anteil der Arbeiter mit Symptomen steigt mit der Pneumokoniose-Kategorie, unabhängig vom Raucherstatus. Verringerte Werte des forcierten Exspirationsvolumens in einer Sekunde (FEV1) und forcierte Vitalkapazität (FVC) sind mit zunehmender Pneumokoniose-Kategorie verbunden.
Die Lungen von Bergleuten, die Schieferstaub ausgesetzt waren, zeigen lokalisierte Bereiche perivaskulärer und peribronchialer Fibrose, die sich bis zur Makulabildung und ausgedehnter interstitieller Fibrose erstrecken. Typische Läsionen sind fibrotische Flecken unterschiedlicher Konfiguration, die eng mit kleinen Lungenblutgefäßen verbunden sind.
Talk
Talk besteht aus Magnesiumsilikaten und kommt in einer Vielzahl von Formen vor. (Vallyathan und Craighead 1981; Wegman et al. 1982; Stille und Tabershaw 1982; Wergeland, Andersen und Baerheim 1990; Gibbs, Pooley und Griffith 1992.)
Talkablagerungen sind häufig mit anderen Mineralien verunreinigt, einschließlich sowohl faserigem als auch nicht faserigem Tremolit und Quarz. Auswirkungen auf die Lungengesundheit von Arbeitern, die Talk ausgesetzt sind, können sowohl mit dem Talk selbst als auch mit den anderen assoziierten Mineralien zusammenhängen.
Die Talkproduktion findet hauptsächlich in Australien, Österreich, China, Frankreich und den Vereinigten Staaten statt. Talk wird als Komponente in Hunderten von Produkten verwendet und wird bei der Herstellung von Farben, Pharmazeutika, Kosmetika, Keramik, Autoreifen und Papier verwendet.
Lungengesundheit
Diffuse abgerundete und unregelmäßige parenchymale Lungentrübungen und pleurale Anomalien sind auf Röntgenaufnahmen des Brustkorbs von Talkarbeitern in Verbindung mit der Talkexposition zu sehen. Abhängig von den erfahrenen spezifischen Expositionen können die Röntgenschatten dem Talk selbst oder Verunreinigungen im Talk zugeschrieben werden. Die Exposition gegenüber Talk wurde in Lungenfunktionsstudien mit Symptomen von Husten, Dyspnoe und Schleimproduktion sowie mit Hinweisen auf eine Obstruktion des Luftstroms in Verbindung gebracht. Die Lungenpathologie hat verschiedene Formen der Lungenfibrose aufgedeckt: granulomatöse Veränderungen und eisenhaltige Körper wurden berichtet, und staubbeladene Makrophagen, die sich um die respiratorischen Bronchiolen angesammelt haben, vermischt mit Kollagenbündeln. Die mineralogische Untersuchung von Lungengewebe von Talkarbeitern ist ebenfalls variabel und kann Silica, Glimmer oder gemischte Silikate zeigen.
Da Talkablagerungen mit Asbest und anderen Fasern assoziiert sein können, ist es nicht verwunderlich, dass bei Talkminenarbeitern und Müllern über ein erhöhtes Risiko für Bronchialkarzinome berichtet wurde. Jüngste Untersuchungen von Arbeitern, die Talk ohne assoziierte Asbestfasern ausgesetzt waren, zeigten Trends für eine höhere Sterblichkeit durch nicht bösartige Atemwegserkrankungen (Silikose, Silico-Tuberkulose, Emphysem und Pneumonie), aber das Risiko für Bronchialkrebs wurde nicht als erhöht festgestellt.
Hairspray
Die Exposition gegenüber Haarsprays erfolgt sowohl im häuslichen Umfeld als auch in gewerblichen Friseurbetrieben (Rom 1992b). Umweltmessungen in Schönheitssalons haben das Potenzial für lungengängige Aerosolbelastungen aufgezeigt. Mehrere Fallberichte haben die Exposition gegenüber Haarspray mit dem Auftreten einer Pneumonitis in Verbindung gebracht. Thesaurose, bei stark exponierten Personen. Die klinischen Symptome waren in den Fällen im Allgemeinen mild und verschwanden mit Beendigung der Exposition. Die Histologie zeigte normalerweise einen granulomatösen Prozess in der Lunge und vergrößerte Hilus-Lymphknoten mit einer Verdickung der Alveolarwände und zahlreichen granulären Makrophagen in den Lufträumen. Makromoleküle in Haarsprays, darunter Schellacke und Polyvinylpyrrolidon, wurden als potentielle Wirkstoffe vorgeschlagen. Im Gegensatz zu den klinischen Fallberichten wurden bei radiologischen Untersuchungen von gewerblichen Friseuren beobachtete erhöhte Lungenparenchym-Röntgenschatten nicht schlüssig mit der Haarspray-Exposition in Verbindung gebracht. Obwohl die Ergebnisse dieser Studien keine endgültigen Schlussfolgerungen zulassen, scheint eine klinisch bedeutsame Lungenerkrankung durch typische Haarspray-Exposition ein ungewöhnliches Ereignis zu sein.
Chronisch obstruktive Lungenerkrankung
Chronische Atemwegserkrankungen, gekennzeichnet durch Dyspnoe unterschiedlichen Grades, Husten, Schleimauswurf und funktionelle Atembeeinträchtigung, werden in die allgemeine Kategorie der chronischen unspezifischen Lungenerkrankung (CNSLD) aufgenommen. Die ursprüngliche Definition von CNSLD, die 1959 auf dem Ciba-Symposium akzeptiert wurde, umfasste chronische Bronchitis, Emphyseme und Asthma. Anschließend wurde die diagnostische Terminologie der chronischen Bronchitis gemäß dem Konzept neu definiert, dass die Deaktivierung der Luftstrombegrenzung das letzte Stadium des fortschreitenden Prozesses darstellt, der mit einem gutartigen Auswurf beginnt, der durch längeres oder wiederholtes Einatmen von bronchialen Reizstoffen verursacht wird (die „britische Hypothese“). . Das Konzept wurde 1977 in Frage gestellt und seitdem werden Hypersekretion und Atemwegsobstruktion als voneinander unabhängige Prozesse angesehen. Die alternative Hypothese, bekannt als „niederländische Hypothese“, akzeptiert zwar die Rolle des Rauchens und der Luftverschmutzung in der Ätiologie der chronischen Einschränkung des Luftstroms, weist aber auf die Schlüssel- und möglicherweise ursächliche Rolle der Anfälligkeit des Wirts hin, die sich beispielsweise manifestiert als: eine asthmatische Neigung. Nachfolgende Studien haben gezeigt, dass beide Hypothesen zum Verständnis des natürlichen Verlaufs chronischer Atemwegserkrankungen beitragen können. Obwohl die Schlussfolgerung über den unbedeutenden prognostischen Wert des hypersekretorischen Syndroms allgemein als gut begründet akzeptiert wurde, haben die jüngsten Studien einen signifikanten Zusammenhang zwischen der hypersekretorischen Störung und dem erhöhten Risiko für die Entwicklung einer Atemwegsbeschränkung und respiratorischer Mortalität gezeigt.
Gegenwärtig kombiniert der Begriff CNSLD zwei Hauptkategorien chronischer Atemwegserkrankungen, Asthma (das in einem separaten Artikel dieses Kapitels erörtert wird) und chronisch obstruktive Lungenerkrankung (COPD).
Definition
In einem von der American Thoracic Society (ATS) (1987) veröffentlichten Dokument wird COPD als eine Störung definiert, die durch abnorme Tests des Ausatmungsflusses gekennzeichnet ist, die sich über einen Beobachtungszeitraum von mehreren Monaten nicht merklich ändern. Unter Berücksichtigung der funktionellen und strukturellen Ursachen der Einschränkung des Luftstroms umfasst die Definition die folgenden nicht-asthmatischen Atemwegserkrankungen: chronische Bronchitis, Emphysem und periphere Atemwegserkrankung. Die wichtigen gemeinsamen Merkmale der COPD sind ausgeprägte pathophysiologische Anomalien, die sich meist als chronische Luftflussbeschränkung (CAL) in unterschiedlichem Ausmaß zeigen. Eine chronische Einschränkung des Luftstroms kann bei einem Subjekt mit irgendeiner Krankheit gefunden werden, die unter die Rubrik COPD fällt.
Chronische Bronchitis ist definiert als ein abnormer Zustand der Atemwege, der durch anhaltenden und übermäßig produktiven Husten gekennzeichnet ist, der die Schleimhypersekretion in den Atemwegen widerspiegelt. Aus epidemiologischen Gründen basiert die Diagnose einer chronischen Bronchitis auf Antworten auf eine Reihe von Standardfragen, die im Fragebogen des Medical Research Council (MRC) oder ATS zu respiratorischen Symptomen enthalten sind. Die Störung ist definiert als Husten- und Schleimauswurf, der an den meisten Tagen für mindestens drei Monate im Jahr während mindestens zwei aufeinanderfolgenden Jahren auftritt.
Ein Emphysem ist definiert als eine anatomische Veränderung der Lunge, gekennzeichnet durch eine abnormale Vergrößerung der Lufträume distal der terminalen Bronchiole, begleitet von einer Zerstörung der Azinusarchitektur. Ein Emphysem tritt häufig zusammen mit einer chronischen Bronchitis auf.
Die periphere Atemwege Gedächtnisverlust und Demenz (z.B. Alzheimer) erhöhen or Krankheit der kleinen Atemwege wird verwendet, um den abnormalen Zustand von Atemwegen mit einem Durchmesser von weniger als 2 bis 3 mm zu beschreiben. Entzündung, Obstruktion und übermäßige Schleimproduktion in diesem Teil des Bronchialbaums wurden bei einer Vielzahl von klinischen Entitäten beobachtet, einschließlich chronischer Bronchitis und Emphysem. Der pathologische Nachweis lokaler struktureller Anomalien und das Konzept, dass die beobachteten Veränderungen ein frühes Stadium im natürlichen Verlauf einer chronischen Atemwegserkrankung darstellen können, haben in den späten 1960er und den 1970er Jahren eine rasche Entwicklung von Funktionstests angeregt, die zur Untersuchung physiologischer Eigenschaften entwickelt wurden periphere Atemwege. Folglich der Begriff periphere Atemwegserkrankung wird im Allgemeinen so verstanden, dass es sich auf strukturelle Anomalien oder funktionelle Defekte bezieht.
CAL ist ein funktionelles Kennzeichen von COPD. Der Begriff bezieht sich auf einen erhöhten Widerstand gegen den Luftstrom, der zu einer anhaltenden Verlangsamung während der forcierten Ausatmung führt. Ihre Definition und das zugrunde liegende klinische und pathophysiologische Wissen implizieren zwei wichtige diagnostische Hinweise. Erstens muss ein chronischer Verlauf nachgewiesen werden, und die frühe Empfehlung von 1958 erforderte das Vorhandensein von CAL für mehr als ein Jahr, um die diagnostischen Kriterien zu erfüllen. Der zuletzt vorgeschlagene Zeitrahmen ist weniger streng und bezieht sich auf den Nachweis eines Mangels über einen Zeitraum von drei Monaten. Bei der Überwachung arbeitsbedingter CAL bietet die standardmäßige spirometrische Auswertung ausreichende Mittel zur Identifizierung von CAL, basierend auf der Verringerung des forcierten Exspirationsvolumens in einer Sekunde (FEV1) und/oder im Verhältnis von FEV1 zur forcierten Vitalkapazität (FVC).
Normalerweise wird CAL diagnostiziert, wenn das FEV1 Wert unter 80 % des vorhergesagten Werts reduziert wird. Gemäß der von der American Thoracic Society empfohlenen funktionellen Klassifikation von CAL:
- leichte Beeinträchtigung tritt auf, wenn der Wert von FEV1 unter 80 % und über 60 % des vorhergesagten Werts liegt
- Eine mäßige Beeinträchtigung tritt auf, wenn FEV1 liegt im Bereich von 40 % bis 59 % des vorhergesagten Werts
- schwere Beeinträchtigung tritt auf, wenn FEV1 unter 40 % des vorhergesagten Werts liegt.
Wenn der Grad der Beeinträchtigung durch den Wert des FEV beurteilt wird1/FVC-Verhältnis wird ein leichter Defekt diagnostiziert, wenn das Verhältnis zwischen 60 % und 74 % fällt; moderate Beeinträchtigung, wenn das Verhältnis zwischen 41 % und 59 % liegt; und schwere Beeinträchtigung, wenn das Verhältnis 40 % oder weniger beträgt.
Prävalenz von COPD
Gehäufte Beweise deuten darauf hin, dass COPD in vielen Ländern ein häufiges Problem ist. Die Prävalenz ist bei Männern höher als bei Frauen und nimmt mit dem Alter zu. Chronische Bronchitis, eine gut standardisierte diagnostische Form der COPD, ist bei Männern zwei- bis dreimal häufiger als bei Frauen. Große Erhebungen belegen, dass in der Regel zwischen 10 % und 20 % der erwachsenen Männer in der Allgemeinbevölkerung die diagnostischen Kriterien einer chronischen Bronchitis erfüllen (Tabelle 18). Die Krankheit tritt bei Rauchern viel häufiger auf, sowohl bei Männern als auch bei Frauen. Das Auftreten von COPD in Berufsgruppen wird weiter unten diskutiert.
Tabelle 1. Prävalenz von COPD in ausgewählten Ländern – Ergebnisse großer Erhebungen
| Land | Jahr | Grundgesamtheit | Males | Frauen | ||||
| SMK (%) | CB (%) | COPD/CAL (%) | SMK (%) | CB (%) | COPD/CAL (%) | |||
| USA | 1978 | 4,699 | 56.6 | 16.5 | nr | 36.2 | 5.9 | nr |
| USA | 1982 | 2,540 | 52.8 | 13.0 | 5.2 | 32.2 | 4.1 | 2.5 |
| UK | 1961 | 1,569 | 17.0 | nr | nr | 8.0 | nr | |
| Italien | 1988 | 3,289 | 49.2 | 13.1 | nr | 26.9 | 2.8 | nr |
| Polen | 1986 | 4,335 | 59.6 | 24.2 | 8.5 | 26.7 | 10.4 | 4.9 |
| Nepal | 1984 | 2,826 | 78.3 | 17.6 | nr | 58.9 | 18.9 | nr |
| Japan | 1977 | 22,590 | nr | 5.8 | nr | nr | 3.1 | nr |
| Australien | 1968 | 3,331 | nr | 6.3 | nr | nr | 2.4 | nr |
Legende: SMK = Rauchgewohnheit; CB = chronische Bronchitis; COPD/CAL = chronisch obstruktive Lungenerkrankung/chronische Einschränkung der Atemwege; nr = nicht gemeldet.
Modifiziert mit Genehmigung von: Woolcock 1989.
Risikofaktoren von COPD, einschließlich Auswirkungen beruflicher Expositionen
COPD ist eine Erkrankung multifaktorieller Ätiologie. Zahlreiche Studien belegen eine ursächliche Abhängigkeit der COPD von vielen Risikofaktoren, kategorisiert als Wirts- und Umweltfaktoren. Die Rolle berufsbedingter Expositionen unter den umweltbedingten Risikofaktoren bei der Entstehung von COPD wurde nach der Häufung epidemiologischer Beweise, die im Zeitraum 1984 bis 1988 veröffentlicht wurden, anerkannt. Kürzlich wurden unabhängige Wirkungen des Rauchens und berufsbedingter Expositionen bestätigt, basierend auf den Ergebnissen der veröffentlichten Studien von 1966 bis 1991. Tabelle 2 fasst den aktuellen Wissensstand zur multifaktoriellen Ätiologie der COPD zusammen.
Tabelle 2. Risikofaktoren im Zusammenhang mit COPD
| Faktor Ähnliche |
Etabliert | Vermutlich |
| Gastgeber | Geschlechtsalter Antitrypsinmangel | Atopie Familiäre Faktoren Erhöhte Reaktivität der Atemwege Frühere Gesundheit |
| Arbeitsumfeld | Tabakrauch (persönlich) | Tabakrauch (Umwelt-) Luftverschmutzung Berufliche Exposition |
Wiedergabe mit freundlicher Genehmigung von: Becklake et al. 1988.
Das Auftreten einer chronischen Bronchitis in Berufsgruppen ist ein potenzieller Marker für eine signifikante Exposition gegenüber berufsbedingten Reizstoffen. Bei Arbeitern im Kohlebergbau, in der Eisen- und Stahlindustrie sowie in der Textil-, Bau- und Landwirtschaftsindustrie wurde ein signifikanter Effekt der Exposition gegenüber Industriestaub auf die Entwicklung einer chronischen Bronchitis dokumentiert. Im Allgemeinen sind staubigere Umgebungen mit einer höheren Prävalenz der Symptome des chronischen Auswurfs verbunden. Die Prävalenzstudien unterliegen jedoch dem „Healthy-Worker-Effekt“, einer Verzerrung, die zu einer Unterschätzung der gesundheitlichen Auswirkungen schädlicher Expositionen am Arbeitsplatz führt. Aussagekräftiger, aber weniger verfügbar, sind Daten zur Häufigkeit der Krankheit. In bestimmten Berufen ist die Inzidenzrate von chronischer Bronchitis hoch und reicht von 197-276/10,000 bei Landwirten bis zu 380/10,000 bei Ingenieurarbeitern und 724/10,000 bei Bergleuten und Steinbrucharbeitern, verglichen mit 108/10,000 bei Angestellten.
Dieses Muster und auch die ursächliche Wirkung des Rauchens stehen im Einklang mit dem Konzept, dass chronische Bronchitis eine häufige Reaktion auf das chronische Einatmen von Reizstoffen der Atemwege darstellt.
Es wird angenommen, dass eine schädliche Wirkung der Lungenstaubbelastung zu einer chronischen unspezifischen Bronchialwandentzündung führt. Diese Art von Entzündungsreaktion wurde bei Arbeitern dokumentiert, die organischem Staub und seinen Bestandteilen ausgesetzt waren, wie zum Beispiel Getreide und Endotoxin, die beide für neutrophile Entzündungen verantwortlich sind. Die Rolle der individuellen Anfälligkeit kann nicht ausgeschlossen werden, und bekannte wirtsbezogene Faktoren umfassen frühere Atemwegsinfektionen, die Effizienz von Clearance-Mechanismen und schlecht bestimmte genetische Faktoren, während Zigarettenrauchen eine der stärksten umweltbedingten Ursachen für chronische Bronchitis bleibt.
Der Beitrag beruflicher Expositionen zur Ätiologie des Emphysems ist nicht eindeutig geklärt. Zu den mutmaßlichen ursächlichen Faktoren zählen Stickoxide, Ozon und Cadmium, wie experimentelle Beobachtungen vermuten lassen. Die von der Berufsepidemiologie gelieferten Daten sind weniger überzeugend und aufgrund der normalerweise geringen beruflichen Expositionen und einer vorherrschenden Wirkung des Rauchens möglicherweise schwer zu erhalten. Dies ist besonders wichtig bei sog zentriazinäres Emphysem. Die andere pathologische Form der Krankheit, das panazinäre Emphysem, gilt als erblich und mit Alpha verwandt1-Antitrypsinmangel.
Bronchioläre und peribronchioläre Entzündungen, begleitet von einer fortschreitenden Verengung des betroffenen Segments des Bronchialbaums (periphere Atemwegserkrankung oder konstriktive Bronchiolitis), können bei einer Vielzahl von Erkrankungen beobachtet werden, die COPD-Symptomen in verschiedenen Stadien des natürlichen Verlaufs zugrunde liegen. Im beruflichen Umfeld folgt die Krankheit in der Regel auf eine akute Lungenschädigung durch Einatmen giftiger Dämpfe wie Schwefeldioxid, Ammoniak, Chlor und Stickoxide. Die Berufsepidemiologie der konstriktiven Bronchiolitis ist jedoch noch weitgehend ungeklärt. Anscheinend sind seine frühen Stadien aufgrund der unspezifischen Symptomatik und der Einschränkung des diagnostischen Verfahrens schwer zu identifizieren. Mehr ist über die Fälle nach Arbeitsunfällen bekannt. Andernfalls kann die Krankheit unentdeckt bleiben, bis sich eine offensichtliche Symptomatologie und eine objektive Beeinträchtigung der Atmung (dh eine chronische Einschränkung des Luftstroms) entwickeln.
CAL ist nicht selten in verschiedenen Berufsgruppen anzutreffen und kann, wie kontrollierte Studien belegen, bei Arbeitern die Prävalenz von Angestellten übertreffen. Aufgrund der komplexen Ätiologie von CAL, einschließlich der Wirkung des Rauchens und wirtsbezogener Risikofaktoren, waren frühe Studien zum Zusammenhang zwischen chronischer Atemwegsbeschränkung und beruflicher Exposition nicht schlüssig. Die moderne Berufsepidemiologie, die zielgerichtetes Design und Modellierung von Expositions-Wirkungs-Beziehungen verwendet, hat Hinweise auf einen Zusammenhang zwischen der Luftstromkapazität und der Exposition gegenüber sowohl mineralischen als auch organischen Stäuben, Dämpfen und Gasen geliefert.
Arbeitsbezogene Längsschnittstudien, die an Arbeitern durchgeführt wurden, die mineralischen und organischen Stäuben sowie Dämpfen und Gasen ausgesetzt waren, zeigen, dass der Verlust der Lungenfunktion mit berufsbedingter Exposition verbunden ist. Die in Tabelle 3 zusammengefassten Ergebnisse belegen einen signifikanten Effekt der Staubexposition im Kohle- und Eisenbergbau, in der Asbestzementindustrie, bei Stahl- und Hüttenarbeitern sowie Arbeitern in Zellstofffabriken. Eine Reihe von analysierten Expositionen setzt sich aus der Exposition gegenüber Staub und Rauch (z. B. nichthalogenierte Kohlenwasserstoffe, Farben, Harze oder Lacke) sowie Gasen (z. B. Schwefeldioxid oder Stickoxiden) zusammen. Nach den Ergebnissen einer umfassenden Überprüfung, die sich auf die validesten und systematisch analysierten Artikel zu COPD und beruflicher Staubbelastung beschränkt, kann geschätzt werden, dass bei 80 von 1,000 nicht rauchenden Bergleuten ein FEV-Verlust von mindestens 20 % zu erwarten ist1 nach 35 Jahren Arbeit mit einer mittleren Atemstaubkonzentration von 2 mg/m3, und für nicht rauchende Goldgräber könnte das entsprechende Risiko dreimal so groß sein.
Tabelle 3. Verlust der Atmungsfunktion in Bezug auf berufliche Expositionen: Ergebnisse ausgewählter arbeitsplatzbezogener Längsschnittstudien
| Land (Jahr) | Themen und Expositionen | Prüfung verwendet | Jährlicher Funktionsverlust* | |||
| NE | E | NS | S | |||
| UK (1982) | 1,677 Bergleute | FEV ml | 37 | 41 57 (max) |
37 | 48 |
| USA (1985) | 1,072 Bergleute | FEV ml | 40 | 47 | 40 | 49 |
| Italien (1984) | 65 Asbestzementarbeiter | FEV ml | 9 | 49 | Nicht gegeben | Nicht gegeben |
| Schweden (1985) | 70 Asbestzementarbeiter | FEV% | 4.2 | 9.2 | 3.7 | 9.4 |
| Frankreich (1986) | 871 Eisenbergleute | FEV% | 6 | 8 | 5 | 7 |
| Frankreich (1979) | 159 Stahlarbeiter | FEV% | 0.6 | 7.4 | Nicht gegeben | Nicht gegeben |
| Kanada (1984) | 179 Minen- und Hüttenarbeiter | FEV/FVC % | 1.6 | 3.1 | 2.0 | 3.4 |
| Frankreich (1982) | 556 Arbeiter in Fabriken | FEV ml | 42 | 50 52 (Staub) 47 (Gase) 55 (Hitze) |
40 | 48 |
| Finnland (1982) | 659 Arbeiter in Zellstofffabriken | FEV ml | keine Wirkung | keine Wirkung | 37 | 49 |
| Kanada (1987) | 972 Minen- und Hüttenarbeiter | FEV ml | 69 (Bräter) 49 (Ofen) 33 (Bergbau) |
41 | 54 | |
* Die Tabelle zeigt den durchschnittlichen jährlichen Verlust der Lungenfunktion bei Exponierten (E) im Vergleich zu Nicht-Exponierten (NE) und bei Rauchern (S) im Vergleich zu Nichtrauchern (NS). Unabhängige Wirkungen des Rauchens (S) und/oder der Exposition (E) erwiesen sich in den von den Autoren durchgeführten Analysen in allen Studien außer der finnischen Studie als signifikant.
Modifiziert mit Genehmigung von: Becklake 1989.
Ausgewählte Studien, die mit Getreidearbeitern durchgeführt wurden, zeigen die Wirkung einer beruflichen Exposition gegenüber organischem Staub auf longitudinale Veränderungen der Lungenfunktion. Obwohl in Anzahl und Dauer der Nachbeobachtung begrenzt, dokumentieren die Befunde einen unabhängigen Zusammenhang des Rauchens mit dem jährlichen Lungenfunktionsverlust (gegenüber der Exposition gegenüber Getreidestaub).
Pathogenese
Die zentrale pathophysiologische Störung der COPD ist die chronische Einschränkung des Luftstroms. Die Störung resultiert aus einer Verengung der Atemwege – ein Zustand, der bei chronischer Bronchitis einen komplexen Mechanismus hat – während bei einem Emphysem die Obstruktion der Atemwege hauptsächlich auf eine geringe elastische Rückfederung des Lungengewebes zurückzuführen ist. Beide Mechanismen koexistieren oft.
Die strukturellen und funktionellen Anomalien, die bei chronischer Bronchitis beobachtet werden, schließen Hypertrophie und Hyperplasie der submukösen Drüsen ein, die mit Schleimhypersekretion verbunden sind. Die entzündlichen Veränderungen führen zu einer Hyperplasie der glatten Muskulatur und Schleimhautschwellungen. Die Schleimübersekretion und Atemwegsverengung begünstigen bakterielle und virale Infektionen der Atemwege, die die Atemwegsobstruktion weiter verstärken können.
Die Einschränkung des Luftstroms beim Emphysem spiegelt den Verlust des elastischen Rückstoßes als Folge der Zerstörung von Elastinfasern und des Kollabierens der Bronchiolenwand aufgrund hoher Lungencompliance wider. Es wird angenommen, dass die Zerstörung von Elastinfasern aus einem Ungleichgewicht im proteolytisch-antiproteolytischen System resultiert, in einem Prozess, der auch als bekannt ist Protease-Inhibitor-Mangel. Alpha1-Antitrypsin ist die stärkste Protease, die die Elastase-Wirkung auf Alveolen beim Menschen hemmt. Neutrophile und Makrophagen, die Elastase freisetzen, reichern sich als Reaktion auf lokale Entzündungsmediatoren und das Einatmen verschiedener respiratorischer Reizstoffe, einschließlich Tabakrauch, an. Die anderen, weniger starken Inhibitoren sind a2-Makroglobulin und Elastasehemmer mit niedrigem Gewicht, die aus submukösen Drüsen freigesetzt werden.
Vor kurzem wurde die Antioxidans-Mangel-Hypothese auf ihre Rolle in den pathogenetischen Mechanismen von Emphysemen untersucht. Die Hypothese besagt, dass Oxidantien, wenn sie nicht durch Antioxidantien gehemmt werden, das Lungengewebe schädigen und zu einem Lungenemphysem führen. Bekannte Oxidationsmittel umfassen exogene Faktoren (Ozon, Chlor, Stickoxide und Tabakrauch) und endogene Faktoren wie freie Radikale. Zu den wichtigsten antioxidativen Faktoren gehören natürliche Antioxidantien wie die Vitamine E und C, Katalase, Superoxiddysmutase, Glutathion, Ceruloplasmin und synthetische Antioxidantien wie N-Acetylcystein und Allopurinol. Es gibt immer mehr Beweise für einen Synergismus in Bezug auf Antioxidans-Mangel- und Protease-Inhibitor-Mangel-Mechanismen in der Pathogenese von Emphysemen.
Pathologie
Pathologisch ist die chronische Bronchitis durch Hypertrophie und Hyperplasie der Drüsen in der Submukosa der großen Atemwege gekennzeichnet. Dadurch wird das Verhältnis der Bronchialdrüsendicke zur Bronchialwanddicke (sog Reid-Index) erhöht sich. Andere pathologische Anomalien umfassen Metaplasie des Ziliarepithels, Hyperplasie der glatten Muskulatur und neutrophile und lymphozytäre Infiltrationen. Die Veränderungen in den großen Atemwegen werden oft von pathologischen Anomalien in den kleinen Bronchiolen begleitet.
Pathologische Veränderungen in kleinen Bronchiolen wurden durchweg als unterschiedliche Grade des entzündlichen Prozesses der Atemwegswände dokumentiert. Nach der Einführung des Konzepts der Erkrankung der kleinen Atemwege lag der Fokus auf der Morphologie einzelner Bronchiolensegmente. Die histologische Beurteilung der häutigen Bronchiolen, später erweitert auf die respiratorischen Bronchiolen, zeigt Wandentzündung, Fibrose, Muskelhypertrophie, Pigmentablagerungen, epitheliale Kelch- und Plattenepithelmetaplasie und intraluminale Makrophagen. Pathologische Anomalien des oben beschriebenen Typs wurden als „Mineralstaub-induzierte Atemwegserkrankung“ bezeichnet. Eine assoziierte Erkrankung, die in diesem Abschnitt des Respirationstrakts nachgewiesen wurde, ist die peribronchioläre fibrosierende Alveolitis, von der angenommen wird, dass sie die frühe Reaktion des Lungengewebes auf das Einatmen von Mineralstaub darstellt.
Pathologische Veränderungen beim Emphysem können kategorisiert werden als zentriazinäres Emphysem or Panacinäres Emphysem. Die erstgenannte Entität ist weitgehend auf das Zentrum des Acinus beschränkt, während die letztere Form Veränderungen in allen Strukturen des Acinus beinhaltet. Obwohl angenommen wird, dass das panazinäre Emphysem einen erblichen Mangel an Protease-Inhibitoren widerspiegelt, können beide Formen koexistieren. Beim Emphysem zeigen die terminalen Bronchiolen Anzeichen einer Entzündung und die distalen Lufträume sind abnormal erweitert. Die strukturelle Zerstörung betrifft Alveolen, Kapillaren und kann zur Bildung großer abnormaler Lufträume führen (Emphysema bullosum). Das zentriazinäre Emphysem befindet sich in der Regel in den oberen Lungenlappen, während das panazinäre Emphysem normalerweise in den unteren Lungenlappen zu finden ist.
Klinische Symptome
Chronischer Husten und Schleimauswurf sind zwei Hauptsymptome einer chronischen Bronchitis, während Dyspnoe (Kurzatmigkeit) ein klinisches Merkmal eines Emphysems ist. In fortgeschrittenen Fällen treten die Symptome des chronischen Auswurfs und der Dyspnoe gewöhnlich gleichzeitig auf. Der Beginn und das Fortschreiten der Dyspnoe deuten auf die Entwicklung einer chronischen Einschränkung des Atemflusses hin. Entsprechend den Symptomen und dem physiologischen Status umfasst das klinische Erscheinungsbild der chronischen Bronchitis drei Krankheitsformen: einfache, schleimig-eitrige und obstruktive Bronchitis.
Bei chronischer Bronchitis können die Ergebnisse der Thoraxauskultation normale Atemgeräusche zeigen. In fortgeschrittenen Fällen kann es während der Exspiration zu einer verlängerten Exspirationszeit, Keuchen und Rasseln kommen. Zyanose ist bei fortgeschrittener obstruktiver Bronchitis häufig.
Die klinische Diagnose eines Emphysems ist im Frühstadium schwierig. Dyspnoe kann ein Einzelbefund sein. Der Patient mit fortgeschrittenem Emphysem kann einen Brustkorb und Anzeichen einer Hyperventilation haben. Als Folge der Lungenüberblähung sind weitere Befunde Hyperresonanz, Abnahme der Zwerchfellexkursion und verminderte Atemgeräusche. Zyanose ist selten.
Aufgrund ähnlicher ursächlicher Faktoren (überwiegend die Wirkung von Tabakrauch) und ähnlicher Präsentation kann die Diagnose einer chronischen Bronchitis gegenüber einem Emphysem schwierig sein, insbesondere wenn eine chronische Einschränkung des Atemflusses das Bild dominiert. Tabelle 4 enthält einige Anhaltspunkte, die für die Diagnose hilfreich sind. Die fortgeschrittene Form der COPD kann zwei extreme Formen annehmen: überwiegende Bronchitis („blauer Blähbauch“) oder überwiegendes Lungenemphysem („rosa Kugelfisch“).
Tabelle 4. Diagnostische Klassifikation von zwei klinischen COPD-Typen, chronische Bronchitis und Emphysem
| Anzeichen / Symptome | Vorherrschende Bronchitis („Blauer Bläser“) |
Vorherrschendes Emphysem („Rosa Puffer“) |
| Körpermasse | Mehr | Verringert |
| Zyanose | Häufig | Selten |
| Husten | Vorherrschendes Symptom | Intermittierend |
| Sputum | Große Menge | Selten |
| Dyspnoe | Normalerweise während des Trainings markiert | Vorherrschendes Symptom |
| Atemgeräusche | Normal oder leicht vermindert, zufällige Lungengeräusche |
Verringert |
| Cor pulmonale | Häufig | Selten |
| Infektionen der Atemwege | Häufig | Selten |
Die Thoraxradiologie hat einen begrenzten diagnostischen Wert bei chronischer Bronchitis und frühen Stadien eines Lungenemphysems. Fortgeschrittenes Emphysem zeigt ein radiologisches Muster einer erhöhten Aufhellung (Hyperinflation). Die Computertomographie bietet einen besseren Einblick in den Ort und das Ausmaß emphysematöser Veränderungen, einschließlich der Unterscheidung zwischen zentriazinärem und panazinärem Emphysem.
Lungenfunktionstests haben einen etablierten Stellenwert in der COPD-Diagnostik (Tabelle 5). Die Reihe von Tests, die bei der funktionellen Beurteilung von chronischer Bronchitis und Emphysemen von praktischer Bedeutung sind, umfasst die funktionelle Residualkapazität (FRC), das Residualvolumen (RV), die Gesamtlungenkapazität (TLC) und das FEV1 und FEV1/VC, Atemwegswiderstand (Raw), statische Nachgiebigkeit (Cst), elastischer Rückstoß (SL,el), Blutgase (PaO2, PaCO2) und Diffusionsvermögen (DLCO).
Tabelle 5. Lungenfunktionstests in der Differentialdiagnose von zwei klinischen Typen von COPD, chronischer Bronchitis und Emphysem
| Lungenfunktionstest | Vorherrschende Bronchitis („Blauer Bläser“) |
Vorherrschendes Emphysem („Rosa Puffer“) |
| RV, FRC, TLC | Normal oder leicht erhöht | Deutlich erhöht |
| FEV1 , FEV1 /VK | Verringert | Verringert |
| Raw | Deutlich erhöht | Leicht erhöht |
| Cst | Normal | Deutlich erhöht |
| PL,el | Normal | Deutlich erhöht |
| PaO2 | Deutlich erhöht | Leicht verringert |
| PaCO2 | Mehr | Normal |
| DLCO | Normal oder leicht vermindert | Verringert |
RV = Residualvolumen; FRC = funktionelle Restkapazität; TLC = Gesamtlungenkapazität; FEV1 = forciertes Exspirationsvolumen in der ersten Sekunde und VC = Vitalkapazität; Raw = Atemwegswiderstand; Cst = statische Nachgiebigkeit; PL,el = elastischer Rückstoß; PaO2 und PaCO2 = Blutgase; DLCO = Diffusionskapazität.
Eine klinische Diagnose einer peripheren Atemwegserkrankung ist nicht möglich. Sehr oft begleitet die Erkrankung eine chronische Bronchitis oder ein Emphysem oder geht sogar der klinischen Präsentation der beiden letztgenannten Formen oder der COPD voraus. Die isolierte Form der peripheren Atemwegserkrankung kann durch Lungenfunktionstests untersucht werden, obwohl der Funktionsstatus der peripheren Atemwege schwer zu beurteilen ist. Dieser Teil des Bronchialbaums trägt zu weniger als 20 % des gesamten Luftstromwiderstands bei, und isolierte, leichte Anomalien in den kleinen Atemwegen liegen unterhalb der Nachweisgrenze der konventionellen Spirometrie. Zu den empfindlicheren Methoden zur Messung der Funktion der peripheren Atemwege gehören eine Reihe von Tests, von denen die folgenden am häufigsten verwendet werden: maximale mittelexspiratorische Flussrate (FEF25-75), Flussraten bei niedrigen Lungenvolumina (MEF50, MEF25), Stickstoffindex für einen einzelnen Atemzug (SBN2/l), Schließvermögen (CC), Leitwert des stromaufwärtigen Luftstroms (Gus) und frequenzabhängige Compliance (Cfd). Im Allgemeinen wird angenommen, dass diese Tests eine geringe Spezifität haben. Aus theoretischen Gründen FEF25-75 und MEF50,25 sollte in erster Linie kaliberbegrenzende Mechanismen widerspiegeln, während SBN2Es wird angenommen, dass /l spezifischer für die mechanischen Eigenschaften von Lufträumen ist. Die erstgenannten Indizes werden am häufigsten in der Berufsepidemiologie verwendet.
Differenzialdiagnose
Grundlegende Unterschiede zwischen chronischer Bronchitis und Emphysem sind in den Tabellen 4 und 5 dargestellt. In Einzelfällen ist die Differentialdiagnose jedoch schwierig und manchmal nicht mit einiger Sicherheit durchzuführen. In manchen Fällen ist es auch schwierig, COPD von Asthma zu unterscheiden. In der Praxis sind Asthma und COPD keine eindeutigen Entitäten, und es gibt ein hohes Maß an Überschneidungen zwischen den beiden Krankheiten. Bei Asthma ist die Atemwegsobstruktion normalerweise intermittierend, während sie bei COPD konstant ist. Der Verlauf der Luftstrombegrenzung ist bei Asthma variabler als bei COPD.
Case Management
Die klinische Behandlung von COPD beinhaltet die Raucherentwöhnung, die wirksamste Einzelmaßnahme. Berufliche Exposition gegenüber Reizstoffen der Atemwege sollte eingestellt oder vermieden werden. Das klinische Management sollte sich auf die richtige Behandlung von Atemwegsinfektionen konzentrieren und regelmäßige Influenza-Impfungen umfassen. Eine bronchodilatatorische Therapie ist bei Patienten mit eingeschränktem Luftstrom gerechtfertigt und sollte umfassen b2-adrenerge Agonisten und Anticholinergika, verabreicht als Monotherapie oder in Kombination, vorzugsweise als Aerosol. Theophyllin wird immer noch verwendet, obwohl seine Rolle bei der Behandlung von COPD umstritten ist. In einigen Fällen kann eine Langzeittherapie mit Kortikosteroiden wirksam sein. Die bronchiale Hypersekretion wird oft durch mukoaktive Medikamente behandelt, die die Schleimproduktion, die Schleimstruktur oder die mukozilliäre Clearance beeinflussen. Die Beurteilung der Wirkung einer mukolytischen Therapie ist schwierig, da diese Medikamente nicht als Monotherapie der COPD eingesetzt werden. Patienten mit Hypoxämie (PaO2 kleiner oder gleich 55 mmHg) sind für eine Langzeit-Sauerstofftherapie geeignet, eine Behandlung, die durch den Zugang zu tragbaren Oxygenatoren erleichtert wird. Augmentationstherapie mit alpha1-Antitrypsin kann bei Emphysemen mit bestätigtem Alpha in Betracht gezogen werden1-Antitrypsinmangel (Phänotyp PiZZ). Die Wirkung von Antioxidantien (wie Vitamin E und C) auf das Fortschreiten des Emphysems wird derzeit untersucht.
abwehr
Die COPD-Prävention sollte mit Anti-Raucher-Kampagnen beginnen, die sich sowohl an die allgemeine Bevölkerung als auch an gefährdete Berufsgruppen richten. Im beruflichen Umfeld sind die Kontrolle und Vermeidung von Expositionen gegenüber Reizstoffen der Atemwege von wesentlicher Bedeutung und haben immer Priorität. Diese Aktivitäten sollten auf eine wirksame Reduzierung der Luftverschmutzung auf sichere Werte abzielen, die normalerweise durch sogenannte zulässige Expositionswerte definiert werden. Da die Anzahl der Luftschadstoffe nicht oder nicht ausreichend reguliert ist, sind alle Anstrengungen zur Reduzierung der Belastung gerechtfertigt. In Fällen, in denen eine solche Reduzierung nicht erreicht werden kann, ist ein persönlicher Atemschutz erforderlich, um das Risiko einer individuellen Exposition gegenüber schädlichen Stoffen zu verringern.
Die medizinische Prävention von COPD im beruflichen Umfeld umfasst zwei wichtige Schritte: ein Programm zur Überwachung der Atemwegsgesundheit und ein Schulungsprogramm für Mitarbeiter.
Das Programm zur Überwachung der Atemwegsgesundheit umfasst eine regelmäßige Bewertung der Gesundheit der Atemwege; Sie beginnt mit der Eingangsbeurteilung (Anamnese, körperliche Untersuchung, Röntgen-Thorax und Standard-Lungenfunktionstest) und wird während der Beschäftigungsdauer regelmäßig durchgeführt. Das Programm soll die grundlegende Atemgesundheit von Arbeitern vor Beginn der Arbeit beurteilen (und Arbeiter mit subjektiver und/oder objektiver Atemwegsbeeinträchtigung identifizieren) und während der laufenden Überwachung der Arbeiter frühe Anzeichen einer Atemwegsbeeinträchtigung erkennen. Arbeiter mit positiven Befunden sollten von der Exposition abgezogen und zur weiteren diagnostischen Abklärung überwiesen werden.
Das Mitarbeiterschulungsprogramm sollte auf der zuverlässigen Erkennung von Atemwegsgefahren in der Arbeitsumgebung basieren und von Gesundheitsexperten, Arbeitshygienikern, Sicherheitsingenieuren und dem Management konzipiert werden. Das Programm sollte Arbeitnehmer mit angemessenen Informationen über Gefahren für die Atemwege am Arbeitsplatz, mögliche Auswirkungen der Exposition auf die Atemwege und einschlägige Vorschriften versorgen. Es sollte auch die Förderung sicherer Arbeitspraktiken und einer gesunden Lebensweise beinhalten.
Gesundheitliche Auswirkungen von Chemiefasern
Die industrielle Verwendung verschiedener Arten von Chemiefasern hat zugenommen, insbesondere seit die Verwendung von Asbest im Hinblick auf seine bekannten Gesundheitsgefahren eingeschränkt wurde. Das Potenzial für gesundheitsschädliche Auswirkungen im Zusammenhang mit der Herstellung und Verwendung von Chemiefasern wird noch untersucht. Dieser Artikel gibt einen Überblick über die allgemeinen Grundsätze bezüglich des Toxizitätspotenzials solcher Fasern, einen Überblick über die verschiedenen Arten von Fasern in der Produktion (wie in Tabelle 1 aufgeführt) und einen Überblick über bestehende und laufende Studien zu ihren potenziellen gesundheitlichen Auswirkungen .
Tabelle 1. Synthetische Fasern
| Synthetische Fasern |
Aluminium Oxid Kohlenstoff/Graphit Kevlar® Para-Aramid Fasern aus Siliciumcarbid u |
|
| Künstliche glasartige Fasern |
Glasfasern
Mineralwolle
Feuerfeste Keramikfaser |
Glaswolle Steinwolle |
Toxizitätsdeterminanten
Die Hauptfaktoren im Zusammenhang mit dem Toxizitätspotenzial aufgrund der Exposition gegenüber Fasern sind:
- Faserdimension
- Faserhaltbarkeit u
- Dosis zum Zielorgan.
Im Allgemeinen haben Fasern, die lang und dünn sind (aber eine lungengängige Größe haben) und haltbar sind, das größte Potenzial, nachteilige Wirkungen zu verursachen, wenn sie in ausreichender Konzentration an die Lunge abgegeben werden. Die Fasertoxizität wurde in Kurzzeit-Inhalationsstudien an Tieren mit Entzündung, Zytotoxizität, veränderter Makrozytenfunktion und Biopersistenz korreliert. Das krebserzeugende Potenzial hängt höchstwahrscheinlich mit zellulären DNA-Schäden über die Bildung freier Sauerstoffradikale, die Bildung klastogener Faktoren oder die Fehlsegregation von Chromosomen in Zellen in der Mitose zusammen – allein oder in Kombination. Fasern mit lungengängiger Größe sind solche mit einem Durchmesser von weniger als 3.0 bis 3.5 mm und einer Länge von weniger als 200 μm. Gemäß der „Stanton-Hypothese“ hängt das krebserzeugende Potenzial von Fasern (bestimmt durch pleurale Implantationsstudien an Tieren) mit ihrer Größe (das größte Risiko ist mit Fasern mit einem Durchmesser von weniger als 0.25 μm und einer Länge von mehr als 8 mm verbunden) und ihrer Haltbarkeit zusammen (Stanton et al. 1981). Natürlich vorkommende Mineralfasern wie Asbest liegen in einer polykristallinen Struktur vor, die dazu neigt, entlang Längsebenen zu spalten, wodurch dünnere Fasern mit höheren Längen-zu-Breiten-Verhältnissen entstehen, die ein größeres Toxizitätspotential aufweisen. Die überwiegende Mehrheit der Chemiefasern ist nicht kristallin oder amorph und bricht senkrecht zu ihrer Längsebene in kürzere Fasern. Dies ist ein wichtiger Unterschied zwischen Asbest- und Nicht-Asbest-Fasersilikaten und künstlichen Fasern. Die Haltbarkeit von in der Lunge abgelagerten Fasern hängt von der Fähigkeit der Lunge ab, die Fasern zu entfernen, sowie von den physikalischen und chemischen Eigenschaften der Fasern. Die Haltbarkeit von Chemiefasern kann im Produktionsprozess entsprechend den Anforderungen des Endverbrauchs durch Zugabe bestimmter Stabilisatoren wie Al verändert werden2O3. Aufgrund dieser Variabilität der chemischen Bestandteile und der Größe von Chemiefasern muss ihre potenzielle Toxizität Fasertyp für Fasertyp bewertet werden.
Synthetische Fasern
Fasern aus Aluminiumoxid
Die Toxizität von kristallinen Aluminiumoxidfasern wurde durch einen Fallbericht über Lungenfibrose bei einem Arbeiter nahegelegt, der 19 Jahre lang in der Aluminiumschmelze beschäftigt war (Jederlinic et al. 1990). Sein Röntgenbild des Brustkorbs zeigte eine interstitielle Fibrose. Die Analyse des Lungengewebes durch elektronenmikroskopische Techniken zeigte 1.3 × 109 kristalline Fasern pro Gramm trockenes Lungengewebe oder zehnmal mehr Fasern als die Anzahl von Asbestfasern, die im Lungengewebe von Chrysotil-Asbestbergleuten mit Asbestose gefunden wurden. Weitere Studien sind erforderlich, um die Rolle von kristallinen Aluminiumoxidfasern (Abbildung 1) und Lungenfibrose zu bestimmen. Dieser Fallbericht weist jedoch darauf hin, dass es möglicherweise zu einer Faserbildung kommen kann, wenn geeignete Umgebungsbedingungen vorliegen, wie z. B. ein erhöhter Luftstrom über geschmolzene Materialien. Sowohl Phasenkontrast-Lichtmikroskopie als auch Elektronenmikroskopie mit Energiedispersions-Röntgenanalyse sollten verwendet werden, um potenzielle luftgetragene Fasern in der Arbeitsumgebung und in Lungengewebeproben zu identifizieren, wenn klinische Befunde vorliegen, die mit einer faserinduzierten Pneumokoniose übereinstimmen.
Abbildung 1. Rasterelektronenmikroskopische Aufnahme (SEM) von Aluminiumoxidfasern.
Mit freundlicher Genehmigung von T. Hesterberg.
Kohle-/Graphitfasern
Auf 1,200 °C erhitzte kohlenstoffhaltige Pech-, Kunstseide- oder Polyacrylnitrilfasern bilden amorphe Kohlenstoffasern, und wenn sie über 2,20 °C erhitzt werden, bilden sie kristalline Graphitfasern (Abbildung 2). Harzbindemittel können hinzugefügt werden, um die Festigkeit zu erhöhen und das Formen und Bearbeiten des Materials zu ermöglichen. Im Allgemeinen haben diese Fasern einen Durchmesser von 7 bis 10 μm, aber aufgrund des Herstellungsprozesses und der mechanischen Manipulation treten Größenabweichungen auf. Kohlenstoff/Graphit-Verbundwerkstoffe werden in der Flugzeug-, Automobil- und Sportartikelindustrie eingesetzt. Die Exposition gegenüber Kohlenstoff-/Graphitpartikeln in lungengängiger Größe kann während des Herstellungsprozesses und bei mechanischer Manipulation erfolgen. Darüber hinaus können beim Erhitzen von Verbundwerkstoffen auf 900 bis 1,10 °C kleine Mengen lungengängig geschlichteter Fasern erzeugt werden. Das vorhandene Wissen über diese Fasern reicht nicht aus, um eindeutige Antworten auf ihr Potenzial für gesundheitsschädliche Auswirkungen zu geben. Studien mit intratrachealer Injektion verschiedener Graphitfaser-Verbundstäube bei Ratten ergaben heterogene Ergebnisse. Drei der getesteten Staubproben erzeugten eine minimale Toxizität, und zwei der Proben erzeugten eine konsistente Toxizität, die sich durch Zytotoxizität für Alveolarmakrophagen und Unterschiede in der Gesamtzahl der aus der Lunge gewonnenen Zellen manifestierte (Martin, Meyer und Luchtel 1989). Klastogene Wirkungen wurden in Mutagenitätsstudien von Fasern auf Pechbasis beobachtet, nicht jedoch von Kohlefasern auf Polyacrylnitrilbasis. Eine zehnjährige Studie an Arbeitern in der Kohlefaserproduktion, die Fasern mit einem Durchmesser von 8 bis 10 mm herstellten, zeigte keine Anomalien (Jones, Jones und Lyle 1982). Bis weitere Studien verfügbar sind, wird empfohlen, dass die Exposition gegenüber lungengängigen Kohlenstoff-/Graphitfasern 1 Faser/ml (f/ml) oder weniger beträgt und die Exposition gegenüber lungengängigen Verbundpartikeln unter dem aktuellen Grenzwert für lungengängigen Staub gehalten wird lästiger Staub.
Abbildung 2. SEM von Kohlenstofffasern.
Kevlar-Para-Aramid-Fasern
Kevlar Para-Aramid-Fasern haben einen Durchmesser von etwa 12 μm und die gekrümmten, bandartigen Fibrillen auf der Oberfläche der Fasern sind weniger als 1 mm breit (Abbildung 3). Die Fibrillen schälen sich teilweise von den Fasern ab und verzahnen sich mit anderen Fibrillen, um Klumpen zu bilden, die eine nicht lungengängige Größe haben. Die physikalischen Eigenschaften von Kevlar Fasern weisen eine beträchtliche Hitzebeständigkeit und Zugfestigkeit auf. Sie haben viele verschiedene Anwendungen und dienen als Verstärkungsmittel in Kunststoffen, Stoffen und Gummi sowie als Reibmaterial für Autobremsen. Der achtstündige zeitgewichtete Durchschnitt (TWA) der Fibrillenkonzentrationen während der Herstellung und Endanwendung reicht von 0.01 bis 0.4 f/ml (Merriman 1989). Sehr niedrige Werte von Kevlar Aramidfasern werden in Staub erzeugt, wenn sie in Reibungsmaterialien verwendet werden. Die einzigen verfügbaren Daten zu gesundheitlichen Auswirkungen stammen aus Tierversuchen. Inhalationsstudien an Ratten über einen Zeitraum von ein bis zwei Jahren und Expositionen gegenüber Fibrillen bei 25, 100 und 400 f/ml zeigten eine dosisabhängige alveoläre Bronchiolarisierung. Leichte Fibrose und fibrotische Veränderungen der Alveolargänge wurden bei den höheren Expositionsniveaus ebenfalls festgestellt. Die Fibrose könnte mit einer Überlastung der pulmonalen Clearance-Mechanismen zusammenhängen. Ein für Ratten einzigartiger Tumortyp, zystischer keratinisierender Plattenepitheltumor, entwickelte sich bei einigen der Versuchstiere (Lee et al. 1988). Kurzfristige Inhalationsstudien an Ratten weisen darauf hin, dass die Fibrillen im Lungengewebe nur eine geringe Haltbarkeit haben und schnell ausgeschieden werden (Warheit et al. 1992). Es liegen keine Studien zu den Auswirkungen der Exposition auf die menschliche Gesundheit vor Kevlar Para-Aramidfaser. Angesichts des Nachweises einer verminderten Biopersistenz und angesichts der physikalischen Struktur von Kevlar, sollten die Gesundheitsrisiken minimal sein, wenn die Exposition gegenüber Fibrillen bei 0.5 f/ml oder weniger gehalten wird, wie es derzeit bei kommerziellen Anwendungen der Fall ist.
Abbildung 3. SEM von Kevlar-Para-Aramidfasern.
Fasern und Whisker aus Siliciumcarbid
Siliziumkarbid (Carborundum) ist ein weit verbreitetes Schleif- und Feuerfestmaterial, das durch die Kombination von Siliziumdioxid und Kohlenstoff bei 2,400 °C hergestellt wird. Fasern und Whisker aus Siliciumcarbid – Abbildung 4 (Harper et al. 1995) – können als Nebenprodukte bei der Herstellung von Siliciumcarbidkristallen anfallen oder gezielt als polykristalline Fasern oder monokristalline Whisker hergestellt werden. Die Fasern haben im Allgemeinen einen Durchmesser von weniger als 1 bis 2 μm und eine Länge im Bereich von 3 bis 30 μm. Die Whisker haben einen durchschnittlichen Durchmesser von 0.5 μm und eine Länge von 10 μm. Der Einbau von Siliciumcarbidfasern und -whiskern verleiht Produkten wie Metallmatrix-Verbundwerkstoffen, Keramik und keramischen Komponenten Festigkeit. Die Exposition gegenüber Fasern und Whiskern kann während der Produktions- und Herstellungsprozesse und möglicherweise während der Bearbeitungs- und Veredelungsverfahren auftreten. Beispielsweise wurde gezeigt, dass eine kurzfristige Exposition beim Umgang mit recycelten Materialien Werte von bis zu 5 f/ml erreicht. Die maschinelle Bearbeitung von Verbundwerkstoffen mit Metall- und Keramikmatrix hat zu achtstündigen TWA-Expositionskonzentrationen von 0.031 f/ml bzw. bis zu 0.76 f/ml geführt (Scansetti, Piolatto und Botta 1992; Bye 1985).
Abbildung 4. SEMs von Siliziumkarbidfasern (A) und Whiskers (B).
A.
Vorhandene Daten aus Tier- und Humanstudien weisen auf ein eindeutiges fibrogenes und möglicherweise kanzerogenes Potential hin. In vitro Zellkulturstudien an Mäusen mit Siliciumcarbid-Whiskern ergaben eine Zytotoxizität, die gleich oder größer ist als die von Krokydolith-Asbest (Johnson et al. 1992; Vaughan et al. 1991). In einer subakuten Inhalationsstudie wurde eine persistierende adenomatöse Hyperplasie der Rattenlunge nachgewiesen (Lapin et al. 1991). Inhalationsstudien von Schafen mit Siliciumcarbidstaub zeigten, dass die Partikel inert waren. Die Exposition gegenüber Siliciumcarbidfasern führte jedoch zu einer fibrosierenden Alveolitis und einer erhöhten Fibroblasten-Wachstumsaktivität (Bégin et al. 1989). Untersuchungen von Lungengewebeproben von Arbeitern in der Herstellung von Siliziumkarbid zeigten silikotische Knötchen und eisenhaltige Körper und deuteten darauf hin, dass Siliziumkarbidfasern haltbar sind und in hohen Konzentrationen im Lungenparenchym vorkommen können. Röntgenaufnahmen des Brustkorbs stimmten auch mit nodulären und unregelmäßigen interstitiellen Veränderungen und pleuralen Plaques überein.
Siliciumcarbidfasern und -whisker haben eine lungengängige Größe, sind haltbar und haben ein definitives fibrogenes Potential in Lungengewebe. Ein Hersteller von Siliciumcarbid-Whiskers hat einen internen Standard von 0.2 f/ml als 1991-Stunden-TWA festgelegt (Beaumont XNUMX). Dies ist eine vorsichtige Empfehlung auf der Grundlage der derzeit verfügbaren Gesundheitsinformationen.
Künstliche Glasfasern
Synthetische Glasfasern (MMVFs) werden im Allgemeinen klassifiziert als:
- Glasfaser (Glaswolle oder Glasfaser, Endlosglasfilament und Spezialglasfaser)
- Mineralwolle (Steinwolle und Schlackenwolle) und
- Keramikfaser (keramische Textilfaser und feuerfeste Keramikfaser).
Der Herstellungsprozess beginnt mit dem Schmelzen von Rohstoffen mit anschließender schneller Abkühlung, was zur Herstellung von nichtkristallinen (oder glasartigen) Fasern führt. Einige Herstellungsverfahren lassen große Variationen in Bezug auf die Fasergröße zu, wobei die untere Grenze bei 1 mm oder weniger im Durchmesser liegt (Abbildung 5). Stabilisatoren (wie Al2O3TiO2 und ZnO) und Modifikatoren (wie MgO, Li2O, BaO, CaO, Na2O und K2O) hinzugefügt werden, um die physikalischen und chemischen Eigenschaften wie Zugfestigkeit, Elastizität, Dauerhaftigkeit und thermische Nichtübertragung zu verändern.
Abbildung 5. SEM von Schlackenwolle.
Steinwolle, Glasfasern und feuerfeste Keramikfasern sind im Aussehen identisch.
Glasfasern werden aus Siliziumdioxid und verschiedenen Konzentrationen von Stabilisatoren und Modifikatoren hergestellt. Die meiste Glaswolle wird in einem Rotationsverfahren hergestellt, was zu diskontinuierlichen Fasern mit einem durchschnittlichen Durchmesser von 3 bis 15 μm und Schwankungen im Durchmesser von 1 μm oder weniger führt. Die Glaswollefasern werden miteinander verbunden, am häufigsten mit Phenol-Formaldehyd-Harzen, und dann einem wärmehärtenden Polymerisationsprozess unterzogen. Je nach Herstellungsverfahren können auch andere Mittel, einschließlich Gleit- und Netzmittel, zugesetzt werden. Der kontinuierliche Glasfilament-Produktionsprozess führt zu geringeren Abweichungen vom durchschnittlichen Faserdurchmesser im Vergleich zu Glaswolle und Spezialglasfasern. Kontinuierliche Glasfasern haben einen Durchmesser von 3 bis 25 μm. Die Herstellung von Spezialglasfasern beinhaltet einen Flammdämpfungs-Fibrisierungsprozess, der Fasern mit einem durchschnittlichen Durchmesser von weniger als 3 μm produziert.
Die Produktion von Schlackenwolle und Steinwolle umfasst das Schmelzen und Zerfasern von Schlacke aus metallischem Erz bzw. Eruptivgestein. Der Produktionsprozess umfasst ein tellerförmiges Rad und einen Radzentrifugenprozess. Es erzeugt diskontinuierliche Fasern mit einem durchschnittlichen Durchmesser von 3.5 bis 7 μm, deren Größe bis weit in den lungengängigen Bereich reichen kann. Mineralwolle kann je nach Endanwendung mit oder ohne Bindemittel hergestellt werden.
Feuerfeste Keramikfasern werden durch ein Schleuderradzentrifugen- oder Dampfstrahl-Zerfaserungsverfahren unter Verwendung von geschmolzenem Kaolinton, Aluminiumoxid/Siliziumdioxid oder Aluminiumoxid/Siliziumdioxid/Zirkonoxid hergestellt. Durchschnittliche Faserdurchmesser reichen von 1 bis 5 μm. Beim Erhitzen auf Temperaturen über 1,000 °C können feuerfeste Keramikfasern in Cristobalit (ein kristallines Siliziumdioxid) umgewandelt werden.
MMVFs mit unterschiedlichen Faserdurchmessern und chemischer Zusammensetzung werden in über 35,000 Anwendungen eingesetzt. Glaswolle wird in Wohn- und Gewerbeanwendungen zur Schall- und Wärmedämmung sowie in Lüftungssystemen verwendet. Endlosglasfilamente werden in Geweben und als Verstärkungsmittel in Kunststoffen, wie sie in Automobilteilen verwendet werden, verwendet. Spezialglasfasern werden in Spezialanwendungen eingesetzt, beispielsweise in Flugzeugen, die hohe Wärme- und Schalldämmeigenschaften erfordern. Stein- und Schlackenwolle ohne Bindemittel wird als Einblasdämmung und in Deckenplatten verwendet. Stein- und Schlackenwolle mit einem Phenolharz-Bindemittel wird in Isoliermaterialien wie Isoliermatten und -matten verwendet. Feuerfeste Keramikfasern machen 1 bis 2 % der weltweiten Produktion von MMVF aus. Feuerfeste Keramikfasern werden in spezialisierten industriellen Hochtemperaturanwendungen wie Öfen und Brennöfen verwendet. Glaswolle, Endlosglasfaser und Mineralwolle werden in den größten Mengen hergestellt.
Es wird angenommen, dass MMVF aufgrund ihres nicht-kristallinen Zustands und ihrer Neigung, in kürzere Fasern zu zerbrechen, ein geringeres Potenzial als natürlich vorkommende faserige Silikate (wie Asbest) haben, nachteilige Auswirkungen auf die Gesundheit zu haben. Vorhandene Daten deuten darauf hin, dass das am häufigsten verwendete MMVF, Glaswolle, das geringste Risiko für gesundheitsschädliche Auswirkungen aufweist, gefolgt von Stein- und Schlackenwolle und dann sowohl Spezialglasfasern mit erhöhter Haltbarkeit als auch feuerfeste Keramikfasern. Glasfasern für Spezialzwecke und feuerfeste Keramikfasern haben das größte Potenzial, als Fasern mit lungengängiger Größe zu existieren, da sie im Allgemeinen einen Durchmesser von weniger als 3 mm haben. Spezialglasfaser (mit erhöhter Konzentration an Stabilisatoren wie Al2O3) und feuerfeste Keramikfasern sind auch in physiologischen Flüssigkeiten haltbar. Kontinuierliche Glasfilamente haben eine nicht lungengängige Größe und stellen daher kein potenzielles Risiko für die Lungengesundheit dar.
Verfügbare Gesundheitsdaten stammen aus Inhalationsstudien an Tieren und Morbiditäts- und Mortalitätsstudien von Arbeitern, die an der MMVF-Herstellung beteiligt sind. Inhalationsstudien, bei denen Ratten zwei handelsüblichen Isoliermaterialien aus Glaswolle mit einem durchschnittlichen Durchmesser von 1 μm und einer Länge von 20 μm ausgesetzt wurden, zeigten eine leichte Lungenzellreaktion, die sich nach Absetzen der Exposition teilweise umkehrte. Ähnliche Ergebnisse ergaben sich aus einer tierexperimentellen Inhalationsstudie mit einer Art Schlackenwolle. Eine minimale Fibrose wurde bei der Inhalationsexposition von Tieren gegenüber Steinwolle nachgewiesen. Inhalationsstudien mit feuerfester Keramikfaser führten bei Ratten zu Lungenkrebs, Mesotheliom und Pleura- und Lungenfibrose und bei Hamstern zu Mesotheliom und Pleura- und Lungenfibrose bei einer maximal tolerierten Dosis von 250 f/ml. Bei 75 f/ml und 120 f/ml wurde bei Ratten ein Mesotheliom und minimale Fibrose nachgewiesen, und bei 25 f/ml gab es eine Lungenzellreaktion (Bunn et al. 1993).
Haut-, Augen- und obere und untere Atemwegsreizungen können auftreten und hängen von der Expositionshöhe und den Arbeitspflichten ab. Hautirritationen waren die am häufigsten festgestellten gesundheitlichen Auswirkungen und können dazu führen, dass bis zu 5 % der neuen Mitarbeiter in den MMVF-Produktionsanlagen ihre Beschäftigung innerhalb weniger Wochen aufgeben. Sie wird durch mechanisches Trauma der Haut durch Fasern mit einem Durchmesser von mehr als 4 bis 5 μm verursacht. Dies kann durch geeignete Umweltschutzmaßnahmen verhindert werden, einschließlich Vermeidung von direktem Hautkontakt mit den Fasern, Tragen von locker sitzender, langärmliger Kleidung und getrenntem Waschen von Arbeitskleidung. Symptome der oberen und unteren Atemwege können in ungewöhnlich staubigen Situationen auftreten, insbesondere bei der Herstellung von MMVF-Produkten und Endanwendungen sowie in Wohnumgebungen, wenn MMVFs nicht ordnungsgemäß gehandhabt, installiert oder repariert werden.
Studien zur respiratorischen Morbidität, gemessen anhand von Symptomen, Röntgenaufnahmen des Brustkorbs und Lungenfunktionstests bei Arbeitern in Produktionsanlagen, haben im Allgemeinen keine nachteiligen Auswirkungen festgestellt. Eine laufende Studie an Arbeitern in der Fabrik für feuerfeste Keramikfasern hat jedoch eine erhöhte Prävalenz von Pleuraplaques gezeigt (Lemasters et al. 1994). Studien an Arbeitern in der Sekundärproduktion und Endverbrauchern von MMVF sind begrenzt und wurden durch die Wahrscheinlichkeit des Störfaktors früherer Asbestexpositionen behindert.
Sterblichkeitsstudien von Arbeitern in Fabriken zur Herstellung von Glasfasern und Mineralwolle werden in Europa und den Vereinigten Staaten fortgesetzt. Die Daten aus der Studie in Europa zeigten einen allgemeinen Anstieg der Lungenkrebssterblichkeit auf der Grundlage nationaler, aber nicht lokaler Sterblichkeitsraten. In den Glas- und Mineralwolle-Kohorten zeigte sich ein zunehmender Lungenkrebstrend mit der Zeit seit der ersten Beschäftigung, aber nicht mit der Beschäftigungsdauer. Unter Verwendung lokaler Sterblichkeitsraten ergab sich für die früheste Phase der Mineralwolleproduktion ein Anstieg der Lungenkrebsmortalität (Simonato, Fletcher und Cherrie 1987; Boffetta et al. 1992). Die Daten aus der Studie in den Vereinigten Staaten zeigten ein statistisch signifikant erhöhtes Risiko für Atemwegskrebs, konnten jedoch keinen Zusammenhang zwischen der Krebsentstehung und verschiedenen Faserexpositionsindizes finden (Marsh et al. 1990). Dies steht im Einklang mit anderen Fall-Kontroll-Studien an Arbeitern in Fabriken, die Schlackenwolle und Glasfaser herstellen, die ein erhöhtes Lungenkrebsrisiko im Zusammenhang mit dem Zigarettenrauchen gezeigt haben, jedoch nicht in dem Ausmaß der MMVF-Exposition (Wong, Foliart und Trent 1991; Chiazze, Watkins und Fryar 1992). Eine Sterblichkeitsstudie an Arbeitern in der Endlosglasfaden-Fertigung zeigte kein erhöhtes Sterblichkeitsrisiko (Shannon et al. 1990). In den Vereinigten Staaten wird derzeit eine Sterblichkeitsstudie durchgeführt, an der Arbeiter aus feuerfesten Keramikfasern beteiligt sind. Sterblichkeitsstudien von Arbeitern, die an der Produktherstellung beteiligt sind, und Endverbrauchern von MMVF sind sehr begrenzt.
1987 stufte die Internationale Agentur für Krebsforschung (IARC) Glaswolle, Steinwolle, Schlackenwolle und Keramikfasern als mögliche menschliche Karzinogene (Gruppe 2B) ein. Laufende Tierversuche sowie Morbiditäts- und Mortalitätsstudien von Arbeitern, die mit MMVF zu tun haben, werden dazu beitragen, mögliche Risiken für die menschliche Gesundheit genauer zu definieren. Auf der Grundlage verfügbarer Daten ist das Gesundheitsrisiko durch die Exposition gegenüber MMVF sowohl hinsichtlich der Morbidität als auch der Mortalität wesentlich geringer als das, was mit einer Asbestexposition in Verbindung gebracht wurde. Die überwiegende Mehrheit der Studien am Menschen stammen jedoch aus MMVF-Produktionsanlagen, in denen die Expositionswerte im Allgemeinen über einen achtstündigen Arbeitstag unter einem Wert von 0.5 bis 1 f/ml gehalten wurden. Der Mangel an Morbiditäts- und Mortalitätsdaten von Sekundär- und Endverbrauchern von MMVF macht es ratsam, die Exposition gegenüber lungengängigen Fasern auf oder unter diesen Werten durch Umweltkontrollmaßnahmen, Arbeitspraktiken, Arbeiterschulung und Atemschutzprogramme zu kontrollieren. Dies gilt insbesondere bei Exposition gegenüber haltbarer feuerfester Keramik und Spezialglas MMVF und jeder anderen Art von lungengängiger Kunstfaser, die in biologischen Medien haltbar ist und daher im Lungenparenchym abgelagert und zurückgehalten werden kann.
Atemwegskrebs
Lungenkrebs
Lungenkrebs ist weltweit die häufigste Krebsart. 1985 traten schätzungsweise weltweit 676,500 Fälle bei Männern und 219,300 Fälle bei Frauen auf, was 11.8 % aller neuen Krebserkrankungen entspricht, und diese Zahl nimmt jährlich um etwa 0.5 % zu (Parkin, Pisani und Ferlay 1993). . Etwa 60 % dieser Fälle treten in Industrieländern auf, in denen Lungenkrebs häufig die häufigste Krebstodesursache bei Männern ist. Sowohl in den Industrie- als auch in den Entwicklungsländern haben Männer eine höhere Inzidenz als Frauen, wobei das Geschlechterverhältnis zwischen dem Zwei- und Zehnfachen liegt. Die internationalen Unterschiede zwischen den Geschlechtern bei der Inzidenz von Lungenkrebs lassen sich weitgehend durch die Unterschiede im aktuellen und früheren Rauchverhalten erklären.
In städtischen Gebieten wurde durchweg ein höheres Lungenkrebsrisiko beobachtet als in ländlichen Gebieten. In den Industrieländern zeigt sich bei Männern eine klare, umgekehrte Beziehung in der Inzidenz und Sterblichkeit von Lungenkrebs nach sozialer Klasse, während Frauen weniger klare und konsistente Muster zeigen. Unterschiede in der sozialen Schicht bei Männern spiegeln hauptsächlich ein unterschiedliches Rauchverhalten wider. In Entwicklungsländern scheint jedoch bei Männern aus der oberen sozialen Schicht ein höheres Risiko zu bestehen als bei anderen Männern: Dieses Muster spiegelt wahrscheinlich die frühere Übernahme westlicher Gewohnheiten durch wohlhabende Bevölkerungsgruppen wider.
Inzidenzdaten des SEER-Programms des United States National Cancer Institute für den Zeitraum 1980-86 zeigen, ähnlich wie in den Vorjahren, dass schwarze Männer eine höhere Inzidenz aufweisen als weiße Männer, während die Inzidenz bei Frauen nicht nach Rasse unterschiedlich ist. Diese Unterschiede zwischen den ethnischen Gruppen in den Vereinigten Staaten können tatsächlich auf sozioökonomische Unterschiede zwischen Schwarzen und Weißen zurückgeführt werden (Baquet et al. 1991).
Die Lungenkrebsinzidenz steigt fast linear mit dem Alter, wenn sie in einer Log-Log-Skala aufgetragen wird; nur in den ältesten Altersgruppen ist eine Abwärtskurve zu beobachten. Lungenkrebsinzidenz und -mortalität haben in diesem Jahrhundert rapide zugenommen und nehmen in den meisten Ländern weiter zu.
Es gibt vier histologische Haupttypen von Lungenkrebs: Plattenepithelkarzinom, Adenokarzinom, großzelliges Karzinom und kleinzelliges Karzinom (SCLC). Die ersten drei werden auch als nicht-kleinzelliger Lungenkrebs (NSCLC) bezeichnet. Die Proportionen jedes histologischen Typs ändern sich je nach Geschlecht und Alter.
Das Plattenepithelkarzinom wird sehr stark mit dem Rauchen in Verbindung gebracht und stellt in vielen Bevölkerungsgruppen die häufigste Form von Lungenkrebs dar. Es entsteht am häufigsten in den proximalen Bronchien.
Das Adenokarzinom ist weniger stark mit dem Rauchen assoziiert. Dieser Tumor ist peripheren Ursprungs und kann als einzelnes peripheres Knötchen, eine multifokale Erkrankung oder eine schnell fortschreitende pneumonische Form auftreten, die sich von Lappen zu Lappen ausbreitet.
Das großzellige Karzinom stellt einen kleineren Anteil aller Lungenkrebsarten dar und hat ein ähnliches Verhalten wie das Adenokarzinom.
SCLC macht einen kleinen Anteil (10 bis 15 %) aller Lungenkrebserkrankungen aus; es entsteht typischerweise in der zentralen endobronchialen Lokalisation und neigt dazu, frühe Metastasen zu entwickeln.
Die Anzeichen und Symptome von Lungenkrebs hängen von der Lage des Tumors, der Ausbreitung und den Auswirkungen des Metastasenwachstums ab. Viele Patienten stellen sich mit einer asymptomatischen Läsion vor, die zufällig beim Röntgen entdeckt wurde. Bei NSCLC-Patienten sind Müdigkeit, verminderte Aktivität, anhaltender Husten, Dyspnoe, verminderter Appetit und Gewichtsverlust häufig. Keuchen oder Stridor können sich auch in fortgeschrittenen Stadien entwickeln. Kontinuierliches Wachstum kann zu Atelektasie, Lungenentzündung und Abszessbildung führen. Klinische Symptome bei SCLC-Patienten sind weniger ausgeprägt als bei Patienten mit NSCLC und hängen normalerweise mit der endobronchialen Lokalisation zusammen.
Lungenkrebs kann in praktisch jedes Organ metastasieren. Die häufigsten Lokalisationen von Metastasen sind Pleura, Lymphknoten, Knochen, Gehirn, Nebennieren, Perikard und Leber. Zum Zeitpunkt der Diagnose hat die Mehrheit der Patienten mit Lungenkrebs Metastasen.
Die Prognose variiert mit dem Stadium der Erkrankung. Die 1983-Jahres-Gesamtüberlebensrate für Lungenkrebspatienten in Europa (85-7) lag zwischen 9 % und 1995 % (Berrino et al. XNUMX).
Für Lungenkrebs ist derzeit kein Populations-Screening-Verfahren verfügbar.
Nasopharynxkrebs
Nasen-Rachen-Krebs ist in den meisten Bevölkerungsgruppen selten, tritt jedoch in Gebieten wie Südostasien, Südchina und Nordafrika bei beiden Geschlechtern häufig auf. Migranten aus Südchina behalten das hohe Risiko weitgehend bei, aber chinesische Migranten der zweiten und dritten Generation in die Vereinigten Staaten haben weniger als die Hälfte des Risikos von Migranten der ersten Generation.
Krebserkrankungen des Nasopharynx sind überwiegend plattenepithelialen Ursprungs. Nach Angaben der WHO werden diese Tumoren wie folgt klassifiziert: Typ 1, verhornendes Plattenepithelkarzinom; Typ 2, nicht verhornendes Karzinom; und Typ 3, undifferenziertes Karzinom, das der häufigste histologische Typ ist. Typ 1 hat ein unkontrolliertes lokales Wachstum und eine Metastasierung wird bei 60 % der Patienten gefunden. Typ 2 und 3 weisen bei 80 bis 90 % der Patienten eine Metastasierung auf.
Bei etwa 90 % der Patienten mit Nasopharynxkarzinom wird eine Raumforderung im Nacken bemerkt. Veränderungen des Gehörs, seröse Mittelohrentzündung, Tinnitus, nasale Obstruktion, Schmerzen und Symptome im Zusammenhang mit dem Wachstum des Tumors in benachbarte anatomische Strukturen können bemerkt werden.
Das 1983-Jahres-Gesamtüberleben von Patienten mit Nasen-Rachen-Krebs in Europa lag zwischen 1985 und 35 bei etwa 1995 % und variierte je nach Tumorstadium und Lokalisation (Berrino et al. XNUMX)..
Der Verzehr von gesalzenem Fisch nach chinesischer Art ist ein Risikofaktor für Nasen-Rachen-Krebs; Die Rolle anderer Ernährungsfaktoren und von Viren, insbesondere des Epstein-Barr-Virus, wurde zwar vermutet, aber nicht bestätigt. Es sind keine beruflichen Faktoren bekannt, die Nasen-Rachen-Krebs verursachen. Gegenwärtig sind keine vorbeugenden Maßnahmen verfügbar (Higginson, Muir und Muñoz 1992).
Sinonasaler Krebs
Neubildungen der Nase und der Nasenhöhlen sind relativ selten. Zusammen machen Krebserkrankungen der Nase und der Nasennebenhöhlen – einschließlich Kiefer-, Siebbein-, Keilbein- und Stirnhöhlen – weniger als 1 % aller Krebserkrankungen aus. In den meisten Fällen werden diese Tumoren als Plattenepithelkarzinome klassifiziert. In westlichen Ländern ist Nasenkrebs häufiger als Nasennebenhöhlenkrebs (Higginson, Muir und Muñoz 1992).
Sie treten häufiger bei Männern und in der schwarzen Bevölkerung auf. Die höchste Inzidenz wird in Kuwait, Martinique und Indien beobachtet. Der Höhepunkt der Krankheitsentwicklung liegt im sechsten Lebensjahrzehnt. Die wichtigste bekannte Ursache von Nasennebenhöhlenkrebs ist die Exposition gegenüber Holzstaub, insbesondere von Hartholzarten. Tabakrauchen scheint nicht mit dieser Krebsart in Verbindung gebracht zu werden.
Die meisten Tumoren der Nasenhöhle und der Nasennebenhöhlen sind gut differenziert und wachsen langsam. Zu den Symptomen können nicht heilende Geschwüre, Blutungen, nasale Obstruktion und Symptome im Zusammenhang mit dem Wachstum in die Mundhöhle, die Orbita und die Fossa pterygoideus gehören. Zum Zeitpunkt der Diagnose ist die Krankheit in der Regel fortgeschritten.
Das 1983-Jahres-Gesamtüberleben von Patienten mit Nasen- und Nasennebenhöhlenkrebs betrug in Europa zwischen 1985 und 35 etwa 1995 %, je nach Größe der Läsion bei der Diagnose (Berrino et al. XNUMX)..
Kehlkopfkrebs
Die höchste Inzidenz von Kehlkopfkrebs wird in Sao Paolo (Brasilien), Navarra (Spanien) und Varese (Italien) gemeldet. Eine hohe Sterblichkeit wurde auch aus Frankreich, Uruguay, Ungarn, Jugoslawien, Kuba, dem Nahen Osten und Nordafrika gemeldet. Kehlkopfkrebs ist überwiegend eine männliche Krebsart: 120,500 traten schätzungsweise 20,700 Fälle bei Männern und 1985 Fälle bei Frauen auf (Parkin, Pisani und Ferlay 1993).. Im Allgemeinen ist die Inzidenz in der schwarzen Bevölkerung höher als in der weißen und in städtischen Gebieten im Vergleich zu ländlichen.
Fast alle Krebsarten des Kehlkopfes sind Plattenepithelkarzinome. Die meisten sind in der Glottis lokalisiert, sie können sich aber auch in der Supraglottis oder selten in der Subglottis entwickeln.
Symptome können nicht auftreten oder sehr subtil sein. Je nach Ort und Stadium der Läsion können Schmerzen, ein kratziges Gefühl, eine Veränderung der Toleranz gegenüber heißen oder kalten Speisen, eine Neigung zum Aspirieren von Flüssigkeiten, eine Veränderung der Atemwege, eine leichte Veränderung der Stimme über mehrere Wochen und eine zervikale Adenopathie vorhanden sein.
Die meisten Kehlkopfkrebsarten sind durch Kehlkopfinspektion oder Endoskopie sichtbar. Präneoplastische Läsionen können im Kehlkopf von Rauchern identifiziert werden (Higginson, Muir und Muñoz 1992).
Das 1983-Jahres-Gesamtüberleben von Kehlkopfkrebspatienten in Europa lag zwischen 1985 und 55 bei etwa 1995 % (Berrino et al. XNUMX).
Pleuramesotheliom
Mesotheliome können aus Pleura, Peritoneum und Perikard entstehen. Das maligne Mesotheliom stellt den wichtigsten Pleuratumor dar; sie tritt hauptsächlich zwischen dem fünften und siebten Lebensjahrzehnt auf.
Das Pleuramesotheliom war einst ein seltener Tumor und bleibt es in den meisten weiblichen Bevölkerungsgruppen, während es bei Männern in den Industrieländern in den letzten Jahrzehnten um 5 bis 10 % pro Jahr zugenommen hat. Im Allgemeinen sind Männer fünfmal so häufig betroffen wie Frauen. Genaue Schätzungen von Inzidenz und Mortalität sind problematisch aufgrund von Schwierigkeiten bei der histologischen Diagnose und Änderungen in der Internationalen Klassifikation der Krankheiten (ICD) (Higginson, Muir und Muñoz 1992). Die Inzidenzraten scheinen jedoch sehr wichtige lokale Schwankungen darzustellen: Sie sind sehr hoch in Gebieten, in denen Asbestabbau stattfindet (z. B. Provinz Nordwestkap in Südafrika), in großen Schiffswerftstädten und in Regionen mit umweltbedingter Faserkontamination, wie z wie bestimmte Gebiete der Zentraltürkei.
Die Patienten können asymptomatisch sein und ihre Krankheit wird zufällig auf Thorax-Röntgenaufnahmen diagnostiziert, oder sie können Dyspnoe und Brustschmerzen haben.
Mesotheliome neigen dazu, invasiv zu sein. Das mediane Überleben beträgt in verschiedenen Serien 4 bis 18 Monate.
Berufliche Risikofaktoren für Atemwegskrebs
Abgesehen vom Tabakrauch wurde laut International Agency for Research on Cancer (IARC) für 13 Wirkstoffe oder Gemische und neun Expositionsumstände ein kausaler Zusammenhang mit Atemwegskrebs nachgewiesen (siehe Tabelle 1).. Darüber hinaus gibt es acht Stoffe, Gemische oder Expositionsumstände, die laut IARC wahrscheinlich krebserzeugend für ein oder mehrere Organe im Respirationstrakt sind (Tabelle 2).. Alle außer Azathioprin, einem immunsuppressiven Medikament, sind hauptsächlich berufliche Expositionen (IARC 1971-94).
Tabelle 1. Etablierte menschliche Atemwegskarzinogene gemäß IARC
| Mitarbeiter Einzelne Agenten | Zielseiten |
| Asbest | Lunge, Kehlkopf, Pleura |
| Arsen und Arsenverbindungen | Lunge |
| Beryllium und Berylliumverbindungen | Lunge |
| Bis (chlormethyl) ether | Lunge |
| Cadmium und Cadmiumverbindungen | Lunge |
| Chlormethylmethylether (technisch) | Lunge |
| Chrom(VI)-Verbindungen | Nase, Lunge |
| Senfgas | Lunge, Kehlkopf |
| Nickelverbindungen | Nase, Lunge |
| Talk, der asbestiforme Fasern enthält | Lunge, Rippenfell |
| Komplexe Mischungen | |
| Kohle-Teere | Lunge |
| Kohle-Teer-Plätze | Lunge |
| Ruß | Lunge |
| Tabakrauch | Nase, Lunge, Kehlkopf |
| Expositionsumstände | |
| Aluminiumproduktion | Lunge |
| Herstellung und Reparatur von Stiefeln und Schuhen | Nase |
| Kohlevergasung | Lunge |
| Cola-Produktion | Lunge |
| Eisen- und Stahlgießen | Lunge |
| Möbel- und Kunsttischlerei | Nase |
| Starke anorganische Säurenebel, die Schwefelsäure enthalten (berufliche Exposition gegenüber) | Larynx |
| Maler (berufliche Exposition als) | Lunge |
| Radon und seine Zerfallsprodukte | Lunge |
| Untertägiger Hämatitabbau (mit Radonexposition) | Lunge |
Quelle: IARC, 1971-1994.
Tabelle 2. Wahrscheinliche Karzinogene der menschlichen Atemwege gemäß IARC
| Mitarbeiter Einzelne Agenten | Verdächtige Zielseiten |
| Acrylnitril | Lunge |
| Azathioprin | Lunge |
| Formaldehyd | Nase, Kehlkopf |
| Kieselsäure (kristallin) | Lunge |
| Komplexe Mischungen | |
| Auspuff des Dieselmotors | Lunge |
| Schweißrauch | Lunge |
| Expositionsumstände | |
| Gummiindustrie | Lunge |
| Versprühen und Ausbringen von Insektiziden (berufliche Expositionen in) | Lunge |
Quelle: IARC, 1971-1994.
Zu den Berufsgruppen, die nach Exposition gegenüber Arsenverbindungen ein erhöhtes Lungenkrebsrisiko aufweisen, gehören Arbeiter in Nichteisenhütten, Pelzverarbeiter, Hersteller von Schaftauchmitteln und Weinbauern (IARC 1987)..
Eine große Anzahl epidemiologischer Studien wurde zum Zusammenhang zwischen Chrom(VI)-Verbindungen und dem Auftreten von Lungen- und Nasenkrebs in der Chromat-, Chromatpigment- und Verchromungsindustrie durchgeführt (IARC 1990a).. Die Übereinstimmung der Befunde und das Ausmaß der Überschreitungen haben das krebserzeugende Potenzial von Chrom(VI)-Verbindungen belegt.
Arbeiter in Nickelraffinerien aus vielen Ländern haben ein erheblich erhöhtes Risiko für Lungen- und Nasenkrebs gezeigt; Andere Nickel-exponierte Berufsgruppen, bei denen ein erhöhtes Lungenkrebsrisiko festgestellt wurde, sind Bergbauarbeiter in Sulfidnickelerzen und Arbeiter in der Herstellung von Nickellegierungen (IARC 1990b)..
Beryllium-exponierte Arbeiter haben ein erhöhtes Lungenkrebsrisiko (IARC 1994a). Die aussagekräftigsten Daten stammen aus dem US Beryllium Case Registry, in dem Fälle von Beryllium-bedingten Lungenerkrankungen aus verschiedenen Branchen gesammelt wurden.
Eine Zunahme des Auftretens von Lungenkrebs wurde in Kohorten von Cadmiumhütten und Nickel-Cadmium-Batteriearbeitern festgestellt (IARC 1994b).. Die gleichzeitige Exposition gegenüber Arsen bei Hüttenwerken und gegenüber Nickel bei Batteriearbeitern kann einen solchen Anstieg nicht erklären.
Asbest ist ein wichtiges berufsbedingtes Karzinogen. Lungenkrebs und Mesotheliom sind die wichtigsten asbestbedingten Neubildungen, aber auch Krebserkrankungen an anderen Stellen, wie dem Magen-Darm-Trakt, Kehlkopf und Niere, wurden bei Asbestarbeitern berichtet. Alle Formen von Asbest stehen in ursächlichem Zusammenhang mit Lungenkrebs und Mesotheliom. Darüber hinaus wurde gezeigt, dass talkhaltige asbestiforme Fasern krebserzeugend für die menschliche Lunge sind (IARC 1987).. Ein charakteristisches Merkmal von Asbest-induziertem Lungenkrebs ist seine synergistische Beziehung zum Zigarettenrauchen.
Eine Reihe von Studien unter Bergleuten, Steinbrucharbeitern, Gießereiarbeitern, Keramikarbeitern, Granitarbeitern und Steinmetzarbeiten haben gezeigt, dass Personen, bei denen Silikose diagnostiziert wurde, nachdem sie Staub mit kristallinem Siliziumdioxid ausgesetzt waren, ein erhöhtes Lungenkrebsrisiko haben (IARC 1987)..
Mehrkernige aromatische Kohlenwasserstoffe (PAK) entstehen hauptsächlich durch pyrolytische Prozesse, insbesondere die unvollständige Verbrennung organischer Materialien. Der Mensch ist jedoch ausschließlich PAK-Mischungen wie Ruß, Steinkohlenteer und Steinkohlenteerpech ausgesetzt. Kohortenstudien zur Sterblichkeit bei Schornsteinfegern haben ein erhöhtes Lungenkrebsrisiko gezeigt, das auf die Rußbelastung zurückgeführt wurde. Mehrere epidemiologische Studien haben exzessives Auftreten von Atemwegskrebs bei Arbeitern gezeigt, die Pechdämpfen in der Aluminiumproduktion, der Calciumcarbidproduktion und Dachdeckern ausgesetzt waren. In diesen Industriezweigen kommt es auch zu einer Exposition gegenüber Teer und insbesondere Kohlenteer. Andere Industrien, in denen ein Übermaß an Atemwegskrebs auf die Exposition gegenüber Kohlenteerdämpfen zurückzuführen ist, sind die Kohlevergasung und die Koksproduktion (IARC 1987).. In einigen Studien wurde ein erhöhtes Risiko für Atemwegskrebs (hauptsächlich Lungenkrebs) festgestellt, aber nicht alle Studien versuchten, die Abgasbelastung von Dieselmotoren getrennt von anderen Verbrennungsprodukten zu analysieren; zu den untersuchten Berufsgruppen gehören Eisenbahner, Hafenarbeiter, Busgaragenarbeiter, Angestellte von Busunternehmen und Berufskraftfahrer (IARC 1989a). Andere Mischungen von PAKs, die auf ihre Karzinogenität für den Menschen untersucht wurden, sind Ruße, Benzinmotorabgase, Mineralöle, Schieferöle und Bitumen. Schieferöle und unbehandelte und leicht behandelte Mineralöle sind für den Menschen krebserzeugend, während Benzinmotorabgase möglicherweise krebserzeugend sind und hochraffinierte Mineralöle, Bitumen und Ruße hinsichtlich ihrer krebserzeugenden Wirkung für den Menschen nicht klassifizierbar sind (IARC 1987, 1989a).. Obwohl diese Gemische PAK enthalten, wurde für keines davon eine krebserzeugende Wirkung auf die menschliche Lunge nachgewiesen, und der Nachweis der Karzinogenität für unbehandelte und leicht behandelte Mineralöle und für Schieferöle basiert auf einem erhöhten Krebsrisiko von anderen Standorten als Atmungsorgane (hauptsächlich Haut und Hodensack) bei exponierten Arbeitern.
Bis(b-chlorethyl)sulfid, bekannt als Senfgas, war während des Ersten Weltkriegs weit verbreitet, und die Studien von Soldaten, die Senfgas ausgesetzt waren, sowie von Arbeitern, die bei seiner Herstellung beschäftigt waren, haben eine spätere Entwicklung von Lungen- und Nasenkrebs ergeben (IARC 1987).
Zahlreiche epidemiologische Studien haben gezeigt, dass Arbeiter, die Chlormethylmethylether und/oder Bis(chlormethyl)-ether ausgesetzt waren, ein erhöhtes Risiko für Lungenkrebs haben, hauptsächlich für SCLC (IARC 1987).
In einigen, aber nicht allen Studien, die mit Arbeitern in der Textilfaserherstellung, der Acrylnitrilpolymerisation und der Gummiindustrie durchgeführt wurden, wurde festgestellt, dass Arbeiter, die Acrylnitril ausgesetzt waren, ein höheres Lungenkrebsrisiko haben (IARC 1987)..
Übermäßiges Auftreten wurde bei Arbeitern berichtet, die Formaldehyd ausgesetzt waren, einschließlich Chemiearbeitern, Holzarbeitern und Herstellern und Benutzern von Formaldehyd (IARC 1987).. Die Beweise sind am stärksten für Nasen- und Nasenrachenkrebs: Das Auftreten dieser Krebsarten zeigte in mehr als einer Studie einen Dosis-Wirkungs-Gradient, obwohl die Anzahl der exponierten Fälle oft gering war. Andere Neubildungen mit möglicherweise erhöhtem Risiko sind Lungen- und Hirnkrebs und Leukämie.
Ein erhöhtes Risiko für Kehlkopfkrebs wurde in mehreren Studien an Arbeitern festgestellt, die Nebeln und Dämpfen von Schwefelsäure und anderen starken anorganischen Säuren ausgesetzt waren, wie z.. Das Lungenkrebsrisiko war in einigen, aber nicht allen dieser Studien ebenfalls erhöht. Darüber hinaus wurde bei einer Kohorte von Arbeitern in der Isopropanolherstellung nach dem Starksäureverfahren ein Übermaß an Nasennebenhöhlenkrebs festgestellt.
Holzarbeiter haben ein erhöhtes Risiko für Nasenkrebs, insbesondere Adenokarzinom (IARC 1987). Für Möbel- und Schreiner bestätigt sich das Risiko; Studien an Arbeitern in Tischlereien und Tischlereien deuteten auf ein ähnliches übermäßiges Risiko hin, einige Studien ergaben jedoch negative Ergebnisse. Andere Holzindustrien wie Sägewerke und die Zellstoff- und Papierherstellung waren hinsichtlich ihres krebserzeugenden Risikos nicht einstufbar. Obwohl die Karzinogenität von Holzstaub nicht von der IARC bewertet wurde, ist es plausibel anzunehmen, dass Holzstaub für zumindest einen Teil des erhöhten Risikos für nasales Adenokarzinom bei Holzarbeitern verantwortlich ist. Holzarbeiter scheinen kein erhöhtes Krebsrisiko in anderen Atmungsorganen zu haben.
Nasales Adenokarzinom wurde auch durch Beschäftigung in der Stiefel- und Schuhherstellung und -reparatur verursacht (IARC 1987). Andererseits gibt es keine eindeutigen Beweise dafür, dass Arbeiter, die in der Herstellung von Lederprodukten und in der Gerbung und Verarbeitung von Leder beschäftigt sind, einem erhöhten Risiko für Atemwegskrebs ausgesetzt sind. Ob das vermehrte Auftreten von Adenokarzinomen der Nase in der Stiefel- und Schuhindustrie auf Lederstaub oder auf andere Expositionen zurückzuführen ist, ist derzeit nicht bekannt. Die Karzinogenität von Lederstaub wurde von der IARC nicht bewertet.
Lungenkrebs ist unter Uranbergleuten, Untertage-Hämatit-Bergleuten und mehreren anderen Gruppen von Metallbergarbeitern weit verbreitet (IARC 1988; BEIR IV Committee on the Biological Effects of Ionizing Radiation 1988). Allen diesen Berufsgruppen gemeinsam ist die Exposition gegenüber a-Strahlung, die durch eingeatmete Radonpartikel emittiert wird. Die Hauptdatenquelle zu Krebs nach Exposition gegenüber ionisierender Strahlung stammt aus der Nachsorge von Atombombenüberlebenden (Preston et al. 1986; Shimizu et al. 1987).. Das Lungenkrebsrisiko ist bei den Atombombenüberlebenden sowie bei Personen, die eine Strahlentherapie erhalten haben, erhöht (Smith und Doll 1982). Es gibt jedoch derzeit keine überzeugenden Beweise für das Bestehen eines erhöhten Lungenkrebsrisikos bei Arbeitern, die schwacher ionisierender Strahlung ausgesetzt sind, wie sie beispielsweise in der Nuklearindustrie auftreten (Beral et al. 1987; BEIR V, Ausschuss für die biologischen Auswirkungen ionisierender Strahlung 1990). Die Karzinogenität ionisierender Strahlung wurde von der IARC nicht bewertet.
Ein erhöhtes Lungenkrebsrisiko bei Malern wurde in drei großen Kohortenstudien und in acht kleinen Kohorten- und Zensusstudien sowie elf Fall-Kontroll-Studien aus verschiedenen Ländern festgestellt. Andererseits wurden bei Arbeitern, die an der Herstellung von Farben beteiligt waren, kaum Hinweise auf ein erhöhtes Lungenkrebsrisiko gefunden (IARC 1989b)..
Bei einer Reihe anderer Chemikalien, Gemische, Berufe und Industriezweige, die von der IARC als krebserzeugend für den Menschen (IARC-Gruppe 1) eingestuft wurden, ist die Lunge nicht das primäre Zielorgan. Dennoch wurde die Möglichkeit eines erhöhten Lungenkrebsrisikos für einige dieser Chemikalien wie Vinylchlorid (IARC 1987) und Berufe wie das Sprühen und Ausbringen von Insektiziden (IARC 1991a) angesprochen, aber die Beweise sind nicht konsistent .
Darüber hinaus wurden mehrere Wirkstoffe, bei denen die Lunge eines der Hauptziele ist, aufgrund ihrer krebserzeugenden Aktivität bei Versuchstieren und/oder begrenzter epidemiologischer Beweise als mögliche Karzinogene für den Menschen (IARC-Gruppe 2B) angesehen. Dazu gehören anorganische Bleiverbindungen (IARC 1987), Kobalt (IARC 1991b), künstliche Glasfasern (Steinwolle, Schlackenwolle und Glaswolle) (IARC 1988b) und Schweißrauch (IARC 1990c).
Berufsbedingt erworbene Lungeninfektionen
Obwohl epidemiologische Studien zur beruflich erworbenen Pneumonie (OAP) begrenzt sind, nimmt man an, dass die Häufigkeit arbeitsbedingter Lungeninfektionen weltweit zurückgeht. Im Gegensatz dazu könnten Rentner in Industrienationen in Berufen zunehmen, die mit der biomedizinischen Forschung oder dem Gesundheitswesen verbunden sind. OAP bei Krankenhausangestellten spiegelt weitgehend die vorherrschenden ambulant erworbenen Krankheitserreger wider, aber das Wiederauftreten von Tuberkulose, Masern und Keuchhusten im Gesundheitswesen stellt ein zusätzliches Risiko für Gesundheitsberufe dar. In Entwicklungsländern und in bestimmten Berufen in entwickelten Ländern verursachen einzigartige infektiöse Krankheitserreger, die normalerweise nicht in der Gemeinschaft zirkulieren, viele OAPs.
Es kann schwierig sein, eine Infektion eher einer beruflichen als einer gemeinschaftlichen Exposition zuzuschreiben, insbesondere für Krankenhausmitarbeiter. In der Vergangenheit wurde ein Berufsrisiko nur in Situationen sicher dokumentiert, in denen Arbeitnehmer mit Erregern infiziert wurden, die am Arbeitsplatz vorkamen, aber nicht in der Gemeinschaft vorhanden waren. In Zukunft wird der Einsatz molekularer Techniken zur Verfolgung spezifischer mikrobieller Klone am Arbeitsplatz und in den Gemeinden die Risikobestimmungen klarer machen.
Wie die ambulant erworbene Pneumonie resultiert OAP aus der Mikroaspiration von Bakterien, die den Oropharynx besiedeln, der Inhalation lungengängiger infektiöser Partikel oder der hämatogenen Aussaat der Lunge. Die meisten ambulant erworbenen Lungenentzündungen resultieren aus Mikroaspiration, aber OAP ist normalerweise auf das Einatmen von infektiösen 0.5 bis 10 μm großen Partikeln in der Luft am Arbeitsplatz zurückzuführen. Größere Partikel erreichen die Alveolen aufgrund von Impaktion oder Sedimentation an den Wänden der großen Atemwege nicht und werden anschließend entfernt. Kleinere Partikel bleiben während des Inspirations- und Exspirationsflusses suspendiert und werden selten in den Alveolen abgelagert. Bei einigen Krankheiten, wie z. B. dem hämorrhagischen Fieber mit Nierensyndrom in Verbindung mit einer Hantavirus-Infektion, ist der Hauptübertragungsweg die Inhalation, aber der primäre Krankheitsherd ist möglicherweise nicht die Lunge. Beruflich erworbene Erreger, die nicht durch Inhalation übertragen werden, können sekundär die Lunge betreffen, werden hier aber nicht behandelt.
In dieser Übersicht werden einige der wichtigsten beruflich erworbenen Krankheitserreger kurz diskutiert. Eine ausführlichere Liste beruflich erworbener Lungenerkrankungen, klassifiziert nach spezifischen Ätiologien, ist in Tabelle 1 dargestellt.
Tabelle 1. Beruflich erworbene Infektionskrankheiten, übertragen durch Mikroaspiration oder Inhalation infektiöser Partikel
|
Krankheit (Erreger) |
Reservoir |
Risikopopulationen |
|
Bakterien, Chlamydien, Mykoplasmen und Rickettsien |
||
|
Brucellose (Brucella spp.) |
Vieh (Rinder, Ziegen, Schweine) |
Tierpfleger, Landarbeiter, Laborarbeiter, Schlachthofarbeiter |
|
Milzbrand beim Einatmen (Bacillus Anthracis) |
Tierische Produkte (Wolle, Häute) |
Landarbeiter, Gerber, Schlachthofarbeiter, Textilarbeiter, Laboranten |
|
Lungenpest (Yersinia pestis) |
Wilde Nagetiere |
Veterinärpfleger, Jäger/Fallensteller, Labormitarbeiter |
|
Keuchhusten (Bordatella pertussis) |
Humans |
Mitarbeiter von Pflegeheimen, medizinisches Personal |
|
Legionärskrankheit (Legionella spp.) |
Kontaminierte Wasserquellen (z. B. Kühltürme, Verdampferkondensatoren) |
Mitarbeiter im Gesundheitswesen, Labormitarbeiter, Industrielabormitarbeiter, Brunnenbagger |
|
Melioidose (Pseudomonas pseudomallei) |
Erde, stehendes Wasser, Reisfelder |
Militärpersonal, Landarbeiter |
|
Streptococcus pneumoniae |
Humans |
Beschäftigte im Gesundheitswesen, Landarbeiter, unterirdische Bergleute |
|
Neisseria meningitidis |
Humans |
Mitarbeiter des Gesundheitswesens, Labormitarbeiter, Militärpersonal |
|
Pasteurellose (Pasteurella multocida) |
Vielzahl von domestizierten (Katzen, Hunden) und wilden Tieren |
Landarbeiter, Tierpfleger |
|
Respiratorische Tularämie (Francisella tularensis) |
Wilde Nagetiere und Kaninchen |
Arbeiter, Militärangehörige, Laboranten, Jäger/Fallensteller, Landarbeiter |
|
Ornithose (Chlamydia psittaci) |
Vögel |
Arbeiter in Zoohandlungen, Arbeiter in der Geflügelproduktion, Tierpfleger, Laborarbeiter |
|
TWAR-Pneumonie (Chlamydia pneumoniae) |
Humans |
Mitarbeiter des Gesundheitswesens, Militärpersonal |
|
Q-Fieber (Coxiella burnetii) |
Haustiere (Rinder, Schafe, Ziegen) |
Laboranten, Textilarbeiter, Schlachthofarbeiter, Milchvieharbeiter, Tierpfleger |
|
Atypische Pneumonie (Mycoplasma pneumoniae) |
Humans |
Militärangehörige, Beschäftigte im Gesundheitswesen, institutionelle Beschäftigte |
|
Pilze/Mykobakterien |
||
|
Histoplasmose (Histoplasma capsulatum) |
Boden; Vogel- oder Fledermauskot (endemisch im östlichen Nordamerika) |
Landarbeiter, Laboranten, Arbeiter |
|
Kokzidioidomykose (Coccidioides immitis) |
Boden (endemisch im westlichen Nordamerika) |
Militärangehörige, Landarbeiter, Arbeiter, Textilarbeiter, Laboranten |
|
Blastomykose (Blastomyces dermatitidis) |
Boden (endemisch im östlichen Nordamerika) |
Laboranten, Landarbeiter, Arbeiter, Forstarbeiter |
|
Parakokzidioidomykose (Paracoccidioides brasiliensis) |
Boden (endemisch in Venezuela, Kolumbien, Brasilien) |
Landarbeiter |
|
Sporotrichose (Sporothrix schenkii) |
Pflanzenreste, Baum- und Gartenpflanzenrinde |
Gärtner, Floristen, Bergleute |
|
Tuberkulose (Mycobacterium tuberculosis, M. bovis, M. africanum) |
Menschliche und nichtmenschliche Primaten, Rinder |
Hartgesteinsbergleute, Gießereiarbeiter, Gesundheits- und Laborarbeiter, Schlachthofarbeiter, tierärztliche Pflegekräfte, Militärpersonal, Wirtshausarbeiter |
|
Andere Mykobakteriose als Tuberkulose (Mycobacterium spp..) |
Boden |
Silica-exponierte Arbeiter, einschließlich Sandstrahler |
|
Viren |
||
|
Hantavirus |
Nagetiere |
Landarbeiter, Hirten, Nagetierbekämpfungsarbeiter |
|
Masern |
Humans |
Mitarbeiter im Gesundheitswesen und im Labor |
|
Röteln |
Humans |
Mitarbeiter im Gesundheitswesen und im Labor |
|
Grippe |
Humans |
Mitarbeiter im Gesundheitswesen und im Labor |
|
Varicella zoster |
Humans |
Mitarbeiter des Gesundheitswesens und Labors, Militärpersonal |
|
Respiratorisches Synzytial-Virus |
Humans |
Mitarbeiter im Gesundheitswesen und im Labor |
|
Adenovirus |
Humans |
Mitarbeiter des Gesundheitswesens und Labors, Militärpersonal |
|
Parainfluenza-Virus |
Humans |
Mitarbeiter im Gesundheitswesen und im Labor |
|
Virus der lymphozytären Choriomeningitis (Arenavirus) |
Nagetiere |
Labormitarbeiter, Tierpfleger |
|
Lassafieber (Arenavirus) |
Nagetiere |
Mitarbeiter des Gesundheitswesens |
|
Marburg- und Ebola-Viren (Filovirus) |
Menschliche und nichtmenschliche Primaten, möglicherweise Fledermäuse |
Labormitarbeiter, Tierpfleger, Mitarbeiter des Gesundheitswesens, Arbeiter in Baumwollfabriken |
Berufsbedingt erworbene Infektionen bei Landarbeitern
Zusätzlich zu Gasen und organischen Stäuben, die die Atemwege beeinträchtigen und Infektionskrankheiten imitieren, betreffen mehrere zoonotische (bei Tieren und Menschen verbreitete Krankheitserreger) und andere Infektionskrankheiten, die mit dem Leben auf dem Land verbunden sind, ausschließlich Landarbeiter. Diese Krankheiten werden durch Einatmen infektiöser Aerosole erworben und selten von einer Person auf eine andere übertragen. Solche Krankheiten, die bei Landarbeitern auftreten, sind Anthrax, Brucellose, Q-Fieber, Ornithose, Tuberkulose und Pest (Tabelle 1). Pilzpathogene umfassen Histoplasmose, Blastomykose, Kokzidioidomykose, Parakokzidioidomykose und Kryptokokkose (Tabelle 1). Abgesehen von den hantaviralen Erkrankungen sind Viruserkrankungen keine wichtige Ursache für berufsbedingte Lungenerkrankungen bei Landarbeitern.
Es wird angenommen, dass einige dieser Infektionen häufiger auftreten, aber ihre Inzidenz ist schwierig zu bestimmen, weil: (1) die meisten Infektionen subklinisch sind, (2) die klinische Erkrankung mild oder wegen unspezifischer Symptome schwer zu diagnostizieren ist, (3) medizinisch und diagnostische Dienste sind für die meisten Landarbeiter kaum verfügbar, (4) es gibt kein organisiertes Meldesystem für viele dieser Krankheiten und (5) viele davon sind seltene Krankheiten in der Allgemeinheit und werden vom medizinischen Personal nicht erkannt. Obwohl beispielsweise epidemische Nephritis aufgrund des Puumala-Virus, eines Hantavirus, in Westeuropa selten gemeldet wird, haben Serountersuchungen bei Landarbeitern eine Prävalenz von 2 bis 7 % von Antikörpern gegen Hantaviren gezeigt.
Zoonotische Infektionen in Industrienationen nehmen aufgrund aktiver Krankheitsbekämpfungsprogramme ab, die sich an die Tierpopulationen richten. Trotz dieser Kontrollen bleiben Landarbeiter und Personen, die in landwirtschaftlich verwandten Bereichen arbeiten (wie Tierärzte, Fleischverpacker, Geflügelverarbeiter und Haar-/Hautarbeiter) einem Risiko für viele Krankheiten ausgesetzt.
Hantavirus-Infektion
Hantavirus-Infektion die zu hämorrhagischem Fieber mit renalem Syndrom (HFRS) oder epidemischer Nephritis (EN) führt, wird seit mehr als 50 Jahren bei Landarbeitern, Militärangehörigen und Labormitarbeitern in Endemiegebieten Asiens und Europas klinisch beschrieben. Die Infektion erfolgt durch Einatmen von Aerosolen aus Urin, Speichel und Fäkalien von infizierten Nagetieren. Hämorrhagische Erkrankungen und verminderte Nierenfunktion entwickeln sich während der meisten Hantavirus-Erkrankungen eher als bei einer Lungenentzündung, aber Lungenödeme aufgrund erhöhter Gefäßpermeabilität wurden in HFRS und EN berichtet. Die tiefgreifenden pulmonalen Folgen von Hantavirus-Infektionen wurden bis zu einem kürzlichen Ausbruch des Hantavirus-Lungensyndroms (HPS) im Zusammenhang mit einer Infektion mit einem kürzlich isolierten Hantavirus im Westen der Vereinigten Staaten (Muerto-Canyon-Virus, Four-Corners-Virus oder Sin-Nombre-Virus) nicht vollständig erkannt.
Hantaviren sind Mitglieder der Bunyaviridae, eine Familie von RNA-Viren. Fünf Hantaviren wurden mit Erkrankungen des Menschen in Verbindung gebracht. HFRS wurde mit dem Hantaan-Virus in Ostasien, dem Dobrava-Virus auf dem Balkan und dem weltweit verbreiteten Seoul-Virus in Verbindung gebracht. EN wurde in Westeuropa mit dem Puumala-Virus in Verbindung gebracht. HPS wurde mit einem neu isolierten Hantavirus im Westen der Vereinigten Staaten in Verbindung gebracht. Von 1951 bis 1983 wurden 12,000 Fälle von HFRS aus der Republik Korea gemeldet. Es wird berichtet, dass die Krankheitsinzidenz in China mit Epidemien in ländlichen und städtischen Zentren zunimmt, und 1980 wurden 30,500 Fälle mit 2,000 Todesfällen auf HFRS zurückgeführt.
Klinische Präsentation
Bei den Viren, die HFRS oder EN verursachen, führt die Infektion normalerweise zu einer asymptomatischen Entwicklung von Anti-Hantavirus-Antikörpern. Bei erkrankten Menschen sind die Anzeichen und Symptome der frühen Phase unspezifisch, und eine Hantavirus-Infektion kann nur durch serologische Tests diagnostiziert werden. Eine langsame Genesung ist üblich, aber einige Personen entwickeln sich zu HFRS oder EN und entwickeln Proteinurie, mikroskopische Hämaturie, Azotämie und Oligurie. Personen mit HFRS entwickeln auch starke Blutungen aufgrund von disseminierter intravasaler Gerinnung, erhöhter Gefäßpermeabilität und Schock. Die Sterblichkeit bei Personen mit dem vollständigen HFRS-Syndrom variiert zwischen 5 und 20 %.
HPS ist gekennzeichnet durch diffuse interstitielle Lungeninfiltrate und das plötzliche Einsetzen von akuter Atemnot und Schock. Eine ausgeprägte Leukozytose kann als Folge erhöhter Zytokine auftreten, die Hantavirus-Erkrankungen charakterisieren. Bei HPS kann die Sterblichkeit mehr als 50 % betragen. Die Inzidenz asymptomatischer Infektionen oder unerkannter HPS ist unvollständig untersucht.
Diagnosetest
Die Diagnose erfolgt durch den Nachweis des Vorhandenseins von Immunglobulin M oder eines steigenden Titers von Immunglobulin G unter Verwendung hochspezifischer und sensitiver indirekter Immunfluoreszenz und neutralisierender Antikörper-Assays. Andere diagnostische Verfahren umfassen Polymerase-Kettenreaktion für virale Ribonukleinsäure und Immunhistochemie für virales Antigen.
Epidemiologie
Die Infektion erfolgt durch Einatmen von Aerosolen aus Urin, Speichel und Fäkalien infizierter Nagetiere. Infizierte Nagetiere haben keine offensichtliche Krankheit. Die Übertragung kann durch perkutane Inokulation von Urin, Speichel oder Fäkalien infizierter Nagetiere erfolgen, es gibt jedoch keine Hinweise auf eine Übertragung von Mensch zu Mensch.
Seroepidemiologische Untersuchungen an Menschen und Nagetieren haben gezeigt, dass Hantaviren endemisch mit einer weltweiten Verbreitung in ländlichen und städtischen Umgebungen sind. In endemischen ländlichen Gebieten nehmen Nagetier-Mensch-Interaktionen zu, wenn Nagetiere saisonal in Häuser eindringen oder die menschliche Aktivität in Gebieten mit hoher Nagetierdichte zunimmt. Personen in ländlichen Berufen sind am stärksten von einer Ansteckung bedroht. In Umfragen unter asymptomatischer Landbevölkerung in Italien hatten 4 bis 7 % der Forstarbeiter, Ranger, Landwirte und Jäger Anti-Hantavirus-Antikörper, verglichen mit 0.7 % der Soldaten. Bei asymptomatischen Landarbeitern in Irland und der Tschechoslowakei betrug die Prävalenz von Anti-Hantavirus-Antikörpern 1 bis 2 % bzw. 20 bis 30 %. Pflanzen, Ernten, Dreschen, Hüten und Forstwirtschaft sind Risikofaktoren für eine Virusinfektion. Serostudien im Westen der Vereinigten Staaten zur Bestimmung des beruflichen Risikos einer Hantavirus-Infektion sind im Gange, aber in einer Studie mit Mitarbeitern des Gesundheitswesens (HCWs), die sich um HPS-Patienten kümmern, wurden keine Infektionen festgestellt. Bei den ersten 68 Personen mit HPS scheint es, dass landwirtschaftliche Aktivitäten in Lebensräumen infizierter Nagetiere Risikofaktoren für eine Infektion sind. Die Patienten pflügten eher von Hand, säuberten Lebensmittellager, pflanzten, säuberten Tierställe und waren Viehhirten. Das Hauptreservoir für HPS ist die Hirschmaus, Peromyscus maniculatus.
Andere betroffene Berufe
In städtischen Umgebungen ist das Nagetierreservoir für das Seoul-Virus die Hausratte. Städtische Arbeiter, wie Hafenarbeiter, Arbeiter in Getreidelagern, Zooarbeiter und Arbeiter zur Nagetierbekämpfung, können einem Hantavirus-Infektionsrisiko ausgesetzt sein. Forschungslabore, die Nagetiere für andere Forschungszwecke als die Hantavirus-Forschung einsetzen, waren gelegentlich unerwartete Quellen für Hantavirus-Infektionen von Labormitarbeitern. Andere Berufe, wie Militärpersonal und Feldbiologen, sind einem Hantavirus-Infektionsrisiko ausgesetzt.
Behandlung
Ribavirin hat gezeigt in vitro Aktivität gegen mehrere Hantaviren und klinische Wirksamkeit gegen Hantaan-Virusinfektionen und wurde zur Behandlung von Personen mit HPS verwendet.
Kontrollen der öffentlichen Gesundheit
Es steht kein Impfstoff zur Verfügung, obwohl laufende Bemühungen zur Entwicklung von Lebendimpfstoffen und Totvakzinen unternommen werden. Die Minimierung des menschlichen Kontakts mit Nagetieren und die Verringerung der Nagetierpopulationen in der menschlichen Umgebung verringern das Krankheitsrisiko. In Hantavirus-Forschungslabors begrenzen hochrangige Biosicherheitseinrichtungen das Risiko einer Virusvermehrung in Zellkulturen oder beim Umgang mit Materialien mit hohen Viruskonzentrationen. In anderen Forschungslabors, in denen Nagetiere verwendet werden, kann eine regelmäßige serologische Überwachung der Nagetierkolonien auf eine Hantavirus-Infektion in Betracht gezogen werden.
Lymphozytäre Choriomeningitis (LCM)
LCM ist wie die hantaviralen Infektionen natürlicherweise eine Infektion wilder Nagetiere, die sich gelegentlich auf den Menschen ausbreitet. Das LCM-Virus ist ein Arenavirus, die Übertragung erfolgt jedoch normalerweise durch Aerosolisierung. Zu den natürlichen Wirten gehören Wildmäuse, aber eine anhaltende Infektion von Haushamstern ist gut dokumentiert. Eine Infektion ist daher bei den meisten Berufen möglich, die mit der Aerosolisierung von Nagetierurin verbunden sind. Der jüngste dokumentierte arbeitsbedingte Ausbruch dieser Krankheit ereignete sich bei Laborpersonal, das T-Zell-defizienten Nacktmäusen ausgesetzt war, die als Ergebnis der Inokulation kontaminierter Tumorzelllinien persistent infiziert waren.
Klinische Präsentation
Die meisten Fälle von LCM sind asymptomatisch oder mit einer unspezifischen grippeähnlichen Erkrankung verbunden und werden daher nicht erkannt. Obwohl der Respirationstrakt die Eintrittsstelle ist, sind respiratorische Symptome eher unspezifisch und selbstlimitierend. Meningitis oder Meningoenzephalitis entwickelt sich bei einem kleinen Prozentsatz der Patienten und kann zu einer spezifischen Diagnose führen.
Diagnosetest
Die Diagnose erfolgt in der Regel durch den serologischen Nachweis eines steigenden Virustiters bei entsprechenden klinischen Anzeichen. Gelegentlich werden auch Virusisolierung und Gewebeimmunfluoreszenz verwendet.
Epidemiologie
Etwa 20 % der Wildmäuse sind mit diesem Virus infiziert. Die transplazentare Übertragung des Virus bei anfälligen Nagetieren führt zu T-Zell-Toleranz und angeboren infizierten Mäusen (oder Hamstern), die ihr ganzes Leben lang persistierend infiziert bleiben. In ähnlicher Weise können T-Zell-defiziente Mäuse, wie Nacktmäuse, dauerhaft mit dem Virus infiziert werden. Menschen werden durch Aerosolübertragung infiziert. Darüber hinaus können Nagetierzelllinien mit dem Virus kontaminiert sein und dieses vermehren. Menschen infizieren sich normalerweise durch Aerosole, obwohl die Übertragung direkt oder über Insektenvektoren erfolgen kann.
Andere betroffene Berufe
Jeder Beruf, der mit Stäuben verbunden ist, die mit den Exkrementen wildlebender Nagetiere kontaminiert sind, birgt das Risiko einer LCM-Infektion. Tierpfleger in Labortiereinrichtungen, Arbeiter in der Tierhandlung und Labormitarbeiter, die mit Nagetierzelllinien arbeiten, können sich infizieren.
Behandlung
Eine LCM-Infektion ist in der Regel selbstlimitierend. In schweren Fällen kann eine unterstützende Behandlung erforderlich sein.
Kontrollen der öffentlichen Gesundheit
Es ist kein Impfstoff verfügbar. Das Screening von Forschungsmäusen, Hamstern und Zelllinien hat die meisten im Labor erworbenen Infektionen begrenzt. Für T-Zell-defiziente Mäuse erfordern serologische Tests die Verwendung von immunkompetenten Sentinel-Mäusen. Die Verwendung routinemäßiger Laborsicherheitsvorkehrungen wie Handschuhe, Augenschutz und Laborkittel ist angemessen. Die Reduzierung der Anzahl wilder Nagetiere in der menschlichen Umwelt ist wichtig für die Bekämpfung von LCM, Hantavirus und Pest.
Respiratorische Chlamydiose
Respiratorische Chlamydiose aufgrund von Chlamydia psittaci ist die am häufigsten gemeldete Ursache für OAP im Zusammenhang mit der Schlachtung von Tieren (Geflügel) und der Fleischverarbeitung. Chlamydiose und andere Krankheiten werden oft mit dem Kontakt mit kranken Tieren in Verbindung gebracht, was der einzige Hinweis auf die Quelle und Art der Infektion sein kann. Bei der Verarbeitung infizierter Tiere entstehen Aerosole, die Personen infizieren, die von der Fleischverarbeitung entfernt sind, und die Arbeit in der Nähe von Fleischverarbeitungsbetrieben kann ein Hinweis auf die Art der Infektion sein. Respiratorische Chlamydiose kann mit der Exposition gegenüber Papageien (Psittakose) oder Nicht-Papageienvögeln (Ornithose) verbunden sein. Nicht-Vogel-Quellen von Chlamydia psittaci werden in der Regel nicht als potenzielle Zoonosen angesehen, obwohl bei Menschen, die Schaf- und Ziegenstämmen ausgesetzt waren, über Spontanaborte und Konjunktivitis berichtet wurde. Lungenentzündung durch C. pneumoniae ist eine kürzlich beschriebene häufige Ursache für ambulant erworbene Pneumonie C. psittaci Infektionen. Aufgrund seiner jüngsten Entdeckung, die Rolle von C. pneumoniae bei OAPs ist unvollständig untersucht und wird in diesem Review nicht weiter diskutiert.
Klinische Präsentation
Die Ornithose reicht von einer leichten grippeähnlichen Erkrankung bis zu einer schweren Lungenentzündung mit Enzephalitis, die in der Präantibiotika-Ära eine Todesfallrate (CFR) von mehr als 20 % aufwies. Prodromalfieber, Schüttelfrost, Myalgie, Kopfschmerzen und unproduktiver Husten können bis zu drei Wochen vor der Diagnose einer Lungenentzündung anhalten. Neurologische, hepatische und renale Veränderungen sind häufig. Röntgenologische Befunde umfassen eine Konsolidierung des unteren Lappens mit Hilus-Lymphadenopathie. Der klinische Verdacht nach Feststellung arbeitsbedingter oder sonstiger Expositionen gegenüber Vögeln ist diagnostisch entscheidend, da keine pathognomonischen Befunde vorliegen.
Diagnosetest
Ornithose führt in der Regel zu einem hohen Titer von Komplementbindungs(CF)-Antikörpern, obwohl eine frühzeitige Behandlung mit Tetracyclinen die Antikörperbildung unterdrücken kann. Ein einzelner akuter Serumtiter ³1:16 Verdünnung von CF-Antikörpern mit einem kompatiblen klinischen Erscheinungsbild oder einer vierfachen Änderung des CF-Antikörpertiters kann zur Diagnosestellung verwendet werden. Unsachgemäß gepaarte Serumproben und der hohe Hintergrund von Chlamydien-Antikörpern in Risikogruppen unterminieren den Nutzen von Antikörper-Assays zur Diagnose der meisten Chlamydien-Erkrankungen.
Epidemiologie
C. psittaci kommt in praktisch allen Vogelarten vor und ist bei Säugetieren weit verbreitet. Die Infektion resultiert normalerweise aus einer zoonotischen Übertragung, es wurde jedoch auch von einer Übertragung von Mensch zu Mensch berichtet. Eine asymptomatische Infektion ist weit verbreitet und bis zu 11 % der Landarbeiter ohne Krankheitsgeschichte haben Antikörper dagegen C. psittaci. Begrenzte Ausbrüche bleiben sporadisch, aber Pandemien im Zusammenhang mit dem Handel mit exotischen Vögeln traten zuletzt 1930 auf. In den Vereinigten Staaten werden jährlich 70 bis 100 Fälle von Ornithose gemeldet, und fast ein Drittel dieser Krankheiten wird beruflich erworben. Die meisten beruflich erworbenen Infektionen treten bei Arbeitern in der Heimtier- oder Geflügel verarbeitenden Industrie auf und stehen im Zusammenhang mit der Aerosolisierung von Gewebe oder Fäkalien von Vögeln. In Ländern, in denen Vögel häufig als Haustiere gehalten werden und Einfuhrquarantänen schlecht durchgesetzt werden, sind Ausbrüche häufiger, aber die Beschäftigung ist ein geringerer Risikofaktor.
Andere betroffene Berufe
Die Krankheit tritt am häufigsten bei Arbeitern in der Geflügelverarbeitung auf, aber Arbeiter in Verteilungs- und Vogelquarantäneeinrichtungen für exotische Vögel, Zuchtvolieren und Tierkliniken sind gefährdet.
Behandlung
Tetracyclin oder Erythromycin für 10 bis 14 Tage sollten eine angemessene Behandlung sein, aber ein klinischer Rückfall ist häufig, wenn die Behandlung für eine unzureichende Dauer gegeben wird.
Kontrollen der öffentlichen Gesundheit
In den Vereinigten Staaten werden exotische Vögel zur Chemoprophylaxe mit Tetracyclinen unter Quarantäne gestellt. Ähnliche Methoden werden in anderen Ländern angewandt, in denen ein Handel mit exotischen Vögeln besteht. Für Ornithose wurde kein Impfstoff entwickelt. Programme zur Erhöhung der Belüftung, um die Aerosolkonzentration zu verdünnen, die Aerosolbildung oder das Einatmen infektiöser Partikel zu reduzieren oder kranke Vögel in kommerziellen Verarbeitungsanlagen zu behandeln, wurden eingeführt, aber ihre Wirksamkeit wurde nicht nachgewiesen.
Brucellose
Jährlich treten weltweit etwa 500,000 Fälle von Brucellose auf, die durch mehrere Brucella-Arten verursacht werden. Die Pathogenität von Brucella Infektionen hängt von der infizierenden Spezies ab, die dazu neigt, unterschiedliche Reservoirwirte zu haben. Die Stauseen für Brucella abortus, B. suis, B. melitensis, B. ovis, B. canis, und B. neotomae sind in der Regel Rinder, Schweine, Ziegen, Schafe, Hunde bzw. Ratten.
Brucellose kann aus einer Infektion auf verschiedenen Wegen, einschließlich Aerosolisierung, resultieren. Die meisten Krankheiten resultieren jedoch aus der Einnahme von nicht pasteurisierten Milchprodukten von Ziegen. Die daraus resultierende systemische Erkrankung wird verursacht durch B. Melitensis aber nicht mit bestimmten Berufen verbunden. Eine Lungenentzündung tritt in 1 % der Fälle auf, obwohl Husten häufig vorkommt.
In entwickelten Ländern wird die berufsbedingte Brucellose normalerweise verursacht durch brucella abortus und resultiert aus der Einnahme oder Inhalation von infektiösen Aerosolen, die mit der Plazenta von Schweinen und Rindern in Verbindung stehen. Eine subklinische Infektion ist häufig; Bis zu 1 % der Landarbeiter haben Antikörper dagegen B. Abortus. Bei etwa 10 % der Infizierten entwickelt sich eine Krankheit. Im Gegensatz zu Krankheit durch B. Melitensis, Krankheit verbunden mit B. Abortus ist in der Regel beruflich erworben und weniger schwer. Personen mit akuter Brucellose entwickeln hohes tägliches Fieber, Arthralgie und Hepatosplenomegalie. Bei der primären Brucella-Pneumonie ist eine pneumonische Konsolidierung tatsächlich selten, und Lungenbefunde können Heiserkeit oder Keuchen, Hilusadenopathie, peribronchiale Infiltrate, Parenchymknoten oder ein miliäres Muster umfassen. Die Isolierung kann in 90 % der akuten Fälle aus Knochenmark und in 50 bis 80 % der Fälle aus Blut erfolgen. Die Diagnose kann serologisch mit einer Vielzahl von Antikörpertests gestellt werden. Tetracycline sollten für vier bis sechs Wochen verwendet werden, und Rifampin kann zur Synergie hinzugefügt werden. Rinder-, Ziegen-, Schaf- und Schweinezüchter, Milcharbeiter, Schlachthausarbeiter, Tierärzte und Metzger sind die primär gefährdeten Bevölkerungsgruppen. Brucella-Test- und Ausrottungsprogramme haben die Zahl der infizierten Tiere stark reduziert und die Herden identifiziert, die das größte Risiko für die Übertragung von Krankheiten darstellen. Bei der Arbeit mit Brucella-infizierten Tieren sind Vermeidung oder persönlicher Schutz, insbesondere nach Abort oder Geburt, die einzigen wirksamen Methoden zur Krankheitsbekämpfung.
Milzbrand beim Einatmen
Lungenmilzbrand tritt weltweit auf, ist aber weniger verbreitet als Hautmilzbrand. Anthrax ist eine systemische Erkrankung bei vielen Tieren und wird normalerweise durch perkutane Infektion bei der Verarbeitung oder durch den Verzehr von kontaminiertem Fleisch auf den Menschen übertragen. Lungenmilzbrand wird durch das Einatmen von Sporen verursacht Bacillus Anthracis aus Knochen, Haaren oder Fell von Schafen, Ziegen oder Rindern („Wollsortiererkrankheit“) oder selten bei der Verarbeitung von infiziertem Fleisch. Sporen werden von Alveolarmakrophagen phagozytiert und zu mediastinalen Lymphknoten transportiert, wo sie keimen. Dies führt zu einer hämorrhagischen Mediastinitis, die sich jedoch selten als primäre Pneumonie manifestiert. Die Krankheit ist gekennzeichnet durch ein erweitertes Mediastinum, Lungenödem, Pleuraergüsse, Splenomegalie und ein schnelles Fortschreiten zu Atemversagen. Die Sterblichkeitsrate beträgt trotz Antibiotika und Beatmungsunterstützung 50 % oder mehr. Positive Blutkulturen sind häufig, aber serologische Tests mit einem Blotting-Immunoassay können verwendet werden. Erkrankte werden mit hochdosiertem Penicillin oder bei Penicillinallergie alternativ mit intravenösem Ciprofloxacin behandelt. Tierzüchter, Tierärzte, Tierpfleger, Haar- und Fellverarbeiter und Schlachthofarbeiter sind einem erhöhten Risiko ausgesetzt. Für Tiere in Endemiegebieten und Menschen mit hohem Krankheitsrisiko ist eine jährliche Impfung verfügbar. Spezifische Kontrollmaßnahmen gegen Inhalations-Milzbrand umfassen Formaldehyd-Dekontamination, Dampfsterilisation oder Bestrahlung von Haaren und Häuten; Verbot der Einfuhr von Häuten aus endemischen Gebieten; und persönlicher Atemschutz für Arbeiter.
Lungenpest
Pest, verursacht durch Yersinia pestis, ist überwiegend eine flohübertragene Krankheit, die bei wilden Nagetieren enzootisch ist. Menschen infizieren sich normalerweise, wenn sie von einem infizierten Floh gebissen werden, und entwickeln häufig eine Blutvergiftung. In den Vereinigten Staaten entwickelte sich von 1970 bis 1988 bei etwa 10 % der Personen mit Septikämie eine sekundäre Pneumonie durch hämatogene Ausbreitung. Tiere und Menschen mit Lungenpest produzieren infektiöse Aerosole. Primäre Lungenentzündung beim Menschen kann durch Einatmen eines infektiösen Aerosols entstehen, das um sterbende Tiere mit sekundärer Lungenentzündung entsteht. Trotz des Potenzials einer pneumonischen Ausbreitung ist eine Übertragung von Mensch zu Mensch selten und hat in den Vereinigten Staaten seit fast 50 Jahren nicht mehr stattgefunden. Seuchenkontrollen umfassen die Isolierung von Personen mit Lungenpest und die Verwendung von persönlichem Atemschutz durch medizinisches Personal. Eine Aerosolübertragung auf Krankenhausmitarbeiter ist möglich, und eine Tetracyclin-Prophylaxe sollte für jeden in Betracht gezogen werden, der mit Menschen oder Tieren mit Lungenpest in Kontakt kommt. Eine Reihe von Berufen sind durch Aerosolübertragung gefährdet, darunter biomedizinische und Krankenhauslabormitarbeiter und in endemischen Gebieten eine Reihe ländlicher Berufe, darunter Tierärzte, Nagetierbekämpfungskräfte, Jäger/Fallensteller, Mammologen, Wildtierbiologen und Landarbeiter. Für Personen in Risikoberufen wird ein Totimpfstoff empfohlen.
Fieber
Verursacht durch Einatmen von Coxiella burnetii, Q-Fieber ist eine systemische Erkrankung, die sich bei 10 bis 60 % der infizierten Personen als atypische Lungenentzündung äußert. Viele verschiedene Isolate von C. burnetii Krankheiten hervorrufen, und Theorien über Plasmid-abhängige Virulenz sind umstritten. C. burnetii infiziert viele Haustiere (z. B. Schafe, Rinder, Ziegen, Katzen) weltweit; aus Urin, Fäkalien, Milch, Plazenta oder Uterusgewebe vernebelt wird; bildet eine hochresistente Endospore, die jahrelang infektiös bleibt; und ist extrem ansteckend.
Klinische Präsentation
Nach einer 4- bis 40-tägigen Inkubationszeit stellt sich das akute Q-Fieber als eine grippeähnliche Erkrankung dar, die sich zu einer atypischen Lungenentzündung entwickelt, ähnlich der Mycoplasma. Die akute Erkrankung dauert etwa zwei Wochen, kann aber bis zu neun Wochen andauern. Chronische Erkrankungen, überwiegend eine Endokarditis und Hepatitis, können sich bis zu 20 Jahre nach einer akuten Erkrankung entwickeln.
Diagnosetest
Primärisolierung von C. burnetii wird selten durchgeführt, da ein hohes Maß an biologischer Sicherheit erforderlich ist. Die Diagnose wird serologisch durch den Nachweis eines CF-Antikörpertiters von 1:8 oder höher in einem geeigneten klinischen Umfeld oder einer vierfachen Veränderung des CF-Titers gestellt.
Andere betroffene Berufe
Mitarbeiter in der Landwirtschaft (insbesondere bei Milchprodukten und Wolle), in Krankenhauslabors und in der biomedizinischen Forschung sind einem Infektionsrisiko ausgesetzt.
Behandlung
Es gibt keinen wirksamen Impfstoff für C. burnetii. Eine zweiwöchige Behandlung mit Tetracyclinen oder Ciprofloxacin wird zur Behandlung akuter Erkrankungen eingesetzt.
Kontrollen der öffentlichen Gesundheit
Aufgrund der weit verbreiteten geografischen Verbreitung, zahlreichen Tierreservoirs und der Resistenz gegen Inaktivierung sind persönlicher Atemschutz und technische Kontrollen zur Eindämmung infektiöser Aerosole die einzigen wirksamen vorbeugenden Maßnahmen. Diese Kontrollverfahren sind jedoch in vielen landwirtschaftlichen Umgebungen (z. B. Schaf- und Rinderhaltung) schwierig umzusetzen. Die frühzeitige Diagnose von Q-Fieber durch medizinisches Personal kann durch Aufklärung von Arbeitnehmern mit hohem Risiko, an dieser seltenen Krankheit zu erkranken, erleichtert werden. Eine Übertragung auf das Krankenhauspersonal ist möglich, und die Isolierung kann die Ausbreitung der Q-Fieber-Pneumonie in Krankenhäusern begrenzen.
Verschiedenes Bakterielle OAPS von Landarbeitern
Pseudomonas pseudomallei ist ein boden- und nagetierassoziierter Organismus, der hauptsächlich in Südostasien vorkommt und Melioidose verursacht. Die Krankheit ist mit Bodenexposition und einer potenziell langen Latenzzeit verbunden. Militärangehörige waren während und nach dem Vietnamkrieg die Hauptopfer von Melioidose in den Vereinigten Staaten. Multifokale, noduläre, eitrige oder granulomatöse Pneumonie charakterisieren die pulmonale Form der Melioidose.
Francisella tularensis, der Erreger der Tularämie, ist eine Zoonose, die mit wilden Nagetieren und Hasenartigen in Verbindung gebracht wird. Dies ist eine potenzielle Berufskrankheit von Wildbiologen, Mammologen, Arbeitern in der Nagetierbekämpfung, Jägern, Fallenstellern und Tierärzten. Tularämie kann durch Einatmen, direkte Inokulation, Hautkontakt oder Verschlucken entstehen oder durch Vektoren übertragen werden. Lungenerkrankungen resultieren entweder aus direkter Inhalationsexposition oder aus hämatogener Ausbreitung einer septischen Erkrankung. Die pulmonalen Läsionen der Tularämie sind akut, multifokal, eitrig und nekrotisierend.
Histoplasmose
Histoplasmose wurde ausgelöst durch Histoplasma capsulatum, ein frei lebender Schimmelpilz im Boden, der mit dem Kot von Vögeln oder Fledermäusen in Verbindung gebracht wird. Histoplasmose ist die wichtigste Ursache für Pilz-OAP bei Landarbeitern. Die verschiedenen Pilzpneumonien von Landarbeitern werden im nächsten Abschnitt beschrieben.
Klinische Präsentation
Nach der Exposition variieren die Angriffsraten und der Schweregrad der Histoplasmose als Ergebnis des infizierenden Inokulums und der Antikörperspiegel des Wirts, die durch eine vorherige Infektion übertragen wurden. Nach starker Exposition entwickeln bis zu 50 % der Personen eine selbstlimitierende Atemwegserkrankung, während andere asymptomatisch bleiben. Zu den am wenigsten schweren symptomatischen Syndromen gehören „grippeähnliche“ Symptome, unproduktiver Husten und Brustschmerzen. Die körperliche Untersuchung kann für Erythema nodosum oder Erythema multiforme auffällig sein. Röntgenaufnahmen des Brustkorbs zeigen fleckige, segmentale Infiltrate, aber keine Röntgenbefunde können die Histoplasmose spezifisch von anderen Lungeninfektionen unterscheiden. Hiläre oder mediastinale Lymphadenopathie ist in allen Stadien der primären Histoplasmose üblich.
Progressive primäre pneumonische Histoplasmose ist gekennzeichnet durch schwere systemische Beschwerden, Husten mit eitrigem Auswurf und Hämoptyse. Zu den fortschreitenden Röntgenveränderungen gehören multiple Knötchen, Lappenkonsolidierung und dichte, multilobäre interstitielle Infiltrate. Größere Expositionen verstärken die Schwere der Erkrankung und führen zu schweren Atemwegserkrankungen, dem akuten Atemnotsyndrom (ARDS) oder Atelektase aufgrund einer Obstruktion durch mediastinale Lymphadenopathie.
Etwa 20 % der Kranken entwickeln andere Histoplasmose-Syndrome, die idiosynkratisch sind und nicht das Ergebnis einer größeren Exposition oder eines Fortschreitens der Primärerkrankung sind. Zu den Syndromen gehören Arthritis-Erythema nodosum, Perikarditis und chronische pulmonale Histoplasmose (fibrotische apikale Lungeninfiltrate mit Kavitation). Eine disseminierte Histoplasmose entwickelt sich bei einem kleinen Prozentsatz der Patienten, insbesondere bei Immunsupprimierten.
Diagnosetest
Die definitive Diagnose erfolgt durch Isolierung oder histopathologischen Nachweis des Organismus in einem geeigneten klinischen Präparat. Leider ist der Organismus in geringen Konzentrationen vorhanden und die Empfindlichkeit dieser Methoden ist gering. Verdachtsdiagnosen werden oft auf der Grundlage der geografischen Lage, der Expositionsgeschichte und der Röntgenbefunde der Lunge oder Verkalkungen in der Milz gestellt.
Epidemiologie
H. capsulatum wird weltweit in Verbindung mit bestimmten Bodenbedingungen gefunden, aber Krankheiten werden hauptsächlich aus den Tälern des Ohio und des Mississippi in den Vereinigten Staaten gemeldet. Hohe Sporenkonzentrationen findet man in Vogelquartieren, Altbauten, Geflügelställen, Höhlen oder Schulhöfen; Sie werden durch die Arbeitstätigkeit gestört. Die Konzentration von Mikrokonidien ist in gestörten, geschlossenen Bereichen (z. B. beim Abriss von Gebäuden) höher und führt dort zu einem höheren Inokulum für die Arbeiter als an den meisten Standorten im Freien. In Endemiegebieten sind Personen, die Vogelquartiere säubern, ältere kontaminierte Gebäude abreißen oder Ausgrabungen für den Straßen- oder Hochbau durchführen, stärker gefährdet als die allgemeine Bevölkerung. In den Vereinigten Staaten werden jedes Jahr 15,000 bis 20,000 Personen mit Histoplasmose ins Krankenhaus eingeliefert, und ungefähr 3 % von ihnen sterben.
Andere betroffene Berufe
Berufsrisiko zuordnen für Histoplasma Eine Infektion ist schwierig, da der Organismus frei im Boden lebt und die Konzentration aerosolisierter Sporen durch Wind und Staub erhöht wird. Die Infektion ist hauptsächlich auf die geografische Lage zurückzuführen. In endemischen Gebieten haben Menschen auf dem Land, unabhängig von ihrem Beruf, eine Prävalenz von 60 bis 80 % positiver Hauttests H. capsulatum Antigene. Eine tatsächliche Krankheit resultiert aus einem großen Infektionsinokulum und ist normalerweise auf Arbeiter beschränkt, die an der Störung des Bodens oder der Zerstörung kontaminierter Gebäude beteiligt sind.
Behandlung
Eine antimykotische Behandlung der Histoplasmose und anderer beruflich erworbener Pilzinfektionen ist bei einer akuten selbstlimitierenden Lungenerkrankung nicht indiziert. Eine Therapie mit Amphotericin B (30 bis 35 mg/kg Gesamtdosis) oder Ketoconazol (400 mg/Tag für sechs Monate) oder Behandlungsschemata mit beiden Wirkstoffen ist indiziert bei disseminierter Histoplasmose, chronischer pulmonaler Histoplasmose, akuter pulmonaler Histoplasmose mit ARDS oder mediastinalem Granulom mit symptomatischer Obstruktion und kann bei anhaltender, mittelschwerer Primärerkrankung nützlich sein. Die Behandlung führt zu einer Ansprechrate von 80 bis 100 %, aber Rückfälle sind häufig und können bis zu 20 % bei Amphotericin B und 50 % bei Ketoconazol betragen. Die Wirksamkeit neuerer Azol-Medikamente (dh Itraconazol und Fluconazol) bei berufsbedingten Pilzinfektionen wurde nicht definiert.
Kontrollen der öffentlichen Gesundheit
Es wurde kein wirksamer Impfstoff entwickelt. Chemische Dekontamination mit 3 % Formaldehyd, Vornässen des Bodens oder kontaminierter Oberflächen zur Reduzierung der Aerosolisierung und persönlicher Atemschutz zur Reduzierung des Einatmens aerosolisierter Sporen können Infektionen reduzieren, aber die Wirksamkeit dieser Methoden wurde nicht bestimmt.
Verschiedene Pilzpneumonien
Zu den verschiedenen Pilzpneumonien von Landarbeitern gehören Aspergillose, Blastomykose, Kryptokokkose, Kokzidioidomykose und Parakokzidioidomykose (Tabelle 1). Diese Krankheiten werden verursacht durch Aspergillus spp., Blastomyces dermatitidis, Cryptococcus neoformans, Coccidioides immitis und Paracoccidioides brasiliensis, beziehungsweise. Obwohl diese Pilze geografisch weit verbreitet sind, wird die Krankheit normalerweise aus endemischen Gebieten gemeldet. Im Vergleich zu viralen und bakteriellen Ursachen einer Lungenentzündung sind diese Erkrankungen selten und werden oft zunächst nicht vermutet. T-Zell-Erkrankungen erhöhen die Anfälligkeit für Histoplasmose, Blastomykose, Kryptokokkose, Kokzidioidomykose und Parakokzidioidomykose. Eine große anfängliche Exposition kann jedoch bei immunkompetenten Arbeitern zu einer Erkrankung führen. Infektionen mit Aspergillus und verwandte Pilze neigen dazu, bei neutropenischen Patienten aufzutreten. Aspergillose ist am häufigsten eine OAP der Immunsupprimierten und wird im Abschnitt über Infektionen bei Immunsupprimierten diskutiert.
Kr. Neoformer, mögen H. capsulatum, ist ein häufiger Bewohner von Böden, die durch Vogelkot kontaminiert sind, und berufliche Exposition gegenüber solchen Stäuben oder anderen Stäuben, die mit kontaminiert sind Kr. Neoformer kann zu Krankheiten führen. Berufliche Blastomykose wird mit Nebentätigkeiten in Verbindung gebracht, insbesondere in den östlichen und zentralen Vereinigten Staaten. Kokzidioidomykose entsteht durch Kontakt mit kontaminierten Stäuben in endemischen Gebieten im Südwesten der Vereinigten Staaten (daher das Synonym San-Joaquin-Valley-Fieber). Berufliche Exposition gegenüber kontaminierten Böden Süd- und Mittelamerikas wird häufig mit Parakokzidioidomykose in Verbindung gebracht. Aufgrund der potenziell langen Latenzzeit bei Parakokzidioidomykose kann diese Exposition dem Auftreten von Symptomen lange vorausgehen.
Klinische Präsentation
Das klinische Erscheinungsbild der Kokzidioidomykose, Blastomykose oder Parakokzidioidomykose ähnelt dem der Histoplasmose. Aerosolexpositionen gegenüber diesen Pilzen können OAP erzeugen, wenn das anfängliche Inokulum hoch genug ist. Wirtsfaktoren, wie z. B. eine vorherige Exposition, begrenzen jedoch die Erkrankung bei den meisten Personen. Bei Kokzidioidomykose treten bei einem kleinen Prozentsatz der Infizierten pulmonale und systemische Krankheitszeichen auf; Fortschreitende Erkrankung mit Ausbreitung auf mehrere Organe ist ohne Immunsuppression selten. Obwohl die Infektionsquelle normalerweise die Lunge ist, kann sich die Blastomykose als Lungenerkrankung, Hauterkrankung oder systemische Erkrankung äußern. Das häufigste klinische Erscheinungsbild der Blastomykose ist ein chronischer Husten mit Lungenentzündung, der nicht von Tuberkulose zu unterscheiden ist. Die Mehrheit der Patienten mit klinisch offensichtlicher Blastomykose wird jedoch extrapulmonale Läsionen aufweisen, die die Haut, die Knochen oder das Urogenitalsystem betreffen. Parakokzidioidomykose ist eine Krankheit aus Mexiko, Mittel- und Südamerika, die sich am häufigsten als Reaktivierung einer früheren Infektion nach einer langen, aber variablen Latenzzeit zeigt. Die Krankheit kann mit dem Altern von infizierten Individuen assoziiert sein, und eine Reaktivierung kann durch Immunsuppression induziert werden. Das pulmonale Erscheinungsbild ähnelt anderen Pilzpneumonien, aber extrapulmonale Erkrankungen, insbesondere der Schleimhäute, sind bei Parakokzidioidomykose häufig.
Die Lunge ist der übliche Ort für die Primärinfektion mit Cryptococcus neoformans. Wie bei den zuvor diskutierten Pilzen können Lungeninfektionen asymptomatisch, selbstlimitierend oder fortschreitend sein. Eine Ausbreitung des Organismus, insbesondere auf die Hirnhäute und das Gehirn, kann jedoch auch ohne symptomatische Atemwegserkrankung erfolgen. Kryptokokken-Meningoenzephalitis ohne Nachweis einer pulmonalen Kryptokokkose ist zwar selten, aber die häufigste klinische Manifestation Kr. Neoformer Infektion.
Diagnosetest
Der direkte Nachweis der Gewebeform des Organismus erlaubt eine definitive Diagnose in Biopsien und zytologischen Präparaten. Immunfluoreszenz kann ein nützliches Bestätigungsverfahren sein, wenn morphologische Details nicht ausreichen, um den Erreger festzustellen. Diese Organismen können auch aus verdächtigen Läsionen kultiviert werden. Ein positiver Latex-Kryptokokken-Agglutinintest im Liquor cerebrospinalis weist auf eine Kryptokokken-Meningoenzephalitis hin. Der Nachweis von Organismen reicht jedoch für die Diagnose einer Krankheit möglicherweise nicht aus. Beispielsweise saprophytisches Wachstum von Cr. Neoformer ist in den Atemwegen möglich.
Andere betroffene Berufe
Labormitarbeiter, die diese Pilze isolieren, sind einem Infektionsrisiko ausgesetzt.
Behandlung
Die antimykotische Therapie ist ähnlich wie bei der Histoplasmose.
Kontrollen der öffentlichen Gesundheit
Technische Kontrollen sind angezeigt, um das Risiko für Labormitarbeiter zu verringern. Atemschutz beim Arbeiten mit Böden, die stark mit Vogelkot kontaminiert sind, reduziert die Exposition gegenüber Kr. Neoformer.
Beruflich erworbene Infektionen bei Beschäftigten im Gesundheitswesen und im Labor
Das Einatmen infektiöser Aerosole ist die häufigste Infektionsquelle bei Krankenhausmitarbeitern, und viele Arten viraler und bakterieller Pneumonien wurden einer arbeitsbedingten Übertragung zugeschrieben (Tabelle 26). Die meisten Infektionen sind viral und selbstlimitierend. Bei Krankenhausmitarbeitern wurde jedoch über potenziell schwerwiegende Ausbrüche von Tuberkulose, Masern, Keuchhusten und Pneumokokken-Pneumonie berichtet. Infektionen bei immungeschwächten Arbeitern werden am Ende dieses Abschnitts diskutiert.
Beschäftigte in diagnostischen Labors sind einem Risiko für beruflich erworbene Infektionen infolge einer Übertragung über die Luft ausgesetzt. Die Übertragung erfolgt, wenn Krankheitserreger während der anfänglichen Verarbeitung klinischer Proben von Patienten mit unsicheren Infektionskrankheiten aerosolisiert werden, und wird selten erkannt. Beispielsweise erkrankte bei einem kürzlichen Brucellose-Ausbruch in der Gemeinde ein Drittel der Laboranten an Brucellose. Die Beschäftigung im Labor war der einzige identifizierte Risikofaktor. Die Übertragung von Mensch zu Mensch zwischen Labormitarbeitern, die Übertragung durch Lebensmittel oder Wasser oder der Kontakt mit einer bestimmten klinischen Probe konnten nicht als Risikofaktoren nachgewiesen werden. Röteln, Tuberkulose, Varicella-Zoster und Respiratory-Syncytial-Virus sind Berufskrankheiten, die ebenfalls im Labor von Technikern erworben werden.
Trotz rigoroser tierärztlicher Versorgung, biologischer Sicherheitsmaßnahmen und der Verwendung kommerziell gezüchteter, pathogenfreier Labortiere bleibt die Inhalation die Hauptübertragungsart von Infektionskrankheiten im Zusammenhang mit biomedizinischen Forschern. Darüber hinaus können neu entdeckte Mikroorganismen oder bisher unerkannte zoonotische Reservoirs angetroffen werden und diese Strategien zur Krankheitsbekämpfung untergraben.
Masern
Masern, als berufsbedingte Krankheit, ist zu einem zunehmenden Problem unter Krankenhausmitarbeitern in Industrienationen geworden. Seit 1989 gibt es in den Vereinigten Staaten aufgrund der schlechten Einhaltung der Impfempfehlungen und des Versagens der Grundimmunisierung bei geimpften Empfängern ein Wiederaufleben der Masern. Aufgrund der hohen Morbidität und potenziellen Mortalität im Zusammenhang mit Masern bei anfälligen Arbeitnehmern sollte Masern in jedem Arbeitsschutzprogramm besondere Beachtung geschenkt werden. Von 1985 bis 1989 wurden in den Vereinigten Staaten mehr als 350 Fälle von beruflich erworbenen Masern gemeldet, was 1 % aller gemeldeten Fälle entspricht. Fast 30 % der Krankenhausmitarbeiter mit beruflich erworbenen Masern wurden ins Krankenhaus eingeliefert. Die größten Gruppen von Krankenhausmitarbeitern mit Masern waren Krankenschwestern und Ärzte, und 90 % von ihnen erkrankten an Masern von Patienten. Obwohl 50 % dieser Kranken für eine Impfung infrage kamen, war keiner geimpft worden. Die erhöhte Masernmorbidität und -sterblichkeit bei Erwachsenen hat die Besorgnis verstärkt, dass infizierte Arbeitnehmer Patienten und Mitarbeiter anstecken könnten.
Im Jahr 1989 empfahl der Beratungsausschuss für Immunisierungspraktiken zwei Impfdosen gegen Masern oder den Nachweis einer Masernimmunität zum Zeitpunkt der Anstellung in einer Gesundheitseinrichtung. Serologischer und Impfstatus der Arbeiter sollten dokumentiert werden. Darüber hinaus ist bei Patienten mit Masern eine Neubewertung des Immunstatus von HCWs angebracht. Die Umsetzung dieser Empfehlungen und die angemessene Isolierung von Patienten mit bekannten und vermuteten Masern schränkt die Übertragung von Masern in medizinischen Einrichtungen ein.
Klinische Präsentation
Zusätzlich zu der häufigen Maserndarstellung bei nicht immunisierten Erwachsenen müssen atypische und modifizierte Maserndarstellungen in Betracht gezogen werden, da viele Krankenhausmitarbeiter zuvor Totimpfstoffe erhalten hatten oder teilweise immun sind. Bei klassischen Masern folgt auf die Infektion eine zweiwöchige Inkubationszeit mit leichten Symptomen der oberen Atemwege. Während dieser Zeit ist der Arbeiter virämisch und ansteckend. Es folgen ein sieben- bis zehntägiger Verlauf mit Husten, Schnupfen und Konjunktivitis sowie die Entwicklung eines morbilliformen Ausschlags und Koplik-Flecken (erhabene weiße Läsionen auf der Wangenschleimhaut), die für Masern pathognomonisch sind. Im Röntgenbild sind diffuse retikulonoduläre Infiltrate mit bilateraler hilärer Lymphadenopathie, oft mit überlagerter bakterieller Bronchopneumonie, zu erkennen. Diese Anzeichen treten lange nachdem die Person Gelegenheit hatte, andere anfällige Personen zu infizieren, auf. Lungenkomplikationen machen 90 % der Masern-Todesfälle bei Erwachsenen aus. Keine spezifische antivirale Behandlung ist bei irgendeiner Form von Masern wirksam, obwohl hochtitriges Anti-Masern-Immunglobulin einige Symptome bei Erwachsenen lindern kann.
Bei atypischen Masern, die bei Personen auftreten, die mit einem in den 1960er Jahren entwickelten Totimpfstoff geimpft wurden, ist eine schwere Lungenbeteiligung häufig. Der Ausschlag ist atypisch und Koplik-Flecken sind selten. Bei modifizierten Masern, die bei Personen auftreten, die zuvor einen Lebendimpfstoff erhalten haben, aber eine partielle Immunität entwickeln, sind die Anzeichen und Symptome denen der klassischen Masern ähnlich, aber milder und bleiben oft unbemerkt. Personen mit atypischen und modifizierten Masern sind virämisch und können das Masernvirus verbreiten.
Diagnose
Masern bei Krankenhausangestellten sind oft modifiziert oder atypisch und werden selten vermutet. Masern sollten bei einer Person mit einem erythematösen makulopapulösen Ausschlag in Betracht gezogen werden, dem ein drei- bis viertägiges fieberhaftes Prodromal vorausgeht. Bei Personen mit einer Erstinfektion und ohne vorherige Immunisierung ist die Virusisolierung oder der Antigennachweis schwierig, aber enzymgebundene Immunadsorptions- oder fluoreszierende Antikörper-Assays können für eine schnelle Diagnose verwendet werden. Bei Personen mit früheren Immunisierungen ist die Interpretation dieser Assays schwierig, aber immunfluoreszierende Antikörperfärbungen exfolierter Zellen können hilfreich sein.
Epidemiologie
Anfällige Krankenschwestern und Ärzte erkranken fast neunmal häufiger an Masern als Personen im gleichen Alter, die keine HCWs sind. Wie bei allen Maserninfektionen erfolgt die Übertragung von Mensch zu Mensch durch Inhalation eines infektiösen Aerosols. Krankenhausangestellte übertragen Masern von Patienten und Mitarbeitern und übertragen Masern wiederum auf anfällige Patienten, Mitarbeiter und Familienmitglieder.
Andere betroffene Berufe
Epidemische Masern sind in akademischen Einrichtungen in Industrienationen und unter Landarbeitern aufgetreten, die auf Sammelunterkünfte auf Plantagen beschränkt sind.
Kontrollen der öffentlichen Gesundheit
Interventionsstrategien im Bereich der öffentlichen Gesundheit umfassen Impfprogramme sowie Infektionskontrollprogramme zur Überwachung der Masernerkrankung und des Antikörperstatus der Arbeitnehmer. Wenn eine natürliche Infektion oder eine geeignete Zwei-Dosen-Impfung nicht dokumentiert werden kann, sollten Antikörpertests durchgeführt werden. Die Impfung schwangerer Arbeiterinnen ist kontraindiziert. Die Impfung anderer gefährdeter Arbeitnehmer ist ein wichtiges Hilfsmittel zur Krankheitsprävention. Nach einer Exposition gegenüber Masern kann die Entfernung von anfälligen Arbeitern aus dem Patientenkontakt für 21 Tage die Ausbreitung der Krankheit verringern. Eine eingeschränkte Tätigkeit von Arbeitnehmern mit Masern für 7 Tage nach dem Auftreten des Hautausschlags kann die Übertragung der Krankheit ebenfalls einschränken. Leider haben entsprechend geimpfte Arbeiter Masern entwickelt, trotz schützender Antikörperspiegel, die vor der Krankheit dokumentiert wurden. Aus diesem Grund empfehlen viele einen persönlichen Atemschutz bei der Betreuung von Patienten mit Masern.
Verschiedene virale Atemwegsinfektionen
Eine Vielzahl von Viren, die nicht nur im Gesundheitswesen vorkommen, sind die häufigste Ursache für OAPs bei Mitarbeitern des Gesundheitswesens. Die ätiologischen Agenzien sind diejenigen, die ambulant erworbene OAPs verursachen, einschließlich Adenovirus, Cytomegalovirus, Influenzavirus, Parainfluenzavirus und Respiratory-Syncytial-Virus. Da diese Organismen auch in der Gemeinschaft vorkommen, ist es schwierig, sie als Ursache einer individuellen OAP zu bestimmen. Serologische Studien deuten jedoch darauf hin, dass Beschäftigte im Gesundheitswesen und Tagespflege einem erhöhten Risiko ausgesetzt sind, diesen Atemwegserregern ausgesetzt zu sein. Diese Viren sind auch für Krankheitsausbrüche in vielen Situationen verantwortlich, in denen Arbeiter auf engstem Raum zusammengebracht werden. Beispielsweise kommt es bei Militärrekruten häufig zu Ausbrüchen einer adenoviralen Infektion.
Pertussis
Keuchhusten, wie Masern, wurde zunehmend bei Krankenhauspersonal in Industrienationen gemeldet. 1993 wurden in den Vereinigten Staaten fast 6,000 Keuchhustenfälle gemeldet, eine Zunahme von 80 % gegenüber 1992. Anders als in den Vorjahren traten 25 % der gemeldeten Fälle bei Personen über zehn Jahren auf. Die Zahl der berufsbedingten Erkrankungen bei Krankenhausmitarbeitern ist unbekannt, wird aber in den Industrienationen als unzureichend gemeldet. Aufgrund der schwindenden Immunität bei Erwachsenen und der Möglichkeit, dass Krankenhausmitarbeiter anfällige Säuglinge infizieren, wird der Diagnose und Überwachung von Keuchhusten größere Bedeutung beigemessen.
Klinische Präsentation
Keuchhusten kann sechs bis zehn Wochen ohne Intervention bestehen bleiben. In der ersten Woche, wenn der Erkrankte am ansteckendsten ist, entwickeln sich trockener Husten, Schnupfen, Bindehautentzündung und Fieber. Bei zuvor geimpften Erwachsenen kann der anhaltende, produktive Husten mehrere Wochen andauern und Keuchhusten wird selten in Betracht gezogen. Die klinische Diagnose ist schwierig, und klinischer Verdacht sollte geweckt werden, wenn ein Arbeiter mit einem Husten konfrontiert wird, der länger als sieben Tage anhält. Ein weißer Blutkörperchen von mehr als 20,000 mit einem Überwiegen von Lymphozyten kann die einzige Laboranomalie sein, dies wird jedoch selten bei Erwachsenen festgestellt. Röntgenaufnahmen des Brustkorbs zeigen eine konfluierende Bronchopneumonie in den unteren Lappen, die vom Herzen ausstrahlen, um das charakteristische Zeichen eines „struppigen Herzens“ zu geben, und Atelektase ist in 50 % der Fälle vorhanden. Aufgrund der extremen Infektiosität dieses Mittels ist eine strenge Atemisolierung erforderlich, bis die Behandlung mit Erythromycin oder Trimethoprim/Sulfamethoxazol fünf Tage fortgesetzt wurde. Enge Kontakte von infizierten Personen und Krankenhausmitarbeitern, die keine Atemschutzmaßnahmen angewendet haben, sollten unabhängig vom Impfstatus eine 14-tägige Antibiotikaprophylaxe erhalten.
Diagnose
Isolierung von Bordetella pertussis, direkte Immunfluoreszenzfärbung von Nasensekreten oder Entwicklung von a B. Keuchhusten Antikörperantwort wird verwendet, um eine endgültige Diagnose zu stellen.
Epidemiologie
B. Keuchhusten ist hoch ansteckend, wird von Mensch zu Mensch durch Inhalation infektiöser Aerosole übertragen und hat eine Befallsrate von 70 bis 100 %. In der Vergangenheit war es keine Krankheit von Erwachsenen und wurde nicht als OAP geschätzt. Während eines Keuchhustenausbruchs im Westen der Vereinigten Staaten waren viele Krankenhausangestellte bei der Arbeit exponiert und entwickelten trotz Antibiotikaprophylaxe Keuchhusten. Aufgrund abnehmender schützender Antikörperspiegel bei Erwachsenen, die nie eine klinische Erkrankung hatten, aber nach 1940 einen zellulären Impfstoff erhalten haben, gibt es in Industrieländern eine wachsende Bevölkerung von Pertussis-anfälligen Krankenhausangestellten.
Kontrollen der öffentlichen Gesundheit
Identifizierung, Isolierung und Behandlung sind die wichtigsten Strategien zur Krankheitskontrolle in Krankenhäusern. Die Rolle des azellulären Pertussis-Impfstoffs für Krankenhausangestellte ohne ausreichende Konzentrationen an schützenden Antikörpern ist unklar. Während des jüngsten Ausbruchs im Westen der Vereinigten Staaten berichtete ein Drittel der geimpften Krankenhausangestellten von leichten bis mäßigen Nebenwirkungen des Impfstoffs, aber 1 % hatte „schwere“ systemische Symptome. Obwohl diese stärker betroffenen Arbeiter Arbeitstage verpassten, wurden keine neurologischen Symptome gemeldet.
Tuberkulose
In den 1950er Jahren wurde allgemein anerkannt, dass Beschäftigte im Gesundheitswesen in Industrienationen einem höheren Risiko für Tuberkulose (TB – granulomatöse Krankheit aufgrund von Tuberkulose) ausgesetzt waren Mycobacterium tuberculosis oder nahe verwandte Organismen M. bovis) als die allgemeine Bevölkerung. Von den 1970er bis Anfang der 1980er Jahre deuteten Umfragen darauf hin, dass dies nur zu einem leicht erhöhten Risiko geworden war. In den späten 1980er Jahren führte ein deutlicher Anstieg der Zahl der in US-Krankenhäuser eingelieferten TB-Fälle zu einer unerwarteten Übertragung von TB M. tuberculosis an Krankenhausmitarbeiter. Die hohe Hintergrundprävalenz positiver Tuberkulin-Hauttests (TST) in bestimmten sozioökonomischen Gruppen oder Einwanderergruppen, aus denen viele Krankenhausangestellte stammten, und die geringe Assoziation der TST-Konversion mit arbeitsbedingter TB-Exposition machten es schwierig, das Risiko zu quantifizieren Berufsbedingte Übertragung von Tuberkulose auf Arbeitnehmer. 1993 waren in den Vereinigten Staaten schätzungsweise 3.2 % der gemeldeten Personen mit TB im Gesundheitswesen tätig. Trotz Problemen bei der Definition des Risikos sollte eine arbeitsbedingte Infektion in Betracht gezogen werden, wenn Krankenhausmitarbeiter an TB erkranken oder ihren TST umwandeln.
M. tuberculosis wird fast ausschließlich von Mensch zu Mensch über infektiöse Partikel mit einem Durchmesser von 1 bis 5 mm übertragen, die beim Husten, Sprechen oder Niesen entstehen. Das Infektionsrisiko steht in direktem Zusammenhang mit der Intensität der Exposition gegenüber infektiösen Aerosolen – kleine gemeinsame Räume, erhöhte Dichte infektiöser Partikel, schlechte Entfernung infektiöser Partikel, Rückführung von Luft, die infektiöse Partikel enthält, und verlängerte Kontaktzeit. Im Gesundheitswesen erhöhen Verfahren wie Bronchoskopie, endotracheale Intubation und Behandlung mit vernebelten Aerosolen die Dichte infektiöser Aerosole. Ungefähr 30 % der engen Kontakte – Personen, die einen gemeinsamen Raum mit einer infektiösen Person teilen – infizieren sich und unterziehen sich einer Hauttest-Konvertierung. Nach der Infektion entwickeln 3 bis 10 % der Personen innerhalb von 12 Monaten TB (dh Primärerkrankung) und weitere 5 bis 10 % entwickeln TB im Laufe ihres Lebens (dh Reaktivierungserkrankung). Diese höheren Raten treten in Entwicklungsländern und in Situationen auf, in denen Unterernährung häufiger vorkommt. HIV-infizierte Personen reaktivieren TB häufiger, etwa 3 bis 8 % pro Jahr. CFR variiert; in Industrienationen liegt sie zwischen 5 und 10 %, in Entwicklungsländern jedoch zwischen 15 und 40 %.
Klinische Präsentation
Vor der HIV-Epidemie hatten 85 bis 90 % der Personen mit Tuberkulose eine Lungenbeteiligung. Chronischer Husten, Auswurf, Fieber und Gewichtsverlust bleiben die am häufigsten berichteten Symptome der Lungentuberkulose. Abgesehen von seltener amphorischer Atmung oder posttussivem Knistern über den Oberlappen ist eine körperliche Untersuchung nicht hilfreich. Eine auffällige Röntgenaufnahme des Brustkorbs wird in fast allen Fällen gefunden und ist normalerweise der erste Befund, der auf TB hindeutet. Bei primärer TB ist ein Infiltrat des unteren oder mittleren Lappens mit ipsilateraler hilärer Lymphadenopathie mit Atelektase üblich. Reaktivierung TB führt normalerweise zu einem Infiltrat und Kavitation in den oberen Lungenlappen. Röntgenaufnahmen des Brustkorbs sind zwar empfindlich, aber nicht spezifisch und geben keine endgültige Diagnose von TB.
Diagnose
Die definitive Diagnose einer Lungentuberkulose kann nur durch Isolierung gestellt werden M. tuberculosis aus Sputum oder Lungengewebe, obwohl eine Verdachtsdiagnose möglich ist, wenn säurefeste Bazillen (AFB) im Sputum von Personen mit kompatiblen klinischen Präsentationen gefunden werden. Die Diagnose einer TB sollte auf der Grundlage klinischer Anzeichen und Symptome erwogen werden; die Isolierung und Behandlung von Personen mit kompatiblen Krankheiten sollte nicht wegen des Ergebnisses eines TST hinausgezögert werden. In Entwicklungsländern, in denen TST-Reagenzien und Röntgenaufnahmen des Brustkorbs nicht verfügbar sind, schlägt die WHO vor, Personen mit Atemwegssymptomen von drei Wochen Dauer, Hämoptysen jeglicher Dauer oder signifikantem Gewichtsverlust auf TB zu untersuchen. Diese Personen sollten eine mikroskopische Untersuchung ihres Sputums auf AFB haben.
Andere betroffene Berufe
Arbeitnehmer-zu-Arbeiter- und Klient-zu-Arbeiter-Luftübertragung von M. tuberculosis wurde unter Krankenhausangestellten, Flugzeugbesatzungen, Bergleuten, Arbeitern in Justizvollzugsanstalten, Tierpflegern, Werftarbeitern, Schulangestellten und Arbeitern in Sperrholzfabriken dokumentiert. Bestimmte Berufe wie Landarbeiter, Tierpfleger, Arbeiter, Haushälter, Hausmeister und Arbeiter in der Lebensmittelzubereitung müssen besonders berücksichtigt werden, obwohl die meisten Risiken auf den sozioökonomischen Status oder den Einwanderungsstatus der Arbeiter zurückzuführen sind.
Besondere Aufmerksamkeit sollte der Lungentuberkulose bei Bergarbeitern und anderen Gruppen mit Kieselsäureexposition geschenkt werden. Zusätzlich zu einem erhöhten Risiko einer Primärinfektion durch andere Bergleute entwickeln Personen mit Silikose häufiger TB und haben eine höhere TB-spezifische Mortalität im Vergleich zu nicht silikotischen Arbeitern. Wie bei den meisten Personen reaktiviert sich TB bei langjährig silikotischen Personen M. tuberculosis Infektionen, die vor der Silica-Exposition entstanden sind. In experimentellen Systemen hat sich gezeigt, dass die Kieselsäureexposition den Infektionsverlauf dosisabhängig verschlechtert, aber es ist unklar, ob Kieselerde ausgesetzte, nicht silikotische Arbeiter einem größeren Risiko ausgesetzt sind, TB zu entwickeln. Silica-exponierte Gießereiarbeiter ohne radiologische Silikose haben ein dreimal höheres Risiko für TB-spezifische Mortalität im Vergleich zu ähnlichen Arbeitern ohne Silica-Exposition. Keine andere berufliche Staubexposition wurde mit einem verstärkten Fortschreiten von TB in Verbindung gebracht.
Landarbeiter mit Migrationshintergrund erkranken mit größerer Wahrscheinlichkeit an Reaktivierungstuberkulose als die allgemeine Bevölkerung. Schätzungen zu positiven TSTs bei landwirtschaftlichen Wanderarbeitern reichen von etwa 45 % bei 15- bis 34-jährigen Personen bis zu fast 70 % bei Arbeitern über 34 Jahren.
Klinische Labormitarbeiter sind einem erhöhten Risiko für beruflich erworbene TB durch Übertragung über die Luft ausgesetzt. In einer kürzlich durchgeführten zehnjährigen Umfrage in ausgewählten Krankenhäusern in Japan erkrankten 0.8 % der Labormitarbeiter an TB. Es wurden keine Quellen aus der Gemeinschaft identifiziert und arbeitsbedingte Expositionen wurden nur in 20 % der Fälle identifiziert. Die meisten Fälle traten bei den Arbeitern in den Labors für Pathologie und Bakteriologie und in den Autopsieräumen auf.
Behandlung
Mehrere Behandlungsschemata haben sich in verschiedenen ambulanten Einrichtungen als wirksam erwiesen. Unter den konformen Patienten in Industrienationen ist die tägliche Dosis von vier Medikamenten (einschließlich Isoniazid und Rifampin) für zwei Monate, gefolgt von täglichen Dosen von Isoniazid und Rifampin für die nächsten vier Monate, zu einem Standardbehandlungsschema geworden. Die direkt beobachtete, zweimal wöchentliche Verabreichung der gleichen Medikamente ist eine wirksame Alternative bei Patienten mit geringerer Compliance. In Entwicklungsländern und in Situationen, in denen Anti-Tuberkulose-Medikamente nicht ohne Weiteres verfügbar sind, wurde eine 9- bis 12-monatige tägliche Dosierung mit Isoniazid und Rifampin verwendet. Ein Behandlungsschema sollte mit der nationalen Politik übereinstimmen und die Anfälligkeit des Organismus für verfügbare Standardmedikamente gegen Tuberkulose und die Dauer der Therapie berücksichtigen. Aufgrund begrenzter Ressourcen zur Bekämpfung von TB in Entwicklungsländern können sich die Bemühungen auf die primären Infektionsquellen konzentrieren – Patienten mit Sputumabstrichen, die AFB zeigen.
Im Gesundheitswesen sind Arbeitsbeschränkungen für infektiöse Arbeiter mit Lungentuberkulose angezeigt. In anderen Umgebungen können infektiöse Arbeiter einfach von anderen Arbeitern isoliert werden. Im Allgemeinen gelten Personen nach zweiwöchiger Einnahme geeigneter Antituberkulose-Medikamente als nicht infektiös, wenn eine symptomatische Verbesserung und eine Abnahme der AFB-Dichte im Sputumabstrich eintritt.
Kontrollen der öffentlichen Gesundheit
Die wichtigste öffentliche Gesundheitskontrolle der beruflich oder ambulant erworbenen TB-Übertragung bleibt die Identifizierung, Isolierung und Behandlung von Personen mit Lungentuberkulose. Belüftung zur Verdünnung infektiöser Aerosole; Filterung und UV-Licht zur Dekontaminierung der das Aerosol enthaltenden Luft; oder persönlicher Atemschutz kann verwendet werden, wenn das Übertragungsrisiko bekanntermaßen außergewöhnlich hoch ist, die Wirksamkeit dieser Methoden jedoch noch unbekannt ist. Der Nutzen von BCG im Arbeitsschutz bleibt umstritten.
Verschiedene bakterielle Infektionen im Gesundheitswesen
Häufige bakterielle Infektionen der Lunge können von Patienten oder in der Gemeinschaft erworben werden. Arbeitsbedingte aerogene Übertragung von bakteriellen Krankheitserregern wie z Streptococcus pneumoniae, Haemophilus influenza, Neisseria meningitidis, Mycoplasma pneumoniae und Legionella spp (Tabelle 26) auftritt und die daraus resultierenden Erkrankungen in vielen Krankenhausüberwachungsprogrammen enthalten sind. Berufliche bakterielle Atemwegsinfektionen sind ebenfalls nicht auf medizinisches Personal beschränkt. Infektionen mit Streptococcus spp sind beispielsweise eine bekannte Ursache für Krankheitsausbrüche bei Militärrekruten. Für einen bestimmten Arbeitnehmer erschwert jedoch die Prävalenz dieser Erkrankungen außerhalb des Arbeitsplatzes die Unterscheidung zwischen berufsbedingten und ambulant erworbenen Infektionen. Das klinische Erscheinungsbild, die diagnostischen Tests, die Epidemiologie und die Behandlung dieser Erkrankungen sind in medizinischen Standardlehrbüchern beschrieben.
Infektionen beim immunsupprimierten Arbeiter
Immunsupprimierte Arbeitnehmer sind durch viele OAPs einem erhöhten Risiko ausgesetzt. Außerdem wird eine Reihe von Organismen, die bei normalen Personen keine Krankheit verursachen, bei Immunsupprimierten eine Krankheit hervorrufen. Auch die Art der Immunsuppression beeinflusst die Krankheitsanfälligkeit. Beispielsweise ist die invasive pulmonale Aspergillose eine häufigere Komplikation der Chemotherapie als die des erworbenen Immunschwächesyndroms (AIDS).
Eine invasive pulmonale Aspergillose wird normalerweise bei Immunsupprimierten beobachtet, insbesondere bei Personen mit Neutropenie. Allerdings wird gelegentlich von invasiver pulmonaler Aspergillose bei Personen ohne offensichtliche Prädisposition für die Erkrankung berichtet. Die invasive pulmonale Aspergillose zeigt sich normalerweise als schwere, nekrotisierende Pneumonie mit oder ohne systemische Beteiligung bei einem neutropenischen Patienten. Während invasive Aspergillose am häufigsten als nosokomiale Infektion bei Chemotherapiepatienten beobachtet wird, ist dies eine hochgradig tödliche Krankheit bei jedem neutropenischen Arbeiter. Techniken, die die nosokomiale Aspergillose reduzieren – beispielsweise die Kontrolle von Stäuben bei Bauprojekten – können ebenfalls anfällige Arbeitnehmer schützen.
Eine Vielzahl tierischer Krankheitserreger werden nur bei immunsupprimierten Patienten zu potenziellen Zoonosen. Zu den durch Aerosole übertragenen Zoonosen, die nur bei Immunsupprimierten beobachtet werden, gehören Enzephalitozoonose (aufgrund von Encephalitozoon cuniculi), Vogeltuberkulose (aufgrund von Mycobacterium avium) und Rhodococcus equi Infektionen. Solche Krankheiten sind von besonderer Bedeutung in der Landwirtschaft. Methoden zum Schutz von immunsupprimierten Arbeitern sind unvollständig untersucht.
Bei immunsupprimierten Arbeitern verursachen viele potenzielle Krankheitserreger invasive und schwere Erkrankungen, die bei normalen Patienten nicht beobachtet werden. Zum Beispiel schwere Infektionen mit Candida albicans und Pneumocystis carinii sind klassische Manifestationen von AIDS. Das Spektrum berufsbedingter Krankheitserreger bei immunsupprimierten Arbeitnehmern umfasst daher möglicherweise Störungen, die bei immunologisch gesunden Arbeitnehmern nicht vorhanden sind. Die Krankheiten von immunsupprimierten Personen wurden an anderer Stelle gründlich untersucht und werden in dieser Übersicht nicht weiter diskutiert.
Kontrollen der öffentlichen Gesundheit: Überblick
OAPs treten überwiegend bei fünf Gruppen von Arbeitnehmern auf: Krankenhauspersonal, Landarbeiter, Arbeiter in der Fleischproduktion, Militärpersonal und biomedizinisches Laborpersonal (Tabelle 1). Die Vermeidung von infektiösen Aerosolen ist in den meisten Situationen der effektivste Weg, Infektionen zu reduzieren, ist aber oft schwierig. Zum Beispiel, Coxiella burnetii, das ätiologische Agens für Q-Fieber, kann in jeder Umgebung vorhanden sein, die zuvor mit den biologischen Flüssigkeiten infizierter Tiere kontaminiert wurde, aber die Vermeidung aller potenziell infizierten Aerosole wäre in vielen Situationen mit geringem Risiko, wie Schafhaltung oder Rodeos, unpraktisch. Auch die Kontrolle von Begleiterkrankungen kann das OAP-Risiko verringern. Beispielsweise erhöht Silikose das Risiko einer Reaktivierung von TB, und eine Verringerung der Kieselsäurebelastung kann das TB-Risiko bei Bergleuten verringern. Für Rentner mit erheblicher Mortalität und Morbidität in der Allgemeinbevölkerung kann die Impfung die wichtigste Intervention im Bereich der öffentlichen Gesundheit sein. Die Aufklärung der Arbeitnehmer über ihr Risiko für OAPs hilft bei der Einhaltung von Programmen zur Bekämpfung von Berufskrankheiten durch die Arbeitnehmer und hilft auch bei der Früherkennung dieser Erkrankungen.
Unter Krankenhausmitarbeitern und Militärangehörigen ist die Übertragung von Mensch zu Mensch normalerweise der Hauptinfektionsweg. Die Impfung von Arbeitern kann Krankheiten vorbeugen und kann bei der Kontrolle von Krankheitserregern mit hoher Morbidität und/oder Mortalität nützlich sein. Denn es besteht ein Risiko für Personen, die möglicherweise nicht ausreichend immunisiert wurden; Das Erkennen, Isolieren und Behandeln kranker Personen bleibt Teil der Seuchenbekämpfung. Wenn Immunisierung und respiratorische Isolation versagen oder die damit verbundene Morbidität und Mortalität nicht tolerierbar sind, können persönliche Schutzmaßnahmen oder technische Kontrollen zur Verringerung der Dichte oder Infektiosität von Aerosolen in Betracht gezogen werden.
Für Arbeiter in der Landwirtschaft, in der Fleischproduktion und in biomedizinischen Laboren ist die Übertragung von Tier zu Mensch ein häufiges Übertragungsmuster. Neben der Immunisierung empfänglicher Personen, wenn möglich, können andere Seuchenbekämpfungsstrategien die Immunisierung der Tiere, die tierärztlich kontrollierte Antibiotikaprophylaxe bei gut aussehenden Tieren, die Quarantäne neu angekommener Tiere, die Isolierung und Behandlung kranker Tiere und den Kauf von Krankheitserregern umfassen. freie Tiere. Wenn diese Strategien versagt haben oder eine hohe Morbidität und Mortalität vorliegt, können Strategien wie Personenschutz oder technische Kontrollen in Betracht gezogen werden.
Die Übertragung von Infektionserregern von der Umwelt auf den Menschen ist unter Landarbeitern, einschließlich vieler Arbeiter, weit verbreitet. Die Impfung von Arbeitnehmern ist möglich, wenn ein Impfstoff verfügbar ist, aber bei vielen dieser Krankheitserreger ist die Krankheitsinzidenz in der Allgemeinbevölkerung gering und Impfstoffe sind selten durchführbar. In der Landwirtschaft sind die Infektionsquellen weit verbreitet. Infolgedessen sind technische Kontrollen zur Verringerung der Dichte oder Infektiosität von Aerosolen selten durchführbar. In diesen Umgebungen können Netzmittel oder andere Methoden zur Staubreduzierung, Dekontaminationsmittel und persönlicher Atemschutz in Betracht gezogen werden. Da die Kontrolle von OAP bei Landarbeitern oft schwierig ist und diese Krankheiten selten von medizinischem Personal gesehen werden, ist die Schulung der Arbeiter und die Kommunikation zwischen Arbeitern und medizinischem Personal unerlässlich.
Mehr...
Das Ohr
Anatomie
Das Ohr ist das Sinnesorgan, das für das Hören und die Aufrechterhaltung des Gleichgewichts durch die Erkennung der Körperposition und der Kopfbewegung verantwortlich ist. Es besteht aus drei Teilen: dem Außen-, Mittel- und Innenohr; das äußere Ohr liegt außerhalb des Schädels, während die anderen beiden Teile in das Schläfenbein eingebettet sind (Abbildung 1).
Abbildung 1. Diagramm des Ohrs.
Das Außenohr besteht aus der Ohrmuschel, einem knorpeligen, hautbedeckten Gebilde, und dem äußeren Gehörgang, einem unregelmäßig geformten, etwa 25 mm langen Zylinder, der von wachsabsondernden Drüsen ausgekleidet ist.
Das Mittelohr besteht aus der Paukenhöhle, einer luftgefüllten Höhle, deren Außenwände das Trommelfell (Trommelfell) bilden, und die proximal mit dem Nasopharynx durch die Eustachischen Röhren kommuniziert, die das Druckgleichgewicht auf beiden Seiten des Trommelfells aufrechterhalten. Diese Mitteilung erklärt zum Beispiel, wie das Schlucken den Druckausgleich und die Wiederherstellung der verlorenen Hörschärfe ermöglicht, die durch schnelle Änderungen des Luftdrucks (z. B. landende Flugzeuge, schnelle Aufzüge) verursacht wird. Die Paukenhöhle enthält auch die Gehörknöchelchen – Hammer, Amboss und Steigbügel – die von den Stapedius- und Tensor-Tympani-Muskeln kontrolliert werden. Das Trommelfell ist durch die Gehörknöchelchen mit dem Innenohr verbunden, insbesondere durch den beweglichen Fuß des Steigbügels, der am ovalen Fenster anliegt.
Das Innenohr enthält den Sinnesapparat an sich. Es besteht aus einer knöchernen Schale (dem knöchernen Labyrinth), in der sich das häutige Labyrinth befindet – eine Reihe von Hohlräumen, die ein geschlossenes System bilden, das mit Endolymphe, einer kaliumreichen Flüssigkeit, gefüllt ist. Das häutige Labyrinth wird vom knöchernen Labyrinth durch die Perilymphe, eine natriumreiche Flüssigkeit, getrennt.
Das knöcherne Labyrinth selbst besteht aus zwei Teilen. Der vordere Teil wird als Cochlea bezeichnet und ist das eigentliche Hörorgan. Es hat eine spiralförmige Form, die an ein Schneckenhaus erinnert, und ist nach vorne zugespitzt. Der hintere Teil des knöchernen Labyrinths enthält das Vestibulum und die Bogengänge und ist für das Gleichgewicht verantwortlich. Im häutigen Labyrinth befinden sich die am Hören und Gleichgewicht beteiligten neurosensorischen Strukturen: Das Corti-Organ befindet sich im Cochlea-Kanal, während die Maculae des Utrikels und der Sacculae und die Ampullen der Bogengänge im hinteren Abschnitt lokalisiert sind.
Hörorgane
Der Cochlea-Kanal ist ein spiralförmiges dreieckiges Rohr mit zweieinhalb Windungen, das die Scala vestibuli von der Scala tympani trennt. Ein Ende endet im Ligamentum spirale, einem Fortsatz der zentralen Säule der Cochlea, während das andere mit der knöchernen Wand der Cochlea verbunden ist.
Die Scala Vestibuli und Tympani enden im ovalen Fenster (dem Fuß des Steigbügels) bzw. im runden Fenster. Die beiden Kammern kommunizieren durch das Helicotrema, die Spitze der Cochlea. Die Basilarmembran bildet die untere Oberfläche des Cochlea-Kanals und unterstützt das Corti-Organ, das für die Übertragung akustischer Reize verantwortlich ist. Alle auditiven Informationen werden von nur 15,000 Haarzellen (Corti-Organ) übertragen, von denen die 3,500 sogenannten inneren Haarzellen von entscheidender Bedeutung sind, da sie mit etwa 90 % der 30,000 primären Hörneuronen Synapsen bilden (Abbildung 2 ). Die inneren und äußeren Haarzellen sind durch eine reichlich vorhandene Schicht von Stützzellen voneinander getrennt. Die Zilien der Haarzellen durchziehen eine außerordentlich dünne Membran und sind in die Tektorialmembran eingebettet, deren freies Ende sich oberhalb der Zellen befindet. Die obere Oberfläche des Cochlea-Kanals wird von der Reissner-Membran gebildet.
Abbildung 2. Querschnitt einer Schleife der Cochlea. Durchmesser: ca. 1.5 mm.
Die auf der Basilarmembran aufliegenden Körper der Cochlea-Sinneszellen sind von Nervenendigungen umgeben und bilden mit ihren rund 30,000 Axonen den Cochlea-Nerv. Der Cochlea-Nerv durchquert den inneren Gehörgang und erstreckt sich bis zu den zentralen Strukturen des Hirnstamms, dem ältesten Teil des Gehirns. Die Hörfasern enden auf ihrem verschlungenen Weg im Schläfenlappen, dem Teil der Großhirnrinde, der für die Wahrnehmung akustischer Reize zuständig ist.
Organe des Gleichgewichts
Die Sinneszellen befinden sich in den Ampullen der Bogengänge und den Makulae von Utriculus und Sacculus und werden durch Druck, der durch Kopf- oder Körperbewegungen über die Endolymphe übertragen wird, stimuliert. Die Zellen verbinden sich mit bipolaren Zellen, deren periphere Fortsätze zwei Bahnen bilden, eine vom vorderen und äußeren Bogengang, die andere vom hinteren Bogengang. Diese beiden Bahnen münden in den inneren Gehörgang und vereinigen sich zum Vestibularnerv, der sich bis zu den Vestibularkernen im Hirnstamm erstreckt. Fasern aus den vestibulären Kernen erstrecken sich wiederum zu Kleinhirnzentren, die die Augenbewegungen steuern, und zum Rückenmark.
Die Vereinigung der Vestibular- und Cochlea-Nerven bildet den 8. Hirnnerv, der auch als Vestibulocochlearis-Nerv bekannt ist.
Physiologie des Gehörs
Schallleitung durch Luft
Das Ohr besteht aus einem Schallleiter (Außen- und Mittelohr) und einem Schallrezeptor (Innenohr).
Schallwellen, die den äußeren Gehörgang passieren, treffen auf das Trommelfell und versetzen es in Schwingung. Diese Schwingung wird über Hammer und Amboss auf den Steigbügel übertragen. Die Oberfläche des Trommelfells ist fast 16 Mal so groß wie die des Fußes des Steigbügels (55 mm2/3.5 mm2), was in Kombination mit dem Hebelmechanismus der Gehörknöchelchen zu einer 22-fachen Verstärkung des Schalldrucks führt. Aufgrund der Resonanzfrequenz des Mittelohrs ist das Übersetzungsverhältnis zwischen 1,000 und 2,000 Hz optimal. Wenn sich der Fuß des Steigbügels bewegt, bilden sich Wellen in der Flüssigkeit im Vestibularkanal. Da die Flüssigkeit nicht komprimierbar ist, bewirkt jede Einwärtsbewegung des Fußes des Steigbügels eine äquivalente Auswärtsbewegung des runden Fensters in Richtung des Mittelohrs.
Bei hohen Schallpegeln zieht sich der Steigbügelmuskel zusammen und schützt so das Innenohr (Dämpfungsreflex). Zusätzlich zu dieser Funktion erweitern die Mittelohrmuskeln auch den Dynamikbereich des Ohrs, verbessern die Schalllokalisierung, reduzieren die Resonanz im Mittelohr und kontrollieren den Luftdruck im Mittelohr und den Flüssigkeitsdruck im Innenohr.
Zwischen 250 und 4,000 Hz liegt die Schwelle des Dämpfungsreflexes etwa 80 Dezibel (dB) über der Hörschwelle und steigt mit zunehmender Stimulationsintensität um etwa 0.6 dB/dB an. Seine Latenz beträgt 150 ms an der Schwelle und 24–35 ms bei Vorhandensein intensiver Reize. Bei Frequenzen unterhalb der Eigenresonanz des Mittelohrs dämpft die Kontraktion der Mittelohrmuskulatur die Schallübertragung um etwa 10 dB. Aufgrund seiner Latenz bietet der Dämpfungsreflex einen angemessenen Schutz vor Rauschen, das mit Raten von mehr als zwei bis drei pro Sekunde erzeugt wird, aber nicht vor diskretem Impulsrauschen.
Die Geschwindigkeit, mit der sich Schallwellen durch das Ohr ausbreiten, hängt von der Elastizität der Basilarmembran ab. Von der Basis der Cochlea bis zur Spitze nimmt die Elastizität zu und damit die Wellengeschwindigkeit ab. Die Übertragung von Schwingungsenergie auf die Reissner-Membran und die Basilarmembran ist frequenzabhängig. Bei hohen Frequenzen ist die Wellenamplitude an der Basis am größten, während sie bei niedrigeren Frequenzen an der Spitze am größten ist. Der Punkt der größten mechanischen Erregung in der Cochlea ist also frequenzabhängig. Dieses Phänomen liegt der Fähigkeit zugrunde, Frequenzunterschiede zu erkennen. Die Bewegung der Basilarmembran induziert Scherkräfte in den Stereozilien der Haarzellen und löst eine Reihe mechanischer, elektrischer und biochemischer Ereignisse aus, die für die mechanisch-sensorische Transduktion und die anfängliche akustische Signalverarbeitung verantwortlich sind. Die Scherkräfte auf die Stereozilien bewirken, dass sich Ionenkanäle in den Zellmembranen öffnen, die Permeabilität der Membranen verändern und den Eintritt von Kaliumionen in die Zellen ermöglichen. Dieser Einstrom von Kaliumionen führt zu einer Depolarisation und der Erzeugung eines Aktionspotentials.
Neurotransmitter, die an der synaptischen Verbindung der inneren Haarzellen als Ergebnis der Depolarisation freigesetzt werden, lösen neuronale Impulse aus, die die afferenten Fasern des Hörnervs hinunter zu höheren Zentren wandern. Die Intensität der auditiven Stimulation hängt von der Anzahl der Aktionspotentiale pro Zeiteinheit und der Anzahl der stimulierten Zellen ab, während die wahrgenommene Frequenz des Schalls von den aktivierten spezifischen Nervenfaserpopulationen abhängt. Es besteht eine spezifische räumliche Zuordnung zwischen der Frequenz des Schallreizes und dem stimulierten Abschnitt der Großhirnrinde.
Die inneren Haarzellen sind Mechanorezeptoren, die Signale, die als Reaktion auf akustische Vibrationen erzeugt werden, in elektrische Nachrichten umwandeln, die an das zentrale Nervensystem gesendet werden. Sie sind jedoch nicht für die Schwellenempfindlichkeit des Ohrs und seine außergewöhnliche Frequenzselektivität verantwortlich.
Die äußeren Haarzellen hingegen senden keine Hörsignale an das Gehirn. Vielmehr besteht ihre Funktion darin, mechanisch-akustische Schwingungen bei schwellennahen Pegeln selektiv um einen Faktor von etwa 100 (dh 40 dB) zu verstärken und so die Stimulation innerer Haarzellen zu erleichtern. Es wird angenommen, dass diese Verstärkung durch mikromechanische Kopplung funktioniert, an der die tektoriale Membran beteiligt ist. Die äußeren Haarzellen können mehr Energie produzieren, als sie von externen Reizen erhalten, und können durch aktives Zusammenziehen bei sehr hohen Frequenzen als Cochlea-Verstärker fungieren.
Im Innenohr erzeugt die Interferenz zwischen äußeren und inneren Haarzellen eine Rückkopplungsschleife, die eine Steuerung des Hörempfangs, insbesondere der Schwellenempfindlichkeit und der Frequenzselektivität, ermöglicht. Efferente Cochlea-Fasern können somit dazu beitragen, Cochlea-Schäden zu reduzieren, die durch die Einwirkung intensiver akustischer Stimuli verursacht werden. Äußere Haarzellen können auch in Gegenwart intensiver Reize einer Reflexkontraktion unterliegen. Der vor allem bei tiefen Frequenzen aktive Dämpfungsreflex des Mittelohrs und der bei hohen Frequenzen aktive Kontraktionsreflex des Innenohrs ergänzen sich somit.
Knochenleitung von Schall
Schallwellen können auch durch den Schädel übertragen werden. Zwei Mechanismen sind möglich:
Im ersten Fall bewirken Kompressionswellen, die auf den Schädel treffen, dass die inkompressible Perilymphe das runde oder ovale Fenster verformt. Da die beiden Fenster unterschiedliche Elastizitäten haben, führt die Bewegung der Endolymphe zu einer Bewegung der Basilarmembran.
Der zweite Mechanismus beruht darauf, dass die Bewegung der Gehörknöchelchen nur eine Bewegung in der Scala vestibuli induziert. Bei diesem Mechanismus resultiert die Bewegung der Basilarmembran aus der Translationsbewegung, die durch die Trägheit erzeugt wird.
Die Knochenleitung ist normalerweise 30–50 dB niedriger als die Luftleitung – was leicht ersichtlich ist, wenn beide Ohren blockiert sind. Dies gilt jedoch nur für luftvermittelte Reize, wobei die direkte Knochenstimulation unterschiedlich gedämpft wird.
Empfindlichkeitsbereich
Mechanische Vibration induziert potenzielle Veränderungen in den Zellen des Innenohrs, den Leitungsbahnen und den höheren Zentren. Nur Frequenzen von 16 Hz–25,000 Hz und Schalldrücke (diese können ausgedrückt werden in Pascal, Pa) von 20 μPa bis 20 Pa wahrgenommen werden. Der Bereich der wahrnehmbaren Schalldrücke ist bemerkenswert – ein 1-Millionen-facher Bereich! Die Nachweisschwellen des Schalldrucks sind frequenzabhängig, am niedrigsten bei 1,000–6,000 Hz und steigen sowohl bei höheren als auch bei niedrigeren Frequenzen.
Aus praktischen Gründen wird der Schalldruckpegel in Dezibel (dB) ausgedrückt, einer logarithmischen Messskala, die der wahrgenommenen Schallintensität relativ zur Hörschwelle entspricht. 20 μPa entsprechen also 0 dB. Bei Verzehnfachung des Schalldrucks erhöht sich der Dezibelpegel um 20 dB nach folgender Formel:
Lx = 20log Px/P0
wo:
Lx = Schalldruck in dB
Px = Schalldruck in Pascal
P0 = Referenzschalldruck (2×10-5 Pa, die Hörschwelle)
Die Frequenzdiskriminierungsschwelle, also der minimal nachweisbare Frequenzunterschied, beträgt 1.5 Hz bis 500 Hz und 0.3 % der Reizfrequenz bei höheren Frequenzen. Bei Schalldrücken nahe der Hörschwelle liegt die Schalldruck-Diskriminierungsschwelle bei etwa 20 %, bei hohen Schalldrücken können jedoch schon Abweichungen von 2 % festgestellt werden.
Wenn sich zwei Töne in der Frequenz um einen ausreichend kleinen Betrag unterscheiden, wird nur ein Ton gehört. Die wahrgenommene Frequenz des Tons liegt in der Mitte zwischen den beiden Quellentönen, aber sein Schalldruckpegel ist variabel. Wenn zwei akustische Reize ähnliche Frequenzen, aber unterschiedliche Intensitäten haben, tritt ein Maskierungseffekt auf. Wenn der Schalldruckunterschied groß genug ist, ist die Maskierung vollständig, und nur der lauteste Ton wird wahrgenommen.
Die Lokalisierung akustischer Stimuli hängt von der Erkennung der Zeitverzögerung zwischen dem Eintreffen des Stimulus an jedem Ohr ab und erfordert als solches ein intaktes bilaterales Hören. Die kleinste erkennbare Zeitverzögerung beträgt 3 x 10-5 Sekunden. Die Lokalisierung wird durch den Abschirmeffekt des Kopfes erleichtert, der zu Unterschieden in der Stimulusintensität an jedem Ohr führt.
Die bemerkenswerte Fähigkeit des Menschen, akustische Reize aufzulösen, ist ein Ergebnis der Frequenzzerlegung durch das Innenohr und der Frequenzanalyse durch das Gehirn. Dies sind die Mechanismen, die es ermöglichen, einzelne Schallquellen wie einzelne Musikinstrumente in den komplexen akustischen Signalen, aus denen die Musik eines ganzen Symphonieorchesters besteht, zu erkennen und zu identifizieren.
Physiopathologie
Ziliarschaden
Die durch intensive akustische Reize induzierte Ziliarbewegung kann den mechanischen Widerstand der Zilien überschreiten und eine mechanische Zerstörung von Haarzellen verursachen. Da diese Zellen zahlenmäßig begrenzt und nicht regenerierbar sind, ist jeder Zellverlust dauerhaft und bei fortgesetzter Exposition gegenüber dem schädlichen Schallreiz fortschreitend. Im Allgemeinen ist die ultimative Folge einer Ziliarschädigung die Entwicklung eines Hörverlusts.
Äußere Haarzellen sind die empfindlichsten Zellen gegenüber Geräuschen und toxischen Mitteln wie Anoxie, ototoxischen Medikamenten und Chemikalien (z. B. Chininderivate, Streptomycin und einige andere Antibiotika, einige Antitumorpräparate) und sind daher die ersten, die verloren gehen. In äußeren Haarzellen, die geschädigt sind oder geschädigte Stereozilien aufweisen, bleiben nur passive hydromechanische Phänomene wirksam. Unter diesen Bedingungen ist nur eine grobe Analyse der akustischen Schwingung möglich. Grob gesagt führt die Zilienzerstörung in den äußeren Haarzellen zu einer Erhöhung der Hörschwelle um 40 dB.
Zellschädigung
Lärmexposition, insbesondere wenn sie wiederholt oder länger andauert, kann auch den Metabolismus von Zellen des Corti-Organs und afferenter Synapsen beeinflussen, die sich unter den inneren Haarzellen befinden. Zu den berichteten extraciliären Wirkungen gehören die Modifikation der Zellultrastruktur (Retikulum, Mitochondrien, Lysosomen) und postsynaptisch das Anschwellen afferenter Dendriten. Die dendritische Schwellung ist wahrscheinlich auf die toxische Akkumulation von Neurotransmittern als Folge einer übermäßigen Aktivität der inneren Haarzellen zurückzuführen. Dennoch scheint das Ausmaß der stereozilären Schädigung zu bestimmen, ob der Hörverlust vorübergehend oder dauerhaft ist.
Hörverlust durch Lärm
Lärm ist in den immer komplexer werdenden Industriegesellschaften von heute eine ernsthafte Gefahr für das Gehör. Beispielsweise macht die Lärmbelastung etwa ein Drittel der 28 Millionen Fälle von Hörverlust in den Vereinigten Staaten aus, und NIOSH (das National Institute for Occupational Safety and Health) berichtet, dass 14 % der amerikanischen Arbeitnehmer potenziell gefährlichen Schallpegeln ausgesetzt sind , also Pegel über 90 dB. Lärmbelastung ist die am weitesten verbreitete schädliche berufliche Belastung und nach altersbedingten Auswirkungen die zweithäufigste Ursache für Hörverlust. Schließlich darf der Beitrag der nichtberuflichen Lärmbelastung nicht vergessen werden, wie z. B. Heimworkshops, überverstärkte Musik, insbesondere bei Verwendung von Kopfhörern, Verwendung von Schusswaffen usw.
Akuter Lärmschaden. Zu den unmittelbaren Folgen einer Exposition gegenüber hochintensiven Schallreizen (z. B. Explosionen) gehören eine Erhöhung der Hörschwelle, ein Trommelfellriss und traumatische Schäden am Mittel- und Innenohr (Verrenkung von Gehörknöchelchen, Cochlea-Verletzung oder Fisteln).
Temporäre Schwellenverschiebung. Lärmbelastung führt zu einer Abnahme der Empfindlichkeit der Hörsinneszellen, die proportional zur Dauer und Intensität der Belastung ist. In den frühen Stadien dieser Erhöhung der Hörschwelle, bekannt als Hörermüdung or vorübergehende Schwellenverschiebung (TTS), ist vollständig reversibel, bleibt aber noch einige Zeit nach Beendigung der Exposition bestehen.
Studien zur Wiederherstellung der Hörempfindlichkeit haben mehrere Arten von Hörermüdung identifiziert. Kurzfristige Ermüdung verschwindet in weniger als zwei Minuten und führt zu einer maximalen Schwellenverschiebung bei der Expositionsfrequenz. Langfristige Ermüdung ist gekennzeichnet durch eine Erholung in mehr als zwei Minuten, aber weniger als 16 Stunden, eine willkürliche Grenze, die aus Studien zur Belastung durch Industrielärm abgeleitet wurde. Im Allgemeinen ist die Hörermüdung eine Funktion der Stimulusintensität, -dauer, -häufigkeit und -kontinuität. Daher sind für eine gegebene Lärmdosis, die durch Integration von Intensität und Dauer erhalten wird, intermittierende Expositionsmuster weniger schädlich als kontinuierliche.
Die Stärke des TTS steigt mit jeder Verdopplung der Reizintensität um etwa 6 dB. Oberhalb einer bestimmten Belastungsintensität (dem kritischen Pegel) erhöht sich diese Rate, insbesondere wenn die Belastung durch Impulslärm erfolgt. Die TTS steigt asymptotisch mit der Expositionsdauer; die Asymptote selbst nimmt mit der Reizintensität zu. Aufgrund der Eigenschaften der Übertragungsfunktion von Außen- und Mittelohr werden niedrige Frequenzen am besten vertragen.
Studien zur Exposition gegenüber reinen Tönen zeigen, dass sich mit zunehmender Stimulusintensität die Frequenz, bei der die TTS am größten ist, zunehmend zu Frequenzen über der des Stimulus verschiebt. Personen, die einem reinen Ton von 2,000 Hz ausgesetzt sind, entwickeln TTS, das bei etwa 3,000 Hz maximal ist (eine Verschiebung um eine Halboktave). Es wird angenommen, dass die Wirkung des Rauschens auf die äußeren Haarzellen für dieses Phänomen verantwortlich ist.
Der Arbeiter, der TTS zeigt, erholt sich innerhalb von Stunden nach der Entfernung vom Lärm zu den Ausgangshörwerten. Wiederholte Lärmbelastungen führen jedoch zu einer geringeren Erholung des Hörvermögens und zu einem dauerhaften Hörverlust.
Permanente Schwellenverschiebung. Die Exposition gegenüber hochintensiven Schallreizen über mehrere Jahre kann zu dauerhaftem Hörverlust führen. Dies wird als bezeichnet dauerhafte Schwellenverschiebung (PTS). Anatomisch ist das PTS durch eine Degeneration der Haarzellen gekennzeichnet, die mit leichten histologischen Veränderungen beginnt und schließlich in einer vollständigen Zellzerstörung gipfelt. Hörverlust betrifft höchstwahrscheinlich Frequenzen, für die das Ohr am empfindlichsten ist, da bei diesen Frequenzen die Übertragung akustischer Energie von der äußeren Umgebung zum Innenohr optimal ist. Dies erklärt, warum ein Hörverlust bei 4,000 Hz das erste Anzeichen für einen berufsbedingten Hörverlust ist (Abbildung 3). Es wurde eine Wechselwirkung zwischen Stimulusintensität und -dauer beobachtet, und internationale Standards gehen davon aus, dass der Grad des Hörverlusts eine Funktion der gesamten vom Ohr empfangenen akustischen Energie (Lärmdosis) ist.
Abbildung 3. Audiogramm mit beidseitigem lärmbedingtem Hörverlust.
Die Entwicklung einer Lärmschwerhörigkeit zeigt eine individuelle Anfälligkeit. Verschiedene potenziell wichtige Variablen wurden untersucht, um diese Anfälligkeit zu erklären, wie Alter, Geschlecht, Rasse, Herz-Kreislauf-Erkrankungen, Rauchen usw. Die Daten waren nicht schlüssig.
Eine interessante Frage ist, ob die Menge an TTS verwendet werden könnte, um das Risiko von PTS vorherzusagen. Wie oben erwähnt, gibt es eine fortschreitende Verschiebung des TTS zu Frequenzen oberhalb der Stimulationsfrequenz. Andererseits betreffen die meisten Ziliarschäden, die bei hohen Reizintensitäten auftreten, Zellen, die für die Reizfrequenz empfindlich sind. Bei andauernder Exposition nimmt die Differenz zwischen der Frequenz, bei der das PTS maximal ist, und der Stimulationsfrequenz zunehmend ab. Ziliarschäden und Zellverlust treten folglich in den Zellen auf, die für die Reizfrequenzen am empfindlichsten sind. Es scheint also, dass TTS und PTS unterschiedliche Mechanismen beinhalten und dass es daher unmöglich ist, das PTS einer Person auf der Grundlage des beobachteten TTS vorherzusagen.
Personen mit PTS sind in der Regel anfangs asymptomatisch. Mit fortschreitendem Hörverlust haben sie Schwierigkeiten, Gesprächen in lauten Umgebungen wie Partys oder Restaurants zu folgen. Das Fortschreiten, das normalerweise zuerst die Fähigkeit betrifft, hohe Töne wahrzunehmen, ist normalerweise schmerzlos und relativ langsam.
Untersuchung von Personen mit Hörverlust
Klinische Untersuchung
Neben der Vorgeschichte des Datums, an dem der Hörverlust (falls vorhanden) erstmals festgestellt wurde, und wie er sich entwickelt hat, einschließlich einer etwaigen Hörasymmetrie, sollte der medizinische Fragebogen Informationen über das Alter des Patienten, die Familienanamnese, die Verwendung ototoxischer Medikamente oder enthalten Exposition gegenüber anderen ototoxischen Chemikalien, Vorhandensein von Tinnitus (dh Summen, Pfeifen oder Klingeln in einem oder beiden Ohren), Schwindel oder jegliche Probleme mit dem Gleichgewicht und jegliche Vorgeschichte von Ohrinfektionen mit Schmerzen oder Ausfluss aus dem äußeren Gehörgang. Von entscheidender Bedeutung ist eine detaillierte lebenslange Vorgeschichte von Expositionen gegenüber Highs klingen (Beachten Sie, dass für den Laien nicht alle Geräusche „Lärm“ sind) bei der Arbeit, in früheren Jobs und außerhalb der Arbeit. Eine Vorgeschichte von TTS-Episoden würde frühere toxische Belastungen durch Lärm bestätigen.
Die körperliche Untersuchung sollte eine Bewertung der Funktion der anderen Hirnnerven, Gleichgewichtstests und eine Ophthalmoskopie umfassen, um Anzeichen eines erhöhten Hirndrucks zu erkennen. Bei der visuellen Untersuchung des äußeren Gehörgangs wird ein eingeklemmtes Cerumen und nach vorsichtiger Entfernung (keine scharfen Gegenstände!) eine Vernarbung oder Perforation des Trommelfells festgestellt. Ein Hörverlust kann sehr grob bestimmt werden, indem die Fähigkeit des Patienten getestet wird, vom Untersucher leise gesprochene oder geflüsterte Wörter und Sätze zu wiederholen, wenn er sich hinter und außerhalb der Sichtweite des Patienten befindet. Der Weber-Test (Platzieren einer vibrierenden Stimmgabel in der Mitte der Stirn, um festzustellen, ob dieser Ton in einem oder beiden Ohren „gehört“ wird) und der Rinné-Stimmpfeifentest (Platzieren einer vibrierenden Stimmgabel auf dem Warzenfortsatz, bis der Patient das Geräusch nicht mehr hören kann und die Gabel dann schnell in der Nähe des Gehörgangs platziert wird; normalerweise ist das Geräusch durch die Luft länger hörbar als durch den Knochen) ermöglicht die Klassifizierung des Hörverlusts als Übertragungs- oder neurosensorischer Hörverlust.
Das Audiogramm ist der Standardtest zur Erkennung und Beurteilung von Hörverlust (siehe unten). Bei einigen Patienten können spezielle Untersuchungen zur Ergänzung des Audiogramms erforderlich sein. Dazu gehören: Tympanometrie, Wortunterscheidungstests, Auswertung des Dämpfungsreflexes, elektrophysikalische Untersuchungen (Elektrocochleogramm, akustisch evozierte Potentiale) und radiologische Untersuchungen (Routine-Röntgenaufnahmen des Schädels ergänzt durch CT, MRT).
Audiometrie
Diese entscheidende Komponente der medizinischen Bewertung verwendet ein als Audiometer bekanntes Gerät, um die Hörschwelle von Personen auf reine Töne von 250–8,000 Hz und Schallpegel zwischen –10 dB (Hörschwelle intakter Ohren) und 110 dB (maximaler Schaden) zu bestimmen ). Um die Auswirkungen von TTS zu eliminieren, sollten die Patienten in den vorangegangenen 16 Stunden keinem Lärm ausgesetzt gewesen sein. Die Luftleitung wird durch Kopfhörer gemessen, die auf den Ohren platziert werden, während die Knochenleitung gemessen wird, indem ein Vibrator in Kontakt mit dem Schädel hinter dem Ohr platziert wird. Das Hörvermögen jedes Ohrs wird separat gemessen und die Testergebnisse werden in einem Diagramm, das als Audiogramm bezeichnet wird, dargestellt (Abbildung 3). Die Schwelle der Verständlichkeit, das heißt. Die Schallintensität, bei der Sprache verständlich wird, wird durch ein ergänzendes Testverfahren bestimmt, das als Vokalaudiometrie bekannt ist und auf der Fähigkeit basiert, Wörter zu verstehen, die aus zwei Silben gleicher Intensität bestehen (z. B. Schäfer, Abendessen, Betäubung).
Der Vergleich der Luft- und Knochenleitung ermöglicht die Klassifizierung von Hörverlusten als Übertragung (mit Beteiligung des äußeren Gehörgangs oder des Mittelohrs) oder neurosensorischer Verlust (mit Beteiligung des Innenohrs oder des Hörnervs) (Abbildungen 3 und 4). Das bei lärmbedingtem Hörverlust beobachtete Audiogramm ist durch einen Beginn des Hörverlusts bei 4,000 Hz gekennzeichnet, der als Einbruch im Audiogramm sichtbar ist (Abbildung 3). Wenn die Exposition gegenüber übermäßigen Lärmpegeln anhält, werden benachbarte Frequenzen zunehmend beeinträchtigt und die Senke wird breiter und greift bei etwa 3,000 Hz auf Frequenzen über, die für das Verstehen von Gesprächen wesentlich sind. Die Lärmschwerhörigkeit ist in der Regel beidseitig und zeigt auf beiden Ohren ein ähnliches Muster, d. h. der Unterschied zwischen den beiden Ohren übersteigt bei 15 Hz, bei 500 dB und bei 1,000 Hz 2,000 dB und bei 30 3,000 dB nicht 4,000 und bei 6,000 Hz. Asymmetrische Schädigungen können jedoch bei ungleichmäßiger Belastung vorliegen, beispielsweise bei Schützen, bei denen der Hörverlust auf der dem Abzugsfinger gegenüberliegenden Seite (bei Rechtshändern links) höher ist. Bei lärmunabhängigem Hörverlust weist das Audiogramm nicht die charakteristische 4,000-Hz-Senkung auf (Abbildung 4).
Abbildung 4. Beispiele für Audiogramme des rechten Ohrs. Die Kreise repräsentieren den Luftleitungs-Hörverlust, die „“ Knochenleitung.
Es gibt zwei Arten von audiometrischen Untersuchungen: Screening und Diagnostik. Screening-Audiometrie wird zur schnellen Untersuchung von Gruppen von Personen am Arbeitsplatz, in Schulen oder anderswo in der Gemeinde verwendet, um diejenigen zu identifizieren, die betroffen sind erscheinen einen Hörverlust haben. Häufig werden elektronische Audiometer verwendet, die eine Selbstmessung ermöglichen, und in der Regel werden Screening-Audiogramme in einem ruhigen Bereich, aber nicht unbedingt in einem schalldichten, vibrationsfreien Raum gewonnen. Letzteres gilt als Voraussetzung für die diagnostische Audiometrie, die den Hörverlust mit reproduzierbarer Präzision und Genauigkeit messen soll. Die diagnostische Untersuchung wird von einem ausgebildeten Hörgeräteakustiker ordnungsgemäß durchgeführt (unter Umständen ist eine förmliche Bescheinigung der Kompetenz des Hörgeräteakustikers erforderlich). Die Genauigkeit beider Arten der Audiometrie hängt von regelmäßigen Tests und Neukalibrierungen der verwendeten Geräte ab.
In vielen Ländern haben Personen mit berufsbedingtem, lärmbedingtem Hörverlust Anspruch auf Arbeitsunfallleistungen. Dementsprechend schließen viele Arbeitgeber die Audiometrie in ihre ärztlichen Untersuchungen vor dem Praktikum ein, um einen bestehenden Hörverlust zu erkennen, der möglicherweise auf die Verantwortung eines früheren Arbeitgebers zurückzuführen ist oder eine nichtberufliche Exposition darstellt.
Die Hörschwellen steigen mit dem Alter zunehmend an, wobei höhere Frequenzen stärker betroffen sind (Abbildung 3). Der charakteristische 4,000-Hz-Einbruch, der bei lärmbedingtem Hörverlust beobachtet wird, ist bei dieser Art von Hörverlust nicht zu sehen.
Berechnung des Hörverlusts
In den Vereinigten Staaten ist die am weitesten akzeptierte Formel zur Berechnung der Funktionseinschränkung im Zusammenhang mit Hörverlust diejenige, die 1979 von der American Academy of Otolaryngology (AAO) vorgeschlagen und von der American Medical Association übernommen wurde. Sie basiert auf dem Mittelwert der Werte bei 500, bei 1,000, bei 2,000 und bei 3,000 Hz (Tabelle 1), wobei die untere Grenze für die Funktionseinschränkung auf 25 dB festgelegt ist.
Tabelle 1. Typische Berechnung des Funktionsverlusts aus einem Audiogramm
| Frequenz | |||||||
| 500 Hz |
1,000 Hz |
2,000 Hz |
3,000 Hz |
4,000 Hz |
6,000 Hz |
8,000 Hz |
|
| Rechtes Ohr (dB) | 25 | 35 | 35 | 45 | 50 | 60 | 45 |
| Linkes Ohr (dB) | 25 | 35 | 40 | 50 | 60 | 70 | 50 |
| Einseitiger Verlust |
| Prozentualer einseitiger Verlust = (Durchschnitt bei 500, 1,000, 2,000 und 3,000 Hz) – 25 dB (Untergrenze) x1.5 |
| Beispiel: Rechtes Ohr: [([25 + 35 + 35 + 45]/4) – 25) x 1.5 = 15 (Prozent) Linkes Ohr: [([25 + 35 + 40 + 50]/4) – 25) x 1.5 = 18.8 (Prozent) |
| Bilateraler Verlust |
| Prozentsatz des bilateralen Verlusts = {(Prozentsatz des einseitigen Verlusts des besten Ohrs x 5) + (Prozentsatz des einseitigen Verlusts des schlechtesten Ohrs)}/6 |
| Beispiel: {(15 x 5) + 18.8}/6 = 15.6 (Prozent) |
Quelle: Rees und Duckert 1994.
Presbykusis
Presbyakusis oder altersbedingter Hörverlust beginnt im Allgemeinen im Alter von etwa 40 Jahren und schreitet mit zunehmendem Alter allmählich fort. Es ist normalerweise bilateral. Der charakteristische 4,000-Hz-Einbruch, der bei lärmbedingtem Hörverlust beobachtet wird, ist bei Presbyakusis nicht zu sehen. Es ist jedoch möglich, dass die Auswirkungen des Alterns den lärmbedingten Hörverlust überlagern.
Behandlung
Das erste wesentliche Element der Behandlung ist die Vermeidung einer weiteren Exposition gegenüber potenziell toxischen Lärmpegeln (siehe „Prävention“ unten). Es wird allgemein angenommen, dass nach der Entfernung von der Lärmbelastung kein weiterer Hörverlust auftritt, als durch den normalen Alterungsprozess zu erwarten wäre.
Während Leitungsverluste, beispielsweise im Zusammenhang mit akuten traumatischen lärminduzierten Schäden, einer medizinischen Behandlung oder Operation zugänglich sind, kann ein chronischer lärminduzierter Hörverlust nicht durch Behandlung korrigiert werden. Der Einsatz eines Hörgerätes ist die einzig mögliche „Heilhilfe“ und nur angezeigt, wenn der Hörverlust die für das Sprachverstehen kritischen Frequenzen (500 bis 3,000 Hz) betrifft. Andere Formen der Unterstützung, zB Lippenlesen und Tonverstärker (zB am Telefon), sind jedoch möglich.
abwehr
Da lärmbedingter Hörverlust dauerhaft ist, ist es wichtig, alle Maßnahmen zu ergreifen, die geeignet sind, die Exposition zu reduzieren. Dazu gehört die Reduzierung an der Quelle (leisere Maschinen und Geräte oder Einhausung in Schallschutzgehäuse) oder die Verwendung individueller Schutzvorrichtungen wie Gehörschutzstöpsel und/oder Gehörschutz. Wenn man sich auf letztere verlässt, muss unbedingt überprüft werden, ob die Angaben der Hersteller zur Wirksamkeit gültig sind und dass exponierte Arbeitnehmer sie jederzeit ordnungsgemäß verwenden.
Die Festlegung von 85 dB (A) als höchstzulässiger Arbeitsplatzgrenzwert sollte zum Schutz möglichst vieler Menschen dienen. Da es jedoch erhebliche zwischenmenschliche Schwankungen gibt, sind energische Anstrengungen angezeigt, um die Exposition deutlich unter diesem Niveau zu halten. Als Teil des medizinischen Überwachungsprogramms sollte eine regelmäßige Audiometrie eingeführt werden, um so früh wie möglich alle Auswirkungen zu erkennen, die auf eine Lärmtoxizität hindeuten können.
Chemisch induzierte Hörstörungen
Schwerhörigkeit aufgrund der Cochlea-Toxizität mehrerer Medikamente ist gut dokumentiert (Ryback 1993). Aber bis zum letzten Jahrzehnt wurde den audiologischen Wirkungen von Industriechemikalien nur wenig Aufmerksamkeit geschenkt. Die jüngste Forschung zu chemisch induzierten Hörstörungen konzentrierte sich auf Lösungsmittel, Schwermetalle und Chemikalien, die Anoxie hervorrufen.
Lösungsmittel. In Studien mit Nagetieren wurde eine dauerhafte Abnahme der Hörempfindlichkeit gegenüber hochfrequenten Tönen nach wochenlanger Exposition gegenüber Toluol in hoher Konzentration nachgewiesen. Histopathologische und auditive Hirnstamm-Reaktionsstudien haben eine große Wirkung auf die Cochlea mit Schädigung der äußeren Haarzellen gezeigt. Ähnliche Wirkungen wurden bei Exposition gegenüber Styrol, Xylolen oder Trichlorethylen festgestellt. Schwefelkohlenstoff u n-Hexan kann auch die Hörfunktionen beeinträchtigen, obwohl ihre Hauptwirkung auf zentraleren Bahnen zu liegen scheint (Johnson und Nylén 1995).
Mehrere menschliche Fälle mit Schädigung des Gehörsystems zusammen mit schweren neurologischen Anomalien wurden nach dem Schnupfen von Lösungsmitteln gemeldet. Bei einer Reihe von Personen mit beruflicher Exposition gegenüber Lösungsmittelgemischen, z n-Hexan oder Schwefelkohlenstoff wurden sowohl cochleäre als auch zentrale Auswirkungen auf die Hörfunktionen berichtet. Lärmbelastung war in diesen Gruppen vorherrschend, aber die Auswirkungen auf das Gehör wurden als größer angesehen als durch Lärm erwartet.
Bisher haben sich nur wenige kontrollierte Studien mit der Problematik der Hörschädigung bei Menschen befasst, die Lösungsmitteln ohne signifikante Lärmbelastung ausgesetzt waren. In einer dänischen Studie wurde nach fünfjähriger oder längerer Exposition gegenüber Lösungsmitteln ein statistisch signifikant erhöhtes Risiko für eine selbstberichtete Schwerhörigkeit von 1.4 (95 % KI: 1.1-1.9) gefunden. In einer Gruppe, die sowohl Lösungsmitteln als auch Lärm ausgesetzt war, wurde kein zusätzlicher Effekt durch Lösungsmittelexposition festgestellt. In einer Teilstichprobe der Studienpopulation wurde eine gute Übereinstimmung zwischen der Angabe von Hörproblemen und audiometrischen Kriterien für eine Hörstörung gefunden (Jacobsen et al. 1993).
In einer holländischen Studie an Styrol-exponierten Arbeitern wurde audiometrisch ein dosisabhängiger Unterschied in der Hörschwelle festgestellt (Muijser et al. 1988).
In einer anderen Studie aus Brasilien wurde die audiologische Wirkung von Lärm, Toluol in Kombination mit Lärm und gemischten Lösungsmitteln bei Arbeitern in der Druck- und Farbenindustrie untersucht. Im Vergleich zu einer nicht exponierten Kontrollgruppe wurden für alle drei Expositionsgruppen signifikant erhöhte Risiken für einen audiometrischen Hochfrequenz-Hörverlust gefunden. Für Expositionen gegenüber Lärm und gemischten Lösungsmitteln betrugen die relativen Risiken 4 bzw. 5. In der Gruppe mit kombinierter Toluol- und Lärmbelastung wurde ein relatives Risiko von 11 gefunden, was auf eine Wechselwirkung zwischen den beiden Belastungen hindeutet (Morata et al. 1993).
Metalle. Die Wirkung von Blei auf das Gehör wurde in Umfragen unter Kindern und Jugendlichen aus den Vereinigten Staaten untersucht. Eine signifikante Dosis-Wirkungs-Assoziation zwischen Blutblei und Hörschwellen bei Frequenzen von 0.5 bis 4 kHz wurde nach Kontrolle auf mehrere potenzielle Confounder gefunden. Die Wirkung von Blei war über den gesamten Expositionsbereich vorhanden und konnte bei Blutbleiwerten unter 10 μg/100 ml nachgewiesen werden. Bei Kindern ohne klinische Anzeichen einer Bleitoxizität wurde eine lineare Beziehung zwischen Blei im Blut und den Latenzen der Wellen III und V in den Hörpotentialen des Hirnstamms (BAEP) gefunden, was auf einen zentralen Wirkungsort im Cochlea-Kern hinweist (Otto et al. 1985).
Hörverlust wird als gemeinsamer Bestandteil des Krankheitsbildes bei akuter und chronischer Methyl-Quecksilber-Vergiftung beschrieben. Sowohl cochleäre als auch postcochleäre Läsionen waren beteiligt (Oyanagi et al. 1989). Anorganisches Quecksilber kann auch das Gehör beeinträchtigen, wahrscheinlich durch Schädigung der Cochlea-Strukturen.
Die Exposition gegenüber anorganischem Arsen wurde mit Hörstörungen bei Kindern in Verbindung gebracht. Bei Kindern, die mit mit anorganischem Arsen V kontaminiertem Milchpulver gefüttert wurden, wurde eine hohe Häufigkeit von schwerem Hörverlust (> 30 dB) beobachtet. In einer Studie aus der Tschechoslowakei wurde die Umweltbelastung durch Arsen aus einem Kohlekraftwerk mit audiometrischem Hörverlust in Verbindung gebracht bei zehnjährigen Kindern. Anorganische Arsenverbindungen haben im Tierversuch zu erheblichen Cochlea-Schäden geführt (WHO 1981).
Bei einer akuten Trimethylzinnvergiftung waren Hörverlust und Tinnitus frühe Symptome. Die Audiometrie hat bei der Vorstellung einen pancochleären Hörverlust zwischen 15 und 30 dB gezeigt. Es ist nicht klar, ob die Anomalien reversibel waren (Besser et al. 1987). Trimethylzinn- und Triethylzinnverbindungen haben im Tierexperiment zu teilweise reversiblen Cochlea-Schäden geführt (Clerisi et al. 1991).
Erstickende. In Berichten über akute Vergiftungen beim Menschen durch Kohlenmonoxid oder Schwefelwasserstoff wurden häufig Hörstörungen zusammen mit Erkrankungen des zentralen Nervensystems festgestellt (Ryback 1992).
In Experimenten mit Nagetieren hatte die Exposition gegenüber Kohlenmonoxid einen synergistischen Effekt mit Lärm auf Hörschwellen und Cochlea-Strukturen. Bei alleiniger Kohlenmonoxid-Exposition wurde keine Wirkung beobachtet (Fechter et al. 1988).
Zusammenfassung
Experimentelle Studien haben belegt, dass mehrere Lösungsmittel unter bestimmten Expositionsbedingungen Hörstörungen hervorrufen können. Studien am Menschen haben gezeigt, dass die Wirkung nach Expositionen auftreten kann, die im beruflichen Umfeld üblich sind. Synergistische Effekte zwischen Lärm und Chemikalien wurden in einigen Human- und Tierversuchen beobachtet. Einige Schwermetalle können das Gehör beeinträchtigen, die meisten von ihnen nur bei Expositionsniveaus, die eine offensichtliche systemische Toxizität hervorrufen. Für Blei wurden geringfügige Auswirkungen auf die Hörschwelle bei Expositionen beobachtet, die weit unter den beruflichen Expositionswerten liegen. Eine spezifische ototoxische Wirkung von Erstickungsmitteln ist derzeit nicht dokumentiert, obwohl Kohlenmonoxid die audiologische Wirkung von Lärm verstärken kann.
Körperlich bedingte Hörstörungen
Aufgrund seiner Lage innerhalb des Schädels ist das Gehör im Allgemeinen gut gegen Verletzungen durch äußere physikalische Kräfte geschützt. Es gibt jedoch eine Reihe von körperlichen Gefahren am Arbeitsplatz, die sich auf ihn auswirken können. Sie beinhalten:
Barotrauma. Plötzliche Schwankungen des Luftdrucks (aufgrund eines schnellen Abstiegs oder Aufstiegs unter Wasser oder eines plötzlichen Abstiegs eines Flugzeugs) in Verbindung mit einer Fehlfunktion der Eustachischen Röhre (Fehler beim Druckausgleich) können zu einem Trommelfellriss mit Schmerzen und Blutungen in das Mittel- und Außenohr führen . In weniger schweren Fällen verursacht die Dehnung der Membran leichte bis starke Schmerzen. Es kommt zu einer vorübergehenden Beeinträchtigung des Hörvermögens (Schallleitungsverlust), in der Regel verläuft das Trauma aber gutartig mit vollständiger Funktionswiederherstellung.
Vibration. Die gleichzeitige Exposition gegenüber Vibrationen und Lärm (kontinuierlich oder stoßartig) erhöht nicht das Risiko oder die Schwere eines sensorineuralen Hörverlusts; jedoch scheint die Häufigkeit des Auftretens bei Arbeitern mit Hand-Arm-Vibrationssyndrom (HAVS) erhöht zu sein. Es wird angenommen, dass die Cochlea-Zirkulation durch sympathische Reflexkrämpfe beeinträchtigt wird, wenn solche Arbeiter Anfälle von Vasospasmus (Raynaud-Phänomen) in ihren Fingern oder Zehen haben.
Infraschall und Ultraschall. Die akustische Energie von diesen beiden Quellen ist normalerweise für Menschen nicht hörbar. Die üblichen Ultraschallquellen, zum Beispiel Strahltriebwerke, Hochgeschwindigkeits-Dentalbohrer und Ultraschallreiniger und -mischer, geben alle hörbare Geräusche ab, sodass die Auswirkungen von Ultraschall auf exponierte Personen nicht leicht erkennbar sind. Es wird angenommen, dass es unter 120 dB harmlos ist und daher unwahrscheinlich ist, dass es NIHL verursacht. Ebenso ist niederfrequenter Lärm relativ sicher, aber bei hoher Intensität (119-144 dB) kann es zu Hörverlust kommen.
„Schweißerohr“. Heiße Funken können in den äußeren Gehörgang bis auf Höhe des Trommelfells eindringen und dieses verbrennen. Dies führt zu akuten Ohrenschmerzen und manchmal zu Gesichtsnervenlähmungen. Bei leichten Verbrennungen erfordert der Zustand keine Behandlung, während in schwereren Fällen eine chirurgische Reparatur der Membran erforderlich sein kann. Das Risiko kann durch die richtige Positionierung des Schweißerhelms oder durch das Tragen von Gehörschutzstöpseln vermieden werden.
Gleichgewicht
Balance-System-Funktion
zufuhr
Die Wahrnehmung und Kontrolle der Orientierung und Bewegung des Körpers im Raum wird durch ein System erreicht, das gleichzeitige Eingaben aus drei Quellen beinhaltet: dem Sehen, dem Vestibularorgan im Innenohr und Sensoren in den Muskeln, Gelenken und der Haut, die somatosensorische oder „propriozeptive“ Informationen liefern. Informationen über die Bewegung des Körpers und den physischen Kontakt mit der Umgebung (Abbildung 1). Der kombinierte Input wird in das Zentralnervensystem integriert, das geeignete Maßnahmen zur Wiederherstellung und Aufrechterhaltung von Gleichgewicht, Koordination und Wohlbefinden auslöst. Wird kein Teil des Systems kompensiert, kann dies zu Unbehagen, Schwindel und Unsicherheit führen, die Symptome und/oder Stürze hervorrufen können.
Abbildung 1. Eine Übersicht über die Hauptelemente des Gleichgewichtssystems
Das vestibuläre System registriert direkt die Ausrichtung und Bewegung des Kopfes. Das vestibuläre Labyrinth ist eine winzige knöcherne Struktur im Innenohr und umfasst die halbrunde Kanäle gefüllt mit Flüssigkeit (Endolymphe) und die Otolithen (Abbildung 6). Die drei Bogengänge sind rechtwinklig angeordnet, so dass Beschleunigungen in jeder der drei möglichen Winkelbewegungsebenen erfasst werden können. Bei Kopfdrehungen führt die relative Bewegung der Endolymphe innerhalb der Kanäle (verursacht durch Trägheit) zu einer Auslenkung der cilia aus den Sinneszellen herausragen und eine Veränderung des neuralen Signals dieser Zellen hervorrufen (Abbildung 2). Die Otolithen enthalten schwere Kristalle (Otokonie), die auf Änderungen der Position des Kopfes relativ zur Schwerkraft und auf lineare Beschleunigung oder Verzögerung reagieren, wiederum die Zilien biegen und so das Signal von den Sinneszellen verändern, an denen sie befestigt sind.
Abbildung 2. Schematische Darstellung des vestibulären Labyrinths.
Abbildung 3. Schematische Darstellung der biomechanischen Auswirkungen einer XNUMX-Grad-Neigung (nach vorne) des Kopfes.
Integration
Die zentralen Zusammenhänge innerhalb des Gleichgewichtssystems sind äußerst komplex; Informationen aus den vestibulären Organen in beiden Ohren werden mit Informationen aus dem Sehen und dem somatosensorischen System auf verschiedenen Ebenen innerhalb des Hirnstamms, Kleinhirns und Kortex kombiniert (Luxon 1984).
Output
Diese integrierten Informationen bilden nicht nur die Grundlage für die bewusste Wahrnehmung von Orientierung und Eigenbewegung, sondern auch für die vorbewusste Steuerung von Augenbewegungen und Körperhaltung durch den sogenannten vestibulokularen und vestibulospinalen Reflex. Der Zweck des vestibulokularen Reflexes besteht darin, während der Kopfbewegung einen stabilen Blickfixationspunkt aufrechtzuerhalten, indem die Kopfbewegung automatisch durch eine äquivalente Augenbewegung in die entgegengesetzte Richtung kompensiert wird (Howard 1982). Die vestibulospinalen Reflexe tragen zur Haltungsstabilität und zum Gleichgewicht bei (Pompeiano und Allum 1988).
Dysfunktion des Gleichgewichtssystems
Unter normalen Umständen ist der Input von den vestibulären, visuellen und somatosensorischen Systemen kongruent, aber wenn eine offensichtliche Diskrepanz zwischen den verschiedenen sensorischen Inputs des Gleichgewichtssystems auftritt, ist das Ergebnis ein subjektives Gefühl von Schwindel, Orientierungslosigkeit oder ein illusorisches Bewegungsgefühl. Wenn der Schwindel länger anhält oder stark ist, wird er von sekundären Symptomen wie Übelkeit, kaltem Schwitzen, Blässe, Müdigkeit und sogar Erbrechen begleitet. Eine Störung der Reflexkontrolle der Augenbewegungen und der Körperhaltung kann zu einem verschwommenen oder flackernden visuellen Bild, einer Tendenz, beim Gehen zur Seite zu kippen, oder zu Taumeln und Fallen führen. Der medizinische Begriff für die durch eine Dysfunktion des Gleichgewichtssystems verursachte Desorientierung ist „Schwindel“, der durch eine Störung eines der zum Gleichgewicht beitragenden sensorischen Systeme oder durch eine fehlerhafte zentrale Integration verursacht werden kann. Nur 1 bis 2 % der Bevölkerung suchen jährlich wegen Schwindel ihren Arzt auf, doch die Häufigkeit von Schwindel und Gleichgewichtsstörungen steigt mit zunehmendem Alter stark an. „Motion Sickness“ ist eine Form der Orientierungslosigkeit, die durch künstliche Umweltbedingungen hervorgerufen wird, für die unser Gleichgewichtssystem nicht gerüstet ist, wie zum Beispiel der passive Transport mit dem Auto oder Boot (Crampton 1990).
Vestibuläre Ursachen von Schwindel
Die häufigsten Ursachen einer vestibulären Dysfunktion sind Infektionen (vestibulär Labyrinthitis or Neuronitis), Und gutartiger paroxysmaler Lagerungsschwindel (BPPV), die hauptsächlich durch seitliches Liegen ausgelöst wird. Wiederkehrende starke Schwindelattacken mit Hörverlust und Geräuschen (Tinnitus) auf einem Ohr sind typisch für ein so genanntes Syndrom Morbus Menière. Eine vestibuläre Schädigung kann auch aus Erkrankungen des Mittelohrs (einschließlich bakterieller Erkrankung, Trauma und Cholesteatom), ototoxischen Arzneimitteln (die nur in medizinischen Notfällen verwendet werden sollten) und Kopfverletzungen resultieren.
Nichtvestibuläre periphere Schwindelursachen
Erkrankungen des Halses, die die somatosensorischen Informationen in Bezug auf Kopfbewegungen verändern oder die Blutversorgung des vestibulären Systems beeinträchtigen können, werden von vielen Klinikern als Ursache für Schwindel angesehen. Häufige Ursachen sind Schleudertrauma und Arthritis. Manchmal hängt Unsicherheit mit einem Gefühlsverlust in den Füßen und Beinen zusammen, der durch Diabetes, Alkoholmissbrauch, Vitaminmangel, Schäden am Rückenmark oder eine Reihe anderer Erkrankungen verursacht werden kann. Gelegentlich kann der Ursprung von Schwindelgefühlen oder illusorischen Bewegungen der Umgebung auf eine Verzerrung des visuellen Inputs zurückgeführt werden. Ein anormaler visueller Input kann durch eine Schwäche der Augenmuskeln verursacht werden oder bei der Anpassung an starke Linsen oder Bifokalbrillen auftreten.
Zentrale Ursachen für Schwindel
Obwohl die meisten Fälle von Schwindel auf eine periphere (hauptsächlich vestibuläre) Pathologie zurückzuführen sind, können Symptome der Orientierungslosigkeit durch Schäden am Hirnstamm, Kleinhirn oder Kortex verursacht werden. Schwindel aufgrund einer zentralen Funktionsstörung wird fast immer von einem anderen Symptom einer zentralen neurologischen Störung begleitet, wie Schmerzempfindungen, Kribbeln oder Taubheitsgefühl im Gesicht oder in den Gliedmaßen, Schwierigkeiten beim Sprechen oder Schlucken, Kopfschmerzen, Sehstörungen und Verlust der motorischen Kontrolle oder Verlust des Bewusstseins. Zu den häufigeren zentralen Schwindelursachen zählen Durchblutungsstörungen des Gehirns (von Migräne bis Schlaganfall), Epilepsie, Multiple Sklerose, Alkoholismus und gelegentlich Tumore. Vorübergehender Schwindel und Gleichgewichtsstörungen sind eine mögliche Nebenwirkung einer Vielzahl von Medikamenten, darunter weit verbreitete Analgetika, Verhütungsmittel und Medikamente zur Kontrolle von Herz-Kreislauf-Erkrankungen, Diabetes und Parkinson-Krankheit, insbesondere zentral wirkende Medikamente wie z Stimulanzien, Beruhigungsmittel, Antikonvulsiva, Antidepressiva und Tranquilizer (Ballantyne und Ajodhia 1984).
Diagnose und Behandlung
Alle Fälle von Schwindel erfordern ärztliche Hilfe, um sicherzustellen, dass die (relativ seltenen) gefährlichen Zustände, die Schwindel verursachen können, erkannt und angemessen behandelt werden. Zur kurzfristigen Linderung der Symptome des akuten Schwindels können Medikamente verabreicht werden, in seltenen Fällen kann eine Operation erforderlich sein. Wenn der Schwindel jedoch durch eine vestibuläre Störung verursacht wird, lassen die Symptome im Allgemeinen mit der Zeit nach, da sich die zentralen Integratoren an das veränderte Muster des vestibulären Inputs anpassen – auf die gleiche Weise, wie Seeleute, die ständig der Bewegung von Wellen ausgesetzt sind, allmählich ihre „Seebeine“ erwerben “. Dazu ist es unerlässlich, weiterhin kräftige Bewegungen auszuführen, die das Gleichgewichtssystem stimulieren, auch wenn diese zunächst Schwindel und Unwohlsein verursachen. Da die Schwindelsymptome beängstigend und peinlich sind, benötigen die Betroffenen möglicherweise Physiotherapie und psychologische Unterstützung, um der natürlichen Tendenz zur Einschränkung ihrer Aktivitäten entgegenzuwirken (Beyts 1987; Yardley 1994).
Schwindel am Arbeitsplatz
Risikofaktoren
Schwindel und Orientierungslosigkeit, die chronisch werden können, sind häufige Symptome bei Arbeitern, die organischen Lösungsmitteln ausgesetzt sind; darüber hinaus kann eine Langzeitexposition selbst bei Personen, die keinen subjektiven Schwindel verspüren, zu objektiven Anzeichen einer Dysfunktion des Gleichgewichtssystems führen (z. B. abnorme vestibulär-okulare Reflexkontrolle) (Gyntelberg et al. 1986; Möller et al. 1990). Druckänderungen beim Fliegen oder Tauchen können Schäden am Gleichgewichtsorgan verursachen, die zu plötzlichem Schwindel und Hörverlust führen, der eine sofortige Behandlung erfordert (Head 1984). Es gibt Hinweise darauf, dass lärmbedingter Hörverlust mit einer Schädigung der Gleichgewichtsorgane einhergehen kann (van Dijk 1986). Menschen, die lange am Computerbildschirm arbeiten, klagen manchmal über Schwindel; Die Ursache dafür bleibt unklar, obwohl es möglicherweise mit der Kombination aus einem steifen Nacken und sich bewegenden visuellen Eingaben zusammenhängt.
Berufliche Schwierigkeiten
Unerwartete Schwindelattacken, wie sie bei der Menière-Krankheit auftreten, können Probleme für Menschen verursachen, deren Arbeit mit Höhen, Autofahren, dem Umgang mit gefährlichen Maschinen oder der Verantwortung für die Sicherheit anderer verbunden ist. Eine erhöhte Anfälligkeit für Reisekrankheit ist eine häufige Folge einer Dysfunktion des Gleichgewichtssystems und kann das Reisen beeinträchtigen.
Fazit
Das Gleichgewicht wird durch ein komplexes multisensorisches System aufrechterhalten, und so können Orientierungslosigkeit und Ungleichgewicht aus einer Vielzahl von Ursachen resultieren, insbesondere aus jedem Zustand, der das Vestibularsystem oder die zentrale Integration von Wahrnehmungsinformationen zur Orientierung betrifft. In Abwesenheit von zentralen neurologischen Schäden ermöglicht die Plastizität des Gleichgewichtssystems dem Individuum normalerweise, sich an periphere Ursachen der Orientierungslosigkeit anzupassen, seien es Störungen des Innenohrs, die die Gleichgewichtsfunktion verändern, oder Umgebungen, die Reisekrankheit hervorrufen. Schwindelattacken sind jedoch oft unvorhersehbar, alarmierend und behindernd, und eine Rehabilitation kann erforderlich sein, um das Selbstvertrauen wiederherzustellen und die Gleichgewichtsfunktion zu unterstützen.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."