Kinder Kategorien

1. Blut (3)

1. Blut
Kapitel-Editor: Bernhard D. Goldstein
Inhaltsverzeichnis
Tische
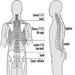
Hämatopoetisches und lymphatisches System
Bernhard D. Goldstein
Leukämie, maligne Lymphome und multiples Myelom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenten oder Arbeitsbedingungen, die das Blut beeinflussen
Bernhard D. Goldstein
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.

2. Krebs (4)

2. Krebs
Kapitel-Editor: Paolo Bofetta
Tisch des Inhalts
Tische
Einleitung
Neil Pearce, Paolo Boffetta und Manolis Kogevinas
Berufliche Karzinogene
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn und Harri Vainio
Umweltkrebs
Bruce K. Armstrong und Paolo Boffetta
abwehr
Per Gustavsson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Berufsbedingter Krebs: Wichtige Fakten
- Geschätzte Anteile von Krebserkrankungen (PAR), die auf Berufe zurückzuführen sind
- Bewertung von Hinweisen auf Karzinogenität in den IARC-Monographien
- Klassifikationsgruppen des IARC-Monographieprogramms
- Gruppe 1-Chemikalien krebserzeugend für den Menschen
- Gruppe 2A – Chemikalien, die wahrscheinlich krebserzeugend für den Menschen sind
- Gruppe 2B – Chemikalien, die für Menschen möglicherweise krebserregend sind
- In IARC-Monographien, Bände 1-63 (1972-1995) bewertete Pestizide
- Arzneimittel, die in den IARC-Monographien, Bände 1-63 (1972-1995) bewertet wurden
- Umwelteinflüsse/Expositionen, von denen bekannt ist oder vermutet wird, dass sie Krebs beim Menschen verursachen
- Branchen, Berufe, Expositionen, die ein krebserzeugendes Risiko darstellen
- Branchen, Berufe, exp. mit Krebsüberschuss nicht definitive Karzinogene
- Registrierte Bevölkerungsvariationen der Inzidenz einiger häufiger Krebsarten

3. Herz-Kreislauf-System (7)

3. Herz-Kreislauf-System
Kapitel-Editoren: Lothar Heinemann und Gerd Heuchert
Inhaltsverzeichnis
Tabellen und Abbildungen
Einleitung
Lothar Heinemann und Gerd Heuchert
Kardiovaskuläre Morbidität und Mortalität in der Belegschaft
Gottfried Enderlein und Lothar Heinemann
Das Risikofaktorkonzept bei Herz-Kreislauf-Erkrankungen
Lothar Heinemann, Gottfried Enderlein und Heide Stark
Rehabilitations- und Präventionsprogramme
Lothar Heinemann und Gottfried Enderlein
Physikalische, chemische und biologische Gefahren
Physische Faktoren
Heide Stark und Gerd Heuchert
Chemische Gefahrstoffe
Ulrike Tittelbach und Wolfram Dietmar Schneider
Biologische Gefahren
Regina Jäckel, Ulrike Tittelbach und Wolfram Dietmar Schneider
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen
- Sterblichkeit durch Herz-Kreislauf-Erkrankungen
- Sterblichkeitsraten, spezielle kardiovaskuläre Diagnosegruppen
- Krankheitsrate und verminderte Arbeitsfähigkeit
- Arbeiten im Zusammenhang mit Herz-Kreislauf-Gefahren
- Berufsbedingte Infektionen und Krankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

4. Verdauungssystem (6)

4. Verdauungssystem
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Zahlen
Verdauungssystem
G. Frada
Mund und Zähne
F. Gobbato
Leber
Georg Kazantzis
Magengeschwür
KS Cho
Leberkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Bauchspeicheldrüsenkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

5. Psychische Gesundheit (8)

5. Psychische Gesundheit
Herausgeber des Kapitels: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter und Lennart Levi
Inhaltsverzeichnis
Tabellen und Abbildungen
Arbeit und psychische Gesundheit
Irene LD Houtman und Michiel AJ Kompier
Arbeitsbedingte Psychose
Craig Stenberg, Judith Holder und Krishna Tallur
Stimmung und Affekt
Reduzierung des Depressionsrisikos
Jay Lasser und Jeffrey P. Kahn
Arbeitsbedingte Angst
Randal D. Beaton
Posttraumatische Belastungsstörung und ihre Beziehung zur Arbeitsmedizin und Verletzungsprävention
Markus Braverman
Stress und Burnout und ihre Auswirkungen auf die Arbeitsumgebung
Herbert J. Freudenberger
Kognitive Störungen
Catherine A. Heaney
Karoshi: Tod durch Überarbeitung
Takashi Haratani
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Schematischer Überblick über Managementstrategien & Beispiele
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

6. Bewegungsapparat (14)

6. Bewegungsapparat
Herausgeber des Kapitels: Hilkka Riihimäki und Eira Viikari-Juntura
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick
Hilkka Riihimäki
Muskeln
Gisela Sjögaard
Sehnen
Thomas J. Armstrong
Knochen und Gelenke
David Hammermann
Bandscheiben
Sally Roberts und Jill PG Urban
Region des unteren Rückens
Hilkka Riihimäki
Region der Brustwirbelsäule
Jarl-Erik Michelsson
Hals
Asa Kilbom
Ansatzscheiben
Mats Hagberg
Elbow
Eira Viikari-Juntura
Unterarm, Handgelenk und Hand
Eira Viikari-Juntura
Hüfte und Knie
Eva Vingård
Bein, Knöchel und Fuß
Jarl-Erik Michelsson
Andere Krankheiten
Marjatta Leirisalo-Repo
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Struktur-Funktion von Gelenkkomponenten
- Prävalenz von Rückenerkrankungen bei Finnen über 30 Jahren
- Verringerung des Risikos für Rückenschmerzen bei der Arbeit
- Klassifikation von Erkrankungen des unteren Rückens (Quebec Task Force)
- Zulässige Kopfbewegungen bei längerem Fahren
- Inzidenz von Epicondylitis in verschiedenen Populationen
- Auftreten von Tenosynovitis/Peritendinitis
- Primäre Osteoarthrose der Hüfte in Malmö, Schweden
- Richtlinien für die Behandlung von rheumatoider Arthritis
- Infektionen, von denen bekannt ist, dass sie reaktive Arthritis auslösen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

7. Nervensystem (9)

7. Nervensystem
Kapitel-Editor: Donna Mergler
Inhaltsverzeichnis
Tabellen und Abbildungen
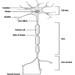
Nervensystem: Überblick
Donna Mergler und José A. Valciukas
Anatomie und Physiologie
José A. Valciukas
Chemische neurotoxische Mittel
Peter Arlien-Søborg und Leif Simonsen
Manifestationen akuter und früher chronischer Vergiftungen
Donna Mergler
Neurotoxizität am Arbeitsplatz verhindern
Barry Johnson
Klinische Syndrome im Zusammenhang mit Neurotoxizität
Robert G. Feldmann
Messung neurotoxischer Defizite
Donna Mergler
Diagnose
Anna Maria Seppäläinen
Berufliche Neuroepidemiologie
Olaf Axelson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Namen und Hauptfunktionen der einzelnen Hirnnervenpaare
- Gruppierung neurotoxischer Wirkungen nach Neurotoxizität
- Gase, die mit neurotoxischen Wirkungen in Verbindung gebracht werden
- Neurotoxische Metalle und ihre anorganischen Verbindungen
- Neurotoxische Monomere
- Organische Lösungsmittel im Zusammenhang mit Neurotoxizität
- Klassen gängiger neurotoxischer Pestizide
- Andere Chemikalien, die mit Neurotoxizität in Verbindung gebracht werden
- Checkliste für chronische Symptome
- Neurofunktionelle Wirkungen der Exposition gegenüber einigen Neurotoxinen
- Chemische Belastungen und damit verbundene neurotoxische Syndrome
- Einige „Core“-Batterien zur Bewertung früher neurotoxischer Wirkungen
- Entscheidungsbaum für neurotoxische Erkrankungen
- Konsistente neurofunktionelle Wirkungen von Expositionen am Arbeitsplatz gegenüber einigen führenden neurotoxischen Substanzen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

8. Nieren-Harn-System (2)

8. Nieren-Harn-System
Kapitel-Editor: George P. Hemstreet
Inhaltsverzeichnis
Tabellen und Abbildungen
Nieren-Harn-Systeme
George P. Hemstreet
Nieren-Harnkrebs
Timo Partanen, Harri Vainio, Paolo Boffetta und Elisabete Weiderpass
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Enzyme des Arzneimittelstoffwechsels in der Niere
- Die häufigsten Ursachen für Hämaturie, nach Alter und Geschlecht
- Kriterien für die Auswahl von Biomarkern
- Potenzielle Biomarker im Zusammenhang mit Zellverletzungen
- Akute Niereninsuffizienz & Beruf
- Segmente des Nephrons, die von ausgewählten Giftstoffen betroffen sind
- Anwendungen der Harnzytologie
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

9. Fortpflanzungssystem (9)

9. Fortpflanzungssystem
Kapitel-Editor: Grace Kawas Lemasters
Inhaltsverzeichnis
Tabellen und Abbildungen
Fortpflanzungssystem: Einführung
Lowell E. Sever
Einführung in die männliche und weibliche Fortpflanzungsfunktion
Donald R. Mattison
Männliches Fortpflanzungssystem und Toxikologie
Steven Schrader und Grace Kawas Lemasters
Struktur des weiblichen Fortpflanzungssystems und Anfälligkeit für Zielorgane
Donald R. Mattison
Berufsbedingte Expositionen von Müttern und unerwünschte Schwangerschaftsergebnisse
Grace Kawas Lemasters
Frühgeburt und Arbeit
Nicole Mamelle
Berufliche und umweltbedingte Belastungen des Neugeborenen
Mary S. Wolff und Patrisha M. Woolard
Mutterschutz in der Gesetzgebung
Marie-Claire Séguret
Schwangerschaft und US-Arbeitsempfehlungen
Leon J. Warschau
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Expositionen mit mehreren unerwünschten Endpunkten
2. Epidemiologische Studien zu väterlichen Auswirkungen auf den Schwangerschaftsausgang
3. Potenzielle Giftstoffe für die weibliche Fortpflanzung
4. Definition von fetalem Verlust und Kindstod
5. Faktoren für klein für Gestationsalter und fetalen Verlust
6. Identifizierte Ursachen für Ermüdung am Arbeitsplatz
7. Relative Risiken und Ermüdungsindizes für Frühgeburten
8. Frühgeburtlichkeitsrisiko nach Anzahl der Berufsmüdigkeitsindizes
9. Relative Risiken und Änderungen der Arbeitsbedingungen
10 Expositionsquellen und -niveaus für Neugeborene
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

10. Atmungssystem (18)

10. Atmungssystem
Kapitel-Editoren: Alois David und Gregory R. Wagner
Inhaltsverzeichnis
Tabellen und Abbildungen
Struktur und Funktion
Morton Lippmann
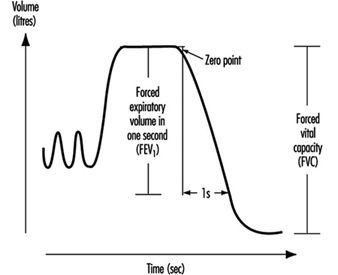
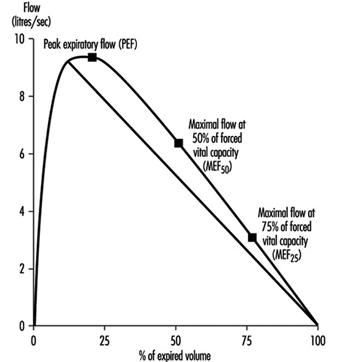
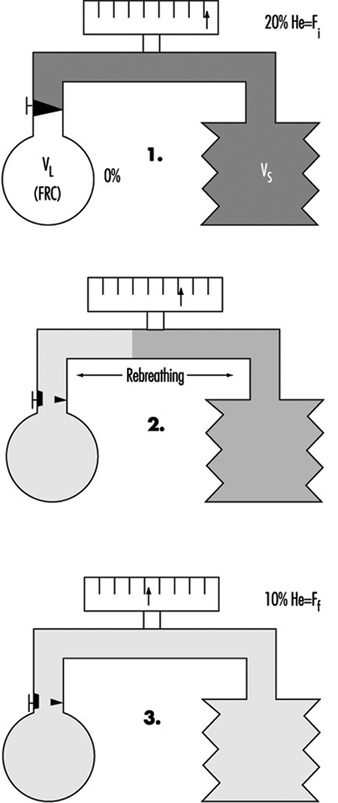
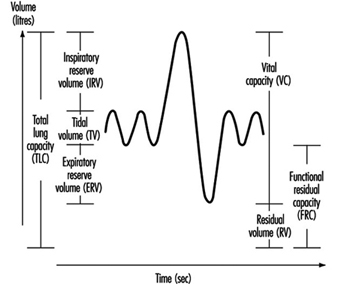
Lungenfunktionsuntersuchung
Ulf Ulfvarson und Monica Dahlqvist
Krankheiten, die durch Reizstoffe der Atemwege und giftige Chemikalien verursacht werden
David LS Ryon und William N. Rom
Berufsbedingtes Asthma
George Friedman-Jimenez und Edward L. Petsonk
Krankheiten durch organische Stäube
Ragnar Rylander und Richard SF Schilling
Beryllium-Krankheit
Homayoun Kazemi
Pneumokoniose: Definition
Alois David
Internationale ILO-Klassifikation von Röntgenbildern von Pneumokoniosen
Michel Leage
Ätiopathogenese von Pneumokoniosen
Patrick Sébastien und Raymond Bégin
Silikose
John E. Parker und Gregory R. Wagner
Lungenerkrankungen der Kohlenarbeiter
Michael D. Attfield, Edward L. Petsonk und Gregory R. Wagner
Asbestbedingte Krankheiten
Margaret R. Becklake
Hartmetallkrankheit
Gerolamo Chiappino
Atmungssystem: Die Vielfalt der Pneumokoniosen
Steven R. Short und Edward L. Petsonk
Chronisch obstruktive Lungenerkrankung
Kazimierz Marek und Jan E. Zejda
Gesundheitliche Auswirkungen von Chemiefasern
James E. Lockey und Clara S. Ross
Atemwegskrebs
Paolo Boffetta und Elisabete Weiderpass
Berufsbedingt erworbene Lungeninfektionen
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave und John E. Parker
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
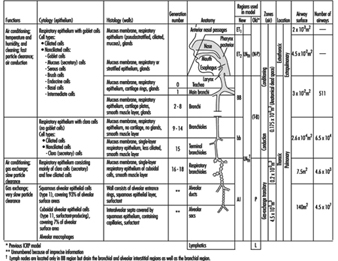
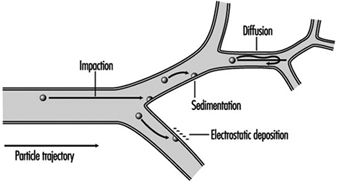
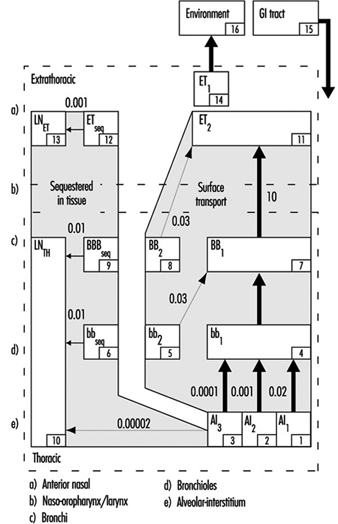
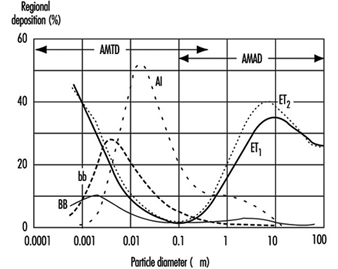
1. Atemwegsregionen und Partikelablagerungsmodelle
2. Kriterien für einatembaren, thorakalen und lungengängigen Staub
3. Zusammenfassung der Atemwegsreizstoffe
4. Mechanismen der Lungenschädigung durch eingeatmete Substanzen
5. Lungentoxische Verbindungen
6. Medizinische Falldefinition von Berufsasthma
7. Schritte zur Diagnostik von Asthma am Arbeitsplatz
8. Allergene, die Berufsasthma verursachen können
9. Beispiele für Gefahrenquellen bei der Exposition gegenüber organischem Staub
10 Wirkstoffe in organischen Stäuben mit potenzieller biologischer Aktivität
11 Durch organische Stäube verursachte Krankheiten und ihre ICD-Codes
12 Diagnostische Kriterien für Byssinose
13 Eigenschaften von Beryllium und seinen Verbindungen
14 Beschreibung von Standard-Röntgenbildern
15 ILO 1980-Klassifikation: Röntgenaufnahmen von Pneumokoniosen
16 Asbestbedingte Krankheiten und Zustände
17 Wichtigste kommerzielle Quellen, Produkte und Verwendungen von Asbest
18 Prävalenz von COPD
19 Risikofaktoren bei COPD
20 Verlust der Atemfunktion
21 Diagnostische Klassifikation, chronische Bronchitis & Emphysem
22 Lungenfunktionstest bei COPD
23 Synthetische Fasern
24 Etablierte humane respiratorische Karzinogene (IARC)
25 Wahrscheinliche Karzinogene der menschlichen Atemwege (IARC)
26 Beruflich erworbene respiratorische Infektionskrankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

11. Sensorische Systeme (8)

11. Sensorische Systeme
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Tabellen und Abbildungen
Das Ohr
Marcel-André Boillat
Chemisch induzierte Hörstörungen
Peter Jakobsen
Körperlich bedingte Hörstörungen
Peter L. Pelmear
Gleichgewicht
Lucy Yardley
Vision und Arbeit
Paule Rey und Jean-Jacques Meyer
Genieße
April E. Mott und Norman Mann
Geruch
April E. Mott
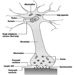
Kutane Rezeptoren
Robert Dykes und Daniel McBain
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Typische Berechnung des Funktionsverlustes aus einem Audiogramm
2. Visuelle Anforderungen für verschiedene Aktivitäten
3. Empfohlene Beleuchtungsstärkewerte für die Lichtplanung
4. Sehanforderungen für einen Führerschein in Frankreich
5. Wirkstoffe/Prozesse, von denen berichtet wird, dass sie das Geschmackssystem verändern
6. Agenten/Prozesse im Zusammenhang mit olfaktorischen Anomalien
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

12. Hautkrankheiten (7)

12. Hautkrankheiten
Kapitel-Editor: Louis-Philippe Durocher
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick: Berufsbedingte Hautkrankheiten
Donald J. Birmingham
Nicht-melanozytärer Hautkrebs
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Malignes Melanom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Kontaktdermatitis am Arbeitsplatz
Denis Sasseville
Prävention von Berufsdermatosen
Louis-Phillipe Durocher
Berufsbedingte Nageldystrophie
CD Calnan
Stigmata
H. Mierzecki
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Gefährdete Berufe
2. Arten von Kontaktdermatitis
3. Häufige Reizstoffe
4. Häufige Hautallergene
5. Prädisponierende Faktoren für Berufsdermatitis
6. Beispiele für Hautreizstoffe und -sensibilisatoren mit Berufen
7. Berufliche Dermatosen in Quebec im Jahr 1989
8. Risikofaktoren & ihre Auswirkungen auf die Haut
9. Kollektive Maßnahmen (Gruppenansatz) zur Prävention
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

13. Systemische Bedingungen (3)

13. Systemische Bedingungen
Kapitel-Editor: Howard M. Kipen
Inhaltsverzeichnis
Zahlen
Systemische Bedingungen: Eine Einführung
Howard M. Kipen
Krankheitsbildendes Syndrom
Michael J. Hodgson
Mehrere chemische Empfindlichkeiten
Mark R. Cullen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.
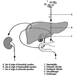
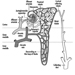
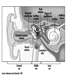
Struktur des weiblichen Fortpflanzungssystems und Anfälligkeit für Zielorgane
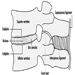
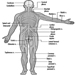
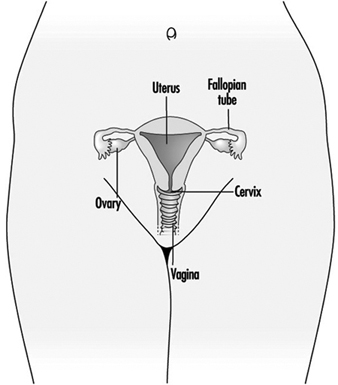
Abbildung 1. Das weibliche Fortpflanzungssystem.
Das weibliche Fortpflanzungssystem wird von Komponenten des zentralen Nervensystems gesteuert, einschließlich des Hypothalamus und der Hypophyse. Es besteht aus den Eierstöcken, den Eileitern, der Gebärmutter und der Scheide (Abbildung 1). Die Eierstöcke, die weiblichen Gonaden, sind die Quelle der Eizellen und synthetisieren und sezernieren auch Östrogene und Gestagene, die wichtigsten weiblichen Sexualhormone. Die Eileiter transportieren Eizellen zur und Spermien aus der Gebärmutter. Der Uterus ist ein birnenförmiges Muskelorgan, dessen oberer Teil durch die Eileiter mit der Bauchhöhle in Verbindung steht, während der untere Teil durch den engen Kanal des Gebärmutterhalses mit der nach außen verlaufenden Vagina verbunden ist. Tabelle 1 fasst Verbindungen, klinische Manifestationen, Ort und Wirkungsmechanismen potenzieller reproduktionstoxischer Stoffe zusammen.
Tabelle 1. Potenzielle Giftstoffe für die weibliche Fortpflanzung
| Compounds | Klinische Manifestation | Site | Mechanismus/Ziel |
| Chemische Reaktivität | |||
| Alkylieren Agenten |
Veränderte Menses Amenorrhoe Eierstockatrophie Verminderte Fruchtbarkeit Vorzeitige Menopause |
Eierstock Gebärmutter |
Zytotoxizität von Granulosazellen Oozyten-Zytotoxizität Zytotoxizität von Endometriumzellen |
| Führen (Lead) | Abnormale Menstruation Eierstockatrophie Verminderte Fruchtbarkeit |
Hypothalamus Hypophyse Eierstock |
Vermindertes FSH Verringertes Progesteron |
| Merkur | Abnormale Menstruation | Hypothalamus Eierstock |
Veränderte Gonadotropinproduktion und -sekretion Follikeltoxizität Granulosa-Zellproliferation |
| Cadmium | Follikuläre Atresie Anhaltender Diöstrus |
Eierstock Hypophyse Hypothalamus |
Vaskuläre Toxizität Zytotoxizität von Granulosazellen Zytotoxizität |
| Strukturelle Ähnlichkeit | |||
| Azathioprin | Reduzierte Follikelzahlen | Eierstock Oogenese |
Purin-Analogon Störung der DNA/RNA-Synthese |
| Chlordekon | Beeinträchtigte Fruchtbarkeit | Hypothalamus | Östrogen-Agonist |
| DDT | Veränderte Menses | Hypophyse | FSH-, LH-Störung |
| 2,4-D | Unfruchtbarkeit | ||
| Lindan | Amenorrhoe | ||
| Toxaphen | Hypermenorrhoe | ||
| PCBs, PBBs | Abnormale Menstruation | FSH-, LH-Störung | |
Quelle: Aus Plowchalk, Meadows und Mattison 1992. Diese Verbindungen werden hauptsächlich auf der Grundlage von Toxizitätstests an Versuchstieren als direkt wirkende reproduktionstoxische Mittel vermutet.
Der Hypothalamus und die Hypophyse
Der Hypothalamus befindet sich im Zwischenhirn, das auf dem Hirnstamm sitzt und von den Gehirnhälften umgeben ist. Der Hypothalamus ist der wichtigste Vermittler zwischen dem Nervensystem und dem endokrinen System, den beiden Hauptkontrollsystemen des Körpers. Der Hypothalamus reguliert die Hypophyse und die Hormonproduktion.
Zu den Mechanismen, durch die eine Chemikalie die Reproduktionsfunktion des Hypothalamus stören könnte, gehören im Allgemeinen alle Ereignisse, die die pulsierende Freisetzung von Gonadotropin-Releasing-Hormon (GnRH) verändern könnten. Dies kann eine Veränderung entweder der Frequenz oder der Amplitude von GnRH-Pulsen beinhalten. Die Prozesse, die für chemische Verletzungen anfällig sind, sind diejenigen, die an der Synthese und Sekretion von GnRH beteiligt sind – genauer gesagt, Transkription oder Translation, Verpackung oder axonaler Transport und Sekretionsmechanismen. Diese Prozesse stellen Orte dar, an denen direkt wirkende chemisch reaktive Verbindungen die hypothalmische Synthese oder Freisetzung von GnRH stören könnten. Eine veränderte Frequenz oder Amplitude von GnRH-Impulsen könnte aus Störungen in stimulierenden oder hemmenden Signalwegen resultieren, die die Freisetzung von GnRH regulieren. Untersuchungen zur Regulation des GnRH-Pulsgenerators haben gezeigt, dass Katecholamine, Dopamin, Serotonin, γ-Aminobuttersäure und Endorphine alle ein gewisses Potenzial haben, die Freisetzung von GnRH zu verändern. Daher könnten Xenobiotika, die Agonisten oder Antagonisten dieser Verbindungen sind, die GnRH-Freisetzung modifizieren und so die Kommunikation mit der Hypophyse stören.
Prolaktin, follikelstimulierendes Hormon (FSH) und luteinisierendes Hormon (LH) sind drei Proteinhormone, die vom Hypophysenvorderlappen ausgeschieden werden und für die Fortpflanzung unerlässlich sind. Diese spielen eine entscheidende Rolle bei der Aufrechterhaltung des Ovarialzyklus, der Rekrutierung und Reifung der Follikel, der Steroidogenese, dem Abschluss der Eizellreifung, dem Eisprung und der Luteinisierung.
Die präzise, fein abgestimmte Steuerung des Fortpflanzungssystems wird durch den Hypophysenvorderlappen als Reaktion auf positive und negative Rückkopplungssignale von den Keimdrüsen erreicht. Die angemessene Freisetzung von FSH und LH während des Ovarialzyklus steuert die normale Follikelentwicklung, und das Fehlen dieser Hormone wird von Amenorrhoe und Gonadenatrophie gefolgt. Die Gonadotropine spielen eine entscheidende Rolle bei der Initiierung von Veränderungen in der Morphologie von Ovarialfollikeln und in ihrer steroidalen Mikroumgebung durch die Stimulierung der Steroidproduktion und die Induktion von Rezeptorpopulationen. Eine rechtzeitige und ausreichende Freisetzung dieser Gonadotropine ist auch für ovulatorische Ereignisse und eine funktionierende Lutealphase unerlässlich. Da Gonadotropine für die Funktion der Eierstöcke unerlässlich sind, kann eine veränderte Synthese, Speicherung oder Sekretion die Fortpflanzungsfähigkeit ernsthaft stören. Eine Störung der Genexpression – sei es bei Transkription oder Translation, posttranslationalen Ereignissen oder Verpackung oder sekretorischen Mechanismen – kann die Menge an Gonadotropinen verändern, die die Keimdrüsen erreichen. Chemikalien, die durch strukturelle Ähnlichkeit oder veränderte endokrine Homöostase wirken, könnten Wirkungen durch Störung normaler Feedback-Mechanismen hervorrufen. Steroid-Rezeptor-Agonisten und -Antagonisten können eine unangemessene Freisetzung von Gonadotropinen aus der Hypophyse induzieren, wodurch Steroid-metabolisierende Enzyme induziert werden, die Steroid-Halbwertszeit und anschließend der zirkulierende Spiegel von Steroiden, der die Hypophyse erreicht, verringert werden.
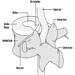
Der Eierstock
Das Ovar bei Primaten ist für die Steuerung der Fortpflanzung durch seine Hauptprodukte, Eizellen und Steroid- und Proteinhormone, verantwortlich. Die Follikulogenese, an der sowohl intraovarielle als auch extraovarielle Regulationsmechanismen beteiligt sind, ist der Prozess, durch den Eizellen und Hormone produziert werden. Der Eierstock selbst besteht aus drei funktionellen Untereinheiten: dem Follikel, der Eizelle und dem Gelbkörper. Während des normalen Menstruationszyklus wirken diese Komponenten unter dem Einfluss von FSH und LH zusammen, um eine lebensfähige Eizelle für die Befruchtung und eine geeignete Umgebung für die Implantation und die anschließende Schwangerschaft zu erzeugen.
Während der präovulatorischen Periode des Menstruationszyklus erfolgt die Follikelrekrutierung und -entwicklung unter dem Einfluss von FSH und LH. Letzteres stimuliert die Produktion von Androgenen durch Thekalzellen, während Ersteres die Aromatisierung von Androgenen zu Östrogenen durch die Granulosazellen und die Produktion von Inhibin, einem Proteinhormon, stimuliert. Inhibin wirkt am Hypophysenvorderlappen, um die Freisetzung von FSH zu verringern. Dies verhindert eine übermäßige Stimulation der Follikelentwicklung und ermöglicht die kontinuierliche Entwicklung des dominanten Follikels – des Follikels, der zum Eisprung bestimmt ist. Die Östrogenproduktion steigt und stimuliert sowohl den LH-Anstieg (der zum Eisprung führt) als auch die zellulären und sekretorischen Veränderungen in Vagina, Gebärmutterhals, Gebärmutter und Eileiter, die die Lebensfähigkeit und den Transport der Spermien verbessern.
In der postovulatorischen Phase bilden Thekal- und Granulosazellen, die in der Follikelhöhle der ovulierten Eizelle verbleiben, das Corpus luteum und sezernieren Progesteron. Dieses Hormon stimuliert die Gebärmutter, um eine geeignete Umgebung für die Einnistung des Embryos bereitzustellen, wenn eine Befruchtung eintritt. Anders als die männliche Keimdrüse hat die weibliche Keimdrüse bei der Geburt eine endliche Anzahl von Keimzellen und ist daher einzigartig empfindlich gegenüber reproduktionstoxischen Stoffen. Eine solche Exposition der Frau kann zu verminderter Fruchtbarkeit, erhöhtem Schwangerschaftsverlust, vorzeitiger Menopause oder Unfruchtbarkeit führen.
Als grundlegende reproduktive Einheit des Eierstocks hält der Follikel die empfindliche hormonelle Umgebung aufrecht, die notwendig ist, um das Wachstum und die Reifung einer Eizelle zu unterstützen. Wie bereits erwähnt, ist dieser komplexe Prozess als Follikulogenese bekannt und umfasst sowohl eine intraovarielle als auch eine extraovarielle Regulation. Zahlreiche morphologische und biochemische Veränderungen treten auf, wenn sich ein Primordialfollikel zu einem präovulatorischen Follikel entwickelt (der eine sich entwickelnde Oozyte enthält), und jedes Stadium des Follikelwachstums weist einzigartige Muster der Gonadotropin-Empfindlichkeit, Steroidproduktion und Rückkopplungswege auf. Diese Eigenschaften deuten darauf hin, dass eine Reihe von Stellen für xenobiotische Wechselwirkungen verfügbar sind. Außerdem gibt es unterschiedliche Follikelpopulationen innerhalb des Eierstocks, was die Situation weiter verkompliziert, indem eine unterschiedliche Follikeltoxizität ermöglicht wird. Dies schafft eine Situation, in der die durch einen chemischen Wirkstoff induzierten Unfruchtbarkeitsmuster vom betroffenen Follikeltyp abhängen würden. Zum Beispiel würde eine Toxizität für Primordialfollikel keine unmittelbaren Anzeichen von Unfruchtbarkeit hervorrufen, sondern letztendlich die reproduktive Lebensdauer verkürzen. Andererseits würde eine Toxizität für antrale oder präovulatorische Follikel zu einem sofortigen Verlust der Fortpflanzungsfunktion führen. Der Follikelkomplex besteht aus drei Grundkomponenten: Granulosazellen, Thekalzellen und der Eizelle. Jede dieser Komponenten hat Eigenschaften, die sie besonders anfällig für chemische Verletzungen machen können.
Mehrere Forscher haben Methoden zum Screenen von Xenobiotika auf Granulosazellen-Toxizität erforscht, indem sie die Wirkungen auf die Progesteronproduktion durch Granulosazellen in Kultur gemessen haben. Die Unterdrückung der Progesteronproduktion durch Östradiol durch Granulosazellen wurde verwendet, um die Ansprechbarkeit der Granulosazellen zu verifizieren. Das Pestizid p,p'-DDT und sein o,p'-DDT-Isomer bewirken eine Unterdrückung der Progesteronproduktion, offenbar mit Potenzen, die denen von Östradiol entsprechen. Dagegen sind die Pestizide Malathion, Arathion und Dieldrin sowie das Fungizid Hexachlorbenzol wirkungslos. Eine weitere detaillierte Analyse der Reaktionen isolierter Granulosazellen auf Xenobiotika ist erforderlich, um die Nützlichkeit dieses Testsystems zu definieren. Die Attraktivität von isolierten Systemen wie diesem liegt in der Wirtschaftlichkeit und Benutzerfreundlichkeit; Es ist jedoch wichtig, sich daran zu erinnern, dass Granulosazellen nur eine Komponente des Fortpflanzungssystems darstellen.
Thekalzellen liefern Vorläufer für Steroide, die von Granulosazellen synthetisiert werden. Es wird angenommen, dass Thekalzellen während der Follikelbildung und des Follikelwachstums aus ovariellen Stromazellen rekrutiert werden. Die Rekrutierung kann eine stromale Zellproliferation sowie eine Migration in Regionen um den Follikel beinhalten. Xenobiotika, die die Zellproliferation, -migration und -kommunikation beeinträchtigen, wirken sich auf die Zellfunktion aus. Xenobiotika, die die thekale Androgenproduktion verändern, können auch die Follikelfunktion beeinträchtigen. Beispielsweise werden die Androgene, die von Granulosazellen zu Östrogenen metabolisiert werden, von Thekalzellen bereitgestellt. Es wird erwartet, dass Veränderungen in der Androgenproduktion der Thekalzellen, entweder erhöht oder verringert, eine signifikante Auswirkung auf die Follikelfunktion haben. Beispielsweise wird angenommen, dass eine übermäßige Produktion von Androgenen durch Thekalzellen zu Follikelatresie führt. Darüber hinaus kann eine beeinträchtigte Produktion von Androgenen durch Thekalzellen zu einer verringerten Östrogenproduktion durch Granulosazellen führen. Beide Umstände wirken sich eindeutig auf die Fortpflanzungsleistung aus. Derzeit ist wenig über die Anfälligkeit der Thekalzellen gegenüber Xenobiotika bekannt.
Obwohl es eine Fülle von Informationen gibt, die die Anfälligkeit von Ovarialzellen gegenüber Xenobiotika definieren, gibt es Daten, die eindeutig zeigen, dass Eizellen durch solche Mittel beschädigt oder zerstört werden können. Alkylierungsmittel zerstören Oozyten bei Menschen und Versuchstieren. Blei führt zu einer ovariellen Toxizität. Quecksilber und Cadmium verursachen auch Eierstockschäden, die durch Oozytentoxizität vermittelt werden können.
Befruchtung bis Implantation
Gametogenese, Freisetzung und Vereinigung von männlichen und weiblichen Keimzellen sind alles vorbereitende Ereignisse, die zu einer Zygote führen. In der Vagina abgelagerte Spermien müssen in den Gebärmutterhals gelangen und sich durch die Gebärmutter und in den Eileiter bewegen, um auf die Eizelle zu treffen. Das Eindringen von Spermien in die Eizelle und die Verschmelzung ihrer jeweiligen DNA umfassen den Prozess der Befruchtung. Nach der Befruchtung wird die Zellteilung eingeleitet und in den nächsten drei oder vier Tagen fortgesetzt, wobei eine feste Zellmasse entsteht, die als Morula bezeichnet wird. Die Zellen der Morula teilen sich weiter, und wenn der sich entwickelnde Embryo die Gebärmutter erreicht, ist er eine hohle Kugel, die als Blastozyste bezeichnet wird.
Nach der Befruchtung wandert der sich entwickelnde Embryo durch den Eileiter in die Gebärmutter. Die Blastozyste dringt etwa sieben Tage nach dem Eisprung in die Gebärmutter ein und nistet sich im Endometrium ein. Zu diesem Zeitpunkt befindet sich das Endometrium in der postovulatorischen Phase. Die Implantation ermöglicht der Blastozyste, Nährstoffe oder Giftstoffe aus den Drüsen und Blutgefäßen des Endometriums aufzunehmen.
Berufsbedingte Expositionen von Müttern und unerwünschte Schwangerschaftsergebnisse
Die Erwerbstätigkeit von Frauen nimmt weltweit zu. Beispielsweise sind fast 70 % der Frauen in den Vereinigten Staaten während ihrer überwiegend gebärfähigen Jahre (im Alter von 20 bis 34 Jahren) außer Haus beschäftigt. Darüber hinaus gibt es seit den 1940er Jahren einen fast linearen Trend in der Produktion synthetischer organischer Chemikalien, der eine gefährlichere Umgebung für die schwangere Arbeiterin und ihre Nachkommen geschaffen hat.
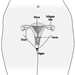
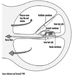
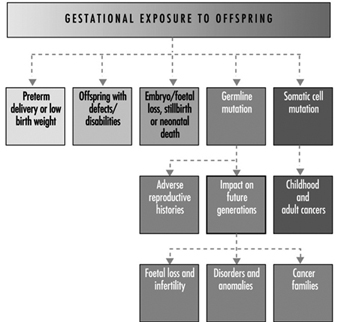
Letztendlich hängt der Fortpflanzungserfolg eines Paares von einem empfindlichen physikalisch-chemischen Gleichgewicht innerhalb und zwischen Vater, Mutter und Fötus ab. Stoffwechselveränderungen, die während einer Schwangerschaft auftreten, können die Exposition gegenüber gefährlichen Giftstoffen sowohl für die Arbeiterin als auch für das contus erhöhen. Zu diesen Stoffwechselveränderungen gehören eine erhöhte Lungenabsorption, ein erhöhtes Herzzeitvolumen, eine verzögerte Magenentleerung, eine erhöhte Darmmotilität und eine Zunahme des Körperfetts. Wie in Abbildung 1 gezeigt, kann die Exposition des Concetus je nach Entwicklungsphase – frühe oder späte Embryogenese oder Fetalperiode – unterschiedliche Auswirkungen haben.
Abbildung 1. Folgen der mütterlichen Exposition gegenüber Giftstoffen auf die Nachkommen.
Die Transportzeit einer befruchteten Eizelle vor der Einnistung beträgt zwischen zwei und sechs Tagen. In diesem frühen Stadium kann der Embryo chemischen Verbindungen ausgesetzt werden, die in die Gebärmutterflüssigkeit eindringen. Die Aufnahme von fremdenfeindlichen Verbindungen kann von degenerativen Veränderungen, einer Veränderung des blastozystischen Proteinprofils oder einem Fehlschlagen der Implantation begleitet sein. Eine Beleidigung während dieser Zeit führt wahrscheinlich zu einer spontanen Abtreibung. Basierend auf experimentellen Daten wird angenommen, dass der Embryo in diesem frühen Stadium ziemlich resistent gegenüber teratogenem Angriff ist, da die Zellen die komplexe Sequenz der chemischen Differenzierung nicht eingeleitet haben.
Die Zeit der späteren Embryogenese ist gekennzeichnet durch Differenzierung, Mobilisierung und Organisation von Zellen und Geweben zu Organrudimenten. Frühe Pathogenese kann Zelltod, fehlgeschlagene zelluläre Interaktion, reduzierte Biosynthese, beeinträchtigte morphogenetische Bewegung, mechanische Störungen, Adhäsionen oder Ödeme induzieren (Paul 1993). Zu den vermittelnden Faktoren, die die Anfälligkeit bestimmen, gehören Expositionsweg und -niveau, Expositionsmuster sowie fetaler und mütterlicher Genotyp. Äußere Faktoren wie Ernährungsmängel oder die additiven, synergistischen oder antagonistischen Wirkungen, die mit Mehrfachexpositionen verbunden sind, können die Reaktion zusätzlich beeinflussen. Ungünstige Reaktionen während der späten Embryogenese können zu spontanen Aborten, groben strukturellen Defekten, fötalem Verlust, Wachstumsverzögerung oder Entwicklungsanomalien führen.
Die fötale Periode erstreckt sich von der Embryogenese bis zur Geburt und beginnt am 54. bis 60. Gestationstag, wobei der Concetus eine Scheitel-Rum-Länge von 33 mm aufweist. Die Unterscheidung zwischen embryonaler und fötaler Periode ist etwas willkürlich. Die Fetalperiode ist entwicklungsgeschichtlich durch Wachstum, Histogenese und funktionelle Reifung gekennzeichnet. Die Toxizität kann sich durch eine Verringerung der Zellgröße und -anzahl manifestieren. Das Gehirn ist immer noch verletzungsanfällig; Die Myelinisierung ist bis nach der Geburt unvollständig. Wachstumsverzögerung, Funktionsstörungen, Unterbrechung der Schwangerschaft, Auswirkungen auf das Verhalten, translakentale Karzinogenese oder Tod können durch Toxizität während der Fetalperiode verursacht werden. Dieser Artikel diskutiert die biologischen, soziologischen und epidemiologischen Wirkungen der mütterlichen Umwelt-/beruflichen Exposition.
Embryonaler/fetaler Verlust
Die Entwicklungsstadien der Zygote, definiert in Tagen ab Ovulation (DOV), gehen vom Blastozystenstadium an den Tagen 15 bis 20 (eins bis sechs DOV), wobei die Implantation am Tag 20 oder 21 (sechs oder sieben DOV) erfolgt, bis zur Embryonalperiode von Tag 21 bis 62 (sieben bis 48 DOV) und die fötale Periode von Tag 63 (49+ DOV) bis zum festgelegten Zeitraum der Lebensfähigkeit im Bereich von 140 bis 195 Tagen. Schätzungen der Wahrscheinlichkeit eines Schwangerschaftsabbruchs in einem dieser Stadien hängen sowohl von der Definition des fetalen Verlusts als auch von der Methode ab, die zur Messung des Ereignisses verwendet wird. Es besteht eine beträchtliche Variabilität in der Definition von frühem und spätem fetalem Verlust, die vom Ende der 20. Woche bis zur 28. Woche reicht. Die von der Weltgesundheitsorganisation (1977) empfohlenen Definitionen des fetalen und kindlichen Todes sind in Tabelle 1 aufgeführt. In den Vereinigten Staaten Das Gestationsalter, das die untere Grenze für Totgeburten festlegt, liegt heute allgemein bei 20 Wochen.
Tabelle 1. Definition von fetalem Verlust und Kindstod
| Spontane Abtreibung | ≤500 g oder 20-22 Wochen oder 25 cm Länge |
| Totgeburt | 500 g (1000 g International) nicht lebensfähig |
| Frühkindlicher Tod | Tod eines lebend geborenen Säuglings ≤7 Tage (168 Stunden) |
| Spätgeborener Tod | 7 Tage bis ≤28 Tage |
Quelle: Weltgesundheitsorganisation 1977.
Da die Mehrheit der früh abgetriebenen Föten Chromosomenanomalien aufweisen, wurde vorgeschlagen, zu Forschungszwecken eine feinere Unterscheidung zu treffen – zwischen frühem fetalem Verlust vor der 12. Schwangerschaftswoche und späterem fetalem Verlust (Källén 1988). Bei der Untersuchung später fetaler Verluste kann es auch angebracht sein, frühe neonatale Todesfälle einzubeziehen, da die Ursache ähnlich sein kann. Die WHO definiert den frühen Neugeborenentod als den Tod eines Säuglings im Alter von sieben Tagen oder jünger und den späten Neugeborenentod als Tod zwischen sieben und 29 Tagen. In Studien, die in Entwicklungsländern durchgeführt werden, ist es wichtig, zwischen präpartalen und intrapartalen Todesfällen zu unterscheiden. Aufgrund problematischer Geburten machen Todesfälle innerhalb der Geburt einen großen Teil der Totgeburten in weniger entwickelten Ländern aus.
In einer Übersicht von Kline, Stein und Susser (1989) von neun retrospektiven oder Querschnittsstudien lagen die fetalen Verlustraten vor der 20. Schwangerschaftswoche zwischen 5.5 und 12.6 %. Bei Erweiterung der Definition auf Verluste bis zur 28. Schwangerschaftswoche variierte die fetale Verlustrate zwischen 6.2 und 19.6 %. Die Raten des fetalen Verlusts bei klinisch anerkannten Schwangerschaften in vier prospektiven Studien hatten jedoch eine relativ enge Bandbreite von 11.7 bis 14.6 % für die Schwangerschaftsdauer von u bis 28 Wochen. Diese niedrigere Rate, die in prospektiven versus retrospektiven oder Querschnittdesigns zu sehen ist, kann auf Unterschiede in den zugrunde liegenden Definitionen, die falsche Angabe von induzierten Aborten als spontan oder die falsche Klassifizierung von verzögerter oder starker Menstruation als fetaler Verlust zurückzuführen sein.
Wenn okkulte Abtreibungen oder frühe „chemische“ Verluste, die durch einen erhöhten Gehalt an humanem Choriongonadotropin (hCG) identifiziert werden, einbezogen werden, steigt die Gesamtrate der spontanen Abtreibungen dramatisch an. In einer Studie mit hCG-Methoden betrug die Inzidenz eines subklinischen Verlustes befruchteter Eizellen nach der Implantation 22 % (Wilcox et al. 1988). In diesen Studien wurde Urin-hCG mit einem immunradiometrischen Assay unter Verwendung eines Detektionsantikörpers gemessen. Der ursprünglich von Wilcox verwendete Assay verwendete einen inzwischen ausgestorbenen polyklonalen Kaninchen-Antikörper mit hoher Affinität. Neuere Studien haben einen unerschöpflichen monoklonalen Antikörper verwendet, der weniger als 5 ml Urin für Wiederholungsproben benötigt. Der einschränkende Faktor für die Verwendung dieser Assays in beruflichen Feldstudien sind nicht nur die Kosten und Ressourcen, die für die Koordinierung der Sammlung, Lagerung und Analyse von Urinproben erforderlich sind, sondern auch die benötigte große Population. In einer Studie zum frühen Schwangerschaftsverlust bei Arbeiterinnen, die Videoanzeigeterminals (VDTs) ausgesetzt waren, wurden etwa 7,000 Frauen untersucht, um eine nutzbare Population von 700 Frauen zu erhalten. Diese Notwendigkeit der zehnfachen Bevölkerungsgröße, um eine angemessene Stichprobe zu erreichen, ergibt sich aus der Verringerung der verfügbaren Anzahl von Frauen aufgrund von Altersunfähigkeit, Sterilität und der Aufnahme ausschließlich von Frauen, die entweder keine Verhütungsmittel oder relativ unwirksame Formen der Empfängnisverhütung anwenden .
Herkömmlichere Beschäftigungsstudien haben aufgezeichnete oder Fragebogendaten verwendet, um spontane Abtreibungen zu identifizieren. Zu den erfassten Datenquellen gehören Vitalstatistiken sowie Aufzeichnungen von Krankenhäusern, niedergelassenen Ärzten und Ambulanzen. Die Verwendung von Aufzeichnungssystemen identifiziert nur einen Teil aller fötalen Verluste, hauptsächlich diejenigen, die nach Beginn der Schwangerschaftsvorsorge auftreten, typischerweise nach zwei bis drei ausbleibenden Perioden. Fragebogendaten werden per Post oder in persönlichen oder telefonischen Interviews erhoben. Durch die Befragung von Frauen zur Erhebung der Fortpflanzungsgeschichte ist eine vollständigere Dokumentation aller erkannten Verluste möglich. Zu den Fragen, die normalerweise in der Fortpflanzungsgeschichte enthalten sind, gehören alle Schwangerschaftsausgänge; Schwangerschaftsvorsorge; Familienanamnese von ungünstigen Schwangerschaftsergebnissen; Ehegeschichte; Ernährungszustand; Gewicht nach der Schwangerschaft; Höhe; Gewichtszunahme; Konsum von Zigaretten, Alkohol und verschreibungspflichtigen und nicht verschreibungspflichtigen Medikamenten; Gesundheitszustand der Mutter während und vor einer Schwangerschaft; und Exposition zu Hause und am Arbeitsplatz gegenüber physikalischen und chemischen Mitteln wie Vibrationen, Strahlung, Metallen, Lösungsmitteln und Pestiziden. Befragungsdaten zu Spontanaborten können eine wertvolle Informationsquelle sein, insbesondere wenn die Analyse solche ab der achten Schwangerschaftswoche und solche, die in den letzten 10 Jahren aufgetreten sind, umfasst.
Die wichtigsten physischen, genetischen, sozialen und umweltbedingten Faktoren im Zusammenhang mit Spontanaborten sind in Tabelle 2 zusammengefasst. Um sicherzustellen, dass die beobachtete Expositions-Wirkungs-Beziehung nicht auf eine verwirrende Beziehung mit einem anderen Risikofaktor zurückzuführen ist, ist es wichtig, die Risikofaktoren zu identifizieren, die kann mit dem Ergebnis von Interesse verbunden sein. Zustände, die mit fetalem Verlust verbunden sind, schließen Syphilis, Röteln, genitale Mycolasma-Infektionen, Herpes simplex, Uterusinfektionen und allgemeine Hyperpyrexie ein. Einer der wichtigsten Risikofaktoren für einen klinisch anerkannten Spontanabort ist eine Vorgeschichte von Schwangerschaften, die mit fetalem Verlust endeten. Eine höhere Gravidität ist mit einem erhöhten Risiko verbunden, dies ist jedoch möglicherweise nicht unabhängig von einer Vorgeschichte von Spontanaborten. Es gibt widersprüchliche Interpretationen der Gravidität als Risikofaktor aufgrund ihres Zusammenhangs mit dem Alter der Mutter, der Fortpflanzungsgeschichte und der Heterogenität von Frauen auf verschiedenen Graviditätsstufen. Die Raten spontaner Abtreibungen sind bei Frauen unter 16 und über 36 Jahren höher. Nach Berücksichtigung der Schwangerschaft und einer Vorgeschichte von Fehlgeburten wurde gezeigt, dass Frauen über 40 ein doppelt so hohes Risiko für einen fetalen Verlust haben wie jüngere Frauen. Das erhöhte Risiko für ältere Frauen wurde mit einer Zunahme von Chromosomenanomalien, insbesondere Trisomie, in Verbindung gebracht. Mögliche durch den Mann vermittelte Wirkungen im Zusammenhang mit fetalem Verlust wurden kürzlich überprüft (Savitz, Sonnerfeld und Olshaw 1994). Es zeigte sich eine stärkere Beziehung zur väterlichen Exposition gegenüber Quecksilber und Anästhesiegasen sowie eine suggestive, aber widersprüchliche Beziehung zur Exposition gegenüber Blei, Gummiherstellung, ausgewählten Lösungsmitteln und einigen Pestiziden.
Tabelle 2. Faktoren, die mit einem geringen Gestationsalter und fetalem Verlust assoziiert sind
| Klein für Gestationsalter | |
| Physikalisch-genetisch | Umwelt-sozial |
| Frühzeitige Lieferung Mehrfachgeburten Fehlgebildeter Fötus Hypertonie Plazenta- oder Nabelschnuranomalie Krankengeschichte der Mutter Geschichte von unerwünschten Schwangerschaftsergebnissen Rennen Chromosomenanomalien Geschlecht Mütterliche Größe, Gewicht, Gewichtszunahme Größe väterlicherseits Parität Dauer der Schwangerschaft Kurze Pause zwischen den Schwangerschaften |
Unterernährung Geringes Einkommen/schlechte Bildung Mütterliches Rauchen Alkoholkonsum der Mutter Berufliche Exposition Psychosozialer Stress Höhe Vorgeschichte von Infektionen Marihuana verwenden |
| Fetaler Verlust | |
| Physikalisch-genetisch | Umwelt-sozial |
| Höhere Schwerkraft Alter der Mutter Reihenfolge der Geburt Rennen Spontanabtreibung wiederholen Insulinabhängiger Diabetes Uterusstörungen Twinning Immunologischer Faktor Hormonelle Faktoren |
Sozioökonomischen Status Geschichte des Rauchens Verschreibungspflichtige und Freizeitdrogen Alkoholkonsum Schlechte Ernährung Infektionen/mütterliches Fieber Spermizide Beschäftigungsfaktoren Chemikalienexposition Bestrahlung |
Der Beschäftigungsstatus kann unabhängig von einer spezifischen physikalischen oder chemischen Gefahr ein Risikofaktor sein und kann als Confounder bei der Bewertung der beruflichen Exposition und spontanen Abtreibung wirken. Einige Forscher gehen davon aus, dass Frauen, die erwerbstätig bleiben, mit größerer Wahrscheinlichkeit eine ungünstige Schwangerschaftsgeschichte haben und infolgedessen weiter arbeiten können; andere glauben, dass diese Gruppe aufgrund höherer Einkommen und besserer Schwangerschaftsvorsorge eine von Natur aus fittere Subpopulation ist.
Angeborene Anomalien
Während der ersten 60 Tage nach der Empfängnis kann das sich entwickelnde Kind empfindlicher auf xenobiotische Giftstoffe reagieren als in jedem anderen Stadium des Lebenszyklus. Historisch gesehen beziehen sich Terata und angeborene Missbildungen auf strukturelle Defekte, die bei der Geburt bestehen und grob oder mikroskopisch, intern oder extern, erblich oder nicht erblich, einzeln oder mehrfach sein können. Angeborene Anomalien sind jedoch weiter gefasst und umfassen abnormales Verhalten, Funktion und Biochemie. Fehlbildungen können einzeln oder mehrfach auftreten; Chromosomendefekte führen im Allgemeinen zu mehreren Defekten, wohingegen einzelne Genveränderungen oder die Exposition gegenüber Umwelteinflüssen entweder einzelne Defekte oder ein Syndrom verursachen können.
Die Inzidenz von Fehlbildungen hängt vom Status des Kontus ab – Lebendgeburt, spontaner Abortus, Totgeburt. Insgesamt beträgt die Anomalierate bei spontanen Aborten etwa 19 %, eine Verzehnfachung gegenüber dem, was bei Lebendgeborenen beobachtet wird (Sheard, Fantel und Fitsimmons 1989). Bei totgeborenen Föten mit einem Gewicht von mehr als 32 g wurde eine Anomalierate von 500 % gefunden. Die Inzidenz schwerer Defekte bei Lebendgeburten beträgt etwa 2.24 % (Nelson und Holmes 1989). Die Prävalenz geringfügiger Mängel liegt zwischen 3 und 15 % (im Durchschnitt etwa 10 %). Geburtsanomalien sind mit genetischen Faktoren (10.1 %), multifaktorieller Vererbung (23 %), Uterusfaktoren (2.5 %), Zwillingsbildung (0.4 %) oder Teratogenen (3.2 %) assoziiert. Die Ursachen der verbleibenden Defekte sind unbekannt. Die Fehlbildungsraten sind bei Jungen um etwa 41 % höher als bei Mädchen, was durch die deutlich höhere Rate an Anomalien bei männlichen Geschlechtsorganen erklärt wird.
Eine Herausforderung bei der Untersuchung von Fehlbildungen ist die Entscheidung, wie Defekte für die Analyse gruppiert werden. Anomalien können nach mehreren Parametern klassifiziert werden, einschließlich Schweregrad (schwerwiegend, geringfügig), Pathogenese (Deformation, Störung), assoziiert versus isoliert, anatomisch nach Organsystem und ätiologische (z. B. chromosomale, einzelne Gendefekte oder teratogen induziert). Oft werden alle Fehlbildungen kombiniert oder die Kombination basiert entweder auf einer Major- oder Minor-Kategorisierung. Eine schwere Fehlbildung kann definiert werden als eine, die zum Tod führt, eine Operation oder medizinische Behandlung erfordert oder eine erhebliche körperliche oder psychische Behinderung darstellt. Der Grund für die Zusammenfassung von Anomalien zu großen Gruppen ist, dass die Mehrheit während der Organogenese ungefähr zur gleichen Zeit entsteht. Durch die Beibehaltung größerer Stichprobenumfänge wird also die Gesamtzahl der Fälle erhöht bei gleichzeitiger Erhöhung der statistischen Aussagekraft. Wenn jedoch der Expositionseffekt spezifisch für eine bestimmte Art von Fehlbildung ist (z. B. zentrales Nervensystem), kann eine solche Gruppierung den Effekt maskieren. Alternativ können Fehlbildungen nach Organsystemen gruppiert werden. Obwohl diese Methode eine Verbesserung sein kann, können bestimmte Defekte die Klasse dominieren, wie z. B. Varus-Deformitäten der Füße im Bewegungsapparat. Bei einer ausreichend großen Stichprobe besteht die optimale Vorgehensweise darin, die Defekte in embryologisch oder pathogenetisch homogene Gruppen einzuteilen (Källén 1988). Der Ausschluss oder Einschluss bestimmter Fehlbildungen, wie z. B. solche, die wahrscheinlich durch Chromosomenfehler, autosomal dominante Erkrankungen oder Fehlstellungen im Mutterleib verursacht werden, sollte in Betracht gezogen werden. Letztendlich muss bei der Analyse angeborener Anomalien ein Gleichgewicht zwischen der Aufrechterhaltung der Genauigkeit und der Beeinträchtigung der statistischen Aussagekraft gewahrt werden.
Eine Reihe von Umwelt- und Berufsgiften wurde mit angeborenen Anomalien bei den Nachkommen in Verbindung gebracht. Eine der stärksten Assoziationen ist der mütterliche Verzehr von mit Methylquecksilber kontaminierten Lebensmitteln, die morphologische, zentralnervöse und neurologische Verhaltensanomalien verursachen. In Japan wurde die Häufung von Fällen mit dem Verzehr von Fisch und Schalentieren in Verbindung gebracht, die mit Quecksilber aus dem Abwasser einer Chemiefabrik kontaminiert waren. Die am stärksten betroffenen Nachkommen entwickelten eine Zerebralparese. Die mütterliche Einnahme von polychlorierten Biphenylen (CBs) aus kontaminiertem Reisöl führte zu Babys mit verschiedenen Störungen, darunter Wachstumsverzögerung, dunkelbraune Hautpigmentierung, früher Zahndurchbruch, Zahnfleischhyperplasie, breite Sagittalnaht, Gesichtsödem und Exophthalmose. Berufe mit Exposition gegenüber Gemischen wurden mit einer Vielzahl von unerwünschten Folgen in Verbindung gebracht. Die Nachkommen von Frauen, die in der UL- und AER-Industrie arbeiteten, entweder in Laborarbeiten oder in Jobs, die „Umwandlungen“ oder AER-Veredelung beinhalteten, hatten ebenfalls ein erhöhtes Risiko für Defekte des Zentralnervensystems, des Herzens und der Mundspalte. Frauen, die in der Industrie oder im Bauwesen mit nicht näher bezeichneten Expositionen arbeiteten, hatten eine 50%ige Zunahme von Defekten des Zentralnervensystems, und Frauen, die im Transport- und Kommunikationswesen arbeiteten, hatten ein doppelt so hohes Risiko, ein Kind mit einer Mundspalte zu bekommen. Tierärzte stellen eine einzigartige Gruppe von medizinischem Personal dar, das Anästhesiegasen, Strahlung, Verletzungen durch Tiertritte, Insektiziden und zoonotischen Krankheiten ausgesetzt ist. Obwohl kein Unterschied in der Rate spontaner Aborte oder im Geburtsgewicht der Nachkommen zwischen Tierärztinnen und Juristinnen festgestellt wurde, gab es bei Tierärzten einen signifikanten Überschuss an Geburtsfehlern (Schenker et al. 1990). Listen mit bekannten, möglichen und unwahrscheinlichen Teratogenen sind ebenso verfügbar wie Computerdatenbanken und Risikolinien, um aktuelle Informationen über potenzielle Teratogene zu erhalten (Paul 1993). Die Bewertung angeborener Anomalien in einer Berufskohorte ist jedoch aufgrund der für die statistische Aussagekraft erforderlichen großen Stichprobengröße und unserer begrenzten Fähigkeit, spezifische Expositionen zu identifizieren, die während eines engen Zeitfensters, hauptsächlich der ersten 55 Tage der Schwangerschaft, auftreten, besonders schwierig.
Klein für Gestationsalter
Unter den vielen Faktoren, die mit dem Überleben von Säuglingen zusammenhängen, ist die körperliche Unterentwicklung im Zusammenhang mit niedrigem Geburtsgewicht (LBW) eines der größten Risiken. Eine signifikante Gewichtszunahme des Fötus beginnt erst im zweiten Trimester. Der Concetus wiegt mit acht Wochen 1 g, mit 14 Wochen 12 g und mit 1.1 Wochen 28 kg. Danach werden bis zum Termin alle sechs Wochen weitere 1.1 kg zugenommen. Das normale Neugeborene wiegt zum Zeitpunkt der Geburt etwa 3,200 g. Das Gewicht des Neugeborenen hängt von seiner Wachstumsrate und seinem Gestationsalter bei der Geburt ab. Ein wachstumsverzögerter Säugling wird als klein für das Gestationsalter (SGA) bezeichnet. Wenn ein Kind vor der Geburt geboren wird, hat es ein reduziertes Gewicht, ist aber nicht unbedingt wachstumsverzögert. Faktoren, die mit einer Frühgeburt in Verbindung stehen, werden an anderer Stelle diskutiert, und der Schwerpunkt dieser Diskussion liegt auf dem wachstumsverzögerten Neugeborenen. Die Begriffe SGA und LBW werden synonym verwendet. Ein Säugling mit niedrigem Geburtsgewicht liegt unter 2,500 g, ein sehr niedriges Geburtsgewicht unter 1,500 g und ein extrem niedriges Geburtsgewicht unter 1,000 g (WHO 1969).
Bei der Untersuchung der Ursachen des verminderten Wachstums ist es wichtig, zwischen asymmetrischer und symmetrischer Wachstumsverzögerung zu unterscheiden. Asymmetrische Wachstumsretardierung, dh wenn das Gewicht mehr als die Skelettstruktur beeinflusst wird, ist hauptsächlich mit einem Risikofaktor verbunden, der während der späten Schwangerschaft wirkt. Andererseits dürfte eine symmetrische Wachstumsretardierung eher mit einer Ätiologie assoziiert sein, die sich über die gesamte Schwangerschaft erstreckt (Kline, Stein und Susser 1989). Der Unterschied in den Raten zwischen asymmetrischer und symmetrischer Wachstumsverzögerung wird besonders deutlich, wenn man Entwicklungs- und Industrieländer vergleicht. Die Rate der Wachstumsverzögerung in Entwicklungsländern beträgt 10 bis 43 % und ist hauptsächlich symmetrisch, wobei der wichtigste Risikofaktor schlechte Ernährung ist. In entwickelten Ländern ist die fetale Wachstumsverzögerung normalerweise viel geringer, 3 bis 8 %, und im Allgemeinen asymmetrisch mit einer multifaktoriellen Ätiologie. Daher schwankt weltweit der Anteil der Säuglinge mit niedrigem Geburtsgewicht, die eher als intrauterin wachstumsverzögert als als Frühgeborene definiert werden, dramatisch. In Schweden und den Vereinigten Staaten beträgt der Anteil etwa 45 %, während er in Entwicklungsländern wie Indien zwischen etwa 79 und 96 % schwankt (Villar und Belizan 1982).
Studien über die Hungersnot in den Niederlanden zeigten, dass das auf das dritte Trimenon beschränkte Hungern das fötale Wachstum in einem asymmetrischen Muster unterdrückte, wobei das Geburtsgewicht hauptsächlich und der Kopfumfang am wenigsten betroffen war (Stein, Susser und Saenger 1975). Asymmetrie des Wachstums wurde auch in Studien zu Umweltbelastungen beobachtet. In einer Studie an 202 werdenden Müttern, die in Wohngebieten mit hohem Bleiexpositionsrisiko lebten, wurden pränatale mütterliche Blutproben zwischen der 28. und 1989. Schwangerschaftswoche entnommen (Bornschein, Grote und Mitchell 2.5). Die Blutbleispiegel waren sowohl mit einem verringerten Geburtsgewicht als auch mit einer verringerten Geburtslänge assoziiert, jedoch nicht mit einem Kopfumfang, nachdem andere relevante Risikofaktoren wie Schwangerschaftsdauer, sozioökonomischer Status und Alkohol- oder Zigarettenkonsum angepasst wurden. Der Nachweis von Blei im mütterlichen Blut als Faktor für die Geburtsdauer wurde ausschließlich bei kaukasischen Säuglingen beobachtet. Die Geburtslänge kaukasischer Säuglinge verringerte sich um etwa 30 cm pro logarithmischer Einheit des mütterlichen Blutbleizuwachses. Auf die Auswahl der Ergebnisvariablen sollte geachtet werden. Wenn nur das Geburtsgewicht für die Untersuchung ausgewählt worden wäre, wäre die Feststellung der Auswirkungen von Blei auf andere Wachstumsparameter möglicherweise übersehen worden. Auch wenn Kaukasier und Afroamerikaner in der obigen Analyse gepoolt worden wären, wären die unterschiedlichen Auswirkungen auf Kaukasier, möglicherweise aufgrund genetischer Unterschiede in der Speicher- und Bindungskapazität von Blei, möglicherweise übersehen worden. Ein signifikanter Confounding-Effekt wurde auch zwischen pränatalem Blutblei und mütterlichem Alter und dem Geburtsgewicht der Nachkommen nach Adjustierung für andere Kovariablen beobachtet. Die Ergebnisse zeigen, dass bei einer 20-jährigen Frau mit einem geschätzten Blutbleispiegel von etwa 2,500 mg/dl der Nachwuchs ungefähr 3,000 g wog, verglichen mit ungefähr 20 g bei einer XNUMX-jährigen Frau mit ähnlichen Bleiwerten. Die Forscher spekulierten, dass dieser beobachtete Unterschied darauf hindeuten könnte, dass ältere Frauen empfindlicher auf die zusätzliche Belastung durch Bleiexposition reagieren oder dass ältere Frauen möglicherweise eine höhere Gesamtbleibelastung durch eine größere Anzahl von Jahren der Exposition oder höhere Bleikonzentrationen in der Umgebung hatten, als sie Kinder waren. Ein weiterer Faktor kann ein erhöhter Blutdruck sein. Nichtsdestotrotz ist die wichtige Lektion, dass eine sorgfältige Untersuchung von Subpopulationen mit hohem Risiko nach Alter, Rasse, wirtschaftlichem Status, täglichen Lebensgewohnheiten, Geschlecht der Nachkommen und anderen genetischen Unterschieden erforderlich sein kann, um die subtileren Auswirkungen von Expositionen auf das fötale Wachstum zu entdecken und Entwicklung.
Risikofaktoren im Zusammenhang mit niedrigem Geburtsgewicht sind in Tabelle 5 zusammengefasst. Die soziale Schicht, gemessen an Einkommen oder Bildung, bleibt ein Risikofaktor in Situationen, in denen keine ethnischen Unterschiede bestehen. Andere Faktoren, die unter sozialer Klasse oder Rasse wirken können, können Zigarettenrauchen, körperliche Arbeit, Schwangerschaftsvorsorge und Ernährung sein. Frauen im Alter zwischen 25 und 29 Jahren gebären am seltensten einen wachstumsverzögerten Nachwuchs. Mütterliches Rauchen erhöht bei starken Rauchern das Risiko für Kinder mit niedrigem Geburtsgewicht um etwa 200 %. Mütterliche Erkrankungen im Zusammenhang mit LBW umfassen Plazentaanomalien, Herzerkrankungen, Viruspneumonie, Lebererkrankungen, Reeklamsie, Eklamsie, chronische Hypertonie, Gewichtszunahme und Hyeremesis. Eine ungünstige Schwangerschaftsanamnese mit fetalem Verlust, Frühgeburt oder früherem LBW-Säugling erhöht das Risiko eines aktuellen Frühgeborenen mit niedrigem Geburtsgewicht um das Zwei- bis Vierfache. Ein Geburtsabstand von weniger als einem Jahr verdreifacht das Risiko, einen Nachwuchs mit niedrigem Geburtsgewicht zu bekommen. Chromosomenanomalien, die mit abnormalem Wachstum verbunden sind, umfassen das Down-Syndrom, Trisomie 18 und die meisten Missbildungssyndrome.
Das Rauchen von Zigaretten ist eines der primären Verhaltensweisen, das am unmittelbarsten mit geringeren Nachkommen in Verbindung steht. Es hat sich gezeigt, dass das Rauchen der Mutter während der Schwangerschaft das Risiko für ein niedriges Geburtsgewicht des Nachwuchses um das Zwei- bis Dreifache erhöht und ein Gesamtgewichtsdefizit zwischen 150 und 400 g verursacht. Nikotin und Kohlenmonoxid gelten als die wahrscheinlichsten Erreger, da beide schnell und referenziell über die Plazenta übertragen werden. Nikotin ist ein starker Vasokonstriktor, und es wurden signifikante Unterschiede in der Größe der Nabelschnurgefäße rauchender Mütter nachgewiesen. Kohlenmonoxidwerte im Zigarettenrauch reichen von 20,000 bis 60,000 m. Kohlenmonoxid hat eine 210-mal höhere Affinität zu Hämoglobin als Sauerstoff, und aufgrund der niedrigeren arteriellen Sauerstoffspannung ist der Fötus besonders gefährdet. Andere haben vorgeschlagen, dass diese Wirkungen nicht auf das Rauchen zurückzuführen sind, sondern auf Eigenschaften von Rauchern zurückzuführen sind. Sicherlich sollten Berufe mit potenzieller Kohlenmonoxidbelastung, wie z. B. solche im Zusammenhang mit ul und aer, Hochöfen, Acetylen, Brauereien, Ruß, Koksöfen, Werkstätten, organisch-chemischen Synthesizern und Erdölraffinerien, als mögliche Berufe mit hohem Risiko für schwangere Arbeitnehmerinnen angesehen werden.
Ethanol ist auch ein weit verbreitetes und erforschtes Mittel, das mit fetaler Wachstumsverzögerung (sowie mit angeborenen Anomalien) in Verbindung gebracht wird. In einer prospektiven Studie mit 9,236 Geburten wurde festgestellt, dass ein mütterlicher Alkoholkonsum von mehr als 1.6 Unzen pro Tag mit einer Zunahme von Totgeburten und wachstumsretardierten Säuglingen einherging (Kaminski, Rumeau und Schwartz 1978). Eine kleinere Säuglingslänge und ein kleinerer Kopfumfang hängen auch mit der mütterlichen Alkoholaufnahme zusammen.
Bei der Bewertung der möglichen Auswirkungen von Expositionen auf das Geburtsgewicht müssen einige problematische Aspekte berücksichtigt werden. Eine Frühgeburt sollte als mögliches vermittelndes Ergebnis in Betracht gezogen und die potenziellen Auswirkungen auf das Gestationsalter berücksichtigt werden. Darüber hinaus haben Schwangerschaften mit längerer Gestationsdauer auch eine längere Möglichkeit der Exposition. Wenn genügend Frauen bis spät in die Schwangerschaft arbeiten, kann die längste kumulative Exposition rein als Artefakt mit dem ältesten Gestationsalter und den schwersten Babys in Verbindung gebracht werden. Es gibt eine Reihe von Verfahren, die verwendet werden können, um dieses Problem zu überwinden, einschließlich einer Variante des Cox-Sterbetabellen-Regressionsmodells, das die Fähigkeit besitzt, zeitabhängige Kovariablen zu verarbeiten.
Ein weiteres Problem besteht darin, wie man ein erniedrigtes Geburtsgewicht definiert. Oft definieren Studien ein geringeres Geburtsgewicht als dichotome Variable, weniger als 2,500 g. Die Exposition muss jedoch eine sehr starke Wirkung haben, um eine drastische Gewichtsabnahme des Säuglings zu bewirken. Das als kontinuierliche Variable definierte und in einem multiplen Regressionsmodell analysierte Geburtsgewicht ist empfindlicher für die Erkennung subtiler Effekte. Der relative Mangel an signifikanten Befunden in der Literatur in Bezug auf berufliche Expositionen und SGA-Säuglinge kann in der Fachwelt durch das Ignorieren dieser Design- und Analyseprobleme verursacht werden.
Schlussfolgerungen
Studien zu unerwünschten Schwangerschaftsausgängen müssen Expositionen während eines ziemlich engen Zeitfensters charakterisieren. Wenn die Frau während eines kritischen Zeitraums wie der Organogenese an einen anderen Arbeitsplatz versetzt oder entlassen wurde, kann die Expositions-Wirkungs-Beziehung stark verändert sein. Daher muss der Prüfarzt im Vergleich zu anderen Studien zu chronischen Krankheiten, bei denen Fehler von wenigen Monaten oder sogar Jahren nur minimale Auswirkungen haben können, einen hohen Standard bei der Identifizierung der Exposition der Frau während eines kritisch kurzen Zeitraums einhalten.
Uteruswachstumsretardierung, angeborene Anomalien und Spontanaborte werden häufig in Studien zur beruflichen Exposition bewertet. Es gibt mehr als einen Ansatz, um jedes Ergebnis zu bewerten. Diese Endpunkte sind sowohl aufgrund der psychologischen als auch der finanziellen Kosten von Bedeutung für die öffentliche Gesundheit. Allgemein wurde eine Nichtspezifität in den Expositions-Ergebnis-Beziehungen beobachtet, z. B. bei Exposition gegenüber Blei, Anästhesiegasen und Lösungsmitteln. Aufgrund der potenziellen Unschärfe in der Expositions-Wirkungs-Beziehung sollten Studien so konzipiert werden, dass mehrere Endpunkte bewertet werden, die mit einer Reihe möglicher Mechanismen verbunden sind.
Frühgeburt und Arbeit
Die Vereinbarkeit von Beruf und Mutterschaft ist ein wichtiges Thema der öffentlichen Gesundheit in den Industrieländern, in denen mehr als 50 % der Frauen im gebärfähigen Alter außer Haus arbeiten. Berufstätige Frauen, Gewerkschaften, Arbeitgeber, Politiker und Kliniker suchen alle nach Möglichkeiten, arbeitsbedingte ungünstige Fortpflanzungsergebnisse zu verhindern. Frauen möchten während der Schwangerschaft weiterarbeiten und empfinden möglicherweise sogar den Rat ihres Arztes zu Änderungen des Lebensstils während der Schwangerschaft als überfürsorglich und unnötig restriktiv.
Physiologische Folgen der Schwangerschaft
An dieser Stelle wäre es sinnvoll, auf einige der physiologischen Folgen einer Schwangerschaft einzugehen, die die Arbeit beeinträchtigen können.
Eine schwangere Frau macht tiefgreifende Veränderungen durch, die es ihr ermöglichen, sich an die Bedürfnisse des Fötus anzupassen. Die meisten dieser Veränderungen beinhalten die Veränderung physiologischer Funktionen, die empfindlich auf Haltungsänderungen oder körperliche Aktivität reagieren – das Kreislaufsystem, das Atmungssystem und der Wasserhaushalt. Infolgedessen können bei körperlich aktiven schwangeren Frauen einzigartige physiologische und physiopathologische Reaktionen auftreten.
Die wichtigsten physiologischen, anatomischen und funktionellen Veränderungen bei Schwangeren sind (Mamelle et al. 1982):
- Ein Anstieg des peripheren Sauerstoffbedarfs, der zu einer Veränderung des Atmungs- und Kreislaufsystems führt. Das Tidalvolumen beginnt ab dem dritten Monat anzusteigen und kann bis zum Ende der Schwangerschaft 40 % der Re-Schwangerschaftswerte betragen. Die daraus resultierende Zunahme des Gasaustauschs kann die Gefahr des Einatmens toxischer flüchtiger Stoffe erhöhen, während eine Hyperventilation im Zusammenhang mit einem erhöhten Atemzugvolumen Kurzatmigkeit bei Anstrengung verursachen kann.
- Das Herzzeitvolumen steigt von Beginn der Schwangerschaft an aufgrund einer Zunahme des Blutvolumens. Dies verringert die Anpassungsfähigkeit des Herzens an Belastungen und erhöht den venösen Druck in den unteren Gliedmaßen, was das Stehen über längere Zeit erschwert.
- Anatomische Veränderungen während der Schwangerschaft, einschließlich einer Übertreibung der dorsolumbalen Lordose, einer Vergrößerung des Stützpolygons und einer Zunahme des Bauchvolumens, beeinträchtigen statische Aktivitäten.
- Während der Schwangerschaft treten eine Vielzahl anderer funktioneller Veränderungen auf. Übelkeit und Erbrechen führen zu Müdigkeit; Tagesmüdigkeit führt zu Unaufmerksamkeit; Stimmungsschwankungen und Angstgefühle können zu zwischenmenschlichen Konflikten führen.
- Interessant ist schließlich, dass der tägliche Energiebedarf während der Schwangerschaft dem Bedarf von zwei bis vier Stunden Arbeit entspricht.
Aufgrund dieser tiefgreifenden Veränderungen können berufliche Expositionen besondere Folgen für schwangere Frauen haben und zu ungünstigen Schwangerschaftsausgängen führen.
Epidemiologische Studien zu Arbeitsbedingungen und Frühgeburten
Obwohl es viele mögliche ungünstige Schwangerschaftsausgänge gibt, überprüfen wir hier die Daten zur Frühgeburt, definiert als die Geburt eines Kindes vor der 37. Schwangerschaftswoche. Frühgeburten sind mit niedrigem Geburtsgewicht und erheblichen Komplikationen für das Neugeborene verbunden. Es bleibt ein großes Problem für die öffentliche Gesundheit und ist eine anhaltende Neubeschäftigung unter Geburtshelfern.
Als wir Mitte der 1980er Jahre mit der Forschung auf diesem Gebiet begannen, gab es in Frankreich einen relativ starken gesetzlichen Schutz der Gesundheit schwangerer Frauen, wobei der vorgeburtliche Mutterschaftsurlaub sechs Wochen vor dem Geburtstermin beginnen musste. Obwohl die Frühgeburtenrate seitdem von 10 auf 7 % gesunken ist, scheint sie sich eingependelt zu haben. Da die medizinische Prävention offenbar an die Grenzen ihrer Möglichkeiten gestoßen war, untersuchten wir Risikofaktoren, die einer sozialen Intervention zugänglich sein könnten. Unsere Hypothesen lauteten wie folgt:
- Ist Arbeit per se ein Risikofaktor für Frühgeburten?
- Sind bestimmte Berufe mit einem erhöhten Frühgeburtsrisiko verbunden?
- Stellen bestimmte Arbeitsbedingungen eine Gefahr für die Schwangere und den Fötus dar?
- Gibt es sozialpräventive Maßnahmen, die helfen könnten, das Risiko einer Frühgeburt zu verringern?
Unsere erste Studie, die 1977–78 in zwei Entbindungsstationen von Krankenhäusern durchgeführt wurde, untersuchte 3,400 Frauen, von denen 1,900 während der Schwangerschaft arbeiteten und 1,500 zu Hause blieben (Mamelle, Laumon und Lazar 1984). Die Frauen wurden unmittelbar nach der Entbindung befragt und gebeten, ihren Wohn- und Arbeitsalltag während der Schwangerschaft so genau wie möglich zu beschreiben.
Wir haben folgende Ergebnisse erhalten:
Arbeit an sich
Die bloße Tatsache, außer Haus zu arbeiten, kann nicht als Risikofaktor für eine Frühgeburt angesehen werden, da zu Hause bleibende Frauen eine höhere Frühgeburtenrate aufwiesen als außer Haus arbeitende Frauen (7.2 versus 5.8 %).
Arbeitsbedingungen
Eine zu lange Arbeitswoche scheint ein Risikofaktor zu sein, da die Frühgeburtenrate regelmäßig mit der Zahl der Arbeitsstunden zunahm. Beschäftigte im Einzelhandel, medizinische Sozialarbeiter, Facharbeiter und Servicekräfte waren einem höheren Frühgeburtlichkeitsrisiko ausgesetzt als Büroangestellte, Lehrer, Führungskräfte, Facharbeiter oder Vorgesetzte. Die vorzeitigen Raten in den beiden Gruppen betrugen 8.3 bzw. 3.8 %.
Tabelle 1. Identifizierte Ursachen für Ermüdung am Arbeitsplatz
| Arbeitsermüdungsindex | „HIGH“-Index, wenn: |
| Körperhaltung | Stehen für mehr als 3 Stunden pro Tag |
| Arbeiten an Maschinen | Arbeiten an industriellen Förderbändern; selbstständiges Arbeiten an Industriemaschinen mit hohem Kraftaufwand |
| Physische Belastung | Kontinuierliche oder periodische körperliche Anstrengung; Tragen von Lasten von mehr als 10 kg |
| Geistige Belastung | Routinearbeit; abwechslungsreiche Aufgaben, die wenig Aufmerksamkeit erfordern, ohne Anregung |
| Arbeitsumfeld | Erheblicher Geräuschpegel; kalte Temperatur; sehr feuchte Atmosphäre; Umgang mit chemischen Stoffen |
Quelle: Mamelle, Laumon und Lazar 1984.
Die Aufgabenanalyse ermöglichte die Identifizierung von fünf Ursachen für berufliche Ermüdung: Körperhaltung, Arbeit mit Industriemaschinen, körperliche Arbeitsbelastung, geistige Arbeitsbelastung und das Arbeitsumfeld. Jede dieser Quellen berufsbedingter Müdigkeit stellt einen Risikofaktor für Frühgeburten dar (siehe Tabellen 1 und 2).
Tabelle 2. Relative Risiken (RR) und Fatigue-Indizes für Frühgeburten
| Index | Niedriger Index % | Hoher Index % | RR | Statistische Signifikanz |
| Körperhaltung | 4.5 | 7.2 | 1.6 | Signifikant |
| Arbeiten an Maschinen | 5.6 | 8.8 | 1.6 | Signifikant |
| Physische Belastung | 4.1 | 7.5 | 1.8 | Hoch signifikant |
| Geistige Belastung | 4.0 | 7.8 | 2.0 | Hoch signifikant |
| Arbeitsumfeld | 4.9 | 9.4 | 1.9 | Hoch signifikant |
Quelle: Mamelle, Laumon und Lazar 1984.
Die Exposition gegenüber mehreren Quellen von Müdigkeit kann zu ungünstigen Schwangerschaftsausgängen führen, wie durch den signifikanten Anstieg der Rate an Frühgeburten mit einer erhöhten Anzahl von Ursachen für Müdigkeit belegt wird (Tabelle 3). So waren 20 % der Frauen gleichzeitig mindestens drei Quellen von Müdigkeit ausgesetzt und hatten eine doppelt so hohe Frühgeburtenrate wie andere Frauen. Arbeitsmüdigkeit und übermäßig lange Arbeitswochen wirken sich kumulativ aus, so dass Frauen, die während langer Arbeitswochen stark ermüdet sind, eine noch höhere vorzeitige Rate aufweisen. Frühgeburtsraten steigen weiter, wenn die Frau auch einen medizinischen Risikofaktor hat. Die Erkennung von Berufsmüdigkeit ist daher noch wichtiger als die Erkennung medizinischer Risikofaktoren.
Tabelle 3. Relatives Frühgeburtlichkeitsrisiko nach Anzahl der Berufsmüdigkeitsindizes
| Anzahl hoch Ermüdungsindizes |
Verhältnis von exponierte Frauen % |
Geschätzt relatives Risiko |
| 0 | 24 | 1.0 |
| 1 | 28 | 2.2 |
| 2 | 25 | 2.4 |
| 3 | 15 | 4.1 |
| 4-5 | 8 | 4.8 |
Quelle: Mamelle, Laumon und Lazar 1984
Europäische und nordamerikanische Studien haben unsere Ergebnisse bestätigt, und unsere Müdigkeitsskala hat sich in anderen Umfragen und Ländern als reproduzierbar erwiesen.
In einer Fall-Kontroll-Follow-u-Studie, die einige Jahre später in Frankreich auf denselben Entbindungsstationen durchgeführt wurde (Mamelle und Munoz 1987) , waren nur zwei der fünf zuvor definierten Fatigue-Indizes signifikant mit der Frühgeburt verbunden. Zu beachten ist jedoch, dass Frauen in dieser Zeit durch arbeitsplatzbezogene Präventivmaßnahmen eine größere Sitzgelegenheit hatten und von körperlich anstrengenden Tätigkeiten abgezogen wurden. Die Fatigue-Skala blieb dennoch ein Prädiktor für Frühgeburten in dieser zweiten Studie.
In einer Studie in Montreal, Quebec (McDonald et al. 1988) wurden 22,000 schwangere Frauen nachträglich zu ihren Arbeitsbedingungen befragt. Lange Arbeitswochen, wechselnde Schichtarbeit und das Tragen schwerer Lasten zeigten deutliche Auswirkungen. Die anderen untersuchten Faktoren schienen nicht mit Frühgeburten in Zusammenhang zu stehen, obwohl es einen signifikanten Zusammenhang zwischen Frühgeburten und einer Fatigue-Skala zu geben scheint, die auf der Gesamtzahl der Fatigue-Quellen basiert.
In einer französischen retrospektiven Studie an einer repräsentativen Stichprobe von 5,000 Schwangeren wurde mit Ausnahme der Arbeit an Industriemaschinen kein signifikanter Zusammenhang zwischen Arbeitsbedingungen und Frühgeburtlichkeit gefunden (Saurel-Cubizolles und Kaminski 1987). Eine von uns inspirierte Fatigue-Skala zeigte jedoch einen signifikanten Zusammenhang mit Frühgeburten.
In den Vereinigten Staaten bestätigten Homer, Beredford und James (1990) in einer historischen Kohortenstudie den Zusammenhang zwischen körperlicher Arbeitsbelastung und einem erhöhten Risiko einer Frühgeburt. Teitelman und Mitarbeiter (1990) zeigten in einer prospektiven Studie mit 1,200 schwangeren Frauen, deren Arbeit auf der Grundlage der Berufsbeschreibung als sitzend, aktiv oder stehend eingestuft wurde, einen Zusammenhang zwischen der Arbeit im Stehen und einer Frühgeburt.
Barbara Luke und Mitarbeiter (im Druck) führten eine retrospektive Studie über US-amerikanische Krankenschwestern durch, die während der Schwangerschaft arbeiteten. Unter Verwendung unserer Berufsrisikoskala erzielte sie ähnliche Ergebnisse wie wir, nämlich einen Zusammenhang zwischen Frühgeburten und langen Arbeitswochen, Steharbeit, hoher Arbeitsbelastung und ungünstigem Arbeitsumfeld. Darüber hinaus war das Risiko einer Frühgeburt bei Frauen mit gleichzeitiger Exposition gegenüber drei oder vier Erschöpfungsquellen signifikant höher. Es sollte beachtet werden, dass diese Studie mehr als die Hälfte aller Krankenschwestern in den Vereinigten Staaten umfasste.
Es wurden jedoch widersprüchliche Ergebnisse berichtet. Dies kann auf kleine Stichprobenumfänge (Berkowitz 1981), unterschiedliche Definitionen von vorzeitig (Launer et al. 1990) und die Einstufung der Arbeitsbedingungen auf der Grundlage der Stellenbeschreibung statt der tatsächlichen Arbeitsplatzanalyse (Klebanoff, Shiono und Carey 1990) zurückzuführen sein. In einigen Fällen wurden Arbeitsplätze nur theoretisch charakterisiert, zB durch den Arbeitsmediziner und nicht durch die Frauen selbst (Peoples-Shes et al. 1991). Uns ist es wichtig, die subjektive Erschöpfung, also die Erschöpfung, wie sie von Frauen beschrieben und erlebt wird, in den Studien zu berücksichtigen.
Schließlich ist es möglich, dass die negativen Ergebnisse mit der Umsetzung von Präventivmaßnahmen zusammenhängen. Dies war der Fall in der prospektiven Studie von Ahlborg, Bodin und Hogstedt (1990), in der 3,900 aktive schwedische Frauen bei ihrem ersten vorgeburtlichen Besuch einen selbstausgefüllten Fragebogen ausfüllten. Der einzige berichtete Risikofaktor für Frühgeburten war das mehr als 12-malige Tragen von Lasten über 50 kg pro Woche, und selbst dann war das relative Risiko von 1.7 nicht signifikant. Ahlborg selbst weist darauf hin, dass für schwangere Frauen, die ermüdende Arbeit verrichten, vorbeugende Maßnahmen in Form von Beihilfen zum Mutterschaftsurlaub und dem Recht auf weniger ermüdende Arbeit in den zwei Monaten vor dem Fälligkeitstermin eingeführt wurden. Bei Frauen, die ihre Arbeit als ermüdend und mit dem Tragen schwerer Lasten verbunden beschreiben, war der Mutterschaftsurlaub fünfmal so häufig. Ahlborg kommt zu dem Schluss, dass das Risiko einer Frühgeburt durch diese vorbeugenden Maßnahmen möglicherweise minimiert wurde.
Präventive Interventionen: Französische Beispiele
Sind die Ergebnisse ätiologischer Studien überzeugend genug, um präventive Interventionen anzuwenden und zu evaluieren? Zunächst muss die Frage beantwortet werden, ob es eine gesundheitspolitische Rechtfertigung für die Anwendung sozialpräventiver Maßnahmen gibt, die darauf abzielen, die Rate der Frühgeburten zu senken.
Anhand von Daten aus unseren bisherigen Studien haben wir den Anteil berufsbedingter Frühgeburten geschätzt. Unter der Annahme einer Frühgeburtenrate von 10 % in Populationen, die intensiver Müdigkeit ausgesetzt sind, und einer Rate von 4.5 % in nicht exponierten Populationen, schätzen wir, dass 21 % der Frühgeburten durch berufliche Faktoren verursacht werden. Die Verringerung der Ermüdung am Arbeitsplatz könnte daher dazu führen, dass ein Fünftel aller Frühgeburten bei berufstätigen Frauen in Frankreich eliminiert werden. Dies ist eine hinreichende Rechtfertigung für die Umsetzung sozialpräventiver Maßnahmen.
Welche vorbeugenden Maßnahmen können angewendet werden? Die Ergebnisse aller Studien lassen den Schluss zu, dass Arbeitszeiten reduziert, Ermüdungserscheinungen durch Arbeitsplatzumbau verringert, Arbeitspausen zugelassen und die Schwangerschaftswoche verlängert werden können. Es stehen drei kostenäquivalente Alternativen zur Verfügung:
- Reduzierung der Wochenarbeitszeit auf 30 Stunden ab der 20. Schwangerschaftswoche
- ab der 20. Schwangerschaftswoche eine monatliche Arbeitspause von einer Woche vorschreiben
- Beginn der Karenz ab der 28. Schwangerschaftswoche.
An dieser Stelle sei daran erinnert, dass die französische Gesetzgebung die folgenden vorbeugenden Maßnahmen für schwangere Frauen vorsieht:
- garantierte Beschäftigung nach der Geburt
- Verkürzung des Arbeitstages um 30 bis 60 Minuten durch Tarifverträge
- Arbeitsplatzumbau bei Schwangerschaftsunverträglichkeit
- Arbeitspausen während der Schwangerschaft, angeordnet von behandelnden Ärzten
- vorgeburtlicher Mutterschaftsurlaub sechs Wochen vor dem Geburtstermin, weitere zwei Wochen bei Komplikationen möglich
- Mutterschaftsurlaub nach der Geburt von zehn Wochen.
Eine einjährige prospektive Beobachtungsstudie mit 23,000 Frauen, die in 50 Unternehmen in der Region Rhône-Ales in Frankreich beschäftigt waren (Bertucat, Mamelle und Munoz 1987), untersuchte die Auswirkungen ermüdender Arbeitsbedingungen auf Frühgeburten. Über den Zeitraum der Studie wurden 1,150 Babys in der Studienpopulation geboren. Wir analysierten die Anpassung der Arbeitsbedingungen an eine Schwangerschaft und die Beziehung dieser Anpassungen zur Frühgeburt (Mamelle, Bertucat und Munoz 1989) und stellten fest, dass:
- Arbeitsplatzmodifikation wurde nur für 8 % der Frauen reformiert.
- 33 % der Frauen arbeiteten in ihren normalen Schichten, bei den anderen verkürzte sich der Arbeitstag um 30 bis 60 Minuten.
- 50 % der Frauen haben neben ihrem vorgeburtlichen Mutterschaftsurlaub mindestens eine Arbeitspause eingelegt; In einem Drittel der Fälle war Müdigkeit die Ursache.
- 90 % der Frauen beendeten ihre Erwerbstätigkeit vor Beginn ihres gesetzlichen Mutterschaftsurlaubs und erhielten mindestens den zweiwöchigen Urlaub, der im Fall von Schwangerschaftskomplikationen vorgesehen ist; In der Hälfte der Fälle war Müdigkeit die Ursache.
- Insgesamt betrug die tatsächliche Dauer des vorgeburtlichen Mutterschaftsurlaubs in Anbetracht des gesetzlichen Mutterschaftsurlaubs von sechs Wochen vor dem Fälligkeitstermin (mit zusätzlichen zwei Wochen, die in einigen Fällen verfügbar sind) 12 Wochen in dieser Gruppe von Frauen, die ermüdenden Arbeitsbedingungen ausgesetzt waren.
Haben diese Änderungen der Arbeit Auswirkungen auf den Ausgang der Schwangerschaft? Sowohl die Arbeitsplatzumstellung als auch die leichte Verkürzung des Arbeitstages (30 auf 60 min) waren mit nicht signifikanten Reduktionen des Frühgeburtlichkeitsrisikos verbunden. Wir glauben, dass eine weitere Verkürzung der Wochenarbeitszeit eine größere Wirkung hätte (Tabelle 4).
Tabelle 4. Relative Frühgeburtlichkeitsrisiken im Zusammenhang mit Änderungen der Arbeitsbedingungen
| Änderungen in Arbeit Bedingungen |
Anzahl Frauen | Frühzeitig Geburtenraten (%) |
Relatives Risiko (95 % Konfidenzintervall) |
| Veränderung der Arbeitssituation | |||
| Nein Ja |
1,062 87 |
6.2 3.4 |
0.5 (0.2-1.6) |
| Reduzierung der Wochenarbeitszeit | |||
| Nein Ja |
388 761 |
7.7 5.1 |
0.7 (0.4-1.1) |
| Episoden von Krankenständen1 | |||
| Nein Ja |
357 421 |
8.0 3.1 |
0.4 (0.2-0.7) |
| Erhöhung des vorgeburtlichen Mutterschaftsurlaubs1 | |||
| Keine oder nur weitere 2 Wochen Ja |
487 291 |
4.3 7.2 |
1.7 (0.9-3.0) |
1 In einer reduzierten Stichprobe von 778 Frauen ohne vorherige oder gegenwärtige geburtshilfliche Pathologie.
Quelle: Mamelle, Bertucat und Munoz 1989.
Um den Zusammenhang zwischen Schwangerschaftsurlaub, Arbeitspausen und Frühgeburtlichkeit zu analysieren, ist es notwendig, zwischen präventiven und kurativen Arbeitspausen zu unterscheiden. Dies erfordert eine Beschränkung der Analyse auf Frauen mit unkomplizierten Schwangerschaften. Unsere Analyse dieser Untergruppe ergab eine Verringerung der Frühgeburtenrate bei Frauen, die während ihrer Schwangerschaft Arbeitspausen einlegten, nicht jedoch bei Frauen, die eine verlängerte Schwangerschaftspause in Anspruch nahmen (Tabelle 9).
Diese Beobachtungsstudie zeigte, dass Frauen, die unter ermüdenden Bedingungen arbeiten, während ihrer Schwangerschaft mehr Arbeitspausen einlegen als andere Frauen, und dass diese Pausen, insbesondere wenn sie durch starke Müdigkeit motiviert sind, mit einer Verringerung des Risikos einer Frühgeburt verbunden sind (Mamelle, Bertucat und Munoz 1989).
Wahl der präventiven Strategien in Frankreich
Als Epidemiologen möchten wir diese Beobachtungen durch experimentelle Präventionsstudien verifiziert sehen. Allerdings müssen wir uns fragen, was sinnvoller ist: auf solche Studien warten oder jetzt soziale Maßnahmen zur Frühgeburtsverhütung empfehlen?
Die französische Regierung hat kürzlich beschlossen, in die Krankenakte jeder schwangeren Frau einen „Arbeits- und Schwangerschaftsleitfaden“ aufzunehmen, der mit unserer Müdigkeitsskala identisch ist. Frauen können so ihren Fatigue-Score selbst berechnen. Bei erschwerten Arbeitsbedingungen können sie den Arbeitsmediziner oder die für Arbeitssicherheit zuständige Person ihres Betriebes um arbeitsentlastende Maßnahmen bitten. Wird dies verweigert, können sie ihren behandelnden Arzt bitten, während der Schwangerschaft Ruhewochen zu verordnen und sogar die vorgeburtliche Karenz zu verlängern.
Die Herausforderung besteht nun darin, Präventionsstrategien zu identifizieren, die gut an die Gesetzgebung und die sozialen Bedingungen in jedem Land angepasst sind. Dies erfordert einen gesundheitsökonomischen Ansatz zur Bewertung und zum Vergleich von Präventionsstrategien. Bevor eine Präventionsmaßnahme als allgemein anwendbar betrachtet werden kann, müssen viele Faktoren berücksichtigt werden. Dazu gehören natürlich Effektivität, aber auch geringe Kosten für das Sozialversicherungssystem, die daraus resultierende Schaffung von Arbeitsplätzen, die Anerkennung von Frauen und die Akzeptanz für Arbeitgeber und Gewerkschaften.
Diese Art von Problem kann mit multikriteriellen Methoden wie der Electra-Methode gelöst werden. Diese Methoden erlauben sowohl die Einordnung von Präventionsstrategien nach jeweils einer Reihe von Kriterien als auch die Gewichtung der Kriterien nach politischen Erwägungen. So kann beispielsweise auf niedrige Kosten für das Sozialversicherungssystem oder die Wahlmöglichkeit von Frauen besonderes Gewicht gelegt werden (Mamelle et al. 1986). Während die von diesen Methoden empfohlenen Strategien je nach Entscheidungsträgern und politischen Optionen variieren, bleibt die Wirksamkeit aus Sicht der öffentlichen Gesundheit immer erhalten.
Berufliche und umweltbedingte Belastungen des Neugeborenen
Umweltgefahren stellen ein besonderes Risiko für Säuglinge und Kleinkinder dar. Kinder sind keine „kleinen Erwachsenen“, weder in der Art und Weise, wie sie Chemikalien aufnehmen und ausscheiden, noch in ihrer Reaktion auf toxische Belastungen. Expositionen bei Neugeborenen können größere Auswirkungen haben, da die Körperoberfläche unverhältnismäßig groß und die Stoffwechselkapazität (oder die Fähigkeit, Chemikalien zu eliminieren) relativ unterentwickelt ist. Gleichzeitig sind die potenziellen toxischen Wirkungen größer, weil sich Gehirn, Lunge und Immunsystem in den frühen Lebensjahren noch entwickeln.
Expositionsmöglichkeiten bestehen zu Hause, in Kindertagesstätten und auf Spielplätzen:
- Kleinkinder können Umweltstoffe aus der Luft (inhalieren) oder über die Haut aufnehmen.
- Die Einnahme ist ein Hauptexpositionsweg, insbesondere wenn Kinder beginnen, Hand-zu-Mund-Aktivitäten zu zeigen.
- Substanzen auf den Haaren, Kleidern oder Händen der Eltern können auf das Kleinkind übertragen werden.
- Muttermilch ist eine weitere potenzielle Expositionsquelle für Säuglinge, obwohl die potenziellen Vorteile des Stillens die potenziellen toxischen Wirkungen von Chemikalien in der Muttermilch bei weitem überwiegen.
Bei einigen der im Zusammenhang mit neonatalen Expositionen diskutierten gesundheitlichen Auswirkungen ist es schwierig, prä- und postnatale Ereignisse zu unterscheiden. Expositionen vor der Geburt (durch die Plazenta) können sich weiterhin in der frühen Kindheit manifestieren. Sowohl Blei- als auch Tabakrauch in der Umwelt wurden mit Defiziten in der kognitiven Entwicklung und der Lungenfunktion sowohl vor als auch nach der Geburt in Verbindung gebracht. In dieser Übersicht haben wir versucht, uns auf postnatale Expositionen und ihre Auswirkungen auf die Gesundheit sehr kleiner Kinder zu konzentrieren.
Blei und andere Schwermetalle
Unter den Schwermetallen ist Blei (b) die wichtigste Elementbelastung für den Menschen sowohl unter Umwelt- als auch unter Arbeitsbedingungen. Bedeutende berufsbedingte Expositionen treten bei der Batterieherstellung, Schmelzereien, beim Löten, Schweißen, Bauen und Entfernen von Farbe auf. Es ist seit langem bekannt, dass Eltern, die in diesen Branchen beschäftigt sind, Staub auf ihre Kleidung mit nach Hause bringen, der von ihren Kindern absorbiert werden kann. Der Hauptaufnahmeweg bei Kindern ist die Aufnahme von mit Blei kontaminierten Farbspänen, Staub und Wasser. Die respiratorische Absorption ist effizient, und die Inhalation wird zu einem signifikanten Expositionsweg, wenn ein Blei- oder Alkylblei-Aerosol erneut abgegeben wird (Clement International Corporation 1991).
Eine Bleivergiftung kann praktisch jedes Organsystem schädigen, aber die derzeitigen Expositionsniveaus werden hauptsächlich mit neurologischen und entwicklungsbedingten Veränderungen bei Kindern in Verbindung gebracht. Darüber hinaus wurden sowohl bei Erwachsenen als auch bei Kindern, die intensiv Blei ausgesetzt waren, Nieren- und hämatologische Erkrankungen beobachtet. Herz-Kreislauf-Erkrankungen sowie Fortpflanzungsstörungen sind bekannte Folgen einer Bleiexposition bei Erwachsenen. Es wird vermutet, dass subklinische Auswirkungen auf die Nieren, das Herz-Kreislauf-System und die Fortpflanzungsfähigkeit von einer geringeren, chronischen Bleibelastung ausgehen, und begrenzte Daten stützen diese Annahme. Tierdaten stützen menschliche Befunde (Sager und Girard 1994).
In Bezug auf die messbare Dosis reichen die neurologischen Wirkungen von IQ-Defiziten bei niedrigen Expositionen (Blutblei = 10 μg/dl) bis hin zu Enzeha-Ekel (80 μg/dl). 1985 betrug der besorgniserregende Wert bei Kindern 25 μg/dl, der 10 auf 1993 μg/dl gesenkt wurde.
Die Exposition von Neugeborenen, die durch Staub verursacht wurde, der von berufstätigen Eltern mit nach Hause gebracht wurde, wurde 1978 von Chisholm als „Fouling the nest“ beschrieben. Hausstaubbelastung. Beruflich gewonnenes Blei ist jedoch auch heute noch eine wichtige potenzielle Quelle für die Exposition von Neugeborenen. Eine Erhebung unter Kindern in Dänemark ergab, dass das Blutblei bei Kindern exponierter Arbeiter etwa doppelt so hoch war wie in Haushalten mit ausschließlich nichtberuflicher Exposition (Grandjean und Bach 1986). Die Exposition von Kindern gegenüber berufsbedingtem Blei wurde unter Elektrokabelspleißern (Rinehart und Yanagisawa 1993) und Arbeitern in der Kondensatorherstellung (Kaye, Novotny und Tucker 1987) dokumentiert.
Nichtberufliche Quellen der Bleiexposition in der Umwelt stellen weiterhin eine ernsthafte Gefahr für Kleinkinder dar. Seit dem schrittweisen Verbot von Tetraethylblei als Kraftstoffzusatz in den USA (1978) sind die durchschnittlichen Blutbleispiegel bei Kindern von 13 auf 3 µg/dl gesunken (Pirkle et al. 1994). Farbspäne und Farbstaub sind heute die Hauptursache für Bleivergiftungen bei Kindern in den Vereinigten Staaten (Roer 1991). Beispielsweise waren in einem Bericht jüngere Kinder (Neugeborene im Alter von weniger als 11 Monaten) mit übermäßigem Bleigehalt im Blut am stärksten gefährdet, einer Exposition durch Staub und Wasser ausgesetzt zu sein, während ältere Kinder (im Alter von 24 Monaten) durch die Aufnahme von Farbspänen stärker gefährdet waren ( ica) (Shannon und Graef 1992). Die Bleiminderung durch Farbentfernung hat sich als erfolgreicher Schutz von Kindern vor Staub und Farbspänen erwiesen (Farfel, Chisholm und Rohde 1994). Ironischerweise wurde gezeigt, dass Arbeiter, die in diesem Unternehmen tätig sind, Bleistaub auf ihrer Kleidung mit nach Hause nehmen. Darüber hinaus wurde festgestellt, dass die anhaltende Exposition von Kleinkindern gegenüber Blei wirtschaftlich benachteiligte Kinder unverhältnismäßig stark beeinträchtigt (Brody et al. 1994; Goldman und Carra 1994). Die Kunst dieser Ungerechtigkeit ergibt sich aus dem schlechten Zustand der Wohnungen; Bereits 1982 wurde gezeigt, dass das Ausmaß der Verschlechterung der Wohnsituation in direktem Zusammenhang mit dem Blutbleispiegel bei Kindern steht (Clement International Corporation 1991).
Eine weitere potenzielle Quelle einer berufsbedingten Exposition des Neugeborenen ist Blei in der Muttermilch. Höhere Bleigehalte in der Muttermilch wurden sowohl mit beruflichen als auch mit umweltbedingten Quellen in Verbindung gebracht (Ryu, Ziegler und Fomon 1978; Dabeka et al. 1986). Die Bleikonzentrationen in Milch sind im Vergleich zu Blut gering (etwa 1/5 bis 1/2) (Wolff 1993), aber die große Menge an Muttermilch, die ein Säugling zu sich nimmt, kann die Körperbelastung um Milligrammmengen erhöhen. Im Vergleich dazu befinden sich im zirkulierenden Blut eines Säuglings normalerweise weniger als 0.03 mg b und die übliche Aufnahme beträgt weniger als 20 mg pro Tag (Clement International Corporation 1991). Tatsächlich spiegelt sich die Aufnahme aus der Muttermilch im Blutbleispiegel von Säuglingen wider (Rabinowitz, Leviton und Needleman 1985; Ryu et al. 1983; Ziegler et al. 1978). Es sollte beachtet werden, dass die normalen Bleispiegel in der Muttermilch nicht zu hoch sind und die Laktation eine ähnliche Menge wie aus anderen Quellen der Säuglingsnahrung beiträgt. Zum Vergleich: Ein kleines Farb-Chi kann mehr als 10 mg (10,000 mg) Blei enthalten.
Entwicklungsrückgänge bei Kindern wurden sowohl mit prä- als auch postnataler Bleiexposition in Verbindung gebracht. Es wird angenommen, dass eine pränatale Exposition für bleibedingte Defizite in der geistigen und Verhaltensentwicklung verantwortlich ist, die bei Kindern im Alter von zwei bis vier Jahren festgestellt wurden (Landrigan und Cambell 1991; Bellinger et al. 1987). Die Auswirkungen einer postnatalen Bleiexposition, wie sie Neugeborene aus beruflichen Quellen erfahren, können bei Kindern im Alter von zwei bis sechs Jahren und sogar noch später festgestellt werden. Dazu gehören Problemverhalten und geringere Intelligenz (Bellinger et al. 1994). Diese Wirkungen sind nicht nur auf hohe Expositionen beschränkt; sie wurden bei relativ niedrigen Konzentrationen beobachtet, z. B. bei Bleikonzentrationen im Blut im Bereich von 10 mg/dl (Needleman und Bellinger 1984).
Quecksilber (Hg)-Exposition aus der Umwelt kann in anorganischer und organischer Form (hauptsächlich Methyl) auftreten. Kürzlich wurde bei Arbeitern in der Thermometerherstellung und bei der Reparatur von quecksilberhaltigen Hochspannungsgeräten eine berufsbedingte Exposition gegenüber Quecksilber festgestellt. Andere Berufe mit potenzieller Exposition sind Malerei, Zahnmedizin, Klempnerei und Chlorherstellung (Agency for Toxic Substance and Disease Registry 1992).
Prä- und postnatale Quecksilbervergiftungen bei Kindern sind gut dokumentiert. Kinder sind anfälliger für die Wirkungen von Methylquecksilber als Erwachsene. Dies liegt hauptsächlich daran, dass das sich entwickelnde menschliche Zentralnervensystem so „bemerkenswert empfindlich“ gegenüber Methylquecksilber ist, ein Effekt, der auch bei Tieren in geringen Mengen beobachtet wird (Clarkson, Nordberg und Sager 1985). Methylquecksilber-Expositionen bei Kindern entstehen hauptsächlich durch den Verzehr von kontaminiertem Fisch oder aus der Muttermilch, während elementares Quecksilber aus beruflichen Expositionen stammt. Eine Exposition von Haushalten in Verbindung mit beruflicher Exposition wurde festgestellt (Zirschky und Wetherell 1987). In den letzten Jahren wurde über unbeabsichtigte Expositionen zu Hause in der Haushaltsindustrie (Meeks, Keith und Tanner 1990; Rowens et al. 1991) und bei einem unbeabsichtigten Kontakt mit metallischem Quecksilber (Florentine und Sanfilio 1991) berichtet. Die Exposition gegenüber elementarem Quecksilber erfolgt hauptsächlich durch Einatmen, während Alkylquecksilber durch Verschlucken, Einatmen oder Hautkontakt aufgenommen werden kann.
In der am besten untersuchten Vergiftungsepisode wurden nach sehr hohen Expositionen gegenüber Methylquecksilber auch sensorische und motorische Störungen sowie geistige Retardierung festgestellt in utero oder aus der Muttermilch (Bakir et al. 1973). Mütterliche Expositionen resultierten aus der Aufnahme von Methylquecksilber, das als Fungizid für Getreide verwendet worden war.
Pestizide und verwandte Chemikalien
Weltweit werden jährlich mehrere hundert Millionen Tonnen Pestizide produziert. Herbizide, Fungizide und Insektizide werden hauptsächlich in der Landwirtschaft von entwickelten Ländern eingesetzt, um den Ernteertrag und die Qualität zu verbessern. Holzschutzmittel sind eine viel kleinere, aber immer noch große Kunst des Marktes. Die Verwendung in Haus und Garten stellt einen relativ geringen Anteil des Gesamtverbrauchs dar, aber vom Standpunkt der neonatalen Toxizität sind häusliche Vergiftungen vielleicht die zahlreichsten. Berufliche Exposition ist auch eine potenzielle Quelle für indirekte Exposition von Säuglingen, wenn ein Elternteil an Arbeiten beteiligt ist, bei denen Pestizide verwendet werden. Die Exposition gegenüber Pestiziden ist durch dermale Aufnahme, Einatmen und Verschlucken möglich. Mehr als 50 Pestizide wurden für krebserregend bei Tieren erklärt (McConnell 1986).
Organochlor-Pestizide umfassen aromatische Verbindungen wie DDT (Bis(4-chlorhenyl)-1,1,1-trichlorethan) und Cyclodiene wie Dieldrin. DDT wurde in den frühen 1940er Jahren als wirksames Mittel zur Eliminierung von Malaria-übertragenden Moskitos eingesetzt, eine Anwendung, die noch heute in Entwicklungsländern weit verbreitet ist. Lindan ist ein Organochlor, das häufig zur Bekämpfung von Kleiderläusen und in der Landwirtschaft, insbesondere in Entwicklungsländern, verwendet wird. Polychlorierte Bihenyle (CBs), eine weitere fettlösliche Organochlormischung, die seit den 1940er Jahren verwendet wird, stellen ein potenzielles Gesundheitsrisiko für kleine Kinder dar, die über Muttermilch und andere kontaminierte Lebensmittel ausgesetzt sind. Sowohl Lindan als auch CBs werden in diesem Kapitel separat behandelt. olybromierte Bihenyle (BBs) wurden auch in der Muttermilch nachgewiesen, fast ausschließlich in Michigan. Hier wurde ein Feuerschutzmittel, das 1973-74 versehentlich in Viehfutter gemischt wurde, durch Milch- und Fleischprodukte im ganzen Bundesstaat verbreitet.
Chlordan wurde als Pestizid und als Termitizid in Häusern verwendet, wo es jahrzehntelang wirksam war, zweifellos wegen seiner Beständigkeit. Die Exposition gegenüber dieser Chemikalie kann durch diätetische und direkte respiratorische oder dermale Absorption erfolgen. Die Werte in der Muttermilch in Japan könnten sowohl mit der Ernährung als auch damit zusammenhängen, wie kürzlich die Häuser behandelt wurden. Frauen, die in Haushalten lebten, die vor mehr als zwei Jahren behandelt wurden, hatten einen dreifach höheren Chlordanspiegel in der Milch als Frauen, die in unbehandelten Haushalten lebten (Taguchi und Yakushiji 1988).
Die Ernährung ist die Hauptquelle für persistente Organochlorverbindungen, aber auch Rauchen, Luft und Wasser können zur Exposition beitragen. Diese Klasse von Pestiziden, auch als halogenierte Kohlenwasserstoffe bezeichnet, ist in der Umwelt ziemlich persistent, da sie lipophil, resistent gegen Metabolismus oder biologischen Abbau sind und eine geringe Flüchtigkeit aufweisen. Mehrere hundert m wurden in menschlichem und tierischem Fett gefunden, unter denen mit der höchsten Exposition. Aufgrund ihrer Reproduktionstoxizität bei Wildtieren und ihrer Neigung zur Bioakkumulation sind Organochlorverbindungen in Industrieländern weitgehend verboten oder eingeschränkt worden.
Bei sehr hohen Dosen wurde bei Organochloren Neurotoxizität beobachtet, aber potenzielle langfristige gesundheitliche Auswirkungen sind beim Menschen von größerer Bedeutung. Obwohl chronische gesundheitliche Auswirkungen nicht umfassend dokumentiert wurden, wurden bei Versuchstieren und Wildtieren Hitzetoxizität, Krebs und reproduktive Störungen festgestellt. Gesundheitliche Bedenken ergeben sich hauptsächlich aus Beobachtungen in Tierversuchen zur Karzinogenese und zu tiefgreifenden Veränderungen der Leber und des Immunsystems.
Organohoshate und Carbamate sind weniger persistent als die Organochlorine und sind die international am weitesten verbreitete Klasse von Insektiziden. Pestizide dieser Klasse werden in der Umwelt und im Körper relativ schnell abgebaut. Eine Reihe der Organohoshate und Carbamate zeigen eine hohe akute Neurotoxizität und in bestimmten Fällen auch eine chronische Neurotoxizität. Dermatitis ist auch ein weit verbreitetes Symptom einer Pestizidexposition.
Die erdölbasierten Produkte, die zur Anwendung einiger Pestizide verwendet werden, sind ebenfalls potenziell besorgniserregend. Chronische Wirkungen, einschließlich hämatooetischer und anderer Krebsarten im Kindesalter, wurden mit elterlicher oder häuslicher Exposition gegenüber Pestiziden in Verbindung gebracht, aber die epidemiologischen Daten sind recht begrenzt. Dennoch sollten aufgrund der Daten aus Tierversuchen Expositionen gegenüber Pestiziden vermieden werden.
Für Neugeborene wurde über ein breites Spektrum an Expositionsmöglichkeiten und toxischen Wirkungen berichtet. Unter den Kindern, die wegen einer akuten Vergiftung ins Krankenhaus eingeliefert werden mussten, hatten die meisten versehentlich Pestizidprodukte eingenommen, während eine beträchtliche Anzahl davon ausgesetzt war, während sie auf besprühten Decken lag (Casey, Thomson und Vale 1994; Zwiener und Ginsburg 1988). Die Kontamination von Arbeiterkleidung durch Pestizidstaub oder -flüssigkeit ist seit langem bekannt. Daher bietet dieser Weg reichlich Gelegenheit für häusliche Expositionen, es sei denn, die Arbeiter treffen nach der Arbeit angemessene hygienische Vorsichtsmaßnahmen. Zum Beispiel hatte eine ganze Familie einen erhöhten Chlordecon (Keone)-Spiegel im Blut, was auf das Waschen der Kleidung eines Arbeiters zu Hause zurückzuführen ist (Grandjean und Bach 1986). Die Exposition von Haushalten gegenüber TCDD (Dioxin) wurde durch das Auftreten von Chlorakne bei dem Sohn und der Ehefrau von zwei Arbeitern dokumentiert, die nach einer Explosion exponiert waren (Jensen, Sneddon und Walker 1972).
Die meisten möglichen Expositionen von Säuglingen ergeben sich aus der Anwendung von Pestiziden innerhalb und außerhalb des Hauses (Lewis, Fortmann und Camann 1994). Es wurde festgestellt, dass Staub in häuslichen Pflegeeinrichtungen stark mit zahlreichen Pestiziden belastet ist (Fenske et al. 1994). Ein Großteil der gemeldeten Heimkontamination wurde der Flohvernichtung oder der Anwendung von Pestiziden auf Rasen und Garten zugeschrieben (Davis, Bronson und Garcia 1992). Es wurde vorhergesagt, dass die Absorption von Chloryrifos durch Säuglinge nach der Behandlung von Heimen gegen Flöhe die sicheren Werte überschreitet. Tatsächlich sinken die Raumluftwerte nach solchen Begasungsverfahren nicht immer schnell auf sichere Werte.
Muttermilch ist eine potenzielle Quelle der Pestizidexposition für das Neugeborene. Die Verunreinigung der Muttermilch mit Pestiziden, insbesondere den Organochloren, ist seit Jahrzehnten bekannt. Berufliche und umweltbedingte Belastungen können zu einer erheblichen Pestizidbelastung der Muttermilch führen (D'Ercole et al. 1976; McConnell 1986). Organochlorverbindungen, die in der Vergangenheit in zu hohen Konzentrationen in die Muttermilch gelangt sind, nehmen in Industrieländern ab, parallel zum Rückgang der Fettkonzentrationen, der nach der Beschränkung dieser Verbindungen eingetreten ist. Daher ist die DDT-Kontamination der Muttermilch heute in Entwicklungsländern am höchsten. Es gibt kaum Hinweise auf Organohoshate in der Muttermilch. Dies kann den Eigenschaften der Wasserlöslichkeit und dem schnellen Metabolismus dieser Verbindungen im Körper zugeschrieben werden.
Die Aufnahme von mit Pestiziden kontaminiertem Wasser ist auch ein potenzielles Gesundheitsrisiko für das Neugeborene. Auf dieses Problem wird am meisten verzichtet, wenn Säuglingsnahrung mit Wasser aufgezogen werden muss. Ansonsten sind handelsübliche Säuglingsnahrungen relativ frei von Verunreinigungen (National Research Council 1993). Die Kontamination von Lebensmitteln mit Pestiziden kann auch zu einer Exposition von Säuglingen führen. Die Kontamination von handelsüblicher Milch, Obst und Gemüse mit Pestiziden ist selbst in entwickelten Ländern, in denen die Regulierung und Überwachung am strengsten sind, in sehr geringem Maße vorhanden (The Referee 1994). Obwohl Milch den größten Teil der Säuglingsnahrung ausmacht, werden auch Obst (insbesondere Ales) und Gemüse (insbesondere Karotten) in erheblichen Mengen von Kleinkindern verzehrt und stellen daher eine mögliche Quelle für die Exposition gegenüber Pestiziden dar.
In den Industrieländern, einschließlich der Vereinigten Staaten und Westeuropas, sind die meisten chlororganischen Pestizide, einschließlich DDT, Chlordan, Dieldrin und Lindan, seit den 1970er Jahren entweder verboten, ausgesetzt oder eingeschränkt worden (Maxcy Rosenau-Last 1994). Pestizide, die noch für landwirtschaftliche und nichtlandwirtschaftliche Zwecke verwendet werden, sind hinsichtlich ihres Gehalts in Lebensmitteln, Wasser und pharmazeutischen Produkten reguliert. Infolge dieser Verordnung sind die Pestizidkonzentrationen im Fettgewebe und in der Muttermilch in den letzten vier Jahrzehnten deutlich zurückgegangen. Die Organochlorine werden jedoch immer noch in großem Umfang in Entwicklungsländern verwendet, wo beispielsweise Lindan und DDT zu den am häufigsten eingesetzten Pestiziden für landwirtschaftliche Zwecke und zur Malariabekämpfung gehören (Awumbila und Bokuma 1994).
Lindan
Lindan ist das γ-Isomer und Wirkstoff des technischen Benzolhexachlorids (BHC). BHC, auch als Hexachlorcyclohexan (HCH) bekannt, enthält 40 bis 90 % anderer Isomere – α, β und δ. Dieses Organochlor wird seit 1949 weltweit als landwirtschaftliches und nicht landwirtschaftliches Pestizid verwendet. Bei der Herstellung, Formulierung und Anwendung von BHC kann es zu berufsbedingten Expositionen kommen. Lindan als pharmazeutisches Heilmittel in Cremes, Lotionen und Shampoos wird auch häufig zur Behandlung von Krätze und Kleiderläusen verwendet. Da diese Hauterkrankungen häufig bei Säuglingen und Kindern auftreten, kann eine medizinische Behandlung zur Aufnahme von BHC durch Säuglinge über die Haut führen. Eine Exposition von Neugeborenen kann auch durch Einatmen von Dämpfen oder Staub erfolgen, die von einem Elternteil mit nach Hause gebracht werden oder die nach der Verwendung zu Hause zurückbleiben können. Die Nahrungsaufnahme ist auch ein möglicher Expositionsweg für Säuglinge, da BHC in Muttermilch, Milchprodukten und anderen Lebensmitteln nachgewiesen wurde, ebenso wie viele chlororganische Insektizide. Die Exposition durch Muttermilch war in den Vereinigten Staaten vor dem Verbot der kommerziellen Herstellung von Lindan häufiger. Laut IARC (International Agency for Research on Cancer 1987) ist Hexachlorcyclohexan möglicherweise krebserregend für den Menschen. Hinweise auf gesundheitsschädliche Folgen bei Säuglingen wurden jedoch hauptsächlich als Auswirkungen auf das neurologische und hämatooetische System gemeldet.
Die Belastung von Haushalten mit Lindan wurde bei der Frau eines Pestizidformulierers beschrieben, was das Potenzial für ähnliche Expositionen bei Neugeborenen zeigt. Die Ehefrau hatte 5 ng/ml γ-BHC im Blut, eine niedrigere Konzentration als ihr Ehemann (Tabelle 1) (Starr et al. 1974). vermutlich wurde γ-BHC über den Körper und/oder die Kleidung des Arbeiters in die Wohnung gebracht. Die γ-BHC-Spiegel bei der Frau und ihrem Ehemann waren höher als bei Kindern, die mit einer Lotion behandelt wurden, die 0.3 bis 1.0 % BHC enthielt.
BHC liegt in der Muttermilch hauptsächlich als β-Isomer vor (Smith 1991). Die Halbwertszeit des γ-Isomers im menschlichen Körper beträgt etwa einen Tag, während sich das β-Isomer anreichert.
Tabelle 1. Mögliche Quellen und Expositionsniveaus für Neugeborene
| Quelle der Exposition | g-BHC im Blut (ng/ml; ppb) |
|
| Berufliche Expositionen | Niedrige Belichtungen Hohe Belastungen |
5 36 |
| Erwachsener Mann | Selbstmordversuch | 1300 |
| Kind | Akute Vergiftung | 100-800 |
| weltweit | 1% BHC-Lotion (Durchschnitt) | 13 |
| Fallbericht von Heimexposition1 | Mann Ehefrau |
17 5 |
| Nicht exponierte Populationen seit 1980 | Jugoslawien Afrika Brasil India |
52 72 92 752 |
1Starret al. (1974); andere Daten von Smith (1991).
2Weitgehend b-Isomer.
Die dermale Aufnahme von Lindan aus pharmazeutischen Produkten hängt von der auf die Haut aufgetragenen Menge und der Expositionsdauer ab. Im Vergleich zu Erwachsenen scheinen Säuglinge und Kleinkinder anfälliger für die toxischen Wirkungen von Lindan zu sein (Clement International Corporation 1992). Ein Grund dafür kann sein, dass die dermale Absorption durch eine erhöhte Permeabilität der Haut des Säuglings und ein großes Oberfläche-zu-Volumen-Verhältnis verbessert wird. Die Spiegel beim Neugeborenen können länger anhalten, da der BHC-Stoffwechsel bei Säuglingen und Kleinkindern weniger effizient ist. Darüber hinaus kann die Exposition bei Neugeborenen durch das Lecken oder Belecken behandelter Bereiche erhöht werden (Kramer et al. 1990). Eine heiße Dusche oder ein heißes Bad vor dermalen Anwendung von Medizinprodukten kann die Hautresorption erleichtern und dadurch die Toxizität verstärken.
In einer Reihe von gemeldeten Fällen von versehentlicher Lindanvergiftung wurden offensichtliche toxische Wirkungen beschrieben, einige davon bei kleinen Kindern. In einem Fall verstarb ein zwei Monate alter Säugling nach mehrfacher Exposition gegenüber 1%iger Lindanlotion, einschließlich einer Ganzkörperanwendung nach einem heißen Bad (Davies et al. 1983).
Die Produktion und Verwendung von Lindan ist in den meisten Industrieländern eingeschränkt. Lindan wird in anderen Ländern immer noch in großem Umfang für landwirtschaftliche Zwecke verwendet, wie in einer Studie über den Einsatz von Pestiziden auf Farmen in Ghana festgestellt wurde, wo Lindan 35 bzw. 85 % des Pestizideinsatzes für Landwirte bzw.
olychlorierte Bihenyle
Polychlorierte Bihenyle wurden von Mitte der 1940er bis Ende der 1970er Jahre als Isolierflüssigkeiten in elektrischen Kondensatoren und Transformatoren verwendet. Rückstände werden aufgrund von Verschmutzungen immer noch in die Umwelt abgegeben, was größtenteils auf unsachgemäße Entsorgung oder unbeabsichtigte Schwellen zurückzuführen ist. Einige Geräte, die noch verwendet oder gelagert werden, bleiben eine potenzielle Kontaminationsquelle. Es wurde von einem Vorfall berichtet, bei dem Kinder nachweisbare CB-Spiegel im Blut hatten, nachdem sie mit Kondensatoren in Kontakt gekommen waren (Wolff und Schecter 1991). Auch bei der Ehefrau eines exponierten Arbeiters wurde über eine Exposition berichtet (Fishbein und Wolff 1987).
In zwei Umweltexpositionsstudien wurde die re- und postnatale Exposition gegenüber CBs mit kleinen, aber signifikanten Wirkungen bei Kindern in Verbindung gebracht. In einer Studie wurde eine leicht beeinträchtigte motorische Entwicklung bei Kindern festgestellt, deren Mütter unmittelbar nach der Geburt einen CB-Spiegel in der Muttermilch im oberen 95. Perzentil der Studiengruppe aufwiesen (Rogan et al. 1986). Andererseits wurden sensorische Defizite (sowie eine geringere Schwangerschaftsgröße) bei Kindern mit Blutspiegeln von etwa 25 % beobachtet (Jacobson et al. 1985; Fein et al. 1984). Diese Expositionswerte lagen für die Studien im oberen Bereich (über 3 m in Muttermilch (Fettbasis) und über 3 ng/ml in Kinderblut), sind aber nicht übermäßig hoch. Übliche berufliche Expositionen führen zu zehn- bis 100-fach höheren Werten (Wolff 1985). In beiden Studien wurden die Wirkungen der pränatalen Exposition zugeschrieben. Solche Ergebnisse sind jedoch ein warnender Hinweis darauf, Neugeborene solchen Chemikalien sowohl vor als auch nach der Geburt unangemessen auszusetzen.
Lösungsmittel
Lösungsmittel sind eine Gruppe flüchtiger oder halbflüchtiger Flüssigkeiten, die hauptsächlich zum Auflösen anderer Substanzen verwendet werden. Eine Exposition gegenüber Lösungsmitteln kann in Herstellungsprozessen auftreten, beispielsweise eine Hexanexposition während der Destillation von Erdölprodukten. Die meisten Personen werden Lösungsmitteln ausgesetzt, wenn sie am Arbeitsplatz oder zu Hause verwendet werden. Übliche industrielle Anwendungen umfassen chemische Reinigung, Entfettung, Lackierung und Entlackung sowie Druck. Im Haushalt ist bei der Verwendung von Produkten wie Metallreinigern, chemischen Reinigungsmitteln, Farbverdünnern oder Sprays ein direkter Kontakt mit Lösungsmitteln möglich.
Die Hauptexpositionswege für Lösungsmittel sowohl bei Erwachsenen als auch bei Säuglingen sind die respiratorische und dermale Absorption. Die Aufnahme von Muttermilch ist eine Möglichkeit, dass Neugeborene Lösungsmitteln aus der Arbeit der Eltern ausgesetzt sind. Aufgrund der kurzen Halbwertszeit der meisten Lösungsmittel ist ihre Verweildauer in der Muttermilch ähnlich kurz. Einige Lösungsmittel werden jedoch nach mütterlicher Exposition zumindest für kurze Zeit (mindestens eine Halbwertszeit) wieder in die Muttermilch abgegeben. Zu den in der Muttermilch nachgewiesenen Lösungsmitteln gehören Tetrachlorethylen, Schwefelkohlenstoff und Halothan (ein Anästhetikum). Eine detaillierte Überprüfung der potenziellen Exposition von Säuglingen gegenüber Tetrachlorethylen (TCE) hat ergeben, dass die Konzentrationen in der Muttermilch die empfohlenen Gesundheitsrisikorichtlinien leicht überschreiten können (Schreiber 1993). Das übermäßige Risiko war am höchsten für Säuglinge, deren Mütter am Arbeitsplatz exponiert sein könnten (58 bis 600 pro Million Personen). Für die höchsten nichtberuflichen Expositionen wurden Exzessrisiken von 36 bis 220 pro 10 Millionen Personen geschätzt; Solche Expositionen können in Wohnungen direkt über chemischen Reinigungen bestehen. Es wurde ferner geschätzt, dass die TCE-Konzentrationen in der Milch vier bis acht Wochen nach Beendigung der Exposition auf „normale“ (Wiederexpositions-) Werte zurückkehren würden.
Außerberufliche Expositionen des Säuglings sind im Haushalt möglich, in dem Lösungsmittel oder Produkte auf Lösungsmittelbasis verwendet werden. Die Raumluft weist sehr geringe, aber durchgängig nachweisbare Gehalte an Lösungsmitteln wie Tetrachlorethylen auf. Wasser kann auch flüchtige organische Verbindungen des gleichen Typs enthalten.
Mineralische Stäube und Fasern: Asbest, Glasfaser, Steinwolle, Zeolithe, Talkum
Die Exposition gegenüber Mineralstaub und Fasern am Arbeitsplatz verursacht bei Arbeitern Atemwegserkrankungen, einschließlich Lungenkrebs. Staubexposition ist ein potenzielles Problem für das Neugeborene, wenn ein Elternteil Gegenstände an der Kleidung oder am Körper ins Haus trägt. Bei Asbest wurden Fasern vom Arbeitsplatz in der häuslichen Umgebung gefunden, und die daraus resultierende Exposition von Familienmitgliedern wurde als Zuschauer- oder Familienexposition bezeichnet. Die Dokumentation einer familiären Asbesterkrankung wurde durch das Auftreten eines Signaltumors, des Mesothelioms, ermöglicht, der hauptsächlich mit einer Asbestexposition verbunden ist. Das Mesotheliom ist ein Leura- oder Eritoneumkrebs (Lungen- bzw. Abdomenschleimhaut), der nach einer langen Latenzzeit auftritt, typischerweise 30 bis 40 Jahre nach der ersten Asbestexposition. Die Ätiologie dieser Krankheit scheint nur mit der Zeitspanne nach der ersten Exposition zusammenzuhängen, nicht mit der Intensität oder Dauer oder dem Alter bei der ersten Exposition (Nicholson 1986; Otte, Sigsgaard und Kjaerulff 1990). Atemanomalien wurden auch der Asbestexposition unbeteiligter Personen zugeschrieben (Grandjean und Bach 1986). Umfangreiche Tierversuche unterstützen die Beobachtungen am Menschen.
Die meisten Fälle von familiärem Mesotheliom wurden bei Ehefrauen von exponierten Bergleuten, Müllern, Fabrikanten und Isolatoren gemeldet. Eine Reihe von Expositionen im Kindesalter wurden jedoch auch mit Krankheiten in Verbindung gebracht. Nicht wenige dieser Kinder hatten schon früh erste Kontakte (Dawson et al. 1992; Anderson et al. 1976; Roggli und Longo 1991). Beispielsweise wurden in einer Untersuchung von 24 familiären Kontakten mit Mesotheliom, die in einer Krokydolith-Asbest-Bergbaustadt lebten, sieben Fälle identifiziert, deren Alter bei Diagnose oder Tod 29 bis 39 Jahre betrug und deren Erstkontakt im Alter von weniger als einem Jahr erfolgte ( n=5) oder nach drei Jahren (n=2) (Hansen et al. 1993).
Asbestexposition ist eindeutig ursächlich für Mesotheliom, aber ein epigenetischer Mechanismus wurde weiter vorgeschlagen, um die ungewöhnliche Häufung von Fällen innerhalb bestimmter Familien zu erklären. Das Auftreten von Mesotheliom bei 64 Personen in 27 Familien weist somit auf ein genetisches Merkmal hin, das bestimmte Personen möglicherweise empfindlicher auf die Asbestbelastung macht, die zu dieser Krankheit führt (Dawson et al. 1992; Bianchi, Brollo und Zuch 1993). Es wurde jedoch auch vorgeschlagen, dass die Exposition allein eine angemessene Erklärung für die gemeldete familiäre Häufung liefern könnte (Alderson 1986).
Andere anorganische Stäube im Zusammenhang mit Berufskrankheiten sind Glasfasern, Zeolithe und Talkum. Sowohl Asbest als auch Fiberglas sind weithin als Isoliermaterialien verwendet worden. Lungenfibrose und Krebs werden mit Asbest und viel weniger eindeutig mit Glasfaser in Verbindung gebracht. Mesotheliom wurde in Gebieten der Türkei mit einheimischer Exposition gegenüber natürlichen Zeolithen gemeldet. Expositionen gegenüber Asbest können auch aus nichtberuflichen Quellen stammen. Diaers („Naies“) aus Asbestfasern wurden als Quelle der Asbestexposition im Kindesalter in Betracht gezogen (Li, Dreyfus und Antman 1989); Die Kleidung der Eltern wurde in diesem Bericht jedoch nicht als Quelle des Kontakts mit Asbest ausgeschlossen. Asbest wurde auch in Zigaretten, Haartrocknern, Bodenfliesen und einigen Arten von Talkumpuder gefunden. Seine Verwendung wurde in vielen Ländern eliminiert. Ein wichtiger Aspekt für Kinder ist jedoch die Asbestisolierung in Schulen, die als potenzielles Problem für die öffentliche Gesundheit umfassend untersucht wurde.
Tabakrauch aus der Umwelt
Umwelttabakrauch (ETS) ist eine Kombination aus ausgeatmetem Rauch und Rauch, der von der schwelenden Zigarette abgegeben wird. Obwohl ETS selbst keine Quelle beruflicher Exposition ist, die Neugeborene beeinträchtigen kann, wird es hier wegen seines Potenzials, gesundheitsschädliche Wirkungen zu verursachen, und weil es ein gutes Beispiel für andere Aerosolexpositionen darstellt, überprüft. Die Exposition eines Nichtrauchers gegenüber ETS wird oft als passives oder unfreiwilliges Rauchen beschrieben. Eine pränatale Exposition gegenüber ETS ist eindeutig mit Defiziten oder Beeinträchtigungen des fötalen Wachstums verbunden. Es ist schwierig, postnatale Ergebnisse von den Auswirkungen von ETS in der pränatalen Phase zu unterscheiden, da das Rauchen der Eltern selten auf das eine oder andere Mal beschränkt ist. Es gibt jedoch Hinweise darauf, dass eine postnatale Exposition gegenüber ETS mit Atemwegserkrankungen und eingeschränkter Lungenfunktion in Zusammenhang steht. Die Ähnlichkeit dieser Befunde mit Erfahrungen bei Erwachsenen verstärkt die Assoziation.
ETS wurde im Hinblick auf die Exposition des Menschen und die gesundheitlichen Auswirkungen gut charakterisiert und umfassend untersucht. ETS ist ein menschliches Karzinogen (US Environmental Protection Agency 1992). Die ETS-Exposition kann durch Messen des Nikotingehalts, eines Bestandteils von Tabak, und Cotinin, seines Hauptmetaboliten, in biologischen Flüssigkeiten, einschließlich Speichel, Blut und Urin, bewertet werden. Nikotin und Cotinin wurden auch in der Muttermilch nachgewiesen. Cotinin wurde auch im Blut und Urin von Säuglingen gefunden, die ETS nur durch Stillen ausgesetzt waren (Charlton 1994; National Research Council 1986).
Die Exposition des Neugeborenen gegenüber ETS ist eindeutig auf das Rauchen von Vater und Mutter in der häuslichen Umgebung zurückzuführen. Mütterliches Rauchen ist die bedeutendste Quelle. Beispielsweise wurde in mehreren Studien gezeigt, dass Cotinin im Urin bei Kindern mit der Anzahl der von der Mutter pro Tag gerauchten Zigaretten korreliert (Marbury, Hammon und Haley 1993). Die Hauptwege der ETS-Exposition für das Neugeborene sind die Atemwege und die Nahrung (über die Muttermilch). Eine weitere potenzielle Expositionssituation stellen Kindertagesstätten dar; Viele Kinderbetreuungseinrichtungen haben kein Rauchverbot (Sockrider und Coultras 1994).
Krankenhauseinweisungen wegen Atemwegserkrankungen treten häufiger bei Neugeborenen auf, deren Eltern rauchen. Darüber hinaus ist die Dauer der Krankenhausbesuche bei Säuglingen, die ETS ausgesetzt sind, länger. In Bezug auf die Kausalität wurde die ETS-Exposition nicht mit spezifischen Atemwegserkrankungen in Verbindung gebracht. Es gibt jedoch Hinweise darauf, dass Passivrauchen die Schwere rezidivierender Erkrankungen wie Bronchitis und Asthma verstärkt (Charlton 1994; Chilmonczyk et al. 1993; Rylander et al. 1993). Kinder und Kleinkinder, die ETS ausgesetzt sind, haben auch häufiger Atemwegsinfektionen. Darüber hinaus können rauchende Eltern mit Atemwegserkrankungen durch Husten Infektionen über die Luft auf Säuglinge übertragen.
Postnatal ETS-exponierte Kinder zeigen kleine Lungenfunktionsstörungen, die unabhängig von pränatalen Expositionen zu sein scheinen (Frischer et al. 1992). Obwohl die ETS-bedingten Veränderungen gering sind (0.5 % Abnahme des forcierten Ausatmungsvolumens pro Jahr) und obwohl diese Effekte klinisch nicht signifikant sind, deuten sie auf Veränderungen in den Zellen der sich entwickelnden Lunge hin, die auf ein späteres Risiko hindeuten können. Das Rauchen der Eltern wurde auch mit einem erhöhten Risiko einer Mittelohrentzündung oder eines Mittelohrergusses bei Kindern vom Säuglingsalter bis zum Alter von neun Jahren in Verbindung gebracht. Dieser Zustand ist eine häufige Ursache für Taubheit bei Kindern, die zu Verzögerungen im Bildungsfortschritt führen kann. Das damit verbundene Risiko wird durch Studien gestützt, die ein Drittel aller Fälle von Mittelohrentzündung dem Rauchen der Eltern zuschreiben (Charlton 1994).
Strahlenbelastung
Die Exposition gegenüber ionisierender Strahlung ist ein bekanntes Gesundheitsrisiko, das im Allgemeinen das Ergebnis einer intensiven Exposition ist, entweder versehentlich oder zu medizinischen Zwecken. Es kann stark proliferative Zellen schädigen und kann daher sehr schädlich für den sich entwickelnden Fötus oder das Neugeborene sein. Die Strahlenbelastung durch diagnostische Röntgenstrahlen ist im Allgemeinen sehr gering und wird als sicher angesehen. Eine potenzielle Expositionsquelle für Haushalte gegenüber ionisierender Strahlung ist Radon, das in bestimmten geografischen Gebieten in Felsformationen vorkommt.
Zu den prä- und postnatalen Wirkungen von Strahlung gehören geistige Behinderung, geringere Intelligenz, Wachstumsverzögerung, angeborene Missbildungen und Krebs. Die Exposition gegenüber hohen Dosen ionisierender Strahlung wird auch mit einer erhöhten Prävalenz von Krebs in Verbindung gebracht. Die Inzidenz für diese Exposition hängt von Dosis und Alter ab. Tatsächlich ist das höchste relative Risiko für Brustkrebs (~9) bei Frauen zu beobachten, die in jungen Jahren ionisierender Strahlung ausgesetzt waren.
In letzter Zeit hat sich die Aufmerksamkeit auf die möglichen Wirkungen von nichtionisierender Strahlung oder elektromagnetischen Feldern (EMF) konzentriert. Die Grundlage eines Zusammenhangs zwischen EMF-Exposition und Krebs ist noch nicht bekannt, und die epidemiologischen Beweise sind noch unklar. In mehreren internationalen Studien wurde jedoch über einen Zusammenhang zwischen EMF und Leukämie und Brustkrebs bei Männern berichtet.
Die Exposition von Kindern gegenüber übermäßigem Sonnenlicht wurde mit Hautkrebs und Melanomen in Verbindung gebracht (Marks 1988).
Kinderkrebs
Obwohl keine spezifischen Substanzen identifiziert wurden, wurde die berufliche Exposition von Eltern mit Krebs bei Kindern in Verbindung gebracht. Die Latenzzeit für die Entwicklung von Kinderleukämie kann zwei bis zehn Jahre nach Beginn der Exposition betragen, was darauf hindeutet, dass Expositionen auftreten in utero oder in der frühen postnatalen Phase können an der Ursache dieser Krankheit beteiligt sein. Die Exposition gegenüber einer Reihe von chlororganischen Pestiziden (BHC, DDT, Chlordan) wurde versuchsweise mit Leukämie in Verbindung gebracht, obwohl diese Daten nicht in detaillierteren Studien bestätigt wurden. Darüber hinaus wurde über ein erhöhtes Krebs- und Leukämierisiko für Kinder berichtet, deren Eltern einer Arbeit nachgehen, bei der Pestizide, Chemikalien und Dämpfe eingesetzt werden (O'Leary et al. 1991). In ähnlicher Weise war das Risiko eines Ewing-Knochensarkoms bei Kindern mit der elterlichen Beschäftigung in der Landwirtschaft oder der Exposition gegenüber Herbiziden und Pestiziden verbunden (Holly et al. 1992).
Zusammenfassung
Viele Nationen versuchen, sichere Konzentrationen toxischer Chemikalien in der Umgebungsluft und in Lebensmittelprodukten sowie am Arbeitsplatz zu regulieren. Dennoch gibt es viele Expositionsmöglichkeiten, und Kinder sind besonders anfällig sowohl für die Absorption als auch für die Wirkungen toxischer Chemikalien. Es wurde festgestellt, dass „viele der 40,000 Kinderleben, die jeden Tag in den Entwicklungsländern verloren gehen, eine Folge von Umweltmissbrauch sind, die sich in unsicherer Wasserversorgung, Krankheiten und Unterernährung widerspiegeln“ (Schaefer 1994). Viele Umweltbelastungen sind vermeidbar. Daher hat die Prävention von Umweltkrankheiten als Abwehrmaßnahme gegen gesundheitliche Beeinträchtigungen bei Kindern einen hohen Stellenwert.
Mutterschutz in der Gesetzgebung
Während der Schwangerschaft kann die Exposition gegenüber bestimmten Gesundheits- und Sicherheitsgefahren des Arbeitsplatzes oder des Arbeitsumfelds nachteilige Auswirkungen auf die Gesundheit einer Arbeitnehmerin und ihres ungeborenen Kindes haben. Vor und nach der Geburt braucht sie auch eine angemessene Auszeit von ihrer Arbeit, um sich zu erholen, zu stillen und eine Bindung zu ihrem Kind aufzubauen. Viele Frauen wollen und müssen nach der Geburt wieder in den Beruf zurückkehren können; Dies wird zunehmend als Grundrecht in einer Welt anerkannt, in der die Erwerbsbeteiligung von Frauen kontinuierlich zunimmt und sich in vielen Ländern der von Männern annähert. Da die meisten Frauen sich und ihre Familien ernähren müssen, ist die Kontinuität des Einkommens während des Mutterschaftsurlaubs von entscheidender Bedeutung.
Im Laufe der Zeit haben die Regierungen eine Reihe von gesetzlichen Maßnahmen erlassen, um Arbeitnehmerinnen während der Schwangerschaft und bei der Geburt zu schützen. Ein Merkmal neuerer Maßnahmen ist das Verbot der Diskriminierung in der Beschäftigung aufgrund von Schwangerschaft. Ein weiterer Trend besteht darin, Müttern und Vätern das Recht einzuräumen, die Urlaubsansprüche nach der Geburt aufzuteilen, damit sich beide um das Kind kümmern können. Tarifverhandlungen tragen in vielen Ländern zu einer wirksameren Anwendung solcher Maßnahmen bei und verbessern sie häufig. Arbeitgeber spielen auch eine wichtige Rolle bei der Förderung des Mutterschutzes durch die Bedingungen individueller Arbeitsverträge und Unternehmensrichtlinien.
Die Grenzen des Schutzes
Gesetze zum Mutterschutz für berufstätige Frauen sind in der Regel auf den formellen Sektor beschränkt, der nur einen kleinen Teil der Wirtschaftstätigkeit ausmachen kann. Diese gelten nicht für Frauen, die in nicht registrierten Wirtschaftstätigkeiten im informellen Sektor tätig sind, die in vielen Ländern die Mehrheit der erwerbstätigen Frauen stellen. Während es weltweit einen Trend gibt, den Mutterschutz zu verbessern und auszuweiten, bleibt der Schutz des großen Teils der Bevölkerung, der außerhalb der formellen Wirtschaft lebt und arbeitet, eine große Herausforderung.
In den meisten Ländern sieht das Arbeitsrecht Mutterschutz für Frauen vor, die in gewerblichen und nichtgewerblichen Unternehmen des privaten und oft auch des öffentlichen Sektors beschäftigt sind. Heimarbeiter, Hausangestellte, Selbstständige und Arbeitnehmer in Betrieben, in denen nur Familienmitglieder beschäftigt sind, werden häufig ausgeschlossen. Da viele Frauen in kleinen Unternehmen arbeiten, ist der relativ häufige Ausschluss von Unternehmen, die weniger als eine bestimmte Anzahl von Arbeitnehmern beschäftigen (z. B. fünf Festangestellte in der Republik Korea), besorgniserregend.
Viele Arbeitnehmerinnen in prekären Beschäftigungsverhältnissen, wie z. B. Leiharbeiterinnen oder Gelegenheitsarbeiterinnen in Irland, sind in einer Reihe von Ländern vom Geltungsbereich der Arbeitsgesetzgebung ausgenommen. Je nach Anzahl der geleisteten Arbeitsstunden können auch Teilzeitbeschäftigte ausgeschlossen werden. Andere Gruppen von Frauen können ausgeschlossen werden, wie weibliche Manager (z. B. Singapur, Schweiz), Frauen, deren Einkommen eine bestimmte Grenze überschreitet (z. B. Mauritius) oder Frauen, die nach Ergebnissen bezahlt werden (z. B. Philippinen). In seltenen Fällen haben unverheiratete Frauen (z. B. Lehrerinnen in Trinidad und Tobago) keinen Anspruch auf Mutterschaftsurlaub. In Australien (Bundesstaat), wo Arbeitnehmern und ihren Ehepartnern Elternurlaub gewährt wird, umfasst der Begriff „Ehepartner“ jedoch de facto einen Ehepartner. Wo Altersgrenzen festgelegt werden (z. B. in Israel Frauen unter 18 Jahren), schließen sie normalerweise nicht sehr viele Frauen aus, da sie normalerweise unter oder über dem Hauptgeburtsalter festgelegt sind.
Für öffentliche Bedienstete gelten häufig Sonderregelungen, die günstigere Bedingungen vorsehen können als die für den Privatsektor geltenden. Beispielsweise kann der Mutterschaftsurlaub länger sein, Geldleistungen können dem vollen Gehalt statt einem Prozentsatz davon entsprechen, Elternzeit ist wahrscheinlicher verfügbar oder der Anspruch auf Wiedereinstellung kann klarer festgelegt werden. In einer beträchtlichen Anzahl von Ländern können die Bedingungen im öffentlichen Dienst als Motor des Fortschritts wirken, da Tarifverträge in der Privatwirtschaft häufig nach dem Vorbild der Mutterschutzvorschriften des öffentlichen Dienstes ausgehandelt werden.
Ähnlich wie das Arbeitsrecht können Gesetze zur sozialen Sicherheit ihre Anwendung auf bestimmte Sektoren oder Kategorien von Arbeitnehmern beschränken. Obwohl diese Gesetzgebung oft restriktiver ist als die entsprechenden Arbeitsgesetze in einem Land, kann sie Gruppen, die nicht unter das Arbeitsrecht fallen, wie beispielsweise selbstständig erwerbstätige Frauen oder Frauen, die mit ihren selbstständig erwerbstätigen Ehemännern arbeiten, Zugang zu Mutterschaftsgeldleistungen verschaffen. In vielen Entwicklungsländern gelten die Sozialversicherungsgesetze aufgrund fehlender Ressourcen möglicherweise nur für eine begrenzte Anzahl von Sektoren.
Im Laufe der Jahrzehnte wurde der Geltungsbereich der Gesetzgebung jedoch auf weitere Wirtschaftssektoren und Kategorien von Arbeitnehmern ausgeweitet. Auch wenn ein Arbeitnehmer unter ein Gesetz fällt, kann der Genuss bestimmter Leistungen, insbesondere Mutterschaftsurlaub und Geldleistungen, von bestimmten Anspruchsvoraussetzungen abhängen. Während die meisten Länder die Mutterschaft schützen, genießen berufstätige Frauen kein universelles Recht auf einen solchen Schutz.
Mutterschaftsurlaub
Die arbeitsfreie Zeit für die Geburt kann zwischen einigen Wochen und mehreren Monaten liegen und wird oft in zwei Teile vor und nach der Geburt unterteilt. Zur Sicherstellung ausreichender Ruhezeiten für Frauen kann ein Beschäftigungsverbot für einen Teil oder den gesamten Anspruch festgelegt werden. Der Mutterschaftsurlaub wird in der Regel bei Krankheit, Früh- oder Spätgeburt und Mehrlingsgeburt verlängert oder bei Fehlgeburt, Totgeburt oder Kindstod verkürzt.
Normale Dauer
Nach dem Mutterschutzübereinkommen der ILO, 1919 (Nr. 3), „darf eine Frau während der sechs Wochen nach ihrer Entbindung nicht arbeiten; [und] hat das Recht, ihre Arbeit zu verlassen, wenn sie ein ärztliches Attest vorlegt, aus dem hervorgeht, dass ihre Niederkunft voraussichtlich innerhalb von sechs Wochen enden wird“. Das Mutterschutzübereinkommen (Neufassung), 1952 (Nr. 103), bestätigt den 12-wöchigen Urlaub, einschließlich eines Beschäftigungsverbots für sechs Wochen nach der Geburt, schreibt jedoch nicht die Inanspruchnahme der verbleibenden sechs Wochen vor. Die Mutterschutzempfehlung, 1952 (Nr. 95), schlägt einen 14-wöchigen Urlaub vor. Die Mutterschutzempfehlung, 2000 (Nr. 191), schlägt einen 18-wöchigen Urlaub vor [Bearbeitet, 2011]. Die meisten der befragten Länder erfüllen den 12-Wochen-Standard, mindestens ein Drittel gewährt längere Zeiträume.
Eine Reihe von Ländern sieht eine Wahlmöglichkeit bei der Aufteilung des Mutterschaftsurlaubs vor. In manchen Fällen schreibt das Gesetz die Aufteilung des Mutterschaftsurlaubs nicht vor (z. B. Thailand), und Frauen haben das Recht, den Urlaub so früh oder so spät zu beginnen, wie sie es wünschen. In einer anderen Gruppe von Ländern gibt das Gesetz die Anzahl der Tage an, die nach der Entbindung zu nehmen sind; der Restbetrag kann entweder vor oder nach der Geburt eingenommen werden.
Andere Länder erlauben keine Flexibilität: Das Gesetz sieht zwei Urlaubszeiten vor und nach der Entbindung vor. Diese Zeiträume können gleich sein, insbesondere wenn der Gesamturlaub relativ kurz ist. Bei einem Gesamturlaubsanspruch von mehr als 12 Wochen ist die vorgeburtliche Zeit oft kürzer als die nachgeburtliche Zeit (z. B. in Deutschland sechs Wochen vor und acht Wochen nach der Geburt).
In einer relativ kleinen Zahl von Ländern (z. B. Benin, Chile, Italien) ist die Erwerbstätigkeit von Frauen während des gesamten Mutterschaftsurlaubs verboten. In anderen wird eine Zeit des Zwangsurlaubs vorgeschrieben, oft nach der Entbindung (z. B. Barbados, Irland, Indien, Marokko). Die häufigste Voraussetzung ist eine sechswöchige Pflichtphase nach der Geburt. In den letzten zehn Jahren hat die Zahl der Länder zugenommen, die einen gewissen Pflichturlaub vor der Geburt vorsehen. Andererseits gibt es in einigen Ländern (z. B. Kanada) keinen Zwangsurlaub, da der Urlaub als ein Recht angesehen wird, das frei ausgeübt werden sollte, und dass die Freizeit so organisiert werden sollte, dass sie den Bedürfnissen der einzelnen Frau entspricht und Vorlieben.
Anspruch auf Mutterschaftsurlaub
Die Gesetzgebung der meisten Länder erkennt das Recht von Frauen auf Mutterschaftsurlaub an, indem sie die Höhe des Urlaubs angibt, auf den Frauen Anspruch haben; Eine Frau muss nur zum Zeitpunkt des Urlaubs angestellt sein, um Anspruch auf den Urlaub zu haben. In einer Reihe von Ländern schreibt das Gesetz jedoch vor, dass Frauen vor dem Datum ihrer Abwesenheit eine Mindestbeschäftigungszeit gehabt haben müssen. Dieser Zeitraum reicht von 13 Wochen in Ontario oder Irland bis zu zwei Jahren in Sambia.
In mehreren Ländern müssen Frauen eine bestimmte Anzahl von Stunden in der Woche oder im Monat gearbeitet haben, um Anspruch auf Mutterschaftsurlaub oder Mutterschaftsgeld zu haben. Wenn diese Schwellenwerte hoch sind (wie in Malta 35 Stunden pro Woche), können sie dazu führen, dass eine große Zahl von Frauen ausgeschlossen wird, die die Mehrheit der Teilzeitbeschäftigten stellen. In einer Reihe von Ländern wurden die Schwellenwerte jedoch kürzlich gesenkt (z. B. in Irland von 16 auf acht Stunden pro Woche).
Einige wenige Länder begrenzen die Anzahl der Fälle, in denen eine Frau Mutterschaftsurlaub über einen bestimmten Zeitraum (z. B. zwei Jahre) beantragen kann, oder beschränken den Anspruch auf eine bestimmte Anzahl von Schwangerschaften, entweder bei demselben Arbeitgeber oder während des gesamten Lebens der Frau (z. Ägypten, Malaysia). In Simbabwe zum Beispiel haben Frauen alle 24 Monate Anspruch auf Mutterschaftsurlaub und höchstens dreimal während der Zeit, in der sie für denselben Arbeitgeber arbeiten. In anderen Ländern haben Frauen, die mehr als die vorgeschriebene Anzahl von Kindern haben, Anspruch auf Mutterschaftsurlaub, aber nicht auf Geldleistungen (z. B. Thailand), oder haben Anspruch auf einen kürzeren Urlaub mit Leistungen (z. B. Sri Lanka: 12 Wochen für die ersten beiden Kinder, sechs Wochen für das dritte und alle weiteren Kinder). Die Zahl der Länder, die den Anspruch auf Mutterschaftsurlaub oder Leistungen auf eine bestimmte Anzahl von Schwangerschaften, Kindern oder hinterbliebenen Kindern (zwischen zwei und vier) beschränken, scheint zuzunehmen, obwohl keineswegs sicher ist, dass die Dauer des Mutterschaftsurlaubs entscheidend ist Faktor bei der Motivation von Entscheidungen über die Familiengröße.
Vorankündigung an den Arbeitgeber
In den meisten Ländern ist die einzige Voraussetzung für den Anspruch auf Mutterschaftsurlaub die Vorlage eines ärztlichen Attestes. Anderswo müssen Frauen ihren Arbeitgeber auch über ihre Absicht informieren, Mutterschaftsurlaub zu nehmen. Die Kündigungsfrist reicht von sobald die Schwangerschaft bekannt ist (z. B. Deutschland) bis zu einer Woche vor Antritt des Urlaubs (z. B. Belgien). Bei Nichteinhaltung der Kündigungsfrist können Frauen ihren Anspruch auf Mutterschaftsurlaub verlieren. Daher sind in Irland Informationen über den Zeitpunkt des Mutterschaftsurlaubs so bald wie vernünftigerweise praktikabel zu liefern, jedoch nicht später als vier Wochen vor Beginn des Mutterschaftsurlaubs. Eine Arbeitnehmerin verliert ihren Anspruch auf Mutterschaftsurlaub, wenn sie diese Voraussetzung nicht erfüllt. In Kanada (Bundesstaat) wird auf die Benachrichtigungspflicht verzichtet, wenn es einen triftigen Grund gibt, warum die Benachrichtigung nicht erfolgen kann; auf Provinzebene reicht die Kündigungsfrist von vier Monaten bis zu zwei Wochen. Wird die Kündigungsfrist nicht eingehalten, hat eine Arbeitnehmerin in Manitoba immer noch Anspruch auf den normalen Mutterschaftsurlaub; In den meisten anderen Provinzen hat sie Anspruch auf kürzere Zeiträume (normalerweise sechs Wochen im Gegensatz zu 17 oder 18). In anderen Ländern klärt das Gesetz die Folgen einer unterlassenen Mitteilung nicht.
Geldleistungen
Die meisten Frauen können es sich nicht leisten, während des Mutterschaftsurlaubs auf ihr Einkommen zu verzichten; Wenn es sein müsste, würden viele ihren Urlaub nicht vollständig nutzen. Da die Geburt gesunder Kinder der ganzen Nation zugute kommt, sollten Arbeitgeber aus Gründen der Gerechtigkeit nicht die vollen Kosten für die Abwesenheit ihrer Arbeitnehmer tragen. Seit 1919 besagen die ILO-Standards, dass Frauen während des Mutterschaftsurlaubs Geldleistungen erhalten sollten und dass diese aus öffentlichen Mitteln oder durch ein Versicherungssystem bezahlt werden sollten. Das Übereinkommen Nr. 103 schreibt vor, dass die im Rahmen eines obligatorischen Sozialversicherungssystems fälligen Beiträge auf der Grundlage der Gesamtzahl der von den betreffenden Unternehmen beschäftigten Männer und Frauen ohne Unterscheidung nach Geschlecht zu entrichten sind. Obwohl das Mutterschaftsgeld in einigen Ländern nur einen relativ geringen Prozentsatz des Lohns ausmacht, wird die im Übereinkommen Nr. 103 geforderte Höhe von zwei Dritteln in mehreren erreicht und in vielen anderen überschritten. In mehr als der Hälfte der untersuchten Länder macht das Mutterschaftsgeld 100 % des versicherten Lohns oder des vollen Lohns aus.
Viele Sozialversicherungsgesetze können eine spezifische Mutterschaftsleistung vorsehen und somit Mutterschaft als eigenständige Eventualität anerkennen. Andere sehen vor, dass eine Arbeitnehmerin während des Mutterschaftsurlaubs Anspruch auf Kranken- oder Arbeitslosengeld hat. Die Behandlung der Mutterschaft als Behinderung oder des Urlaubs als Zeit der Arbeitslosigkeit könnte als Ungleichbehandlung angesehen werden, da solche Leistungen im Allgemeinen nur während eines bestimmten Zeitraums verfügbar sind und Frauen, die sie im Zusammenhang mit der Mutterschaft in Anspruch nehmen, möglicherweise feststellen, dass sie nicht mehr genug übrig haben um spätere tatsächliche Krankheits- oder Arbeitslosigkeitszeiten abzudecken. Als die Richtlinie des Europäischen Rates von 1992 entworfen wurde, wurde ein Vorschlag, wonach Frauen während des Mutterschaftsurlaubs Krankengeld erhalten sollten, stark in Frage gestellt; Es wurde argumentiert, dass Mutterschaft im Hinblick auf die Gleichbehandlung von Männern und Frauen als eigenständiger Leistungsgrund anerkannt werden müsse. Als Kompromiss wurde das Mutterschaftsgeld so definiert, dass es ein Einkommen garantiert, das mindestens dem entspricht, was die betroffene Arbeitnehmerin im Krankheitsfall erhalten würde.
In fast 80 der untersuchten Länder werden Leistungen von den nationalen Sozialversicherungssystemen gezahlt, und in über 40 gehen diese zu Lasten des Arbeitgebers. In etwa 15 Ländern teilen sich Sozialversicherung und Arbeitgeber die Finanzierung der Leistungen bei Mutterschaft. Bei gemeinsamer Finanzierung der Leistungen durch die Sozialversicherung und den Arbeitgeber kann jeder zur Hälfte verpflichtet sein (z. B. Costa Rica), es können aber auch andere Prozentsätze gefunden werden (z. B. Honduras: zwei Drittel durch die Sozialversicherung und ein Drittel durch den Arbeitgeber). ). Eine andere Art von Beitrag kann von Arbeitgebern verlangt werden: Wenn die Höhe des von der Sozialversicherung gezahlten Mutterschaftsgeldes auf einem gesetzlich versicherungspflichtigen Einkommen basiert und einen geringen Prozentsatz des vollen Lohns einer Frau ausmacht, sieht das Gesetz manchmal vor, dass der Arbeitgeber den Differenzbetrag zahlt das Gehalt der Frau und das von der Sozialversicherung gezahlte Mutterschaftsgeld (z. B. in Burkina Faso). Die freiwillige Zuzahlung durch den Arbeitgeber ist Bestandteil vieler Tarifverträge, aber auch einzelner Arbeitsverträge. Die Beteiligung von Arbeitgebern an der Zahlung von Mutterschaftsgeld kann eine realistische Lösung für das Problem des Mangels an anderen Mitteln sein.
Schutz der Gesundheit von schwangeren und stillenden Frauen
In Übereinstimmung mit den Anforderungen der Mutterschutz-Empfehlung, 1952 (Nr. 95), sehen viele Länder verschiedene Maßnahmen zum Schutz der Gesundheit von Schwangeren und ihren Kindern vor, um Ermüdung durch Neugestaltung der Arbeitszeit zu minimieren oder Frauen vor Übermüdung zu schützen gefährliche oder ungesunde Arbeit.
In einigen Ländern (z. B. Niederlande, Panama) sieht das Gesetz eine Verpflichtung des Arbeitgebers vor, die Arbeit so zu organisieren, dass sie den Ausgang der Schwangerschaft nicht beeinträchtigt. Dieser Ansatz, der der modernen Arbeitsschutzpraxis entspricht, ermöglicht eine Abstimmung auf die Bedürfnisse der einzelnen Frauen mit den entsprechenden Präventionsmaßnahmen und ist daher sehr zufriedenstellend. Ganz allgemein wird Schutz durch das Verbot oder die Einschränkung von Arbeiten gesucht, die der Gesundheit von Mutter oder Kind schaden können. Ein solches Verbot kann allgemein formuliert sein oder sich auf bestimmte Arten gefährlicher Arbeiten beziehen. In Mexiko gilt jedoch das Verbot der Beschäftigung von Frauen bei ungesunden oder gefährlichen Arbeiten nicht, wenn nach Ansicht der zuständigen Behörde die erforderlichen Gesundheitsschutzmaßnahmen getroffen wurden; ebensowenig gilt sie für Frauen in Führungspositionen oder solche, die über einen Hochschul- oder Fachabschluss oder die für die Ausübung der Tätigkeit notwendigen Kenntnisse und Erfahrungen verfügen.
In vielen Ländern sieht das Gesetz vor, dass Schwangere und stillende Mütter keine Arbeiten verrichten dürfen, die „ihre Kräfte übersteigen“, die „mit Gefahren verbunden sind“, „ihre Gesundheit oder die ihres Kindes gefährden“ oder „erfordern“. eine körperliche Anstrengung, die ihrem Zustand nicht angemessen ist“. Die Anwendung eines solchen generellen Verbots kann jedoch Probleme bereiten: Wie und von wem soll festgestellt werden, dass eine Tätigkeit über die Kräfte einer Person hinausgeht? Von der betroffenen Arbeitnehmerin, dem Arbeitgeber, dem Arbeitsinspektor, dem Betriebsarzt, dem Hausarzt der Frau? Unterschiede in der Wertschätzung können dazu führen, dass eine Frau von der Arbeit ferngehalten wird, die sie eigentlich verrichten könnte, während eine andere möglicherweise nicht von der zu anstrengenden Arbeit abgehalten wird.
Andere Länder listen teilweise sehr detailliert auf, welche Art von Arbeit Schwangeren und stillenden Müttern verboten ist (z. B. Österreich, Deutschland). Der Umgang mit Lasten ist häufig reglementiert. Die Gesetzgebung in einigen Ländern verbietet ausdrücklich die Exposition gegenüber bestimmten Chemikalien (z. B. Benzol), biologischen Stoffen, Blei und Strahlung. Untertagearbeiten sind in Japan während der Schwangerschaft und ein Jahr nach der Entbindung verboten. Akkordarbeit und Arbeit am Fließband mit festem Tempo sind in Deutschland verboten. In einigen Ländern dürfen schwangere Arbeitnehmerinnen nicht außerhalb ihres ständigen Wohnsitzes eingesetzt werden (z. B. Ghana nach dem vierten Monat). In Österreich ist das Rauchen an Orten, an denen schwangere Frauen arbeiten, nicht gestattet.
In einer Reihe von Ländern (z. B. Angola, Bulgarien, Haiti, Deutschland) ist der Arbeitgeber verpflichtet, den Arbeitnehmer an einen geeigneten Arbeitsplatz zu versetzen. Häufig muss die Arbeitnehmerin ihr früheres Gehalt behalten, auch wenn das Gehalt der Stelle, auf die sie versetzt wird, niedriger ist. In der Demokratischen Volksrepublik Laos behält die Frau ihr früheres Gehalt für einen Zeitraum von drei Monaten und wird dann entsprechend der tatsächlich ausgeübten Tätigkeit entlohnt. In der Russischen Föderation, wo eine geeignete Stelle an eine Frau vergeben werden soll, die ihre Arbeit nicht mehr ausüben kann, behält sie ihr Gehalt während der Zeit, in der eine neue Stelle gefunden wird. In bestimmten Fällen (z. B. Rumänien) wird die Differenz zwischen den beiden Gehältern von der Sozialversicherung übernommen, eine Regelung, auf die verwiesen werden soll, da die Kosten des Mutterschutzes möglichst nicht von einzelnen Arbeitgebern getragen werden sollten.
Eine Versetzung kann auch von einer Arbeit möglich sein, die an sich nicht gefährlich ist, die aber von einem Arzt als schädlich für den Gesundheitszustand einer bestimmten Frau bescheinigt wurde (z. B. Frankreich). In andere Länder ist eine Versetzung auf Antrag des betroffenen Arbeitnehmers möglich (z. B. Kanada, Schweiz). Wenn das Gesetz es dem Arbeitgeber ermöglicht, eine Versetzung vorzuschlagen, stellt ein Betriebsarzt im Falle einer Meinungsverschiedenheit zwischen dem Arbeitgeber und dem Arbeitnehmer fest, ob eine medizinische Notwendigkeit für einen Arbeitsplatzwechsel besteht und ob der Arbeitnehmer für die Aufnahme der bestehenden Tätigkeit geeignet ist wurde ihr vorgeschlagen.
Einige Länder stellen klar, dass die Versetzung vorübergehend ist und dass die Arbeitnehmerin nach ihrer Rückkehr aus dem Mutterschaftsurlaub oder zu einem bestimmten Zeitpunkt danach (z. B. Frankreich) an ihren früheren Arbeitsplatz versetzt werden muss. Wo eine Versetzung nicht möglich ist, sehen einige Länder vor, dass die Arbeitnehmerin krankgeschrieben wird (z. B. die Seychellen) oder, wie oben erwähnt, der Mutterschaftsurlaub vorzeitig beginnt (z. B. Island).
Nichtdiskriminierung
In immer mehr Ländern werden Maßnahmen ergriffen, um sicherzustellen, dass Frauen nicht wegen Schwangerschaft diskriminiert werden. Sie sollen sicherstellen, dass schwangere Frauen für eine Beschäftigung in Frage kommen und während der Beschäftigung gleich behandelt werden wie Männern und anderen Frauen, insbesondere nicht degradiert werden, nicht das Dienstalter verlieren oder Beförderungen nicht allein aufgrund der Schwangerschaft verweigert werden. Es ist jetzt immer häufiger üblich, dass die nationale Gesetzgebung Diskriminierung aufgrund des Geschlechts verbietet. Ein solches Verbot könnte und wurde von den Gerichten in vielen Fällen auch als Verbot der Diskriminierung aufgrund von Schwangerschaft ausgelegt. Diesem Ansatz ist der Europäische Gerichtshof gefolgt. In einem Urteil von 1989 entschied der Gerichtshof, dass ein Arbeitgeber, der eine Frau wegen Schwangerschaft kündigt oder sich weigert, sie einzustellen, gegen die Richtlinie 76/207/EWG des Europäischen Rates zur Gleichbehandlung verstößt. Dieses Urteil war wichtig, um die Tatsache klarzustellen, dass Diskriminierung aufgrund des Geschlechts vorliegt, wenn Beschäftigungsentscheidungen auf der Grundlage von Schwangerschaft getroffen werden, obwohl das Gesetz Schwangerschaft nicht ausdrücklich als verbotenen Diskriminierungsgrund anführt. In Fällen der Gleichstellung der Geschlechter ist es üblich, die Behandlung einer Frau mit der Behandlung eines hypothetischen Mannes zu vergleichen. Das Gericht entschied, dass ein solcher Vergleich im Fall einer schwangeren Frau nicht erforderlich sei, da eine Schwangerschaft nur Frauen vorbehalten sei. Bei einer Benachteiligung aufgrund einer Schwangerschaft liegt per definitionem eine Diskriminierung aufgrund des Geschlechts vor. Dies steht im Einklang mit der Position des Exekutivausschusses der IAO über die Anwendung von Übereinkommen und Empfehlungen zum Geltungsbereich des Übereinkommens (Nr. 1958) über die Diskriminierung (Beschäftigung und Beruf), 111, der die diskriminierende Natur von Unterscheidungen auf der Grundlage feststellt Schwangerschaft, Entbindung und damit verbundene Erkrankungen (ILO 1988).
Eine Reihe von Ländern sieht ein ausdrückliches Diskriminierungsverbot aufgrund von Schwangerschaft vor (z. B. Australien, Italien, USA, Venezuela). Andere Länder definieren Diskriminierung aufgrund des Geschlechts, um Diskriminierung aufgrund von Schwangerschaft oder Abwesenheit während des Mutterschaftsurlaubs einzuschließen (z. B. Finnland). In den USA wird der Schutz außerdem dadurch gewährleistet, dass Schwangerschaft als Behinderung behandelt wird: In Unternehmen mit mehr als 15 Arbeitnehmern ist die Diskriminierung von schwangeren Frauen, Frauen bei der Geburt und Frauen, die von damit zusammenhängenden Erkrankungen betroffen sind, verboten; und Richtlinien und Praktiken im Zusammenhang mit Schwangerschaft und verwandten Angelegenheiten müssen unter den gleichen Bedingungen und Konditionen angewendet werden wie bei anderen Behinderungen.
In mehreren Ländern enthält das Gesetz genaue Anforderungen, die Fälle von Diskriminierung aufgrund von Schwangerschaft veranschaulichen. In der Russischen Föderation beispielsweise darf ein Arbeitgeber die Einstellung einer Frau nicht ablehnen, weil sie schwanger ist; Wird eine schwangere Frau nicht eingestellt, muss der Arbeitgeber die Gründe für die Nichteinstellung schriftlich darlegen. In Frankreich ist es rechtswidrig, wenn ein Arbeitgeber eine Schwangerschaft bei der Weigerung berücksichtigt, eine Frau einzustellen, ihren Vertrag während einer Probezeit zu kündigen oder ihre Versetzung anzuordnen. Es ist auch rechtswidrig, dass der Arbeitgeber feststellen möchte, ob eine Bewerberin schwanger ist, oder die Einholung solcher Informationen zu veranlassen. Gleichermaßen kann von Frauen nicht verlangt werden, die Tatsache offenzulegen, dass sie schwanger sind, unabhängig davon, ob sie sich um eine Stelle bewerben oder dort beschäftigt sind, es sei denn, sie beantragen die Inanspruchnahme von Gesetzen oder Vorschriften, die den Schutz schwangerer Frauen regeln.
Einseitig und willkürlich einer schwangeren Frau auferlegte Überweisungen können eine Diskriminierung darstellen. In Bolivien, wie auch in anderen Ländern der Region, ist eine Frau während der Schwangerschaft und bis zu einem Jahr nach der Geburt ihres Kindes vor unfreiwilliger Versetzung geschützt.
Die Frage der Vereinbarkeit des Rechts berufstätiger Frauen auf Gesundheitsschutz während der Schwangerschaft und ihres Rechts auf Nichtdiskriminierung bereitet bei der Einstellung besondere Schwierigkeiten. Darf eine schwangere Bewerberin ihren Gesundheitszustand offenlegen, insbesondere wenn sie sich auf eine Stelle bewirbt, die für schwangere Frauen verboten ist? In einem Urteil aus dem Jahr 1988 entschied das Bundesarbeitsgericht, dass eine schwangere Frau, die sich um eine Beschäftigung bewirbt, die ausschließlich Nachtarbeit beinhaltet, was schwangeren Frauen nach deutschem Recht verboten ist, einen potenziellen Arbeitgeber über ihren Zustand informieren sollte. Das Urteil wurde vom Europäischen Gerichtshof als Verstoß gegen die EG-Richtlinie zur Gleichbehandlung von 1976 aufgehoben. Der Gerichtshof stellte fest, dass die Richtlinie ausschließt, dass ein Arbeitsvertrag aufgrund des gesetzlichen Nachtarbeitsverbots für nichtig erklärt oder vom Arbeitgeber aufgrund eines Fehlers seinerseits in Bezug auf ein wesentliches persönliches Merkmal angefochten werden kann die Frau zum Zeitpunkt des Vertragsschlusses. Die schwangerschaftsbedingte Arbeitsunfähigkeit der Arbeitnehmerin, für die sie eingestellt wurde, sei vorübergehend, da der Vertrag nicht befristet abgeschlossen worden sei. Es würde daher dem Ziel der Richtlinie widersprechen, sie wegen einer solchen Unfähigkeit für ungültig oder nichtig zu erklären.
Beschäftigungssicherheit
Viele Frauen haben aufgrund einer Schwangerschaft ihren Job verloren. Obwohl der Umfang des Schutzes unterschiedlich ist, ist die Beschäftigungssicherheit heutzutage ein wesentlicher Bestandteil der Mutterschutzpolitik.
Internationale Arbeitsnormen gehen das Problem auf zwei verschiedene Arten an. Die Mutterschutzübereinkommen verbieten die Entlassung während des Mutterschaftsurlaubs und seiner Verlängerung oder zu einem Zeitpunkt, zu dem eine Kündigung gemäß den Bestimmungen des Übereinkommens Nr. 3, Artikel 4, und des Übereinkommens Nr. 103, Artikel 6 während des Urlaubs auslaufen würde. Entlassung am Gründe, die als legitim angesehen werden könnten, gelten während dieser Zeit als nicht zulässig (ILO 1965). Für den Fall, dass eine Frau vor Beginn des Mutterschaftsurlaubs entlassen wurde, sollte die Kündigung für die Zeit ihrer Abwesenheit ausgesetzt und nach ihrer Rückkehr fortgesetzt werden. Die Mutterschutzempfehlung, 1952 (Nr. 95), fordert den Schutz der Beschäftigung einer schwangeren Frau ab dem Datum, an dem der Arbeitgeber über die Schwangerschaft informiert wird, bis einen Monat nach ihrer Rückkehr aus dem Mutterschaftsurlaub. Als berechtigte Kündigungsgründe während der Schutzfrist nennt es Fälle von schwerem Verschulden der Arbeitnehmerin, Betriebsschließung und Ablauf eines befristeten Arbeitsverhältnisses. Das Übereinkommen (Nr. 1982; Artikel 158(d)–(e)) über die Beendigung des Arbeitsverhältnisses, 5, verbietet die Entlassung nicht, sieht jedoch vor, dass Schwangerschaft oder Abwesenheit vom Arbeitsplatz während des Mutterschaftsurlaubs keine triftigen Gründe für die Beendigung des Arbeitsverhältnisses darstellen.
Auf Ebene der Europäischen Union verbietet die Richtlinie von 1992 die Entlassung vom Beginn der Schwangerschaft bis zum Ende des Mutterschaftsurlaubs, außer in Ausnahmefällen, die nicht mit dem Zustand der Arbeitnehmerin zusammenhängen.
In der Regel sehen die Länder zwei Arten von Kündigungsregeln vor. Eine fristlose Kündigung gilt in Fällen wie Betriebsschließung, Entlassung und wenn der Arbeitnehmer aus verschiedenen Gründen die Arbeit, für die er eingestellt wurde, nicht oder nicht zur Zufriedenheit des Arbeitgebers ausführen kann . Die fristlose Entlassung wird verwendet, um die Beschäftigung eines Arbeitnehmers zu beenden, der sich einer groben Fahrlässigkeit, eines schweren Fehlverhaltens oder anderer schwerwiegender Verhaltensweisen schuldig gemacht hat, die in der Regel umfassend in der Gesetzgebung aufgeführt sind.
Was die fristlose Kündigung anbelangt, so ist es klar, dass Arbeitgeber willkürlich entscheiden könnten, dass eine Schwangerschaft mit den Aufgaben einer Arbeitnehmerin unvereinbar ist, und ihr aufgrund von Schwangerschaft kündigen könnten. Diejenigen, die sich ihren Verpflichtungen gegenüber schwangeren Frauen entziehen möchten oder einfach keine schwangeren Frauen am Arbeitsplatz haben möchten, könnten einen Vorwand finden, Arbeitnehmerinnen während der Schwangerschaft zu entlassen, selbst wenn sie dies angesichts der bestehenden Nichtdiskriminierungsvorschriften tun würden Verzichten Sie auf eine Schwangerschaft als Kündigungsgrund. Viele Menschen sind sich einig, dass es legitim ist, Arbeitnehmerinnen und Arbeitnehmer vor solchen diskriminierenden Entscheidungen zu schützen: Das Verbot der fristlosen Kündigung wegen Schwangerschaft oder während Schwangerschaft und Mutterschaftsurlaub wird oft als Maßnahme der Gerechtigkeit angesehen und ist in vielen Ländern in Kraft.
Der Exekutivausschuss der IAO für die Anwendung von Übereinkommen und Empfehlungen ist der Auffassung, dass der Kündigungsschutz einen Arbeitgeber nicht daran hindert, ein Arbeitsverhältnis zu beenden, weil er oder sie ein schwerwiegendes Verschulden einer Arbeitnehmerin festgestellt hat, sondern wenn Gründe vorliegen wie dies zur Rechtfertigung einer Entlassung, ist der Arbeitgeber verpflichtet, die gesetzliche Kündigungsfrist um jeden Zeitraum zu verlängern, der erforderlich ist, um die Schutzfrist nach den Übereinkommen zu vervollständigen. Dies ist beispielsweise in Belgien der Fall, wo ein Arbeitgeber, der einen gesetzlichen Grund hat, einer Frau zu kündigen, dies nicht tun kann, während sie sich im Mutterschaftsurlaub befindet, sondern eine Kündigung aussprechen kann, damit sie erlischt, nachdem die Frau aus dem Urlaub zurückgekehrt ist.
Ein ähnliches Problem stellt der Kündigungsschutz von Schwangeren bei Betriebsschließung oder wirtschaftlichen Einschnitten dar. Es ist in der Tat eine Belastung für ein Unternehmen, das seinen Betrieb einstellt, das Gehalt einer Person, die nicht mehr für sie arbeitet, auch nur für kurze Zeit, weiter zu zahlen. Allerdings sind die Einstellungsaussichten für schwangere Frauen oft schlechter als für nicht schwangere Frauen oder für Männer, und schwangere Frauen brauchen besonders die emotionale und finanzielle Sicherheit, um weiterbeschäftigt zu werden. Wo Frauen während der Schwangerschaft nicht gekündigt werden dürfen, kann die Stellensuche bis nach der Geburt verschoben werden. Dort, wo die Gesetzgebung die Reihenfolge vorsieht, in der verschiedene Kategorien von zu entlassenden Arbeitnehmern zu entlassen sind, gehören schwangere Frauen zu denen, die als letzte oder vorletzte entlassen werden (z. B. in Äthiopien).
Urlaub und Leistungen für Väter und Eltern
Über den Schutz der Gesundheit und des Beschäftigungsstatus von schwangeren und stillenden Frauen hinaus sehen viele Länder einen Vaterschaftsurlaub vor (ein kurzer Urlaub zum oder um den Zeitpunkt der Geburt). Andere Formen des Urlaubs sind an die Bedürfnisse von Kindern gekoppelt. Eine Art ist der Adoptionsurlaub, die andere der Erziehungsurlaub. Viele Länder sehen die letztgenannte Art von Urlaub vor, verwenden jedoch unterschiedliche Ansätze. Eine Gruppe sieht eine Freistellung für die Mutter sehr kleiner Kinder vor (wahlfreier Mutterschaftsurlaub), eine andere sieht eine zusätzliche Freistellung für beide Elternteile vor (Erziehungsurlaub). Die Ansicht, dass sowohl der Vater als auch die Mutter für die Betreuung kleiner Kinder zur Verfügung stehen müssen, spiegelt sich auch in integrierten Elternurlaubssystemen wider, die beiden Elternteilen einen langen Elternurlaub zur Verfügung stellen.
Schwangerschaft und US-Arbeitsempfehlungen
Die Veränderungen im Familienleben der letzten Jahrzehnte haben dramatische Auswirkungen auf das Verhältnis von Arbeit und Schwangerschaft. Dazu gehören die folgenden:
- Frauen, insbesondere im gebärfähigen Alter, treten weiterhin in beträchtlicher Zahl in den Arbeitsmarkt ein.
- Bei vielen dieser Frauen hat sich die Tendenz entwickelt, ihre Familiengründung aufzuschieben, bis sie älter sind, bis sie oft verantwortungsvolle Positionen erreicht haben und wichtige Mitglieder des Produktionsapparats geworden sind.
- Gleichzeitig gibt es eine steigende Zahl von Teenagerschwangerschaften, von denen viele Risikoschwangerschaften sind.
- Angesichts steigender Trennungs- und Scheidungsraten und der Wahl alternativer Lebensstile sowie einer steigenden Zahl von Familien, in denen beide Elternteile arbeiten müssen, zwingt der finanzielle Druck viele Frauen dazu, während der Schwangerschaft so lange wie möglich zu arbeiten.
Die Auswirkungen schwangerschaftsbedingter Abwesenheiten und Produktivitätsverluste oder -einbußen sowie die Sorge um die Gesundheit und das Wohlbefinden von Müttern und Säuglingen haben Arbeitgeber dazu veranlasst, proaktiver mit dem Problem Schwangerschaft und Arbeit umzugehen. Wenn Arbeitgeber die gesamten oder einen Teil der Krankenversicherungsprämien zahlen, ist die Aussicht, die manchmal schwindelerregenden Kosten komplizierter Schwangerschaften und Neugeborenenprobleme zu vermeiden, ein starker Anreiz. Bestimmte Maßnahmen werden durch Gesetze und behördliche Vorschriften vorgeschrieben, beispielsweise der Schutz vor potenziellen Berufs- und Umweltgefahren und die Gewährung von Mutterschaftsurlaub und anderen Leistungen. Andere sind freiwillig: Programmierer für vorgeburtliche Bildung und Betreuung, modifizierte Arbeitsregelungen wie Gleitzeit und andere Arbeitszeitregelungen, abhängige Pflege und andere Leistungen.
Management der Schwangerschaft
Entscheidend für die Schwangere – und ihren Arbeitgeber – ob sie während der Schwangerschaft weiterarbeitet oder nicht, ist der Zugang zu einem professionellen Gesundheitsmanagement, das Risiken für die Mutter und den Fötus erkennen, abwenden oder minimieren und ihr damit ermöglichen soll unbesorgt im Job bleiben. Bei jedem der geplanten vorgeburtlichen Besuche sollte der Arzt oder die Hebamme medizinische Informationen (Geburtsgeburt und andere medizinische Vorgeschichte, aktuelle Beschwerden, körperliche Untersuchungen und Labortests) und Informationen über ihre Arbeit und ihr Arbeitsumfeld auswerten und entsprechende Empfehlungen entwickeln.
Es ist wichtig, dass sich Angehörige der Gesundheitsberufe nicht auf die einfachen Stellenbeschreibungen in Bezug auf die Arbeit ihrer Patienten verlassen, da diese oft ungenau und irreführend sind. Die Arbeitsplatzinformationen sollten Angaben zu körperlicher Aktivität, chemischer und sonstiger Exposition sowie emotionalem Stress enthalten, von denen die meisten von der Frau selbst bereitgestellt werden können. In einigen Fällen kann jedoch der Input eines Vorgesetzten erforderlich sein, der häufig von der Sicherheitsabteilung oder dem Gesundheitsdienst für Mitarbeiter (wo vorhanden) weitergeleitet wird, um ein vollständigeres Bild von gefährlichen oder anstrengenden Arbeitsaktivitäten und der Möglichkeit ihrer Kontrolle zu erhalten Schadenspotential. Dies kann auch zur Kontrolle von Patienten dienen, die ihren Arzt versehentlich oder vorsätzlich irreführen; Sie können die Risiken übertreiben oder, wenn sie es für wichtig halten, weiterzuarbeiten, sie unterschätzen.
Empfehlungen für die Arbeit
Empfehlungen zur Arbeit während der Schwangerschaft lassen sich in drei Kategorien einteilen:
Die Frau kann ohne Änderungen ihrer Tätigkeiten oder der Umgebung weiterarbeiten. Dies trifft in den meisten Fällen zu. Nach ausführlichen Beratungen kam die Task Force on the Disability of Schwangerschaft, bestehend aus Fachleuten für Geburtshilfe, Betriebsärzten und Krankenschwestern sowie Frauenvertretern, die von ACOG (American College of Obstetricians and Gynecologists) und NIOSH (National Institute for Occupational Safety and Health) zusammengestellt wurden, zu ihrem Schluss dass „die normale Frau mit einer komplikationslosen Schwangerschaft, die einen Beruf ausübt, der keine größeren Gefahren birgt als das normale tägliche Leben in der Gemeinschaft, ohne Unterbrechung bis zum Einsetzen der Wehen weiterarbeiten und mehrere Wochen nach einer komplikationslosen Schwangerschaft wieder arbeiten darf Lieferung“ (Isenman und Warschau, 1977).
Die Frau darf weiterarbeiten, jedoch nur mit gewissen Änderungen in der Arbeitsumgebung oder ihrer Arbeitstätigkeit. Diese Änderungen wären entweder „wünschenswert“ oder „wesentlich“ (im letzteren Fall sollte sie die Arbeit einstellen, wenn sie nicht durchgeführt werden können).
Die Frau soll nicht arbeiten. Nach Einschätzung des Arztes oder der Hebamme wäre jede Arbeit wahrscheinlich schädlich für ihre Gesundheit oder die des sich entwickelnden Fötus.
Die Empfehlungen sollten nicht nur die erforderlichen Arbeitsplatzänderungen beschreiben, sondern auch die Geltungsdauer und den Termin der nächsten Fachprüfung enthalten.
Nicht-medizinische Erwägungen
Die oben vorgeschlagenen Empfehlungen basieren ausschließlich auf Überlegungen zur Gesundheit der Mutter und ihres Fötus in Bezug auf die beruflichen Anforderungen. Sie berücksichtigen nicht die Belastung durch außerberufliche Tätigkeiten wie das Pendeln zur und von der Arbeitsstelle, Hausarbeit und die Betreuung anderer Kinder und Familienangehöriger; diese können manchmal sogar noch anspruchsvoller sein als die des Jobs. Wenn eine Änderung oder Einschränkung von Aktivitäten erforderlich ist, sollte die Frage berücksichtigt werden, ob dies am Arbeitsplatz, zu Hause oder beidem umgesetzt werden soll.
Darüber hinaus können Empfehlungen für oder gegen die Fortsetzung der Arbeit die Grundlage für eine Vielzahl von nichtmedizinischen Erwägungen bilden, z. B. Leistungsanspruch, bezahlter oder unbezahlter Urlaub oder garantierte Beibehaltung des Arbeitsplatzes. Eine kritische Frage ist, ob die Frau als behindert gilt. Einige Arbeitgeber betrachten kategorisch alle schwangeren Arbeitnehmerinnen als behindert und bemühen sich, sie aus der Belegschaft zu entfernen, obwohl viele weiterhin arbeiten können. Andere Arbeitgeber gehen davon aus, dass alle schwangeren Arbeitnehmerinnen dazu neigen, jede Behinderung zu vergrößern, um Anspruch auf alle verfügbaren Leistungen zu haben. Und einige stellen sogar die Vorstellung in Frage, dass eine Schwangerschaft, egal ob sie behindert oder nicht, eine Angelegenheit ist, über die sie sich Sorgen machen müssen. Behinderung ist also ein komplexer Begriff, der zwar grundsätzlich auf medizinischen Erkenntnissen beruht, aber auch rechtliche und soziale Überlegungen beinhaltet.
Schwangerschaft und Behinderung
In vielen Rechtsordnungen ist es wichtig, zwischen der Behinderung durch Schwangerschaft und der Schwangerschaft als Lebensabschnitt zu unterscheiden, der besondere Leistungen und Befreiungen erfordert. Die Behinderung der Schwangerschaft fällt in drei Kategorien:
- Invalidität nach Entbindung. Aus rein medizinischer Sicht dauert die Genesung nach einem Schwangerschaftsabbruch durch eine unkomplizierte Geburt nur wenige Wochen, üblicherweise dauert sie jedoch sechs bis acht Wochen, da die meisten Geburtshelfer dann üblicherweise ihre erste Nachsorgeuntersuchung einplanen. Aus praktischer und soziologischer Sicht wird ein längerer Urlaub jedoch von vielen als wünschenswert angesehen, um die familiäre Bindung zu stärken, das Stillen zu erleichtern usw.
- Behinderung aufgrund medizinischer Komplikationen. Medizinische Komplikationen wie Eklamsie, drohender Schwangerschaftsabbruch, Herz-Kreislauf- oder Nierenprobleme usw. diktieren Zeiten reduzierter Aktivität oder sogar Krankenhausaufenthalte, die so lange andauern, wie der medizinische Zustand anhält oder bis sich die Frau sowohl von dem medizinischen Problem als auch von der Schwangerschaft erholt hat .
- Behinderung, die die Notwendigkeit widerspiegelt, die Exposition gegenüber Toxizitätsgefahren oder abnormaler körperlicher Belastung zu vermeiden. Aufgrund der größeren Empfindlichkeit des Fötus gegenüber vielen Umweltgefahren kann die schwangere Frau als behindert angesehen werden, obwohl ihre eigene Gesundheit möglicherweise nicht gefährdet ist.
Fazit
Die Herausforderung, familiäre Verpflichtungen und außerhäusliche Arbeit unter einen Hut zu bringen, ist für Frauen nicht neu. Was neu sein könnte, ist eine moderne Gesellschaft, die die Gesundheit und das Wohlbefinden von Frauen und ihren Nachkommen wertschätzt, während sie Frauen mit der doppelten Herausforderung konfrontiert, persönliche Erfüllung durch Beschäftigung zu erreichen und mit dem wirtschaftlichen Druck fertig zu werden, einen akzeptablen Lebensstandard aufrechtzuerhalten. Die zunehmende Zahl von Alleinerziehenden und Ehepaaren, die beide arbeiten müssen, legt nahe, dass Work-Family-Themen nicht ignoriert werden können. Viele berufstätige Frauen, die schwanger werden, müssen einfach weiterarbeiten.
Wessen Verantwortung ist es, die Bedürfnisse dieser Personen zu erfüllen? Einige würden argumentieren, dass es sich um ein rein persönliches Problem handelt, das ausschließlich von der Einzelperson oder der Familie behandelt werden muss. Andere betrachten es als gesellschaftliche Verantwortung und würden Gesetze erlassen und finanzielle und andere Vorteile auf gemeinschaftsweiter Basis gewähren.
Wie viel soll dem Arbeitgeber belastet werden? Dies hängt weitgehend von der Art, dem Ort und oft auch der Größe der Organisation ab. Der Arbeitgeber wird von zwei Gruppen von Erwägungen getrieben: denen, die von Gesetzen und Vorschriften auferlegt werden (und manchmal von der Notwendigkeit, den durch die organisierte Arbeit gewonnenen Anforderungen gerecht zu werden) und denjenigen, die von sozialer Verantwortung und der praktischen Notwendigkeit der Aufrechterhaltung einer optimalen Produktivität diktiert werden. Letztendlich hängt es davon ab, den Humanressourcen einen hohen Stellenwert beizumessen und die Interdependenz von Arbeitspflichten und familiären Verpflichtungen und ihre manchmal gegenläufigen Auswirkungen auf Gesundheit und Produktivität anzuerkennen.
Struktur und Funktion
Das Atmungssystem erstreckt sich von der Atemzone direkt außerhalb von Nase und Mund durch die leitfähigen Luftwege in Kopf und Thorax bis zu den Alveolen, wo ein Atemgasaustausch zwischen den Alveolen und dem sie umgebenden Kapillarblut stattfindet. Seine Hauptfunktion ist die Abgabe von Sauerstoff (O2) in die Gasaustauschregion der Lunge, wo es zu und durch die Wände der Alveolen diffundieren kann, um das durch die Alveolarkapillaren strömende Blut je nach Bedarf über einen weiten Bereich von Arbeits- oder Aktivitätsniveaus mit Sauerstoff anzureichern. Zusätzlich muss das System auch: (1) ein gleiches Volumen an Kohlendioxid entfernen, das aus den Alveolarkapillaren in die Lungen eintritt; (2) Aufrechterhaltung der Körpertemperatur und Wasserdampfsättigung in den Atemwegen der Lunge (um die Lebensfähigkeit und die funktionellen Kapazitäten der Oberflächenflüssigkeiten und -zellen aufrechtzuerhalten); (3) Aufrechterhaltung der Sterilität (um Infektionen und ihren nachteiligen Folgen vorzubeugen); und (4) überschüssige Oberflächenflüssigkeiten und Trümmer, wie eingeatmete Partikel und seneszente Phagozyten- und Epithelzellen, zu eliminieren. All diese anspruchsvollen Aufgaben muss er ein Leben lang kontinuierlich erfüllen, und zwar mit hoher Effizienz in Bezug auf Leistung und Energieausnutzung. Das System kann durch schwere Belastungen wie hohe Konzentrationen von Zigarettenrauch und Industriestaub oder durch geringe Konzentrationen bestimmter Krankheitserreger, die seine Abwehrmechanismen angreifen, zerstören oder zu Fehlfunktionen führen, missbraucht und überwältigt werden. Seine Fähigkeit, solche Beleidigungen so kompetent zu überwinden oder zu kompensieren, wie es normalerweise der Fall ist, zeugt von seiner eleganten Kombination aus Struktur und Funktion.
Massentransfer
Der komplexe Aufbau und die zahlreichen Funktionen der menschlichen Atemwege wurden von einer Task Group der International Commission on Radiological Protection (ICRP 1994), wie in Abbildung 1 dargestellt, prägnant zusammengefasst etwa 0.2 Liter. Sie konditionieren die eingeatmete Luft und verteilen sie durch konvektiven (Massen-)Strom an die ungefähr 65,000 respiratorischen Azini, die von den terminalen Bronchiolen abgehen. Wenn die Atemzugvolumina zunehmen, dominiert der konvektive Fluss den Gasaustausch tiefer in die respiratorischen Bronchiolen. In jedem Fall ist innerhalb des Azinus der Atemwege der Abstand von der konvektiven Gezeitenfront zu den Alveolaroberflächen kurz genug, damit ein effizienter CO2-O2 Der Austausch erfolgt durch molekulare Diffusion. Im Gegensatz dazu neigen luftgetragene Partikel mit Diffusionskoeffizienten, die um Größenordnungen kleiner sind als die von Gasen, dazu, in der Gezeitenluft suspendiert zu bleiben und können ohne Ablagerung ausgeatmet werden.
Abbildung 1. Morphometrie, Zytologie, Histologie, Funktion und Struktur der Atemwege und Regionen, die im ICRP-Dosimetriemodell von 1994 verwendet wurden.
Ein erheblicher Teil der eingeatmeten Partikel lagert sich in den Atemwegen ab. Die Mechanismen, die für die Partikelablagerung in den Atemwegen der Lunge während der Inspirationsphase eines Atemzugs verantwortlich sind, sind in Abbildung 2 zusammengefasst. Partikel mit einem aerodynamischen Durchmesser von mehr als etwa 2 mm (Durchmesser einer Einheitsdichtekugel mit der gleichen Endabsetzgeschwindigkeit (Stokes)) können bei den relativ hohen Geschwindigkeiten, die in den größeren Atemwegen vorhanden sind, einen erheblichen Impuls haben und sich durch Aufprall ablagern. Partikel, die größer als etwa 1 mm sind, können sich durch Sedimentation in den kleineren leitfähigen Atemwegen ablagern, wo die Strömungsgeschwindigkeiten sehr niedrig sind. Schließlich können Partikel mit Durchmessern zwischen 0.1 und 1 mm, die sich während eines einzelnen Atemzugs mit sehr geringer Wahrscheinlichkeit ablagern, in den etwa 15 % der eingeatmeten Atemluft zurückgehalten werden, die während jedes Atemzugszyklus mit restlicher Lungenluft ausgetauscht wird. Dieser volumetrische Austausch erfolgt aufgrund der variablen Zeitkonstanten für den Luftstrom in den verschiedenen Lungensegmenten. Aufgrund der viel längeren Verweilzeiten der Restluft in der Lunge reichen die geringen intrinsischen Partikelverschiebungen von 0.1 bis 1 mm Partikeln innerhalb solcher eingeschlossenen Volumina eingeatmeter Atemluft aus, um ihre Ablagerung durch Sedimentation und/oder Diffusion im Laufe von zu bewirken aufeinanderfolgende Atemzüge.
Abbildung 2. Mechanismen der Partikelablagerung in den Atemwegen der Lunge
Die im Wesentlichen partikelfreie Lungenrestluft, die etwa 15 % des exspiratorischen Gezeitenstroms ausmacht, wirkt tendenziell wie eine Reinlufthülle um den axialen Kern der sich distal bewegenden Gezeitenluft, so dass sich die Partikelablagerung im respiratorischen Azinus auf das Innere konzentriert B. Atemwegsverzweigungen, während Atemwegswände zwischen Ästen wenig Ablagerungen aufweisen.
Die Anzahl der abgelagerten Partikel und ihre Verteilung entlang der Oberflächen der Atemwege sind neben den toxischen Eigenschaften des abgelagerten Materials die entscheidenden Determinanten des pathogenen Potentials. Die abgelagerten Partikel können die Epithelzellen und/oder die beweglichen Fresszellen an oder in der Nähe der Ablagerungsstelle schädigen oder die Sekretion von Flüssigkeiten und von Zellen stammenden Mediatoren stimulieren, die sekundäre Wirkungen auf das System haben. Lösliche Materialien, die als, auf oder in Partikeln abgelagert sind, können in und durch Oberflächenflüssigkeiten und Zellen diffundieren und durch den Blutstrom schnell durch den Körper transportiert werden.
Die Wasserlöslichkeit von Schüttgütern ist ein schlechter Hinweis auf die Partikellöslichkeit in den Atemwegen. Die Löslichkeit wird im Allgemeinen durch das sehr große Oberfläche-zu-Volumen-Verhältnis von Partikeln, die klein genug sind, um in die Lungen einzudringen, stark verbessert. Darüber hinaus sind die Ionen- und Lipidgehalte von Oberflächenflüssigkeiten in den Atemwegen komplex und sehr variabel und können entweder zu einer verbesserten Löslichkeit oder zu einer schnellen Ausfällung von wässrigen gelösten Stoffen führen. Darüber hinaus sind die Clearance-Wege und Verweilzeiten von Partikeln auf Atemwegsoberflächen in den verschiedenen funktionellen Teilen des Respirationstraktes sehr unterschiedlich.
Das überarbeitete Clearance-Modell der ICRP Task Group identifiziert die wichtigsten Clearance-Wege innerhalb der Atemwege, die für die Bestimmung der Retention verschiedener radioaktiver Materialien und damit der Strahlendosen, die Atemgewebe und andere Organe nach der Translokation erhalten, wichtig sind. Das ICRP-Ablagerungsmodell wird verwendet, um die Menge an eingeatmetem Material abzuschätzen, das in jeden Clearance-Weg eintritt. Diese diskreten Pfade werden durch das in Abbildung 3 dargestellte Kompartimentmodell dargestellt. Sie entsprechen den in Abbildung 1 dargestellten anatomischen Kompartimenten und sind in Tabelle 1 zusammengefasst, zusammen mit denen anderer Gruppen, die Hinweise zur Dosimetrie eingeatmeter Partikel geben.
Abbildung 3. Kompartimentmodell zur Darstellung des zeitabhängigen Partikeltransports aus jeder Region im ICRP-Modell von 1994
Tabelle 1. Atemwegsregionen wie in Partikelablagerungsmodellen definiert
| Anatomische Strukturen enthalten | ACGIH-Region | ISO- und CEN-Regionen | 1966 ICRP Task Group Region | 1994 ICRP Task Group Region |
| Nase, Nasopharynx Mund, Oropharynx, Laryngopharynx |
Kopfluftwege (HAR) | Extrathorakal (E) | Nasopharynx (NP) | Vordere Nasengänge (ET1 ) Alle anderen extrathorakalen (ET2 ) |
| Luftröhre, Bronchien | Tracheobronchial (TBR) | Tracheobronchial (B) | Tracheobronchiale (TB) | Luftröhre und große Bronchien (BB) |
| Bronchiolen (zu terminalen Bronchiolen) | Bronchiolen (bb) | |||
| Atembronchiolen, Alveolargänge, Alveolarsäcke, Alveolen |
Ladungswechsel (GER) | Alveolar (A) | Lungen (P) | Alveolar-interstitielle (AI) |
Extrathorakale Atemwege
Wie in Abbildung 1 gezeigt, wurden die extrathorakalen Atemwege von ICRP (1994) in zwei unterschiedliche Clearance- und dosimetrische Bereiche unterteilt: die vorderen Nasengänge (ET1) und alle anderen extrathorakalen Atemwege (ET2) – das heißt, die hinteren Nasengänge, der Naso- und Oropharynx und der Kehlkopf. Partikel, die sich auf der Hautoberfläche ablagern, die die vorderen Nasengänge auskleidet (ET1) wird davon ausgegangen, dass sie nur durch äußere Mittel (Schnäuzen, Wischen usw.) entfernt werden können. Der Großteil des im Naso-Oropharynx oder Larynx abgelagerten Materials (ET2) unterliegt einer schnellen Clearance in der Flüssigkeitsschicht, die diese Atemwege bedeckt. Das neue Modell erkennt an, dass die Diffusionsablagerung von ultrafeinen Partikeln in den extrathorakalen Atemwegen erheblich sein kann, während dies bei früheren Modellen nicht der Fall war.
Thorakale Atemwege
Im Thorax abgelagertes radioaktives Material wird im Allgemeinen zwischen der tracheobronchialen (TB)-Region, wo abgelagerte Partikel einer relativ schnellen mukoziliären Clearance unterliegen, und der alveolar-interstitiellen (AI)-Region, wo die Partikel-Clearance viel langsamer ist, unterteilt.
Für Dosimetriezwecke teilte die ICRP (1994) die Ablagerung eingeatmeten Materials in der TB-Region zwischen Luftröhre und Bronchien (BB) und den distaleren, kleinen Atemwegen, den Bronchiolen (bb), auf. Die anschließende Effizienz, mit der Zilien in beiden Arten von Atemwegen abgelagerte Partikel entfernen können, ist jedoch umstritten. Um sicherzustellen, dass die Dosen an Bronchial- und Bronchiolenepithelien nicht unterschätzt werden, ging die Task Group davon aus, dass etwa die Hälfte der in diesen Atemwegen abgelagerten Partikel einer relativ „langsamen“ mukoziliären Clearance unterliegen. Die Wahrscheinlichkeit, dass ein Partikel relativ langsam durch das mukoziliäre System entfernt wird, scheint von seiner physikalischen Größe abzuhängen.
Das in der AI-Region deponierte Material ist in drei Kompartimente unterteilt (AI1AI2 und KI3), die jeweils langsamer beseitigt werden als die TB-Ablagerung, wobei die Unterregionen mit unterschiedlichen charakteristischen Raten beseitigt werden.
Abbildung 4. Anteilige Ablagerung in jeder Region des Atemtrakts für Referenzlichtarbeiter (normaler Nasenatmer) im ICRP-Modell von 1994.
Abbildung 4 zeigt die Vorhersagen des ICRP-Modells (1994) hinsichtlich der fraktionierten Deposition in jeder Region als Funktion der Größe der eingeatmeten Partikel. Es spiegelt die minimale Lungendeposition zwischen 0.1 und 1 mm wider, wobei die Deposition hauptsächlich durch den Austausch zwischen Atem- und Lungenrestluft in der tiefen Lunge bestimmt wird. Die Abscheidung nimmt unter 0.1 mm zu, da die Diffusion mit abnehmender Partikelgröße effizienter wird. Die Ablagerung nimmt mit zunehmender Partikelgröße über 1 mm zu, da Sedimentation und Impaktion zunehmend effektiver werden.
Weniger komplexe Modelle für die größenselektive Ablagerung wurden von Experten und Agenturen für Luftverschmutzung am Arbeitsplatz und in der Gemeinschaft übernommen und zur Entwicklung von Inhalationsexpositionsgrenzwerten innerhalb bestimmter Partikelgrößenbereiche verwendet. Es wird unterschieden zwischen:
- jene Partikel, die nicht in die Nase oder den Mund eingesaugt werden und daher keine Inhalationsgefahr darstellen
- das inhalierbare (auch bekannt als inspirierend) Partikelmasse (IPM) – diejenigen, die eingeatmet werden und gefährlich sind, wenn sie sich irgendwo in den Atemwegen ablagern
- die thorakale Partikelmasse (TPM) – diejenigen, die in den Kehlkopf eindringen und gefährlich sind, wenn sie sich irgendwo im Brustkorb ablagern und
- die lungengängige Partikelmasse (RPM) – jene Partikel, die durch die terminalen Bronchiolen dringen und gefährlich sind, wenn sie sich in der Gasaustauschregion der Lunge ablagern.
In den frühen 1990er Jahren gab es eine internationale Harmonisierung der quantitativen Definitionen von IPM, TPM und RPM. Die größenselektiven Einlassspezifikationen für Luftkeimsammler, die die Kriterien der American Conference of Governmental Industrial Hygienists (ACGIH 1993), der International Organization for Standardization (ISO 1991) und des European Standardization Committee (CEN 1991) erfüllen, sind in Tabelle 2 aufgeführt unterscheiden sich von den Depositionsfraktionen von ICRP (1994), insbesondere für größere Partikel, da sie die konservative Position vertreten, dass Schutz für diejenigen bereitgestellt werden sollte, die an der oralen Inhalation beteiligt sind, und dadurch die effizientere Filtrationseffizienz der Nasenwege umgehen.
Tabelle 2. Einatembare, thorakale und einatembare Staubkriterien von ACGIH, ISO und CEN und PM10 Kriterien der US EPA
| Inhalierbar | Brust- | Atmungsaktiv | PM10 | ||||
| Partikel- Dynamischer Durchmesser (mm) |
Inhalierbar Partikel Masse (IPM) (%) |
Partikel- Dynamischer Durchmesser (mm) |
Brust- Partikel Masse (TPM) (%) |
Partikel- Dynamischer Durchmesser (mm) |
Atmungsaktiv Partikel Masse (RPM) (%) |
Partikel- Dynamischer Durchmesser (mm) |
Brust- Partikel Masse (TPM) (%) |
| 0 | 100 | 0 | 100 | 0 | 100 | 0 | 100 |
| 1 | 97 | 2 | 94 | 1 | 97 | 2 | 94 |
| 2 | 94 | 4 | 89 | 2 | 91 | 4 | 89 |
| 5 | 87 | 6 | 80.5 | 3 | 74 | 6 | 81.2 |
| 10 | 77 | 8 | 67 | 4 | 50 | 8 | 69.7 |
| 20 | 65 | 10 | 50 | 5 | 30 | 10 | 55.1 |
| 30 | 58 | 12 | 35 | 6 | 17 | 12 | 37.1 |
| 40 | 54.5 | 14 | 23 | 7 | 9 | 14 | 15.9 |
| 50 | 52.5 | 16 | 15 | 8 | 5 | 16 | 0 |
| 100 | 50 | 18 | 9.5 | 10 | 1 | ||
| 20 | 6 | ||||||
| 25 | 2 | ||||||
Der Standard der US-Umweltschutzbehörde (EPA 1987) für die Partikelkonzentration in der Umgebungsluft ist als PM bekannt10, das heißt Partikel mit einem aerodynamischen Durchmesser von weniger als 10 mm. Es hat ein Sampler-Einlasskriterium, das dem TPM ähnlich (funktional äquivalent) ist, aber, wie in Tabelle 2 gezeigt, etwas andere numerische Spezifikationen.
Luftverschmutzer
Schadstoffe können sich bei normalen Umgebungstemperaturen und -drücken in gasförmiger, flüssiger und fester Form in der Luft verteilen. Die beiden letzteren stellen Suspensionen von Partikeln in Luft dar und erhielten den Oberbegriff Aerosole von Gibbs (1924) aufgrund der Analogie zum Begriff Hydrolat, verwendet, um dispergierte Systeme in Wasser zu beschreiben. Gase und Dämpfe, die als diskrete Moleküle vorliegen, bilden in Luft echte Lösungen. Partikel, die aus Materialien mit mäßigem bis hohem Dampfdruck bestehen, neigen dazu, schnell zu verdampfen, da diejenigen, die klein genug sind, um länger als ein paar Minuten in der Luft suspendiert zu bleiben (dh solche, die kleiner als etwa 10 mm sind), große Oberfläche-zu-Volumen-Verhältnisse haben. Einige Materialien mit relativ niedrigen Dampfdrücken können beträchtliche Anteile gleichzeitig sowohl in Dampf- als auch in Aerosolform aufweisen.
Gase und Dämpfe
Einmal in der Luft verteilt, bilden Schadstoffgase und -dämpfe im Allgemeinen so verdünnte Gemische, dass ihre physikalischen Eigenschaften (wie Dichte, Viskosität, Enthalpie usw.) nicht von denen sauberer Luft zu unterscheiden sind. Es kann davon ausgegangen werden, dass solche Mischungen idealen Gasgesetzbeziehungen folgen. Es gibt keinen praktischen Unterschied zwischen einem Gas und einem Dampf, außer dass letzterer im Allgemeinen als die gasförmige Phase einer Substanz angesehen wird, die bei Raumtemperatur als Feststoff oder Flüssigkeit vorliegen kann. Während sie in der Luft dispergiert sind, sind alle Moleküle einer gegebenen Verbindung in ihrer Größe und Wahrscheinlichkeit des Einfangens durch Umgebungsoberflächen, Atemwegsoberflächen und Kontaminantensammler oder -sammler im Wesentlichen äquivalent.
Aerosole
Aerosole, die Dispersionen von festen oder flüssigen Partikeln in Luft sind, haben die sehr signifikante zusätzliche Variable der Partikelgröße. Die Größe beeinflusst die Partikelbewegung und damit die Wahrscheinlichkeiten physikalischer Phänomene wie Koagulation, Dispersion, Sedimentation, Aufprall auf Oberflächen, Grenzflächenphänomene und Lichtstreuungseigenschaften. Es ist nicht möglich, ein bestimmtes Partikel durch einen einzigen Größenparameter zu charakterisieren. Beispielsweise hängen die aerodynamischen Eigenschaften eines Partikels von Dichte und Form sowie linearen Abmessungen ab, und die effektive Größe für die Lichtstreuung ist abhängig von Brechungsindex und Form.
In einigen Spezialfällen haben alle Partikel im Wesentlichen die gleiche Größe. Solche Aerosole gelten als monodispers. Beispiele sind natürliche Pollen und einige im Labor erzeugte Aerosole. Typischerweise bestehen Aerosole aus Partikeln vieler unterschiedlicher Größen und werden daher als heterodispers oder polydispers bezeichnet. Unterschiedliche Aerosole haben unterschiedliche Größenverteilungsgrade. Es ist daher notwendig, mindestens zwei Parameter zur Charakterisierung der Aerosolgröße anzugeben: ein Maß für die zentrale Tendenz, wie z. B. einen Mittelwert oder Median, und ein Maß für die Streuung, wie z. B. eine arithmetische oder geometrische Standardabweichung.
Partikel, die durch eine einzelne Quelle oder einen einzelnen Prozess erzeugt werden, haben im Allgemeinen Durchmesser, die einer logarithmischen Normalverteilung folgen; das heißt, die Logarithmen ihrer einzelnen Durchmesser haben eine Gaußsche Verteilung. In diesem Fall ist das Streuungsmaß die geometrische Standardabweichung, die das Verhältnis der 84.1-Perzentil-Größe zur 50-Perzentil-Größe darstellt. Wenn mehr als eine Partikelquelle von Bedeutung ist, folgt das resultierende gemischte Aerosol normalerweise keiner einzelnen logarithmischen Normalverteilung, und es kann erforderlich sein, es durch die Summe mehrerer Verteilungen zu beschreiben.
Partikeleigenschaften
Es gibt viele andere Eigenschaften von Partikeln als ihre lineare Größe, die ihr Verhalten in der Luft und ihre Auswirkungen auf Umwelt und Gesundheit stark beeinflussen können. Diese beinhalten:
Oberfläche. Bei kugelförmigen Partikeln variiert die Oberfläche mit dem Quadrat des Durchmessers. Für ein Aerosol gegebener Massenkonzentration nimmt jedoch die gesamte Aerosoloberfläche mit abnehmender Partikelgröße zu. Bei nicht kugelförmigen oder aggregierten Partikeln und bei Partikeln mit inneren Rissen oder Poren kann das Verhältnis von Oberfläche zu Volumen viel größer sein als bei Kugeln.
Volumen. Das Partikelvolumen variiert mit der dritten Potenz des Durchmessers; Daher neigen die wenigen größten Partikel in einem Aerosol dazu, seine Volumen- (oder Massen-) Konzentration zu dominieren.
Gestalten. Die Form eines Partikels beeinflusst seinen Luftwiderstand sowie seine Oberfläche und damit seine Bewegungs- und Ablagerungswahrscheinlichkeiten.
Dichte. Die Geschwindigkeit eines Teilchens als Reaktion auf Gravitations- oder Trägheitskräfte nimmt mit der Quadratwurzel seiner Dichte zu.
Aerodynamischer Durchmesser. Der Durchmesser einer Einheitsdichtekugel mit der gleichen Endabsetzgeschwindigkeit wie das betrachtete Teilchen ist gleich seinem aerodynamischen Durchmesser. Endabsetzgeschwindigkeit ist die Gleichgewichtsgeschwindigkeit eines Teilchens, das unter dem Einfluss der Schwerkraft und des Flüssigkeitswiderstands fällt. Der aerodynamische Durchmesser wird durch die tatsächliche Partikelgröße, die Partikeldichte und einen aerodynamischen Formfaktor bestimmt.
Arten von Aerosolen
Aerosole werden allgemein nach ihren Entstehungsprozessen eingeteilt. Obwohl die folgende Klassifizierung weder präzise noch umfassend ist, wird sie in den Bereichen Industriehygiene und Luftverschmutzung allgemein verwendet und akzeptiert.
Staub. Ein Aerosol, das durch mechanische Zerlegung von Schüttgut in luftgetragene Feinstoffe gleicher chemischer Zusammensetzung entsteht. Staubpartikel sind im Allgemeinen fest und von unregelmäßiger Form und haben Durchmesser von mehr als 1 mm.
Rauch. Ein Aerosol aus festen Partikeln, das durch Kondensation von Dämpfen gebildet wird, die durch Verbrennung oder Sublimation bei erhöhten Temperaturen entstehen. Die Primärpartikel sind im Allgemeinen sehr klein (weniger als 0.1 mm) und haben sphärische oder charakteristische kristalline Formen. Sie können mit dem Ausgangsmaterial chemisch identisch sein oder aus einem Oxidationsprodukt wie Metalloxid bestehen. Da sie in hohen Konzentrationen gebildet werden können, koagulieren sie oft schnell und bilden Aggregatcluster mit geringer Gesamtdichte.
Rauch. Ein Aerosol, das durch Kondensation von Verbrennungsprodukten, im Allgemeinen aus organischen Materialien, gebildet wird. Die Partikel sind im Allgemeinen Flüssigkeitströpfchen mit Durchmessern von weniger als 0.5 mm.
Nebel. Ein Tröpfchenaerosol, das durch mechanisches Scheren einer flüssigen Masse gebildet wird, beispielsweise durch Zerstäuben, Zerstäuben, Sprudeln oder Sprühen. Die Tröpfchengröße kann einen sehr großen Bereich abdecken, üblicherweise von etwa 2 mm bis über 50 mm.
Nebel. Ein wässriges Aerosol, das durch Kondensation von Wasserdampf an atmosphärischen Kernen bei hoher relativer Luftfeuchtigkeit entsteht. Die Tröpfchengrößen sind im Allgemeinen größer als 1 mm.
Smog Ein beliebter Begriff für ein Verschmutzungsaerosol, das aus einer Kombination von Rauch und Nebel stammt. Es wird heute allgemein für jede Mischung aus atmosphärischer Verschmutzung verwendet.
Dunst. Ein submikrometergroßes Aerosol aus hygroskopischen Partikeln, das bei relativ niedriger relativer Luftfeuchtigkeit Wasserdampf aufnimmt.
Aitken oder Kondensationskerne (CN). Sehr kleine atmosphärische Partikel (meist kleiner als 0.1 mm), die durch Verbrennungsprozesse und durch chemische Umwandlung aus gasförmigen Vorläufern entstehen.
Akkumulationsmodus. Ein Begriff für Partikel in der Umgebungsatmosphäre mit einem Durchmesser von 0.1 bis etwa 1.0 mm. Diese Partikel sind im Allgemeinen kugelförmig (mit flüssigen Oberflächen) und bilden sich durch Koagulation und Kondensation kleinerer Partikel, die aus gasförmigen Vorläufern stammen. Da sie zu groß für eine schnelle Koagulation und zu klein für eine effektive Sedimentation sind, neigen sie dazu, sich in der Umgebungsluft anzureichern.
Grober Partikelmodus. Umgebungsluftpartikel mit einem aerodynamischen Durchmesser von mehr als etwa 2.5 mm, die im Allgemeinen durch mechanische Prozesse und Oberflächenstaub-Resuspension gebildet werden.
Biologische Reaktionen des Atmungssystems auf Luftschadstoffe
Die Reaktionen auf Luftschadstoffe reichen von Belästigung bis hin zu Gewebenekrose und Tod, von allgemeinen systemischen Wirkungen bis hin zu hochspezifischen Angriffen auf einzelne Gewebe. Wirts- und Umweltfaktoren dienen dazu, die Wirkungen eingeatmeter Chemikalien zu modifizieren, und die letztendliche Reaktion ist das Ergebnis ihrer Wechselwirkung. Die wichtigsten Host-Faktoren sind:
- Alter – zum Beispiel ältere Menschen, insbesondere solche mit chronisch eingeschränkter Herz-Kreislauf- und Atemfunktion, die möglicherweise nicht in der Lage sind, mit zusätzlichen Lungenbelastungen fertig zu werden
- Gesundheitszustand – zum Beispiel gleichzeitige Erkrankung oder Funktionsstörung
- Ernährungszustand
- Immunologischer Status
- Geschlecht und andere genetische Faktoren – zum Beispiel enzymbedingte Unterschiede in Biotransformationsmechanismen, wie z. B. mangelhafte Stoffwechselwege und die Unfähigkeit, bestimmte Entgiftungsenzyme zu synthetisieren
- psychischer Zustand – zum Beispiel Stress, Angst und
- kulturelle Faktoren – zum Beispiel Zigarettenrauchen, das die normalen Abwehrkräfte beeinträchtigen oder die Wirkung anderer Chemikalien verstärken kann.
Zu den Umweltfaktoren zählen Konzentration, Stabilität und physikalisch-chemische Eigenschaften des Wirkstoffs in der Expositionsumgebung sowie Dauer, Häufigkeit und Weg der Exposition. Akute und chronische Expositionen gegenüber einer Chemikalie können zu unterschiedlichen pathologischen Manifestationen führen.
Jedes Organ kann nur auf eine begrenzte Anzahl von Wegen reagieren, und es gibt zahlreiche diagnostische Bezeichnungen für die daraus resultierenden Krankheiten. In den folgenden Abschnitten werden die breiten Arten von Reaktionen des Atmungssystems erörtert, die nach der Exposition gegenüber Umweltschadstoffen auftreten können.
Reizende Reaktion
Reizstoffe erzeugen ein Muster allgemeiner, unspezifischer Gewebeentzündungen, und im Kontaktbereich mit Schadstoffen kann es zu Zerstörungen kommen. Einige Reizstoffe haben keine systemische Wirkung, da die Reizreaktion viel größer ist als jede systemische Wirkung, während einige nach der Absorption auch signifikante systemische Wirkungen haben – zum Beispiel Schwefelwasserstoff, der über die Lunge absorbiert wird.
Reizstoffe können in hohen Konzentrationen ein brennendes Gefühl in Nase und Rachen (und meist auch in den Augen), Schmerzen in der Brust und Husten mit Schleimhautentzündung (Tracheitis, Bronchitis) verursachen. Beispiele für Reizstoffe sind Gase wie Chlor, Fluor, Schwefeldioxid, Phosgen und Stickoxide; Nebel von Säuren oder Laugen; Dämpfe von Cadmium; Stäube von Zinkchlorid und Vanadiumpentoxid. Hohe Konzentrationen chemischer Reizstoffe können auch tief in die Lunge eindringen und ein Lungenödem (die Lungenbläschen sind mit Flüssigkeit gefüllt) oder eine Entzündung (chemische Pneumonitis) verursachen.
Stark erhöhte Konzentrationen von Stäuben, die keine chemisch reizenden Eigenschaften haben, können die Bronchien auch mechanisch reizen und nach Eintritt in den Magen-Darm-Trakt auch zu Magen- und Dickdarmkrebs beitragen.
Die Exposition gegenüber Reizstoffen kann zum Tod führen, wenn kritische Organe schwer geschädigt werden. Andererseits kann der Schaden reversibel sein oder zu einem dauerhaften Verlust eines gewissen Grades an Funktion führen, wie z. B. einer Beeinträchtigung der Gasaustauschkapazität.
Fibrotische Reaktion
Eine Reihe von Stäuben führt zur Entwicklung einer Gruppe von sogenannten chronischen Lungenerkrankungen Pneumokoniose. Dieser allgemeine Begriff umfasst viele fibrotische Zustände der Lunge, das heißt Erkrankungen, die durch Narbenbildung im interstitiellen Bindegewebe gekennzeichnet sind. Pneumokoniosen entstehen durch Einatmen und anschließendes selektives Zurückhalten bestimmter Stäube in den Alveolen, aus denen sie einer interstitiellen Sequestrierung unterliegen.
Pneumokoniosen sind durch spezifische fibrotische Läsionen gekennzeichnet, die sich je nach Staub in Art und Muster unterscheiden. Beispielsweise ist Silikose aufgrund der Ablagerung von kristallfreiem Siliziumdioxid durch eine noduläre Art von Fibrose gekennzeichnet, während bei Asbestose eine diffuse Fibrose aufgrund einer Exposition gegenüber Asbestfasern gefunden wird. Bestimmte Stäube, wie Eisenoxid, erzeugen nur eine veränderte Radiologie (Siderose) ohne funktionelle Beeinträchtigung, während die Auswirkungen anderer von einer minimalen Behinderung bis zum Tod reichen.
Allergische Reaktion
Allergische Reaktionen umfassen das Phänomen, das als Sensibilisierung bekannt ist. Die anfängliche Exposition gegenüber einem Allergen führt zur Induktion der Antikörperbildung; eine anschließende Exposition des nun „sensibilisierten“ Individuums führt zu einer Immunantwort, dh einer Antikörper-Antigen-Reaktion (das Antigen ist das Allergen in Kombination mit einem körpereigenen Protein). Diese Immunreaktion kann unmittelbar nach Kontakt mit dem Allergen auftreten oder es kann sich um eine verzögerte Reaktion handeln.
Die primären allergischen Reaktionen der Atemwege sind Asthma bronchiale, Reaktionen in den oberen Atemwegen, bei denen Histamin oder histaminähnliche Mediatoren nach Immunreaktionen in der Schleimhaut freigesetzt werden, und eine Form der Pneumonitis (Lungenentzündung), die als extrinsische allergische Alveolitis bekannt ist. Zusätzlich zu diesen lokalen Reaktionen kann eine systemische allergische Reaktion (anaphylaktischer Schock) nach dem Kontakt mit einigen chemischen Allergenen auftreten.
Ansteckende Reaktion
Infektionserreger können Tuberkulose, Anthrax, Ornithose, Brucellose, Histoplasmose, Legionärskrankheit und so weiter verursachen.
Krebserzeugende Reaktion
Krebs ist ein allgemeiner Begriff für eine Gruppe verwandter Krankheiten, die durch das unkontrollierte Wachstum von Gewebe gekennzeichnet sind. Seine Entwicklung ist auf einen komplexen Prozess zurückzuführen, bei dem mehrere Faktoren im Wirt und in der Umwelt zusammenwirken.
Eine der großen Schwierigkeiten beim Versuch, die Exposition gegenüber einem spezifischen Mittel mit der Krebsentwicklung beim Menschen in Beziehung zu setzen, ist die lange Latenzzeit, typischerweise von 15 bis 40 Jahren, zwischen dem Beginn der Exposition und der Manifestation der Krankheit.
Beispiele für Luftschadstoffe, die Lungenkrebs hervorrufen können, sind Arsen und seine Verbindungen, Chromate, Kieselsäure, polyzyklische aromatische Kohlenwasserstoffe enthaltende Partikel und bestimmte nickelhaltige Stäube. Asbestfasern können Bronchialkrebs und Mesotheliom des Rippenfells und Bauchfells verursachen. Abgelagerte radioaktive Partikel können Lungengewebe hohen lokalen Dosen ionisierender Strahlung aussetzen und Krebs verursachen.
Systemische Reaktion
Viele Umweltchemikalien erzeugen aufgrund ihrer Wirkungen auf eine Reihe von Zielstellen eine allgemeine systemische Erkrankung. Die Lunge ist nicht nur Angriffspunkt vieler Schadstoffe, sondern auch Eintrittsort toxischer Substanzen, die durch die Lunge in den Blutkreislauf gelangen, ohne dass die Lunge Schaden nimmt. Wenn sie jedoch über den Blutkreislauf an verschiedene Organe verteilt werden, können sie diese schädigen oder allgemeine Vergiftungen hervorrufen und systemische Wirkungen haben. Diese Rolle der Lunge in der Berufspathologie ist nicht Gegenstand dieses Artikels. Erwähnenswert ist jedoch die Wirkung von fein verteilten Partikeln (Rauchen) einiger Metalloxide, die häufig mit einem akuten systemischen Syndrom, dem sogenannten Metallrauchfieber, einhergehen.
Lungenfunktionsuntersuchung
Die Lungenfunktion kann auf verschiedene Weise gemessen werden. Allerdings muss das Ziel der Messungen vor der Untersuchung klar sein, um die Ergebnisse richtig interpretieren zu können. In diesem Artikel gehen wir auf die Lungenfunktionsuntersuchung unter besonderer Berücksichtigung des Berufsfeldes ein. Es ist wichtig, sich an die Einschränkungen bei verschiedenen Lungenfunktionsmessungen zu erinnern. Akute vorübergehende Auswirkungen auf die Lungenfunktion sind bei Exposition gegenüber fibrogenem Staub wie Quarz und Asbest möglicherweise nicht erkennbar, chronische Auswirkungen auf die Lungenfunktion nach längerer (> 20 Jahre) Exposition können jedoch auftreten. Dies liegt daran, dass chronische Wirkungen Jahre nach dem Einatmen des Staubs und dessen Ablagerung in der Lunge auftreten. Gut geeignet sind dagegen akute temporäre Einwirkungen von organischem und anorganischem Staub sowie Schimmelpilzen, Schweißrauch und Motorabgasen. Dies liegt daran, dass die Reizwirkung dieser Stäube nach einigen Stunden Einwirkung eintritt. Akute oder chronische Auswirkungen auf die Lungenfunktion können auch bei Exposition gegenüber Konzentrationen reizender Gase (Stickstoffdioxid, Aldehyde, Säuren und Säurechloride) in der Nähe gut dokumentierter Expositionsgrenzwerte erkennbar sein, insbesondere wenn die Wirkung durch Partikelluftkontamination verstärkt wird .
Lungenfunktionsmessungen müssen für die Untersuchten und die Lungenfunktionsgeräte für den Untersucher sicher sein. Eine Zusammenfassung der spezifischen Anforderungen an verschiedene Arten von Lungenfunktionsgeräten ist verfügbar (z. B. Quanjer et al. 1993). Natürlich müssen die Geräte nach unabhängigen Standards kalibriert werden. Dies kann schwierig zu erreichen sein, insbesondere wenn computergestützte Geräte verwendet werden. Das Ergebnis des Lungenfunktionstests ist sowohl vom Probanden als auch vom Untersucher abhängig. Um bei der Untersuchung zufriedenstellende Ergebnisse zu erzielen, müssen die Techniker gut ausgebildet und in der Lage sein, die Testperson sorgfältig zu instruieren und die Testperson auch zu ermutigen, den Test ordnungsgemäß durchzuführen. Der Untersucher sollte auch Kenntnisse über Atemwege und Lunge haben, um die Ergebnisse aus den Aufnahmen richtig interpretieren zu können.
Es wird empfohlen, dass die verwendeten Methoden eine ziemlich hohe Reproduzierbarkeit sowohl zwischen als auch innerhalb der Probanden aufweisen. Die Reproduzierbarkeit kann als Variationskoeffizient gemessen werden, dh die Standardabweichung multipliziert mit 100 dividiert durch den Mittelwert. Werte unter 10 % bei wiederholten Messungen am selben Probanden gelten als akzeptabel.
Um festzustellen, ob die Messwerte pathologisch sind oder nicht, müssen sie mit Vorhersagegleichungen verglichen werden. Normalerweise basieren die Vorhersagegleichungen für spirometrische Variablen auf Alter und Größe, stratifiziert nach Geschlecht. Männer haben im Durchschnitt höhere Lungenfunktionswerte als Frauen gleichen Alters und gleicher Größe. Die Lungenfunktion nimmt mit dem Alter ab und nimmt mit der Körpergröße zu. Ein großer Proband hat daher ein höheres Lungenvolumen als ein kleiner Proband im gleichen Alter. Das Ergebnis von Vorhersagegleichungen kann sich zwischen verschiedenen Referenzpopulationen erheblich unterscheiden. Auch die Alters- und Größenunterschiede in der Referenzpopulation beeinflussen die vorhergesagten Werte. Das bedeutet zum Beispiel, dass eine Vorhersagegleichung nicht verwendet werden darf, wenn Alter und/oder Größe der untersuchten Person außerhalb der Bereiche für die Bevölkerung liegen, die der Vorhersagegleichung zugrunde liegen.
Rauchen verringert auch die Lungenfunktion, und die Wirkung kann bei Personen verstärkt werden, die beruflich Reizstoffen ausgesetzt sind. Früher galt die Lungenfunktion als nicht pathologisch, wenn die erhaltenen Werte innerhalb von 80 % des aus einer Vorhersagegleichung abgeleiteten Vorhersagewerts lagen.
Messungen
Lungenfunktionsmessungen werden durchgeführt, um den Zustand der Lunge zu beurteilen. Die Messungen können entweder einzelne oder mehrere gemessene Lungenvolumina oder die dynamischen Eigenschaften in den Atemwegen und Lungen betreffen. Letzteres wird in der Regel durch kraftabhängige Manöver ermittelt. Auch die Lungenverhältnisse können hinsichtlich ihrer physiologischen Funktion, dh Diffusionskapazität, Atemwegswiderstand und Compliance, untersucht werden (su).
Messungen bezüglich der Atemkapazität werden durch Spirometrie erhalten. Das Atemmanöver wird normalerweise als maximale Inspiration gefolgt von einer maximalen Exspiration durchgeführt, Vitalkapazität (VC, gemessen in Litern). Mindestens drei technisch zufriedenstellende Aufzeichnungen (dh volle Inspirations- und Exspirationsanstrengung und keine beobachteten Lecks) sollten durchgeführt und der höchste Wert angegeben werden. Das Volumen kann direkt durch eine wasserdichte oder niederohmige Glocke oder indirekt durch Pneumotachographie (dh Integration eines Flusssignals über die Zeit) gemessen werden. Hierbei ist es wichtig zu beachten, dass alle gemessenen Lungenvolumina in BTPS ausgedrückt werden sollten, d. h. Körpertemperatur und Umgebungsdruck, gesättigt mit Wasserdampf.
Die forcierte exspiratorische Vitalkapazität (FVC, in Litern) ist definiert als eine VC-Messung, die mit einer maximal forcierten Ausatmungsanstrengung durchgeführt wird. Aufgrund der Einfachheit des Tests und der relativ kostengünstigen Ausrüstung hat sich das forcierte Expirogramm zu einem nützlichen Test in der Überwachung der Lungenfunktion entwickelt. Dies hat jedoch zu vielen schlechten Aufnahmen geführt, deren praktischer Wert umstritten ist. Um zufriedenstellende Aufzeichnungen durchzuführen, kann die aktualisierte Richtlinie für die Sammlung und Verwendung des forcierten Expirogramms, veröffentlicht von der American Thoracic Society im Jahr 1987, hilfreich sein.
Momentane Flüsse können auf Fluss-Volumen- oder Fluss-Zeit-Kurven gemessen werden, während zeitlich gemittelte Flüsse oder Zeiten aus dem Spirogramm abgeleitet werden. Assoziierte Variablen, die aus dem forcierten Expirogramm berechnet werden können, sind forciertes expiriertes Volumen in einer Sekunde (FEV1, in Liter pro Sekunde), in Prozent von FVC (FEV1%), Spitzenfluss (PEF, l/s), Maximalfluss bei 50 % und 75 % der forcierten Vitalkapazität (MEF50 und MEF25, beziehungsweise). Eine Illustration der Ableitung von FEV1 aus dem forcierten Expirogramm ist in Abbildung 1 dargestellt. Bei gesunden Probanden spiegeln die maximalen Flussraten bei großen Lungenvolumina (d. h. zu Beginn der Exspiration) hauptsächlich die Flusseigenschaften der großen Atemwege wider, während die bei kleinen Lungenvolumina (d. h. am Ende der Exspiration) werden normalerweise so gehalten, dass sie die Eigenschaften der kleinen Atemwege widerspiegeln, Abbildung 2. In letzteren ist die Strömung laminar, während sie in den großen Atemwegen turbulent sein kann.
Abbildung 1. Forciertes exspiratorisches Spirogramm, das die Ableitung von FEV zeigt1 und FVC nach dem Extrapolationsprinzip.
Abbildung 2. Fluss-Volumen-Kurve, die die Ableitung des exspiratorischen Spitzenflusses (PEF), des maximalen Flusses bei 50 % und 75 % der forcierten Vitalkapazität (![]() und
und ![]() , beziehungsweise).
, beziehungsweise).
PEF kann auch mit einem kleinen tragbaren Gerät, wie dem von Wright 1959 entwickelten, gemessen werden. Ein Vorteil dieser Ausrüstung besteht darin, dass der Proband Reihenmessungen durchführen kann – beispielsweise am Arbeitsplatz. Um brauchbare Aufnahmen zu erhalten, ist es jedoch notwendig, die Probanden gut zu instruieren. Außerdem sollte man bedenken, dass PEF-Messungen mit beispielsweise einem Wright-Meter und solchen, die durch herkömmliche Spirometrie gemessen wurden, aufgrund der unterschiedlichen Blastechniken nicht verglichen werden sollten.
Die spirometrischen Größen VC, FVC und FEV1 zeigen eine angemessene Variation zwischen Personen, wobei Alter, Größe und Geschlecht normalerweise 60 bis 70 % der Variation erklären. Restriktive Lungenfunktionsstörungen führen zu niedrigeren Werten für VC, FVC und FEV1. Flowmessungen während der Exspiration weisen eine große individuelle Variation auf, da die gemessenen Flows sowohl aufwands- als auch zeitabhängig sind. Das bedeutet zum Beispiel, dass ein Proband bei vermindertem Lungenvolumen einen extrem hohen Flow haben wird. Andererseits kann der Flow bei sehr hohem Lungenvolumen extrem gering sein. Bei einer chronisch obstruktiven Erkrankung (z. B. Asthma, chronische Bronchitis) ist der Fluss jedoch meist vermindert.
Abbildung 3. Ein prinzipieller Überblick über die Ausrüstung zur Bestimmung der Gesamtlungenkapazität (TLC) nach der Heliumverdünnungstechnik.
Der Anteil des Residualvolumens (RV), also das Luftvolumen, das sich nach maximaler Exspiration noch in der Lunge befindet, kann durch Gasverdünnung oder durch Bodyplethysmographie bestimmt werden. Die Gasverdünnungstechnik erfordert eine weniger komplizierte Ausrüstung und ist daher bequemer in Studien anzuwenden, die am Arbeitsplatz durchgeführt werden. In Abbildung 3 ist das Prinzip der Gasverdünnungstechnik skizziert. Die Technik basiert auf der Verdünnung eines Indikatorgases in einem Rückatmungskreislauf. Das Indikatorgas muss in biologischen Geweben schwer löslich sein, damit es nicht von den Geweben und dem Blut in der Lunge aufgenommen wird. Zunächst wurde Wasserstoff verwendet, aber aufgrund seiner Fähigkeit, mit Luft explosive Gemische zu bilden, wurde er durch Helium ersetzt, das sich leicht mit Hilfe des Wärmeleitfähigkeitsprinzips nachweisen lässt.
Das Subjekt und die Vorrichtung bilden ein geschlossenes System, und die Anfangskonzentration des Gases wird somit reduziert, wenn es in das Gasvolumen in der Lunge verdünnt wird. Nach der Äquilibrierung ist die Konzentration des Indikatorgases in der Lunge dieselbe wie im Gerät, und die funktionelle Residualkapazität (FRC) kann mit einer einfachen Verdünnungsgleichung berechnet werden. Das Volumen des Spirometers (einschließlich der Zugabe des Gasgemisches in das Spirometer) wird mit bezeichnet VS, VL ist das Volumen der Lunge, Fi ist die anfängliche Gaskonzentration und Ff ist die Endkonzentration.
FRC = VL = [(VS · Fi) / Ff] - VS
Es werden zwei bis drei VC-Manöver durchgeführt, um eine zuverlässige Basis für die Berechnung von TLC (in Litern) bereitzustellen. Die Unterteilung der verschiedenen Lungenvolumina ist in Abbildung 4 skizziert.
Abbildung 4. Spirogramm, das beschriftet ist, um die Unterteilungen der Gesamtkapazität anzuzeigen.
Aufgrund der Veränderung der elastischen Eigenschaften der Atemwege nehmen RV und FRC mit dem Alter zu. Bei chronisch obstruktiven Erkrankungen werden in der Regel erhöhte Werte von RV und FRC beobachtet, während VC erniedrigt ist. Bei Patienten mit schlecht belüfteten Lungenbereichen – beispielsweise Patienten mit Emphysem – kann die Gasverdünnungstechnik jedoch RV, FRC und auch TLC unterschätzen. Dies liegt daran, dass das Indikatorgas nicht mit geschlossenen Atemwegen kommuniziert und daher die Abnahme der Indikatorgaskonzentration fälschlicherweise kleine Werte ergibt.
Abbildung 5. Ein prinzipieller Überblick über die Aufzeichnung des Verschlusses der Atemwege und der Neigung des Alveolarplateaus (%![]() ).
).
Messungen des Verschlusses der Atemwege und der Gasverteilung in der Lunge können in ein und demselben Manöver durch die Single-Breath-Wash-Out-Technik erhalten werden, Abbildung 5. Die Ausrüstung besteht aus einem Spirometer, das mit einem Bag-in-Box-System verbunden ist, und einem Rekorder für kontinuierliche Messungen der Stickstoffkonzentration. Das Manöver wird durch maximales Einatmen von reinem Sauerstoff aus dem Beutel durchgeführt. Zu Beginn der Ausatmung steigt die Stickstoffkonzentration durch die Entleerung des Totraums des Probanden, der reinen Sauerstoff enthält. Die Ausatmung setzt sich mit der Luft aus den Atemwegen und Alveolen fort. Abschließend wird Luft aus den Alveolen ausgeatmet, die 20 bis 40 % Stickstoff enthält. Wenn die Exspiration aus den basalen Teilen der Lunge zunimmt, steigt die Stickstoffkonzentration im Falle eines Atemwegsverschlusses in abhängigen Lungenregionen abrupt an, Abbildung 5. Dieses Volumen über RV, bei dem sich die Atemwege während einer Exspiration schließen, wird normalerweise als Schließvolumen bezeichnet (CV) in Prozent von VC (CV%). Die Verteilung der eingeatmeten Luft in der Lunge wird als Neigung des Alveolarplateaus (%N2 oder Phase III, %N2/l). Sie wird ermittelt, indem man die Differenz der Stickstoffkonzentration zwischen dem Zeitpunkt, an dem 30 % der Luft ausgeatmet sind, und dem Zeitpunkt des Verschlusses der Atemwege durch das entsprechende Volumen dividiert.
Alterung sowie chronisch obstruktive Erkrankungen führen zu erhöhten Werten sowohl für CV% als auch für Phase III. Allerdings haben auch gesunde Probanden keine gleichmäßige Gasverteilung in der Lunge, was zu leicht erhöhten Werten für Phase III führt, nämlich 1 bis 2 % N2/l. Die Variablen CV% und Phase III sollen die Verhältnisse in den peripheren kleinen Atemwegen mit einem Innendurchmesser von etwa 2 mm widerspiegeln. Normalerweise tragen die peripheren Atemwege zu einem kleinen Teil (10 bis 20 %) zum gesamten Atemwegswiderstand bei. Recht weitreichende Veränderungen, die mit herkömmlichen Lungenfunktionstests wie der dynamischen Spirometrie nicht nachweisbar sind, können beispielsweise durch eine Belastung mit irritierenden Stoffen in der Luft in den peripheren Atemwegen auftreten. Dies deutet darauf hin, dass die Obstruktion der Atemwege in den kleinen Atemwegen beginnt. Ergebnisse von Studien haben auch Veränderungen in CV% und Phase III gezeigt, bevor irgendwelche Änderungen von der dynamischen und statischen Spirometrie aufgetreten sind. Diese frühen Veränderungen können zurückgehen, wenn die Exposition gegenüber gefährlichen Stoffen aufgehört hat.
Der Transferfaktor der Lunge (mmol/min; kPa) ist ein Ausdruck für die Diffusionskapazität des Sauerstofftransports in die Lungenkapillaren. Der Transferfaktor kann mit Einzel- oder Mehrfachatemtechniken bestimmt werden; Die Single-Atem-Technik gilt als am besten geeignet für Studien am Arbeitsplatz. Kohlenmonoxid (CO) wird verwendet, da der Gegendruck von CO im peripheren Blut im Gegensatz zu dem von Sauerstoff sehr gering ist. Es wird angenommen, dass die Aufnahme von CO einem exponentiellen Modell folgt, und diese Annahme kann verwendet werden, um den Übertragungsfaktor für die Lunge zu bestimmen.
Bestimmung von TLCO (Übertragungsfaktor gemessen mit CO) erfolgt durch ein Atemmanöver mit maximaler Exspiration, gefolgt von maximaler Inspiration eines Gasgemisches aus Kohlenmonoxid, Helium, Sauerstoff und Stickstoff. Nach einer Atemanhaltephase erfolgt eine maximale Ausatmung, die den Gehalt in der Alveolarluft widerspiegelt, Abbildung 10. Zur Bestimmung des Alveolarvolumens wird Helium verwendet (VA). Unter der Annahme, dass die Verdünnung von CO die gleiche ist wie bei Helium, kann die Anfangskonzentration von CO vor Beginn der Diffusion berechnet werden. TLCO wird gemäß der nachstehenden Gleichung berechnet, wobei k hängt von den Dimensionen der Komponententerme ab, t ist die effektive Zeit für das Anhalten des Atems und log ist der Logarithmus zur Basis 10. Das inspirierte Volumen ist angegeben Vi und die Brüche F von CO und Helium sind mit bezeichnet i und a für inspiriert bzw. alveolar.
TLCO = k Vi (Fa,Er/Fi,He) Protokoll (Fi,CO Fa,He/Fa, CO Fi,Er) (t)-1
Abbildung 6. Ein prinzipieller Überblick über die Aufzeichnung des Transferfaktors
Die Größe TLCO hängt von einer Vielzahl von Bedingungen ab, beispielsweise von der Menge des verfügbaren Hämoglobins, dem Volumen der belüfteten Alveolen und perfundierten Lungenkapillaren und deren Verhältnis zueinander. Werte für TLCO mit zunehmendem Alter abnehmen und mit körperlicher Aktivität und erhöhtem Lungenvolumen zunehmen. Verringert TLCO findet sich sowohl bei restriktiven als auch bei obstruktiven Lungenerkrankungen.
Die Compliance (l/kPa) ist unter anderem eine Funktion der elastischen Eigenschaft der Lunge. Die Lungen haben eine intrinsische Tendenz zur Zusammenarbeit – das heißt zum Kollaps. Die Kraft, die Lunge gestreckt zu halten, hängt vom elastischen Lungengewebe, der Oberflächenspannung in den Lungenbläschen und der Bronchialmuskulatur ab. Andererseits neigt die Brustwand dazu, sich bei Lungenvolumina von 1 bis 2 Litern über dem FRC-Niveau auszudehnen. Bei höheren Lungenvolumina muss Kraft aufgewendet werden, um die Brustwand weiter zu dehnen. Auf FRC-Ebene wird die entsprechende Tendenz in der Lunge durch die Tendenz zur Ausdehnung ausgeglichen. Der FRC-Level wird daher als Ruhelevel der Lunge bezeichnet.
Die Compliance der Lunge ist definiert als die Volumenänderung geteilt durch die Änderung des transpulmonalen Drucks, also der Differenz zwischen dem Druck im Mund (atmosphärisch) und in der Lunge, als Folge eines Atemmanövers. Messungen des Drucks in der Lunge sind nicht einfach durchzuführen und werden daher durch Messungen des Drucks in der Speiseröhre ersetzt. Der Druck in der Speiseröhre entspricht fast dem Druck in der Lunge und wird mit einem dünnen Polyethylenkatheter mit einem Ballon gemessen, der die distalen 10 cm bedeckt. Während der Inspirations- und Exspirationsmanöver werden die Volumen- und Druckänderungen mittels eines Spirometers bzw. eines Druckwandlers aufgezeichnet. Wenn die Messungen während der Atempause durchgeführt werden, kann die dynamische Nachgiebigkeit gemessen werden. Statische Nachgiebigkeit wird erreicht, wenn ein langsames VC-Manöver durchgeführt wird. Im letzteren Fall werden die Messungen in einem Bodyplethysmographen durchgeführt und die Exspiration intermittierend durch einen Shutter unterbrochen. Compliance-Messungen sind jedoch umständlich durchzuführen, wenn die Auswirkungen der Exposition auf die Lungenfunktion am Arbeitsplatz untersucht werden, und diese Technik wird im Labor als geeigneter angesehen.
Bei Fibrose wird eine verminderte Compliance (erhöhte Elastizität) beobachtet. Um eine Volumenänderung zu bewirken, sind große Druckänderungen erforderlich. Andererseits wird eine hohe Compliance beispielsweise beim Emphysem als Folge des Verlustes von elastischem Gewebe und damit auch Elastizität in der Lunge beobachtet.
Der Widerstand in den Atemwegen hängt im Wesentlichen vom Radius und der Länge der Atemwege, aber auch von der Luftviskosität ab. Der Atemwegswiderstand (RL in (kPa/l) /s), kann mit Hilfe eines Spirometers, eines Druckaufnehmers und eines Pneumotachographen (zur Messung des Durchflusses) bestimmt werden. Die Messungen können auch mit einem Body-Plethysmographen durchgeführt werden, um die Fluss- und Druckänderungen während Hechelmanövern aufzuzeichnen. Durch die Verabreichung eines Medikaments, das eine Bronchokonstriktion hervorrufen soll, können empfindliche Personen aufgrund ihrer hyperreaktiven Atemwege identifiziert werden. Patienten mit Asthma haben normalerweise erhöhte Werte für RL.
Akute und chronische Auswirkungen beruflicher Exposition auf die Lungenfunktion
Die Lungenfunktionsmessung kann verwendet werden, um eine berufliche Expositionswirkung auf die Lunge aufzudecken. Die berufsvorbereitende Lungenfunktionsuntersuchung sollte nicht zum Ausschluss von Arbeitssuchenden dienen. Denn die Lungenfunktion von Gesunden schwankt in weiten Grenzen und es ist schwierig, eine Grenze zu ziehen, unterhalb derer sicher gesagt werden kann, dass die Lunge pathologisch ist. Ein weiterer Grund ist, dass die Arbeitsumgebung so gut sein sollte, dass auch Probanden mit leichter Lungenfunktionsstörung sicher arbeiten können.
Chronische Wirkungen auf die Lunge bei beruflich exponierten Personen können auf verschiedene Weise nachgewiesen werden. Die Techniken dienen jedoch der Bestimmung historischer Effekte und sind weniger geeignet, als Richtlinie zur Vermeidung von Lungenfunktionsstörungen zu dienen. Ein gängiges Studiendesign besteht darin, die tatsächlichen Werte exponierter Personen mit den Lungenfunktionswerten einer Referenzpopulation ohne berufliche Exposition zu vergleichen. Die Referenzpersonen können von denselben (oder nahe gelegenen) Arbeitsplätzen oder aus derselben Stadt rekrutiert werden.
In einigen Studien wurde eine multivariate Analyse verwendet, um Unterschiede zwischen exponierten Probanden und übereinstimmenden nicht exponierten Referenzen zu bewerten. Lungenfunktionswerte bei exponierten Personen können auch mittels einer Referenzgleichung standardisiert werden, die auf Lungenfunktionswerten bei nicht exponierten Personen basiert.
Ein weiterer Ansatz besteht darin, die Differenz zwischen den Lungenfunktionswerten von exponierten und nicht exponierten Arbeitern nach Adjustierung für Alter und Körpergröße unter Verwendung externer Referenzwerte zu untersuchen, die mit Hilfe einer Vorhersagegleichung auf der Grundlage gesunder Probanden berechnet wurden. Die Referenzpopulation kann auch nach ethnischer Gruppe, Geschlecht, Alter, Größe und Rauchgewohnheiten den exponierten Personen zugeordnet werden, um diese Einflussfaktoren weiter zu kontrollieren.
Das Problem besteht jedoch darin zu entscheiden, ob eine Abnahme groß genug ist, um als pathologisch eingestuft zu werden, wenn externe Referenzwerte verwendet werden. Obwohl die Instrumente in den Studien tragbar und einfach sein müssen, muss sowohl auf die Sensitivität der gewählten Methode zum Nachweis kleiner Anomalien in Atemwegen und Lunge als auch auf die Möglichkeit der Kombination verschiedener Methoden geachtet werden. Es gibt Hinweise darauf, dass bei Personen mit respiratorischen Symptomen wie Belastungsdyspnoe ein höheres Risiko für einen beschleunigten Rückgang der Lungenfunktion besteht. Dies bedeutet, dass das Vorhandensein von respiratorischen Symptomen wichtig ist und daher nicht vernachlässigt werden sollte.
Das Subjekt kann auch durch Spirometrie nachuntersucht werden, zum Beispiel einmal im Jahr über mehrere Jahre, um vor der Entwicklung einer Krankheit zu warnen. Es gibt jedoch Einschränkungen, da dies sehr zeitaufwändig sein wird und sich die Lungenfunktion möglicherweise dauerhaft verschlechtert hat, wenn die Abnahme beobachtet werden kann. Dieser Ansatz darf daher keine Entschuldigung dafür sein, Maßnahmen zur Verringerung schädlicher Konzentrationen von Luftschadstoffen zu verzögern.
Schließlich können auch chronische Auswirkungen auf die Lungenfunktion untersucht werden, indem die individuellen Veränderungen der Lungenfunktion bei exponierten und nicht exponierten Personen über mehrere Jahre untersucht werden. Ein Vorteil des Längsschnittstudiendesigns besteht darin, dass die interindividuelle Variabilität eliminiert wird; Die Konstruktion gilt jedoch als zeitaufwändig und teuer.
Anfällige Personen können auch durch Vergleich ihrer Lungenfunktion mit und ohne Exposition während Arbeitsschichten identifiziert werden. Um mögliche Auswirkungen tageszeitlicher Schwankungen zu minimieren, wird die Lungenfunktion zur selben Tageszeit einmal unexponiert und einmal exponiert gemessen. Der unexponierte Zustand kann beispielsweise durch gelegentliches Verbringen des Arbeiters in einen nicht kontaminierten Bereich oder durch Verwendung eines geeigneten Atemschutzes während einer ganzen Schicht oder in einigen Fällen durch Lungenfunktionsmessungen am Nachmittag eines arbeitsfreien Tages erreicht werden.
Ein besonderes Anliegen ist, dass wiederholte, vorübergehende Wirkungen zu chronischen Wirkungen führen können. Eine akute vorübergehende Abnahme der Lungenfunktion kann nicht nur ein biologischer Expositionsindikator sein, sondern auch ein Prädiktor für eine chronische Abnahme der Lungenfunktion. Die Belastung mit Luftschadstoffen kann zu erkennbaren akuten Auswirkungen auf die Lungenfunktion führen, obwohl die Mittelwerte der gemessenen Luftschadstoffe unterhalb der hygienischen Grenzwerte liegen. Es stellt sich also die Frage, ob diese Wirkungen auf Dauer wirklich schädlich sind. Diese Frage lässt sich nur schwer direkt beantworten, zumal die Luftbelastung an Arbeitsplätzen oft komplex zusammengesetzt ist und die Exposition nicht durch mittlere Konzentrationen einzelner Verbindungen beschrieben werden kann. Die Wirkung einer beruflichen Exposition ist teilweise auch auf die Empfindlichkeit des Einzelnen zurückzuführen. Dies bedeutet, dass einige Probanden früher oder stärker reagieren als andere. Der zugrunde liegende pathophysiologische Grund für eine akute, vorübergehende Abnahme der Lungenfunktion ist nicht vollständig geklärt. Die unerwünschte Reaktion bei Exposition gegenüber einer irritierenden Luftverunreinigung ist jedoch ein objektives Maß, im Gegensatz zu subjektiven Erfahrungen wie Symptomen unterschiedlicher Genese.
Der Vorteil der Früherkennung von Atemwegs- und Lungenveränderungen durch gefährliche Luftschadstoffe liegt auf der Hand – die aktuelle Belastung kann reduziert werden, um schwereren Erkrankungen vorzubeugen. Ein wichtiges Ziel in diesem Zusammenhang ist es daher, die Messungen akuter temporärer Auswirkungen auf die Lungenfunktion als sensibles Frühwarnsystem zu nutzen, das bei der Untersuchung von Gruppen gesunder Berufstätiger eingesetzt werden kann.
Überwachung von Reizstoffen
Reizung ist eines der häufigsten Kriterien für die Festlegung von Expositionsgrenzwerten. Es ist jedoch nicht sicher, ob die Einhaltung eines Expositionsgrenzwerts, der auf Reizung basiert, vor Reizung schützt. Es sollte berücksichtigt werden, dass ein Expositionsgrenzwert für einen Luftschadstoff normalerweise mindestens zwei Teile enthält – einen zeitlich gewichteten Durchschnittsgrenzwert (TWAL) und einen kurzfristigen Expositionsgrenzwert (STEL) oder zumindest Regeln für die Überschreitung des zeitlich gewichteten Durchschnitts Grenze, „Ausflugsgrenzen“. Bei stark reizenden Stoffen wie Schwefeldioxid, Acrolein und Phosgen ist es wichtig, die Konzentration auch in sehr kurzen Zeiträumen zu begrenzen, und es ist daher gängige Praxis, Arbeitsplatzgrenzwerte in Form von Höchstwerten festzulegen. mit einer Probenahmeperiode, die so kurz gehalten wird, wie es die Messeinrichtungen zulassen.
Zeitlich gewichtete durchschnittliche Grenzwerte für einen Acht-Stunden-Tag, kombiniert mit Regeln für Überschreitungen dieser Werte, werden für die meisten Substanzen in der Schwellenwert-Liste (TLV) der American Conference of Governmental Industrial Hygienists (ACGIH) angegeben. Die TLV-Liste von 1993-94 enthält folgende Aussage zu Überschreitungsgrenzen für Grenzwertüberschreitungen:
„Für die überwiegende Mehrheit der Stoffe mit einem TLV-TWA sind nicht genügend toxikologische Daten verfügbar, um einen STEL = Kurzzeit-Expositionsgrenzwert zu rechtfertigen). Dennoch sollten Abweichungen über dem TLV-TWA kontrolliert werden, selbst wenn der achtstündige TWA innerhalb der empfohlenen Grenzen liegt.“
Expositionsmessungen bekannter Luftschadstoffe und Vergleiche mit gut dokumentierten Expositionsgrenzwerten sollten routinemäßig durchgeführt werden. Es gibt jedoch viele Situationen, in denen die Feststellung der Einhaltung von Expositionsgrenzwerten nicht ausreicht. Dies ist unter anderem in folgenden Fällen der Fall:
- wenn der Grenzwert zu hoch ist, um Reizungen vorzubeugen
- wenn der Reizstoff unbekannt ist
- wenn der Reizstoff ein komplexes Gemisch ist und kein geeigneter Indikator bekannt ist.
Wie oben befürwortet, kann die Messung akuter, vorübergehender Auswirkungen auf die Lungenfunktion in diesen Fällen als Warnung vor einer übermäßigen Exposition gegenüber Reizstoffen verwendet werden.
In den Fällen (2) und (3) können akute, vorübergehende Auswirkungen auf die Lungenfunktion auch bei der Prüfung der Wirksamkeit von Kontrollmaßnahmen zur Verringerung der Exposition gegenüber Luftkontamination oder bei wissenschaftlichen Untersuchungen, beispielsweise bei der Zuordnung biologischer Wirkungen zu Luftbestandteilen, anwendbar sein Schadstoffe. Es folgen eine Reihe von Beispielen, bei denen akute, vorübergehende Lungenfunktionsstörungen erfolgreich in arbeitsmedizinischen Untersuchungen eingesetzt wurden.
Studien zu akuten, vorübergehenden Auswirkungen auf die Lungenfunktion
Arbeitsbedingte, vorübergehende Abnahme der Lungenfunktion während einer Arbeitsschicht wurde Ende 1950 bei Baumwollarbeitern festgestellt. Später berichteten mehrere Autoren über arbeitsbedingte, akute, vorübergehende Veränderungen der Lungenfunktion bei Hanf- und Textilarbeitern, Bergleuten, Arbeitern Personen, die Toluoldiisocyanat ausgesetzt sind, Feuerwehrleute, Arbeiter in der Gummiverarbeitung, Former und Kernmacher, Schweißer, Skiwachser, Arbeiter, die organischen Stäuben und Reizstoffen in wasserbasierten Farben ausgesetzt sind.
Es gibt aber auch mehrere Beispiele, bei denen Messungen vor und nach der Exposition, meist während einer Schicht, trotz hoher Exposition keine akuten Wirkungen nachweisen konnten. Dies ist wahrscheinlich auf die Wirkung der normalen zirkadianen Schwankungen zurückzuführen, hauptsächlich bei Variablen der Lungenfunktion, die von der Größe des Atemwegskalibers abhängen. Daher muss die vorübergehende Abnahme dieser Variablen die normale zirkadiane Schwankung überschreiten, um erkannt zu werden. Das Problem kann jedoch umgangen werden, indem die Lungenfunktion bei jedem Studienanlass zur gleichen Tageszeit gemessen wird. Indem der exponierte Mitarbeiter als seine eigene Kontrolle verwendet wird, wird die interindividuelle Variation weiter verringert. Schweißer wurden auf diese Weise untersucht, und obwohl der mittlere Unterschied zwischen unbelasteten und exponierten FVC-Werten bei 3 untersuchten Schweißern weniger als 15 % betrug, war dieser Unterschied bei einem Konfidenzniveau von 95 % mit einer Aussagekraft von mehr als 99 % signifikant.
Die reversiblen vorübergehenden Wirkungen auf die Lunge können als Expositionsindikator für komplizierte Reizkomponenten verwendet werden. In der oben zitierten Studie waren Partikel in der Arbeitsumgebung ausschlaggebend für die Reizwirkung auf Atemwege und Lunge. Die Partikel wurden durch ein Atemschutzgerät entfernt, das aus einem Filter in Kombination mit einem Schweißhelm bestand. Die Ergebnisse deuteten darauf hin, dass die Auswirkungen auf die Lunge durch die Partikel im Schweißrauch verursacht wurden und dass die Verwendung eines Partikel-Atemschutzgeräts diesen Effekt verhindern könnte.
Die Exposition gegenüber Dieselabgasen führt auch zu messbaren Reizwirkungen auf die Lunge, die sich in einer akuten, vorübergehenden Abnahme der Lungenfunktion zeigen. Mechanische Filter, die an den Auspuffrohren von Lastwagen angebracht waren, die von Stauern beim Beladen eingesetzt wurden, linderten subjektive Beschwerden und reduzierten die akute, vorübergehende Abnahme der Lungenfunktion, die beobachtet wurde, wenn keine Filtration durchgeführt wurde. Die Ergebnisse weisen somit darauf hin, dass das Vorhandensein von Partikeln in der Arbeitsumgebung eine Rolle bei der Reizwirkung auf Atemwege und Lunge spielt und dass die Wirkung durch Messungen akuter Veränderungen der Lungenfunktion beurteilt werden kann.
Eine Vielzahl von Expositionen und ein sich ständig änderndes Arbeitsumfeld können Schwierigkeiten bei der Erkennung des kausalen Zusammenhangs der verschiedenen in einem Arbeitsumfeld vorhandenen Agenten bereiten. Das Expositionsszenario in Sägewerken ist ein anschauliches Beispiel. Expositionsmessungen aller möglichen Agenzien (Terpene, Stäube, Schimmelpilze, Bakterien, Endotoxine, Mykotoxine etc.) sind in dieser Arbeitsumgebung (z. B. aus wirtschaftlichen Gründen) nicht möglich. Eine praktikable Methode kann sein, die Entwicklung der Lungenfunktion im Längsschnitt zu verfolgen. In einer Studie an Sägewerksarbeitern in der Holzzuschnittabteilung wurde die Lungenfunktion vor und nach einer Arbeitswoche untersucht, und es wurde keine statistisch signifikante Abnahme festgestellt. Eine einige Jahre später durchgeführte Folgestudie ergab jedoch, dass diejenigen Arbeiter, die während einer Arbeitswoche tatsächlich eine zahlenmäßige Abnahme der Lungenfunktion hatten, auch eine beschleunigte langfristige Abnahme der Lungenfunktion aufwiesen. Dies kann darauf hindeuten, dass gefährdete Personen durch die Messung von Veränderungen der Lungenfunktion während einer Arbeitswoche erkannt werden können.
Krankheiten, die durch Reizstoffe der Atemwege und giftige Chemikalien verursacht werden
Das Vorhandensein von Atemwegsreizstoffen am Arbeitsplatz kann unangenehm und ablenkend sein und zu schlechter Moral und verminderter Produktivität führen. Bestimmte Expositionen sind gefährlich, sogar tödlich. In beiden Extremen ist das Problem von Reizstoffen der Atemwege und eingeatmeten toxischen Chemikalien weit verbreitet; Viele Arbeitnehmer sind täglich der Gefahr einer Exposition ausgesetzt. Diese Verbindungen verursachen Schäden durch eine Vielzahl unterschiedlicher Mechanismen, und das Ausmaß der Verletzung kann je nach Expositionsgrad und biochemischen Eigenschaften des Inhalationsmittels stark variieren. Sie alle haben jedoch die Eigenschaft der Unspezifität; Das heißt, ab einem bestimmten Expositionsniveau sind praktisch alle Personen einer Bedrohung ihrer Gesundheit ausgesetzt.
Es gibt andere eingeatmete Substanzen, die nur bei anfälligen Personen zu Atemproblemen führen; Solche Beschwerden werden am besten als Krankheiten allergischen und immunologischen Ursprungs angegangen. Bestimmte Verbindungen wie Isocyanate, Säureanhydride und Epoxidharze können in hohen Konzentrationen nicht nur als unspezifische Reizstoffe wirken, sondern bei bestimmten Personen auch zu einer allergischen Sensibilisierung führen. Diese Verbindungen rufen bei sensibilisierten Personen in sehr geringen Konzentrationen respiratorische Symptome hervor.
Atemwegsreizstoffe umfassen Substanzen, die nach dem Einatmen eine Entzündung der Atemwege verursachen. Schäden können in den oberen und unteren Atemwegen auftreten. Gefährlicher ist eine akute Entzündung des Lungenparenchyms, wie bei einer chemischen Pneumonitis oder einem nicht kardiogenen Lungenödem. Verbindungen, die Parenchymschäden verursachen können, gelten als giftige Chemikalien. Viele eingeatmete giftige Chemikalien wirken auch als Reizstoffe für die Atemwege und warnen uns mit ihrem schädlichen Geruch und den Symptomen von Reizungen der Nase und des Rachens und Husten vor ihrer Gefahr. Die meisten Atemwegsreizstoffe sind auch für das Lungenparenchym toxisch, wenn sie in ausreichender Menge eingeatmet werden.
Viele eingeatmete Substanzen wirken nach Aufnahme durch Inhalation systemisch toxisch. Entzündliche Wirkungen auf die Lunge können ausbleiben, wie im Fall von Blei, Kohlenmonoxid oder Blausäure. Eine minimale Lungenentzündung wird normalerweise in der gesehen Inhalationsfieber (z. B. Organic Dust Toxic Syndrome, Metalldampffieber und Polymerdampffieber). Schwere Lungen- und distale Organschäden treten bei erheblicher Exposition gegenüber Toxinen wie Cadmium und Quecksilber auf.
Die physikalischen Eigenschaften eingeatmeter Substanzen sagen den Ort der Ablagerung voraus; Reizstoffe werden an diesen Stellen Symptome hervorrufen. Große Partikel (10 bis 20 mm) lagern sich in der Nase und den oberen Atemwegen ab, kleinere Partikel (5 bis 10 mm) lagern sich in der Luftröhre und den Bronchien ab, und Partikel mit einer Größe von weniger als 5 mm können die Alveolen erreichen. Partikel kleiner als 0.5 mm sind so klein, dass sie sich wie Gase verhalten. Toxische Gase lagern sich entsprechend ihrer Löslichkeit ab. Ein wasserlösliches Gas wird von der feuchten Schleimhaut der oberen Atemwege adsorbiert; weniger lösliche Gase lagern sich zufälliger im gesamten Atemtrakt ab.
Reizstoffe der Atemwege
Atemwegsreizstoffe verursachen nach dem Einatmen unspezifische Lungenentzündungen. Diese Substanzen, ihre Expositionsquellen, physikalischen und anderen Eigenschaften und Auswirkungen auf das Opfer sind in Tabelle 1 aufgeführt. Reizgase sind in der Regel besser wasserlöslich als Gase, die für das Lungenparenchym toxischer sind. Giftige Dämpfe sind gefährlicher, wenn sie eine hohe Reizschwelle haben; das heißt, es gibt wenig Warnung, dass der Dampf eingeatmet wird, weil es wenig Reizung gibt.
Tabelle 1. Zusammenfassung der Atemwegsreizstoffe
|
Chemical |
Expositionsquellen |
Wichtige Eigenschaften |
Verletzung produziert |
Gefährlicher Expositionspegel unter 15 min (PPM) |
|
Acetaldehyd |
Kunststoffe, Synthesekautschukindustrie, Verbrennungsprodukte |
Hoher Dampfdruck; hohe Wasserlöslichkeit |
Verletzung der oberen Atemwege; verursacht selten ein verzögertes Lungenödem |
|
|
Essigsäure, organische Säuren |
Chemische Industrie, Elektronik, Verbrennungsprodukte |
Wasserlöslich |
Verletzung der Augen und der oberen Atemwege |
|
|
Säureanhydride |
Chemie-, Farben- und Kunststoffindustrie; Bestandteile von Epoxidharzen |
Wasserlöslich, hochreaktiv, kann allergische Sensibilisierung verursachen |
Augenverletzung, Verletzung der oberen Atemwege, Bronchospasmus; Lungenblutung nach massiver Exposition |
|
|
Acrolein |
Kunststoffe, Textilien, pharmazeutische Herstellung, Verbrennungsprodukte |
Hoher Dampfdruck, mittlere Wasserlöslichkeit, stark reizend |
Diffuse Atemwegs- und Parenchymverletzung |
|
|
Ammoniak |
Herstellung von Düngemitteln, Tierfutter, Chemikalien und Arzneimitteln |
Alkalisches Gas, sehr hohe Wasserlöslichkeit |
Hauptsächlich Augen- und obere Atemwegsverbrennung; massive Exposition kann Bronchiektasen verursachen |
500 |
|
Antimontrichlorid, Antimonpentachlorid |
Legierungen, organische Katalysatoren |
Schwer löslich, Verletzung wahrscheinlich durch Halogenidionen |
Pneumonitis, nicht kardiogenes Lungenödem |
|
|
Beryllium |
Legierungen (mit Kupfer), Keramik; Elektronik, Luft- und Raumfahrt und Kernreaktorausrüstung |
Reizendes Metall, wirkt auch als Antigen, um eine langfristige granulomatöse Reaktion zu fördern |
Akute Verletzung der oberen Atemwege, Tracheobronchitis, chemische Pneumonitis |
25 μg/m3 |
|
Borane (Diboran) |
Flugzeugtreibstoff, Fungizidherstellung |
Wasserlösliches Gas |
Verletzung der oberen Atemwege, Pneumonitis mit massiver Exposition |
|
|
Wasserstoffbromid |
Ölraffinerie |
Verletzung der oberen Atemwege, Pneumonitis mit massiver Exposition |
||
|
Methylbromid |
Kühlung, Begasung produzieren |
Mäßig lösliches Gas |
Verletzung der oberen und unteren Atemwege, Pneumonitis, ZNS-Depression und Krampfanfälle |
|
|
Cadmium |
Legierungen mit Zn und Pb, Galvanik, Batterien, Insektizide |
Akute und chronische Auswirkungen auf die Atemwege |
Tracheobronchitis, Lungenödem (häufig verzögerter Beginn über 24–48 Stunden); chronische geringe Exposition führt zu entzündlichen Veränderungen und Emphysemen |
100 |
|
Calciumoxid, Calciumhydroxid |
Kalk, Fotografie, Gerben, Insektizide |
Mäßig ätzend, sehr hohe Dosen für Toxizität erforderlich |
Entzündung der oberen und unteren Atemwege, Pneumonitis |
|
|
Chlor |
Bleichen, Bildung von Chlorverbindungen, Haushaltsreiniger |
Mittlere Wasserlöslichkeit |
Entzündung der oberen und unteren Atemwege, Pneumonitis und nicht-kardiogenes Lungenödem |
5-10 |
|
Chloracetophenon |
Massenkontrollmittel „Tränengas“ |
Reizende Qualitäten werden verwendet, um außer Gefecht zu setzen; Alkylierungsmittel |
Entzündungen der Augen und der oberen Atemwege, Verletzungen der unteren Atemwege und des Parenchyms mit massiver Exposition |
1-10 |
|
o-Chlorbenzomalonitril |
Massenkontrollmittel „Tränengas“ |
Reizende Qualitäten werden verwendet, um zu entmündigen |
Entzündung der Augen und der oberen Atemwege, Verletzung der unteren Atemwege mit massiver Exposition |
|
|
Chlormethylether |
Lösungsmittel, die bei der Herstellung anderer organischer Verbindungen verwendet werden |
Reizung der oberen und unteren Atemwege, ebenfalls ein Karzinogen der Atemwege |
||
|
Chloropicrin |
Chemische Herstellung, Begasungsmittelkomponente |
Ehemaliges Gas aus dem Ersten Weltkrieg |
Entzündung der oberen und unteren Atemwege |
15 |
|
Chromsäure (Cr(IV)) |
Schweißen, Plattieren |
Wasserlöslicher Reizstoff, allergischer Sensibilisator |
Nasale Entzündung und Ulzeration, Rhinitis, Pneumonitis mit massiver Exposition |
|
|
Cobalt |
Hochtemperaturlegierungen, Permanentmagnete, Hartmetallwerkzeuge (mit Wolframcarbid) |
Unspezifischer Reizstoff, auch allergischer Sensibilisator |
Akuter Bronchospasmus und/oder Pneumonitis; chronische Exposition kann Lungenfibrose verursachen |
|
|
Formaldehyd |
Herstellung von Dämmschaum, Sperrholz, Textilien, Papier, Düngemitteln, Harzen; Einbalsamierungsmittel; Verbrennungsprodukte |
Hochgradig wasserlöslich, schnell metabolisiert; wirkt hauptsächlich über sensorische Nervenstimulation; Sensibilisierung gemeldet |
Reizung der Augen und der oberen Atemwege; Bronchospasmus bei schwerer Exposition; Kontaktdermatitis bei sensibilisierten Personen |
3 |
|
Salzsäure |
Metallveredelung, Gummiherstellung, Herstellung organischer Verbindungen, fotografische Materialien |
Hoch wasserlöslich |
Augen- und obere Atemwegsentzündung, untere Atemwegsentzündung nur bei massiver Exposition |
100 |
|
Fluorwasserstoffsäure |
Chemischer Katalysator, Pestizide, Bleichen, Schweißen, Ätzen |
Hochgradig wasserlösliches, starkes und schnelles Oxidationsmittel, senkt das Serumkalzium bei massiver Exposition |
Entzündungen der Augen und der oberen Atemwege, Tracheobronchitis und Pneumonitis bei massiver Exposition |
20 |
|
Isocyanate |
Polyurethan-Produktion; Farben; Herbizide und Insektizide; Laminieren, Möbel, Emaillieren, Harzarbeiten |
Niedermolekulare organische Verbindungen, Reizstoffe, sensibilisierend bei empfindlichen Personen |
Augen-, obere und untere Entzündung; Asthma, Überempfindlichkeitspneumonitis bei sensibilisierten Personen |
0.1 |
|
Lithiumhydrid |
Legierungen, Keramik, Elektronik, chemische Katalysatoren |
Geringe Löslichkeit, hochreaktiv |
Pneumonitis, nicht kardiogenes Lungenödem |
|
|
Merkur |
Elektrolyse, Erz- und Amalgamgewinnung, Elektronikfertigung |
Keine Atemwegssymptome bei geringer, chronischer Exposition |
Augen- und Atemwegsentzündung, Pneumonitis, ZNS-, Nieren- und systemische Wirkungen |
1.1 mg/m3 |
|
Nickelcarbonyl |
Nickelraffination, Galvanik, chemische Reagenzien |
Starkes Toxin |
Reizung der unteren Atemwege, Pneumonitis, verzögerte systemische toxische Wirkungen |
8 μg/m3 |
|
Stickstoffdioxid |
Silos nach der Lagerung von neuem Getreide, Düngemittelherstellung, Lichtbogenschweißen, Verbrennungsprodukte |
Geringe Wasserlöslichkeit, braunes Gas bei hoher Konzentration |
Entzündung der Augen und der oberen Atemwege, nicht kardiogenes Lungenödem, verzögert einsetzende Bronchiolitis |
50 |
|
Stickstoffsenf; Schwefel Senf |
Militärgase |
Verursacht schwere Verletzungen, ätzende Eigenschaften |
Entzündung der Augen, der oberen und unteren Atemwege, Pneumonitis |
20 mg / m3 (N) 1 mg/m3 (S) |
|
Osmiumtetroxid |
Kupferraffination, Legierung mit Iridium, Katalysator für Steroidsynthese und Ammoniakbildung |
Metallisches Osmium ist inert, beim Erhitzen an Luft bildet sich Tetraoxid |
Schwere Augenreizung und Reizung der oberen Atemwege; vorübergehender Nierenschaden |
1 mg/m3 |
|
Ozon |
Lichtbogenschweißen, Kopiermaschinen, Papierbleiche |
Süß riechendes Gas, mäßige Wasserlöslichkeit |
Entzündung der oberen und unteren Atemwege; Asthmatiker anfälliger |
1 |
|
Phosgen |
Herstellung von Pestiziden und anderen Chemikalien, Lichtbogenschweißen, Entfernen von Farbe |
Schwer wasserlöslich, reizt die Atemwege in niedrigen Dosen nicht |
Entzündung der oberen Atemwege und Pneumonitis; verzögertes Lungenödem in niedrigen Dosen |
2 |
|
Phosphorsulfide |
Herstellung von Insektiziden, Zündmitteln, Streichhölzern |
Entzündung der Augen und der oberen Atemwege |
||
|
Phosphorchloride |
Herstellung von chlorierten organischen Verbindungen, Farbstoffen, Benzinzusätzen |
Bildung von Phosphorsäure und Salzsäure bei Kontakt mit Schleimhautoberflächen |
Entzündung der Augen und der oberen Atemwege |
10 mg/m3 |
|
Selendioxid |
Kupfer- oder Nickelschmelzen, Erhitzen von Selenlegierungen |
Stark reizend, bildet Selensäure (H2SeO3) auf Schleimhautoberflächen |
Augen- und obere Atemwegsentzündung, Lungenödem bei massiver Exposition |
|
|
Selenwasserstoff |
Kupferraffination, Schwefelsäureproduktion |
Wasserlösliches; Die Exposition gegenüber Selenverbindungen führt zu Knoblauchgeruch |
Entzündung der Augen und der oberen Atemwege, verzögertes Lungenödem |
|
|
Styrol |
Herstellung von Polystyrol und Harzen, Polymeren |
Sehr irritierend |
Entzündungen der Augen, der oberen und unteren Atemwege, neurologische Beeinträchtigungen |
600 |
|
Schwefeldioxid |
Erdölraffination, Zellstofffabriken, Kühlanlagen, Herstellung von Natriumsulfit |
Stark wasserlösliches Gas |
Entzündung der oberen Atemwege, Bronchokonstriktion, Pneumonitis bei massiver Exposition |
100 |
|
Titantetrachlorid |
Farbstoffe, Pigmente, Himmelsschrift |
Chloridionen bilden auf der Schleimhaut HCl |
Verletzung der oberen Atemwege |
|
|
Uranhexafluorid |
Metallentferner, Bodenversiegelungen, Sprühfarben |
Toxizität wahrscheinlich durch Chloridionen |
Verletzung der oberen und unteren Atemwege, Bronchospasmus, Pneumonitis |
|
|
Vanadiumpentoxid |
Reinigung von Öltanks, Metallurgie |
Augensymptome, obere und untere Atemwege |
70 |
|
|
Zinkchlorid |
Rauchgranaten, Artillerie |
Schwerwiegender als Zinkoxid-Exposition |
Reizung der oberen und unteren Atemwege, Fieber, verzögert einsetzende Pneumonitis |
200 |
|
Zirkoniumtetrachlorid |
Pigmente, Katalysatoren |
Toxizität von Chloridionen |
Reizung der oberen und unteren Atemwege, Pneumonitis |
Es wird angenommen, dass dieser Zustand aus einer anhaltenden Entzündung mit einer Verringerung der Durchlässigkeit der Epithelzellschicht oder einer verringerten Leitfähigkeitsschwelle für subepitheliale Nervenenden resultiert. Adaptiert von Sheppard 1988; Graham 1994; Rom 1992; Blanc und Schwartz 1994; Nemery 1990; Skornik 1988.
Die Art und das Ausmaß der Reaktion auf einen Reizstoff hängen von den physikalischen Eigenschaften des Gases oder Aerosols, der Konzentration und Einwirkzeit sowie von anderen Variablen wie Temperatur, Feuchtigkeit und dem Vorhandensein von Krankheitserregern oder anderen Gasen ab (Man und Hulbert 1988). Wirtsfaktoren wie Alter (Cabral-Anderson, Evans und Freeman 1977; Evans, Cabral-Anderson und Freeman 1977), vorherige Exposition (Tyler, Tyler und Last 1988), Gehalt an Antioxidantien (McMillan und Boyd 1982) und Vorhandensein einer Infektion können spielen eine Rolle bei der Bestimmung der beobachteten pathologischen Veränderungen. Dieses breite Spektrum an Faktoren hat es schwierig gemacht, die pathogenen Wirkungen von Reizstoffen der Atemwege systematisch zu untersuchen.
Die am besten verstandenen Reizstoffe sind diejenigen, die oxidative Schäden verursachen. Die meisten eingeatmeten Reizstoffe, einschließlich der Hauptschadstoffe, wirken durch Oxidation oder führen zu Verbindungen, die auf diese Weise wirken. Die meisten Metalldämpfe sind eigentlich Oxide des erhitzten Metalls; diese Oxide verursachen oxidative Schäden. Oxidantien schädigen Zellen hauptsächlich durch Lipidperoxidation, und es kann andere Mechanismen geben. Auf zellulärer Ebene kommt es zunächst zu einem ziemlich spezifischen Verlust von Flimmerzellen des Atemwegsepithels und von Typ-I-Alveolarepithelzellen mit anschließender Verletzung der Tight Junction-Schnittstelle zwischen Epithelzellen (Man und Hulbert 1988; Gordon, Salano und Kleinerman 1986 ; Stephens et al. 1974). Dies führt zu subepithelialen und submukösen Schäden, wobei die Stimulation der glatten Muskulatur und der parasympathischen sensorischen afferenten Nervenenden eine Bronchokonstriktion verursacht (Holgate, Beasley und Twentyman 1987; Boucher 1981). Es folgt eine Entzündungsreaktion (Hogg 1981) und die Neutrophilen und Eosinophilen setzen Mediatoren frei, die weitere oxidative Schäden verursachen (Castleman et al. 1980). Typ-II-Pneumozyten und Quaderzellen wirken als Stammzellen für die Reparatur (Keenan, Combs und McDowell 1982; Keenan, Wilson und McDowell 1983).
Andere Mechanismen der Lungenschädigung umfassen schließlich den oxidativen Weg der Zellschädigung, insbesondere nachdem eine Schädigung der schützenden Epithelzellschicht aufgetreten ist und eine Entzündungsreaktion ausgelöst wurde. Die am häufigsten beschriebenen Mechanismen sind in Tabelle 2 aufgeführt.
Tabelle 2. Mechanismen der Lungenschädigung durch eingeatmete Substanzen
|
Verletzungsmechanismus |
Beispielverbindungen |
Eingetretener Schaden |
|
Oxidation |
Ozon, Stickstoffdioxid, Schwefeldioxid, Chlor, Oxide |
Fleckige Epithelschädigung der Atemwege mit erhöhter Permeabilität und Freilegung von Nervenfaserenden; Verlust von Zilien aus Flimmerzellen; Nekrose von Typ-I-Pneumozyten; Bildung freier Radikale und anschließende Proteinbindung und Lipidperoxidation |
|
Säurebildung |
Schwefeldioxid, Chlor, Halogenide |
Gas löst sich in Wasser auf und bildet Säure, die Epithelzellen durch Oxidation schädigt; Wirkung hauptsächlich auf die oberen Atemwege |
|
Alkalibildung |
Ammoniak, Calciumoxid, Hydroxide |
Gas löst sich in Wasser auf und bildet eine alkalische Lösung, die Gewebeverflüssigung verursachen kann; vorherrschende Schädigung der oberen Atemwege, untere Atemwege bei starker Exposition |
|
Proteinbindung |
Formaldehyd |
Reaktionen mit Aminosäuren führen zu toxischen Zwischenprodukten mit Schädigung der Epithelzellschicht |
|
Afferente Nervenstimulation |
Ammoniak, Formaldehyd |
Direkte Stimulation der Nervenenden provoziert Symptome |
|
Antigenität |
Platin, Säureanhydride |
Bei sensibilisierten Personen dienen niedermolekulare Moleküle als Haptene |
|
Stimulierung der Entzündungsreaktion des Wirts |
Kupfer- und Zinkoxide, Lipoproteine |
Stimulation von Zytokinen und Entzündungsmediatoren ohne offensichtlichen direkten Zellschaden |
|
Bildung freier Radikale |
Paraquat |
Förderung der Bildung oder Verzögerung der Clearance von Superoxidradikalen, was zu Lipidperoxidation und oxidativen Schäden führt |
|
Verzögerte Partikelentfernung |
Jede längere Inhalation von Mineralstaub |
Überschwemmung von mukoziliären Rolltreppen und alveolären Makrophagensystemen mit Partikeln, was zu einer unspezifischen Entzündungsreaktion führt |
Arbeiter, die geringen Konzentrationen von Atemwegsreizstoffen ausgesetzt sind, können subklinische Symptome haben, die auf Schleimhautreizungen zurückzuführen sind, wie tränende Augen, Halsschmerzen, laufende Nase und Husten. Bei erheblicher Exposition führt das zusätzliche Gefühl von Kurzatmigkeit oft zu ärztlicher Behandlung. Es ist wichtig, eine gute Anamnese zu erheben, um die wahrscheinliche Zusammensetzung der Exposition, die Expositionsmenge und den Zeitraum, in dem die Exposition stattfand, zu bestimmen. Es sollte nach Anzeichen eines Kehlkopfödems gesucht werden, einschließlich Heiserkeit und Stridor, und die Lunge sollte auf Anzeichen einer Beteiligung der unteren Atemwege oder des Parenchyms untersucht werden. Die Beurteilung der Atemwegs- und Lungenfunktion zusammen mit der Röntgenaufnahme des Brustkorbs sind wichtig für die kurzfristige Behandlung. Zur Beurteilung der Atemwege kann eine Laryngoskopie indiziert sein.
Wenn die Atemwege bedroht sind, sollte der Patient intubiert und unterstützend behandelt werden. Patienten mit Anzeichen eines Larynxödems sollten mindestens 12 Stunden lang beobachtet werden, um sicherzustellen, dass der Prozess selbstlimitierend ist. Bronchospasmus sollte mit Beta-Agonisten und, falls therapieresistent, mit intravenösen Kortikosteroiden behandelt werden. Gereizte Mund- und Augenschleimhaut sollte gründlich gespült werden. Patienten mit Knistern bei der Untersuchung oder Anomalien auf Röntgenaufnahmen des Brustkorbs sollten wegen der Möglichkeit einer Pneumonitis oder eines Lungenödems zur Beobachtung ins Krankenhaus eingeliefert werden. Bei solchen Patienten besteht das Risiko einer bakteriellen Superinfektion; Dennoch wurde kein Nutzen durch die Verwendung von prophylaktischen Antibiotika nachgewiesen.
Die überwältigende Mehrheit der Patienten, die die anfängliche Schädigung überleben, erholen sich vollständig von Reizexpositionen. Die Wahrscheinlichkeit für Langzeitfolgen ist bei größerer anfänglicher Verletzung wahrscheinlicher. Der Begriff reaktives Atemwegsdysfunktionssyndrom (RADS) wurde auf die Persistenz asthmaähnlicher Symptome nach akuter Exposition gegenüber Reizstoffen der Atemwege angewendet (Brooks, Weiss und Bernstein 1985).
Starke Expositionen gegenüber Alkalien und Säuren können Verbrennungen der oberen und unteren Atemwege verursachen, die zu chronischen Erkrankungen führen. Ammoniak ist dafür bekannt, Bronchiektasen zu verursachen (Kass et al. 1972); Chlorgas (das in der Schleimhaut zu HCl wird) soll obstruktive Lungenerkrankungen verursachen (Donelly und Fitzgerald 1990; Das und Blanc 1993). Chronische Reizstoffexposition in geringer Konzentration kann anhaltende Symptome der Augen und der oberen Atemwege verursachen (Korn, Dockery und Speizer 1987), aber eine Verschlechterung der Lungenfunktion wurde nicht schlüssig dokumentiert. Studien zu den Wirkungen chronischer Reizstoffe auf niedrigem Niveau auf die Atemwegsfunktion werden durch das Fehlen einer Langzeitnachsorge, die Verwirrung durch Zigarettenrauchen, den „Healthy-Worker-Effekt“ und die minimale tatsächliche klinische Wirkung, wenn überhaupt, behindert (Brooks und Kalica 1987).
Nachdem sich ein Patient von der anfänglichen Verletzung erholt hat, ist eine regelmäßige Nachsorge durch einen Arzt erforderlich. Natürlich sollten Anstrengungen unternommen werden, um den Arbeitsplatz zu untersuchen und Atemschutzmaßnahmen, Belüftung und Eindämmung der verantwortlichen Reizstoffe zu bewerten.
Giftige Chemikalien
Zu den für die Lunge giftigen Chemikalien gehören die meisten Atemwegsreizstoffe, wenn sie einer ausreichend hohen Exposition ausgesetzt sind, aber es gibt viele Chemikalien, die trotz geringer bis mäßiger reizender Eigenschaften eine erhebliche parenchymale Lungenschädigung verursachen. Diese Verbindungen entfalten ihre Wirkungen durch Mechanismen, die in Tabelle 3 aufgeführt und oben diskutiert sind. Lungentoxine neigen dazu, weniger wasserlöslich zu sein als Reizstoffe der oberen Atemwege. Beispiele für Lungentoxine und ihre Expositionsquellen sind in Tabelle 3 aufgeführt.
Tabelle 3. Verbindungen, die nach geringer bis mäßiger Exposition zur Lungentoxizität befähigt sind
|
Compounds |
Expositionsquellen |
Toxizität |
|
Acrolein |
Kunststoffe, Textilien, pharmazeutische Herstellung, Verbrennungsprodukte |
Diffuse Atemwegs- und Parenchymverletzung |
|
Antimontrichlorid; Antimon |
Legierungen, organische Katalysatoren |
Pneumonitis, nicht kardiogenes Lungenödem |
|
Cadmium |
Legierungen mit Zink und Blei, Galvanik, Batterien, Insektizide |
Tracheobronchitis, Lungenödem (häufig verzögerter Beginn über 24–48 Stunden), Nierenschädigung: Tubulusproteinurie |
|
Chloropicrin |
Chemische Herstellung, Begasungskomponenten |
Entzündung der oberen und unteren Atemwege |
|
Chlor |
Bleichen, Bildung von Chlorverbindungen, Haushaltsreiniger |
Entzündung der oberen und unteren Atemwege, Pneumonitis und nicht-kardiogenes Lungenödem |
|
Schwefelwasserstoff |
Erdgasquellen, Minen, Gülle |
Reizung der Augen, der oberen und unteren Atemwege, verzögertes Lungenödem, Erstickung durch systemische Gewebehypoxie |
|
Lithiumhydrid |
Legierungen, Keramik, Elektronik, chemische Katalysatoren |
Pneumonitis, nicht kardiogenes Lungenödem |
|
Methylisocyanat |
Synthese von Pestiziden |
Reizung der oberen und unteren Atemwege, Lungenödem |
|
Merkur |
Elektrolyse, Erz- und Amalgamgewinnung, Elektronikfertigung |
Augen- und Atemwegsentzündung, Pneumonitis, ZNS-, Nieren- und systemische Wirkungen |
|
Nickelcarbonyl |
Nickelraffination, Galvanik, chemische Reagenzien |
Reizung der unteren Atemwege, Pneumonitis, verzögerte systemische toxische Wirkungen |
|
Stickstoffdioxid |
Silos nach neuer Getreidelagerung, Düngemittelherstellung, Lichtbogenschweißen; Verbrennungsprodukte |
Entzündung der Augen und der oberen Atemwege, nicht kardiogenes Lungenödem, verzögert einsetzende Bronchiolitis |
|
Stickstoffsenf, Schwefel |
Militäragenten, Vesikanzen |
Augen- und Atemwegsentzündung, Pneumonitis |
|
Paraquat |
Herbizide (eingenommen) |
Selektive Schädigung von Typ-2-Pneumozyten, die zu RADS, Lungenfibrose, führt; Nierenversagen, GI-Reizung |
|
Phosgen |
Herstellung von Pestiziden und anderen Chemikalien, Lichtbogenschweißen, Entfernen von Farbe |
Entzündung der oberen Atemwege und Pneumonitis; verzögertes Lungenödem in niedrigen Dosen |
|
Zinkchlorid |
Rauchgranaten, Artillerie |
Reizung der oberen und unteren Atemwege, Fieber, verzögert einsetzende Pneumonitis |
Eine Gruppe von inhalierbaren Toxinen wird genannt erstickende. Wenn sie in ausreichend hohen Konzentrationen vorhanden sind, verdrängen die Erstickungsmittel Kohlendioxid, Methan und Stickstoff den Sauerstoff und ersticken das Opfer tatsächlich. Cyanwasserstoff, Kohlenmonoxid und Schwefelwasserstoff wirken durch Hemmung der Zellatmung trotz ausreichender Sauerstoffversorgung der Lunge. Nicht erstickende eingeatmete Toxine schädigen die Zielorgane und verursachen eine Vielzahl von Gesundheitsproblemen und Todesfällen.
Die medizinische Behandlung von inhalierten Lungentoxinen ähnelt der Behandlung von Reizstoffen der Atemwege. Diese Toxine rufen oft mehrere Stunden nach der Exposition nicht ihre klinische Spitzenwirkung hervor; Bei Verbindungen, von denen bekannt ist, dass sie Lungenödeme mit verzögertem Beginn verursachen, kann eine Überwachung über Nacht indiziert sein. Da die Therapie systemischer Toxine den Rahmen dieses Kapitels sprengen würde, wird der Leser auf die Diskussionen der einzelnen Toxine an anderer Stelle in diesem Kapitel verwiesen Enzyklopädie und in weiteren Texten zum Thema (Goldfrank et al. 1990; Ellenhorn und Barceloux 1988).
Fieber beim Einatmen
Bestimmte inhalative Expositionen, die in einer Vielzahl unterschiedlicher beruflicher Situationen auftreten, können zu schwächenden grippeähnlichen Erkrankungen führen, die einige Stunden andauern. Diese werden zusammenfassend als Inhalationsfieber bezeichnet. Trotz der Schwere der Symptome scheint die Toxizität in den meisten Fällen selbstlimitierend zu sein, und es gibt nur wenige Daten, die auf Langzeitfolgen hindeuten. Eine massive Exposition gegenüber anregenden Verbindungen kann eine schwerere Reaktion mit Pneumonitis und Lungenödem verursachen; Diese seltenen Fälle gelten als komplizierter als einfaches Inhalationsfieber.
Den Inhalationsfiebern ist das Merkmal der Unspezifität gemeinsam: Das Syndrom kann bei adäquater Exposition gegenüber dem auslösenden Agens bei nahezu jedem auftreten. Eine Sensibilisierung ist nicht erforderlich, und es ist keine vorherige Exposition erforderlich. Einige der Syndrome weisen das Phänomen der Toleranz auf; das heißt, bei regelmäßig wiederholter Exposition treten die Symptome nicht auf. Es wird angenommen, dass dieser Effekt mit einer erhöhten Aktivität von Clearance-Mechanismen zusammenhängt, wurde jedoch nicht ausreichend untersucht.
Syndrom der Toxizität von organischem Staub
Organisches staubtoxisches Syndrom (ODTS) ist ein breiter Begriff, der die selbstlimitierenden grippeähnlichen Symptome bezeichnet, die nach starker Exposition gegenüber organischen Stäuben auftreten. Das Syndrom umfasst ein breites Spektrum akuter fieberhafter Erkrankungen, deren Namen von den spezifischen Aufgaben abgeleitet sind, die zu einer Staubexposition führen. Symptome treten nur nach einer massiven Exposition gegenüber organischem Staub auf, und die meisten Personen, die einer solchen Exposition ausgesetzt sind, entwickeln das Syndrom.
Organisches Staub-Toxizitätssyndrom wurde früher genannt Lungenmykotoxikose, aufgrund seiner mutmaßlichen Ätiologie in der Wirkung von Schimmelpilzsporen und Actinomyceten. Bei manchen Patienten kann man Arten kultivieren Aspergillus, Penicillium, und mesophil und thermophil Actinomyceten (Emmanuel, Marx und Ault 1975; Emmanuel, Marx und Ault 1989). In jüngerer Zeit wurde vorgeschlagen, dass bakterielle Endotoxine eine mindestens ebenso große Rolle spielen. Das Syndrom wurde experimentell durch Inhalation von Endotoxin hervorgerufen Enterobacter agglomerans, ein Hauptbestandteil von organischem Staub (Rylander, Bake und Fischer 1989). In der landwirtschaftlichen Umgebung wurden Endotoxinkonzentrationen gemessen, die zwischen 0.01 und 100 μg/m lagen3. Viele Proben hatten einen Gehalt von mehr als 0.2 μg/m3, das ist das Niveau, bei dem bekannt ist, dass klinische Wirkungen auftreten (May, Stallones und Darrow 1989). Angesichts dessen, was bereits über die Freisetzung von IL-1 aus Alveolarmakrophagen in Gegenwart von Endotoxin bekannt ist, gibt es Spekulationen, dass Zytokine, wie IL-1, die systemischen Wirkungen vermitteln könnten (Richerson 1990). Allergische Mechanismen sind unwahrscheinlich, da keine Sensibilisierung erforderlich ist und eine hohe Staubexposition erforderlich ist.
Klinisch zeigt der Patient in der Regel 2 bis 8 Stunden nach Kontakt mit (meist verschimmeltem) Getreide, Heu, Baumwolle, Flachs, Hanf oder Holzspänen oder bei der Manipulation von Schweinen Symptome (Do Pico 1992). Oft beginnen die Symptome mit Augen- und Schleimhautreizungen mit trockenem Husten, die sich zu Fieber und Unwohlsein, Engegefühl in der Brust, Myalgien und Kopfschmerzen entwickeln. Der Patient erscheint bei der körperlichen Untersuchung krank, aber ansonsten normal. Leukozytose tritt häufig auf, mit Werten von bis zu 25,000 weißen Blutkörperchen (WBC)/mm3. Das Thorax-Röntgenbild ist fast immer unauffällig. Die Spirometrie kann einen geringfügigen obstruktiven Defekt aufdecken. In Fällen, in denen eine Fiberoptik-Bronchoskopie durchgeführt und Bronchialspülungen durchgeführt wurden, wurde eine Erhöhung der Leukozyten in der Lavageflüssigkeit gefunden. Der Anteil an Neutrophilen war signifikant höher als normal (Emmanuel, Marx und Ault 1989; Lecours, Laviolette und Cormier 1986). Die Bronchoskopie 1 bis 4 Wochen nach dem Ereignis zeigt eine anhaltend hohe Zellularität, überwiegend Lymphozyten.
Abhängig von der Art der Exposition kann die Differentialdiagnose eine Exposition gegenüber toxischen Gasen (z. B. Stickstoffdioxid oder Ammoniak) umfassen, insbesondere wenn die Episode in einem Silo aufgetreten ist. Eine Überempfindlichkeitspneumonitis sollte in Betracht gezogen werden, insbesondere wenn signifikante Anomalien im Röntgenbild des Brustkorbs oder im Lungenfunktionstest vorliegen. Die Unterscheidung zwischen Hypersensitivitätspneumonitis (HP) und ODTS ist wichtig: HP erfordert eine strikte Expositionsvermeidung und hat eine schlechtere Prognose, während ODTS einen gutartigen und selbstlimitierenden Verlauf hat. ODTS unterscheidet sich von HP auch dadurch, dass es häufiger auftritt, eine höhere Staubexposition erfordert, keine Freisetzung von Serum-präzipitierenden Antikörpern induziert und (anfänglich) nicht zu der für HP charakteristischen lymphozytären Alveolitis führt.
Die Fälle werden mit Antipyretika behandelt. Eine Rolle für Steroide wurde angesichts der selbstlimitierenden Natur der Krankheit nicht befürwortet. Die Patienten sollten über die Vermeidung einer massiven Exposition aufgeklärt werden. Die Langzeitwirkung wiederholter Vorkommnisse wird als vernachlässigbar angesehen; Diese Frage wurde jedoch nicht ausreichend untersucht.
Metalldampffieber
Metallrauchfieber (MFF) ist eine weitere selbstlimitierende, grippeähnliche Erkrankung, die nach Inhalationsexposition, in diesem Fall gegenüber Metalldämpfen, auftritt. Das Syndrom entwickelt sich am häufigsten nach Inhalation von Zinkoxid, wie es in Messinggießereien und beim Schmelzen oder Schweißen von verzinktem Metall vorkommt. Kupfer- und Eisenoxide verursachen ebenfalls MFF, und Dämpfe von Aluminium, Arsen, Cadmium, Quecksilber, Kobalt, Chrom, Silber, Mangan, Selen und Zinn wurden gelegentlich involviert (Rose 1992). Arbeiter entwickeln Tachyphalaxie; Das heißt, Symptome treten nur auf, wenn die Exposition nach mehreren Tagen ohne Exposition auftritt, nicht bei regelmäßigen wiederholten Expositionen. Ein achtstündiger TLV von 5 mg/m3 für Zinkoxid wurde von der US-Arbeitsschutzbehörde (OSHA) festgelegt, aber bei dieser Konzentration wurden nach zweistündiger Exposition experimentell Symptome hervorgerufen (Gordon et al. 1992).
Die Pathogenese der MFF bleibt unklar. Gegen eine spezifische immunologische oder allergische Sensibilisierung spricht der reproduzierbare Beginn der Symptome unabhängig von der exponierten Person. Das Fehlen von Symptomen im Zusammenhang mit der Histaminfreisetzung (Flush, Juckreiz, Keuchen, Nesselsucht) spricht ebenfalls gegen die Wahrscheinlichkeit eines allergischen Mechanismus. Paul Blanc und Mitarbeiter haben ein Modell entwickelt, das die Freisetzung von Zytokinen impliziert (Blanc et al. 1991; Blanc et al. 1993). Sie maßen die Werte des Tumornekrosefaktors (TNF) und der Interleukine IL-1, IL-4, IL-6 und IL-8 in der Spülflüssigkeit aus den Lungen von 23 Freiwilligen, die experimentell Zinkoxiddämpfen ausgesetzt waren (Blanc et Al. 1993). Die Freiwilligen entwickelten 3 Stunden nach der Exposition erhöhte TNF-Spiegel in ihrer bronchoalveolären Lavage (BAL)-Flüssigkeit. Zwanzig Stunden später wurden hohe BAL-Flüssigkeitsspiegel von IL-8 (ein starker Neutrophilen-Lockstoff) und eine beeindruckende neutrophile Alveolitis beobachtet. Es wurde gezeigt, dass TNF, ein Zytokin, das Fieber verursachen und Immunzellen stimulieren kann, aus Monozyten in Kultur freigesetzt wird, die Zink ausgesetzt sind (Scuderi 1990). Dementsprechend ist das Vorhandensein von erhöhtem TNF in der Lunge für das Auftreten von Symptomen verantwortlich, die bei MFF beobachtet werden. Es ist bekannt, dass TNF die Freisetzung von sowohl IL-6 als auch IL-8 in einem Zeitraum stimuliert, der mit den Peaks der Zytokine in der BAL-Flüssigkeit dieser Freiwilligen korreliert. Die Rekrutierung dieser Zytokine kann für die nachfolgende neutrophile Alveolitis und grippeähnliche Symptome verantwortlich sein, die MFF charakterisieren. Warum die Alveolitis so schnell verschwindet, bleibt ein Rätsel.
Die Symptome beginnen 3 bis 10 Stunden nach der Exposition. Anfangs kann es zu einem süßen metallischen Geschmack im Mund kommen, begleitet von einem sich verschlechternden trockenen Husten und Kurzatmigkeit. Häufig entwickeln sich Fieber und Schüttelfrost, und der Arbeiter fühlt sich krank. Die körperliche Untersuchung ist ansonsten unauffällig. Die Laboruntersuchung zeigt eine Leukozytose und ein normales Röntgenbild des Brustkorbs. Lungenfunktionsstudien können eine leicht reduzierte FEF zeigen25-75 und DLCO-Spiegel (Nemery 1990; Rose 1992).
Bei guter Anamnese ist die Diagnose schnell gestellt und der Arbeiter kann symptomatisch mit Antipyretika behandelt werden. Symptome und klinische Anomalien klingen innerhalb von 24 bis 48 Stunden ab. Andernfalls müssen bakterielle und virale Ätiologien der Symptome berücksichtigt werden. Bei extremer Exposition oder Expositionen mit Kontamination durch Toxine wie Zinkchlorid, Cadmium oder Quecksilber kann MFF ein Vorbote einer klinisch-chemischen Pneumonitis sein, die sich in den nächsten 2 Tagen entwickeln wird (Blount 1990). Solche Fälle können auf einer Thorax-Röntgenaufnahme diffuse Infiltrate und Anzeichen von Lungenödem und Atemstillstand aufweisen. Während diese Möglichkeit bei der Erstbeurteilung eines exponierten Patienten berücksichtigt werden sollte, ist ein solch fulminanter Verlauf ungewöhnlich und nicht charakteristisch für eine unkomplizierte MFF.
MFF erfordert keine spezifische Sensibilität des Individuums für die Metalldämpfe; vielmehr weist es auf eine unzureichende Umweltkontrolle hin. Das Expositionsproblem sollte angegangen werden, um wiederkehrende Symptome zu vermeiden. Obwohl das Syndrom als gutartig angesehen wird, wurden die Langzeitwirkungen wiederholter MFF-Schübe nicht ausreichend untersucht.
Polymerdampffieber
Polymerdampffieber ist eine selbstbegrenzende fieberhafte Erkrankung ähnlich MFF, die jedoch durch inhalierte Pyrolyseprodukte von Fluorpolymeren, einschließlich Polytetrafluorethan (PTFE; Handelsnamen Teflon, Fluon, Halon), verursacht wird. PTFE wird wegen seines Schmiermittels, seiner thermischen Stabilität und seiner elektrisch isolierenden Eigenschaften weithin verwendet. Es ist harmlos, es sei denn, es wird über 30°C erhitzt, wenn es beginnt, Abbauprodukte freizusetzen (Shusterman 1993). Diese Situation tritt auf, wenn mit PTFE beschichtete Materialien geschweißt werden, PTFE mit einer Werkzeugschneide während der Hochgeschwindigkeitsbearbeitung erhitzt wird, Spritzguss- oder Extrusionsmaschinen betrieben werden (Rose 1992) und selten während der endotrachealen Laserchirurgie (Rom 1992a).
Eine häufige Ursache des Polymerdampffiebers wurde nach einer Zeit klassischer Detektivarbeit im Bereich der öffentlichen Gesundheit in den frühen 1970er Jahren ermittelt (Wegman und Peters 1974; Kuntz und McCord 1974). Textilarbeiter entwickelten selbstbegrenzende fieberhafte Erkrankungen, wenn sie Formaldehyd, Ammoniak und Nylonfasern ausgesetzt waren; Sie waren keinen Fluorpolymerdämpfen ausgesetzt, handhabten jedoch zerkleinertes Polymer. Nachdem festgestellt wurde, dass die Expositionswerte der anderen möglichen Krankheitserreger innerhalb akzeptabler Grenzen lagen, wurde die Fluorpolymer-Arbeit genauer untersucht. Wie sich herausstellte, waren nur Zigarettenraucher, die mit dem Fluorpolymer arbeiteten, symptomatisch. Es wurde die Hypothese aufgestellt, dass die Zigaretten an den Händen des Arbeiters mit Fluorpolymer kontaminiert wurden, dann wurde das Produkt beim Rauchen auf der Zigarette verbrannt, wodurch der Arbeiter giftigen Dämpfen ausgesetzt wurde. Nach dem Rauchverbot am Arbeitsplatz und strengen Regeln zum Händewaschen wurden keine weiteren Erkrankungen gemeldet (Wegman und Peters 1974). Seitdem wird dieses Phänomen nach der Arbeit mit Imprägniermassen, Formtrennmitteln (Albrecht und Bryant 1987) und nach der Verwendung bestimmter Arten von Skiwachs (Strom und Alexandersen 1990) berichtet.
Die Pathogenese des Polymerdampffiebers ist nicht bekannt. Es wird angenommen, dass es den anderen Inhalationsfiebern ähnlich ist, da es ähnlich aussieht und anscheinend eine unspezifische Immunantwort hat. Es wurden keine experimentellen Studien am Menschen durchgeführt; jedoch entwickeln sowohl Ratten als auch Vögel schwere alveoläre Epithelschäden, wenn sie PTFE-Pyrolyseprodukten ausgesetzt werden (Wells, Slocombe und Trapp 1982; Blandford et al. 1975). Eine genaue Messung der Lungenfunktion oder der Veränderungen der BAL-Flüssigkeit wurde nicht durchgeführt.
Die Symptome treten mehrere Stunden nach der Exposition auf, und eine Toleranz- oder Tachyphalaxie-Wirkung ist nicht vorhanden, wie sie bei MFF beobachtet wird. Auf Schwäche und Myalgien folgen Fieber und Schüttelfrost. Oft gibt es Engegefühl in der Brust und Husten. Die körperliche Untersuchung ist in der Regel ansonsten normal. Leukozytose wird oft gesehen, und das Thorax-Röntgenbild ist normalerweise normal. Die Symptome klingen innerhalb von 12 bis 48 Stunden spontan ab. Es gab einige wenige Fälle, in denen Personen nach Exposition Lungenödeme entwickelten; Im Allgemeinen wird angenommen, dass PTFE-Dämpfe toxischer sind als Zink- oder Kupferdämpfe, da sie MFF verursachen (Shusterman 1993; Brubaker 1977). Chronische Funktionsstörungen der Atemwege wurden bei Personen berichtet, die mehrere Episoden von Polymerdampffieber hatten (Williams, Atkinson und Patchefsky 1974).
Die Diagnose von Polymerdampffieber erfordert eine sorgfältige Anamnese mit hohem klinischen Verdacht. Nach Ermittlung der Quelle der PTFE-Pyrolyseprodukte müssen Anstrengungen unternommen werden, um eine weitere Exposition zu verhindern. Obligatorische Regeln zum Händewaschen und die Abschaffung des Rauchens am Arbeitsplatz haben Fälle im Zusammenhang mit kontaminierten Zigaretten effektiv eliminiert. Arbeitnehmer, die mehrere Episoden von Polymerdampffieber oder damit verbundenem Lungenödem hatten, sollten langfristig medizinisch nachuntersucht werden.
Berufsbedingtes Asthma
Asthma ist eine Atemwegserkrankung, die durch eine Obstruktion der Atemwege gekennzeichnet ist, die entweder spontan oder durch Behandlung teilweise oder vollständig reversibel ist; Atemwegsentzündung; und erhöhtes Ansprechvermögen der Atemwege auf eine Vielzahl von Stimuli (NAEP 1991). Berufsasthma (OA) ist Asthma, das durch Umweltbelastungen am Arbeitsplatz verursacht wird. Es wurde berichtet, dass mehrere hundert Mittel OA verursachen. Vorbestehendes Asthma oder Überempfindlichkeit der Atemwege mit Symptomen, die sich durch die Exposition gegenüber Reizstoffen oder physikalischen Reizen am Arbeitsplatz verschlimmern, wird normalerweise separat als arbeitsbedingt verschlimmertes Asthma (WAA) klassifiziert. Es besteht allgemein Einigkeit darüber, dass OA die am weitesten verbreitete berufsbedingte Lungenerkrankung in Industrieländern geworden ist, obwohl die Schätzungen der tatsächlichen Prävalenz und Inzidenz sehr unterschiedlich sind. Es ist jedoch klar, dass berufsbedingtes Asthma in vielen Ländern eine weitgehend unerkannte Krankheits- und Behinderungslast mit hohen wirtschaftlichen und nicht wirtschaftlichen Kosten verursacht. Ein Großteil dieser Belastung für die öffentliche Gesundheit und die Wirtschaft kann möglicherweise verhindert werden, indem die das Asthma verursachenden Expositionen am Arbeitsplatz identifiziert und kontrolliert oder beseitigt werden. Dieser Artikel fasst aktuelle Ansätze zur Erkennung, Behandlung und Prävention von OA zusammen. Mehrere neuere Veröffentlichungen diskutieren diese Fragen ausführlicher (Chan-Yeung 1995; Bernstein et al. 1993).
Ausmaß des Problems
Die Prävalenz von Asthma bei Erwachsenen liegt im Allgemeinen zwischen 3 und 5 %, je nach Definition von Asthma und geografischen Variationen, und kann in einigen städtischen Bevölkerungsgruppen mit niedrigem Einkommen erheblich höher sein. Der Anteil der Asthmafälle bei Erwachsenen in der Allgemeinbevölkerung, der auf das Arbeitsumfeld zurückzuführen ist, liegt Berichten zufolge zwischen 2 und 23 %, wobei neuere Schätzungen zum oberen Ende der Spanne tendieren. Die Prävalenzen von Asthma und OA wurden in kleinen Kohorten- und Querschnittsstudien von Hochrisiko-Berufsgruppen geschätzt. In einer Übersicht von 22 ausgewählten Studien zu Arbeitsplätzen mit Expositionen gegenüber bestimmten Stoffen lagen die Prävalenzen von Asthma oder OA, unterschiedlich definiert, zwischen 3 und 54 %, wobei 12 Studien Prävalenzen von über 15 % berichteten (Becklake, in Bernstein et al. 1993 ). Die breite Spanne spiegelt reale Schwankungen in der tatsächlichen Prävalenz wider (aufgrund unterschiedlicher Expositionsarten und -niveaus). Es spiegelt auch Unterschiede in den diagnostischen Kriterien und die Variation in der Stärke der Verzerrungen wider, wie z. B. „Überlebensverzerrung“, die sich aus dem Ausschluss von Arbeitnehmern ergeben kann, die an OA erkrankt sind und den Arbeitsplatz verlassen haben, bevor die Studie durchgeführt wurde. Bevölkerungsschätzungen der Inzidenz reichen von 14 pro Million erwerbstätiger Erwachsener pro Jahr in den Vereinigten Staaten bis zu 140 pro Million erwerbstätiger Erwachsener pro Jahr in Finnland (Meredith und Nordman 1996). In Finnland war die Feststellung der Fälle vollständiger und die Diagnosemethoden im Allgemeinen strenger. Die Beweise aus diesen unterschiedlichen Quellen weisen übereinstimmend darauf hin, dass OA häufig zu selten diagnostiziert und/oder zu wenig gemeldet wird und ein Problem der öffentlichen Gesundheit von größerem Ausmaß darstellt, als allgemein angenommen wird.
Ursachen von Berufsasthma
Basierend auf epidemiologischen und/oder klinischen Beweisen wurde berichtet, dass über 200 Agenten (bestimmte Substanzen, Berufe oder industrielle Prozesse) OA verursachen. Bei OA können Entzündungen der Atemwege und Bronchokonstriktion durch eine immunologische Reaktion auf sensibilisierende Mittel, durch direkte Reizwirkungen oder durch andere nicht-immunologische Mechanismen verursacht werden. Einige Wirkstoffe (z. B. Organophosphat-Insektizide) können auch durch direkte pharmakologische Wirkung eine Bronchokonstriktion verursachen. Von den meisten der gemeldeten Wirkstoffe wird angenommen, dass sie eine Sensibilisierungsreaktion hervorrufen. Atemwegsreizstoffe verschlimmern häufig die Symptome bei Arbeitern mit vorbestehendem Asthma (d. h. WAA) und können bei hohen Expositionswerten ein erneutes Auftreten von Asthma verursachen (als reaktives Atemwegsdysfunktionssyndrom (RADS) oder durch Reizstoffe induziertes Asthma bezeichnet) (Brooks, Weiss and Bernstein 1985; Alberts und Do Pico 1996).
OA kann mit oder ohne Latenzzeit auftreten. Die Latenzzeit bezieht sich auf die Zeit zwischen der ersten Exposition und der Entwicklung der Symptome und ist sehr variabel. Sie beträgt oft weniger als 2 Jahre, in etwa 20 % der Fälle jedoch 10 Jahre oder länger. OA mit Latenz wird im Allgemeinen durch Sensibilisierung gegenüber einem oder mehreren Wirkstoffen verursacht. RADS ist ein Beispiel für OA ohne Latenz.
Sensibilisierungsmittel mit hohem Molekulargewicht (5,000 Dalton (Da) oder mehr) wirken oft durch einen IgE-abhängigen Mechanismus. Sensibilisierungsmittel mit niedrigem Molekulargewicht (weniger als 5,000 Da), zu denen hochreaktive Chemikalien wie Isocyanate gehören, können durch IgE-unabhängige Mechanismen wirken oder als Haptene wirken und sich mit Körperproteinen verbinden. Sobald ein Arbeiter gegenüber einem Wirkstoff sensibilisiert ist, führt eine erneute Exposition (häufig bei Konzentrationen, die weit unter der Sensibilisierungskonzentration liegen) zu einer Entzündungsreaktion in den Atemwegen, oft begleitet von einer Zunahme der Einschränkung des Luftstroms und einer unspezifischen bronchialen Reaktionsfähigkeit (NBR).
In epidemiologischen Studien zu OA sind Expositionen am Arbeitsplatz durchweg die stärksten Determinanten der Asthmaprävalenz, und das Risiko, OA mit Latenz zu entwickeln, steigt tendenziell mit der geschätzten Intensität der Exposition. Atopie ist eine wichtige und Rauchen eine etwas weniger konsistente Determinante für das Auftreten von Asthma in Studien mit Mitteln, die über einen IgE-abhängigen Mechanismus wirken. Weder Atopie noch Rauchen scheinen eine wichtige Determinante von Asthma in Studien zu Mitteln zu sein, die über IgE-unabhängige Mechanismen wirken.
Klinische Präsentation
Das Symptomspektrum von OA ähnelt dem nicht-beruflichen Asthma: Keuchen, Husten, Engegefühl in der Brust und Kurzatmigkeit. Die Patienten zeigen manchmal Hustenvariante oder nächtliches Asthma. OA kann schwerwiegend und behindernd sein, und es wurden Todesfälle gemeldet. Der Beginn von OA tritt aufgrund eines bestimmten Arbeitsumfelds auf, daher ist die Identifizierung von Expositionen, die zum Zeitpunkt des Auftretens von asthmatischen Symptomen aufgetreten sind, der Schlüssel zu einer genauen Diagnose. Bei WAA verursachen Expositionen am Arbeitsplatz eine signifikante Zunahme der Häufigkeit und/oder Schwere der Symptome von vorbestehendem Asthma.
Mehrere Merkmale der klinischen Vorgeschichte können auf eine berufsbedingte Ätiologie hindeuten (Chan-Yeung 1995). Die Symptome verschlimmern sich häufig bei der Arbeit oder nachts nach der Arbeit, bessern sich an arbeitsfreien Tagen und treten bei der Rückkehr zur Arbeit wieder auf. Die Symptome können sich gegen Ende der Arbeitswoche zunehmend verschlechtern. Der Patient kann bestimmte Aktivitäten oder Arbeitsstoffe am Arbeitsplatz bemerken, die reproduzierbar Symptome auslösen. Arbeitsbedingte Augenreizungen oder Rhinitis können mit asthmatischen Symptomen einhergehen. Diese typischen Symptommuster können nur in den Anfangsstadien von OA vorhanden sein. Eine teilweise oder vollständige Rückbildung an Wochenenden oder in den Ferien ist im frühen Verlauf von OA üblich, aber bei wiederholter Exposition kann sich die für die Genesung erforderliche Zeit auf ein oder zwei Wochen verlängern oder die Genesung kann ausbleiben. Die Mehrheit der Patienten mit OA, deren Exposition beendet wird, leidet auch Jahre nach Beendigung der Exposition weiterhin an symptomatischem Asthma mit dauerhafter Beeinträchtigung und Behinderung. Eine fortgesetzte Exposition ist mit einer weiteren Verschlechterung des Asthmas verbunden. Die kurze Dauer und die leichte Schwere der Symptome zum Zeitpunkt der Beendigung der Exposition sind gute Prognosefaktoren und verringern die Wahrscheinlichkeit eines dauerhaften Asthmas.
Für OA wurden mehrere charakteristische zeitliche Muster von Symptomen berichtet. Frühe asthmatische Reaktionen treten typischerweise kurz (weniger als eine Stunde) nach Beginn der Arbeit oder der spezifischen Arbeitsbelastung auf, die das Asthma verursacht. Späte asthmatische Reaktionen beginnen 4 bis 6 Stunden nach Beginn der Exposition und können 24 bis 48 Stunden andauern. Kombinationen dieser Muster treten als duale asthmatische Reaktionen mit spontanem Abklingen der Symptome auf, die eine frühe und späte Reaktion trennen, oder als kontinuierliche asthmatische Reaktionen ohne Abklingen der Symptome zwischen den Phasen. Mit Ausnahmen sind Frühreaktionen eher IgE-vermittelt und Spätreaktionen eher IgE-unabhängig.
Erhöhte NBR, die im Allgemeinen durch Methacholin- oder Histamin-Provokation gemessen wird, wird als ein Kardinalmerkmal von Berufsasthma angesehen. Der Zeitverlauf und das Ausmaß der NBR können bei der Diagnose und Überwachung hilfreich sein. Die NBR kann innerhalb von mehreren Wochen nach Beendigung der Exposition abnehmen, obwohl eine abnormale NBR üblicherweise Monate oder Jahre nach Beendigung der Exposition bestehen bleibt. Bei Personen mit durch Reizstoffe induziertem Berufsasthma ist nicht zu erwarten, dass NBR mit der Exposition und/oder den Symptomen variiert.
Erkennung und Diagnose
Angesichts der erheblichen negativen Folgen einer Unter- oder Überdiagnose ist eine genaue Diagnose von OA wichtig. Bei Arbeitnehmern mit OA oder einem Risiko für die Entwicklung von OA verbessern die rechtzeitige Erkennung, Identifizierung und Kontrolle der beruflichen Expositionen, die das Asthma verursachen, die Chancen auf Prävention oder vollständige Genesung. Diese Primärprävention kann die hohen finanziellen und personellen Kosten für chronisches, behinderndes Asthma erheblich reduzieren. Da umgekehrt eine OA-Diagnose einen vollständigen Berufswechsel oder kostspielige Eingriffe am Arbeitsplatz erforderlich machen kann, kann die genaue Unterscheidung von OA und nicht berufsbedingtem Asthma unnötige soziale und finanzielle Kosten für Arbeitgeber und Arbeitnehmer verhindern.
Es wurden mehrere Falldefinitionen von OA vorgeschlagen, die unter verschiedenen Umständen angemessen sind. Definitionen, die sich für das Screening oder die Überwachung von Arbeitnehmern als wertvoll erwiesen haben (Hoffman et al. 1990), sind möglicherweise nicht vollständig auf klinische Zwecke oder Entschädigungen anwendbar. Ein Konsens der Forscher hat OA definiert als „eine Krankheit, die durch eine variable Einschränkung des Luftstroms und/oder eine Hyperreaktivität der Atemwege aufgrund von Ursachen und Bedingungen gekennzeichnet ist, die auf ein bestimmtes berufliches Umfeld zurückzuführen sind und nicht auf Reize, die außerhalb des Arbeitsplatzes auftreten“ (Bernstein et al. 1993). . Diese Definition wurde als medizinische Falldefinition operationalisiert, zusammengefasst in Tabelle 1 (Chan-Yeung 1995).
Tabelle 1. Medizinische Falldefinition des ACCP für Berufsasthma
Kriterien für die Diagnose von Berufsasthma1 (benötigt alle 4, AD):
(A) Ärztliche Diagnose von Asthma und/oder physiologischer Nachweis einer Hyperreaktivität der Atemwege
(B) Berufliche Exposition ging dem Auftreten von asthmatischen Symptomen voraus1
(C) Assoziation zwischen Asthmasymptomen und Arbeit
(D) Exposition und/oder physiologischer Nachweis des Zusammenhangs von Asthma mit der Arbeitsplatzumgebung (Die Diagnose von OA erfordert einen oder mehrere von D2-D5, wahrscheinlich erfordert OA nur D1)
(1) Exposition am Arbeitsplatz gegenüber Wirkstoffen, die Berichten zufolge zu OA führt
(2) Arbeitsbedingte Änderungen des FEV1 und/oder PEF
(3) Arbeitsbedingte Veränderungen bei Reihentests auf unspezifische bronchiale Ansprechbarkeit (z. B. Methacholin-Challenge-Test)
(4) Positiver spezifischer Bronchialprovokationstest
(5) Ausbruch von Asthma mit eindeutigem Zusammenhang mit einer symptomatischen Exposition gegenüber einem inhalierten Reizstoff am Arbeitsplatz (im Allgemeinen RADS)
Kriterien für die Diagnose von RADS (sollten alle 7 erfüllen):
(1) Dokumentiertes Fehlen vorbestehender asthmaähnlicher Beschwerden
(2) Auftreten von Symptomen nach einem einmaligen Expositionsvorfall oder Unfall
(3) Exposition gegenüber einem Gas, Rauch, Rauch, Dampf oder Staub mit reizenden Eigenschaften, die in hoher Konzentration vorhanden sind
(4) Beginn der Symptome innerhalb von 24 Stunden nach der Exposition mit Persistenz der Symptome für mindestens 3 Monate
(5) Asthmaähnliche Symptome: Husten, Keuchen, Dyspnoe
(6) Vorhandensein einer Atemwegsobstruktion bei Lungenfunktionstests und/oder Vorhandensein einer unspezifischen bronchialen Hyperreaktivität (der Test sollte kurz nach der Exposition durchgeführt werden)
(7) Andere Lungenerkrankungen ausgeschlossen
Kriterien für die Diagnose von arbeitsbedingtem Asthma (WAA):
(1) Erfüllt die Kriterien A und C der ACCP Medical Case Definition of OA
(2) Vorbestehendes Asthma oder Asthmasymptome in der Vorgeschichte (mit aktiven Symptomen im Jahr vor Beginn der Beschäftigung oder Interessenexposition)
(3) Deutliche Zunahme der Symptome oder des Medikamentenbedarfs oder Dokumentation arbeitsbedingter Veränderungen des PEFR oder FEV1 nach Beginn der Beschäftigung oder Interessensbekundung
1 Eine Falldefinition, die A, C und einen von D1 bis D5 erfordert, kann bei der Überwachung für OA, WAA und RADS nützlich sein.
Quelle: Chan-Yeung 1995.
Eine gründliche klinische Bewertung von OA kann zeitaufwändig, kostspielig und schwierig sein. Es kann diagnostische Versuche zur Entfernung von der Arbeit und zur Rückkehr zur Arbeit erfordern und erfordert häufig, dass der Patient zuverlässig serielle Peak-Expiratory-Flow (PEF)-Messungen aufzeichnet. Einige Komponenten der klinischen Bewertung (z. B. spezifische bronchiale Provokation oder serielle quantitative Tests auf NBR) stehen vielen Ärzten möglicherweise nicht ohne Weiteres zur Verfügung. Andere Komponenten sind möglicherweise einfach nicht erreichbar (z. B. Patient arbeitet nicht mehr, diagnostische Ressourcen sind nicht verfügbar, unzureichende serielle PEF-Messungen). Die diagnostische Genauigkeit wird wahrscheinlich mit der Gründlichkeit der klinischen Bewertung zunehmen. Bei jedem einzelnen Patienten müssen Entscheidungen über den Umfang der medizinischen Untersuchung die Kosten der Untersuchung mit den klinischen, sozialen, finanziellen und gesundheitlichen Folgen einer falschen Diagnose oder eines Ausschlusses von OA abwägen.
In Anbetracht dieser Schwierigkeiten wird in Tabelle 2 ein abgestufter Ansatz zur Diagnose von OA skizziert. Dies ist als allgemeiner Leitfaden gedacht, um eine genaue, praktische und effiziente diagnostische Bewertung zu erleichtern, wobei berücksichtigt wird, dass einige der vorgeschlagenen Verfahren in einigen Situationen möglicherweise nicht verfügbar sind . Die Diagnose von OA umfasst die Feststellung sowohl der Diagnose von Asthma als auch der Beziehung zwischen Asthma und Expositionen am Arbeitsplatz. Nach jedem Schritt muss der Arzt für jeden Patienten entscheiden, ob das erreichte Maß an diagnostischer Sicherheit ausreicht, um die notwendigen Entscheidungen zu unterstützen, oder ob die Bewertung mit dem nächsten Schritt fortgesetzt werden sollte. Wenn Einrichtungen und Ressourcen verfügbar sind, sind der Zeit- und Kostenaufwand für die Fortsetzung der klinischen Bewertung in der Regel durch die Bedeutung einer genauen Bestimmung des Zusammenhangs zwischen Asthma und Berufstätigkeit gerechtfertigt. Höhepunkte diagnostischer Verfahren für OA werden zusammengefasst; Details können in mehreren der Referenzen gefunden werden (Chan-Yeung 1995; Bernstein et al. 1993). Die Konsultation eines in OA erfahrenen Arztes kann erwogen werden, da der Diagnoseprozess schwierig sein kann.
Tabelle 2. Schritte zur Diagnostik von Asthma am Arbeitsplatz
Schritt 1 Gründliche medizinische und berufliche Anamnese und gezielte körperliche Untersuchung.
Schritt 2 Physiologische Untersuchung auf reversible Obstruktion der Atemwege und/oder unspezifische bronchiale Hyperreaktivität.
Schritt 3 Gegebenenfalls immunologische Beurteilung.
Arbeitsstatus beurteilen:
Derzeit in Betrieb: Fahren Sie zuerst mit Schritt 4 fort.
Derzeit nicht arbeitsfähig, diagnostischer Versuch zur Rückkehr in den Beruf möglich: Erst Schritt 5, dann Schritt 4.
Derzeit nicht arbeitsfähig, diagnostischer Versuch zur Rückkehr an den Arbeitsplatz nicht durchführbar: Schritt 6.
Schritt 4 Klinische Bewertung von Asthma am Arbeitsplatz oder diagnostische Studie zur Rückkehr an den Arbeitsplatz.
Schritt 5 Klinische Bewertung von Asthma außerhalb der Arbeit oder diagnostische Studie zur Entfernung von der Arbeit.
Schritt 6 Belastungstests am Arbeitsplatz oder spezifische bronchiale Belastungstests. Falls für vermutete kausale Expositionen verfügbar, kann dieser Schritt bei jedem Patienten vor Schritt 4 durchgeführt werden.
Dies ist als allgemeiner Leitfaden gedacht, um eine praktische und effiziente diagnostische Bewertung zu erleichtern. Ärzten, die Arthrose diagnostizieren und behandeln, wird empfohlen, sich auch auf die aktuelle klinische Literatur zu beziehen.
RADS wird, wenn es durch eine berufliche Exposition verursacht wird, normalerweise als Unterklasse von OA angesehen. Die Diagnose wird klinisch anhand der Kriterien in Tabelle 6 gestellt. Patienten, die aufgrund von Inhalationen hochgradiger Reizstoffe eine erhebliche Atemwegsschädigung erlitten haben, sollten kurz nach dem Ereignis auf anhaltende Symptome und das Vorhandensein einer Atemwegsobstruktion untersucht werden. Wenn die klinische Vorgeschichte mit RADS vereinbar ist, sollte die weitere Bewertung quantitative Tests auf NBR umfassen, sofern keine Kontraindikation vorliegt.
WAA kann häufig vorkommen und eine erhebliche vermeidbare Belastung durch Behinderung verursachen, aber es wurde nur wenig über Diagnose, Management oder Prognose veröffentlicht. Wie in Tabelle 6 zusammengefasst, wird WAA erkannt, wenn asthmatische Symptome der vermuteten kausalen Exposition vorausgingen, aber durch das Arbeitsumfeld eindeutig verschlimmert werden. Eine Verschlechterung am Arbeitsplatz kann entweder durch physiologische Befunde oder durch die Auswertung von Krankenakten und Medikamenteneinnahme dokumentiert werden. Es ist eine klinische Beurteilung, ob bei Patienten mit Asthma in Remission in der Anamnese, bei denen asthmatische Symptome wiederkehren, die ansonsten die Kriterien für OA erfüllen, OA oder WAA diagnostiziert wird. Ein Jahr wurde als ausreichend langer asymptomatischer Zeitraum vorgeschlagen, so dass das Auftreten von Symptomen wahrscheinlich einen neuen Prozess darstellt, der durch die Exposition am Arbeitsplatz verursacht wird, obwohl noch kein Konsens besteht.
Schritt 1: Gründliche medizinische und berufliche Anamnese und gezielte körperliche Untersuchung
Der anfängliche Verdacht auf eine mögliche Arthrose in angemessenen klinischen Situationen und Situationen am Arbeitsplatz ist entscheidend, da eine frühzeitige Diagnose und Intervention zur Verbesserung der Prognose wichtig sind. Die Diagnose OA oder WAA sollte bei allen asthmatischen Patienten in Betracht gezogen werden, bei denen sich die Symptome als berufstätiger Erwachsener entwickelt haben (insbesondere kürzlich aufgetreten) oder bei denen der Schweregrad des Asthmas erheblich zugenommen hat. OA sollte auch bei allen anderen Personen in Betracht gezogen werden, die asthmaähnliche Symptome haben und in Berufen arbeiten, in denen sie Asthma verursachenden Stoffen ausgesetzt sind, oder die befürchten, dass ihre Symptome arbeitsbedingt sind.
Patienten mit möglicher Arthrose sollten gebeten werden, eine gründliche Anamnese sowie eine gründliche Anamnese und eine sorgfältige Dokumentation der Art und des Datums des Auftretens der Symptome und der Diagnose von Asthma sowie aller potenziell kausalen Expositionen zu diesem Zeitpunkt vorzulegen. Die Vereinbarkeit der Krankengeschichte mit dem oben beschriebenen klinischen Erscheinungsbild von OA sollte bewertet werden, insbesondere das zeitliche Muster der Symptome in Bezug auf den Arbeitsplan und Änderungen der Arbeitsbelastung. Muster und Veränderungen in den Mustern der Anwendung von Asthmamedikamenten und die für eine Besserung der Symptome erforderliche Mindestdauer der Abwesenheit von der Arbeit sollten notiert werden. Frühere Atemwegserkrankungen, Allergien/Atopie, Rauchen und andere toxische Belastungen sowie eine Familienanamnese mit Allergien sind relevant.
Berufliche und andere umweltbedingte Expositionen gegenüber potenziell asthmaverursachenden Stoffen oder Prozessen sollten gründlich untersucht werden, mit möglichst objektiver Dokumentation der Expositionen. Vermutete Expositionen sollten mit einer umfassenden Liste von Erregern verglichen werden, von denen berichtet wird, dass sie OA verursachen (Harber, Schenker und Balmes 1996; Chan-Yeung und Malo 1994; Bernstein et al. 1993; Rom 1992b), obwohl die Unfähigkeit, spezifische Erreger zu identifizieren, nicht ungewöhnlich ist und Die Induktion von Asthma durch bisher nicht beschriebene Mittel ist ebenfalls möglich. Einige veranschaulichende Beispiele sind in Tabelle 3 aufgeführt. Der berufliche Werdegang sollte Angaben zu aktuellen und relevanten früheren Beschäftigungen mit Daten, Berufsbezeichnungen, Aufgaben und Expositionen enthalten, insbesondere zur aktuellen und zum Zeitpunkt des Auftretens der Symptome ausgeübten Tätigkeit. Die sonstige Umweltanamnese sollte eine Überprüfung der Expositionen zu Hause oder in der Gemeinde umfassen, die Asthma verursachen könnten. Es ist hilfreich, die Expositionsgeschichte offen zu beginnen und nach breiten Kategorien von luftgetragenen Stoffen zu fragen: Stäube (insbesondere organische Stäube tierischen, pflanzlichen oder mikrobiellen Ursprungs), Chemikalien, Arzneimittel und reizende oder sichtbare Gase oder Dämpfe. Der Patient kann bestimmte Agenten, Arbeitsprozesse oder generische Kategorien von Agenten identifizieren, die Symptome ausgelöst haben. Die Aufforderung an den Patienten, Schritt für Schritt die Aktivitäten und Expositionen des letzten symptomatischen Arbeitstages zu beschreiben, kann nützliche Hinweise liefern. Materialien, die von Mitarbeitern verwendet werden, oder Materialien, die in hoher Konzentration aus einer Verschüttung oder einer anderen Quelle freigesetzt werden, können relevant sein. Weitere Informationen können häufig zu Produktnamen, Inhaltsstoffen und Herstellernamen, Adresse und Telefonnummer eingeholt werden. Spezifische Wirkstoffe können durch Anruf beim Hersteller oder über eine Vielzahl anderer Quellen, einschließlich Lehrbücher, CD-ROM-Datenbanken oder Giftnotrufzentralen, identifiziert werden. Da OA häufig durch geringe Konzentrationen von Allergenen in der Luft verursacht wird, sind arbeitshygienische Inspektionen am Arbeitsplatz, die die Expositionen und Kontrollmaßnahmen qualitativ bewerten, oft hilfreicher als die quantitative Messung von Luftschadstoffen.
Tabelle 3. Sensibilisierende Stoffe, die Berufsasthma verursachen können
|
Klassifikation |
Untergruppen |
Beispiele für Stoffe |
Beispiele für Berufe und Branchen |
|
Proteinantigene mit hohem Molekulargewicht |
Von Tieren stammende Substanzen Aus Pflanzen gewonnene Substanzen |
Versuchstiere, Krabben/Meeresfrüchte, Milben, Insekten Mehl- und Getreidestäube, Handschuhe aus Naturkautschuklatex, bakterielle Enzyme, Rizinusstaub, pflanzliche Gummis |
Tierpfleger, Landwirtschaft und Lebensmittelverarbeitung Bäckereien, medizinisches Personal, Waschmittelherstellung, Lebensmittelverarbeitung |
|
Niedermolekular/chemisch |
Weichmacher, 2K-Lacke, Klebstoffe, Schäume Metallindustrie Holzstaub Pharmazeutika, Drogen |
Isocyanate, Säureanhydride, Amine Platinsalze, Kobalt Zeder (Plikatsäure), Eiche Flohsamen, Antibiotika |
Autolackierung, Lackierung, Holzbearbeitung Platinraffinerien, Metallschleifen Sägewerksarbeiten, Zimmerei Pharmazeutische Herstellung und Verpackung |
|
Andere Chemikalien |
Chloramin T, Polyvinylchloriddämpfe, Organophosphat-Insektizide |
Hausmeisterarbeiten, Fleischverpackung |
Die Anamnese scheint eher zum Ausschluss als zur Bestätigung der OA-Diagnose geeignet zu sein, und eine offene Anamnese durch einen Arzt ist besser als ein geschlossener Fragebogen. Eine Studie verglich die Ergebnisse einer offenen Anamnese, die von ausgebildeten OA-Spezialisten aufgenommen wurde, mit einem „Goldstandard“ spezifischer bronchialer Provokationstests bei 162 Patienten, die zur Bewertung einer möglichen OA überwiesen wurden. Die Prüfärzte berichteten, dass die Sensitivität einer auf OA hindeutenden klinischen Vorgeschichte 87 %, die Spezifität 55 %, der Vorhersagewert positiv 63 % und der Vorhersagewert negativ 83 % betrug. In dieser Gruppe überwiesener Patienten lag die Prävalenz von Asthma und OA bei 80 % bzw. 46 % (Malo et al. 1991). Bei anderen Gruppen überwiesener Patienten lagen die positiven Vorhersagewerte eines geschlossenen Fragebogens zwischen 8 und 52 % für eine Vielzahl von Arbeitsplatzexpositionen (Bernstein et al. 1993). Die Anwendbarkeit dieser Ergebnisse auf andere Einstellungen muss vom Arzt beurteilt werden.
Eine körperliche Untersuchung ist manchmal hilfreich, und Befunde, die für Asthma (z. B. Keuchen, Nasenpolypen, ekzematöse Dermatitis), Atemwegsreizungen oder Allergien (z. B. Rhinitis, Konjunktivitis) oder andere mögliche Ursachen von Symptomen relevant sind, sollten notiert werden.
Schritt 2: Physiologische Untersuchung auf reversible Atemwegsobstruktion und/oder unspezifische bronchiale Hyperreagibilität
Wenn bereits ausreichende physiologische Beweise für die Diagnose Asthma (NAEP 1991) in der Krankenakte vorhanden sind, kann Schritt 2 übersprungen werden. Ist dies nicht der Fall, sollte eine vom Techniker betreute Spirometrie durchgeführt werden, vorzugsweise nach der Arbeitsschicht an einem Tag, an dem der Patient asthmatische Symptome hat. Wenn die Spirometrie eine Obstruktion der Atemwege zeigt, die sich mit einem Bronchodilatator umkehrt, bestätigt dies die Diagnose Asthma. Bei Patienten ohne klare Hinweise auf eine Einschränkung des Luftstroms bei der Spirometrie sollte ein quantitativer Test auf NBR mit Methacholin oder Histamin möglichst am selben Tag durchgeführt werden. Quantitatives Testen auf NBR ist in dieser Situation aus zwei Gründen ein Schlüsselverfahren. Erstens kann es oft Patienten mit leichter oder früher Arthrose identifizieren, die das größte Heilungspotenzial haben, aber übersehen würden, wenn die Tests mit normaler Spirometrie beendet würden. Zweitens, wenn NBR bei einem Arbeiter normal ist, der eine andauernde Exposition am Arbeitsplatz im Zusammenhang mit den Symptomen hat, kann OA im Allgemeinen ohne weitere Tests ausgeschlossen werden. Wenn anormal, kann die Bewertung mit Schritt 3 oder 4 fortfahren, und der Grad der NBR kann bei der Überwachung des Patienten auf Besserung nach einem diagnostischen Versuch zur Entfernung von der vermuteten kausalen Exposition (Schritt 5) nützlich sein. Wenn die Spirometrie eine signifikante Einschränkung des Luftstroms zeigt, die sich nach inhalativem Bronchodilatator nicht bessert, sollte eine Neubewertung nach einem längeren Therapieversuch, einschließlich Kortikosteroiden, in Betracht gezogen werden (ATS 1995; NAEP 1991).
Schritt 3: Gegebenenfalls immunologische Beurteilung
Haut- oder serologische Tests (z. B. RAST) können eine immunologische Sensibilisierung gegenüber einem bestimmten Arbeitsstoff nachweisen. Diese immunologischen Tests wurden verwendet, um den arbeitsbedingten Zusammenhang von Asthma zu bestätigen und in einigen Fällen die Notwendigkeit spezifischer Inhalationsprovokationstests zu beseitigen. Beispielsweise wurde bei etwa 80 % der Psyllium-exponierten Patienten mit einer mit OA kompatiblen klinischen Vorgeschichte, dokumentiertem Asthma oder Hyperreaktivität der Atemwege und Anzeichen einer immunologischen Sensibilisierung gegenüber Psyllium OA bei anschließenden spezifischen bronchialen Provokationstests bestätigt (Malo et al. 1990 ). In den meisten Fällen ist die diagnostische Aussagekraft negativer immunologischer Tests weniger eindeutig. Die diagnostische Sensitivität der immunologischen Tests hängt entscheidend davon ab, ob alle wahrscheinlich ursächlichen Antigene am Arbeitsplatz oder Hapten-Protein-Komplexe in die Testung einbezogen wurden. Obwohl die Auswirkungen einer Sensibilisierung für einen asymptomatischen Arbeitnehmer nicht genau definiert sind, kann die Analyse gruppierter Ergebnisse bei der Bewertung von Umweltkontrollen nützlich sein. Der Nutzen der immunologischen Bewertung ist am größten für Mittel, für die es Standardisierungen gibt in vitro Tests oder Haut-Prick-Reagenzien, wie Platinsalze und Waschmittelenzyme. Leider sind die meisten interessierenden beruflichen Allergene derzeit nicht im Handel erhältlich. Die Verwendung von nicht im Handel erhältlichen Lösungen in Haut-Prick-Tests wurde gelegentlich mit schweren Reaktionen, einschließlich Anaphylaxie, in Verbindung gebracht, und daher ist Vorsicht geboten.
Wenn die Ergebnisse der Schritte 1 und 2 mit OA kompatibel sind, sollte nach Möglichkeit eine weitere Evaluation durchgeführt werden. Die Reihenfolge und der Umfang der weiteren Evaluation hängen von der Verfügbarkeit diagnostischer Ressourcen, dem Arbeitsstatus des Patienten und der Durchführbarkeit von diagnostischen Versuchen zur Entfernung von und Wiederaufnahme der Arbeit ab, wie in Tabelle 7 angegeben. Wenn eine weitere Evaluation nicht möglich ist, muss eine Diagnose zugrunde gelegt werden die an dieser Stelle verfügbaren Informationen.
Schritt 4: Klinische Bewertung von Asthma am Arbeitsplatz oder diagnostischer Versuch zur Rückkehr an den Arbeitsplatz
Häufig ist die Spirometrie der am leichtesten verfügbare physiologische Test der Atemwegsobstruktion. Um die Reproduzierbarkeit zu verbessern, sollte die Spirometrie von einem geschulten Techniker gecoacht werden. Leider ist die vor und nach der Arbeitsschicht durchgeführte Ein-Tages-Schicht-übergreifende Spirometrie weder empfindlich noch spezifisch für die Bestimmung arbeitsbedingter Atemwegsobstruktionen. Es ist wahrscheinlich, dass die Durchführung mehrerer Spirometrien während und nach mehreren Arbeitstagen die diagnostische Genauigkeit verbessern kann, dies wurde jedoch noch nicht ausreichend evaluiert.
Aufgrund von Schwierigkeiten bei der Cross-Shift-Spirometrie ist die serielle PEF-Messung zu einer wichtigen diagnostischen Technik für OA geworden. Unter Verwendung eines kostengünstigen tragbaren Messgeräts werden PEF-Messungen alle zwei Stunden während der Wachstunden aufgezeichnet. Um die Sensitivität zu verbessern, müssen die Messungen während eines Zeitraums durchgeführt werden, in dem der Arbeitnehmer den vermuteten Erregern bei der Arbeit ausgesetzt ist und ein arbeitsbedingtes Symptommuster erfährt. Es werden jeweils drei Wiederholungen durchgeführt, und die Messungen werden täglich bei der Arbeit und außerhalb der Arbeit durchgeführt. Die Messungen sollten an mindestens 16 aufeinanderfolgenden Tagen (z. B. zwei 3-Tage-Arbeitswochen und 1 freie Wochenenden) fortgesetzt werden, wenn der Patient die Fortsetzung der Arbeit sicher tolerieren kann. PEF-Messungen werden in einem Tagebuch zusammen mit Angaben zu Arbeitsstunden, Symptomen, Verwendung von Bronchodilatator-Medikamenten und signifikanten Expositionen aufgezeichnet. Um die Interpretation zu erleichtern, sollten die Tagebuchergebnisse dann grafisch dargestellt werden. Bestimmte Muster deuten auf OA hin, aber keines ist pathognomonisch, und die Interpretation durch einen erfahrenen Leser ist oft hilfreich. Vorteile des seriellen PEF-Tests sind niedrige Kosten und eine vernünftige Korrelation mit den Ergebnissen des bronchialen Provokationstests. Zu den Nachteilen gehören das erhebliche Maß an erforderlicher Mitarbeit des Patienten, die Unfähigkeit, definitiv zu bestätigen, dass die Daten korrekt sind, das Fehlen einer standardisierten Interpretationsmethode und die Notwendigkeit, dass einige Patienten 2 oder XNUMX aufeinanderfolgende Wochen arbeitsfrei nehmen müssen, um eine signifikante Verbesserung zu zeigen. Tragbare Spirometer mit elektronischer Aufzeichnung, die für die Patientenselbstüberwachung entwickelt wurden, können, sofern verfügbar, einige der Nachteile der seriellen PEF beheben.
Asthmamedikamente verringern tendenziell die Wirkung von Arbeitsbelastungen auf Messungen des Luftstroms. Es ist jedoch nicht ratsam, Medikamente während der Atemflussüberwachung am Arbeitsplatz abzusetzen. Vielmehr sollte der Patient während des gesamten diagnostischen Prozesses auf einer konstanten minimalen sicheren Dosis entzündungshemmender Medikamente gehalten werden, wobei die Symptome und der Luftstrom engmaschig überwacht werden sollten, und die Verwendung von kurzwirksamen Bronchodilatatoren zur Kontrolle der Symptome sollte im Tagebuch vermerkt werden.
Das Versäumnis, arbeitsbedingte Veränderungen des PEF zu beobachten, während ein Patient routinemäßig arbeitet, schließt die Diagnose von OA nicht aus, da viele Patienten mehr als ein zweitägiges Wochenende benötigen, um eine signifikante Verbesserung des PEF zu zeigen. In diesem Fall sollte ein diagnostischer Versuch einer längeren Arbeitsunterbrechung (Schritt 5) erwogen werden. Wenn der Patient noch keinen quantitativen Test auf NBR hatte und keine medizinische Kontraindikation vorliegt, sollte dies zu diesem Zeitpunkt, unmittelbar nach mindestens zweiwöchiger Exposition am Arbeitsplatz, erfolgen.
Schritt 5: Klinische Bewertung von Asthma außerhalb der Arbeit oder diagnostische Studie zur längeren Abwesenheit von der Arbeit
Dieser Schritt besteht aus dem Ausfüllen des seriellen 2-stündigen PEF-Tagestagebuchs für mindestens 9 aufeinanderfolgende arbeitsfreie Tage (z. B. 5 arbeitsfreie Tage plus Wochenenden davor und danach). Wenn diese Aufzeichnung im Vergleich zum seriellen PEF-Tagebuch am Arbeitsplatz für die Diagnose von OA nicht ausreicht, sollte sie für eine zweite aufeinanderfolgende Woche außerhalb der Arbeit fortgesetzt werden. Nach 2 oder mehr Wochen Abwesenheit von der Arbeit können quantitative Tests auf NBR durchgeführt und während der Arbeit mit NBR verglichen werden. Wurde noch keine serielle PEF während mindestens zwei Wochen am Arbeitsplatz durchgeführt, kann nach ausführlicher Beratung und in engem Kontakt mit dem behandelnden Arzt ein diagnostischer Wiedereinstiegsversuch (siehe Schritt 4) durchgeführt werden. Schritt 5 ist oft von entscheidender Bedeutung, um die Diagnose von OA zu bestätigen oder auszuschließen, obwohl es auch der schwierigste und teuerste Schritt sein kann. Wenn eine längere Abwesenheit von der Arbeit versucht wird, ist es am besten, die diagnostische Ausbeute und Effizienz durch die Einbeziehung von PEF, FEV zu maximieren1und NBR-Tests in einer umfassenden Auswertung. Wöchentliche Arztbesuche zur Beratung und Überprüfung des PEF-Diagramms können dazu beitragen, vollständige und genaue Ergebnisse zu gewährleisten. Wenn nach mindestens zweiwöchiger Überwachung des Patienten am Arbeitsplatz und zwei Wochen außerhalb des Arbeitsplatzes die diagnostische Aussagekraft noch nicht ausreicht, sollte, sofern vorhanden und machbar, als nächstes Schritt 6 erwogen werden.
Schritt 6: Spezifischer bronchialer Provokationstest oder Provokationstest am Arbeitsplatz
Spezifische bronchiale Provokationstests mit einer Expositionskammer und standardisierten Expositionsniveaus wurden als „Goldstandard“ für die Diagnose von OA bezeichnet. Zu den Vorteilen gehört die endgültige Bestätigung von OA mit der Fähigkeit, eine asthmatische Reaktion auf subirritative Konzentrationen spezifischer Sensibilisierungsmittel zu identifizieren, die dann gewissenhaft vermieden werden können. Sie ist von allen diagnostischen Verfahren die einzige, die zuverlässig zwischen Sensibilisator-induziertem Asthma und Provokation durch Reizstoffe unterscheiden kann. Mehrere Probleme bei diesem Ansatz waren die inhärenten Kosten des Verfahrens, die allgemeine Notwendigkeit einer genauen Beobachtung oder eines mehrtägigen Krankenhausaufenthalts und die Verfügbarkeit in nur sehr wenigen spezialisierten Zentren. Falsch negative Ergebnisse können auftreten, wenn eine standardisierte Methodik nicht für alle verdächtigen Erreger verfügbar ist, wenn die falschen Erreger vermutet werden oder wenn zwischen der letzten Exposition und dem Test eine zu lange Zeit vergangen ist. Falsch positive Ergebnisse können auftreten, wenn versehentlich reizende Expositionsniveaus erreicht werden. Aus diesen Gründen bleibt ein spezifischer bronchialer Provokationstest für OA an den meisten Orten ein Forschungsverfahren.
Belastungstests am Arbeitsplatz umfassen eine von Technikern gecoachte Spirometrie am Arbeitsplatz, die in häufigen (z. B. stündlichen) Intervallen vor und im Laufe eines Arbeitstages durchgeführt wird, wenn man den vermuteten Erregern oder Prozessen ausgesetzt ist. Er kann empfindlicher sein als ein spezifischer bronchialer Provokationstest, da es sich um „reale“ Expositionen handelt, aber da eine Obstruktion der Atemwege sowohl durch Reizstoffe als auch durch sensibilisierende Stoffe ausgelöst werden kann, weisen positive Tests nicht unbedingt auf eine Sensibilisierung hin. Es erfordert auch die Zusammenarbeit des Arbeitgebers und viel Technikerzeit mit einem mobilen Spirometer. Beide Verfahren bergen ein gewisses Risiko, einen schweren Asthmaanfall auszulösen, und sollten daher unter strenger Aufsicht von Spezialisten durchgeführt werden, die mit diesen Verfahren erfahren sind.
Behandlung und Prävention
Das Management von OA umfasst medizinische und präventive Interventionen für einzelne Patienten sowie öffentliche Gesundheitsmaßnahmen an Arbeitsplätzen, die als hohes Risiko für OA identifiziert wurden. Das medizinische Management ähnelt dem für nicht berufsbedingtes Asthma und wird an anderer Stelle gut überprüft (NAEP 1991). Die medizinische Behandlung allein reicht selten aus, um die Symptome optimal zu kontrollieren, und vorbeugende Intervention durch Kontrolle oder Beendigung der Exposition ist ein wesentlicher Bestandteil der Behandlung. Dieser Prozess beginnt mit einer genauen Diagnose und Identifizierung der ursächlichen Expositionen und Zustände. Bei Sensibilisator-induzierter OA führt die Verringerung der Exposition gegenüber dem Sensibilisator normalerweise nicht zu einem vollständigen Verschwinden der Symptome. Schwere asthmatische Episoden oder fortschreitende Verschlechterung der Erkrankung können durch Exposition gegenüber sehr niedrigen Konzentrationen des Wirkstoffs verursacht werden, und es wird empfohlen, die Exposition vollständig und dauerhaft einzustellen. Eine rechtzeitige Überweisung zur beruflichen Rehabilitation und beruflichen Umschulung kann für einige Patienten ein notwendiger Bestandteil der Behandlung sein. Wenn eine vollständige Beendigung der Exposition nicht möglich ist, kann eine erhebliche Reduzierung der Exposition in Verbindung mit einer engmaschigen medizinischen Überwachung und Behandlung eine Option sein, obwohl eine solche Reduzierung der Exposition nicht immer möglich ist und die langfristige Sicherheit dieses Ansatzes nicht getestet wurde. Beispielsweise wäre es schwierig, die Toxizität einer Langzeitbehandlung mit systemischen Kortikosteroiden zu rechtfertigen, um dem Patienten zu ermöglichen, dieselbe Beschäftigung fortzusetzen. Bei durch Reizstoffe induziertem und/oder ausgelöstem Asthma kann die Dosisreaktion besser vorhersagbar sein, und eine Verringerung der Exposition gegenüber Reizstoffen, begleitet von einer engmaschigen medizinischen Überwachung, kann weniger riskant und mit größerer Wahrscheinlichkeit wirksam sein als bei durch Sensibilisatoren induzierter OA. Wenn der Patient unter veränderten Bedingungen weiterarbeitet, sollte die medizinische Nachsorge häufige Arztbesuche mit Durchsicht des PEF-Tagebuchs, einen gut geplanten Zugang zu Notdiensten und gegebenenfalls serielle Spirometrie und/oder Methacholin-Provokationstests umfassen.
Sobald der Verdacht besteht, dass ein bestimmter Arbeitsplatz ein hohes Risiko darstellt, entweder aufgrund des Auftretens eines Sentinel-Falls von OA oder der Verwendung bekannter Asthma-Erreger, können Methoden der öffentlichen Gesundheit sehr nützlich sein. Die frühzeitige Erkennung und wirksame Behandlung und Prävention der Behinderung von Arbeitnehmern mit bestehender OA sowie die Prävention neuer Fälle sind klare Prioritäten. Die Identifizierung spezifischer Verursacher und Arbeitsprozesse ist wichtig. Ein praktischer erster Ansatz ist eine Fragebogenerhebung am Arbeitsplatz, bei der die Kriterien A, B, C und D1 oder D5 in der Falldefinition von OA bewertet werden. Dieser Ansatz kann Personen identifizieren, für die eine weitere klinische Bewertung indiziert sein könnte, und dabei helfen, mögliche Ursachen oder Umstände zu identifizieren. Die Auswertung der Gruppenergebnisse kann bei der Entscheidung helfen, ob eine weitere Untersuchung oder Intervention am Arbeitsplatz angezeigt ist, und gegebenenfalls wertvolle Hinweise für die Ausrichtung zukünftiger Präventionsbemühungen auf die effektivste und effizienteste Weise geben. Eine Fragebogenerhebung ist jedoch nicht ausreichend, um individuelle medizinische Diagnosen zu stellen, da die prädiktiven positiven Werte von Fragebögen für OA nicht hoch genug sind. Wenn ein höheres Maß an diagnostischer Sicherheit erforderlich ist, kann auch ein medizinisches Screening mit diagnostischen Verfahren wie Spirometrie, quantitativen Tests auf NBR, serieller PEF-Aufzeichnung und immunologischen Tests in Betracht gezogen werden. An bekannten Problemarbeitsplätzen können laufende Überwachungs- und Screening-Programme hilfreich sein. Der unterschiedliche Ausschluss von asymptomatischen Arbeitnehmern mit Atopie in der Vorgeschichte oder anderen potenziellen Anfälligkeitsfaktoren von Arbeitsplätzen, von denen angenommen wird, dass sie ein hohes Risiko darstellen, würde jedoch zur Entfernung einer großen Anzahl von Arbeitnehmern führen, um relativ wenige Fälle von Arthrose zu verhindern, und wird durch die aktuelle Literatur nicht unterstützt.
Die Kontrolle oder Eliminierung kausaler Expositionen und die Vermeidung und ordnungsgemäße Behandlung von Verschüttungen oder Episoden hochgradiger Expositionen kann zu einer wirksamen primären Prävention von Sensibilisierung und OA bei Mitarbeitern des Sentinel-Falls führen. Die übliche Expositionskontrollhierarchie von Substitution, technischen und administrativen Kontrollen und persönlicher Schutzausrüstung sowie Schulung von Arbeitern und Managern sollte gegebenenfalls umgesetzt werden. Proaktive Arbeitgeber werden einige oder alle dieser Ansätze initiieren oder sich daran beteiligen, aber für den Fall, dass unzureichende Präventivmaßnahmen ergriffen werden und Arbeitnehmer weiterhin einem hohen Risiko ausgesetzt sind, können staatliche Durchsetzungsbehörden hilfreich sein.
Beeinträchtigung und Behinderung
Medizinische Beeinträchtigung ist eine funktionelle Anomalie, die auf einen medizinischen Zustand zurückzuführen ist. Behinderung bezieht sich auf die Gesamtwirkung der medizinischen Beeinträchtigung auf das Leben des Patienten und wird von vielen nichtmedizinischen Faktoren wie Alter und sozioökonomischem Status beeinflusst (ATS 1995).
Die Beurteilung der medizinischen Beeinträchtigung erfolgt durch den Arzt und kann einen berechneten Beeinträchtigungsindex sowie andere klinische Erwägungen umfassen. Der Beeinträchtigungsindex basiert auf (1) dem Grad der Luftstrombegrenzung nach Bronchodilatator, (2) entweder dem Grad der Reversibilität der Luftstrombegrenzung mit Bronchodilatator oder dem Grad der Hyperreaktivität der Atemwege bei quantitativen Tests auf NBR und (3) der zur Kontrolle erforderlichen Mindestmedikation Asthma. Die andere wichtige Komponente der Beurteilung der medizinischen Beeinträchtigung ist die ärztliche Beurteilung der Fähigkeit des Patienten, in der Arbeitsumgebung zu arbeiten, die das Asthma verursacht. Beispielsweise kann ein Patient mit Sensibilisator-induzierter OA eine medizinische Beeinträchtigung haben, die hochgradig spezifisch für das Mittel ist, für das er oder sie sensibilisiert wurde. Der Arbeitnehmer, der nur dann Symptome entwickelt, wenn er diesem Mittel ausgesetzt ist, kann möglicherweise in anderen Berufen arbeiten, aber dauerhaft nicht in der Lage sein, in dem spezifischen Beruf zu arbeiten, für den er oder sie am besten ausgebildet und erfahren ist.
Die Beurteilung der Behinderung aufgrund von Asthma (einschließlich OA) erfordert die Berücksichtigung der medizinischen Beeinträchtigung sowie anderer nicht medizinischer Faktoren, die die Arbeitsfähigkeit und Funktionsfähigkeit im Alltag beeinträchtigen. Die Beurteilung der Behinderung wird zunächst vom Arzt vorgenommen, der alle Faktoren identifizieren sollte, die die Auswirkung der Beeinträchtigung auf das Leben des Patienten beeinflussen. Viele Faktoren wie Beruf, Bildungsniveau, Besitz anderer marktfähiger Fähigkeiten, wirtschaftliche Bedingungen und andere soziale Faktoren können bei Personen mit demselben Grad an medizinischer Beeinträchtigung zu unterschiedlichen Graden der Behinderung führen. Diese Informationen können dann von Administratoren verwendet werden, um eine Behinderung für Entschädigungszwecke festzustellen.
Beeinträchtigung und Behinderung können als vorübergehend oder dauerhaft eingestuft werden, abhängig von der Wahrscheinlichkeit einer signifikanten Verbesserung und davon, ob wirksame Expositionskontrollen am Arbeitsplatz erfolgreich umgesetzt werden. Zum Beispiel wird eine Person mit Sensibilisator-induzierter OA im Allgemeinen als dauerhaft und vollständig beeinträchtigt für jede Arbeit angesehen, die eine Exposition gegenüber dem verursachenden Agens beinhaltet. Wenn die Symptome nach Beendigung der Exposition teilweise oder vollständig verschwinden, können diese Personen als mit geringerer oder keiner Beeinträchtigung für andere Jobs eingestuft werden. Oft wird dies als dauerhafte teilweise Beeinträchtigung/Behinderung angesehen, die Terminologie kann jedoch variieren. Eine Person mit Asthma, das dosisabhängig durch Reizstoffe am Arbeitsplatz ausgelöst wird, würde als vorübergehende Beeinträchtigung angesehen werden, während sie symptomatisch ist, und als geringer oder ohne Beeinträchtigung, wenn angemessene Expositionskontrollen installiert sind und die Symptome wirksam reduzieren oder beseitigen. Wenn keine wirksamen Expositionskontrollen implementiert werden, muss dieselbe Person möglicherweise als dauerhaft beeinträchtigt angesehen werden, um in diesem Job zu arbeiten, mit der Empfehlung zur medizinischen Entfernung. Falls erforderlich, kann zwei Jahre nach Reduzierung oder Beendigung der Exposition eine wiederholte Beurteilung auf langfristige Beeinträchtigung/Behinderung durchgeführt werden, wenn die Verbesserung der OA erwartungsgemäß ein Plateau erreicht hat. Wenn der Patient weiterhin arbeitet, sollte die medizinische Überwachung fortgeführt und die Neubewertung der Beeinträchtigung/Behinderung bei Bedarf wiederholt werden.
Arbeitnehmer, die durch OA oder WAA arbeitsunfähig werden, haben möglicherweise Anspruch auf eine finanzielle Entschädigung für Krankheitskosten und/oder entgangenen Lohn. Zusätzlich zur direkten Verringerung der finanziellen Auswirkungen der Behinderung auf einzelne Arbeitnehmer und ihre Familien kann eine Entschädigung erforderlich sein, um eine angemessene medizinische Behandlung zu gewährleisten, vorbeugende Maßnahmen einzuleiten und eine berufliche Rehabilitation zu erreichen. Das Verständnis des Arbeitnehmers und des Arztes für bestimmte medizinrechtliche Fragen kann wichtig sein, um sicherzustellen, dass die diagnostische Bewertung den örtlichen Anforderungen entspricht und nicht zu einer Beeinträchtigung der Rechte des betroffenen Arbeitnehmers führt.
Obwohl sich Diskussionen über Kosteneinsparungen häufig auf die Unzulänglichkeit von Vergütungssystemen konzentrieren, hängt eine wirkliche Verringerung der finanziellen und gesundheitlichen Belastung der Gesellschaft durch OA und WAA nicht nur von Verbesserungen der Vergütungssysteme ab, sondern, was noch wichtiger ist, von der Wirksamkeit der eingesetzten Systeme Expositionen am Arbeitsplatz, die das Auftreten neuer Asthmafälle verursachen, zu identifizieren und zu beheben oder vollständig zu verhindern.
Schlussfolgerungen
OA ist in vielen Ländern zur am weitesten verbreiteten berufsbedingten Atemwegserkrankung geworden. Sie ist häufiger als allgemein angenommen, kann schwerwiegend und behindernd sein und ist im Allgemeinen vermeidbar. Früherkennung und wirksame präventive Interventionen können das Risiko einer dauerhaften Behinderung und die hohen menschlichen und finanziellen Kosten, die mit chronischem Asthma verbunden sind, erheblich reduzieren. Aus vielen Gründen verdient OA eine breitere Aufmerksamkeit unter Klinikern, Gesundheits- und Sicherheitsspezialisten, Forschern, Gesundheitspolitikern, Industriehygienikern und anderen, die an der Prävention arbeitsbedingter Krankheiten interessiert sind.
Mehr...
Krankheiten durch organische Stäube
Organischer Staub und Krankheiten
Stäube pflanzlichen, tierischen und mikrobiellen Ursprungs sind seit jeher Bestandteil der menschlichen Umwelt. Als die ersten Wasserorganismen vor etwa 450 Millionen Jahren an Land kamen, entwickelten sie bald Abwehrsysteme gegen die vielen schädlichen Substanzen, die in der terrestrischen Umwelt vorhanden sind, die meisten davon pflanzlichen Ursprungs. Die Exposition gegenüber dieser Umgebung verursacht normalerweise keine besonderen Probleme, obwohl Pflanzen eine Reihe extrem giftiger Substanzen enthalten, insbesondere solche, die in Schimmelpilzen vorhanden sind oder von Schimmelpilzen produziert werden.
Während der Entwicklung der Zivilisation erforderten die klimatischen Bedingungen in einigen Teilen der Welt, dass bestimmte Aktivitäten in Innenräumen durchgeführt werden mussten. Das Dreschen in den skandinavischen Ländern wurde im Winter in Innenräumen durchgeführt, eine Praxis, die von Chronisten in der Antike erwähnt wurde. Das Einschließen staubiger Prozesse führte zu Krankheiten bei den exponierten Personen, und einer der ersten veröffentlichten Berichte darüber stammt vom dänischen Bischof Olaus Magnus (1555, zitiert nach Rask-Andersen 1988). Er beschrieb eine Krankheit unter Dreschern in Skandinavien wie folgt:
„Beim Trennen der Körner vom Getreide muss darauf geachtet werden, eine Zeit zu wählen, in der ein geeigneter Wind weht, der den Getreidestaub wegfegt, so dass er die lebenswichtigen Organe der Dreschmaschinen nicht schädigt. Dieser Staub ist so fein, dass er fast unbemerkt in den Mund eindringt und sich im Rachen ansammelt. Wenn dies nicht schnell durch frisches Bier behoben wird, darf der Drescher das Gedroschen nie wieder oder nur für kurze Zeit fressen.“
Mit der Einführung der maschinellen Verarbeitung organischer Materialien führte die Behandlung großer Materialmengen in Innenräumen mit schlechter Belüftung zu hohen Staubbelastungen in der Luft. Den Beschreibungen von Bischof Olaus Magnus und später von Ramazzini (1713) folgten mehrere Berichte über Krankheiten und organische Stäube im 1863. Jahrhundert, insbesondere unter Baumwollspinnereiarbeitern (Leach 1936; Prausnitz 1932). Später wurde auch die spezifische Lungenkrankheit beschrieben, die bei Landwirten üblich ist, die mit verschimmelten Materialien umgehen (Campbell XNUMX).
In den letzten Jahrzehnten ist eine Vielzahl von Krankheitsberichten bei Personen, die gegenüber organischen Stäuben exponiert sind, erschienen. Anfangs basierten die meisten davon auf Personen, die medizinische Hilfe suchten. Die Namen der Krankheiten, wenn sie veröffentlicht wurden, bezogen sich oft auf die besondere Umgebung, in der die Krankheit zuerst erkannt wurde, und es ergab sich eine verwirrende Reihe von Namen, wie z.
Mit dem Aufkommen der modernen Epidemiologie wurden zuverlässigere Zahlen für das Auftreten von berufsbedingten Atemwegserkrankungen im Zusammenhang mit organischem Staub erhalten (Rylander, Donham und Peterson 1986; Rylander und Peterson 1990). Es gab auch Fortschritte im Verständnis der pathologischen Mechanismen, die diesen Erkrankungen zugrunde liegen, insbesondere der Entzündungsreaktion (Henson und Murphy 1989). Dies ebnete den Weg für ein kohärenteres Bild von Krankheiten, die durch organische Stäube verursacht werden (Rylander und Jacobs 1997).
Im Folgenden werden die verschiedenen organischen Staubumgebungen, in denen die Krankheit gemeldet wurde, die Krankheitsentitäten selbst, die klassische Byssinose-Krankheit und spezifische Präventivmaßnahmen beschrieben.
Environments
Organische Stäube sind luftgetragene Partikel pflanzlichen, tierischen oder mikrobiellen Ursprungs. Tabelle 1 listet Beispiele für Umgebungen, Arbeitsprozesse und Arbeitsstoffe auf, bei denen das Risiko einer Exposition gegenüber organischen Stäuben besteht.
Tabelle 1. Beispiele für Gefahrenquellen bei der Exposition gegenüber organischem Staub
Landwirtschaft
Umgang mit Getreide, Heu oder anderen Feldfrüchten
Verarbeitung von Zuckerrohr
Gewächshäuser
Silos
Tiere
Schweine-/Molkereigebäude
Geflügelställe und Verarbeitungsbetriebe
Versuchs-, Nutz- und Haustiere
Abfallverarbeitung
Abwasser und Schlick
Haushaltsmüll
Kompostierung
Branche
Pflanzenfaserverarbeitung (Baumwolle, Flachs, Hanf, Jute, Sisal)
Fermentation
Holz und Holzverarbeitung
Bäckereien
Biotechnologische Verarbeitung
Gebäude
Kontaminiertes Wasser in Luftbefeuchtern
Mikrobenwachstum auf Bauwerken oder in Lüftungskanälen
Mitarbeiter
Heute versteht man, dass die spezifischen Wirkstoffe in den Stäuben der Hauptgrund für die Entstehung von Krankheiten sind. Organische Stäube enthalten eine Vielzahl von Wirkstoffen mit potenziellen biologischen Wirkungen. Einige der wichtigsten Agenten sind in Tabelle 2 aufgeführt.
Tabelle 2. Hauptstoffe in organischen Stäuben mit potenzieller biologischer Aktivität
Pflanzliche Wirkstoffe
Tannine
Histamin
Plicatsäure
Alkaloide (z. B. Nikotin)
Cytochalasine
Tierische Agenten
Proteine
Enzyme
Mikrobielle Wirkstoffe
Endotoxine
(1→3)–β–D-Glucane
Proteasen
Mykotoxine
Die relative Rolle jedes dieser Mittel, allein oder in Kombination mit anderen, für die Entwicklung von Krankheiten ist größtenteils unbekannt. Die meisten verfügbaren Informationen beziehen sich auf bakterielle Endotoxine, die in allen organischen Stäuben vorhanden sind.
Endotoxine sind Lipopolysaccharid-Verbindungen, die an der äußeren Zelloberfläche von Gram-negativen Bakterien befestigt sind. Endotoxin hat eine Vielzahl biologischer Eigenschaften. Nach Inhalation verursacht es eine akute Entzündung (Snella und Rylander 1982; Brigham und Meyrick 1986). Kennzeichen dieser Reaktion ist ein Einstrom von Neutrophilen (Leukozyten) in die Lunge und die Atemwege. Es wird von der Aktivierung anderer Zellen und der Sekretion von Entzündungsmediatoren begleitet. Nach wiederholter Exposition nimmt die Entzündung ab (Anpassung). Die Reaktion ist auf die Atemwegsschleimhaut beschränkt, eine ausgedehnte Beteiligung des Lungenparenchyms ist nicht vorhanden.
Ein weiterer spezifischer Wirkstoff in organischem Staub ist (1→3)-β-D-Glucan. Dies ist eine Polyglucoseverbindung, die in der Zellwandstruktur von Schimmelpilzen und einigen Bakterien vorhanden ist. Es verstärkt die durch Endotoxin verursachte Entzündungsreaktion und verändert die Funktion von Entzündungszellen, insbesondere von Makrophagen und T-Zellen (Di Luzio 1985; Fogelmark et al. 1992).
Weitere spezifische Wirkstoffe in organischen Stäuben sind Proteine, Gerbstoffe, Proteasen und andere Enzyme sowie Schimmelpilzgifte. Über die Konzentrationen dieser Stoffe in organischen Stäuben liegen nur sehr wenige Daten vor. Einige der spezifischen Wirkstoffe in organischen Stäuben, wie Proteine und Enzyme, sind Allergene.
Krankheiten
Die durch organische Stäube verursachten Krankheiten sind in Tabelle 3 mit den entsprechenden Nummern der Internationalen Klassifikation der Krankheiten (ICD) aufgeführt (Rylander und Jacobs 1994).
Tabelle 3. Durch organische Stäube induzierte Krankheiten und ihre ICD-Codes
Bronchitis und Pneumonitis (ICD J40)
Toxische Pneumonitis (Inhalationsfieber, Organic Dust Toxic Syndrome)
Entzündung der Atemwege (Schleimhautentzündung)
Chronische Bronchitis (ICD J42)
Überempfindlichkeitspneumonitis (allergische Alveolitis) (ICD J67)
Asthma (ICD J45)
Rhinitis, Konjunktivitis
Der primäre Expositionsweg für organische Stäube ist die Inhalation, und folglich haben die Auswirkungen auf die Lunge sowohl in der Forschung als auch in der klinischen Arbeit den größten Teil der Aufmerksamkeit erhalten. Es gibt jedoch eine wachsende Zahl von Hinweisen aus veröffentlichten epidemiologischen Studien und Fallberichten sowie anekdotischen Berichten, dass auch systemische Wirkungen auftreten. Der beteiligte Mechanismus scheint eine lokale Entzündung am Zielort, der Lunge, und eine anschließende Freisetzung von Zytokinen entweder mit systemischer Wirkung (Dunn 1992; Michel et al. 1991) oder einer Wirkung auf das Epithel im Darm (Axmacher et al . 1991). Klinische Wirkungen außerhalb der Atemwege sind Fieber, Gelenkschmerzen, neurosensorische Wirkungen, Hautprobleme, Darmerkrankungen, Müdigkeit und Kopfschmerzen.
Die verschiedenen Krankheitsentitäten, wie in Tabelle 3 beschrieben, sind in typischen Fällen leicht zu diagnostizieren, und die zugrunde liegende Pathologie ist deutlich unterschiedlich. Im wirklichen Leben weist ein Arbeitnehmer, der aufgrund einer Exposition gegenüber organischem Staub eine Krankheit hat, jedoch häufig eine Mischung aus den verschiedenen Krankheitsentitäten auf. Eine Person kann mehrere Jahre lang an Atemwegsentzündungen leiden, plötzlich Asthma entwickeln und während einer besonders starken Exposition zusätzlich Symptome einer toxischen Pneumonitis haben. Eine andere Person kann eine subklinische Überempfindlichkeitspneumonitis mit Lymphozytose in den Atemwegen haben und während einer besonders starken Exposition eine toxische Pneumonitis entwickeln.
Ein gutes Beispiel für die Mischung von Krankheitsentitäten, die auftreten können, ist Byssinose. Diese Krankheit wurde zuerst in Baumwollspinnereien beschrieben, aber die einzelnen Krankheitsentitäten werden auch in anderen Umgebungen mit organischem Staub gefunden. Es folgt ein Überblick über die Krankheit.
Byssinose
Die Krankheit
Die Byssinose wurde erstmals im 1800. Jahrhundert beschrieben, und ein klassischer Bericht, der sowohl klinische als auch experimentelle Arbeiten umfasste, wurde von Prausnitz (1936) vorgelegt. Er beschrieb die Symptome bei Arbeitern in Baumwollfabriken wie folgt:
„Nach jahrelanger Arbeit ohne nennenswerte Beschwerden außer einem leichten Husten bemerken Arbeiter in Baumwollspinnereien entweder eine plötzliche Verschlimmerung ihres Hustens, der trocken und äußerst irritierend wird der Woche; Mit der Zeit verschwindet der Unterschied und sie leiden ständig.“
Die ersten epidemiologischen Untersuchungen wurden in den 1950er Jahren in England durchgeführt (Schilling et al. 1955; Schilling 1956). Die Erstdiagnose basierte auf dem Auftreten einer typischen Montagmorgen-Brustenge, die anhand eines Fragebogens diagnostiziert wurde (Roach und Schilling 1960). Ein Schema zur Einstufung des Schweregrades der Byssinose nach Art und Periodizität der Symptome wurde entwickelt (Mekky, Roach und Schilling 1967; Schilling et al. 1955). Die Dauer der Exposition wurde als Maß für die Dosis verwendet und diese wurde mit der Schwere der Reaktion in Beziehung gesetzt. Basierend auf klinischen Interviews mit einer großen Anzahl von Arbeitern wurde dieses Einstufungsschema später modifiziert, um die Zeitintervalle für die Abnahme des FEV genauer widerzuspiegeln1 (Beere et al. 1973).
In einer Studie wurde ein Unterschied in der Prävalenz der Byssinose in Fabriken gefunden, die verschiedene Baumwollarten verarbeiten (Jones et al. 1979). Spinnereien, die hochwertige Baumwolle zur Herstellung feinerer Garne verwendeten, hatten eine geringere Byssinose-Prävalenz als Mühlen, die grobe Garne produzierten und eine geringere Baumwollqualität verwendeten. Damit wurde neben der Expositionsintensität und -dauer, beides dosisabhängige Größen, die Staubart zu einer wichtigen Größe zur Beurteilung der Exposition. Später wurde gezeigt, dass die Unterschiede in der Reaktion von Arbeitern, die grober und mittlerer Baumwolle ausgesetzt waren, nicht nur von der Art der Baumwolle, sondern auch von anderen Variablen abhängt, die die Exposition beeinflussen, einschließlich: Verarbeitungsvariablen wie Kardiergeschwindigkeit, Umgebungsvariablen wie Befeuchtung und Belüftung und Herstellungsvariablen wie unterschiedliche Garnbehandlungen (Berry et al. 1973).
Die nächste Verfeinerung der Beziehung zwischen der Exposition gegenüber Baumwollstaub und einer Reaktion (entweder Symptome oder objektive Messwerte der Lungenfunktion) waren die Studien aus den Vereinigten Staaten, in denen diejenigen verglichen wurden, die mit 100 % Baumwolle arbeiteten, mit Arbeitern, die dieselbe Baumwolle verwendeten, aber in a 50:50 Mischung mit Synthetik und Arbeitern ohne Baumwollbelastung (Merchant et al. 1973). Arbeiter, die 100 % Baumwolle ausgesetzt waren, hatten die höchste Prävalenz von Byssinose, unabhängig vom Zigarettenrauchen, einer der Störfaktoren der Exposition gegenüber Baumwollstaub. Diese halbquantitative Beziehung zwischen Dosis und Reaktion auf Baumwollstaub wurde in einer Gruppe von Textilarbeitern weiter verfeinert, die nach Geschlecht, Rauchen, Arbeitsbereich und Fabriktyp stratifiziert waren. In jeder dieser Kategorien wurde ein Zusammenhang zwischen der Staubkonzentration in den unteren Staubbereichen und der Byssinose-Prävalenz und/oder der Änderung des forcierten Exspirationsvolumens in einer Sekunde (FEV1).
In späteren Untersuchungen hat die FEV1 Die Abnahme über die Arbeitsschicht wurde verwendet, um die Auswirkungen der Exposition zu bewerten, und sie ist auch Teil des US Cotton Dust Standard.
Die Byssinose galt lange als eine eigentümliche Krankheit mit einer Mischung verschiedener Symptome und ohne Kenntnis der spezifischen Pathologie. Einige Autoren schlugen vor, dass es sich um Berufsasthma handelte (Bouhuys 1976). Eine Arbeitsgruppensitzung im Jahr 1987 analysierte die Symptomatologie und Pathologie der Krankheit (Rylander et al. 1987). Es wurde vereinbart, dass die Krankheit mehrere klinische Entitäten umfasst, die im Allgemeinen mit der Exposition gegenüber organischem Staub zusammenhängen.
Toxische Pneumonitis kann erscheinen, wenn ein Mitarbeiter zum ersten Mal in der Mühle arbeitet, insbesondere wenn er in der Öffnungs-, Blas- und Kardierabteilung arbeitet (Trice 1940). Obwohl sich eine Gewöhnung entwickelt, können die Symptome nach einer ungewöhnlich starken Exposition später wieder auftreten.
Entzündung der Atemwege ist die am weitesten verbreitete Krankheit und tritt in unterschiedlichen Schweregraden auf, von leichten Reizungen in Nase und Atemwegen bis hin zu starkem Reizhusten und Atembeschwerden. Die Entzündung verursacht eine Verengung der Atemwege und ein reduziertes FEV1. Die Reaktionsfähigkeit der Atemwege ist erhöht, gemessen mit einem Methacholin- oder Histamin-Provokationstest. Es wird diskutiert, ob Atemwegsentzündungen als eigenständige Krankheitsentität akzeptiert werden sollten oder ob sie lediglich ein Symptom darstellen. Da die klinischen Befunde in Form von schwerem Husten mit Atemwegsverengung zu einer Minderung der Arbeitsfähigkeit führen können, ist es berechtigt, ihn als Berufskrankheit anzusehen.
Eine anhaltende Atemwegsentzündung über mehrere Jahre kann sich entwickeln chronische Bronchitis, insbesondere bei stark exponierten Arbeitern im Blas- und Kardierbereich. Das klinische Bild wäre das einer chronisch obstruktiven Lungenerkrankung (COPD).
Berufsasthma entwickelt sich bei einem kleinen Prozentsatz der Erwerbstätigen, wird jedoch in Querschnittsstudien normalerweise nicht diagnostiziert, da die Arbeitnehmer aufgrund der Krankheit gezwungen sind, ihre Arbeit aufzugeben. Überempfindlichkeitspneumonitis wurde in keiner der durchgeführten epidemiologischen Studien festgestellt, noch gab es Fallberichte in Bezug auf die Exposition gegenüber Baumwollstaub. Das Fehlen einer Überempfindlichkeitspneumonitis kann auf die relativ geringe Menge an Schimmelpilzen in Baumwolle zurückzuführen sein, da verschimmelte Baumwolle für die Verarbeitung nicht akzeptabel ist.
Ein subjektives Empfinden Engegefühl in der Brust, am häufigsten montags, ist das klassische Symptom der Baumwollstaubexposition (Schilling et al. 1955). Dies ist jedoch kein Merkmal, das nur bei Baumwollstaubexposition auftritt, da es auch bei Personen auftritt, die mit anderen Arten von organischen Stäuben arbeiten (Donham et al. 1989). Engegefühl in der Brust entwickelt sich langsam über mehrere Jahre, kann aber auch bei zuvor nicht exponierten Personen induziert werden, sofern die Dosis hoch ist (Haglind und Rylander 1984). Das Vorhandensein von Engegefühl in der Brust steht nicht in direktem Zusammenhang mit einer Abnahme des FEV1.
Die Pathologie hinter der Brustenge wurde nicht erklärt. Es wurde vermutet, dass die Symptome auf eine erhöhte Adhäsion von Blutplättchen zurückzuführen sind, die sich in den Lungenkapillaren ansammeln und den Lungenarteriendruck erhöhen. Es ist wahrscheinlich, dass Engegefühl in der Brust eine Art Zellsensibilisierung beinhaltet, da es wiederholter Exposition bedarf, damit sich das Symptom entwickelt. Diese Hypothese wird durch Ergebnisse aus Untersuchungen an Blutmonozyten von Baumwollarbeitern gestützt (Beijer et al. 1990). Bei Baumwollarbeitern wurde im Vergleich zu Kontrollen eine höhere Fähigkeit zur Produktion von Prokoagulationsfaktor festgestellt, was auf eine Zellsensibilisierung hinweist.
Die Umwelt
Die Krankheit wurde ursprünglich bei Arbeitern in Baumwoll-, Flachs- und Weichhanffabriken beschrieben. In der ersten Phase der Baumwollbehandlung in den Fabriken – Ballen öffnen, Blasen und Kardieren – können mehr als die Hälfte der Arbeiter Symptome von Engegefühl in der Brust und Entzündungen der Atemwege haben. Die Inzidenz nimmt ab, wenn die Baumwolle verarbeitet wird, was die sukzessive Reinigung des Erregers von der Faser widerspiegelt. Byssinose wurde in allen Ländern beschrieben, in denen Untersuchungen in Baumwollspinnereien durchgeführt wurden. Einige Länder wie Australien haben jedoch ungewöhnlich niedrige Inzidenzzahlen (Gun et al. 1983).
Inzwischen gibt es einheitliche Hinweise darauf, dass bakterielle Endotoxine die Erreger toxischer Pneumonitis und Atemwegsentzündungen sind (Castellan et al. 1987; Pernis et al. 1961; Rylander, Haglind und Lundholm 1985; Rylander und Haglind 1986; Herbert et al. 1992; Sigsgaard et al. 1992). Dosis-Wirkungs-Beziehungen wurden beschrieben und die typischen Symptome wurden durch Inhalation von gereinigtem Endotoxin induziert (Rylander et al. 1989; Michel et al. 1995). Obwohl dies die Möglichkeit nicht ausschließt, dass andere Erreger zur Pathogenese beitragen könnten, können Endotoxine als Marker für Krankheitsrisiken dienen. Es ist unwahrscheinlich, dass Endotoxine mit der Entwicklung von Berufsasthma in Zusammenhang stehen, aber sie könnten als Adjuvans für potenzielle Allergene in Baumwollstaub wirken.
Der Fall
Die Diagnose einer Byssinose erfolgt klassischerweise anhand von Fragebögen mit der konkreten Frage „Fühlt sich Ihre Brust eng an und wenn ja, an welchem Wochentag?“. Personen mit Brustenge am Montagmorgen werden nach einem von Schilling (1956) vorgeschlagenen Schema als Byssinotiker klassifiziert. Spirometrie kann durchgeführt werden, und zwar je nach den verschiedenen Kombinationen von Engegefühl in der Brust und Abnahme des FEV1hat sich das in Tabelle 4 dargestellte Diagnoseschema entwickelt.
Tabelle 4. Diagnostische Kriterien für Byssinose
Klasse ½. Engegefühl in der Brust am ersten Tag einiger Arbeitswochen
Grad 1. Engegefühl in der Brust am ersten Tag jeder Arbeitswoche
Grad 2. Engegefühl in der Brust am ersten und an den anderen Tagen der Arbeitswoche
Grad 3. Symptome Grad 2, begleitet von Anzeichen einer dauerhaften Arbeitsunfähigkeit in Form von verminderter Anstrengungsintoleranz und/oder reduzierter Atmungskapazität
Behandlung
Die Behandlung in den leichten Stadien der Byssinose ist symptomatisch, und die meisten Arbeiter lernen, mit dem leichten Engegefühl in der Brust und der Bronchokonstriktion zu leben, die sie montags oder beim Reinigen von Maschinen oder ähnlichen Aufgaben mit einer höheren als der normalen Exposition erfahren. Weiter fortgeschrittene Stadien der Entzündung der Atemwege oder regelmäßiges Engegefühl in der Brust an mehreren Tagen der Woche erfordern eine Verlegung in weniger staubige Operationen. Das Vorliegen von Berufsasthma erfordert meist eine Arbeitsplatzveränderung.
abwehr
Auf Prävention im Allgemeinen wird an anderer Stelle ausführlich eingegangen Enzyklopädie. Die Grundprinzipien der Prävention in Bezug auf Produktersatz, Expositionsbegrenzung, Arbeitsschutz und Krankheitsscreening gelten auch für die Exposition gegenüber Baumwollstaub.
In Bezug auf Produktersatzstoffe wurde vorgeschlagen, Baumwolle mit einem geringen Grad an bakterieller Kontamination zu verwenden. Ein umgekehrter Beweis für dieses Konzept findet sich in Berichten aus dem Jahr 1863, wo der Wechsel zu schmutziger Baumwolle eine Zunahme der Prävalenz von Symptomen bei den exponierten Arbeitern hervorrief (Leach 1863). Es besteht auch die Möglichkeit, auf andere Fasern, insbesondere Kunstfasern, auszuweichen, was jedoch produktseitig nicht immer machbar ist. Derzeit gibt es keine produktionstechnisch angewandte Technik, um den Endotoxingehalt von Baumwollfasern zu verringern.
Bezüglich der Staubreduzierung wurden in den Vereinigten Staaten und anderswo erfolgreiche Programme durchgeführt (Jacobs 1987). Solche Programme sind teuer, und die Kosten für eine hocheffiziente Staubentfernung können für Entwicklungsländer unerschwinglich sein (Corn 1987).
Hinsichtlich der Expositionskontrolle ist die Staubkonzentration kein hinreichend genaues Maß für das Expositionsrisiko. Abhängig vom Grad der Kontamination mit gramnegativen Bakterien und damit Endotoxin kann eine bestimmte Staubkonzentration mit einem Risiko verbunden sein oder nicht. Für Endotoxine gibt es keine offiziellen Richtlinien. Es wurde vorgeschlagen, dass ein Niveau von 200 ng/m3 ist die Schwelle für toxische Pneumonitis, 100 bis 200 ng/m3 bei akuter Atemwegsverengung über die Arbeitsschicht und 10 ng/m3 bei Atemwegsentzündungen (Rylander und Jacobs 1997).
Kenntnisse über die Risikofaktoren und die Folgen einer Exposition sind wichtig für die Prävention. Die Informationsbasis hat sich in den letzten Jahren schnell erweitert, aber vieles davon ist noch nicht in Lehrbüchern oder anderen leicht zugänglichen Quellen vorhanden. Ein weiteres Problem besteht darin, dass Symptome und Befunde bei durch organischen Staub induzierten Atemwegserkrankungen unspezifisch sind und in der Bevölkerung normal vorkommen. Sie können daher in den frühen Stadien nicht richtig diagnostiziert werden.
Eine angemessene Verbreitung des Wissens über die Auswirkungen von Baumwolle und anderen organischen Stäuben erfordert die Einrichtung geeigneter Schulungsprogramme. Diese sollten sich nicht nur an potenziell exponierte Arbeitnehmer richten, sondern auch an Arbeitgeber und Gesundheitspersonal, insbesondere Arbeitsschutzinspektoren und Ingenieure. Die Informationen müssen die Identifizierung der Quelle, Symptome und Krankheitsbeschreibung sowie Schutzmethoden umfassen. Ein informierter Arbeitnehmer kann arbeitsbezogene Symptome leichter erkennen und effektiver mit einem Gesundheitsdienstleister kommunizieren. In Bezug auf die Gesundheitsüberwachung und das Screening sind Fragebögen ein wichtiges Instrument, das verwendet werden sollte. In der Literatur wurde über mehrere Versionen von Fragebögen berichtet, die speziell für die Diagnose von Krankheiten entwickelt wurden, die durch organischen Staub verursacht wurden (Rylander, Peterson und Donham 1990; Schwartz et al. 1995). Lungenfunktionstests sind auch ein nützliches Instrument zur Überwachung und Diagnose. Messungen der Ansprechbarkeit der Atemwege haben sich als nützlich erwiesen (Rylander und Bergström 1993; Carvalheiro et al. 1995). Andere diagnostische Hilfsmittel wie Messungen von Entzündungsmediatoren oder Zellaktivität befinden sich noch in der Forschungsphase.
Beryllium-Krankheit
Die Beryllium-Krankheit ist eine systemische Erkrankung, an der mehrere Organe beteiligt sind, wobei pulmonale Manifestationen am auffälligsten und häufigsten sind. Es tritt auf, wenn es Beryllium in seiner Legierungsform oder in einer seiner verschiedenen chemischen Verbindungen ausgesetzt wird. Der Expositionsweg ist die Inhalation, und die Krankheit kann entweder akut oder chronisch sein. Akute Erkrankungen sind derzeit äußerst selten, und seit der ersten weit verbreiteten industriellen Verwendung von Beryllium in den 1940er Jahren, nachdem industrielle Hygienemaßnahmen zur Begrenzung der Exposition gegenüber hohen Dosen eingeführt wurden, wurde keine mehr gemeldet. Chronische Beryllium-Erkrankungen werden weiterhin gemeldet.
Beryllium, Legierungen und Verbindungen
Beryllium, ein Industriestoff mit Verdacht auf krebserzeugendes Potenzial, zeichnet sich durch geringes Gewicht, hohe Zugfestigkeit und Korrosionsbeständigkeit aus. Tabelle 1 gibt einen Überblick über die Eigenschaften von Beryllium und seinen Verbindungen.
Table 1. Eigenschaften von Beryllium und seinen Verbindungen
|
Formel |
spezifische |
Schmelz-/Siedepunkt (ºC) |
Löslichkeit |
Beschreibung |
|
|
Beryllium (Be) |
9.01 (aw) |
1.85 |
1,298 ± 5/2,970 |
- |
Graues bis silbernes Metall |
|
Berylliumoxid (BeO) |
25 |
3.02 |
2,530±30/— |
Löslich in Säuren und Laugen; Unlöslich in Wasser |
Weißes amorphes Pulver |
|
Berylliumfluorid1 (BeF2 ) |
47.02 |
1.99 |
Sublimiert 800 °C |
Leicht löslich in Wasser; schwer löslich in Ethylalkohol |
Hygroskopischer Feststoff |
|
Berylliumchlorid2 (BeCl2 ) |
79.9 |
1.90 |
405/520 |
Sehr gut wasserlöslich; löslich in Ethylalkohol, Benzol, Ethylether und Schwefelkohlenstoff |
Weiße oder leicht gelbe zerfließende Kristalle |
|
Berylliumnitrat3 (Sei(NR3 )2 · 3H2 O) |
187.08 |
1.56 |
60/142 |
Löslich in Wasser und Ethylalkohol |
Weiße bis schwach gelbe zerfließende Kristalle |
|
Berylliumnitrid4 (Sei3 N2 ) |
55.06 |
- |
2,200±100/— |
- |
Harte, feuerfeste weiße Kristalle |
|
Berylliumsulfat |
177.2 |
1.71 |
100 / - |
In Wasser löslich; unlöslich in Ethylalkohol |
Farblose Kristalle |
1 Berylliumfluorid wird durch Dekompensation von Ammoniumberylliumfluorid bei 900–950 °C hergestellt. Seine Hauptanwendung liegt in der Herstellung von Berylliummetall durch Reduktion mit Magnesium.
2 Berylliumchlorid wird hergestellt, indem Chlor über eine Mischung aus Berylliumoxid und Kohlenstoff geleitet wird.
3 Berylliumnitrat entsteht durch Einwirkung von Salpetersäure auf Berylliumoxid. Es wird als chemisches Reagenz und als Gasmantelhärter verwendet.
4 Berylliumnitrid wird durch Erhitzen von Berylliummetallpulver in einer sauerstofffreien Stickstoffatmosphäre bei 700–1,400 ºC hergestellt. Es wird in Atomenergiereaktionen verwendet, einschließlich der Produktion des radioaktiven Kohlenstoffisotops Kohlenstoff-14.
5 Berylliumsulfathydrat wird durch Behandlung des frittierten Erzes mit konzentrierter Schwefelsäure hergestellt. Es wird bei der Herstellung von metallischem Beryllium nach dem Sulfatverfahren verwendet.
Quellen
Beryll (3BeO·Al2O36SiO2) ist die wichtigste kommerzielle Quelle für Beryllium, das am häufigsten vorkommende der Mineralien mit hohen Konzentrationen an Berylliumoxid (10 bis 13 %). Hauptquellen für Beryll sind in Argentinien, Brasilien, Indien, Simbabwe und der Republik Südafrika zu finden. In den Vereinigten Staaten kommt Beryll in Colorado, South Dakota, New Mexico und Utah vor. Bertrandit, ein minderwertiges Erz (0.1 bis 3 %) mit einem Gehalt an säurelöslichem Beryllium, wird jetzt in Utah abgebaut und verarbeitet.
Produktion
Die beiden wichtigsten Verfahren zur Gewinnung von Beryllium aus dem Erz sind das Sulfat- und das Fluoridverfahren.
Beim Sulfatverfahren wird zerkleinerter Beryll in einem Lichtbogenofen bei 1,65°C geschmolzen und durch einen Hochgeschwindigkeits-Wasserstrahl zu einer Fritte gegossen. Nach der Wärmebehandlung wird die Fritte in einer Kugelmühle gemahlen und mit konzentrierter Schwefelsäure zu einer Aufschlämmung vermischt, die in Form eines Strahls in eine direkt beheizte, rotierende Sulfatiermühle gesprüht wird. Das Beryllium, nun in wasserlöslicher Form, wird aus dem Schlamm ausgelaugt, und Ammoniumhydroxid wird der Auslaugflüssigkeit zugesetzt, die dann einem Kristallisator zugeführt wird, wo Ammoniumalaun auskristallisiert wird. Der Lauge werden Chelatbildner zugesetzt, um Eisen und Nickel in Lösung zu halten, dann wird Natriumhydroxid zugesetzt, und das so gebildete Natriumberylat wird hydrolysiert, um Berylliumhydroxid auszufällen. Das letztere Produkt kann zur Reduktion durch Magnesium zu metallischem Beryllium in Berylliumfluorid oder zur elektrolytischen Reduktion in Berylliumchlorid umgewandelt werden.
Beim Fluoridverfahren (Bild 1) wird ein brikettiertes Gemisch aus gemahlenem Erz, Natriumsilicofluorid und Sodaasche in einem Drehherdofen gesintert. Das Sintermaterial wird zerkleinert, gemahlen und ausgelaugt. Die so erhaltene Lösung von Berylliumfluorid wird mit Natriumhydroxid versetzt und der Niederschlag von Berylliumhydroxid in einem Rotationsfilter filtriert. Metallisches Beryllium wird wie im vorigen Verfahren durch die Magnesiumreduktion von Berylliumfluorid oder durch Elektrolyse von Berylliumchlorid gewonnen.
Abbildung 1. Herstellung von Berylliumoxid nach dem Fluoridverfahren
Verwendung
Beryllium wird in Legierungen mit einer Reihe von Metallen verwendet, darunter Stahl, Nickel, Magnesium, Zink und Aluminium, wobei die am weitesten verbreitete Legierung Beryllium-Kupfer – richtigerweise „Bronze“ genannt – ist, das eine hohe Zugfestigkeit und Härtbarkeit aufweist durch Wärmebehandlung. Berylliumbronzen werden in funkenfreien Werkzeugen, elektrischen Schalterteilen, Uhrfedern, Membranen, Ausgleichsscheiben, Nocken und Buchsen verwendet.
Eine der größten Anwendungen des Metalls ist als Moderator thermischer Neutronen in Kernreaktoren und als Reflektor, um das Austreten von Neutronen aus dem Reaktorkern zu verringern. Als Neutronenquelle wird häufig eine Uran-Beryllium-Mischquelle verwendet. Als Folie wird Beryllium als Fenstermaterial in Röntgenröhren verwendet. Seine Leichtigkeit, sein hoher Elastizitätsmodul und seine Hitzestabilität machen es zu einem attraktiven Material für die Luft- und Raumfahrtindustrie.
Berylliumoxid wird durch Erhitzen von Berylliumnitrat oder -hydroxid hergestellt.
Es wird bei der Herstellung von Keramik, feuerfesten Materialien und anderen Berylliumverbindungen verwendet. Es wurde zur Herstellung von Leuchtstoffen für Leuchtstofflampen verwendet, bis das Auftreten der Berylliumkrankheit in der Industrie dazu führte, dass seine Verwendung für diesen Zweck aufgegeben wurde (1949 in den Vereinigten Staaten).
Gefahren
Prozesse mit Beryllium sind mit Brand- und Gesundheitsgefahren verbunden. Fein verteiltes Berylliumpulver brennt, wobei der Brennbarkeitsgrad eine Funktion der Partikelgröße ist. Brände sind in Staubfiltereinheiten und beim Schweißen von Lüftungskanälen aufgetreten, in denen fein verteiltes Beryllium vorhanden war.
Beryllium und seine Verbindungen sind hochgiftige Substanzen. Beryllium kann alle Organsysteme beeinflussen, obwohl das primär betroffene Organ die Lunge ist. Beryllium verursacht bei Inhalation systemische Erkrankungen und kann sich nach Aufnahme aus der Lunge weit im Körper verteilen. Aus dem Magen-Darm-Trakt wird wenig Beryllium resorbiert. Beryllium kann Hautreizungen hervorrufen, und sein traumatisches Einbringen in subkutanes Gewebe kann lokale Reizungen und Granulombildung verursachen.
Pathogenese
Beryllium in all seinen Formen, mit Ausnahme von Berylliumerz, wurde mit Krankheiten in Verbindung gebracht. Der Eintrittsweg ist die Inhalation und bei der akuten Erkrankung kommt es zu einer direkten toxischen Wirkung sowohl auf die Nasen-Rachen-Schleimhaut als auch auf die des gesamten Tracheobronchialbaums, was zu Ödemen und Entzündungen führt. In der Lunge verursacht es eine akute chemische Pneumonitis. Die Hauptform der Beryllium-Toxizität zu diesem Zeitpunkt ist die chronische Beryllium-Krankheit. Eine Beryllium-spezifische verzögerte Art der Überempfindlichkeit ist der Hauptweg chronischer Erkrankungen. Der Eintritt von Beryllium in das System durch die Lunge führt zur Proliferation von spezifischem CD+ Lymphozyten, wobei Beryllium entweder allein oder als Hapten über einen Interleukin-2 (IL2)-Rezeptorweg als spezifisches Antigen wirkt. Die individuelle Anfälligkeit gegenüber Beryllium kann somit anhand der individuellen CD erklärt werden+ Antwort. Die Freisetzung von Lymphokinen aus den aktivierten Lymphozyten kann dann zur Bildung von Granulomen und zur Rekrutierung von Makrophagen führen. Beryllium kann zu Stellen außerhalb der Lunge transportiert werden, wo es die Bildung von Granulomen verursachen kann. Beryllium wird langsam an verschiedenen Stellen freigesetzt und über die Nieren ausgeschieden. Diese langsame Freisetzung kann über einen Zeitraum von 20 bis 30 Jahren erfolgen. Die Chronizität und Latenz der Krankheit kann wahrscheinlich auf der Grundlage des langsamen Metabolisierungs- und Freisetzungsphänomens erklärt werden. Die an der Pathogenese der Berylliumkrankheit beteiligten Immunmechanismen ermöglichen auch spezifische diagnostische Ansätze, auf die weiter unten eingegangen wird.
Histopathologie
Der primäre pathologische Befund bei der Berylliumkrankheit ist die Bildung von Granulomen ohne Verkäsung in der Lunge, den Lymphknoten und an anderen Stellen. Histopathologische Untersuchungen der Lunge bei Patienten mit akuter Berylliumkrankheit haben ein unspezifisches Muster einer akuten und subakuten Bronchitis und Pneumonitis gezeigt. Bei der chronischen Beryllium-Erkrankung kommt es in unterschiedlichem Ausmaß zu lymphozytärer Infiltration des Lungeninterstitiums und zur Bildung von nicht-verkäsenden Granulomen (Abbildung 2).
Abbildung 2. Lungengewebe eines Patienten mit chronischer Berylliumerkrankung
Sowohl Granulome als auch Rundzellinfiltration sind sichtbar
Viele der Granulome befinden sich in den peribronchiolären Bereichen. Daneben können Histiozyten, Plasmazellen und Riesenzellen mit kalkhaltigen Einschlusskörperchen vorhanden sein. Handelt es sich ausschließlich um eine Granulombildung, ist die Langzeitprognose besser. Die Histologie der Lunge bei chronischer Berylliumkrankheit ist nicht von der der Sarkoidose zu unterscheiden. Nicht-verkäsende Granulome finden sich auch in Lymphknoten, Leber, Milz, Muskel und Haut.
Klinische Manifestationen
Hautverletzungen
Saure Berylliumsalze verursachen allergische Kontaktdermatitis. Solche Läsionen können erythematös, papulös oder papulovesikulär sein, sind häufig juckend und werden an exponierten Körperteilen gefunden. In der Regel dauert es von der ersten Exposition bis zum Auftreten der Dermatitis 2 Wochen, außer bei starker Exposition, bei der eine unmittelbare Reizreaktion auftreten kann. Diese Verzögerung wird als die Zeit angesehen, die erforderlich ist, um den überempfindlichen Zustand zu entwickeln.
Die versehentliche Implantation von Berylliummetall oder Kristallen einer löslichen Berylliumverbindung in eine Schürfwunde, einen Riss in der Haut oder unter den Nagel kann zu einer indurierten Stelle mit zentraler Eiterung führen. An solchen Stellen können sich auch Granulome bilden.
Konjunktivitis und Dermatitis können einzeln oder zusammen auftreten. Bei Konjunktivitis kann das periorbitale Ödem schwerwiegend sein.
Akute Krankheit
Die Beryllium-Nasopharyngitis ist gekennzeichnet durch geschwollene und hyperämische Schleimhäute, Blutungsstellen, Fissuren und Ulzerationen. Eine Perforation der Nasenscheidewand wurde beschrieben. Die Entfernung von der Exposition führt zu einer Umkehrung dieses Entzündungsprozesses innerhalb von 3 bis 6 Wochen.
Die Beteiligung der Luftröhre und des Bronchialbaums nach Exposition gegenüber höheren Berylliumkonzentrationen verursacht unproduktiven Husten, substernale Schmerzen und mäßige Kurzatmigkeit. Rhonchi und/oder Rasseln können hörbar sein, und das Röntgenbild des Brustkorbs kann erhöhte bronchovaskuläre Markierungen zeigen. Die Art und Geschwindigkeit des Auftretens sowie die Schwere dieser Anzeichen und Symptome hängen von der Qualität und Quantität der Exposition ab. Eine Erholung ist innerhalb von 1 bis 4 Wochen zu erwarten, wenn der Arbeitnehmer von einer weiteren Exposition entfernt wird.
Die Verwendung von Steroiden ist sehr nützlich, um der akuten Krankheit entgegenzuwirken. Seit über 30 Jahren wurden dem US-amerikanischen Beryllium-Fallregister keine neuen Fälle einer akuten Erkrankung gemeldet. Das Register, das 1952 von Harriet Hardy ins Leben gerufen wurde, enthält fast 1,000 Fallaufzeichnungen, darunter 212 akute Fälle. Fast alle davon traten in der Leuchtstofflampenindustrie auf. Vierundvierzig Probanden mit der akuten Erkrankung entwickelten anschließend eine chronische Erkrankung.
Chronische Berylliumkrankheit
Die chronische Berylliumkrankheit ist eine pulmonale und systemische granulomatöse Erkrankung, die durch Inhalation von Beryllium verursacht wird. Die Latenz der Krankheit kann 1 bis 30 Jahre betragen, am häufigsten tritt sie 10 bis 15 Jahre nach der ersten Exposition auf. Die chronische Berylliumkrankheit hat einen variablen Verlauf mit Exazerbationen und Remissionen in ihren klinischen Manifestationen. Die Krankheit ist jedoch in der Regel fortschreitend. Es gab einige Fälle mit Anomalien im Röntgenbild des Brustkorbs mit stabilem klinischen Verlauf und ohne signifikante Symptome.
Belastungsdyspnoe ist das häufigste Symptom der chronischen Berylliumkrankheit. Weitere Symptome sind Husten, Müdigkeit, Gewichtsverlust, Brustschmerzen und Arthralgien. Körperliche Befunde können völlig normal sein oder bibasiläre Knistern, Lymphadenopathie, Hautläsionen, Hepatosplenomegalie und Keulenbildung umfassen. Anzeichen einer pulmonalen Hypertonie können bei einer schweren, lang andauernden Erkrankung vorhanden sein.
Nierensteine und Hyperurikämie können bei einigen Patienten auftreten, und es gab seltene Berichte über eine Vergrößerung der Ohrspeicheldrüse und eine Beteiligung des Zentralnervensystems. Die klinischen Manifestationen der chronischen Berylliumkrankheit sind denen der Sarkoidose sehr ähnlich.
Röntgenologische Merkmale
Das Röntgenmuster bei chronischer Berylliumkrankheit ist unspezifisch und ähnelt dem, das bei Sarkoidose, idiopathischer Lungenfibrose, Tuberkulose, Mykosen und Staubkrankheit beobachtet werden kann (Abbildung 3). Früh im Krankheitsverlauf können die Filme körnige, knötchenförmige oder linienförmige Verdichtungen aufweisen. Diese Anomalien können mit oder ohne Fibrose zunehmen, abnehmen oder unverändert bleiben. Eine Beteiligung des Oberlappens ist häufig. Hilare Adenopathie, die bei etwa einem Drittel der Patienten beobachtet wird, ist normalerweise bilateral und wird von einer Fleckenbildung der Lungenfelder begleitet. Das Fehlen von Lungenveränderungen bei Vorliegen einer Adenopathie ist ein relativer, aber kein absoluter Differenzierungsgrund zugunsten der Sarkoidose gegenüber der chronischen Berylliumerkrankung. Einseitige Hilusadenopathie wurde berichtet, ist aber ziemlich selten.
Abbildung 3. Röntgenaufnahme des Brustkorbs eines Patienten mit chronischer Berylliumkrankheit, die diffuse fibronoduläre Infiltrate und prominente Hila zeigt
Das Röntgenbild korreliert nicht gut mit dem klinischen Zustand und spiegelt keine besonderen qualitativen oder quantitativen Aspekte der kausalen Exposition wider.
Lungenfunktionstests
Daten aus dem Beryllium Case Registry zeigen, dass bei der chronischen Beryllium-Erkrankung 3 Beeinträchtigungsmuster zu finden sind. Von 41 Patienten, die über einen Zeitraum von durchschnittlich 23 Jahren nach der ersten Beryllium-Exposition untersucht wurden, hatten 20 % einen restriktiven Defekt, 36 % einen interstitiellen Defekt (normale Lungenvolumina und Luftströmungsraten, aber reduzierte Diffusionskapazität für Kohlenmonoxid), 39 % hatte einen obstruktiven Defekt und 5 % waren normal. Das obstruktive Muster, das sowohl bei Rauchern als auch bei Nichtrauchern auftrat, war mit Granulomen in der peribronchialen Region assoziiert. Diese Studie zeigte, dass das Muster der Beeinträchtigung die Prognose beeinflusst. Patienten mit interstitiellen Defekten schnitten am besten ab, mit der geringsten Verschlechterung über einen Zeitraum von fünf Jahren. Patienten mit obstruktiven und restriktiven Defekten erlebten trotz Kortikosteroidtherapie eine Verschlechterung ihrer Beeinträchtigung.
Studien zur Lungenfunktion bei asymptomatischen Beryllium-Extraktionsarbeitern zeigten das Vorliegen einer leichten arteriellen Hypoxämie. Dies trat normalerweise innerhalb der ersten 10 Jahre der Exposition auf. Bei Arbeitern, die 20 Jahre oder länger Beryllium ausgesetzt waren, kam es zu einer Verringerung der forcierten Vitalkapazität (FVC) und des forcierten Exspirationsvolumens in einer Sekunde (FEV1). Diese Ergebnisse deuten darauf hin, dass die anfängliche leichte Hypoxämie auf die frühe Alveolitis zurückzuführen sein könnte und dass bei weiterer Exposition und im Zeitverlauf die Verringerung des FEV1 und FVC könnte Fibrose und Granulombildung darstellen.
Andere Labortests
Unspezifische anormale Labortests wurden bei chronischer Berylliumkrankheit berichtet und umfassen erhöhte Blutsenkungsgeschwindigkeit, Erythrozytose, erhöhte Gammaglobulinspiegel, Hyperurikämie und Hyperkalzämie.
Der Kveim-Hauttest ist bei der Berylliumkrankheit negativ, während er bei Sarkoidose positiv sein kann. Der Spiegel des Angiotensin-Converting-Enzyms (ACE) ist bei Beryllium-Krankheit normalerweise normal, kann aber bei 60 % oder mehr der Patienten mit aktiver Sarkoidose erhöht sein.
Diagnose
Die Diagnose einer chronischen Beryllium-Krankheit basierte viele Jahre lang auf den Kriterien, die durch das Beryllium Case Registry entwickelt wurden, darunter:
- eine Vorgeschichte mit signifikanter Berylliumexposition
- Anzeichen einer Erkrankung der unteren Atemwege
- abnorme Röntgenaufnahme des Brustkorbs mit interstitieller fibronodulärer Erkrankung
- abnormale Lungenfunktionstests mit verringerter Kohlenmonoxid-Diffusionskapazität (DLCO)
- pathologische Veränderungen im Zusammenhang mit einer Berylliumexposition in Lungen- oder Brustlymphknoten
- das Vorhandensein von Beryllium im Gewebe.
Vier der sechs Kriterien mussten erfüllt werden und hätten entweder (1) oder (6) enthalten sollen. Seit den 1980er Jahren haben Fortschritte in der Immunologie die Diagnose der Berylliumkrankheit ermöglicht, ohne dass Gewebeproben für die histologische Untersuchung oder Berylliumanalyse benötigt werden. Die Transformation von Lymphozyten im Blut als Reaktion auf eine Berylliumexposition (wie beim Lymphozytentransformationstest, LTT) oder von Lymphozyten aus bronchoalveolärer Lavage (BAL) wurde von Newman et al. (1989) als nützliche diagnostische Hilfsmittel bei der Diagnose einer Berylliumkrankheit bei exponierten Personen. Ihre Daten legen nahe, dass ein positiver Blut-LTT auf eine Sensibilisierung hinweist. Jüngste Daten zeigen jedoch, dass der Blut-LTT nicht gut mit einer Lungenerkrankung korreliert. Die BAL-Lymphozytentransformation korreliert viel besser mit anomaler Lungenfunktion und korreliert nicht gut mit gleichzeitigen Anomalien im Blut-LTT. Um also eine Berylliumkrankheit diagnostizieren zu können, benötigt man eine Kombination aus klinischen, radiologischen und Lungenfunktionsstörungen und einen positiven LTT im BAL. Ein positiver Blut-LTT allein ist nicht diagnostisch. Die Mikrosondenanalyse von kleinen Gewebeproben auf Beryllium ist eine weitere neuere Innovation, die bei der Diagnose von Krankheiten in kleinen Lungengewebeproben helfen könnte, die durch transbronchiale Lungenbiopsie gewonnen wurden.
Sarkoidose ist die Erkrankung, die der chronischen Berylliumkrankheit am ähnlichsten ist, und die Unterscheidung kann schwierig sein. Bisher ist bei der chronischen Berylliumerkrankung keine zystische Knochenerkrankung oder Beteiligung des Auges oder der Mandeln aufgetreten. Ebenso ist der Kveim-Test bei der Beryllium-Krankheit negativ. Hauttests zum Nachweis einer Berylliumsensibilisierung werden nicht empfohlen, da der Test selbst sensibilisierend ist, möglicherweise systemische Reaktionen bei sensibilisierten Personen auslösen kann und nicht an sich feststellt, dass die vorliegende Krankheit notwendigerweise mit Beryllium in Zusammenhang steht.
Ausgefeiltere immunologische Ansätze in der Differentialdiagnostik sollen in Zukunft eine bessere Abgrenzung zur Sarkoidose ermöglichen.
Prognose
Die Prognose der chronischen Berylliumkrankheit hat sich im Laufe der Jahre günstig verändert; Es wurde vermutet, dass die bei Beryllium-Arbeitern beobachteten längeren Verzögerungen des Beginns eine geringere Exposition oder eine geringere Beryllium-Körperbelastung widerspiegeln, was zu einem milderen klinischen Verlauf führt. Klinische Beweise sind, dass die Steroidtherapie, wenn sie angewendet wird, wenn eine messbare Behinderung zum ersten Mal auftritt, in angemessenen Dosen über einen ausreichend langen Zeitraum den klinischen Zustand vieler Patienten verbessert hat und es einigen von ihnen ermöglicht hat, wieder zu einer nützlichen Arbeit zurückzukehren. Es gibt keinen eindeutigen Beweis dafür, dass Steroide eine chronische Berylliumvergiftung geheilt haben.
Beryllium und Krebs
Bei Tieren ist experimentell verabreichtes Beryllium ein Karzinogen, das nach intravenöser Injektion bei Kaninchen osteogenetische Sarkome und nach Inhalation bei Ratten und Affen Lungenkrebs verursacht. Ob Beryllium ein menschliches Karzinogen sein könnte, ist umstritten. Einige epidemiologische Studien haben einen Zusammenhang nahegelegt, insbesondere nach einer akuten Berylliumerkrankung. Diese Feststellung wurde von anderen bestritten. Daraus lässt sich schlussfolgern, dass Beryllium bei Tieren krebserregend ist und beim Menschen möglicherweise ein Zusammenhang zwischen Lungenkrebs und Beryllium besteht, insbesondere bei Patienten mit akuter Erkrankung.
Sicherheits- und Gesundheitsmaßnahmen
Sicherheits- und Gesundheitsvorkehrungen müssen sowohl die Brandgefahr als auch die viel ernstere Toxizitätsgefahr abdecken.
Brandschutz
Es müssen Vorkehrungen getroffen werden, um mögliche Zündquellen wie Funken- oder Lichtbogenbildung elektrischer Geräte, Reibung usw. in der Nähe von fein verteiltem Berylliumpulver zu verhindern. Geräte, in denen dieses Pulver vorhanden war, sollten entleert und gereinigt werden, bevor Acetylen oder elektrische Schweißgeräte daran verwendet werden. Oxidfreies, ultrafeines Berylliumpulver, das unter Inertgas hergestellt wurde, kann sich an der Luft selbst entzünden.
Zum Löschen eines Berylliumbrandes sollte ein geeignetes Trockenpulver – kein Wasser – verwendet werden. Vollständige persönliche Schutzausrüstung, einschließlich Atemschutzausrüstung, sollte getragen werden, und Feuerwehrleute sollten danach baden und dafür sorgen, dass ihre Kleidung separat gewaschen wird.
Gesundheitsschutz
Berylliumprozesse müssen sorgfältig kontrolliert durchgeführt werden, um sowohl die Arbeiter als auch die allgemeine Bevölkerung zu schützen. Das Hauptrisiko besteht in Form von luftgetragener Kontamination, und der Prozess und die Anlage sollten so ausgelegt sein, dass so wenig Staub oder Rauch wie möglich entstehen. Nassverfahren sollten anstelle von Trockenverfahren verwendet werden, und die Inhaltsstoffe berylliumhaltiger Zubereitungen sollten als wässrige Suspensionen statt als Trockenpulver vereinheitlicht werden; Wenn möglich, sollte die Anlage als Gruppe separater geschlossener Einheiten konzipiert werden. Die zulässige Konzentration von Beryllium in der Atmosphäre ist so gering, dass auch bei Nassprozessen eine Einhausung angebracht werden muss, da sonst austretende Spritzer und Verschüttungen eintrocknen und der Staub in die Atmosphäre gelangen kann.
Arbeiten, bei denen Staub freigesetzt werden kann, sollten in Bereichen mit maximaler Einhausung durchgeführt werden, die den Erfordernissen der Manipulation entspricht. Einige Arbeiten werden in Gloveboxen durchgeführt, aber viele weitere werden in Gehäusen durchgeführt, die mit einer Absaugung ausgestattet sind, die derjenigen ähnelt, die in Chemikalienabzügen installiert ist. Bearbeitungsvorgänge können durch lokale Hochgeschwindigkeits-Abluftsysteme mit geringem Volumen oder durch Haubengehäuse mit Abluft belüftet werden.
Um die Wirksamkeit dieser Vorsichtsmaßnahmen zu überprüfen, sollte die Atmosphäre so überwacht werden, dass die tägliche durchschnittliche Exposition der Arbeitnehmer gegenüber einatembarem Beryllium berechnet werden kann. Der Arbeitsbereich sollte regelmäßig mit einem geeigneten Staubsauger oder einem feuchten Wischmopp gereinigt werden. Berylliumprozesse sollten von den anderen Vorgängen in der Fabrik getrennt werden.
Persönliche Schutzausrüstung sollte für Arbeiter bereitgestellt werden, die mit Berylliumprozessen beschäftigt sind. Wenn sie vollständig in Prozessen beschäftigt sind, die die Handhabung von Berylliumverbindungen beinhalten, oder in Prozessen, die mit der Gewinnung des Metalls aus dem Erz verbunden sind, sollte für einen vollständigen Wechsel der Kleidung gesorgt werden, damit die Arbeiter nicht in ihrer Kleidung nach Hause gehen war arbeiten. Es sollten Vorkehrungen für das sichere Waschen solcher Arbeitskleidung getroffen werden, und selbst Wäschereiarbeitern sollten Schutzanzüge zur Verfügung gestellt werden, um sicherzustellen, dass auch sie keiner Gefahr ausgesetzt sind. Diese Vorkehrungen sollten nicht den normalen Haushaltswäscheverfahren überlassen werden. Fälle von Berylliumvergiftung in den Familien von Arbeitern wurden Arbeitern zugeschrieben, die kontaminierte Kleidung mit nach Hause nahmen oder sie zu Hause trugen.
Ein arbeitsmedizinischer Standard von 2μg/m3, das 1949 von einem Komitee vorgeschlagen wurde, das unter der Schirmherrschaft der US-Atomenergiekommission tätig war, wird weiterhin weitgehend befolgt. Bestehende Interpretationen lassen in der Regel Schwankungen bis zu einer „Obergrenze“ von 5μg/m zu3 solange der zeitlich gewichtete Durchschnitt nicht überschritten wird. Zusätzlich eine „akzeptable maximale Spitzenkonzentration über der Höchstkonzentration für eine Acht-Stunden-Schicht“ von 25 μg/m3 bis 30 min ist ebenfalls zulässig. Diese Betriebswerte sind in der gegenwärtigen industriellen Praxis erreichbar, und es gibt keine Hinweise auf gesundheitsschädliche Erfahrungen bei Personen, die in einer so kontrollierten Umgebung arbeiten. Wegen einer möglichen Verbindung zwischen Beryllium und Lungenkrebs wurde vorgeschlagen, den zulässigen Grenzwert auf 1 μg/mXNUMX zu reduzieren3, aber in den Vereinigten Staaten wurden auf diesen Vorschlag keine offiziellen Maßnahmen ergriffen.
Die Bevölkerung, bei der das Risiko besteht, dass sich eine Berylliumkrankheit entwickelt, ist diejenige, die in irgendeiner Weise mit Beryllium bei seiner Gewinnung oder späteren Verwendung zu tun hat. Es wurden jedoch einige Fälle aus der „Nachbarschaft“ aus einer Entfernung von 1 bis 2 km von Beryllium-Gewinnungsanlagen gemeldet.
In einer Reihe von Ländern sind vor der Einstellung und regelmäßige ärztliche Untersuchungen von Arbeitnehmern, die Beryllium und seinen Verbindungen ausgesetzt sind, obligatorisch. Die empfohlene Bewertung umfasst einen jährlichen Atemfragebogen, eine Röntgenaufnahme des Brustkorbs und Lungenfunktionstests. Mit Fortschritten in der Immunologie könnte der LTT auch zu einer routinemäßigen Bewertung werden, obwohl derzeit nicht genügend Daten verfügbar sind, um seine routinemäßige Verwendung zu empfehlen. Bei Anzeichen einer Berylliumkrankheit ist es unklug, zuzulassen, dass ein Arbeiter Beryllium weiter ausgesetzt wird, selbst wenn der Arbeitsplatz die Grenzwertkriterien für die Berylliumkonzentration in der Luft erfüllt.
Behandlung
Der wichtigste Schritt in der Therapie ist die Vermeidung einer weiteren Exposition gegenüber Beryllium. Kortikosteroide sind die primäre Therapieform bei der chronischen Beryllium-Erkrankung. Kortikosteroide scheinen den Krankheitsverlauf günstig zu verändern, „heilen“ ihn aber nicht.
Kortikosteroide sollten täglich mit einer relativ hohen Dosis von Prednison von 0.5 bis 1 mg pro kg oder mehr begonnen und fortgesetzt werden, bis eine Besserung eintritt oder keine weitere Verschlechterung der klinischen oder Lungenfunktionstests auftritt. In der Regel dauert dies 4 bis 6 Wochen. Eine langsame Reduzierung der Steroide wird empfohlen, und eventuell ist eine Therapie an jedem zweiten Tag möglich. Die Steroidtherapie wird normalerweise zu einer lebenslangen Notwendigkeit.
Andere unterstützende Maßnahmen wie zusätzlicher Sauerstoff, Diuretika, Digitalis und Antibiotika (bei bestehender Infektion) sind je nach klinischem Zustand des Patienten indiziert. Wie bei jedem Patienten mit chronischer Atemwegserkrankung sollte auch eine Immunisierung gegen Influenza und Pneumokokken in Betracht gezogen werden.
Pneumokoniose: Definition
Der Ausdruck Pneumokoniose, aus dem Griechischen pneuma (Luft, Wind) und Konis (Staub) wurde 1867 in Deutschland von Zenker geprägt, um Veränderungen in der Lunge zu bezeichnen, die durch das Zurückhalten von eingeatmetem Staub verursacht werden. Allmählich wurde die Notwendigkeit deutlich, zwischen den Auswirkungen verschiedener Staubarten zu unterscheiden. Es musste zwischen mineralischen oder pflanzlichen Stäuben und deren mikrobiologischer Komponente unterschieden werden. Folglich verabschiedete die 1950 von der ILO in Sydney organisierte Dritte Internationale Expertenkonferenz für Pneumokoniose die folgende Definition: „Pneumokoniose ist eine diagnostizierbare Erkrankung der Lunge, die durch das Einatmen von Staub verursacht wird, wobei der Begriff „Staub“ so zu verstehen ist zu Partikeln in der festen Phase, aber ausgenommen lebende Organismen.“
Das Wort jedoch Gedächtnisverlust und Demenz (z.B. Alzheimer) erhöhen scheint ein gewisses Maß an gesundheitlicher Beeinträchtigung zu implizieren, was bei Pneumokoniosen, die nicht mit der Entwicklung von Lungenfibrose/-vernarbung zusammenhängen, möglicherweise nicht der Fall ist. Im Allgemeinen ist die Reaktion des Lungengewebes auf das Vorhandensein von Staub bei verschiedenen Stäuben unterschiedlich. Nicht-fibrogene Stäube rufen eine Gewebereaktion in der Lunge hervor, die durch eine minimale fibrotische Reaktion und das Fehlen einer Beeinträchtigung der Lungenfunktion gekennzeichnet ist. Solche Stäube, beispielsweise feinteilige Stäube aus Kaolinit, Titandioxid, Zinnoxid, Bariumsulfat und Eisenoxid, werden häufig als biologisch inert bezeichnet.
Fibrogener Staub wie Silica oder Asbest verursacht eine ausgeprägtere fibrogene Reaktion, die zu Narben im Lungengewebe und offensichtlichen Erkrankungen führt. Die Unterteilung von Stäuben in fibrogene und nicht-fibrogene Sorten ist keineswegs scharf, da es viele Mineralien gibt, insbesondere Silikate, die in ihrer Fähigkeit, fibrotische Läsionen in der Lunge zu erzeugen, mittelmäßig sind. Dennoch hat es sich für klinische Zwecke als nützlich erwiesen und spiegelt sich in der Klassifikation von Pneumokoniosen wider.
Auf der Vierten Internationalen Konferenz über Pneumokoniose, Bukarest, 1971, wurde eine neue Definition von Pneumokoniose angenommen: „Pneumokoniose ist die Ansammlung von Staub in der Lunge und die Gewebereaktionen auf ihr Vorhandensein. Im Sinne dieser Definition ist „Staub“ ein Aerosol, das aus festen unbelebten Partikeln besteht.“
Um Missverständnisse zu vermeiden, wird der Ausdruck nicht neoplastisch wird manchmal den Worten „Gewebereaktion“ hinzugefügt.
Die Arbeitsgruppe auf der Konferenz gab die folgende umfassende Erklärung ab:
Die Definition von Pneumokoniose
Bereits 1950 wurde auf der 3. Internationalen Pneumokoniose-Expertenkonferenz eine Definition der Pneumokoniose aufgestellt, die bis heute verwendet wird. In der Zwischenzeit hat die Entwicklung neuer Technologien zu mehr Berufsrisiken geführt, insbesondere im Zusammenhang mit dem Einatmen von Schadstoffen in der Luft. Zunehmende Kenntnisse auf dem Gebiet der Arbeitsmedizin haben die Erkennung neuer berufsbedingter Lungenkrankheiten ermöglicht, aber auch die Notwendigkeit aufgezeigt, die 1950 festgelegte Definition der Pneumokoniose zu überprüfen. Die IAO veranlasste daher die Einberufung einer Arbeitsgruppe im Rahmen der IV. Internationalen Pneumokoniose-Konferenz, um die Frage nach der Definition der Pneumokoniose zu untersuchen. Die Arbeitsgruppe führte eine allgemeine Diskussion zu diesem Thema und prüfte eine Reihe von Vorschlägen, die von ihren Mitgliedern eingereicht wurden. Schließlich verabschiedete er eine neue Definition der Pneumokoniose, die zusammen mit einem Kommentar erstellt wurde. Dieser Text ist unten wiedergegeben.
In den letzten Jahren hat eine Reihe von Ländern aus sozioökonomischen Gründen Erkrankungen, die offensichtlich keine Pneumokoniose, aber dennoch berufsbedingte Lungenerkrankungen sind, unter Pneumokoniose zusammengefasst. Unter dem Begriff „Krankheit“ sind aus präventiven Gründen die frühesten Manifestationen zu verstehen, die nicht notwendigerweise eine Behinderung oder eine Lebensverkürzung bedeuten. Daher hat sich die Arbeitsgruppe vorgenommen, Pneumokoniose als Ansammlung von Staub in der Lunge und die Gewebereaktionen darauf neu zu definieren. Im Sinne dieser Definition soll „Staub“ ein Aerosol sein, das aus festen unbelebten Partikeln besteht. Aus pathologischer Sicht kann die Pneumokoniose der Einfachheit halber in kollagene und nicht kollagene Formen unterteilt werden. Eine nicht kollagene Pneumokoniose wird durch einen nicht fibrogenen Staub verursacht und hat folgende Merkmale:
- die Alveolararchitektur bleibt intakt
- die stromale Reaktion ist minimal und besteht hauptsächlich aus Retikulinfasern
- die Staubreaktion ist potenziell reversibel.
Beispiele für nicht-kollagene Pneumokoniose sind solche, die durch reine Stäube von Zinnoxid (Stannose) und Bariumsulfat (Barytose) verursacht werden.
Die kollagene Pneumokoniose ist gekennzeichnet durch:
- dauerhafte Veränderung oder Zerstörung der Alveolararchitektur
- kollagene stromale Reaktion von mittlerem bis maximalem Ausmaß und
- dauerhafte Vernarbung der Lunge.
Eine solche kollagene Pneumokoniose kann durch fibrogene Stäube oder durch eine veränderte Gewebereaktion auf einen nicht fibrogenen Staub verursacht werden.
Beispiele für durch fibrogene Stäube verursachte kollagene Pneumokoniose sind Silikose und Asbestose, wohingegen die komplizierte Pneumokoniose der Kohlenarbeiter oder progressive massive Fibrose (PMF) eine veränderte Gewebereaktion auf einen relativ nicht fibrogenen Staub ist. In der Praxis ist die Unterscheidung zwischen kollagener und nicht kollagener Pneumokoniose schwierig. Fortgesetzter Kontakt mit demselben Staub, wie z. B. Kohlenstaub, kann zu einem Übergang von einer nicht-kollagenen in eine kollagene Form führen. Darüber hinaus wird die Exposition gegenüber einem einzelnen Staub jetzt immer seltener, und die Exposition gegenüber gemischten Stäuben mit unterschiedlichem fibrogenem Potenzial kann zu einer Pneumokoniose führen, die von nicht-kollagenen bis zu kollagenen Formen reichen kann. Daneben gibt es berufsbedingte chronische Lungenerkrankungen, die zwar durch das Einatmen von Staub entstehen, aber von der Pneumokoniose ausgeschlossen sind, da eine Anreicherung der Partikel in der Lunge nicht bekannt ist. Die folgenden sind Beispiele für potenziell behindernde chronische Lungenerkrankungen am Arbeitsplatz: Byssinose, Berylliose, Bauernlunge und verwandte Krankheiten. Sie haben einen gemeinsamen Nenner, nämlich, dass die ätiologische Komponente von Staub das Lungen- oder Bronchialgewebe sensibilisiert hat, so dass, wenn das Lungengewebe reagiert, die Entzündung dazu neigt, granulomatös zu sein, und wenn das Bronchialgewebe reagiert, es wahrscheinlich zu einer Bronchialkonstriktion kommt. Expositionen gegenüber gesundheitsschädlichen eingeatmeten Stoffen in bestimmten Branchen sind mit einem erhöhten Sterblichkeitsrisiko durch Atemwegskarzinome verbunden. Beispiele für solche Materialien sind radioaktive Erze, Asbest und Chromate.
Angenommen auf der IV. Internationalen Konferenz der IAO über Pneumokoniose. Bukarest, 1971.
Internationale ILO-Klassifikation von Röntgenbildern von Pneumokoniosen
Trotz aller nationalen und internationalen Anstrengungen zu ihrer Prävention sind Pneumokoniosen sowohl in Industrie- als auch in Entwicklungsländern immer noch stark verbreitet und für die Behinderung und Beeinträchtigung vieler Arbeitnehmer verantwortlich. Aus diesem Grund setzen das Internationale Arbeitsamt (ILO), die Weltgesundheitsorganisation (WHO) und viele nationale Arbeitsschutzinstitute ihren Kampf gegen diese Krankheiten fort und schlagen nachhaltige Präventionsprogramme vor. So haben die ILO, die WHO und das US-amerikanische National Institute for Occupational Safety and Health (NIOSH) in ihren Programmen vorgeschlagen, gemeinsam an einem weltweiten Kampf gegen die Silikose zu arbeiten. Ein Teil dieses Programms basiert auf medizinischer Überwachung, die das Lesen von Thorax-Röntgenaufnahmen zur Unterstützung der Diagnose dieser Pneumokoniose umfasst. Dies ist ein Beispiel, das erklärt, warum die IAO in Zusammenarbeit mit vielen Experten eine Klassifikation von Pneumokoniosen-Röntgenbildern entwickelt und laufend aktualisiert hat, die ein Mittel zur systematischen Erfassung der durch das Einatmen von Staub hervorgerufenen radiologischen Anomalien im Brustkorb bietet. Das Schema dient der Klassifizierung des Erscheinungsbildes von posterio-anterioren Thorax-Röntgenaufnahmen.
Ziel der Klassifikation ist es, die röntgenologischen Auffälligkeiten von Pneumokoniosen auf einfache, reproduzierbare Weise zu kodifizieren. Die Klassifikation definiert weder pathologische Entitäten noch berücksichtigt sie die Arbeitsfähigkeit. Die Einstufung impliziert weder gesetzliche Definitionen von Pneumokoniose für Entschädigungszwecke noch eine Höhe, ab der eine Entschädigung zu zahlen ist. Dennoch hat sich herausgestellt, dass die Klassifizierung breitere Anwendungsmöglichkeiten hat als erwartet. Es wird heute international umfassend für die epidemiologische Forschung, für die Überwachung dieser Industrieberufe und für klinische Zwecke eingesetzt. Die Verwendung des Schemas kann zu einer besseren internationalen Vergleichbarkeit der Pneumokoniose-Statistiken führen. Es wird auch verwendet, um einen Teil der Informationen, die für die Beurteilung der Entschädigung benötigt werden, systematisch zu beschreiben und aufzuzeichnen.
Die wichtigste Voraussetzung für die Anwendung dieses Klassifikationssystems mit vollem Wert aus wissenschaftlicher und ethischer Sicht ist es, die zu klassifizierenden Filme jederzeit unter systematischer Bezugnahme auf die 22 Standardfilme zu lesen, die in der Internationalen Klassifikationsnorm der ILO enthalten sind Filme. Wenn der Leser versucht, einen Film zu klassifizieren, ohne sich auf einen der Standardfilme zu beziehen, sollte das Lesen gemäß der Internationalen Klassifikation von Röntgenbildern der ILO nicht erwähnt werden. Die Möglichkeit, durch Über- oder Unterablesung von der Klassifikation abzuweichen, ist so riskant, dass seine oder ihre Lesung zumindest nicht für die epidemiologische Forschung oder die internationale Vergleichbarkeit von Pneumokoniose-Statistiken verwendet werden sollte.
Die erste Klassifikation wurde für Silikose auf der ersten internationalen Expertenkonferenz für Pneumokoniose vorgeschlagen, die 1930 in Johannesburg stattfand. Sie kombinierte sowohl röntgenologische Erscheinungen als auch Beeinträchtigung der Lungenfunktion. 1958 wurde eine neue, rein auf röntgenologischen Veränderungen basierende Klassifikation eingeführt (Genfer Klassifikation 1958). Seitdem wurde es mehrmals überarbeitet, zuletzt 1980, immer mit dem Ziel, verbesserte Versionen bereitzustellen, die umfassend für klinische und epidemiologische Zwecke verwendet werden können. Jede neue Version der von der ILO geförderten Klassifikation hat Modifikationen und Änderungen mit sich gebracht, die auf internationalen Erfahrungen basieren, die bei der Verwendung früherer Klassifikationen gewonnen wurden.
Um klare Anweisungen für die Verwendung der Klassifikation zu geben, veröffentlichte die ILO 1970 eine Veröffentlichung mit dem Titel Internationale Klassifikation von Röntgenbildern von Pneumokoniosen/1968 in der Reihe Arbeitsschutz und Gesundheitsschutz (Nr. 22). Diese Veröffentlichung wurde 1972 überarbeitet als ILO U/C Internationale Klassifikation der Röntgenbilder von Pneumokoniosen/1971 und wieder 1980 als Richtlinien für die Verwendung der Internationalen ILO-Klassifikation von Pneumokoniosen-Röntgenaufnahmen, überarbeitete Ausgabe 1980. Die Beschreibung der Standard-Röntgenbilder ist in Tabelle 1 angegeben.
Tabelle 1. Beschreibung von Standardröntgenbildern
| 1980 Standard-Röntgenbilder zeigen | Kleine Trübungen | Pleuraverdickung | ||||||||||
| Brustwand | ||||||||||||
| Technische Qualität | Fülle | Formgröße | Umfang | Große Trübungen | Umschrieben (Plaketten) | Diffus | Membran | Obliteration des kostophrenischen Winkels | Pleuraverkalkung | Symbole | Ihre Nachricht | |
| 0/0 (Beispiel 1) | 1 | 0/0 | - | - | Nein | Nein | Nein | Nein | Nein | Nein | Andere | Das Gefäßmuster ist gut dargestellt |
| 0/0 (Beispiel 2) | 1 | 0/0 | - | - | Nein | Nein | Nein | Nein | Nein | Nein | Andere | Zeigt auch Gefäßmuster, aber nicht so deutlich wie Beispiel 1 |
| 1/1; p/p | 1 | 1/1 | p/p | R L x x x x x x | A | Nein | Nein | Nein | Nein | Nein | Rp. | Rheumatoide Pneumokoniose in der linken unteren Zone. Kleine Trübungen sind in allen Zonen vorhanden, aber die Fülle in der rechten oberen Zone ist typisch (manche würden sagen, etwas stärker als) als Kategorie 1/1 klassifizierbar |
| 2/2; p/p | 2 | 2/2 | p/p | R L x x x x x x | Nein | Nein | Nein | Nein | Nein | Nein | Pi; tb. | Qualitätsmangel: Röntgenbild ist zu hell |
| 3/3; p/p | 1 | 3/3 | p/p | R L x x x x x x | Nein | Nein | Nein | Nein | Ja R L x – | Nein | Axt. | Andere |
| 1/1; q/q | 1 | 1/1 | q / q | R L x x x x – – | Nein | Nein | Nein | Nein | Nein | Nein | Andere | Illustriert Fülle 1/1 besser als Form oder Größe |
| 2/2; q/q | 1 | 2/2 | q / q | R L x x x x x x | Nein | Nein | Ja R L x x Breite: a a Umfang: 1 1 | Nein | Ja R L x x | Nein | Andere | Andere |
| 3/3; q/q | 2 | 3/3 | q / q | R L x x x x x x | Nein | Nein | Nein | Nein | Nein | Nein | Pi. | Qualitätsmängel: schlechte Definition von Pleura und geschnittenen Basalwinkeln |
| 1/1; r/r | 2 | 1/1 | j / j | R L x x x x – – | Nein | Nein | Nein | Nein | Ja R L – x | Nein | Andere | Qualitätsmängel: Objektbewegung. Die Fülle kleiner Trübungen ist in der rechten Lunge ausgeprägter |
| 2/2; r/r | 2 | 2/2 | j / j | R L x x x x x x | Nein | Nein | Nein | Nein | Nein | Nein | Andere | Qualitätsmängel: Röntgenaufnahme zu hell und Kontrast zu hoch. Der Herzschatten ist leicht nach links verschoben |
| 3/3; r/r | 1 | 3/3 | j / j | R L x x x x x x | Nein | Nein | Nein | Nein | Nein | Nein | Axt; ich h. | Andere |
| 1/1; s/t | 2 | 1/1 | s / t | R L x – x x x x | Nein | Nein | Nein | Nein | Nein | Nein | beim | Qualitätsmangel: geschnittene Böden. Kerley-Linien in der unteren rechten Zone |
| 2/2; s/s | 2 | 2/2 | s / s | R L – – x x x x | Nein | Nein | Nein | Nein | Nein | Nein | in. | Qualitätsmangel: Verziehen der Böden durch Schrumpfen. Emphysem in den oberen Zonen |
| 3/3; s/s | 2 | 3/3 | s / s | R L x x x x x x | Nein | Nein | Ja R L x x Breite: a a Ausdehnung: 3 3 | Nein | Nein | Nein | ho; ich h; Pi. | Qualitätsmangel: Röntgenbild ist zu hell. Das Aussehen der Wabenlunge ist nicht ausgeprägt |
| 1/1; t/t Auslöschung des kostophrenischen Winkels | 1 | 1/1 | t / t | R L – – x x x x | Nein | Nein | Ja R L x x Breite: a a Ausdehnung: 2 2 | Nein | Ja R L x – | Ja R L – x Umfang: 2 | Andere | Dieses Röntgenbild definiert die untere Grenze für die Obliteration des costophrenischen Winkels. Beachten Sie die Schrumpfung in den unteren Lungenfeldern |
| 2/2; t/t | 1 | 2/2 | t / t | R L x x x x x x | Nein | Nein | Ja R L x x Breite: a a Umfang: 1 1 | Nein | Nein | Nein | ich h. | An den Spitzen der Lunge ist eine Pleuraverdickung vorhanden |
| 3/3; t/t | 1 | 3/3 | t / t | R L x x x x x x | Nein | Nein | Nein | Nein | Nein | Nein | hallo; ho; Ich würde; ich h; tb. | Andere |
| 1/1; u/u 2/2; u/u 3/3; u/u | - | - | - | - | - | - | - | - | - | - | - | Dieses Komposit-Röntgenbild veranschaulicht die mittleren Kategorien der Fülle kleiner Trübungen, die nach Form und Größe als u/u klassifiziert werden können. |
| A | 2 | 2/2 | p/q | R L x x x x x x | A | Nein | Nein | Nein | Nein | Nein | Nein | Qualitätsmängel: Das Röntgenbild ist zu hell und die Pleuradefinition ist schlecht |
| B | 1 | 1/2 | p/q | R L x x x x x x | B | Nein | Nein | Nein | Nein | Nein | Axt; co. | Die Definition von Pleura ist etwas unvollkommen |
| C | 1 | 2/1 | q/t | R L x x x x x x | C | Nein | Nein | Nein | Nein | Nein | bu; di; em; es; hallo; ich h. | Die kleinen Trübungen sind aufgrund des Vorhandenseins der großen Trübungen schwierig zu klassifizieren. Beachten Sie die Auslöschung des linken costophrenischen Winkels. Dies ist nicht klassifizierbar, da es nicht die untere Grenze erreicht, die durch das Standard-Röntgenbild 1/1 definiert ist; t/t |
| Pleuraverdickung (umschrieben) | - | - | - | - | - | Ja | Nein | Nein | Nein | Nein | Die sichtbare Pleuraverdickung ist von unbestimmter Breite und Ausdehnung 2 | |
| Pleuraverdickung (diffus) | - | - | - | - | - | Nein | Ja | Nein | Nein | Ja | Die im Profil vorhandene Pleuraverdickung hat die Breite a und die Ausdehnung 2. Nicht assoziierte kleine Verkalkungen | |
| Pleuraverdickung (Verkalkung) des Zwerchfells | - | - | - | - | - | Nein | Nein | Ja | Nein | Ja | Umschriebene, verkalkte Pleuraverdickung der Ausdehnung 2 | |
| Pleuraverdickung (Verkalkung) der Brustwand | - | - | - | - | - | Ja | Nein | Nein | Nein | Ja | Verkalkte und nicht verkalkte Pleuraverdickung auf der Vorderseite vorhanden, von unbestimmter Breite und Ausdehnung 2 | |
IAO-Klassifizierung 1980
Die Überarbeitung von 1980 wurde von der ILO in Zusammenarbeit mit der Kommission der Europäischen Gemeinschaften, NIOSH und dem American College of Radiology durchgeführt. Die Zusammenfassung der Klassifikation ist in Tabelle 2 angegeben. Sie behielt das Prinzip früherer Klassifikationen (1968 und 1971) bei.
Tabelle 2. ILO 1980 Internationale Klassifikation von Röntgenbildern von Pneumokoniose: Zusammenfassung der Einzelheiten der Klassifikation
| Eigenschaften | Codes | Definitionen | |
| Technische Qualität | |||
| 1 | Gut. | ||
| 2 | Akzeptabel, ohne technischen Defekt, der die Klassifizierung des Pneumokoniose-Röntgenbildes beeinträchtigen könnte. | ||
| 3 | Schlecht, mit einigen technischen Defekten, aber für Klassifizierungszwecke noch akzeptabel. | ||
| 4 | Inakzeptabel. | ||
| Parenchymanomalien | |||
| Kleine Trübungen | Fülle | Die Kategorie der Streuung basiert auf der Beurteilung der Konzentration von Trübungen im Vergleich zu Standard-Röntgenbildern. | |
| 0/- 0/0 0/1 1/0 1/1 1/2 2/1 2/2 2/3 3/2 3/3 3/+ | Kategorie O – kleine Trübungen fehlen oder sind weniger ausgeprägt als die untere Grenze von Kategorie 1. Kategorien 1, 2 und 3 – zunehmende Fülle kleiner Trübungen, wie durch die entsprechenden Standard-Röntgenbilder definiert. | ||
| Umfang | RU RM RL LU LM LL | Die Zonen, in denen die Opazitäten zu sehen sind, werden aufgezeichnet. Der rechte (R) und der linke (L) Brustkorb sind beide in drei Zonen unterteilt – obere (U), mittlere (M) und untere (L). Die Kategorie der Streuung wird bestimmt, indem die Streuung als Ganzes über die betroffenen Bereiche der Lunge betrachtet und mit den Standard-Röntgenaufnahmen verglichen wird. | |
| Form und Größe | |||
| rund | p/p q/q r/r | Die Buchstaben p, q und r bezeichnen das Vorhandensein kleiner, abgerundeter Trübungen. Drei Größen werden durch das Aussehen auf Standard-Röntgenbildern definiert: p = Durchmesser bis zu etwa 1.5 mm q = Durchmesser über etwa 1.5 mm und bis zu etwa 3 mm r = Durchmesser über etwa 3 mm und bis zu etwa 10 mm | |
| Unregelmäßig | s/s t/t u/u | Die Buchstaben s, t und u bezeichnen das Vorhandensein kleiner, unregelmäßiger Trübungen. Drei Größen werden durch das Aussehen auf Standardröntgenbildern definiert: s = Breite bis zu etwa 1.5 mm t = Breite über etwa 1.5 mm und bis zu etwa 3 mm u = Breite über 3 mm und bis zu etwa 10 mm | |
| Kastenwagen/Passagier | p/s p/t p/up p/q p/r q/s q/t q/u q/p q/r r/s r/t r/u r/p r/q s/p s/q s/r s/t s/u t/p t/q t/r t/s t/ u u/p u/q u/r u/s u/t | Bei gemischten Formen (oder Größen) kleiner Opazitäten wird zuerst die vorherrschende Form und Größe aufgezeichnet. Das Vorhandensein einer erheblichen Anzahl einer anderen Form und Größe wird nach dem schrägen Strich aufgezeichnet. | |
| Große Trübungen | A B C | Die Kategorien werden in Bezug auf die Dimensionen der Trübungen definiert. Kategorie A – eine Trübung mit einem größten Durchmesser von mehr als etwa 10 mm bis einschließlich 50 mm oder mehrere Trübungen, die jeweils größer als etwa 10 mm sind und deren größter Durchmesser zusammen etwa 50 mm nicht überschreitet. Kategorie B – eine oder mehrere Opazitäten, die größer oder zahlreicher sind als die in Kategorie A, deren Gesamtfläche das Äquivalent der rechten oberen Zone nicht überschreitet. Kategorie C – eine oder mehrere Trübungen, deren Gesamtfläche das Äquivalent der rechten oberen Zone übersteigt. | |
| Pleuraanomalien | |||
| Pleuraverdickung | |||
| Brustwand | Typ | Es werden zwei Arten von Pleuraverdickungen der Brustwand unterschieden: umschrieben (Plaques) und diffus. Beide Typen können zusammen auftreten | |
| Site | RL | Die pleurale Verdickung der Brustwand wird getrennt für den rechten (R) und linken (L) Thorax aufgezeichnet. | |
| Breite | a b c | Bei Pleuraverdickung entlang der lateralen Brustwand wird die Messung der maximalen Breite von der inneren Linie der Brustwand bis zum inneren Rand des Schattens durchgeführt, der am schärfsten an der Parenchym-Pleura-Grenze zu sehen ist. Die maximale Breite tritt normalerweise am inneren Rand des Rippenschattens an seinem äußersten Punkt auf. a = maximale Breite bis etwa 5 mm b = maximale Breite über etwa 5 mm und bis etwa 10 mm c = maximale Breite über etwa 10 mm | |
| Im Angesicht | J N | Das Vorhandensein einer Pleuraverdickung von vorne gesehen wird aufgezeichnet, auch wenn sie auch im Profil zu sehen ist. Wenn die Pleuraverdickung nur frontal zu sehen ist, kann die Breite normalerweise nicht gemessen werden. | |
| Umfang | 1 2 3 | Das Ausmaß der Pleuraverdickung wird in Bezug auf die maximale Länge der Pleurabeteiligung oder als Summe der maximalen Längen definiert, unabhängig davon, ob sie im Profil oder von vorne gesehen werden. 1 = Gesamtlänge entspricht einem Viertel der Projektion der seitlichen Brustwand 2 = Gesamtlänge übersteigt ein Viertel, aber nicht die Hälfte der Projektion der seitlichen Brustwand 3 = Gesamtlänge übersteigt die Hälfte der Projektion der seitlichen Brustwand Wand | |
| Membran | Präsenz | J N | Eine Plaque, die das Zwerchfellfell betrifft, wird als vorhanden (Y) oder nicht vorhanden (N) aufgezeichnet, getrennt für den rechten (R) und linken (L) Thorax. |
| Site | RL | ||
| Obliteration des kostrophrenischen Winkels | Präsenz | J N | Das Vorhandensein (Y) oder Fehlen (N) einer Obliteration des costophrenischen Winkels wird getrennt von der Verdickung über anderen Bereichen für den rechten (R) und linken (L) Thorax aufgezeichnet. Die untere Grenze für diese Obliteration wird durch ein Standard-Röntgenbild definiert |
| Site | RL | Wenn die Verdickung die Brustwand hinaufreicht, sollten sowohl die Obliteration des costophrenischen Winkels als auch die Pleuraverdickung aufgezeichnet werden. | |
| Pleuraverkalkung | Site | Ort und Ausmaß der Pleuraverkalkung werden für beide Lungen getrennt erfasst und das Ausmaß dimensionell definiert. | |
| Brustwand | RL | ||
| Membran | RL | ||
| Andere | RL | „Andere“ umfasst Verkalkungen der mediastinalen und perikardialen Pleura. | |
| Umfang | 1 2 3 | 1 = ein Bereich verkalkter Pleura mit einem größten Durchmesser bis zu etwa 20 mm oder eine Anzahl solcher Bereiche, deren Summe der größten Durchmesser etwa 20 mm nicht überschreitet. 2 = ein Bereich verkalkter Pleura mit einem größten Durchmesser von mehr als etwa 20 mm und bis zu etwa 100 mm oder eine Anzahl solcher Bereiche, deren Summe der größten Durchmesser etwa 20 mm übersteigt, aber etwa 100 mm nicht überschreitet. 3 = ein Bereich verkalkter Pleura mit einem größten Durchmesser von mehr als etwa 100 mm oder eine Anzahl solcher Bereiche, deren Summe der größten Durchmesser etwa 100 mm übersteigt. | |
| Symbole | |||
| Es ist davon auszugehen, dass der Definition jedes der Symbole ein entsprechendes Wort oder ein entsprechender Satz vorangestellt ist, wie z. | |||
| ax | Koaleszenz kleiner pneumokoniotischer Trübungen | ||
| bu | Bulla(e) | ||
| ca | Krebs der Lunge oder Pleura | ||
| cn | Verkalkung in kleinen pneumokoniotischen Trübungen | ||
| co | Anomalie der Herzgröße oder -form | ||
| cp | Cor pulmonale | ||
| cv | Hohlraum | ||
| di | Deutliche Verzerrung der intrathorakalen Organe | ||
| ef | Erguss | ||
| em | Eindeutiges Emphysem | ||
| es | Eierschalenverkalkung von hilaren oder mediastinalen Lymphknoten | ||
| fr | Gebrochene Rippe(n) | ||
| hi | Vergrößerung von hilaren oder mediastinalen Lymphknoten | ||
| ho | Wabenlunge | ||
| id | Schlecht definiertes Diaphragma | ||
| ih | Schlecht definierter Herzumriss | ||
| kl | Septale (Kerley) Linien | ||
| od | Andere signifikante Anomalie | ||
| pi | Pleuraverdickung in der interlobären Fissur des Mediastinums | ||
| px | Pneumothorax | ||
| rp | Rheumatoide Pneumokoniose | ||
| tb | Tuberkulose | ||
| Ihre Nachricht | |||
| Präsenz | J N | Kommentare zur Klassifizierung des Röntgenbildes sollten notiert werden, insbesondere wenn angenommen wird, dass eine andere Ursache für einen Schatten verantwortlich ist, der von anderen als Folge einer Pneumokoniose angesehen werden könnte; auch um Röntgenaufnahmen zu identifizieren, bei denen die technische Qualität das Lesematerial beeinträchtigt haben könnte. | |
Die Klassifizierung basiert auf einer Reihe von Standard-Röntgenbildern, einem schriftlichen Text und einer Reihe von Notizen (OHS Nr. 22). Im Thorax-Röntgenbild sind keine pathognomonischen Merkmale einer Staubexposition zu erkennen. Das wesentliche Prinzip ist, dass alle Erscheinungen, die mit denen übereinstimmen, die in den Standard-Röntgenbildern und der Richtlinie für die Verwendung der Internationalen Klassifikation der ILO definiert und dargestellt sind, zu klassifizieren sind. Wenn der Leser der Meinung ist, dass irgendein Erscheinungsbild wahrscheinlich oder definitiv nicht mit Staub zusammenhängt, sollte das Röntgenbild nicht klassifiziert werden, aber es muss ein entsprechender Kommentar hinzugefügt werden. Die 22 Standard-Röntgenaufnahmen wurden nach internationalen Tests ausgewählt, um die Standards der mittleren Kategorien für die Fülle kleiner Trübungen zu veranschaulichen und Beispiele für die Standards der Kategorien A, B und C für große Trübungen zu geben. Pleuraanomalien (diffuse Pleuraverdickung, Plaques und Obliteration des costophrenischen Winkels) werden auch auf verschiedenen Röntgenbildern dargestellt.
Insbesondere die Diskussionen auf der Siebten Internationalen Pneumokonioses-Konferenz, die 1988 in Pittsburgh stattfand, zeigten, dass einige Teile der Klassifikation verbessert werden müssen, insbesondere diejenigen, die Pleuraveränderungen betreffen. Im November 1989 wurde von der ILO in Genf eine Diskussionsgruppensitzung zur Überarbeitung der Internationalen ILO-Klassifikation von Röntgenbildern von Pneumokoniosen einberufen. Die Experten machten den Vorschlag, dass die Kurzklassifikation keinen Vorteil bringt und gestrichen werden kann. In Bezug auf pleurale Anomalien stimmte die Gruppe darin überein, dass diese Klassifikation nun in drei Teile unterteilt wird: „Diffuse pleurale Verdickung“; „Pleuralplaques“; und „Obliteration des kostophrenischen Winkels“. Eine diffuse Pleuraverdickung kann in Brustwand und Zwerchfell unterteilt werden. Sie wurden anhand der sechs Zonen – obere, mittlere und untere, der rechten und linken Lunge – identifiziert. Wenn eine Pleuraverdickung umschrieben ist, könnte sie als Plaque identifiziert werden. Alle Plaques sollten in Zentimetern gemessen werden. Die Auslöschung des costophrenischen Winkels sollte systematisch notiert werden (ob vorhanden oder nicht). Es ist wichtig zu erkennen, ob der costophrenische Winkel sichtbar ist oder nicht. Dies liegt an seiner besonderen Bedeutung in Bezug auf die diffuse Verdickung der Pleura. Ob Plaketten klassifiziert sind oder nicht, sollte lediglich durch ein Symbol angezeigt werden. Die Abflachung des Zwerchfells sollte durch ein zusätzliches Symbol festgehalten werden, da es sich um ein sehr wichtiges Merkmal bei Asbestexposition handelt. Das Vorhandensein von Plaques sollte in diesen Feldern mit dem entsprechenden Symbol „c“ (verkalkt) oder „h“ (hyalin) eingetragen werden.
Eine vollständige Beschreibung der Klassifikation, einschließlich ihrer Anwendungen und Einschränkungen, findet sich in der Veröffentlichung (ILO 1980). Die Überarbeitung der Klassifizierung von Röntgenbildern ist ein kontinuierlicher Prozess der ILO, und eine überarbeitete Richtlinie sollte in naher Zukunft (1997-98) unter Berücksichtigung der Empfehlungen dieser Experten veröffentlicht werden.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."