Categorías Niños

14. Primeros Auxilios y Servicios Médicos de Emergencia (2)

14. Primeros Auxilios y Servicios Médicos de Emergencia
Editor del capítulo: Antonio J. Dajer
Índice del contenido
Mesas
Primeros auxilios
Antonio J. Dajer
Lesiones traumáticas en la cabeza
Fengsheng él
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Lesiones traumáticas en la cabeza
2. Escala de Coma de Glasgow

15. Protección y promoción de la salud (25)

15. Protección y promoción de la salud
Editores de capítulos: Jacqueline Messite y Leon J. Warshaw
Índice del contenido
Figuras y Tablas
Protección y promoción de la salud en el lugar de trabajo: una visión general
Leon J. Warshaw y Jacqueline Messite
Promoción de la salud en el lugar de trabajo
Jonathan E. Fielding
Promoción de la salud en el lugar de trabajo: Inglaterra
leon kreitzmann
Promoción de la salud en organizaciones pequeñas: la experiencia de EE. UU.
Sonia Muchnick-Baku y Leon J. Warshaw
Rol del Servicio de Salud del Empleado en los Programas Preventivos
John W. F. Cowell
Programas de mejora de la salud en Maclaren Industries, Inc.: un estudio de caso
Ian MF Arnold y Louis Damphousse
Rol del Servicio de Salud Laboral en los Programas de Prevención: Un Estudio de Caso
Wayne N. Burton
Promoción de la salud en el lugar de trabajo en Japón
Toshiteru Okubo
Evaluación de riesgos para la salud
leon j warshaw
Programas de entrenamiento físico y acondicionamiento físico: un activo organizacional
james corry
Programas de nutrición en el lugar de trabajo
Penny M. Kris-Etherton y John W. Farquhar
Control del tabaquismo en el lugar de trabajo
jon rudnick
Programas de control del tabaquismo en Merrill Lynch and Company, Inc.: un estudio de caso
kristan d goldfein
Prevención y control del cáncer
Peter Greenwald y Leon J. Warshaw
Examenes Preventivos de la Mujer
Patricia A. Última
Programa de mamografía en Marks and Spencer: un estudio de caso
Jillian Haslehurst
Estrategias en el lugar de trabajo para mejorar la salud materna e infantil: experiencias de empleadores estadounidenses
Maureen P. Corry y Ellen Cutler
Educación sobre el VIH / SIDA
Estilos BJ
Protección y Promoción de la Salud: Enfermedades Infecciosas
Guillermo J. Schneider
Protegiendo la Salud del Viajero
craig karpilow
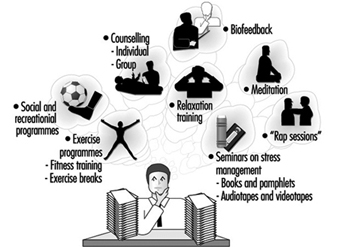
Programas de manejo del estrés
leon j warshaw
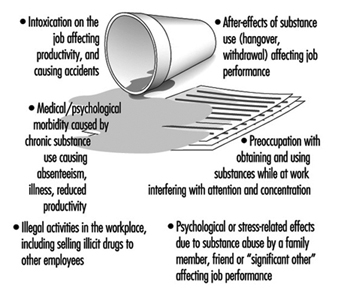
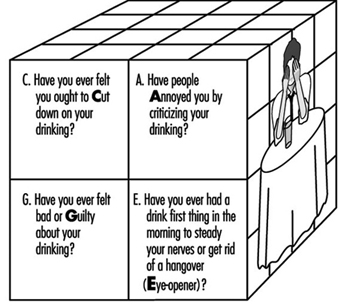
Abuso de alcohol y drogas
Sheila B. Blume
Programas de Asistencia al Empleado
Sheila H. Akabas
Salud en la Tercera Edad: Programas de Prejubilación
H. Beric Wright
Desplazamiento
Saul G. Gruner y Leon J. Warshaw
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Actividades relacionadas con la salud por tamaño de la fuerza laboral
2. Tasas de detección de cáncer de mama y de cuello uterino
3. Temas de los “Días Mundiales Sin Tabaco”
4. Detección de enfermedades neoplásicas
5. Beneficios del seguro de salud
6. Servicios prestados por el empleador
7. Sustancias capaces de producir dependencia
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

16. Servicios de Salud Ocupacional (16)

16. Servicios de Salud Ocupacional
Editores de capítulos: Igor A. Fedotov, Marianne Saux y Jorma Rantanen
Índice del contenido
Figuras y Tablas
Estándares, Principios y Enfoques en los Servicios de Salud Ocupacional
Jorma Rantanen e Igor A. Fedotov
Servicios y práctica de salud ocupacional
Georges H. Coppée
Inspección médica de los lugares de trabajo y de los trabajadores en Francia
Marianne Saux
Servicios de Salud Ocupacional en Pequeñas Empresas
Jorma Rantanen y Leon J. Warshaw
Seguro de Accidentes y Servicios de Salud Ocupacional en Alemania
Wilfried Coenen y Edith Perlebach
Servicios de Salud Ocupacional en los Estados Unidos: Introducción
Sharon L. Morris y Peter Orris
Agencias gubernamentales de salud ocupacional en los Estados Unidos
Sharon L. Morris y Linda Rosenstock
Servicios corporativos de salud ocupacional en los Estados Unidos: servicios prestados internamente
William B. Bunn y Robert J. McCunney
Contrato de Servicios de Salud Ocupacional en los Estados Unidos
centavo higgins
Actividades basadas en sindicatos en los Estados Unidos
Lamont Byrd
Servicios de salud ocupacional con base académica en los Estados Unidos
Decano B. Baker
Servicios de Salud Ocupacional en Japón
ken takahashi
Protección Laboral en la Federación Rusa: Ley y Práctica
Nikolái F. Izmerov e Igor A. Fedotov
La práctica del servicio de salud ocupacional en la República Popular China
zhi su
Seguridad y salud en el trabajo en la República Checa
Vladimir Bencko y Daniela Pelclová
Practicar la salud ocupacional en la India
TK Joshi
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Principios para la práctica de la salud ocupacional
2. Médicos con conocimientos especialistas en occ. medicina
3. Atención por servicios médicos del trabajo externos
4. Fuerza laboral sindicalizada de EE. UU.
5. Requisitos mínimos, sanidad vegetal
6. Exámenes periódicos de exposiciones al polvo.
7. Exámenes físicos de riesgos laborales
8. Resultados del monitoreo ambiental
9. Silicosis y exposición, mina de tungsteno Yiao Gang Xian
10. Silicosis en la empresa Ansham Steel
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.
Programas de control del tabaquismo en Merrill Lynch and Company, Inc.: un estudio de caso
En 1990, el gobierno de los Estados Unidos demostró un fuerte apoyo a los programas de promoción de la salud en el lugar de trabajo con la publicación de Las personas saludables 2000, exponiendo la Objetivos nacionales de promoción de la salud y prevención de enfermedades para el año 2000 (Servicio de Salud Pública de los Estados Unidos 1991). Uno de estos objetivos es aumentar el porcentaje de lugares de trabajo que ofrecen actividades de promoción de la salud de sus empleados para el año 2000, “preferiblemente como parte de un programa integral de promoción de la salud de los empleados” (Objetivo 8.6). Dos objetivos incluyen específicamente esfuerzos para prohibir o restringir severamente fumar en el trabajo aumentando el porcentaje de lugares de trabajo con una política formal sobre fumar (Objetivo 3.11) y promulgando leyes estatales integrales sobre aire interior limpio (Objetivo 3.12).
En respuesta a estos objetivos y al interés de los empleados, Merrill Lynch and Company, Inc. (en lo sucesivo, Merrill Lynch) lanzó el programa Wellness and You para empleados en las oficinas centrales de la ciudad de Nueva York y el estado de Nueva Jersey. Merrill Lynch es una empresa global de asesoramiento y gestión financiera con sede en los EE. UU., con una posición de liderazgo en empresas que atienden a clientes individuales, corporativos e institucionales. Los 42,000 empleados de Merrill Lynch en más de 30 países brindan servicios que incluyen suscripción, negociación y corretaje de valores; banca de inversión; negociación de divisas, materias primas y derivados; banca y préstamos; y venta de seguros y servicios de suscripción. La población de empleados es diversa en términos de origen étnico, nacionalidad, nivel educativo y nivel salarial. Casi la mitad de la población de empleados tiene su sede en el área metropolitana de la ciudad de Nueva York (incluye parte de Nueva Jersey) y en dos centros de servicio en Florida y Colorado.
Programa Bienestar y Usted de Merrill Lynch
El programa Bienestar y Usted tiene su sede en el Departamento de Servicios de Atención Médica y es administrado por un educador de salud con nivel de doctorado que depende del director médico. El personal principal de bienestar consiste en el gerente y un asistente de tiempo completo, y se complementa con médicos, enfermeras y consejeros de asistencia al empleado, así como consultores externos, según sea necesario.
En 1993, su año inicial, más de 9,000 empleados que representaban aproximadamente el 25% de la fuerza laboral participaron en una variedad de actividades de Bienestar y Usted, incluidas las siguientes:
- programas de autoayuda e información escrita, incluida la distribución de folletos sobre una diversidad de temas de salud y una guía de salud personal de Merrill Lynch diseñada para alentar a los empleados a hacerse las pruebas, las vacunas y la orientación que necesitan para mantenerse saludables
- Seminarios educativos y talleres sobre temas de amplio interés, como dejar de fumar, manejo del estrés, SIDA y enfermedad de Lyme.
- programas integrales de detección para identificar a los empleados en riesgo de enfermedades cardiovasculares, cáncer de piel y cáncer de mama. Estos programas fueron proporcionados por contratistas externos en las instalaciones de la empresa, ya sea en clínicas de servicios de salud o unidades de camionetas móviles.
- programas continuos, que incluyen ejercicio aeróbico en la cafetería de la empresa y clases de control de peso personal en las salas de conferencias de la empresa
- atención clínica, incluyendo vacunas contra la influenza, servicios de dermatología, exámenes periódicos de salud y consejería nutricional en las clínicas de los servicios de salud de los empleados.
En 1994, el programa se amplió para incluir un programa de detección ginecológica in situ que comprende pruebas de Papanicolaou y exámenes pélvicos y de mamas; y un programa mundial de asistencia médica de emergencia para ayudar a los empleados estadounidenses a encontrar un médico que hable inglés en cualquier parte del mundo. En 1995, los programas de bienestar se extenderán a las oficinas de servicio en Florida y Colorado y llegarán aproximadamente a la mitad de toda la fuerza laboral. La mayoría de los servicios se ofrecen a los empleados de forma gratuita o a un costo nominal.
Programas de control del tabaquismo en Merrill Lynch
Los programas contra el tabaquismo han ganado un lugar destacado en el campo del bienestar en el lugar de trabajo en los últimos años. En 1964, el Cirujano General de los EE. UU. identificó el tabaquismo como la única causa de la mayor parte de las enfermedades prevenibles y las muertes prematuras (Departamento de Salud, Educación y Bienestar de los EE. UU. 1964). Desde entonces, la investigación ha demostrado que el riesgo para la salud de la inhalación del humo del tabaco no se limita al fumador, sino que incluye a quienes inhalan el humo de segunda mano (Departamento de Salud y Servicios Humanos de EE. UU. 1991). En consecuencia, muchos empleadores están tomando medidas para limitar o reducir el consumo de tabaco por parte de los empleados debido a la preocupación por la salud de los empleados, así como por sus propios “resultados finales”. En Merrill Lynch, Wellness and You incluye tres tipos de iniciativas para dejar de fumar: (1) la distribución de material escrito, (2) programas para dejar de fumar y (3) políticas restrictivas para dejar de fumar.
materiales escritos
El programa de bienestar mantiene una amplia selección de materiales educativos de calidad para brindar información, asistencia y estímulo a los empleados para mejorar su salud. Los materiales de autoayuda, como folletos y cintas de audio diseñados para educar a los empleados sobre los efectos nocivos del tabaquismo y sobre los beneficios de dejar de fumar, están disponibles en las salas de espera de las clínicas de atención médica y a través del correo interno a pedido.
Los materiales escritos también se distribuyen en ferias de salud. A menudo, estas ferias de salud se patrocinan junto con iniciativas nacionales de salud para capitalizar la atención de los medios existentes. Por ejemplo, el tercer jueves de cada noviembre, la Sociedad Estadounidense del Cáncer patrocina el Great American Smokeout. Esta campaña nacional, diseñada para animar a los fumadores a dejar los cigarrillos durante 24 horas, es muy publicitada en todo Estados Unidos por la televisión, la radio y los periódicos. La idea es que si los fumadores pueden probarse a sí mismos que pueden dejar de fumar por un día, podrían dejar de fumar para siempre. En Smokeout de 1993, el 20.5% de los fumadores en los Estados Unidos (9.4 millones) dejaron de fumar o redujeron la cantidad de cigarrillos que fumaban por día; 8 millones de ellos informaron que seguían sin fumar o que reducían el hábito de fumar de uno a diez días después.
Cada año, los miembros del departamento médico de Merrill Lynch instalan cabinas para dejar de fumar el día del Great American Smokeout en las oficinas de sus casas. Los puestos están estacionados en lugares de alto tráfico (vestíbulos y cafeterías) y ofrecen literatura, "kits de supervivencia" (que contienen goma de mascar, palitos de canela y materiales de autoayuda) y tarjetas de compromiso para dejar de fumar para animar a los fumadores a dejar de fumar al menos por el dia.
Programas para dejar de fumar
Dado que ningún programa para dejar de fumar funciona para todos, a los empleados de Merrill Lynch se les ofrece una variedad de opciones. Estos incluyen materiales escritos de autoayuda ("kits para dejar de fumar"), programas grupales, cintas de audio, asesoramiento individual e intervención médica. Las intervenciones van desde la educación y la modificación clásica de la conducta hasta la hipnosis, la terapia de reemplazo de nicotina (p. ej., "el parche" y el chicle de nicotina), o una combinación. La mayoría de estos servicios están disponibles para los empleados de forma gratuita y algunos programas, como las intervenciones grupales, han sido subsidiados por el departamento de beneficios de la empresa.
Políticas de no fumar
Además de los esfuerzos para dejar de fumar dirigidos a individuos, las restricciones para fumar son cada vez más comunes en el lugar de trabajo. Muchas jurisdicciones en los Estados Unidos, incluidos los estados de Nueva York y Nueva Jersey, han promulgado leyes estrictas sobre fumar en el lugar de trabajo que, en su mayor parte, limitan el consumo de tabaco a las oficinas privadas. Está permitido fumar en las áreas comunes de trabajo y salas de conferencias, pero solo si todas y cada una de las personas presentes están de acuerdo en permitirlo. Los estatutos generalmente exigen que las preferencias de los no fumadores reciban prioridad incluso hasta el punto de prohibir fumar por completo. La figura 1 resume las reglamentaciones de la ciudad y el estado aplicables en la ciudad de Nueva York.
Figura 1. Resumen de las restricciones de la ciudad y el estado para fumar en Nueva York.
En muchas oficinas, Merrill Lynch ha implementado políticas sobre fumar que se extienden más allá de los requisitos legales. La mayoría de las cafeterías de las oficinas centrales en la ciudad de Nueva York y en Nueva Jersey están libres de humo. Además, se han implementado prohibiciones totales de fumar en algunos edificios de oficinas en Nueva Jersey y Florida, y en ciertas áreas de trabajo en la ciudad de Nueva York.
Parece haber poco debate sobre los efectos adversos para la salud de la exposición al tabaco. Sin embargo, se deben considerar otros temas al desarrollar una política corporativa sobre fumar. La figura 2 describe muchas de las razones por las que una empresa puede optar o no por restringir el consumo de tabaco más allá de los requisitos legales.
Figura 2. Razones a favor y en contra de la restricción de fumar en el lugar de trabajo.
Evaluación de programas y políticas para dejar de fumar
Dada la relativa juventud del programa Bienestar y Usted, aún no se ha realizado una evaluación formal para determinar el efecto de estos esfuerzos en la moral de los empleados o los hábitos de fumar. Sin embargo, algunos estudios sugieren que las restricciones para fumar en el lugar de trabajo son favorecidas por la mayoría de los empleados (Stave y Jackson 1991), dan como resultado una disminución del consumo de cigarrillos (Brigham et al. 1994; Baile et al. 1991; Woodruff et al. 1993), y efectivamente aumentar las tasas de abandono del hábito de fumar (Sorensen et al. 1991).
Prevención y control del cáncer
Se prevé que en la próxima década el cáncer se convertirá en la principal causa de muerte en muchos países desarrollados. Esto refleja no tanto un aumento en la incidencia del cáncer sino más bien una disminución en la mortalidad por enfermedades cardiovasculares, que en la actualidad encabezan las tablas de mortalidad. Al igual que su alta tasa de mortalidad, nos preocupa el espectro del cáncer como una enfermedad “temible”: asociada con un curso más o menos rápido de discapacidad y un alto grado de sufrimiento. Este cuadro un tanto temible se hace más fácil de contemplar por nuestro creciente conocimiento de cómo reducir el riesgo, por técnicas que permiten la detección temprana y por nuevos y poderosos logros en el campo de la terapia. Sin embargo, esto último puede estar asociado con costos físicos, emocionales y económicos tanto para los pacientes como para quienes se preocupan por ellos. Según el Instituto Nacional del Cáncer (NCI) de EE. UU., es posible una reducción significativa en las tasas de morbilidad y mortalidad por cáncer si se aplican de manera efectiva las recomendaciones actuales relacionadas con el consumo de tabaco, los cambios en la dieta, los controles ambientales, las pruebas de detección y los tratamientos más avanzados. .
Para el empleador, el cáncer presenta problemas significativos completamente aparte de la responsabilidad por un posible cáncer ocupacional. Los trabajadores con cáncer pueden tener una productividad reducida y un ausentismo recurrente debido tanto al cáncer en sí mismo como a los efectos secundarios de su tratamiento. Se perderán empleados valiosos debido a períodos prolongados de discapacidad y muerte prematura, lo que generará un costo considerable de reclutamiento y capacitación de reemplazos.
Hay un costo para el empleador incluso cuando es un cónyuge u otro dependiente en lugar del empleado sano el que desarrolla el cáncer. La carga del cuidado puede generar distracciones, fatiga y ausentismo que ponen a prueba la productividad del empleado, y los gastos médicos, a menudo considerables, aumentan el costo del seguro de salud patrocinado por el empleador. Es totalmente apropiado, por lo tanto, que la prevención del cáncer sea un enfoque principal de los programas de bienestar en el lugar de trabajo.
Prevención primaria
La prevención primaria implica evitar fumar y modificar otros factores del huésped que pueden influir en el desarrollo del cáncer, e identificar carcinógenos potenciales en el ambiente de trabajo y eliminar o al menos limitar la exposición de los trabajadores a ellos.
Control de exposiciones
Los cancerígenos potenciales y comprobados se identifican mediante investigaciones científicas básicas y estudios epidemiológicos de las poblaciones expuestas. Este último implica medidas de higiene industrial de la frecuencia, magnitud y duración de las exposiciones, junto con una vigilancia médica integral de los trabajadores expuestos, incluido el análisis de las causas de discapacidad y muerte. El control de las exposiciones implica la eliminación de estos carcinógenos potenciales del lugar de trabajo o, cuando eso no sea posible, minimizar la exposición a ellos. También implica el etiquetado adecuado de dichos materiales peligrosos y la educación continua de los trabajadores con respecto a su manipulación, contención y eliminación.
Tabaquismo y riesgo de cáncer
Aproximadamente un tercio de todas las muertes por cáncer y el 87% de todos los cánceres de pulmón en los EE. UU. son atribuibles al tabaquismo. El consumo de tabaco es también la principal causa de cánceres de laringe, cavidad oral y esófago y contribuye al desarrollo de cánceres de vejiga, páncreas, riñón y cuello uterino. Existe una clara relación dosis-respuesta entre el riesgo de cáncer de pulmón y el consumo diario de cigarrillos: quienes fuman más de 25 cigarrillos al día tienen un riesgo unas 20 veces mayor que el de los no fumadores.
Los expertos creen que la ingesta involuntaria del humo del tabaco emitido por los fumadores ("humo de tabaco ambiental") es un factor de riesgo importante para el cáncer de pulmón en los no fumadores. En enero de 1993, la Agencia de Protección Ambiental de EE. UU. (EPA) clasificó el humo del tabaco ambiental como un carcinógeno humano conocido que, estimó, es responsable de aproximadamente 3,000 muertes por cáncer de pulmón al año entre los no fumadores de EE. UU.
El informe del Cirujano General de EE. UU. de 1990 sobre los beneficios para la salud de dejar de fumar proporciona pruebas claras de que dejar de fumar a cualquier edad es beneficioso para la salud. Por ejemplo, cinco años después de dejar de fumar, los ex fumadores experimentan un menor riesgo de cáncer de pulmón; su riesgo, sin embargo, sigue siendo más alto que el de los no fumadores hasta por 25 años.
La eliminación de la exposición al tabaco a través de los programas para dejar de fumar patrocinados por el empleador/sindicatos y las políticas del lugar de trabajo que imponen un ambiente de trabajo libre de humo representan un elemento importante en la mayoría de los programas de bienestar en el lugar de trabajo.
Modificación de los factores del huésped
El cáncer es una aberración de la división y el crecimiento celular normales en la que ciertas células se dividen a un ritmo anormal y crecen de manera anormal, a veces migran a otras partes del cuerpo, afectan la forma y función de los órganos involucrados y, en última instancia, causan la muerte del organismo. Los avances biomédicos recientes y continuos están brindando un conocimiento cada vez mayor del proceso de carcinogénesis y están comenzando a identificar los factores genéticos, humorales, hormonales, dietéticos y de otro tipo que pueden acelerarlo o inhibirlo, lo que conduce a la investigación de intervenciones que tienen el potencial de identificar el proceso temprano. , proceso precanceroso y así ayudar a restaurar los patrones normales de crecimiento celular.
Factores genéticos
Los epidemiólogos continúan acumulando evidencia de variaciones familiares en la frecuencia de tipos particulares de cáncer. Estos datos han sido reforzados por biólogos moleculares que ya han identificado genes que parecen controlar los pasos en la división y el crecimiento celular. Cuando estos genes “supresores de tumores” son dañados por mutaciones que ocurren naturalmente o por los efectos de un carcinógeno ambiental, el proceso puede salirse de control y se inicia un cáncer.
Se han encontrado genes hereditarios en pacientes con cáncer y miembros de sus familias inmediatas. Un gen se ha asociado con un alto riesgo de cáncer de colon y cáncer de endometrio u ovario en mujeres; otra con alto riesgo de cáncer de mama y de ovario; y un tercero con una forma de melanoma maligno. Estos descubrimientos dieron lugar a un debate sobre las cuestiones éticas y sociológicas que rodean a las pruebas de ADN para identificar a las personas que portan estos genes con la implicación de que luego podrían ser excluidos de los trabajos que impliquen una posible exposición a carcinógenos reales o potenciales. Después de estudiar esta pregunta, el Consejo Asesor Nacional para la Investigación del Genoma Humano (1994), planteó cuestiones relacionadas con la confiabilidad de las pruebas, la efectividad actual de las posibles intervenciones terapéuticas y la probabilidad de discriminación genética contra aquellos que se encuentran en alto riesgo. , concluyó que “es prematuro ofrecer pruebas de ADN o detección de predisposición al cáncer fuera de un entorno de investigación cuidadosamente monitoreado”.
factores humorales
El valor de la prueba del antígeno prostático específico (PSA) como prueba de detección de rutina para el cáncer de próstata en hombres mayores no se ha demostrado científicamente en un ensayo clínico. Sin embargo, en algunos casos, se ofrece a los trabajadores varones, a veces como muestra de equidad de género para equilibrar la oferta de mamografías y pruebas de Papanicolaou cervical a las trabajadoras. Las clínicas que brindan exámenes periódicos de rutina están ofreciendo la prueba de PSA como un complemento y, a veces, incluso como un reemplazo del examen rectal digital tradicional, así como del examen de ultrasonido rectal recientemente introducido. Aunque su uso parece ser válido en hombres con anomalías o síntomas prostáticos, una reciente revisión multinacional concluye que la medición del PSA no debe ser un procedimiento de rutina en el cribado de poblaciones masculinas sanas (Adami, Baron y Rothman 1994).
Factores hormonales
La investigación ha implicado a las hormonas en la génesis de algunos tipos de cáncer y se han utilizado en el tratamiento de otros. Las hormonas, sin embargo, no parecen ser un elemento apropiado para enfatizar en los programas de promoción de la salud en el lugar de trabajo. Una posible excepción serían las advertencias sobre su riesgo cancerígeno potencial en ciertos casos al recomendar hormonas para el tratamiento de los síntomas de la menopausia y la prevención de la osteoporosis.
Factores dietéticos
Los investigadores han estimado que aproximadamente el 35% de toda la mortalidad por cáncer en los EE. UU. puede estar relacionada con la dieta. En 1988, el Informe del Cirujano General de EE. UU. sobre Nutrición y Salud indicó que los cánceres de pulmón, colon-recto, mama, próstata, estómago, ovario y vejiga pueden estar asociados con la dieta. Las investigaciones indican que ciertos factores dietéticos (grasas, fibra y micronutrientes como el betacaroteno, la vitamina A, la vitamina C, la vitamina E y el selenio) pueden influir en el riesgo de cáncer. La evidencia epidemiológica y experimental indica que la modulación de estos factores en la dieta puede reducir la aparición de algunos tipos de cáncer.
Grasa dietetica
Tanto en estudios epidemiológicos como de laboratorio, se han demostrado asociaciones entre el consumo excesivo de grasas en la dieta y el riesgo de varios tipos de cáncer, en particular cáncer de mama, colon y próstata. Los estudios correlacionales internacionales han demostrado una fuerte asociación entre la incidencia de cánceres en estos sitios y la ingesta total de grasas en la dieta, incluso después de ajustar la ingesta calórica total.
Además de la cantidad de grasa, el tipo de grasa consumida puede ser un factor de riesgo importante en el desarrollo del cáncer. Diferentes ácidos grasos pueden tener varias propiedades promotoras de tumores o inhibidoras de tumores específicas del sitio. La ingesta de grasas totales y grasas saturadas se ha asociado fuerte y positivamente con los cánceres de colon, próstata y mama posmenopáusicos; la ingesta de aceite vegetal poliinsaturado se ha asociado positivamente con los cánceres de mama y próstata posmenopáusicos, pero no con el cáncer de colon. Por el contrario, el consumo de ácidos grasos omega-3 altamente poliinsaturados que se encuentran en ciertos aceites de pescado puede no afectar o incluso disminuir el riesgo de cáncer de mama y de colon.
La fibra dietética
La evidencia epidemiológica sugiere que el riesgo de ciertos tipos de cáncer, particularmente cáncer de colon y de mama, puede reducirse mediante una mayor ingesta de fibra dietética y otros constituyentes dietéticos asociados con un alto consumo de verduras, frutas y granos integrales.
Los micronutrientes
Los estudios epidemiológicos generalmente muestran una relación inversa entre la incidencia del cáncer y la ingesta de alimentos ricos en varios nutrientes con propiedades antioxidantes, como el betacaroteno, la vitamina C (ácido ascórbico) y la vitamina E (alfa-tocoferol). Varios estudios han demostrado que la baja ingesta de frutas y verduras está asociada con un mayor riesgo de cáncer de pulmón. Las deficiencias de selenio y zinc también se han relacionado con un mayor riesgo de cáncer.
En una serie de estudios en los que se demostró que el uso de suplementos antioxidantes reduce la cantidad esperada de ataques cardíacos y accidentes cerebrovasculares graves, los datos sobre el cáncer fueron menos claros. Sin embargo, los resultados del ensayo clínico Alpha-Tocopherol, Beta-Carotene (ATBC) Lung Cancer Prevention, realizado por el NCI en colaboración con el Instituto Nacional de Salud Pública de Finlandia, indicaron que los suplementos de vitamina E y betacaroteno no previnieron el cáncer de pulmón . La suplementación con vitamina E también resultó en un 34 % menos de cánceres de próstata y un 16 % menos de cánceres colorrectales, pero los sujetos que tomaron betacaroteno tuvieron un 16 % más de cánceres de pulmón, lo que fue estadísticamente significativo, y tuvieron un poco más de casos de otros tipos de cáncer que los que tomaron vitamina E o el placebo. No hubo evidencia de que la combinación de vitamina E y betacaroteno fuera mejor o peor que cualquiera de los suplementos solos. Los investigadores aún no han determinado por qué se observó que los que tomaron betacaroteno en el estudio tenían más cánceres de pulmón. Estos resultados sugieren la posibilidad de que un compuesto o compuestos diferentes en los alimentos que tienen altos niveles de betacaroteno o vitamina E puedan ser responsables del efecto protector observado en los estudios epidemiológicos. Los investigadores también especularon que la duración de la suplementación puede haber sido demasiado corta para inhibir el desarrollo de cánceres en los fumadores a largo plazo. Los análisis adicionales del estudio ATBC, así como los resultados de otros ensayos en curso, ayudarán a resolver algunas de las preguntas que han surgido en este ensayo, en particular la cuestión de si las dosis altas de betacaroteno pueden ser perjudiciales para los fumadores.
Alcohol
El uso excesivo de bebidas alcohólicas se ha asociado con cáncer de recto, páncreas, mama e hígado. También hay pruebas sólidas que respaldan una asociación sinérgica del consumo de alcohol y tabaco con un mayor riesgo de cáncer de boca, faringe, esófago y laringe.
Recomendaciones dietéticas
Con base en la evidencia convincente de que la dieta está relacionada con el riesgo de cáncer, el NCI ha desarrollado pautas dietéticas que incluyen las siguientes recomendaciones:
- Reducir el consumo de grasas al 30% o menos de las calorías.
- Aumente la ingesta de fibra de 20 a 30 gramos por día, con un límite superior de 35 gramos.
- Incluya una variedad de verduras y frutas en la dieta diaria.
- Evitar la obesidad.
- Consuma bebidas alcohólicas con moderación, si es que lo hace.
- Minimice el consumo de alimentos curados con sal (envasados en sal), encurtidos en sal (remojados en salmuera) o ahumados (asociados con una mayor incidencia de cáncer de estómago y de esófago).
Estas pautas están destinadas a ser incorporadas a un régimen dietético general que pueda recomendarse para toda la población.
Las enfermedades infecciosas
Cada vez hay más conocimiento sobre la asociación de ciertos agentes infecciosos con varios tipos de cáncer: por ejemplo, el virus de la hepatitis B con el cáncer de hígado, el virus del papiloma humano con el cáncer de cuello uterino y el virus de Epstein-Barr con el linfoma de Burkitt. (La frecuencia del cáncer entre los pacientes con sida se atribuye a la inmunodeficiencia del paciente y no es un efecto carcinogénico directo del agente del VIH). Ahora está disponible una vacuna para la hepatitis B que, cuando se administra a los niños, en última instancia reducirá el riesgo de daño hepático. cáncer.
Prevención del cáncer en el lugar de trabajo
Para explorar el potencial del lugar de trabajo como escenario para la promoción de un amplio conjunto de conductas de prevención y control del cáncer, el NCI está patrocinando el Proyecto Working Well. Este proyecto está diseñado para determinar si las intervenciones en el lugar de trabajo para reducir el consumo de tabaco, lograr modificaciones dietéticas preventivas del cáncer, aumentar la prevalencia de detección y reducir la exposición ocupacional pueden desarrollarse e implementarse de manera rentable. Se inició en septiembre de 1989 en los siguientes cuatro centros de investigación en los Estados Unidos.
- Centro Oncológico MD Anderson, Houston, Texas
- Universidad de Florida, Gainesville, Florida
- Instituto del Cáncer Dana Farber, Boston, Massachusetts
- Hospital Miriam/Universidad Brown, Providence, Rhode Island
El proyecto involucra a aproximadamente 21,000 empleados en 114 sitios de trabajo diferentes en los Estados Unidos. La mayoría de los lugares de trabajo seleccionados se dedican predominantemente a la fabricación; otros tipos de lugares de trabajo en el proyecto incluyeron estaciones de bomberos e imprentas de periódicos. La reducción del consumo de tabaco y la modificación de la dieta fueron áreas de intervención incluidas en todos los sitios de trabajo; sin embargo, cada sitio maximizó o minimizó programas de intervención particulares o incluyó opciones adicionales para cumplir con las condiciones climáticas y socioeconómicas del área geográfica. Los centros en Florida y Texas, por ejemplo, incluyeron y enfatizaron la detección del cáncer de piel y el uso de protectores solares debido a la mayor exposición al sol en esas regiones geográficas. Los centros de Boston y Texas ofrecieron programas que enfatizaron la relación entre el cáncer y el consumo de tabaco. El centro de Florida mejoró la intervención de modificación de la dieta con suministros de frutas cítricas frescas, fácilmente disponibles en la industria agrícola y frutícola del estado. También se establecieron juntas de consumidores de empleados y gerencia en los lugares de trabajo del centro de Florida para trabajar con el servicio de alimentos y garantizar que las cafeterías ofrecieran selecciones de frutas y verduras frescas. Varios de los lugares de trabajo que participaron en el proyecto ofrecieron pequeños premios (certificados de regalo o almuerzos en la cafetería) por la participación continua en el proyecto o por lograr una meta deseada, como dejar de fumar. La reducción de la exposición a los riesgos laborales era de especial interés en aquellos lugares de trabajo donde prevalecían los equipos de escape de diesel, uso de solventes o radiación. Los programas basados en el lugar de trabajo incluyeron:
- actividades grupales para generar interés, como pruebas de sabor de varios alimentos
- actividades grupales dirigidas, como concursos para dejar de fumar
- demostraciones médicas/científicas, como
 pruebas, para verificar el efecto del tabaquismo en el sistema respiratorio
pruebas, para verificar el efecto del tabaquismo en el sistema respiratorio - seminarios sobre prácticas comerciales y desarrollo de políticas destinadas a reducir significativamente o eliminar la exposición ocupacional a materiales potencialmente o realmente peligrosos o tóxicos
- programas informáticos de autoayuda y autoevaluación sobre el riesgo y la prevención del cáncer
- manuales y clases de autoayuda para ayudar a reducir o eliminar el consumo de tabaco, lograr modificaciones en la dieta y aumentar las pruebas de detección del cáncer.
Educación sobre el cáncer
Los programas de educación sobre la salud en el lugar de trabajo deben incluir información sobre signos y síntomas que sugieran un cáncer temprano, por ejemplo, bultos, sangrado del recto y otros orificios, lesiones en la piel que no parecen sanar, junto con consejos para buscar una evaluación médica de inmediato. . Estos programas también pueden ofrecer instrucción, preferiblemente con práctica supervisada, en el autoexamen del seno.
La detección del cáncer
El cribado de lesiones precancerosas o cáncer precoz se lleva a cabo con vistas a su detección y eliminación lo antes posible. Educar a las personas sobre los primeros signos y síntomas del cáncer para que puedan buscar la atención de un médico es una parte importante de la detección.
La búsqueda de cáncer temprano debe incluirse en cada examen médico de rutina o periódico. Además, se pueden realizar exámenes de detección masivos para determinados tipos de cáncer en el lugar de trabajo o en un centro comunitario cercano al lugar de trabajo. Cualquier tamizaje aceptable y justificable de una población asintomática para el cáncer debe cumplir con los siguientes criterios:
- La enfermedad en cuestión debe representar una carga sustancial a nivel de salud pública y debe tener una fase prevalente, asintomática y no metastásica.
- La fase asintomática, no metastásica, debe ser reconocible.
- El procedimiento de cribado debe tener una especificidad, sensibilidad y valores predictivos razonables; debe ser de bajo riesgo y bajo costo, y ser aceptable tanto para el evaluador como para la persona que está siendo evaluada.
- La detección temprana seguida de un tratamiento apropiado debería ofrecer un potencial de curación sustancialmente mayor que el que existe en los casos en los que se retrasó el descubrimiento.
- El tratamiento de las lesiones detectadas mediante el cribado debería ofrecer mejores resultados medidos en morbilidad y mortalidad por causas específicas.
Los siguientes criterios adicionales son particularmente relevantes en el lugar de trabajo:
- Los empleados (y sus dependientes, cuando participen en el programa) deben ser informados del propósito, la naturaleza y los resultados potenciales de la evaluación, y se debe obtener un “consentimiento informado” formal.
- El programa de selección debe llevarse a cabo teniendo debidamente en cuenta la comodidad, la dignidad y la privacidad de las personas que consienten en ser examinadas y debe implicar una interferencia mínima con los arreglos de trabajo y los programas de producción.
- Los resultados de las pruebas de detección deben comunicarse de inmediato y en privado, con copias enviadas a los médicos personales designados por los trabajadores. El asesoramiento de profesionales de la salud capacitados debe estar disponible para aquellos que buscan aclaraciones sobre el informe de detección.
- Se debe informar a las personas evaluadas de la posibilidad de falsos negativos y advertirles que busquen una evaluación médica de cualquier signo o síntoma que se desarrolle poco después del ejercicio de detección.
- Debe existir una red de derivación preestablecida a la que puedan derivarse las personas con resultados positivos que no puedan o no deseen consultar a sus médicos personales.
- Los costos de los exámenes de confirmación necesarios y los costos del tratamiento deben estar cubiertos por un seguro de salud o ser asequibles.
- Debe existir un sistema de seguimiento preestablecido para garantizar que los informes positivos se confirmen rápidamente y se organicen las intervenciones adecuadas.
Un criterio final adicional es de fundamental importancia: el ejercicio de detección debe ser realizado por profesionales de la salud debidamente capacitados y acreditados que utilicen equipos de última generación y la interpretación y el análisis de los resultados deben ser de la mayor calidad y precisión posibles.
En 1989, el Grupo de trabajo de servicios preventivos de EE. UU., un panel de 20 expertos de la medicina y otros campos relacionados que se basa en cientos de "asesores" y otros de los Estados Unidos, Canadá y el Reino Unido, evaluó la eficacia de unas 169 intervenciones preventivas. Sus recomendaciones con respecto a la detección del cáncer se resumen en la tabla 1. Como reflejo de la actitud algo conservadora del Grupo de Trabajo y los criterios aplicados con rigurosidad, estas recomendaciones pueden diferir de las propuestas por otros grupos.
Tabla 1. Cribado de enfermedades neoplásicas
|
Tipos de cáncer |
Recomendaciones del Grupo de Trabajo de Servicios Preventivos de EE. UU.* |
|
Senos |
Todas las mujeres mayores de 40 años deben someterse a un examen clínico anual de las mamas. Se recomienda una mamografía cada uno o dos años para todas las mujeres a partir de los 50 años y hasta los 75 años, a menos que se haya detectado alguna patología. Puede ser prudente comenzar la mamografía a una edad más temprana para mujeres con alto riesgo de cáncer de mama. Aunque la enseñanza del autoexamen de mamas no se recomienda específicamente en este momento, no hay evidencia suficiente para recomendar ningún cambio en las prácticas actuales de autoexamen de mamas (es decir, aquellos que ahora lo enseñan deben continuar con la práctica). |
|
colorrectal |
No hay pruebas suficientes para recomendar a favor o en contra de la prueba de sangre oculta en heces o la sigmoidoscopia como pruebas de detección eficaces para el cáncer colorrectal en personas asintomáticas. Tampoco hay motivos suficientes para suspender esta forma de detección donde se practica actualmente o para negarla a las personas que la solicitan. Puede ser clínicamente prudente ofrecer pruebas de detección a personas de 50 años o más con factores de riesgo conocidos de cáncer colorrectal. |
|
Cervical |
Se recomienda la prueba de Papanicolaou (Pap) regular para todas las mujeres que son o han sido sexualmente activas. Las pruebas de Papanicolaou deben comenzar con el inicio de la actividad sexual y deben repetirse cada uno a tres años a discreción del médico. Se pueden suspender a los 65 años si los frotis anteriores han sido consistentemente normales. |
|
Próstata |
No hay pruebas suficientes para recomendar a favor o en contra del examen rectal digital de rutina como una prueba de detección eficaz para el cáncer de próstata en hombres asintomáticos. La ecografía transrectal y los marcadores tumorales séricos no se recomiendan para la detección de rutina en hombres asintomáticos. |
|
Pulmón |
No se recomienda el cribado de personas asintomáticas para el cáncer de pulmón mediante la realización de radiografías de tórax de rutina o citología de esputo. |
|
Piel |
Se recomienda la detección de rutina para el cáncer de piel para las personas con alto riesgo. Los médicos deben recomendar a todos los pacientes con mayor exposición al aire libre que usen preparaciones de protección solar y otras medidas para protegerse de los rayos ultravioleta. Actualmente no hay evidencia a favor o en contra de recomendar a los pacientes que se realicen un autoexamen de la piel. |
|
testicular |
Se recomienda la detección periódica de cáncer testicular mediante examen testicular para hombres con antecedentes de criptorquidia, orquidopexia o atrofia testicular. No hay evidencia de beneficio o daño clínico para recomendar a favor o en contra de la detección de rutina de otros hombres para el cáncer testicular. Actualmente no hay pruebas suficientes a favor o en contra de aconsejar a los pacientes que se realicen un autoexamen periódico de los testículos. |
|
Ovario |
No se recomienda la detección de cáncer de ovario en mujeres asintomáticas. Es prudente examinar los anexos cuando se realizan exámenes ginecológicos por otras razones. |
|
Pancreático |
No se recomienda la detección sistemática de cáncer de páncreas en personas asintomáticas. |
|
Oral |
No se recomienda la detección de rutina de personas asintomáticas para cáncer oral por parte de médicos de atención primaria. Se debe aconsejar a todos los pacientes que se sometan a exámenes dentales regulares, que suspendan el uso de todas las formas de tabaco y que limiten el consumo de alcohol. |
Fuente: Grupo de Trabajo de Servicios Preventivos 1989.
Detección de cáncer de mama
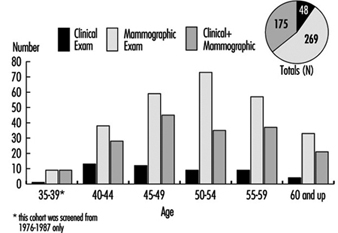
Existe un consenso general entre los expertos de que la detección con mamografía combinada con el examen clínico de las mamas cada uno o dos años salvará vidas entre las mujeres de 50 a 69 años, reduciendo las muertes por cáncer de mama en este grupo de edad hasta en un 30 %. Sin embargo, los expertos no han llegado a un acuerdo sobre el valor de la detección del cáncer de mama con mamografía para mujeres asintomáticas de 40 a 49 años de edad. El NCI recomienda que las mujeres en este grupo de edad se hagan la prueba cada uno o dos años y que las mujeres con mayor riesgo de cáncer de mama el cáncer debe consultar a un médico acerca de si debe comenzar la detección antes de los 40 años.
La población femenina en la mayoría de las organizaciones puede ser demasiado pequeña para garantizar la instalación de equipos de mamografía en el sitio. En consecuencia, la mayoría de los programas patrocinados por empleadores o sindicatos (o ambos) se basan en contratos con proveedores que traen unidades móviles al lugar de trabajo o en proveedores de la comunidad a quienes se remite a las empleadas participantes durante las horas de trabajo o en su tiempo libre. Al hacer tales arreglos, es esencial asegurarse de que el equipo cumpla con los estándares de seguridad y exposición a rayos X, como los promulgados por el American College of Radiology, y que la calidad de las películas y su interpretación sean satisfactorias. Además, es imperativo que se organice previamente un recurso de derivación para aquellas mujeres que requerirán una pequeña aspiración con aguja u otros procedimientos de diagnóstico de confirmación.
Detección de cáncer de cuello uterino
La evidencia científica sugiere fuertemente que la detección periódica con pruebas de Papanicolaou reducirá significativamente la mortalidad por cáncer de cuello uterino entre las mujeres sexualmente activas o que hayan cumplido los 18 años. La supervivencia parece estar directamente relacionada con la etapa de la enfermedad en el momento del diagnóstico. La detección temprana, mediante la citología cervical, es actualmente el único medio práctico para detectar el cáncer de cuello uterino en estadios localizados o premalignos. El riesgo de desarrollar cáncer de cuello uterino invasivo es de tres a diez veces mayor en mujeres que nunca se han hecho pruebas de detección que en aquellas que se han hecho pruebas de Papanicolaou cada dos o tres años.
De particular importancia para el costo de los programas de tamizaje en el lugar de trabajo es el hecho de que enfermeras debidamente capacitadas pueden obtener frotis de citología cervical de manera bastante eficiente y no requieren la participación de un médico. Quizás de mayor importancia es la calidad del laboratorio al que se envían para su interpretación.
Detección de cáncer colorrectal
En general, se acepta que la detección temprana de pólipos y cánceres colorrectales precancerosos mediante pruebas periódicas de sangre fecal, así como exámenes rectales digitales y sigmoidoscópicos, y su eliminación oportuna, reducirá la mortalidad por cáncer colorrectal entre las personas de 50 años o más. El examen se ha hecho menos incómodo y más fiable con la sustitución del sigmoidoscopio rígido por el instrumento de fibra óptica más largo y flexible. Sin embargo, sigue existiendo cierto desacuerdo en cuanto a qué pruebas se debe confiar y con qué frecuencia se deben aplicar.
Pros y contras de la detección
Existe un acuerdo general sobre el valor de la detección del cáncer en personas en riesgo debido a antecedentes familiares, aparición previa de cáncer o exposición conocida a carcinógenos potenciales. Pero parece haber preocupaciones justificables sobre la detección masiva de poblaciones sanas.
Los defensores de los exámenes de detección masivos para la detección del cáncer se guían por la premisa de que a la detección temprana le seguirán mejoras en la morbilidad y la mortalidad. Esto se ha demostrado en algunos casos, pero no siempre es así. Por ejemplo, aunque es posible detectar el cáncer de pulmón antes mediante el uso de radiografías de tórax y citología de esputo, esto no ha llevado a ninguna mejora en los resultados del tratamiento. De manera similar, se ha expresado la preocupación de que aumentar el tiempo de espera para el tratamiento de los cánceres prostáticos tempranos no solo puede no ser beneficioso sino que, de hecho, puede ser contraproducente en vista del período más largo de bienestar que disfrutan los pacientes cuyo tratamiento se retrasa.
En la planificación de programas de detección masiva, también se debe tener en cuenta el impacto en el bienestar y el bolsillo de los pacientes con falsos positivos. Por ejemplo, en varias series de casos, del 3 al 8% de las mujeres con exámenes de mama positivos se les realizaron biopsias innecesarias por tumores benignos; y en una experiencia con el análisis de sangre fecal para el cáncer colorrectal, casi un tercio de los evaluados fueron remitidos para una colonoscopia de diagnóstico y la mayoría de ellos arrojaron resultados negativos.
Está claro que se necesita investigación adicional. Para evaluar la eficacia de las pruebas de detección, el NCI ha lanzado un importante estudio, los Ensayos de detección de cáncer de próstata, pulmón, colorrectal y de ovario (PLCO, por sus siglas en inglés) para evaluar las técnicas de detección temprana para estos cuatro sitios de cáncer. La inscripción para el PLCO comenzó en noviembre de 1993 e incluirá a 148,000 hombres y mujeres, de 60 a 74 años de edad, asignados aleatoriamente al grupo de intervención o de control. En el grupo de intervención, a los hombres se les realizarán pruebas de detección de cáncer de pulmón, colorrectal y de próstata, mientras que a las mujeres se les realizarán pruebas de detección de cáncer de pulmón, colorrectal y de ovario; los asignados al grupo de control recibirán su atención médica habitual. Para el cáncer de pulmón, se estudiará el valor de una radiografía de tórax de vista única anual; para el cáncer colorrectal, se realizará una sigmoidoscopia de fibra óptica anual; para el cáncer de próstata, se realizará un tacto rectal y un análisis de sangre para PSA; y para el cáncer de ovario, los exámenes físicos y ecográficos transvaginales anuales se complementarán con un análisis de sangre anual para el marcador tumoral conocido como CA-125. Al cabo de 16 años y con un gasto de US$ 87.8 millones, se espera obtener datos sólidos sobre cómo se puede utilizar el tamizaje para obtener diagnósticos tempranos que puedan prolongar la vida y reducir la mortalidad.
Tratamiento y atención continua
El tratamiento y la atención continua comprenden los esfuerzos para mejorar la calidad de vida de las personas con cáncer y de las personas involucradas con ellos. Los servicios de salud ocupacional y los programas de asistencia al empleado patrocinados por empleadores y sindicatos pueden brindar consejos y apoyo útiles a los trabajadores que reciben tratamiento para el cáncer o que tienen un dependiente que recibe tratamiento. Este apoyo puede incluir explicaciones de lo que está pasando y qué esperar, información que a veces no es proporcionada por oncólogos y cirujanos; orientación en referencias para segundas opiniones; y consultas y asistencia en relación con el acceso a centros de atención altamente especializada. Los permisos de ausencia y los arreglos laborales modificados pueden hacer posible que los trabajadores sigan siendo productivos mientras están en tratamiento y regresen al trabajo antes cuando se logra la remisión. En algunos lugares de trabajo, se han formado grupos de apoyo entre pares para proporcionar un intercambio de experiencias y apoyo mutuo a los trabajadores que enfrentan problemas similares.
Conclusión
Los programas para la prevención y detección del cáncer pueden hacer una contribución significativa al bienestar de los trabajadores involucrados y sus dependientes y generar un rendimiento significativo para los empleadores y sindicatos que los patrocinan. Al igual que con otras intervenciones preventivas, es necesario que estos programas se diseñen adecuadamente y se implementen con cuidado y, dado que sus beneficios se acumularán durante muchos años, deben continuar de manera constante.
Salud De La Mujer
Existe una percepción errónea común de que, fuera de las diferencias reproductivas, los trabajadores y las trabajadoras se verán afectados de manera similar por los riesgos para la salud en el lugar de trabajo y los intentos de controlarlos. Si bien las mujeres y los hombres sufren muchos de los mismos trastornos, difieren física, metabólica, hormonal, fisiológica y psicológicamente. Por ejemplo, el tamaño promedio y la masa muscular más pequeños de las mujeres exigen que se preste especial atención al ajuste de la ropa y los dispositivos de protección y la disponibilidad de herramientas manuales diseñadas adecuadamente, mientras que el hecho de que su masa corporal sea generalmente más pequeña que la de los hombres las hace más susceptibles, en promedio, a los efectos del abuso de alcohol en el hígado y el sistema nervioso central.
También difieren en los tipos de trabajo que realizan, en las circunstancias sociales y económicas que influyen en sus estilos de vida y en su participación y respuesta a las actividades de promoción de la salud. Aunque ha habido algunos cambios recientes, todavía es más probable encontrar mujeres en trabajos que son increíblemente rutinarios y en los que están expuestas a lesiones repetitivas. Sufren de la desigualdad salarial y es mucho más probable que los hombres tengan que cargar con las responsabilidades del hogar y el cuidado de los niños y las personas mayores a su cargo.
En los países industrializados, las mujeres tienen una esperanza de vida más larga que los hombres; esto se aplica a todos los grupos de edad. A los 45 años, una mujer japonesa puede esperar vivir en promedio otros 37.5 años, y una mujer escocesa de 45 años otros 32.8 años, y las mujeres de la mayoría de los demás países del mundo desarrollado se encuentran entre estos límites. Estos hechos llevan a suponer que las mujeres son, por lo tanto, sanas. Hay una falta de conciencia de que estos años “extra” con frecuencia se ven empañados por enfermedades crónicas y discapacidades, muchas de las cuales se pueden prevenir. Muchas mujeres saben muy poco sobre los riesgos para la salud que enfrentan y, por lo tanto, sobre las medidas que pueden tomar para controlar esos riesgos y protegerse contra enfermedades y lesiones graves. Por ejemplo, muchas mujeres están legítimamente preocupadas por el cáncer de mama, pero ignoran el hecho de que la enfermedad cardíaca es, con mucho, la principal causa de muerte en las mujeres y que, debido principalmente al aumento en el consumo de cigarrillos, que también es un factor de riesgo importante para la enfermedad coronaria. enfermedad de las arterias: la incidencia de cáncer de pulmón entre las mujeres está aumentando.
En los Estados Unidos, una encuesta nacional de 1993 (Harris et al. 1993), que incluyó entrevistas a más de 2,500 mujeres adultas y 1,000 hombres adultos, confirmó que las mujeres sufren graves problemas de salud y que muchas no reciben la atención que necesitan. Según la encuesta, entre tres y cuatro de cada diez mujeres corren el riesgo de padecer una enfermedad tratable no detectada porque no están recibiendo los servicios preventivos clínicos apropiados, en gran parte porque carecen de seguro médico o porque sus médicos nunca sugirieron que las pruebas adecuadas estuvieran disponibles y deberían ser buscado Además, un número considerable de las mujeres estadounidenses encuestadas no estaban satisfechas con sus médicos personales: cuatro de cada diez (el doble de la proporción de hombres) dijeron que sus médicos les "hablaron mal" y el 17 % (en comparación con el 10 % de los hombres) tenían le dijeron que sus síntomas estaban "todos en la cabeza".
Si bien las tasas generales de enfermedad mental son aproximadamente las mismas para hombres y mujeres, los patrones son diferentes: las mujeres sufren más depresión y trastornos de ansiedad, mientras que el abuso de drogas y alcohol y los trastornos de personalidad antisocial son más comunes entre los hombres (Glied y Kofman 1995). Es más probable que los hombres busquen y reciban atención de especialistas en salud mental, mientras que las mujeres son tratadas con mayor frecuencia por médicos de atención primaria, muchos de los cuales carecen del interés, si no de la experiencia, para tratar problemas de salud mental. Las mujeres, especialmente las mujeres mayores, reciben una parte desproporcionada de las recetas de medicamentos psicotrópicos, por lo que ha surgido la preocupación de que estos medicamentos posiblemente se estén sobreutilizando. Con demasiada frecuencia, las dificultades derivadas de niveles excesivos de estrés o de problemas que son prevenibles y tratables son explicadas por profesionales de la salud, familiares, supervisores y compañeros de trabajo, e incluso por las propias mujeres, como un reflejo del “tiempo de la vida”. mes” o “cambio de vida”, y, por lo tanto, quedan sin tratamiento.
Estas circunstancias se ven agravadas por la suposición de que las mujeres, tanto jóvenes como mayores, saben todo lo que hay que saber sobre sus cuerpos y cómo funcionan. Esto está lejos de la verdad. Existe una ignorancia generalizada y una desinformación aceptada acríticamente. Muchas mujeres se avergüenzan de revelar su falta de conocimiento y se preocupan innecesariamente por síntomas que en realidad son “normales” o simplemente explicados.
Dado que las mujeres constituyen alrededor del 50% de la fuerza laboral en una gran parte del ámbito laboral, y considerablemente más en algunas industrias de servicios, las consecuencias de sus problemas de salud prevenibles y corregibles imponen un costo significativo y evitable en su bienestar y productividad y en la organización también. Ese costo puede reducirse considerablemente mediante un programa de promoción de la salud en el lugar de trabajo diseñado para mujeres.
Promoción de la salud de las mujeres en el lugar de trabajo
Los periódicos y revistas y la televisión proporcionan una gran cantidad de información sobre salud, pero gran parte de ella es incompleta, sensacionalista o está orientada a la promoción de productos o servicios particulares. Con demasiada frecuencia, al informar sobre los avances médicos y científicos actuales, los medios plantean más preguntas de las que responden e incluso provocan una ansiedad innecesaria. Los profesionales de la salud en hospitales, clínicas y consultorios privados a menudo no se aseguran de que sus pacientes reciban la educación adecuada sobre los problemas que presentan, por no hablar de tomarse el tiempo para informarles sobre problemas de salud importantes que no están relacionados con sus síntomas.
Un programa de promoción de la salud en el lugar de trabajo debidamente diseñado y administrado debe proporcionar información precisa y completa, oportunidades para hacer preguntas en sesiones grupales o individuales, servicios clínicos preventivos, acceso a una variedad de actividades de promoción de la salud y asesoramiento sobre los ajustes que pueden prevenir o minimizar la angustia y invalidez. El lugar de trabajo ofrece un lugar ideal para compartir experiencias e información de salud, particularmente cuando son relevantes para las circunstancias encontradas en el trabajo. También se puede aprovechar la presión de grupo que existe en el lugar de trabajo para proporcionar a los trabajadores una motivación adicional para participar y persistir en actividades de promoción de la salud y mantener un estilo de vida saludable.
Hay una variedad de enfoques de programación para mujeres. Ernst and Young, la gran empresa de contabilidad, ofreció a sus empleados de Londres una serie de seminarios de salud para mujeres dirigidos por un consultor externo. A ellos asistieron todos los grados del personal y fueron bien recibidos. Las mujeres que asistieron estaban seguras en el formato de las presentaciones. Como persona ajena, la consultora no representaba una amenaza para su situación laboral y juntas aclararon muchas áreas de confusión sobre la salud de las mujeres.
Marks and Spencer, un importante minorista del Reino Unido, lleva a cabo un programa a través de su departamento médico interno utilizando recursos externos para brindar servicios a los empleados en sus numerosos lugares de trabajo regionales. Ofrecen exámenes de detección y asesoramiento individual a todo su personal, junto con una amplia gama de bibliografía y cintas de vídeo sobre salud, muchas de las cuales se producen internamente.
Muchas empresas utilizan asesores de salud independientes fuera de la empresa. Un ejemplo en el Reino Unido es el servicio proporcionado por los Centros Médicos BUPA (British United Provident Association), que atienden a muchos miles de mujeres a través de su red de 35 unidades integradas pero dispersas geográficamente, complementadas con sus unidades móviles. La mayoría de estas mujeres son derivadas a través de los programas de promoción de la salud de sus empleadores; el resto viene de forma independiente.
BUPA fue probablemente la primera, al menos en el Reino Unido, en establecer un centro de salud para mujeres dedicado a servicios preventivos exclusivamente para mujeres. Los centros de salud para mujeres independientes y en hospitales son cada vez más comunes y están demostrando ser atractivos para las mujeres que no han sido bien atendidas por el sistema de atención de salud prevaleciente. Además de brindar atención prenatal y obstétrica, tienden a ofrecer una atención primaria de amplio alcance, y la mayoría pone especial énfasis en los servicios preventivos.
La Encuesta Nacional de Centros de Salud de la Mujer, realizada en 1994 por investigadores de la Escuela de Higiene y Salud Pública de Johns Hopkins con el apoyo de la Commonwealth Foundation (Weisman 1995), estimó que hay 3,600 centros de salud de la mujer en los Estados Unidos, de los cuales 71 % son centros de salud reproductiva que brindan principalmente exámenes ginecológicos ambulatorios de rutina, pruebas de Papanicolaou y servicios de planificación familiar. También brindan pruebas de embarazo, consejería de aborto (82%) y abortos (50%), detección y tratamiento de enfermedades de transmisión sexual, exámenes de mama y controles de presión arterial.
El doce por ciento son centros de atención primaria (estos incluyen servicios de salud universitarios para mujeres) que brindan atención preventiva y de bienestar básico para la mujer, incluidos exámenes físicos periódicos, exámenes ginecológicos de rutina y pruebas de Papanicolaou, diagnóstico y tratamiento de problemas menstruales, asesoramiento sobre la menopausia y terapia de reemplazo hormonal. y servicios de salud mental, incluidos asesoramiento y tratamiento por abuso de drogas y alcohol.
Los centros de mama constituyen el 6% del total (ver más abajo), mientras que el resto son centros que brindan varias combinaciones de servicios. Muchos de estos centros han demostrado interés en contratar para brindar servicios a las empleadas de organizaciones cercanas como parte de sus programas de promoción de la salud en el lugar de trabajo.
Independientemente del lugar, el éxito de los programas de promoción de la salud para mujeres en el lugar de trabajo depende no solo de la confiabilidad de la información y los servicios ofrecidos sino, lo que es más importante, de la forma en que se presentan. Los programas deben sensibilizarse respecto de las actitudes y aspiraciones de las mujeres, así como de sus preocupaciones y, al mismo tiempo que brindan apoyo, deben estar libres de la condescendencia con la que tan a menudo se abordan estos problemas.
El resto de este artículo se centrará en tres categorías de problemas que se consideran particularmente importantes para la salud de las mujeres: trastornos menstruales, cáncer de cuello uterino y de mama y osteoporosis. Sin embargo, al abordar otras categorías de salud, el programa de promoción de la salud en el lugar de trabajo debe garantizar que no se pase por alto ningún otro problema de particular importancia para las mujeres.
Desórdenes menstruales
Para la gran mayoría de las mujeres, la menstruación es un proceso “natural” que presenta pocas dificultades. El ciclo menstrual puede verse alterado por una variedad de condiciones que pueden causar incomodidad o preocupación a la empleada. Esto puede llevarla a ausentarse por enfermedad de manera regular, a menudo informando sobre un “resfriado” o “dolor de garganta” en lugar de un problema menstrual, especialmente si el certificado de ausencia debe presentarse a un gerente masculino. Sin embargo, el patrón de ausencia es obvio y la derivación a un profesional de la salud calificado puede resolver el problema rápidamente. Los problemas menstruales que pueden afectar el lugar de trabajo incluyen amenorrea, menorragia, dismenorrea, síndrome premenstrual (SPM) y menopausia.
Amenorrea
Si bien la amenorrea puede generar preocupación, normalmente no afecta el desempeño laboral. La causa más común de amenorrea en mujeres jóvenes es el embarazo y en mujeres mayores es la menopausia o una histerectomía. Sin embargo, también puede ser atribuible a las siguientes circunstancias:
- Mala nutrición o bajo peso. La razón de la mala nutrición puede ser socioeconómica, ya que hay poca comida disponible o asequible, pero también puede ser el resultado de la inanición relacionada con trastornos alimentarios como la anorexia nerviosa o la bulimia.
- Ejercicio excesivo En muchos países desarrollados. las mujeres entrenan excesivamente en programas de acondicionamiento físico o deportes. Aunque su ingesta de alimentos sea adecuada, pueden tener amenorrea.
- Condiciones médicas. Los problemas derivados del hipotiroidismo u otros trastornos endocrinos, la tuberculosis, la anemia por cualquier causa y ciertas enfermedades graves que ponen en peligro la vida pueden causar amenorrea.
- Medidas anticonceptivas. Los medicamentos que solo contienen progesterona suelen provocar amenorrea. Cabe señalar que la esterilización sin öforectomía no hace que la menstruación de una mujer se detenga.
Menorragia
En ausencia de una medida objetiva del flujo menstrual, se acepta comúnmente que cualquier flujo de menstruación que sea lo suficientemente abundante como para interferir con las actividades cotidianas normales de una mujer, o que provoque anemia, es excesivo. Cuando el flujo es lo suficientemente abundante como para abrumar al factor anticoagulante circulante normal, la mujer con “períodos abundantes” puede quejarse de coágulos. La imposibilidad de controlar el flujo de sangre mediante cualquier protección sanitaria normal puede provocar una vergüenza considerable en el lugar de trabajo y puede dar lugar a un patrón de ausencias mensuales regulares de uno o dos días.
La menorragia puede ser causada por fibromas o pólipos uterinos. También puede ser causado por un dispositivo anticonceptivo intrauterino (DIU) y, en raras ocasiones, puede ser el primer indicio de una anemia grave u otro trastorno sanguíneo grave, como la leucemia.
Dismenorrea
Aunque la gran mayoría de las mujeres que menstrúan experimentan alguna molestia en el momento de la menstruación, solo unas pocas tienen suficiente dolor como para interferir con la actividad normal y, por lo tanto, requieren una derivación para atención médica. Nuevamente, este problema puede ser sugerido por un patrón de ausencias mensuales regulares. Tales dificultades asociadas con la menstruación pueden, para ciertos propósitos prácticos, clasificarse así:
- Dismenorrea primaria. Las mujeres jóvenes sin evidencia de enfermedad pueden sufrir dolor el día anterior o el primer día de su período que es lo suficientemente grave como para inducirlas a ausentarse del trabajo. Aunque no se ha encontrado la causa, se sabe que está asociado con la ovulación y, por lo tanto, puede prevenirse con la píldora anticonceptiva oral o con otros medicamentos que previenen la ovulación.
- Dismenorrea secundaria. La aparición de períodos dolorosos en una mujer de treinta y tantos años o más sugiere una patología pélvica y debe ser investigada a fondo por un ginecólogo.
Cabe señalar que algunos analgésicos de venta libre o recetados que se toman para la dismenorrea pueden causar somnolencia y pueden presentar un problema para las mujeres que trabajan en trabajos que requieren estar alerta a los riesgos laborales.
Síndrome premenstrual
El síndrome premenstrual (SPM), una combinación de síntomas físicos y psicológicos experimentados por un porcentaje relativamente pequeño de mujeres durante los siete o diez días previos a la menstruación, ha desarrollado su propia mitología. Se le ha acreditado falsamente como la causa de la llamada emotividad y la “volabilidad” de las mujeres. Según algunos hombres, todas las mujeres la padecen, mientras que las feministas ardientes afirman que ninguna mujer la padece. En el lugar de trabajo, se ha citado indebidamente como justificación para mantener a las mujeres fuera de los puestos que requieren la toma de decisiones y el ejercicio del juicio, y ha servido como una excusa conveniente para negarles el ascenso a niveles gerenciales y ejecutivos. Se le ha culpado de los problemas de las mujeres con las relaciones interpersonales y, de hecho, en Inglaterra ha servido de base para alegatos de locura temporal que permitieron que dos acusadas separadas escaparan de los cargos de asesinato.
Los síntomas físicos del síndrome premenstrual pueden incluir distensión abdominal, sensibilidad en los senos, estreñimiento, insomnio, aumento de peso debido al aumento del apetito o a la retención de sodio y líquidos, torpeza de movimientos finos e imprecisión en el juicio. Los síntomas emocionales incluyen llanto excesivo, berrinches, depresión, dificultad para tomar decisiones, incapacidad para hacer frente en general y falta de confianza. Siempre ocurren en los días premenstruales y siempre se alivian al comienzo del período. Las mujeres que toman la píldora anticonceptiva oral combinada y las que se han sometido a ooforectomías rara vez tienen síndrome premenstrual.
El diagnóstico de PMS se basa en la historia de su relación temporal con los períodos menstruales; en ausencia de causas definitivas, no existen pruebas diagnósticas. Su tratamiento, cuya intensidad está determinada por la intensidad de los síntomas y su efecto sobre las actividades normales, es empírico. La mayoría de los casos responden a medidas simples de autoayuda que incluyen eliminar la cafeína de la dieta (el té, el café, el chocolate y la mayoría de los refrescos de cola contienen cantidades significativas de cafeína), pequeñas tomas frecuentes para minimizar cualquier tendencia a la hipoglucemia, restringir la ingesta de sodio para minimizar retención de líquidos y aumento de peso, y ejercicio regular moderado. Cuando estos no logran controlar los síntomas, los médicos pueden recetar diuréticos suaves (solo durante dos o tres días) que controlan la retención de sodio y líquidos y/u hormonas orales que modifican la ovulación y el ciclo menstrual. En general, el síndrome premenstrual es tratable y no debería representar un problema importante para las mujeres en el lugar de trabajo.
Menopausia
La menopausia que refleja insuficiencia ovárica puede ocurrir en mujeres de treinta años o puede posponerse mucho más allá de los 50 años; a la edad de 48 años, aproximadamente la mitad de todas las mujeres lo habrán experimentado. El tiempo real de la menopausia está influenciado por la salud general, la nutrición y los factores familiares.
Los síntomas de la menopausia son la disminución de la frecuencia de los períodos, generalmente acompañada de un flujo menstrual escaso, sofocos con o sin sudores nocturnos y una disminución de las secreciones vaginales, lo que puede causar dolor durante las relaciones sexuales. Otros síntomas frecuentemente atribuidos a la menopausia incluyen depresión, ansiedad, llanto, falta de confianza, dolores de cabeza, cambios en la textura de la piel, pérdida de interés sexual, dificultades urinarias e insomnio. Curiosamente, un estudio controlado que involucró un cuestionario de síntomas administrado tanto a hombres como a mujeres mostró que una parte significativa de estas quejas eran compartidas por hombres de la misma edad (Bungay, Vessey y McPherson 1980).
La menopausia, que llega alrededor de los 50 años, puede coincidir con lo que se ha llamado la “transición de la mediana edad” o la “crisis de la mediana edad”, términos acuñados para denotar colectivamente las experiencias que parecen ser compartidas por tanto hombres como mujeres en su mediana edad (en todo caso, parecen ser más comunes entre los hombres). Estos incluyen pérdida de propósito, insatisfacción con el trabajo de uno y con la vida en general, depresión, disminución del interés en la actividad sexual y una tendencia a la disminución de los contactos sociales. Puede ser precipitada por la pérdida del cónyuge o pareja por separación o muerte o, en lo que se refiere al trabajo, por no obtener una promoción esperada o por separación, ya sea por terminación o retiro voluntario. A diferencia de la menopausia, no existe una base hormonal conocida para la transición de la mediana edad.
Particularmente en las mujeres, este período puede estar asociado con el "síndrome del nido vacío", la sensación de falta de propósito que se puede sentir cuando sus hijos han dejado el hogar, toda su percepción razón de ser parece haberse perdido. En tales casos, el trabajo y los contactos sociales en el lugar de trabajo a menudo proporcionan una influencia terapéutica estabilizadora.
Como muchos de los otros "problemas femeninos", la menopausia ha desarrollado su propia mitología. La educación preparatoria que desacredita estos mitos, complementada con un asesoramiento de apoyo sensible, contribuirá en gran medida a prevenir dislocaciones significativas. Continuar trabajando y mantener un desempeño satisfactorio en el trabajo puede tener un valor crucial para mantener el bienestar de una mujer en este momento.
Es en este punto cuando se debe considerar la conveniencia de la terapia de reemplazo hormonal (TRH). Actualmente objeto de cierta controversia, la TRH se prescribió originalmente para controlar los síntomas de la menopausia si se volvían excesivamente graves. Si bien por lo general son efectivas, las hormonas comúnmente utilizadas a menudo precipitan el sangrado vaginal y, lo que es más importante, se sospecha que son cancerígenas. Como resultado, se recetaron solo por períodos de tiempo limitados, lo suficiente para controlar los molestos síntomas de la menopausia.
La TRH no tiene ningún efecto sobre los síntomas de la transición de la mediana edad. Sin embargo, si se controlan los sofocos de una mujer y puede dormir bien por la noche porque se previenen los sudores nocturnos, o si puede responder con más entusiasmo a hacer el amor porque ya no le duele, entonces algunos de sus otros problemas pueden resolverse.
Hoy en día, se reconoce cada vez más el valor de la TRH a largo plazo para mantener la integridad de los huesos en mujeres con osteoporosis (ver más abajo) y para reducir el riesgo de enfermedad coronaria, ahora la principal causa de muerte entre las mujeres en los países industrializados. . Las hormonas, combinaciones y secuencias de administración más nuevas pueden eliminar la aparición de sangrado vaginal planificado y parece haber poco o ningún riesgo de carcinogénesis, incluso entre mujeres con antecedentes de cáncer. Sin embargo, debido a que muchos médicos están fuertemente sesgados a favor o en contra de la TRH, las mujeres deben ser educadas sobre sus beneficios y desventajas para que puedan participar con confianza en la decisión de usarla o no.
Recientemente, recordando a los millones de mujeres “baby boomers” (niñas nacidas después de la Segunda Guerra Mundial) que llegarán a la edad de la menopausia en la próxima década, el Colegio Estadounidense de Obstetras y Ginecólogos (ACOG) advirtió que aumentos asombrosos en la osteoporosis y la enfermedad cardíaca podrían resultar a menos que las mujeres estén mejor educadas sobre la menopausia y las intervenciones diseñadas para prevenir enfermedades y discapacidades y para prolongar y mejorar sus vidas después de la menopausia (Voelker 1995). El presidente de ACOG, William C. Andrews, MD, ha propuesto un programa triple que incluye una campaña masiva para educar a los médicos sobre la menopausia, una "visita perimenopáusica" a un médico por parte de todas las mujeres mayores de 45 años para una evaluación de riesgo personal y asesoramiento exhaustivo y participación de los medios de comunicación en la educación de las mujeres y sus familias sobre los síntomas de la menopausia y los beneficios y riesgos de tratamientos como la TRH antes de que las mujeres lleguen a la menopausia. El programa de promoción de la salud en el lugar de trabajo puede hacer una contribución importante a ese esfuerzo educativo.
Detección de enfermedades cervicales y mamarias
Con respecto a las necesidades de las mujeres, un programa de promoción de la salud debe proporcionar o, al menos, recomendar pruebas periódicas de detección de cáncer de cuello uterino y de mama.
Enfermedad cervical
La detección periódica de cambios cervicales precancerosos mediante la prueba de Papanicolaou es una práctica bien establecida. En muchas organizaciones, está disponible en el lugar de trabajo o en una unidad móvil que se lleva allí, lo que elimina la necesidad de que las empleadas pasen tiempo viajando a un centro en la comunidad o visitando a sus médicos personales. No se requieren los servicios de un médico para la administración de este procedimiento: una enfermera o un técnico bien capacitado puede tomar frotis satisfactorios. Más importante es la calidad de la lectura de los frotis y la integridad de los procedimientos para el mantenimiento de registros y la notificación de los resultados.
Cáncer de mama
Aunque el cribado mamario mediante mamografía se practica ampliamente en casi todos los países desarrollados, se ha establecido a nivel nacional sólo en el Reino Unido. Actualmente, más de un millón de mujeres en el Reino Unido se someten a exámenes de detección, y cada mujer de 50 a 64 años se somete a una mamografía cada tres años. Todos los exámenes, incluidos los estudios de diagnóstico adicionales necesarios para aclarar anomalías en las radiografías iniciales, son gratuitos para los participantes. La respuesta a la oferta de este ciclo de tres años de mamografía ha sido superior al 70%. Los informes para el período 1993-1994 (Patnick 1995) muestran una tasa del 5.5% para la derivación a una evaluación adicional; Se descubrió que 5.5 mujeres de cada 1,000 mujeres examinadas tenían cáncer de mama. El valor predictivo positivo de la biopsia quirúrgica fue del 70% en este programa, en comparación con un 10% en programas informados en otras partes del mundo.
Los temas críticos en la mamografía son la calidad del procedimiento, con especial énfasis en minimizar la exposición a la radiación, y la precisión de la interpretación de las películas. En los Estados Unidos, la Administración de Drogas y Alimentos (FDA) ha promulgado un conjunto de normas de calidad propuestas por el Colegio Americano de Radiología que, a partir del 1 de octubre de 1994, deben ser observadas por las más de 10,000 unidades médicas que toman o interpretan mamografías en todo el mundo. el país (Charafin 1994). De acuerdo con la Ley Nacional de Estándares de Mamografía (promulgada en 1992), todas las instalaciones de mamografía en los Estados Unidos (excepto aquellas operadas por el Departamento de Asuntos de Veteranos, que está desarrollando sus propios estándares) tenían que estar certificadas por la FDA a partir de esta fecha. . Estas normas se resumen en la figura 1.
Figura 1. Estándares de calidad de la mamografía en los Estados Unidos.
Un fenómeno reciente en los Estados Unidos es el aumento en el número de mama o centros de salud mamaria, el 76% de los cuales han aparecido desde 1985 (Weisman 1995). Son predominantemente afiliados a hospitales (82%); las otras son principalmente empresas con fines de lucro propiedad de grupos de médicos. Aproximadamente una quinta parte mantiene unidades móviles. Brindan servicios de detección y diagnóstico para pacientes ambulatorios, incluidos exámenes físicos de los senos, mamografías de detección y diagnóstico, ultrasonido de los senos, biopsia con aguja fina e instrucción en el autoexamen de los senos. Un poco más de un tercio también ofrece tratamiento para el cáncer de mama. Si bien se enfocan principalmente en atraer autorreferencias y referencias de médicos comunitarios, muchos de estos centros están haciendo un esfuerzo para contratar programas de promoción de la salud patrocinados por empleadores o sindicatos para brindar servicios de detección de senos a sus participantes femeninas.
La introducción de este tipo de programas de detección en el lugar de trabajo puede generar una ansiedad considerable entre algunas mujeres, en particular aquellas con antecedentes personales o familiares de cáncer y aquellas con resultados “anormales” (o no concluyentes). La posibilidad de tales resultados no negativos debe explicarse cuidadosamente al presentar el programa, junto con la garantía de que se han tomado las medidas necesarias para los exámenes adicionales necesarios para explicarlos y actuar en consecuencia. Se debe educar a los supervisores para sancionar las ausencias de estas mujeres cuando los procedimientos de seguimiento necesarios no se pueden organizar de manera expedita fuera del horario de trabajo.
Osteoporosis
La osteoporosis es un trastorno óseo metabólico, mucho más frecuente en mujeres que en hombres, que se caracteriza por una disminución gradual de la masa ósea que conduce a la susceptibilidad a fracturas que pueden resultar de movimientos y accidentes aparentemente inocuos. Representa un importante problema de salud pública en la mayoría de los países desarrollados.
Los sitios más comunes de fracturas son las vértebras, la porción distal del radio y la porción superior del fémur. Todas las fracturas en estos sitios en personas mayores deben hacer sospechar que la osteoporosis es una causa contribuyente.
Si bien tales fracturas generalmente ocurren más tarde en la vida, después de que el individuo deja la fuerza laboral, la osteoporosis es un objetivo deseable para los programas de promoción de la salud en el lugar de trabajo por varias razones: (1) las fracturas pueden afectar a los jubilados y aumentar significativamente sus costos de atención médica, de los cuales el empleador puede ser responsable; (2) las fracturas pueden involucrar a los padres o suegros ancianos de los empleados actuales, creando una carga de cuidado de dependientes que puede comprometer su asistencia y desempeño laboral; y (3) el lugar de trabajo presenta una oportunidad para educar a las personas más jóvenes sobre el peligro eventual de la osteoporosis y alentarlos a iniciar los cambios de estilo de vida que pueden retrasar su progreso.
Hay dos tipos de osteoporosis primaria:
- posmenopáusica, que está relacionado con la pérdida de estrógenos y, por lo tanto, es más frecuente en mujeres que en hombres (proporción = 6:1). Se encuentra comúnmente en el grupo de edad de 50 a 70 años y se asocia con fracturas vertebrales y fracturas de Colles (de la muñeca).
- involutivo, que ocurre principalmente en personas mayores de 70 años y es solo dos veces más común entre las mujeres que entre los hombres. Se cree que se debe a cambios relacionados con la edad en la síntesis de vitamina D y se relaciona principalmente con fracturas vertebrales y femorales.
Ambos tipos pueden estar presentes simultáneamente en las mujeres. Además, en un pequeño porcentaje de casos, la osteoporosis se ha atribuido a una variedad de causas secundarias que incluyen: hiperparatiroidismo; el uso de corticosteroides, L-tiroxina, antiácidos que contienen aluminio y otras drogas; reposo prolongado en cama; diabetes mellitus; el uso de alcohol y tabaco; y artritis reumatoide.
La osteoporosis puede estar presente durante años e incluso décadas antes de que se produzcan fracturas. Puede detectarse mediante mediciones de rayos X bien estandarizadas de la densidad ósea, calibradas para la edad y el sexo, y complementadas con una evaluación de laboratorio del metabolismo del calcio y el fósforo. La radiotransparencia inusual del hueso en las radiografías convencionales puede ser sugestiva, pero tal osteopenia por lo general no se puede detectar de manera confiable hasta que se pierde más del 30% del hueso.
En general, se acepta que la detección de osteoporosis en personas asintomáticas no debe emplearse como un procedimiento de rutina, especialmente en los programas de promoción de la salud en el lugar de trabajo. Es costoso, no muy confiable excepto en las instalaciones con mejor personal, implica exposición a la radiación y, lo que es más importante, no identifica a las mujeres con osteoporosis que tienen más probabilidades de sufrir fracturas.
Por ello, aunque todo el mundo está sujeto a algún grado de pérdida ósea, el programa de prevención de la osteoporosis se centra en aquellas personas que tienen mayor riesgo de que su progresión sea más rápida y que, por tanto, son más susceptibles a las fracturas. Un problema especial es que, si bien cuanto más temprano en la vida se inician las medidas preventivas, más efectivas son, no obstante, es difícil motivar a las personas más jóvenes a adoptar cambios en el estilo de vida con la esperanza de evitar un problema de salud que puede desarrollarse en lo que muchos de ellos considera que es una edad muy remota de la vida. Una gracia salvadora es que muchos de los cambios recomendados también son útiles en la prevención de otros problemas, así como en la promoción de la salud y el bienestar general.
Algunos factores de riesgo de la osteoporosis no se pueden cambiar. Incluyen:
- Carrera. En promedio, los blancos y los orientales tienen una densidad ósea más baja que los negros de la misma edad y, por lo tanto, corren un mayor riesgo.
- Sexo. Las mujeres tienen huesos menos densos que los hombres cuando se comparan por edad y raza y, por lo tanto, corren un mayor riesgo.
- Años. Todas las personas pierden masa ósea con la edad. Cuanto más fuertes son los huesos en la juventud, menos probable es que la pérdida alcance niveles potencialmente peligrosos en la vejez.
- Historia familiar. Existe cierta evidencia de un componente genético en el logro de la masa ósea máxima y la tasa de pérdida ósea subsiguiente; por lo tanto, una historia familiar de fracturas sugestivas en miembros de la familia puede representar un factor de riesgo importante.
El hecho de que estos factores de riesgo no se puedan alterar hace que sea importante prestar atención a aquellos que sí se pueden modificar. Entre las medidas que se pueden tomar para retrasar la aparición de la osteoporosis o disminuir su gravedad, se pueden mencionar las siguientes:
- Dieta. Si no hay cantidades adecuadas de calcio y vitamina D en la dieta, se recomienda la suplementación. Esto es particularmente importante para las personas con intolerancia a la lactosa que tienden a evitar la leche y los productos lácteos, las principales fuentes de calcio en la dieta, y es más eficaz si se mantiene desde la infancia hasta los XNUMX años, cuando se alcanza la densidad ósea máxima. El carbonato de calcio, la forma más utilizada de suplementos de calcio, con frecuencia causa efectos secundarios como estreñimiento, hiperacidez de rebote, distensión abdominal y otros síntomas gastrointestinales. En consecuencia, muchas personas lo sustituyen por preparaciones de citrato de calcio que, a pesar de un contenido significativamente menor de calcio elemental, se absorbe mejor y tiene menos efectos secundarios. Las cantidades de vitamina D presentes en el multivitamínico habitual son suficientes para frenar la pérdida ósea de la osteoporosis. Se debe advertir a las mujeres contra las dosis excesivas, que pueden provocar hipervitaminosis D, un síndrome que incluye insuficiencia renal aguda y aumento de la reabsorción ósea.
- Ejercicio. Se recomienda el ejercicio regular moderado con carga de peso, por ejemplo, de 45 a 60 minutos de caminata al menos tres veces por semana.
- De fumar. Las mujeres que fuman tienen la menopausia en promedio dos años antes que las no fumadoras. Sin reemplazo hormonal, la menopausia más temprana acelerará la pérdida ósea posmenopáusica. Esta es otra razón importante para contrarrestar la tendencia actual al aumento del consumo de cigarrillos entre las mujeres.
- Terapia de reemplazamiento de hormonas. Si se lleva a cabo el reemplazo de estrógenos, debe comenzar temprano en el progreso de los cambios menopáusicos ya que la tasa de pérdida ósea es mayor durante los primeros años después de la menopausia. Debido a que la pérdida ósea se reanuda después de la interrupción de la terapia con estrógenos, debe mantenerse indefinidamente.
Una vez que se diagnostica la osteoporosis, el tratamiento tiene como objetivo evitar una mayor pérdida ósea siguiendo todas las recomendaciones anteriores. Algunos recomiendan usar calcitonina, que se ha demostrado que aumenta el calcio corporal total. Sin embargo, debe administrarse por vía parenteral; es caro; y todavía no hay evidencia de que retarde o revierta la pérdida de calcio en el hueso o reduzca la ocurrencia de fracturas. Los bifosfonatos están ganando terreno como agentes antirreabsortivos.
Debe recordarse que la osteoporosis prepara el escenario para las fracturas pero no las causa. Las fracturas son causadas por caídas o movimientos imprudentes repentinos. Si bien la prevención de caídas debe ser una parte integral de cada programa de seguridad en el lugar de trabajo, es particularmente importante para las personas que pueden tener osteoporosis. Por lo tanto, el programa de promoción de la salud debe incluir educación sobre cómo salvaguardar el medio ambiente tanto en el lugar de trabajo como en el hogar (p. ej., eliminando o cubriendo con cinta los cables eléctricos colgantes, pintando los bordes de los escalones o irregularidades en el piso, quitando alfombras resbaladizas y secando rápidamente limpiar cualquier punto húmedo), así como sensibilizar a las personas sobre peligros tales como calzado inseguro y asientos de los que es difícil salir porque son demasiado bajos o demasiado blandos.
La salud de la mujer y su trabajo
Las mujeres están en la fuerza laboral remunerada para quedarse. De hecho, son el pilar de muchas industrias. Deben ser tratados como iguales a los hombres en todos los aspectos; sólo algunos aspectos de su experiencia de salud son diferentes. El programa de promoción de la salud debe informar a las mujeres sobre estas diferencias y empoderarlas para buscar el tipo y la calidad de atención médica que necesitan y merecen. Se debe educar a las organizaciones y a quienes las administran para que entiendan que la mayoría de las mujeres no sufren los problemas descritos en este artículo y que, para la pequeña proporción de mujeres que los padecen, la prevención o el control son posibles. Excepto en casos raros, no más frecuentes que entre hombres con problemas de salud similares, estos problemas no constituyen barreras para una buena asistencia y un desempeño laboral efectivo.
Muchas mujeres gerentes llegan a sus altos puestos no solo porque su trabajo es excelente, sino porque no experimentan ninguno de los problemas de salud femenina que se han descrito anteriormente. Esto puede hacer que algunas de ellas sean intolerantes y que no apoyen a otras mujeres que sí tienen tales dificultades. Al parecer, un área importante de resistencia al estatus de la mujer en el lugar de trabajo puede ser la de las propias mujeres.
Un programa de promoción de la salud en el lugar de trabajo que incorpore un enfoque en los temas y problemas de salud de la mujer y los aborde con la debida sensibilidad e integridad puede tener un impacto positivo importante para el bien, no solo para las mujeres en la fuerza laboral, sino también para sus familias, la comunidad y , lo más importante, la organización.
Programa de mamografía en Marks and Spencer: un estudio de caso
Este estudio de caso describe el programa de mamografía en Marks and Spencer, el primero que ofrece un empleador a escala nacional. Marks and Spencer es una operación minorista internacional con 612 tiendas en todo el mundo, la mayoría en el Reino Unido, Europa y Canadá. Además de una serie de operaciones de franquicias internacionales, la empresa posee Brooks Brothers y Kings Super Markets en los Estados Unidos y D'Allaird's en Canadá y realiza amplias actividades financieras.
La empresa emplea a 62,000 personas, la mayoría de las cuales trabajan en 285 tiendas en el Reino Unido y la República de Irlanda. La reputación de la empresa como buen empleador es legendaria y su política de buenas relaciones humanas con el personal ha incluido la provisión de programas integrales de salud y bienestar de alta calidad.
Aunque se proporciona un servicio de tratamiento en algunos lugares de trabajo, los médicos de atención primaria de la comunidad satisfacen en gran medida esta necesidad. La política de salud de la empresa enfatiza la detección temprana y la prevención de enfermedades. En consecuencia, se han desarrollado una serie de programas de detección innovadores durante los últimos 20 años, muchos de los cuales son anteriores a proyectos similares en el Servicio Nacional de Salud (NHS). Más del 80% de la fuerza laboral son mujeres, hecho que ha influido en la elección de los programas de detección, que incluyen citología cervical, detección de cáncer de ovario y mamografía.
Detección de cáncer de seno
A mediados de la década de 1970, el estudio HIP de Nueva York (Shapiro 1977) demostró que la mamografía era capaz de detectar cánceres de mama no palpables con la expectativa de que la detección temprana reduciría la mortalidad. Para un empleador de un gran número de mujeres de mediana edad, el atractivo de la mamografía era evidente y en 1976 se introdujo un programa de detección (Hutchinson y Tucker 1984; Haslehurst 1986). En ese momento, prácticamente no había acceso a mamografías confiables de alta calidad en el sector público y la disponible en organizaciones privadas de atención médica era de calidad variable y costosa. Por lo tanto, la primera tarea era garantizar el acceso a una calidad uniformemente alta y este desafío se cumplió mediante el uso de unidades móviles de detección, cada una equipada con una sala de espera, un cubículo de examen y un equipo de mamografía.
La administración centralizada y el procesamiento de películas permitieron controles continuos de todos los aspectos de la calidad y permitieron que un grupo experimentado de mamógrafos realizara la interpretación de las películas. Sin embargo, hubo una desventaja en el sentido de que el radiólogo no pudo examinar inmediatamente la película revelada para verificar que no hubiera errores técnicos, de modo que, si los hubiera, se podría llamar al empleado o hacer otros arreglos para repetir el examen necesario. .
El cumplimiento siempre ha sido excepcionalmente alto y se ha mantenido por encima del 80% para todos los grupos de edad. Sin duda, esto se debe a la presión del grupo de pares, la fácil disponibilidad del servicio en el lugar de trabajo o cerca de él y, hasta hace poco, la falta de instalaciones de mamografía en el NHS.
Las mujeres están invitadas a unirse al programa de detección y la asistencia es totalmente voluntaria. Antes de la selección, el médico o la enfermera de la empresa llevan a cabo breves sesiones educativas, ambos disponibles para responder consultas y dar explicaciones. Las ansiedades comunes incluyen la preocupación por la dosis de radiación y la preocupación de que la compresión del seno pueda causar dolor. Las mujeres a las que se vuelve a llamar para someterse a más pruebas son atendidas durante el horario de trabajo y se les compensan íntegramente los gastos de viaje para ellas y un acompañante.
Se utilizaron tres modalidades durante los primeros cinco años del programa: examen clínico por una enfermera practicante altamente capacitada, termografía y mamografía. La termografía era un examen que requería mucho tiempo con una alta tasa de falsos positivos y no contribuía a la tasa de detección de cáncer; en consecuencia, se suspendió en 1981. Aunque tiene un valor limitado en la detección del cáncer, el examen clínico, que incluye una revisión detallada de los antecedentes personales y familiares, brinda información invaluable al radiólogo y permite que el cliente tenga tiempo para hablar sobre sus temores y otros problemas de salud con un profesional de la salud comprensivo. La mamografía es la más sensible de las tres pruebas. Las vistas craneocaudal y oblicua lateral se toman en el examen inicial con vistas únicas solo en la verificación del intervalo. La lectura única de las películas es la norma, aunque la lectura doble se utiliza para casos difíciles y como control de calidad aleatorio. La Figura 1 muestra la contribución del examen clínico y la mamografía a la tasa total de detección de cáncer. De los 492 casos de cáncer encontrados, el 10 % se detectó solo mediante examen clínico, el 54 % solo mediante mamografía y el 36 % mediante examen clínico y mamografía.
Figura 1. Detección de cáncer de mama. Contribución del examen clínico y la mamografía a la detección del cáncer, por grupo de edad.
A las mujeres de 35 a 70 años se les ofrecieron exámenes de detección cuando se introdujo el programa por primera vez, pero la baja tasa de detección de cáncer y la alta incidencia de enfermedad mamaria benigna entre las del grupo de edad de 35 a 39 años llevaron a que se retirara el servicio en 1987 a estas mujeres. La Figura 19 muestra la cantidad de cánceres detectados por exámenes de detección por grupo de edad.
Figura 2. Distribución por edades de los cánceres detectados mediante cribado.
De manera similar, el intervalo de selección ha cambiado de un intervalo anual (que refleja el entusiasmo inicial) a una brecha de dos años. La Figura 3 muestra la cantidad de cánceres detectados por exámenes de detección por grupo de edad con las cantidades correspondientes de tumores de intervalo y tumores perdidos. Los casos de intervalo se definen como aquellos que ocurren después de una pantalla verdaderamente negativa durante el tiempo entre las pruebas de rutina. Los casos perdidos se definen como aquellos cánceres que se pueden ver retrospectivamente en las películas pero que no se identificaron en el momento de la prueba de detección.
Figura 3. Número de cánceres detectados por exámenes de detección, cánceres de intervalo y cánceres pasados por alto, por grupo de edad.
Entre la población examinada, el 76 % de los cánceres de mama se detectaron en el cribado y otro 14 % de los casos se produjeron durante el intervalo entre los exámenes. La tasa de cáncer de intervalo será monitoreada cuidadosamente para asegurar que no se eleve a un nivel inaceptablemente alto.
El beneficio de supervivencia de la detección de mujeres menores de 50 años sigue sin demostrarse, aunque se acepta que se detectan cánceres más pequeños y esto permite que algunas mujeres elijan entre la mastectomía o la terapia de conservación del seno, una opción muy valorada por muchas. La Figura 4 muestra los tamaños de los cánceres detectados por la pantalla, la mayoría de menos de dos centímetros de tamaño y con ganglios negativos.
Figura 4. Tamaños de los cánceres detectados por la pantalla.
Impacto del Informe Forrest
A fines de la década de 1980, el profesor Sir Patrick Forrest recomendó que las mujeres mayores de 50 años tuvieran acceso a exámenes regulares de mama a través del NHS (es decir, sin cargo en el punto de prestación del servicio) (Forrest 1987). Su recomendación más importante fue que el servicio no debería comenzar hasta que el personal especializado haya sido completamente capacitado en el enfoque multidisciplinario para el diagnóstico del cuidado de las mamas. Dicho personal debía incluir radiólogos, enfermeras consejeras y médicos especialistas en mamas. Desde 1990, el Reino Unido cuenta con un destacado servicio de detección y evaluación de mamas para mujeres mayores de 50 años.
Coincidentemente con este desarrollo nacional, Marks and Spencer revisó sus datos y se hizo evidente una falla importante en el programa. La tasa de recuperación después de la detección de rutina superó el 8% para mujeres mayores de cincuenta años y el 12% para mujeres más jóvenes. El análisis de los datos mostró que las razones comunes para el retiro eran problemas técnicos, como mal posicionamiento, errores de procesamiento, dificultades con las líneas de cuadrícula o la necesidad de más vistas. Además, estaba claro que el uso de ultrasonografía, mamografía especializada y citología por aspiración con aguja fina podría reducir aún más la tasa de referencias y retiros. Un estudio inicial confirmó estas impresiones y se decidió redefinir el protocolo de detección para que los clientes que necesitaban más pruebas no fueran remitidos de nuevo a sus médicos de familia, sino que se mantuvieran dentro del programa de detección hasta que se hiciera un diagnóstico definitivo. La mayoría de estas mujeres fueron devueltas a un programa de revisión de rutina después de las investigaciones adicionales y esto redujo al mínimo la tasa formal de remisión quirúrgica.
En lugar de duplicar el servicio proporcionado por el Servicio Nacional de Salud, se desarrolló una política de asociación que permitió a Marks and Spencer aprovechar la experiencia del sector público mientras que la financiación de la empresa se utiliza para mejorar el servicio para todos. El programa de detección de senos ahora lo brindan varios proveedores: aproximadamente la mitad del requisito se cumple con el servicio móvil original, pero los empleados de las tiendas más grandes de la ciudad ahora reciben exámenes de detección de rutina en centros especializados, que pueden ser del sector público o privado. Esta cooperación con el Servicio Nacional de Salud ha sido un desarrollo emocionante y desafiante y ha ayudado a mejorar los estándares generales de diagnóstico y atención del seno para toda la población. Al combinar los programas del lugar de trabajo privado y del sector público, es posible brindar un servicio de calidad excepcionalmente alta a una población ampliamente distribuida.
Estrategias en el lugar de trabajo para mejorar la salud materna e infantil: experiencias de empleadores estadounidenses
Existe una creciente conciencia entre los empleadores del sector público y privado en los Estados Unidos de que los resultados de nacimientos saludables, la productividad y el estado económico de la organización están conectados. Al mismo tiempo, existe una mayor preocupación por los riesgos para la salud reproductiva en el trabajo. Nunca antes los empleadores habían tenido mejores razones para mejorar la salud materna e infantil entre los empleados y sus familias. El aumento de los costos de atención de la salud, los cambios en la demografía de la fuerza laboral y la creciente evidencia de que los empleados saludables conducen a ganancias de productividad son razones convincentes para hacer de la salud materna e infantil una adición a sus programas de educación y promoción de la salud.
Una estrategia de salud maternoinfantil es un término ampliamente utilizado para definir cualquier iniciativa cuidadosamente planificada patrocinada por el empleador o el sindicato que promueve la salud y el bienestar de las mujeres, antes, durante y después del embarazo, y apoya la salud de los bebés durante el embarazo. el primer año de vida también. No existe una única solución o enfoque para mejorar la salud materna e infantil. Más bien, para la mayoría de los empleadores, el esfuerzo es una combinación de las siguientes actividades, adaptadas a la medida para cumplir con el entorno que hace que su lugar de trabajo sea único.
Beneficios de atención médica
Es útil considerar los beneficios de la atención de la salud maternoinfantil como una atención continua que brinda concientización sobre la salud reproductiva y asesoramiento y servicios de planificación familiar a lo largo de la vida reproductiva. Los beneficios enumerados en la tabla 1 representan aquellos que un plan de seguro de salud debería cubrir debido a su importancia para mejorar la salud materna e infantil.
Tabla 1. Beneficios del seguro de salud.
|
antes del embarazo |
Embarazo |
Post-embarazo |
Infancia |
|
Visita anual de atención preconcepcional o interconcepcional (incluye servicios de planificación familiar) Asesoramiento y pruebas genéticas plan de medicamentos recetados Tratamiento por abuso de sustancias |
Asesoramiento y pruebas genéticas Atención prenatal: debe ofrecerse sin deducibles ni copagos El trabajo de parto y el parto en un hospital o centro de maternidad deben ofrecerse sin deducibles ni copagos
|
Atención posparto plan de medicamentos recetados Servicios de atención médica domiciliaria Tratamiento por abuso de sustancias |
Cuidados de recién nacidos normales Cuidados intensivos neonatales: sin condiciones preexistentes exclusiones para recién nacidos plan de medicamentos recetados Servicios de atención médica domiciliaria |
Fuente: March of Dimes Birth Defects Foundation 1994.
Diseño de beneficios
Si bien muchos planes de atención médica estadounidenses brindan cobertura para la atención prenatal y previa a la concepción, hay una serie de razones por las que puede ser difícil para algunas mujeres obtener atención asequible y de alta calidad. Por ejemplo, algunos proveedores exigen el pago por adelantado de los servicios de atención prenatal y de parto, pero la mayoría de las aseguradoras no pagarán hasta después del parto. Otras barreras para acceder a la atención adecuada incluyen tarifas o copagos de deducibles altos, horarios de oficina inconvenientes, falta de cobertura para dependientes e inaccesibilidad geográfica. Los empleadores no pueden eliminar todas estas barreras, pero representaría un excelente comienzo para ayudar a eliminar la carga de los pagos por adelantado y los altos deducibles y ofrecer asistencia a la empleada para encontrar la aceptación de un proveedor adecuado de atención prenatal.
En Texas Instruments (TI), el objetivo es hacer que la atención prenatal sea asequible independientemente del nivel de ingresos del empleado o del proveedor de atención médica. Las madres que buscan atención prenatal dentro de la red de TI pagan solo el 10 % de una tarifa negociada por adelantado, un cargo único que cubre los servicios de atención prenatal y los partos sin complicaciones y las cesáreas.
The Haggar Apparel Company paga el 100 % del costo de la atención prenatal por adelantado si una empleada o dependiente accede a la atención prenatal en el primer trimestre del embarazo. The Home Depot (un minorista de productos para la construcción y mercadería relacionada) exonera el deducible hospitalario de la futura madre si las visitas de atención prenatal comienzan en el primer trimestre.
Si bien muchos planes brindan atención adecuada para los primeros días de vida de un recién nacido, la cobertura para la atención preventiva continua del bebé después de dejar el hospital, a menudo denominada atención del bebé sano, suele ser inadecuada o inexistente.
En el First National Bank of Chicago, a las mujeres embarazadas que están inscritas en el plan de indemnización y que completan un programa de educación prenatal al final del cuarto mes de embarazo se les exonera el cargo del deducible de $400 de la cobertura de seguro médico del primer año de su recién nacido. The Monfort Company, una planta empacadora de carne de res en Greeley, Colorado, cubre totalmente el cuidado del bebé hasta los tres años.
Servicios relacionados con los beneficios y programas para empleados
La Tabla 2 enumera los servicios y programas relacionados con los beneficios que se consideran características de apoyo importantes para una estrategia de salud maternoinfantil. Estos servicios y programas pueden ser proporcionados directamente por el empleador, ya sea en el lugar de trabajo o en un lugar cercano, o mediante un contrato con una agencia o proveedor externo, según la estructura, la ubicación y el tamaño de la organización y pueden ser administrados por los beneficios , departamento de salud del empleado, promoción de la salud o asistencia al empleado, por ejemplo.
Pocas empresas pueden ofrecer todos estos componentes; sin embargo, cuanto más completa e integral sea la estrategia, mayores serán las posibilidades de mejorar la salud de las madres y los bebés.
Tabla 2. Otros servicios relacionados con los beneficios proporcionados por el empleador.
|
SERVICIOS |
|||
|
antes del embarazo |
Embarazo |
Post-embarazo |
Infancia |
|
|
||
|
PROGRAMAS |
|||
|
antes del embarazo |
Embarazo |
Post-embarazo |
Infancia |
|
|
|
|
Fuente: March of Dimes Birth Defects Foundation 1994.
Pre-embarazo y período de embarazo
Los programas de gestión de la maternidad están ganando popularidad porque ofrecen características atractivas tanto para los futuros padres como para el empleador. Si bien no está diseñado para reemplazar la atención prenatal brindada por un profesional de la salud, la gestión de la maternidad es un servicio relacionado con los beneficios que brinda asesoramiento y apoyo personalizados según las necesidades y los niveles de riesgo de la madre.
Levi Strauss & Company, uno de los mayores productores de prendas de vestir del país, ofrece un programa de gestión de la maternidad administrado por una compañía de seguros. Se alienta a las empleadas a acceder al programa tan pronto como estén embarazadas y recibirán $100 en efectivo por llamar al número gratuito de administración de maternidad. En 1992, los costos para los recién nacidos cuyas madres participaron en el programa fueron casi un 50% más bajos que para aquellos cuyas madres no lo hicieron.
El First National Bank of Chicago ofrece March of Dimes bebes y tu programa de promoción de la salud prenatal como parte de su estrategia de salud maternoinfantil. Este programa se describe a continuación y en el estudio de caso de la p. 15.23 anterior.
Los bebés y usted: un programa de promoción de la salud prenatal
March of Dimes' bebes y tu El programa de promoción de la salud prenatal se desarrolló en 1982 en colaboración con especialistas en atención de la salud maternoinfantil de todo el país. Ampliamente probado en el campo por los capítulos y sitios de trabajo de March of Dimes, el programa se actualiza y mejora continuamente.
bebes y tu educa a los adultos sobre cómo practicar comportamientos de estilo de vida saludable antes y durante el embarazo, motiva a las mujeres a obtener atención prenatal temprana y regular e influye en los empleadores para implementar estrategias que respalden resultados de embarazo saludables.
Las actividades de promoción de la salud prenatal deben llegar a empleados, parejas, otros miembros de la familia y amigos, tanto hombres como mujeres. bebes y tu es adaptable a las necesidades únicas de cualquier fuerza de trabajo determinada. Se tiene en cuenta el nivel educativo, la cultura y el idioma de los posibles participantes, así como las restricciones del lugar de trabajo y los recursos comunitarios disponibles.
Debido a que los empleadores se encuentran en diferentes etapas en sus actividades de promoción de la salud, bebes y tu ofrece tres niveles de implementación: una campaña de información, seminarios educativos y capacitación de profesionales de la salud (ver recuadro). Los temas más populares para los materiales informativos y los seminarios educativos son la atención prenatal y previa a la concepción, el desarrollo fetal, la genética, el papel masculino en el embarazo, la nutrición durante el embarazo y la crianza de los hijos. Los temas tratados en los programas prenatales de 31 empresas encuestadas por el New York Business Group on Health encontraron que los temas dominantes eran la comprensión de lo que sucede durante el embarazo y el parto; atención oportuna por profesionales de la salud calificados; practicar comportamientos saludables relacionados con el embarazo y evitar peligros que puedan afectar a la madre y/o al feto; cuidado del recién nacido; y mantener relaciones familiares y laborales satisfactorias (Duncan, Barr y Warshaw 1992).
LOS BEBÉS Y USTED: Niveles de Implementación
Campaña Informativa Nivel I está diseñado para crear conciencia en el lugar de trabajo sobre la importancia del cuidado prenatal temprano y regular. Para mantener este nivel de implementación, March of Dimes dispone de una variedad de materiales impresos y audiovisuales.
Seminarios Educativos Nivel II son entregados en el lugar de trabajo por profesionales de la salud voluntarios de March of Dimes. Catorce temas de seminarios diferentes están disponibles para elegir, que incluyen: atención previa a la concepción, atención prenatal, nutrición, ejercicio y embarazo, embarazo después de los 35, estrés y embarazo, complicaciones del embarazo, cuidado del bebé, papel masculino en el embarazo y lactancia.
Nivel III Formación de Profesionales de la Salud permite que un lugar de trabajo establezca a Babies and You como un componente continuo de sus actividades de bienestar. March of Dimes ofrece una capacitación de un día sobre la entrega e implementación de programas para profesionales de la salud en el lugar, como enfermeras de salud ocupacional, gerentes de beneficios, directores médicos y especialistas en promoción de la salud.
Pero no importa qué nivel de Bebés y usted elija implementar un lugar de trabajo, hay ocho objetivos de un esfuerzo exitoso de promoción de la salud prenatal que este programa se esfuerza por lograr:
- Compromiso de gestión
- Planificación de programas interdepartamentales
- Entrada del empleado
- La oferta de incentivos
- Beneficios y políticas de apoyo
- Establecimiento de canales de comunicación.
- Acceso a recursos comunitarios
- Evaluación
Período post-embarazo e infancia
Además de implementar programas de promoción de la salud y otros servicios que se enfocan en la salud de la madre antes y durante el embarazo, muchos empleadores también ofrecen programas que apoyan a los padres y los bebés después del embarazo, durante los críticos primeros doce meses y más allá. Los beneficios por discapacidad de maternidad, los programas de lactancia, las cuentas de reembolso para el cuidado de dependientes (por ejemplo, las reservas de ingresos antes de impuestos que los empleados pueden utilizar para pagar los gastos de cuidado de dependientes), las clases para padres y el cuidado de niños en el lugar son solo algunos de los beneficios y programas. ahora ofrecido.
Por ejemplo, para mantener la buena voluntad con sus empleados, Lancaster Laboratories, con sede en Lancaster, Pensilvania, y que brinda investigación y consultoría de laboratorio por contrato a las industrias ambiental, alimenticia y farmacéutica, continúa brindando beneficios de seguro de atención médica durante la licencia por incapacidad por maternidad y la licencia parental no remunerada. licencia ya sea que la empleada planee o no regresar al trabajo después de haber dado a luz. Este enfoque de administración que apoya a la familia ha obtenido resultados: en una industria donde la tasa de rotación del 27% es la norma, la tasa en Lancaster es sólo del 8% (March of Dimes 1994).
Los programas de lactancia también son fáciles y beneficiosos de implementar para los empleadores. Los beneficios para la salud de la lactancia materna se extienden más allá del propio niño. Un estudio reciente muestra que mejorar la salud de un bebé a través de la lactancia materna tiene un efecto directo en la productividad de los empleados. Los bebés más saludables significan que las madres y los padres pierden significativamente menos días de trabajo para cuidar a un niño enfermo (Ryan y Martinez 1989). Ofrecer un programa de lactancia simplemente requiere proporcionar espacio y equipo en el lugar para extraer y almacenar la leche materna.
El Departamento de Agua y Energía de Los Ángeles pudo cuantificar algunos beneficios de su programa de lactancia: por ejemplo, el 86% de los participantes afirma que el programa facilitó su transición de regreso al trabajo; El 71% informa tomarse menos tiempo libre desde que participó; y los participantes del programa tienen una tasa de rotación del 2% (March of Dimes 1994).
Políticas del empleador
Hay muchas políticas en el lugar de trabajo que los empleadores pueden iniciar para crear una cultura de apoyo a la salud materna e infantil. Instituir nuevas políticas y cambiar las antiguas puede enviar un mensaje importante a los empleados sobre la cultura corporativa de la empresa.
Algunas políticas afectan la salud de todos los trabajadores, como crear un ambiente libre de humo. Otros se enfocan en grupos seleccionados, como aquellos que abordan los riesgos de salud reproductiva ocupacional y que están destinados a satisfacer las necesidades de hombres y mujeres que planean tener un hijo. Aún más, incluidas las políticas de trabajo flexible, apoyar a las mujeres embarazadas en la programación de visitas prenatales y aliviar la carga de los padres con bebés y niños pequeños. Finalmente, las políticas relacionadas con la modificación de asignaciones de trabajo cuando sea necesario durante el embarazo y la resolución de cuestiones de incapacidad y su duración ayudan a proteger la salud de la trabajadora embarazada y minimizan la interferencia con sus asignaciones de trabajo.
Cuando Warner-Lambert Company, líder en las industrias farmacéutica, de atención de la salud del consumidor y de productos de confitería, inició sus programas de educación prenatal y manejo de la maternidad, la compañía también introdujo pautas integrales para el manejo de la salud reproductiva. Las pautas alientan a los empleados a completar cuestionarios que evalúen el potencial de los peligros para la salud reproductiva en sus trabajos o lugares de trabajo. Si es necesario, un ingeniero de seguridad de Warner-Lambert llevará a cabo una evaluación para determinar qué control de los peligros del lugar de trabajo o restricciones laborales, si es necesario, puede ser necesario.
Además de las políticas de riesgos para la salud reproductiva, varios empleadores ofrecen políticas de licencia familiar flexibles. Por ejemplo, en AT&T, el gigante de las comunicaciones, los empleados pueden tomar hasta 12 meses de licencia sin goce de sueldo para cuidar a un recién nacido o un niño adoptado. Más del 50% de los empleados que se han acogido a esta política de permisos desde 1990 se reincorporaron al trabajo en un plazo de tres meses. En seis meses, el 82% de los empleados estaban de vuelta en el trabajo (March of Dimes 1994).
Y en PepsiCo Inc., el gran conglomerado de alimentos y bebidas con sede en Purchase, Nueva York, los padres de recién nacidos pueden tomar hasta ocho semanas de licencia paga y ocho semanas adicionales de licencia no remunerada con la garantía del mismo trabajo o uno comparable cuando regresan (March of Dimes 1994).
Diseño de una estrategia de salud materna e infantil para satisfacer las necesidades empresariales
Cualquier estrategia sostenible de salud maternoinfantil basada en el empleador, además de ser aceptable para los empleados, debe cumplir objetivos comerciales sólidos. Dependiendo de los objetivos de una empresa, diferentes beneficios, programas para empleados o políticas pueden tener prioridad. Los siguientes pasos son útiles para desarrollar una estrategia preliminar:
- Documentar los beneficios, programas y políticas existentes que apoyan la salud materna e infantil para crear la base de una estrategia formal.
- Infórmese sobre los recursos comunitarios disponibles para ayudar en los esfuerzos de la empresa.
- Preparar una lista priorizada de iniciativas preliminares de salud materna e infantil que incluya cambios o introducciones en beneficios, programas o políticas.
- Obtenga apoyo preliminar de la alta dirección antes de dar el siguiente paso.
- Evalúe las necesidades percibidas y pruebe las estrategias propuestas con los empleados para validar las recomendaciones preliminares.
- Desarrolle una estrategia formal de salud maternoinfantil articulando una misión, delineando objetivos, asignando los recursos necesarios, identificando obstáculos potenciales y actores clave, preparando un cronograma de implementación y obteniendo el apoyo necesario en todos los niveles de la empresa.
Implementación de iniciativas de salud maternoinfantil
El siguiente paso es implementar los beneficios, programas y políticas que forman parte de la estrategia. El proceso de implementación generalmente incluye los siguientes pasos:
- Asignar la responsabilidad de la implementación.
- Seleccionar medidas de calidad con las que gestionar el programa.
- Evaluar y seleccionar proveedores.
- Revisar los incentivos y otros métodos para aumentar la participación de los empleados.
- Comunicar iniciativas a empleados y familiares.
Gestión del éxito de una estrategia de salud maternoinfantil
Después de la implementación, la estrategia de salud maternoinfantil de un empleador debe revisarse para verificar su efectividad en el cumplimiento de los objetivos originales y las necesidades comerciales. La evaluación y la retroalimentación son esenciales y ayudan a garantizar que las iniciativas de salud maternoinfantil satisfagan las necesidades tanto del empleador como de los empleados.
Salud maternoinfantil en Francia
Poco después de la Segunda Guerra Mundial, Francia instituyó Protection maternelle et infantile (PMI), un sistema nacional a través del cual los profesionales de la salud pública y privada, en colaboración con los servicios sociales, brindan servicios preventivos básicos de salud, médicos, sociales y educativos a mujeres embarazadas, bebés y niños. niños hasta la edad de seis años.
En su mayor parte, las familias y los médicos privados organizan individualmente el asesoramiento previo a la concepción, la planificación familiar, la atención prenatal temprana y regular y los exámenes de salud preventivos y las vacunas para niños de hasta seis años. Se fomenta la participación en el programa a través del reembolso del 100% por parte del seguro nacional de salud (para calificar para esta cobertura, las mujeres deben registrar sus embarazos antes de la semana 15 de gestación), pagos de asignaciones mensuales (familiares) desde el cuarto mes de gestación de una mujer hasta al tercer mes de vida del niño como incentivo al cumplimiento de los lineamientos nacionales de atención preventiva, y un programa continuo de información y educación.
Las mujeres que no pueden participar en la atención a través del sector privado están cubiertas por 96 centros PMI controlados localmente, uno en cada departamento francés. Además de proporcionar clínicas de salud gratuitas en los vecindarios, estos centros identifican y se enfocan en la intervención de mujeres embarazadas y niños en riesgo, realizan visitas domiciliarias y monitorean el progreso de todas las mujeres y bebés para garantizar que se reciban los servicios preventivos requeridos en las pautas nacionales.
El papel de los empleadores en este sistema está regulado por la ley. Proporcionan a las mujeres embarazadas:
- cambios de trabajo; Horarios flexibles para aliviar la carga de los desplazamientos y los períodos de descanso para reducir el estrés y la fatiga que pueden provocar un parto prematuro.
- Licencia de maternidad con estabilidad laboral para las madres que dan a luz o adoptan hijos para promover el vínculo y el desarrollo infantil saludable (un beneficio de maternidad que asciende al 84% del salario, es pagado por la seguridad social hasta un tope)
- Acuerdos de trabajo a tiempo parcial y licencia parental no remunerada con seguridad laboral para permitir a los padres equilibrar el cuidado de los hijos y las responsabilidades laborales (una asignación parental nacional ayuda a compensar el costo de la licencia no remunerada) (Richardson 1994)
Conclusión
La necesidad de abordar la salud materna e infantil en el lugar de trabajo estadounidense aumentará a medida que más y más mujeres ingresen a la fuerza laboral y que los problemas de la familia y el lugar de trabajo se vuelvan inseparables. Las empresas con visión de futuro ya lo han reconocido y están desarrollando enfoques innovadores. Los empleadores se encuentran en una posición única y poderosa para influir en el cambio y convertirse en líderes en la promoción de madres y bebés saludables.
Educación sobre el VIH / SIDA
A medida que la epidemia de la infección por el VIH empeora y se propaga, un número cada vez mayor de lugares de trabajo, sindicatos, empleadores y empleados se ven afectados por la amenaza de la infección por el VIH y el SIDA (denominados colectivamente como VIH/SIDA). Los efectos suelen ser particulares y muy visibles; también pueden ser insidiosos y algo ocultos. Durante la vida relativamente breve de la epidemia del VIH, las consecuencias directas e indirectas del SIDA para el sector empresarial y para el lugar de trabajo en general (a diferencia de su aspecto sanitario), siguen siendo en su mayor parte un componente periférico reconocido de la gravedad y magnitud del SIDA.
Las actitudes y opiniones de los empleados sobre el SIDA son de importancia fundamental y deben evaluarse si se desea planificar y gestionar eficazmente un programa en el lugar de trabajo. La ignorancia y la desinformación de los empleados pueden representar obstáculos importantes para un programa educativo y, si se juzgan mal o se manejan mal, pueden generar desconfianza e interrupciones, y pueden agravar los prejuicios y temores sobre el SIDA que ya prevalecen.
En los Estados Unidos, “el SIDA ha generado más juicios individuales en una amplia gama de problemas de salud que cualquier otra enfermedad en la historia”, señala Lawrence Gostin del HIV Litigation Project. Una encuesta nacional de 1993 sobre las actitudes de los empleados sobre el SIDA realizada por la Coalición Nacional de Liderazgo sobre el SIDA informa que muchos trabajadores estadounidenses continúan teniendo actitudes negativas y potencialmente discriminatorias hacia los compañeros de trabajo infectados con el VIH, y la encuesta encuentra que la mayoría de los empleados no saben cómo sus empleadores reaccionarían ante situaciones relacionadas con el VIH o el SIDA en sus lugares de trabajo, o piensan que su empleador despediría a un empleado con infección por el VIH a la primera señal de enfermedad. Discriminar a los empleados con base únicamente en la discapacidad está expresamente prohibido en los Estados Unidos por la Ley de Estadounidenses con Discapacidades (ADA), que incluye bajo su protección a las personas con infección por VIH y SIDA. La Ley de Estadounidenses con Discapacidades requiere que los empleadores de más de 15 personas realicen “adaptaciones razonables” o ajustes en el trabajo para sus empleados con discapacidades, incluida la infección por VIH y el SIDA.
Por ejemplo, el 32 % de los trabajadores estadounidenses que participaron en la encuesta pensaban que un empleado infectado con el VIH sería despedido o puesto en licencia por discapacidad ante el primer signo de enfermedad. Claramente, si un empleador decide despedir a un empleado con infección por VIH únicamente sobre la base del diagnóstico, ese empleador estaría infringiendo la ley. Tal ignorancia generalizada de los empleados sobre las responsabilidades legales de un empleador claramente hace que los empleadores, y por extensión, sus gerentes y empleados, sean vulnerables a demandas por discriminación potencialmente costosas, interrupciones laborales y problemas de moral y productividad de los empleados.
Las percepciones erróneas sobre la epidemia también pueden alimentar actitudes y comportamientos discriminatorios entre gerentes y empleados y pueden poner en riesgo a un empleador. Por ejemplo, el 67 % de los trabajadores encuestados pensó que sus colegas se sentirían incómodos trabajando con alguien con la infección por el VIH. Si no se controlan, tales actitudes y los tipos de comportamiento consistentes con ellas pueden poner a un empleador en un riesgo considerable. Los gerentes pueden suponer erróneamente que es aceptable el trato discriminatorio contra las personas con infección por el VIH o el SIDA, o contra las personas percibidas como infectadas.
Desafíos de la gestión del VIH/SIDA
Los avances médicos, legales, financieros y laborales derivados de la epidemia plantean una serie de desafíos para las personas infectadas por el VIH y el SIDA, sus familias, sus sindicatos y sus empleadores. Los líderes laborales, ejecutivos de negocios, profesionales de recursos humanos y gerentes de primera línea enfrentan tareas cada vez más complicadas, que incluyen el control de costos, la protección de la confidencialidad de la información médica de los empleados y la provisión de "adaptaciones razonables" a sus empleados con infección por VIH y SIDA, además de proteger personas con infección por VIH y SIDA y aquellas percibidas como portadoras de la enfermedad por discriminación en la contratación y promoción. Las personas infectadas por el VIH permanecen en el trabajo por más tiempo, por lo que los empleadores deben planificar la mejor manera de manejar a los empleados infectados por el VIH de manera justa y eficaz durante un período de tiempo más largo y, a menudo, con poca o ninguna capacitación u orientación. La gestión eficaz de los empleados con SIDA requiere mantenerse al tanto de las opciones emergentes de atención de la salud, los costos del seguro médico y de la atención de la salud, y los requisitos legales y reglamentarios, dar forma a "adaptaciones razonables" efectivas y manejar las preocupaciones sobre la confidencialidad y la privacidad, los problemas de discriminación, los temores de los empleados, el acoso de trabajadores infectados, preocupaciones de los clientes, interrupciones en el trabajo, juicios, disminución de la productividad y la moral de los trabajadores, todo mientras se mantiene un lugar de trabajo productivo y rentable y se cumplen los objetivos comerciales.
Se trata de un conjunto amplio y un tanto complejo de expectativas, un hecho que subraya una de las necesidades esenciales al emprender la educación en el lugar de trabajo, a saber, comenzar con los gerentes y capacitarlos y motivarlos para que vean el SIDA en el lugar de trabajo como parte de un proceso a largo plazo. -plazo estrategias y objetivos.
En medio de la avalancha de preguntas e inquietudes sobre la epidemia y cómo manejar su impacto en el lugar de trabajo, los empleadores pueden tomar medidas rentables para minimizar el riesgo, reducir los costos de atención médica, proteger el futuro de su empresa y, lo que es más importante, salvar vidas.
Paso uno: Establecer una política sobre el VIH/SIDA en el lugar de trabajo
El primer paso hacia la gestión eficaz de los problemas en el lugar de trabajo derivados de la epidemia del VIH es establecer una política sólida en el lugar de trabajo. Dicha política debe establecer claramente las formas en que una empresa se enfrentará a la multitud de desafíos complejos pero manejables generados por el VIH/SIDA. (“Una política sólida en el lugar de trabajo que tenga en cuenta las responsabilidades de un empleador hacia los trabajadores infectados y afectados ayudará a evitar que una empresa se convierta en un caso de prueba”, dice Peter Petesch, un abogado laboral con sede en Washington, DC interesado en el tema del SIDA y su lugar de trabajo ramificaciones.)
Por supuesto, una política en el lugar de trabajo en sí misma no eliminará las dificultades inherentes a la gestión de un empleado con una enfermedad mortal y, a menudo, estigmatizada. No obstante, una política escrita en el lugar de trabajo contribuye en gran medida a preparar a una empresa para sus esfuerzos por controlar el SIDA minimizando los riesgos y protegiendo a su fuerza laboral. Una política escrita efectiva incluirá entre sus objetivos la necesidad de
- Establezca un estándar interno coherente para todo el programa de VIH/SIDA de una empresa.
- Estandarizar la posición y las comunicaciones de una empresa sobre el VIH/SIDA.
- Establecer un precedente y normas para el comportamiento de los empleados.
- Informar a todos los empleados dónde pueden acudir para obtener información y asistencia.
- Instruir a los supervisores sobre cómo manejar el SIDA en sus grupos de trabajo.
Las políticas efectivas de VIH/SIDA deben cubrir y brindar orientación sobre el cumplimiento de la ley, la no discriminación, la confidencialidad y la privacidad, la seguridad, las normas de desempeño, las adaptaciones razonables, las inquietudes de los compañeros de trabajo y la educación de los empleados. Para que sea eficaz, una política debe comunicarse a los empleados en todos los niveles de la empresa. Además, es crucial contar con el apoyo franco y muy visible de la alta gerencia y los ejecutivos, incluido el director ejecutivo, para reforzar la urgencia y la importancia de los mensajes descritos anteriormente. Sin este nivel de compromiso, una política que existe solo “en el papel” corre el riesgo de ser simplemente un león sin dientes.
Existen dos enfoques generales para desarrollar políticas sobre el VIH/SIDA:
- El enfoque de la enfermedad potencialmente mortal. Algunos empleadores optan por desarrollar su política de VIH/SIDA como parte del continuo de todas las enfermedades o discapacidades que amenazan la vida. Estas políticas generalmente establecen que el VIH/SIDA se manejará como todas las demás enfermedades a largo plazo: con compasión, sensatez y sin discriminación.
- El enfoque específico del VIH/SIDA. Este enfoque del desarrollo de políticas reconoce y aborda específicamente el VIH/SIDA como un problema de salud importante con un impacto potencial en el lugar de trabajo. Además de la declaración de política en sí, este enfoque a menudo incluye un componente educativo que afirma que el VIH/SIDA no se transmite a través del contacto casual en el lugar de trabajo y que los empleados infectados con VIH o SIDA no representan un riesgo para la salud de sus compañeros de trabajo o clientes.
Paso dos: Capacite a los gerentes y supervisores
Los gerentes y supervisores deben estar completamente familiarizados con las pautas de la política de VIH/SIDA en el lugar de trabajo del empleador. Uno debe asegurarse de que cada nivel de gestión reciba una guía clara y consistente sobre los hechos médicos y el riesgo mínimo de transmisión en el lugar de trabajo en general. En países con leyes contra la discriminación, los gerentes también deben estar completamente familiarizados con sus requisitos (por ejemplo, la Ley de Estadounidenses con Discapacidades y sus requisitos de adaptación razonable, no discriminación, confidencialidad y privacidad, seguridad en el lugar de trabajo y estándares de desempeño de los empleados en los Estados Unidos).
Además, todos los gerentes deben estar preparados para responder preguntas e inquietudes de los empleados sobre el VIH/SIDA y el lugar de trabajo. A menudo, los gerentes de primera línea son los primeros en ser llamados para brindar información y referencias a otras fuentes de información y para brindar respuestas detalladas a las preguntas de los empleados sobre por qué deberían preocuparse por la infección por VIH y el SIDA y sobre cómo se espera que lo hagan. comportarse. Los gerentes deben ser educados y preparados antes de que se instituyan los programas de educación de los empleados.
Paso tres: educar a los empleados
Los programas de educación en el lugar de trabajo son formas económicas y rentables de minimizar el riesgo, proteger la vida de los trabajadores, ahorrar dinero en costos de atención médica y salvar vidas. MacAllister Booth, CEO de Polaroid Corporation, dijo recientemente que la educación y capacitación sobre el SIDA para todos los empleados de Polaroid cuestan menos que los costos del tratamiento de un caso de SIDA.
Los programas de bienestar en el lugar de trabajo y la promoción de la salud ya son una parte establecida del mundo laboral para más y más trabajadores, particularmente entre las organizaciones laborales y las empresas más grandes. Las campañas para reducir los costes médicos y los días perdidos por enfermedades prevenibles se han centrado en la importancia de dejar de fumar y de hacer ejercicio y seguir una dieta más saludable. Sobre la base de los esfuerzos para aumentar la seguridad en los lugares de trabajo y la salud de la fuerza laboral, los programas de bienestar en el lugar de trabajo ya están establecidos como lugares apropiados y rentables para la información de salud para los empleados. Los programas de educación sobre el VIH/SIDA pueden integrarse en estos esfuerzos continuos de promoción de la salud.
Además, los estudios han demostrado que muchos empleados confían en que sus empleadores les proporcionen información precisa sobre una amplia gama de temas, incluida la educación para la salud. Los trabajadores están preocupados por el SIDA, muchos no comprenden los hechos médicos y legales sobre la epidemia y quieren aprender más al respecto.
Según un estudio realizado por el New York Business Group on Health (Barr, Waring y Warshaw 1991), los empleados generalmente tienen una opinión positiva de los empleadores que brindan información sobre el SIDA y, según el tipo de programa ofrecido, consideran que el empleador es un fuente de información más creíble que los medios de comunicación o el gobierno. Además, según la encuesta de la Coalición Nacional de Liderazgo sobre el SIDA sobre las actitudes de los trabajadores estadounidenses sobre el SIDA, el 96% de los empleados que recibieron educación sobre el SIDA en el trabajo apoyaron la educación sobre el VIH/SIDA en el lugar de trabajo.
Idealmente, la asistencia a las sesiones de educación de los empleados debería ser obligatoria y el programa debería durar al menos una hora y media. La sesión debe ser dirigida por un educador capacitado y debe presentar los materiales de manera objetiva y sin prejuicios. El programa también debe permitir un período de preguntas y respuestas y proporcionar referencias para asistencia confidencial. Las iniciativas que se tomen con respecto al SIDA en el lugar de trabajo deben ser constantes, no eventos únicos, y son más eficaces cuando se vinculan con reconocimientos públicos de la importancia del problema como las celebraciones del Día Mundial del SIDA. Finalmente, uno de los métodos más efectivos para hablar sobre el SIDA con los empleados es invitar a una persona que vive con la infección por el VIH o el SIDA para que se dirija a la sesión. Se ha demostrado que escuchar de primera mano cómo vive y trabaja alguien con infección por VIH o SIDA tiene un impacto positivo en la efectividad de la sesión.
Un programa completo de educación sobre el SIDA en el lugar de trabajo debe incluir una presentación de estos asuntos:
- los hechos médicos: cómo se transmite y cómo no se transmite el VIH, enfatizando que no se puede propagar a través del contacto casual y que es prácticamente imposible contraerlo en el lugar de trabajo
- los hechos legales, incluidas las responsabilidades del empleador, especialmente la importancia de la confidencialidad y la privacidad y de proporcionar ajustes razonables
- los problemas psicosociales, incluyendo cómo responder a un compañero de trabajo con VIH/SIDA, y cómo es vivir y trabajar con VIH/SIDA
- lineamientos sobre políticas, beneficios e información de la compañía
- información para que los empleados lleven a casa a sus familias para enseñarles cómo protegerse
- información sobre recursos de la comunidad y lugares a donde ir para hacerse pruebas anónimas.
Los estudios advierten que las actitudes sobre el SIDA pueden reforzarse negativamente si una sesión de educación o capacitación es demasiado breve y no lo suficientemente completa e interactiva. De manera similar, se ha demostrado que simplemente repartir un folleto aumenta la ansiedad sobre el SIDA. En una sesión breve y superficial, se ha observado que los asistentes asimilan algunos de los hechos, pero se van con inquietudes no resueltas acerca de la transmisión del VIH, inquietudes que, de hecho, se han despertado con la introducción del tema. Por lo tanto, es importante reservar suficiente tiempo en una sesión de capacitación para una discusión en profundidad, preguntas y respuestas, y remisiones a otras fuentes de información confidencial. De manera óptima, una sesión de capacitación debería ser obligatoria porque el estigma aún asociado con la infección por el VIH y el SIDA impedirá que muchos asistan a una sesión voluntaria.
Algunas respuestas sindicales al VIH/SIDA
Algunos ejemplos destacados de iniciativas sindicales de educación y políticas sobre el VIH/SIDA incluyen los siguientes:
- El Sindicato Internacional de Marinos estableció un programa de educación sobre el VIH/SIDA como un componente obligatorio del plan de estudios para los estudiantes de la marina mercante en su Lundeberg School of Seamanship en Piney Point, Maryland. Las personas que deseen ingresar a la industria pueden asistir a un curso de capacitación de 14 semanas en la escuela, y aquellos que ya trabajan en la industria asisten a clases sin costo para mejorar sus habilidades y obtener diplomas equivalentes a la escuela secundaria o títulos asociados. Los seminarios educativos para marinos sobre el VIH/SIDA duran dos horas, y este enfoque integral se basa en el reconocimiento de que se necesita una formación completa para satisfacer las necesidades de una fuerza laboral que viaja al extranjero y opera en un entorno autónomo. El curso de prevención del VIH es parte de un programa que cubre las prácticas laborales, la salud y seguridad en el lugar de trabajo y la contención de los costos de atención médica. La educación se complementa con la proyección de una variedad de cintas de vídeo sobre el SIDA en el sistema de televisión de circuito cerrado de la escuela de Lundeberg, la publicación de artículos en el periódico escolar y la distribución de folletos en Union Halls en cada puerto. También se ponen a disposición preservativos gratuitos.
- El Sindicato Internacional de Empleados de Servicios (SEIU) se involucró en actividades relacionadas con el SIDA en 1984 cuando surgió por primera vez el temor a la transmisión del SIDA entre sus miembros que trabajaban en el Hospital General de San Francisco. Para asegurar que los trabajadores de la salud pudieran continuar brindando atención compasiva a sus pacientes, era de vital importancia que el miedo irracional se confrontara con información fáctica y que al mismo tiempo se implementaran las precauciones de seguridad adecuadas. Esta crisis condujo al establecimiento del Programa de SIDA de SEIU, un modelo de esfuerzos orientados a pares, en el que los miembros trabajan entre sí para resolver las necesidades educativas y de apoyo emocional. El programa incluye monitorear los procedimientos de control de infecciones en los hospitales, responder a las solicitudes individuales de los miembros del sindicato para diseñar y llevar a cabo programas de capacitación sobre el SIDA y alentar la coordinación de la administración del hospital con SEIU sobre inquietudes relacionadas con el SIDA.
- Un beneficio significativo del enfoque de SEIU para el VIH/SIDA ha sido el desarrollo de políticas con base científica y programas de educación para miembros que demuestran una preocupación genuina por todos los involucrados en la epidemia, incluidos los trabajadores de la salud, el paciente y el público. El sindicato promueve activamente la concientización sobre el SIDA a nivel nacional e internacional en conferencias y reuniones, un enfoque que ha posicionado a SEIU a la vanguardia de la educación de los trabajadores inmigrantes recién llegados sobre la prevención del VIH y la seguridad en el lugar de trabajo con respecto a todos los patógenos transmitidos por la sangre. Este esfuerzo educativo tiene en cuenta los idiomas primarios o preferidos y las diferencias culturales entre su público objetivo.
Conclusión
Si bien los sindicatos y las empresas que responden de manera constructiva a los desafíos cotidianos del VIH/SIDA en el lugar de trabajo son una minoría, muchos han brindado los modelos y un creciente cuerpo de conocimientos que está fácilmente disponible para ayudar a otros a abordar de manera efectiva el VIH como una preocupación en el lugar de trabajo. . El conocimiento y la experiencia adquiridos en los últimos diez años demuestran que las políticas sobre el SIDA, los estándares y prácticas en el lugar de trabajo, el liderazgo y la educación laboral continua, la administración y los empleados bien planificados son métodos efectivos para abordar estos desafíos.
A medida que los sindicalistas, los grupos industriales y las asociaciones empresariales reconocen las crecientes consecuencias del SIDA para sus sectores, se están formando nuevos grupos para abordar la relevancia particular del SIDA para sus intereses. La Coalición Empresarial Tailandesa sobre el SIDA se lanzó en 1993 y parece probable que estimule desarrollos similares en otros países de la Cuenca del Pacífico. Varios grupos empresariales y comerciales de África Central y Meridional están tomando la iniciativa de proporcionar educación en el lugar de trabajo, y se han hecho visibles iniciativas similares en Brasil y el Caribe.
El Informe sobre el desarrollo mundial (1993) se dedicó a “Invertir en salud” y examinó la interacción entre la salud humana, la política de salud y el desarrollo económico. El informe proporcionó una serie de ejemplos de la amenaza que representa el SIDA para las estrategias y logros de desarrollo. Este informe indica que existe una oportunidad cada vez mayor de utilizar las habilidades y los recursos de las finanzas y el desarrollo globales, trabajando en estrecha armonía con los líderes de la salud pública de todo el mundo, para formar planes de acción más efectivos para enfrentar los desafíos económicos y comerciales derivados del SIDA ( Martillo 1994).
Los sindicatos y los empleadores encuentran que implementar políticas sobre el SIDA y programas de educación para los empleados antes de enfrentar un caso de VIH ayuda a reducir las interrupciones en el lugar de trabajo, ahorra dinero al proteger la salud de la fuerza laboral, evita costosas batallas legales y prepara a los gerentes y empleados para responder constructivamente a los desafíos de SIDA en el lugar de trabajo. Las herramientas necesarias para gestionar los múltiples y complejos problemas cotidianos asociados con la enfermedad son fácilmente accesibles y económicas. Finalmente, pueden salvar vidas y dinero.
Protección y Promoción de la Salud: Enfermedades Infecciosas
La prevención y el control de las enfermedades infecciosas es una responsabilidad central del servicio de salud de los empleados en áreas donde son endémicas, donde el trabajo implica la exposición a agentes infecciosos particulares a los que la población puede ser particularmente susceptible y donde los servicios de salud comunitarios son deficientes. En tales circunstancias, el director médico debe actuar como oficial de salud pública para la fuerza laboral, un deber que requiere atención al saneamiento, alimentos y agua potable, posibles vectores de infección, inmunización adecuada cuando esté disponible, así como la detección temprana y el tratamiento oportuno de infecciones cuando ocurren.
En áreas urbanas bien desarrolladas donde los empleados están relativamente sanos, la preocupación por las enfermedades infecciosas suele verse eclipsada por otros problemas, pero la prevención y el control de las enfermedades infecciosas siguen siendo, no obstante, responsabilidades importantes del servicio de salud de los empleados. En virtud de su prevalencia entre todos los grupos de edad (obviamente incluyendo a los que tienen más probabilidades de ser empleados) y debido a su capacidad fundamental de propagarse a través de los contactos cercanos característicos del ambiente de trabajo típico, las enfermedades infecciosas son un objetivo apropiado para cualquier promoción de la salud de los empleados. programa. Sin embargo, los esfuerzos de las unidades de salud de los empleados para responder al problema que plantean no suelen discutirse. En parte, esta falta de atención puede atribuirse a la opinión de que tales esfuerzos son una cuestión de rutina, tomando la forma, digamos, de programas de inmunización contra la influenza estacional. Además, pueden pasarse por alto porque son actividades que no están necesariamente asociadas con iniciativas amplias de promoción de la salud sino que, en cambio, están entretejidas en el tejido del programa integral de salud de los empleados. Por ejemplo, el asesoramiento y tratamiento individual de los empleados que se someten a una evaluación periódica de la salud a menudo incluye intervenciones ad hoc de promoción de la salud dirigidas a enfermedades infecciosas. No obstante, todas estas representan actividades significativas que, con o sin designación formal como “programa”, pueden combinarse en una estrategia cohesiva para la prevención y el control de enfermedades infecciosas.
Estas actividades pueden dividirse en varios componentes: difusión de información y educación de los empleados; inmunizaciones; respuesta a brotes de infección; proteger la salud de los viajeros; llegar a los miembros de la familia; y mantenerse actualizado. Para ilustrar cómo estos pueden integrarse en un programa integral de salud para empleados que atiende a una gran fuerza laboral urbana, en gran parte de cuello blanco, este artículo describirá el programa en JP Morgan and Company, Inc., con sede en la ciudad de Nueva York. Si bien tiene características únicas, no es diferente de las que mantienen muchas organizaciones grandes.
JP Morgan & Company, Inc.
JP Morgan & Company, Inc., es una corporación que brinda diversos servicios financieros en todo el mundo. Con sede en la ciudad de Nueva York, donde se encuentran aproximadamente 7,500 de sus 16,500 XNUMX empleados, mantiene oficinas de varios tamaños en otros lugares de los Estados Unidos y Canadá y en las principales ciudades de Europa, Asia, América Latina y Australia.
Los departamentos médicos internos estuvieron presentes en cada una de sus organizaciones matrices inmediatas desde la primera parte de este siglo y, luego de la fusión de JP Morgan con Guaranty Trust Company, la unidad de salud de los empleados ha evolucionado para brindar no solo actividades médicas ocupacionales estándar, sino también una amplia gama de servicios gratuitos para los empleados, incluidas evaluaciones periódicas de la salud, inmunizaciones, atención primaria ambulatoria, educación y promoción de la salud y un programa de asistencia al empleado. La eficacia del departamento médico, que tiene su sede en la ciudad de Nueva York, se ve reforzada por la concentración de la mayor parte de la fuerza laboral de Morgan en un número limitado de instalaciones ubicadas en el centro.
Diseminacion de informacion
La difusión de información relevante suele ser la piedra angular de un programa de promoción de la salud y podría decirse que es el enfoque más simple ya sea que los recursos sean limitados o abundantes. Brindar información precisa, significativa y comprensible, modificada según sea necesario de acuerdo con la edad, el idioma, el origen étnico y el nivel educativo de los empleados, sirve no solo para educar sino también para corregir conceptos erróneos, inculcar estrategias de prevención efectivas y dirigir a los empleados a los recursos apropiados dentro o fuera del área. sitio de trabajo.
Esta información puede tomar muchas formas. Las comunicaciones escritas se pueden dirigir a los empleados en sus estaciones de trabajo o en sus hogares, o se pueden distribuir en las ubicaciones centrales del lugar de trabajo. Estos pueden consistir en boletines o publicaciones obtenidos del gobierno o agencias de salud voluntarias, compañías farmacéuticas o fuentes comerciales, entre otros o, si los recursos lo permiten, pueden ser desarrollados internamente.
Las conferencias y los seminarios pueden ser incluso más efectivos, especialmente cuando permiten que los empleados planteen preguntas sobre sus preocupaciones individuales. Por otro lado, presentan el inconveniente de exigir accesibilidad y mayor compromiso de tiempo tanto por parte del empleador como del personal; también violan el anonimato, lo que a veces puede ser un problema.
VIH / SIDA
Nuestra propia experiencia con la difusión de información sanitaria sobre la infección por el VIH puede verse como un ejemplo de esta actividad. Los primeros casos de la enfermedad se informaron en 1981 y nos enteramos por primera vez de casos entre nuestros empleados en 1985. En 1986, en gran medida debido a la atención de los medios locales al problema, los empleados de una de nuestras oficinas europeas (donde no hay casos de la enfermedad aún no había aparecido) solicitó un programa sobre el SIDA. Los oradores incluyeron al director médico corporativo y un experto en enfermedades infecciosas de un hospital universitario local. La audiencia estuvo compuesta por casi el 10% de toda la plantilla de esa unidad, de los cuales el 80% eran mujeres. El énfasis de estas presentaciones y las subsiguientes estuvo en la transmisión del virus y en las estrategias para la prevención. Como se podría suponer por la composición de la audiencia, había una preocupación considerable por la propagación heterosexual.
El éxito de esa presentación facilitó el desarrollo de un programa mucho más ambicioso en la sede de Nueva York al año siguiente. Un boletín informativo y un folleto anticiparon los eventos con una breve discusión sobre la enfermedad, se utilizaron carteles y otros anuncios para recordar a los empleados los horarios y lugares de las presentaciones, y los gerentes alentaron encarecidamente la asistencia. Debido al compromiso de la gerencia y las preocupaciones generales sobre la enfermedad en la comunidad, pudimos llegar a entre el 25 y el 30 % de la fuerza laboral local en las múltiples presentaciones.
Estas sesiones incluyeron una discusión por parte del director médico corporativo, quien reconoció la presencia de la enfermedad entre los empleados y señaló que la corporación estaba comprometida con su empleo continuo siempre que se mantuvieran lo suficientemente bien como para trabajar de manera efectiva. Revisó la política de la corporación sobre enfermedades potencialmente mortales y señaló la disponibilidad de pruebas confidenciales de VIH a través del departamento médico. Se mostró un video educativo sobre la enfermedad, seguido por un orador experto del departamento de salud municipal local. Siguió un período de preguntas y respuestas y, al final de la sesión, todos recibieron un paquete de materiales informativos sobre la infección por el VIH y las estrategias de prevención.
La respuesta a estas sesiones fue muy positiva. En un momento en que otras corporaciones estaban experimentando interrupciones en el lugar de trabajo por empleados infectados con el VIH, Morgan no tenía ninguno. Una encuesta independiente de empleados (y de varias otras corporaciones con programas similares) encontró que los participantes del programa apreciaban mucho la oportunidad de asistir a tales sesiones y encontraron que la información brindada fue más útil que la disponible para ellos de otras fuentes (Barr, Waring y Warshaw 1991).
Realizamos sesiones similares sobre la infección por el VIH en 1989 y 1991, pero descubrimos que la asistencia disminuyó con el tiempo. Esto lo atribuimos, en parte, a la saturación percibida con el tema y, en parte, a que la enfermedad traslada su impacto a los desempleados crónicos (en nuestro medio); de hecho, el número de empleados recién infectados con el VIH que llamaron nuestra atención disminuyó drásticamente después de 1991.
La enfermedad de Lyme
Mientras tanto, la enfermedad de Lyme, una enfermedad bacteriana transmitida por la picadura de la garrapata del venado en entornos de vacaciones locales y suburbanos, se ha vuelto cada vez más frecuente entre nuestros empleados. Una conferencia sobre este tema complementada con información impresa atrajo considerable atención cuando se dictó en 1993. Los puntos enfatizados en esta presentación incluyeron el reconocimiento de la enfermedad, las pruebas, el tratamiento y, lo que es más importante, la prevención.
En general, los programas diseñados para difundir información, ya sea por escrito o en forma de conferencias, deben ser creíbles, fácilmente comprensibles, prácticos y pertinentes. Deben servir para sensibilizar, especialmente en lo que respecta a la prevención personal y cuándo y cómo obtener atención profesional. Al mismo tiempo, deben servir para disipar cualquier ansiedad inapropiada.
Programas de inmunización
Las inmunizaciones en el lugar de trabajo abordan una importante necesidad de salud pública y es probable que brinden beneficios tangibles, no solo a los beneficiarios individuales sino también a la organización. Muchos empleadores en el mundo desarrollado que no tienen un servicio de salud para los empleados hacen arreglos para que contratistas externos vayan al lugar de trabajo para proporcionar un programa de inmunización masiva.
Influenza.
Si bien la mayoría de las inmunizaciones brindan protección durante muchos años, la vacuna contra la influenza debe administrarse anualmente debido a los cambios continuos en el virus y, en menor medida, a la disminución de la inmunidad del paciente. Dado que la gripe es una enfermedad estacional cuya contagiosidad suele estar muy extendida en los meses de invierno, la vacuna debe administrarse en otoño. Los que más necesitan la inmunización son los empleados mayores y aquellos con enfermedades subyacentes o inmunodeficiencias, como diabetes y problemas crónicos de pulmón, corazón y riñón. Se debe alentar a los empleados de las instituciones de atención médica a que se vacunen, no solo porque es más probable que estén expuestos a personas con la infección, sino también porque su capacidad continua para trabajar es fundamental en caso de un brote grave de la enfermedad. Un estudio reciente ha demostrado que la vacunación contra la influenza ofrece importantes beneficios económicos y relacionados con la salud también para adultos sanos que trabajan. Dado que la morbilidad asociada con la enfermedad generalmente puede resultar en una semana o más de discapacidad, lo que a menudo involucra a varios empleados en la misma unidad al mismo tiempo, existe un incentivo suficiente para que los empleadores eviten el impacto resultante en la productividad al ofrecer este servicio relativamente inocuo y forma barata de inmunización. Esto se vuelve especialmente importante cuando las autoridades de salud pública anticipan cambios importantes en el virus y predicen una gran epidemia para una temporada determinada.
Probablemente, la principal barrera para el éxito de los programas de inmunización contra la influenza (o cualquier otro) es la reticencia de las personas a participar. Para minimizar sus dudas, es importante educar a los empleados sobre la necesidad y disponibilidad de la vacuna y hacer que la inmunización sea fácilmente accesible. Los avisos deben distribuirse por todos los medios disponibles, identificando de manera genérica a todas las personas con necesidades especiales de inmunización, enfatizando la seguridad relativa de la vacuna y explicando el procedimiento a través del cual se puede obtener.
El tiempo y la inconveniencia de viajar para visitar a un médico personal son potentes desincentivos para muchas personas; los programas más efectivos serán aquellos que proporcionen inmunizaciones en el lugar de trabajo durante las horas de trabajo con demoras mínimas. Por último, el costo, una barrera importante, debe reducirse al mínimo o debe ser absorbido por completo por el empleador o el programa de seguro de salud grupal.
Factores adicionales como la publicidad comunitaria y los programas de incentivos contribuyen a la aceptación de las vacunas por parte de los empleados. Hemos descubierto que los informes de los medios sobre una epidemia de influenza amenazante aumentarán regularmente la aceptación de la vacuna por parte de los empleados. En 1993, para alentar a todos los empleados a evaluar su estado de vacunación y recibir las inmunizaciones necesarias, el departamento médico de Morgan ofreció a quienes aceptaran estos servicios participar en una lotería en la que las acciones de la empresa eran el premio. La cantidad de empleados que solicitaron la inmunización en este año fue la mitad de la cantidad observada durante el mismo período del año anterior.
Difteria-tétanos.
Otras vacunas recomendadas para adultos sanos en edad laboral típica son la difteria-tétanos y, posiblemente, el sarampión, las paperas y la rubéola. La inmunización contra la difteria y el tétanos se recomienda cada diez años durante toda la vida, suponiendo que uno haya tenido una serie primaria de inmunizaciones. Con este intervalo, encontramos que el estado inmunitario se confirma más fácilmente y la vacuna se administra con mayor facilidad durante las evaluaciones de salud periódicas de nuestros empleados (ver más abajo), aunque esto también se puede lograr en una campaña de inmunización en toda la empresa como la que se usó en el incentivo programa mencionado anteriormente.
Sarampión
Las autoridades de salud pública recomiendan la vacuna contra el sarampión para todas las personas nacidas después de 1956 que no tengan documentación de dos dosis de la vacuna contra el sarampión en o después del primer cumpleaños, antecedentes de sarampión confirmados por un médico o pruebas de laboratorio de inmunidad contra el sarampión. Esta inmunización se puede administrar fácilmente durante una evaluación de salud previa al empleo o a la colocación o en una campaña de inmunización en toda la empresa.
Rubéola
Las autoridades de salud pública recomiendan que todos tengan documentación médica de haber recibido la vacuna contra la rubéola o evidencia de laboratorio de inmunidad a esta enfermedad. La inmunización adecuada contra la rubéola es especialmente importante para los trabajadores de la salud, para quienes es probable que sea obligatoria.
Una vez más, la inmunidad adecuada contra la rubéola debe determinarse en el momento del empleo o, en ausencia de esta posibilidad, a través de campañas periódicas de inmunización o durante evaluaciones periódicas de salud. Se puede conferir inmunidad efectiva a las personas que necesitan la vacuna contra la rubéola o la rubéola mediante la administración de la vacuna MMR (sarampión, paperas y rubéola). Se pueden realizar pruebas serológicas de inmunidad para identificar el estado inmunitario de un individuo antes de la inmunización, pero es probable que esto no sea rentable.
Hepatitis B
En la medida en que la hepatitis B se transmite a través de la intimidad sexual y por contacto directo con sangre y otros fluidos corporales, los esfuerzos iniciales de inmunización se dirigieron a poblaciones con riesgos elevados, como profesionales de la salud y personas con múltiples parejas sexuales. Además, la mayor prevalencia de la enfermedad y el estado de portador en ciertas áreas geográficas, como el Lejano Oriente y el África subsahariana, ha dado prioridad a la inmunización de todos los recién nacidos allí y de aquellos que viajan con frecuencia o permanecen por períodos prolongados en esos lugares. regiones. Más recientemente, se ha propuesto la inmunización universal de todos los recién nacidos en los Estados Unidos y en otros lugares como una estrategia más eficaz para llegar a las personas vulnerables.
En el entorno laboral, el enfoque de la inmunización contra la hepatitis B ha estado en los trabajadores de la salud debido al riesgo de su exposición a la sangre. De hecho, en los Estados Unidos, la regulación gubernamental requiere informar a dicho personal y a otros posibles respondedores a emergencias de atención médica sobre la conveniencia de vacunarse contra la hepatitis B, en el contexto de una discusión general de precauciones universales; entonces se debe proporcionar la inmunización.
Por lo tanto, en nuestro entorno en Morgan, la información sobre la inmunización contra la hepatitis B se transmite en tres contextos: en discusiones sobre enfermedades de transmisión sexual como el SIDA, en presentaciones para el personal de atención médica y servicios de emergencia sobre los riesgos y precauciones relevantes para su trabajo de atención médica, y en intervenciones con empleados individuales y sus familias anticipando asignaciones en áreas del mundo donde la hepatitis B es más prevalente. La inmunización se proporciona junto con estos programas.
Hepatitis A
Esta enfermedad, típicamente transmitida por alimentos o agua contaminados, es mucho más frecuente en los países en desarrollo que en los países industrializados. Así, los esfuerzos de protección se han dirigido a los viajeros a zonas de riesgo o a aquellos que tienen contacto domiciliario u otro contacto muy estrecho con los recién diagnosticados de la enfermedad.
Ahora que está disponible una vacuna para proteger contra la hepatitis A, se administra a viajeros a países en desarrollo y a contactos cercanos de casos documentados y recientemente diagnosticados de hepatitis A. Si no hay tiempo suficiente para que se desarrollen los niveles de anticuerpos antes de la salida del viajeros, la inmunoglobulina sérica puede administrarse simultáneamente.
Dado que se dispone de una vacuna eficaz y segura contra la hepatitis A, los esfuerzos de inmunización pueden dirigirse a un grupo objetivo significativamente mayor. Como mínimo, los viajeros frecuentes y los residentes en áreas endémicas deben recibir esta inmunización, y los manipuladores de alimentos también deben ser considerados para la inmunización debido al riesgo de que transmitan la enfermedad a un gran número de personas.
Antes de cualquier inmunización, se debe prestar mucha atención a las posibles contraindicaciones, como hipersensibilidad a cualquier componente de la vacuna o, en el caso de vacunas vivas como la del sarampión, las paperas y la rubéola, inmunodeficiencia o embarazo, ya sea presente o anticipado. Se debe transmitir al empleado la información adecuada sobre los posibles riesgos de la vacuna y se deben obtener los formularios de consentimiento firmados. La posibilidad limitada de reacciones relacionadas con la inmunización debe preverse en cualquier programa.
Aquellas organizaciones con personal médico existente obviamente pueden utilizar su propio personal para implementar un programa de inmunización. Aquellos que no tengan dicho personal pueden hacer arreglos para que las inmunizaciones sean proporcionadas por médicos o enfermeras de la comunidad, hospitales o agencias de salud o por agencias gubernamentales de salud.
Respuesta a brotes
Pocos hechos despiertan tanto interés y preocupación entre los empleados de una determinada unidad de trabajo o de toda una organización como la conciencia de que un compañero de trabajo tiene una enfermedad contagiosa. La respuesta esencial del servicio de salud laboral ante tales noticias es identificar y aislar adecuadamente a los enfermos, tanto el caso fuente como los casos secundarios, y difundir información sobre la enfermedad que alivie la ansiedad de quienes creen que pueden tener sido expuesto. Algunas organizaciones, con la esperanza de minimizar la ansiedad potencial, pueden limitar esta difusión a posibles contactos. Otros, reconociendo que el “grapevine” (comunicación informal entre empleados) no solo difundirá la noticia, sino que probablemente también transmitirá información errónea que podría desencadenar una ansiedad latente, aprovechará el evento como una oportunidad única para educar a toda la fuerza laboral sobre el potencial de propagación. de la enfermedad y cómo prevenirla. En Morgan, ha habido varios episodios de este tipo que involucran tres enfermedades diferentes: tuberculosis, rubéola y gastroenteritis transmitida por alimentos.
Tuberculosis.
La tuberculosis se teme justificadamente debido a la morbilidad potencialmente significativa de la enfermedad, especialmente con la creciente prevalencia de bacterias resistentes a múltiples fármacos. En nuestra experiencia, la enfermedad ha sido traída a nuestra atención por la noticia de la hospitalización y el diagnóstico definitivo de los casos índice; afortunadamente en Morgan, los casos secundarios han sido raros y se han limitado a conversiones de pruebas cutáneas solamente.
Por lo general, con tales casos, se notifica a las autoridades de salud pública, luego de lo cual se alienta a los contactos a someterse a pruebas cutáneas de tuberculina de referencia o radiografías de tórax; las pruebas cutáneas se repiten diez a doce semanas más tarde. Para aquellos cuyas pruebas cutáneas se convierten de negativas a positivas en las pruebas de seguimiento, se obtienen radiografías de tórax. Si la radiografía es positiva, los empleados son derivados para tratamiento definitivo; si es negativa, se prescribe profilaxis con isoniazida.
Durante cada etapa del proceso, se realizan sesiones informativas tanto grupales como individuales. La ansiedad suele ser desproporcionada con respecto al riesgo, y la tranquilidad, así como la necesidad de un seguimiento prudente, son los principales objetivos del asesoramiento.
Rubéola
Los casos de rubéola de Morgan han sido identificados en visitas a la unidad de salud de los empleados. Para evitar más contactos, los empleados son enviados a casa incluso si solo hay una sospecha clínica de la enfermedad. Luego de la confirmación serológica, generalmente dentro de las 48 horas, se realizan encuestas epidemiológicas para identificar otros casos mientras se difunde información sobre la ocurrencia. Aunque los objetivos principales de estos programas son las empleadas que pueden estar embarazadas y que podrían haber estado expuestas, los brotes han servido como una oportunidad para verificar el estado inmunológico de todos los empleados y ofrecer la vacuna a todos aquellos que puedan necesitarla. Una vez más, se informa a las autoridades locales de salud pública sobre estos sucesos y se utiliza su experiencia y asistencia para abordar las necesidades de la organización.
Infección transmitida por alimentos.
Una sola experiencia con un brote de enfermedad relacionada con los alimentos ocurrió en Morgan hace varios años. Se debió a una intoxicación alimentaria por estafilococos que se atribuyó a un manipulador de alimentos con una lesión en la piel en una de sus manos. Más de cincuenta empleados que utilizaron los comedores internos desarrollaron una enfermedad autolimitada que se caracterizó por náuseas, vómitos y diarrea, que apareció aproximadamente seis horas después de ingerir la ensalada fría de pato y se resolvió en 24 horas.
En este caso, el objetivo de nuestros esfuerzos de educación para la salud fue sensibilizar a los propios manipuladores de alimentos sobre los signos y síntomas de enfermedad que deberían influir en ellos para dejar su trabajo y buscar atención médica. También se implementaron ciertos cambios administrativos y de procedimiento:
- concienciar a los supervisores de su responsabilidad de garantizar que los trabajadores con signos de enfermedad reciban un examen médico
- llevar a cabo sesiones educativas periódicas para todos los empleados del servicio de alimentos para recordarles las precauciones apropiadas
- asegurándose de que se utilicen guantes desechables.
Recientemente, dos organizaciones vecinas también experimentaron brotes de enfermedades relacionadas con los alimentos. En uno, la hepatitis A fue transmitida a varios empleados por un manipulador de alimentos en el comedor de la empresa; en el otro, varios empleados desarrollaron intoxicación alimentaria por salmonela después de consumir un postre preparado con huevos crudos en un restaurante fuera de las instalaciones. En primera instancia, los esfuerzos educativos de la organización estuvieron dirigidos a los propios manipuladores de alimentos; en el segundo, se compartió con toda la fuerza laboral información sobre varios alimentos preparados a partir de huevos crudos, y el peligro potencial que esto implicaba.
Intervenciones Individuales
Si bien las tres experiencias descritas anteriormente siguen el formato típico de promoción de la salud de llegar a toda la población de empleados o, al menos, a un subconjunto sustancial, gran parte de las actividades de promoción de la salud de organizaciones como Morgan con respecto a las enfermedades infecciosas se lleva a cabo en un solo lugar. -sobre una base. Estos incluyen intervenciones que son posibles gracias a evaluaciones de salud previas a la colocación, periódicas o de jubilación, consultas sobre viajes internacionales y visitas incidentales al servicio de salud de los empleados.
Exámenes previos a la colocación.
Las personas examinadas en el momento del empleo suelen ser jóvenes y sanas y es poco probable que hayan recibido atención médica reciente. A menudo necesitan vacunas contra el sarampión, la rubéola o la difteria y el tétanos. Además, aquellos programados para ser ubicados en áreas de potencial transmisión de enfermedades, como en servicios de salud o de alimentos, reciben el asesoramiento adecuado sobre las precauciones que deben observar.
Exámenes médicos periódicos.
De manera similar, la evaluación periódica de la salud brinda la oportunidad de revisar el estado de inmunización y discutir los riesgos que pueden estar asociados con enfermedades crónicas específicas y las precauciones que deben tomarse. Ejemplos de esto último incluyen la necesidad de inmunización anual contra la influenza para personas con diabetes o asma y la instrucción para diabéticos sobre el cuidado apropiado de los pies para evitar infecciones locales.
Las noticias recientes sobre enfermedades infecciosas deben discutirse, particularmente con aquellos con problemas de salud conocidos. Por ejemplo, noticias de brotes de un E. coli La infección atribuida a comer carne molida mal cocinada sería de importancia para todos, mientras que el peligro de contraer criptosporidiosis por nadar en piscinas públicas sería especialmente relevante para las personas con la enfermedad del VIH u otras deficiencias inmunológicas.
Exámenes previos a la jubilación.
Se debe instar a los empleados que son examinados en relación con la jubilación a que se vacunen contra el neumococo y se les debe informar acerca de la vacunación anual contra la influenza.
Protección previa al viaje.
La creciente globalización de las asignaciones de trabajo junto con el mayor interés en los viajes internacionales por placer han contribuido a una expansión continua de la población que necesita protección contra enfermedades infecciosas que probablemente no se encuentren en el hogar. Un encuentro previo al viaje debe incluir un historial médico para revelar cualquier vulnerabilidad de salud individual que pueda aumentar los riesgos asociados con el viaje o la asignación anticipada. Un buen ejemplo, y no poco común, de esto es la mujer embarazada que considera viajar a un entorno con malaria resistente a la cloroquina, ya que las formas alternativas de profilaxis de la malaria pueden estar contraindicadas durante el embarazo.
Se debe proporcionar información completa sobre las enfermedades infecciosas prevalentes en las áreas que se visitarán. Esto debe incluir métodos de transmisión de las enfermedades pertinentes, técnicas de prevención y profilácticas, y síntomas típicos y estrategias para obtener atención médica si se desarrollan. Y, por supuesto, se deben proporcionar las vacunas indicadas.
Visitas al servicio de salud del trabajador.
En la mayoría de los entornos de salud ocupacional, los empleados pueden recibir primeros auxilios y tratamiento para los síntomas de la enfermedad; en algunos, como en Morgan, se encuentra disponible una amplia gama de servicios de atención primaria. Cada encuentro ofrece una oportunidad para intervenciones de salud preventiva y asesoramiento. Esto incluye proporcionar inmunizaciones a intervalos apropiados y alertar a los empleados-pacientes sobre las precauciones de salud relacionadas con cualquier enfermedad subyacente o posible exposición. Una ventaja particular de esta situación es que el hecho mismo de que el empleado haya buscado esta atención sugiere que él o ella puede ser más receptivo a los consejos dados que cuando la misma información se recibe en una amplia campaña educativa. El profesional de la salud debe aprovechar esta oportunidad asegurándose de proporcionar la información adecuada y las vacunas o medicamentos profilácticos necesarios.
Llegar a los miembros de la familia.
Aunque el objetivo principal de la salud ocupacional es asegurar la salud y el bienestar del empleado, hay muchas razones para ver que los esfuerzos efectivos de promoción de la salud también se transmiten a la familia del empleado. Obviamente, la mayoría de los objetivos señalados anteriormente son igualmente aplicables a otros miembros adultos del hogar y, aunque los servicios directos de la unidad de salud ocupacional generalmente no están disponibles para los miembros de la familia, la información se puede transmitir a casa a través de boletines y folletos y de palabra. de boca
Una consideración adicional es la salud de los niños, especialmente en vista de la importancia de las vacunas en la primera infancia. Se ha reconocido que estas inmunizaciones a menudo se pasan por alto, al menos en parte, no solo por los económicamente desfavorecidos, sino incluso por los hijos de los empleados corporativos estadounidenses más ricos. Los seminarios sobre el cuidado del bebé sano y la información impresa sobre este tema, proporcionados por el empleador o por la compañía de seguros de salud del empleador, pueden servir para minimizar esta deficiencia. Además, la modificación de la cobertura del seguro de salud para incluir medidas "preventivas" como las vacunas también debería servir para fomentar la atención adecuada a este asunto.
Mantenerse al corriente
Aunque la introducción de los antibióticos a mediados del siglo XX hizo creer a algunos que las enfermedades infecciosas pronto serían eliminadas, la experiencia real ha sido muy diferente. No sólo han aparecido nuevas enfermedades infecciosas (p. ej., VIH y enfermedad de Lyme), sino que más agentes infecciosos están desarrollando resistencia a medicamentos anteriormente eficaces (p. ej., malaria y tuberculosis). Es imperativo, por tanto, que los profesionales de la salud en el trabajo mantengan actualizados sus conocimientos sobre los avances en el campo de las enfermedades infecciosas y su prevención. Aunque hay muchas formas de hacerlo, los informes y boletines periódicos que emanan de la Organización Mundial de la Salud y las agencias nacionales de salud, como los Centros para el Control y la Prevención de Enfermedades de EE. UU., son particularmente útiles.
Conclusión
Una de las principales responsabilidades de los empleadores por la salud de la fuerza laboral es la prevención y el control de enfermedades infecciosas entre los empleados. Esto incluye la identificación, el aislamiento y el tratamiento adecuado de personas con infecciones junto con la prevención de su propagación a compañeros de trabajo y dependientes y disipar la ansiedad de aquellos preocupados por un posible contacto. También implica la educación y la protección adecuada de los empleados que puedan contraer enfermedades infecciosas en el trabajo o en la comunidad. El servicio de salud de los empleados, como se ilustra en la descripción anterior de las actividades del departamento médico de JP Morgan and Company, Inc., en la ciudad de Nueva York, puede desempeñar un papel central en el cumplimiento de esta responsabilidad, lo que redunda en beneficio de los empleados individuales, la organización en su conjunto y la comunidad.
Protegiendo la Salud del Viajero
En esta era de organizaciones multinacionales y comercio internacional en constante expansión, los empleados se ven cada vez más obligados a realizar viajes por motivos de negocios. Al mismo tiempo, más empleados y sus familias pasan sus vacaciones viajando a lugares distantes alrededor del mundo. Si bien para la mayoría de las personas este tipo de viaje suele ser emocionante y placentero, a menudo es una carga y debilitante y, especialmente para aquellos que no están debidamente preparados, puede ser peligroso. Aunque es posible que se encuentren situaciones que ponen en peligro la vida, la mayoría de los problemas asociados con los viajes no son graves. Para el viajero de vacaciones, traen ansiedad, incomodidad e inconvenientes junto con la decepción y los gastos adicionales que implica acortar un viaje y hacer nuevos arreglos de viaje. Para la persona de negocios, las dificultades de viaje pueden, en última instancia, afectar negativamente a la organización debido al deterioro de su desempeño laboral en las negociaciones y otros tratos, por no hablar del costo de tener que abortar la misión y enviar a alguien más para completarla.
Este artículo describirá un programa integral de protección de viajes para personas que realizan viajes de negocios a corto plazo y describirá brevemente los pasos que se pueden tomar para sortear los peligros de viaje más frecuentes. (El lector puede consultar otras fuentes, por ejemplo, Karpilow 1991, para obtener información sobre programas para personas en asignaciones de expatriados a largo plazo y sobre programas para unidades completas o grupos de empleados enviados a estaciones de trabajo en lugares distantes).
Un programa integral de protección de viajes
Los seminarios ocasionales sobre la gestión de los peligros de los viajes son una característica de muchos programas de promoción de la salud en el lugar de trabajo, especialmente en organizaciones donde una proporción considerable de empleados viaja mucho. En tales organizaciones, a menudo hay un departamento de viajes interno al que se le puede dar la responsabilidad de organizar las sesiones y adquirir los folletos y otra literatura que se pueda distribuir. En su mayor parte, sin embargo, la educación del posible viajero y la prestación de cualquier servicio que pueda necesitar se llevan a cabo de forma individual y no grupal.
Idealmente, esta tarea se asigna al departamento médico oa la unidad de salud de los empleados, donde se espera que haya un director médico capacitado u otro profesional de la salud disponible. Las ventajas de mantener personal interno de la unidad médica, además de la conveniencia, es su conocimiento de la organización, sus políticas y su gente; la oportunidad de estrecha colaboración con otros departamentos que puedan estar involucrados (personal y viajes, por ejemplo); acceso a registros médicos que contengan historiales de salud de las personas asignadas a tareas de viaje, incluidos los detalles de cualquier percance de viaje anterior; y, por lo menos, un conocimiento general del tipo e intensidad del trabajo a realizar durante el viaje.
Cuando no se cuenta con una unidad interna de este tipo, se puede derivar a la persona que viaja a una de las "clínicas de viaje" que mantienen muchos hospitales y grupos médicos privados en la comunidad. Las ventajas de dichas clínicas incluyen personal médico especializado en la prevención y tratamiento de las enfermedades de los viajeros, información actualizada sobre las condiciones en las áreas a visitar y suministros frescos de las vacunas que puedan estar indicadas.
Deben incluirse una serie de elementos para que el programa de protección de viajes sea realmente completo. Estos se consideran bajo los siguientes encabezados.
Una política establecida
Con demasiada frecuencia, incluso cuando un viaje ha sido programado por algún tiempo, los pasos deseados para proteger al viajero se toman de manera ad hoc, en el último momento o, a veces, se descuidan por completo. En consecuencia, una política escrita establecida es un elemento clave en cualquier programa de protección de viajes. Dado que muchos viajeros de negocios son ejecutivos de alto nivel, esta política debe ser promulgada y apoyada por el director ejecutivo de la organización para que sus disposiciones puedan ser aplicadas por todos los departamentos involucrados en asignaciones y arreglos de viajes, que pueden estar encabezados por gerentes de Rango inferior. En algunas organizaciones, la política prohíbe expresamente cualquier viaje de negocios si el viajero no ha recibido una “autorización” médica. Algunas políticas son tan detalladas que designan criterios mínimos de altura y peso para autorizar la reserva de asientos de clase ejecutiva más costosos en lugar de los asientos mucho más concurridos en las secciones económica o turística de los aviones comerciales, y especifican las circunstancias bajo las cuales un cónyuge o los miembros de la familia pueden acompañar al viajero.
Planificando el viaje
El director médico o profesional de la salud responsable debe participar en la planificación del itinerario junto con el agente de viajes y la persona a la que se dirige el viajero. Las consideraciones que se abordarán incluyen (1) la importancia de la misión y sus ramificaciones (incluidas las actividades sociales obligatorias), (2) las exigencias del viaje y las condiciones en las partes del mundo que se visitarán, y (3) las condiciones físicas y condición mental del viajero junto con su capacidad para soportar los rigores de la experiencia y continuar desempeñándose adecuadamente. Idealmente, el viajero también estará involucrado en decisiones tales como si el viaje debe posponerse o cancelarse, si el itinerario debe acortarse o modificarse, si la misión (es decir, con respecto al número de personas visitadas o el número o duración de reuniones, etc.) deben modificarse, si el viajero debe estar acompañado por un ayudante o asistente, y si deben incluirse períodos de descanso y relajación en el itinerario.
Consulta médica previa al viaje
Si no se ha realizado un examen médico periódico de rutina recientemente, se debe realizar un examen físico general y pruebas de laboratorio de rutina, incluido un electrocardiograma. El propósito es asegurar que la salud del empleado no se vea afectada adversamente por los rigores del tránsito en sí o por otras circunstancias encontradas durante el viaje. Se debe determinar el estado de cualquier enfermedad crónica y se deben recomendar modificaciones para las personas con afecciones como diabetes, enfermedades autoinmunes o embarazo. Se debe preparar un informe escrito de los hallazgos y recomendaciones para estar disponible para cualquier médico consultado por problemas que surjan en el camino. Este examen también proporciona una línea de base para evaluar posibles enfermedades cuando el viajero regrese.
La consulta debe incluir una discusión sobre la conveniencia de las vacunas, incluida una revisión de sus posibles efectos secundarios y las diferencias entre las que se requieren y las que solo se recomiendan. Se debe desarrollar un programa de vacunación individualizado para las necesidades del viajero y la fecha de salida y administrar las vacunas necesarias.
Se debe revisar cualquier medicamento que tome el viajero y proporcionar recetas para los suministros adecuados, incluidas las asignaciones por deterioro o pérdida. Se deben preparar modificaciones de horarios y dosis para los viajeros que cruzan varias zonas horarias (p. ej., para aquellos con diabetes insulinodependiente). Según la asignación de trabajo y el modo de transporte, se deben recetar medicamentos para la prevención de ciertas enfermedades específicas, que incluyen (pero no se limitan a) la malaria, la diarrea del viajero, el desfase horario y el mal de altura. Además, se deben recetar o suministrar medicamentos para el tratamiento durante el viaje de enfermedades menores, como infecciones de las vías respiratorias superiores (en particular, congestión nasal y sinusitis), bronquitis, mareos, dermatitis y otras afecciones que puedan anticiparse razonablemente.
Botiquines medicos
Para el viajero que no desea perder un tiempo valioso buscando una farmacia en caso de necesidad, un kit de medicamentos y suministros puede ser invaluable. Incluso si el viajero puede encontrar una farmacia, el conocimiento del farmacéutico sobre la condición especial del viajero puede ser limitado y cualquier barrera del idioma puede resultar en fallas graves en la comunicación. Además, es posible que el medicamento ofrecido no sea seguro ni eficaz. Muchos países no cuentan con leyes estrictas de etiquetado de medicamentos y, a veces, no existen normas de control de calidad. Las farmacias pequeñas a menudo ignoran las fechas de vencimiento de los medicamentos y las altas temperaturas en los climas tropicales pueden inactivar ciertos medicamentos que se almacenan en los estantes de las tiendas calientes.
Si bien se encuentran disponibles botiquines comerciales con medicamentos de rutina, el contenido de dichos botiquines debe personalizarse para satisfacer las necesidades específicas del viajero. Entre los que más probablemente se necesitarán, además de los medicamentos recetados para problemas de salud específicos, se encuentran los medicamentos para el mareo, la congestión nasal, las alergias, el insomnio y la ansiedad; analgésicos, antiácidos y laxantes, así como medicamentos para las hemorroides, molestias menstruales y calambres musculares nocturnos. El botiquín puede contener además antisépticos, vendajes y otros suministros quirúrgicos.
Los viajeros deben llevar cartas firmadas por un médico en papel con membrete o bien recetas en blanco que enumeren los medicamentos que se transportan y que indiquen las condiciones para las cuales han sido recetados. Esto puede salvar al viajero de demoras vergonzosas y potencialmente prolongadas en los puertos de entrada internacionales, donde los agentes de aduanas son especialmente diligentes en la búsqueda de drogas ilícitas.
El viajero también debe llevar un par adicional de anteojos o lentes de contacto con suministros adecuados de soluciones de limpieza y otros accesorios necesarios. (Aquellos que vayan a áreas excesivamente sucias o polvorientas deben ser alentados a usar anteojos en lugar de lentes de contacto). Una copia de la receta de los lentes del usuario facilitará la adquisición de anteojos de reemplazo en caso de pérdida o daño del par del viajero.
Aquellos que viajan con frecuencia deben revisar sus kits antes de cada viaje para asegurarse de que el contenido se haya ajustado al itinerario particular y no esté desactualizado.
Registros médicos.
Además de las notas que confirmen la idoneidad de los medicamentos que se transportan, el viajero debe llevar una tarjeta o carta que resuma cualquier historial médico importante, los resultados de su evaluación de salud previa al viaje y copias de un electrocardiograma reciente y cualquier dato de laboratorio relevante. Un registro de las vacunas más recientes del viajero puede obviar la necesidad de someterse a la vacunación obligatoria en el puerto de entrada. El registro también debe contener el nombre, la dirección, los números de teléfono y de fax de un médico que pueda proporcionar información adicional sobre el viajero en caso de que se requiera (una insignia o brazalete tipo Medic-Alert puede ser útil en este sentido).
Varios proveedores pueden suministrar tarjetas de registro médico con chips de microfilm que contienen los expedientes médicos completos de los viajeros. Si bien a menudo es conveniente, el médico extranjero puede no tener acceso al visor de microfilmes oa una lupa lo suficientemente potente como para leerlos. También existe el problema de asegurarse de que la información esté actualizada.
Vacunas
Algunos países exigen que todos los viajeros que llegan estén vacunados contra ciertas enfermedades, como el cólera, la fiebre amarilla o la peste. Si bien la Organización Mundial de la Salud ha recomendado que solo se requiera la vacunación contra la fiebre amarilla, varios países aún requieren la vacunación contra el cólera. Además de proteger a los viajeros, las vacunas requeridas también están destinadas a proteger a sus ciudadanos de las enfermedades que pueden transmitir los viajeros.
Las vacunas recomendadas están destinadas a evitar que los viajeros contraigan enfermedades endémicas. Esta lista es mucho más larga que la lista "obligatoria" y aumenta cada año a medida que se desarrollan nuevas vacunas para combatir enfermedades nuevas y que avanzan rápidamente. La conveniencia de una vacuna específica también cambia con frecuencia de acuerdo con la cantidad y virulencia de la enfermedad en el área particular. Por esta razón, la información actualizada es esencial. Esto se puede obtener de la Organización Mundial de la Salud; de agencias gubernamentales como los Centros para el Control y la Prevención de Enfermedades de EE. UU.; el Departamento de Salud y Bienestar de Canadá; o del Departamento de Salud de la Commonwealth en Sydney, Australia. Se puede obtener información similar, generalmente derivada de tales fuentes, de organizaciones comerciales y voluntarias locales; también está disponible en software informático actualizado periódicamente.
Las vacunas recomendadas para todos los viajeros incluyen difteria-tétanos, poliomielitis, sarampión (para los nacidos después de 1956 y sin un episodio de sarampión documentado por un médico), influenza y hepatitis B (particularmente si la asignación de trabajo puede implicar la exposición a este peligro).
La cantidad de tiempo disponible para la salida puede influir en el programa y la dosis de inmunización. Por ejemplo, para el individuo que nunca ha sido inmunizado contra la fiebre tifoidea, dos inyecciones, con cuatro semanas de diferencia, deberían producir el título de anticuerpos más alto. Si no hay suficiente tiempo, a los que no hayan sido inoculados previamente se les pueden dar cuatro pastillas de la vacuna oral recién desarrollada en días alternos; esto será considerablemente más efectivo que una sola dosis de la vacuna inyectada. El régimen de vacunas orales también se puede usar como refuerzo para las personas que ya recibieron las inyecciones.
Seguro de Salud y Cobertura de Repatriación
Muchos programas de seguro de salud nacionales y privados no cubren a las personas que reciben servicios de salud fuera del área especificada. Esto puede causar vergüenza, demoras en recibir la atención necesaria y altos gastos de bolsillo para las personas que sufren lesiones o enfermedades agudas durante un viaje. Es prudente, por tanto, comprobar que el seguro médico vigente del viajero le cubrirá durante todo el viaje. De lo contrario, se debe recomendar la contratación de un seguro de salud temporal que cubra todo el período del viaje.
Bajo ciertas circunstancias, particularmente en áreas subdesarrolladas, la falta de instalaciones modernas adecuadas y la preocupación por la calidad de la atención disponible pueden dictar la evacuación médica. El viajero puede ser devuelto a su ciudad de origen o, cuando la distancia sea demasiado grande, a un centro médico urbano aceptable en el camino. Varias empresas brindan servicios de evacuación de emergencia en todo el mundo; algunos, sin embargo, están disponibles solo en áreas más limitadas. Dado que tales situaciones suelen ser bastante urgentes y estresantes para todos los involucrados, es aconsejable hacer arreglos preliminares de reserva con una empresa que preste servicios en las áreas que se visitarán y, dado que dichos servicios pueden ser bastante costosos, confirmar que están cubiertos. por el programa de seguro médico del viajero.
Informe posterior al viaje
Una consulta médica poco después del regreso es un seguimiento deseable del viaje. Prevé una revisión de cualquier problema de salud que pueda haber surgido y el tratamiento adecuado de cualquier problema que no haya desaparecido por completo. También proporciona un informe sobre las circunstancias encontradas en el camino que puede conducir a recomendaciones y arreglos más apropiados si el viaje debe repetirse o ser realizado por otros.
Hacer frente a los peligros de viajar
Viajar casi siempre implica la exposición a riesgos para la salud que, como mínimo, presentan inconvenientes y molestias y pueden provocar enfermedades graves e incapacitantes o peores. En su mayor parte, pueden eludirse o controlarse, pero esto suele requerir un esfuerzo especial por parte del viajero. Sensibilizar al viajero para que los reconozca y brindarle la información y la capacitación necesarias para enfrentarlos es el objetivo principal del programa de protección de viajes. Los siguientes representan algunos de los peligros más comunes durante los viajes.
Descompensación horaria.
El paso rápido a través de las zonas horarias puede alterar los ritmos fisiológicos y psicológicos, los ritmos circadianos, que regulan las funciones del organismo. Conocido como “jet lag” porque ocurre casi exclusivamente durante los viajes aéreos, puede causar trastornos del sueño, malestar general, irritabilidad, disminución del rendimiento mental y físico, apatía, depresión, fatiga, pérdida de apetito, malestar gástrico y alteración de los hábitos intestinales. Por regla general, se necesitan varios días antes de que los ritmos de un viajero se adapten a la nueva ubicación. En consecuencia, es prudente que los viajeros reserven vuelos de larga distancia varios días antes del inicio de importantes compromisos comerciales o sociales para permitirse un período durante el cual puedan recuperar su energía, estado de alerta y capacidad de trabajo (esto también se aplica a la vuelo de regreso). Esto es particularmente importante para los viajeros mayores, ya que los efectos del jet lag parecen aumentar con la edad.
Se han empleado varios enfoques para minimizar el desfase horario. Algunos abogan por la “dieta del desfase horario”, alternando banquetes y ayunos de carbohidratos o alimentos ricos en proteínas durante los tres días previos a la partida. Otros sugieren comer una cena rica en carbohidratos antes de la salida, limitar la ingesta de alimentos durante el vuelo a ensaladas, platos de frutas y otros platos ligeros, beber una buena cantidad de líquidos antes y durante el viaje (suficiente en el avión para requerir el uso por hora del baño) y evitar todas las bebidas alcohólicas. Otros recomiendan el uso de una luz montada en la cabeza que suprime la secreción de melatonina de la glándula pineal, cuyo exceso se ha relacionado con algunos de los síntomas del desfase horario. Más recientemente, pequeñas dosis de melatonina en forma de tabletas (1 mg o menos, dosis más grandes, populares para otros fines, producen somnolencia) tomadas en un horario prescrito varios días antes y después del viaje, han resultado útiles para minimizar el desfase horario. Si bien estos pueden ser útiles, el descanso adecuado y un horario relajado hasta que se haya completado el reajuste son los más confiables.
Viaje aéreo.
Además del desfase horario, viajar en avión puede ser difícil por otras razones. Llegar y atravesar el aeropuerto puede ser una fuente de ansiedad e irritación, especialmente cuando uno tiene que lidiar con la congestión del tráfico, el equipaje pesado o voluminoso, los vuelos retrasados o cancelados y las terminales apresuradas para hacer vuelos de conexión. Los largos períodos de confinamiento en asientos estrechos con espacio insuficiente para las piernas no solo son incómodos sino que pueden precipitar ataques de flebitis en las piernas. La mayoría de los pasajeros en aeronaves modernas bien mantenidas no tendrán dificultad para respirar ya que las cabinas están presurizadas para mantener una altitud simulada por debajo de los 8,000 pies sobre el nivel del mar. El humo del cigarrillo puede ser molesto para quienes se sientan en o cerca de las secciones para fumadores de los aviones que no han sido designados como libres de humo.
Estos problemas se pueden minimizar tomando medidas como la organización previa de los traslados desde y hacia los aeropuertos y la asistencia con el equipaje, proporcionando carros eléctricos o sillas de ruedas para aquellos a quienes les resulte molesto el largo camino entre la entrada de la terminal y la puerta de embarque, comiendo ligero y evitando las bebidas alcohólicas. bebidas durante el vuelo, beber muchos líquidos para combatir la tendencia a la deshidratación y levantarse del asiento y caminar por la cabina con frecuencia. Cuando la última alternativa no es factible, es esencial realizar ejercicios de estiramiento y relajación como los que se muestran en la figura 1. Los protectores de ojos pueden ser útiles para tratar de dormir durante el vuelo, mientras que se ha demostrado que usar tapones para los oídos durante todo el vuelo reduce el estrés y la fatiga.
Figura 1. Ejercicios a realizar durante viajes largos en avión.
En unos 25 países, incluidos Argentina, Australia, India, Kenia, México, Mozambique y Nueva Zelanda, las cabinas de los aviones que llegan deben rociarse con insecticidas antes de que los pasajeros puedan abandonar el avión. El propósito es evitar que los insectos portadores de enfermedades sean traído al país. A veces, el rociado es superficial, pero a menudo es bastante completo y abarca toda la cabina, incluidos los pasajeros sentados y la tripulación. Los viajeros que encuentren molestos o irritantes los hidrocarburos del rocío deben cubrirse la cara con un paño húmedo y practicar ejercicios respiratorios de relajación.
Estados Unidos se opone a esta práctica. El Secretario de Transporte, Federico F. Peña, ha propuesto que todas las aerolíneas y agencias de viajes estén obligadas a notificar a los pasajeros cuándo serán rociados, y el Departamento de Transporte planea llevar este tema controvertido ante la Asociación de Aviación Civil Internacional y copatrocinar un simposio de la Organización Mundial de la Salud sobre esta pregunta (Fiorino 1994).
Mosquitos y otras plagas que pican.
La malaria y otras enfermedades transmitidas por artrópodos (p. ej., fiebre amarilla, encefalitis viral, dengue, filariasis, leishmaniasis, oncocercosis, tripanosomiasis y enfermedad de Lyme) son endémicas en muchas partes del mundo. Evitar las picaduras es la primera línea de defensa contra estas enfermedades.
Se pueden usar repelentes de insectos que contengan “DEET” (N,N-dietil-meta-toluamida) en la piel y/o la ropa. Debido a que el DEET puede absorberse a través de la piel y puede causar síntomas neurológicos, no se recomiendan las preparaciones con una concentración de DEET superior al 35 %, especialmente para los bebés. Hexanediol es una alternativa útil para aquellos que pueden ser sensibles a DEET. Skin-So-Soft®, el humectante comercialmente disponible, debe volver a aplicarse cada veinte minutos para que sea un repelente eficaz.
Todas las personas que viajen a áreas donde las enfermedades transmitidas por insectos son endémicas deben usar camisas de manga larga y pantalones largos, especialmente después del anochecer. En climas cálidos, usar prendas finas y holgadas de algodón o lino es más fresco que dejar la piel expuesta. Se deben evitar los perfumes y cosméticos perfumados, jabones y lociones que puedan atraer insectos. Las chaquetas de malla liviana, las capuchas y los protectores faciales son particularmente útiles en áreas altamente infestadas. Los mosquiteros y las pantallas de las ventanas son complementos importantes. (Antes de acostarse, es importante rociar el interior del mosquitero en caso de que los insectos indeseables hayan quedado atrapados en él).
La ropa y los mosquiteros protectores pueden tratarse con un repelente que contenga DEET o con permetrina, un insecticida disponible en formulaciones líquidas y en aerosol.
Malaria.
A pesar de décadas de esfuerzos para erradicar los mosquitos, la malaria sigue siendo endémica en la mayoría de las regiones tropicales y subtropicales del mundo. Debido a que es tan peligroso y debilitante, los esfuerzos de control de mosquitos descritos anteriormente deben complementarse con el uso profiláctico de uno o más medicamentos antipalúdicos. Si bien se han desarrollado varios antipalúdicos bastante efectivos, algunas cepas del parásito de la malaria se han vuelto altamente resistentes a algunos, si no a todos, de los medicamentos que se usan actualmente. Por ejemplo, la cloroquina, tradicionalmente la más popular, sigue siendo eficaz contra las cepas de malaria en ciertas partes del mundo, pero es inútil en muchas otras áreas. El proguanil, la mefloquina y la doxiciclina son actualmente los más utilizados para las cepas de paludismo resistentes a la cloroquina. Maloprim, fansidar y sulfisoxazole también se usan en ciertas áreas. Se inicia un régimen profiláctico antes de ingresar al área palúdica y se continúa durante algún tiempo después de abandonarla.
La elección de la droga se basa en recomendaciones “actualizadas” para las áreas particulares que visitará el viajero. También se deben considerar los efectos secundarios potenciales: por ejemplo, fansidar está contraindicado durante el embarazo y la lactancia, mientras que los pilotos de líneas aéreas u otras personas en quienes los efectos secundarios del sistema nervioso central podrían afectar el rendimiento y la seguridad de los demás no deben usar mefloquina. ni por aquellos que toman bloqueadores beta o bloqueadores de los canales de calcio u otras drogas que alteran la conducción cardíaca.
Agua contaminada.
El agua del grifo contaminada puede ser un problema en todo el mundo. Incluso en los centros urbanos modernos, las tuberías defectuosas y las conexiones defectuosas en edificios antiguos o mal mantenidos pueden permitir la propagación de la infección. Incluso el agua embotellada puede no ser segura, especialmente si el sello de plástico de la tapa no está intacto. Las bebidas carbonatadas generalmente son seguras para beber siempre que no se les haya permitido que se desinflen.
El agua se puede desinfectar calentándola a 62ºC durante 10 minutos o añadiendo yodo o cloro después de filtrarla para eliminar los parásitos y las larvas de lombrices y luego dejarla reposar durante 30 minutos.
Las unidades de filtración de agua que se venden para viajes de campamento generalmente no son apropiadas para áreas donde el agua es sospechosa, ya que no inactivan las bacterias y los virus. Los llamados filtros "Katadyn" están disponibles en unidades individuales y filtran organismos de más de 0.2 micras, pero deben seguir un tratamiento con yodo o cloro para eliminar los virus. Los filtros “PUR” desarrollados más recientemente combinan filtros de 1.0 micras con exposición a una matriz de resina de triyodo que elimina bacterias, parásitos y virus en un solo proceso.
En las zonas donde el agua pueda ser sospechosa, se debe advertir al viajero que no utilice hielo ni bebidas heladas y que evite cepillarse los dientes con agua que no haya sido purificada.
Otra precaución importante es evitar nadar o colgar las extremidades en lagos de agua dulce o arroyos que albergan caracoles portadores de los parásitos que causan la esquistosomiasis (bilharzia).
Comida contaminada.
Los alimentos pueden estar contaminados en la fuente por el uso de “tierra nocturna” (desechos del cuerpo humano) como fertilizante, en el paso por falta de refrigeración y exposición a moscas y otros insectos, y en la preparación por falta de higiene por parte de los cocineros. y manipuladores de alimentos. En este sentido, la comida preparada por un vendedor ambulante donde se puede ver lo que se está cocinando y cómo se está preparando puede ser más segura que el restaurante “cuatro estrellas” donde el ambiente elegante y los uniformes limpios que viste el personal pueden esconder lapsus. el almacenamiento, la preparación y el servicio de los alimentos. El viejo adagio, "Si no puede hervirlo o pelarlo usted mismo, no lo coma" es probablemente el mejor consejo que se le puede dar al viajero.
Diarrea del viajero.
La diarrea del viajero se encuentra en todo el mundo en los centros urbanos modernos, así como en áreas subdesarrolladas. Si bien la mayoría de los casos se atribuyen a organismos en alimentos y bebidas, muchos son simplemente el resultado de alimentos y preparación de alimentos extraños, indiscreciones dietéticas y fatiga. Algunos casos también pueden ocurrir después de bañarse o ducharse en agua insegura o nadar en lagos, arroyos y piscinas contaminados.
La mayoría de los casos son autolimitados y responden rápidamente a medidas tan sencillas como mantener una ingesta adecuada de líquidos, una dieta blanda ligera y reposo. Los medicamentos simples como la atapulgita (un producto de arcilla que actúa como absorbente), el subsalicilato de bismuto y los agentes antimotilidad como la loperamida o el reglan pueden ayudar a controlar la diarrea. Sin embargo, cuando la diarrea es inusualmente severa, dura más de tres días o se acompaña de vómitos repetidos o fiebre, se recomienda atención médica y el uso de antibióticos apropiados. La selección del antibiótico de elección se guía por la identificación de laboratorio del organismo agresor o, si eso no es factible, por un análisis de los síntomas y la información epidemiológica sobre la prevalencia de infecciones particulares en las áreas visitadas. Se debe proporcionar al viajero un folleto como el desarrollado por la Organización Mundial de la Salud (figura 2) que explica qué hacer en un lenguaje sencillo y no alarmante.
Se ha sugerido el uso profiláctico de antibióticos antes de ingresar a un área donde el agua y los alimentos son sospechosos, pero esto generalmente está mal visto ya que los antibióticos en sí mismos pueden causar síntomas y tomarlos con anticipación puede llevar al viajero a ignorar o descuidar las precauciones que han sido aconsejados.
Figura 2. Muestra de un folleto educativo de la Organización Mundial de la Salud sobre la diarrea del viajero.
DESAPARECIDO
En algunos casos, la aparición de la diarrea puede no producirse hasta después del regreso a casa. Esto es particularmente sugestivo de enfermedad parasitaria y es una indicación de que se deben realizar las pruebas de laboratorio apropiadas para determinar si existe tal infección.
Vertigo.
Los viajeros a regiones montañosas como Aspen, Colorado, Ciudad de México o La Paz, Bolivia, pueden tener dificultades con la altitud, particularmente aquellos con enfermedad arterial coronaria, insuficiencia cardíaca congestiva o enfermedades pulmonares como enfisema, bronquitis crónica o asma. Cuando es leve, el mal de altura puede causar fatiga, dolor de cabeza, disnea de esfuerzo, insomnio o náuseas. Estos síntomas generalmente desaparecen después de unos días de disminución de la actividad física y el descanso.
Cuando son más graves, estos síntomas pueden progresar a dificultad respiratoria, vómitos y visión borrosa. Cuando esto ocurre, el viajero debe buscar atención médica y llegar a una altura más baja lo más rápido posible, tal vez mientras tanto incluso inhalando oxígeno suplementario.
Crimen y disturbios civiles.
La mayoría de los viajeros tendrán la sensatez de evitar las zonas de guerra y las áreas de disturbios civiles. Sin embargo, mientras se encuentran en ciudades extrañas, pueden desviarse sin saberlo hacia vecindarios donde prevalecen los delitos violentos y donde los turistas son objetivos populares. Las instrucciones sobre cómo proteger las joyas y otros objetos de valor, y los mapas que muestran rutas seguras desde el aeropuerto hasta el centro de la ciudad y qué áreas evitar, pueden ser útiles para evitar ser víctima.
Fatiga.
La simple fatiga es una causa frecuente de incomodidad y deterioro del rendimiento. Gran parte de la dificultad atribuida al desfase horario suele ser el resultado de los rigores de viajar en aviones, autobuses y automóviles, dormir mal en camas y entornos extraños, comer en exceso y consumir alcohol, y horarios de negocios y compromisos sociales demasiado completo y exigente.
El viajero de negocios a menudo se ve atormentado por el volumen de trabajo que debe resolver antes de partir, así como por la preparación del viaje, por no hablar de ponerse al día después del regreso a casa. Enseñar al viajero a prevenir la acumulación de fatiga indebida mientras se educa al ejecutivo a quien él o ella reporta para que considere este peligro omnipresente al diseñar la asignación es a menudo un elemento clave en el programa de protección de viajes.
Conclusión
Con el aumento de los viajes a lugares extraños y distantes por negocios y por placer, la protección de la salud del viajero se ha convertido en un elemento importante en el programa de promoción de la salud en el lugar de trabajo. Implica sensibilizar al viajero sobre los peligros que se encontrarán y proporcionarle la información y las herramientas necesarias para sortearlos. Incluye servicios médicos como consultas previas al viaje, inmunizaciones y provisión de medicamentos que probablemente se necesitarán en el camino. La participación de la gerencia de la organización también es importante para desarrollar expectativas razonables para la misión y hacer arreglos de viaje y estadía adecuados para el viaje. El objetivo es completar con éxito la misión y el regreso seguro de un empleado sano y viajero.
Programas de manejo del estrés
La misión esencial de la seguridad y salud en el trabajo es proteger y mejorar la salud, el bienestar y la productividad de los trabajadores, individual y colectivamente. Esa misión no se puede lograr sin una comprensión del estrés y los mecanismos a través de los cuales afecta a los individuos y las organizaciones, y sin un programa bien planificado que alivie sus efectos nocivos y, lo que es más importante, los prevenga.
El estrés es un ingrediente ineludible de la vida de todas las personas en todas partes. Se deriva de, y simultáneamente afecta, el sentido interno de bienestar de los individuos; sus relaciones con familiares, amigos, compañeros de trabajo y extraños; y su capacidad para funcionar en el hogar, el lugar de trabajo y la comunidad. Cuando es excesivo, provoca síntomas físicos o psicológicos y, cuando se prolonga, puede provocar discapacidad y enfermedad. Modifica las percepciones, sentimientos, actitudes y conductas de los individuos y afecta a las organizaciones cuyas actividades dirigen o realizan. El tema del estrés se cubre extensamente en otra parte de este Enciclopedia.
Diseño de un programa de manejo del estrés
El programa eficaz de gestión del estrés en el lugar de trabajo contendrá una serie de elementos superpuestos que operarán simultáneamente. Algunos se formalizan bajo la designación de un programa de gestión del estrés, mientras que otros son simplemente parte de la gestión general de la organización, incluso cuando están explícitamente destinados a controlar el estrés. Algunas de ellas están dirigidas a empleados de forma individual y en grupo; otros están dirigidos a los factores estresantes que surgen en el lugar de trabajo; y aún otros abordan los factores de estrés que inciden en la organización como una entidad en sí misma que inevitablemente se filtra para afectar a algunos o todos los empleados. Los elementos de un programa de manejo del estrés en el lugar de trabajo se examinarán bajo los siguientes encabezados.
1. Manejo de los síntomas relacionados con el estrés. Este elemento se ocupa de las personas que ya sufren los efectos del estrés. Etiquetado como el "modelo médico", intenta identificar a las personas con signos y síntomas y persuadirlas para que se presenten voluntariamente o acepten la remisión a profesionales capaces de evaluar sus problemas, diagnosticar las causas y ofrecer el tratamiento adecuado. Puede estar basado en el servicio de salud del empleado o en el programa de asistencia al empleado, o puede estar asociado con cualquier otro servicio de asesoramiento que proporcione la organización. Los servicios pueden cubrir una amplia gama que va desde entrevistas y exámenes uno a uno hasta "líneas directas" telefónicas para situaciones de emergencia hasta centros integrales con personal multidisciplinario de profesionales calificados. Puede ser atendido por profesionales a tiempo completo o parcial o por acuerdos de derivación contractuales o casuales con profesionales que acuden al lugar de trabajo o se encuentran en instalaciones cercanas en la comunidad. Algunas unidades se ocupan de todos y cada uno de los problemas, mientras que otras pueden centrarse más o menos en síndromes específicos relacionados con el estrés como la hipertensión, el dolor de espalda, el alcoholismo, el abuso de drogas o los problemas familiares. Las contribuciones de estos elementos de servicio al programa de gestión del estrés se basan en las siguientes capacidades:
- La conciencia de que muchas molestias somáticas recurrentes o persistentes, como dolores y molestias musculares, dolor de espalda, dolor de cabeza, trastornos gastrointestinales, etc., son atribuibles al estrés. En lugar de simplemente proporcionar medicamentos y consejos paliativos, el profesional de la salud o el consejero alerta reconocerá el patrón y dirigirá la atención a los factores estresantes que son realmente responsables.
- Reconocimiento de que cuando un número de empleados en una unidad o área particular del lugar de trabajo presente tales quejas funcionales, se debe iniciar una búsqueda de un factor causante en el ambiente de trabajo que pueda resultar ser un factor estresante controlable.
- Llegar a las personas involucradas o presenciar un evento catastrófico, como un accidente fatal o un episodio de violencia.
- Aprovechar la oportunidad de suspender una acción disciplinaria que enfrenta un empleado debido a un desempeño inadecuado o comportamiento aberrante en espera de una oportunidad para bajar el nivel de estrés y restaurar su ecuanimidad normal y capacidad de trabajo.
2. Reducir la vulnerabilidad individual. Los elementos más comunes en los programas de manejo del estrés son aquellos que ayudan a las personas a lidiar con el estrés al reducir su vulnerabilidad. Estos incluyen una serie de seminarios y talleres, complementados con cintas de audio o video y folletos u otras publicaciones que educan a los empleados para enfrentar el estrés de manera más efectiva. Sus denominadores comunes son estos:
- Capacitación en autoconciencia y análisis de problemas para detectar signos de estrés creciente e identificar los factores estresantes que son responsables
- Capacitación en asertividad que permita a los trabajadores ser más dinámicos en el trato con ellos.
- Técnicas que reducirán el estrés a niveles más tolerables
Algunas de las herramientas que emplean se enumeran en la figura 1. Para quienes no estén familiarizados con el término, las “sesiones de rap” son reuniones de grupos de empleados, con o sin la presencia de supervisores, en las que se discuten experiencias y problemas y se ventilan libremente las quejas. Son análogas a las reuniones de empresa celebradas bajo los auspicios de los sindicatos.
Figura 1. Algunos enfoques para reducir la vulnerabilidad.
3. Relaciones interpersonales en el lugar de trabajo. Las organizaciones son cada vez más conscientes de los factores estresantes que emanan de la diversidad de la fuerza laboral y los problemas interpersonales que a menudo presentan. Los prejuicios y la intolerancia no se detienen en las puertas del lugar de trabajo y, a menudo, se ven agravados por un comportamiento insensible o discriminatorio por parte de los gerentes y supervisores. Los prejuicios sexuales y raciales pueden tomar la forma de acoso e incluso pueden expresarse o evocar actos de violencia. Cuando son desenfrenadas, tales actitudes exigen una pronta corrección mediante la enunciación de una política explícita que incluya acciones disciplinarias contra los culpables, junto con la protección de las víctimas envalentonadas para denunciar las represalias.
4. Manejar los factores estresantes relacionados con el trabajo. Es responsabilidad de la organización minimizar los factores estresantes relacionados con el trabajo que pueden tener un efecto adverso en la capacidad de los empleados para funcionar con eficacia. Es de suma importancia asegurarse de que los supervisores y gerentes en todos los niveles reciban la capacitación adecuada para reconocer y tratar con prontitud y eficacia los "problemas de la gente" que inevitablemente surgirán en el lugar de trabajo.
5. Gestión del estrés de la organización. La organización como entidad está expuesta a factores estresantes que, si no se manejan adecuadamente, se filtran a través de la fuerza laboral, afectando inevitablemente a los empleados en todos los niveles. Este estado de cosas requiere el establecimiento de metas y objetivos desafiantes pero alcanzables, la identificación temprana y la evaluación de los posibles factores de estrés que pueden frustrar esos planes, la coordinación de las capacidades de la organización para enfrentarlos y la comunicación de los resultados de esos esfuerzos a la fuerza laboral. La última necesidad mencionada es particularmente crítica en tiempos de estrechez económica, cuando la colaboración de los empleados y la productividad óptima son especialmente importantes para hacer frente a crisis tales como cambios en la alta dirección, amenazas de fusiones y adquisiciones, cierres de plantas o reubicaciones. y reducción de personal.
6. Ayudar a manejar los factores estresantes personales. Si bien el manejo de los factores estresantes que surgen en el hogar y en la comunidad es fundamentalmente un problema para el individuo, los empleadores están descubriendo que el estrés que generan inevitablemente llega al lugar de trabajo donde, ya sea por sí solo o junto con los factores estresantes relacionados con el trabajo, a menudo afectan el bienestar de los empleados y comprometen su desempeño laboral. En consecuencia, los empleadores están encontrando conveniente (y en algunos casos, necesario) establecer programas diseñados para ayudar a los empleados a hacer frente a factores estresantes de este tipo. En la figura 2 se presenta una lista de los estresores personales más comunes y los programas en el lugar de trabajo dirigidos a ellos.
Figura 2. Factores estresantes en el lugar de trabajo y programas en el lugar de trabajo para ayudar con ellos.
Principios Básicos del Programa
Al establecer un programa de manejo del estrés en el lugar de trabajo, se deben enfatizar algunos principios básicos.
Primero, debe recordarse que no hay límites entre el estrés que surge en el lugar de trabajo, en el hogar y en la comunidad. Cada individuo presenta una combinación única de todos los factores que se llevan dondequiera que vaya. Esto significa que si bien el programa debe enfocarse en aquellos problemas que surgen en el lugar de trabajo, debe reconocer que estos continúan afectando la vida externa del trabajador, ni puede ignorar los que se originan fuera del trabajo. De hecho, se ha demostrado que el propio trabajo y el apoyo derivado de los compañeros de trabajo y de la organización pueden tener un valor terapéutico en el tratamiento de problemas personales y familiares. De hecho, la pérdida de este apoyo probablemente explica gran parte de la incapacidad asociada a la jubilación, incluso cuando es voluntaria.
En segundo lugar, el estrés es altamente “contagioso”. No sólo afecta a los individuos particulares, sino también a aquellos a su alrededor con quienes deben relacionarse y colaborar. Por lo tanto, lidiar con el estrés es a la vez terapéutico y preventivo.
En tercer lugar, hacer frente al estrés es inherentemente una responsabilidad individual. Los empleados con problemas pueden ser identificados y se les puede ofrecer asesoramiento y orientación. Se les puede brindar apoyo y aliento y se les puede enseñar a mejorar sus habilidades de afrontamiento. Cuando sea necesario, pueden derivarse a profesionales de la salud calificados en la comunidad para una terapia más intensiva o prolongada. Pero, en última instancia, todo esto requiere el consentimiento y la participación del individuo que, a su vez, depende de la estructura del programa, su estatus en la organización, la competencia de su personal y la reputación que gana, y su accesibilidad. . Quizás el factor determinante más importante del éxito del programa es el establecimiento y la estricta observancia de una política de respeto de la confidencialidad de la información personal.
Cuarto, el control del estrés en el lugar de trabajo es fundamentalmente una responsabilidad gerencial. El programa debe basarse en una política organizacional explícita que otorgue un alto valor a la salud y el bienestar de los empleados. Y esa política debe reflejarse en las operaciones diarias mediante las actitudes y el comportamiento de los gerentes en todos los niveles,
En quinto lugar, la participación de los empleados en el diseño y funcionamiento del programa y, en particular, en la identificación de factores estresantes y la concepción de formas de controlarlos es un ingrediente importante del éxito del programa. Esto se facilita en muchos lugares de trabajo donde funcionan comités mixtos de seguridad y salud entre los trabajadores y la dirección o donde se fomenta la participación de los trabajadores en la toma de decisiones de la dirección.
Finalmente, un programa exitoso de manejo del estrés requiere una comprensión íntima de los empleados y el entorno en el que trabajan. Tiene más éxito cuando los problemas relacionados con el estrés se identifican y resuelven antes de que se produzcan daños.
Conclusión
La misión esencial de la seguridad y salud en el trabajo es proteger y mejorar la salud, el bienestar y la productividad de los trabajadores, individual y colectivamente. Esa misión no se puede lograr sin una comprensión del estrés y los mecanismos a través de los cuales afecta a los individuos y las organizaciones, y un programa bien planificado que alivie sus efectos nocivos y, lo que es más importante, los prevenga.
Abuso de alcohol y drogas
Introducción
A lo largo de la historia el ser humano ha buscado alterar sus pensamientos, sentimientos y percepciones de la realidad. En muchas culturas se han empleado técnicas que alteran la mente, incluida la reducción de la información sensorial, el baile repetitivo, la privación del sueño, el ayuno y la meditación prolongada. Sin embargo, el método más popular para producir cambios en el estado de ánimo y la percepción ha sido el uso de drogas que alteran la mente. De las 800,000 especies de plantas que hay en la tierra, se sabe que unas 4,000 producen sustancias psicoactivas. Aproximadamente 60 de estos han sido usados consistentemente como estimulantes o intoxicantes (Malcolm 1971). Algunos ejemplos son el café, el té, la adormidera, la hoja de coca, el tabaco y el cáñamo indio, así como aquellas plantas a partir de las cuales se fermentan las bebidas alcohólicas. Además de las sustancias naturales, la investigación farmacéutica moderna ha producido una gama de sedantes, opiáceos y tranquilizantes sintéticos. Tanto las drogas psicoactivas derivadas de plantas como las sintéticas se usan comúnmente con fines médicos. Varias sustancias tradicionales también se emplean en ritos religiosos y como parte de la socialización y la recreación. Además, algunas culturas han incorporado el consumo de drogas en las prácticas habituales en el lugar de trabajo. Los ejemplos incluyen la masticación de hojas de coca por parte de los indios peruanos en los Andes y el ahumado de cannabis por los trabajadores de la caña de azúcar de Jamaica. El uso de cantidades moderadas de alcohol durante el trabajo agrícola fue una práctica aceptada en el pasado en algunas sociedades occidentales, por ejemplo, en los Estados Unidos en el siglo XVIII y principios del siglo XIX. Más recientemente, era habitual (e incluso exigido por algunos sindicatos) que los empleadores de quemadores de baterías (trabajadores que queman baterías de almacenamiento desechadas para recuperar su contenido de plomo) y los pintores de casas que usaban pinturas a base de plomo proporcionaran a cada trabajador una botella diaria de whisky. para ser bebido durante la jornada laboral con la creencia, errónea, de que evitaría el envenenamiento por plomo. Además, beber ha sido una parte tradicional de ciertas ocupaciones, como, por ejemplo, entre los vendedores de cervecerías y destilerías. Se espera que estos representantes de ventas acepten la hospitalidad del dueño de la taberna al completar su toma de pedidos.
Las costumbres que dictan el consumo de alcohol persisten también en otros trabajos, como el almuerzo de negocios de "tres martinis" y la expectativa de que grupos de trabajadores se detengan en el pub o taberna del vecindario para tomar unas copas al final de la jornada laboral. . Esta última práctica plantea un peligro particular para aquellos que luego conducen a casa.
Los estimulantes suaves también siguen en uso en entornos industriales contemporáneos, institucionalizados como pausas para el café y el té. Sin embargo, varios factores históricos se han combinado para hacer que el uso de sustancias psicoactivas en el lugar de trabajo sea un problema social y económico importante en la vida contemporánea. El primero de ellos es la tendencia hacia el empleo de tecnología cada vez más sofisticada en el lugar de trabajo actual. La industria moderna requiere vigilancia, reflejos intactos y una percepción precisa por parte de los trabajadores. Las deficiencias en estas áreas pueden causar accidentes graves por un lado y pueden interferir con la precisión y eficiencia del trabajo por el otro. Una segunda tendencia importante es el desarrollo de drogas psicoactivas más potentes y medios más rápidos de administración de drogas. Algunos ejemplos son la administración intranasal o intravenosa de cocaína y fumar cocaína purificada (cocaína “base libre” o “crack”). Estos métodos, que generan efectos de la cocaína mucho más potentes que la masticación tradicional de hojas de coca, han aumentado en gran medida los peligros del consumo de cocaína en el trabajo.
Efectos del consumo de alcohol y otras drogas en el lugar de trabajo
La Figura 1 resume las diversas formas en que el uso de sustancias psicoactivas puede influir en el funcionamiento de los empleados en el lugar de trabajo. La intoxicación (los efectos agudos de la ingestión de drogas) es el peligro más evidente y representa una amplia variedad de accidentes industriales, por ejemplo, choques de vehículos debido a la conducción bajo los efectos del alcohol. Además, el juicio deteriorado, la falta de atención y los reflejos embotados producidos por el alcohol y otras drogas también interfieren con la productividad en todos los niveles, desde la sala de juntas hasta la línea de producción. Además, el deterioro en el lugar de trabajo debido al uso de drogas y alcohol a menudo dura más allá del período de intoxicación. La resaca relacionada con el alcohol puede producir dolor de cabeza, náuseas y fotofobia (sensibilidad a la luz) durante 24 a 48 horas después de la última bebida. Los trabajadores que sufren dependencia del alcohol también pueden sufrir síntomas de abstinencia de alcohol en el trabajo, con temblores, sudoración y trastornos gastrointestinales. El consumo intenso de cocaína suele ir seguido de un período de abstinencia de ánimo deprimido, poca energía y apatía, todo lo cual interfiere con el trabajo. Tanto la intoxicación como las secuelas del consumo de drogas y alcohol también conducen característicamente a la tardanza y el ausentismo. Además, el uso crónico de sustancias psicoactivas está implicado en una amplia gama de problemas de salud que aumentan los costos médicos de la sociedad y el tiempo perdido en el trabajo. La cirrosis del hígado, la hepatitis, el SIDA y la depresión clínica son ejemplos de tales problemas.
Figura 1. Formas en que el consumo de alcohol/drogas puede causar problemas en el lugar de trabajo.
Los trabajadores que se vuelven grandes consumidores frecuentes de alcohol u otras drogas (o ambos) pueden desarrollar un síndrome de dependencia, que característicamente incluye una preocupación por obtener la droga o el dinero necesario para comprarla. Incluso antes de que otros síntomas inducidos por las drogas o el alcohol comiencen a interferir con el trabajo, es posible que esta preocupación ya haya comenzado a afectar la productividad. Además, como resultado de la necesidad de dinero, el empleado puede recurrir a robar artículos del lugar de trabajo o vender drogas en el trabajo, creando otro conjunto de problemas graves. Por último, los amigos cercanos y familiares de personas que abusan de las drogas y el alcohol (a menudo denominados “personas importantes”) también se ven afectados en su capacidad para trabajar por la ansiedad, la depresión y una variedad de síntomas relacionados con el estrés. Estos efectos pueden incluso trasladarse a generaciones posteriores en forma de problemas laborales residuales en adultos cuyos padres sufrieron de alcoholismo (Woodside 1992). Los gastos de salud de los empleados con problemas graves de alcohol son aproximadamente el doble de los costos de salud de otros empleados (Institute for Health Policy 1993). Los costos de salud para los miembros de sus familias también aumentan (Children of Alcoholics Foundation 1990).
Costos para la sociedad
Por las razones anteriores y otras, el uso y abuso de drogas y alcohol ha creado una gran carga económica en muchas sociedades. Para los Estados Unidos, el costo social estimado para el año 1985 fue de US$70.3 millones (miles de millones) para el alcohol y US$44 millones para otras drogas. De los costos totales relacionados con el alcohol, $27.4 millones (alrededor del 39% del total) se atribuyeron a la pérdida de productividad. La cifra correspondiente para otros medicamentos fue de $6 mil millones (alrededor del 14% del total) (Departamento de Salud y Servicios Humanos de los Estados Unidos, 1990). El resto del costo acumulado por la sociedad como resultado del abuso de drogas y alcohol incluye los costos del tratamiento de problemas médicos (incluidos el SIDA y defectos de nacimiento relacionados con el alcohol), choques de vehículos y otros accidentes, delitos, destrucción de propiedad, encarcelamiento y la los costos de bienestar social del apoyo familiar. Aunque algunos de estos costos pueden atribuirse al uso socialmente aceptable de sustancias psicoactivas, la gran mayoría están asociados con el abuso y la dependencia de drogas y alcohol.
Uso, abuso y dependencia de drogas y alcohol
Una forma sencilla de categorizar los patrones de uso de sustancias psicoactivas es distinguir entre uso no peligroso (uso en patrones socialmente aceptados que no crean daño ni implican un alto riesgo de daño), abuso de drogas y alcohol (uso en alto riesgo o daño). -productivas) y dependencia de drogas y alcohol (uso en un patrón caracterizado por signos y síntomas del síndrome de dependencia).
Ambos Clasificación Internacional de Enfermedades, 10ª edición (ICD-10) y el Manual Diagnóstico y Estadístico de la Asociación Estadounidense de Psiquiatría, 4ª edición (DSM-IV) especifica los criterios de diagnóstico para los trastornos relacionados con las drogas y el alcohol. El DSM-IV utiliza el término abuso para describir patrones de consumo de drogas y alcohol que causan deterioro o angustia, incluida la interferencia con el trabajo, la escuela, el hogar o las actividades recreativas. Esta definición del término también implica el uso recurrente en situaciones físicamente peligrosas, como conducir repetidamente bajo los efectos de las drogas o el alcohol, incluso si aún no ha ocurrido un accidente. La CIE-10 utiliza el término uso nocivo en lugar de abuso y lo define como cualquier patrón de uso de drogas o alcohol que ha causado un daño físico o psicológico real en un individuo que no cumple con los criterios diagnósticos de dependencia de drogas o alcohol. En algunos casos, el abuso de drogas y alcohol es una etapa temprana o prodrómica de dependencia. En otros, constituye un patrón independiente de comportamiento patológico.
Tanto la CIE-10 como el DSM-IV utilizan el término dependencia de sustancias psicoactivas para describir un grupo de trastornos en los que existe una interferencia con el funcionamiento (en el ámbito laboral, familiar y social) y un deterioro en la capacidad del individuo para controlar el uso. de la droga Con algunas sustancias se desarrolla una dependencia fisiológica, con una mayor tolerancia a la droga (se requieren dosis cada vez mayores para obtener los mismos efectos) y un síndrome de abstinencia característico cuando se interrumpe bruscamente el uso de la droga.
Una definición elaborada recientemente por la American Society of Addiction Medicine y el National Council on Alcoholism and Drug Dependence de los Estados Unidos describe las características del alcoholismo (término que suele emplearse como sinónimo de dependencia del alcohol) de la siguiente manera:
El alcoholismo es una enfermedad crónica primaria con factores genéticos, psicosociales y ambientales que influyen en su desarrollo y manifestaciones. La enfermedad es a menudo progresiva y fatal. Se caracteriza por un deterioro del control sobre la bebida, preocupación por la droga alcohol, consumo de alcohol a pesar de las consecuencias adversas y distorsiones en el pensamiento, sobre todo negación. Cada uno de estos síntomas puede ser continuo o periódico. (Morse y Flavin 1992)
Luego, la definición pasa a explicar los términos utilizados, por ejemplo, que la calificación "primario" implica que el alcoholismo es una enfermedad discreta en lugar de un síntoma de algún otro trastorno, y que "control deteriorado" significa que la persona afectada no puede limitar constantemente la duración de un episodio de bebida, la cantidad consumida o el comportamiento resultante. La "negación" se describe como un complejo de maniobras fisiológicas, psicológicas y culturalmente influenciadas que disminuyen el reconocimiento de los problemas relacionados con el alcohol por parte del individuo afectado. Así, es común que las personas que sufren de alcoholismo consideren el alcohol como una solución a sus problemas más que como una causa.
Las drogas capaces de producir dependencia se dividen comúnmente en varias categorías, como se indica en el cuadro 1. Cada categoría tiene un síndrome específico de intoxicación aguda y una combinación característica de efectos destructivos relacionados con el uso intensivo a largo plazo. Aunque los individuos a menudo sufren de síndromes de dependencia relacionados con una sola sustancia (p. ej., heroína), también son comunes los patrones de abuso y dependencia de múltiples drogas.
Tabla 1. Sustancias capaces de producir dependencia.
|
Categoría de droga |
Ejemplos de efectos generales |
Comentarios |
|
Alcohol (p. ej., cerveza, vino, licores) |
Deterioro del juicio, reflejos lentos, deterioro de la función motora, somnolencia, coma; la sobredosis puede ser fatal |
La abstinencia puede ser grave; peligro para el feto si se usa en exceso durante el embarazo |
|
Depresores (p. ej., somníferos, sedantes, algunos tranquilizantes) |
Falta de atención, reflejos lentos, depresión, problemas de equilibrio, somnolencia, coma; la sobredosis puede ser fatal |
La abstinencia puede ser grave |
|
Opiáceos (p. ej., morfina, heroína, codeína, algunos analgésicos recetados) |
La pérdida de interés, la sobredosis de "asentir con la cabeza" puede ser fatal. El abuso subcutáneo o intravenoso puede propagar la hepatitis B, C y el VIH/SIDA al compartir agujas |
|
|
Estimulantes (p. ej., cocaína, anfetaminas) |
Estado de ánimo elevado, hiperactividad, tensión/ansiedad, latidos cardíacos rápidos, constricción de los vasos sanguíneos |
El uso intensivo crónico puede conducir a la psicosis paranoide. El uso por inyección puede propagar la hepatitis B, C y el VIH/SIDA al compartir agujas |
|
Cannabis (p. ej., marihuana, hachís) |
Sentido del tiempo distorsionado, deterioro de la memoria, deterioro de la coordinación |
|
|
Alucinógenos (p. ej., LSD (dietilamida del ácido lisérgico), PCP (fenciclidina), mescalina) |
Falta de atención, ilusiones sensoriales, alucinaciones, desorientación, psicosis |
No produce síntomas de abstinencia, pero los usuarios pueden experimentar "flashbacks" |
|
Inhalantes (p. ej., hidrocarburos, disolventes, gasolina) |
Intoxicación similar al alcohol, mareos, dolor de cabeza |
Puede causar daños a largo plazo en los órganos (cerebro, hígado, riñón) |
|
Nicotina (p. ej., cigarrillos, tabaco de mascar, rapé) |
Estimulante inicial, efectos depresores posteriores. |
Puede producir síntomas de abstinencia. Implicado en causar una variedad de cánceres, enfermedades cardíacas y pulmonares. |
Los trastornos relacionados con las drogas y el alcohol a menudo afectan las relaciones familiares, el funcionamiento interpersonal y la salud del empleado antes de que se noten los impedimentos laborales obvios. Por lo tanto, los programas efectivos en el lugar de trabajo no pueden limitarse a los esfuerzos para lograr la prevención del abuso de drogas y alcohol en el trabajo. Estos programas deben combinar la educación y prevención de la salud de los empleados con disposiciones adecuadas para la intervención, el diagnóstico y la rehabilitación, así como el seguimiento a largo plazo de los empleados afectados después de su reinserción laboral.
Aproximaciones a los problemas relacionados con las drogas y el alcohol en el lugar de trabajo
La preocupación por las graves pérdidas de productividad causadas por el abuso y la dependencia de las drogas y el alcohol ha dado lugar a varios enfoques relacionados por parte de los gobiernos, los trabajadores y las industrias. Estos enfoques incluyen las denominadas “políticas de lugares de trabajo libres de drogas” (que incluyen pruebas químicas para detectar drogas) y programas de asistencia a los empleados.
Un ejemplo es el enfoque adoptado por los Servicios Militares de los Estados Unidos. A principios de la década de 1980, se establecieron exitosas políticas antidrogas y programas de pruebas de detección de drogas en cada rama del ejército estadounidense. Como resultado de su programa, la Marina de los EE. UU. informó una caída dramática en la proporción de pruebas de orina aleatorias de su personal que resultaron positivas para drogas ilícitas. Las tasas de pruebas positivas para los menores de 25 años cayeron del 47% en 1982 al 22% en 1984 y al 4% en 1986 (DeCresce et al. 1989). En 1986, el presidente de los Estados Unidos emitió una orden ejecutiva que exige que todos los empleados del gobierno federal se abstengan de consumir drogas ilegales, ya sea dentro o fuera del trabajo. Como el empleador individual más grande de los Estados Unidos, con más de dos millones de empleados civiles, el gobierno federal asumió el liderazgo en el desarrollo de un movimiento nacional de lugares de trabajo libres de drogas.
En 1987, luego de un fatal accidente ferroviario relacionado con el abuso de marihuana, el Departamento de Transporte de EE. UU. ordenó un programa de pruebas de detección de drogas y alcohol para todos los trabajadores del transporte, incluidos los de la industria privada. Las gerencias en otros entornos de trabajo han seguido el ejemplo, estableciendo una combinación de supervisión, pruebas, rehabilitación y seguimiento en el lugar de trabajo que ha mostrado resultados consistentemente exitosos.
El componente de búsqueda de casos, derivación y seguimiento de esta combinación, el programa de asistencia al empleado (EAP), se ha convertido en una característica cada vez más común de los programas de salud de los empleados. Históricamente, los EAP evolucionaron a partir de programas de alcoholismo para empleados con un enfoque más limitado que se habían iniciado en los Estados Unidos durante la década de 1920 y se expandieron más rápidamente en la década de 1940 durante y después de la Segunda Guerra Mundial. Los EAP actuales se establecen habitualmente sobre la base de una política empresarial claramente enunciada, a menudo desarrollada por acuerdo conjunto entre la dirección y los trabajadores. Esta política incluye reglas de comportamiento aceptable en el lugar de trabajo (p. ej., no consumir alcohol ni drogas ilícitas) y una declaración de que el alcoholismo y otras dependencias de drogas y alcohol se consideran enfermedades tratables. También incluye una declaración de confidencialidad, garantizando la privacidad de la información personal sensible de los empleados. El programa en sí lleva a cabo educación preventiva para todos los empleados y capacitación especial para el personal de supervisión en la identificación de problemas de desempeño laboral. No se espera que los supervisores aprendan a diagnosticar problemas relacionados con las drogas y el alcohol. Más bien, están capacitados para derivar a los empleados que muestran un desempeño laboral problemático a la EAP, donde se realiza una evaluación y se formula un plan de tratamiento y seguimiento, según corresponda. El tratamiento suele ser proporcionado por recursos de la comunidad fuera del lugar de trabajo. Los registros de EAP se mantienen confidenciales como una cuestión de política de la empresa, y los informes relacionados solo con el grado de cooperación del sujeto y el progreso general se entregan a la gerencia, excepto en casos de peligro inminente.
La acción disciplinaria generalmente se suspende siempre que el empleado coopere con el tratamiento. También se recomiendan las autorreferencias al EAP. Los EAP que ayudan a los empleados con una amplia gama de problemas sociales, de salud mental y relacionados con las drogas y el alcohol se conocen como programas de "amplitud general" para distinguirlos de los programas que se enfocan solo en el abuso de drogas y alcohol.
No se cuestiona la idoneidad de que los empleadores prohíban el uso de alcohol y otras drogas durante las horas de trabajo o en el lugar de trabajo. Sin embargo, se ha cuestionado el derecho del empleador a prohibir el uso de tales sustancias fuera del lugar de trabajo durante las horas libres. Algunos empleadores han dicho: “No me importa lo que hagan los empleados fuera del trabajo, siempre y cuando se presenten a tiempo y puedan desempeñarse adecuadamente”, y algunos representantes laborales se han opuesto a tal prohibición como una intrusión en la privacidad del trabajador. Sin embargo, como se señaló anteriormente, el uso excesivo de drogas o alcohol fuera del horario laboral puede afectar el desempeño laboral. Esto es reconocido por las aerolíneas cuando prohíben todo uso de alcohol por parte de las tripulaciones aéreas durante un número específico de horas antes del vuelo. Aunque las prohibiciones del consumo de alcohol por parte de un empleado antes de volar o conducir un vehículo son generalmente aceptadas, las prohibiciones generales del consumo de tabaco, alcohol u otras drogas fuera del lugar de trabajo han sido más controvertidas.
Programas de pruebas de drogas en el lugar de trabajo
Junto con los EAP, un número cada vez mayor de empleadores también ha instituido programas de pruebas de detección de drogas en el lugar de trabajo. Algunos de estos programas solo analizan la presencia de drogas ilícitas, mientras que otros incluyen pruebas de alcohol en el aliento o la orina. Los programas de prueba pueden involucrar cualquiera de los siguientes componentes:
- pruebas previas al empleo
- pruebas aleatorias de empleados en puestos sensibles (por ejemplo, operadores de reactores nucleares, pilotos, conductores, operadores de maquinaria pesada)
- pruebas "por causa" (por ejemplo, después de un accidente o si un supervisor tiene buenas razones para sospechar que el empleado está intoxicado)
- pruebas como parte del plan de seguimiento para un empleado que regresa al trabajo después del tratamiento por abuso o dependencia de drogas o alcohol.
Los programas de pruebas de drogas crean responsabilidades especiales para aquellos empleadores que los llevan a cabo (Academia de Medicina de Nueva York 1989). Esto se analiza con más detalle en "Cuestiones éticas" en el Enciclopedia. Si los empleadores confían en las pruebas de orina para tomar decisiones laborales y disciplinarias en casos relacionados con drogas, los derechos legales tanto de los empleadores como de los empleados deben protegerse mediante una atención meticulosa a los procedimientos de recolección y análisis ya la interpretación de los resultados de laboratorio. Las muestras deben recogerse con cuidado y etiquetarse inmediatamente. Debido a que los usuarios de drogas pueden intentar evadir la detección sustituyendo una muestra de orina libre de drogas por la suya propia o diluyendo su orina con agua, el empleador puede exigir que la muestra se recolecte bajo observación directa. Debido a que este procedimiento agrega tiempo y dinero al procedimiento, puede ser necesario solo en circunstancias especiales en lugar de para todas las pruebas. Una vez que se recolecta el espécimen, se sigue un procedimiento de cadena de custodia, documentando cada movimiento del espécimen para protegerlo de pérdidas o errores de identificación. Los estándares de laboratorio deben garantizar la integridad de las muestras, con un programa efectivo de control de calidad, y las calificaciones y capacitación del personal deben ser adecuadas. La prueba utilizada debe emplear un nivel de corte para la determinación de un resultado positivo que minimice la posibilidad de un falso positivo. Finalmente, los resultados positivos encontrados por métodos de detección (por ejemplo, cromatografía de capa fina o técnicas inmunológicas) deben confirmarse para eliminar resultados falsos, preferiblemente mediante técnicas de cromatografía de gases o espectrometría de masas, o ambas (DeCresce et al. 1989). Una vez que se informa una prueba positiva, un médico ocupacional capacitado (conocido en los Estados Unidos como oficial de revisión médica) es responsable de su interpretación, por ejemplo, descartando medicamentos recetados como una posible razón de los resultados de la prueba. Realizada e interpretada correctamente, la prueba de orina es precisa y puede ser útil. Sin embargo, las industrias deben calcular el beneficio de dichas pruebas en relación con su costo. Las consideraciones incluyen la prevalencia del abuso y la dependencia de drogas y alcohol en la fuerza laboral potencial, lo que influirá en el valor de las pruebas previas al empleo, y la proporción de accidentes, pérdidas de productividad y costos de beneficios médicos de la industria relacionados con el abuso de sustancias psicoactivas.
Otros métodos para detectar problemas relacionados con las drogas y el alcohol
Aunque la prueba de orina es un método de detección establecido para detectar drogas de abuso, existen otros métodos disponibles para los EAP, los médicos ocupacionales y otros profesionales de la salud. Los niveles de alcohol en sangre se pueden estimar mediante pruebas de aliento. Sin embargo, una prueba química negativa de cualquier tipo no descarta un problema de drogas o alcohol. El alcohol y algunas otras drogas se metabolizan rápidamente y sus efectos posteriores pueden continuar perjudicando el desempeño laboral incluso cuando las drogas ya no se detectan en una prueba. Por otro lado, los metabolitos producidos por el cuerpo humano después de la ingestión de ciertas drogas pueden permanecer en la sangre y la orina durante muchas horas después de que los efectos de la droga hayan desaparecido. Por lo tanto, una prueba de orina positiva para metabolitos de drogas no prueba necesariamente que el trabajo del empleado esté afectado por drogas.
Al hacer una evaluación de los problemas relacionados con las drogas y el alcohol de los empleados, se utilizan una variedad de instrumentos de detección clínica (Tramm y Warshaw 1989). Estos incluyen pruebas de lápiz y papel, como la prueba de detección de alcohol de Michigan (MAST) (Selzer 1971), la prueba de identificación de trastornos por uso de alcohol (AUDIT) desarrollada para uso internacional por la Organización Mundial de la Salud (Saunders et al. 1993), y la Prueba de Detección de Abuso de Drogas (DAST) (Skinner 1982). Además, hay conjuntos simples de preguntas que se pueden incorporar en la toma de antecedentes, por ejemplo, las cuatro preguntas CAGE (Ewing 1984) ilustradas en la figura 2. Los EAP utilizan todos estos métodos para evaluar a los empleados que se les remiten. Los empleados remitidos por problemas de desempeño laboral, como ausencias, tardanzas y disminución de la productividad en el trabajo, deben ser evaluados adicionalmente por otros problemas de salud mental, como depresión o ludopatía compulsiva, que también pueden producir impedimentos en el desempeño laboral y, a menudo, están asociados con drogas y alcohol. trastornos relacionados (Lesieur, Blume y Zoppa 1986). Con respecto al juego patológico, se encuentra disponible una prueba de detección de papel y lápiz, South Oaks Gambling Screen (SOGS) (Lesieur y Blume 1987).
Figura 2. Las preguntas CAGE.
Tratamiento de Trastornos Relacionados con el Uso de Drogas y Alcohol
Aunque cada empleado presenta una combinación única de problemas para el profesional de tratamiento de adicciones, el tratamiento de los trastornos relacionados con el uso de drogas y alcohol generalmente consta de cuatro fases superpuestas: (1) identificación del problema e intervención (según sea necesario), (2) desintoxicación y evaluación general de la salud, (3) rehabilitación y (4) seguimiento a largo plazo.
Identificación e intervención
La primera fase del tratamiento consiste en confirmar la presencia de un problema causado por el uso de drogas o alcohol (o ambos) y motivar a la persona afectada a entrar en tratamiento. El programa de salud del empleado o EAP de la empresa tiene la ventaja de utilizar la preocupación del empleado tanto por la salud como por la seguridad laboral como factores de motivación. También es probable que los programas en el lugar de trabajo entiendan el entorno del empleado y sus fortalezas y debilidades y, por lo tanto, puedan elegir el centro de tratamiento más apropiado para la remisión. Una consideración importante al hacer una remisión para tratamiento es la naturaleza y el alcance de la cobertura de seguro de salud en el lugar de trabajo para el tratamiento de trastornos inducidos por drogas y alcohol. Las pólizas con cobertura de la gama completa de tratamientos para pacientes hospitalizados y ambulatorios ofrecen las opciones más flexibles y efectivas. Además, la participación de la familia del empleado en la etapa de intervención suele ser útil.
Desintoxicación y evaluación general de la salud
La segunda etapa combina el tratamiento adecuado necesario para ayudar al empleado a lograr un estado libre de drogas y alcohol con una evaluación exhaustiva de los problemas físicos, psicológicos, familiares, interpersonales y laborales del paciente. La desintoxicación implica un período corto, de varios días a varias semanas, de observación y tratamiento para la eliminación de la droga de abuso, la recuperación de sus efectos agudos y el control de cualquier síntoma de abstinencia. Mientras la desintoxicación y las actividades de evaluación progresan, se educa al paciente y a las “personas importantes” sobre la naturaleza de la dependencia y la recuperación de las drogas y el alcohol. Ellos y el paciente también son introducidos a los principios de los grupos de autoayuda, donde esta modalidad está disponible, y el paciente es motivado para continuar en tratamiento. La desintoxicación se puede llevar a cabo en un entorno de pacientes hospitalizados o ambulatorios, según las necesidades del individuo. Las técnicas de tratamiento que se han encontrado útiles incluyen una variedad de medicamentos, complementados con asesoramiento, entrenamiento en relajación y otras técnicas conductuales. Los agentes farmacológicos utilizados en la desintoxicación incluyen fármacos que pueden sustituir a la droga de abuso para aliviar los síntomas de abstinencia y luego reducir gradualmente la dosis hasta que el paciente esté libre de drogas. El fenobarbital y las benzodiazepinas de acción más prolongada se usan a menudo de esta manera para lograr la desintoxicación en el caso del alcohol y las drogas sedantes. Se utilizan otros medicamentos para aliviar los síntomas de abstinencia sin sustituir una droga de abuso de acción similar. Por ejemplo, la clonidina a veces se usa en el tratamiento de los síntomas de abstinencia de opiáceos. La acupuntura también se ha utilizado como ayuda en la desintoxicación, con algunos resultados positivos (Margolin et al. 1993).
Rehabilitación
La tercera fase del tratamiento combina ayudar al paciente a establecer un estado estable de abstinencia continua de todas las sustancias de abuso (incluidos los medicamentos recetados que pueden causar dependencia) y tratar cualquier condición física y psicológica asociada que acompañe al trastorno relacionado con las drogas. El tratamiento puede comenzar con hospitalización o como paciente ambulatorio intensivo, pero característicamente continúa en un entorno ambulatorio durante varios meses. El asesoramiento grupal, individual y familiar y las técnicas conductuales se pueden combinar con el tratamiento psiquiátrico, que puede incluir medicamentos. Los objetivos incluyen ayudar a los pacientes a comprender sus patrones de uso de drogas o alcohol, identificar los factores desencadenantes de la recaída después de los esfuerzos anteriores de recuperación, ayudarlos a desarrollar patrones de afrontamiento libres de drogas para enfrentar los problemas de la vida y ayudarlos a integrarse en un apoyo social limpio y sobrio. red en la comunidad. En algunos casos de dependencia de opiáceos, el mantenimiento a largo plazo con un opiáceo sintético de acción prolongada (metadona) o un fármaco bloqueador de los receptores de opiáceos (naltrexona) es el tratamiento de elección. Algunos profesionales recomiendan el mantenimiento de una dosis diaria de metadona, un opiáceo de acción prolongada, para las personas con adicción a los opiáceos a largo plazo que no quieren o no pueden lograr un estado libre de drogas. Los pacientes mantenidos de manera estable con metadona durante períodos prolongados pueden funcionar con éxito en la fuerza laboral. En muchos casos, estos pacientes finalmente pueden desintoxicarse y liberarse de las drogas. En estos casos, el mantenimiento se combina con asesoramiento, servicios sociales y otros tratamientos de rehabilitación. La recuperación se define en términos de abstinencia estable de todas las drogas que no sean la droga de mantenimiento.
Seguimiento a largo plazo
La fase final del tratamiento continúa de forma ambulatoria durante un año o más después de lograr una remisión estable. El objetivo del seguimiento a largo plazo es prevenir las recaídas y ayudar al paciente a internalizar nuevos patrones para afrontar los problemas de la vida. El EAP o servicio de salud del empleado puede ser de gran ayuda durante las fases de rehabilitación y seguimiento al monitorear la cooperación en el tratamiento, alentar al empleado en recuperación a mantener la abstinencia y ayudarlo a adaptarse al lugar de trabajo. Cuando hay disponibles grupos de autoayuda o de asistencia entre pares (por ejemplo, Alcohólicos Anónimos o Narcóticos Anónimos), estos grupos brindan un programa de apoyo de por vida para una recuperación sostenida. Dado que la dependencia de drogas o alcohol es un trastorno crónico en el que puede haber recaídas, las políticas de la empresa suelen requerir un seguimiento y control por parte de la EAP durante un año o más después de establecida la abstinencia. Si un empleado recae, el EAP generalmente vuelve a evaluar la situación y se puede instituir un cambio en el plan de tratamiento. Tales recaídas, si son breves y seguidas de un retorno a la abstinencia, por lo general no indican un fracaso general del tratamiento. Los empleados que no cooperen con el tratamiento, nieguen sus recaídas frente a pruebas claras o no puedan mantener una abstinencia estable seguirán mostrando un desempeño laboral deficiente y pueden ser despedidos por esa razón.
Mujeres y abuso de sustancias
Si bien los cambios sociales en algunas áreas han reducido las diferencias entre hombres y mujeres, el abuso de sustancias tradicionalmente se ha visto como un problema de hombres. Se consideró que el abuso de sustancias era incompatible con el papel de la mujer en la sociedad. En consecuencia, mientras que el abuso de sustancias por parte de los hombres podía excusarse, o incluso tolerarse, como una parte aceptable de la masculinidad, el abuso de sustancias por parte de las mujeres atraía un estigma negativo. Si bien se puede afirmar que este último hecho ha impedido que muchas mujeres abusen de las drogas, también ha hecho que sea extremadamente difícil para las mujeres dependientes de sustancias buscar ayuda para su dependencia en muchas sociedades.
Las actitudes negativas hacia el abuso de sustancias por parte de las mujeres, junto con la reticencia de las mujeres a admitir su abuso y dependencia, han dado como resultado que haya pocos datos disponibles específicamente sobre las mujeres. Incluso en países con considerable información sobre el uso indebido y la dependencia de las drogas, a menudo es difícil encontrar datos relacionados directamente con las mujeres. En los casos en que los estudios han examinado el papel de las mujeres en el abuso de sustancias, el enfoque no ha sido específico de género, por lo que las conclusiones pueden haberse empañado al ver la participación de las mujeres desde una perspectiva masculina.
Otro factor relacionado con el concepto de abuso de sustancias como un problema masculino es la falta de servicios para las mujeres que abusan de sustancias. ... Cuando existen servicios, como los de tratamiento y rehabilitación, con frecuencia tienen un enfoque basado en modelos masculinos de drogodependencia. Cuando se prestan servicios para mujeres, está claro que deben ser accesibles. Esto no siempre es fácil cuando se estigmatiza la drogodependencia de las mujeres y cuando el costo del tratamiento está fuera del alcance de la mayoría de las mujeres.
Citado de: Organización Mundial de la Salud 1993.
Eficacia de los programas basados en el lugar de trabajo
Una inversión en programas en el lugar de trabajo para hacer frente a los problemas de drogas y alcohol ha sido rentable en muchas industrias. Un ejemplo es un estudio de 227 empleados de una gran empresa manufacturera de EE. UU. que fueron remitidos para el tratamiento del alcoholismo por el EAP de la empresa. Los empleados fueron asignados aleatoriamente a tres enfoques de tratamiento: (1) atención hospitalaria obligatoria, (2) asistencia obligatoria a Alcohólicos Anónimos (AA) o (3) una opción de atención hospitalaria, atención ambulatoria o AA. En el seguimiento, dos años más tarde, sólo el 13% de los empleados habían sido despedidos. Del resto, menos del 15% tenía problemas laborales y el 76% fue calificado como "bueno" o "excelente" por sus supervisores. El tiempo de ausencia al trabajo se redujo en más de un tercio. Aunque se encontraron algunas diferencias entre los enfoques de tratamiento inicial, los resultados laborales de dos años fueron similares para los tres (Walsh et al. 1991).
La Marina de los EE. UU. ha calculado que sus programas de rehabilitación de drogas y alcohol para pacientes internados han producido una relación general entre el beneficio financiero y el costo de 12.9 a 1. Esta cifra se calculó comparando el costo del programa con los costos en los que se habría incurrido al reemplazar el rehabilitó exitosamente a los participantes del programa con personal nuevo (Calibre Associates 1989). La Marina encontró que la relación costo-beneficio fue más alta para los mayores de 26 años (17.8 a 1) en comparación con el personal más joven (8.2 a 1) y encontró el mayor beneficio para el tratamiento del alcoholismo (13.8 a 1), en comparación con otras drogas (10.3 a 1) o tratamiento por polidrogodependencia (6.8 a 1). Sin embargo, el programa produjo ahorros financieros en todas las categorías.
En general, se ha descubierto que los programas basados en el lugar de trabajo para la identificación y rehabilitación de empleados que sufren de problemas de alcohol y otras drogas benefician tanto a los empleadores como a los trabajadores. Las versiones modificadas de los programas EAP también han sido adoptadas por organizaciones profesionales, como sociedades médicas, asociaciones de enfermería y colegios de abogados (asociaciones de abogados). Estos programas reciben informes confidenciales sobre posibles signos de deterioro en un profesional de parte de colegas, familiares, clientes o empleadores. La intervención cara a cara es realizada por pares, y si se requiere tratamiento, el programa hace la derivación correspondiente. Luego monitorea la recuperación del individuo y ayuda al profesional en recuperación a lidiar con los problemas de práctica y licencia (Meek 1992).
Conclusión
El alcohol y otras drogas psicoactivas son causas importantes de problemas en el lugar de trabajo en muchas partes del mundo. Aunque el tipo de droga utilizada y la vía de administración pueden variar de un lugar a otro y con el tipo de industria, el abuso de drogas y alcohol crea riesgos para la salud y la seguridad de los usuarios, de sus familias, de otros trabajadores y, en muchos casos, , para el público. La comprensión de los tipos de problemas de drogas y alcohol que existen dentro de una industria determinada y los recursos de intervención y tratamiento disponibles en la comunidad permitirán desarrollar programas de rehabilitación. Dichos programas brindan beneficios a los empleadores, los empleados, sus familias y la sociedad en general en la que surgen estos problemas.
Más...
Programas de Asistencia al Empleado
Introducción
Los patrones pueden reclutar trabajadores y los sindicatos pueden reclutar miembros, pero ambos obtienen seres humanos que traen al lugar de trabajo todas las preocupaciones, problemas y sueños propios de la condición humana. A medida que el mundo del trabajo se ha vuelto cada vez más consciente de que la ventaja competitiva en una economía global depende de la productividad de su fuerza laboral, los agentes clave en el lugar de trabajo (la gerencia y los sindicatos) han dedicado una atención significativa a satisfacer las necesidades de esos seres humanos. . Los Programas de Asistencia al Empleado (EAP), y su paralelo en los sindicatos, los Programas de Asistencia a la Membresía (MAP) (en lo sucesivo denominados conjuntamente como EAP), se han desarrollado en lugares de trabajo de todo el mundo. Constituyen una respuesta estratégica para atender las diversas necesidades de una población trabajadora y, más recientemente, para atender la agenda humanista de las organizaciones de las que forman parte. Este artículo describirá los orígenes, funciones y organización de los EAP. Está escrito desde el punto de vista de la profesión de trabajador social, que es la principal profesión que impulsa este desarrollo en los Estados Unidos y que, debido a sus interconexiones mundiales, parece estar desempeñando un papel importante en el establecimiento de EAP en todo el mundo.
El grado de desarrollo de los programas de asistencia al empleado varía de un país a otro, reflejando, como ha señalado David Bargal (Bargal 1993), las diferencias en el grado de industrialización, el estado de la formación profesional disponible para el personal adecuado, el grado de sindicalización en el empleo compromiso del sector y de la sociedad con los temas sociales, entre otras variables. Su comparación del desarrollo de EAP en Australia, los Países Bajos, Alemania e Israel lo lleva a sugerir que aunque la industrialización puede ser una condición necesaria para lograr una alta tasa de EAP y MAP en los lugares de trabajo de un país, puede no ser suficiente. La existencia de estos programas también es característica de una sociedad con una importante sindicación, cooperación entre los trabajadores y la dirección y un sector de servicios sociales bien desarrollado en el que el gobierno juega un papel importante. Además, se necesita una cultura profesional, sustentada en una especialización académica que promueva y difunda los servicios sociales en el lugar de trabajo. Bargal concluye que cuanto mayor sea el conjunto de estas características en una nación dada, más probable será que haya una amplia disponibilidad de servicios de EAP en sus lugares de trabajo.
La diversidad también es evidente entre los programas dentro de cada país en relación con la estructura, el personal, el enfoque y el alcance del programa. Todos los esfuerzos de EAP, sin embargo, reflejan un tema común. Las partes en el lugar de trabajo buscan brindar servicios para remediar los problemas que experimentan los empleados, a menudo sin relación causal con su trabajo, que interfieren con la productividad de los empleados en el trabajo y, a veces, también con su bienestar general. Los observadores han notado una evolución en las actividades de EAP. Aunque el ímpetu inicial puede ser el control del alcoholismo o el abuso de drogas entre los trabajadores, sin embargo, con el tiempo, el interés en los trabajadores individuales se vuelve más amplio, y los propios trabajadores se convierten en solo un elemento en un enfoque dual que abarca también a la organización.
Este enfoque organizacional refleja la comprensión de que muchos trabajadores están “en riesgo” de no poder mantener sus roles laborales y que el “riesgo” es tanto una función de la forma en que el mundo del trabajo está organizado como un reflejo de las características individuales. de algún trabajador en particular. Por ejemplo, los trabajadores que envejecen están “en riesgo” si la tecnología del lugar de trabajo cambia y se les niega la capacitación debido a su edad. Los padres solteros y los cuidadores de personas mayores están “en riesgo” si su ambiente de trabajo es tan rígido que no brinda flexibilidad horaria ante la enfermedad de un dependiente. Una persona con una discapacidad está “en riesgo” cuando cambia de trabajo y no se ofrecen adaptaciones para permitir que la persona se desempeñe de acuerdo con los nuevos requisitos. Al lector se le ocurrirán muchos otros ejemplos. Lo significativo es que, en la matriz de poder cambiar al individuo, el entorno o alguna combinación de ambos, se ha vuelto cada vez más claro que una organización del trabajo productiva y económicamente exitosa no puede lograrse sin considerar la interacción entre la organización y el individuo. a nivel de políticas.
El trabajo social descansa sobre un modelo de individuo en el medio ambiente. La definición cambiante de “en riesgo” ha mejorado la contribución potencial de sus profesionales. Como han señalado Googins y Davidson, la EAP está expuesta a una variedad de problemas y cuestiones que afectan no solo a los individuos, sino también a las familias, la corporación y las comunidades en las que se encuentran (Googins y Davidson 1993). Cuando un trabajador social con una perspectiva organizacional y ambiental funciona en la EAP, ese profesional está en una posición única para conceptualizar intervenciones que promuevan no solo el papel de la EAP en la prestación de servicios individuales sino también en el asesoramiento sobre políticas organizacionales en el lugar de trabajo.
Historia del desarrollo de EAP
El origen de la prestación de servicios sociales en el lugar de trabajo se remonta a la época de la industrialización. En los talleres artesanales que marcaron un período anterior, los grupos de trabajo eran reducidos. Existían relaciones íntimas entre el maestro artesano y sus oficiales y aprendices. Las primeras fábricas introdujeron grupos de trabajo más grandes y relaciones impersonales entre empleador y empleado. A medida que se hicieron evidentes los problemas que interferían con el desempeño de los trabajadores, los empleadores comenzaron a brindar ayuda a personas, a menudo llamadas secretarios sociales o de bienestar, para ayudar a los trabajadores reclutados en entornos rurales y, a veces, a nuevos inmigrantes, con el proceso de ajuste a los lugares de trabajo formalizados.
Este enfoque en el uso de trabajadores sociales y otros proveedores de servicios humanos para lograr la aculturación de nuevas poblaciones a las demandas del trabajo de fábrica continúa internacionalmente hasta el día de hoy. Varias naciones, por ejemplo, Perú e India, exigen legalmente que los lugares de trabajo que excedan un nivel de empleo particular proporcionen un trabajador de servicios humanos que esté disponible para reemplazar la estructura de apoyo tradicional que quedó en el hogar o en el entorno rural. Se espera que estos profesionales respondan a las necesidades presentadas por los residentes rurales recién contratados y en gran parte desplazados en relación con las preocupaciones de la vida cotidiana, como la vivienda y la alimentación, así como las relacionadas con enfermedades, accidentes laborales, muerte y entierro.
A medida que evolucionaron los desafíos relacionados con el mantenimiento de una fuerza laboral productiva, se planteó un conjunto diferente de problemas que justificaron un enfoque un tanto diferente. Es probable que los EAP representen una discontinuidad con respecto al modelo anterior de la secretaria de bienestar en el sentido de que son más claramente una respuesta programática a los problemas del alcoholismo. Presionados por la necesidad de maximizar la productividad durante la Segunda Guerra Mundial, los empleadores “atacaron” las pérdidas resultantes del abuso de alcohol entre los trabajadores mediante el establecimiento de programas de alcoholismo ocupacional en los principales centros de producción de los aliados occidentales. Las lecciones aprendidas de los esfuerzos efectivos para contener el alcoholismo y la mejora concomitante en la productividad de los trabajadores involucrados, recibieron reconocimiento después de la Guerra. Desde entonces, ha habido un aumento lento pero constante en los programas de prestación de servicios en todo el mundo que hacen uso del lugar de trabajo como un lugar apropiado y un centro de apoyo para remediar los problemas que se identifican como las causas de las principales pérdidas de productividad.
Esta tendencia ha sido favorecida por el desarrollo de corporaciones multinacionales que tienden a replicar un esfuerzo efectivo, o un sistema legalmente requerido, en todas sus unidades corporativas. Lo han hecho casi sin tener en cuenta la relevancia del programa o la adecuación cultural al país en particular en el que se encuentra la unidad. Por ejemplo, los EAP sudafricanos se parecen a los de los Estados Unidos, situación que se explica en parte por el hecho de que los primeros EAP se establecieron en las oficinas locales de corporaciones multinacionales con sede en los Estados Unidos. Este cruce cultural ha sido positivo porque ha fomentado la replicación de lo mejor de cada país a escala mundial. Un ejemplo es el tipo de acción preventiva, en relación con el acoso sexual o los problemas de diversidad de la fuerza laboral que han cobrado importancia en los Estados Unidos, que se ha convertido en el estándar al que se espera que se adhieran las unidades corporativas estadounidenses en todo el mundo. Estos proporcionan modelos para que algunas empresas locales establezcan iniciativas comparables.
Justificación de los EAP
Los EAP pueden diferenciarse por su etapa de desarrollo, la filosofía del programa o la definición de qué problemas son apropiados para abordar y qué servicios son respuestas aceptables. Sin embargo, la mayoría de los observadores estarían de acuerdo en que estas intervenciones ocupacionales se están expandiendo en alcance en los países que ya han establecido tales servicios, y son incipientes en aquellas naciones que aún no han establecido tales iniciativas. Como ya se indicó, una de las razones de la expansión se puede atribuir a la comprensión generalizada de que el abuso de drogas y alcohol en el lugar de trabajo es un problema importante, que cuesta tiempo perdido y altos gastos de atención médica e interfiere gravemente con la productividad.
Pero los EAP han crecido en respuesta a una amplia gama de condiciones cambiantes que cruzan las fronteras nacionales. Los sindicatos, presionados para ofrecer beneficios para mantener la lealtad de sus miembros, han visto los EAP como un servicio de bienvenida. La legislación sobre acción afirmativa, licencia familiar, compensación del trabajador y reforma del bienestar involucran al lugar de trabajo en una perspectiva de servicio humano. El empoderamiento de las poblaciones trabajadoras y la búsqueda de la equidad de género que se necesitan para que los empleados funcionen de manera efectiva en el entorno de equipo de la máquina de producción moderna, son objetivos que están bien atendidos por la disponibilidad de sistemas de prestación de servicios sociales universales y desestigmatizados que se pueden establecer. en el mundo del trabajo. Dichos sistemas también ayudan con el reclutamiento y la retención de una fuerza laboral de calidad. Los EAP también han llenado el vacío en los servicios comunitarios que existe, y parece estar aumentando, en muchas naciones del mundo. La propagación y el deseo de contener el VIH/SIDA, así como el creciente interés en la prevención, el bienestar y la seguridad en general, han contribuido al papel educativo de los EAP en los lugares de trabajo del mundo.
Los EAP han demostrado ser un recurso valioso para ayudar a los lugares de trabajo a responder a la presión de las tendencias demográficas. Cambios tales como el aumento de la monoparentalidad, el empleo de las madres (ya sea de bebés o de niños pequeños) y el número de familias de dos trabajadores han requerido atención. El envejecimiento de la población y el interés por reducir la dependencia de la asistencia social a través del empleo materno, hechos evidentes en la mayoría de los países industrializados, han involucrado al lugar de trabajo en roles que requieren la asistencia de proveedores de servicios humanos. Y, por supuesto, el problema actual del abuso de drogas y alcohol que ha alcanzado proporciones epidémicas en muchos países, ha sido una gran preocupación para las organizaciones laborales. Una encuesta que analizó la percepción pública de la crisis de las drogas en 1994 en comparación con cinco años antes encontró que el 50% de los encuestados sentía que era mucho mayor, un 20% adicional sentía que era algo mayor, solo el 24% la consideraba igual y los 6 restantes % sintió que había disminuido. Si bien cada una de estas tendencias varía de un país a otro, todas existen entre países. La mayoría son característicos del mundo industrializado donde ya se han desarrollado los PAE. Muchos se pueden observar en los países en desarrollo que están experimentando un grado significativo de industrialización.
Funciones de los EAP
El establecimiento de un EAP es una decisión organizacional que representa un desafío para el sistema existente. Sugiere que el lugar de trabajo no ha atendido adecuadamente las necesidades de las personas. Confirma el mandato de los empleadores y los sindicatos, en su propio interés organizativo, de responder a las amplias fuerzas sociales que actúan en la sociedad. Es una oportunidad para el cambio organizacional. Aunque puede haber resistencia, como sucede en todas las situaciones en las que se intenta un cambio sistémico, las tendencias descritas anteriormente brindan muchas razones por las que los EAP pueden tener éxito en su búsqueda de ofrecer servicios de asesoramiento y defensa a las personas y asesoramiento sobre políticas a la organización.
Los tipos de funciones que cumplen los EAP reflejan los problemas que se presentan a los que buscan responder. Probablemente todos los programas existentes se ocupen del abuso de drogas y alcohol. Las intervenciones en este sentido suelen incluir evaluación, derivación, formación de supervisores y funcionamiento de grupos de apoyo para mantener el empleo y fomentar la abstinencia. Sin embargo, la agenda de servicios de la mayoría de los EAP es más amplia. Los programas ofrecen asesoramiento a quienes experimentan problemas matrimoniales o dificultades con los niños, quienes necesitan ayuda para encontrar guarderías o quienes toman decisiones sobre el cuidado de ancianos para un miembro de la familia. Se ha pedido a algunos EAP que se ocupen de los problemas del entorno laboral. Su respuesta es brindar ayuda a las familias que se adaptan a la reubicación, a los empleados bancarios que sufren robos y necesitan un informe de trauma, a los equipos de desastres o a los trabajadores de la salud expuestos accidentalmente a la infección por el VIH. También se brinda asistencia para hacer frente a la "reducción de personal", tanto a los despedidos como a los sobrevivientes de dichos despidos. Los EAP pueden ser llamados para ayudar con el cambio organizacional para cumplir con los objetivos de acción afirmativa o para servir como administradores de casos para lograr adaptaciones y el regreso al trabajo de los empleados que quedan discapacitados. Los EAP también se han alistado en actividades preventivas, incluidos programas de buena nutrición y para dejar de fumar, fomentando la participación en regímenes de ejercicio u otras partes de los esfuerzos de promoción de la salud y ofreciendo iniciativas educativas que pueden abarcar desde programas para padres hasta preparación para la jubilación.
Aunque estas respuestas EAP son multifacéticas, tipifican EAP tan extendidos como Hong Kong e Irlanda. Al estudiar una muestra no aleatoria de empleadores, sindicatos y contratistas estadounidenses que brindan servicios de abuso de drogas y alcohol de EAP, por ejemplo, Akabas y Hanson (1991) encontraron que los planes en una variedad de industrias, con diferentes historias y bajo varios auspicios, todos se ajustan entre sí en aspectos importantes. Los investigadores, esperando que hubiera una amplia variedad de respuestas creativas para hacer frente a las necesidades del lugar de trabajo, identificaron, por el contrario, una asombrosa uniformidad de programa y práctica. En una conferencia internacional de la Organización Internacional del Trabajo (OIT) convocada en Washington, DC para comparar iniciativas nacionales, se confirmó un grado similar de uniformidad en toda Europa occidental (Akabas y Hanson 1991).
Los encuestados en las organizaciones laborales encuestadas en los Estados Unidos acordaron que la legislación ha tenido un impacto significativo en la determinación de los componentes de sus programas y los derechos y expectativas de las poblaciones de clientes. En general, los programas cuentan con profesionales, más a menudo trabajadores sociales que profesionales de cualquier otra disciplina. Responden a una amplia circunscripción de trabajadores, ya menudo a sus familiares, con servicios que brindan atención diversa para una variedad de problemas que se presentan además de su enfoque en la rehabilitación de adictos al alcohol y las drogas. La mayoría de los programas superan la falta de atención general de la alta dirección y la capacitación y el apoyo inadecuados de los supervisores, para lograr tasas de penetración de entre el 3 y el 5 % del total de trabajadores en el sitio objetivo. Los profesionales que integran los movimientos EAP y MAP parecen estar de acuerdo en que la confidencialidad y la confianza son las claves para un servicio eficaz. Afirman tener éxito en el tratamiento de los problemas de abuso de drogas y alcohol, aunque pueden señalar pocos estudios de evaluación para confirmar la eficacia de su intervención en relación con cualquier aspecto de la prestación de servicios.
Las estimaciones sugieren que hay hasta 10,000 EAP ahora en funcionamiento en entornos de todo Estados Unidos solamente. Han evolucionado dos tipos principales de sistemas de prestación de servicios, uno dirigido por personal interno y el otro provisto por un contratista externo que ofrece servicio a numerosas organizaciones laborales (empleadores y sindicatos) al mismo tiempo. Existe un intenso debate sobre los méritos relativos de los programas internos frente a los externos. Las afirmaciones de una mayor protección de la confidencialidad, una mayor diversidad del personal y la claridad del papel no se diluyen con otras actividades, se hacen para programas externos. Los defensores de los programas internos señalan la ventaja conferida por su posición dentro de la organización con respecto a la intervención efectiva a nivel de sistemas y la influencia en la formulación de políticas que han ganado como resultado de su conocimiento y participación organizacional. Dado que las iniciativas de toda la organización se valoran cada vez más, los programas internos probablemente sean mejores para aquellos lugares de trabajo que tienen suficiente demanda (al menos 1,000 empleados) para garantizar un empleado de tiempo completo. Este arreglo permite, como señalan Googins y Davidson (1993), un mejor acceso a los empleados debido a los variados servicios que se pueden ofrecer y la oportunidad que brinda de ejercer influencia en los formuladores de políticas, y facilita la colaboración e integración de la función EAP con otros. en la organización—todas estas capacidades fortalecen la autoridad y el rol de la EAP.
Problemas laborales y familiares: un ejemplo de ello
La interacción de los EAP, a lo largo del tiempo, con el trabajo y la familia proporciona un ejemplo informativo de la evolución de los EAP y de su potencial para el impacto individual y organizacional. Las EAP se desarrollaron, históricamente hablando, paralelamente al período durante el cual las mujeres ingresaron al mercado laboral en números crecientes, especialmente madres solteras y madres de bebés y niños pequeños. Estas mujeres a menudo experimentaron tensión entre las demandas de su familia para el cuidado de personas dependientes, ya sean niños o ancianos, y los requisitos de su trabajo en un entorno laboral en el que los roles de trabajo y familia se consideraban separados, y la administración era inhóspita a la necesidad de flexibilidad. con respecto a los asuntos laborales y familiares. Donde había una EAP, las mujeres le traían sus problemas. El personal de EAP identificó que las mujeres bajo estrés se deprimían y, a veces, enfrentaban esta depresión mediante el abuso de drogas y alcohol. Las primeras respuestas del EAP incluyeron asesoramiento sobre el abuso de drogas y alcohol, educación sobre la gestión del tiempo y derivación a recursos para el cuidado de niños y ancianos.
A medida que aumentaba el número de clientes con problemas similares que presentaban, los EAP realizaron evaluaciones de necesidades que señalaron la importancia de pasar del caso a la clase, es decir, comenzaron a buscar soluciones grupales en lugar de individuales, ofreciendo, por ejemplo, sesiones grupales sobre sobrellevar el estrés. Pero incluso esto resultó ser un enfoque inadecuado para la resolución de problemas. Al comprender que las necesidades difieren a lo largo del ciclo de vida, los EAP comenzaron a pensar en su población de clientes en cohortes relacionadas con la edad que tenían diferentes requisitos. Los padres jóvenes necesitaban una licencia flexible para cuidar a los niños enfermos y un fácil acceso a la información sobre el cuidado de los niños. Los que tenían entre treinta y cuarenta años fueron identificados como la "generación sándwich"; en su momento de la vida, las demandas dobles de los hijos adolescentes y los familiares mayores aumentaron la necesidad de una variedad de servicios de apoyo que incluían educación, derivación, licencia, consejería familiar y asistencia para la abstinencia, entre otros. Las crecientes presiones que experimentan los trabajadores mayores que se enfrentan al inicio de la discapacidad, la necesidad de adaptarse a un mundo laboral en el que casi todos los asociados, incluidos los supervisores, son más jóvenes que uno mismo, mientras planifican su jubilación y tratan con sus familiares ancianos frágiles ( ya veces con las demandas de crianza de los hijos de sus hijos), crean otro conjunto de cargas. La conclusión que se extrajo del seguimiento de estas necesidades individuales y la respuesta del servicio a las mismas fue que lo que se requería era un cambio en la cultura laboral que integrara la vida laboral y familiar de los empleados.
Esta evolución ha llevado directamente al surgimiento del rol actual de la EAP con respecto al cambio organizacional. Durante el proceso de satisfacer las necesidades individuales, es probable que algún EAP haya ganado credibilidad dentro del sistema y sea considerado por las personas clave como la fuente de conocimiento sobre temas de trabajo y familia. Es probable que haya cumplido una función educativa e informativa en respuesta a las preguntas planteadas por los gerentes de numerosos departamentos afectados por los problemas que surgen cuando estos dos aspectos de la vida humana se experimentan en conflicto entre sí. La EAP probablemente ha colaborado con muchos actores organizacionales, incluidos los oficiales de acción afirmativa, los expertos en relaciones industriales, los representantes sindicales, los especialistas en capacitación, el personal de seguridad y salud, el personal del departamento médico, los administradores de riesgos y otro personal de recursos humanos, y los trabajadores fiscales y los gerentes de línea. y supervisores.
Un análisis de campo de fuerza, una técnica sugerida en la década de 1950 por Kurt Lewin (1951), proporciona un marco para definir las actividades necesarias para producir un cambio organizacional. El profesional de la salud ocupacional debe comprender dónde habrá apoyo dentro de la organización para resolver los problemas laborales y familiares de manera sistémica, y dónde podría haber oposición a tal enfoque de política. Un análisis de campo de fuerza debe identificar los actores clave en la corporación, sindicato o agencia gubernamental que influirán en el cambio, y el análisis resumirá las fuerzas promotoras y restrictivas que influirán en estos actores en relación con la política laboral y familiar.
Un resultado sofisticado de un enfoque organizacional de los asuntos laborales y familiares hará que la EAP participe en un comité de políticas que establezca una declaración de propósito para la organización. La política debe reconocer los intereses duales de sus empleados de ser tanto trabajadores productivos como participantes efectivos de la familia. La política expresada debe indicar el compromiso de la organización de establecer un clima y una cultura de trabajo flexibles en los que dichos roles duales puedan coexistir en armonía. Luego, se puede especificar una variedad de beneficios y programas para cumplir con ese compromiso, incluidos, entre otros, horarios de trabajo flexibles, trabajo compartido y opciones de empleo a tiempo parcial, cuidado infantil subsidiado o en el lugar, un servicio de asesoramiento y referencia para ayudar con otros niños. necesidades de cuidado de personas mayores, permisos familiares con y sin goce de sueldo para cubrir demandas derivadas de la enfermedad de un familiar, becas para la educación de los hijos y para el propio desarrollo de los empleados, y sistemas de consejería individual y de apoyo grupal para la variedad de problemas que presentan los miembros de la familia. Estas múltiples iniciativas relacionadas con el trabajo y la familia se combinarían para permitir una respuesta individual y ambiental total a las necesidades de los trabajadores y sus organizaciones de trabajo.
Conclusiones
Existe amplia evidencia experiencial que sugiere que la provisión de estos beneficios ayuda a los trabajadores a lograr su objetivo de empleo productivo. Sin embargo, estos beneficios tienen el potencial de convertirse en programas costosos y no ofrecen ninguna garantía de que el trabajo se realizará de manera eficaz y eficiente como resultado de su implementación. Al igual que los EAP que los fomentan, los beneficios laborales y familiares deben evaluarse por su contribución a la eficacia de la organización, así como al bienestar de sus múltiples componentes. La uniformidad del desarrollo, descrita anteriormente, puede interpretarse como apoyo al valor fundamental de los servicios de EAP en los lugares de trabajo, los empleadores y las naciones. A medida que el mundo del trabajo se vuelve cada vez más exigente en la era de una economía global competitiva, y a medida que el conocimiento y la habilidad que los trabajadores aportan al trabajo se vuelven más importantes que su mera presencia o fuerza física, parece seguro predecir que los EAP se llamarán cada vez más para proporcionar orientación a las organizaciones en el cumplimiento de sus responsabilidades humanistas a sus empleados o miembros. En un enfoque tan individual y ambiental para la resolución de problemas, parece igualmente seguro predecir que los trabajadores sociales desempeñarán un papel clave en la prestación de servicios.
Salud en la Tercera Edad: Programas de Prejubilación
Cada vez se reconoce más que el último tercio de la vida, la “tercera edad”, requiere tanta reflexión y planificación como la educación y la formación (la “primera edad”) y el desarrollo profesional y la readaptación profesional (la “segunda edad”). Hace unos 30 años, cuando comenzó el movimiento para abordar las necesidades de los jubilados, el empleado masculino promedio en el Reino Unido, y también en muchos otros países desarrollados, se jubilaba a la edad de 65 años como un trabajador bastante agotado con un esperanza de vida limitada y, especialmente si era un trabajador de cuello azul o peón, con una pensión inadecuada o sin pensión alguna.
Esta escena ha ido cambiando dramáticamente. Muchas personas se están jubilando más jóvenes, voluntariamente oa edades distintas a las dictadas por las normas de jubilación obligatoria; para algunos, la jubilación anticipada se les impone por enfermedad, discapacidad y despido. Al mismo tiempo, muchos otros eligen continuar trabajando mucho más allá de la edad de jubilación “normal”, en el mismo trabajo o en otra carrera.
En general, los jubilados de hoy tienen una mejor salud y una mayor esperanza de vida. De hecho, en el Reino Unido, los mayores de 80 años son el grupo de más rápido crecimiento en la población, mientras que cada vez más personas viven hasta los 90 años. Y con el surgimiento de mujeres en la fuerza laboral, un número creciente de jubilados son mujeres, muchas de las cuales, debido a una mayor esperanza de vida que sus contrapartes masculinas, serán solteras o viudas.
Durante un tiempo, dos décadas o más para algunos, la mayoría de los jubilados conservan la movilidad, el vigor y las capacidades funcionales perfeccionadas por la experiencia. Gracias a los mejores niveles de vida y los avances en la atención médica, este período se sigue extendiendo. Lamentablemente, sin embargo, muchos viven más de lo que sus estructuras biológicas fueron diseñadas (es decir, algunos de sus sistemas corporales abandonan un servicio eficiente mientras que el resto sigue luchando), causando una creciente dependencia médica y social con cada vez menos placeres compensatorios. El objetivo de la planificación de la jubilación es potenciar y prolongar el disfrute del período de bienestar y garantizar en la medida de lo posible los recursos y sistemas de apoyo necesarios durante el declive final. Va más allá de la planificación patrimonial y la disposición de bienes y activos, aunque a menudo estos son elementos importantes.
Por lo tanto, la jubilación hoy puede ofrecer compensaciones y beneficios inconmensurables. Aquellos que se jubilan con buena salud pueden esperar vivir otros 20 a 30 años, disfrutando de una actividad potencialmente útil durante al menos dos tercios de este período. Esto es demasiado tiempo para andar a la deriva sin hacer nada en particular o pudrirse en alguna soleada "Costa Geriatrica". Y sus filas están siendo engrosadas por aquellos que se jubilan anticipadamente por elección o, lamentablemente, debido a la redundancia, y también por mujeres, la mayoría de las cuales se jubilan como trabajadores adecuadamente jubilados que esperan permanecer activos con un propósito en lugar de vivir como dependientes.
Hace cincuenta años, las pensiones eran inadecuadas y la supervivencia económica era una lucha para la mayoría de los ancianos. Ahora, las pensiones proporcionadas por el empleador y los beneficios de bienestar general proporcionados por las agencias gubernamentales, aunque todavía inadecuados para muchos, permiten una existencia no demasiado irrazonable. Y, debido a que la fuerza laboral calificada se está reduciendo en muchas industrias, mientras que los empleadores reconocen que los trabajadores mayores son empleados productivos y, a menudo, más confiables, las oportunidades para que las personas de la tercera edad obtengan un empleo a tiempo parcial están mejorando.
Además, los "jubilados" ahora forman alrededor de un tercio de la población. Siendo sanos de mente y extremidades, son un segmento importante y potencialmente contribuyente de la sociedad que, al reconocer su importancia y potencial, puede organizarse para ejercer mucho más peso. Un ejemplo en Estados Unidos es la Asociación Americana de Jubilados (AARP), que ofrece a sus 33 millones de miembros (no todos jubilados, ya que la afiliación a la AARP está abierta a cualquier persona mayor de 50 años) una amplia gama de beneficia y ejerce una influencia política considerable. En la primera Reunión General Anual de la Asociación de Prejubilación (PRA) del Reino Unido en 1964, Lord Houghton, su presidente, miembro del Gabinete, dijo: “Si los jubilados pudieran actuar juntos, podrían influir en una elección. ” Esto aún no ha sucedido, y probablemente nunca sucederá en estos términos, pero ahora se acepta en la mayoría de los países desarrollados que existe una “tercera edad”, compuesta por un tercio de la población que tiene tanto expectativas como necesidades junto con un enorme potencial para contribuyendo al beneficio de sus miembros y de la comunidad en su conjunto.
Y con esta aceptación, ha habido una creciente comprensión de que la provisión adecuada y la oportunidad para este grupo son vitales para la estabilidad social. Durante las últimas décadas, los políticos y los gobiernos han comenzado a responder a través de la extensión y mejora de la variedad de programas de "seguridad social" y otros programas de bienestar. Estas respuestas se han visto obstaculizadas tanto por las exigencias fiscales como por las rigideces burocráticas.
Otro hándicap importante ha sido la actitud de los propios pensionistas. Demasiados han aceptado la imagen personal y social estereotipada de la jubilación como el final del reconocimiento como miembro útil o incluso meritorio de la sociedad y la expectativa de ser relegados a un remanso donde uno puede ser convenientemente olvidado. Superar esta imagen negativa ha sido, y en cierta medida sigue siendo, el principal objetivo de la formación para la jubilación.
A medida que más y más jubilados lograron esta transformación y buscaron satisfacer las necesidades que surgieron, se dieron cuenta de las deficiencias de los programas gubernamentales y comenzaron a recurrir a los empleadores para llenar el vacío. Gracias a los ahorros acumulados ya los programas de pensiones proporcionados por los empleadores (muchos de los cuales se formaron a través de negociaciones colectivas con los sindicatos), descubrieron recursos financieros que a menudo eran considerables. Para aumentar el valor de sus planes de pensiones privados, los empleadores y los sindicatos comenzaron a organizar (e incluso ofrecer) programas que brindan asesoramiento y apoyo para administrarlos.
En el Reino Unido, el mérito de esto se debe en gran medida a la Asociación de Prejubilación (PRA) que, con el apoyo del gobierno a través del Departamento de Educación (inicialmente, este programa se desplazó entre los Departamentos de Salud, Empleo y Educación), está siendo aceptado como la corriente principal de la preparación para la jubilación.
Y, a medida que ha crecido la sed de dicha orientación y asistencia, ha surgido una verdadera industria de organizaciones voluntarias y con fines de lucro para satisfacer la demanda. Algunos funcionan de manera bastante altruista; otros son egoístas e incluyen compañías de seguros que desean vender rentas vitalicias y otros seguros, empresas de inversión que administran ahorros acumulados e ingresos de pensiones, corredores de bienes raíces que venden casas de retiro, operadores de comunidades de retiro que buscan vender membresías, organizaciones benéficas que ofrecen asesoramiento sobre los beneficios fiscales de realizar aportaciones y legados, etc. Estos se complementan con un ejército de editores que ofrecen libros, revistas, cintas de audio y video de "cómo hacer", y con universidades y organizaciones de educación de adultos que ofrecen seminarios y cursos sobre temas relevantes.
Si bien muchos de estos proveedores se centran principalmente en hacer frente a los problemas financieros, sociales o familiares, el reconocimiento de que el bienestar y la vida productiva dependen de la salud ha llevado a la creciente importancia de los programas de educación y promoción de la salud destinados a evitar, aplazar o minimizar enfermedad y discapacidad. Este es particularmente el caso en los Estados Unidos, donde el compromiso financiero de los empleadores por los crecientes costos de atención médica para los jubilados y sus dependientes no solo se ha convertido en una carga muy pesada, sino que ahora debe proyectarse como un pasivo en los balances incluidos en la corporación. informes anuales.
De hecho, algunas de las organizaciones de salud voluntarias categóricas (por ejemplo, corazón, cáncer, diabetes, artritis) producen materiales educativos diseñados específicamente para empleados que se acercan a la edad de jubilación.
En resumen, la tercera edad ha llegado. Los programas de prejubilación y jubilación ofrecen oportunidades tanto para maximizar el bienestar y la función personal y social como para brindar la comprensión, la capacitación y el apoyo necesarios.
Rol del empleador
Aunque lejos de ser universal, el principal apoyo y financiamiento para los programas de prejubilación proviene de los empleadores (incluidos los gobiernos locales y centrales y las fuerzas armadas). En el Reino Unido, esto se debió en gran parte a los esfuerzos de la PRA, que, desde el principio, inició la afiliación a la empresa a través de la cual los empleados reciben estímulo, asesoramiento y cursos internos. De hecho, no ha sido difícil convencer al comercio ya la industria de que tienen una responsabilidad mucho más allá de la mera provisión de pensiones. Incluso allí, a medida que los planes de pensiones y sus implicaciones fiscales se han vuelto más complicados, las explicaciones detalladas y el asesoramiento personalizado se han vuelto más importantes.
El lugar de trabajo proporciona una audiencia cautiva conveniente, lo que hace que la presentación de programas sea más eficiente y menos costosa, mientras que la presión de los compañeros mejora la participación de los empleados. Los beneficios para los empleados y sus dependientes son evidentes. Los beneficios para los empleadores son sustanciales, aunque más sutiles: mejora de la moral, realce de la imagen de la empresa como un empleador deseable, estímulo para retener a los empleados mayores con experiencia valiosa y retención de la buena voluntad de los jubilados, muchos de los cuales, gracias a las ganancias -participación y planes de inversión patrocinados por la empresa, también son accionistas. Cuando se desean reducciones de la fuerza laboral, los programas de prejubilación patrocinados por el empleador a menudo se presentan para mejorar el atractivo del "apretón de manos de oro", un paquete de incentivos para quienes aceptan la jubilación anticipada.
Se obtienen beneficios similares para los sindicatos que ofrecen tales programas como un complemento de los programas de pensiones patrocinados por sindicatos: hacer que la afiliación sindical sea más atractiva y mejorar la buena voluntad y espíritu de cuerpo entre los miembros del sindicato. Cabe señalar que el interés entre los sindicatos del Reino Unido recién comienza a desarrollarse, principalmente entre los sindicatos más pequeños y profesionales, como el de los pilotos de líneas aéreas.
El empleador puede contratar un programa completo “preempaquetado” o ensamblar uno de la lista de elementos individuales ofrecidos por organizaciones como la PRA, una variedad de instituciones educativas para adultos y las muchas empresas de inversión, pensiones y seguros que ofrecen cursos de capacitación para la jubilación como parte del programa. emprendimiento comercial. Aunque generalmente son de un alto nivel, estos últimos deben ser monitoreados para asegurarse de que proporcionen información directa y objetiva en lugar de la promoción de los propios productos y servicios del proveedor. Los departamentos de personal, pensión y, donde exista, educación, del empleador, deben participar en la elaboración y presentación del programa.
Los programas pueden impartirse en su totalidad internamente o en una instalación convenientemente ubicada en la comunidad. Algunos empleadores los ofrecen durante las horas de trabajo pero, con mayor frecuencia, están disponibles durante los períodos de almuerzo o después del horario de trabajo. Estos últimos son más populares porque minimizan la interferencia con los horarios de trabajo y facilitan la asistencia de los cónyuges.
Algunos empleadores cubren el costo total de participación; otros lo comparten con los empleados, mientras que algunos reembolsan la totalidad o parte de la participación del empleado al completar con éxito el programa. Si bien el cuerpo docente debe estar disponible para responder a las preguntas, los participantes generalmente son referidos a los expertos apropiados cuando se necesitan consultas personales individualizadas. Por regla general, estos participantes aceptan la responsabilidad de los gastos que puedan ser necesarios; a veces, cuando el experto está afiliado al programa, el empleador puede negociar tarifas reducidas.
Curso de Prejubilación
Filosofía
Para muchas personas, especialmente aquellas que han sido adictas al trabajo, la separación del trabajo es una experiencia desgarradora. El trabajo proporciona estatus, identidad y asociación con otras personas. En muchas sociedades, tendemos a ser identificados ya identificarnos socialmente por los trabajos que hacemos. El contexto laboral en el que nos encontramos, especialmente a medida que envejecemos, domina nuestras vidas en términos de lo que hacemos, a dónde vamos y, en particular para los profesionales, nuestras prioridades diarias. La separación de los compañeros de trabajo y un nivel a veces poco saludable de preocupación por los asuntos menores de la familia y el hogar indican la necesidad de desarrollar un nuevo marco de referencia social.
El bienestar y la supervivencia en la jubilación dependen de comprender estos cambios y de proponerse aprovechar al máximo las oportunidades que se presentan. Central para tal comprensión es el concepto de mantenimiento de la salud en el sentido más amplio de la definición de la Organización Mundial de la Salud y una aceptación más moderna de un enfoque holístico de los problemas médicos. El establecimiento y la adhesión a un estilo de vida saludable deben complementarse con una adecuada gestión de las finanzas, la vivienda, las actividades y las relaciones sociales. Preservar los recursos financieros para el momento en que el aumento de la discapacidad requiera atención y asistencia especiales que puedan aumentar el costo de vida es a menudo más importante que la planificación patrimonial.
Los cursos organizados que proporcionan información y orientación pueden considerarse la piedra angular de la formación previa a la jubilación. Es sensato que los organizadores del curso se den cuenta de que el objetivo no es proporcionar todas las respuestas, sino delinear posibles áreas problemáticas y señalar el camino hacia las mejores soluciones para cada individuo.
Áreas temáticas
Los programas de prejubilación pueden incluir una variedad de elementos; los siguientes temas descritos brevemente son los más fundamentales y se les debe asegurar un lugar entre las discusiones de cualquier programa:
Estadísticas vitales y demografía.
Esperanza de vida a edades relevantes (las mujeres viven más que los hombres) y tendencias en la composición familiar y sus implicaciones.
Comprender la jubilación.
Los cambios de estilo de vida, motivacionales y basados en oportunidades que se requerirán en los próximos 20 a 30 años.
Mantenimiento de la salud.
Comprender los aspectos físicos y mentales del envejecimiento y los elementos del estilo de vida que promoverán el bienestar óptimo y la capacidad funcional (p. ej., actividad física, dieta y control de peso, sobrellevar problemas de visión y audición, mayor sensibilidad al frío y al calor, y consumo de alcohol, tabaco y otras drogas). Las discusiones sobre este tema deben incluir el trato con los médicos y el sistema de atención médica, exámenes de salud periódicos e intervenciones preventivas, y actitudes hacia la enfermedad y la discapacidad.
Planificacion Financiera.
Comprender el plan de pensiones de la empresa, así como los posibles beneficios de seguridad social y bienestar; administrar las inversiones para preservar los recursos y maximizar los ingresos, incluida la inversión de pagos a tanto alzado; administrar la propiedad de la vivienda y otras propiedades, hipotecas, etc.; continuación del seguro de salud patrocinado por el empleador/sindicato y otros, incluida la consideración del seguro de atención a largo plazo, si está disponible; cómo seleccionar un asesor financiero.
Planificación doméstica.
Planificación patrimonial y testamento; ejecutar un testamento en vida (es decir, establecer "directrices médicas" o nombrar un apoderado de atención médica) que contenga deseos sobre qué tratamientos deben o no administrarse en caso de una enfermedad potencialmente terminal y la incapacidad de participar en la toma de decisiones; relaciones con cónyuge, hijos, nietos; hacer frente a la constricción de los contactos sociales; inversión de roles en la que la esposa continúa una carrera o actividades externas mientras que el esposo asume más responsabilidades en la cocina y las tareas del hogar.
Alojamiento.
El hogar y el jardín pueden volverse demasiado grandes, costosos y onerosos a medida que se reducen los recursos financieros y físicos, o pueden ser demasiado pequeños cuando el jubilado recrea una oficina o un taller en el hogar; con ambos cónyuges en casa, es útil, si es posible, hacer arreglos para que cada uno tenga su propio territorio para proporcionar un mínimo de privacidad para actividades y reflexión; consideración de mudarse a otra área o país oa una comunidad de jubilados; disponibilidad de transporte público si la conducción de automóviles se vuelve imprudente o imposible; prepararse para una eventual fragilidad; asistencia con las tareas domésticas y los contactos sociales para la persona soltera.
Posibles actividades.
Cómo encontrar oportunidades y capacitación para nuevos trabajos, pasatiempos y actividades de voluntariado; actividades educativas (por ejemplo, finalización de diplomas y cursos de grado interrumpidos); viajes (en los Estados Unidos, Elderhostel, una organización voluntaria, ofrece un amplio catálogo de cursos de educación para adultos de una o dos semanas durante todo el año que se imparten en campus universitarios y centros turísticos de vacaciones en los Estados Unidos e internacionalmente).
Gestión del tiempo.
Desarrollar un programa de actividades significativas y agradables que equilibren la participación individual y conjunta; Si bien las nuevas oportunidades de “estar juntos” son un beneficio de la jubilación, es importante darse cuenta del valor de las actividades independientes y evitar “interponerse en el camino de los demás”; actividades grupales que incluyen clubes, iglesias y organizaciones comunitarias; reconocer el valor motivacional de los compromisos de trabajo remunerado o voluntario en curso.
organizando el curso
El patrocinador suele determinar el tipo, el contenido y la duración del curso sobre la base de los recursos disponibles y los costos esperados, así como el nivel de compromiso y los intereses de los empleados participantes. Pocos cursos podrán cubrir todas las áreas temáticas anteriores en detalle exhaustivo, pero el curso debe incluir una discusión de la mayoría (y preferiblemente de todos) de ellos.
El curso ideal, nos dicen los educadores, es del tipo de liberación diurna (los empleados asisten al curso en el horario de la empresa) con unas diez sesiones en las que los participantes puedan conocerse entre sí y los instructores puedan explorar las necesidades e inquietudes individuales. Pocas empresas pueden permitirse este lujo, pero las Asociaciones de Prejubilación (de las que el Reino Unido tiene una red) y los centros de educación de adultos las gestionan con éxito. El curso se puede presentar como una entidad a corto plazo; como un curso de dos días que permite a los participantes más discusión y más tiempo para orientación en las actividades es probablemente el mejor compromiso, en lugar de un curso de un día en el que la condensación requiere más didáctica. que presentaciones participativas—o puede involucrar una serie de sesiones más o menos breves.
¿Quién asiste?
Es prudente que el curso esté abierto a los cónyuges y parejas; esto puede influir en su ubicación y tiempo.
Claramente, todos los empleados que se jubilan deberían tener la oportunidad de asistir, pero el problema es la combinación. Los altos ejecutivos tienen actitudes, aspiraciones, experiencias y recursos muy diferentes a los de los ejecutivos relativamente jóvenes y al personal de línea. Los antecedentes educativos y sociales muy diferentes pueden inhibir los intercambios libres que hacen que los cursos sean tan valiosos para los participantes, particularmente con respecto a las finanzas y las actividades posteriores a la jubilación. Las clases muy grandes dictan un enfoque más didáctico; grupos de 10 a 20 facilitan valiosos intercambios de inquietudes y experiencias.
Los empleados de grandes empresas que enfatizan la identidad corporativa, como IBM en los Estados Unidos y Marks & Spencer en el Reino Unido, a menudo tienen dificultades para encajar en el amplio mundo sin el aura de "hermano mayor" que los apoye. Esto es particularmente cierto en el caso de los servicios separados de las fuerzas armadas, al menos en el Reino Unido y los Estados Unidos. Al mismo tiempo, en grupos tan unidos, a los empleados a veces les resulta difícil expresar preocupaciones que podrían interpretarse como deslealtad a la empresa. Esto no parece ser un gran problema cuando los cursos se imparten fuera del sitio o incluyen empleados de varias empresas, una necesidad cuando se trata de organizaciones más pequeñas. Estos grupos “mixtos” suelen ser menos formales y más productivos.
¿Quien ensena?
Es fundamental que los instructores tengan los conocimientos y, sobre todo, las habilidades comunicativas necesarias para hacer del curso una experiencia útil y placentera. Si bien los departamentos de personal, médico y educativo de la empresa pueden estar involucrados, a menudo se considera que los consultores o académicos calificados son más objetivos. En algunos casos, los instructores calificados reclutados entre los jubilados de la empresa pueden combinar una mayor objetividad con el conocimiento del entorno y la cultura de la empresa. Dado que es raro que una sola persona sea experta en todos los temas involucrados, generalmente es deseable un director del curso complementado por varios especialistas.
materiales complementarios
Las sesiones del curso suelen complementarse con libros de trabajo, cintas de vídeo y otras publicaciones. Muchos programas incluyen suscripciones a libros, publicaciones periódicas y boletines pertinentes, que son más efectivos cuando están dirigidos al hogar, donde pueden compartirlos los cónyuges y los miembros de la familia. La membresía en organizaciones nacionales, como PRA y AARP o sus contrapartes locales, brinda acceso a reuniones y publicaciones útiles.
¿Cuándo se da el curso?
Los programas de prejubilación generalmente comienzan unos cinco años antes de la fecha de jubilación programada (recuerde que la membresía de AARP está disponible a los 50 años, independientemente de la edad de jubilación planificada). En algunas empresas, el curso se repite cada uno o dos años, invitándose a los empleados a tomarlo tantas veces como lo deseen; en otros, el plan de estudios se divide en segmentos impartidos en años sucesivos al mismo grupo de participantes con contenidos que varían a medida que se acerca la fecha de jubilación.
Evaluación del curso
El número de empleados elegibles que eligieron participar y la tasa de abandono son quizás los mejores indicadores de la utilidad del curso. Sin embargo, se debe introducir un mecanismo para que los participantes puedan retroalimentar sus impresiones sobre el contenido del curso y la calidad de los instructores como base para realizar cambios.
Advertencias
Los cursos con presentaciones poco inspiradas de material en gran parte irrelevante probablemente no tengan mucho éxito. Algunos empleadores usan encuestas de cuestionarios o realizan grupos de enfoque para sondear los intereses de los participantes potenciales.
Un punto importante en el proceso de toma de decisiones es el estado de las relaciones empleador/empleado. Cuando la hostilidad es abierta o está apenas debajo de la superficie, es poco probable que los empleados asignen un gran valor a cualquier cosa que ofrezca el empleador, especialmente si está etiquetada como “por su propio bien”. La aceptación de los empleados se puede mejorar si uno o más comités de personal o representantes sindicales participan en el diseño y la planificación.
Finalmente, a medida que se acerca la jubilación y se convierte en una forma de vida, las circunstancias cambian y surgen nuevos problemas. En consecuencia, se debe planificar la repetición periódica del curso, tanto para aquellos que podrían beneficiarse de una repetición como para aquellos que recién se acercan a la “tercera edad”.
Actividades posteriores a la jubilación
Muchas empresas continúan en contacto con los jubilados durante toda su vida, a menudo junto con sus cónyuges sobrevivientes, especialmente cuando se continúa con el seguro de salud patrocinado por el empleador. Se brindan exámenes de salud periódicos y programas de educación y promoción de la salud diseñados para "personas mayores" y, cuando es necesario, se brinda acceso a consultas individuales sobre problemas de salud, financieros, domésticos y sociales. Un número cada vez mayor de empresas más grandes subvencionan clubes de jubilados que pueden tener más o menos autonomía en la programación.
Algunos empleadores insisten en volver a contratar a los jubilados de forma temporal oa tiempo parcial cuando se necesita ayuda adicional. Otros ejemplos de la ciudad de Nueva York incluyen: Equitable Life Assurance Society of the United States, que alienta a los jubilados a ofrecer sus servicios como voluntarios a agencias comunitarias e instituciones educativas sin fines de lucro, pagándoles un estipendio modesto para compensar los desplazamientos y las salidas incidentales de -gastos de bolsillo; el Cuerpo Nacional de Servicios Ejecutivos, que se encarga de brindar la experiencia de ejecutivos jubilados a empresas y agencias gubernamentales de todo el mundo; el Sindicato Internacional de Trabajadoras de la Confección de Damas (ILGWU), que ha instituido el “Programa de Visitas Amigas”, que capacita a los jubilados para brindar compañía y servicios útiles a los miembros acosados por problemas de envejecimiento. Actividades similares son patrocinadas por clubes de jubilados en el Reino Unido.
Con excepción de los clubes de jubilados patrocinados por empleadores/sindicatos, la mayoría de los programas posteriores a la jubilación son llevados a cabo por organizaciones de educación de adultos a través de sus ofertas de cursos formales. En el Reino Unido, existen varios grupos de pensionistas a nivel nacional como PROBUS, que realiza reuniones locales periódicas para proporcionar información y contactos sociales a sus miembros, y la PRA, que ofrece membresía individual y corporativa para información, cursos, tutores y asesoramiento general.
Un desarrollo interesante en el Reino Unido, basado en una organización similar en Francia, es la Universidad de la Tercera Edad, que está coordinada centralmente con grupos locales en las ciudades más grandes. Sus miembros, en su mayoría profesionales y académicos, trabajan para ampliar sus intereses y ampliar sus conocimientos.
A través de sus publicaciones internas periódicas, así como en los materiales preparados específicamente para los jubilados, muchas empresas y sindicatos brindan información y asesoramiento, a menudo aderezado con anécdotas sobre las actividades y experiencias de los jubilados. La mayoría de los países desarrollados tienen al menos una o dos revistas de circulación general dirigidas a los jubilados: France's Notre Temps tiene una gran circulación entre las personas de la tercera edad y, en los Estados Unidos, AARP's Madurez moderna va a sus más de 33 millones de miembros. En el Reino Unido hay dos publicaciones mensuales para jubilados: Libertad de decidir y Revista SAGA. La Comisión Europea está patrocinando actualmente un libro de trabajo de jubilación en varios idiomas, Cómo aprovechar al máximo su jubilación.
Cuidado de ancianos
En muchos países desarrollados, los empleadores son cada vez más conscientes del impacto de los problemas que enfrentan los empleados con padres, suegros y abuelos ancianos o discapacitados. Si bien algunos de estos pueden ser pensionados de otras empresas, sus necesidades de apoyo, atención y servicios directos pueden ser cargas importantes para los empleados que deben lidiar con sus propios trabajos y asuntos personales. Para aliviar esas cargas y reducir la consiguiente distracción, fatiga, ausentismo y pérdida de productividad, los empleadores están ofreciendo “programas de cuidado de personas mayores” a estos cuidadores (Barr, Johnson y Warshaw 1992; US General Accounting Office 1994). Estos proporcionan varias combinaciones de educación, información y programas de referencia, horarios de trabajo modificados y permisos de descanso, apoyo social y ayuda financiera.
Conclusión
Está muy claro que las tendencias demográficas y sociales de la fuerza laboral en los países desarrollados están generando una mayor conciencia de la necesidad de información, capacitación y asesoramiento en todo el espectro de problemas de la “tercera edad”. Esta conciencia está siendo apreciada por los empleadores y los sindicatos, y también por los políticos, y se está traduciendo en programas previos a la jubilación y actividades posteriores a la jubilación que ofrecen potencialmente grandes beneficios para las personas mayores, sus empleadores y sindicatos, y la sociedad en general. .
Desplazamiento
Outplacement es un servicio de consultoría profesional que ayuda a las organizaciones a planificar e implementar despidos individuales o reducciones en su fuerza laboral para minimizar las interrupciones y evitar la responsabilidad legal, y asesora a los empleados despedidos para minimizar el trauma de la separación mientras los orienta hacia la búsqueda de empleo alternativo o nuevo. carreras
La recesión económica de la década de 1980, que continúa en la década de 1990, se ha caracterizado por una virtual pandemia de despidos que refleja el cierre de unidades, plantas y negocios obsoletos o no rentables, la eliminación de despidos creados por fusiones, adquisiciones, consolidaciones y reorganizaciones. , y el recorte de personal para reducir los costos operativos y producir una fuerza laboral "esbelta y media". Aunque menos llamativo que en la industria privada gracias a la protección de las regulaciones del servicio civil y las presiones políticas, el mismo fenómeno también se ha visto en las organizaciones gubernamentales que luchan por hacer frente a los déficits presupuestarios y una filosofía de que es deseable menos gobierno.
Para los empleados despedidos, la pérdida del trabajo es un factor estresante potente y una fuente de trauma, especialmente cuando la forma de despido es repentina y brutal. Genera ira, ansiedad y depresión y puede causar descompensación en personas con ajuste marginal a la enfermedad mental crónica. En raras ocasiones, la ira puede expresarse en forma de sabotaje o violencia dirigida a los supervisores y gerentes responsables del despido. A veces, la violencia se dirige a los cónyuges y miembros de la familia.
El trauma de la pérdida del trabajo también se ha asociado con dolencias físicas que van desde dolores de cabeza, trastornos gastrointestinales y otras molestias funcionales hasta trastornos relacionados con el estrés, como ataques cardíacos, úlceras pépticas sangrantes y colitis.
Además del impacto financiero de la pérdida de ingresos y, en los Estados Unidos, la pérdida del seguro médico patrocinado por el empleador, la pérdida del trabajo también afecta la salud y el bienestar de las familias de los empleados despedidos.
Los empleados que no son despedidos también se ven afectados. A pesar de las garantías de los empleadores, a menudo existe preocupación por la posibilidad de despidos adicionales (se ha descubierto que la amenaza de pérdida del trabajo es un factor estresante aún más potente que la pérdida real del trabajo). Además, existe el estrés de adaptarse a los cambios en la carga de trabajo y el contenido del trabajo a medida que se reorganizan las relaciones con los compañeros de trabajo. El “downsizing”, o la reducción del tamaño de la fuerza laboral, también puede ser traumático para el empleador. Puede llevar mucho tiempo y esfuerzo suavizar las interrupciones organizacionales resultantes y lograr la eficiencia productiva deseada. Los empleados valiosos que no están programados para la terminación pueden irse a otros trabajos aparentemente más seguros y empresas mejor organizadas. También existe la posibilidad de responsabilidad legal derivada de las alegaciones de incumplimiento de contrato o discriminación ilegal de los empleados despedidos.
Outplacement: un enfoque preventivo
La reubicación es un servicio profesional que se ofrece para prevenir, o al menos minimizar, el trauma de la reducción de personal para los empleados despedidos, los que permanecen y el empleador.
No todos los empleados despedidos requieren asistencia. Para algunos, el despido precipita la oportunidad de buscar un nuevo trabajo que podría brindarles un alivio bienvenido de un trabajo que se había vuelto anquilosador y ofrecía pocas esperanzas de progreso. Para la mayoría, sin embargo, el asesoramiento profesional para superar la casi inevitable decepción y la ira de los empleados despedidos y la ayuda para encontrar nuevos trabajos puede facilitar la restauración de su sentido de autoestima y bienestar. Incluso aquellos que aceptan el atractivo del “apretón de manos dorado” (un paquete de beneficios de jubilación y despido mejorados) y se van voluntariamente pueden beneficiarse de la ayuda para hacer los reajustes necesarios.
En general, se acepta que los servicios de recolocación son los más económicos proporcionados por personal interno. Sin embargo, incluso una organización grande con un personal competente y que funcione bien puede no haber tenido mucha experiencia con el delicado trabajo de la reducción y puede estar demasiado ocupada planificando la reestructuración de la organización después del éxodo para atender las sutilezas que pueden estar involucradas. Incluso los ejecutivos endurecidos a menudo encuentran difícil tratar con sus antiguos compañeros de trabajo. Además, es más probable que los empleados que se van den credibilidad a los consejos de un recurso “neutral”.
En consecuencia, la gran mayoría de las organizaciones encuentran conveniente contratar a un consultor de reubicación o una firma consultora. Esta neutralidad se refuerza al tener todos los posibles contactos de reubicación ubicados fuera del sitio en cuartos separados ocupados incluso temporalmente por los consultores.
Proceso de reubicación
El proceso de reubicación de los empleados despedidos debe individualizarse según sus actitudes, capacidades y circunstancias, y la naturaleza del mercado laboral local o en otras regiones. Para los trabajadores de producción no exentos y los supervisores de primera línea, implica un inventario de las habilidades del trabajador y, donde haya un mercado para ellos, asistencia en la colocación. Cuando no existan puestos de trabajo adecuados, implica la evaluación del potencial de readiestramiento, referencia para readiestramiento y asistencia en la comercialización de las nuevas habilidades. Una complicación desafortunada y difícil de superar surge cuando las escalas salariales de los nuevos puestos de trabajo disponibles no están a la altura de los ingresos del empleo anterior.
Para los empleados en puestos gerenciales y “creativos”, el proceso generalmente implica una serie de fases que con frecuencia se superponen. Estas fases se consideran bajo los siguientes encabezados.
Dejar al empleador anterior.
El objetivo es ayudar al candidato a través de las etapas de reacción, comprensión y aceptación de su situación. Ocasionalmente, esto puede requerir la intervención de un profesional de la salud mental.
Esto generalmente implica una reevaluación del evento de terminación. Para ganarse la confianza del candidato y ayudar a establecer una relación deseable, el consultor generalmente revisa las circunstancias de la terminación y se asegura de que el candidato las comprenda y, además, haya recibido todos los beneficios monetarios y de otro tipo a los que pueda estar sujeto. con derecho.
Esta fase concluye cuando el candidato es capaz de afrontar constructivamente los problemas y responsabilidades inmediatos y está preparado para empezar a prepararse para el futuro con una actitud positiva. Idealmente, se ha establecido algún grado de reconciliación con el empleador anterior y el candidato está dispuesto a aceptar cualquier apoyo que se le ofrezca. Dicho apoyo puede incluir el uso temporal de una oficina con una dirección comercial y un teléfono, complementado con los servicios de una secretaria que puede proporcionar servicios de mecanografía y fotocopias, tomar mensajes, confirmar citas, etc. La mayoría de los candidatos funcionan de manera más efectiva desde una oficina comercial. entorno que desde sus propios hogares. Además, el consultor ayuda a formular un motivo mutuamente satisfactorio para el despido y organiza una respuesta mutuamente aceptable a las solicitudes de referencias de posibles empleadores.
Preparación para el nuevo empleo.
Esta fase tiene por objeto proporcionar el enfoque y la estructura para el pensamiento y la acción positivos. Implica un inicio de la recuperación de la confianza en uno mismo (que continúa a lo largo del proceso) mediante la construcción de una base de datos personal de las habilidades, capacidades, conocimientos y experiencia del candidato, y aprendiendo a comunicarla en términos claros y funcionales. Simultáneamente, el candidato comienza a identificar y confirmar los objetivos laborales adecuados ya considerar la naturaleza de los trabajos para los que su experiencia podría ser particularmente adecuada. A través de todo, el candidato adquiere la habilidad de acumular y organizar información que resaltará el alcance y la profundidad de su experiencia y nivel de competencia.
Redacción de currículum.
Aquí, el candidato aprende a desarrollar una herramienta flexible que presentará sus objetivos, calificaciones y antecedentes, despertará el interés de posibles empleadores, ayudará a obtener entrevistas y servirá como ayuda durante las entrevistas de trabajo. En lugar de estar restringido a un formato fijo, el currículum es variado para “empaquetar” habilidades y experiencias para que sean más atractivas para oportunidades laborales particulares.
Evaluación de oportunidades laborales.
El consultor guía al candidato a una evaluación de la disponibilidad de puestos de trabajo potenciales que podrían ser adecuados. Esto incluye una encuesta de diferentes industrias, el mercado laboral en diferentes localidades, oportunidades de crecimiento y avance, y probable potencial de ingresos. La experiencia indica que alrededor del 80 % de las oportunidades de trabajo están "ocultas", es decir, no son evidentes en función de la designación de la industria o el título del trabajo. En su caso, la evaluación también incluye una valoración del potencial del autoempleo.
Campaña de búsqueda de empleo.
Esto implica identificar y explorar oportunidades existentes y potenciales a través de acercamientos directos a empleadores potenciales y desarrollar y hacer uso de contactos e intermediarios. La campaña implica obtener entrevistas con las personas "adecuadas" sobre la base correcta, y usar cartas tanto para obtener entrevistas como para dar seguimiento a las entrevistas.
El consultor, como parte de la mejora de las habilidades de búsqueda de empleo del candidato, mejorará sus técnicas de escritura y entrevista. La práctica en la escritura de cartas tiene como objetivo pulir una habilidad de comunicación que es especialmente útil para definir oportunidades de trabajo, identificar a las personas "adecuadas" y desarrollar contactos con ellos, obtener entrevistas con ellos y dar seguimiento a las entrevistas. El candidato se capacita aún más mediante el entrenamiento de entrevistas, que implica juegos de roles y críticas de cintas de video de entrevistas de práctica para maximizar la efectividad con la que se presentan su personalidad, experiencia y deseos. Las posibilidades del candidato de salir de una entrevista, con, al menos, una cita para la próxima entrevista, si no una oferta de trabajo real, aumentan de esta manera.
Negociación de compensaciones.
El consultor ayudará a los candidatos a superar su disgusto o incluso su miedo a discutir la compensación al negociar un puesto potencial para que puedan obtener el mejor paquete de compensación posible en las circunstancias existentes, evitando la posibilidad de sobrevenderse o subestimarse o antagonizar al entrevistador. .
Controlar.
Dentro de los límites del contrato de consultoría, se mantiene contacto regular con el candidato hasta que se mantenga una nueva posición. Esto implica recopilar y organizar información para realizar un seguimiento del progreso de la campaña y garantizar un uso óptimo del tiempo y el esfuerzo. Ayudará al candidato a evitar errores de omisión y proporcionará una señal para corregir errores de comisión.
Siguiendo a traves.
Cuando se obtiene un nuevo puesto, el candidato notifica al consultor y al antiguo empleador, así como a otros posibles empleadores con los que haya estado negociando.
Seguimiento.
Una vez más, dentro de los límites del contrato, el consultor se mantiene en contacto para ayudar al candidato a adaptarse al nuevo puesto para ayudar a superar cualquier factor adverso y fomentar el crecimiento y desarrollo profesional continuo. Finalmente, al cierre del programa, el consultor proporciona al empleador un informe agregado de los resultados (la información personal y/o sensible generalmente se mantiene confidencial).
La organización
Es raro que el consultor de reubicación participe en la designación específica de qué empleados serán separados y cuáles permanecerán; esa es una decisión que generalmente toma la alta dirección de la organización, a menudo en consulta con los jefes de departamento y los supervisores de línea y a la luz de la estructura prevista para la organización revisada. El consultor, sin embargo, brinda orientación sobre la planificación, el momento y la puesta en escena del proceso de reducción y sobre las comunicaciones tanto con los que se irán como con los que se quedarán. Dado que el rumor (es decir, los rumores que circulan entre la fuerza laboral) suele estar activo, es imperativo que estas comunicaciones sean oportunas, completas y precisas. Las comunicaciones adecuadas también ayudarán a abordar las posibles denuncias de discriminación. El consultor también suele ayudar con las comunicaciones de relaciones públicas con la industria, los clientes y la comunidad.
Advertencias
El grado de reducción de personal durante la última década, al menos en los Estados Unidos, ha dado impulso al desarrollo de una verdadera industria de consultores y empresas de reubicación. Varias empresas de búsqueda dedicadas a identificar candidatos para puestos vacantes han tomado la reubicación como una actividad secundaria. Una variedad de semiprofesionales, incluidos ex directores de personal, se han convertido en asesores de reubicación.
Hasta hace poco, no había un código de práctica y estándares éticos adoptados formalmente. Sin embargo, en 1992, la Asociación Internacional de Profesionales de Outplacement (IAOP) patrocinó la creación del Instituto de Outplacement, cuya membresía requiere cumplir con un conjunto de criterios basados en antecedentes educativos y experiencia personal, evidencia de participación continua en programas de desarrollo personal y profesional. , y el compromiso de defender y observar los Estándares de IAOP publicados para la práctica ética.
Conclusión
La reducción del tamaño de la fuerza laboral es, en el mejor de los casos, una experiencia difícil para los empleados que son despedidos o forzados a jubilarse, y para los que quedan y para la organización en su conjunto. Es invariablemente traumático. Outplacement es un servicio de consultoría profesional diseñado para prevenir o minimizar los posibles efectos adversos y promover la salud y el bienestar de los involucrados.
Estándares, Principios y Enfoques en los Servicios de Salud Ocupacional
Este artículo se basa en las normas, principios y enfoques consagrados en el Convenio de la OIT sobre los servicios de salud en el trabajo, 1985 (núm. 161) y la Recomendación que lo acompaña (núm. 171); Convenio de la OIT sobre seguridad y salud en el trabajo, 1981 (núm. 155) y la recomendación que lo acompaña (núm. 164); y el Documento de Trabajo de la Duodécima Sesión del Comité Mixto OIT/OMS sobre Salud Ocupacional, 5-7 de abril de 1995.
El Convenio sobre los servicios de salud en el trabajo (núm. 161) de la OIT define los “servicios de salud en el trabajo” como servicios a los que se ha confiado funciones esencialmente preventivas y responsables de asesorar al empleador, a los trabajadores y a sus representantes en la empresa sobre los requisitos para establecer y mantener un entorno seguro y saludable. entorno de trabajo que facilite una salud física y mental óptima en relación con el trabajo y la adaptación del trabajo a las capacidades de los trabajadores en función de su estado de salud física y mental.
Por prestación de servicios de salud en el trabajo se entiende la realización de actividades en el lugar de trabajo con el objetivo de proteger y promover la seguridad, la salud y el bienestar de los trabajadores, así como mejorar las condiciones y el medio ambiente de trabajo. Estos servicios son prestados por profesionales de la salud en el trabajo que actúan individualmente o como parte de unidades de servicios especiales de la empresa o de servicios externos.
La práctica de la salud en el trabajo es más amplia y consiste no sólo en las actividades realizadas por el servicio de salud en el trabajo. Es una actividad multidisciplinar y multisectorial en la que participan además de los profesionales de la seguridad y salud en el trabajo, otros especialistas tanto de la empresa como del exterior, así como las autoridades competentes, los empresarios, los trabajadores y sus representantes. Tal participación requiere un sistema bien desarrollado y bien coordinado en el lugar de trabajo. La infraestructura necesaria debe comprender todos los sistemas administrativos, organizativos y operativos necesarios para llevar a cabo con éxito la práctica de salud ocupacional y asegurar su desarrollo sistemático y mejora continua.
La infraestructura más elaborada para la práctica de la salud en el trabajo se describe en el Convenio sobre seguridad y salud en el trabajo, 1981 (núm. 155) y el Convenio sobre los servicios de salud en el trabajo, 1985 (núm. 161) de la OIT. El establecimiento de servicios de salud en el trabajo según los modelos preconizados por el Convenio núm. 161 y la Recomendación núm. 171 que lo acompaña es una de las opciones. Sin embargo, es evidente que los servicios de salud ocupacional más avanzados están en concordancia con los instrumentos de la OIT. Se pueden utilizar otro tipo de infraestructuras. La medicina del trabajo, la higiene del trabajo y la seguridad en el trabajo pueden practicarse por separado o juntas dentro del mismo servicio de salud en el trabajo. El servicio de salud en el trabajo puede ser una sola entidad integrada o un compuesto de diferentes unidades de salud y seguridad en el trabajo unidas por una preocupación común por la salud y el bienestar de los trabajadores.
Disponibilidad de Servicios de Salud Ocupacional
Los servicios de salud ocupacional están desigualmente distribuidos en el mundo (OMS 1995b). En la Región de Europa, aproximadamente la mitad de la población activa sigue sin cobertura de servicios competentes de salud en el trabajo; la variación entre países es muy amplia, con cifras de cobertura que oscilan entre el 5% y el 90% de la plantilla. Los países de Europa central y oriental que ahora están en transición tienen problemas para prestar servicios debido a la reorganización de sus actividades económicas y la fragmentación de las grandes industrias centralizadas en unidades más pequeñas.
En otros continentes se encuentran cifras de cobertura más bajas. Solo unos pocos países (Estados Unidos, Canadá, Japón, Australia, Israel) muestran cifras de cobertura comparables a las de Europa occidental. En las regiones en desarrollo típicas, la cobertura de los servicios de salud de los empleados oscila entre el 5 % y el 10 % en el mejor de los casos, y los servicios se encuentran principalmente en empresas manufactureras, mientras que algunos sectores de la industria, la agricultura, los trabajadores por cuenta propia, las empresas en pequeña escala y el sector informal sector por lo general no están cubiertos en absoluto. Incluso en países donde las tasas de cobertura son altas, existen brechas, con empresas de pequeña escala, ciertos trabajadores móviles, la construcción, la agricultura y los trabajadores por cuenta propia que están desatendidos.
Por lo tanto, existe una necesidad universal de aumentar la cobertura de los trabajadores por los servicios de salud ocupacional en todo el mundo. En varios países, los programas de intervención para aumentar la cobertura han demostrado que es posible mejorar sustancialmente la disponibilidad de servicios de salud ocupacional en un tiempo relativamente corto ya un costo razonable. Se ha descubierto que tales intervenciones mejoran tanto el acceso de los trabajadores a los servicios como la rentabilidad de los servicios prestados.
Impacto político de los instrumentos internacionales
La llamada reforma del entorno laboral que tuvo lugar en la mayoría de los países industrializados en las décadas de 1970 y 1980 vio la producción de importantes instrumentos y directrices internacionales. Reflejaron las respuestas de las políticas de salud en el trabajo a las nuevas necesidades de la vida laboral y el logro de un consenso internacional sobre el desarrollo de la seguridad y la salud en el trabajo.
El Programa Internacional para la Mejora de las Condiciones y el Medio Ambiente de Trabajo (PIACT) fue lanzado por la OIT en 1976 (Mejora de las Condiciones y el Medio Ambiente de Trabajo: Un Programa Internacional (PIACT) 1984; 71.ª Sesión de la Conferencia Internacional del Trabajo 1985). El Convenio sobre seguridad y salud en el trabajo de la OIT, 1981 (núm. 155), con la recomendación que lo acompaña (núm. 164), y el Convenio sobre los servicios de salud en el trabajo, 1985 (núm. 161) de la OIT y la recomendación que lo acompaña (núm. 171), ampliaron el impacto de la OIT en el desarrollo de la seguridad y la salud en el trabajo. Al 31 de mayo de 1995, se habían registrado 40 ratificaciones de estos Convenios, pero su impacto práctico fue mucho mayor que el número de ratificaciones, ya que muchos países habían aplicado los principios consagrados en estos instrumentos, aunque no habían podido ratificarlos.
Simultáneamente, la Estrategia Global Salud para Todos en el Año 2000 (HFA) de la OMS (1981), lanzada por primera vez en 1979, fue seguida en la década de 1980 por la introducción e implementación de estrategias HFA regionales y nacionales en las que la salud de los trabajadores constituía una parte esencial. En 1987, la OMS lanzó un Programa de Acción para la Salud de los Trabajadores, y en 1994 los Centros Colaboradores de la OMS en Salud Ocupacional desarrollaron la Estrategia Global de Salud Ocupacional para Todos (1995), que fue aprobada por el Consejo Ejecutivo de la OMS (EB97.R6) y adoptado por unanimidad por la Asamblea Mundial de la Salud en mayo de 1996 (WHA 49.12).
Las características más importantes del consenso internacional sobre seguridad y salud en el trabajo son:
- un enfoque en la salud y la seguridad en el trabajo para todos los trabajadores, independientemente del sector de la economía, el tipo de empleo (trabajador asalariado o autónomo), el tamaño de la empresa o empresa (industria, sector público, servicios, agricultura, etc.) )
- la responsabilidad de los gobiernos para el establecimiento de infraestructuras apropiadas para la práctica de la salud ocupacional a través de la legislación, los convenios colectivos o cualquier otro mecanismo aceptable para el gobierno después de consultar con las organizaciones representativas de los empleadores y los trabajadores
- la responsabilidad de los gobiernos en el desarrollo e implementación de políticas de seguridad y salud en el trabajo en colaboración tripartita con las organizaciones de empleadores y de trabajadores
- la responsabilidad principal del empleador por la prestación de servicios de salud en el trabajo a nivel de empresa, que debe involucrar a profesionales de la salud en el trabajo competentes para implementar las disposiciones estipuladas por la legislación nacional o los convenios colectivos
- la prevención de accidentes de trabajo y enfermedades profesionales y el control de riesgos en el lugar de trabajo, así como el desarrollo de un ambiente de trabajo y trabajo propicio para la salud de los trabajadores son el objetivo principal de los servicios de salud ocupacional.
La Cumbre de las Naciones Unidas sobre el Medio Ambiente y el Desarrollo en Río de Janeiro en 1993 abordó varios aspectos del medio ambiente humano que tienen relevancia para la salud ocupacional (OMS 1993). Su Agenda 21 contiene elementos sobre la prestación de servicios a los trabajadores desatendidos y la garantía de la seguridad química en el lugar de trabajo. La Declaración de Río enfatizó el derecho de los pueblos a llevar “vidas saludables y productivas en armonía con la naturaleza”, lo que requeriría que el trabajo y el entorno laboral cumplan con ciertos estándares mínimos de salud y seguridad.
Esos instrumentos y programas internacionales estimularon directa o indirectamente la inclusión de la prestación de servicios de salud en el trabajo en los programas nacionales de Salud para Todos en el Año 2000 y otros programas nacionales de desarrollo. Así, los instrumentos internacionales han servido como lineamientos para el desarrollo de legislación y programas nacionales.
Un papel significativo en el desarrollo global de la salud ocupacional ha sido desempeñado por el Comité Mixto OIT/OMS sobre Salud Ocupacional, el cual, en sus doce reuniones celebradas desde 1950, ha hecho importantes contribuciones para la definición de conceptos y su transferencia al ámbito nacional y local. practicas
Estructuras legislativas para la práctica de la salud ocupacional
La mayoría de los países tienen leyes que rigen la provisión de servicios de salud ocupacional, pero la estructura de la legislación, su contenido y los trabajadores cubiertos por ella varían ampliamente (Rantanen 1990; OMS 1989c). Las leyes más tradicionales consideran los servicios de salud en el trabajo como un grupo de actividades especializadas y separadas, como la atención de la salud en el trabajo, los servicios de seguridad e higiene en el trabajo, los programas de promoción de la salud en el lugar de trabajo, etc. En muchos países, en lugar de estipular lo que podría considerarse como programas, la legislación estipula la responsabilidad de los empleadores de proporcionar evaluaciones de riesgos para la salud, exámenes de salud de los trabajadores u otras actividades individuales relacionadas con la salud y la seguridad de los trabajadores.
Las leyes más recientes que reflejan lineamientos internacionales como los contenidos en el Convenio de la OIT sobre los Servicios de Salud en el Trabajo (núm. 161) consideran el servicio de salud en el trabajo como un equipo integrado, integral y multidisciplinario que contiene todos los elementos necesarios para mejorar la salud en el trabajo, mejorar del entorno de trabajo, la promoción de la salud de los trabajadores y el desarrollo general de los aspectos estructurales y de gestión del lugar de trabajo necesarios para la salud y la seguridad.
La legislación suele delegar la autoridad para establecer, implementar e inspeccionar los servicios de salud ocupacional en ministerios u organismos como los de Trabajo, Salud o Seguridad Social (OMS 1990).
Hay dos tipos principales de legislación que regulan los servicios de salud en el trabajo:
Uno considera el servicio de salud ocupacional como una infraestructura de servicio multidisciplinario integrado y estipula los objetivos, actividades, obligaciones y derechos de los diversos socios, las condiciones de operación, así como las calificaciones de su personal. Los ejemplos incluyen la Directiva Marco de la Unión Europea No. 89/391/EEC sobre Seguridad y Salud Ocupacional (CEC 1989; Neal y Wright 1992), la Ley holandesa ARBO (Kroon y Overeynder 1991) y la Ley finlandesa sobre Servicios de Salud Ocupacional (Traducción de la Ley de Salud en el Trabajo y el Decreto del Consejo de Estado N° 1009 de 1979). Hay pocos ejemplos de organización de sistemas de servicios de salud en el trabajo en el mundo industrializado que estén de acuerdo con este tipo de legislación, pero se espera que su número crezca con la implementación progresiva de la Directiva Marco de la Unión Europea (89/391/ CEE).
El otro tipo de legislación se encuentra en la mayoría de los países industrializados y está más fragmentada. En lugar de un acto único que estipula el servicio de salud en el trabajo como una entidad, se trata de una serie de leyes que simplemente obligan a los empleadores a realizar ciertas actividades. Estos pueden estipularse de manera bastante específica o simplemente en general, dejando abiertas las cuestiones de su organización y condiciones de operación (OMS 1989c). En muchos países en desarrollo, esta legislación es aplicable solo a los principales sectores industriales, mientras que un gran número de otros sectores, así como la agricultura, las pequeñas empresas y el sector informal, siguen sin estar cubiertos.
Durante la década de 1980, especialmente en los países industrializados, los acontecimientos sociales y demográficos, como el envejecimiento de la población activa, el aumento de las pensiones de invalidez y el ausentismo por enfermedad, y la dificultad para controlar los presupuestos de la seguridad social, llevaron a algunas reformas interesantes de los sistemas nacionales de salud en el trabajo. Estos se centraron en la prevención de la discapacidad tanto a corto como a largo plazo, la preservación de la capacidad laboral, en particular de los trabajadores de mayor edad, y la reducción de la jubilación anticipada.
Por ejemplo, la enmienda de la ley ARBO holandesa (Kroon y Overeynder 1991) junto con otras tres leyes sociales dirigidas a la prevención de la discapacidad a corto y largo plazo estipularon nuevos requisitos importantes para los servicios de seguridad y salud ocupacional a nivel de planta. Ellos incluyeron:
- requisitos mínimos de procedimientos, directrices e instalaciones
- requisitos mínimos para el número, composición y competencia de los equipos de servicios de salud ocupacional, incluidos especialistas tales como médicos con competencia en salud ocupacional, expertos superiores en seguridad, higienistas ocupacionales y consultores de gestión
- requisitos que especifican la organización de los servicios y sus actividades
- requisitos de sistemas de aseguramiento de la calidad, incluidas las auditorías apropiadas
- requisito de que los especialistas que trabajen en el servicio estén certificados por las autoridades competentes y que el propio servicio esté certificado sobre la base de una auditoría externa.
Este nuevo sistema se implementará gradualmente y debería estar maduro antes de que finalice la década de 1990.
Las modificaciones de la Ley finlandesa sobre los servicios de salud en el trabajo de 1991 y 1994 introdujeron el mantenimiento de la capacidad laboral, en particular de los trabajadores de edad avanzada, como un nuevo elemento en las actividades preventivas de los servicios de salud en el trabajo basadas en la legislación. Implementado a través de la estrecha colaboración de todos los actores en el lugar de trabajo (dirección, trabajadores, servicios de seguridad y salud), implica la mejora y adaptación del trabajo, el entorno y el equipo de trabajo al trabajador, mejorando y manteniendo la capacidad de trabajo física y mental del trabajador. trabajador, y hacer que la organización del trabajo sea más propicia para mantener la capacidad de trabajo del trabajador. Actualmente, los esfuerzos se están dirigiendo al desarrollo y evaluación de métodos prácticos para lograr estos objetivos.
La adopción en 1987 del Acta Única Europea dio un nuevo impulso a las medidas de salud y seguridad en el trabajo adoptadas por las Comunidades Europeas. Esta fue la primera vez que la salud y la seguridad en el trabajo se incluyeron directamente en el Tratado CEE de 1957 y se hizo a través del nuevo artículo 118a. De gran importancia para el nivel de protección es que las directivas adoptadas por los Estados miembros en virtud del artículo 118a establecen requisitos mínimos en materia de salud y seguridad en el trabajo. De acuerdo con este principio, los Estados miembros deben elevar su nivel de protección si es inferior a los requisitos mínimos establecidos por las directivas. Más allá de esto, tienen derecho y se les anima a mantener e introducir medidas de protección más estrictas que las exigidas por las directivas.
Junio de 1989 vio la adopción de la primera y probablemente la más importante Directiva que establece los requisitos mínimos relativos a la salud y la seguridad en el trabajo en virtud del artículo 118a: Directiva marco 89/391/CEE sobre la introducción de medidas para fomentar la mejora de la seguridad y la salud de los trabajadores en el trabajo. Es la estrategia central en materia de salud y seguridad sobre la que se construirán todas las directivas posteriores. La Directiva marco se complementará con directivas individuales que cubran áreas específicas y también establece el marco general para futuras directivas relacionadas con ella.
La Directiva Marco 89/391/EEC contiene muchas características de los Convenios de la OIT Nos. 155 y 161 que los 15 países de la Unión Europea implementarán en sus leyes y prácticas nacionales. Las principales disposiciones que son relevantes para la práctica de la salud ocupacional incluyen:
- el desarrollo de una política de prevención general coherente a nivel de empresa que abarque el entorno de trabajo, la tecnología, la organización del trabajo, las condiciones de trabajo y las relaciones sociales
- responsabilidad del empresario de garantizar la seguridad y salud de los trabajadores en todos los aspectos relacionados con el trabajo, incluida la prevención de riesgos laborales, la información y formación, así como la provisión de la organización del trabajo, las medidas de control y los medios necesarios que la salud en el trabajo las actividades deben llevarse a cabo en colaboración entre empleadores y trabajadores
- que los trabajadores deben recibir una vigilancia de la salud adecuada a los riesgos para la salud que corren en el trabajo
- que los trabajadores tienen derecho a recibir toda la información necesaria sobre los riesgos para la seguridad y la salud, así como sobre las medidas preventivas y de protección, tanto de la empresa en general como de cada tipo de puesto de trabajo y práctica laboral
- que la planificación e introducción de nuevas tecnologías debería estar sujeta a consulta con los trabajadores y/o sus representantes, en lo que se refiere a la elección del equipo, las condiciones de trabajo y el entorno laboral para la seguridad y la salud de los trabajadores
- que los principios generales de la prevención deben incluir la eliminación de los riesgos laborales; evaluación de peligros que no se pueden evitar; combatir los riesgos en la fuente; adaptar el trabajo al individuo, especialmente en lo que se refiere al diseño de los lugares de trabajo, la elección del equipo y los métodos de trabajo y producción; adaptarse al progreso técnico; sustitución de sustancias peligrosas por otras no peligrosas o menos peligrosas; dar prioridad a las medidas de protección colectivas sobre las medidas de protección individuales; dando instrucciones apropiadas a los trabajadores.
Durante los últimos años, se ha introducido una gran cantidad de legislación de la Unión Europea, incluyendo una serie de directivas individuales basadas en los principios formulados en la Directiva Marco, algunas que complementan las que habían sido objeto de medidas técnicas de armonización en preparación, y otras que abarcan aspectos específicos. riesgos y sectores de alto riesgo. Ejemplos del primer grupo son las directivas relativas a los requisitos mínimos de seguridad y salud para el lugar de trabajo, para el uso de equipos de trabajo por parte de los trabajadores en el trabajo, para el uso de equipos de protección personal, para la manipulación manual de cargas, para el trabajo con equipos de pantalla de visualización , para la provisión de señales de seguridad y salud en el trabajo, y la implementación de los requisitos mínimos de seguridad y salud en obras de construcción temporales o móviles. El segundo grupo incluye directivas tales como la protección de los trabajadores frente a los riesgos relacionados con la exposición al monómero de cloruro de vinilo, el plomo metálico y sus compuestos iónicos, el amianto en el trabajo, los carcinógenos en el trabajo, los agentes biológicos en el trabajo, la protección de los trabajadores mediante la prohibición de ciertos agentes especificados y/o ciertas actividades laborales, y algunas otras (Neal y Wright 1992; EC 1994).
Recientemente se han hecho propuestas para la adopción de otras directivas (a saber, las directivas sobre agentes físicos, agentes químicos, actividades de transporte y lugares de trabajo, y equipos de trabajo) con el fin de consolidar algunas directivas existentes y racionalizar el enfoque general de la seguridad y la salud de los trabajadores en estos campos (EC 1994).
Muchos elementos nuevos en la legislación y las prácticas nacionales responden a los problemas emergentes de la vida laboral actual y contienen disposiciones para un mayor desarrollo de las infraestructuras de salud en el trabajo. Esto se refiere especialmente a la programación, a nivel nacional y empresarial, de actividades más integrales con respecto a los aspectos psicosociales, organizativos y de capacidad laboral y un énfasis particular en el principio de participación. También prevén la aplicación de sistemas de gestión de la calidad, la auditoría y la certificación tanto de la competencia de los expertos como de los servicios para cumplir los requisitos de la legislación en materia de seguridad y salud en el trabajo. Por lo tanto, tales leyes nacionales, al absorber el contenido sustantivo de los instrumentos de la OIT, sin importar si los instrumentos están ratificados o no, conducen a la implementación gradual de los objetivos y principios consagrados en los Convenios de la OIT Nos. 155 y 161 y en la OMS. Estrategia HFA.
Objetivos de la Práctica de la Salud Ocupacional
Los objetivos de la práctica de la salud ocupacional que fueron definidos originalmente en 1950 por el Comité Conjunto OIT/OMS sobre Salud Ocupacional establecieron que:
La salud en el trabajo debería tener como objetivo la promoción y el mantenimiento del más alto grado de bienestar físico, mental y social de los trabajadores en todas las ocupaciones; la prevención entre los trabajadores de las alteraciones de la salud causadas por sus condiciones de trabajo; la protección de los trabajadores en su empleo contra los riesgos resultantes de factores adversos para la salud; la colocación y mantenimiento del trabajador en un ambiente ocupacional adaptado a sus capacidades fisiológicas y psicológicas; y, para resumir: la adaptación del trabajo al hombre y de cada hombre a su puesto.
En 1959, sobre la base de las discusiones del comité tripartito especial de la OIT (que representa a los gobiernos, los empleadores y los trabajadores), la cuadragésima tercera reunión de la Conferencia Internacional del Trabajo adoptó la Recomendación núm. 112 (OIT 1959) que definió un servicio de salud en el trabajo como un servicio establecido en o cerca de un lugar de trabajo con el propósito de:
- Proteger a los trabajadores contra cualquier riesgo para la salud que pueda derivarse de su trabajo o de las condiciones en que se lleva a cabo.
- contribuyendo al ajuste físico y mental de los trabajadores, en particular mediante la adaptación del trabajo a los trabajadores y su asignación a los trabajos para los que son aptos
- contribuir al establecimiento y mantenimiento del más alto grado posible de bienestar físico y mental de los trabajadores.
En 1985, la OIT adoptó nuevos instrumentos internacionales —el Convenio sobre los servicios de salud en el trabajo (núm. 161) y la recomendación que lo acompaña (núm. 171) (OIT 1985a, 1985b)— que definían los servicios de salud en el trabajo como servicios encargados de funciones esencialmente preventivas y responsables para asesorar al empleador, los trabajadores y sus representantes en la empresa sobre: los requisitos para establecer y mantener un entorno de trabajo seguro y saludable que facilite una salud física y mental óptima en relación con el trabajo; y la adecuación del trabajo a las capacidades de los trabajadores en función de su estado de salud física y mental.
En 1980, el Grupo de Trabajo de la OMS/Euro sobre Evaluación de los Servicios de Salud Ocupacional e Higiene Industrial (OMS 1982) definió el objetivo final de dichos servicios como “promover condiciones en el trabajo que garanticen el más alto grado de calidad de vida laboral mediante la protección de la salud de los trabajadores”. , mejorando su bienestar físico, mental y social, y previniendo enfermedades y accidentes”.
La extensa encuesta de los servicios de salud ocupacional en los 32 países de la Región Europea realizada en 1985 por la Oficina Regional de la OMS para Europa (Rantanen 1990) identificó los siguientes principios como objetivos de la práctica de la salud ocupacional:
- proteger la salud de los trabajadores contra los riesgos en el trabajo (principio de protección y prevención)
- adaptar el trabajo y el entorno laboral a las capacidades de los trabajadores (el principio de adaptación)
- mejorar el bienestar físico, mental y social de los trabajadores (el principio de promoción de la salud)
- minimizar las consecuencias de los riesgos laborales, accidentes y lesiones, y enfermedades ocupacionales y relacionadas con el trabajo (principio de curación y rehabilitación)
- la prestación de servicios generales de atención de la salud a los trabajadores y sus familias, tanto curativos como preventivos, en el lugar de trabajo o en establecimientos cercanos (principio general de atención primaria de la salud).
Dichos principios aún pueden considerarse relevantes con respecto a los nuevos desarrollos en las políticas y la legislación de los países. Por otra parte, la formulación de los objetivos de la práctica de la salud en el trabajo tal como se encuentran en las leyes nacionales recientes y el desarrollo de nuevas necesidades para la vida laboral parecen enfatizar las siguientes tendencias (OMS 1995a, 1995b; Rantanen, Lehtinen y Mikheev 1994):
- El alcance de la salud ocupacional se está ampliando para cubrir no solo la salud y la seguridad, sino también el bienestar psicológico y social y la capacidad de llevar una vida social y económicamente productiva.
- La gama completa de objetivos se extiende más allá del alcance de los temas tradicionales de salud y seguridad en el trabajo.
- Los nuevos principios van más allá de la mera prevención y control de los efectos adversos para la salud y seguridad de los trabajadores hacia la promoción positiva de la salud, la mejora del medio ambiente laboral y la organización del trabajo.
Así, ciertamente existe una tendencia a ampliar el alcance de los objetivos de la práctica de la salud ocupacional hacia nuevos tipos de cuestiones que implican consecuencias sociales y económicas para los trabajadores.
Funciones y actividades de los servicios de salud en el trabajo
Para proteger y promover la salud de los trabajadores, un servicio de salud en el trabajo debe satisfacer las necesidades especiales de la empresa a la que sirve y de los trabajadores empleados en ella. Dada la enorme variedad y alcance de las actividades económicas industriales, manufactureras, comerciales, agrícolas y de otro tipo, no es posible establecer un programa detallado de actividad o modelo de organización y condiciones de funcionamiento para un servicio de salud en el trabajo que debería ser adecuado para todos. empresas y en todas las circunstancias. Según el Convenio sobre seguridad y salud en el trabajo de la OIT (núm. 155) y el Convenio sobre servicios de salud en el trabajo de la OIT (núm. 161), la responsabilidad principal por la salud y la seguridad de los trabajadores recae en los empleadores. Las funciones de un servicio de salud en el trabajo son proteger y promover la salud de los trabajadores, mejorar las condiciones de trabajo y el entorno laboral y mantener la salud de la empresa en su conjunto proporcionando servicios de salud en el trabajo a los trabajadores y asesoramiento experto al empleador sobre cómo lograr los más altos estándares posibles de salud y seguridad en interés de la comunidad laboral particular de la que forma parte.
El Convenio núm. 161 de la OIT y la Recomendación núm. 171 que lo acompaña contemplan los servicios de salud en el trabajo como multidisciplinarios, integrales y, aunque esencialmente preventivos, también permiten llevar a cabo actividades curativas. Los documentos de la OMS que solicitan servicios para pequeñas empresas, trabajadores autónomos y agrícolas fomentan la prestación de servicios por parte de las unidades de atención primaria de salud (Rantanen, Lehtinen y Mikheev 1994). Los documentos descritos anteriormente y las leyes y programas nacionales recomiendan una implementación gradual para que las actividades de salud ocupacional puedan ajustarse a las necesidades nacionales y locales ya las circunstancias predominantes.
Idealmente, un servicio de salud ocupacional debería establecer y actuar de acuerdo con un programa de actividades adaptado a las necesidades de la empresa donde opera. Sus funciones deben ser adecuadas y adecuadas a los riesgos laborales y de salud de la empresa a la que sirve, con especial atención a los problemas propios de la rama de actividad económica de que se trate. Las siguientes representan las funciones básicas y las actividades más típicas de un servicio de salud ocupacional.
Orientación preliminar a la empresa.
Si no se han prestado servicios de salud en el trabajo anteriormente o cuando se contrata a nuevos miembros del personal del servicio de salud en el trabajo, se necesita una orientación preliminar sobre la situación de seguridad y salud en el trabajo de la empresa. Esto implica los siguientes pasos:
- El análisis del tipo de producción indicará los tipos de peligros típicos de la actividad económica, el trabajo o la ocupación que, por lo tanto, se puede esperar encontrar en la empresa y puede ayudar a identificar aquellos que pueden requerir una atención especial.
- La revisión de los problemas que hayan sido identificados por los profesionales de la salud ocupacional, la gerencia, los trabajadores u otros especialistas, y las medidas de salud ocupacional que se hayan realizado previamente en el lugar de trabajo, indicarán la percepción de los problemas por parte de la empresa. Esto debería incluir el examen de informes de actividades de salud y seguridad ocupacional, medidas de higiene industrial, datos de monitoreo biológico, etc.
- La revisión de las características de la fuerza laboral (es decir, números por edad, sexo, origen étnico, relaciones familiares, clasificaciones ocupacionales, historial laboral y, si están disponibles, problemas de salud relacionados) ayudará a identificar grupos vulnerables y aquellos con necesidades especiales.
- Deberían examinarse los datos disponibles sobre enfermedades y accidentes del trabajo y ausentismo por enfermedad agrupados, si es posible, por departamento, ocupación y tipo de trabajo, factores causales y tipo de lesión o enfermedad.
- Se necesitan datos sobre métodos de trabajo, sustancias químicas manipuladas en el trabajo, mediciones de exposición recientes y el número de trabajadores expuestos a peligros especiales para identificar los problemas prioritarios.
- Debería explorarse el conocimiento de los trabajadores sobre los problemas de salud en el trabajo, el alcance de su formación en medidas de emergencia y primeros auxilios, y las perspectivas de un comité de seguridad y salud en el trabajo eficaz.
- Finalmente, los planes pendientes para cambios en los sistemas de producción, instalación de nuevas instalaciones, maquinaria y equipo, introducción de nuevos materiales y cambios en la organización del trabajo deben examinarse como base para cambiar la práctica de salud ocupacional en el futuro.
Vigilancia del entorno de trabajo
La calidad del entorno de trabajo mediante el cumplimiento de las normas de seguridad y salud debe garantizarse mediante la vigilancia en el lugar de trabajo. Según el Convenio No. 161 de la OIT, la vigilancia del medio ambiente de trabajo es una de las principales tareas de los servicios de salud ocupacional.
Sobre la base de la información obtenida a través de la orientación preliminar a la empresa, se realiza una encuesta de recorrido en el lugar de trabajo, preferiblemente por un equipo multidisciplinario de salud ocupacional complementado con representantes de los empleadores y los trabajadores. Esto debe incluir entrevistas con gerentes, capataces y trabajadores. Cuando sea necesario, se pueden realizar controles especiales de seguridad, higiene, ergonomía o psicológicos.
Hay listas de verificación y pautas especiales disponibles y se recomiendan para dichas encuestas. Las observaciones pueden indicar la necesidad de mediciones o verificaciones específicas que deben ser realizadas por especialistas en higiene ocupacional, ergonomía, toxicología, ingeniería de seguridad o psicología que pueden ser miembros del equipo de salud ocupacional de la empresa o pueden tener que ser contratados externamente. Tales mediciones o controles especiales pueden estar fuera del alcance de los recursos de las pequeñas empresas, que tendrían que depender de las observaciones realizadas durante la encuesta complementadas con datos cualitativos o, en el mejor de los casos, también con datos semicuantitativos.
Como lista de verificación básica para la identificación de riesgos potenciales para la salud, puede recomendarse la Lista de enfermedades profesionales (enmendada en 1980) anexa al Convenio de la OIT sobre prestaciones por accidentes del trabajo, 1964 (núm. 121). Enumera las principales causas conocidas de enfermedades profesionales y, aunque su objetivo principal es proporcionar orientación para la compensación de enfermedades profesionales, también puede servir para su prevención. Los peligros no mencionados en la lista se pueden agregar de acuerdo con las condiciones nacionales o locales.
El alcance de la vigilancia del medio ambiente de trabajo definido por la Recomendación sobre los servicios de salud en el trabajo de la OIT (núm. 171) es el siguiente:
- identificación y evaluación de los factores ambientales que pueden afectar la salud de los trabajadores
- evaluación de las condiciones de higiene en el trabajo y de los factores en la organización del trabajo que pueden dar lugar a riesgos para la salud de los trabajadores
- evaluación de equipos de protección individual y colectivos
- evaluación en su caso, mediante métodos de seguimiento válidos y generalmente aceptados, de la exposición de los trabajadores a agentes peligrosos
- evaluación de los sistemas de control diseñados para eliminar o reducir la exposición.
Como resultado de la encuesta de recorrido, se debe preparar un inventario de peligros, identificando cada peligro inherente a la empresa. Este inventario es necesario para estimar un potencial de exposición y sugerir medidas de control. A los fines de este inventario y para facilitar el diseño, la implementación y la evaluación de los controles, los peligros deben clasificarse en forma cruzada por los riesgos que presentan para la salud de los trabajadores con resultados agudos o crónicos y por tipo de peligro (es decir, químico, físico, biológico, psicológica o ergonómica).
El siguiente paso es una evaluación cuantitativa de la exposición, que es necesaria para una evaluación más exacta de los peligros para la salud. Consiste en medir la intensidad o concentración, la variación en el tiempo, la duración total de la exposición, así como el número de trabajadores expuestos. La medición y evaluación de la exposición suelen estar a cargo de higienistas ocupacionales, ergonomistas y especialistas en control de lesiones. Se basan en los principios de la vigilancia ambiental y deben incluir, cuando sea necesario, la vigilancia ambiental para recopilar datos sobre la exposición en un entorno de trabajo determinado y la vigilancia de la exposición personal de un trabajador individual o de un grupo de trabajadores (p. ej., expuestos a peligros específicos). . La medición de la exposición es necesaria siempre que se sospeche o sea razonablemente predecible la existencia de peligros, y debe basarse en el inventario de peligros completo combinado con una evaluación de las prácticas laborales. El conocimiento de los efectos potenciales causados por cada peligro debe usarse para establecer prioridades para la intervención.
La evaluación de los riesgos para la salud en el lugar de trabajo debe realizarse considerando el panorama completo de las exposiciones en comparación con los estándares de exposición ocupacional establecidos. Dichos estándares se expresan en términos de niveles permisibles y límites de exposición y se establecen a través de numerosos estudios científicos que correlacionan la exposición con los efectos producidos en la salud. Algunos de ellos se han convertido en estándares estatales y son legalmente exigibles de acuerdo con la legislación y la práctica nacionales. Algunos ejemplos son las concentraciones máximas permitidas (MAK en Alemania, MAC en los países de Europa del Este) y los límites de exposición permitidos (PEL, Estados Unidos). Hay PEL para unas 600 sustancias químicas que se encuentran comúnmente en el lugar de trabajo. También hay límites en la exposición promedio ponderada en el tiempo, límites de exposición a corto plazo (STEL), techos y para algunas condiciones difíciles que pueden resultar en absorción por la piel.
La vigilancia en el ambiente de trabajo incluye monitorear tanto las exposiciones peligrosas como los resultados para la salud. Si la exposición a los peligros es excesiva, debe controlarse independientemente del resultado y debe evaluarse la salud de los trabajadores expuestos. La exposición se considera excesiva si se acerca o supera los límites establecidos como los mencionados anteriormente.
La vigilancia del ambiente de trabajo brinda información sobre las necesidades de salud ocupacional de la empresa e indica las prioridades para las acciones preventivas y de control. La mayoría de los instrumentos que orientan los servicios de salud ocupacional enfatizan la necesidad de realizar la vigilancia antes de iniciar los servicios, periódicamente durante el curso de las actividades y siempre cuando se hayan producido cambios sustanciales en el trabajo o el ambiente de trabajo.
Los resultados obtenidos proporcionan los datos necesarios para estimar si las acciones preventivas frente a los riesgos para la salud son efectivas, así como si los trabajadores son colocados en puestos de trabajo adecuados a sus capacidades. Estos datos también son utilizados por el servicio de salud ocupacional para garantizar que se mantenga una protección confiable contra las exposiciones y para formular consejos sobre cómo implementar controles para mejorar el entorno laboral. Además, la información acumulada se utiliza para encuestas epidemiológicas, para la revisión de los niveles de exposición permisibles, así como para la evaluación de la eficacia de las medidas de control de ingeniería y otros métodos de varios programas preventivos.
Informar al empleador, la dirección de la empresa y los trabajadores sobre los riesgos para la salud en el trabajo
A medida que se obtiene información sobre los riesgos potenciales para la salud en el lugar de trabajo, se debe comunicar a los responsables de implementar las medidas preventivas y de control, así como a los trabajadores expuestos a estos riesgos. La información debe ser lo más precisa y cuantitativa posible, describiendo las medidas preventivas que se están tomando y explicando qué deben hacer los trabajadores para asegurar su eficacia.
La Recomendación sobre los servicios de salud en el trabajo de la OIT, 1985 (núm. 171) establece que, de conformidad con la legislación y la práctica nacionales, los datos resultantes de la vigilancia del entorno de trabajo deberían registrarse de manera adecuada y estar a disposición del empleador, los trabajadores y los demás. sus representantes, o al comité de seguridad y salud, cuando exista. Estos datos deben utilizarse de forma confidencial únicamente para proporcionar orientación y asesoramiento sobre medidas para mejorar el entorno de trabajo y la seguridad y salud de los trabajadores. La autoridad competente también debe tener acceso a estos datos. Pueden ser comunicados a terceros por el servicio de salud en el trabajo sólo con el acuerdo del empleador y los trabajadores. Los trabajadores afectados deberían ser informados de manera adecuada y adecuada de los resultados de la vigilancia y deberían tener derecho a solicitar la vigilancia del entorno de trabajo.
Evaluación de riesgos para la salud
Para evaluar los riesgos para la salud ocupacional, la información de la vigilancia del entorno laboral se combina con información de otras fuentes, como la investigación epidemiológica sobre ocupaciones y exposiciones particulares, valores de referencia como los límites de exposición ocupacional y las estadísticas disponibles. Los datos cualitativos (p. ej., si la sustancia es cancerígena) y, cuando sea posible, cuantitativos (p. ej., cuál es el grado de exposición) pueden demostrar que los trabajadores enfrentan riesgos para la salud e indicar la necesidad de medidas preventivas y de control.
Los pasos en una evaluación de riesgos para la salud ocupacional incluyen:
- identificación de riesgos para la salud en el trabajo (realizada como resultado de la vigilancia del entorno de trabajo)
- análisis de cómo el peligro puede afectar al trabajador (vías de entrada y tipo de exposición, valores límite umbral, relaciones dosis-respuesta, efectos adversos para la salud que puede causar, etc.)
- identificación de los trabajadores o grupo de trabajadores expuestos a peligros específicos
- identificación de individuos y grupos con vulnerabilidades especiales
- evaluación de las medidas disponibles de prevención y control de peligros
- sacar conclusiones y documentar los resultados de la evaluación
- revisión periódica y, si es necesario, reevaluación.
Vigilancia de la salud de los trabajadores
Debido a las limitaciones de naturaleza tecnológica y económica, a menudo no es posible eliminar todos los riesgos para la salud en el lugar de trabajo. Es en estas circunstancias que la vigilancia de la salud de los trabajadores juega un papel importante. Comprende muchas formas de evaluación médica de los efectos sobre la salud desarrollados como resultado de la exposición de los trabajadores a los riesgos para la salud en el trabajo.
Los principales objetivos de los exámenes de salud son evaluar la aptitud de un trabajador para realizar determinados trabajos, evaluar cualquier deterioro de la salud que pueda estar relacionado con la exposición a agentes nocivos inherentes al proceso de trabajo e identificar casos de enfermedades profesionales de conformidad con legislación nacional.
Los exámenes de salud no pueden proteger a los trabajadores contra los riesgos para la salud y no pueden sustituir las medidas de control apropiadas, que tienen la primera prioridad en la jerarquía de acciones. Los exámenes de salud ayudan a identificar las condiciones que pueden hacer que un trabajador sea más susceptible a los efectos de los agentes peligrosos o detectar signos tempranos de deterioro de la salud causado por estos agentes. Deben realizarse en paralelo con la vigilancia del entorno de trabajo, que proporciona información sobre la posible exposición en el lugar de trabajo y es utilizada por los profesionales de la salud en el trabajo para evaluar los resultados obtenidos a través de la vigilancia de la salud de los trabajadores expuestos.
La vigilancia de la salud de los trabajadores puede ser pasiva y activa
En caso de vigilancia pasiva de la salud, los trabajadores enfermos o afectados deben consultar a profesionales de la salud en el trabajo. La vigilancia pasiva generalmente detecta solo enfermedades sintomáticas y requiere que los profesionales de la salud ocupacional puedan diferenciar los efectos de las exposiciones ocupacionales de los efectos similares de las exposiciones no ocupacionales.
En caso de vigilancia activa de la salud, los profesionales de la salud en el trabajo seleccionan y examinan a los trabajadores que corren un alto riesgo de sufrir enfermedades o lesiones relacionadas con el trabajo. Puede llevarse a cabo bajo muchas formas, incluyendo exámenes médicos periódicos para todos los trabajadores, exámenes médicos para trabajadores expuestos a peligros específicos para la salud, detección y control biológico de grupos seleccionados de trabajadores. Las formas específicas de vigilancia de la salud dependen en gran medida de los posibles efectos en la salud resultantes de una exposición ocupacional particular. La vigilancia activa es más apropiada para los trabajadores con antecedentes de exposiciones múltiples y aquellos con mayor riesgo de enfermedad o lesión.
Los detalles sobre la vigilancia de la salud se encuentran en el Convenio No. 161 y la Recomendación No. 171 de la OIT. Estos instrumentos especifican que la vigilancia de la salud de los trabajadores debe incluir, en los casos y bajo las condiciones que determine la autoridad competente, todas las evaluaciones necesarias para proteger la salud de los trabajadores. salud de los trabajadores, que puede incluir:
- evaluación de la salud de los trabajadores antes de su asignación a tareas específicas que puedan implicar un peligro para su salud o la de los demás
- evaluación de la salud a intervalos periódicos durante el empleo que implica la exposición a un peligro particular para la salud
- evaluación de la salud en la reanudación del trabajo después de una ausencia prolongada por motivos de salud, con el fin de determinar posibles causas ocupacionales, recomendar acciones apropiadas para proteger a los trabajadores y determinar la idoneidad de los trabajadores para el trabajo y las necesidades de asignación y rehabilitación
- evaluación de la salud en y después de la terminación de la asignación que involucre peligros que puedan causar o contribuir al deterioro de la salud en el futuro.
La evaluación del estado de salud de los trabajadores es de suma importancia cuando se inicia la práctica de la salud ocupacional, cuando se reclutan nuevos trabajadores, cuando se adoptan nuevas prácticas de trabajo, cuando se introducen nuevas tecnologías, cuando se identifican exposiciones especiales y cuando los trabajadores individuales muestran características de salud. que necesitan seguimiento. Varios países tienen reglamentos o directrices especiales que especifican cuándo y cómo se deben realizar los exámenes de salud. Los exámenes de salud deben monitorearse y desarrollarse continuamente para identificar los efectos en la salud relacionados con el trabajo en su etapa más temprana de desarrollo.
Exámenes de salud previos a la asignación (previos al empleo)
Este tipo de evaluación de la salud se realiza antes de la inserción laboral de los trabajadores o de su asignación a tareas específicas que puedan suponer un peligro para su salud o la de los demás. El propósito de esta evaluación de salud es determinar si una persona está física y psicológicamente apta para realizar un trabajo en particular y asegurar que su colocación en ese trabajo no represente un peligro para su salud o la salud de otros trabajadores. . En la mayoría de los casos, será suficiente una revisión del historial médico, un examen físico general y pruebas de laboratorio de rutina (p. ej., hemograma simple y análisis de orina), pero en algunos casos la presencia de un problema de salud o los requisitos inusuales de un trabajo en particular serán suficientes. requieren extensos exámenes funcionales o pruebas de diagnóstico.
Hay una serie de problemas de salud que pueden hacer que un determinado trabajo sea peligroso para el trabajador o suponga un riesgo para el público o para otros trabajadores. Por estas razones, puede ser necesario, por ejemplo, excluir a los trabajadores con hipertensión no controlada o diabetes inestable de ciertos trabajos peligrosos (p. ej., pilotos de aire y mar, conductores de vehículos de servicio público y pesados, conductores de grúas). El daltonismo puede justificar la exclusión de trabajos que requieran discriminación de colores por motivos de seguridad (p. ej., lectura de señales de tráfico). En trabajos que exigen un alto nivel de condición física general, como el buceo en aguas profundas, la lucha contra incendios, el servicio policial y el pilotaje de aeronaves, solo serían aceptables los trabajadores capaces de cumplir con los requisitos de desempeño. También se debe considerar la posibilidad de que las enfermedades crónicas puedan verse agravadas por las exposiciones involucradas en un trabajo en particular. Por lo tanto, es esencial que el examinador tenga un conocimiento detallado del puesto y del entorno laboral y que sea consciente de que las descripciones estandarizadas del puesto pueden ser demasiado superficiales o incluso engañosas.
Después de terminar una evaluación de salud prescrita, el médico del trabajo debe comunicar los resultados por escrito tanto al trabajador como al empleador. Estas conclusiones comunicadas al empleador no deben contener información de carácter médico. Deben contener una conclusión sobre la idoneidad de la persona examinada para el trabajo propuesto o realizado y especificar los tipos de trabajos y las condiciones de trabajo que están médicamente contraindicados, ya sea de forma temporal o permanente.
El examen médico previo al empleo es importante para la posterior historia ocupacional del trabajador, ya que proporciona la información clínica y datos de laboratorio necesarios sobre el estado de salud del trabajador al momento de ingresar al empleo. También representa una línea de base indispensable para la evaluación posterior de cualquier cambio en el estado de salud que pueda ocurrir más adelante.
Exámenes de salud periódicos
Estos se realizan a intervalos periódicos durante el empleo, lo que implica la exposición a peligros potenciales que no podrían eliminarse por completo mediante medidas preventivas y de control. El propósito de los exámenes de salud periódicos es monitorear la salud de los trabajadores durante el curso de su empleo. Su objetivo es verificar la aptitud de los trabajadores en relación con sus puestos de trabajo y detectar lo antes posible cualquier síntoma de mala salud que pueda deberse al trabajo. A menudo se complementan con otros exámenes de acuerdo con la naturaleza de los peligros observados.
Sus objetivos incluyen:
- identificar lo antes posible cualquier efecto adverso para la salud causado por las prácticas laborales o la exposición a peligros potenciales
- detectar la posible aparición de una enfermedad profesional
- verificar si la salud de un trabajador especialmente vulnerable o con una enfermedad crónica se ve afectada negativamente por el trabajo o el entorno laboral
- monitorear la exposición personal con la ayuda del monitoreo biológico
- comprobar la eficacia de las medidas preventivas y de control
- identificar los posibles efectos en la salud de los cambios en las prácticas de trabajo, la tecnología o las sustancias utilizadas en la empresa.
Estos objetivos determinarán la frecuencia, el contenido y los métodos de los exámenes periódicos de salud, que podrán realizarse con una frecuencia de uno a tres meses o cada pocos años, según la naturaleza de la exposición, la respuesta biológica esperada, las oportunidades de prevención medidas y la viabilidad del método de examen. Pueden ser integrales o limitarse a unas pocas pruebas o determinaciones. Directrices especiales sobre el propósito, la frecuencia, el contenido y la metodología de estos exámenes están disponibles en varios países.
Exámenes de salud para el regreso al trabajo
Este tipo de evaluación de salud es necesaria para autorizar la reanudación del trabajo después de una larga ausencia por motivos de salud. Este examen de salud determina la idoneidad de los trabajadores para el trabajo, recomienda acciones apropiadas para protegerlos contra futuras exposiciones e identifica si existe la necesidad de una reasignación o una rehabilitación especial.
Asimismo, cuando un trabajador cambia de trabajo, el médico del trabajo está obligado a certificar que el trabajador está apto para desempeñar las nuevas funciones. El objetivo del examen, la necesidad y el uso de los resultados determinan su contenido y métodos y el contexto en el que se realiza.
Exámenes generales de salud
En muchas empresas, los exámenes generales de salud pueden ser realizados por el servicio de salud en el trabajo. Por lo general, son voluntarios y pueden estar disponibles para toda la fuerza laboral o solo para ciertos grupos determinados por la edad, la duración del empleo, el estado en la organización, etc. Pueden ser integrales o limitarse a exámenes de detección de enfermedades o riesgos para la salud en particular. Sus objetivos determinan su frecuencia, contenidos y métodos utilizados.
Exámenes de salud después de la terminación del servicio
Este tipo de evaluación de la salud se realiza después de la terminación de la asignación que involucra riesgos que podrían causar o contribuir a un deterioro de la salud en el futuro. El propósito de esta evaluación de salud es hacer una evaluación final de la salud de los trabajadores, compararla con exámenes médicos anteriores y evaluar cómo las asignaciones de trabajo anteriores pueden haber afectado su salud.
Observaciones generales
Las observaciones generales que se resumen a continuación se aplican a todos los tipos de exámenes de salud.
Los exámenes de salud de los trabajadores deberían ser realizados por personal profesionalmente calificado y capacitado en salud ocupacional. Estos profesionales de la salud deberían estar familiarizados con las exposiciones en el trabajo, los requisitos físicos y otras condiciones de trabajo en la empresa y tener experiencia en el uso de técnicas e instrumentos de examen médico apropiados, así como en el mantenimiento correcto de formularios de registro.
El examen de salud no es un sustituto de la acción para prevenir o controlar las exposiciones peligrosas en el ambiente de trabajo. Si la prevención ha tenido éxito, se necesitan menos exámenes.
Todos los datos recopilados en relación con los exámenes de salud son confidenciales y deben ser registrados por el servicio de salud ocupacional en un archivo de salud confidencial personal. Los datos personales relacionados con las evaluaciones de la salud pueden comunicarse a terceros solo con el consentimiento informado del trabajador en cuestión. Cuando el trabajador desea que los datos sean enviados a un médico personal, otorga un permiso formal para ello.
Las conclusiones sobre la idoneidad de un trabajador para un trabajo en particular o sobre los efectos del trabajo en la salud deben comunicarse al empleador en una forma que no viole el principio de confidencialidad de los datos personales de salud.
El uso de exámenes de salud y sus resultados para cualquier tipo de discriminación contra los trabajadores no puede tolerarse y debe prohibirse estrictamente.
Iniciativas de medidas preventivas y de control
Los servicios de salud en el trabajo son responsables no solo de la identificación y evaluación de los riesgos potenciales para la salud de los trabajadores, sino también de brindar asesoramiento sobre las medidas preventivas y de control que ayudarán a evitar los riesgos.
Después de analizar los resultados de la vigilancia del medio ambiente de trabajo, incluido, cuando sea necesario, el control de la exposición personal de los trabajadores, y los resultados de la vigilancia de la salud de los trabajadores, incluidos, cuando sea necesario, los resultados del control biológico, los servicios de salud en el trabajo deberían estar en condiciones de evaluar las posibles conexiones entre la exposición a los riesgos laborales y los perjuicios para la salud resultantes y proponer medidas de control apropiadas para proteger la salud de los trabajadores. Estas medidas se recomiendan junto con otros servicios técnicos de la empresa previa consulta a la dirección de la empresa, los empleadores, los trabajadores o sus representantes.
Las medidas de control deberían ser adecuadas para evitar la exposición innecesaria durante las condiciones normales de funcionamiento, así como durante accidentes y emergencias. También deben tenerse en cuenta las modificaciones previstas en los procesos de trabajo y las recomendaciones deben poder adaptarse a las necesidades futuras.
Las medidas de control de los riesgos para la salud se utilizan para eliminar la exposición ocupacional, minimizarla o, en cualquier caso, reducirla a los límites permisibles. Incluyen principalmente ingeniería, controles de ingeniería en el ambiente de trabajo, cambios en tecnología, sustancias y materiales y como medidas preventivas secundarias, controles de comportamiento humano, equipo de protección personal, control integrado y otros.
La formulación de recomendaciones para las medidas de control es un proceso complicado que incluye el análisis de la información sobre los riesgos para la salud existentes en la empresa y la consideración de los requisitos y necesidades de seguridad y salud en el trabajo. Para el análisis de factibilidad y costos versus beneficios, se debe considerar el hecho de que las inversiones realizadas en salud y seguridad pueden recuperarse durante largos períodos en el futuro, pero no necesariamente de inmediato.
Los instrumentos de la OIT incluyen el requisito de que los empleadores, los trabajadores y sus representantes deben cooperar y participar en la implementación de tales recomendaciones. Suelen ser discutidos por el comité de seguridad y salud en las grandes empresas, o en las empresas más pequeñas por los representantes de los empleadores y los trabajadores. Es importante documentar las recomendaciones propuestas para que pueda haber un seguimiento de su implementación. Tal documentación debe enfatizar la responsabilidad de la gerencia por las acciones preventivas y de control en la empresa.
Rol asesor
Los servicios de salud en el trabajo tienen una importante tarea que realizar al brindar asesoramiento a la dirección de la empresa, a los empleadores, a los trabajadores ya los comités de salud y seguridad en sus capacidades tanto colectivas como individuales. Esto debe reconocerse y utilizarse en los procesos de toma de decisiones, ya que a menudo sucede que los profesionales de la salud en el trabajo no participan directamente en la toma de decisiones.
El Convenio (núm. 161) y la Recomendación (núm. 171) sobre los servicios de salud en el trabajo de la OIT promueven la función consultiva de los profesionales de la salud en el trabajo en la empresa. Para promover la adecuación del trabajo a los trabajadores y mejorar las condiciones y el medio ambiente de trabajo, los servicios de salud en el trabajo deben actuar como asesores en materia de salud, higiene, ergonomía, equipos de protección colectiva e individual de los empleadores, los trabajadores y sus representantes en la empresa, y al comité de seguridad y salud, debiendo colaborar con otros servicios que ya operan como asesores en estos campos. Deben asesorar sobre la planificación y organización del trabajo, el diseño de los lugares de trabajo, sobre la elección, el mantenimiento y el estado de la maquinaria y otros equipos, así como sobre las sustancias y materiales utilizados en la empresa. También deben participar en el desarrollo de programas para la mejora de las prácticas de trabajo, así como en la prueba y evaluación de los aspectos de salud de los nuevos equipos.
Los servicios de salud en el trabajo deberían proporcionar a los trabajadores asesoramiento personal sobre su salud en relación con el trabajo.
Otra tarea importante es brindar asesoramiento e información relacionada con la integración de los trabajadores que han sido víctimas de accidentes de trabajo o enfermedades laborales con el fin de ayudarlos en su rápida rehabilitación, proteger su capacidad laboral, reducir el ausentismo y restablecer un buen clima psicosocial en la empresa. .
Las actividades de educación y formación están íntimamente ligadas a la labor de asesoramiento que los profesionales de la salud en el trabajo realizan frente a los empleadores y trabajadores. Son de particular importancia cuando se prevea la modificación de instalaciones existentes o la introducción de nuevos equipos, o cuando pueda haber cambios en la disposición de los lugares de trabajo, puestos de trabajo y en la organización del trabajo. Tales actividades tienen una ventaja cuando se inician en el momento adecuado porque permiten una mejor consideración de los factores humanos y los principios ergonómicos en la mejora de las condiciones y el medio ambiente de trabajo.
Los servicios de asesoramiento técnico en el lugar de trabajo constituyen una importante función preventiva de los servicios de salud en el trabajo. Deberían dar prioridad a la concienciación sobre los riesgos laborales ya la implicación de los empresarios y trabajadores en el control de los riesgos y la mejora del entorno laboral.
Servicios de primeros auxilios y preparación para emergencias
La organización de primeros auxilios y tratamientos de emergencia es una responsabilidad tradicional de los servicios de salud en el trabajo. El Convenio núm. 161 y la Recomendación núm. 171 de la OIT estipulan que el servicio de salud en el trabajo debe proporcionar primeros auxilios y tratamiento de emergencia en caso de accidente o indisposición de los trabajadores en el lugar de trabajo y debe colaborar en la organización de los primeros auxilios.
Esto cubre la preparación para accidentes y condiciones de salud agudas en trabajadores individuales, así como la preparación para la respuesta en colaboración con otros servicios de emergencia en casos de accidentes graves que afecten a toda la empresa. La formación en primeros auxilios es un deber primordial de los servicios de salud en el trabajo, y el personal de estos servicios se encuentra entre los primeros en responder.
El servicio de salud ocupacional debe hacer los arreglos preliminares apropiados para los servicios de ambulancia y con las unidades comunitarias de bomberos, policía y rescate y los hospitales locales para evitar retrasos y confusiones que puedan amenazar la supervivencia de los trabajadores gravemente heridos o afectados. Estos arreglos, complementados con simulacros cuando sea factible, son particularmente importantes en la preparación para emergencias importantes como incendios, explosiones, emisiones tóxicas y otras catástrofes que pueden involucrar a muchas personas en la empresa, así como en el vecindario y pueden resultar en un número de víctimas. .
Atención de la salud en el trabajo, servicios generales de salud preventiva y curativa
Los servicios de salud ocupacional pueden participar en el diagnóstico, tratamiento y rehabilitación de lesiones y enfermedades ocupacionales. El conocimiento de las enfermedades y lesiones profesionales, junto con el conocimiento del puesto de trabajo, el entorno laboral y las exposiciones ocupacionales presentes en el lugar de trabajo, permite a los profesionales de la salud ocupacional desempeñar un papel clave en la gestión de los problemas de salud relacionados con el trabajo.
Según el alcance de las actividades y según lo exija la legislación nacional o según la práctica nacional, los servicios de salud en el trabajo se dividen en tres categorías principales:
- servicios de salud en el trabajo con funciones esencialmente preventivas, que incluyen principalmente visitas al lugar de trabajo, exámenes de salud y prestación de primeros auxilios
- servicios de salud en el trabajo con funciones preventivas complementados con servicios curativos selectivos y de atención general de la salud
- servicios de salud en el trabajo con una amplia gama de actividades, tanto preventivas como curativas y de rehabilitación integrales.
La Recomendación sobre los servicios de salud en el trabajo de la OIT (núm. 171) promueve la prestación de servicios curativos y de atención general de la salud como funciones de los servicios de salud en el trabajo cuando se consideren apropiados. Sobre la base de la legislación y la práctica nacionales, el servicio de salud en el trabajo puede emprender o participar en una o más de las siguientes actividades curativas con respecto a las enfermedades profesionales:
- trato de los trabajadores que no han dejado de trabajar o que han reanudado el trabajo después de una ausencia
- tratamiento de los trabajadores con enfermedades profesionales o problemas de salud agravados por el trabajo
- tratamiento de las víctimas de accidentes de trabajo y lesiones
- aspectos médicos de la reeducación y rehabilitación profesional.
La prestación de servicios generales de atención de la salud preventiva y curativa incluye la prevención y el tratamiento de enfermedades no profesionales y otros servicios de atención primaria de la salud pertinentes. Por lo general, los servicios generales de atención médica preventiva incluyen inmunizaciones, atención de la maternidad y el niño, higiene general y servicios sanitarios, mientras que los servicios generales de atención médica curativa incluyen la práctica convencional a nivel de médico general. Aquí, la Recomendación OIT No. 171 prescribe que el servicio de salud ocupacional puede, teniendo en cuenta la organización de la medicina preventiva a nivel nacional, cumplir las siguientes funciones:
- llevar a cabo inmunizaciones con respecto a los riesgos biológicos en el entorno de trabajo
- participar en campañas dirigidas a la protección de la salud de los trabajadores
- colaborar con las autoridades sanitarias en el marco de los programas de salud pública.
Los servicios de salud en el trabajo establecidos por grandes empresas, así como los que operan en áreas remotas o médicamente subatendidas, pueden ser llamados para brindar atención médica general no ocupacional no solo para los trabajadores sino también para sus familias. La extensión de tales servicios depende de la infraestructura de los servicios de salud en la comunidad y de la capacidad de las empresas. Cuando las empresas industriales se establecen en zonas poco desarrolladas, puede incluso ser conveniente proporcionar dichos servicios junto con la atención de la salud en el trabajo.
En algunos países, los servicios de salud ocupacional brindan tratamiento ambulatorio durante las horas de trabajo que normalmente es brindado por un médico general. Por lo general, se trata de formas simples de tratamiento, o puede ser una atención médica más completa si la empresa tiene un acuerdo con la seguridad social u otras instituciones de seguros que reembolsan el costo del tratamiento de los trabajadores.
Rehabilitación
La participación de los servicios de salud ocupacional es particularmente crucial para orientar la rehabilitación de los trabajadores y su regreso al trabajo. Esto es cada vez más importante debido a la gran cantidad de accidentes laborales en los países en desarrollo y al envejecimiento de la población activa en las sociedades industrializadas. Los servicios de rehabilitación suelen ser proporcionados por unidades externas que pueden ser independientes o basadas en hospitales y cuentan con especialistas en rehabilitación, terapeutas ocupacionales, consejeros vocacionales, etc.
Hay algunos aspectos importantes relacionados con la participación de los servicios de salud en el trabajo en la rehabilitación de los trabajadores lesionados.
En primer lugar, el servicio de salud en el trabajo puede desempeñar un papel importante para asegurarse de que los trabajadores que se recuperan de una lesión o enfermedad sean remitidos a ellos con prontitud. Es muy preferible, cuando sea factible, que un trabajador regrese a su lugar de trabajo original, y es una función importante del servicio de salud ocupacional mantener contacto durante el período de incapacidad con los responsables del tratamiento durante las etapas agudas. para identificar el momento en que se puede prever la vuelta al trabajo.
En segundo lugar, el servicio de salud ocupacional puede facilitar un pronto regreso al trabajo colaborando con la unidad de rehabilitación en la planificación. Su conocimiento del trabajo y del entorno laboral será útil para explorar las posibilidades de modificar el trabajo original (p. ej., cambios en la asignación de trabajo, horario limitado, períodos de descanso, equipo especial, etc.) o disponer un sustituto temporal alternativo.
Finalmente, al seguir el progreso del trabajador, el servicio de salud ocupacional puede mantener informada a la gerencia sobre la duración probable de la ausencia o la capacidad limitada, o el alcance de cualquier discapacidad residual, de modo que se puedan hacer arreglos para el personal alternativo con un impacto mínimo en los programas de producción. Por otro lado, el servicio de salud ocupacional mantiene un vínculo con los trabajadores y muchas veces con sus familias, facilitando y preparando mejor su regreso al trabajo.
Adaptación del trabajo a los trabajadores
Para facilitar la adaptación del trabajo a los trabajadores y mejorar las condiciones y el ambiente de trabajo, los servicios de salud ocupacional deben asesorar al empleador, a los trabajadores y al comité de seguridad y salud de la empresa en materia de salud ocupacional, higiene ocupacional y ergonomía. Las recomendaciones pueden incluir modificaciones del trabajo, el equipo y el ambiente de trabajo que permitirán que el trabajador se desempeñe de manera efectiva y segura. Esto puede implicar la reducción de la carga de trabajo físico para un trabajador de edad avanzada, la provisión de equipo especial para los trabajadores con discapacidades sensoriales o locomotoras o la adaptación del equipo o las prácticas laborales a las dimensiones antropométricas del trabajador. Las adaptaciones pueden ser requeridas temporalmente en el caso de trabajadores que se recuperan de una lesión o enfermedad. Varios países cuentan con disposiciones legales que exigen adaptaciones en el lugar de trabajo.
Protección de grupos vulnerables
El servicio de salud ocupacional es responsable de las recomendaciones que protegerán a los grupos vulnerables de trabajadores, como aquellos con hipersensibilidad o enfermedades crónicas y aquellos con ciertas discapacidades. Esto puede incluir la selección de un trabajo que minimice los efectos adversos, la provisión de equipos especiales o dispositivos de protección, la prescripción de licencia por enfermedad, etc. Las recomendaciones deben ser factibles a la luz de las circunstancias en un lugar de trabajo en particular, y se puede exigir a los trabajadores que realicen una capacitación especial en prácticas laborales apropiadas y el uso de equipo de protección personal.
Información, educación y formación
Los servicios de salud en el trabajo deberían desempeñar un papel activo proporcionando información pertinente y organizando la educación y la formación en relación con el trabajo.
El Convenio (núm. 161) y la Recomendación (núm. 171) sobre los servicios de salud en el trabajo de la OIT prevén la participación de los servicios de salud en el trabajo en el diseño y la ejecución de programas de información, educación y formación en el campo de la seguridad y la salud en el trabajo para el personal de la empresa. Deben participar en la formación progresiva y continua de todos los trabajadores de la empresa que contribuyan a la seguridad y salud en el trabajo.
Los profesionales de la salud en el trabajo pueden ayudar a aumentar la conciencia de los trabajadores sobre los riesgos laborales a los que están expuestos, discutir con ellos los riesgos para la salud existentes y asesorar a los trabajadores sobre la protección de su salud, incluidas las medidas de protección y el uso adecuado del equipo de protección personal. Cada contacto con los trabajadores ofrece la oportunidad de proporcionar información útil y fomentar un comportamiento saludable en el lugar de trabajo.
Los servicios de salud en el trabajo deberían proporcionar toda la información sobre los riesgos laborales presentes en la empresa, así como sobre las normas de seguridad y salud pertinentes a la situación local. Esta información debe estar escrita en un lenguaje comprensible para los trabajadores. Debe proporcionarse periódicamente y especialmente cuando se introducen nuevas sustancias o equipos o se realizan cambios en el entorno de trabajo.
La educación y la formación pueden desempeñar un papel clave en la mejora de las condiciones y el entorno de trabajo. Los esfuerzos para mejorar la seguridad, la salud y el bienestar en el trabajo a menudo se ven sustancialmente limitados debido a la falta de concienciación, experiencia técnica y conocimientos. La educación y la formación en campos específicos de la seguridad y la salud en el trabajo y las condiciones de trabajo pueden facilitar tanto el diagnóstico de problemas como la implementación de soluciones y, por lo tanto, pueden ayudar a superar estas limitaciones.
Los Convenios de la OIT Nos. 155 y 161 y las Recomendaciones que los acompañan enfatizan el papel clave de la educación y la formación en la empresa. La formación es fundamental para cumplir con las obligaciones tanto de los empresarios como de los trabajadores. Los empleadores son responsables de la organización de la formación en seguridad y salud en el trabajo en la planta, y los trabajadores y sus representantes en la empresa deberían cooperar plenamente con ellos a este respecto.
La formación en seguridad y salud en el trabajo debería organizarse como parte integral de los esfuerzos generales para mejorar las condiciones y el medio ambiente de trabajo, y los servicios de salud en el trabajo deberían desempeñar un papel importante a este respecto. Debe apuntar a resolver varios problemas que afectan el bienestar físico y mental de los trabajadores y debe abordar la adaptación a la tecnología y el equipo, la mejora del entorno de trabajo, la ergonomía, la organización del tiempo de trabajo, la organización del trabajo, el contenido del trabajo y el bienestar de los trabajadores.
Actividades de promoción de la salud
Existe cierta tendencia, particularmente en América del Norte, a incorporar actividades de promoción del bienestar en forma de programas de salud ocupacional. Sin embargo, estos programas son esencialmente programas generales de promoción de la salud que pueden incluir elementos tales como educación para la salud, manejo del estrés y evaluación de riesgos para la salud. Por lo general, tienen como objetivo cambiar las prácticas de salud personal, como el abuso de alcohol y drogas, el tabaquismo, la dieta y el ejercicio físico, con miras a mejorar el estado de salud general y reducir el ausentismo. Aunque se supone que tales programas mejoran la productividad y reducen los costos de atención médica, hasta el momento no se han evaluado adecuadamente. Estos programas, diseñados como programas de promoción de la salud, aunque valiosos como tales, no se suelen considerar como programas de salud ocupacional, sino como servicios de salud pública prestados en el lugar de trabajo, porque concentran la atención y los recursos en los hábitos de salud personal en lugar de en la protección de los trabajadores contra los riesgos laborales. peligros.
Debe reconocerse que la implementación de programas de promoción de la salud es un factor importante que contribuye a la mejora de la salud de los trabajadores en la empresa. En algunos países, la “promoción de la salud en el lugar de trabajo” se considera una disciplina aparte y la llevan a cabo grupos completamente independientes de trabajadores de la salud distintos de los profesionales de la salud en el trabajo. En este caso, sus actividades deben coordinarse con las actividades del servicio de salud ocupacional, cuyo personal puede asegurar su pertinencia, viabilidad y efecto sostenible. La participación de los servicios de salud ocupacional en la realización de programas de promoción de la salud no debe limitar el desempeño de sus funciones principales como servicios de salud especializados creados para proteger a los trabajadores contra exposiciones nocivas y condiciones de trabajo insalubres en el lugar de trabajo.
Un desarrollo muy reciente en algunos países (por ejemplo, los Países Bajos, Finlandia) es el establecimiento de actividades de promoción de la salud ocupacional dentro de los servicios de salud ocupacional. Dichas actividades tienen como objetivo la promoción y el mantenimiento de la capacidad laboral de los trabajadores mediante acciones de prevención y promoción tempranas dirigidas a los trabajadores y su salud, al entorno laboral y a la organización del trabajo. Los resultados de tales actividades son altamente positivos.
Recopilación de datos y mantenimiento de registros
Es importante que todos los contactos médicos, las evaluaciones, las evaluaciones y las encuestas estén debidamente documentados y que los registros se almacenen de manera segura para que, si es necesario para los exámenes de salud de seguimiento, con fines legales o de investigación, puedan recuperarse años e incluso décadas después.
La Recomendación sobre los servicios de salud en el trabajo de la OIT (núm. 171) establece que los servicios de salud en el trabajo deben registrar los datos sobre la salud de los trabajadores en archivos personales confidenciales. Estos archivos también deben contener información sobre los trabajos realizados por los trabajadores, sobre la exposición a los riesgos ocupacionales involucrados en su trabajo y sobre los resultados de cualquier evaluación de la exposición de los trabajadores a estos riesgos. Los datos personales relacionados con las evaluaciones de la salud pueden comunicarse a terceros solo con el consentimiento informado del trabajador en cuestión.
Las condiciones y el tiempo durante los cuales deben conservarse, comunicarse o transferirse los registros que contengan datos sobre la salud de los trabajadores, y las medidas necesarias para mantener su confidencialidad, especialmente cuando estos datos están informatizados, suelen estar prescritos por las leyes o reglamentos nacionales o por las autoridades competentes. autoridad, y se rige por lineamientos éticos reconocidos.
Investigación
De acuerdo con la Recomendación sobre los servicios de salud en el trabajo de la OIT (núm. 171), los servicios de salud en el trabajo, en consulta con los representantes de los empleadores y de los trabajadores, deberían contribuir a la investigación dentro de los límites de sus recursos participando en estudios en la empresa o en los centros pertinentes. rama de actividad económica (por ejemplo, para recopilar datos con fines epidemiológicos o participar en programas nacionales de investigación). Por lo tanto, los médicos ocupacionales involucrados en la implementación de proyectos de investigación estarán obligados por las consideraciones éticas aplicadas a tales proyectos por la Asociación Médica Mundial (WMA) y el Consejo de Organizaciones Internacionales de las Ciencias Médicas (CIOMS). La investigación en el entorno laboral puede involucrar a "voluntarios" sanos, y el servicio de salud ocupacional debería informarles completamente sobre el propósito y la naturaleza de la investigación. Cada participante debe dar su consentimiento individual a la participación en el proyecto. No basta el consentimiento colectivo prestado por el sindicato de trabajadores en la empresa. Los trabajadores deben sentirse libres de retirarse de la investigación en cualquier momento y el servicio de salud ocupacional debe ser responsable de que no sean sometidos a presiones indebidas para permanecer dentro del proyecto en contra de su voluntad.
Enlace y Comunicaciones
Un buen servicio de salud en el trabajo está necesariamente implicado en comunicaciones de muchos tipos.
Colaboración interna
El servicio de salud ocupacional es parte integral del aparato productivo de la empresa. Deberá coordinar estrechamente sus actividades con las de higiene en el trabajo, seguridad en el trabajo, educación sanitaria y promoción de la salud y otros servicios directamente relacionados con la salud de los trabajadores, cuando éstos operen por separado. Además, debe colaborar con todos los servicios en la operación de la empresa: administración de personal, finanzas, relaciones con los empleados, planificación y diseño, ingeniería de producción, mantenimiento de plantas, etc. No debería haber obstáculos para comunicarse con cualquier departamento de la empresa cuando se trate de cuestiones relacionadas con la salud y la seguridad de los trabajadores. Al mismo tiempo, el servicio de salud en el trabajo debe responder a las necesidades y ser sensible a las limitaciones de todos los demás departamentos. Y, si no le reporta al más alto ejecutivo, debe tener el privilegio de acceso directo a la alta dirección en los casos en que se niegue la consideración adecuada de recomendaciones importantes relacionadas con la salud de los trabajadores.
Para funcionar con eficacia, el servicio de salud en el trabajo necesita el apoyo de la dirección de la empresa, el empleador, los trabajadores y sus representantes. Los instrumentos de la OIT (OIT 1981a, 1981b, 1985a, 1985b) requieren que el empleador y los trabajadores cooperen y participen en la implementación de las medidas organizativas y de otro tipo relacionadas con los servicios de salud en el trabajo sobre una base equitativa.
El empleador debería colaborar con el servicio de salud en el trabajo para lograr sus objetivos, en particular mediante:
- proporcionar información general sobre salud y seguridad en el trabajo en la empresa
- Proporcionar información sobre cualquier factor conocido o sospechado que pueda afectar la salud de los trabajadores.
- dotar al servicio de salud ocupacional de los recursos adecuados en cuanto a instalaciones, equipos y suministros, y personal calificado
- proporcionar la autoridad adecuada para permitir que el servicio de salud en el trabajo desempeñe sus funciones
- permitir el libre acceso a todas las partes e instalaciones de la empresa (incluidas las plantas separadas y las unidades de campo) y proporcionar información sobre los planes de cambios en los equipos y suministros de producción, así como los procesos de trabajo y la organización del trabajo, de modo que se puedan tomar medidas preventivas antes de que los trabajadores estén expuestos a cualquier peligro potencial
- dar pronta consideración a las recomendaciones formuladas por el servicio de salud en el trabajo para el control de los riesgos laborales y la protección de la salud de los trabajadores, y velar por su aplicación
- salvaguardar la independencia profesional de los profesionales de la salud en el trabajo, fomentando y, cuando sea posible, subvencionando su educación y formación continua.
Cuando se requiera un programa especial a nivel de planta para actividades de salud ocupacional, la colaboración entre el empleador y el servicio de salud ocupacional es crucial en la preparación de dicho programa y el informe de actividades.
Los servicios de salud en el trabajo se establecen para proteger y promover la salud de los trabajadores mediante la prevención de lesiones laborales y enfermedades profesionales. Muchas funciones de los servicios de salud en el trabajo no pueden llevarse a cabo sin la cooperación de los trabajadores. Según los instrumentos de la OIT, los trabajadores y sus organizaciones deberían cooperar con los servicios de salud en el trabajo y brindar apoyo a estos servicios en el desempeño de sus funciones (OIT, 1981a, 1981b, 1985a, 1985b). Los trabajadores deberían cooperar con los servicios de salud en el trabajo, en particular:
- informar al servicio de salud en el trabajo sobre cualquier factor conocido o sospechado en el trabajo y el entorno laboral que pueda tener efectos adversos en su salud
- ayudar al personal de salud ocupacional en el desempeño de sus funciones en el lugar de trabajo
- participar en exámenes de salud, encuestas y otras actividades realizadas por el servicio de salud ocupacional
- Obedecer las normas y reglamentos de salud y seguridad.
- mantener el equipo de seguridad y los dispositivos de protección personal, así como los suministros de primeros auxilios y el equipo de emergencia, y aprender a usarlos correctamente
- participar en ejercicios de formación en educación sanitaria y seguridad en el lugar de trabajo
- informar sobre la eficacia de las medidas de seguridad y salud en el trabajo
- participar en la organización, planificación, ejecución y evaluación de las actividades de los servicios de salud en el trabajo.
Los instrumentos de la OIT recomiendan la colaboración entre los empleadores y los trabajadores en materia de seguridad y salud en el trabajo (OIT 1981a, 1981b, 1985a, 1985b). Esta colaboración se lleva a cabo en el comité de seguridad y salud en el trabajo de las empresas, que está integrado por los representantes de los trabajadores y del empleador y constituye un foro de discusión de las cuestiones relativas a la seguridad y salud en el trabajo. El establecimiento de tal comité puede estar prescrito por la legislación o los convenios colectivos en las empresas con 50 o más trabajadores. En las empresas más pequeñas, sus funciones están destinadas a ser cumplidas mediante discusiones menos formales entre los delegados de seguridad de los trabajadores y el empleador.
El comité tiene una amplia gama de funciones (OIT 1981b) que pueden incluir:
- participar en las decisiones relativas al establecimiento, organización, dotación de personal y funcionamiento del servicio de salud en el trabajo
- contribuir al programa de salud y seguridad ocupacional de la empresa
- proporcionar apoyo al servicio de salud en el trabajo en el desempeño de sus funciones
- participar en la evaluación de las actividades del servicio de salud ocupacional y contribuir a sus informes presentados a los organismos de subvención, la dirección de la empresa y las autoridades externas
- facilitar la comunicación de información sobre cuestiones de seguridad y salud en el trabajo entre los diferentes servicios de la empresa
- Proporcionar un foro para discusiones y decisiones sobre acciones de colaboración en la empresa en materia de seguridad y salud en el trabajo.
- evaluar el estado general de la seguridad y salud en el trabajo en la empresa.
El principio de la participación de los trabajadores en las decisiones relativas a su propia salud y seguridad, sobre los cambios en los puestos y entornos de trabajo, y sobre las actividades de seguridad y salud se destaca en directrices recientes sobre la práctica de la salud en el trabajo. También exige que los trabajadores tengan acceso a la información sobre las actividades de la empresa en materia de seguridad y salud en el trabajo y sobre cualquier peligro potencial para la salud que puedan encontrar en el lugar de trabajo. En consecuencia, el principio del “derecho a saber” y los principios de transparencia han sido establecidos o reforzados por la legislación de muchos países.
Colaboración externa
Los servicios de salud en el trabajo deberían establecer relaciones estrechas con los servicios e instituciones externos. Las más importantes son las relaciones con el sistema de atención de la salud pública del país en su conjunto y las instituciones e instalaciones de las comunidades locales. Esto comienza en el nivel de las unidades de atención primaria de la salud y se extiende al nivel de los servicios especializados basados en hospitales, algunos de los cuales también pueden brindar servicios de salud ocupacional. Tales relaciones son importantes cuando es necesario derivar a los trabajadores a servicios de salud especializados para la evaluación y el tratamiento adecuados de las lesiones y enfermedades profesionales, y también para brindar oportunidades para mitigar los posibles efectos adversos de los problemas de salud no ocupacionales en la asistencia y el desempeño laboral. La colaboración con los servicios de salud pública y de salud ambiental es importante. Invitar a los médicos generales y otros profesionales de la salud a visitar el servicio de salud ocupacional y familiarizarse con las demandas que las ocupaciones imponen a sus pacientes o los peligros a los que están expuestos no solo ayudará a establecer relaciones amistosas, sino que también brindará la oportunidad de sensibilizarlos. a los detalles de los problemas de salud ocupacional que normalmente serían ignorados en su trato a los trabajadores a quienes brindan servicios generales de atención médica.
Los institutos de rehabilitación son socios colaboradores frecuentes, particularmente en el caso de trabajadores con minusvalías o discapacidades crónicas que pueden requerir esfuerzos especiales para mejorar y mantener sus capacidades laborales. Dicha colaboración es especialmente importante para recomendar modificaciones laborales temporales que acelerarán y facilitarán el regreso al trabajo de personas que se recuperan de lesiones o enfermedades graves, con etiología ocupacional o no ocupacional.
Las organizaciones de respuesta a emergencias y los proveedores de primeros auxilios, como los servicios de ambulancia, las clínicas de emergencia y para pacientes ambulatorios de los hospitales, los centros de control de envenenamiento, la policía y las brigadas de bomberos, y las organizaciones de rescate cívico pueden garantizar el tratamiento expedito de lesiones y enfermedades agudas y ayudar en la planificación y respuesta a los principales emergencias
Los vínculos apropiados con las instituciones de seguro social y de salud pueden facilitar la administración de los beneficios y el funcionamiento del sistema de compensación para trabajadores.
Las autoridades competentes en materia de seguridad y salud y las inspecciones del trabajo son socios colaboradores clave para los servicios de salud en el trabajo. Además de acelerar las inspecciones formales, las relaciones apropiadas pueden brindar apoyo para las actividades internas de seguridad y salud ocupacional y ofrecer oportunidades para contribuir a la formulación de reglamentos y métodos de aplicación.
La participación en sociedades profesionales y en actividades de institutos de educación/formación y universidades es valiosa para organizar la educación continua de los miembros del personal profesional. Idealmente, el tiempo y los gastos deben ser subsidiados por la empresa. Además, los contactos colegiados con profesionales de la salud en el trabajo que prestan servicios a otras empresas pueden proporcionar información y puntos de vista estratégicos y pueden conducir a asociaciones para la recopilación e investigación de datos significativos.
Los tipos de colaboración descritos anteriormente deben iniciarse desde el comienzo mismo del funcionamiento del servicio de salud en el trabajo y continuarse y ampliarse según corresponda. No sólo pueden facilitar el logro de los objetivos del servicio de salud en el trabajo, sino que también pueden contribuir a los esfuerzos de relaciones públicas y con la comunidad de la empresa.
Infraestructuras para Servicios de Salud Ocupacional
Las infraestructuras para la prestación de servicios de salud en el trabajo no están suficientemente desarrolladas en la mayor parte del mundo, incluidos los países desarrollados y en desarrollo. La necesidad de servicios de salud ocupacional es particularmente aguda en los países en desarrollo y recientemente industrializados, que contienen ocho de cada diez trabajadores del mundo. Si se organizan de manera adecuada y eficaz, dichos servicios contribuirían significativamente no solo a la salud de los trabajadores, sino también al desarrollo socioeconómico general, la productividad, la salud ambiental y el bienestar de los países, las comunidades y las familias (OMS 1995b; Jeyaratnam y Chía 1994). Los servicios de salud ocupacional efectivos no solo pueden reducir el ausentismo por enfermedad evitable y la incapacidad laboral, sino también ayudar a controlar los costos de la atención médica y la seguridad social. Por tanto, el desarrollo de los servicios de salud en el trabajo que abarquen a todos los trabajadores está plenamente justificado tanto desde el punto de vista de la salud de los trabajadores como de la economía.
Las infraestructuras para la provisión de servicios de salud ocupacional deben permitir la implementación efectiva de las actividades necesarias para alcanzar los objetivos de la salud ocupacional (OIT 1985a, 1985b; Rantanen, Lehtinen y Mikheev 1994; OMS 1989b). Para permitir la flexibilidad necesaria, el artículo 7 del Convenio núm. 161 de la OIT establece que los servicios de salud en el trabajo pueden organizarse como un servicio para una sola empresa o como un servicio común a varias empresas. O, de conformidad con las condiciones y prácticas nacionales, los servicios de salud en el trabajo pueden ser organizados por las empresas o grupos de empresas interesadas, las autoridades públicas o los servicios oficiales, las instituciones de seguridad social, cualquier otro organismo autorizado por la autoridad competente, o cualquier combinación de los anteriores. .
Algunos países tienen reglamentos que relacionan la organización de los servicios de salud en el trabajo con el tamaño de la empresa. Por ejemplo, las empresas más grandes deben establecer su propio servicio de salud ocupacional en la planta, mientras que las empresas medianas y pequeñas deben unirse a los servicios grupales. Por regla general, la legislación permite flexibilidad en la elección de modelos estructurales de servicios de salud en el trabajo a fin de satisfacer las condiciones y prácticas locales.
Modelos de Servicios de Salud Ocupacional
Para satisfacer las necesidades de salud en el trabajo de las empresas, que varían mucho en cuanto al tipo de industria, tamaño, tipo de actividad, estructura, etc., se han desarrollado varios modelos diferentes de servicios de salud en el trabajo (Rantanen, Lehtinen y Mikheev 1994; OMS 1989). En los países en desarrollo y recientemente industrializados, por ejemplo, donde la atención médica para la población en general puede ser deficiente, el servicio de salud ocupacional también puede brindar atención primaria de salud no ocupacional a los empleados y sus familias. Esto también se ha implementado con éxito en Finlandia, Suecia e Italia (Rantanen 1990; OMS 1990). Por otro lado, el alto nivel de cobertura de los trabajadores en Finlandia ha sido posible gracias a la organización de centros de salud municipales (unidades de APS) que brindan servicios de salud ocupacional a trabajadores de pequeñas empresas, trabajadores por cuenta propia e incluso pequeños lugares de trabajo operados por grandes empresas. que se encuentran dispersos por todo el país.
Modelo en planta (in-company)
Muchas grandes empresas industriales y no industriales, tanto del sector público como del privado, cuentan con un servicio de salud ocupacional completo e integrado en sus instalaciones que no solo brinda una gama completa de servicios de salud ocupacional, sino que también puede brindar servicios de salud no ocupacional a los trabajadores y sus familias, y pueden realizar investigaciones. Estas unidades suelen contar con personal multidisciplinario que puede incluir no solo médicos y enfermeras ocupacionales, sino también higienistas ocupacionales, ergonomistas, toxicólogos, fisiólogos ocupacionales, técnicos de laboratorio y rayos X, y posiblemente fisioterapeutas, trabajadores sociales, educadores en salud, consejeros y psicólogos industriales. Los servicios de higiene y seguridad en el trabajo pueden ser proporcionados por el personal del servicio de salud en el trabajo o por unidades separadas de la empresa. Estas unidades multidisciplinarias generalmente solo las ofrecen empresas grandes (a menudo multinacionales) y la calidad de sus servicios y el impacto en la salud y la seguridad son muy convincentes.
Las empresas más pequeñas pueden tener una unidad en la planta a cargo de una o más enfermeras de salud ocupacional y un médico ocupacional a tiempo parcial que visita la unidad durante varias horas al día o varias veces a la semana. Una variante es la unidad atendida por una o más enfermeras de salud ocupacional con un médico "de guardia" que visita la unidad solo cuando se lo convoca y generalmente proporciona "órdenes permanentes" que autorizan a la enfermera a realizar procedimientos y dispensar medicamentos que normalmente son prerrogativa. de médicos autorizados únicamente. En algunos casos en los Estados Unidos e Inglaterra, estas unidades son operadas y supervisadas por un contratista externo, como un hospital local o una organización empresarial privada.
Debido a varias razones, el personal de salud ocupacional a veces puede separarse cada vez más de la estructura operativa central de la empresa y, como resultado, la gama de servicios que brinda tiende a reducirse a primeros auxilios y tratamiento de lesiones y enfermedades profesionales agudas. y la realización de exámenes médicos de rutina. Los médicos a tiempo parcial y en particular los de guardia a menudo no adquieren la familiaridad necesaria con los detalles de los tipos de trabajos que se realizan o el entorno de trabajo, y es posible que no tengan suficiente contacto con los gerentes y el comité de seguridad o que no tengan suficiente autoridad para recomendar las medidas preventivas adecuadas.
Como parte de las reducciones en la fuerza laboral observadas en tiempos de recesión, algunas grandes empresas están reduciendo sus servicios de salud ocupacional y, en algunos casos, eliminándolos por completo. Esto último puede ocurrir cuando una empresa con un servicio de salud ocupacional establecido es adquirida por una empresa que no lo había mantenido. En tales casos, la empresa puede contratar recursos externos para operar las instalaciones de la planta y emplear consultores ad hoc para proporcionar servicios especializados tales como higiene ocupacional, toxicología e ingeniería de seguridad. Algunas empresas optan por contratar a un experto en salud ocupacional y ambiental para que actúe como director o gerente médico interno para coordinar los servicios de los proveedores externos, monitorear su desempeño y brindar asesoramiento a la alta dirección sobre asuntos relacionados con la salud y la seguridad de los empleados. y preocupaciones ambientales.
Modelo de grupo o interempresarial
El uso compartido de los servicios de salud en el trabajo por parte de grupos de pequeñas o medianas empresas se ha utilizado ampliamente en países industrializados como Suecia, Noruega, Finlandia, Dinamarca, los Países Bajos, Francia y Bélgica. Esto permite que las empresas que son individualmente demasiado pequeñas para tener sus propios servicios disfruten de las ventajas de un servicio integral bien equipado y bien dotado de personal. El Plan Slough, organizado hace algunas décadas en una comunidad industrial de Inglaterra, fue pionero en este tipo de arreglo. En la década de 1980, se descubrió que los interesantes experimentos con centros regionales de salud ocupacional organizados en Suecia eran factibles y particularmente útiles para las medianas empresas, y algunos países, como Dinamarca, se han esforzado por aumentar el tamaño de las unidades compartidas para permitirles proporcionar una gama más amplia de servicios en lugar de dividirlos en unidades monodisciplinarias más pequeñas.
Una desventaja frecuente del modelo de grupo en comparación con el modelo en planta de las empresas más grandes es la distancia entre el lugar de trabajo y el servicio de salud ocupacional. Esto es importante no solo en los casos que requieren primeros auxilios para lesiones más graves (a veces es más prudente enviar estos casos directamente a un hospital local, sin pasar por la unidad de salud ocupacional), sino porque generalmente se pierde más tiempo cuando los trabajadores se ven obligados a ausentarse. las instalaciones cuando busquen servicios de salud durante las horas de trabajo. Otro problema surge cuando las empresas participantes no pueden aportar fondos suficientes para sostener la unidad que se ve obligada a cerrar cuando ya no están disponibles las subvenciones gubernamentales o de fundaciones privadas que pueden haber subvencionado su puesta en marcha.
Modelo orientado a la industria (específico de la rama)
Una variante del modelo de grupo es el uso conjunto de un servicio de salud en el trabajo por varias empresas de la misma industria, comercio o actividad económica. La construcción, la alimentación, la agricultura, la banca y los seguros son ejemplos de sectores que han realizado este tipo de arreglos en Europa; tales modelos se encuentran en Suecia, los Países Bajos y Francia. La ventaja de este modelo es la oportunidad que tiene el servicio de salud en el trabajo de concentrarse en la industria en particular y acumular competencia especial para abordar sus problemas. Tal modelo para la industria de la construcción en Suecia brinda servicios multidisciplinarios sofisticados y de alta calidad para todo el país y ha sido capaz de realizar investigaciones y desarrollar programas que abordan problemas específicos de esa industria.
Clínicas ambulatorias de hospitales
Las clínicas ambulatorias de los hospitales y las salas de emergencia tradicionalmente han brindado servicios a los trabajadores lesionados o enfermos que buscan atención. Una desventaja notable es la falta de familiaridad con las enfermedades profesionales por parte del personal habitual y los médicos tratantes. En algunos casos, como se señaló anteriormente, los servicios de salud ocupacional han hecho arreglos con hospitales locales para brindar ciertos servicios especializados y llenar el vacío, ya sea colaborando en la atención o educando al personal del hospital sobre los tipos de casos que se les pueden derivar.
Más recientemente, los hospitales han comenzado a operar clínicas o servicios especiales de salud ocupacional que se comparan favorablemente con los grandes servicios en planta o grupales descritos anteriormente. Cuentan con médicos especializados en salud ocupacional que también pueden realizar investigaciones relacionadas con los tipos de problemas que ven. En Suecia, por ejemplo, hay ocho clínicas regionales de medicina del trabajo, varias de las cuales están afiliadas a una universidad o facultad de medicina, cada una de las cuales presta servicios a empresas en varias comunidades. Varios tienen una unidad especial para atender a las pequeñas empresas.
Una diferencia significativa entre los servicios colectivos y la actividad hospitalaria es que, en el caso de los primeros, las empresas participantes suelen compartir la propiedad del servicio de salud en el trabajo y tienen la autoridad para tomar decisiones sobre cómo funciona, mientras que la segunda funciona como un policlínico privado o público que tiene una relación proveedor-cliente con las empresas clientes. Esto limita, por ejemplo, la medida en que la participación y la colaboración entre empleadores y trabajadores pueden influir en el funcionamiento de la unidad.
centros de salud privados
El modelo de centro de salud privado es una unidad generalmente organizada por un grupo de médicos (puede ser organizada por una organización empresarial privada que emplea a los médicos) para brindar varios tipos de servicios de salud ambulatorios y, a veces, también hospitalarios. Los centros más grandes a menudo cuentan con un personal multidisciplinario y pueden ofrecer servicios de higiene ocupacional y fisioterapia, mientras que las unidades más pequeñas generalmente solo brindan servicios médicos. Al igual que en el modelo de clínica hospitalaria, la relación proveedor-cliente con las empresas participantes puede dificultar la implementación del principio de participación del empleador y el trabajador en la formulación de políticas y procedimientos.
En algunos países, los centros de salud privados han sido criticados por estar demasiado orientados a los servicios clínicos curativos proporcionados por los médicos. Tal crítica se justifica en el caso de centros más pequeños donde los servicios son prestados por médicos generales en lugar de profesionales de la salud con experiencia en la práctica de la salud ocupacional.
Unidades de atención primaria de salud
Las unidades de atención primaria de la salud suelen estar organizadas por autoridades municipales u otras autoridades locales o por el servicio nacional de salud, y suelen proporcionar tanto servicios preventivos como atención primaria de la salud. Este es el modelo fuertemente recomendado por la OMS como medio de prestación de servicios a las pequeñas empresas y, en particular, a las empresas agrícolas, el sector informal y los trabajadores por cuenta propia. Dado que los médicos generales y las enfermeras generalmente carecen de especialización y experiencia en salud ocupacional, el éxito de este modelo depende de manera crítica de cuánta capacitación en salud ocupacional y medicina ocupacional se pueda organizar para los profesionales de la salud.
Una ventaja de este modelo es su buena cobertura del país y su ubicación en las comunidades donde trabajan y viven las personas a las que sirve. Esta es una ventaja particular en el servicio a los trabajadores agrícolas y trabajadores por cuenta propia.
Una debilidad es su concentración en los servicios generales de salud curativa y el tratamiento de emergencias con una capacidad limitada para llevar a cabo la vigilancia del entorno laboral y para instituir las medidas preventivas necesarias en el lugar de trabajo. Sin embargo, la experiencia en Finlandia, donde las grandes unidades de atención primaria de la salud emplean equipos de especialistas capacitados para brindar servicios de salud en el trabajo, es muy positiva. En el área de Shanghái de China se han ensayado nuevos modelos interesantes para la prestación de servicios de salud en el trabajo por parte de las unidades de atención primaria de la salud.
modelo de seguridad social
En Israel, México, España y algunos países africanos, por ejemplo, los servicios de salud ocupacional son proporcionados por unidades especiales organizadas y operadas por el sistema de seguridad social. En Israel, este modelo es esencialmente similar en estructura y funcionamiento al modelo de grupo, mientras que en otros lugares suele estar más orientado a la atención médica curativa. La característica específica de este modelo es que es operado por la organización responsable de la compensación de los trabajadores por lesiones y enfermedades profesionales. Si bien se brindan servicios curativos y de rehabilitación, el énfasis en el control de los costos de la seguridad social ha llevado a que se dé prioridad a los servicios preventivos.
Selección de un modelo de servicios de salud en el trabajo
La decisión principal de contar o no con un servicio de salud en el trabajo puede estar determinada por la ley, por un contrato obrero-patronal o por las preocupaciones de la dirección sobre la salud y la seguridad de los empleados. Mientras que muchas empresas están motivadas a tomar una decisión positiva por la conciencia del valor de un servicio de salud ocupacional para mantener su aparato productivo, otras están impulsadas por consideraciones económicas como el control de los costos de las prestaciones de compensación de los trabajadores, el ausentismo por enfermedad y la discapacidad evitables, la jubilación anticipada por motivos de salud, sanciones reglamentarias, litigios, etc.
El modelo de prestación de servicios de salud ocupacional puede estar dictado por leyes o reglamentos que pueden ser generales o aplicables sólo a ciertas industrias. Este suele ser el caso del modelo de seguridad social, en el que las empresas clientes no tienen otra opción.
En la mayoría de los casos, el modelo seleccionado está determinado por factores tales como el tamaño de la fuerza laboral y sus características demográficas, los tipos de trabajo que realizan y los peligros que enfrentan en el lugar de trabajo, la ubicación de los lugares de trabajo, el tipo y la calidad de los servicios de salud disponibles en la comunidad y, quizás lo más importante, la riqueza de la empresa y su capacidad para proporcionar el apoyo financiero necesario. A veces, una empresa lanzará una unidad mínima y ampliará y expandirá sus actividades a medida que demuestre su valía y gane la aceptación de los trabajadores. Hasta ahora sólo se han realizado unos pocos estudios comparativos sobre el funcionamiento de varios modelos de servicios de salud en el trabajo en diferentes situaciones.
Servicios de higiene ocupacional
Los instrumentos y lineamientos internacionales recomiendan fuertemente la inclusión de los servicios de higiene ocupacional en el servicio multidisciplinario de salud ocupacional. En algunos países, sin embargo, la higiene ocupacional se lleva a cabo tradicionalmente como una actividad separada e independiente. En tales circunstancias, es necesaria la colaboración con otros servicios implicados en actividades de seguridad y salud en el trabajo.
Servicios de seguridad
Los servicios de seguridad se llevan a cabo tradicionalmente como una actividad separada, ya sea por oficiales de seguridad o ingenieros de seguridad que son empleados de la empresa (OIT 1981a; Bird y Germain 1990) o mediante algún tipo de acuerdo de consultoría. En el servicio de seguridad en la planta, el oficial de seguridad suele ser también el principal responsable de la seguridad en la empresa y representa al empleador en tales asuntos. Nuevamente, la tendencia moderna es integrar la seguridad junto con la higiene ocupacional y la salud ocupacional y otros servicios involucrados en las actividades de salud ocupacional para formar una entidad multidisciplinaria.
Cuando las actividades de seguridad se lleven a cabo en paralelo con las de salud ocupacional e higiene ocupacional, la colaboración es necesaria particularmente en lo que se refiere a la identificación de peligros de accidentes, evaluación de riesgos, planificación e implementación de medidas preventivas y de control, educación y capacitación de gerentes, supervisores y trabajadores, y la recogida, mantenimiento y registro de los registros de accidentes, y el funcionamiento de las medidas de control que se establezcan.
Dotación del Servicio de Salud Ocupacional
Tradicionalmente, el servicio de salud ocupacional cuenta con un médico de salud ocupacional únicamente, o un médico y una enfermera que, quizás con la adición de un higienista industrial, pueden ser designados como el personal "básico". Sin embargo, las disposiciones más recientes exigen que, siempre que sea posible, el personal de salud en el trabajo sea de composición multidisciplinaria.
El personal puede ampliarse a un equipo multidisciplinario completo según el modelo del servicio, la naturaleza de la industria y los tipos de trabajo involucrados, la disponibilidad de los diversos especialistas o de programas para capacitarlos, y el alcance de los recursos financieros disponibles. recursos. Cuando no forman parte del personal, los puestos de personal suplementario pueden ser ocupados por servicios de apoyo externos (OMS 1989a, 1989b). Pueden incluir ingenieros de seguridad, especialistas en salud mental (p. ej., psicólogos, consejeros), fisiólogos del trabajo, ergonomistas, fisioterapeutas, toxicólogos, epidemiólogos y educadores de la salud. La mayoría de ellos rara vez se incluyen en el personal de tiempo completo del servicio de salud ocupacional y están involucrados a tiempo parcial o "según sea necesario" (Rantanen 1990).
Dado que las necesidades cuantitativas de personal de salud en el trabajo varían mucho según la empresa de que se trate, el modelo de organización y los servicios prestados por el servicio de salud en el trabajo, así como según la disponibilidad de servicios de apoyo y paralelos, no es posible ser categórico sobre la tamaño numérico del personal (Rantanen 1990; Rantanen, Lehtinen y Mikheev 1994). Por ejemplo, 3,000 trabajadores en una gran empresa requieren menos personal del que se necesitaría para proporcionar una gama similar de servicios para 300 lugares de trabajo con 10 empleados cada uno. Se ha observado, sin embargo, que actualmente en Europa la proporción habitual es un médico y dos enfermeras para atender de 2,000 a 3,000 trabajadores. La variación es amplia, oscilando entre 1 por 500 y 1 por 5,000. En algunos países, las decisiones sobre la dotación de personal del servicio de salud en el trabajo las toma el empleador sobre la base de los tipos y el volumen de los servicios prestados, mientras que en varios países la legislación estipula el número y la composición del personal de salud en el trabajo. Por ejemplo, la legislación reciente en los Países Bajos requiere que el equipo de salud ocupacional esté compuesto al menos por un médico, un higienista, un ingeniero de seguridad y un experto en relaciones laborales/organizacionales (Ministerial Order on the Certification of SHW Services and Expertise Requirements for SHW Servicios 1993).
Muchos países han formulado criterios de competencia oficiales o semioficiales para los médicos y enfermeras del trabajo, pero no se han establecido los de las demás disciplinas. Los nuevos principios de la Unión Europea requieren la confirmación de la competencia de todos los especialistas en salud ocupacional, y algunos países han establecido sistemas de certificación para ellos (CEC 1989; Orden Ministerial sobre la Certificación de los Servicios de SHW y Requisitos de Experiencia para los Servicios de SHW 1993).
Los currículos de formación para especialistas en salud ocupacional no están bien desarrollados, aparte de los de médicos ocupacionales, enfermeras y, en algunos países, higienistas ocupacionales (Rantanen 1990). Se ha fomentado el establecimiento de planes de estudios en todos los niveles para todas las categorías de especialistas, incluidos los programas de educación básica, de posgrado y continua. También se considera conveniente incluir elementos de formación en salud ocupacional a nivel de educación básica, no solo en las facultades de medicina sino también en otras instituciones como universidades técnicas, facultades de ciencias, etc. Además de la formación científica y las habilidades prácticas necesarias para la práctica de la salud ocupacional, la capacitación debe incluir el desarrollo de actitudes apropiadas hacia la protección de la salud de los trabajadores. La formación en colaboración con especialistas de otras disciplinas permitiría un enfoque multidisciplinar. También se considera necesaria la formación en colaboración con las autoridades competentes y los empresarios.
La identidad profesional de los especialistas en salud ocupacional debe ser apoyada de manera equitativa entre las diversas disciplinas. El fortalecimiento de su independencia profesional es crucial para el desempeño eficiente de sus funciones y puede aumentar el interés de otros profesionales de la salud en el desarrollo de carreras de por vida en salud ocupacional. Es importante que se reorganicen los currículos de capacitación mientras los países desarrollan nuevos criterios de competencia y certificación para los especialistas en salud ocupacional.
Infraestructuras para Servicios de Apoyo
La mayoría de las empresas no pueden permitirse el servicio integral multidisciplinario de salud en el trabajo necesario para sus programas de salud y seguridad en el trabajo. Además de los servicios básicos proporcionados a la empresa, el propio servicio de salud ocupacional puede necesitar experiencia técnica en áreas tales como (Kroon y Overeynder 1991; CEC 1989; Rantanen, Lehtinen y Mikheev 1994):
- higiene ocupacional (medición y análisis)
- ergonomía
- información y asesoramiento sobre nuevos problemas y enfoques para su solución
- desarrollo organizacional
- psicologia y manejo del estres
- nuevos desarrollos en medidas y equipos de control
- apoyo a la investigación.
Los países han utilizado diferentes enfoques para la organización de tales servicios. Por ejemplo, Finlandia tiene un Instituto de Salud Ocupacional con seis institutos regionales para brindar apoyo de expertos para los servicios de salud ocupacional de primera línea. La mayoría de los países industrializados tienen un instituto nacional de este tipo o una estructura comparable con servicios de investigación, formación, información y consulta como funciones principales; son raros en los países en desarrollo. Cuando no exista tal instituto, estos servicios pueden ser proporcionados por grupos de investigación universitarios, instituciones de seguridad social, sistemas nacionales de servicios de salud, autoridades gubernamentales de salud y seguridad en el trabajo y consultores privados.
Las experiencias de los países industrializados han demostrado la conveniencia de crear en cada país en vías de industrialización y de desarrollo reciente un centro especial para la investigación y el desarrollo de la salud en el trabajo que pueda:
- proporcionar apoyo para el desarrollo, la evaluación y el seguimiento de políticas
- proporcionar apoyo científico continuo para establecer estándares y límites de exposición ocupacional
- desarrollar e implementar criterios para evaluar la competencia en las diversas disciplinas de salud ocupacional
- proporcionar y promover la creación de programas educativos y de capacitación para aumentar el número y la competencia de los especialistas en salud ocupacional
- Proporcionar información y asesoramiento sobre asuntos de salud ocupacional no solo a quienes están en el campo, sino también a gerentes, sindicatos, agencias gubernamentales y al público en general.
- realizar o encargar las investigaciones necesarias en materia de seguridad y salud en el trabajo.
Cuando un instituto individual no puede proporcionar todos los servicios necesarios, es posible que se necesite una red entre varias unidades de servicio, como universidades, instituciones de investigación y otras organizaciones similares.
Financiamiento de los Servicios de Salud Ocupacional
De acuerdo con los instrumentos de la OIT, la responsabilidad principal de financiar los servicios de seguridad y salud en el trabajo recae en el empleador, sin cargo alguno para los trabajadores. En algunos países, sin embargo, hay modificaciones de estos principios. Por ejemplo, los costos de la prestación de servicios de salud ocupacional pueden ser sustancialmente subsidiados por la institución de seguridad social. Un ejemplo de ello es Finlandia, donde la responsabilidad financiera principal recae en el empleador, pero el 50% de los costos serán reembolsados por la institución de seguro social siempre que haya evidencia de cumplimiento con las normas de salud y seguridad en el trabajo y el comité de seguridad y salud en el trabajo. de la empresa confirma que los servicios de salud ocupacional se han prestado adecuadamente.
En la mayoría de los países, tales sistemas nacionales de reembolso están disponibles. En el modelo de centro de salud comunitario para la prestación de servicios de salud ocupacional, los costos de puesta en marcha de las instalaciones, el equipo y el personal los cubre la comunidad, pero los costos operativos se cubren mediante el cobro de tarifas a los empleadores y a los trabajadores por cuenta propia.
Los sistemas de reembolso o subsidio tienen por objeto fomentar la disponibilidad de servicios para empresas con limitaciones económicas y, en particular, para empresas de pequeña escala que rara vez pueden disponer de los recursos adecuados. La eficacia de dicho sistema queda demostrada por la experiencia de Suecia en la década de 1980, en la que la asignación de sumas sustanciales de financiamiento gubernamental para subsidiar el servicio de salud ocupacional para las empresas en general y en particular para las empresas de pequeña escala aumentó la proporción de trabajadores cubiertos de 60% a más del 80%.
Sistemas de Calidad y Evaluación de Servicios de Salud Ocupacional
El servicio de salud en el trabajo debería evaluar continuamente por sí mismo sus objetivos, actividades y resultados obtenidos en materia de protección de la salud de los trabajadores y mejora del medio ambiente de trabajo. Muchas empresas tienen arreglos para auditorías independientes periódicas realizadas por especialistas en la organización o por consultores externos. En algunos países, existen mecanismos gubernamentales o privados para la recertificación periódica basados en protocolos formales de auditoría. En algunas empresas, las encuestas periódicas a los empleados proporcionan indicaciones útiles sobre la consideración de los trabajadores por el servicio de salud en el trabajo y su satisfacción con los servicios que presta. Para que sea verdaderamente valioso, debe haber una retroalimentación de los resultados de dichas encuestas para los empleados participantes, y evidencia de que se están tomando las medidas adecuadas para abordar cualquier problema que revelen.
Muchos de los países industrializados (p. ej., los Países Bajos y Finlandia) han iniciado el uso de las normas de la serie ISO 9000 en el desarrollo de sistemas de calidad para los servicios de salud en general, así como para los servicios de salud ocupacional. Esto es particularmente apropiado porque muchas empresas clientes están aplicando dichos estándares a sus procesos de producción. Algunas empresas que han incluido sus servicios de salud ocupacional en la aplicación de la Gestión de Calidad Total (también conocida como Mejora Continua de la Calidad) en todas sus organizaciones han reportado una experiencia positiva en términos de calidad mejorada y operación más fluida de los servicios.
En la práctica, la aplicación de un programa de mejora continua de la calidad implica que cada departamento o unidad de la empresa analice sus funciones y desempeño, e instituya los cambios necesarios para llevar su calidad a un nivel óptimo. El servicio de salud en el trabajo no sólo debe ser un participante dispuesto en este esfuerzo, sino que debe estar disponible para asegurar que las consideraciones de salud y seguridad de los trabajadores no se pasen por alto en este proceso.
La evaluación de la calidad de los servicios de salud en el trabajo no sólo responde a los intereses de los empleadores, los trabajadores y las autoridades competentes, sino también a los intereses de los proveedores de los servicios. Se han desarrollado varios esquemas para dicha evaluación en varios países. A efectos prácticos, la autoevaluación por parte del propio personal del servicio de salud en el trabajo puede ser la más práctica, en particular cuando existe un comité de seguridad y salud para evaluar los resultados de dicha evaluación.
Existe un interés creciente por examinar los aspectos económicos de los servicios de seguridad y salud en el trabajo y validar su rentabilidad, pero todavía se han publicado pocos estudios de este tipo.
Desarrollo escalonado de los servicios de salud en el trabajo
El Convenio de la OIT sobre los servicios de salud en el trabajo, 1985 (núm. 161) y la Recomendación que lo acompaña (núm. 171) alientan a los países a desarrollar progresivamente servicios de salud en el trabajo para todos los trabajadores, en todas las ramas de la actividad económica y en todas las empresas, incluidas las del sector público. sector y los miembros de las cooperativas de producción. Algunos países ya han desarrollado servicios bien organizados basados en disposiciones estipuladas por su legislación.
Comenzando con los servicios establecidos, hay tres estrategias para un mayor desarrollo: ampliar el espectro completo de actividades para cubrir más empresas y más trabajadores; expandir el contenido de los servicios de salud ocupacional ofreciendo solo servicios básicos; y expansión gradual tanto del contenido como de la cobertura.
Se han discutido las actividades mínimas que debe realizar un servicio de salud en el trabajo. En algunos países, se limitan a exámenes de salud realizados por médicos especialmente autorizados. En 1989, la Consulta Europea/OMS sobre Servicios de Salud en el Trabajo (OMS 1989b) propuso que el mínimo debería comprender las siguientes actividades básicas:
- evaluación de las necesidades de salud ocupacional
- acciones preventivas y de control dirigidas al ambiente de trabajo
- actividades preventivas dirigidas al trabajador
- actividades curativas limitadas a primeros auxilios, diagnóstico de enfermedades profesionales, rehabilitación en el regreso al trabajo
- seguimiento y evaluación de las estadísticas de lesiones y enfermedades profesionales.
En la práctica, existe una gran cantidad de lugares de trabajo en todo el mundo que aún no han podido brindar ningún servicio a sus trabajadores. En consecuencia, el primer paso para un programa nacional puede limitarse simplemente a establecer servicios de salud ocupacional que brinden estas actividades básicas a quienes más las necesitan.
Perspectivas futuras para el desarrollo de los servicios de salud en el trabajo
El futuro desarrollo de los servicios de salud en el trabajo depende de una serie de factores del mundo del trabajo y también de las economías y políticas nacionales. Las tendencias más importantes en los países industrializados incluyen el envejecimiento de la fuerza laboral, el aumento de los patrones de empleo y los horarios de trabajo irregulares, el trabajo a distancia (teletrabajo), los lugares de trabajo móviles y el aumento constante de las pequeñas empresas y los trabajadores por cuenta propia. Se introducen nuevas tecnologías, se utilizan nuevas sustancias y materiales y aparecen nuevas formas de organización del trabajo. Hay presión para aumentar simultáneamente la productividad y la calidad, lo que da como resultado la necesidad de mantener una fuerte motivación para el trabajo frente al ritmo creciente de cambio, y la necesidad de aprender nuevas prácticas y métodos de trabajo crece rápidamente.
Si bien las medidas para combatir los riesgos laborales tradicionales han tenido éxito, particularmente en los países industrializados, es poco probable que estos riesgos desaparezcan por completo en un futuro cercano y seguirán representando un peligro, aunque para poblaciones más pequeñas de trabajadores. Los problemas psicológicos y psicosociales se están convirtiendo en riesgos ocupacionales dominantes. La globalización de la economía mundial, la regionalización y el crecimiento de las economías y empresas multinacionales están creando una fuerza de trabajo internacionalmente móvil y dando como resultado la exportación de riesgos laborales a áreas en las que las regulaciones y restricciones protectoras son débiles o inexistentes.
En respuesta a estas tendencias, la Segunda Reunión de los Centros Colaboradores de la OMS en Salud Ocupacional (la Red de 52 Institutos Nacionales de Salud Ocupacional) celebrada en octubre de 1994 desarrolló la Estrategia Mundial sobre Salud Ocupacional para Todos con particular relevancia para el desarrollo futuro de la salud ocupacional. práctica. Con respecto al desarrollo ulterior de los servicios de salud en el trabajo, en el futuro deberán abordarse las siguientes cuestiones emergentes:
- desarrollo universal de la salud ocupacional para todos a fin de igualar las condiciones de trabajo y salud en todas partes del mundo
- desarrollar mejores métodos predictivos para evaluar por adelantado los riesgos para la salud de las exposiciones y proporcionar criterios de salud y seguridad para planificadores, diseñadores e ingenieros industriales
- mejorar la integración de los servicios de salud ocupacional con otros servicios de la empresa
- desarrollar sistemas mejorados para proporcionar servicios de salud ocupacional a pequeñas empresas, trabajadores agrícolas y trabajadores por cuenta propia
- acelerar y mejorar la evaluación de los peligros potenciales introducidos por nuevas tecnologías, materiales y sustancias
- fortalecer las estrategias y metodologías aplicables en el tratamiento de los aspectos psicosociales del trabajo, con especial atención al control de los riesgos y la prevención de sus efectos adversos
- mejorar la capacidad para prevenir y controlar los trastornos musculoesqueléticos, las lesiones por esfuerzo acumulativo y el estrés laboral
- aumentar la atención a las necesidades de los trabajadores que envejecen y mejorar los métodos para su adaptación al trabajo y el mantenimiento de las capacidades laborales
- desarrollar y mejorar programas para mantener las capacidades laborales de los desempleados y facilitar su reempleo
- aumentar el número y la competencia de los profesionales en muchas disciplinas relacionadas con la salud y la seguridad en el trabajo y reconocer la necesidad de involucrar disciplinas nuevas como la ciencia de la organización del trabajo, la gestión de la calidad y la economía de la salud.
En resumen, los servicios de salud ocupacional enfrentarán desafíos formidables durante la próxima década y más allá, además de las presiones económicas, políticas y sociales inherentes a las cambiantes configuraciones nacionales e industriales. Incluyen los problemas de salud ocupacional relacionados con las nuevas tecnologías de la información y la automatización, las nuevas sustancias químicas y las nuevas formas de energía física, los peligros de las nuevas biotecnologías, la reubicación y la transferencia internacional de tecnologías peligrosas, el envejecimiento de la fuerza laboral, los problemas especiales de estos grupos vulnerables como los enfermos crónicos y los discapacitados, así como el paro y los desplazamientos forzados por la búsqueda de empleo, y la aparición de nuevas enfermedades hasta ahora no reconocidas que pueden afectar a la población activa.
Conclusiones
Las infraestructuras de salud en el trabajo no están suficientemente desarrolladas para satisfacer las necesidades de los trabajadores en todas partes del mundo. La necesidad de servicios eficaces de salud en el trabajo está aumentando en lugar de disminuir. Los instrumentos de la OIT sobre los servicios de salud en el trabajo y las estrategias paralelas de la OMS brindan una base válida para el desarrollo significativo de los servicios de salud en el trabajo, y deberían ser utilizados por cada país, ya que establece objetivos de política para garantizar la salud y la seguridad de los trabajadores en el país.
Los países en desarrollo y recientemente industrializados contienen aproximadamente 8 de cada 10 de los trabajadores del mundo, y no más del 5 al 10% de esta población activa tiene acceso a servicios de salud ocupacional adecuados. En muchos países industrializados esta proporción se eleva a no más del 20 al 50%. Si tales servicios pudieran organizarse y proporcionarse para todos los trabajadores, no solo influirían favorablemente en la salud de los trabajadores, sino que también tendrían una influencia positiva en el bienestar y la situación económica de los países, sus comunidades y toda su población. Esto también ayudaría a controlar los costos del ausentismo por enfermedad y la discapacidad evitables y frenar la escalada de los costos de la atención médica y la seguridad social.
Se dispone de directrices internacionales para políticas y programas de salud ocupacional eficaces, pero no se aplican suficientemente a nivel nacional y local. Debe fomentarse la colaboración entre los países y las organizaciones internacionales y entre los propios países para proporcionar el apoyo financiero, técnico y profesional necesario para aumentar el acceso a los servicios de salud en el trabajo.
La gama y cantidad de servicios de salud en el trabajo que necesita una empresa varían mucho según las condiciones del país y la comunidad, la naturaleza de la industria y los procesos y materiales utilizados, así como las características de la mano de obra. Los servicios preventivos deben tener la máxima prioridad y debe garantizarse un nivel aceptable de calidad.
Hay una variedad de modelos disponibles para organizar los servicios de salud ocupacional y crear las infraestructuras asociadas. La elección debe estar determinada por las características de la empresa, los recursos disponibles en términos de finanzas, instalaciones, personal calificado, los tipos de problemas anticipados y lo que está disponible en la comunidad. Se necesita más investigación sobre la idoneidad de varios modelos en diferentes situaciones.
Proporcionar servicios de salud en el trabajo de alta calidad a menudo requiere la participación de una amplia gama de disciplinas psicosociales, de salud y seguridad en el trabajo, de salud general. El servicio ideal está formado por un equipo multidisciplinar en el que están representadas varias de estas especialidades. Sin embargo, incluso estos servicios deben recurrir a fuentes externas cuando se requieren especialistas que se utilizan con poca frecuencia. Para satisfacer la creciente necesidad de tales especialistas, se debe contratar, capacitar y proporcionar la especialización en salud ocupacional necesaria para una eficacia óptima en el mundo del trabajo. Debe fomentarse la colaboración internacional en la recopilación de la información disponible y el diseño de su aplicación en diversas circunstancias, y debe promoverse ampliamente su difusión a través de redes ya establecidas.
Las actividades de investigación en salud ocupacional se han centrado tradicionalmente en áreas como la toxicología, la epidemiología y el diagnóstico y tratamiento de problemas de salud. Se necesita más investigación sobre la efectividad de varios modelos y mecanismos para brindar servicios de salud ocupacional, sobre su costo-efectividad y su adaptabilidad a diferentes circunstancias.
Hay una serie de metas y objetivos de los servicios de salud ocupacional, algunos de los cuales pueden necesitar ser reconsiderados debido al mundo laboral en constante cambio. Estos deben ser examinados y revisados por los organismos internacionales más autorizados a la luz de los problemas nuevos y emergentes de salud y seguridad en el trabajo y las nuevas formas de promover y proteger la salud de los trabajadores.
Los convenios y recomendaciones sobre salud y seguridad en el trabajo de la OIT, los enfoques y las normas incorporados en ellos, las estrategias y resoluciones de la OMS, así como los programas internacionales de ambas organizaciones, constituyen una base sólida para el trabajo nacional y una amplia cooperación internacional en el desarrollo y mejoramiento de la salud ocupacional. servicios y prácticas de salud. Dichos instrumentos y su debida implementación son particularmente necesarios en todo el mundo en tiempos de vida laboral que cambia rápidamente; en implementación de nuevas tecnologías; y bajo el riesgo creciente de anteponer los objetivos económicos y materiales a corto plazo a los valores de seguridad y salud.
" EXENCIÓN DE RESPONSABILIDAD: La OIT no se responsabiliza por el contenido presentado en este portal web que se presente en un idioma que no sea el inglés, que es el idioma utilizado para la producción inicial y la revisión por pares del contenido original. Ciertas estadísticas no se han actualizado desde la producción de la 4ª edición de la Enciclopedia (1998)."