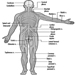
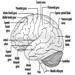
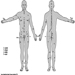
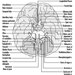
Kinder Kategorien

1. Blut (3)

1. Blut
Kapitel-Editor: Bernhard D. Goldstein
Inhaltsverzeichnis
Tische
Hämatopoetisches und lymphatisches System
Bernhard D. Goldstein
Leukämie, maligne Lymphome und multiples Myelom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agenten oder Arbeitsbedingungen, die das Blut beeinflussen
Bernhard D. Goldstein
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.

2. Krebs (4)

2. Krebs
Kapitel-Editor: Paolo Bofetta
Tisch des Inhalts
Tische
Einleitung
Neil Pearce, Paolo Boffetta und Manolis Kogevinas
Berufliche Karzinogene
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn und Harri Vainio
Umweltkrebs
Bruce K. Armstrong und Paolo Boffetta
abwehr
Per Gustavsson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Berufsbedingter Krebs: Wichtige Fakten
- Geschätzte Anteile von Krebserkrankungen (PAR), die auf Berufe zurückzuführen sind
- Bewertung von Hinweisen auf Karzinogenität in den IARC-Monographien
- Klassifikationsgruppen des IARC-Monographieprogramms
- Gruppe 1-Chemikalien krebserzeugend für den Menschen
- Gruppe 2A – Chemikalien, die wahrscheinlich krebserzeugend für den Menschen sind
- Gruppe 2B – Chemikalien, die für Menschen möglicherweise krebserregend sind
- In IARC-Monographien, Bände 1-63 (1972-1995) bewertete Pestizide
- Arzneimittel, die in den IARC-Monographien, Bände 1-63 (1972-1995) bewertet wurden
- Umwelteinflüsse/Expositionen, von denen bekannt ist oder vermutet wird, dass sie Krebs beim Menschen verursachen
- Branchen, Berufe, Expositionen, die ein krebserzeugendes Risiko darstellen
- Branchen, Berufe, exp. mit Krebsüberschuss nicht definitive Karzinogene
- Registrierte Bevölkerungsvariationen der Inzidenz einiger häufiger Krebsarten

3. Herz-Kreislauf-System (7)

3. Herz-Kreislauf-System
Kapitel-Editoren: Lothar Heinemann und Gerd Heuchert
Inhaltsverzeichnis
Tabellen und Abbildungen
Einleitung
Lothar Heinemann und Gerd Heuchert
Kardiovaskuläre Morbidität und Mortalität in der Belegschaft
Gottfried Enderlein und Lothar Heinemann
Das Risikofaktorkonzept bei Herz-Kreislauf-Erkrankungen
Lothar Heinemann, Gottfried Enderlein und Heide Stark
Rehabilitations- und Präventionsprogramme
Lothar Heinemann und Gottfried Enderlein
Physikalische, chemische und biologische Gefahren
Physische Faktoren
Heide Stark und Gerd Heuchert
Chemische Gefahrstoffe
Ulrike Tittelbach und Wolfram Dietmar Schneider
Biologische Gefahren
Regina Jäckel, Ulrike Tittelbach und Wolfram Dietmar Schneider
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen
- Sterblichkeit durch Herz-Kreislauf-Erkrankungen
- Sterblichkeitsraten, spezielle kardiovaskuläre Diagnosegruppen
- Krankheitsrate und verminderte Arbeitsfähigkeit
- Arbeiten im Zusammenhang mit Herz-Kreislauf-Gefahren
- Berufsbedingte Infektionen und Krankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

4. Verdauungssystem (6)

4. Verdauungssystem
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Zahlen
Verdauungssystem
G. Frada
Mund und Zähne
F. Gobbato
Leber
Georg Kazantzis
Magengeschwür
KS Cho
Leberkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Bauchspeicheldrüsenkrebs
Timo Partanen, Timo Kauppinen, Paolo Boffetta und Elisabete Weiderpass
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

5. Psychische Gesundheit (8)

5. Psychische Gesundheit
Herausgeber des Kapitels: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter und Lennart Levi
Inhaltsverzeichnis
Tabellen und Abbildungen
Arbeit und psychische Gesundheit
Irene LD Houtman und Michiel AJ Kompier
Arbeitsbedingte Psychose
Craig Stenberg, Judith Holder und Krishna Tallur
Stimmung und Affekt
Reduzierung des Depressionsrisikos
Jay Lasser und Jeffrey P. Kahn
Arbeitsbedingte Angst
Randal D. Beaton
Posttraumatische Belastungsstörung und ihre Beziehung zur Arbeitsmedizin und Verletzungsprävention
Markus Braverman
Stress und Burnout und ihre Auswirkungen auf die Arbeitsumgebung
Herbert J. Freudenberger
Kognitive Störungen
Catherine A. Heaney
Karoshi: Tod durch Überarbeitung
Takashi Haratani
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Schematischer Überblick über Managementstrategien & Beispiele
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

6. Bewegungsapparat (14)

6. Bewegungsapparat
Herausgeber des Kapitels: Hilkka Riihimäki und Eira Viikari-Juntura
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick
Hilkka Riihimäki
Muskeln
Gisela Sjögaard
Sehnen
Thomas J. Armstrong
Knochen und Gelenke
David Hammermann
Bandscheiben
Sally Roberts und Jill PG Urban
Region des unteren Rückens
Hilkka Riihimäki
Region der Brustwirbelsäule
Jarl-Erik Michelsson
Hals
Asa Kilbom
Ansatzscheiben
Mats Hagberg
Elbow
Eira Viikari-Juntura
Unterarm, Handgelenk und Hand
Eira Viikari-Juntura
Hüfte und Knie
Eva Vingård
Bein, Knöchel und Fuß
Jarl-Erik Michelsson
Andere Krankheiten
Marjatta Leirisalo-Repo
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Struktur-Funktion von Gelenkkomponenten
- Prävalenz von Rückenerkrankungen bei Finnen über 30 Jahren
- Verringerung des Risikos für Rückenschmerzen bei der Arbeit
- Klassifikation von Erkrankungen des unteren Rückens (Quebec Task Force)
- Zulässige Kopfbewegungen bei längerem Fahren
- Inzidenz von Epicondylitis in verschiedenen Populationen
- Auftreten von Tenosynovitis/Peritendinitis
- Primäre Osteoarthrose der Hüfte in Malmö, Schweden
- Richtlinien für die Behandlung von rheumatoider Arthritis
- Infektionen, von denen bekannt ist, dass sie reaktive Arthritis auslösen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

7. Nervensystem (9)

7. Nervensystem
Kapitel-Editor: Donna Mergler
Inhaltsverzeichnis
Tabellen und Abbildungen
Nervensystem: Überblick
Donna Mergler und José A. Valciukas
Anatomie und Physiologie
José A. Valciukas
Chemische neurotoxische Mittel
Peter Arlien-Søborg und Leif Simonsen
Manifestationen akuter und früher chronischer Vergiftungen
Donna Mergler
Neurotoxizität am Arbeitsplatz verhindern
Barry Johnson
Klinische Syndrome im Zusammenhang mit Neurotoxizität
Robert G. Feldmann
Messung neurotoxischer Defizite
Donna Mergler
Diagnose
Anna Maria Seppäläinen
Berufliche Neuroepidemiologie
Olaf Axelson
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Namen und Hauptfunktionen der einzelnen Hirnnervenpaare
- Gruppierung neurotoxischer Wirkungen nach Neurotoxizität
- Gase, die mit neurotoxischen Wirkungen in Verbindung gebracht werden
- Neurotoxische Metalle und ihre anorganischen Verbindungen
- Neurotoxische Monomere
- Organische Lösungsmittel im Zusammenhang mit Neurotoxizität
- Klassen gängiger neurotoxischer Pestizide
- Andere Chemikalien, die mit Neurotoxizität in Verbindung gebracht werden
- Checkliste für chronische Symptome
- Neurofunktionelle Wirkungen der Exposition gegenüber einigen Neurotoxinen
- Chemische Belastungen und damit verbundene neurotoxische Syndrome
- Einige „Core“-Batterien zur Bewertung früher neurotoxischer Wirkungen
- Entscheidungsbaum für neurotoxische Erkrankungen
- Konsistente neurofunktionelle Wirkungen von Expositionen am Arbeitsplatz gegenüber einigen führenden neurotoxischen Substanzen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

8. Nieren-Harn-System (2)

8. Nieren-Harn-System
Kapitel-Editor: George P. Hemstreet
Inhaltsverzeichnis
Tabellen und Abbildungen
Nieren-Harn-Systeme
George P. Hemstreet
Nieren-Harnkrebs
Timo Partanen, Harri Vainio, Paolo Boffetta und Elisabete Weiderpass
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
- Enzyme des Arzneimittelstoffwechsels in der Niere
- Die häufigsten Ursachen für Hämaturie, nach Alter und Geschlecht
- Kriterien für die Auswahl von Biomarkern
- Potenzielle Biomarker im Zusammenhang mit Zellverletzungen
- Akute Niereninsuffizienz & Beruf
- Segmente des Nephrons, die von ausgewählten Giftstoffen betroffen sind
- Anwendungen der Harnzytologie
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

9. Fortpflanzungssystem (9)

9. Fortpflanzungssystem
Kapitel-Editor: Grace Kawas Lemasters
Inhaltsverzeichnis
Tabellen und Abbildungen
Fortpflanzungssystem: Einführung
Lowell E. Sever
Einführung in die männliche und weibliche Fortpflanzungsfunktion
Donald R. Mattison
Männliches Fortpflanzungssystem und Toxikologie
Steven Schrader und Grace Kawas Lemasters
Struktur des weiblichen Fortpflanzungssystems und Anfälligkeit für Zielorgane
Donald R. Mattison
Berufsbedingte Expositionen von Müttern und unerwünschte Schwangerschaftsergebnisse
Grace Kawas Lemasters
Frühgeburt und Arbeit
Nicole Mamelle
Berufliche und umweltbedingte Belastungen des Neugeborenen
Mary S. Wolff und Patrisha M. Woolard
Mutterschutz in der Gesetzgebung
Marie-Claire Séguret
Schwangerschaft und US-Arbeitsempfehlungen
Leon J. Warschau
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Expositionen mit mehreren unerwünschten Endpunkten
2. Epidemiologische Studien zu väterlichen Auswirkungen auf den Schwangerschaftsausgang
3. Potenzielle Giftstoffe für die weibliche Fortpflanzung
4. Definition von fetalem Verlust und Kindstod
5. Faktoren für klein für Gestationsalter und fetalen Verlust
6. Identifizierte Ursachen für Ermüdung am Arbeitsplatz
7. Relative Risiken und Ermüdungsindizes für Frühgeburten
8. Frühgeburtlichkeitsrisiko nach Anzahl der Berufsmüdigkeitsindizes
9. Relative Risiken und Änderungen der Arbeitsbedingungen
10 Expositionsquellen und -niveaus für Neugeborene
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

10. Atmungssystem (18)

10. Atmungssystem
Kapitel-Editoren: Alois David und Gregory R. Wagner
Inhaltsverzeichnis
Tabellen und Abbildungen
Struktur und Funktion
Morton Lippmann
Lungenfunktionsuntersuchung
Ulf Ulfvarson und Monica Dahlqvist
Krankheiten, die durch Reizstoffe der Atemwege und giftige Chemikalien verursacht werden
David LS Ryon und William N. Rom
Berufsbedingtes Asthma
George Friedman-Jimenez und Edward L. Petsonk
Krankheiten durch organische Stäube
Ragnar Rylander und Richard SF Schilling
Beryllium-Krankheit
Homayoun Kazemi
Pneumokoniose: Definition
Alois David
Internationale ILO-Klassifikation von Röntgenbildern von Pneumokoniosen
Michel Leage
Ätiopathogenese von Pneumokoniosen
Patrick Sébastien und Raymond Bégin
Silikose
John E. Parker und Gregory R. Wagner
Lungenerkrankungen der Kohlenarbeiter
Michael D. Attfield, Edward L. Petsonk und Gregory R. Wagner
Asbestbedingte Krankheiten
Margaret R. Becklake
Hartmetallkrankheit
Gerolamo Chiappino
Atmungssystem: Die Vielfalt der Pneumokoniosen
Steven R. Short und Edward L. Petsonk
Chronisch obstruktive Lungenerkrankung
Kazimierz Marek und Jan E. Zejda
Gesundheitliche Auswirkungen von Chemiefasern
James E. Lockey und Clara S. Ross
Atemwegskrebs
Paolo Boffetta und Elisabete Weiderpass
Berufsbedingt erworbene Lungeninfektionen
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave und John E. Parker
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Atemwegsregionen und Partikelablagerungsmodelle
2. Kriterien für einatembaren, thorakalen und lungengängigen Staub
3. Zusammenfassung der Atemwegsreizstoffe
4. Mechanismen der Lungenschädigung durch eingeatmete Substanzen
5. Lungentoxische Verbindungen
6. Medizinische Falldefinition von Berufsasthma
7. Schritte zur Diagnostik von Asthma am Arbeitsplatz
8. Allergene, die Berufsasthma verursachen können
9. Beispiele für Gefahrenquellen bei der Exposition gegenüber organischem Staub
10 Wirkstoffe in organischen Stäuben mit potenzieller biologischer Aktivität
11 Durch organische Stäube verursachte Krankheiten und ihre ICD-Codes
12 Diagnostische Kriterien für Byssinose
13 Eigenschaften von Beryllium und seinen Verbindungen
14 Beschreibung von Standard-Röntgenbildern
15 ILO 1980-Klassifikation: Röntgenaufnahmen von Pneumokoniosen
16 Asbestbedingte Krankheiten und Zustände
17 Wichtigste kommerzielle Quellen, Produkte und Verwendungen von Asbest
18 Prävalenz von COPD
19 Risikofaktoren bei COPD
20 Verlust der Atemfunktion
21 Diagnostische Klassifikation, chronische Bronchitis & Emphysem
22 Lungenfunktionstest bei COPD
23 Synthetische Fasern
24 Etablierte humane respiratorische Karzinogene (IARC)
25 Wahrscheinliche Karzinogene der menschlichen Atemwege (IARC)
26 Beruflich erworbene respiratorische Infektionskrankheiten
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

11. Sensorische Systeme (8)

11. Sensorische Systeme
Kapitel-Editor: Heikki Savolainen
Inhaltsverzeichnis
Tabellen und Abbildungen
Das Ohr
Marcel-André Boillat
Chemisch induzierte Hörstörungen
Peter Jakobsen
Körperlich bedingte Hörstörungen
Peter L. Pelmear
Gleichgewicht
Lucy Yardley
Vision und Arbeit
Paule Rey und Jean-Jacques Meyer
Genieße
April E. Mott und Norman Mann
Geruch
April E. Mott
Kutane Rezeptoren
Robert Dykes und Daniel McBain
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Typische Berechnung des Funktionsverlustes aus einem Audiogramm
2. Visuelle Anforderungen für verschiedene Aktivitäten
3. Empfohlene Beleuchtungsstärkewerte für die Lichtplanung
4. Sehanforderungen für einen Führerschein in Frankreich
5. Wirkstoffe/Prozesse, von denen berichtet wird, dass sie das Geschmackssystem verändern
6. Agenten/Prozesse im Zusammenhang mit olfaktorischen Anomalien
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

12. Hautkrankheiten (7)

12. Hautkrankheiten
Kapitel-Editor: Louis-Philippe Durocher
Inhaltsverzeichnis
Tabellen und Abbildungen
Überblick: Berufsbedingte Hautkrankheiten
Donald J. Birmingham
Nicht-melanozytärer Hautkrebs
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Malignes Melanom
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Kontaktdermatitis am Arbeitsplatz
Denis Sasseville
Prävention von Berufsdermatosen
Louis-Phillipe Durocher
Berufsbedingte Nageldystrophie
CD Calnan
Stigmata
H. Mierzecki
Tische
Klicken Sie unten auf einen Link, um die Tabelle im Artikelkontext anzuzeigen.
1. Gefährdete Berufe
2. Arten von Kontaktdermatitis
3. Häufige Reizstoffe
4. Häufige Hautallergene
5. Prädisponierende Faktoren für Berufsdermatitis
6. Beispiele für Hautreizstoffe und -sensibilisatoren mit Berufen
7. Berufliche Dermatosen in Quebec im Jahr 1989
8. Risikofaktoren & ihre Auswirkungen auf die Haut
9. Kollektive Maßnahmen (Gruppenansatz) zur Prävention
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.

13. Systemische Bedingungen (3)

13. Systemische Bedingungen
Kapitel-Editor: Howard M. Kipen
Inhaltsverzeichnis
Zahlen
Systemische Bedingungen: Eine Einführung
Howard M. Kipen
Krankheitsbildendes Syndrom
Michael J. Hodgson
Mehrere chemische Empfindlichkeiten
Mark R. Cullen
Zahlen
Zeigen Sie auf eine Miniaturansicht, um die Bildunterschrift anzuzeigen, klicken Sie, um die Abbildung im Artikelkontext anzuzeigen.
Physische Faktoren
Lärm
Hörverlust durch Lärm am Arbeitsplatz ist seit vielen Jahren als Berufskrankheit anerkannt. Herz-Kreislauf-Erkrankungen stehen im Mittelpunkt der Diskussion um mögliche chronische extraaurale Lärmwirkungen. Es wurden epidemiologische Studien im Lärmbereich am Arbeitsplatz (mit hohen Lärmindikatoren) sowie im Umgebungslärmbereich (mit niedrigen Lärmindikatoren) durchgeführt. Die bisher besten Studien wurden zum Zusammenhang zwischen Lärmbelastung und Bluthochdruck durchgeführt. In zahlreichen neuen Übersichtsstudien haben Lärmforscher die vorliegenden Forschungsergebnisse ausgewertet und den aktuellen Wissensstand zusammengefasst (Kristensen 1994; Schwarze und Thompson 1993; van Dijk 1990).
Studien zeigen, dass der Lärmrisikofaktor für Erkrankungen des Herz-Kreislauf-Systems weniger bedeutsam ist als verhaltensbedingte Risikofaktoren wie Rauchen, schlechte Ernährung oder Bewegungsmangel (Aro und Hasan 1987; Jegaden et al. 1986; Kornhuber und Lisson 1981).
Die Ergebnisse epidemiologischer Studien lassen keine abschließende Aussage zu den gesundheitsschädigenden Auswirkungen auf das Herz-Kreislauf-System durch chronische Lärmbelastung am Arbeitsplatz oder in der Umgebung zu. Die experimentellen Erkenntnisse zu hormonellen Stresseffekten und Veränderungen der peripheren Vasokonstriktion einerseits und die Beobachtung andererseits, dass ein hoher Lärmpegel am Arbeitsplatz >85 dBA) die Entstehung von Bluthochdruck fördert, erlauben uns, Lärm als Non zu berücksichtigen -spezifischer Stressreiz in einem multifaktoriellen Risikomodell für Herz-Kreislauf-Erkrankungen mit hoher biologischer Plausibilität.
In der modernen Stressforschung wird die Meinung vertreten, dass Blutdruckanstiege während der Arbeit zwar mit der Lärmbelastung, dem Blutdruckpegel, zusammenhängen an sich hängt von einer komplexen Reihe von Persönlichkeits- und Umweltfaktoren ab (Theorell et al. 1987). Persönlichkeits- und Umweltfaktoren spielen eine intime Rolle bei der Bestimmung der gesamten Stressbelastung am Arbeitsplatz.
Umso dringlicher erscheint es daher, die Wirkung von Mehrfachbelastungen am Arbeitsplatz zu untersuchen und die bislang weitgehend unbekannten Wechselwirkungen zwischen kombinierten exogenen Einflussfaktoren und diversen endogenen Risikomerkmalen aufzuklären.
Experimentelle Studien
Es ist heute allgemein anerkannt, dass Lärmbelastung ein psychophysischer Stressor ist. Zahlreiche experimentelle Studien an Tieren und Menschen erlauben es, die Hypothese zum Pathomechanismus von Lärm auf die Entstehung von Herz-Kreislauf-Erkrankungen zu erweitern. Bezüglich akuter peripherer Reaktionen auf Geräuschreize zeigt sich ein relativ einheitliches Bild. Lärmreize verursachen eindeutig eine periphere Vasokonstriktion, messbar als Abnahme der Fingerpulsamplitude und Hauttemperatur sowie eine Erhöhung des systolischen und diastolischen Blutdrucks. Fast alle Studien bestätigen eine Erhöhung der Herzfrequenz (Carter 1988; Fisher und Tucker 1991; Michalak, Ising und Rebentisch 1990; Millar und Steels 1990; Schwarze und Thompson 1993; Thompson 1993). Das Ausmaß dieser Reaktionen wird durch Faktoren wie die Art des Lärmaufkommens, Alter, Geschlecht, Gesundheitszustand, Nervosität und persönliche Eigenschaften modifiziert (Harrison und Kelly 1989; Parrot et al. 1992; Petiot et al. 1988).
Eine Fülle von Forschungsarbeiten beschäftigt sich mit den Auswirkungen von Lärm auf Stoffwechsel und Hormonspiegel. Die Exposition gegenüber lautem Lärm führt fast immer ziemlich schnell zu Veränderungen im Blut von Cortison, zyklischem Adenosinmonophosphat (CAMP), Cholesterin und bestimmten Lipoproteinfraktionen, Glukose, Proteinfraktionen, Hormonen (z. B. ACTH, Prolaktin), Adrenalin und Noradrenalin. Im Urin sind erhöhte Katecholaminspiegel nachweisbar. All dies zeigt deutlich, dass Lärmreize unterhalb der Lärmschwerhörigkeit zu einer Hyperaktivität des hypophysären Nebennierenrindensystems führen können (Ising und Kruppa 1993; Rebentisch, Lange-Asschenfeld und Ising 1994).
Chronische Lärmbelastung führt nachweislich zu einer Verringerung des Magnesiumgehalts im Serum, in den Erythrozyten und in anderen Geweben wie dem Myokard (Altura et al. 1992), die Studienergebnisse sind jedoch widersprüchlich (Altura 1993; Schwarze und Thompson 1993 ).
Die Wirkung von Lärm am Arbeitsplatz auf den Blutdruck ist nicht eindeutig. Eine Reihe epidemiologischer Studien, die meist als Querschnittsstudien konzipiert waren, weisen darauf hin, dass Beschäftigte mit längerfristiger Lärmbelastung höhere systolische und/oder diastolische Blutdruckwerte aufweisen als Beschäftigte, die unter weniger lauten Bedingungen arbeiten. Dem stehen jedoch Studien gegenüber, die einen sehr geringen oder keinen statistischen Zusammenhang zwischen langfristiger Lärmbelastung und erhöhtem Blutdruck oder Bluthochdruck fanden (Schwarze und Thompson 1993; Thompson 1993; van Dijk 1990). Studien, die Hörverlust als Ersatz für Lärm verwenden, zeigen unterschiedliche Ergebnisse. Ein Hörverlust ist jedenfalls kein geeigneter biologischer Indikator für Lärmexposition (Kristensen 1989; van Dijk 1990). Es mehren sich die Hinweise, dass Lärm und die Risikofaktoren – erhöhter Blutdruck, erhöhter Serumcholesterinspiegel (Pillsburg 1986) und Rauchen (Baron et al. 1987) – einen synergistischen Effekt auf die Entwicklung des lärminduzierten Hörens haben Verlust. Die Unterscheidung zwischen Hörverlust durch Lärm und Hörverlust durch andere Faktoren ist schwierig. In den Studien (Talbott et al. 1990; van Dijk, Veerbeck und de Vries 1987) wurde kein Zusammenhang zwischen Lärmbelastung und Bluthochdruck gefunden, wohingegen Hörverlust und Bluthochdruck nach Korrektur der üblichen Risikofaktoren positiv korrelieren , insbesondere Alter und Körpergewicht. Die relativen Risiken für Bluthochdruck liegen zwischen 1 und 3.1 im Vergleich zu lauter und weniger lauter Lärmbelastung. Studien mit qualitativ überlegener Methodik berichten von einem geringeren Zusammenhang. Die Unterschiede zwischen den Mittelwerten der Blutdruckgruppen sind mit Werten zwischen 0 und 10 mmHg relativ gering.
Eine große epidemiologische Studie an Textilarbeiterinnen in China (Zhao, Liu und Zhang 1991) spielt eine Schlüsselrolle in der Lärmwirkungsforschung. Zhao stellte eine Dosis-Wirkungs-Beziehung zwischen Lärmpegel und Blutdruck bei Industriearbeiterinnen fest, die über viele Jahre verschiedenen Lärmbelastungen ausgesetzt waren. Unter Verwendung eines additiven logistischen Modells korrelierten die Faktoren „angezeigter Kochsalzkonsum“, „Bluthochdruck in der Familienanamnese“ und „Lärmpegel“ (0.05) signifikant mit der Wahrscheinlichkeit für Bluthochdruck. Die Autoren urteilten, dass kein Confounding aufgrund von Übergewicht vorlag. Der Lärmpegelfaktor machte dennoch die Hälfte des Bluthochdruckrisikos der ersten beiden genannten Faktoren aus. Eine Erhöhung des Lärmpegels von 70 auf 100 dBA erhöhte das Risiko für Bluthochdruck um den Faktor 2.5. Die Quantifizierung des Bluthochdruckrisikos durch höhere Lärmbelastung war in dieser Studie nur möglich, weil der angebotene Gehörschutz nicht getragen wurde. In dieser Studie wurden nichtrauchende Frauen im Alter von 35 ± 8 Jahren untersucht, sodass nach den Ergebnissen von v. Eiff (1993) das lärmbedingte Bluthochdruckrisiko bei Männern signifikant höher sein könnte.
Gehörschutz ist in den westlichen Industrieländern bei Lärmpegeln über 85-90 dBA vorgeschrieben. Viele in diesen Ländern durchgeführte Studien zeigten kein eindeutiges Risiko bei solchen Lärmpegeln, so dass aus Gierke und Harris (1990) geschlossen werden kann, dass die Begrenzung des Lärmpegels auf die festgelegten Grenzwerte die meisten extraauralen Effekte verhindert.
Schwere körperliche Arbeit
Die Auswirkungen von „Bewegungsmangel“ als Risikofaktor für Herz-Kreislauf-Erkrankungen und von körperlicher Aktivität als gesundheitsfördernde Wirkung wurden in so klassischen Publikationen wie denen von Morris, Paffenbarger und ihren Mitarbeitern in den 1950er und 1960er Jahren sowie in zahlreichen epidemiologischen Studien beleuchtet (Berlin und Colditz 1990; Powell et al. 1987). In früheren Studien konnte kein direkter Ursache-Wirkungs-Zusammenhang zwischen Bewegungsmangel und der Rate an Herz-Kreislauf-Erkrankungen oder Sterblichkeit gezeigt werden. Epidemiologische Studien weisen jedoch auf die positiven, protektiven Wirkungen körperlicher Aktivität auf die Verringerung verschiedener chronischer Krankheiten hin, darunter koronare Herzkrankheiten, Bluthochdruck, nicht insulinabhängiger Diabetes mellitus, Osteoporose und Dickdarmkrebs sowie Angstzustände und Depressionen. Der Zusammenhang zwischen körperlicher Inaktivität und dem Risiko einer koronaren Herzkrankheit wurde in zahlreichen Ländern und Bevölkerungsgruppen beobachtet. Das relative Risiko für eine koronare Herzkrankheit bei Inaktiven im Vergleich zu Aktiven variiert zwischen 1.5 und 3.0; wobei die Studien, die eine qualitativ höhere Methodik verwenden, eine höhere Beziehung zeigen. Dieses erhöhte Risiko ist vergleichbar mit dem für Hypercholesterinämie, Bluthochdruck und Rauchen (Berlin und Colditz 1990; Centers for Disease Control and Prevention 1993; Kristensen 1994; Powell et al. 1987).
Regelmäßige körperliche Aktivität in der Freizeit scheint das Risiko einer koronaren Herzkrankheit durch verschiedene physiologische und metabolische Mechanismen zu verringern. Experimentelle Studien haben gezeigt, dass durch regelmäßiges Bewegungstraining die bekannten Risikofaktoren und weitere gesundheitsrelevante Faktoren positiv beeinflusst werden. Sie führt beispielsweise zu einem Anstieg des HDL-Cholesterinspiegels und einem Abfall des Serumtriglyceridspiegels und des Blutdrucks (Bouchard, Shepard und Stephens 1994; Pate et al. 1995).
Eine Reihe epidemiologischer Studien, angeregt durch die Studien von Morris et al. zum koronaren Risiko bei Londoner Busfahrern und Schaffnern (Morris, Heady und Raffle 1956; Morris et al. 1966) und die Studie von Paffenbarger et al. (1970) unter amerikanischen Hafenarbeitern untersuchten den Zusammenhang zwischen dem Schwierigkeitsgrad körperlicher Arbeit und dem Auftreten von Herz-Kreislauf-Erkrankungen. Basierend auf früheren Studien aus den 1950er und 1960er Jahren herrschte die Vorstellung vor, dass körperliche Aktivität am Arbeitsplatz eine gewisse herzschützende Wirkung haben könnte. Das höchste relative Risiko für Herz-Kreislauf-Erkrankungen wurde bei Personen mit körperlich inaktiven Tätigkeiten (z. B. sitzende Tätigkeiten) im Vergleich zu Personen mit schwerer körperlicher Arbeit festgestellt. Neuere Studien haben jedoch keinen Unterschied in der Häufigkeit von Koronarerkrankungen zwischen aktiven und inaktiven Berufsgruppen oder sogar eine höhere Prävalenz und Inzidenz von kardiovaskulären Risikofaktoren und Herz-Kreislauf-Erkrankungen bei Schwerarbeitern gefunden (Ilmarinen 1989; Kannel et al. 1986; Kristensen 1994 ; Suurnäkki et al. 1987). Für den Widerspruch zwischen der gesundheitsfördernden Wirkung körperlicher Freizeitaktivitäten auf die kardiovaskuläre Morbidität und dem Ausbleiben dieser Wirkung bei schwerer körperlicher Arbeit lassen sich mehrere Gründe anführen:
- Primär- und Sekundärselektionsverfahren (Healthy-Worker-Effekt) können zu gravierenden Verzerrungen arbeitsmedizinisch-epidemiologischer Studien führen.
- Der gefundene Zusammenhang zwischen körperlicher Arbeit und dem Auftreten von Herz-Kreislauf-Erkrankungen kann durch eine Reihe von Störvariablen (wie sozialer Status, Bildung, verhaltensbedingte Risikofaktoren) beeinflusst werden.
- Die Beurteilung der körperlichen Belastung, oft nur anhand von Stellenbeschreibungen, muss als unzureichende Methode angesehen werden.
Die gesellschaftliche und technologische Entwicklung seit den 1970er Jahren hat dazu geführt, dass nur noch wenige Arbeitsplätze mit „dynamischer körperlicher Aktivität“ übrig geblieben sind. Körperliche Aktivität am modernen Arbeitsplatz bedeutet oft schweres Heben oder Tragen und einen hohen Anteil an statischer Muskelarbeit. So verwundert es nicht, dass körperlicher Aktivität in solchen Berufen ein wesentliches Kriterium für eine koronarprotektive Wirkung fehlt: eine ausreichende Intensität, Dauer und Häufigkeit, um die körperliche Belastung großer Muskelgruppen zu optimieren. Die körperliche Arbeit ist im Allgemeinen intensiv, hat aber einen geringeren Trainingseffekt auf das Herz-Kreislauf-System. Die Kombination aus schwerer, körperlich anstrengender Arbeit und hoher körperlicher Aktivität in der Freizeit könnte die günstigste Situation im Hinblick auf das kardiovaskuläre Risikofaktorprofil und den Ausbruch einer KHK darstellen (Saltin 1992).
Auch bei der Frage, ob schwere körperliche Arbeit mit dem Auftreten einer arteriellen Hypertonie zusammenhängt, sind die bisherigen Studienergebnisse nicht einheitlich.
Körperlich anstrengende Arbeit hängt mit Veränderungen des Blutdrucks zusammen. Bei dynamischer Arbeit, die große Muskelmassen beansprucht, sind Blutzufuhr und -bedarf im Gleichgewicht. Bei dynamischer Arbeit, die die kleineren und mittleren Muskelmassen beansprucht, kann das Herz mehr Blut abgeben, als für die gesamte körperliche Arbeit benötigt wird, und die Folge kann ein erheblich erhöhter systolischer und diastolischer Blutdruck sein (Frauendorf et al. 1986).
Auch bei kombinierter körperlich-geistiger Belastung oder körperlicher Belastung unter Lärmeinwirkung wird bei einem gewissen Prozentsatz (ca. 30 %) der Menschen eine deutliche Erhöhung des Blutdrucks und der Herzfrequenz beobachtet (Frauendorf, Kobryn und Gelbrich 1992; Frauendorf et al. 1995).
Über die chronischen Auswirkungen dieser gesteigerten Kreislaufaktivität bei lokaler Muskelarbeit mit oder ohne Lärm oder psychischer Belastung liegen derzeit keine Studien vor.
In zwei kürzlich veröffentlichten unabhängigen Studien amerikanischer und deutscher Forscher (Mittleman et al. 1993; Willich et al. 1993) wurde der Frage nachgegangen, ob schwere körperliche Arbeit ein Auslöser für einen akuten Myokardinfarkt sein kann. In den Studien wurde bei 1,228 bzw. 1,194 Personen mit akutem Myokardinfarkt die körperliche Belastung eine Stunde vor dem Infarkt mit der Situation 25 Stunden zuvor verglichen. Für das Auftreten eines Myokardinfarkts innerhalb einer Stunde bei starker körperlicher Belastung im Vergleich zu leichter Aktivität oder Ruhe wurden folgende relative Risiken berechnet: 5.9 (KI 95 %: 4.6–7.7) bei der amerikanischen und 2.1 (KI 95 %: 1.6– 3.1) in der deutschen Studie. Das Risiko war am höchsten für Menschen, die nicht in Form waren. Eine wichtige einschränkende Beobachtung ist jedoch, dass die schwere körperliche Belastung eine Stunde vor dem Infarkt nur bei 4.4 bzw. 7.1 % der Infarktpatienten auftrat.
Bei diesen Studien geht es um Fragen nach der Bedeutung körperlicher Belastung oder einer stressbedingten erhöhten Ausschüttung von Katecholaminen auf die koronare Blutversorgung, auf die Auslösung von Koronarspasmen oder eine unmittelbar schädliche Wirkung von Katecholaminen auf die beta-adrenergen Rezeptoren der Herzmuskelmembran als Ursache der Infarktmanifestation oder des akuten Herztods. Es ist davon auszugehen, dass sich solche Ergebnisse bei einem gesunden Herzkranzgefäßsystem und intaktem Myokard nicht einstellen (Fritze und Müller 1995).
Die Beobachtungen machen deutlich, dass Aussagen zu möglichen kausalen Zusammenhängen zwischen schwerer körperlicher Arbeit und Auswirkungen auf die kardiovaskuläre Morbidität nicht ohne Weiteres zu belegen sind. Das Problem bei dieser Art von Untersuchung liegt eindeutig in der Schwierigkeit, „harte Arbeit“ zu messen und zu bewerten und Vorselektionen auszuschließen (Healthy-Worker-Effekt). Es sind prospektive Kohortenstudien zu den chronischen Wirkungen ausgewählter Formen körperlicher Arbeit sowie zu den Wirkungen kombinierter körperlich-geistiger oder Lärmbelastung auf ausgewählte Funktionsbereiche des Herz-Kreislauf-Systems erforderlich.
Es ist paradox, dass das Ergebnis der Reduzierung schwerer dynamischer Muskelarbeit – bisher als deutliche Verbesserung des Belastungsniveaus am modernen Arbeitsplatz begrüßt – möglicherweise zu einem neuen, signifikanten Gesundheitsproblem in der modernen Industriegesellschaft führt. Aus arbeitsmedizinischer Sicht könnte man schlussfolgern, dass die statische körperliche Belastung des Muskel-Skelett-Systems mit Bewegungsmangel nach bisherigen Studienergebnissen ein viel größeres Gesundheitsrisiko darstellt als bisher angenommen.
Wo monotone Fehlbelastungen unvermeidlich sind, sollte ein Ausgleich durch Freizeitsportarten vergleichbarer Dauer angestrebt werden (z. B. Schwimmen, Radfahren, Walken, Tennis).
Hitze und Kälte
Es wird angenommen, dass die Exposition gegenüber extremer Hitze oder Kälte die kardiovaskuläre Morbidität beeinflusst (Kristensen 1989; Kristensen 1994). Die akuten Auswirkungen hoher Außentemperaturen oder Kälte auf den Kreislauf sind gut dokumentiert. Bei niedrigen Temperaturen (unter +10°C) im Winter wurde in Ländern nördlicher Breiten eine erhöhte Sterblichkeit infolge von Herz-Kreislauf-Erkrankungen, meist Herzinfarkt und Schlaganfall, beobachtet (Curwen 1991; Douglas, Allan und Rawles 1991; Kristensen 1994 ; Kunst, Looman und Mackenbach 1993). Pan, Li und Tsai (1995) fanden eine beeindruckende U-förmige Beziehung zwischen Außentemperatur und Sterblichkeitsraten für koronare Herzkrankheiten und Schlaganfälle in Taiwan, einem subtropischen Land, mit einem ähnlich fallenden Gradienten zwischen +10 °C und +29 °C und danach ein starker Anstieg bei über +32°C. Die Temperatur, bei der die niedrigste kardiovaskuläre Sterblichkeit beobachtet wurde, ist in Taiwan höher als in Ländern mit kälterem Klima. Kunst, Looman und Mackenbach fanden in den Niederlanden eine V-förmige Beziehung zwischen Gesamtmortalität und Außentemperatur, wobei die niedrigste Mortalität bei 17 °C lag. Die meisten kältebedingten Todesfälle traten bei Menschen mit Herz-Kreislauf-Erkrankungen auf, und die meisten hitzebedingten Todesfälle waren mit Erkrankungen der Atemwege verbunden. Studien aus den Vereinigten Staaten (Rogot und Padgett 1976) und anderen Ländern (Wyndham und Fellingham 1978) zeigen eine ähnliche U-förmige Beziehung mit der niedrigsten Herzinfarkt- und Schlaganfallmortalität bei Außentemperaturen um 25 bis 27 °C.
Es ist noch nicht klar, wie diese Ergebnisse zu interpretieren sind. Einige Autoren sind zu dem Schluss gekommen, dass möglicherweise ein kausaler Zusammenhang zwischen Temperaturstress und der Pathogenese von Herz-Kreislauf-Erkrankungen besteht (Curwen und Devis 1988; Curwen 1991; Douglas, Allan und Rawles 1991; Khaw 1995; Kunst, Looman und Mackenbach 1993; Rogot und Padgett 1976; Wyndham und Fellingham 1978). Diese Hypothese wurde von Khaw durch die folgenden Beobachtungen gestützt:
- Die Temperatur erwies sich als stärkster akuter (Tages-)Prädiktor für die kardiovaskuläre Mortalität unter den unterschiedlich gehandhabten Parametern wie saisonalen Umweltveränderungen und Faktoren wie Luftverschmutzung, Sonneneinstrahlung, Grippeinzidenz und Ernährung. Dies spricht gegen die Annahme, dass die Temperatur nur als Ersatzgröße für andere schädliche Umweltbedingungen fungiert.
- Überzeugend ist zudem die Konsistenz des Zusammenhangs in verschiedenen Ländern und Bevölkerungsgruppen, über die Zeit und in verschiedenen Altersgruppen.
- Daten aus klinischer und Laborforschung deuten auf verschiedene biologisch plausible Pathomechanismen hin, darunter Auswirkungen von Temperaturänderungen auf die Hämostase, die Blutviskosität, die Lipidspiegel, das sympathische Nervensystem und die Vasokonstriktion (Clark und Edholm 1985; Gordon, Hyde und Trost 1988; Keatinge et al. 1986 ; Lloyd 1991; Neild et al. 1994; Stout und Grawford 1991; Woodhouse, Khaw und Plummer 1993b; Woodhouse et al. 1994).
Kälteexposition erhöht den Blutdruck, die Blutviskosität und die Herzfrequenz (Kunst, Looman und Mackenbach 1993; Tanaka, Konno und Hashimoto 1989; Kawahara et al. 1989). Studien von Stout und Grawford (1991) und Woodhouse und Mitarbeitern (1993; 1994) zeigen, dass Fibrinogene, Blutgerinnungsfaktor VIIc und Lipide bei älteren Menschen im Winter höher waren.
Bei hohen Temperaturen wurde eine Erhöhung der Blutviskosität und des Serumcholesterins festgestellt (Clark und Edholm 1985; Gordon, Hyde und Trost 1988; Keatinge et al. 1986). Laut Woodhouse, Khaw und Plummer (1993a) besteht eine starke umgekehrte Korrelation zwischen Blutdruck und Temperatur.
Noch ungeklärt ist die entscheidende Frage, ob eine langfristige Kälte- oder Hitzeeinwirkung zu einem dauerhaft erhöhten Risiko für Herz-Kreislauf-Erkrankungen führt oder ob eine Hitze- oder Kälteeinwirkung das Risiko für eine akute Manifestation von Herz-Kreislauf-Erkrankungen (z Schlaganfall) in Verbindung mit der tatsächlichen Exposition (der „auslösende Effekt“). Kristensen (1989) kommt zu dem Schluss, dass die Hypothese einer akuten Risikoerhöhung für Komplikationen durch Herz-Kreislauf-Erkrankungen bei Menschen mit organischer Grunderkrankung bestätigt wird, während die Hypothese einer chronischen Wirkung von Hitze oder Kälte weder bestätigt noch widerlegt werden kann.
Es gibt, wenn überhaupt, nur wenige epidemiologische Beweise für die Hypothese, dass das Risiko für Herz-Kreislauf-Erkrankungen in Bevölkerungsgruppen höher ist, die beruflich und langfristig hohen Temperaturen ausgesetzt sind (Dukes-Dobos 1981). Zwei neuere Querschnittsstudien konzentrierten sich auf Metallarbeiter in Brasilien (Kloetzel et al. 1973) und eine Glasfabrik in Kanada (Wojtczak-Jaroszowa und Jarosz 1986). Beide Studien fanden eine signifikant erhöhte Prävalenz von Bluthochdruck bei Personen, die hohen Temperaturen ausgesetzt waren, die mit der Dauer der heißen Arbeit zunahmen. Vermutliche Alters- oder Ernährungseinflüsse konnten ausgeschlossen werden. Lebedeva, Alimova und Efendiev (1991) untersuchten die Sterblichkeit von Arbeitern in einem metallurgischen Unternehmen und stellten ein hohes Sterblichkeitsrisiko bei Personen fest, die Hitze über den gesetzlichen Grenzwerten ausgesetzt waren. Die Zahlen waren statistisch signifikant für Blutkrankheiten, Bluthochdruck, ischämische Herzkrankheiten und Atemwegserkrankungen. Karnaukhet al. (1990) berichten über eine erhöhte Inzidenz von ischämischer Herzkrankheit, Bluthochdruck und Hämorrhoiden bei Arbeitern in Heißgussberufen. Das Design dieser Studie ist nicht bekannt. Wildet al. (1995) untersuchten die Sterblichkeitsraten zwischen 1977 und 1987 in einer Kohortenstudie bei französischen Kalibergleuten. Die Sterblichkeit durch ischämische Herzkrankheit war bei Bergleuten unter Tage höher als bei Arbeitern über Tage (relatives Risiko = 1.6). Bei Personen, die aus gesundheitlichen Gründen vom Unternehmen getrennt wurden, war die Sterblichkeit durch ischämische Herzkrankheiten in der exponierten Gruppe fünfmal höher als bei den oberirdischen Arbeitern. Eine Kohortenmortalitätsstudie in den Vereinigten Staaten zeigte eine um 10 % niedrigere kardiovaskuläre Mortalität bei hitzeexponierten Arbeitern im Vergleich zu der nicht exponierten Kontrollgruppe. Auf jeden Fall war die kardiovaskuläre Sterblichkeit bei den Arbeitern, die weniger als sechs Monate in hitzeexponierten Jobs waren, relativ hoch (Redmond, Gustin und Kamon 1975; Redmond et al. 1979). Vergleichbare Ergebnisse wurden von Moulin et al. (1993) in einer Kohortenstudie an französischen Stahlarbeitern. Diese Ergebnisse wurden einem möglichen „Healthy Worker Effect“ bei den hitzeexponierten Arbeitern zugeschrieben.
Es sind keine epidemiologischen Studien an Arbeitern bekannt, die Kälte ausgesetzt sind (z. B. Kühler, Schlachthof- oder Fischereiarbeiter). Es sei erwähnt, dass Kältestress nicht nur eine Funktion der Temperatur ist. Die in der Literatur beschriebenen Wirkungen scheinen durch eine Kombination von Faktoren wie Muskelaktivität, Kleidung, Feuchtigkeit, Zugluft und möglicherweise schlechte Wohnbedingungen beeinflusst zu sein. An Arbeitsplätzen mit Kälteeinwirkung sollte besonders auf angemessene Kleidung und die Vermeidung von Zugluft geachtet werden (Kristensen 1994).
Vibration
Hand-Arm-Vibrationsbelastung
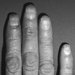
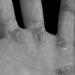
Es ist seit langem bekannt und gut dokumentiert, dass Vibrationen, die durch vibrierende Werkzeuge auf die Hände übertragen werden, neben Schädigungen des Muskel- und Skelettsystems auch periphere Gefäßerkrankungen und periphere Nervenfunktionsstörungen im Hand-Arm-Bereich verursachen können (Dupuis et al. 1993 ; Pelmear, Taylor und Wasserman 1992). Die von Raynaud erstmals beschriebene „Weißfingerkrankheit“ tritt mit höheren Prävalenzraten bei exponierten Bevölkerungsgruppen auf und ist in vielen Ländern als Berufskrankheit anerkannt.
Das Raynaud-Phänomen ist gekennzeichnet durch eine Attacke mit vasospastisch reduzierter Fusion aller oder einiger Finger, mit Ausnahme der Daumen, begleitet von Sensibilitätsstörungen der betroffenen Finger, Kältegefühl, Blässe und Parästhesien. Nach Beendigung der Exposition setzt der Kreislauf wieder ein, begleitet von einer schmerzhaften Hyperämie.
Es wird vermutet, dass sowohl endogene Faktoren (z. B. im Sinne eines primären Raynaud-Phänomens) als auch exogene Belastungen für das Auftreten eines vibrationsbedingten vasospastischen Syndroms (VVS) verantwortlich gemacht werden können. Bei Vibrationen von Maschinen mit höheren Frequenzen (20 bis über 800 Hz) ist das Risiko deutlich größer als bei Maschinen, die niederfrequente Vibrationen erzeugen. Die Höhe der statischen Belastung (Greif- und Druckkraft) scheint ein beitragender Faktor zu sein. Die relative Bedeutung von Kälte, Lärm und anderen physischen und psychischen Stressoren sowie starkem Nikotinkonsum ist bei der Entwicklung des Raynaud-Phänomens noch unklar.
Dem Raynaud-Phänomen liegt pathogenetisch eine vasomotorische Störung zugrunde. Trotz einer Vielzahl von Studien zu funktionellen, nicht-invasiven (Thermographie, Plethysmographie, Kapillaroskopie, Kältetest) und invasiven Untersuchungen (Biopsie, Arteriographie) ist die Pathophysiologie des vibrationsbedingten Raynaud-Phänomens noch nicht geklärt. Ob die Vibration direkt zu einer Schädigung der Gefäßmuskulatur führt (ein „lokaler Fehler“), oder ob es sich um eine Vasokonstriktion infolge sympathischer Hyperaktivität handelt, oder ob beide Faktoren notwendig sind, ist derzeit noch unklar (Gemne 1994; Gemne 1992 ).
Das arbeitsbedingte Hypothenar-Hammer-Syndrom (HHS) sollte differenzialdiagnostisch vom vibrationsbedingten Raynaud-Phänomen abgegrenzt werden. Pathogenetisch handelt es sich um eine chronisch-traumatische Schädigung der Arteria ulnaris (Intimaläsion mit anschließender Thrombosierung) im Bereich des oberflächlichen Verlaufs oberhalb des Os unciforme (os hamatum). HHS entsteht durch dauerhafte mechanische Einwirkungen in Form von äußerem Druck oder Schlag oder durch plötzliche Belastungen in Form von mechanischen Teilkörperschwingungen (oft kombiniert mit anhaltendem Druck und Schlageinwirkung). Aus diesem Grund kann HHS als Komplikation oder im Zusammenhang mit einem VVS auftreten (Kaji et al. 1993; Marshall und Bilderling 1984).
Von besonderem wissenschaftlichem Interesse sind neben den frühen und bei Belastungen durch Hand-Arm-Vibrationen spezifischen peripheren vaskulären Wirkungen die sogenannten unspezifischen chronischen Veränderungen autonomer Regulationen der Organsysteme – beispielsweise des Herz-Kreislauf-Systems, möglicherweise durch Vibration provoziert (Gemne und Taylor 1983). Die wenigen experimentellen und epidemiologischen Studien zu möglichen chronischen Wirkungen von Hand-Arm-Vibrationen liefern keine eindeutigen Ergebnisse, die die Hypothese möglicher vibrationsbedingter endokriner und kardiovaskulärer Funktionsstörungen des Stoffwechsels, der Herzfunktion oder des Blutdrucks bestätigen (Färkkilä, Pyykkö und Heinonen 1990; Virokannas 1990), abgesehen davon, dass die Aktivität des adrenergen Systems durch Vibrationen erhöht wird (Bovenzi 1990; Olsen 1990). Dies gilt für Vibration allein oder in Kombination mit anderen Belastungsfaktoren wie Lärm oder Kälte.
Ganzkörper-Vibrationsbelastung
Wirken mechanische Ganzkörperschwingungen auf das Herz-Kreislauf-System ein, müssen eine Reihe von Parametern wie Herzfrequenz, Blutdruck, Herzzeitvolumen, Elektrokardiogramm, Plethysmogramm und bestimmte Stoffwechselparameter entsprechende Reaktionen zeigen. Rückschlüsse hierauf werden aus dem methodischen Grund erschwert, dass diese Zirkulationsquantifizierungen nicht spezifisch auf Vibrationen reagieren, sondern auch durch andere gleichzeitige Faktoren beeinflusst werden können. Erhöhungen der Herzfrequenz sind nur bei sehr starker Vibrationsbelastung erkennbar; der Einfluss auf die Blutdruckwerte zeigt keine systematischen Ergebnisse und elektrokardiographische (EKG) Veränderungen sind nicht signifikant unterscheidbar.
Durch Vasokonstriktion verursachte periphere Durchblutungsstörungen sind weniger erforscht und erscheinen schwächer und von kürzerer Dauer als solche durch Hand-Arm-Vibrationen, die durch eine Auswirkung auf die Greifkraft der Finger gekennzeichnet sind (Dupuis und Zerlett 1986).
Die akuten Wirkungen von Ganzkörpervibrationen auf das Herz-Kreislauf-System von Fahrzeugführern erwiesen sich in den meisten Studien als relativ schwach und vorübergehend (Dupius und Christ 1966; Griffin 1990).
Wikström, Kjellberg und Landström (1994) zitierten in einer umfassenden Übersicht acht epidemiologische Studien aus den Jahren 1976 bis 1984, die den Zusammenhang zwischen Ganzkörpervibrationen und kardiovaskulären Erkrankungen und Störungen untersuchten. Nur zwei dieser Studien fanden eine höhere Prävalenz solcher Erkrankungen in der Gruppe, die Vibrationen ausgesetzt war, aber keine, bei der dies als Wirkung von Ganzkörpervibrationen interpretiert wurde.
Weit verbreitet ist die Ansicht, dass sich Veränderungen physiologischer Funktionen durch Ganzkörpervibrationen nur sehr begrenzt auf das Herz-Kreislauf-System auswirken. Ursachen sowie Mechanismen der Reaktion des Herz-Kreislauf-Systems auf Ganzkörperschwingungen sind noch nicht ausreichend bekannt. Derzeit gibt es keine Grundlage für die Annahme, dass Ganzkörperschwingungen auftreten an sich tragen zum Risiko von Erkrankungen des Herz-Kreislauf-Systems bei. Allerdings ist zu beachten, dass dieser Faktor sehr häufig mit Lärmbelastung, Inaktivität (Sitzarbeit) und Schichtarbeit einhergeht.
Ionisierende Strahlung, elektromagnetische Felder, Radio- und Mikrowellen, Ultra- und Infraschall
Viele Fallstudien und einige epidemiologische Studien haben auf die Möglichkeit aufmerksam gemacht, dass ionisierende Strahlung, die zur Behandlung von Krebs oder anderen Krankheiten eingesetzt wird, die Entstehung von Arteriosklerose fördern und dadurch das Risiko für koronare Herzkrankheiten und auch andere Herz-Kreislauf-Erkrankungen erhöhen kann (Kristensen 1989; Kristenson 1994). Studien zum Auftreten von Herz-Kreislauf-Erkrankungen in Berufsgruppen, die ionisierender Strahlung ausgesetzt sind, liegen nicht vor.
Kristensen (1989) berichtet über drei epidemiologische Studien aus den frühen 1980er Jahren zum Zusammenhang zwischen Herz-Kreislauf-Erkrankungen und der Exposition gegenüber elektromagnetischen Feldern. Die Ergebnisse sind widersprüchlich. In den 1980er und 1990er Jahren sind die möglichen Auswirkungen elektrischer und magnetischer Felder auf die menschliche Gesundheit zunehmend in den Fokus der Arbeits- und Umweltmedizin gerückt. Große Aufmerksamkeit erregten zum Teil widersprüchliche epidemiologische Studien, die nach Zusammenhängen zwischen beruflicher und/oder umweltbedingter Exposition gegenüber schwachen niederfrequenten elektrischen und magnetischen Feldern einerseits und dem Auftreten von Gesundheitsstörungen andererseits suchten. Im Vordergrund der zahlreichen experimentellen und wenigen epidemiologischen Studien stehen mögliche Langzeitwirkungen wie Kanzerogenität, Teratogenität, Wirkungen auf das Immun- oder Hormonsystem, auf die Fortpflanzung (unter besonderer Berücksichtigung von Fehlgeburten und Defekten), wie z sowie auf „Elektrizitätsüberempfindlichkeit“ und neuropsychologische Verhaltensreaktionen. Ein mögliches kardiovaskuläres Risiko wird derzeit nicht diskutiert (Gamberale 1990; Knave 1994).
Gewisse unmittelbare Wirkungen niederfrequenter Magnetfelder auf den Organismus, die durch wissenschaftlich belegt sind in vitro und in vivo Untersuchungen bei niedrigen bis hohen Feldstärken sind in diesem Zusammenhang zu nennen (UNEP/WHO/IRPA 1984; UNEP/WHO/IRPA 1987). Im Magnetfeld, beispielsweise im Blutkreislauf oder bei Herzkontraktionen, führen geladene Ladungsträger zur Induktion elektrischer Felder und Ströme. So kann die elektrische Spannung, die in einem starken statischen Magnetfeld über der herznahen Aorta bei Koronaraktivität erzeugt wird, bei einer Flussstärke von 30 Tesla (T) 2 mV betragen, und im EKG wurden Induktionswerte über 0.1 T festgestellt. Auswirkungen beispielsweise auf den Blutdruck wurden aber nicht festgestellt. Zeitlich veränderliche Magnetfelder (intermittierende Magnetfelder) induzieren in biologischen Objekten elektrische Wirbelfelder, die beispielsweise Nerven- und Muskelzellen im Körper erregen können. Bei elektrischen Feldern oder induzierten Strömen unter 1 mA/m tritt kein bestimmter Effekt auf2. Visuelle (induziert mit Magnetophosphen) und nervöse Wirkungen werden bei 10 bis 100 mA/m berichtet2. Extrasystolisches und Herzkammerflimmern treten bei über 1 A/m auf2. Nach derzeitiger Datenlage ist bei kurzzeitiger Ganzkörperexposition bis 2 T keine direkte Gesundheitsgefährdung zu erwarten (UNEP/WHO/IRPA 1987). Allerdings liegt die Gefahrenschwelle für indirekte Einwirkungen (z. B. durch magnetische Feldkrafteinwirkung auf ferromagnetische Materialien) niedriger als für direkte Einwirkungen. Für Personen mit ferromagnetischen Implantaten (unipolare Herzschrittmacher, magnetisierbare Aneurysmaclips, Hämoclips, künstliche Herzklappenteile, andere elektrische Implantate, aber auch Metallsplitter) sind daher Vorsichtsmaßnahmen erforderlich. Die Gefahrenschwelle für ferromagnetische Implantate beginnt bei 50 bis 100 mT. Es besteht die Gefahr, dass durch Migration oder Schwenkbewegungen Verletzungen oder Blutungen entstehen können und die Funktionsfähigkeit (z. B. von Herzklappen, Herzschrittmachern etc.) beeinträchtigt werden kann. In Einrichtungen in Forschung und Industrie mit starken Magnetfeldern raten einige Autoren zu ärztlichen Überwachungsuntersuchungen für Menschen mit Herz-Kreislauf-Erkrankungen, einschließlich Bluthochdruck, bei Arbeitsplätzen, bei denen das Magnetfeld 2 T übersteigt (Bernhardt 1986; Bernhardt 1988). Eine Ganzkörper-Exposition von 5 T kann zu magnetoelektrodynamischen und hydrodynamischen Wirkungen auf das Kreislaufsystem führen, und es ist davon auszugehen, dass eine kurzzeitige Ganzkörper-Exposition von 5 T Gesundheitsgefahren verursacht, insbesondere für Menschen mit Herz-Kreislauf-Erkrankungen, einschließlich Bluthochdruck (Bernhardt 1988; UNEP/WHO/IRPA 1987).
Studien, die die verschiedenen Wirkungen von Radio und Mikrowellen untersuchen, haben keine gesundheitsschädlichen Wirkungen festgestellt. Die Möglichkeit kardiovaskulärer Wirkungen von Ultraschall (Frequenzbereich zwischen 16 kHz und 1 GHz) und Infraschall (Frequenzbereich >>20 kHz) wird in der Literatur diskutiert, jedoch ist die empirische Evidenz sehr gering (Kristensen 1994).
Reduzierung des Depressionsrisikos
Depression ist ein enorm wichtiges Thema im Bereich der psychischen Gesundheit am Arbeitsplatz, nicht nur im Hinblick auf die Auswirkungen, die Depressionen auf den Arbeitsplatz haben können, sondern auch auf die Rolle, die der Arbeitsplatz als ätiologischer Auslöser der Störung spielen kann.
In einer Studie aus dem Jahr 1990 haben Greenberg et al. (1993a) schätzten die wirtschaftliche Belastung durch Depressionen in den Vereinigten Staaten in jenem Jahr auf etwa 43.7 Milliarden US-Dollar. Davon entfielen 28 % auf direkte Kosten der medizinischen Versorgung, 55 % jedoch auf eine Kombination aus Fehlzeiten und verminderter Produktivität während der Arbeit. In einem anderen Artikel bemerken dieselben Autoren (1993b):
„Zwei charakteristische Merkmale von Depressionen sind, dass sie gut behandelbar und nicht allgemein anerkannt sind. Das NIMH hat festgestellt, dass zwischen 80 % und 90 % der Personen, die an einer schweren depressiven Störung leiden, erfolgreich behandelt werden können, aber dass nur jeder Dritte mit der Krankheit jemals eine Behandlung sucht … Im Gegensatz zu einigen anderen Krankheiten ein sehr großer Teil der Gesamtzahl Kosten der Depression fallen auf die Arbeitgeber. Dies deutet darauf hin, dass Arbeitgeber als Gruppe einen besonderen Anreiz haben könnten, in Programme zu investieren, die die mit dieser Krankheit verbundenen Kosten senken könnten.“
Geschehen
Jeder fühlt sich von Zeit zu Zeit traurig oder „depressiv“, aber eine schwere depressive Episode, entsprechend der Diagnostisches und Statistisches Handbuch der Geistigen Störungen, 4. Auflage (DSM IV) (American Psychiatric Association 1994), erfordert, dass mehrere Kriterien erfüllt sind. Eine vollständige Beschreibung dieser Kriterien würde den Rahmen dieses Artikels sprengen, aber Teile von Kriterium A, das die Symptome beschreibt, können einem einen Eindruck davon vermitteln, wie eine echte schwere Depression aussieht:
A. Fünf (oder mehr) der folgenden Symptome waren während derselben 2-Wochen-Periode vorhanden und stellen eine Veränderung gegenüber der vorherigen Funktion dar; mindestens eines der Symptome ist Nummer 1 oder 2.
- depressive Stimmung den größten Teil des Tages, fast jeden Tag
- deutlich vermindertes Interesse oder Freude an allen oder fast allen Aktivitäten den größten Teil des Tages, fast jeden Tag
- deutlicher Gewichtsverlust ohne Diät oder Gewichtszunahme oder Abnahme oder Zunahme des Appetits fast jeden Tag
- Schlaflosigkeit oder Hypersomnie fast jeden Tag
- psychomotorische Erregung oder Retardierung fast jeden Tag
- Müdigkeit oder Energieverlust fast jeden Tag
- fast jeden Tag Gefühle der Wertlosigkeit oder übermäßige oder unangemessene Schuldgefühle
- vermindertes Denk- oder Konzentrationsvermögen oder fast täglich Unentschlossenheit
- wiederkehrende Gedanken an den Tod, wiederkehrende Suizidgedanken, mit oder ohne Plan, oder ein Suizidversuch.
Eine Überprüfung dieser Kriterien vermittelt nicht nur eine Vorstellung von den Beschwerden, unter denen eine Person mit Depressionen leidet, sondern zeigt auch die vielen Möglichkeiten, wie Depressionen sich negativ auf den Arbeitsplatz auswirken können. Es ist auch wichtig, die große Vielfalt der Symptome zu beachten. Eine depressive Person ist vielleicht kaum in der Lage, sich zu bewegen, um aus dem Bett zu kommen, während andere so ängstlich sind, dass sie kaum still sitzen können und beschreiben, dass sie aus der Haut kriechen oder den Verstand verlieren. Manchmal können mehrere körperliche Schmerzen ohne medizinische Erklärung ein Hinweis auf eine Depression sein.
Prävalenz
Die folgende Passage aus Psychische Gesundheit am Arbeitsplatz (Kahn 1993) beschreibt die Verbreitung (und Zunahme) von Depressionen am Arbeitsplatz:
„Depression … ist eines der häufigsten psychischen Gesundheitsprobleme am Arbeitsplatz. Jüngste Forschungsergebnisse … deuten darauf hin, dass die Häufigkeit von Depressionen in den Industrieländern seit 1910 mit jedem Jahrzehnt zugenommen hat und das Alter, in dem jemand wahrscheinlich depressiv wird, mit jeder nach 1940 geborenen Generation gesunken ist. Depressive Erkrankungen sind weit verbreitet und schwerwiegend und nehmen einen enormen Schaden an Maut sowohl für die Arbeitnehmer als auch für den Arbeitsplatz. Zwei von zehn Arbeitnehmern müssen im Laufe ihres Lebens mit einer Depression rechnen, und Frauen erkranken eineinhalb Mal häufiger als Männer an Depressionen. Einer von zehn Arbeitnehmern entwickelt eine klinische Depression, die so schwerwiegend ist, dass er eine Auszeit von der Arbeit benötigt.“
Somit machen neben den qualitativen Aspekten der Depression auch die quantitativen/epidemiologischen Aspekte der Krankheit diese zu einem Hauptanliegen am Arbeitsplatz.
Verwandte Krankheiten
Major Depression ist nur eine von vielen eng verwandten Krankheiten, die alle unter die Kategorie „Stimmungsstörungen“ fallen. Die bekannteste davon ist die bipolare (oder „manisch-depressive“) Erkrankung, bei der der Patient abwechselnd Phasen von Depression und Manie hat, die ein Gefühl der Euphorie, ein vermindertes Schlafbedürfnis, übermäßige Energie und schnelles Sprechen umfassen, und kann zu Reizbarkeit und Paranoia führen.
Es gibt verschiedene Versionen der bipolaren Störung, abhängig von der Häufigkeit und Schwere der depressiven und manischen Episoden, dem Vorhandensein oder Fehlen psychotischer Merkmale (Wahnvorstellungen, Halluzinationen) und so weiter. Ebenso gibt es verschiedene Variationen zum Thema Depression, je nach Schweregrad, Vorhandensein oder Nichtvorhandensein einer Psychose und der Art der am stärksten ausgeprägten Symptome. Auch hier würde es den Rahmen dieses Artikels sprengen, all diese zu beschreiben, aber der Leser wird erneut auf DSM IV verwiesen, um eine vollständige Auflistung aller verschiedenen Formen von Stimmungsstörungen zu erhalten.
Differentialdiagnose
Die Differentialdiagnose einer Major Depression umfasst drei Hauptbereiche: andere medizinische Störungen, andere psychiatrische Störungen und medikamenteninduzierte Symptome.
Genauso wichtig wie die Tatsache, dass sich viele Patienten mit Depressionen zunächst mit körperlichen Beschwerden bei ihrem Hausarzt vorstellen, ist die Tatsache, dass viele Patienten, die sich zunächst mit depressiven Beschwerden bei einem Psychiater vorstellen, möglicherweise eine nicht diagnostizierte medizinische Erkrankung haben, die die Symptome verursacht. Einige der häufigsten Krankheiten, die depressive Symptome verursachen, sind endokrin (hormonell), wie Hypothyreose, Nebennierenprobleme oder Veränderungen im Zusammenhang mit Schwangerschaft oder Menstruationszyklus. Gerade bei älteren Patienten rücken neurologische Erkrankungen wie Demenz, Schlaganfall oder Morbus Parkinson immer stärker in den Vordergrund der Differentialdiagnose. Andere Krankheiten, die mit depressiven Symptomen einhergehen können, sind Mononukleose, AIDS, chronisches Müdigkeitssyndrom und einige Krebsarten und Gelenkerkrankungen.
Psychiatrisch sind die Störungen, die viele gemeinsame Merkmale mit Depressionen aufweisen, die Angststörungen (einschließlich generalisierter Angst, Panikstörung und posttraumatischer Belastungsstörung), Schizophrenie und Drogen- und Alkoholmissbrauch. Die Liste der Medikamente, die depressive Symptome hervorrufen können, ist ziemlich lang und umfasst Schmerzmittel, einige Antibiotika, viele Blutdrucksenker und Herzmedikamente sowie Steroide und Hormonmittel.
Für weitere Einzelheiten zu allen drei Bereichen der Differentialdiagnose von Depressionen wird der Leser auf Kaplan und Sadock's verwiesen Zusammenfassung der Psychiatrie (1994), oder je detaillierter Umfassendes Lehrbuch der Psychiatrie (Kaplan und Sadock 1995).
Arbeitsplatz-Ätiologien
Vieles ist an anderer Stelle darin zu finden Enzyklopädie in Bezug auf Stress am Arbeitsplatz, aber was in diesem Artikel wichtig ist, ist die Art und Weise, in der bestimmte Aspekte von Stress zu Depressionen führen können. Es gibt viele Denkschulen bezüglich der Ätiologie von Depressionen, einschließlich biologischer, genetischer und psychosozialer. Im psychosozialen Bereich sind viele arbeitsplatzbezogene Faktoren zu finden.
Verluste oder drohende Verluste können zu Depressionen führen und sind im heutigen Klima von Personalabbau, Fusionen und wechselnden Stellenbeschreibungen häufige Probleme im Arbeitsumfeld. Eine weitere Folge häufig wechselnder Arbeitsaufgaben und der ständigen Einführung neuer Technologien ist, dass sich Arbeitnehmer inkompetent oder unzulänglich fühlen. Der psychodynamischen Theorie zufolge kommt es zu Depressionen, wenn die Kluft zwischen dem aktuellen Selbstbild und dem „idealen Selbst“ größer wird.
Auch ein tierexperimentelles Modell namens „erlernte Hilflosigkeit“ kann verwendet werden, um den ideologischen Zusammenhang zwischen stressigen Arbeitsumgebungen und Depressionen zu erklären. Bei diesen Experimenten wurden Tiere Elektroschocks ausgesetzt, denen sie nicht entkommen konnten. Als sie erfuhren, dass keine der von ihnen ergriffenen Maßnahmen Auswirkungen auf ihr späteres Schicksal hatte, zeigten sie zunehmend passives und depressives Verhalten. Es ist nicht schwierig, dieses Modell auf den heutigen Arbeitsplatz zu extrapolieren, wo so viele das Gefühl haben, ein stark abnehmendes Maß an Kontrolle über ihre täglichen Aktivitäten und langfristigen Pläne zu haben.
Behandlung
Angesichts der oben beschriebenen ätiologischen Verbindung des Arbeitsplatzes mit Depressionen ist das primäre, sekundäre und tertiäre Präventionsmodell eine nützliche Betrachtungsweise der Behandlung von Depressionen am Arbeitsplatz. Primärprävention oder der Versuch, die Grundursache des Problems zu beseitigen, erfordert grundlegende organisatorische Änderungen, um einige der oben beschriebenen Stressoren zu lindern. Sekundärprävention oder der Versuch, die Person vor einer Ansteckung mit der Krankheit zu „immunisieren“, würde Maßnahmen wie Stressbewältigungstraining und Änderungen des Lebensstils umfassen. Die tertiäre Prävention oder die Hilfe zur Wiederherstellung der Gesundheit umfasst sowohl eine psychotherapeutische als auch eine psychopharmakologische Behandlung.
Dem Kliniker steht heute ein wachsendes Spektrum an psychotherapeutischen Ansätzen zur Verfügung. Die psychodynamischen Therapien betrachten die Kämpfe und Konflikte des Patienten in einem locker strukturierten Format, das die Erforschung jedes Materials erlaubt, das in einer Sitzung auftauchen mag, wie tangential es zunächst erscheinen mag. Einige Modifikationen dieses Modells, mit Grenzen in Bezug auf die Anzahl der Sitzungen oder die Breite des Fokus, wurden vorgenommen, um viele der neueren Formen der Kurzzeittherapie zu schaffen. Die zwischenmenschliche Therapie konzentriert sich ausschließlicher auf die Beziehungsmuster des Patienten zu anderen. Eine immer beliebtere Therapieform ist die kognitive Therapie, die von dem Grundsatz „Was du denkst, ist, wie du dich fühlst“ angetrieben wird. Hier werden in einem sehr strukturierten Format die „automatischen Gedanken“ des Patienten als Reaktion auf bestimmte Situationen untersucht, hinterfragt und dann modifiziert, um eine weniger maladaptive emotionale Reaktion hervorzurufen.
So rasant wie sich die Psychotherapien entwickelt haben, ist das psychopharmakologische Rüstzeug wahrscheinlich noch schneller gewachsen. In den wenigen Jahrzehnten vor den 1990er Jahren waren die am häufigsten verwendeten Medikamente zur Behandlung von Depressionen die Trizyklika (Imipramin, Amitriptylin und Nortriptylin sind Beispiele) und die Monoaminoxidase-Hemmer (Nardil, Marplan und Parnate). Diese Medikamente wirken auf Neurotransmittersysteme, von denen angenommen wird, dass sie an Depressionen beteiligt sind, beeinflussen aber auch viele andere Rezeptoren, was zu einer Reihe von Nebenwirkungen führt. In den frühen 1990er Jahren wurden mehrere neue Medikamente (Fluoxetin, Sertralin, Paxil, Effexor, Fluvoxamin und Nefazodon) eingeführt. Diese Medikamente haben ein schnelles Wachstum erfahren, weil sie „sauberer“ sind (spezifischer an mit Depressionen zusammenhängende Neurotransmitterstellen binden) und somit Depressionen wirksam behandeln können, während sie viel weniger Nebenwirkungen verursachen.
Zusammenfassung
Depressionen sind in der Welt der psychischen Gesundheit am Arbeitsplatz äußerst wichtig, sowohl wegen der Auswirkungen von Depressionen auf den Arbeitsplatz als auch wegen der Auswirkungen des Arbeitsplatzes auf Depressionen. Es ist eine weit verbreitete Krankheit und sehr gut behandelbar; aber leider häufig unentdeckt und unbehandelt, mit schwerwiegenden Folgen sowohl für den Einzelnen als auch für den Arbeitgeber. Daher kann eine verstärkte Erkennung und Behandlung von Depressionen dazu beitragen, individuelles Leiden und organisatorische Verluste zu verringern.
Chemisches Gefahrgut
Trotz zahlreicher Studien ist die Rolle chemischer Faktoren bei der Entstehung von Herz-Kreislauf-Erkrankungen immer noch umstritten, aber wahrscheinlich gering. Die Berechnung der ätiologischen Rolle chemischer Berufsfaktoren für Herz-Kreislauf-Erkrankungen für die dänische Bevölkerung ergab einen Wert unter 1 % (Kristensen 1994). Für einige Stoffe wie Schwefelkohlenstoff und organische Stickstoffverbindungen ist die Wirkung auf das Herz-Kreislauf-System allgemein anerkannt (Kristensen 1994). Blei scheint den Blutdruck und die zerebrovaskuläre Morbidität zu beeinflussen. Kohlenmonoxid (Weir und Fabiano 1982) hat zweifellos akute Wirkungen, insbesondere bei der Auslösung von Angina pectoris bei vorbestehender Ischämie, erhöht aber wahrscheinlich nicht das Risiko der zugrunde liegenden Arteriosklerose, wie lange vermutet wurde. Andere Materialien wie Cadmium, Kobalt, Arsen, Antimon, Beryllium, organische Phosphate und Lösungsmittel werden diskutiert, sind aber noch nicht ausreichend dokumentiert. Kristensen (1989, 1994) gibt einen kritischen Überblick. Eine Auswahl relevanter Tätigkeiten und Industriezweige findet sich in Tabelle 1.
Tabelle 1. Auswahl von Tätigkeiten und Industriezweigen, die mit kardiovaskulären Gefährdungen verbunden sein können
|
Gefahrgut |
Betroffener Berufszweig/Verwendung |
|
Schwefelkohlenstoff (CS2 ) |
Kunstseide- und Synthetikfaserherstellung, Gummi, |
|
Organische Nitroverbindungen |
Sprengstoff- und Munitionsherstellung, |
|
Kohlenmonoxid (CO) |
Mitarbeiter in der industriellen Großverbrennung |
|
Führen (Lead) |
Verhüttung von Bleierz und Sekundärrohstoffen |
|
Kohlenwasserstoffe, halogenierte Kohlenwasserstoffe |
Lösungsmittel (Farben, Lacke) |
Die Expositions- und Wirkungsdaten wichtiger Studien zu Schwefelkohlenstoff (CS2), Kohlenmonoxid (CO) und Nitroglyzerin sind im chemischen Teil des angegeben Enzyklopädie. Diese Auflistung verdeutlicht, dass Einschlussprobleme, kombinierte Expositionen, unterschiedliche Berücksichtigung von Compoundierungsfaktoren, wechselnde Zielgrößen und Bewertungsstrategien eine erhebliche Rolle in den Ergebnissen spielen, so dass Unsicherheiten in den Schlussfolgerungen dieser epidemiologischen Studien verbleiben.
In solchen Situationen können klare pathogenetische Vorstellungen und Erkenntnisse die vermuteten Zusammenhänge stützen und damit zur Ableitung und Begründung der Folgen einschließlich präventiver Maßnahmen beitragen. Bekannt sind die Wirkungen von Schwefelkohlenstoff auf den Lipid- und Kohlenhydratstoffwechsel, auf die Schilddrüsenfunktion (Auslösung einer Hypothyreose) und auf den Gerinnungsstoffwechsel (Förderung der Thrombozytenaggregation, Hemmung von Plasminogen und Plasminaktivität). Blutdruckveränderungen wie Bluthochdruck sind meist auf gefäßbedingte Veränderungen der Niere zurückzuführen, ein direkter ursächlicher Zusammenhang mit Bluthochdruck durch Schwefelkohlenstoff ist noch nicht sicher ausgeschlossen und es wird eine direkte (reversible) toxische Wirkung vermutet des Myokards oder eine Störung des Katecholaminstoffwechsels. Eine erfolgreiche 15-Jahres-Interventionsstudie (Nürminen und Hernberg 1985) dokumentiert die Reversibilität der Wirkung auf das Herz: Einer Reduktion der Exposition folgte fast unmittelbar eine Abnahme der kardiovaskulären Mortalität. Neben den eindeutig direkten kardiotoxischen Wirkungen wurden bei Exponierten arteriosklerotische Veränderungen an Gehirn, Auge, Niere und Herzkranzgefäßen nachgewiesen, die als Grundlage von Enzephalopathien, Aneurysmen im Netzhautbereich, Nephropathien und chronisch ischämischen Herzerkrankungen angesehen werden können zu CS2. Ethnische und ernährungsbedingte Komponenten greifen in den Pathomechanismus ein; dies wurde in den Vergleichsstudien finnischer und japanischer Viskose-Reyon-Arbeiter deutlich. In Japan wurden Gefäßveränderungen im Bereich der Netzhaut festgestellt, während in Finnland die kardiovaskulären Effekte dominierten. Aneurysmatische Veränderungen der Netzhautgefäße wurden bei Schwefelkohlenstoffkonzentrationen unter 3 ppm beobachtet (Fajen, Albright und Leffingwell 1981). Die Verringerung der Exposition auf 10 ppm reduzierte die kardiovaskuläre Sterblichkeit deutlich. Ob kardiotoxische Wirkungen bei Dosen unter 10 ppm definitiv ausgeschlossen sind, ist damit nicht abschließend geklärt.
Die akuten toxischen Wirkungen organischer Nitrate umfassen eine Weitung der Gefäße, begleitet von Blutdruckabfall, erhöhter Herzfrequenz, fleckigem Erythem (Flush), orthostatischem Schwindel und Kopfschmerzen. Da die Halbwertszeit des organischen Nitrats kurz ist, klingen die Beschwerden bald ab. Bei einer akuten Intoxikation sind in der Regel keine ernsthaften gesundheitlichen Bedenken zu erwarten. Das sogenannte Entzugssyndrom tritt bei Expositionsunterbrechung bei Beschäftigten mit Langzeitexposition gegenüber organischem Nitrat mit einer Latenzzeit von 36 bis 72 Stunden auf. Dazu gehören Erkrankungen von Angina pectoris bis hin zum akuten Herzinfarkt und plötzlichen Todesfällen. Bei den untersuchten Todesfällen wurden häufig keine koronaren sklerotischen Veränderungen dokumentiert. Als Ursache wird daher ein „Rebound-Vasospasmus“ vermutet. Wird die gefäßerweiternde Wirkung des Nitrats aufgehoben, kommt es zu einer autoregulativen Widerstandserhöhung in den Gefäßen einschließlich der Koronararterien, die zu den oben genannten Ergebnissen führt. In einigen epidemiologischen Studien werden vermutete Zusammenhänge zwischen Expositionsdauer und -intensität von organischem Nitrat und ischämischer Herzkrankheit als unsicher angesehen, und es fehlt die pathogenetische Plausibilität dafür.
Bei Blei sind metallisches Blei in Staubform, die Salze zweiwertigen Bleis und organische Bleiverbindungen toxikologisch bedeutsam. Blei greift den Kontraktionsmechanismus der Gefäßmuskelzellen an und verursacht Gefäßkrämpfe, die als Ursache für eine Reihe von Symptomen einer Bleivergiftung gelten. Dazu gehört eine vorübergehende Hypertonie, die mit Bleikoliken auftritt. Anhaltender Bluthochdruck durch chronische Bleivergiftung lässt sich durch Gefäßkrämpfe sowie Nierenveränderungen erklären. In epidemiologischen Studien wurde ein Zusammenhang mit längeren Expositionszeiten zwischen Bleiexposition und erhöhtem Blutdruck sowie einer erhöhten Inzidenz zerebrovaskulärer Erkrankungen beobachtet, während es wenig Hinweise auf vermehrte kardiovaskuläre Erkrankungen gab.
Bisherige epidemiologische Daten und pathogenetische Untersuchungen ergaben keine eindeutigen Ergebnisse zur kardiovaskulären Toxizität anderer Metalle wie Cadmium, Kobalt und Arsen. Die Hypothese, dass halogenierte Kohlenwasserstoffe myokardial irritierend wirken, gilt jedoch als gesichert. Der auslösende Mechanismus von gelegentlich lebensbedrohlichen Arrhythmien durch diese Materialien stammt vermutlich von der myokardialen Empfindlichkeit gegenüber Epinephrin, das als natürlicher Träger für das vegetative Nervensystem fungiert. Diskutiert wird noch, ob ein direkter kardialer Effekt wie verminderte Kontraktilität, Unterdrückung von Impulsbildungszentren, Impulsübertragung oder Reflexbeeinträchtigung durch Irrigation im Bereich der oberen Atemwege vorliegt. Das sensibilisierende Potential von Kohlenwasserstoffen hängt offenbar vom Halogenierungsgrad und von der Art des enthaltenen Halogens ab, wobei chlorsubstituierte Kohlenwasserstoffe stärker sensibilisierend wirken sollen als Fluoridverbindungen. Die maximale myokardiale Wirkung für chlorhaltige Kohlenwasserstoffe tritt bei etwa vier Chloratomen pro Molekül auf. Kurzkettige nicht substituierte Kohlenwasserstoffe haben eine höhere Toxizität als solche mit längeren Ketten. Über die rhythmusauslösende Dosierung der einzelnen Substanzen ist wenig bekannt, da es sich bei den Meldungen am Menschen überwiegend um Fallbeschreibungen mit Exposition gegenüber hohen Konzentrationen (akzidentelle Exposition und „Schnüffeln“) handelt. Nach Reinhardt et al. (1971) sind Benzol, Heptan, Chloroform und Trichlorethylen besonders sensibilisierend, während Tetrachlorkohlenstoff und Halothan weniger arrhythmogen wirken.
Die toxischen Wirkungen von Kohlenmonoxid resultieren aus einer Gewebehypoxämie, die aus der erhöhten Bildung von CO-Hb (CO hat eine 200-mal größere Affinität zu Hämoglobin als Sauerstoff) und der daraus resultierenden verringerten Sauerstoffabgabe an das Gewebe resultiert. Neben den Nerven gehört das Herz zu den Organen, die besonders kritisch auf eine solche Hypoxämie reagieren. Die daraus resultierenden akuten Herzbeschwerden wurden mehrfach untersucht und nach Einwirkungszeit, Atemfrequenz, Alter und Vorerkrankungen beschrieben. Während bei gesunden Probanden kardiovaskuläre Effekte erst bei CO-Hb-Konzentrationen von 35 bis 40 % auftreten, konnten Angina-pectoris-Beschwerden bei Patienten mit ischämischer Herzkrankheit bereits bei CO-Hb-Konzentrationen zwischen 2 und 5 % unter körperlicher Belastung experimentell hervorgerufen werden (Kleinman et al. 1989; Hinderliter et al. 1989). Tödliche Infarkte wurden bei Personen mit früheren Leiden bei 20 % CO-Hb beobachtet (Atkins und Baker 1985).
Die Auswirkungen einer Langzeitexposition mit niedrigen CO-Konzentrationen werden noch kontrovers diskutiert. Während experimentelle Studien an Tieren möglicherweise eine atherogene Wirkung über Hypoxie der Gefäßwände oder durch direkte CO-Einwirkung auf die Gefäßwand (erhöhte Gefäßpermeabilität), die Fließeigenschaften des Blutes (verstärkte Thrombozytenaggregation) oder den Fettstoffwechsel zeigten, ist dies der Fall ein entsprechender Nachweis für den Menschen fehlt. Die erhöhte kardiovaskuläre Sterblichkeit bei Tunnelarbeitern (SMR 1.35, 95 %-KI 1.09-1.68) ist eher durch akute Exposition als durch chronische CO-Einwirkungen zu erklären (Stern et al. 1988). Die Rolle von CO bei den kardiovaskulären Wirkungen des Zigarettenrauchens ist ebenfalls nicht klar.
Arbeitsbedingte Angst
Angststörungen sowie subklinische Angst, Sorge und Besorgnis und damit verbundene stressbedingte Störungen wie Schlaflosigkeit scheinen in den 1990er Jahren an Arbeitsplätzen allgegenwärtig und zunehmend verbreitet zu sein – so sehr, dass die Wall Street Journal hat die 1990er Jahre als arbeitsbezogenes „Zeitalter der Angst“ bezeichnet (Zachary und Ortega 1993). Unternehmensverkleinerung, Bedrohung bestehender Sozialleistungen, Entlassungen, Gerüchte über bevorstehende Entlassungen, globaler Wettbewerb, Veralten von Fähigkeiten und „Dequalifizierung“, Umstrukturierung, Umstrukturierung, Übernahmen, Fusionen und ähnliche Ursachen für organisatorische Turbulenzen haben sie alle Dies sind neuere Trends, die das Gefühl der Arbeitsplatzsicherheit untergraben und zu einer greifbaren, aber schwer genau zu messenden „arbeitsbezogenen Angst“ beigetragen haben (Buono und Bowditch 1989). Obwohl es einige individuelle Unterschiede und situative Moderatorvariablen zu geben scheint, berichteten Kuhnert und Vance (1992), dass sowohl Arbeiter als auch Angestellte in der Fertigung, die über mehr „Arbeitsunsicherheit“ berichteten, signifikant mehr Angst- und Zwangssymptome bei einem Psychiater angaben Checkliste. Während eines Großteils der 1980er Jahre und beschleunigt bis in die 1990er Jahre hinein hat die Übergangsorganisationslandschaft des US-Marktes (oder „permanentes Wildwasser“, wie es beschrieben wurde) zweifellos zu dieser Epidemie von arbeitsbedingten Stressstörungen beigetragen, einschließlich beispielsweise Angststörungen (Jeffreys 1995; Northwestern National Life 1991).
Die Probleme von Berufsstress und arbeitsbedingten psychischen Störungen scheinen globaler Natur zu sein, aber es gibt einen Mangel an Statistiken außerhalb der Vereinigten Staaten, die ihre Art und ihr Ausmaß dokumentieren (Cooper und Payne 1992). Die verfügbaren internationalen Daten, hauptsächlich aus europäischen Ländern, scheinen ähnliche nachteilige Auswirkungen auf die psychische Gesundheit von Arbeitnehmern durch Arbeitsplatzunsicherheit und Beschäftigung mit hoher Belastung zu bestätigen, wie sie bei US-Arbeitnehmern beobachtet werden (Karasek und Theorell 1990). Aufgrund des sehr realen Stigmas, das mit psychischen Störungen in den meisten anderen Ländern und Kulturen verbunden ist, werden jedoch viele, wenn nicht die meisten psychologischen Symptome wie Angstzustände im Zusammenhang mit der Arbeit (außerhalb der Vereinigten Staaten) nicht gemeldet, unentdeckt und unbehandelt (Cooper und Payne 1992). In einigen Kulturen werden diese psychischen Störungen somatisiert und manifestieren sich als „akzeptablere“ körperliche Symptome (Katon, Kleinman und Rosen 1982). Eine Studie über japanische Regierungsangestellte hat berufliche Stressoren wie Arbeitsbelastung und Rollenkonflikte als signifikante Korrelate der psychischen Gesundheit bei diesen japanischen Arbeitern identifiziert (Mishima et al. 1995). Weitere Studien dieser Art sind erforderlich, um die Auswirkungen psychosozialer Stressfaktoren am Arbeitsplatz auf die psychische Gesundheit von Arbeitnehmern in Asien sowie in den Entwicklungs- und postkommunistischen Ländern zu dokumentieren.
Definition und Diagnose von Angststörungen
Angststörungen gehören offensichtlich zu den am weitesten verbreiteten psychischen Gesundheitsproblemen, von denen gleichzeitig vielleicht 7 bis 15 % der erwachsenen US-Bevölkerung betroffen sind (Robins et al. 1981). Angststörungen sind eine Familie von psychischen Gesundheitszuständen, zu denen Agoraphobie (oder grob „Hausgebundenheit“), Phobien (irrationale Ängste), Zwangsstörungen, Panikattacken und generalisierte Angstzustände gehören. Nach Angaben der American Psychiatric Association Diagnostisches und Statistisches Handbuch Psychischer Störungen, 4. Auflage (DSM IV) gehören zu den Symptomen einer generalisierten Angststörung Gefühle von „Unruhe oder Gefühl der Aufgeregtheit oder Nervosität“, Müdigkeit, Konzentrationsschwierigkeiten, übermäßige Muskelanspannung und Schlafstörungen (American Psychiatric Association 1994). Eine Zwangsstörung ist definiert als entweder anhaltende Gedanken oder sich wiederholende Verhaltensweisen, die übermäßig/unvernünftig sind, deutlichen Stress verursachen, zeitaufwändig sind und die Funktionsfähigkeit einer Person beeinträchtigen können. Auch laut DSM IV sind Panikattacken, definiert als kurze Perioden intensiver Angst oder Unbehagens, eigentlich keine Störungen an sich, sondern können in Verbindung mit anderen Angststörungen auftreten. Technisch gesehen kann die Diagnose einer Angststörung nur von einem ausgebildeten Psychologen anhand anerkannter diagnostischer Kriterien gestellt werden.
Berufliche Risikofaktoren für Angststörungen
Es gibt nur wenige Daten zur Inzidenz und Prävalenz von Angststörungen am Arbeitsplatz. Da die Ätiologie der meisten Angststörungen multifaktoriell ist, können wir außerdem den Beitrag individueller genetischer, entwicklungsbedingter und arbeitsfremder Faktoren zur Entstehung von Angstzuständen nicht ausschließen. Es erscheint wahrscheinlich, dass sowohl arbeitsbezogene organisatorische als auch solche individuellen Risikofaktoren zusammenwirken und dass diese Wechselwirkung Entstehung, Verlauf und Verlauf von Angststörungen bestimmt.
Die arbeitsbedingte Angst impliziert, dass es Arbeitsbedingungen, Aufgaben und Anforderungen und/oder damit verbundene berufliche Stressoren gibt, die mit dem Auftreten von akuten und/oder chronischen Angstzuständen oder Angstmanifestationen einhergehen. Zu diesen Faktoren können eine überwältigende Arbeitsbelastung, das Arbeitstempo, Fristen und ein wahrgenommener Mangel an persönlicher Kontrolle gehören. Das Nachfrage-Kontroll-Modell prognostiziert, dass Arbeitnehmer in Berufen, die wenig persönliche Kontrolle bieten und Mitarbeiter einem hohen Maß an psychologischer Belastung aussetzen, einem Risiko von gesundheitlichen Beeinträchtigungen, einschließlich Angststörungen, ausgesetzt sind (Karasek und Theorell 1990). Eine Studie zum Pillenkonsum (hauptsächlich Beruhigungsmittel), die für schwedische männliche Angestellte in Berufen mit hoher Belastung berichtet wurde, stützte diese Vorhersage (Karasek 1979). Sicherlich ist der Beweis für eine erhöhte Prävalenz von Depressionen in bestimmten Berufen mit hoher Belastung in den Vereinigten Staaten jetzt überzeugend (Eaton et al. 1990). Neuere epidemiologische Studien, zusätzlich zu theoretischen und biochemischen Modellen von Angst und Depression, haben diese Störungen nicht nur durch die Identifizierung ihrer Komorbidität (40 bis 60%), sondern auch in Bezug auf grundlegendere Gemeinsamkeiten verknüpft (Ballenger 1993). Daher die Enzyklopädie Das Kapitel über berufliche Faktoren im Zusammenhang mit Depressionen kann relevante Hinweise auf berufliche und individuelle Risikofaktoren liefern, die ebenfalls mit Angststörungen verbunden sind. Zusätzlich zu Risikofaktoren im Zusammenhang mit Arbeiten mit hoher Belastung wurden eine Reihe anderer Arbeitsplatzvariablen identifiziert, die zu psychischen Belastungen von Mitarbeitern beitragen, einschließlich einer erhöhten Prävalenz von Angststörungen, die im Folgenden kurz zusammengefasst werden.
Personen, die in gefährlichen Arbeitsbereichen wie der Strafverfolgung und der Brandbekämpfung beschäftigt sind, die durch die Wahrscheinlichkeit gekennzeichnet sind, dass ein Arbeitnehmer einem gefährlichen Stoff oder einer schädlichen Tätigkeit ausgesetzt wird, scheinen ebenfalls einem erhöhten und häufigeren Zustand psychischer Belastung ausgesetzt zu sein, einschließlich Angst. Es gibt jedoch einige Hinweise darauf, dass einzelne Arbeitnehmer in solchen gefährlichen Berufen, die ihre Arbeit als „erheiternd“ (im Gegensatz zu gefährlich) ansehen, besser mit ihren emotionalen Reaktionen auf die Arbeit umgehen können (McIntosh 1995). Dennoch identifizierte eine Analyse der Stresssymptomatik in einer großen Gruppe von professionellen Feuerwehrleuten und Sanitätern ein zentrales Merkmal wahrgenommener Besorgnis oder Angst. Dieser „Angst-Stress-Weg“ beinhaltete subjektive Berichte darüber, „aufgeregt und nervös zu sein“ und „unruhig und ängstlich zu sein“. Diese und ähnliche angstbezogene Beschwerden waren in der Feuerwehr/Sanitäter-Gruppe signifikant häufiger und häufiger als in einer männlichen Vergleichsgruppe (Beaton et al. 1995).
Eine weitere Arbeitnehmergruppe, die offensichtlich einem hohen und manchmal lähmenden Angstniveau ausgesetzt ist, sind Berufsmusiker. Professionelle Musiker und ihre Arbeit werden von ihren Vorgesetzten intensiv geprüft; sie müssen vor der Öffentlichkeit auftreten und müssen mit Auftritts- und Vorleistungsangst oder „Lampenfieber“ fertig werden; und von ihnen wird (sowohl von anderen als auch von ihnen selbst) erwartet, dass sie „note-perfect performances“ (Sternbach 1995) erbringen. Andere Berufsgruppen, wie Theaterdarsteller und sogar Lehrer, die öffentliche Auftritte geben, können akute und chronische Angstsymptome im Zusammenhang mit ihrer Arbeit haben, aber es wurden nur sehr wenige Daten über die tatsächliche Prävalenz oder Bedeutung solcher berufsbedingten Angststörungen gesammelt.
Eine andere Klasse von arbeitsbezogener Angst, für die wir nur wenige Daten haben, sind „Computerphobiker“, Menschen, die ängstlich auf das Aufkommen der Computertechnologie reagiert haben (Stiles 1994). Obwohl jede Generation von Computersoftware wohl „benutzerfreundlicher“ ist, fühlen sich viele Arbeitnehmer unwohl, während andere Arbeitnehmer durch die Herausforderungen des „Techno-Stresses“ buchstäblich in Panik geraten. Einige befürchten persönliches und berufliches Scheitern im Zusammenhang mit ihrer Unfähigkeit, die notwendigen Fähigkeiten zu erwerben, um mit jeder nachfolgenden Technologiegeneration fertig zu werden. Schließlich gibt es Hinweise darauf, dass Beschäftigte, die einer elektronischen Leistungsüberwachung unterzogen werden, ihre Arbeit als belastender empfinden und mehr psychische Symptome, einschließlich Angstzustände, melden als Beschäftigte, die nicht so überwacht werden (Smith et al. 1992).
Interaktion von individuellen und beruflichen Risikofaktoren für Angst
Es ist wahrscheinlich, dass individuelle Risikofaktoren mit den oben genannten organisatorischen Risikofaktoren bei Beginn, Fortschreiten und Verlauf von Angststörungen interagieren und diese potenzieren können. Beispielsweise kann ein einzelner Arbeitnehmer mit einer „Typ-A-Persönlichkeit“ anfälliger für Angstzustände und andere psychische Gesundheitsprobleme in beruflichen Umgebungen mit hoher Belastung sein (Shima et al. 1995). Um ein spezifischeres Beispiel zu nennen: Ein übermäßig verantwortungsbewusster Sanitäter mit einer „Rettungspersönlichkeit“ kann im Dienst nervöser und hyperwachsamer sein als ein anderer Sanitäter mit einer philosophischeren Arbeitseinstellung: „Sie können sie nicht alle retten“ (Mitchell und Bray 1990). Individuelle Arbeitnehmerpersönlichkeitsvariablen können auch dazu dienen, begleitende berufliche Risikofaktoren potenziell abzupuffern. Beispielsweise berichteten Kobasa, Maddi und Kahn (1982), dass Unternehmensleiter mit „robusten Persönlichkeiten“ besser in der Lage zu sein scheinen, mit arbeitsbedingten Stressoren im Hinblick auf die gesundheitlichen Folgen fertig zu werden. Daher müssen individuelle Arbeitnehmervariablen im Zusammenhang mit den besonderen beruflichen Anforderungen betrachtet und bewertet werden, um ihre wahrscheinlichen interaktiven Auswirkungen auf die psychische Gesundheit eines bestimmten Arbeitnehmers vorherzusagen.
Prävention und Behebung arbeitsbedingter Angst
Viele der zu Beginn dieses Artikels genannten US-amerikanischen und globalen Arbeitsplatztrends scheinen sich in absehbarer Zukunft fortzusetzen. Diese Trends am Arbeitsplatz werden sich nachteilig auf die psychische und physische Gesundheit der Arbeitnehmer auswirken. Psychologische Arbeitsplatzverbesserung in Form von Interventionen und Arbeitsplatzumgestaltungen können einige dieser nachteiligen Auswirkungen abschrecken und verhindern. In Übereinstimmung mit dem Nachfrage-Kontroll-Modell kann das Wohlbefinden der Arbeitnehmer verbessert werden, indem ihr Entscheidungsspielraum erweitert wird, indem beispielsweise eine horizontalere Organisationsstruktur entworfen und implementiert wird (Karasek und Theorell 1990). Viele der Empfehlungen von NIOSH-Forschern, wie die Verbesserung des Gefühls der Arbeitnehmer für die Arbeitsplatzsicherheit und die Verringerung der Ambiguität der Arbeitsrolle, würden bei Umsetzung wahrscheinlich auch die Belastung am Arbeitsplatz und arbeitsbedingte psychische Störungen, einschließlich Angststörungen, erheblich reduzieren (Sauter, Murphy und Hurrell 1992).
Neben organisatorischen Richtlinienänderungen trägt der einzelne Mitarbeiter am modernen Arbeitsplatz auch die persönliche Verantwortung, mit seinem eigenen Stress und seiner eigenen Angst umzugehen. Einige gängige und effektive Bewältigungsstrategien, die von US-Arbeitnehmern angewendet werden, umfassen die Trennung von Arbeit und Nicht-Arbeitsaktivitäten, ausreichend Ruhe und Bewegung und das Tempo bei der Arbeit (es sei denn, die Arbeit ist natürlich maschinengetaktet). Andere hilfreiche kognitiv-behaviorale Alternativen zur Selbstverwaltung und Prävention von Angststörungen sind Atemtechniken, Biofeedback-unterstütztes Entspannungstraining und Meditation (Rosch und Pelletier 1987). In bestimmten Fällen können Medikamente zur Behandlung einer schweren Angststörung erforderlich sein. Diese Medikamente, einschließlich Antidepressiva und andere Anxiolytika, sind im Allgemeinen nur auf Rezept erhältlich.
Hämatopoetisches und lymphatisches System
Das lymphohämopoetische System besteht aus dem Blut, dem Knochenmark, der Milz, der Thymusdrüse, Lymphbahnen und Lymphknoten. Blut und Knochenmark zusammen werden als blutbildendes System bezeichnet. Das Knochenmark ist der Ort der Zellproduktion und ersetzt kontinuierlich die zellulären Bestandteile des Blutes (Erythrozyten, Neutrophile und Blutplättchen). Die Produktion steht unter strenger Kontrolle einer Gruppe von Wachstumsfaktoren. Neutrophile und Blutplättchen werden verwendet, während sie ihre physiologischen Funktionen erfüllen, und Erythrozyten altern schließlich und überleben ihre Nützlichkeit. Für eine erfolgreiche Funktion müssen die zellulären Elemente des Blutes in angemessener Anzahl zirkulieren und sowohl ihre strukturelle als auch physiologische Integrität bewahren. Erythrozyten enthalten Hämoglobin, das die Aufnahme und Abgabe von Sauerstoff an Gewebe ermöglicht, um den Zellstoffwechsel aufrechtzuerhalten. Erythrozyten überleben normalerweise 120 Tage im Kreislauf, während sie diese Funktion aufrechterhalten. Neutrophile werden im Blut auf ihrem Weg zu Geweben gefunden, um an der Entzündungsreaktion auf Mikroben oder andere Mittel teilzunehmen. Zirkulierende Blutplättchen spielen eine Schlüsselrolle bei der Hämostase.
Der Produktionsbedarf des Knochenmarks ist enorm. Täglich ersetzt das Knochenmark 3 Milliarden Erythrozyten pro Kilogramm Körpergewicht. Neutrophile haben eine zirkulierende Halbwertszeit von nur 6 Stunden und 1.6 Milliarden Neutrophile pro Kilogramm Körpergewicht müssen jeden Tag produziert werden. Die gesamte Thrombozytenpopulation muss alle 9.9 Tage ersetzt werden. Aufgrund der Notwendigkeit, eine große Anzahl funktioneller Zellen zu produzieren, ist das Knochenmark bemerkenswert empfindlich gegenüber infektiösen, chemischen, metabolischen oder umweltbedingten Angriffen, die die DNA-Synthese beeinträchtigen oder die Bildung der lebenswichtigen subzellulären Maschinerie der roten Blutkörperchen, weißen Blutkörperchen oder stören Blutplättchen. Da die Blutzellen Knochenmarksnachkommen sind, dient das periphere Blut ferner als empfindlicher und genauer Spiegel der Knochenmarksaktivität. Blut ist für Tests über Venenpunktion leicht verfügbar, und die Untersuchung des Blutes kann einen frühen Hinweis auf umweltbedingte Krankheiten liefern.
Das hämatologische System kann sowohl als Kanal für in den Körper gelangende Substanzen als auch als Organsystem angesehen werden, das durch die berufliche Exposition gegenüber potenziell schädlichen Stoffen beeinträchtigt werden kann. Blutproben können als biologisches Expositionsmonitor dienen und eine Möglichkeit bieten, die Auswirkungen einer beruflichen Exposition auf das lymphohämatopoetische System und andere Körperorgane zu beurteilen.
Umwelteinflüsse können das hämatopoetische System auf verschiedene Weise stören, einschließlich der Hemmung der Hämoglobinsynthese, der Hemmung der Zellproduktion oder -funktion, der Leukämogenese und der erhöhten Zerstörung roter Blutkörperchen.
Anomalien der Anzahl oder Funktion von Blutkörperchen, die direkt durch Berufsrisiken verursacht werden, können in solche unterteilt werden, bei denen das hämatologische Problem die wichtigste gesundheitliche Auswirkung ist, wie z von geringerer Bedeutung als die Wirkungen auf andere Organsysteme, wie bspw. die bleiinduzierte Anämie. Manchmal sind hämatologische Störungen eine Sekundärwirkung einer Gefährdung am Arbeitsplatz. Eine sekundäre Polyzythämie kann beispielsweise Folge einer berufsbedingten Lungenerkrankung sein. Tabelle 1 listet die Gefahren auf, die allgemein als a akzeptiert werden Direkt Wirkung auf das hämatologische System.
Tabelle 1. Ausgewählte Erreger, die an umwelt- und berufsbedingter Methämoglobinämie beteiligt sind
- Nitratverseuchtes Brunnenwasser
- Nitrose Gase (in Schweißanlagen und Silos)
- Anilinfarbstoffe
- Lebensmittel mit hohem Nitrat- oder Nitritgehalt
- Mottenkugeln (mit Naphthalin)
- Kaliumchlorat
- Nitrobenzole
- Phenylendiamin
- Toluoldiamin
Beispiele für Gefahren am Arbeitsplatz, die hauptsächlich das hämatologische System betreffen
Benzol
Benzol wurde im späten 19. Jahrhundert als Arbeitsplatzgift identifiziert, das aplastische Anämie verursacht (Goldstein 1988). Es gibt gute Hinweise darauf, dass nicht Benzol selbst, sondern ein oder mehrere Benzolmetaboliten für seine hämatologische Toxizität verantwortlich sind, obwohl die genauen Metaboliten und ihre subzellulären Ziele noch eindeutig identifiziert werden müssen (Snyder, Witz und Goldstein 1993).
Die Erkenntnis, dass der Benzolmetabolismus eine Rolle bei seiner Toxizität spielt, sowie neuere Forschungen zu den Stoffwechselprozessen, die am Metabolismus von Verbindungen wie Benzol beteiligt sind, implizieren die Wahrscheinlichkeit, dass es aufgrund von Unterschieden Unterschiede in der Empfindlichkeit des Menschen gegenüber Benzol geben wird in Stoffwechselraten, die durch Umwelt- oder genetische Faktoren bedingt sind. Es gibt einige Hinweise auf eine familiäre Tendenz zu benzolinduzierter aplastischer Anämie, dies wurde jedoch nicht eindeutig nachgewiesen. Cytochrom P-450(2E1) scheint eine wichtige Rolle bei der Bildung von hämatotoxischen Metaboliten von Benzol zu spielen, und neuere Studien in China deuten darauf hin, dass Arbeitnehmer mit höheren Aktivitäten dieses Cytochroms einem höheren Risiko ausgesetzt sind. In ähnlicher Weise wurde vorgeschlagen, dass Thalassemia minor und vermutlich andere Störungen, bei denen ein erhöhter Knochenmarkumsatz vorliegt, eine Person für eine durch Benzol induzierte aplastische Anämie prädisponieren können (Yin et al. 1996). Obwohl es Hinweise auf einige Unterschiede in der Empfindlichkeit gegenüber Benzol gibt, ist der Gesamteindruck aus der Literatur, dass im Gegensatz zu einer Vielzahl anderer Wirkstoffe wie Chloramphenicol, für die ein breites Empfindlichkeitsspektrum besteht, sogar idiosynkratische Reaktionen bis hin zu einer aplastischen Anämie auftreten Bei relativ geringen Expositionsniveaus gibt es praktisch eine universelle Reaktion auf die Benzolexposition, die zu einer Knochenmarktoxizität und schließlich zu einer dosisabhängigen aplastischen Anämie führt.
Die Wirkung von Benzol auf das Knochenmark ist somit analog zu der Wirkung chemotherapeutischer Alkylierungsmittel, die bei der Behandlung von Morbus Hodgkin und anderen Krebsarten eingesetzt werden (Tucker et al. 1988). Mit zunehmender Dosierung nimmt die Menge kontinuierlich ab alle der gebildeten Elemente des Blutes, die sich manchmal anfänglich als Anämie, Leukopenie oder Thrombozytopenie manifestiert. Es sollte beachtet werden, dass es höchst unerwartet wäre, eine Person mit Thrombozytopenie zu beobachten, die nicht zumindest von einem niedrigen normalen Spiegel der anderen gebildeten Blutelemente begleitet wird. Außerdem ist nicht zu erwarten, dass eine solche isolierte Zytopenie schwerwiegend ist. Mit anderen Worten, ein isoliertes weißes Blutbild von 2,000 pro ml, wobei der normale Bereich bei 5,000 bis 10,000 liegt, würde stark darauf hindeuten, dass die Ursache der Leukopenie eine andere als Benzol war (Goldstein 1988).
Das Knochenmark hat eine beträchtliche Reservekapazität. Selbst nach einem signifikanten Grad an Hypoplasie des Knochenmarks als Teil eines chemotherapeutischen Regimes kehrt das Blutbild gewöhnlich schließlich zum Normalwert zurück. Personen, die sich solchen Behandlungen unterzogen haben, können jedoch nicht darauf reagieren, indem sie eine so hohe Anzahl weißer Blutkörperchen produzieren, wenn sie einer Belastung ihres Knochenmarks wie Endotoxin ausgesetzt werden, wie dies bei Personen der Fall ist, die noch nie zuvor mit solchen chemotherapeutischen Mitteln behandelt wurden. Es ist vernünftig anzunehmen, dass es Dosismengen eines Wirkstoffs wie Benzol gibt, die Vorläuferzellen des Knochenmarks zerstören und damit die Reservefähigkeit des Knochenmarks beeinträchtigen können, ohne dass eine ausreichende Schädigung eintritt, um zu einem Blutbild unterhalb des Laborbereichs zu führen von normal. Da bei einer routinemäßigen medizinischen Überwachung möglicherweise keine Anomalien bei einem Arbeitnehmer aufgedeckt werden, der möglicherweise tatsächlich unter der Exposition gelitten hat, muss der Schwerpunkt des Arbeitnehmerschutzes vorbeugend sein und grundlegende Prinzipien der Arbeitshygiene anwenden. Obwohl das Ausmaß der Entwicklung einer Knochenmarktoxizität im Zusammenhang mit einer Benzolexposition am Arbeitsplatz unklar bleibt, scheint es nicht wahrscheinlich, dass eine einmalige akute Benzolexposition eine aplastische Anämie verursacht. Diese Beobachtung könnte die Tatsache widerspiegeln, dass Vorläuferzellen des Knochenmarks nur in bestimmten Phasen ihres Zellzyklus gefährdet sind, etwa wenn sie sich teilen, und nicht alle Zellen während einer einzigen akuten Exposition in dieser Phase sein werden. Die Geschwindigkeit, mit der sich Zytopenie entwickelt, hängt teilweise von der zirkulierenden Lebensdauer des Zelltyps ab. Ein vollständiger Stillstand der Knochenmarkproduktion würde zunächst zu einer Leukopenie führen, da weiße Blutkörperchen, insbesondere granulozytäre Blutkörperchen, weniger als einen Tag im Kreislauf verbleiben. Als nächstes würde es zu einer Abnahme der Blutplättchen kommen, deren Überlebenszeit etwa zehn Tage beträgt. Schließlich würde es eine Abnahme der roten Blutkörperchen geben, die insgesamt 120 Tage überleben.
Benzol zerstört nicht nur die pluripotenten Stammzellen, die für die Produktion von roten Blutkörperchen, Blutplättchen und granulozytären weißen Blutkörperchen verantwortlich sind, sondern es wurde auch festgestellt, dass es sowohl bei Labortieren als auch beim Menschen einen raschen Verlust zirkulierender Lymphozyten verursacht. Dies legt nahe, dass Benzol möglicherweise das Immunsystem bei exponierten Arbeitern beeinträchtigt, eine Wirkung, die bisher nicht eindeutig nachgewiesen wurde (Rothman et al. 1996).
Benzolexposition wurde mit aplastischer Anämie in Verbindung gebracht, die häufig eine tödliche Erkrankung ist. Der Tod wird normalerweise durch eine Infektion verursacht, weil die Verringerung der weißen Blutkörperchen, Leukopenie, das Abwehrsystem des Körpers beeinträchtigt, oder durch Blutungen aufgrund der Verringerung der Blutplättchen, die für eine normale Blutgerinnung erforderlich sind. Eine Person, die am Arbeitsplatz Benzol ausgesetzt ist und eine schwere aplastische Anämie entwickelt, muss als Wächter für ähnliche Wirkungen bei Kollegen angesehen werden. Studien, die auf der Entdeckung eines Sentinel-Individuums beruhen, haben oft Gruppen von Arbeitern aufgedeckt, die offensichtliche Anzeichen einer Benzolhämatotoxizität aufweisen. Zum größten Teil erholen sich diejenigen Personen, die nicht relativ schnell einer aplastischen Anämie erliegen, nach der Entfernung von der Benzolexposition. In einer Folgestudie an einer Gruppe von Arbeitern, die zuvor an einer signifikanten Benzol-induzierten Panzytopenie (Abnahme aller Blutzelltypen) litten, bestanden zehn Jahre später nur geringfügige hämatologische Restanomalien (Hernberg et al. 1966). Bei einigen Arbeitern dieser Gruppen mit anfänglich relativ schwerer Panzytopenie kam es jedoch zu Krankheitsverläufen, die zunächst eine aplastische Anämie, dann eine myelodysplastische präleukämische Phase und schließlich die Entwicklung einer akuten myeloischen Leukämie aufwiesen (Laskin und Goldstein 1977). Ein solches Fortschreiten der Krankheit ist nicht unerwartet, da Personen mit aplastischer Anämie jeglicher Ursache eine höhere Wahrscheinlichkeit als erwartet zu haben scheinen, eine akute myeloische Leukämie zu entwickeln (De Planque et al. 1988).
Andere Ursachen für aplastische Anämie
Andere Arbeitsstoffe wurden mit aplastischer Anämie in Verbindung gebracht, am auffälligsten war Strahlung. Die Wirkungen von Strahlung auf Knochenmarkstammzellen wurden in der Therapie von Leukämie eingesetzt. In ähnlicher Weise erzeugen eine Vielzahl chemotherapeutischer Alkylierungsmittel Aplasie und stellen ein Risiko für Arbeiter dar, die für die Herstellung oder Verabreichung dieser Verbindungen verantwortlich sind. Strahlung, Benzol und Alkylierungsmittel scheinen alle einen Schwellenwert zu haben, unterhalb dessen keine aplastische Anämie auftritt.
Problematischer wird der Schutz des Produktionsarbeiters, wenn der Wirkstoff eine idiosynkratische Wirkungsweise hat, bei der kleinste Mengen Aplasie hervorrufen können, wie z. B. Chloramphenicol. Trinitrotoluol, das leicht über die Haut aufgenommen wird, wurde mit aplastischer Anämie in Munitionsfabriken in Verbindung gebracht. Es wurde berichtet, dass eine Vielzahl anderer Chemikalien mit aplastischer Anämie in Verbindung gebracht werden, aber es ist oft schwierig, die Kausalität zu bestimmen. Ein Beispiel ist das Pestizid Lindan (Gamma-Benzol-Hexachlorid). Es sind Fallberichte erschienen, im Allgemeinen nach relativ hoher Exposition, bei denen Lindan mit Aplasie in Verbindung gebracht wird. Dieser Befund ist bei weitem nicht universell beim Menschen, und es gibt keine Berichte über Lindan-induzierte Knochenmarktoxizität bei Labortieren, die mit großen Dosen dieses Mittels behandelt wurden. Knochenmarkhypoplasie wurde auch mit der Exposition gegenüber Ethylenglykolethern, verschiedenen Pestiziden und Arsen in Verbindung gebracht (Flemming und Timmeny 1993).
Biologische Gefahren
„Ein biologisches Gefahrgut kann als ein biologisches Material definiert werden, das zur Selbstreplikation fähig ist und bei anderen Organismen, insbesondere Menschen, schädliche Wirkungen hervorrufen kann“ (American Industrial Hygiene Association 1986).
Bakterien, Viren, Pilze und Protozoen zählen zu den biologischen Gefahrstoffen, die durch beabsichtigten (Einbringen von technikbedingten biologischen Stoffen) oder unbeabsichtigten (nicht technikbedingte Kontamination von Arbeitsmaterialien) Kontakt das Herz-Kreislauf-System schädigen können. Neben dem infektiösen Potential des Mikroorganismus können Endotoxine und Mykotoxine eine Rolle spielen. Sie können selbst eine Ursache oder ein beitragender Faktor bei einer sich entwickelnden Krankheit sein.
Das Herz-Kreislauf-System kann entweder als Komplikation einer Infektion mit lokaler Organbeteiligung reagieren – Vaskulitis (Entzündung der Blutgefäße), Endokarditis (Entzündung des Endokards, vor allem durch Bakterien, aber auch durch Pilze und Protozoen; akute Form kann septisch folgen Auftreten; subakute Form mit Generalisierung einer Infektion), Myokarditis (Herzmuskelentzündung, verursacht durch Bakterien, Viren und Protozoen), Perikarditis (Entzündung des Herzbeutels, meist begleitet von Myokarditis) oder Pankarditis (gleichzeitiges Auftreten von Endokarditis, Myokarditis und Perikarditis) – oder als Ganzes in eine systemische Allgemeinerkrankung (Sepsis, septischer oder toxischer Schock) hineingezogen werden.
Die Beteiligung des Herzens kann entweder während oder nach der eigentlichen Infektion auftreten. Als Pathomechanismen kommen die direkte Keimbesiedelung oder toxische oder allergische Prozesse in Betracht. Neben Art und Virulenz des Erregers spielt die Leistungsfähigkeit des Immunsystems eine Rolle, wie das Herz auf eine Infektion reagiert. Keiminfizierte Wunden können beispielsweise mit Streptokokken und Staphylokokken eine Myo- oder Endokarditis induzieren. Dies kann nach einem Arbeitsunfall nahezu alle Berufsgruppen betreffen.
XNUMX Prozent aller nachgewiesenen Endokarditisfälle sind auf Strepto- oder Staphylokokken zurückzuführen, aber nur ein kleiner Teil davon auf unfallbedingte Infektionen.
Tabelle 1 gibt einen Überblick über mögliche berufsbedingte Infektionskrankheiten, die das Herz-Kreislauf-System betreffen.
Tabelle 1. Übersicht möglicher berufsbedingter Infektionskrankheiten, die das Herz-Kreislauf-System betreffen
|
Krankheit |
Wirkung auf das Herz |
Auftreten/Häufigkeit von Wirkungen auf das Herz im Krankheitsfall |
Berufliche Risikogruppen |
|
AIDS / HIV |
Myokarditis, Endokarditis, Perikarditis |
42 % (Blanc et al. 1990); opportunistische Infektionen, aber auch durch das HI-Virus selbst als lymphozytäre Myokarditis (Beschorner et al. 1990) |
Personal im Gesundheits- und Sozialwesen |
|
Aspergillose |
Endokarditis |
Selten; unter denen mit unterdrücktem Immunsystem |
Bauern |
|
Brucellose |
Endokarditis, Myokarditis |
Selten (Groß, Jahn und Schölmerich 1970; Schulz und Stobbe 1981) |
Arbeiter in der Fleischverpackung und Tierhaltung, Landwirte, Tierärzte |
|
Chagas-Krankheit |
Myokarditis |
Unterschiedliche Angaben: 20 % in Argentinien (Acha und Szyfres 1980); 69 % in Chile (Arribada et al. 1990); 67 % (Higuchi et al. 1990); chronische Chagas-Krankheit immer mit Myokarditis (Gross, Jahn und Schölmerich 1970) |
Geschäftsreisende nach Mittel- und Südamerika |
|
Coxsackies-Virus |
Myokarditis, Perikarditis |
5 % bis 15 % mit Coxsackie-B-Virus (Reindell und Roskamm 1977) |
Personal im Gesundheits- und Sozialwesen, Kanalarbeiter |
|
Zytomegalie |
Myokarditis, Perikarditis |
Extrem selten, besonders bei Menschen mit geschwächtem Immunsystem |
Personal, das mit Kindern (insbesondere Kleinkindern) in Dialyse- und Transplantationsabteilungen arbeitet |
|
Diphtherie |
Myokarditis, Endokarditis |
Bei lokalisierter Diphtherie 10 bis 20 %, häufiger bei progredienter D. (Gross, Jahn und Schölmerich 1970), besonders bei toxischer Entwicklung |
Personal, das mit Kindern und im Gesundheitswesen arbeitet |
|
Echinokokkose |
Myokarditis |
Selten (Riecker 1988) |
Forstarbeiter |
|
Epstein-Barr-Virus-Infektionen |
Myokarditis, Perikarditis |
Selten; besonders bei Menschen mit geschwächtem Immunsystem |
Gesundheits- und Sozialpersonal |
|
Erysipeloid |
Endokarditis |
Unterschiedliche Angaben von selten (Gross, Jahn und Schölmerich 1970; Riecker 1988) bis 30 % (Azofra et al. 1991) |
Arbeiter in der Fleischverpackung, Fischverarbeitung, Fischer, Tierärzte |
|
Filariasie |
Myokarditis |
Selten (Riecker 1988) |
Geschäftsreisende in Endemiegebieten |
|
Typhus u. a. Rickettsiose (außer Q-Fieber) |
Myokarditis, Vaskulitis der kleinen Gefäße |
Die Daten variieren, durch direkten Erreger, toxische oder Resistenzreduktion während des Fieberrückgangs |
Geschäftsreisende in Endemiegebieten |
|
Frühsommer-Meningoenzephalitis |
Myokarditis |
Selten (Sundermann 1987) |
Forstarbeiter, Gärtner |
|
Gelbfieber |
Toxische Gefäßschädigung (Gross, Jahn und Schölmerich 1970), Myokarditis |
Selten; mit schweren Fällen |
Geschäftsreisende in Endemiegebieten |
|
Hämorrhagisches Fieber (Ebola, Marburg, Lassa, Dengue etc.) |
Myokarditis und endokardiale Blutungen durch allgemeine Blutungen, Herz-Kreislauf-Versagen |
Keine Information verfügbar |
Mitarbeiter des Gesundheitswesens in betroffenen Gebieten und in Speziallabors sowie Arbeiter in der Tierhaltung |
|
Grippe |
Myokarditis, Blutungen |
Daten variieren von selten bis häufig (Schulz und Stobbe 1981) |
Mitarbeiter des Gesundheitsdienstes |
|
Hepatitis |
Myokarditis (Gross, Willensand Zeldis 1981; Schulzand Stobbe 1981) |
Selten (Schulz und Stobbe 1981) |
Gesundheits- und Sozialarbeiter, Abwasser- und Abwasserarbeiter |
|
Legionellose |
Perikarditis, Myokarditis, Endokarditis |
Wenn auftritt, wahrscheinlich selten (Gross, Willens und Zeldis 1981) |
Wartungspersonal in Klimaanlagen, Luftbefeuchtern, Whirlpools, Pflegepersonal |
|
Leishmaniose |
Myokarditis (Reindell und Roskamm 1977) |
Mit viszeraler Leishmaniose |
Geschäftsreisende in Endemiegebiete |
|
Leptospirose (ikterische Form) |
Myokarditis |
Toxische oder direkte Erregerinfektion (Schulz und Stobbe 1981) |
Abwasser- und Abwasserarbeiter, Schlachthofarbeiter |
|
Listerellose |
Endokarditis |
Sehr selten (kutane Listeriose als Berufskrankheit überwiegend) |
Landwirte, Tierärzte, Fleischverarbeiter |
|
Lyme-Borreliose |
Im Stadium 2: Myokarditis Pankarditis Im Stadium 3: Chronische Karditis |
8 % (Mrowietz 1991) bzw. 13 % (Shadick et al. 1994) |
Forstarbeiter |
|
Malaria |
Myokarditis |
Relativ häufig bei Malaria tropica (Sundermann 1987); direkte Infektion der Kapillaren |
Geschäftsreisende in Endemiegebieten |
|
Masern |
Myokarditis, Perikarditis |
Selten |
Personal im Gesundheitswesen und das mit Kindern arbeitet |
|
Maul-und Klauenseuche |
Myokarditis |
Sehr selten |
Landwirte, Tierhalter, (insbesondere bei Klauentieren) |
|
Mumps |
Myokarditis |
Selten – unter 0.2–0.4 % (Hofmann 1993) |
Personal im Gesundheitswesen und das mit Kindern arbeitet |
|
Mycoplasmapneumonie-Infektionen |
Myokarditis, Perikarditis |
Selten |
Angestellte im Gesundheits- und Sozialwesen |
|
Ornithose/Psittakose |
Myokarditis, Endokarditis |
Selten (Kaufmann und Potter 1986; Schulz und Stobbe 1981) |
Ziervogel- und Geflügelzüchter, Tierhandlungsmitarbeiter, Tierärzte |
|
Paratyphus |
Interstitielle Myokarditis |
Vor allem bei älteren und sehr Kranken als Giftschaden |
Entwicklungshelfer in Tropen und Subtropen |
|
Poliomyelitis |
Myokarditis |
Häufig in schweren Fällen in der ersten und zweiten Woche |
Mitarbeiter des Gesundheitsdienstes |
|
Q Fieber |
Myokarditis, Endokarditis, Perikarditis |
20. Lebensjahr nach akuter Erkrankung möglich (Behymer und Riemann 1989); Daten von selten (Schulz und Stobbe 1981; Sundermann 1987) bis 7.2 % (Conolly et al. 1990); häufiger (68 %) bei chronischem Q-Fieber mit schwachem Immunsystem oder vorbestehender Herzerkrankung (Brouqui et al. 1993) |
Tierhalter, Tierärzte, Landwirte, eventuell auch Schlachthof- und Molkereiarbeiter |
|
Röteln |
Myokarditis, Perikarditis |
Selten |
Mitarbeiter des Gesundheitsdienstes und der Kinderbetreuung |
|
Rückfallfieber |
Myokarditis |
Keine Information verfügbar |
Geschäftsreisende und Mitarbeiter des Gesundheitswesens in den Tropen und Subtropen |
|
Scharlach und andere Streptokokkeninfektionen |
Myokarditis, Endokarditis |
Bei 1 bis 2.5 % rheumatisches Fieber als Komplikation (Dökert 1981), dann 30 bis 80 % Karditis (Sundermann 1987); 43 bis 91 % (al-Eissa 1991) |
Personal im Gesundheitswesen und das mit Kindern arbeitet |
|
Schlafkrankheit |
Myokarditis |
Selten |
Geschäftsreisende nach Afrika zwischen dem 20. südlichen und nördlichen Breitengrad |
|
Toxoplasmose |
Myokarditis |
Selten, besonders bei Menschen mit schwachem Immunsystem |
Menschen mit beruflichem Kontakt zu Tieren |
|
Tuberkulose |
Myokarditis, Perikarditis |
Myokarditis besonders in Verbindung mit Miliartuberkulose, Perikarditis bei hoher Tuberkuloseprävalenz zu 25 %, sonst 7 % (Sundermann 1987) |
Mitarbeiter des Gesundheitsdienstes |
|
Typhus abdominalis |
Myokarditis |
Giftig; 8 % (Bavdekar et al. 1991) |
Entwicklungshelfer, Personal in mikrobiologischen Labors (insbesondere Stuhllabore) |
|
Windpocken, Herpes zoster |
Myokarditis |
Selten |
Beschäftigte im Gesundheitswesen und die mit Kindern arbeiten |
Posttraumatische Belastungsstörung und ihre Beziehung zur Arbeitsmedizin und Verletzungsprävention
Über das breite Konzept von Stress und seine Beziehung zu allgemeinen Gesundheitsproblemen hinaus wurde der Rolle der psychiatrischen Diagnose bei der Prävention und Behandlung der psychischen Folgen arbeitsbedingter Verletzungen wenig Aufmerksamkeit geschenkt. Die meisten Arbeiten zum Thema Stress am Arbeitsplatz befassen sich mit den Auswirkungen der Exposition gegenüber stressigen Bedingungen im Laufe der Zeit und nicht mit Problemen im Zusammenhang mit einem bestimmten Ereignis wie einer traumatischen oder lebensbedrohlichen Verletzung oder dem Miterleben eines Arbeitsunfalls oder einer Gewalttat . Gleichzeitig wird die Posttraumatische Belastungsstörung (PTSD), eine Erkrankung, die seit Mitte der 1980er Jahre beträchtliche Glaubwürdigkeit und Interesse erlangt hat, zunehmend in Zusammenhängen außerhalb von Fällen mit Kriegstrauma und Opfern von Verbrechen angewendet. In Bezug auf den Arbeitsplatz taucht PTSD zunehmend als medizinische Diagnose bei Arbeitsunfällen und als emotionales Ergebnis der Exposition gegenüber traumatischen Situationen auf, die am Arbeitsplatz auftreten. Es ist oft Gegenstand von Kontroversen und einiger Verwirrung in Bezug auf seine Beziehung zu den Arbeitsbedingungen und die Verantwortung des Arbeitgebers, wenn Ansprüche wegen psychischer Schäden geltend gemacht werden. Der Arbeitsmediziner wird zunehmend aufgefordert, die Unternehmenspolitik im Umgang mit diesen Expositionen und Schadensfällen zu beraten und medizinische Gutachten in Bezug auf die Diagnose, Behandlung und den endgültigen Arbeitsplatzstatus dieser Mitarbeiter abzugeben. Die Vertrautheit mit PTSD und den damit verbundenen Bedingungen wird daher für den Arbeitsmediziner immer wichtiger.
Die folgenden Themen werden in diesem Artikel behandelt:
- Differentialdiagnose von PTSD mit anderen Erkrankungen wie primärer Depression und Angststörungen
- Beziehung von PTBS zu stressbedingten somatischen Beschwerden
- Prävention posttraumatischer Belastungsreaktionen bei Überlebenden und Zeugen von psychisch traumatischen Ereignissen am Arbeitsplatz
- Prävention und Behandlung von Komplikationen bei Arbeitsunfällen im Zusammenhang mit posttraumatischem Stress.
Posttraumatische Belastungsstörung betrifft Menschen, die traumatisierenden Ereignissen oder Zuständen ausgesetzt waren. Es ist gekennzeichnet durch Symptome von Betäubung, psychologischem und sozialem Rückzug, Schwierigkeiten, Emotionen, insbesondere Wut, zu kontrollieren, und aufdringliches Erinnern und Wiedererleben von Erfahrungen des traumatischen Ereignisses. Per Definition ist ein traumatisierendes Ereignis ein Ereignis, das außerhalb des normalen Bereichs alltäglicher Ereignisse liegt und von der Person als überwältigend empfunden wird. Ein traumatisches Ereignis beinhaltet normalerweise eine Bedrohung des eigenen Lebens oder einer nahestehenden Person oder das Miterleben eines tatsächlichen Todes oder einer schweren Verletzung, insbesondere wenn dies plötzlich oder gewaltsam geschieht.
Die psychiatrischen Vorläufer unseres gegenwärtigen Konzepts von PTBS gehen auf die Beschreibungen von „Kampfmüdigkeit“ und „Granatenschock“ während und nach den Weltkriegen zurück. Die Ursachen, Symptome, der Verlauf und die wirksame Behandlung dieses oft schwächenden Zustands waren jedoch noch kaum verstanden, als Zehntausende von Kriegsveteranen aus der Vietnam-Ära begannen, in den Krankenhäusern der US-Veteranenverwaltung, in Büros von Hausärzten, Gefängnissen und Obdachlosenunterkünften aufzutauchen die 1970er. Zum großen Teil aufgrund der organisierten Bemühungen von Veteranengruppen in Zusammenarbeit mit der American Psychiatric Association wurde PTSD erstmals 1980 in der 3. Ausgabe des veröffentlicht Diagnostic and Statistical Manual of Mental Disorders (DSM III) (Amerikanische Psychiatrische Vereinigung 1980). Es ist inzwischen bekannt, dass die Erkrankung ein breites Spektrum von Traumaopfern betrifft, darunter Überlebende ziviler Katastrophen, Opfer von Verbrechen, Folter und Terrorismus sowie Überlebende von Kindesmissbrauch und häuslicher Gewalt. Obwohl sich Änderungen in der Klassifikation der Störung im aktuellen Diagnosehandbuch (DSM IV) widerspiegeln, bleiben die diagnostischen Kriterien und Symptome im Wesentlichen unverändert (American Psychiatric Association 1994).
Diagnostische Kriterien für Posttraumatische Belastungsstörung
A. Die Person war einem traumatischen Ereignis ausgesetzt, bei dem beide der folgenden Faktoren vorhanden waren:
- Die Person erlebte, war Zeuge oder wurde mit einem oder mehreren Ereignissen konfrontiert, die den tatsächlichen oder drohenden Tod oder eine schwere Verletzung oder eine Bedrohung der körperlichen Unversehrtheit von sich selbst oder anderen beinhalteten.
- Die Reaktion der Person beinhaltete intensive Angst, Hilflosigkeit oder Entsetzen.
B. Das traumatische Ereignis wird auf eine (oder mehrere) der folgenden Weisen ständig wiedererlebt:
- Wiederkehrende und aufdringliche belastende Erinnerungen an das Ereignis, einschließlich Bilder, Gedanken oder Wahrnehmungen.
- Wiederkehrende belastende Träume von dem Ereignis.
- Handeln oder Fühlen, als würde das traumatische Ereignis wiederkehren.
- Intensive psychische Belastung bei der Exposition gegenüber internen oder externen Hinweisen, die einen Aspekt des traumatischen Ereignisses symbolisieren oder einem Aspekt ähneln.
- Physiologische Reaktivität bei Exposition gegenüber internen oder externen Hinweisen, die einen Aspekt des traumatischen Ereignisses symbolisieren oder einem Aspekt ähneln.
C. Anhaltende Vermeidung von Reizen, die mit dem Trauma verbunden sind, und Betäubung der allgemeinen Reaktionsfähigkeit (vor dem Trauma nicht vorhanden), wie durch drei (oder mehr) der folgenden angezeigt:
- Bemühungen, mit dem Trauma verbundene Gedanken, Gefühle oder Gespräche zu vermeiden.
- Bemühungen, Aktivitäten, Orte oder Menschen zu meiden, die Erinnerungen an das Trauma wecken.
- Unfähigkeit, sich an einen wichtigen Aspekt des Traumas zu erinnern.
- Deutlich vermindertes Interesse oder Teilnahme an wichtigen Aktivitäten.
- Gefühl der Loslösung oder Entfremdung von anderen.
- Eingeschränktes Affektspektrum (z. B. Unfähigkeit, liebevolle Gefühle zu haben).
- Gefühl einer verkürzten Zukunft (z. B. erwartet keine Karriere, Ehe, Kinder oder eine normale Lebenserwartung).
D. Anhaltende Symptome erhöhter Erregung (nicht vor dem Trauma vorhanden), wie durch zwei (oder mehr) der folgenden angezeigt:
- Schwierigkeiten beim Einschlafen oder Durchschlafen.
- Reizbarkeit oder Wutausbrüche.
- Konzentrationsschwierigkeiten.
- Übermäßige Wachsamkeit.
- Übertriebene Schreckreaktion.
E. Die Dauer der Störung (Symptome in den Kriterien B, C und D) beträgt mehr als 1 Monat.
F. Die Störung verursacht eine klinisch signifikante Belastung oder Beeinträchtigung in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen.
Geben Sie an, ob:
Akut: wenn die Dauer der Symptome weniger als 3 Monate beträgt
Chronisch: wenn die Dauer der Symptome 3 Monate oder länger beträgt.
Geben Sie an, ob:
Mit verzögertem Beginn: wenn der Beginn der Symptome mindestens 6 Monate nach dem Stressor liegt.
Psychischer Stress hat als Folge arbeitsbedingter Gefährdungen zunehmend Anerkennung gefunden. Der Zusammenhang zwischen Arbeitsgefahren und posttraumatischem Stress wurde erstmals in den 1970er Jahren mit der Entdeckung hoher PTSD-Vorfallraten bei Mitarbeitern in den Bereichen Strafverfolgung, Notfallmedizin, Rettungswesen und Brandbekämpfung festgestellt. Es wurden spezifische Interventionen entwickelt, um PTSD bei Arbeitnehmern zu verhindern, die arbeitsbedingten traumatischen Stressoren wie verstümmelnden Verletzungen, Tod und Anwendung tödlicher Gewalt ausgesetzt sind. Diese Interventionen betonen, dass exponierte Arbeitnehmer über normale traumatische Stressreaktionen aufgeklärt werden und die Möglichkeit haben, ihre Gefühle und Reaktionen mit Gleichaltrigen aktiv zur Sprache zu bringen. Diese Techniken haben sich in diesen Berufen in den Vereinigten Staaten, Australien und vielen europäischen Ländern gut etabliert. Arbeitsbedingter traumatischer Stress ist jedoch nicht auf Arbeitnehmer in diesen Hochrisikobranchen beschränkt. Viele der für diese Berufe entwickelten Prinzipien der präventiven Intervention lassen sich auf Programme zur Reduzierung oder Vermeidung traumatischer Belastungsreaktionen in der allgemeinen Belegschaft übertragen.
Probleme in Diagnose und Behandlung
Diagnose
Der Schlüssel zur Differenzialdiagnose von PTBS und traumatisch-stressbedingten Zuständen ist das Vorhandensein eines traumatischen Stressors. Obwohl das Stressor-Ereignis Kriterium A entsprechen muss, also ein Ereignis oder eine Situation sein muss, die außerhalb des normalen Erfahrungsbereichs liegt, reagieren Individuen auf verschiedene Weise auf ähnliche Ereignisse. Ein Ereignis, das bei einer Person eine klinische Stressreaktion auslöst, wirkt sich bei einer anderen möglicherweise nicht wesentlich aus. Daher sollte das Fehlen von Symptomen bei anderen ähnlich exponierten Arbeitnehmern den Praktiker nicht dazu veranlassen, die Möglichkeit einer echten posttraumatischen Reaktion bei einem bestimmten Arbeitnehmer auszuschließen. Die individuelle Anfälligkeit für PTBS hat ebenso viel mit den emotionalen und kognitiven Auswirkungen einer Erfahrung auf das Opfer zu tun wie mit der Intensität des Stressors selbst. Ein Hauptanfälligkeitsfaktor ist eine Vorgeschichte eines psychologischen Traumas aufgrund einer früheren traumatischen Exposition oder eines signifikanten persönlichen Verlustes irgendeiner Art. Wenn ein Symptombild präsentiert wird, das auf eine PTBS hindeutet, ist es wichtig festzustellen, ob ein Ereignis aufgetreten ist, das das Kriterium für ein Trauma erfüllen könnte. Dies ist besonders wichtig, da das Opfer selbst möglicherweise keinen Zusammenhang zwischen seinen Symptomen und dem traumatischen Ereignis herstellt. Dieses Versäumnis, das Symptom mit der Ursache in Verbindung zu bringen, folgt der üblichen „betäubenden“ Reaktion, die zum Vergessen oder zur Dissoziation des Ereignisses führen kann, und weil es nicht ungewöhnlich ist, dass das Auftreten des Symptoms um Wochen oder Monate verzögert auftritt. Chronische und oft schwere Depressionen, Angstzustände und somatische Zustände sind oft die Folge einer versäumten Diagnose und Behandlung. Daher ist eine frühzeitige Diagnose besonders wichtig wegen der oft verborgenen Natur der Erkrankung, selbst für den Betroffenen selbst, und wegen der Implikationen für die Behandlung.
Behandlung
Obwohl die Depressions- und Angstsymptome von PTSD auf übliche Therapien wie Pharmakologie ansprechen können, unterscheidet sich eine wirksame Behandlung von denen, die normalerweise für diese Erkrankungen empfohlen werden. PTBS ist möglicherweise die am besten vermeidbare aller psychiatrischen Erkrankungen und im Bereich der Arbeitsmedizin vielleicht die am besten vermeidbare aller arbeitsbedingten Verletzungen. Da sein Auftreten so direkt mit einem bestimmten Stressor-Ereignis verknüpft ist, kann sich die Behandlung auf die Prävention konzentrieren. Wenn bald nach der traumatischen Exposition eine angemessene präventive Aufklärung und Beratung erfolgt, können nachfolgende Stressreaktionen minimiert oder ganz verhindert werden. Ob die Intervention präventiv oder therapeutisch ist, hängt weitgehend vom Zeitpunkt ab, aber die Methodik ist im Wesentlichen ähnlich. Der erste Schritt zu einer erfolgreichen Behandlung oder vorbeugenden Intervention besteht darin, dem Opfer zu ermöglichen, den Zusammenhang zwischen dem Stressor und seinen Symptomen herzustellen. Diese Identifizierung und „Normalisierung“ der typischerweise beängstigenden und verwirrenden Reaktionen ist sehr wichtig, um Symptome zu reduzieren oder zu verhindern. Sobald die Normalisierung der Stressreaktion erreicht ist, befasst sich die Behandlung mit der kontrollierten Verarbeitung der emotionalen und kognitiven Auswirkungen der Erfahrung.
PTBS oder mit traumatischem Stress verbundene Zustände resultieren aus der Abschottung von inakzeptablen oder unannehmbar intensiven emotionalen und kognitiven Reaktionen auf traumatische Stressoren. Es wird allgemein davon ausgegangen, dass dem Stresssyndrom vorgebeugt werden kann, indem die Möglichkeit einer kontrollierten Verarbeitung der Reaktionen auf das Trauma gegeben wird, bevor es zur Abschottung des Traumas kommt. Daher ist die Prävention durch rechtzeitiges und qualifiziertes Eingreifen der Grundpfeiler für die Behandlung von PTBS. Diese Behandlungsprinzipien können bei vielen Erkrankungen vom traditionellen psychiatrischen Ansatz abweichen. Daher ist es wichtig, dass Mitarbeiter mit einem Risiko für posttraumatische Stressreaktionen von Fachleuten für psychische Gesundheit behandelt werden, die über eine spezielle Ausbildung und Erfahrung in der Behandlung von traumabedingten Erkrankungen verfügen. Die Behandlungsdauer ist variabel. Dies hängt vom Zeitpunkt der Intervention, der Schwere des Stressors, der Schwere der Symptome und der Möglichkeit ab, dass eine traumatische Exposition eine emotionale Krise auslösen kann, die mit früheren oder verwandten Erfahrungen verbunden ist. Ein weiteres Problem bei der Behandlung betrifft die Bedeutung von Gruppenbehandlungsmodalitäten. Traumaopfer können enormen Nutzen aus der Unterstützung anderer ziehen, die die gleichen oder ähnliche traumatische Belastungserfahrungen gemacht haben. Dies ist insbesondere im Arbeitskontext von Bedeutung, wenn Gruppen von Mitarbeitern oder ganze Arbeitsorganisationen von einem tragischen Unfall, einer Gewalttat oder einem traumatischen Verlust betroffen sind.
Prävention von posttraumatischen Stressreaktionen nach Unfällen am Arbeitsplatz
Eine Reihe von Ereignissen oder Situationen am Arbeitsplatz können Arbeitnehmer dem Risiko posttraumatischer Stressreaktionen aussetzen. Dazu gehören Gewalt oder Androhung von Gewalt, einschließlich Selbstmord, Gewalt zwischen Mitarbeitern und Kriminalität, wie bewaffneter Raubüberfall; tödliche oder schwere Verletzungen; und plötzlicher Tod oder medizinische Krise, wie z. B. Herzinfarkt. Wenn diese Situationen nicht richtig gehandhabt werden, können sie eine Reihe negativer Folgen haben, darunter posttraumatische Stressreaktionen, die klinische Ausmaße erreichen können, und andere stressbedingte Auswirkungen, die die Gesundheit und Arbeitsleistung beeinträchtigen, einschließlich Vermeidung des Arbeitsplatzes, Konzentrationsschwierigkeiten, Stimmung Störungen, sozialer Rückzug, Drogenmissbrauch und familiäre Probleme. Diese Probleme können nicht nur Linienmitarbeiter, sondern auch Führungskräfte betreffen. Führungskräfte sind aufgrund von Konflikten zwischen ihrer betrieblichen Verantwortung, ihrem Gefühl der persönlichen Verantwortung für die ihnen unterstellten Mitarbeiter und ihrem eigenen Gefühl von Schock und Trauer besonders gefährdet. In Ermangelung klarer Unternehmensrichtlinien und sofortiger Unterstützung durch medizinisches Personal zur Bewältigung der Folgen des Traumas können Manager auf allen Ebenen unter Gefühlen der Hilflosigkeit leiden, die ihre eigenen traumatischen Stressreaktionen verstärken.
Traumatische Ereignisse am Arbeitsplatz erfordern eine konkrete Reaktion des oberen Managements in enger Zusammenarbeit mit Gesundheits-, Sicherheits-, Kommunikations- und anderen Funktionen. Ein Krisenreaktionsplan erfüllt drei Hauptziele:
- Vorbeugung posttraumatischer Belastungsreaktionen, indem betroffene Personen und Gruppen erreicht werden, bevor sie sich versiegeln können
- Kommunikation von krisenbezogenen Informationen, um Ängste einzudämmen und Gerüchte zu kontrollieren
- Stärkung des Vertrauens, dass das Management die Krise unter Kontrolle hat, und Demonstration der Sorge um das Wohlergehen der Mitarbeiter.
Die Methodik für die Umsetzung eines solchen Plans wurde an anderer Stelle ausführlich beschrieben (Braverman 1992a,b; 1993b). Es betont eine angemessene Kommunikation zwischen Management und Mitarbeitern, die Zusammenstellung von Gruppen betroffener Mitarbeiter und die umgehende präventive Beratung derjenigen, die aufgrund ihres Expositionsgrades oder ihrer individuellen Anfälligkeitsfaktoren das höchste Risiko für posttraumatischen Stress haben.
Manager und betriebliches Gesundheitspersonal müssen als Team zusammenarbeiten, um in den Wochen und Monaten nach dem traumatischen Ereignis auf Anzeichen anhaltender oder verzögerter traumabedingter Belastungen aufmerksam zu sein. Diese können sowohl für Manager als auch für Angehörige der Gesundheitsberufe schwer zu erkennen sein, da posttraumatische Stressreaktionen häufig verzögert auftreten und sich als andere Probleme tarnen können. Für einen Vorgesetzten oder für die Krankenschwester oder den Berater, die sich engagieren, können alle Anzeichen von emotionalem Stress, wie Reizbarkeit, Rückzug oder Produktivitätsabfall, eine Reaktion auf einen traumatischen Stressor anzeigen. Jede Verhaltensänderung, einschließlich vermehrter Fehlzeiten, oder sogar eine deutliche Zunahme der Arbeitszeit („Workaholism“) kann ein Signal sein. Hinweise auf Drogen- oder Alkoholmissbrauch oder Stimmungsschwankungen sollten als möglicher Zusammenhang mit posttraumatischem Stress untersucht werden. Ein Krisenreaktionsplan sollte Schulungen für Manager und Angehörige der Gesundheitsberufe beinhalten, um auf diese Anzeichen zu achten, damit zum frühestmöglichen Zeitpunkt eingegriffen werden kann.
Stressbedingte Komplikationen bei Arbeitsunfällen
Unsere Erfahrung bei der Überprüfung von Schadensersatzansprüchen von Arbeitnehmern bis zu fünf Jahren nach der Verletzung hat gezeigt, dass posttraumatische Stresssyndrome eine häufige Folge von Arbeitsunfällen sind, die lebensbedrohliche oder entstellende Verletzungen oder Körperverletzungen und andere Straftaten beinhalten. Der Zustand bleibt in der Regel jahrelang unerkannt, seine Ursprünge werden von Medizinern, Sachbearbeitern und Personalmanagern und sogar vom Mitarbeiter selbst nicht vermutet. Wenn es nicht erkannt wird, kann es die Genesung von körperlichen Verletzungen verlangsamen oder sogar verhindern.
Behinderungen und Verletzungen im Zusammenhang mit psychischem Stress gehören zu den kostspieligsten und am schwierigsten zu behandelnden arbeitsbedingten Verletzungen. Beim „Stress Claim“ behauptet ein Mitarbeiter, durch ein Ereignis oder Arbeitsbedingungen emotional geschädigt worden zu sein. Die kostspieligen und schwer zu bekämpfenden Stressansprüche führen in der Regel zu Rechtsstreitigkeiten und zur Trennung des Arbeitnehmers. Es gibt jedoch eine viel häufigere, aber selten erkannte Quelle stressbezogener Behauptungen. In diesen Fällen führen schwere Verletzungen oder lebensbedrohliche Situationen zu nicht diagnostizierten und unbehandelten psychischen Belastungszuständen, die den Ausgang arbeitsbedingter Verletzungen erheblich beeinflussen.
Auf der Grundlage unserer Arbeit mit traumatischen Arbeitsunfällen und gewalttätigen Episoden an einem breiten Spektrum von Arbeitsplätzen schätzen wir, dass mindestens die Hälfte der strittigen Schadensersatzansprüche von Arbeitnehmern unerkannte und unbehandelte posttraumatische Belastungszustände oder andere psychosoziale Komponenten beinhalten. In dem Bestreben, medizinische Probleme zu lösen und den Beschäftigungsstatus des Arbeitnehmers zu bestimmen, und aufgrund der Angst und des Misstrauens vieler Systeme gegenüber psychischen Gesundheitsinterventionen treten emotionaler Stress und psychosoziale Probleme in den Hintergrund. Wenn sich niemand darum kümmert, kann Stress die Form einer Reihe von Erkrankungen annehmen, die vom Arbeitgeber, dem Risikomanager, dem Gesundheitsdienstleister und dem Arbeitnehmer selbst nicht erkannt werden. Traumabedingte Belastungen führen zudem typischerweise zur Arbeitsvermeidung, was das Risiko von Konflikten und Streitigkeiten bezüglich Rückkehr an den Arbeitsplatz und Invaliditätsansprüchen erhöht.
Viele Arbeitgeber und Versicherungsträger glauben, dass der Kontakt mit einem Psychotherapeuten direkt zu einem teuren und unüberschaubaren Anspruch führt. Leider ist dies oft der Fall. Statistiken belegen, dass Ansprüche wegen psychischer Belastung teurer sind als Ansprüche wegen anderer Arten von Verletzungen. Darüber hinaus nehmen sie schneller zu als jede andere Art von Schadensersatzansprüchen. Im typischen „physisch-psychischen“ Schadenszenario tritt der Psychiater oder Psychologe erst dann in Erscheinung – typischerweise Monate oder sogar Jahre nach dem Ereignis –, wenn in einem Streitfall eine Expertenbegutachtung erforderlich ist. Zu diesem Zeitpunkt ist der psychische Schaden angerichtet. Die traumabedingte Stressreaktion hat den Mitarbeiter möglicherweise daran gehindert, an den Arbeitsplatz zurückzukehren, obwohl er oder sie sichtlich geheilt erschien. Die unbehandelte Stressreaktion auf die ursprüngliche Verletzung hat im Laufe der Zeit zu einer chronischen Angst oder Depression, einer somatischen Erkrankung oder einer Substanzmissbrauchsstörung geführt. In der Tat kommt es selten vor, dass eine psychosoziale Intervention zu dem Zeitpunkt durchgeführt wird, an dem sie die traumabedingte Stressreaktion verhindern und somit dem Mitarbeiter helfen kann, sich vollständig von dem Trauma einer schweren Verletzung oder eines Angriffs zu erholen.
Mit ein wenig Planung und richtigem Timing gehören die mit verletzungsbedingtem Stress verbundenen Kosten und Leiden zu den am besten vermeidbaren aller Verletzungen. Das Folgende sind die Bestandteile eines effektiven Plans nach einer Verletzung (Braverman 1993a):
Frühintervention
Unternehmen sollten eine kurze psychische Intervention verlangen, wenn ein schwerer Unfall, Angriff oder ein anderes traumatisches Ereignis Auswirkungen auf einen Mitarbeiter hat. Diese Bewertung sollte als präventiv angesehen werden und nicht an das standardmäßige Schadenverfahren gebunden sein. Sie sollte auch dann bereitgestellt werden, wenn kein Zeitverlust, keine Verletzung oder medizinische Behandlung erforderlich ist. Die Intervention sollte Aufklärung und Prävention betonen und nicht einen streng klinischen Ansatz, der dazu führen kann, dass sich der Mitarbeiter stigmatisiert fühlt. Der Arbeitgeber sollte, vielleicht zusammen mit dem Versicherungsanbieter, die Verantwortung für die relativ geringen Kosten dieser Dienstleistung übernehmen. Es sollte darauf geachtet werden, dass nur Fachleute mit spezialisierter Expertise oder Ausbildung in posttraumatischen Belastungszuständen beteiligt werden.
Zurück zur Arbeit
Jede Beratungs- oder Bewertungsaktivität sollte mit einem Wiedereingliederungsplan koordiniert werden. Mitarbeiter, die ein Trauma erlitten haben, haben oft Angst oder zögern, an den Arbeitsplatz zurückzukehren. Die Kombination von kurzer Aufklärung und Beratung mit Besuchen am Arbeitsplatz während der Genesungsphase hat sich als großer Vorteil erwiesen, um diesen Übergang zu erreichen und die Rückkehr an den Arbeitsplatz zu beschleunigen. Angehörige der Gesundheitsberufe können mit dem Vorgesetzten oder Manager zusammenarbeiten, um einen schrittweisen Wiedereinstieg in die Arbeitswelt zu entwickeln. Selbst wenn keine physische Einschränkung mehr besteht, können emotionale Faktoren Anpassungen erforderlich machen, z. B. indem einer Bankangestellten, die ausgeraubt wurde, erlaubt wird, einen Teil des Tages in einem anderen Bereich der Bank zu arbeiten, da sie sich allmählich wieder an die Arbeit am Kundenfenster gewöhnt.
Begleitung
Posttraumatische Reaktionen treten oft verzögert auf. Follow-up in 1- und 6-Monats-Intervallen mit Mitarbeitern, die an den Arbeitsplatz zurückgekehrt sind, ist wichtig. Den Vorgesetzten werden auch Informationsblätter zur Verfügung gestellt, wie sie mögliche verzögerte oder langfristige Probleme im Zusammenhang mit posttraumatischem Stress erkennen können.
Zusammenfassung: Die Verbindung zwischen posttraumatischen Belastungsstudien und Arbeitsmedizin
Vielleicht mehr als jede andere Gesundheitswissenschaft befasst sich die Arbeitsmedizin mit der Beziehung zwischen menschlichem Stress und Krankheit. In der Tat hat ein Großteil der Forschung über menschlichen Stress in diesem Jahrhundert im Bereich der Arbeitsmedizin stattgefunden. Mit der zunehmenden Einbeziehung der Gesundheitswissenschaften in die Prävention wurde der Arbeitsplatz als Schauplatz der Erforschung des Beitrags des physischen und psychosozialen Umfelds zu Krankheiten und anderen Gesundheitsfolgen sowie zu Methoden zur Prävention von stressbedingten Zuständen immer wichtiger . Gleichzeitig hat seit 1980 eine Revolution in der Erforschung von posttraumatischem Stress wichtige Fortschritte zum Verständnis der menschlichen Stressreaktion gebracht. An der Schnittstelle dieser immer wichtiger werdenden Studienrichtungen steht der Arbeitsmediziner.
Da die Arbeitslandschaft einem revolutionären Wandel unterliegt und wir mehr über Produktivität, Bewältigung und die stressigen Auswirkungen fortgesetzter Veränderungen erfahren, beginnt die Grenze zwischen chronischem Stress und akutem oder traumatischem Stress zu verschwimmen. Die klinische Theorie des traumatischen Stresses hat uns viel darüber zu sagen, wie arbeitsbedingter psychischer Stress verhindert und behandelt werden kann. Wie in allen Gesundheitswissenschaften kann das Wissen um die Ursachen eines Syndroms bei der Prävention helfen. Im Bereich traumatischer Belastungen hat sich der Arbeitsplatz als hervorragender Ort der Gesundheitsförderung und Heilung erwiesen. Durch eine gute Kenntnis der Symptome und Ursachen posttraumatischer Belastungsreaktionen können Arbeitsmediziner ihre Präventionswirksamkeit steigern.
Leukämie, maligne Lymphome und multiples Myelom
Leukämien
Leukämien machen weltweit 3 % aller Krebserkrankungen aus (Linet 1985). Sie sind eine Gruppe von bösartigen Erkrankungen der Blutvorläuferzellen, die nach dem Ursprungszelltyp, dem Grad der zellulären Differenzierung und dem klinischen und epidemiologischen Verhalten klassifiziert werden. Die vier häufigsten Typen sind akute lymphatische Leukämie (ALL), chronische lymphatische Leukämie (CLL), akute myeloische Leukämie (AML) und chronische myeloische Leukämie (CML). ALL entwickelt sich schnell, ist die häufigste Leukämieform im Kindesalter und geht von den weißen Blutkörperchen in den Lymphknoten aus. CLL entsteht in Knochenmarklymphozyten, entwickelt sich sehr langsam und tritt häufiger bei älteren Menschen auf. AML ist die häufigste Form der akuten Leukämie bei Erwachsenen. Zu den seltenen Formen der akuten Leukämie gehören monozytäre, basophile, eosinophile, Plasma-, Erythro- und Haarzell-Leukämien. Diese selteneren Formen der akuten Leukämie werden manchmal unter der Überschrift zusammengefasst akute nicht-lymphatische Leukämie (ANLL), teilweise aufgrund der Annahme, dass sie aus einer gemeinsamen Stammzelle entstehen. Die meisten Fälle von CML sind durch eine spezifische Chromosomenanomalie, das Philadelphia-Chromosom, gekennzeichnet. Das letztendliche Ergebnis von CML ist oft eine leukämische Transformation zu AML. Eine Transformation zu AML kann auch bei Polycythämie vera und essentieller Thrombozythämie, neoplastischen Erkrankungen mit erhöhten Erythrozyten- oder Blutplättchenspiegeln sowie Myelofibrose und myeloider Dysplasie auftreten. Dies hat zur Charakterisierung dieser Erkrankungen als verwandte myeloproliferative Erkrankungen geführt.
Das Krankheitsbild variiert je nach Art der Leukämie. Die meisten Patienten leiden unter Müdigkeit und Unwohlsein. Blutbildanomalien und atypische Zellen weisen auf eine Leukämie hin und weisen auf eine Knochenmarkuntersuchung hin. Anämie, Thrombozytopenie, Neutropenie, erhöhte Leukozytenzahl und erhöhte Anzahl von Blasten sind typische Anzeichen einer akuten Leukämie.
Vorfall: Die jährliche altersbereinigte Gesamtinzidenz von Leukämien variiert zwischen 2 und 12 pro 100,000 bei Männern und zwischen 1 und 11 pro 100,000 bei Frauen in verschiedenen Bevölkerungsgruppen. Hohe Zahlen werden bei der nordamerikanischen, westeuropäischen und israelischen Bevölkerung angetroffen, während niedrige bei der asiatischen und afrikanischen Bevölkerung gemeldet werden. Die Inzidenz variiert je nach Alter und Art der Leukämie. Es gibt eine deutliche Zunahme der Leukämieinzidenz mit dem Alter, und es gibt auch einen Höhepunkt im Kindesalter, der etwa im Alter von zwei bis vier Jahren auftritt. Verschiedene Leukämie-Untergruppen weisen unterschiedliche Altersmuster auf. CLL ist bei Männern etwa doppelt so häufig wie bei Frauen. Die Inzidenz- und Mortalitätszahlen von Leukämien bei Erwachsenen sind in den letzten Jahrzehnten tendenziell relativ stabil geblieben.
Risikofaktoren: Familiäre Faktoren bei der Entwicklung von Leukämie wurden vermutet, aber die Beweise dafür sind nicht schlüssig. Bestimmte immunologische Erkrankungen, von denen einige erblich bedingt sind, scheinen für Leukämie prädisponiert zu sein. Down-Syndrom ist prädiktiv für akute Leukämie. Zwei onkogene Retroviren (humanes T-Zell-Leukämievirus-I, humanes T-lymphotropes Virus-II) wurden als mit der Entwicklung von Leukämien in Zusammenhang stehend identifiziert. Es wird angenommen, dass diese Viren Karzinogene im Frühstadium sind und als solche unzureichende Ursachen für Leukämie sind (Keating, Estey und Kantarjian 1993).
Ionisierende Strahlung und Benzolexposition sind bekannte umweltbedingte und berufliche Ursachen für Leukämien. Das Auftreten von CLL wurde jedoch nicht mit einer Strahlenexposition in Verbindung gebracht. Strahlen- und benzolinduzierte Leukämien sind in einer Reihe von Ländern als Berufskrankheiten anerkannt.
Deutlich seltener wurden Leukämie-Exzesse für folgende Arbeitnehmergruppen gemeldet: Fahrer; Elektriker; Telefonangestellte und Elektroniker; Landwirte; Getreidemüller; Gärtner; Mechaniker, Schweißer und Metallbauer; Textilarbeiter; Papierfabrikarbeiter; und Arbeiter in der Erdölindustrie und dem Vertrieb von Erdölprodukten. Einige bestimmte Wirkstoffe im beruflichen Umfeld wurden durchweg mit einem erhöhten Leukämierisiko in Verbindung gebracht. Zu diesen Mitteln gehören Butadien, elektromagnetische Felder, Motorabgase, Ethylenoxid, Insektizide und Herbizide, Bearbeitungsflüssigkeiten, organische Lösungsmittel, Erdölprodukte (einschließlich Benzin), Styrol und nicht identifizierte Viren. Es wurde vermutet, dass väterliche und mütterliche Exposition gegenüber diesen Mitteln vor der Empfängnis das Leukämierisiko bei den Nachkommen erhöht, aber die Beweise zu diesem Zeitpunkt reichen nicht aus, um eine solche Exposition als ursächlich zu belegen.
Behandlung und Vorbeugung: Bis zu 75 % der Leukämiefälle bei Männern könnten vermeidbar sein (International Agency for Research on Cancer 1990). Die Vermeidung der Exposition gegenüber Strahlung und Benzol wird das Leukämierisiko verringern, aber die potenzielle Verringerung weltweit wurde noch nicht abgeschätzt. Behandlungen von Leukämien umfassen Chemotherapie (Einzelmittel oder Kombinationen), Knochenmarktransplantation und Interferone. Eine Knochenmarktransplantation ist sowohl bei ALL als auch bei AML mit einem krankheitsfreien Überleben zwischen 25 und 60 % verbunden. Die Prognose ist schlecht für Patienten, die keine Remission erreichen oder einen Rückfall erleiden. Von denen, die einen Rückfall erleiden, erreichen etwa 30 % eine zweite Remission. Die Hauptursache für das Ausbleiben einer Remission ist der Tod durch Infektion und Blutung. Die Überlebensrate einer unbehandelten akuten Leukämie beträgt 10 % innerhalb eines Jahres nach der Diagnose. Das mediane Überleben von Patienten mit CLL vor Beginn der Behandlung beträgt 1 Jahre. Die Überlebensdauer hängt vom Stadium der Erkrankung bei Erstdiagnose ab.
Leukämien können nach medizinischer Behandlung mit Bestrahlung und bestimmten Chemotherapeutika anderer bösartiger Erkrankungen wie Morbus Hodgkin, Lymphomen, Myelomen und Ovarial- und Brustkarzinomen auftreten. Die meisten dieser sekundären Leukämiefälle sind akute nicht-lymphatische Leukämien oder das myelodysplastische Syndrom, das ein präleukämischer Zustand ist. Chromosomenanomalien scheinen sowohl bei behandlungsbedingten Leukämien als auch bei Leukämien, die mit Strahlen- und Benzolexposition einhergehen, leichter zu beobachten. Diese akuten Leukämien teilen auch eine Tendenz zur Therapieresistenz. Es wurde berichtet, dass die Aktivierung des ras-Onkogens häufiger bei Patienten mit AML auftritt, die in Berufen arbeiteten, bei denen ein hohes Risiko einer Exposition gegenüber Leukämogenen angenommen wurde (Taylor et al. 1992).
Maligne Lymphome und multiples Myelom
Maligne Lymphome stellen eine heterogene Gruppe von Neoplasmen dar, die hauptsächlich lymphoide Gewebe und Organe befallen. Maligne Lymphome werden in zwei zelluläre Haupttypen unterteilt: Morbus Hodgkin (HD) (International Classification of Disease, ICD-9 201) und Non-Hodgkin-Lymphome (NHL) (ICD-9 200, 202). Multiples Myelom (MM) (ICD-9 203) stellt eine Malignität von Plasmazellen innerhalb des Knochenmarks dar und macht gewöhnlich weniger als 1 % aller Malignome aus (International Agency for Research on Cancer 1993). 1985 rangierten bösartige Lymphome und multiple Myelome unter allen Krebsarten weltweit an siebter Stelle. Sie stellten 4.2 % aller geschätzten neuen Krebsfälle dar und beliefen sich auf 316,000 neue Fälle (Parkin, Pisani und Ferlay 1993).
Sterblichkeit und Inzidenz von malignen Lymphomen zeigen weltweit kein konsistentes Muster über die sozioökonomischen Kategorien hinweg. Die Huntington-Krankheit bei Kindern ist in weniger entwickelten Ländern tendenziell häufiger, während in Ländern in stärker entwickelten Regionen relativ hohe Raten bei jungen Erwachsenen beobachtet wurden. In einigen Ländern scheint NHL bei Menschen in höheren sozioökonomischen Gruppen im Übermaß vorhanden zu sein, während in anderen Ländern kein so deutlicher Gradient beobachtet wurde.
Berufsbedingte Expositionen können das Risiko für maligne Lymphome erhöhen, aber die epidemiologischen Beweise sind noch nicht schlüssig. Asbest, Benzol, ionisierende Strahlung, chlorierte Kohlenwasserstofflösungsmittel, Holzstaub und Chemikalien in der Leder- und Gummireifenherstellung sind Beispiele für Stoffe, die mit dem Risiko nicht näher bezeichneter bösartiger Lymphome in Verbindung gebracht wurden. NHL ist bei Landwirten häufiger anzutreffen. Weitere verdächtige Arbeitsmittel für HD, NHL und MM sind unten aufgeführt.
Hodgkin-Krankheit
Morbus Hodgkin ist ein bösartiges Lymphom, das durch das Vorhandensein mehrkerniger Riesenzellen (Reed-Sternberg) gekennzeichnet ist. Lymphknoten im Mediastinum und Hals sind in etwa 90 % der Fälle betroffen, aber die Krankheit kann auch an anderen Stellen auftreten. Histologische Subtypen der HD unterscheiden sich in ihrem klinischen und epidemiologischen Verhalten. Das Rye-Klassifikationssystem umfasst vier Subtypen der Huntington-Krankheit: lymphozytäre Prädominanz, noduläre Sklerose, gemischte Zellularität und lymphozytäre Depletion. Die Diagnose der Huntington-Krankheit wird durch Biopsie gestellt und die Behandlung besteht aus Strahlentherapie allein oder in Kombination mit Chemotherapie.
Die Prognose von Huntington-Patienten hängt vom Stadium der Erkrankung zum Zeitpunkt der Diagnose ab. Etwa 85 bis 100 % der Patienten ohne massive mediastinale Beteiligung überleben etwa 8 Jahre ab Behandlungsbeginn ohne weiteren Rückfall. Bei massiver mediastinaler Beteiligung erleiden etwa 50 % der Fälle einen Rückfall. Strahlentherapie und Chemotherapie können verschiedene Nebenwirkungen mit sich bringen, wie z. B. die bereits erwähnte sekundäre akute myeloische Leukämie.
Die Inzidenz der Huntington-Krankheit hat sich im Laufe der Zeit nicht wesentlich verändert, abgesehen von wenigen Ausnahmen, wie z. B. der Bevölkerung der nordischen Länder, in denen die Raten zurückgegangen sind (International Agency for Research on Cancer 1993).
Verfügbare Daten zeigen, dass die Bevölkerung von Costa Rica, Dänemark und Finnland in den 1980er Jahren mittlere jährliche Inzidenzraten von HD von 2.5 pro 100,000 bei Männern und 1.5 pro 100,000 bei Frauen aufwies (standardisiert auf die Weltbevölkerung); diese Zahlen ergaben ein Geschlechterverhältnis von 1.7. Die höchsten Raten bei Männern wurden in Bevölkerungen in Italien, den Vereinigten Staaten, der Schweiz und Irland verzeichnet, während die höchsten Raten bei Frauen in den Vereinigten Staaten und Kuba verzeichnet wurden. Niedrige Inzidenzraten wurden für Japan und China berichtet (International Agency for Research on Cancer 1992).
Es wurde vermutet, dass eine virale Infektion an der Ätiologie der Huntington-Krankheit beteiligt ist. Infektiöse Mononukleose, die durch das Epstein-Barr-Virus, ein Herpesvirus, induziert wird, ist nachweislich mit einem erhöhten Risiko für die Huntington-Krankheit verbunden. Die Hodgkin-Krankheit kann sich auch in Familien häufen, und andere zeitlich-räumliche Konstellationen von Fällen wurden beobachtet, aber die Beweise dafür, dass es hinter solchen Häufungen gemeinsame ätiologische Faktoren gibt, sind schwach.
Das Ausmaß, in dem berufliche Faktoren zu einem erhöhten Risiko für die Huntington-Krankheit führen können, wurde nicht festgestellt. Es gibt drei vorherrschende verdächtige Wirkstoffe – organische Lösungsmittel, Phenoxy-Herbizide und Holzstaub –, aber die epidemiologischen Beweise sind begrenzt und umstritten.
Non-Hodgkin-Lymphom
Etwa 98 % der NHLs sind lymphozytäre Lymphome. Mindestens vier verschiedene Klassifikationen von lymphozytären Lymphomen wurden allgemein verwendet (Longo et al. 1993). Darüber hinaus ist eine endemische bösartige Erkrankung, das Burkitt-Lymphom, in bestimmten Gebieten des tropischen Afrikas und Neuguineas endemisch.
Dreißig bis fünfzig Prozent der NHLs sind durch Chemotherapie und/oder Strahlentherapie heilbar. Knochenmarktransplantationen können erforderlich sein.
Häufigkeit: Hohe jährliche Inzidenzen von NHL (über 12 pro 100,000, standardisiert auf die Weltstandardbevölkerung) wurden in den 1980er Jahren für die weiße Bevölkerung in den Vereinigten Staaten, insbesondere in San Francisco und New York City, sowie in einigen Schweizer Kantonen gemeldet Kanada, in Triest (Italien) und Porto Alegre (Brasilien, bei Männern). Die Inzidenz von NHL ist in der Regel bei Männern höher als bei Frauen, wobei der typische Exzess bei Männern 50 bis 100 % höher ist als bei Frauen. In Kuba und in der weißen Bevölkerung von Bermuda ist die Inzidenz jedoch etwas höher bei Frauen (International Agency for Research on Cancer 1992).
NHL-Inzidenz- und Mortalitätsraten sind in einer Reihe von Ländern weltweit gestiegen (International Agency for Research on Cancer 1993). Bis 1988 stieg die durchschnittliche jährliche Inzidenz bei weißen Männern in den USA um 152 %. Ein Teil des Anstiegs ist auf Änderungen in der diagnostischen Praxis von Ärzten und ein Teil auf eine Zunahme von immunsuppressiven Zuständen zurückzuführen, die durch das menschliche Immundefizienzvirus (HIV, assoziiert mit AIDS), andere Viren und immunsuppressive Chemotherapie induziert werden. Diese Faktoren erklären nicht den gesamten Anstieg, und ein erheblicher Teil des verbleibenden Anstiegs kann durch Ernährungsgewohnheiten, Umwelteinflüsse wie Haarfärbemittel und möglicherweise familiäre Neigungen sowie einige seltene Faktoren erklärt werden (Hartge und Devesa 1992).
Berufliche Determinanten stehen im Verdacht, eine Rolle bei der Entstehung von NHL zu spielen. Es wird derzeit geschätzt, dass 10 % der NHLs mit berufsbedingten Expositionen in den Vereinigten Staaten zusammenhängen (Hartge und Devesa 1992), aber dieser Prozentsatz variiert je nach Zeitraum und Ort. Die beruflichen Ursachen sind nicht gut belegt. Ein erhöhtes NHL-Risiko wurde mit Arbeitsplätzen in Elektrizitätswerken, der Landwirtschaft, dem Umgang mit Getreide, der Metallverarbeitung, der Erdölraffination und der Holzverarbeitung in Verbindung gebracht und wurde unter Chemikern festgestellt. Berufsbedingte Expositionen, die mit einem erhöhten NHL-Risiko in Verbindung gebracht wurden, umfassen Ethylenoxid, Chlorphenole, Düngemittel, Herbizide, Insektizide, Haarfärbemittel, organische Lösungsmittel und ionisierende Strahlung. Eine Reihe positiver Befunde für eine Phenoxyessigsäure-Herbizid-Exposition wurden berichtet (Morrison et al. 1992). Einige der beteiligten Herbizide waren mit 2,3,7,8-Tetrachlordibenzo-für-Dioxin (TCDD). Die epidemiologische Evidenz für berufsbedingte Ätiologien des NHL ist jedoch noch begrenzt.
Multiples Myelom
Das multiple Myelom (MM) betrifft hauptsächlich Knochen (insbesondere den Schädel), Knochenmark und Niere. Es stellt eine maligne Proliferation von B-Lymphozyten-abgeleiteten Zellen dar, die Immunglobuline synthetisieren und sezernieren. Die Diagnose erfolgt mittels Radiologie, einem Test auf die MM-spezifische Bence-Jones-Proteinurie, Bestimmung auffälliger Plasmazellen im Knochenmark und Immunelektrophorese. MM wird mit Knochenmarktransplantation, Strahlentherapie, konventioneller Chemotherapie oder Polychemotherapie und immunologischer Therapie behandelt. Behandelte MM-Patienten überleben durchschnittlich 28 bis 43 Monate (Ludwig und Kuhrer 1994).
Die Inzidenz des MM nimmt mit zunehmendem Alter stark zu. Hohe altersstandardisierte jährliche Inzidenzraten (5 bis 10 pro 100,000 bei Männern und 4 bis 6 pro 100,000 bei Frauen) wurden in der schwarzen Bevölkerung der Vereinigten Staaten, auf Martinique und bei den Maoris in Neuseeland festgestellt. Viele chinesische, indische, japanische und philippinische Bevölkerungsgruppen haben niedrige Raten (weniger als 10 pro 100,000 Personenjahre bei Männern und weniger als 0.3 pro 100,000 Personenjahre bei Frauen) (International Agency for Research on Cancer 1992). Die Rate des multiplen Myeloms ist in Europa, Asien, Ozeanien und sowohl in der schwarzen als auch in der weißen Bevölkerung der Vereinigten Staaten seit den 1960er Jahren gestiegen, aber der Anstieg hat sich in einer Reihe europäischer Bevölkerungen tendenziell abgeflacht (International Agency for Research on Krebs 1993).
Überall auf der Welt gibt es bei Männern einen fast konstanten Anstieg der Inzidenz von MM. Dieser Überschuss liegt typischerweise in der Größenordnung von 30 bis 80 %.
Es wurde über familiäre und andere Häufungen von MM berichtet, aber die Beweise für die Ursachen solcher Häufungen sind nicht schlüssig. Die übermäßige Inzidenz unter der schwarzen Bevölkerung der Vereinigten Staaten im Gegensatz zur weißen Bevölkerung weist auf die Möglichkeit einer unterschiedlichen Wirtsanfälligkeit zwischen Bevölkerungsgruppen hin, die genetisch bedingt sein kann. Chronische immunologische Störungen wurden gelegentlich mit dem MM-Risiko in Verbindung gebracht. Die Datenlage zur sozialen Schichtverteilung von MM ist begrenzt und lässt keine Rückschlüsse auf etwaige Gradienten zu.
Berufliche Faktoren: Epidemiologische Beweise für ein erhöhtes MM-Risiko bei benzinexponierten Arbeitern und Raffineriearbeitern legen eine Benzol-Ätiologie nahe (Infante 1993). Bei Landwirten und Landarbeitern wurde wiederholt ein Übermaß an Multiplem Myelom beobachtet. Pestizide stellen eine verdächtige Wirkstoffgruppe dar. Für Phenoxyessigsäure-Herbizide ist die Evidenz zur Kanzerogenität jedoch unzureichend (Morrison et al. 1992). Dioxine sind manchmal Verunreinigungen in einigen Phenoxyessigsäure-Herbiziden. Es gibt Berichte über einen signifikanten MM-Überschuss bei Frauen, die in einer mit 2,3,7,8-Tetrachlordibenzo- kontaminierten Zone leben.für-Dioxin nach einem Unfall in einer Anlage in der Nähe von Seveso, Italien (Bertazzi et al. 1993). Die Seveso-Ergebnisse basierten auf zwei Fällen, die während einer zehnjährigen Nachbeobachtung auftraten, und es sind weitere Beobachtungen erforderlich, um den Zusammenhang zu bestätigen. Eine weitere mögliche Erklärung für das erhöhte Risiko bei Landwirten und Landarbeitern ist die Exposition gegenüber einigen Viren (Priester und Mason 1974).
Weitere verdächtige Berufe und Arbeitsstoffe, die mit einem erhöhten MM-Risiko in Verbindung gebracht wurden, sind Maler, LKW-Fahrer, Asbest, Motorabgase, Haarfärbemittel, Strahlung, Styrol, Vinylchlorid und Holzstaub. Die Beweise für diese Berufe und Agenten bleiben ergebnislos.
Stress und Burnout und ihre Auswirkungen auf die Arbeitsumgebung
„Eine aufstrebende globale Wirtschaft erfordert ernsthafte wissenschaftliche Aufmerksamkeit für Entdeckungen, die eine gesteigerte menschliche Produktivität in einer sich ständig verändernden und technologisch anspruchsvollen Arbeitswelt fördern“ (Human Capital Initiative 1992). Ökonomische, soziale, psychologische, demografische, politische und ökologische Veränderungen weltweit zwingen uns dazu, das Verständnis von Arbeit, Stress und Burnout in der Belegschaft zu überdenken.
Produktive Arbeit „erfordert einen primären Fokus auf die Realität außerhalb des eigenen Selbst. Arbeit betont daher die rationalen Aspekte von Menschen und Problemlösung“ (Lowman 1993). Die affektive und stimmungsbezogene Seite der Arbeit wird immer wichtiger, je komplexer das Arbeitsumfeld wird.
Ein Konflikt, der zwischen dem Einzelnen und der Arbeitswelt entstehen kann, besteht darin, dass für den Berufsanfänger ein Übergang von der Egozentrik der Jugend zur disziplinierten Unterordnung der persönlichen Bedürfnisse unter die Anforderungen des Arbeitsplatzes erforderlich ist. Viele Arbeitnehmer müssen lernen und sich an die Realität anpassen, dass persönliche Gefühle und Werte für den Arbeitsplatz oft von geringer Bedeutung oder Relevanz sind.
Um eine Diskussion über arbeitsbedingten Stress fortzusetzen, muss der Begriff definiert werden, der in der verhaltenswissenschaftlichen Literatur weit verbreitet und mit unterschiedlichen Bedeutungen verwendet wird. Stress beinhaltet eine Interaktion zwischen einer Person und der Arbeitsumgebung. In der Arbeitswelt passiert etwas, das den Einzelnen vor eine Forderung, Einschränkung, Bitte oder Gelegenheit für ein Verhalten und eine konsequente Reaktion stellt. „Es besteht ein Stresspotenzial, wenn eine Umgebungssituation als eine Anforderung wahrgenommen wird, die die Fähigkeiten und Ressourcen der Person zu deren Bewältigung zu übersteigen droht, unter Bedingungen, unter denen sie einen erheblichen Unterschied in den Belohnungen und Kosten für die Erfüllung der Anforderung gegenüber erwartet nicht erfüllen“ (McGrath 1976).
Es ist angebracht festzustellen, dass das Ausmaß, in dem die Nachfrage die wahrgenommene Erwartung übersteigt, und das Ausmaß der unterschiedlichen Belohnungen, die erwartet werden, wenn diese Nachfrage erfüllt oder nicht erfüllt wird, das Ausmaß des Stresses widerspiegeln, den die Person erfährt. McGrath schlägt weiter vor, dass sich Stress auf folgende Weise darstellen kann: „Kognitive Bewertung, bei der subjektiv erlebter Stress von der Wahrnehmung der Situation durch die Person abhängig ist. In dieser Kategorie werden die emotionalen, physiologischen und Verhaltensreaktionen maßgeblich von der Interpretation der Person der „objektiven“ oder externen Stresssituation beeinflusst.“
Eine weitere Komponente von Stress ist die frühere Erfahrung des Individuums mit einer ähnlichen Situation und seine oder ihre empirische Reaktion. Dazu kommt der Verstärkungsfaktor, ob positiv oder negativ, Erfolge oder Misserfolge, die dazu beitragen können, das Niveau des subjektiv empfundenen Stresses zu reduzieren bzw. zu erhöhen.
Burnout ist eine Form von Stress. Es ist ein Prozess, der als ein Gefühl der fortschreitenden Verschlechterung und Erschöpfung und einer eventuellen Erschöpfung der Energie definiert ist. Hinzu kommt oft ein Motivationsverlust, ein Gefühl, das „genug, nicht mehr“ suggeriert. Es ist eine Überlastung, die sich im Laufe der Zeit auf Einstellungen, Stimmung und allgemeines Verhalten auswirkt (Freudenberger 1975; Freudenberger und Richelson 1981). Der Prozess ist subtil; es entwickelt sich langsam und tritt manchmal in Stadien auf. Es wird von der am stärksten betroffenen Person oft nicht wahrgenommen, da sie als letzte Person glaubt, dass der Prozess stattfindet.
Die Burnout-Symptome äußern sich auf körperlicher Ebene als unklar definierte psychosomatische Beschwerden, Schlafstörungen, übermäßige Müdigkeit, Magen-Darm-Beschwerden, Rückenschmerzen, Kopfschmerzen, verschiedene Hauterkrankungen oder unklare Herzschmerzen ungeklärter Ursache (Freudenberger und North 1986).
Psychische und Verhaltensänderungen sind subtiler. „Burnout äußert sich häufig in Reizbarkeit, sexuellen Problemen (z. B. Impotenz oder Frigidität), Fehlersuche, Wut und niedriger Frustrationsschwelle“ (Freudenberger 1984a).
Weitere affektive und stimmungsbedingte Anzeichen können fortschreitende Distanziertheit, Verlust des Selbstvertrauens und vermindertes Selbstwertgefühl, Depressionen, Stimmungsschwankungen, Konzentrations- und Aufmerksamkeitsschwäche, gesteigerter Zynismus und Pessimismus sowie ein allgemeines Gefühl der Sinnlosigkeit sein. Mit der Zeit wird die zufriedene Person wütend, die reaktionsschnelle Person still und zurückgezogen und der Optimist wird Pessimist.
Die Affektgefühle, die am häufigsten zu sein scheinen, sind Angst und Depression. Die Angst, die am häufigsten mit der Arbeit verbunden ist, ist Lampenfieber. Die für die Förderung dieser Form von Angst relevanten Formen der Arbeitsbedingungen sind Rollenambiguität und Rollenüberlastung (Srivastava 1989).
Wilke (1977) hat angedeutet, dass „ein Bereich, der eine besondere Gelegenheit für Konflikte für das Individuum mit Persönlichkeitsstörung darstellt, die hierarchische Natur von Arbeitsorganisationen betrifft. Die Quelle solcher Schwierigkeiten kann beim Einzelnen, der Organisation oder einer interaktiven Kombination liegen.“
Depressive Merkmale werden häufig als Teil der Symptome arbeitsbedingter Schwierigkeiten gefunden. Schätzungen aus epidemiologischen Daten zufolge sind 8 bis 12 % der Männer und 20 bis 25 % der Frauen von Depressionen betroffen. Die Erfahrung mit der Lebenserwartung schwerer depressiver Reaktionen stellt praktisch sicher, dass Arbeitsplatzprobleme für viele Menschen irgendwann von Depressionen betroffen sein werden (Charney und Weissman 1988).
Die Ernsthaftigkeit dieser Beobachtungen wurde durch eine von der Northwestern National Life Insurance Company durchgeführte Studie „Employee Burnout: America's Newest Epidemic“ (1991) bestätigt. Es wurde landesweit unter 600 Arbeitnehmern durchgeführt und ermittelte das Ausmaß, die Ursachen, Kosten und Lösungen im Zusammenhang mit Stress am Arbeitsplatz. Die auffälligsten Forschungsergebnisse waren, dass jeder dritte Amerikaner 1990 ernsthaft darüber nachdachte, die Arbeit wegen Stress am Arbeitsplatz aufzugeben, und ein ähnlicher Anteil erwartete, in Zukunft einen Job-Burnout zu erleben. Fast die Hälfte der 600 Befragten empfand Stress als „extrem oder sehr hoch“. Arbeitsplatzveränderungen wie Kürzungen von Leistungen an Arbeitnehmer, Eigentümerwechsel, erforderliche häufige Überstunden oder reduzierte Belegschaft beschleunigen tendenziell den Stress am Arbeitsplatz.
MacLean (1986) führt Arbeitsstressoren weiter aus wie unbequeme oder unsichere Arbeitsbedingungen, quantitative und qualitative Überlastung, mangelnde Kontrolle über den Arbeitsprozess und das Arbeitstempo sowie Monotonie und Langeweile.
Darüber hinaus berichten Arbeitgeber von einer ständig steigenden Zahl von Arbeitnehmern mit Alkohol- und Drogenmissbrauchsproblemen (Freudenberger 1984b). Scheidung oder andere Eheprobleme werden häufig als Stressoren für Mitarbeiter genannt, ebenso wie langfristige oder akute Stressoren wie die Pflege eines älteren oder behinderten Angehörigen.
Die Bewertung und Klassifizierung zur Verringerung der Burnout-Möglichkeit kann unter dem Gesichtspunkt beruflicher Interessen, Berufswahl oder Präferenzen und Eigenschaften von Menschen mit unterschiedlichen Präferenzen angegangen werden (Holland 1973). Man könnte computergestützte Berufsberatungssysteme oder Berufssimulationskits verwenden (Krumboltz 1971).
Biochemische Faktoren beeinflussen die Persönlichkeit, und die Auswirkungen ihres Gleichgewichts oder Ungleichgewichts auf Stimmung und Verhalten finden sich in den mit der Menstruation einhergehenden Persönlichkeitsveränderungen. In den letzten 25 Jahren wurde viel über die adrenalen Katecholamine, Epinephrin und Norepinephrin und andere biogene Amine gearbeitet. Diese Verbindungen wurden mit dem Erleben von Angst, Wut und Depression in Verbindung gebracht (Barchas et al. 1971).
Die am häufigsten verwendeten psychologischen Bewertungsinstrumente sind:
- Eysenck-Persönlichkeitsinventar und Mardsley-Persönlichkeitsinventar
- Gordons persönliches Profil
- IPAT-Fragebogen zur Angstskala
- Studium der Werte
- Verzeichnis der niederländischen Berufspräferenzen
- Berufsinteressentest in Minnesota
- Rorschach Inkblot-Test
- Thematischer Apperzeptionstest
Eine Burnout-Diskussion wäre nicht vollständig ohne einen kurzen Überblick über das sich verändernde System der Familienarbeit. Shellenberger, Hoffman und Gerson (1994) wiesen darauf hin, dass „Familien in einer zunehmend komplexen und verwirrenden Welt ums Überleben kämpfen. Mit mehr Auswahlmöglichkeiten, als sie in Betracht ziehen können, haben die Menschen Mühe, das richtige Gleichgewicht zwischen Arbeit, Freizeit, Liebe und Verantwortung für die Familie zu finden.“
Gleichzeitig erweitern sich die Arbeitsrollen von Frauen, und über 90 % der Frauen in den USA nennen die Arbeit als Quelle der Identität und des Selbstwertgefühls. Zusätzlich zu den wechselnden Rollen von Männern und Frauen erfordert die Aufrechterhaltung von zwei Einkommen manchmal Änderungen der Lebensumstände, einschließlich eines Umzugs für einen Job, eines Fernpendelns oder der Gründung getrennter Wohnungen. All diese Faktoren können eine Beziehung und die Arbeit stark belasten.
Lösungsvorschläge zur Verringerung von Burnout und Stress auf individueller Ebene sind:
- Lernen Sie, Ihr Leben ins Gleichgewicht zu bringen.
- Teilen Sie Ihre Gedanken mit und teilen Sie Ihre Bedenken mit.
- Begrenzen Sie den Alkoholkonsum.
- Persönliche Einstellungen neu bewerten.
- Lerne Prioritäten zu setzen.
- Interessen außerhalb der Arbeit entwickeln.
- Ehrenamtliche Arbeit leisten.
- Bewerten Sie Ihr Bedürfnis nach Perfektionismus neu.
- Lernen Sie zu delegieren und um Unterstützung zu bitten.
- Urlaub nehmen.
- Trainieren Sie und essen Sie nahrhafte Mahlzeiten.
- Lernen Sie, sich selbst weniger ernst zu nehmen.
In größerem Maßstab ist es zwingend erforderlich, dass Regierung und Unternehmen den Bedürfnissen der Familie Rechnung tragen. Um Stress im Familien-Arbeitssystem zu reduzieren oder zu verringern, ist eine erhebliche Neugestaltung der gesamten Struktur des Arbeits- und Familienlebens erforderlich. „Eine gerechtere Regelung der Geschlechterverhältnisse und die mögliche Abfolge von Arbeit und Nichtarbeit über die Lebensspanne, wobei Elternurlaube und Sabbaticals von der Arbeit alltäglich werden“ (Shellenberger, Hoffman und Gerson 1994).
Wie von Entin (1994) angegeben, hat eine erhöhte Differenzierung des Selbst, ob in einer Familie oder einem Unternehmen, wichtige Auswirkungen auf die Reduzierung von Stress, Angst und Burnout.
Einzelpersonen müssen mehr Kontrolle über ihr eigenes Leben haben und Verantwortung für ihre Handlungen übernehmen; und sowohl Einzelpersonen als auch Unternehmen müssen ihre Wertesysteme überprüfen. Dramatische Veränderungen müssen stattfinden. Wenn wir die Statistiken nicht beachten, werden Burnout und Stress mit Sicherheit weiterhin das bedeutende Problem bleiben, zu dem sie für die gesamte Gesellschaft geworden sind.
Agenten oder Arbeitsbedingungen, die das Blut beeinflussen
Zirkulierende rote Blutkörperchen
Störung der Hämoglobin-Sauerstoffversorgung durch Veränderung des Häms
Die Hauptfunktion der roten Blutkörperchen besteht darin, dem Gewebe Sauerstoff zuzuführen und Kohlendioxid zu entfernen. Die Bindung von Sauerstoff in der Lunge und seine bedarfsgerechte Freisetzung auf Gewebeebene hängt von einer sorgfältig ausgewogenen Reihe physikalisch-chemischer Reaktionen ab. Das Ergebnis ist eine komplexe Dissoziationskurve, die bei einem gesunden Individuum dazu dient, die roten Blutkörperchen unter normalen atmosphärischen Bedingungen maximal mit Sauerstoff zu sättigen und diesen Sauerstoff basierend auf dem Sauerstoffgehalt, dem pH-Wert und anderen Indikatoren der Stoffwechselaktivität an das Gewebe abzugeben. Die Zufuhr von Sauerstoff hängt auch von der Fließgeschwindigkeit der mit Sauerstoff angereicherten roten Blutkörperchen ab, einer Funktion der Viskosität und der Gefäßintegrität. Innerhalb des Bereichs des normalen Hämatokrits (das Volumen der gepackten roten Blutkörperchen) ist das Gleichgewicht so, dass jede Abnahme des Blutbildes durch die Abnahme der Viskosität ausgeglichen wird, was einen verbesserten Fluss ermöglicht. Eine Abnahme der Sauerstoffzufuhr in dem Ausmaß, dass jemand symptomatisch ist, wird normalerweise nicht beobachtet, bis der Hämatokrit auf 30 % oder weniger gesunken ist; Umgekehrt kann ein Anstieg des Hämatokrits über den normalen Bereich hinaus, wie er bei Polyzythämie beobachtet wird, die Sauerstoffzufuhr aufgrund der Auswirkungen einer erhöhten Viskosität auf den Blutfluss verringern. Eine Ausnahme stellt der Eisenmangel dar, bei dem Schwäche- und Mattigkeitssymptome auftreten, die hauptsächlich auf den Eisenmangel und nicht auf eine damit verbundene Anämie zurückzuführen sind (Beutler, Larsh und Gurney 1960).
Kohlenmonoxid ist ein allgegenwärtiges Gas, das schwerwiegende, möglicherweise tödliche Auswirkungen auf die Fähigkeit von Hämoglobin haben kann, Sauerstoff zu transportieren. Kohlenmonoxid wird im Abschnitt Chemikalien ausführlich besprochen Enzyklopädie.
Methämoglobin produzierende Verbindungen. Methämoglobin ist eine andere Form von Hämoglobin, die nicht in der Lage ist, Sauerstoff an das Gewebe zu liefern. Beim Hämoglobin muss das Eisenatom im Zentrum des Häm-Teils des Moleküls in seinem chemisch reduzierten Eisen(II)-Zustand vorliegen, um am Sauerstofftransport teilnehmen zu können. Eine bestimmte Menge des Eisens im Hämoglobin wird kontinuierlich zu seinem Eisen(III)-Zustand oxidiert. Somit sind ungefähr 0.5 % des gesamten Hämoglobins im Blut Methämoglobin, das die chemisch oxidierte Form von Hämoglobin ist, die keinen Sauerstoff transportieren kann. Ein NADH-abhängiges Enzym, Methämoglobinreduktase, reduziert Eisen(III) wieder zu Eisen(II)-Hämoglobin.
Eine Reihe von Chemikalien am Arbeitsplatz können Methämoglobinwerte hervorrufen, die klinisch signifikant sind, wie zum Beispiel in der Industrie, die Anilinfarbstoffe verwendet. Andere Chemikalien, die häufig Methämoglobinämie am Arbeitsplatz verursachen, sind Nitrobenzole, andere organische und anorganische Nitrate und Nitrite, Hydrazine und verschiedene Chinone (Kiese 1974). Einige dieser Chemikalien sind in Tabelle 1 aufgeführt und werden im Chemikalienabschnitt dieser Tabelle ausführlicher erörtert Enzyklopädie. Zyanose, Verwirrtheit und andere Anzeichen von Hypoxie sind die üblichen Symptome einer Methämoglobinämie. Personen, die solchen Chemikalien chronisch ausgesetzt sind, können eine Bläue der Lippen haben, wenn der Methämoglobinspiegel etwa 10 % oder mehr beträgt. Sie haben möglicherweise keine anderen offensichtlichen Auswirkungen. Das Blut hat bei Methämoglobinämie eine charakteristische schokoladenbraune Farbe. Die Behandlung besteht darin, eine weitere Exposition zu vermeiden. Signifikante Symptome können vorhanden sein, normalerweise bei Methämoglobinwerten von mehr als 40 %. Eine Therapie mit Methylenblau oder Ascorbinsäure kann die Senkung des Methämoglobinspiegels beschleunigen. Bei Personen mit Glucose-6-Phosphat-Dehydrogenase-Mangel kann es zu einer beschleunigten Hämolyse kommen, wenn sie mit Methylenblau behandelt werden (siehe unten für eine Diskussion des Glucose-6-Phosphat-Dehydrogenase-Mangels).
Es gibt Erbkrankheiten, die zu persistierender Methämoglobinämie führen, entweder aufgrund von Heterozygotie für ein abnormales Hämoglobin oder aufgrund von Homozygotie für einen Mangel an Erythrozyten-NADH-abhängiger Methämoglobin-Reduktase. Personen, die für diesen Enzymmangel heterozygot sind, werden erhöhte Methämoglobinspiegel, die durch chemische Exposition verursacht werden, nicht so schnell senken können wie Personen mit normalen Enzymspiegeln.
Zusätzlich zur Oxidation der Eisenkomponente des Hämoglobins sind viele der Methämoglobinämie verursachenden Chemikalien oder ihre Metaboliten auch relativ unspezifische Oxidationsmittel, die in hohen Konzentrationen eine hämolytische Anämie des Heinz-Körperchens verursachen können. Dieser Prozess ist durch oxidative Denaturierung von Hämoglobin gekennzeichnet, was zur Bildung von punktförmigen membrangebundenen Einschlüssen roter Blutkörperchen führt, die als Heinz-Körperchen bekannt sind und mit speziellen Farbstoffen identifiziert werden können. Oxidative Schäden an der Membran der roten Blutkörperchen treten ebenfalls auf. Während dies zu einer erheblichen Hämolyse führen kann, erzeugen die in Tabelle 1 aufgeführten Verbindungen ihre nachteiligen Wirkungen hauptsächlich durch die Bildung von Methämoglobin, die lebensbedrohlich sein kann, und nicht durch Hämolyse, die normalerweise ein begrenzter Prozess ist.
Im Wesentlichen sind zwei verschiedene Abwehrwege der roten Blutkörperchen beteiligt: (1) die NADH-abhängige Methämoglobin-Reduktase, die erforderlich ist, um Methämoglobin zu normalem Hämoglobin zu reduzieren; und (2) der NADPH-abhängige Prozess durch den Hexosemonophosphat (HMP)-Shunt, der zur Aufrechterhaltung von reduziertem Glutathion als Mittel zur Verteidigung gegen oxidierende Spezies führt, die eine hämolytische Anämie des Heinz-Körperchens hervorrufen können (Abbildung 1). Die Heinz-Körper-Hämolyse kann durch die Behandlung von Patienten mit Methämoglobinämie mit Methylenblau verschlimmert werden, da es NADPH für seine Methämoglobin-reduzierende Wirkung benötigt. Hämolyse wird auch ein prominenterer Teil des klinischen Bildes bei Personen mit (1) einem Mangel an einem der Enzyme des NADPH-Oxidations-Abwehrwegs oder (2) einem vererbten instabilen Hämoglobin sein. Mit Ausnahme des Glucose-6-Phosphat-Dehydrogenase (G6PD)-Mangels, der später in diesem Kapitel beschrieben wird, sind dies relativ seltene Erkrankungen.
Abbildung 1. Enzyme der roten Blutkörperchen der Oxidationsmittelabwehr und verwandte Reaktionen
GSH + GSH + (O) ←-Glutathionperoxidase-→ GSSG + H2O
GSSG + 2NADPH ←-Glutathionperoxidase-→ 2GSH + 2NADP
Glucose-6-Phosphat + NADP ←-G6PD-→ 6-Phosphogluconat + NADPH
Fe+++·Hämoglobin (Methämoglobin) + NADH ←-Methämoglobinreduktase-→ Fe++·Hämoglobin
Eine andere Form der Hämoglobinveränderung, die durch Oxidationsmittel hervorgerufen wird, ist eine denaturierte Spezies, die als Sulfämoglobin bekannt ist. Dieses irreversible Produkt kann im Blut von Personen mit signifikanter Methämoglobinämie nachgewiesen werden, die durch oxidierende Chemikalien verursacht wird. Sulfaemoglobin ist der Name, der auch und passender für ein spezifisches Produkt verwendet wird, das während einer Schwefelwasserstoffvergiftung gebildet wird.
Hämolytische Mittel: Am Arbeitsplatz gibt es eine Vielzahl von Hämolytika. Für viele ist Methämoglobinämie die besorgniserregende Toxizität. Andere hämolytische Mittel umfassen Naphthalin und seine Derivate. Außerdem verkürzen bestimmte Metalle wie Kupfer und Organometalle wie Tributylzinn das Überleben der roten Blutkörperchen, zumindest in Tiermodellen. Eine leichte Hämolyse kann auch während traumatischer körperlicher Anstrengung auftreten (März-Hämoglobinurie); Eine neuere Beobachtung sind erhöhte Leukozytenzahlen bei längerer Anstrengung (Jogger-Leukozytose). Das wichtigste der Metalle, das die Bildung und das Überleben roter Blutkörperchen bei Arbeitern beeinflusst, ist Blei, das im Abschnitt über Chemikalien ausführlich beschrieben wird Enzyklopädie.
Arsin: Das normale rote Blutkörperchen überlebt 120 Tage im Kreislauf. Eine Verkürzung dieser Überlebenszeit kann zu Anämie führen, wenn sie nicht durch eine Erhöhung der Produktion roter Blutkörperchen durch das Knochenmark kompensiert wird. Es gibt im Wesentlichen zwei Arten von Hämolyse: (1) intravaskuläre Hämolyse, bei der es zu einer sofortigen Freisetzung von Hämoglobin im Kreislauf kommt; und (2) extravaskuläre Hämolyse, bei der rote Blutkörperchen in der Milz oder der Leber zerstört werden.
Eines der stärksten intravaskulären Hämolysine ist Arsengas (AsH3). Das Einatmen einer relativ geringen Menge dieses Mittels führt zu einem Anschwellen und schließlich zum Platzen der roten Blutkörperchen im Kreislauf. Es kann schwierig sein, den kausalen Zusammenhang einer Arsenwasserstoff-Exposition am Arbeitsplatz mit einer akuten hämolytischen Episode zu erkennen (Fowler und Wiessberg 1974). Dies liegt zum Teil daran, dass zwischen der Exposition und dem Auftreten der Symptome häufig eine Verzögerung auftritt, vor allem aber daran, dass die Quelle der Exposition oft nicht offensichtlich ist. Arsingas wird kommerziell hergestellt und verwendet, heute häufig in der Elektronikindustrie. Die meisten der veröffentlichten Berichte über akute hämolytische Episoden beziehen sich jedoch auf die unerwartete Freisetzung von Arsingas als unerwünschtes Nebenprodukt eines industriellen Prozesses – beispielsweise wenn Säure in einen Behälter aus mit Arsen kontaminiertem Metall gegeben wird. Jeder Prozess, der Arsen chemisch reduziert, wie z. B. Ansäuern, kann zur Freisetzung von Arsengas führen. Da Arsen eine Verunreinigung vieler Metalle und organischer Materialien wie Kohle sein kann, kann die Exposition gegenüber Arsenwasserstoff oft unerwartet sein. Stibin, das Hydrid des Antimons, scheint eine ähnliche hämolytische Wirkung wie Arsenwasserstoff zu haben.
Der Tod kann direkt durch den vollständigen Verlust der roten Blutkörperchen eintreten. (Ein Hämatokritwert von Null wurde berichtet.) Ein Hauptproblem bei Arsinspiegeln, die unter denen liegen, die eine vollständige Hämolyse hervorrufen, ist jedoch akutes Nierenversagen aufgrund der massiven Freisetzung von Hämoglobin im Kreislauf. In viel höheren Konzentrationen kann Arsenwasserstoff ein akutes Lungenödem und möglicherweise direkte Auswirkungen auf die Nieren hervorrufen. Hypotonie kann die akute Episode begleiten. Zwischen der Inhalation von Arsenwasserstoff und dem Auftreten der Symptome vergehen in der Regel mindestens einige Stunden. Zusätzlich zu rotem Urin aufgrund von Hämoglobinurie klagt der Patient häufig über Bauchschmerzen und Übelkeit, Symptome, die gleichzeitig mit einer akuten intravaskulären Hämolyse aus einer Reihe von Ursachen auftreten (Neilsen 1969).
Die Behandlung zielt auf die Aufrechterhaltung der Nierendurchblutung und die Transfusion von normalem Blut ab. Da die durch Arsenwasserstoff beeinträchtigten zirkulierenden Erythrozyten gewissermaßen zur intravasalen Hämolyse verurteilt zu sein scheinen, erscheint eine Austauschtransfusion, bei der Arsenwasserstoff-exponierte Erythrozyten durch nicht-exponierte Zellen ersetzt werden, als optimale Therapie. Wie bei schweren lebensbedrohlichen Blutungen ist es wichtig, dass die roten Blutkörperchen einen ausreichenden Gehalt an 2,3-Diphosphoglycerinsäure (DPG) aufweisen, um das Gewebe mit Sauerstoff versorgen zu können.
Andere hämatologische Erkrankungen
Weiße Blutkörperchen
Es gibt eine Vielzahl von Arzneimitteln, wie beispielsweise Propylthioharnstoff (PTU), von denen bekannt ist, dass sie die Produktion oder das Überleben von zirkulierenden polymorphkernigen Leukozyten relativ selektiv beeinflussen. Im Gegensatz dazu wirken sich unspezifische Knochenmarktoxine auch auf die Vorläufer von Erythrozyten und Blutplättchen aus. Arbeitnehmer, die mit der Herstellung oder Verabreichung solcher Arzneimittel befasst sind, sollten als gefährdet angesehen werden. Es gibt einen Bericht über eine vollständige Granulozytopenie bei einem Arbeiter, der mit Dinitrophenol vergiftet wurde. Der Veränderung der Anzahl und Funktion von Lymphozyten und insbesondere der Verteilung der Subtypen wird als möglicher subtiler Wirkungsmechanismus aufgrund einer Vielzahl von Chemikalien am Arbeitsplatz oder in der allgemeinen Umgebung, insbesondere chlorierten Kohlenwasserstoffen, Dioxinen und verwandten Verbindungen, mehr Aufmerksamkeit geschenkt. Eine Validierung der gesundheitlichen Auswirkungen solcher Änderungen ist erforderlich.
Koagulation
Ähnlich wie bei Leukopenie gibt es viele Medikamente, die selektiv die Produktion oder das Überleben von zirkulierenden Blutplättchen verringern, was ein Problem für Arbeiter sein könnte, die an der Herstellung oder Verabreichung solcher Mittel beteiligt sind. Ansonsten gibt es nur vereinzelte Berichte über Thrombozytopenie bei Arbeitern. Eine Studie impliziert Toluoldiisocyanat (TDI) als Ursache für thrombozytopenische Purpura. Abnormalitäten in den verschiedenen Blutfaktoren, die an der Gerinnung beteiligt sind, werden im Allgemeinen nicht als Folge der Arbeit bemerkt. Personen mit vorbestehenden Gerinnungsstörungen, wie beispielsweise Hämophilie, haben oft Schwierigkeiten, ins Berufsleben einzusteigen. Obwohl ein sorgfältig überlegter Ausschluss von einigen wenigen ausgewählten Jobs sinnvoll ist, sind solche Personen in der Regel in der Lage, ihre Arbeit normal zu erledigen.
Hämatologisches Screening und Überwachung am Arbeitsplatz
Marker der Anfälligkeit
Teilweise aufgrund der einfachen Probenentnahme ist mehr über vererbte Variationen in menschlichen Blutbestandteilen bekannt als über die in irgendeinem anderen Organ. Umfangreiche Studien, die durch die Erkennung familiärer Anämien ausgelöst wurden, haben zu grundlegenden Erkenntnissen über die strukturellen und funktionellen Auswirkungen genetischer Veränderungen geführt. Von Bedeutung für die Gesundheit am Arbeitsplatz sind jene vererbten Variationen, die zu einer erhöhten Anfälligkeit für Gefahren am Arbeitsplatz führen können. Es gibt eine Reihe solcher prüfbarer Variationen, die für das Screening von Arbeitnehmern in Betracht gezogen oder tatsächlich verwendet wurden. Der rasche Wissenszuwachs in Bezug auf die Humangenetik macht es gewiss, dass wir die vererbte Basis der Variation in der menschlichen Reaktion besser verstehen werden und dass wir besser in der Lage sein werden, das Ausmaß der individuellen Anfälligkeit durch Labortests vorherzusagen.
Bevor der potenzielle Wert der derzeit verfügbaren Empfindlichkeitsmarker diskutiert wird, sollten die wichtigsten ethischen Erwägungen bei der Verwendung solcher Tests bei Arbeitnehmern hervorgehoben werden. Es wurde in Frage gestellt, ob solche Tests eher den Ausschluss von Arbeitern von einem Standort begünstigen als den Schwerpunkt auf die Verbesserung des Arbeitsplatzes zum Nutzen der Arbeiter zu legen. Vor Beginn des Einsatzes eines Anfälligkeitsmarkers am Arbeitsplatz müssen zumindest die Ziele der Prüfung und die Konsequenzen der Befunde allen Beteiligten klar sein.
Die beiden Marker für hämatologische Empfindlichkeit, auf die am häufigsten gescreent wurde, sind Sichelzellanämie und G6PD-Mangel. Ersteres ist höchstens in seltenen Situationen von marginalem Wert, und letzteres ist in den meisten Situationen, für die es befürwortet wird, überhaupt nicht von Wert (Goldstein, Amoruso und Witz 1985).
Die Sichelzellkrankheit, bei der Homozygotie für Hämoglobin S (HbS) vorliegt, ist eine ziemlich häufige Erkrankung bei Menschen afrikanischer Abstammung. Es ist eine relativ schwere Krankheit, die oft, aber nicht immer, den Eintritt in den Arbeitsmarkt ausschließt. Das HbS-Gen kann mit anderen Genen wie HbC vererbt werden, was die Schwere seiner Auswirkungen verringern kann. Der grundlegende Defekt bei Personen mit Sichelzellanämie ist die Polymerisation von HbS, was zu einem Mikroinfarkt führt. Mikroinfarkte können in Episoden auftreten, die als Sichelzellenkrisen bekannt sind, und durch externe Faktoren ausgelöst werden können, insbesondere solche, die zu Hypoxie und in geringerem Maße zu Dehydration führen. Bei einer relativ großen Variation des klinischen Verlaufs und des Wohlbefindens von Patienten mit Sichelzellanämie sollte sich die Beschäftigungsbewertung auf die individuelle Fallgeschichte konzentrieren. Jobs, bei denen die Möglichkeit einer hypoxischen Exposition besteht, wie z. B. solche, die häufige Flugreisen erfordern, oder solche mit der Wahrscheinlichkeit einer erheblichen Dehydrierung, sind nicht geeignet.
Viel häufiger als die Sichelzellkrankheit ist die Sichelzellanämie, der heterozygote Zustand, bei dem ein Gen für HbS und eines für HbA vererbt wird. Es wurde berichtet, dass Personen mit diesem genetischen Muster unter extremen Hypoxiebedingungen eine Sichelzellenkrise durchmachen. Es wurde in Betracht gezogen, Personen mit Sichelzellenanämie von Arbeitsplätzen auszuschließen, an denen Hypoxie ein allgemeines Risiko darstellt, wahrscheinlich beschränkt auf die Arbeitsplätze in Militärflugzeugen oder U-Booten und möglicherweise in Verkehrsflugzeugen. Es muss jedoch betont werden, dass Personen mit Sichelzellanzeichen in fast jeder anderen Situation sehr gut abschneiden. Beispielsweise hatten Athleten mit Sichelzellanzeichen keine nachteiligen Auswirkungen, wenn sie während der Olympischen Sommerspiele 2,200 in der Höhe von Mexiko-Stadt (7,200 m oder 1968 Fuß) an Wettkämpfen teilnahmen. Dementsprechend gibt es mit den wenigen oben beschriebenen Ausnahmen keinen Grund, einen Ausschluss oder eine Änderung der Arbeitszeiten für Personen mit Sichelzellenanämie in Betracht zu ziehen.
Eine weitere verbreitete genetische Variante einer Komponente roter Blutkörperchen ist die A- Form des G6PD-Mangels. Es wird auf dem X-Chromosom als geschlechtsgebundenes rezessives Gen vererbt und ist in den Vereinigten Staaten bei etwa einem von sieben schwarzen Männern und einer von 50 schwarzen Frauen vorhanden. In Afrika kommt das Gen besonders häufig in Gebieten mit hohem Malariarisiko vor. Wie bei der Sichelzelleneigenschaft bietet der G6PD-Mangel einen schützenden Vorteil gegen Malaria. Unter normalen Umständen haben Personen mit dieser Form des G6PD-Mangels rote Blutbilder und -indizes innerhalb des normalen Bereichs. Aufgrund der Unfähigkeit, reduziertes Glutathion zu regenerieren, sind ihre roten Blutkörperchen jedoch anfällig für Hämolyse nach Einnahme von oxidierenden Arzneimitteln und bei bestimmten Krankheitszuständen. Diese Anfälligkeit gegenüber Oxidationsmitteln hat dazu geführt, dass Arbeitsplatzscreenings fälschlicherweise angenommen wurden, dass Personen mit dem gemeinsamen A- Variante des G6PD-Mangels ist durch das Einatmen von oxidierenden Gasen gefährdet. In der Tat wäre eine Exposition gegenüber Konzentrationen erforderlich, die um ein Vielfaches höher sind als die Konzentrationen, bei denen solche Gase tödliche Lungenödeme verursachen würden, bevor die roten Blutkörperchen von Personen mit G6PD-Mangel ausreichend oxidativen Stress erhalten würden, um Anlass zur Sorge zu geben (Goldstein, Amoruso und Witz 1985). . Ein G6PD-Mangel erhöht die Wahrscheinlichkeit einer offensichtlichen Heinz-Körper-Hämolyse bei Personen, die Anilinfarbstoffen und anderen Methämoglobin-provozierenden Mitteln ausgesetzt sind (Tabelle 1), aber in diesen Fällen bleibt das primäre klinische Problem die lebensbedrohliche Methämoglobinämie. Während die Kenntnis des G6PD-Status in solchen Fällen nützlich sein kann, hauptsächlich um die Therapie zu leiten, sollte dieses Wissen nicht dazu verwendet werden, Arbeitnehmer vom Arbeitsplatz auszuschließen.
Es gibt viele andere Formen des familiären G6PD-Mangels, die alle weitaus seltener sind als der A- Variante (Beutler 1990). Bestimmte dieser Varianten, insbesondere bei Personen aus dem Mittelmeerraum und Zentralasien, haben viel geringere G6PD-Aktivität in ihren roten Blutkörperchen. Folglich kann die betroffene Person durch eine andauernde hämolytische Anämie ernsthaft beeinträchtigt werden. Es wurde auch über einen Mangel an anderen Enzymen berichtet, die zur Abwehr von Oxidantien aktiv sind, ebenso wie instabile Hämoglobine, die die roten Blutkörperchen auf die gleiche Weise wie bei einem G6PD-Mangel anfälliger für oxidativen Stress machen.
Überwachung
Surveillance unterscheidet sich wesentlich von klinischen Tests sowohl in der Beurteilung kranker Patienten als auch in der regelmäßigen Untersuchung vermutlich gesunder Personen. In einem angemessen gestalteten Überwachungsprogramm besteht das Ziel darin, eine offene Krankheit zu verhindern, indem subtile frühe Veränderungen durch den Einsatz von Labortests erfasst werden. Daher sollte ein leicht auffälliger Befund automatisch eine Reaktion – oder zumindest eine gründliche Überprüfung – durch den Arzt auslösen.
Bei der anfänglichen Überprüfung hämatologischer Überwachungsdaten bei einer Belegschaft, die möglicherweise einem Hämatotoxin wie Benzol ausgesetzt ist, gibt es zwei Hauptansätze, die besonders hilfreich sind, um falsch positive Ergebnisse zu unterscheiden. Der erste ist der Grad der Abweichung vom Normalzustand. Wenn sich die Zählung weiter vom normalen Bereich entfernt, sinkt die Wahrscheinlichkeit, dass es sich nur um eine statistische Anomalie handelt, schnell. Zweitens sollte man die Gesamtheit der Daten für diese Person nutzen, einschließlich der Normalwerte, und dabei das breite Spektrum der von Benzol hervorgerufenen Wirkungen berücksichtigen. Zum Beispiel besteht eine viel größere Wahrscheinlichkeit eines Benzoleffekts, wenn eine leicht niedrige Blutplättchenzahl von einer niedrig-normalen Anzahl weißer Blutkörperchen, einer niedrig-normalen Anzahl roter Blutkörperchen und einem hoch-normalen mittleren korpuskulären Volumen roter Blutkörperchen begleitet wird ( MCV). Umgekehrt kann die Relevanz derselben Thrombozytenzahl für die Benzolhämatotoxizität vernachlässigt werden, wenn die anderen Blutwerte am anderen Ende des normalen Spektrums liegen. Dieselben beiden Überlegungen können bei der Beurteilung herangezogen werden, ob die Person aus dem Arbeitsleben entfernt werden sollte, während sie auf weitere Tests wartet, und ob die zusätzlichen Tests nur aus einem wiederholten vollständigen Blutbild (CBC) bestehen sollten.
Wenn Zweifel an der Ursache der niedrigen Zählung bestehen, sollte das gesamte Blutbild wiederholt werden. Wenn die niedrige Anzahl auf Laborvariabilität oder eine kurzfristige biologische Variabilität innerhalb des Individuums zurückzuführen ist, ist es weniger wahrscheinlich, dass die Blutwerte erneut niedrig sind. Ein Vergleich mit Blutbildern vor der Platzierung oder anderen verfügbaren Blutbildern sollte helfen, diejenigen Personen zu unterscheiden, die eine inhärente Tendenz haben, am unteren Ende der Verteilung zu liegen. Der Nachweis eines einzelnen Arbeiters mit einer Wirkung aufgrund eines hämatologischen Toxins sollte als Sentinel-Gesundheitsereignis betrachtet werden, das eine sorgfältige Untersuchung der Arbeitsbedingungen und der Mitarbeiter veranlasst (Goldstein 1988).
Die große Bandbreite der normalen Laborwerte für Blutbilder kann eine noch größere Herausforderung darstellen, da es einen erheblichen Effekt geben kann, während die Werte noch innerhalb des normalen Bereichs liegen. So ist es beispielsweise möglich, dass ein Arbeiter, der Benzol oder ionisierender Strahlung ausgesetzt ist, einen Abfall des Hämatokrits von 50 auf 40 %, einen Abfall der Anzahl weißer Blutkörperchen von 10,000 auf 5,000 pro Kubikmillimeter und einen Abfall der Blutplättchenzahl erleidet 350,000 bis 150,000 pro Kubikmillimeter – das heißt mehr als 50 % weniger Blutplättchen; Alle diese Werte liegen jedoch im „normalen“ Blutbildbereich. Dementsprechend können einem Überwachungsprogramm, das sich ausschließlich mit „anormalen“ Blutwerten befasst, signifikante Wirkungen entgehen. Daher müssen Blutwerte, die im Laufe der Zeit abnehmen, während sie im normalen Bereich bleiben, besonders beachtet werden.
Ein weiteres herausforderndes Problem bei der Arbeitsplatzüberwachung ist die Erkennung einer leichten Abnahme des mittleren Blutbildes einer gesamten exponierten Bevölkerung – beispielsweise eine Abnahme der mittleren Anzahl weißer Blutkörperchen von 7,500 auf 7,000 pro Kubikmillimeter aufgrund einer weit verbreiteten Exposition gegenüber Benzol oder ionisierende Strahlung. Der Nachweis und die angemessene Bewertung einer solchen Beobachtung erfordert eine sorgfältige Beachtung der Standardisierung von Labortestverfahren, die Verfügbarkeit einer geeigneten Kontrollgruppe und eine sorgfältige statistische Analyse.
Mehr...
Kognitive Störungen
Eine kognitive Störung ist definiert als ein signifikanter Rückgang der Fähigkeit, Informationen zu verarbeiten und abzurufen. Das DSM IV (American Psychiatric Association 1994) beschreibt drei Haupttypen kognitiver Störungen: Delirium, Demenz und amnestische Störung. Ein Delir entwickelt sich über einen kurzen Zeitraum und ist gekennzeichnet durch eine Beeinträchtigung des Kurzzeitgedächtnisses, Orientierungslosigkeit sowie Wahrnehmungs- und Sprachstörungen. Amnestische Störungen sind durch eine Beeinträchtigung des Gedächtnisses gekennzeichnet, so dass die Betroffenen nicht in der Lage sind, neue Informationen zu lernen und sich daran zu erinnern. Mit dieser Art von Störung sind jedoch keine anderen Abnahmen der kognitiven Funktion verbunden. Sowohl Delirium als auch amnestische Störungen sind in der Regel auf die physiologischen Auswirkungen eines allgemeinen medizinischen Zustands (z. B. Kopfverletzungen, hohes Fieber) oder des Drogenkonsums zurückzuführen. Es gibt wenig Anlass zu der Annahme, dass berufliche Faktoren eine direkte Rolle bei der Entstehung dieser Erkrankungen spielen.
Die Forschung hat jedoch gezeigt, dass berufliche Faktoren die Wahrscheinlichkeit der Entwicklung der multiplen kognitiven Defizite, die mit Demenz einhergehen, beeinflussen können. Demenz ist durch Gedächtnisstörungen und mindestens eines der folgenden Probleme gekennzeichnet: (a) reduzierte Sprachfunktion; (b) ein Rückgang der eigenen Fähigkeit, abstrakt zu denken; oder (c) eine Unfähigkeit, vertraute Objekte zu erkennen, obwohl die eigenen Sinne (z. B. Sehen, Hören, Fühlen) nicht beeinträchtigt sind. Die Alzheimer-Krankheit ist die häufigste Form der Demenz.
Die Prävalenz von Demenz nimmt mit dem Alter zu. Etwa 3 % der Menschen über 65 Jahre leiden in einem bestimmten Jahr an einer schweren kognitiven Beeinträchtigung. Jüngste Studien über ältere Menschen haben einen Zusammenhang zwischen der beruflichen Vergangenheit einer Person und ihrer Wahrscheinlichkeit, an Demenz zu leiden, festgestellt. Beispielsweise ergab eine Studie über ältere Menschen auf dem Land in Frankreich (Dartigues et al. 1991), dass Menschen, deren Hauptbeschäftigung Landarbeiter, Betriebsleiter, Hausangestellte oder Arbeiter waren, ein signifikant erhöhtes Risiko hatten, an einer schweren Krankheit zu erkranken kognitive Beeinträchtigung im Vergleich zu denen, deren Hauptberuf Lehrer, Manager, Führungskraft oder Fachmann war. Darüber hinaus war dieses erhöhte Risiko nicht aufgrund von Unterschieden zwischen den Beschäftigtengruppen in Bezug auf Alter, Geschlecht, Bildung, Konsum alkoholischer Getränke, Sinnesstörungen oder Einnahme von Psychopharmaka.
Da Demenz bei Menschen unter 65 Jahren so selten ist, hat keine Studie den Beruf als Risikofaktor bei dieser Bevölkerungsgruppe untersucht. Eine große Studie in den Vereinigten Staaten (Farmer et al. 1995) hat jedoch gezeigt, dass Personen unter 65 Jahren mit einem hohen Bildungsniveau weniger wahrscheinlich einen Rückgang der kognitiven Funktionen erfahren als gleichaltrige Personen mit geringerer Bildung. Die Autoren dieser Studie kommentierten, dass das Bildungsniveau eine „Markervariable“ sein könnte, die tatsächlich die Auswirkungen beruflicher Expositionen widerspiegelt. An dieser Stelle ist eine solche Schlussfolgerung höchst spekulativ.
Obwohl mehrere Studien einen Zusammenhang zwischen der Hauptbeschäftigung und Demenz bei älteren Menschen gefunden haben, ist die Erklärung oder der Mechanismus, der diesem Zusammenhang zugrunde liegt, nicht bekannt. Eine mögliche Erklärung ist, dass einige Berufe mit einer höheren Exposition gegenüber giftigen Stoffen und Lösungsmitteln verbunden sind als andere Berufe. Beispielsweise gibt es zunehmend Hinweise darauf, dass toxische Belastungen durch Pestizide und Herbizide nachteilige neurologische Wirkungen haben können. Tatsächlich wurde vermutet, dass solche Expositionen das erhöhte Demenzrisiko erklären könnten, das in der oben beschriebenen französischen Studie bei Landarbeitern und Betriebsleitern festgestellt wurde. Darüber hinaus deuten einige Hinweise darauf hin, dass die Einnahme bestimmter Mineralien (z. B. Aluminium und Kalzium als Bestandteile von Trinkwasser) das Risiko einer kognitiven Beeinträchtigung beeinflussen kann. Berufe können eine unterschiedliche Exposition gegenüber diesen Mineralien beinhalten. Weitere Forschung ist notwendig, um mögliche pathophysiologische Mechanismen zu erforschen.
Auch psychosoziale Belastungen von Beschäftigten in verschiedenen Berufen können zum Zusammenhang zwischen Beruf und Demenz beitragen. Kognitive Störungen gehören nicht zu den psychischen Gesundheitsproblemen, von denen allgemein angenommen wird, dass sie mit Stress zusammenhängen. Eine Übersicht über die Rolle von Stress bei psychiatrischen Störungen konzentrierte sich auf Angststörungen, Schizophrenie und Depression, erwähnte jedoch keine kognitiven Störungen (Rabkin 1993). Eine Art von Störung, die als dissoziative Amnesie bezeichnet wird, ist durch die Unfähigkeit gekennzeichnet, sich an ein früheres traumatisches oder belastendes Ereignis zu erinnern, bringt jedoch keine andere Art von Gedächtnisstörung mit sich. Diese Störung ist offensichtlich stressbedingt, wird aber nach DSM IV nicht als kognitive Störung kategorisiert.
Obwohl psychosozialer Stress nicht explizit mit dem Auftreten von kognitiven Störungen in Verbindung gebracht wurde, wurde gezeigt, dass die Erfahrung von psychosozialem Stress die Informationsverarbeitung und die Fähigkeit, sich an Informationen zu erinnern, beeinflusst. Die Erregung des vegetativen Nervensystems, die oft mit der Exposition gegenüber Stressoren einhergeht, warnt eine Person vor der Tatsache, dass „nicht alles so ist, wie erwartet oder wie es sein sollte“ (Mandler 1993). Zunächst kann diese Erregung die Fähigkeit einer Person verbessern, die Aufmerksamkeit auf die zentralen Themen zu lenken und Probleme zu lösen. Auf der negativen Seite verbraucht die Erregung jedoch einen Teil der „verfügbaren Bewusstseinskapazität“ oder der Ressourcen, die für die Verarbeitung eingehender Informationen verfügbar sind. Daher schränkt ein hohes Maß an psychosozialem Stress letztendlich (1) die Fähigkeit ein, alle relevanten verfügbaren Informationen in geordneter Weise zu scannen, (2) beeinträchtigt die Fähigkeit, periphere Hinweise schnell zu erkennen, (3) verringert die Fähigkeit, fokussierte Aufmerksamkeit aufrechtzuerhalten und (4) einige Aspekte der Gedächtnisleistung beeinträchtigen. Obwohl diese Abnahme der Informationsverarbeitungsfähigkeiten zu einigen der mit kognitiven Störungen verbundenen Symptome führen kann, wurde bis heute kein Zusammenhang zwischen diesen geringfügigen Beeinträchtigungen und der Wahrscheinlichkeit des Auftretens einer klinisch diagnostizierten kognitiven Störung nachgewiesen.
Ein dritter möglicher Beitrag zum Zusammenhang zwischen Beruf und kognitiver Beeinträchtigung kann das Maß an geistiger Stimulation sein, das durch die Arbeit gefordert wird. In der oben beschriebenen Studie mit älteren Bewohnern ländlicher Gebiete in Frankreich waren die Berufe mit dem geringsten Demenzrisiko diejenigen, die eine erhebliche intellektuelle Aktivität beinhalteten (z. B. Arzt, Lehrer, Rechtsanwalt). Eine Hypothese besagt, dass die intellektuelle Aktivität oder mentale Stimulation, die diesen Jobs innewohnt, bestimmte biologische Veränderungen im Gehirn hervorruft. Diese Veränderungen wiederum schützen den Arbeiter vor einem Rückgang der kognitiven Funktion. Die gut dokumentierte Schutzwirkung von Bildung auf die kognitive Funktion stimmt mit einer solchen Hypothese überein.
Es ist verfrüht, aus den hier zusammengefassten Forschungsergebnissen Konsequenzen für Prävention oder Behandlung zu ziehen. Tatsächlich muss der Zusammenhang zwischen der lebenslangen Hauptbeschäftigung und dem Auftreten von Demenz bei älteren Menschen nicht auf berufliche Expositionen oder die Art der Arbeit zurückzuführen sein. Die Beziehung zwischen Beruf und Demenz kann vielmehr auf Unterschiede in den Merkmalen der Arbeitnehmer in verschiedenen Berufen zurückzuführen sein. Zum Beispiel können Unterschiede im persönlichen Gesundheitsverhalten oder im Zugang zu hochwertiger medizinischer Versorgung zumindest einen Teil der Auswirkungen des Berufs ausmachen. Keine der veröffentlichten deskriptiven Studien kann diese Möglichkeit ausschließen. Weitere Forschung ist erforderlich, um zu untersuchen, ob spezifische psychosoziale, chemische und körperliche Belastungen am Arbeitsplatz zur Ätiologie dieser kognitiven Störung beitragen.
Karoshi: Tod durch Überarbeitung
Was ist Karoshi?
Karoshi ist ein japanisches Wort, das Tod durch Überarbeitung bedeutet. Das Phänomen wurde zuerst in Japan identifiziert, und das Wort wird international übernommen (Drinkwater 1992). Uehata (1978) berichtete auf der 17. Jahrestagung der Japan Association of Industrial Health über 51 Karoshi-Fälle. Darunter wurden sieben Fälle als Berufskrankheit entschädigt, zehn Fälle jedoch nicht. 1988 gründete eine Gruppe von Anwälten den National Defense Counsel for Victims of Karoshi (1990) und begann mit der telefonischen Beratung, um Anfragen zur Arbeitsunfallversicherung im Zusammenhang mit Karoshi zu bearbeiten. Uehata (1989) beschrieb Karoshi als einen sozialmedizinischen Begriff, der sich auf Todesfälle oder damit verbundene Arbeitsunfähigkeit aufgrund von Herz-Kreislauf-Anfällen (wie Schlaganfall, Myokardinfarkt oder akuter Herzinsuffizienz) bezieht, die auftreten können, wenn hypertensive arteriosklerotische Erkrankungen durch hohe Arbeitsbelastung verschlimmert werden. Karoshi ist kein rein medizinischer Begriff. Die Medien haben das Wort häufig verwendet, weil es betont, dass plötzliche Todesfälle (oder Behinderungen) durch Überarbeitung verursacht wurden und kompensiert werden sollten. Karoshi ist in Japan zu einem wichtigen sozialen Problem geworden.
Forschungen zu Karoshi
Uehata (1991a) führte eine Studie mit 203 japanischen Arbeitern (196 Männer und sieben Frauen) durch, die kardiovaskuläre Anfälle hatten. Sie oder ihre Angehörigen berieten sich zwischen 1974 und 1990 mit ihm über Entschädigungsansprüche von Arbeitern. Insgesamt waren 174 Arbeiter gestorben; 55 Fälle wurden bereits als Berufskrankheit entschädigt. Insgesamt 123 Arbeiter hatten Schlaganfälle erlitten (57 Arachnoidalblutungen, 46 Hirnblutungen, 13 Hirninfarkte, sieben unbekannte Typen); 50, akutes Herzversagen; 27, Myokardinfarkte; und vier Aortenrupturen. Autopsien wurden nur in 16 Fällen durchgeführt. Mehr als die Hälfte der Arbeiter hatte eine Vorgeschichte von Bluthochdruck, Diabetes oder anderen atherosklerotischen Problemen. Insgesamt 131 Fälle hatten lange gearbeitet – mehr als 60 Stunden pro Woche, mehr als 50 Überstunden pro Monat oder mehr als die Hälfte ihrer festen Feiertage. Achtundachtzig Arbeiter hatten innerhalb von 24 Stunden vor ihrem Angriff identifizierbare auslösende Ereignisse. Uehata kam zu dem Schluss, dass es sich hauptsächlich um männliche Arbeiter handelte, die viele Stunden arbeiteten und anderweitig stressig überlastet waren, und dass diese Arbeitsstile ihre anderen Lebensgewohnheiten verschlimmerten und zu den Angriffen führten, die schließlich durch kleinere arbeitsbezogene Probleme oder Ereignisse ausgelöst wurden.
Karasek Model und Karoshi
Nach dem Anforderungs-Kontroll-Modell von Karasek (1979) erhöht ein Job mit hoher Belastung – einer Kombination aus hoher Anforderung und geringer Kontrolle (Entscheidungsspielraum) – das Risiko für psychische Belastungen und körperliche Erkrankungen; Ein aktiver Job – einer mit einer Kombination aus hoher Anforderung und hoher Kontrolle – erfordert Lernmotivation, um neue Verhaltensmuster zu entwickeln. Uehata (1991b) berichtete, dass die Jobs in Karoshi-Fällen durch ein höheres Maß an Arbeitsanforderungen und geringere soziale Unterstützung gekennzeichnet waren, während das Ausmaß der Arbeitskontrolle sehr unterschiedlich war. Er beschrieb die Karoshi-Fälle als sehr erfreut und enthusiastisch über ihre Arbeit und ignorierten folglich wahrscheinlich ihr Bedürfnis nach regelmäßiger Ruhe und so weiter – sogar das Bedürfnis nach medizinischer Versorgung. Es wird angedeutet, dass Arbeitnehmer nicht nur in hochbelasteten Jobs, sondern auch in aktiven Jobs einem hohen Risiko ausgesetzt sein könnten. Manager und Ingenieure haben einen hohen Entscheidungsspielraum. Wenn sie extrem hohe Anforderungen haben und begeistert von ihrer Arbeit sind, können sie ihre Arbeitszeiten nicht kontrollieren. Solche Arbeiter können eine Risikogruppe für Karoshi darstellen.
Geben Sie ein Verhaltensmuster in Japan ein
Friedman und Rosenman (1959) schlugen das Konzept des Typ-A-Verhaltensmusters (TABP) vor. Viele Studien haben gezeigt, dass TABP mit der Prävalenz oder Inzidenz der koronaren Herzkrankheit (KHK) zusammenhängt.
Hayanoet al. (1989) untersuchten die Charakteristika von TABP bei japanischen Angestellten mit dem Jenkins Activity Survey (JAS). Ausgewertet wurden die Antworten von 1,682 männlichen Mitarbeitern einer Telefongesellschaft. Die Faktorenstruktur der JAS unter den Japanern entsprach weitgehend derjenigen, die in der Western Collaborative Group Study (WCGS) gefunden wurde. Allerdings war die durchschnittliche Punktzahl des Faktors H (hartes Fahren und Wettbewerbsfähigkeit) bei den Japanern deutlich niedriger als bei den WCGS.
Monou (1992) überprüfte die TABP-Forschung in Japan und fasste wie folgt zusammen: TABP ist in Japan weniger verbreitet als in den Vereinigten Staaten; die Beziehung zwischen TABP und koronarer Herzkrankheit scheint in Japan signifikant, aber schwächer als in den USA zu sein; TABP legt unter Japanern mehr Wert auf „Workaholism“ und „Directivity into the Group“ als in den USA; der Prozentsatz hochgradig feindseliger Personen ist in Japan geringer als in den USA; es gibt keinen Zusammenhang zwischen Feindseligkeit und KHK.
Die japanische Kultur unterscheidet sich stark von der westlicher Länder. Sie ist stark vom Buddhismus und Konfuzianismus beeinflusst. Im Allgemeinen sind japanische Arbeiter organisationszentriert. Die Zusammenarbeit mit Kollegen wird mehr betont als der Wettbewerb. In Japan ist die Wettbewerbsfähigkeit ein weniger wichtiger Faktor für koronargefährdetes Verhalten als das Engagement am Arbeitsplatz oder die Tendenz zur Überarbeitung. Der direkte Ausdruck von Feindseligkeit wird in der japanischen Gesellschaft unterdrückt. Feindseligkeit kann anders ausgedrückt werden als in westlichen Ländern.
Arbeitszeiten japanischer Arbeiter
Es ist allgemein bekannt, dass japanische Arbeiter im Vergleich zu Arbeitern in anderen entwickelten Industrieländern lange arbeiten. 1993 betrug die normale Jahresarbeitszeit von Arbeitern in der verarbeitenden Industrie in Japan 2,017 Stunden; 1,904 in den Vereinigten Staaten; 1,763 in Frankreich; und 1,769 im Vereinigten Königreich (ILO 1995). Allerdings sinken die Arbeitszeiten in Japan allmählich. Die durchschnittliche Jahresarbeitszeit der Beschäftigten im verarbeitenden Gewerbe in Unternehmen mit 30 oder mehr Beschäftigten betrug 2,484 1960 Stunden, 1,957 jedoch 1994 Stunden. Artikel 32 des 1987 überarbeiteten Arbeitsnormengesetzes sieht eine 40-Stunden-Woche vor. Die allgemeine Einführung der 40-Stunden-Woche soll schrittweise in den 1990er Jahren erfolgen. 1985 wurde die 5-Tage-Woche für 27 % aller Beschäftigten in Unternehmen ab 30 Beschäftigten gewährt; 1993 wurde es 53 % dieser Mitarbeiter gewährt. Dem durchschnittlichen Arbeitnehmer wurden 16 1993 bezahlte Urlaubstage gewährt; Die Arbeiter verwendeten jedoch tatsächlich durchschnittlich 9 Tage. In Japan gibt es nur wenige bezahlte Feiertage, und die Arbeitnehmer neigen dazu, sie aufzusparen, um krankheitsbedingte Abwesenheiten abzudecken.
Warum arbeiten japanische Arbeiter so lange? Deutschmann (1991) weist auf drei strukturelle Bedingungen hin, die dem gegenwärtigen Muster langer Arbeitszeiten in Japan zugrunde liegen: erstens das anhaltende Bedürfnis japanischer Arbeitnehmer, ihr Einkommen zu erhöhen; zweitens die unternehmenszentrierte Struktur der Arbeitsbeziehungen; und drittens der ganzheitliche Stil des japanischen Personalmanagements. Diese Bedingungen basierten auf historischen und kulturellen Faktoren. Japan wurde 1945 zum ersten Mal in der Geschichte im Krieg besiegt. Nach dem Krieg war Japan ein Billiglohnland. Die Japaner waren es gewohnt, lange und hart zu arbeiten, um ihren Lebensunterhalt zu verdienen. Da die Gewerkschaften gegenüber den Arbeitgebern kooperativ waren, gab es in Japan relativ wenige Arbeitskonflikte. Japanische Unternehmen übernahmen das an Dienstalter orientierte Lohnsystem und lebenslange Beschäftigung. Die Stundenzahl ist ein Maß für die Loyalität und Hilfsbereitschaft eines Mitarbeiters und wird zum Beförderungskriterium. Arbeiter werden nicht gezwungen, lange zu arbeiten; Sie sind bereit, für ihre Unternehmen zu arbeiten, als ob das Unternehmen ihre Familie wäre. Das Arbeitsleben hat Vorrang vor dem Familienleben. Solche langen Arbeitszeiten haben zu den bemerkenswerten wirtschaftlichen Errungenschaften Japans beigetragen.
Nationale Erhebung über die Gesundheit der Arbeitnehmer
Das japanische Arbeitsministerium führte in den Jahren 1982, 1987 und 1992 Erhebungen zum Gesundheitszustand der Arbeitnehmer durch. In der Erhebung von 1992 wurden 12,000 private Arbeitsstätten mit 10 oder mehr Arbeitnehmern identifiziert, und 16,000 einzelne Arbeitnehmer aus ihnen wurden landesweit nach dem Zufallsprinzip ausgewählt Branchen- und Berufseinstufung zum Ausfüllen von Fragebögen. Die Fragebögen wurden an einen Vertreter am Arbeitsplatz geschickt, der dann die Arbeitnehmer auswählte, um die Umfrage auszufüllen.
48 % dieser Arbeitnehmer klagten über körperliche Ermüdung aufgrund ihrer üblichen Arbeit und 55 % klagten über geistige Erschöpfung. Siebenundfünfzig Prozent der Arbeitnehmer gaben an, dass sie starke Ängste, Sorgen oder Stress in Bezug auf ihre Arbeit oder ihr Arbeitsleben haben. Die Prävalenz gestresster Arbeitnehmer nahm zu, 1987 lag die Prävalenz bei 51 % und 1982 bei 48 %. Die Hauptursachen für Stress waren: unbefriedigende Beziehungen am Arbeitsplatz, 41 %; Arbeitsqualität 34 %; Menge der Arbeit, XNUMX%.
44 % dieser Arbeitsstätten führten regelmäßige Gesundheitsuntersuchungen durch. Betriebliche Gesundheitsförderungsmaßnahmen wurden an 48 % der Arbeitsplätze durchgeführt. Von diesen Arbeitsplätzen hatten 46 % Sportveranstaltungen, 35 % Trainingsprogramme und XNUMX % Gesundheitsberatung.
Nationale Politik zum Schutz und zur Förderung der Gesundheit der Arbeitnehmer
Der Zweck des Arbeitsschutzgesetzes in Japan besteht darin, die Sicherheit und Gesundheit der Arbeitnehmer am Arbeitsplatz zu gewährleisten und die Schaffung eines angenehmen Arbeitsumfelds zu erleichtern. Das Gesetz besagt, dass der Arbeitgeber nicht nur die Mindeststandards zur Verhütung von Arbeitsunfällen und Berufskrankheiten einhalten, sondern sich auch bemühen muss, die Sicherheit und Gesundheit der Arbeitnehmer am Arbeitsplatz durch die Schaffung eines angenehmen Arbeitsumfelds und die Verbesserung der Arbeitsbedingungen zu gewährleisten.
Artikel 69 des 1988 geänderten Gesetzes besagt, dass der Arbeitgeber kontinuierliche und systematische Anstrengungen zur Erhaltung und Förderung der Gesundheit der Arbeitnehmer unternehmen muss, indem er geeignete Maßnahmen ergreift, wie z. B. die Bereitstellung von Gesundheitserziehungs- und Gesundheitsberatungsdiensten für die Arbeitnehmer. Das japanische Arbeitsministerium hat 1988 öffentlich Richtlinien für Maßnahmen angekündigt, die von Arbeitgebern zur Erhaltung und Förderung der Gesundheit der Arbeitnehmer zu ergreifen sind. Gesundheitserziehung, psychologische Beratung und Ernährungsberatung, basierend auf dem Gesundheitszustand der Mitarbeiter.
1992 wurden vom Arbeitsministerium in Japan Richtlinien für die Verwirklichung einer komfortablen Arbeitsumgebung bekannt gegeben. Die Leitlinien empfehlen Folgendes: Die Arbeitsumgebung sollte ordnungsgemäß unter angenehmen Bedingungen gehalten werden; die Arbeitsbedingungen sollten verbessert werden, um die Arbeitsbelastung zu verringern; und Einrichtungen sollten für das Wohlergehen von Mitarbeitern bereitgestellt werden, die sich von Müdigkeit erholen müssen. Zur Realisierung eines angenehmen Arbeitsumfeldes wurden zinsgünstige Darlehen und Zuschüsse für kleine und mittlere Unternehmen für Arbeitsplatzverbesserungsmaßnahmen eingeführt.
Fazit
Der Beweis, dass Überarbeitung plötzlichen Tod verursacht, ist immer noch unvollständig. Weitere Studien sind erforderlich, um den kausalen Zusammenhang zu klären. Um Karoshi vorzubeugen, sollte die Arbeitszeit reduziert werden. Die japanische nationale betriebliche Gesundheitspolitik hat sich auf Arbeitsgefahren und die Gesundheitsversorgung von Arbeitnehmern mit Problemen konzentriert. Das psychologische Arbeitsumfeld sollte als Schritt in Richtung des Ziels eines angenehmen Arbeitsumfelds verbessert werden. Gesundheitsuntersuchungen und Gesundheitsförderungsprogramme für alle Arbeitnehmer sollten gefördert werden. Diese Aktivitäten verhindern Karoshi und reduzieren Stress.
Einleitung
Ausmaß des Problems
Der erste eindeutige Nachweis einer Krebsverursachung betraf ein berufsbedingtes Karzinogen (Checkoway, Pearce und Crawford-Brown 1989). Pott (1775) identifizierte Ruß als Ursache für Hodenkrebs bei Londoner Schornsteinfegern und beschrieb anschaulich die miserablen Arbeitsbedingungen, bei denen Kinder enge, noch heiße Schornsteine hinaufkletterten. Trotz dieser Beweise wurden Berichte über die Notwendigkeit, Brände in Schornsteinen zu verhindern, verwendet, um die Gesetzgebung zur Kinderarbeit in dieser Branche bis 1840 zu verzögern (Waldron 1983). Ein experimentelles Modell der Rußkarzinogenese wurde erstmals in den 1920er Jahren demonstriert (Decoufle 1982), 150 Jahre nach der ursprünglichen epidemiologischen Beobachtung.
In den Folgejahren wurde eine Reihe anderer berufsbedingter Krebsursachen durch epidemiologische Studien nachgewiesen (obwohl der Zusammenhang mit Krebs normalerweise zuerst von Arbeitsmedizinern oder Arbeitnehmern festgestellt wurde). Dazu gehören Arsen, Asbest, Benzol, Cadmium, Chrom, Nickel und Vinylchlorid. Solche berufsbedingten Karzinogene sind im Hinblick auf die öffentliche Gesundheit sehr wichtig, da sie durch Vorschriften und Verbesserungen der industriellen Hygienepraktiken verhindert werden können (Pearce und Matos 1994). In den meisten Fällen handelt es sich um Gefährdungen, die das relative Risiko für eine bestimmte Krebsart oder -arten deutlich erhöhen. Es ist möglich, dass andere berufsbedingte Karzinogene unentdeckt bleiben, weil sie nur eine geringe Risikoerhöhung beinhalten oder einfach nicht untersucht wurden (Doll und Peto 1981). Einige wichtige Fakten zu Berufskrebs sind in Tabelle 1 aufgeführt.
Tabelle 1. Berufsbedingter Krebs: Wichtige Fakten.
- Etwa 20 Arbeitsstoffe und Gemische gelten als beruflich krebserzeugend; Eine ähnliche Anzahl von Chemikalien steht im Verdacht, berufsbedingt karzinogen zu sein.
- In den Industrieländern ist der Beruf mit 2 bis 8 % aller Krebserkrankungen ursächlich verbunden; bei exponierten Arbeitnehmern ist dieser Anteil jedoch höher.
- Es liegen keine verlässlichen Schätzungen vor, weder zur Belastung durch berufsbedingte Krebserkrankungen noch zum Ausmaß der Exposition gegenüber Karzinogenen am Arbeitsplatz in Entwicklungsländern.
- Die relativ geringe Gesamtbelastung durch berufsbedingte Krebserkrankungen in den Industrieländern ist das Ergebnis strenger Vorschriften für mehrere bekannte Karzinogene; die Exposition gegenüber anderen bekannten oder höchst verdächtigen Stoffen ist jedoch weiterhin erlaubt.
- Obwohl mehrere berufsbedingte Krebserkrankungen in vielen Ländern als Berufskrankheiten aufgeführt sind, wird nur ein sehr kleiner Bruchteil der Fälle tatsächlich anerkannt und entschädigt.
- Berufsbedingter Krebs ist zu einem sehr großen Teil eine vermeidbare Krankheit.
Berufsbedingte Krebsursachen haben in der Vergangenheit in epidemiologischen Studien erhebliche Beachtung gefunden. Es gab jedoch viele Kontroversen bezüglich des Anteils von Krebserkrankungen, die auf berufliche Exposition zurückzuführen sind, wobei Schätzungen zwischen 4 und 40 % lagen (Higginson 1969; Higginson und Muir 1976; Wynder und Gori 1977; Higginson und Muir 1979; Doll und Peto 1981 ; Hogan und Hoel 1981; Vineis und Simonato 1991; Aitio und Kauppinen 1991). Das zurechenbare Krebsrisiko ist die gesamte Krebserfahrung in einer Population, die nicht aufgetreten wäre, wenn die mit den besorgniserregenden beruflichen Expositionen verbundenen Wirkungen nicht aufgetreten wären. Sie kann sowohl für die exponierte Bevölkerung als auch für eine breitere Bevölkerung geschätzt werden. Eine Zusammenfassung vorhandener Schätzungen ist in Tabelle 2 dargestellt. Die universelle Anwendung der Internationalen Klassifikation der Krankheiten macht solche Tabellen möglich (siehe Kasten).
Tabelle 2. Geschätzte berufsbedingte Krebsanteile (PAR) in ausgewählten Studien.
| Studie | Grundgesamtheit | PAR und Krebsstelle | Ihre Nachricht |
| Higginson 1969 | Nicht festgelegt | 1 % Mundkrebs 1-2% Lungenkrebs 10 % Blasenkrebs 2 % Hautkrebs |
Keine detaillierte Darstellung der Expositionshöhe und anderer Annahmen |
| Higginson und Muir 1976 | Nicht festgelegt | 1-3% Gesamtkrebs | Keine detaillierte Darstellung der Annahmen |
| Wynder und Gori 1977 | Nicht festgelegt | 4 % Gesamtkrebs bei Männern, 2 % für Frauen |
Basierend auf einem PAR für Blasenkrebs und zwei persönlichen Mitteilungen |
| Higginson und Muir 1979 | West Midland, Vereinigtes Königreich | 6 % Gesamtkrebs bei Männern, 2% Gesamtkrebs |
Basierend auf 10 % der nicht tabakbedingten Lungenkrebserkrankungen, Mesotheliome, Blasenkrebs (30 %) und Leukämie bei Frauen (30 %) |
| Puppe und Peto 1981 | USA Anfang 1980 | 4 % (Bereich 2-8 %) Totaler Krebs |
Basierend auf allen untersuchten Krebsstellen; als „vorläufige“ Schätzung gemeldet |
| Hogan und Hoel 1981 | USA | 3 % (Bereich 1.4-4 %) Totaler Krebs |
Risiko im Zusammenhang mit beruflicher Asbestexposition |
| Vineis und Simonato 1991 | Verschiedenes | 1-5% Lungenkrebs, 16-24 % Blasenkrebs |
Berechnungen auf Basis von Daten aus Fall-Kontroll-Studien. Der Prozentsatz für Lungenkrebs berücksichtigt nur die Exposition gegenüber Asbest. In einer Studie mit einem hohen Anteil an Probanden, die ionisierender Strahlung ausgesetzt waren, wurde ein PAR von 40 % geschätzt. Schätzungen der PAR in einigen Studien zu Blasenkrebs lagen zwischen 0 und 3 %. |
Die Internationale Klassifikation der Krankheiten
Menschliche Krankheiten werden nach der Internationalen Klassifikation der Krankheiten (ICD) klassifiziert, einem System, das 1893 eingeführt wurde und regelmäßig unter der Koordination der Weltgesundheitsorganisation aktualisiert wird. Der ICD wird in fast allen Ländern für Aufgaben wie Todesbescheinigung, Krebsregistrierung und Krankenhausentlassungsdiagnose verwendet. Die zehnte Revision (ICD-10), die 1989 verabschiedet wurde (Weltgesundheitsorganisation 1992), unterscheidet sich erheblich von den vorherigen drei Revisionen, die einander ähnlich sind und seit den 1950er Jahren verwendet werden. Es ist daher wahrscheinlich, dass die neunte Revision (ICD-9, Weltgesundheitsorganisation 1978) oder sogar frühere Revisionen in den kommenden Jahren in vielen Ländern noch verwendet werden.
Die große Variabilität der Schätzungen ergibt sich aus den Unterschieden in den verwendeten Datensätzen und den verwendeten Annahmen. Die meisten der veröffentlichten Schätzungen zum Anteil der Krebserkrankungen, die beruflichen Risikofaktoren zugeschrieben werden, basieren auf eher vereinfachten Annahmen. Obwohl Krebs in Entwicklungsländern aufgrund der jüngeren Altersstruktur relativ seltener vorkommt (Pisani und Parkin 1994), kann der Anteil berufsbedingter Krebserkrankungen in Entwicklungsländern aufgrund der relativ hohen Exposition höher sein (Kogevinas, Boffetta und Pearce 1994).
Die allgemein anerkanntesten Schätzungen von Krebserkrankungen, die auf Berufe zurückzuführen sind, sind diejenigen, die in einer detaillierten Übersicht über die Ursachen von Krebs in der Bevölkerung der Vereinigten Staaten von 1980 vorgestellt wurden (Doll und Peto 1981). Doll und Peto kamen zu dem Schluss, dass etwa 4 % aller krebsbedingten Todesfälle innerhalb „akzeptabler Grenzen“ (dh noch plausibel in Anbetracht aller vorliegenden Beweise) von 2 und 8 % durch berufsbedingte Karzinogene verursacht werden können. Da es sich bei diesen Schätzungen um Proportionen handelt, hängen sie davon ab, wie andere Ursachen als berufliche Expositionen zur Krebsentstehung beitragen. Beispielsweise wäre der Anteil in einer Bevölkerung von lebenslangen Nichtrauchern (wie den Siebenten-Tags-Adventisten) höher und in einer Bevölkerung, in der beispielsweise 90 % Raucher sind, niedriger. Auch gelten die Schätzungen nicht einheitlich für beide Geschlechter oder unterschiedliche soziale Schichten. Betrachtet man darüber hinaus nicht die Gesamtbevölkerung (auf die sich die Schätzungen beziehen), sondern die Segmente der erwachsenen Bevölkerung, in denen eine Exposition gegenüber berufsbedingten Karzinogenen fast ausschließlich auftritt (Arbeiter in Bergbau, Landwirtschaft und Industrie, breit gefasst, die in den Vereinigten Staaten 31 Millionen von einer Bevölkerung ab 20 Jahren, die Ende der 158er Jahre 1980 Millionen betrug), würde der Anteil von 4 % an der Gesamtbevölkerung auf etwa 20 % unter den Exponierten steigen.
Vineis und Simonato (1991) lieferten Schätzungen zur Zahl der Fälle von Lungen- und Blasenkrebs, die auf den Beruf zurückzuführen sind. Ihre Schätzungen wurden aus einer detaillierten Überprüfung von Fall-Kontroll-Studien abgeleitet und zeigen, dass in bestimmten Bevölkerungsgruppen in Industriegebieten der Anteil von Lungenkrebs oder Blasenkrebs durch berufliche Exposition bis zu 40 % betragen kann (wobei diese Schätzungen nicht nur abhängig sind von den lokal vorherrschenden Expositionen, aber teilweise auch von der Art und Weise der Expositionsdefinition und -bewertung).
Mechanismen und Theorien der Karzinogenese
Studien zu Berufskrebs sind kompliziert, weil es keine „vollständigen“ Karzinogene gibt; Das heißt, berufliche Expositionen erhöhen das Risiko, an Krebs zu erkranken, aber diese zukünftige Entwicklung von Krebs ist keineswegs sicher. Außerdem können zwischen einer beruflichen Exposition und der anschließenden Krebsentstehung 20 bis 30 Jahre (mindestens fünf Jahre) vergehen; Es kann auch mehrere Jahre dauern, bis Krebs klinisch nachweisbar wird und der Tod eintritt (Moolgavkar et al. 1993). Diese Situation, die auch für nicht beruflich bedingte Karzinogene gilt, steht im Einklang mit aktuellen Theorien zur Krebsverursachung.
Mehrere mathematische Modelle der Krebsverursachung wurden vorgeschlagen (z. B. Armitage und Doll 1961), aber das Modell, das am einfachsten ist und am besten mit dem derzeitigen biologischen Wissen übereinstimmt, ist das von Moolgavkar (1978). Dies setzt voraus, dass eine gesunde Stammzelle gelegentlich mutiert (Initiation); Wenn eine bestimmte Exposition die Proliferation von Zwischenzellen fördert (Promotion), wird es wahrscheinlicher, dass mindestens eine Zelle eine oder mehrere weitere Mutationen erleidet, die einen bösartigen Krebs erzeugen (Progression) (Ennever 1993).
Daher können berufliche Expositionen das Krebsrisiko erhöhen, indem sie entweder Mutationen in der DNA verursachen oder durch verschiedene „epigenetische“ Mechanismen der Förderung (solche, die keine DNA-Schädigung beinhalten), einschließlich erhöhter Zellproliferation. Die meisten bisher entdeckten berufsbedingten Karzinogene sind Mutagene und scheinen daher Krebsauslöser zu sein. Dies erklärt die lange „Latenzzeit“, die erforderlich ist, damit weitere Mutationen auftreten; in vielen Fällen können die notwendigen weiteren Mutationen niemals auftreten und Krebs kann sich niemals entwickeln.
In den letzten Jahren ist das Interesse an beruflichen Expositionen (z. B. Benzol, Arsen, Phenoxy-Herbizide) gestiegen, die keine Mutagene zu sein scheinen, aber als Promotoren wirken können. Die Förderung kann relativ spät im kanzerogenen Prozess erfolgen, und die Latenzzeit für Promotoren kann daher kürzer sein als für Initiatoren. Allerdings ist die epidemiologische Evidenz für die Krebsförderung derzeit noch sehr begrenzt (Frumkin und Levy 1988).
Übertragung von Gefahren
Ein Hauptanliegen der letzten Jahrzehnte war das Problem der Verlagerung gefährlicher Industrien in die Entwicklungsländer (Jeyaratnam 1994). Solche Übertragungen sind teilweise auf die strenge Regulierung von Karzinogenen und steigende Arbeitskosten in den Industrieländern zurückzuführen, und teilweise auf niedrige Löhne, Arbeitslosigkeit und den Industrialisierungsschub in den Entwicklungsländern. Beispielsweise exportiert Kanada heute etwa die Hälfte seines Asbests in die Entwicklungsländer, und eine Reihe asbestbasierter Industrien wurde in Entwicklungsländer wie Brasilien, Indien, Pakistan, Indonesien und Südkorea verlagert (Jeyaratnam 1994). Diese Probleme werden noch verschärft durch die Größe des informellen Sektors, die große Zahl von Arbeitnehmern, die wenig Unterstützung von Gewerkschaften und anderen Arbeitnehmerorganisationen erhalten, der unsichere Status der Arbeitnehmer, der Mangel an gesetzlichem Schutz und/oder die unzureichende Durchsetzung dieses Schutzes, die abnehmende nationale Kontrolle über Ressourcen und die Auswirkungen der Schulden der Dritten Welt und der damit verbundenen Strukturanpassungsprogramme (Pearce et al. 1994).
Infolgedessen kann nicht gesagt werden, dass das Problem des Berufskrebses in den letzten Jahren zurückgegangen ist, da die Exposition in vielen Fällen einfach von den Industrieländern in die Entwicklungsländer verlagert wurde. In einigen Fällen hat sich die berufliche Gesamtexposition erhöht. Dennoch hat die jüngere Geschichte der beruflichen Krebsprävention in Industrieländern gezeigt, dass es möglich ist, krebserzeugende Verbindungen in industriellen Prozessen zu ersetzen, ohne die Industrie in den Ruin zu treiben, und ähnliche Erfolge wären in Entwicklungsländern möglich, wenn eine angemessene Regulierung und Kontrolle von berufsbedingten Karzinogenen erfolgt waren vorhanden.
Prävention von Berufskrebs
Swerdlow (1990) skizzierte eine Reihe von Optionen zur Prävention der Exposition gegenüber berufsbedingten Krebsursachen. Die erfolgreichste Form der Prävention besteht darin, die Verwendung anerkannter menschlicher Karzinogene am Arbeitsplatz zu vermeiden. Dies war in den Industrieländern selten eine Option, da die meisten berufsbedingten Karzinogene durch epidemiologische Studien von Bevölkerungsgruppen identifiziert wurden, die bereits beruflich exponiert waren. Zumindest theoretisch könnten Entwicklungsländer jedoch von den Erfahrungen der Industrieländer lernen und die Einführung von Chemikalien und Produktionsprozessen verhindern, die sich als gesundheitsgefährdend für die Arbeitnehmer erwiesen haben.
Die zweitbeste Option zur Vermeidung der Exposition gegenüber etablierten Karzinogenen ist ihre Entfernung, sobald ihre Karzinogenität festgestellt oder vermutet wurde. Beispiele hierfür sind die Schließung von Fabriken zur Herstellung der Blasenkarzinogene 2-Naphthylamin und Benzidin im Vereinigten Königreich (Anon 1965), die Einstellung der britischen Gasherstellung mit Kohleverkohlung, die Schließung japanischer und britischer Senfgasfabriken nach dem Ende des Zweiten Weltkriegs ( Swerdlow 1990) und schrittweiser Verzicht auf Benzol in der Schuhindustrie in Istanbul (Aksoy 1985).
In vielen Fällen ist jedoch die vollständige Entfernung eines Karzinogens (ohne die Industrie zu schließen) entweder nicht möglich (weil keine alternativen Wirkstoffe verfügbar sind) oder wird als politisch oder wirtschaftlich nicht akzeptabel beurteilt. Expositionsniveaus müssen daher durch veränderte Produktionsprozesse und durch industrielle Hygienepraktiken reduziert werden. Beispielsweise wurde die Exposition gegenüber anerkannten Karzinogenen wie Asbest, Nickel, Arsen, Benzol, Pestiziden und ionisierender Strahlung in den Industrieländern in den letzten Jahren schrittweise reduziert (Pearce und Matos 1994).
Ein verwandter Ansatz besteht darin, die Aktivitäten zu reduzieren oder zu eliminieren, die die größten Expositionen beinhalten. Nach der Verabschiedung eines Gesetzes von 1840 in England und Wales, das es Schornsteinfegern untersagte, Schornsteine hinaufzuschicken, ging die Zahl der Fälle von Hodenkrebs zurück (Waldron 1983). Die Exposition kann auch durch die Verwendung von Schutzausrüstung wie Masken und Schutzkleidung oder durch strengere industrielle Hygienemaßnahmen minimiert werden.
Eine wirksame Gesamtstrategie zur Kontrolle und Prävention der Exposition gegenüber berufsbedingten Karzinogenen umfasst im Allgemeinen eine Kombination verschiedener Ansätze. Ein erfolgreiches Beispiel ist ein finnisches Register, dessen Ziel es ist, das Bewusstsein für Karzinogene zu schärfen, die Exposition an einzelnen Arbeitsplätzen zu bewerten und Präventivmaßnahmen anzuregen (Kerva und Partanen 1981). Es enthält Informationen sowohl zu Arbeitsplätzen als auch zu exponierten Arbeitnehmern, und alle Arbeitgeber sind verpflichtet, ihre Dateien zu pflegen und zu aktualisieren und Informationen an das Register zu liefern. Das System scheint zumindest teilweise erfolgreich gewesen zu sein, die Exposition gegenüber krebserzeugenden Stoffen am Arbeitsplatz zu verringern (Ahlo, Kauppinen und Sundquist 1988).
Berufliche Karzinogene
Die Kontrolle berufsbedingter Karzinogene basiert auf der kritischen Überprüfung wissenschaftlicher Untersuchungen sowohl am Menschen als auch in experimentellen Systemen. In verschiedenen Ländern werden mehrere Überprüfungsprogramme durchgeführt, die darauf abzielen, berufsbedingte Expositionen zu kontrollieren, die für Menschen krebserregend sein könnten. Die in den verschiedenen Programmen verwendeten Kriterien sind nicht vollständig konsistent, was gelegentlich zu Unterschieden bei der Kontrolle von Agenten in verschiedenen Ländern führt. Beispielsweise wurde 4,4-Methylen-bis-2-Chloranilin (MOCA) 1976 in Dänemark und 1988 in den Niederlanden als berufsbedingt krebserzeugend eingestuft, aber erst 1992 wurde vom American Conference of Governmental Industrial Hygienists in den Vereinigten Staaten.
Die Internationale Agentur für Krebsforschung (IARC) hat im Rahmen ihres Monographien-Programms eine Reihe von Kriterien aufgestellt, um den Nachweis der Karzinogenität bestimmter Stoffe zu bewerten. Das IARC-Monographieprogramm stellt eine der umfassendsten Bemühungen zur systematischen und einheitlichen Überprüfung von Krebsdaten dar, genießt in der wissenschaftlichen Gemeinschaft hohes Ansehen und dient als Grundlage für die Informationen in diesem Artikel. Sie hat auch einen wichtigen Einfluss auf die nationalen und internationalen Maßnahmen zur Bekämpfung von Krebs am Arbeitsplatz. Das Bewertungsschema ist in Tabelle 1 angegeben.
Tabelle 1. Bewertung von Hinweisen auf Karzinogenität im Rahmen des IARC-Monographieprogramms.
1. Der Nachweis für die Auslösung von Krebs beim Menschen, der offensichtlich eine wichtige Rolle bei der Identifizierung menschlicher Karzinogene spielt, wird berücksichtigt. Drei Arten von epidemiologischen Studien tragen zu einer Beurteilung der Karzinogenität beim Menschen bei: Kohortenstudien, Fall-Kontroll-Studien und Korrelationsstudien (oder ökologische Studien). Fallberichte über Krebs beim Menschen können ebenfalls überprüft werden. Die für die Kanzerogenität relevanten Hinweise aus Studien am Menschen werden in eine der folgenden Kategorien eingeordnet:
- Ausreichende Hinweise auf Karzinogenität: Es wurde ein kausaler Zusammenhang zwischen der Exposition gegenüber dem Stoff, dem Gemisch oder den Expositionsumständen und Krebs beim Menschen festgestellt. Das heißt, in Studien, in denen Zufall, Bias und Confounding mit hinreichender Sicherheit ausgeschlossen werden konnten, wurde ein positiver Zusammenhang zwischen der Exposition und Krebs beobachtet.
- Begrenzter Hinweis auf Karzinogenität: Es wurde ein positiver Zusammenhang zwischen der Exposition gegenüber dem Stoff, dem Gemisch oder den Expositionsumständen und Krebs beobachtet, für den eine kausale Interpretation als glaubwürdig angesehen wird, aber Zufall, Verzerrung oder Verwechslungen konnten nicht mit hinreichender Sicherheit ausgeschlossen werden.
- Ikein ausreichender Beweis für Karzinogenität: Die verfügbaren Studien sind von unzureichender Qualität, Konsistenz oder statistischer Aussagekraft, um eine Aussage über das Vorhandensein oder Fehlen eines kausalen Zusammenhangs zu treffen, oder es liegen keine Daten zu Krebserkrankungen beim Menschen vor.
- Hinweise auf mangelnde Karzinogenität: Es gibt mehrere adäquate Studien, die das gesamte Spektrum an Expositionsniveaus abdecken, denen Menschen bekanntermaßen ausgesetzt sind, die übereinstimmend darin sind, dass sie bei keinem beobachteten Expositionsniveau einen positiven Zusammenhang zwischen der Exposition gegenüber dem Wirkstoff und dem untersuchten Krebs zeigen.
2. Studien, in denen Versuchstiere (hauptsächlich Nagetiere) chronisch potenziellen Karzinogenen ausgesetzt und auf Hinweise auf Krebs untersucht werden, werden überprüft und der Grad der Evidenz für Kanzerogenität wird dann in Kategorien eingeteilt, die denen ähnlich sind, die für Humandaten verwendet werden.
3. Besonders relevante Daten zu biologischen Wirkungen bei Mensch und Versuchstier werden gesichtet. Dazu können toxikologische, kinetische und metabolische Überlegungen und Hinweise auf DNA-Bindung, Persistenz von DNA-Läsionen oder genetische Schäden bei exponierten Menschen gehören. Toxikologische Informationen, wie die zur Zytotoxizität und Regeneration, zur Rezeptorbindung und zu hormonellen und immunologischen Wirkungen sowie Daten zur Struktur-Wirkungs-Beziehung werden verwendet, wenn sie für den möglichen Mechanismus der krebserzeugenden Wirkung des Mittels relevant sind.
4. Die Beweislage wird als Ganzes betrachtet, um zu einer Gesamtbewertung der Karzinogenität eines Stoffs, Gemischs oder Expositionsumstands für den Menschen zu gelangen (siehe Tabelle 2).
Stoffe, Gemische und Expositionsumstände werden in den IARC-Monographien bewertet, wenn Hinweise auf eine Exposition des Menschen und Daten zur Karzinogenität (entweder beim Menschen oder bei Versuchstieren) vorliegen (für IARC-Klassifikationsgruppen siehe Tabelle 2).
Tabelle 2. Klassifikationsgruppen des IARC-Monographieprogramms.
Der Stoff, das Gemisch oder der Expositionsfall wird nach dem Wortlaut eines der beschriebenen Stoffe beschrieben folgende Kategorien:
| Gruppe 1- | Der Stoff (das Gemisch) ist für den Menschen krebserzeugend. Der Expositionsfall beinhaltet Expositionen, die für den Menschen krebserzeugend sind. |
| Gruppe 2A— | Der Stoff (das Gemisch) ist wahrscheinlich krebserzeugend für den Menschen. Der Expositionsfall bringt Expositionen mit sich, die wahrscheinlich krebserzeugend für den Menschen sind. |
| Gruppe 2B— | Der Stoff (das Gemisch) ist möglicherweise krebserzeugend für den Menschen. Der Expositionsfall bringt Expositionen mit sich, die möglicherweise krebserzeugend für den Menschen sind. |
| Gruppe 3- | Der Stoff (Gemisch, Expositionssituation) ist hinsichtlich seiner Kanzerogenität für den Menschen nicht einstufbar. |
| Gruppe 4- | Der Stoff (Gemisch, Expositionssituation) ist wahrscheinlich nicht krebserzeugend für den Menschen. |
Bekannte und vermutete berufsbedingte Karzinogene
Derzeit gibt es 22 Chemikalien, Gruppen von Chemikalien oder Mischungen, bei denen die Exposition hauptsächlich beruflich bedingt ist, ohne Berücksichtigung von Pestiziden und Arzneimitteln, die erwiesenermaßen krebserzeugend für den Menschen sind (Tabelle 3). Während einige Wirkstoffe wie Asbest, Benzol und Schwermetalle derzeit in vielen Ländern weit verbreitet sind, sind andere Wirkstoffe hauptsächlich von historischem Interesse (z. B. Senfgas und 2-Naphthylamin).
Tabelle 3. Chemikalien, Gruppen von Chemikalien oder Mischungen, bei denen die Exposition hauptsächlich beruflich bedingt ist (ohne Pestizide und Arzneimittel).
Gruppe 1-Chemikalien krebserzeugend für den Menschen1
| Belichtung2 | Zielorgan(e) des Menschen | Hauptindustrie/-verwendung |
| 4-Aminobiphenyl (92-67-1) | Blase | Herstellung von Gummi |
| Arsen (7440-38-2) und Arsenverbindungen3 | Lunge, Haut | Glas, Metalle, Pestizide |
| Asbest (1332-21-4) | Lunge, Brustfell, Bauchfell | Isolierung, Filtermaterial, Textilien |
| Benzol (71-43-2) | Leukämie | Lösungsmittel, Kraftstoff |
| Benzidin (92-87-5) | Blase | Farbstoff-/Pigmentherstellung, Laboragent |
| Beryllium (7440-41-7) und Berylliumverbindungen | Lunge | Luft- und Raumfahrtindustrie/Metalle |
| Bis(chlormethyl)ether (542-88-11) | Lunge | Chemisches Zwischenprodukt/Nebenprodukt |
| Chlormethylmethylether (107-30-2) (technische Qualität) | Lunge | Chemisches Zwischenprodukt/Nebenprodukt |
| Cadmium (7440-43-9) und Cadmiumverbindungen | Lunge | Herstellung von Farbstoffen/Pigmenten |
| Chrom(VI)-Verbindungen | Nasenhöhle, Lunge | Metallbeschichtung, Farbstoff-/Pigmentherstellung |
| Kohlenteerplätze (65996-93-2) | Haut, Lunge, Blase | Baumaterial, Elektroden |
| Kohlenteer (8007-45-2) | Haut, Lunge | Treibstoff |
| Ethylenoxid (75-21-8) | Leukämie | Chemisches Zwischenprodukt, Sterilisationsmittel |
| Mineralöle, unbehandelt und mild behandelt | Haut | Schmierstoffe |
| Senfgas (Schwefelsenf) (505-60-2) |
Pharynx, Lunge | Kriegsgas |
| 2-Naphthylamin (91-59-8) | Blase | Herstellung von Farbstoffen/Pigmenten |
| Nickelverbindungen | Nasenhöhle, Lunge | Metallurgie, Legierungen, Katalysator |
| Schieferöle (68308-34-9) | Haut | Schmierstoffe, Kraftstoffe |
| Ruß | Haut, Lunge | Pigmente |
| Talk, der asbestiforme Fasern enthält | Lunge | Papier, Farben |
| Vinylchlorid (75-01-4) | Leber, Lunge, Blutgefäße | Kunststoffe, Monomer |
| Holzstaub | Nasenhöhle | Holzindustrie |
1 Bewertet in den IARC-Monographien, Bände 1-63 (1972-1995) (ohne Pestizide und Arzneimittel).
2 CAS-Registrierungsnummern erscheinen in Klammern.
3 Diese Bewertung gilt für die Chemikaliengruppe als Ganzes und nicht notwendigerweise für alle Individuen Chemikalien innerhalb der Gruppe.
Weitere 20 Stoffe werden als wahrscheinlich krebserzeugend für den Menschen eingestuft (Gruppe 2A); sie sind in Tabelle 4 aufgeführt und umfassen Expositionen, die derzeit in vielen Ländern vorherrschen, wie kristallines Siliziumdioxid, Formaldehyd und 1,3-Butadien. Eine Vielzahl von Stoffen wird als mögliche Humankanzerogene (Gruppe 2B, Tabelle 5) eingestuft – beispielsweise Acetaldehyd, Dichlormethan und anorganische Bleiverbindungen. Für die meisten dieser Chemikalien stammen die Hinweise auf Karzinogenität aus Studien an Versuchstieren.
Tabelle 4. Chemikalien, Gruppen von Chemikalien oder Mischungen, bei denen die Exposition hauptsächlich beruflich bedingt ist (ohne Pestizide und Arzneimittel).
Gruppe 2A – Wahrscheinlich krebserregend für den Menschen1
| Belichtung2 | Verdächtige menschliche(s) Zielorgan(e) | Hauptindustrie/-verwendung |
| Acrylnitril (107-13-1) | Lunge, Prostata, Lymphom | Kunststoffe, Gummi, Textilien, Monomer |
| Farbstoffe auf Benzidinbasis | - | Papier-, Leder-, Textilfarbstoffe |
| 1,3-Butadien (106-99-0) | Leukämie, Lymphom | Kunststoffe, Gummi, Monomer |
| p-Chlor-o-Toluidin (95-69-2) und seine starken Säuresalze | Blase | Farbstoff-/Pigmentherstellung, Textilien |
| Kreosot (8001-58-9) | Haut | Holzkonservierung |
| Diethylsulfat (64-67-5) | - | Chemisches Zwischenprodukt |
| Dimethylcarbamoylchlorid (79-44-7) | - | Chemisches Zwischenprodukt |
| Dimethylsulfat (77-78-1) | - | Chemisches Zwischenprodukt |
| Epichlorhydrin (106-89-8) | - | Kunststoff/Harz-Monomer |
| Ethylendibromid (106-93-4) | - | Chemisches Zwischenprodukt, Begasungsmittel, Brennstoffe |
| Formaldehyd (50-0-0) | Nasopharynx | Kunststoffe, Textilien, Labormittel |
| 4,4´-Methylen-bis-2-chloranilin (MOCA) (101-14-4) |
Blase | Herstellung von Gummi |
| Polychlorierte Biphenyle (1336-36-3) | Leber, Gallenwege, Leukämie, Lymphom | Elektrische Bauteile |
| Kieselsäure (14808-60-7), kristallin | Lunge | Steinschneiden, Bergbau, Glas, Papier |
| Styroloxid (96-09-3) | - | Kunststoffe, chemisches Zwischenprodukt |
| Tetrachlorethen (127-18-4) |
Ösophagus, Lymphom | Lösungsmittel, chemische Reinigung |
| Trichlorethylen (79-01-6) | Leber, Lymphom | Lösungsmittel, chemische Reinigung, Metall |
| Tris(2,3-dibrompropylphosphat (126-72-7) |
- | Kunststoffe, Textilien, Flammschutzmittel |
| Vinylbromid (593-60-2) | - | Kunststoffe, Textilien, Monomer |
| Vinylfluorid (75-02-5) | - | Chemisches Zwischenprodukt |
1 Bewertet in den IARC-Monographien, Bände 1-63 (1972-1995) (ohne Pestizide und Arzneimittel).
2 CAS-Registrierungsnummern erscheinen in Klammern.
Tabelle 5. Chemikalien, Gruppen von Chemikalien oder Mischungen, bei denen die Exposition hauptsächlich beruflich bedingt ist (ohne Pestizide und Arzneimittel).
Gruppe 2B – Möglicherweise krebserregend für den Menschen1
| Belichtung2 | Hauptindustrie/-verwendung |
| Acetaldehyd (75-07-0) | Kunststoffherstellung, Aromen |
| Acetamid (60-35-5) | Lösungsmittel, chemisches Zwischenprodukt |
| Acrylamid (79-06-1) | Kunststoffe, Fugenmörtel |
| p-Aminoazotoluol (60-09-3) | Herstellung von Farbstoffen/Pigmenten |
| o-Aminoazotoluol (97-56-3) | Farbstoffe/Pigmente, Textilien |
| o-Anisidin (90-04-0) | Herstellung von Farbstoffen/Pigmenten |
| Antimontrioxid (1309-64-4) | Flammschutzmittel, Glas, Pigmente |
| Auramin (492-80-8) (technische Qualität) | Farbstoffe/Pigmente |
| Benzylviolett 4B (1694-09-3) | Farbstoffe/Pigmente |
| Bitumen (8052-42-4), Auszüge aus dampfgereinigt und luftgereinigt |
Baumaterial |
| Bromdichlormethan (75-27-4) | Chemisches Zwischenprodukt |
| b-Butyrolacton (3068-88-0) | Chemisches Zwischenprodukt |
| Rußextrakte | Druckfarben |
| Tetrachlorkohlenstoff (56-23-5) | Lösungsmittel |
| Keramische Fasern | Kunststoffe, Textilien, Luft- und Raumfahrt |
| Chlorensäure (115-28-6) | Flammschutzmittel |
| Chlorierte Paraffine mit mittlerer Kohlenstoffkettenlänge C12 und mittlerem Chlorierungsgrad ca. 60 % | Flammschutzmittel |
| a-chlorierte Toluole | Farbstoff-/Pigmentherstellung, chemisches Zwischenprodukt |
| p-Chloranilin (106-47-8) | Herstellung von Farbstoffen/Pigmenten |
| Chloroform (67-66-3) | Lösungsmittel |
| 4-Chlor-o-Phenylendiamin (95-83-9) | Farbstoffe/Pigmente, Haarfärbemittel |
| CI Säurerot 114 (6459-94-5) | Farbstoffe/Pigmente, Textilien, Leder |
| CI Basic Rot 9 (569-61-9) | Farbstoffe/Pigmente, Tinten |
| CI Direktblau 15 (2429-74-5) | Farbstoffe/Pigmente, Textilien, Papier |
| Kobalt (7440-48-4) und Kobaltverbindungen | Glas, Farben, Legierungen |
| p-Cresidin (120-71-8) | Herstellung von Farbstoffen/Pigmenten |
| N, N´-Diacetylbenzidin (613-35-4) | Herstellung von Farbstoffen/Pigmenten |
| 2,4-Diaminoanisol (615-05-4) | Farbstoff-/Pigmentherstellung, Haarfärbemittel |
| 4,4´-Diaminodiphenylether (101-80-4) | Kunststoffherstellung |
| 2,4-Diaminotoluol (95-80-7) | Farbstoff-/Pigmentherstellung, Haarfärbemittel |
| p-Dichlorbenzol (106-46-7) | Chemisches Zwischenprodukt |
| 3,3´-Dichlorbenzidin (91-94-1) | Herstellung von Farbstoffen/Pigmenten |
| 3,3´-Dichloro-4,4´-diaminodiphenyl ether (28434-86-8) | Nicht benutzt |
| 1,2-Dichlorethan (107-06-2) | Lösungsmittel, Kraftstoffe |
| Dichlormethan (75-09-2) | Lösungsmittel |
| Diepoxybutan (1464-53-5) | Kunststoffe/Harze |
| Dieselkraftstoff, Marine | Treibstoff |
| Di(2-ethylhexyl)phthalat (117-81-7) | Kunststoffe, Textilien |
| 1,2-Diethylhydrazin (1615-80-1) | Laborreagenz |
| Diglycidylresorcinether (101-90-6) | Kunststoffe/Harze |
| Diisopropylsulfat (29973-10-6) | Schadstoff- |
| 3,3´-Dimethoxybenzidin (o-Dianisidin) (119-90-4) |
Herstellung von Farbstoffen/Pigmenten |
| p-Dimethylaminoazobenzol (60-11-7) | Farbstoffe/Pigmente |
| 2,6-Dimethylaniline (2,6-Xylidine)(87-62-7) | Chemisches Zwischenprodukt |
| 3,3´-Dimethylbenzidin (o-Tolidin)(119-93-7) | Herstellung von Farbstoffen/Pigmenten |
| Dimethylformamid (68-12-2) | Lösungsmittel |
| 1,1-Dimethylhydrazin (57-14-7) | Raketentreibstoff |
| 1,2-Dimethylhydrazin (540-73-8) | Forschungschemikalie |
| 1,4-Dioxan (123-91-1) | Lösungsmittel |
| Dispersionsblau 1 (2475-45-8) | Farbstoffe/Pigmente, Haarfärbemittel |
| Ethylacrylat (140-88-5) | Kunststoffe, Klebstoffe, Monomer |
| Ethylenthioharnstoff (96-45-7) | Kautschukchemikalie |
| Heizöle, Reststoffe (schwer) | Treibstoff |
| Furan (110-00-9) | Chemisches Zwischenprodukt |
| Benzin | Treibstoff |
| Glaswolle | Isolierung |
| Glycidaldehyd (765-34-4) | Textil-, Lederherstellung |
| HC Blau Nr. 1 (2784-94-3) | Haartönungen |
| Hexamethylphosphoramid (680-31-9) | Lösungsmittel, Kunststoffe |
| Hydrazin (302-01-2) | Raketentreibstoff, chemisches Zwischenprodukt |
| Blei (7439-92-1) und Bleiverbindungen, anorganisch | Farben, Kraftstoffe |
| 2-Methylaziridin(75-55-8) | Farbstoffe, Papier, Kunststoffherstellung |
| 4,4’-Methylene-bis-2-methylaniline (838-88-0) | Herstellung von Farbstoffen/Pigmenten |
| 4,4'-Methylendianilin (101-77-9) | Kunststoffe/Harze, Farbstoff-/Pigmentherstellung |
| Methylquecksilberverbindungen | Herstellung von Pestiziden |
| 2-Methyl-1-nitroanthrachinon (129-15-7) (unsichere Reinheit) | Herstellung von Farbstoffen/Pigmenten |
| Nickel, metallisch (7440-02-0) | Katalysator |
| Nitrilotriessigsäure (139-13-9) und ihre Salze | Chelatbildner, Waschmittel |
| 5-Nitroacenaphthen (602-87-9) | Herstellung von Farbstoffen/Pigmenten |
| 2-Nitropropan (79-46-9) | Lösungsmittel |
| N-Nitrosodiethanolamin (1116-54-7) | Schneidflüssigkeiten, Verunreinigungen |
| Ölorange SS (2646-17-5) | Farbstoffe/Pigmente |
| Phenylglycidylether (122-60-1) | Kunststoffe/Klebstoffe/Harze |
| Polybromierte Biphenyle (Firemaster BP-6) (59536-65-1) | Flammschutzmittel |
| Ponceau MX (3761-53-3) | Farbstoffe/Pigmente, Textilien |
| Ponceau 3R (3564-09-8) | Farbstoffe/Pigmente, Textilien |
| 1,3-Propansulfon (1120-71-4) | Herstellung von Farbstoffen/Pigmenten |
| b-Propiolacton (57-57-8) | Chemisches Zwischenprodukt; Kunststoffherstellung |
| Propylenoxid (75-56-9) | Chemisches Zwischenprodukt |
| Rockwool | Isolierung |
| Schlackenwolle | Isolierung |
| Styrol (100-42-5) | Kunststoffe |
| 2,3,7,8-Tetrachlordibenzo-p-Dioxin (TCDD) (1746-01-6) | Schadstoff- |
| Thioacetamid (62-55-5) | Textil-, Papier-, Leder-, Gummiherstellung |
| 4,4'-Thiodianilin (139-65-1) | Herstellung von Farbstoffen/Pigmenten |
| Thioharnstoff (62-56-6) | Textil, Kautschukbestandteil |
| Toluoldiisocyanate (26471-62-5) | Kunststoffe |
| o-Toluidin (95-53-4) | Herstellung von Farbstoffen/Pigmenten |
| Trypanblau (72-57-1) | Farbstoffe/Pigmente |
| Vinylacetat (108-05-4) | Chemisches Zwischenprodukt |
| Schweißrauch | Metallurgie |
1 Bewertet in den IARC-Monographien, Bände 1-63 (1972-1995) (ohne Pestizide und Arzneimittel).
2 CAS-Registrierungsnummern erscheinen in Klammern.
Berufsbedingte Expositionen können auch während der Herstellung und Verwendung einiger Pestizide und Arzneimittel auftreten. Tabelle 6 enthält eine Bewertung der Karzinogenität von Pestiziden; zwei davon, Captafol und Ethylendibromid, werden als wahrscheinliche Karzinogene für den Menschen eingestuft, während insgesamt 20 andere, darunter DDT, Atrazin und Chlorphenole, als mögliche Karzinogene für den Menschen eingestuft werden.
Tabelle 6. In den IARC-Monographien, Bände 1-63 (1972-1995) bewertete Pestizide
| IARC-Gruppe | Schädlingsbekämpfungsmittel1 |
| 2A – Wahrscheinlich krebserregend für den Menschen | Captafol (2425-06-1) Ethylendibromid (106-93-4) |
| 2B – Möglicherweise krebserregend für den Menschen | Amitrol (61-82-5) Atrazin (1912-24-9) Chlordan (57-74-9) Chlordecon (Kepon) (143-50-0) Chlorphenole Chlorphenoxy-Herbizide DDT (50-29-3) 1,2-Dibromo-3-chloropropane (96-12-8) 1,3-Dichlorpropen (542-75-6) (technische Qualität) Dichlorvos (62-73-7) Heptachlor (76-44-8) Hexachlorbenzol (118-74-1) Hexachlorcyclohexane (HCH) Mirex (2385-85-5) Nitrofen (1836-75-5), technische Qualität Pentachlorphenol (87-86-5) Natrium o-Phenylphenat (132-27-4) Sulhallat (95-06-7) Toxaphen (polychlorierte Camphene) (8001-35-2) |
1 CAS-Registrierungsnummern erscheinen in Klammern.
Mehrere Arzneimittel sind Humankarzinogene (Tabelle 9): Sie sind hauptsächlich Alkylierungsmittel und Hormone; 12 weitere Medikamente, darunter Chloramphenicol, Cisplatin und Phenacetin, werden als wahrscheinliche menschliche Karzinogene (Gruppe 2A) eingestuft. Berufliche Exposition gegenüber diesen bekannten oder vermuteten Karzinogenen, die hauptsächlich in der Chemotherapie verwendet werden, kann in Apotheken und während ihrer Verabreichung durch Pflegepersonal auftreten.
Tabelle 7. Arzneimittel, die in den IARC-Monographien, Bände 1–63 (1972–1995) bewertet wurden.
| Medikament1 | Zielorgan2 |
| IARC-GRUPPE 1 – Karzinogen für den Menschen | |
| Analgetische Mischungen, die Phenacetin enthalten | Niere, Blase |
| Azathioprin (446-86-6) | Lymphom, hepatobiliäres System, Haut |
| N,N-Bis(2-chlorethyl)-b-naphthylamin (Chlornaphazin) (494-03-1) | Blase |
| 1,4-Butandioldimethansulfonat (Myleran) (55-98-1) |
Leukämie |
| Chlorambucil (305-03-3) | Leukämie |
| 1-(2-Chloroethyl)-3-(4-methylcyclohexyl)-1-nitrosourea (Methyl-CCNU) (13909-09-6) | Leukämie |
| Cyclosporin (79217-60-0) | Lymphom, Haut |
| Cyclophosphamide (50-18-0) (6055-19-2) | Leukämie, Blase |
| Diethylstilboöstrol (56-53-1) | Gebärmutterhals, Vagina, Brust |
| Melphalan (148-82-3) | Leukämie |
| 8-Methoxypsoralen (Methoxsalen) (298-81-7) plus ultraviolette A-Strahlung | Haut |
| MOPP und andere kombinierte Chemotherapien einschließlich Alkylanzien | Leukämie |
| Östrogenersatztherapie | Gebärmutter |
| Östrogene, nichtsteroidal | Gebärmutterhals, Vagina, Brust |
| Östrogene, steroidal | Gebärmutter |
| Orale Kontrazeptiva, kombiniert | Leber |
| Orale Kontrazeptiva, sequentiell | Gebärmutter |
| Thiotepa (52-24-4) | Leukämie |
| Treosulfan (299-75-2) | Leukämie |
| IARC-GRUPPE 2A – Wahrscheinlich krebserregend für den Menschen | |
| Adriamycin (23214-92-8) | - |
| Androgene (anabole) Steroide | (Leber) |
| Azacitidin (320-67-2) | - |
| Bischlorethylnitrosoharnstoff (BCNU) (154-93-8) | (Leukämie) |
| Chloramphenicol (56-75-7) | (Leukämie) |
| 1-(2-Chloroethyl)-3-cyclohexyl-1-nitrosourea (CCNU) (13010-47-4) | - |
| Chlorozotocin (54749-90-5) | - |
| Cisplatin (15663-27-1) | - |
| 5-Methoxypsoralen (484-20-8) | - |
| Stickstoffsenf (51-75-2) | (Haut) |
| Phenacetin (62-44-2) | (Niere, Blase) |
| Procarbazinhydrochlorid (366-70-1) | - |
1 CAS-Registrierungsnummern erscheinen in Klammern.
2 Vermutete Zielorgane sind in Klammern angegeben.
Mehrere Umwelteinflüsse sind bekannte oder vermutete Ursachen von Krebs beim Menschen und sind in Tabelle 8 aufgeführt; Obwohl die Exposition gegenüber solchen Stoffen nicht in erster Linie beruflich bedingt ist, gibt es Gruppen von Personen, die ihnen aufgrund ihrer Arbeit ausgesetzt sind: Beispiele sind Uranbergleute, die Radonzerfallsprodukten ausgesetzt sind, Krankenhausangestellte, die dem Hepatitis-B-Virus ausgesetzt sind, Lebensmittelverarbeiter, die Aflatoxinen aus kontaminierten Lebensmitteln ausgesetzt sind, Arbeiter im Freien, die ultravioletter Strahlung oder Dieselmotorabgasen ausgesetzt sind, und Barpersonal oder Kellner, die Tabakrauch in der Umgebung ausgesetzt sind.
Das IARC-Monographieprogramm hat die meisten bekannten oder vermuteten Krebsursachen abgedeckt; Es gibt jedoch einige wichtige Gruppen von Wirkstoffen, die nicht von der IARC bewertet wurden – nämlich ionisierende Strahlung und elektrische und magnetische Felder.
Tabelle 8. Umwelteinflüsse/Expositionen, von denen bekannt ist oder vermutet wird, dass sie beim Menschen Krebs verursachen.1
| Agent/Exposition | Zielorgan2 | Beweiskraft3 |
| Luftverschmutzer | ||
| Erionit | Lunge, Rippenfell | 1 |
| Asbest | Lunge, Rippenfell | 1 |
| Polyzyklischer Aromat Kohlenwasserstoffe4 | (Lunge, Blase) | S |
| Wasserschadstoffe | ||
| Arsen | Haut | 1 |
| Nebenprodukte der Chlorierung | (Blase) | S |
| Nitrat und Nitrit | (Speiseröhre, Magen) | S |
| Strahlung | ||
| Radon und seine Zerfallsprodukte | Lunge | 1 |
| Radium, Thorium | Knochen | E |
| Andere Röntgenbestrahlung | Leukämie, Brust, Schilddrüse, andere | E |
| Sonnenstrahlung | Haut | 1 |
| Ultraviolette Strahlung A | (Haut) | 2A |
| UV-Strahlung B | (Haut) | 2A |
| Ultraviolette Strahlung C | (Haut) | 2A |
| Benutzung von Höhensonne und Solarium | (Haut) | 2A |
| Elektrische und magnetische Felder | (Leukämie) | S |
| Biologische Arbeitsstoffe | ||
| Chronische Infektion mit dem Hepatitis-B-Virus | Leber | 1 |
| Chronische Infektion mit dem Hepatitis-C-Virus | Leber | 1 |
| Infektion mit Helicobacter pylori | Magen | 1 |
| Infektion mit Opistorchis viverrini | Gallengänge | 1 |
| Infektion mit Chlororchis sinensis | (Leber) | 2A |
| Humane Papillomavirustypen 16 und 18 | Gebärmutterhals | 1 |
| Humanes Papillomavirus Typ 31 und 33 | (Gebärmutterhals) | 2A |
| Andere Typen des humanen Papillomavirus als 16, 18, 31 und 33 | (Gebärmutterhals) | 2B |
| Infektion mit Schistosoma haematobium | Blase | 1 |
| Infektion mit Schistosoma japonicum | (Leber, Dickdarm) | 2B |
| Tabak, Alkohol und verwandte Substanzen | ||
| Alkoholische Getränke | Mund, Rachen, Speiseröhre, Leber, Kehlkopf | 1 |
| Tabakrauch | Lippe, Mund, Rachen, Speiseröhre, Bauchspeicheldrüse, Kehlkopf, Lunge, Niere, Blase, (andere) | 1 |
| Rauchfreie Tabakprodukte | Mund | 1 |
| Betelpfand mit Tabak | Mund | 1 |
| Ernährungsfaktoren | ||
| Aflatoxine | Leber | 1 |
| Aflatoxin M1 | (Leber) | 2B |
| Ochratoxin A. | (Niere) | 2B |
| Toxine abgeleitet von Fusarium moniliforme | (Speiseröhre) | 2B |
| Gesalzener Fisch nach chinesischer Art | Nasopharynx | 1 |
| Eingelegtes Gemüse (traditionell in Asien) | (Speiseröhre, Magen) | 2B |
| Adlerfarn | (Speiseröhre) | 2B |
| Safrole | - | 2B |
| Kaffee | (Blase) | 2B |
| Kaffeesäure | - | 2B |
| Heißer Kumpel | (Speiseröhre) | 2A |
| Frisches Obst und Gemüse (schützend) | Mund, Speiseröhre, Magen, Kolon, Rektum, Kehlkopf, Lunge (andere) | E |
| Fett | (Darm, Brust, Endometrium) | S |
| Faser (schützend) | (Kolon, Rektum) | S |
| Nitrat und Nitrit | (Speiseröhre, Magen) | S |
| Salz | (Bauch) | S |
| Vitamin A, b-Carotin (schützend) | (Mund, Speiseröhre, Lunge, andere) | S |
| Vitamin C (schützend) | (Speiseröhre, Magen) | S |
| IQ | (Magen, Dickdarm, Rektum) | 2A |
| MeIQ | - | 2B |
| MeIQx | - | 2B |
| PhIP | - | 2B |
| Fortpflanzungs- und Sexualverhalten | ||
| Spätes Alter bei der ersten Schwangerschaft | Brust | E |
| Niedrige Parität | Brust, Eierstock, Corpus uteri | E |
| Frühes Alter beim ersten Geschlechtsverkehr | Gebärmutterhals | E |
| Anzahl der Sexualpartner | Gebärmutterhals | E |
1 Arbeitsstoffe und Expositionen sowie Medikamente, die hauptsächlich im beruflichen Umfeld vorkommen ausgeschlossen.
2 Vermutete Zielorgane sind in Klammern angegeben.
3 Bewertung der IARC-Monographie, sofern verfügbar, berichtet (1: menschliches Karzinogen; 2A: wahrscheinliches menschliches Karzinogen; 2B: mögliches menschliches Karzinogen); sonst E: nachgewiesenes Karzinogen; S: Verdacht auf Karzinogen.
4 Die Exposition des Menschen gegenüber polyzyklischen aromatischen Kohlenwasserstoffen erfolgt in Gemischen, z. B. im Motor Emissionen, Verbrennungsdämpfe und Ruß. Mehrere Mischungen und einzelne Kohlenwasserstoffe haben wurde von der IARC evaluiert.
Branchen und Berufe
Das derzeitige Verständnis der Beziehung zwischen beruflicher Exposition und Krebs ist noch lange nicht vollständig; Tatsächlich sind nur 22 Einzelstoffe etablierte Karzinogene am Arbeitsplatz (Tabelle 9), und für viele weitere experimentelle Karzinogene liegen keine endgültigen Beweise auf der Grundlage exponierter Arbeiter vor. In vielen Fällen gibt es erhebliche Hinweise auf erhöhte Risiken im Zusammenhang mit bestimmten Branchen und Berufen, obwohl keine spezifischen Erreger als ätiologische Faktoren identifiziert werden können. Tabelle 10 enthält Listen von Branchen und Berufen, die mit übermäßigen karzinogenen Risiken verbunden sind, zusammen mit den relevanten Krebsstandorten und den bekannten (oder vermuteten) Erregern.
Tabelle 9. Branchen, Berufe und Expositionen, die als karzinogen eingestuft wurden.
| Branche (ISIC-Code) | Beruf/Prozess | Ort/Typ des Krebses | Bekannter oder vermuteter Erreger |
| Land-, Forst- und Fischereiwirtschaft (1) | Weinbergarbeiter, die Arsen-Insektizide verwenden Fischer | Lunge, Haut Haut, Lippe | Arsenverbindungen UV-Strahlung |
| Bergbau und Steinbruch (2) | Abbau von Arsen Abbau von Eisenerz (Hämatit). Asbestabbau Uranabbau Abbau und Mahlen von Talkum | Lunge, Haut Lunge Lunge, Pleural und Peritoneal Mesotheliom Lunge Lunge | Arsenverbindungen Radon-Zerfallsprodukte Asbest Radon-Zerfallsprodukte Talk, der asbestiforme Fasern enthält |
| Chemie (35) | Arbeiter und Anwender von Bis(chlormethyl)ether (BCME) und Chlormethylmethylether (CMME). Herstellung von Vinylchlorid Herstellung von Isopropylalkohol (Starksäureverfahren) Herstellung von Pigmentchromaten Hersteller und Anwender von Farbstoffen Herstellung von Auramin p-chlor-o-Toluidin-Produktion | Lunge (Haferzellkarzinom) Angiosarkom der Leber Sinunasal Lunge, sinonasal Blase Blase Blase | BCME, CMME Vinylchlorid-Monomer Nicht identifiziert Chrom(VI)-Verbindungen Benzidin, 2-Naphthylamin, 4-Aminobiphenyl Auramin und andere aromatische Amine, die in dem Verfahren verwendet werden p-chlor-o-Toluidin und seine Salze starker Säuren |
| Leder (324) | Stiefel- und Schuhherstellung | Sinonasal, Leukämie | Lederstaub, Benzol |
| Holz und Holzprodukte (33) | Möbel- und Schreiner | Sinunasal | Holzstaub |
| Herstellung von Pestiziden und Herbiziden (3512) | Herstellung und Verpackung von Arseninsektiziden | Lunge | Arsenverbindungen |
| Gummiindustrie (355) | Herstellung von Gummi Kalandrieren, Reifenvulkanisieren, Reifenbau Müller, Mischer Herstellung von synthetischem Latex, Reifenaushärtung, Kalanderarbeiter, Rückgewinnung, Kabelhersteller Herstellung von Gummifolien | Leukämie Blase Leukämie Blase Blase Leukämie | Benzol Aromatische Amine Benzol Aromatische Amine Aromatische Amine Benzol |
| Asbestproduktion (3699) | Isolierstoffherstellung (Rohre, Folien, Textilien, Kleidung, Masken, Asbestzementprodukte) | Lungen-, Pleura- und Peritonealmesotheliom | Asbest |
| Metalle (37) | Aluminiumproduktion Kupferschmelze Chromatherstellung, Verchromung Eisen- und Stahlgießen Nickelraffination Beizvorgänge Cadmiumproduktion und -raffination; Herstellung von Nickel-Cadmium-Batterien; Herstellung von Cadmiumpigmenten; Herstellung von Cadmiumlegierungen; Galvanik; Zinkhütten; Hartlöten und Compoundieren von Polyvinylchlorid Beryllium-Raffination und -Bearbeitung; Herstellung berylliumhaltiger Produkte | Lunge, Blase Lunge Lunge, sinonasal Lunge Sinonasal, Lunge Kehlkopf, Lunge Lunge Lunge | Polyzyklische aromatische Kohlenwasserstoffe, Teer Arsenverbindungen Chrom(VI)-Verbindungen Nicht identifiziert Nickelverbindungen Nebel aus anorganischen Säuren, die Schwefelsäure enthalten Cadmium und Cadmiumverbindungen Beryllium und Berylliumverbindungen |
| Schiffbau, Kraftfahrzeug- und Eisenbahnausrüstungsbau (385) | Werft- und Werftarbeiter, Arbeiter im Kraftfahrzeug- und Eisenbahnbau | Lungen-, Pleura- und Peritonealmesotheliom | Asbest |
| Gas (4) | Mitarbeiter einer Kokerei Gasarbeiter Gas-Retortenhausarbeiter | Lunge Lunge, Blase, Hodensack Blase | Benzo (a) Pyren Kohleverkokungsprodukte, 2-Naphthylamin Aromatische Amine |
| Bau (5) | Isolatoren und Rohrummantelungen Dachdecker, Asphaltbauer | Lungen-, Pleura- und Peritonealmesotheliom Lunge | Asbest Polyzyklische aromatische Kohlenwasserstoffe |
| Andere | Medizinisches Personal (9331) Lackierer (Bau-, Automobilindustrie und andere Anwender) | Haut, Leukämie Lunge | Ionisierende Strahlung Nicht identifiziert |
Tabelle 10. Branchen, Berufe und Expositionen, von denen berichtet wird, dass sie einen Krebsüberschuss aufweisen, für die jedoch die Bewertung des krebserzeugenden Risikos nicht endgültig ist.
| Branche (ISIC-Code) | Beruf/Prozess | Ort/Typ des Krebses | Bekannter (oder vermuteter) Erreger |
| Land-, Forst- und Fischereiwirtschaft (1) | Bauern, Landarbeiter Anwendung von Herbiziden Anwendung von Insektiziden | Lymphatisches und hämatopoetisches System (Leukämie, Lymphom) Maligne Lymphome, Weichteilsarkome Lunge, Lymphom | Nicht identifiziert Chlorphenoxy-Herbizide, Chlorphenole (vermutlich kontaminiert mit polychlorierten Dibenzodioxinen) Arsenfreie Insektizide |
| Bergbau und Steinbruch (2) | Zink-Blei-Bergbau Kohle Metallabbau Asbestabbau | Lunge Magen Lunge Magen-Darm-Trakt | Radon-Zerfallsprodukte Kohlenstaub Kristallines Siliciumdioxid Asbest |
| Lebensmittelindustrie (3111) | Metzger und Fleischer | Lunge | Viren, PAK1 |
| Getränkeindustrie (3131) | Bierbrauer | Oberer Aerodigestivtrakt | Alkoholkonsum |
| Textilherstellung (321) | Färber Weber | Blase Blase, Nebenhöhlen, Mund | Farbstoffe Stäube von Fasern und Garnen |
| Leder (323) | Gerber und Verarbeiter Herstellung und Reparatur von Stiefeln und Schuhen | Blase, Bauchspeicheldrüse, Lunge Sinonasal, Magen, Blase | Lederstaub, andere Chemikalien, Chrom Nicht identifiziert |
| Holz und Holzprodukte (33), Zellstoff- und Papierindustrie (341) | Holzfäller und Sägewerksarbeiter Zellstoff- und Papierfabrikarbeiter Tischler, Schreiner Holzarbeiter, nicht näher bezeichnet Sperrholzherstellung, Spanplattenherstellung | Nasenhöhle, Hodgkin-Lymphom, Haut Lymphopoetisches Gewebe, Lunge Nasenhöhle, Hodgkin-Lymphom Lymphome Nasopharynx, sinunasal | Holzstaub, Chlorphenole, Kreosote Nicht identifiziert Holzstaub, Lösungsmittel Nicht identifiziert Formaldehyd |
| Drucken (342) | Tiefdruckarbeiter, Buchbinder, Drucker, Maschinenarbeiter und andere Berufe | Lymphozytisches und blutbildendes System, oral, Lunge, Niere | Ölnebel, Lösungsmittel |
| Chemie (35) | 1,3-Butadien-Produktion Herstellung von Acrylnitril Herstellung von Vinylidenchlorid Herstellung von Isopropylalkohol (Starksäureverfahren) Herstellung von Polychloropren Herstellung von Dimethylsulfat Herstellung von Epichlorhydrin Herstellung von Ethylenoxid Herstellung von Ethylendibromid Formaldehydproduktion Verwendung von Flammschutzmitteln und Weichmachern Herstellung von Benzoylchlorid | Lymphozytisches und blutbildendes System Lunge, Dickdarm Lunge Larynx Lunge Lunge Lunge, lymphatisches und blutbildendes System (Leukämie) Lymphatisches und blutbildendes System (Leukämie), Magen Verdauungssystem Nasopharynx, sinunasal Haut (Melanom) Lunge | 1,3-Butadien Acrylnitril Vinylidenchlorid (Mischbelastung mit Acrylnitril) Nicht identifiziert Chloropren Dimethylsulfat Epichlorhydrin Ethylenoxid Ethylendibromid Formaldehyd Polychlorierte Biphenyle Benzoylchlorid |
| Herbizidherstellung (3512) | Herstellung von Chlorphenoxy-Herbiziden | Weichteilsarkom | Chlorphenoxy-Herbizide, Chlorphenole (kontaminiert mit polychlorierten Dibenzodioxinen) |
| Erdöl (353) | Ölraffinerie | Haut, Leukämie, Gehirn | Benzol, PAK, unbehandelte und mild behandelte Mineralöle |
| Gummi (355) | Diverse Tätigkeiten in der Gummiherstellung Herstellung von Styrol-Butadien-Kautschuk | Lymphom, multiples Myelom, Magen, Gehirn, Lunge Lymphatisches und hämatopoetisches System | Benzol, MOCA,2 andere nicht identifiziert 1,3-Butadien |
| Keramik, Glas und feuerfester Stein (36) | Keramik- und Töpferarbeiter Glasarbeiter (Kunstglas, Behälter und Pressware) | Lunge Lunge | Kristallines Siliciumdioxid Arsen und andere Metalloxide, Kieselsäure, PAK |
| Asbestproduktion (3699) | Isoliermaterialherstellung (Rohre, Folien, Textilien, Kleidung, Masken, Asbestzementprodukte) | Kehlkopf, Magen-Darm-Trakt | Asbest |
| Metalle (37, 38) | Bleiverhüttung Cadmiumproduktion und -raffination; Herstellung von Nickel-Cadmium-Batterien; Herstellung von Cadmiumpigmenten; Herstellung von Cadmiumlegierungen; Galvanik; Zinkschmelze; Hartlöten und Compoundieren von Polyvinylchlorid Eisen- und Stahlgießen | Atmungs- und Verdauungssystem Alles im Fluss Lunge | Bleiverbindungen Cadmium und Cadmiumverbindungen Kristallines Siliciumdioxid |
| Schiffbau (384) | Werft- und Werftarbeiter | Kehlkopf, Verdauungssystem | Asbest |
| Kraftfahrzeugbau (3843, 9513) | Mechaniker, Schweißer usw. | Lunge | PAK, Schweißrauch, Motorabgase |
| Strom (4101, 9512) | Erzeugung, Produktion, Verteilung, Reparatur | Leukämie, Hirntumore Leber, Gallenwege | Extrem niederfrequente Magnetfelder Leiterplatten3 |
| Bau (5) | Isolatoren und Rohrummantelungen Dachdecker, Asphaltbauer | Kehlkopf, Magen-Darm-Trakt Mund, Rachen, Kehlkopf, Speiseröhre, Magen | Asbest PAK, Steinkohlenteer, Pech |
| Verkehr (7) | Eisenbahner, Tankwart, Bus- und LKW-Fahrer, Baggerführer | Lunge, Blase Leukämie | Auspuff des Dieselmotors Extrem niederfrequente Magnetfelder |
| Andere | Tankwart (6200) Chemiker und andere Laboranten (9331) Einbalsamierer, medizinisches Personal (9331) Gesundheitspersonal (9331) Wäscherei und Reinigung (9520) Friseure (9591) Radium-Zifferblattarbeiter | Leukämie und Lymphom Leukämie und Lymphom, Bauchspeicheldrüse Sinonasal, Nasopharynx Leber Lunge, Speiseröhre, Blase Blase, Leukämie und Lymphom Brust | Benzol Nicht identifiziert (Viren, Chemikalien) Formaldehyd Hepatitis-B-Virus Tri- und Tetrachlorethylen und Tetrachlorkohlenstoff Haarfärbemittel, aromatische Amine Radon |
1 PAK, polyzyklischer aromatischer Kohlenwasserstoff.
2 MOCA, 4,4'-Methylen-bis-2-chloranilin.
3 PCBs, polychlorierte Biphenyle.
Tabelle 9 stellt Branchen, Berufe und Expositionen dar, in denen das Vorhandensein eines krebserzeugenden Risikos als erwiesen gilt, während Tabelle 10 industrielle Prozesse, Berufe und Expositionen zeigt, für die ein übermäßiges Krebsrisiko gemeldet wurde, der Nachweis jedoch nicht als endgültig angesehen wird. Ebenfalls in Tabelle 10 enthalten sind einige Berufe und Branchen, die bereits in Tabelle 9 aufgeführt sind, für die es nicht schlüssige Beweise für einen Zusammenhang mit anderen als den in Tabelle 9 genannten Krebsarten gibt. Beispielsweise ist die asbestproduzierende Industrie in Tabelle 9 in Bezug auf Lunge enthalten Krebs und Pleura- und Peritonealmesotheliom, während die gleiche Branche in Tabelle 10 in Bezug auf gastrointestinale Neoplasmen enthalten ist. Eine Reihe von Branchen und Berufen, die in den Tabellen 9 und 10 aufgeführt sind, wurden ebenfalls im Rahmen des IARC-Monographieprogramms bewertet. Beispielsweise wurde die „berufliche Exposition gegenüber starkem schwefelsäurehaltigem Nebel anorganischer Säuren“ in Gruppe 1 (krebserzeugend für den Menschen) eingestuft.
Die Erstellung und Interpretation solcher Listen chemischer oder physikalischer krebserzeugender Stoffe und ihre Zuordnung zu bestimmten Berufen und Branchen wird durch eine Reihe von Faktoren erschwert: (1) Informationen über industrielle Prozesse und Expositionen sind häufig dürftig und ermöglichen keine vollständige Bewertung der Bedeutung bestimmter krebserzeugende Expositionen in verschiedenen Berufen oder Branchen; (2) Expositionen gegenüber bekannten karzinogenen Expositionen wie Vinylchlorid und Benzol treten in unterschiedlichen Berufssituationen mit unterschiedlicher Intensität auf; (3) Expositionsänderungen treten im Laufe der Zeit in einer bestimmten beruflichen Situation auf, entweder weil identifizierte karzinogene Stoffe durch andere Stoffe ersetzt werden oder (häufiger) weil neue industrielle Prozesse oder Materialien eingeführt werden; (4) Jede Liste beruflicher Expositionen kann sich nur auf die relativ kleine Anzahl chemischer Expositionen beziehen, die im Hinblick auf das Vorhandensein eines krebserzeugenden Risikos untersucht wurden.
Alle oben genannten Punkte betonen die kritischste Einschränkung einer solchen Klassifizierung und insbesondere ihre Verallgemeinerung auf alle Regionen der Welt: Das Vorhandensein eines Karzinogens in einer beruflichen Situation bedeutet nicht unbedingt, dass Arbeitnehmer ihm ausgesetzt sind, und, im Gegensatz dazu schließt das Fehlen identifizierter Karzinogene das Vorhandensein noch nicht identifizierter Krebsursachen nicht aus.
Ein besonderes Problem in Entwicklungsländern besteht darin, dass ein Großteil der industriellen Aktivitäten fragmentiert ist und in lokalen Umgebungen stattfindet. Diese kleinen Industrien sind oft durch alte Maschinen, unsichere Gebäude, Mitarbeiter mit begrenzter Aus- und Weiterbildung und Arbeitgeber mit begrenzten finanziellen Ressourcen gekennzeichnet. Schutzkleidung, Atemschutzmasken, Handschuhe und andere Sicherheitsausrüstung sind selten verfügbar oder werden selten verwendet. Die kleinen Unternehmen sind in der Regel geografisch verstreut und für Inspektionen durch Gesundheits- und Sicherheitsbehörden unzugänglich.
HAFTUNGSAUSSCHLUSS: Die ILO übernimmt keine Verantwortung für auf diesem Webportal präsentierte Inhalte, die in einer anderen Sprache als Englisch präsentiert werden, der Sprache, die für die Erstproduktion und Peer-Review von Originalinhalten verwendet wird. Bestimmte Statistiken wurden seitdem nicht aktualisiert die Produktion der 4. Auflage der Encyclopaedia (1998)."