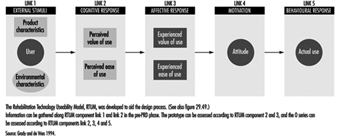
Categorías Niños

27. Monitoreo biológico (6)

27. Monitoreo biológico
Editor del capítulo: Robert Lauwerys
Índice del contenido
Tablas y Figuras
Principios generales
Vito Foà y Lorenzo Alessio
Garantía de Calidad
D. Gompertz
Metales y Compuestos Organometálicos
P. Hoet y Robert Lauwerys
Disolventes orgánicos
Masayuki Ikeda
Productos químicos genotóxicos
marja sorsa
Los pesticidas
Marco Maroni y Adalberto Ferioli
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. ACGIH, DFG y otros valores límite para metales
2. Ejemplos de monitoreo químico y biológico
3. Monitoreo biológico para solventes orgánicos
4. Genotoxicidad de sustancias químicas evaluadas por IARC
5. Biomarcadores y algunas muestras de células/tejidos y genotoxicidad
6. Carcinógenos humanos, exposición ocupacional y criterios de valoración citogenéticos
8. Exposición por producción y uso de pesticidas
9. Toxicidad OP aguda a diferentes niveles de inhibición de ACHE
10. Variaciones de ACHE y PCHE y condiciones de salud seleccionadas
11. Actividades de la colinesterasa de personas sanas no expuestas
12. Fosfatos de alquilo urinarios y pesticidas OP
13. Mediciones de fosfatos de alquilo en orina y OP
14. Metabolitos de carbamato urinarios
15. Metabolitos de ditiocarbamato urinarios
16. Índices propuestos para el seguimiento biológico de plaguicidas
17. Valores límite biológicos recomendados (a partir de 1996)
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

28. Epidemiología y Estadística (12)

28. Epidemiología y Estadística
Editores de capítulos: Franco Merletti, Colin L. Soskolne y Paolo Vineis
Índice del contenido
Tablas y Figuras
Método Epidemiológico Aplicado a la Seguridad y Salud en el Trabajo
Franco Merletti, Colin L. Soskolne y Paolo Vineis
Asesoramiento de exposición
Sr. Gerald Ott
Resumen de las medidas de exposición en la vida laboral
Colin L. Soskolne
Medición de los efectos de las exposiciones
Shelia Hoar Zahm
Estudio de caso: Medidas
Franco Merletti, Colin L. Soskolne y Paola Vineis
Opciones en el diseño del estudio
Sven Hernberg
Problemas de validez en el diseño del estudio
Annie J. Sasco
Impacto del error de medición aleatorio
Paolo Vineis y Colin L. Soskolne
Métodos de estadística
Annibale Biggeri y Mario Braga
Evaluación de causalidad y ética en la investigación epidemiológica
paolo vineis
Estudios de casos que ilustran cuestiones metodológicas en la vigilancia de las enfermedades profesionales
Jung Der Wang
Cuestionarios en Investigación Epidemiológica
Steven D. Stellman y Colin L. Soskolne
Perspectiva Histórica del Asbesto
Lorenzo Garfinkel
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Cinco medidas resumidas seleccionadas de exposición en la vida laboral
2. Medidas de ocurrencia de enfermedades
3. Medidas de asociación para un estudio de cohortes
4. Medidas de asociación para estudios de casos y controles
5. Diseño general de la tabla de frecuencias para datos de cohortes
6. Diseño de muestra de datos de casos y controles
7. Diseño de datos de casos y controles: un control por caso
8. Cohorte hipotética de 1950 individuos a T2
9. Índices de tendencia central y dispersión
10. Un experimento binomial y probabilidades
11. Posibles resultados de un experimento binomial
12. Distribución binomial, 15 éxitos/30 intentos
13. Distribución binomial, p = 0.25; 30 ensayos
14. error de tipo II y potencia; x = 12, n = 30, a = 0.05
15. error de tipo II y potencia; x = 12, n = 40, a = 0.05
16. 632 trabajadores expuestos al asbesto durante 20 años o más
17. O/E número de muertes entre 632 trabajadores del asbesto
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

29. Ergonomía (27)

29. Ergonomía
Editores de capítulos: Wolfgang Laurig y Joachim Vedder
Índice del contenido
Tablas y Figuras
General
Wolfgang Laurig y Joachim Vedder
Objetivos, Principios y Métodos
La naturaleza y los objetivos de la ergonomía
William T Singleton
Análisis de Actividades, Tareas y Sistemas de Trabajo
Véronique De Keyser
Ergonomía y Estandarización
Friedhelm Nachreiner
Listas de Verificación
Pranab Kumar Nag
Aspectos físicos y fisiológicos
Antropometría
Melchorre Masali
trabajo muscular
Juhani Smolander y Veikko Louhevaara
Posturas en el Trabajo
Ilkka Kuorinka
Biomecánica
franco darby
fatiga general
Étienne Grandjean
Fatiga y Recuperación
Rolf Helbig y Walter Röhmert
Aspectos psicológicos
Carga de trabajo mental
hacker winfried
Vigilancia
Herbert Heuer
Fatiga mental
Pedro Richter
Aspectos organizacionales del trabajo
Organización del trabajo
Eberhard Ulich y Gudela Grote
La privación del sueño
Kazutaka Kogui
Diseño de Sistemas de Trabajo
Estaciones de trabajo
roland kadefors
Herramientas
TM Fraser
Controles, Indicadores y Paneles
Karl HE Kroemer
Diseño y Procesamiento de la Información
Andries Sanders
Diseñando para todos
Diseño para grupos específicos
Broma H. Grady-van den Nieuwboer
Estudio de caso: La Clasificación Internacional de Limitación Funcional en Personas
Diferencias culturales
Houshang Shahnavaz
Trabajadores de edad avanzada
Antoine Laville y Serge Volkoff
Trabajadores con Necesidades Especiales
Broma H. Grady-van den Nieuwboer
Diversidad e importancia de la ergonomía: dos ejemplos
Diseño de sistemas en la fabricación de diamantes
Isacar Gilad
Ignorando los principios de diseño ergonómico: Chernobyl
Vladímir M. Munipov
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Lista básica de núcleos antropométricos
2. Fatiga y recuperación en función de los niveles de actividad
3. Reglas de los efectos de combinación de dos factores de estrés en la deformación
4. Diferenciar entre varias consecuencias negativas de la tensión mental
5. Principios orientados al trabajo para la estructuración de la producción.
6. Participación en el contexto organizacional
7. Participación del usuario en el proceso tecnológico
8. Horarios de trabajo irregulares y privación del sueño
9. Aspectos del sueño adelantado, anclado y retrasado
10. Movimientos de control y efectos esperados
11. Relaciones de control-efecto de los controles manuales comunes
12. Reglas para la disposición de los controles.
13. Directrices para las etiquetas
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

30. Higiene Ocupacional (6)

30. Higiene Ocupacional
Redactor del capítulo: Roberto F. Herrick
Índice del contenido
Tablas y Figuras
Metas, Definiciones e Información General
Berenice I. Ferrari Goelzer
Reconocimiento de peligros
Linnea Lillienberg
Evaluación del Clima Laboral
Lori A. Todd
Higiene Ocupacional: Control de Exposiciones a Través de la Intervención
James Stewart
La base biológica para la evaluación de la exposición
dick heederik
límites de exposición ocupacional
Dennis Paustenbach
Mesas
1. Peligros de productos químicos; agentes biológicos y físicos
2. Límites de exposición ocupacional (OEL) - varios países
Figuras

31. Protección personal (7)

31. Protección personal
Redactor del capítulo: Roberto F. Herrick
Índice del contenido
Tablas y Figuras
Visión General y Filosofía de la Protección Personal
Roberto F. Herrick
Protectores oculares y faciales
Kikuzi Kimura
Protección para pies y piernas
Toyohiko Miura
Protección para la cabeza
Isabelle Balty y Alain Mayer
Protección auditiva
John R. Franks y Elliott H. Berger
Ropa protectora
S. Zack Mansdorf
Protección respiratoria
Tomás J. Nelson
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
1. Requisitos de transmitancia (ISO 4850-1979)
2. Escalas de protección: soldadura con gas y soldadura fuerte
3. Escalas de protección - corte de oxígeno
4. Balanzas de protección - corte por arco de plasma
5. Escalas de protección - soldadura por arco eléctrico o ranurado
6. Escalas de protección - soldadura por arco directo de plasma
7. Casco de seguridad: Norma ISO 3873-1977
8. Clasificación de reducción de ruido de un protector auditivo
9. Cálculo de la reducción de ruido ponderada A
10. Ejemplos de categorías de peligros dérmicos
11. Requisitos de desempeño físico, químico y biológico
12. Peligros materiales asociados con actividades particulares
13. Factores de protección asignados de ANSI Z88 2 (1992)
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

32. Sistemas de Registro y Vigilancia (9)

32. Sistemas de Registro y Vigilancia
Redactor del capítulo: Steven D Stellman
Índice del contenido
Tablas y Figuras
Sistemas de Vigilancia y Notificación de Enfermedades Profesionales
Steven B Markowitz
Vigilancia de Riesgos Laborales
David H. Wegman y Steven D. Stellman
Vigilancia en países en desarrollo
David Koh y Kee-Seng Chia
Desarrollo y Aplicación de un Sistema de Clasificación de Lesiones y Enfermedades Ocupacionales
Elyce Biddle
Análisis de riesgo de lesiones y enfermedades no fatales en el lugar de trabajo
John W.Ruser
Estudio de caso: Protección de los trabajadores y estadísticas sobre accidentes y enfermedades profesionales - HVBG, Alemania
Martin Butz y Burkhard Hoffman
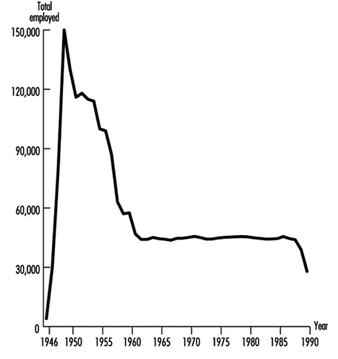
Estudio de caso: Wismut: revisión de la exposición al uranio
Heinz Otten y Horst Schulz
Estrategias y técnicas de medición para la evaluación de la exposición ocupacional en epidemiología
Frank Bochmann y Helmut Blome
Estudio de caso: Encuestas de salud ocupacional en China
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
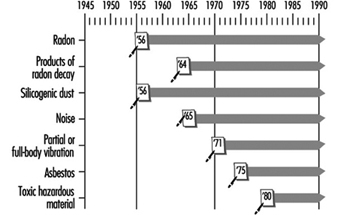
1. Angiosarcoma del hígado - registro mundial
2. Enfermedad ocupacional, EE. UU., 1986 versus 1992
3. Muertes en EE. UU. por neumoconiosis y mesotelioma pleural
4. Ejemplo de lista de enfermedades profesionales de declaración obligatoria
5. Estructura del código de notificación de enfermedades y lesiones, EE. UU.
6. Lesiones y enfermedades ocupacionales no fatales, EE. UU. 1993
7. Riesgo de lesiones y enfermedades profesionales
8. Riesgo relativo para condiciones de movimiento repetitivo
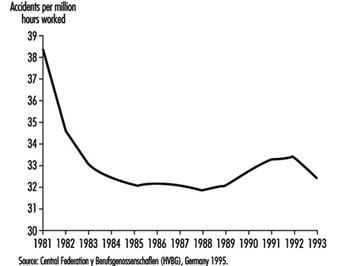
9. Accidentes de trabajo, Alemania, 1981-93
10. Rectificadoras en accidentes metalúrgicos, Alemania, 1984-93
11. Enfermedad profesional, Alemania, 1980-93
12. Enfermedades infecciosas, Alemania, 1980-93
13. Exposición a la radiación en las minas de Wismut
14. Enfermedades profesionales en las minas de uranio de Wismut 1952-90
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.

33. Toxicología (21)

33. Toxicología
Editora del capítulo: Ellen K. Silbergeld
Índice del contenido
Tablas y Figuras
Introducción
Ellen K. Silbergeld, editora del capítulo
Principios Generales de Toxicología
Definiciones y Conceptos
Bo Holmberg, Johan Hogberg y Gunnar Johanson
toxicocinética
Dušan Djuríc
Órgano diana y efectos críticos
Marek Jakubowski
Efectos de la edad, el sexo y otros factores
Spomenka Telišman
Determinantes genéticos de la respuesta tóxica
Daniel W. Nebert y Ross A. McKinnon
Mecanismos de Toxicidad
Introducción y conceptos
Philip G Watanabe
Lesión celular y muerte celular
Benjamin F. Trump e Irene K. Berezesky
Toxicología genética
R. Rita Misra y Michael P. Waalkes
Inmunotoxicología
Joseph G. Vos y Henk van Loveren
Toxicología de órganos diana
Ellen K. Silbergeld
Métodos de prueba de toxicología
Biomarcadores
philippe grandjean
Evaluación de toxicidad genética
David M. DeMarini y James Huff
Pruebas de toxicidad in vitro
Juana Zurlo
Estructura Actividad Relaciones
Ellen K. Silbergeld
Toxicología regulatoria
Toxicología en la regulación de la salud y la seguridad
Ellen K. Silbergeld
Principios de identificación de peligros: el enfoque japonés
Masayuki Ikeda
El enfoque de los Estados Unidos para la evaluación de riesgos de sustancias tóxicas para la reproducción y agentes neurotóxicos
Ellen K. Silbergeld
Enfoques para la identificación de peligros - IARC
Harri Vainio y Julian Wilbourn
Evaluación del riesgo de carcinógenos: otros enfoques
Cees A. van der Heijden
Mesas
Haga clic en un enlace a continuación para ver la tabla en el contexto del artículo.
- Ejemplos de órganos críticos y efectos críticos
- Efectos básicos de las posibles interacciones múltiples de los metales
- Aductos de hemoglobina en trabajadores expuestos a anilina y acetanilida
- Trastornos hereditarios, propensos al cáncer y defectos en la reparación del ADN
- Ejemplos de productos químicos que presentan genotoxicidad en células humanas
- Clasificación de las pruebas para marcadores inmunes
- Ejemplos de biomarcadores de exposición
- Ventajas y desventajas de los métodos para identificar los riesgos de cáncer en humanos
- Comparación de sistemas in vitro para estudios de hepatotoxicidad
- Comparación de SAR y datos de prueba: análisis de OCDE/NTP
- Regulación de sustancias químicas por leyes, Japón
- Artículos de prueba bajo la Ley de Control de Sustancias Químicas, Japón
- Sustancias químicas y la Ley de Control de Sustancias Químicas
- Incidentes importantes de neurotoxicidad seleccionados
- Ejemplos de pruebas especializadas para medir la neurotoxicidad
- Criterios de valoración en toxicología reproductiva
- Comparación de procedimientos de extrapolación de dosis bajas
- Modelos citados con frecuencia en la caracterización del riesgo carcinógeno
Figuras
Apunte a una miniatura para ver el título de la figura, haga clic para ver la figura en el contexto del artículo.
Ropa protectora
Peligros
Hay varias categorías generales de peligros corporales para los cuales la ropa especializada puede brindar protección. Estas categorías generales incluyen peligros químicos, físicos y biológicos. La Tabla 1 los resume.
Tabla 1. Ejemplos de categorías de peligros dérmicos
|
Peligro |
Ejemplos |
|
Química |
toxinas dérmicas |
|
Físico |
Riesgos térmicos (frío/calor) |
|
Biológico |
Patógenos humanos |
Peligros químicos
La ropa de protección es un control comúnmente usado para reducir la exposición de los trabajadores a químicos potencialmente tóxicos o peligrosos cuando otros controles no son factibles. Muchos productos químicos presentan más de un peligro (por ejemplo, una sustancia como el benceno es tóxica e inflamable). Para los peligros químicos, hay al menos tres consideraciones clave que requieren atención. Estos son (1) los posibles efectos tóxicos de la exposición, (2) las posibles rutas de entrada y (3) los potenciales de exposición asociados con la asignación de trabajo. De los tres aspectos, la toxicidad del material es el más importante. Algunas sustancias simplemente presentan un problema de limpieza (p. ej., aceite y grasa), mientras que otras sustancias químicas (p. ej., el contacto con cianuro de hidrógeno líquido) podrían presentar una situación de peligro inmediato para la vida y la salud (IDLH). Específicamente, la toxicidad o peligrosidad de la sustancia por vía dérmica de entrada es el factor crítico. Otros efectos adversos del contacto con la piel, además de la toxicidad, incluyen la corrosión, la promoción del cáncer de piel y el trauma físico, como quemaduras y cortes.
Un ejemplo de una sustancia química cuya toxicidad es mayor por vía dérmica es la nicotina, que tiene una excelente permeabilidad cutánea pero que generalmente no representa un peligro por inhalación (excepto cuando se autoadministra). Este es solo uno de los muchos casos en los que la ruta dérmica ofrece un peligro mucho más significativo que las otras rutas de entrada. Como se sugirió anteriormente, hay muchas sustancias que generalmente no son tóxicas pero son peligrosas para la piel debido a su naturaleza corrosiva u otras propiedades. De hecho, algunos productos químicos y materiales pueden ofrecer un riesgo agudo aún mayor a través de la absorción cutánea que los carcinógenos sistémicos más temidos. Por ejemplo, una sola exposición de la piel sin protección al ácido fluorhídrico (concentración superior al 70%) puede ser fatal. En este caso, tan solo una quemadura del 5 % en la superficie suele provocar la muerte por los efectos del ion fluoruro. Otro ejemplo de un peligro dérmico, aunque no agudo, es la promoción del cáncer de piel por sustancias como el alquitrán de hulla. Un ejemplo de un material que tiene alta toxicidad humana pero poca toxicidad para la piel es el plomo inorgánico. En este caso, la preocupación es la contaminación del cuerpo o la ropa, que luego podría conducir a la ingestión o inhalación, ya que el sólido no penetrará en la piel intacta.
Una vez que se ha completado una evaluación de las rutas de entrada y la toxicidad de los materiales, se debe realizar una evaluación de la probabilidad de exposición. Por ejemplo, ¿tienen los trabajadores suficiente contacto con una sustancia química determinada como para mojarse visiblemente o es poco probable la exposición y la ropa de protección pretende actuar simplemente como una medida de control redundante? Para situaciones en las que el material es mortal aunque la probabilidad de contacto sea remota, el trabajador obviamente debe contar con el nivel más alto de protección disponible. Para situaciones en las que la exposición en sí representa un riesgo mínimo (p. ej., una enfermera que manipula alcohol isopropílico al 20 % en agua), el nivel de protección no necesita ser a prueba de fallas. Esta lógica de selección se basa esencialmente en una estimación de los efectos adversos del material combinado con una estimación de la probabilidad de exposición.
Las propiedades de resistencia química de las barreras.
Desde la década de 1980 hasta la década de 1990, se han publicado investigaciones que muestran la difusión de solventes y otras sustancias químicas a través de barreras de ropa protectora "a prueba de líquidos". Por ejemplo, en una prueba de investigación estándar, se aplica acetona al caucho de neopreno (del grosor típico de un guante). Después del contacto directo con la acetona en la superficie exterior normal, el solvente normalmente se puede detectar en la superficie interior (el lado de la piel) dentro de los 30 minutos, aunque en pequeñas cantidades. Este movimiento de una sustancia química a través de una barrera de ropa protectora se llama permeación. El proceso de permeación consiste en la difusión de sustancias químicas a nivel molecular a través de la ropa protectora. La permeación ocurre en tres pasos: absorción del químico en la superficie de la barrera, difusión a través de la barrera y desorción del químico en la superficie interior normal de la barrera. El tiempo transcurrido desde el contacto inicial de la sustancia química en la superficie exterior hasta la detección en la superficie interior se denomina tiempo de avance. tasa de permeabilidad es la tasa de movimiento en estado estacionario del químico a través de la barrera después de que se alcanza el equilibrio.
La mayoría de las pruebas actuales de resistencia a la permeación se extienden durante períodos de hasta ocho horas, lo que refleja los turnos de trabajo normales. Sin embargo, estas pruebas se realizan en condiciones de contacto directo con líquidos o gases que normalmente no existen en el entorno de trabajo. Por lo tanto, algunos argumentarían que hay un "factor de seguridad" significativo incorporado en la prueba. Contrarrestando esta suposición está el hecho de que la prueba de permeabilidad es estática mientras que el entorno de trabajo es dinámico (involucrando la flexión de materiales o presiones generadas por el agarre u otro movimiento) y que puede haber daño físico previo al guante o prenda. Dada la falta de datos publicados sobre la permeabilidad de la piel y la toxicidad dérmica, el enfoque adoptado por la mayoría de los profesionales de la seguridad y la salud es seleccionar la barrera sin ruptura durante la duración del trabajo o tarea (generalmente ocho horas), que es esencialmente una barrera sin dosis. concepto. Este es un enfoque apropiadamente conservador; sin embargo, es importante tener en cuenta que actualmente no existe una barrera protectora que proporcione resistencia a la penetración de todos los productos químicos. Para situaciones en las que los tiempos de penetración son cortos, el profesional de seguridad y salud debe seleccionar las barreras con el mejor rendimiento (es decir, con la tasa de permeación más baja) considerando también otras medidas de control y mantenimiento (como la necesidad de cambios regulares de ropa). .
Además del proceso de permeación que se acaba de describir, hay otras dos propiedades de resistencia química que preocupan a los profesionales de la seguridad y la salud. Estos son degradación y precios. La degradación es un cambio perjudicial en una o más de las propiedades físicas de un material protector causado por el contacto con un químico. Por ejemplo, el polímero alcohol polivinílico (PVA) es una muy buena barrera para la mayoría de los solventes orgánicos, pero se degrada con el agua. El caucho de látex, que se usa ampliamente para guantes médicos, es, por supuesto, resistente al agua, pero se disuelve fácilmente en solventes como el tolueno y el hexano: sería claramente ineficaz para la protección contra estos productos químicos. En segundo lugar, las alergias al látex pueden provocar reacciones graves en algunas personas.
La penetración es el flujo de una sustancia química a través de orificios, cortes u otras imperfecciones en la ropa de protección a nivel no molecular. Incluso las mejores barreras protectoras se volverán ineficaces si se perforan o rompen. La protección contra la penetración es importante cuando la exposición es improbable o poco frecuente y la toxicidad o el peligro son mínimos. La penetración suele ser una preocupación para las prendas utilizadas en la protección contra salpicaduras.
Se han publicado varias guías que enumeran datos de resistencia química (muchas también están disponibles en formato electrónico). Además de estas guías, la mayoría de los fabricantes de los países industrializados también publican datos actuales de resistencia química y física de sus productos.
Peligros físicos
Como se indica en la tabla 1, los peligros físicos incluyen condiciones térmicas, vibraciones, radiación y traumatismos, ya que todos tienen el potencial de afectar negativamente a la piel. Los peligros térmicos incluyen los efectos adversos del frío y el calor extremos en la piel. Los atributos de protección de la ropa con respecto a estos peligros están relacionados con su grado de aislamiento, mientras que la ropa de protección para fuego repentino y descarga eléctrica requiere propiedades de resistencia a la llama.
La ropa especializada puede proporcionar una protección limitada contra algunas formas de radiación ionizante y no ionizante. En general, la eficacia de la ropa que protege contra las radiaciones ionizantes se basa en el principio de blindaje (como los delantales y guantes forrados de plomo), mientras que la ropa empleada contra las radiaciones no ionizantes, como las microondas, se basa en la conexión a tierra o el aislamiento. La vibración excesiva puede tener varios efectos adversos en partes del cuerpo, principalmente en las manos. La minería (con perforadoras manuales) y la reparación de carreteras (para las que se utilizan martillos neumáticos o cinceles), por ejemplo, son ocupaciones en las que la vibración manual excesiva puede provocar la degeneración ósea y la pérdida de circulación en las manos. Los traumatismos en la piel por peligros físicos (cortes, abrasiones, etc.) son comunes a muchas ocupaciones, con la construcción y el corte de carne como dos ejemplos. La ropa especializada (incluidos los guantes) ahora está disponible y es resistente a los cortes y se usa en aplicaciones como el corte de carne y la silvicultura (usando motosierras). Estos se basan en la resistencia inherente a los cortes o en la presencia de suficiente masa de fibra para obstruir las piezas móviles (p. ej., motosierras).
Riesgos biológicos
Los peligros biológicos incluyen infecciones debidas a agentes y enfermedades comunes a humanos y animales, y el ambiente de trabajo. Los peligros biológicos comunes a los seres humanos han recibido gran atención con la creciente propagación del SIDA y la hepatitis transmitidos por la sangre. Por lo tanto, las ocupaciones que pueden implicar la exposición a sangre o fluidos corporales generalmente requieren algún tipo de prenda y guantes resistentes a los líquidos. Las enfermedades transmitidas por animales a través de la manipulación (p. ej., ántrax) tienen una larga historia de reconocimiento y requieren medidas de protección similares a las que se utilizan para manipular el tipo de patógenos transmitidos por la sangre que afectan a los humanos. Los entornos de trabajo que pueden presentar un peligro debido a los agentes biológicos incluyen laboratorios clínicos y microbiológicos, así como otros entornos de trabajo especiales.
Tipos de protección
La ropa de protección en un sentido genérico incluye todos los elementos de un conjunto de protección (p. ej., prendas, guantes y botas). Por lo tanto, la ropa protectora puede incluir todo, desde un dedil que brinda protección contra cortes de papel hasta un traje completamente encapsulado con un aparato de respiración autónomo que se usa para una respuesta de emergencia a un derrame químico peligroso.
La ropa de protección puede estar hecha de materiales naturales (p. ej., algodón, lana y cuero), fibras sintéticas (p. ej., nailon) o varios polímeros (p. ej., plásticos y cauchos como caucho de butilo, cloruro de polivinilo y polietileno clorado). Los materiales tejidos, cosidos o porosos (no resistentes a la penetración o permeación de líquidos) no deben utilizarse en situaciones en las que se requiera protección contra líquidos o gases. Las telas y los materiales porosos tratados especialmente o inherentemente no inflamables se usan comúnmente para la protección contra incendios repentino y arco eléctrico (p. ej., en la industria petroquímica), pero generalmente no brindan protección contra la exposición regular al calor. Cabe señalar aquí que la lucha contra incendios requiere ropa especializada que proporcione resistencia a las llamas (quema), una barrera contra el agua y aislamiento térmico (protección contra altas temperaturas). Algunas aplicaciones especiales también requieren protección infrarroja (IR) mediante el uso de cubiertas aluminizadas (p. ej., combatir incendios de combustibles derivados del petróleo). La Tabla 2 resume los requisitos típicos de rendimiento físico, químico y biológico y los materiales de protección comunes utilizados para la protección contra riesgos.
Tabla 2. Requisitos comunes de desempeño físico, químico y biológico
|
Peligro |
Característica de rendimiento requerida |
Materiales comunes de ropa de protección |
|
Térmica |
Valor de aislamiento |
Algodón pesado u otras telas naturales. |
|
Incendió |
Aislamiento y resistencia a la llama |
guantes aluminizados; guantes tratados resistentes al fuego; fibra de aramida y otros tejidos especiales |
|
Abrasión mecánica |
Resistencia a la abrasión; resistencia a la tracción |
telas pesadas; cuero |
|
Cortes y pinchazos |
Resistencia al corte |
Malla metálica; fibra de poliamida aromática y otros tejidos especiales |
|
Químico/toxicológico |
Resistencia a la permeación |
Materiales poliméricos y elastoméricos; (incluyendo látex) |
|
Biológico |
“A prueba de fluidos”; (resistente a pinchazos) |
|
|
Radiológico |
Por lo general, resistencia al agua o resistencia a partículas (para radionúclidos) |
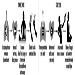
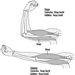
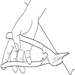
Las configuraciones de ropa de protección varían mucho según el uso previsto. Sin embargo, los componentes normales son análogos a la ropa personal (es decir, pantalones, chaqueta, capucha, botas y guantes) para la mayoría de los peligros físicos. Los artículos de uso especial para aplicaciones tales como la resistencia a las llamas en aquellas industrias que involucran el procesamiento de metales fundidos pueden incluir zahones, brazaletes y delantales fabricados con fibras y materiales naturales y sintéticos tratados y sin tratar (un ejemplo histórico sería el asbesto tejido). La ropa de protección química puede ser más especializada en términos de construcción, como se muestra en la figura 1 y la figura 2.
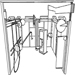
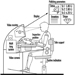
Figura 1. Un trabajador con guantes y una prenda de protección química vertiendo un producto químico
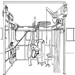
Figura 2. Dos trabajadores con diferentes configuraciones de ropa de protección química
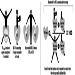
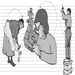
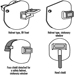
Los guantes de protección química suelen estar disponibles en una amplia variedad de polímeros y combinaciones; algunos guantes de algodón, por ejemplo, están recubiertos por el polímero de interés (mediante un proceso de inmersión). (Ver figura 3). Algunos de los nuevos "guantes" de láminas y multilaminados son solo bidimensionales (planos) y, por lo tanto, tienen algunas limitaciones ergonómicas, pero son altamente resistentes a los productos químicos. Estos guantes normalmente funcionan mejor cuando se usa un guante exterior de polímero ajustado sobre la parte superior del guante plano interior (esta técnica se denomina doble guante) para adaptar el guante interior a la forma de las manos. Los guantes de polímero están disponibles en una amplia variedad de espesores que van desde muy livianos (<2 mm) hasta pesados (>5 mm) con y sin revestimientos internos o sustratos (llamados mallas). Los guantes también están comúnmente disponibles en una variedad de longitudes que van desde aproximadamente 30 centímetros para la protección de las manos hasta guanteletes de aproximadamente 80 centímetros, que se extienden desde el hombro del trabajador hasta la punta de la mano. La elección correcta de la longitud depende del grado de protección requerido; sin embargo, la longitud normalmente debería ser suficiente para extenderse al menos hasta las muñecas del trabajador para evitar el drenaje dentro del guante. (Ver figura 4).
Figura 3. Varios tipos de guantes resistentes a productos químicos
DESAPARECIDO
Figura 4. Guantes de fibra natural; también ilustra la longitud suficiente para la protección de la muñeca
Las botas están disponibles en una amplia variedad de longitudes que van desde la cadera hasta las que cubren solo la parte inferior del pie. Las botas de protección química solo están disponibles en un número limitado de polímeros, ya que requieren un alto grado de resistencia a la abrasión. Los polímeros y cauchos comunes utilizados en la construcción de botas químicamente resistentes incluyen PVC, caucho de butilo y caucho de neopreno. También se pueden obtener botas laminadas construidas especialmente utilizando otros polímeros, pero son bastante caras y tienen un suministro limitado a nivel internacional en la actualidad.
Las prendas de protección química se pueden obtener como prendas de una sola pieza totalmente encapsuladas (herméticas a los gases) con guantes y botas adjuntos o como componentes múltiples (p. ej., pantalones, chaqueta, capuchas, etc.). Algunos materiales de protección utilizados para la construcción de conjuntos tendrán múltiples capas o láminas. Los materiales en capas generalmente se requieren para polímeros que no tienen una integridad física inherente y propiedades de resistencia a la abrasión suficientemente buenas para permitir la fabricación y el uso como prenda o guante (p. ej., caucho de butilo versus Teflon®). Los tejidos de soporte habituales son el nailon, el poliéster, las aramidas y la fibra de vidrio. Estos sustratos están recubiertos o laminados por polímeros como el cloruro de polivinilo (PVC), Teflon®, poliuretano y polietileno.
Durante la última década ha habido un enorme crecimiento en el uso de polietileno no tejido y materiales microporosos para la construcción de trajes desechables. Estos trajes unidos por hilado, a veces llamados incorrectamente "trajes de papel", se fabrican mediante un proceso especial mediante el cual las fibras se unen entre sí en lugar de tejerse. Estas prendas protectoras son de bajo costo y muy livianas. Los materiales microporosos sin recubrimiento (llamados "transpirables" porque permiten cierta transmisión de vapor de agua y, por lo tanto, son menos estresantes por el calor) y las prendas hiladas tienen buenas aplicaciones como protección contra partículas, pero normalmente no son resistentes a los productos químicos o líquidos. Las prendas spun-bonded también están disponibles con varios revestimientos, como polietileno y Saranex®. Dependiendo de las características del revestimiento, estas prendas pueden ofrecer una buena resistencia química a las sustancias más comunes.
Aprobación, Certificación y Normas
La disponibilidad, construcción y diseño de la ropa de protección varía mucho en todo el mundo. Como era de esperar, los esquemas de aprobación, estándares y certificaciones también varían. Sin embargo, existen estándares voluntarios similares para el desempeño en los Estados Unidos (p. ej., American Society for Testing and Materials—ASTM—standards), Europa (European Committee for Standardization—CEN—standards) y algunas partes de Asia (normas locales como como en Japón). El desarrollo de estándares de desempeño a nivel mundial ha comenzado a través del Comité Técnico 94 de la Organización Internacional para la Estandarización para Ropa y Equipo de Protección Personal. Muchos de los estándares y métodos de prueba para medir el desempeño desarrollados por este grupo se basaron en los estándares CEN o en los de otros países como los Estados Unidos a través de la ASTM.
En los Estados Unidos, México y la mayor parte de Canadá, no se requieren certificaciones ni aprobaciones para la mayoría de las prendas de protección. Existen excepciones para aplicaciones especiales, como la ropa de los aplicadores de pesticidas (que se rigen por los requisitos de etiquetado de pesticidas). Sin embargo, existen muchas organizaciones que emiten estándares voluntarios, como la anteriormente mencionada ASTM, la Asociación Nacional de Protección contra Incendios (NFPA) en los Estados Unidos y la Organización Canadiense de Estándares (CSO) en Canadá. Estos estándares voluntarios afectan significativamente la comercialización y venta de ropa de protección y, por lo tanto, actúan de manera muy similar a los estándares obligatorios.
En Europa, la fabricación de equipos de protección personal está regulada por la Directiva de la Comunidad Europea 89/686/EEC. Esta directiva define qué productos entran dentro del ámbito de aplicación de la directiva y los clasifica en diferentes categorías. Para categorías de equipo de protección donde el riesgo no es mínimo y donde el usuario no puede identificar fácilmente el peligro, el equipo de protección debe cumplir con los estándares de calidad y fabricación detallados en la directiva.
No se pueden vender productos de equipos de protección dentro de la Comunidad Europea a menos que tengan la marca CE (Comunidad Europea). Se deben seguir los requisitos de prueba y garantía de calidad para recibir la marca CE.
Capacidades y necesidades individuales
En todos los casos, excepto en unos pocos, la adición de ropa y equipo de protección disminuirá la productividad y aumentará la incomodidad de los trabajadores. También puede conducir a una disminución de la calidad, ya que las tasas de error aumentan con el uso de ropa protectora. Para la ropa de protección química y algunas prendas resistentes al fuego, hay algunas pautas generales que deben tenerse en cuenta en relación con los conflictos inherentes entre la comodidad, la eficiencia y la protección del trabajador. En primer lugar, cuanto más gruesa sea la barrera, mejor (aumenta el tiempo de penetración o proporciona un mayor aislamiento térmico); sin embargo, cuanto más gruesa sea la barrera, más disminuirá la facilidad de movimiento y la comodidad del usuario. Las barreras más gruesas también aumentan el potencial de estrés por calor. En segundo lugar, las barreras que tienen una excelente resistencia química tienden a aumentar el nivel de incomodidad del trabajador y el estrés por calor porque la barrera normalmente también actuará como una barrera a la transmisión de vapor de agua (es decir, transpiración). En tercer lugar, cuanto mayor sea la protección general de la ropa, más tiempo llevará realizar una tarea determinada y mayor será la posibilidad de errores. También hay algunas tareas en las que el uso de ropa protectora podría aumentar ciertas clases de riesgo (p. ej., alrededor de maquinaria en movimiento, donde el riesgo de estrés por calor es mayor que el peligro químico). Si bien esta situación es rara, debe ser considerada.
Otros temas se relacionan con las limitaciones físicas impuestas por el uso de ropa protectora. Por ejemplo, un trabajador al que se le entregó un par de guantes gruesos no podrá realizar fácilmente tareas que requieran un alto grado de destreza y movimientos repetitivos. Como otro ejemplo, un pintor en aerosol en un traje totalmente encapsulado generalmente no podrá mirar hacia los lados, hacia arriba o hacia abajo, ya que normalmente el respirador y la visera del traje restringen el campo de visión en estas configuraciones de traje. Estos son solo algunos ejemplos de las restricciones ergonómicas asociadas con el uso de ropa y equipo de protección.
Siempre se debe considerar la situación laboral en la selección de la ropa de protección para el trabajo. La solución óptima es seleccionar el nivel mínimo de ropa y equipo de protección necesarios para realizar el trabajo de forma segura.
Educación y Entrenamiento
La educación y la formación adecuadas para los usuarios de ropa de protección son esenciales. La capacitación y la educación deben incluir:
- la naturaleza y el alcance de los peligros
- las condiciones bajo las cuales se debe usar la ropa protectora
- qué ropa de protección es necesaria
- el uso y las limitaciones de la ropa de protección a asignar
- cómo inspeccionar, ponerse, quitarse, ajustar y usar la ropa protectora correctamente
- procedimientos de descontaminación, si es necesario
- signos y síntomas de sobreexposición o falla de la ropa
- primeros auxilios y procedimientos de emergencia
- el almacenamiento adecuado, la vida útil, el cuidado y la eliminación de la ropa de protección.
Esta capacitación debe incorporar al menos todos los elementos enumerados anteriormente y cualquier otra información pertinente que aún no se haya proporcionado al trabajador a través de otros programas. Para aquellas áreas temáticas ya proporcionadas al trabajador, aún se debe proporcionar un resumen de actualización para el usuario de la ropa. Por ejemplo, si los signos y síntomas de sobreexposición ya se han indicado a los trabajadores como parte de su capacitación para trabajar con productos químicos, se deben volver a enfatizar los síntomas que son el resultado de exposiciones dérmicas significativas en comparación con la inhalación. Finalmente, los trabajadores deben tener la oportunidad de probar la ropa de protección para un trabajo en particular antes de hacer una selección final.
El conocimiento del peligro y de las limitaciones de la ropa de protección no solo reduce el riesgo para el trabajador, sino que también proporciona al profesional de salud y seguridad un trabajador capaz de proporcionar información sobre la eficacia del equipo de protección.
Mantenimiento
El almacenamiento, la inspección, la limpieza y la reparación adecuados de la ropa de protección son importantes para la protección general que proporcionan los productos al usuario.
Algunas prendas de protección tendrán limitaciones de almacenamiento, como una vida útil prescrita o la protección requerida contra la radiación ultravioleta (p. ej., luz solar, destellos de soldadura, etc.), ozono, humedad, temperaturas extremas o prevención de que el producto se doble. Por ejemplo, los productos de caucho natural suelen requerir todas las medidas de precaución que se acaban de enumerar. Como otro ejemplo, muchos de los trajes de polímero encapsulado pueden dañarse si se doblan en lugar de colgarlos en posición vertical. Se debe consultar al fabricante o distribuidor sobre cualquier limitación de almacenamiento que puedan tener sus productos.
El usuario debe inspeccionar la ropa de protección con frecuencia (p. ej., con cada uso). La inspección por parte de los compañeros de trabajo es otra técnica que se puede utilizar para involucrar a los usuarios en la garantía de la integridad de la ropa de protección que tienen que usar. Como política de gestión, también es recomendable exigir a los supervisores que inspeccionen la ropa de protección (a intervalos apropiados) que se usa de forma rutinaria. Los criterios de inspección dependerán del uso previsto del elemento de protección; sin embargo, normalmente incluiría un examen de rasgaduras, agujeros, imperfecciones y degradación. Como ejemplo de una técnica de inspección, los guantes de polímero utilizados para la protección contra líquidos deben inflarse con aire para verificar su integridad contra fugas.
La limpieza de la ropa de protección para su reutilización debe realizarse con cuidado. Los tejidos naturales se pueden limpiar con métodos de lavado normales si no están contaminados con materiales tóxicos. Los procedimientos de limpieza adecuados para fibras y materiales sintéticos suelen ser limitados. Por ejemplo, algunos productos tratados para resistencia a las llamas perderán su eficacia si no se limpian adecuadamente. La ropa utilizada para la protección contra productos químicos que no son solubles en agua a menudo no se puede descontaminar lavándola con agua o jabón simple. Las pruebas realizadas en la ropa de los aplicadores de pesticidas indican que los procedimientos normales de lavado no son efectivos para muchos pesticidas. No se recomienda en absoluto la limpieza en seco, ya que suele ser ineficaz y puede degradar o contaminar el producto. Es importante consultar al fabricante o distribuidor de la ropa antes de intentar procedimientos de limpieza que no se sabe específicamente que son seguros y viables.
La mayoría de la ropa de protección no es reparable. Se pueden hacer reparaciones en algunos artículos, como trajes de polímero completamente encapsulados. Sin embargo, se debe consultar al fabricante para conocer los procedimientos de reparación adecuados.
Uso y mal uso
Uso. En primer lugar, la selección y el uso adecuado de la ropa de protección debe basarse en una evaluación de los peligros que implica la tarea para la que se requiere la protección. A la luz de la evaluación, se puede determinar una definición precisa de los requisitos de desempeño y las limitaciones ergonómicas del trabajo. Finalmente, se puede hacer una selección que equilibre la protección del trabajador, la facilidad de uso y el costo.
Un enfoque más formal sería desarrollar un programa modelo por escrito, un método que reduciría la posibilidad de error, aumentaría la protección de los trabajadores y establecería un enfoque coherente para la selección y el uso de ropa de protección. Un programa modelo podría contener los siguientes elementos:
- un esquema de organización y un plan administrativo
- una metodología de evaluación de riesgos
- una evaluación de otras opciones de control para proteger al trabajador
- criterios de rendimiento de la ropa de protección
- criterios de selección y procedimientos para determinar la elección óptima
- especificaciones de compra de la ropa de protección
- un plan de validación de la selección realizada
- criterios de descontaminación y reutilización, según corresponda
- un programa de formación de usuarios
- 10. un plan de auditoría para asegurar que los procedimientos se sigan de manera consistente.
Mal uso. Hay varios ejemplos de mal uso de la ropa de protección que se pueden ver comúnmente en la industria. El mal uso suele ser el resultado de una falta de comprensión de las limitaciones de la ropa de protección por parte de la dirección, de los trabajadores o de ambos. Un claro ejemplo de mala práctica es el uso de ropa de protección no ignífuga para los trabajadores que manipulan solventes inflamables o que trabajan en situaciones donde hay presencia de llamas abiertas, carbones encendidos o metales fundidos. La ropa protectora hecha de materiales poliméricos, como el polietileno, puede favorecer la combustión y, de hecho, puede derretirse en la piel y causar una quemadura aún más grave.
Un segundo ejemplo común es la reutilización de ropa de protección (incluidos los guantes) donde el producto químico ha contaminado el interior de la ropa de protección, de modo que el trabajador aumenta su exposición en cada uso posterior. Con frecuencia se ve otra variación de este problema cuando los trabajadores usan guantes de fibra natural (por ejemplo, cuero o algodón) o sus propios zapatos personales para trabajar con productos químicos líquidos. Si se vierten productos químicos sobre las fibras naturales, estos se retendrán durante largos periodos de tiempo y migrarán a la propia piel. Otra variante más de este problema es llevar a casa la ropa de trabajo contaminada para su limpieza. Esto puede resultar en la exposición de toda una familia a químicos dañinos, un problema común porque la ropa de trabajo generalmente se limpia con las demás prendas de vestir de la familia. Dado que muchos productos químicos no son solubles en agua, pueden extenderse a otras prendas de vestir simplemente por acción mecánica. Se han observado varios casos de esta propagación de contaminantes, especialmente en industrias que fabrican pesticidas o procesan metales pesados (p. ej., envenenamiento de familias de trabajadores que manipulan mercurio y plomo). Estos son solo algunos de los ejemplos más destacados del mal uso de la ropa de protección. Estos problemas se pueden superar simplemente comprendiendo el uso adecuado y las limitaciones de la ropa de protección. Esta información debe estar fácilmente disponible por parte del fabricante y los expertos en salud y seguridad.
Protección respiratoria
En algunas industrias, el aire contaminado con polvos, humos, neblinas, vapores o gases potencialmente dañinos puede causar daños a los trabajadores. El control de la exposición a estos materiales es importante para disminuir el riesgo de enfermedades ocupacionales causadas por respirar el aire contaminado. El mejor método para controlar la exposición es minimizar la contaminación en el lugar de trabajo. Esto puede lograrse mediante el uso de medidas de control de ingeniería (p. ej., encierro o confinamiento de la operación, ventilación general y local y sustitución de materiales menos tóxicos). Cuando los controles de ingeniería efectivos no son factibles, o mientras se implementan o evalúan, se pueden usar respiradores para proteger la salud del trabajador. Para que los respiradores funcionen según lo previsto, es necesario un programa de respiradores adecuado y bien planificado.
Peligros respiratorios
Los peligros para el sistema respiratorio pueden ser en forma de contaminantes del aire o debido a la falta de oxígeno suficiente. Las partículas, gases o vapores que constituyen los contaminantes del aire pueden estar asociados a diferentes actividades (ver tabla 1).
Tabla 1. Peligros materiales asociados con actividades particulares
|
tipo de peligro |
Fuentes o actividades típicas |
Ejemplos |
|
Polvos |
Coser, esmerilar, lijar, astillar, chorrear con arena |
Polvo de madera, carbón, polvo de sílice |
|
Vapores |
Soldadura, soldadura fuerte, fundición |
Humos de plomo, zinc y óxido de hierro |
|
nieblas |
Pintura en aerosol, chapado de metal, mecanizado |
Nieblas de pintura, nieblas de aceite |
|
de Poliéster |
Aislamiento, productos de fricción |
Amianto, fibra de vidrio |
|
Gases |
Soldadura, motores de combustión, tratamiento de agua |
Ozono, dióxido de carbono, monóxido de carbono, cloro |
|
Vapores |
Desengrase, pintura, productos de limpieza |
Cloruro de metileno, tolueno, alcoholes minerales |
El oxígeno es un componente normal del medio ambiente que es necesario para mantener la vida. Fisiológicamente hablando, la deficiencia de oxígeno es una reducción en la disponibilidad de oxígeno para los tejidos del cuerpo. Puede ser causado por la reducción del porcentaje de oxígeno en el aire o por la reducción de la presión parcial de oxígeno. (La presión parcial de un gas es igual a la concentración fraccionaria del gas en cuestión multiplicada por la presión atmosférica total). La forma más común de deficiencia de oxígeno en ambientes de trabajo ocurre cuando el porcentaje de oxígeno se reduce porque es desplazado por otro gas en un espacio confinado.
Tipos de respiradores
Los respiradores se clasifican por el tipo de cubierta ofrecida para el sistema respiratorio (cubierta de entrada) y por el mecanismo utilizado para proteger al usuario del contaminante o de la deficiencia de oxígeno. El mecanismo es la purificación del aire o el suministro de aire.
Revestimientos de entrada
Las “entradas” al sistema respiratorio son la nariz y la boca. Para que un respirador funcione, estos deben estar sellados por una cubierta que de alguna manera aísle el sistema respiratorio de la persona de los peligros en el ambiente respirable y al mismo tiempo permita la entrada de suficiente oxígeno. Los tipos de revestimientos que se utilizan pueden ser ajustados o sueltos.
Las cubiertas ajustadas pueden tomar la forma de un cuarto de máscara, una media máscara, una máscara completa o un bocado. Un cuarto de máscara cubre tanto la nariz como la boca. La superficie de sellado se extiende desde el puente de la nariz hasta debajo de los labios (una cuarta parte de la cara). Una media pieza facial forma un sello desde el puente de la nariz hasta debajo del mentón (la mitad de la cara). El sello de una máscara completa se extiende desde arriba de los ojos (pero debajo de la línea del cabello) hasta debajo del mentón (cubriendo toda la cara).
Con un respirador que emplea una boquilla, el mecanismo para cubrir las entradas del sistema respiratorio es ligeramente diferente. La persona muerde una punta de goma que está unida al respirador y usa una pinza nasal para sellar la nariz. Por lo tanto, ambas entradas del sistema respiratorio están selladas. Los respiradores tipo boquilla son un tipo especial que se usa solo en situaciones que requieren escape de una atmósfera peligrosa. No se discutirán más en este capítulo, ya que su uso es muy especializado.
Los tipos de cubiertas de un cuarto, la mitad o toda la cara se pueden usar con un tipo de respirador purificador de aire o con suministro de aire. El tipo boca boca existe sólo como un tipo de purificación de aire.
Las cubiertas de entrada sueltas, como sugiere su nombre, no dependen de una superficie de sellado para proteger el sistema respiratorio del trabajador. Más bien cubren la cara, la cabeza o la cabeza y los hombros, proporcionando un entorno seguro. También se incluyen en este grupo los trajes que cubren todo el cuerpo. (Los trajes no incluyen prendas que se usan únicamente para proteger la piel, como los trajes contra salpicaduras). Dado que no se sellan a la cara, las cubiertas de entrada holgadas funcionan solo en sistemas que proporcionan un flujo de aire. El flujo de aire debe ser mayor que el aire requerido para respirar para evitar que el contaminante del exterior del respirador se filtre hacia el interior.
respiradores purificadores de aire
Un respirador purificador de aire hace que el aire ambiental pase a través de un elemento purificador de aire que elimina los contaminantes. El aire pasa a través del elemento purificador de aire por medio de la acción de la respiración (respiradores de presión negativa) o mediante un soplador (respiradores purificadores de aire motorizados o PAPR).
El tipo de elemento purificador de aire determinará qué contaminantes se eliminan. Se utilizan filtros de diferentes eficiencias para eliminar los aerosoles. La elección del filtro dependerá de las propiedades del aerosol; normalmente, el tamaño de partícula es la característica más importante. Los cartuchos químicos se llenan con un material que se elige específicamente para absorber o reaccionar con el vapor o el contaminante gaseoso.
respiradores de suministro de aire
Los respiradores que suministran atmósfera son una clase de respiradores que suministran una atmósfera respirable independiente de la atmósfera del lugar de trabajo. Un tipo se denomina comúnmente respirador de línea de aire y opera en uno de tres modos: demanda, flujo continuo o demanda de presión. Los respiradores que funcionan en los modos de demanda y presión-demanda pueden estar equipados con una cubierta de entrada de media cara o una máscara completa. El tipo de flujo continuo también se puede equipar con un casco/capucha o una pieza facial holgada.
Un segundo tipo de respirador que suministra atmósfera, llamado un equipo de respiración autónomo (SCBA), está equipado con un suministro de aire autónomo. Puede usarse solo para escape o para entrar y escapar de una atmósfera peligrosa. El aire se suministra desde un cilindro de aire comprimido o mediante una reacción química.
Algunos respiradores con suministro de aire están equipados con una pequeña botella de aire suplementario. La botella de aire proporciona a la persona que usa el respirador la capacidad de escapar si falla el suministro principal de aire.
Unidades combinadas
Algunos respiradores especializados pueden estar hechos para operar tanto en un modo de suministro de aire como en un modo de purificación de aire. Se les llama unidades de combinación.
Programas de Protección Respiratoria
Para que un respirador funcione según lo previsto, se debe desarrollar un programa mínimo de respiradores. Independientemente del tipo de respirador utilizado, la cantidad de personas involucradas y la complejidad del uso del respirador, existen consideraciones básicas que deben incluirse en cada programa. Para programas simples, los requisitos adecuados pueden ser mínimos. Para programas más grandes, uno puede tener que prepararse para una empresa compleja.
A modo de ilustración, considere la necesidad de mantener registros de las pruebas de ajuste del equipo. Para un programa de una o dos personas, la fecha de la última prueba de ajuste, la prueba de ajuste del respirador y el procedimiento se pueden guardar en una tarjeta simple, mientras que para un programa grande con cientos de usuarios, una base de datos computarizada con un sistema para rastrear aquellas personas que deben someterse a pruebas de ajuste pueden ser requeridas.
Los requisitos para un programa exitoso se describen en las siguientes seis secciones.
1. Administración del programa
La responsabilidad del programa de respiradores debe asignarse a una sola persona, denominada administrador del programa. Se asigna esta tarea a una sola persona para que la gerencia entienda claramente quién es el responsable. Igual de importante, esta persona recibe el estatus necesario para tomar decisiones y ejecutar el programa.
El administrador del programa debe tener conocimientos suficientes sobre protección respiratoria para supervisar el programa de respiradores de manera segura y eficaz. Las responsabilidades del administrador del programa incluyen el control de los peligros respiratorios, el mantenimiento de registros y la realización de evaluaciones del programa.
2. Procedimientos operativos escritos
Se utilizan procedimientos escritos para documentar el programa de modo que cada participante sepa qué debe hacerse, quién es responsable de la actividad y cómo debe llevarse a cabo. El documento de procedimiento debe incluir una declaración de los objetivos del programa. Esta declaración dejaría claro que la dirección de la empresa es responsable de la salud de los trabajadores y de la implementación del programa de respiradores. Un documento escrito que establezca los procedimientos esenciales de un programa de respiradores debe cubrir las siguientes funciones:
- selección de respirador
- mantenimiento, inspección y reparación
- capacitación de empleados, supervisores y la persona que emite los respiradores
- prueba de ajuste
- actividades administrativas que incluyen compras, control de inventario y mantenimiento de registros
- monitoreo de peligros
- monitoreo del uso del respirador
- evaluación médica
- la provisión de respiradores de uso de emergencia
- evaluación del programa.
3. Formación
La capacitación es una parte importante de un programa de respiradores. El supervisor de las personas que utilizan los respiradores, los propios usuarios y las personas que entregan los respiradores a los usuarios deben recibir capacitación. El supervisor necesita saber lo suficiente sobre el respirador que se usa y por qué se usa para que él o ella pueda monitorear el uso adecuado: en efecto, la persona que entrega el respirador al usuario necesita suficiente capacitación para asegurarse de que se entrega el respirador correcto.
Los trabajadores que usan respiradores deben recibir capacitación y capacitación periódica. La capacitación debe incluir explicaciones y discusiones sobre lo siguiente:
- la naturaleza del peligro respiratorio y los posibles efectos sobre la salud si el respirador no se usa correctamente
- la razón por la que se seleccionó un tipo particular de respirador
- cómo funciona el respirador y sus limitaciones
- cómo ponerse el respirador y verificar que esté funcionando y ajustado correctamente
- cómo mantener, inspeccionar y almacenar el respirador
- una prueba de ajuste del respirador para respiradores de presión negativa.
4. Mantenimiento del respirador
El mantenimiento del respirador incluye la limpieza periódica, la inspección de daños y el reemplazo de piezas desgastadas. El fabricante del respirador es la mejor fuente de información sobre cómo realizar la limpieza, inspección, reparación y mantenimiento.
Los respiradores deben limpiarse y desinfectarse periódicamente. Si más de una persona va a usar un respirador, debe limpiarse y desinfectarse antes de que otros lo usen. Los respiradores destinados a uso de emergencia deben limpiarse y desinfectarse después de cada uso. Este procedimiento no se debe descuidar, ya que puede haber necesidades especiales para mantener el funcionamiento correcto del respirador. Esto puede incluir temperaturas controladas para soluciones de limpieza para evitar daños a los elastómeros del dispositivo. Además, es posible que algunas piezas deban limpiarse con cuidado o de manera especial para evitar daños. El fabricante del respirador proporcionará un procedimiento sugerido.
Después de limpiar y desinfectar, se debe inspeccionar cada respirador para determinar si está en condiciones de funcionamiento adecuadas, si necesita reemplazo de piezas o reparaciones, o si se debe desechar. El usuario debe estar lo suficientemente capacitado y familiarizado con el respirador para poder inspeccionar el respirador inmediatamente antes de cada uso para asegurarse de que esté en condiciones de funcionamiento adecuadas.
Los respiradores que se almacenan para uso de emergencia deben inspeccionarse periódicamente. Se sugiere una frecuencia de una vez al mes. Una vez que se usa un respirador para uso de emergencia, se debe limpiar e inspeccionar antes de volver a usarlo o almacenarlo.
En general, la inspección incluirá una verificación del ajuste de las conexiones; para el estado de la cubierta de entrada respiratoria, arnés para la cabeza, válvulas, tubos de conexión, conjuntos de arnés, mangueras, filtros, cartuchos, botes, indicador de fin de vida útil, componentes eléctricos y fecha de vida útil; y para el correcto funcionamiento de reguladores, alarmas y otros sistemas de alerta.
Se debe tener especial cuidado en la inspección de los elastómeros y las piezas de plástico que se encuentran comúnmente en este equipo. El caucho u otras piezas elastoméricas se pueden inspeccionar en busca de flexibilidad y signos de deterioro estirando y doblando el material, en busca de signos de grietas o desgaste. Las válvulas de inhalación y exhalación son generalmente delgadas y se dañan fácilmente. También se debe buscar la acumulación de jabones u otros materiales de limpieza en las superficies de sellado de los asientos de las válvulas. El daño o la acumulación pueden causar fugas indebidas a través de la válvula. Las piezas de plástico deben inspeccionarse en busca de daños, como hilos rotos o pelados en un cartucho, por ejemplo.
Los cilindros de aire y oxígeno deben inspeccionarse para determinar que estén completamente cargados de acuerdo con las instrucciones del fabricante. Algunos cilindros requieren una inspección periódica para asegurarse de que el metal en sí no esté dañado ni oxidado. Esto podría incluir pruebas hidrostáticas periódicas de la integridad del cilindro.
Las piezas que se encuentren defectuosas deberán ser sustituidas por stock suministrado por el propio fabricante. Algunas partes pueden parecer muy similares a las de otro fabricante, pero pueden funcionar de manera diferente en el respirador mismo. Cualquier persona que realice reparaciones debe estar capacitada en el mantenimiento y ensamblaje correctos del respirador.
Para equipos con suministro de aire y autónomos, se requiere un mayor nivel de capacitación. Las válvulas reductoras o de admisión, los reguladores y las alarmas deben ser ajustados o reparados únicamente por el fabricante del respirador o por un técnico capacitado por el fabricante.
Los respiradores que no cumplan con los criterios de inspección aplicables deben retirarse inmediatamente del servicio y repararse o reemplazarse.
Los respiradores deben almacenarse adecuadamente. Pueden producirse daños si no se protegen de agentes físicos y químicos como vibraciones, luz solar, calor, frío extremo, humedad excesiva o productos químicos dañinos. Los elastómeros utilizados en la pieza facial se pueden dañar fácilmente si no se protegen. Los respiradores no deben almacenarse en lugares como casilleros y cajas de herramientas a menos que estén protegidos contra la contaminación y los daños.
5. Evaluaciones médicas
Los respiradores pueden afectar la salud de la persona que usa el equipo debido al estrés adicional sobre el sistema pulmonar. Se recomienda que un médico evalúe a cada usuario de respirador para determinar si puede usar un respirador sin dificultad. Depende del médico determinar qué constituirá una evaluación médica. Un médico puede requerir o no un examen físico como parte de la evaluación de salud.
Para realizar esta tarea, el médico debe recibir información sobre el tipo de respirador que se usa y el tipo y la duración del trabajo que realizará el trabajador mientras usa el respirador. Para la mayoría de los respiradores, un individuo saludable normal no se verá afectado por el uso del respirador, especialmente en el caso de los tipos ligeros de purificación de aire.
Alguien que se espera que use un SCBA en condiciones de emergencia necesitará una evaluación más cuidadosa. El peso del SCBA por sí solo aumenta considerablemente la cantidad de trabajo que se debe realizar.
6. Respiradores aprobados
Muchos gobiernos tienen sistemas para probar y aprobar el rendimiento de los respiradores para su uso en sus jurisdicciones. En tales casos, se debe usar un respirador aprobado ya que el hecho de su aprobación indica que el respirador ha cumplido con algún requisito mínimo de desempeño. Si el gobierno no requiere una aprobación formal, es probable que cualquier respirador aprobado de manera válida brinde una mejor garantía de que funcionará según lo previsto en comparación con un respirador que no haya pasado por ninguna prueba de aprobación especial.
Problemas que afectan los programas de respiradores
Hay varias áreas de uso de respiradores que pueden generar dificultades en la gestión de un programa de respiradores. Estos son el uso de vello facial y la compatibilidad de anteojos y otros equipos de protección con el respirador que se usa.
Vello facial
El vello facial puede presentar un problema en el manejo de un programa de respiradores. A algunos trabajadores les gusta usar barba por razones cosméticas. Otros experimentan dificultad para afeitarse, ya que sufren de una condición médica en la que el vello facial se riza y crece en la piel después del afeitado. Cuando una persona inhala, se acumula presión negativa dentro del respirador, y si el sello de la cara no está apretado, los contaminantes pueden filtrarse al interior. Esto se aplica tanto a los respiradores purificadores de aire como a los de suministro de aire. El problema es cómo ser justos, permitir que las personas usen vello facial y, al mismo tiempo, proteger su salud.
Hay varios estudios de investigación que demuestran que el vello facial en la superficie de sellado de un respirador ajustado provoca fugas excesivas. Los estudios también han demostrado que, en relación con el vello facial, la cantidad de fuga varía tanto que no es posible probar si los trabajadores pueden recibir la protección adecuada incluso si se midió el ajuste de sus respiradores. Esto significa que un trabajador con vello facial que usa un respirador ajustado puede no estar lo suficientemente protegido.
El primer paso en la solución de este problema es determinar si se puede usar un respirador de ajuste holgado. Para cada tipo de respirador de ajuste hermético, a excepción de los aparatos de respiración autónomos y los respiradores combinados de escape/línea de aire, hay disponible un dispositivo de ajuste holgado que brindará una protección comparable.
Otra alternativa es encontrar otro trabajo para el trabajador que no requiera el uso de un respirador. La acción final que se puede tomar es exigir al trabajador que se afeite. Para la mayoría de las personas que tienen dificultad para afeitarse, se puede encontrar una solución médica que les permita afeitarse y usar un respirador.
Anteojos y otros equipos de protección
Algunos trabajadores necesitan usar anteojos para ver adecuadamente y, en algunos entornos industriales, se deben usar anteojos o gafas de seguridad para proteger los ojos de objetos voladores. Con un respirador de media máscara, los anteojos o gafas protectoras pueden interferir con el ajuste del respirador en el punto donde se asienta sobre el puente de la nariz. Con una máscara completa, las varillas de las sienes de un par de anteojos crearían una abertura en la superficie de sellado del respirador, lo que provocaría una fuga.
Las soluciones a estas dificultades son las siguientes. Para los respiradores de media máscara, primero se lleva a cabo una prueba de ajuste, durante la cual el trabajador debe usar anteojos, gafas protectoras u otro equipo de protección que pueda interferir con la función del respirador. La prueba de ajuste se usa para demostrar que los anteojos u otros equipos no interferirán con la función del respirador.
Para los respiradores de máscara completa, las opciones son usar lentes de contacto o anteojos especiales que se montan dentro de la máscara; la mayoría de los fabricantes suministran un kit de anteojos especial para este propósito. A veces, se ha pensado que los lentes de contacto no deben usarse con respiradores, pero las investigaciones han demostrado que los trabajadores pueden usar lentes de contacto con respiradores sin ninguna dificultad.
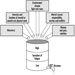
Procedimiento sugerido para la selección de respiradores
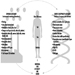
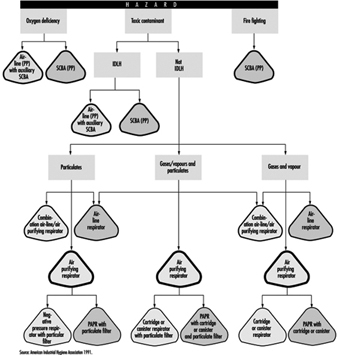
Seleccionar un respirador implica analizar cómo se utilizará el respirador y comprender las limitaciones de cada tipo específico. Las consideraciones generales incluyen lo que hará el trabajador, cómo se usará el respirador, dónde se ubicará el trabajo y cualquier limitación que pueda tener un respirador en el trabajo, como se muestra esquemáticamente en la figura 1.
Figura 1. Guía para la selección de respiradores
La actividad del trabajador y la ubicación del trabajador en un área peligrosa deben tenerse en cuenta al seleccionar el respirador adecuado (por ejemplo, si el trabajador está en el área peligrosa de forma continua o intermitente durante el turno de trabajo y si la tasa de trabajo es ligera, media o pesada). Para uso continuo y trabajo pesado, se preferiría un respirador liviano.
Las condiciones ambientales y el nivel de esfuerzo requerido del usuario del respirador pueden afectar la vida útil del respirador. Por ejemplo, el esfuerzo físico extremo puede hacer que el usuario agote el suministro de aire en un SCBA de tal manera que su vida útil se reduzca a la mitad o más.
El período de tiempo que se debe usar un respirador es un factor importante que debe tenerse en cuenta al seleccionar un respirador. Se debe considerar el tipo de tarea (trabajo de rutina, no rutinario, de emergencia o de rescate) que el respirador deberá realizar.
Se debe considerar la ubicación del área peligrosa con respecto a un área segura que tenga aire respirable al seleccionar un respirador. Dicho conocimiento permitirá planificar el escape de los trabajadores en caso de emergencia, la entrada de trabajadores para realizar tareas de mantenimiento y las operaciones de rescate. Si hay una gran distancia hasta el aire respirable o si el trabajador necesita poder caminar alrededor de obstáculos o subir escalones o escaleras, entonces un respirador con suministro de aire no sería una buena opción.
Si existe la posibilidad de un entorno deficiente en oxígeno, mida el contenido de oxígeno del espacio de trabajo correspondiente. La clase de respirador, purificador de aire o de suministro de aire, que se puede usar dependerá de la presión parcial de oxígeno. Debido a que los respiradores purificadores de aire solo purifican el aire, debe haber suficiente oxígeno en la atmósfera circundante para sustentar la vida en primer lugar.
La selección del respirador implica revisar cada operación para determinar qué peligros pueden estar presentes (determinación de peligros) y seleccionar el tipo o clase de respiradores que pueden ofrecer la protección adecuada.
Pasos para la determinación de peligros
Para determinar las propiedades de los contaminantes que pueden estar presentes en el lugar de trabajo, se debe consultar la fuente clave de esta información, es decir, el proveedor del material. Muchos proveedores proporcionan a sus clientes una hoja de datos de seguridad de materiales (MSDS) que informa la identidad de los materiales en un producto y también proporciona información sobre los límites de exposición y la toxicidad.
Se debe determinar si existe un límite de exposición publicado, como un valor límite de umbral (TLV), un límite de exposición permisible (PEL), una concentración máxima aceptable (MAK), o cualquier otro límite de exposición disponible o estimación de toxicidad para los contaminantes. Debe determinarse si se dispone de un valor para la concentración inmediatamente peligrosa para la vida o la salud (IDLH) del contaminante. Cada respirador tiene alguna limitación de uso basada en el nivel de exposición. Se necesita algún tipo de límite para determinar si el respirador proporcionará suficiente protección.
Se deben tomar medidas para descubrir si existe un estándar de salud exigido legalmente para el contaminante dado (como lo hay para el plomo o el asbesto). Si es así, es posible que se requieran respiradores específicos que ayuden a reducir el proceso de selección.
El estado físico del contaminante es una característica importante. Si se trata de un aerosol, se debe determinar o estimar su tamaño de partícula. La presión de vapor de un aerosol también es significativa a la temperatura máxima esperada del entorno de trabajo.
Se debe determinar si el contaminante presente puede ser absorbido a través de la piel, producir sensibilización de la piel o ser irritante o corrosivo para los ojos o la piel. También debe encontrarse para un gas o vapor contaminante si existe una concentración conocida de olor, sabor o irritación.
Una vez que se conoce la identidad del contaminante, es necesario determinar su concentración. Esto normalmente se hace recolectando el material en un medio de muestra con análisis subsiguiente por parte de un laboratorio. A veces, la evaluación se puede lograr estimando las exposiciones, como se describe a continuación.
Estimación de la exposición
El muestreo no siempre es necesario para la determinación de peligros. Las exposiciones se pueden estimar mediante el examen de datos relacionados con tareas similares o mediante el cálculo por medio de un modelo. Se pueden usar modelos o criterios para estimar la exposición máxima probable y esta estimación se puede usar para seleccionar un respirador. (El modelo más básico adecuado para tal propósito es el modelo de evaporación, se supone o se permite que una cantidad dada de material se evapore en un espacio de aire, se encuentra su concentración de vapor y se estima una exposición. Se pueden hacer ajustes por efectos de dilución o ventilación.)
Otras posibles fuentes de información sobre exposición son artículos en revistas o publicaciones comerciales que presentan datos de exposición para varias industrias. Las asociaciones comerciales y los datos recopilados en programas de higiene para procesos similares también son útiles para este propósito.
La adopción de medidas protectoras basadas en la exposición estimada implica emitir un juicio basado en la experiencia frente al tipo de exposición. Por ejemplo, los datos de monitoreo del aire de tareas anteriores no serán útiles en el caso de que ocurra la primera interrupción repentina en una línea de entrega. La posibilidad de tales escapes accidentales debe anticiparse en primer lugar antes de que se pueda decidir la necesidad de un respirador, y luego se puede elegir el tipo específico de respirador sobre la base de la concentración probable estimada y la naturaleza del contaminante. Por ejemplo, para un proceso que involucre tolueno a temperatura ambiente, se debe elegir un dispositivo de seguridad que no ofrezca más protección que una línea de aire de flujo continuo, ya que no se esperaría que la concentración de tolueno exceda su nivel IDLH de 2,000 ppm. Sin embargo, en el caso de una ruptura en una línea de dióxido de azufre, se requeriría un dispositivo más efectivo, por ejemplo, un respirador con suministro de aire con una botella de escape, ya que una fuga de este tipo podría fácilmente resultar en una concentración ambiental. de contaminante por encima del nivel IDLH de 20 ppm. En la siguiente sección, la selección del respirador se examinará con más detalle.
Pasos específicos para la selección de respiradores
Si no se puede determinar qué contaminante potencialmente peligroso puede estar presente, la atmósfera se considera inmediatamente peligrosa para la vida o la salud. Entonces se requiere un SCBA o una línea de aire con una botella de escape. De manera similar, si no se dispone de un límite o directriz de exposición y no se pueden realizar estimaciones de la toxicidad, la atmósfera se considera IDLH y se requiere un SCBA. (Consulte la discusión a continuación sobre el tema de las atmósferas IDLH).
Algunos países tienen estándares muy específicos que rigen los respiradores que se pueden usar en determinadas situaciones para productos químicos específicos. Si existe un estándar específico para un contaminante, se deben seguir los requisitos legales.
Para una atmósfera deficiente en oxígeno, el tipo de respirador seleccionado depende de la presión parcial y la concentración de oxígeno y la concentración de otros contaminantes que puedan estar presentes.
Razón de riesgo y factor de protección asignado
La concentración medida o estimada de un contaminante se divide por su límite de exposición o directriz para obtener su relación de riesgo. Con respecto a este contaminante, se selecciona un respirador que tiene un factor de protección asignado (APF) mayor que el valor de la relación de riesgo (el factor de protección asignado es el nivel de desempeño estimado de un respirador). En muchos países, a una media máscara se le asigna un APF de diez. Se supone que la concentración dentro del respirador se reducirá por un factor de diez, es decir, el APF del respirador.
El factor de protección asignado se puede encontrar en cualquiera de las regulaciones existentes sobre el uso de respiradores o en el Estándar Nacional Estadounidense para la Protección Respiratoria (ANSI Z88.2 1992). Los APF ANSI se enumeran en la tabla 2.
Tabla 2. Factores de protección asignados de ANSI Z88 2 (1992)
|
tipo de respirador |
Cubierta de entrada respiratoria |
|||
|
Media máscara1 |
máscara completa |
Casco/capucha |
Pieza facial holgada |
|
|
Purificador de aire |
10 |
100 |
||
|
Suministro de atmósfera |
||||
|
SCBA (tipo demanda)2 |
10 |
100 |
||
|
Aerolínea (tipo de demanda) |
10 |
100 |
||
|
Purificador de aire motorizado |
50 |
10003 |
10003 |
25 |
|
Tipo de línea de aire de suministro de atmósfera |
||||
|
Tipo de demanda alimentado a presión |
50 |
1000 |
- |
- |
|
Flujo continuo |
50 |
1000 |
1000 |
25 |
|
Un equipo de respiración autónomo |
||||
|
Presión positiva (demanda circuito abierto/cerrado) |
- |
4 |
- |
- |
1 Incluye un cuarto de máscara, medias máscaras desechables y medias máscaras con caretas elastoméricas.
2 El SCBA de demanda no se debe usar para situaciones de emergencia como la extinción de incendios.
3 Los factores de protección enumerados son para filtros y adsorbentes de alta eficiencia (cartuchos y botes). Con los filtros de polvo se debe utilizar un factor de protección asignado de 100 debido a las limitaciones del filtro.
4 Aunque actualmente se considera que los respiradores de presión positiva brindan el nivel más alto de protección respiratoria, un número limitado de estudios recientes en lugares de trabajo simulados concluyeron que es posible que no todos los usuarios alcancen factores de protección de 10,000. Con base en estos datos limitados, no se pudo enumerar un factor de protección asignado definitivo para los SCBA de presión positiva. Para propósitos de planificación de emergencia donde se pueden estimar concentraciones peligrosas, se debe usar un factor de protección asignado que no supere los 10,000.
Nota: Los factores de protección asignados no se aplican a los respiradores de escape. Para respiradores combinados, por ejemplo, respiradores de línea de aire equipados con un filtro purificador de aire, el modo de operación en uso dictará el factor de protección asignado que se aplicará.
Fuente: ANSI Z88.2 1992.
Por ejemplo, para una exposición al estireno (límite de exposición de 50 ppm) con todos los datos medidos en el lugar de trabajo por debajo de 150 ppm, la relación de riesgo es 3 (es decir, 150 ¸ 50 = 3). La selección de un respirador de media máscara con un factor de protección asignado de 10 asegurará que la mayoría de los datos no medidos estarán muy por debajo del límite asignado.
En algunos casos en los que se realiza el muestreo del “peor de los casos” o solo se recopilan unos pocos datos, se debe usar el juicio para decidir si se han recopilado suficientes datos para una evaluación aceptablemente confiable de los niveles de exposición. Por ejemplo, si se recolectaron dos muestras para una tarea a corto plazo que representa el "peor de los casos" para esa tarea y ambas muestras fueron menos del doble del límite de exposición (una relación de riesgo de 2), un respirador de media máscara ( con un APF de 10) probablemente sería una opción adecuada y ciertamente un respirador de máscara completa de flujo continuo (con un APF de 1,000) sería lo suficientemente protector. La concentración del contaminante también debe ser inferior a la concentración máxima de uso del cartucho/canister: esta última información está disponible con el fabricante del respirador.
Aerosoles, gases y vapores
Si el contaminante es un aerosol, habrá que utilizar un filtro; la elección del filtro dependerá de la eficiencia del filtro para la partícula. La literatura proporcionada por el fabricante brindará orientación sobre el filtro apropiado para usar. Por ejemplo, si el contaminante es una pintura, laca o esmalte, se puede usar un filtro diseñado específicamente para nieblas de pintura. Otros filtros especiales están diseñados para humos o partículas de polvo más grandes de lo habitual.
Para gases y vapores, es necesario un aviso adecuado de la falla del cartucho. El olor, el sabor o la irritación se utilizan como indicadores de que el contaminante ha "atravesado" el cartucho. Por tanto, la concentración a la que se nota el olor, el sabor o la irritación debe ser inferior al límite de exposición. Si el contaminante es un gas o vapor que tiene malas propiedades de advertencia, generalmente se recomienda el uso de un respirador que suministre atmósfera.
Sin embargo, los respiradores que suministran atmósfera a veces no se pueden usar debido a la falta de suministro de aire o debido a la necesidad de movilidad del trabajador. En este caso, se pueden usar dispositivos de purificación de aire, pero es necesario que estén equipados con un indicador que señale el final de la vida útil del dispositivo para que el usuario reciba una advertencia adecuada antes de la entrada de contaminantes. Otra alternativa es utilizar un programa de cambio de cartuchos. El cronograma de cambio se basa en los datos de servicio del cartucho, la concentración esperada, el patrón de uso y la duración de la exposición.
Selección de respiradores para condiciones de emergencia o IDLH
Como se indicó anteriormente, se presume que existen condiciones IDLH cuando se desconoce la concentración de un contaminante. Además, es prudente considerar cualquier espacio confinado que contenga menos del 20.9 % de oxígeno como un peligro inmediato para la vida o la salud. Los espacios confinados presentan peligros únicos. La falta de oxígeno en espacios confinados es la causa de numerosas muertes y lesiones graves. Cualquier reducción en el porcentaje de oxígeno presente es prueba, como mínimo, de que el espacio confinado no está adecuadamente ventilado.
Los respiradores para uso en condiciones IDLH a presión atmosférica normal incluyen un SCBA de presión positiva solo o una combinación de un respirador de suministro de aire con una botella de escape. Cuando se usan respiradores en condiciones IDLH, al menos una persona de reserva debe estar presente en un área segura. La persona de reserva debe tener el equipo adecuado disponible para ayudar al usuario del respirador en caso de dificultad. Deben mantenerse las comunicaciones entre la persona de reserva y el usuario. Mientras trabaja en la atmósfera IDLH, el usuario debe estar equipado con un arnés de seguridad y líneas de seguridad para permitir su traslado a un área segura, si es necesario.
Atmósferas deficientes en oxígeno
Estrictamente hablando, la deficiencia de oxígeno es sólo una cuestión de su presión parcial en una atmósfera determinada. La deficiencia de oxígeno puede ser causada por una reducción en el porcentaje de oxígeno en la atmósfera o por una presión reducida, o por una concentración y presión reducidas. En altitudes elevadas, la presión atmosférica total reducida puede conducir a una presión de oxígeno muy baja.
Los seres humanos necesitan una presión de oxígeno parcial de aproximadamente 95 mm Hg (torr) para sobrevivir. La presión exacta variará entre las personas dependiendo de su salud y aclimatación a la presión de oxígeno reducida. Esta presión, 95 mm Hg, equivale al 12.5% de oxígeno a nivel del mar o al 21% de oxígeno a 4,270 metros de altitud. Tal atmósfera puede afectar negativamente a la persona con tolerancia reducida a niveles reducidos de oxígeno oa la persona no aclimatada que realiza un trabajo que requiere un alto grado de agudeza mental o estrés intenso.
Para evitar efectos adversos, los respiradores con suministro de aire deben proporcionarse a presiones parciales de oxígeno más altas, por ejemplo, alrededor de 120 mm Hg o un contenido de oxígeno del 16 % al nivel del mar. Un médico debe participar en cualquier decisión en la que se requiera que las personas trabajen en atmósferas con poco oxígeno. Puede haber niveles obligatorios por ley de porcentaje de oxígeno o presión parcial que requieran respiradores con suministro de aire a niveles diferentes de los que sugieren estas pautas generales generales.
Procedimientos sugeridos para la prueba de ajuste
Cada persona a la que se le asigne un respirador de presión negativa de ajuste hermético debe someterse a una prueba de ajuste periódicamente. Cada rostro es diferente y es posible que un respirador específico no se ajuste al rostro de una persona determinada. Un mal ajuste permitiría que el aire contaminado se filtre hacia el respirador, lo que reduciría la cantidad de protección que brinda el respirador. Una prueba de ajuste debe repetirse periódicamente y debe llevarse a cabo siempre que una persona tenga una condición que pueda interferir con el sellado de la pieza facial, por ejemplo, cicatrización significativa en el área del sello facial, cambios dentales o cirugía reconstructiva o cosmética. La prueba de ajuste debe realizarse mientras el sujeto usa equipo de protección, como anteojos, gafas protectoras, un protector facial o un casco de soldadura que se usará durante las actividades laborales y que podría interferir con el ajuste del respirador. El respirador debe configurarse como se utilizará, es decir, con un canister o cartucho de barbilla.
Procedimientos de prueba de ajuste
La prueba de ajuste del respirador se lleva a cabo para determinar si un modelo y tamaño de máscara en particular se ajusta a la cara de una persona. Antes de realizar la prueba, se debe orientar al sujeto sobre el uso y la colocación adecuados del respirador, y se debe explicar el propósito y los procedimientos de la prueba. La persona que se somete a la prueba debe comprender que se le pide que seleccione el respirador que proporcione el ajuste más cómodo. Cada respirador representa un tamaño y forma diferente y, si se ajusta correctamente y se usa correctamente, brindará la protección adecuada.
Ningún tamaño o modelo de respirador se adapta a todos los tipos de rostros. Diferentes tamaños y modelos se adaptarán a una gama más amplia de tipos faciales. Por lo tanto, debe estar disponible un número apropiado de tamaños y modelos de los cuales se pueda seleccionar un respirador satisfactorio.
Se debe instruir a la persona que se somete a la prueba para que sostenga cada pieza facial a la altura de la cara y elimine las que obviamente no se ajusten cómodamente. Normalmente, la selección comenzará con una media máscara y, si no se puede encontrar un buen ajuste, la persona deberá probar un respirador de máscara completa. (Un pequeño porcentaje de usuarios no podrá usar ninguna media máscara).
El sujeto debe realizar una verificación de ajuste de presión negativa o positiva de acuerdo con las instrucciones proporcionadas por el fabricante antes de comenzar la prueba. El sujeto ahora está listo para la prueba de ajuste mediante uno de los métodos que se enumeran a continuación. Hay otros métodos de prueba de ajuste disponibles, incluidos los métodos de prueba de ajuste cuantitativos que utilizan instrumentos para medir las fugas en el respirador. Los métodos de prueba de ajuste, que se describen en los recuadros aquí, son cualitativos y no requieren equipos de prueba costosos. Estos son (1) el protocolo de acetato de isoamilo (IAA) y (2) el protocolo de aerosol de solución de sacarina.
Ejercicios de prueba. Durante la prueba de ajuste, el usuario debe realizar una serie de ejercicios para verificar que el respirador le permitirá realizar un conjunto de acciones básicas y necesarias. Se recomiendan los siguientes seis ejercicios: quedarse quieto, respirar normalmente, respirar profundamente, mover la cabeza de un lado a otro, mover la cabeza hacia arriba y hacia abajo y hablar. (Ver figura 2 y figura 3).
Figura 2. Método de prueba de ajuste cuantitativo de acetato de isoamly
Figura 3. Método de prueba de ajuste cuantitativo de aerosol de sacarina
Diseño para grupos específicos
Al diseñar un producto o un proceso industrial, uno se enfoca en el trabajador “promedio” y “saludable”. La información sobre las habilidades humanas en términos de fuerza muscular, flexibilidad corporal, longitud de alcance y muchas otras características se deriva en su mayor parte de estudios empíricos llevados a cabo por agencias de reclutamiento militar y refleja valores medidos válidos para el joven típico de veinte años. . Pero las poblaciones trabajadoras, sin duda, consisten en personas de ambos sexos y de una amplia gama de edades, por no hablar de una variedad de tipos y habilidades físicas, niveles de condición física y salud, y capacidades funcionales. En el documento adjunto se proporciona una clasificación de las variedades de limitación funcional entre las personas, tal como lo describe la Organización Mundial de la Salud. artículo "Caso de Estudio: La Clasificación Internacional de Limitación Funcional en Personas". En la actualidad, el diseño industrial en su mayor parte no tiene suficientemente en cuenta las habilidades generales (o incapacidades, para el caso) de los trabajadores en general, y debería tomar como punto de partida un promedio humano más amplio como base para el diseño. Claramente, una carga física adecuada para un joven de 20 años puede exceder la capacidad de manejo de un joven de 15 o de 60 años. Es responsabilidad del diseñador considerar tales diferencias no solo desde el punto de vista de la eficiencia, sino también con miras a la prevención de lesiones y enfermedades relacionadas con el trabajo.
El progreso de la tecnología ha hecho que, de todos los lugares de trabajo en Europa y América del Norte, el 60% implique la posición sentada. La carga física en situaciones de trabajo es ahora en promedio mucho menor que antes, pero muchos lugares de trabajo, sin embargo, requieren cargas físicas que no pueden reducirse lo suficiente para adaptarse a las capacidades físicas humanas; en algunos países en desarrollo, los recursos de la tecnología actual simplemente no están disponibles para aliviar la carga física humana en una medida apreciable. Y en países tecnológicamente avanzados, sigue siendo un problema común que un diseñador adapte su enfoque a las restricciones impuestas por las especificaciones del producto o los procesos de producción, ya sea menospreciando o dejando de lado los factores humanos relacionados con la discapacidad y la prevención de daños debido a la carga de trabajo. . Con respecto a estos objetivos, los diseñadores deben ser educados para prestar atención a todos estos factores humanos, expresando los resultados de su estudio en un documento de requisitos del producto (PRD). El PRD contiene el sistema de exigencias que el diseñador debe cumplir para alcanzar tanto el nivel de calidad esperado del producto como la satisfacción de las necesidades de capacidad humana en el proceso productivo. Si bien no es realista exigir un producto que coincida con un PRD en todos los aspectos, dada la necesidad de compromisos inevitables, el método de diseño adecuado para el enfoque más cercano a este objetivo es el método de diseño ergonómico del sistema (SED), que se discutirá después de una consideración. de dos enfoques de diseño alternativos.
Diseño creativo
Este enfoque de diseño es característico de los artistas y otras personas involucradas en la producción de obras de un alto nivel de originalidad. La esencia de este proceso de diseño es que un concepto se elabora de manera intuitiva y a través de la "inspiración", lo que permite abordar los problemas a medida que surgen, sin una deliberación consciente previa. A veces, el resultado no se parecerá al concepto inicial, pero sin embargo representa lo que el creador considera su producto auténtico. No pocas veces, también, el diseño es un fracaso. La Figura 1 ilustra la ruta del diseño creativo.
El diseño de sistemas surgió de la necesidad de predeterminar los pasos del diseño en un orden lógico. A medida que el diseño se vuelve complejo, debe subdividirse en subtareas. Los diseñadores o equipos de subtareas se vuelven así interdependientes, y el diseño se convierte en el trabajo de un equipo de diseño en lugar de un diseñador individual. La experiencia complementaria se distribuye a través del equipo, y el diseño asume un carácter interdisciplinario.
El diseño del sistema está orientado a la realización óptima de funciones de productos complejas y bien definidas a través de la selección de la tecnología más adecuada; es costoso, pero los riesgos de fracaso se reducen considerablemente en comparación con enfoques menos organizados. La eficacia del diseño se mide frente a las metas formuladas en el PRD.
La forma en que las especificaciones formuladas en el PRD son de primera importancia. La Figura 2 ilustra la relación entre el PRD y otras partes del proceso de diseño del sistema.
Como muestra este esquema, se descuida la entrada del usuario. Solo al final del proceso de diseño el usuario puede criticar el diseño. Esto no es útil ni para el productor ni para el usuario, ya que hay que esperar al siguiente ciclo de diseño (si lo hay) antes de que se puedan corregir los errores y realizar modificaciones. Además, los comentarios de los usuarios rara vez se sistematizan y se importan a un nuevo PRD como una influencia en el diseño.
Diseño ergonómico del sistema (SED)
SED es una versión del diseño del sistema adaptada para garantizar que el factor humano se tenga en cuenta en el proceso de diseño. La Figura 3 ilustra el flujo de entrada del usuario en el PRD.
Figura 3. Diseño ergonómico del sistema
 En el diseño ergonómico del sistema, el ser humano se considera parte del sistema: los cambios en las especificaciones del diseño se realizan, de hecho, teniendo en cuenta las capacidades del trabajador con respecto a los aspectos cognitivos, físicos y mentales, y el método se presta como un enfoque de diseño eficiente. para cualquier sistema técnico donde se empleen operadores humanos.
En el diseño ergonómico del sistema, el ser humano se considera parte del sistema: los cambios en las especificaciones del diseño se realizan, de hecho, teniendo en cuenta las capacidades del trabajador con respecto a los aspectos cognitivos, físicos y mentales, y el método se presta como un enfoque de diseño eficiente. para cualquier sistema técnico donde se empleen operadores humanos.
Por ejemplo, para examinar las implicaciones de las capacidades físicas del trabajador, la asignación de tareas en el diseño del proceso exigirá una selección cuidadosa de las tareas a realizar por el operador humano o por la máquina, y se estudiará cada tarea en cuanto a su aptitud para realizarlas. máquina o tratamiento humano. Claramente, el trabajador humano será más eficaz en la interpretación de información incompleta; las máquinas, sin embargo, calculan mucho más rápidamente con datos preparados; una máquina es la elección para levantar cargas pesadas; Etcétera. Además, dado que la interfaz usuario-máquina se puede probar en la fase de prototipo, se pueden eliminar los errores de diseño que, de otro modo, se manifestarían inoportunamente en la fase de funcionamiento técnico.
Métodos en la investigación de usuarios
No existe el “mejor” método, ni ninguna fuente de fórmulas y pautas seguras y certeras, según las cuales deba emprenderse el diseño para trabajadores discapacitados. Es más bien un negocio de sentido común hacer una búsqueda exhaustiva de todo el conocimiento obtenible relevante para el problema e implementarlo con el mejor efecto más evidente.
La información puede recopilarse a partir de fuentes como las siguientes:
- La literatura de los resultados de la investigación..
- Observación directa de la persona discapacitada en el trabajo y descripción de sus dificultades laborales particulares. Tal observación debe hacerse en un punto en el horario del trabajador cuando se espera que esté sujeto a fatiga, tal vez al final de un turno de trabajo. El punto es que cualquier solución de diseño debe adaptarse a la fase más ardua del proceso de trabajo, de lo contrario, dichas fases pueden no ejecutarse adecuadamente (o en absoluto) debido a que se ha excedido físicamente la capacidad del trabajador.
- La entrevista. Uno tiene que ser consciente de las posibles respuestas subjetivas que la entrevista per se puede tener el efecto de provocar. Es un enfoque mucho mejor que la técnica de la entrevista se combine con la observación. Las personas discapacitadas a veces dudan en hablar de sus dificultades, pero cuando los trabajadores se dan cuenta de que el investigador está dispuesto a ejercer especial minuciosidad en su nombre, su reticencia disminuirá. Esta técnica requiere mucho tiempo, pero vale la pena.
- Cuestionarios. Una ventaja del cuestionario es que se puede distribuir a grandes grupos de encuestados y al mismo tiempo recopilar datos tan específicos como se desee proporcionar. El cuestionario debe, sin embargo, se construirá sobre la base de información representativa perteneciente al grupo al que se administrará. Esto significa que el tipo de información a buscar debe obtenerse sobre la base de entrevistas y observaciones realizadas entre una muestra de trabajadores y especialistas que debe ser razonablemente restringida en tamaño. En el caso de las personas discapacitadas, es sensato incluir en esa muestra a los médicos y terapeutas que estén involucrados en la prescripción de ayudas especiales para personas discapacitadas y que las hayan examinado en cuanto a sus capacidades físicas.
- Medidas físicas. Mediciones obtenidas de instrumentos en el campo de la bioinstrumentación (p. ej., el nivel de actividad de los músculos o la cantidad de oxígeno consumido en una tarea dada) y por métodos antropométricos (p. ej., las dimensiones lineales de los elementos del cuerpo, el rango de movimiento de extremidades, fuerza muscular) son de valor indispensable en los diseños de trabajo orientados al ser humano.
Los métodos descritos anteriormente son algunas de las diversas formas de recopilar datos sobre las personas. También existen métodos para evaluar los sistemas usuario-máquina. Uno de estos-simulación— es construir una copia física realista. El desarrollo de una representación simbólica más o menos abstracta de un sistema es un ejemplo de modelización. Tales recursos, por supuesto, son tanto útiles como necesarios cuando el sistema o producto real no existe o no es accesible para la manipulación experimental. La simulación se utiliza más a menudo con fines de formación y de modelado para la investigación. A maqueta es una copia tridimensional de tamaño real del lugar de trabajo diseñado compuesto, cuando sea necesario, de materiales improvisados, y es de gran utilidad para probar las posibilidades de diseño con el trabajador discapacitado propuesto: de hecho, la mayoría de los problemas de diseño se pueden identificar con la ayuda de tal dispositivo. Otra ventaja de este enfoque es que la motivación del trabajador crece a medida que participa en el diseño de su propia estación de trabajo futura.
Análisis de Tareas
En el análisis de tareas, diferentes aspectos de un trabajo definido están sujetos a la observación analítica. Estos múltiples aspectos incluyen la postura, el enrutamiento de las manipulaciones del trabajo, las interacciones con otros trabajadores, el manejo de herramientas y la operación de máquinas, el orden lógico de las subtareas, la eficiencia de las operaciones, las condiciones estáticas (un trabajador puede tener que realizar tareas en la misma postura durante mucho tiempo). tiempo o con alta frecuencia), condiciones dinámicas (que exigen numerosas condiciones físicas variables), condiciones ambientales materiales (como en un matadero frío) o condiciones no materiales (como un entorno de trabajo estresante o la propia organización del trabajo).
Por lo tanto, el diseño del trabajo para la persona discapacitada debe basarse en un análisis exhaustivo de la tarea, así como en un examen completo de las capacidades funcionales de la persona discapacitada. El enfoque de diseño básico es un tema crucial: es más eficiente elaborar todas las soluciones posibles para el problema en cuestión sin prejuicios que producir un solo concepto de diseño o un número limitado de conceptos. En la terminología de diseño, este enfoque se llama hacer una descripción morfológica. Dada la multiplicidad de conceptos de diseño originales, se puede proceder a un análisis de las ventajas y desventajas de cada posibilidad con respecto al uso de materiales, método de construcción, características técnicas de producción, facilidad de manipulación, etc. No tiene precedentes que más de una solución llegue a la etapa de prototipo y que la decisión final se tome en una fase relativamente tardía del proceso de diseño.
Si bien esta puede parecer una forma que requiere mucho tiempo para realizar proyectos de diseño, de hecho, el trabajo adicional que implica se compensa en términos de menos problemas encontrados en la etapa de desarrollo, por no hablar de que el resultado (una nueva estación de trabajo o producto) tendrá encarnaba un mejor equilibrio entre las necesidades del trabajador discapacitado y las exigencias del entorno laboral. Desafortunadamente, este último beneficio rara vez llega al diseñador en términos de retroalimentación.
Documento de Requisitos del Producto (PRD) y Discapacidad
Una vez recopilada toda la información relativa a un producto, debe transformarse en una descripción no sólo del producto sino de todas las demandas que se le puedan hacer, independientemente de su fuente o naturaleza. Por supuesto, estas demandas pueden dividirse en varias líneas. El PRD debe incluir exigencias relativas a datos usuario-operador (medidas físicas, rango de movimiento, rango de fuerza muscular, etc.), datos técnicos (materiales, construcción, técnica de producción, normas de seguridad, etc.), e incluso conclusiones derivadas de estudios de viabilidad de mercado.
El PRD forma el marco del diseñador, y algunos diseñadores lo ven como una restricción no deseada de su creatividad más que como un desafío saludable. En vista de las dificultades que a veces acompañan a la ejecución de un PRD, siempre debe tenerse presente que una falla en el diseño causa angustia a la persona con discapacidad, quien puede renunciar a sus esfuerzos para tener éxito en el ámbito laboral (o bien caer víctima indefensa al progreso de la condición incapacitante), y costos adicionales para el rediseño también. Con este fin, los diseñadores técnicos no deben operar solos en su trabajo de diseño para discapacitados, sino que deben cooperar con las disciplinas que sean necesarias para asegurar la información médica y funcional para establecer un PRD integrado como marco para el diseño.
Prueba de prototipo
Cuando se construye un prototipo, debe probarse para detectar errores. La prueba de errores debe llevarse a cabo no solo desde el punto de vista del sistema técnico y los subsistemas, sino también con vistas a su usabilidad en combinación con el usuario. Cuando el usuario es una persona discapacitada, se deben tomar precauciones adicionales. Un error al que un trabajador no discapacitado puede responder satisfactoriamente con seguridad puede no brindar al trabajador discapacitado la oportunidad de evitar el daño.
Las pruebas de prototipos deben realizarse en un número reducido de trabajadores discapacitados (excepto en el caso de un diseño único) de acuerdo con un protocolo adaptado al PRD. Solo mediante tales pruebas empíricas se puede juzgar adecuadamente el grado en que el diseño cumple con las exigencias del PRD. Aunque los resultados sobre un pequeño número de sujetos pueden no ser generalizables a todos los casos, proporcionan información valiosa para el uso del diseñador en el diseño final o en diseños futuros.
Evaluación
La evaluación de un sistema técnico (una situación de trabajo, máquina o herramienta) debe juzgarse en su PRD, no cuestionando al usuario o incluso intentando comparaciones de diseños alternativos con respecto al rendimiento físico. Por ejemplo, el diseñador de una rodillera específica, basando su diseño en resultados de investigación que muestran articulaciones de rodilla inestables que exhiben una reacción tardía de los isquiotibiales, creará un producto que compense este retraso. Pero otro aparato ortopédico puede tener diferentes objetivos de diseño. Sin embargo, los métodos de evaluación actuales no muestran una idea de cuándo prescribir qué tipo de rodillera, a qué pacientes y en qué condiciones, precisamente el tipo de información que necesita un profesional de la salud cuando prescribe ayudas técnicas en el tratamiento de discapacidades.
La investigación actual tiene como objetivo hacer posible este tipo de conocimiento. Un modelo utilizado para obtener información sobre los factores que realmente determinan si se debe utilizar o no una ayuda técnica, o si un lugar de trabajo está bien diseñado y equipado para el trabajador discapacitado es el Modelo de Usabilidad de Tecnología de Rehabilitación (RTUM). El modelo RTUM ofrece un marco para usar en las evaluaciones de productos, herramientas o máquinas existentes, pero también se puede usar en combinación con el proceso de diseño, como se muestra en la figura 4.
Figura 4. Modelo de usabilidad de tecnología de rehabilitación (RTUM) en combinación con el enfoque de diseño ergonómico del sistema
Las evaluaciones de los productos existentes revelan que en cuanto a ayudas técnicas y obras, la calidad de los PRD es muy mala. En ocasiones, los requisitos del producto no se registran correctamente; en otros no están desarrollados en una medida útil. Los diseñadores simplemente deben aprender a comenzar a documentar los requisitos de sus productos, incluidos los relevantes para los usuarios discapacitados. Tenga en cuenta que, como muestra la figura 4, RTUM, junto con SED, ofrece un marco que incluye los requisitos de los usuarios discapacitados. Las agencias responsables de prescribir productos para sus usuarios deben solicitar a la industria que evalúe esos productos antes de comercializarlos, una tarea en esencia imposible en ausencia de especificaciones de requisitos del producto; La figura 4 también muestra cómo se pueden tomar medidas para garantizar que el resultado final se pueda evaluar como se debe (en un PRD) con la ayuda de la persona o grupo discapacitado al que está destinado el producto. Corresponde a las organizaciones nacionales de salud estimular a los diseñadores para que cumplan con tales estándares de diseño y formulen las regulaciones apropiadas.
Sistemas de Vigilancia y Notificación de Enfermedades Profesionales
La vigilancia de enfermedades y lesiones profesionales implica el seguimiento sistemático de los eventos de salud en las poblaciones trabajadoras con el fin de prevenir y controlar los riesgos laborales y sus enfermedades y lesiones asociadas. La vigilancia de enfermedades y lesiones ocupacionales tiene cuatro componentes esenciales (Baker, Melius y Millar 1988; Baker 1986).
- Recopilar información sobre casos de enfermedades y lesiones profesionales.
- Destilar y analizar los datos.
- Difundir datos organizados a las partes necesarias, incluidos trabajadores, sindicatos, empleadores, agencias gubernamentales y el público.
- Intervenir sobre la base de datos para alterar los factores que produjeron estos eventos de salud.
La vigilancia en salud ocupacional se ha descrito de manera más concisa como contar, evaluar y actuar (Landrigan 1989).
La vigilancia comúnmente se refiere a dos amplios conjuntos de actividades en salud ocupacional. Vigilancia de la salud pública se refiere a las actividades realizadas por los gobiernos federal, estatal o local dentro de sus respectivas jurisdicciones para monitorear y dar seguimiento a las enfermedades y lesiones ocupacionales. Este tipo de vigilancia se basa en una población, es decir, el público trabajador. Los eventos registrados son diagnósticos sospechados o establecidos de enfermedades y lesiones ocupacionales. Este artículo examinará estas actividades.
Vigilancia médica se refiere a la aplicación de exámenes y procedimientos médicos a trabajadores individuales que pueden estar en riesgo de morbilidad ocupacional, para determinar si un trastorno ocupacional puede estar presente. La vigilancia médica generalmente tiene un alcance amplio y representa el primer paso para determinar la presencia de un problema relacionado con el trabajo. Si un individuo o una población está expuesto a una toxina con efectos conocidos, y si las pruebas y los procedimientos están muy dirigidos a detectar la presencia probable de uno o más efectos en estas personas, entonces esta actividad de vigilancia se describe más acertadamente como exámenes médicos (Halperin y Frazier 1985). Un programa de vigilancia médica aplica pruebas y procedimientos a un grupo de trabajadores con exposiciones comunes con el propósito de identificar individuos que puedan tener enfermedades ocupacionales y con el propósito de detectar patrones de enfermedad que puedan ser producidos por exposiciones ocupacionales entre los participantes del programa. Dicho programa generalmente se lleva a cabo bajo los auspicios del empleador o sindicato del individuo.
Funciones de la Vigilancia de la Salud Ocupacional
El objetivo principal de la vigilancia de la salud en el trabajo es identificar la incidencia y la prevalencia de las enfermedades y lesiones profesionales conocidas. La recopilación de datos epidemiológicos descriptivos sobre la incidencia y la prevalencia de estas enfermedades sobre una base precisa y completa es un requisito previo esencial para establecer un enfoque racional para el control de las enfermedades y lesiones profesionales. La evaluación de la naturaleza, magnitud y distribución de las enfermedades y lesiones profesionales en cualquier área geográfica requiere una sólida base de datos epidemiológicos. Sólo a través de una evaluación epidemiológica de las dimensiones de la enfermedad profesional se puede evaluar razonablemente su importancia en relación con otros problemas de salud pública, su demanda de recursos y la urgencia del establecimiento de normas legales. En segundo lugar, la recopilación de datos de incidencia y prevalencia permite el análisis de las tendencias de las enfermedades y lesiones profesionales entre diferentes grupos, en diferentes lugares y durante diferentes períodos de tiempo. Detectar tales tendencias es útil para determinar las prioridades y estrategias de control e investigación, y para evaluar la efectividad de cualquier intervención emprendida (Baker, Melius y Millar 1988).
Una segunda función amplia de la vigilancia de la salud ocupacional es identificar casos individuales de enfermedades y lesiones ocupacionales para encontrar y evaluar a otras personas de los mismos lugares de trabajo que puedan estar en riesgo de enfermedades y lesiones similares. Además, este proceso permite el inicio de actividades de control para mejorar las condiciones peligrosas asociadas con la causalidad del caso índice (Baker, Melius y Millar 1988; Baker, Honchar y Fine 1989). Un caso índice de enfermedad o lesión ocupacional se define como el primer individuo enfermo o lesionado de un lugar de trabajo determinado que recibe atención médica y, por lo tanto, llamar la atención sobre la existencia de un peligro en el lugar de trabajo y una población adicional en el lugar de trabajo en riesgo. Otro propósito de la identificación de casos puede ser asegurar que el individuo afectado reciba un seguimiento clínico apropiado, una consideración importante en vista de la escasez de especialistas clínicos en medicina ocupacional (Markowitz et al. 1989; Castorino y Rosenstock 1992).
Finalmente, la vigilancia de la salud ocupacional es un medio importante para descubrir nuevas asociaciones entre los agentes ocupacionales y las enfermedades que los acompañan, ya que se desconoce la toxicidad potencial de la mayoría de los productos químicos utilizados en el lugar de trabajo. El descubrimiento de enfermedades raras, patrones de enfermedades comunes o asociaciones sospechosas de exposición-enfermedad a través de actividades de vigilancia en el lugar de trabajo puede proporcionar pistas vitales para una evaluación científica más concluyente del problema y la posible verificación de nuevas enfermedades profesionales.
Obstáculos para el reconocimiento de las enfermedades profesionales
Varios factores importantes socavan la capacidad de los sistemas de vigilancia y notificación de enfermedades profesionales para cumplir las funciones citadas anteriormente. En primer lugar, el reconocimiento de la causa o causas subyacentes de cualquier enfermedad es la condición sine qua non para registrar y notificar las enfermedades profesionales. Sin embargo, en un modelo médico tradicional que enfatiza la atención sintomática y curativa, la identificación y eliminación de la causa subyacente de la enfermedad puede no ser una prioridad. Además, los proveedores de atención médica a menudo no están adecuadamente capacitados para sospechar que el trabajo es la causa de la enfermedad (Rosenstock 1981) y no obtienen de forma rutinaria los antecedentes de exposición ocupacional de sus pacientes (Institute of Medicine 1988). Esto no debería sorprender, dado que en los Estados Unidos, el estudiante de medicina promedio recibe solo seis horas de capacitación en medicina ocupacional durante los cuatro años de la facultad de medicina (Burstein y Levy 1994).
Ciertos rasgos característicos de la enfermedad profesional exacerban la dificultad de reconocer las enfermedades profesionales. Con pocas excepciones, en particular, el angiosarcoma hepático, el mesotelioma maligno y las neumoconiosis, la mayoría de las enfermedades que pueden ser causadas por exposiciones ocupacionales también tienen causas no ocupacionales. Esta inespecificidad dificulta la determinación de la contribución ocupacional a la ocurrencia de la enfermedad. De hecho, la interacción de las exposiciones ocupacionales con otros factores de riesgo puede aumentar considerablemente el riesgo de enfermedad, como ocurre con la exposición al amianto y el tabaquismo. Para las enfermedades profesionales crónicas, como el cáncer y las enfermedades respiratorias crónicas, suele existir un largo período de latencia entre el inicio de la exposición laboral y la presentación de la enfermedad clínica. Por ejemplo, el mesotelioma maligno normalmente tiene una latencia de 35 años o más. Un trabajador así afectado bien puede haberse jubilado, disminuyendo aún más la sospecha del médico sobre posibles etiologías ocupacionales.
Otra causa del escaso reconocimiento generalizado de las enfermedades profesionales es que la mayoría de los productos químicos en el comercio nunca han sido evaluados con respecto a su toxicidad potencial. Un estudio realizado por el Consejo Nacional de Investigación de los Estados Unidos en la década de 1980 no encontró información disponible sobre la toxicidad de aproximadamente el 80% de las 60,000 sustancias químicas de uso comercial. Incluso para aquellos grupos de sustancias que están más estrictamente regulados y sobre los cuales se dispone de la mayor cantidad de información (medicamentos y aditivos alimentarios), se dispone de información razonablemente completa sobre posibles efectos adversos solo para una minoría de agentes (NRC 1984).
Los trabajadores pueden tener una capacidad limitada para proporcionar un informe preciso de sus exposiciones tóxicas. A pesar de algunas mejoras en países como los Estados Unidos en la década de 1980, muchos trabajadores no están informados de la naturaleza peligrosa de los materiales con los que trabajan. Incluso cuando se proporciona dicha información, puede ser difícil recordar el grado de exposición a múltiples agentes en una variedad de trabajos durante una carrera laboral. Como resultado, incluso los proveedores de atención médica que están motivados para obtener información ocupacional de sus pacientes pueden no ser capaces de hacerlo.
Los empleadores pueden ser una excelente fuente de información sobre las exposiciones ocupacionales y la aparición de enfermedades relacionadas con el trabajo. Sin embargo, muchos empleadores no tienen la experiencia para evaluar el alcance de la exposición en el lugar de trabajo o para determinar si una enfermedad está relacionada con el trabajo. Además, los desincentivos financieros para encontrar que una enfermedad es de origen ocupacional pueden desanimar a los empleadores a usar dicha información de manera adecuada. El posible conflicto de intereses entre la salud financiera del empleador y la salud física y mental del trabajador representa un obstáculo importante para mejorar la vigilancia de las enfermedades profesionales.
Registros y otras Fuentes de Datos Específicos de Enfermedades Profesionales
Registros internacionales
Los registros internacionales de enfermedades profesionales son un avance emocionante en la salud ocupacional. El beneficio obvio de estos registros es la capacidad de realizar grandes estudios, lo que permitiría determinar el riesgo de enfermedades raras. Durante la década de 1980 se iniciaron dos registros de este tipo para enfermedades profesionales.
La Agencia Internacional para la Investigación del Cáncer (IARC) estableció el Registro Internacional de Personas Expuestas a Herbicidas Fenoxi y Contaminantes en 1984 (IARC 1990). Hasta 1990, había inscrito a 18,972 trabajadores de 19 cohortes en diez países. Por definición, todos los afiliados trabajaban en industrias relacionadas con herbicidas fenoxi y/o clorofenoles, principalmente en industrias de fabricación/formulación o como aplicadores. Se han realizado estimaciones de exposición para las cohortes participantes (Kauppinen et al. 1993), pero aún no se han publicado los análisis de la incidencia y mortalidad del cáncer.
Bennett de ICI Chemicals and Polymers Limited en Inglaterra está coordinando un registro internacional de casos de angiosarcoma del hígado (ASL). La exposición ocupacional al cloruro de vinilo es la única causa conocida de angiosarcoma hepático. Los casos son informados por un grupo voluntario de científicos de empresas productoras de cloruro de vinilo, agencias gubernamentales y universidades. A partir de 1990, se informaron al registro 157 casos de ASL con fechas de diagnóstico entre 1951 y 1990 de 11 países o regiones. La Tabla 1 también muestra que la mayoría de los casos registrados se informaron en países donde las instalaciones comenzaron a fabricar cloruro de polivinilo antes de 1950. El registro ha registrado seis grupos de diez o más casos de ASL en instalaciones de América del Norte y Europa (Bennett 1990).
Tabla 1. Número de casos de angiosarcoma de hígado en el registro mundial por país y año de primera producción de cloruro de vinilo
|
País / Región |
Número de PVC |
Año de inicio de la producción de PVC |
Numero de casos |
|
Estados Unidos de America |
50 |
(¿1939?) |
39 |
|
Ubicación: Canadá |
5 |
(1943) |
13 |
|
Alemania Occidental |
10 |
(1931) |
37 |
|
Francia |
8 |
(1939) |
28 |
|
Reino Unido |
7 |
(1940) |
16 |
|
Otra Europa Occidental |
28 |
(1938) |
15 |
|
Europa Oriental |
23 |
(antes de 1939) |
6 |
|
Japón |
36 |
(1950) |
3 |
|
Central y |
22 |
(1953) |
0 |
|
Australia |
3 |
(1950) |
0 |
|
Oriente Medio |
1 |
(1987) |
0 |
|
Total |
193 |
157 |
Fuente: Bennett, B. Registro Mundial de Casos de Angiosarcoma de Hígado (ASL)
debido al monómero de cloruro de vinilo, Enero 1, 1990.
Encuestas gubernamentales
A veces, los empleadores están legalmente obligados a registrar las lesiones y enfermedades ocupacionales que ocurren en sus instalaciones. Al igual que otra información basada en el lugar de trabajo, como el número de empleados, los salarios y las horas extraordinarias, los organismos gubernamentales pueden recopilar sistemáticamente datos sobre lesiones y enfermedades con el fin de supervisar los resultados de salud relacionados con el trabajo.
En los Estados Unidos, la Oficina de Estadísticas Laborales (BLS) del Departamento de Trabajo de los Estados Unidos ha realizado la Encuesta Anual de Accidentes y Enfermedades Profesionales (Encuesta Anual BLS) desde 1972 según lo exige la Ley de Salud y Seguridad Ocupacional (BLS 1993b). El objetivo de la encuesta es obtener el número y las tasas de enfermedades y lesiones registradas por los empleadores privados como de origen ocupacional (BLS 1986). La Encuesta Anual de BLS excluye a los empleados de granjas con menos de 11 empleados, los trabajadores por cuenta propia y los empleados de los gobiernos federal, estatal y local. Para el año más reciente disponible, 1992, la encuesta refleja los datos del cuestionario obtenidos de una muestra aleatoria estratificada de aproximadamente 250,000 establecimientos del sector privado en los Estados Unidos (BLS 1994).
El cuestionario de la encuesta BLS completado por el empleador se deriva de un registro escrito de lesiones y enfermedades ocupacionales que la Administración de Seguridad y Salud Ocupacional (OSHA 200 Log) requiere que los empleadores mantengan. Aunque OSHA ordena que el empleador mantenga el Registro 200 para que lo examine un inspector de OSHA a pedido, no requiere que los empleadores informen rutinariamente el contenido del registro a OSHA, excepto para la muestra de empleadores incluida en la Encuesta anual de BLS (BLS 1986).
Algunas debilidades bien reconocidas limitan severamente la capacidad de la encuesta BLS para proporcionar un recuento completo y preciso de las enfermedades ocupacionales en los Estados Unidos (Pollack y Keimig 1987). Los datos son derivados del empleador. Cualquier enfermedad que el empleado no informe al empleador como relacionada con el trabajo no será informada por el empleador en la encuesta anual. Entre los trabajadores activos, tal falta de notificación puede deberse al temor de las consecuencias para el empleado. Otro obstáculo importante para la presentación de informes es que el médico del empleado no diagnostica que la enfermedad está relacionada con el trabajo, especialmente las enfermedades crónicas. Las enfermedades ocupacionales que ocurren entre los trabajadores jubilados no están sujetas al requisito de informe de BLS. De hecho, es poco probable que el empleador esté al tanto de la aparición de una enfermedad relacionada con el trabajo en un jubilado. Dado que es probable que muchos casos de enfermedades profesionales crónicas con latencia prolongada, incluidos el cáncer y las enfermedades pulmonares, comiencen después de la jubilación, una gran proporción de estos casos no se incluiría en los datos recopilados por el BLS. Estas limitaciones fueron reconocidas por BLS en un informe reciente sobre su encuesta anual (BLS 1993a). En respuesta a las recomendaciones de la Academia Nacional de Ciencias, la BLS rediseñó e implementó una nueva encuesta anual en 1992.
De acuerdo con la Encuesta Anual de BLS de 1992, hubo 457,400 enfermedades ocupacionales en la industria privada en los Estados Unidos (BLS 1994). Esto representó un aumento del 24%, o 89,100 casos, sobre las 368,300 enfermedades registradas en la Encuesta Anual BLS de 1991. La incidencia de nuevas enfermedades profesionales fue de 60.0 por 10,000 trabajadores en 1992.
Los trastornos asociados con traumatismos repetidos, como el síndrome del túnel carpiano, la tendinitis de la muñeca y el codo y la pérdida de audición, dominan las enfermedades profesionales registradas en la encuesta anual de BLS y lo han hecho desde 1987 (tabla 2). En 1992, representaron el 62% de todos los casos de enfermedad registrados en la encuesta anual. Otras categorías importantes de enfermedades son los trastornos de la piel, las enfermedades pulmonares y los trastornos asociados con traumatismos físicos.
Tabla 2. Número de casos nuevos de enfermedad ocupacional por categoría de enfermedad - Encuesta Anual de la Oficina de Estadísticas Laborales de los Estados Unidos, 1986 versus 1992.
|
Categoría de enfermedad |
1986 |
1992 |
% Cambio 1986–1992 |
|
Enfermedades de la piel |
41,900 |
62,900 |
+ 50.1% |
|
Enfermedades por polvo de los pulmones. |
3,200 |
2,800 |
12.5% |
|
Afecciones respiratorias por agentes tóxicos |
12,300 |
23,500 |
+ 91.1% |
|
Envenenamientos |
4,300 |
7,000 |
+ 62.8% |
|
Trastornos por agentes físicos |
9,200 |
22,200 |
+ 141.3% |
|
Trastornos asociados con trauma repetido |
45,500 |
281,800 |
+ 519.3% |
|
Todas las demás enfermedades profesionales |
20,400 |
57,300 |
+ 180.9% |
|
Total |
136,900 |
457,400 |
+ 234.4% |
|
Total excluyendo trauma repetido |
91,300 |
175,600 |
+ 92.3% |
|
Empleo promedio anual en el sector privado, Estados Unidos |
83,291,200 |
90,459,600 |
+ 8.7% |
Fuentes: Lesiones y enfermedades ocupacionales en los Estados Unidos por industria, 1991.
US Departamento de Trabajo, Oficina de Estadísticas Laborales, mayo de 1993. Datos no publicados,
Departamento de Trabajo de los Estados Unidos, Oficina de Estadísticas Laborales, diciembre de 1994.
Aunque los trastornos asociados con traumatismos repetidos representan claramente la mayor proporción del aumento de casos de enfermedades profesionales, también hubo un aumento del 50% en la incidencia registrada en enfermedades profesionales distintas de las debidas a traumatismos repetidos en los seis años entre 1986 y 1992 , durante el cual el empleo en los Estados Unidos aumentó solo un 8.7%.
Estos aumentos en el número y las tasas de enfermedades ocupacionales registradas por los empleadores e informadas al BLS en los últimos años en los Estados Unidos son notables. El rápido cambio en el registro de enfermedades ocupacionales en los Estados Unidos se debe a un cambio en la ocurrencia subyacente de la enfermedad ya un cambio en el reconocimiento y notificación de estas condiciones. En comparación, durante el mismo período de tiempo, de 1986 a 1991, la tasa de accidentes de trabajo por cada 100 trabajadores a tiempo completo registrada por el BLS pasó de 7.7 en 1986 a 7.9 en 1991, un incremento de apenas 2.6%. El número de muertes registradas en el lugar de trabajo tampoco ha aumentado dramáticamente en la primera mitad de la década de 1990.
Vigilancia basada en el empleador
Además de la encuesta BLS, muchos empleadores de EE. UU. llevan a cabo una vigilancia médica de su fuerza laboral y, por lo tanto, generan una gran cantidad de información médica que es relevante para la vigilancia de enfermedades ocupacionales. Estos programas de vigilancia se llevan a cabo con numerosos propósitos: cumplir con las reglamentaciones de OSHA; mantener una fuerza laboral saludable a través de la detección y tratamiento de trastornos no ocupacionales; para garantizar que el empleado esté apto para realizar las tareas del trabajo, incluida la necesidad de usar un respirador; y realizar vigilancia epidemiológica para descubrir patrones de exposición y enfermedad. Estas actividades utilizan recursos considerables y podrían contribuir de manera importante a la vigilancia de las enfermedades profesionales en el ámbito de la salud pública. Sin embargo, dado que estos datos no son uniformes, tienen una calidad incierta y son en gran medida inaccesibles fuera de las empresas en las que se recopilan, su explotación en la vigilancia de la salud en el trabajo se ha realizado de forma limitada (Baker, Melius y Millar 1988).
OSHA también requiere que los empleadores realicen pruebas de vigilancia médica seleccionadas para los trabajadores expuestos a un número limitado de agentes tóxicos. Además, para catorce carcinógenos de vejiga y pulmón bien reconocidos, OSHA requiere un examen físico e historial médico y ocupacional. Los datos recopilados bajo estas disposiciones de OSHA no se informan rutinariamente a las agencias gubernamentales u otros bancos de datos centralizados y no son accesibles para los propósitos de los sistemas de informes de enfermedades ocupacionales.
Vigilancia de los empleados públicos
Los sistemas de notificación de enfermedades profesionales pueden diferir para los empleados públicos y privados. Por ejemplo, en los Estados Unidos, la encuesta anual de enfermedades y lesiones ocupacionales realizada por el Departamento de Trabajo federal (Encuesta Anual BLS) excluye a los empleados públicos. Estos trabajadores son, sin embargo, una parte importante de la fuerza laboral, representando aproximadamente el 17% (18.4 millones de trabajadores) de la fuerza laboral total en 1991. Más de las tres cuartas partes de estos trabajadores están empleados por gobiernos estatales y locales.
En los Estados Unidos, los datos sobre enfermedades ocupacionales entre los empleados federales son recopilados por el Programa Federal de Compensación para Trabajadores Ocupacionales. En 1993, hubo 15,500 indemnizaciones por enfermedades profesionales a trabajadores federales, lo que arroja una tasa de 51.7 casos de enfermedades profesionales por cada 10,000 trabajadores a tiempo completo (Slighter 1994). A nivel estatal y local, las tasas y el número de enfermedades debidas a la ocupación están disponibles para estados seleccionados. Un estudio reciente de empleados estatales y locales en Nueva Jersey, un importante estado industrial, documentó 1,700 enfermedades ocupacionales entre empleados estatales y locales en 1990, arrojando una incidencia de 50 por cada 10,000 1993 trabajadores del sector público (Roche XNUMX). En particular, las tasas de enfermedad ocupacional entre los trabajadores públicos federales y no federales son notablemente congruentes con las tasas de dicha enfermedad entre los trabajadores del sector privado según lo registrado en la Encuesta anual de BLS. La distribución de la enfermedad por tipo difiere para los trabajadores públicos versus privados, como consecuencia del diferente tipo de trabajo que realiza cada sector.
Informes de compensación para trabajadores
Los sistemas de compensación para trabajadores proporcionan una herramienta de vigilancia intuitivamente atractiva en salud ocupacional, porque la determinación de la relación laboral de la enfermedad en tales casos presumiblemente ha sido revisada por expertos. Las condiciones de salud que son agudas y fácilmente reconocibles en origen son registradas con frecuencia por los sistemas de compensación para trabajadores. Los ejemplos incluyen envenenamientos, inhalación aguda de toxinas respiratorias y dermatitis.
Desafortunadamente, el uso de registros de compensación para trabajadores como una fuente creíble de datos de vigilancia está sujeto a severas limitaciones, que incluyen la falta de estandarización de los requisitos de elegibilidad, la deficiencia de definiciones de casos estándar, los desincentivos para que los trabajadores y empleadores presenten reclamos, la falta de reconocimiento médico de enfermedades profesionales crónicas con largos períodos de latencia y el habitual desfase de varios años entre la presentación inicial y la resolución de un siniestro. El efecto neto de estas limitaciones es que existe un subregistro significativo de enfermedades profesionales por parte de los sistemas de compensación para trabajadores.
Por lo tanto, en un estudio realizado por Selikoff a principios de la década de 1980, menos de un tercio de los aisladores estadounidenses que estaban discapacitados por enfermedades relacionadas con el asbesto, incluida la asbestosis y el cáncer, incluso habían solicitado beneficios de compensación para trabajadores, y muchos menos tuvieron éxito en su afirmaciones (Selikoff 1982). De manera similar, un estudio del Departamento de Trabajo de los EE. UU. de trabajadores que reportaron discapacidad por enfermedad ocupacional encontró que menos del 5% de estos trabajadores recibían beneficios de compensación laboral (USDOL 1980). Un estudio más reciente en el estado de Nueva York encontró que el número de personas admitidas en hospitales por neumoconiosis superó ampliamente a las personas a las que se les otorgaron recientemente beneficios de compensación para trabajadores durante un período de tiempo similar (Markowitz et al. 1989). Dado que los sistemas de compensación para trabajadores registran eventos de salud simples, como dermatitis y lesiones musculoesqueléticas, mucho más fácilmente que enfermedades complejas de larga latencia, el uso de dichos datos conduce a una imagen sesgada de la verdadera incidencia y distribución de las enfermedades profesionales.
Informes de laboratorio
Los laboratorios clínicos pueden ser una excelente fuente de información sobre los niveles excesivos de toxinas seleccionadas en los fluidos corporales. Las ventajas de esta fuente son los informes oportunos, los programas de control de calidad ya implementados y el apalancamiento para el cumplimiento proporcionado por la concesión de licencias a dichos laboratorios por parte de las agencias gubernamentales. En los Estados Unidos, numerosos estados requieren que los laboratorios clínicos informen los resultados de categorías seleccionadas de muestras a los departamentos de salud estatales. Los agentes ocupacionales sujetos a este requisito de notificación son el plomo, el arsénico, el cadmio y el mercurio, así como las sustancias que reflejan la exposición a pesticidas (Markowitz 1992).
En los Estados Unidos, el Instituto Nacional para la Seguridad y Salud Ocupacional (NIOSH) comenzó a recopilar los resultados de las pruebas de plomo en sangre de adultos en el programa de Vigilancia y Epidemiología de Plomo en Sangre de Adultos en 1992 (Chowdhury, Fowler y Mycroft 1994). A finales de 1993, 20 estados, que representaban el 60% de la población de EE. UU., informaban a NIOSH sobre niveles elevados de plomo en sangre, y otros 10 estados estaban desarrollando la capacidad de recopilar y notificar datos de plomo en sangre. En 1993, había 11,240 adultos con niveles de plomo en la sangre que igualaban o excedían los 25 microgramos por decilitro de sangre en los 20 estados informantes. La gran mayoría de estas personas con niveles elevados de plomo en la sangre (más del 90 %) estuvieron expuestas al plomo en el lugar de trabajo. Más de una cuarta parte (3,199) de estas personas tenían niveles de plomo en sangre superiores o iguales a 40 ug/dl, el umbral en el que la Administración de Salud y Seguridad Ocupacional de EE. UU. requiere acciones para proteger a los trabajadores de la exposición al plomo en el trabajo.
La notificación de niveles elevados de toxinas al departamento de salud del estado puede ser seguida por una investigación de salud pública. Las entrevistas confidenciales de seguimiento con las personas afectadas permiten la identificación oportuna de los lugares de trabajo donde ocurrió la exposición, la categorización del caso por ocupación e industria, la estimación del número de otros trabajadores en el lugar de trabajo potencialmente expuestos al plomo y la garantía de seguimiento médico (Baser y Marion 1990). Las visitas al lugar de trabajo van seguidas de recomendaciones de acciones voluntarias para reducir la exposición o pueden conducir a la presentación de informes a las autoridades con poderes de aplicación legal.
informes de medicos
En un intento por replicar la estrategia utilizada con éxito para el seguimiento y control de enfermedades infecciosas, un número cada vez mayor de estados de los Estados Unidos requieren que los médicos notifiquen una o más enfermedades ocupacionales (Freund, Seligman y Chorba 1989). A partir de 1988, 32 estados requerían el informe de enfermedades ocupacionales, aunque estos incluían diez estados donde solo se debe informar una enfermedad ocupacional, generalmente envenenamiento por plomo o pesticidas. En otros estados, como Alaska y Maryland, todas las enfermedades ocupacionales son de notificación obligatoria. En la mayoría de los estados, los casos informados se usan solo para contar la cantidad de personas en el estado afectadas por la enfermedad. En sólo un tercio de los estados con requisitos de declaración de enfermedades, el informe de un caso de enfermedad profesional da lugar a actividades de seguimiento, como la inspección del lugar de trabajo (Muldoon, Wintermeyer y Eure 1987).
A pesar de la evidencia de un creciente interés reciente, se reconoce ampliamente que la notificación médica de enfermedades profesionales a las autoridades gubernamentales estatales correspondientes es inadecuada (Pollack y Keimig 1987; Wegman y Froines 1985). Incluso en California, donde existe un sistema de informes médicos desde hace varios años (Doctor's First Report of Occupational Illness and Injury) y se registraron casi 50,000 1988 enfermedades ocupacionales en 1989, el cumplimiento de los informes por parte de los médicos se considera incompleto (BLS XNUMX) .
Una innovación prometedora en la vigilancia de la salud ocupacional en los Estados Unidos es el surgimiento del concepto de proveedor centinela, parte de una iniciativa emprendida por NIOSH llamada Sentinel Event Notification System for Occupational Risks (SENSOR). Un proveedor centinela es un médico u otro proveedor o centro de atención médica que probablemente brinde atención a los trabajadores con trastornos ocupacionales debido a la especialidad o ubicación geográfica del proveedor.
Dado que los proveedores centinela representan un pequeño subconjunto de todos los proveedores de atención de la salud, los departamentos de salud pueden organizar de manera factible un sistema activo de notificación de enfermedades ocupacionales realizando actividades de divulgación, ofreciendo educación y brindando retroalimentación oportuna a los proveedores centinela. En un informe reciente de tres estados que participan en el programa SENSOR, los informes médicos de asma ocupacional aumentaron considerablemente después de que los departamentos de salud estatales desarrollaran programas educativos y de divulgación concertados para identificar y reclutar proveedores centinela (Matte, Hoffman y Rosenman 1990).
Instalaciones clínicas especializadas en salud ocupacional
Un nuevo recurso emergente para la vigilancia de la salud ocupacional ha sido el desarrollo de centros clínicos de salud ocupacional que son independientes del lugar de trabajo y que se especializan en el diagnóstico y tratamiento de enfermedades ocupacionales. Varias docenas de tales instalaciones existen actualmente en los Estados Unidos. Estos centros clínicos pueden desempeñar varias funciones en la mejora de la vigilancia de la salud ocupacional (Welch 1989). En primer lugar, las clínicas pueden desempeñar un papel principal en la búsqueda de casos, es decir, la identificación de eventos de salud ocupacional centinela, ya que representan una fuente organizacional única de experiencia en medicina ocupacional clínica. En segundo lugar, los centros clínicos de salud ocupacional pueden servir como laboratorio para el desarrollo y perfeccionamiento de definiciones de casos de vigilancia para enfermedades ocupacionales. Tercero, las clínicas de salud ocupacional pueden servir como un recurso clínico primario de referencia para el diagnóstico y evaluación de los trabajadores que están empleados en un lugar de trabajo donde se ha identificado un caso índice de enfermedad ocupacional.
Las clínicas de salud ocupacional se han organizado en una asociación nacional en los Estados Unidos (la Asociación de Clínicas Ambientales y Ocupacionales) para mejorar su visibilidad y colaborar en investigaciones e investigaciones clínicas (Welch 1989). En algunos estados, como Nueva York, el departamento de salud del estado ha organizado una red estatal de centros clínicos que recibe financiamiento estable de un recargo en las primas de compensación para trabajadores (Markowitz et al. 1989). Los centros clínicos del estado de Nueva York han colaborado en el desarrollo de sistemas de información, protocolos clínicos y educación profesional y están comenzando a generar datos sustanciales sobre el número de casos de enfermedades ocupacionales en el estado.
Uso de Estadísticas Vitales y Otros Datos Generales de Salud
Certificados de defunción
El certificado de defunción es un instrumento potencialmente muy útil para la vigilancia de enfermedades profesionales en muchos países del mundo. La mayoría de los países tienen registros de defunción. La uniformidad y la comparabilidad se promueven mediante el uso común de la Clasificación Internacional de Enfermedades para identificar la causa de muerte. Además, muchas jurisdicciones incluyen información en los certificados de defunción sobre la ocupación y la industria del difunto. Una limitación importante en el uso de certificados de defunción para la vigilancia de enfermedades ocupacionales es la falta de relaciones únicas entre exposiciones ocupacionales y causas específicas de muerte.
El uso de datos de mortalidad para la vigilancia de enfermedades ocupacionales es más importante para enfermedades que son causadas únicamente por exposiciones ocupacionales. Estos incluyen las neumoconiosis y un tipo de cáncer, el mesotelioma maligno de la pleura. La Tabla 3 muestra el número de muertes atribuidas a estos diagnósticos como causa básica de muerte y como una de las múltiples causas de muerte enumeradas en el certificado de defunción en los Estados Unidos. La causa básica de muerte se considera la causa principal de muerte, mientras que la lista de causas múltiples incluye todas las condiciones que se consideran importantes para contribuir a la muerte.
Tabla 3. Muertes por neumoconiosis y mesotelioma maligno de pleura Causa subyacente y causas múltiples, Estados Unidos, 1990 y 1991
|
Código CIE-9 |
Causa de la muerte |
Números de muertes |
|
|
Causa subyacente 1991 |
Múltiples causas 1990 |
||
|
500 |
Neumoconiosis de los mineros del carbón |
693 |
1,990 |
|
501 |
Asbestosis |
269 |
948 |
|
502 |
Silicosis |
153 |
308 |
|
503 - 505 |
Otras neumoconiosis |
122 |
450 |
|
Subtotal |
1,237 |
3,696 |
|
|
163.0, 163.1, 163.9 y |
mesotelioma pleura maligno |
452 |
553 |
|
Total |
1,689 |
4,249 |
|
Fuente: Centro Nacional de Estadísticas de Salud de los Estados Unidos.
En 1991, hubo 1,237 muertes debidas a enfermedades pulmonares por polvo como causa subyacente, incluidas 693 muertes debidas a neumoconiosis de trabajadores del carbón y 269 muertes debidas a asbestosis. Para el mesotelioma maligno, hubo un total de 452 muertes por mesotelioma pleural. No es posible identificar el número de muertes por mesotelioma maligno del peritoneo, también causado por la exposición ocupacional al asbesto, ya que los códigos de la Clasificación Internacional de Enfermedades no son específicos para el mesotelioma maligno de este sitio.
La Tabla 3 también muestra el número de muertes en los Estados Unidos en 1990 debido a neumoconiosis y mesotelioma maligno de la pleura cuando aparecen como una de las múltiples causas de muerte en el certificado de defunción. Para las neumoconiosis, el total donde aparecen como una de múltiples causas es importante, ya que las neumoconiosis a menudo coexisten con otras enfermedades pulmonares crónicas.
Un tema importante es hasta qué punto las neumoconiosis pueden estar infradiagnosticadas y, por lo tanto, no estar presentes en los certificados de defunción. El análisis más extenso del subdiagnóstico de una neumoconiosis ha sido realizado entre los aisladores en los Estados Unidos y Canadá por Selikoff y colegas (Selikoff, Hammond y Seidman 1979; Selikoff y Seidman 1991). Entre 1977 y 1986, hubo 123 muertes de aisladores atribuidas a la asbestosis en los certificados de defunción. Cuando los investigadores revisaron los expedientes médicos, las radiografías de tórax y la patología tisular cuando estaban disponibles, atribuyeron 259 de las muertes de aisladores ocurridas en estos años a la asbestosis. Por lo tanto, más de la mitad de las muertes por neumoconiosis se pasaron por alto en este grupo conocido por tener una fuerte exposición al asbesto. Desafortunadamente, no hay un número suficiente de otros estudios sobre el infradiagnóstico de neumoconiosis en los certificados de defunción para permitir una corrección confiable de las estadísticas de mortalidad.
Las muertes por causas que no son específicas de las exposiciones ocupacionales también se han utilizado como parte de la vigilancia de enfermedades ocupacionales cuando la ocupación o la industria de los difuntos se registra en los certificados de defunción. El análisis de estos datos en un área geográfica específica durante un período de tiempo seleccionado puede arrojar tasas y proporciones de enfermedad por causa para diferentes ocupaciones e industrias. El papel de los factores no ocupacionales en las muertes examinadas no puede ser definido por este enfoque. Sin embargo, las diferencias en las tasas de enfermedad en diferentes ocupaciones e industrias sugieren que los factores ocupacionales pueden ser importantes y brindan pistas para estudios más detallados. Otras ventajas de este enfoque incluyen la capacidad de estudiar ocupaciones que generalmente se distribuyen entre muchos lugares de trabajo (p. ej., cocineros o tintoreros), el uso de datos recopilados de forma rutinaria, un tamaño de muestra grande, gastos relativamente bajos y un importante resultado de salud (Baker , Melius y Millar 1988; Dubrow, Sestito y Lalich 1987; Melius, Sestito y Seligman 1989).
Estos estudios de mortalidad laboral se han publicado durante las últimas décadas en Canadá (Gallagher et al. 1989), Gran Bretaña (Registrar General 1986) y Estados Unidos (Guralnick 1962, 1963a y 1963b). En años recientes, Milham utilizó este enfoque para examinar la distribución ocupacional de todos los hombres que murieron entre 1950 y 1979 en el estado de Washington en los Estados Unidos. Comparó la proporción de todas las muertes por cualquier causa específica para un grupo ocupacional con la proporción relevante para todas las ocupaciones. De este modo se obtienen índices de mortalidad proporcional (Milham 1983). Como ejemplo del rendimiento de este enfoque, Milham señaló que 10 de 11 ocupaciones con probable exposición a campos eléctricos y magnéticos mostraron una elevación en la tasa de mortalidad proporcional por leucemia (Milham 1982). Este fue uno de los primeros estudios de la relación entre la exposición ocupacional a la radiación electromagnética y el cáncer y ha sido seguido por numerosos estudios que han corroborado el hallazgo original (Pearce et al. 1985; McDowell 1983; Linet, Malker y McLaughlin 1988) .
Como resultado de un esfuerzo cooperativo entre NIOSH, el Instituto Nacional del Cáncer y el Centro Nacional de Estadísticas de Salud durante la década de 1980, se han publicado recientemente análisis de los patrones de mortalidad por ocupación e industria entre 1984 y 1988 en 24 estados de los Estados Unidos. (Robinson y col. 1995). Estos estudios evaluaron 1.7 millones de muertes. Confirmaron varias relaciones bien conocidas entre exposición y enfermedad e informaron nuevas asociaciones entre ocupaciones seleccionadas y causas específicas de muerte. Los autores enfatizan que los estudios de mortalidad ocupacional pueden ser útiles para desarrollar nuevas pistas para estudios posteriores, evaluar los resultados de otros estudios e identificar oportunidades para la promoción de la salud.
Más recientemente, Figgs y sus colegas del Instituto Nacional del Cáncer de EE. UU. utilizaron esta base de datos de mortalidad ocupacional de 24 estados para examinar las asociaciones ocupacionales con el linfoma no Hodgkin (LNH) (Figgs, Dosemeci y Blair 1995). Un análisis de casos y controles que involucró aproximadamente 24,000 muertes por LNH ocurridas entre 1984 y 1989 confirmó previamente el exceso de riesgo demostrado de LNH entre agricultores, mecánicos, soldadores, reparadores, operadores de máquinas y una serie de ocupaciones de cuello blanco.
Datos de alta hospitalaria
Los diagnósticos de pacientes hospitalizados representan una excelente fuente de datos para la vigilancia de las enfermedades profesionales. Estudios recientes en varios estados de los Estados Unidos muestran que los datos de alta hospitalaria pueden ser más sensibles que los registros de compensación de los trabajadores y los datos de las estadísticas vitales para detectar casos de enfermedades que son específicas de los entornos laborales, como las neumoconiosis (Markowitz et al. 1989; Rosenmann 1988). En el estado de Nueva York, por ejemplo, un promedio anual de 1,049 personas fueron hospitalizadas por neumoconiosis a mediados de la década de 1980, en comparación con 193 casos de compensación laboral recientemente adjudicados y 95 muertes registradas por estas enfermedades cada año durante un intervalo de tiempo similar (Markowitz et al. al. 1989).
Además de proporcionar un recuento más preciso del número de personas enfermas de enfermedades profesionales graves seleccionadas, los datos de alta hospitalaria pueden ser objeto de un seguimiento útil para detectar y modificar las condiciones del lugar de trabajo que causaron la enfermedad. Por lo tanto, Rosenman evaluó los lugares de trabajo en Nueva Jersey donde las personas que fueron hospitalizadas por silicosis habían trabajado anteriormente y descubrió que la mayoría de estos lugares de trabajo nunca habían realizado muestreos de sílice en el aire, nunca habían sido inspeccionados por la autoridad reguladora federal (OSHA) y no realizaron vigilancia médica para la detección de silicosis (Rosenman 1988).
Las ventajas de utilizar los datos de alta hospitalaria para la vigilancia de las enfermedades profesionales son su disponibilidad, bajo costo, sensibilidad relativa a las enfermedades graves y precisión razonable. Las desventajas importantes incluyen la falta de información sobre la ocupación y la industria y el control de calidad incierto (Melius, Sestito y Seligman 1989; Rosenman 1988). Además, solo se incluirán en la base de datos las personas con enfermedades lo suficientemente graves como para requerir hospitalización y, por lo tanto, no pueden reflejar el espectro completo de morbilidad asociada con las enfermedades profesionales. No obstante, es probable que los datos de alta hospitalaria se utilicen cada vez más en la vigilancia de la salud en el trabajo en los próximos años.
Encuestas nacionales
Las encuestas especiales de vigilancia realizadas a nivel nacional o regional pueden ser la fuente de información más detallada que la que se puede obtener mediante el uso de registros vitales de rutina. En los Estados Unidos, el Centro Nacional de Estadísticas de Salud (NCHS) realiza dos encuestas nacionales de salud periódicas relevantes para la vigilancia de la salud ocupacional: la Encuesta Nacional de Entrevistas de Salud (NHIS) y la Encuesta Nacional de Examen de Salud y Nutrición (NHANES). La Encuesta Nacional de Entrevistas de Salud es una encuesta nacional de hogares diseñada para obtener estimaciones de la prevalencia de condiciones de salud de una muestra representativa de hogares que reflejan la población civil no institucionalizada de los Estados Unidos (USDHHS 1980). Una limitación principal de esta encuesta es su dependencia de los autoinformes de las condiciones de salud. Los datos ocupacionales e industriales de las personas participantes se han utilizado en la última década para evaluar las tasas de discapacidad por ocupación e industria (USDHHS 1980), evaluar la prevalencia del tabaquismo por ocupación (Brackbill, Frazier y Shilling 1988) y registrar las opiniones de los trabajadores sobre los riesgos laborales a los que se enfrentan (Shilling y Brackbill 1987).
Con la asistencia de NIOSH, se incluyó un suplemento de salud ocupacional (NHIS-OHS) en 1988 para obtener estimaciones basadas en la población de la prevalencia de condiciones seleccionadas que pueden estar asociadas con el trabajo (USDHHS 1993). En 50,000 se tomaron muestras de aproximadamente 1988 27,408 hogares y se entrevistó a XNUMX XNUMX personas actualmente empleadas. Entre las condiciones de salud abordadas por el NHIS-OHS se encuentran las lesiones relacionadas con el trabajo, las condiciones dermatológicas, los trastornos de trauma acumulativo, la irritación de los ojos, la nariz y la garganta, la pérdida auditiva y el dolor lumbar.
En el primer análisis completo del NHIS-OHS, Tanaka y colegas de NIOSH estimaron que la prevalencia nacional del síndrome del túnel carpiano relacionado con el trabajo en 1988 fue de 356,000 1995 casos (Tanaka et al. 675,000). De las 50 12 personas estimadas con dolor prolongado en la mano y síndrome del túnel carpiano diagnosticado médicamente, más del XNUMX % informó que su proveedor de atención médica había declarado que su afección en la muñeca se debió a las actividades laborales. Esta estimación no incluye a los trabajadores que no habían trabajado en los XNUMX meses anteriores a la encuesta y que pueden haber quedado discapacitados debido al síndrome del túnel carpiano relacionado con el trabajo.
A diferencia del NHIS, el NHANES evalúa directamente la salud de una muestra probabilística de 30,000 40,000 a 1970 1988 personas en los Estados Unidos mediante la realización de exámenes físicos y pruebas de laboratorio, además de recopilar información del cuestionario. El NHANES se realizó dos veces en la década de 1970 y la más reciente en 1988. El NHANES II, que se realizó a fines de la década de 1994, recopiló información limitada sobre indicadores de exposición al plomo y pesticidas seleccionados. Iniciado en XNUMX, el NHANES III recolectó datos adicionales sobre exposiciones y enfermedades ocupacionales, especialmente sobre enfermedades respiratorias y neurológicas de origen ocupacional (USDHHS XNUMX).
Resumen
Los sistemas de vigilancia y notificación de enfermedades profesionales han mejorado significativamente desde mediados de la década de 1980. El registro de enfermedades es mejor para enfermedades exclusivas o prácticamente exclusivas de causas ocupacionales, como las neumoconiosis y el mesotelioma maligno. La identificación y notificación de otras enfermedades ocupacionales depende de la capacidad de relacionar las exposiciones ocupacionales con los resultados de salud. Muchas fuentes de datos permiten la vigilancia de las enfermedades profesionales, aunque todas tienen deficiencias importantes en cuanto a calidad, exhaustividad y precisión. Los obstáculos importantes para mejorar la notificación de enfermedades profesionales incluyen la falta de interés en la prevención en la atención de la salud, la capacitación inadecuada de los profesionales de la salud en salud ocupacional y los conflictos inherentes entre empleadores y trabajadores en el reconocimiento de enfermedades relacionadas con el trabajo. A pesar de estos factores, es probable que los avances en la notificación y vigilancia de enfermedades profesionales continúen en el futuro.
Diferencias culturales
La cultura y la tecnología son interdependientes. Si bien la cultura es de hecho un aspecto importante en el diseño, desarrollo y utilización de la tecnología, la relación entre cultura y tecnología es, sin embargo, extremadamente compleja. Necesita ser analizado desde varias perspectivas para ser considerado en el diseño y aplicación de la tecnología. Basado en su trabajo en Zambia, Kingsley (1983) divide la adaptación tecnológica en cambios y ajustes en tres niveles: el del individuo, el de la organización social y el del sistema de valores culturales de la sociedad. Cada nivel posee fuertes dimensiones culturales que requieren consideraciones especiales de diseño.
Al mismo tiempo, la tecnología en sí misma es una parte inseparable de la cultura. Se construye, total o parcialmente, en torno a los valores culturales de una sociedad en particular. Y como parte de la cultura, la tecnología se convierte en una expresión del modo de vida y de pensamiento de esa sociedad. Por lo tanto, para que la tecnología sea aceptada, utilizada y reconocida por una sociedad como propia, debe ser congruente con la imagen general de la cultura de esa sociedad. La tecnología debe complementar la cultura, no antagonizarla.
Este artículo se ocupará de algunas de las complejidades relacionadas con las consideraciones culturales en los diseños de tecnología, examinando los temas y problemas actuales, así como los conceptos y principios predominantes, y cómo se pueden aplicar.
Definición de cultura
La definición del término cultura ha sido debatido extensamente entre sociólogos y antropólogos durante muchas décadas. La cultura se puede definir en muchos términos. Kroeber y Kluckhohn (1952) revisaron más de cien definiciones de cultura. Williams (1976) mencionó cultura como una de las palabras más complicadas del idioma inglés. Incluso se ha definido la cultura como el modo de vida total de las personas. Como tal, incluye su tecnología y artefactos materiales, cualquier cosa que uno necesite saber para convertirse en un miembro funcional de la sociedad (Geertz 1973). Incluso puede describirse como “formas simbólicas disponibles públicamente a través de las cuales las personas experimentan y expresan significado” (Keesing 1974). Resumiendo, Elzinga y Jamison (1981) lo expresaron acertadamente cuando dijeron que “la palabra cultura tiene diferentes significados en diferentes disciplinas intelectuales y sistemas de pensamiento”.
Tecnología: parte y producto de la cultura
La tecnología puede considerarse tanto como parte de la cultura como de su producto. Hace más de 60 años, el destacado sociólogo Malinowsky incluyó la tecnología como parte de la cultura y dio la siguiente definición: “la cultura comprende artefactos, bienes, procesos técnicos, ideas, hábitos y valores heredados”. Posteriormente, Leach (1965) consideró a la tecnología como un producto cultural y mencionó a los “artefactos, bienes y procesos técnicos” como “productos de la cultura”.
En el ámbito tecnológico, muchos proveedores y receptores de tecnología han descuidado en gran medida la “cultura” como tema importante en el diseño, desarrollo y utilización de productos o sistemas técnicos. Una de las principales razones de este descuido es la ausencia de información básica sobre las diferencias culturales.
En el pasado, los cambios tecnológicos han llevado a cambios significativos en la vida y organización social y en los sistemas de valores de las personas. La industrialización ha producido cambios profundos y duraderos en los estilos de vida tradicionales de muchas sociedades anteriormente agrícolas, ya que dichos estilos de vida se consideraban en gran medida incompatibles con la forma en que debería organizarse el trabajo industrial. En situaciones de gran diversidad cultural, esto ha llevado a varios resultados socioeconómicos negativos (Shahnavaz 1991). Ahora es un hecho bien establecido que simplemente imponer una tecnología en una sociedad y creer que será absorbida y utilizada a través de una amplia capacitación es una ilusión (Martin et al. 1991).
Es responsabilidad del diseñador de la tecnología considerar los efectos directos e indirectos de la cultura y hacer que el producto sea compatible con el sistema de valores culturales del usuario y con su entorno operativo previsto.
El impacto de la tecnología para muchos “países industrialmente en desarrollo” (IDC) ha sido mucho más que una mejora en la eficiencia. La industrialización no fue solo la modernización de los sectores de producción y servicios, sino hasta cierto punto la occidentalización de la sociedad. La transferencia tecnológica es, pues, también transferencia cultural.
La cultura, además de la religión, la tradición y el idioma, que son parámetros importantes para el diseño y la utilización de la tecnología, abarca otros aspectos, como actitudes específicas hacia ciertos productos y tareas, reglas de comportamiento apropiado, reglas de etiqueta, tabúes, hábitos y costumbres. Todos estos deben ser igualmente considerados para un diseño óptimo.
Se dice que las personas también son productos de sus culturas distintivas. Sin embargo, el hecho es que las culturas del mundo están muy entrelazadas debido a la migración humana a lo largo de la historia. No es de extrañar que existan más variaciones culturales que nacionales en el mundo. Sin embargo, se pueden hacer algunas distinciones muy amplias con respecto a las diferencias basadas en la cultura social, organizacional y profesional que podrían influir en el diseño en general.
Influencias restrictivas de la cultura
Hay muy poca información sobre los análisis teóricos y empíricos de las influencias restrictivas de la cultura sobre la tecnología y cómo este tema debe incorporarse en el diseño de la tecnología de hardware y software. Aunque se ha reconocido la influencia de la cultura en la tecnología (Shahnavaz 1991; Abeysekera, Shahnavaz y Chapman 1990; Alvares 1980; Baranson 1969), se dispone de muy poca información sobre el análisis teórico de las diferencias culturales con respecto al diseño y la utilización de la tecnología. Hay aún menos estudios empíricos que cuantifiquen la importancia de las variaciones culturales y proporcionen recomendaciones sobre cómo deben considerarse los factores culturales en el diseño de productos o sistemas (Kedia y Bhagat 1988). Sin embargo, la cultura y la tecnología todavía pueden estudiarse con cierto grado de claridad cuando se ven desde diferentes puntos de vista sociológicos.
Cultura y tecnología: compatibilidad y preferencia
La correcta aplicación de una tecnología depende, en gran medida, de la compatibilidad de la cultura del usuario con las especificaciones de diseño. La compatibilidad debe existir en todos los niveles de la cultura: en los niveles social, organizacional y profesional. A su vez, la compatibilidad cultural puede tener una gran influencia en las preferencias y la aptitud de las personas para utilizar una tecnología. Esta pregunta involucra preferencias relacionadas con un producto o sistema; a conceptos de productividad y eficiencia relativa; al cambio, logro y autoridad; así como a la forma de utilización de la tecnología. Los valores culturales pueden, por lo tanto, afectar la voluntad y la capacidad de las personas para seleccionar, usar y controlar la tecnología. Tienen que ser compatibles para ser preferidos.
cultura social
Como todas las tecnologías están inevitablemente asociadas a valores socioculturales, la receptividad cultural de la sociedad es un tema muy importante para el buen funcionamiento de un determinado diseño tecnológico (Hosni 1988). La cultura nacional o social, que contribuye a la formación de un modelo mental colectivo de personas, influye en todo el proceso de diseño y aplicación de tecnología, que va desde la planificación, el establecimiento de objetivos y la definición de especificaciones de diseño, hasta los sistemas de producción, gestión y mantenimiento, formación y evaluación. El diseño tecnológico tanto del hardware como del software debe, por lo tanto, reflejar las variaciones culturales basadas en la sociedad para obtener el máximo beneficio. Sin embargo, definir tales factores culturales basados en la sociedad para considerarlos en el diseño de tecnología es una tarea muy complicada. Hofstede (1980) ha propuesto variaciones del marco de cuatro dimensiones de la cultura nacional.
- Evasión de la incertidumbre débil versus fuerte. Esto se refiere al deseo de las personas de evitar situaciones ambiguas y hasta qué punto su sociedad ha desarrollado medios formales (como reglas y regulaciones) para servir a este propósito. Hofstede (1980) otorgó, por ejemplo, puntajes altos de evasión de la incertidumbre a países como Japón y Grecia, y puntajes bajos a Hong Kong y Escandinavia.
- individualismo contra colectivismo. Esto se refiere a la relación entre los individuos y las organizaciones en la sociedad. En las sociedades individualistas, la orientación es tal que se espera que cada persona cuide sus propios intereses. Por el contrario, en una cultura colectivista, los lazos sociales entre las personas son muy fuertes. Algunos ejemplos de países individualistas son Estados Unidos y Gran Bretaña, mientras que se puede considerar que Colombia y Venezuela tienen culturas colectivistas.
- Distancia de poder pequeña versus grande. Una gran “distancia de poder” caracteriza aquellas culturas donde los individuos menos poderosos aceptan la distribución desigual del poder en una cultura, así como las jerarquías en la sociedad y sus organizaciones. Ejemplos de países con gran distancia del poder son India y Filipinas. Las pequeñas distancias de poder son típicas de países como Suecia y Austria.
- Masculinidad versus feminidad. Las culturas que ponen más énfasis en los logros materiales se consideran pertenecientes a la primera categoría. A los segundos pertenecen aquellos que dan más valor a la calidad de vida y otros resultados menos tangibles.
Glenn y Glenn (1981) también han distinguido entre tendencias “abstractivas” y “asociativas” en una cultura nacional determinada. Se argumenta que cuando las personas de una cultura asociativa (como las de Asia) abordan un problema cognitivo, ponen más énfasis en el contexto, adaptan un enfoque de pensamiento global y tratan de utilizar la asociación entre varios eventos. Mientras que en las sociedades occidentales predomina una cultura más abstracta de pensamiento racional. Sobre la base de estas dimensiones culturales, Kedia y Bhagat (1988) han desarrollado un modelo conceptual para comprender las limitaciones culturales en la transferencia de tecnología. Han desarrollado varias “proposiciones” descriptivas que brindan información sobre las variaciones culturales de los diferentes países y su receptividad con respecto a la tecnología. Ciertamente, muchas culturas se inclinan moderadamente por una u otra de estas categorías y contienen algunas características mixtas.
Las perspectivas de los consumidores y de los productores sobre el diseño y la utilización de la tecnología están directamente influenciadas por la cultura social. Las normas de seguridad de los productos para proteger a los consumidores, así como los reglamentos del entorno laboral, los sistemas de inspección y aplicación para proteger a los productores son, en gran medida, el reflejo de la cultura y el sistema de valores de la sociedad.
Cultura organizacional
La organización de una empresa, su estructura, sistema de valores, función, comportamiento, etc., son en gran medida productos culturales de la sociedad en la que opera. Esto significa que lo que sucede dentro de una organización es principalmente un reflejo directo de lo que sucede en la sociedad exterior (Hofstede 1983). Las organizaciones predominantes de muchas empresas que operan en los IDC están influenciadas tanto por las características del país productor de tecnología como por las del entorno receptor de tecnología. Sin embargo, el reflejo de la cultura social en una organización determinada puede variar. Las organizaciones interpretan la sociedad en términos de su propia cultura, y su grado de control depende, entre otros factores, de los modos de transferencia de tecnología.
Dada la naturaleza cambiante de la organización actual, además de una fuerza laboral diversa y multicultural, adaptar un programa organizacional adecuado es más importante que nunca para una operación exitosa (un ejemplo de un programa de gestión de la diversidad de la fuerza laboral se describe en Solomon (1989)).
cultura profesional
Las personas que pertenecen a una determinada categoría profesional pueden utilizar una tecnología de una manera específica. Wikström et al. (1991), en un proyecto destinado a desarrollar herramientas manuales, notaron que a pesar de la suposición de los diseñadores de cómo se deben sostener y usar las placas compartidas (es decir, con un agarre de sujeción hacia adelante y la herramienta alejándose del propio cuerpo), los hojalateros profesionales sujetaban y utilizaban la reja de chapa de forma inversa, como se muestra en la figura 1. Concluyeron que las herramientas deben ser estudiadas en las condiciones reales de campo de la propia población usuaria para adquirir información relevante sobre las características de las herramientas.
Figura 1. El uso de herramientas de rejas de chapa por parte de hojalateros profesionales en la práctica (empuñadura invertida)
Uso de características culturales para un diseño óptimo
Como implican las consideraciones anteriores, la cultura proporciona identidad y confianza. Forma opiniones sobre los objetivos y características de un “sistema de tecnología humana” y cómo debe operar en un entorno determinado. Y en cualquier cultura, siempre hay algunas características que son valiosas con respecto al progreso tecnológico. Si estas características se consideran en el diseño de tecnología de software y hardware, pueden actuar como la fuerza impulsora para la absorción de tecnología en la sociedad. Un buen ejemplo es la cultura de algunos países del sudeste asiático, en gran medida influenciados por el confucianismo y el budismo. El primero enfatiza, entre otras cosas, el aprendizaje y la lealtad, y considera una virtud poder absorber nuevos conceptos. Este último enseña la importancia de la armonía y el respeto por los demás seres humanos. Se dice que estas características culturales únicas han contribuido a la provisión del entorno adecuado para la absorción e implementación de hardware avanzado y tecnología organizacional proporcionada por los japoneses (Matthews 1982).
Por lo tanto, una estrategia inteligente haría el mejor uso de las características positivas de la cultura de una sociedad para promover ideas y principios ergonómicos. De acuerdo con McWhinney (1990) “los eventos, para ser entendidos y por lo tanto usados efectivamente en la proyección, deben estar integrados en las historias. Uno debe ir a diferentes profundidades para liberar la energía fundadora, para liberar a la sociedad u organización de los rasgos inhibidores, para encontrar los caminos por los que pueda fluir naturalmente. . . . Ni la planificación ni el cambio pueden ser efectivos sin incorporarlos conscientemente en una narrativa”.
Un buen ejemplo de apreciación cultural en el diseño de la estrategia de gestión es la implementación de la técnica de las “siete herramientas” para el aseguramiento de la calidad en Japón. Las “siete herramientas” son las armas mínimas que un guerrero samurái debe llevar consigo cada vez que sale a pelear. Los pioneros de los “círculos de control de calidad”, adaptando sus nueve recomendaciones a un entorno japonés, redujeron este número para aprovechar un término familiar, “las siete herramientas”, para fomentar la participación de todos los empleados en su trabajo de calidad. estrategia (Lillrank y Kano 1989).
Sin embargo, otras características culturales pueden no ser beneficiosas para el desarrollo tecnológico. La discriminación contra la mujer, la observación estricta de un sistema de castas, los prejuicios raciales o de otro tipo, o la consideración de algunas tareas como degradantes, son algunos ejemplos que pueden influir negativamente en el desarrollo tecnológico. En algunas culturas tradicionales, se espera que los hombres sean los principales asalariados. Se acostumbran a considerar el papel de las mujeres como empleadas en pie de igualdad, por no decir como supervisoras, con insensibilidad o incluso hostilidad. Negar la igualdad de oportunidades laborales a las mujeres y cuestionar la legitimidad de la autoridad de las mujeres no es apropiado para las necesidades actuales de las organizaciones, que requieren una utilización óptima de los recursos humanos.
Con respecto al diseño de tareas y el contenido del trabajo, algunas culturas consideran que tareas como el trabajo manual y el servicio son degradantes. Esto puede atribuirse a experiencias pasadas ligadas a la época colonial en cuanto a las “relaciones amo-esclavo”. En algunas otras culturas, existen fuertes prejuicios contra las tareas u ocupaciones asociadas con las “manos sucias”. Estas actitudes también se reflejan en escalas salariales inferiores a la media para estas ocupaciones. A su vez, esto ha contribuido a la escasez de técnicos o recursos de mantenimiento inadecuados (Sinaiko 1975).
Dado que generalmente se necesitan muchas generaciones para cambiar los valores culturales con respecto a una nueva tecnología, sería más rentable adaptar la tecnología a la cultura del receptor de la tecnología, teniendo en cuenta las diferencias culturales en el diseño de hardware y software.
Consideraciones culturales en el diseño de productos y sistemas
Ahora es obvio que la tecnología consiste tanto en hardware como en software. Los componentes de hardware incluyen bienes de capital e intermediarios, como productos industriales, maquinaria, equipos, edificios, lugares de trabajo y diseños físicos, la mayoría de los cuales se relacionan principalmente con el dominio de la microergonomía. El software pertenece a la programación y la planificación, las técnicas de gestión y organización, la administración, el mantenimiento, la formación y la educación, la documentación y los servicios. Todas estas preocupaciones caen bajo el título de macroergonomía.
A continuación se dan algunos ejemplos de influencias culturales que requieren una consideración de diseño especial desde el punto de vista micro y macroergonómico.
Problemas microergonómicos
La microergonomía se ocupa del diseño de un producto o sistema con el objetivo de crear una interfaz usuario-máquina-entorno "utilizable". El concepto principal del diseño de productos es la usabilidad. Este concepto implica no solo la funcionalidad y confiabilidad del producto, sino también cuestiones de seguridad, comodidad y disfrute.
El modelo interno del usuario (es decir, su modelo cognitivo o mental) juega un papel importante en el diseño de usabilidad. Para operar o controlar un sistema de manera eficiente y segura, el usuario debe tener un modelo cognitivo representativo preciso del sistema en uso. Wisner (1983) ha declarado que “la industrialización requeriría más o menos un nuevo tipo de modelo mental”. Desde esta perspectiva, la educación formal y la formación técnica, la experiencia y la cultura son factores importantes para determinar la formación de un modelo cognitivo adecuado.
Meshkati (1989), al estudiar los factores micro y macroergonómicos del accidente de Union Carbide Bhopal de 1984, destacó la importancia de la cultura en el modelo mental inadecuado de los operadores indios de la operación de la planta. Afirmó que parte del problema puede deberse al “desempeño de operadores del Tercer Mundo mal capacitados que utilizan sistemas tecnológicos avanzados diseñados por otros humanos con antecedentes educativos muy diferentes, así como atributos culturales y psicosociales”. De hecho, muchos aspectos de la usabilidad del diseño a nivel de microinterfaz están influenciados por la cultura del usuario. Los análisis cuidadosos de la percepción, el comportamiento y las preferencias del usuario conducirían a una mejor comprensión de las necesidades y requisitos del usuario para diseñar un producto o sistema que sea efectivo y aceptable.
Algunos de estos aspectos microergonómicos relacionados con la cultura son los siguientes:
- Diseño de interfaz. La emoción humana es un elemento esencial del diseño de productos. Se ocupa de factores como el color y la forma (Kwon, Lee y Ahn 1993; Nagamachi 1992). El color se considera el factor más importante que tiene que ver con las emociones humanas con respecto al diseño de productos. El tratamiento del color del producto refleja las disposiciones psicológicas y sentimentales de los usuarios, que difieren de un país a otro. El simbolismo del color también puede diferir. Por ejemplo, el color rojo, que indica peligro en los países occidentales, es un signo auspicioso en India (Sen 1984) y simboliza alegría o felicidad en China.
- Los signos y símbolos pictóricos que se utilizan en muchas aplicaciones diferentes para lugares públicos están fuertemente relacionados con la cultura. La información pictórica occidental, por ejemplo, es difícil de interpretar por personas no occidentales (Daftuar 1975; Fuglesang 1982).
- Compatibilidad de control/pantalla. La compatibilidad es una medida de qué tan bien los movimientos espaciales de control, el comportamiento de visualización o las relaciones conceptuales cumplen con las expectativas humanas (Staramler 1993). Se refiere a la expectativa del usuario de la relación estímulo-respuesta, que es un tema ergonómico fundamental para la operación segura y eficiente de un producto o sistema. Un sistema compatible es aquel que considera el comportamiento perceptivo-motor común de las personas (es decir, su estereotipo de población). Sin embargo, al igual que otros comportamientos humanos, el comportamiento perceptivo-motor también puede verse influido por la cultura. Hsu y Peng (1993) compararon sujetos estadounidenses y chinos con respecto a las relaciones control/quemador en una estufa de cuatro quemadores. Se observaron diferentes patrones de estereotipos de población. Concluyen que los estereotipos de la población con respecto a los vínculos control/quemador eran culturalmente diferentes, probablemente como resultado de diferencias en los hábitos de lectura o exploración.
- Diseño del lugar de trabajo. El diseño de una estación de trabajo industrial tiene como objetivo eliminar las posturas dañinas y mejorar el rendimiento del usuario en relación con las necesidades biológicas, las preferencias y los requisitos de la tarea del usuario. Las personas de diferentes culturas pueden preferir diferentes tipos de posturas para sentarse y alturas de trabajo. En los países occidentales, las alturas de trabajo se establecen cerca de la altura del codo sentado para una máxima comodidad y eficiencia. Sin embargo, en muchas partes del mundo la gente se sienta en el suelo. Los trabajadores indios, por ejemplo, prefieren ponerse en cuclillas o sentarse con las piernas cruzadas a estar de pie o sentarse en una silla. De hecho, se ha observado que incluso cuando se proporcionan sillas, los operadores siguen prefiriendo ponerse en cuclillas o sentarse con las piernas cruzadas en los asientos. Daftuar (1975) y Sen (1984) han estudiado los méritos y las implicaciones de la postura sentada india. Después de describir las diversas ventajas de sentarse en el suelo, Sen afirmó que “dado que una gran población del mercado mundial cubre sociedades donde predominan las sentadillas o sentarse en el suelo, es lamentable que hasta ahora no se hayan diseñado máquinas modernas para ser utilizadas De este modo." Por lo tanto, se deben considerar variaciones en la postura preferida en el diseño de la máquina y el lugar de trabajo para mejorar la eficiencia y la comodidad del operador.
- Diseño de equipos de protección.. Existen limitaciones tanto psicológicas como físicas con respecto al uso de ropa protectora. En algunas culturas, por ejemplo, los trabajos que requieren el uso de ropa protectora pueden considerarse como trabajo común, adecuado solo para trabajadores no calificados. En consecuencia, los ingenieros generalmente no usan equipo de protección en los lugares de trabajo en tales entornos. En cuanto a las limitaciones físicas, algunos grupos religiosos, obligados por su religión a cubrirse la cabeza (como los turbantes de los sikhs indios o las cubiertas de la cabeza de las mujeres musulmanas) encuentran difícil usar, por ejemplo, cascos protectores. Por lo tanto, se necesitan diseños especiales de ropa de protección para hacer frente a tales variaciones culturales en la protección de las personas contra los peligros del entorno laboral.
Problemas macroergonómicos
El término macroergonomía se refiere al diseño de tecnología de software. Se trata del diseño adecuado de organizaciones y sistemas de gestión. Existe evidencia que muestra que debido a las diferencias en la cultura, las condiciones sociopolíticas y los niveles educativos, muchos métodos exitosos de gestión y organización desarrollados en los países industrializados no pueden aplicarse con éxito a los países en desarrollo (Negandhi 1975). En la mayoría de los IDC, una jerarquía organizacional caracterizada por un flujo descendente de estructura de autoridad dentro de la organización es una práctica común. Tiene poca preocupación por los valores occidentales como la democracia o el poder compartido en la toma de decisiones, que se consideran cuestiones clave en la gestión moderna, siendo esenciales para la adecuada utilización de los recursos humanos en cuanto a inteligencia, creatividad, potencial para resolver problemas e ingenio.
El sistema feudal de jerarquía social y su sistema de valores también se practican ampliamente en la mayoría de los lugares de trabajo industriales en los países en desarrollo. Estos hacen que un enfoque de gestión participativa (que es esencial para el nuevo modo de producción de especialización flexible y la motivación de la mano de obra) sea una tarea difícil. Sin embargo, existen informes que confirman la conveniencia de introducir sistemas de trabajo autónomo incluso en estas culturas (Ketchum 1984).
- Ergonomía participativa. La ergonomía participativa es un enfoque de macroergonomía útil para resolver varios problemas relacionados con el trabajo (Shahnavaz, Abeysekera y Johansson 1993; Noro e Imada 1991; Wilson 1991). Este enfoque, mayormente utilizado en países industrializados, se ha aplicado de diferentes formas dependiendo de la cultura organizacional en la que se ha implementado. En un estudio, Liker, Nagamachi y Lifshitz (1988) compararon programas de ergonomía participativa en dos plantas de fabricación de EE. UU. y dos japonesas que tenían como objetivo reducir el estrés físico de los trabajadores. Llegaron a la conclusión de que un “programa de ergonomía participativa eficaz puede adoptar muchas formas. El mejor programa para cualquier planta en cualquier cultura puede depender de su propia historia, estructura y cultura únicas”.
- Sistemas de software. Las diferencias basadas en la cultura de la sociedad y la organización deben tenerse en cuenta al diseñar un nuevo sistema de software o al introducir un cambio en la organización. Con respecto a la tecnología de la información, De Lisi (1990) indica que las capacidades de creación de redes no se realizarán a menos que las redes se ajusten a la cultura organizacional existente.
- Organización y gestión del trabajo. En algunas culturas, la familia es una institución tan importante que desempeña un papel destacado en la organización del trabajo. Por ejemplo, en algunas comunidades de la India, un trabajo generalmente se considera una responsabilidad familiar y todos los miembros de la familia lo realizan colectivamente (Chapanis 1975).
- Sistema de mantenimiento. El diseño de programas de mantenimiento (tanto preventivo como regular), así como la limpieza, son otros ejemplos de áreas en las que la organización del trabajo debe adaptarse a las limitaciones culturales. La cultura tradicional entre el tipo de sociedades agrícolas predominante en muchos IDC generalmente no es compatible con los requisitos del trabajo industrial y la forma en que se organizan las actividades. La actividad agrícola tradicional no requiere, por ejemplo, una programación formal de mantenimiento y trabajos de precisión. En su mayor parte, no se lleva a cabo bajo la presión del tiempo. En el campo, generalmente se deja que el proceso de reciclaje de la naturaleza se encargue del trabajo de mantenimiento y limpieza. Por lo tanto, el diseño de programas de mantenimiento y manuales de limpieza para actividades industriales debe tener en cuenta estas limitaciones culturales y proporcionar capacitación y supervisión adecuadas.
Zhang y Tyler (1990), en un estudio de caso relacionado con el establecimiento exitoso de una moderna planta de producción de cables telefónicos en China suministrada por una empresa estadounidense (la Essex Company), afirmaron que “ambas partes se dan cuenta, sin embargo, de que la aplicación directa de las normas estadounidenses o Las prácticas de gestión de Essex no siempre fueron prácticas ni deseables debido a diferencias culturales, filosóficas y políticas. Por lo tanto, la información y las instrucciones proporcionadas por Essex a menudo fueron modificadas por el socio chino para que fueran compatibles con las condiciones existentes en China”. También argumentaron que la clave de su éxito, a pesar de las diferencias culturales, económicas y políticas, era la dedicación y el compromiso de ambas partes con un objetivo común, así como el respeto mutuo, la confianza y la amistad que trascendía cualquier diferencia entre ellos.
El diseño de turnos y horarios de trabajo son otros ejemplos de organización del trabajo. En la mayoría de los CDI existen ciertos problemas socioculturales asociados con el trabajo por turnos. Estos incluyen malas condiciones generales de vida y vivienda, falta de servicios de apoyo, un entorno familiar ruidoso y otros factores, que requieren el diseño de programas de turnos especiales. Además, para las trabajadoras, la jornada laboral suele ser mucho más larga que las ocho horas; consiste no solo en el tiempo real dedicado al trabajo, sino también al tiempo dedicado a viajar, trabajar en el hogar y cuidar a los niños y familiares mayores. En vista de la cultura prevaleciente, el diseño de turnos y otros trabajos requiere horarios especiales de trabajo y descanso para una operación efectiva.
La flexibilidad en los horarios de trabajo para permitir variaciones culturales, como una siesta después del almuerzo para los trabajadores chinos y actividades religiosas para los musulmanes, son otros aspectos culturales de la organización del trabajo. En la cultura islámica, las personas deben interrumpir el trabajo varias veces al día para orar y ayunar durante un mes cada año desde el amanecer hasta el atardecer. Todas estas limitaciones culturales requieren consideraciones especiales de organización del trabajo.
Por lo tanto, muchas características del diseño macroergonómico están estrechamente influenciadas por la cultura. Estas características deben ser consideradas en el diseño de sistemas de software para una operación efectiva.
Conclusión: diferencias culturales en el diseño
Diseñar un producto o sistema usable no es una tarea fácil. No existe una cualidad absoluta de idoneidad. Es tarea del diseñador crear una interacción óptima y armónica entre los cuatro componentes básicos del sistema humano-tecnológico: el usuario, la tarea, el sistema tecnológico y el entorno operativo. Un sistema puede ser totalmente utilizable para una combinación de usuario, tarea y condiciones ambientales, pero totalmente inadecuado para otra. Un aspecto del diseño que puede contribuir en gran medida a la usabilidad del diseño, ya sea que se trate de un solo producto o de un sistema complejo, es la consideración de aspectos culturales que tienen una profunda influencia tanto en el usuario como en el entorno operativo.
Incluso si un ingeniero concienzudo diseña una interfaz hombre-máquina adecuada para su uso en un entorno determinado, el diseñador a menudo no puede prever los efectos de una cultura diferente en la usabilidad del producto. Es difícil prevenir posibles efectos culturales negativos cuando un producto se utiliza en un entorno diferente de aquel para el que fue diseñado. Y dado que casi no existen datos cuantitativos sobre las restricciones culturales, la única forma en que el ingeniero puede hacer que el diseño sea compatible con los factores culturales es integrar activamente a la población de usuarios en el proceso de diseño.
La mejor manera de considerar los aspectos culturales en el diseño es que el diseñador adapte un enfoque de diseño centrado en el usuario. Es cierto que el enfoque de diseño adaptado por el diseñador es el factor esencial que influirá instantáneamente en la usabilidad del sistema diseñado. El diseñador del producto o sistema debe reconocer e implementar la importancia de este concepto básico desde el principio del ciclo de vida del diseño. Los principios básicos del diseño centrado en el usuario pueden resumirse así (Gould y Lewis 1985; Shackel 1986; Gould et al. 1987; Gould 1988; Wang 1992):
- Enfoque temprano y continuo en el usuario. El usuario debe ser un miembro activo del equipo de diseño durante todo el ciclo de vida del desarrollo del producto (es decir, fase previa al diseño, diseño detallado, producción, verificación y mejora del producto).
- Diseño integrado. El sistema debe considerarse como un todo, asegurando un enfoque de diseño holístico. Esto significa que el equipo de diseño debe desarrollar en paralelo todos los aspectos de la usabilidad del sistema.
- Pruebas de usuario tempranas y continuas. La reacción del usuario debe probarse utilizando prototipos o simulaciones mientras se lleva a cabo un trabajo real en el entorno real desde la etapa inicial de desarrollo hasta el producto final.
- diseño iterativo. El diseño, las pruebas y el rediseño se repiten en ciclos regulares hasta que se logran resultados de usabilidad satisfactorios.
En el caso de diseñar un producto a escala global, el diseñador debe considerar las necesidades de los consumidores de todo el mundo. En tal caso, el acceso a todos los usuarios y entornos operativos reales puede no ser posible con el fin de adoptar un enfoque de diseño centrado en el usuario. El diseñador tiene que utilizar una amplia gama de información, tanto formal como informal, como material de referencia bibliográfico, normas, directrices y principios prácticos y experiencia al realizar una evaluación analítica del diseño y tiene que proporcionar suficiente capacidad de ajuste y flexibilidad en el producto. para satisfacer las necesidades de una población de usuarios más amplia.
Otro punto a considerar es el hecho de que los diseñadores nunca pueden ser omniscientes. Necesitan información no solo de los usuarios sino también de otras partes involucradas en el proyecto, incluidos gerentes, técnicos y trabajadores de reparación y mantenimiento. En un proceso participativo, las personas involucradas deben compartir sus conocimientos y experiencias en el desarrollo de un producto o sistema utilizable y aceptar la responsabilidad colectiva por su funcionalidad y seguridad. Después de todo, todos los involucrados tienen algo en juego.
Vigilancia de Riesgos Laborales
La vigilancia de peligros es el proceso de evaluar la distribución y las tendencias seculares en los niveles de uso y exposición de peligros responsables de enfermedades y lesiones (Wegman 1992). En un contexto de salud pública, la vigilancia de peligros identifica procesos de trabajo o trabajadores individuales expuestos a altos niveles de peligros específicos en industrias y categorías laborales particulares. Dado que la vigilancia de peligros no está dirigida a eventos de enfermedad, su uso para guiar la intervención de salud pública generalmente requiere que se haya establecido previamente una relación clara entre exposición y resultado. Entonces, la vigilancia puede justificarse asumiendo que la reducción de la exposición resultará en una reducción de la enfermedad. El uso adecuado de los datos de vigilancia de riesgos permite una intervención oportuna, lo que permite la prevención de enfermedades profesionales. Por lo tanto, su beneficio más significativo es la eliminación de la necesidad de esperar a que ocurra una enfermedad evidente o incluso la muerte antes de tomar medidas para proteger a los trabajadores.
Existen al menos otras cinco ventajas de la vigilancia de peligros que complementan las que ofrece la vigilancia de enfermedades. En primer lugar, la identificación de eventos peligrosos suele ser mucho más fácil que la identificación de eventos de enfermedades profesionales, en particular para enfermedades como el cáncer que tienen largos períodos de latencia. En segundo lugar, centrarse en los peligros (en lugar de las enfermedades) tiene la ventaja de dirigir la atención a las exposiciones que, en última instancia, deben controlarse. Por ejemplo, la vigilancia del cáncer de pulmón podría centrarse en las tasas de los trabajadores del asbesto. Sin embargo, una proporción considerable de cáncer de pulmón en esta población podría deberse al consumo de cigarrillos, ya sea independientemente de la exposición al asbesto o interactuando con ella, por lo que es posible que sea necesario estudiar a un gran número de trabajadores para detectar una pequeña cantidad de cánceres relacionados con el asbesto. Por otro lado, la vigilancia de la exposición al asbesto podría brindar información sobre los niveles y patrones de exposición (empleos, procesos o industrias) donde existe el control de exposición más deficiente. Entonces, incluso sin un recuento real de los casos de cáncer de pulmón, se implementarían adecuadamente los esfuerzos para reducir o eliminar la exposición.
Tercero, dado que no todas las exposiciones resultan en enfermedades, los eventos peligrosos ocurren con una frecuencia mucho mayor que los eventos de enfermedades, lo que brinda la oportunidad de observar un patrón emergente o cambiar con el tiempo más fácilmente que con la vigilancia de enfermedades. Relacionada con esta ventaja está la oportunidad de hacer un mayor uso de los eventos centinela. Un peligro centinela puede ser simplemente la presencia de una exposición (p. ej., berilio), como se indica a través de la medición directa en el lugar de trabajo; la presencia de una exposición excesiva, según lo indicado a través del control de biomarcadores (p. ej., niveles elevados de plomo en la sangre); o un informe de un accidente (por ejemplo, un derrame químico).
Una cuarta ventaja de la vigilancia de los peligros es que los datos recopilados con este fin no infringen la privacidad de una persona. No se pone en riesgo la confidencialidad de las historias clínicas y se evita la posibilidad de estigmatizar a un individuo con una etiqueta de enfermedad. Esto es particularmente importante en entornos industriales donde el trabajo de una persona puede estar en peligro o un posible reclamo de compensación puede afectar la elección de opciones de diagnóstico por parte del médico.
Finalmente, la vigilancia de peligros puede aprovechar los sistemas diseñados para otros fines. Ejemplos de recopilación continua de información sobre peligros que ya existe incluyen registros de uso de sustancias tóxicas o descargas de materiales peligrosos, registros de sustancias peligrosas específicas e información recopilada por agencias reguladoras para uso en cumplimiento. En muchos aspectos, el higienista industrial en ejercicio ya está bastante familiarizado con los usos de vigilancia de los datos de exposición.
Los datos de vigilancia de peligros pueden complementar la vigilancia de enfermedades tanto para la investigación para establecer o confirmar una asociación entre peligro y enfermedad, así como para aplicaciones de salud pública, y los datos recopilados en cualquiera de los casos pueden usarse para determinar la necesidad de remediación. Los datos de vigilancia nacional cumplen diferentes funciones (como podría desarrollarse utilizando los datos del Sistema de Información de Gestión Integrada de la OSHA de EE. el enfoque y el análisis son posibles.
Los datos nacionales pueden ser extremadamente importantes para orientar las inspecciones para la actividad de cumplimiento o para determinar cuál es la distribución probable de los riesgos que darán lugar a demandas específicas de servicios médicos para una región. Sin embargo, la vigilancia de peligros a nivel de planta proporciona los detalles necesarios para un examen detallado de las tendencias a lo largo del tiempo. A veces se produce una tendencia independientemente de los cambios en los controles, sino más bien en respuesta a cambios en los productos que no serían evidentes en los datos agrupados por regiones. Tanto los enfoques a nivel nacional como a nivel de planta pueden ser útiles para determinar si existe la necesidad de estudios científicos planificados o de programas educativos para los trabajadores y la gerencia.
Al combinar los datos de vigilancia de riesgos de las inspecciones de rutina en una amplia gama de industrias aparentemente no relacionadas, a veces es posible identificar grupos de trabajadores para los que, de otro modo, se pasaría por alto una exposición intensa. Por ejemplo, el análisis de las concentraciones de plomo en el aire determinadas en las inspecciones de cumplimiento de OSHA de 1979 a 1985 identificó 52 industrias en las que se superó el límite de exposición permisible (PEL) en más de un tercio de las inspecciones (Froines et al. 1990). Estas industrias incluían fundición primaria y secundaria, fabricación de baterías, fabricación de pigmentos y fundiciones de latón/bronce. Como todas estas son industrias con una exposición históricamente alta al plomo, las exposiciones excesivas indicaron un control deficiente de los peligros conocidos. Sin embargo, algunos de estos lugares de trabajo son bastante pequeños, como las operaciones de fundición secundaria de plomo, y es poco probable que los gerentes u operadores individuales de la planta realicen un muestreo de exposición sistemático y, por lo tanto, podrían no estar al tanto de los problemas graves de exposición al plomo en sus propios lugares de trabajo. En contraste con los altos niveles de exposición ambiental al plomo que podrían haberse esperado en estas industrias básicas de plomo, también se observó que más de un tercio de las plantas en la encuesta en las que se excedieron los PEL resultaron de operaciones de pintura en una amplia variedad de configuraciones generales de la industria. Se sabe que los pintores de acero estructural corren el riesgo de exposición al plomo, pero se ha prestado poca atención a las industrias que emplean pintores en pequeñas operaciones de pintura de maquinaria o piezas de maquinaria. Estos trabajadores están en riesgo de exposiciones peligrosas, sin embargo, a menudo no se les considera trabajadores con plomo porque están en una industria que no es una industria basada en plomo. En cierto sentido, esta encuesta reveló evidencia de un riesgo que se conocía pero se había olvidado hasta que se identificó mediante el análisis de estos datos de vigilancia.
Objetivos de la vigilancia de peligros
Los programas de vigilancia de peligros pueden tener una variedad de objetivos y estructuras. En primer lugar, permiten centrarse en las acciones de intervención y ayudan a evaluar los programas existentes ya planificar otros nuevos. El uso cuidadoso de la información de vigilancia de peligros puede conducir a la detección temprana de fallas en el sistema y llamar la atención sobre la necesidad de mejorar los controles o las reparaciones antes de que realmente se experimenten exposiciones excesivas o enfermedades. Los datos de tales esfuerzos también pueden proporcionar evidencia de la necesidad de una regulación nueva o revisada para un peligro específico. En segundo lugar, los datos de vigilancia se pueden incorporar a las proyecciones de enfermedades futuras para permitir la planificación tanto del cumplimiento como del uso de recursos médicos. Tercero, usando metodologías de exposición estandarizadas, los trabajadores en varios niveles organizacionales y gubernamentales pueden producir datos que permitan enfocarse en una nación, una ciudad, una industria, una planta o incluso un trabajo. Con esta flexibilidad, la vigilancia puede orientarse, ajustarse según sea necesario y refinarse a medida que se disponga de nueva información o se resuelvan viejos problemas o aparezcan otros nuevos. Finalmente, los datos de vigilancia de peligros deberían resultar valiosos en la planificación de estudios epidemiológicos mediante la identificación de áreas donde dichos estudios serían más fructíferos.
Ejemplos de vigilancia de peligros
Registro de carcinógenos—Finlandia. En 1979, Finlandia comenzó a exigir informes nacionales sobre el uso de 50 carcinógenos diferentes en la industria. Las tendencias durante los primeros siete años de vigilancia se informaron en 1988 (Alho, Kauppinen y Sundquist 1988). Más de dos tercios de los trabajadores expuestos a carcinógenos trabajaban con solo tres tipos de carcinógenos: cromatos, níquel y compuestos inorgánicos o asbesto. La vigilancia de peligros reveló que un número sorprendentemente pequeño de compuestos representaba la mayoría de las exposiciones a carcinógenos, lo que mejoró en gran medida el enfoque de los esfuerzos para reducir el uso de tóxicos, así como los esfuerzos para controlar la exposición.
Otro uso importante del registro fue la evaluación de las razones por las que los listados “salieron” del sistema, es decir, por qué el uso de un carcinógeno se informó una vez pero no en encuestas posteriores. El veinte por ciento de las salidas se debieron a una exposición continua pero no declarada. Esto condujo a la educación, así como a la retroalimentación de las industrias de informes sobre el valor de los informes precisos. Treinta y ocho por ciento salió porque la exposición había cesado, y entre ellos, más de la mitad salió debido a la sustitución por un no cancerígeno. Es posible que los resultados de los informes del sistema de vigilancia hayan estimulado la sustitución. La mayoría de las salidas restantes se debieron a la eliminación de exposiciones mediante controles de ingeniería, cambios en el proceso o una disminución considerable en el uso o el tiempo de exposición. Solo el 5% de las salidas se debieron al uso de equipo de protección personal. Este ejemplo muestra cómo un registro de exposición puede proporcionar un rico recurso para comprender el uso de carcinógenos y para rastrear el cambio en el uso a lo largo del tiempo.
Encuesta Nacional de Exposición Ocupacional (NOES). El NIOSH de EE. UU. llevó a cabo dos Encuestas Nacionales de Exposición Ocupacional (NOES) con diez años de diferencia para estimar la cantidad de trabajadores y lugares de trabajo potencialmente expuestos a cada uno de una amplia variedad de peligros. Se prepararon mapas nacionales y estatales que muestran los elementos encuestados, como el patrón de exposición de los trabajadores y del lugar de trabajo al formaldehído (Frazier, Lalich y Pedersen 1983). La superposición de estos mapas con mapas de mortalidad por causas específicas (p. ej., cáncer de senos nasales) brinda la oportunidad de realizar exámenes ecológicos simples diseñados para generar hipótesis que luego pueden investigarse mediante un estudio epidemiológico apropiado.
También se han examinado los cambios entre las dos encuestas, por ejemplo, las proporciones de instalaciones en las que hubo exposiciones potenciales a ruido continuo sin controles de funcionamiento (Seta y Sundin 1984). Cuando se examinó por industria, se observaron pocos cambios para los contratistas generales de construcción (92.5 % a 88.4 %), mientras que se observó una disminución notable en productos químicos y productos afines (88.8 % a 38.0 %) y servicios de reparación diversos (81.1 % a 21.2 %). ). Las posibles explicaciones incluyeron la aprobación de la Ley de Salud y Seguridad Ocupacional, acuerdos de negociación colectiva, preocupaciones con la responsabilidad legal y una mayor conciencia de los empleados.
Medidas de inspección (exposición) (OSHA). La OSHA de EE. UU. ha estado inspeccionando los lugares de trabajo para evaluar la idoneidad de los controles de exposición durante más de veinte años. Durante la mayor parte de ese tiempo, los datos se han colocado en una base de datos, el Sistema Integrado de Información de Gestión (OSHA/IMIS). Las tendencias seculares generales en casos seleccionados han sido examinadas para 1979 a 1987. Para el asbesto, hay buena evidencia de controles en gran parte exitosos. Por el contrario, mientras que la cantidad de muestras recolectadas para exposiciones a sílice y plomo disminuyó durante esos años, ambas sustancias continuaron mostrando una cantidad sustancial de sobreexposiciones. Los datos también mostraron que, a pesar de la reducción del número de inspecciones, la proporción de inspecciones en las que se excedieron los límites de exposición permaneció esencialmente constante. Tales datos podrían ser muy instructivos para OSHA al planificar estrategias de cumplimiento para sílice y plomo.
Otro uso de la base de datos de inspección del lugar de trabajo ha sido un examen cuantitativo de los niveles de exposición a la sílice para nueve industrias y trabajos dentro de esas industrias (Froines, Wegman y Dellenbaugh 1986). Los límites de exposición se superaron en diversos grados, desde el 14 % (fundiciones de aluminio) hasta el 73 % (cerámicas). Dentro de las alfarerías, se examinaron trabajos específicos y la proporción en la que se excedieron los límites de exposición osciló entre el 0 % (obreros) y el 69 % (trabajadores de deslizaderos). El grado en que las muestras excedieron el límite de exposición varió según el trabajo. Para los trabajadores de las rampas, las exposiciones excesivas fueron, en promedio, el doble del límite de exposición, mientras que los rociadores de deslizamiento/esmalte tuvieron un exceso de exposición promedio de más de ocho veces el límite. Este nivel de detalle debería resultar valioso para la gerencia y los trabajadores empleados en las alfarerías, así como para las agencias gubernamentales responsables de regular las exposiciones ocupacionales.
Resumen
Este artículo identificó el propósito de la vigilancia de peligros, describió sus beneficios y algunas de sus limitaciones y ofreció varios ejemplos en los que proporcionó información útil sobre salud pública. Sin embargo, la vigilancia de peligros no debe reemplazar la vigilancia de enfermedades para enfermedades no infecciosas. En 1977, un grupo de trabajo de NIOSH enfatizó la interdependencia relativa de los dos tipos principales de vigilancia, afirmando:
La vigilancia de los peligros y las enfermedades no puede llevarse a cabo de forma aislada. La caracterización exitosa de los peligros asociados con diferentes industrias u ocupaciones, junto con la información médica y toxicológica relacionada con los peligros, puede sugerir industrias o grupos ocupacionales apropiados para la vigilancia epidemiológica (Craft et al. 1977).
Trabajadores de edad avanzada
La situación de los trabajadores que envejecen varía según su condición funcional, que a su vez está influida por su pasado laboral. Su estatus también depende del puesto de trabajo que ocupen y de la situación social, cultural y económica del país en el que vivan.
Así, los trabajadores que tienen que realizar mucho trabajo físico son también, con mayor frecuencia, los que han tenido menor escolaridad y menor formación ocupacional. Están sujetos a condiciones de trabajo extenuantes, que pueden causar enfermedades, y están expuestos al riesgo de accidentes. En este contexto, es muy probable que su capacidad física disminuya hacia el final de su vida activa, hecho que los hace más vulnerables en el trabajo.
Por el contrario, los trabajadores que han tenido la ventaja de una larga escolaridad, seguida de una formación profesional que los habilite para su trabajo, ejercen en general oficios en los que pueden poner en práctica los conocimientos así adquiridos y ampliar progresivamente su experiencia. A menudo no trabajan en los entornos ocupacionales más dañinos y sus habilidades son reconocidas y valoradas a medida que envejecen.
Durante un período de expansión económica y escasez de mano de obra, se reconoce que los trabajadores de edad avanzada tienen cualidades de “conciencia ocupacional”, ser regulares en su trabajo y capaces de mantener sus conocimientos. En un período de recesión y desempleo, se hará mayor hincapié en el hecho de que su rendimiento laboral es inferior al de los más jóvenes y en su menor capacidad de adaptación a los cambios en las técnicas y la organización del trabajo.
Según los países en cuestión, sus tradiciones culturales y su modo y nivel de desarrollo económico, la consideración por los trabajadores de edad y la solidaridad con ellos serán más o menos evidentes, y su protección estará más o menos asegurada.
Las dimensiones temporales de la relación edad/trabajo
La relación entre envejecimiento y trabajo abarca una gran diversidad de situaciones, que se pueden considerar desde dos puntos de vista: por un lado, el trabajo aparece como un factor de transformación para el trabajador a lo largo de su vida activa, siendo las transformaciones negativas (por ejemplo, desgaste, disminución de habilidades, enfermedades y accidentes) o positivo (por ejemplo, adquisición de conocimientos y experiencia); por otro lado, el trabajo revela los cambios relacionados con la edad, y esto trae como consecuencia la marginación e incluso la exclusión del sistema productivo de los trabajadores de mayor edad expuestos a exigencias laborales demasiado elevadas para su capacidad en declive, o por el contrario permite el progreso en su carrera laboral si el contenido del trabajo es tal que se otorga un alto valor a la experiencia.
Por lo tanto, la edad avanzada desempeña el papel de un "vector" en el que se registran cronológicamente los acontecimientos de la vida, tanto en el trabajo como fuera de él. Alrededor de este eje se articulan procesos de decadencia y construcción, que son muy variables de un trabajador a otro. Para tener en cuenta los problemas del envejecimiento de los trabajadores en el diseño de las situaciones de trabajo, es necesario tener en cuenta tanto las características dinámicas de los cambios relacionados con la edad como la variabilidad de estos cambios entre los individuos.
La relación edad/trabajo puede considerarse a la luz de una triple evolución:
- El trabajo evoluciona. Cambio de técnicas; la mecanización, la automatización, la informatización y los métodos de transferencia de información, entre otros factores, tienden o tenderán a generalizarse. Aparecen nuevos productos, otros desaparecen. Se revelan o amplían nuevos riesgos (por ejemplo, radiación y productos químicos), otros se vuelven menos prominentes. Se transforma la organización del trabajo, la gestión laboral, la distribución de tareas y los horarios de trabajo. Algunos sectores productivos se desarrollan, mientras que otros decaen. De una generación a otra, las situaciones de trabajo encontradas durante la vida activa del trabajador, las demandas que hace y las habilidades que requiere no son las mismas.
- Las poblaciones trabajadoras cambian. Las estructuras de edad se modifican de acuerdo con los cambios demográficos, las formas de ingreso o retiro del trabajo y las actitudes hacia el empleo. La proporción de mujeres en la población activa continúa evolucionando. Se están produciendo auténticos trastornos en el campo de la educación, la formación profesional y el acceso al sistema sanitario. Todas estas transformaciones están produciendo al mismo tiempo efectos generacionales y de época que obviamente influyen en la relación edad/trabajo y que en cierta medida pueden anticiparse.
- Finalmente—un punto que merece énfasis—los cambios individuales están en progreso a lo largo de la vida laboral de uno, y el ajuste entre las características de un trabajo particular y las de las personas que lo llevan a cabo, por lo tanto, se cuestiona con frecuencia.
Algunos procesos de crianza orgánica y su relación con el trabajo
Las principales funciones orgánicas implicadas en el trabajo declinan de forma observable a partir de los 40 ó 50 años, después de que algunas de ellas hayan experimentado un desarrollo, hasta los 20 ó 25 años.
En particular, se observa una disminución con la edad en la fuerza muscular máxima y el rango de movimiento articular. La reducción de la fuerza es del orden del 15 al 20% entre las edades de 20 y 60 años. Pero esto es solo una tendencia general, y la variabilidad entre individuos es considerable. Además, estas son capacidades máximas; el descenso es mucho menor para demandas físicas más moderadas.
Una función muy sensible a la edad es la regulación de la postura. Esta dificultad no es muy aparente para posiciones de trabajo comunes y estables (de pie o sentado) pero se hace evidente en situaciones de desequilibrio que requieren ajustes precisos, fuertes contracciones musculares o movimientos articulares en ángulos extremos. Estos problemas se agudizan cuando el trabajo debe realizarse sobre soportes inestables o resbaladizos, o cuando el trabajador sufre un golpe o sacudida inesperada. El resultado es que los accidentes por pérdida de equilibrio se vuelven más frecuentes con la edad.
La regulación del sueño se vuelve menos fiable a partir de los 40 o 45 años. Es más sensible a los cambios en los horarios de trabajo (como el trabajo nocturno o el trabajo por turnos) ya los entornos perturbadores (por ejemplo, el ruido o la iluminación). Siguen los cambios en la duración y la calidad del sueño.
La termorregulación también se vuelve más difícil con la edad, y esto hace que los trabajadores mayores tengan problemas específicos con respecto al trabajo en calor, particularmente cuando se deben realizar trabajos físicamente intensos.
Las funciones sensoriales empiezan a verse afectadas muy pronto, pero las deficiencias resultantes rara vez se marcan antes de los 40 o 45 años. La función visual en su conjunto se ve afectada: hay una reducción de la amplitud de acomodación (que se puede corregir con lentes adecuadas) , y también en el campo visual periférico, percepción de profundidad, resistencia al deslumbramiento y transmisión de luz a través del cristalino. El inconveniente resultante sólo se nota en condiciones particulares: con poca iluminación, cerca de fuentes de deslumbramiento, con objetos o textos de muy pequeño tamaño o mal presentados, etc.
La disminución de la función auditiva afecta el umbral de audición para las frecuencias altas (sonidos agudos), pero se manifiesta especialmente como una dificultad para discriminar las señales sonoras en un entorno ruidoso. Así, la inteligibilidad de la palabra hablada se vuelve más difícil en presencia de ruido ambiental o fuerte reverberación.
Las demás funciones sensoriales están, en general, poco afectadas en esta etapa de la vida.
Se puede observar que, de manera general, el declive orgánico con la edad se nota particularmente en situaciones extremas, que en todo caso deberían modificarse para evitar dificultades incluso a los trabajadores jóvenes. Además, los trabajadores que envejecen pueden compensar sus deficiencias mediante estrategias particulares, a menudo adquiridas con la experiencia, cuando las condiciones y la organización del trabajo lo permiten: el uso de soportes adicionales para posturas desequilibradas, levantar y transportar cargas de manera que se reduzcan los esfuerzos extremos , organizar el escaneo visual para identificar información útil, entre otros medios.
Envejecimiento cognitivo: ralentización y aprendizaje
En cuanto a las funciones cognitivas, lo primero que hay que señalar es que la actividad laboral pone en juego mecanismos básicos para recibir y procesar información por un lado, y por otro, los conocimientos adquiridos a lo largo de la vida. Este conocimiento se refiere principalmente al significado de objetos, señales, palabras y situaciones (conocimiento “declarativo”), y formas de hacer las cosas (conocimiento “procedimental”).
La memoria a corto plazo nos permite retener, durante algunas decenas de segundos o durante algunos minutos, información útil que ha sido detectada. El procesamiento de esta información se realiza comparándola con conocimientos memorizados de forma permanente. El envejecimiento actúa sobre estos mecanismos de diversas formas: (1) en virtud de la experiencia, enriquece el conocimiento, la capacidad de seleccionar de la mejor manera tanto el conocimiento útil como la forma de procesarlo, especialmente en tareas que se realizan con cierta frecuencia, pero (2) el tiempo necesario para procesar esta información se alarga debido tanto al envejecimiento del sistema nervioso central como a una memoria a corto plazo más frágil.
Estas funciones cognitivas dependen mucho del entorno en el que han vivido los trabajadores y, por tanto, de su historia pasada, de su formación y de las situaciones laborales a las que se han tenido que enfrentar. Los cambios que se producen con la edad se manifiestan, por tanto, en combinaciones muy variadas de fenómenos de declive y reconstrucción, en los que cada uno de estos dos factores puede estar más o menos acentuado.
Si en el transcurso de su vida laboral los trabajadores han recibido solo una formación breve y han tenido que realizar tareas relativamente simples y repetitivas, su conocimiento será limitado y tendrán dificultades cuando se enfrenten a tareas nuevas o relativamente desconocidas. Si, además, tienen que realizar un trabajo con unas limitaciones de tiempo marcadas, los cambios que se han producido en sus funciones sensoriales y la ralentización en el procesamiento de la información les perjudicarán. Si, por el contrario, han tenido una larga escolaridad y formación, y si han tenido que realizar una variedad de tareas, habrán podido mejorar sus habilidades para que las deficiencias sensoriales o cognitivas asociadas con la edad se resuelvan. ampliamente compensado.
Por tanto, es fácil comprender el papel que juega la formación continua en la situación laboral de los trabajadores que envejecen. Los cambios en el trabajo hacen cada vez más necesario recurrir a la formación periódica, pero los trabajadores de más edad rara vez la reciben. Con frecuencia, las empresas no consideran que valga la pena brindar capacitación a un trabajador que se acerca al final de su vida activa, especialmente porque se cree que las dificultades de aprendizaje aumentan con la edad. Y los propios trabajadores dudan en recibir formación, temiendo que no lo consigan, y no siempre viendo muy claro los beneficios que podrían derivar de la formación.
De hecho, con la edad, la forma de aprender se modifica. Mientras que un joven registra el conocimiento que le transmite, una persona mayor necesita comprender cómo se organiza ese conocimiento en relación con lo que ya sabe, cuál es su lógica y cuál es su justificación para trabajar. Él o ella también necesita tiempo para aprender. Por lo tanto, una respuesta al problema de la formación de los trabajadores mayores es, en primer lugar, utilizar diferentes métodos de enseñanza, según la edad, los conocimientos y la experiencia de cada persona, en particular, con un período de formación más largo para las personas mayores.
Envejecimiento de hombres y mujeres en el trabajo
Las diferencias de edad entre hombres y mujeres se encuentran en dos niveles diferentes. A nivel orgánico, la esperanza de vida es generalmente mayor para las mujeres que para los hombres, pero la llamada esperanza de vida sin discapacidad es muy cercana para ambos sexos, hasta los 65 o 70 años. Más allá de esa edad, las mujeres generalmente están en desventaja. Además, la capacidad física máxima de las mujeres es en promedio un 30% menor que la de los hombres, y esta diferencia tiende a persistir con la edad avanzada, pero la variabilidad en los dos grupos es amplia, con cierta superposición entre las dos distribuciones.
A nivel de la carrera laboral hay grandes diferencias. En promedio, las mujeres han recibido menos formación para el trabajo que los hombres cuando inician su vida laboral, suelen ocupar puestos para los que se necesitan menos cualificaciones y sus carreras laborales son menos gratificantes. Con la edad, por lo tanto, ocupan puestos con limitaciones considerables, como limitaciones de tiempo y repetitividad del trabajo. No se puede establecer ninguna diferencia sexual en el desarrollo de la capacidad cognitiva con la edad sin referencia a este contexto social de trabajo.
Si el diseño de las situaciones laborales ha de tener en cuenta estas diferencias de género, se debe actuar especialmente a favor de la formación profesional inicial y continua de las mujeres y la construcción de trayectorias laborales que aumenten las experiencias de las mujeres y las valoricen. Esta acción, por lo tanto, debe tomarse mucho antes del final de su vida activa.
Envejecimiento de la población activa: la utilidad de los datos colectivos
Hay al menos dos razones para adoptar enfoques colectivos y cuantitativos con respecto al envejecimiento de la población activa. La primera razón es que tales datos serán necesarios para evaluar y prever los efectos del envejecimiento en un taller, un servicio, una empresa, un sector o un país. La segunda razón es que los principales componentes del envejecimiento son en sí mismos fenómenos sujetos a probabilidad: no todos los trabajadores envejecen de la misma manera ni al mismo ritmo. Por lo tanto, es por medio de herramientas estadísticas que a veces se revelarán, confirmarán o evaluarán varios aspectos del envejecimiento.
El instrumento más simple en este campo es la descripción de las estructuras de edad y de su evolución, expresada en formas relevantes para el trabajo: sector económico, oficio, grupo de puestos de trabajo, etc.
Por ejemplo, cuando observamos que la estructura de edad de una población en un lugar de trabajo se mantiene estable y joven, podemos preguntarnos qué características del trabajo podrían desempeñar un papel selectivo en términos de edad. Si, por el contrario, esta estructura es estable y más antigua, el lugar de trabajo tiene la función de recibir personas de otros sectores de la empresa; merece la pena estudiar las razones de estos movimientos, e igualmente habría que comprobar si el trabajo en este centro de trabajo se adecua a las características de una población activa que envejece. Si, finalmente, la estructura de edad cambia regularmente, simplemente reflejando los niveles de contratación de un año a otro, probablemente tengamos una situación en la que las personas “envejecen en el lugar”; esto a veces requiere un estudio especial, particularmente si el número anual de contrataciones tiende a disminuir, lo que desplazará la estructura general hacia grupos de mayor edad.
Nuestra comprensión de estos fenómenos puede mejorar si disponemos de datos cuantitativos sobre las condiciones de trabajo, sobre los puestos que ocupan actualmente los trabajadores y (si es posible) sobre los puestos que ya no ocupan. Los horarios de trabajo, la repetitividad del trabajo, la naturaleza de las demandas físicas, el ambiente de trabajo, e incluso ciertos componentes cognitivos, pueden ser objeto de consultas (a preguntar a los trabajadores) o de evaluaciones (por expertos). Es posible entonces establecer una conexión entre las características del trabajo actual y del trabajo pasado, y la edad de los trabajadores en cuestión, y así dilucidar los mecanismos de selección a los que las condiciones de trabajo pueden dar lugar en determinadas edades.
Estas investigaciones se pueden mejorar aún más obteniendo también información sobre el estado de salud de los trabajadores. Esta información puede derivarse de indicadores objetivos como la tasa de accidentes de trabajo o la tasa de ausencia por enfermedad. Pero estos indicadores requieren a menudo un cuidado considerable en cuanto a la metodología, porque si bien reflejan condiciones de salud que pueden estar relacionadas con el trabajo, también reflejan la estrategia de todos los que se preocupan por los accidentes de trabajo y las bajas por enfermedad: los propios trabajadores, la dirección y los médicos pueden tener diversas estrategias al respecto, y no hay garantía de que estas estrategias sean independientes de la edad del trabajador. Por lo tanto, las comparaciones de estos indicadores entre edades suelen ser complejas.
Por tanto, se recurrirá, cuando sea posible, a los datos derivados de la autoevaluación de la salud de los trabajadores, u obtenidos durante los reconocimientos médicos. Estos datos pueden estar relacionados con enfermedades cuya prevalencia variable con la edad debe conocerse mejor con fines de anticipación y prevención. Pero el estudio del envejecimiento se basará sobre todo en la apreciación de condiciones que no han llegado a la etapa de enfermedad, como ciertos tipos de deterioro funcional: (por ejemplo, de las articulaciones: dolor y limitación de la vista y el oído, del sistema respiratorio) o bien ciertos tipos de dificultad o incluso incapacidad (por ejemplo, para subir un escalón alto, hacer un movimiento preciso, mantener el equilibrio en una posición incómoda).
Relacionar datos relativos a la edad, el trabajo y la salud es, por tanto, a la vez una cuestión útil y compleja. Su uso permite revelar (o presumir su existencia) varios tipos de conexiones. Puede tratarse de relaciones causales simples, con alguna exigencia del trabajo acelerando una especie de declive del estado funcional a medida que avanza la edad. Pero este no es el caso más frecuente. Muy a menudo, seremos llevados a apreciar simultáneamente el efecto de una acumulación de restricciones sobre un conjunto de características de salud, y al mismo tiempo el efecto de los mecanismos de selección según los cuales los trabajadores cuya salud ha empeorado pueden verse excluidos de ciertos tipos de trabajo (lo que los epidemiólogos llaman el “efecto del trabajador saludable”). ”).
De esta forma podemos evaluar la solidez de este conjunto de relaciones, confirmar ciertos conocimientos fundamentales en el ámbito de la psicofisiología y, sobre todo, obtener información útil para diseñar estrategias preventivas en relación con el envejecimiento laboral.
Algunos tipos de acción.
Las actuaciones a emprender para mantener en el empleo a los trabajadores de edad avanzada, sin consecuencias negativas para ellos, deben seguir varias líneas generales:
- No se debe considerar a este grupo de edad como una categoría aparte, sino que se debe considerar la edad como un factor de diversidad entre otros en la población activa; las medidas de protección demasiado específicas o demasiado acentuadas tienden a marginar y debilitar la posición de las poblaciones afectadas.
- Uno debería anticiparse a cambios individuales y colectivos relacionados con la edad, así como cambios en las técnicas y organización del trabajo. La gestión de los recursos humanos sólo puede realizarse con eficacia a lo largo del tiempo, de forma que se preparen los ajustes oportunos en la carrera laboral y en la formación. El diseño de las situaciones de trabajo puede entonces tener en cuenta al mismo tiempo las soluciones técnicas y organizativas disponibles y las características de la (futura) población en cuestión.
- Debería tenerse en cuenta la diversidad del desarrollo individual a lo largo de la vida laboral, a fin de crear condiciones de diversidad equivalente en las carreras y situaciones laborales.
- Se debe prestar atención a favorecer el proceso de construcción de habilidades y atenuar el proceso de declive.
Sobre la base de estos pocos principios, se pueden definir primero varios tipos de acción inmediata. La máxima prioridad de acción se referirá a las condiciones de trabajo que pueden plantear problemas especialmente graves para los trabajadores de edad. Como se mencionó anteriormente, el estrés postural, el esfuerzo extremo, las restricciones de tiempo estrictas (p. ej., como en el trabajo en línea de montaje o la imposición de objetivos de producción más altos), ambientes dañinos (temperatura, ruido) o ambientes inadecuados (condiciones de iluminación), trabajo nocturno y por turnos. trabajo son ejemplos.
La identificación sistemática de estas limitaciones en los puestos que están (o pueden estar) ocupados por trabajadores de mayor edad permite realizar un inventario y establecer prioridades de actuación. Esta identificación puede llevarse a cabo mediante listas de verificación de inspección empírica. De igual utilidad será el análisis de la actividad de los trabajadores, que permitirá vincular la observación de su comportamiento con las explicaciones que da de sus dificultades. En estos dos casos, las medidas de esfuerzo o de parámetros ambientales pueden completar las observaciones.
Más allá de esta puntualización, no se puede describir aquí la acción a realizar, ya que obviamente será específica de cada situación de trabajo. El uso de estándares a veces puede ser útil, pero pocos estándares toman en cuenta aspectos específicos del envejecimiento, y cada uno se ocupa de un dominio particular, lo que tiende a llevar a pensar de manera aislada sobre cada componente de la actividad en estudio.
Aparte de las medidas inmediatas, tener en cuenta el envejecimiento implica un pensamiento de más largo alcance dirigido a lograr la mayor flexibilidad posible en el diseño de las situaciones de trabajo.
Esta flexibilidad debe buscarse primero en el diseño de situaciones y equipos de trabajo. Espacio restringido, herramientas no ajustables, software rígido, en definitiva, todas las características de la situación que limitan la expresión de la diversidad humana en el desempeño de la tarea, muy probablemente penalicen a una proporción considerable de trabajadores de mayor edad. Lo mismo ocurre con los tipos de organización más restrictivos: una distribución de tareas completamente predeterminada, plazos frecuentes y urgentes, o pedidos demasiado numerosos o demasiado estrictos (estos, por supuesto, deben tolerarse cuando existen requisitos esenciales relacionados con la calidad de producción o la seguridad de una instalación). La búsqueda de esa flexibilidad es, por tanto, la búsqueda de variados ajustes individuales y colectivos que puedan facilitar la integración exitosa de los trabajadores de edad avanzada al sistema productivo. Una de las condiciones para el éxito de estos ajustes es, obviamente, el establecimiento de programas de formación laboral, destinados a trabajadores de todas las edades y adaptados a sus necesidades específicas.
Tener en cuenta el envejecimiento en el diseño de las situaciones de trabajo implica, por tanto, una serie de acciones coordinadas (reducción global de las tensiones extremas, utilización de todas las estrategias posibles para la organización del trabajo y esfuerzo continuo para aumentar las competencias), tanto más eficientes como menos caros cuando se toman a largo plazo y se piensan cuidadosamente de antemano. El envejecimiento de la población es un fenómeno lo suficientemente lento y previsible para que una adecuada actuación preventiva sea perfectamente factible.
Vigilancia en países en desarrollo
Se estima que más del 80% de la población mundial vive en los países en desarrollo de África, Oriente Medio, Asia y América del Sur y Central. Los países en desarrollo a menudo tienen desventajas financieras y muchos tienen economías principalmente rurales y agrícolas. Sin embargo, son muy diferentes en muchos aspectos, con diversas aspiraciones, sistemas políticos y distintas etapas de crecimiento industrial. El estado de salud entre las personas en los países en desarrollo es generalmente más bajo que en los países desarrollados, como lo reflejan las tasas de mortalidad infantil más altas y la esperanza de vida más baja.
Varios factores contribuyen a la necesidad de vigilancia de la seguridad y la salud en el trabajo en los países en desarrollo. Primero, muchos de estos países se están industrializando rápidamente. En cuanto al tamaño de los establecimientos industriales, muchas de las nuevas industrias son industrias de pequeña escala. En tales situaciones, las instalaciones de seguridad y salud suelen ser muy limitadas o inexistentes. Además, los países en desarrollo suelen ser los destinatarios de la transferencia de tecnología de los países desarrollados. Algunas de las industrias más peligrosas, que tienen dificultades para operar en países con leyes de salud ocupacional más estrictas y mejor aplicadas, pueden ser “exportadas” a países en desarrollo.
En segundo lugar, con respecto a la fuerza laboral, el nivel de educación de los trabajadores en los países en desarrollo suele ser más bajo, y los trabajadores pueden no estar capacitados en prácticas de trabajo seguras. El trabajo infantil suele ser más frecuente en los países en desarrollo. Estos grupos son relativamente más vulnerables a los riesgos para la salud en el trabajo. Además de estas consideraciones, generalmente existe un nivel de salud preexistente más bajo entre los trabajadores de los países en desarrollo.
Estos factores garantizarían que, en todo el mundo, los trabajadores de los países en desarrollo se encuentren entre los más vulnerables y los que enfrentan el mayor riesgo de peligros para la salud en el trabajo.
Los efectos en la salud ocupacional son diferentes de los observados en los países desarrollados
Es importante obtener datos sobre los efectos en la salud para la prevención y la priorización de enfoques para resolver los problemas de salud ocupacional. Sin embargo, la mayoría de los datos de morbilidad disponibles pueden no ser aplicables a los países en desarrollo, ya que se originan en los países desarrollados.
En los países en desarrollo, la naturaleza de los efectos en la salud ocupacional de los riesgos en el lugar de trabajo puede ser diferente de la de los países desarrollados. Las enfermedades ocupacionales manifiestas, como las intoxicaciones químicas y las neumoconiosis, que son causadas por la exposición a altos niveles de toxinas en el lugar de trabajo, todavía se encuentran en cantidades significativas en los países en desarrollo, mientras que estos problemas pueden haberse reducido sustancialmente en los países desarrollados.
Por ejemplo, en el caso del envenenamiento por plaguicidas, los efectos agudos en la salud e incluso las muertes por altas exposiciones son una preocupación inmediata mayor en los países agrícolas en desarrollo, en comparación con los efectos a largo plazo en la salud de la exposición a dosis bajas de plaguicidas, que podría ser un problema más grave. tema importante en los países desarrollados. De hecho, la carga de morbilidad de la intoxicación aguda por plaguicidas en algunos países en desarrollo, como Sri Lanka, puede incluso superar la de los problemas tradicionales de salud pública como la difteria, la tos ferina y el tétanos.
Por lo tanto, se requiere cierta vigilancia de la morbilidad de salud ocupacional de los países en desarrollo. La información sería útil para la evaluación de la magnitud del problema, la priorización de planes para enfrentar los problemas, la asignación de recursos y la posterior evaluación del impacto de las intervenciones.
Lamentablemente, esta información de vigilancia suele faltar en los países en desarrollo. Debe reconocerse que los programas de vigilancia en los países desarrollados pueden ser inapropiados para los países en desarrollo, y tales sistemas probablemente no puedan adoptarse en su totalidad para los países en desarrollo debido a los diversos problemas que pueden impedir las actividades de vigilancia.
Problemas de vigilancia en los países en desarrollo
Si bien existe la necesidad de vigilancia de los problemas de seguridad y salud en el trabajo en los países en desarrollo, la implementación real de la vigilancia a menudo está plagada de dificultades.
Las dificultades pueden surgir debido a un control deficiente del desarrollo industrial, la ausencia o una infraestructura inadecuadamente desarrollada para la legislación y los servicios de salud ocupacional, profesionales de salud ocupacional insuficientemente capacitados, servicios de salud limitados y sistemas de notificación de salud deficientes. Con mucha frecuencia, la información sobre la fuerza laboral y la población en general puede ser insuficiente o insuficiente.
Otro problema importante es que en muchos países en desarrollo, la salud ocupacional no recibe una alta prioridad en los programas nacionales de desarrollo.
Actividades de Vigilancia de la Seguridad y Salud en el Trabajo
La vigilancia de la seguridad y la salud en el trabajo puede implicar actividades como el control de sucesos peligrosos en el trabajo, lesiones laborales y muertes en el trabajo. También incluye la vigilancia de enfermedades profesionales y la vigilancia del medio ambiente de trabajo. Probablemente sea más fácil recopilar información sobre lesiones laborales y muertes accidentales en el trabajo, ya que tales eventos se definen y reconocen con bastante facilidad. En cambio, la vigilancia del estado de salud de la población activa, incluidas las enfermedades profesionales y el estado del entorno laboral, es más difícil.
Por lo tanto, el resto de este artículo se ocupará principalmente del tema de la vigilancia de las enfermedades profesionales. Los principios y enfoques que se analizan pueden aplicarse a la vigilancia de las lesiones y muertes en el trabajo, que también son causas muy importantes de morbilidad y mortalidad entre los trabajadores de los países en desarrollo.
La vigilancia de la salud de los trabajadores en los países en desarrollo no debe limitarse únicamente a las enfermedades profesionales, sino también a las enfermedades generales de la población activa. Esto se debe a que los principales problemas de salud entre los trabajadores en algunos países en desarrollo de África y Asia pueden no ser ocupacionales, sino que pueden incluir otras enfermedades generales, como enfermedades infecciosas, por ejemplo, tuberculosis o enfermedades de transmisión sexual. La información recogida sería entonces útil para la planificación y asignación de recursos sanitarios para la promoción de la salud de la población trabajadora.
Algunos enfoques para superar los problemas de la vigilancia
¿Qué tipos de vigilancia de la salud en el trabajo son apropiados en los países en desarrollo? En general, un sistema con mecanismos simples, que emplee la tecnología disponible y apropiada, sería el más adecuado para los países en desarrollo. Dicho sistema también debería tener en cuenta los tipos de industrias y riesgos laborales que son importantes en el país.
Utilización de los recursos existentes
Tal sistema puede utilizar los recursos existentes tales como la atención primaria de salud y los servicios de salud ambiental. Por ejemplo, las actividades de vigilancia de la salud en el trabajo pueden integrarse en las funciones actuales del personal de atención primaria de la salud, los inspectores de salud pública y los ingenieros ambientales.
Para que esto suceda, primero se debe capacitar al personal de atención primaria de salud y de salud pública para que reconozca enfermedades que puedan estar relacionadas con el trabajo, e incluso para realizar evaluaciones simples de lugares de trabajo insatisfactorios en términos de seguridad y salud en el trabajo. Por supuesto, dicho personal debe recibir una formación adecuada y apropiada para realizar estas tareas.
Los datos sobre las condiciones de trabajo y las enfermedades derivadas de las actividades laborales pueden cotejarse mientras dichas personas realizan su trabajo habitual en la comunidad. La información recopilada puede ser canalizada a los centros regionales y, en última instancia, a una agencia central responsable del seguimiento de las condiciones de trabajo y la morbilidad en salud ocupacional que también se encarga de actuar sobre estos problemas.
Registro de fábricas y procesos de trabajo
Podría iniciarse un registro de fábricas y procesos de trabajo, a diferencia de un registro de enfermedades. Este registro obtendría información de la etapa de registro de todas las fábricas, incluidos los procesos de trabajo y los materiales utilizados. La información debe actualizarse periódicamente cuando se introducen nuevos procesos de trabajo o materiales. Cuando, de hecho, tal registro sea requerido por la legislación nacional, debe hacerse cumplir de manera integral.
Sin embargo, para las industrias de pequeña escala, dicho registro a menudo se pasa por alto. Las encuestas de campo simples y las evaluaciones de los tipos de industria y el estado de las condiciones de trabajo podrían proporcionar información básica. Las personas que podrían realizar valoraciones tan sencillas podrían volver a ser el personal de atención primaria de salud y de salud pública.
Donde tal registro está en operación efectiva, también existe la necesidad de una actualización periódica de los datos. Esto podría ser obligatorio para todas las fábricas registradas. Alternativamente, puede ser deseable solicitar una actualización de las fábricas en varias industrias de alto riesgo.
Notificación de enfermedades profesionales
Podría introducirse legislación para la notificación de trastornos de salud ocupacional seleccionados. Sería importante dar a conocer y educar a la gente sobre este asunto antes de la implementación de la ley. Primero deben resolverse cuestiones tales como qué enfermedades deben notificarse y quiénes deben ser las personas responsables de la notificación. Por ejemplo, en un país en desarrollo como Singapur, los médicos que sospechan las enfermedades profesionales enumeradas en la tabla 1 deben notificar al Ministerio de Trabajo. Dicha lista debe adaptarse a los tipos de industria de un país y revisarse y actualizarse periódicamente. Además, las personas responsables de la notificación deben estar capacitadas para reconocer, o al menos sospechar, la ocurrencia de las enfermedades.
Cuadro 1. Ejemplo de lista de enfermedades profesionales de declaración obligatoria
|
envenenamiento por anilina |
Dermatitis industrial |
|
Ántrax |
Envenenamiento por plomo |
|
envenenamiento por arsénico |
angiosarcoma hepático |
|
Asbestosis |
envenenamiento por manganeso |
|
Barotrauma |
envenenamiento por mercurio |
|
envenenamiento por berilio |
Mesotelioma |
|
Bisinosis |
Sordera inducida por ruido |
|
Envenenamiento por cadmio |
Asma ocupacional |
|
Envenenamiento por disulfuro de carbono |
Envenenamiento por fósforo |
|
Ulceración de cromo |
Silicosis |
|
Envenenamiento crónico por benceno |
Anemia tóxica |
|
enfermedad del aire comprimido |
Hepatitis tóxica |
Se necesita una acción continua de seguimiento y aplicación para garantizar el éxito de dichos sistemas de notificación. De lo contrario, una gran subregistro limitaría su utilidad. Por ejemplo, el asma ocupacional se hizo notificable y compensable por primera vez en Singapur en 1985. También se estableció una clínica de enfermedades pulmonares ocupacionales. A pesar de estos esfuerzos, se confirmaron un total de solo 17 casos de asma ocupacional. Esto puede contrastarse con los datos de Finlandia, donde se notificaron 179 casos de asma ocupacional sólo en 1984. La población de Finlandia de 5 millones es solo el doble de la de Singapur. Este gran subregistro del asma ocupacional probablemente se deba a la dificultad para diagnosticar la afección. Muchos médicos no están familiarizados con las causas y características del asma ocupacional. Por lo tanto, incluso con la implementación de la notificación obligatoria, es importante continuar educando a los profesionales de la salud, los empleadores y los empleados.
Cuando se implementa inicialmente el sistema de notificación, se puede realizar una evaluación más precisa de la prevalencia de la enfermedad profesional. Por ejemplo, el número de notificaciones de pérdida de audición inducida por el ruido en Singapur se multiplicó por seis después de que se introdujeron los exámenes médicos obligatorios para todos los trabajadores expuestos al ruido. Posteriormente, si la notificación es bastante completa y precisa, y si se pudo obtener una población de denominador satisfactoria, incluso puede ser posible estimar la incidencia de la afección y su riesgo relativo.
Al igual que en muchos sistemas de notificación y vigilancia, el papel importante de la notificación es alertar a las autoridades sobre casos índice en el lugar de trabajo. Se requieren más investigaciones e intervenciones en el lugar de trabajo, si es necesario, como actividades de seguimiento. De lo contrario, los esfuerzos de notificación serían en vano.
Otras fuentes de informacion
La información de salud hospitalaria y ambulatoria a menudo se subutiliza en la vigilancia de los problemas de salud ocupacional en un país en desarrollo. Los hospitales y las clínicas ambulatorias pueden y deben incorporarse al sistema de notificación de enfermedades específicas, como intoxicaciones agudas y lesiones relacionadas con el trabajo. Los datos de estas fuentes también darían una idea de los problemas de salud comunes entre los trabajadores y pueden utilizarse para la planificación de actividades de promoción de la salud en el lugar de trabajo.
Toda esta información generalmente se recopila de forma rutinaria y se requieren pocos recursos adicionales para enviar los datos a las autoridades de seguridad y salud ocupacional en un país en desarrollo.
Otra posible fuente de información serían las clínicas o tribunales de compensación. Finalmente, si los recursos están disponibles, también se podrían iniciar algunas clínicas regionales de referencia de medicina ocupacional. Estas clínicas podrían contar con profesionales de la salud ocupacional más calificados e investigarían cualquier sospecha de enfermedad relacionada con el trabajo.
También se debe utilizar la información de los registros de enfermedades existentes. En muchas ciudades grandes de países en desarrollo, existen registros de cáncer. Aunque la historia ocupacional obtenida de estos registros puede no ser completa y precisa, es útil para el seguimiento preliminar de amplios grupos ocupacionales. Los datos de tales registros serán aún más valiosos si los registros de trabajadores expuestos a peligros específicos están disponibles para la comparación cruzada.
El papel del enlace de datos
Si bien esto puede sonar atractivo y se ha empleado con cierto éxito en algunos países desarrollados, este enfoque puede no ser apropiado o ni siquiera posible en los países en desarrollo en la actualidad. Esto se debe a que la infraestructura requerida para dicho sistema a menudo no está disponible en los países en desarrollo. Por ejemplo, los registros de enfermedades y los registros de lugares de trabajo pueden no estar disponibles o, si existen, pueden no estar informatizados y enlazados fácilmente.
Ayuda de organismos internacionales
Las agencias internacionales como la Organización Internacional del Trabajo, la Organización Mundial de la Salud y organismos como la Comisión Internacional de Salud Ocupacional pueden contribuir con su experiencia y conocimientos para superar los problemas comunes de vigilancia de la salud y la seguridad en el trabajo en un país. Además, se pueden desarrollar u ofrecer cursos de capacitación y oportunidades de capacitación para personas de atención primaria.
El intercambio de información de países regionales con industrias similares y problemas de salud ocupacional también suele ser útil.
Resumen
Los servicios de seguridad y salud en el trabajo son importantes en los países en desarrollo. Esto es así especialmente en vista de la rápida industrialización de la economía, la población laboral vulnerable y los peligros para la salud mal controlados que se enfrentan en el trabajo.
En el desarrollo y la prestación de servicios de salud ocupacional en estos países, es importante contar con algún tipo de vigilancia de la mala salud ocupacional. Esto es necesario para la justificación, planificación y priorización de la legislación y los servicios de salud ocupacional, y la evaluación del resultado de estas medidas.
Si bien existen sistemas de vigilancia en los países desarrollados, es posible que dichos sistemas no siempre sean apropiados para los países en desarrollo. Los sistemas de vigilancia en los países en desarrollo deben tener en cuenta el tipo de industria y los peligros que son importantes en el país. Los mecanismos de vigilancia simples, que emplean la tecnología disponible y apropiada, suelen ser las mejores opciones para los países en desarrollo.
Trabajadores con Necesidades Especiales
Diseñar para Personas con Discapacidad es Diseñar para Todos
Hay tantos productos en el mercado que fácilmente revelan su inadecuación para la población general de usuarios. ¿Qué evaluación se debe hacer de una puerta demasiado estrecha para acomodar cómodamente a una persona corpulenta o una mujer embarazada? ¿Su diseño físico tendrá fallas si satisface todas las pruebas relevantes de función mecánica? Ciertamente, tales usuarios no pueden ser considerados como discapacitados en ningún sentido físico, ya que pueden estar en perfecto estado de salud. Algunos productos necesitan un manejo considerable antes de que uno pueda obligarlos a funcionar como se desea; ciertos abrelatas económicos vienen, no del todo triviales, a la mente. Sin embargo, no es necesario considerar discapacitada a una persona sana que pueda tener dificultades para operar dichos dispositivos. Un diseñador que incorpora con éxito consideraciones de interacción humana con el producto mejora la utilidad funcional de su diseño. En ausencia de un buen diseño funcional, las personas con una discapacidad menor pueden encontrarse en la posición de verse severamente obstaculizadas. Por lo tanto, es la interfaz usuario-máquina la que determina el valor del diseño para todos usuarios.
Es una perogrullada recordarse que la tecnología existe para servir a los seres humanos; su uso es para ampliar sus propias capacidades. Para las personas discapacitadas, esta ampliación debe llevarse algunos pasos más allá. Por ejemplo, en la década de 1980, se prestó mucha atención al diseño de cocinas para personas discapacitadas. La experiencia adquirida en este trabajo penetró características de diseño para cocinas “normales”; la persona discapacitada en este sentido puede ser considerada pionera. Los impedimentos y las discapacidades inducidos por el trabajo (solo hay que considerar las dolencias musculoesqueléticas y de otro tipo que sufren quienes están confinados a tareas sedentarias tan comunes en el nuevo lugar de trabajo) requieren de manera similar esfuerzos de diseño dirigidos no solo a prevenir la recurrencia de tales condiciones, sino también a la desarrollo de tecnología compatible con el usuario adaptada a las necesidades de los trabajadores ya afectados por trastornos relacionados con el trabajo.
La persona promedio más amplia
El diseñador no debe centrarse en una población pequeña y no representativa. Entre ciertos grupos es muy imprudente considerar suposiciones acerca de las similitudes entre ellos. Por ejemplo, un trabajador lesionado de cierta manera en la edad adulta puede no ser necesariamente tan diferente desde el punto de vista antropométrico de una persona sana comparable, y puede ser considerado como parte del promedio general. Un niño pequeño así lesionado mostrará una antropometría considerablemente diferente cuando sea adulto, ya que su desarrollo muscular y mecánico se verá influido de manera constante y secuencial por las etapas de crecimiento precedentes. (No se deben aventurar conclusiones en cuanto a la comparabilidad como adultos con respecto a los dos casos. Deben considerarse como dos grupos específicos distintos, y solo uno se incluye entre el promedio general). Pero como uno se esfuerza por lograr un diseño adecuado para, digamos, el 90% de la población, uno debería esforzarse mucho más para aumentar este margen a, digamos, el 95%, el punto es que de esta manera se puede reducir la necesidad de diseño para grupos específicos.
Otra forma de abordar el diseño para la población promedio más amplia es producir dos productos, cada uno diseñado aproximadamente para adaptarse a los dos percentiles extremos de las diferencias humanas. Se pueden construir, por ejemplo, dos tamaños de silla, una con ménsulas que permitan regular su altura de 38 a 46 cm y la otra de 46 a 54 cm; Ya existen dos tamaños de alicates, uno que se adapta a los tamaños más grandes y medios de las manos de los hombres y el otro que se adapta a las manos de las mujeres promedio y a las manos de los hombres más pequeños.
Sería una buena política de la empresa reservar anualmente una módica cantidad de dinero para analizar y adecuar los lugares de trabajo a los trabajadores, una medida que evitaría enfermedades e incapacidades por exceso de carga física. También aumenta la motivación de los trabajadores cuando entienden que la gerencia está tratando activamente de mejorar su ambiente de trabajo, y más impresionante cuando a veces se deben tomar medidas elaboradas: análisis exhaustivo del trabajo, construcción de maquetas, mediciones antropométricas e incluso el diseño de unidades específicas para los trabajadores. En cierta empresa, de hecho, la conclusión fue que las unidades debían rediseñarse en cada lugar de trabajo porque causaban una sobrecarga física en forma de estar demasiado de pie, había dimensiones inadecuadas asociadas a las posiciones sentadas y había otras deficiencias. .
Costos, Beneficios y Usabilidad del Diseño
Los análisis de costo/beneficio son desarrollados por ergonomistas para obtener una idea de los resultados de las políticas ergonómicas distintas de las económicas. En la actualidad, la evaluación en el ámbito industrial y comercial incluye el impacto negativo o positivo de una política sobre el trabajador.
Los métodos para evaluar la calidad y la usabilidad son actualmente objeto de investigación activa. El modelo de usabilidad de la tecnología de rehabilitación (RTUM), como se muestra en la figura 1, se puede utilizar como modelo para evaluar la usabilidad de un producto dentro de la tecnología de rehabilitación y para iluminar los diversos aspectos del producto que determinan su usabilidad.
Figura 1. El Modelo de Usabilidad de la Tecnología de Rehabilitación (RTUM)
Desde el punto de vista estrictamente económico, se pueden especificar los costos de crear un sistema en el que se pueda realizar una determinada tarea o en el que se pueda fabricar un determinado producto; Ni que decir tiene que en estos términos cada empresa está interesada en obtener el máximo rendimiento de su inversión. Pero, ¿cómo se pueden determinar los costos reales del desempeño de las tareas y la fabricación de productos en relación con la inversión financiera cuando se tienen en cuenta los diferentes esfuerzos de los sistemas físicos, cognitivos y mentales de los trabajadores? De hecho, la evaluación del desempeño humano en sí se basa, entre otros factores, en la percepción de los trabajadores sobre lo que se debe hacer, su opinión sobre el valor que tienen al hacerlo y su opinión sobre la empresa. En realidad, es la satisfacción intrínseca con el trabajo la norma de valor en este contexto, y esta satisfacción, junto con los objetivos de la empresa, constituyen la razón de ser de uno. El bienestar y el desempeño de los trabajadores se basan, por lo tanto, en un amplio espectro de experiencias, asociaciones y percepciones que determinan las actitudes hacia el trabajo y la calidad final del desempeño, un entendimiento sobre el cual se basa el modelo RTUM.
Si uno no acepta este punto de vista, se vuelve necesario considerar la inversión solo en relación con resultados dudosos y no especificados. Si los ergonomistas y los médicos desean mejorar el entorno laboral de las personas discapacitadas, para producir más a partir de las operaciones de las máquinas y mejorar la facilidad de uso de las herramientas utilizadas, encontrarán dificultades para encontrar formas de justificar la inversión financiera. Por lo general, dicha justificación se ha buscado en los ahorros realizados por la prevención de lesiones y enfermedades debidas al trabajo. Pero si los costes de la enfermedad no han sido asumidos por la empresa sino por el Estado, se vuelven financieramente invisibles, por así decirlo, y no se consideran relacionados con el trabajo.
Sin embargo, la conciencia de que la inversión en un ambiente de trabajo saludable es dinero bien gastado ha ido creciendo con el reconocimiento de que los costos “sociales” de las incapacidades son traducibles en términos de costos finales para la economía de un país, y ese valor se pierde cuando un trabajador potencial está sentado en casa sin hacer ninguna contribución a la sociedad. Invertir en un lugar de trabajo (en términos de adaptar una estación de trabajo o proporcionar herramientas especiales o tal vez incluso ayudar en la higiene personal) no solo puede recompensar a una persona con satisfacción en el trabajo, sino que puede ayudarla a ser autosuficiente e independiente de la asistencia social.
Se pueden realizar análisis de costo/beneficio para determinar si se justifica una intervención especial en el lugar de trabajo para las personas discapacitadas. Los siguientes factores representan fuentes de datos que serían objeto de tales análisis:
1. Personal
- Ausencia. ¿Tendrá el trabajador discapacitado un historial de asistencia satisfactorio?
- ¿Es probable que se incurra en costos adicionales para la instrucción de tareas especiales?
- ¿Se requieren cambios de personal? Sus costos deben ser considerados también.
- ¿Se puede esperar que aumenten las tasas de indemnización por accidentes?
2. Seguridad
- ¿El trabajo que se está considerando para el trabajador discapacitado implicará normas de seguridad?
- ¿Estarán involucradas normas especiales de seguridad?
- ¿El trabajo se caracteriza por una frecuencia considerable de accidentes o casi accidentes?
3. médico
- En cuanto al trabajador cuya invalidez se examina con miras a su reincorporación al trabajo, se debe evaluar la naturaleza y gravedad de la incapacidad.
- También debe tenerse en cuenta la magnitud de la ausencia del trabajador discapacitado.
- ¿Cuál es el carácter y la frecuencia de los síntomas “menores” del trabajador y cómo deben tratarse? ¿Se puede prever el desarrollo futuro de enfermedades “menores” relacionadas capaces de obstaculizar la eficiencia del trabajador?
En lo que respecta al tiempo perdido en el trabajo, estos cálculos se pueden hacer en términos de salarios, gastos generales, compensación y producción perdida. El tipo de análisis que se acaba de describir representa un enfoque racional mediante el cual una organización puede llegar a una decisión informada sobre si un trabajador discapacitado está mejor en el trabajo y si la propia organización se beneficiará con su regreso al trabajo.
En la discusión anterior, el diseño para la población en general ha recibido un enfoque de atención intensificado por el énfasis en el diseño específico en relación con la usabilidad y los costos y beneficios de dicho diseño. Todavía es una tarea difícil hacer los cálculos necesarios, incluyendo todos los factores relevantes, pero en la actualidad continúan los esfuerzos de investigación que incorporan métodos de modelado en sus técnicas. En algunos países, por ejemplo, los Países Bajos y Alemania, la política gubernamental está haciendo que las empresas sean más responsables de los daños personales relacionados con el trabajo; Evidentemente, cabe esperar cambios fundamentales en las políticas reguladoras y las estructuras de seguros como resultado de tendencias de este tipo. Ya se ha convertido en una política más o menos asentada en estos países que a un trabajador que sufra un accidente de trabajo incapacitante se le debe proporcionar un puesto de trabajo adaptado o poder realizar otros trabajos dentro de la empresa, política que ha hecho que el tratamiento de discapacitados un logro genuino en el trato humano del trabajador.
Trabajadores con Capacidad Funcional Limitada
Ya sea que el diseño esté dirigido a discapacitados o al promedio más amplio, se ve obstaculizado por la escasez de datos de investigación. Las personas con discapacidad han sido objeto de prácticamente ningún esfuerzo de investigación. Por lo tanto, para establecer un documento de requisitos del producto o PRD, se deberá realizar un estudio de investigación empírico específico para recopilar esos datos mediante la observación y la medición.
Al recopilar la información necesaria sobre el trabajador o usuario discapacitado, es necesario considerar no solo el estado funcional actual de la persona discapacitada, sino intentar prever los cambios que puedan ser el resultado de la progresión de una condición crónica. Este tipo de información puede, de hecho, obtenerse directamente del trabajador, o un médico especialista puede proporcionarla.
Al diseñar, por ejemplo, una acción de trabajo para la cual son relevantes los datos sobre la fuerza física del trabajador, el diseñador no elegirá como especificación la fuerza máxima que puede ejercer la persona discapacitada, sino que tendrá en cuenta cualquier posible disminución de la fuerza que un podría provocar la progresión de la condición del trabajador. Así, el trabajador podrá seguir utilizando las máquinas y herramientas adaptadas o diseñadas para él o en el puesto de trabajo.
Además, los diseñadores deben evitar diseños que involucren manipulaciones del cuerpo humano en los extremos de, por ejemplo, el rango de movimiento de una parte del cuerpo, pero deben adaptar sus diseños a los rangos medios. A continuación se presenta una ilustración simple pero muy común de este principio. Una parte muy común de los cajones de los gabinetes y escritorios de cocina y oficina es una manija que tiene la forma de un pequeño estante debajo del cual se colocan los dedos, ejerciendo fuerza hacia arriba y hacia adelante para abrir el cajón. Esta maniobra requiere 180 grados de supinación (con la palma de la mano hacia arriba) en la muñeca, el punto máximo para el rango de este tipo de movimiento de la muñeca. Este estado de cosas puede no presentar ninguna dificultad para una persona sana, siempre que el cajón se pueda abrir con una fuerza ligera y no esté colocado de manera incómoda, pero genera tensión cuando la acción del cajón es apretada o cuando la supinación completa de 180 grados no es posible, y es una carga innecesaria para una persona discapacitada. Una solución simple, un mango colocado verticalmente, sería mecánicamente mucho más eficiente y más fácil de manipular por una parte más grande de la población.
Capacidad de funcionamiento físico
A continuación, se discutirán las tres áreas principales de limitación en la capacidad funcional física, definidas por el sistema de locomoción, el sistema neurológico y el sistema de energía. Los diseñadores obtendrán una idea de la naturaleza de las limitaciones del usuario/trabajador al considerar los siguientes principios básicos de las funciones corporales.
El sistema de locomoción. Está formado por los huesos, las articulaciones, los tejidos conectivos y los músculos. La naturaleza de la estructura articular determina el rango de movimiento posible. Una articulación de la rodilla, por ejemplo, muestra un grado diferente de movimiento y estabilidad que la articulación de la cadera o el hombro. Estas características articulares variables determinan las posibles acciones de los brazos, las manos, los pies, etc. También hay diferentes tipos de músculos; es el tipo de músculo, si el músculo pasa sobre una o dos articulaciones, y la ubicación del músculo lo que determina, para una parte del cuerpo determinada, la dirección de su movimiento, su velocidad y la fuerza que es capaz de ejercer .
El hecho de que esta dirección, velocidad y fuerza puedan caracterizarse y calcularse es de gran importancia en el diseño. En el caso de las personas discapacitadas, hay que tener en cuenta que se han alterado las ubicaciones “normales” de los músculos y que se ha modificado el rango de movimiento de las articulaciones. En una amputación, por ejemplo, un músculo puede funcionar solo parcialmente, o su ubicación puede haber cambiado, por lo que se debe examinar cuidadosamente la capacidad física del paciente para establecer qué funciones permanecen y qué tan confiables pueden ser. A continuación se presenta un caso.
Un carpintero de 40 años perdió el pulgar y el tercer dedo de la mano derecha en un accidente. En un esfuerzo por restaurar la capacidad de trabajo del carpintero, un cirujano extrajo uno de los dedos gordos del pie del paciente y reemplazó el pulgar que faltaba con él. Después de un período de rehabilitación, el carpintero volvió al trabajo, pero le resultó imposible realizar un trabajo sostenido durante más de tres o cuatro horas. Sus herramientas fueron estudiadas y se encontró que no se ajustaban a la estructura "anormal" de su mano. El especialista en rehabilitación, al examinar la mano “rediseñada” desde el punto de vista de su nueva capacidad funcional y forma, pudo diseñar nuevas herramientas que eran más apropiadas y utilizables con respecto a la mano alterada. La carga en la mano del trabajador, que anteriormente era demasiado pesada, ahora estaba dentro de un rango utilizable y recuperó su capacidad para continuar trabajando durante más tiempo.
El sistema neurológico. El sistema neurológico se puede comparar con una sala de control muy sofisticada, completa con colectores de datos, cuyo propósito es iniciar y gobernar los movimientos y acciones de uno mediante la interpretación de la información relacionada con los aspectos de los componentes del cuerpo relacionados con la posición y mecánica, química y otros. estados Este sistema incorpora no sólo un sistema de retroalimentación (p. ej., dolor) que proporciona medidas correctivas, sino una capacidad de "alimentación hacia adelante" que se expresa anticipadamente para mantener un estado de equilibrio. Considere el caso de un trabajador que actúa reflexivamente para restaurar una postura para protegerse de una caída o del contacto con partes peligrosas de la máquina.
En las personas discapacitadas, el procesamiento fisiológico de la información puede verse afectado. Tanto los mecanismos de retroalimentación como los de avance de las personas con discapacidad visual están debilitados o ausentes, y lo mismo ocurre, a nivel acústico, entre las personas con discapacidad auditiva. Además, los circuitos de gobierno importantes son interactivos. Las señales sonoras tienen un efecto sobre el equilibrio de una persona junto con los circuitos propioceptivos que sitúan nuestros cuerpos en el espacio, por así decirlo, a través de datos recopilados de músculos y articulaciones, con la ayuda adicional de señales visuales. El cerebro puede funcionar para superar deficiencias bastante drásticas en estos sistemas, corrigiendo los errores en la codificación de la información y “completando” la información faltante. Más allá de ciertos límites, sin duda, sobreviene la incapacidad. A continuación se presentan dos historias de casos.
Caso 1. Una mujer de 36 años sufrió una lesión en la médula espinal debido a un accidente automovilístico. Puede sentarse sin ayuda y puede mover una silla de ruedas manualmente. Su tronco es estable. Sin embargo, la sensación en sus piernas se ha ido; este defecto incluye la incapacidad de detectar los cambios de temperatura.
Tiene un lugar de trabajo sentado en casa (la cocina está diseñada para permitirle trabajar sentada). Se ha tomado la medida de seguridad de instalar un fregadero en una posición lo suficientemente aislada como para minimizar el riesgo de quemarse las piernas con agua caliente, ya que su incapacidad para procesar la información de temperatura en las piernas la hace vulnerable a no darse cuenta de que se está quemando.
Caso 2. Un niño de cinco años cuyo lado izquierdo estaba paralizado estaba siendo bañado por su madre. Sonó el timbre, la madre dejó al niño solo para ir a la puerta principal y el niño, al abrir el grifo del agua caliente, sufrió quemaduras. Por razones de seguridad, la bañera debería haber estado equipada con un termostato (preferiblemente uno que el niño no pudiera haber anulado).
El sistema energético. Cuando el cuerpo humano tiene que realizar un trabajo físico, se producen cambios fisiológicos, en particular en forma de interacciones en las células musculares, aunque de manera relativamente ineficaz. El "motor" humano convierte solo alrededor del 25% de su suministro de energía en actividad mecánica, el resto de la energía representa pérdidas térmicas. Por lo tanto, el cuerpo humano no está especialmente preparado para el trabajo físico pesado. El agotamiento se establece después de un cierto tiempo, y si se debe realizar un trabajo pesado, se recurre a las fuentes de energía de reserva. Estas fuentes de energía de reserva siempre se utilizan cuando el trabajo se realiza muy rápidamente, se inicia repentinamente (sin un período de calentamiento) o implica un gran esfuerzo.
El organismo humano obtiene energía aeróbicamente (a través del oxígeno en el torrente sanguíneo) y anaeróbicamente (después de agotar el oxígeno aeróbico, recurre a pequeñas pero importantes unidades de reserva de energía almacenadas en el tejido muscular). La necesidad de suministros de aire fresco en el lugar de trabajo atrae naturalmente el enfoque de la discusión sobre el uso de oxígeno hacia el lado aeróbico, las condiciones de trabajo que son lo suficientemente extenuantes como para provocar procesos anaeróbicos de manera regular son extraordinariamente poco comunes en la mayoría de los lugares de trabajo, al menos en los países desarrollados. países. La disponibilidad de oxígeno atmosférico, que se relaciona tan directamente con el funcionamiento aeróbico humano, es una función de varias condiciones:
- Presión atmosférica ambiental (aproximadamente 760 torr o 21.33 kPa al nivel del mar). El desempeño de tareas a gran altura puede verse profundamente afectado por la deficiencia de oxígeno y es una consideración primordial para los trabajadores en tales condiciones.
- Para los trabajadores que realizan trabajos pesados, la ventilación es necesaria para garantizar la renovación del suministro de aire, lo que permite aumentar el volumen de aire respirado por minuto.
- El oxígeno ambiental llega al torrente sanguíneo a través de los alvéolos por difusión. A presiones arteriales más altas, la superficie de difusión aumenta y, por lo tanto, la capacidad de oxígeno de la sangre.
- Un aumento de la difusión de oxígeno a los tejidos provoca un aumento de la superficie de difusión y, en consecuencia, del nivel de oxígeno.
- Las personas con ciertos problemas cardíacos sufren cuando, con el aumento del gasto cardíaco (junto con el nivel de oxígeno), la circulación sanguínea cambia a favor de los músculos.
- A diferencia del oxígeno, debido a las grandes reservas de glucosa, y especialmente de grasa, la fuente de energía ("combustible") no necesita suministrarse continuamente desde el exterior. En el trabajo pesado, lo que se utiliza es simplemente glucosa, con su alto valor energético. Con un trabajo más ligero, se recurre a la grasa, a un ritmo que varía según el individuo. A continuación se presenta una breve historia general del caso.
Una persona que padece asma o bronquitis, ambas enfermedades que afectan a los pulmones, provoca al trabajador una limitación severa en su trabajo. La asignación de trabajo de este trabajador debe analizarse con respecto a factores como la carga física. El medio ambiente también debe analizarse: el aire ambiente limpio contribuirá sustancialmente al bienestar de los trabajadores. Además, la carga de trabajo debe equilibrarse a lo largo del día, evitando los picos de carga.
Diseño específico
En algunos casos, sin embargo, todavía existe la necesidad de un diseño específico o un diseño para grupos muy pequeños. Tal necesidad surge cuando las tareas a realizar y las dificultades que experimenta una persona discapacitada son excesivamente grandes. Si los requisitos específicos necesarios no se pueden realizar con los productos disponibles en el mercado (incluso con adaptaciones), el diseño específico es la respuesta. Ya sea que este tipo de solución sea costosa o barata (y aparte de las cuestiones humanitarias), debe considerarse a la luz de la viabilidad y el apoyo a la viabilidad de la empresa. Un lugar de trabajo especialmente diseñado tiene valor económico solo cuando el trabajador discapacitado puede esperar trabajar allí durante años y cuando el trabajo que realiza es, en términos de producción, un activo para la empresa. Cuando este no es el caso, aunque el trabajador pueda insistir en su derecho al trabajo, debe prevalecer un sentido de realismo. Tales problemas delicados deben abordarse con el espíritu de buscar una solución mediante esfuerzos cooperativos de comunicación.
Las ventajas del diseño específico son las siguientes:
- El diseño está hecho a medida: se ajusta a la perfección a los problemas a resolver.
- El trabajador así servido puede reincorporarse al trabajo ya una vida de participación social.
- El trabajador puede ser autosuficiente, independiente del bienestar.
- Se evitan los costes de cualquier cambio de personal que pueda suponer la alternativa.
Las desventajas del diseño específico son:
- Es poco probable que el diseño se use incluso para otra persona, y mucho menos para un grupo más grande.
- El diseño específico suele ser costoso.
- Los productos diseñados específicamente a menudo deben estar hechos a mano; los ahorros debidos a los métodos masivos a menudo no son realizables.
Caso 1. Por ejemplo, está el caso de una recepcionista en silla de ruedas que tenía un problema del habla. Su dificultad para hablar hizo que las conversaciones fueran bastante lentas. Si bien la firma siguió siendo pequeña, no surgieron problemas y ella continuó trabajando allí durante años. Pero cuando la empresa se amplió, sus discapacidades comenzaron a volverse problemáticas. Tenía que hablar más deprisa y moverse considerablemente más deprisa; ella no podía hacer frente a las nuevas demandas. Sin embargo, se buscaron soluciones a sus problemas y se redujeron a dos alternativas: instalar un equipo técnico especial para compensar las deficiencias que degradaban la calidad de algunas de sus tareas, o simplemente elegir un conjunto de tareas que implicaran una más carga de trabajo ligada al escritorio. Ella eligió el último curso y todavía trabaja para la misma empresa.
Caso 2. Un joven, cuya profesión era la realización de dibujos técnicos, sufrió una lesión medular de nivel alto a causa de bucear en aguas poco profundas. Su lesión es lo suficientemente grave como para que necesite ayuda con todas sus actividades diarias. Sin embargo, con la ayuda de un software de diseño asistido por computadora (CAD), continúa ganándose la vida con el dibujo técnico y vive, financieramente independiente, con su pareja. Su espacio de trabajo es un estudio adaptado a sus necesidades y trabaja para una empresa con la que se comunica por ordenador, teléfono y fax. Para operar su computadora personal, tuvo que hacer ciertas adaptaciones al teclado. Pero con estos activos técnicos puede ganarse la vida y mantenerse a sí mismo.
El enfoque para un diseño específico no es diferente de otro diseño como se describe anteriormente. El único problema insuperable que puede surgir durante un proyecto de diseño es que el objetivo del diseño no se puede lograr por motivos puramente técnicos; en otras palabras, no se puede hacer. Por ejemplo, una persona que padece la enfermedad de Parkinson es propensa, en una cierta etapa de la progresión de su condición, a caer hacia atrás. Una ayuda que evitaría tal eventualidad, por supuesto, representaría la solución deseada, pero el estado de la técnica no es tal que tal dispositivo pueda construirse todavía.
Sistema de Diseño Ergonómico y Trabajadores con Necesidades Físicas Especiales
Uno puede tratar el deterioro corporal mediante una intervención médica para restaurar la función dañada, pero el tratamiento de una discapacidad o deficiencia en la capacidad para realizar tareas puede implicar medidas mucho menos desarrolladas en comparación con la experiencia médica. En lo que se refiere a la necesidad de tratar una discapacidad, la gravedad de la discapacidad influye fuertemente en tal decisión. Pero dado que se requiere tratamiento, sin embargo, los siguientes medios, tomados solos o en combinación, forman las opciones disponibles para el diseñador o gerente:
- dejando fuera una tarea
- compensar la deficiencia de un trabajador en la realización de un elemento de la tarea mediante el uso de una máquina o la ayuda de otra persona
- diferenciación del orden de la tarea, es decir, dividir la tarea en subtareas más manejables
- modificación de las herramientas utilizadas en la tarea
- diseño especial de herramientas y máquinas.
Desde el punto de vista ergonómico específico, el tratamiento de una discapacidad incluye lo siguiente:
- modificación de la tarea
- modificación de una herramienta
- diseño de nuevas herramientas o nuevas máquinas.
El tema de la eficacia es siempre el punto de partida en la modificación de herramientas o máquinas, y muchas veces está relacionado con los costos dedicados a la modificación en cuestión, las características técnicas a abordar y los cambios funcionales a incorporar en el nuevo diseño. . Comodidad y atractivo son cualidades que de ninguna manera merecen ser descuidadas entre estas otras características.
La siguiente consideración relacionada con los cambios de diseño que se realizarán en una herramienta o máquina es si el dispositivo ya está diseñado para uso general (en cuyo caso, se realizarán modificaciones a un producto preexistente) o si se diseñará con un individuo. tipo de discapacidad en mente. En este último caso, se deben dedicar consideraciones ergonómicas específicas a cada aspecto de la discapacidad del trabajador. Por ejemplo, dado un trabajador que sufre limitaciones en la función cerebral después de un derrame cerebral, deficiencias como afasia (dificultad en la comunicación), un brazo derecho paralizado y una paresia espástica de la pierna que impide que se mueva hacia arriba pueden requerir los siguientes ajustes:
- una computadora personal u otro dispositivo que permita al trabajador comunicarse
- herramientas que se pueden operar con el brazo útil restante
- un sistema protésico que serviría para restaurar la función del pie lesionado así como para compensar la pérdida de la capacidad para caminar del paciente.
¿Existe alguna respuesta general a la pregunta de cómo diseñar para el trabajador discapacitado? El enfoque del diseño ergonómico del sistema (SED) es eminentemente adecuado para esta tarea. La investigación relacionada con la situación laboral o con el tipo de producto en cuestión requiere un equipo de diseño con el fin de recopilar información especial relacionada con un grupo especial de trabajadores discapacitados o con el caso único de un usuario individual discapacitado de una manera particular. El equipo de diseño, en virtud de incluir una diversidad de personas calificadas, estará en posesión de experiencia más allá del tipo técnico que se espera de un diseñador solo; los conocimientos médicos y ergonómicos compartidos entre ellos serán tan plenamente aplicables como los estrictamente técnicos.
Las restricciones de diseño determinadas por la recopilación de datos relacionados con usuarios discapacitados se tratan con la misma objetividad y con el mismo espíritu analítico que los datos equivalentes relacionados con usuarios sanos. Al igual que para estos últimos, hay que determinar para las personas con discapacidad sus patrones personales de respuesta conductual, sus perfiles antropométricos, datos biomecánicos (como alcance, fuerza, rango de movimiento, espacio de manipulación utilizado, carga física, etc.), estándares ergonómicos y normas de seguridad. Pero lamentablemente uno se ve obligado a admitir que, en realidad, se hace muy poca investigación en favor de los trabajadores discapacitados. Existen pocos estudios sobre antropometría, algo más sobre biomecánica en el campo de las prótesis y ortesis, pero apenas se han realizado estudios sobre capacidades de carga física. (El lector encontrará referencias a dicho material en la lista de “Otras lecturas relevantes” al final de este capítulo.) Y aunque a veces es fácil recopilar y aplicar dichos datos, con bastante frecuencia la tarea es difícil y, de hecho, imposible. . Sin duda, se deben obtener datos objetivos, por extenuante que sea el esfuerzo y por improbables que sean las posibilidades de hacerlo, dado que el número de personas discapacitadas disponibles para la investigación es pequeño. Pero a menudo están más que dispuestos a participar en cualquier investigación que se les ofrezca la oportunidad de compartir, ya que existe una gran conciencia de la importancia de tal contribución para el diseño y la investigación en este campo. Por lo tanto, representa una inversión no solo para ellos sino para la comunidad más amplia de personas discapacitadas.
Desarrollo y Aplicación de un Sistema de Clasificación de Lesiones y Enfermedades Ocupacionales
Los sistemas de vigilancia de lesiones y enfermedades laborales constituyen un recurso fundamental para la gestión y reducción de las lesiones y enfermedades profesionales. Proporcionan datos esenciales que pueden utilizarse para identificar problemas en el lugar de trabajo, desarrollar estrategias correctivas y, por lo tanto, prevenir futuras lesiones y enfermedades. Para lograr estos objetivos de manera efectiva, se deben construir sistemas de vigilancia que capturen las características de las lesiones en el lugar de trabajo con un detalle considerable. Para ser de máximo valor, dicho sistema debería ser capaz de proporcionar respuestas a preguntas tales como qué lugares de trabajo son los más peligrosos, qué lesiones producen la mayor pérdida de tiempo de trabajo e incluso qué parte del cuerpo se lesiona con mayor frecuencia.
Este artículo describe el desarrollo de un sistema de clasificación exhaustivo por parte de la Oficina de Estadísticas Laborales del Departamento de Trabajo de los Estados Unidos (BLS). El sistema fue desarrollado para satisfacer las necesidades de una variedad de grupos: analistas de políticas estatales y federales, investigadores de seguridad y salud, empleadores, organizaciones de empleados, profesionales de la seguridad, la industria de seguros y otros involucrados en la promoción de la seguridad y la salud en el lugar de trabajo.
Antecedentes
Durante varios años, el BLS ha recopilado tres tipos básicos de información sobre una lesión o enfermedad ocupacional:
- industria, ubicación geográfica del incidente y cualquier pérdida de días de trabajo asociada
- características del empleado afectado, como edad, género y ocupación
- cómo ocurrió el incidente o exposición, los objetos o sustancias involucradas, la naturaleza de la lesión o enfermedad y la parte del cuerpo afectada.
El sistema de clasificación anterior, aunque útil, era algo limitado y no satisfacía completamente las necesidades descritas anteriormente. En 1989 se decidió que era necesaria una revisión del sistema existente para que se adaptara mejor a las necesidades de los diversos usuarios.
El sistema de clasificación
Un grupo de trabajo de BLS se organizó en septiembre de 1989 para establecer los requisitos para un sistema que “describiría con precisión la naturaleza del problema de seguridad y salud ocupacional” (OSHA 1970). Este equipo trabajó en consulta con especialistas en seguridad y salud de los sectores público y privado, con el objetivo de desarrollar un sistema de clasificación renovado y ampliado.
Se establecieron varios criterios que rigen las estructuras de códigos individuales. El sistema debe tener un arreglo jerárquico para permitir la máxima flexibilidad para los usuarios variados de datos sobre lesiones y enfermedades ocupacionales. El sistema debe ser, en la medida de lo posible, compatible con la Clasificación Internacional de Enfermedades, 9ª Revisión, Modificación Clínica (ICD-9-CM) de la OMS (1977). El sistema debe satisfacer las necesidades de otras agencias gubernamentales involucradas en el campo de la seguridad y la salud. Finalmente, el sistema debe responder a las diferentes características de los casos fatales y no fatales.
Los borradores de las estructuras de clasificación de las características del caso se produjeron y publicaron para comentarios en 1989 y nuevamente en 1990. El sistema incluía la naturaleza de la lesión o enfermedad, la parte del cuerpo afectada, la fuente de la lesión o enfermedad, las estructuras de eventos o exposición y la fuente secundaria. Se recibieron e incorporaron comentarios del personal de la oficina, agencias estatales, la Administración de Salud y Seguridad Ocupacional, la Administración de Normas de Empleo y NIOSH, después de lo cual el sistema estuvo listo para una prueba en el sitio.
Se realizaron pruebas piloto de las estructuras para la recopilación de datos de lesiones y enfermedades no fatales, así como la aplicación operativa en el Censo de Lesiones Ocupacionales Fatales, en cuatro estados. Los resultados de las pruebas se analizaron y las revisiones se completaron en el otoño de 1991.
La versión final de 1992 del sistema de clasificación consta de cinco estructuras de código de características de caso, una estructura de código ocupacional y una estructura de código de industria. El Manual de Clasificación Industrial Estándar se utiliza para clasificar la industria (OMB 1987), y el Índice Alfabético de Ocupaciones de la Oficina del Censo para codificar la ocupación (Oficina del Censo 1992). El Sistema de Clasificación de Enfermedades y Lesiones Ocupacionales de BLS (1992) se utiliza para codificar las siguientes cinco características:
- naturaleza de la lesión o enfermedad
- parte del cuerpo afectada
- evento o exposición
- fuente de lesión o enfermedad
- fuente secundaria de lesión o enfermedad.
Además de los códigos numéricos que representan condiciones o circunstancias específicas, cada estructura de código incluye ayudas para asistir en la identificación y selección del código adecuado. Estas ayudas incluyen: definiciones, reglas de selección, párrafos descriptivos, listados alfabéticos y criterios de edición para cada una de las estructuras. Las reglas de selección ofrecen orientación para elegir uniformemente el código apropiado cuando son posibles dos o más selecciones de código. Los párrafos descriptivos brindan información adicional sobre los códigos, como lo que se incluye o excluye en un código en particular. Por ejemplo, el código de ojo incluye el globo ocular, el cristalino, la retina y las pestañas. Los listados alfabéticos se pueden utilizar para encontrar rápidamente el código numérico de una característica específica, como terminología médica o maquinaria especializada. Finalmente, los criterios de edición son herramientas de garantía de calidad que se pueden usar para determinar qué combinaciones de códigos son incorrectas antes de la selección final.
Naturaleza de los códigos de lesión o enfermedad
El naturaleza de la lesión o enfermedad la estructura del código describe la principal característica física de la lesión o enfermedad del trabajador. Este código sirve como base para todas las demás clasificaciones de casos. Una vez que se ha identificado la naturaleza de la lesión o enfermedad, las cuatro clasificaciones restantes representan las circunstancias asociadas con ese resultado en particular. La estructura de clasificación de la naturaleza de las lesiones o enfermedades contiene siete divisiones:
- lesiones traumáticas y trastornos
- enfermedades o trastornos sistémicos
- enfermedades infecciosas y parasitarias
- neoplasias, tumores y cancer
- síntomas, signos y condiciones mal definidas
- otras condiciones o trastornos
- múltiples enfermedades, condiciones o trastornos.
Antes de finalizar esta estructura, se evaluaron dos sistemas de clasificación similares para su posible adopción o emulación. Debido a que el estándar Z16.2 (ANSI 1963) del American National Standards Institute (ANSI) se desarrolló para su uso en la prevención de accidentes, no contiene una cantidad suficiente de categorías de enfermedades para que muchas agencias cumplan con sus misiones.
El ICD-9-CM, diseñado para clasificar la información de morbilidad y mortalidad y utilizado por una gran parte de la comunidad médica, proporciona los códigos detallados necesarios para las enfermedades. Sin embargo, el conocimiento técnico y los requisitos de capacitación para los usuarios y compiladores de estas estadísticas hicieron que este sistema fuera prohibitivo.
La estructura final a la que se llegó es un híbrido que combina el método de aplicación y las reglas de selección del ANSI Z16.2 con la organización divisional básica del ICD-9-CM. Con pocas excepciones, las divisiones en la estructura BLS se pueden asignar directamente al ICD-9-CM. Por ejemplo, la división BLS que identifica enfermedades infecciosas y parasitarias se asigna directamente al Capítulo 1, Enfermedades infecciosas y parasitarias, de la ICD-9-CM.
La primera división en la estructura de la naturaleza de la lesión o enfermedad del SVB clasifica las lesiones y trastornos traumáticos, los efectos de agentes externos y las intoxicaciones, y corresponde al capítulo 17 de la CIE-9-CM. Los resultados en esta división son generalmente el resultado de un solo incidente, evento o exposición, e incluyen condiciones tales como fracturas, contusiones, cortes y quemaduras. En el ámbito laboral, esta división representa la gran mayoría de los casos notificados.
Varias situaciones requirieron una consideración cuidadosa al establecer reglas para seleccionar códigos en esta división. La revisión de los casos de fatalidad reveló dificultades para codificar ciertos tipos de lesiones fatales. Por ejemplo, las fracturas fatales generalmente involucran daño mortal directo o indirecto a un órgano vital, como el cerebro o la columna vertebral. Se requirieron categorías de codificación e instrucciones específicas para anotar el daño mortal asociado con este tipo de lesiones.
Las heridas de bala constituyen una categoría separada con instrucciones especiales para aquellos casos en los que dichas heridas también resultaron en amputaciones o parálisis. De acuerdo con la filosofía general de codificar las lesiones más graves, la parálisis y las amputaciones tienen prioridad sobre los daños menos graves causados por una herida de bala.
Las respuestas a las preguntas en los formularios de informes del empleador sobre lo que le sucedió al trabajador lesionado o enfermo no siempre describen adecuadamente la lesión o enfermedad. Si el documento fuente indica solamente que el empleado “se lastimó la espalda”, no es apropiado asumir que se trata de un esguince, distensión, dorsopatía o cualquier otra condición específica. Para resolver el problema, se establecieron códigos individuales para descripciones no específicas de lesiones o enfermedades como "dolor", "dolor" y "dolor".
Finalmente, esta división cuenta con una sección de códigos para clasificar las combinaciones de condiciones más frecuentes que resultan de un mismo incidente. Por ejemplo, un trabajador puede sufrir rasguños y magulladuras por un solo incidente.
Cinco de las divisiones restantes de esta estructura de clasificación se dedicaron a la identificación de enfermedades y trastornos profesionales. Estas secciones presentan códigos para condiciones específicas que son de gran interés para la comunidad de seguridad y salud. En los últimos años, un número creciente de enfermedades y trastornos se han relacionado con el entorno laboral, pero rara vez estaban representados en las estructuras de clasificación existentes. La estructura tiene una lista muy ampliada de enfermedades y trastornos específicos, como el síndrome del túnel carpiano, la enfermedad del legionario, la tendinitis y la tuberculosis.
Parte del cuerpo afectada
El parte del cuerpo afectada La estructura de clasificación especifica la parte del cuerpo que se vio directamente afectada por la lesión o enfermedad. Cuando se vincula con el naturaleza de la lesión o enfermedad código, proporciona una imagen más completa del daño sufrido: dedo amputado, cáncer de pulmón, mandíbula fracturada. Esta estructura consta de ocho divisiones:
- cabeza
- cuello, incluida la garganta
- tronco
- extremidades superiores
- extremidades inferiores
- sistemas del cuerpo
- varias partes del cuerpo
- otras partes del cuerpo.
Surgieron tres problemas durante la evaluación de las opciones de rediseño para esta pieza teóricamente simple y directa del sistema de clasificación. El primero fue el mérito de codificar la ubicación externa (brazo, tronco, pierna) de la lesión o enfermedad versus el sitio interno afectado (corazón, pulmones, cerebro).
Los resultados de las pruebas indicaron que codificar la parte interna del cuerpo afectada era apropiado para enfermedades y trastornos, pero extremadamente confuso cuando se aplicaba a muchas lesiones traumáticas, como cortes o contusiones. El BLS desarrolló una política de codificación de la ubicación externa para la mayoría de las lesiones traumáticas y de codificación de las ubicaciones internas, cuando corresponda, para las enfermedades.
El segundo tema fue cómo manejar las enfermedades que afectan a más de un sistema del cuerpo simultáneamente. Por ejemplo, la hipotermia, una condición de temperatura corporal baja debido a la exposición al frío, puede afectar los sistemas nervioso y endocrino. Debido a que es difícil para el personal no médico determinar cuál es la opción adecuada, esto podría llevar a una gran cantidad de tiempo de investigación sin una resolución clara. Por lo tanto, el sistema BLS se diseñó con una sola entrada, sistemas corporales, que categoriza uno o más sistemas corporales.
Agregar detalles para identificar combinaciones típicas de partes en las extremidades superiores y las extremidades inferiores fue la tercera mejora importante de esta estructura de código. Estas combinaciones, como mano y muñeca, demostraron ser compatibles con los documentos originales.
Evento o exposición
La estructura del código de evento o exposición describe la forma en que se infligió o produjo la lesión o enfermedad. Las siguientes ocho divisiones se crearon para identificar el método principal de lesión o exposición a una sustancia o situación dañina:
- contacto con objetos y equipos
- caídas
- reacción y esfuerzo corporal
- exposición a sustancias o ambientes nocivos
- accidentes de transporte
- incendios y explosiones
- agresiones y actos violentos
- otros eventos o exposiciones.
Los incidentes que producen lesiones se componen frecuentemente de una serie de eventos. Para ilustrar, considere lo que ocurre en un accidente de tráfico: un automóvil golpea una barandilla, cruza la franja central y choca con un camión. El conductor tiene varias lesiones al golpear partes del automóvil y ser golpeado por vidrios rotos. Si los microeventos, como golpear el parabrisas o ser golpeado por vidrios voladores, estuvieran codificados, el hecho general de que la persona tuvo un accidente de tráfico podría pasarse por alto.
En estas instancias de eventos múltiples, el BLS designó varias ocurrencias para que se consideren eventos primarios y tengan prioridad sobre otros microeventos asociados con ellos. Estos eventos principales incluyeron:
- agresiones y actos violentos
- accidentes de transporte
- incendios
- explosiones
También se estableció un orden de precedencia dentro de estos grupos porque con frecuencia se superponen; por ejemplo, un accidente de carretera puede implicar un incendio. Este orden de precedencia es el orden en que aparecen en la lista anterior. A las agresiones y actos violentos se les asignó la primera prioridad. Los códigos dentro de esta división generalmente describen el tipo de violencia, mientras que el arma se aborda en el código fuente. Le siguen en precedencia los accidentes de transporte, seguidos de incendios y explosiones.
Estos dos últimos eventos, incendios y explosiones, se combinan en una sola división. Debido a que los dos a menudo ocurren simultáneamente, se tuvo que establecer un orden de precedencia entre los dos. De acuerdo con la Clasificación Suplementaria de Causas Externas de la CIE-9, se dio prioridad a los incendios sobre las explosiones (USPHS 1989).
La selección de códigos para su inclusión en esta estructura estuvo influenciada por la aparición de trastornos de no contacto que están asociados con las actividades y la ergonomía del trabajo. Estos casos suelen implicar daños en los nervios, músculos o ligamentos provocados por el esfuerzo, el movimiento repetitivo e incluso movimientos corporales simples, como cuando la espalda del trabajador "se sale" al estirarse para recoger un artículo. Ahora se reconoce ampliamente que el síndrome del túnel carpiano está ligado a acciones repetitivas, como ingresar teclas, escribir a máquina, cortar e incluso operar una caja registradora. La división de reacción y esfuerzo corporal identifica estos incidentes sin contacto o sin impacto.
La división de eventos “exposición a sustancias o ambientes nocivos” distingue el método específico de exposición a sustancias tóxicas o nocivas: inhalación, contacto con la piel, ingestión o inyección. Se desarrolló una categoría separada para identificar la transmisión de un agente infeccioso a través de un pinchazo de aguja. También se incluyen en esta división otros incidentes sin impacto en los que el trabajador resultó dañado por la energía eléctrica o por las condiciones ambientales, como el frío extremo.
El contacto con objetos y equipos y las caídas son las divisiones que captarán la mayoría de los eventos de impacto que lesionan a los trabajadores.
Origen de la lesión o enfermedad.
El código de clasificación de fuente de lesión o enfermedad identifica el objeto, sustancia, movimiento corporal o exposición que produjo o infligió directamente la lesión o enfermedad. Si un trabajador sufre un corte en la cabeza por la caída de un ladrillo, el ladrillo es la fuente de la lesión. Existe una relación directa entre la fuente y la naturaleza de la lesión o enfermedad. Si un trabajador resbala con aceite y cae al suelo, rompiéndose un codo, la fractura se produce al golpear el suelo, por lo que el suelo es fuente de lesión. Este sistema de códigos contiene diez divisiones:
- quimicos y productos quimicos
- contenedores
- muebles y accesorios
- maquinaria
- partes y materiales
- personas, plantas, animales y minerales
- estructuras y superficies
- herramientas, instrumentos y equipos
- vehículos
- otras fuentes.
Las definiciones generales y los conceptos de codificación para la nueva estructura de clasificación de fuentes BLS se transfirieron del sistema de clasificación ANSI Z16.2. Sin embargo, la tarea de desarrollar una lista de códigos más completa y jerárquica fue inicialmente desalentadora, ya que prácticamente cualquier artículo o sustancia en el mundo puede calificar como fuente de lesión o enfermedad. No solo todo en el mundo puede calificar como fuente, sino también piezas o partes de todo en el mundo. Para aumentar la dificultad, todos los candidatos para la inclusión en los códigos fuente debían agruparse en solo diez categorías divisionales.
El examen de datos históricos sobre lesiones y enfermedades laborales identificó áreas donde la estructura del código anterior era inadecuada o estaba desactualizada. Las secciones de maquinaria y herramientas necesitaban ampliación y actualización. No había código para las computadoras. La tecnología más nueva había dejado obsoleta la lista de herramientas eléctricas, y muchos elementos enumerados como herramientas sin motor ahora casi siempre lo eran: destornilladores, martillos, etc. Hubo una demanda de los usuarios para ampliar y actualizar la lista de productos químicos en la nueva estructura. La Administración de Salud y Seguridad Ocupacional de EE. UU. solicitó detalles más amplios para una variedad de artículos, incluidos varios tipos de andamios, montacargas y máquinas de construcción y explotación forestal.
El aspecto más difícil de desarrollar la estructura fuente fue organizar los elementos necesarios para su inclusión en distintas divisiones y grupos dentro de la división. Para aumentar la dificultad, las categorías del código fuente tenían que ser mutuamente excluyentes. Pero independientemente de las categorías que se desarrollaron, había muchos elementos que encajaban lógicamente en dos o más divisiones. Por ejemplo, hubo acuerdo general en que debería haber categorías separadas para vehículos y máquinas. Sin embargo, los revisores no estuvieron de acuerdo sobre si ciertos equipos, como pavimentadoras o montacargas, pertenecían a máquinas o vehículos.
Otra área de debate se desarrolló sobre cómo agrupar las máquinas dentro de la división de maquinaria. Las opciones incluían asociar máquinas con un proceso o una industria (por ejemplo, máquinas agrícolas o de jardín), agrupándolas por función (máquinas de impresión, maquinaria de calefacción y refrigeración) o por tipo de objeto procesado (máquinas para trabajar metales, trabajar la madera). Incapaz de encontrar una solución única que funcionara para todos los tipos de máquinas, el BLS se comprometió con una lista que usa una función industrial para algunos grupos (máquinas agrícolas, máquinas de construcción y madereras), una función general para otros grupos (máquinas de manejo de materiales, máquinas de oficina máquinas) y algunos grupos funcionales específicos de materiales (metalurgia, carpintería). Cuando existía la posibilidad de superposición, como una máquina para trabajar la madera utilizada para trabajos de construcción, la estructura definía la categoría a la que pertenecía, para mantener los códigos mutuamente excluyentes.
Se agregaron códigos especiales para capturar información sobre lesiones y enfermedades que ocurren en la industria del cuidado de la salud, que se ha convertido en uno de los sectores de empleo más grandes en los Estados Unidos y uno con serios problemas de seguridad y salud. Como ejemplo, muchas de las agencias estatales participantes recomendaron la inclusión de un código para pacientes y residentes de centros de atención médica, ya que las enfermeras y los auxiliares de salud pueden lesionarse al tratar de levantar, mover o atender a sus pacientes.
Fuente secundaria de lesión o enfermedad.
El BLS y otros usuarios de datos reconocieron que la estructura de clasificación de fuentes de lesiones y enfermedades ocupacionales captura el objeto que produjo la lesión o enfermedad, pero a veces no logra identificar otros contribuyentes importantes al evento. En el sistema anterior, por ejemplo, si un trabajador era golpeado por un trozo de madera que salía disparado de una sierra atascada, la madera era la fuente de la lesión; se perdió el hecho de que se trataba de una sierra eléctrica. Si un trabajador fue quemado por el fuego, la llama fue seleccionada como fuente de lesión; tampoco se pudo identificar la fuente del fuego.
Para compensar esta posible pérdida de información, el BLS desarrolló una fuente secundaria de lesión o enfermedad que “identifica el objeto, sustancia o persona que generó la fuente o lesión o enfermedad o que contribuyó al evento o exposición”. Dentro de las reglas específicas de selección de este código, el énfasis está en identificar las máquinas, herramientas, equipos u otras sustancias generadoras de energía (como líquidos inflamables) que no están identificadas a través de la clasificación de fuentes. En el primer ejemplo mencionado anteriormente, la sierra eléctrica sería la fuente secundaria, ya que tiró el trozo de madera. En el último ejemplo, la sustancia que se encendió (grasa, gasolina, etc.) se nombraría como fuente secundaria.
Requisitos de implementación: revisión, verificación y validación
Establecer un sistema de clasificación integral es solo un paso para garantizar que la información precisa sobre lesiones y enfermedades en el lugar de trabajo se capture y esté disponible para su uso. Es importante que los trabajadores en el campo entiendan cómo aplicar el sistema de codificación de manera precisa, uniforme y de acuerdo con el diseño del sistema.
El primer paso en el aseguramiento de la calidad fue capacitar a fondo a quienes asignarán los códigos del sistema de clasificación. Se desarrollaron cursos para principiantes, intermedios y avanzados para ayudar en las técnicas de codificación uniformes. Se encargó a un pequeño grupo de capacitadores la impartición de estos cursos al personal interesado en todo Estados Unidos.
Se diseñaron controles de edición electrónicos para ayudar en el proceso de revisión, verificación y validación de las características del caso y las estimaciones demográficas. Se identificaron los criterios de lo que se puede y no se puede combinar y se implementó un sistema automatizado para identificar esas combinaciones como errores. Este sistema tiene más de 550 grupos de verificación cruzada que verifican que los datos entrantes cumplan con los controles de calidad. Por ejemplo, un caso que identifique que el síndrome del túnel carpiano afecta la rodilla se considerará un error. Este sistema automatizado también identifica códigos no válidos, es decir, códigos que no existen en la estructura de clasificación.
Claramente, estos controles de edición no pueden ser lo suficientemente estrictos para capturar todos los datos sospechosos. Se debe examinar la razonabilidad general de los datos. Por ejemplo, durante los años de recopilación de datos similares para la parte del cuerpo, casi el 25 % de los casos mencionaron la espalda como el área afectada. Esto le dio al personal de revisión un punto de referencia para validar los datos. Una revisión de las tabulaciones cruzadas para la sensibilidad general también da una idea de qué tan bien se aplicó el sistema de clasificación. Finalmente, se deben validar los eventos raros especiales, como la tuberculosis relacionada con el trabajo. Un elemento importante de un sistema de validación completo podría implicar volver a ponerse en contacto con el empleador para garantizar la precisión del documento fuente, aunque esto requiere recursos adicionales.
Ejemplos
En la tabla 1 se muestran ejemplos seleccionados de cada uno de los cuatro sistemas de codificación de clasificación de enfermedades y lesiones para ilustrar el nivel de detalle y la riqueza resultante del sistema final. El poder del sistema como un todo se demuestra en la tabla 2, que muestra una variedad de características que se tabularon para un conjunto de tipos de lesiones relacionadas: caídas. Además de las caídas totales, los datos se subdividen en caídas al mismo nivel, caídas a un nivel inferior y saltos a un nivel inferior. Se puede ver, por ejemplo, que las caídas eran más probables para los trabajadores de 25 a 34 años de edad, para los operadores, fabricantes y obreros, para los trabajadores de las industrias manufactureras y para los trabajadores con menos de cinco años de servicio en su puesto actual. empleador (datos no mostrados). El accidente se asoció con mayor frecuencia con el trabajo en un piso o superficie del suelo, y la lesión subsiguiente probablemente fue un esguince o distensión que afectó la espalda, lo que provocó que el trabajador pasara más de un mes fuera del trabajo.
Tabla 1. Código de la naturaleza de la lesión o enfermedad—Ejemplos
Código de la naturaleza de la lesión o enfermedad-Ejemplos
0* Lesiones Traumáticas y Trastornos
08* Lesiones y trastornos traumáticos múltiples
080 Lesiones y trastornos traumáticos múltiples, no especificados
081 Cortes, abrasiones, contusiones
082 Esguinces y contusiones
083 Fracturas y quemaduras
084 Fracturas y otras lesiones
085 Quemaduras y otras lesiones
086 Lesiones intracraneales y lesiones de órganos internos
089 Otras combinaciones de lesiones y trastornos traumáticos, ncop
Código de evento o exposición-Ejemplos
1 * caídas
11* Caída al nivel inferior
113 Caída de escalera
114 Caída de material apilado o apilado
115* Caída desde techo
1150 Caída de tejado, no especificada
1151 Caída a través de la abertura del techo existente
1152 Caída a través de la superficie del techo
1153 Caída a través del tragaluz
1154 Caída desde el borde del techo
1159 Caída de techo, ncop
116 Caída desde andamio, puesta en escena
117 Caída desde vigas de construcción u otro acero estructural
118 Caída desde vehículo estacionado
119 Caída a nivel inferior, ncop
Fuente del código de lesión o enfermedad-Ejemplos
7*Herramientas, instrumentos y equipos
72* Herramientas manuales
722* Herramientas manuales de corte, motorizadas
7220 Herramientas manuales de corte, motorizadas, no especificadas
7221 Motosierras, motorizadas
7222 Cinceles motorizados
7223 Cuchillas, motorizadas
7224 Sierras motorizadas, excepto motosierras
7229 Herramientas manuales de corte, motorizadas, ncop
723* Herramientas de mano para golpear y clavar, motorizadas
7230 Herramientas manuales de percusión, motorizadas, no especificadas
7231 Martillos motorizados
7232 Martillos neumáticos, motorizados
7233 Punzones, motorizados
Parte del cuerpo afectada código-Ejemplos
2 * maletero
23* Espalda, incluida la columna vertebral, médula espinal
230 Espalda, incluida la columna vertebral, médula espinal, no especificada
231 región lumbar
232 Región torácica
233 región sacra
234 región coccígea
238 Múltiples regiones traseras
239 Espalda, incluida la columna vertebral, médula espinal, ncop
* = títulos de división, grupo principal o grupo; nec = no clasificado en otra parte.
Tabla 2. Número y porcentaje de lesiones y enfermedades ocupacionales no fatales con días fuera del trabajo que involucran caídas, por trabajador seleccionado y características del caso, EE. UU. 19931
|
Característica |
Todos los eventos |
todas las caídas |
Caída al nivel inferior |
Saltar al nivel inferior |
Caer en el mismo nivel |
|||||
|
Número |
% |
Número |
% |
Número |
% |
Número |
% |
Número |
% |
|
|
Total |
2,252,591 |
100.0 |
370,112 |
100.0 |
111,266 |
100.0 |
9,433 |
100.0 |
244,115 |
100.0 |
|
Sexo: |
||||||||||
|
Hombre |
1,490,418 |
66.2 |
219,199 |
59.2 |
84,868 |
76.3 |
8,697 |
92.2 |
121,903 |
49.9 |
|
Mujeres |
735,570 |
32.7 |
148,041 |
40.0 |
25,700 |
23.1 |
645 |
6.8 |
120,156 |
49.2 |
|
Años: |
||||||||||
|
14 a 15 años |
889 |
0.0 |
246 |
0.1 |
118 |
0.1 |
- |
- |
84 |
0.0 |
|
16 a 19 años |
95,791 |
4.3 |
15,908 |
4.3 |
3,170 |
2.8 |
260 |
2.8 |
12,253 |
5.0 |
|
20 a 24 años |
319,708 |
14.2 |
43,543 |
11.8 |
12,840 |
11.5 |
1,380 |
14.6 |
28,763 |
11.8 |
|
25 a 34 años |
724,355 |
32.2 |
104,244 |
28.2 |
34,191 |
30.7 |
3,641 |
38.6 |
64,374 |
26.4 |
|
35 a 44 años |
566,429 |
25.1 |
87,516 |
23.6 |
27,880 |
25.1 |
2,361 |
25.0 |
56,042 |
23.0 |
|
45 a 54 años |
323,503 |
14.4 |
64,214 |
17.3 |
18,665 |
16.8 |
1,191 |
12.6 |
43,729 |
17.9 |
|
55 a 64 años |
148,249 |
6.6 |
37,792 |
10.2 |
9,886 |
8.9 |
470 |
5.0 |
27,034 |
11.1 |
|
65 años y más |
21,604 |
1.0 |
8,062 |
2.2 |
1,511 |
1.4 |
24 |
0.3 |
6,457 |
2.6 |
|
Ocupación: |
||||||||||
|
gerencial y profesional |
123,596 |
5.5 |
26,391 |
7.1 |
6,364 |
5.7 |
269 |
2.9 |
19,338 |
7.9 |
|
Soporte técnico, comercial y administrativo |
344,402 |
15.3 |
67,253 |
18.2 |
16,485 |
14.8 |
853 |
9.0 |
49,227 |
20.2 |
|
Service |
414,135 |
18.4 |
85,004 |
23.0 |
13,512 |
12.1 |
574 |
6.1 |
70,121 |
28.7 |
|
Agricultura, silvicultura y pesca |
59,050 |
2.6 |
9,979 |
2.7 |
4,197 |
3.8 |
356 |
3.8 |
5,245 |
2.1 |
|
Producción de precisión, artesanía y reparación. |
366,112 |
16.3 |
57,254 |
15.5 |
27,805 |
25.0 |
1,887 |
20.0 |
26,577 |
10.9 |
|
Operadores, fabricantes y trabajadores |
925,515 |
41.1 |
122,005 |
33.0 |
42,074 |
37.8 |
5,431 |
57.6 |
72,286 |
29.6 |
|
Naturaleza de las lesiones, enfermedad: |
||||||||||
|
Esguinces, torceduras |
959,163 |
42.6 |
133,538 |
36.1 |
38,636 |
34.7 |
5,558 |
58.9 |
87,152 |
35.7 |
|
Fracturas |
136,478 |
6.1 |
55,335 |
15.0 |
21,052 |
18.9 |
1,247 |
13.2 |
32,425 |
13.3 |
|
Cortes, laceraciones pinchazos |
202,464 |
9.0 |
10,431 |
2.8 |
2,350 |
2.1 |
111 |
1.2 |
7,774 |
3.2 |
|
Moretones, contusiones |
211,179 |
9.4 |
66,627 |
18.0 |
17,173 |
15.4 |
705 |
7.5 |
48,062 |
19.7 |
|
Múltiples heridas |
73,181 |
3.2 |
32,281 |
8.7 |
11,313 |
10.2 |
372 |
3.9 |
20,295 |
8.3 |
|
con fracturas |
13,379 |
0.6 |
4,893 |
1.3 |
2,554 |
2.3 |
26 |
0.3 |
2,250 |
0.9 |
|
con esguinces |
26,969 |
1.2 |
15,991 |
4.3 |
4,463 |
4.0 |
116 |
1.2 |
11,309 |
4.6 |
|
Dolor, Dolor |
127,555 |
5.7 |
20,855 |
5.6 |
5,614 |
5.0 |
529 |
5.6 |
14,442 |
5.9 |
|
El dolor de espalda |
58,385 |
2.6 |
8,421 |
2.3 |
2,587 |
2.3 |
214 |
2.3 |
5,520 |
2.3 |
|
Todos los demás |
411,799 |
18.3 |
50,604 |
13.7 |
15,012 |
13.5 |
897 |
9.5 |
33,655 |
13.8 |
|
Parte del cuerpo afectada: |
||||||||||
|
Cabeza |
155,504 |
6.9 |
13,880 |
3.8 |
2,994 |
2.7 |
61 |
0.6 |
10,705 |
4.4 |
|
Ojo |
88,329 |
3.9 |
314 |
0.1 |
50 |
0.0 |
11 |
0.1 |
237 |
0.1 |
|
Cuello |
40,704 |
1.8 |
3,205 |
0.9 |
1,097 |
1.0 |
81 |
0.9 |
1,996 |
0.8 |
|
El maletero |
869,447 |
38.6 |
118,369 |
32.0 |
33,984 |
30.5 |
1,921 |
20.4 |
80,796 |
33.1 |
|
Atrás |
615,010 |
27.3 |
72,290 |
19.5 |
20,325 |
18.3 |
1,523 |
16.1 |
49,461 |
20.3 |
|
Shoulder |
105,881 |
4.7 |
16,186 |
4.4 |
4,700 |
4.2 |
89 |
0.9 |
11,154 |
4.6 |
|
Origen de la enfermedad por lesión: |
||||||||||
|
productos químicos, productos químicos |
43,411 |
1.9 |
22 |
0.0 |
- |
- |
- |
- |
16 |
0.0 |
|
Contenedores |
330,285 |
14.7 |
7,133 |
1.9 |
994 |
0.9 |
224 |
2.4 |
5,763 |
2.4 |
|
Muebles y Accesorios |
88,813 |
3.9 |
7,338 |
2.0 |
881 |
0.8 |
104 |
1.1 |
6,229 |
2.6 |
|
Maquinaria |
154,083 |
6.8 |
4,981 |
1.3 |
729 |
0.7 |
128 |
14 |
4,035 |
1.7 |
|
Partes y materiales |
249,077 |
11.1 |
6,185 |
1.7 |
1,016 |
0.9 |
255 |
2.7 |
4,793 |
2.0 |
|
Movimiento o posición del trabajador |
331,994 |
14.7 |
- |
- |
- |
- |
- |
- |
- |
- |
|
Piso, superficies de tierra |
340,159 |
15.1 |
318,176 |
86.0 |
98,207 |
88.3 |
7,705 |
81.7 |
208,765 |
85.5 |
|
Herramientas manuales |
105,478 |
4.7 |
727 |
0.2 |
77 |
0.1 |
41 |
0.4 |
600 |
0.2 |
|
Vehículos |
157,360 |
7.0 |
9,789 |
2.6 |
3,049 |
2.7 |
553 |
5.9 |
6,084 |
2.5 |
|
paciente de salud |
99,390 |
4.4 |
177 |
0.0 |
43 |
0.0 |
8 |
0.1 |
90 |
0.0 |
|
Todos los demás |
83,813 |
3.7 |
15,584 |
4.2 |
6,263 |
5.6 |
414 |
4.4 |
7,741 |
3.2 |
|
División de la industria: |
||||||||||
|
La agricultura, la silvicultura y la pesca2 |
44,826 |
2.0 |
8,096 |
2.2 |
3,636 |
3.3 |
301 |
3.2 |
3,985 |
1.6 |
|
Minería3 |
21,090 |
0.9 |
3,763 |
1.0 |
1,757 |
1.6 |
102 |
1.1 |
1,874 |
0.8 |
|
Construcción |
204,769 |
9.1 |
41,787 |
11.3 |
23,748 |
21.3 |
1,821 |
19.3 |
15,464 |
6.3 |
|
Elaboración |
583,841 |
25.9 |
63,566 |
17.2 |
17,693 |
15.9 |
2,161 |
22.9 |
42,790 |
17.5 |
|
Transporte y servicios públicos3 |
232,999 |
10.3 |
38,452 |
10.4 |
14,095 |
12.7 |
1,797 |
19.0 |
21,757 |
8.9 |
|
Comercio al por mayor |
160,934 |
7.1 |
22,677 |
6.1 |
8,119 |
7.3 |
1,180 |
12.5 |
12,859 |
5.3 |
|
Comercio al por menor |
408,590 |
18.1 |
78,800 |
21.3 |
15,945 |
14.3 |
1,052 |
11.1 |
60,906 |
24.9 |
|
Finanzas, seguros y bienes raíces |
60,159 |
2.7 |
14,769 |
4.0 |
5,353 |
4.8 |
112 |
1.2 |
9,167 |
3.8 |
|
Servicios |
535,386 |
23.8 |
98,201 |
26.5 |
20,920 |
18.8 |
907 |
9.6 |
75,313 |
30.9 |
|
Número de días fuera del trabajo: |
||||||||||
|
Casos que implican 1 día |
366,054 |
16.3 |
48,550 |
13.1 |
12,450 |
11.2 |
1,136 |
12.0 |
34,319 |
14.1 |
|
Casos de 2 días |
291,760 |
13.0 |
42,912 |
11.6 |
11,934 |
10.7 |
1,153 |
12.2 |
29,197 |
12.0 |
|
Casos que implican 3-5 días |
467,001 |
20.7 |
72,156 |
19.5 |
20,167 |
18.1 |
1,770 |
18.8 |
49,329 |
20.2 |
|
Casos que implican 6-10 días |
301,941 |
13.4 |
45,375 |
12.3 |
13,240 |
11.9 |
1,267 |
13.4 |
30,171 |
12.4 |
|
Casos que implican 11-20 días |
256,319 |
11.4 |
44,228 |
11.9 |
13,182 |
11.8 |
1,072 |
11.4 |
29,411 |
12.0 |
|
Casos que implican 21-30 días |
142,301 |
6.3 |
25,884 |
7.0 |
8,557 |
7.7 |
654 |
6.9 |
16,359 |
6.7 |
|
Casos que involucran 31 o más días |
427,215 |
19.0 |
91,008 |
24.6 |
31,737 |
28.5 |
2,381 |
25.2 |
55,329 |
22.7 |
|
Mediana de días fuera del trabajo |
6 días |
7 días |
10 días |
8 días |
7 días |
|||||
1 Los casos de días de baja incluyen aquellos que resultan en días de baja con o sin actividad laboral restringida.
2 Excluye fincas con menos de 11 empleados.
3 Los datos que se ajustan a las definiciones de OSHA para operadores mineros en minería de carbón, metales y no metales y para empleadores en transporte ferroviario son proporcionados a BLS por la Administración de Salud y Seguridad Minera, Departamento de Trabajo de EE. UU.; la Administración Federal de Ferrocarriles y el Departamento de Transporte de los Estados Unidos. Los contratistas mineros independientes están excluidos de las industrias mineras de carbón, metales y no metales.
NOTA: Debido al redondeo y la exclusión de datos de respuestas no clasificables, es posible que los datos no sumen los totales. Los guiones indican datos que no cumplen con las pautas de publicación. Las estimaciones de la encuesta sobre lesiones y enfermedades ocupacionales se basan en una muestra de empleadores seleccionada científicamente. La muestra utilizada fue una de muchas muestras posibles, cada una de las cuales podría haber producido estimaciones diferentes. El error estándar relativo es una medida de la variación en las estimaciones de la muestra entre todas las muestras posibles que podrían haberse seleccionado. Los errores estándar relativos porcentuales para las estimaciones incluidas aquí oscilan entre menos del 1 por ciento y el 58 por ciento.
Encuesta de Lesiones y Enfermedades Ocupacionales, Oficina de Estadísticas Laborales, Departamento de Trabajo de los Estados Unidos, abril de 1995.
Está claro que datos como estos pueden tener un impacto importante en el desarrollo de programas para la prevención de accidentes y enfermedades relacionadas con el trabajo. Aun así, no indican qué ocupaciones o industrias son las más peligrosas, ya que algunas ocupaciones muy peligrosas pueden tener un número reducido de trabajadores. La determinación de los niveles de riesgo asociados con ocupaciones e industrias particulares se explica en el artículo adjunto "Análisis de riesgos de lesiones y enfermedades no fatales en el lugar de trabajo".
Más...
Análisis de riesgo de lesiones y enfermedades no fatales en el lugar de trabajo
La Oficina de Estadísticas Laborales de los Estados Unidos clasifica de manera rutinaria las lesiones y enfermedades no fatales en el lugar de trabajo según las características de los trabajadores y los casos, utilizando datos de la Encuesta de lesiones y enfermedades ocupacionales de los Estados Unidos. Si bien estos recuentos identifican grupos de trabajadores que experimentan un gran número de lesiones en el lugar de trabajo, no miden el riesgo. Por lo tanto, un grupo en particular puede sufrir muchas lesiones en el lugar de trabajo simplemente debido a la gran cantidad de trabajadores en ese grupo, y no porque los trabajos realizados sean especialmente peligrosos.
Para cuantificar el riesgo real, los datos sobre lesiones en el lugar de trabajo deben relacionarse con una medida de exposición al riesgo, como el número de horas trabajadas, una medida de suministro de mano de obra que puede estar disponible en otras encuestas. La tasa de lesiones laborales no fatales para un grupo de trabajadores se puede calcular dividiendo la cantidad de lesiones registradas para ese grupo por la cantidad de horas trabajadas durante el mismo período de tiempo. La tasa así obtenida representa el riesgo de lesión por hora de trabajo:
![]()
Una forma conveniente de comparar el riesgo de lesión entre varios grupos de trabajadores es calcular el riesgo relativo:
![]()
El grupo de referencia puede ser un grupo especial de trabajadores, como todos los trabajadores de especialidad gerencial y profesional. Alternativamente, podría consistir en todos los trabajadores. En cualquier caso, el riesgo relativo (RR) corresponde a la razón de tasas comúnmente utilizada en estudios epidemiológicos (Rothman 1986). Es algebraicamente equivalente al porcentaje de todas las lesiones que le ocurren al grupo especial dividido por el porcentaje de horas contabilizadas por el grupo especial. Cuando el RR es superior a 1.0, indica que los miembros del grupo seleccionado tienen más probabilidades de sufrir lesiones que los miembros del grupo de referencia; cuando el RR es inferior a 1.0, indica que, en promedio, los miembros de este grupo experimentan menos lesiones por hora.
Las siguientes tablas muestran cómo los índices de riesgo relativo para diferentes grupos de trabajadores pueden identificar a aquellos con mayor riesgo de lesiones en el lugar de trabajo. Los datos de lesiones son de 1993 Estudio de las lesiones y enfermedades ocupacionales (BLS 1993b) y medir el número de lesiones y enfermedades con días fuera del trabajo. El cálculo se basa en estimaciones de horas anuales trabajadas tomadas de los archivos de microdatos de la Oficina de Encuestas de Población Actual de la Oficina del Censo de EE. UU. para 1993, que se obtiene de las encuestas de hogares (Oficina del Censo 1993).
La Tabla 1 presenta datos por ocupación sobre la proporción de lesiones en el lugar de trabajo, la proporción de horas trabajadas y su relación, que es el RR para lesiones y enfermedades con días de baja. Se toma como grupo de referencia “Todas las ocupaciones de la industria privada no agrícola” con trabajadores de 15 años o más, que comprende el 100%. A modo de ejemplo, el grupo “Operadores, fabricantes y trabajadores” experimentó el 41.64% de todas las lesiones y enfermedades, pero aportó solo el 18.37% del total de horas trabajadas por la población de referencia. Por lo tanto, el RR para “Operadores, fabricantes y trabajadores” es 41.64/18.37 = 2.3. En otras palabras, los trabajadores en este grupo de ocupaciones tienen en promedio 2.3 veces la tasa de lesiones/enfermedades de todos los trabajadores de la industria privada no agrícola combinados. Además, tienen aproximadamente 11 veces más probabilidades de sufrir una lesión grave que los empleados en una especialidad gerencial o profesional.
Tabla 1. Riesgo de lesiones y enfermedades profesionales
|
Ocupación |
Porcentaje1 |
Home |
|
|
Casos de lesiones y enfermedades |
Horas trabajadas |
||
|
Todas las ocupaciones de la industria privada no agrícola |
100.00 |
100.00 |
1.0 |
|
Especialidad directiva y profesional |
5.59 |
24.27 |
0.2 |
|
ejecutivo, administrativo y gerencial |
2.48 |
13.64 |
0.2 |
|
especialidad profesional |
3.12 |
10.62 |
0.3 |
|
Soporte técnico, comercial y administrativo |
15.58 |
32.19 |
0.5 |
|
Técnicos y soporte relacionado |
2.72 |
3.84 |
0.7 |
|
Ocupaciones de ventas |
5.98 |
13.10 |
0.5 |
|
Apoyo administrativo, incluido el administrativo |
6.87 |
15.24 |
0.5 |
|
Ocupaciones de servicio2 |
18.73 |
11.22 |
1.7 |
|
Servicio de proteccion3 |
0.76 |
0.76 |
1.0 |
|
Ocupaciones de servicio, excepto servicio de protección |
17.97 |
10.46 |
1.7 |
|
Ocupaciones agrícolas, forestales y pesqueras4 |
1.90 |
0.92 |
2.1 |
|
Producción de precisión, artesanía y reparación. |
16.55 |
13.03 |
1.3 |
|
Mecánicos y reparadores |
6.30 |
4.54 |
1.4 |
|
Construcción / Comercio |
6.00 |
4.05 |
1.5 |
|
Ocupaciones extractivas |
0.32 |
0.20 |
1.6 |
|
Ocupaciones de producción de precisión |
3.93 |
4.24 |
0.9 |
|
Operadores, fabricantes y trabajadores |
41.64 |
18.37 |
2.3 |
|
Operadores de máquinas, ensambladores e inspectores |
15.32 |
8.62 |
1.8 |
|
Ocupaciones de transporte y movimiento de materiales |
9.90 |
5.16 |
1.9 |
|
Manipuladores, limpiadores de equipos, ayudantes y trabajadores |
16.42 |
4.59 |
3.6 |
1 Porcentaje de lesiones y enfermedades, horas trabajadas e índice de riesgo relativo de lesiones y enfermedades ocupacionales con días fuera del trabajo, por ocupación, empleados de la industria privada no agrícola de EE. UU. de 15 años o más, 1993.
2 Excluye trabajadores domésticos privados y trabajadores de servicios de protección en el sector público
3 Excluye a los trabajadores de servicios de protección en el sector público
4 Excluye a los trabajadores en las industrias de producción agrícola.
Fuentes: Encuesta BLS sobre lesiones y enfermedades ocupacionales, 1993; Encuesta de Población Actual, 1993.
Los diversos grupos ocupacionales pueden clasificarse según el grado de riesgo simplemente comparando sus índices RR. El RR más alto de la tabla (3.6) está asociado con “manipuladores, limpiadores de equipos, ayudantes y peones”, mientras que el grupo con el riesgo más bajo son los trabajadores especializados gerenciales y profesionales (RR = 0.2). Se pueden hacer interpretaciones más refinadas. Si bien la tabla sugiere que los trabajadores con niveles más bajos de habilidades están en trabajos con mayores riesgos de lesiones y enfermedades, incluso entre las ocupaciones manuales, la tasa de lesiones y enfermedades es más alta para los operadores, fabricantes y trabajadores menos calificados en comparación con la producción de precisión, la artesanía. y trabajadores de reparación.
En la discusión anterior, los RR se han basado en todas las lesiones y enfermedades con días fuera del trabajo, ya que estos datos han estado fácilmente disponibles y comprendidos durante mucho tiempo. Usando la estructura de codificación extensa y recientemente desarrollada de la Encuesta de lesiones y enfermedades ocupacionales, los investigadores ahora pueden examinar lesiones y enfermedades específicas en detalle.
Como ejemplo, la tabla 2 muestra el RR para el mismo conjunto de agrupaciones de ocupación, pero restringido al único resultado "Condiciones de movimiento repetitivo" (código de evento 23) con días sin trabajar, por ocupación y género. Las condiciones de movimiento repetitivo incluyen el síndrome del túnel carpiano, la tendinitis y ciertas distensiones y esguinces. El grupo más afectado por este tipo de lesiones es claramente el de las mujeres operadoras de máquinas, ensambladoras e inspectoras (RR = 7.3), seguido de las mujeres manipuladoras, limpiadoras de equipos, ayudantes y peones (RR = 7.1).
Tabla 2. Índice de riesgo relativo para condiciones de movimiento repetitivo con días fuera del trabajo, por ocupación y género, empleados de la industria privada no agrícola de EE. UU. de 15 años o más, 1993
|
Ocupación |
Todos |
Hombre |
Mujeres |
|
Todas las ocupaciones de la industria privada no agrícola |
1.0 |
0.6 |
1.5 |
|
Especialidad directiva y profesional |
0.2 |
0.1 |
0.3 |
|
ejecutivo, administrativo y gerencial |
0.2 |
0.0 |
0.3 |
|
especialidad profesional |
0.2 |
0.1 |
0.3 |
|
Soporte técnico, comercial y administrativo |
0.8 |
0.3 |
1.1 |
|
Técnicos y soporte relacionado |
0.6 |
0.3 |
0.8 |
|
Ocupaciones de ventas |
0.3 |
0.1 |
0.6 |
|
Apoyo administrativo, incluido el administrativo |
1.2 |
0.7 |
1.4 |
|
Ocupaciones de servicio1 |
0.7 |
0.3 |
0.9 |
|
Servicio de proteccion2 |
0.1 |
0.1 |
0.4 |
|
Ocupaciones de servicio, excepto servicio de protección |
0.7 |
0.4 |
0.9 |
|
Ocupaciones agrícolas, forestales y pesqueras3 |
0.8 |
0.6 |
1.8 |
|
Producción de precisión, artesanía y reparación. |
1.0 |
0.7 |
4.2 |
|
Mecánicos y reparadores |
0.7 |
0.6 |
2.4 |
|
Construcción / Comercio |
0.6 |
0.6 |
- |
|
Ocupaciones extractivas |
0.1 |
0.1 |
- |
|
Ocupaciones de producción de precisión |
1.8 |
1.0 |
4.6 |
|
Operadores, fabricantes y trabajadores |
2.7 |
1.4 |
6.9 |
|
Operadores de máquinas, ensambladores e inspectores |
4.1 |
2.3 |
7.3 |
|
Ocupaciones de transporte y movimiento de materiales |
0.5 |
0.5 |
1.6 |
|
Manipuladores, limpiadores de equipos, ayudantes y trabajadores |
2.4 |
1.4 |
7.1 |
1 Excluye trabajadores domésticos privados y trabajadores de servicios de protección en el sector público
2 Excluye a los trabajadores de servicios de protección en el sector público
3 Excluye a los trabajadores en las industrias de producción agrícola.
Nota: Guiones largos: indican que los datos no cumplen con las pautas de publicación.
Fuente: Calculado a partir de la Encuesta de lesiones y enfermedades ocupacionales de BLS, 1993, y la Encuesta de población actual, 1993.
La tabla muestra diferencias sorprendentes en el riesgo de condiciones de movimiento repetitivo que dependen del género del trabajador. En general, una mujer tiene 2.5 veces más probabilidades que un hombre de perder el trabajo debido a una enfermedad por movimientos repetitivos (2.5 = 1.5/0.6). Sin embargo, esta diferencia no refleja simplemente una diferencia en las ocupaciones de hombres y mujeres. Las mujeres corren un mayor riesgo en todos los principales grupos ocupacionales, así como en los grupos ocupacionales menos agregados informados en la tabla. Su riesgo en relación con los hombres es especialmente alto en las ocupaciones de ventas y de cuello azul. Las mujeres tienen seis veces más probabilidades que los hombres de perder tiempo de trabajo debido a lesiones por movimientos repetitivos en ocupaciones de ventas y producción de precisión, artesanía y reparación.
Estudio de caso: Protección de los trabajadores y estadísticas sobre accidentes y enfermedades profesionales - HVBG, Alemania
Las Berufsgenossenschaften alemanas (BG)
Bajo el sistema de seguridad social en Alemania, el seguro de accidentes obligatorio cubre los resultados de los accidentes en el trabajo y los accidentes en el camino hacia y desde el trabajo, así como las enfermedades profesionales. Este seguro obligatorio de accidentes se organiza en tres áreas:
- seguro de accidentes laborales (representado por los BG)
- seguro de accidentes agricolas
- seguro de accidentes propio del sector público.
Los 35 Berufsgenossenschaften (BG) cubren las diversas ramas de la economía industrial en Alemania. Son responsables de 39 millones de empleados asegurados en 2.6 millones de empresas. Está asegurada toda persona en un puesto de trabajo, servicio o formación, independientemente de su edad, sexo o nivel de ingresos. Su organización paraguas es la Federación Central de Berufsgenossenschaften (HVBG).
Por ley, el BG es responsable de utilizar todos los medios apropiados para prevenir accidentes de trabajo y enfermedades profesionales, proporcionar primeros auxilios efectivos y una rehabilitación médica, ocupacional y social óptima, y pagar beneficios a los heridos y enfermos, y a los sobrevivientes. Por lo tanto, la prevención, la rehabilitación y la compensación están bajo un mismo techo.
Las primas para financiar estos beneficios son pagadas exclusivamente por los empleadores. En 1993, todos los empresarios industriales pagaban una media de 1.44 DM a la BG por cada 100 DM de salario, o sea, el 1.44 %. En total, las primas ascendieron a 16 80 millones de marcos alemanes (mil millones de dólares estadounidenses utilizados, mil millones), de los cuales aproximadamente el XNUMX % se gastó en rehabilitación y pensiones. El resto se utilizó principalmente para programas de prevención.
Protección de la seguridad y la salud en el trabajo
El empleador es responsable de la salud y la seguridad del empleado en el trabajo. El alcance legal de esta responsabilidad es fijado por el gobierno en leyes y ordenanzas, y en los reglamentos laborales protectores de las BG industriales, que completan y concretan el derecho laboral protector gubernamental para cada rama de la industria. El sistema de prevención de los BGs destaca por su orientación a la práctica real, su constante adaptación a las necesidades de la industria y al estado de la tecnología, así como por su eficaz apoyo al empresario y al trabajador.
Las funciones de prevención de los BG, que son realizadas principalmente por el Servicio de Inspección Técnica (TAD) del BG y el Servicio de Medicina del Trabajo (AMD), incluyen:
- asesorar y motivar al empleador
- Supervisar las medidas de protección ocupacional industrial.
- atencion medica ocupacional
- informar y formar al personal de la empresa
- Comprobación de seguridad en aparatos y equipos.
- iniciar, realizar y financiar la investigación.
La responsabilidad de implementar la protección ocupacional industrial recae en el empleador, quien está legalmente obligado a contratar personal debidamente calificado para ayudar en la protección ocupacional. Se trata de especialistas en seguridad laboral (oficiales de seguridad, técnicos de seguridad e ingenieros de seguridad) y médicos de empresa. En empresas con más de 20 empleados, se debe contratar uno o más delegados de seguridad. El alcance de la responsabilidad de la empresa para los especialistas en seguridad laboral y los médicos de empresa está establecido por las normas de las asociaciones comerciales que son específicas para la rama de la industria y el grado de peligrosidad. En las empresas en las que se contrate un especialista en seguridad en el trabajo o un médico de empresa, el empleador debe organizar un comité de seguridad en el trabajo, integrado por un representante de la empresa, dos representantes de los trabajadores, el médico de empresa y los especialistas en seguridad en el trabajo y los representantes de seguridad. El personal de primeros auxilios, cuya formación está dirigida por el BG, también pertenece a la organización de seguridad laboral de la empresa.
La atención médica ocupacional tiene un significado especial. Cada empleado que está en riesgo de un tipo específico de amenaza para la salud en el lugar de trabajo es examinado de manera uniforme y los resultados del examen se evalúan de acuerdo con las pautas establecidas. En 1993 se realizaron aproximadamente cuatro millones de exámenes médicos preventivos ocupacionales por médicos especialmente autorizados. Se determinaron problemas de salud duraderos en menos del 1% de los exámenes.
Los empleados que trabajan con materiales peligrosos/cancerígenos también tienen derecho a ser examinados médicamente incluso después de que se haya completado la actividad peligrosa. Los BG han establecido servicios para poder examinar a estos empleados. Ahora hay tres servicios de este tipo:
- Servicio Organizativo de Exámenes Continuos (ODIN)
- Servicio de registro central para empleados expuestos al polvo de amianto (ZA)
- Oficina Central de Atención de Wismut (ZeBWis).
Los tres servicios atendieron a aproximadamente 600,000 personas en 1993. La recopilación de datos de exámenes ayuda en la atención individual y también ayuda a mejorar la investigación científica para la detección temprana de casos de cáncer.
Estadísticas de Accidentes de Trabajo
Objetivo. El objetivo principal de recopilar estadísticas sobre accidentes en el lugar de trabajo es mejorar la seguridad en el lugar de trabajo evaluando e interpretando los datos sobre la ocurrencia de accidentes. Estos datos se recopilan a partir de informes sobre accidentes de trabajo; Del 5% al 10% de los accidentes (aproximadamente 100,000 accidentes) son investigados cada año por los Servicios de Inspección Técnica de los BG.
Responsabilidad de informar de los empleadores. Todo empleador está obligado a informar un accidente de trabajo a su BG responsable dentro de los tres días si el accidente resulta en una incapacidad para trabajar durante tres días calendario o causa la muerte del asegurado ("accidente de trabajo legalmente notificable"). Esto incluye accidentes yendo o viniendo del trabajo. Los accidentes que solo causen daños a la propiedad o impidan que la persona lesionada trabaje por menos de tres días no tienen que ser reportados. Para los accidentes de trabajo notificables, el empleador presenta un formulario de "Notificación de accidente" (figura 1). El tiempo fuera del trabajo es el factor significativo a efectos de notificación, independientemente de la gravedad de la lesión. Los accidentes que parecen inofensivos deben informarse si la persona lesionada no puede trabajar durante más de tres días. Este requisito de tres días facilita la presentación de reclamos posteriores. No presentar un informe de accidente, o hacerlo fuera de plazo, constituye una violación de las normas que puede ser sancionada por el BG con una multa monetaria de hasta 5,000 marcos alemanes.
Figura 1. Ejemplo de formulario de notificación de accidentes
Notificación por el médico tratante. Para optimizar la rehabilitación médica y determinar cuánto tiempo el empleado no puede trabajar, la persona lesionada recibe tratamiento de un médico especialista seleccionado para este trabajo. El médico es pagado por la BG industrial responsable. Por lo tanto, el BG también recibe notificación de lesiones en el lugar de trabajo notificables por parte del médico si el empleador no ha presentado (sin demora) un informe de accidente. El BG puede entonces solicitar al empleador que presente una notificación de accidente de trabajo. Este sistema de notificación dual (empleador y médico) asegura al BG tener conocimiento de la práctica totalidad de los accidentes laborales notificables.
Utilizando la información del parte de notificación de accidente y del parte médico, el BG comprueba si el accidente es, en el sentido legal, un accidente de trabajo dentro de su competencia jurisdiccional. Sobre la base del diagnóstico médico, el BG puede, si es necesario, proceder de inmediato para garantizar un tratamiento óptimo.
Una descripción correcta y completa de las circunstancias del accidente es especialmente importante para la prevención. Esto permite al Servicio de Inspección Técnica de BG sacar conclusiones sobre maquinaria y equipos defectuosos que requieren una acción inmediata para evitar accidentes similares. En el caso de accidentes de trabajo graves o mortales, las normas exigen que el empleador notifique inmediatamente al BG. Estos hechos son investigados inmediatamente por los expertos en seguridad laboral de BG.
Al calcular la prima de una empresa, el BG tiene en cuenta el número y el costo de los accidentes de trabajo que se han producido en esta empresa. En el cálculo se utiliza un procedimiento de bonus/malus establecido por la ley, y una parte de la prima de la empresa está determinada por la tendencia de accidentes de la empresa. Esto puede conducir a una prima más alta o más baja, creando así incentivos financieros para que los empleadores mantengan lugares de trabajo seguros.
Colaboración de los representantes de los trabajadores y de los representantes de seguridad. Cualquier informe de accidente también debe ser firmado por el consejo de trabajadores (Betriebsrat) y por los representantes de seguridad (si existen). Esta norma tiene por objeto informar al consejo de trabajadores ya los delegados de seguridad de la situación general de siniestralidad de la empresa, a fin de que puedan ejercer efectivamente sus derechos de colaboración en materia de seguridad en el trabajo.
Recopilación de estadísticas de accidentes de trabajo. Sobre la base de la información que recibe el BG sobre un accidente de trabajo del parte del accidente y del informe del médico, las cuentas se traducen a números de código estadístico. La codificación cubre tres áreas, entre otras:
- descripción del lesionado (edad, sexo, trabajo)
- descripción de la lesión (ubicación de la lesión, tipo de lesión)
- descripción del accidente (ubicación, objeto causante del accidente y circunstancias del accidente).
La codificación la realizan especialistas en datos altamente capacitados que están familiarizados con la organización de las industrias de BG, utilizando una lista de códigos de accidentes y lesiones que contiene más de 10,000 entradas. Con el fin de lograr estadísticas de la más alta calidad, las clasificaciones se revisan periódicamente para, por ejemplo, adaptarlas a los nuevos desarrollos tecnológicos. Además, el personal de codificación se vuelve a capacitar periódicamente y los datos están sujetos a pruebas formales, lógicas y sensibles al contenido.
Usos de las estadísticas de accidentes de trabajo
Una tarea importante de estas estadísticas es describir las circunstancias del accidente en el lugar de trabajo. tabla 1 describe las tendencias en los accidentes de trabajo notificables, los nuevos casos de pensión por accidente y los accidentes de trabajo mortales entre 1981 y 1993. La columna 3 (“Nuevos casos de pensión”) muestra los casos en los que, debido a la gravedad del accidente, el pago de una pensión fue realizado por primera vez por el BG industriales en el año dado.
Tabla 1. Ocurrencias de accidentes de trabajo, Alemania, 1981-93
|
Año |
Accidentes laborales |
||
|
Accidentes reportables |
Nuevos casos de pensiones |
Muertes |
|
|
1981 |
1,397,976 |
40,056 |
1,689 |
|
1982 |
1,228,317 |
39,478 |
1,492 |
|
1983 |
1,144,814 |
35,119 |
1,406 |
|
1984 |
1,153,321 |
34,749 |
1,319 |
|
1985 |
1,166,468 |
34,431 |
1,204 |
|
1986 |
1,212,064 |
33,737 |
1,069 |
|
1987 |
1,211,517 |
32,537 |
1,057 |
|
1988 |
1,234,634 |
32,256 |
1,130 |
|
1989 |
1,262,374 |
30,840 |
1,098 |
|
1990 |
1,331,395 |
30,142 |
1,086 |
|
1991 |
1,587,177 |
30,612 |
1,062 |
|
1992 |
1,622,732 |
32,932 |
1,310 |
|
1993 |
1,510,745 |
35,553 |
1,414 |
Fuente: Federación Central de Berufsgenossenschaften (HVBG), Alemania.
Para juzgar el riesgo de accidente promedio de un asegurado, el número de accidentes de trabajo se divide por el tiempo real trabajado, para producir una tasa de accidentes. La tasa por millón de horas trabajadas se utiliza para la comparación a nivel internacional y entre años. La figura 2 muestra cómo varió esta tasa entre 1981 y 1993.
Figura 2. Frecuencia de accidentes de trabajo
Estadísticas de accidentes específicas de la industria. Además de describir las tendencias generales, las estadísticas del lugar de trabajo se pueden desglosar por industria. Por ejemplo, uno podría preguntar, “¿Cuántos accidentes laborales con pulidoras portátiles en el oficio metalúrgico hubo en los últimos años; cómo y dónde tuvieron lugar; ¿Y qué lesiones resultaron? Dichos análisis pueden ser útiles para muchas personas e instituciones, como ministerios gubernamentales, funcionarios de supervisión, institutos de investigación, universidades, empresas y expertos en seguridad en el lugar de trabajo (tabla 2).
Tabla 2. Accidentes de trabajo con amoladoras portátiles en metalurgia, Alemania, 1984-93
|
Año |
Accidentes reportables |
Nuevas pensiones de accidentes |
|
1984 |
9,709 |
79 |
|
1985 |
10,560 |
62 |
|
1986 |
11,505 |
76 |
|
1987 |
11,852 |
75 |
|
1988 |
12,436 |
79 |
|
1989 |
12,895 |
76 |
|
1990 |
12,971 |
78 |
|
1991 |
19,511 |
70 |
|
1992 |
17,180 |
54 |
|
1993 |
17,890 |
70 |
Fuente: Federación Central de Berufsgenossenschaften (HVBG), Alemania.
Por ejemplo, la tabla 2 muestra que los accidentes de trabajo notificables con amoladoras portátiles en metalmecánica aumentaron continuamente desde mediados de la década de 1980 hasta 1990. De 1990 a 1991 se observa un aumento considerable en las cifras de accidentes. Se trata de un artefacto resultante de la inclusión, a partir de 1991, de figuras que engloban las nuevas fronteras de la Alemania reunificada. (Las cifras anteriores cubren solo la República Federal de Alemania).
Otros datos recopilados de los informes de accidentes revelan que no todos los accidentes con rectificadoras portátiles metalmecánicas ocurren principalmente en empresas de la industria metalmecánica. Las amoladoras portátiles, que por supuesto se utilizan a menudo como amoladoras angulares para cortar tubos, barras de hierro y otros objetos, se emplean con frecuencia en las obras de construcción. Así, casi un tercio de los accidentes se concentran en empresas del sector de la construcción. Trabajar con amoladoras portátiles en la metalurgia da como resultado principalmente lesiones en la cabeza y las manos. Las lesiones en la cabeza más comunes afectan los ojos y el área alrededor de los ojos, que se lesionan por pedazos rotos, astillas y chispas. La herramienta tiene una muela abrasiva que gira rápidamente y se producen lesiones en las manos cuando la persona que usa la máquina portátil pierde el control de la misma. El alto número de lesiones oculares demuestra que la importancia y la obligación de usar gafas de seguridad mientras se muele metal con esta máquina portátil debe enfatizarse dentro de las empresas.
Comparación de las tasas de accidentes dentro y entre industrias. Aunque en 1993 hubo casi 18,000 accidentes laborales con amoladoras portátiles en la industria metalúrgica, en comparación con sólo 2,800 accidentes laborales con sierras eléctricas manuales en la industria metalúrgica, no se puede concluir automáticamente que esta maquinaria represente un mayor riesgo para los trabajadores metalúrgicos. Para evaluar el riesgo de accidentes para industrias específicas, primero se debe relacionar el número de accidentes con una medida de exposición al peligro, como las horas trabajadas (ver “Análisis de riesgos de lesiones y enfermedades no fatales en el lugar de trabajo” [REC05AE]). Sin embargo, esta información no siempre está disponible. Por lo tanto, se deriva una tasa sustituta como la proporción que hacen los accidentes graves de todos los accidentes notificables. La comparación de las proporciones de lesiones graves de las amoladoras portátiles en metalurgia y las sierras circulares portátiles en carpintería demuestra que las sierras circulares portátiles tienen una tasa de accidentes graves diez veces mayor que las amoladoras portátiles. Para priorizar las medidas de seguridad en el lugar de trabajo, este es un hallazgo importante. Este tipo de análisis comparativo de riesgos es un componente importante de una estrategia general de prevención de accidentes industriales.
Estadísticas de Enfermedades Profesionales
Definición e informes
En Alemania, una enfermedad profesional se define legalmente como una enfermedad cuya causa puede atribuirse a la actividad profesional de la persona afectada. Existe una lista oficial de enfermedades profesionales. Por lo tanto, evaluar si una enfermedad constituye una enfermedad profesional es una cuestión tanto médica como legal y se remite por derecho público a la BG. Si se sospecha de una enfermedad profesional, no es suficiente probar que el trabajador sufre, por ejemplo, un eccema. Se requieren conocimientos adicionales sobre las sustancias utilizadas en el trabajo y su potencial para dañar la piel.
Recopilación de estadísticas de enfermedades profesionales. Dado que los BG son responsables de indemnizar a los trabajadores con enfermedades profesionales, así como de brindar rehabilitación y prevención, tienen un interés considerable en la aplicación de las estadísticas derivadas de los informes de enfermedades profesionales. Estas aplicaciones incluyen la orientación de medidas preventivas sobre la base de industrias y ocupaciones de alto riesgo identificadas, y también proporcionar sus hallazgos al público, la comunidad científica y las autoridades políticas.
Para apoyar estas actividades, los BG introdujeron en 1975 un conjunto de estadísticas de enfermedades profesionales, que contienen datos sobre cada informe de enfermedad profesional y su determinación final, ya sea reconocida o denegada, incluidas las razones de la decisión a nivel de caso individual. Esta base de datos contiene datos anónimos sobre:
- la persona, como sexo, año de nacimiento, nacionalidad
- diagnóstico
- exposiciones peligrosas
- la decisión legal, incluido el resultado del reclamo, la determinación de la discapacidad y cualquier otra acción tomada por los BG.
Resultados de las estadísticas de enfermedades profesionales. Una función importante de las estadísticas de enfermedades profesionales es hacer un seguimiento de la aparición de enfermedades profesionales a lo largo del tiempo. La Tabla 3 muestra las notificaciones de sospecha de enfermedad profesional, el número de casos de enfermedades profesionales reconocidos en general y el pago de pensiones, así como el número de casos fatales entre 1980 y 1993. Debe advertirse que estos datos no son fáciles de interpretar, ya que las definiciones y los criterios difieren ampliamente. Además, durante este período de tiempo, el número de enfermedades profesionales designadas oficialmente aumentó de 55 a 64. Además, las cifras de 1991 abarcan las nuevas fronteras de la Alemania reunificada, mientras que las anteriores cubren solo la República Federal de Alemania.
Cuadro 3. Incidencias de enfermedades profesionales, Alemania, 1980-93
|
Año |
Notificaciones |
Casos reconocidos de enfermedades profesionales |
de aquellos con |
Muertes por enfermedades profesionales |
|
1980 |
40,866 |
12,046 |
5,613 |
1,932 |
|
1981 |
38,303 |
12,187 |
5,460 |
1,788 |
|
1982 |
33,137 |
11,522 |
4,951 |
1,783 |
|
1983 |
30,716 |
9,934 |
4,229 |
1,557 |
|
1984 |
31,235 |
8,195 |
3,805 |
1,558 |
|
1985 |
32,844 |
6,869 |
3,439 |
1,299 |
|
1986 |
39,706 |
7,317 |
3,317 |
1,548 |
|
1987 |
42,625 |
7,275 |
3,321 |
1,455 |
|
1988 |
46,280 |
7,367 |
3,660 |
1,363 |
|
1989 |
48,975 |
9,051 |
3,941 |
1,281 |
|
1990 |
51,105 |
9,363 |
4,008 |
1,391 |
|
1991 |
61,156 |
10,479 |
4,570 |
1,317 |
|
1992 |
73,568 |
12,227 |
5,201 |
1,570 |
|
1993 |
92,058 |
17,833 |
5,668 |
2,040 |
Fuente: Federación Central de Berufsgenossenschaften (HVBG), Alemania.
Ejemplo: enfermedades infecciosas. La Tabla 4 muestra la disminución en el número de casos reconocidos de enfermedades infecciosas durante el período de 1980 a 1993. Destaca específicamente la hepatitis viral, para la cual se puede ver claramente que se desarrolló una tendencia fuertemente decreciente desde aproximadamente mediados de la década de 1980 en Alemania, cuando se aplicaron inoculaciones preventivas a los empleados de riesgo del servicio de salud. Por lo tanto, las estadísticas de enfermedades profesionales pueden servir no solo para encontrar altas tasas de enfermedades, sino también para documentar los éxitos de las medidas de protección. Por supuesto, las disminuciones en las tasas de enfermedad pueden tener otras explicaciones. En Alemania, por ejemplo, la reducción del número de casos de silicosis durante las dos últimas décadas se debe principalmente a la disminución del número de puestos de trabajo en la minería.
Cuadro 4. Enfermedades infecciosas reconocidas como enfermedades profesionales, Alemania, 1980-93
|
Año |
Total de casos reconocidos |
De esos: hepatitis viral |
|
1980 |
1173 |
857 |
|
1981 |
883 |
736 |
|
1982 |
786 |
663 |
|
1983 |
891 |
717 |
|
1984 |
678 |
519 |
|
1985 |
417 |
320 |
|
1986 |
376 |
281 |
|
1987 |
224 |
152 |
|
1988 |
319 |
173 |
|
1989 |
303 |
185 |
|
1990 |
269 |
126 |
|
1991 |
224 |
121 |
|
1992 |
282 |
128 |
|
1993 |
319 |
149 |
Fuente: Federación Central de Berufsgenossenschaften (HVBG), Alemania.
Fuentes de información
La HVBG, como organización paraguas de las BG, centraliza las estadísticas comunes y produce análisis y folletos. Además, la HVBG ve la información estadística como un aspecto de la información general que debe estar disponible para llevar a cabo la amplia gama de responsabilidades obligatorias del sistema de seguro de accidentes. Por ello, en 1978 se constituyó el Sistema Central de Información de las BG (ZIGUV), que elabora literatura relevante y la pone a disposición de las BG.
La seguridad en el lugar de trabajo como un enfoque interdisciplinario e integral requiere un acceso óptimo a la información. Los BG en Alemania han tomado resueltamente este camino y, por lo tanto, han hecho una contribución considerable al sistema eficiente de seguridad en el lugar de trabajo en Alemania.
Estudio de caso: Wismut: revisión de la exposición al uranio
Desarrollo historico
Las montañas Erz han sido explotadas desde el siglo XII y, a partir de 1470, la extracción de plata hizo que la zona adquiriera prominencia. Alrededor del año 1500 aparecieron en los escritos de Agrícola los primeros informes de una enfermedad específica entre los mineros. En 1879, esta enfermedad fue reconocida por Haerting y Hesse como cáncer de pulmón, pero en ese momento no estaba claro qué lo causaba. En 1925 se añadió el “cáncer de pulmón de Schneeberg” a la lista de enfermedades profesionales.
El material del que Marie Curie aisló los elementos radio y polonio provino del montón de escoria de Joachimstal (Jachymov) en Bohemia. En 1936, las mediciones de radón de Rajewsky cerca de Schneeberg confirmaron la conexión ya asumida entre el radón en los pozos mineros y el cáncer de pulmón.
En 1945, la Unión Soviética intensificó su programa de investigación de armas atómicas. La búsqueda de uranio se extendió a las montañas Erz, ya que las condiciones para la minería eran mejores allí que en los depósitos soviéticos. Después de las investigaciones iniciales, toda el área quedó bajo la administración militar soviética y se declaró zona restringida.
Desde 1946 hasta 1990, la empresa soviética Wismut (SAG), más tarde la empresa soviético-alemana Wismut (SDAG), llevó a cabo la extracción de uranio en Turingia y Sajonia (figura 1). En ese momento, la Unión Soviética estaba bajo presión para obtener suficientes cantidades de uranio para construir la primera bomba atómica soviética. No se disponía del equipo adecuado, por lo que lograr el nivel necesario de producción de uranio solo fue posible haciendo caso omiso de las medidas de seguridad. Las condiciones de trabajo eran especialmente malas en los años 1946 a 1954. Según un informe de salud de SAG Wismut, 1,281 mineros sufrieron accidentes fatales y 20,000 sufrieron lesiones u otros efectos perjudiciales para su salud solo en la segunda mitad de 1949.
Figura 1. Áreas mineras de SDAG Wismut en Alemania Oriental
En la Alemania de la posguerra, la Unión Soviética consideró la extracción de uranio como una forma de reparación. Se movilizaron presos, reclutas y “voluntarios”, pero al principio apenas había personal calificado. En total, Wismut empleaba entre 400,000 y 500,000 personas (figura 2).
Figura 2. Empleados de Wismut 1946-90
Las malas condiciones de trabajo, la falta de tecnología adecuada y la intensa presión laboral provocaron un número extremadamente alto de accidentes y enfermedades. Las condiciones de trabajo mejoraron gradualmente a partir de 1953, cuando comenzó la participación alemana en la empresa soviética.
La perforación en seco, que produjo altos niveles de polvo, se empleó desde 1946 hasta 1955. No había ventilación artificial disponible, lo que resultó en altas concentraciones de radón. Además, la salud de los trabajadores se vio afectada negativamente por el trabajo extremadamente pesado debido a la falta de equipo, la falta de equipo de seguridad y los largos turnos de trabajo (200 horas por mes).
Figura 3. Registros de exposición del antiguo SDAG Wismut
El nivel de exposición varió con el tiempo y de eje a eje. La medición sistemática de la exposición también se produjo en diferentes fases, como se muestra en la figura 3. Las exposiciones a la radiación ionizante (mostradas en Meses de nivel de trabajo (WLM)) solo se pueden dar de forma muy aproximada (tabla 1). Hoy en día, las comparaciones con situaciones de exposición a la radiación en otros países, las mediciones realizadas en condiciones experimentales y las evaluaciones de registros escritos permiten una declaración más precisa del nivel de exposición.
Tabla 1. Estimaciones de exposición a la radiación (nivel de trabajo meses/año) en las minas de Wismut
|
Año |
WLM/Año |
|
1946-1955 |
30-300 |
|
1956-1960 |
10-100 |
|
1961-1965 |
5-50 |
|
1966-1970 |
3-25 |
|
1971-1975 |
2-10 |
|
1976-1989 |
1-4 |
Además de la exposición intensiva al polvo de roca, estaban presentes otros factores relevantes para las enfermedades, como el polvo de uranio, el arsénico, el asbesto y las emisiones de explosivos. Hubo efectos físicos del ruido, vibraciones mano-brazo y vibraciones de todo el cuerpo. En estas condiciones, las silicosis y los carcinomas bronquiales relacionados con la radiación dominan el registro de enfermedades profesionales desde 1952 hasta 1990 (tabla 2).
Tabla 2. Resumen completo de enfermedades profesionales conocidas en las minas de uranio de Wismut, 1952-90
|
Número de lista BKVO 1 |
número absoluto |
% |
|
|
Enfermedades por cuarzo |
40 |
14,733 |
47.8 |
|
Tumores malignos o pretumores por radiaciones ionizantes |
92 |
5,276 |
17.1 |
|
Enfermedades debidas a vibraciones corporales parciales |
54 |
- |
- |
|
Enfermedades de tendones y articulaciones de las extremidades |
71-72 |
4,950 |
16.0 |
|
Deterioro de la audición debido al ruido. |
50 |
4,664 |
15.1 |
|
Enfermedades de la piel |
80 |
601 |
1.9 |
|
Otro |
- |
628 |
2.1 |
|
Total |
30,852 |
100 |
1 Clasificación de enfermedades profesionales de la antigua RDA.
Fuente: Informes anuales del sistema de salud de Wismut.
Si bien con el tiempo los servicios de salud de SAG/SDAG Wismut brindaron niveles crecientes de atención integral a los mineros, incluidos exámenes médicos anuales, los efectos en la salud de la extracción del mineral no se analizaron sistemáticamente. Las condiciones de producción y trabajo se mantuvieron estrictamente en secreto; las empresas Wismut eran autónomas y organizativamente eran un "estado dentro de un estado".
La magnitud total de los eventos se conoció solo en 1989-90 con el fin de la República Democrática Alemana (RDA). En diciembre de 1990 se interrumpió la extracción de uranio en Alemania. Desde 1991, las Berufsgenossenschaften (prevención, registro e indemnización de asociaciones industriales y comerciales), como aseguradora legal de accidentes, han sido responsables de registrar e indemnizar todos los accidentes y enfermedades profesionales relacionados con la antigua operación de Wismut. Esto significa que las asociaciones son responsables de brindar a las personas afectadas la mejor atención médica posible y de recopilar toda la información relevante sobre salud y seguridad en el trabajo.
En 1990, aproximadamente 600 reclamos por carcinoma bronquial aún estaban pendientes con el sistema de seguro social de Wismut; unos 1,700 casos de cáncer de pulmón habían sido rechazados en años anteriores. Desde 1991, estos reclamos han sido perseguidos o reabiertos por las Berufsgenossenschaften responsables. Sobre la base de proyecciones científicas (Jacobi, Henrichs y Barclay 1992; Wichmann, Brüske-Hohlfeld y Mohner 1995), se estima que en los próximos diez años se reconocerán entre 200 y 300 casos de carcinomas bronquiales por año como resultado del trabajo. en Wismut.
El presente: después del cambio
Las condiciones de producción y de trabajo en SDAG Wismut dejaron su huella tanto en los empleados como en el medio ambiente de Turingia y Sajonia. De acuerdo con la ley de la República Federal de Alemania, el gobierno federal asumió la responsabilidad de limpiar el medio ambiente en la región afectada. Los costes de estas actividades para el período 1991-2005 se han estimado en 13 XNUMX millones de marcos alemanes.
Después de que la RDA se uniera a la República Federal de Alemania en 1990, las Berufsgenossenschaften, como aseguradoras legales de accidentes, se hicieron responsables de gestionar las enfermedades profesionales en la antigua RDA. A la luz de las condiciones particulares en Wismut, Berufsgenossenschaften decidió formar una unidad especial para manejar la seguridad y salud ocupacional para el complejo de Wismut. En la medida de lo posible, respetando las normas legales que protegen la privacidad de los datos personales, Berufsgenossenschaften obtuvo registros sobre las condiciones de trabajo anteriores. Así, cuando la empresa se disolviera por razones económicas, no se perderían todas las pruebas que pudieran servir para fundamentar las reclamaciones de los empleados en caso de enfermedad. La “Oficina Central de Atención de Wismut” (ZeBWis) fue establecida por la Federación el 1 de enero de 1992 y es responsable del tratamiento médico ocupacional, la detección temprana y la rehabilitación.
Del objetivo de ZeBWis de brindar atención médica ocupacional adecuada a los ex empleados de la minería de uranio, surgieron cuatro tareas esenciales de vigilancia de la salud:
- organización de exámenes de detección masivos para el diagnóstico y tratamiento tempranos de enfermedades
- documentar los resultados del cribado y vincularlos con los datos de los procedimientos de detección de enfermedades profesionales
- analizando científicamente los datos
- apoyo a la investigación sobre la detección precoz y el tratamiento de enfermedades.
Los trabajadores expuestos se someten a exámenes de detección para garantizar un diagnóstico temprano siempre que sea posible. Los aspectos éticos, científicos y económicos de tales procedimientos de detección requieren una discusión exhaustiva que está más allá del alcance de este artículo.
Se elaboró un programa de medicina ocupacional, basado en los bien fundados principios de la asociación comercial para exámenes médicos ocupacionales especiales. Integrados en esto estaban los métodos de examen conocidos de la minería y la protección radiológica. Los componentes del programa se derivan de los principales agentes de exposición: polvo, radiación y otros materiales peligrosos.
La vigilancia médica continua de los ex empleados de Wismut está dirigida principalmente a la detección temprana y el tratamiento de los carcinomas bronquiales resultantes de la exposición a la radiación u otros materiales cancerígenos. Mientras que las conexiones entre la radiación ionizante y los cánceres de pulmón están probadas con certeza adecuada, los efectos sobre la salud de la exposición a la radiación a dosis bajas a largo plazo se han investigado menos. El conocimiento actual se basa en extrapolaciones de datos de sobrevivientes de los bombardeos atómicos de Hiroshima y Nagasaki, así como en datos obtenidos de otros estudios internacionales de mineros de uranio.
La situación en Turingia y Sajonia es excepcional, ya que significativamente más personas se sometieron a una gama mucho más amplia de exposiciones. Por lo tanto, se puede obtener una gran cantidad de conocimiento científico a partir de esta experiencia. El grado en que la radiación funciona de forma sinérgica con la exposición a carcinógenos como el arsénico, el asbesto o las emisiones de motores diésel que causan cáncer de pulmón debe examinarse científicamente utilizando datos recién obtenidos. La detección temprana de carcinomas bronquiales a través de la introducción de técnicas de examen de última generación debería ser una parte importante de la investigación científica prospectiva.
Datos disponibles del sistema de salud de Wismut
En respuesta a los accidentes extremos y los problemas de salud a los que se enfrentó, Wismut estableció su propio servicio de salud, que proporcionaba, entre otras cosas, exámenes médicos anuales, incluidas radiografías de tórax. En años posteriores se crearon unidades adicionales de examen de enfermedades profesionales. Dado que el servicio de salud de Wismut se hizo cargo no solo de la medicina ocupacional, sino también de la atención médica completa para los empleados y sus dependientes, en 1990 SDAG Wismut había recopilado información de salud integral sobre muchos empleados anteriores y actuales de Wismut. Además de la información completa sobre los exámenes médicos ocupacionales y un archivo completo de enfermedades profesionales, existe un archivo completo de rayos X con más de 792,000 rayos X.
En Stollberg, el sistema de salud de Wismut contaba con un departamento central de patología en el que se recolectaba material histológico y patológico completo de los mineros, así como de los habitantes de la zona. En 1994, este material se entregó al Centro Alemán de Investigación del Cáncer (DKFZ) en Heidelberg para su custodia e investigación. Una parte de los registros del antiguo sistema de salud pasó primero al sistema de seguro de accidentes obligatorio. Para este propósito, ZeBWis estableció un archivo temporal en Shaft 371 en Hartenstein (Sajonia).
Estos registros se utilizan para procesar reclamos de seguros, para preparar y administrar atención médica ocupacional y para estudios científicos. Además de ser utilizados por Berufsgenossenschaften, los registros están disponibles para expertos y médicos autorizados en el contexto de su trabajo clínico y la gestión de cada ex empleado.
El núcleo de estos archivos está formado por los expedientes completos de enfermedades profesionales (45,000) que se tomaron, junto con los correspondientes expedientes de seguimiento de enfermedades profesionales (28,000), los expedientes de seguimiento de personas expuestas al polvo (200,000), así como registros documentales con los resultados de los exámenes de aptitud y seguimiento médico laboral. Además, los registros de autopsia de Stollberg Pathology se conservan en este archivo de ZeBWis.
Estos últimos registros, así como los archivos de seguimiento de enfermedades profesionales, se han preparado mientras tanto para el procesamiento de datos. Ambas formas de documentación se utilizarán para extraer datos para un estudio epidemiológico integral de 60,000 personas realizado por el ministerio federal de medio ambiente.
Además de los datos sobre la exposición al radón y sus derivados, los registros sobre la exposición de los antiguos empleados a otros agentes son de especial interés para Berufsgenossenschaften. Por lo tanto, la Wismut GmbH actual tiene resultados de medición disponibles para su visualización, en forma de lista, desde principios de la década de 1970 hasta el presente para polvos silicogénicos, polvos de amianto, polvos de metales pesados, polvos de madera, polvos de explosivos, vapores tóxicos, humos de soldadura, motores diesel emisiones, ruido, vibraciones corporales parciales y totales y trabajo físico pesado. Para los años 1987 a 1990 las mediciones individuales están archivadas en medios electrónicos.
Esta es información importante para el análisis retrospectivo de las exposiciones en las operaciones de extracción de uranio de Wismut. También constituye la base para la construcción de una matriz de exposición laboral que asigna exposiciones a tareas con fines de investigación.
Para completar la imagen, se almacenan más registros en el departamento que protege los datos de salud en Wismut GmbH, que incluyen: archivos de pacientes de antiguos pacientes ambulatorios, informes de accidentes de la empresa anterior y de inspecciones de seguridad laboral, registros médicos clínicos ocupacionales, exposición biológica exámenes médicos, rehabilitación médica ocupacional e informes de enfermedades neoplásicas.
Sin embargo, no todos los archivos de Wismut, principalmente los archivos en papel, fueron diseñados para una evaluación centralizada. Así, con la disolución de SDAG Wismut el 31 de diciembre de 1990 y la disolución del sistema de salud de la empresa Wismut, se planteó la pregunta de qué hacer con estos registros únicos.
Digresión: incorporación de las existencias
La primera tarea de ZeBWis fue definir las personas que trabajaban bajo tierra o en las plantas de preparación y determinar su ubicación actual. Las explotaciones comprenden unas 300,000 personas. Pocos de los registros de la empresa estaban en un formato que pudiera utilizarse en el procesamiento de datos. Por lo tanto, era necesario recorrer el tedioso camino de ver una tarjeta a la vez. Se tuvieron que recopilar los archivos de tarjetas de casi 20 ubicaciones.
El siguiente paso fue recopilar las estadísticas vitales y las direcciones de estas personas. La información de los registros antiguos de personal y salarios no fue útil para esto. Las direcciones antiguas a menudo ya no eran válidas, en parte porque se llevó a cabo un cambio de nombre general de calles, plazas y caminos después de la firma del tratado de unificación. El Registro Central de Habitantes de la antigua RDA tampoco fue útil, ya que en ese momento la información ya no estaba completa.
Finalmente, fue posible encontrar a estas personas con la ayuda de la Asociación de Compañías de Seguros de Pensiones de Alemania, a través de la cual se recopilaron las direcciones de casi 150,000 personas para comunicar la oferta de atención médica ocupacional gratuita.
Para dar al médico examinador una impresión de los peligros y la exposición a los que estaba sujeto el paciente a partir de los llamados antecedentes laborales o laborales, se construyó una matriz de exposición laboral.
Atención médica ocupacional
Aproximadamente 125 médicos ocupacionales especialmente capacitados con experiencia en el diagnóstico de enfermedades causadas por el polvo y la radiación fueron reclutados para los exámenes. Trabajan bajo la dirección de ZeBWis y están repartidos por toda la República Federal para garantizar que las personas afectadas puedan obtener el examen indicado cerca de su lugar de residencia actual. Debido a la formación intensiva de los médicos participantes, se realizan exámenes estándar de alta calidad en todos los lugares de examen. Al distribuir formularios de documentación uniformes con anticipación, se garantiza que toda la información relevante se recopile de acuerdo con los estándares establecidos y se ingrese en los centros de datos de ZeBWis. Al optimizar la cantidad de archivos, cada médico examinador realiza una cantidad adecuada de exámenes cada año y, por lo tanto, mantiene la práctica y la experiencia en el programa de exámenes. Mediante el intercambio regular de información y la educación continua, los médicos siempre tienen acceso a información actualizada. Todos los médicos examinadores tienen experiencia en la evaluación de radiografías de tórax de acuerdo con las pautas de la OIT de 1980 (Organización Internacional del Trabajo 1980).
El grupo de datos, que está creciendo como resultado de los exámenes en curso, está orientado a familiarizar a los médicos y expertos en evaluación de riesgos en el programa de detección de enfermedades profesionales con hallazgos preliminares relevantes. Además, proporciona una base para abordar síntomas o enfermedades específicas que aparecen en situaciones de riesgo definidas.
El futuro de las
Comparando el número de personas que trabajaban para Wismut bajo tierra y/o en plantas de preparación con el número de personas que trabajaban en la extracción de uranio en el mundo occidental, es evidente que, incluso con grandes lagunas, los datos disponibles presentan una base extraordinaria para obtener nueva comprensión científica. Mientras que el resumen de 1994 de Lubin et al. (1994) sobre el riesgo de cáncer de pulmón cubrió aproximadamente 60,000 2,700 personas afectadas y alrededor de 11 300,000 casos de cáncer de pulmón en 6,500 estudios, los datos de unos XNUMX XNUMX ex empleados de Wismut ahora están disponibles. Al menos XNUMX han muerto hasta la fecha de cáncer de pulmón causado por la radiación. Además, Wismut nunca recopiló información sobre la exposición de un gran número de personas expuestas a radiaciones ionizantes u otros agentes.
La información más precisa posible sobre la exposición es necesaria para un diagnóstico óptimo de enfermedades profesionales, así como para la investigación científica. Esto se tiene en cuenta en dos proyectos de investigación patrocinados o llevados a cabo por Berufsgenossenschaften. Se preparó una matriz de exposición laboral mediante la consolidación de las mediciones disponibles del sitio, el análisis de datos geológicos, el uso de información sobre cifras de producción y, en algunos casos, la reconstrucción de las condiciones de trabajo en los primeros años de Wismut. Los datos de este tipo son un requisito previo para desarrollar una mejor comprensión, a través de estudios de cohortes o estudios de casos y controles, de la naturaleza y el alcance de las enfermedades que resultan de la extracción de uranio. La comprensión del efecto de las dosis de radiación de bajo nivel y a largo plazo y los efectos acumulativos de la radiación, el polvo y otros materiales cancerígenos también podría mejorarse de esta manera. Actualmente se están iniciando o planificando estudios al respecto. Con la ayuda de especímenes biológicos que se recolectaron en los antiguos laboratorios de patología de Wismut, también se puede obtener conocimiento científico sobre el tipo de cáncer de pulmón y también sobre los efectos interactivos entre los polvos silicógenos y la radiación, así como otros materiales cancerígenos peligrosos que se inhalan o ingerido Dichos planes están siendo perseguidos en este momento por el DKFZ. Actualmente se está colaborando en este tema entre las instalaciones de investigación alemanas y otros grupos de investigación como el NIOSH de EE. UU. y el Instituto Nacional del Cáncer (NCI). Los grupos de trabajo correspondientes en países como la República Checa, Francia y Canadá también están cooperando en el estudio de los datos de exposición.
No se sabe bien hasta qué punto se pueden desarrollar tumores malignos distintos del cáncer de pulmón a partir de la exposición a la radiación durante la extracción de mineral de uranio. A pedido de las asociaciones comerciales, se desarrolló un modelo de esto (Jacobi y Roth 1995) para establecer bajo qué condiciones los cánceres de boca y garganta, hígado, riñones, piel o huesos pueden ser causados por condiciones de trabajo como las de Wismut. .
Estrategias y técnicas de medición para la evaluación de la exposición ocupacional en epidemiología
Otros artículos de este capítulo presentan los principios generales de la vigilancia médica de las enfermedades profesionales y la vigilancia de la exposición. Este artículo describe algunos principios de los métodos epidemiológicos que pueden utilizarse para satisfacer las necesidades de vigilancia. La aplicación de estos métodos debe tener en cuenta los principios básicos de la medición física, así como la práctica estándar de recopilación de datos epidemiológicos.
La epidemiología puede cuantificar la asociación entre la exposición ocupacional y no ocupacional a factores estresantes químico-físicos o el comportamiento y los resultados de la enfermedad y, por lo tanto, puede proporcionar información para desarrollar intervenciones y programas de prevención (Coenen 1981; Coenen y Engels 1993). La disponibilidad de datos y el acceso a los registros del personal y del lugar de trabajo suelen dictar el diseño de dichos estudios. En las circunstancias más favorables, las exposiciones pueden determinarse mediante medidas de higiene industrial que se llevan a cabo en un taller o fábrica en funcionamiento, y se utilizan exámenes médicos directos de los trabajadores para determinar los posibles efectos sobre la salud. Dichas evaluaciones se pueden realizar prospectivamente durante un período de meses o años para estimar los riesgos de enfermedades como el cáncer. Sin embargo, es más frecuente que las exposiciones pasadas deban reconstruirse históricamente, proyectando hacia atrás desde los niveles actuales o utilizando mediciones registradas en el pasado, lo que puede no satisfacer completamente las necesidades de información. Este artículo presenta algunas pautas y limitaciones para las estrategias de medición y la documentación que afectan la evaluación epidemiológica de los riesgos para la salud en el lugar de trabajo.
Medidas
Siempre que sea posible, las mediciones deben ser cuantitativas, en lugar de cualitativas, porque los datos cuantitativos están sujetos a técnicas estadísticas más poderosas. Los datos observables se clasifican comúnmente como nominales, ordinales, de intervalo y de razón. Los datos de nivel nominal son descriptores cualitativos que diferencian solo tipos, como diferentes departamentos dentro de una fábrica o diferentes industrias. Las variables ordinales se pueden ordenar de "bajo" a "alto" sin transmitir más relaciones cuantitativas. Un ejemplo es “expuesto” versus “no expuesto”, o clasificar el historial de tabaquismo como no fumador (= 0), fumador leve (= 1), fumador medio (= 2) y fumador empedernido (= 3). Cuanto mayor sea el valor numérico, mayor será la intensidad de fumar. La mayoría de los valores de medición se expresan como escalas de relación o de intervalo, en las que una concentración de 30 mg/m3 es el doble de la concentración de 15 mg/m3. Las variables de razón poseen un cero absoluto (como la edad) mientras que las variables de intervalo (como el coeficiente intelectual) no.
estrategia de medición
La estrategia de medición tiene en cuenta la información sobre el sitio de medición, las condiciones del entorno (p. ej., humedad, presión del aire) durante la medición, la duración de la medición y la técnica de medición (Hansen y Whitehead 1988; Ott 1993).
Los requisitos legales a menudo dictan la medición de promedios ponderados en el tiempo (TWA) de ocho horas de los niveles de sustancias peligrosas. Sin embargo, no todas las personas trabajan turnos de ocho horas todo el tiempo y los niveles de exposición pueden fluctuar durante el turno. Un valor medido para el trabajo de una persona podría considerarse representativo de un valor de turno de ocho horas si la duración de la exposición es superior a seis horas durante el turno. Como criterio práctico, debe buscarse una duración del muestreo de al menos dos horas. Con intervalos de tiempo demasiado cortos, el muestreo en un período de tiempo puede mostrar concentraciones más altas o más bajas, sobreestimando o subestimando así la concentración durante el turno (Rappaport 1991). Por lo tanto, puede ser útil combinar varias mediciones o mediciones durante varios turnos en un solo promedio ponderado en el tiempo, o usar mediciones repetidas con duraciones de muestreo más cortas.
Validez de la medida
Los datos de vigilancia deben satisfacer criterios bien establecidos. La técnica de medición no debe influir en los resultados durante el proceso de medición (reactividad). Además, la medición debe ser objetiva, fiable y válida. Los resultados no deben verse influenciados ni por la técnica de medición utilizada (objetividad de ejecución) ni por la lectura o documentación del técnico de medición (objetividad de evaluación). Los mismos valores de medición deben obtenerse en las mismas condiciones (confiabilidad); debe medirse lo que se pretende (validez) y las interacciones con otras sustancias o exposiciones no deben influir indebidamente en los resultados.
Calidad de los datos de exposición
Fuentes de datos. Un principio básico de la epidemiología es que las mediciones realizadas a nivel individual son preferibles a las realizadas a nivel grupal. Así, la calidad de los datos de vigilancia epidemiológica disminuye en el siguiente orden:
- mediciones directas tomadas de personas; información sobre los niveles de exposición y la progresión del tiempo
- mediciones directas tomadas de grupos; información sobre los niveles de exposición actuales para grupos específicos de trabajadores (a veces expresados como matrices de exposición laboral) y su variación a lo largo del tiempo
- mediciones resumidas o reconstruidas para individuos; estimación de exposición a partir de registros de la empresa, listas de compras, descripciones de líneas de productos, entrevistas con empleados
- mediciones resumidas o reconstruidas para grupos; estimación histórica de índices de exposición basados en grupos.
En principio, siempre debe buscarse la determinación más precisa de la exposición, utilizando valores de medición documentados a lo largo del tiempo. Desafortunadamente, las exposiciones medidas indirectamente o reconstruidas históricamente son a menudo los únicos datos disponibles para estimar las relaciones exposición-resultado, aunque existen desviaciones considerables entre las exposiciones medidas y los valores de exposición reconstruidos a partir de registros y entrevistas de la empresa (Ahrens et al. 1994; Burdorf 1995). La calidad de los datos disminuye en el orden de medición de exposición, índice de exposición relacionado con la actividad, información de la empresa, entrevistas a empleados.
Escalas de exposición. La necesidad de datos de seguimiento cuantitativos en la vigilancia y la epidemiología va mucho más allá de los estrictos requisitos legales de los valores umbral. El objetivo de una investigación epidemiológica es determinar las relaciones dosis-efecto, teniendo en cuenta las posibles variables de confusión. Se debe utilizar la información más precisa posible, que en general sólo se puede expresar con un nivel de escala alto (por ejemplo, nivel de escala de razón). La separación en valores de umbral más grandes o más pequeños, o la codificación en fracciones de valores de umbral (p. ej., 1/10, 1/4, 1/2 valor de umbral) como se hace a veces, se basa esencialmente en datos medidos en una escala ordinal estadísticamente más débil.
Requisitos de documentación. Además de la información sobre las concentraciones y el material y el tiempo de medición, se deben documentar las condiciones de medición externas. Esto debe incluir una descripción del equipo utilizado, la técnica de medición, el motivo de la medición y otros detalles técnicos relevantes. El propósito de dicha documentación es asegurar la uniformidad de las mediciones a lo largo del tiempo y de un estudio a otro, y permitir comparaciones entre estudios.
Los datos de exposición y resultados de salud recopilados para individuos generalmente están sujetos a leyes de privacidad que varían de un país a otro. La documentación de la exposición y las condiciones de salud deben cumplir con dichas leyes.
Requisitos epidemiológicos
Los estudios epidemiológicos se esfuerzan por establecer un vínculo causal entre la exposición y la enfermedad. En esta sección se consideran algunos aspectos de las medidas de vigilancia que afectan esta evaluación epidemiológica del riesgo.
Tipo de enfermedad. Un punto de partida común para los estudios epidemiológicos es la observación clínica del repunte de una determinada enfermedad en una empresa o área de actividad. Surgen hipótesis sobre posibles factores causales biológicos, químicos o físicos. Dependiendo de la disponibilidad de datos, estos factores (exposiciones) se estudian mediante un diseño retrospectivo o prospectivo. El tiempo entre el comienzo de la exposición y el inicio de la enfermedad (latencia) también afecta el diseño del estudio. El rango de latencia puede ser considerable. Las infecciones por ciertos enterovirus tienen tiempos de latencia/incubación de 2 a 3 horas, mientras que para los cánceres son típicas latencias de 20 a 30 años. Por lo tanto, los datos de exposición para un estudio de cáncer deben cubrir un período de tiempo considerablemente más largo que para un brote de enfermedad infecciosa. Las exposiciones que comenzaron en un pasado distante pueden continuar hasta el inicio de la enfermedad. Otras enfermedades asociadas con la edad, como las enfermedades cardiovasculares y los accidentes cerebrovasculares, pueden aparecer en el grupo expuesto después de que comience el estudio y deben tratarse como causas competidoras. También es posible que las personas clasificadas como “no enfermas” sean simplemente personas que aún no han manifestado enfermedad clínica. Por lo tanto, se debe mantener la vigilancia médica continua de las poblaciones expuestas.
Poder estatico. Como se indicó anteriormente, las mediciones deben expresarse en un nivel de datos tan alto (nivel de escala de razón) como sea posible para optimizar el poder estadístico para producir resultados estadísticamente significativos. A su vez, la potencia se ve afectada por el tamaño de la población total del estudio, la prevalencia de la exposición en esa población, la tasa de fondo de la enfermedad y la magnitud del riesgo de la enfermedad causada por la exposición en estudio.
Clasificación de enfermedades obligatoria. Hay varios sistemas disponibles para codificar diagnósticos médicos. Los más comunes son ICD-9 (Clasificación Internacional de Enfermedades) y SNOMED (Nomenclatura Sistemática de Medicina). ICD-O (oncología) es una particularización de ICD para codificar cánceres. La documentación de codificación ICD es legalmente obligatoria en muchos sistemas de salud en todo el mundo, especialmente en los países occidentales. Sin embargo, la codificación SNOMED también puede codificar posibles factores causales y condiciones externas. Muchos países han desarrollado sistemas de codificación especializados para clasificar lesiones y enfermedades que también incluyen las circunstancias del accidente o la exposición. (Consulte los artículos “Estudio de caso: Protección de los trabajadores y estadísticas sobre accidentes y enfermedades profesionales: HVBG, Alemania” y “Desarrollo y aplicación de un sistema de clasificación de lesiones y enfermedades profesionales”, en otra parte de este capítulo).
Las mediciones que se realizan con fines científicos no están sujetas a los requisitos legales que se aplican a las actividades de vigilancia obligatorias, como la determinación de si se han excedido los límites de umbral en un lugar de trabajo determinado. Es útil examinar las mediciones y los registros de exposición de forma que se comprueben posibles desviaciones. (Ver, por ejemplo, el artículo “Vigilancia de riesgos laborales” en este mismo capítulo).
Tratamiento de exposiciones mixtas. Las enfermedades a menudo tienen varias causas. Por lo tanto, es necesario registrar de la forma más completa posible los factores causales sospechosos (exposiciones/factores de confusión) para poder distinguir los efectos de los agentes peligrosos sospechosos entre sí y de los efectos de otros factores contribuyentes o de confusión, como el consumo de cigarrillos. de fumar. Las exposiciones ocupacionales a menudo son mixtas (p. ej., mezclas de disolventes; humos de soldadura como el níquel y el cadmio; y en minería, polvo fino, cuarzo y radón). Los factores de riesgo adicionales para el cáncer incluyen el tabaquismo, el consumo excesivo de alcohol, la mala nutrición y la edad. Además de las exposiciones químicas, las exposiciones a estresores físicos (vibraciones, ruido, campos electromagnéticos) son posibles desencadenantes de enfermedades y deben considerarse como posibles factores causales en los estudios epidemiológicos.
Las exposiciones a múltiples agentes o factores estresantes pueden producir efectos de interacción, en los que el efecto de una exposición se magnifica o reduce por otra que ocurre simultáneamente. Un ejemplo típico es el vínculo entre el asbesto y el cáncer de pulmón, que es muchas veces más pronunciado entre los fumadores. Un ejemplo de la combinación de exposiciones químicas y físicas es la esclerodermia sistémica progresiva (PSS), que probablemente sea causada por una exposición combinada a vibraciones, mezclas de solventes y polvo de cuarzo.
Consideración del sesgo. El sesgo es un error sistemático al clasificar a las personas en los grupos “expuestos/no expuestos” o “enfermos/no enfermos”. Deben distinguirse dos tipos de sesgo: sesgo de observación (información) y sesgo de selección. Con el sesgo de observación (información), se pueden usar diferentes criterios para clasificar a los sujetos en los grupos enfermos/no enfermos. A veces se crea cuando el objetivo de un estudio incluye personas empleadas en ocupaciones que se sabe que son peligrosas y que pueden estar ya bajo una mayor vigilancia médica en relación con una población de comparación.
En el sesgo de selección deben distinguirse dos posibilidades. Los estudios de casos y controles comienzan separando a las personas con la enfermedad de interés de las que no tienen esa enfermedad, luego examinan las diferencias en la exposición entre estos dos grupos; los estudios de cohortes determinan las tasas de enfermedad en grupos con diferentes exposiciones. En cualquier tipo de estudio, existe un sesgo de selección cuando la información sobre la exposición afecta la clasificación de los sujetos como enfermos o no enfermos, o cuando la información sobre el estado de la enfermedad afecta la clasificación de los sujetos como expuestos o no expuestos. Un ejemplo común de sesgo de selección en los estudios de cohortes es el “efecto del trabajador sano”, que se encuentra cuando se comparan las tasas de enfermedad en los trabajadores expuestos con las de la población general. Esto puede resultar en una subestimación del riesgo de enfermedad porque las poblaciones de trabajo a menudo se seleccionan de la población general sobre la base de una buena salud continua, con frecuencia basada en el examen médico, mientras que la población general incluye a los enfermos y débiles.
factores de confusión. La confusión es el fenómeno por el cual una tercera variable (el confusor) altera la estimación de una asociación entre un supuesto factor antecedente y una enfermedad. Puede ocurrir cuando la selección de sujetos (casos y controles en un estudio de casos y controles o expuestos y no expuestos en un estudio de cohortes) depende de alguna manera de la tercera variable, posiblemente de forma desconocida para el investigador. Las variables asociadas únicamente con la exposición o la enfermedad no son factores de confusión. Para ser un factor de confusión, una variable debe cumplir tres condiciones:
- Debe ser un factor de riesgo para la enfermedad.
- Debe estar asociado con la exposición en la población de estudio.
- No debe estar en la vía causal de la exposición a la enfermedad.
Antes de recopilar datos para un estudio, a veces es imposible predecir si una variable es o no un posible factor de confusión. Una variable que se ha tratado como un factor de confusión en un estudio anterior podría no estar asociada con la exposición en un nuevo estudio dentro de una población diferente y, por lo tanto, no sería un factor de confusión en el nuevo estudio. Por ejemplo, si todos los sujetos son iguales con respecto a una variable (p. ej., sexo), entonces esa variable no puede ser un factor de confusión en ese estudio en particular. La confusión por una variable en particular puede tenerse en cuenta ("controlarse") solo si la variable se mide junto con los resultados de la exposición y la enfermedad. El control estadístico de la confusión se puede realizar de manera cruda mediante la estratificación por la variable de confusión o, más precisamente, mediante la regresión u otras técnicas multivariadas.
Resumen
Los requisitos de estrategia de medición, tecnología de medición y documentación para lugares de trabajo industriales a veces se definen legalmente en términos de vigilancia del valor límite umbral. Las normas de protección de datos también se aplican a la protección de secretos empresariales y datos personales. Estos requisitos exigen resultados de medición y condiciones de medición comparables y una tecnología de medición objetiva, válida y fiable. Los requisitos adicionales propuestos por la epidemiología se refieren a la representatividad de las mediciones ya la posibilidad de establecer vínculos entre las exposiciones de las personas y los resultados de salud posteriores. Las mediciones pueden ser representativas de ciertas tareas, es decir, pueden reflejar la exposición típica durante ciertas actividades o en ramas específicas o la exposición típica de grupos definidos de personas. Sería deseable tener datos de medición directamente atribuidos a los sujetos del estudio. Esto haría necesario incluir en la documentación de la medición información sobre las personas que trabajan en el lugar de trabajo en cuestión durante la medición o establecer un registro que permita dicha atribución directa. Los datos epidemiológicos recopilados a nivel individual suelen ser preferibles a los obtenidos a nivel de grupo.
" EXENCIÓN DE RESPONSABILIDAD: La OIT no se responsabiliza por el contenido presentado en este portal web que se presente en un idioma que no sea el inglés, que es el idioma utilizado para la producción inicial y la revisión por pares del contenido original. Ciertas estadísticas no se han actualizado desde la producción de la 4ª edición de la Enciclopedia (1998)."