Деца категорије

94. Услуге образовања и обуке (7)

94. Услуге образовања и обуке
Уредник поглавља: Мицхаел МцЦанн
Преглед садржаја
Табеле и слике
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Болести које погађају раднике обданишта и наставнике
2. Опасности и мере предострожности за одређене класе
3. Резиме опасности на факултетима и универзитетима
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

95. Службе хитне помоћи и обезбеђења (9)

95. Службе хитне помоћи и безбедности
Уредник поглавља: Тее Л. Гуидотти
Преглед садржаја
Табеле и слике
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Препоруке и критеријуми за компензацију
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

96. Забава и уметност (31)

96. Забава и уметност
Уредник поглавља: Мицхаел МцЦанн
Преглед садржаја
Табеле и слике
Радиности
Извођачка и медијска уметност
Забава
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Мере предострожности повезане са опасностима
2. Опасности уметничких техника
3. Опасности од обичног камења
4. Главни ризици повезани са скулптуралним материјалом
5. Опис заната од влакана и текстила
6. Опис процеса влакана и текстила
7. Састојци керамичких тела и глазуре
8. Опасности и мере предострожности при управљању сакупљањем
9. Опасности од предмета сакупљања
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

97. Здравствене установе и услуге (25)

97. Здравствене установе и услуге
Уредник поглавља: Аннелее Иасси
Преглед садржаја
Табеле и слике
Здравствена заштита: њена природа и њени здравствени проблеми
Анналее Иасси и Леон Ј. Варсхав
Социјалне услуге
Сузан Нобел
Радници за кућну негу: Искуство града Њујорка
Ленора Цолберт
Пракса заштите здравља и безбедности на раду: руско искуство
Валериј П. Капцов и Људмила П. Коротич
Ергономија и здравствена заштита
Болничка ергономија: преглед
Маделеине Р. Естрин-Бехар
Напрезање у здравственом раду
Маделеине Р. Естрин-Бехар
Студија случаја: Људска грешка и критични задаци: приступи побољшању перформанси система
Распоред рада и ноћни рад у здравству
Маделеине Р. Естрин-Бехар
Физичко окружење и здравствена заштита
Изложеност физичким агенсима
Роберт М. Леви
Ергономија физичког радног окружења
Маделеине Р. Естрин-Бехар
Превенција и лечење болова у леђима код медицинских сестара
Улрицх Стоссел
Студија случаја: Лечење бола у леђима
Леон Ј. Варсхав
Здравствени радници и инфективне болести
Преглед заразних болести
Фридрих Хофман
Превенција професионалног преноса патогена који се преносе крвљу
Линда С. Мартин, Роберт Ј. Муллан и Давид М. Белл
Превенција, контрола и надзор туберкулозе
Роберт Ј. Муллан
Хемикалије у здравственој средини
Преглед хемијских опасности у здравственој заштити
Јеанне Магер Стеллман
Управљање хемијским опасностима у болницама
Анналее Иасси
Отпадни анестетички гасови
Ксавије Гвардино Сола
Здравствени радници и алергија на латекс
Леон Ј. Варсхав
Болничко окружење
Зграде за здравствене установе
Чезаре Катанати, Ђанфранко Дамијани и Ђовани Капели
Болнице: питања животне средине и јавног здравља
МП Арије
Управљање болничким отпадом
МП Арије
Управљање одлагањем опасног отпада према ИСО 14000
Џери Шпигел и Џон Рајмер
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Примери функција здравствене заштите
2. 1995 интегрисани нивои звука
3. Ергономске опције за смањење буке
4. Укупан број повређених (једна болница)
5. Расподела времена медицинских сестара
6. Број одвојених задатака неге
7. Расподела времена медицинских сестара
8. Когнитивно и афективно напрезање и сагоревање
9. Распрострањеност притужби на рад по сменама
КСНУМКС. Урођене абнормалности након рубеоле
КСНУМКС. Индикације за вакцинацију
КСНУМКС. Пост-експозицијска профилакса
КСНУМКС. Препоруке америчке јавне здравствене службе
КСНУМКС. Категорије хемикалија које се користе у здравственој заштити
КСНУМКС. Цхемицалс цитира ХСДБ
КСНУМКС. Особине инхалационих анестетика
КСНУМКС. Избор материјала: критеријуми и варијабле
КСНУМКС. Zahtevi za ventilaciju
КСНУМКС. Заразне болести и отпад групе ИИИ
КСНУМКС. ХСЦ ЕМС хијерархија документације
КСНУМКС. Улога и одговорности
КСНУМКС. Процесни улази
КСНУМКС. Списак активности
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

98. Хотели и ресторани (4)

98. Хотели и ресторани
Уредник поглавља: Пам Тау Лее
Преглед садржаја

99. Канцеларија и трговина на мало (7)
99. Канцеларија и трговина на мало
Уредник поглавља: Џонатан Розен
Преглед садржаја
Табеле и слике
Природа канцеларијског и чиновничког посла
Чарлс Левенштајн, Бет Розенберг и Ниника Хауард
Професионалци и менаџери
Нона МцКуаи
Канцеларије: Резиме опасности
Венди Хорд
Безбедност банкарских благајника: Ситуација у Немачкој
Манфред Фисцхер
Телеворк
Јамие Тесслер
Индустрија малопродаје
Адриенне Марковитз
Студија случаја: Пијаце на отвореном
Џон Г. Родван, млађи
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Стандардни професионални послови
2. Стандардни службенички послови
3. Загађивачи ваздуха у затвореним просторијама у пословним зградама
4. Статистика рада у малопродаји
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

100. Личне и друштвене услуге (6)
100. Личне и друштвене услуге
Уредник поглавља: Ангела Бабин
Преглед садржаја
Табеле и слике
Услуге унутрашњег чишћења
Карен Мессинг
Бербери и козметологија
Лаура Стоцк и Јамес Цоне
Праонице веша, одеће и хемијско чишћење
Гари С. Еарнест, Линда М. Еверс и Авима М. Рудер
Погребне услуге
Мари О. Бропхи и Јонатхан Т. Ханеи
Домаћи радници
Ангела Бабин
Студија случаја: Питања животне средине
Мицхаел МцЦанн
Кликните на везу испод да видите табелу у контексту чланка.
1. Положаји уочени током брисања прашине у болници
2. Опасне хемикалије које се користе за чишћење
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

101. Јавне и државне службе (12)

101. Јавне и државне службе
Уредник поглавља: Давид ЛеГранде
Преглед садржаја
Табеле и слике
Опасности по здравље и безбедност на раду у јавним и државним службама
Давид ЛеГранде
Извештај о случају: Насиље и ренџери урбаног парка у Ирској
Даниел Мурпхи
Инспекцијске службе
Јонатхан Росен
Поштанске услуге
Роканне Цабрал
Telekomunikacije
Давид ЛеГранде
Опасности у постројењима за третман отпадних вода
Мери О. Брофи
Сакупљање кућног отпада
Маделеине Боурдоукхе
Чишћење улица
ЈЦ Гунтхер, Јр.
Обрада канализације
М. Агаменноне
Општинска рециклажна индустрија
Давид Е. Малтер
Операције одлагања отпада
Џејмс В. Платнер
Генерисање и транспорт опасног отпада: друштвена и етичка питања
Цолин Л. Сосколне
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Опасности инспекцијских служби
2. Опасни предмети пронађени у кућном отпаду
3. Несреће у сакупљању кућног отпада (Канада)
4. Повреде у рециклажној индустрији
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.

102. Транспортна индустрија и складиштење (18)

102. Транспортна индустрија и складиштење
Уредник поглавља: ЛаМонт Бирд
Преглед садржаја
Табеле и слике
Општи профил
ЛаМонт Бирд
Студија случаја: Изазови за здравље и безбедност радника у транспортној и складишној индустрији
Леон Ј. Варсхав
Ваздушни саобраћај
Аеродром и операције контроле лета
Кристин Проктор, Едвард А. Олмстед и Е. Еврард
Студије случаја контролора летења у Сједињеним Државама и Италији
Паул А. Ландсбергис
Операције одржавања авиона
Бак Камерон
Операције летења авиона
Ненси Гарсија и Х. Гартман
Ваздушна медицина: Ефекти гравитације, убрзања и микрогравитације у ваздухопловном окружењу
Релфорд Патерсон и Расел Б. Рејман
Хеликоптери
Давид Л. Хунтзингер
Друмски транспорт
Вожња камиона и аутобуса
Бруце А. Миллиес
Ергономија вожње аутобусом
Алфонс Гросбринк и Андреас Махр
Операције пуњења горива и сервисирања моторних возила
Рицхард С. Краус
Студија случаја: Насиље на бензинским пумпама
Леон Ј. Варсхав
Железнички транспорт
Железничке операције
Неил МцМанус
Студија случаја: Метро
Георге Ј. МцДоналд
Водени транспорт
Водни саобраћај и поморска индустрија
Тимотхи Ј. Унгс и Мицхаел Адесс
складиштење
Складиштење и транспорт сирове нафте, природног гаса, течних нафтних деривата и других хемикалија
Рицхард С. Краус
Складиштење
Џон Лунд
Студија случаја: САД НИОСХ студије о повредама међу селекторима наруџбине намирница
Столови
Кликните на везу испод да видите табелу у контексту чланка.
1. Мере седишта возача аутобуса
2. Нивои осветљења за сервисне станице
3. Опасни услови и администрација
4. Опасни услови и одржавање
5. Опасни услови и право пута
6. Контрола опасности у железничкој индустрији
7. Врсте трговачких пловила
8. Опасности по здравље уобичајене за све типове пловила
9. Значајне опасности за специфичне типове пловила
КСНУМКС. Контрола опасности од пловила и смањење ризика
КСНУМКС. Типична приближна својства сагоревања
КСНУМКС. Поређење компримованог и течног гаса
КСНУМКС. Опасности које укључују бираче налога
КСНУМКС. Анализа безбедности посла: Оператер виљушкара
КСНУМКС. Анализа безбедности посла: Бирач налога
фигуре
Поставите показивач на сличицу да бисте видели наслов слике, кликните да бисте видели слику у контексту чланка.
Плесачи
Плес укључује узорковане и ритмичке покрете тела, који се обично изводе уз музику, који служе као облик изражавања или комуникације. Постоји много различитих врста плесова, укључујући церемонијалне, народне, плесне дворане, класични балет, модерне плесове, џез, фламенко, степ и тако даље. Сваки од њих има своје јединствене покрете и физичке захтеве. Публика повезује плес са грациозношћу и уживањем, али врло мало људи сматра плес једном од најзахтевнијих и најнапорнијих атлетских активности. Шездесет пет до 80% повреда везаних за плес је у доњим удовима, од којих је око 50% у стопалу и скочном зглобу (Археим 1986). Већина повреда настаје услед прекомерне употребе (око 70%), а остале су акутног типа (угануће скочног зглоба, преломи и сл.).
Медицина плеса је мултидисциплинарна професија јер су узроци повреда мултифакторски и стога третман треба да буде свеобухватан и да узме у обзир специфичне потребе плесача као уметника. Циљ лечења треба да буде спречавање потенцијално опасних специфичних стресова, омогућавање плесачу да остане активан, стицање и усавршавање физичке креативности и психичког благостања.
Пожељно је да тренинг треба да почне у раном узрасту како би се развила снага и флексибилност. Међутим, неправилан тренинг доводи до повреда младих плесача. Правилна техника је главна брига, јер ће неправилно држање и друге лоше плесне навике и методе узроковати трајне деформитете и повреде од прекомерне употребе (Хардакер 1987). Један од најосновнијих покрета је окретање – отварање доњих удова ка споља. Ово би требало да се одвија у зглобовима кука; ако је принуђен више од анатомске спољашње ротације коју ови зглобови дозвољавају, долази до компензација. Најчешће компензације су котрљање стопала, унутрашње савијање колена и хиперлордоза доњег дела леђа. Ови положаји доприносе деформитетима као што је халлук валгус (померање великог прста ка другим прстима). Такође може доћи до упале тетива као што је флекор халлуцис лонгус (тетива великог ножног прста) и других (Хамилтон 1988; Саммарцо 1982).
Свест о индивидуалним анатомским разликама поред неуобичајених биомеханичких оптерећења, као што је положај у тачки (стајање на врховима прстију), омогућава човеку да предузме мере да спречи неке од ових нежељених исхода (Теитз, Харрингтон и Вилеи 1985).
Окружење плесача има велики утицај на њихово благостање. Одговарајући под треба да буде отпоран и да апсорбује ударе како би спречио кумулативну трауму стопала, ногу и кичме (Сеалс 1987). Температура и влажност такође утичу на перформансе. Исхрана је главни проблем јер су плесачи увек под притиском да остану витки и изгледају лагано и пријатно (Цалабресе, Киркендал и Флоид 1983). Психолошка неприлагођеност може довести до анорексије или булимије.
Психолошки стрес може допринети неким хормонским поремећајима, који се могу манифестовати као аменореја. Учесталост стресних фрактура и остеопорозе може се повећати код хормонски неуравнотежених плесача (Варрен, Броокс-Гунн и Хамилтон 1986). Емоционални стрес због такмичења међу вршњацима и директан притисак кореографа, наставника и редитеља могу повећати психолошке проблеме (Сцхнитт и Сцхнитт 1987).
Добар метод скрининга за студенте и професионалне плесаче треба да открије психолошке и физичке факторе ризика и избегне проблеме.
Свака промена у нивоу активности (било да се ради о повратку са одмора, болести или трудноће), интензитету рада (пробе пре премијерне турнеје), кореографу, стилу или техници или окружењу (као што су подови, бине или чак врста плесних ципела) чини плесач је рањивији.
Изложеност физичким агенсима
Здравствени радници (ЗР) суочавају се са бројним физичким опасностима.
Електричне опасности
Неиспуњавање стандарда за електричну опрему и њену употребу је најчешће цитирано кршење у свим индустријама. У болницама, електрични кварови су други водећи узрок пожара. Поред тога, болнице захтевају да се широк спектар електричне опреме користи у опасним окружењима (тј. на влажним или влажним местима или у близини запаљивих или запаљивих материја).
Препознавање ових чињеница и опасности које оне могу представљати за пацијенте навело је већину болница да уложе велике напоре у промоцију електричне безбедности у областима за негу пацијената. Међутим, простори који нису пацијенти понекад су занемарени и апарати у власништву запослених или болница могу се наћи са:
- трожични (уземљени) утикачи причвршћени за двожичне (неуземљене) каблове
- земљани зупци савијени или одсечени
- неуземљени уређаји прикључени на неуземљене „паукове“ са више утикача
- продужни каблови са неправилним уземљењем
- каблови обликовани у утикаче нису правилно ожичени (25% рендгенске опреме у једној болничкој студији било је погрешно ожичено).
Превенција и контрола
Важно је да све електричне инсталације буду у складу са прописаним сигурносним стандардима и прописима. Мере које се могу предузети за спречавање пожара и избегавање шокова запослених укључују следеће:
- одредба за редовну инспекцију свих радних подручја запослених од стране инжењера електротехнике како би открио и исправио опасне услове као што су неуземљени или лоше одржавани уређаји или алати
- укључивање електричне безбедности у програме оријентације и обуке током рада.
Запослене треба упутити:
- да не користите електричну опрему мокрим рукама, на мокрим површинама или када стојите на мокрим подовима
- да се не користе уређаји који прегоревају осигураче или искључују прекидач док се не прегледају
- да не користите било који уређај, опрему или зидну утичницу за које се чини да су оштећени или у лошем стању
- да користите продужне каблове само привремено и само у хитним ситуацијама
- да користите продужне каблове дизајниране да носе потребан напон
- да искључите опрему пре него што је искључите
- да одмах пријави све шокове (укључујући мале трнце) и да не користи поново опрему док се не прегледа.
Топлота
Иако здравствени ефекти везани за топлоту на болничке раднике могу укључивати топлотни удар, исцрпљеност, грчеве и несвестицу, они су ретки. Чешћи су блажи ефекти повећаног умора, нелагодности и немогућности концентрације. Они су важни јер могу повећати ризик од несрећа.
Изложеност топлоти се може мерити помоћу мокрих термометара и глобус термометара, изражених као индекс глобус температуре влажног термометра (ВБГТ), који комбинује ефекте топлоте зрачења и влажности са температуром сувог термометра. Ово тестирање треба да уради само обучена особа.
Котларница, вешерај и кухиња су најчешће окружења са високим температурама у болници. Међутим, у старим зградама са неадекватним системима вентилације и хлађења топлота може представљати проблем на многим локацијама током летњих месеци. Изложеност топлоти такође може бити проблем када су температуре околине повишене и здравствено особље мора да носи оклузивне хаљине, капе, маске и рукавице.
Превенција и контрола
Иако је можда немогуће одржавати неке болничке услове на угодној температури, постоје мере за одржавање температуре на прихватљивом нивоу и за ублажавање ефеката топлоте на раднике, укључујући:
- обезбеђење адекватне вентилације. Централни системи климатизације ће можда морати да буду допуњени подним вентилаторима, на пример.
- чинећи хладну воду за пиће лако доступном
- ротирање запослених тако да се заказује периодична олакшица
- заказивање честих пауза у хладним подручјима.
Бука
Изложеност високим нивоима буке на радном месту је уобичајена опасност за посао. Без обзира на „тиху“ слику болница, оне могу бити бучна места за рад.
Излагање гласним звуковима може изазвати губитак оштрине слуха. Краткотрајно излагање гласној буци може изазвати смањење слуха које се назива „привремено померање прага“ (ТТС). Док се ови ТТС могу преокренути уз довољан одмор од високог нивоа буке, оштећење нерава које је резултат дуготрајног излагања гласним звуковима не може.
Америчка администрација за безбедност и здравље на раду (ОСХА) поставила је 90 дБА као дозвољену границу по 8 сати рада. За 8-часовну просечну експозицију већу од 85 дБА, обавезан је програм очувања слуха. (Мерачи нивоа звука, основни инструмент за мерење буке, имају три мреже мерења. ОСХА стандарди користе А скалу, изражену као дБА.)
Национални институт за здравствене науке о животној средини наводи да су ефекти буке на нивоу од 70 дБ:
- сужење крвних судова које може довести до високог крвног притиска и смањене циркулације у рукама и стопалима (опажено као хладноћа)
- главобоље
- повећана раздражљивост
- тешкоћа у комуникацији са сарадницима
- смањена радна способност
- више потешкоћа са задацима који захтевају будност, концентрацију и пажњу на детаље.
Просторије за услуживање хране, лабораторије, инжењерске области (што обично укључује котларницу), пословну канцеларију и медицинске картоне и јединице за негу могу бити толико бучне да је продуктивност смањена. Остала одељења у којима је ниво буке понекад прилично висок су перионице, штампарије и грађевинске области.
Превенција и контрола
Ако испитивање буке у објекту покаже да је изложеност запослених буци већа од ОСХА стандарда, потребан је програм за смањење буке. Такав програм треба да укључује:
- периодично мерење
- инжењерске контроле као што су изоловање бучне опреме, постављање пригушивача и акустичних плафона и тепиха
- административне контроле које ограничавају време излагања радника прекомерној буци.
Поред мера за смањење, треба успоставити програм очувања слуха који предвиђа:
- тестови слуха за нове запослене како би се обезбедиле основе за будућа тестирања
- годишње аудиометријско тестирање
- заштита слуха за употребу док се контроле спроводе и за ситуације у којима се нивои не могу довести у дозвољене границе.
Неадекватна вентилација
Специфични захтеви за вентилацију за различите врсте опреме су инжењерска питања и неће се овде расправљати. Међутим, и стари и нови објекти представљају опште проблеме са вентилацијом који захтевају помињање.
У старијим објектима изграђеним пре него што су системи централног грејања и хлађења били уобичајени, проблеми са вентилацијом се често морају решавати од локације до локације. Често је проблем у постизању уједначених температура и правилне циркулације.
У новијим објектима који су херметички затворени, понекад се јавља феномен који се назива „синдром тесне зграде“ или „синдром болесне зграде“. Када циркулациони систем не размењује ваздух довољно брзо, концентрације иританата могу се повећати до те мере да запослени могу да доживе реакције као што су бол у грлу, цурење из носа и сузење очију. Ова ситуација може изазвати озбиљну реакцију код сензибилизираних особа. Може се погоршати разним хемикалијама које се емитују из извора као што су пенаста изолација, теписи, лепкови и средства за чишћење.
Превенција и контрола
Док се пажљива пажња посвећује вентилацији у осетљивим областима као што су хируршки апартмани, мање пажње се посвећује областима опште намене. Важно је упозорити запослене да пријаве иритантне реакције које се јављају само на радном месту. Ако се локални квалитет ваздуха не може побољшати вентилацијом, можда ће бити неопходно пребацити особе које су постале сензибилизоване на неки иритант на својој радној станици.
Ласерски дим
Током хируршких захвата коришћењем ласерске или електрохируршке јединице, термичко уништавање ткива ствара дим као нуспроизвод. НИОСХ је потврдио студије које показују да ова димна перјаница може да садржи токсичне гасове и паре као што су бензол, цијановодоник и формалдехид, биоаеросоли, мртви и живи ћелијски материјал (укључујући фрагменте крви) и вирусе. При високим концентрацијама, дим изазива иритацију очију и горњих дисајних путева код здравственог особља и може створити проблеме са видом за хирурга. Дим има непријатан мирис и показало се да има мутагени материјал.
Превенција и контрола
Изложеност загађивачима у ваздуху у таквом диму може се ефикасно контролисати правилном вентилацијом просторије за третман, допуњеном локалном издувном вентилацијом (ЛЕВ) користећи високоефикасну усисну јединицу (тј. вакуум пумпу са улазном млазницом која се држи унутар 2 инча од хируршко место) који се активира током целе процедуре. И систем вентилације просторије и локални издувни вентилатор треба да буду опремљени филтерима и апсорберима који хватају честице и апсорбују или инактивирају ваздушне гасове и паре. Ови филтери и апсорбери захтевају редовно праћење и замену и сматрају се могућом биолошком опасношћу која захтева правилно одлагање.
Зрачење
Јонизујућег зрачења
Када јонизујуће зрачење погоди ћелије у живом ткиву, оно може или директно убити ћелију (тј. изазвати опекотине или губитак косе) или може променити генетски материјал ћелије (тј. изазвати рак или репродуктивно оштећење). Стандарди који укључују јонизујуће зрачење могу се односити на изложеност (количину зрачења којој је тело изложено) или дозу (количину зрачења коју тело апсорбује) и могу се изразити у милиремима (мрем), уобичајеној мери зрачења или ремсима (1,000 миллирема).
Разне јурисдикције су развиле прописе који регулишу набавку, употребу, транспорт и одлагање радиоактивних материјала, као и утврђена ограничења за излагање (а на неким местима и специфична ограничења за дозирање различитих делова тела), пружајући снажну меру заштите од зрачења. радника. Поред тога, институције које користе радиоактивне материјале у третману и истраживању углавном развијају сопствене унутрашње контроле поред оних које су прописане законом.
Највеће опасности по болничке раднике представљају расипање, мала количина зрачења која се одбија или рефлектује од зрака у непосредну близину, као и од неочекиваног излагања, било зато што су ненамерно изложени у подручју које није дефинисано као подручје зрачења или зато што опрема није добро одржавана.
Радијацијски радници у дијагностичкој радиологији (укључујући рендгенске снимке, флуороскопију и ангиографију у дијагностичке сврхе, денталну радиографију и компјутеризовану аксијалну томографију (ЦАТ) скенере), у терапијској радиологији, у нуклеарној медицини за дијагностичке и терапијске процедуре и у радиофармацеутским лабораторијама се пажљиво прате и проверава се на изложеност, а безбедност од зрачења се обично добро води у њиховим радним станицама, иако има много локалитета на којима је контрола неадекватна.
Постоје и друге области које се обично не означавају као „области зрачења“, где је потребно пажљиво праћење како би се осигурало да особље предузима одговарајуће мере предострожности и да се обезбеде исправне мере заштите за пацијенте који би могли бити изложени. То укључује ангиографију, просторије за хитне случајеве, јединице интензивне неге, локације на којима се снимају преносиви рендгенски снимци и операционе сале.
Превенција и контрола
Следеће заштитне мере се снажно препоручују за јонизујуће зрачење (рендгенски зраци и радиоизотопи):
- Просторије у којима се налазе извори зрачења треба да буду прописно обележене и да у њих улази само овлашћено особље.
- Све филмове треба да држе пацијенти или чланови породице пацијента. Ако пацијент мора бити задржан, члан породице то треба да уради. Ако особље мора да држи филм или пацијенте, задатак треба ротирати кроз особље како би се укупна доза по појединцу свела на минимум.
- Тамо где се користе преносиви рендгенски уређаји и радиоизотопи, у просторију треба дозволити само пацијент и обучено особље.
- Раднике у близини треба упозорити на адекватно упозорење када се спрема снимање рендгенских зрака помоћу преносивих јединица.
- Контроле рендгенских зрака треба да буду лоциране како би се спречило ненамерно активирање јединице.
- Врата рендгенске собе треба да буду затворена када је опрема у употреби.
- Све рендгенске апарате треба проверити пре сваке употребе како би се осигурало да су секундарни конуси и филтери за зрачење на месту.
- Пацијенте који су примили радиоактивне импланте или друге терапијске радиолошке процедуре треба јасно идентификовати. Постељина, завоји, отпад и тако даље од таквих пацијената треба да буду тако означени.
Оловне кецеље, рукавице и заштитне наочаре морају да носе запослени који раде на директном пољу или где су нивои распршеног зрачења високи. Сва оваква заштитна опрема треба једном годишње да се проверава да ли има пукотина на олову.
Дозиметре морају да носе сво особље изложено изворима јонизујућег зрачења. Дозиметарске ознаке треба редовно анализирати у лабораторији са добром контролом квалитета, а резултате треба евидентирати. Мора се водити евиденција не само о личној изложености зрачењу сваког запосленог, већ ио пријему и одлагању свих радиоизотопа.
У поставкама терапијске радиологије, периодичне провере дозе треба да се врше коришћењем дозиметара чврстог стања литијум флуорида (ЛиФ) да би се проверила калибрација система. Просторије за третман треба да буду опремљене системима за контролу зрачења и блокаду врата и визуелно-алармне системе.
Током интерног или интравенског третмана радиоактивним изворима, пацијент треба да буде смештен у просторији која се налази да би се смањила изложеност другим пацијентима и особљу и постављени знаци који упозоравају друге да не улазе. Време контакта особља треба да буде ограничено, а особље треба да буде опрезно у руковању постељином, завојима и отпадом ових пацијената.
Током флуороскопије и ангиографије, следеће мере могу да минимизирају непотребно излагање:
- пуна заштитна опрема
- минималан број особља у просторији
- Прекидачи „мртвог човека“ (морају имати активну контролу оператера)
- минимална величина зрака и енергија
- пажљива заштита да би се смањило расипање.
Особље у операционој сали такође треба да користи пуну заштитну опрему током процедура зрачења и, када је могуће, особље треба да стоји 2 м или више од пацијента.
Нејонизујуће зрачење
Ултраљубичасто зрачење, ласери и микроталаси су извори нејонизујућег зрачења. Они су генерално далеко мање опасни од јонизујућег зрачења, али ипак захтевају посебну пажњу како би се спречиле повреде.
Ултраљубичасто зрачење се користи у гермицидним лампама, у одређеним дерматолошким третманима и у филтерима за ваздух у неким болницама. Такође се производи у операцијама заваривања. Излагање коже ултраљубичастом светлу изазива опекотине од сунца, старење коже и повећава ризик од рака коже. Излагање очију може довести до привременог, али изузетно болног коњунктивитиса. Дуготрајно излагање може довести до делимичног губитка вида.
Стандарди у вези са излагањем ултраљубичастом зрачењу нису широко применљиви. Најбољи приступ превенцији је едукација и ношење засјењених заштитних наочара.
Биро за радиолошко здравље америчке Управе за храну и лекове регулише ласере и класификује их у четири класе, И до ИВ. Ласер који се користи за позиционирање пацијената у радиологији сматра се класом И и представља минималан ризик. Хируршки ласери, међутим, могу представљати значајну опасност за мрежњачу ока где интензиван сноп може изазвати потпуни губитак вида. Због потребног високог напона, сви ласери представљају ризик од струјног удара. Случајна рефлексија ласерског зрака током хируршких захвата може довести до повреде особља. Смернице за употребу ласера развили су амерички национални институт за стандарде и америчка војска; на пример, корисници ласера треба да носе заштитне наочаре посебно дизајниране за сваки тип ласера и да воде рачуна да не фокусирају зрак на рефлектујућу површину.
Примарна брига у вези са излагањем микроталасима, које се користе у болницама углавном за кување и загревање хране и за дијатермијске третмане, јесте ефекат загревања који имају на тело. Очно сочиво и гонаде, који имају мање судова за уклањање топлоте, су најподложнији оштећењима. Дугорочни ефекти излагања на ниском нивоу нису утврђени, али постоје неки докази да могу доћи до ефеката на нервни систем, смањеног броја сперматозоида, малформација сперматозоида (барем делимично реверзибилних након престанка излагања) и катаракте.
Превенција и контрола
ОСХА стандард за излагање микроталасима је 10 миливата по квадратном центиметру (10 мВ/цм). Ово је ниво успостављен за заштиту од топлотних ефеката микроталасних пећница. У другим земљама у којима су утврђени нивои заштите од оштећења репродуктивног и нервног система, стандарди су чак два реда нижи, односно 0.01 мВ/цм2 на 1.2 м.
Да би се осигурала безбедност радника, микроталасне пећнице треба одржавати чистима како би се заштитио интегритет заптивки на вратима и проверавати да ли цури најмање свака три месеца. Цурење из опреме за дијатермију треба пратити у близини терапеута пре сваког третмана.
Болнички радници треба да буду свесни опасности од зрачења од излагања ултраљубичастом зрачењу и инфрацрвене топлоте која се користи за терапију. Требало би да имају одговарајућу заштиту за очи када користе или поправљају ултраљубичасту опрему, као што су гермицидне лампе и пречистачи ваздуха или инфрацрвени инструменти и опрема.
Zakljucak
Физички агенси представљају значајну класу опасности за раднике у болницама, клиникама и приватним ординацијама у којима се обављају дијагностичке и терапијске процедуре. О овим агенсима се детаљније говори на другом месту у овом делу Енциклопедија. Њихова контрола захтева едукацију и обуку свих здравствених радника и помоћног особља који могу бити укључени и сталну будност и системско праћење опреме и начина на који се она користи.
Вожња камиона и аутобуса
Друмски транспорт обухвата кретање људи, стоке и терета свих врста. Терет и стока се углавном крећу у неком облику камиона, иако аутобуси често превозе пакете и путнички пртљаг и могу превозити живину и мале животиње. Људи се углавном крећу аутобусима на путу, иако у многим областима ту функцију обављају камиони разних врста.
Возачи камиона (камиона) могу управљати неколико различитих типова возила, укључујући, на пример, полуприколице, камионе цистерне, кипере, комбинације двоструких и троструких приколица, покретне дизалице, камионе за доставу и возила са панелима или камионима. Законска бруто тежина возила (која се разликује у зависности од јурисдикције) креће се од 2,000 кг до преко 80,000 кг. Камионски терет може укључивати било који замисливи предмет—на пример, мала и велика паковања, машине, камен и песак, челик, грађа, запаљиве течности, компримовани гасови, експлозиви, радиоактивни материјали, корозивне или реактивне хемикалије, криогене течности, прехрамбени производи, смрзнута храна , расуто жито, овце и говеда.
Поред управљања возилом, возачи камиона су одговорни за преглед возила пре употребе, проверу отпремних папира, проверу да ли су исправни плакати и ознаке на месту и вођење дневника. Возачи такође могу бити одговорни за сервисирање и поправку возила, утовар и истовар терета (било ручно или коришћењем виљушкара, дизалице или друге опреме) и прикупљање новца примљеног за испоручену робу. У случају незгоде, возач је одговоран за обезбеђење терета и позивање помоћи. Ако инцидент укључује опасне материјале, возач може покушати, чак и без одговарајуће обуке или неопходне опреме, да контролише просипање, заустави цурење или угаси пожар.
Возачи аутобуса могу превозити неколико људи у малом комбију или управљати средњим и великим аутобусима који превозе 100 или више путника. Они су одговорни за безбедно укрцавање и искрцавање путника, давање информација и евентуално наплату карата и одржавање реда. Возачи аутобуса такође могу бити одговорни за сервисирање и поправку аутобуса и утовар и истовар терета и пртљага.
Несреће са моторним возилима једна су од најозбиљнијих опасности са којима се суочавају и возачи камиона и аутобуса. Ова опасност је већа ако се возило не одржава правилно, посебно ако су гуме истрошене или је кочиони систем неисправан. Умор возача узрокован дугим или неправилним распоредом, или другим стресом, повећава вероватноћу несрећа. Превелика брзина и вучење прекомерне тежине повећавају ризик, као и густ саобраћај и неповољни временски услови који нарушавају вучу или видљивост. Несрећа која укључује опасне материјале може проузроковати додатне повреде (изложеност токсичности, опекотине и тако даље) код возача или путника и може утицати на широку област око несреће.
Возачи се суочавају са различитим ергономским опасностима. Најочигледније су повреде леђа и друге повреде узроковане подизањем превелике тежине или употребом неправилне технике дизања. Употреба појасева за леђа је прилично честа, иако је њихова ефикасност доведена у питање, а њихова употреба може створити лажни осећај сигурности. Потреба за утоваром и истоваром терета на локацијама где виљушкари, дизалице или чак колица нису доступни, а велики избор тежина и конфигурација пакета повећава ризик од повреда приликом подизања.
Седишта возача су често лоше дизајнирана и не могу се подесити да обезбеде одговарајућу подршку и дуготрајну удобност, што доводи до проблема са леђима или других мишићно-коштаних оштећења. Возачи могу доживети оштећење рамена узроковано вибрацијама јер рука може дуго да мирује у донекле подигнутом положају на отвору прозора. Вибрације целог тела могу изазвати оштећење бубрега и леђа. Ергономске повреде могу такође настати услед честог коришћења лоше постављених команди возила или тастатуре на кутији са тарифом.
Возачи су у опасности од индустријског губитка слуха узрокованог дуготрајном изложеношћу гласној буци мотора. Лоше одржавање, неисправни пригушивачи и неадекватна изолација кабине повећавају ову опасност. Губитак слуха може бити израженији у уху поред прозора возача.
Возачи, посебно возачи камиона на дуге релације, често раде превише сати без адекватног одмора. Конвенција Међународне организације рада (ИЛО) о радним сатима и периодима одмора (друмски транспорт) из 1979. (бр. 153), захтева паузу након 4 сата вожње, ограничава укупно време вожње на 9 сати дневно и 48 сати недељно и захтева најмање 10 сати одмора у сваком периоду од 24 сата. Већина земаља такође има законе који регулишу време вожње и одморе и захтевају од возача да воде дневнике у којима се наводе сате рада и одмори. Међутим, очекивања менаџмента и економска потреба, као и одређени услови накнаде, као што су плаћање по товару или недостатак плаћања за празно повратно путовање, врше снажан притисак на возача да ради прекомерно сате и да прави лажне уносе у дневник. Дуги радни сати изазивају психолошки стрес, погоршавају ергономске проблеме, доприносе несрећама (укључујући несреће узроковане заспавањем за воланом) и могу довести до тога да возач користи вештачке стимулансе који изазивају зависност.
Поред ергономских услова, дугог радног времена, буке и економске анксиозности, возачи доживљавају психички и физиолошки стрес и замор изазван неповољним условима у саобраћају, лошом подлогом, лошим временом, ноћном вожњом, страхом од напада и пљачке, забринутошћу због неисправне опреме. и континуирана интензивна концентрација.
Возачи камиона су потенцијално изложени било којој хемијској, радиоактивној или биолошкој опасности повезаној са њиховим теретом. Пропуштање контејнера, неисправни вентили на резервоарима и емисије током утовара или истовара могу узроковати изложеност радника токсичним хемикалијама. Неправилно паковање, неадекватна заштита или неправилно постављање радиоактивног терета могу дозволити излагање радијацији. Радници који превозе стоку могу бити заражени инфекцијама које се преносе од животиња као што је бруцелоза. Возачи аутобуса изложени су заразним болестима својих путника. Возачи су такође изложени испарењима горива и издувним гасовима мотора, посебно ако постоји цурење цеви за гориво или издувног система или ако возач врши поправке или рукује теретом док мотор ради.
У случају незгоде која укључује опасне материје, возач може доживети акутно излагање хемикалијама или радијацији или може бити повређен у пожару, експлозији или хемијској реакцији. Возачи углавном немају обуку или опрему да се носе са инцидентима са опасним материјалима. Њихова одговорност треба да буде ограничена на саму заштиту и позивање хитних служби. Возач се суочава са додатним ризицима у покушају реаговања у ванредним ситуацијама за које он или она нису адекватно обучени и адекватно опремљени.
Возач може задобити повреде приликом вршења механичких поправки на возилу. Возача би могло ударити друго возило док је радио на камиону или аутобусу поред пута. Посебну опасност од повреда представљају точкови са подељеним наплатцима. Импровизоване или неадекватне дизалице могу проузроковати пригњечење.
Возачи камиона се суочавају са ризиком од напада и пљачке, посебно ако возило носи вредан терет или ако је возач одговоран за наплату новца за испоручену робу. Возачи аутобуса су изложени ризику од пљачке кутија за карте и злостављања или напада од стране нестрпљивих или пијаних путника.
Многи аспекти живота возача могу допринети лошем здрављу. Пошто раде дуго и морају да једу на путу, возачи често пате од лоше исхране. Стрес и притисак вршњака могу довести до употребе дрога и алкохола. Коришћење услуга проститутки повећава ризик од сиде и других полно преносивих болести. Чини се да су возачи један од главних вектора за ношење АИДС-а у неким земљама.
Сви горе описани ризици се могу спречити или барем контролисати. Као и код већине безбедносних и здравствених питања, оно што је потребно је комбинација адекватне накнаде, обуке радника, чврстог синдикалног уговора и стриктног придржавања важећих стандарда од стране менаџмента. Ако возачи добијају адекватну плату за свој рад, на основу правилног распореда рада, мање је подстицаја за брзину, прекомерно радно време, вожњу небезбедним возилима, превоз прекомерне тежине, узимање дроге или лажне уносе у дневник. Управа мора да захтева од возача да поштују све законе о безбедности, укључујући вођење поштеног дневника.
Ако менаџмент улаже у добро направљена возила и осигурава њихову редовну проверу, одржавање и сервисирање, кварови и несреће се могу знатно смањити. Ергономске повреде могу бити смањене ако је управа спремна да плати за добро дизајниране кабине, потпуно подесива седишта возача и добре аранжмане контроле возила који су сада доступни. Правилно одржавање, посебно издувних система, смањиће изложеност буци.
Изложеност токсичности може се смањити ако менаџмент обезбеди усклађеност са стандардима паковања, обележавања, утовара и означавања опасних материја. Мере које смањују саобраћајне незгоде такође смањују ризик од инцидента са опасним материјама.
Возачи морају имати времена да темељно прегледају возило пре употребе и не смеју се суочити са казнама или дестимулисањем због одбијања да управљају возилом које не функционише исправно. Возачи такође морају да прођу адекватну обуку возача, обуку за преглед возила, обуку за препознавање опасности и обуку за прву помоћ.
Ако су возачи одговорни за утовар и истовар, они морају проћи обуку за правилну технику дизања и имати ручне камионе, виљушкаре, дизалице или другу опрему неопходну за руковање робом без претераног напрезања. Ако се од возача очекује да поправе возила, морају им се обезбедити одговарајући алати и одговарајућа обука. Морају се предузети одговарајуће мере безбедности како би се заштитили возачи који превозе вредне ствари или рукују путничким картама или новцем који се прима за испоручену робу. Возачи аутобуса треба да имају одговарајуће залихе за поступање са телесним течностима од болесних или повређених путника.
Возачи морају да добију медицинске услуге како би осигурали своју способност за рад и да би одржали своје здравље. Медицински надзор мора бити обезбеђен за возаче који рукују опасним материјалима или су укључени у инцидент са изложеношћу патогенима који се преносе крвљу или опасним материјама. И менаџмент и возачи морају поштовати стандарде који регулишу процену здравствене способности.
Процедуре гашења пожара
Гашење пожара је једна од најпоштованијих али најопаснијих операција на свету. Поставши ватрогасци, људи се придружују организацији богатој баштином посвећености, несебичне жртве и надахнутог људског деловања. Посао ватрогасца није удобан нити лак. То је онај који захтева висок осећај личне посвећености, искрену жељу да се помогне људима и оданост професији која захтева висок ниво вештине. То је такође професија која појединца излаже високом степену личне опасности.
Кад год дође до катастрофе, ватрогасци су међу првима позвани на лице места. Пошто је катастрофа, услови неће увек бити повољни. Биће тешког, брзог посла који ће црпити енергију и тестирати издржљивост. Ситуација неће увек укључивати пожар. Биће рушења, урушавања зграда, аутомобилских несрећа, авионских несрећа, торнада, инцидената са опасном робом, грађанских немира, спасилачких операција, експлозија, инцидената на води и хитних медицинских случајева. Листа за хитне случајеве је неограничена.
Сви ватрогасци користе исте тактике и стратегије за борбу против пожара. Стратегије су једноставне - борите се са овом ватром офанзивно или дефанзивно. Без обзира на то, циљ је исти — гашење пожара. Градско ватрогаство се бави гашењем пожара конструкција. (Управљање шумским пожарима је обрађено у поглављу Шумарство). То укључује бављење опасним материјама, водом и ледом, као и хитну медицину и спасавање под великим углом. Особље ватрогасне службе мора даноноћно реагује на хитне случајеве.
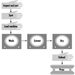
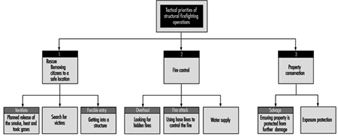
Тактички приоритети са којима се ватрогасци ангажују у току пожара приказани су на слици 1. Током ових операција могу се користити полагање црева помоћу линија за напад, помоћних водова и водова за снабдевање. Друга често коришћена опрема су мердевине и алати за гурање/повлачење и ударање као што су секире и мотке за штуку. Специјална опрема укључује цераде које се користе за спасавање или хидрауличне алате који се користе за спасавање. Ватрогасац их мора користити и бити упознат са свима. Види слику 1.
Слика 1. Тактички приоритети структуралних операција гашења пожара.
На слици 2 приказан је ватрогасац са одговарајућом личном заштитом који ватрогасним цревом поставља воду на пожариште конструкције.
Слика 2. Ватрогасац полаже воду на пожариште конструкције.
Ове операције излажу ватрогасца највећим ризицима и повредама, без обзира на алат који се користи или операцију у коју се ради. Често се јављају повреде леђа, уганућа, повреде од пада и топлотни стрес. Болести срца и плућа су прилично честе међу ватрогасцима, за шта се сматра да су делимично последица токсичних гасова и нивоа физичке активности потребне на пожаришту. Због тога, многа одељења агресивно покушавају да додају фитнес програме у свеукупни безбедносни програм својих одељења. Многе јурисдикције имају програме за суочавање са стресом од критичног инцидента, јер се ватрогасац суочава са инцидентима који могу изазвати озбиљне емоционалне реакције. Такве реакције су нормалне реакције у веома ненормалним ситуацијама.
Мисија сваке ватрогасне јединице је очување живота и имовине; стога је безбедност на пожаришту од највеће важности. Многе операције о којима се овде говори имају основни циљ да обезбеде већу безбедност на пожаришту. Многе опасности које постоје на пожаришту су последица природе пожара. Повратни удар и прескок убијају ватрогасце. Бацкдрафт настаје уношењем ваздуха у прегрејану област у којој недостаје кисеоник. Фласховер је нагомилавање топлоте унутар области док изненада не запали све у тој области. Ова два услова смањују ниво безбедности и повећавају материјалну штету. Вентилација је један од метода контроле који користе ватрогасци. Повећана вентилација може довести до велике штете на имовини. Ватрогасац се често примећује како ломи прозоре или сече рупе на крову и чини се да интензитет ватре расте. То је зато што се дим и токсични гасови ослобађају из пожаришта. Али ово је неопходан део гашења пожара. Посебна пажња се мора обратити на урушавање крова, на успостављање брзог излаза и на резервне цревне водове за заштиту особља и имовине.
Ватрогасац мора да стави безбедност на прво место и мора да ради са ставом свесног безбедности и унутар организационог окружења које промовише безбедност. Поред тога, мора се обезбедити и одржавати одговарајућа заштитна одећа. Одећа треба да буде дизајнирана за слободу кретања и заштиту од топлоте. Структурални ватрогасац мора бити опремљен тешким оделима од ватроотпорних влакана и самосталним апаратом за дисање.
Врста одеће коју носи генерално је специфична за врсте опасности са којима се суочава ватрогасац ван ватреног подручја на линији пожара; урбани ватрогасац се углавном налази унутар структуре у којој су присутни интензивна топлота и токсични гасови. Шлемови, чизме и рукавице дизајниране посебно за опасност са којом се суочава ватрогасац пружају заштиту главе, стопала и руку. Ватрогасним екипама је потребна обука како би се осигурало да ватрогасци имају знање и вештине неопходне за безбедно и ефикасно обављање послова. Обука се обично пружа кроз интерни програм обуке, који се може састојати од комбинације обуке на радном месту и формализованог теоријског програма. Већина покрајинских и државних влада има агенције које промовишу различите врсте програма обуке.
Северна Америка предњачи у свету у губитку имовине и многа северноамеричка одељења се баве превентивним програмима за смањење губитака живота и имовине у оквиру својих надлежности. Програме јавног образовања и спровођења агресивно спроводе најпроактивнија одељења јер су, према доступним статистикама, трошкови превенције јефтинији од трошкова обнове. Штавише, само 10% предузећа која претрпе потпуни губитак од пожара успешно се обнови. Стога трошкови губитка заједнице од пожара могу бити запањујући, јер поред трошкова обнове, извори пореских прихода, послови и животи такође могу бити изгубљени заувек. Стога је важно да и заједница и ватрогасна служба раде заједно како би осигурали очување живота и имовине.
Историја медицине сценских уметности
Док интересовање за физиологију стварања музике датира још из антике, први прави сажетак професионалних болести извођача је расправа Бернардина Рамацинија из 1713. Болести радника. Спорадично интересовање за уметничку медицину наставило се током осамнаестог и деветнаестог века. 1932. енглески превод Курта Сингера Болести музичке професије: систематски приказ њихових узрока, симптома и метода лечења појавио. Ово је био први уџбеник који је објединио сва досадашња знања о медицини сценских уметности. После Другог светског рата, медицинска литература је почела да садржи извештаје о случајевима повређених уметника. Музичка литература је такође почела да носи кратке ставке и писма. Паралелно је дошло до раста свести међу плесачима.
Један од катализатора развоја медицине извођачких уметности као међудисциплинарног поља био је Дунавски симпозијум о неурологији, одржан у Бечу 1972. Конференција је била фокусирана на музику и довела до објављивања Музика и мозак: студије неурологије музике, од МацДоналд Цритцхлеи и РА Хенсон. Такође, 1972. године, први симпозијум Царе оф Профессионал Воице организован је од стране Фондације Воице. Ово је постала годишња конференција, са зборницима који се појављују у Јоурнал оф Воице.
Док су повређени извођачи и здравствени радници који су их опслуживали почели ближе да сарађују, шира јавност није била упозната са овим развојем догађаја. Године 1981. а Њујорк тајмс У чланку су описани проблеми са рукама од којих су патили пијанисти Гари Граффман и Леон Флеисхер, и њихов третман у Општој болници Массацхусеттс. Ово су били буквално први познати музичари који су признали физичке проблеме, па је публицитет генерисан њиховим случајевима изазвао велику, раније непознату групу повређених уметника.
Од тада, област медицине сценских уметности је брзо напредовала, са конференцијама, публикацијама, клиникама и удружењима. Године 1983. одржан је први симпозијум о медицинским проблемима музичара и плесача, у сарадњи са Аспенским музичким фестивалом, у Аспену, Колорадо. Ово је постала годишња конференција и можда је најважнија у овој области. Састанци попут ових обично укључују предавања здравствених радника, као и демонстрације и мајсторске часове уметника.
Године 1986. часопис Медицински проблеми извођача је лансиран. Ово је једини часопис у потпуности посвећен уметничкој медицини и објављује многе презентације симпозијума у Аспену. Повезани часописи укључују Јоурнал оф Воице, Кинезиологија и медицина за плес, i Међународни часопис за уметност и медицину. У КСНУМКС-у Уџбеник медицине сценских уметности, коју су уредили Роберт Саталофф, Алице Брандфонбренер и Рицхард Ледерман, постао је први модеран, свеобухватан текст на ову тему.
Како је издаваштво расло и конференције настављене, организоване су клинике које служе заједници извођачких уметности. Генерално, ове клинике су у великим градовима који подржавају оркестар или плесну компанију, као што су Њујорк, Сан Франциско и Чикаго. Сада постоји више од двадесет таквих центара у Сједињеним Државама и неколико у разним другим земљама.
Они који су активни у области медицине сценских уметности такође су основали удружења за даље истраживање и образовање. Удружење сценских уметности за медицину, основано 1989. године, сада ко-спонзорира симпозијуме у Аспену. Друге организације укључују Међународну асоцијацију за медицину и науку плеса, Међународну асоцијацију за уметност и медицину и Удружење медицинских саветника британских оркестара.
Истраживања у медицини извођачких уметности порасла су од извештаја о случајевима и студија преваленције до софистицираних пројеката који користе напредну технологију. Нови третмани, који више одговарају специфичним потребама уметника, се развијају и нагласак почиње да се помера на превенцију и едукацију.
Ергономија физичког радног окружења
Неколико земаља је успоставило препоручене нивое буке, температуре и осветљења за болнице. Ове препоруке су, међутим, ретко укључене у спецификације дате дизајнерима болница. Надаље, неколико студија које су испитивале ове варијабле пријавиле су забрињавајуће нивое.
Бука
У болницама је важно разликовати буку коју стварају машине и која може да оштети слух (изнад 85 дБА) и буку која је повезана са деградацијом амбијента, административног рада и неге (65 до 85 дБА).
Машина генерисана бука која може да оштети слух
Пре 1980-их, неколико публикација је већ скренуло пажњу на овај проблем. Ван Вагонер и Магуире (1977) су проценили учесталост губитка слуха међу 100 запослених у урбаној болници у Канади. Идентификовали су пет зона у којима су нивои буке били између 85 и 115 дБА: електрично постројење, перионица, станица за прање судова и штампарија и области у којима су радници на одржавању користили ручне или електричне алате. Губитак слуха је примећен код 48% од 50 радника активних у овим бучним подручјима, у поређењу са 6% радника активних у мирнијим подручјима.
Иасси ет ал. (1992) спровели су прелиминарну анкету како би идентификовали зоне са опасно високим нивоом буке у великој канадској болници. Интегрисана дозиметрија и мапирање су накнадно коришћени за детаљно проучавање ових области високог ризика. Нивои буке преко 80 дБА били су уобичајени. Праоница, централна прерада, одељење за исхрану, јединица за рехабилитацију, продавнице и електро постројење су детаљно проучени. Интегрисана дозиметрија је открила нивое до 110 дБА на неким од ових локација.
Нивои буке у вешу шпанске болнице премашили су 85 дБА на свим радним станицама и достигли 97 дБА у неким зонама (Монтолиу ет ал. 1992). Нивои буке од 85 до 94 дБА су измерени на неким радним станицама у перионици француске болнице (Цабал ет ал. 1986). Иако је реинжењеринг машина смањио буку коју стварају машине за пресовање на 78 дБА, овај процес није био применљив на друге машине, због њиховог инхерентног дизајна.
Студија у Сједињеним Државама известила је да електрични хируршки инструменти стварају нивое буке од 90 до 100 дБА (Виллет 1991). У истој студији, пријављено је да 11 од 24 ортопедских хирурга пати од значајног губитка слуха. Наглашена је потреба за бољим дизајном инструмента. Пријављено је да аларми за вакуум и монитор стварају нивое буке до 108 дБА (Ходге и Тхомпсон 1990).
Бука повезана са деградацијом амбијента, административним пословима и бригом
Систематски преглед нивоа буке у шест египатских болница открио је присуство прекомерних нивоа у канцеларијама, чекаоницама и ходницима (Новеир и ал-Јиффри 1991). Ово се приписује карактеристикама градње болница и неких машина. Аутори су препоручили употребу одговарајућих грађевинских материјала и опреме и примену добрих пракси одржавања.
Рад у првим компјутеризованим објектима ометао је лош квалитет штампача и неадекватна акустика канцеларија. У региону Париза, групе благајника су разговарале са својим клијентима и обрађивале фактуре и плаћања у препуној просторији чији ниски плафон од гипса није имао способност апсорпције звука. Нивои буке са само једним активним штампачем (у пракси су сва четири обично била) износили су 78 дБА за плаћања и 82 дБА за фактуре.
У студији из 1992. године о рехабилитационој гимнастичкој сали која се састоји од 8 бицикала за рехабилитацију срца окружених са четири приватна подручја за пацијенте, нивои буке од 75 до 80 дБА и 65 до 75 дБА су измерени у близини бицикала за рехабилитацију срца, односно у суседној кинезиолошкој области. Овакви нивои отежавају персонализовану негу.
Шапиро и Берланд (1972) су буку у операционим салама посматрали као „треће загађење”, јер повећава замор хирурга, испољава физиолошке и психолошке ефекте и утиче на тачност покрета. Нивои буке су мерени током холецистектомије и током подвезивања јајовода. Иритирајућа бука повезана је са отварањем пакета рукавица (86 дБА), постављањем платформе на под (85 дБА), подешавањем платформе (75 до 80 дБА), стављањем хируршких инструмената један на други (80 дБА), усисавање трахеје пацијента (78 дБА), континуирана усисна боца (75 до 85 дБА) и потпетице медицинских сестара (68 дБА). Аутори су препоручили употребу пластике отпорне на топлоту, мање бучних инструмената и, да би се минимизирала реверберација, материјала који се лако чисте осим керамике или стакла за зидове, плочице и плафоне.
Нивои буке од 51 до 82 дБА и 54 до 73 дБА су измерени у просторији за центрифуге и аутоматизованој просторији за анализаторе медицинске аналитичке лабораторије. Лек (одраз експозиције у целој смени) на контролној станици је био 70.44 дБА, са 3 сата преко 70 дБА. На техничкој станици, Лек је био 72.63 дБА, са 7 сати преко 70 дБА. Препоручена су следећа побољшања: уградња телефона са подесивим нивоима звона, груписање центрифуга у затвореној просторији, померање фотокопир апарата и штампача и постављање кућишта око штампача.
Брига и удобност пацијената
У неколико земаља, препоручена ограничења буке за јединице за негу су 35 дБА ноћу и 40 дБА током дана (Турнер, Кинг и Цраддоцк 1975). Фалк и Воодс (1973) су први скренули пажњу на ову тачку, у свом проучавању нивоа буке и извора у неонатолошким инкубаторима, собама за опоравак и две собе у јединици интензивне неге. Следећи средњи нивои су измерени током периода од 24 сата: 57.7 дБА (74.5 дБ) у инкубаторима, 65.5 дБА (80 дБ линеарно) на челу пацијената у соби за опоравак, 60.1 дБА (73.3 дБ) на интензивној нези јединица и 55.8 дБА (68.1 дБ) у једној болесничкој соби. Нивои буке у соби за опоравак и јединици интензивне неге били су у корелацији са бројем медицинских сестара. Аутори су истакли вероватну стимулацију хипофизно-кортикоадреналног система пацијената овим нивоима буке и резултирајуће повећање периферне вазоконстрикције. Такође је постојала одређена забринутост због слуха пацијената који су примали аминогликозидне антибиотике. Сматрало се да су ови нивои буке некомпатибилни са сном.
Неколико студија, од којих су већину спровеле медицинске сестре, показало је да контрола буке побољшава опоравак пацијената и квалитет живота. Извештаји о истраживањима спроведеним у неонатолошким одељењима која брину о бебама мале порођајне тежине наглашавају потребу да се смањи бука коју изазивају особље, опрема и радиолошке активности (Греен 1992; Вахлен 1992; Виллиамс и Мурпхи 1991; Оелер 1993; Лотас Халл и 1992; Алпен 1993). Халм и Алпен (1993) проучавали су однос између нивоа буке у јединицама интензивне неге и психолошког благостања пацијената и њихових породица (иу екстремним случајевима, чак и психозе након реанимације). Утицај амбијенталне буке на квалитет сна је ригорозно процењен у експерименталним условима (Топф 1992). У јединицама интензивне неге, пуштање унапред снимљених звукова било је повезано са погоршањем неколико параметара спавања.
Студија са више одељења је пријавила вршне нивое буке на глави пацијената преко 80 дБА, посебно у јединицама интензивне и респираторне неге (Меиер ет ал. 1994). Нивои осветљења и буке бележени су континуирано током седам узастопних дана у јединици интензивне медицинске неге, једнокреветним и вишекреветним собама у јединици за респираторну негу и приватној соби. Нивои буке су били веома високи у свим случајевима. Број пикова који прелази 80 дБА био је посебно висок у јединицама интензивне и респираторне неге, са максимумом уоченим између 12:00 и 18:00 и минимумом између 00:00 и 06:00. Сматрало се да депривација сна и фрагментација имају негативан утицај на респираторни систем пацијената и отежавају одвикавање пацијената од механичке вентилације.
Бланпаин и Естрин-Бехар (1990) пронашли су неколико бучних машина као што су депилатори, ледомати и плоче за кухање у својој студији на десет одељења у области Париза. Међутим, величина и површине просторија могу или смањити или појачати буку коју производе ове машине, као и ону (иако нижу) коју стварају аутомобили у пролазу, вентилациони системи и аларми. Нивои буке од преко 45 дБА (уочено на 7 од 10 одељења) нису допринели одмору пацијената. Штавише, бука је ометала болничко особље које је обављало веома прецизне задатке који захтевају велику пажњу. У пет од 10 одељења, ниво буке у станици за негу је достигао 65 дБА; у два одељења измерени су нивои од 73 дБА. Нивои већи од 65 дБА мерени су у три оставе.
У неким случајевима, архитектонски декоративни ефекти су успостављени без размишљања о њиховом утицају на акустику. На пример, стаклени зидови и плафони су у моди од 1970-их и коришћени су у отвореним канцеларијама за пријем пацијената. Резултирајући нивои буке не доприносе стварању мирног окружења у којем пацијенти који тек треба да уђу у болницу могу да попуне формуларе. Фонтане у овој врсти сала стварале су ниво позадинске буке од 73 дБА на рецепцији, што је захтевало од рецепционера да замоле једну трећину људи који траже информације да се понове.
Топлотно оптерећење; топлотни удар
Цоста, Тринцо и Сцхалленберг (1992) проучавали су ефекат инсталирања система ламинарног тока, који је одржавао стерилност ваздуха, на топлотни стрес у ортопедској операционој сали. Температура у операционој сали порасла је у просеку за око 3 °Ц и могла би да достигне 30.2 °Ц. Ово је било повезано са погоршањем топлотне удобности особља у операционој сали, које мора да носи веома гломазну одећу која погодује задржавању топлоте.
Кабал и др. (1986) анализирали су топлотни стрес у болничкој перионици у централној Француској пре њеног реновирања. Они су приметили да је релативна влажност на најтоплијој радној станици, „слепој хаљини“, била 30%, а температура зрачења достигла 41 °Ц. Након уградње двослојног стакла и рефлектујућих спољашњих зидова, и имплементације 10 до 15 измена ваздуха на сат, параметри топлотне удобности су пали у оквире стандардних нивоа на свим радним станицама, без обзира на временске прилике напољу. Студија веша у једној шпанској болници показала је да високе температуре мокрог термометра резултирају опресивним радним окружењем, посебно у областима за пеглање, где температуре могу да пређу 30 °Ц (Монтолиу ет ал. 1992).
Бланпаин и Естрин-Бехар (1990) окарактерисали су физичко радно окружење у десет одељења чији су радни садржај већ проучавали. Температура је мерена два пута у сваком од десет одељења. Ноћна температура у болесничким собама може бити испод 22 °Ц, јер пацијенти користе покриваче. Током дана, све док су пацијенти релативно неактивни, температура од 24 °Ц је прихватљива, али је не треба прекорачити, јер неке сестринске интервенције захтевају значајан напор.
У периоду од 07:00 до 07:30 часова забележене су следеће температуре: 21.5 °Ц на геријатријским одељењима, 26 °Ц у нестерилној просторији на хематолошком одељењу. У 14:30 по сунчаном дану температуре су биле следеће: 23.5 °Ц у хитној помоћи и 29 °Ц на хематолошком одељењу. Поподневне температуре су прелазиле 24 °Ц у 9 од 19 случајева. Релативна влажност ваздуха у четири од пет одељења са општом климатизацијом била је испод 45%, ау два одељења испод 35%.
Поподневна температура је такође премашила 22 °Ц у свих девет припремних станица за негу и 26 °Ц у три неге. Релативна влажност ваздуха била је испод 45% у свих пет станица одељења са климатизацијом. У оставама су се температуре кретале између 18 °Ц и 28.5 °Ц.
Температуре од 22 °Ц до 25 °Ц мерене су на одводима за урин, где је такође било проблема са непријатним мирисом и где се понекад чувао прљав веш. У два ормана за прљав веш измерене су температуре од 23 °Ц до 25 °Ц; прикладнија би била температура од 18 °Ц.
Жалбе у вези са топлотним комфором биле су честе у истраживању које је обухватило 2,892 жене које раде на одељењима у Паризу (Естрин-Бехар ет ал. 1989а). Жалбе на често или увек вруће пријавило је 47% медицинских сестара у јутарњим и поподневним сменама и 37% медицинских сестара у ноћној смени. Иако су медицинске сестре понекад биле принуђене да обављају физички напоран посао, попут намештања неколико кревета, температура у разним просторијама је била превисока да би ове активности обављале удобно док су носиле одећу од полиестера и памука, која омета испаравање, или хаљине и маске неопходне за превенцију. болничких инфекција.
С друге стране, 46% медицинских сестара у ноћној смени и 26% медицинских сестара у јутарњим и поподневним сменама изјавило је да им је често или увек хладно. Пропорције оних које никада нису патиле од хладноће биле су 11% и 26%.
Да би се уштедела енергија, грејање у болницама је често снижавано током ноћи, када су пацијенти под покривачем. Међутим, медицинске сестре, које морају да остану будне упркос хронобиолошки посредованим падом температуре језгра, морале су да облаче јакне (не увек веома хигијенске) око 04:00. На крају студије, нека одељења су инсталирала подесиво грејање простора у старачким станицама.
Истраживања 1,505 жена у 26 јединица које су спровели лекари медицине рада открила су да су ринитис и иритација ока чешћи међу медицинским сестрама које раде у климатизованим просторијама (Естрин-Бехар и Поинсигнон 1989) и да је рад у климатизованим срединама био повезан са скоро двоструко повећање дерматоза које су вероватно професионалног порекла (прилагођени однос шанси од 2) (Делапорте ет ал. 1990).
Расвета
Неколико студија је показало да је значај доброг осветљења још увек потцењен у административним и општим одељењима болница.
Кабал и др. (1986) приметили су да нивои осветљења на половини радних станица у болничкој перионици нису били већи од 100 лукса. Ниво осветљења након реновирања био је 300 лукса на свим радним станицама, 800 лукса на станици за штапање и 150 лукса између тунела за прање.
Бланпаин и Естрин-Бехар (1990) су приметили максималне нивое ноћног осветљења испод 500 лукса у 9 од 10 одељења. Ниво осветљења био је испод 250 лукса у пет апотека без природног осветљења и испод 90 лукса у три апотеке. Треба подсетити да се потешкоће у читању малих слова на етикетама које доживљавају старије особе могу ублажити повећањем нивоа осветљења.
Оријентација зграде може резултирати високим нивоом осветљења током дана који омета одмор пацијената. На пример, на геријатријским одељењима, кревети који су удаљени од прозора добијали су 1,200 лукса, док су они најближи прозорима добијали 5,000 лукса. Једино засјењење прозора које је било доступно у овим собама биле су чврсте ролетне за прозоре и медицинске сестре нису биле у могућности да пружају негу у четворокреветним собама када су оне биле нацртане. У неким случајевима, медицинске сестре су лепиле папир на прозоре како би пацијентима пружиле олакшање.
Осветљење у неким јединицама интензивне неге је превише интензивно да би се пацијентима омогућило да се одморе (Меиер ет ал. 1994). Утицај осветљења на сан пацијената проучавали су северноамеричке и немачке медицинске сестре на неонатолошким одељењима (Оелер 1993; Боехм и Боллингер 1990).
У једној болници, хирурзи узнемирени одсјајима са белих плочица затражили су реновирање операционе сале. Нивои осветљења изван зоне без сенки (15,000 до 80,000 лукса) су смањени. Међутим, ово је резултирало нивоима од само 100 лукса на радној површини медицинских сестара на инструментима, 50 до 150 лукса на зидној јединици која се користи за складиштење опреме, 70 лукса на глави пацијената и 150 лукса на радној површини анестезиолога. Да би се избегло стварање одсјаја који може да утиче на тачност хируршких покрета, лампе су постављене изван видних линија хирурга. Реостати су инсталирани за контролу нивоа осветљења на радној површини медицинских сестара између 300 и 1,000 лукса и општих нивоа између 100 и 300 лукса.
Изградња болнице са великим природним осветљењем
Године 1981. почело је планирање изградње болнице Саинт Мари'с на острву Вајт са циљем преполовљења трошкова енергије (Буртон 1990). Коначни дизајн захтевао је широку употребу природног осветљења и уграђених прозора са двоструким стаклом који би се могли отворити током лета. Чак и операциона сала има поглед споља, а педијатријска одељења се налазе у приземљу како би се омогућио приступ играоницама. Остала одељења, на другом и трећем (горњем) спрату, опремљена су прозорима и плафонском расветом. Овај дизајн је прилично погодан за умерену климу, али може бити проблематичан тамо где лед и снег спречавају осветљење изнад главе или где високе температуре могу довести до значајног ефекта стаклене баште.
Архитектура и услови рада
Флексибилан дизајн није мултифункционалан
Преовлађујући концепти од 1945. до 1985. године, посебно страх од тренутне застарелости, огледали су се у изградњи вишенаменских болница састављених од идентичних модула (Гамес и Татон-Браен 1987). У Уједињеном Краљевству овај тренд је довео до развоја „Харнесовог система“, чији је први производ била болница Дудлеи, изграђена 1974. године. Седамдесет других болница је касније изграђено на истим принципима. У Француској је изграђено неколико болница по моделу "Фонтенои".
Дизајн зграде не би требало да спречи модификације које су неопходне брзом еволуцијом терапеутске праксе и технологије. На пример, преграде, подсистеми за циркулацију течности и технички канали би требало да се лако померају. Међутим, ову флексибилност не треба тумачити као одобравање циља потпуне мултифункционалности – циља дизајна који води ка изградњи објеката који нису погодни за Било који специјалност. На пример, површина потребна за складиштење машина, боца, опреме за једнократну употребу и лекова је различита на хируршким, кардиолошким и геријатријским одељењима. Ако се ово не препозна, то ће довести до тога да се просторије користе у сврхе за које нису пројектоване (нпр. купатила која се користе за складиштење флаша).
Болница Лома Линда у Калифорнији (Сједињене Државе) је пример бољег дизајна болнице и копирана је на другом месту. Овде се одељења за негу и техничку медицину налазе изнад и испод техничких спратова; ова „сендвич“ структура омогућава лако одржавање и подешавање циркулације течности.
Нажалост, болничка архитектура не одражава увек потребе оних који тамо раде, а мултифункционални дизајн је одговоран за пријављене проблеме везане за физичко и когнитивно оптерећење. Размислите о одељењу од 30 кревета које се састоји од једнокреветних и двокреветних соба, у којима постоји само по једна функционална зона сваког типа (старалиште, остава, складиште једнократног материјала, постељине или лекова), а све засновано на истој све- наменски дизајн. На овом одељењу руковођење и пружање неге обавезује медицинске сестре да изузетно често мењају локацију, а рад је у великој мери фрагментиран. Компаративна студија десет штићеника показала је да је удаљеност од места медицинске сестре до најудаљеније собе важна детерминанта умора медицинских сестара (функција пређене удаљености) и квалитета неге (функција времена проведеног у болници). болесничке собе) (Естрин-Бехар и Хаким-Серфати 1990).
Овај несклад између архитектонског дизајна простора, ходника и материјала, с једне стране, и реалности болничког рада, с друге стране, Паткин (1992), у прегледу аустралијских болница, окарактерисао је као ергономски „дебакл ”.
Прелиминарна анализа просторне организације у сестринским просторима
Први математички модел природе, сврхе и учесталости кретања особља, заснован на индексу саобраћаја на Јејлу, појавио се 1960. године, а Липерт га је усавршио 1971. Међутим, пажња на један проблем у изолацији може у ствари да погорша друге. На пример, лоцирање станице за медицинске сестре у центру зграде, како би се смањила пређена удаљеност, може погоршати услове рада ако медицинске сестре морају да проводе више од 30% свог времена у таквом окружењу без прозора, за које се зна да је извор проблема повезаних са на осветљење, вентилацију и психолошке факторе (Естрин-Бехар и Миланини 1992).
Удаљеност простора за припрему и складиштење од пацијената је мање проблематична у окружењима са високим односом особља и пацијената и где постојање централизованог припремног простора олакшава испоруку залиха неколико пута дневно, чак и током празника. Поред тога, дуго чекање на лифтове је мање уобичајено у високим болницама са преко 600 кревета, где број лифтова није ограничен финансијским ограничењима.
Истраживање о дизајну специфичних, али флексибилних болничких јединица
У Уједињеном Краљевству крајем 1970-их, Министарство здравља је створило тим ергономиста да састави базу података о обуци из ергономије и о ергономском распореду болничких радних просторија (Хаигх 1992). Значајни примери успеха овог програма укључују модификацију димензија лабораторијског намештаја како би се узели у обзир захтеви микроскопског рада и редизајн породилишта како би се узели у обзир рад медицинских сестара и преференције мајки.
Цаммоцк (1981) је нагласио потребу да се обезбеде различите сестринске, јавне и заједничке просторије, са засебним улазима за негу и јавне површине, и одвојеним везама између ових простора и заједничког простора. Штавише, не би требало да постоји директан контакт између јавности и места за његу.
Кранкенансталт Рудолфсстифтунг је прва пилот болница пројекта „Европске здраве болнице“. Бечки пилот пројекат се састоји од осам под-пројеката, од којих је један, пројекат „Реорганизација услуга“, покушај да се, у сарадњи са ергономистима, промовише функционална реорганизација расположивог простора (Пеликан 1993). На пример, реновиране су све собе у јединици интензивне неге и постављене су шине за лифтове за пацијенте на плафонима сваке собе.
Компаративна анализа 90 холандских болница сугерише да мале јединице (спратова мање од 1,500 м2) су најефикаснији, јер омогућавају медицинским сестрама да своју негу прилагоде специфичностима радне терапије пацијената и породичној динамици (Ван Хогдалем 1990). Овај дизајн такође повећава време које медицинске сестре могу да проведу са пацијентима, јер губе мање времена на промене локације и мање су подложни неизвесности. Коначно, употреба малих јединица смањује број радних површина без прозора.
Студија спроведена у сектору здравствене администрације у Шведској показала је боље перформансе запослених у зградама које укључују појединачне канцеларије и конференцијске сале, за разлику од отвореног плана (Ахлин 1992). Постојање института у Шведској посвећеног проучавању услова рада у болницама и закона који захтевају консултације са представницима запослених и пре и током свих пројеката изградње или реновирања, резултирало је редовним прибегавање партиципативном дизајну заснованом на ергономској обуци и интервенцији. (Торнкуист и Уллмарк 1992).
Архитектонски дизајн заснован на партиципативној ергономији
Радници морају бити укључени у планирање понашања и организационих промена везаних за заузимање новог радног простора. Адекватна организација и опремање радног места захтева узимање у обзир организационих елемената који захтевају модификацију или истицање. Два детаљна примера узета из две болнице то илуструју.
Естрин-Бехар и др. (1994) извештавају о резултатима реновирања заједничких просторија медицинског одељења и кардиолошког одељења исте болнице. Ергономија посла које обавља свака професија у сваком одељењу посматрана је током читавих седам радних дана и дискутована током дводневног периода са сваком групом. У групама су били представници свих занимања (шефови одељења, надзорници, стажисти, медицинске сестре, помоћници, болничари) из свих смена. Цео дан је утрошен на израду архитектонских и организационих предлога за сваки уочени проблем. Још два дана утрошена су на симулацију карактеристичних активности целе групе, у сарадњи са архитектом и ергономистом, користећи модуларне картонске макете и макете објеката и људи у размери. Кроз ову симулацију, представници различитих занимања су могли да се договоре о удаљеностима и расподели простора унутар сваког одељења. Тек након што је овај процес завршен, израђена је спецификација пројекта.
Иста партиципативна метода коришћена је у јединици интензивне неге срца у другој болници (Естрин-Бехар ет ал. 1995а, 1995б). Утврђено је да су се у станици за негу обављале четири врсте практично некомпатибилних активности:
- припрема за негу, која захтева употребу одводне плоче и лавабоа
- деконтаминација, која је користила и судопер
- састанак, писање и праћење; површина која се користила за ове активности понекад се користила и за припрему неге
- складиште чисте опреме (три јединице) и складиштење отпада (једна јединица).
Ове зоне су се преклапале, а медицинске сестре су морале да пређу подручје за праћење састанака и писања да би стигле до других области. Због положаја намештаја, медицинске сестре су морале три пута да промене правац да би дошле до одводне табле. Болесничке собе су биле распоређене дуж ходника, како за редовну интензивну негу тако и за високо интензивну негу. Складишне јединице су се налазиле на крајњем крају одељења од станице за негу.
У новом распореду, уздужна оријентација функција и саобраћаја станице је замењена бочном која омогућава директну и централну циркулацију у простору без намештаја. Простор за састанке-писање-надгледање сада се налази на крају собе, где нуди миран простор у близини прозора, док остаје приступачан. Чисте и прљаве припремне површине налазе се поред улаза у просторију и међусобно су одвојене великим циркулационим простором. Просторије за интензивну негу су довољно велике да могу да приме опрему за хитне случајеве, пулт за припрему и дубоки умиваоник. Стаклени зид постављен између припремних зона и просторија за високо интензивну негу осигурава да су пацијенти у овим просторијама увек видљиви. Главни складишни простор је рационализован и реорганизован. Планови су доступни за сваки радни и складишни простор.
Архитектура, ергономија и земље у развоју
Ови проблеми се такође налазе у земљама у развоју; посебно, реновирање тамо често укључује уклањање заједничких просторија. Извођење ергономске анализе би идентификовало постојеће проблеме и помогло да се избегну нови. На пример, изградња одељења која се састоје од само једнокреветних или двокреветних соба повећава раздаљину коју особље мора да пређе. Неадекватна пажња према броју особља и распореду болничких станица, сателитских кухиња, сателитских апотека и складишта може довести до значајног смањења времена које медицинске сестре проводе са пацијентима и може учинити организацију рада сложенијом.
Штавише, примена мултифункционалног болничког модела развијених земаља у земљама у развоју не узима у обзир ставове различитих култура према коришћењу простора. Мануаба (1992) је истакао да распоред болничких соба у развијеним земљама и врста медицинске опреме која се користи слабо одговара земљама у развоју, и да су собе премале да би се удобно смјестили посјетиоци, битни партнери у процесу лијечења.
Хигијена и ергономија
У болничким условима, многа кршења асепсе могу се разумети и исправити само на основу организације рада и радног простора. Ефикасна имплементација потребних модификација захтева детаљну ергономску анализу. Ова анализа служи да карактерише међузависност тимских задатака, а не њихове индивидуалне карактеристике, и идентификује неслагања између стварног и номиналног рада, посебно номиналног рада описаног у званичним протоколима.
Ручно посредована контаминација била је једна од првих мета у борби против болничких инфекција. У теорији, руке треба систематски прати при уласку и изласку из соба пацијената. Иако почетна и текућа обука медицинских сестара наглашава резултате дескриптивних епидемиолошких студија, истраживања указују на упорне проблеме везане за прање руку. У студији спроведеној 1987. године и која укључује континуирано посматрање читавих 8-часовних смена у 10 одељења, Делапорте ет ал. (1990) су приметили просечно 17 прања руку од стране медицинских сестара у јутарњој смени, 13 од стране медицинских сестара у поподневној смени и 21 од стране медицинских сестара у ноћној смени.
Медицинске сестре су прале руке упола до једне трећине онолико често колико је препоручено за њихов број контаката са пацијентима (не узимајући чак у обзир активности припреме за негу); за помоћнике медицинских сестара однос је био једна трећина према једној петини. Прање руку пре и после сваке активности је, међутим, очигледно немогуће, у смислу времена и оштећења коже, с обзиром на атомизацију активности, број техничких интервенција и учесталост прекида и пратећег понављања неге са којом особље мора да се носи. Смањење прекида рада је стога од суштинског значаја и требало би да има предност у односу на једноставно потврђивање важности прања руку, које се у сваком случају не може обављати више од 25 до 30 пута дневно.
Слични обрасци прања руку пронађени су у студији заснованој на запажањима прикупљеним током читавих 14 радних дана 1994. године током реорганизације заједничких просторија два одељења универзитетске болнице (Естрин-Бехар ет ал. 1994). У сваком случају, медицинске сестре не би биле у стању да пруже потребну негу да су се вратиле у болничку станицу да оперу руке. У јединицама за краткорочни боравак, на пример, скоро свим пацијентима се узимају узорци крви и након тога примају оралне и интравенске лекове практично у исто време. Густина активности у одређеним терминима такође онемогућава одговарајуће прање руку: у једном случају је медицинска сестра у поподневној смени задужена за 13 пацијената на медицинском одељењу ушла у собе пацијената 21 пут у току једног сата. Лоше организоване структуре информисања и преноса допринеле су броју посета које је морао да обави. С обзиром на немогућност прања руку 21 пут у једном сату, медицинска сестра их је прала само када је радила са најкрхкијим пацијентима (тј. онима који пате од плућне инсуфицијенције).
Ергономски заснован архитектонски дизајн узима у обзир неколико фактора који утичу на прање руку, посебно оне који се тичу локације и приступа умиваоницима, али и имплементацију заиста функционалних „прљавих“ и „чистих“ кола. Смањење прекида кроз партиципативну анализу организације помаже да се прање руку учини могућим.
Ергономија вожње аутобусом
Вожњу аутобуса карактеришу психички и физички стресови. Највећи су саобраћајни стресови у великим градовима, због густог саобраћаја и честих заустављања. У већини транзитних компанија, возачи морају, поред возачких обавеза, да се баве пословима као што су продаја карата, посматрање утовара и истовара путника и пружање информација путницима.
Психолошки стрес је резултат одговорности за безбедан превоз путника, оскудних могућности за комуникацију са колегама и временског притиска због придржавања фиксног распореда. Рад у сменама је такође психички и физички стресан. Ергономски недостаци у радној станици возача повећавају физичке напоре.
Бројна истраживања активности возача аутобуса показала су да индивидуални стресови нису довољно велики да изазову непосредну опасност по здравље. Али збир стресова и напрезања који произилазе доводе до тога да возачи аутобуса имају чешће здравствене проблеме од осталих радника. Посебно су значајне болести желуца и дигестивног тракта, моторичког система (нарочито кичме) и кардиоваскуларног система. То доводи до тога да возачи често не достижу старосну доб за пензионисање, већ морају прерано да престану да возе из здравствених разлога (Беилер и Транкле 1993; Гиессер-Веигт и Сцхмидт 1989; Хаас, Петри и Сцхухлеин 1989; Меифорт, Реинерс и Сцхух Реиманн 1983); .
За постизање ефикасније заштите на раду у области комерцијалне вожње неопходне су техничке и организационе мере. Важна радна пракса је уређење распореда смена тако да се стрес на возаче сведе на минимум и да се у највећој могућој мери уваже њихове личне жеље. Информисање особља и њихово мотивисање на понашање које води рачуна о здрављу (нпр. правилна исхрана, адекватно кретање унутар и ван радне станице) може играти важну улогу у унапређењу здравља. Посебно неопходна техничка мера је ергономски оптималан дизајн возачког радног места. Раније су захтеви возачког радног места разматрани само након других захтева, као што је дизајн путничког простора. Ергономски дизајн возачког радног места је неопходна компонента безбедности и здравља возача. Последњих година, истраживачки пројекти о, између осталог, ергономски оптималној возачкој радној станици спроведени су у Канади, Шведској, Немачкој и Холандији (Цанадиан Урбан Трансит Ассоциатион 1992; Петерс ет ал. 1992; Валлентовитз ет ал. 1996; Стрееквервоер Недерланд 1991 ). Резултати интердисциплинарног пројекта у Немачкој резултирали су новом, стандардизованом радном станицом возача (Вербанд Деутсцхер Веркехрсунтернехмен 1996).
Радна станица возача у аутобусима је обично дизајнирана у облику полуотворене кабине. Мере возачке кабине и подешавања која се могу извршити на седишту и волану морају бити у опсегу који је применљив на све возаче. За централну Европу, ово значи распон величине тела од 1.58 до 2.00 м. Посебне пропорције, попут прекомерне тежине и дугих или кратких удова, такође треба узети у обзир при дизајну.
Подешавање и начини подешавања возачевог седишта и волана треба да буду усклађени тако да сви возачи у оквиру дизајна могу да пронађу положаје за руке и ноге који су удобни и ергономски здрави. У ту сврху, оптимално постављање седишта има нагиб леђа око 20°, што је даље од вертикале него што је раније било уобичајено за комерцијална возила. Штавише, инструмент табла такође треба да буде подесива за оптималан приступ полугама за подешавање и за добру видљивост инструмената. Ово се може ускладити са подешавањем волана. Коришћење мањег волана такође побољшава просторне односе. Пречник волана који је сада у општој употреби очигледно потиче из времена када серво управљач није био уобичајен у аутобусима. Види слику 1.
Слика 1. Ергономски оптимизована и обједињена возачка радна станица за аутобусе у Немачкој.
Љубазношћу Еробус ГмбХ, Манхајм, Немачка
Инструмент табла са командама се може подесити у координацији са воланом.
Пошто су спотицање и падање најчешћи узроци незгода на радном месту код возача, посебну пажњу треба посветити дизајну улаза у возачко радно место. Треба избегавати све на шта се може спотакнути. Степенице у улазном делу морају бити једнаке висине и адекватне дубине корака.
Возачево седиште треба да има укупно пет подешавања: подешавања дужине и висине седишта, угао наслона седишта, доњи угао седишта и дубина седишта. Препоручује се подесива лумбална потпора. У мери у којој то већ није законски прописано, препоручује се опремање седишта возача појасом у три тачке и наслоном за главу. Пошто искуство показује да је ручно подешавање у ергономски исправан положај дуготрајно, у будућности би требало користити неки начин електронског чувања функција подешавања наведених у табели 1, који би омогућавао брзо и лако проналажење индивидуалног подешавања седишта (нпр. уносом на електронску картицу).
Табела 1. Мере седишта возача аутобуса и опсег подешавања седишта.
|
Саставни |
Меасуремент/ |
Стандардна вредност |
Опсег подешавања |
Меморисано |
|
Цело седиште |
Хоризонталан |
- |
≥ КСНУМКС |
да |
|
Вертикалан |
- |
≥ КСНУМКС |
да |
|
|
Површина седишта |
Дубина површине седишта |
- |
КСНУМКС-КСНУМКС |
да |
|
Ширина површине седишта (укупно) |
Мин. КСНУМКС |
- |
- |
|
|
Ширина површине седишта (равни део, у пределу карлице) |
430 |
- |
- |
|
|
Тапацирање са стране у пределу карлице (попречно) |
КСНУМКС-КСНУМКС |
- |
- |
|
|
Дубина удубљења седишта |
КСНУМКС-КСНУМКС |
- |
- |
|
|
Нагиб површине седишта |
- |
0–10° (подиже се према напред) |
да |
|
|
Наслон седишта |
Висина наслона седишта |
|||
|
Мин. висина |
495 |
- |
- |
|
|
Максимална висина |
640 |
- |
- |
|
|
Ширина наслона седишта (укупно)* |
Мин. КСНУМКС |
- |
- |
|
|
Ширина наслона седишта (равни део) |
||||
|
— лумбални део (доњи) |
340 |
- |
- |
|
|
- подручје рамена (горњи део) |
385 |
- |
- |
|
|
Наслон седишта |
Тапацирање са стране* (бочна дубина) |
|||
|
— лумбални део (доњи) |
50 |
- |
- |
|
|
- подручје рамена (горњи део) |
25 |
- |
- |
|
|
Нагиб наслона седишта (вертикално) |
- |
0 ° –25 ° |
да |
|
|
Наслон за главу |
Висина горње ивице наслона за главу изнад површине седишта |
- |
Мин. КСНУМКС |
- |
|
Висина самог наслона за главу |
Мин. КСНУМКС |
- |
- |
|
|
Ширина наслона за главу |
Мин. КСНУМКС |
- |
- |
|
|
Лумбални јастучић |
Предњи лук лумбалног ослонца са лумбалне површине |
- |
КСНУМКС-КСНУМКС |
- |
|
Висина доње ивице лумбалног ослонца преко површине седишта |
- |
КСНУМКС-КСНУМКС |
- |
- Није применљиво
* Ширина доњег дела наслона треба да одговара приближно ширини површине седишта и да се све више сужава.
** Бочна пресвлака површине седишта важи само за удубљење.
Стрес услед вибрација целог тела на радном месту возача је низак у савременим аутобусима у поређењу са другим комерцијалним возилима, и пада знатно испод међународних стандарда. Искуство показује да седишта возача у аутобусима често нису оптимално прилагођена стварним вибрацијама возила. Препоручује се оптимално прилагођавање како би се избегли одређени фреквентни опсеги који изазивају повећање вибрација целог тела на возачу, што може да омета продуктивност.
Нивои буке који су опасни за слух не предвиђају се на радном месту возача аутобуса. Високофреквентна бука може бити иритантна и треба је елиминисати јер би могла да омета концентрацију возача.
Све компоненте за подешавање и сервисирање на радном месту возача треба да буду распоређене за удобан приступ. Често је потребан велики број компоненти за подешавање због количине опреме која је додата возилу. Из тог разлога, прекидаче треба груписати и консолидовати према употреби. Често коришћене сервисне компоненте као што су отварачи врата, кочнице за заустављање аутобуса и брисачи ветробранског стакла треба да буду постављени у главном приступном делу. Ређе коришћени прекидачи могу се налазити изван главне приступне зоне (нпр. на бочној конзоли).
Анализе визуелних кретања показале су да управљање возилом у саобраћају и посматрање утовара и истовара путника на стајалиштима представља озбиљан терет за пажњу возача. Дакле, информације које преносе инструменти и индикаторска светла у возилу треба да буду ограничене на оне које су апсолутно неопходне. Компјутеризована електроника возила нуди могућност елиминисања бројних инструмената и индикаторских лампица, и уместо тога инсталирање дисплеја са течним кристалима (ЛЦД) на централној локацији за преношење информација, као што је приказано на инструмент табли на слици 2 и слици 3.
Слика 2. Поглед на инструмент таблу.
Љубазношћу Еробус ГмбХ, Манхајм, Немачка
Са изузетком брзиномера и неколико законски обавезних индикаторских лампица, функције инструмената и показивача су преузели централни ЛЦД екран.
Слика 3. Илустрација инструмент табле са легендом.
Уз одговарајући компјутерски софтвер, на дисплеју ће се приказати само избор информација које су потребне за одређену ситуацију. У случају квара, опис проблема и кратка упутства у јасном тексту, а не у тешко разумљивим пиктограмима, могу пружити возачу важну помоћ. Такође се може успоставити хијерархија обавештења о кваровима (нпр. „саветовање“ за мање значајне кварове, „аларм“ када се возило мора одмах зауставити).
Системи грејања у аутобусима често загревају унутрашњост само топлим ваздухом. За прави комфор, међутим, пожељан је већи удео зрачеће топлоте (нпр. загревањем бочних зидова, чија површинска температура често лежи знатно испод унутрашње температуре ваздуха). То се, на пример, може постићи циркулацијом топлог ваздуха кроз перфориране зидне површине, које ће тако такође имати одговарајућу температуру. Велике површине прозора се користе у зони возача у аутобусима како би се побољшала видљивост, али и изглед. Ово може довести до значајног загревања унутрашњости сунчевим зрацима. Стога је препоручљива употреба клима уређаја.
Квалитет ваздуха у кабини возача у великој мери зависи од квалитета спољашњег ваздуха. У зависности од саобраћаја, на кратко може доћи до високих концентрација штетних материја, као што су угљен моноксид и емисије дизел мотора. Обезбеђивање свежег ваздуха из мање коришћених области, као што је кров уместо предњег дела возила, значајно смањује проблем. Такође треба користити филтере за ситне честице.
У већини транзитних компанија важан део активности возачког особља чини продаја карата, управљање уређајима за пружање информација путницима и комуникација са компанијом. За ове активности до сада су се користили одвојени уређаји, смештени у расположивом радном простору и често тешко доступним возачу. Од самог почетка треба тражити интегрисани дизајн који уредјаје уредјаје на ергономски погодан начин у простору за возача, посебно тастере за унос и дисплеје.
Коначно, од великог значаја је процена возачке површине од стране возача, чије личне интересе треба узети у обзир. Наводно мањи детаљи, као што је постављање возачке торбе или ормарића за одлагање личних ствари, важни су за задовољство возача.
Опасности од гашења пожара
Захваљујемо се синдикату ватрогасаца Едмонтона на њиховом интересовању и великодушној подршци развоју овог поглавља. „Едмонтон сан“ и „Едмонтон журнал“ љубазно су дозволили да се њихове фотографије из вести користе у чланцима о гашењу пожара. Госпођа Беверли Цанн из Центра за радну медицину у Манитоби федерације рада дала је непроцењиве савете о чланку о парамедицинском особљу и хитној помоћи.
Особље ватрогасне бригаде може бити ангажовано на пуно радно време, скраћено радно време, плаћено по позиву или неплаћено, волонтерски – или на комбинацији ових система. Врста организације која се користи ће, у већини случајева, зависити од величине заједнице, вредности имовине коју треба заштитити, врсте ризика од пожара и броја позива на које се обично одговара. Градови било које значајне величине захтевају редовне ватрогасне јединице са пуним дежурним екипама опремљеним одговарајућим апаратима.
Мање заједнице, стамбени окрузи и рурална подручја која имају мало позива за ватрогасце обично зависе од добровољаца или ватрогасаца који су плаћени по позиву или за потпуно попуњавање својих ватрогасних апарата или за помоћ скелету сталних редовних снага.
Иако постоји велики број ефикасних, добро опремљених добровољних ватрогасних јединица, плаћене ватрогасне јединице са пуним радним временом су неопходне у већим заједницама. Позивна или волонтерска организација се не подвргавају континуираном раду инспекције заштите од пожара, што је суштинска активност савремених ватрогасних јединица. Користећи системе волонтера и позива, чести аларми могу прозвати раднике који раде на другим пословима, узрокујући губитак времена са ретко било каквом директном користи за послодавце. Тамо где ватрогасци са пуним радним временом нису запослени, волонтери морају доћи у централну ватрогасну салу пре него што се одговори на позив, што узрокује кашњење. Тамо где је само неколико редовних, треба обезбедити додатну групу добро обучених ватрогасаца или добровољних ватрогасаца. Требало би да постоји резервни аранжман који би омогућио помоћ суседним одељењима на основу узајамне помоћи.
Ватрогасна делатност је веома необично занимање, по томе што се доживљава као прљаво и опасно, али је неопходно, па чак и престижно. Ватрогасци уживају јавно дивљење за суштински посао који обављају. Они су добро свесни опасности. Њихов рад укључује повремене периоде изложености екстремном физичком и психичком стресу на послу. Ватрогасци су такође изложени озбиљним хемијским и физичким опасностима, до степена необичног за савремену радну снагу.
Хазардс
Професионалне опасности које доживљавају ватрогасци могу се категорисати као физичке (углавном небезбедни услови, топлотни стрес и ергономски стрес), хемијске и психолошке. Ниво изложености опасностима које ватрогасац може искусити у датом пожару зависи од тога шта гори, карактеристика сагоревања пожара, структуре која гори, присуства хемикалија које нису горива, предузетих мера. за контролу пожара, присуство жртава којима је потребно спасавање и положај или линију дужности коју ватрогасац држи током гашења пожара. Опасности и нивои изложености које доживљава први ватрогасац који уђе у запаљену зграду такође се разликују од оних код ватрогасаца који уђу касније или који чисте након што је пламен угашен. Обично постоји ротација између активних ватрогасних послова у сваком тиму или воду и редовно премештање особља између ватрогасних сала. Ватрогасци такође могу имати посебан чин и дужности. Капетани прате и усмеравају посаду, али су и даље активно укључени у гашење пожара на лицу места. Ватрогасни шефови су шефови ватрогасне службе и прозивају се само у најтежим пожарима. Наравно, поједини ватрогасци могу и даље доживети неуобичајена излагања у одређеним инцидентима.
Физичке опасности
У гашењу пожара постоје многе физичке опасности које могу довести до озбиљних телесних повреда. Зидови, плафони и подови могу се нагло срушити и заробити ватрогасце. Фласховерс су експлозивне ерупције пламена у затвореном простору које настају као резултат изненадног паљења запаљивих гасних продуката избачених из запаљених или врућих материјала и комбинованих са прегрејаним ваздухом. Ватрогасне ситуације које доводе до бљескова могу захватити ватрогасца или прекинути путеве за евакуацију. Обим и број повреда могу се минимизирати интензивном обуком, радним искуством, компетенцијом и добром физичком спремом. Међутим, природа посла је таква да се ватрогасци могу довести у опасне ситуације грешком у прорачуну, околностима или током спасавања.
Неке ватрогасне службе су саставиле компјутеризоване базе података о структурама, материјалима и потенцијалним опасностима на које се вероватно може сусрести у округу. Брз приступ овим базама података помаже посади да реагује на познате опасности и предвиђа могуће опасне ситуације.
Термичке опасности
Топлотни стрес током гашења пожара може доћи од врућег ваздуха, топлоте зрачења, контакта са врућим површинама или ендогене топлоте коју тело производи током вежбања, али која се не може охладити током пожара. Топлотни стрес се у гашењу пожара погоршава изолационим својствима заштитне одеће и физичким напором, што доводи до стварања топлоте у телу. Топлота може довести до локалних повреда у виду опекотина или генерализованог топлотног стреса, са ризиком од дехидрације, топлотног удара и кардиоваскуларног колапса.
Врући ваздух сам по себи обично није велика опасност за ватрогасца. Суви ваздух нема много капацитета да задржи топлоту. Пара или врући, влажни ваздух могу изазвати озбиљне опекотине јер се много више топлотне енергије може ускладиштити у воденој пари него у сувом ваздуху. На срећу, опекотине од паре нису уобичајене.
Зрачна топлота је често интензивна у ситуацији пожара. Опекотине могу настати само од топлоте зрачења. Ватрогасци такође могу показати промене на кожи карактеристичне за продужено излагање топлоти.
Хемијске опасности
Преко 50% смртних случајева изазваних пожаром је резултат излагања диму, а не опекотинама. Један од главних фактора који доприносе смртности и морбидитету у пожарима је хипоксија због недостатка кисеоника у захваћеној атмосфери, што доводи до губитка физичких перформанси, конфузије и немогућности бекства. Састојци дима, појединачно иу комбинацији, такође су токсични. Слика 1 приказује ватрогасца који користи самостални апарат за дисање (СЦБА) који спашава незаштићеног ватрогасца који је био заробљен у веома задимљеној ватри у складишту гума. (Ватрогасац који је спашен остао је без ваздуха, скинуо је СЦБА да би што боље могао да дише, и имао је срећу да буде спашен пре него што је било прекасно.)
Слика 1. Ватрогасац спашава другог ватрогасца који је био заробљен у токсичном диму од пожара у складишту гума.
Сав дим, укључујући и онај од обичне ватре на дрва, је опасан и потенцијално смртоносан ако се удише концентрисано. Дим је променљива комбинација једињења. Токсичност дима зависи првенствено од горива, топлоте ватре и од тога да ли је и колико кисеоника доступно за сагоревање. Ватрогасци на месту пожара често су изложени угљен-моноксиду, цијановодонику, азот-диоксиду, сумпор-диоксиду, хлороводонику, алдехидима и органским једињењима као што је бензол. Различите комбинације гасова представљају различите степене опасности. Само угљен моноксид и водоник цијанид се обично производе у смртоносним концентрацијама у пожарима у зградама.
Угљенмоноксид је најчешћа, карактеристична и озбиљна акутна опасност за гашење пожара. Карбоксихемоглобин се брзо акумулира у крви током трајања излагања, као резултат афинитета угљен моноксида за хемоглобин. Може доћи до високог нивоа карбоксихемоглобина, посебно када тежак напор повећава минутну вентилацију и стога испоруку у плућа током незаштићеног гашења пожара. Не постоји очигледна корелација између интензитета дима и количине угљен моноксида у ваздуху. Ватрогасци би посебно требало да избегавају пушење цигарета током фазе чишћења, када запаљени материјал тиња и самим тим гори непотпуно, јер то доприноси већ повишеном нивоу угљен-моноксида у крви. Цијанид водоник настаје сагоревањем материјала богатих азотом на нижој температури, укључујући природна влакна као што су вуна и свила, као и уобичајене синтетике као што су полиуретан и полиакрилонитрил.
Угљоводоници лаке молекуларне тежине, алдехиди (као што је формалдехид) и органске киселине могу се формирати када угљоводонична горива сагоревају на нижим температурама. Оксиди азота настају у количини и при високим температурама, као последица оксидације атмосферског азота, и код пожара ниже температуре где гориво садржи значајан азот. Када гориво садржи хлор, формира се хлороводоник. Полимерни пластични материјали представљају посебну опасност. Ови синтетички материјали су уведени у грађевинску конструкцију и намештај 1950-их и касније. Они се сагоревају у посебно опасне производе. Акролеин, формалдехид и испарљиве масне киселине су уобичајени у тињајућим пожарима неколико полимера, укључујући полиетилен и природну целулозу. Нивои цијанида се повећавају са температуром када се полиуретан или полиакрилонитрил спаљују; акрилонитрил, ацетонитрил пиридин и бензонитрил се јављају у количинама изнад 800, али испод 1,000 °Ц. Поливинилхлорид је предложен као пожељан полимер за намештај због својих карактеристика самогашења због високог садржаја хлора. Нажалост, материјал производи велике количине хлороводоничне киселине и, понекад, диоксина када пожар траје дуже.
Синтетички материјали су најопаснији у условима тињања, а не у условима високе топлоте. Бетон веома ефикасно задржава топлоту и може деловати као „сунђер“ за заробљене гасове који се затим ослобађају из порозног материјала, ослобађајући хлороводоник или друге токсичне паре дуго након што је пожар угашен.
Психолошке опасности
Ватрогасац улази у ситуацију из које други беже, улазећи у непосредну личну опасност већу него у скоро било којој другој цивилној окупацији. Много тога може поћи наопако у сваком пожару, а ток озбиљног пожара је често непредвидив. Поред личне безбедности, ватрогасац мора да брине о безбедности других угрожених пожаром. Спасавање жртава је посебно стресна активност.
Међутим, професионални живот ватрогасца је више од бесконачне рунде узнемиреног чекања испрекиданог стресним кризама. Ватрогасци уживају у многим позитивним аспектима свог рада. Мало занимања су толико поштована у заједници. Сигурност посла је углавном осигурана у градским ватрогасним јединицама када се запосли ватрогасац, а плата се обично добро пореди са другим пословима. Ватрогасци такође уживају снажан осећај чланства у тиму и групног повезивања. Ови позитивни аспекти посла надокнађују стресне аспекте и имају тенденцију да заштите ватрогасца од емоционалних последица поновљеног стреса.
На звук аларма, ватрогасац доживљава одређени степен тренутне анксиозности због инхерентне непредвидивости ситуације са којом ће се суочити. Психолошки стрес који се доживљава у овом тренутку је једнако велик и можда већи од било ког стреса који следи током реаговања на аларм. Физиолошки и биохемијски показатељи стреса су показали да су ватрогасци на дужности претрпели психолошки стрес који одражава субјективно перципиране обрасце психичког стреса и нивоа активности у станици.
Здравствени ризици
Акутне опасности од гашења пожара укључују трауму, термичке повреде и удисање дима. Хронични здравствени ефекти који прате поновљено излагање нису били тако јасни до недавно. Ова неизвесност је довела до шарених политика одбора за запошљавање и накнаде радника. Професионални ризици ватрогасаца су добили велику пажњу због њихове познате изложености токсичним агенсима. Развијена је велика литература о искуству смртности ватрогасаца. Ова литература је порасла додавањем неколико значајних студија последњих година, а сада је доступна довољна база података за описивање одређених образаца у литератури.
Кључно питање компензације је да ли се може направити општа претпоставка ризика за све ватрогасце. То значи да се мора одлучити да ли се за све ватрогасце може претпоставити да имају повећан ризик од одређене болести или повреде због њиховог занимања. Да би се задовољио уобичајени стандард надокнаде за доказ да је професионална ствар већа вероватноћа него не одговорна за исход (дајући корист од сумње подносиоцу захтева), општа претпоставка ризика захтева демонстрацију да ризик повезан са занимањем мора бити бар онолико колико је велики ризик у општој популацији. Ово се може показати ако је уобичајена мера ризика у епидемиолошким студијама најмање двоструко већа од очекиваног ризика, узимајући у обзир несигурност у процени. Аргументи против претпоставке у конкретном, појединачном случају који се разматра називају се „критеријуми за побијање“, јер се могу користити за довођење у питање или побијање примене претпоставке у појединачном случају.
Постоји низ необичних епидемиолошких карактеристика које утичу на тумачење студија о ватрогасцима и њиховом професионалном морталитету и морбидитету. Ватрогасци не показују снажан „ефекат здравог радника“ у већини кохортних студија морталитета. Ово може указивати на вишак морталитета од неких узрока у поређењу са остатком здраве, способне радне снаге. Постоје две врсте ефекта здравог радника који могу прикрити вишак морталитета. Један ефекат здравог радника делује у тренутку запошљавања, када се нови радници проверавају за ватрогасну дужност. Због тешких захтева за кондицију за рад, овај ефекат је веома јак и може се очекивати да ће имати ефекат на смањење смртности од кардиоваскуларних болести, посебно у раним годинама након запошљавања, када би се ионако могло очекивати мало смртних случајева. Други ефекат здравог радника настаје када радници постану неспособни након запослења због очигледне или субклиничке болести и буду распоређени на друге дужности или су изгубљени за праћење. Њихов релативно висок допринос укупном ризику губи се подбројавањем. Величина овог ефекта није позната, али постоје јаки докази да се овај ефекат јавља код ватрогасаца. Овај ефекат не би био очигледан код рака јер, за разлику од кардиоваскуларних болести, ризик од рака нема много везе са кондицијом у време запошљавања.
Рак плућа
Рак плућа је био најтеже место за оцењивање рака у епидемиолошким студијама ватрогасаца. Главно питање је да ли је масовно увођење синтетичких полимера у грађевинске материјале и намештај после око 1950. повећало ризик од рака међу ватрогасцима због изложености продуктима сагоревања. Упркос очигледној изложености канцерогенима који се удишу у диму, било је тешко документовати вишак смртности од рака плућа који је довољно велик и довољно конзистентан да буде компатибилан са професионалном изложеношћу.
Постоје докази да рад као ватрогасац доприноси ризику од рака плућа. Ово се највише види код ватрогасаца који су имали највећу изложеност и који су радили најдуже. Додатни ризик се може надовезати на већи ризик од пушења.
Докази о повезаности између гашења пожара и рака плућа сугеришу да је та повезаност слаба и да не достиже приписиви ризик који је потребан да би се закључило да је дато повезивање „вероватније него не“ због занимања. Одређени случајеви са необичним карактеристикама могу оправдати овај закључак, као што је рак код релативно младог ватрогасца који не пуши.
Рак на другим местима
Недавно се показало да су друга места рака доследније повезана са гашењем пожара од рака плућа.
Докази су јаки за повезаност са генито-уринарним карциномом, укључујући бубреге, уретере и бешику. Осим за бешику, ово су прилично неуобичајени карциноми, а чини се да је ризик међу ватрогасцима висок, близу или већи од удвострученог релативног ризика. Стога се може сматрати да је сваки такав рак везан за посао код ватрогасца осим ако не постоји убедљив разлог да се сумња у супротно. Међу разлозима због којих би се могло сумњати (или оповргнути) закључак у појединачном случају био би јако пушење цигарета, претходна изложеност професионалним канцерогенима, шистосомијаза (паразитска инфекција—ово се односи само на бешику), злоупотреба аналгетика, хемотерапија рака и уролошка стања која резултирају стазом и продуженим временом задржавања урина у уринарном тракту. Ово су све логични критеријуми побијања.
Рак мозга и централног нервног система показао је веома променљиве налазе у постојећој литератури, али то није изненађујуће пошто је број случајева у свим извештајима релативно мали. Мало је вероватно да ће ова асоцијација ускоро бити разјашњена. Стога је разумно прихватити претпоставку ризика за ватрогасце на основу постојећих доказа.
Чини се да су повећани релативни ризици за лимфни и хематопоетски карцином необично високи. Међутим, мали број ових релативно ретких карцинома отежава процену значаја повезаности у овим студијама. Пошто су појединачно ретке, епидемиолози их групишу заједно како би направили статистичке генерализације. Тумачење је још теже јер груписање ових веома различитих карцинома заједно нема никаквог медицинског смисла.
Болест срца
Не постоје убедљиви докази о повећаном ризику од смрти у целини од срчаних обољења. Иако је једна велика студија показала вишак од 11%, а мања студија ограничена на исхемијску болест срца сугерисала је значајан вишак од 52%, већина студија не може закључити да постоји стално повећан ризик за популацију. Чак и ако су веће процене тачне, релативне процене ризика су и даље далеко испод онога што би било потребно да би се направила претпоставка ризика у појединачном случају.
Постоје неки докази, првенствено из клиничких студија, који указују на ризик од изненадне срчане декомпензације и ризик од срчаног удара при изненадном максималном напору и након излагања угљен-моноксиду. Чини се да се ово не претвара у превелики ризик од фаталних срчаних удара касније у животу, али ако је ватрогасац имао срчани удар током или у року од једног дана након пожара, било би разумно назвати га повезаним са послом. Сваки случај се стога мора тумачити са познавањем индивидуалних карактеристика, али докази не указују на генерално повећан ризик за све ватрогасце.
Аорте
Неколико студија је прикупило довољан број смртних случајева међу ватрогасцима од овог узрока да би се постигао статистички значај. Иако једна студија спроведена у Торонту 1993. сугерише повезаност са радом као ватрогасац, то би се тренутно требало сматрати недоказаном хипотезом. Уколико се на крају потврди, величина ризика сугерише да би заслужила прихватање на листи професионалних болести. Критеријуми за побијање би логично укључивали тешку атеросклерозу, болест везивног ткива и повезани васкулитис и историју торакалне трауме.
Болест плућа
Неуобичајена изложеност, као што је интензивна изложеност испарењима запаљене пластике, сигурно може изазвати озбиљну токсичност плућа, па чак и трајну инвалидност. Обично гашење пожара може бити повезано са краткорочним променама сличним астми, које се решавају током дана. Чини се да ово не доводи до повећаног животног ризика од умирања од хроничне болести плућа осим ако није дошло до неуобичајено интензивног излагања (ризик од умирања од последица удисања дима) или дима са необичним карактеристикама (посебно укључујући запаљење поливинилхлорида (ПВЦ) )).
Хронична опструктивна болест плућа је опширно проучавана међу ватрогасцима. Докази не подржавају повезаност са ватрогаством, па стога не може постојати претпоставка. Изузетак може бити у ретким случајевима када хронична болест плућа прати неуобичајену или тешку акутну изложеност и постоји компатибилна историја медицинских компликација.
Општа претпоставка ризика није лако или одбрамбено оправдана у ситуацијама слабе повезаности или када су болести уобичајене у општој популацији. Продуктивнији приступ може бити да се потраживања узимају од случаја до случаја, испитујући појединачне факторе ризика и укупни профил ризика. Општа претпоставка ризика се лакше примењује на необичне поремећаје са високим релативним ризицима, посебно када су они јединствени или карактеристични за одређена занимања. Табела 1 представља резиме конкретних препорука, са критеријумима који би се могли користити за побијање или довођење у питање претпоставке у појединачном случају.
Табела 1. Резиме препорука, са критеријумима за побијање и посебним разматрањима, за одлуке о накнади.
|
|
Процена ризика (приближна) |
Препоруке |
Критеријуми за побијање |
|
Рак плућа |
150 |
A NP |
- Пушење, претходни професионални карциногени |
|
Кардиоваскуларне болести |
NA NP |
+ Акутни догађај током или убрзо након излагања |
|
|
Аорте |
200 |
A P |
- Атеросклероза (узнапредовала), поремећаји везивног ткива, траума грудног коша у анамнези |
|
Рак генитоуринарног тракта
|
> КСНУМКС
|
A P |
+ Професионални карциногени - Тешко пушење цигарета, претходни канцероген на послу, шистосомијаза (само мокраћна бешика), злоупотреба аналгетика, хемотерапија рака (хлорнафазин), стања која доводе до застоја урина / Потрошња кафе, вештачки заслађивачи |
|
Канцер на мозгу |
200
|
A P |
- Наследне неоплазме (ретке), претходна изложеност винилхлориду, зрачење главе / Траума, породична историја, пушење |
|
Рак лимфних и хематопоетски систем |
200 |
A
P |
- Јонизујуће зрачење, претходни канцерогени на радном месту (бензен), имуносупресивно стање, хемотерапија рака + Ходгкинова болест |
|
Рак дебелог црева и ректума |
A NP NA NP |
A NP |
+ Профил ниског ризика - Породични синдроми, улцерозни колитис / Остале професионалне изложености |
|
Акутна болест плућа |
NE NE |
A P |
Околности случаја |
|
Хронична болест плућа (ХОБП) |
NE NE |
NA NP |
+ Последице тешке акутне изложености, праћене опоравком - Пушење, недостатак протеазе |
А = епидемиолошка повезаност, али није довољна за претпоставку о повезаности са гашењем пожара. НА = нема конзистентних епидемиолошких доказа за повезаност. НЕ = Није утврђено. П = претпоставка повезаности са ватрогаством; ризик превазилази удвостручење у односу на општу популацију. НП = без претпоставке; ризик не прелази удвостручење у односу на општу популацију. + = указује на повећан ризик због гашења пожара. - = указује на повећан ризик због изложености која није повезана са гашењем пожара. / = нема вероватног доприноса ризику.
Повреде
Повреде повезане са гашењем пожара су предвидиве: опекотине, падови и удари предметима који падају. Смртност од ових узрока је значајно повећана међу ватрогасцима у поређењу са осталим радницима. Послови у гашењу пожара имају висок ризик од опекотина, посебно, укључују оне који укључују рано улазак и гашење пожара изблиза, као што је држање млазнице. Опекотине се такође чешће повезују са пожарима у подруму, недавним повредама пре инцидента и обуком ван ватрогасне службе тренутног запослења. Падови су обично повезани са употребом СЦБА и додељивањем камионским компанијама.
Ергономија
Гашење пожара је веома напорно занимање и често се обавља у екстремним условима животне средине. Захтеви за гашење пожара су спорадични и непредвидиви, карактеришу их дуги периоди чекања између напада интензивне активности.
Ватрогасци одржавају свој ниво напора на релативно константном, интензивном нивоу када почне активно гашење пожара. Свако додатно оптерећење у виду оптерећења заштитном опремом или спасавањем жртве, колико год било неопходно за заштиту, смањује учинак јер се ватрогасци већ максимално напрежу. Употреба личне заштитне опреме наметнула је нове физиолошке захтеве ватрогасцима, али је уклонила друге смањењем нивоа изложености.
Много се зна о карактеристикама напора ватрогасаца као резултат многих пажљивих студија о ергономији гашења пожара. Ватрогасци прилагођавају своје нивое напора у карактеристичном обрасцу током симулираних пожарних услова, што се одражава у пулсу. У почетку, њихов број откуцаја срца се брзо повећава на 70 до 80% од максималног у току првог минута. Како гашење пожара напредује, они одржавају своје откуцаје срца на 85 до 100% максимално.
Енергетски захтеви за гашење пожара су компликовани тешким условима који се јављају у многим унутрашњим пожарима. Метаболички захтеви за суочавање са задржаном телесном топлотом, топлотом од ватре и губитком течности кроз знојење доприносе захтевима физичког напора.
Најзахтевнија позната активност је потрага за зградом и спасавање жртава „воденом руком“ (први ватрогасац који је ушао у зграду), што резултира највишим просечним откуцајем срца од 153 откуцаја у минути и највишим порастом ректалне температуре од 1.3 °Ц. Служење као „секундарна помоћ“ (касније улазак у зграду ради гашења пожара или спровођења додатних потраге и спасавања) је следећи најзахтевнији, затим гашење спољашњих делова и функција капетана посаде (управљање гашењем, обично на одређеној удаљености од Ватра). Остали захтевни задаци, по опадајућем редоследу трошкова енергије, су пењање уз мердевине, вучење ватрогасног црева, ношење покретних мердевина и подизање мердевина.
Током гашења пожара, основна телесна температура и срчани ритам прате циклус у периоду од неколико минута: оба се благо повећавају као одговор на рад у припреми за улазак, затим се оба повећавају више као резултат изложености топлоти околине и касније се повећавају стрмије као резултат великих радних оптерећења у условима топлотног стреса. Након 20 до 25 минута, што је уобичајено време дозвољено за унутрашње радове од стране СЦБА који користе ватрогасци, физиолошки стрес остаје у границама које здрава особа може толерисати. Међутим, у продуженом гашењу пожара које укључује вишеструке поновне уласке, нема довољно времена између промена СЦБА ваздушних боца да се охладе, што доводи до кумулативног пораста температуре језгра и све већег ризика од топлотног стреса.
Лична заштита
Ватрогасци се максимално напрежу током гашења пожара. У условима пожара, физички захтеви су компликовани због метаболичких захтева за суочавање са топлотом и губитком течности. Комбиновани ефекат унутрашње топлоте током рада и спољашње топлоте од ватре може довести до значајног повећања телесне температуре која се пење до неуобичајено високих нивоа у интензивној ситуацији гашења пожара. Получасовне паузе за промену СЦБА-а нису довољне да се заустави овај пораст температуре, који може достићи опасне нивое у продуженом гашењу пожара. Иако неопходна, лична заштита, посебно СЦБА, намеће значајно додатно енергетско оптерећење ватрогасцима. Заштитна одећа такође постаје много тежа када се покваси.
СЦБА је ефикасан уређај за личну заштиту који спречава излагање производима сагоревања када се правилно користи. Нажалост, често се користи само у фази „обарања“, када се ватра активно бори, а не у фази „ремонта“, када је ватра готова, али се испитују остаци и гасе жар и тињајући пламен. .
Ватрогасци имају тенденцију да процене ниво опасности са којима се суочавају по интензитету дима и одлучују да ли да користе СЦБА само на основу онога што виде. Ово може бити веома погрешно, након што се пламен угаси. Иако се у овој фази пожар може чинити безбедним, ипак може бити опасан.
Додатни терет или трошак енергије коришћења личне заштитне опреме је била главна област на којој се нагласак ставља у истраживање здравља на раду о гашењу пожара. Ово несумњиво одражава степен у којем је гашење пожара екстремни случај од општег интереса, импликације на учинак коришћења личне заштите.
Иако су ватрогасци у обавези да у свом раду користе неколико облика личне заштите, управо је респираторна заштита најпроблематичнија и којој је посвећена највећа пажња. Утврђено је смањење од 20% у радном учинку наметнутом ношењем СЦБА, што представља значајно ограничење у екстремним и опасним условима. Истраживања су идентификовала неколико фактора од значаја за процену физиолошких захтева које намећу посебно респиратори, међу којима су карактеристике респиратора, физиолошке карактеристике корисника и интерактивни ефекти са другом личном заштитом и условима околине.
Типична ватрогасна опрема може тежити 23 кг и захтева високе трошкове енергије. Хемијска заштитна одећа (17 кг), која се користи за чишћење просутог материјала, је следећа најзахтевнија одећа за ношење, а затим следи употреба СЦБА опреме приликом ношења лаке одеће, која је тек нешто захтевнија од ношења лаке, пламене одеће. отпорна одећа са маском ниске отпорности. Апарат за гашење пожара је повезан са значајно већим задржавањем унутрашње генерисане топлоте и порастом телесне температуре.
Фитнес
Бројне студије су процениле физиолошке карактеристике ватрогасаца, обично у контексту других студија како би се одредио одговор на захтеве везане за гашење пожара.
Студије фитнеса ватрогасаца су прилично доследно показале да је већина ватрогасаца једнако или нешто више у форми од опште одрасле мушке популације. Они, међутим, нису нужно способни за атлетски обучен ниво. Програми одржавања фитнеса и здравља су развијени за ватрогасце, али њихова ефикасност није убедљиво процењена.
Улазак кандидаткиња у ватрогаство изазвао је поновну процену тестова перформанси и студија које су упоређивале полове. У студијама обучених појединаца способних да постигну свој потенцијални максимални учинак, а не типичних кандидата, жене су у просеку показале ниже резултате од мушкараца у свим ставкама учинка, али је подгрупа жена обавила скоро исто тако добро у неким задацима. Укупна разлика у перформансама се првенствено приписује нижој апсолутној немасној телесној тежини, која је најснажније и доследно корелирала са разликама у перформансама. Најтежи тестови за жене биле су вежбе пењања уз степенице.
Музичари
Музичар се ослања на вешто коришћење мишића, нерава и костију (нервно-мишићно-скелетни систем). Свирање инструмента захтева фино контролисане покрете који се понављају и често подразумева рад у неприродним положајима током дужег периода вежбања и извођења (слика 1). Ови захтеви за тело могу довести до одређених врста здравствених проблема. Поред тога, неповољни услови рада, као што су прекомерни нивои излагања звуку, продужени периоди извођења без одмора и неадекватна припрема за нови и тежак репертоар или инструменте могу утицати на здравље музичара свих старосних група и на свим нивоима извођачких способности. Препознавање ових опасности, тачна дијагноза и рано лечење ће спречити професионалне сметње које могу да ометају, прекину или окончају каријеру.
Слика 1. Оркестар.
Неуромускулоскелетни проблеми
Студије из Сједињених Држава, Аустралије и Канаде сугеришу да ће се око 60% музичара током радног века суочити са повредама које угрожавају каријеру. Клиничке студије попречног пресека испитивале су преваленцију поремећаја мишића и тетива, синдрома укљештења периферних нерава и проблема контроле мотора. Ове студије су откриле неколико уобичајених дијагноза, које укључују различите синдроме прекомерне употребе, укључујући напрезање мишића и везивног ткива који контролишу покрете савијања и истезања у зглобу и прстима. Ови синдроми настају услед понављајућег снажног покрета мишићно-тетивних јединица. Друге уобичајене дијагнозе односе се на бол у деловима тела који су укључени у продужено напрезање услед незгодних и неуравнотежених положаја током свирања музичких инструмената. Свирање инструмената у групама описаним у наставку укључује притисак на гране нерава у зглобу и подлактици, раменима, руци и врату. Професионални грчеви или грчеви мишића (фокална дистонија) су такође уобичајени проблеми који често могу утицати на извођаче на врхунцу каријере.
Гудачки инструменти: виолина, виола, виолончело, бас, харфа, класична гитара и електрична гитара
Здравствени проблеми код музичара који често свирају жичане инструменте узроковани су начином на који музичар подржава инструмент и положајем који заузима док седи или стоји и свира. На пример, већина виолиниста и виолина подржава своје инструменте између левог рамена и браде. Често ће музичарево лево раме бити подигнуто, а лева брада и вилица се спуштају како би се лева рука могла померати преко даске. Подизање зглоба и истовремено спуштање доводе до стања статичне контракције које промовише бол у врату и рамену, поремећаје темпоромандибуларног зглоба који укључују нерве и мишиће вилице и синдром торакалног излаза, који може укључивати бол или утрнулост у врату , рамена и горњи део грудног коша. Продужени статични положаји седења, посебно док се заузимају савијени, подстичу бол у великим мишићним групама које подржавају држање. За свирање гудачког баса, харфе и класичне гитаре често је потребна статичка ротација кичме. Тешке електричне гитаре се обично ослањају на каиш преко левог врата и рамена, доприносећи притиску на нерве рамена и надлактице (брахијални плексус), а тиме и бол. Ови проблеми држања и подршке доприносе развоју напрезања и притиска нерава и мишића ручног зглоба и прстију промовишући њихово погрешно поравнање. На пример, леви зглоб се може користити за претерано понављајуће савијање, што доводи до напрезања мишића екстензора ручног зглоба и прстију и развоја синдрома карпалног тунела. Притисак на нерве рамена и руке (доња трупа брахијалног плексуса) може допринети проблемима са лактом, као што су синдром двоструког згњечења и улнарна неуропатија.
Клавијатурни инструменти: клавир, чембало, оргуље, синтисајзери и електронске клавијатуре
Свирање клавијатурног инструмента захтева заузимање сличног положаја као код куцања. Често оријентација главе према напред и надоле да се погледају тастери и руке и понављајући покрети нагоре да се погледа музика изазива бол у нервима и мишићима врата и леђа. Рамена ће често бити заобљена, комбинована са држањем главе напред и плитким дисањем. Стање познато као синдром торакалног излаза може се развити услед хроничне компресије нерава и крвних судова који пролазе између мишића врата, рамена и ребара. Поред тога, склоност музичара да савија ручне зглобове и савија прсте док држи зглобове шаке/прста равнима доводи до прекомерног оптерећења зглоба и мишића прстију у подлактици. Поред тога, поновљена употреба палца који се држи у положају испод шаке напреже мишиће палца који се протежу и везују мишиће екстензора прста преко задње стране шаке. Велика сила понављања потребна за свирање великих акорда или октава може да напне капсулу зглобног зглоба и резултира формирањем ганглија. Продужена ко-контракција мишића који се окрећу и померају руке горе-доле може довести до синдрома укљештења нерава. Мишићни грчеви и грчеви (фокална дистонија) су уобичајени међу овом групом инструменталиста, понекад захтевајући дуге периоде неуромишићне преквалификације да би се исправили обрасци покрета који могу довести до ових потешкоћа.
Дувачки и дувачки инструменти: флаута, кларинет, обоа, саксофон, фагот, труба, хорна, тромбон, туба и гајде
Музичар који свира један од ових инструмената ће мењати своје држање у складу са потребом да контролише проток ваздуха, јер ће држање контролисати област из које се извлачи дијафрагматични и интеркостални дах. Свирање ових инструмената зависи од начина на који се држи усник (ембушур) којим управљају мишићи лица и ждрела. Уложак контролише производњу звука вибрирајућих трска или усника. Став такође утиче на то како музичар подржава инструмент док седи или стоји и у раду тастера или вентила инструмента који управљају тоном ноте коју свирају прсти. На пример, традиционална француска флаута са отвореним отвором захтева континуирану адукцију и савијање (савијање напред) левог рамена, континуирану абдукцију (одвлачење) десног рамена и ротацију главе и врата улево у лаганом покрету. Леви зглоб се често држи у екстремно савијеном положају, а рука је такође испружена како би се инструмент подржао савијеним левим кажипрстом и оба палца, контра уравнотеженим десним малим прстом. Ово промовише напрезање мишића подлактице и мишића који дозвољавају проширење прстију и палчева. Тенденција да се глава и врат пројектују напред и да се користи плитко дисање повећава шансе за развој синдрома торакалног излаза.
Ударачки инструменти: бубњеви, тимпани, чинеле, ксилофон, маримба, табла и таико
Употреба штапова, маљева и голих руку за ударање по разним ударним инструментима доводи до брзог повлачења зглобова и прстију уназад при удару. Импулсна вибрација изазвана ударцем у инструмент преноси се на шаку и руку и доприноси понављајућим повредама мишићно-тетивних јединица и периферних нерава. Биомеханички фактори, као што су количина употребљене силе, понављајућа природа игре и статичко оптерећење на мишиће могу допринети повредама. Синдром карпалног тунела и формирање нодула у овојници тетива су чести код ове групе музичара.
Губитак слуха
Ризик од губитка слуха услед излагања музици зависи од интензитета и трајања излагања. Није неуобичајено да имате нивое експозиције од 100 дБ током тихог пролаза оркестарске музике, са вршним вредностима од 126 дБ измереним на рамену инструменталисте у средини оркестра. На позицији диригента или наставника уобичајени су нивои од 110 дБ у оркестру или бенду. Нивои експозиције за поп/рок и џез музичаре могу бити знатно виши, у зависности од физичке акустике бине или јама, система појачања и положаја звучника или других инструмената. Просечно трајање излагања може бити око 40 сати недељно, али ће многи професионални музичари повремено изводити 60 до 80 сати недељно. Губитак слуха међу музичарима је далеко чешћи него што се очекивало, са приближно 89% професионалних музичара за које је утврђено да су претрпели повреде мишићно-скелетног система такође показују абнормалне резултате теста слуха, са губитком слуха у региону од 3 до 6 КХз.
Може се користити лична заштита за уши, али мора бити прилагођена за сваки тип инструмента (Цхасин и Цхонг 1992). Уметањем акустичног пригушивача или филтера у прилагођене чепове за уши, интензитет звукова више фреквенције који се преносе обични чепићи за уши се смањује на равно пригушење мерено на бубној опни, што би требало да буде мање штетно за уво. Употреба подешеног или подесивог отвора за вентилацију у прилагођеном чепу за уши ће омогућити нижим фреквенцијама и нешто хармонске енергије да прођу кроз чеп за уши без пригушења. Чепићи за уши могу бити дизајнирани да обезбеде благо појачање да би се променила перцепција певачевог гласа, омогућавајући уметнику да смањи ризик од напрезања гласа. У зависности од психо-акустичке природе инструмента и околне експозиције музике, може се постићи значајно смањење ризика од развоја губитка слуха. Побољшање перцепције релативног интензитета сопственог извођења музичара може смањити ризик од повреда које се понављају релативним смањењем силе покрета који се понавља.
Постоје практичне стратегије за смањење изложености музичара које не ометају музичку продукцију (Цхасин и Цхонг 1995). Кућишта звучника могу бити подигнута изнад нивоа пода, што резултира минималним губитком енергије нискофреквентног звука, уз очување довољне гласноће да музичар може наступати на нижем нивоу интензитета. Музичари који свирају инструменте високог интензитета, високо усмерене, као што су трубе и тромбони, требало би да буду на успонима тако да звук пролази изнад осталих музичара, чиме се смањује његов утицај. Испред оркестра треба да буде 2 м неометаног простора. Мали гудачки инструменти увек треба да имају најмање 2 м неометаног простора изнад себе.
Превенција и лечење болова у леђима код медицинских сестара
Епидемиологија
Значај болова у леђима међу случајевима болести у развијеним индустријским друштвима је тренутно у порасту. Према подацима Националног центра за здравствену статистику у Сједињеним Државама, хроничне болести леђа и кичменог стуба чине доминантну групу међу поремећајима који погађају запослене особе млађе од 45 година у популацији САД. Земље као што је Шведска, које имају на располагању традиционално добру статистику незгода на раду, показују да се мишићно-скелетне повреде дешавају двоструко чешће у здравственим службама него у свим другим областима (Лагерлоф и Броберг 1989).
У анализи учесталости несрећа у болници са 450 кревета у Сједињеним Државама, Каплан и Деио (1988) су успели да покажу 8 до 9% годишњу инциденцу повреда лумбалних пршљенова код медицинских сестара, што је у просеку довело до 4.7 дана одсуства. са посла. Дакле, од свих група запослених у болницама, медицинске сестре су биле највише погођене овим стањем.
Као што је јасно из истраживања спроведеног у последњих 20 година (Хофманн и Стоссел 1995), овај поремећај је постао предмет интензивних епидемиолошких истраживања. Ипак, таква истраживања – посебно када имају за циљ да пруже међународно упоредиве резултате – подлежу низу методолошких потешкоћа. Понекад се истражују све категорије запослених у болници, понекад једноставно медицинске сестре. Неке студије сугеришу да би имало смисла направити разлику, унутар групе „медицинске сестре“, између регистрованих медицинских сестара и медицинских сестара. Пошто су медицинске сестре претежно жене (око 80% у Немачкој), и пошто се пријављене стопе инциденције и преваленције у вези са овим поремећајем не разликују значајно за мушке медицинске сестре, чини се да је диференцијација везана за пол од мањег значаја за епидемиолошке анализе.
Важније је питање које истражне алате треба користити за истраживање стања болова у леђима и њихове градације. Уз тумачење статистике незгода, надокнаде и лечења, у међународној литератури се често налази ретроспективно примењен стандардизовани упитник, који треба да попуни тестирана особа. Други истраживачки приступи раде са клиничким истражним процедурама као што су студије ортопедских функција или процедуре радиолошког скрининга. Коначно, новији истраживачки приступи такође користе биомеханичко моделирање и директно или видео-снимљено посматрање за проучавање патофизиологије радног учинка, посебно јер укључује лумбо-сакралну област (видети Хагберг ет ал. 1993 и 1995).
Епидемиолошко одређивање обима проблема на основу инциденције и стопе преваленције коју сами процењују, међутим, такође представља потешкоће. Културно-антрополошке студије и поређења здравствених система показали су да се перцепције бола разликују не само међу члановима различитих друштава већ и унутар друштава (Паиер 1988). Такође, постоји тешкоћа објективног оцењивања интензитета бола, субјективног доживљаја. Коначно, преовлађујућа перцепција међу медицинским сестрама да „бол у леђима иде уз посао“ доводи до недовољног пријављивања.
Међународна поређења заснована на анализама владиних статистика о професионалним поремећајима су непоуздана за научну евалуацију овог поремећаја због варијација у законима и прописима који се односе на професионалне поремећаје у различитим земљама. Надаље, унутар једне земље, постоји истина да су такви подаци поуздани само онолико колико су поуздани извјештаји на којима се заснивају.
Укратко, многе студије су утврдиле да је 60 до 80% свих медицинских сестара (у просеку 30 до 40 година старости) имало најмање једну епизоду болова у леђима током свог радног века. Пријављене стопе инциденције обично не прелазе 10%. Када се класификује бол у леђима, било је корисно пратити сугестију Нацхемсона и Андерсона (1982) да се направи разлика између болова у леђима и болова у леђима са ишијасом. У још необјављеној студији показало се да је субјективна притужба на ишијас корисна у класификацији резултата накнадних ЦАТ скенирања (компјутерска томографија) и магнетне резонанце (МРИ).
Економски трошкови
Процене економских трошкова се веома разликују, делимично у зависности од могућности и услова дијагнозе, лечења и компензације који су доступни у одређено време и/или место. Тако је у САД за 1976. Сноок (1988б) проценио да су трошкови болова у леђима износили 14 милијарди долара, док је укупни трошак од 25 милијарди долара израчунат за 1983. Прорачуни Холбрука и сар. (1984), који је проценио да су трошкови из 1984. године износили нешто мање од 16 милијарди америчких долара, чини се најпоузданијим. У Уједињеном Краљевству, процењено је да су трошкови порасли за 2 милијарде америчких долара између 1987. и 1989. према Ернсту и Фиалки (1994). Процене директних и индиректних трошкова за 1990. које су известили Цатс-Барил и Фримоиер (1991) показују да су трошкови болова у леђима наставили да расту. Године 1988. амерички Биро за национална питања известио је да хронични бол у леђима генерише трошкове од 80,000 УСД по хроничном случају годишње.
У Немачкој, два највећа фонда за осигурање радника од незгоде (струковна удружења) развио статистику која показује да је 1987. године око 15 милиона радних дана изгубљено због болова у леђима. Ово одговара отприлике једној трећини свих пропуштених радних дана годишње. Чини се да се ови губици повећавају по тренутној просечној цени од 800 ДМ по изгубљеном дану.
Стога се може рећи, независно од националних разлика и професионалних група, да поремећаји леђа и њихово лечење представљају не само људски и медицински проблем, већ и огроман економски терет. Сходно томе, чини се препоручљивим да се посебна пажња посвети превенцији ових поремећаја у посебно оптерећеним стручним групама као што је медицинска сестра.
У принципу, треба разликовати, у истраживањима која се тичу узрока поремећаја доњег дела леђа код медицинских сестара, између оних који се приписују одређеном инциденту или незгоди и оних чија генеза нема такву специфичност. Оба могу изазвати хронични бол у леђима ако се не лече правилно. Одраз њиховог претпостављеног медицинског знања, медицинске сестре су много склоније да користе само-лечење и самолечење, без консултације са лекаром, него друге групе радно способне популације. Ово није увек недостатак, јер многи лекари или не знају како да лече проблеме са леђима или им дају кратко време, једноставно преписују седативе и саветују топлоту у том подручју. Ово последње одражава често понављану истинитост да „болови у леђима долазе са послом“, или тенденцију да се радници са хроничним тегобама у леђима посматрају као насилници.
Детаљне анализе несрећа на раду у области кичмених поремећаја тек су почеле да се раде (видети Хагберг ет ал. 1995). Ово такође важи и за анализу такозваних несрећа у близини, које могу пружити одређену врсту информација у вези са претходним условима дате несреће на раду.
Узрок поремећаја доњег леђа већина студија приписује физичким захтевима рада сестара, односно подизању, подржавању и кретању пацијената и руковању тешком и/или гломазном опремом и материјалима, често без ергономских помагала или помоћ додатног особља. Ове активности се често спроводе у незгодним положајима тела, где је упориште несигурно, и када се, из својевољности или деменције, пацијент опире напорима медицинске сестре. Покушај да се пацијент спречи да падне често доводи до повреде медицинске сестре или пратиоца. Садашња истраживања, међутим, карактерише јака тенденција да се говори у терминима мултикаузалности, при чему се расправља и о биомеханичкој основи захтева који се постављају пред тело и о анатомским предусловима.
Поред неисправне биомеханике, повреде у оваквим ситуацијама могу бити условљене умором, слабошћу мишића (нарочито трбушних мишића, екстензора леђа и квадрицепса), смањеном флексибилношћу зглобова и лигамената и разним облицима артритиса. Прекомерни психосоцијални стрес може допринети на два начина: (1) продужена несвесна мишићна напетост и грч који доводе до мишићног умора и склоности повредама и (2) иритација и нестрпљење које подстичу несмотрене покушаје да се ради журно и без чекања на помоћ. Повећана способност суочавања са стресом и доступност социјалне подршке на радном месту су од помоћи (Тхеорелл 1989; Бонгерс ет ал. 1992) када се стресори на послу не могу елиминисати или контролисати.
Дијагноза
Одређене ризичне ситуације и диспозиције могу се додати факторима ризика који произилазе из биомеханике сила које делују на кичму и из анатомије апарата за подршку и кретање, а који се могу приписати радном окружењу. Иако тренутно истраживање није јасно по овом питању, још увек постоје неке индиције да повећана и понављајућа инциденција фактора психосоцијалног стреса у раду медицинских сестара има капацитет да смањи праг осетљивости на физички оптерећујуће активности, доприносећи тако повећаном нивоу рањивост. У сваком случају, чини се да је мање одлучујуће да ли такви фактори стреса постоје у овој вези од тога како медицинско особље управља њима у захтевној ситуацији и да ли могу да рачунају на социјалну подршку на радном месту (Тхеорелл 1989; Бонгерс ет ал. 1992).
Правилна дијагноза бола у доњем делу леђа захтева комплетну медицинску и детаљну историју рада, укључујући незгоде које су довеле до повреда или скоро промашаја и претходне епизоде болова у леђима. Физички преглед треба да обухвати процену хода и држања, палпацију подручја осетљивости и процену мишићне снаге, опсега покрета и флексибилности зглобова. Жалбе на слабост у нози, подручја утрнулости и бол који зраче испод колена су индикације за неуролошки преглед ради тражења доказа о захваћености кичмене мождине и/или периферних нерава. Психосоцијални проблеми се могу открити кроз разборито испитивање емоционалног статуса, ставова и толеранције на бол.
Радиолошке студије и скенирање ретко су од помоћи јер, у великој већини случајева, проблем лежи у мишићима и лигаментима, а не у коштаним структурама. У ствари, коштане абнормалности се налазе код многих појединаца који никада нису имали болове у леђима; приписивање болова у леђима таквим радиолошким налазима као што су сужавање простора диска или спондилоза може довести до непотребног херојског третмана. Мијелографију не треба предузимати осим ако се не размишља о операцији кичме.
Клинички лабораторијски тестови су корисни у процени општег здравственог статуса и могу бити од помоћи у откривању системских болести као што је артритис.
Лечење
Индиковани су различити начини лечења у зависности од природе поремећаја. Поред ергономских интервенција како би се омогућио повратак повређених радника на радно место, хируршки, инвазивно-радиолошки, фармаколошки, физички, физиотерапеутски и психотерапијски приступи управљања могу бити неопходни—понекад у комбинацији (Хофманн ет ал. 1994). Опет, међутим, велика већина случајева се решава без обзира на понуђену терапију. О лечењу се даље говори у Студија случаја: Лечење бола у леђима.
Превенција у радном окружењу
Примарна превенција болова у леђима на радном месту подразумева примену ергономских принципа и употребу техничких помагала, уз физичку спрему и обуку радника.
Упркос резервама које медицинско особље често има у вези са употребом техничких помагала за подизање, позиционирање и померање пацијената, важност ергономских приступа превенцији расте (видети Естрин-Бехар, Камински и Пеигне 1990; Хофманн ет ал. 1994) .
Поред главних система (трајно уграђени подизачи плафона, покретни подизачи пода), низ малих и једноставних система приметно је уведен у негу медицинске сестре (грамофони, појасеви за ходање, јастуци за подизање, клизне даске, мердевине, противклизне простирке и тако даље). Приликом употребе ових помагала важно је да се њихова стварна употреба добро уклапа у концепт неге одређене области неге у којој се користе. Где год је употреба оваквих помагала за дизање у супротности са концептом неге који се примењује, медицинско особље је обично слабо прихватање таквих техничких помагала за дизање.
Чак и када се користе техничка помагала, обука у техникама подизања, ношења и подржавања је неопходна. Лидстром и Зацхриссон (1973) описују шведску „Школу за леђа“ у којој физиотерапеути обучени за комуникацију воде часове објашњавајући структуру кичме и њених мишића, како они раде у различитим положајима и покретима и шта може да пође по злу са њима, и демонстрирајући одговарајуће технике дизања и руковања које ће спречити повреде. Клабер Моффет и др. (1986) описују успех сличног програма у Великој Британији. Таква обука за подизање и ношење је посебно важна тамо где из ових или оних разлога није могућа употреба техничких помагала. Бројне студије су показале да се обука у таквим техникама мора стално преиспитивати; знање стечено кроз инструкције се често „ненаучи“ у пракси.
Нажалост, физички захтеви које представљају величина, тежина, болест и положај пацијената нису увек подложни контроли медицинских сестара и нису увек у стању да модификују физичко окружење и начин на који су структурисане њихове дужности. Сходно томе, важно је да институционални менаџери и надзорници медицинских сестара буду укључени у образовни програм како би се приликом доношења одлука о радном окружењу, опреми и распореду послова могли узети у обзир фактори који утичу на услове рада „пријатељске за леђа“. У исто време, распоређивање особља, са посебним освртом на однос медицинске сестре и пацијента и доступност „рука за помоћ“, мора бити у складу са добробити медицинских сестара, као и у складу са концептом неге, као болнице у скандинавским чини се да су земље успеле да ураде на узоран начин. Ово постаје све важније када фискална ограничења диктирају смањење броја запослених и смањење набавке и одржавања опреме.
Недавно развијени холистички концепти, који такву обуку не виде само као инструкције о техникама подизања и ношења уз кревет, већ пре као програме кретања и за медицинске сестре и за пацијенте, могли би да преузму водећу улогу у будућем развоју у овој области. Приступи „партиципативној ергономији“ и програмима унапређења здравља у болницама (схваћени као организациони развој) такође се морају интензивније расправљати и истраживати као будуће стратегије (видети чланак „Ергономија болнице: преглед“).
Будући да фактори психосоцијалног стреса такође имају модерирајућу функцију у перцепцији и савладавању физичких захтева које рад поставља, програми превенције такође треба да обезбеде да колеге и надређени раде на обезбеђивању задовољства послом, избегавају претеране захтеве према менталним и физичким капацитетима радника. и обезбедити одговарајући ниво социјалне подршке.
Превентивне мере треба да се протежу изван професионалног живота и укључују рад у кући (одржавање домаћинства и брига о малој деци која морају да се дижу и носе су посебне опасности), као иу спортским и другим рекреативним активностима. Појединци са упорним или понављајућим боловима у леђима, колико год да су они стечени, не би требало да буду ништа мање марљиви у придржавању одговарајућег превентивног режима.
Рехабилитација
Кључ брзог опоравка је рана мобилизација и брзи наставак активности уз границе толеранције и удобности. Већина пацијената са акутним повредама леђа се потпуно опоравља и враћа се свом уобичајеном послу без инцидената. Наставак неограниченог опсега активности не би требало да се предузима све док вежбе у потпуности не поврате снагу и флексибилност мишића и протерају страх и дрскост који изазивају понављајуће повреде. Многи појединци показују тенденцију рецидива и хроничности; за њих ће физиотерапија у комбинацији са вежбањем и контролом психосоцијалних фактора често бити од помоћи. Важно је да се што пре врате неком облику посла. Привремено укидање напорнијих задатака и ограничење сати са постепеним враћањем неограниченој активности допринеће потпунијем опоравку у овим случајевима.
Кондиција за рад
Стручна литература приписује само врло ограничену прогностичку вредност скринингу који се обавља пре него што запослени почну да раде (УС Превентиве Сервицес Таск Форце 1989). Етичка разматрања и закони као што је Закон о Американцима са инвалидитетом ублажавају провјеру прије запошљавања. Опште је прихваћено да рендгенски зраци пре запослења немају никакву вредност, посебно када се узме у обзир њихова цена и непотребно излагање зрачењу. Новопримљене медицинске сестре и друге здравствене раднике и оне који се враћају из епизоде инвалидитета због болова у леђима треба проценити како би се открила свака предиспозиција за овај проблем и обезбедити им приступ образовним и програмима физичке кондиције који ће га спречити.
Zakljucak
Друштвени и економски утицај болова у леђима, проблем посебно распрострањеног међу медицинским сестрама, може се минимизирати применом ергономских принципа и технологије у организацији њиховог рада и околине, физичком кондицијом која повећава снагу и флексибилност постуралних мишића. , едукацијом и обуком у извођењу проблематичних активности и, када се појаве епизоде болова у леђима, третманом који наглашава минималну медицинску интервенцију и брз повратак активности.
Више...
Операције пуњења горива и сервисирања моторних возила
Горива и мазива на бази нафте се продају директно потрошачима у сервисним станицама са пуном услугом и самопослуживањем (са или без места за поправку), аутоперионицама, сервисним центрима за аутомобиле, агенцијама за моторна возила, стајалиштима за камионе, сервисним гаражама, продавницама ауто делова и мешовите продавнице. Послужитељи у сервисима, механичари и други запослени који напајају, подмазују и сервисирају моторна возила треба да буду свесни физичких и хемијских опасности од нафтних горива, мазива, адитива и отпадних производа са којима долазе у контакт и да се придржавају одговарајућих безбедних радних процедура и личне заштите. Мере. Исти физички и хемијски ризици и изложености присутни су у комерцијалним објектима, као што су они којима управљају возни паркови моторних камиона, агенције за изнајмљивање аутомобила и аутобуске компаније за пуњење горива и сервисирање сопствених возила.
Будући да се ради о објектима у којима се моторна горива испоручују директно у возило корисника, бензинске станице, посебно оне у којима возачи горива своја возила, су места где запослени и шира јавност највероватније долазе у директан контакт са опасним нафтним дериватима. Осим оних возача који мењају сопствено уље и подмазују своја возила, вероватноћа контакта са мазивима или искоришћеним уљем од стране возача, осим случајног контакта приликом провере нивоа течности, је веома мала.
Операције сервисне станице
Острво за гориво и систем за дозирање
Запослени треба да буду свесни потенцијалних опасности од пожара, безбедности и здравља од бензина, керозина, дизела и других горива која се точе на бензинским станицама. Такође би требало да буду свесни одговарајућих мера предострожности. То укључује: безбедно точење горива у возила и контејнере, чишћење и одлагање изливања, гашење почетних пожара и безбедно испуштање горива. Сервисне станице треба да обезбеде пумпе за дозирање горива које раде само када су млазнице црева за гориво уклоњене са носача диспензера и када се прекидачи активирају ручно или аутоматски. Уређаји за точење горива треба да буду монтирани на острвима или заштићени од оштећења од судара баријерама или ивичњацима. Опрему за дозирање, црева и млазнице треба редовно проверавати због цурења, оштећења и кварова. Сигурносне карактеристике могу бити инсталиране на дозаторима горива, као што су уређаји за хитно откидање на цревима, који задржавају течност са сваке стране тачке лома, и ударни вентили са топљивим везама на дну диспензера, који се аутоматски затварају у случају озбиљног удара или пожара.
Владини прописи и политике компаније могу захтевати да се у областима за издавање постављају знакови слични следећим знаковима, који су обавезни у Сједињеним Државама:
- „Забрањено пушење — угасите мотор“
- „УПОЗОРЕЊЕ: Противзаконито је и опасно точити бензин у неодобрене контејнере“
- „Савезни закон забрањује уношење било каквог бензина који садржи олово или фосфор у било које моторно возило са ознаком САМО БЕЗоловни бензин“
- „БЕЗОЛОВНИ БЕНЗИН“, постављен на аутоматима за безоловни бензин и „САДРЖИ ЈЕДИЊЕЊА ПРОТИВ ОЛОВНОГ БЕНЗИНА“, постављена на аутоматима за дозирање оловног бензина.
Точење горива возила
Запослени у сервису треба да знају где се налазе прекидачи за хитно искључивање пумпе за дозирање горива и како да их активирају, као и да буду свесни потенцијалних опасности и процедура за безбедно точење горива у возила, као што су следеће:
- Моторе возила треба угасити и забранити пушење током пуњења горива како би се смањиле опасности од случајног кретања возила, изливања и паљења испарења горива.
- Када се гориво испусти, млазницу треба убацити у цев за пуњење возила и одржавати контакт између млазнице и цеви за пуњење како би се обезбедила електрична веза док се испорука не заврши. Млазнице не треба да буду блокиране отворене поклопцима горива или другим предметима. Тамо где је дозвољено, треба користити одобрене резе за држање отворених аутоматских млазница.
- Возила као што су мешалице за цемент и рекреативна возила са помоћним моторима са унутрашњим сагоревањем не би требало да се сипају горивом док се и мотори возила и помоћни мотори не угасе. Треба водити рачуна када сипате гориво у возила за рекреацију или друга возила опремљена пећима на гас, фрижидерима и бојлерима како би се осигурало да се испарења горива не запале контролном лампом. Запослени не би требало да допуњују камионе док стоје на бочној шини, кревету камиона или резервоару за гориво.
- Резервоари за гориво на мотоциклима, мотоциклима, виличарима и сличним возилима не би требало да се пуне док мотор ради или када неко седи у возилу. Резервоари треба да се пуне споро како би се спречило изливање горива које би могло да пређе на вруће моторе и изазове пожар.
- Након пуњења горива, млазнице црева треба одмах заменити на диспензерима, искључити пумпе и заменити поклопце на цевима за пуњење или контејнерима.
Пуњење преносивих контејнера за гориво
Сервисне станице треба да успоставе процедуре као што су следеће за безбедно точење горива у преносиве контејнере:
- Тамо где то захтевају државни прописи или политике компаније, гориво треба да се точи само у одобрене, правилно идентификоване и означене преносиве контејнере, са или без излива, млазница или црева и опремљених вентилационим отворима и врховима завртња или самозатварајућим гравитацијом, опругом или комбинацијом поклопци топљивих веза дизајнирани да обезбеде растерећење притиска.
- Контејнере треба поставити на тло и пунити их полако да би се избегло прскање и препуњавање и да би се обезбедило уземљење (уземљење). Контејнере не треба пунити док сте у возилу или у кревету камиона, посебно оне са пластичном облогом, јер се не може постићи правилно уземљење. Треба обезбедити и користити везивне жице и стезаљке, или треба одржавати контакт између млазница дозатора и контејнера како би се обезбедила веза током пуњења, и између излива или левка и резервоара током пуњења из контејнера.
- Приликом сипања горива из контејнера који немају уграђене изливе, треба користити левке како би се смањило просипање и избегло пуњење прскањем.
- Преносиви контејнери који садрже гориво или испарења треба да буду правилно ускладиштени у одобреним складишним орманима или просторијама даље од извора топлоте и паљења.
Резервоари за складиштење, цеви за пуњење, поклопци за пуњење и вентилациони отвори
Подземни и надземни мерач резервоара за складиштење и поклопци за пуњење треба да буду затворени осим приликом пуњења и мерења како би се смањило ослобађање испарења горива. Када се отвори мерача резервоара налазе унутар зграда, треба обезбедити неповратне вентиле са опругом или сличне уређаје за заштиту сваког од отвора од преливања течности и могућег ослобађања паре. Вентилациони отвори резервоара за складиштење треба да буду лоцирани у складу са државним прописима и политиком компаније. Тамо где је дозвољено одзрачивање на отворени ваздух, отвори вентилационих цеви из подземних и надземних резервоара за складиштење треба да буду постављени на високом нивоу тако да запаљиве паре буду усмерене даље од потенцијалних извора паљења и да не уђу у прозоре или улазе за ваздух или врата или постану заробљени испод стреха или надстрешница.
Неправилно мешање различитих производа током испорука може бити узроковано недостатком идентификације или неправилним кодирањем боја или ознакама на резервоарима за складиштење. Поклопци резервоара за складиштење, цеви за пуњење, поклопци и ивице или јастучићи кутије за пуњење треба да буду правилно идентификовани у погледу производа и квалитета како би се смањила могућност испоруке у погрешан резервоар. Идентификациони симболи и кодирање боја треба да буду у складу са државним прописима, политиком компаније или индустријским стандардима, као што је препоручена пракса Америчког института за нафту (АПИ) 1637, Коришћење АПИ система симбола боја за обележавање опреме и возила за идентификацију производа на сервисним станицама и дистрибутивним терминалима. Табела која показује симболе или кодове боја у употреби треба да буде доступна у сервисној станици током испорука.
Испорука горива бензинским станицама
Бензинске станице треба да успоставе и имплементирају процедуре као што су следеће, за безбедну испоруку горива у надземне и подземне резервоаре за складиштење бензинских станица:
Пре испоруке
- Возила и друге предмете померити са простора где ће се налазити доставна цистерна и црева за доставу.
- Камиони цистерне за доставу треба да буду позиционирани даље од саобраћајних површина, а возилима би требало ограничити вожњу у близини подручја истовара или преко црева коришћењем саобраћајних чуњева или баријера.
- Пријемне резервоаре за складиштење треба измерити пре испоруке како би се утврдило да ли има довољан капацитет и проверити да ли има воде у резервоару.
- Возачи треба да се увере да је гориво испоручено у исправне резервоаре, да су поклопци мерача замењени пре почетка испоруке и да су покривени сви отвори резервоара који се не користе за испоруку.
- Тамо где то захтевају политике компаније или владина регулатива, систем за рекуперацију пара камиона цистерне треба да буде повезан са пријемним резервоаром за складиштење пре почетка испоруке.
Током испоруке
- Возачи треба да надгледају подручје у близини отвора пријемног резервоара за потенцијалне изворе паљења и провере да ли вентилациони отвори правилно раде током испоруке.
- Возачи треба да остану тамо где могу да посматрају испоруку и да могу да зауставе испоруку или предузму друге одговарајуће мере у случају нужде, као што је избацивање течности из вентилационих отвора или ако се активира уређај за препуњавање или аларм за вентилацију резервоара.
Након испоруке
- Резервоари за складиштење могу се измерити након испоруке како би се проверило да ли су одређени резервоари примили исправне производе и одговарајућу количину производа као што је назначено на испоруци или записнику. Узорци се могу узети из резервоара након испоруке ради контроле квалитета.
- Након испоруке, уређаји за задржавање изливања треба да се дренирају ако је потребно и да се замени исправни поклопци за пуњење и мерење и поклопци резервоара за складиштење на одговарајућим резервоарима.
Друге функције сервисне станице
Складиштење запаљивих и запаљивих течности
Владини прописи и политике компаније могу контролисати складиштење, руковање и издавање запаљивих и запаљивих течности и аутомобилских хемикалија као што су боје, течности за стартовање, антифриз, киселине за батерије, течности за прање прозора, растварачи и мазива у сервисним станицама. Сервисне станице треба да складиште аеросоле и запаљиве течности у затвореним контејнерима у одобреним, добро проветреним просторијама, далеко од извора топлоте или паљења, у одговарајућим просторијама за запаљиве течности, ормарићима или ормарићима, или у одвојеним, ван зграда.
Електрична сигурност и осветљење
Запослени у бензинским станицама треба да буду упознати са основама електричне безбедности који се примењују на бензинске станице, као што су следеће:
- Осветљење и електричне инсталације, опрема и чвора одговарајуће електричне класификације треба да буду обезбеђени и одржавани у складу са кодексима и прописима и не смеју се заменити опремом ниже класе.
- Електрични алати, расхладни уређаји за воду, ледомати, фрижидери и слична електрична опрема треба да буду прописно уземљени (уземљени). Преносива светла треба да буду заштићена од ломљења како би се смањила могућност да варница запали запаљиве паре у случају да се сијалице покваре.
Адекватну расвету треба обезбедити на одговарајућим локацијама у бензинским станицама како би се смањила могућност несрећа и повреда. Државни прописи, политике компаније или добровољни стандарди могу се користити за одређивање одговарајућих нивоа осветљења. Види табелу 1.
Табела 1. Нивои осветљења за подручја бензинских станица.
|
Подручје сервисне станице |
Предложене свеће за ноге |
|
Активна саобраћајна подручја |
20 |
|
Складишни простори и магацини |
КСНУМКС-КСНУМКС |
|
Умиваоници и чекаонице |
30 |
|
Диспензер острва, радне клупе и благајне |
50 |
|
Сервис, поправка, подмазивање и прање |
100 |
|
Канцеларије |
КСНУМКС-КСНУМКС |
Извор: АНСИ 1967.
Лоцкоут/тагоут
Сервисне станице треба да успоставе и примене процедуре закључавања/означавања како би спречиле ослобађање потенцијално опасне енергије током извођења радова на одржавању, поправци и сервисирању електричних, механичких, хидрауличких и пнеуматских алата, опреме, машина и система као што су лифтови, дизалице и дизалице, опрема за подмазивање, пумпе за дозирање горива и компресори. Поступци безбедног рада за спречавање случајног покретања мотора возила током сервисирања или поправке треба да укључују искључивање акумулатора или вађење кључа из контакт браве.
Течности за сервисне станице
Нивои течности и расхладне течности
Пре рада испод хаубе (хаубе), запослени треба да се увере да ће она остати отворена тестирањем затегнутости или употребом шипке или стезача. Запослени треба да буду опрезни када проверавају течности мотора возила како би избегли опекотине од издувних колектора и спречили контакт између шипки за мерење и електричних терминала или жица; такође је неопходна пажња приликом провере нивоа течности у мењачу (пошто мотор мора да ради). Запослени треба да се придржавају безбедних радних процедура приликом отварања радијатора, као што је дозвољавање радијаторима под притиском да се охладе и покривање поклопаца радијатора тешком крпом приликом отварања, коришћење ЛЗО и стојећи лицем окренути од радијатора како не би удисали пару или испарења која излазе.
Антифриз и течности за прање прозора
Запослени који сервисирају возила треба да буду свесни опасности од гликолних и алкохолних антифриза и концентрата течности за прање прозора и како да безбедно рукују њима. Ово укључује мере предострожности као што је складиштење производа на бази алкохола у добро затвореним бачвама или упакованим контејнерима, у одвојеним просторијама или ормарићима, далеко од све опреме за грејање, и обезбеђивање заштите како би се спречила контаминација одвода и земље у случају изливања или цурења гликола -тип антифриза. Антифриз или течност за прање треба да се испуштају из усправних бубњева коришћењем чврсто повезаних ручних пумпи опремљених повратним капањем, а не коришћењем славина или вентила на хоризонталним бубњевима, који могу да процуре или да се отворе или поломе, узрокујући изливање. Притисак ваздуха не треба користити за пумпање антифриза или концентрата течности за прање из бубњева. Празне преносиве посуде за антифриз и концентрат течности за прање треба у потпуности испразнити пре одлагања и треба поштовати важеће прописе који регулишу одлагање раствора антифриза са гликолом.
Подмазивање
Сервисне станице треба да обезбеде да запослени буду свесни карактеристика и употребе различитих горива, уља, мазива, масти, аутомобилских течности и хемикалија доступних у објекту и њиховог правилног избора и примене. Одговарајући алат треба користити за уклањање одвода картера, мењача и диференцијала, испитних чепова и филтера за уље како се не би оштетила возила или опрема. Кључеве за цеви, продужетке и длета треба да користе само запослени који знају како да безбедно уклоне смрзнуте или зарђале чепове. Због потенцијалних опасности, опрему за подмазивање под високим притиском не би требало покретати све док млазнице нису чврсто постављене на спојеве за подмазивање. Ако се тестирање треба обавити пре употребе, млазницу треба усмерити у празан бубањ или сличну посуду, а не у крпу или крпу која се држи у руци.
Операције дизања
Запослени који раде у зонама за сервисирање возила и око њих треба да буду свесни небезбедних услова и да се придржавају безбедних радних пракси, као што је да не стоје испред возила док се возе у сервисне просторе, преко јама за подмазивање или на лифтове, или када се возила подижу.
- Возила треба да буду правилно постављена на две шине, лифтове са слободним точковима или лифтове са контактом са рамом, јер положај ван центра може изазвати пад возила.
- Лифтове не би требало подизати све док путници не напусте возила и док се не изврши провера простора изнад главе.
- Када је возило у положају, уређај за заустављање у нужди треба да буде подешен тако да лифт не падне у случају пада притиска. Ако је лифт у положају у којем се уређај за заустављање у нужди не може активирати, испод лифта или возила треба поставити блокове или сигурносна постоља.
- Хидраулични лифт може бити опремљен регулационим вентилом за мало уља, који спречава рад ако уље у резервоару за снабдевање падне испод минималног нивоа, пошто лифт може случајно пасти у тим условима.
Када се подмазивање лежајева точкова, поправка кочница, замена гума или друге услуге обављају на лифтовима са слободним точковима или лифтовима са рамом, возила би требало да буду подигнута мало изнад пода како би запослени могли да раде из чучећег положаја, како би се смањила могућност повратка напрезати се. Након подизања возила, точкове треба блокирати како би се спречило котрљање, а испод треба поставити сигурносна постоља за подршку у случају квара дизалице или лифта. Приликом скидања точкова са возила на лифтовима са погоном, возила треба безбедно блокирати како би се спречило котрљање. Ако се дизалице или постоља користе за подизање и подупирање возила, они треба да буду одговарајућег капацитета, постављени на одговарајућим тачкама подизања на возилима и проверени на стабилност.
Сервис гума
Запослени треба да буду свесни како да безбедно провере притисак и надувавају гуме; пнеуматике треба прегледати да ли су прекомерно истрошене, максимални притисак у гумама не би требало да се прекорачи, а радник треба да стоји или клечи у страну и да се окрене лицем приликом надувавања гума. Запослени треба да буду свесни опасности и да се придржавају безбедних радних пракси приликом сервисирања точкова са вишеделним и једноделним фелгама и точковима са прстеном за закључавање на камионима и приколицама. Приликом поправке гума са запаљивим или токсичним једињењима или течностима за крпљење, треба поштовати мере предострожности као што су контрола извора паљења, коришћење ЛЗО и обезбеђивање адекватне вентилације.
Чишћење делова
Запослени у сервису треба да буду свесни опасности од пожара и здравља коришћења бензина или растварача са ниском тачком паљења за чишћење делова и треба да се придржавају безбедних пракси као што је коришћење одобрених растварача са тачком паљења изнад 60ºЦ. Машине за прање делова треба да имају заштитни поклопац који се држи затвореним када машина за прање није у употреби; када је машина за прање веша отворена, требало би да постоји уређај за држање отвореног типа, као што су топљиве везе, који омогућава да се поклопац аутоматски затвори у случају пожара.
Запослени треба да предузму мере предострожности да бензин или друге запаљиве течности не контаминирају растварач за чишћење и не смање његову тачку паљења како би се створила опасност од пожара. Контаминирани растварач за чишћење треба уклонити и ставити у одобрене контејнере за правилно одлагање или рециклирање. Запослени који чисте делове и опрему користећи раствараче за чишћење треба да избегавају контакт са кожом и очима и користе одговарајућу ЛЗО. Растварачи се не смеју користити за прање руку и другу личну хигијену.
Компримовани ваздух
Сервисне станице за рад ваздушних компресора и коришћење компримованог ваздуха треба да успоставе безбедне радне праксе. Црева за ваздух треба да се користе само за надувавање гума и за подмазивање, одржавање и помоћне услуге. Запослени треба да буду свесни опасности од притиска у резервоарима за гориво, ваздушним сиренама, резервоарима за воду и другим контејнерима који нису под притиском. Компримовани ваздух не треба користити за чишћење или издувавање остатака из кочионих система возила, пошто многе кочионе облоге, посебно на старијим моделима возила, садрже азбест. Треба користити сигурније методе као што је чишћење усисивачима или течним растворима.
Сервис батерија за складиштење и руковање
Сервисне станице треба да успоставе процедуре како би осигурале да складиштење, руковање и одлагање батерија и течности електролита батерија буду у складу са државним прописима и политикама компаније. Запослени треба да буду свесни опасности од електричних кратких спојева приликом пуњења, уклањања, инсталирања или руковања батеријама; прво искључите уземљени (негативни) кабл пре уклањања батерија; и поново повежите кабл за уземљење (негативни) последњи када постављате батерије. Приликом уклањања и замене батерија, може се користити носач да би се олакшало подизање и да би се избегло додиривање батерије.
Запослени треба да буду свесни безбедних пракси као што су следеће за руковање решењем за батерије:
- Посуде са раствором електролита треба чувати на температурама између 16 и
32ºЦ у сигурним подручјима где се не могу преврнути. Сваки раствор електролита просут на батерије или у подручје пуњења треба испрати водом. Сода бикарбона (натријум бикарбонат) се може користити код просипања, јер је ефикасан неутрализатор за раствор електролита акумулатора.
- Нове батерије треба ставити на под или радни сто када се пуне раствором електролита, а поклопце треба заменити пре уградње. Нове батерије не треба пунити када су у возилу.
- Штитници за лице и хемијске наочаре, кецеље и рукавице могу се користити да би се смањила изложеност раствору батерија. Раствором за батерије треба руковати и пуштати га тамо где је доступна вода за пиће или течност за испирање очију, у случају да се раствор батерије проспе или дође у контакт са кожом или очима запосленог. Немојте користити неутралишуће растворе на кожи или очима.
- Приликом сервисирања батерија, корозивне честице које се накупљају око терминала треба очистити, опрати чистом водом, неутралисати содом бикарбоном или другим сличним агенсима и спречити да дођу у контакт са очима или одећом.
Запослени треба да провере нивое течности у батеријама пре пуњења и да их периодично провере током пуњења како би утврдили да ли се батерије прегревају. Пуњаче треба искључити пре одвајања каблова од батерија, како би се избегло стварање варница које могу запалити водоник који се ствара током пуњења. Када су батерије за „брзо пуњење“ уграђене у возила, возила треба удаљити од острва за точење горива, а каблове за уземљење батерије (негативне) треба одвојити пре повезивања пуњача. Ако се батерије налазе у путничким просторима или испод пода возила, треба их уклонити пре пуњења.
Запослени би требало да буду упознати са опасностима и безбедним процедурама за „покретање“ возила која имају истрошене батерије, како би се избегло оштећење електричног система или повреде услед експлозије батерија ако су каблови за краткоспојнике неправилно спојени. Запослени никада не би требало да стартују или пуне замрзнуте батерије.
Вожња возила и вуча
Запослени треба да буду обучени, квалификовани и да имају одговарајуће дозволе оператера моторних возила за вожњу корисничких или службених возила, сервис камиона или опреме за вучу било у просторијама или ван њих. Свим возилима треба управљати у складу са државним прописима и политиком компаније. Оператери треба одмах да провере кочнице возила, а возила са неисправним кочницама не би требало да се возе. Запослени који управљају камионима за вучу треба да буду упознати са безбедним радним процедурама, као што су руковање дизалицом, провера преноса и оквира возила које се вуче и да не прекорачују максималну носивост камиона за вучу.
Затворени простори у бензинским станицама
Запослени у бензинским станицама треба да буду свесни опасности повезаних са уласком у затворене просторе као што су надземни и подземни резервоари, јаме, пумпне јаме, резервоари за задржавање отпада, септичке јаме и бунари за сакупљање животне средине. Неовлашћени улазак не би требало да буде дозвољен, а требало би успоставити процедуре за издавање дозвола за улазак у ограничен простор које се примењују и на запослене и на извођаче.
Хитне процедуре
Сервисне станице треба да развију процедуре за хитне случајеве, а запослени треба да знају како да се огласи алармима, како да обавесте надлежне органе о хитним случајевима када и како да се евакуишу и које одговарајуће мере реаговања треба да предузму (као што је искључивање прекидача за хитне случајеве у случају изливања или пожара у областима пумпи за дозирање). Сервисне станице могу успоставити безбедносне програме за упознавање запослених са превенцијом пљачке и насиља, у зависности од локације бензинске станице, радног времена и потенцијалних претњи.
Здравље и безбедност сервисне станице
Заштита од пожара
Паре бензина су теже од ваздуха и могу да путују на велике удаљености да би дошле до извора паљења када се испусте током пуњења горива, изливања, преливања или поправке. У затвореним просторима треба обезбедити одговарајућу вентилацију како би се омогућило расипање бензинских пара. До пожара може доћи услед изливања и преливања приликом пуњења горива или сервисирања возила или испоруке производа у резервоаре бензинске станице, посебно ако пушење није ограничено или ако мотори возила остану да раде током пуњења горива. Да би се избегли пожари, возила треба гурнути даље од места изливања или би требало очистити просути бензин испод или око возила пре покретања мотора. Не би требало дозволити да возила уђу или да пролазе кроз изливене воде.
Запослени треба да буду свесни других узрока пожара у сервисним станицама, као што су неправилно руковање, преношење и складиштење запаљивих и запаљивих течности, случајна испуштања током поправки система горива, електростатичко пражњење при промени филтера на бензинским пумпама и коришћење неправилног или незаштићеног рада. светла. Испуштање бензина из резервоара за гориво возила може бити веома опасно због потенцијалног ослобађања горива и испарења, посебно у затвореним сервисним просторима где могу бити присутни извори паљења.
Дозволе за рад на топлом треба да се издају када се изводе радови осим поправке и сервисирања возила који доводе до извора паљења у областима где могу бити присутне запаљиве паре. Запослени треба да буду свесни да не би требало да се покушава пуњење карбуратора док мотори возила раде или се преврћу са својим стартерима, пошто повратни удари могу да запале испарења горива. Запослени треба да прате безбедне процедуре, као што је коришћење течности за покретање, а не бензина за пуњење карбуратора и коришћење стезаљки за држање пригушница отворених док покушавају да покрену мотор.
Иако владини прописи или политике компаније могу захтевати уградњу фиксних система за заштиту од пожара, апарати за гашење пожара су обично примарно средство заштите од пожара у сервисним станицама. Сервисне станице треба да обезбеде апарате за гашење пожара одговарајуће класификације за очекиване опасности. Апарате за гашење пожара и фиксне противпожарне системе треба редовно прегледавати, одржавати и сервисирати, а запослени треба да знају када, где и како да користе апарате за гашење пожара и како да активирају фиксне системе.
Сервисне станице треба да инсталирају контроле за хитно искључивање точионика горива на јасно идентификованим и приступачним локацијама и да обезбеде да запослени знају сврху, локацију и рад ових контрола. Да би се спречило спонтано сагоревање, зауљене крпе треба држати у поклопљеним металним контејнерима док се не рециклирају или одбаце.
Безбедност
Повреде запослених у сервисним станицама могу бити последица неправилне употребе алата, опреме и мердевина; не носи ЛЗО; пада или спотицања; рад у незгодним положајима; и неправилно подизање или ношење сандука материјала. Повреде и незгоде такође могу настати због непоштовања безбедне праксе при раду на врелим радијаторима, мењачима, моторима и издувним системима, сервисирању гума и акумулатора и раду са лифтовима, дизалицама, електричном опремом и машинама; од пљачке и напада; и од неправилне употребе или излагања средствима за чишћење аутомобила, растварачима и хемикалијама.
Бензинске станице треба да развију и имплементирају програме за спречавање несрећа и инцидената који се могу приписати проблемима повезаним са физичким условима бензинских станица, као што су лоше одржавање, складиштење и пракса одржавања. Други фактори који доприносе несрећама у сервисним станицама укључују недостатак пажње, обуке или вештина запослених, што може довести до неправилне употребе опреме, алата, делова за аутомобиле, залиха и материјала за одржавање. Слика 1 даје безбедносну контролну листу.
Слика 1. Контролна листа за безбедност и здравље сервиса.
Пљачке представљају велику опасност по безбедност у бензинским станицама. О одговарајућим мерама предострожности и обуци се говори у прилогу кутија и другде у овоме Енцицлопаедиа.
Здравље
Запослени треба да буду свесни здравствених опасности повезаних са радом у бензинским станицама, као што су следеће:
Угљен моноксид. Издувни гасови мотора са унутрашњим сагоревањем садрже угљен моноксид, веома токсичан гас без мириса и боје. Запослени треба да буду свесни опасности излагања угљен-моноксиду, посебно када се возила налазе у сервисним просторијама, гаражама или аутоперионицама са укљученим моторима. Издувни гасови возила треба да се одводе напоље кроз флексибилна црева и треба обезбедити вентилацију да би се обезбедио адекватан доток свежег ваздуха. Уређаје на лож уље и грејаче треба проверити да би се уверило да угљен моноксид не излази у унутрашњост.
Токсичност нафтних горива. Запослени који долазе у контакт са бензином, дизел горивом, лож уљем или керозином треба да буду свесни потенцијалних опасности од излагања и да знају како да безбедно рукују овим горивима. Удисање довољних концентрација испарења нафтног горива током дужег временског периода може довести до благе интоксикације, анестезије или озбиљнијих стања. Кратко излагање високим концентрацијама ће изазвати вртоглавицу, главобољу и мучнину, и иритирати очи, нос и грло. Бензин, растварачи или лож уља никада не би требало да се сифонирају из контејнера или резервоара на уста, пошто је токсичност течних угљоводоника ниског вискозитета који се убацују директно у плућа 200 пута већа него ако се прогутају. Аспирација у плућа може изазвати упалу плућа са великим плућним едемом и крварењем, што доводи до озбиљних повреда или смрти. Не треба изазивати повраћање. Треба потражити хитну медицинску помоћ.
Бензен. Запослени у сервису треба да буду свесни потенцијалних опасности од бензола, који се налази у бензину, и да избегавају удисање испарења бензина. Иако бензин садржи бензол, мало је вероватно да ће излагање бензинским парама на ниском нивоу изазвати рак. Бројне научне студије су показале да запослени у бензинским станицама нису изложени прекомерном садржају бензола током својих нормалних радних активности; међутим, увек постоји могућност да дође до претераног излагања.
Опасности од дерматитиса. Запослени који рукују и долазе у контакт са нафтним дериватима у оквиру свог посла треба да буду свесни опасности од дерматитиса и других кожних поремећаја и личне хигијене и мера личне заштите које су потребне за контролу изложености. Ако дође до контакта са очима са бензином, мазивима или антифризом, очи треба испрати чистом, млаком водом за пиће и обезбедити медицинску помоћ.
Мазива, коришћена моторна уља и аутомобилске хемикалије. Запослени који мењају уље и друге течности у моторним возилима, укључујући антифриз, треба да буду свесни опасности и да знају како да минимизирају изложеност производима као што су бензин у коришћеном моторном уљу, гликол у антифризу и други загађивачи у течностима за пренос и мазивима за мењаче употребом ЛЗО и добре хигијенске праксе. Ако се пиштољи за подмазивање под високим притиском испуштају на тело запосленог, захваћено подручје треба одмах прегледати да би се видело да ли су нафтни производи продрли у кожу. Ове повреде изазивају мали бол или крварење, али подразумевају скоро тренутно одвајање кожних ткива и могућа дубља оштећења, која би требало да добију хитну медицинску помоћ. Лекар који присуствује треба да буде обавештен о узроку и производу који је укључен у повреду.
Заваривање. Заваривање, осим што представља опасност од пожара, може укључивати излагање оловним пигментима од заваривања на спољашњости аутомобила, као и металним испарењима и гасовима заваривања. Потребна је локална издувна вентилација или респираторна заштита.
Фарбање спрејом и пунила за ауто каросерију. Фарбање спрејом може укључивати излагање парама растварача и честицама пигмента (нпр. оловни хромат). Пунила за аутомобилске каросерије често су епоксидне или полиестерске смоле и могу укључивати опасности за кожу и дисање. Препоручују се кабине за наношење спреја за фарбање спрејом, локалну издувну вентилацију и заштиту коже и очију када користите ауто пунила за тело.
Батерије за складиштење. Батерије садрже корозивне растворе електролита сумпорне киселине који могу изазвати опекотине и друге повреде очију или коже. Излагање раствору батерија треба да се минимизира употребом ЛЗО, укључујући гумене рукавице и заштиту за очи. Запослени треба одмах испрати раствор електролита из очију или коже чистом пијаћом водом или течношћу за испирање очију у трајању од најмање 15 минута и одмах потражити медицинску помоћ. Запослени треба да добро оперу руке након сервисирања батерија и да држе руке даље од лица и очију. Запослени треба да буду свесни да прекомерно пуњење батерија може да створи експлозивне и токсичне количине гаса водоника. Због потенцијалних штетних ефеката излагања олову, коришћене батерије за складиштење треба да се правилно одлажу или рециклирају у складу са државним прописима или политикама компаније.
Азбест. Запослени који проверавају и сервисирају кочнице треба да буду свесни опасности од азбеста, да знају како да препознају да ли кочионе папуче садрже азбест и да предузму одговарајуће заштитне мере да смање изложеност и садрже отпад ради правилног одлагања (видети слику 2).
Слика 2. Преносно кућиште за спречавање излагања азбестној прашини из кочионих добоша Опремљено је затвореним пиштољем на компримовани ваздух са памучним рукавом и повезано је са ХЕПА усисивачем.
Љубазношћу Нилфиск оф Америца, Инц.
Лична заштитна опрема (ЛЗО)
Повреде запослених могу настати услед контакта са аутомобилским горивима, растварачима и хемикалијама или од хемијских опекотина изазваних излагањем киселинама из акумулатора или каустичним растворима. Запослени у бензинским станицама треба да буду упознати са потребом за коришћењем и ношењем ЛЗО као што су следеће:
- Радне ципеле са ђоном отпорним на уље и клизање треба носити за опште радове у сервисним станицама, а одобрене заштитне ципеле за прсте са ђоном отпорним на уље/клизање треба носити тамо где постоји опасност од повреда стопала услед котрљања или пада предмета или опреме.
- Заштитне наочаре и респираторну заштиту треба користити за заштиту од излагања хемикалијама, прашини или пари, као што су фарбање или рад око батерија и радијатора. Индустријске заштитне наочаре или штитнике за лице са заштитним наочарима треба носити када постоји могућност излагања ударним материјалима, као што је рад са брусилицама или жичаним одбојницима, поправка или монтажа гума или замена издувних система. Наочаре за заваривање треба носити приликом сечења или заваривања како би се спречиле опекотине и повреде од честица.
- Непропусне рукавице, кецеље, обућу, штитнике за лице и хемијске наочаре треба носити при руковању аутомобилским хемикалијама и растварачима, батеријским киселинама и каустичним растворима и када чистите хемикалије или проливене горива. Кожне радне рукавице треба носити када рукујете оштрим предметима као што су разбијено стакло, делови моторних возила или фелге гума и док празните канте за смеће.
- Заштита главе може бити потребна када радите испод возила у јамама или мењате натписе или светла изнад главе и у другим областима где постоји потенцијал за повреду главе.
- Запослени који раде на возилима не би требало да носе прстење, ручне сатове, наруквице или дугачке ланчиће, јер накит може доћи у контакт са покретним деловима возила или електричним системом и изазвати повреде.
Да бисте спречили пожар, дерматитис или хемијске опекотине на кожи, одећу која је натопљена бензином, антифризом или уљем треба одмах уклонити у простор или просторију са добром вентилацијом и где нема извора паљења, као што су електрични грејачи, мотори, цигарете, упаљачи или електрични сушачи за руке, присутни. Погађена подручја коже затим треба темељно опрати сапуном и топлом водом како би се уклонили сви трагови контаминације. Одећу треба сушити на ваздуху напољу или у добро проветреним просторијама далеко од извора паљења пре прања да би се контаминација система отпадних вода свела на минимум.
Еколошка питања сервисне станице
Контрола инвентара резервоара за складиштење
Сервисне станице треба да одржавају и усаглашавају тачне евиденције инвентара на свим резервоарима за складиштење бензина и лож уља на редовној основи како би контролисали губитке. Ручно мерење штапа може се користити за проверу интегритета подземних резервоара и прикључних цеви. Тамо где је инсталирана опрема за аутоматско мерење или детекцију цурења, њену тачност треба редовно верификовати ручним мерењем штапом. Сваки резервоар за складиштење или систем за који се сумња да цури треба да се испита, а ако се открије цурење, резервоар треба учинити безбедним или испразнити и поправити, уклонити или заменити. Запослени у бензинским станицама треба да буду свесни да бензин који цури може да путује на велике удаљености под земљом, да загади залихе воде, уђе у канализационе и одводне системе и изазове пожаре и експлозије.
Руковање и одлагање отпадних материјала
Отпадна мазива и хемикалије за аутомобиле, коришћена моторна уља и растварачи, просути бензин и лож уље и раствори антифриза типа гликола треба да се одводе у одобрене, прописно обележене резервоаре или контејнере и чувају до одлагања или рециклирања у складу са државним прописима и политикама компаније.
Пошто мотори са истрошеним цилиндрима или другим дефектима могу дозволити да мале количине бензина уђу у њихове картере, потребне су мере предострожности како би се спречило да испарења која би могла да се испусте из резервоара и контејнера са дренажом из картера дођу до извора паљења.
Искоришћени филтери за уље и филтери течности за мењач треба да се испразне од уља пре одлагања. Искоришћени филтери за гориво који су уклоњени из возила или пумпи за дозирање горива треба да се испразне у одобрене контејнере и складиште на добро проветреним локацијама даље од извора паљења док се не осуше пре одлагања.
Искоришћене посуде са електролитом за батерије треба темељно испрати водом пре одлагања или рециклирања. Коришћене батерије садрже олово и треба их правилно одложити или рециклирати.
Чишћење великих изливања може захтевати посебну обуку и ЛЗО. Повучено просуто гориво може се вратити у терминал или постројење за расути терет или на други начин одложити у складу са државним прописима или политиком компаније. Мазива, коришћена уља, масти, антифриз, просуто гориво и други материјали не треба да се мете, пере или испирају у подне одводе, лавабое, тоалете, канализацију, јаме или друге одводе или на улицу. Акумулиране масноће и уље треба уклонити из подних одвода и јама како би се спречило да ови материјали отичу у канализацију. Азбестну прашину и коришћене азбестне кочионе облоге треба руковати и одлагати у складу са државним прописима и политикама компаније. Запослени треба да буду свесни утицаја на животну средину и потенцијалних опасности по здравље, безбедност и пожар од овог отпада.
Спровођење закона
Спровођење закона је тежак, стресан и захтеван посао. Постоје докази да је велики део посла седећи, али мали део посла који није седећи је физички захтеван. Ово је такође део посла који је често најкритичнији. У том погледу, полицијски посао је упоређен са радом спасиоца на базену. Већину времена спасиоци посматрају са ивице воде, али када је потребно интервенисати, емоционални и физички захтеви су екстремни и обично нема упозорења. За разлику од спасиоца, полицајац може бити изложен нападу ножем или пиштољем, а може бити изложен и намерном насиљу од стране неких припадника јавности. Рутинске активности укључују патролирање улицама, метроима, сеоским путевима, парковима и многим другим подручјима. Патроле се могу вршити пешке, у возилима (као што су аутомобили, хеликоптери или моторне санке), а понекад и на коњима. Постоји потреба за сталном будношћу и, у многим деловима света, постоји стална претња насиљем. Полицијски службеници могу бити позвани да пруже помоћ јавности у случајевима пљачке, нереда, напада или породичних спорова. Они могу бити укључени у контролу масе, трагање и спасавање или помоћ јавности у случају природне катастрофе. Постоји периодична потреба да се криминалци јуре пешице или у возилу, да се ухвати у коштац са криминалцима, да их ухвати у коштац и да их контролише и, повремено, да се прибегне употреби смртоносног оружја. Рутинске активности могу ескалирати до насиља опасног по живот са мало или без упозорења. Неки полицајци раде на тајном задатку, понекад и дуже време. Други, посебно форензичари, изложени су токсичним хемикалијама. Скоро сви су изложени биолошком ризику од крви и телесних течности. Полицајци обично раде у сменама. Често се њихове смене продужавају административним послом или појављивањем на суду. Стварни физички захтеви полицијског рада и физички задаци полиције су опширно проучавани и изузетно су слични у различитим полицијским снагама и на различитим географским локацијама. Питање да ли се неко специфично здравствено стање може приписати занимању полиције је контроверзно.
Насиље
Насиље је, нажалост, реалност рада полиције. У Сједињеним Државама стопа убистава за полицију је више него двоструко већа од опште популације. Насилни напади на послу су чести међу полицајцима. Конкретне активности које ће вероватно довести до насилног сукоба биле су предмет многих недавних истраживања. Идеја да су домаћи спорови били посебно опасни је озбиљно доведена у питање (Виоланти, Вена и Марсхалл 1986). У скорије време, активности које ће највероватније довести до напада на полицајца су рангиране на следећи начин: Прво, хапшење/контролисање осумњичених; друго, пљачка у току; и треће, домаћи спор.
Врста насиља којем су полицајци изложени разликује се од земље до земље. Ватрено оружје је чешће у Сједињеним Државама него у Британији или западној Европи. У земљама у којима су политички немири недавно владали полицајци могу бити изложени нападима из оружја великог калибра или аутоматског оружја војног типа. Ране од ножа се срећу свуда, али ножеви са великим сечивом, посебно мачете, изгледају чешћи у тропским земљама.
Полицајци морају одржавати висок ниво физичке спремности. Обука полиције мора укључивати обуку у физичкој контроли осумњичених тамо где је то потребно, као и обуку у коришћењу ватреног оружја и других врста оруђа као што су ЦС гас, бибер спреј или ручне палице. Лична заштитна опрема као што је „непробојни“ прслук је неопходна у неким заједницама. Слично, комуникациони систем који омогућава полицајцу да позове помоћ је често важан. Најважнија обука, међутим, мора бити у превенцији насиља. Тренутна полицијска теорија подвлачи идеју рада полиције у заједници, при чему је полицајац саставни део заједнице. За надати се да ће, како овај приступ замењује филозофију оружаног војног упада у заједницу, потреба за оружјем и оклопом бити смањена.
Последице насиља не морају бити физичке. Насилни сусрети су изузетно стресни. Овај стрес је посебно вероватан ако је инцидент довео до озбиљних повреда, крвопролића или смрти. Посебно је важна процена посттрауматског стресног поремећаја (ПТСП) након оваквих инцидената.
Емоционални и психолошки стрес
Очигледно је да је рад полиције стресан. За многе полицајце вишак папирологије, за разлику од активног спровођења закона, сматра се главним стресом. Комбинација сменског рада и неизвесности о томе шта се може десити током смене представља снажно стресну ситуацију. У временима фискалних ограничења, ови фактори стреса су често драматично појачани неадекватним особљем и неадекватном опремом. Ситуације у којима постоји потенцијал за насиље су саме по себи стресне; Стрес се драматично повећава тамо где је особље такво да нема адекватне подршке, или када је полицајац озбиљно презапослен.
Поред тога, високи нивои стреса који могу бити резултат рада полиције окривљени су за брачне тешкоће, злоупотребу алкохола и самоубиства међу полицајцима. Већина података који подржавају такве асоцијације варирају од једног географског региона до другог. Ипак, ови проблеми могу у неким случајевима бити резултат окупације полицијских послова.
Не може се пренагласити потреба за сталном будношћу због доказа о проблемима повезаним са стресом или посттрауматском стресном поремећају. Болест повезана са стресом може се манифестовати као проблеми у понашању, брачни или породични проблеми или, понекад, као злоупотреба алкохола или супстанци.
Атеросклеротична болест срца
Постоје бројне студије које сугеришу да је атеросклеротична болест чешћа међу полицајцима (Вена ет ал. 1986; Спарров, Тхомас и Веисс 1983); постоје и студије које сугеришу да то није случај. Претпоставља се да је пораст преваленције срчаних обољења међу полицијским службеницима скоро у потпуности био последица повећаног ризика од акутног инфаркта миокарда.
Ово је интуитивно задовољавајуће јер је добро познато да је изненадни напор, суочен са основним срчаним обољењима, важан фактор ризика за изненадну смрт. Функционална анализа посла полицајца на општој дужности јасно указује да се од полицајца може очекивати да током обављања дужности пређе из седентарног стања у максимални напор са мало или без упозорења и без припреме. Заиста, много полицијских послова је седентарно, али, када је потребно, од полицајца се очекује да трчи и јури, да се ухвати у коштац и да се ухвати у коштац, и да насилно савлада осумњиченог. Стога није неочекивано да чак и ако се стопа основне коронарне болести не разликује много међу полицајцима од остатка популације, ризик од акутног инфаркта миокарда, због природе посла, може бити већи ( Франке и Андерсон 1994).
Демографија полицијске популације мора се узети у обзир приликом процене ризика од срчаних обољења. Болест срца се најчешће налази код мушкараца средњих година, а ова група чини веома велики удео полицајаца. Жене, које имају значајно нижу стопу срчаних болести током година пре менопаузе, знатно су недовољно заступљене у демографији већине полицијских снага.
Да би се ефективно смањио ризик од срчаних болести код полицајаца, од суштинског је значаја редовна процена полицајца од стране лекара који познаје рад полиције и потенцијалне срчане ризике који су повезани са радом полиције (Бровн и Троттиер 1995.) . Периодична здравствена процена мора укључивати здравствено образовање и саветовање о факторима ризика за срце. Постоје добри докази да програми промоције здравља засновани на раду имају благотворан ефекат на здравље запослених и да модификација фактора срчаног ризика смањује ризик од срчане смрти. Програми за одвикавање од пушења, савети о исхрани, свест о хипертензији и праћење и модификација холестерола су све одговарајуће активности које ће помоћи да се модификују фактори ризика за срчана обољења међу полицијским службеницима. Редовна вежба може бити посебно важна у раду полиције. Стварање радног окружења које образује радника о позитивним изборима у исхрани и начину живота и које подстиче такве изборе вероватно ће бити од користи.
Болести плућа у раду полиције
Докази сугеришу да је преваленција плућних болести у раду полиције нижа него у општој популацији. Међутим, постоје докази о повећању стопе рака респираторног система. Већина полицајаца није рутински изложена удахнутим токсинима у већој стопи од осталих становника заједница у којима раде. Постоје изузеци од овог општег правила, међутим, најзначајнији изузетак су полицајци који раде на форензичкој идентификацији. Постоје добри докази да ове особе могу патити од повећане преваленције респираторних симптома и, могуће, професионалне астме (Соутер, ван Неттен и Брандс 1992; Троттиер, Бровн и Веллс 1994). Цијаноакрилат, који се користи за откривање латентних отисака прстију, је познати респираторни сензибилизатор. Поред овога, постоји велики број хемијских канцерогена који се рутински користе у овој врсти посла. Из ових разлога препоручује се да полицајци који раде на форензичкој идентификацији, посебно они који раде отиске прстију, треба да буду подвргнути годишњем рендгену грудног коша и спирометрији. Слично томе, периодична процена здравља ових службеника мора укључивати пажљиву процену респираторног система.
Иако је пракса пушења цигарета све ређа, значајан број полицајаца наставља да пуши. Ово може бити разлог зашто су неке студије показале повећан ризик од рака плућа и ларинкса међу полицајцима. Пушење је, наравно, главни фактор ризика за срчана обољења. Такође је водећи узрок рака плућа. Када полицајац добије рак плућа, често се поставља питање да ли је рак последица професионалне изложености, посебно канцерогених материја за које се зна да су присутни у праху за отиске прстију. Ако полицајац пуши, биће немогуће поуздано приписати кривицу било којој професионалној изложености. Укратко, респираторна болест обично није професионална опасност за рад полиције осим за форензичке раднике за идентификацију.
Рак
Постоје неки докази да полицајци имају нешто већи ризик од рака него што се очекивало у општој популацији. Посебно се наводи да је ризик од карцинома дигестивног тракта, као што је рак једњака, рак желуца и рак дебелог црева, повећан међу полицајцима. Може постојати повећан ризик од рака плућа и ларинкса. Ризик од рака међу полицијским службеницима који раде у форензичкој идентификацији и раду у форензичкој лабораторији је укратко размотрен горе. Контроверзно питање карцинома тестиса повезано са употребом полицијског „радара“ за откривање пребрзача такође се мора позабавити.
Подаци који говоре о повећању ризика од рака дигестивног тракта код полицајаца су штури, али је то питање које се мора озбиљно испитати. У случају карцинома плућа и једњака, тешко је видети како би активности полиције могле да повећају ризик. Наравно, познато је да пушење повећава ризик од рака плућа и једњака, а зна се да значајан број полицајаца наставља да пуши цигарете. Још једна супстанца за коју се зна да повећава ризик од рака једњака је алкохол, посебно виски. Познато је да је полицијски посао изузетно стресан, а било је неких студија које сугеришу да полицајци понекад могу да користе алкохол да ослободе напетост и стрес на свом послу.
Исто истраживање које је показало повећан ризик од карцинома дигестивног тракта показало је и посебан пораст инциденције карцинома лимфног и хемопоетског система код неких полицајаца. Повећани ризик је био ограничен на једну групу и укупан ризик није био повишен. С обзиром на ову веома специфичну дистрибуцију и мале бројеве, овај налаз би се могао показати као статистичка аберација.
Разговарано је о ризику од рака међу полицијским службеницима укљученим у рад на форензичкој идентификацији и форензичком лабораторијском раду. Очекивана токсичност хроничног ниског излагања различитим хемикалијама одређена је нивоом изложености и употребом личне заштитне опреме. На основу ових изложености развијен је периодични здравствени преглед, који се обавља сваке године и прилагођен ризицима специфичним за ове изложености.
Недавни радови сугерисали су могуће повећање ризика од рака коже, укључујући меланом, међу полицајцима. Да ли је то због количине изложености сунцу коју доживљавају неки полицајци који раде напољу је чисто спекулативно.
Питање рака који је резултат излагања микроталасима из јединица „полицијског радара“ изазвало је много контроверзи. Сигурно постоје неки докази да може постојати груписање одређених врста рака међу изложеним полицајцима (Давис и Мостофи 1993). Посебна забринутост је због изложености ручним јединицама. Алтернативно, недавни рад са великом популацијом побија сваки ризик од карциногености услед излагања овим јединицама. Нарочито је пријављено да је рак тестиса повезан са таквом изложеношћу. Околност за коју се каже да представља највећи ризик је та где је ручна јединица укључена и лежи на крилу полицајца. Ово би могло резултирати значајном кумулативном изложеношћу тестиса на дужи рок. Остаје недоказано да ли такво излагање изазива рак. У међувремену, препоручује се да се полицијске радарске јединице монтирају изван полицијског аутомобила, да буду усмерене даље од полицајца, да се не користе у аутомобилу, да буду искључене када се не користе и да се редовно тестирају на цурење у микроталасној пећници. Поред тога, периодични преглед полицајаца треба да укључи пажљиву палпацију тестиса.
Бол у леђима
Бол у доњем делу леђа је главни узрок изостајања са посла широм западног света. То је стање најчешће међу мушкарцима средњих година. Фактори који предиспонирају хронични бол у доњем делу леђа су вишеструки, а неки, као што је корелација са пушењем, изгледају интуитивно тешко разумљиви.
Што се тиче занимања вожње, постоји довољно доказа да су појединци који возе за живот у драматично повећаном ризику од болова у доњем делу леђа. Ово запажање укључује полицијске службенике којима вожња игра значајну улогу у свакодневном раду. Већина полицијских аутомобила и даље је опремљена седиштима која су била уграђена у време њихове производње. Доступни су различити ослонци за леђа и протетски уређаји који могу побољшати подршку лумбалног дела кичме, али проблем остаје.
Постоје докази да физичко суочавање може играти улогу у развоју болова у леђима. Несреће моторних возила, посебно у полицијским возилима, могу играти улогу. Нека полицијска опрема, као што су дебели кожни појасеви украшени тешком опремом, такође може играти улогу.
Важно је запамтити да стрес може убрзати или погоршати бол у леђима и да неки полицајци могу да сматрају да је бол у леђима, као разлог за боловање, прихватљивији од потребе за опоравком од емоционалне трауме.
Нема сумње да специфичне вежбе дизајниране да одрже флексибилност и ојачају мишиће леђа могу значајно побољшати функцију и симптоме. Проглашени су бројни системи класификације болова у леђима. Ови различити обрасци бола имају различите приступе активне интервенције кроз специфичне програме јачања мишића. Важно је да се међу полицијским службеницима траже специфични обрасци симптома и да се започне одговарајућа интервенција и лечење. Ово захтева периодичну процену од стране лекара који познају овај клинички синдром и који су способни за рану ефикасну интервенцију. Једнако је важно да се одржава добар ниво укупне кондиције како би се избегао инвалидитет од овог уобичајеног хроничног, скупог синдрома.
Ризици од биолошке опасности
Постоје извештаји о полицајцима за које се каже да су заражени СИДУ током свог рада. У мају 1993. Федерални истражни биро САД је известио да је било седам случајева да су полицајци контактирали СИДУ својим радом током 10 година (Бигбее 1993). Почнимо тако што ћемо приметити да је ово изненађујуће мали број случајева у периоду од 10 година у читавим Сједињеним Државама. Следеће да приметимо да је било контроверзи око тога да ли се сви ови случајеви сматрају повезаним са послом. Ипак, јасно је да је могуће заразити се ХИВ-ом као резултат рада полиције.
Пошто не постоји лек за сиду, нити вакцина која спречава болест, најбоља одбрана коју полицајац има од ове инфекције је превенција. Рукавице од латекса треба носити, кад год је то могуће, сваки пут када је предвиђен контакт са крвљу или крвљу контаминираним доказима. Ово је посебно важно ако има оштећења коже на рукама.
Све отворене ране или посекотине које је полицајац задобио морају бити покривени оклузивним завојем док је на дужности. Иглама треба руковати изузетно пажљиво, а игле или шприцеви се морају транспортовати у контејнеру за оштре предмете који може ефикасно спречити да игла продре кроз контејнер. Оштре ивице се морају избегавати, а са оштрим предметима треба поступати изузетно пажљиво, посебно када су контаминирани свежом крвљу. Тамо где је могуће, такве експонате треба узимати инструментима, а не рукама.
У случају покушаја реанимације треба користити латекс рукавице и заштитну маску, а приликом пружања прве помоћи увек се морају носити рукавице од латекса. Важно је, међутим, имати на уму да је ризик од заразе ХИВ-ом услед реанимације веома мали.
Постоје и неке традиционалне технике у раду полиције које се морају избегавати. Претреси „пригушени” су опасни за полицајца. Бројни су случајеви да су полицајци задобили повреде убодом игле у овој врсти поступка. Опасно је и претраживање контејнера, торби или чак џепова претурањем по њима. Сви контејнери се морају испразнити на равну површину и њихов садржај прегледати на видљив начин. Слично томе, не смеју се вршити претреси испод аутоседишта и између седишта и наслона кауча и столица. Боље је раставити намештај него да полицајци слепо стављају руке на места где могу бити сакривене игле и шприцеви. Латекс рукавице не штите од повреда убодом игле.
Заштита за очи и маске за лице могу бити прикладне у околностима у којима се може разумно предвидети прскање телесних течности као што је пљувачка или крв. Мора постојати систем за безбедно одлагање личне заштитне опреме. Мора постојати објекат у којем полицајци могу да перу руке. С обзиром на чињеницу да мали број патролних аутомобила има текућу воду и судопере, требало би обезбедити унапред упаковане растворе за прање за чишћење коже. На крају, треба поставити питање шта треба учинити за полицајца који је, упркос свим најбољим мерама опреза, перкутано изложен ХИВ-у. Након одговарајуће неге ране, први корак је да покушате да утврдите да ли је извор изложености заиста ХИВ позитиван. Ово није увек могуће. Друго, императив је да полицајац буде образован о правим ризицима од инфекције. Многи немедицински радници претпостављају да је ризик много већи него што заиста јесте. Треће, полицајац мора бити обавештен о потреби поновног тестирања најмање шест месеци, а можда и девет месеци како би се осигурало да полицајац није заражен. Морају се предузети кораци да се спречи потенцијална инфекција сексуалног партнера(а) полицајца у трајању од најмање шест месеци. На крају, мора се размотрити питање постекспозицијске профилаксе. Све је више доказа да профилакса антивирусним лековима може бити од помоћи у смањењу ризика од сероконверзије након перкутане изложености. О њима се расправља на другом месту у Енциклопедија. Поред тога, област профилаксе је под интензивним истраживањима, тако да се морају консултовати актуелне референце како би се обезбедио најприкладнији приступ.
Постоје бројни извештаји о случајевима професионално стеченог хепатитиса међу особљем за спровођење закона. Квантитативни ризик није драматично висок у поређењу са другим занимањима. Ипак, то је реалан ризик и мора се посматрати као могућа професионална болест. Превентивни приступ ХИВ инфекцији који је горе наведен подједнако се добро примењује и на болест хепатитиса Б која се преноси крвљу. С обзиром на чињеницу да је хепатитис Б много заразнији од АИДС-а и већа је вероватноћа да ће изазвати болест или смрт у кратком року, ово болест би требало да буде још убедљивији разлог за поштовање универзалних мера предострожности.
Постоји ефикасна вакцина против хепатитиса Б. Сви полицајци, без обзира да ли су укључени у форензику или полицију, треба да буду вакцинисани против хепатитиса Б. Остала стања, укључујући хепатитис Ц, туберкулозу и патогене који се преносе ваздухом, такође могу да се суоче са полицајци.
певачи
Термин певач односи се на сваку особу чија се каријера, занимање или средства за живот у великој мери ослањају на употребу њеног или њеног гласа у музичком контексту, а не на обичан говор. За разлику од перкусиониста, пијаниста или виолиниста, певач је инструмент. Дакле, добробит певача зависи не само од здравља његовог гркљана (где потиче звук) или вокалног тракта (где је звук модификован), већ и од правилног функционисања и максималне координације већине ума и тела. система.
Од многих стилова певања документованих широм света, неки одражавају јединствено литургијско, културно, језичко, етничко или геополитичко наслеђе, док су други универзалније природе. Међу уобичајеним стиловима певања у Сједињеним Државама и западном свету су: традиционални класични (укључујући ораторијум, оперу, уметничке песме и тако даље), берберсхоп, џез, музички театар (Броадваи), хор, госпел, фолк, кантри (и вестерн ), популарни, ритам и блуз, рокенрол (укључујући хеви метал, алтернативни рок и тако даље) и други. Сваки стил испоруке има своје типичне поставке, обрасце, навике и повезане факторе ризика.
Воцал Проблемс
За разлику од непевача, који можда нису значајно ометани гласовним проблемима, за класичног певача ефекат суптилног гласовног оштећења може бити поражавајући. Чак иу оквиру те категорије обучених певача, гласовно оштећење је много исцрпљујуће за више гласовне класификације (сопран и тенори) него за ниже класификације (мецосопран, алтови, баритони и баси). С друге стране, неки вокални извођачи (поп, госпел или рок, на пример) улажу велике напоре да постигну јединствени заштитни знак и побољшају своју тржишну способност изазивањем вокалних патологија које често дају задахнуту, храпаву, пригушену диплофонију (истовремени више тонова) квалитета. Делимично због свог оштећења, они имају тенденцију да певају са великим напором, посебно борећи се да произведу високе тонове. Многим слушаоцима ова борба додаје драматичан ефекат, као да певач жртвује себе док се бави уметничким процесом.
Преваленција повреда на раду уопште, а посебно поремећаја гласа, међу певачима није добро документована у литератури. Овај аутор процењује да у просеку између 10 и 20% певача у Сједињеним Државама пати од неког облика хроничног поремећаја гласа. Међутим, учесталост повреда гласа значајно варира у зависности од многих фактора. Пошто многи певачи морају да се придржавају специфичних уметничких/естетичких критеријума, праксе извођења, популарних (потрошачких) захтева, финансијских ограничења и друштвених притисака, често протежу своје гласовне способности и издржљивост до крајњих граница. Штавише, певачи углавном имају тенденцију да поричу, банализују или игноришу знакове упозорења, па чак и дијагнозе повреде гласа (Бастијан, Кејдар и Вердолини-Марстон 1990).
Најчешћи проблеми међу певачима су бенигни поремећаји слузокоже. Слузокожа је спољашњи слој, или омотач, гласних набора (који се обично називају гласне жице) (Зеителес 1995). Акутни проблеми могу укључивати ларингитис и пролазно отицање гласница (едем). Хроничне лезије слузокоже укључују отоке гласних зглобова, нодуле („калусе“), полипе, цисте, субмукозно крварење (крварење), капиларну ектазију (ширење), хронични ларингитис, леукоплакију (беле мрље или мрље), сузе слузокоже и глотичне сузе. дубоке бразде у ткиву). Иако се ови поремећаји могу погоршати пушењем и прекомерном конзумацијом алкохола, важно је напоменути да су ове бенигне лезије слузокоже типично повезане са количином и начином употребе гласа, и да су производ вибрационе трауме (Бастиан 1993).
Узроци проблема са гласом
Сагледавајући узроке вокалних проблема код певача, треба разликовати унутрашње и екстринзичне факторе. Унутрашњи фактори су они који се односе на личност, вокално понашање (укључујући говор) на сцени и ван ње, вокалну технику и навике уноса (првенствено ако је у питању злоупотреба супстанци, неодговарајући лек, потхрањеност и/или дехидрација). Екстринзични фактори су повезани са загађивачима животне средине, алергијама и тако даље. На основу клиничког искуства, унутрашњи фактори имају тенденцију да буду најважнији.
Повреда гласа је обично кумулативни процес злоупотребе и/или прекомерне употребе током певачевих продуктивних (повезаних са извођењем) и/или непродуктивних (кућних, друштвених) активности. Тешко је утврдити колики се део штете може директно приписати првом насупрот другом. Фактори ризика за перформансе могу укључивати неразумно дуге генералне пробе које захтевају певање пуним гласом, наступ са инфекцијом горњих дисајних путева у одсуству замене и претерано певање. Већини вокала се саветује да не певају дуже од око 1.5 сата (нето) дневно. Нажалост, многи певачи не поштују ограничења свог апарата. Неки имају тенденцију да буду ухваћени у истраживачко узбуђење нових техничких вештина, нових средстава уметничког изражавања, новог репертоара и тако даље, и вежбају 4, 5 или 6 сати дневно. Још горе је добијање гласа у облику када се манифестују сигнали узбуне о повреди (као што су губитак високих тонова, немогућност тихог певања, кашњење у иницијацији звука при дисању, нестабилан вибрато и појачан фонаторни напор). Кривност за преоптерећење вокала деле се са другим руководиоцима задатака, као што су агент за резервације који вишеструке наступе стисне у немогућ временски оквир и агент за снимање који изнајмљује студио на 12 узастопних сати током којих се од певача очекује да сними комплетан ЦД звучни запис од почетка до краја.
Иако се сваки певач у неком тренутку своје каријере може сусрести са акутним епизодама проблема са гласом, генерално се верује да они певачи који су музички писмени и могу да прилагоде партитуру својим гласовним ограничењима, као и они који су имали одговарајућу обуку гласа, имају мање шансе да се сусрећу са озбиљним проблемима хроничне природе него њихови необучени вршњаци, који често уче свој репертоар напамет, више пута имитирајући или певајући уз демо траке или снимке других извођача. При томе, они често певају у тону, опсегу или стилу неприкладним за њихов глас. Певачи који се подвргавају периодичном чувању и одржавању од стране искусних стручњака за глас мање су склони да прибегну погрешним компензационим вокалним маневрима ако се суоче са физичким оштећењем, и склонији су успостављању разумне равнотеже између уметничких захтева и дуговечности гласа. Добар наставник је свестан нормалних (очекиваних) способности сваког инструмента, обично може да разликује техничка и физичка ограничења и често први открива знаке упозорења о вокалним оштећењима.
Појачавање звука такође може створити проблеме певачима. Многе рок групе, на пример, појачавају не само певача, већ и цео бенд. Када ниво буке омета звучне повратне информације, певач често није свестан да пева прегласно и да користи погрешну технику. Ово може значајно допринети развоју и погоршању вокалне патологије.
Фактори неучинковитости такође могу бити важни. Певачи морају да схвате да немају одвојене ларингеалне механизме за певање и говорење. Иако већина професионалних певача проводи много више времена причајући него певајући, техника говора се обично одбацује или одбија, што може негативно утицати на њихово певање.
Многи данашњи певачи морају редовно да путују од једног до другог места наступа, возовима, туристичким аутобусима или авионима. Стална турнеја захтева не само психолошку адаптацију, већ и физичка прилагођавања на више нивоа. Да би певачи функционисали оптимално, морају да добију адекватан квалитет и количину сна. Радикалне брзе промене временских зона доводе до џет лаг-а, што тера певаче да остану будни и будни када њихов унутрашњи сат даје знак различитим телесним системима да се искључе за спавање, и обрнуто, да спавају када су њихови мождани системи побуђени да планирају и изводе нормалан дан. активности. Такав прекид може довести до низа исцрпљујућих симптома, укључујући хроничну несаницу, главобоље, тромост, вртоглавицу, раздражљивост и заборавност (Монк 1994). Аберантни обрасци спавања су такође чест проблем међу оним певачима који наступају касно увече. Ови абнормални обрасци спавања се пречесто лоше управљају алкохолом или рекреативним лековима, лековима који се издају на рецепт или без рецепта (ОТЦ) (од којих већина негативно утиче на глас). Често и/или продужено затварање у затворену кабину моторног возила, воза или авиона може створити додатне проблеме. Удисање слабо филтрираног (често рециклираног), контаминираног, исушеног (сувог) ваздуха (Федер 1984), према многим певачима, може да изазове респираторну нелагодност, трахеитис, бронхитис или ларингитис који може да траје сатима или чак данима након путовања.
Због нестабилности животне средине и ужурбаног распореда, многи певачи развијају несталне, нездраве навике у исхрани. Поред ослањања на ресторанску храну и непредвидивих промена у времену оброка, многи певачи једу главни оброк дана након наступа, обично касно увече. Нарочито за певача са прекомерном тежином, а посебно ако су конзумирали зачињену, масну или киселу храну, алкохол или кафу, лежање убрзо након што се напуни стомак вероватно ће довести до гастроезофагеалног рефлукса. Рефлукс је ретроградни ток киселина из желуца према једњаку у грло и ларинкс. Настали симптоми могу бити разорни за певача. Поремећаји у исхрани су прилично чести међу певачима. У оперском и класичном царству, преједање и гојазност су прилично чести. У музичком позоришту и поп домену, посебно међу младим женама, наводно се једна петина свих певача сусрела са неким обликом поремећаја у исхрани, као што су анорексија или булимија. Ово последње укључује различите методе чишћења, од којих се сматра да је повраћање посебно опасно за глас.
Штетан фактор за производњу гласа је излагање загађивачима, као што су формалдехид, растварачи, боје и прашина, и алергени, као што су полен дрвећа, траве или корова, прашина, споре плесни, животињска перут и парфеми (Саталофф 1996). Такво излагање се може појавити на сцени и ван ње. У свом радном миљеу, певачи могу бити изложени овим и другим загађивачима повезаним са вокалним симптомима, укључујући дим цигарете и позоришни дим и ефекте магле. Певачи користе већи проценат свог виталног капацитета од обичних говорника. Штавише, током интензивне аеробне активности (као што је плес), број циклуса дисања у минути се повећава, а дисање на уста преовладава. То резултира удисањем веће количине дима цигарета и магле током наступа.
Лечење вокалних проблема
Два главна питања у лечењу вокалних тегоба певача су самолечење и неправилан третман од стране лекара који не познају глас и његове проблеме. Саталофф (1991, 1995) је истраживао потенцијалне нуспојаве повезане са лековима које певачи обично користе. Било да се ради о рекреацији, на рецепт, без рецепта или као додатак исхрани, већина лекова ће вероватно имати неки утицај на фонаторну функцију. У покушају да контролише „алергије“, „флегму“ или „загушење синуса“, певачица која се бави самолечењем ће на крају прогутати нешто што ће оштетити вокални систем. Исто тако, лекар који наставља да прописује стероиде да би смањио хроничну упалу изазвану насилним гласовним навикама и игнорише основне узроке, на крају ће повредити певача. Документована је гласовна дисфункција која је резултат лоше индиковане или лоше изведене фонохирургије (Бастиан 1996). Да би се избегле повреде које су последица лечења, певачима се саветује да познају своје инструменте и да се консултују само са здравственим радницима који разумеју и имају искуство и стручност у решавању вокалних проблема певача и који поседују стрпљење да едукују и оснажују певаче.
Студија случаја: Лечење бола у леђима
Већина епизода акутног бола у леђима брзо реагује на неколико дана одмора праћеног постепеним обнављањем активности у границама бола. Не-наркотични аналгетици и нестероидни антиинфламаторни лекови могу бити од помоћи у ублажавању болова, али не скраћују курс. (Пошто неки од ових лекова утичу на будност и време реакције, требало би да их користе са опрезом особе које возе возила или имају задатке на којима тренутни пропусти могу да доведу до повреде пацијената.) Различити облици физиотерапије (нпр. локална примена топлоте). или хладноћа, дијатермија, масажа, манипулација, итд.) често пружају кратке периоде пролазног олакшања; они су посебно корисни као увод у степеноване вежбе које ће промовисати обнављање мишићне снаге и релаксације, као и флексибилности. Продужени одмор у кревету, тракција и употреба лумбалних корзета имају тенденцију да одлажу опоравак и често продужавају период инвалидитета (Блов и Јаисон 1988).
Хронични, понављајући бол у леђима најбоље се лечи режимом секундарне превенције. Довољно се одмарати, спавати на чврстом душеку, седети у равним столицама, носити удобне, добро постављене ципеле, одржавати добро држање и избегавати дуго стајање у једном положају су важни додаци. Прекомерна или продужена употреба лекова повећава ризик од нежељених ефеката и треба их избегавати. Неким случајевима помаже ињекција „окидачких тачака“, локализованих осетљивих чворова у мишићима и лигаментима, као што је првобитно заговарано у семиналном извештају Лангеа (1931).
Вежбање кључних постуралних мишића (горњи и доњи абдоминални, леђни, глутеални и бутни мишићи) је основа како хроничне неге тако и превенције болова у леђима. Краус (1970) је формулисао режим који садржи вежбе јачања за исправљање слабости мишића, вежбе опуштања за ублажавање напетости, спастичности и ригидности, вежбе истезања за минимизирање контрактура и вежбе за побољшање равнотеже и координације. Ове вежбе, упозорава он, треба да буду индивидуализоване на основу прегледа пацијента и функционалних тестова мишићне снаге, снаге држања и еластичности (нпр. Краус-Вебер тестови (Краус 1970)). Да би се избегли штетни ефекти вежбања, свака сесија треба да укључује вежбе загревања и хлађења, као и вежбе разгибавања и опуштања, а број, трајање и интензитет вежби треба постепено повећавати како се кондиција побољшава. Једноставно давање пацијенту штампаног листа са вежбама или књижице није довољно; у почетку, њему или њој треба дати индивидуалне инструкције и посматрати да би били сигурни да се вежбе раде исправно.
Године 1974. ИМЦА у Њујорку је увела “И'с Ваи то а Хеалтхи Бацк Програм”, јефтин курс вежби заснован на Краусовим вежбама; 1976. постао је национални програм у САД, а касније је успостављен у Аустралији и неколико европских земаља (Меллеби 1988). Програм који се одвија два пута недељно, шест недеља, дају специјално обучени инструктори и волонтери ИМЦА вежби, углавном у урбаним ИМЦА (аранжмани за курсеве на градилишту су направили велики број послодаваца), и наглашава неограничен наставак вежбе код куће. Отприлике 80% од хиљада појединаца са хроничним или понављајућим боловима у леђима који су учествовали у овом програму пријавили су елиминацију или побољшање болова.
" ОДРИЦАЊЕ ОД ОДГОВОРНОСТИ: МОР не преузима одговорност за садржај представљен на овом веб порталу који је представљен на било ком другом језику осим енглеског, који је језик који се користи за почетну производњу и рецензију оригиналног садржаја. Одређене статистике нису ажуриране од продукција 4. издања Енциклопедије (1998).“