Categorias crianças

1. Sangue (3)

1. Sangue
Editor de Capítulo: Bernard D. Goldstein
Conteúdo
Tabelas
Sistema hematopoiético e linfático
Bernard D. Goldstein
Leucemia, Linfomas Malignos e Mieloma Múltiplo
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Agentes ou Condições de Trabalho que Afetam o Sangue
Bernard D. Goldstein
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.

2. Câncer (4)

2. Câncer
Editor de Capítulo: Paulo Boffetta
mesa de conteúdo
Tabelas
Introdução
Neil Pearce, Paolo Boffetta e Manolis Kogevinas
Carcinógenos ocupacionais
Paolo Boffetta, Rodolfo Saracci, Manolis Kogevinas, Julian Wilbourn e Harri Vainio
Câncer Ambiental
Bruce K. Armstrong e Paolo Boffetta
Prevenção
Por Gustavsson
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Câncer ocupacional: principais fatos
- Proporções estimadas de câncer (PAR) atribuíveis a ocupações
- Avaliação de evidências de carcinogenicidade nas monografias da IARC
- Grupos de classificação do programa de monografias da IARC
- Grupo 1-Produtos químicos cancerígenos para humanos
- Grupo 2A - Produtos químicos provavelmente cancerígenos para humanos
- Grupo 2B—Produtos químicos possivelmente cancerígenos para humanos
- Pesticidas avaliados em Monografias da IARC, Volumes 1-63 (1972-1995)
- Drogas avaliadas nas Monografias da IARC, Volumes 1-63 (1972-1995)
- Agentes ambientais/exposições conhecidas ou suspeitas de câncer humano
- Indústrias, ocupações, exposições que apresentam um risco cancerígeno
- Indústrias, occs., exps. com excesso de câncer não carcinógenos definitivos
- Variações populacionais registradas de incidência de alguns cânceres comuns

3. Sistema cardiovascular (7)

3. Sistema Cardiovascular
Editores de Capítulo: Lothar Heinemann e Gerd Heuchert
Conteúdo
Tabelas e Figuras
Introdução
Lothar Heinemann e Gerd Heuchert
Morbidade e Mortalidade Cardiovascular na Força de Trabalho
Gottfried Enderlein e Lothar Heinemann
O conceito de fator de risco em doenças cardiovasculares
Lothar Heinemann, Gottfried Enderlein e Heide Stark
Programas de reabilitação e prevenção
Lothar Heinemann e Gottfried Enderlein
Perigos Físicos, Químicos e Biológicos
Fatores físicos
Heide Stark e Gerd Heuchert
Materiais Químicos Perigosos
Ulrike Tittelbach e Wolfram Dietmar Schneider
Riscos Biológicos
Regina Jäckel, Ulrike Tittelbach e Wolfram Dietmar Schneider
Tabelas
Clique em um link abaixo para ver a tabela no contexto do artigo
- Mortalidade por doenças cardiovasculares
- Taxas de mortalidade, grupos especiais de diagnóstico cardiovascular
- Taxa de doenças e capacidade de trabalho reduzida
- Trabalho associado a riscos cardiovasculares
- Infecções e doenças ocupacionais
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

4. Sistema Digestivo (6)

4. Sistema Digestivo
Editor de Capítulo: Heikki Savolainen
Conteúdo
figuras
Sistema digestivo
G.Frada
Boca e dentes
F. Gobbato
Fígado
George Kazantzis
Úlcera péptica
KS Cho
Câncer de fígado
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
Câncer de pâncreas
Timo Partanen, Timo Kauppinen, Paolo Boffetta e Elisabete Weiderpass
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

5. Saúde Mental (8)

5. Saúde mental
Editores de capítulos: Joseph J. Hurrell, Lawrence R. Murphy, Steven L. Sauter e Lennart Levi
Conteúdo
Tabelas e Figuras
Trabalho e Saúde Mental
Irene LD Houtman e Michiel AJ Kompier
Psicose relacionada ao trabalho
Craig Stenberg, Judith Holder e Krishna Tallur
Humor e Afeto
Depressão
Jay Lasser e Jeffrey P. Kahn
Ansiedade relacionada ao trabalho
Randal D. Beaton
Transtorno de estresse pós-traumático e sua relação com a saúde ocupacional e prevenção de lesões
Mark Braverman
Estresse e Burnout e suas Implicações no Ambiente de Trabalho
Herbert J. Freudenberger
Distúrbios Cognitivos
Catherine A. Heaney
Karoshi: Morte por excesso de trabalho
Takashi Haratani
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Visão geral esquemática de estratégias e exemplos de gerenciamento
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

6. Sistema musculoesquelético (14)

6. Sistema musculoesquelético
Editores de Capítulo: Hilkka Riihimäki e Eira Viikari-Juntura
Conteúdo
Tabelas e Figuras
Visão geral
Hilkka Riihimäki
Músculos
Gisela Sjøgaard
Tendões
Thomas J Armstrong
Ossos e articulações
David Hamerman
Discos intervertebrais
Sally Roberts e Jill PG Urban
Região lombar
Hilkka Riihimäki
Região da Coluna Torácica
Jarl-Erik Michelsson
Pescoço
Åsa Kilbom
Ombro
Mats Hagberg
Cotovelo
Eira Viikari-Juntura
Antebraço, Punho e Mão
Eira Viikari-Juntura
Quadril e Joelho
Eva Vingård
Perna, Tornozelo e Pé
Jarl-Erik Michelsson
Outras doenças
Marjatta Leirisalo-Repo
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Estrutura-função dos componentes da junta
- Prevalência de problemas nas costas, em finlandeses com mais de 30 anos
- Reduzindo os riscos de lombalgia no trabalho
- Classificação de distúrbios lombares (Força-Tarefa de Quebec)
- Movimentos permitidos para a cabeça em condução prolongada
- Incidência de epicondilite em várias populações
- Incidência de tenossinovite/peritendinite
- Osteoartrose primária do quadril em Malmö, Suécia
- Diretrizes para o tratamento da artrite reumatoide
- Infecções conhecidas por desencadear artrite reativa
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

7. Sistema Nervoso (9)

7. Sistema Nervoso
Editor de Capítulo: Donna Mergler
Conteúdo
Tabelas e Figuras
Sistema Nervoso: Visão Geral
Donna Mergler e José A. Valciukas
Anatomia e Fisiologia
José A. Valciukas
Agentes Químicos Neurotóxicos
Peter Arlien-Søborg e Leif Simonsen
Manifestações de Intoxicação Aguda e Crônica Precoce
Donna Mergler
Prevenção da Neurotoxicidade no Trabalho
Barry johnson
Síndromes clínicas associadas à neurotoxicidade
Roberto G. Feldman
Medindo Déficits Neurotóxicos
Donna Mergler
Diagnóstico
Anna Maria Seppäläinen
Neuroepidemiologia Ocupacional
Olav Axelson
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Nomes e principais funções de cada par de nervos cranianos
- Agrupando efeitos neurotóxicos quanto à neurotoxicidade
- Gases associados a efeitos neurotóxicos
- Metais neurotóxicos e seus compostos inorgânicos
- monômeros neurotóxicos
- Solventes orgânicos associados à neurotoxicidade
- Classes de pesticidas neurotóxicos comuns
- Outros produtos químicos associados à neurotoxicidade
- Lista de verificação de sintomas crônicos
- Efeitos neurofuncionais da exposição a algumas neurotoxinas
- Exposições químicas e síndromes neurotóxicas associadas
- Algumas baterias “centrais” para avaliar os efeitos neurotóxicos precoces
- Árvore de decisão para doenças neurotóxicas
- Efeitos neurofuncionais consistentes de exposições no local de trabalho a algumas das principais substâncias neurotóxicas
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

8. Sistema renal-urinário (2)

8. Sistema Renal-Urinário
Editor de Capítulo: George P. Hemstreet
Conteúdo
Tabelas e Figuras
Sistemas Renais-Urinários
George P. Hemstreet
Cânceres Renais-Urinários
Timo Partanen, Harri Vainio, Paolo Boffetta e Elisabete Weiderpass
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
- Enzimas do metabolismo de drogas nos rins
- As causas mais comuns de hematúria, por idade e sexo
- Critérios para seleção de biomarcadores
- Biomarcadores potenciais ligados à lesão celular
- Insuficiência renal aguda e ocupação
- Segmentos do néfron afetados por substâncias tóxicas selecionadas
- Aplicações da citologia urinária
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

9. Sistema Reprodutivo (9)

9. Sistema reprodutivo
Editor de Capítulo: Graça Kawas Lemasters
Conteúdo
Tabelas e Figuras
Sistema Reprodutivo: Introdução
Lowell E. Sever
Introdução à função reprodutiva masculina e feminina
Donald R Mattison
Sistema Reprodutor Masculino e Toxicologia
Steven Schrader e Grace Kawas Lemasters
Estrutura do Sistema Reprodutivo Feminino e Vulnerabilidade do Órgão Alvo
Donald R Mattison
Exposições ocupacionais maternas e resultados adversos da gravidez
Graça Kawas Lemasters
Parto prematuro e trabalho
Nicole Mamelle
Exposições ocupacionais e ambientais ao recém-nascido
Mary S. Wolff e Patrisha M. Woolard
Proteção à Maternidade na Legislação
Marie-Claire Séguret
Gravidez e recomendações de trabalho nos EUA
Leon J. Warshaw
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Exposições com múltiplos endpoints adversos
2. Estudos epidemiológicos dos efeitos paternos no resultado da gravidez
3. Potenciais tóxicos reprodutivos femininos
4. Definição de perda fetal e morte infantil
5. Fatores para pequeno para idade gestacional e perda fetal
6. Fontes identificadas de fadiga ocupacional
7. Riscos relativos e índices de fadiga para parto prematuro
8. Risco de prematuridade por número de índices de fadiga ocupacional
9. Riscos relativos e mudanças nas condições de trabalho
10. Fontes e níveis de exposição de recém-nascidos
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

10. Sistema Respiratório (18)

10. Sistema respiratório
Editores de capítulos: Alois David e Gregory R. Wagner
Conteúdo
Tabelas e Figuras
Estrutura e função
Morton Lippmann
Exame de Função Pulmonar
Ulf Ulfvarson e Monica Dahlqvist
Doenças Causadas por Irritantes Respiratórios e Produtos Químicos Tóxicos
David LS Ryon e William N. Rom
Asma Ocupacional
George Friedman-Jimenez e Edward L. Petsonk
Doenças Causadas por Poeiras Orgânicas
Ragnar Rylander e Richard SF Schilling
Doença do berílio
Homayoun Kazemi
Pneumoconioses: Definição
Alois David
Classificação Internacional de Radiografias de Pneumoconioses da OIT
Michel Lesage
Etiopatogenia das Pneumoconioses
Patrick Sébastien e Raymond Bégin
Silicose
John E. Parker e Gregory R. Wagner
Doenças Pulmonares dos Carvoeiros
Michael D. Attfield, Edward L. Petsonk e Gregory R. Wagner
Doenças Relacionadas ao Amianto
Margaret R. Becklake
Doença do Metal Duro
Gerolamo Chiappino
Sistema respiratório: a variedade de pneumoconioses
Steven R. Short e Edward L. Petsonk
Doença de obstrução pulmonar crônica
Kazimierz Marek e Jan E. Zejda
Efeitos para a saúde de fibras sintéticas
James E. Lockey e Clara S. Ross
Câncer Respiratório
Paolo Boffetta e Elisabete Weiderpass
Infecções pulmonares adquiridas ocupacionalmente
Anthony A. Marfin, Ann F. Hubbs, Karl J. Musgrave e John E. Parker
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Regiões do trato respiratório e modelos de deposição de partículas
2. Critérios de poeira inalável, torácica e respirável
3. Resumo de irritantes respiratórios
4. Mecanismos de lesão pulmonar por substâncias inaladas
5. Compostos capazes de toxicidade pulmonar
6. Definição de caso médico de asma ocupacional
7. Passos na avaliação diagnóstica da asma no local de trabalho
8. Agentes sensibilizantes que podem causar asma ocupacional
9. Exemplos de fontes de perigos de exposição a poeira orgânica
10. Agentes em poeiras orgânicas com potencial atividade biológica
11. Doenças induzidas por poeiras orgânicas e seus códigos CID
12. Critérios diagnósticos para bissinose
13. Propriedades do berílio e seus compostos
14. Descrição das radiografias padrão
15. Classificação OIT 1980: Radiografias de Pneumoconioses
16. Doenças e condições relacionadas ao amianto
17. Principais fontes comerciais, produtos e usos do amianto
18. Prevalência de DPOC
19. Fatores de risco implicados na DPOC
20. Perda da função ventilatória
21. Classificação diagnóstica, bronquite crônica e enfisema
22. Teste de função pulmonar na DPOC
23. Fibras sintéticas
24. Carcinógenos respiratórios humanos estabelecidos (IARC)
25. Prováveis carcinógenos respiratórios humanos (IARC)
26. Doenças Infecciosas Respiratórias Adquiridas Ocupacionalmente
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

11. Sistemas sensoriais (8)

11. Sistemas Sensoriais
Editor de Capítulo: Heikki Savolainen
Conteúdo
Tabelas e Figuras
A orelha
Marcel-André Boillat
Distúrbios auditivos induzidos quimicamente
Peter Jacobsen
Distúrbios auditivos induzidos fisicamente
Pedro L. Pelmear
Equilíbrio
Lucy Yardley
Visão e Trabalho
Paule Rey e Jean-Jacques Meyer
Gosto
April E. Mott e Norman Mann
Cheiro
Abril E. Mott
Receptores cutâneos
Robert Dykes e Daniel McBain
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Cálculo típico de perda funcional de um audiograma
2. Requisitos visuais para diferentes atividades
3. Valores de iluminância recomendados para o projeto de iluminação
4. Requisitos visuais para uma carteira de motorista na França
5. Agentes/processos relatados para alterar o sistema de sabor
6. Agentes/processos associados a anormalidades olfativas
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

12. Doenças de pele (7)

12. Doenças da Pele
Editor de Capítulo: Louis-Philippe Durocher
Conteúdo
Tabelas e Figuras
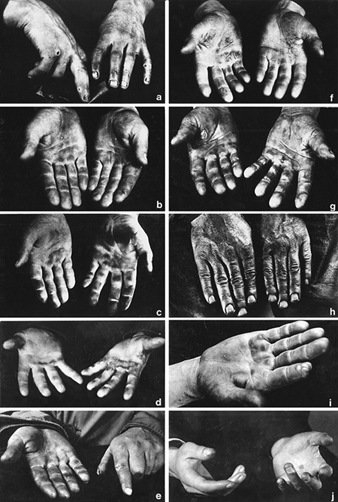
Visão geral: doenças ocupacionais da pele
Donald J.Birmingham
Câncer de pele não melanocítico
Elisabete Weiderpass, Timo Partanen, Paolo Boffetta
Melanoma maligno
Timo Partanen, Paolo Boffetta, Elisabete Weiderpass
Dermatite de contato ocupacional
Denis Sasseville
Prevenção de Dermatoses Ocupacionais
Louis Philippe Durocher
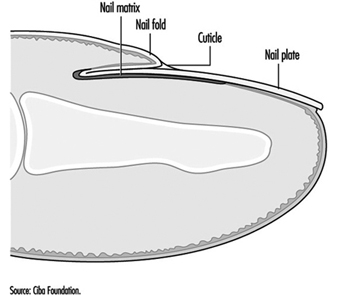
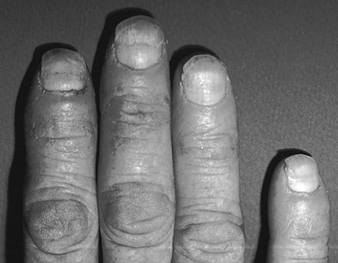
Distrofia Ocupacional das Unhas
CD Calnan
Stigmata
H. Mierzecki
Tabelas
Clique em um link abaixo para visualizar a tabela no contexto do artigo.
1. Ocupações de risco
2. Tipos de dermatite de contato
3. irritantes comuns
4. Alérgenos comuns da pele
5. Fatores predisponentes para dermatite ocupacional
6. Exemplos de irritantes e sensibilizadores da pele com ocupações
7. Dermatoses ocupacionais em Quebec em 1989
8. Fatores de risco e seus efeitos na pele
9. Medidas coletivas (abordagem de grupo) para prevenção
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.

13. Condições Sistêmicas (3)

13. Condições Sistêmicas
Editor de Capítulo: Howard M. Kipen
Conteúdo
figuras
Condições Sistêmicas: Uma Introdução
Howard M. Kipen
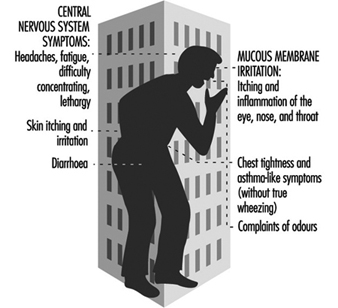
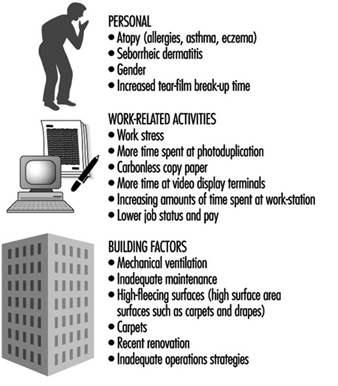
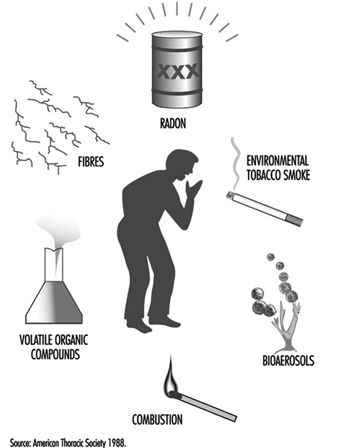
Síndrome do Edifício Doente
Michael J. Hodgson
Múltiplas sensibilidades químicas
Mark R. Cullen
figuras
Aponte para uma miniatura para ver a legenda da figura, clique para ver a figura no contexto do artigo.
Visão e Trabalho
Anatomia do olho
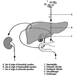
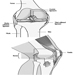
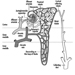
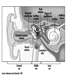
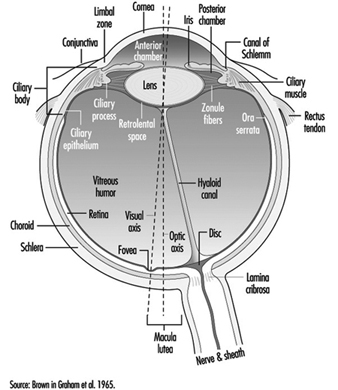
O olho é uma esfera (Graham et al. 1965; Adler 1992), com aproximadamente 20 mm de diâmetro, que é colocado na órbita do corpo com os seis músculos extrínsecos (oculares) que movem o olho presos à esclera, sua parede externa ( figura 1). Na frente, a esclera é substituída pelo córnea, que é transparente. Atrás da córnea na câmara interior está o íris, que regula o diâmetro da pupila, espaço por onde passa o eixo óptico. A parte posterior da câmara anterior é formada pelo cristalino biconvexo lente, cuja curvatura é determinada pelos músculos ciliares fixados na frente da esclera e atrás da membrana coróide, que reveste a câmara posterior. A câmara posterior é preenchida com humor vítreo— um líquido claro e gelatinoso. A coróide, a superfície interna da câmara posterior, é preta para evitar interferência na acuidade visual por reflexos de luz interna.
Figura 1. Representação esquemática do olho.
 A pálpebras ajudam a manter uma película de lágrimas, produzida pelas glândulas lacrimais, que protege a superfície anterior do olho. Piscar facilita a propagação das lágrimas e seu esvaziamento no canal lacrimal, que desemboca na cavidade nasal. A frequência do piscar, que é usada como teste de ergonomia, varia muito em função da atividade realizada (por exemplo, é mais lento durante a leitura) e também das condições de iluminação (o ritmo do piscar diminui com o aumento da iluminação ).
A pálpebras ajudam a manter uma película de lágrimas, produzida pelas glândulas lacrimais, que protege a superfície anterior do olho. Piscar facilita a propagação das lágrimas e seu esvaziamento no canal lacrimal, que desemboca na cavidade nasal. A frequência do piscar, que é usada como teste de ergonomia, varia muito em função da atividade realizada (por exemplo, é mais lento durante a leitura) e também das condições de iluminação (o ritmo do piscar diminui com o aumento da iluminação ).
A câmara anterior contém dois músculos: o esfíncter da íris, que contrai a pupila, e o dilatador, que o alarga. Quando uma luz brilhante é direcionada para um olho normal, a pupila se contrai (reflexo pupilar). Ele também se contrai ao ver um objeto próximo.
A retina tem várias camadas internas de células nervosas e uma camada externa contendo dois tipos de células fotorreceptoras, as hastes e cones. Assim, a luz passa pelas células nervosas até os bastonetes e cones onde, de uma forma ainda não compreendida, gera impulsos nas células nervosas que passam pelo nervo óptico até o cérebro. Os cones, em número de quatro a cinco milhões, são responsáveis pela percepção de cores e imagens brilhantes. Eles estão concentrados na porção interna da retina, mais densamente na fóvea, uma pequena depressão no centro da retina onde não há bastonetes e onde a visão é mais aguçada. Com a ajuda da espectrofotometria, foram identificados três tipos de cones, cujos picos de absorção são zonas amarelas, verdes e azuis responsáveis pelo sentido da cor. Os 80 a 100 milhões de bastonetes tornam-se cada vez mais numerosos na periferia da retina e são sensíveis à luz fraca (visão noturna). Eles também desempenham um papel importante na visão preto-branco e na detecção de movimento.
As fibras nervosas, juntamente com os vasos sanguíneos que nutrem a retina, atravessam a coróide, o meio das três camadas que formam a parede da câmara posterior, e deixam o olho como o nervo óptico em um ponto um tanto fora do centro, que, porque não há fotorreceptores lá, é conhecido como "ponto cego".
Os vasos da retina, as únicas artérias e veias que podem ser visualizadas diretamente, podem ser visualizados direcionando uma luz através da pupila e usando um oftalmoscópio para focalizar sua imagem (as imagens também podem ser fotografadas). Esses exames retinoscópicos, que fazem parte do exame médico de rotina, são importantes na avaliação dos componentes vasculares de doenças como arteriosclerose, hipertensão e diabetes, que podem causar hemorragias retinianas e/ou exsudatos que podem causar defeitos no campo de visão.
Propriedades do olho que são importantes para o trabalho
Mecanismo de acomodação
No olho emetrópico (normal), à medida que os raios de luz passam pela córnea, pela pupila e pelo cristalino, eles são focados na retina, produzindo uma imagem invertida que é invertida pelos centros visuais do cérebro.
Quando um objeto distante é visto, a lente é achatada. Ao visualizar objetos próximos, a lente acomoda (ou seja, aumenta seu poder) por uma compressão dos músculos ciliares em uma forma mais oval e convexa. Ao mesmo tempo, a íris contrai a pupila, o que melhora a qualidade da imagem reduzindo as aberrações esféricas e cromáticas do sistema e aumentando a profundidade de campo.
Na visão binocular, a acomodação é necessariamente acompanhada pela convergência proporcional de ambos os olhos.
O campo visual e o campo de fixação
O campo visual (espaço percorrido pelos olhos em repouso) é limitado por obstáculos anatômicos no plano horizontal (mais reduzido do lado voltado para o nariz) e no plano vertical (limitado pela borda superior da órbita). Na visão binocular, o campo horizontal é de cerca de 180 graus e o campo vertical de 120 a 130 graus. Na visão diurna, a maioria das funções visuais é enfraquecida na periferia do campo visual; pelo contrário, a percepção do movimento é melhorada. Na visão noturna, há uma considerável perda de acuidade no centro do campo visual, onde, como observado acima, os bastonetes são menos numerosos.
O campo de fixação se estende além do campo visual graças à mobilidade dos olhos, cabeça e corpo; nas atividades de trabalho é o campo de fixação que importa. As causas da redução do campo visual, sejam elas anatômicas ou fisiológicas, são muito numerosas: estreitamento da pupila; opacidade da lente; condições patológicas da retina, vias visuais ou centros visuais; o brilho do alvo a ser percebido; as armações dos óculos para correção ou proteção; o movimento e a velocidade do alvo a ser percebido; e outros.
Acuidade visual
“A acuidade visual (AV) é a capacidade de discriminar os detalhes finos dos objetos no campo de visão. É especificado em termos da dimensão mínima de alguns aspectos críticos de um objeto de teste que um sujeito pode identificar corretamente” (Riggs, em Graham et al. 1965). Uma boa acuidade visual é a capacidade de distinguir detalhes finos. A acuidade visual define o limite da discriminação espacial.
O tamanho da retina de um objeto depende não apenas de seu tamanho físico, mas também de sua distância do olho; é, portanto, expresso em termos de ângulo visual (geralmente em minutos de arco). A acuidade visual é o recíproco desse ângulo.
Riggs (1965) descreve vários tipos de “tarefas de acuidade”. Na prática clínica e ocupacional, a tarefa de reconhecimento, na qual o sujeito é solicitado a nomear o objeto de teste e localizar alguns detalhes dele, é a mais comumente aplicada. Por conveniência, em oftalmologia, a acuidade visual é medida em relação a um valor chamado “normal” usando gráficos que apresentam uma série de objetos de tamanhos diferentes; eles devem ser vistos a uma distância padrão.
Na prática clínica, os gráficos de Snellen são os testes mais utilizados para a acuidade visual distante; uma série de objetos de teste é usada em que o tamanho e a forma ampla dos caracteres são projetados para subtendir um ângulo de 1 minuto a uma distância padrão que varia de país para país (nos Estados Unidos, 20 pés entre o gráfico e o indivíduo testado ; na maioria dos países europeus, 6 metros). A pontuação normal de Snellen é, portanto, 20/20. Objetos de teste maiores que formam um ângulo de 1 minuto de arco em distâncias maiores também são fornecidos.
A acuidade visual de um indivíduo é dada pela relação VA = D¢/D, onde D¢ é a distância padrão de visão e D a distância na qual o menor objeto de teste corretamente identificado pelo indivíduo subtende um ângulo de 1 minuto de arco. Por exemplo, o VA de uma pessoa é 20/30 se, a uma distância de visão de 20 pés, ela pode apenas identificar um objeto que subtende um ângulo de 1 minuto a 30 pés.
Na prática optométrica, os objetos geralmente são letras do alfabeto (ou formas familiares, para analfabetos ou crianças). No entanto, quando o teste é repetido, os gráficos devem apresentar caracteres inaprendizáveis para os quais o reconhecimento de diferenças não envolve características educacionais e culturais. Esta é uma das razões pelas quais hoje em dia é recomendado internacionalmente o uso de anéis de Landolt, pelo menos em estudos científicos. Os anéis de Landolt são círculos com uma lacuna, cuja posição direcional deve ser identificada pelo sujeito.
Exceto em pessoas idosas ou naqueles indivíduos com defeitos acomodativos (presbiopia), a acuidade visual para longe e para perto é paralela. A maioria dos trabalhos exige uma boa visão de longe (sem acomodação) e uma boa visão de perto. Gráficos de Snellen de diferentes tipos também estão disponíveis para visão de perto (figuras 2 e 3). Este gráfico de Snellen em particular deve ser mantido a 16 polegadas do olho (40 cm); na Europa, existem gráficos semelhantes para uma distância de leitura de 30 cm (a distância apropriada para ler um jornal).
Figura 2. Exemplo de gráfico de Snellen: anéis de Landolt (acuidade em valores decimais (distância de leitura não especificada)).
Figura 3. Exemplo de gráfico de Snellen: letras de Sloan para medição de visão de perto (40 cm) (acuidade em valores decimais e em equivalentes de distância).
Com o amplo uso de unidades de exibição visual, VDUs, no entanto, há um interesse crescente em saúde ocupacional para testar operadores a uma distância maior (60 a 70 cm, de acordo com Krueger (1992), a fim de corrigir os operadores de VDU adequadamente.
Testadores de visão e triagem visual
Para a prática ocupacional, estão disponíveis no mercado vários tipos de testadores visuais com características semelhantes; eles são nomeados Orthorater, Visiotest, Ergovision, Titmus Optimal C Tester, C45 Glare Tester, Mesoptometer, Nyctometer e assim por diante.
Eles são pequenos; são independentes da iluminação da sala de provas, possuindo iluminação interna própria; eles fornecem vários testes, como acuidade visual binocular e monocular para longe e perto (na maioria das vezes com caracteres impossíveis de aprender), mas também percepção de profundidade, discriminação aproximada de cores, equilíbrio muscular e assim por diante. A acuidade visual para perto pode ser medida, às vezes para distâncias curtas e intermediárias do objeto de teste. O mais recente desses dispositivos faz uso extensivo da eletrônica para fornecer pontuações escritas automaticamente para diferentes testes. Além disso, esses instrumentos podem ser manuseados por pessoal não médico após algum treinamento.
Os testadores de visão são projetados para fins de triagem pré-recrutamento de trabalhadores ou, às vezes, testes posteriores, levando em consideração os requisitos visuais de seu local de trabalho. A Tabela 1 indica o nível de acuidade visual necessário para realizar atividades não qualificadas a altamente qualificadas, ao usar um dispositivo de teste específico (Fox, em Verriest e Hermans 1976).
Tabela 1. Requisitos visuais para diferentes atividades ao usar o Titmus Optimal C Tester, com correção
Categoria 1: Trabalho de escritório
Acuidade visual distante 20/30 em cada olho (20/25 para visão binocular)
Perto de VA 20/25 em cada olho (20/20 para visão binocular)
Categoria 2: Inspeção e outras atividades em mecânica fina
VA distante 20/35 em cada olho (20/30 para visão binocular)
Perto de VA 20/25 em cada olho (20/20 para visão binocular)
Categoria 3: Operadores de máquinas móveis
VA distante 20/25 em cada olho (20/20 para visão binocular)
Perto de VA 20/35 em cada olho (20/30 para visão binocular)
Categoria 4: Operações de máquinas-ferramentas
AV de longe e de perto 20/30 em cada olho (20/25 para visão binocular)
Categoria 5: Trabalhadores não qualificados
VA distante 20/30 em cada olho (20/25 para visão binocular)
Perto de VA 20/35 em cada olho (20/30 para visão binocular)
Categoria 6: Capatazes
VA distante 20/30 em cada olho (20/25 para visão binocular)
Perto de VA 20/25 em cada olho (20/20 para visão binocular)
Fonte: De acordo com Fox em Verriest e Hermans 1975.
É recomendado pelos fabricantes que os funcionários sejam medidos quando usam seus óculos corretivos. Fox (1965), no entanto, enfatiza que tal procedimento pode levar a resultados errados – por exemplo, trabalhadores são testados com óculos muito velhos em comparação com a época da presente medição; ou as lentes podem se desgastar pela exposição à poeira ou outros agentes nocivos. Também é muito frequente que as pessoas cheguem à sala de testes com os óculos errados. Fox (1976) sugere, portanto, que, se “a visão corrigida não melhorar para o nível 20/20 para longe e para perto, o encaminhamento deve ser feito a um oftalmologista para uma avaliação e refração adequadas para a necessidade atual do funcionário em seu trabalho” . Outras deficiências de testadores de visão são mencionadas mais adiante neste artigo.
Fatores que influenciam a acuidade visual
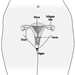
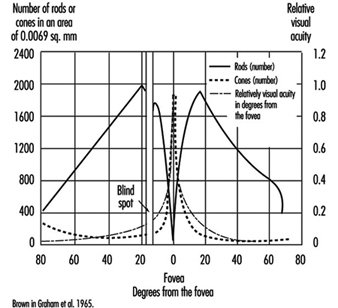
VA encontra sua primeira limitação na estrutura do retina. Na visão diurna, pode exceder 10/10 na fóvea e pode diminuir rapidamente à medida que nos afastamos alguns graus do centro da retina. Na visão noturna, a acuidade é muito baixa ou nula no centro, mas pode chegar a um décimo na periferia, devido à distribuição de cones e bastonetes (figura 4).
Figura 4. Densidade de cones e bastonetes na retina em comparação com a acuidade visual relativa no campo visual correspondente.
O diâmetro da pupila atua na performance visual de maneira complexa. Quando dilatada, a pupila permite que mais luz entre no olho e estimule a retina; o desfoque devido à difração da luz é minimizado. Uma pupila mais estreita, no entanto, reduz os efeitos negativos das aberrações da lente mencionadas acima. Em geral, um diâmetro de pupila de 3 a 6 mm favorece uma visão clara.
Graças ao processo de adaptação é possível ao ser humano enxergar tanto à luz da lua quanto à luz do sol, embora haja uma diferença de iluminação de 1 para 10,000,000. A sensibilidade visual é tão ampla que a intensidade luminosa é plotada em uma escala logarítmica.
Ao entrar em um quarto escuro, a princípio ficamos completamente cegos; então os objetos ao nosso redor se tornam perceptíveis. À medida que o nível de luz aumenta, passamos da visão dominada pelos bastonetes para a visão dominada pelos cones. A alteração concomitante na sensibilidade é conhecida como Purkinje mudança. A retina adaptada ao escuro é principalmente sensível à baixa luminosidade, mas é caracterizada pela ausência de visão de cores e baixa resolução espacial (baixa VA); a retina adaptada à luz é pouco sensível à baixa luminosidade (os objetos precisam estar bem iluminados para serem percebidos), mas é caracterizada por um alto grau de resolução espacial e temporal e pela visão colorida. Após a dessensibilização induzida por estimulação luminosa intensa, o olho recupera a sua sensibilidade segundo uma progressão típica: primeiro uma mudança rápida envolvendo cones e luz do dia ou adaptação fotópica, seguida de uma fase mais lenta envolvendo bastonetes e noite ou adaptação escotópica; a zona intermediária envolve luz fraca ou adaptação mesópica.
No ambiente de trabalho, a adaptação noturna é pouco relevante, exceto para atividades em ambiente escuro e para dirigir à noite (embora o reflexo dos faróis na estrada sempre traga alguma luz). A adaptação simples à luz do dia é a mais comum em atividades industriais ou de escritório, seja por iluminação natural ou artificial. No entanto, hoje em dia, com ênfase no trabalho de VDU, muitos trabalhadores gostam de operar com pouca luz.
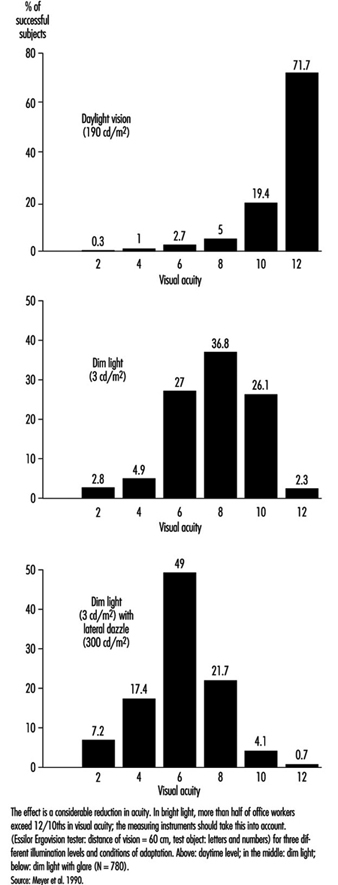
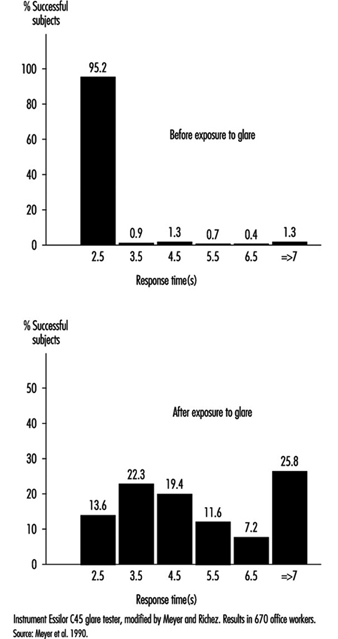
Na prática ocupacional, o comportamento de grupos de pessoas é particularmente importante (em comparação com a avaliação individual) ao selecionar o projeto mais adequado de locais de trabalho. Os resultados de um estudo de 780 trabalhadores de escritório em Genebra (Meyer et al. 1990) mostram a mudança na distribuição percentual dos níveis de acuidade quando as condições de iluminação são alteradas. Pode-se observar que, uma vez adaptados à luz do dia, a maioria dos trabalhadores testados (com correção ocular) atinge uma acuidade visual bastante elevada; assim que o nível de iluminação circundante é reduzido, o VA médio diminui, mas também os resultados são mais dispersos, com algumas pessoas tendo desempenho muito ruim; esta tendência é agravada quando a luz fraca é acompanhada por alguma fonte de ofuscamento perturbadora (figura 5). Em outras palavras, é muito difícil prever o comportamento de um sujeito em condições de pouca luz a partir de sua pontuação em condições ideais de luz do dia.
Figura 5. Distribuição percentual da acuidade visual dos trabalhadores de escritório testados.
Glare. Quando os olhos são direcionados de uma área escura para uma área iluminada e vice-versa, ou quando o sujeito olha por um momento para uma lâmpada ou janela (iluminância variando de 1,000 a 12,000 cd/m2), as alterações na adaptação dizem respeito a uma área limitada do campo visual (adaptação local). O tempo de recuperação após desativar o ofuscamento pode durar vários segundos, dependendo do nível de iluminação e contraste (Meyer et al. 1986) (figura 6).
Figura 6. Tempo de resposta antes e após exposição ao ofuscamento para percepção do gap de um anel de Landolt: Adaptação à penumbra.
Pós-imagens. A desadaptação local costuma ser acompanhada pela imagem continuada de um ponto brilhante, colorido ou não, que produz efeito de véu ou mascaramento (é a imagem consecutiva). As pós-imagens foram estudadas extensivamente para entender melhor certos fenômenos visuais (Brown em Graham et al. 1965). Após cessar a estimulação visual, o efeito permanece por algum tempo; essa persistência explica, por exemplo, porque a percepção de luz contínua pode estar presente diante de uma luz bruxuleante (veja abaixo). Se a frequência da cintilação for alta o suficiente, ou ao olhar para os carros à noite, vemos uma linha de luz. Essas pós-imagens são produzidas no escuro ao visualizar um ponto iluminado; eles também são produzidos por áreas coloridas, deixando imagens coloridas. É a razão pela qual os operadores de VDU podem ser expostos a pós-imagens nítidas depois de olhar para a tela por um longo tempo e, em seguida, mover os olhos para outra área da sala.
Pós-imagens são muito complicadas. Por exemplo, um experimento sobre pós-imagens descobriu que um ponto azul aparece branco durante os primeiros segundos de observação, depois rosa após 30 segundos e depois vermelho brilhante após um minuto ou dois. Outro experimento mostrou que um campo vermelho-alaranjado apareceu momentaneamente rosa, então dentro de 10 a 15 segundos passou de laranja e amarelo para uma aparência verde brilhante que permaneceu durante toda a observação. Quando o ponto de fixação se move, geralmente a pós-imagem também se move (Brown em Graham et al. 1965). Tais efeitos podem ser muito perturbadores para quem trabalha com um VDU.
A luz difusa emitida por fontes de ofuscamento também tem o efeito de reduzir o contraste objeto/fundo (efeito de velamento) e, assim, reduzindo a acuidade visual (brilho incapacitante). Os ergoftalmologistas também descrevem o ofuscamento desconfortável, que não reduz a acuidade visual, mas causa sensação desconfortável ou mesmo dolorosa (IESNA 1993).
O nível de iluminação no local de trabalho deve ser adaptado ao nível exigido pela tarefa. Se tudo o que é necessário é perceber formas em um ambiente de luminosidade estável, uma iluminação fraca pode ser adequada; mas assim que se trata de ver detalhes finos que requerem maior acuidade, ou se o trabalho envolve discriminação de cores, a iluminação da retina deve ser acentuadamente aumentada.
A Tabela 2 fornece os valores de iluminância recomendados para o projeto de iluminação de algumas estações de trabalho em diferentes indústrias (IESNA 1993).
Tabela 2. Valores de iluminância recomendados para o projeto de iluminação de algumas estações de trabalho
| Indústria de limpeza e prensagem | |
| Limpeza a seco e a úmido e vaporização | 500-1,000 lux ou 50-100 footcandles |
| Inspeção e localização | 2,000-5,000 lux ou 200-500 footcandles |
| Reparação e alteração | 1,000-2,000 lux ou 100-200 footcandles |
| Produtos lácteos, indústria de leite fluido | |
| Armazenamento de garrafas | 200-500 lux ou 20-50 footcandles |
| Lava-garrafas | 200-500 lux ou 20-50 footcandles |
| Enchimento, inspeção | 500-1,000 lux ou 50-100 footcandles |
| Laboratórios | 500-1,000 lux ou 50-100 footcandles |
| Equipamento elétrico, fabricação | |
| Impregnando | 200-500 lux ou 20-50 footcandles |
| Enrolamento da bobina isolante | 500-1,000 lux ou 50-100 footcandles |
| Estações geradoras de eletricidade | |
| Equipamento de ar condicionado, pré-aquecedor de ar | 50-100 lux ou 50-10 footcandles |
| Auxiliares, bombas, tanques, compressores | 100-200 lux ou 10-20 footcandles |
| Indústria de roupas | |
| Examinar (empoleirar-se) | 10,000-20,000 lux ou 1,000-2,000 footcandles |
| Corte | 2,000-5,000 lux ou 200-500 footcandles |
| Premente | 1,000-2,000 lux ou 100-200 footcandles |
| De costura | 2,000-5,000 lux ou 200-500 footcandles |
| Acumulação e marcação | 500-1,000 lux ou 50-100 footcandles |
| Esponja, decating, enrolamento | 200-500 lux ou 20-50 footcandles |
| bancos | |
| Geral | 100-200 lux ou 10-20 footcandles |
| Área de escrita | 200-500 lux ou 20-50 footcandles |
| Postos de caixa | 500-1,000 lux ou 50-100 footcandles |
| Fazendas leiteiras | |
| área de Haymow | 20-50 lux ou 2-5 footcandles |
| Área de lavagem | 500-1,000 lux ou 50-100 footcandles |
| Área de alimentação | 100-200 lux ou 10-20 footcandles |
| Fundições | |
| Núcleo-fazendo: bem | 1,000-2,000 lux ou 100-200 footcandles |
| Núcleo: médio | 500-1,000 lux ou 50-100 footcandles |
| Moldagem: médio | 1,000-2,000 lux ou 100-200 footcandles |
| Moldagem: grande | 500-1,000 lux ou 50-100 footcandles |
| Inspeção: bem | 1,000-2,000 lux ou 100-200 footcandles |
| Inspeção: médio | 500-1,000 lux ou 50-100 footcandles |
Fonte: IESNA 1993.
Contraste de brilho e distribuição espacial de luminâncias no local de trabalho. Do ponto de vista da ergonomia, a relação entre as luminâncias do objeto de teste, seu fundo imediato e a área circundante tem sido amplamente estudada, e recomendações sobre esse assunto estão disponíveis para diferentes requisitos da tarefa (ver Verriest e Hermans 1975; Grandjean 1987).
O contraste objeto-fundo é atualmente definido pela fórmula (Lf - Lo)/Lf, Onde Lo é a luminância do objeto e Lf a luminância do fundo. Assim, varia de 0 a 1.
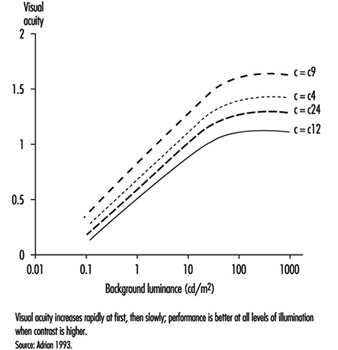
Como mostra a figura 7, a acuidade visual aumenta com o nível de iluminação (como dito anteriormente) e com o aumento do contraste objeto-fundo (Adrian 1993). Este efeito é particularmente acentuado nos jovens. Um grande fundo claro e um objeto escuro fornecem a melhor eficiência. No entanto, na vida real, o contraste nunca alcançará a unidade. Por exemplo, quando uma letra preta é impressa em uma folha de papel branca, o contraste objeto-fundo atinge um valor de apenas cerca de 90%.
Figura 7. Relação entre a acuidade visual de um objeto escuro percebido em um fundo recebendo iluminação crescente para quatro valores de contraste.
Na situação mais favorável – ou seja, na apresentação positiva (letras escuras sobre um fundo claro) – a acuidade e o contraste estão ligados, de modo que a visibilidade pode ser melhorada afetando um ou outro fator – por exemplo, aumentando o tamanho das letras ou sua escuridão, como na tabela de Fortuin (em Verriest e Hermans 1975). Quando as unidades de exibição de vídeo apareceram no mercado, letras ou símbolos foram apresentados na tela como pontos claros em um fundo escuro. Mais tarde, novas telas foram desenvolvidas que exibiam letras escuras em um fundo claro. Muitos estudos foram realizados para verificar se essa apresentação melhorava a visão. Os resultados da maioria dos experimentos enfatizam, sem dúvida, que a acuidade visual é aprimorada ao ler letras escuras em um fundo claro; é claro que uma tela escura favorece os reflexos das fontes de brilho.
O campo visual funcional é definido pela relação entre a luminosidade das superfícies realmente percebidas pelo olho no posto de trabalho e as das áreas circundantes. Deve-se tomar cuidado para não criar diferenças muito grandes de luminosidade no campo visual; de acordo com o tamanho das superfícies envolvidas, ocorrem mudanças na adaptação geral ou local que causam desconforto na execução da tarefa. Além disso, reconhece-se que, para obter um bom desempenho, os contrastes no campo devem ser tais que a área de tarefa seja mais iluminada do que seu entorno imediato e que as áreas distantes sejam mais escuras.
Tempo de apresentação do objeto. A capacidade de detectar um objeto depende diretamente da quantidade de luz que entra no olho, e isso está relacionado com a intensidade luminosa do objeto, suas qualidades de superfície e o tempo em que aparece (isso é conhecido em testes de apresentação taquistoscópica). Uma redução na acuidade ocorre quando a duração da apresentação é inferior a 100 a 500 ms.
Movimentos do olho ou do alvo. A perda de desempenho ocorre principalmente quando o olho estremece; no entanto, não é necessária uma estabilidade total da imagem para atingir a resolução máxima. Mas foi demonstrado que vibrações como as de máquinas de canteiro de obras ou tratores podem afetar adversamente a acuidade visual.
Diplopia. A acuidade visual é maior na visão binocular do que na visão monocular. A visão binocular requer eixos ópticos que se encontrem no objeto que está sendo observado, de modo que a imagem caia em áreas correspondentes da retina em cada olho. Isso é possível pela atividade dos músculos externos. Se a coordenação dos músculos externos está falhando, imagens mais ou menos transitórias podem aparecer, como na fadiga visual excessiva, e podem causar sensações incômodas (Grandjean 1987).
Em suma, o poder de discriminação do olho depende do tipo de objeto a ser percebido e do ambiente luminoso em que é medido; no consultório médico, as condições são ótimas: alto contraste objeto-fundo, adaptação direta à luz do dia, caracteres com arestas vivas, apresentação do objeto sem limite de tempo e certa redundância de sinais (por exemplo, várias letras do mesmo tamanho em um gráfico de Snellen). Além disso, a acuidade visual determinada para fins de diagnóstico é uma operação máxima e única na ausência de fadiga acomodativa. A acuidade clínica é, portanto, uma referência pobre para o desempenho visual obtido no trabalho. Além disso, uma boa acuidade clínica não significa necessariamente a ausência de desconforto no trabalho, onde raramente são alcançadas condições de conforto visual individual. Na maioria dos locais de trabalho, conforme enfatizado por Krueger (1992), os objetos a serem percebidos são borrados e de baixo contraste, as luminâncias de fundo são espalhadas de forma desigual com muitas fontes de brilho produzindo efeitos de velamento e adaptação local e assim por diante. De acordo com nossos próprios cálculos, os resultados clínicos não carregam muito valor preditivo da quantidade e natureza da fadiga visual encontrada, por exemplo, no trabalho VDU. Uma configuração de laboratório mais realista, na qual as condições de medição estavam mais próximas dos requisitos da tarefa, teve um desempenho um pouco melhor (Rey e Bousquet 1990; Meyer et al. 1990).
Krueger (1992) está certo ao afirmar que o exame oftalmológico não é realmente apropriado em saúde ocupacional e ergonomia, que novos procedimentos de teste devem ser desenvolvidos ou ampliados e que as configurações laboratoriais existentes devem ser disponibilizadas ao profissional ocupacional.
Visão de alívio, visão estereoscópica
Visão binocular permite obter uma única imagem por meio da síntese das imagens recebidas pelos dois olhos. As analogias entre essas imagens dão origem à cooperação ativa que constitui o mecanismo essencial da sensação de profundidade e relevo. A visão binocular tem a propriedade adicional de ampliar o campo, melhorando o desempenho visual em geral, aliviando a fadiga e aumentando a resistência ao brilho e ofuscamento.
Quando a fusão de ambos os olhos não é suficiente, a fadiga ocular pode aparecer mais cedo.
Sem alcançar a eficiência da visão binocular em apreciar o relevo de objetos relativamente próximos, a sensação de relevo e a percepção de profundidade são, no entanto, possíveis com visão monocular por meio de fenômenos que não requerem disparidade binocular. Sabemos que o tamanho dos objetos não muda; é por isso que o tamanho aparente desempenha um papel em nossa avaliação da distância; assim, imagens retinianas de tamanho pequeno darão a impressão de objetos distantes e vice-versa (tamanho aparente). Objetos próximos tendem a esconder objetos mais distantes (isso é chamado de interposição). O mais brilhante de dois objetos, ou aquele com uma cor mais saturada, parece estar mais próximo. Os arredores também desempenham um papel: objetos mais distantes são perdidos na névoa. Duas linhas paralelas parecem se encontrar no infinito (este é o efeito de perspectiva). Finalmente, se dois alvos estiverem se movendo na mesma velocidade, aquele cuja velocidade de deslocamento da retina for mais lenta aparecerá mais longe do olho.
De facto, a visão monocular não constitui um grande obstáculo na maioria das situações de trabalho. O sujeito precisa se acostumar com o estreitamento do campo visual e também com a possibilidade bastante excepcional de que a imagem do objeto caia no ponto cego. (Na visão binocular, a mesma imagem nunca cai no ponto cego de ambos os olhos ao mesmo tempo.) Também deve ser notado que uma boa visão binocular não é necessariamente acompanhada por visão de alívio (estereoscópica), pois isso também depende do sistema nervoso complexo. processos.
Por todas essas razões, os regulamentos sobre a necessidade de visão estereoscópica no trabalho devem ser abandonados e substituídos por um exame completo dos indivíduos por um oftalmologista. Tais regulamentos ou recomendações existem, no entanto, e a visão estereoscópica é considerada necessária para tarefas como dirigir guindastes, trabalhos de joalheria e trabalhos de corte. No entanto, devemos ter em mente que as novas tecnologias podem modificar profundamente o conteúdo da tarefa; por exemplo, máquinas-ferramentas computadorizadas modernas são provavelmente menos exigentes em visão estereoscópica do que se acreditava anteriormente.
Tão longe quanto condução está em causa, os regulamentos não são necessariamente semelhantes de país para país. Na tabela 3 (no verso), são mencionados os requisitos franceses para a condução de veículos leves ou pesados. As diretrizes da American Medical Association são a referência apropriada para os leitores americanos. Fox (1973) cita que, para o Departamento de Transportes dos EUA em 1972, os motoristas de veículos automotores comerciais deveriam ter um AV distante de pelo menos 20/40, com ou sem óculos corretivos; um campo de visão de pelo menos 70 graus é necessário em cada olho. A capacidade de reconhecer as cores dos semáforos também era exigida naquela época, mas hoje, na maioria dos países, os semáforos podem ser distinguidos não apenas pela cor, mas também pela forma.
Tabela 3. Requisitos visuais para uma carteira de motorista na França
| Acuidade visual (com óculos) | |
| Para veículos leves | Pelo menos 6/10 para ambos os olhos com pelo menos 2/10 no pior olho |
| Para veículos pesados | AV com ambos os olhos de 10/10 com pelo menos 6/10 no pior olho |
| Campo visual | |
| Para veículos leves | Nenhuma licença se redução periférica em candidatos com um olho ou com o segundo olho com acuidade visual inferior a 2/10 |
| Para veículos pesados | Integridade completa de ambos os campos visuais (sem redução periférica, sem escotoma) |
| Nistagmo (movimentos oculares espontâneos) | |
| Para veículos leves | Nenhuma licença se acuidade visual binocular inferior a 8/10 |
| Veículos pesados | Nenhum defeito de visão noturna é aceitável |
Movimentos oculares
Vários tipos de movimentos oculares são descritos cujo objetivo é permitir que o olho aproveite todas as informações contidas nas imagens. O sistema de fixação nos permite manter o objeto no lugar ao nível dos receptores foveolares onde pode ser examinado na região da retina com o maior poder de resolução. No entanto, os olhos estão constantemente sujeitos a micromovimentos (tremores). sacadas (especialmente estudados durante a leitura) são movimentos rápidos induzidos intencionalmente, cujo objetivo é deslocar o olhar de um detalhe para outro do objeto imóvel; o cérebro percebe esse movimento imprevisto como o movimento de uma imagem através da retina. Essa ilusão de movimento é encontrada em condições patológicas do sistema nervoso central ou do órgão vestibular. Os movimentos de busca são parcialmente voluntários quando envolvem o rastreamento de objetos relativamente pequenos, mas tornam-se bastante irreprimíveis quando se trata de objetos muito grandes. Vários mecanismos para suprimir imagens (incluindo abalos) permitem que a retina se prepare para receber novas informações.
Ilusões de movimentos (movimentos autocinéticos) de um ponto luminoso ou de um objeto imóvel, como o movimento de uma ponte sobre um curso de água, explicam-se pela persistência retiniana e por condições de visão não integradas no nosso sistema central de referência. O efeito consecutivo pode ser apenas um simples erro de interpretação de uma mensagem luminosa (por vezes prejudicial no ambiente de trabalho) ou resultar em graves distúrbios neurovegetativos. As ilusões causadas por figuras estáticas são bem conhecidas. Os movimentos na leitura são discutidos em outra parte deste capítulo.
Flicker Fusion e Curva de Lange
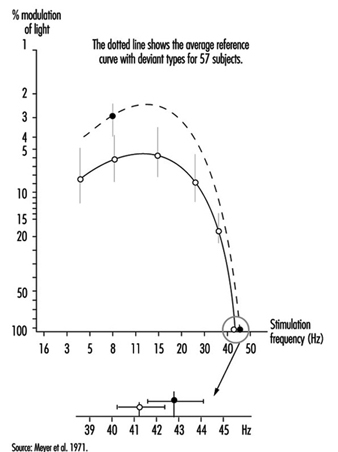
Quando o olho é exposto a uma sucessão de estímulos curtos, primeiro experimenta o flicker e depois, com o aumento da frequência, tem a impressão de uma luminosidade estável: este é o frequência de fusão crítica. Se a luz estimulante flutuar de maneira senoidal, o sujeito pode experimentar fusão para todas as frequências abaixo da frequência crítica na medida em que o nível de modulação dessa luz é reduzido. Todos esses limiares podem então ser unidos por uma curva que foi descrita pela primeira vez por de Lange e que pode ser alterada ao mudar a natureza da estimulação: a curva será deprimida quando a luminância da área cintilante for reduzida ou se o contraste entre o ponto cintilante em suas reduções circundantes; alterações semelhantes da curva podem ser observadas em patologias retinianas ou em pós-efeitos de trauma craniano (Meyer et al. 1971) (Figura 8).
Figura 8. Curvas Flicker-fusion relacionando a frequência da estimulação luminosa intermitente e sua amplitude de modulação no limiar (curvas de Lange), média e desvio padrão, em 43 pacientes vítimas de traumatismo craniano e 57 controles (linha pontilhada).
Portanto, deve-se ser cauteloso ao pretender interpretar uma queda na fusão de cintilação crítica em termos de fadiga visual induzida pelo trabalho.
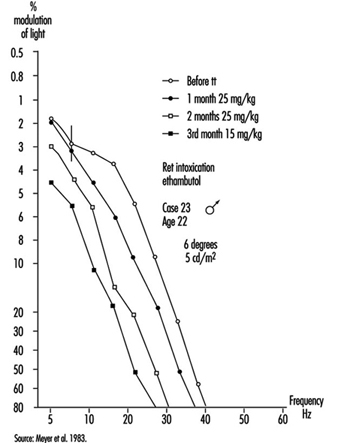
A prática ocupacional deve aproveitar melhor a luz bruxuleante para detectar pequenos danos ou disfunções retinianas (por exemplo, pode-se observar aumento da curva quando se trata de intoxicação leve, seguido de queda quando a intoxicação se torna maior); este procedimento de teste, que não altera a adaptação retiniana e que não requer correção ocular, também é muito útil para o acompanhamento da recuperação funcional durante e após um tratamento (Meyer et al. 1983) (figura 9).
Figura 9. Curva de De Lange em um jovem absorvendo etambutol; o efeito do tratamento pode ser deduzido comparando a sensibilidade de cintilação do sujeito antes e depois do tratamento.
Visão de Cores
A sensação de cor está ligada à atividade dos cones e, portanto, existe apenas no caso de adaptação à luz do dia (faixa fotópica de luz) ou mesópica (faixa média de luz). Para que o sistema de análise de cores funcione satisfatoriamente, a iluminância dos objetos percebidos deve ser de pelo menos 10 cd/m2. De um modo geral, três fontes de cores, as chamadas cores primárias - vermelho, verde e azul - são suficientes para reproduzir todo um espectro de sensações de cores. Além disso, observa-se um fenômeno de indução de contraste cromático entre duas cores que se reforçam mutuamente: o par verde-vermelho e o par amarelo-azul.
As duas teorias da sensação da cor, a tricromático e os votos de dicromático, não são exclusivos; a primeira parece aplicar-se ao nível dos cones e a segunda a níveis mais centrais do sistema visual.
Para entender a percepção de objetos coloridos contra um fundo luminoso, outros conceitos precisam ser usados. A mesma cor pode, de fato, ser produzida por diferentes tipos de radiação. Para reproduzir fielmente uma determinada cor, é necessário conhecer a composição espectral das fontes de luz e o espectro de refletância dos pigmentos. O índice de reprodução de cores utilizado pelos especialistas em iluminação permite a seleção de lâmpadas fluorescentes adequadas às necessidades. Nossos olhos desenvolveram a faculdade de detectar mudanças muito pequenas na tonalidade de uma superfície obtida pela mudança de sua distribuição espectral; as cores espectrais (o olho pode distinguir mais de 200) recriadas por misturas de luz monocromática representam apenas uma pequena proporção da possível sensação de cor.
A importância das anomalias de visão de cores no ambiente de trabalho não deve, portanto, ser exagerada, exceto em atividades como a inspeção de aparência de produtos e, por exemplo, para decoradores e similares, onde as cores devem ser corretamente identificadas. Além disso, mesmo no trabalho de eletricista, tamanho e forma ou outros marcadores podem substituir a cor.
As anomalias da visão de cores podem ser congênitas ou adquiridas (degenerações). Em tricromatos anormais, a alteração pode afetar a sensação vermelha básica (tipo Dalton), ou o verde ou o azul (a anomalia mais rara). Nos dicromatos, o sistema de três cores básicas é reduzido a dois. Na deuteranopia, é o verde básico que falta. Na protanopia, é o desaparecimento do vermelho básico; embora menos frequente, essa anomalia, por ser acompanhada de perda de luminosidade na faixa dos vermelhos, merece atenção no ambiente de trabalho, principalmente evitando a implantação de avisos vermelhos principalmente se eles não estiverem muito bem iluminados. Também deve ser notado que esses defeitos de visão de cores podem ser encontrados em vários graus no chamado indivíduo normal; daí a necessidade de cautela ao usar muitas cores. Deve-se ter em mente também que apenas grandes defeitos de cor são detectáveis com testadores de visão.
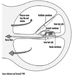
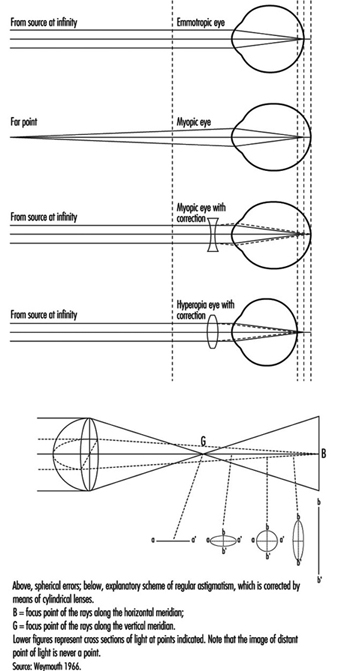
Erros refrativos
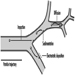
O ponto próximo (Weymouth 1966) é a distância mais curta na qual um objeto pode ser colocado em foco nítido; o mais distante é o ponto distante. Para o olho normal (emetrópico), o ponto distante está situado no infinito. Para o míope olho, o ponto distante está situado à frente da retina, a uma distância finita; esse excesso de força é corrigido por meio de lentes côncavas. Para o hiperópico olho (hipermetrópico), o ponto distante está situado atrás da retina; esta falta de força é corrigida por meio de lentes convexas (figura 10). No caso de hipermetropia leve, o defeito é compensado espontaneamente com acomodação e pode ser ignorado pelo indivíduo. Em míopes que não usam óculos, a perda de acomodação pode ser compensada pelo fato de o ponto distante estar mais próximo.
Figura 10. Representação esquemática dos erros refrativos e sua correção.
No olho ideal, a superfície da córnea deve ser perfeitamente esférica; no entanto, nossos olhos mostram diferenças de curvatura em diferentes eixos (isso é chamado astigmatismo); a refração é mais forte quando a curvatura é mais acentuada, e o resultado é que os raios que saem de um ponto luminoso não formam uma imagem precisa na retina. Esses defeitos, quando pronunciados, são corrigidos por meio de lentes cilíndricas (ver diagrama inferior na figura 10, no verso); no astigmatismo irregular, as lentes de contato são recomendadas. O astigmatismo torna-se particularmente problemático durante a condução noturna ou no trabalho em uma tela, ou seja, em condições em que os sinais de luz se destacam em um fundo escuro ou ao usar um microscópio binocular.
Lentes de contato não devem ser usadas em locais de trabalho onde o ar é muito seco ou em caso de poeira e assim por diante (Verriest e Hermans 1975).
In presbiopia, que se deve à perda de elasticidade da lente com a idade, é a amplitude de acomodação que se reduz, ou seja, a distância entre os pontos distante e próximo; o último (de cerca de 10 cm aos 10 anos) afasta-se quanto mais velho fica; a correção é feita por meio de lentes convergentes unifocais ou multifocais; os últimos corrigem distâncias cada vez mais próximas do objeto (geralmente até 30 cm), levando em consideração que objetos mais próximos são geralmente percebidos na parte inferior do campo visual, enquanto a parte superior dos óculos é reservada para visão à distância. Novas lentes agora são propostas para trabalhar em VDUs que são diferentes do tipo usual. As lentes, conhecidas como progressivas, quase borram os limites entre as zonas de correção. As lentes progressivas exigem que o usuário esteja mais acostumado a elas do que os outros tipos de lentes, porque seu campo de visão é estreito (ver Krueger 1992).
Quando a tarefa visual requer visão alternativa de longe e de perto, são recomendadas lentes bifocais, trifocais ou mesmo progressivas. No entanto, deve-se ter em mente que o uso de lentes multifocais pode criar modificações importantes na postura do operador. Por exemplo, operadores de VDU com presbiopia corrigida por meio de lentes bifocais tendem a estender o pescoço e podem sofrer dores cervicais e nos ombros. Os fabricantes de óculos irão então propor lentes progressivas de diferentes tipos. Outra dica é a melhoria ergonômica dos locais de trabalho do VDU, para evitar colocar a tela muito alta.
A demonstração de erros de refração (que são muito comuns na população trabalhadora) não é independente do tipo de medição. Os mapas de Snellen fixados na parede não darão necessariamente os mesmos resultados que vários tipos de aparelhos nos quais a imagem do objeto é projetada em um fundo próximo. De fato, em um testador de visão (veja acima), é difícil para o sujeito relaxar a acomodação, principalmente porque o eixo de visão é mais baixo; isso é conhecido como “miopia instrumental”.
Efeitos da Idade
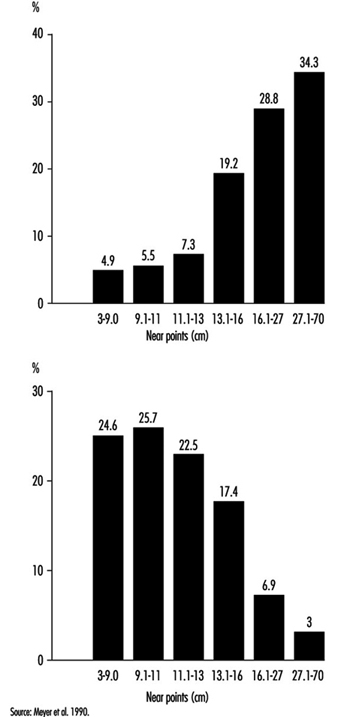
Com a idade, como já explicado, a lente perde sua elasticidade, fazendo com que o ponto próximo se afaste e o poder de acomodação seja reduzido. Embora a perda de acomodação com a idade possa ser compensada por meio de óculos, a presbiopia é um problema real de saúde pública. Kauffman (in Adler 1992) estima que seu custo, em termos de meios de correção e perda de produtividade, seja da ordem de dezenas de bilhões de dólares anuais apenas para os Estados Unidos. Nos países em desenvolvimento, vimos trabalhadores obrigados a abandonar o trabalho (em particular na fabricação de saris de seda) porque não podiam comprar óculos. Além disso, quando é necessário usar óculos de proteção, é muito caro oferecer correção e proteção. Deve ser lembrado que a amplitude da acomodação diminui mesmo nos segundos dez anos de vida (e talvez até antes) e que desaparece completamente na idade de 50 a 55 anos (Meyer et al. 1990) (figura 11).
Figura 11. Ponto próximo medido com a regra de Clement e Clark, distribuição percentual de 367 trabalhadores de escritório com idade entre 18-35 anos (abaixo) e 414 trabalhadores de escritório com idade de 36-65 anos (acima).
Outros fenômenos da idade também influenciam: o afundamento do olho na órbita, que ocorre em idades muito avançadas e varia mais ou menos conforme os indivíduos, reduz o tamanho do campo visual (por causa da pálpebra). A dilatação da pupila atinge seu máximo na adolescência e depois declina; em pessoas mais velhas, a pupila dilata menos e a reação da pupila à luz diminui. A perda de transparência da mídia do olho reduz a acuidade visual (algumas mídias têm tendência a se tornar amarelas, o que modifica a visão de cores) (ver Verriest e Hermans 1976). O aumento do ponto cego resulta na redução do campo visual funcional.
Com a idade e a doença, observam-se alterações nos vasos retinianos, com consequente perda funcional. Até os movimentos do olho são modificados; há lentificação e redução da amplitude dos movimentos exploratórios.
Os trabalhadores mais velhos estão em dupla desvantagem em condições de fraco contraste e fraca luminosidade do ambiente; primeiro, eles precisam de mais luz para ver um objeto, mas ao mesmo tempo eles se beneficiam menos do aumento da luminosidade porque são ofuscados mais rapidamente por fontes de ofuscamento. Esta desvantagem deve-se a mudanças nos meios transparentes que permitem menos passagem de luz e aumentam sua difusão (o efeito de véu descrito acima). Seu desconforto visual é agravado por mudanças muito repentinas entre áreas fortemente e fracamente iluminadas (reação pupilar lenta, adaptação local mais difícil). Todos esses defeitos têm um impacto particular no trabalho de VDU e é muito difícil, de fato, fornecer uma boa iluminação de locais de trabalho para operadores jovens e idosos; pode-se observar, por exemplo, que os operadores mais velhos reduzirão por todos os meios possíveis a luminosidade da luz ambiente, embora a penumbra tenda a diminuir sua acuidade visual.
Riscos para os olhos no trabalho
Esses riscos podem ser expressos de diferentes formas (Rey e Meyer 1981; Rey 1991): pela natureza do agente causal (agente físico, agentes químicos, etc.), pela via de penetração (córnea, esclera, etc.), pela natureza das lesões (queimaduras, contusões, etc.), pela gravidade do quadro (limitado às camadas externas, afetando a retina, etc.) e pelas circunstâncias do acidente (quanto a qualquer lesão física); esses elementos descritivos são úteis na elaboração de medidas preventivas. Apenas as lesões oculares e as circunstâncias mais freqüentemente encontradas nas estatísticas de seguros são mencionadas aqui. Vamos enfatizar que a compensação dos trabalhadores pode ser reivindicada para a maioria das lesões oculares.
Condições oculares causadas por corpos estranhos
Essas condições são observadas principalmente entre torneiros, polidores, fundições, caldeireiros, pedreiros e pedreiros. Os corpos estranhos podem ser substâncias inertes como areia, metais irritantes como ferro ou chumbo, ou materiais orgânicos de origem animal ou vegetal (poeiras). É por isso que, além das lesões oculares, complicações como infecções e intoxicações podem ocorrer se a quantidade de substância introduzida no organismo for suficientemente grande. As lesões produzidas por corpos estranhos serão naturalmente mais ou menos incapacitantes, conforme permaneçam nas camadas externas do olho ou penetrem profundamente no bulbo; o tratamento será, portanto, bastante diferente e, por vezes, requer a transferência imediata da vítima para a clínica oftalmológica.
Queimaduras do olho
As queimaduras são causadas por vários agentes: flashes ou chamas (durante uma explosão de gás); metal fundido (a gravidade da lesão depende do ponto de fusão, sendo que metais que se fundem em temperatura mais alta causam danos mais sérios); e queimaduras químicas devidas, por exemplo, a ácidos e bases fortes. Também ocorrem queimaduras por água fervente, queimaduras elétricas e muitas outras.
Lesões por ar comprimido
Estes são muito comuns. Dois fenômenos desempenham um papel: a força do próprio jato (e dos corpos estranhos acelerados pelo fluxo de ar); e a forma do jato, sendo um jato menos concentrado menos nocivo.
Condições oculares causadas por radiação
Radiação ultravioleta (UV)
A fonte dos raios pode ser o sol ou certas lâmpadas. O grau de penetração no olho (e consequentemente o perigo da exposição) depende do comprimento de onda. Três zonas foram definidas pela Comissão Internacional de Iluminação: os raios UVC (280 a 100 nm) são absorvidos ao nível da córnea e da conjuntiva; UVB (315 a 280 nm) são mais penetrantes e atingem o segmento anterior do olho; UVA (400 a 315 nm) penetram ainda mais.
Para soldadores, os efeitos característicos da exposição foram descritos, como ceratoconjuntivite aguda, fotooftalmia crônica com diminuição da visão e assim por diante. O soldador é submetido a uma quantidade considerável de luz visível, sendo fundamental que os olhos estejam protegidos com filtros adequados. A cegueira da neve, uma condição muito dolorosa para os trabalhadores nas montanhas, deve ser evitada com o uso de óculos de sol apropriados.
radiação infravermelhan
Os raios infravermelhos estão situados entre os raios visíveis e as ondas radioelétricas mais curtas. Eles começam, de acordo com a Comissão Internacional de Iluminação, em 750 milhas náuticas. Sua penetração no olho depende de seu comprimento de onda; os raios infravermelhos mais longos podem atingir a lente e até a retina. Seu efeito no olho é devido à sua calorigenicidade. A condição característica é encontrada em quem sopra vidro em frente ao forno. Outros trabalhadores, como os trabalhadores de alto-forno, sofrem de irradiação térmica com vários efeitos clínicos (como ceratoconjuntivite ou espessamento membranoso da conjuntiva).
LASER (Amplificação de luz por emissão estimulada de radiação)
O comprimento de onda da emissão depende do tipo de laser - luz visível, radiação ultravioleta e infravermelha. É principalmente a quantidade de energia projetada que determina o nível de perigo incorrido.
Os raios ultravioleta causam lesões inflamatórias; raios infravermelhos podem causar lesões calóricas; mas o maior risco é a destruição do tecido retiniano pelo próprio feixe, com perda de visão na área afetada.
Radiação de telas catódicas
As emissões provenientes das telas catódicas comumente utilizadas em escritórios (raios x, ultravioleta, infravermelho e raios de rádio) estão todas situadas abaixo dos padrões internacionais. Não há evidência de qualquer relação entre o trabalho do terminal de vídeo e o aparecimento de catarata (Rubino 1990).
Substâncias nocivas
Certos solventes, como ésteres e aldeídos (o formaldeído é muito usado), são irritantes para os olhos. Os ácidos inorgânicos, cuja ação corrosiva é bem conhecida, causam destruição tecidual e queimaduras químicas por contato. Os ácidos orgânicos também são perigosos. Álcoois são irritantes. A soda cáustica, base extremamente forte, é um poderoso corrosivo que agride os olhos e a pele. Também estão incluídos na lista de substâncias nocivas certos materiais plásticos (Grant 1979), bem como pós alergênicos ou outras substâncias, como madeiras exóticas, penas e assim por diante.
Finalmente, as doenças ocupacionais infecciosas podem ser acompanhadas por efeitos nos olhos.
Óculos de proteção
Como o uso de proteção individual (óculos e máscaras) pode obstruir a visão (diminuição da acuidade visual devido à perda de transparência dos óculos devido à projeção de corpos estranhos e obstáculos no campo visual como as laterais dos óculos), a higiene no local de trabalho também tende a usar outros meios, como a extração de poeira e partículas perigosas do ar através da ventilação geral.
O médico do trabalho é frequentemente chamado a aconselhar sobre a qualidade dos óculos adaptados ao risco; diretrizes nacionais e internacionais orientarão essa escolha. Além disso, agora estão disponíveis óculos melhores, que incluem melhorias na eficácia, conforto e até estética.
Nos Estados Unidos, por exemplo, pode-se fazer referência aos padrões ANSI (particularmente ANSI Z87.1-1979) que têm força de lei sob a Lei Federal de Segurança e Saúde Ocupacional (Fox 1973). O padrão ISO No. 4007-1977 refere-se também a dispositivos de proteção. Na França, recomendações e material de proteção estão disponíveis no INRS em Nancy. Na Suíça, a companhia de seguros nacional CNA fornece regras e procedimentos para extração de corpos estranhos no local de trabalho. Para danos graves, é preferível encaminhar o trabalhador acidentado ao oftalmologista ou à clínica oftalmológica.
Finalmente, pessoas com patologias oculares podem estar mais em risco do que outras; discutir um problema tão polêmico vai além do escopo deste artigo. Como dito anteriormente, seu oftalmologista deve estar ciente dos perigos que podem encontrar em seu local de trabalho e examiná-los cuidadosamente.
Conclusão
No local de trabalho, a maioria das informações e sinais são de natureza visual, embora os sinais acústicos possam desempenhar um papel; nem devemos esquecer a importância dos sinais táteis no trabalho manual, bem como no trabalho de escritório (por exemplo, a velocidade de um teclado).
Nosso conhecimento do olho e da visão vem principalmente de duas fontes: médica e científica. Para fins de diagnóstico de defeitos e doenças oculares, foram desenvolvidas técnicas que medem as funções visuais; esses procedimentos podem não ser os mais eficazes para fins de testes ocupacionais. As condições do exame médico são, de fato, muito distantes daquelas encontradas no local de trabalho; por exemplo, para determinar a acuidade visual, o oftalmologista usará gráficos ou instrumentos onde o contraste entre o objeto de teste e o fundo é o mais alto possível, onde as bordas dos objetos de teste são nítidas, onde nenhuma fonte de brilho perturbador é perceptível e assim por diante. Na vida real, as condições de iluminação geralmente são ruins e o desempenho visual fica sob estresse por várias horas.
Isso enfatiza a necessidade de utilizar aparelhos e instrumentação de laboratório que apresentem maior poder preditivo para tensão visual e fadiga no local de trabalho.
Muitos dos experimentos científicos relatados em livros didáticos foram realizados para uma melhor compreensão teórica do sistema visual, que é muito complexo. As referências neste artigo foram limitadas ao conhecimento que é imediatamente útil na saúde ocupacional.
Embora condições patológicas possam impedir algumas pessoas de cumprir os requisitos visuais de um trabalho, parece mais seguro e justo - exceto em trabalhos altamente exigentes com regulamentações próprias (aviação, por exemplo) - dar ao oftalmologista o poder de decisão, em vez de consulte as regras gerais; e é assim que a maioria dos países opera. Diretrizes estão disponíveis para mais informações.
Por outro lado, existem perigos para os olhos quando expostos no local de trabalho a vários agentes nocivos, sejam eles físicos ou químicos. Os perigos para os olhos na indústria são brevemente enumerados. Com base no conhecimento científico, nenhum risco de desenvolvimento de catarata pode ser esperado ao trabalhar em um VDU.
Gosto
Os três sistemas quimiossensoriais, olfato, paladar e o senso químico comum, requerem estimulação direta por substâncias químicas para a percepção sensorial. Seu papel é monitorar constantemente as substâncias químicas inaladas e ingeridas prejudiciais e benéficas. Propriedades irritantes ou formigantes são detectadas pelo senso químico comum. O sistema gustativo percebe apenas os gostos doce, salgado, azedo, amargo e possivelmente metálico e glutamato monossódico (umami). A totalidade da experiência sensorial oral é denominada “sabor”, a interação de cheiro, sabor, irritação, textura e temperatura. Como a maior parte do sabor é derivada do cheiro ou aroma de alimentos e bebidas, os danos ao sistema olfativo são frequentemente relatados como um problema com o “paladar”. Déficits gustativos verificáveis são mais prováveis se forem descritas perdas específicas para as sensações doce, azedo, salgado e amargo.
Queixas quimiossensoriais são frequentes em ambientes ocupacionais e podem resultar de um sistema sensorial normal percebendo produtos químicos ambientais. Por outro lado, eles também podem indicar um sistema lesado: o contato necessário com substâncias químicas torna esses sistemas sensoriais especialmente vulneráveis a danos (consulte a tabela 1). No ambiente ocupacional, esses sistemas também podem ser danificados por trauma na cabeça, bem como por agentes que não sejam químicos (por exemplo, radiação). Os distúrbios do paladar são temporários ou permanentes: perda completa ou parcial do paladar (ageusia ou hipogeusia), paladar aumentado (hipergeusia) e sabores distorcidos ou fantasmas (disgeusia) (Deems, Doty e Settle 1991; Mott, Grushka e Sessle 1993).
Tabela 1. Agentes/processos relatados para alterar o sistema gustativo
|
Agente/processo |
Perturbação do sabor |
Referência |
|
Amálgama |
gosto metálico |
Siblerud 1990; ver texto |
|
Restaurações/aparelhos dentários |
gosto metálico |
Ver texto |
|
Mergulho (saturação seca) |
Doce, amargo; sal, azedo |
Ver texto |
|
mergulho e soldagem |
gosto metálico |
Ver texto |
|
Drogas/Medicamentos |
Varia |
Ver texto |
|
Hidrazina |
Doce disgeusia |
Schweisfurth e Schottes 1993 |
|
Hidrocarbonetos |
Hipogeusia, disgeusia “cola” |
Hotz et ai. 1992 |
|
Envenenamento por chumbo |
Disgeusia doce/metálica |
Kachru et ai. 1989 |
|
Metais e fumos metálicos |
doce/metálico |
Ver texto; Shusterman e Sheedy 1992 |
|
Níquel |
gosto metálico |
Pfeiffer e Schwickerath 1991 |
|
Pesticidas |
Disgeusia amarga/metálica |
+ |
|
Radiação |
Aumento de DT e RT |
* |
|
Selênio |
gosto metálico |
Bedwall et ai. 1993 |
|
solventes |
“Gosto engraçado”, H |
+ |
|
Névoas de ácido sulfúrico |
"Mau gosto" |
Petersen e Gormsen 1991 |
|
Soldagem subaquática |
gosto metálico |
Ver texto |
|
Vanádio |
gosto metálico |
Neméry 1990 |
DT = limiar de detecção, RT = limiar de reconhecimento, * = Mott & Leopold 1991, + = Schiffman & Nagle 1992
Distúrbios específicos do paladar são indicados nos artigos referenciados.
O sistema gustativo é sustentado pela capacidade regenerativa e inervação redundante. Por causa disso, os distúrbios do paladar clinicamente notáveis são menos comuns do que os distúrbios do olfato. As distorções do paladar são mais comuns do que a perda significativa do paladar e, quando presentes, são mais propensas a causar efeitos adversos secundários, como ansiedade e depressão. A perda ou distorção do paladar pode interferir no desempenho ocupacional onde é necessária uma agudeza aguçada do paladar, como nas artes culinárias e na mistura de vinhos e destilados.
Anatomia e Fisiologia
As células receptoras gustativas, encontradas em toda a cavidade oral, faringe, laringe e esôfago, são células epiteliais modificadas localizadas nas papilas gustativas. Enquanto na língua as papilas gustativas estão agrupadas em estruturas superficiais denominadas papilas, as papilas gustativas extralinguais estão distribuídas dentro do epitélio. A colocação superficial das células gustativas as torna suscetíveis a lesões. Agentes nocivos geralmente entram em contato com a boca por ingestão, embora a respiração bucal associada à obstrução nasal ou outras condições (por exemplo, exercício, asma) permita o contato oral com agentes transportados pelo ar. O tempo de vida médio de dez dias das células receptoras gustativas permite uma rápida recuperação se ocorrer dano superficial às células receptoras. Além disso, o paladar é inervado por quatro pares de nervos periféricos: a parte frontal da língua pelo ramo corda do tímpano do sétimo nervo craniano (NC VII); a parte posterior da língua e a faringe pelo nervo glossofaríngeo (NC IX); o palato mole pelo ramo petroso superficial maior do NC VII; e a laringe/esôfago pelo vago (NC X). Por último, as vias centrais do paladar, embora não completamente mapeadas em humanos (Ogawa 1994), parecem mais divergentes do que as vias centrais olfativas.
O primeiro passo na percepção do sabor envolve a interação entre substâncias químicas e células receptoras de sabor. As quatro qualidades de sabor, doce, azedo, salgado e amargo, alistam diferentes mecanismos no nível do receptor (Kinnamon e Getchell 1991), gerando potenciais de ação nos neurônios gustativos (transdução).
Os gustativos se difundem através das secreções salivares e também do muco secretado ao redor das células gustativas para interagir com a superfície das células gustativas. A saliva garante que os sabores sejam transportados para os botões e fornece um ambiente iônico ideal para a percepção (Spielman 1990). Alterações no paladar podem ser demonstradas com mudanças nos constituintes inorgânicos da saliva. A maioria dos estímulos gustativos são solúveis em água e se difundem facilmente; outros requerem proteínas transportadoras solúveis para o transporte até o receptor. A produção e a composição da saliva, portanto, desempenham um papel essencial na função do paladar.
O sabor do sal é estimulado por cátions como o Na+K+ ou NH4+. A maioria dos estímulos salgados é transduzida quando os íons viajam através de um tipo específico de canal de sódio (Gilbertson 1993), embora outros mecanismos também possam estar envolvidos. Mudanças na composição do muco dos poros gustativos ou no ambiente das células gustativas podem alterar o sabor do sal. Além disso, mudanças estruturais nas proteínas receptoras próximas podem modificar a função da membrana do receptor. O sabor azedo corresponde à acidez. O bloqueio de canais de sódio específicos por íons de hidrogênio provoca sabor azedo. Tal como acontece com o gosto de sal, no entanto, acredita-se que existam outros mecanismos. Muitos compostos químicos são percebidos como amargos, incluindo cátions, aminoácidos, peptídeos e compostos maiores. A detecção de estímulos amargos parece envolver mecanismos mais diversos que incluem proteínas de transporte, canais catiônicos, proteínas G e vias mediadas por segundos mensageiros (Margolskee 1993). As proteínas salivares podem ser essenciais no transporte de estímulos amargos lipofílicos para as membranas receptoras. Estímulos doces ligam-se a receptores específicos ligados a sistemas de segundos mensageiros ativados por proteína G. Há também alguma evidência em mamíferos de que estímulos doces podem controlar canais iônicos diretamente (Gilbertson 1993).
distúrbios do paladar
Conceitos Gerais
A diversidade anatômica e a redundância do sistema gustativo são suficientemente protetoras para evitar a perda total e permanente do paladar. Não se espera que a perda de alguns campos gustativos periféricos, por exemplo, afete a capacidade gustativa de toda a boca (Mott, Grushka e Sessle 1993). O sistema gustativo pode ser muito mais vulnerável a distorções ou sabores fantasmas. Por exemplo, as disgeusias parecem ser mais comuns em exposições ocupacionais do que as perdas gustativas per se. Embora o paladar seja considerado mais robusto do que o olfato em relação ao processo de envelhecimento, foram documentadas perdas na percepção do paladar com o envelhecimento.
Perdas temporárias do paladar podem ocorrer quando a mucosa oral está irritada. Teoricamente, isso pode resultar em inflamação das células gustativas, fechamento dos poros gustativos ou função alterada na superfície das células gustativas. A inflamação pode alterar o fluxo sanguíneo para a língua, afetando assim o paladar. O fluxo salivar também pode ser comprometido. Os irritantes podem causar inchaço e obstruir os ductos salivares. Os tóxicos absorvidos e excretados pelas glândulas salivares podem danificar o tecido ductal durante a excreção. Qualquer um desses processos pode causar secura oral a longo prazo com efeitos de sabor resultantes. A exposição a substâncias tóxicas pode alterar a taxa de renovação das células gustativas, modificar os canais gustativos na superfície da célula gustativa ou alterar os ambientes químicos internos ou externos das células. Muitas substâncias são conhecidas por serem neurotóxicas e podem danificar diretamente os nervos periféricos do paladar ou danificar as vias gustativas superiores no cérebro.
Pesticidas
O uso de pesticidas é generalizado e a contaminação ocorre como resíduos na carne, vegetais, leite, chuva e água potável. Embora os trabalhadores expostos durante a fabricação ou uso de pesticidas estejam em maior risco, a população em geral também está exposta. Pesticidas importantes incluem compostos organoclorados, pesticidas organofosforados e pesticidas carbamato. Os compostos organoclorados são altamente estáveis e, portanto, permanecem no ambiente por longos períodos. Efeitos tóxicos diretos nos neurônios centrais foram demonstrados. Os pesticidas organofosforados têm uso mais difundido porque não são tão persistentes, mas são mais tóxicos; a inibição da acetilcolinesterase pode causar anormalidades neurológicas e comportamentais. A toxicidade dos pesticidas carbamato é semelhante à dos compostos organofosforados e são frequentemente usados quando estes últimos falham. As exposições a pesticidas têm sido associadas a sabores amargos ou metálicos persistentes (Schiffman e Nagle 1992), disgeusia não especificada (Ciesielski et al. 1994) e, menos comumente, à perda do paladar. Os pesticidas podem atingir os receptores gustativos por meio do ar, da água e dos alimentos e podem ser absorvidos pela pele, trato gastrointestinal, conjuntiva e trato respiratório. Como muitos pesticidas são lipossolúveis, eles podem facilmente penetrar nas membranas lipídicas do corpo. A interferência com o paladar pode ocorrer perifericamente, independentemente da via de exposição inicial; em camundongos, a ligação à língua foi observada com certos inseticidas após a injeção de material pesticida na corrente sanguínea. Foram demonstradas alterações na morfologia das papilas gustativas após a exposição a pesticidas. Alterações degenerativas nas terminações nervosas sensoriais também foram observadas e podem ser responsáveis por relatos de anormalidades da transmissão neural. A disgeusia metálica pode ser uma parestesia sensorial causada pelo impacto de pesticidas nas papilas gustativas e suas terminações nervosas aferentes. Há alguma evidência, no entanto, de que os pesticidas podem interferir com os neurotransmissores e, portanto, interromper a transmissão da informação do sabor de forma mais central (El-Etri et al. 1992). Trabalhadores expostos a pesticidas organofosforados podem demonstrar anormalidades neurológicas em eletroencefalografia e testes neuropsicológicos independentes da depressão da colinesterase na corrente sanguínea. Acredita-se que esses pesticidas tenham um efeito neurotóxico no cérebro independente do efeito sobre a colinesterase. Embora tenha sido relatado que o aumento do fluxo salivar está associado à exposição a pesticidas, não está claro que efeito isso pode ter no paladar.
Metais e febre dos fumos metálicos
Alterações do paladar ocorreram após a exposição a certos metais e compostos metálicos, incluindo mercúrio, cobre, selênio, telúrio, cianeto, vanádio, cádmio, cromo e antimônio. O sabor metálico também foi observado por trabalhadores expostos a vapores de zinco ou óxido de cobre, pela ingestão de sal de cobre em casos de envenenamento ou pela exposição a emissões resultantes do uso de maçaricos para corte de tubulações de latão.
A exposição a vapores recém-formados de óxidos metálicos pode resultar em uma síndrome conhecida como febre de fumaça de metal (Gordon e Fine 1993). Embora o óxido de zinco seja o mais citado, esse distúrbio também foi relatado após exposição a óxidos de outros metais, incluindo cobre, alumínio, cádmio, chumbo, ferro, magnésio, manganês, níquel, selênio, prata, antimônio e estanho. A síndrome foi observada pela primeira vez em trabalhadores de fundição de latão, mas agora é mais comum na soldagem de aço galvanizado ou durante a galvanização do aço. Poucas horas após a exposição, a irritação da garganta e uma disgeusia doce ou metálica podem anunciar sintomas mais generalizados de febre, calafrios e mialgia. Outros sintomas, como tosse ou dor de cabeça, também podem ocorrer. A síndrome é notável tanto pela resolução rápida (dentro de 48 horas) quanto pelo desenvolvimento de tolerância após exposições repetidas ao óxido metálico. Vários mecanismos possíveis foram sugeridos, incluindo reações do sistema imunológico e um efeito tóxico direto no tecido respiratório, mas agora acredita-se que a exposição pulmonar a vapores metálicos resulta na liberação de mediadores específicos na corrente sanguínea, chamados citocinas, que causam a sintomas físicos e achados (Blanc et al. 1993). Uma variante mais grave e potencialmente fatal da febre do fumo metálico ocorre após a exposição ao aerossol de cloreto de zinco em bombas de fumaça de triagem militar (Blount 1990). A febre da fumaça de polímero é semelhante à febre da fumaça de metal na apresentação, com exceção da ausência de queixas de sabor metálico (Shusterman 1992).
In envenenamento por chumbo casos, gostos metálicos doces são frequentemente descritos. Em um relatório, joalheiros de prata com toxicidade de chumbo confirmada exibiram alterações de sabor (Kachru et al. 1989). Os trabalhadores foram expostos a fumaça de chumbo pelo aquecimento de resíduos de prata de joalheiros em oficinas que tinham sistemas de exaustão precários. Os vapores condensaram-se na pele e nos cabelos dos trabalhadores e também contaminaram suas roupas, alimentos e água potável.
Soldagem subaquática
Mergulhadores descrevem desconforto oral, afrouxamento de obturações dentárias e gosto metálico durante soldagem elétrica e corte debaixo d'água. Em um estudo de Örtendahl, Dahlen e Röckert (1985), 55% de 118 mergulhadores trabalhando debaixo d'água com equipamentos elétricos descreveram gosto metálico. Mergulhadores sem essa história ocupacional não descreveram gosto metálico. Quarenta mergulhadores foram recrutados em dois grupos para avaliação posterior; o grupo com experiência em soldagem e corte subaquático apresentou significativamente mais evidências de quebra do amálgama dentário. Inicialmente, foi teorizado que as correntes elétricas intraorais corroem o amálgama dentário, liberando íons metálicos que têm efeitos diretos nas células gustativas. Dados subseqüentes, no entanto, demonstraram atividade elétrica intraoral de magnitude insuficiente para corroer o amálgama dentário, mas de magnitude suficiente para estimular diretamente as células gustativas e causar sabor metálico (Örtendahl 1987; Frank e Smith 1991). Os mergulhadores podem ser vulneráveis a alterações de sabor sem exposição à soldagem; efeitos diferenciais na percepção da qualidade do sabor foram documentados, com diminuição da sensibilidade a sabores doces e amargos e aumento da sensibilidade a sabores salgados e azedos (O'Reilly et al. 1977).
Restaurações dentárias e galvanismo oral
Em um grande estudo prospectivo e longitudinal de restaurações e aparelhos dentários, aproximadamente 5% dos indivíduos relataram um gosto metálico em um determinado momento (Participantes do SCP Nos. 147/242 & Morris 1990). A frequência de gosto metálico foi maior com história de ranger de dentes; com próteses parciais fixas do que com coroas; e com aumento do número de próteses parciais fixas. As interações entre os amálgamas dentários e o ambiente bucal são complexas (Marek 1992) e podem afetar o paladar através de uma variedade de mecanismos. Os metais que se ligam às proteínas podem adquirir antigenicidade (Nemery 1990) e podem causar reações alérgicas com subsequentes alterações do paladar. Os íons metálicos solúveis e os detritos são liberados e podem interagir com os tecidos moles da cavidade oral. Foi relatado que o sabor metálico está correlacionado com a solubilidade do níquel na saliva dos aparelhos dentários (Pfeiffer e Schwickerath 1991). O sabor metálico foi relatado por 16% dos indivíduos com obturações dentárias e nenhum dos indivíduos sem obturações (Siblerud 1990). Em um estudo relacionado com indivíduos que tiveram o amálgama removido, o sabor metálico melhorou ou diminuiu em 94% (Siblerud 1990).
galvanismo oral, um diagnóstico controverso (Relatório do Conselho de Materiais Dentários de 1987), descreve a geração de correntes orais a partir da corrosão de restaurações de amálgama dental ou diferenças eletroquímicas entre metais intraorais diferentes. Os pacientes considerados com galvanismo oral parecem ter uma alta frequência de disgeusia (63%) descrita como gosto metálico, bateria, desagradável ou salgado (Johansson, Stenman e Bergman 1984). Teoricamente, as células gustativas poderiam ser estimuladas diretamente por correntes elétricas intraorais e gerar disgeusia. Indivíduos com sintomas de queimação oral, gosto de bateria, gosto metálico e/ou galvanismo oral foram determinados como tendo limiares eletrogustométricos mais baixos (ou seja, paladar mais sensível) no teste de paladar do que indivíduos de controle (Axéll, Nilner e Nilsson 1983). Se as correntes galvânicas relacionadas aos materiais dentários são causais é discutível, no entanto. Acredita-se que seja possível sentir um breve gosto de papel-alumínio logo após o trabalho restaurador, mas efeitos mais permanentes são provavelmente improváveis (Council on Dental Materials 1987). Yontchev, Carlsson e Hedegård (1987) encontraram frequências semelhantes de gosto metálico ou ardência oral em indivíduos com esses sintomas, havendo ou não contato entre as restaurações dentárias. Explicações alternativas para queixas de paladar em pacientes com restaurações ou aparelhos são sensibilidade ao mercúrio, cobalto, cromo, níquel ou outros metais (Council on Dental Materials 1987), outros processos intraorais (por exemplo, doença periodontal), xerostomia, anormalidades da mucosa, doenças médicas, e efeitos colaterais de medicamentos.
Drogas e medicamentos
Muitas drogas e medicamentos têm sido associados a alterações do paladar (Frank, Hettinger e Mott 1992; Mott, Grushka e Sessle 1993; Della Fera, Mott e Frank 1995; Smith e Burtner 1994) e são mencionados aqui devido a possíveis exposições ocupacionais durante a fabricação dessas drogas. Antibióticos, anticonvulsivantes, antilipidêmicos, antineoplásicos, psiquiátricos, antiparkinsonianos, antitireoidianos, artrite, cardiovasculares e medicamentos para higiene dental são classes amplas relatadas como afetando o paladar.
O local presumido de ação das drogas no sistema gustativo varia. Freqüentemente, a droga é provada diretamente durante a administração oral da droga ou a droga ou seus metabólitos são provados após serem excretados na saliva. Muitas drogas, por exemplo, anticolinérgicos ou alguns antidepressivos, causam ressecamento oral e afetam o paladar por meio da apresentação inadequada do saborizante às células gustativas por meio da saliva. Alguns medicamentos podem afetar diretamente as células gustativas. Como as células gustativas têm uma alta taxa de renovação, elas são especialmente vulneráveis a drogas que interrompem a síntese de proteínas, como drogas antineoplásicas. Também se pensou que poderia haver um efeito na transmissão do impulso através dos nervos gustativos ou nas células ganglionares, ou uma mudança no processamento dos estímulos nos centros gustativos superiores. Disgeusia metálica foi relatada com lítio, possivelmente por meio de transformações nos canais iônicos do receptor. Drogas antitireoidianas e inibidores da enzima conversora de angiotensina (por exemplo, captopril e enalapril) são causas bem conhecidas de alterações do paladar, possivelmente devido à presença de um grupo sulfidrila (-SH) (Mott, Grushka e Sessle 1993). Outros medicamentos com grupos -SH (por exemplo, metimazol, penicilamina) também causam anormalidades no paladar. Drogas que afetam os neurotransmissores podem potencialmente alterar a percepção do paladar.
Os mecanismos de alteração do paladar variam, no entanto, mesmo dentro de uma classe de drogas. Por exemplo, alterações do paladar após o tratamento com tetraciclina podem ser causadas por micose oral. Alternativamente, um aumento do nitrogênio da ureia no sangue, associado ao efeito catabólico da tetraciclina, pode às vezes resultar em um gosto metálico ou semelhante à amônia.
Os efeitos colaterais do metronidazol incluem alteração do paladar, náusea e uma distorção distinta do sabor de bebidas carbonatadas e alcoólicas. Às vezes, também podem ocorrer neuropatia periférica e parestesias. Acredita-se que a droga e seus metabólitos possam ter um efeito direto sobre a função do receptor gustativo e também sobre a célula sensorial.
Exposição à radiação
Tratamento por radiação pode causar disfunção do paladar por meio de (1) alterações nas células gustativas, (2) dano aos nervos gustativos, (3) disfunção da glândula salivar e (4) infecção oral oportunista (Della Fera et al. 1995). Não houve estudos sobre os efeitos da radiação ocupacional no sistema gustativo.
Trauma na cabeça
O traumatismo craniano ocorre no ambiente ocupacional e pode causar alterações no sistema gustativo. Embora talvez apenas 0.5% dos pacientes com traumatismo craniano descrevam perda de paladar, a frequência de disgeusia pode ser muito maior (Mott, Grushka e Sessle 1993). A perda de sabor, quando ocorre, provavelmente é específica da qualidade ou localizada e pode nem ser subjetivamente aparente. O prognóstico da perda gustativa observada subjetivamente parece melhor do que o da perda olfativa.
Causas não ocupacionais
Outras causas de anormalidades do paladar devem ser consideradas no diagnóstico diferencial, incluindo distúrbios congênitos/genéticos, endócrinos/metabólicos ou gastrointestinais; doença hepática; efeitos iatrogênicos; infecção; condições bucais locais; Câncer; problemas neurológicos; distúrbios psiquiátricos; doença renal; e boca seca/síndrome de Sjogren (Deems, Doty e Settle 1991; Mott e Leopold 1991; Mott, Grushka e Sessle 1993).
Teste de sabor
Psicofísica é a medição de uma resposta a um estímulo sensorial aplicado. Tarefas de “limiar”, testes que determinam a concentração mínima que pode ser percebida com segurança, são menos úteis no paladar do que no olfato devido à maior variabilidade no primeiro na população em geral. Limiares separados podem ser obtidos para detecção de saborizantes e reconhecimento da qualidade do saborizante. Os testes acima do limite avaliam a capacidade do sistema de funcionar em níveis acima do limite e podem fornecer mais informações sobre a experiência de sabor do “mundo real”. Tarefas de discriminação, dizendo a diferença entre substâncias, podem provocar mudanças sutis na capacidade sensorial. As tarefas de identificação podem produzir resultados diferentes das tarefas de limiar no mesmo indivíduo. Por exemplo, uma pessoa com lesão no sistema nervoso central pode ser capaz de detectar e classificar sabores, mas pode não ser capaz de identificá-los. O teste de paladar pode avaliar o sabor de toda a boca por meio da passagem de saborizantes em toda a cavidade oral ou pode testar áreas específicas de sabor com gotas direcionadas de saborizantes ou papel de filtro aplicado focalmente embebido em saborizantes.
Sumário
O sistema gustativo é um dos três sistemas quimiossensoriais, juntamente com o olfato e o senso químico comum, comprometidos com o monitoramento de substâncias inaladas e ingeridas nocivas e benéficas. As células gustativas são rapidamente substituídas, são inervadas por pares de quatro nervos periféricos e parecem ter vias centrais divergentes no cérebro. O sistema gustativo é responsável pela apreciação de quatro qualidades gustativas básicas (doce, azedo, salgado e amargo) e, discutivelmente, gostos metálicos e umami (glutamato monossódico). Perdas de sabor clinicamente significativas são raras, provavelmente devido à redundância e diversidade da inervação. Gostos distorcidos ou anormais, no entanto, são mais comuns e podem ser mais angustiantes. Agentes tóxicos incapazes de destruir o sistema gustativo, ou de deter a transdução ou transmissão da informação gustativa, têm, no entanto, amplas oportunidades de impedir a percepção das qualidades gustativas normais. Irregularidades ou obstáculos podem ocorrer através de um ou mais dos seguintes: transporte de sabor abaixo do ideal, composição salivar alterada, inflamação das células gustativas, bloqueio das vias iônicas das células gustativas, alterações na membrana das células gustativas ou proteínas receptoras e neurotoxicidade periférica ou central. Alternativamente, o sistema gustativo pode estar intacto e funcionando normalmente, mas estar sujeito a estimulação sensorial desagradável por meio de pequenas correntes galvânicas intraorais ou pela percepção intraoral de medicamentos, drogas, pesticidas ou íons metálicos.
Cheiro
Três sistemas sensoriais são construídos exclusivamente para monitorar o contato com substâncias ambientais: olfato (cheiro), paladar (doce, salgado, azedo e percepção amarga) e o senso químico comum (detecção de irritação ou pungência). Porque eles requerem estimulação por produtos químicos, eles são chamados de sistemas “quimiossensoriais”. Os distúrbios olfativos consistem em temporária ou permanente: perda completa ou parcial do olfato (anosmia ou hiposmia) e parosmias (disosmia de odores pervertidos ou fantosmia de odores fantasmas) (Mott e Leopold 1991; Mott, Grushka e Sessle 1993). Após exposições químicas, alguns indivíduos descrevem uma sensibilidade aumentada a estímulos químicos (hiperosmia). Sabor é a experiência sensorial gerada pela interação do cheiro, sabor e componentes irritantes de alimentos e bebidas, bem como textura e temperatura. Como a maior parte do sabor é derivada do cheiro ou aroma dos ingeridos, os danos ao sistema olfativo são frequentemente relatados como um problema com o “paladar”.
Queixas quimiossensoriais são frequentes em ambientes ocupacionais e podem resultar da percepção de produtos químicos ambientais por um sistema sensorial normal. Por outro lado, eles também podem indicar um sistema danificado: o contato necessário com substâncias químicas torna esses sistemas sensoriais especialmente vulneráveis a danos. No ambiente ocupacional, esses sistemas também podem ser danificados por trauma na cabeça e outros agentes além dos químicos (por exemplo, radiação). Odores ambientais relacionados a poluentes podem exacerbar condições médicas subjacentes (por exemplo, asma, rinite), precipitar o desenvolvimento de aversão a odores ou causar um tipo de doença relacionada ao estresse. Demonstrou-se que os malodores diminuem o desempenho de tarefas complexas (Shusterman 1992).
A identificação precoce de trabalhadores com perda olfativa é essencial. Certas ocupações, como as artes culinárias, a produção de vinho e a indústria de perfumes, exigem um bom olfato como pré-requisito. Muitas outras ocupações exigem um olfato normal para um bom desempenho no trabalho ou para a autoproteção. Por exemplo, pais ou funcionários de creches geralmente dependem do olfato para determinar as necessidades de higiene das crianças. Os bombeiros precisam detectar produtos químicos e fumaça. Qualquer trabalhador com exposição contínua a produtos químicos corre um risco maior se a capacidade olfativa for ruim.
Olfação fornece um sistema de alerta precoce para muitas substâncias ambientais nocivas. Uma vez perdida essa capacidade, os trabalhadores podem não estar cientes de exposições perigosas até que a concentração do agente seja alta o suficiente para ser irritante, prejudicial aos tecidos respiratórios ou letal. A detecção imediata pode prevenir mais danos olfativos através do tratamento da inflamação e redução da exposição subsequente. Por fim, se a perda for permanente e grave, pode ser considerada uma incapacidade que requer novo treinamento profissional e/ou indenização.
Anatomia e Fisiologia
Olfato
Os receptores olfativos primários estão localizados em fragmentos de tecido, denominados neuroepitélio olfatório, na porção mais superior das cavidades nasais (Mott e Leopold 1991). Ao contrário de outros sistemas sensoriais, o receptor é o nervo. Uma porção de uma célula receptora olfativa é enviada para a superfície do revestimento nasal e a outra extremidade se conecta diretamente por meio de um longo axônio a um dos dois bulbos olfativos no cérebro. A partir daqui, a informação viaja para muitas outras áreas do cérebro. Os odorantes são produtos químicos voláteis que devem entrar em contato com o receptor olfativo para que ocorra a percepção do cheiro. Moléculas odoríferas são capturadas e difundidas através do muco para se ligarem aos cílios nas extremidades das células receptoras olfativas. Ainda não se sabe como somos capazes de detectar mais de dez mil odores, discriminar até 5,000 e julgar intensidades odorantes variadas. Recentemente, foi descoberta uma família multigênica que codifica para receptores olfativos nos nervos olfativos primários (Ressler, Sullivan e Buck 1994). Isso permitiu investigar como os odores são detectados e como o sistema olfativo é organizado. Cada neurônio pode responder amplamente a altas concentrações de uma variedade de odores, mas responderá a apenas um ou alguns odores em baixas concentrações. Uma vez estimuladas, as proteínas receptoras de superfície ativam processos intracelulares que traduzem a informação sensorial em um sinal elétrico (transdução). Não se sabe o que termina o sinal sensorial, apesar da exposição contínua ao odor. Proteínas de ligação de odorante solúveis foram encontradas, mas seu papel é indeterminado. Proteínas que metabolizam odorantes podem estar envolvidas ou proteínas transportadoras podem transportar odorantes para longe dos cílios olfativos ou em direção a um sítio catalítico dentro das células olfativas.
As porções dos receptores olfativos que se conectam diretamente ao cérebro são finos filamentos nervosos que viajam através de uma placa óssea. A localização e a estrutura delicada desses filamentos os tornam vulneráveis a lesões por cisalhamento de golpes na cabeça. Além disso, como o receptor olfativo é um nervo, contata fisicamente os odores e se conecta diretamente ao cérebro, as substâncias que entram nas células olfativas podem viajar ao longo do axônio até o cérebro. Devido à exposição contínua a agentes prejudiciais às células receptoras olfativas, a capacidade olfativa pode ser perdida no início da vida se não fosse por um atributo crítico: os nervos receptores olfativos são capazes de regeneração e podem ser substituídos, desde que o tecido não tenha sido completamente destruído. Se o dano ao sistema estiver localizado mais centralmente, no entanto, os nervos não poderão ser restaurados.
Senso químico comum
O senso químico comum é iniciado pela estimulação das terminações nervosas livres, múltiplas e mucosas do quinto nervo craniano (trigêmeo). Ele percebe as propriedades irritantes das substâncias inaladas e desencadeia reflexos destinados a limitar a exposição a agentes perigosos: espirros, secreção de muco, redução da taxa de respiração ou até mesmo prender a respiração. Sinais de alerta fortes obrigam a remoção da irritação o mais rápido possível. Embora a pungência das substâncias varie, geralmente o odor da substância é detectado antes que a irritação se torne aparente (Ruth 1986). Uma vez detectada a irritação, no entanto, pequenos aumentos na concentração aumentam mais a irritação do que a apreciação do odor. A pungência pode ser evocada através de interações físicas ou químicas com os receptores (Cometto-Muñiz e Cain 1991). As propriedades de alerta de gases ou vapores tendem a se correlacionar com suas solubilidades em água (Shusterman 1992). Anósmicos parecem exigir concentrações mais altas de substâncias químicas pungentes para detecção (Cometto-Muñiz e Cain 1994), mas os limiares de detecção não são elevados com a idade (Stevens e Cain 1986).
Tolerância e adaptação
A percepção de produtos químicos pode ser alterada por encontros anteriores. A tolerância se desenvolve quando a exposição reduz a resposta às exposições subsequentes. A adaptação ocorre quando um estímulo constante ou rapidamente repetido provoca uma resposta decrescente. Por exemplo, a exposição a solventes de curto prazo acentuadamente, mas temporariamente, reduz a capacidade de detecção de solventes (Gagnon, Mergler e Lapare 1994). A adaptação também pode ocorrer quando houver exposição prolongada a baixas concentrações ou rapidamente, com alguns produtos químicos, quando estiverem presentes concentrações extremamente altas. Este último pode levar a uma “paralisia” olfativa rápida e reversível. A pungência nasal geralmente mostra menos adaptação e desenvolvimento de tolerância do que as sensações olfativas. Misturas de produtos químicos também podem alterar as intensidades percebidas. Geralmente, quando os odores são misturados, a intensidade do odor percebida é menor do que seria esperado pela adição das duas intensidades (hipoaditividade). A pungência nasal, no entanto, geralmente mostra aditividade com a exposição a vários produtos químicos e soma de irritação ao longo do tempo (Cometto-Muñiz e Cain 1994). Com odores e irritantes na mesma mistura, o odor é sempre percebido como menos intenso. Devido à tolerância, adaptação e hipoaditividade, deve-se ter cuidado para evitar depender desses sistemas sensoriais para medir a concentração de produtos químicos no ambiente.
Desordens Olfativas
Conceitos gerais
O olfato é interrompido quando os odores não conseguem alcançar os receptores olfativos ou quando o tecido olfativo é danificado. Inchaço no nariz de rinite, sinusite ou pólipos pode impedir a acessibilidade odorante. Danos podem ocorrer com: inflamação nas cavidades nasais; destruição do neuroepitélio olfatório por vários agentes; trauma na cabeça; e transmissão de agentes através dos nervos olfativos para o cérebro com dano subsequente à porção olfativa do sistema nervoso central. Os ambientes ocupacionais contêm quantidades variáveis de agentes e condições potencialmente prejudiciais (Amoore 1986; Cometto-Muñiz e Cain 1991; Shusterman 1992; Schiffman e Nagle 1992). Dados recentemente publicados de 712,000 entrevistados da National Geographic Smell Survey sugerem que o trabalho na fábrica prejudica o olfato; trabalhadores de fábricas do sexo masculino e feminino relataram sentidos de olfato mais fracos e demonstraram diminuição do olfato nos testes (Corwin, Loury e Gilbert 1995). Especificamente, exposições químicas e traumatismo craniano foram relatados com mais frequência do que por trabalhadores em outros ambientes ocupacionais.
Quando há suspeita de um distúrbio olfativo ocupacional, a identificação do agente causador pode ser difícil. O conhecimento atual é amplamente derivado de pequenas séries e relatos de casos. É importante que poucos estudos mencionem o exame do nariz e dos seios da face. A maioria depende do histórico do paciente para verificar o estado olfativo, em vez de testar o sistema olfativo. Um fator complicador adicional é a alta prevalência de distúrbios olfativos não ocupacionais na população em geral, principalmente devido a infecções virais, alergias, pólipos nasais, sinusite ou traumatismo craniano. Algumas delas, porém, também são mais comuns no ambiente de trabalho e serão discutidas em detalhes aqui.
Rinite, sinusite e polipose
Indivíduos com distúrbios olfativos devem primeiro ser avaliados para rinite, pólipos nasais e sinusite. Estima-se que 20% da população dos Estados Unidos, por exemplo, tenha alergias das vias aéreas superiores. As exposições ambientais podem não estar relacionadas, causar inflamação ou exacerbar um distúrbio subjacente. A rinite está associada à perda olfativa em ambientes ocupacionais (Welch, Birchall e Stafford 1995). Alguns produtos químicos, como isocianatos, anidridos ácidos, sais de platina e corantes reativos (Coleman, Holliday e Dearman 1994) e metais (Nemery 1990) podem ser alergênicos. Há também evidências consideráveis de que produtos químicos e partículas aumentam a sensibilidade a alérgenos não químicos (Rusznak, Devalia e Davies 1994). Os agentes tóxicos alteram a permeabilidade da mucosa nasal e permitem maior penetração de alérgenos e intensificação dos sintomas, dificultando a diferenciação entre rinite alérgica e rinite por exposição a substâncias tóxicas ou particuladas. Se for demonstrada inflamação e/ou obstrução no nariz ou nos seios paranasais, o retorno da função olfativa normal é possível com o tratamento. As opções incluem sprays de corticosteroides tópicos, anti-histamínicos sistêmicos e descongestionantes, antibióticos e polipectomia/cirurgia sinusal. Se não houver inflamação ou obstrução ou o tratamento não garantir a melhora da função olfatória, o tecido olfatório pode ter sofrido danos permanentes. Independentemente da causa, o indivíduo deve ser protegido de contato futuro com a substância agressora ou pode ocorrer lesão adicional ao sistema olfativo.
Trauma na cabeça
O traumatismo craniano pode alterar o olfato por meio de (1) lesão nasal com cicatrização do neuroepitélio olfatório, (2) lesão nasal com obstrução mecânica a odores, (3) cisalhamento dos filamentos olfatórios e (4) hematomas ou destruição da parte do cérebro responsável pelas sensações olfativas (Mott e Leopold 1991). Embora o trauma seja um risco em muitos ambientes ocupacionais (Corwin, Loury e Gilbert 1995), a exposição a certos produtos químicos pode aumentar esse risco.
A perda do olfato ocorre em 5% a 30% dos pacientes com traumatismo craniano e pode ocorrer sem qualquer outra anormalidade do sistema nervoso. A obstrução nasal a odores pode ser corrigida cirurgicamente, a menos que tenha ocorrido cicatrização intranasal significativa. Caso contrário, nenhum tratamento está disponível para distúrbios do olfato resultantes de traumatismo craniano, embora a melhora espontânea seja possível. A melhora inicial rápida pode ocorrer à medida que o inchaço diminui na área da lesão. Se os filamentos olfativos foram cortados, também pode ocorrer um novo crescimento e uma melhora gradual do olfato. Embora isso ocorra em animais dentro de 60 dias, melhorias em humanos foram relatadas até sete anos após a lesão. As parosmias que se desenvolvem à medida que o paciente se recupera de uma lesão podem indicar o crescimento do tecido olfatório e anunciar o retorno de alguma função normal do olfato. As parosmias que ocorrem no momento da lesão ou logo após são mais prováveis devido a danos no tecido cerebral. Danos ao cérebro não se reparam e não se espera uma melhora na capacidade de olfato. A lesão no lobo frontal, a parte do cérebro que integra a emoção e o pensamento, pode ser mais frequente em pacientes com traumatismo craniano com perda do olfato. As mudanças resultantes na socialização ou nos padrões de pensamento podem ser sutis, embora prejudiciais à família e à carreira. Testes e tratamentos neuropsiquiátricos formais podem, portanto, ser indicados em alguns pacientes.
Agentes ambientais
Agentes ambientais podem ter acesso ao sistema olfativo através da corrente sanguínea ou do ar inspirado e foram relatados como causadores de perda de olfato, parosmia e hiperosmia. Os agentes responsáveis incluem compostos metálicos, poeiras metálicas, compostos inorgânicos não metálicos, compostos orgânicos, poeiras de madeira e substâncias presentes em vários ambientes ocupacionais, como processos metalúrgicos e de fabricação (Amoore 1986; Schiffman e Nagle 1992 (tabela 1). Lesões podem ocorrer após exposições agudas e crônicas e podem ser reversíveis ou irreversíveis, dependendo da interação entre a suscetibilidade do hospedeiro e o agente prejudicial. Atributos importantes da substância incluem bioatividade, concentração, capacidade irritante, duração da exposição, taxa de depuração e potencial sinergismo com outros produtos químicos. a suscetibilidade varia de acordo com o histórico genético e a idade. Existem diferenças de gênero no olfato, modulação hormonal do metabolismo de odores e diferenças em anosmias específicas. Tabagismo, alergias, asma, estado nutricional, doença pré-existente (por exemplo, síndrome de Sjögren), esforço físico em tempo de exposição, padrões de fluxo de ar nasal e possivelmente os fatores sociais influenciam as diferenças individuais (Brooks 1994). A resistência do tecido periférico à lesão e a presença de nervos olfativos funcionais podem alterar a suscetibilidade. Por exemplo, a exposição aguda e grave pode dizimar o neuroepitélio olfatório, impedindo efetivamente a disseminação da toxina centralmente. Por outro lado, a exposição de baixo nível a longo prazo pode permitir a preservação do funcionamento do tecido periférico e o trânsito lento, mas constante, de substâncias prejudiciais para o cérebro. O cádmio, por exemplo, tem uma meia-vida de 15 a 30 anos em humanos, e seus efeitos podem não ser aparentes até anos após a exposição (Hastings 1990).
Tabela 1. Agentes/processos associados a anormalidades olfativas
|
Agente |
Perturbação do olfato |
Referência |
|
Acetaldeído |
H |
2 |
|
Benzaldeído |
H |
2 |
|
Compostos de cádmio, poeira, óxidos |
H / A |
1; Bar-Sela et al. 1992; Rose, Heywood e Costanzo 1992 |
|
Dicromatos |
H |
2 |
|
Acetato de etilo Éter etílico Óxido de etileno |
H / A |
1 |
|
Linho |
H |
2 |
|
Grão |
H ou A |
4 |
|
Compostos de halogênio |
H |
2 |
|
Iodofórmio |
H |
2 |
|
Conduzir |
H |
4 |
|
Produção de imãs |
H |
2 |
|
Pó de níquel, hidróxido, chapeamento e refino |
H / A |
1;4; Bar-Sela et al. 1992 |
|
óleo de menta |
H / A |
1 |
|
Tinta (chumbo) |
normal baixo H ou A |
2 |
|
Vulcanização de borracha |
H |
2 |
|
Compostos de selênio (voláteis) |
H |
2 |
|
tanning |
H |
2 |
|
fumaça de vanádio |
H |
2 |
|
Águas Residuais |
normal baixo |
2 |
|
Zinco (fumos, cromato) e produção |
normal baixo |
2 |
H = hiposmia; A = anosmia; P = parosmia; ID = capacidade de identificação de odor
1 = Mott e Leopold 1991. 2 = Amoore 1986. 3 = Schiffman e Nagle 1992. 4 = Naus 1985. 5 = Callendar et al. 1993.
Distúrbios de olfato específicos são indicados nos artigos referenciados.
As passagens nasais são ventiladas por 10,000 a 20,000 litros de ar por dia, contendo quantidades variáveis de agentes potencialmente nocivos. As vias aéreas superiores absorvem ou eliminam quase totalmente gases altamente reativos ou solúveis e partículas maiores que 2 mm (Evans e Hastings 1992). Felizmente, existem vários mecanismos para proteger o dano tecidual. Os tecidos nasais são enriquecidos com vasos sanguíneos, nervos, células especializadas com cílios capazes de movimentos sincronizados e glândulas produtoras de muco. As funções defensivas incluem filtração e limpeza de partículas, limpeza de gases solúveis em água e identificação precoce de agentes nocivos por meio do olfato e da detecção mucosa de irritantes que podem iniciar um alarme e remover o indivíduo de exposição adicional (Witek 1993). Baixos níveis de produtos químicos são absorvidos pela camada de muco, varridos pelos cílios em funcionamento (depuração mucociliar) e engolidos. Os produtos químicos podem se ligar a proteínas ou ser rapidamente metabolizados em produtos menos prejudiciais. Muitas enzimas metabolizadoras residem na mucosa nasal e nos tecidos olfativos (Bonnefoi, Monticello e Morgan 1991; Schiffman e Nagle 1992; Evans et al. 1995). O neuroepitélio olfatório, por exemplo, contém enzimas do citocromo P-450 que desempenham um papel importante na desintoxicação de substâncias estranhas (Gresham, Molgaard e Smith 1993). Este sistema pode proteger as células olfativas primárias e também desintoxicar substâncias que, de outra forma, entrariam no sistema nervoso central através dos nervos olfativos. Há também algumas evidências de que o neuroepitélio olfatório intacto pode impedir a invasão de alguns organismos (por exemplo, criptococo; ver Lima e Vital 1994). Ao nível do bulbo olfatório, também pode haver mecanismos de proteção que impeçam o transporte central de substâncias tóxicas. Por exemplo, foi recentemente demonstrado que o bulbo olfatório contém metalotioneínas, proteínas que têm um efeito protetor contra toxinas (Choudhuri et al. 1995).
Exceder as capacidades de proteção pode precipitar um ciclo de agravamento da lesão. Por exemplo, a perda da capacidade olfativa interrompe o alerta precoce do perigo e permite a exposição contínua. O aumento do fluxo sanguíneo nasal e da permeabilidade dos vasos sanguíneos causa inchaço e obstrução odorífera. A função ciliar, necessária tanto para a depuração mucociliar quanto para o olfato normal, pode ser prejudicada. A alteração na depuração aumentará o tempo de contato entre os agentes lesivos e a mucosa nasal. Anormalidades do muco intranasal alteram a absorção de odores ou moléculas irritantes. A superação da capacidade de metabolizar toxinas permite dano tecidual, aumento da absorção de toxinas e, possivelmente, aumento da toxicidade sistêmica. O tecido epitelial danificado é mais vulnerável a exposições subsequentes. Há também efeitos mais diretos nos receptores olfativos. As toxinas podem alterar a taxa de renovação das células receptoras olfatórias (normalmente 30 a 60 dias), lesar os lipídios da membrana celular receptora ou alterar o ambiente interno ou externo das células receptoras. Embora a regeneração possa ocorrer, o tecido olfatório danificado pode exibir alterações permanentes de atrofia ou substituição do tecido olfatório por tecido não sensorial.
Os nervos olfativos fornecem uma conexão direta com o sistema nervoso central e podem servir como uma via de entrada para uma variedade de substâncias exógenas, incluindo vírus, solventes e alguns metais (Evans e Hastings 1992). Esse mecanismo pode contribuir para algumas das demências relacionadas ao olfato (Monteagudo, Cassidy e Folb 1989; Bonnefoi, Monticello e Morgan 1991) por meio, por exemplo, da transmissão central de alumínio. Por via intranasal, mas não por via intraperitoneal ou intraqueal, o cádmio aplicado pode ser detectado no bulbo olfatório ipsilateral (Evans e Hastings, 1992). Há mais evidências de que as substâncias podem ser preferencialmente absorvidas pelo tecido olfativo, independentemente do local de exposição inicial (por exemplo, sistêmica versus inalação). O mercúrio, por exemplo, foi encontrado em altas concentrações na região olfativa do cérebro em indivíduos com amálgamas dentárias (Siblerud 1990). Na eletroencefalografia, o bulbo olfatório demonstra sensibilidade a muitos poluentes atmosféricos, como acetona, benzeno, amônia, formaldeído e ozônio (Bokina et al. 1976). Devido aos efeitos no sistema nervoso central de alguns solventes de hidrocarbonetos, os indivíduos expostos podem não reconhecer prontamente e se distanciar do perigo, prolongando assim a exposição. Recentemente, Callender e colegas (1993) obtiveram uma frequência de 94% de exames de SPECT anormais, que avaliam o fluxo sanguíneo cerebral regional, em indivíduos com exposição a neurotoxinas e uma alta frequência de distúrbios de identificação olfativa. A localização das anormalidades no exame de SPECT foi consistente com a distribuição da toxina pelas vias olfativas.
O local da lesão dentro do sistema olfativo difere com vários agentes (Cometto-Muñiz e Cain 1991). Por exemplo, o acrilato de etila e o nitroetano danificam seletivamente o tecido olfativo, enquanto o tecido respiratório dentro do nariz é preservado (Miller et al. 1985). O formaldeído altera a consistência e o ácido sulfúrico o pH da mucosa nasal. Muitos gases, sais de cádmio, dimetilamina e fumaça de cigarro alteram a função ciliar. O éter dietílico causa vazamento de algumas moléculas das junções entre as células (Schiffman e Nagle 1992). Solventes como tolueno, estireno e xileno alteram os cílios olfativos; eles também parecem ser transmitidos para o cérebro pelo receptor olfativo (Hotz et al. 1992). O sulfeto de hidrogênio não é apenas irritante para a mucosa, mas altamente neurotóxico, privando efetivamente as células de oxigênio e induzindo uma rápida paralisia do nervo olfatório (Guidotti 1994). O níquel danifica diretamente as membranas celulares e também interfere com as enzimas protetoras (Evans et al. 1995). Acredita-se que o cobre dissolvido interfira diretamente com diferentes estágios de transdução no nível do receptor olfativo (Winberg et al. 1992). O cloreto mercúrico se distribui seletivamente no tecido olfativo e pode interferir na função neuronal por meio da alteração dos níveis de neurotransmissores (Lakshmana, Desiraju e Raju 1993). Após a injeção na corrente sanguínea, os pesticidas são absorvidos pela mucosa nasal (Brittebo, Hogman e Brandt 1987) e podem causar congestão nasal. O odor de alho observado com pesticidas organofosforados não se deve ao tecido danificado, mas à detecção de butilmercaptano, no entanto.
Embora fumar possa inflamar o revestimento do nariz e reduzir a capacidade de olfato, também pode conferir proteção contra outros agentes prejudiciais. Substâncias químicas contidas na fumaça podem induzir sistemas enzimáticos microssomais do citocromo P450 (Gresham, Molgaard e Smith 1993), o que aceleraria o metabolismo de substâncias químicas tóxicas antes que elas pudessem danificar o neuroepitélio olfatório. Por outro lado, alguns medicamentos, por exemplo, antidepressivos tricíclicos e antimaláricos, podem inibir o citocromo P450.
A perda olfativa após a exposição a pós de madeira e painéis de fibras (Innocenti et al. 1985; Holmström, Rosén e Wilhelmsson 1991; Mott e Leopold 1991) pode ser devida a diversos mecanismos. A rinite alérgica e não alérgica pode resultar em obstrução a odores ou inflamação. Alterações da mucosa podem ser graves, displasia foi documentada (Boysen e Solberg 1982) e pode resultar em adenocarcinoma, especialmente na área dos seios etmoidais perto do neuroepitélio olfatório. O carcinoma associado a madeiras duras pode estar relacionado a um alto teor de tanino (Innocenti et al. 1985). A incapacidade de limpar eficazmente o muco nasal foi relatada e pode estar relacionada a uma frequência aumentada de resfriados (Andersen, Andersen e Solgaard 1977); a infecção viral resultante pode danificar ainda mais o sistema olfativo. A perda olfativa também pode ser causada por produtos químicos associados ao trabalho em madeira, incluindo vernizes e manchas. A placa de fibra de média densidade contém formaldeído, um conhecido irritante do tecido respiratório que prejudica a depuração mucociliar, causa perda olfativa e está associado a uma alta incidência de câncer oral, nasal e faríngeo (Council on Scientific Affairs 1989), todos os quais podem contribuir para uma compreensão das perdas olfativas induzidas pelo formaldeído.
Foi relatado que a radioterapia causa anormalidades olfativas (Mott e Leopold 1991), mas há pouca informação disponível sobre exposições ocupacionais. Espera-se que tecidos de regeneração rápida, como células receptoras olfativas, sejam vulneráveis. Camundongos expostos à radiação em um voo espacial demonstraram anormalidades no tecido olfativo, enquanto o resto do revestimento nasal permaneceu normal (Schiffman e Nagle 1992).
Após exposições químicas, alguns indivíduos descrevem uma sensibilidade aumentada a odores. “Múltiplas sensibilidades químicas” ou “doença ambiental” são rótulos usados para descrever distúrbios tipificados por “hipersensibilidade” a diversas substâncias químicas ambientais, muitas vezes em baixas concentrações (Cullen 1987; Miller 1992; Bell 1994). Até agora, no entanto, limiares mais baixos para odorantes não foram demonstrados.
Causas não ocupacionais de problemas olfativos
O envelhecimento e o tabagismo diminuem a capacidade olfativa. Danos virais respiratórios superiores, idiopáticos (“desconhecidos”), traumatismo craniano e doenças do nariz e seios paranasais parecem ser as quatro principais causas de problemas de olfato nos Estados Unidos (Mott e Leopold 1991) e devem ser considerados como parte do diagnóstico diferencial em qualquer indivíduo que apresente possíveis exposições ambientais. Incapacidades congênitas para detectar certas substâncias são comuns. Por exemplo, 40 a 50% da população não consegue detectar a androsterona, um esteroide encontrado no suor.
Teste de quimiossensação
Psicofísica é a medição de uma resposta a um estímulo sensorial aplicado. Testes de “limiar”, testes que determinam a concentração mínima que pode ser percebida com segurança, são frequentemente usados. Limiares separados podem ser obtidos para detecção de odores e identificação de odores. Os testes acima do limite avaliam a capacidade do sistema de funcionar em níveis acima do limite e também fornecem informações úteis. Tarefas de discriminação, dizendo a diferença entre substâncias, podem provocar mudanças sutis na capacidade sensorial. As tarefas de identificação podem produzir resultados diferentes das tarefas de limiar no mesmo indivíduo. Por exemplo, uma pessoa com lesão do sistema nervoso central pode ser capaz de detectar odores em níveis de limiar usuais, mas pode não ser capaz de identificar odores comuns.
Sumário
As passagens nasais são ventiladas por 10,000 a 20,000 litros de ar por dia, que podem estar contaminados por materiais possivelmente perigosos em graus variados. O sistema olfativo é especialmente vulnerável a danos devido ao contato direto necessário com produtos químicos voláteis para a percepção do odor. A perda, tolerância e adaptação olfativa impedem o reconhecimento da proximidade de produtos químicos perigosos e podem contribuir para lesões locais ou toxicidade sistêmica. A identificação precoce de distúrbios olfativos pode levar a estratégias de proteção, garantir tratamento adequado e prevenir danos maiores. Os distúrbios ocupacionais do olfato podem se manifestar como anosmia ou hiposmia temporária ou permanente, bem como percepção distorcida do olfato. As causas identificáveis a serem consideradas no ambiente ocupacional incluem rinite, sinusite, traumatismo craniano, exposição à radiação e lesão tecidual de compostos metálicos, poeiras metálicas, compostos inorgânicos não metálicos, compostos orgânicos, poeiras de madeira e substâncias presentes em processos metalúrgicos e de fabricação. As substâncias diferem em seu local de interferência com o sistema olfativo. Mecanismos poderosos para capturar, remover e desintoxicar substâncias nasais estranhas servem para proteger a função olfativa e também prevenir a disseminação de agentes prejudiciais para o cérebro a partir do sistema olfativo. Exceder as capacidades de proteção pode precipitar um ciclo de piora da lesão, levando a uma maior gravidade do comprometimento e extensão dos locais de lesão, e convertendo efeitos reversíveis temporários em danos permanentes.
Receptores cutâneos
A sensibilidade cutânea compartilha os principais elementos de todos os sentidos básicos. Propriedades do mundo externo, como cor, som ou vibração, são recebidas por terminações de células nervosas especializadas chamadas receptores sensoriais, que convertem dados externos em impulsos nervosos. Esses sinais são então transmitidos ao sistema nervoso central, onde se tornam a base para a interpretação do mundo ao nosso redor.
É útil reconhecer três pontos essenciais sobre esses processos. Primeiro, a energia e as mudanças nos níveis de energia podem ser percebidas apenas por um órgão sensorial capaz de detectar o tipo específico de energia em questão. (É por isso que microondas, raios x e luz ultravioleta são todos perigosos; não estamos equipados para detectá-los, de modo que mesmo em níveis letais eles não são percebidos.) Em segundo lugar, nossas percepções são necessariamente sombras imperfeitas da realidade, como nosso centro sistema nervoso limita-se a reconstruir uma imagem incompleta a partir dos sinais transmitidos por seus receptores sensoriais. Em terceiro lugar, nossos sistemas sensoriais nos fornecem informações mais precisas sobre mudanças em nosso ambiente do que sobre condições estáticas. Estamos bem equipados com receptores sensoriais sensíveis a luzes bruxuleantes, por exemplo, ou às pequenas flutuações de temperatura provocadas por uma leve brisa; estamos menos preparados para receber informações sobre uma temperatura estável, digamos, ou uma pressão constante na pele.
Tradicionalmente os sentidos da pele são divididos em duas categorias: cutâneo e profundo. Enquanto a sensibilidade profunda depende de receptores localizados em músculos, tendões, articulações e periósteo (membrana que envolve os ossos), a sensibilidade cutânea, de que estamos tratando aqui, lida com informações recebidas por receptores na pele: especificamente, as várias classes de receptores cutâneos que estão localizados na junção da derme com a epiderme ou próximo a ela.
Todos os nervos sensoriais que ligam os receptores cutâneos ao sistema nervoso central têm aproximadamente a mesma estrutura. O grande corpo da célula reside em um aglomerado de outros corpos de células nervosas, chamado de gânglio, localizado perto da medula espinhal e conectado a ela por um ramo estreito do tronco da célula, chamado de axônio. A maioria das células nervosas, ou neurônios, que se originam na medula espinhal envia axônios para ossos, músculos, articulações ou, no caso de sensibilidade cutânea, para a pele. Assim como um fio isolado, cada axônio é coberto ao longo de seu curso e em suas terminações com camadas protetoras de células conhecidas como células de Schwann. Essas células de Schwann produzem uma substância conhecida como mielina, que reveste o axônio como uma bainha. Em intervalos ao longo do caminho, há pequenas rupturas na mielina, conhecidas como nódulos de Ranvier. Finalmente, no final do axônio encontram-se os componentes especializados em receber e retransmitir informações sobre o ambiente externo: os receptores sensoriais (Mountcastle 1974).
As diferentes classes de receptores cutâneos, como todos os receptores sensoriais, são definidas de duas maneiras: por suas estruturas anatômicas e pelo tipo de sinais elétricos que enviam ao longo de suas fibras nervosas. Receptores distintamente estruturados são geralmente nomeados após seus descobridores. As relativamente poucas classes de receptores sensoriais encontrados na pele podem ser divididas em três categorias principais: mecanorreceptores, receptores térmicos e nociceptores.
Todos esses receptores podem transmitir informações sobre um determinado estímulo somente depois de primeiro codificá-lo em um tipo de linguagem neural eletroquímica. Esses códigos neurais usam frequências e padrões variados de impulsos nervosos que os cientistas apenas começaram a decifrar. De fato, um ramo importante da pesquisa neurofisiológica é inteiramente dedicado ao estudo dos receptores sensoriais e das formas pelas quais eles traduzem os estados de energia do ambiente em códigos neurais. Uma vez que os códigos são gerados, eles são transmitidos centralmente ao longo das fibras aferentes, as células nervosas que servem aos receptores transmitindo os sinais ao sistema nervoso central.
As mensagens produzidas pelos receptores podem ser subdivididas com base na resposta dada a uma estimulação contínua e invariável: os receptores de adaptação lenta enviam impulsos eletroquímicos ao sistema nervoso central durante um estímulo constante, enquanto os receptores de adaptação rápida reduzem gradualmente suas descargas em a presença de um estímulo constante até atingirem um nível basal baixo ou cessarem totalmente, deixando assim de informar o sistema nervoso central sobre a presença contínua do estímulo.
As sensações distintamente diferentes de dor, calor, frio, pressão e vibração são, portanto, produzidas pela atividade em classes distintas de receptores sensoriais e suas fibras nervosas associadas. Os termos “flutter” e “vibração”, por exemplo, são usados para distinguir duas sensações vibratórias ligeiramente diferentes codificadas por duas classes diferentes de receptores sensíveis à vibração (Mountcastle et al. 1967). As três categorias importantes de sensação de dor conhecidas como dor em pontada, dor em queimação e dor dolorosa foram associadas a uma classe distinta de fibras aferentes nociceptivas. Isso não quer dizer, entretanto, que uma sensação específica envolve necessariamente apenas uma classe de receptores; mais de uma classe de receptores pode contribuir para uma determinada sensação e, de fato, as sensações podem diferir dependendo da contribuição relativa de diferentes classes de receptores (Sinclair 1981).
O resumo anterior baseia-se na hipótese da especificidade da função sensorial cutânea, formulada pela primeira vez por um médico alemão chamado Von Frey em 1906. Embora pelo menos duas outras teorias de igual ou talvez maior popularidade tenham sido propostas durante o século passado, a hipótese de Von Frey agora tem sido fortemente apoiada por evidências factuais.
Receptores que respondem à pressão constante da pele
Na mão, fibras mielinizadas relativamente grandes (5 a 15 mm de diâmetro) emergem de uma rede nervosa subcutânea chamada plexo nervoso subpapilar e terminam em um feixe de terminais nervosos na junção da derme e epiderme (figura 1). Na pele pilosa, essas terminações nervosas culminam em estruturas de superfície visíveis conhecidas como cúpulas de toque; na pele glabra ou sem pelos, as terminações nervosas são encontradas na base das cristas da pele (como aquelas que formam as impressões digitais). Lá, na cúpula de toque, cada ponta de fibra nervosa, ou neurite, é envolvida por uma célula epitelial especializada conhecida como célula de Merkel (ver figuras 2 e 3).
Figura 1. Uma ilustração esquemática de uma seção transversal da pele
Figura 2. A cúpula de toque em cada região elevada da pele contém de 30 a 70 células de Merkel.
Figura 3. Em maior aumento disponível com o microscópio eletrônico, a célula de Merkel, uma célula epitelial especializada, é vista aderida à membrana basal que separa a epiderme da derme.
O complexo de neuritos da célula de Merkel transforma a energia mecânica em impulsos nervosos. Embora pouco se saiba sobre o papel da célula ou sobre seu mecanismo de transdução, ela foi identificada como um receptor de adaptação lenta. Isso significa que a pressão em uma cúpula de toque contendo células de Merkel faz com que os receptores produzam impulsos nervosos durante o estímulo. Esses impulsos aumentam em frequência proporcionalmente à intensidade do estímulo, informando assim o cérebro da duração e magnitude da pressão na pele.
Como a célula de Merkel, um segundo receptor de adaptação lenta também serve à pele, sinalizando a magnitude e a duração das pressões constantes da pele. Visível apenas através de um microscópio, este receptor, conhecido como receptor Ruffini, consiste em um grupo de neuritos que emergem de uma fibra mielinizada e encapsulados por células do tecido conjuntivo. Dentro da estrutura da cápsula estão fibras que aparentemente transmitem distorções locais da pele para os neuritos, que por sua vez produzem as mensagens enviadas ao longo da rodovia neural para o sistema nervoso central. A pressão na pele causa uma descarga contínua de impulsos nervosos; assim como na célula de Merkel, a frequência dos impulsos nervosos é proporcional à intensidade do estímulo.
Apesar de suas semelhanças, há uma diferença notável entre as células de Merkel e os receptores de Ruffini. Enquanto a sensação resulta quando os receptores Ruffini são estimulados, a estimulação das cúpulas de toque que abrigam as células de Merkel não produz sensação consciente; a cúpula de toque é, portanto, um receptor misterioso, pois seu papel real na função neural permanece desconhecido. Acredita-se que os receptores de Ruffini sejam os únicos receptores capazes de fornecer os sinais neurais necessários para a experiência sensorial de pressão ou toque constante. Além disso, foi demonstrado que os receptores Ruffini de adaptação lenta são responsáveis pela capacidade dos humanos de classificar a pressão cutânea em uma escala de intensidade.
Receptores que respondem à vibração e ao movimento da pele
Em contraste com os mecanorreceptores de adaptação lenta, os receptores de adaptação rápida permanecem silenciosos durante a indentação sustentada da pele. Eles são, no entanto, adequados para sinalizar vibração e movimento da pele. Duas categorias gerais são observadas: aquelas em pele pilosa, que estão associadas a pelos individuais; e aquelas que formam terminações corpusculares na pele glabra ou sem pelos.
Receptores servindo cabelos
Um fio de cabelo típico é envolto por uma rede de terminais nervosos que se ramificam de cinco a nove grandes axônios mielinizados (figura 4). Nos primatas, esses terminais se enquadram em três categorias: terminações lanceoladas, terminais fusiformes e terminações papilares. Todos os três estão se adaptando rapidamente, de modo que uma deflexão constante do cabelo causa impulsos nervosos apenas enquanto ocorre o movimento. Assim, esses receptores são extremamente sensíveis a estímulos móveis ou vibratórios, mas fornecem pouca ou nenhuma informação sobre pressão ou toque constante.
Figura 4. Os fios de cabelo são uma plataforma para terminais nervosos que detectam movimentos.
As terminações lanceoladas surgem de uma fibra fortemente mielinizada que forma uma rede ao redor do cabelo. Os neuritos terminais perdem sua cobertura usual de células de Schwann e abrem caminho entre as células na base do cabelo.
Terminais fusiformes são formados por terminais axônicos circundados por células de Schwann. Os terminais sobem até a haste capilar inclinada e terminam em um aglomerado semicircular logo abaixo de uma glândula sebácea ou produtora de óleo. As terminações papilares diferem dos terminais fusiformes porque, em vez de terminar na haste do cabelo, terminam como terminações nervosas livres ao redor do orifício do cabelo.
Existem, presumivelmente, diferenças funcionais entre os tipos de receptores encontrados nos cabelos. Isso pode ser inferido em parte por diferenças estruturais na forma como os nervos terminam na haste capilar e em parte por diferenças no diâmetro dos axônios, já que axônios de diferentes diâmetros se conectam a diferentes regiões centrais de retransmissão. Ainda assim, as funções dos receptores na pele pilosa continuam sendo uma área de estudo.
Receptores na pele glabra
A correlação da estrutura anatômica de um receptor com os sinais neurais que ele gera é mais pronunciada em receptores grandes e facilmente manipuláveis com terminações corpusculares ou encapsuladas. Particularmente bem compreendidos são os corpúsculos de Pacininan e de Meissner, que, como as terminações nervosas dos cabelos discutidas acima, transmitem sensações de vibração.
O corpúsculo de Pacini é grande o suficiente para ser visto a olho nu, facilitando a ligação do receptor com uma resposta neural específica. Localizada na derme, geralmente ao redor de tendões ou articulações, é uma estrutura em forma de cebola, medindo 0.5 × 1.0 mm. É servida por uma das maiores fibras aferentes do corpo, com um diâmetro de 8 a 13 μm e conduzindo de 50 a 80 metros por segundo. Sua anatomia, bem estudada por microscopia de luz e eletrônica, é bem conhecida.
O componente principal do corpúsculo é um núcleo externo formado de material celular que envolve espaços cheios de líquido. O próprio núcleo externo é então circundado por uma cápsula que é penetrada por um canal central e uma rede capilar. Passando pelo canal está uma única fibra nervosa mielinizada de 7 a 11 mm de diâmetro, que se torna um longo terminal nervoso não mielinizado que penetra profundamente no centro do corpúsculo. O axônio terminal é elíptico, com processos ramificados.
O corpúsculo de Pacini é um receptor de adaptação rápida. Quando submetido a uma pressão sustentada, produz um impulso apenas no início e no final do estímulo. Ele responde a vibrações de alta frequência (80 a 400 Hz) e é mais sensível a vibrações em torno de 250 Hz. Freqüentemente, esses receptores respondem a vibrações transmitidas ao longo dos ossos e tendões e, devido à sua extrema sensibilidade, podem ser ativados por apenas um sopro de ar na mão (Martin 1985).
Além do corpúsculo de Pacini, existe outro receptor de rápida adaptação na pele glabra. A maioria dos pesquisadores acredita que seja o corpúsculo de Meissner, localizado nas papilas dérmicas da pele. Responsivo a vibrações de baixa frequência de 2 a 40 Hz, esse receptor consiste nos ramos terminais de uma fibra nervosa mielinizada de tamanho médio envolta em uma ou várias camadas do que parecem ser células de Schwann modificadas, chamadas células laminares. Os neuritos do receptor e as células laminares podem se conectar a uma célula basal na epiderme (figura 5).
Figura 5. O corpúsculo de Meissner é um receptor sensorial frouxamente encapsulado nas papilas dérmicas da pele glabra.
Se o corpúsculo de Meissner for seletivamente inativado pela injeção de um anestésico local através da pele, a sensação de vibração ou vibração de baixa frequência é perdida. Isso sugere que complementa funcionalmente a capacidade de alta frequência dos corpúsculos de Pacini. Juntos, esses dois receptores fornecem sinais neurais suficientes para explicar a sensibilidade humana a uma gama completa de vibrações (Mountcastle et al. 1967).
Receptores cutâneos associados a terminações nervosas livres
Muitas fibras mielinizadas e não mielinizadas ainda não identificáveis são encontradas na derme. Um grande número está apenas de passagem, a caminho da pele, músculos ou periósteo, enquanto outros (tanto mielinizados quanto não mielinizados) parecem terminar na derme. Com algumas exceções, como o corpúsculo de Pacini, a maioria das fibras na derme parece terminar de forma mal definida ou simplesmente como terminações nervosas livres.
Embora mais estudos anatômicos sejam necessários para diferenciar essas terminações mal definidas, a pesquisa fisiológica mostrou claramente que essas fibras codificam uma variedade de eventos ambientais. Por exemplo, as terminações nervosas livres encontradas na junção entre a derme e a epiderme são responsáveis por codificar os estímulos ambientais que serão interpretados como frio, calor, calor, dor, coceira e cócegas. Ainda não se sabe quais dessas diferentes classes de pequenas fibras transmitem sensações particulares.
A aparente semelhança anatômica dessas terminações nervosas livres provavelmente se deve às limitações de nossas técnicas investigativas, uma vez que as diferenças estruturais entre as terminações nervosas livres estão lentamente sendo reveladas. Por exemplo, na pele glabra, dois modos terminais diferentes de terminações nervosas livres foram distinguidos: um padrão curto e espesso e um padrão longo e fino. Estudos de pele pilosa humana demonstraram terminações nervosas histoquimicamente reconhecíveis que terminam na junção derme-epidérmica: as terminações penicilada e papilar. As primeiras surgem de fibras não mielinizadas e formam uma rede de terminações; em contraste, os últimos surgem de fibras mielinizadas e terminam ao redor dos orifícios do cabelo, como mencionado anteriormente. Presumivelmente, essas disparidades estruturais correspondem a diferenças funcionais.
Embora ainda não seja possível atribuir funções específicas a entidades estruturais individuais, fica claro a partir de experimentos fisiológicos que existem categorias funcionalmente diferentes de terminações nervosas livres. Descobriu-se que uma pequena fibra mielinizada responde ao frio em humanos. Outra fibra não mielinizada servindo terminações nervosas livres responde ao calor. Não se sabe como uma classe de terminações nervosas livres pode responder seletivamente a uma queda na temperatura, enquanto um aumento na temperatura da pele pode provocar outra classe para sinalizar o calor. Estudos mostram que a ativação de uma pequena fibra com uma extremidade livre pode ser responsável por sensações de coceira ou cócegas, enquanto acredita-se que existam duas classes de pequenas fibras especificamente sensíveis a estímulos mecânicos nocivos e químicos nocivos ou térmicos, fornecendo a base neural para picadas e dor ardente (Keele 1964).
A correlação definitiva entre anatomia e resposta fisiológica aguarda o desenvolvimento de técnicas mais avançadas. Este é um dos principais obstáculos no tratamento de distúrbios como causalgia, parestesia e hiperpatia, que continuam a representar um dilema para o médico.
Lesão de nervo periférico
A função neural pode ser dividida em duas categorias: sensorial e motora. A lesão do nervo periférico, geralmente resultante do esmagamento ou corte de um nervo, pode prejudicar a função ou ambas, dependendo dos tipos de fibras no nervo danificado. Certos aspectos da perda motora tendem a ser mal interpretados ou negligenciados, pois esses sinais não vão para os músculos, mas afetam o controle vascular autônomo, a regulação da temperatura, a natureza e a espessura da epiderme e a condição dos mecanorreceptores cutâneos. A perda de inervação motora não será discutida aqui, nem a perda de inervação afetando outros sentidos além daqueles responsáveis pela sensação cutânea.
A perda da inervação sensorial da pele cria uma vulnerabilidade a novas lesões, pois deixa uma superfície anestésica incapaz de sinalizar estímulos potencialmente nocivos. Uma vez lesionadas, as superfícies cutâneas anestesiadas demoram a cicatrizar, talvez em parte devido à falta de inervação autonômica que normalmente regula fatores-chave como regulação da temperatura e nutrição celular.
Durante um período de várias semanas, os receptores sensoriais cutâneos desnervados começam a atrofiar, um processo que é fácil de observar em grandes receptores encapsulados, como os corpúsculos de Pacini e Meissner. Se a regeneração dos axônios puder ocorrer, a recuperação da função pode ocorrer, mas a qualidade da função recuperada dependerá da natureza da lesão original e da duração da desnervação (McKinnon e Dellon 1988).
A recuperação após o esmagamento de um nervo é mais rápida, muito mais completa e funcional do que a recuperação após a lesão de um nervo. Dois fatores explicam o prognóstico favorável para um esmagamento do nervo. Primeiro, mais axônios podem entrar novamente em contato com a pele do que após uma transecção; em segundo lugar, as conexões são guiadas de volta ao seu local original por células de Schwann e revestimentos conhecidos como membranas basais, os quais permanecem intactos em um nervo esmagado, ao passo que, após uma transecção nervosa, os nervos geralmente viajam para regiões incorretas da superfície da pele seguindo o caminho caminhos errados das células de Schwann. A última situação resulta no envio de informações espaciais distorcidas ao córtex somatossensorial do cérebro. Em ambos os casos, no entanto, os axônios em regeneração parecem capazes de encontrar o caminho de volta para a mesma classe de receptores sensoriais que serviam anteriormente.
A reinervação de um receptor cutâneo é um processo gradual. À medida que o axônio em crescimento atinge a superfície da pele, os campos receptivos são menores que o normal, enquanto o limiar é maior. Esses pontos receptivos se expandem com o tempo e gradualmente se fundem em campos maiores. A sensibilidade a estímulos mecânicos torna-se maior e muitas vezes se aproxima da sensibilidade dos receptores sensoriais normais dessa classe. Estudos usando os estímulos de toque constante, toque em movimento e vibração mostraram que as modalidades sensoriais atribuídas a diferentes tipos de receptores retornam às áreas anestésicas em taxas diferentes.
Observada ao microscópio, a pele glabra desnervada é vista como mais fina do que o normal, com cristas epidérmicas achatadas e menos camadas de células. Isso confirma que os nervos têm uma influência trófica ou nutricional na pele. Logo após o retorno da inervação, as cristas dérmicas tornam-se mais desenvolvidas, a epiderme torna-se mais espessa e os axônios podem ser encontrados penetrando na membrana basal. À medida que o axônio retorna ao corpúsculo de Meissner, o corpúsculo começa a aumentar de tamanho e a estrutura atrófica anteriormente achatada retorna à sua forma original. Se a desnervação for de longa duração, um novo corpúsculo pode se formar adjacente ao esqueleto atrófico original, que permanece desnervado (Dellon 1981).
Como pode ser visto, uma compreensão das consequências da lesão do nervo periférico requer conhecimento da função normal, bem como os graus de recuperação funcional. Embora esta informação esteja disponível para certas células nervosas, outras requerem uma investigação mais aprofundada, deixando uma série de áreas obscuras em nossa compreensão do papel dos nervos cutâneos na saúde e na doença.
Visão geral: doenças ocupacionais da pele
O crescimento da indústria, agricultura, mineração e manufatura foi acompanhado pelo desenvolvimento de doenças ocupacionais da pele. Os primeiros efeitos nocivos relatados foram ulcerações da pele causadas por sais metálicos na mineração. À medida que as populações e culturas expandiram os usos de novos materiais, surgiram novas habilidades e novos processos. Tais avanços tecnológicos trouxeram mudanças no ambiente de trabalho e a cada período algum aspecto da mudança técnica prejudicou a saúde do trabalhador. As doenças ocupacionais, em geral, e as doenças de pele, em particular, há muito são um subproduto não planejado da realização industrial.
Cinquenta anos atrás, nos Estados Unidos, por exemplo, as doenças ocupacionais da pele representavam nada menos que 65-70% de todas as doenças ocupacionais relatadas. Recentemente, estatísticas coletadas pelo Departamento do Trabalho dos Estados Unidos indicam uma queda na frequência para aproximadamente 34%. A diminuição do número de casos é atribuída ao aumento da automatização, ao enclausuramento dos processos industriais e à melhor educação de gestores, supervisores e trabalhadores na prevenção de doenças ocupacionais em geral. Sem dúvida, tais medidas preventivas beneficiaram a força de trabalho em muitas fábricas maiores, onde bons serviços preventivos podem estar disponíveis, mas muitas pessoas ainda trabalham em condições propícias a doenças ocupacionais. Infelizmente, não há avaliação precisa do número de casos, fatores causais, tempo perdido ou custo real da doença de pele ocupacional na maioria dos países.
Termos gerais, como dermatite industrial ou ocupacional ou eczema profissional, são usados para doenças de pele ocupacionais, mas nomes relacionados tanto à causa quanto ao efeito também são comumente usados. Dermatite de cimento, buracos de cromo, cloracne, coceira de fibra de vidro, manchas de óleo e erupção de borracha são alguns exemplos. Devido à variedade de alterações cutâneas induzidas por agentes ou condições do trabalho, essas doenças são apropriadamente chamadas de dermatoses ocupacionais - termo que inclui qualquer anormalidade resultante diretamente ou agravada pelo ambiente de trabalho. A pele também pode servir como uma via de entrada para certos tóxicos que causam envenenamento químico por meio de absorção percutânea.
Defesa cutânea
Por experiência sabemos que a pele pode reagir a um grande número de agentes mecânicos, físicos, biológicos e químicos, atuando sozinhos ou em combinação. Apesar dessa vulnerabilidade, a dermatite ocupacional é não um inevitável acompanhamento do trabalho. A maioria da força de trabalho consegue se manter livre de problemas de pele ocupacionais incapacitantes, em parte devido à proteção inerente fornecida pelo design e função da pele, e em parte devido ao uso diário de medidas de proteção individual direcionadas a minimizar o contato da pele com pele conhecida perigos no local de trabalho. Esperançosamente, a ausência de doenças na maioria dos trabalhadores também pode ser devido a empregos que foram projetados para minimizar a exposição a condições perigosas para a pele.
A pele
A pele humana, com exceção das palmas das mãos e plantas dos pés, é bastante fina e de espessura variável. Possui duas camadas: a epiderme (exterior) e derme (interno). O colágeno e os componentes elásticos da derme permitem que ela funcione como uma barreira flexível. A pele fornece um escudo único que protege dentro dos limites contra forças mecânicas ou penetração de vários agentes químicos. A pele limita a perda de água do corpo e protege contra os efeitos da luz natural e artificial, calor e frio. A pele intacta e suas secreções fornecem uma zona de defesa bastante eficaz contra microrganismos, desde que lesões mecânicas ou químicas não prejudiquem essa defesa. A Figura 1 fornece uma ilustração da pele e a descrição de suas funções fisiológicas.
Figura 1. Representação esquemática da pele.
A camada epidérmica externa de células mortas (queratina) fornece um escudo contra elementos do mundo exterior. Essas células, se expostas a pressões friccionais, podem formar um calo protetor e podem engrossar após a exposição ultravioleta. As células de queratina são normalmente dispostas em 15 ou 16 camadas semelhantes a telhas e fornecem uma barreira, embora limitada, contra água, materiais solúveis em água e ácidos suaves. Eles são menos capazes de agir como uma defesa contra o contato repetido ou prolongado mesmo com baixas concentrações de compostos alcalinos orgânicos ou inorgânicos. Materiais alcalinos amolecem, mas não dissolvem totalmente as células de queratina. O amolecimento perturba sua estrutura interna o suficiente para enfraquecer a coesão celular. A integridade da camada de queratina está aliada ao seu teor de água que, por sua vez, influencia na sua maleabilidade. Temperaturas e umidade mais baixas, produtos químicos desidratantes, como ácidos, álcalis, limpadores fortes e solventes, causam perda de água da camada de queratina, o que, por sua vez, faz com que as células se enrolem e rachem. Isso enfraquece sua capacidade de servir de barreira e compromete sua defesa contra a perda de água do corpo e a entrada de vários agentes externos.
Os sistemas cutâneos de defesa são eficazes apenas dentro de certos limites. Qualquer coisa que viole um ou mais elos põe em risco toda a cadeia de defesa. Por exemplo, a absorção percutânea é aumentada quando a continuidade da pele foi alterada por lesão física ou química ou por abrasão mecânica da camada de queratina. Materiais tóxicos podem ser absorvidos não apenas pela pele, mas também pelos folículos pilosos, orifícios e dutos de suor. Estas últimas vias não são tão importantes quanto a absorção transepidérmica. Vários produtos químicos usados na indústria e na agricultura causaram toxicidade sistêmica por absorção através da pele. Alguns exemplos bem estabelecidos são mercúrio, chumbo tetraetílico, compostos aromáticos e amino nitro e certos organofosfatos e pesticidas de hidrocarbonetos clorados. Deve-se notar que, para muitas substâncias, a toxicidade sistêmica geralmente ocorre por inalação, mas a absorção percutânea é possível e não deve ser negligenciada.
Uma característica notável da defesa cutânea é a capacidade da pele de substituir continuamente as células basais que fornecem à epiderme seu próprio sistema interno de replicação e reparo.
A capacidade da pele de atuar como um trocador de calor é essencial para a vida. A função das glândulas sudoríparas, a dilatação vascular e a constrição sob controle nervoso são vitais para regular o calor do corpo, assim como a evaporação da água da superfície da pele. A constrição dos vasos sanguíneos protege contra exposições ao frio, preservando o calor central do corpo. Múltiplas terminações nervosas dentro da pele atuam como sensores de calor, frio e outros excitantes, transmitindo a presença do estimulante ao sistema nervoso que responde ao agente provocador.
Um grande impedimento contra lesões por radiação ultravioleta, um componente potencialmente prejudicial da luz solar e algumas formas de luz artificial é o pigmento (melanina) fabricado pelos melanócitos localizados na camada de células basais da epiderme. Os grânulos de melanina são captados pelas células epidérmicas e servem para adicionar proteção contra os raios de luz natural ou artificial que penetram na pele. Proteção adicional, embora menor em grau, é fornecida pela camada de células de queratina que engrossa após a exposição ultravioleta. (Conforme discutido abaixo, para aqueles cujos locais de trabalho são ao ar livre, é essencial proteger a pele exposta com um agente de revestimento protetor solar com proteção contra UV-A e contra UV-B (classificação de 15 ou superior) juntamente com roupas adequadas para fornecer um alto nível de proteção contra lesões causadas pelo sol.)
Tipos de doenças ocupacionais da pele
As dermatoses ocupacionais variam tanto na aparência (morfologia) quanto na gravidade. O efeito de uma exposição ocupacional pode variar desde o menor eritema (vermelhidão) ou descoloração da pele até uma alteração muito mais complexa, como uma malignidade. Apesar da ampla gama de substâncias conhecidas por causar efeitos na pele, na prática é difícil associar uma lesão específica à exposição a um material específico. No entanto, certos grupos químicos estão associados a padrões de reação característicos. A natureza das lesões e sua localização podem fornecer uma forte pista sobre a causalidade.
Vários produtos químicos com ou sem efeito tóxico direto na pele também podem causar intoxicação sistêmica após a absorção pela pele. Para atuar como uma toxina sistêmica, o agente deve passar pela queratina e pelas camadas de células epidérmicas e, em seguida, pela junção epidérmico-dérmica. Nesse ponto, ele tem acesso imediato à corrente sanguínea e ao sistema linfático e agora pode ser transportado para órgãos-alvo vulneráveis.
Dermatite de contato aguda (irritante ou alérgica).
A dermatite eczematosa de contato aguda pode ser causada por centenas de substâncias químicas irritantes e sensibilizantes, plantas e agentes fotorreativos. A maioria das dermatoses alérgicas ocupacionais pode ser classificada como dermatite de contato eczematosa aguda. Os sinais clínicos são calor, vermelhidão, inchaço, vesiculação e exsudação. Os sintomas incluem coceira, ardor e desconforto geral. O dorso das mãos, a parte interna dos pulsos e os antebraços são os locais habituais de ataque, mas a dermatite de contato aguda pode ocorrer em qualquer parte da pele. Se a dermatose ocorrer na testa, nas pálpebras, nas orelhas, no rosto ou no pescoço, é lógico suspeitar que uma poeira ou vapor possa estar envolvido na reação. Quando há uma dermatite de contato generalizada, não restrita a um ou alguns locais específicos, geralmente é causada por uma exposição mais extensa, como o uso de roupas contaminadas, ou por autossensibilização de uma dermatite pré-existente. Empolamento grave ou destruição de tecido geralmente indica a ação de um irritante forte ou absoluto. A história de exposição, que faz parte do controle médico da dermatite ocupacional, pode revelar o agente causador suspeito. Um artigo complementar neste capítulo fornece mais detalhes sobre a dermatite de contato.
Dermatite de contato subaguda
Através de um efeito cumulativo, o contato repetido com irritantes fracos e moderados pode causar uma forma subativa de dermatite de contato caracterizada por placas secas e vermelhas. Se a exposição continuar, a dermatite se tornará crônica.
Dermatite de contato eczematosa crônica
Quando uma dermatite se repete por um longo período de tempo, ela é chamada de dermatite de contato eczematosa crônica. As mãos, dedos, punhos e antebraços são os locais mais acometidos por lesões eczematosas crônicas, caracterizadas por pele seca, espessa e escamosa. Rachaduras e fissuras nos dedos e nas palmas podem estar presentes. A distrofia ungueal crônica também é comumente encontrada. Frequentemente, as lesões começarão a exsudar (às vezes chamado de “choro”) por reexposição ao agente responsável ou por tratamento e cuidados imprudentes. Muitos materiais não responsáveis pela dermatose original irão sustentar este problema crônico de pele recorrente.
Dermatite por fotossensibilidade (fototóxica ou fotoalérgica)
A maioria das fotorreações na pele são fototóxicas. Fontes de luz naturais e artificiais sozinhas ou em combinação com vários produtos químicos, plantas ou drogas podem induzir uma resposta fototóxica ou fotossensível. A reação fototóxica é geralmente limitada a áreas expostas à luz, enquanto a reação fotossensível pode se desenvolver frequentemente em superfícies corporais não expostas. Alguns exemplos de produtos químicos fotorreativos são produtos de destilação de alcatrão de hulha, como creosoto, piche e antraceno. Membros da família das plantas Umbelíferas são fotorreatores bem conhecidos. Os membros da família incluem pastinaca de vaca, aipo, cenoura selvagem, erva-doce e endro. O agente reativo nessas plantas são psoralenos.
Foliculite e dermatoses acneiformes, incluindo cloracne
Trabalhadores com trabalhos sujos freqüentemente desenvolvem lesões envolvendo as aberturas foliculares. Comedões (cravos) podem ser o único efeito óbvio da exposição, mas muitas vezes uma infecção secundária do folículo pode garantir. A falta de higiene pessoal e hábitos de limpeza ineficazes podem aumentar o problema. As lesões foliculares geralmente ocorrem nos antebraços e menos frequentemente nas coxas e nádegas, mas podem ocorrer em qualquer lugar, exceto nas palmas das mãos e plantas dos pés.
Lesões foliculares e acneiformes são causadas pela superexposição a fluidos de corte insolúveis, a vários produtos de alcatrão, parafina e certos hidrocarbonetos clorados aromáticos. A acne causada por qualquer um dos agentes acima pode ser extensa. Cloracne é a forma mais grave, não só porque pode levar à desfiguração (hiperpigmentação e cicatrizes), mas também devido ao potencial dano hepático, incluindo porfiria cutânea tardia e outros efeitos sistêmicos que os produtos químicos podem causar. Cloronaftalenos, clorodi-fenis, clorotrifenis, hexaclorodibenzo-p-dioxina, tetracloroazoxibenzeno e tetraclorodibenzodioxina (TCDD), estão entre os produtos químicos causadores de cloracne. Os cravos e as lesões císticas da cloracne geralmente aparecem primeiro nas laterais da testa e nas pálpebras. Se a exposição continuar, as lesões podem ocorrer em áreas extensas do corpo, exceto nas palmas das mãos e plantas dos pés.
Reações induzidas pelo suor
Muitos tipos de trabalho envolvem a exposição ao calor e, quando há muito calor e suor, seguidos por pouca evaporação do suor da pele, pode ocorrer calor espinhoso. Quando há atrito da área afetada pela fricção da pele contra a pele, uma infecção bacteriana ou fúngica secundária pode ocorrer com frequência. Isso acontece principalmente na área das axilas, sob o peito, na virilha e entre as nádegas.
Mudança de pigmento
Alterações induzidas ocupacionalmente na cor da pele podem ser causadas por corantes, metais pesados, explosivos, certos hidrocarbonetos clorados, alcatrão e luz solar. A mudança na cor da pele pode ser resultado de uma reação química dentro da queratina, como por exemplo, quando a queratina é corada por metafenilenodiamina ou azul de metileno ou trinitrotolueno. Às vezes, a descoloração permanente pode ocorrer mais profundamente na pele, como na argiria ou na tatuagem traumática. O aumento da pigmentação induzida por hidrocarbonetos clorados, compostos de alcatrão, metais pesados e óleos de petróleo geralmente resulta da estimulação e superprodução de melanina. A hipopigmentação ou despigmentação em locais selecionados pode ser causada por queimadura anterior, dermatite de contato, contato com certos compostos de hidroquinona ou outros agentes antioxidantes usados em adesivos e produtos higienizantes selecionados. Entre os últimos estão o amil fenol terciário, o butil catecol terciário e o butil fenol terciário.
Novos crescimentos
As lesões neoplásicas de origem ocupacional podem ser malignas ou benignas (cancerosas ou não). O melanoma e o câncer de pele não melanocítico são discutidos em outros dois artigos deste capítulo. Cistos traumáticos, fibromas, amianto, verrugas de petróleo e alcatrão e ceratoacantoma são novos crescimentos benignos típicos. Os ceratoacantomas podem estar associados à exposição excessiva à luz solar e também foram atribuídos ao contato com petróleo, piche e alcatrão.
Alterações ulcerativas
Ácido crômico, dicromato de potássio concentrado, trióxido de arsênico, óxido de cálcio, nitrato de cálcio e carboneto de cálcio são produtos químicos ulcerogênicos documentados. Os locais de ataque favoritos são os dedos, mãos, dobras e vincos palmares. Vários desses agentes também causam perfuração do septo nasal.
Queimaduras químicas ou térmicas, ferimentos contusos ou infecções resultantes de bactérias e fungos podem resultar em escavações ulcerosas na parte afetada.
granulomas
Os granulomas podem surgir de muitas fontes ocupacionais se as circunstâncias apropriadas estiverem presentes. Os granulomas podem ser causados por exposições ocupacionais a bactérias, fungos, vírus ou parasitas. Substâncias inanimadas, como fragmentos de ossos, lascas de madeira, cinzas, corais e cascalhos, e minerais como berílio, sílica e zircônio também podem causar granulomas após a incorporação da pele.
Outras condições
A dermatite de contato ocupacional é responsável por pelo menos 80% de todos os casos de doenças ocupacionais da pele. No entanto, uma série de outras alterações que afetam a pele, cabelos e unhas não estão incluídas na classificação anterior. A perda de cabelo causada por queimaduras, traumas mecânicos ou certas exposições químicas é um exemplo. Um rubor facial que segue a combinação de beber álcool e inalar certos produtos químicos, como tricloroetileno e dissulfuram, é outro. Acroosteólise, um tipo de distúrbio ósseo dos dedos, além de alterações vasculares das mãos e antebraço (com ou sem síndrome de Raynaud) foi relatada entre limpadores de tanques de polimerização de cloreto de polivinila. As alterações nas unhas são abordadas em um artigo separado neste capítulo.
Fisiopatologia ou Mecanismos das Doenças Ocupacionais da Pele
Os mecanismos pelos quais os irritantes primários agem são compreendidos apenas em parte - por exemplo, gases vesicantes ou vesicantes (mostarda nitrogenada ou bromometano e Lewisita, etc.) - interferem com certas enzimas e, assim, bloqueiam fases seletivas no metabolismo de carboidratos, gorduras e proteínas . Por que e como os resultados da bolha não são claramente compreendidos, mas observações de como os produtos químicos reagem fora do corpo fornecem algumas ideias sobre possíveis mecanismos biológicos.
Em resumo, como o álcali reage com ácidos, lipídios ou proteínas, presumiu-se que também reage com lipídios e proteínas da pele. Ao fazê-lo, os lípidos da superfície são alterados e a estrutura da queratina torna-se perturbada. Solventes orgânicos e inorgânicos dissolvem gorduras e óleos e têm o mesmo efeito sobre os lipídios cutâneos. Além disso, porém, parece que os solventes abstraem alguma substância ou alteram a pele de forma que a camada de queratina desidrata e a defesa da pele não fica mais intacta. O insulto contínuo resulta em uma reação inflamatória que resulta em dermatite de contato.
Certos produtos químicos se combinam facilmente com a água dentro da pele ou na superfície da pele e causam uma reação química vigorosa. Compostos de cálcio, como óxido de cálcio e cloreto de cálcio, produzem seu efeito irritante dessa maneira.
Substâncias como piche de alcatrão de hulha, creosoto, petróleo bruto, certos hidrocarbonetos clorados aromáticos, em combinação com a exposição à luz solar, estimulam o funcionamento excessivo das células produtoras de pigmento, levando à hiperpigmentação. A dermatite aguda também pode causar hiperpigmentação após a cicatrização. Por outro lado, queimaduras, trauma mecânico, dermatite de contato crônica, contato com éter monobenzílico de hidroquinona ou certos fenólicos podem induzir pele hipo ou despigmentada.
O trióxido de arsênico, piche de alcatrão de hulha, luz solar e radiação ionizante, entre outros agentes, podem danificar as células da pele, de modo que o crescimento celular anormal resulta em alteração cancerígena da pele exposta.
Ao contrário da irritação primária, a sensibilização alérgica é o resultado de uma alteração especificamente adquirida na capacidade de reação, provocada pela ativação das células T. Por vários anos, foi acordado que a dermatite eczematosa alérgica de contato é responsável por cerca de 20% de todas as dermatoses ocupacionais. Este número é provavelmente muito conservador em vista da introdução contínua de novos produtos químicos, muitos dos quais demonstraram causar dermatite alérgica de contato.
Causas de doenças ocupacionais da pele
Os materiais ou condições conhecidos por causar doenças de pele ocupacionais são ilimitados. Atualmente, eles são divididos em categorias mecânicas, físicas, biológicas e químicas, que continuam crescendo em número a cada ano.
Mecânico
Fricção, pressão ou outras formas de trauma mais forte podem induzir alterações que variam de calos e bolhas a miosite, tenossinovite, lesão óssea, lesão nervosa, laceração, cisalhamento de tecido ou abrasão. Lacerações, escoriações, rompimento de tecidos e bolhas também abrem caminho para infecções secundárias por bactérias ou, menos frequentemente, por fungos. Quase todo mundo é exposto diariamente a uma ou mais formas de trauma mecânico que podem ser de grau leve ou moderado. No entanto, aqueles que usam rebitadores pneumáticos, picadores, brocas e martelos correm maior risco de sofrer lesões neurovasculares, de tecidos moles, fibrosas ou ósseas nas mãos e antebraços. por causa do trauma repetitivo da ferramenta. O uso de ferramentas produtoras de vibração que operam em uma determinada faixa de frequência pode induzir espasmos dolorosos nos dedos da mão que segura a ferramenta. A transferência para outro trabalho, sempre que possível, geralmente proporciona alívio. Equipamentos modernos são projetados para reduzir a vibração e, assim, evitar os problemas.
Agentes físicos
Calor, frio, eletricidade, luz solar, ultravioleta artificial, radiação laser e fontes de alta energia, como raios X, rádio e outras substâncias radioativas, são potencialmente prejudiciais à pele e a todo o corpo. Alta temperatura e umidade no trabalho ou em um ambiente de trabalho tropical podem prejudicar o mecanismo do suor e causar efeitos sistêmicos conhecidos como síndrome de retenção do suor. Uma exposição mais branda ao calor pode induzir calor espinhoso, intertrigo (esfoliação), maceração da pele e infecção bacteriana ou fúngica, particularmente em indivíduos com sobrepeso e diabéticos.
Queimaduras térmicas são freqüentemente experimentadas por operadores de fornos elétricos, queimadores de chumbo, soldadores, químicos de laboratório, trabalhadores de oleodutos, reparadores de estradas, telhadores e trabalhadores de fábricas de alcatrão em contato com alcatrão líquido. A exposição prolongada à água fria ou a baixas temperaturas causa lesões leves a graves, variando de eritema a bolhas, ulceração e gangrena. Geladura afetando o nariz, orelhas, dedos das mãos e pés de trabalhadores da construção, bombeiros, carteiros, militares e outros trabalhadores ao ar livre é uma forma comum de lesão por frio.
A exposição à eletricidade resultante do contato com curtos-circuitos, fios desencapados ou aparelhos elétricos defeituosos causa queimaduras na pele e destruição de tecidos mais profundos.
Poucos trabalhadores ficam sem exposição à luz solar e alguns indivíduos com exposição repetida incorrem em danos actínicos severos na pele. A indústria moderna também tem muitas fontes de comprimentos de onda ultravioleta artificiais potencialmente prejudiciais, como na soldagem, queima de metal, vazamento de metal fundido, sopro de vidro, manutenção de forno elétrico, queima de maçarico de plasma e operações com feixe de laser. Além da capacidade natural dos raios ultravioleta em luz natural ou artificial de ferir a pele, o alcatrão de hulha e vários de seus subprodutos, incluindo certos corantes, componentes selecionados de plantas e frutas receptivas à luz e vários medicamentos tópicos e parenterais contêm substâncias nocivas produtos químicos que são ativados por certos comprimentos de onda dos raios ultravioleta. Tais efeitos de fotorreação podem operar por mecanismos fototóxicos ou fotoalérgicos.
A energia eletromagnética de alta intensidade associada aos feixes de laser é capaz de ferir o tecido humano, principalmente o olho. Danos à pele são menos arriscados, mas podem ocorrer.
Sistema de Monitoramento
A exposição ocupacional a bactérias, fungos, vírus ou parasitas pode causar infecções primárias ou secundárias da pele. Antes do advento da terapia antibiótica moderna, as infecções bacterianas e fúngicas eram mais comumente encontradas e associadas a doenças incapacitantes e até mesmo à morte. Embora as infecções bacterianas possam ocorrer em qualquer tipo de ambiente de trabalho, certos empregos, como criadores e manipuladores de animais, agricultores, pescadores, processadores de alimentos e manipuladores de couro têm maior potencial de exposição. Da mesma forma, infecções fúngicas (leveduras) são comuns entre padeiros, bartenders, trabalhadores de conservas, cozinheiros, lavadores de pratos, cuidadores de crianças e processadores de alimentos. Dermatoses por parasitoses não são comuns, mas quando ocorrem são mais comuns em trabalhadores agrícolas e pecuários, manipuladores e colheitadeiras de grãos, estivadores e sileiros.
Infecções virais cutâneas causadas pelo trabalho são poucas em número, mas algumas, como nódulos de ordenhador entre trabalhadores de laticínios, herpes simples entre pessoal médico e odontológico e varíola ovina entre criadores de gado continuam a ser relatadas.
produtos quimicos
Produtos químicos orgânicos e inorgânicos são a principal fonte de perigos para a pele. Centenas de novos agentes entram no ambiente de trabalho a cada ano e muitos deles causarão lesões cutâneas por agirem como irritantes primários da pele ou sensibilizadores alérgicos. Estima-se que 75% dos casos de dermatite ocupacional são causados por substâncias químicas irritantes primárias. No entanto, em clínicas onde o teste de contato diagnóstico é comumente usado, a frequência de dermatite de contato alérgica ocupacional é aumentada. Por definição, um irritante primário é uma substância química que irá ferir a pele de todas as pessoas se houver exposição suficiente. Os irritantes podem ser rapidamente destrutivos (fortes ou absolutos), como ocorreria com ácidos concentrados, álcalis, sais metálicos, certos solventes e alguns gases. Esses efeitos tóxicos podem ser observados em poucos minutos, dependendo da concentração do contator e da duração do contato. Por outro lado, ácidos e álcalis diluídos, incluindo pós alcalinos, vários solventes e fluidos de corte solúveis, entre outros agentes, podem exigir vários dias de contato repetido para produzir efeitos observáveis. Esses materiais são denominados “irritantes marginais ou fracos”.
plantas e madeiras
Plantas e madeiras são frequentemente classificadas como uma causa separada de doenças de pele, mas também podem ser corretamente incluídas no grupo químico. Muitas plantas causam irritação mecânica e química e sensibilização alérgica, enquanto outras têm ganhado destaque devido à sua capacidade fotorreativa. A família Anacardiáceas, que inclui hera venenosa, carvalho venenoso, sumagre venenoso, óleo de casca de castanha de caju e noz de marcação indiana, é uma causa bem conhecida de dermatite ocupacional devido aos seus ingredientes ativos (fenóis polihídricos). Hera venenosa, carvalho e sumagre são causas comuns de dermatite de contato alérgica. Outras plantas associadas com dermatite de contato ocupacional e não ocupacional incluem mamona, crisântemo, lúpulo, juta, espirradeira, abacaxi, prímula, ambrósia, jacinto e bulbos de tulipa. Frutas e vegetais, incluindo aspargos, cenouras, aipo, chicória, frutas cítricas, alho e cebola, têm sido relatados como causadores de dermatite de contato em trabalhadores de colheitadeiras, embaladores e de preparação de alimentos.
Diversas variedades de madeira têm sido apontadas como causadoras de dermatoses ocupacionais entre madeireiros, serradores, carpinteiros e outros artesãos da madeira. No entanto, a frequência de doenças de pele é muito menor do que a do contato com plantas venenosas. É provável que alguns dos produtos químicos usados para preservar a madeira causem mais reações dermatíticas do que as oleorresinas contidas na madeira. Entre os produtos químicos conservantes usados para proteger contra insetos, fungos e deterioração do solo e da umidade estão os difenil clorados, naftaleno clorado, naftenato de cobre, creosoto, fluoretos, mercúrio orgânico, alcatrão e certos compostos arsênicos, todos conhecidos como causas de doenças ocupacionais da pele.
Fatores não ocupacionais na doença de pele ocupacional
Considerando as inúmeras causas diretas de doenças de pele ocupacionais citadas acima, pode-se entender facilmente que praticamente qualquer trabalho tem riscos óbvios e muitas vezes ocultos. Fatores indiretos ou predisponentes também podem merecer atenção. Uma predisposição pode ser herdada e relacionada à cor e tipo de pele ou pode representar um defeito de pele adquirido de outras exposições. Seja qual for o motivo, alguns trabalhadores têm menor tolerância a materiais ou condições no ambiente de trabalho. Em grandes plantas industriais, programas médicos e de higiene podem proporcionar a oportunidade de colocação desses funcionários em situações de trabalho que não prejudiquem ainda mais sua saúde. Em plantas pequenas, no entanto, fatores predisponentes ou causais indiretos podem não receber atenção médica adequada.
Condições de pele pré-existentes
Várias doenças não ocupacionais que afetam a pele podem ser agravadas por várias influências ocupacionais.
Acne. A acne adolescente em funcionários geralmente piora com a exposição a máquinas-ferramenta, garagem e alcatrão. Óleos insolúveis, várias frações de alcatrão, graxas e produtos químicos cloracnegênicos são perigos definitivos para essas pessoas.
Eczemas crônicos. Detectar a causa do eczema crônico que afeta as mãos e, às vezes, locais distantes pode ser difícil. Dermatite alérgica, pompholyx, eczema atópico, psoríase pustulosa e infecções fúngicas são alguns exemplos. Qualquer que seja a condição, vários produtos químicos irritantes, incluindo plásticos, solventes, fluidos de corte, produtos de limpeza industriais e umidade prolongada, podem piorar a erupção. Os funcionários que devem continuar a trabalhar o farão com muito desconforto e provavelmente com eficiência reduzida.
Dermatomicose. As infecções fúngicas podem piorar no trabalho. Quando as unhas ficam envolvidas, pode ser difícil avaliar o papel de produtos químicos ou trauma no envolvimento da unha. A tinea crônica dos pés está sujeita a piora periódica, principalmente quando calçados pesados são necessários.
Hiperidrose. A transpiração excessiva das palmas das mãos e plantas dos pés pode amolecer a pele (maceração), principalmente quando são necessárias luvas impermeáveis ou calçados de proteção. Isso aumentará a vulnerabilidade de uma pessoa aos efeitos de outras exposições.
Condições diversas. Funcionários com erupção polimorfa à luz, lúpus eritematoso discóide crônico, porfiria ou vitiligo estão definitivamente em maior risco, principalmente se houver exposição simultânea à radiação ultravioleta natural ou artificial.
Tipo de pele e pigmentação
Ruivos e loiros de olhos azuis, principalmente os de origem celta, têm menos tolerância à luz do sol do que pessoas de pele mais escura. Essa pele também é menos capaz de tolerar exposições a produtos químicos fotorreativos e plantas e é suspeita de ser mais suscetível à ação de produtos químicos irritantes primários, incluindo solventes. Em geral, a pele negra tem uma tolerância superior à luz solar e a produtos químicos fotorreativos e é menos propensa à indução de câncer cutâneo. No entanto, a pele mais escura tende a responder a traumas mecânicos, físicos ou químicos, exibindo pigmentação pós-inflamatória. Também é mais propenso a desenvolver quelóides após trauma.
Certos tipos de pele, como peles peludas, oleosas e morenas, são mais propensos a incorrer em foliculite e acne. Funcionários com pele seca e com ictiose estão em desvantagem se tiverem que trabalhar em ambientes de baixa umidade ou com agentes químicos que desidratam a pele. Para os trabalhadores que suam profusamente, a necessidade de usar equipamento de proteção impermeável aumentará o desconforto. Da mesma forma, indivíduos com excesso de peso geralmente experimentam calor espinhoso durante os meses quentes em ambientes de trabalho quentes ou em climas tropicais. Embora o suor possa ser útil para resfriar a pele, ele também pode hidrolisar certos produtos químicos que atuam como irritantes da pele.
Diagnóstico de doenças ocupacionais da pele
A causa e o efeito da doença ocupacional da pele podem ser melhor determinados por meio de um histórico detalhado, que deve abranger a saúde passada e atual e o status de trabalho do funcionário. A história familiar, particularmente de alergias, doenças pessoais na infância e no passado, é importante. O título do trabalho, a natureza do trabalho, os materiais manuseados, há quanto tempo o trabalho foi feito, devem ser anotados. É importante saber quando e onde apareceu a erupção na pele, o comportamento da erupção fora do trabalho, se outros funcionários foram afetados, o que foi usado para limpar e proteger a pele e o que foi usado para tratamento (tanto auto -medicamentos e medicamentos prescritos); bem como se o funcionário teve pele seca ou eczema crônico nas mãos ou psoríase ou outros problemas de pele; quais drogas, se houver, foram usadas para qualquer doença em particular; e, finalmente, quais materiais foram usados em passatempos domésticos, como jardim, carpintaria ou pintura.
Os seguintes elementos são partes importantes do diagnóstico clínico:
- Aparência das lesões. As dermatoses de contato eczematosas agudas ou crônicas são as mais comuns. Podem ocorrer lesões foliculares, acneiformes, pigmentares, neoplásicas, granulomatosas ulcerativas e condições como a síndrome de Raynaud e urticária de contato.
- Locais envolvidos. As mãos, dedos, punhos e antebraços são os locais mais comumente afetados. A exposição a poeiras e vapores costuma fazer com que a dermatose apareça na testa, face e V do pescoço. A dermatite disseminada pode resultar da autossensibilização (disseminação) de uma dermatose ocupacional ou não ocupacional.
- Testes de diagnóstico. Exames laboratoriais devem ser empregados quando necessários para a detecção de bactérias, fungos e parasitas. Quando há suspeita de reações alérgicas, testes de contato diagnósticos podem ser usados para detectar alergias ocupacionais e não ocupacionais, incluindo fotossensibilização. Os testes de correção são um procedimento altamente útil e são discutidos em um artigo anexo neste capítulo. Às vezes, informações úteis podem ser obtidas por meio do uso de exame químico analítico de sangue, urina ou tecido (pele, cabelo, unhas).
- Para. De todas as alterações cutâneas induzidas por agentes ou determinadas condições do trabalho, as dermatoses eczematosas de contato agudas e crônicas são as que mais se destacam. Em seguida, em frequência, estão as erupções foliculares e acneiformes. As outras categorias, incluindo cloracne, constituem um grupo menor, mas ainda importante devido à sua natureza crônica e às cicatrizes e desfigurações que podem estar presentes.
Uma dermatite eczematosa de contato aguda induzida ocupacionalmente tende a melhorar com a interrupção do contato. Além disso, agentes terapêuticos modernos podem facilitar o período de recuperação. Entretanto, se o trabalhador retornar ao trabalho e nas mesmas condições, sem as devidas medidas preventivas tomadas pelo empregador e os cuidados necessários explicados e compreendidos pelo trabalhador, é provável que a dermatose volte a ocorrer logo após a reexposição.
Dermatoses eczematosas crônicas, lesões acneiformes e alterações pigmentares respondem menos ao tratamento mesmo quando o contato é eliminado. As ulcerações geralmente melhoram com a eliminação da fonte. Com lesões granulomatosas e tumorais, a eliminação do contato com o agente agressor pode prevenir lesões futuras, mas não mudará drasticamente a doença já existente.
Quando um paciente com suspeita de dermatose ocupacional não melhora dentro de dois meses após o término do contato com o agente suspeito, outras razões para a persistência da doença devem ser exploradas. No entanto, as dermatoses causadas por metais como níquel ou cromo têm um curso notoriamente prolongado, em parte devido à sua natureza ubíqua. Mesmo o afastamento do trabalho não pode eliminar o local de trabalho como fonte da doença. Se esses e outros alérgenos potenciais foram eliminados como causais, é razoável concluir que a dermatite não é ocupacional ou está sendo perpetuada por contatos não ocupacionais, como manutenção e reparo de automóveis e barcos, colas de assentamento de azulejos, plantas ou inclusive terapia medicamentosa, prescrita ou não.
Câncer de pele não melanocítico
Existem três tipos histológicos de cânceres de pele não melanocíticos (CPNM) (CID-9: 173; CID-10: C44): carcinoma basocelular, carcinoma espinocelular e raros sarcomas de partes moles envolvendo a pele, tecido subcutâneo, glândulas sudoríparas, glândulas sebáceas e folículos pilosos.
O carcinoma basocelular é o CPNM mais comum nas populações brancas, representando 75 a 80% delas. Desenvolve-se geralmente na face, cresce lentamente e tem pouca tendência a metástase.
Os cânceres de células escamosas representam 20 a 25% dos NMSCs relatados. Eles podem ocorrer em qualquer parte do corpo, mas especialmente nas mãos e pernas e podem metastatizar. Em populações de pigmentação escura, os cânceres de células escamosas são os NMSC mais comuns.
Múltiplos NMSCs primários são comuns. A maior parte dos NMSCs ocorre na cabeça e pescoço, em contraste com a maioria dos melanomas que ocorrem no tronco e membros. A localização dos NMSCs reflete os padrões de vestuário.
NMSCs são tratados por vários métodos de excisão, radiação e quimioterapia tópica. Eles respondem bem ao tratamento e mais de 95% são curados por excisão (IARC 1990).
A incidência de NMSCs é difícil de estimar devido à grande subnotificação e uma vez que muitos registros de câncer não registram esses tumores. O número de novos casos nos EUA foi estimado em 900,000 a 1,200,000 em 1994, uma frequência comparável ao número total de todos os cânceres não cutâneos (Miller & Weinstock 1994). As incidências relatadas variam amplamente e estão aumentando em várias populações, por exemplo, na Suíça e nos Estados Unidos. As taxas anuais mais altas foram relatadas para a Tasmânia (167/100,000 em homens e 89/100,000 em mulheres) e as mais baixas para a Ásia e África (geralmente 1/100,000 em homens e 5/100,000 em mulheres). NMSC é o câncer mais comum em caucasianos. NMSC é cerca de dez vezes mais comum em populações brancas do que em populações não brancas. A letalidade é muito baixa (Higginson et al. 1992).
A suscetibilidade ao câncer de pele está inversamente relacionada ao grau de pigmentação da melanina, que se acredita proteger protegendo contra a ação cancerígena da radiação solar ultravioleta (UV). O risco de não melanoma em populações de pele branca aumenta com a proximidade do equador.
Em 1992, a Agência Internacional de Pesquisa sobre o Câncer (IARC 1992b) avaliou a carcinogenicidade da radiação solar e concluiu que há evidências suficientes em humanos para a carcinogenicidade da radiação solar e que a radiação solar causa melanoma maligno cutâneo e NMSC.
A redução da exposição à luz solar provavelmente reduziria a incidência de NMSCs. Em brancos, 90 a 95% dos NMSCs são atribuíveis à radiação solar (IARC 1990).
NMSCs podem se desenvolver em áreas de inflamação crônica, irritação e cicatrizes de queimaduras. Traumas e úlceras crônicas da pele são importantes fatores de risco para câncer de pele de células escamosas, particularmente na África.
Radioterapia, quimioterapia com mostarda nitrogenada, terapia imunossupressora, tratamento com psoraleno combinado com radiação UV-A e preparações de alcatrão de hulha aplicadas em lesões cutâneas foram associados a um risco aumentado de NMSC. Foi confirmado que a exposição ambiental a compostos trivalentes e arsênicos de arsênico está associada ao excesso de câncer de pele em humanos (IARC 1987). O arsenicismo pode originar ceratoses arsênicas palmares ou plantares, carcinoma epidermoide e carcinoma basocelular superficial.
Condições hereditárias, como falta de enzimas necessárias para reparar o DNA danificado pela radiação UV, podem aumentar o risco de NMSC. Xeroderma pigmentoso representa tal condição hereditária.
Um exemplo histórico de câncer de pele ocupacional é o câncer escrotal que Sir Percival Pott descreveu em limpadores de chaminés em 1775. A causa desses cânceres era a fuligem. No início dos anos 1900, cânceres escrotais foram observados em fiandeiras de fábricas têxteis de algodão, onde foram expostas ao óleo de xisto, que era usado como lubrificante para fusos de algodão. Os cânceres escrotais em limpadores de chaminés e giradores de mulas foram posteriormente associados a hidrocarbonetos aromáticos policíclicos (PAHs), muitos dos quais são carcinógenos animais, particularmente alguns PAHs de 3, 4 e 5 anéis, como benz(a)pireno e dibenz(a ,h)antraceno (IARC 1983, 1984a, 1984b, 1985a). Além de misturas que facilmente contêm PAHs cancerígenos, compostos cancerígenos podem ser formados por rachaduras quando os compostos orgânicos são aquecidos.
Outras ocupações com as quais os excessos de NMSC relacionados a PAH foram associados incluem: trabalhadores de redução de alumínio, trabalhadores de gaseificação de carvão, trabalhadores de fornos de coque, sopradores de vidro, engenheiros de locomotivas, pavimentadores de estradas e trabalhadores de manutenção de rodovias, trabalhadores de óleo de xisto, montadores de ferramentas e montadores de ferramentas ( ver tabela 1). Alcatrões de hulha, pez à base de carvão, outros produtos derivados do carvão, óleo de antraceno, óleo de creosoto, óleos de corte e óleos lubrificantes são alguns dos materiais e misturas que contêm PAHs cancerígenos.
Tabela 1. Ocupações de risco
|
Carcinogênico |
Indústria ou perigo |
Processo ou grupo em risco |
|
Piche, alcatrão ou |
redução de alumínio |
Trabalhador de sala de panelas |
|
Fuligem |
Limpadores de chaminés |
|
|
Lubrificante e |
sopro de vidro |
|
|
Arsênico |
Refinaria de óleo |
Ainda limpadores |
|
Radiação ionizante |
Radiologistas |
|
|
Radiação ultravioleta |
Trabalhadores ao ar livre |
Agricultores, pescadores, vinhateiros e |
Cargos de trabalho adicionais que foram associados ao aumento do risco de NMSC incluem processadores de juta, trabalhadores externos, técnicos de farmácia, trabalhadores de serraria, trabalhadores de óleo de xisto, trabalhadores de mergulho de ovelhas, pescadores, montadores de ferramentas, trabalhadores de vinhedos e aguadeiros. O excesso para os barqueiros (principalmente envolvidos nas tarefas tradicionais de pesca) foi notado em Maryland, EUA, e se restringiu aos cânceres de células escamosas. A radiação solar provavelmente explica os riscos excessivos de pescadores, trabalhadores ao ar livre, vinhateiros e barqueiros. Os pescadores também podem ser expostos a óleos, alcatrão e arsênico inorgânico do peixe consumido, o que pode contribuir para o excesso observado, que foi três vezes maior em um estudo sueco, em comparação com as taxas específicas do condado (Hagmar et al. 1992). O excesso em ovinos mergulhadores pode ser explicado por compostos de arsênico, que induzem câncer de pele por ingestão e não por contato com a pele. Embora os agricultores tenham aumentado ligeiramente o risco de melanoma, eles não parecem ter aumentado o risco de NMSC, com base em observações epidemiológicas na Dinamarca, Suécia e EUA (Blair et al. 1992).
A radiação ionizante causou câncer de pele nos primeiros radiologistas e trabalhadores que manuseavam o rádio. Em ambas as situações, as exposições foram duradouras e massivas. Acidentes ocupacionais envolvendo lesões de pele ou irritação cutânea de longa duração podem aumentar o risco de CPNM.
Prevenção (do câncer de pele ocupacional não melanocítico)
O uso de roupas apropriadas e um protetor solar com fator de proteção UV-B de 15 ou mais ajudará a proteger os trabalhadores externos expostos à radiação ultravioleta. Além disso, a substituição de materiais cancerígenos (como matérias-primas) por alternativas não cancerígenas é outra medida de proteção óbvia que pode, no entanto, nem sempre ser possível. O grau de exposição a materiais cancerígenos pode ser reduzido pelo uso de escudos de proteção nos equipamentos, roupas de proteção e medidas de higiene.
De extrema importância é a educação da força de trabalho sobre a natureza do perigo e as razões e o valor das medidas de proteção.
Finalmente, os cânceres de pele geralmente levam muitos anos para se desenvolver e muitos deles passam por vários estágios pré-malignos antes de atingir seu potencial maligno total, como ceratoses arsênicas e ceratoses actínicas. Esses estágios iniciais são prontamente detectáveis por inspeção visual. Por esta razão, os cânceres de pele oferecem a possibilidade real de que a triagem regular possa reduzir a mortalidade entre aqueles conhecidos por terem sido expostos a qualquer carcinógeno de pele.
Melanoma maligno
O melanoma maligno é mais raro do que o câncer de pele não melanocítico. Além da exposição à radiação solar, nenhum outro fator ambiental mostra associação consistente com o melanoma maligno da pele. Associações com ocupação, dieta e fatores hormonais não estão firmemente estabelecidas (Koh et al. 1993).
O melanoma maligno é um câncer de pele agressivo (CID-9 172.0 a 173.9; CID-10: C43). Surge de células produtoras de pigmento da pele, geralmente em um nevo existente. O tumor geralmente tem alguns milímetros a vários centímetros de espessura, marrom ou preto, que cresceu de tamanho, mudou de cor e pode sangrar ou ulcerar (Balch et al. 1993).
Indicadores de mau prognóstico de melanoma maligno da pele incluem subtipo nodular, espessura do tumor, tumores primários múltiplos, metástases, ulceração, sangramento, longa duração do tumor, local do corpo e, para alguns locais do tumor, sexo masculino. Uma história de melanoma maligno da pele aumenta o risco de um melanoma secundário. As taxas de sobrevida cinco anos após o diagnóstico em áreas de alta incidência são de 80 a 85%, mas em áreas de baixa incidência a sobrevida é menor (Ellwood e Koh 1994; Stidham et al. 1994).
Existem quatro tipos histológicos de melanoma maligno da pele. Os melanomas de propagação superficial (SSM) representam 60 a 70% de todos os melanomas em brancos e menos em não-brancos. SSMs tendem a progredir lentamente e são mais comuns em mulheres do que em homens. Os melanomas nodulares (MN) representam 15 a 30% dos melanomas malignos da pele. São invasivos, crescem rapidamente e são mais frequentes em homens. Quatro a 10% dos melanomas malignos da pele são melanomas lentigo malignos (LMM) ou sardas melanóticas de Hutchinson. LMMs crescem lentamente, ocorrem frequentemente na face de pessoas idosas e raramente metastatizam. Os melanomas lentiginosos acrais (ALM) representam 35 a 60% de todos os melanomas malignos da pele em não-brancos e 2 a 8% em brancos. Ocorrem frequentemente na sola do pé (Bijan 1993).
Para o tratamento de melanomas malignos da pele, cirurgia, radioterapia, quimioterapia e terapia biológica (interferon alfa ou interleucina-2) podem ser aplicadas isoladamente ou em combinação.
Durante a década de 1980, as taxas de incidência anual padronizadas por idade relatadas de melanoma maligno da pele variaram por 100,000 de 0.1 em homens em Khon Kaen, Tailândia para cerca de 30.9 em homens e 28.5 em mulheres em Queensland, Austrália (IARC 1992b). Os melanomas malignos da pele representam menos de 1% de todos os cânceres na maioria das populações. Um aumento anual de cerca de 5% na incidência de melanoma foi observado na maioria das populações brancas desde o início dos anos 1960 até cerca de 1972. A mortalidade por melanoma aumentou nas últimas décadas na maioria das populações, mas menos rapidamente do que a incidência, provavelmente devido a diagnósticos precoces e conscientização da doença (IARC 1985b, 1992b). Dados mais recentes mostram diferentes taxas de variação, algumas delas sugerindo até mesmo tendências descendentes.
Os melanomas malignos da pele estão entre os dez cânceres mais frequentes nas estatísticas de incidência na Austrália, Europa e América do Norte, representando um risco vitalício de 1 a 5%. As populações de pele branca são mais suscetíveis do que as populações não brancas. O risco de melanoma em populações de pele branca aumenta com a proximidade do equador.
A distribuição de gênero dos melanomas da pele varia amplamente entre as populações (IARC 1992a). As mulheres têm taxas de incidência mais baixas do que os homens na maioria das populações. Existem diferenças de gênero nos padrões de distribuição corporal das lesões: tronco e face dominam nos homens, extremidades nas mulheres.
Melanomas malignos da pele são mais comuns em grupos socioeconômicos mais altos do que em grupos socioeconômicos mais baixos (IARC 1992b).
Melanomas familiares são incomuns, mas têm sido bem documentados. com entre 4% e 10% dos pacientes descrevendo uma história de melanoma entre seus parentes de primeiro grau.
A irradiação solar UV-B é provavelmente a principal causa para o aumento generalizado na incidência de melanomas da pele (IARC 1993). Não está claro se a destruição da camada de ozônio estratosférico e o conseqüente aumento da irradiação UV causaram o aumento da incidência de melanoma maligno (IARC 1993, Kricker et al. 1993). O efeito da irradiação UV depende de algumas características, como fenótipo I ou II e olhos azuis. Suspeita-se do papel da radiação UV proveniente de lâmpadas fluorescentes, mas não foi estabelecido de forma conclusiva (Beral et al. 1982).
Estima-se que a redução na exposição recreativa ao sol e no uso de protetores solares pode reduzir a incidência de melanomas malignos em populações de alto risco em 40% (IARC 1990). Entre os trabalhadores ao ar livre, a aplicação de protetores solares com fator de proteção UV-B de pelo menos 15 e protetor solar UV-A e o uso de roupas apropriadas são medidas práticas de proteção. Embora o risco de ocupações ao ar livre seja plausível, dada a maior exposição à radiação solar, os resultados dos estudos sobre a exposição ocupacional regular ao ar livre são inconsistentes. Isso provavelmente é explicado pelos achados epidemiológicos sugerindo que não são as exposições regulares, mas altas doses intermitentes de radiação solar que estão associadas ao risco excessivo de melanoma (IARC 1992b).
A imunossupressão terapêutica pode resultar em risco aumentado de melanoma maligno da pele. Foi relatado um risco aumentado com o uso de contraceptivos orais, mas parece improvável que aumente o risco de melanoma maligno da pele (Hannaford et al. 1991). Melanomas podem ser produzidos por estrogênio em hamsters. Não há evidência de tal efeito em humanos.
Em adultos brancos, a maioria dos tumores malignos intraoculares primários são melanomas, geralmente surgindo de melanócitos uveais. As taxas estimadas para esses cânceres não mostram as variações geográficas e as tendências crescentes de tempo observadas para os melanomas da pele. A incidência e mortalidade de melanomas oculares são muito baixas em populações negras e asiáticas (IARC 1990, Sahel et al. 1993). As causas do melanoma ocular são desconhecidas (Higginson et al. 1992).
Em estudos epidemiológicos, o risco excessivo de melanoma maligno foi observado em administradores e gerentes, pilotos de avião, trabalhadores de processamento químico, balconistas, trabalhadores de energia elétrica, mineiros, cientistas físicos, policiais e guardas, trabalhadores de refinarias e trabalhadores expostos à gasolina, vendedores e balconistas de armazéns . Riscos excessivos de melanoma foram relatados em setores como produção de fibra de celulose, produtos químicos, indústria de vestuário, produtos elétricos e eletrônicos, indústria metalúrgica, produtos minerais não metálicos, indústria petroquímica, indústria gráfica e telecomunicações. Muitos desses achados são, no entanto, solitários e não foram replicados em outros estudos. Uma série de meta-análises de riscos de câncer em agricultores (Blair et al. 1992; Nelemans et al. 1993) indicou um excesso leve, mas significativo (taxa de risco agregada de 1.15) de melanoma maligno da pele em 11 estudos epidemiológicos .
Em um estudo de caso-controle em vários locais de câncer ocupacional em Montreal, Canadá (Siemiatycki et al. 1991), as seguintes exposições ocupacionais foram associadas a um excesso significativo de melanoma maligno da pele: cloro, emissões de motores de propano, produtos de pirólise de plásticos , pó de tecido, fibras de lã, fibras acrílicas, adesivos sintéticos, “outras” tintas, vernizes, alcenos clorados, tricloroetileno e alvejantes. Estimou-se que o risco atribuível à população devido a exposições ocupacionais com base nas associações significativas nos dados do mesmo estudo foi de 11.1%.
Dermatite de contato ocupacional
Os termos dermatite e eczema são intercambiáveis e referem-se a um tipo particular de reação inflamatória da pele que pode ser desencadeada por fatores internos ou externos. A dermatite de contato ocupacional é um eczema exógeno causado pela interação da pele com agentes químicos, biológicos ou físicos encontrados no ambiente de trabalho.
A dermatite de contato representa 90% de todas as dermatoses ocupacionais e, em 80% dos casos, compromete a ferramenta mais importante do trabalhador, as mãos (Adams 1988). O contato direto com o agente agressor é o modo usual de produção da dermatite, mas outros mecanismos podem estar envolvidos. Matéria particulada, como poeira ou fumaça, ou vapores de substâncias voláteis, podem dar origem a dermatite de contato aérea. Algumas substâncias serão transferidas dos dedos para locais distantes do corpo para produzir dermatite de contato ectópica. Finalmente, um dermatite de fotocontato será induzida quando um contator for ativado pela exposição à luz ultravioleta.
A dermatite de contato é dividida em duas grandes categorias com base em diferentes mecanismos de produção. A Tabela 1 lista as principais características de dermatite de contato irritante e de dermatite alérgica de contato.
Tabela 1. Tipos de dematite de contato
|
Funcionalidades |
Dermatite de contato irritante |
Dermatite alérgica de contato |
|
Mecanismo de produção |
Efeito citotóxico direto |
Imunidade celular do tipo retardada |
|
Vítimas em potencial |
todo o mundo |
Uma minoria de indivíduos |
|
começo |
Progressivo, após exposição repetida ou prolongada |
Rápido, dentro de 12 a 48 horas em indivíduos sensibilizados |
|
Sinais |
Eczema subagudo a crônico com eritema, descamação e fissuras |
Eczema agudo a subagudo com eritema, edema, bolhas e vesículas |
|
Sintomas |
Dor e sensação de queimação |
Prurido |
|
Concentração de contator |
Alta |
Baixo |
|
Investigação |
História e exame |
História e exame |
Dermatite de contato irritante
A dermatite de contato irritante é causada por uma ação citotóxica direta do agente agressor. A participação do sistema imunológico é secundária ao dano cutâneo e resulta em inflamação cutânea visível. Representa o tipo mais comum de dermatite de contato e representa 80% de todos os casos.
Os irritantes são principalmente produtos químicos, que são classificados como Imediato or acumulativo irritantes. Substâncias corrosivas, como ácidos e álcalis fortes, são exemplos do primeiro, pois causam danos à pele em minutos ou horas após a exposição. Eles geralmente são bem identificados, de modo que o contato com eles é na maioria das vezes acidental. Em contraste, os irritantes cumulativos são mais insidiosos e muitas vezes não são reconhecidos pelo trabalhador como deletérios porque os danos ocorrem após dias, semanas ou meses de exposição repetida. Conforme mostrado na tabela 2 (no verso), tais irritantes incluem solventes, destilados de petróleo, ácidos diluídos e álcalis, sabões e detergentes, resinas e plásticos, desinfetantes e até mesmo água (Gellin 1972).
Tabela 2. Irritantes comuns
Ácidos e álcalis
Sabões e detergentes
solventes
Alifático: Destilados de petróleo (querosene, gasolina, nafta)
Aromático: benzeno, tolueno, xileno
Halogenado: Tricloroetileno, clorofórmio, cloreto de metileno
Diversos: terebintina, cetonas, ésteres, álcoois, glicóis, água
Plásticos
Monômeros epóxi, fenólicos, acrílicos
Catalisadores de amina
Estireno, peróxido de benzoíla
Metais
Arsênico
Chrome
A dermatite de contato irritante, que aparece após anos de manuseio sem problemas de uma substância, pode ser causada por perda de tolerância, quando a barreira epidérmica finalmente falha após insultos subclínicos repetidos. Mais raramente, o espessamento da epiderme e outros mecanismos adaptativos podem induzir uma maior tolerância a alguns irritantes, fenômeno denominado endurecimento.
Em resumo, a dermatite de contato irritante ocorrerá na maioria dos indivíduos se eles forem expostos a concentrações adequadas do agente agressor por um período de tempo suficiente.
Dermatite de contato alérgica
Uma reação alérgica tardia mediada por células, semelhante à observada na rejeição do enxerto, é responsável por 20% de todos os casos de dermatite de contato. Esse tipo de reação, que ocorre em uma minoria de indivíduos, requer participação ativa do sistema imunológico e concentrações muito baixas do agente causador. Muitos alérgenos também são irritantes, mas o limiar para irritação é geralmente muito maior do que o necessário para a sensibilização. A sequência de eventos que culminam em lesões visíveis é dividida em duas fases.
A fase de sensibilização (indução ou aferente)
Os alérgenos são substâncias químicas heterogêneas, orgânicas ou não orgânicas, capazes de penetrar na barreira epidérmica por serem lipofílicas (atraídas pela gordura da pele) e de pequeno peso molecular, geralmente inferior a 500 daltons (tabela 3). Os alérgenos são antígenos incompletos ou haptenos; ou seja, eles devem se ligar às proteínas epidérmicas para se tornarem antígenos completos.
As células de Langerhans são células dendríticas apresentadoras de antígenos que representam menos de 5% de todas as células epidérmicas. Eles aprisionam antígenos cutâneos, os internalizam e os processam antes de reexpressá-los em sua superfície externa, ligados a proteínas do complexo principal de histocompatibilidade. Poucas horas após o contato, as células de Langerhans deixam a epiderme e migram pelos vasos linfáticos em direção aos gânglios linfáticos de drenagem. As linfocinas, como a interleucina-1 (IL-1) e o fator de necrose tumoral alfa (TNF-α), secretadas pelos queratinócitos, são fundamentais para a maturação e migração das células de Langerhans.
Tabela 3. Alérgenos cutâneos comuns
Metais
Níquel
Chrome
Cobalto
Mercúrio
Aditivos de borracha
Mercaptobenzotiazol
Tiurams
Carbamatos
Tiouréias
Corantes
Parafenileno diamina
Desenvolvedores de cores fotográficas
Corantes têxteis dispersos
Plants
Urushiol (Toxicodendro)
Lactonas sesquiterpênicas (compósitos)
Primitivo (Primula obcônica)
Tulipalina A (Tulipa, alstroemeria)
Plásticos
Monômero de epóxi
Monômero acrílico
Resinas fenólicas
Catalisadores de amina
Biocidas
Formaldeído
Kathon CG
Timerosal
Na área paracortical dos linfonodos regionais, as células de Langerhans fazem contato com as células T auxiliares CD4+ virgens e as apresentam com sua carga antigênica. A interação entre as células de Langerhans e as células T auxiliares envolve o reconhecimento do antígeno pelos receptores das células T, bem como o entrelaçamento de várias moléculas de adesão e outras glicoproteínas de superfície. O reconhecimento bem-sucedido do antígeno resulta em uma expansão clonal das células T de memória, que se espalham na corrente sanguínea e em toda a pele. Esta fase requer 5 a 21 dias, durante os quais não ocorre nenhuma lesão.
A fase de elicitação (eferente)
Após a reexposição ao alérgeno, as células T sensibilizadas tornam-se ativadas e secretam potentes linfocinas, como IL-1, IL-2 e interferon gama (IFN-γ). Estes, por sua vez, induzem a transformação blástica das células T, geração de células T citotóxicas e supressoras, recrutamento e ativação de macrófagos e outras células efetoras e produção de outros mediadores da inflamação, como TNF-α e moléculas de adesão. Dentro de 8 a 48 horas, esta cascata de eventos resulta em vasodilatação e vermelhidão (eritema), inchaço dérmico e epidérmico (edema), formação de bolhas (vesiculação) e exsudação. Se não for tratada, esta reação pode durar entre duas e seis semanas.
O amortecimento da resposta imune ocorre com derramamento ou degradação do antígeno, destruição das células de Langerhans, aumento da produção de células T supressoras CD8+ e produção pelos queratinócitos de IL-10 que inibe a proliferação de células T auxiliares/citotóxicas.
Apresentação Clínica
Morfologia. A dermatite de contato pode ser aguda, subaguda ou crônica. Na fase aguda, as lesões aparecem rapidamente e se apresentam inicialmente como placas urticariformes eritematosas, edematosas e pruriginosas. O edema pode ser considerável, principalmente onde a pele é flácida, como nas pálpebras ou na região genital. Em poucas horas, essas placas se agrupam com pequenas vesículas que podem aumentar ou coalescer para formar bolhas. Quando se rompem, exsudam um líquido pegajoso de cor âmbar.
Edema e bolhas são menos proeminentes em dermatite subaguda; que se caracteriza por eritema, vesiculação, descamação da pele (descamação), exsudação moderada e formação de crostas amareladas.
No crônico fase, a vesiculação e exsudação são substituídas por aumento da descamação, espessamento da epiderme, que se torna acinzentada e sulcada (liquenificação) e fissuras profundas e dolorosas sobre áreas de movimento ou trauma. Linfedema de longa duração pode ocorrer após anos de dermatite persistente.
Distribuição. O padrão peculiar e a distribuição de uma dermatite geralmente permitem ao clínico suspeitar de sua origem exógena e, às vezes, identificar seu agente causador. Por exemplo, estrias lineares ou serpiginosas de eritema e vesículas na pele descoberta são virtualmente diagnósticas de dermatite de contato com plantas, enquanto uma reação alérgica devido a luvas de borracha será pior no dorso das mãos e ao redor dos pulsos.
O contato repetido com água e produtos de limpeza é responsável pela clássica “dermatite de dona de casa”, caracterizada por eritema, descamação e fissuras nas pontas e dorso dos dedos e envolvimento da pele entre os dedos (redes interdigitais). Por outro lado, a dermatite causada pelo atrito de ferramentas ou pelo contato com objetos sólidos tende a se localizar na palma e na parte inferior (volar) dos dedos.
A dermatite de contato irritante por partículas de fibra de vidro envolverá a face, mãos e antebraços e será acentuada nas flexões, ao redor do pescoço e da cintura, onde o movimento e o atrito das roupas forçarão as espículas para dentro da pele. O envolvimento da face, pálpebras superiores, orelhas e área submentoniana sugere uma dermatite aérea. Uma dermatite de fotocontato poupará áreas protegidas do sol, como as pálpebras superiores, as áreas submentoniana e retroauricular.
Extensão para sites distantes. A dermatite irritante permanece localizada na área de contato. A dermatite alérgica de contato, especialmente se aguda e grave, é notória por sua tendência de se disseminar para longe do local de exposição inicial. Dois mecanismos podem explicar esse fenômeno. O primeiro, autoeczematização, também conhecida como id-reação ou síndrome da pele excitada, refere-se a um estado de hipersensibilidade de toda a pele em resposta a uma dermatite localizada persistente ou grave. Dermatite de contato sistêmica Ocorre quando um paciente sensibilizado topicamente a um alérgeno é reexposto ao mesmo agente por via oral ou parenteral. Em ambos os casos, haverá uma dermatite generalizada, que pode facilmente ser confundida com um eczema de origem endógena.
Fatores predisponentes
A ocorrência de uma dermatite ocupacional é influenciada pela natureza do contactante, sua concentração e duração do contato. O fato de que em condições similares de exposição apenas uma minoria de trabalhadores desenvolverá dermatite é prova da importância de outros fatores predisponentes pessoais e ambientais (tabela 4).
Tabela 4. Fatores predisponentes para dermatite ocupacional
|
Idade |
Os trabalhadores mais jovens geralmente são inexperientes ou descuidados e têm maior probabilidade de desenvolver dermatite ocupacional do que os trabalhadores mais velhos |
|
Tipo de pele |
Orientais e negros são geralmente mais resistentes à irritação do que os brancos |
|
Doença pré-existente |
A atopia predispõe à dermatite de contato irritativa A psoríase ou o líquen plano podem piorar devido ao fenômeno de Koebner |
|
Temperatura e umidade |
A humidade elevada reduz a eficácia da barreira epidérmica Baixa umidade e frio causam rachaduras e ressecamento da epiderme |
|
Condições de trabalho |
Um local de trabalho sujo é mais frequentemente contaminado com produtos químicos tóxicos ou alergênicos Equipamentos obsoletos e falta de medidas de proteção aumentam o risco de dermatite ocupacional Movimentos repetitivos e fricção podem causar irritação e calosidades |
Idade. Os trabalhadores mais jovens são mais propensos a desenvolver dermatite ocupacional. Pode ser que eles tenham menos experiência do que seus colegas mais velhos ou tenham uma atitude mais descuidada em relação às medidas de segurança. Os trabalhadores mais velhos podem ter se tornado endurecidos a irritantes leves, ou aprenderam a evitar o contato com substâncias perigosas, ou os trabalhadores mais velhos podem ser um grupo auto-selecionado que não teve problemas, enquanto outros que tiveram podem ter deixado o trabalho.
Tipo de pele. A maioria das peles negras ou orientais parece ser mais resistente aos efeitos de irritantes de contato do que a pele da maioria dos caucasianos.
Doença pré-existente. Trabalhadores propensos a alergias (com histórico de atopia manifestada por eczema, asma ou rinite alérgica) são mais propensos a desenvolver dermatite de contato irritante. Psoríase e líquen plano pode ser agravada por fricção ou trauma repetitivo, um fenômeno chamado koebnerização. Quando tais lesões se limitam às palmas das mãos, pode ser difícil distingui-las da dermatite de contato irritativa crônica.
Temperatura e umidade. Sob condições de calor extremo, os trabalhadores geralmente negligenciam o uso de luvas ou outro equipamento de proteção adequado. A alta umidade reduz a eficácia da barreira epidérmica, enquanto as condições secas e frias promovem rachaduras e fissuras.
Condições de trabalho. A incidência de dermatite de contato é maior em locais de trabalho sujos, contaminados com vários produtos químicos, com equipamentos obsoletos ou sem medidas de proteção e higiene. Alguns trabalhadores correm maior risco porque suas tarefas são manuais e estão expostos a fortes irritantes ou alérgenos (por exemplo, cabeleireiros, impressores, técnicos em prótese dentária).
Diagnóstico
Um diagnóstico de dermatite de contato ocupacional geralmente pode ser feito após uma história cuidadosa e um exame físico completo.
HISTÓRIA. Deve ser preenchido um questionário que inclua o nome e endereço do empregador, o cargo do trabalhador e a descrição das funções desempenhadas. O trabalhador deve fornecer uma lista de todos os produtos químicos manuseados e fornecer informações sobre eles, tal como se encontra nos Dados de Segurança do Material Lençóis. A data de início e a localização da dermatite devem ser anotadas. É importante documentar os efeitos das férias, licença médica, exposição ao sol e tratamento no curso da doença. O médico examinador deve obter informações sobre os hobbies do trabalhador, hábitos pessoais, histórico de doenças de pele pré-existentes, histórico médico geral e medicação atual também.
Exame físico. As áreas envolvidas devem ser cuidadosamente examinadas. Deve-se observar a gravidade e o estágio da dermatite, sua distribuição precisa e seu grau de interferência na função. Um exame completo da pele deve ser realizado, procurando estigmas indicadores de psoríase, dermatite atópica, líquen plano, tinea, etc., o que pode significar que a dermatite não é de origem ocupacional.
Investigação complementar
As informações obtidas da história e do exame físico geralmente são suficientes para suspeitar da natureza ocupacional de uma dermatite. No entanto, testes adicionais são necessários na maioria dos casos para confirmar o diagnóstico e identificar o agente agressor.
Teste de patch. O teste de contato é a técnica de escolha para a identificação de alérgenos cutâneos e deve ser realizado rotineiramente em todos os casos de dermatite ocupacional (Rietschel et al. 1995). Mais de 300 substâncias estão agora disponíveis comercialmente. As séries padrão, que reagrupam os alérgenos mais comuns, podem ser complementadas com séries adicionais destinadas a categorias específicas de trabalhadores, como cabeleireiros, técnicos de prótese dentária, jardineiros, impressores, etc. A Tabela 6 lista os vários irritantes e sensibilizadores encontrados em algumas dessas ocupações .
Tabela 5. Exemplos de irritantes e sensibilizadores da pele com ocupações onde o contato pode ocorrer
|
Ocupação |
Irritantes |
Sensibilizadores |
|
Construção |
Terebintina, diluente, |
Cromatos, epóxi e fenólicos |
|
Odontologia |
Detergentes, desinfetantes |
Borracha, epóxi e monômero acrílico, catalisadores de amina, anestésicos locais, mercúrio, ouro, níquel, eugenol, formaldeído, glutaraldeído |
|
Agricultores, floristas, |
Fertilizantes, desinfetantes, |
Plantas, madeiras, fungicidas, inseticidas |
|
manipuladores de alimentos, |
Sabões e detergentes, |
Legumes, especiarias, alho, borracha, peróxido de benzoíla |
|
Cabeleireiro, |
Xampus, alvejantes, peróxidos, |
Parafenilenodiamina em tintura de cabelo, glicerilmonotioglicolato em permanentes, persulfato de amônio em alvejantes, surfactantes em xampus, níquel, perfumes, óleos essenciais, conservantes em cosméticos |
|
Medicina |
Desinfetantes, álcool, sabões |
Borracha, colofonia, formaldeído, glutaraldeído, desinfetantes, antibióticos, anestésicos locais, fenotiazinas, benzodiazepínicos |
|
Ferreiros, |
Sabões e detergentes, corte |
Níquel, cobalto, cromo, biocidas em óleos de corte, hidrazina e colofonia em fluxo de soldagem, resinas epóxi e catalisadores de amina, borracha |
|
Impressoras e |
Solventes, ácido acético, tinta, |
Níquel, cobalto, cromo, borracha, colofonia, formaldeído, parafenileno diamina e corantes azo, hidroquinona, epóxi e monômero acrílico, catalisadores de amina, B&W e reveladores de cores |
|
Trabalhadores têxteis |
Solventes, alvejantes, naturais |
Resinas de formaldeído, corantes azo e antraquinona, borracha, biocidas |
Os alérgenos são misturados em um veículo adequado, geralmente vaselina, em uma concentração que foi considerada por tentativa e erro ao longo dos anos como não irritante, mas alta o suficiente para revelar sensibilização alérgica. Mais recentemente, foram introduzidos alérgenos pré-embalados e prontos para aplicação embutidos em fitas adesivas, mas até agora apenas os 24 alérgenos da série padrão estão disponíveis. Outras substâncias devem ser compradas em seringas individuais.
No momento do teste, o paciente deve estar em uma fase quiescente de dermatite e não estar tomando corticosteroides sistêmicos. Uma pequena quantidade de cada alérgeno é aplicada em câmaras rasas de alumínio ou plástico montadas em fita adesiva hipoalergênica porosa. Essas fileiras de câmaras são fixadas em uma área livre de dermatite nas costas do paciente e deixadas no local por 24 ou mais comumente 48 horas. Uma primeira leitura é feita quando as tiras são removidas, seguida por uma segunda e às vezes uma terceira leitura após quatro e sete dias, respectivamente. As reações são classificadas da seguinte forma:
nul nenhuma reação
? reação duvidosa, eritema macular leve
+ reação fraca, eritema papular leve
++ reação forte, eritema, edema, vesículas
+++ reação extrema, bolhosa ou ulcerativa;
IR reação irritante, eritema vitrificado ou erosão semelhante a queimadura.
Quando há suspeita de dermatite de fotocontato (que requer exposição à luz ultravioleta, UV-A), uma variante do teste de contato, chamada de teste de contato, é realizada. Os alérgenos são aplicados em duplicata nas costas. Após 24 ou 48 horas, um conjunto de alérgenos é exposto a 5 joules de UV-A e os adesivos são recolocados por mais 24 a 48 horas. Reações iguais em ambos os lados significam dermatite alérgica de contato, reações positivas apenas no lado exposto a UV é diagnóstico de alergia por fotocontato, enquanto reações em ambos os lados, mas mais fortes no lado exposto a UV, significam dermatite de contato e fotocontato combinadas.
A técnica de teste de patch é fácil de executar. A parte complicada é a interpretação dos resultados, que é melhor deixar para o dermatologista experiente. Como regra geral, as reações irritantes tendem a ser leves, queimam mais do que coçam, geralmente estão presentes quando os adesivos são removidos e desaparecem rapidamente. Em contraste, as reações alérgicas são pruriginosas, atingem um pico em quatro a sete dias e podem persistir por semanas. Uma vez identificada uma reação positiva, deve-se avaliar sua relevância: é pertinente à dermatite atual ou revela sensibilização passada? O paciente está exposto a essa substância específica ou é alérgico a um composto diferente, mas estruturalmente relacionado, com o qual apresenta reação cruzada?
O número de alérgenos potenciais excede em muito as cerca de 300 substâncias comercialmente disponíveis para testes de contato. Portanto, muitas vezes é necessário testar os pacientes com as substâncias reais com as quais eles trabalham. Embora a maioria das plantas possa ser testada "como está", os produtos químicos devem ser identificados com precisão e tamponados se seu nível de acidez (pH) cair fora da faixa de 4 a 8. Eles devem ser diluídos na concentração apropriada e misturados em um veículo adequado de acordo com prática científica atual (de Groot 1994). Testar um grupo de 10 a 20 indivíduos de controle garantirá que as concentrações irritantes sejam detectadas e rejeitadas.
O teste de patch geralmente é um procedimento seguro. Reações positivas fortes podem ocasionalmente causar exacerbação da dermatite sob investigação. Em raras ocasiões, pode ocorrer sensibilização ativa, especialmente quando os pacientes são testados com seus próprios produtos. Reações graves podem deixar marcas hipo ou hiperpigmentadas, cicatrizes ou quelóides.
Biópsia de pele. A característica histológica de todos os tipos de eczema é o edema intercelular epidérmico (espongiose), que estende as pontes entre os queratinócitos até o ponto de ruptura, causando vesiculação intraepidérmica. A espongiose está presente mesmo nas dermatites mais crônicas, quando não se observa nenhuma vesícula macroscópica. Um infiltrado inflamatório de células linfohistiocíticas está presente na derme superior e migra para a epiderme (exocitose). Como a biópsia de pele não consegue distinguir entre os vários tipos de dermatite, esse procedimento raramente é realizado, exceto em casos raros em que o diagnóstico clínico não é claro e para descartar outras condições, como psoríase ou líquen plano.
Outros procedimentos. Às vezes pode ser necessário realizar culturas bacterianas, virais ou fúngicas, bem como preparações microscópicas de hidróxido de potássio em busca de fungos ou ectoparasitas. Onde o equipamento estiver disponível, a dermatite de contato irritativa pode ser avaliada e quantificada por vários métodos físicos, como colorimetria, evaporimetria, velocimetria Laser-Doppler, ultrassonografia e medição de impedância elétrica, condutância e capacitância (Adams 1990).
Local de trabalho. Ocasionalmente, a causa de uma dermatite ocupacional só é descoberta após uma observação cuidadosa de um determinado local de trabalho. Essa visita permite que o médico veja como uma tarefa é executada e como ela pode ser modificada para eliminar o risco de dermatite ocupacional. Tais visitas devem sempre ser marcadas com o oficial de saúde ou supervisor da unidade. A informação que gera será útil tanto para o trabalhador como para o empregador. Em muitas localidades, os trabalhadores têm o direito de solicitar tais visitas e muitos locais de trabalho têm comitês ativos de saúde e segurança que fornecem informações valiosas.
foliar
O tratamento local de uma dermatite vesicular aguda consistirá em curativos finos e úmidos embebidos em solução salina morna, solução de Burow ou água da torneira, deixados no local por 15 a 30 minutos, três a quatro vezes ao dia. Estas compressas são seguidas pela aplicação de um forte corticosteróide tópico. À medida que a dermatite melhora e seca, os curativos úmidos são espaçados e interrompidos e a força do corticosteróide diminui de acordo com a parte do corpo a ser tratada.
Se a dermatite for grave ou disseminada, é melhor tratá-la com prednisona oral, 0.5 a 1.0 mg/kg/dia por duas a três semanas. Anti-histamínicos sistêmicos de primeira geração são administrados conforme necessário para proporcionar sedação e alívio do prurido.
A dermatite subaguda geralmente responde a cremes de corticosteroides de força média aplicados duas a três vezes ao dia, geralmente combinados com medidas de proteção, como o uso de forros de algodão sob vinil ou luvas de borracha quando o contato com irritantes ou alérgenos não pode ser evitado.
A dermatite crônica exigirá o uso de pomadas de corticosteroides, aliadas à aplicação frequente de emolientes, quanto mais gordurosos melhor. A dermatite persistente pode precisar ser tratada com fototerapia com psoraleno e ultravioleta A (PUVA) ou com imunossupressores sistêmicos, como azatioprina (Guin 1995).
Em todos os casos, evitar rigorosamente substâncias causadoras é uma obrigação. É mais fácil para o trabalhador ficar longe de agentes infratores se ele ou ela receber informações por escrito que especifiquem seus nomes, sinônimos, fontes de exposição e padrões de reação cruzada. Esta impressão deve ser clara, concisa e escrita em termos que o paciente possa entender facilmente.
Compensação do trabalhador
Muitas vezes é necessário retirar um paciente do trabalho. O médico deve especificar com a maior precisão possível a duração estimada do período de incapacidade, lembrando que a restauração completa da barreira epidérmica leva quatro a cinco semanas após a cura clínica da dermatite. Os formulários legais que permitirão ao trabalhador com deficiência receber uma compensação adequada devem ser preenchidos diligentemente. Finalmente, deve-se determinar a extensão da incapacidade permanente ou da presença de limitações funcionais, que podem tornar o paciente incapaz de retornar ao seu antigo trabalho e torná-lo candidato à reabilitação.
Prevenção de Dermatoses Ocupacionais
O objetivo dos programas de saúde ocupacional é permitir que os trabalhadores mantenham seu emprego e sua saúde por vários anos. O desenvolvimento de programas eficazes requer a identificação de fatores de risco setoriais, populacionais e específicos do local de trabalho. Esta informação pode então ser usada para desenvolver políticas de prevenção tanto para grupos quanto para indivíduos.
A Comissão Québec de Saúde e Segurança Ocupacional (Commission de la santé et de la sécurité au travail du Québec) caracterizou as atividades de trabalho em 30 setores industriais, comerciais e de serviços (Commission de la santé et de la sécurité au travail 1993). Suas pesquisas revelam que as dermatoses ocupacionais são mais prevalentes nas indústrias de alimentos e bebidas, serviços médicos e sociais, diversos serviços comerciais e pessoais e construção (incluindo obras públicas). Os trabalhadores afetados geralmente estão envolvidos em serviços, fabricação, montagem, reparo, manuseio de materiais, processamento de alimentos ou atividades de saúde.
As dermatoses profissionais são particularmente prevalentes em dois grupos etários: os trabalhadores jovens e inexperientes, que podem desconhecer os riscos por vezes insidiosos associados ao seu trabalho, e os trabalhadores que se aproximam da idade da reforma, que podem não ter notado o ressecamento progressivo da pele ao longo dos anos, o que aumenta ao longo de vários dias de trabalho consecutivos. Devido a essa desidratação, a exposição repetida a substâncias irritantes ou adstringentes previamente bem toleradas pode causar dermatite irritativa nesses trabalhadores.
Como indica a tabela 1, embora a maioria dos casos de dermatoses ocupacionais não envolva compensação superior a duas semanas, um número significativo de casos pode persistir por mais de dois meses (Durocher e Paquette 1985). Esta tabela ilustra bem a importância da prevenção de dermatoses crônicas que requerem afastamentos prolongados do trabalho.
Tabela 1. Dermatoses ocupacionais em Quebec em 1989: Distribuição por tempo de compensação
|
Duração da compensação (dias) |
0 |
1-14 |
15-56 |
57-182 |
> 183 |
|
Número de casos (total: 735) |
10 |
370 |
195 |
80 |
80 |
Fonte: Commission de la santé et de la sécurité au travail, 1993.
Fatores de Risco
Muitas substâncias utilizadas na indústria são capazes de causar dermatoses, cujo risco depende da concentração da substância e da frequência e duração do contato com a pele. O esquema geral de classificação apresentado na tabela 2 (no verso), baseado na classificação dos fatores de risco como mecânicos, físicos, químicos ou biológicos, é uma ferramenta útil para a identificação dos fatores de risco durante as visitas in loco. Durante a avaliação do local de trabalho, a presença de fatores de risco pode ser observada diretamente ou suspeitada com base nas lesões cutâneas observadas. Atenção especial é dada a isso no esquema de classificação apresentado na tabela 2. Em alguns casos, efeitos específicos de um determinado fator de risco podem estar presentes, enquanto em outros, as doenças de pele podem estar associadas a vários fatores em uma determinada categoria. Distúrbios deste último tipo são conhecidos como efeitos de grupo. Os efeitos cutâneos específicos dos fatores físicos estão listados na tabela 2 e descritos em outras seções deste capítulo.
Tabela 2. Fatores de risco e seus efeitos na pele
Fatores mecânicos
Trauma
Fricção
Pressão
Poeiras
Fatores físicos
Radiação
Humidade
HEAT
Frio
Fatores químicos
Ácidos, bases
Detergentes, solventes
Metais, resinas
óleos de corte
Corantes, alcatrão
Borracha, etc.
Fatores biológicos
Bactérias
Vírus
Dermatófitos
parasitas
Plants
Insetos
Cofatores de risco
Eczema (atópico, disidrótico, seborreico, numular)
Psoríase
Xerodermia
Acne
Efeitos do grupo
Cortes, perfurações, bolhas
Abrasões, isomorfismo
Liquenificação
Calos
efeitos específicos
Fotodermatite, radiodermatite, câncer
Maceração, irritação
Erupção cutânea, queimaduras, eritema
Geladura, xeroderma, urticária, paniculite, fenômeno de Raynaud
Efeitos do grupo
Desidratação
Inflamação
Necrose
Alergia
Fotodermatite
Discromia
efeitos específicos
Piodermatite
várias verrugas
Dermatomicose
Parasitose
Fitodermatite
Urticária
Os fatores mecânicos incluem fricção repetida, pressão excessiva e prolongada e a ação física de algumas poeiras industriais, cujos efeitos são uma função da forma e tamanho das partículas de poeira e da extensão de sua fricção com a pele. As próprias lesões podem ser mecânicas (especialmente em trabalhadores expostos a vibrações repetidas), químicas ou térmicas, e incluem lesões físicas (úlceras, bolhas), infecção secundária e isomorfismo (fenômeno de Koebner). Alterações crônicas, como cicatrizes, queloides, discromias e o fenômeno de Raynaud, que é uma alteração neurovascular periférica causada pelo uso prolongado de ferramentas vibratórias, também podem se desenvolver.
Os fatores químicos são de longe a causa mais comum de dermatoses ocupacionais. Estabelecer uma lista exaustiva de muitos produtos químicos não é prático. Podem causar reações alérgicas, irritantes ou fotodermatóticas, podendo deixar sequelas discrômicas. Os efeitos da irritação química variam desde simples ressecamento até inflamação e necrose celular completa. Mais informações sobre este assunto são fornecidas no artigo sobre dermatite de contato. As Fichas de Dados de Segurança de Materiais, que fornecem informações toxicológicas e outras, são ferramentas indispensáveis para o desenvolvimento de medidas preventivas eficazes contra produtos químicos. Vários países, de fato, exigem que os fabricantes de produtos químicos forneçam a todos os locais de trabalho que usam seus produtos informações sobre os riscos à saúde ocupacional representados por seus produtos.
As infecções bacterianas, virais e fúngicas contraídas no ambiente de trabalho decorrem do contato com materiais, animais ou pessoas contaminadas. As infecções incluem piodermatite, foliculite, panaris, dermatomicose, antraz e brucelose. Os trabalhadores do setor de processamento de alimentos podem desenvolver múltiplas verrugas nas mãos, mas somente se já tiverem sofrido microtraumas e forem expostos a níveis excessivos de umidade por períodos prolongados (Durocher e Paquette 1985). Tanto animais quanto humanos, como creches e profissionais de saúde, podem atuar como vetores de contaminação parasitária como ácaros, sarna e piolhos. A fitodermatite pode ser causada por plantas (rhu sp.) ou flores (alstromeria, crisântemos, tulipas). Finalmente, alguns extratos de madeira podem causar dermatite de contato.
Cofatores de risco
Algumas patologias cutâneas não ocupacionais podem exacerbar os efeitos de fatores ambientais na pele do trabalhador. Por exemplo, há muito se reconhece que o risco de dermatite de contato irritante é muito maior em indivíduos com histórico médico de atopia, mesmo na ausência de dermatite atópica. Em um estudo de 47 casos de dermatite de contato irritante das mãos de trabalhadores de processamento de alimentos, 64% tinham histórico de atopia (Cronin 1987). Indivíduos com dermatite atópica demonstraram desenvolver irritação mais severa quando expostos ao lauril sulfato de sódio, comumente encontrado em sabonetes (Agner 1991). A predisposição a alergias (Tipo I) (diátese atópica) não aumenta, entretanto, o risco de dermatite de contato alérgica tardia (Tipo IV), mesmo ao níquel (Schubert et al. 1987), o alérgeno mais comumente rastreado. Por outro lado, a atopia demonstrou recentemente favorecer o desenvolvimento de urticária de contato (alergia tipo I) ao látex de borracha entre os profissionais de saúde (Turjanmaa 1987; Durocher 1995) e ao peixe entre os fornecedores (Cronin 1987).
Na psoríase, a camada mais externa da pele (estrato córneo) é espessa, mas não calejada (paraqueratótica) e menos resistente a irritantes da pele e tração mecânica. Lesões cutâneas frequentes podem piorar a psoríase pré-existente e novas lesões psoriáticas isomórficas podem se desenvolver no tecido cicatricial.
O contato repetido com detergentes, solventes ou poeiras adstringentes pode levar a dermatite de contato irritante secundária em indivíduos que sofrem de xeroderma. Da mesma forma, a exposição a óleos de fritura pode exacerbar a acne.
Prevenção
Uma compreensão completa dos fatores de risco relevantes é um pré-requisito para estabelecer programas de prevenção, que podem ser institucionais ou pessoais, como o uso de equipamentos de proteção individual. A eficácia dos programas de prevenção depende da estreita colaboração de trabalhadores e empregadores durante o seu desenvolvimento. A Tabela 3 fornece algumas informações sobre prevenção.
Tabela 3. Medidas coletivas (abordagem grupal) para prevenção
Medidas coletivas
- Substituição
- Controle ambiental:
Uso de ferramentas para manuseio de materiais
Ventilação
Sistemas fechados
Automação
- Informação e treinamento
- Hábitos de trabalho cuidadosos
- Follow-up
Proteção pessoal
- Higiene da pele
- Agentes de proteção
- Luvas
Prevenção no local de trabalho
O principal objetivo das medidas preventivas no local de trabalho é a eliminação dos perigos na sua origem. Quando viável, a substituição de uma substância tóxica por uma não tóxica é a solução ideal. Por exemplo, os efeitos tóxicos de um solvente usado incorretamente para limpar a pele podem ser eliminados substituindo-o por um detergente sintético que não apresente riscos sistêmicos e seja menos irritante. Vários pós de cimento não alergênicos que substituem o sulfato ferroso por cromo hexavalente, um alérgeno bem conhecido, estão agora disponíveis. Em sistemas de resfriamento à base de água, os agentes anticorrosivos à base de cromato podem ser substituídos por borato de zinco, um alérgeno mais fraco (Mathias 1990). Biocidas alergênicos em óleos de corte podem ser substituídos por outros conservantes. O uso de luvas de borracha sintética ou PVC pode eliminar o desenvolvimento de alergias ao látex entre os profissionais de saúde. A substituição de aminoetanolamina por trietanolamina em fluxos de soldagem usados para soldar cabos de alumínio levou a uma redução nas alergias (Lachapelle et al. 1992).
A modificação dos processos de produção para evitar o contato da pele com substâncias perigosas pode ser uma alternativa aceitável quando a substituição é impossível ou o risco é baixo. Modificações simples incluem o uso de telas ou tubos flexíveis para eliminar respingos durante a transferência de líquidos, ou filtros que retêm resíduos e reduzem a necessidade de limpeza manual. Também podem funcionar pontos de preensão mais naturais em ferramentas e equipamentos que evitem exercer pressão e fricção excessivas nas mãos e que evitem o contato da pele com irritantes. Ventilação de captura local com entradas de captura que limitam a nebulização ou reduzem a concentração de poeira no ar são úteis. Onde os processos foram totalmente automatizados para evitar riscos ambientais, atenção especial deve ser dada ao treinamento dos trabalhadores responsáveis pelo reparo e limpeza do equipamento e medidas preventivas específicas podem ser necessárias para limitar sua exposição (Lachapelle et al. 1992).
Todo o pessoal deve estar ciente dos perigos presentes em seu local de trabalho, e as medidas coletivas só podem ser eficazes quando implementadas em conjunto com um programa de informação abrangente. As Fichas de Dados de Segurança de Materiais podem ser usadas para identificar substâncias perigosas e potencialmente perigosas. Sinais de alerta de perigo podem ser usados para identificar rapidamente essas substâncias. Um código de cores simples permite a codificação visual do nível de risco. Por exemplo, um adesivo vermelho pode sinalizar a presença de um perigo e a necessidade de evitar o contato direto com a pele. Este código seria apropriado para uma substância corrosiva que ataca rapidamente a pele. Da mesma forma, um adesivo amarelo pode indicar a necessidade de prudência, por exemplo, ao lidar com uma substância capaz de danificar a pele após contato repetido ou prolongado (Durocher 1984). A afixação periódica de cartazes e a utilização ocasional de meios audiovisuais reforçam a informação transmitida e estimulam o interesse pelos programas de prevenção das dermatoses profissionais.
Informações completas sobre os riscos associados às atividades de trabalho devem ser fornecidas aos trabalhadores antes de iniciar o trabalho. Em vários países, os trabalhadores recebem treinamento ocupacional especial por instrutores profissionais.
O treinamento no local de trabalho deve ser repetido cada vez que um processo ou tarefa for alterado com consequente alteração nos fatores de risco. Nem uma atitude alarmista nem paternalista favorece boas relações de trabalho. Empregadores e trabalhadores são parceiros que desejam que o trabalho seja executado com segurança, e as informações fornecidas só serão confiáveis se forem realistas.
Dada a ausência de normas de segurança para substâncias dermatotóxicas (Mathias 1990), as medidas preventivas devem ser apoiadas pela observação vigilante do estado da pele dos trabalhadores. Felizmente, isso é facilmente implementado, pois a pele, principalmente nas mãos e no rosto, pode ser observada diretamente por todos. O objetivo desse tipo de observação é a identificação de sinais precoces de modificações cutâneas que indiquem um esgotamento do equilíbrio natural do corpo. Trabalhadores e especialistas em saúde e segurança devem, portanto, estar atentos aos seguintes sinais de alerta precoce:
- secagem progressiva
- maceração
- espessamento localizado
- trauma frequente
- vermelhidão, especialmente ao redor dos cabelos.
A pronta identificação e tratamento das patologias cutâneas é essencial, devendo-se identificar os seus fatores causais subjacentes, para evitar que se tornem crónicas.
Quando os controles do local de trabalho são incapazes de proteger a pele do contato com substâncias perigosas, a duração do contato com a pele deve ser minimizada. Para este efeito, os trabalhadores devem ter acesso imediato a equipamento de higiene adequado. A contaminação de agentes de limpeza pode ser evitada usando recipientes fechados equipados com uma bomba que dispensa uma quantidade adequada do limpador com uma única pressão. A seleção de produtos de limpeza requer um compromisso entre o poder de limpeza e o potencial de irritação. Por exemplo, os chamados limpadores de alto desempenho geralmente contêm solventes ou abrasivos que aumentam a irritação. O limpador selecionado deve levar em consideração as características específicas do local de trabalho, uma vez que os trabalhadores geralmente usam apenas um solvente se os limpadores disponíveis forem ineficazes. Os limpadores podem assumir a forma de sabões, detergentes sintéticos, pastas ou cremes sem água, preparações abrasivas e agentes antimicrobianos (Durocher 1984).
Em diversas ocupações, a aplicação de um creme protetor antes do trabalho facilita a limpeza da pele, independentemente do produto de limpeza utilizado. Em todos os casos, a pele deve ser bem enxaguada e seca após cada lavagem. O não cumprimento pode aumentar a irritação, por exemplo, pela reemulsificação dos resíduos de sabão causada pela umidade dentro das luvas impermeáveis.
Sabões industriais são geralmente fornecidos como líquidos dispensados por pressão manual. São compostos por ácidos graxos de origem animal (banha) ou vegetal (óleo), tamponados com uma base (por exemplo, hidróxido de sódio). O tamponamento pode ser incompleto e deixar radicais livres residuais capazes de irritar a pele. Para evitar isso, um pH quase neutro (4 a 10) é desejável. Esses sabonetes líquidos são adequados para muitas tarefas.
Os detergentes sintéticos, disponíveis na forma líquida e em pó, emulsionam as gorduras. Assim, costumam retirar o sebo da pele humana, substância que protege a pele contra o ressecamento. A emulsificação da pele é geralmente menos marcada com sabões do que com detergentes sintéticos e é proporcional à concentração do detergente. Emolientes como glicerina, lanolina e lecitina são frequentemente adicionados aos detergentes para neutralizar esse efeito.
Pastas e cremes, também conhecidos como “sabões sem água” são emulsões de substâncias à base de óleo em água. Seu principal agente de limpeza é um solvente, geralmente um derivado de petróleo. Eles são chamados de “sem água” porque são eficazes na ausência de água da torneira e são normalmente usados para remover sujeiras difíceis ou para lavar as mãos quando a água não está disponível. Por causa de sua dureza, eles não são considerados limpadores de escolha. Recentemente, tornaram-se disponíveis “sabões sem água” contendo detergentes sintéticos que são menos irritantes para a pele do que os solventes. A Associação Americana de Fabricantes de Sabão e Detergente recomenda a lavagem com sabão neutro após o uso de “sabões sem água” à base de solvente. Os trabalhadores que utilizam “sabões sem água” três ou quatro vezes ao dia devem aplicar loção ou creme hidratante ao final da jornada de trabalho, a fim de evitar o ressecamento.
Partículas abrasivas, que muitas vezes são adicionadas a um dos limpadores descritos acima para aumentar seu poder de limpeza, são irritantes. Eles podem ser solúveis (por exemplo, bórax) ou insolúveis. Os abrasivos insolúveis podem ser minerais (por exemplo, pedra-pomes), vegetais (por exemplo, cascas de nozes) ou sintéticos (por exemplo, poliestireno).
Os produtos de limpeza antimicrobianos só devem ser utilizados em locais de trabalho onde exista um risco real de infecção, uma vez que vários deles são potenciais alergénios e os trabalhadores não devem ser expostos desnecessariamente.
Sob a influência de certas substâncias ou lavagens repetidas, as mãos dos trabalhadores podem secar. A manutenção a longo prazo de uma boa higiene da pele nestas condições requer hidratação diária, cuja frequência dependerá do indivíduo e do tipo de trabalho. Em muitos casos, loções ou cremes hidratantes, também conhecidos como cremes para as mãos, são adequados. Em casos de ressecamento intenso ou quando as mãos ficam imersas por períodos prolongados, as vaselinas hidrofílicas são mais indicadas. Os chamados cremes protetores ou de barreira são geralmente cremes hidratantes; podem conter silicones ou óxidos de zinco ou titânio. Cremes protetores específicos para exposição são raros, com exceção daqueles que protegem contra a radiação ultravioleta. Estes foram muito melhorados ao longo dos últimos anos e agora fornecem proteção eficaz contra UV-A e UV-B. Recomenda-se um fator de proteção mínimo de 15 (escala norte-americana). O creme StokogarÔ parece ser eficaz contra a dermatite de contato causada pela hera venenosa. Cremes protetores ou de barreira nunca devem ser vistos como equivalentes a alguma forma de luva impermeável invisível (Sasseville 1995). Além disso, os cremes protetores só são eficazes em peles saudáveis.
Embora poucas pessoas gostem de usar equipamentos de proteção, pode não haver escolha quando as medidas descritas acima são inadequadas. O equipamento de proteção inclui: botas, aventais, viseiras, mangas, macacão, sapatos e luvas. Estes são discutidos em outro lugar no enciclopédia.
Muitos trabalhadores reclamam que as luvas de proteção reduzem sua destreza, mas seu uso é inevitável em algumas situações. São necessários esforços especiais para minimizar seus inconvenientes. Muitos tipos estão disponíveis, tanto permeáveis (algodão, couro, malha metálica, Kevla-asbestos) quanto impermeáveis (látex de borracha, neoprene, nitrila, cloreto de polivinila, VitoÔ, álcool polivinílico, polietileno) à água. O tipo selecionado deve levar em consideração as necessidades específicas de cada situação. O algodão oferece proteção mínima, mas boa ventilação. O couro é eficaz contra fricção, pressão, tração e alguns tipos de lesões. A malha metálica protege contra cortes. Kevla é resistente ao fogo. O amianto é resistente ao fogo e ao calor. A resistência a solventes das luvas impermeáveis à água é altamente variável e depende de sua composição e espessura. Para aumentar a resistência a solventes, alguns pesquisadores desenvolveram luvas incorporando múltiplas camadas de polímero.
Várias características devem ser levadas em consideração ao selecionar luvas. Estes incluem espessura, flexibilidade, comprimento, rugosidade, ajuste de pulso e dedo e resistência química, mecânica e térmica. Vários laboratórios desenvolveram técnicas, baseadas na medição dos tempos de ruptura e constantes de permeabilidade, para estimar a resistência das luvas a produtos químicos específicos. Listas para ajudar a orientar a seleção de luvas também estão disponíveis (Lachapelle et al. 1992; Berardinelli 1988).
Em alguns casos, o uso prolongado de luvas de proteção pode causar dermatite alérgica de contato devido aos componentes das luvas ou aos alérgenos que penetram nas luvas. O uso de luvas de proteção também está associado a um risco aumentado de irritação da pele, devido à exposição prolongada a altos níveis de umidade dentro da luva ou penetração de irritantes através de perfurações. Para evitar o agravamento de sua condição, todos os trabalhadores que sofrem de dermatite nas mãos, independentemente de sua origem, devem evitar o uso de luvas que aumentem o calor e a umidade ao redor de suas lesões.
O estabelecimento de um programa abrangente de prevenção de dermatoses ocupacionais depende da adaptação cuidadosa de normas e princípios às características únicas de cada local de trabalho. Para garantir sua eficácia, os programas de prevenção devem ser revisados periodicamente para levar em consideração as mudanças no local de trabalho, a experiência com o programa e os avanços tecnológicos.
Distrofia Ocupacional das Unhas
A função do epitélio da epiderme é formar a superfície ou camada córnea da pele, cujo componente principal é a proteína fibrosa, a queratina. Em certas áreas, o epitélio é especialmente desenvolvido para produzir um tipo particular de estrutura de queratina. Um deles é o cabelo e o outro é a unha. A lâmina ungueal é formada em parte pelo epitélio da matriz e em parte pelo do leito ungueal. A unha cresce da mesma forma que o cabelo e a camada córnea e é afetada por mecanismos patogênicos semelhantes aos responsáveis pelas doenças do cabelo e da epiderme. Alguns elementos como arsênico e mercúrio se acumulam tanto nas unhas quanto nos cabelos.
A Figura 1 mostra que a matriz ungueal é uma invaginação do epitélio e é recoberta pela prega ungueal em sua base. Uma fina película de camada córnea chamada cutícula serve para selar o espaço paroníquio, estendendo-se da prega ungueal até a lâmina ungueal.
Figura 1. A estrutura da unha.
As partes mais vulneráveis da unha são a prega ungueal e a área abaixo da ponta da placa ungueal, embora a própria placa ungueal possa sofrer traumas físicos ou químicos diretos. Substâncias químicas ou agentes infecciosos podem penetrar sob a placa ungueal em sua margem livre. A umidade e o álcali podem destruir a cutícula e permitir a entrada de bactérias e fungos que causarão inflamação do tecido paroníquio e produzirão distúrbios secundários do crescimento da lâmina ungueal.
As causas mais frequentes de doenças das unhas são paroníquia crônica, micose, trauma, psoríase, circulação prejudicada e eczema ou outras dermatites. Paroníquia é uma inflamação da prega ungueal. A paroníquia aguda é uma condição supurativa dolorosa que requer antibióticos e, às vezes, tratamento cirúrgico. A paroníquia crônica segue a perda da cutícula que permite que água, bactérias e Cândida albicans penetrar no espaço paroníquio. É comum em pessoas com exposição intensa a água, substâncias alcalinas e detergentes, como copeiros, faxineiros, preparadores de frutas e verduras e enlatados e donas de casa. A recuperação total não pode ser alcançada até que a integridade da cutícula e do eponíquio que veda o espaço paroníquio tenha sido restaurada.
A exposição a cimento, cal e solventes orgânicos e trabalhos como açougueiro ou avicultor também podem causar traumas na cutícula e nas dobras das unhas.
Qualquer inflamação ou doença da matriz ungueal pode resultar em distrofia (distorção) da placa ungueal, que geralmente é o sintoma que levou a condição ao atendimento médico. A exposição ao frio congelante ou ao espasmo arterial do fenômeno de Raynaud também pode danificar a matriz e produzir distrofia ungueal. Às vezes, o dano é temporário e a distrofia ungueal desaparece após a remoção da causa e tratamento da condição inflamatória. (Um exemplo é mostrado na figura 2.)
Figura 2. Onicodistrofia secundária a dermatite de contato decorrente de irritação crônica.
Uma causa de danos nas unhas é a aplicação direta de certas preparações cosméticas, como camadas de base sob o esmalte, endurecedores de unhas e curativos sintéticos para unhas nas unhas.
Algumas ocupações especiais podem causar danos às unhas. Houve um relato de distrofia devido ao manuseio dos compostos de pesticida dipiridílio concentrado paraquat e diquat. Durante a fabricação do dióxido de selênio, um pó fino dessa substância pode penetrar sob a borda da placa ungueal e causar intensa irritação e necrose da ponta do dedo e danos à lâmina ungueal. Deve-se tomar cuidado para alertar os trabalhadores sobre esse perigo e aconselhá-los a sempre limpar as áreas subungueais de seus dedos todos os dias.
Certos tipos de dermatite de contato alérgica das pontas dos dedos freqüentemente resultam em distrofia ungueal secundária. Seis sensibilizadores comuns que farão isso são:
- ametocaína e anestésicos locais quimicamente relacionados usados por cirurgiões-dentistas
- formalina usada por atendentes de necrotérios, anatomia, museus e assistentes de laboratório
- alho e cebola usados por cozinheiros
- bulbos de tulipas e flores manuseadas por horticultores e floristas
- p-tert-resina de butilfenol formaldeído usada por fabricantes e reparadores de calçados
- aminoetiletanolamina usada em alguns fluxos de alumínio.
O diagnóstico pode ser confirmado por um teste de contato positivo. A condição da pele e das unhas se recuperará quando o contato cessar.
Medidas protetoras
Em muitos casos, as unhas podem ser protegidas com o uso de proteção adequada para as mãos. No entanto, havendo exposição das mãos, as unhas devem receber cuidados adequados, consistindo essencialmente em preservar a cutícula e proteger a região subungueal. A pele sob a margem livre das unhas deve ser limpa diariamente para remover detritos estranhos ou irritantes químicos. Quando forem empregados cremes ou loções de barreira, deve-se tomar cuidado para garantir que a cutícula e a área sob a margem livre sejam revestidas.
Para preservar a cutícula intacta é necessário evitar manicure ou trauma excessivo, maceração por exposição prolongada à água e dissolução por exposição repetida a soluções alcalinas, solventes e detergentes.
Mais...
Stigmata
O estigma ocupacional ou as marcas ocupacionais são lesões anatômicas induzidas pelo trabalho que não prejudicam a capacidade de trabalho. Os estigmas são geralmente causados por irritação mecânica, química ou térmica da pele durante um longo período e são frequentemente característicos de uma determinada ocupação. Qualquer tipo de pressão ou fricção na pele pode produzir efeito irritante, e uma única pressão violenta pode romper a epiderme, levando à formação de escoriações, bolhas seropurulentas e infecção da pele e tecidos subjacentes. Por outro lado, porém, a repetição frequente de ação irritante moderada não rompe a pele, mas estimula reações defensivas (espessamento e queratinização da epiderme). O processo pode assumir três formas:
- um espessamento difuso da epiderme que se funde com a pele normal, com preservação e acentuação ocasional de sulcos cutâneos e sensibilidade intacta
- calosidade circunscrita, constituída por lamelas lisas, elevadas, amareladas e córneas, com perda parcial ou total das cristas cutâneas e diminuição da sensibilidade. As lamelas não são circunscritas; eles são mais grossos no centro e mais finos na periferia e se misturam à pele normal
- uma calosidade circunscrita, maioritariamente elevada acima da pele normal, com 15 mm de diâmetro, de cor castanho-amarelada a preta, indolor e ocasionalmente associada a hipersecreção das glândulas sudoríparas.
As calosidades são geralmente produzidas por agentes mecânicos, às vezes com o auxílio de um irritante térmico (como no caso de sopradores de vidro, padeiros, bombeiros, curandeiros, etc.), quando apresentam coloração marrom-escura a preta com fissuras dolorosas . Se, no entanto, o agente mecânico ou térmico for combinado com um irritante químico, as calosidades sofrem descoloração, amolecimento e ulceração.
Calosidades que representam uma reação ocupacional característica (particularmente na pele da mão, conforme mostrado nas figuras 1 e 2) são observadas em muitas ocupações. A sua forma e localização são determinadas pelo local, força, modo e frequência da pressão exercida, bem como pelas ferramentas ou materiais utilizados. O tamanho das calosidades também pode revelar uma tendência congênita à queratinização da pele (ictiose, queratose palmar hereditária). Esses fatores também podem muitas vezes ser decisivos no que diz respeito a desvios na localização e tamanho das calosidades em trabalhadores braçais.
Figura 1. Estigmas ocupacionais nas mãos.
(a) Úlceras de Tanner; (b) Ferreiro; (c) Trabalhador de serraria; (d) Pedreiro; (e) Maçom; (f) Mármore Pedreiro; (g) Operário de fábrica de produtos químicos; (h) Trabalhador de refinaria de parafina; (I) Impressora; (j) Violinista
(Fotos: Janina Mierzecka.)
Figura 2. Calos em pontos de pressão na palma da mão.
As calosidades normalmente atuam como mecanismos de proteção, mas podem, sob certas condições, adquirir características patológicas; por isso não devem ser negligenciados quando se pensa na patogênese e, principalmente, na profilaxia das dermatoses ocupacionais.
Quando um trabalhador desiste de um trabalho indutor de calosidade, as camadas córneas supérfluas são esfoliadas, a pele torna-se fina e macia, a descoloração desaparece e a aparência normal é restaurada. O tempo necessário para a regeneração da pele varia: calosidades ocupacionais nas mãos podem ocasionalmente ser vistas vários meses ou anos após o abandono do trabalho (especialmente em ferreiros, sopradores de vidro e trabalhadores de serraria). Persistem por mais tempo na pele senil e quando associadas à degeneração do tecido conjuntivo e bursite.
As fissuras e erosões da pele são características de certas ocupações (ferroviários, armeiros, pedreiros, ourives, cesteiros, etc.). A dolorosa “úlcera de curtimento” associada a exposições de compostos de cromo (figura 1) de forma redonda ou oval e de 2-10 mm de diâmetro. A localização das lesões ocupacionais (por exemplo, nos dedos dos confeiteiros, dedos e palmas dos alfaiates, etc.) também é característica.
As manchas de pigmentação são causadas pela absorção de corantes pela pele, penetração de partículas de compostos químicos sólidos ou metais industriais, ou pelo acúmulo excessivo do pigmento da pele, a melanina, em trabalhadores de coquerias ou usinas geradoras, após três a cinco anos de trabalho. trabalhar. Em alguns estabelecimentos, cerca de 32% dos trabalhadores apresentavam melanoma. Manchas de pigmento são encontradas principalmente em trabalhadores químicos.
Via de regra, os corantes absorvidos pela pele não podem ser removidos pela lavagem de rotina, daí sua permanência e importância como estigmas ocupacionais. As manchas de pigmento resultam ocasionalmente da impregnação de compostos químicos, plantas, terra ou outras substâncias às quais a pele é exposta durante o processo de trabalho.
Vários estigmas ocupacionais podem ser vistos na região da boca (por exemplo, linha de Burton nas gengivas de trabalhadores expostos ao chumbo, erosão dentária em trabalhadores expostos a vapores ácidos, etc. coloração azulada dos lábios em trabalhadores envolvidos na fabricação de anilina e na forma de acne. Odores característicos relacionados com certas ocupações também podem ser considerados como estigmas ocupacionais.
Condições Sistêmicas: Uma Introdução
A última edição deste enciclopédia não continha artigos sobre síndrome do edifício doente (SBS) ou sensibilidades químicas múltiplas (MCS) (o último termo foi cunhado por Cullen, 1987). A maioria dos praticantes de medicina ocupacional não se sente confortável com tais fenômenos motivados por sintomas e freqüentemente psicologicamente relacionados, pelo menos em parte porque os pacientes com essas síndromes não respondem de forma confiável aos meios padrão de intervenção de saúde ocupacional, ou seja, redução da exposição. Os médicos não ocupacionais da prática clínica geral também reagem da mesma forma: pacientes com patologia pouco verificável, como aqueles que se queixam de síndrome de fadiga crônica ou fibromialgia, são considerados mais difíceis de tratar (e geralmente se consideram mais incapacitados) do que pacientes com condições deformantes como a artrite reumatóide. Há claramente menos imperativo regulatório para a síndrome do edifício doente e sensibilidades químicas múltiplas do que para as síndromes ocupacionais clássicas, como intoxicação por chumbo ou silicose. Esse desconforto por parte dos médicos assistentes e a falta de orientação regulatória adequada é lamentável, por mais compreensível que seja, pois leva à minimização da importância dessas queixas cada vez mais comuns, porém em grande parte subjetivas e não letais. Uma vez que muitos trabalhadores com essas condições alegam incapacidade total e poucos exemplos de cura podem ser encontrados, as múltiplas sensibilidades químicas e a síndrome do edifício doente apresentam desafios importantes para os sistemas de compensação.
No mundo desenvolvido, uma vez que muitas toxinas ocupacionais clássicas são mais bem controladas, as síndromes sintomáticas, como aquelas sob escrutínio atual que estão associadas a exposições de baixo nível, estão assumindo um reconhecimento crescente como preocupações econômicas e de saúde significativas. Os gerentes ficam frustrados com essas condições por vários motivos. Como não há requisitos regulatórios claros na maioria das jurisdições que cobrem o ar interno ou indivíduos hipersensíveis (com a importante exceção de pessoas com distúrbios alérgicos reconhecidos), é impossível para a administração ter certeza se eles estão ou não em conformidade. Os níveis de contaminantes específicos do agente desenvolvidos para ambientes industriais, como os níveis de exposição permissíveis (PELs) da Administração de Segurança e Saúde Ocupacional dos EUA (OSHA) ou os valores-limite (TLVs) da Conferência Americana de Higienistas Industriais Governamentais (ACGIH), claramente não são capaz de prevenir ou prever queixas sintomáticas em funcionários de escritórios e escolas. Finalmente, devido à aparente importância da suscetibilidade individual e dos fatores psicológicos como determinantes da resposta a baixos níveis de contaminantes, o impacto das intervenções ambientais não é tão previsível quanto muitos gostariam antes de tomar a decisão de comprometer recursos escassos de construção ou manutenção. Muitas vezes, após o surgimento de reclamações, um culpado em potencial, como níveis elevados de compostos orgânicos voláteis em relação ao ar externo, é encontrado e, ainda assim, após a correção, as reclamações persistem ou ocorrem novamente.
Funcionários que sofrem de sintomas de síndrome do edifício doente ou múltiplas sensibilidades químicas são frequentemente menos produtivos e frequentemente acusadores quando a administração ou o governo reluta em se comprometer com intervenções que não podem ser previstas com segurança para melhorar os sintomas. Claramente, os provedores de saúde ocupacional estão entre os poucos indivíduos-chave que podem facilitar resultados intermediários razoáveis para a vantagem de todos os envolvidos. Isso é verdade, independentemente de a causa subjacente ser ou não os baixos níveis de contaminantes, ou mesmo no caso raro de verdadeira histeria em massa, que geralmente pode ter gatilhos ambientais de baixo nível. Usar habilidade e sensibilidade para abordar, avaliar e incorporar uma combinação de fatores em soluções é uma abordagem importante para o gerenciamento.
A síndrome do edifício doente é a mais contida e definível das duas condições, e teve até definições estabelecidas pela Organização Mundial da Saúde (1987). Embora haja debate, tanto em casos gerais como em casos específicos, sobre se uma determinada lesão é mais atribuível a trabalhadores individuais ou ao edifício, é amplamente reconhecido, com base em estudos de exposição controlada com compostos orgânicos voláteis, bem como levantamento epidemiológico, que fatores ambientais modificáveis conduzem os tipos de sintomas que são incluídos no seguinte artigo intitulado Síndrome do Edifício Doente. Nesse artigo, Michael Hodgson (1992) detalha a tríade de fatores pessoais, de trabalho e de construção que podem contribuir em várias proporções para os sintomas entre uma população de trabalhadores. Um grande problema é manter uma boa comunicação empregado-empregador enquanto a investigação e as tentativas de remediação ocorrem. Os profissionais de saúde geralmente exigem consultoria ambiental especializada para auxiliar na avaliação e remediação de surtos identificados.
Múltiplas sensibilidades químicas são uma condição mais problemática de definir do que a síndrome do edifício doente. Algumas entidades médicas organizadas, incluindo a American Medical Association, publicaram documentos de posição que questionam a base científica do diagnóstico desta condição. Muitos médicos que praticam sem uma base científica rigorosa, no entanto, defenderam a validade desse diagnóstico. Eles contam com testes de diagnóstico não comprovados ou superinterpretados, como ativação de linfócitos ou imagens cerebrais, e podem recomendar tratamentos como terapias de sauna e megadoses de vitaminas, práticas que em grande parte geraram a animosidade de grupos como a Associação Médica Americana. No entanto, ninguém nega que existe um grupo de pacientes que apresenta queixas de tornar-se sintomático em resposta a baixos níveis de produtos químicos ambientais. Seus sintomas constitucionais se sobrepõem aos de outras síndromes subjetivas, como a síndrome da fadiga crônica e a fibromialgia. Esses sintomas incluem dor, fadiga e confusão, pioram com exposição química de baixo nível e estão presentes em uma porcentagem substancial de pacientes que foram diagnosticados com essas outras síndromes. De grande importância, mas ainda não resolvida, é a questão de saber se os sintomas de sensibilidade química são adquiridos (e até que ponto) por causa de uma superexposição química anterior ou se - como na situação comumente relatada - eles surgem sem um evento precipitante importante identificado.
Múltiplas sensibilidades químicas às vezes são invocadas como resultado em certos surtos de síndrome do edifício doente que não são resolvidos ou melhorados após investigação e remediação de rotina. Aqui fica claro que a MCS afeta um indivíduo ou um pequeno número de pessoas, raramente uma população; é o efeito sobre uma população que pode até ser um critério para a síndrome do edifício doente por algumas definições. A MCS parece ser endêmica nas populações, enquanto a síndrome do edifício doente é frequentemente epidêmica; no entanto, investigações preliminares sugerem que algum grau de sensibilidade química (e fadiga crônica) pode ocorrer em surtos, como foi encontrado entre os veteranos americanos do conflito do Golfo Pérsico. Os estudos de exposição controlada, que contribuíram muito para esclarecer o papel dos compostos orgânicos voláteis e irritantes na síndrome do edifício doente, ainda precisam ser realizados de maneira controlada para múltiplas sensibilidades químicas.
Muitos praticantes afirmam reconhecer MCS quando o veem, mas não há uma definição consensual. Pode muito bem ser incluída como uma condição que “se sobrepõe” a outras síndromes não ocupacionais, como síndrome da fadiga crônica, fibromialgia, transtorno de somatização e outras. Classificar sua relação com os diagnósticos psiquiátricos e com os relatórios iniciais sugere que, quando o início da síndrome é razoavelmente definível, há uma taxa muito menor de comorbidade psiquiátrica diagnosticável (Fiedler et al. 1996). O fenômeno dos sintomas desencadeados pelo odor é distinto, mas claramente não único, e até que ponto isso é uma condição ocupacional é debatido. Isso é importante porque a definição do Dr. Cullen (1987), como muitas outras, descreve sensibilidades químicas múltiplas como uma sequela de um distúrbio ocupacional ou ambiental melhor caracterizado. No entanto, como afirmado acima, os sintomas após a exposição a níveis ambientais de odores são comuns entre indivíduos com e sem diagnósticos clínicos, e pode ser tão importante explorar as semelhanças entre MCS e outras condições quanto definir as diferenças (Kipen et al . 1995; Buchwald e Garrity 1994).
Síndrome do Edifício Doente
Síndrome do edifício doente (SBS) é um termo usado para descrever o desconforto do trabalhador de escritório e os sintomas médicos relacionados às características do edifício, à exposição a poluentes e à organização do trabalho, e que são mediados por fatores de risco pessoais. Existe uma ampla gama de definições, mas ainda há discordância (a) sobre se um único indivíduo em um edifício pode desenvolver essa síndrome ou se um critério numérico definido (a proporção afetada) deve ser usado; e (b) quanto aos componentes de sintomas necessários. A Figura 1 lista os sintomas comumente incluídos na SBS; nos últimos anos, com maior compreensão, as queixas relacionadas a odores geralmente foram retiradas da lista e os sintomas torácicos incluídos em irritação da membrana mucosa. Uma distinção crítica precisa ser feita entre SBS e doenças relacionadas a edifícios (BRI), onde irritação verificável, alergia ou doença como pneumonia por hipersensibilidade, asma ou dores de cabeça induzidas por monóxido de carbono podem estar presentes como um surto associado a um edifício. A SBS também deve ser distinguida das sensibilidades químicas múltiplas (MCS; veja abaixo), que é mais esporádica na ocorrência, geralmente ocorre dentro de uma população SBS e é muito menos responsiva a modificações do ambiente de escritório.
Figura 1. Síndrome do edifício doente.
O SBS deve ser simultaneamente visto e informado por três perspectivas distintas. Para os profissionais de saúde, a visão é da perspectiva da medicina e das ciências da saúde, pois definem os sintomas relacionados ao trabalho interno e seus mecanismos fisiopatológicos associados. A segunda perspectiva é a de engenharia, incluindo projeto, comissionamento, operação, manutenção e avaliação de exposição a poluentes específicos. A terceira perspectiva inclui os aspectos organizacionais, sociais e psicológicos do trabalho.
Epidemiologia
Desde meados da década de 1970, o crescente desconforto do trabalhador de escritório tem sido estudado de maneira formal. Estes incluíram estudos epidemiológicos de campo usando um prédio ou uma estação de trabalho como unidade de amostragem para identificar fatores de risco e causas, pesquisas populacionais para definir prevalência, estudos de câmara de seres humanos para definir efeitos e mecanismos e estudos de intervenção de campo.
Estudos transversais e de caso-controle
Aproximadamente 30 pesquisas transversais foram publicadas (Mendell 1993; Sundell et al. 1994). Muitos deles incluíram principalmente edifícios “não problemáticos”, selecionados aleatoriamente. Esses estudos demonstram consistentemente uma associação entre ventilação mecânica e aumento do relato de sintomas. Fatores de risco adicionais foram definidos em vários estudos de caso-controle. A Figura 2 apresenta um agrupamento de fatores de risco amplamente reconhecidos associados ao aumento das taxas de queixas.
Muitos desses fatores se sobrepõem; eles não são mutuamente exclusivos. Por exemplo, a presença de limpeza e manutenção inadequadas, a presença de fortes fontes de poluição interna e o aumento da suscetibilidade individual podem levar a problemas muito maiores do que a presença de qualquer fator isolado.
Figura 2. Fatores de risco e causas da síndrome do edifício doente.
As análises de fatores e componentes principais das respostas do questionário em pesquisas transversais exploraram a inter-relação de vários sintomas. Consistentemente, os sintomas relacionados a sistemas de órgãos únicos agruparam-se mais fortemente do que os sintomas relacionados a diferentes sistemas de órgãos. Ou seja, irritação ocular, lacrimejamento, secura ocular e coceira nos olhos parecem estar fortemente correlacionados, e pouco benefício é obtido ao observar vários sintomas dentro de um sistema de órgãos.
Estudos de exposição controlada
Testes em animais para determinar propriedades e limites irritantes tornaram-se padrão. Um método de consenso da American Society for Testing and Materials (1984) é amplamente considerado como o instrumento básico. Este método tem sido usado para desenvolver relações estrutura-atividade, para demonstrar que mais de um receptor irritante pode existir no nervo trigêmeo e para explorar as interações entre múltiplas exposições. Mais recentemente, tem sido usado para demonstrar as propriedades irritantes da desgaseificação de equipamentos de escritório.
Analogamente a este método, várias abordagens foram definidas para documentar métodos e relações dose-resposta para irritação em humanos. Enquanto isso, este trabalho sugere que, pelo menos para compostos “não reativos”, como hidrocarbonetos alifáticos saturados, a porcentagem de saturação de pressão de vapor de um composto é um preditor razoável de sua potência irritante. Algumas evidências também suportam a visão de que aumentar o número de compostos em misturas complexas diminui os limiares de irritação. Ou seja, quanto mais agentes estiverem presentes, mesmo em massa constante, maior será a irritação.
Estudos de exposição controlada foram realizados em voluntários em câmaras de aço inoxidável. A maioria foi realizada com uma mistura constante de compostos orgânicos voláteis (VOC) (Mølhave e Nielsen 1992). Estes documentam consistentemente as relações entre os sintomas e os níveis crescentes de exposição. Trabalhadores de escritório que se consideravam “suscetíveis” aos efeitos dos níveis usuais de VOCs dentro de casa demonstraram algum comprometimento em testes padrão de desempenho neuropsicológico (Mølhave, Bach e Pederson 1986). Voluntários saudáveis, por outro lado, demonstraram irritação da membrana mucosa e dores de cabeça em exposições na faixa de 10 a 25 mg/m3, mas sem alterações no desempenho neuropsicológico. Mais recentemente, trabalhadores de escritório demonstraram sintomas semelhantes após trabalho simulado em ambientes onde foram gerados poluentes de equipamentos de escritório comumente usados. Os animais reagiram de forma semelhante quando um teste padronizado de potência irritante foi usado.
Estudos de base populacional
Até o momento, três estudos de base populacional foram publicados na Suécia, Alemanha e Estados Unidos. Os questionários diferiram consideravelmente e, portanto, as estimativas de prevalência não podem ser comparadas diretamente. No entanto, entre 20 e 35% dos entrevistados de vários edifícios não conhecidos por estarem doentes apresentaram queixas.
Mecanismos
Vários mecanismos potenciais e medidas objetivas para explicar e examinar os sintomas em sistemas de órgãos específicos foram identificados. Nenhum deles tem alto valor preditivo para a presença de doença e, portanto, não são adequados para uso diagnóstico clínico. Eles são úteis em pesquisas de campo e investigações epidemiológicas. Para muitos deles, não está claro se devem ser considerados mecanismos, marcadores de efeito ou medidas de suscetibilidade.
Olhos
Ambos os mecanismos alérgicos e irritantes foram propostos como explicações para os sintomas oculares. O menor tempo de ruptura do filme lacrimal, uma medida da instabilidade do filme lacrimal, está associado a níveis aumentados de sintomas. A medição da “espessura da espuma de gordura” e a fotografia para documentação do eritema ocular também foram usadas. Alguns autores atribuem os sintomas oculares, pelo menos em parte, ao aumento da suscetibilidade individual medida por esses fatores. Além disso, foi demonstrado que trabalhadores de escritório com sintomas oculares piscam com menos frequência quando trabalham em terminais de exibição de vídeo.
Nariz
Ambos os mecanismos alérgicos e irritantes têm sido propostos como explicações para os sintomas nasais. As medidas que têm sido utilizadas com sucesso incluem swabs nasais (eosinófilos), lavagem ou biópsia nasal, rinometria acústica (volume nasal), rinomanometria anterior e posterior (pletismografia) e medidas de hiper-reatividade nasal.
Sistema nervoso central
Testes neuropsicológicos têm sido usados para documentar a diminuição do desempenho em testes padronizados, tanto em função da exposição controlada (Mølhave, Bach e Pederson 1986) quanto em função da presença de sintomas (Middaugh, Pinney e Linz 1982).
Fatores de risco individuais
Dois conjuntos de fatores de risco individuais foram discutidos. Em primeiro lugar, duas diáteses comumente reconhecidas, atopia e seborreia, são consideradas fatores predisponentes para sintomas clinicamente definidos. Em segundo lugar, as variáveis psicológicas podem ser importantes. Por exemplo, traços pessoais como ansiedade, depressão ou hostilidade estão associados à suscetibilidade ao papel de doente. Da mesma forma, o estresse no trabalho está tão consistentemente associado a sintomas relacionados a edifícios que é provável que alguma associação causal esteja presente. Qual dos três componentes do estresse no trabalho - características individuais, habilidades de enfrentamento e função organizacional, como estilos de gerenciamento inadequados - é a causa dominante permanece indeterminado. Reconhece-se que deixar de intervir em um problema bem definido leva o trabalhador a vivenciar seu desconforto com angústia crescente.
Engenharia e Fontes
A partir do final da década de 1970, o National Institute for Occupational Safety and Health (NIOSH) dos Estados Unidos respondeu a pedidos de ajuda para identificar as causas do desconforto dos ocupantes em edifícios, atribuindo problemas aos sistemas de ventilação (50%), contaminação microbiológica (3 a 5%) , fortes fontes de poluição interna (tabaco 3%, outros 14%), poluentes trazidos de fora (15%) e outros. Por outro lado, Woods (1989) e Robertson (et al. 1988) publicaram duas séries bem conhecidas de análises de engenharia de edifícios problemáticos, documentando em média a presença de três fatores causais potenciais em cada edifício.
Um padrão atual de ventilação profissional (Sociedade Americana de Engenheiros de Aquecimento, Refrigeração e Ar Condicionado (1989) sugere duas abordagens para ventilação: um procedimento de taxa de ventilação e um procedimento de qualidade do ar. metros de ar externo por ocupante por minuto para manter as taxas de reclamação de desconforto ambiental abaixo de 20%. Isso pressupõe fontes de poluição relativamente fracas. Quando fontes mais fortes estão presentes, essa mesma taxa proporcionará menos satisfação. taxas usuais (de acordo com dados do início dos anos 20), aproximadamente 1980% dos ocupantes reclamarão de desconforto ambiental. A segunda abordagem requer a seleção de uma concentração alvo no ar (partículas, VOCs, formaldeído, etc.), informações sobre as taxas de emissão (poluente por tempo por massa ou superfície), e deriva os requisitos de ventilação. Embora isso sejaum procedimento intelectualmente muito mais satisfatório, permanece elusivo por causa de dados de emissões inadequados e desacordo sobre as concentrações-alvo.
Poluentes
Os cientistas ambientais geralmente definem a exposição e os efeitos na saúde poluente por poluente. A American Thoracic Society (1988) definiu seis categorias importantes, listadas na figura 3.
Figura 3. Principais categorias de poluentes.
Critérios ambientais foram estabelecidos para muitas das substâncias individuais desses seis grupos. A utilidade e aplicabilidade de tais critérios para ambientes internos é controversa por muitas razões. Por exemplo, os objetivos dos valores-limite geralmente não incluem a prevenção de irritação ocular, uma reclamação comum em ambientes internos com requisitos para trabalho visual próximo em unidades de exibição de vídeo. Para a maioria das categorias de poluentes, o problema das interações, comumente chamado de “problema de contaminantes múltiplos”, permanece definido de forma inadequada. Mesmo para agentes que supostamente afetam o mesmo receptor, como aldeídos, álcoois e cetonas, nenhum modelo de previsão está bem estabelecido. Finalmente, a definição de “compostos representativos” para medição não é clara. Ou seja, os poluentes devem ser mensuráveis, mas misturas complexas variam em sua composição. Não está claro, por exemplo, se o incômodo do odor residual crônico devido à fumaça ambiental do tabaco se correlaciona melhor com a nicotina, particulados, monóxido de carbono ou outros poluentes. A medida “compostos orgânicos voláteis totais” é considerada um conceito interessante, mas não é útil para fins práticos, pois os vários componentes têm efeitos radicalmente diferentes (Mølhave e Nielsen 1992; Brown et al. 1994). As partículas internas podem diferir em composição de suas contrapartes externas, pois os tamanhos dos filtros afetam as concentrações arrastadas e as fontes internas podem diferir das fontes externas. Também existem problemas de medição, uma vez que os tamanhos dos filtros usados afetarão quais partículas serão coletadas. Filtros diferentes podem ser necessários para medições internas.
Finalmente, dados emergentes sugerem que poluentes internos reativos podem interagir com outros poluentes e levar a novos compostos. Por exemplo, a presença de ozônio, seja de máquinas de escritório ou arrastado de fora, pode interagir com 4-fenilciclohexeno e gerar aldeídos (Wechsler 1992).
Teorias Etiológicas Primárias
Solventes orgânicos
Os edifícios sempre se basearam em estratégias gerais de diluição para remoção de poluentes, mas os projetistas assumiram que os humanos eram a principal fonte de poluentes. Mais recentemente, as emissões de “materiais sólidos” (como mesas de aglomerado, carpetes e outros móveis), de produtos úmidos (como colas, tintas de parede, toners para máquinas de escritório) e produtos pessoais (perfumes) foram reconhecidas como contribuintes para um mistura complexa de níveis muito baixos de poluentes individuais (resumidos em Hodgson, Levin e Wolkoff 1994).
Vários estudos sugerem que a presença de compostos orgânicos voláteis reativos, como aldeídos e hidrocarbonetos halogenados, está associada a níveis crescentes de sintomas. Escritórios com taxas de reclamações mais altas tiveram maior “perda” de VOCs entre o ar de entrada e saída do que os escritórios com menos reclamações. Em um estudo prospectivo de escolas, VOCs de cadeia curta foram associados ao desenvolvimento de sintomas. Em outra pesquisa, amostras pessoais mais altas para VOCs usando um amostrador de triagem que “reage excessivamente” a VOCs reativos, como aldeídos e hidrocarbonetos halogenados, foram associadas a níveis mais altos de sintomas. Nesse estudo, as mulheres apresentaram níveis mais elevados de VOCs em sua zona de respiração, sugerindo outra possível explicação para o aumento da taxa de queixas entre as mulheres. VOCs podem adsorver em sumidouros, como superfícies felpudas, e serem reemitidos de tais fontes secundárias. A interação de ozônio e VOCs relativamente não irritantes para formar aldeídos também é consistente com esta hipótese.
A presença de múltiplas fontes potenciais, a consistência dos efeitos dos COV na saúde e os sintomas da SBS, e os problemas amplamente reconhecidos associados aos sistemas de ventilação tornam os VOCs um agente etiológico atraente. Outras soluções além de um melhor projeto e operação de sistemas de ventilação incluem a seleção de poluentes de baixa emissão, melhor limpeza e prevenção de “química interna”.
Bioaerossóis
Vários estudos sugeriram que os bioaerossóis têm o potencial de contribuir para o desconforto dos ocupantes. Eles podem fazer isso por vários mecanismos diferentes: emissões irritantes; liberação de fragmentos, esporos ou organismos viáveis levando à alergia; e secreção de toxinas complexas. Existem menos dados para apoiar esta teoria do que os outros. No entanto, é claro que os sistemas de aquecimento, ventilação e ar condicionado podem ser fontes de microrganismos.
Eles também foram descritos em materiais de construção civil (como resultado de cura inadequada), como resultado de incursão de água indesejada e em poeira de escritório. A presença de sensibilizadores no ambiente de escritório, como ácaros ou pelos de gatos trazidos de casa para as roupas, apresenta outra possibilidade de exposição. Na medida em que os agentes biológicos contribuem para o problema, o manejo da sujeira e da água se torna a principal estratégia de controle.
Além disso, fungos toxigênicos podem ser encontrados em outros produtos porosos em edifícios, incluindo forro, isolamento por spray e vigas de madeira. Especialmente em ambientes residenciais, a proliferação de fungos associada ao controle inadequado da umidade tem sido associada a sintomas.
Aspectos psicossociais do trabalho
Em todos os estudos em que foi examinado, o “estresse no trabalho” foi claramente associado aos sintomas da SBS. As percepções dos trabalhadores sobre as pressões do trabalho, conflitos de tarefas e estressores não relacionados ao trabalho, como demandas do cônjuge ou dos pais, podem claramente levar à experiência subjetiva de irritação “mais forte” em função do comportamento da doença. Às vezes, tais percepções podem, de fato, resultar de más práticas de supervisão. Além disso, acredita-se que a presença de irritantes levando à irritação subjetiva leve ao “estresse no trabalho”.
Avaliação do Paciente
O exame deve ser direcionado à identificação ou exclusão de um componente significativo da doença relacionada à construção (BRI). A doença alérgica deve ser identificada e tratada de forma otimizada. No entanto, isso deve ser feito com a consciência de que mecanismos não alérgicos podem contribuir para uma carga substancial de sintomas residuais. Às vezes, os indivíduos podem ter certeza da ausência de doença clara por meio de estudos como monitoramento portátil de pico de fluxo ou testes de função pulmonar pré e pós-trabalho. Uma vez que tal doença observável ou patologicamente verificável tenha sido descartada, a avaliação do próprio edifício torna-se fundamental e deve ser feita com higiene industrial ou insumos de engenharia. Documentação, gerenciamento e correção de problemas identificados são discutidos em Controlando o ambiente interno.
Conclusão
SBS é um fenômeno que pode ser experimentado por um indivíduo, mas geralmente é visto em grupos; está associado a deficiências de engenharia e provavelmente é causado por uma série de poluentes e categorias de poluentes. Como acontece com todas as “doenças”, um componente da psicologia pessoal serve como um modificador de efeito que pode levar a graus variados de intensidade de sintomas em qualquer nível de sofrimento.
Múltiplas sensibilidades químicas
Introdução
Desde a década de 1980, uma nova síndrome clínica foi descrita na prática de saúde ocupacional e ambiental, caracterizada pela ocorrência de diversos sintomas após exposição a baixos níveis de produtos químicos artificiais, embora ainda careça de uma definição amplamente aceita. O distúrbio pode se desenvolver em indivíduos que tiveram um único episódio ou episódios recorrentes de uma lesão química, como envenenamento por solvente ou pesticida. Posteriormente, muitos tipos de contaminantes ambientais no ar, alimentos ou água podem provocar uma ampla gama de sintomas em doses abaixo daquelas que produzem reações tóxicas em outros.
Embora possa não haver comprometimento mensurável de órgãos específicos, as queixas estão associadas a disfunção e incapacidade. Embora as reações idiossincráticas a produtos químicos provavelmente não sejam um fenômeno novo, acredita-se que as sensibilidades químicas múltiplas (MCSs), como a síndrome é agora mais frequentemente chamada, estão sendo trazidas pelos pacientes à atenção dos médicos com muito mais frequência do que no passado . Essa síndrome é prevalente o suficiente para gerar controvérsia pública substancial sobre quem deve tratar os pacientes que sofrem com o distúrbio e quem deve pagar pelo tratamento, mas a pesquisa ainda precisa elucidar muitas questões científicas relevantes para o problema, como sua causa, patogênese, tratamento e prevenção. Apesar disso, o MCS claramente ocorre e causa morbidade significativa na força de trabalho e na população em geral. É objetivo deste artigo elucidar o que se sabe sobre ela neste momento, na esperança de potencializar seu reconhecimento e manejo diante da incerteza.
Definição e Diagnóstico
Embora não haja um consenso geral sobre uma definição para SCM, certas características permitem diferenciá-la de outras entidades bem caracterizadas. Estes incluem o seguinte:
- Os sintomas geralmente ocorrem após um incidente ocupacional ou ambiental definitivamente caracterizável, como a inalação de gases ou vapores nocivos ou outra exposição tóxica. Esse evento “iniciador” pode ser um episódio único, como uma exposição a um spray de pesticida, ou recorrente, como superexposição frequente a solventes. Freqüentemente, os efeitos do evento ou eventos aparentemente precipitantes são leves e podem se fundir sem demarcação clara na síndrome que se segue.
- Sintomas agudos semelhantes aos da exposição anterior começam a ocorrer após reexposições a níveis mais baixos de vários materiais, como derivados de petróleo, perfumes e outros produtos comuns de trabalho e domésticos.
- Os sintomas são referentes a múltiplos sistemas de órgãos. Queixas do sistema nervoso central, como fadiga, confusão e dor de cabeça, ocorrem em quase todos os casos. Sintomas respiratórios superiores e inferiores, cardíacos, dérmicos, gastrointestinais e musculoesqueléticos são comuns.
- É geralmente o caso que agentes muito diversos podem provocar os sintomas em níveis de ordens de exposição de magnitude abaixo dos TLVs ou diretrizes aceitas.
- Queixas de sintomatologia crônica, como fadiga, dificuldades cognitivas, distúrbios gastrointestinais e musculoesqueléticos são comuns. Esses sintomas persistentes podem predominar sobre reações a produtos químicos em alguns casos.
- O comprometimento objetivo dos órgãos que explicaria o padrão ou a intensidade das queixas geralmente está ausente. Os pacientes examinados durante reações agudas podem hiperventilar ou demonstrar outras manifestações de excesso de atividade do sistema nervoso simpático.
- Nenhum diagnóstico melhor estabelecido explica facilmente a gama de respostas ou sintomas.
Embora nem todo paciente atenda precisamente aos critérios, cada ponto deve ser considerado no diagnóstico de MCS. Cada um serve para descartar outros distúrbios clínicos com os quais a MCS pode se assemelhar, como distúrbio de somatização, sensibilização a antígenos ambientais (como na asma ocupacional), sequelas tardias de danos a sistemas de órgãos (por exemplo, síndrome de disfunção reativa das vias aéreas após uma inalação tóxica) ou um quadro sistêmico doença (por exemplo, câncer). Por outro lado, MCS não é um diagnóstico de exclusão e testes exaustivos não são necessários na maioria dos casos. Embora ocorram muitas variações, diz-se que o MCS tem um caráter reconhecível que facilita o diagnóstico tanto ou mais do que os próprios critérios específicos.
Na prática, os problemas de diagnóstico com MCS ocorrem em duas situações. A primeira é com um paciente no início do curso da condição em que muitas vezes é difícil distinguir MCS do problema de saúde ocupacional ou ambiental mais próximo que o precede. Por exemplo, pacientes que tiveram reações sintomáticas à pulverização de pesticidas em ambientes fechados podem achar que suas reações persistem, mesmo quando evitam o contato direto com os materiais ou atividades de pulverização. Nesta situação, um clínico pode presumir que exposições significativas ainda estão ocorrendo e direcionar esforços injustificados para alterar ainda mais o ambiente, o que geralmente não alivia os sintomas recorrentes. Isso é especialmente problemático em um ambiente de escritório onde o MCS pode se desenvolver como uma complicação da síndrome do edifício doente. Enquanto a maioria dos funcionários de escritório melhora depois que são tomadas medidas para melhorar a qualidade do ar, o paciente que adquiriu MCS continua a apresentar sintomas, apesar das menores exposições envolvidas. Esforços para melhorar ainda mais a qualidade do ar geralmente frustram o paciente e o empregador.
Mais tarde no curso da MCS, a dificuldade diagnóstica ocorre devido aos aspectos crônicos da doença. Depois de muitos meses, o paciente MCS muitas vezes fica deprimido e ansioso, assim como outros pacientes médicos com novas doenças crônicas. Isso pode levar a um exagero das manifestações psiquiátricas, que podem predominar sobre os sintomas quimicamente estimulados. Sem diminuir a importância de reconhecer e tratar essas complicações da MCS, nem mesmo a possibilidade de que a própria MCS seja de origem psicológica (ver abaixo), a MCS subjacente deve ser reconhecida para desenvolver um modo eficaz de tratamento que seja aceitável para o paciente .
Patogênese
A sequência patogênica que leva, em certas pessoas, de um episódio autolimitado ou episódios de exposição ambiental ao desenvolvimento de MCS não é conhecida. Existem várias teorias atuais. Os ecologistas clínicos e seus adeptos publicaram extensivamente no sentido de que o MCS representa a disfunção imunológica causada pelo acúmulo no corpo de substâncias químicas exógenas (Bell 1982; Levin e Byers 1987). Pelo menos um estudo controlado não confirmou anormalidades imunológicas (Simon, Daniel e Stockbridge 1993). Os fatores de suscetibilidade sob essa hipótese podem incluir deficiências nutricionais (por exemplo, falta de vitaminas ou antioxidantes) ou a presença de infecções subclínicas, como candidíase. Nessa teoria, a doença “iniciante” é importante por causa de sua contribuição para a sobrecarga química ao longo da vida.
Menos desenvolvidos, mas ainda muito biologicamente orientados, são os pontos de vista de que o MCS representa sequelas biológicas incomuns de lesão química. Assim, o distúrbio pode representar uma nova forma de neurotoxicidade por solventes ou pesticidas, lesão das mucosas respiratórias após um episódio inalatório agudo ou fenômenos semelhantes. Nesta visão, MCS é visto como uma via final comum de diferentes mecanismos primários de doença (Cullen 1994; Bascom 1992).
Uma perspectiva biológica mais recente concentrou-se na relação entre as mucosas do trato respiratório superior e o sistema límbico, especialmente no que diz respeito à ligação no nariz (Miller 1992). Sob essa perspectiva, estimulantes relativamente pequenos para o epitélio nasal poderiam produzir uma resposta límbica amplificada, explicando as respostas dramáticas e muitas vezes estereotipadas às exposições a baixas doses. Essa teoria também pode explicar o papel proeminente de materiais altamente odoríferos, como perfumes, no desencadeamento de respostas em muitos pacientes.
Por outro lado, no entanto, muitos investigadores e clínicos experientes invocaram mecanismos psicológicos para explicar a MCS, ligando-a a outros distúrbios somatoformes (Brodsky 1983; Black, Ruth e Goldstein 1990). As variações incluem a teoria de que MCS é uma variante do transtorno de estresse pós-traumático (Schottenfeld e Cullen 1985) ou uma resposta condicionada a uma experiência tóxica inicial (Bolle-Wilson, Wilson e Blecker 1988). Um grupo levantou a hipótese de MCS como uma resposta tardia a traumas da primeira infância, como abuso sexual (Selner e Strudenmayer, 1992). Em cada uma dessas teorias, a doença precipitante desempenha um papel mais simbólico do que biológico na patogênese da MCS. Os fatores do hospedeiro são vistos como muito importantes, especialmente a predisposição para somatizar o sofrimento psíquico.
Embora haja muita literatura publicada sobre o assunto, poucos estudos clínicos ou experimentais parecem apoiar fortemente qualquer um desses pontos de vista. Os investigadores geralmente não definiram suas populações de estudo nem as compararam com grupos adequadamente pareados de indivíduos de controle. Os observadores não foram cegos ao status do assunto ou às hipóteses de pesquisa. Como resultado, a maioria dos dados disponíveis são efetivamente descritivos. Além disso, o debate legítimo sobre a etiologia da MCS foi distorcido por dogmas. Uma vez que as principais decisões econômicas (por exemplo, direito a benefício do paciente e aceitação do reembolso do médico) podem depender da maneira como os casos são vistos, muitos médicos têm opiniões muito fortes sobre a doença, o que limita o valor científico de suas observações. Cuidar de pacientes com MCS requer o reconhecimento do fato de que essas teorias costumam ser bem conhecidas dos pacientes, que também podem ter opiniões muito fortes sobre o assunto.
Epidemiologia
O conhecimento detalhado da epidemiologia da MCS não está disponível. As estimativas de sua prevalência na população dos EUA (de onde a maioria dos relatórios continua a vir) variam em vários pontos percentuais, mas a base científica para isso é obscura e existem outras evidências que sugerem que a MCS em sua forma clinicamente aparente é rara ( Cullen, Pace e Redlich 1992). A maioria dos dados disponíveis deriva de séries de casos de médicos que tratam pacientes com MCS. Apesar dessas deficiências, algumas observações gerais podem ser feitas. Embora pacientes de praticamente todas as idades tenham sido descritos, a MCS ocorre mais comumente entre indivíduos de meia-idade. Trabalhadores em empregos de status socioeconômico mais alto parecem afetados de forma desproporcional, enquanto a população economicamente desfavorecida e não branca parece sub-representada; isso pode ser um artefato de acesso diferencial ou viés clínico. As mulheres são mais freqüentemente afetadas do que os homens. Evidências epidemiológicas implicam fortemente alguma idiossincrasia do hospedeiro como fator de risco, uma vez que surtos em massa são incomuns e apenas uma pequena fração das vítimas de acidentes químicos ou superexposição parece desenvolver MCS como sequela (Welch e Sokas 1992; Simon 1992). Talvez surpreendente a esse respeito seja o fato de que distúrbios alérgicos atópicos comuns não parecem ser um forte fator de risco para MCS entre a maioria dos grupos.
Vários grupos de produtos químicos foram implicados na maioria dos episódios iniciais, especificamente solventes orgânicos, pesticidas e irritantes respiratórios. Isso pode ser uma função do uso generalizado desses materiais no local de trabalho. O outro cenário comum em que muitos casos ocorrem é na síndrome do edifício doente, alguns pacientes evoluindo de queixas típicas do tipo SBS para MCS. Embora as duas doenças tenham muito em comum, suas características epidemiológicas devem diferenciá-las. A síndrome do edifício doente normalmente afeta a maioria dos indivíduos que compartilham um ambiente comum, que melhoram em resposta à remediação ambiental; O MCS ocorre esporadicamente e não responde de forma previsível às modificações do ambiente do escritório.
Finalmente, há grande interesse em saber se a MCS é um novo distúrbio ou uma nova apresentação ou percepção de um antigo. As visualizações são divididas de acordo com a patogênese proposta da MCS. Aqueles que defendem um papel biológico para os agentes ambientais, incluindo os ecologistas clínicos, postulam que a MCS é uma doença do século XX com incidência crescente relacionada ao aumento do uso de produtos químicos (Ashford e Miller 1991). Aqueles que apóiam o papel dos mecanismos psicológicos veem a MCS como uma velha doença somatoforme com uma nova metáfora social (Brodsky 1983; Shorter 1992). De acordo com essa visão, a percepção social dos produtos químicos como agentes nocivos resultou na evolução de um novo conteúdo simbólico para o problema histórico da doença psicossomática.
História Natural
A MCS ainda não foi suficientemente estudada para definir seu curso ou resultado. Relatos de um grande número de pacientes forneceram algumas pistas. Primeiro, o padrão geral da doença parece ser de progressão precoce à medida que o processo de generalização se desenvolve, seguido por períodos menos previsíveis de melhorias e exacerbações incrementais. Embora esses ciclos possam ser percebidos pelo paciente como sendo devidos a fatores ambientais ou ao tratamento, nenhuma evidência científica para tais relações foi estabelecida.
Seguem-se duas inferências importantes. Primeiro, há pouca evidência para sugerir que o MCS é progressivo. Os pacientes não se deterioram de ano para ano de nenhuma forma física mensurável, nem apresentam complicações como infecções ou falência de sistemas orgânicos, resultando na ausência de doenças intercorrentes. Não há evidências de que o MCS seja potencialmente letal, apesar das percepções dos pacientes. Embora isso possa ser a base de um prognóstico esperançoso e tranquilizador, ficou igualmente claro nas descrições clínicas que remissões completas são raras. Embora ocorra uma melhora significativa, isso geralmente se baseia na função aprimorada do paciente e na sensação de bem-estar. A tendência subjacente de reagir a exposições químicas tende a persistir, embora os sintomas possam se tornar suficientemente suportáveis para permitir que a vítima retorne a um estilo de vida normal.
Gestão clínica
Muito pouco se sabe sobre o tratamento da MCS. Muitos métodos tradicionais e não tradicionais foram tentados, embora nenhum tenha sido submetido aos padrões científicos usuais para confirmar sua eficácia. Tal como acontece com outras condições, as abordagens de tratamento têm teorias paralelas de patogênese. Ecologistas clínicos e outros, que acreditam que o MCS é causado por disfunção imunológica devido a altas cargas de produtos químicos exógenos, concentraram a atenção em evitar produtos químicos artificiais. Essa visão foi acompanhada pelo uso de estratégias de diagnóstico para determinar sensibilidades “específicas” por vários testes invalidados para “dessensibilizar” os pacientes. Juntamente com isso, existem estratégias para aumentar a imunidade subjacente com suplementos dietéticos, como vitaminas e antioxidantes, e esforços para erradicar leveduras ou outros organismos comensais. Uma abordagem mais radical envolve esforços para eliminar toxinas do corpo por quelação ou renovação acelerada de gordura onde pesticidas lipossolúveis, solventes e outros produtos químicos orgânicos são armazenados.
Aqueles inclinados a uma visão psicológica do MCS tentaram abordagens alternativas apropriadas. Terapias individuais ou de grupo de suporte e técnicas de modificação comportamental mais clássicas foram descritas, embora a eficácia dessas abordagens permaneça conjectural. A maioria dos observadores ficou impressionada com a intolerância dos pacientes aos agentes farmacológicos tipicamente empregados para transtornos afetivos e de ansiedade, uma impressão corroborada por um pequeno ensaio duplo-cego controlado por placebo com fluvoxamina que foi conduzido pelo autor e abortado devido a efeitos colaterais em cinco dos primeiros oito inscritos.
Apesar das limitações do conhecimento atual, certos princípios de tratamento podem ser enunciados.
Primeiro, na medida do possível, a busca por uma “causa” específica de MCS no caso individual deve ser minimizada – é infrutífera e contraproducente. Muitos pacientes passaram por avaliações médicas consideráveis no momento em que o MCS é considerado e equiparam o teste com evidência de patologia e o potencial para uma cura específica. Quaisquer que sejam as crenças teóricas do clínico, é vital que o conhecimento existente e a incerteza sobre a MCS sejam explicados ao paciente, incluindo especificamente que sua causa é desconhecida. O paciente deve ser assegurado de que a consideração de questões psicológicas não torna a doença menos real, menos séria ou menos digna de tratamento. Os pacientes também podem ter certeza de que a MCS provavelmente não será progressiva ou fatal, e eles devem entender que curas totais não são prováveis com as modalidades atuais.
Incerteza sobre a patogênese à parte, na maioria das vezes é necessário remover o paciente dos componentes de seu ambiente de trabalho que desencadeiam os sintomas. Embora a evitação radical seja obviamente contraproducente para o objetivo de melhorar o funcionamento do trabalhador, as reações sintomáticas regulares e graves devem ser controladas tanto quanto possível como base para uma forte relação terapêutica com o paciente. Muitas vezes, isso requer uma mudança de emprego. A compensação dos trabalhadores pode estar disponível; mesmo na ausência de compreensão detalhada da patogênese da doença, a MCS pode ser corretamente caracterizada como uma complicação de uma exposição de trabalho que é mais prontamente identificada (Cullen 1994).
O objetivo de toda a terapia subsequente é a melhora da função. Problemas psicológicos, como dificuldades de adaptação, ansiedade e depressão devem ser tratados, assim como problemas coexistentes como alergias atópicas típicas. Como os pacientes com MCS não toleram produtos químicos em geral, abordagens não farmacológicas podem ser necessárias. A maioria dos pacientes precisa de direção, aconselhamento e segurança para se ajustar a uma doença sem um tratamento estabelecido (Lewis 1987). Na medida do possível, os pacientes devem ser encorajados a expandir suas atividades e desencorajados da passividade e dependência, que são respostas comuns ao transtorno.
Prevenção e Controle
Obviamente, estratégias de prevenção primária não podem ser desenvolvidas dado o conhecimento atual da patogênese do distúrbio ou de seus fatores de risco predisponentes do hospedeiro. Por outro lado, a redução de oportunidades no local de trabalho para exposições agudas descontroladas que precipitam MCS em alguns hospedeiros, como aquelas envolvendo irritantes respiratórios, solventes e pesticidas, provavelmente reduzirá a ocorrência de MCS. Medidas proativas para melhorar a qualidade do ar em escritórios mal ventilados provavelmente também ajudariam.
A prevenção secundária parece oferecer uma maior oportunidade de controle, embora nenhuma intervenção específica tenha sido estudada. Uma vez que os fatores psicológicos podem desempenhar um papel nas vítimas de superexposições ocupacionais, é aconselhável o manejo cuidadoso e precoce das pessoas expostas, mesmo quando o prognóstico do ponto de vista da exposição em si é bom. Os pacientes atendidos em clínicas ou salas de emergência imediatamente após exposições agudas devem ser avaliados quanto às suas reações aos eventos e provavelmente devem receber um acompanhamento muito próximo, onde são observadas preocupações indevidas de efeitos a longo prazo ou sintomas persistentes. Obviamente, esforços devem ser feitos com esses pacientes para garantir que não ocorram recorrências evitáveis, pois esse tipo de exposição pode ser um importante fator de risco para MAC, independentemente do mecanismo causal.
" ISENÇÃO DE RESPONSABILIDADE: A OIT não se responsabiliza pelo conteúdo apresentado neste portal da Web em qualquer idioma que não seja o inglês, que é o idioma usado para a produção inicial e revisão por pares do conteúdo original. Algumas estatísticas não foram atualizadas desde a produção da 4ª edição da Enciclopédia (1998)."